Об операции по замене коленного сустава
Это руководство поможет вам подготовиться к операции по замене коленного сустава в центре Memorial Sloan Kettering (MSK). Оно также поможет вам понять, чего ожидать в процессе выздоровления.
Используйте это руководство для справки во время подготовки к дню операции. Всегда берите его с собой в центр MSK, в том числе в день операции. Вы и ваша лечащая команда будете руководствоваться им в процессе лечения.
Вернуться к началуИнформация об операции
Части коленного сустава
Коленом называется сустав, расположенный в середине ноги. Сустав — это точка, в которой сходятся 1 или несколько костей. Коленный сустав состоит из конца бедренной кости, коленной чашечки и конца большой берцовой кости.
- Бедренная кость — это кость, которая идет вверх от коленного сустава к тазу. Ее также называют бедром.
- Коленная чашечка — это небольшая треугольная кость, расположенная на конце бедренной кости.

- Большая берцовая кость — это кость, которая идет вниз от коленного сустава к щиколотке. Ее также называют голенью.
Концы этих костей покрыты слоем хрящевой (защитной) ткани. Хрящевая ткань позволяет костям скользить относительно друг друга при сгибании колена.
Кости коленного сустава окружены мышцами, сухожилиями (плотной тканью, соединяющей мышцы с костями) и связками (полосами жесткой ткани).
Об операции по замене коленного сустава
Во время операции хирург удалит опухоль на кости, а также части коленного сустава, поврежденные опухолью. Затем он заменит части коленного сустава искусственными (изготовленными человеком) частями, называемыми протезами или имплантатами (см. рисунок 2). Они обычно изготавливаются из металла, пластика или их комбинации.
Рисунок 2. Пример протеза
Вернуться к началуДо операции
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Подготовка к операции
Вы и ваша лечащая команда будете готовиться к операции вместе.
Помогите нам сделать вашу операцию максимально безопасной: скажите нам, соответствует ли какое-либо из приведенных ниже утверждений вашей ситуации, даже если вы не совсем в этом уверены.
- Я принимаю лекарство, разжижающее кровь, например:
- aspirin;
- Heparin
- Warfarin (Jantoven® или Coumadin®)
- Clopidogrel (Plavix®)
- Enoxaparin (Lovenox®)
- Dabigatran (Pradaxa®)
- Apixaban (Eliquis®)
- Rivaroxaban (Xarelto®)

- Я принимаю лекарства, выдаваемые по рецепту (которые прописал мой медицинский сотрудник), включая пластыри и мази.
- Я принимаю безрецептурные лекарства (которые покупаю без рецепта), включая пластыри и мази.
- Я принимаю пищевые добавки, например травы, витамины, минералы, а также натуральные или домашние лечебные средства.
- У меня есть кардиостимулятор, автоматический имплантируемый кардиовертер-дефибриллятор (AICD) или другой прибор для стимуляции работы сердца.
- У меня случаются приступы апноэ во сне.
- Раньше у меня возникали проблемы при анестезии (при введении лекарства, под действием которого я засыпаю во время операции).
- У меня аллергия на некоторые лекарства или материалы, например латекс.
- Я не хочу, чтобы мне делали переливание крови.
- Я употребляю алкоголь.
- Я курю или использую электронные устройства для курения (например, одноразовые электронные сигареты, вейп, Juul®).
- Я принимаю легкие наркотики.

Об употреблении алкоголя
Количество употребляемого алкоголя может повлиять на ваше состояние во время и после операции. Очень важно сообщить медицинским сотрудникам, сколько алкоголя вы употребляете. Это поможет нам спланировать ваше лечение.
- Если вы резко прекратите употреблять алкоголь, это может спровоцировать судорожные припадки, алкогольный делирий и привести к смерти. Если мы будем знать, что вы подвержены риску таких осложнений, мы сможем назначить вам лекарства, позволяющие их избежать.
- Если вы употребляете алкоголь регулярно, существует риск возникновения других осложнений во время и после проведения операции. Они включают кровотечение, инфекции, проблемы с сердцем и более длительное стационарное лечение.
Чтобы предотвратить возможные проблемы, до операции вы можете:
- Честно сообщите медицинским сотрудникам, в каком количестве вы употребляете алкоголь.
- После назначения операции попытаться прекратить употребление алкогольных напитков.

- Сообщите медицинскому сотруднику, если вы не в силах прекратить употребление алкоголя.
- Задайте медицинскому сотруднику вопросы о том, как может повлиять употребление алкоголя на ваш организм в связи с операцией. Как всегда, мы обеспечим конфиденциальность всех ваших медицинских данных.
О курении
Во время проведения операции у курящих могут возникнуть проблемы, связанные с дыханием. Отказ от курения даже за несколько дней до операции поможет предотвратить такие проблемы. Если вы курите, ваш медицинский сотрудник направит вас в программу лечения табакозависимости (Tobacco Treatment Program). Вы также можете обратиться в эту программу по телефону 212-610-0507.
Информация о приступах апноэ во сне
Приступы апноэ во сне — это распространенное расстройство дыхания, из-за которого во время сна человек на короткий период перестает дышать. Самый распространенный вид — синдром обструктивного апноэ во сне (obstructive sleep apnea, OSA). При OSA дыхательные пути полностью блокируются во время сна. OSA может вызвать серьезные осложнения во время и после операции.
Сообщите нам, если у вас случаются приступы апноэ во сне, или если вы предполагаете, что у вас могут случаться такие приступы. Если вы используете дыхательный аппарат (например, аппарат СИПАП [CPAP]) для профилактики приступов апноэ во сне, возьмите его с собой в день проведения операции.
В течение 30 дней до операции
Дооперационное исследование
Перед операцией вам назначат дооперационное исследование (presurgical testing, PST). Дата, время и место его проведения будут указаны в напоминании о приеме, которое вы получите в кабинете хирурга.
- список всех лекарств, которые вы принимаете, включая рецептурные и безрецептурные лекарства, пластыри и кремы;
- результаты всех исследований, которые вы проходили вне центра MSK, например кардиограммы с нагрузкой, эхокардиограммы или допплерографии сонной артерии;
- имена и телефоны лечащих вас медицинских сотрудников.
В день приема вы можете принимать пищу и лекарства как обычно.
Во время дооперационного исследования вы познакомитесь с медсестрой/медбратом высшей квалификации. Это медицинский сотрудник, работающий с анестезиологами (медицинскими сотрудниками, прошедшими специальную подготовку, которые будут делать анестезию во время операции). Медсестра/медбрат высшей квалификации вместе с вами просмотрит медицинскую карту и вашу историю хирургических операций. Вам нужно будет пройти ряд исследований, в том числе электрокардиограмму (ЭКГ) для проверки ритма сердца, рентген грудной клетки, анализы крови и другие исследования, необходимые для планирования лечения.
Медсестра/медбрат высшей квалификации также сообщит, какие лекарства вам необходимо будет принять утром в день операции.
Определите, кто будет ухаживать за вами
Важная роль в процессе вашего лечения отводится лицу, осуществляющему уход. Перед операцией медицинские сотрудники расскажут вам и лицу, ухаживающему за вами, об операции. Кроме того, после операции и выписки из больницы данному лицу будет необходимо доставить вас домой. Также этот человек будет помогать вам дома.
Информация для ухаживающих за пациентами лиц
Существующие материалы и оказываемая поддержка помогают справиться с многочисленными обязанностями, возникающими в связи с уходом за человеком, который проходит лечение рака. Чтобы узнать о ресурсах поддержки и получить информацию, посетите веб-сайт www.mskcc.org/caregivers или ознакомьтесь с материалом Руководство для лиц, ухаживающих за больными
.
Заполните бланк доверенности на принятие решений о медицинской помощи
Если вы еще не заполнили бланк доверенности на принятие решений о медицинской помощи (Health Care Proxy), мы рекомендуем сделать это прямо сейчас. Если вы уже заполнили эту форму, или у вас есть иные предварительные распоряжения, возьмите их с собой на следующий прием.
Доверенность на принятие решений о медицинской помощи — это правовой документ, где указывается человек, который будет представлять ваши интересы в случае, если вы не сможете делать это самостоятельно. Указанный там человек будет вашим представителем по вопросам медицинской помощи.
Поговорите с медицинским сотрудником, если вы заинтересованы в заполнении доверенности на принятие решений о медицинской помощи. Вы также можете прочитать материалы Заблаговременное планирование ухода и Как быть представителем по медицинской помощи, чтобы получить информацию о доверенностях на принятие решений о медицинской помощи, других предварительных распоряжениях и исполнении обязанностей представителя по медицинской помощи.
Придерживайтесь принципов здорового питания
До операции старайтесь получать хорошо сбалансированное здоровое питание. Если вам необходима помощь в составлении диеты, попросите своего медицинского сотрудника направить вас к врачу-диетологу — специалисту по питанию.
Купите антисептическое средство для очищения кожи на основе 4 % раствора chlorhexidine gluconate (CHG) (например Hibiclens®).
4 % раствор CHG — это средство для очищения кожи, которое убивает различные микроорганизмы и предотвращает их появление в течение суток после использования. Приняв душ с этим раствором перед операцией, вы снизите риск инфицирования после операции. Вы можете приобрести антисептическое средство для очищения кожи на основе 4 % раствора CHG в ближайшей аптеке без рецепта.
За 7 дней до операции
Соблюдайте указания медицинского сотрудника при приеме аспирина
Если вы принимаете aspirin и любые лекарства, содержащие aspirin, возможно, вам придется изменить дозу или не принимать их в течение 7 дней до операции. Аспирин может вызвать кровотечение.
Аспирин может вызвать кровотечение.
Выполняйте инструкции своего медицинского сотрудника. Не прекращайте прием аспирина без соответствующих указаний. Для получения дополнительной информации прочтите материал Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
Прекратите принимать витамин Е, мультивитамины, лечебные средства из трав и другие диетические добавки
Прекратите принимать витамин Е, мультивитамины, лечебные средства из трав и другие диетические добавки за 7 дней до операции. Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите материал Лечебные средства из трав и лечение рака.
За 2 дня до операции
Прекратите принимать нестероидные противовоспалительные препараты (nonsteroidal anti-inflammatory drugs [NSAIDs]).
Прекратите принимать НПВП, такие как ibuprofen (Advil® и Motrin®) и naproxen (Aleve®), за 2 дня до операции. Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите материал Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите материал Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
За 1 день до операции
Запишите время, на которое назначена операция
Сотрудник приемного отделения позвонит вам после 14:00 накануне дня операции. Если проведение операции запланировано на понедельник, вам позвонят в предыдущую пятницу. Если до 19:00 с вами никто не свяжется, позвоните по номеру 212-639-5014.
Сотрудник сообщит, когда вам следует приехать в больницу на операцию. Вам также напомнят, как пройти в отделение.
Вам нужно приехать по адресу:
Дооперационный центр (Presurgical Center, PSC) на 6-м этаже
1275 York Avenue (между улицами East 67th Street и East 68th Street)
New York, NY 10065
Лифт B до 6-го этажа
Примите душ с антисептическим средством для очищения кожи на основе 4 % раствора CHG (например Hibiclens®)
Вечером накануне дня операции примите душ с антисептическим средством для очищения кожи на основе 4 % раствора CHG.
- Вымойте волосы обычным шампунем. Тщательно ополосните волосы.
- Вымойте лицо и область половых органов своим обычным мылом. Тщательно ополосните тело теплой водой.
- Откройте флакон с 4% раствором CHG. Налейте небольшое количество средства в руку или на чистую махровую салфетку.
- Отойдите от струи воды. Легкими движениями вотрите 4% раствор CHG в тело от шеи до ступней. Не наносите его на лицо и на область половых органов.
- Вернитесь под струю воды и смойте 4 % раствор CHG. Используйте теплую воду.
- После душа вытритесь чистым полотенцем.
- Не наносите после душа какой-либо лосьон, крем, дезодорант, макияж, пудру, духи или одеколон.
Сон
Ложитесь спать пораньше и постарайтесь хорошо выспаться.
Инструкции по употреблению пищи перед операцией
Не принимайте пищу после полуночи перед вашей операцией. Это также касается леденцов и жевательной резинки.
Утро перед операцией
Инструкции по употреблению напитков перед операцией
Вы можете выпить не более 12 унций (350 мл) воды в период между полуночью и за 2 часа до времени прибытия в больницу. Больше ничего не пейте.
Больше ничего не пейте.
Не пейте какие-либо жидкости за два часа до запланированного времени прибытия в больницу. Это также касается воды.
Примите лекарства в соответствии с инструкциями
Если ваш медицинский сотрудник сказал вам принять некоторые лекарства утром перед операцией, примите только эти лекарства, запив их маленьким глотком воды. В зависимости от лекарств это могут быть все или некоторые из лекарств, которые вы обычно принимаете по утрам, либо их вообще не нужно будет принимать.
Примите душ с антисептическим средством для очищения кожи на основе 4 % раствора CHG (например Hibiclens®)
Примите душ с антисептическим очищающим средством для кожи на основе 4 % раствора CHG перед выпиской из больницы. Используйте то же средство, что и накануне вечером.
Не наносите после душа какой-либо лосьон, крем, дезодорант, макияж, пудру, духи или одеколон.
Что необходимо запомнить
- Наденьте удобную свободную одежду.

- Если вы носите контактные линзы, снимите их и наденьте очки. Во время операции контактные линзы могут травмировать глаза.
- Не надевайте металлические предметы. Снимите все ювелирные украшения, включая пирсинг на теле. Используемое во время операции оборудование при соприкосновении с металлом может вызвать ожоги.
- Оставьте дома ценные вещи (например кредитные карты, ювелирные украшения и чековую книжку).
- Если у вас началась менструация (месячные), воспользуйтесь гигиенической прокладкой, а не тампоном. Вам выдадут одноразовое белье, а также прокладку, если это необходимо.
Что взять с собой
- Свободные брюки, например тренировочные.
- Кроссовки со шнуровкой. Возможно, ваши ноги отекут. Кроссовки со шнуровкой можно надеть даже на отекшие ноги.
- Свой дыхательный аппарат для профилактики приступов апноэ во сне (например, аппарат СИПАП [CPAP]) при наличии.
- Ингалятор для экстренной помощи (например, albuterol от астмы), если вы им пользуетесь.

- Стимулирующий спирометр, если он у вас есть.
- Бланк доверенности на принятие решений о медицинской помощи, если вы его заполнили.
- Мобильный телефон и зарядное устройство.
- Небольшую сумму денег, которая может вам понадобиться для небольших покупок (например для приобретения газеты).
- Сумку для хранения личных вещей (например очков, слухового аппарата, зубных и других протезов, парика и религиозных атрибутов), если они у вас есть.
- Список принимаемых вами лекарств.
- Эти рекомендации. С помощью этих рекомендаций представители лечащей команды объяснят вам, как ухаживать за собой после операции.
Где припарковаться
Гараж MSK находится на East 66th Street между York Avenue и First Avenue. О ценах на парковку можно узнать по номеру телефона 212-639-2338.
Для въезда в гараж необходимо повернуть на East 66th Street с York Avenue. Гараж расположен приблизительно в четверти квартала от York Avenue, по правой (северной) стороне улицы. Из гаража в больницу ведет пешеходный туннель.
Из гаража в больницу ведет пешеходный туннель.
Есть и другие гаражи, расположенные на East 69th Street между First Avenue и Second Avenue, East 67th Street между York Avenue и First Avenue, а также на East 65th Street между First Avenue и Second Avenue.
По прибытии в больницу
По прибытии в больницу поднимитесь на лифте B на 6-й этаж и зарегистрируйтесь у администратора приемного покоя.
Вас попросят несколько раз назвать и продиктовать по буквам свои имя и фамилию, а также указать дату рождения. Это необходимо для вашей безопасности. В один день могут оперировать людей с одинаковыми или похожими именами.
Переоденьтесь для операции
Когда наступит время переодеться перед операцией, вам выдадут больничную рубашку, халат и нескользящие носки.
Встреча с медсестрой/медбратом
Вы встретитесь с медсестрой/медбратом перед операцией. Сообщите ей/ему дозы всех лекарств, которые вы принимали после полуночи, а также время их приема (в том числе не забудьте упомянуть все рецептурные и безрецептурные лекарства, пластыри, кремы и мази).
Медсестра/медбрат может поставить внутривенную (ВВ) капельницу в одну из вен, обычно на руке или кисти. Если медсестра/медбрат не поставит капельницу, ваш анестезиолог сделает это, когда вы будете в операционной.
Подготовка участка операционного вмешательства
Помимо вашего имени и даты рождения, у вас также могут спросить имя вашего врача, какую операцию вам должны провести и с какой стороны будет проводиться операция. Ваш врач или другой сотрудник хирургической бригады с помощью маркера отметит участок на вашем теле, где будет проводиться операция. Это делается для того, чтобы всем сотрудникам хирургической бригады был понятен план вашей операции.
Встреча с анестезиологом
Перед операцией вы также встретитесь со своим анестезиологом. Этот специалист:
- просмотрит медицинскую карту вместе с вами;
- спросит, были ли у вас проблемы при анестезии в прошлом, включая тошноту или боль;
- расскажет о вашем комфорте и безопасности во время операции;
- расскажет о типе анестезии, которую вы получите;
- ответит на ваши вопросы, касающиеся анестезии.

Ваш врач или анестезиолог также могут обсудить с вами возможность установки эпидурального катетера (тонкой гибкой трубки) в позвоночник (спину). Эпидуральный катетер — это еще один способ введения обезболивающего лекарства после операции.
Подготовка к операции
Перед операцией вам потребуется снять слуховой аппарат, зубные и другие протезы, парик и религиозные атрибуты (если у вас есть что-либо из перечисленного).
Вы пройдете в операционную самостоятельно, или сотрудник центра отвезет вас туда на каталке. Член операционной бригады поможет вам лечь на операционный стол и наденет вам на голени компрессионные ботинки. Они будут плавно надуваться и сдуваться для улучшения тока крови в ногах.
Когда вы удобно расположитесь на столе, анестезиолог введет анестезию через внутривенную капельницу, и вы заснете. Через ВВ-капельницу вам также будут вводить жидкости во время и после операции.
Во время операции
Когда вы уснете, вам через рот в трахею введут дыхательную трубку, чтобы помочь дышать.
Хирург продезинфицирует вашу ногу и сделает разрез (хирургический надрез) на коленной чашечке или рядом с ней. Длина разреза составит примерно 8–12 дюймов (20–30 сантиметров). Вам удалят поврежденные кости и хрящи, после чего их отправят в патологоанатомическое отделение для исследования на наличие раковых клеток. Затем хирург подготовит ваш коленный сустав к протезированию и прикрепит части искусственного сустава.
После завершения операции хирург наложит на разрез скобки или швы, либо нанесет хирургический клей Dermabond®. На разрез также наложат повязку.
Дыхательная трубка обычно извлекается, пока вы еще находитесь в операционной.
Вернуться к началуПосле операции
Информация в этом разделе позволит вам узнать, что стоит ожидать после операции, пока вы будете находиться в больнице и когда уедете домой. Вы узнаете, как безопасно восстанавливаться после операции.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
В палате пробуждения
Когда вы проснетесь после операции, вы будете находиться в палате пробуждения. Медсестра/медбрат будет следить за температурой вашего тела, а также за пульсом, артериальным давлением и уровнем кислорода. Возможно, вы будете получать кислород через тонкую трубочку, которая будет располагаться под носом, или через маску, закрывающую нос и рот. Кроме того, на голени будут надеты компрессионные ботинки.
обезболивающих лекарств;
Вы будете получать обезболивающее лекарство эпидуральным или внутривенным способом, пока находитесь в палате пробуждения.
- При эпидуральном обезболивании лекарство вводится в эпидуральное пространство (пространство в позвоночнике, прилегающее к спинному мозгу) через эпидуральный катетер.
- При внутривенном обезболивании лекарство вводится в кровь через капельницу внутривенного ведения.
Вы будете контролировать введение обезболивающего лекарства с помощью кнопки, которая называется устройством аналгезии, управляемой пациентом (patient-controlled analgesia, PCA). Для получения дополнительной информации прочитайте материал Управляемая пациентом аналгезия (УПА) (Patient-Controlled Analgesia (PCA)).
Для получения дополнительной информации прочитайте материал Управляемая пациентом аналгезия (УПА) (Patient-Controlled Analgesia (PCA)).
Трубки и дренажи
Вам в ногу вставят 1 или 2 дренажные трубки. Медсестра/медбрат предоставит вам информацию о том, какие именно трубки и дренажи установлены у вас. Это могут быть:
- Дренажная система Jackson-Pratt® (JP) рядом с разрезом. Она отводит жидкость из области вокруг разреза. Систему снимут, когда выделения из разреза прекратятся. Обычно это происходит через 2–3 дня после операции.
- Дренажная система ReliaVac® рядом с разрезом. Она отводит жидкость из области вокруг разреза. Ее снимут через 2–3 дня после операции.
Перевод в больничную палату
Большинство пациентов остаются в послеоперационной палате на ночь. После пребывания в палате пробуждения вас переведут в больничную палату.
В больничной палате
Длительность вашего пребывания в больнице после операции зависит от вашего выздоровления. Некоторых людей выписывают из больницы через 3–4 дня, тогда как другим требуется больше времени.
Некоторых людей выписывают из больницы через 3–4 дня, тогда как другим требуется больше времени.
Когда вас переведут в больничную палату, вы встретитесь с кем-то из медсестер/медбратьев, которые будут ухаживать за вами во время восстановления после операции и научат вас делать это самостоятельно.
Прочтите материал Позовите на помощь! Не упадите! и узнайте, что вы можете сделать для своей безопасности и избежания падений, пока находитесь в больнице.
Обезболивание
Вы будете испытывать болевые ощущения после операции.
- Если у вас установлен эпидуральный катетер, обезболивающее лекарство будет вводиться в эпидуральное пространство. Вы будете контролировать введение лекарства с помощью устройства PCA.
- Если у вас нет эпидурального катетера, обезболивающее лекарство будет вводиться в капельницу внутривенного введения.
- Как только вы сможете есть обычную пищу, вы будете получать пероральное обезболивающее лекарство (лекарство, которое нужно проглатывать).
Врач и медсестра/медбрат будут часто спрашивать вас о болевых ощущениях и давать лекарство по мере необходимости. Если боль не утихнет, сообщите об этом медицинскому сотруднику. Обезболивание крайне необходимо для того, чтобы вы могли использовать стимулирующий спирометр, а также вставать с постели и ходить.
Перед отъездом из больницы домой вам назначат обезболивающее лекарство. Обсудите со своим медицинским сотрудником возможные побочные эффекты и время, когда вам нужно перейти на безрецептурные обезболивающие лекарства.
Упражнения и физическая нагрузка
Движение поможет снизить риск образования сгустков крови и пневмонии. Медсестра/медбрат, инструктор по физиотерапии и реабилитационный терапевт будут помогать вам, пока вы не сможете передвигаться самостоятельно.
Ваш физиотерапевт начнет работать с вами на следующий день после операции. Это является очень важным условием вашего выздоровления. Хирург и физиотерапевт составят план терапии с учетом ваших потребностей. Они помогут вам:
Они помогут вам:
- восстановить силу в колене и ноге;
- ложиться в кровать и вставать с нее;
- перебираться в кресло;
- ходить с использованием вспомогательных приспособлений, таких как ходунки, костыли или трость;
- выполнять физические упражнения из раздела “Физические упражнения после операции” этого материала.
Аппарат продолжительной пассивной разработки суставов (Continuous Passive Motion, CPM)
Вам могут установить аппарат продолжительной пассивной разработки суставов (Continuous Passive Motion, CPM) (см. рисунок 3). Аппарат CPM используется для тренировки ног после операции по замене коленного сустава. Он поможет вам сгибать и разгибать ногу. Физиотерапевт покажет вам, как правильно использовать аппарат CPM. Вам будет необходимо использовать аппарат CPM в течение 1–3 недель после операции.
Вы также можете отправиться домой с аппаратом CPM. Ваш куратор организует доставку аппарата CPM к вам домой.
Рисунок 3. Аппарат CPM
Аппарат CPM
Съемный наколенник
Вы также будете носить на коленном суставе шину, называемую съемным наколенником. Съемный наколенник защищает коленный сустав и ограничивает его движение на время заживления. Ваш врач расскажет вам, когда нужно носить съемный наколенник.
Выполнение упражнений для легких
Важно выполнять упражнения для легких, чтобы они полностью раскрывались. Это поможет предотвратить пневмонию.
- Используйте стимулирующий спирометр 10 раз каждый час, когда вы бодрствуете. Дополнительную информацию вы можете узнать в материале Как пользоваться стимулирующим спирометром. Вам также следует поговорить со своим врачом по поводу того, как пользоваться стимулирующим спирометром.
- Делайте упражнения, стимулирующие откашливание, и глубокие вдохи. Кто-нибудь из специалистов, осуществляющих уход за вами, научит вас делать эти упражнения.
При использовании стимулирующего спирометра или выполнении дыхательной гимнастики попробуйте приложить подушку или одеяло к разрезу. В результате этого движение мыщц ноги будет ограничено, а боль уменьшится.
В результате этого движение мыщц ноги будет ограничено, а боль уменьшится.
Прием пищи и питье
Вы постепенно вернетесь к привычному рациону питания, когда будете к этому готовы. Медицинский сотрудник предоставит вам дополнительную информацию. Соблюдение сбалансированной диеты с высоким содержанием белка поможет вам восстановиться после операции. Ваш рацион должен включать источник здорового белка при каждом приеме пищи, а также фрукты, овощи и цельные злаки. Чтобы ознакомиться с дополнительными советами по увеличению количества калорий и белка в вашем рационе питания, прочитайте материал Правильное питание во время лечения рака.
Если у вас возникли вопросы о рационе питания, попросите записать вас на прием к врачу-диетологу.
Дренажи, трубки и разрезы
Возможно, что вокруг разреза или дренажей у вас будут появляться выделения или повысится чувствительность. Медсестры/медбратья покажут и расскажут вам, что является нормой и чего ожидать. Они также помогут вам научиться ухаживать за дренажами, трубками и разрезами.
Дренажные трубки снимут через 2–3 дня после операции. Это безболезненная процедура, поэтому анестезия вам не потребуется. Вам не придется ехать домой с установленным трубками или дренажами.
Если на какой-либо из разрезов наложены скобки, их могут снять перед выпиской. Если швы на разрезах не снимут перед выпиской, это сделают во время первого визита к врачу после операции. Обычно это происходит через 2–3 недели после операции.
Если на момент выписки у вас на разрезе находился пластырь Steri-Strips или клей Dermabond, все это отклеится и отпадет или сойдет само. Если этого не произошло через 10 дней, вы можете удалить пластырь или клей самостоятельно.
Выписка из больницы
Ко времени вашей выписки из больницы разрезы начнут заживать. Перед выпиской из больницы осмотрите свои разрезы вместе с медсестрой/медбратом. Если вы будете знать, как выглядит разрез, вы сможете заметить его изменения в дальнейшем.
В день выписки вы должны запланировать покинуть больницу около 11:00. Прежде чем вы уйдете, ваш врач оформит распоряжение о вашей выписке и выпишет вам рецепты. Медсестра/медбрат также выдаст вам письменные инструкции по уходу за разрезом, дренажными системами и влажной колостомой.
Если ваш сопровождающий не сможет прибыть в больницу к моменту выписки, вы сможете подождать в зале ожидания для пациентов (Patient Transition Lounge). Дополнительную информацию вам предоставит представитель лечащей команды.
Дома
Прочтите материал Что можно сделать, чтобы избежать падений и узнайте, что вы можете сделать, чтобы позаботиться о своей безопасности и избежать падений дома и во время визитов в центр MSK.
Обезболивание
Период времени, на протяжении которого люди испытывают боль и дискомфорт, может быть разным. Болевые ощущения могут остаться у вас и в момент возвращения домой, и, возможно, вы будете принимать обезболивающее лекарство. У некоторых людей боли в области разреза, ощущение стянутости или ломота в мышцах могут продолжаться в течение 6 месяцев или дольше. Это не означает, что с вами что-то не так.
Приведенные ниже рекомендации помогут вам снимать боль в домашних условиях.
- Принимайте лекарства в соответствии с полученными указаниями и по мере необходимости.
- Если назначенное лекарство не облегчает вашу боль, свяжитесь со своим медицинским сотрудником.
- Не садитесь за руль и не употребляйте спиртные напитки, пока вы принимаете рецептурное обезболивающее лекарство. Некоторые рецептурные обезболивающие лекарства могут вызывать сонливость. Алкоголь может усугублять седативный эффект.
- По мере заживления разреза боль будет становиться слабее, и вам будет требоваться все меньше обезболивающего лекарства. Для облегчения боли и дискомфорта подойдут обезболивающие препараты, отпускаемые без рецепта, такие как acetaminophen (Tylenol®) или ibuprofen (Advil® или Motrin®).
- Соблюдайте рекомендации медицинского сотрудника касательно прекращения приема назначенного вам обезболивающего лекарства.
- Не принимайте какие-либо лекарства в дозах, превышающих указанные на этикетке, или соблюдайте рекомендации медицинского сотрудника.
- Внимательно читайте этикетки на всех лекарствах, которые вы принимаете, особенно если вам назначили препарат, содержащий acetaminophen. Acetaminophen входит в состав многих безрецептурных и рецептурных лекарств. Слишком большое количество вредно для печени. Не принимайте более одного препарата, содержащего acetaminophen, не проконсультировавшись с сотрудником своей лечащей команды.
- Обезболивающие лекарства должны помочь вам вернуться к привычному образу жизни. Принимайте достаточное количество лекарства, чтобы вы могли спокойно выполнять повседневные дела и упражнения. Небольшое усиление боли при увеличении физической нагрузки является нормой.
- Следите за временем приема обезболивающих лекарств. Они наиболее эффективны через 30–45 минут после приема. Лучше принимать лекарство при первых проявлениях боли, не дожидаясь ее усиления.
Некоторые рецептурные обезболивающие лекарства (например, опиоиды) могут вызывать запоры (опорожнение кишечника происходит реже, чем обычно).
Отек ног
После операции у вас могут отекать ноги. Чтобы уменьшить отек, приподнимайте ноги выше уровня груди. Для этого лягте и положите ноги на подушки. Если отек не проходит в течение 4 часов, позвоните вашему врачу.
Предотвращение и устранение запоров
Обсудите со своим медицинским сотрудником способы предотвращения и устранения запоров. Вы также можете выполнять приведенные ниже рекомендации.
- Ходите в туалет в одно и то же время каждый день. Ваш организм привыкнет опорожнять кишечник в это время. Но если вам захотелось в туалет, не нужно терпеть.
- Попробуйте ходить в туалет через 5–15 минут после приемов пищи. Лучше всего опорожнять кишечник после завтрака. В это время рефлексы в толстом кишечнике наиболее сильны.
- Если можете, выполняйте физические упражнения. Пешие прогулки — отличная физическая нагрузка.
- По возможности пейте по 8–10 стаканов (объемом 8 унций [240 мл] каждый, всего 2 л) жидкости ежедневно. Пейте воду, соки (например сливовый), супы, молочные коктейли и другие напитки без кофеина. Напитки с кофеином (например кофе и газированная вода) выводят жидкость из организма.
- Постепенно увеличивайте содержание клетчатки в пище до 25-35 граммов в день. Если у вас установлена стома или недавно был прооперирован кишечник, проконсультируйтесь с медицинским сотрудником перед внесением изменений в рацион питания. К продуктам с высоким содержанием клетчатки относятся:
- отруби;
- цельнозерновые хлопья и хлеб;
- фрукты и овощи с кожурой;
- салаты из различной зелени;
- абрикосы, инжир и изюм.
- Для лечения от запоров применяются лекарства, которые продаются по рецепту и без него. Перед приемом любых лекарств от запора консультируйтесь со своим медицинским сотрудником, особенно если у вас установлена стома или прооперирован кишечник. Соблюдайте инструкции на этикетке или указания медицинского сотрудника. Примеры безрецептурных лекарств от запора:
- Docusate sodium (Colace®). Это средство размягчает стул и вызывает мало побочных эффектов. Вы можете использовать его для предотвращения запора. Не принимайте его вместе с минеральным маслом.
- Polyethylene glycol (MiraLAX®). Это слабительное средство (лекарство, которое вызывает опорожнение кишечника), вызывающее мало побочных эффектов. Принимайте его с 8 унциями (240 мл или 1 чашкой) жидкости. К этому средству следует прибегать только в случае запора.
- Senna (Senokot®). Это стимулирующее слабительное средство, которое может вызывать спазмы. Лучше всего принимать его перед сном. К этому средству следует прибегать только в случае запора.
Для получения дополнительной информации прочитайте материал Запор.
Смена повязки
Если от медицинского сотрудника вы получили другие указания (например, не снимать повязку до послеоперационного приема), следуйте им.
Если ваш медицинский сотрудник наложил на разрез обычную повязку (белую марлевую салфетку и бинт):
- Не снимайте и не меняйте повязку в течение 2 дней после операции. Позвоните вашему медицинскому сотруднику, если ваша повязка полностью намокла.
- Осторожно снимите повязку через два дня. Замените ее чистой сухой марлей.
- Меняйте повязку ежедневно и всякий раз, когда она становится влажной или грязной.
Если ваш медицинский сотрудник наложил на разрез повязку Mepilex (светло-коричневая повязка с мягким губчатым покрытием в середине):
- Не снимайте и не меняйте повязку Mepilex в течение 1 недели после операции.
- Осторожно снимите повязку Mepilex через неделю. Замените ее чистой сухой марлей.
- Меняйте повязку ежедневно и всякий раз, когда она становится влажной или грязной.
Осматривайте разрез каждый раз при замене марли. Разрез может немного покраснеть, припухнуть, и рядом с ним могут образоваться кровоподтеки. Это нормально. Если область вокруг разреза сильно покраснела или припухла, или если вы заметили выделения (жидкость) или неприятный запах, исходящий из разреза, позвоните своему медицинскому сотруднику. Эти явления — признаки развития инфекции.
Уход за разрезом
- Не мочите разрез, пока ваш медицинский сотрудник не осмотрит его на приеме для последующего наблюдения. Вы можете обтираться влажной губкой, но не забудьте накрыть разрез полиэтиленовым пакетом, чистым мешком для мусора и пластырем или полиэтиленовой пленкой и пластырем, чтобы его не намочить. Ваш медицинский сотрудник скажет вам, когда вы можете начать мыть разрез.
- Не наносите на разрез лосьоны или кремы, за исключением случаев, когда это порекомендовал ваш медицинский сотрудник.
- Если вам наложили швы или скобы на разрез, их, вероятнее всего, снимут на приеме для последующего наблюдения.
- Если на разрез вам наложили пластырь Steri-Strips, оставьте его, пока он не отпадет сам, или пока его не снимет ваш медицинский сотрудник.
Уход за протезом
Если вы собираетесь проходить процедуру, которая может вызвать кровотечение, скажите своему медицинскому сотруднику, что у вас установлен протез коленного сустава. Возможно, вам будут назначены антибиотики. При возникновении инфекции она может затронуть установленный протез коленного сустава. Для получения дополнительной информации ознакомьтесь с материалом Предотвращение инфекции в месте установки костного или суставного замещающего протеза.
Прием душа
Вы можете принимать душ после снятия швов; обычно это происходит через 2-3 недели после операции. До этого вы можете делать обтирания мокрой губкой или принимать душ, закрыв разрез пластиковым пакетом или водонепроницаемым пластырем (например, AquaGuard®), который можно приобрести в местной аптеке. Помните, что важно сохранять разрезы сухими.
Когда вам снимут швы и вы сможете принимать душ без водонепроницаемого пластыря, снимите повязки и осторожно промойте разрез с мылом. После душа промокните область разреза насухо чистым полотенцем. Если выделений нет, не закрывайте разрез. Если выделения пока не прекратились, после душа наложите на разрез новую повязку. Позвоните врачу, если выделения появились снова.
Не погружайте разрез полностью под воду, например во время приема ванны или посещения бассейна либо джакузи, пока корки не отпадут, а кожа полностью не заживет.
Физическая нагрузка и упражнения
- Обычно у человека, перенесшего операцию, меньше сил чем обычно. Время выздоровления является индивидуальным для каждого человека. Повышайте активность с каждым днем по мере возможностей. Обязательно соблюдайте баланс между периодами активности и периодами отдыха. Отдых является важным условием вашего выздоровления.
- Если у вас установлен аппарат CPM и врач порекомендует вам использовать его дома, куратор организует доставку аппарата к вам домой. Если дома вам понадобится помощь, куратор поможет вам решить этот вопрос.
- Когда вы сидите, ноги не должны находиться в висячем положении дольше одного часа. После каждого часа, который вы провели сидя, стоя или передвигаясь, проводите 1 час лежа, подняв ступни выше уровня сердца. Для этого можно положить ступни на подушку.
- Продолжайте выполнять дома упражнения из раздела “Физические упражнения после операции”, пока врач не разрешит их прекратить.
вождение автомобиля.
Уточните у своего медицинского сотрудника, когда можно снова садиться за руль. Не водите автомобиль, пока вы принимаете обезболивающее лекарство, которое может вызывать сонливость. Вы можете ездить на автомобиле в качестве пассажира в любое время после выписки.
Возвращение на работу
Обсудите с медицинским сотрудником свою работу и время, когда вы сможете вернуться к ней без риска для здоровья. Если ваша работа предполагает много движения или подъем тяжестей, возможно, вам придется побыть дома дольше, чем если бы вы работали сидя за столом.
Путешествия
Не летайте на самолете, пока этого не разрешит врач. Прежде чем после операции отправляться в дальнюю поездку, проконсультируйтесь со своим врачом.
Управление эмоциями
После операции в связи с тяжелым заболеванием, вы можете испытать новое для вас чувство подавленности. Многие люди говорят, что в некоторые моменты им хотелось плакать, приходилось испытывать печаль, обеспокоенность, нервозность, раздражение и злость. Может оказаться, что вы не в состоянии сдерживать некоторые из этих чувств. Если это случится, постарайтесь найти эмоциональную поддержку. Ваш медицинский сотрудник может записать вас на прием в Центр по предоставлению консультаций MSK (Counseling Center). Вы также можете сами позвонить в этот Центр по номеру 646-888-0200.
Первый шаг на этом пути — рассказать о своих чувствах. Друзья и близкие могут помочь вам. Ваши медицинские сотрудники могут успокоить и поддержать вас и дать совет. Обязательно рассказывайте нам о своем эмоциональном состоянии и об эмоциональном состоянии ваших друзей и близких. Вы и ваши близкие можете воспользоваться многочисленными информационными ресурсами. Где бы вы ни находились — в больнице или дома, — мы готовы помочь вам, вашим друзьям и близким справиться с эмоциональными аспектами вашей болезни.
Использование MyMSK
MyMSK (my.mskcc.org) — это ваша учетная запись на портале для пациентов центра MSK. Вы можете использовать MyMSK, чтобы общаться со своей лечащей командой, отправляя и получая сообщения, просматривать результаты анализов, уточнять дату и время визитов и прочее. Вы также можете предложить ухаживающему за вами лицу создать свою учетную запись, чтобы видеть информацию о вашем лечении.
Если у вас еще нет учетной записи на портале MyMSK, вы можете посетить веб-сайт my.mskcc.org, позвонить по телефону 646-227-2593 или в офис вашего врача, чтобы получить идентификационный номер для регистрации. Также можно посмотреть видеоролик How to Enroll in MyMSK: Memorial Sloan Kettering’s Patient Portal. Обращайтесь за помощью в справочную службу MyMSK (MyMSK Help Desk) по адресу электронной почты [email protected] или по номеру телефона 800-248-0593.
Когда следует обращаться к своему медицинскому сотруднику
Сообщите своему медицинскому сотруднику, если у вас:
- температура 100,4 °F (38 °C) или выше;
- боль, которая не проходит после приема обезболивающего лекарства;
- озноб;
- одышкой;
- непрекращающееся кровотечение;
- покраснение, выделения, припухлость или запах из разрезов;
- отек ног, который не проходит, даже если держать ноги приподнятыми в течение 4 часов;
- любая непредвиденная проблема;
- возникли какие-либо вопросы или опасения.
Звоните в офис своего медицинского сотрудника с понедельника по пятницу с 9:00 до 17:00.
После 17:00, а также в выходные и праздничные дни позвоните по номеру 212-639-2000 и проконсультируйтесь с дежурным медицинским сотрудником.
Физические упражнения после операции
После операции вам потребуется выполнять физические упражнения для укрепления колена и ноги. Физиотерапевт покажет вам, как правильно выполнять каждое упражнение. Вам также скажут, когда начинать выполнять каждое упражнение. Вы не сможете выполнять все упражнения сразу. Вы будете постепенно добавлять упражнения к вашему курсу терапии во время лечения в больнице, а также после возвращения домой.
Не все операции по замене коленного сустава выполняются одинаково. Если у вас установлен аппарат CPM или если для заживления колено должно оставаться неподвижным, вы не сможете выполнять упражнения из этого раздела. Физиотерапевт составит план терапии с учетом ваших потребностей.
Советы по выполнению упражнений
- Оденьтесь удобно. Одежда не должна ограничивать ваших движений. Вы можете надеть больничную рубашку, пижаму или спортивную одежду.
- Вы можете выполнять эти упражнения, лежа в кровати. Подложите под голову и плечи одну или несколько подушек. Убедитесь в том, что вам удобно.
- Вдыхайте через нос, а выдыхайте через рот. Выполняйте движения на выдохе.
- При выполнении любого из этих упражнений не задерживайте дыхание. Во время упражнений считайте вслух, чтобы дыхание было равномерным.
- Прекратите выполнять упражнение, если оно вызывает боль или дискомфорт, и сообщите физиотерапевту, какие упражнения причиняют вам боль. Вы можете продолжать выполнять другие упражнения.
Физическая нагрузка
Не выполняйте какие-либо упражнения из этого раздела без предварительного разговора с вашим врачом или физиотерапевтом.
Покачивания стопой
- Лягте на спину, подложив подушки под голову и плечи. Вы также можете делать это упражнение сидя.
- Поднимите пальцы ног вверх, по направлению к носу (см. рисунок 1). Можно выполнять упражнение обеими стопами одновременно.
- Затем опустите их в направлении пола.
- Повторите 10 раз.
Выполняйте это упражнение каждый час, когда вы не спите.
Рисунок 1. Покачивания стопой
Сжатие квадрицепсов
- Лягте на спину, подложив подушки под голову и плечи.
- Выпрямите ноги, насколько это возможно.
- Надавите тыльной стороной коленей на кровать, напрягая при этом мышцы верхней части бедра (см. рисунок 2).
- Оставайтесь в этом положении, считая вслух до 5.
- Расслабьтесь.
- Повторите 10 раз.
Выполняйте это упражнение каждый час, когда вы не спите.
Рисунок 2. Сжатие квадрицепсов
Сжатие ягодичных мышц
- Лягте на спину, подложив подушки под голову и плечи.
- Выпрямите ноги, насколько это возможно.
- Плотно сожмите мышцы ягодиц (см. рисунок 3).
- Оставайтесь в этом положении, считая вслух до 5.
- Расслабьте ягодицы.
- Повторите 10 раз.
Выполняйте это упражнение каждый час, когда вы не спите.
Рисунок 3. Сжатие ягодичных мышц
Сгибание коленного сустава
Не выполняйте это упражнение, если у вас установлен аппарат CPM. Если у вас установлен аппарат CPM, он будет сгибать коленный сустав за вас.
- Лягте на спину, подложив подушки под голову и плечи.
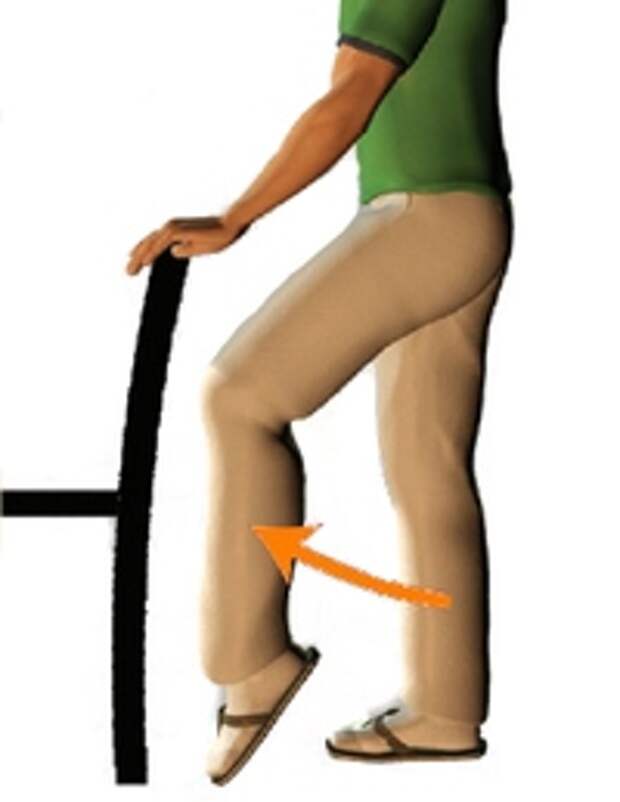
- Медленно согните прооперированную ногу (на которой проводилась операция), подтянув пятку по направлению к ягодицам (см. рисунок 4).
- Осторожно отодвиньте пятку от ягодиц, пока разогнутое колено не окажется на кровати.
- Повторите 10 раз.
Выполняйте это упражнение каждый час, когда вы не спите.
Рисунок 4. Сгибание коленного сустава
Сгибание и разгибание в положении сидя
- Сядьте на стул или на край кровати. Согните коленный сустав настолько, насколько это возможно, не причиняя себе боль.
- Зацепите стопой здоровой ноги (на которой не проводилась операция) прооперированную ногу (см. рисунок 5).
- Медленно поднимите здоровую ногу, чтобы осторожно выпрямить прооперированную ногу.
- Медленно опустите ноги, пока прооперированный коленный сустав не согнется настолько, насколько это возможно.
- Расслабьте ноги.
- Повторите 10 раз.
Выполняйте это упражнение каждый час, когда вы не спите.
Рисунок 5. Сгибание и разгибание
Подъемы прямых ног
- Лягте на спину, подложив подушки под голову и плечи.
- Согните здоровую ногу и поставьте ступню на кровать (см. рисунок 6).
- Удерживая прооперированную ногу прямой, поднимите ее над кроватью так, чтобы колени обеих ног поравнялись (см. рисунок 7). Сначала это будет тяжело, но со временем выполнять это упражнение станет проще.
- Медленно опустите ногу на кровать и расслабьте ее.
- Повторите 10 раз.
Выполняйте это упражнение по 5 раз в день.
Рисунок 6. Сгибание ноги
Рисунок 7. Поднятие ноги
Упражнение на квадрицепс бедра с неполной амплитудой
- Лягте на спину, подложив подушки под голову и плечи.
- Подложите скрученное в рулон полотенце или подушку под прооперированный коленный сустав, чтобы он был слегка согнут.
- Выпрямите одну ногу, подняв пятку и придавив полотенце обратной стороной колена (см. рисунок 8).
- Оставайтесь в этом положении, считая вслух до 5.
- Осторожно опустите ногу.
- Повторите 10 раз.
- Выполните это упражнение другой ногой.
Выполняйте это упражнение каждый час, когда вы не спите.
Рисунок 8. Упражнение на квадрицепс бедра с неполной амплитудой
Вернуться к началуВспомогательные службы
В этом разделе приводится перечень вспомогательных служб, которые могут помочь вам подготовиться к операции и восстановиться после нее.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Вспомогательные службы MSK
Для получения дополнительной информации онлайн, ознакомьтесь с разделом «Виды рака» (Cancer Types) на веб-сайте www.mskcc.org.
Приемное отделение (Admitting Office)
212-639-7606
Позвоните, если у вас есть вопросы по госпитализации, включая подачу запроса на одноместную палату.
Отделение анестезии (Anesthesia)
212-639-6840
Позвоните, если у вас есть вопросы об анестезии.
Кабинет доноров крови (Blood Donor Room)
212-639-7643
Позвоните для получения информации, если вы хотите стать донором крови или тромбоцитов.
Международный центр Бобст (Bobst International Center)
888-675-7722
MSK принимает пациентов из всех стран мира. Если вы приехали из другой страны, позвоните для получения помощи в организации вашего лечения.
Центр по предоставлению консультаций (Counseling Center)
646-888-0200
Многим людям помогают психологические консультации. Мы предоставляем консультации отдельным лицам, парам, семьям и группам лиц, а также даем лекарства, чтобы помочь вам справиться с беспокойством или депрессией. Чтобы записаться на прием, попросите направление у своего медицинского сотрудника или позвоните по указанному выше номеру телефона.
Программа по вопросам сексуальной медицины и здоровья для женщин (Female Sexual Medicine and Women’s Health Program)
646-888-5076
Рак и лечение рака могут повлиять на ваше сексуальное здоровье. Наша программа сексуальной и репродуктивной медицины для женщин поможет вам, если вас беспокоят связанные с раком проблемы сексуального здоровья, например, преждевременная менопауза или проблемы, связанные с детородной функцией. Позвоните для получения дополнительной информации или записи на прием. Мы можем помочь вам начать действовать и решить проблемы сексуального здоровья до, во время и после лечения.
Программа «Кладовая продуктов» (Food Pantry Program)
646-888-8055
Программа «Кладовая продуктов» предоставляет продукты питания малообеспеченным пациентам во время лечения рака. Для получения дополнительной информации обратитесь к своему медицинскому сотруднику или позвоните по указанному выше номеру телефона.
Служба интегративной медицины (Integrative Medicine Service)
646-888-0800
Служба интегративной медицины (Integrative Medicine Service) предлагает различные услуги в дополнение к традиционному медицинскому уходу. В эти услуги входят музыкальная терапия, терапия души/тела, танцевальная и двигательная терапия, йога и тактильная терапия.
Программа по вопросам сексуального здоровья и репродуктивной медицины для мужчин (Male Sexual and Reproductive Medicine Program)
646-888-6024
Рак и лечение рака могут повлиять на ваше сексуальное здоровье. Наша программа сексуальной и репродуктивной медицины для мужчин поможет вам, если вас беспокоят связанные с раком проблемы сексуального здоровья, например, эректильная дисфункция. Позвоните для получения информации или записи на прием. Мы можем помочь вам начать действовать и решить проблемы сексуального здоровья до, во время и после лечения.
Библиотека MSK
library.mskcc.org
212-639-7439
Вы можете зайти на веб-сайт нашей библиотеки или обратиться к персоналу библиотеки, чтобы получить дополнительную информацию о конкретном виде рака. Кроме того, вы можете ознакомиться с разделом LibGuides на веб-сайте библиотеки MSK по адресу libguides.mskcc.org
Обучение пациентов и ухаживающих за ними лиц
www.mskcc.org/pe
Посетите веб-сайт, посвященный обучению пациентов и ухаживающих за ними лиц, где вы сможете поискать обучающие материалы в нашей виртуальной библиотеке. Вы можете найти обучающие ресурсы, видеозаписи и онлайн-программы.
Программа взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program)
212-639-5007
Вас может поддержать беседа с человеком, который проходил лечение, подобное вашему. Благодаря нашей программе взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program) вы можете поговорить с бывшим пациентом MSK или с лицом, ухаживавшим за таким пациентом. Такие беседы являются конфиденциальными. Вы можете общаться при личной встрече или по телефону.
Служба выставления счетов пациентам (Patient Billing)
646-227-3378
Позвоните, если у вас есть вопросы по предварительному согласованию (preauthorization) с вашей страховой компанией. Это также называют предварительным разрешением (preapproval).
Представительская служба для пациентов (Patient Representative Office)
212-639-7202
Позвоните, если у вас есть вопросы в связи с бланком доверенности на принятие решений о медицинской помощи или сомнения по поводу ухода за вами.
Периоперационная поддержка близких медсестрами/медбратьями (Perioperative Nurse Liaison)
212-639-5935
Позвоните, если у вас есть вопросы о том, кому MSK будет давать информацию о вас во время операции.
Офис персональных медсестер/медбратьев (Private Duty Nursing Office)
212-639-6892
Вы можете запросить помощь персональной(-ого) медсестры/медбрата или сопровождающих. Позвоните для получения дополнительной информации.
Программа «Ресурсы для жизни после рака» (Resources for Life After Cancer [RLAC] Program)
646-888-8106
В MSK уход за пациентами не заканчивается после завершения активной стадии лечения. Программа «Ресурсы для жизни после рака» (RLAC) создана для пациентов, которые уже завершили свое лечение, а также для членов их семей. Эта программа предлагает разнообразные услуги, например семинары, мастер-классы, группы поддержки, консультации, касающиеся жизни после лечения. Она также помогает решать проблемы, связанные с медицинской страховкой и трудоустройством.
Социальные службы (Social Work)
212-639-7020
Социальные работники помогают пациентам, членам их семей и друзьям справляться с проблемами, характерными для онкологических заболеваний. Они предоставляют индивидуальные консультации и группы поддержки во время курса лечения и могут помочь вам в общении с детьми и другими членами вашей семьи. Наши социальные работники также могут направить вас в местные агентства и на различные программы, а также предоставить информацию о дополнительных финансовых ресурсах, если вы имеете на это право.
Духовная поддержка
212-639-5982
Наши капелланы (духовные наставники) готовы выслушать и поддержать членов семьи, помолиться, связаться с местным духовенством или религиозными группами, просто утешить и протянуть руку духовной помощи. За духовной поддержкой может обратиться любой человек вне зависимости от его формальной религиозной принадлежности. Межконфессиональная часовня центра MSK находится рядом с основным вестибюлем Memorial Hospital. Она открыта круглосуточно. Если у вас произошла экстренная ситуация, позвоните по номеру 212-639-2000. Попросите соединить вас с дежурным капелланом.
Программа лечения табакозависимости (Tobacco Treatment Program)
212-610-0507
Если вы хотите бросить курить, в центре MSK есть специалисты, которые могут помочь. Позвоните для получения информации.
Виртуальные программы
www.mskcc.org/vp
Виртуальные программы MSK предлагают онлайн-обучение и поддержку для пациентов и лиц, ухаживающих за ними, даже если вы не можете прийти в MSK лично. С помощью интерактивных занятий вы можете больше узнать о своем диагнозе и о том, что ожидать во время лечения и как подготовиться к различным этапам лечения рака. Занятия проводятся конфиденциально, бесплатно и с привлечением высококвалифицированных медицинских работников. Если вы хотите присоединиться к виртуальной программе обучения, посетите наш веб-сайт www.mskcc.org/vp для получения более подробной информации.
Внешние вспомогательные службы
Организация Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
Центр MTA в Нью-Йорке предлагает совместные поездки и услуги сопровождения для людей с ограниченными возможностями, которые не могут воспользоваться автобусом или метро.
Организация Air Charity Network
www.aircharitynetwork.org
877-621-7177
Предоставляет поездки в лечебные центры.
Американское общество по борьбе с раком (American Cancer Society, ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Предлагает разнообразную информацию и услуги, в том числе «Приют надежды» (Hope Lodge) — место для бесплатного проживания пациентов и ухаживающих за ними лиц на время лечения рака.
Веб-сайт «Карьера и рак» (Cancer and Careers)
www.cancerandcareers.org
Ресурс, на котором собраны образовательные материалы, инструменты и информация о различных мероприятиях для работающих людей, заболевших раком.
Организация CancerCare
www.cancercare.org
800-813-4673
275 Seventh Avenue (между West 25th Street и 26th Street)
New York, NY 10001
Предоставляет консультации, группы поддержки, образовательные мастер-классы, публикации и финансовую помощь.
Общество Cancer Support Community
www.cancersupportcommunity.org
Предоставляет поддержку и образовательные материалы людям, столкнувшимся с раком.
Организация Caregiver Action Network
www.caregiveraction.org
800-896-3650
Предоставляет образовательные материалы и поддержку для людей, которые заботятся о близких с хроническими заболеваниями или ограниченными возможностями.
Организация Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Предлагает бесплатные поездки для лечения по стране за счет свободных мест на корпоративных авиарейсах.
Организация Gilda’s Club
www.gildasclubnyc.org
212-647-9700
Место, где мужчины, женщины и дети, больные раком, получают социальную и эмоциональную поддержку благодаря общению, участию в мастер-классах, лекциях и общественных мероприятиях.
Организация Good Days
www.mygooddays.org
877-968-7233
Предлагает финансовую помощь для покрытия доплат во время лечения. У пациентов должна быть медицинская страховка, они должны соответствовать ряду критериев, и им должны быть назначены лекарства, которые входят в формуляр Good Days.
Организация Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
Предоставляет финансовую помощь для покрытия доплат, взносов медицинского страхования и нестрахуемых минимумов на определенные лекарства и виды лечения.
Организация Joe’s House
www.joeshouse.org
877-563-7468
Предоставляет больным раком и членам их семей список мест для проживания рядом с лечебными центрами.
Ресурс LGBT Cancer Project
https://lgbtcancer.com/
Предоставляет поддержку и защиту интересов для представителей ЛГБТ-сообщества, включая группы поддержки онлайн и базу данных клинических испытаний, толерантных к представителям ЛГБТ-сообщества.
Организация LIVESTRONG Fertility
www.livestrong.org/we-can-help/fertility-services
855-744-7777
Предоставляет информацию о репродуктивной функции и поддержку больных раком, лечение которых включает риски, связанные с фертильностью, а также излечившихся от рака.
Программа «Выгляди хорошо и чувствуй себя лучше» (Look Good Feel Better Program)
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Эта программа предлагает мастер-классы, которые помогут научиться позитивнее воспринимать свой внешний вид. Для получения дополнительной информации или для записи на мастер-класс позвоните по указанному выше номеру телефона или посетите веб-сайт программы.
Национальный институт рака (National Cancer Institute)
www.cancer.gov
800-4-CANCER (800-422-6237)
Национальная сеть правовых служб по вопросам рака (National Cancer Legal Services Network)
www.nclsn.org
Бесплатная программа по защите правовых интересов больных раком.
Национальная сеть больных раком из ЛГБТ-сообщества (National LGBT Cancer Network)
www.cancer-network.org
Предоставляет образовательные материалы, обучающие курсы и защиту интересов пациентов — представителей ЛГБТ-сообщества, перенесших рак и входящих в группу риска.
Ресурс Needy Meds
www.needymeds.org
Предоставляет список программ, поддерживающих пациентов в получении непатентованных лекарств и лекарств с зарегистрированной торговой маркой.
Организация NYRx
www.nyrxplan.com
Предоставляет льготы при приобретении рецептурных лекарств настоящим и бывшим сотрудникам бюджетного сектора штата Нью-Йорк, которые соответствуют определенным требованиям.
Товарищество по оказанию помощи при приобретении рецептурных лекарств (Partnership for Prescription Assistance)
www.pparx.org
888-477-2669
Помогает соответствующим определенным требованиям пациентам, у которых нет страхового покрытия рецептурных лекарственных препаратов, получать лекарства бесплатно или приобретать их по низкой цене.
Фонд обеспечения доступа для пациентов (Patient Access Network Foundation)
www.panfoundation.org
866-316-7263
Предоставляет помощь в покрытии доплат для пациентов со страховкой.
Фонд защиты интересов пациентов (Patient Advocate Foundation)
www.patientadvocate.org
800-532-5274
Предоставляет доступ к медицинскому уходу, финансовой помощи, помощи в вопросах страхования, помощи в сохранении рабочего места и доступ к национальному справочнику ресурсов для людей с недостаточным медицинским страхованием.
Организация RxHope
www.rxhope.com
877-267-0517
Предоставляет помощь в получении лекарств, на которые у людей может не хватать денег.
Образовательные ресурсы
В этом разделе приводится перечень обучающих материалов, которые упоминались в данном руководстве. Эти материалы помогут вам подготовиться к операции и безопасно восстановиться после нее.
Читая эти материалы, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Вернуться к началуЭндопротезирование коленного сустава. Памятка пациента
Различные заболевания и последствия травм приводят к боли и ограничению движений в коленном суставе. С течением времени Вы начинаете понимать, что Ваши возможности ограниченны. Вы длительное время лечитесь у различных специалистов. Несмотря на это, наступает момент, когда медикаментозное и физиотерапевтическое лечение перестают помогать. Возникают показания для хирургического лечения. Во многих случаях доктор-хирург-ортопед (врач, специализирующийся на болезнях суставов и костей) может заменить Ваш больной сустав. Для большинства людей замена коленного сустава означает возвращение к полноценной жизни без боли. Решившись на это, Вы сделали первый шаг к достижению цели. Тревога о том, пройдет ли боль в суставе, сможете ли Вы ходить без костылей естественна. Этот буклет поможет Вам понять, что такое замена коленного сустава и как она отразится на Вашей жизни. Он также поможет найти ответы на Ваши вопросы.
Как устроен и работает коленный сустав
Коленный сустав – один из крупных суставов в теле человека. Его формируют две длинные трубчатые кости: бедренная (сверху) и большеберцовая (снизу). Кроме того, в передней части коленного сустава расположена небольшая косточка округлой формы, называемая надколенником или коленной чашечкой. Два шарообразных возвышения расположены внизу бедренной кости и называются бедренными мыщелками. Они покрыты суставным хрящом и образуют суставную поверхность бедренной кости. Бедренные мыщелки контактируют с плоской поверхностью большеберцовой кости, называемую большеберцовым плато.
Суставной хрящ покрывает суставные концы костей в любом суставе. Толщина суставного хряща в коленном суставе составляет около 5-6 мм. это ткань белого цвета с блестящей, очень гладкой поверхностью, имеет плотноэластичную консистенцию. Функция суставного хряща заключается в уменьшении сил трения при движении в суставе, а также амортизации ударных нагрузок. Таким образом, суставной хрящ необходим там, где происходит движение двух костных поверхностей друг относительно друга. В коленном суставе суставной хрящ покрывает суставные концы бедренной и большеберцовой костей, а также заднюю поверхность надколенника.
Связки – это плотные образования из соединительной ткани, которые расположены по бокам коленного сустава и необходимы для фиксации концов костей друг с другом. Они дополнительно укрепляют суставную капсулу, ограничивая боковые движения в коленном суставе.
Внутри коленного сустава, между суставными поверхностями бедренной и большеберцовой костей, натянуты передняя и задняя крестообразные связки. Эти связки ограничивают излишние движения суставных поверхностей костей и удерживают большеберцовую кость от соскальзывания вперед или назад относительно бедренной кости. Все связки коленного сустава являются очень важными структурами, которые обеспечивают стабильность коленного сустава.
Два соединительнотканных образования коленного сустава, похожих на связки, называются менисками. Они расположены между бедренной и большеберцовой костью. Мениски иногда называют «хрящами» коленного сустава, однако структура менисков отличается от структуры суставного хряща, покрывающего суставные поверхности костей. Мениски представляют собой эластичные прокладки, имеющий полулунную форму, и заполняют пространство между бедренными мыщелками и большеберцовым плато. Они помогают рационально перераспределять вес тела с бедренной на большеберцовую кость и амортизировать чрезмерные нагрузки. Повреждение или отсутствие менисков приводит к неправильному распределению нагрузок в коленном суставе, что способствует развитью дегенеративных изменений суставного хряща.
В дополнение к функции защиты суставного хряща, мениски, вместе со связками, способствуют повышению стабильности коленного сустава. Стабильность сустава обеспечивается его « расклиниванием» менисками, имеющими клиновидную форму. Толщина менисков больше на периферии, чем в центральной части. Такая геометрия приводит к формированию неглубокой впадины на большеберцовом плато. Такая поверхность придает большую стабильность суставу, а также более эффективно перераспределяет статические и динамические нагрузки на суставную поверхность большеберцовой кости.
Больной и поврежденный коленный сустав
К сожалению, повреждения коленного сустава, которые сопровождаются нарушением целостности связок, встречаются достаточно часто. Кроме того, коленный сустав является опорным суставом тела человека, на который приходится значительная нагрузка при ходьбе, беге, в положении стоя. Поэтому риск преждевременного суставного изнашивания суставного хряща в коленном суставе достаточно высок. Когда одна и более частей коленного сустава повреждена, то движение становится затруднительным. В больном суставе хрящевые поверхности костей значительно изменены. В некоторых местах он исчезает, в других имеет наслоения. При этом теряется ровность, гладкость хрящевой суставной поверхности. Сбалансированность нагрузки на связки, мышцы нарушается. В них так же наступают изменения, не говоря о влиянии на них болезни. Постепенно в процесс вовлекаются все ткани сустава. Все это приводит к болезненным и ограниченным движениям в суставе, его деформации. Любая из нижеперечисленных проблем может привести к повреждению сустава:
— Остеоартроз — с течением времени нормальный износ и надрывы могут взаимодополниться. Хрящ может начать ломаться или стераться. Когда это происходит, кости вынуждены тереться друг о друга, становятся неровными и изъязвленными.
— Хроническое заболевание (Воспалительный артрит) — хронические заболевания, например, ревматоидный артрит или подагра, могут вызвать отек и раздражение (воспаление) в суставном хряще. В случае прогрессирования заболевания хрящ может истончиться и сустав может окостенеть.
— Травмы и переломы — неудачное падение или ушиб могут сломать одну или несколько костей, участвующих в построении коленного сустава. Если сломанная кость не срослась, или срослась в неправильном положении, то сустав будет медленно изнашиваться
Ваш врачебный осмотр
Ваш хирург всесторонне обследует Ваш коленный сустав. Сустав будет протестирован на силу и объем движения. Хирург может также понаблюдать за Вашей походкой. В то же время он будет искать другие проблемы в процессе Вашей ходьбы. Ваш доктор может попытаться уменьшить боль в бедре медикаментозной или физиотерапией. Вы можете научиться ходить с помощью трости. Но если все это не поможет должным образом, то тотальное эндопротезирование коленного сустава будет правильным решением для Вас. Для этого Вы пройдете полный врачебный осмотр и рентгеновское исследование. После формирования плана лечения хирург примет решение о необходимости операции.
Операция может помочь
Нет необходимости терпеть боль в суставе всю оставшуюся жизнь. Во время операции больной сустав заменяется на искусственный (эндопротез). Операция не может сделать Вас снова молодым, но она может принести Вам существенные преимущества. Основной задачей операции эндопротезирования сустава является улучшение его функции (уменьшение боли, увеличение объема движений, коррекция длины конечности, улучшение походки) и повышение комфортности жизни. К настоящему моменту в мире создано большое количество эндопротезов коленного сустава. Мы располагаем широким ассортиментом лучших отечественных и зарубежных эндопротезов. Подбор необходимого типа эндопротеза зависит от возраста больного, особенностей имеющейся патологии, состояния костной ткани и других факторов. Подбор проводит хирург при планировании будущего оперативного вмешательства.
Преимущества эндопротезирования коленного сустава
После операции по замене коленного сустава Вы сможете активней и легче двигаться. Большинство пациентов получают все преимущества, перечисленные ниже:
— Существенное снижение боли в коленном суставе, даже боль от операции должна уйти в течение нескольких недель.
— Ваша нога станет сильнее. Так как Вы не будете чувствовать боль, ноги будут работать больше, и, следовательно, укрепятся мышцы.
— Улучшится качество Вашей жизни, так как Вы сможете быть более активным.
— Вы сможете легче двигаться в течение многих лет. Большинство операций по полной замене коленного сустава дают многолетний результат.
Рентгеновское обследование
Рентгеновское обследование проводится с целью получения картины Вашего коленного сустава. Рентген покажет изменения в размере и форме сустава. Костная шпора, киста или углубления в кости также могут быть видны на рентгеновских снимках. Подобные изменения часто вызваны изношенностью хрящевой ткани. Рентгеновские снимки также помогут Вашему доктору планировать протезирование Вашего сустава. С помощью рентгенограмм доктор может решить, какой протез необходим и как его наилучшим образом закрепить в кости.
План вашего лечения
Хирург обычно планирует ваше лечение, основываясь на данных анализов и рентгенограмм.
1. Если Вы очень молоды и болезнь не зашла очень далеко, хирург может предложить Вам другую операцию или ее отложить. В этом случае терапевтическое лечение и изменение образа жизни помогут справиться с симптомами болезни до тех пор, пока не настанет время для эндопротезирования.
2. В зависимости от Вашего возраста и повреждения сустава операция может быть наилучшим выходом из положения. Полная замена коленного сустава дает длительный, многолетний результат (обычно для качественных суставов — это 15-20 лет), а в случае износа искусственный сустав может быть заменен на новый.
Подготовка к операции
Перед операцией, с целью облегчения процесса выздоровления, Вы можете предпринять следующие шаги:
— Внесите простые изменения в обстановку вашего дома:
— Уменьшите число предметов, которые трудно достать и минимизируйте необходимость взбираться по ступенькам. —
— Запаситесь замороженными и консервированными продуктами. Разместите все необходимое на уровне между плечом и талией.
— Наведите порядок и уберите напольные ковры.
— Уберите и сверните электрические провода.
— Перила и поручни особенно полезны когда Вы пользуетесь ванной или душем.
— Подготовьте захватывающие устройства для одевания носков или обуви (длинный крючок или длинные щипцы).
— Попросите кого-нибудь помочь вам первые 2 недели после операции.
— Поговорите с хирургом относительно необходимости сдать кровь для ее возможного использования во время операции.
— Dам так же необходимо посетить Вашего терапевта и зубного врача. Ваш терапевт решит, разрешена Вам или нет операция. Вам надо будет сдать необходимые анализы. Также может понадобиться электрокардиограмма для определения необходимого Вам типа наркоза. Проблемы зубов должны быть устранены перед операцией. Так же закончите все текущее лечение зубов. Если этого не сделать, то микроорганизмы изо рта могут попасть в кровь и инфицировать новый сустав. Это может замедлить выздоровление или, в случае инфекции в новом суставе, даже потребовать удаления эндопротеза.
— Если Вы курите, постарайтесь бросить курить или снизить число выкуриваемых сигарет — это снизит риск при операции и ускорит выздоровление.
Сдавая кровь
Во время операции может понадобиться возместить потерю крови. Сделать запас своей собственной крови перед операцией — лучшее решение. Это значительно снижает риск при переливании крови. Если необходимо, Вам перельют кровь из специальных запасов в клинике, она также проходит всесторонний контроль. Если Вы решили сдать свою собственную кровь, возможно Вам придется сделать это несколько раз. Обычно необходим недельный перерыв между сдачей крови.
Риск и осложнения
Как и всякая операция, операция по замене коленного сустава сопряжена с риском возможных осложнений. Это подразумевает следующее:
— Аллергические реакции.
— Тромбообразование.
— Инфицирование.
— Нестабильность сустава
— Повреждение близлежащих сосудов, костей или нервов.
— Болевой синдром.
По данным мировой литературы (наши результаты практически не отличаются от них), осложнения отмечаются примерно в 5,5-6% случаев.
Аллергические реакции связаны с индивидуальной непереносимостью препаратов, о которых Вы должны заранее рассказать лечащему врачу.
Повышенному тромбообразованию способствуют состояние крови, сопутствующие заболевания.
Инфекционным осложнения способствуют очаги инфекции в организме (кариозные зубы, фурункулез и т.п.). лечение нагноения требует значительных усилий пациентов и медперсонала и не всегда бывает успешным. Вы сами можете оказать доктору (а, значит, и себе) определенную помощь для профилактики воспаления. Именно поэтому до поступления в клинику все очаги инфекции должны быть санированы.
Нестабильность эндопротеза обусловлена ослаблением крепления эндопротеза к костям. Это происходит вследствие слабости кости, длительных чрезмерных нагрузок, индивидуальной непереносимости эндопротеза организмом, отрицательным влиянием продуктов износа компонентов эндопротеза и т.п. Поэтому пациенту следует помнить о необходимости соблюдения ортопедического режима и постоянном наблюдении врача-ортопеда. Не следует молчать о своих жалобах, думая что «это само пройдет». Так можно пропустить серьезное осложнение, с которым потом бороться будет трудно.
Сосудисто-неврологические нарушения появляются отеками и нарушением активных движений. Они иногда возникают как биологическая реакция организма на операцию.
Болевой синдром в послеоперационном периоде возможен при наличии сопутствующего поясничного остеохондроза, пателло-феморального артроза (между надколенником и бедренной костью), остеопороза.
Операция по замене вашего коленного сустава.
В большинстве случаев все предоперационные исследования сделаны за недели или дни до операции. Следуйте всем предписаниям хирурга при подготовке к операции. Вы можете так же побеседовать с анестезиологом (доктор, который дает наркоз) в случае, если это еще не было сделано. Будет вполне нормально испытывать некоторое волнение. Но будьте окончательно уверены, что это — обычная операция, которая ведет к хорошим результатам.
Вам объяснят, когда надо прекратить прием пищи и жидкости перед операцией. Информируйте Вашего хирурга обо всех лекарствах, которые Вы принимаете, включая и те, которые Вы купили без рецепта. Это очень важно. Некоторые лекарства не должны приниматься вместе с анестезией. Другие, например аспирин, ибупрофен, разжижающие кровь лекарства, ведут к кровотечению. Чтобы избежать проблем Вам могут посоветовать не принимать некоторые лекарства перед операцией.
После достижения необходимой глубины наркоза, хирурги приступают к операции.
Делается разрез по переднее-медиальной поверхности оперируемого сустава. Во время эндопротезирования коленного сустава экономно срезаются измененные поверхности суставных концов костей, образующих сустав. Вместо них устанавливаются суставные поверхности из искусственного материала, повторяющие форму здоровых (Рисунок 1). Обычно для этого используются особо прочные сплавы, например кобальт-хром-молибден или аналогичный. По типу фиксации все эндопротезы цементные – фиксируются к кости костным цементом. Между металлическими поверхностями устанавливается вкладыш из специального полимера, выполняющий амортизирующую функцию и улучшающий скольжение металлических поверхностей.
Имплантируемые искусственные поверхности идеально гладкие и прочные, они обеспечивают хорошее скольжение бедренной и большеберцовой костей, тем самым давая возможность сгибать и разгибать коленный сустав безболезненно и в достаточном объеме. Следующий важный этап операции — регулировка натяжения связок, от которого зависит не только объем движений в суставе, но и длительность его работы.
После установки нового сустава разрез закрывается специальными скобами или ушивается нитками.
После операции Вас доставят в реанимационное отделение. Персонал будет внимательно следить за вашим состоянием и давать обезболивающие препараты. Может сохраняться катетер (маленькая трубка) в мочевом пузыре и дренаж в бедре. Для сохранения стабильности сустава используется съемная иммобилизующая повязка.
В больничной палате
На следующий день Вы будете доставлены в палату, где в последствии будете находиться, и где родственники или друзья смогут посетить Вас. Какая-то боль может оставаться. Чтобы боль стала терпимее, отвечайте честно на вопросы о текущем состоянии и тогда оказываемая помощь будет адекватной. Во время пребывания в больнице Вам объяснят, как защищать новый сустав в повседневной жизни. Разработкой движений в оперированном коленном суставе с Вами начнет заниматься методист по лечебной физкультуре. Кроме того, Вы должны самостоятельно заниматься гимнастикой для коленного сустава каждый час по 10-15 минут.
После операции пациент находится под наблюдением медицинского персонала. Перечисленное ниже оборудование будет способствовать комфорту и безопасности:
— Иммобилизующая повязка, как правило съемная. Сустав ей фиксируется в течение 3-5 дней при нормальном течение послеоперационного периода.
— Балканская рама (трапеция) может быть закреплена над кроватью. Воспользуйтесь ею для поднятия тела при перемене позиции;
— Специальное бинтование может быть полезно для снижения риска кровотечения или тромбообразования. Иногда для предупреждения тромбов даются лекарства.
В первые дни после операции Вы можете ощущать боль, несмотря на обезболивающие препараты. Это нормально. Но если боли не уменьшаются, обязательно сообщите сестре. Анальгетики могут быть введены в мышцу или внутривенно сразу в кровяной поток.
Во время курса обучения защите оперированного сустава Вам расскажут как ходить, сидеть и одеваться первое время после операции. Для того, чтобы легче двигаться во время обучения, попросите обезболивающие препараты.
Снова ходить
Вы сможете стоять и ходить спустя несколько дней после операции. Медсестра или физиотерапевт помогут Вам и расскажут насколько можно нагружать оперированный сустав. Практикуясь, Вы сможете двигаться самостоятельно с помощью костылей. В стационаре, при удовлетворительном заживлении операционной раны, Вы будете находиться до снятия швов (около 10 дней после операции). К моменту выписки, как правило, все больные ходят при помощи костылей.
Сидим и одеваемся
Для того, чтобы оперированный сустав не пострадал, Вам покажут как выполнять обычные движения. Пользуйтесь следующими советами:
— Чтобы сесть, отклонитесь назад так, чтобы ноги коснулись края сидения, затем, используя подлокотники стула и упираясь в них, опускайтесь на сидение. Всегда держите оперированную ногу впереди себя.
— Одевая носки и обувь, используйте такие приспособления, как длинный крючок или длинные щипцы. Сначала потренируйтесь на шлепанцах.
— Когда Вы моете ноги, используйте губку на длинной ручке и душ с гибким шлангом.
Взбираясь по ступенькам, ставьте вперед здоровую ногу. Затем подтягивайте оперированную ногу и ставьте рядом. Спускаясь по ступенькам, первой ставьте оперированную ногу.
После выписки из больницы Вы умеете делать все необходимое: заниматься лечебной гимнастикой, сидеть, ходить. Вы можете обойтись без посторонней помощи.
Именно сейчас многое в работе замененного сустава зависит от Вас. Лишь занимаясь гимнастикой изо дня в день, Вы добьетесь хороших результатов. Боль в коленном суставе будет беспокоить все меньше и меньше. Увеличится сила мышц ног. Увеличится объем движений в оперированном суставе. Протезирование сустава — большая операция, не удивляйтесь, если потребуйся несколько месяцев для полного восстановления. Необходимые при выписке рекомендации расскажет лечащий врач.
Когда необходимо обратиться врачу
Позвоните Вашему лечащему врачу или оперировавшему хирургу если:
— нарастает боль в суставе;
— Вы чувствуете боль или опухоль в ноге выше или ниже колена;
— появилось необычное покраснение, жар или мокнутие на месте операции;
— повысилась температура тела.
Душ и купание
Первые шесть недель после операции желательно избегать приема горячей ванны и лучше мыться в теплом душе. При этом желательно чье-нибудь присутствие рядом до тех пор, пока Вы не станете чувствовать себя уверенно. Если ванны не избежать, то мы советуем Вам придерживаться некоторых простых правил, делающих ее прием максимально безопасным. Во-первых, до 6 — 8 недель избегайте очень горячей ванны — это вовсе не связанно с возможным нагревом Вашего нового сустава, как ошибочно думают больные. Скорее это вызвано опасным влиянием горячей воды на возможность образования тромбов в оперированной ноге. Во-вторых, при заходе в ванную всегда садитесь на край, противоположный крану. Ноги по очереди переносятся в ванную, при этом всю нагрузку следует перенести на руки, которыми Вы должны прочно держаться за края. После этого можно осторожно погружаться в воду, при этом всю нагрузку следует перенести на слегка согнутую здоровую ногу, а больную лучше держать выпрямленной.
Также осторожно следует выходить из ванны, опять сосредоточив всю нагрузку на руках и здоровой ноге. Больная нога плавно перемещается из ванны, оставаясь в выпрямленном положении.
Категорически не разрешается в течение первых 1,5-3 месяцев посещение бани или сауны.
Дома
Находясь дома, необходимо:
— продолжить занятия лечебной гимнастикой;
— бинтовать оперированную ногу эластичным бинтом до 3-х месяцев после операции и выполнять рекомендации лечащего врача;
— следить за своим здоровьем поскольку обострение хронических заболеваний, острые инфекции, переохлаждение, переутомление может привести к воспалению оперированного сустава;
— соблюдайте дома простейшие меры предосторожности: ходите в обуви на низком каблуке, уберите на время подвижные коврики, провода, осторожно ходите по влажной поверхности, старайтесь, чтобы домашние животные не попали Вам под ноги;
— выполняйте посильную домашнюю работу, чередуйте время работы, отдыха, гимнастики;
— старайтесь гулять с помощью родственников, друзей;
— избегайте длительного стояния на одном месте. Находиться в движении гораздо полезнее, чем стоять или даже сидеть в одном положении;
— старайтесь не перегружать ногу, особенно следите за тем, чтобы при нагрузке в суставе не появлялась жидкость, избегайте нагрузки (в том числе и спортивные), связанные с резкими движениями, прыжками, ударами ногой, вибрацией. Из спортивных видов активности полезна неторопливая езда на велосипеде, небыстрые прогулки на лыжах, плавание;
— также следите за своей активностью, продолжайте ходить, возвращайтесь к активной жизни, для этого Вы оперировались!
Для коленного эндопротезирования:
1. Что иметь при себе для госпитализации?
При себе необходимо иметь два эластичных бинта по 5 метров и костыли.
2. Как крепится эндопротез?
По типу фиксации все эндопротезы цементные — фиксируются к кости костным цементом. Тип эндопротеза определяется врачом по результатам комплексного обследования.
3. Что замещается в суставе на искусственное?
При эдопротезировании коленных суставов замещаются суставные поверхности бедренной и большеберцовой костей.
4. Возможна ли боль после операции?
Болевые ощущения возможны. Они связаны с многими факторами (патологические изменения окружающих сустав тканей, дегенеративные изменения позвоночника и т.д.).
5. Как долго находиться в стационаре?
В стационаре больной, при удовлетворительном заживлении операционной раны, находится до снятия швов (около 10 дней после операции) и к моменту выписки больной, как правило, ходит при помощи костылей.
6. Как долго стоит протез?
Средний срок службы эндопротеза зависит от условий его использования (двигательный режим, физические нагрузки). В настоящее время специалисты определяют процент выживаемости эндопротезов. Некоторые конструкции функционируют до 25 лет.
7. Будет ли хромота?
Гарантировать ее исчезновение нельзя. Она зависит от многих факторов (разная длина конечностей, состояние мышц, объем движений, перекос таза, деформация позвоночника и т.д.)
8. Какие возможны осложнения?
Возможны общесоматические и локальные осложнения. К общесоматическим относят обострение сопутствующих заболеваний. Из локальных чаще всего отмечаются тромбофлебиты, нарушение функции нервов конечностей, вывих эндопротеза.
9. За счет чего происходит вывих?
В раннем послеоперационном периоде (до 6 месяцев) сустав не достаточно фиксируется мышцами и связками сустава, поэтому при нарушении ортопедического режима возможен вывих эндопротеза. Больным после операции нельзя сгибать ногу в коленном суставе больше 90 градусов.
10. Возможны ли физические нагрузки (бег, поднятие тяжестей) после операции?
В послеоперационном периоде больные получают физические нагрузки в форме лечебной физкультуры. Через 6 месяцев после операции, при условии полного восстановления функции конечности, возможны физические нагрузки. Но учитывая биомеханику искусственного сустава, желательно избегать те виды спорта, которые связаны с подъемом или ношением тяжестей (более 10-15 кг.), резкими, прерывистыми осевыми нагрузками на оперированную конечность (верховая езда, бег, прыжки, тяжелая атлетика и т.п.).
11. Когда можно заниматься половой жизнью?
Половая жизнь возможна не ранее чем через 1-1,5 месяца. Этот срок необходим для заживления мышц и связок, окружающий оперированный сустав. При этом большое значение имеют поза при которых соблюдается щадящий ортопедический режим для оперированного сустава.
12. Можно ли ходить на каблуках?
Можно, однако, желательно, не перенапрягать мышцы ног, принимающие участие в ходьбе.
13. Когда можно водить машину?
Через 3 месяца после операции. В первые 6 месяцев при посадке и выходе из автомобиля нужно помнить о соблюдении ортопедического режима. Старайтесь максимально отодвинуть сиденье назад, полуоткинуть кресло.
14. Можно ли стоять на коленках?
На коленках стоять можно, но при смене положения нужно помнить о соблюдении ортопедического режима.
подготовка к операции по замене коленного сустава
вы хотите подготовиться к операции по замене коленного сустава? Важно знать ответ на этот вопрос, потому что, если вы хорошо подготовитесь к операции, вы сможете за короткое время восстановиться и наслаждаться жизнью. В этой статье будут объяснены все этапы предоперационной подготовки для вас.
Операция по замене коленного сустава является одной из наиболее распространенных и популярных форм операции по замене сустава. Более полумиллиона человек в Соединенных Штатах ежегодно проходят эту операцию. Вы можете удивиться и сказать: «Вау, это большое число!» Да, поскольку растет число людей, которые теряют колени из-за серьезных медицинских проблем, таких как остеоартрит, и других возможных причин, таких как несчастные случаи.
Если вы читаете эту статью, возможно, вы являетесь кандидатом на эндопротезирование коленного сустава и хотите узнать, как подготовиться к операции по замене коленного сустава. Как говорят врачи, чем лучше вы будете готовиться к этой операции, тем легче и короче будет ваш период восстановления. В этой статье описано все, что вам нужно знать о подготовке к операции по замене коленного сустава.
Признаки Того, Что Вам Необходима Операция По Замене Коленного Сустава
Зачем пациентам требуется эндопротезирование коленного сустава и необходимо ли это? У пациентов с остеоартрозом коленного сустава хрящ на концах костей коленного сустава через некоторое время изнашивается и заставляет две кости тереться друг о друга. Это состояние вызывает сильную боль в суставах и скованность, что затрудняет выполнение пациентом повседневных действий с течением времени и с задержками в лечении. Врачи всегда настаивают на том, чтобы вы так не поступали, так как у вас нет другого выбора, кроме замены коленного сустава. Но как? Они согласны с тем, что если вы обратитесь к врачу на ранней стадии, лекарства, физиотерапия и иногда инъекции кортикостероидов замедлят или остановят прогрессирование износа суставов. В противном случае хирургу-ортопеду придется заменить поврежденный сустав искусственным суставом, что будет иметь как преимущества, так и недостатки для вас. Операция по замене коленного сустава-сложная процедура со сложным периодом заживления, поэтому вам необходимо быть морально, медицински и физически подготовленным перед операцией.
Мысленно Готовлюсь К Операции На Колене
Врачи считают, что психологическая подготовка к операции на колене важнее других мер, потому что беспокойство и ожидания могут удержать людей от операции. Для этого вы должны сначала ответить на любые сомнения или опасения, которые могут возникнуть у вас по поводу операции на колене, прежде чем принимать решение о дате операции. Для этого посетите своего врача, чтобы получить полную и подробную информацию о важных вопросах, таких как риски операции по замене коленного сустава, долговечность замены коленного сустава и качество жизни после операции. Были случаи, когда некоторые пациенты ожидали выполнения напряженных действий после операции, например, когда они были здоровы. Но когда позже они поняли, что такое невозможно и что у них должны быть ограничения, они были подавлены. Кроме того, важно знать, что имплантаты не вечны. Через 15-20 лет, в зависимости от вашего ухода, вам может потребоваться повторная операция по замене сустава. Как только вы решите свои проблемы, назначьте дату операции своему врачу и попросите его/ее помочь вам подготовиться к операции по замене коленного сустава.
Медицинская И Физическая Подготовка К Операции Тотального Эндопротезирования Коленного Сустава
За несколько недель до операции вам нужно выполнить несколько основных шагов, чтобы провести легкую операцию без побочных эффектов. Согласно статистике, пациенты, которые хорошо подготовлены перед процедурой, с большей вероятностью перенесут успешную операцию и поправятся за короткое время. Некоторые вещи, которые вам следует учитывать за несколько недель до операции:
1 — Прекратите Принимать Лекарства
Вы должны прекратить прием следующих лекарств за две недели до операции, чтобы избежать осложнений во время процедуры и в течение нескольких дней после нее:
- Антикоагулянты, такие как аспирин, а также нестероидные противовоспалительные препараты;
- Иммунодепрессанты;
- Опиоидные обезболивающие препараты
- Добавки, такие как витамин Е, Гинкго Билоба, глюкозамин и рыбий жир.
Ортопеды говорят, что если вы хотите быстрее восстановиться, вы должны быть в хорошей физической форме. Поэтому постарайтесь избавиться от лишнего веса, выполняя некоторые специальные упражнения под наблюдением вашего врача за несколько недель до операции.
3 — Бросьте Курить Или Другие Табачные Изделия
За две недели до операции бросьте курить. Поскольку никотин увеличивает вероятность кровотечения во время операции, он также повышает риск инфекции и образования тромбов после операции.
4 — Избегайте Употребления Алкоголя
Алкоголь может иметь рискованные взаимодействия с обезболивающими препаратами и быть опасным для жизни. Избегайте употребления алкогольных напитков по крайней мере за неделю до операции.
5 — Стоматологическая Оценка
Запишитесь на прием к стоматологу до дня операции. Так как бактерии из зубов в результате стоматологической процедуры могут попасть в кровоток и вызвать инфекцию в области искусственного сустава.
6 — Упражнения Для Подготовки К Замене Коленного Сустава
Существуют различные и особые упражнения для подготовки к замене коленного сустава. Перед операцией обратитесь за помощью к физиотерапевту, чтобы убедиться, что эти упражнения выполняются правильно.
Приготовьте Свой Дом
За неделю до операции подготовьте домашнюю обстановку к восстановительному периоду; для этой цели вы можете:
- Подготовьте для себя комнату на первом этаже;
- Уберите лишние предметы из коридоров, чтобы вы могли передвигаться в инвалидной коляске или на костылях.;
- Прикрепите перила к вашей ванне и лестнице;
- Установите приподнятое сиденье для унитаза;
- Сделайте все необходимое оборудование доступным;
- Попросите своего супруга или друзей быть с вами в это время.
Что Вы Приносите В Больницу На Операцию?
Наступил день операции, и вы должны собрать свои вещи и отправиться в больницу за день до процедуры. Вам следует упаковать следующие предметы:
- Удобная одежда, которая не давит на колено при переодевании;
- Личные вещи, такие как зубные щетки и дезодоранты;
- Туфли без шнуровки и халат до колен;
- Все медицинские документы и результаты анализов.
Резюме
Хотя все вы знаете, что операция по замене коленного сустава является сложной и дорогостоящей операцией и требует нескольких месяцев отдыха дома, вы можете провести этот процесс с легкостью, если хорошо подготовитесь к операции. Чтобы провести операцию со здоровым умом и телом, задайте своему врачу любые вопросы или сомнения по поводу операции. Вы также можете получить много полезной информации из надежных источников и веб-сайтов. Помните, что вы можете столкнуться с трудностями во время процедуры и в последующие дни, если не подготовитесь к операции по замене коленного сустава.
Эндопротезирование коленного сустава – узнать об услуге, записаться на приём. Сеть клиник МЕДСИ в Санкт-Петербурге
От качества восстановления после эндопротезирования коленного сустава во многом зависит успех вмешательства в целом.
Реабилитационные мероприятия проводятся в 3 основных этапа.
Ранний послеоперационный период: 5‑21 сутки после вмешательства
В это время проводится лекарственная профилактика тромбообразования и инфекционных осложнений. Постепенно сустав подвергается дозированным нагрузкам. Увеличивается объем движений в нем, проводится разработка конечности. Пациент обязательно выполняет упражнения, которые позволяют улучшить кровообращение, сократить болезненные ощущения и уменьшить отечность. В это же время разрабатывается программа для дальнейшей реабилитации. Через 2 недели после вмешательства снимаются швы. Пациент выписывается из стационара и продолжает восстановление уже дома.
Поздний послеоперационный период: 3‑4 месяца после эндопротезирования коленного сустава
В это время проводится комплексная реабилитация. Она заключается в лечебной физкультуре и физиотерапии. Постепенно нагрузка на конечность увеличивается все больше и больше. Пациент в это время ходит сначала с опорой, а затем без нее.
Тренирующий этап: 6‑8 месяцев
К этому время функция ноги восстанавливается полностью и пациент может вернуться к привычному образу жизни. При этом сама реабилитация не оканчивается. Важно продолжать заниматься лечебной гимнастикой с целью восстановления объема мышц и подвергать конечность даже спортивным нагрузкам. Заниматься запрещено только профессиональным спортом.
Важно! В это время нужно продолжать регулярно посещать врача. Специалист будет наблюдать за состоянием пациента, что позволит провести своевременную профилактику отдаленных послеоперационных осложнений.
На этапе реабилитации и после ее завершения следует позаботиться о том, чтобы эндопротез служил как можно дольше.
Для этого пациенту необходимо:
- Избегать подъема тяжестей весом более 15 килограммов
- Следить за осанкой
- Стараться двигаться равномерно и максимально неторопливо
- Избегать любых травм: ударов, падений, ушибов и др.
- Носить удобную обувь на плоской подошве
- Поддерживать рекомендованный врачом режим активности
- Следить за сохранением стабильного веса
- Избегать резких движений
Важно! При возникновении любых вопросов, а также симптомов патологических состояний, нужно незамедлительно записываться на прием к врачу.
Эндопротезирование коленного сустава в Москве
Эндопротезирование коленного сустава – это операция, целью которой является восстановление функции сустава с помощью замены поврежденных частей колена протезами. В некоторых случаях эндопротезирование колена является единственным способом помочь больному. В зависимости от степени и причины повреждений коленного сустава, возраста пациента и медицинских показаний при эндопротезировании могут использоваться различные модели эндопротезов. Выбор варианта замены сустава осуществляется оперирующим хирургом по результатам осмотра пациента на обязательной предоперационной консультации.
Если вы ищете возможность сделать эндопротезирование в Москве, обратитесь в «Семейный доктор». В нашем Госпитальном центре операция проводится с применением современных методов и использованием надежных искусственных суставов от ведущих мировых производителей. Цены на услуги представлены ниже.
Показания
Эндопротезирование рекомендовано пациентам, которые вследствие травм, различных заболеваний полностью или частично утратили способность сгибать ногу в коленном суставе. Уменьшение объема движений часто является симптомом:
-
дегенеративных процессов в суставе;
-
асептического некроза;
-
системных заболеваний соединительной ткани;
-
врожденных аномалий развития;
-
внутрисуставных переломов.
Противопоказания
Эндопротезирование коленного сустава не проводится при наличии абсолютных и относительных противопоказаний.
Абсолютные противопоказания:
-
декомпенсированная патология внутренних органов;
-
острые инфекционные заболевания;
-
нарушения психического здоровья;
-
инфекционные артриты;
-
сосудистая патология нижних конечностей в стадии обострения;
-
аллергические реакции на компоненты наркоза, материалы искусственного сустава.
Относительные противопоказания:
-
онкологическая патология;
-
хронические заболевания внутренних органов;
-
нарушение минерализации костей из-за изменения гормонального фона;
-
избыточная масса тела.
Материалы
Современные эндопротезы качественно выполняют свою функцию на протяжении 15-20 лет. Искусственные коленные суставы производятся из прочных инертных материалов, которые обладают высокой приживаемостью в организме человека. Металлические элементы протеза изготавливаются из нержавеющих видов стали, сплавов титана. Скользящие поверхности выстилают особым полиэтиленом или специальной керамикой, уменьшающей силу трения.
Типы эндопротезирования
Эндопротезирование коленного сустава бывает:
-
полным – происходит полная замена сочленения;
-
частичным – искусственный протез устанавливается вместо изношенной части сустава.
Предоперационная подготовка
Проводится стандартное обследование, включающее анализы крови и мочи, рентгенографию коленного сустава, ЭКГ.
Операция по замене коленного сустава
Накануне проведения операции пациент размещается в палату. На всё время лечения он обеспечивается всеми необходимыми предметами гигиены, а также питанием. Возможно размещение пациента с одним из родственников.
Непосредственно перед протезированием оперирующий хирург проводит предоперационный осмотр, анестезиолог подбирает наиболее оптимальный тип наркоза, после чего пациента готовят к операции.
Длительность операции составляет от 1,5 до 3-х часов. В зависимости от показаний операция проводится под спинномозговой анестезией или под общим наркозом
После операции
После проведения операции пациент возвращается в послеоперационную палату, где проходит послеоперационное лечение, включающее в себя медикаментозную и, при необходимости, аппаратную терапию. Подвижность в суставе восстанавливается в первые часы после операции. В целом период пребывания в стационаре может занять до 5-ти суток.
Накануне выписки сдаются контрольные анализы крови и мочи, проводится контрольный осмотр лечащего врача, и, если результаты анализов и осмотра оказываются положительными, пациент выписывается домой.
Восстановление
Реабилитационные мероприятия пациентам после эндопротезирования коленного сустава необходимо проводить под контролем специалиста, так как избыточная физическая активность может привести к повреждению искусственной конструкции.
В первые дни после операции используют костыли или высокие ходунки, позже – трость. Важно сразу стараться не хромать, ведь изменить походку в будущем может быть сложно. После эндопротезирования коленного сустава без дополнительных приспособлений можно будет ходить через 4-6 недель, а через 2-3 месяца врач может разрешить заниматься спокойными видами спорта.
Для реабилитации пациентов используются лечебная гимнастика, массаж, физиотерапевтические процедуры. Комплекс упражнений разрабатывается индивидуально.
После эндопротезирования рекомендовано наблюдение у травматолога – какая требуется периодичность осмотров, определяется индивидуально
Записаться на консультацию по поводу эндопротезирования коленного сустава, можно по телефону, через мобильное приложение или личный кабинет пациента на сайте
Реабилитация после замены коленного сустава
Получить консультауию по реабилитации
и купить путевку на реабилитацию после замены коленного сустава
+7 (495) 419-19-66; +7 (495) 641-09-69
После проведения операции по замене коленного сустава каждый пациент рассчитывает на восстановление подвижности суставов нижней конечности, а также отсутствие боли и дискомфорта во время движения. Однако не каждый задумывается над тем, что операция – это только начало пути полного восстановления организма. И на нем важнейшую роль играет качественная реабилитация после замены коленного сустава.
По утверждению квалифицированных травматологов-ортопедов, именно правильная стратегия реабилитационных мероприятий является залогом успешного выздоровления.
При этом существуют общие требования, которых нужно придерживаться в период после операции по замене коленного сустава и реабилитации:
- первые 14 дней ходьба только на костылях;
- переходить на самостоятельное передвижение необходимо медленно, постепенно увеличивая нагрузки. При этом полный отказ от костылей рекомендуется не раньше, чем через 3 месяца после операции. Расширение объема выполняемой нагрузки проводится только под контролем специалиста;
- строго запрещается нагружать колени (принимать положение «стоя на коленях»), то есть центр тяжести всего тела не должен быть направлен на суставы;
- не рекомендуется делать резких движений ногой, на которой производилась замена коленного сустава;
- реабилитация в специализированном центре должна длиться не менее 14 дней, при этом пациент должен выполнять все процедуры, назначаемые лечащим врачом.
В целом восстановительный период должен проходить под контролем квалифицированного специалиста, который назначит индивидуальный комплекс физиотерапевтических процедур и лечебной физкультуры.
Восстановительные методики, на которые делают упор реабилитационные центры.
Специальные упражнения, направленные на восстановление двигательных функций коленного сустава – это основа любой реабилитации после эндопротезирования. Дополнительно физиотерапевт или реабилитолог могут назначить пациенту проведение курса СРМ-терапии.
Суть данной методики заключается в длительной пассивной разработке сустава с помощью специального роботизированного тренажера. Отличительной особенностью процедур является движение сустава без участия мышечной силы нижней конечности и усилий пациента.
Если вы хотите подобрать оптимальный курс реабилитации после замены коленного сустава в центре, расположенном недалеко от дома, обратитесь в наш санаторно-курортный консультативный центр.
Домашних упражнений и физиотерапии после операции на суставах
Улучшается ли состояние людей после операции на колене с помощью домашних упражнений или физиотерапии (ФТ) в клинике? Это вопрос, поставленный в австралийском исследовании 2014 года, опубликованном в журнале Arthritis Care & Research . Исследователи обнаружили, что пациенты, которым была проведена полная замена коленного сустава и которые следовали структурированной программе упражнений в домашних условиях, показали себя не хуже — с точки зрения боли и диапазона движений — чем те, кто участвовал в стандартной программе физиотерапии на базе клиники.
По данным Центров по контролю и профилактике заболеваний, ежегодно проводится более 700 000 операций по замене коленного сустава, также называемых тотальным артропластикой коленного сустава. Ожидается, что это число будет расти по мере старения и увеличения численности населения.
Тем не менее, существует мало рекомендаций, в которых излагаются тип и объем реабилитации, которую пациент должен получить после операции, и несколько исследований исследуют этот вопрос, несмотря на большое количество людей, перенесших операцию по замене суставов, и важность реабилитации для ее конечного успеха.
Что лучше делать дома или в клинике?
Исследователи из Сиднейского университета набрали 390 пациентов с заменой коленного сустава в возрасте от 45 до 75 лет. Примерно половина из них были назначены для выполнения программы упражнений на дому, а другая половина — для программы на базе клиники; обе программы длились шесть недель.
Пациенты, участвующие в программе на дому, получили одно занятие от физиотерапевта перед выпиской из больницы с письменной копией инструкций по упражнениям.Им также было предложено одно посещение в клинике для «наблюдения» в течение первой недели после выписки, а также им были сделаны короткие еженедельные телефонные звонки для контроля соблюдения режима лечения. Пациентам второй группы был предоставлен доступ к физиотерапии на базе клиники в соответствии с рекомендациями их больницы или хирурга.
Через шесть недель не было значительных различий между двумя группами по показателям боли и физической активности, а также не было значительных различий во времени 50-футовой ходьбы или амплитуде движений колен.Девять процентов из группы, работающей в клинике, и шесть процентов пациентов из группы домашних упражнений не могли согнуть колено на 80 градусов. (Сгибание колена на 90 градусов и более — цель, используемая во многих больницах, потому что это указывает на то, что пациент может нормально функционировать после операции.)
Личные предпочтения и цели
«Некоторым пациентам нравится проходить реабилитацию в амбулаторных условиях, где они находятся с поставщиками медицинских услуг и аналогичными пациентами», — говорит д-р.Табб. Другие, по его словам, предпочитают находиться дома или индивидуально посещать физиотерапевта.
Доктор Табб говорит, что за последнее десятилетие физиотерапевты стали больше ориентироваться на функциональные цели пациентов. «Недостаточно просто измерить силу или диапазон движений», — говорит д-р Табб. «Нам необходимо воплотить эти цели реабилитации в функциональные действия, например, как хорошо они могут подниматься и спускаться по лестнице, кататься на велосипеде, садиться в сад и размахивать клюшкой для гольфа».
Хотя это исследование предлагает начало понимания лучших вариантов послеоперационного восстановления, исследователи говорят, что необходимы дополнительные исследования.
Важность послеоперационной реабилитации
По словам доктора Крейтона К. Табба, представителя Американской академии хирургов-ортопедов и заместителя председателя отделения ортопедии и реабилитации Медицинского центра армии Брук в Сан-Антонио, штат Техас, пациенты должны обязательно принимать участие в структурированном исследовании. программа послеоперационной реабилитации для максимального увеличения подвижности и силы колена, а также для восстановления максимально возможной функции колена после операции.
Связанные ресурсы:
Реабилитация в домашних условиях после замены коленного сустава
Замена коленного сустава больше не только для бэби-бумеров.Спортсменам также делают эндопротезы суставов. Ваши старые травмы могут привести к тому, что вы попадете на операционный стол. Если вы спортсмен с повторяющимися травмами колена, вам может потребоваться операция по замене сустава. Стоит ли возвращаться к физической активности после замены? Совершенно верно, и вот почему. Более сильные мышцы и кости снижают вероятность отказа компонентов. Домашние упражнения помогут восстановиться и вернуться к активному образу жизни.
Почему замена коленного сустава неэффективна?
Компоненты для замены коленного сустава могут прослужить не менее десяти лет.Замена коленного сустава не часто дает сбой, но когда это происходит, это может быть результатом ослабления мышц и костей. Как лучше всего укрепить кости? Вы угадали: физическая активность.
Реабилитация с 7 упражнениями в домашних условиях
Замена коленного сустава — это серьезная операция, требующая физиотерапии, независимо от вашего возраста, когда вы ее получаете. Так что пока не начинайте поднимать тяжести и шлепать по лыжам. Вам нужен физиотерапевт, вам нужен план и вам нужно стремление вернуться к активному образу жизни.
Реабилитация — ключ к безболезненной жизни и активному образу жизни. Ваш план реабилитации должен включать упражнения в домашних условиях. Упражнения помогают восстановить подвижность и силу колен. По мере того, как вы становитесь сильнее, вы начинаете возвращаться к обычным занятиям. Следующие упражнения следует выполнять не реже двух-трех раз в день или по указанию врача или терапевта.
-
Насосы для голеностопного сустава
Лежа на спине, качайте ногу. Поднимите пальцы ног вверх, а затем снова согните их.Включите в набор круги вокруг щиколоток. Прокачав стопу, поверните стопу. Держите пальцы ног поднятыми, пока вы вращаетесь по и против часовой стрелки.
-
Коленные сгибания / скольжение пятки с опорой на кровать
Лежа на спине, сгибайте колено, скользя пяткой вверх и вниз по кровати или плоской поверхности. Повторяйте сгибание, пока не сможете согнуть колено, или пока нога не устанет. Переходите к следующему этапу. Не забывайте держать коленную чашечку вверх.Не позволяйте ему дрейфовать в любую сторону.
-
Слайды для ног
Лягте на спину и положите руки по бокам. Двигайте ногой из стороны в сторону. Когда вы выполните это упражнение, направьте коленную чашечку к потолку и не торопитесь.
-
Сжимание ягодиц
Это упражнение важно, потому что оно одно из немногих, которое непосредственно касается вашей задней части. Вам нужны сильные ягодицы, чтобы ходить, заниматься спортом, вставать и опускаться, а также выполнять повседневные действия.Чтобы сделать ягодичные мышцы, лягте на спину на кровать или коврик. Сожмите ягодицы как можно сильнее. (Это движение, которое вы делаете, когда кто-то подрезает вас на перекрестке). Удерживайте сжатие в течение 10 секунд и отпустите. Сделайте это еще 20 раз. Вы можете сжимать ягодицы в течение дня, сидя или лежа.
-
Растяжка колена
Вы можете выполнять множество растяжек в коленях сидя или лежа. Расположите два стула лицом друг к другу.Сядьте на стул и поставьте ногу на стул перед собой. Вытяните ногу прямо на стуле на 10 минут.
Оставайтесь в кресле, чтобы выполнить длительную растяжку в коленях. Согните колено назад, когда вы наклоняетесь вперед в кресле. Удерживайте растяжку от 20 до 30 секунд. Вы должны выполнять эту растяжку много раз в течение дня. Вскоре вы сможете удерживать растяжку более минуты.
-
Сгибание колена сидя
Чтобы выполнить сгибание колена с опорой на стуле, поместите здоровую ногу за прооперированное колено.Крест на щиколотках. Поддерживайте колено, осторожно сгибая его как можно дальше. Удерживайте растяжку от 5 до 10 секунд.
-
Подъем прямых ног
Лягте на спину и выпрямите колено на кровати или коврике. Напрягите мышцы бедра, отрывая ногу от кровати. Удерживайте позицию 5-10 минут. Делайте это до тех пор, пока нога не устанет.
И последний совет: продолжайте движение. Делайте упражнения не менее трех раз в неделю.Поговорите со специалистами COR в области здравоохранения, чтобы помочь вам восстановиться и продолжить движение. Они разработают план, который поможет вам в реабилитации и поможет вам снова встать на ноги.
СИСТЕМАТИЧЕСКИЙ ОБЗОР КОНТРОЛИРУЕМЫХ ИССЛЕДОВАНИЙ
Реферат
Тотальное артропластика коленного сустава (ТКА) — это золотой стандарт лечения остеоартрита конечной стадии коленного сустава. Большинство пациентов сообщают об успешных долгосрочных результатах и уменьшении боли после ТКА, но выздоровление варьируется, и у большинства пациентов по-прежнему наблюдается слабость мышц нижних конечностей и функциональный дефицит по сравнению с контрольными субъектами того же возраста.Учитывая потенциальное положительное влияние послеоперационной реабилитации и отсутствие установленных стандартов для назначения парадигм физических упражнений после ТКА, цель этого исследования состояла в систематическом обзоре рандомизированных контролируемых исследований для определения эффективности послеоперационной амбулаторной помощи в краткосрочной и краткосрочной перспективе. длительное функциональное восстановление. Девятнадцать исследований были признаны очень актуальными для обзора, и были обсуждены четыре категории послеоперационных вмешательств: 1) укрепляющие упражнения, 2) водная терапия, 3) тренировка равновесия и 4) клиническая среда.Оптимальные протоколы амбулаторной физиотерапии должны включать: укрепляющие и интенсивные функциональные упражнения, выполняемые в рамках наземных или водных программ, интенсивность которых увеличивается в зависимости от прогресса пациента. Из-за высоко индивидуализированных характеристик этих типов упражнений амбулаторная физиотерапия, проводимая в клинике под наблюдением квалифицированного физиотерапевта, может обеспечить наилучшие долгосрочные результаты после операции. Терапия под наблюдением или дистанционным наблюдением может быть эффективной для уменьшения некоторых нарушений после ТКА, но несколько исследований без прямого контроля дали плохие результаты.В большинстве исследований нет точного описания «обычной помощи» или контрольных групп, а информация о дозах, частоте, интенсивности и продолжительности реабилитационных протоколов отсутствовала в нескольких исследованиях.
Ключевые слова: Замена , лечебная физкультура, методы физиотерапии, реабилитация
Введение
Тотальное артропластика коленного сустава (ТКА) является золотым стандартом лечения остеоартрита коленного сустава в конечной стадии, и ежегодная заболеваемость ТКА во всем мире неуклонно снижается. увеличился за последнее десятилетие. 1-3 Данные из 21 европейской страны показали, что ежегодная частота ТКА составляет 109 процедур ТКА на 100 000 человек, что более чем вдвое превышает показатели 1998 года. 4 ТКА надежно снижает боль, связанную с конечной стадией ОА коленного сустава. и 90% пациентов сообщают об уменьшении боли, улучшении функциональных способностей и улучшении качества жизни, связанного со здоровьем, после операции. 5 Более того, 85% пациентов, прошедших ТКА, довольны результатами. 5
Несмотря на хорошо задокументированный успех этой процедуры, пациенты после ТКА продолжают демонстрировать функциональный, силовой и подвижный дефицит после ТКА.Через год после операции женщинам требуется почти в два раза больше времени, чтобы подняться и спуститься по лестнице, и они на 30% слабее женщин без патологии колена. 6 У мужчин эти различия еще больше. 6 Хотя ТКА улучшает функциональные способности, о которых сообщают пациенты, и уменьшает боль, она не устраняет все нарушения по сравнению с людьми соответствующего возраста без патологии коленного сустава. Эти остаточные нарушения могут также увеличить совокупное социально-экономическое бремя болезни, поскольку демография этого населения смещается в сторону более молодого трудоспособного возраста. 7,8
Краткосрочные и отдаленные результаты после ТКА могут быть связаны с типом и интенсивностью послеоперационной реабилитации, которую получают пациенты, хотя доказательства, подтверждающие эту связь, были скудными. В 2003 году Национальный институт здравоохранения созвал конференцию по выработке консенсуса, чтобы собрать научные данные, касающиеся ТКА, для улучшения руководящих принципов для принятия клинических решений и клинических исходов пациентов. Один из основных выводов этой консенсусной конференции заключался в том, что «использование реабилитационных услуг было одним из наиболее малоизученных аспектов периоперационного ведения пациентов после тотального эндопротезирования коленного сустава» и «нет доказательств, подтверждающих общее использование каких-либо конкретных предоперационных или послеоперационные реабилитационные вмешательства.” 5
Устойчивые функциональные дефициты и мышечные нарушения после ТКА могут частично объясняться неэффективностью или отсутствием послеоперационных программ реабилитации и физических упражнений. В настоящее время не существует общепринятого протокола реабилитации пациентов после ТКА, и парадигмы реабилитации часто зависят от учреждения или хирурга. Недавний анализ стандартного послеоперационного ухода показал, что только 26% пациентов получают амбулаторную физиотерапию после выписки из больницы. 9 Это сбивает с толку, учитывая, что недавние данные свидетельствуют о том, что тип послеоперационной реабилитации влияет на краткосрочные и долгосрочные функциональные результаты. 10-12
Учитывая потенциальное положительное влияние послеоперационной реабилитации и отсутствие установленных стандартов для предписания парадигм физических упражнений после ТКА, целью этого исследования был систематический обзор рандомизированных контролируемых исследований для определения эффективности постоперационной реабилитации. оперативная амбулаторная помощь по краткосрочному и длительному функциональному восстановлению.Этот обзор специально предназначен для ответа на следующие вопросы: 1) Каковы наиболее эффективные компоненты амбулаторной реабилитации после ТКА и 2) Каковы оптимальные условия для проведения амбулаторной физиотерапии?
Методы
Стратегия поиска
В пяти компьютерных базах данных (Medline, Embase, Cinahl, Cochrane Library и Pedro) был проведен поиск соответствующих статей, которые были опубликованы или доступны в Интернете в период с 1 января 2003 г. по 13 июня 2013 г. Поиск по конкретной базе данных стратегии были выполнены с использованием картографирования заголовков (Приложение 1).Каждый поиск включал такие термины, как упражнения, физиотерапия, физиотерапия, реабилитация, колено, артропластика коленного сустава. Результаты каждого поиска сначала импортировались в компьютерную справочную программу (EndnoteX, Thomson Reuters) для поиска дублирующих исследований. Два независимых рецензента проверили каждое название и аннотацию, чтобы определить, подходит ли исследование для дальнейшего рассмотрения. Если два рецензента соглашались о включении исследования, исследование включали в следующий этап обзора. Если два рецензента расходились во мнениях относительно включения исследования, третий рецензент принимал окончательное решение относительно включения / исключения исследования.
Критерии отбора
Публикации соответствовали критериям отбора, если они: 1) изучали послеоперационные эффекты вмешательства, основанного на физических упражнениях, в условиях не неотложной помощи; 2) включали в себя боль, физическую функцию, функциональные способности, о которых сообщал сам человек, диапазон движений и / или тесты, основанные на производительности, в качестве критериев оценки результатов; 3) включены участники, перенесшие одностороннее ТКА; 4) включал рандомизированный дизайн, сравнивающий вмешательство, основанное на упражнениях, со сравнительной группой; 5) полный отчет опубликован на английском языке.Вмешательство, основанное на упражнениях, было оперативно определено с использованием определения, предложенного Gill & McBurney: 13 «… вмешательство, при котором участники выполняли более одного сеанса физических упражнений, таких как укрепление, гибкость и / или аэробные нагрузки». Исследования, которые оценивали использование непрерывного пассивного движения или сравнивали домашнюю терапию под наблюдением и неконтролируемую домашнюю терапию, были исключены из этого обзора. Исследования, которые проводились исключительно в условиях интенсивной терапии, также были исключены из окончательного обзора.Из обзора были исключены исследования, специально предназначенные для проверки эффективности нервно-мышечной электростимуляции (NMES; т.
Оценка методологического качества
Каждый рецензент оценивал методологическое качество включенного исследования независимо, используя критерии PEDro. 14 Результаты были сравнены, и расхождения обсуждались с использованием рабочих определений PEDro для достижения согласия.Оценка PEDro была следующей: оценка выше 9 — отличное методологическое качество; оценка от 6 до 8 — хорошее методологическое качество; оценка от 4 до 5 удовлетворительное методологическое качество; и оценка ниже 4 — низкое методологическое качество.
Результаты
Включенные и исключенные исследования
Тридцать исследований были признаны наиболее релевантными для обзора. После дальнейшего скрининга 11 исследований были исключены, поскольку они не удовлетворяли критериям включения (5 оценивали меры неотложной помощи, 3 были сосредоточены на NMES, одно оценивало выполнение упражнений в домашних условиях по сравнению с отсутствием упражнений, одно не было рецензируемой публикацией, а одно было опубликовано. не нашел в полнотекстовой версии).Характеристики включенных исследований и вмешательств приведены в. Исследования были разделены на отдельные категории для обсуждения, включая: 1) укрепляющие упражнения, 2) водную терапию, 3) тренировку равновесия и 4) клиническую среду.
Таблица 1
Исследования и вмешательства Харасеристика
| Группы | Тип программы | Сеанс под наблюдением индивидуальный или групповой | Начало программы | Конец программы | Частота сеанса | Интенсивность | Первичные меры | Вторичные меры | Последнее наблюдение | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
| ||||||||||||||||||||
| Evgeniadis et al.2008 | Вмешательство | Укрепление нижних конечностей | Под присмотром на дому | После выписки | 8 недель | Неизвестно | Неизвестно | Неизвестно | ILAS | AROM | 9024 9024 14 Контрольных недель амбулаторное лечениенеизвестно | неизвестно | ||||||||
|
| ||||||||||||||||||||
| Fung et al. 2012 | Вмешательство | Укрепляющие упражнения + 15 минут игры Wii-Fit | Индивидуальный | В среднем через 37 дней после операции | В среднем 54 дня | 60 минут | Неизвестно | Выполнялось с прогрессом | ROM; 2-х минутная ходьба; НССБ; LEFS; ABCS; LOR. | Неизвестно | ||||||||||
| Контроль | Укрепляющие упражнения + 15 мин. Дополнительное укрепление голени | В среднем через 46 дней после операции | В среднем 53 дня | |||||||||||||||||
|
| ||||||||||||||||||||
| Harmer et al. 2009 | Вмешательство | Водная терапия | Индивидуальная | 2 недели после операции | 6 недель | 60 минут | 2 недели | Прогрессивные упражнения | 6MW | SCP; WOMAC; Боль по ВАШ; ROM | 26 недель | |||||||||
| Контроль | Наземная терапия | Индивидуальная | ||||||||||||||||||
|
| ||||||||||||||||||||
| Johnson et al.2010 | Вмешательство | Укрепляющие упражнения на платформе всего тела | Индивидуальные | Один месяц | 4 недели | 60 минут | 3 / неделя | Выполненные с прогрессом | KISTR; АВТОМОБИЛЬ; БУКСИР; ВАШ-боль; ROM | 4 недели | ||||||||||
| Контрольная | Укрепляющие упражнения | Индивидуальные | ||||||||||||||||||
|
| ||||||||||||||||||||
| Kauppila et al. 2010 | Вмешательство | Многопрофильная реабилитация | Группа (n =?) | 2/4 месяца после операции | 10 дней | От 30 до 45 минут | ежедневно | Неизвестно | WOMAC | SCT; АРОМ; KISTR | 12 месяцев | |||||||||
| Контроль | Обычная помощь | Неизвестно | Неизвестно | Неизвестно | Неизвестно | Неизвестно | Неизвестно | 33 | ||||||||||||
| Kramer et al.2003 | Вмешательство A | Поликлинический пациент | Индивидуальный | Неделя 2 послеоперационная | Неделя 12 послеоперационная | 1 час | 2 раза в неделю | Выполняемая прогрессивная | KSRS; WOMAC; МОССФ; 6 МВт; 30SST; AROM | 12 месяцев | ||||||||||
| Вмешательство B | На дому | Телефонные звонки | Неизвестно | 3 / день | Неизвестно | |||||||||||||||
|
| ||||||||||||||||||||
| Levine et al.2013 | Вмешательство | Упражнения NEMS + ROM | Без присмотра на дому | 14 дней до операции | 60 дней после операции | Неизвестно | Неизвестно | Неизвестно | KSRS; WOMAC; TUG | 6 месяцев | ||||||||||
| Контроль | ROM + укрепляющие упражнения | Под наблюдением в клинике | Неизвестно | Неизвестно | ||||||||||||||||
|
| ||||||||||||||||||||
| Liao et al.2013 | Вмешательство | Функциональная тренировка + баланс | Под наблюдением в клинике | Неизвестно | 8 недель | 60–90 минут | Неизвестно | Выполнено с прогрессом | FRT; SLST; 10 МВт; БУКСИР; 30SCR; WOMAC | 8 недель | ||||||||||
| Control | Функциональная тренировка | 60 минут | ||||||||||||||||||
|
| ||||||||||||||||||||
| Liebs et al. 2012 | Вмешательство A | Водная терапия Satandard + | Под наблюдением в клинике | 6-й послеоперационный день | до 5 недель | 30 минут | 3 раза в неделю | Неизвестно | WOMAC6 SF-36245; LKS | 24 месяца | ||||||||||
| Вмешательство B | Стандарт + водная терапия | 14-й послеоперационный день | ||||||||||||||||||
|
| ||||||||||||||||||||
| Madsen et al.2013 | Вмешательство | Укрепление и упражнения на выносливость + обучающие занятия | Группа под наблюдением в клинике (n = 4-8) | От 4 до 8 недель после операции | 6 недель | Неизвестно | 2 раза в неделю | Выполнялись | OKS; SF-36; EQ-5D | AROM; LEP; TT; 10 МВт; 30SCR; 5TSS; ВАШ-боль | 6 месяцев | |||||||||
| Контроль | Выносливость, укрепление и функциональные упражнения | Домашние | 4 недели после операции | Неизвестно | Неизвестно | |||||||||||||||
|
| ||||||||||||||||||||
| Mockford et al.2008 | Вмешательство | Стандартная терапия | Под наблюдением в клинике | Неизвестно | Неизвестно | Неизвестно | Неизвестно | Неизвестно | ROM; OKS; BPS; SF-12 | 12 месяцев | ||||||||||
| Контроль | Без амбулаторного лечения | Без присмотра дома | ||||||||||||||||||
|
| ||||||||||||||||||||
| Moffet et al. 2004 | Вмешательство | Интенсивная функциональная тренировка | Под наблюдением в клинике | 2 месяца после операции | от 6 до 8 недель | от 60 до 90 минут | 2 в неделю | Прогресс с выполнением упражнений | 6MW | SF-3612 месяцев | ||||||||||
| Контроль | Обычная помощь | Неизвестно | Неизвестно | Неизвестно | Неизвестно | Неизвестно | Неизвестно | |||||||||||||
|
| ||||||||||||||||||||
| Petterson et al.2009 | Вмешательство A | Прогрессивное укрепление | Под наблюдением в клинике | 3/4 недели после операции | 6 недель | Неизвестно | 2или3 / недели | Прогрессивные упражнения | KISTR; АВТОМОБИЛЬ; БУКСИР; SCT; 6МВт | SF-36; КОС-АДЛ; AROM | 12 месяцев | |||||||||
| Контроль | Обычная помощь | Неизвестно | Неизвестно | Неизвестно | Неизвестно | Неизвестно | ||||||||||||||
|
| ||||||||||||||||||||
| Piva et al.2010 | Вмешательство | Функциональная тренировка + равновесие | Под наблюдением в клинике | Через 2/4 месяца после операции | 6 недель | Неизвестно | 2 раза в неделю | Прогрессивные упражнения | WOMAC; LEFS | WS; SLTS; 5TSS | 6 месяцев * | |||||||||
| Control | Функциональное обучение | |||||||||||||||||||
|
| ||||||||||||||||||||
| Rajan et al. 2004 | Вмешательство | Амбулаторное лечение | Под наблюдением в клинике | Неизвестно | Неизвестно | Неизвестно | Неизвестно | Неизвестно | ПЗУ | 9024 9024 | Неизвестно | |||||||||
|
| ||||||||||||||||||||
| Russel et al.2011 | Вмешательство | Амбулаторное лечение | Дистанционное наблюдение на дому | 1 неделя после операции | 6 недель | 45 минут | 1 / неделя | Неизвестно | WOMAC | PSFS; SQLU; БУКСИР; ВАШ-боль | 6 недель | |||||||||
| Контроль | Под наблюдением в клинике | |||||||||||||||||||
|
| ||||||||||||||||||||
| Tousignant et al. 2011 | Вмешательство | Функциональное обучение | Удаленное наблюдение на дому | Неизвестно | 8 недель | 60 минут | 2 в неделю | Неизвестно | ROM; BBT; 30SCR | WOMAC; БУКСИР; TinT; SMAF | 4 месяца | |||||||||
| Контроль | Функциональная тренировка | Дома / под наблюдением в клинике | 8 недель | 60 минут | Неизвестно | |||||||||||||||
|
| ||||||||||||||||||||
| Valtonen et al.2010 | Вмешательство | Амбулаторное водное лечение | Групповое наблюдение (n = от 4 до 5) | В среднем через 10 месяцев после операции | 12 недель | 60 минут | 2 раза в неделю | WS Выполнялись с прогрессом | SCT; WOMAC; Депутат; MCSA | 12 недель * | ||||||||||
| Контроль | Без вмешательства | Неизвестно | Неизвестно | Неизвестно | Неизвестно | Неизвестно | ||||||||||||||
| Valtonen et al.2011 | Вмешательство | Амбулаторное водное лечение | Групповое наблюдение (n = от 4 до 5) | В среднем через 10 месяцев после операции | 12 недель | 60 минут | 2 раза в неделю | WS Выполнялись с прогрессом | SCT; WOMAC; Депутат; MCSA | 12 месяцев * | ||||||||||
| Контроль | Без вмешательства | Неизвестно | Неизвестно | Неизвестно | Неизвестно | Неизвестно 5 | 2 Оценка качества Метод которые были включены в этот анализ, 3 были оценены как отличные, 12 были оценены как хорошие, 4 были оценены как удовлетворительные и 0 были оценены как плохие с использованием классификации PEDro ().Из 19 исследований только 7 исследований включали априорный анализ мощности . ||||||||||||||
