Ультразвуковая терапия — Положительное воздействие и противопоказания
Ультразвуковая терапия — это применение механических колебаний ультравысокой частоты в лечебно-профилактических целях. Процедура представляет собой своего рода микромассаж тканей. В клинике «Доктор 2000» ультразвуковая терапия назначается пациентам при заболеваниях суставов, ЛОР-органов, кожных болезнях.
Положительное воздействие
В процессе лечения ультразвуком снижается тонус гладкой мускулатуры сосудов, улучшается эластичность соединительной ткани, снимается спазм кишечника, желчевыводящих путей и бронхов. Процедура оказывает выраженное бактерицидное, противовоспалительное, разрыхляющее действие, существенно улучшает сосудистую и кожную проницаемость, способствуя введению большего количества и на большую глубину лекарственных средств при фонофорезе (ультразвук с лекарством) или последующем гидроэлектрофорезе.
Самый важный аспект ультразвуковой терапии (что отличает его от всех видов физиотерапии) — это дефиброзирующий (препятствующий избыточному образованию соединительной ткани, соответственно, препятствует формированию спаек и рубцов) эффект, в основе которого лежит деформация тканей, микромассаж клеточных элементов.
За счет усиления проникающей способности для лекарственных веществ после озвучивания, ультразвуковую терапию желательно комбинировать с другим видом физиотерапии — гидроэлектрофорезом. Если вас беспокоит остеоартроз, пяточные «шпоры» (плантарный фасциит), остеохондроз или формируется келоидный рубец, то необходимо пройти курс процедур с одновременным лечением на аппарате «Гидрофор».
Противопоказания
Лечебная процедура противопоказана беременным, людям с расстройствами эндокринной и центральной нервной системы. Воздействие ультразвуком не практикуется при наличие опухолевых процессов, острых инфекций, риска открытия кровотечений. Также противопоказаниями к проведению ультразвуковой терапии являются следующие диагнозы: заболевания крови, интоксикация организма, ишемическая болезнь сердца, гипотония, тромбоз.
Лечение пяточной шпоры ультразвуком — фонофорез гидрокортизоновой мази
Фонофорез – это метод доставки лекарственных веществ в ткани с помощью ультразвуковых волн.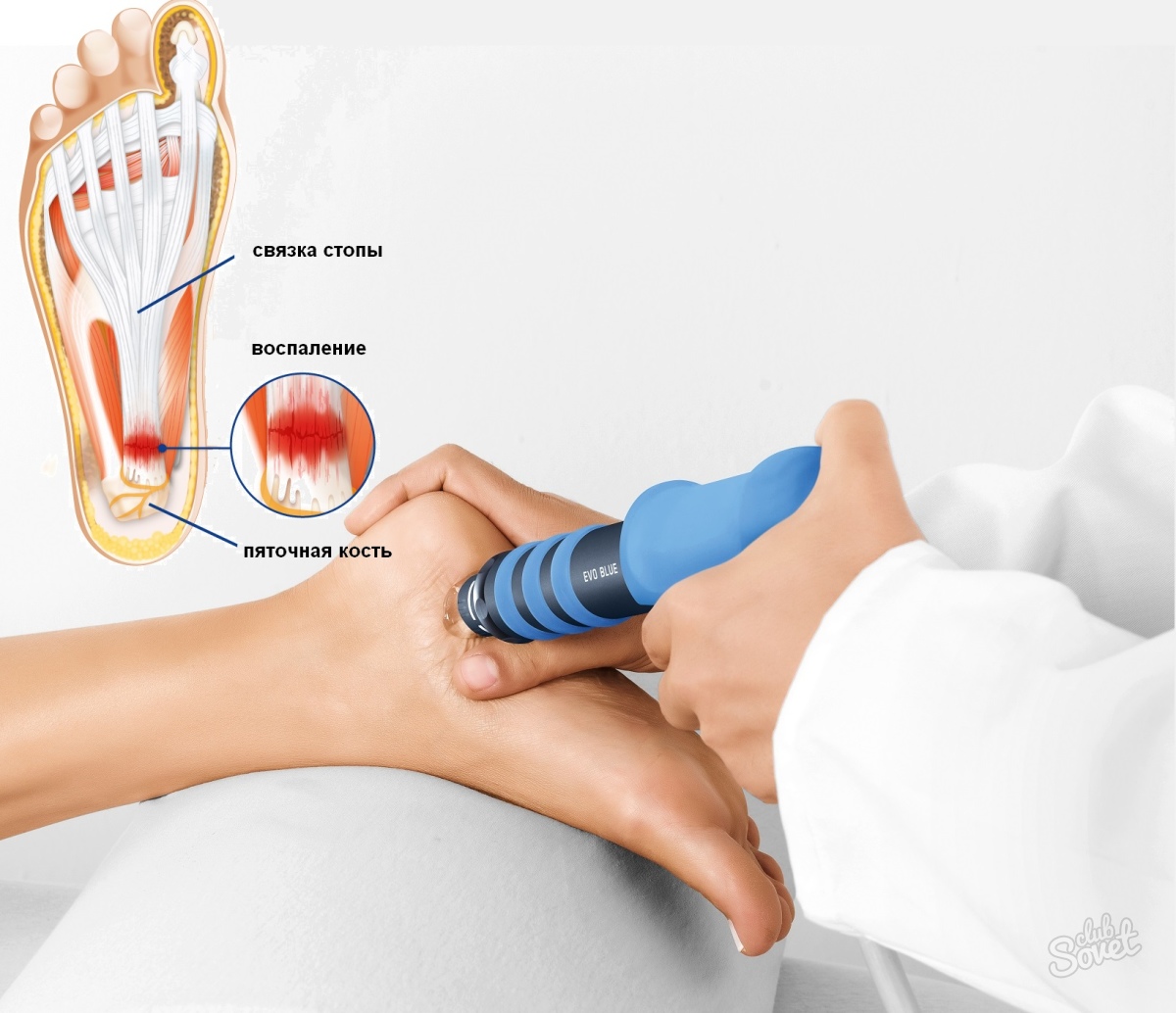
При пяточной шпоре воспалённые ткани труднодоступны, так как находятся на удалении от поверхности стопы, но благодаря совместному действию ультразвука и лекарства достигается высокий обезболивающий и противовоспалительный эффект, поэтому лечение пяточной шпоры ультразвуком достаточно успешно.
Содержание статьи
Лечение пяточной шпоры с помощью фонофореза
Лечение проводится на ультразвуковых аппаратах. Ультразвуковые колебания возбуждаются с помощью генератора и передаются через излучатель-вибратор. Большинство ультразвуковых приборов поддерживает два режима работы, импульсный и непрерывный. В импульсном режиме генерируются короткие сигналы длительностью 2, 4, 10 мс (до 60 импульсов в секунду), вызывающие умеренный разогрев мягких тканей. Во время работы в непрерывном режиме ткани прогреваются значительнее. В импульсном режиме ультразвук действует более мягко, поэтому импульсное воздействие рекомендуется применять при сильных болях, признаках вегето-сосудистой дистонии.
Большинство ультразвуковых приборов поддерживает два режима работы, импульсный и непрерывный. В импульсном режиме генерируются короткие сигналы длительностью 2, 4, 10 мс (до 60 импульсов в секунду), вызывающие умеренный разогрев мягких тканей. Во время работы в непрерывном режиме ткани прогреваются значительнее. В импульсном режиме ультразвук действует более мягко, поэтому импульсное воздействие рекомендуется применять при сильных болях, признаках вегето-сосудистой дистонии.
Человеческое ухо не воспринимает ультразвук, однако с точки зрения физики ультразвуковые колебания имеют ту же природу, что и звуковые волны слышимого диапазона. Безопасное и целебное воздействие достигается при использовании ультразвуковых волн низкой интенсивности. Для лечения пяточных шпор применяются ультразвуковые волны с частотой 880 кГц и мощностью от 0,4 до 0,8 Вт/см2. Волны такой частоты проникают в мышцы на глубину до 5 см, почти не нагревая ткани, а в жировые ткани – на расстояние до 10 см.
Во время сеанса лечения излучатель-вибратор помещают непосредственно на область воздействия – пятку, и держат неподвижно либо перемещают по всей пяточной области, легко массируя. Перед началом процедуры кожа смазывается специальным гелем. Это необходимо для полного контакта кожи и излучателя. Вместо геля допустимо использовать различные масла – вазелиновое, подсолнечное, глицерин и т.д. При ультрафонофорезе контактной средой служит и сама лекарственная мазь. Для достаточного акустического контакта излучателя с кожей при воздействии на неровную поверхность, такую, как пятка, иногда используют ультразвуковой метод под водой. В этом случае пятку погружают в ванночку с теплой водой (35-36° С), затем опускают в воду излучатель и совершают им медленные движения на расстоянии 1-2 см от поверхности кожи в проекции расположения патологического процесса. Для удобства излучатель закрепляют неподвижно на специальном держателе на расстоянии 1-2 см от поверхности пятки.
Время воздействия невелико и составляет от 2 до 5 минут для одной зоны, а вся процедура длится 5-10 минут. Сеансы проводятся через день или ежедневно. На один полный курс лечения назначают 8-12 процедур. Эффект лечения нарастает к 5-7 процедуре и достигает максимума к 10.
Лекарства наносят непосредственно на кожу в пяточной области. Ультразвук повышает проницаемость клеточных мембран и улучшает всасывание лекарственных средств через кожные поры, усиливает проникновение веществ вглубь мягких тканей. Через час после процедуры фонофореза лекарство проникает на глубину до 2-5 см. Максимальная концентрация препарата достигается через 12 часов после процедуры. Таким образом в глубине тканей образуется депо лекарственного препарата, которое сохраняется 2-3 дня. Благодаря этому эффекту обезболивающее действие продлевается.
Для облегчения боли при пяточных шпорах чаще всего используют ультрафонофорез анальгина или гидрокортизона.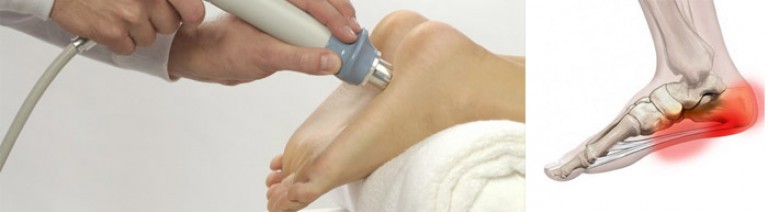 Наиболее эффективна гидрокортизоновая мазь.
Наиболее эффективна гидрокортизоновая мазь.
Ультразвуковое лечение можно и даже нужно дополнять другими методами. Например, ультрафонофорез часто сочетается с электрофорезом лидазы, ронидазы, 5% йода или прокаина.
Противопоказания к применению фонофореза
- гипертонической болезни;
- артериальной гипотонии;
- выраженном атеросклерозе;
- органических заболеваниях нервной системы;
- сахарном диабете;
- тиреотоксикозе;
- тромбофлебите.
При назначении фонофореза гидрокортизона врач обращает внимание на возможные индивидуальные противопоказания к гормональной терапии.
Эффективность фонофореза при пяточной шпоре
Эффективность метода при пяточной шпоре оценивается по облегчению болевого синдрома и, по данным научных исследований, колеблется от 30 до 80%.
Ультрафонофорез – относительно эффективный метод избавления от боли при пяточной шпоре, к тому же вполне безопасный и доступный. Если врач назначил вам эту процедуру, не стоит отказываться – с большой вероятностью, лечение ультразвуком поможет устранить или ослабить неприятные симптомы.
Физиотерапия в Калининграде — Медцентр «Надежда»
В нашей клинике начал работу кабинет физиотерапии. Физиотерапия – это способ лечения различных заболеваний при помощи различных физических факторов, таких как тепло, холод, электроток, магнитное УФ- и ИК-излучение, а также при помощи лечебных грязей, массажа, гирудотерапии и т.д.
Физиотерапевтические процедуры могут использоваться не только в качестве лечения, но и в качестве профилактики болезней, поскольку помогают укрепить иммунитет и активизируют важные биохимические процессы, происходящие в организме.
Физиокабинет нашей клиники оборудован самым современным оборудованием известных зарубежных производителей, работает опытный персонал, имеется в штате врач физиотерапевт, который подберет нужную вам эффективную методику, установит параметры лечения, определит показания и противопоказания, оценит конечный результат лечения.
Какие же методы лечения мы можем вам предложить:
Лечение с помощью электричества
С помощью процедур, основанных на действии электрического тока, таких как фонофорез, гальванизация, электрофорез и т. д., мы можем отправить лекарство точно в то место, где его действие важно, притом в самых маленьких дозах, которые не нанесут организму ущерба. Такой способ помогает избежать привыкания к лекарственным препаратам. Возможности современного оборудования позволяют использовать 31 вид токов, ультразвук, а так же комбинированное лечение.
д., мы можем отправить лекарство точно в то место, где его действие важно, притом в самых маленьких дозах, которые не нанесут организму ущерба. Такой способ помогает избежать привыкания к лекарственным препаратам. Возможности современного оборудования позволяют использовать 31 вид токов, ультразвук, а так же комбинированное лечение.
Лазерная терапия
Обладает противовирусным и противомикробным действием, помогает расширить капилляры, усиливает микроциркуляцию крови и лимфы, повышает иммунитет, снижает холестерин, помогает быстрее заживать ранам. Этот метод помогает предотвратить переход заболевания из острой стадии в хроническую и снизить рекомендуемую дозу лекарств.
Лечение ультразвуком
Как и при помощи электрического тока с помощью ультразвука можно вводить разные лекарственные препараты. Так мы можем существенно отодвинуть срок привыкания к лекарству, снизить возможность проявления негативного воздействия препарата на организм. Ультразвук способен расщеплять молекулы жира, поэтому он часто используется в борьбе с целлюлитом. Кроме того, он помогает избавиться от инфильтратов и уплотнений и препятствует образованию спаек после операций.
Кроме того, он помогает избавиться от инфильтратов и уплотнений и препятствует образованию спаек после операций.
Массаж
Представляет собой механическое воздействие на тело человека при помощи рук, инструментов или специальных приборов. Этот метод применяется для лечения, расслабления, укрепления организма на протяжении тысячелетий. Сегодня мы предлагаем нашим пациентам множество разновидностей массажа. Конечно же, как и у любой медицинской процедуры, у массажа существуют противопоказания, поэтому мы советуем посоветоваться с врачом, прежде чем записаться на прием к массажисту.
Наиболее популярным видом массажа является общеоздоровительный. Он помогает улучшить микроциркуляцию крови, что, в свою очередь, способствует лучшему питанию тканей и внутренних органов. Наши пациенты отмечают, что общеоздоровительный массаж улучшает тонус мышц, помогает расслабиться и избавиться от усталости.
Антицеллюлитный массаж, вакуумный массаж, с использованием аппарата, точечный массаж, рефлекторный сегментарный массаж, косметический массаж лица. Существует еще множество методик массажа, которые способны справиться с самыми разными заболеваниями, снять неприятные симптомы, укрепить организм. Не стоит пренебрегать этими процедурами, они действительно помогут вам чувствовать себя лучше.
Существует еще множество методик массажа, которые способны справиться с самыми разными заболеваниями, снять неприятные симптомы, укрепить организм. Не стоит пренебрегать этими процедурами, они действительно помогут вам чувствовать себя лучше.
Карбокситерапия
Читать подробнее…
Ударно-волновая терапия
Читать подробнее…
Гирудотерапия
Читать подробнее…
Медицинский центр отеля 4 * Ribera Resort & SPA в Евпатории
Физиотерапия в центре Ribera Medical & SPA
Магнитотерапия
Магнитотерапия – это физиотерапевтическая методика, основанная на воздействии магнитного поля на тело человека. Она широко используется в комплексном лечении и реабилитации пациентов с различными неврологическими заболеваниями. Ожидаемый эффект от процедуры зависит в первую очередь от применяемого варианта магнитотерапии, что позволяет подобрать каждому пациенту оптимальную программу воздействия.
Ультразвуковое лечение
Одним из современных методов лечения различных заболеваний является ультразвуковая терапия, при которой происходит специфическое воздействие ультразвука на биологические ткани человека. Лечебные свойства данного метода терапии заключаются в том, что механические колебания, образованные высокочастотными ультразвуковыми волнами, эффективно стимулируют работу клеток человеческого организма.
Благоприятный эффект воздействия создают применяемые в физиотерапевтической практике ультразвуковые колебания частотой 800 – 3000 кГц. В хирургической практике используются ультразвуковые колебания в диапазоне 20 – 100 кГц, поскольку такие параметры способствуют активизации обменных процессов в тканях.
Лазеротерапия
Врач воздействует на поражённый участок лучом слабой интенсивности в течение 10-15 минут. Лазерное излучение аппарата проникает в ткани на 10-13 сантиметров и вызывает изменения на клеточном уровне.
Лечение лазером стимулирует кровообращение, мембранный и внутриклеточный обмен веществ. Лазер повышает иммунитет и восстановительные процессы. Уже после второй процедуры пропадают боль и отёки, улучшается подвижность суставов. Лазеротерапия применяется при лечении пяточной шпоры, грыжи позвоночника и всех неврологических заболеваний.
Амплипульстерапия
Амплипульстерапия — один из методов физиолечения, суть которого заключается в воздействии на организм пациента синусоидальными токами. В ходе процедуры электромагнитные колебания моделируются по амплитуде, отсюда и ее название (амплипульс — амплитудные пульсации). Терапия применяется при различных состояниях, сопровождающихся ярко выраженным болевым синдромом.
Электрофорез лекарственный
Лекарственный электрофорез – это воздействие на организм постоянным электрическим током в сочетании с введением через кожу или слизистые оболочки разнообразных лекарственных веществ. В физиотерапии электрофорез является наиболее популярным методом, так как оказывает на организм больного множество положительных эффектов:- Снижает интенсивность воспалительного процесса
- Оказывает противоотечное действие
- Устраняет болевой синдром
- Расслабляет повышенный мышечный тонус
- Производит успокаивающее действие
- Улучшает микроциркуляцию
- Ускоряет процесс регенерации тканей
- Cтимулирует выработку биологически активных веществ (например, витамины, микроэлементы, гормоны)
- Активирует защитные силы организма
Физиотерапия
Физиотерапия ( физиотерапевтическое лечение, физиолечение) представляет собой специализированную область клинической медицины, целью которой является изучение и использование в лечебных и профилактических целях естественных и искусственно полученных физических факторов без разрушения при этом тканей.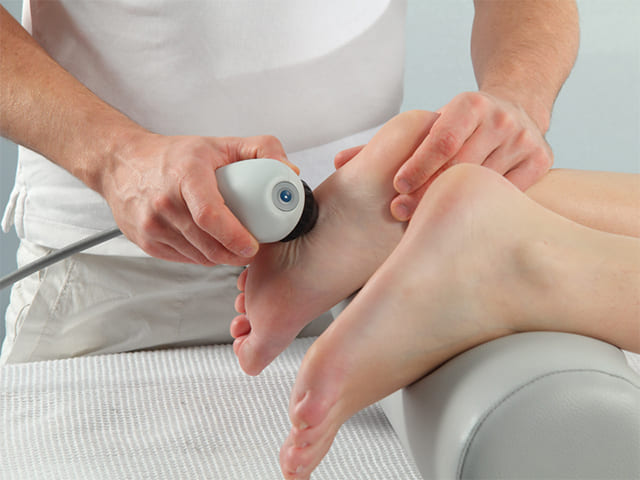
Естественными (или природными) факторами являются вода, воздух, солнечный свет и тепло. К искусственным относятся ультразвук, лазер, электрический ток, магнитное поле, различного рода излучения (инфракрасное, ультрафиолетовое и т.д.). Физиотерапия издавна применяется для лечения широкого спектра разнообразных заболеваний, т.к. обеспечивает хороший лечебный эффект, минимальную нагрузку на организм пациента и отсутствие непредвиденных негативных побочных эффектов, которые могут стать следствием приема лекарственных препаратов. При этом лечение физиотерапией может быть использовано как самостоятельно, так и в качестве одной из составляющих комплексной терапии. Особенно высока эффективность физиотерапии в составе комплексной терапии, поскольку в сочетании с медикаментозным лечением и хирургическим вмешательством она в значительной мере позволяет ускорить процессы лечения и выздоровления.
Лечение физиотерапией подразумевает использование поистине огромного количества разнообразных методик: лечебных, реабилитационных, а также профилактических.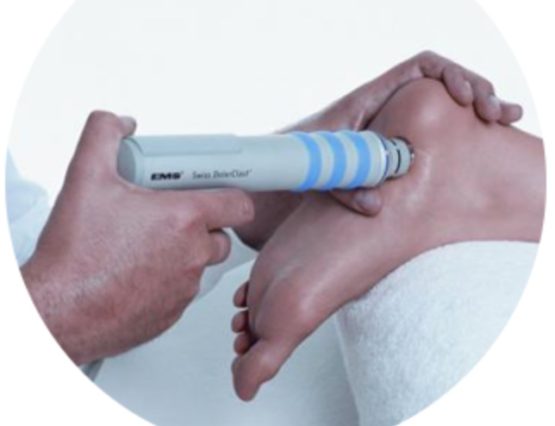 Среди них:
Среди них:
Дарсанвализация:
Дарсанвализация – это воздействие импульсного тока высокой частоты и напряжения и малой силы тока. Применяют в косметологии, гинекологии, неврологи, при заболеваниях бронхо-легочной системы, заболеваниях суставов, артерий и вен, остеохондрозе и кожных заболеваниях. Рекомендованный курс лечения 10 процедур. Имеются противопоказания.
Электрофорез:
С помощью гальванизации и электрофореза производится введение лекарственных средств через кожу и слизистые оболочки. Применяют при заболеваниях дыхательной системы, лор органов, ЖКТ, сердечно-сосудистой, мочеполовой, нервной системы, кожных, глазных, стоматологических заболеваний. Рекомендованный курс лечения 10 процедур. Имеются противопоказания.
СМТ лечение синусоидальными модулированными токами:
Применяют при заболеваниях нервной системы с двигательными и вегето-сосудистыми нарушениями,заболеваниях сосудов нижних конечностей, органов дыхания, пищеварения, воспалительных заболеванихя половой сферы и др. Рекомендованный курс лечения 10 процедур. Имеются противопоказания.
Рекомендованный курс лечения 10 процедур. Имеются противопоказания.
Ультразвук:
Ультразвук воздействует на ткани, подобно микромассажеру, так как ткани совершают колебательные движения. В разные ткани ультразвук проникает на разную глубину. Увеличивается проницаемость клеточных оболочек, микроциркуляция, повышается температура тканей, что влечет усиление кровотока и движения лимфы. Ультразвук положительно влияет на местный иммунитет, активизирует энергетические явления в нейронах, делает нервные волокна более проводимыми, способствует регенерации периферических нервов. Применяется при воспалительных изменениях, болевом, гипертензивном, бронхообструктивном синдромах, деформациях позвоночника и суставах, пяточных шпорах, рубцовых контрактурах и др. Рекомендованный курс лечения 10 процедур. Имеются противопоказания.
Лазеротерапия:
Лазеротерапия – это воздействие лазером низкой интенсивности на пораженные участки органов и тканей. Под действием лазера ускоряются обменные процессы, активизируются функции иммунных клеток, улучшается проницаемость клеточных мембран, кислород лучше доходит к тканям. Все это приводит к быстрому восстановлению функций поврежденных органов. Рекомендованный курс лечения 10 процедур.Имеются противопоказания.
Под действием лазера ускоряются обменные процессы, активизируются функции иммунных клеток, улучшается проницаемость клеточных мембран, кислород лучше доходит к тканям. Все это приводит к быстрому восстановлению функций поврежденных органов. Рекомендованный курс лечения 10 процедур.Имеются противопоказания.
Магнитотерапия:
Этот метод основан на воздействии статического магнитного поля (ЭМП) на организм человека, источником которого служит постоянный магнит. Конечно, аппараты, вырабатывающие магнитное поле, не имеют ничего общего с обычным магнитом, но они называются электромагнитными, так как генерируют ЭМП. Применяется при заболеваниях суставов и позвоночника, сосудистых заболеваниях конечностей, нарушениях периферической нервной системы, сосудистых нарушениях головного мозга, лор заболеваниях. Уменьшает боли при болевом синдроме. Рекомендованный курс лечения 10 процедур. Имеются противопоказания.
Лечение шпоры ультразвуком с гидрокортизоном
Боль в пятке может очень сильно ухудшать качество жизни, поскольку способна усиливаться во время ходьбы, причем не только у пожилых людей, но и у вполне здоровых и полных сил людей. Одной из причин может быть пяточная шпора, то есть костный вырост, который расположен в том месте, где соединяются сухожилия с костью пятки. Независимо от того, каковы причины возникновения данного заболевания, его необходимо лечить. И лучше проводить лечение пяточной шпоры ультразвуком.
Одной из причин может быть пяточная шпора, то есть костный вырост, который расположен в том месте, где соединяются сухожилия с костью пятки. Независимо от того, каковы причины возникновения данного заболевания, его необходимо лечить. И лучше проводить лечение пяточной шпоры ультразвуком.
Основные причины заболевания
Больше всего появлению пяточной шпоры подвержены женщины, особенно жительницы городов. Наиболее частыми причинами заболевания являются:
- Плоскостопие. Связано это с увеличенной нагрузкой на кости стоп, которая к тому же неправильно распределяется. В результате этого сухожилия слишком сильно растягивают и травмируются даже от незначительного внешнего воздействия. Такие микротравмы зарастают рубцовой тканью, которая впоследствии травмируется из-за своей неэластичности и воспаляется, что и является причиной сильной боли.
- Пожилой возраст, а именно изменения в функционировании организма, вследствие чего из-за длительных нагрузок на стопу и утраченной способности к быстрой регенерации образуется нарост.
- Занятия спортом. Пяточная шпора появляется из-за длительных чрезмерных нагрузок на костно-связочный аппарат стопы. Больше всего подвержены те спортсмены, которые занимаются бегом и прыжками.
- Избыточный вес, который приводит к чрезмерным нагрузкам на стопы или патологиям обмена веществ, например, сахарному диабету.
- Воспаление суставов, слизистых сумок и мышц стопы.
Принципы лечения пяточной шпоры
Данный метод лечения является достаточно популярным и используется уже более 25 лет для лечения именно пяточной шпоры. Данный метод является консервативным, а значит, должен быть комплексным, вот почему используют его совместно с гидрокортизоном – относится к группе глюкокортикоидов, обладает противовоспалительными свойствами. Он полностью соответствует основным принципам лечения пяточной шпоры:
- уменьшение нагрузки на травмированную пятку путем использования ортопедических стелек, которые изготовлены индивидуально с учетом всех особенностей строения стопы;
- снятие воспаления нестероидными противовоспалительными средствами, которые также уменьшают боль и облегчают состояние человека;
- увеличение кровообращения в области пятки путем проведения массажа кости и специальных физических упражнений;
- устранение нароста, чему способствует физиотерапия, например, магнитотерапия, лечение лазером и ультразвуком.
Что такое ударно-волновая терапия?
Лечение пяточной шпоры с использованием ультразвука является самым популярным методом решения проблемы, поскольку практически не имеет противопоказаний и показывает наибольшую эффективность среди других консервативных методов.
Основные преимущества:
- не требует приема обезболивающих препаратов для проведения процедуры, а также практически не имеет побочных эффектов;
- не требует госпитализации пациента, поскольку проводится исключительно амбулаторно;
- при своевременном лечении позволяет избежать проведения операции.
Основной принцип работы ударно-волновой терапии: воздействие ультразвуком на ткани пятки, причем как мягкие, так и твердые. При таком воздействии все болевые сигналы полностью блокируются, результатом чего является их устранение в течение всего нескольких процедур.
Помимо облегчения болевого синдрома ударно-волновая терапия способствует восстановлению уже поврежденных тканей, что положительно сказывается на общем состоянии пациента.
В том случае, когда пяточная шпора имеет небольшие размеры, при таком способе лечения можно полностью разрушить образовавшийся костный нарост, а также вывести из организма продукты распада. Вот почему не нужно затягивать с лечением и обращаться к специалисту уже при первых симптомах. Это позволит им в короткие сроки вернуться к прежней полноценной жизни, даже если размеры пяточной шпоры значительные.
Как проводится процедура?
Физиотерапия, в том числе и лечение ультразвуком, относится к консервативным методам, а значит, никаких хирургических манипуляций не должно быть. Для проведения процедуры используется специальный прибор – генератор тока.
Проводится она в несколько этапов:
- Определение области будущего воздействия ультразвуком. Для этого врач проводит пальпацию, процедуру УЗИ и рентгенологический снимок.
- Непосредственно сама процедура, длительность которой от 20 до 30 минут. Во время этого пациент может ощущать небольшие боли. Если это произошло, то потребуется местная анестезия. Проводится процедура путем прикладывания рукоятки к очагу болевого синдрома, пятке, и посредством появления болей определяется место расположения пяточной шпоры.
- Курс терапии включается себя не более 8 процедур, которые проводятся с интервалом в 4 дня.
Важно! Если при проведении данного вида физиотерапии пациент ощущает лишь усиление боли, то процедуры нужно приостановить до тех пор, пока не начнется ее стихание, после чего курс можно заново начать.
Противопоказания
Несмотря на эффективность процедуру, проводить ее можно не всем и не всегда.
Основными противопоказаниями являются:
- нарушения свертываемости кожи;
- аритмия;
- нарушения в работе нервной системы;
- пониженное артериальное давление;
- злокачественные опухоли;
- тромбофлебит;
- период беременности и лактации;
- инфекционные заболевания в острой форме.
Зачем использовать гидрокортизон?
Гидрокортизон является стероидным препаратом, который широко используется для устранения пяточной шпоры, особенно в сочетании с ультразвуком. Указанный препарат вводится в виде инъекции именно в болевую точку. В некоторых случаях гидрокортизон используется в сочетании с анестетиком для устранения боли в кратчайшие сроки. Однако данную процедуру можно проводить только раз в месяц.
Ударно-волновая терапия в Краснодаре
Ударно-волновая терапия — относительно новый метод рефлексотерапии. Применяется с 80-х годов XX века. В США ударно-волновая терапия классифицируется как «неинвазивная хирургия», поскольку с её помощью удаётся решать проблемы, которые обычно требуют проведения операций.
Изначально аппараты УВТ создавались для дробления камней в желчном пузыре и в почках. Применение ударных волн в лечения и реабилитации опорно-двигательного аппарата пришло в медицинскую практику несколько позже.
Принцип действия
При осуществлении процедур ударно-волновой терапии, энергия передаётся в определённую область посредством звуковой волны.
Источник данных волн соединяется с областью воздействия при помощи специальных силиконовых насадок. В зависимости от настроек аппарата ударно-волновой терапии, можно воздействовать на различную глубину: в нашей практике это чаще всего диапазон от 0.5 до 5 см.
Мягкие ткани: мышцы, кожа, и подкожный жировой слой — достаточно прозрачны для УВТ воздействия. Они хорошо передают энергию и вступают в резонанс с наведённой волной. При этом кости и сухожилия обладают более высокой плотностью, и потому непрозрачны для акустического воздействия.
Образованная этой разницей граница, является зоной максимального высвобождения энергии ударных волн. Данная область находится под максимальным воздействием, словно защитная дамба на берегу моря, поскольку в ней происходят сильные колебания одних видов тканей относительно других.
При правильно подобранных параметрах (длине волны, интенсивности и длительности наведённого воздействия) данное воздействие обладает лечебным свойством.
С помощью рентген-исследований доказано, что ударно-волновая терапия может не только стимулировать обмен веществ (тем самым ускоряя процесс регенерации тканей), но при определённых параметрах даже разрушать такие костно-хрящевые засоры как пяточная шпора. Данный результат возникает далеко не после первой процедуры, и не у всех пациентов он существенен, но в ряде случаев пяточную шпору удаётся полностью разрушить, предотвратив тем самым ранее неизбежную операцию.
Показания для применения Ударно-волновой терапии
В ортопедии классическими показаниями к ударно-волновой терапии (ЭУВТ) являются заболевания, связанные с патологическими изменениями в местах прикрепления сухожилий, такие как:
Также можно направить воздействие на диапазон мягких тканей с глубиной от 0.5 до 5 сантиметров, и за счёт воздействия увеличить приток крови, чем стимулировать лечение либо убрать отёк.
Помимо этого, методы ударно-волновой терапии могут применяться при сращивании переломов и лечении ложных суставов.
Основные заболевания, поражающие крупные суставы, при которых ударно волновая терапия является основным способом физиотерапевтического воздействия:
-
На плечевом суставе:
плечелопаточный периартрит — сухожилие надостной мышцы, субакромиальная бурса, сухожилие длинной головки бицепса плеча. -
Локтевой сустав:
локоть теннисиста (epicondylitis humeri radialis et ulnaris), травматические и перегрузочные синовиты и теносиновиты. -
В области костей тазового кольца:
АРС — синдром, симфизиты. -
Тазобедренный сустав:
трохантериты и воспаления синовиальной сумки большого и малого вертела бедра. -
Колено:
эпикондилиты, теносиновиты, энтезопатия надколенника («колено прыгуна», чаще выражена у спортсменов и лиц активно занимающихся спортом). -
Стопа:
плантарный фасциит, ударно волновая терапия шпоры и ударно волновая терапия пяточных шпор, ахиллобурситы, энтезопатии сухожилий мышц стопы.
Основные полезные характеристики Ударно-волнового воздействия:
- Снятие болевого синдрома.
- Стимуляция заживления дегенеративно — дистрофических заболеваний.
- Стимуляция кровообращения.
- Ликвидация кальциевых отложений.
- Восстановление подвижности пораженного участка опорно-двигательного аппарата.
- Купирование воспалительного процесса.
- Сращение тяжело срастающихся переломов, ложных суставов.
Эффективность метода ударно-волновой терапии
По данным последних исследований компании Richard wolf — производителя аппаратов ударно-волновой терапии, эффективность методов УВТ при лечении и реабилитации достигает 87%.
В мире используется 4 или 5 вариантов извлечения звуковых волн с помощью различных физических эффектов. В «Евразии» мы используем УВТ аппарат на пьезоэлектрических элементах.
Создающая ударную звуковую волну мембрана содержит в себе пьезоэлектрический слой, который изменяет свой размер под воздействием электрического разряда. Данная волна за счёт соединения мембраны и поверхности тела с помощью специальных силиконовых накладок и воздухонепроницаемого геля передаётся в мягкие ткани почти без потери мощности.
Противопоказания для ударно-волновой терапии
Основными противопоказаниями к применению ударно-волновой терапии являются:
- Беременность;
- Наличие гнойного либо опухолевого процесса в области воздействия;
- Нарушения свертываемости крови;
- Онкологические новообразования в области воздействия;
- Данный метод противопоказан детям.
- Также важным фактом является то, что во время лечения методов ударно-волновой терапии нельзя применять гормональные препараты.
Как работает ударно-волновая терапия?
На сегодня в мире используется 4-5 различных методов извлечения звуковых волн. В медицинском центре «Евразия» мы используем УВТ аппарат PiezoWave компании Richard Wolf, основанный на пьезоэлектрических элементах.
Создающая ударную звуковую волну мембрана содержит в себе пьезоэлектрический слой, который изменяет свой размер под воздействием электрического разряда. Данная волна за счёт соединения мембраны с поверхностью тела при помощи специальных силиконовых накладок и воздухонепроницаемого геля передаётся в мягкие ткани пациента практически без потерь.
Как проходит процедура?
Ударно-волновую терапию можно до определённой степени условно сравнить с глубоким массажем: в древности на востоке применялся метод массажа с помощью деревянных молоточков. В системе западной медицины близкого по принципу воздействия метода лечение ранее не существовало. Ударно-волновая терапия – болезненная процедура. Во время неё пациент должен испытывать болевые ощущения.
В этом плане передающая колебания мембрана является не только источником ударных волн, но и диагностическим датчиком: если в какой-то области от УВТ воздействия пациент испытал неприятные ощущения, значит, в этой точке есть проблема, и воздействие на ней с помощью ударно-волновой терапии будет эффективно.
Если прикрепить мембрану к здоровой области, пациент не испытает никаких ощущений и, соответственно, не получит никакого лечебного эффекта.
С помощью настроек уровень боли доводится до того уровня, который пациент может вытерпеть во время всей процедуры. В нашей практике мы стараемся выставить такой уровень воздействия, чтобы пациент мог без проблем перенести неприятные ощущения без каких-то побочных эффектов. Допустимое количество процедур составляет от 3 до 7. Промежуток между сеансами от 3 до 7 дней: чаще проводить нельзя, реже нет смысла. Во время лечения с помощью ударно-волновой терапии нельзя применять гормональные препараты.
Для чего УВТ применяется в медицинском центре «Евразия»?
В медицинском центре «Евразия» мы используем метод Ударно-волновой терапии для лечения заболевания и реабилитации после травм опорно-двигательного аппарата. Используемые нами аппараты УВТ в первую очередь предназначены для:
- Лечения пяточных шпор;
- Лечения последствий травм;
- Лечения различных дистрофических заболеваний (артритов, артрозов).
Адрес клиники: г. Краснодар, ул. Яна Полуяна, 55
Как выглядит пяточная шпора?
Часто задаваемый вопрос в пяточной клинике — как выглядит пяточная шпора?
Ортопеды клиники Heel часто задают один из самых частых вопросов пациентов: как выглядит пяточная шпора? Изображение ниже ответит на вопрос соответственно. Как видите, пяточная шпора похожа на шип розы и обычно выступает из основания или задней части пятки. Пяточные шпоры можно охарактеризовать как подошвенные пяточные шпоры или задние пяточные шпоры.Достаточно простого рентгеновского снимка, чтобы продемонстрировать форму и наличие пяточной шпоры. В этих обстоятельствах обычно не требуется ультразвуковая визуализация и МРТ. Если вы страдаете от боли в подошвенной пятке или задней части пятки и спрашиваете себя, как выглядит пяточная шпора? — Вы можете быть уверены, что его форма не будет сильно отличаться от изображения ниже. Однако следует отметить, что пяточные шпоры не всегда являются источником боли в пятке. Чаще всего источником боли при подошвенной пяточной шпоре является состояние, известное как подошвенный фасциит.
Точно так же боль при задней пяточной шпоре часто возникает из-за инсерционного тендинита ахиллова сухожилия, и поэтому вопрос, как выглядит пяточная шпора, в значительной степени не имеет значения. Ортопеды клиники Heel сосредоточены на лечении мягких тканей, окружающих пяточную шпору, и меньше беспокоятся о наличии самой пяточной шпоры. Ортопеды уделяют особое внимание воспалительным изменениям в подошвенной фасции при лечении подошвенной заживляющей боли, связанной с подошвенной пяточной шпорой.Лечение заключается в разгрузке подошвенной фасции и снятии напряжения с соединительной ткани, чтобы можно было обратить воспалительное изменение. Подошвенный фасциит — это обратимое заболевание, и при правильной поддержке и лечении оно нормализуется в течение нескольких недель. Поэтому ортопеды часто заверяют пациентов, что им не нужно беспокоиться, или спрашивают, как выглядит пяточная шпора, могу ли я удалить пяточную шпору или исчезнет ли когда-нибудь пяточная шпора. Если вас беспокоит наличие подошвенной пяточной шпоры и вам интересно, что делать дальше, вы, конечно, можете продолжить и попросить своего врача направить вас на рентген, и это позволит вам узнать, действительно ли пяточка шпора присутствует.Большинство пациентов, страдающих синдромом пяточной шпоры / подошвенным фасциитом, будут испытывать боль под основанием пятки, напоминающую каменный ушиб. Они почувствуют боль утром, вставая с постели.
РЕНТГЕНОВСКИЙ снимок — Как выглядит пяточная шпора?
Пожалуйста, обратитесь к этому изображению, чтобы ответить на вопрос — как выглядит пяточная шпора?
Вокруг задней части пятки прикрепляется ахиллово сухожилие.Боль в этой области, как упоминалось выше, часто возникает из-за самого ахиллова сухожилия и с меньшей вероятностью связана с задней пяточной шпорой. Однако следует отметить, что если пяточная шпора достаточно велика и достаточно глубоко выступает в ахиллово сухожилие, она может быть источником симптомов. Пяточная шпора снижает эластичность ахиллова сухожилия, что приводит к дисфункции ахиллова сухожилия. Это уменьшит диапазон движений в голеностопном суставе и, в конечном итоге, приведет к увеличению количества напряжения и напряжения в ахилловом сухожилии.Это вызовет клеточные изменения, воспаление и боль. В этих чрезвычайных обстоятельствах хирургическое вмешательство часто является методом выбора. Хирург также может запросить МРТ в дополнение к рентгену перед операцией. Это ответит на вопрос — как выглядит пяточная шпора, но также позволит хирургу лучше понять размер и точное расположение указанной шпоры. Эта процедура известна как хирургическая обработка раны и часто проводится в дневной хирургии. Сухожилие вскрывают с помощью хирургических инструментов и соскабливают кальцинированные участки шпор / сухожилий.Пациент обычно выписывается из больницы в тот же день и выходит из больницы в послеоперационной обуви или обуви для иммобилизации.
Студенты подиатрической школы и Университета Западного Сиднея, изучающие ортопедию, часто вводят в поисковую строку Google информацию о том, как выглядит пяточная шпора, и это по понятным причинам является частью исследования перед экзаменационными работами. Студенты должны понимать размер и форму пяточной шпоры, если они собираются вести пациентов с этим заболеванием в будущем.Будем надеяться, что новые выпускники получат хорошее представление о вышеуказанной информации и смогут объяснить пациенту, что пяточная шпора не всегда является источником боли в пятке.
Информация, содержащаяся в этом тексте, предназначена как для пациентов, так и для ортопедов. Надеюсь, как пациенту, если бы вы сейчас пошли к своему ортопеду, вам больше не нужно было бы задавать вопрос — как выглядит пяточная шпора, вместо этого вы могли бы обсудить надежные варианты лечения со своим ортопедом для таких состояний, как подошвенное фасциит или тендинит ахиллова сухожилия.Еще раз, пожалуйста, обратитесь к изображению выше, если вы хотите узнать ответ на вопрос — как выглядит пяточная шпора?
Статья написана Карлом Локеттом
Ортопед
Физиотерапия костных шпор
Костная шпора (остеофит) — это костный нарост, образовавшийся на нормальной кости, когда организм пытается восстановить себя, создавая дополнительную кость. Обычно он формируется в ответ на давление, трение или стресс, продолжающийся в течение длительного периода времени. Большинство людей думают о чем-то остром, когда думают о «шпоре», но костная шпора — это просто лишняя кость.Обычно он гладкий, но может вызывать износ или боль, если давит или трется о другие кости или мягкие ткани, такие как связки, сухожилия или нервы в организме. Общие места для костных шпор включают позвоночник, плечи, руки, бедра, колени и ступни.
Некоторые костные шпоры образуются в процессе старения. С возрастом скользкая ткань, называемая хрящом, которая покрывает концы костей в суставах, разрушается и в конечном итоге изнашивается (остеоартрит). Кроме того, диски, обеспечивающие амортизацию между костями позвоночника, с возрастом могут выходить из строя.Со временем это приводит к боли и отеку, а в некоторых случаях к образованию костных шпор по краям сустава. Костные шпоры из-за старения особенно часто встречаются в суставах позвоночника и стоп.
Костные шпоры также образуются на ступнях в ответ на тугие связки, такие действия, как танцы и бег, которые создают нагрузку на ступни, а также давление из-за лишнего веса или плохо сидящей обуви. Например, длинная связка на подошве стопы (подошвенная фасция) может становиться напряженной или натягиваться и натягивать пятку, вызывая воспаление связки (подошвенный фасциит).По мере того, как кость пытается срастаться, в нижней части пятки может образоваться костная шпора (известная как «пяточная шпора»). Давление на заднюю часть пятки из-за частого ношения слишком тесной обуви может вызвать костную шпору на задней части пятки. Иногда это называют «шишкой», потому что она часто наблюдается у женщин, носящих высокие каблуки.
Признаки и симптомы
Многие люди имеют костные шпоры, даже не подозревая об этом, потому что большинство костных шпор не вызывают никаких симптомов. Но если костные шпоры давят на другие кости или ткани или вызывают натирание мышцы или сухожилия, они могут со временем разрушить эту ткань, вызывая отек, боль и разрыв.Костные шпоры в стопе также могут вызывать натоптыши и мозоли, когда ткань накапливается, чтобы обеспечить дополнительную подкладку над костной шпорой.
Варианты лечения
Костные шпоры не требуют лечения, если они не вызывают боли или не повреждают другие ткани. При необходимости лечение может быть направлено на устранение причин, симптомов или самих костных шпор.
Лечение, направленное на причину возникновения костных шпор, может включать снижение веса для снятия нагрузки на суставы (особенно если причиной является остеоартрит или подошвенный фасциит) и растяжение пораженных участков, например пяточного канатика и подошвы стопы.Посещение физиотерапевта для проведения ультразвукового исследования или массажа глубоких тканей может быть полезно при подошвенном фасциите или пяточной шпоре.
Лечение, направленное на устранение симптомов, может включать покой, лед, растяжку, прием нестероидных противовоспалительных препаратов, смену обуви или установку стелька, или инъекцию кортикостероидов в болезненную область для уменьшения боли и воспаления мягких тканей рядом с костной шпорой.
Иногда лечат сами костные шпоры. Костные шпоры можно удалить хирургическим путем или лечить в рамках операции по восстановлению или замене сустава, когда остеоартрит вызвал значительные повреждения и деформации.Примеры могут включать восстановление бурсита или пяточной шпоры стопы или удаление небольших шпор под точкой плеча.
+ Узнайте больше о терапии стопы и голеностопного сустава для лечения синдрома пяточной шпоры.
Пяточная шпора — Центр лечения голеностопного сустава, стопы и ортопедии
УМЕНЬШИТЕ БОЛЬ В ПЯТКАХ СЕГОДНЯ
Теперь доступна ударно-волновая терапия
Нажмите здесь, чтобы узнать больше об ударно-волновой терапии
Что такое пяточная шпора?
Подошвенная пяточная шпора описывается как костный вырост прямо перед медиальным бугорком пяточной кости.
Эти пяточные шпоры часто видны на УЗИ или рентгеновском снимке, и их иногда считают причиной боли в пятке (см. Ниже).
Являются ли пяточные шпоры причиной моей боли в пятке?
Краткий ответ: Нет
Длинный ответ:
Этот вопрос является очень спорным, поскольку нет однозначного мнения о том, что пяточная шпора вызывает повреждение или травму окружающих тканей.
Исторически сложилось так, что образование пяточной шпоры является аномальным явлением и очень тесно коррелирует с симптомами боли в пятке.
Ранее сообщалось, что чрезмерное натяжение (натяжение) подошвенной фасции на ее прикреплении к пятке приводило к хроническому воспалению, которое, в свою очередь, приводило к реактивной оссификации и последующему образованию дополнительной кости в форме «шпоры».
Возможно, поэтому пяточные шпоры и «подошвенный фасциит» до сих пор считаются одним целым. Вызывает ли тракция и воспаление пяточную шпору, или пяточная шпора вызывает воспаление тканей?
Нередко можно увидеть утверждения, что «подошвенный фасциит» вызывается пяточной шпорой (правда, это на веб-сайтах, а не в академических журналах), но правильно ли это?
Чтобы выяснить это, важно изучить литературу, посвященную пяточным шпорам.
- Насколько распространены пяточные шпоры: Исследования показали, что пяточные шпоры чаще встречаются у людей без боли, чем предполагалось ранее, и сообщалось, что от 11 до 27% населения имеют рентгенологические доказательства шпора. 5,8-13 Очевидно, это говорит о том, что они не всегда связаны с симптомами и не обязательно считаются « ненормальными », как когда-то считалось. Интересно, что даже исследование, проведенное более 50 лет назад на 323 пациентах, показало, что подошвенный пяточная шпора никогда не была причиной боли и, вероятно, нормальным проявлением процесса старения. 14 Однако исследования показывают, что пяточные шпоры, по-видимому, чрезмерно представлены в определенных группах, таких как женщины, 10,11,13 люди с остеоартритом 15,16 и пожилые люди. 11,13,15,16 Пяточные шпоры также чаще встречаются у людей с избыточным весом. 17
- Что такое пяточная шпора? Долгое время считалось, что пяточная шпора, проблемы с подошвенной фасцией и боль в пятке связаны между собой. Считалось, что шпора возникла в результате усиления тракции подошвенной фасции, что привело к образованию шпоры. Анатомические исследования опровергают это и сообщают, что шпора находится над подошвенной фасцией. 4,12,18 Некоторые обнаружили, что он гораздо чаще локализован в другой внутренней мускулатуре (а именно в Flexor Digitorum Brevis и Abductor Digiti Minimi) 4,18,19 и одно исследование пришло к выводу, что шпоры не развиваются внутри подошвенная фасция. 20 Ясно то, что существует огромная вариабельность в локализации образования пяточной шпоры, и ее связь с подошвенным фациитом не является достоверной.
- Что вызывает пяточную шпору? Традиционная теория образования подошвенной пяточной шпоры, именуемая гипотезой продольного вытяжения , т.е.е. подошвенная фасция, натягивающая пяточную кость и вызывающая образование шпоры. Несмотря на то, что анатомические исследования показали, что шпора далеко не всегда обнаруживается в фасции, было высказано предположение, что на пяточную кость может быть приложена сила растяжения. от множества других структур, которые к нему прикреплены. 4,19 Альтернативная теория, получившая название гипотезы вертикального сжатия 16 , была предложена Кумаи и Бенджамином в 2002 году. 20 Эта теория предполагает, что пяточные шпоры представляют собой выросты, которые образуются в ответ на повторяющееся вертикальное напряжение в попытке защитить себя от микротрещин. Эта идея подтверждается гистологическими исследованиями, которые показывают, что костные трабекулы НЕ выровнены в направлении тракции мягких тканей. 16,18 Li и Muehleman 18 обнаружили, что направление трабекул предполагает, что сила, вызывающая патологический ответ, согласуется с вектором внешней силы реакции опоры.
Так что же все это значит на простом английском языке? Это означает, что раньше мы думали, что шпора возникла из-за того, что подошвенная фасция натянула кость. Это маловероятно, поскольку шпора не находится в подошвенной фасции.
Если тракция является причиной, то она, скорее всего, вызвана другой мускулатурой, например, Brevis Flexor Digitorum или Abductor Digiti Minimi. Однако эти костные выступы могут быть вызваны повторяющейся вертикальной нагрузкой (пятка постоянно ударяется об пол, и пол, конечно же, ударяет по ней) с образованием шпоры в качестве защитного механизма.
Мы также знаем, что до четверти населения может иметь пяточную шпору, но это не всегда будет проблемой.
Что вызывает мою боль в пятке, если не пяточная шпора?
Это хроническая дегенерация подошвенной фасции, получившая название «подошвенный фасциит» или «подошвенный фасциоз».
НАЖМИТЕ ЗДЕСЬ ДЛЯ ДОПОЛНИТЕЛЬНОЙ ИНФОРМАЦИИ ОPLANTAR FASCIITIS
Список литературы
- DuVries, H.Л. (1957). Пяточная шпора (пяточная шпора). Архив хирургии , 74 : 536-542.
- Furey, J.G. (1975). Подошвенный фасциит: синдром болезненной пятки. Журнал костной и суставной хирургии Am , 57 : 672-673.
- Bergmann, J.N. (1990). Анамнез и механический контроль боли в пяточной шпоре. Клиники ортопедической медицины и хирургии , 7 : 243-259.
- Abreu, M.R., Chung, C.B., Mendes, L. et al. .(2003). Подошвенные пяточные энтезофиты: новые наблюдения относительно участков происхождения на основе рентгенографического, МРТ, анатомического и палеопатологического анализа. Скелетная радиология , 32 : 13-21.
- Причасук, С., Субхадрабандху, Т. (1994). Связь плоской стопы и пяточной шпоры с подошвенной болью в пятке. Клиническая ортопедия и родственные исследования , 306 : 192-196.
- Ирвинг, Д. Б., Кук, Дж. Л., Янг, М. А. и др. .(2007). Ожирение и пронированный тип стопы могут повышать риск хронической боли в подошвенной пятке: согласованное исследование случай-контроль. BMC Musculoskeletal Disorders , 8 : 41.
- Коглер, Г.Ф., Соломонидис, С.Е., Пол, Дж. П. (1996). Биомеханика механизмов продольной поддержки свода стопных ортезов и их влияние на деформацию подошвенного апоневроза. Клиническая биомеханика , 11 : 243-252.
- Рубин, Г., Виттен, М. (1963). Подошвенные пяточные шпоры. Американский журнал ортопедии , 5 : 38-41.
- McCarthy, D.J., Gorecki, G.E. (1979). Анатомические основы поражения нижней пяточной кости: исследование криомикротомии. Журнал Американской педиатрической медицинской ассоциации , 69 : 527-536.
- Шама, С.С., Коминский, С.Дж., Лемонт, Х. (1983). Распространенность безболезненной пяточной шпоры и ее связь с постуральным положением стопы. Журнал Американской педиатрической медицинской ассоциации, 73 : 122-123.
- Banadda, B.M., Gona, O., Vas, R., et al., . (1992). Пяточные шпоры у чернокожих африканцев. Стопа и лодыжка , 13 : 352-354.
- Барретт С.Л., Дэй С.В., Пигнетти Т.Т. и др. . (1995). Эндоскопическая анатомия пятки: анализ 200 свежезамороженных образцов. Журнал хирургии стопы и голеностопного сустава , 34 : 51-56.
- Riepert, T., Drechsler, T., Schild, H. et al. (1996). Оценка пола на основании рентгенограммы пяточной кости. Forensic Science International , 77 : 133-140.
- Lapidus, P.W., Guidotti, F.P. (1965). Болезненная пятка: отчет о 323 пациентах с 364 болезненными пятками. Клиническая ортопедия и связанные с ней исследования, 39 : 178-186.
- Gerster, J.C., Vischer, T.L., Bennani, A. et al. (1977). Болезненная пятка. Сравнительное исследование ревматоидного артрита, анкилозирующего спондилита, синдрома Рейтера и генерализованного остеоартрита. Анналы ревматических болезней , 36 : 343-348.
- Menz, H.B., Zammit, G.V., Landorf, K.B. и др. . (2008). Подошвенная пяточная шпора у пожилых людей: продольное вытяжение или вертикальное сжатие? Журнал исследований стопы и голеностопного сустава , 1 : 7.
- Садат-Али, М. (1998). Подошвенный фасциит / пяточная шпора у сотрудников сил безопасности. Военная медицина , 163 : 56-57.
- Ли, Дж., Мюлеман, К. (2007). Анатомическое отношение пяточной шпоры к окружающим мягким тканям: большая вариабельность, чем сообщалось ранее. Клиническая анатомия , 20 : 950-955.
- Смит С., Тинли П., Гилхини М. и др. . (2007). Нижняя пяточная шпора — анатомические и гистологические соображения. Нога , 17 : 25-31.
- Кумай Т., Бенджамин М. (2002). Формирование пяточной шпоры и подпяточный энтез подошвенной фасции. Журнал ревматологии , 29 : 1957-1964.
Позвоните Центр стопы и голеностопного сустава , чтобы получить дополнительную консультацию по профессиональному ведению и вариантам лечения.
Низкодозная лучевая терапия болезненной пяточной шпоры / подошвенного фасциита как пример лечебного эффекта при доброкачественных заболеваниях
2.2.2.1. Разовая доза 0,5 против 1 Гр
В двух рандомизированных исследованиях изучалась эффективность разовой дозы 0,5 Гр по сравнению с 1 Гр.
Первое испытание было проведено Heyd et al. [30]. Они рандомизировали 130 пациентов в диапазоне от 6 × 0,5 Гр два раза в неделю (низкая доза) до 6 × 1 Гр (стандартная доза).Использовался линейный ускоритель с применением метода одиночного поля.
Критериями включения были клинические признаки болезненной пяточной шпоры, рентгенологические признаки образования шпоры, возраст пациента ≥30 лет и рецидив после предшествующего консервативного лечения, у пациентов> 45 лет LD-EBRT мог использоваться в качестве основного лечения. Конечными точками исследования были изменения в «исходной» шкале кальканеодинии [31], которая была задокументирована до LD-EBRT, в конце курса и через 6 недель и 6 месяцев после него.
Сто тридцать пациентов были рандомизированы. Средний возраст составил 58,4 года. 102 пациента страдали подошвенной, один — спинной и 27 пациентов — комбинированной шпорой. В среднем, пациенты страдали от симптомов в течение 9,8 месяцев. Симптомы присутствовали у 58 пациентов менее 6 месяцев, у 72 пациентов — более длительное время. Первым терапевтическим подходом был метод LD-EBRT на 7 каблуках.
В конце LD-EBRT у 66% в группе низкой дозы по сравнению с 59% в стандартной дозе наблюдалось улучшение симптомов, через 6 недель — 80 vs.85%. На данный момент 1,5% в каждой группе сообщили об усилении симптомов, 19% по сравнению с 14% без изменений. Статистически значимых различий не отмечено. В случае неудовлетворительных результатов лечения пациентам была предложена вторая серия ДЛТ. Таким образом, 26% против 37% прошли лечение во второй раз. Через шесть недель после этого 71 против 79% этих пациентов сообщили о дальнейшем улучшении. Через шесть месяцев после LD-EBRT у 88% пациентов в обеих группах наблюдалось улучшение симптомов, остальные пациенты не отметили никаких изменений.Во время серии ДЛТ о небольшом усилении боли сообщили 26 против 29% пациентов. Никакой другой острой или поздней токсичности не наблюдалось.
В заключение, 6 × 0,5 Гр два раза в неделю было так же эффективно, как 6 × 1 Гр.
Эти результаты были подтверждены вторым рандомизированным исследованием [32, 33]. Отт и др. рандомизировали 457 пациентов в диапазоне от 6 × 0,5 Гр (низкая доза) до 6 × 1 Гр (стандартная доза). В отличие от процитированного выше «исследования Хейда» [30] использовались рентгеновские установки (ортовольтные), а не линейные ускорители.Пациенты получали одно поле (6 × 8 см на подошвенной пяточной кости) с 150 кВ, 15 мА, медным фильтром 1 мм, с расстоянием от источника до кожи (SSD) 40 см. Через шесть недель после LD-EBRT пациентам с недостаточным ответом была предложена вторая серия. Конечной точкой было уменьшение боли. Оценка CS и значения ВАШ измерялись до и в конце LD-EBRT (ранний ответ), через 6 недель (отсроченный) и через 2,5 года (долгосрочный) после него.
При медиане наблюдения 32 месяца средние значения ВАШ до лечения, раннего, отсроченного и долгосрочного ответа для 0.Группы 5 и 1,0 Гр составили 65,5 ± 22,1 и 64,0 ± 20,5 ( p = 0,19), 34,8 ± 24,7 и 39,0 ± 26,3 ( p = 0,12), 25,1 ± 26,8 и 28,9 ± 26,8 ( p = 0,16) , 16,3 ± 24,3 и 14,1 ± 19,7 ( p = 0,68) [31]. Аналогичные результаты были получены для оценки CS без каких-либо значительных различий между обеими дозированными группами.
В совокупности вышеупомянутые исследования доказали эквивалентную клиническую эффективность 6 × 0,5 Гр по сравнению с 6 × 1 Гр, тем самым определив новый стандарт клинического лечения с шестикратным нулевым показателем.Минимальная эффективная доза составляет 5 Гр два раза в неделю.
Перед тем, как испытать 0,5 Гр в качестве новой стандартной разовой дозы, другое рандомизированное исследование попыталось повысить эффективность в достижении «старой» кумулятивной дозы 6 Гр с разовой дозой 0,5 Гр. Niewald et al. рандомизировано между 6 × 1 Гр дважды в неделю (старая «стандартная доза») и 12 × 0,5 Гр три раза в неделю («экспериментальная доза») [25]. Целью было не просто получить сопоставимые результаты, а еще больше улучшить обезболивающий эффект. Использовались линейные ускорители (фотоны 6 МВ) с применением техники бокового встречного поля.
Критерии включения и исключения были очень похожи на те, которые использовались в историческом исследовании [26]: клинические признаки болезненной пяточной шпоры и продолжительность симптомов более 6 месяцев; рентгенологическое подтверждение образования шпоры; возраст не менее 40 лет; Карновского ‐ Индекс не менее 70%. Пациенты с предыдущей лучевой терапией или предыдущей травмой стопы, ревматическими или сосудистыми заболеваниями, лимфатическим отеком, беременностью, кормлением грудью или тяжелыми психическими расстройствами были исключены. Допускалась сопутствующая терапия анальгетиками.Однако пациенты, получавшие хирургическое вмешательство или ударно-волновую терапию после рандомизации, были исключены.
Конечными точками были суммарный балл SF-12, суммарный балл CS (таблица 2) и ВАШ. Контрольное наблюдение было запланировано каждые 6 недель в течение 1 года.
Двести сорок пациентов были рассчитаны на обнаружение разницы в 15% в оценках VAS и CS, с мощностью 80% и вероятностью ошибки 5%. После рандомизации 127 пациентов и промежуточного анализа 107 пациентов исследование было досрочно закрыто, поскольку предполагаемое повышение обезболивающей эффективности экспериментальным лечением было очень маловероятным.
Средний возраст пациентов в стандартной группе составил 56,1 Гр по сравнению с 58,1 Гр в экспериментальной группе. Средняя продолжительность симптомов до начала LD-EBRT составляла 17 месяцев по сравнению с 16 месяцами. В 98% стандартной группы и 93% опытной группы лечили подошвенную шпору, у 2 и 7% — комбинированную (подошвенную и дорсальную) шпору.
Результаты после 3 месяцев опубликованы [25], более длительные наблюдения еще не опубликованы. Через 3 месяца достоверных различий ни по ВАШ не было (стандарт 42.3 против экспериментальных 44,4), ни суммарный балл CS (28 против 28,4), ни оценки качества жизни (SF-12). Хотя следует ожидать более длительного наблюдения, дальнейшее усиление обезболивающего эффекта при применении 12 × 0,5 Гр три раза в неделю маловероятно. Вот почему этот график фракционирования в настоящее время не рекомендуется, так как он не соответствует принципу радиационной защиты «минимально возможного».
2.2.2.2. Разовая доза 0,3 против 1 Гр
Дальнейшее снижение разовых доз при LD-EBRT (за исключением 0.1 Гр [26]) никогда не тестировались в проспективных рандомизированных клинических исследованиях. В лучевой терапии дегенеративных заболеваний суставов разовые дозы около 0,3–0,4 Гр были установлены фон Панневицем в конце 1920-х годов и опубликованы в 1933 и 1970 годах [34, 35]. Однако два исследования кальканеодинии вызвали серьезные опасения по поводу однократных доз до 0,3 Гр.
Seegenschmiedt et al. проанализировали эффективность лечения 141 пациента (170 облученных пяток), которые лечились в 1984–1994 гг. с помощью рентгеновских аппаратов (250 кВ / 200 кВ, 20 мА, 40 см SSD), применяя одно поле размером 6 × 8 см [24 ].Семьдесят две пятки получали 12 Гр с 6 × 1 Гр (три раза в неделю) –6 недель перерыва — 6 × 1 Гр (группа A), 50 пяток обрабатывались 10 × 0,3 Гр каждый день (группа B1) и 38 каблуки 10 × 0,5 Гр ежедневно (группа В2). Конечной точкой было значение полуколичественной оценки боли через 3 месяца и в среднем через 4 года после LD-EBRT.
Средний возраст пациентов составлял 55 лет в группе A и 59 лет в группе B1 / B2. Средняя продолжительность симптомов до LD-EBRT составляла 8 месяцев, у одной трети симптомы сохранялись более 6 месяцев.
Полная ремиссия боли была достигнута у 68–71% пациентов без существенных различий между группами лечения. Однако наблюдались различия в клиническом течении пациентов с частичной ремиссией симптомов: наилучшие результаты у этих пациентов были достигнуты при более длительном наблюдении в группе B1 (10 × 0,5 Гр), за которой следовала группа A (6 × 1– 6 × 1 Гр), затем группа В2 (10 × 0,3 Гр). Последняя группа показала значительно худшее улучшение симптомов, чем другие группы.
О снижении эффективности также сообщалось в другой ретроспективной серии случаев, в которой 673 пятки обрабатывались однократной дозой 0,3 Гр три раза в неделю до 1,5 Гр (рентген) [36]. В случае неудовлетворительных результатов лечения пациентам был предложен повторный курс. После первого лечения только 13% сообщили о ПР, почти все пациенты перенесли повторную ЛД-ДЛТ.
В совокупности, насколько нам известно, разовая доза 0,5 Гр является стандартом лечения и должна изменяться только в контролируемых клинических испытаниях.
Лечение пяточной шпоры в Беверли-Хиллз
Что такое ретрокалканеальный экзостоз?
Экстракостное образование (экзостоз) на задней части пяточной кости (пяточной кости) называется ретрокалкогольным экзостозом. Некоторые люди также называют это пяточной шпорой, в отличие от шпоры в нижней части пятки. Дополнительная кость развивается на тыльной стороне пяточной кости и внутри ахиллова сухожилия. Формирование этого экзостоза напрямую связано с ахилловым сухожилием, его длиной и эластичностью.
Ахиллово сухожилие — это прочная, толстая и важная структура, которая опускает лодыжку и стопу вниз и продвигает тело вперед при ходьбе. Тысячи фиброзных лент соединяются вместе, образуя плотный ахиллес. Икроножная мышца (икроножная мышца) становится ахилловым сухожилием примерно на полпути в голени. Сухожилие проходит по задней поверхности ноги, пересекает лодыжку и прикрепляется к верхней и задней части пяточной кости (пяточной кости). Ахиллово сухожилие действует как «резинка», которая тянется вперед и назад при каждом шаге.
Симптомы ретрокалканоального экзостоза
Пациенты будут жаловаться на глубокую ноющую и острую ножевую боль в задней части пятки. Боль усиливается с каждым шагом при ходьбе и любых действиях. Может быть даже боль в покое. На тыльной стороне пятки будет видимая масса лишней кости. В некоторые дни шишка будет выглядеть больше, если есть раздражение и отек бурсы (бурсит). Любое прямое давление на кость будет значительно болезненным. Большинство пациентов будут жаловаться на сильную боль при первых шагах с постели или после некоторого сидения, а затем при ходьбе.Эта боль может уменьшиться, когда вы больше ходите, а затем снова усилиться к концу дня.
Большинство считает, что ходьба босиком, обувь на плоской подошве и обувь без опоры вызывают еще большую боль, потому что ахиллово сухожилие растягивает кость максимально. Определенная обувь может вызвать большее трение кожи о кость, что приведет к еще большей боли. Боль обычно со временем постепенно ухудшается. В случае травмы пятки или резкого движения и натяжения ахиллова сухожилия костная шпора может сломаться, что приведет к еще большей боли.При продолжающемся росте кости ахиллово сухожилие также может раздражаться, что приводит к ахилловому тендиниту.
Причины ретрокалканоального экзостоза
Кости в теле остаются плотными и крепкими из-за оказываемого на них давления. Неиспользование костей приводит к ослаблению костей и остеопорозу. Чрезмерная стимуляция костей приводит к дополнительному росту костей. Постоянное натяжение короткого ахиллова сухожилия при его прикреплении к задней части пяточной кости (пяточной кости) стимулирует образование дополнительной кости.При продолжающемся росте кости увеличивается трение о лишнюю кость от обуви, что приводит к еще большей стимуляции, что приводит к еще большему росту кости.
Пациенты, рожденные с (ходунками на пальцах ног) или у которых со временем развивается укорочение сухожильно-мышечного комплекса (эквинус), имеют более высокий шанс развития ретрокалканоального экзостоза. Примерами тех, кто рискует укоротить свое сухожилие, являются те, кто носит туфли на высоком каблуке в течение длительного периода времени, и артисты балета, которые бросаются в глаза. У пациентов с высоким сводом стопы (полая стопа) больше шансов развить образование шпоры из-за дополнительного натяжения ахиллова сухожилия.
Диагностика ретрокалканоального экзостоза
Диагностика устанавливается на основании клинического обследования, цифровых рентгенограмм (рентгеновских снимков) и диагностического ультразвукового исследования пациента. Доктор Сумех выслушает жалобы, симптомы и цели пациента. Обследование включает в себя практический анализ стопы и голеностопного сустава пациента и оценку его походки. Будет проведено специальное обследование ахиллова сухожилия и его мышцы, чтобы определить основную причину и любое укорочение сухожилия.Цифровые рентгенограммы (рентгеновские снимки) голеностопного сустава можно получить в офисе и просмотреть вместе с пациентом. Снимки оценивают пяточную кость на величину пяточной шпоры и дополнительной кости. В некоторых случаях может быть проведена компьютерная томография, чтобы оценить дополнительную кость пяточной кости в 3D.
Доктор Сумех может оценить сухожилие с помощью ультрасовременного диагностического ультразвука. Это обследование покажет толщину и опухоль, а также любые повреждения и разрывы сухожилия, которые могут быть связаны с экзостозом.
Можно заказать МРТ, чтобы оценить сухожилие непосредственно в 3-х измерениях. Это также может быть необходимо пациентам с подозрением на частичный или полный разрыв ахиллова сухожилия.
Варианты лечения ретрокалканоального экзостоза
Д-р Соомех объясняет, что ранняя диагностика и лечение ретрокалканоального экзостоза являются ключом к успешному лечению, более быстрому выздоровлению и безболезненному образу жизни.
Консервативное лечение ретрокалканоального экзостоза
Консервативное лечение ретрокалканоального экзостоза ограничено.Эти методы лечения основаны на их способности уменьшать боль, уменьшать воспаление, останавливать микроразрыв сухожилия и растягивать сухожилие. Доктор Сумех порекомендует строгий протокол начальной терапии от 2 до 4 недель. Уменьшение воспаления и боли может быть достигнуто путем обработки этой области ежедневным режимом ледяной терапии и применением противовоспалительных препаратов (НПВП). Период отдыха потребуется, чтобы уменьшить постоянную нагрузку на сухожилие и давление на экзостоз, пока он пытается зажить.Подъемники для пяток могут быть помещены в обувь, чтобы немного ослабить ахиллы. В большинстве случаев рекомендуется ходить в ботинках, чтобы ограничить натяжение сухожилия на кость. Пациента обучат режиму растяжки икры и ахиллова сухожилия. Растяжение комплекса мышца / сухожилие очень важно для того, чтобы удлинить комплекс, сделать сухожилие более эластичным и уменьшить возникновение микротрещин. Эти упражнения на растяжку будут особенно важны по утрам перед тем, как встать с постели или после периода отдыха.Доктор Сумех может порекомендовать курс посещения физиотерапевта.
Индивидуальные ортопедические изделия
Изготовленные на заказ ортопедические изделия (стельки) являются неотъемлемой частью заживления и поддержания целостности ахиллова сухожилия, а также перенаправления натяжения сухожилия и положения дополнительных костных образований. Натяжение сухожилия на пяточной кости играет важную роль в поддержке свода стопы. Когда сухожилие повреждено и раздражено, свода и пятка должны поддерживаться специальными ортопедическими приспособлениями, чтобы уменьшить силы, действующие на сухожилие при ходьбе, и повысить активность.Ортопедические приспособления контролируют количество движений пятки во время ходьбы и снимают часть напряжения, которое обычно испытывает сухожилие.
Эти методы лечения имеют высокую вероятность неудачи, потому что они не уменьшают саму лишнюю кость. Большая часть боли вызвана образованием лишней кости. В какой-то момент эту кость необходимо удалить, чтобы облегчить боль.
Кортизон (стероид) Инъекции
Доктор Соомех не рекомендует НЕ инъекции кортизона при ретрокалканоальном экзостозе.Инъекции стероидов имеют множество положительных применений при лечении проблем со стопами и лодыжками. Однако ахиллово сухожилие может ослабнуть при введении кортизона.
Хирургическое лечение ретрокалканоального экзостоза
Доктор Сумех всегда порекомендует и попытается консервативное лечение, когда это необходимо. Однако, когда ретрокалканоальный экзостоз становится хронически болезненным и активность ограничена, может быть показано хирургическое вмешательство.
Ретрокалканоальная экзостэктомия
Цель этой операции — удалить лишнюю кость и при необходимости восстановить сухожилие.
Разрезают кожу на тыльной стороне ахиллова сухожилия и пяточной кости. После того, как сухожилие обнажено, в его веществе делается разрез, чтобы удалить части поврежденного сухожилия, рубцовой ткани и любой лишней массы сухожилия. Любые костные фрагменты или кальцификаты, которые могут быть в сухожилии, удаляются. Также удаляется экзостоз. Если сухожилие слишком короткое, может быть предпринят дополнительный шаг для его удлинения, чтобы снизить вероятность рецидива нового экзостоза.Затем с помощью специальных швов и анкеров открывшееся сухожилие восстанавливается и снова устанавливается на пяточную кость. Затем кожа закрывается с помощью методов пластической хирургии. Процедура требует некоторого времени в специальном ботинке или гипсе и костылях без нагрузки.
Доктор Сумех усовершенствовал и заново изобрел эти хирургические процедуры и техники и признан своими коллегами одним из лучших специалистов и хирургов в области пяток и ахиллова сухожилия в районе Лос-Анджелеса.
Болезненно ли хирургическое вмешательство при ретрокалканоальном экзостозе?
Обсуждение операции может быть пугающим.Операция на голеностопном суставе, в том числе хирургия ретрокалканоального экзостоза, не должна быть болезненной во время выздоровления. При осторожном и внимательном обращении с кожей и мягкими тканями большинство пациентов практически не испытывают боли сразу после операции и в течение всего периода восстановления. Доктор Сумех проявляет большую осторожность и внимание, чтобы свести к минимуму вероятность послеоперационной боли. Целью хирургии ретрокалканоального экзостоза является удаление лишней кости, удаление любой рубцовой ткани и поврежденного сухожилия, восстановление ткани сухожилия, облегчение боли, возвращение к нормальной обуви и возможность вернуться к любой деятельности.Доктор Сумех выполняет процедуры в амбулаторных условиях и в современных медицинских учреждениях.
Запишитесь на консультацию по лечению пяточной шпоры в Беверли-Хиллз!
Чтобы узнать больше о пяточных шпорах и вариантах лечения, предлагаемых доктором Дэвидом Дж. Сумехом. Позвоните в наш офис по телефону 310.651.2366 или заполните форму на нашей странице контактов. Наша практика с нетерпением ждет возможности служить вам!
Чтобы получить дополнительную информацию о Ретро-пяточный экзостоз (пяточная шпора) или записаться на прием, заполните нашу онлайн-форму или позвоните по телефону 310.651,2366.
Визуализация патологии подошвенной фасции: результаты простой рентгенографии, ультразвуковой и магнитно-резонансной томографии | Insights into Imaging
Thomas MJ, Roddy E, Zhang W, Menz HB, Hannan MT, Peat GM (2011) Распространенность болей в стопах и лодыжках в среднем и пожилом возрасте среди населения: систематический обзор. Боль 152 (12): 2870–2880
Статья PubMed Google ученый
Theodorou DJ, Theodorou SJ, Resnick D (2002) МРТ аномалий подошвенной фасции.Semin Musculoskelet Radiol 6 (2): 105–118
Статья PubMed Google ученый
Джесвани Т., Морлез Дж., Макнелли Э.Г. (2009) Приступая к сути проблемы: поражения подошвенной фасции. Clin Radiol 64 (9): 931–939
CAS Статья PubMed Google ученый
McNally EG, Shetty S (2010) Подошвенная фасция: визуальная диагностика и управляемое лечение.Semin Musculoskelet Radiol 14 (3): 334–343
Статья PubMed Google ученый
Stecco C, Corradin M, Macchi V et al (2013) Анатомия подошвенной фасции и ее связь с ахилловым сухожилием и паратеноном. J Anat 223 (6): 665–676
Статья PubMed PubMed Central Google ученый
Ehrmann C, Maier M, Mengiardi B, Pfirrmann CW, Sutter R (2014) Пяточное прикрепление подошвенной фасции: результаты МРТ у бессимптомных добровольцев.Радиология 272 (3): 807–814
Статья PubMed Google ученый
Риддл Д.Л., Шапперт С.М. (2004) Объем обращений за амбулаторной помощью и схемы оказания помощи пациентам с диагнозом подошвенный фасциит: национальное исследование врачей. Ступня, щиколотка, внутр. 25 (5): 303–310
Артикул PubMed Google ученый
Lemont H, Ammirati KM, Usen N (2003) Подошвенный фасциит: дегенеративный процесс (фасциоз) без воспаления.J Am Podiatr Med Assoc 93 (3): 234–237
Статья PubMed Google ученый
Ионг Э., Афолаян Дж., Карне А., Солан М. (2013) Ультразвуковое сканирование при упорной подошвенной фасциопатии. Основа новой классификации. Skelet Radiol 42 (3): 393–398
Статья Google ученый
Huang YC, Wang LY, Wang HC, Chang KL, Leong CP (2004) Взаимосвязь между гибким плоскостопием и подошвенным фасциитом: ультразвуковая оценка.Chang Gung Med J 27 (6): 443–448
PubMed Google ученый
McGonagle D, Marzo-Ortega H, O’Connor P et al (2002) Роль биомеханических факторов и HLA-B27 в изменениях костей при энтезопатии подошвенной фасции, определяемых с помощью магнитно-резонансной томографии. Arthritis Rheum 46 (2): 489–493
Статья PubMed Google ученый
van Leeuwen KD, Rogers J, Winzenberg T., van Middelkoop M (2016) Более высокий индекс массы тела связан с подошвенной фасциопатией / «подошвенным фасциитом»: систематический обзор и метаанализ различных клинических и визуализирующих факторов риска .Br J Sports Med 50 (16): 972–981
Статья PubMed Google ученый
де Мигель Э., Кобо Т., Муньос-Фернандес С. и др. (2009) Достоверность ультразвуковой оценки энтезиса при спондилоартропатии. Ann Rheum Dis 68 (2): 169–174
Статья PubMed Google ученый
Erdem CZ, Sarikaya S, Erdem LO, Ozdolap S, Gundogdu S (2005) Особенности МРТ поражения стопы при анкилозирующем спондилите.Eur J Radiol 53 (1): 110–119
Статья PubMed Google ученый
Erdem CZ, Tekin NS, Sarikaya S, Erdem LO, Gulec S (2008) Особенности МРТ-визуализации поражения стоп у пациентов с псориазом. Eur J Radiol 67 (3): 521–525
Статья PubMed Google ученый
Gibbon WW, Long G (1999) Ультразвук подошвенного апоневроза (фасции). Skelet Radiol 28 (1): 21–26
CAS Статья Google ученый
Abreu MR, Chung CB, Mendes L, Mohana-Borges A, Trudell D, Resnick D (2003) Подошвенные пяточные энтезофиты: новые наблюдения относительно участков происхождения на основе рентгенографического, МРТ, анатомического и палеопатологического анализа. Skelet Radiol 32 (1): 13–21
CAS Статья Google ученый
Johal KS, Milner SA (2012) Подошвенный фасциит и пяточная шпора: факт или вымысел? Хирургическая операция на голеностопном суставе 18 (1): 39–41
Osborne HR, Breidahl WH, Allison GT (2006) Критические различия в боковых рентгеновских лучах с диагнозом подошвенного фасциита и без него. J Sci Med Sport 9 (3): 231–237
Zhou B, Zhou Y, Tao X, Yuan C, Tang K (2015) Классификация пяточных шпор и их связь с подошвенным фасциитом. J Хирургия голеностопного сустава стопы 54 (4): 594–600
Buchbinder R (2004) Клиническая практика. Подошвенный фасциит. N Engl J Med 350 (21): 2159–2166
CAS Статья PubMed Google ученый
Goff JD, Crawford R (2011) Диагностика и лечение подошвенного фасциита. Am Fam Physician 84 (6): 676–682
PubMed Google ученый
Schwartz EN, Su J (2014) Подошвенный фасциит: краткий обзор. Пермь J 18 (1): e105 – e107
Артикул PubMed PubMed Central Google ученый
Thomas JL, Christensen JC, Kravitz SR et al (2010) Диагностика и лечение боли в пятке: пересмотренное руководство по клинической практике 2010.J Foot Ankle Surg 49 (3 Suppl): S1 – S19
Adib O, Noizet E, Croue A, Aube C (2014) Болезнь Леддерхозы: радиологическая / патологическая корреляция поверхностного подошвенного фиброматоза. Диагностика Interv Imaging 95 (9): 893–896
CAS Статья PubMed Google ученый
Draghi F, Ippolito S, Sosio D, Pietrobono L, Ferrozzi G (2001) Контрастные вещества для ультразвукового исследования и «составной» метод в исследовании 2 случаев болезни Леддерхозы.Radiol Med 101 (1-2): 91–92
CAS PubMed Google ученый
Lee TH, Wapner KL, Hecht PJ (1993) Подошвенный фиброматоз. J Bone Joint Surg Am 75 (7): 1080–1084
CAS Статья PubMed Google ученый
Гудмундссон К.Г., Йонссон Т., Арнгримссон Р. (2013) Ассоциация Morbus Ledderhose с контрактурой Дюпюитрена. Стопа голеностопного сустава, внутр. 34 (6): 841–845
Артикул PubMed Google ученый
Louwers MJ, Sabb B, Pangilinan PH (2010) Ультразвуковая оценка спонтанного разрыва подошвенной фасции. Am J Phys Med Rehabil 89 (11): 941–944
Pascoe SC, Mazzola TJ (2016) Острый разрыв медиальной подошвенной фасции. J Orthop Sports Phys Ther 46 (6): 495
Артикул PubMed Google ученый
Saxena A, Fullem B (2004) Разрывы подошвенной фасции у спортсменов. Am J Sports Med 32 (3): 662–665
Статья PubMed Google ученый
Suzue N, Iwame T, Kato K et al (2014) Разрыв подошвенной фасции у профессионального футболиста. J Med Investig 61 (3–4): 413–416
Асеведо Дж. И., Бескин Дж. Л. (1998) Осложнения разрыва подошвенной фасции, связанные с инъекцией кортикостероидов. Ступня, щиколотка, внутр. 19 (2): 91–97
CAS Статья PubMed Google ученый
Lee HS, Choi YR, Kim SW, Lee JY, Seo JH, Jeong JJ (2014) Факторы риска, влияющие на хронический разрыв подошвенной фасции.Ступня, щиколотка, внутр. 35 (3): 258–263
Артикул PubMed Google ученый
Sellman JR (1994) Разрыв подошвенной фасции, связанный с инъекцией кортикостероидов. Стопа голеностопного сустава Int 15 (7): 376–381
CAS Статья PubMed Google ученый
Ю.С. (2000) Патологические и послеоперационные состояния подошвенной фасции: обзор внешнего вида МРТ.Skelet Radiol 29 (9): 491–501
CAS Статья Google ученый
Abate M, Schiavone C, Di Carlo L, Salini V (2012) Ахиллово сухожилие и подошвенная фасция при недавно диагностированном диабете типа II: роль индекса массы тела. Clin Rheumatol 31 (7): 1109–1113
Статья PubMed Google ученый
Craig ME, Duffin AC, Gallego PH et al (2008) Толщина подошвенной фасции, показатель гликирования тканей, позволяет прогнозировать развитие осложнений у подростков с диабетом 1 типа.Уход за диабетом 31 (6): 1201–1206
Статья PubMed Google ученый
Benitez-Aguirre PZ, Craig ME, Jenkins AJ et al (2012) Толщина подошвенной фасции продольно связана с ретинопатией и дисфункцией почек: проспективное исследование от подросткового до взрослого возраста. J Diabetes Sci Technol 6 (2): 348–355
Статья PubMed PubMed Central Google ученый
Pineda C, Espinosa R, Pena A (2009) Радиографические изображения при остеомиелите: роль простой рентгенографии, компьютерной томографии, ультрасонографии, магнитно-резонансной томографии и сцинтиграфии. Semin Plast Surg 23 (2): 80–89
Артикул PubMed PubMed Central Google ученый
Сидерас П.А., Хейба С., Мачак Дж., Хехтман Дж., Ватти С. (2013) Микобактериальная псевдоопухоль подошвенной фасции: насколько это распространено? Clin Imaging 37 (4): 802–805
Статья PubMed Google ученый
Goodwin DW, Salonen DC, Yu JS, Brossmann J, Trudell DJ, Resnick DL (1995) Подошвенные отделы стопы: внешний вид МРТ у трупов и пациентов с диабетом. Радиология 196 (3): 623–630
CAS Статья PubMed Google ученый
Hoffman DF, Grothe HL, Bianchi S (2014) Сонографическая оценка заболеваний заднего отдела стопы. J Ультразвук 17 (2): 141–150
Статья PubMed PubMed Central Google ученый
Ю. С., Сольмен Дж. (2001) Стресс-переломы, связанные с разрывом подошвенной фасции: два отчета о случаях, связанных с кубовидом. J Comput Assist Tomogr 25 (6): 971–974
CAS Статья PubMed Google ученый
Gitto S, Draghi F (2016) Нормальная сонографическая анатомия запястья с акцентом на оценку сухожилий, нервов и связок. J Ultrasound Med 35 (5): 1081–1094
Precerutti M, Bonardi M, Ferrozzi G, Draghi F (2014) Сонографическая анатомия голеностопного сустава.J Ультразвук 17 (2): 79–87
CAS Статья PubMed Google ученый
Абул К., Озер Д., Сакизлиоглу С.С., Буюк А.Ф., Кайгусуз М.А. (2015) Определение нормальной толщины подошвенной фасции у взрослых с помощью ультразвукового метода. J Am Podiatr Med Assoc 105 (1): 8–13
Статья PubMed Google ученый
Akfirat M, Sen C, Gunes T (2003) Ультрасонографический вид подошвенного фасциита.Clin Imaging 27 (5): 353–357
Статья PubMed Google ученый
Cardinal E, Chhem RK, Beauregard CG, Aubin B, Pelletier M (1996) Подошвенный фасциит: сонографическая оценка. Радиология 201 (1): 257–259
CAS Статья PubMed Google ученый
Cheng JW, Tsai WC, Yu TY, Huang KY (2012) Воспроизводимость ультразвуковых измерений толщины и эхогенности подошвенной фасции.J Clin Ultrasound 40 (1): 14–19
Кейн Д., Грини Т., Шанахан М. и др. (2001) Роль ультразвукового исследования в диагностике и лечении идиопатического подошвенного фасциита. Ревматология 40 (9): 1002–1008
CAS Статья PubMed Google ученый
Карабай Н., Торос Т., Хурел С. (2007) Ультрасонографическая оценка подошвенного фасциита. J Foot Ankle Surg 46 (6): 442–446
Mohseni-Bandpei MA, Nakhaee M, Mousavi ME, Shakourirad A, Safari MR, Vahab Kashani R (2014) Применение ультразвука в оценке подошвенной фасции у пациентов с подошвенным фасциитом: систематический обзор.Ультразвук Med Biol 40 (8): 1737–1754
Артикул PubMed Google ученый
Оздемир Х., Йилмаз Э., Мурат А., Каракурт Л., Пойраз А. К., Огур Э. (2005) Сонографическая оценка подошвенного фасциита и связь с индексом массы тела. Eur J Radiol 54 (3): 443–447
Статья PubMed Google ученый
Sabir N, Demirlenk S, Yagci B, Karabulut N, Cubukcu S (2005) Клиническая полезность сонографии в диагностике подошвенного фасциита.J Ultrasound Med 24 (8): 1041–1048
Tsai WC, Chiu MF, Wang CL, Tang FT, Wong MK (2000) Ультразвуковая оценка подошвенного фасциита. Scand J Rheumatol 29 (4): 255–259
CAS Статья PubMed Google ученый
Vohra PK, Kincaid BR, Japour CJ, Sobel E (2002) Ультрасонографическая оценка полос подошвенной фасции. Ретроспективное исследование 211 симптоматических стоп. J Am Podiatr Med Assoc 92 (8): 444–449
Статья PubMed Google ученый
Chen H, Ho HM, Ying M, Fu SN (2013) Связь между васкуляризацией и морфологией подошвенной фасции и дисфункцией стопы у людей с хроническим подошвенным фасциитом. J Orthop Sports Phys Ther 43 (10): 727–734
Статья PubMed Google ученый
McMillan AM, Landorf KB, Gregg JM, De Luca J, Cotchett MP, Menz HB (2013) Гиперемия при подошвенном фасциите определяется с помощью ультразвукового допплера. J Orthop Sports Phys Ther 43 (12): 875–880
Статья PubMed Google ученый
Mendonca JA, Provenza JR, Appenzeller S (2013) Положительный энергетический допплеровский сигнал при подошвенном фасциите. Rheumatol Int 33 (2): 507–509
Артикул PubMed Google ученый
Walther M, Radke S, Kirschner S, Ettl V, Gohlke F (2004) Результаты энергетического допплера при подошвенном фасциите. Ультразвук Med Biol 30 (4): 435–440
Статья PubMed Google ученый
Rios-Diaz J, Martinez-Paya JJ, del Bano-Aledo ME, de Groot-Ferrando A, Botia-Castillo P, Fernandez-Rodriguez D (2015) Соноэластография подошвенной фасции: воспроизводимость и описание паттернов у здоровых субъектов и субъектов с симптомами . Ультразвук Med Biol 41 (10): 2605–2613
Статья PubMed Google ученый
Sconfienza LM, Silvestri E, Orlandi D et al (2013) Соноэластография подошвенной фасции в реальном времени: сравнение пациентов с подошвенным фасциитом и здоровых контрольных субъектов.Радиология 267 (1): 195–200
Статья PubMed Google ученый
Griffith JF, Wong TY, Wong SM, Wong MW, Metreweli C (2002) Сонография подошвенного фиброматоза. AJR Am J Roentgenol 179 (5): 1167–1172
Статья PubMed Google ученый
Равул Н.М., Назарян Л.Н. (2000) Ультразвук голеностопного сустава и стопы. Семин Ультразвук CT MR 21 (3): 275–284
CAS Статья PubMed Google ученый
Narvaez JA, Narvaez J, Ortega R, Aguilera C, Sanchez A, Andia E (2000) Болезненная пятка: результаты МРТ. Radiographics 20 (2): 333–352
Теодору Д. Д., Теодору С. Дж., Фаруки С., Какицубата Ю., Резник Д. (2001) Заболевания подошвенного апоневроза: спектр результатов МРТ. AJR Am J Roentgenol 176 (1): 97–104
CAS Статья PubMed Google ученый
Lee SY, Park HJ, Kwag HJ et al (2014) Ультразвуковая эластография в ранней диагностике подошвенного фасциита.Clin Imaging 38 (5): 715–718
Статья PubMed Google ученый
Sconfienza LM, Orlandi D, Cimmino MA, Silvestri E (2011) Несколько соображений по «соноэластографии подошвенной фасции». Радиология 261 (3): 995–996
Статья PubMed Google ученый
Wu CH, Chang KV, Mio S, Chen WS, Wang TG (2011) Соноэластография подошвенной фасции.Радиология 259 (2): 502–507
Статья PubMed Google ученый
Wu CH, Chen WS, Wang TG (2015) Смягчение подошвенной фасции при подошвенном фасциите с помощью нормальной сонографии в B-режиме. Skelet Radiol 44 (11): 1603–1607
Статья Google ученый
Wu CH (2015) Несколько соображений по «Ультразвуковой эластографии в ранней диагностике подошвенного фасциита».Clin Imaging 39 (1): 165
Статья PubMed Google ученый
Moraes do Carmo CC, Fonseca de Almeida Melao LI, Valle de Lemos Weber MF, Trudell D, Resnick D (2008) Анатомические особенности подошвенного апоневроза: исследование трупа с использованием УЗИ и магнитно-резонансной томографии. Skelet Radiol 37 (10): 929–935
Статья Google ученый
Chimutengwende-Gordon M, O’Donnell P, Singh D (2010) Магнитно-резонансная томография при подошвенной боли в пятке.Стопа голеностопного сустава, внутр. 31 (10): 865–870
Артикул PubMed Google ученый
Gitto S, Draghi AG, Bortolotto C, Draghi F (2016) Сонография ахиллова сухожилия после полного восстановления разрыва: что должен знать радиолог. J Ultrasound Med 35 (12): 2529–2536
Menz HB, Zammit GV, Landorf KB, Munteanu SE (2008) Подошвенные пяточные шпоры у пожилых людей: продольное вытяжение или вертикальное сжатие? J Foot Ankle Res 1 (1): 7
Артикул PubMed PubMed Central Google ученый
McMillan AM, Landorf KB, Barrett JT, Menz HB, Bird AR (2009) Диагностическая визуализация хронической боли в подошвенной пятке: систематический обзор и метаанализ. J Foot Ankle Res 2:32
Артикул PubMed PubMed Central Google ученый
Berger FH, de Jonge MC, Maas M (2007) Стресс-переломы нижней конечности. Важность повышения осведомленности среди радиологов. Eur J Radiol 62 (1): 16–26
Статья PubMed Google ученый
Siegal DS, Wu JS, Brennan DD, Challies T, Hochman MG (2008) Тромбоз подошвенной вены: редкая причина подошвенной боли стопы. Skelet Radiol 37 (3): 267–269
Статья Google ученый
Физиотерапия костных шпор
Костная шпора (остеофит) — это костный нарост, образовавшийся на нормальной кости, когда организм пытается восстановить себя, создавая дополнительную кость. Обычно он формируется в ответ на давление, трение или стресс, продолжающийся в течение длительного периода времени.Большинство людей думают о чем-то остром, когда думают о «шпоре», но костная шпора — это просто лишняя кость. Обычно он гладкий, но может вызывать износ или боль, если давит или трется о другие кости или мягкие ткани, такие как связки, сухожилия или нервы в организме. Общие места для костных шпор включают позвоночник, плечи, руки, бедра, колени и ступни.
Некоторые костные шпоры образуются в процессе старения. С возрастом скользкая ткань, называемая хрящом, которая покрывает концы костей в суставах, разрушается и в конечном итоге изнашивается (остеоартрит).Кроме того, диски, обеспечивающие амортизацию между костями позвоночника, с возрастом могут выходить из строя. Со временем это приводит к боли и отеку, а в некоторых случаях к образованию костных шпор по краям сустава. Костные шпоры из-за старения особенно часто встречаются в суставах позвоночника и стоп.
Костные шпоры также образуются на ступнях в ответ на тугие связки, такие действия, как танцы и бег, которые создают нагрузку на ступни, а также давление из-за лишнего веса или плохо сидящей обуви.Например, длинная связка на подошве стопы (подошвенная фасция) может становиться напряженной или натягиваться и натягивать пятку, вызывая воспаление связки (подошвенный фасциит). По мере того, как кость пытается срастаться, в нижней части пятки может образоваться костная шпора (известная как «пяточная шпора»). Давление на заднюю часть пятки из-за частого ношения слишком тесной обуви может вызвать костную шпору на задней части пятки. Иногда это называют «шишкой», потому что она часто наблюдается у женщин, носящих высокие каблуки.
Признаки и симптомы
Многие люди имеют костные шпоры, даже не подозревая об этом, потому что большинство костных шпор не вызывают никаких симптомов. Но если костные шпоры давят на другие кости или ткани или вызывают натирание мышцы или сухожилия, они могут со временем разрушить эту ткань, вызывая отек, боль и разрыв. Костные шпоры в стопе также могут вызывать натоптыши и мозоли, когда ткань накапливается, чтобы обеспечить дополнительную подкладку над костной шпорой.
Варианты лечения
Костные шпоры не требуют лечения, если они не вызывают боли или не повреждают другие ткани.При необходимости лечение может быть направлено на устранение причин, симптомов или самих костных шпор.
Лечение, направленное на причину возникновения костных шпор, может включать снижение веса для снятия нагрузки на суставы (особенно если причиной является остеоартрит или подошвенный фасциит) и растяжение пораженных участков, например пяточного канатика и подошвы стопы. Посещение физиотерапевта для проведения ультразвукового исследования или массажа глубоких тканей может быть полезно при подошвенном фасциите или пяточной шпоре.
Лечение, направленное на устранение симптомов, может включать покой, лед, растяжку, прием нестероидных противовоспалительных препаратов, смену обуви или установку стелька, или инъекцию кортикостероидов в болезненную область для уменьшения боли и воспаления мягких тканей рядом с костной шпорой.
Иногда лечат сами костные шпоры. Костные шпоры можно удалить хирургическим путем или лечить в рамках операции по восстановлению или замене сустава, когда остеоартрит вызвал значительные повреждения и деформации.
