Тромбофлебит (тромбоз) поверхностных вен
Тромбофлебит поверхностных вен (тромбоз поверхностных вен) – заболевание, подразумевающее одновременно и воспаление и тромбирование пораженной вены. Говоря о «тромбофлебите», мы ведем речь только о поверхностных венах. Подобное поражение глубоких (магистральных) вен называется тромбозом глубоких вен.
Острый тромбофлебит на голени
Чаще всего тромбофлебит поверхностных вен развивается у пациентов с варикозным расширением поверхностных вен нижних конечностей. Поражаются, соответственно, вены ног. Так же возможно развитие тромбофлебита поверхностной вены любой другой локализации – к примеру – руки. Нередко тромбофлебиты возникают на фоне многочисленных инъекций в поверхностные вены, в особенности – у людей, пристрастных к инъекционным наркотическим средствам. Возможно возникновение поверхностного тромбофлебита в результате травмы конечности.
Развитие тромбофлебита в варикозных венах
Симптомы острого тромбофлебита
Клинически тромбофлебит проявляется болью, покраснением кожи, отёчностью по ходу поражённой вены. В некоторых случаях, особенно без соответствующего лечения, патология может осложняться тромбозом глубоких вен.
В некоторых случаях, особенно без соответствующего лечения, патология может осложняться тромбозом глубоких вен.
Самый частый симптом тромбофлебита – болезненное покраснение по ходу варикозных узлов
Своевременное обращение за медицинской помощью к хирургу-флебологу позволяет не только правильно поставить диагноз поверхностного тромбофлебита, но и назначить адекватное лечение, приводящее к быстрому выздоровлению. К счастью, тромбофлебит поверхностных вен, в отличие от тромбоза глубоких вен, обычно протекает доброкачественно и достаточно быстро, не приводя к развитию посттромботической болезни. Тромбофлебит может пройти самостоятельно. Однако, в ряде случаев, возможно распространение воспалительного процесса и тромбообразования с поверхностных на глубокие вены. В этом случае возможно развитие грозных осложнений тромбоэмболического характера.
Самые частые симптомы острого тромбофлебита
Определить, как правильно лечить пациента с поверхностным тромбофлебитом, и в каких условиях это делать (дома или в стационаре), может только хирург-флеболог или опытный общий хирург.
На УЗИ выявлен подвижный тромб в просвете варикозной вены
В ряде случаев, таких как восходящий тромбофлебит на бедре с флотацией тромба, показана экстренная госпитализация в хирургическое отделение, а иногда – и хирургическое вмешательство, препятствующее распространению тромба на глубокие вены.
Консервативное лечение тромбофлебита поверхностных вен включает:
- обязательную эластическую компрессию. Предпочтительно использовать готовый трикотаж (чулки), а не эластичные бинты.
- антикоагулянтная терапия (препараты, разжижающие кровь и препятствующие распространению процесса) – строго по показаниям;
- нестероидные противовоспалительные средства – снижают боль и купируют воспалительный процесс;
- местное лечение (гели и мази, содержащие нестероидные противовоспалительные средства и гепарин).

Следует помнить, что при тромбофлебите поверхностных вен не следует лежать, как это было рекомендовано раньше! Постельный режим противопоказан!
Правильное лечение тромбофлебита, приводящее к быстрому излечению и восстановлению трудоспособности, может быть назначено только специалистом. Не занимайтесь самолечением!
Лечение тромбофлебита современными методами в Москве
Обратившись за помощью к хирургу-флебологу Федорову Дмитрию Анатольевичу в Инновационный Флебологический Центр в Москве, Вы пройдете современное обследование и лечение тромбофлебита. Мы располагаем всем необходимым оборудованием и опытом как для диагностики, так и для инновационного лечения тромбофлебита поверхностных вен. Ультразвуковая диагностика и назначение лечения проводятся в день обращения. В дальнейшем, хирург-флеболог наблюдает и консультирует Вас до полного выздоровления.
Венозный тромбоз – что это, симптомы
Венозный тромбоз относят к острым заболеваниям.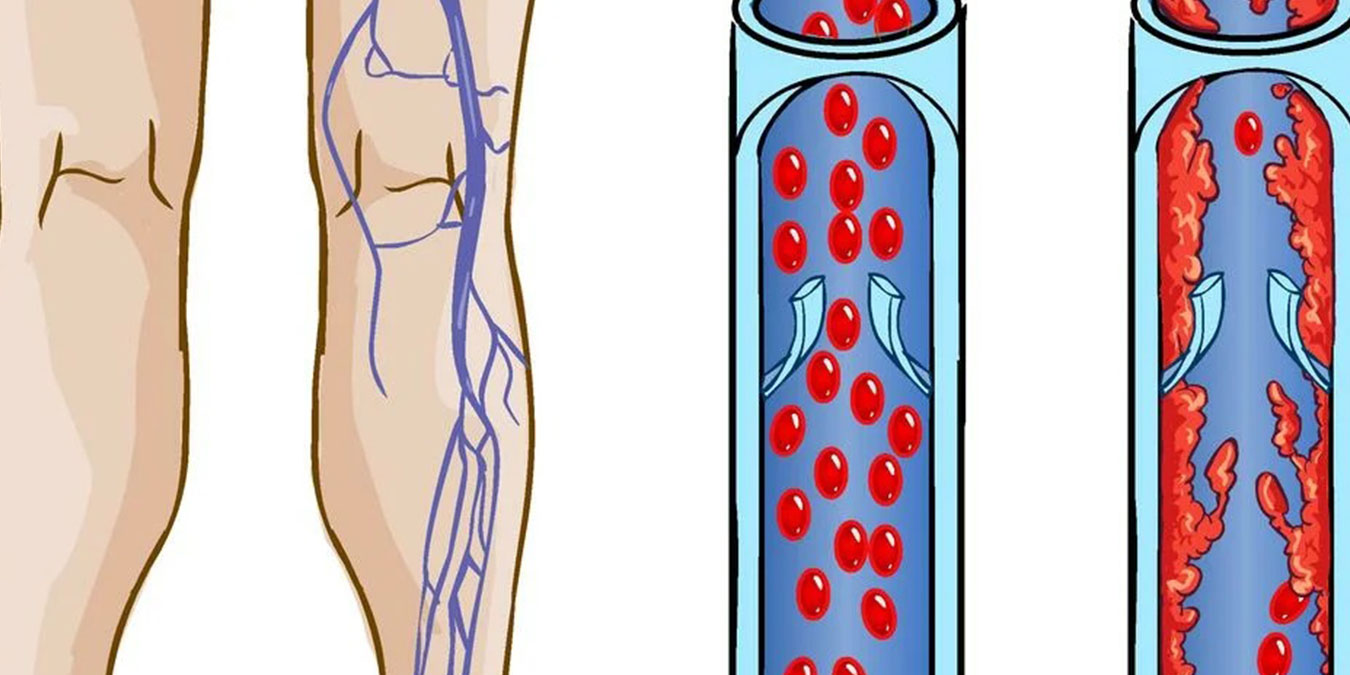 Причин для его возникновения много, основные – это нарушение структуры венозной стенки во время операции, травмы, лучевой и химиотерапии, замедление скорости кровотока, повышенная свертываемость крови.
Причин для его возникновения много, основные – это нарушение структуры венозной стенки во время операции, травмы, лучевой и химиотерапии, замедление скорости кровотока, повышенная свертываемость крови.
По причине возникновения венозные тромбозы делятся на несколько видов:
- застойные (характерны для варикозного расширения вен нижних конечностей из-за давления крови на вены)
- воспалительные (появляются после перенесенных инфекций, травм, инъекций, иммуноаллергических процессов)
Тромбозы вен можно так же разделить по локализации:
- тромбоз поверхностных (подкожных) вен нижних конечностей (в клинической практике обозначается как тромбофлебит, является частым осложнением варикозного расширения вен – воспаление в стенках вен повышает склонность к образованию тромбов)
- тромбоз глубоких вен нижних конечностей
Характерные симптомы тромбофлебита поверхностных вен:
- Постоянная тянущая, жгучая боль по ходу тромбированных вен, которая может ограничивать движения в пораженной конечности
- Покраснение кожи в области пораженной вены
- Локальное (местное) повышение температуры в области пораженной вены
- Повышенная чувствительность в пораженном участке конечности
- Умеренная отечность в области лодыжек и нижней трети голеней
- Расширение мелких подкожных вен
Формирование тромба может начаться на любом участке венозной системы, но чаще всего — в глубоких венах голени.
Типичные симптомы, наблюдаемые при тромбозе глубоких вен, включают в себя:
- Отек всей конечности либо ее части
- Изменение цвета кожных покровов (развитие цианоза – синюшности кожи нижних конечностей) или усиление рисунка подкожных вен
- Распирающая боль в конечности
Тромбы обычно локализуются в венах голеней, бёдер и таза. Человек может не подозревать, что у него есть тромб, до тех пор, пока тромб не вызывает существенных препятствий току крови или частицы тромба не отрываются. При развитии тромбоза в венах нижних конечностей может появиться отек и боль в ноге.
Венозный тромбоз очень опасен и представляет большую угрозу для жизни и здоровья человека. Тромб, образованный в глубоких венах голени, может с током крови переместиться в легочную артерию, вызвав частичное или полное нарушение кровотока в ней (это состояние называется тромбоэмболия легочной артерии). Венозный тромбоз не всегда проходит бесследно и после перенесенного тромбоза у человека может развиться так называемая посттромботическая болезнь, которая проявляется в постоянном отеке конечности и образовании трофических язв.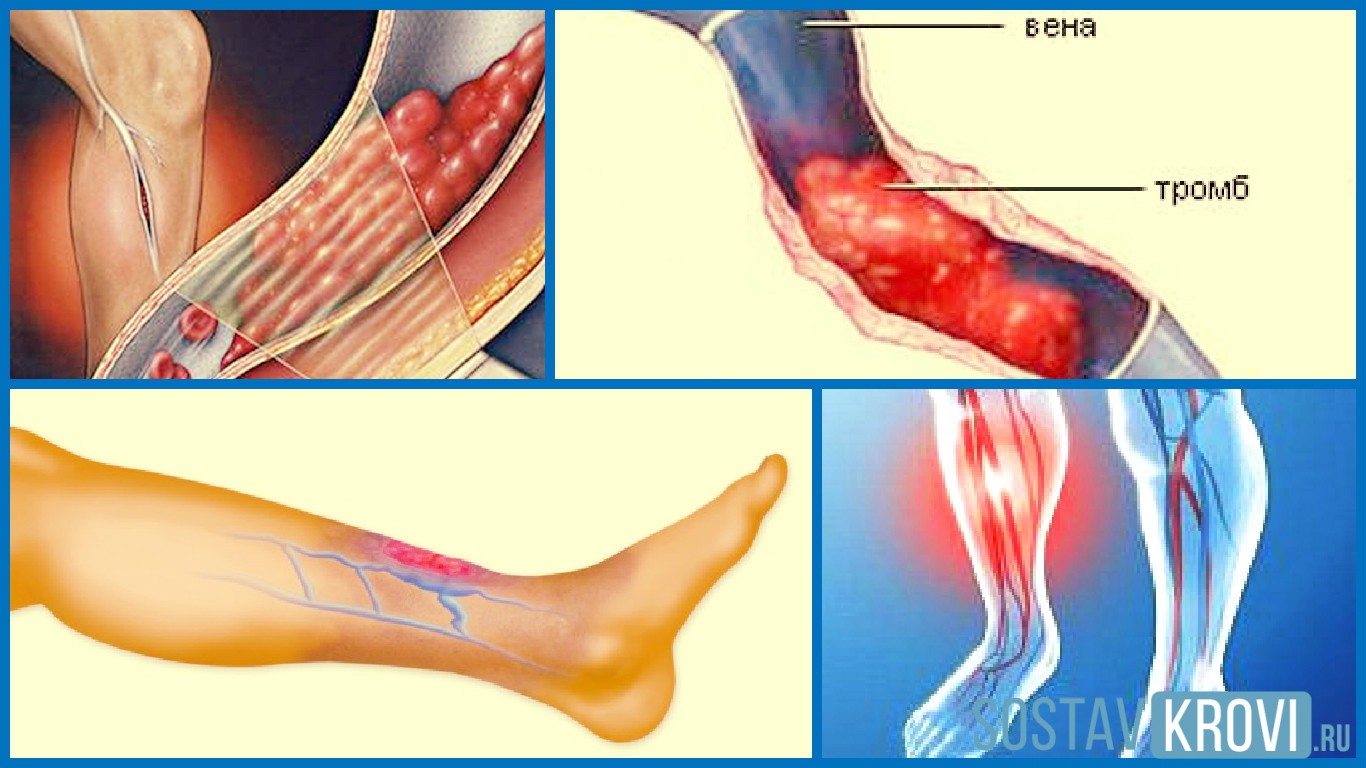
Венозный тромбоз и его наиболее опасное осложнение – тромбоэмболия лёгочных артерий (ТЭЛА) – наиболее частые спутники многих пациентов терапевтических и хирургических стационаров.
Тромбоэмболия Легочной Артерии (ТЭЛА) – тяжелое жизнеугрожающее заболевание, при котором происходит полное или частичное закрытие просвета легочной артерии тромбом. Как правило, ТЭЛА является осложнением тромбоза глубоких вен ног.
Признаки, наблюдаемые при ТЭЛА, разнообразны и малоспецифичны.
Наиболее часто встречаются:
- Одышка различной степени выраженности (от незначительной до выраженной)
- Боль в грудной клетке (в большинстве случаев «плевральная», усиливающаяся при дыхании)
- Кровохарканье – редкий симптом, может повышаться температура тела, позже может присоединиться кашель (как правило, указанные признаки наблюдаются при небольшой эмболии мелких ветвей легочной артерии)
- Шок или резкое снижение давления при развитии массивного поражения легочной артерии, могут отмечаться нарушения сознания
При обнаружении симптомов, описанных выше, следует незамедлительно обратиться за медицинской помощью в ближайшее медицинское учреждение!
Источники:
- Кириенко А.
 И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с.
И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с. - Кириенко и соавт. .«Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений», журнал Флебология 2015;4 (2):3-52
- Иоскевич Н.Н. Практическое руководство по клинической хирургии: Болезни органов грудной клетки, сосудов, селезенки и эндокринных желез. Минск. Высшая школа.2002. 479 с.
SARU.ENO.19.06.1021
ТРОМБОЗ ГЛУБОКИХ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ И ЕГО ОСЛОЖНЕНИЯ. ПРОФИЛАКТИКА И ЛЕЧЕНИЕ | ООО «Медсервис»
Тромбоз глубоких вен нижних конечностей (ТГВ) — острое заболевание, вызванное образованием тромбов в венах ног, с появлением отека, изменения цвета кожи, в тяжелых случаях — трофических нарушений (язв).
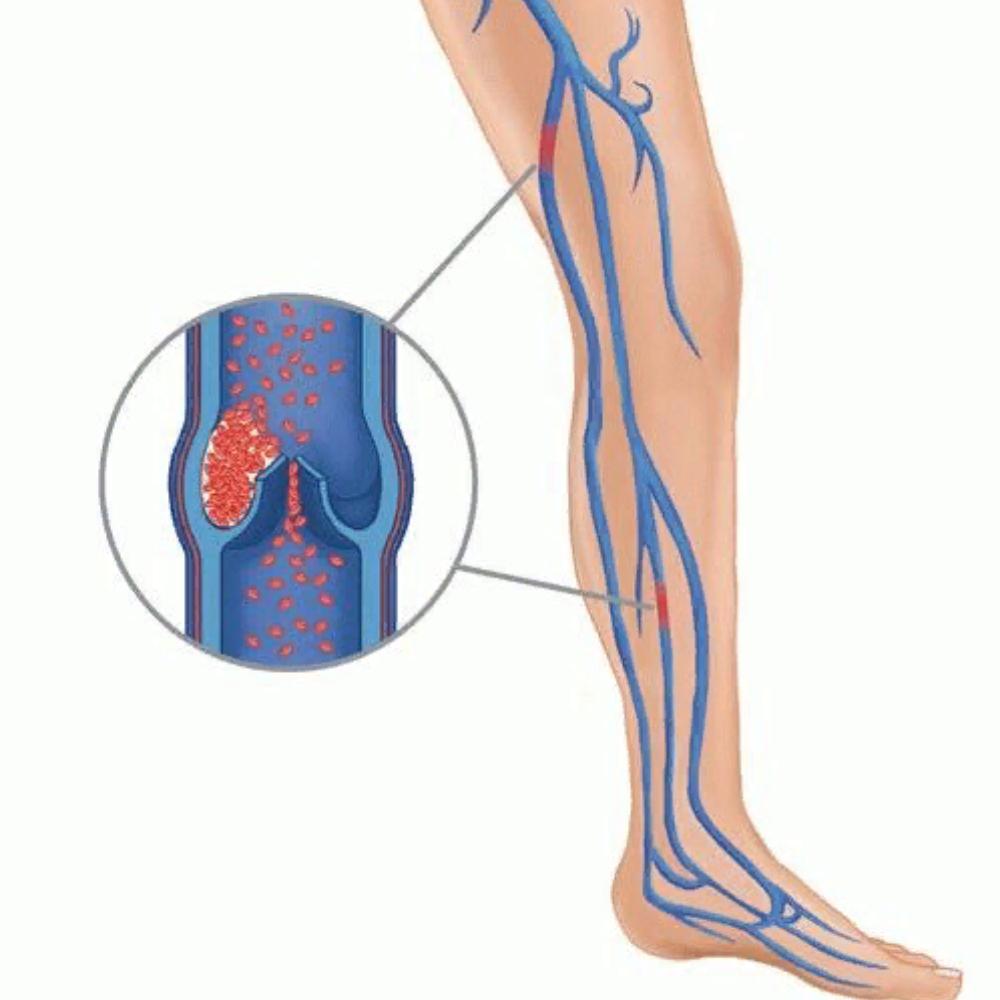
Глубокие вены (в отличие от подкожных) проходят в глубине мышц. По этим венам идёт основной отток крови от ног к сердцу против силы тяжести.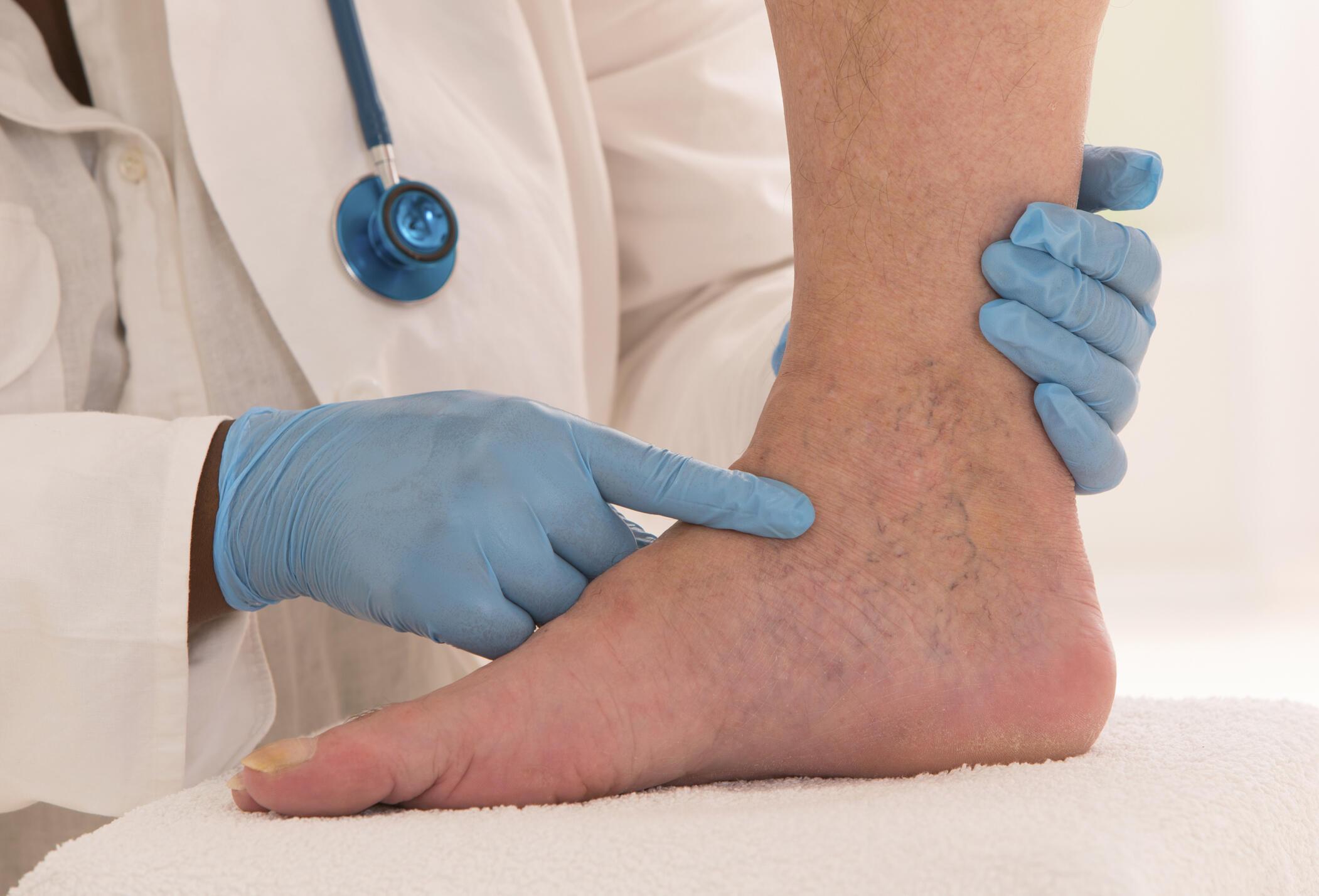 Сокращения мышц ног сдавливают вены, проталкивая вверх находящуюся в них кровь, а обратному её движению препятствуют венозные клапаны, пропускающие кровь только снизу вверх. Таким образом, кровь продвигается от ног к сердцу против силы тяжести. Совокупность венозных клапанов организма называют «вторым сердцем». Но, второе сердце работает только при ходьбе, беге, физической активности. При длительном стоянии или сидении первому сердцу приходится работать за двоих.
Сокращения мышц ног сдавливают вены, проталкивая вверх находящуюся в них кровь, а обратному её движению препятствуют венозные клапаны, пропускающие кровь только снизу вверх. Таким образом, кровь продвигается от ног к сердцу против силы тяжести. Совокупность венозных клапанов организма называют «вторым сердцем». Но, второе сердце работает только при ходьбе, беге, физической активности. При длительном стоянии или сидении первому сердцу приходится работать за двоих.
Тромбы чаще развиваются в глубоких венах голени, бедра или таза, чему способствует склонность к повышенному тромбообразованию, малоподвижный образ жизни, длительное вынужденное сидячее или лежачее положении (например, при длительных перелетах, при лечении переломов и травм), лишний вес, диабет, воспалительные и онкологические заболевания. На клапанах могут образовываться кровяные сгустки, вызывающие тромбоз вен.
Диагностика и лечение острого ТГВ
Если тромб полностью не закупоривает вену, болезнь может течь бессимптомно. При тромбах, полностью закрывающих просвет магистральной вены, возникает отек ноги, боли и нарушение движения. В ряде случаев требуется неотложное хирургическое лечение.
При тромбах, полностью закрывающих просвет магистральной вены, возникает отек ноги, боли и нарушение движения. В ряде случаев требуется неотложное хирургическое лечение.
При подозрении на тромбоз глубоких вен проводится УЗИ вен, по результатам которого врач выбирает тактику лечения. Если тромбоз произошел в крупных венах, то назначаются антикоагулянты — лекарства, замедляющие свертывание крови с целью предупреждения дальнейшего роста тромбов и улучшения кровотока по нижним конечностям. Через определенное время (от месяца до года, зависит от объема тромба) возникает реканализация — в тромбе образуются многочисленные канальцы и проходимость вены частично восстанавливается. Но, нормальная работа венозных клапанов при этом нарушается, что сопровождается развитием посттромбофлебитического синдрома с периодическим отеком ног и варикозным расширением поверхностных вен, что требует длительного консервативного лечения.
В настоящее время в мире существуют и более радикальные методы лечения ТГВ, направленные на полное растворение и удаление всех тромбов. Одним из таких методов является катетер-управляемый тромболизис (КУТ). При КУТ через прокол под местным обезболиванием тонкий катетер проводится непосредственно в тромбированные вены и в тромбы медленно вводится тромболитик (лекарство, растворяющее тромбы). Лечение длится от 1 до нескольких суток. Иногда требуется помочь лекарству: удалить часть тромбов наружу через катетер (тромбаспирация) и расширить баллоном (ангиопластика) суженный участок вены (если такой блок кровотоку имеется). Комбинированный подход ускоряет наступление желаемого результата и значительно повышает эффективность лечения. В России данный современный вид лечения освоен пока лишь в небольшом количестве медицинских центров, в Башкортостане применяется пока только в нашей клинике.
Одним из таких методов является катетер-управляемый тромболизис (КУТ). При КУТ через прокол под местным обезболиванием тонкий катетер проводится непосредственно в тромбированные вены и в тромбы медленно вводится тромболитик (лекарство, растворяющее тромбы). Лечение длится от 1 до нескольких суток. Иногда требуется помочь лекарству: удалить часть тромбов наружу через катетер (тромбаспирация) и расширить баллоном (ангиопластика) суженный участок вены (если такой блок кровотоку имеется). Комбинированный подход ускоряет наступление желаемого результата и значительно повышает эффективность лечения. В России данный современный вид лечения освоен пока лишь в небольшом количестве медицинских центров, в Башкортостане применяется пока только в нашей клинике.
Пример лечения с применением катетер-управляемого тромболизиса:
Пациентка поступила с тромбозом магистральных вен нижней конечности (по УЗИ – тромбоз вен голени, подколенной, поверхностной бедренной, большой подкожной, малой подкожной, подвздошных вен левой нижней конечности с отсутствием кровотока по указанным венам). Жалобы на боли и выраженный отёк конечности.
Жалобы на боли и выраженный отёк конечности.
Промежуточный результат катетер-управляемого тромболизиса – появление минимального кровотока в исходно тотально тромбированных подвздошных и общей бедренной венах.
Промежуточный результат катетер-управляемого тромболизиса – появление минимального кровотока в исходно тотально тромбированной поверхностной бедренной вене.
Финальный результат катетер-управляемого тромболизиса – полное восстановление кровотока с растворением всех тромбов в исходно тотально тромбированных подвздошных и общей бедренной венах.
Финальный результат катетер-управляемого тромболизиса – полное восстановление кровотока с растворением всех тромбов в исходно тотально тромбированной поверхностной бедренной вене.
Пациентка выписана с выздоровлением: боли прошли полностью, отёчность конечности спала.
Тромбоэмболия легочной артерии. Диагностика
При несвоевременной диагностике или недостаточно эффективном лечении ТГВ, болезнь может прогрессировать, тромб растет, становясь угрозой.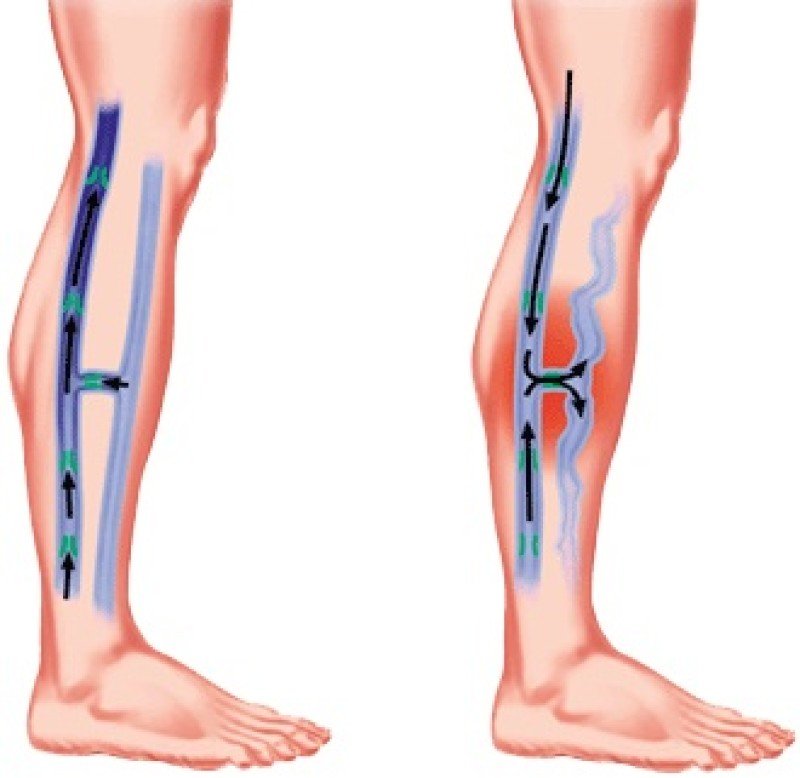 Наиболее тяжелое осложнение ТГВ — тромбоэмболия легочной артерии (ТЭЛА) — отрыв тромба, миграция его в сердце и закупорка лёгочной артерии, что приводит к инвалидизации или даже мгновенной смерти, вызванной прекращением кровотока в легких.
Наиболее тяжелое осложнение ТГВ — тромбоэмболия легочной артерии (ТЭЛА) — отрыв тромба, миграция его в сердце и закупорка лёгочной артерии, что приводит к инвалидизации или даже мгновенной смерти, вызванной прекращением кровотока в легких.
Тромбоэмболия чаще всего развивается в случае неплотной фиксации тромба к стенке сосуда. Особенно опасны флотирующие тромбы — обтекаемые кровью сгустки, фиксированные к венозной стенке только тонкой ножкой. Такой тромб не полностью перекрывает просвет вены, болезнь может протекать бессимптомно. Отрыв тромбов может провоцировать массаж больной ноги, повышенные физические нагрузки (в том числе резкое напряжение брюшного пресса, кашель), травма, операции на пораженной конечности.
Опасна и хроническая эмболия мелкими тромбами, которая протекает по типу воспаления легких и ведет к легочной недостаточности. Появление приступов одышки, воспаления легких на фоне венозного тромбоза нижних конечностей требует обязательной консультации сосудистого хирурга и проведения УЗИ вен! Появление отека голени, либо всей нижней конечности, также требует обязательного проведения данного исследования!
Лечение ТЭЛА
При уже случившейся ТЭЛА эффективно применение препаратов, растворяющих тромбы.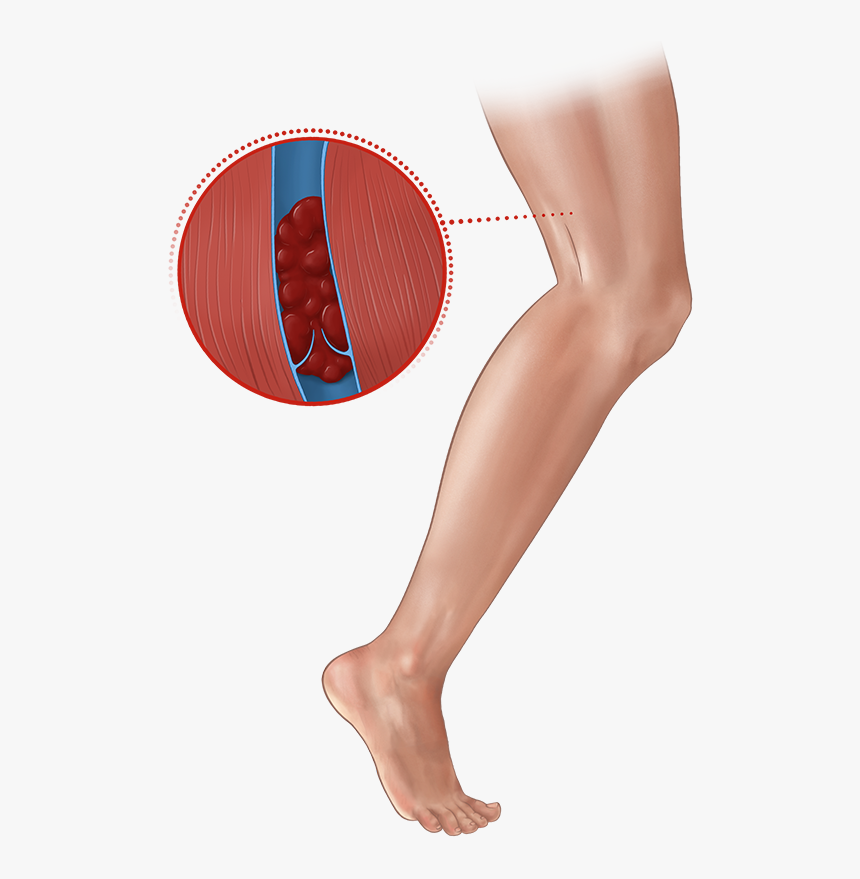 Такое лечение проводится, как правило, при тяжёлых ТЭЛА, сопровождающихся низким артериальным давлением. Тромболитик может вводиться как в периферическую вену, так и через катетер, непосредственно в тромбированную лёгочную артерию. Катетер способен разрушить крупный тромб на более мелкие фрагменты, что увеличивает эффективность тромболизиса.
Такое лечение проводится, как правило, при тяжёлых ТЭЛА, сопровождающихся низким артериальным давлением. Тромболитик может вводиться как в периферическую вену, так и через катетер, непосредственно в тромбированную лёгочную артерию. Катетер способен разрушить крупный тромб на более мелкие фрагменты, что увеличивает эффективность тромболизиса.
Предупреждение ТЭЛА
При высоком риске ТЭЛА рентгенэндоваскулярный хирург устанавливает в просвет нижней полой вены специальное устройство проволочной конструкции — противоэмболический кава-фильтр. Оторвавшийся тромб в этом случае не попадает в сердце и лёгкие, а задерживается фильтром. Это устройство простое в установке, свободно пропускает кровь, но создает надёжное препятствие для тромбов. Фильтр проводится под местным обезболиванием через прокол кожи по катетеру диаметром 2-3 мм. Фильтр сам по себе не устраняет причину развития тромбов, это задача медикаментозного лечения. Однако, он предотвращает эмболию легочной артерии оторвавшимся тромбом и снижает риск внезапной смерти. Фильтры обычно имплантируются временно и удаляются после ликвидации риска ТЭЛА. Решение вопроса об удалении фильтра принимается после выполнения повторного УЗИ вен, при котором оценивается динамика разрешения тромбоза. Удаление фильтра не требует общего обезболивания и также выполняется под рентген-контролем через прокол. При невозможности устранения риска ТЭЛА, фильтр может быть оставлен на постоянной основе.
Фильтры обычно имплантируются временно и удаляются после ликвидации риска ТЭЛА. Решение вопроса об удалении фильтра принимается после выполнения повторного УЗИ вен, при котором оценивается динамика разрешения тромбоза. Удаление фильтра не требует общего обезболивания и также выполняется под рентген-контролем через прокол. При невозможности устранения риска ТЭЛА, фильтр может быть оставлен на постоянной основе.
После выписки из стационара
обязателен прием препаратов, разжижающих кровь – чаще всего это варфарин, Прадакса или Ксарелто. При наличии хронической венозной недостаточности необходимо диспансерное наблюдение у сосудистого хирурга, употребление флеботоников и ношение компрессионного трикотажа.
В нашей клинике при лечении пациентов с острым ТГВ и ТЭЛА возможно применение всех описанных в статье методик. Решение о выборе метода лечения принимается индивидуально.
Вопросы, связанные с проведением ангиографических и рентгенэндоваскулярных вмешательств в ООО «Медсервис», вы можете задать:
Тел. : +7 (3476) 39-52-38, эл. почта: [email protected]
: +7 (3476) 39-52-38, эл. почта: [email protected]
Иванов Андрей Геннадьевич (заведующий отделением рентгенохирургических методов диагностики и лечения, врач высшей категории по специальности “рентгенэндоваскулярная диагностика и лечение”)
Тромбоз глубоких вен нижних конечностей – лечение в ОН КЛИНИК Рязань, цена
Состояние, при котором кровь становится слишком густой, и в венах образуются сгустки, которые могут препятствовать нормальному кровотоку, называют тромбозом глубоких вен. Данное заболевание опасно прежде всего тем, что рано или поздно тромб может оторваться и устремиться с током крови в верхние отделы системы кровообращения. Если он попадет в расположенные в легких вены, то это может привести к угрозе для жизни пациента. Именно в связи с потенциальной опасностью серьезных осложнений тромбоз глубоких вен нижних конечностей требует безотлагательной медицинской помощи.
Вообще, любые заболевания вен – будь то тромбоз или тромбофлебит, варикозное расширение вен или венозная недостаточность – нужно лечить незамедлительно, не дожидаясь развития возможных осложнений. Залог своевременной диагностики и успешного лечения таких болезней – это консультация с квалифицированным врачом-флебологом. Именно такие специалисты ведут прием в соответствующем отделении «ОН КЛИНИК в Рязани» и имеют огромный опыт лечения тромбоза.
Залог своевременной диагностики и успешного лечения таких болезней – это консультация с квалифицированным врачом-флебологом. Именно такие специалисты ведут прием в соответствующем отделении «ОН КЛИНИК в Рязани» и имеют огромный опыт лечения тромбоза.
Разновидности данного заболевания
Прежде всего, тромбоз глубоких вен может поразить как верхние, так и нижние конечности. Последний, в свою очередь, подразделяют на следующие виды:
- поражающий вены голени;
- поражающий бедренные вены;
- поражающий подколенную вену.
В подавляющем большинстве случаев тромбоз наблюдается лишь на одной руке или ноге. Двусторонний тромбоз глубоких вен – это исключительно редкое явление. Как бы то ни было, при стремительном опухании одной или двух конечностей необходимо срочно обратиться за медицинской помощью.
Кроме того, различают острое и подострое течение заболевания. При подостром тромбозе боль не очень интенсивна, а отек менее выражен, чем при остром. Тем не менее, такая разновидность заболевания не менее опасна, и пренебрежение обращением к врачу или попытки заниматься самолечением просто недопустимы.
Тем не менее, такая разновидность заболевания не менее опасна, и пренебрежение обращением к врачу или попытки заниматься самолечением просто недопустимы.
Не обойтись без обращения к специалисту и в случае тромбоза наружного геморроидального узла. Симптом этого состояния – это резкая боль в анусе, которая препятствует нормальному передвижению пациента и существенно снижает качество его жизни. Для предотвращения такой разновидности тромбоза не следует игнорировать признаки, свидетельствующие о наличии геморроя. Если вы наблюдаете у себя анальный зуд или боли при дефекации, то незамедлительно обращайтесь к врачу-проктологу. В отделении колонопроктологии «ОН КЛИНИК в Рязани» квалифицированные специалисты ведут прием пациентов ежедневно.
Признаки тромбоза глубоких вен
О развитии данного заболевания могут свидетельствовать следующие симптомы:
- ощущение распирания и тяжести в пораженной конечности, а также боль в ней;
- при пальпации – резкая боль, которая становится сильнее при приближении к вене, в которой находится кровяной сгусток;
- отек и появление синюшного оттенка кожи пораженной конечности;
- покраснение кожи и повышение температуры.

Если не обратиться к врачу сразу же при появлении первых признаков тромбоза глубоких вен, то это заболевание может спровоцировать развитие следующих осложнений:
- экзема;
- липодерматосклероз;
- трофические язвы;
- хроническая венозная недостаточность и т.д.
Выявление и лечение тромбоза глубоких вен нижних конечностей в «ОН КЛИНИК в Рязани»
Если все симптомы указывают на это заболевание, то врач-флеболог в первую очередь направляет пациента на УЗИ вен нижних конечностей. Данное обследование позволяет сделать выводы о том, насколько далеко зашло заболевание, а также выяснить, насколько опасен для данного пациента риск миграции тромба с током крови и внезапной закупорки артерии, снабжающей кровью легкое – это осложнение может привести к смерти больного. После того, как диагноз подтвержден, назначается лечение.
По-настоящему результативное лечение должно быть комплексным. Оно может сочетать в себе как хирургические, так и консервативные методики. Классическая схема консервативного лечения тромбоза глубоких вен предполагает применение антикоагулянтов – прямых и непрямых – а также тромболитиков. Порой этого бывает достаточно для того, чтобы предотвратить дальнейшее прогрессирование болезни, а во всех других случаях не обойтись без малоинвазивного хирургического вмешательства по удалению тромба через небольшой разрез.
Для того, чтобы лечение тромбоза глубоких вен принесло больший эффект, пациенту не рекомендуется резко ограничивать свою подвижность. Ничего, кроме вреда, не принесет и привычка (или вынужденная необходимость) подолгу пребывать в одной позе. Разумная физическая активность – хотя бы занятия лечебной физкультурой – это лучший способ предотвратить рецидивирование заболевания.
Профилактика тромбоза
Пациенты со сниженным тонусом венозных стенок находятся в группе риска развития тромбоза глубоких вен. Для того, чтобы избежать этого смертельно опасного заболевания, употребляйте в пищу больше сырых овощей и фруктов – источника клетчатки, которая способствует укреплению волокон, составляющих стенки вен. Кроме того, принимайте следующие меры предосторожности:
- откажитесь от ведения малоподвижного образа жизни;
- не проводите свой отпуск в странах с жарким климатом, а также избегайте посещения саун и бань;
- не пренебрегайте ношением колготок и чулок с компрессионным эффектом.
Помните – своевременное обращение к квалифицированному врачу-флебологу поможет не только сохранить здоровье, но может также и спасти жизнь!
Интересует цена лечения тромбоза в «ОН КЛИНИК в Рязани»? Позвоните нам и запишитесь на консультацию, в рамках которой доктор ответит на все интересующие вас вопросы!
Тромбофлебит вен конечностей ▷ Лечение, причины, операция
Лечение тромбоза может быть консервативным, хирургическим, комбинированным.
При консервативном методе больным назначают медикаментозную терапию.
В случае поверхностного тромбофлебита врач может порекомендовать подавать тепло в болезненную область, высоко поднимать больную ногу, использовать нестероидные лекарства и противовоспалительные препараты (NSAID) или носить компрессионные чулки.
Состояние обычно быстро улучшается само по себе. Беременным или роженицам рекомендуется использовать противозачаточные таблетки или заместительную гормональную терапию, которая может повысить вероятность свертывания крови.
Врач также может порекомендовать для лечения обоих типов тромбофлебита следующие методы:
- Разжижающие кровь лекарства.
- Препараты, растворяющие сгустки.
- Компрессионные чулки.
- Кава-фильтр.
- Сосудистая хирургия.
Если диагностирован тромбоз глубоких вен, укол препарата, разжижающего кровь (антикоагулянтного), такого как низкомолекулярный гепарин или фондапаринукс (Arixtra), поможет снизить увеличение числа сгустков. После первоначального лечения, возможен прием перорального антикоагулянта варфарина (Кумадин, Янтовен) Врач может назначить новый препарат ривароксабана (Ксарелто), который препятствует увеличению сгустков.
Лечение медикаментами, такими как альтеплаза (активаза), приводит к растворению сгустков крови. Этот метод (тромболизис) используется для лечения обширных ТГВ, в том числе при легочной эмболии.
Помогают предотвратить отек и уменьшить вероятность осложнений ТГВ.
Если невозможно принимать разжижители крови, в полую вену брюшной полости можно вставить фильтр, предотвращающий слипание сгустков. Впоследствии фильтр удаляется из вены.
Варикозный узел, который вызывает боль или рецидивирующий тромбоз, может быть удален врачом хирургически. Операция по удалению вен не влияет на кровообращение в ногах. Многим больным вживляют кардиостимулятор или тонкую гибкую трубку (катетер) в центральной вене. Этот способ лечения является очень эффективным, но травматичным и цена операции высокая.
Для лечения тромбоза назначают венотоники, которые восстанавливают тонус венозных стенок и предупреждают прогрессию заболевания.
Параллельно с медикаментозным лечением, можно использовать меры по уходу за телом, которые помогают уменьшить тромбофлебит.
А именно можно сделать следующие процедуры:
- теплый компресс на зону воспаления 2-3 раза в день;
- рентген или контрастную флебографию;
- поддержка ног в приподнятом состоянии;
- прием противовоспалительных нестероидных препаратов: ибупрофена (Advil, Motrin IB, др.) или напроксена натрия (Aleve).
Если диагностирован тромбоз глубоких вен, нужно принимать следующие меры:
- Пить рецептурные антикоагулянты, направленные на предотвращение осложнений.
- Чаще держать ноги в вертикальном состоянии.
- Носить компрессионные чулки, подобранные по рецепту врача.
- Использовать мази и компрессы.
Когда обнаружены признаки или симптомы тромбофлебита, а именно как красная, опухшая или болезненная вена, немедленно нужно обратиться к врачу. Если отек увеличивается и боль в венах очень сильная, симптомы, появляется одышка или кашель с кровью, нужно срочно вызвать службу экстренной помощи. Такие симптомы могут указывать на закупорку сгустком крови легочных сосудов, что может привести к легочной эмболии и летальному исходу.
Лечение больных с патологией вен нижних конечностей в амбулаторных условиях
В настоящее время лечение больных с патологией вен нижних конечностей является объектом пристального внимания хирургов поликлиник и стационаров, в том числе специализированных антологических.
Актуальность проблемы обусловлена распространенностью заболеваний вен нижних конечностей и поздними сроками обращения больных за медицинской помощью.
Для установления истинной природы заболевания использовали весь доступный диагностический арсенал — полное клиническое обследование с проведением флебогемодинамических проб, реовазографию и ультразвуковую доплерографию. Средний срок обследования больного составляет обычно до 7-10 дней без отрыва пациента от его работы.
В Центральной Поликлинике ОАО «РЖД» организован прием больных сосудистым хирургом из стационара, который занимается консультативной работой, отбором больных на оперативное лечение, контролем состояния оперированных пациентов и их реабилитацией, а также проведением комплексного консервативного лечения в группе больных с хроническими заболеваниями.
С 1997 по 2000 гг. всего под наблюдением находилось 124 больных с патологией вен нижних конечностей. Из них: варикозная болезнь нижних конечностей у 44 больных, посттромбофлебитический синдром (ПТФС) у 51, острый тромбофлебит поверхностных вен у 22, тромбоз глубоких вен у 7 больных. Эта группа больных состояла из 78 женщин и 46 мужчин. 5 пациентов были в возрасте до 30 лет. 15 — в возрасте до 50 лет, 56 — в возрасте до 60 лет и 48 — старше 60 лет. Длительность заболевания от 1 года до 32 лет.
В группе больных с варикозной болезнью методом выбора было хирургическое вмешательство. 14 из 44 больных с данной патологией от оперативного лечения отказались и в комплексе консервативной терапии являлся детралекс. Препарат применялся в дозе 500 мг. 2 раза в сутки, курсом 30-60 дней.
После применения детралекса было отмечено уменьшение болевого синдрома, чувство тяжести и отеков.
На фоне варикозной болезни у 22 больных развился острый тромбофлебит поверхностных вен.
Показаниями к активной хирургической тактике у 12 больных были:
- восходящий острый тромбофлебит большой подкожной вены (БПВ) до верхней трети бедра
- острый и подострый тромбофлебит стволов и ветвей БПВ голени и малой подкожной вены
Все больные вернулись к активному труду. Остальные больные из этой группы лечились в амбулаторных условиях.,/
Консервативное лечение тромбофлебита, если угроза эмболии исключена, включала в себя сочетание антикоагулянтов, реологически активных, тромболитических и антимикробных средств.
20 из 51 больного с ПТФС выполнено оперативное лечение, остальные больные получали симптоматическую терапию. Для этих целей применяется медикаментозное (венорутон, трентал, детралекс, мочегонные препараты и др.), физиотерапевтическое (ультрафиолетовое облучение, лазеро и магнитотерапия, электрофорез протеолитических ферментов) и местное лечение.
У 7 больных с язвенной формой ПТФС в возрасте от 56 до 78 лет нами впервые был применен в составе комплексного лечения препарат фирмы Сеgеоn Richter — куриозин. Входящий в состав препарата гиалуроновая кислота улучшает микроциркуляцию и ускоряет регенерацию тканей, а цинк ускоряет деление клеток кожи, оказывает противомикробное и противовоспалительное действие.
После предварительной обработки раны физиологическим раствором препарат наносили равномерно на поверхность язвы голени из расчета 1 капля на 1 кв.см. Процедуру, как правило, проводили 1 раз в сутки. После применения куриозина было отмечено ускорение заживления язв у больных с данной патологией. Работа находится в стадии накопления материала.
По выписке из стационара все пациенты наблюдаются у врача-хирурга, который проводит дальнейшее необходимое лечение и реабилитационные мероприятия до выздоровления больного и выхода на работу.
После окончания лечения и выписки на работу пациенты находятся под диспансерным наблюдением у одного врача с обязательным осмотром 2 раз в год.
В отделении проводится большая профилактическая работа в виде бесед, лекций, использования наглядного материала.
Таким образом, лечение больного с момента обследования до полного выздоровления с последующей диспансеризацией у одного врача позволит:
- улучшить возможности своевременного санирования пациентов.
- значительно уменьшить количество больных с осложнениями заболеваний вен нижних конечностей.
- выявить в ранние сроки после хирургического лечения рецидивы заболевания.
Тромбофлебит поверхностных вен. Диагностика и лечение в Москве!
Тромбофлебит — тромбоз вен, т.е. закупорка вены сгустком крови и ее последующее воспаление. Как правило, встречается тромбофлебит нижних конечностей, реже – верхних. Выделяют хронический и острый тромбофлебит.
Причины возникновения тромбофлебита ног
Тромбофлебит нижних конечностей возникает как вследствие различных заболеваний (например, варикозное расширение вен), так и в результате осложнений при беременности и родах, неграмотном приеме гормональных препаратов, слишком частом пребывании под открытым солнцем.
Симптомы тромбофлебита
Симптомы зависят от формы заболевания.
Симптомы острого поверхностного тромбофлебита:
- Тромб образуется в поверхностной вене.
- Происходит резкое повышение температуры тела.
- Кожа заметно краснеет и отекает (по ходу вены).
- Все это происходит внезапно и кратчайшие сроки – в течение нескольких часов.
Симптомы острого тромбофлебита глубоких вен:
- Тромб образуется в глубокой вене (в глубине мышцы).
- Кожа отекает, в результате чего конечность увеличивается в объеме.
- Кожа приобретает синеватый цвет.
- Сопровождается сильной болью.
При обнаружении острого тромбофлебита необходимо в срочном порядке вызвать на дом врача и не пытаться вылечить болезнь самостоятельно – это может быть опасным для жизни. Чтобы обеспечить отток крови конечность должна находиться в возвышенном положении.
Лечение тромбофлебита
Врач начинает лечение тромбофлебита нижних конечностей с тщательного осмотра, определяет степени поражения, направляет на УЗИ (дуплексное сканирование сосудов). На УЗИ исследуется размер и проходимость вены.
Тромбофлебит вен нижних конечностей – это очень опасное заболевание. Острый тромбофлебит при отсутствии своевременно оказанной помощи может стать хроническим. Еще одной опасностью является попадание тромба вверх по венам в легкие.
Лечение тромбофлебита вен в ВЭССЕЛ КЛИНИК — WikiMed
В нашей клинике лечение тромбофлебита глубоких вен проводится методами микрохирургического вмешательства (под местной анестезией). Суть метода заключается в перевязке ствола вены. При этом абсолютно исключается риск попадания тромба в глубокую вену и легкие. Лечение поверхностного тромбофлебита проводится консервативными методами. Подбирается индивидуальная стратегия лечения, которая предполагает прием антибиотиков, противовоспалительных средств и наложение антибактериальных компрессов.
Запишитесь на прием к нашим врачам-флебологам прямо сейчас. Для этого позвоните по телефону + 7 (495) 540-46-56 или оставьте заявку на сайте.
Флебит поверхностных вен: лечение и осложнения
В любой вене может образоваться тромб. Сгустки крови в глубоких венах называются тромбозом глубоких вен или ТГВ. Сгустки крови в поверхностных венах называются тромбофлебитом поверхностных вен… или СВТ. Однако обычно это известно просто флебит поверхностных вен .
К нам часто обращаются пациенты или их лечащие врачи по поводу лечения флебита поверхностных вен. Чаще всего они возникают при варикозном расширении вен ног, но в любой поверхностной вене может образоваться сгусток.
Сгустки в поверхностном варикозном расширении вен ног могут быть доброкачественной проблемой, которую можно решить самостоятельно. Однако, когда тромб образуется в более крупных поверхностных варикозных венах, он может распространиться в глубокие вены ноги, что называется тромбозом глубоких вен (ТГВ), и потенциально отрываться и перемещаться через сердце в легкие, что называется тромбозом глубоких вен (ТГВ). легочная эмболия… или ПЭ. Поэтому флебит поверхностных вен считается серьезным заболеванием .
Обычно лечение флебита поверхностных вен направлено на предотвращение распространения на более глубокие вены.Иногда для этого требуется разжижитель крови. Пациентов должен осмотреть квалифицированный врач, который может помочь определить объем тромба (обычно с помощью УЗИ), а затем разработать краткосрочный и долгосрочный план лечения.
Результаты физического осмотра
Сгустки в поверхностных венах наиболее часто возникают на ногах в связи с варикозным расширением вен. Когда в руке образуется сгусток крови, это обычно связано с внутривенным введением.
Флебит относится к острым воспалениям вены , а тромбо- относится к сгустку в вене .Сам сгусток вызывает сильное воспаление.
Когда человек страдает флебитом поверхностных вен, он часто испытывает боль, нежность, покраснение и ощущение, будто под кожей находится пуповина. Это может быть довольно болезненно. Это может выглядеть как инфекция, хотя большинство из них не заражены бактериями. Это также может быть похоже на тромбоз глубоких вен.
Девяносто процентов случаев флебита происходит у людей с уже существующим варикозным расширением вен . Если варикозное расширение вен отсутствует и пациенту недавно не делали капельницу, можно также рассмотреть медицинские причины.
Клиническое течение и осложнения флебита поверхностных вен
Большинство клинических проявлений не связаны с типичными проявлениями болезненности, упругости кожи, боли и покраснения вдоль варикозной вены. Степень воспаления варьируется в зависимости от длины пораженной вены. Часто под кожей ощущается пуповина, которая ощущается как небольшая веревка, с покраснением над ней. Низкая температура может присутствовать при неосложненном поверхностном тромбофлебите, но высокая температура должна усилить подозрение на инфекцию при поверхностном тромбофлебите.
Также могут возникать осложнения флебита поверхностных вен. Наибольшее беспокойство в краткосрочной перспективе распространяется от поверхностных вен к глубоким венам. В долгосрочной перспективе флебит может повториться. В редких случаях инфекция может возникнуть в венах со сгустками, что связано с высокой температурой и покраснением, которое распространяется далеко за пределы пораженной вены. Этим пациентам требуется внутривенное введение антибиотиков и, возможно, удаление инфицированной вены.
Диагноз флебита и тромбоза поверхностных вен нижних конечностей обычно клинически очевиден на основании жалоб пациента и физического осмотра, как описано выше, особенно у пациентов с известными факторами риска.
Потребность в дуплексном ультразвуковом исследовании или дальнейшей оценке с помощью лабораторных или других исследований зависит от клинического сценария. Большинство считает, что дуплексное обследование важно для пациентов с подозрением на тромбоз поверхностных вен из-за высокой частоты сопутствующего тромбоза глубоких вен (ТГВ), а также для точной постановки диагноза и определения местоположения сгустка, чтобы пациент мог быть повторно обследован, если симптомы ухудшаются.
Лечение флебита
Лечение различается в зависимости от того, поражает ли тромбоз более крупные поверхностные варикозные вены, а также большие или малые подкожные вены, и насколько близко сгусток находится к стыкам с более глубокими венами.Это можно определить с помощью УЗИ. Также, если состояние кажется ухудшающимся, это может потребовать другого подхода к лечению.
Лечение неосложненного заболевания в первую очередь направлено на облегчение симптомов и предотвращение распространения сгустка в глубокую венозную систему. Это делается с помощью компрессионного шланга, упражнений, подъема ног и нестероидных противовоспалительных препаратов.
Обычно планируется тщательное наблюдение, и последующее ультразвуковое исследование проводится до тех пор, пока не станет ясно, что состояние исчезло.В некоторых случаях используются антикоагулянты, останавливающие процесс свертывания, чтобы предотвратить распространение сгустка на более глубокие вены. Это могут быть такие препараты, как Ксарелто и Эликвис, или уколы, такие как низкомолекулярный гепарин (Ловенокс или Арикстра).
Вы и ваш лечащий врач можете обсудить, показаны ли антикоагулянты, и если да, то как долго. В долгосрочной перспективе, если заболевание было вызвано большим варикозным расширением вен, вы можете обсудить, следует ли лечить варикозное расширение вен такими процедурами, как Closurefast, Venaseal, Varithena или какой-либо формой склеротерапии, чтобы снизить риск рецидива в будущем.
Как правило, если вы подозреваете, что у вас флебит поверхностных вен, вам следует обратиться за медицинской помощью, особенно если вены красные, горячие, болезненные и твердые, и если состояние кажется ухудшающимся.
Ведущие специалисты по уходу за венами штата Орегон
В специализированных центрах Inovia Vein мы специализируемся на лечении пациентов с венозными заболеваниями, такими как варикозное расширение вен, тромбоз глубоких вен и язвы с венозным застоем.
Если вы хотите узнать больше о вариантах лечения вен, просто заполните нашу форму онлайн-запроса или позвоните в любую из наших клиник в Северо-Западном Портленде, Тигард, Хэппи-Вэлли или Бенд, штат Орегон.
Что такое флебит и какое лечение лучше всего? : Сосудистые решения: Специалисты по венам
ВЕН CHARLOTTE БЛОГ
ЧТО ТАКОЕ ФЛЕБИТ?
Флебит или воспаление вены — это состояние, при котором вена ноги и окружающие ткани становятся раздраженными, красными, теплыми и болезненными. В области флебита кожа может ощущаться, как будто под поверхностью кожи есть узлы или комки.
Флебит может возникать в поверхностных венах (близко к поверхности кожи) или глубоких венах (в центральной части голени).Флебит, поражающий поверхностные вены, вызывает меньшее беспокойство, чем флебит, поражающий глубокие вены.
Если флебит возникает в поверхностной вене (т. Е. Близко к коже), вышележащая кожа обычно бывает теплой и чувствительной к легкому прикосновению. Распространенный путь развития флебита — образование тромба в варикозной вене прямо под поверхностью кожи.
Симптомы флебита вызваны воспалением, которое представляет собой реакцию организма на травму или повреждение тканей.
Флебит может быть вызван чрезмерным растяжением вен ног. Эта ситуация обычно встречается у людей с варикозным расширением вен, когда вены чрезмерно набухли и расширились.
Другая ситуация, при которой может возникнуть флебит, — это образование тромба в вене. Наличие сгустка крови вызывает воспалительную реакцию, вызывающую боль и болезненность.
Когда флебит возникает в сочетании с поверхностной кровью, медицинский термин для этого состояния — «поверхностный венозный тромбофлебит», обычно сокращенно обозначаемый как «тромбофлебит».
Когда тромб образуется в глубокой вене, термин глубокая вена тромбоз (ТГВ) более точно описывает состояние и является предпочтительной терминологией.
КАКИЕ СИМПТОМЫ ФЛЕБИТА?
Когда флебит поражает поверхностные вены, общие симптомы включают боль, болезненность, покраснение кожи и тепло / тепло, исходящее от кожи. Чаще всего поражается икра, но также часто симптомы возникают чуть выше лодыжки или на бедре.
Симптомы флебита, поражающего глубокие вены, включают ноющую боль, пульсацию, тяжесть в ногах и отек ног. Иногда тромбоз глубоких вен может протекать без сильной боли.В этой ситуации отек ноги / лодыжки может быть единственным признаком тромба в глубоких венах.
Степень тяжести симптомов флебита различна. Чаще всего симптомы легкие-умеренные, но иногда боль бывает сильной. Довольно часто симптомы начинают нарастать в течение 24-48 часов. Большинство людей, страдающих флебитом, не могут вспомнить конкретную травму или событие, вызвавшее ее.
ФАКТОРЫ РИСКА
Факторы риска флебита включают малоподвижный образ жизни в течение длительного времени (например,длительный перелет на самолете или поездка на автомобиле), ожирение , курение, эстрогеносодержащие препараты (включая оральные контрацептивы и заместительную гормональную терапию), нарушения свертывания крови (которые могут предрасполагать к легкому свертыванию) и внешне видимое варикозное расширение жилы . Другие факторы риска включают травмы , варикозное расширение вены (например, если ваша нога ударилась о посудомоечную машину) и рак (что может увеличить риск образования тромбов).
ЧТО ЭТО МОЖЕТ БЫТЬ?
Некоторые заболевания имитируют флебит. Вероятно, наиболее распространенным заболеванием, имитирующим флебит, является целлюлит, бактериальная инфекция кожи. Некоторые другие дерматологические и аутоиммунные заболевания могут имитировать флебит.
КАК ДИАГНОСТИКА ФЛЕБИТА?
Диагноз флебита основывается на симптомах и результатах обследования, дополненных диагностической визуализацией. Наиболее распространенным визуализирующим исследованием, используемым для подтверждения диагноза флебита, является УЗИ вен.
ВАРИАНТЫ ЛЕЧЕНИЯ
Оптимальное лечение флебита зависит от нескольких факторов. Если флебит локализован на небольшом участке поверхностной вены, то могут потребоваться теплые компрессы, пероральные противовоспалительные препараты (например, Motrin), местные противовоспалительные кремы (например, Arnica) и подъем ног.
Если у вас поверхностный тромб (поверхностный тромбофлебит), который находится близко к соединению с глубокой веной, вам могут потребоваться препараты для разжижения крови.
Если сгусток крови обнаружен в глубокой вене (тромбоз глубоких вен — ТГВ), вам, вероятно, потребуется начать прием препарата, разжижающего кровь, если нет противопоказаний.
Если вы подозреваете, что у вас флебит, обратитесь за медицинской помощью. Возможно, вам понадобится УЗИ вен, чтобы определить, что происходит. Другие рекомендации будут основываться на оценке вашего поставщика медицинских услуг.
ДРУГИЕ СООБРАЖЕНИЯ
У большого процента пациентов с поверхностным флебитом имеется сопутствующее состояние, известное как венозный рефлюкс.Это состояние, при котором перестают эффективно функционировать клапаны в венах ног. Если присутствует венозный рефлюкс, могут быть выполнены процедуры для лечения основной проблемы.
Обычно выполняемые венозные процедуры включают такие как радиочастотная абляция (процедура ClosureFast), система закрытия VenaSeal, микропена Varithena, Clarivein и e ndo v enous l aser t herapy (EVLT). Эти процедуры закрывают поврежденные вены, создавая среду, в которой может возникнуть поверхностный флебит.Процедуры на венах обычно проводятся поэтапно после того, как обострение поверхностного флебита утихло.
Vascular Solutions — ведущая клиника по лечению варикозного расширения вен в Шарлотте, Северная Каролина. Мы используем новейшие технологии и добиваемся лучших результатов. Наши специалисты по венам — лучшие в Каролине. Если вы считаете, что у вас флебит, свяжитесь с нашим офисом сейчас, чтобы назначить новую консультацию пациента.
VEINS CHARLOTTE BLOG — РЕШЕНИЕ РЕШЕНИЕ Автор Питер Форд, доктор медицинских наук, FACS RPVI Питер Форд, доктор медицины, FACS, RPVI, является сертифицированным сосудистым хирургом, работающим в Vascular Solutions в Шарлотте, Северная Каролина.Доктор Форд специализируется на лечении варикозного расширения вен и венозных заболеваний.
Сгустки крови и варикозное расширение вен
Варикозное расширение вен — это опухшие, перекрученные вены, которые можно увидеть прямо под поверхностью кожи. Ослабленные клапаны и вены могут повысить кровяное давление в ногах человека, что может вызвать варикозное расширение вен.
В наших венах есть односторонний клапан, по которому кровь течет от ног к сердцу. Когда эти клапаны не работают должным образом, кровь скапливается в ногах и нарастает давление.Вены становятся слабыми, большими и перекрученными.
Варикозное расширение вен Чаще всего
обычно возникают на ногах, поражая вены у поверхности кожи, но варикозное расширение вен также может образовываться в других частях тела.Когда вены выпячиваются или перекручиваются, как это происходит при варикозном расширении вен, кровоток по ним может стать вялым или замедленным. Это может вызвать поверхностные сгустки крови, также известные как поверхностный тромбофлебит, флебит или тромбоз поверхностных вен.Поверхностные сгустки, которые могут возникнуть при варикозном расширении вен, могут вызывать отек, покраснение, боль и болезненность ног в пораженной конечности или вокруг пораженной вены. 1
В отличие от тромбоза глубоких вен (ТГВ) или сгустков крови, которые образуются в глубоких венах ног, поверхностные сгустки, связанные с варикозным расширением вен, обычно не попадают в легкие и не вызывают тромбоэмболию легочной артерии (ТЭЛА) или сгусток крови в легких. 2 ТГВ / ТЭЛА — серьезное заболевание, которое обычно не возникает при варикозном расширении вен, поскольку варикозное расширение вен поражает вены, расположенные близко к поверхности кожи. 3 Однако при тяжелом варикозном расширении вен может возникнуть риск ТГВ. 4 Ваш лечащий врач может помочь вам оценить риск тромбоза глубоких вен.
Факторы риска варикозного расширения вен
Варикозное расширение вен может передаваться по наследству или передаваться по наследству, а также к другим факторам, которые могут повышать давление в венах и вызывать или способствовать формированию варикозного расширения вен 5 включают:
- Избыточный вес или ожирение
- Пожилой возраст
- Быть женщиной
- Неактивен
- Травма ноги
- Беременность
- Курение
- Прием противозачаточных таблеток или заместительной гормональной терапии
Симптомы варикозного расширения вен
Симптомы варикозного расширения вен могут варьироваться от человека к человеку, но наиболее частые симптомы варикозного расширения вен 6 могут включать:
- Изменение цвета кожи
- Язвы на ногах
- Сыпь
- Ощущения в ногах, такие как чувство тяжести, жжения и / или боли
Поговорите со своим врачом, если у вас есть симптомы варикозного расширения вен.
ресурсов
Щелкните по ссылкам ниже, чтобы узнать больше о варикозном расширении вен:
Информация для пациентов, Сосудистая медицина , Общество сосудистой медицины
Информация для пациентов, Сеть сосудов , Общество сосудистой хирургии
Информация для пациентов, Варикозное расширение вен , Руководство Merck
Список литературы
- https://www.hopkinsmedicine.org/healthlibrary/conditions/cardiovascular_diseases/varicose_veins_85,P08259/
- https: // vmj.sagepub.com/content/20/1/88.full
- https://www.hopkinsmedicine.org/healthlibrary/conditions/cardiovascular_diseases/varicose_veins_85,P08259/
- https://www.hopkinsmedicine.org/healthlibrary/conditions/adult/cardiovascular_diseases/varicose_veins_85,p08259/
- https://www.hopkinsmedicine.org/healthlibrary/conditions/cardiovascular_diseases/varicose_veins_85,P08259/
- https://www.hopkinsmedicine.org/healthlibrary/conditions/cardiovascular_diseases/varicose_veins_85,P08259/
Щелкните здесь, чтобы узнать, как вы можете поддержать миссию Национального альянса по сгустку крови.
Поверхностный тромбофлебит | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2013 г. Незначительная редакция, 22 февраля 2014 г.
Что такое поверхностный тромбофлебит?
Поверхностный тромбофлебит — это воспаление поверхностной вены из-за тромба, которое обнаруживается непосредственно под кожей. Чаще всего поражаются вены на ногах, но могут возникать и другие вены по всему телу, например, на руках, половом члене и груди.
Что вызывает поверхностный тромбофлебит?
Причина поверхностного тромбофлебита до конца не выяснена, но считается, что он связан с изменением динамического баланса гемостаза.В 1846 году немецкий патолог Вирхов показал, что повреждение стенки кровеносного сосуда, аномальный кровоток или изменение компонентов крови, вызывающее аномальное свертывание крови, может привести к воспалению или образованию тромбов в венах.
Кто заболевает поверхностным тромбофлебитом?
Поверхностный тромбофлебит может возникнуть спонтанно и без видимых причин.
Факторы риска поверхностного тромбофлебита
- Поверхностный флебит, тромбоз глубоких вен и тромбоэмболия легочной артерии в анамнезе
- Варикозное расширение вен — люди с варикозным расширением вен склонны к незначительным травмам кровеносных сосудов, которые могут привести к воспалению.
- Места для внутривенной инъекции или инфузии — поверхностный тромбофлебит в области руки или шеи может возникать в местах инфузии или травмах.
- Нарушения свертываемости крови — существуют различные состояния или препараты, которые могут способствовать более легкому свертыванию крови и вызывать поверхностный тромбофлебит:
- Беременность — на протяжении большей части беременности и примерно 6 недель после родов. Тромбофлебит особенно беспокоит беременных женщин с мутацией гена протромбина , G20210A или фактора V Лейдена, поскольку они имеют предрасположенность к свертыванию крови.
- Оральные противозачаточные таблетки и заместительная гормональная терапия — лечение высокими дозами эстрогенов может увеличить риск тромбоза в 3–12 раз.
- Заболевания, связанные с васкулитами, такие как болезнь Бюргера и узелковый полиартериит
- Курение
- Основной рак
- Снижение кровотока (застой) — это может происходить в венах у людей во время длительных авиаперелетов, у тех, кто неподвижен или недавно перенесших серьезную операцию.
Каковы признаки и симптомы поверхностного тромбофлебита?
Характерные признаки и симптомы поверхностного тромбофлебита включают:
- Небольшой отек, покраснение и болезненность вдоль части пораженной вены
- Вены на стопе, щиколотке и области сразу за коленом опухшие и выпячиваются
- Другие вены в пораженной области могут иметь синий цвет
- При образовании тромба вена может ощущаться твердой или узловатой
- Если состояние сохранялось в течение некоторого времени и опухоль исчезла, кожа может выглядеть окрашенной или потемневшей.
Поверхностный тромбофлебит
Как диагностируется поверхностный тромбофлебит?
Визуальных характеристик поверхностного тромбофлебита недостаточно для подтверждения диагноза, поскольку некоторые другие состояния имеют похожие симптомы. Необходимы тщательный сбор анамнеза и полное физическое обследование.
Если состояние часто повторяется или есть вероятность осложнений, ваш врач может провести другие анализы, такие как анализы крови, ультразвуковое сканирование и рентгенографические изображения.
Как лечить поверхностный тромбофлебит?
Легкие случаи поверхностного тромбофлебита могут не нуждаться в лечении. Обычно симптомы проходят в течение 3-4 недель. Вы должны стараться не отставать от обычного распорядка и оставаться активным.
В более тяжелых случаях можно использовать следующие методы лечения.
- Поднять ногу и приложить теплые компрессы. Это можно сделать с помощью горячей фланели, наложенной на вену, или с помощью одеяла и бутылочек с горячей водой.Будьте осторожны, чтобы не обжечься.
- Эластичные опоры или компрессионные чулки могут помочь уменьшить отек, пока уляжется воспаление.
- Обезболивающие — парацетамол, аспирин или нестероидные противовоспалительные средства, такие как ибупрофен. Прежде чем принимать какие-либо лекарства, обязательно проконсультируйтесь с врачом или фармацевтом.
- Противовоспалительные гели или кремы, такие как гель ибупрофена, могут быть полезны в легких случаях.
- Низкомолекулярные препараты гепарина (НМГ), например эноксапарин, могут помочь уменьшить отек и боль, а также снизить вероятность того, что сгустки крови продвинутся вверх по вене и вызовут ТГВ.
- Антибиотики следует принимать при наличии инфекции.
- Пункция и опорожнение — эта процедура дает быстрое облегчение и рассасывание пальпируемого сгустка, вызывающего сильную боль. Он включает пункционный разрез иглой и эвакуацию сгустка после местной анестезии.
- Хирургическое иссечение и лигирование — пациентам с септическим тромбофлебитом требуется срочное иссечение вен, чтобы остановить распространение бактериальной инфекции. Это делается путем прямого надреза вены и удаления инфицированного сегмента и любых окружающих инфицированных или некротических тканей.Эта процедура также может быть полезна пациентам с рецидивирующим поверхностным тромбофлебитом, которые не поддаются никакому другому лечению.
Каков исход после поверхностного тромбофлебита?
Поверхностный тромбофлебит обычно не является серьезным заболеванием и часто проходит и проходит самостоятельно в течение 2–6 недель. Однако он может быть повторяющимся и постоянным и вызывать значительную боль и неподвижность. Кроме того, могут возникнуть осложнения, если пораженные вены инфицированы или сгусток крови продвинется вверх по вене туда, где соединяются поверхностные и глубокие вены; что приводит к более серьезному заболеванию, называемому тромбозом глубоких вен (ТГВ).
Клинически бессимптомный тромбоз глубоких вен у пациентов с поверхностным тромбофлебитом и варикозным расширением вен ног
Хотя поверхностный тромбофлебит — распространенное заболевание, до недавнего времени его считали доброкачественным заболеванием. Также это связано с варикозным расширением вен на ногах и эффективно лечится консервативными методами, ходьбой и нестероидными противовоспалительными препаратами. Цели нашего исследования: определить частоту клинически бессимптомного тромбоза глубоких вен на ногах у пациентов с поверхностным тромбофлебитом и без него, определить корреляцию между поверхностным тромбофлебитом и тромбозом глубоких вен независимо от локализации поверхностного тромбофлебита в поверхностных венах ног и определить адекватность и безопасность вены. флебография в ранней диагностике клинически бессимптомного тромбоза глубоких вен у пациентов с поверхностным тромбофлебитом.С помощью флебографии в проспективном исследовании оценивалась частота клинически бессимптомного тромбоза глубоких вен у 92 пациентов с варикозным расширением вен ног. Путем флебографии у 49 пациентов с варикозным расширением вен на ногах и поверхностным тромбофлебитом ног и без клинических признаков ТГВ на ногах мы обнаружили ТГВ у 12 пациентов (24, 48%), у 3 мужчин и 9 женщин. Мы выявили локализацию ТГВ в подвздошно-бедренном переходе у 4,08% пациентов, хотя локализация ТГВ в бедренно-подколенной области наблюдалась у 6,12% пациентов, а локализация в области голени — у 14.28% пациентов. Локализация ТГВ на ногах была выявлена в подвздошной вене у 16,66% пациентов, в бедренной вене у 25% пациентов, в подколенной вене у 8,33% пациентов, передней большеберцовой вене у 16,66%, задней большеберцовой вене у 25% и бедренной вене у 8,33% пациентов. Также мы вывели значительную разницу между двумя группами пациентов (chi2 = 10, 76). Такой результат подтверждает тезис о том, что у большинства пациентов с поверхностным тромбофлебитом и варикозным расширением вен возможно развитие ТГВ.
Тромбоз ног — обзор
Венозная тромбоэмболическая болезнь и беременность
Венозная тромбоэмболия является основной причиной материнской заболеваемости и смертности. 186 Риск ВТЭ увеличивается в два-четыре раза во время беременности и в раннем послеродовом периоде. 187 У женщин, перенесших ранее ВТЭ, беременность, по-видимому, увеличивает риск повторного тромбоэмболического события. 188 Различные факторы влияют на протромботическое состояние, связанное с беременностью. Повышенный уровень эстрогена на ранних сроках беременности увеличивает вздутие вен и способствует венозному застою. 189 Увеличенный объем плазмы и сжатие нижней полой вены беременной маткой также способствуют венозному застою. 190 Кроме того, исследования продемонстрировали снижение скорости кровотока у беременных женщин, особенно в левой ноге, когда беременные женщины лежат на спине. Этот феномен, вероятно, объясняет повышенный риск тромбоза левой ноги у беременных. 191 Кроме того, в то время как концентрация факторов свертывания крови изменяется во время беременности, концентрация vWF, фибриногена и протромбина вместе с факторами V, VII, VIII, IX, X и XII увеличивается, а концентрация фактора XI и белка Уменьшение S (Таблица 151.2). 192–194 Наконец, фибринолитическая активность снижается во время беременности по мере увеличения уровней ингибиторов активатора плазминогена 1 и 2. 195 Другие факторы, включая высокий индекс массы тела, курение, иммобилизацию и возраст старше 35 лет, также следует учитывать при оценке тромботического риска у беременной женщины (см. Вставку «Кровотечение, связанное с дефицитом фактора XI»).
Кровотечение, связанное с дефицитом фактора XI
25-летняя женщина направлена на продление частичного тромбопластинового времени (ЧТВ), обнаруженное во время беременности.Оценка выявляет серьезный дефицит фактора XI. В анамнезе у нее не было легких синяков или кровотечений. Она находится на 30 неделе беременности и должна пройти обследование перед родами.
Кровотечение, связанное с дефицитом фактора XI, может быть весьма разнообразным: от отсутствия симптомов кровотечения до кровотечения, связанного с травмой или операцией. Пациентам, у которых в анамнезе не было кровотечений, профилактика не требуется, но при необходимости должна быть доступна свежезамороженная плазма (СЗП). Эпидуральная анестезия обычно противопоказана пациентам с тяжелым дефицитом фактора XI, и женщинам следует посоветовать поговорить с лечащим анестезиологом перед родами, чтобы спланировать альтернативные стратегии.Если рассматривается возможность регионарной блокирующей анестезии, ее обычно проводят вместе с СЗП до и с документированием нормализации ЧТВ.
Пациентам с кровотечением в анамнезе СЗП следует вводить до родов, а также через 2-3 дня, чтобы снизить риск отсроченного кровотечения.
Из-за протромботической физиологии, связанной с беременностью, беспокойство клинициста по поводу ВТЭ у беременной женщины должно вызывать немедленное обследование. Для оценки тромбоза нижних конечностей первым методом выбора остается компрессионное ультразвуковое исследование вен.Ультрасонография не представляет угрозы для плода и может выявить тромбоз проксимальных общих бедренных и подколенных вен с чувствительностью 95% и специфичностью 96%. Несмотря на эффективность ультразвукового исследования, ограничения на его использование все же существуют. Тест менее эффективен для диагностики тромбоза вен теленка, его чувствительность и специфичность находятся в диапазоне от 60% до 70%. 196 По этой причине женщине с подозрением на тромбоз глубоких вен нижних конечностей следует пройти серийное ультразвуковое исследование, если первоначальная оценка не является диагностической. 197 Точно так же тромб в общей подвздошной вене может не диагностироваться с помощью компрессионного ультразвукового исследования.
В таких случаях можно рассмотреть другие методы, такие как контрастная венография и магнитно-резонансная венография. Хотя контрастная венография подвергает плод воздействию радиации и поэтому ее следует использовать с осторожностью во время беременности, ее использование может быть оправдано, когда клиническое подозрение на наличие основного тромботического события является высоким. 196 Сывороточные тесты на D-димер часто используются в сочетании с исследованиями с помощью визуализации для оценки тромбоза у небеременных пациентов.Чувствительность тестов на D-димер на наличие тромба колеблется от 85% до 95%. 198 Однако несколько состояний, связанных с беременностью, повышают уровни D-димера, включая преждевременные роды, отслойку плаценты и гипертонию беременности, что в некоторой степени подрывает полезность теста для беременных женщин, снижая его специфичность. 195 Тем не менее, в нормальном состоянии анализ D-димера предоставляет клиницисту полезную информацию.
Если визуализация нижних конечностей не выявляет признаков тромба у беременной с подозрением на тромбоэмболию легочной артерии (ТЭЛА), у клинициста есть несколько вариантов.Спиральная компьютерная томография стала стандартным методом диагностики ПЭ у небеременных во многих центрах. Однако даже с защитой живота процедура приводит к облучению плода (приблизительно 16 мрад) из-за внутреннего рассеяния. 199 Хотя такой низкий уровень радиационного облучения, вероятно, не причиняет вреда плоду, следует избегать повторной визуализации во время беременности. 197 Сканирование вентиляции / перфузии (V / Q) часто используется при обследовании беременных с подозрением на ТЭЛА, но также имеет ограничения.Результаты проспективного исследования показывают, что при использовании в этой популяции пациентов V / Q-сканирование нечасто дает однозначно положительный результат (1,8% случаев) и часто является недиагностическим (24,8% случаев). 200 Наконец, легочная ангиография может быть использована для оценки ПЭ в редких случаях, когда ранее описанные диагностические тесты дают недиагностические результаты при высоком клиническом подозрении.
ВТЭ при беременности лечат гепарином. До появления НМГ в конце 1980-х годов НФГ был антикоагулянтом выбора для лечения беременных женщин с ВТЭ.Поскольку НФГ не проникает через плаценту, он не является тератогенным. Однако недостатки терапии НФГ, включая гепарин-ассоциированный остеопороз, ГИТ и непредсказуемую фармакокинетику препарата, хорошо задокументированы. 186 Гепарин-ассоциированный остеопороз может развиться у женщин, которые получают по крайней мере 1 месяц терапии; вероятно, это связано с токсическим действием гепарина на остеобласты. 201 Благодаря более благоприятному профилю побочных эффектов, надежной фармакокинетике и равной эффективности при лечении ВТЭ, НМГ в настоящее время представляет собой наиболее часто используемый антикоагулянт для лечения ВТЭ у беременных. 202 Риск остеопороза и ГИТ, по-видимому, меньше при антикоагуляции на основе НМГ, чем при антикоагуляции на основе НФГ. 203,204 Хотя практика разнится, разумно основывать начальную дозу НМГ на ранней беременности (а не на текущем) весе. 204 Поскольку клиренс LMWH увеличивается во время беременности, режимы дозирования два раза в день предпочтительнее, чем режимы один раз в день. 205 Что касается продолжительности терапевтической антикоагуляции, многие врачи продолжают терапию полной дозой на протяжении всей беременности и послеродового периода, исходя из того, что беременность сама по себе является фактором риска рецидива ВТЭ. 202 Напротив, другие клиницисты рекомендуют начальную антикоагуляцию полной дозой НМГ в течение определенного периода с последующим переходом на промежуточную дозу. Этот подход может быть полезным для людей, подверженных побочным эффектам антикоагуляции, таким как кровотечение или остеопороз. 186 Риск значительного кровотечения при НМГ во время беременности оценивается примерно в 2%.
Варфарин противопоказан беременным женщинам. Он проникает через плаценту и может вызывать как кровоизлияние у плода, так и нарушения нервной системы, а также другие тератогенные эффекты. 206 Варфарин можно использовать в послеродовом периоде после начала терапии с одновременным приемом гепарина, и в этом случае, по-видимому, не увеличивает риск кровотечения у детей кормящих матерей. 196
Антикоагулянтную терапию следует прекратить во время родов. НФГ и НМГ в большинстве случаев следует прекращать за 12–24 часа до родов. Если риск рецидива ВТЭ особенно высок у женщины, получающей НМГ, врач может перейти на внутривенный НФГ и начать лечение за 4–6 часов до родов, минимизируя время отсутствия антикоагуляции.
У женщин, получающих антикоагулянты, необходимо тщательно взвесить риски регионарной анестезии, поскольку терапия увеличивает вероятность кровотечения, образования гематом и потенциальных неврологических нарушений. У женщины, у которой плановые роды с прекращением антикоагулянтной терапии за 12–24 часа до этого, может использоваться эпидуральная анестезия. НФГ или НМГ можно возобновить через 6–12 часов после родов или после удаления эпидурального катетера. Затем, после достижения терапевтических уровней НФГ или НМГ, можно начинать прием варфарина.Новый целевой пероральный антикоагулянт не следует использовать во время беременности до тех пор, пока не будут получены данные о безопасности в этой популяции.
Что такое тромбофлебит? | Las Vegas Vein Center
Термин «флебит» означает воспаление вены. Тромбофлебит возникает, когда в вене образуется один или несколько тромбов, вызывающих воспаление и блокирующих кровоток. Тромб в венах вызывает боль, раздражение и может даже блокировать кровоток в венах. Тромбофлебит обычно возникает в венах ног, но иногда может возникать и в венах рук.
Причины флебита
Повреждения вен и малоподвижный образ жизни повышают риск образования тромбов. Факторы риска тромбофлебита включают:
- Длительная активность: длительное лежание в постели или сидение вызывает замедленный кровоток в ногах.
- Без упражнений
- Ожирение
- Курение
- Заболевания: рак, заболевания крови.
- Травма рук или ног
- Заместительная гормональная терапия или противозачаточные средства
- Беременность
- Варикозное расширение вен
Сгустки крови также могут образовываться после операций из-за чрезмерного постельного режима.Они также образуются, когда части вашей крови загустевают, образуя полутвердую массу.
Симптомы флебита
Пораженная область в ваших венах может быть болезненной и красной. Эта область также может казаться твердой и теплой, а кожа вокруг вены может быть зудящей и опухшей. Когда ваша нога опущена, отек и боль могут усилиться. Если есть инфекция, вашими симптомами могут быть жар, боль, отек или разрушение кожи. Симптомы тромбофлебита могут различаться в зависимости от тяжести тромба.
Флебит глубоких вен
Флебит глубоких вен может быть похож на поверхностный флебит, но часто у людей симптомы практически отсутствуют. Ваша нога может казаться опухшей без всякой причины, и у вас может подняться температура из-за бактериальной инфекции или язв. Состояние может стать хроническим при неправильном лечении на ранних стадиях.
Экзамены и тесты
Анализ крови, называемый D-димером, используется для измерения вещества, которое выделяется при растворении сгустка крови. Если тест окажется отрицательным, маловероятно, что у вас есть тромб.Ультразвук обнаруживает сгустки в более крупных венах верхней части ног. Этот тест безболезненный и неинвазивный. Обычно венограммы необходимы для выявления тромбов в меньших венах. Для этого необходимо ввести контрастный краситель в вену на стопе с последующим рентгеновским снимком.
Уход на дому
Увеличение ходьбы и физических упражнений увеличивает кровоток. Кровоток предотвращает образование тромбов.
