Тромбоз:Симптомы,Лечение,Симптомы | doc.ua
При повреждениях кровеносных сосудов организм должен использовать фибрин и тромбоциты (кровяные тельца) для того, чтобы сформировался сгусток крови, так называемый тромб, который предотвращает потерю объемов крови. В случаях патологий кровяные сгустки образовываются в сфере кровотока даже без процесса повреждения сосудов. Сгустки, свободно циркулирующие по целому кровеносному руслу, называются «эмболы».
Если тромбы перекрывают более 70% поперечного сечения просветов артерий, снижается приток крови и кислорода к тканям организма, вследствие чего настает гипоксия и нарушение обмена веществ – накапливаются продукты метаболизма в клетках тканей. Если перекрытие составляет более 95%, может возникнуть смерть клеток из-за полного лишения кислорода.
Факторы, влияющие на развитие тромбоза
Данная патология чаще всего встречается у людей пожилого возраста, но в случаях, когда человек ведет неправильный образ жизни, риск развития тромбоза становится выше.
Если известны факторы развития патологии, должна быть известной и профилактика тромбоза. Так, кроме коррекции рациона (исключение продуктов, влияющих на процесс набора веса), людям, которые перенесли какую-либо операцию, нужно выполнять легкие физические упражнения, которые помогают улучшать физическое напряжение в мышцах конечностей и венозный кровоток. До или после операционного вмешательства пациенту рекомендуется принимать антикоагулянты, которые разжижают кровь, а также врач-флеболог должен проинструктировать о правильном применении гольфов или носков, которые имеют компрессионный эффект и стягивают ноги.
Симптомы
У этой патологии, именуемой «тромбоз», — симптомы выявляются не в один момент, ведь развивается он постепенно. Так, чтобы определить данную патологию, нужно обратить внимание на такие дефекты, как отеки ноги в нижних третях, но если тромбоз распространился на более высокие участки ног, то и отекать будет полностью вся нога. Могут появиться болевые ощущения в паховой области. Существует непостоянный симптом тромбоза – боли в мышцах икроножной области, которые могут усиливаться во время сгибания голеностопных суставов. Если такие боли выявлены вместе с отеками – нужно немедленно обращаться к терапевту.
Кроме этих, есть еще и такие симптомы, как повышенная чувствительность кожи на конечностях, и кожа около того места, где располагается тромб, бывает более теплой и с красным оттенком, в отличие от окружающих участков.
Бывают случаи, когда тромбоз протекает без симптомов и тогда, как правило, он выявляется уже при развитиях различных осложнений, например, возникает тромбоэмболия легочной артерии, вследствие чего бывает внезапная одышка, ощущение невозможности сделать вдох, головокружение, возможна потеря сознания.
Лечение
Лечение тромбоза всегда зависит от фактора, вследствие которого он развился, а также от степени осложнения и возраста человека. В обычных ситуациях, в случае крепкого прикрепления тромба к стенкам сосуда, и когда не существует опасности отрыва сгустка, назначается лекарственная терапия. Когда же существует риск отрывания тромба, то для больного рекомендуется хирургическое вмешательство.
Виды патологии
В зависимости от степени осложнения и от некоторых иных факторов различают следующие формы болезни:
- тромбоз вен – заболевание, сопровождающиеся образованиями кровяных сгустков в венах, которые частично или даже полностью закупоривают данные сосуды. Наиболее часто в практике медицинских работников встречался тромбоз глубоких вен ног, который появился вследствие нарушенного кровяного оттока по вене, закупоренной тромбом, а из-за застоя крови появляется отечность и посинение кожи в области закупорки;
- тромбоз конечностей, который возникает из-за несвоевременной диагностики первого этапа появления данной патологии;
- глубокий тромбоз – наиболее опасная форма, из-за чего может возникнуть явление флотирующего тромба с последовательным его отрывом, что приводит к возникновению массивной тромбоэмболии, вследствие чего пациент немедленно умирает;
- тромбоз нижних конечностей — это явление, когда в пределе глубокой вены нижней конечности или тазовой области формируется один или несколько тромбов, вследствие чего может воспалиться сосудистая стенка, нарушиться венозный отток, возникает трофическое расстройство нижней конечности, а также флегмонами бедра;
- тромбоз глубоких вен встречается у 15-25% всего населения, а его распространенность — от 40 до 150 случаев на 10 000 населения.

- тромбоз сосудов может выявить только терапевт и предложить больному проходить ежегодные диагностические скрининг-тестирования на тромбоз, а также для его профилактики он должен посоветовать принимать магний, который предотвращает тромбоз сосудов и поддерживает высокую текучесть крови.
Тромбоз конечностей | Симптомы, Лечение
Тромбоз глубоких вен, наряду с тромбофлебитом подкожных вен и тромбоэмболией легочных артерий объединяют в единое понятие – венозные тромбоэмболические осложнения (ВТЭО).
Венозный тромбоз – острое заболевание, характеризующееся образованием тромба в просвете вены с более или менее выраженным воспалительным процессом и нарушением тока крови. Наличие воспалительного компонента в зоне тромбоза определяет другое название этой болезни – тромбофлебит.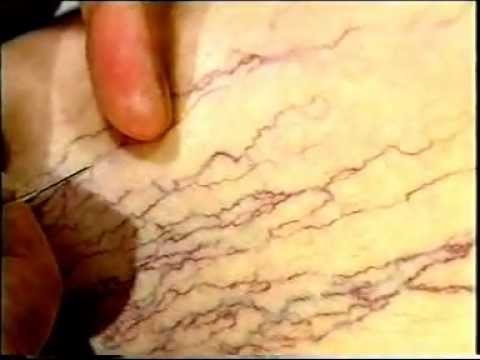
Большинство флебологов, понимая условность подобного деления венозного тромбоза, пользуется термином «тромбофлебит» для обозначения поражения подкожных вен (при котором ярко выражены симптомы воспаления), а термином «тромбоз», «тромбоз глубоких вен», «флеботромбоз» — для обозначения поражения глубоких вен.
Тромбоз глубоких вен (ТГВ) – заболевание, негативно отражающееся не только на системе венозного и лимфатического возврата, но и ухудшающее функцию сердечно-сосудистой системы в целом.
Если не предпринимать активных действий к устранению данной патологии, дальнейшее течение патологического процесса принимает стойкий, склонный к саморазвитию и необратимый характер.
Заболевание не имеет строго характерной симптоматики и имеет множество факторов риска и пусковых факторов, что требует дополнительного привлечения к уточнению его наличия и типа течения дополнительных высокоточных современных средств инструментальной диагностики, основным из которых в современных клинических условиях является метод ультразвукового ангиосканирования с цветным картированием.:max_bytes(150000):strip_icc()/elderly-woman-shows-varicose-1145186766-cfb1326c1dac4189bbc78ca19847128b.jpg)
- По данным International Consensus Statement частота тромбоза глубоких вен в общей популяции составляет около 160 случаев на 100 000 населения с частотой фатальной тромбоэмболии легочной артерии 60 на 100 000 населения.
- В России венозным тромбозом ежегодно заболевают 240 000 человек, а эмболия легочных артерий, в том числе фатальная, развивается у 100 000 из них, что значительно превышает показатели заболеваемости туберкулезом, вирусным гепатитом, а также ВИЧ-инфекцией.
- В США по поводу тромбоза глубоких вен ежегодно госпитализируется примерно 200 000 человек. При этом 1/3 приходится на повторные тромбозы. Среди жителей Италии, находящихся в наиболее активно трудоспособном возрасте (от 20 до 55 лет) тромбоз глубоких вен диагностируется в пределах 1%.
- Венозные тромбозы возникают в самых разнообразных клинических ситуациях и осложняют течение многих заболеваний. Частота развития послеоперационных тромбозов, по данным разных авторов, составляет 20-59%.

История изучения флеботромбоза
Окклюзия магистральных вен как причина гангрены впервые была описана F.Hildanus в 1593 г. Первое упоминание об илеофеморальном флеботромбозе появилось в медицинской литературе 300 лет назад, оно было сделано Mauriceau.
Понятие «тромбофлебита» впервые ввел в медицину английский хирург Джон Хантер (1728-1793), который много оперировал огнестрельные и иные ранения и отмечал частоту воспалительных процессов, сочетающихся с образованием тромбов в венах.
Интерес к флеботромбозу глубоких вен значительно возрос после создания теории венозного тромбоэмболизма выдающимся немецким патологоанатомом Р.Вирховым. Вскрывая в 1844 г. труп молодого человека, внезапно погибшего после того, как у него появились боли в бедре, Вирхов обнаружил тромб в правой бедренной вене и скрученный тромб в легочной артерии. После этого он ввел в медицинскую терминологию понятия «тромб» и «эмбол».
Первой русскоязычной монографией, посвященной этой проблеме, был труд И.Ф. Клейна «О тромбозе, эмболии и ихорремии», опубликованный в 1863 году.
Несмотря на то, что острые глубокие флеботромбозы в различных вариантах локализации и клинического течения существенно между собой различаются, объединяет их общность основных этиопатогенетических процессов. В основе представлений о флеботромбозах как нозологической группе лежит классическая триада Вирхова.
Более 150 лет назад Рудольф Вирхов описал основные механизмы внутрисосудистого тромбообразования. Его классическая триада включает в себя гиперкоагуляцию, повреждение стенки сосуда и замедление тока крови. Иногда для возникновения данной патологии достаточно патологического изменения только одного из указанных факторов.
Иногда для возникновения данной патологии достаточно патологического изменения только одного из указанных факторов.
Несмотря на то, что тромботический процесс может развиться на любом уровне магистральных вен, более чем в половине случаев исходной точкой его развития в центростремительном направлении являются вены голени.
В подавляющем большинстве случаев тромбоз первично локализуется в венах голени, а в дальнейшем нарастает в проксимальном направлении в подколенную, бедренную и подвздошные вены.
Именно такой тип развития очень часто является эмбологенным, поскольку рост тромба происходит в направлении вен с увеличивающимся внутренним диаметром, где далеко не всегда происходит фиксация тромбомасс по всему периметру вены. Такие тромбы называются флотирующими.
Одной из главных причин замедления тока крови является иммобилизация. В нормальных условиях отток крови из нижних конечностей осуществляется за счет сокращения икроножных мышц, которые действуют как периферическая помпа, проталкивая кровь в проксимальном направлении, чему способствует функция клапанов. Ограничение физической активности существенно нарушает этот механизм. При этом кровь задерживается в венозных синусах голени.
Ограничение физической активности существенно нарушает этот механизм. При этом кровь задерживается в венозных синусах голени.
Достаточно подробно исследован вопрос о значении факторов риска и пусковых факторах тромбозов:
- Врожденные тромбофилии (дефициты различных факторов системы гемостаза или патологические их изменения)
- Активация факторов коагуляции и нарушения фибринолиза (травма, операция, новообразования, беременность, роды и др.).
- Патология тромбоцитов.
- Замедление и/или нарушение тока крови (возраст старше 40 – 45 лет, иммобилизация, патология центральных механизмов кровообращения, ожирение и т.д.).
- Изменения реологических свойств крови.
- Повреждения эндотелия и сосудистой стенки (контрастные вещества, внутрисосудистые устройства, венозные катетеры, дилатация вен и др.).
- Лекарственная терапия (анестетики, миорелаксанты, химиотерапия, контрацептивы, контрастные вещества). Так, например, частота развития послеоперационных тромбозов после различных оперативных вмешательств может достигать 20-59%.

Симптомы тромбоза
К симптомам острого флеботромбоза глубоких вен относятся:
- отек,
- распирающие боли,
- цианоз конечности,
- расширение подкожных вен,
- локальное повышение кожной температуры,
- боли по ходу сосудистого пучка.
Впрочем, местная гипертермия и боли походу более характерны для поверхностных тромбофлебитов. Последние же следует относить скорее к факторам риска по развитию тромбозов глубоких вен.
Классические симтомы ТГВ:
- боль,
- болезненность,
- отечность,
- гиперемия,
- симптом Хоманcа.
Oбщая чувствительность/специфичность этих симптомов от 3 до 91%.
Наличие симптомов не подтверждает ТГВ. Отсутствие симптомов не исключает ТГВ (до 50% пациентов не имеют ни одного клинического симптома).
Расчет вероятности тромбоза
В 1997 году Wells и соавторы разработали и протестировали клиническую модель вероятности ТГВ
Наличие каждого признака оценивается в 1 балл:
Первичное развитие тромбоза в глубоких венах голени встречается наиболее часто.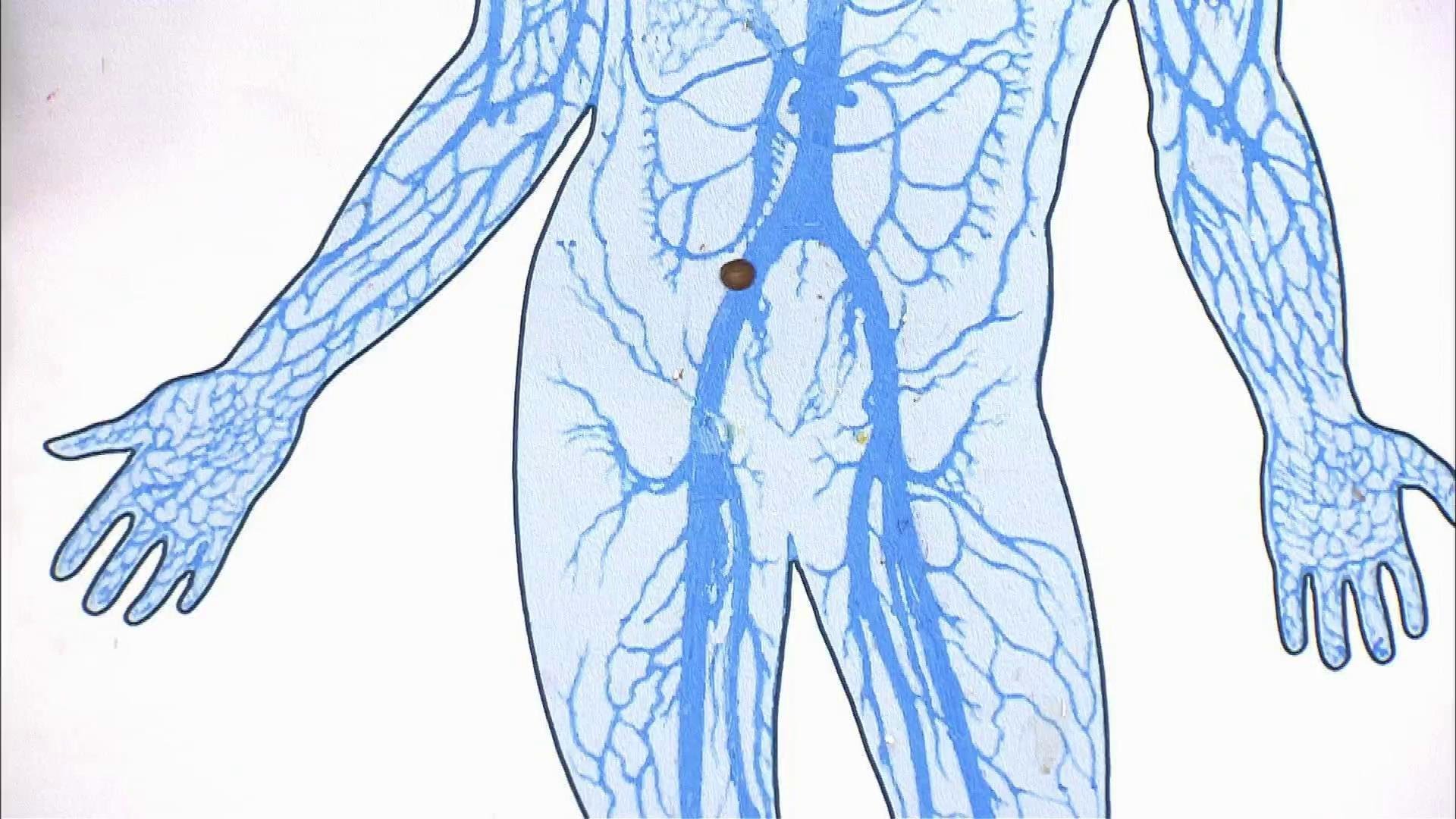 Этому способствуют условия, при которых выключается такой важный гемодинамический фактор, как сокращение мышц голени. Подобная локализация встречается более чем в половине наблюдений.
Этому способствуют условия, при которых выключается такой важный гемодинамический фактор, как сокращение мышц голени. Подобная локализация встречается более чем в половине наблюдений.
При физикальном исследовании обнаруживаются положительные симптомы:
- Мозеса – болезненность при сдавливании голени в переднезаднем направлении,
- Хоманса – боли в икроножных мышцах при тыльной флексии стопы,
- Ловенберга – боли в икроножных мышцах при давлении до 150 мм рт. ст., создаваемом манжеткой сфигмоманометра.
Однако, те же симптомы будут положительными и при любом другом воспалительном процессе в исследуемой конечности.
При вовлечении в процесс бедренной вены больные отмечают ноющие боли по медиальной поверхности конечности соответственно проекции Гюнтерова канала.
Тромбоз общей бедренной вены проявляется более выраженным увеличением объема голени и даже бедра, цианозом кожных покровов, интенсивность которого возрастает по направлению к периферии. Отмечается расширение подкожных вен в дистальной части бедра и на голени. Если тромбоз распространяется на устье большой подкожной вены бедра, то развивающаяся в поверхностной венозной системе гипертензия приводит к выключению перекрестных с контралатеральной конечностью анастомозов. При этом наблюдается усиление рисунка подкожных вен в области лобка и паха. При пальпации сосудистый пучок болезненен на всем протяжении бедра. Период выраженного венозного стаза длится 3-4 дня, после чего наступает медленное уменьшение отека. Этот феномен обусловлен включением в кровообращение коллатеральных систем. Таким образом, снижение болевого синдрома и невыраженность отека могут создавать мнимое благополучие и часто влекут за собой позднее обращение к специалисту. Кроме того, флеботромбоз может протекать вообще без каких-либо жалоб со стороны пациента (бессимптомно), особенно у послеоперационных больных.
Из более или менее характерных симптомов:
- распирающие боли,
- отек (увеличение окружности голени),
- цианоз кожи.
Наибольшее значение в плане постановки предварительного диагноза имеет отек. Однако, ни один из перечисленных клинических симптомов не может считаться абсолютно достоверным в диагностике данной нозологии. Любые, даже самые минимальные жалобы пациента (например: на простой дискомфорт в дистальных сегментах нижней конечности), особенно в сочетании с наличием факторов риска, требуют дополнительного обследования пациента на наличие флеботромбоза.
Таким образом, можно заключить, что наличие флеботромбоза на основании анамнеза, жалоб пациента и клинических симптомов можно лишь заподозрить с тем, чтобы в ходе дальнейшего обследования подтвердить или исключить его существование, определить локализацию и эмбологенную опасность. Отсутствие патогномоничной симптоматики и наличие периода мнимого улучшения являются причиной поздней госпитализации больных, что во многих случаях ограничивает возможность эффективного хирургического лечения.
Диагностические тесты у пациентов с подозрением на ТГВ
- Оценка клинической вероятности наличия ТГВ,
- Д-Димер,
- Ультразвуковое исследование вен,
- МРТ- флебография,
- МСКТ.
Лечение тромбоза
Задачи или цели проводимого лечения предельно конкретно сформулированы на сегодня:
1. Остановить распространение тромбоза.
2. Предотвратить тромбоэмболию легочных артерий.
3. Не допустить прогрессирования отека и предотвратить венозную гангрену.
4. Восстановить проходимость вен и функции клапанного аппарата с тем, чтобы в дальнейшем избежать развития посттромбофлебитической болезни.
5. Предупредить рецидив тромбоза.
Условно современные подходы к лечению пациентов с острыми флеботромбозами в бассейне нижней полой вены можно разделить на три основных:
1. Консервативный.
2. Малоинвазивный.
3. Хирургическая агрессия.
Консервативная терапия
В комплекс мероприятий данного подхода входят:
- ранняя активизация с применением эластической компрессии,
- антикоагулянтная,
- неспецифическая противовоспалительная терапия,
- гемореологическая терапия,
- интермиттирующая пневмокомпрессия.
При своевременном применении вышеуказанных методов удается восстановить проходимость вен и минимизировать проявления посттромботической болезни.
Малоинвазивные методы
На сегодняшний день это самая распространенная в клиническом применении группа методов, призванная решать все из перечисленных выше задач или целей лечения больных с глубокими флеботромбозами.
Здесь необходимо выделить три подгруппы методов:
1. Установка кава-фильтров и парциальная кавапликация.
2. Регионарный и системный тромболизис.
3. Катетерная тромбэкстракция и фармакомеханическая тромбэктомия.
Установка кава-фильтров и парциальная кавапликация
В начале становления флебологии как отдельной научной специальности одним из главных вопросов, требующих незамедлительного решения, был вопрос профилактики ТЭЛА при флеботромбозах. После разработки в 1959 году метода внешней пликации полой вены матрацными швами и внешней пликации клеммами удалось определить дальнейшее направление решения проблемы острых глубоких флеботромбозов и их осложнения – ТЭЛА. До 1967 года метод в сочетании с консервативной терапией оставался единственным клиническим подходом в данной проблеме. Несмотря на то, что выполнение технологии внешнего парциального клипирования клеммами сопряжено с необходимостью травматичного хирургического доступа и практически невыполнимо у тяжелобольных пациентов, данный подход в ограниченных ситуациях применяется и совершенствуется до настоящего времени (например, с использованием эндовидеоскопической техники, пликация из минидоступа).
Созданный и примененный клинически внутрипросветный зонтичный кава-фильтр Мобина-Аддина, потребовавший изучения способов доставки устройства к объекту, явился первым опытом интралюминального катетерного вмешательства и, по сути, послужил началом развития нового раздела ангиологии – интервенционной радиологии. Дальнейшее развитие данного направления велось преимущественно по пути совершенствования конструкции кава-фильтров и изучения влияния их на гемодинамику и клиническое течение основного процесса.
В настоящее время предпочтительно применять временные кава-фильтры. Извлекается временный кава-фильтр не позднее третьей недели.
В подавляющем большинстве случаев установка кава-фильтра вообще не требуется.
Почему не желательно устанавливать постоянный кава-фильтр?
Всегда нужно помнить, что постоянный кава-фильтр – это пожизненный прием антикоагулянтных препаратов и пожизненный риск тромбоза фильтра (инородное тело в просвете вены часто осложняется тромбозом).
Уже неоднократно отмечено, что в результате установки кава-фильтров в ближайшем периоде с частотой 1,5-8% могут возникать ТЭЛА, а в сроки до 3 лет с частотой 12-25% возникает тромбоз нижней полой вены.
При тромбозах ниже паховой связки установка кава-фильтра нецелесообразна, поскольку существуют другие методы профилактики ТЭЛА.
Регионарный и системный тромболизис, катетерная тромбэкстракция, реолитическая тромбэктомия
Тромболитическая терапия. Метод основан на введении препаратов, активирующих эндогенный фибринолиз (стрептокиназа, урокиназа, ТАП и др.).
Видимо потому, что используемые в данном методе средства воздействия на тромб могут быть эффективными только в относительно свежих участках тромба (до 3-5 суток), так низка его эффективность. Между тем, применение регионарного катетерного тромболизиса в 44% случаев позволило некоторым авторам сохранить клапанную функцию и тем самым предотвратить развитие посттромботической болезни.
Катетерная тромбэкстракция. Сразу следует уточнить, что данный метод применяется только к высоким сегментам бассейна нижней полой вены, так как сама технология не позволяет применить его в инфраингвинальной позиции за счет препятствий, образованных клапанным аппаратом вен на этом и ниже лежащих уровнях. Метод основан на захвате в специальный мешок-контейнер тромбомасс из доступных сегментов нижней полой и подвздошных вен и удалении их путем выведения через флеботомическое отверстие.
Фармакомеханическая тромбэктомия. Самая новая из всех интервенционных и хирургических технологий. Пока в литературе имеются описания отдельных случаев. Метод основан на эффекте Бернулли, где скорость гидродинамической струи создает области отрицательного давления в окружающих средах. Метод имеет ту же область применения, что и катетерная тромбэктомия.
Хирургические вмешательства при бедренно-подколенных флеботромбозах
Известно, что наиболее эффективная тромбэктомия возможна только при тромбах давностью не более 3-7 суток.
В настоящее время большинство авторов все же придерживается осторожной тактики при хирургическом удалении тромбомасс из бедренно-подколенного сегмента, завершая операцию перевязкой или резекцией приустьевого сегмента собственно-бедренной вены, оценивая ближайшие результаты как хорошие по невыраженности симптомов хронической венозной недостаточности. Расчет при таком подходе ведется на переключение основного венозного потока, на глубокую вену бедра, которая и должна обеспечить устойчивый магистральный отток. В ряде случаев, в качестве профилактики ретромбоза применяются артериовенозные фистулы.
Рядом исследователей применяется тактика хирургической антеградной тромбэктомии и без последующей перевязки или лигирования собственно бедренной вены, в некоторых случаях дополняемая пликацией собственно бедренной вены или без таковой.
Симптомы и лечение тромбоза глубоких вен нижних конечностей в Москве
Симптомы и лечение тромбоза глубоких вен нижних конечностей в Москве
Posted at 05:33h in Лечение by doctorТромбоз вен – заболевание, связанное с образованием сгустков крови в венах, частично или полностью закупоривающих кровеносные сосуды. Чаще всего встречается тромбоз глубоких вен. Заболевание характеризуется тем, что в закупоренной вене происходит застой крови с последующим проявлением таких симптомов, как посинение кожи и отек на участке тромбоза.
Венозный тромбоз нижних конечностей опасен для жизни пациента. На фоне этого заболевания может развиться тромбоэмболия легочной артерии. По сути – это самое опасное осложнение венозного тромбоза, которое заключается в следующем: часть тромба отрывается и с током крови направляется через правые отделы сердца в легочную артерию, в результате чего происходит ее закупорка.
Легочная эмболия проявляется следующими симптомами: боль в грудной клетке, одышка, кашель, резкое падение давления, потеря сознания, что очень часто приводит к летальному исходу. Иногда на почве тромбоза может развиться гангрена конечностей. Если же тромб попадает в сосуды головного мозга, на фоне этого развивается инсульт, который приводит к смерти или к тяжёлой инвалидности.
Существует несколько основных причин, по которым может развиться тромбоз: при отсутствии движения ногами более трех дней, при незначительном употреблении воды в жаркую погоду, отчего происходит обезвоживание организма, а это влечет за собой увеличение вязкости крови. Нарушение кровотока по сосудам может быть врожденным или приобретенным. Также на образование тромбов могут повлиять и различные травмы на травмированном участке кожи.
Симптомы, на которые следует обратить внимание:
- отек нижней части ноги или всей ноги с появлением боли в паху;
- усиливающаяся боль в икроножной части ноги при сгибании в голеностопном суставе;
- особая чувствительность кожи ног;
- повышенная температура кожи в области тромба;
- появление одышки и головокружения, а также потеря сознания.
Во всех этих случаях стоит немедленно обратиться за медицинской помощью.
Лечение тромбоза
При лечении тромбоза вен первоначально устанавливается причина его развития. Также лечение тромбоза зависит от возраста пациента и многих других факторов. Состояние тромба, а именно как крепко он крепится к стенкам сосуда, определяется с помощью ультразвукового исследования. После прохождения всех обследований больному назначается лечение. В том случае, если есть большой риск отрыва тромба, больному назначается лечение с последующим хирургическим вмешательством, то есть удаление тромба. Всем больным, без исключения предписывается постельный режим.
При лечении тромбоза должно быть назначено медикаментозное лечение, которое снижает целый ряд осложнений и предупреждает образование тромбов. Также применяются и внутрисосудистые операции, которые представляют собой удаление или растворение тромба из просвета венозного сосуда с помощью катетера, через небольшой разрез на коже. Часто применяется хирургическое вмешательство, избегая тем самым развития гангрены ног. Проводится операция при общей анестезии. Для того чтобы снизить вероятность повторного тромбоза после оперирования, пациенту назначается перед операцией специальный курс лечения гепарином, который может продолжаться на протяжении некоторого времени и после удаления тромба.
Для каждого пациента будет установлена индивидуальная стоимость лечения, в зависимости от тяжести заболевания, а также от выбора вами формы лечения, а именно стационарного или амбулаторного. Наш медицинский центр ДОБРОМЕД предлагает своим клиентам высококачественное лечение у лучших врачей, с использованием новейшего оборудования. Не медлите! Чем раньше вы обратитесь за помощью к нам, тем легче и быстрее мы вернём вас к полноценной жизни!
Направления лечения
причины, симптомы, диагностика и лечение
Принято считать, что варикозное расширение вен наблюдается только в нижних конечностях. На самом деле это не так. Достаточно часто встречается варикоз в паху у мужчин. Это приносит немало дискомфортных ощущений, а также мешает в повседневной жизни. Рассмотрим, почему появляется этот недуг, его характерные симптомы, способы лечения и профилактики.
Причины возникновения варикоза в паху у мужчин
Расширение вен в паху у мужчин может проявляться по разнообразным причинам. Наиболее вероятными предпосылками для данной патологии являются:
- Развитие злокачественных или доброкачественных опухолей в органах малого таза или брюшной полости. В результате таких патологических процессов происходит нарушение местного кровообращения, что приводит к паховому варикозу у мужчин.
- Чрезмерные физические нагрузки. Эта патология достаточно распространена среди профессиональных спортсменов, а также у мужчин, которые изнуряют себя физическими нагрузками в тренажерных залах. В результате такого воздействия происходит перенапряжение в брюшной полости, что провоцирует расширение вен.
- Хронические заболевания, связанные с недостаточностью соединительных тканей в организме. В таких ситуациях кровеносные сосуде не могут полноценно выполнять свои функции.
- Паховая грыжа. На ранних этапах развития грыжи следует принять соответствующие меры по её устранению. В противном случае заболевание начнёт прогрессировать, что приведёт к дополнительной патологии – паховому варикозу.
- Нерегулярная сексуальная жизнь. Длительное воздержание от интимной близости приводит к застойным процессам в органах малого таза. При этом нарушается отток крови, что провоцирует варикозное расширение вен в паху у мужчин.
- Регулярные или хронические запоры. Данное заболевание вынуждает постоянно перенапрягать брюшную полость. В результате этого процесса вены в паху у мужчин вздуваются, что приводит к их расширению.
- Врождённые патологии кровеносных сосудов в области паха. У таких мужчин существует риск образования тромба, что приведёт к крайне опасным последствиям.
В группу риска развития данного заболевания входят мужчины, в жизни которых наблюдаются такие раздражающие факторы:
- малоподвижный образ жизни, приводящий к застойным процессам в органах малого таза;
- генетическая предрасположенность к заболеванию;
- физически тяжёлая работа с постоянным нахождением на ногах;
- слишком частое ношение тяжёлых предметов;
- пагубные привычки, такие как курение и бесконтрольное употребление спиртных напитков;
- чрезмерная масса тела;
- повышенное артериальное давление.
Важно помнить! Мужчинам с такими недомоганиями требуется регулярно проходить осмотр уролога в профилактических целях!
Симптомы заболевания
Когда у мужчины увеличивается паховая вена, это не всегда можно заметить сразу. Рассмотрим симптоматику данной патологии по стадиям её развития.
Видимых признаков на ранней стадии развития варикоза в паху не наблюдается. Выявить его можно при помощи УЗИ-диагностики, поскольку патологические изменения происходят с внутренней стороны кровеносных сосудов.
На этой стадии расширенную вену можно рассмотреть невооружённым глазом, особенно когда мужчина находится в вертикальном положении. Вздувшиеся сосуды при этом начинают приносить лёгкий дискомфорт после чрезмерных физических нагрузок или в результате сильного перенапряжения брюшной полости.
Заболевание на этой стадии начинает активно прогрессировать. Для варикоза характерны такие признаки:
- болезненные ощущения, проявляющиеся на постоянной основе;
- отёчность в паховой части;
- вена вздувается даже в спокойном состоянии.
Специалист после визуального осмотра уже может установить точный диагноз без использования аппаратных методов исследования.
Данное патологическое состояние не даёт мужчине вести привычный образ жизни. У него проявляются такие симптомы:
- увеличение яичек в размерах;
- образование шишек во вздувшихся венах;
- тромб в паху у мужчин;
- сильные болевые ощущения, беспокоящие мужчину в момент ходьбы.
Варикоз паховых вен у мужчин мешает в половой жизни, поскольку в момент эрекции он начинает чувствовать боль, которая распространяется и на яички с мошонкой. Помимо этих признаков, может наблюдаться жжение и изменение цвета кожных покровов в месте поражения.
Важно знать! Если мужчина замечает у себя хотя бы один из вышеперечисленных симптомов, требуется незамедлительно обращаться за помощью к специалисту-урологу!
Диагностика варикоза в паху
Как найти расширенную вену в паху? Для этого следует обратиться к доктору. Обычно пациент изначально обращается к терапевту. Этот недуг не считается экстренной патологией, поэтому не требует срочного медицинского воздействия. После идентификации жалоб терапевт направляет больного к урологу. Этот специалист проводит диагностику при помощи таких методов исследования:
- детальный опрос на предмет жалоб;
- осмотр пациента с прощупыванием поражённого участка;
- функциональные пробы;
- биохимический анализ крови;
- допплерограмма;
- УЗИ-диагностика.
На основе результатов проведённых исследований уролог устанавливает точный диагноз, после чего назначает необходимую терапию в зависимости от стадии заболевания.
Лечение варикозного расширения вен в паху
В зависимости от степени тяжести данного заболевания может назначаться консервативное лечение или хирургическое вмешательство. Рассмотрим виды терапии более детально.
Консервативная терапия
Данный вид воздействия на патологию заключается в использовании медикаментозных препаратов. Он обычно назначается на 1 и 2 стадии заболевания. Для устранения проблемы назначается применение таких медикаментозных препаратов:
- Нестероидные противовоспалительные препараты. Они способствуют устранению воспалительных процессов в области расширенной вены, благодаря чему можно снять неприятные симптомы, сопровождающие заболевание. Для этого применяются такие лекарственные средства: Ибупрофен, Диклофенак, Ибуфен и прочее.
- Антикоагулянты. Данная группа препаратов предназначена для нормализации кровообращения на местном уровне. Использование антикоагулянтов позволяет избежать образования тромбов в расширенной вене. Наиболее распространёнными препаратами данной группы являются: Виатромб, Гепарин, Ангиофлюкс, Тромбогель 1000. А также их аналоги. Данные лекарственные средства производятся в форме мазей для местного применения.
- Венотонизирующие препараты. Применение медикаментов данной группы позволяет нормализовать функционирование кровеносных сосудов в области паха. Они оказывают тонизирующее действие на вздувшиеся вены. Для этой цели назначаются такие медикаментозные препараты: Троксевазин, Лиотон, Гливенол, Венорутон, Эскузан и другие.
- Лекарственные средства от отёчности. Эти препараты оказывают симптоматическое действие, устраняя отёчность в поражённом участке, тем самым они могут снять болезненные ощущения. Наиболее действенными медикаментами данной группы являются: Флебодиа, Детралекс, а также средства с аналогичным составом.
В период медикаментозного лечения мужчине противопоказаны половые контакты.
Хирургическое вмешательство
Оперативное вмешательство обычно назначается мужчинам до 30 лет при диагностировании обширного расширения кровеносных сосудов. Это помогает избежать бесплодия в будущем. Существует несколько видов хирургического вмешательства, направленных на устранение этой проблемы. Таковыми являются:
- Лазерная коагуляция. Данный вид операции представляет собой воздействие лазерным лучом на поражённые сосуды для улучшения их проходимости. Операция проводится под местным наркозом. Преимуществом лазерной коагуляции является отсутствие реабилитационного периода. Мужчина может уже на следующий день возвращаться к нормальному укладу жизни.
- Склеропластика. Суть данного вмешательства заключается во введении в расширенные вены специального лекарственного раствора, который восстанавливает нормальное кровообращение, очищает сосуд. Склеропластика осуществляется под местной анестезией. Период реабилитации также не занимает много времени.
- Традиционное хирургическое вмешательство. Это классический вид операции, который следует проводить под общим наркозом. Суть его заключается в устранении проблемных участков вены при помощи скальпеля. Этот способ лечения требует реабилитации, длительность которой составляет 1 неделю. Все это время пациент должен находиться в стационарных условиях под наблюдением специалистов.
Вид хирургического вмешательства назначает лечащий врач. При этом он учитывает состояние больного, степень тяжести заболевания, а также его финансовые возможности. Поскольку лазерная коагуляция и склеропластика – это платные виды операций, которые доступны не каждому мужчине.
Лечение народными средствами
Это альтернативная терапия, которую признает не каждый специалист. Но, тем не менее, её результаты в большинстве случаев помогают избавиться от варикоза в паховой области у мужчин. Рассмотрим наиболее действенные рецепты, которые передаются из поколения в поколение:
- Отвары из трав. Следует делать местные ванночки на основе отвара дубовой коры, каштановых веток, цветков лекарственной ромашки, зверобоя. Все ингредиенты берутся в одинаковых пропорциях, заливаются 2 л. воды. Их следует поставить на огонь вариться на протяжении 20 минут. По истечении времени отвар немного остудить и процедить. Процедуру требуется проводить 1 раз в день перед отходом ко сну.
- Чага. Этот гриб также эффективно справляется с варикозом в паху. Для приготовления лекарства потребуется измельчить гриб, залить его 1 стаканом воды, поставить на огонь. После закипания варить его на маленьком огне в течение 20 минут. Проваренную чагу нужно залить небольшим количеством оливкового или другого растительного масла, настаивать 24 часа. При помощи приготовленного лекарства следует делать компрессы на ночь.
- Отвар для приёма внутрь. Это средство помогает нормализовать кровообращение. Для его приготовления следует взять листья смородины, полевой хвощ, цветки фиалки и траву душицы в равном количестве. Залить ингредиенты кипятком. Для этого лучше воспользоваться термосом. Настаивать на протяжении 2 часов. По истечении этого времени принимать готовый отвар по 100 мл 3 раза в сутки.
Важно знать! Средства нетрадиционной медицины помогают мужчине справиться с заболеванием только на ранних этапах его развития! 3 и 4 стадии такому лечению уже не поддаются.
Профилактика варикоза вен в паху
Для того чтобы избежать первичного или повторного пахового варикоза, мужчине требуется придерживаться таких правил:
- пересмотреть рацион питания — оно должно быть сбалансированным;
- отказаться от пагубных привычек, таких как курение или чрезмерное употребление алкогольных напитков;
- вести активный образ жизни, регулярно заниматься спортом.
Также следует выбирать удобное нижнее белье, которое не будет давить. Поскольку тесное белье может спровоцировать застойные процессы, тем самым вызвать варикозное расширение вен.
Нужно не забывать регулярно проходить осмотр уролога в профилактических целях. Делать это требуется не реже, чем 1 раз в 6 месяцев. Осмотры помогут своевременно выявить проблему, поскольку на ранних стадиях развития заболевания мужчина может даже не догадываться о его появлении. Симптомы проявляются лишь на 2 или 3 стадии.
При обнаружении пахового варикозного расширения вен требуется незамедлительно приступать к лечению. Прежде всего, на раннем этапе вылечиться гораздо легче. Помимо этого, расширенные вены в паху могут привести к такому страшному диагнозу, как бесплодие.
Синдром тазового застоя
To change the language click on the British flag firstСиндром затора таза основан на заторе венозной крови в области таза, главным образом, в так называемом малом тазу. Это может произойти двумя способами.
В простейшем случае вены, которые отводят кровь из таза в нижнюю полую вену, слишком узкие, сжимаются или блокируются.
Кроме того, кровь из левой почечной вены может быть перенаправлена в органы малого таза (см. “Синдром Щелкунчика”), а затем способствовать перегрузке тазовых вен
Часто обе возможности встречаются вместе и приводят к особенно сильным симптомам.
- Наблюдаются следующие симптомы:боли в животе (часто левосторонние)
- сильная боль в области таза (между симфизом и пупком)
- повышенные менструальные спазмы
- сильное или более сильное менструальное кровотечение
- боль во время полового акта (диспареуния)
- боли во внешних половых органах – иногда незаменимые при захвате пудендального нерва (невралгия пудендального нерва)
- постоянное неприятное сексуальное возбуждение
- застойные явления в области половых органов (особенно у женщин, у которых были многоплодные роды)
- набухание вульвы – постоянное напряжение внутри вульвы
- боль при кишечных движениях
- срочность и болезненное мочеиспускание
- окровавленная моча (в основном в виде невидимых следов, детектируется только под микроскопом или с помощью тест-полоски для мочи – микрогематурия)
- геморрой – кровотечение во время дефекации
- глубокая анальная боль
- варикозные вены в паху и на наружных половых органах
- полнота слабость левой, а затем и правой ноги.
- опухшие ноги
- тромбообразование – часто преимущественно левой ноги
- эректильная дисфункция – иногда приапизм (неприятная длительная эрекция полового члена)
- варикоцеле (наполнение мешка мошонки червяковидными венозными сосудами – иногда болезненно, часто неудобно, иногда мешает спермиогенезу)
Поскольку отток из левосторонних вен, как правило, особенно затруднен из-за лордоза поясничного отдела позвоночника и выступающего вперед крестца, особенно часто возникают боли в левом нижнем брюшном отделе или левом яичке. Кровоток из левой почечной вены через восходящую поясничную вену, а яичниковая вена в таз соединяется с нижней полой вены, которая течет справа от позвоночного столба. Чтобы попасть туда, предпочтительный путь – это переливание крови из органов таза в глубокую левую подвздошную вену, откуда она вливается в левую большую подвздошную вену (Vena iliaca communis sinistra), а оттуда через так называемый мыс в нижнюю подвздошную полость Вены.
Хронически перенапряженные вены меандрируют как так называемые варикозные расширения вен (“варикозные вены”) и вызывают боль, которая развивается в стенке самой вены и в переполненных органах. В основном женщины жалуются на боль в области левой нижней части живота (область левого яичника), а мужчины – на боль в левом яичке.
Эскиз типичных путей обеспечения: Кровь из левой почки работает против щипцов, затем поворачивает вниз к левой яичниковой вены в обширный пул забрюшинных вен вокруг матки. Оттуда, через вены на правой стороне матки, она достигает нижней полой вены (MR ангиограмма)
Поперечное сечение верхней части живота – вид снизу В магнитно-резонансной томографии и УЗИ можно показать застой левой почечной вены с ее дилатацией и путь крови через тронк рено-рахидин к венам позвоночного столба
Представление левосторонняя коллатеральных вен вдоль позвоночника и мозга в МР-ангиографии
Здесь боль в левой нижней части живота или в левом яичке является следствием. Кровоток, поступающий в таз через восходящую поясничную вену и вену яичников, теперь соединяется с нижней полой вены, которая проходит справа от позвоночного столба. Чтобы попасть туда, предпочтительный способ – это переливание крови из органов таза в глубокую левую подвздошную вену, откуда она течет в левую большую подвздошную вену (Vena iliaca communis sinistra) и оттуда по так называемому мысу в нижнюю подвздошную полость. Промонториум – это вышеупомянутый холм, образующийся в результате соединения крестца с поясничным отделом позвоночника и выступающий далеко вперед, особенно у женщин. Кровь из левого таза и левой ноги теперь должна пересекать этот холм с одной стороны, но прижимается там к костным структурам артериями, лежащими на венах, в основном к правой тазовой артерии. Эта ситуация называется созвездием Май-Тернера в честь первых потомков, двух швейцарских врачей.
Пожалуйста, ознакомьтесь с нашими заметками о медицинских объяснениях на этом сайте.
Варикоз и половая жизнь
Способствуют развитию неприятного заболевания причины внутреннего и внешнего характера.
К внутренним факторам можно отнести наследственную предрасположенность, наличие избыточного веса, особенности строения сосудов, опухолевые процессы, наличие беременности.
К внешним причинам, влияющим на возникновение варикоза относят низкую двигательную активность, интенсивные физические нагрузки, наличие вредных привычек, травмы интимных органов и хирургические вмешательства в органы малого таза.
Установление точного диагноза под силу только врачу флебологу, после проведения качественной диагностики. Наиболее часто используют допплерографию, флебографию. Лапароскопия и компьютерная томография используются реже. Также проводят лабораторные исследования.
У женщин в процессе беременности часто возникает варикоз, поражающий половые губы, влагалище и промежность. Болезнь вызывается перестройкой в гормональной системе. Признаки заболевания определяются визуально, а вот варикоз тазовых органов выявляют только с помощью ультразвуковых исследований. Для варикоза тазовых органов характерна болезненность внизу живота, которая усиливается в процессе полового акта.
Мужчины страдают варикозом полового члена. Среди общих причин возникновения патологии можно выделить чисто мужские факторы. К ним относятсятся нестандартные методики половой близости, применение препаратов для продления времени эрекции, использование прерванного полового акта в качестве способа контрацепции, частое обращение к маструбации. На эрекцию варикоз полового члена не влияет. Часто мужчины используют анестетики, для продления времени интимной близости. Препарат наносят на головку мужского органа. Вместе с продлением времени полового акта, происходят изменения в кожном покрове пениса, способствуя развитию варикоза и нарушению работы клапанной системы органа.
Варикоз вен полового органа опасен тем, что может произойти разрыв сосуда, что приведет к образованию тромба. При запущенных стадиях болезни стоит безотлагательно обратиться к флебологу. Может быть предложено хирургическое вмешательство. Послеоперационный период длится до двух недель, после этого пациент может возобновить привычную половую активность.
При варикозе мошонки наблюдается увеличение размера яичка, происходит нарушение эякуляции, появляются болезненность во время секса. Варикоз в паху может на начальных стадиях себя не проявлять. Но в дальнейшем появится бугристость, в положении стоя возникает боль. Неприятные ощущения наблюдаются при эрекции.
Какими бы сложными и неприятными не казались обстоятельства, связанные с варикозом половых органов, нужно обратиться к флебологу за консультацией и помощью. У доктора всегда найдется ответ на волнующие вопросы. Своевременное обращение к врачу позволит устранить все препятствия, мешающие полноценным сексуальным отношениям.
Нижнекамская центральная районная многопрофильная больница
17.02.2020Как можно быстрее залатать повреждённый участок, такую задачу ставит перед собой организм при повреждении сосудов или кровотечении, а заплатками служат сгустки крови — тромбы. Процесс образования тромбов называется тромбообразованием, но медики называют его проще — тромбоз. О нем и поговорим в этом номере с сердечно-сосудистым хирургом Русланом Фадисовичем Шакировым.
— Руслан Фадисович, простыми словами, что такое тромбоз?
Тромбоз – это закупорка сосудов сгустками крови, чаще всего вен нижних конечностей. Тромбоз вен нижних конечностей подразделяется на тромбоз поверхностных и глубоких вен, который является более опасным.
Основной причиной тромбоза вен нижних конечностей является застой в крови, например при авиа-перелетах, когда человек долго едет в машине (более двух часов), нетранспортабельные и прикованные к постели люди.
— Как простому человеку предположить, что у него возник тромбоз?
— Это жалобы пациента, основными из которых является резкий отёк ноги на фоне полного здоровья, распирающие боли в икроножных мышцах, с такими симптомами человек обязательно должен обратиться к врачу. Чаще всего люди ждут 5-7 дней, но это ошибка, потому что летальные исходы происходят в первые дни после тромбоза.
— Какова причина образования тромбов?
— Тромбы – это многофакторный процесс, с возрастом факторы риска образования тромбоза увеличиваются, например, онкозаболевания или после инсульта, после операции в первые сутки, другие категории лиц с врождёнными нарушениями крови, то есть человек с рождения предрасположен к тромбозам, а также травмы и беременность могут спровоцировать образование тромбов
— Вредные привычки могут оказать влияние на появление болезни?
— Курение на развитие тромбов не влияет, но влияет на образование атеросклеротических бляшек в артериях, которые, в конечном счёте, вырастая до определённого размера, могут спровоцировать тромбоз артерий. А принятие алкоголя уже на следующий день может повлиять на развитие тромбоза, особенно если совместить баню и алкоголь. Человек в состоянии алкогольного опьянения может уснуть в неудобном положении, что может спровоцировать тромбоз вен нижних конечностей. Чтобы в будущем себя обезопасить, надо знать признаки заболевания. Тромбоз глубоких вен считается более опасным. Основной жалобой при тромбозе глубоких вен, повторюсь, является отёк ноги на фоне полного здоровья. Когда тромбоз ближе к туловищу, тогда происходит отёк всей ноги до области паха, если тромбоз до уровня колена, тогда отекает только голень, при этом он может быть незначительным, но будет распирающая боль в икроножной мышце. Тромбофлебит поверхностных вен чаще всего происходит на фоне варикозной болезни вен нижних конечностей, основным признаком которой является появление по ходу вены шнуровидного тяжа ярко-красного цвета и горячей на ощупь. В таких случаях нужно обращаться сразу в больницу.
— Говорят «оторвался тромб», что означает это понятие?
— Когда «оторвался тромб», то речь идёт о тромбоэмболических осложнениях. И чтобы тромб не оторвался, человеку нужно явиться в больницу в первые сутки после появления вышеперечисленных признаков. Пациент ощутить «болтается» тромб или нет, не может. Для этого нужно обратиться к врачу и провести УЗИ. Люди думают, что тромбы накапливаются годами. Нет, они не накапливаются, они появляются внезапно и в здоровом состоянии.
— Как определить, что тромб оторвался?
— Первым признаком является резкое чувство нехватки воздуха, если тромбоз мелких ветвей лёгочных артерий, то там начинается сухой кашель и без температуры, а если крупных ветвей – то вплоть до потери сознания и летального исхода. И поэтому нужно просто во время обратиться к врачу, даже без предварительной записи, в будние дни к терапевту или хирургу, а в праздничные или выходные дни в приёмный покой или вызвать скорую помощь. Профилактику тромбоза определяют врачи, в группу риска входят люди старше 60 лет, прикованные к постели, послеоперационные, онкобольные, беременные и те, у которых тромбофилия. Такие пациенты в целях профилактики пьют препараты и носят компрессионное белье.
— Какова статистика в городе?
— За месяц в среднем обращаются 4-5 человек с вновь выявленными диагнозами, а так в среднем по статистике 60-70 человек на 100 000 населения до 60 лет и после этого возраста риск тромбоза увеличивается до 200 человек на 100 000 населения за год.
— Какие рекомендации дадите читателям?
— Для того чтобы снизить риск возникновения тромбов, нужно больше двигаться — ходить всегда полезнее, чем сидеть, стоять или лежать, а также нужно пить больше воды. Если есть отягощённая семейная история по тромбозам и человек в группе риска, можно носить компрессионный трикотаж, заниматься плаванием, принимать контрастный душ, но лучше сначала проконсультироваться с врачом.
По материалам газеты «Мировой вестник», автор Лилия Чебышева.
Сгустков крови в паху
Тромб, образующийся в вене верхней части ноги, называется тромбозом бедренной вены. Медицинский термин для обозначения тромба — тромб. В большинстве случаев тромбоз глубоких вен или сгусток крови образуется в венах голени, бедра или таза — всех областях тела, где артерии и вены являются наибольшими.
Бедренные вены расположены на внутренней стороне ног и проходят от паха или области таза вниз через бедро к колену.Бедренная артерия переносит насыщенную кислородом кровь к кровеносным сосудам области таза и нижних конечностей, а бедренная вена транспортирует дезоксигенированную кровь обратно в легкие для насыщения кислородом.
Бедренные вены не так глубоки, как артерии, и расположены более поверхностно по отношению к коже. Как и другие сгустки, сгусток бедренной вены может образоваться после травмы тупым предметом, послеоперационной процедуры, периодов неподвижности или крайне малоподвижного образа жизни. Однако тромбоз бедренной вены может развиться и без того, чтобы человек испытал какой-либо из вышеперечисленных сценариев.
Ряд факторов риска могут увеличить риск тромбоза. В их числе:
- Сидячий образ жизни или неподвижность
- Продленный постельный режим, вызванный состоянием здоровья
- Ранее существовавшее нарушение свертывания крови
- Некоторые виды рака
- Тромбоз глубоких вен в личном или семейном анамнезе
Симптомы тромба в паху
При появлении признаков или симптомов тромба в паху следует немедленно обратиться за медицинской помощью.Некоторые симптомы включают:
- Отек, поражающий всю ногу
- Нежность по венам
- Аномальный отек, который остается отечным или опухшим при пальпации или легком надавливании пальцем на него
- Субфебрильная температура
Лица, испытывающие какие-либо странные ощущения, такие как вышеперечисленные симптомы, должны проконсультироваться со своим лечащим врачом. Ряд диагностических тестов может определить наличие сгустка в области паха, в том числе неинвазивное компрессионное ультразвуковое исследование, которое определяет точное местоположение сгустка.МРТ также является неинвазивной диагностической процедурой, которая позволяет получать изображения анатомии с высоким разрешением, которые могут отображать изображения сгустка крови.
Что делать, если в паху образовался тромб?
Лечение тромбоза бедренной вены основано на антикоагулянтной терапии. Часто назначают лекарства для разжижения крови и снижения риска образования тромбов в будущем. Помимо лекарств, для улучшения кровообращения могут быть предложены определенные виды упражнений. Лица, неспособные принимать препараты для разжижения крови по различным медицинским причинам, могут быть кандидатами на установку внутреннего фильтра полой вены, который может быть вставлен в вену для «улавливания» сгустка крови, прежде чем он продвинется по сосудам к сердцу, легким и мозгу.
Раннее вмешательство важно. Если вы подозреваете наличие тромба в паху, немедленно обратитесь к врачу.
Каковы симптомы тромба в паховой области?
В других случаях люди с ТГВ в паховой области могут испытывать любую комбинацию следующих факторов в паховой области:
- Боль.
- Вздутие .
- Повышенное тепло и около опухшей области , и.
- Изменение цвета опухшей области , похожее на красный или пурпурно-синий цвет кожи.
Нажмите, чтобы увидеть полный ответ
Принимая это во внимание, опасен ли тромб в паху?
Тромбы могут быть опасными . Сгустки крови , которые образуются в венах на ногах, руках и паху, могут оторваться и переместиться в другие части вашего тела, включая легкие. Сгусток крови в легких называется тромбоэмболией легочной артерии (POOLmonare EMbolizem).
Кроме того, на что похож тромб? Часто можно почувствовать последствия сгустка крови в ноге.Ранние симптомы тромбоза глубоких вен включают отек и стеснение в ноге. У вас могут быть постоянные пульсирующие судороги — , как ощущение в ноге. Вы также можете испытывать боль или нежность при стоянии или ходьбе.
Учитывая это, можно ли получить тромб в области малого таза?
Болезнь тазовых вен может также развиться после того, как у пациентов было тромбов ( ТГВ) в тазовых венах. Из-за тромбов вены сужаются и покрываются рубцами.Это вызывает «резервное копирование» крови, , , вен на ноге, , пораженной стороны. Пациенты могут испытывать отек и боль в пораженной ноге .
Каковы симптомы тромба в верхней части бедра?
Симптомы и признаки ТГВ возникают в ноге со сгустком крови и включают:
- Отек.
- Боль.
- Покраснение.
- Тепло на ощупь.
- Усиливающаяся боль в ноге при сгибании стопы.
- Судороги ног (особенно ночью и / или в икрах)
- Изменение цвета кожи.
Это ТГВ? Знайте эти симптомы сгустка крови
Боль и отек ноги могут быть симптомами сгустка крови.
Кредит изображения: Anut21ng / iStock / GettyImages
Тромбоз глубоких вен (ТГВ) — это потенциально смертельный тромб, который может образоваться в ноге и попасть в легкие. Результатом может быть тромбоэмболия легочной артерии — закупорка, которая не позволяет необходимой крови достигать легких.Необходимо понимать, почему возникают ТГВ, и знать предупреждающие знаки.
По данным Центров по контролю и профилактике заболеваний (CDC),ТГВ поражают около 900 000 человек ежегодно, и в результате умирают от 60 000 до 100 000 человек. «Сгустки крови в бедре очень серьезны и проявляются болью и значительным отеком бедра вплоть до паха», — объясняет Майя Зарич, доктор медицины, интервенционный кардиолог в больнице Ленокс Хилл в Нью-Йорке.
«Это может произойти в течение нескольких минут.«Покраснение и болезненность — это другие признаки, согласно CDC. Если вы испытываете эти симптомы тромба, позвоните в службу 911 или обратитесь в ближайшее отделение неотложной помощи», — говорит доктор Зарич.
ТГВ: знай свой риск
У кого может развиться ТГВ? Клиника Мэйо определяет следующие восемь факторов риска:
- Длительный периоды неподвижности, например, длительное пребывание в больнице или длительный перелет. От корки до корки половина всех тромбов возникает во время или в течение нескольких месяцев после длительного пребывания в больнице остаться, согласно CDC.
- Жила травма, повреждение.
- Рождение противозачаточные таблетки или заместительная гормональная терапия.
- Курение.
- Беременность.
- Личный или семейный анамнез ТГВ.
- Продвижение возраст.
- Ожирение.
Подробнее: Как восстановить силу ног после госпитализации
«Люди с генетическими нарушениями, влияющими на способность крови к свертыванию, аутоиммунные заболевания, из-за которых кровь становится липкой, что приводит к более быстрому свертыванию, или травмы кровеносных сосудов, подвергаются наибольшему риску ТГВ», — сказал доктор.- говорит Зарич. «Все это вызывает застой, что делает кровь более склонной к образованию сгустков». Тем не менее, DVT может возникнуть, даже если у вас нет ни одного из этих рисков.
Настоящий страх — не ТГВ, а риск того, что он попадет в легкие, добавляет она. По данным Mayo Clinic, симптомы тромбоэмболии легочной артерии включают:
- Короткость дыхания.
- Боль в груди.
- Кашель.
- Потоотделение.
- Учащенное сердцебиение.
Лечение ТГВ Основы
Если вы обратитесь в больницу с симптомами тромба, ваш врач проведет тесты, чтобы определить, вызваны ли ваши симптомы ТГВ, поясняет CDC.Если да, то перед лечением ставятся три цели: не дать тромбу разрастаться, не дать ему попасть в легкие и предотвратить образование тромбов в будущем и связанные с ними осложнения.
Инструменты, которые ваш врач может использовать для достижения этих целей, включают разжижающие кровь лекарства и фильтры, которые могут улавливать сгусток до того, как он достигнет ваших легких. По словам доктора Зарича, в потенциально опасных для жизни ситуациях можно использовать сильнодействующие препараты, разрушающие тромбы.
Одно осложнение, посттромботический синдром, может вызывать хроническую боль в конечностях и отек, затрудняющие ходьбу для людей с ТГВ.Доктор Зарич отмечает, что лучший способ предотвратить этот синдром — предотвратить ТГВ или эффективно вылечить его, если он возникнет.
Стратегии профилактики ТГВ
Профилактика DVT является ключевым моментом, а компрессионные чулки занимают одно из первых мест в списке техник. Они могут удерживать кровь в нижних конечностях.
«Исследования показали, что у людей из разных стран, совершавших длительные перелеты на самолетах, не возникало тромбов, если они носили компрессионные чулки, но у их коллег, которые не носили эту одежду, с большей вероятностью образовались сгустки крови», — сказал доктор.- говорит Зарич.
Это явление было названо «синдромом эконом-класса», потому что оно связано с теснотой в салонах автобусов во время длительных перелетов. «Каждый взрослый должен рассмотреть возможность использования поддерживающих или компрессионных колен во время полетов продолжительностью пять или более часов», — говорит она.
Подробнее: Упражнения для предотвращения свертывания ног на рейсах авиакомпании
Также важно регулярно каждый день двигаться. «Любая деятельность, которая заставляет ваши икры накачивать мышцы, полезна, например, езда на велосипеде, использование шагового или эллиптического тренажера», — говорит доктор.- говорит Зарич. «Этот вид деятельности предотвращает скопление крови в вашей голени». Изменения образа жизни, в том числе потеря веса при избыточном весе и отказ от курения, также могут снизить ваши шансы на развитие ТГВ.
Обсудите риск ТГВ со своим врачом и всегда обращайтесь за помощью при симптомах тромба, — говорит доктор Зарич.
Признаки и симптомы нарушений свертывания крови
Клинический спектр свертывания
Признаки и симптомы сгустков крови варьируются от тромбоза глубоких вен до тромбоэмболии легочной артерии.Симптомы тромба зависят от местоположения пораженного кровеносного сосуда и от того, полностью или частично заблокирован сосуд сгустком.
Тромбоз глубоких вен
Сгустки крови могут образовываться в глубоких кровеносных сосудах, чаще всего в ногах и паху, и могут блокировать нормальный кровоток, возвращающийся от ног к сердцу. Сгустки в венах, образующиеся в областях с медленным или умеренным кровотоком, состоят из смеси эритроцитов, тромбоцитов и фибрина и известны как смешанные тромбоциты с фибрином.
Сгустки в глубоких венах ног или живота, которые частично блокируют вену, могут вызывать легкие симптомы, а иногда и не вызывать никаких симптомов до тех пор, пока нормальный кровоток не будет значительно нарушен.
Узнать признаки тромбоза глубоких вен
Легочная эмболия
Тромбоэмболия легочной артерии возникает, когда часть или весь сгусток глубоких вен отрывается и переносится кровотоком в легкие, где он блокирует другой кровеносный сосуд.
Размер сгустка и расположение заблокированного кровотока в сосуде определяют степень и тяжесть тромбоэмболии легочной артерии.Сгустки в венах, расположенных ближе к центру тела, с большей вероятностью приведут к смертельной тромбоэмболии легочной артерии, чем сгустки в венах теленка.
Возникновение смертельной тромбоэмболии легочной артерии можно значительно снизить, если лечить тромбоз глубоких вен пациента препаратами для разжижения крови.
Узнать признаки тромбоэмболии легочной артерии
Набухание поверхностных вен
Поверхностное набухание вен, называемое тромбофлебитом, возникает в результате образования тромбов в венах, расположенных ближе к поверхности кожи.Они связаны с воспалением. Поверхностный тромбофлебит часто наблюдается у лиц, гетерозиготных или гомозиготных по лейденской мутации фактора V.
хирургическое исследование не всегда лучший вариант
Ann R Coll Surg Engl. 2012 Янв; 94 (1): e13 – e14.
Районная больница Антрим, Антрим, Великобритания
Авторские права © 2012 Анналы Королевского колледжа хирургов Англии Эта статья цитируется в других статьях в PMC.Abstract
Это случай очень необычной причины острой паховой шишки у 71-летней женщины, которая первоначально предположительно была либо послеоперационной, либо паховой грыжей.Однако при последующей компьютерной томографии было показано, что это тромбофлебит коллатеральных сосудов, вторичный по отношению к предыдущему тромбозу глубоких вен. Этот случай демонстрирует, насколько опасно хирургическое исследование острых опухолей в паху.
Ключевые слова: Острая паховая опухоль, Тромбофлебит, Коллатеральные сосуды после тромбоза, Грыжа
Это случай очень необычной причины острой паховой опухоли у 71-летней женщины, которая первоначально предполагалась либо послеоперационная или паховая грыжа.Однако при последующей компьютерной томографии (КТ) было показано, что это тромбофлебит коллатеральных сосудов, вторичный по отношению к предыдущему тромбозу глубоких вен (ТГВ). Этот случай демонстрирует, насколько опасно хирургическое исследование острых опухолей в паху.
История болезни
71-летняя женщина обратилась в отделение неотложной помощи. В анамнезе у нее был шестидневный отек надлобка, связанный с жгучей болью. Восемь месяцев назад у нее был похожий эпизод, который разрешился спонтанно.
История болезни показала, что 20 лет назад она перенесла экстренную лапаротомию по поводу перфорированного дивертикулярного заболевания, в результате чего образовались стома и слизистая фистула. В то время у нее развился ТГВ левой бедренной кости. Через год кишечная целостность восстановилась. Ей сделали полную замену левого бедра.
При обследовании обнаружена гипертермия и большое болезненное эритематозное образование в левой паховой и надлобковой области (). Был очевиден кашель. Из-за габитуса тела было трудно определить, где возникла масса.
Воспаленное эритематозное образование в левой паховой области со срединным рубцом после лапаротомии
Биохимические маркеры выявили повышенный уровень С-реактивного белка 99 мг / л (нормальный диапазон: 0–9 мг / л) и количество лейкоцитов 7,7 × 10 9 / л (нормальный диапазон: 4–10 × 10 9 / л). Дифференциальный диагноз включал ущемленную паховую или послеоперационную грыжу, подкожный абсцесс или воспаленный лимфатический узел.
ОрганизованоЦТ. При этом не было обнаружено никаких признаков грыжи или абсцесса.Сканирование показало отсутствие левой подвздошной вены (). Было обнаружено несколько крупных коллатеральных сосудов, отходящих от левого сафенофеморального соединения над левой паховой областью. Они показали обширное воспаление в соответствии с тромбофлебитом (и).
Компьютерная томография, показывающая отсутствие левой подвздошной вены по сравнению с правой
Компьютерная томография, показывающая крупные коллатеральные венозные сосуды в надлобковой области с соответствующим обширным воспалением: снова отмечается отсутствие левой наружной подвздошной вены по сравнению с правой
Коронарное изображение, показывающее большие коллатеральные сосуды, отходящие от сафенофеморального соединения.
Пациент проходил лечение ибупрофеном, антибиотиками и низкомолекулярным гепарином.Она продолжала поправляться, и через восемь дней ее выписали домой.
Обсуждение
У этой пациентки, по-видимому, развилось большое коллатеральное венозное сплетение от левого сафенофеморального соединения в ответ на посттромботическую окклюзию левой подвздошной вены.
После ТГВ реканализация произойдет в более чем 50% конечностей в течение 90 дней. 1 Неспособность фибринолитической системы завершить реканализацию приведет к обструкции венозного оттока. Лобковые коллатеральные вены являются клиническим признаком окклюзии подвздошных вен, обычно вторичным по отношению к ТГВ.Они развиваются через увеличенные наружные половые органы, поверхностные надчревные и поверхностные огибающие подвздошные вены. 2 Коллатерали могут развиться через четыре года после ТГВ, что может улучшить симптомы посттромботической конечности. 3
В данном случае тромбофлебит этих аномальных сосудов остро проявился в виде острой паховой опухоли. Если бы хирургическое исследование паховой шишки было предпринято, был бы значительный риск кровотечения из сплетения сосудов. Перевязав сосуды в этой области, хирург мог нарушить венозный отток левой ноги, что может спровоцировать острую или хроническую венозную недостаточность.
Для посттромботических конечностей были описаны два метода операции венозного шунтирования: перекрестный трансплантат бедра и бедра (операция Пальма) с использованием контралатеральной длинной подкожной вены в качестве трансплантата 4 и подкожно-подколенный шунт для окклюзии глубоких бедренных вен.
Выводы
Это необычная причина острой опухоли в паху. В необычных случаях рекомендуется тщательная клиническая оценка и соответствующая визуализация, чтобы избежать ненужных операций и / или потенциальных осложнений.
Список литературы
1. Киллевич Л.А., Бедфорд Г.Р., Бич К.В., пряди Д.Е. Младший. Спонтанный лизис тромбов глубоких вен: частота и исход. J Vasc Surg. 1989; 9: 89–97. [PubMed] [Google Scholar] 2. Thomas ML, Fletcher EW, Cockett FB, Negus D. Венозные коллатерали при обструкции внешней и общей подвздошной вены. Clin Radiol. 1967; 18: 403–411. [PubMed] [Google Scholar] 3. Darke SG. Белл PR, Джеймисон CW, Резюме Ракли. Хирургическое лечение сосудистых заболеваний. Лондон: ВБ Сондерс; 1992. Венозная реконструкция; стр.pp1pp. 221–1.стр. 238 [Google Scholar] 4. Palma EC, Esperonn R. Трансплантаты и трансплантаты вен в хирургическом лечении постфлебитического синдрома. J. Cardiovasc Surg (Турин) 1960; 1: 94–107. [PubMed] [Google Scholar]Острый тромбоз глубоких вен (ТГВ) — The Vascular Experts
Острый тромбоз глубоких вен или ТГВ — распространенное заболевание, которое встречается в ногах мужчин и женщин всех возрастов. Это вызывает отек ног, боль и может ограничивать ходьбу. Чем больше сгусток крови, тем больше повреждено количество вен и тем тяжелее симптомы.
Варианты лечения ТГВ
Традиционное лечение — разжижитель крови Варфарин, Ловенокс (эноксапарин), Эликвис (апиксабан) или Ксарелто (ривароксабан). Все эти разжижители крови предотвращают образование новых сгустков крови, рост сгустков крови и их перемещение в легкие и превращение их в тромбоэмболию легочной артерии (ТЭЛА). Легочная эмболия может вызвать боль в груди и одышку, нарушить работу сердца, снизить кровяное давление и привести к смерти.
Хотя препараты для разжижения крови эффективны в предотвращении ухудшения этого состояния в краткосрочной перспективе, они ничего не делают для предотвращения долгосрочных осложнений ТГВ.ТГВ забивает вены, по которым кровь выводится из ног. Это может привести к постоянной боли и тяжести в ногах, отекам, изменению цвета кожи ног и к ранам ног (т. Е. Язвам), которые трудно зажить и которые часто повторяются. Эти симптомы называются посттромботическим синдромом (ПТС) и могут привести к необратимой инвалидности и десятилетиям страданий.
Будете ли вы развивать ПТС? Если да, то насколько серьезно могут прогрессировать симптомы? На эти и другие вопросы может ответить сосудистый хирург, имеющий опыт как в лечении заболеваний глубоких вен, так и в лечении глубоких вен.
Сгустки крови в венах верхней части ноги могут потребовать лечения для растворения ТГВ (т. Е. Тромболизиса). Это удаляет сгусток крови и открывает вены, а также предотвращает или снижает длительную инвалидность PTS. Сосудистые хирурги, обладающие опытом этого лечения, теперь используют менее инвазивные методы (например, Trellis, Ekos, Angiojet) с низким риском осложнений. Если у вас есть ТГВ, распространяющийся на верхнюю часть ноги и область паха, и у вас есть боль в ноге и / или отек, вам следует подробно обсудить терапию тромболизиса с квалифицированным сосудистым хирургом.
Раннее лечение улучшает успех
Важно учитывать, что лечение нового ТГВ с помощью тромболизиса наиболее эффективно, если оно проводится в первую или две недели после постановки диагноза. Эффективность терапии снижается через 4 недели. Таким образом, обсуждение рисков и преимуществ терапии тромболизисом должно происходить в первые дни или недели после постановки диагноза острого ТГВ. К счастью, у нас есть новые методы лечения, которые позволяют избежать риска, связанного с использованием разжижителей крови, и в то же время улучшают симптомы ПТС у пациентов, у которых в прошлом был ТГВ.Хотя эти новые методы не так эффективны, как ранний тромболизис при остром ТГВ, они могут быть очень эффективными для улучшения или исчезновения симптомов посттравматического стрессового синдрома.
Не все врачи, занимающиеся сосудистыми заболеваниями и тромбозом глубоких вен, проводят эти методы лечения, поэтому важно найти правильного врача для решения этой проблемы. В SCVC мы регулярно выполняем эти процедуры с 2007 года.
Пожалуйста, свяжитесь с доктором Ганем по адресу [email protected] с любыми дополнительными вопросами.
Пол Дж. Гань, доктор медицины, FACS, RVT
Paul J. Gagne, MD, FACS, RVT, является сертифицированным общим и сосудистым хирургом в The Vascular Experts, где он специализируется на сосудистых и эндоваскулярных методах лечения артериальных и венозных заболеваний.
Доктор Ганье практикует в Дариенском офисе сосудистых экспертов.
Что нужно знать онкологическим больным
После пятидневного пребывания в больнице Карлсон сказали, что ей нужно будет принимать препараты для разжижения крови до конца жизни.Врач порекомендовал ей уколы гепарина, благодаря чему кровь у нее текла гладко.
Но выстрелы взволновали ее.
«У меня ужасная проблема с иглами», — сказала она. «Это ухудшало качество моей жизни, поэтому через 8 месяцев я умолял свой подол для чего-то еще, и он нашел пероральное лекарство, которое работает».
Изучены новые пероральные препараты для разжижения крови
Два недавно опубликованных клинических исследования, CASSINI и AVERT, были направлены на определение того, могут ли пероральные препараты для разжижения крови быть лучшим вариантом для пациентов с высоким риском рака, нуждающихся в профилактических средствах.Препараты — ривароксабан (Xarelto), испытанный в CASSINI, и апиксабан (Eliquis), испытанный в AVERT — были одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов для лечения фибрилляции предсердий, но не было данных о том, как они действуют у онкологических больных. Также не было данных о том, будут ли они способствовать чрезмерному кровотечению.
Текущие руководящие принципы рекомендуют против их повседневное использование в качестве профилактических из-за отсутствия данных.
«Пока у нас нет хороших данных по безопасности и эффективности в лечении рака, основной рекомендацией было использование гепарина», — сказал Лайман.
В многоинституциональном исследовании CASSINI, в разработке которого участвовали Лайман и Кудерер, сначала проводился скрининг участников на наличие ранее существовавших тромбов, а затем их рандомизировали либо на плацебо, либо на ежедневный прием ривароксабана (5 процентов пациентов уже имели бессимптомных сгустков крови, выявленных при базовом скрининге). и не смог записаться). В AVERT пациенты с высоким риском рака не сканировались, а просто рандомизировались для получения плацебо или апиксабана. (Лайман возглавлял Комитет по мониторингу безопасности данных в этом испытании.)
Хотя исследование CASSINI не обнаружило значительного снижения количества тромбов в течение 180-дневного испытательного периода, оно действительно обнаружило значительно меньшую частоту образования тромбов, когда пациенты активно принимали препарат. Соблюдение режима лечения снова было проблемой, но лекарство, похоже, действовало при приеме. Исследование AVERT показало, что пероральный препарат апиксабан «значительно» снизил количество тромбов (на 6 процентных пунктов) у пациентов из группы высокого риска, проходящих химиотерапию.
В целом, по словам Лаймана, количество тромбозов снизилось на 4–5 процентов при использовании пероральных препаратов, поэтому пациенты с высоким риском могут вскоре получить два новых препарата, которые они смогут принимать для профилактики.Но, по словам Лаймана, по-прежнему важно, чтобы пациенты и врачи уравновешивали риски и преимущества этих потенциальных профилактических мер.
Результаты двух исследований также показали примерно 1-процентное увеличение серьезных кровотечений, сказал он, в основном в «опухолях слизистой оболочки», то есть раковых заболеваниях верхнего отдела кишечника, толстой кишки, мочевого пузыря, мочеточника, уретры или слизистой оболочки мочевого пузыря. По словам Лаймана, мониторинг пациентов на предмет кровотечений будет иметь решающее значение для новых агентов. То же самое для того, чтобы убедиться в отсутствии лекарственного взаимодействия, которое иногда может происходить с пероральными агентами.
«И вот где мы», — сказал он. «Вам необходимо разделить риск, выявить пациентов из группы высокого риска, а затем обсудить с ними, особенно потому, что теперь есть возможность дать им таблетки».
.