Трещина кости голени симптомы


Трещина – форма перелома кости, при которой ткань повреждается не полностью, а лишь частично. Она сопровождается неприятным симптомами, требует срочного реагирования. Каковы признаки трещины в кости ноги и что делать при ее возникновении?
Причины
Трещина в костной ткани способна возникать под воздействием разных факторов. К ним относится следующее:
- Травмы кости.
- Гормональные нарушения.
- Сбои в работе щитовидной железы.
- Недостаточное количество полезных веществ.
- Сниженная плотность костной ткани.
- Ношение неудобной и тесной обуви.
- Совершение резких движений.
В большинстве случаев трещинки в кости руки или ноги возникают вследствие удара или падения.
Основные признаки
Симптомы трещины в кости на ноге:
- Болевой синдром. Он достаточно сильный, особенно при физической нагрузке или прикосновении к пораженному участку. В покое болезненность немного утихает, может сопровождаться покалыванием.
- Отек тканей. Отечность развивается стремительно и сохраняется в течение нескольких дней.
- Гематома. Ее размер может быть крупным.
- Ограниченность в движениях. Пациенту становится сложно передвигаться, потому что его охватывает боль. Человек подсознательно ищет позу, в которой болезненные ощущения притупляются.
При возникновении таких проявлений следует посетить доктора или вызвать бригаду скорой помощи.


Первая помощь при травме
Если возникло повреждение кости, необходимо вызвать врача. До его приезда требуется оказать неотложную помощь. В первую очередь важно обеспечить полный покой травмированной ноге. Если травма серьезная, нужно наложить шину.
Для предотвращения разрастания гематомы необходимо приложить к больному месту холодный компресс. Обезболивающее разрешается принимать только при наличии невыносимой боли, в остальных случаях желательно воздержаться от таблеток, чтобы не нарушить симптоматику (это осложнит постановку диагноза).
Диагностика повреждений
Для выявления трещины берцовой или иной кости требуется проведение обследования. Главным диагностическим методом является рентгенография. Рентгеновский снимок помогает определить тип травмы, ее локализацию.
Используют для обследования и магнитно-резонансную или компьютерную томографию. Эти методики применяются, если рентгенологическое исследование не дает четкого результата. Они помогают детально рассмотреть больное место, установить точную глубину трещины.
Лечение
Тактику терапии определяет лечащий доктор на основании результатов диагностики. В большинстве случаев лечение проводится консервативным путем. В запущенном состоянии выполняют хирургическое вмешательство.
Консервативное
При трещине в кости нижней конечности врач назначает носить гипс до тех пор, пока пораженное место не восстановится и не будет готово к физической активности. Если травма не слишком серьезная, то вместо гипсовой повязки используют ортез или эластичный бинт.
При частых и сильных болях в поврежденной ноге разрешается принимать обезболивающие препараты. Если патология сопровождается воспалительным процессом, используют нестероидные противовоспалительные средства.
НПВС можно пить только при назначении врача.
Также рекомендуется соблюдать диету, с помощью которой ускорится регенерация хрящевой ткани и срастание кости. Важно, чтобы в рационе присутствовали продукты, в которых содержится большое количество кальция: данный элемент помогает костям быть крепче и выносливее. Обеспечить им организм можно с помощью творога, сыра и иных молочных продуктов, яиц, зеленого горошка, бобовых, огурцов. Молочные изделия необходимо выбирать с низкой степенью жирности.


Хирургическое
Лечить трещину кости пальца ноги или иной части конечности можно и оперативным путем, но операция применяется в тяжелых случаях, когда восстановить ткани консервативным методом невозможно. Проводится терапия открытым способом.
Реабилитационные мероприятия
После лечения требуется определенное время для полного восстановления ноги, особенно если проводилось оперативное вмешательство. Сколько заживает поврежденная ткань, зависит от следующих факторов:
- Возраст пострадавшего.
- Тяжесть травмы.
- Общее состояние здоровья пациента.
В пожилом возрасте организм восстанавливается сложнее, поэтому реабилитация затягивается на несколько месяцев.
Примерно спустя полтора месяца пострадавший может вставать на пораженную ногу. Сразу сильно нагружать конечность категорически запрещается – к физической активности необходимо возвращаться постепенно. В противном случае произойдет рецидив.
Для ускорения выздоровления пациента лечащий врач назначает сеансы массажа и физиотерапевтические процедуры, а также лечебную физкультуру.
Осложнения и прогноз
Прогноз при трещине в голени или ступне благоприятный, если своевременно заняться лечением и беспрекословно выполнять все рекомендации лечащего доктора. Поврежденный участок со временем полностью заживает, и человек возвращается к привычному образу жизни.
Если же обращение к врачу будет несвоевременным или же пациент вовсе не предпримет никаких мер, то есть большой риск осложнений. Со временем трещинка способна увеличиваться, что может привести к следующим последствиям:
- Перелом кости.
- Смещение костных отломков.
- Неверное срастание поврежденных участков.
- Изменение формы ноги.
- Нарушение функциональности конечности.
Если повреждение сопровождается гематомой, то есть вероятность ее инфицирования, что чревато развитием гангрены, которая приводит к ампутации ноги.
Особенности детских травм
У детей трещины в костях возникают достаточно часто, особенно в возрасте до года. Ведь костные ткани у них еще не сформированы до конца, не имеют такой плотности, как у взрослых. Но у ребенка кости более эластичные, поэтому малыши чаще страдают переломами вдавленного типа.
При получении детской травмы лечение должно быть незамедлительным. Если все сделать своевременно, то поврежденное место быстро заживет и восстановится. У детей реабилитация происходит во много раз быстрее, чем у взрослых.
Таким образом, трещина в кости стопы или другой части ноги – распространенная травма, которая возникает чаще при ударе или падении. Она может привести к осложнениям, поэтому требует срочного лечения.
Из-за больших нагрузок кости на ноге наиболее подвержены травмам. Различные повреждения нижних конечностей провоцируют появление трещин — незаконченной «облегченной» формы перелома. Они могут появляться в любых костных структурах ног, но чаще — в голени, стопе или в суставе. В основном травма не является опасной, но стоит учитывать, что несвоевременная помощь может спровоцировать рост трещины и возникновение на ее месте перелома.
Причины возникновения
Как и любые изменения целостности костной ткани трещина в кости стопы может возникнуть в результате травмы или при падении. Прямыми факторами, влияющими на появление частичного повреждения кости, являются:
- нерациональное увеличение физической нагрузки,
- неправильное или резкое выполнение упражнения,
- тесная обувь,
- лишний вес или его нехватка,
- неправильное питание,
- нарушения в работе щитовидной железы,
- нехватка кальция,
- остеопороз,
- менопауза или нерегулярный цикл.
Симптомы: как распознать трещину в стопе
Симптомы трещины кости проявляются сразу же после получения травмы стопы:
- Сильная боль покалывающего и острого характера. Через некоторое время после травмирования боль ослабевает, становится пульсирующей и тупой. Движение в ступне и прикосновение к ней болезненное.
- Отек и покраснение. Возникать сразу, но иногда могут проявляться через несколько часов после травмирования. Из-за этого трещину кости часто путают с обыкновенным ушибом или растяжением стопы. Отек развивается очень быстро и проходит на вторые сутки.
- Гематомы. Возникают в результате разрыва сосудов, снабжающих кровью надкостницу.
- Ограничение подвижности из-за сильных болей. Наступать на ногу становится невозможно. Иногда пострадавший вынужденно принимает одно положение, в котором болевые ощущения минимизируются.
Факт произошедшей травмы должен побудить человека к посещению доктора вне зависимости от наличия симптомов.
Первая помощь
Перед тем как доставить человека в лечебное учреждение, на место травмы нужно приложить лед или холодный компресс. Это будет препятствовать развитию отека и немного облегчит боль. Необходимо иммобилизовать стопу с помощью шины или самодельной повязки. Иммобилизация конечности предупредит отечность поврежденных тканей и снизит болевые ощущения.
Методы диагностики
После тщательного осмотра доктор направляет больного на рентген. Снимок дает возможность оценить тип повреждения:
- поверхностная трещина с нарушением целостности надкостницы,
- сквозное поражение, когда растрескивается вся костная поверхность.
Рентгеновское обследование поможет определить вид трещины по отношению к костной оси стопы: продольная, косая, спиральная или поперечная. Если повреждения наблюдаются в маленьких костях стопы, рентгенография не всегда поможет точно определить состояние травмированной конечности. В такой ситуации доктор направит пострадавшего на МРТ, КТ.
Лечение травмы
Главным условием скорейшего выздоровления является покой. Важно не нагружать пораженную стопу, иногда для этого требуется гипсовая повязка и применение костылей. Если трещина незначительная, назначают использование фиксаторов, бандажей на стопу или специальную обувь. Важным фактором лечения является питание. Доктор прописывает магний, кальций и витамины. Диета для пациента должна содержать большое количество жирной рыбы, ракообразных, желатина, зелени, сыра, молока и овощей.
Кроме витаминного комплекса и диеты, доктор может назначить обезболивающие и противовоспалительные нестероидные препараты и мази для местного использования. Медикаменты облегчат состояние, снимут отек и болевые ощущения в пораженной конечности. Срастание трещины кости стопы зависит от возраста травмированного и состояния здоровья организма. У здорового и молодого человека трещина стопы полностью срастется через 3 недели. У людей более старшего и пожилого возраста такая травма заживает в 2 раза дольше.
Прогнозирование и последствия
При трещинах стопы прогноз носит благоприятный характер только при условии, что пациент соблюдает необходимые предписания травматологов. Если человек игнорирует назначенное лечение или вовсе не обращается к врачу, тогда могут появиться неприятные последствия. Трещина будет увеличиваться в размерах, что приведет к полноценному перелому плюсневой кости или других костных элементов стопы. Может возникнуть смещение отломков, деформация ноги, неправильное сращение. Гематома, образующаяся в результате трещины кости, также представляет опасность. Игнорирование лечения может спровоцировать инфицирование, что повлечет за собой развитие гангрены.
Как предупредить?
Избежать трещины кости стопы можно, придерживаясь таких правил:
- Употребление продуктов, положительно влияющих на костную ткань и ее регенерацию.
- Поддержание нормального веса, чтобы снизить нагрузку на стопы.
- Соблюдение указаний тренера перед физическими нагрузками, особенно в первый раз.
- Ношение удобной обуви по размеру, избежание тесных ботинок и туфель.
- Соблюдение осторожности во время погодных условий, которые повышают риск травмирования, например, гололед.
- Употребление различных витаминных комплексов, направленных не только на укрепление опорно-двигательной системы, но и на стабильную работу всего организма.
- Прием кальция и магния.
Заключение
Трещина кости стопы встречается достаточно часто из-за того, что нижние конечности подвержены большой ежедневной нагрузке. Если присутствуют признаки травмы, следует обратиться за консультацией к травматологу. Врач проведет диагностику и назначит соответствующее лечение. Если пациент своевременно обратится к врачу и будет придерживаться всех рекомендаций, трещина кости стопы заживет достаточно быстро. Важным составляющим реабилитации является прием всех необходимых препаратов, пересмотр питания в сторону более полезных продуктов и соблюдение покоя.


Трещина кости является менее опасной травмой, нежели перелом. Относится к неполным нарушениям целостности костей. Тем не менее, при неправильном лечении, либо в случае несоблюдения всех врачебных предписаний, состояние опорно-двигательного аппарата может серьезно пострадать. Каковы же главные причины и признаки образования трещин в костях руки или ноги, как лечить такую травму и как ее предупредить?
Причины
Трещина является весьма распространенным видом травм верхних или нижних конечностей. Наиболее частые причины их появления, следующие:
- Падения и разного рода неосторожные движения способны вызвать нарушения целостности костной ткани.
- Ношение неудобной обуви.
- Резкие движения в суставах.
- Повышение массы тела, из-за чего привычные нагрузки могут вызвать повреждение костной ткани.
К сопутствующим факторам, которые способствуют появлению данного рода травм, относятся:
- злоупотребление гормональными препаратами;
- нарушения работы щитовидки;
- нерегулярность менструального цикла;
- снижение плотности костной ткани;
- резкое падение концентрации кальция в крови.
Главные проявления
Специалисты выделяют следующие симптомы трещины кости:
- Пострадавший начинает ощущать сильную боль в области травмированного участка. При попытке шевелить рукой или ногой боль усиливается. То же происходит при пальпации пораженной области и даже прикосновении к ней. В состоянии покоя трещина в кости на руке или ноге дает о себе знать незначительной пульсацией и чувством покалывания в конечности.
- Отек пораженного участка тела. Причем отечность развивается очень быстро, иногда практически на глазах.
- Появление гематомы (особенно выраженные гематомы обнаруживаются при трещине в кости ноги). Синяк появляется потому, что кровеносные сосуды вследствие травмы разрываются.
- Симптомы трещины в кости на ноге могут проявляться практически полной утратой функциональности поврежденной конечности. Больной не может ступать на больную ногу. Чтобы облегчить болезненную симптоматику, пациенты вынуждены принимать фиксированное положение, часто неестественное.
Появление любых из перечисленных симптомов должно быть поводом для немедленного обращения к врачу.
Особенности травмы у детей
Проявления трещины у детей могут несколько отличаться. Иногда травма протекает гораздо сложнее, чем у взрослых. Это объясняется особенностями развития опорно-двигательного аппарата. Повреждение может затрагивать сосуды, что ведет к появлению обширных гематом.
Костные покровы могут повреждаться по типу «зеленой ветки». При этом поражение не затрагивает саму надкостницу. Костная ткань у детей имеет гораздо больше способностей к восстановлению, поэтому процесс лечения менее продолжителен.
При появлении трещины, ребенка рекомендуется как можно скорее доставить в травматологическое отделение, чтобы не допустить неправильного срастания костей.
Как самостоятельно определить наличие травмы?
Существует ряд отличительных признаков трещины. К ним относится следующее:
- Болевые ощущения возникают только при движении;
- В месте локализации трещины появляется выраженная гематома;
- На месте ушиба формируется отек;
- В состоянии покоя обращает на себя внимание покалывание ушибленного места.
Доврачебная помощь
Экстренную помощь следует оказать пострадавшему еще до его отправки в лечебное учреждение. Необходимо предоставить пораженной конечности полный покой. Для этого следует обеспечить ее иммобилизацию посредством наложения фиксирующей повязки (шины).


Каждому полезно знать о способах такой иммобилизации, особенно в условиях, когда импровизированную шину необходимо делать из подручных материалов (дощечек, веток, палок и т.д.). К месту поражения необходимо приложить холод, способствующий уменьшению образования гематомы. Больному необходимо дать обезболивающие медикаментозные средства.
Запрещается наступать на поврежденную ногу, подвергать любым нагрузкам руку, так как это может привести к разрастанию трещины и формирования перелома.
Как происходит диагностика
Как определить трещину? Больной или оказывающий помощь не может визуально понять, есть ли такое повреждение. Для того чтобы точно знать, поражена ли конечность, следует обратиться к травматологу.
В первую очередь, врач проводит осмотр пораженной конечности. После этого необходимо сделать рентгеновский снимок, благодаря которому определяется тип травмы кости, состояние мягких тканей, наличие гематомы. Только так можно определить, есть ли у человека перелом. Только ранняя диагностика служит гарантией правильного и эффективного лечения пораженной конечности.


Часто бывает, что у человека поражены небольшие кости. В таком случае обычная рентгенография не дает достаточной информации о процессах, происходящих в организме. В данной ситуации пациента направляют дополнительно на компьютерную или магнитно-резонансную томографию.
Принципы терапии
Эффективное лечение может быть назначено только после всесторонней диагностики. Врач проводит иммобилизацию пораженной конечности при помощи гипсовой повязки. Он же определяет, сколько времени надо ее носить. Пациенту необходимо соблюдать покой, исключить физические нагрузки. Следует соблюдать постельный режим.
В некоторых случаях возможно ношение ортеза или эластичного бинта. Современные ортезы изготавливаются из пластика и синтетических материалов. Если у пострадавшего наблюдается резкий болевой синдром, то ему назначают прием обезболивающих препаратов. Для скорейшего восстановления костной ткани показана диета.
Сколько времени заживает трещина? Это зависит от индивидуальных особенностей организма пациента. Чем старше возраст, тем продолжительнее будет восстановительный период после травмы. Обычно продолжительность лечения составляет от 1 до 1,5 месяца. Полностью функции конечности восстанавливаются через 4-6 месяцев.
В первые недели после травмы, когда на месте повреждения формируется хрящевая ткань, больному рекомендуется сбалансированное питание. Необходимо употреблять продукты, которые стимулируют образование коллагена. Это — морская рыба, студень и все блюда, в составе которых имеется желатин.
Процесс образования хрящевой ткани занимает примерно 3 недели. Весь этот период необходимо соблюдать диету.
Организму требуется повышенное количество кальция. Он плохо усваивается организмом, поэтому необходимо принимать дополнительно препараты витамина Д. Организм способен в достаточном количестве вырабатывать данный витамин самостоятельно, однако для этого необходимо достаточное время пребывать под прямыми солнечными лучами.
Неотъемлемую часть диеты должны составлять:


Если была повреждена нога, то наступать на нее можно примерно через полтора месяца после начала терапии. Поврежденная ступня иногда требует более продолжительного лечения.
Осложнения травмы
Вылечить трещину можно при условии своевременного обращения к врачу. Пациенту необходимо соблюдать все рекомендации травматолога. В таких случаях прогноз обычно благоприятный, и осложнения наблюдаются редко. Если же надлежащее лечение травмы не проводится, трещина будет постепенно увеличиваться в размерах. Это чревато образованием перелома. Отсутствие лечения может вызвать такие осложнения:
- Смещение частей кости;
- Неправильное сращение;
- Деформация конечности;
- Хронический болевой синдром;
- Деформирующий артроз.
- Нарушение функций поврежденной конечности.
Затягивать с посещением врача не стоит. Только квалифицированный специалист знает, как правильно диагностировать трещину и какие методики лечения следует применять. При трещинах костной ткани категорически запрещается заниматься самолечением. Оно может иметь крайне негативные последствия для организма и стать причиной инвалидности.
varikocele.com
симптомы, первая помощь, лечение и реабилитация, можно ли ходить
Содержание статьи:
Тазобедренный сустав и бедро соединяют нижнюю часть с туловищем. Травмирование этого участка чревато серьезными нарушениями опорно-двигательной системы, осложнениями, инвалидностью. Чаще всего симптомы трещины в бедре наблюдаются у пожилых людей. Однако это не значит, что заболевание не может появиться в юношеском или зрелом возрасте. Чтобы своевременно диагностировать и устранить проблему, необходимо регулярно проходить медицинский осмотр и знать о причинах и клинической картине заболевания.
Причины травмы
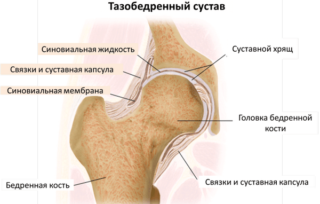 Трещина бедра — разновидность повреждения кости. Обычно травма локализуется в области шейки. Этот тонкий участок соединяет тело кости с головкой и больше других подвержен механическому воздействию.
Трещина бедра — разновидность повреждения кости. Обычно травма локализуется в области шейки. Этот тонкий участок соединяет тело кости с головкой и больше других подвержен механическому воздействию.
Основные причины возникновения проблемы:
- слабо развитий скелет;
- сильные физические нагрузки;
- воспалительные процессы в суставах и костях;
- хронические заболевания;
- злоупотребление кофе;
- пагубные привычки.
В пожилом возрасте к размягчению и истончению костей приводит снижение активности метаболизма.
Также трещина в бедренной кости может появиться в результате сильного удара во время падения, автомобильной катастрофы или занятия боевыми искусствами. К факторам риска относится нарушение координации, неврологические болезни.
Характерные симптомы травмы
Не всегда травмирование кости порождает сильную боль. У людей с низким болевым порогом неприятные ощущения возникают даже на фоне обычного вывиха или растяжения. Судить о наличии трещины или перелома можно по наличию ряда других признаков:
- неестественно вывернутая наружу стопа в положении лежа;
- боль при перемещении стопы в нормальное положение;
- боль при простукивании пятки, её подъёме;
- длительная упорная боль в паховой области;
- сильная пульсация бедренной артерии;
- появление гематомы или кровоподтеков на 3-4 после травмы.
Игнорировать симптомы трещины в бедренной кости нельзя. Это чревато неправильным срастанием кости и, как следствие, инвалидностью. Могут пострадать прилегающие к пораженной области ткани.
Диагностика
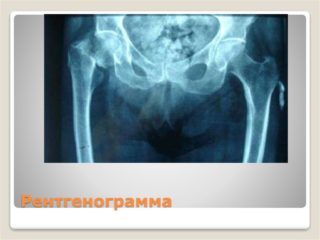 Единственный эффективный и доступный метод диагностики трещины бедра — ренгенография. С её помощью можно получить подробную картину состояния кости. Процедура занимает 2-3 минуты, а снимок с результатами проявляется в течение 10-15 минут. Исходя из полученных данных врач может поставить диагноз и назначить лечение.
Единственный эффективный и доступный метод диагностики трещины бедра — ренгенография. С её помощью можно получить подробную картину состояния кости. Процедура занимает 2-3 минуты, а снимок с результатами проявляется в течение 10-15 минут. Исходя из полученных данных врач может поставить диагноз и назначить лечение.
В процессе терапии рентген применяют для отслеживания результатов.
Первая помощь
Возникновение травмы бедра предполагает безотлагательный вызов бригады скорой помощи. До момента приезда врачей запрещено перемещать пострадавшего или воздействовать на рану без необходимости. Основные рекомендации по оказанию первой помощи:
- Уложите человека на спину.
- При сильных болях дайте болеутоляющее (Ибупрофен, Кеторол). Запишите дозировку, название препарата и время приёма.
- Обездвижьте поврежденную конечность путем наложения шины. Из подручных материалов можно использовать доску, кусок фанеры, рейку. В фиксации нуждаются все суставы ноги, а не только тазобедренный.
- Не снимайте с больного одежду и обувь.
- В зимнее время дополнительно утеплите конечность, чтобы избежать обморожения.
- При кровотечении перетяните ногу жгутом и запишите время проведения процедуры. Если нога начнет синеть, ослабьте повязку.
Во время ожидания врачей постарайтесь не покидать пострадавшего, всячески успокаивайте его. Лучший способ вселить уверенность в выздоровление пострадавшему — самому перестать паниковать и не поддаваться на крики и стоны.
При самостоятельной доставке пострадавшего до пункта оказания медицинской помощи не превышайте скорость, будьте предельно внимательны на дороге.
Особенности лечения
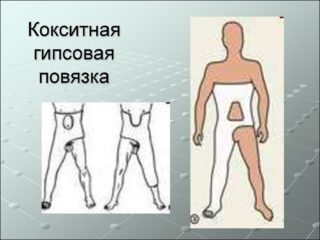 Трещина на кости заживает быстрее, чем перелом. Сроки напрямую зависят от возраста и общего состояния здоровья. У молодых этот процесс занимает около 2-3 недель, у пожилых — от 4 до 6 недель. Приблизительно столько же уходит на последующее восстановление.
Трещина на кости заживает быстрее, чем перелом. Сроки напрямую зависят от возраста и общего состояния здоровья. У молодых этот процесс занимает около 2-3 недель, у пожилых — от 4 до 6 недель. Приблизительно столько же уходит на последующее восстановление.
В качестве терапии трещины бедренной кости применяют гипсование. Это позволяет предотвратить перелом и появление сопутствующих повреждений. При наложении гипса место травмы четко фиксируется, устраняется нагрузка на кость.
Медикаментозное лечение трещины бедренной кости состоит из приёма кальция, магния и холикальциферола. Иногда их заменяют комплексными укрепляющими препаратами. В дополнение пациенту рекомендуется включить в рацион жирную рыбу, холодец, блюда с желатином. Они способствуют скорейшему восстановлению хрящевой ткани.
Трещина на бедре у детей до года лечиться с помощью медикаментов и специальных эластичных бандажей. Последние заменяют гипс, надежно фиксируя ногу.
Народные методики

Прием народных средств нужно согласовывать с лечащим врачом
Народные средства при травмах бедра эффективны в качестве дополнения к традиционной терапии. Они ускоряют процесс срастания кости, способствуют восстановлению костных и хрящевых тканей, предотвращают возникновение осложнений.
Ингредиенты, которые можно использоваться для приготовления укрепляющих отваров:
- кора ивы;
- корень лопуха;
- листья березы;
- корень петрушки;
- цветки липы.
Сухую смесь залейте кипятком, поставьте на огонь и варите 3-5 минут на среднем огне. Доведенную до кипения жидкость остудите, процедите и принимайте дважды в день до еды.
Реабилитация
Период восстановления длится примерно столько же, сколько и лечение. Во многом сроки зависят от состояния здоровья пациента, выполнения им рекомендаций врача. На все время терапии и последующей реабилитации следует вооружиться костылями, чтобы исключить лишнюю нагрузку.
 Основные методы разработки конечности:
Основные методы разработки конечности:
- Лечебная гимнастика или ЛФК. Приучать ногу к двигательной активности рекомендуется постепенно, начиная с поворотов туловищем и дыхательных упражнений. С каждым днем нагрузка постепенно увеличивается.
- Физиотерапия. Комплексный подход, совмещающий множество процедур: ультразвук, УВЧ-прогревание, электрофорез, фонофорез, лазеротерапия.
- Массаж. Достаточно 1-2 раза в неделю посещать специалиста, чтобы улучшить отток лимфы и кровообращение. Процедура служит профилактикой атрофии мышц.
- Грязевые аппликации. Приятная и полезная процедура, способствующая регенерации тканей.
- Минеральные ванночки. Для их приготовления подойдет любая морская соль, обогащенная эфирными маслами и травяными экстрактами. Лучше всего проводить вечером перед сном.
- Диетическое питание. Откажитесь на время лечения и реабилитации от жареной, жирной, соленой и острой пищи, кофе и черного чая. Отдавайте предпочтение продуктам богатым белком, кальцием, магнием, фосфором.
Каждая методика рассчитана на получение определенного эффекта. Чтобы достичь полноценного восстановления функций бедренной кости необходим комплексный подход.
По желанию все перечисленные процедуры можно проводить на дому или в клинике в условиях стационара. Более затратными, но действенными являются специальные реабилитационные программы в оздоровительных комплексах и медицинских центрах.
nogostop.ru
сколько заживает, сколько лечить и ходить в гипсе
Содержание статьи:
Структуры человеческого организма бывают подвижными и неподвижными. Особенно сложен голеностопный сустав, имеющий в своём строении и подвижные, и малоподвижные сочленения. К малоподвижным относятся синдесмозы – группы из тяжей и соединительной ткани. Среди повреждений в зоне щиколотки распространены травмы переднего и заднего синдесмоза голеностопа. Конкретно эти элементы структуры голеностопного сочленения отвечают за стабильность щиколотки.
Клиническая картина
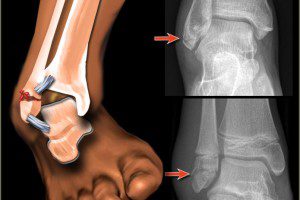
Трещина кости в области лодыжки
Основная причина травм лодыжки – высокая нагрузка на нижние конечности. Типична для людей, занимающихся спортом, балетом и цирковой акробатикой. Однако зачастую перегрузки сопровождают и садоводов, которые стремятся получить как можно более высокий урожай.
В то же время трещина в лодыжке может образоваться по банальной неосторожности. Достаточно оступиться на ступеньке или на неровном тротуаре, особенно когда женщина идёт на высоких каблуках.
Случаются трещины и при внешнем механическом воздействии – ударах, ушибах, после которых человек не может вставать на ногу.
Разрывы тяжей голеностопа относятся к таким травмам конечностей, как трещины, и обычно они сочетаются с:
- переломами со сдвигами;
- самостоятельным растяжением связок;
- отрывом осколка кости;
- порывом связок;
- образованием межсуставной щели.
Травмы голеностопа случаются при неожиданном подворачивании ноги на быстром ходу, во время бега, когда наряду с образованием трещины может сместиться суставное сочленение. Неосторожное падение вызывает разрыв синдесмоза, сильную боль, невозможность встать на ногу.
Симптомы трещины в лодыжке
Повреждение голеностопа проявляется:
- интенсивными болями;
- изменением физиологического положения сустава;
- сильным отёком;
- неестественным положением голени при смещении суставного сочленения;
- покраснением травмированной зоны.
Такие симптомы трещины в щиколотке позволяют врачу правильно распознать травму. Он назначает пациенту рентгенографию в нескольких проекциях, чтобы снимки показали степень деформации голеностопа. В то же время рентген позволяет исключать переломы и повреждения мембраны, оценить форму трещины. Описание снимков делают опытные врачи-рентгенологи, а хирурги дополняют увиденное своим опытом.
Лечение трещин в лодыжках
Трещины, не осложнённые переломами, лечат классической терапией. Опухлость и боли снимаются обкалыванием Новокаином. Заживление будет долгим, терпения на все этапы реабилитации потребуется немало. Надо быть внимательным к себе, чтобы не наступать на поврежденную ногу.
Для срастания трещины щиколотка накрывается гипсовой повязкой формы «сапожок». Он захватывает область выше места травмы, чтобы зафиксировать смещенное суставное сочленение.
Длительность ношения «фирменной» обуви – не менее двух месяцев. Подниматься с костылями можно практически сразу же после наложения гипсовой повязки.
После того как врач разрешит ходить без «сапожка», его просто меняют на съёмную шину, открытую спереди, с которой надо ходить ещё 2 недели.
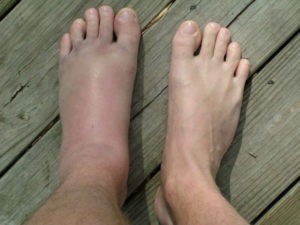
Отек лодыжки и стопы при травме
Сколько ходить в гипсе при трещине лодыжки без смещения решает врач, основываясь на показаниях контрольных рентгеновских снимков и общем состоянии пациента. Времени на полное излечение требуется много, однако усилия стоят того – трещина срастается, амплитуда движений, как правило, восстанавливаются полностью.
В это же время пациенты приступают к массажу, гимнастике и физиотерапевтическим процедурам. Сколько процедур проходить и какие движения выбирать – подскажет врач-физиотерапевт.
Этот этап требуется для того, чтобы кровь в голени не застаивалась и постепенно возвращался привычный объём движений. Но сначала трещина должна полностью срастись.
Трещина в лодыжке заживает 1,5-2 месяца. В отдельных случаях нужно больше времени, это обусловлено слабым иммунитетом, возрастным снижением процессов регенерации.
Если травма случилась у ребенка, заживление трещин происходит намного быстрее, чем у взрослых пациентов. Когда можно наступать на ногу после трещины лодыжки без смещения рекомендует врач, но часто пациенты сами определяют этот срок по своему самочувствию.
В некоторых случаях консервативное лечение не даёт положительного результата, тогда врачи назначают операцию.
Хирургическое лечение предполагает:
- использование стяжечных болтов, компрессионных винтов, делающих более прочной голеностопную вилку, стягивающих трещину на пораженном сочленении;
- тендопластику, при которой на место травмы голеностопа пересаживаются бедренные сухожилия. Вновь сформированная связка вводится в углубления, специально просверленные в берцовой кости. Практика показала, что вживлённые ткани хорошо прирастают, человек полностью выздоравливает.
Консервативное лечение включает обезболивание, прием препаратов, направленных на уменьшение отёчности, снятия гематомы, тяжелых симптомов. В то же время создаются условия для эффективного срастания трещины, восстановления объёма движений.
Важно сделать пункцию жидкости суставной сумки, при наличии признаков крови обязательно повести санацию. В целях обезболивания и уменьшения отёчности непосредственно в сустав врач вводит Новокаин. Если успевает подняться температура, врач предполагает внутрисуставное загрязнение, проводит промывание синовиального пространства Новокаином и Физраствором.
Очищение сустава предотвращает скопление экссудата, который может привести к воспалению тканей и формирования хронического посттравматического артрита.
Медикаментозная терапия объединяет прием таблеток, уколы и обезболивающие наружные мази. Используются хондропротекторы, активизирующие рост и регенерацию повреждённых тканей. Такое лечение используется и при повреждениях латерального и медиального сочленений.
Обезболивающие препараты современного поколения имеют и параллельное противовоспалительное действие. Нестероидные препараты также имеют двойное действие – снимают воспаление и эффективно обезболивают. Для стимуляции регенерации повреждённых тканей и укрепления сосудов обязательно назначаются препараты кальция.
Местное воздействие мазями рекомендуется при отсутствии кожной реакции. Случается, что один и тот же препарат эффективно действует в уколах и совершенно не подходит в мазях.
Осложнения после травмы
Синдесмоз в месте фиксации
Соединительные малоподвижные мембраны фиксируют и обеспечивают достаточные движения двух берцовых костей – малой и большой. Синдесмоз в месте фиксации – это межкостная перепонка с нижней межберцовой мембраной.
Фиброзная ткань мембраны имеет сложное строение, состоит из нескольких слоев. Внутри волокна туго перекрещиваются. Травмам более подвержены внешние волокна, они имеют тенденцию тянуться и рваться, вызывать нестабильность суставных сочленений.
Лечить трещины в голеностопном суставе можно и хирургическим способом, и нехирургическим. Оба вида лечения могут вызвать осложнения:
- инфицирование тканей после хирургического вмешательства. При этом развиваются остеомиелит, гангрена, гнойный артрит;
- формирование ложного сустава;
- развитие привычного вывиха;
- трещина на синовиальной оболочке приводит к развитию вторичного деформирующего артроза;
- развивается хроническая нейропатия, теряется чувствительность тканей, слабеет мышечная сила ноги, как следствие, появляется хромота.
Это самые распространённые осложнения, поэтому при любой травме лодыжки важно, чтобы было проведено полное обследование и назначено наиболее верное лечение, сводящее риск развития неприятных осложнений к нулю.
Реабилитационный период

Диетическое питание при травме лодыжки
Комплекс реабилитации помимо приема препаратов включает:
- диетическое питание;
- физиотерапию;
- массаж;
- ЛФК.
Диетическое питание разрабатывается для насыщения организма витаминами и минералами. С первых дней требуется и коллаген для заживления тканей. Этому способствуют продукты из рыбы и желатина – заливное, желе, холодцы. Затем рацион требуется дополнить творогом, яйцами – они богаты кальцием и витамином D.
Физиотерапевтические процедуры назначаются сразу, как только был наложен гипс. УВЧ, СВЧ, магнит помогают снять боли и спазмы, уменьшить отёчность. После снятия гипсовой повязки назначаются водные процедуры – ванны с морской солью, плавание в бассейне.
Такие процедуры не только помогают восстановить место травмы, свободно наступать на ногу, но и поддерживают весь организм в тонусе.
Лечебная физкультура начинается в период консервативного лечения. Инструктор ЛФК помогает делать упражнения против застоя крови для сохранения мышечного тонуса. Восстановительный период длится 1,5-2 месяца, после чего человек ощущает себя полностью здоровым.
nogostop.ru
симптомы, как выглядит рентген, фото
Содержание статьи:
Для трещины голеностопного сустава характерно нарушение целостности кости и соединительной ткани. Причинами могут быть как несчастные случаи, так и патологические процессы, состояния организма. Согласно МКБ, заболеванию присвоен код S90-S99, в эту категорию входят различные виды травм голеностопа и области стопы.
Причины патологии
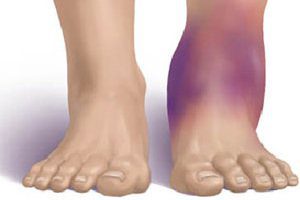
Перелом ноги со смещением
Трещина в голеностопе, как правило, локализуется спереди или сзади. Именно в этих местах сосредоточена соединительная ткань суставов. Под воздействием внешних факторов ее целостность нарушается, что приводит к травмам.
Трещинам щиколотки или голеностопного сустава особенно подвержены профессиональные спортсмены. Особенно высок риск таких травм среди любителей спорта, связанного с прыжками, бегом (баскетбол, теннис, прыжки в длину).
Кроме того, к таким травмам предрасполагают:
- артроз голеностопного сустава. Характеризуется дегенеративными, дистрофическими процессами в тканях. Образуется вследствие поражения хрящей, кости. Заболевание, как правило, развивается постепенно и приводит к тяжелым последствиям.
- Врожденные патологии опорно-двигательного аппарата.
- Закрытый или открытый перелом голеностопного сустава.
- Нарушение метаболизма.
- Дефицит витаминов, особенно кальция.
- Переломы со смещением.
Способствовать повреждению конечности также могут излишняя масса тела, сильное травмирование ноги в результате удара или ушиба.
Симптомы повреждения голеностопа
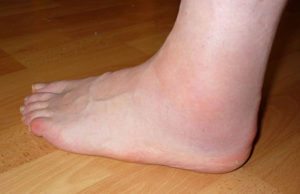
Отечность мягких тканей в области голеностопа
Симптомы трещины в голеностопном суставе заметны сразу, поскольку травмируются нервные окончания, иногда – мягкие ткани. Однако точно установить диагноз по симптомам невозможно, ведь при других травмах наблюдается схожая клиническая картина. Подтвердить диагноз может только врач, основываясь на результатах медицинского обследования.
Главные симптомы:
- Болевые ощущения, которые усиливаются при малейшей физической нагрузке.
- Отечность мягких тканей, на месте повреждения отмечается обширная припухлость.
- Развиваются гематомы, в районе щиколотки возникает синяк. Это следствие нарушения целостности кровеносных сосудов, мелких капилляров.
- Стопа и щиколотка приобретают красный оттенок, может отмечаться местное повышение температуры.
- Конечность приобретает неестественное положение, сустав часто выступает немного вперед. На снимке можно отчетливо увидеть трещину.
Первый признак трещины в голеностопе – боль – появляется мгновенно при травме или неловком движении. Если пострадавший жалуется на такие симптомы, необходимо как можно скорее посетить врача и пройти обследование.
Методы лечения
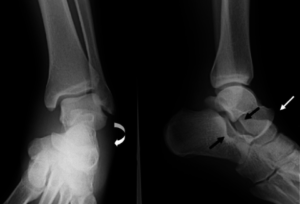
Трещина голеностопа на рентгеновском снимке
Лечить трещину в районе голеностопного сустава нужно своевременно, сразу после появления симптомов. Чем больше времени прошло с момента травмы, тем выше риск осложнений и дольше реабилитация. Случается, что трещина превращается в перелом, повреждая окружающие ткани.
Конечность нужно как можно скорее обездвижить. На ногу накладывают гипс, пострадавшему выписывают больничный лист и составляют программу лечения, которая включает:
- полный покой;
- здоровое питание;
- физкультуру;
- физиотерапевтические процедуры.
Если трещина голеностопного сустава сложная, имеет место смещение костей, прибегают к операции. Также врач подбирает комплекс препаратов, которые снимают боль, воспаление, ускоряют регенерацию.
Какой именно применять подход определяет врач, основываясь на истории болезни, возрасте больного, сопутствующих заболеваниях.
Медикаментозная терапия
Наложение давящей повязки на ногу
При поражении опорно-двигательного аппарата врач сталкивается с выраженной симптоматикой: гематомами, отечностью, болью, а иногда и кровотечением. Для устранения симптомов используют такие группы препаратов:
- Антикоагулянты. Предупреждают формирование тромбов, поскольку травма приводит к нарушению тока крови и она может сгущаться.
- Обезболивающие. Выпускаются в форме таблеток, мазей, при нестерпимой боли возможно инъекционное введение препарата. Они эффективно блокируют рецепторы и снимают болевой синдром.
- Противоотечные — помогают снять припухлость конечности. В результате нагрузка на сустав уменьшается, подавляется болезненность. Эффективны Фуросемид, Маннит и другие.
Все медикаментозные средства необходимо принимать по назначению врача. При соблюдении всех рекомендаций восстанавливается двигательная функция и происходит полноценное сращивание связочного аппарата.
Оперативное вмешательство
Оперативное вмешательство для фиксации голеностопного сустава
Чтобы сустав срастался правильно, ему нужно придать физиологичное положение. Для этого используют следующие хирургические методы:
- Артродез. Операция, в ходе которой фиксируется больной сустав. В зависимости от характера работы подразделяется на суставную и внутрисуставную. В ходе операции используют специальные крепления, пластины, ими ноге придают нужное положение и сустав хорошо заживает.
- Применение компрессионных гвоздей и стяжечных болтов. Такие инструменты помогают уменьшить расстояние между пораженными участками голеностопного сустава.
- Тендопластика. Пересадка сухожилий бедра в область голеностопа. Реабилитация после операции проходит довольно быстро и больной через 2-3 недели возвращается к обычной жизни.
Перед операцией пациент проходит полноценное обследование, для такого вмешательства есть серьезные противопоказания.
Для ускоренного восстановления функций конечности, пациенту рекомендуют физиотерапию, диету, лечебную гимнастику. Ходить разрешается после 1-2 недели, в зависимости от тяжести состояния. Рекомендуют плавание и бинтование ноги в первое время после гипсовой повязки.
nogostop.ru
Трещина кости пальца ноги | NogiHelp.ru
Практически каждый человек раз в жизни получал травму. Травмы возможно получить везде – на улице, на работе, в собственной квартире. Главное в возникшей ситуации – точное понимание, как оказать неотложную помощь пострадавшему, какие симптомы свидетельствуют о трещине в кости, что сделать для помощи пострадавшему.
Трещина в кости нижней конечности отличается от «полноценного» перелома. Трещина – разновидность перелома, его незавершённый вариант, представляющий частичное повреждение костной ткани. Чаще трещины встречаются при повреждении плоских костей. В указанных случаях не наблюдается смещения костных отломков.
Оглавление [Показать]
Основные клинические проявления
Трещины костей ног получаются в результате прямого механического повреждения – падения или сильного удара. При этом прочность кости уступает силе воздействующей нагрузки. Опорная функция кости сохраняется. Отличительная черта перелома — при нем происходит смещение костных отломков, опорная функция кости утрачивается.
По количеству повреждений одного участка костной ткани трещины подразделяют на единичные и множественные. Относительно осевой линии кости нижней конечности бывают косыми, линейными либо спиральными.
Трещина на кости
Ниже приведены главные симптомы трещины кости:
- В первую очередь пострадавший начинает жаловаться ни выраженную боль в точке повреждения костной ткани. Боль резко усиливается при попытке пошевелить ногой, прикосновении к пораженному участку, попытке пропальпировать место травмы. Боль в покое носит тупой приглушенный характер, возможны несильные покалывания либо ощущение легкой пульсации. Появление боли врачи объясняют тем, что в процесс включается не полная структура кости, по большей части надкостница. Надкостница обладает большим количеством болевых рецепторов, посылающим импульсы к головному мозгу о повреждении.
- Следующий симптом – быстрое развитие отёчности поврежденной области. Отек развивается стремительно, нарастая прямо на глазах. Спадание отека на пальце либо другой части ноги начинается по истечении суток.
- Частые клинические признаки, свидетельствующие о наличии трещины в ноге – гематомы. Размер гематомы бывает обширным. Появление синяка обусловлено механическим разрывом кровеносных сосудов, питающих надкос
nogi-help.ru
признаки, причины и диагностика, стадии, что это
Симптомы и лечение переломов ноги в зависимости от локализации и вида травмы
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Переломом ноги называется полное, или частичное нарушение целостности одной или нескольких костей ноги.
Эта тяжелая травма, которая требует долгого лечения и последующего восстановления.
Причины переломов делятся на три категории:
- результат родовой травмы;
- результат несчастного случая;
- обусловлены течением болезни, признаками которой является, в частности, хрупкость костей (остеомиелит, остеопороз, туберкулез и т.д.).
Обычно встречается второй тип переломов, обусловленный различными травмами, и несчастными случаями, которые происходят с людьми в результате их деятельности.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Переломы у детей раннего возраста бывают реже, потому что их кости более гибкие и подвижные, чем у взрослых.
В старческом возрасте количество переломом может как вырасти по причине повышенной хрупкости костей, так и уменьшиться в результате более спокойной и осторожной жизни, которую ведут пожилые люди.
Клиническая картина
Перелом ноги диагностируется по таким возможным симптомам:
- ограниченная подвижность ноги;
- нарастающая отечность в месте травмы;
- подкожное кровоизлияние в месте травмы;
- острая боль при попытке движения поврежденной ногой.
Также выделяют такие достоверные признаки:
- неестественный изгиб ноги;
- крепитация при движении ногой;
- сгибание ноги в месте, где нет сустава;
- нарушение кожного покрова, кровотечение, видимые обломки костей (открытый перелом ноги).
Разновидности травмы
Переломы делятся на открытые и закрытые.
Открытый перелом ноги более тяжелый вид травмы, характеризуется нарушением внешнего кожного покрова, и разрывом мышц, кровотечением. Закрытый перелом более легкий в этом отношении, но тяжелее поддается диагностике.
По месту локализации переломы ног делятся на переломы бедра, голени и стопы.
Особенности переломов бедренной кости
Бедренная кость – самая длинная кость в человеческом организме. Один ее конец участвует в тазобедренном суставе, другой в коленном суставе.
Поэтому переломы бедренной кости делятся на переломы проксимального отдела и тазобедренного сустава, переломы тела кости, переломы дистальной части бедренной кости.
Переломы верхнего отдела бедра чаще встречаются у пожилых людей, и у женщин.
У пожилых такие травмы связаны с тем, что с возрастом истончается костная ткань вертлюжной впадины, и бывает достаточно обыкновенного падения для получения перелома.
У женщин несколько иное строение тазовой области, и оно несет увеличенную нагрузку. Кроме того, у пожилых женщин при наступлении климакса часто бывает нехватка кальция в скелете, и кости более хрупкие.
Чаше всего встречаются переломы шейки, головки и основания шейки бедра.
Симптомом перелома верхней части бедра является отек поврежденной ноги, и ее неправильное положение, она отклонена кнаружи, как будто тазобедренный сустав провалился.
К переломы диафиза кости и дистальной части бедренной кости часто приводит физическое воздействие высокой энергии, то есть результат ДТП, драк, падений и прочих минусов активного образа жизни.
По типу травмы закрытые переломы диафиза делятся на:
- прямой;
- косой;
- осколочный;
- винтообразный;
- со смещением.
Распознать перелом диафиза можно по тому, что нога укорачивается, ненормально подвижна там, где нет сустава, деформирована.
Переломы сопровождаются резкой болью, невозможностью встать на ногу.
Дистальная часть бедра имеет два окончания – мыщелки. Переломы этой части ноги бывают внутрисуставные – переломы обоих или какого-нибудь одного мыщелка – и внесуставные.
Частая причина таких травм – ДТП, внезапное торможение вызывает удар колена о приборную панель. В пожилом возрасте, когда кости достаточно хрупкие, достаточно падения на колено для возникновения перелома.
При переломе надколенника внешне колено выглядит увеличенным, переломы часто сопровождаются внутренним кровотечением, кровь скапливается в суставной сумке.
Подвижность ограничена, иногда бывает укорочена конечность, а также резкая боль, невозможность самостоятельного передвижения.
Травма голени
Малая берцовая и большая берцовая кости составляют голень. Соответственно сломаны могут быть обе кости, или одна из них.
По локализации такие травмы делятся на переломы проксимального отдела, средней части и нижнего отдела голени.
Сюда входят переломы костей, входящих в коленный сустав, переломы голеностопа, и переломы лодыжки.
К общим симптомам таких переломов относятся острая боль, отечность, гематома в месте перелома. Нога вынужденно согнута в колене, смещение голени, отек под коленом.
Если сломана большая берцовая кость, то опор на ногу невозможен. Малая берцовая кость несет меньшую нагрузку, на нее можно слегка опираться. Переломы лодыжки сопровождаются сильным отеком, стопа неестественно вывернута, на ногу встать нельзя.
Переломы костей стопы
В стопе 26 различных костей. Стопа принимает на себя вес человека, и любое нарушение ее целостности при неудачном лечении в дальнейшем может лишить человека возможности комфортно и свободно двигаться.
Поэтому очень важно правильно лечить такую травму. Переломы стопы случаются при неудачных прыжках с высоты, при чрезмерном давлении на стопу, или в результате физического воздействия.
Кости стопы образуют три основных отдела:
- предплюсну;
- плюсну;
- фаланги пальцев.
Предплюсна состоит из:
- пяточной;
- таранной;
- кубовидной;
- ладьевидной;
- и трех клиновидных костей.
Таранная кость соединяется с голенью в голеностопном суставе, клиновидные кости присоединяются к плюсневым. Плюсневые кости соединяются с фалангами пальцев.
Общие симптомы для диагностики перелома костей стопы: болевые ощущения в области стопы, отек или припухлость, кровоподтек в области предполагаемого перелома, невозможность опираться на стопу, иногда деформация и крепитация, если речь идет о переломе плюсневых костей или перелома пальца на ноге.
Оказание первой помощи
Сначала определяют внешне вид перелома, открытый или закрытый.
Если перелом открытый и сопровождается кровотечением, следует наложить жгут, саму рану посыпать порошком стрептоцида.
Следует правильно иммобилизовать поврежденную ногу, наложив шину из подручного материала, и немедленно вызвать скорую, либо доставить больного в больницу.
При закрытом переломе действуем так же, за исключением жгута, то есть делаем неподвижной ногу и вызываем скорую. Можно сделать укол обезболивающего, это не повредит.
Терапия травмы в лечебном заведении
Самое первое, что сделают в лечебном учреждении для человека с переломом – обезболят конечность.
Затем проведут осмотр, и сделают рентгеновский снимок поврежденной кости с целью установить точный диагноз.
Проводится операция, которая может длиться от 20 минут до нескольких часов зависимости от тяжести повреждения. При открытых переломах ушьют сосуды, мышцы, обработают края раны.
Правильно сложат и скрепят, если понадобится, кости, зашьют рану, наложат повязку и гипс.
При закрытом переломе все решает диагностика.
Иногда достаточно добиться правильного положения костей с помощью закрытой репозиции с последующим наложением гипса. Так поступают при переломах диафиза бедра и голени со смещением.
При переломах берцовых костей иногда требуется скелетная вытяжка с навешиванием индивидуального груза для правильной постановки и срастания костей голени.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В самых тяжелых случаях требуется вскрыть область перелома хирургическим путем для того, чтобы скрепить обломки костей для их правильного срастания.
При переломах проксимального отдела бедра обычно требуется именно такое вмешательство.
При переломе надколенника достаточно просто иммобилизации на определенный срок для срастания кости. Контроль лечения проводит врач с помощью рентгеновского снимка.
Срок лечения перелома от одного месяца в легких случаях до года в тяжелых.
В процессе срастания костей пациент пользуется костылями при переломах голени, стопы, среднего и нижнего отдела бедра.
При переломах проксимального отдела бедра движение на конечностях запрещено, назначают постельный режим.
После срастания врач назначает лечебную физкультуру для восстановления двигательной активности ноги, тренировки атрофированных мышц, восстановления их тонуса. Применяется медицинский лечебный массаж.
Мышцу, окружающую поврежденную кость, разогревают с помощью ванночек с лекарственными травами и морской солью.
Правила питания
Питание пациента с переломом должно быть обогащено продуктами с содержанием кальция и фосфора, различных микроэлементов. Эти полезные вещества содержатся в молочных продуктах, яйцах, орехах, некоторых крупах, и в рыбе.
Также при срастании кости следует включать в рацион продукты с содержанием желе образующих веществ – желе, холодец, муссы, кисели, концентрированный костный бульон. Пища должна быть богата витаминами группы В, D, С, А. Следует чаще бывать на солнечном свету — витамин D помогает усвоиться кальцию.
Перелом кости ноги или обеих ног – опасное испытание для человека, особенно если он привык вести подвижный образ жизни.
Иногда вынужденное бездействие помогает переосмыслить свою жизнь, сделать необходимые выводы.
Чтобы не допустить переломов старайтесь придерживаться техники безопасности в любом виде своей жизнедеятельности, будь то вождение автомобиля, или скалолазание.
Не стоит напрасно рисковать, плата за это может быть очень велика. К сожалению, не все переломы поддаются полному излечению. В некоторых случаях человек остается инвалидом на всю оставшуюся жизнь.
Массаж при артрозе коленного сустава
Нужен ли массаж колена при артрозе?
Такое непростое и вызывающее острую боль заболевание – артроз коленного сустава, поражает многих людей преклонного возраста и молодое поколение. Как правило, он возникает вследствие спортивных травм, перенапряжения в быту, избыточного веса и от чрезмерных физических нагрузок. Развиваясь, артроз приводит к дистрофии суставного хряща, атрофировав расположенные рядом мышцы, что нередко является причиной возникновения проблем с двигательной функцией. Иногда недуг обусловлен генетической предрасположенностью, неправильным обменом веществ, проблемами с метаболизмом.
Во время диагностировать артроз можно с помощью рентгенологического исследования, которое наиболее точно показывает степень разрушения соединительных тканей.
Для лечения артроза коленного сустава используются физиотерапия и специальные медикаментозные препараты, назначенные врачом, а так же домашние методы – самомассаж и физкультура.
Необходимость массажа обусловлена течением заболевания. Поскольку оно является хроническим, то требует к себе повышенного внимания. Массаж при артрозе коленного сустава следует проводить практически на любой стадии болезни. Это очень результативный метод лечения недуга, позволяющий контролировать и купировать болевой синдром.
Применяя одновременно с медикаментами и физиотерапией, массаж колена при артрозе, можно получить прекрасный результат: предотвратить рецидивы, снять острую боль и убрать мышечное напряжение. Его действие благоприятно для общего тонуса мышечной ткани и способствует выработке внутрисуставной жидкости, что позволяет восстановить деятельность диартроза, возвращая ему подвижность.
Массаж при артрозе коленного сустава возобновляет кровообращение и улучшает подвижность колена, нарушенную воспалительным процессом. Такой эффект гарантирует возможность сохранить двигательные функции и добиться состояния стойкой ремиссии. Проводимый регулярно массаж способствует восстановлению хрящевой структуры коленного сочленения.
Противопоказания к массажу
Существует ряд противопоказаний для проведения массажа при артрозе. Крайне нежелательно проводить лечение данным методом, в случаях если:
- имеется сердечно-сосудистая недостаточность;
- длиться период обострения, вызывающий острую боль в конечности;
- болезнь развилась до последней стадии, когда необходимо применить хирургическое вмешательство;
- имеются тромбозы сосудов;
- больной переносит инфекционное или простудное заболевание, сопровождающееся высокой температурой и лихорадочным состоянием.
При недомогании и отрицательном эмоциональном фоне лучше перенести процедуру на более подходящее время. Соблюдение всех рекомендаций позволит добиться результата.
Основные рекомендации для проведения массажа
Желательно проводить массаж колена при артрозе натощак, после выполнения разогревающей лечебной гимнастики. Горячий душ или принятие ванных процедур, так же способствует распариванию и расслаблению мышцы, создавая благотворные условия для последующей мануальной терапии. Стоит акцентировать внимание, что температура воды при этом не должна превышать 36-38ºС.
Специальные согревающие мази и кремы улучшают эффект от процедуры, благодаря глубокому впитыванию под воздействием движений специалиста. Перед массажем необходимо провести согревающую разминку или упражнения лечебной гимнастики.
Разминка перед массажем
Поскольку массаж ног при артрозе коленного сустава является наиболее действенным средством для профилактики рецидива болезни, на него нужно обратить особое внимание. Настоятельно рекомендуется предварительно выполнить комплекс легких разогревающих упражнений, плавно и без рывков, строго по указанным правилам, касающимся амплитуды движений и их последовательности.
Если при выполнении упражнений у вас появилось чувство дискомфорта и боли, прекратите использовать такой комплекс. Посоветуйтесь с лечащим врачом, определите какие движения стоит заменить на более мягкие. Упражнения должны благоприятно воздействовать на состояние сочленения, повысить подвижность и улучшить кровоснабжение.
Комплекс упражнений состоит из самых обычных движений:
- Лежа, прямые ноги поднимите над собой, удержите пять секунд, аккуратно опустите их в прежнее положение. Повторите упражнение не более 15-20 раз.
- Имитация езды на велосипеде.
- Усевшись на стул, производите легкие махи ногами, выпрямляя их в коленном суставе, медленно и неспешно, удержите ногу горизонтально в течение нескольких секунд.
- Стоя на полу, поднимите пятки, старайтесь перенести вес тела на носки.
- Сидя ровно, выставите ног перед собой, поставив и на ширину плеч, отрывайте носки от пола поочередно, оставляя заднюю часть стопы стоящей на полу.
Уделяйте упражнениям не менее получаса в день, в качестве зарядки по утрам, и выполняйте их перед каждой процедурой массажа и самомассажа.
Самомассаж и массаж колена в домашних условиях
Следует помнить о том, что массажировать надо как больную, так и здоровую ногу. Это непременное условия для того, что бы процедура принесла пользу.
Прежде чем произвести массаж колена при артрозе, конечности необходимо разогреть. В домашних условиях для этого применяют поглаживания, переходящие в растирания. Сначала проводится массаж всей ноги, начиная от верхней части бедра и до самой стопы. Работать надо подушечками полусогнутых пальцев, желательно обеих рук, совершая прямолинейные и зигзагообразные движения, разминая кожные покровы. Растирание ребрами ладоней делается не менее 3-5 раз, до появления лёгкого покраснения кожи. Только после этого, можно переходить к области коленей и располагающимся рядом тканям. Сжимание и разминание выполняется щипками фаланг и надавливанием больших пальцев до снятия болевого синдрома.
После того как появится ощущение тепла, делают легкие похлопывающие движения расслабленными ладонями. Затем производят пассивные сгибания и разгибания конечностей, следя за тем, что бы процедура не вызывала болевые ощущения или дискомфорт. После этого прорабатывается зона расположенная ниже больного колена.
До того как проводить самомассаж коленного сустава, было бы замечательно посетить курсы профессиональных массажистов. Но если такой возможности не имеется, понять, как выполняется мануальная терапия при артрозе вы можете, просмотрев ниже расположенное видео.
Меры профилактики заболевания
Основной причиной возникновения артроза коленного сустава считается предшествующий воспалительный процесс. Профилактика существенным образом помогает обезопасить себя от артроза и свести риск развития недуга к минимуму. Основные правила профилактики таковы:
- Здоровый образ жизни, занятия спортивной деятельностью.
- Отсутствие переохлаждений и излишних физических нагрузок особенно на сочленения.
- Отказ от нездорового образа жизни, вредных привычек.
- Борьба с избыточным весом, как основным фактором деформации суставов.
- Систематическая лечебная гимнастика и самомассаж.
Следует заметить отдельно, что такое непростое заболевание опорно-двигательного аппарата следует лечить под руководством медицинского специалиста, регулярно консультируясь с врачом.
Заключение
Путь к оздоровлению идет через построение правильного рациона питания, лечебную гимнастику, грамотное применение лечебных препаратов, массажи и здоровый образ жизни. Даже артроз коленного сустава можно преодолеть, используя комплексное лечение.
Многие люди сталкиваются с ситуацией, когда отекают стопы, колени, опухают щиколотки или другие области нижних конечностей. Этот довольно неприятный симптом возникает по разным причинам. И не всегда понятно, почему опухают ноги. В большинстве случаев отек может указывать на патологический или воспалительный процесс в организме, однако и вполне здоровый человек не защищен от таких изменений.
Сущность симптома
Части тела могут опухнуть, когда в них накапливается жидкость. Вода циркулирует по организму, она присутствует в полостях между клетками и внутри сосудов. Вследствие переполнения жидкостью клеток и межклеточного пространства мышечных тканей образуется отечность конечностей.
Ноги чаще всего находятся внизу относительно центральных частей организма, а на ступни и голени ежедневно оказывается огромная физическая нагрузка, поэтому они наиболее уязвимы и чаще всего отеки появляются именно на них.
При каких заболеваниях опухают ноги
Когда происходит задержка жидкости в нижних конечностях, возникают неприятные тянущие ощущения при ходьбе, начинает жать обувь. На коже отпечатываются следы от резинки носков, которые сдавливают ногу в области голени. По истечении времени отек проявляется в полной мере и становится заметным: конечность распухает настолько, что это можно увидеть, просто взглянув на нее.
Патология опухших конечностей возникает в любой период дня или ночи. Попытки облегчить свое состояние немедикаментозными способами имеют низкий шанс на успех, поэтому необходимо получить консультацию специалиста.
Особенности отеков конечностей, связанные с определенными заболеваниями:
- При варикозном расширении вен могут возникать отеки разной степени. Они сопровождаются болью и ощущением тяжести в нижних конечностях.
- Отек конечностей при сердечной недостаточности. Обычно заболевания сердца сопровождаются симптомами недостаточного кровообращения, при этом возникает постоянный застой в венозной системе. При сердечной недостаточности к концу дня отекают обе ноги, но в утреннее время отек может немного уменьшиться. Узнать эту причину среди других легко: нужно надавить на опухшую голень. Если останутся углубления, которые медленно буду исчезать, то появление отека вызвано именно этим заболеванием.
- При тромбофлебите воспаленная вена вызывает болезненные ощущения жжения и покраснение кожи. Если у вас опухли ноги ниже колен, то велика вероятность, что это симптом именно тромбофлебита. Часто проблема затрагивает только одну конечность, например, отекает правая нога, а левая остается в полном порядке.
- Отеки, связанные с почками, вначале проявляются на глазах. Затем с прогрессом болезни происходит отек ног. Кожа на конечностях при этом становится очень бледной.
- Болезни щитовидной железы имеют симптомы плотных отеков, на которых, в отличие от сердечной недостаточности, не видны следы от надавливания.
- Отек ног может возникнуть при механическом повреждении, поражающем сустав или кости, который вызывает болезненные ощущения. При этом боль может возникать при ходьбе и опоре на поврежденную конечность.
- Отеки конечностей при укусах насекомых или травмах. В обоих случаях отек возникает в пострадавшей области. При переломах отек образуется в месте повреждения кости. Разрыв связок и растяжение вызывают распухание в виде гематомы.
- Опухание ног при болезнях лимфатической системы. Отличительная характеристика отека: ноги быстро «наливаются» после пребывания в вертикальном положении. Появляется выраженный отек в области лодыжки.
Читайте также о том, что делать, если голеностопный сустав опухает и болит.
О причинах сильных отеков ног читайте здесь.
Другие возможные причины, когда происходит отек ног:
- микседема и гипотиреоз;
- алиментарное истощение и кахексия;
- сосудистые расстройства, связанные с патологией нервной системы.
Вид отека во всех вышеперечисленных случаях мягкий, равномерный, обычно припухлость возникает на двух ногах. Встречаются случаи при болезнях нервной системы, когда возникает односторонний паралич нижней конечности.
Причины, не связанные с патологиями
Отек ноги ниже колена может происходить и у абсолютно здоровых людей. Связано это с физиологией. Часто с опухшими конечностями сталкиваются будущие мамы во втором и третьем триместре беременности, когда плод начинает активно развиваться.
Наиболее вероятные факторы распухания конечностей без выявленной патологии, при которых нужно устранять не сам отек, а его причину:
- Возникает отек по причине злоупотребления алкоголя, соленой пищи или при приеме слишком большого количества жидкости, особенно перед сном.
- Во время сильной жары в организме срабатывает защитная функция от перегрева. Расширяются периферические сосуды, в которых снижается давление. В результате этого происходит нарушение микроциркуляторного процесса. Лишняя вода накапливается в тканях, образуя отек.
- Часто можно столкнуться с явлением опухания правой ноги и других конечностей во время второго триместра беременности. Гормоны, которые вырабатывает плацента, способны задерживать вывод солей из организма, расширять сосуды.
- Длительное пребывание в стоячем или неудобном сидячем положение может спровоцировать повышение давления в венах, которые в передавленном состоянии не могут нормально функционировать.
- Часто у женщин отекают ноги ниже колен по причине ношения обуви на высоком каблуке. Повышенная нагрузка на стопы, связанная с ходьбой, несовместима с неудобной обувью на платформах или высоких каблуках. Такое сочетание провоцирует сбой микроциркуляции в тканях.
- Физиологические отеки возникают в конце дня, при этом может случиться так, что отекает левая нога от колена до стопы или правая нога ниже колена. Для восстановления достаточно отдохнуть, приняв горизонтальное положение.
- Плоскостопие, избыточный вес, привычка длительно сидеть на низких либо слишком мягких сиденьях — все это заставляет конечности распухать.
Способы лечения
Когда определена основная причина распухания конечностей, можно приступать к ее устранению. Причины и лечение отека неразрывно связаны. Для того чтобы убрать застой жидкости в ногах, нужно начать принимать мочегонные средства, которые благотворно повлияют на микроциркуляцию в тканях. А если вам известно, почему отекает нога, то необходимо лечить причины отека, а не распухшую конечность.
Можно использовать специальные мази от отеков и ушибов ног.
Существует несколько нелекарственных способов избавиться от отека. Они подходят в качестве лечения только в том случае, когда опухают ноги ниже колен по причине, не связанной с другими заболеваниями.
- Нужно делать легкий массаж голени, при этом не растирать кожу. Плавные движения ладонями в направлении от ступни к колену, но не наоборот. После процедуры рекомендуется лечь, подняв ноги выше уровня головы. Ограничьте физические нагрузки на ноги, не носите тяжести.
- Выполняйте простые упражнения для улучшения циркуляции крови в ногах. Нужно работать пальцами ног, сжимая и разжимая их до появления легкой усталости. Можно растопыривать пальцы, плавно вращать ступнями по часовой стрелке и наоборот. Взять небольшой резиновый мячик, поставить на него ногу и круговыми движениями покатать его по полу.
- Приготовьте ванночку для ног. В таз налить воды комнатной температуры, добавить 2 ст. л. морской соли. Набирать лечебную воду в ладони, омывать голени и колени. Такую процедуру рекомендуется проводить 2 раза в день. Особенно эффективным будет данный способ, если опухли ноги по причине усталости или ношения неудобной обуви.
- Народный метод лечения отеков. Мочегонный сбор, в состав которого входят березовые почки, полевой хвощ, спорыш, дает хороший результат в борьбе с недугом. Также можно применять настой из семени льна либо плодов бузины. Такие целебные способы натуральны и безопасны. Но людям с заболеваниями почек, сердца, нарушением обмена веществ нужно использовать их с особой осторожностью.
Стоит помнить, что в случае большинства отеков народных средств мало. Для получения эффективного лечения необходимо обратиться к специалисту.
Профилактика
Не нужно уменьшать количество жидкости, которую вы употребляете в сутки. Если организм не будет получать достаточно воды, это может привести к более усиленному ее застою. Норма жидкости в день для человека — от 1,5 до 2 л. Потреблять воду нужно часто, но в небольших количествах.
Советы для предупреждения появления отеков конечностей:
- Носите обувь, в которой вам удобно ходить. Она не должна парить, сжимать ноги или быть на высоком каблуке. Старайтесь избегать резиновой подошвы либо резиновых сапог.
- Постарайтесь сократить употребление соли, лучше пусть еда будет пресной. Либо запивайте соленые блюда небольшим количеством воды. Это разбавляет общую концентрацию соли.
- Не ленитесь делать расслабляющую гимнастику и массаж ног. Если у вас сидячая работа, время от времени разминайте ваши ноги, пройдитесь, не допускайте застоя.
Что делать в конкретном случае, всегда подскажет лечащий врач после прохождения полного обследования. Только проверка всего организма может выявить настоящую причину распухания конечностей. Ошибочно многие врачи торопятся сказать, что виноват сидячий образ жизни, игнорируя наличие более серьезных проблем в организме.
neuro-stav.ru
Трещина голеностопа: Диагностика и лечение травмы

Трещина в голеностопе
В человеческом организме кости делятся на подвижные и неподвижные. Но основной их разновидностью все же являются подвижные сочленения или суставы.
Их строение достаточно сложное, особенно это относится к крупным суставам, таким как, тазобедренный, коленный, локтевой и голеностопный.
В состав суставных сочленений входят:
- Костные сочленения.
- Связочный и мышечный аппарат.
- Хрящевая ткань.
- Синдесмозы.
- Синовиальные сумки.
Синдесмозы – это суставные и костные соединения, имеющие малую подвижность, формирующиеся на основе тяжей из плотной соединительной ткани. Они находятся не только в голеностопе, но и между костями черепной коробки, таза, предплечий и между костными сочленениями позвоночника.
Форма синдесмозов напоминает тонкую мембранную перепонку или шов. Эта мембрана соединяет:
- позвоночные сочленения с их поперечными поверхностями.
- Лучевые и локтевые костные сочленения.
- Малую и большую берцовые кости.
Те синдесмозы, которые соединяют между собой костные участки черепа, напоминают швы. Они представлены плоскими, чешуйчатыми и зубчатыми разновидностями.
Причины
Зачастую повреждения касаются именно заднего и переднего синдесмоза голеностопного сустава. Эти участки как раз и отвечают за то, чтобы голеностоп был стабильным.
Его разрыв или по-другому трещина, встречается у спортсменов, занимающихся прыжками и бегом либо же у балерин и цирковых акробатов, чья деятельность связана с перегрузками нижних конечностей.
Разрывы тяжей голеностопного сустава могут сочетаться с:
Если же повреждается черепной или позвоночный синдесмоз, врачи диагностируют черепно-мозговые травмы или повреждения позвоночника. Примером травмы голеностопного сустава можно назвать подворачивание ноги на быстром ходу или во время бега и падение с высоты. В таком случае синдесмозы разрываются, вызывая кровоизлияние и сильную боль.
Если говорить о малоподвижных сочленениях, соединяющих между собой участки позвоночного столба, то здесь при получении травмы, они остаются целыми, но вызывают вдавливание одного позвонка в другой. Из этого можно сделать вывод что синдесмозы, расположенные в нижних конечностях гораздо больше, страдают при травматизме, чем, к примеру, те, что соединяют позвоночный столб или кости черепа.
Осложнения
Межберцовый синдесмоз представляет собой соединительным малоподвижным мембранным участком, который соединяет медиальную поверхность малой и большой берцовой кости по всей длине. Основной участок синдесмоза – это межкостная перепонка, имеющая нижнюю межберцовую мембрану.
Ширина щели между берцовыми костными сочленениями в нормальном состоянии опорно-двигательного аппарата должна быть не более 3-х миллиметров. Ее покрывает фиброзная соединительная ткань, чьи волокна имеют параллельное перекрещивание друг с другом. Они имеют многослойное строение. Внутренние ее слои более тугие, чем внешние, которые при травмах часто растягиваются и разрываются, что и приводит к трещинам голеностопного сустава ввиду его нестабильности.
Трещина в голеностопе зачастую приводит к разрыву синдесмозов. Практически все травмы голеностопа, особенно его нижние участки, приводят к тому, что повреждаются межберцовые сочленения. В итоге травмы голеностопа всегда ведут к проблемам с межберцовыми сочленениями и наоборот. А растяжения, которым на протяжении всей жизни подвергается лодыжка, становятся причиной повреждения верхней доли межберцовой мембранной ткани. Эти повреждения зачастую проходят сами, но бывают и такие травмы, которые требуют серьёзно лечения.
Чаще всего с трещинами в лодыжке сталкиваются спортсмены, подвергающие свои ноги поперечным силовым ударам. Подобная травма знакома футболистам и хоккеистам. В данных видах спорта часто практикуют сталкивания для ведения мяча или шайбы, в результате которых спортсмены падают и сильно ударяются нижними конечностями. Но от травм голеностопа не застрахованы и обычные люди.
Трещины в лодыжке и другие повреждения, касающиеся синдесмозов можно получить в результате травмирования нижних конечностей при падении во время гололеда ,серьезных автомобильных аварий или падения с высоты.
Также подобную травму часто получают и женщины носящие туфли на высоких шпильках. В этом случае можно повредить не только голеностоп, но и разорвать связки тазобедренного суставного сочленения. Вывих стопы или перелом голени зачастую приводит к разрыву мембраны находящейся между берцовыми костями.
Трещины в голеностопе могут появиться в результате пронации ступни с одновременной ее ротацией. В таком случае следует немедленно обратиться к врачу и соответственно оказать первую помощь пострадавшему на месте получения травмы.
Симптомы

Гематома под голеностопным суставом
Определить наличие повреждений голеностопа можно по:
-
- Интенсивности болевых ощущений при прощупывании голеностопа и изменении его положения.
- Сильной отечности.
- Принятию голени неестественного положения.
- Гиперемированию поврежденной области.
При подобной симптоматике врач назначает рентгенографию в двух проекциях, для того чтобы можно было рассмотреть насколько сильно деформирован голеностоп, есть ли перелом и каковы линии разрыва связок.
«Рентгеновский снимок позволит исключить перелом, растяжение связок и повреждения мембранных сочленений».
Лечение

Гипс на ноге
Частичное или полное повреждение межберцовых сочленений, не осложненных переломами и прочими повреждениями, зачастую лечат, используя консервативные терапевтические методики.
Для того чтобы снять отечность и болезненные ощущения поврежденную область обкалывают новокаином. Также травматолог назначает полную иммобилизацию поврежденной голени для сжатия межберцовой щели. Для того чтобы связки восстановились и трещина исчезла необходимо длительное время.
Для сращения связок на голень накладывают гипсовую повязку, которая называется «сапожок». Ее необходимо носить около двух месяцев. Когда «сапожок» снимают, то на сустав еще на 14 дней накладывается съемная шина, а также назначают массаж, физиотерапию и гимнастику для разработки голени.
Консервативные методики не всегда дают стопроцентный результат, и поэтому в пятидесяти процентах случаев назначается оперативное вмешательство
Хирургическое
Как уже говорилось выше, консервативные методики, особенно при осложненных травмах не всегда помогают избавиться от недуга и зачастую их применение приносит больше вреда, чем пользы. Именно для таких случаев и назначается хирургическое вмешательство.
Оперативное лечение может быть представлено:
- Использованием стяжечного болта или компрессионного винта, помогающих упрочнить голеностопную вилку и стянуть межсуставную щель.
- Тендопластикой. Эта методика представляет собой пересадку широких бедренных сухожилий, на место разорванных сочленений голеностопа. Новую связку вживляют в отверстия, сделанные в берцовой кости. Результатом такого вмешательства становится полное выздоровление, на которое понадобится несколько месяцев.
Трещина в голени зачастую приводит к нарушению кровотока и образованию тромбов в крупных венах. Для того чтобы предотвратить осложнения пациенту назначают кроворазжижающие препараты и антикоагулянты.
Синдесмозы, расположенные в голеностопе, позволяют прочно фиксировать сустав и не дают его участкам смещаться. Разрывы этих мембран – это одно из самых распространенных травм опорно-двигательного аппарата. К появлению трещины в голеностопе могут привести удары, подворачивание подошвы и падение со скольжением.
О появлении трещины в голени можно судить по сильной алгии, сильной отечности, деформации ступни, гематоме и неестественном положении ноги. Часто травму сопровождают переломы со смещением и без него. Чтобы точно поставить диагноз, пациенту назначают рентгеновскую диагностику, при помощи которой врач назначает правильное лечение, ведущие к полному выздоровлению.
После травмы (видео)
Дата обновления: 26.12.2017, дата следующего обновления: 26.12.2020
nogi.guru
