Врач-травматолог — о травме Медведевой: «В ортопедии не используют понятие «трещина», а говорят о «неполном переломе» — Фигурное катание
Врач травматолог-ортопед Алексей Кириченко прокомментировал ситуацию с травмой российской фигуристки Евгении Медведевой.
— Что из себя представляет трещина в плюсневой кости стопы и из-за чего она появляется чаще всего?
— Такой термин, как «трещина», в ортопедии не используется, говорят о «неполном переломе», возникающем, чаще всего, у детей. В случае повреждения пятой плюсневой кости механизм повреждения — прямое травмирующее воздействие. Нередко у профессиональных спортсменов переломы костей вообще и плюсневых костей, в частности, происходят из-за избыточных нагрузок, которые приводят к тому, что кость теряет прочность и в какой-то момент при относительно небольшой нагрузке ломается.
— Такой перелом ощущается сразу?
— Учитывая эмоциональный подъем спортсмена, сразу боль он может и не почувствовать.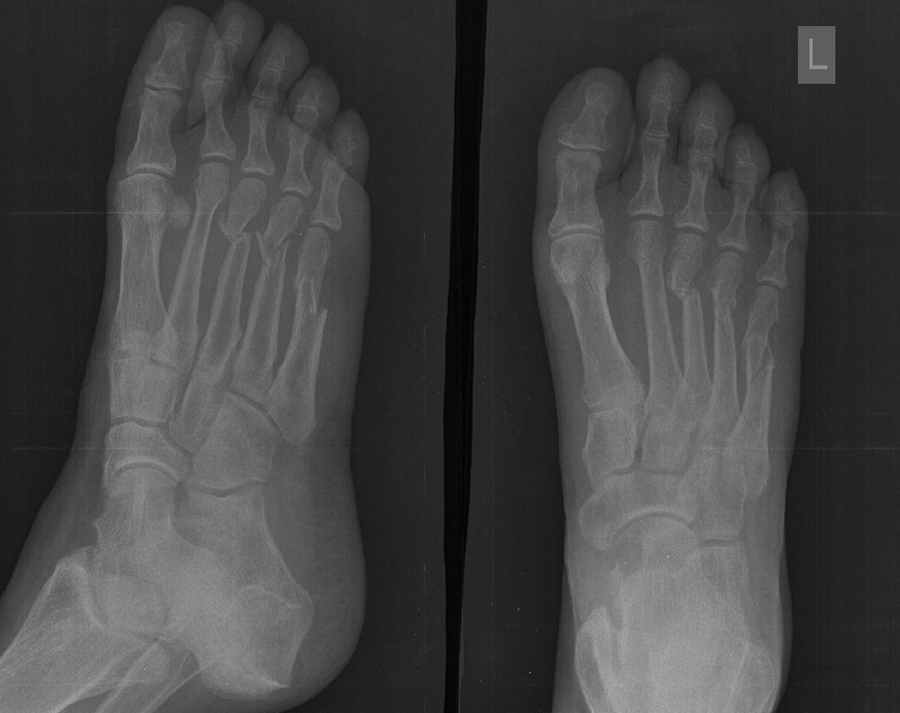 Проходит несколько часов, и потом нога начинает болеть и отекать.
Проходит несколько часов, и потом нога начинает болеть и отекать.
— А что происходит в ситуации, когда спортсмен узнал о таком переломе, но все равно решил продолжать тренировки и участвовать в соревнованиях? К каким последствиям это может привести?
— Катастрофических последствий не наступит, рано или поздно он заживет. Дело в том, что в условиях перелома существенно пострадает эффективность тренировок и выступления спортсмена
— Сколько времени может понадобиться для восстановления?
— Спортсменам лечат такой перелом не совсем так, как обычным людям. Стремятся жестко зафиксировать поврежденный сегмент на короткий срок, а потом начинают форсированным порядком «разрабатывать» — восстанавливать силу мышц и объем движений, избегая опорного отягощения — это называется функциональное лечение. Сроки иммобилизации в таком случае определяются только врачом, – рассказал Кириченко.
Еще один специалист, заслуженный врач России Юрий Васильков, добавил, что для Медведевой существует опасность пропуска сезона.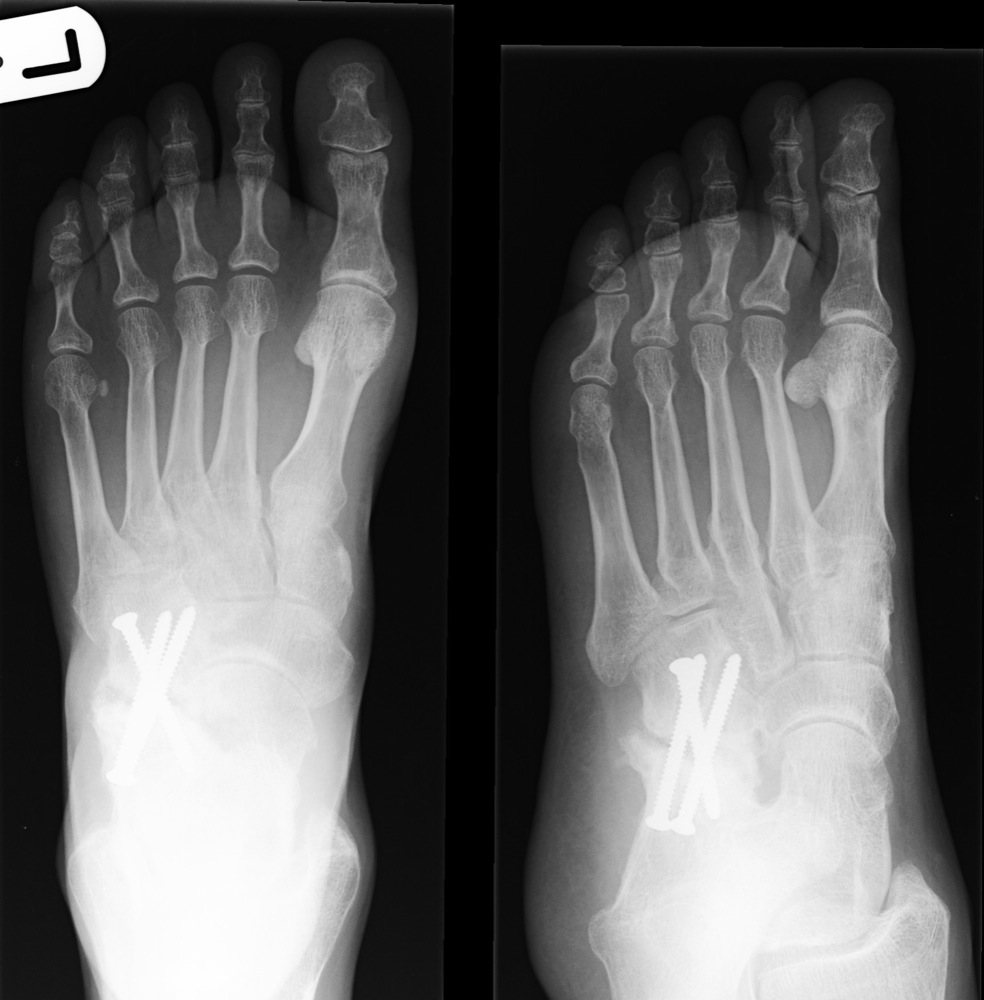
«В течение 3-4 недель после прекращения тренировок, как правило, все становится ясно. Если все срастется, то отлично, а если нет – придется пропускать сезон», – сказал Васильков.
Ортез при переломе 5 плюсневой кости: как подобрать и носить?
Автор статьи: Эдуард Свитич — врач ортопед-травматолог
Переломы 5-й плюсневой кости – достаточно частая травма, в вопросах лечения которой есть много нюансов. Неправильное лечение повреждения на первый взгляд маленькой косточки иногда приводит к тяжелым нарушениям. Иногда при очевидной необходимости фиксации перелома это почему-то не делается, иногда же ситуация обратная: при возможности назначения легкого ортеза стопа необоснованно заковывается в тяжелый давящий гипс.
Представленные в «Медтехника Ортосалон» ортезы отвечают всем требованиям правильного фиксатора: они легкие, анатомичные, дышащие и удобные. Ожидаемый позитивный эффект такие устройства дают как при консервативном лечении травмы, так и в послеоперационном периоде.
Содержание
Разновидности переломовПлюсневые кости – часть скелета, которая является «фундаментом» пальцев стопы. Именно с головкой плюсневой кости связана фаланга пальца. 5-я плюсневая кость расположена на наружном крае стопы, ее костный выступ – шиловидный отросток – достаточно легко прощупать под кожей. Эта косточка имеет несколько особенностей:
- Головка 5-й плюсневой кости – одна из трех точек опоры стопы. Во время ходьбы на этот крошечный участок давит как минимум треть веса тела.
- К основанию, а точнее, шиловидному отростку косточки крепится короткая малоберцовая мышца и прочная связка. При отклонении стопы кнутри эти структуры натягиваются и тянут за собой плюсневую кость.
После травм или перегрузок может ломаться головка, диафиз (тело) или основание кости.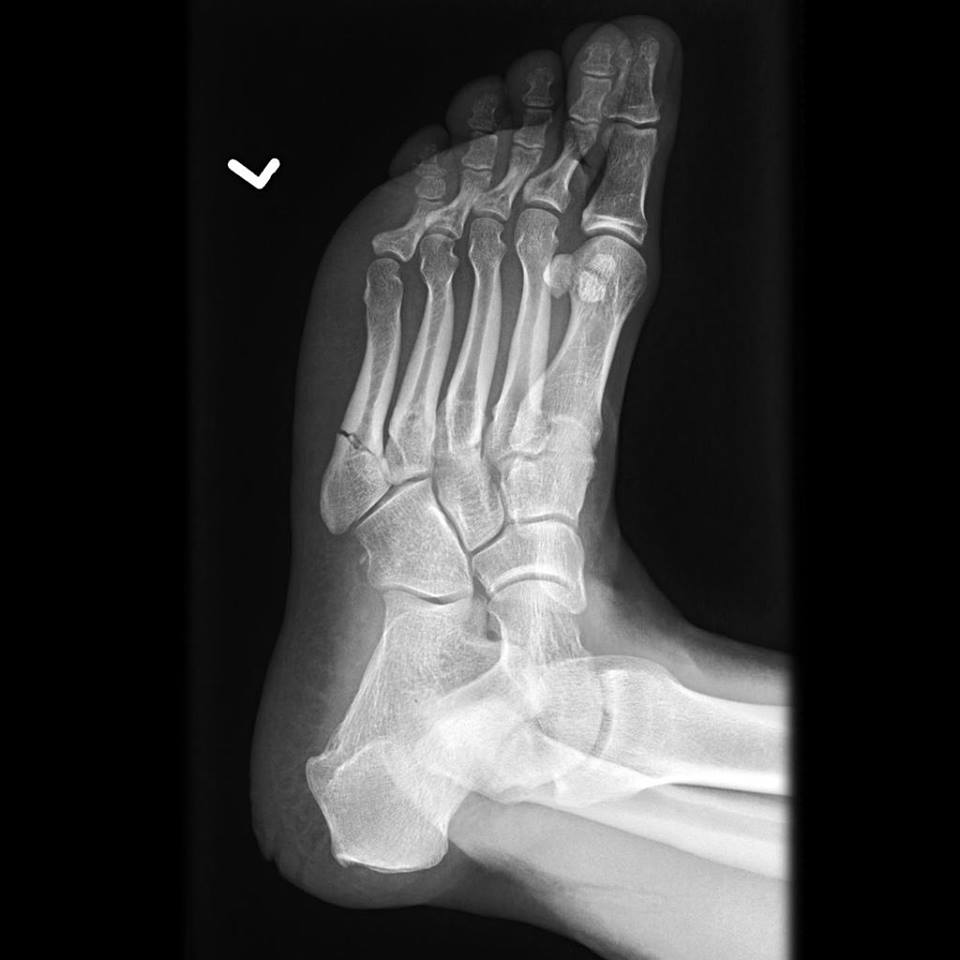 Из-за ряда особенностей чаще всего возникает перелом в основании косточки – наиболее широкой ее части. В таком случае наиболее характерными являются два вида травмы:
Из-за ряда особенностей чаще всего возникает перелом в основании косточки – наиболее широкой ее части. В таком случае наиболее характерными являются два вида травмы:
- перелом Джонса или перелом танцора – типичный перелом основания, более неблагоприятный из-за плохого кровообращения в этом участке;
- перелом шиловидного отростка – отрыв небольшого участка кости, более благоприятный из-за хорошего кровообращения и небольшой нагрузки.
Переломы основания 5-й плюсневой кости бывают травматическими и стрессорными.
Травматический перелом – следствие одномоментной перегрузки кости при падении, прыжке, подворачивании стопы. При отрывном переломе шиловидный отросток отрывается тягой мощного сухожилия и связки. Диафиз косточки может ломаться при падении на него тяжелого предмета или потере равновесия, во время чрезмерной нагрузки на наружный край стопы.
Интересно, что так называемый перелом танцора впервые был описан английским травматологом Джонсом еще в 1902 году. Травму доктор получил во время танцев и сначала считал, что повредил связку или сухожилие. Сделав рентгенограмму, он обнаружил наличие перелома в основании 5-й плюсневой кости. Все это врач описал в статье для медицинского журнала, после чего такой травме было присвоено имя Джонса.
Травму доктор получил во время танцев и сначала считал, что повредил связку или сухожилие. Сделав рентгенограмму, он обнаружил наличие перелома в основании 5-й плюсневой кости. Все это врач описал в статье для медицинского журнала, после чего такой травме было присвоено имя Джонса.
Стрессорный перелом – следствие перегрузки опорно-двигательного аппарата. При этом микроповреждения накапливаются, а «трещина» формируется постепенно. Этот тип травмы характерен для спортсменов, людей физического труда, военнослужащих. Иногда состояние остается не замеченным, а его последствия выявляются при обследовании по совершенно другому поводу.
Симптомы перелома 5-й плюсневой костиВ момент перелома можно услышать хруст, ощущается резкая боль. Стопа может сильно отекать, реже отек и болезненность располагаются лишь в проекции основания косточки. Наступать на ногу, шевелить стопой или прикасаться к ней также больно. Без рентгенограммы бывает сложно отличить такую травму от банального надрыва связок или серьезного ушиба.
Симптомы стрессорного перелома часто нечеткие. Может беспокоить ноющая боль, незначительный отек по наружному краю стопы. Когда прочность кости снижается до минимума, может происходить полный перелом с типичной картиной острой травмы: резкой болью, отеком, нарушением функции стопы. Как и в случае травматического перелома при диагностике не обойтись без рентгенографии.
Варианты леченияЛегче всего переносится отрывной перелом шиловидного отростка. Как правило, стопу фиксируют гипсовой повязкой или полимерным ортопедическим сапожком на срок от 2-х до 4-х недель. Если болевой синдром незначителен, и пациент не занимается тяжелым физическим трудом или спортом, допустима ранняя нагрузка в ортезе – ходьба с опорой на поврежденную ногу. У спортсменов из-за повышенных требований к состоянию стоп лечение более строгое, иногда включает операцию – остеосинтез.
Из-за плохого кровообращения и большой нагрузки при ходьбе перелом основания плюсневой кости (перелом Джонса) срастается крайне плохо. Нередким осложнением является образование ложного сустава, вторичное смещение отломков. Сроки иммобилизации варьируют от 6-ти до 12-ти недель. Если в течение первого месяца в ортезе или гипсе признаков сращения незаметно, рекомендуется оперативное сопоставление отломков с дальнейшей фиксацией винтом, спицей или пластиной.
Нередким осложнением является образование ложного сустава, вторичное смещение отломков. Сроки иммобилизации варьируют от 6-ти до 12-ти недель. Если в течение первого месяца в ортезе или гипсе признаков сращения незаметно, рекомендуется оперативное сопоставление отломков с дальнейшей фиксацией винтом, спицей или пластиной.
При любых переломах 5-й плюсневой кости стоит обязательно фиксировать стопу на тот или иной срок. Стандартные гипсовые повязки обладают рядом недостатков: они тяжелые, преющие, на них нельзя наступать, нет доступа к коже или послеоперационной ране. Современные полимерные ортезы для голеностопа лишены таких недостатков и отличаются яркими преимуществами. Они легкие, удобные, их несложно снимать и фиксировать вновь, есть возможность полноценной ходьбы при разрешении доктора.
Чаще всего для лечения переломов плюсневых костей назначаются короткие ортопедические сапожки. Эти ортезы надежно фиксируют стопу и обеспечивают полный покой в месте перелома. Наличие съемной пластины с ремешками позволяет легко «раскрывать» ортез для регулярного ухода и наблюдения за кожей. Подошва изделия имеет слегка выгнутую форму для обеспечения естественного алгоритма шага в случае разрешения полной нагрузки. Найти такие реабилитационные изделия можно в Ортосалонах Днепра, Одессы, Львове, Харькова, Киева и других городов Украины, где есть магазины нашей сети.
Эти ортезы надежно фиксируют стопу и обеспечивают полный покой в месте перелома. Наличие съемной пластины с ремешками позволяет легко «раскрывать» ортез для регулярного ухода и наблюдения за кожей. Подошва изделия имеет слегка выгнутую форму для обеспечения естественного алгоритма шага в случае разрешения полной нагрузки. Найти такие реабилитационные изделия можно в Ортосалонах Днепра, Одессы, Львове, Харькова, Киева и других городов Украины, где есть магазины нашей сети.
Дополнительной опцией в таких ортезах являются пневматические шины. Они представляют собой две симметричные подушечки, расположенные по бокам пятки и голеностопного сустава. С помощью небольшого насоса-груши есть возможность увеличивать или уменьшать объем этих шин, меняя степень фиксации и компрессии тканей. Таким образом удается добиться максимально надежной и комфортной фиксации, адаптироваться к нарастающему или спадающему отеку.
Иногда доктор может отдать предпочтение высокому ортопедическому сапогу – устройству, более существенно фиксирующему область голеностопного сустава. Несмотря на большие габариты, такой ортез имеет ненамного больший вес благодаря продуманной конструкции и уникальному составу полимерных пластин. После успешного выздоровления для уменьшения возможных болей и отека эффективны эластичные бандажи для стопы и голеностопа. Они препятствуют отечности тканей, мягко массажируют ткани и стимулируют функцию мышц-стабилизаторов стопы для профилактики повторной травмы.
Несмотря на большие габариты, такой ортез имеет ненамного больший вес благодаря продуманной конструкции и уникальному составу полимерных пластин. После успешного выздоровления для уменьшения возможных болей и отека эффективны эластичные бандажи для стопы и голеностопа. Они препятствуют отечности тканей, мягко массажируют ткани и стимулируют функцию мышц-стабилизаторов стопы для профилактики повторной травмы.
Переломы костей стопы — причины, симптомы, диагностика и лечение
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Переломы костей стопы возникают как в результате прямого повреждения, так и вследствие непрямой травмы (неудачного прыжка, подворачивания стопы, падения). Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы.
Общие сведения
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.
Анатомия стопы
Стопа состоит из 26 костей, связанных между собой мелкими суставами и большим количеством связок.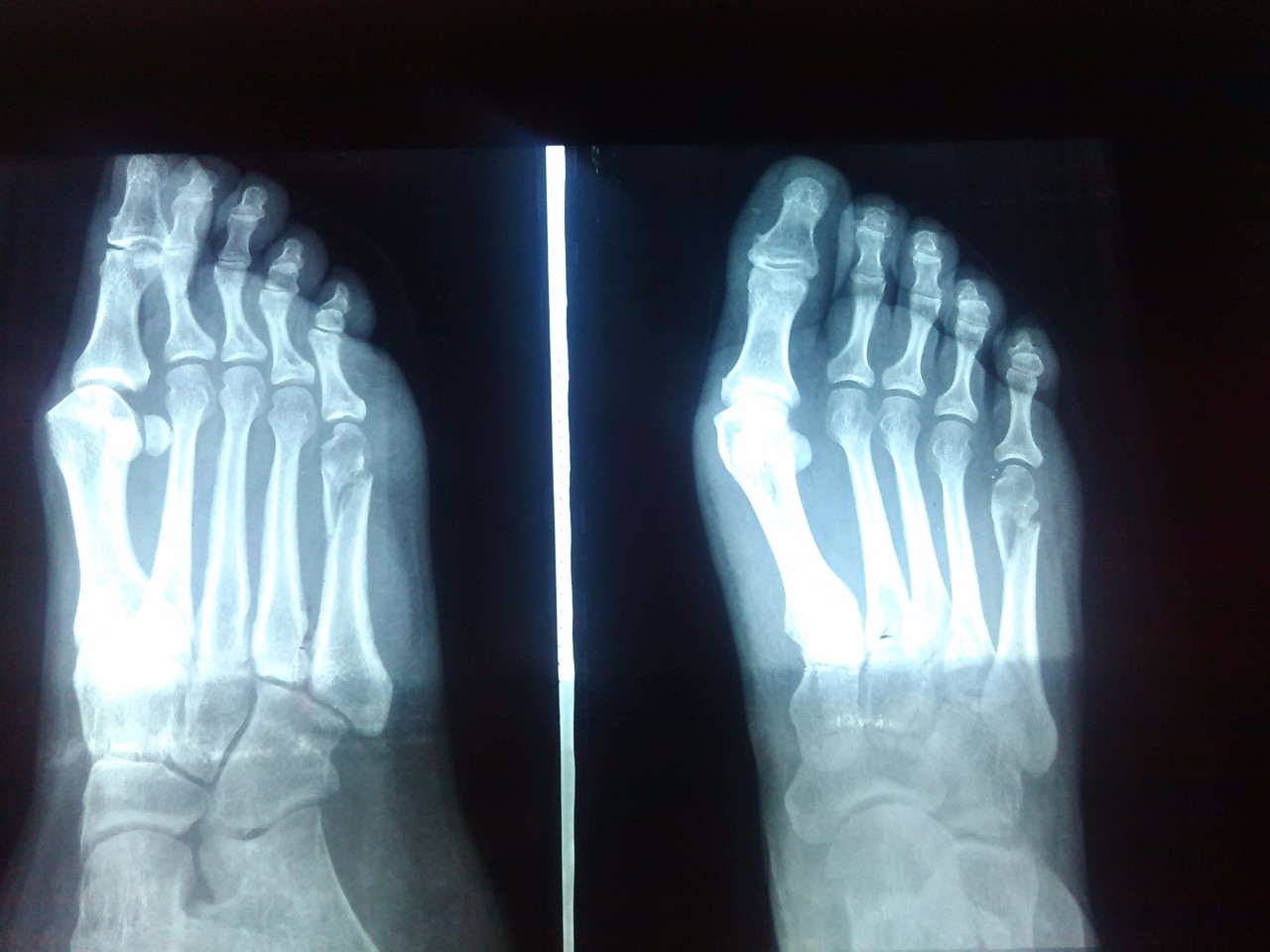 Выделяют три отдела стопы: предплюсну, плюсну и фаланги пальцев. Предплюсна образована пяточной, таранной, кубовидной, ладьевидной и тремя клиновидными костями.
Выделяют три отдела стопы: предплюсну, плюсну и фаланги пальцев. Предплюсна образована пяточной, таранной, кубовидной, ладьевидной и тремя клиновидными костями.
Проксимально (ближе к центру тела) таранная кость соединяется с костями голени. Дистально (дальше от центра тела) кости предплюсны сочленяются с костями плюсны, которые, в свою очередь, образуют суставы с костями основных фаланг пальцев.
Переломы костей предплюсны
Переломы таранной кости
Таранная кость имеет особенности, отличающие ее от остальных костей стопы. Во-первых, через таранную кость на стопу передается давление всей тяжести человеческого тела. Во-вторых, таранная кость является единственной костью стопы, к которой не прикрепляется ни одна мышца. В-третьих, таранная кость играет значительную роль в формировании сводов стопы.
Переломы таранной кости встречаются в травматологии редко (около 3% от общего числа переломов костей стопы), относятся к группе тяжелых повреждений костей стопы и нередко сочетаются с другими повреждениями (переломами лодыжек, вывихами стопы, переломами других костей стопы).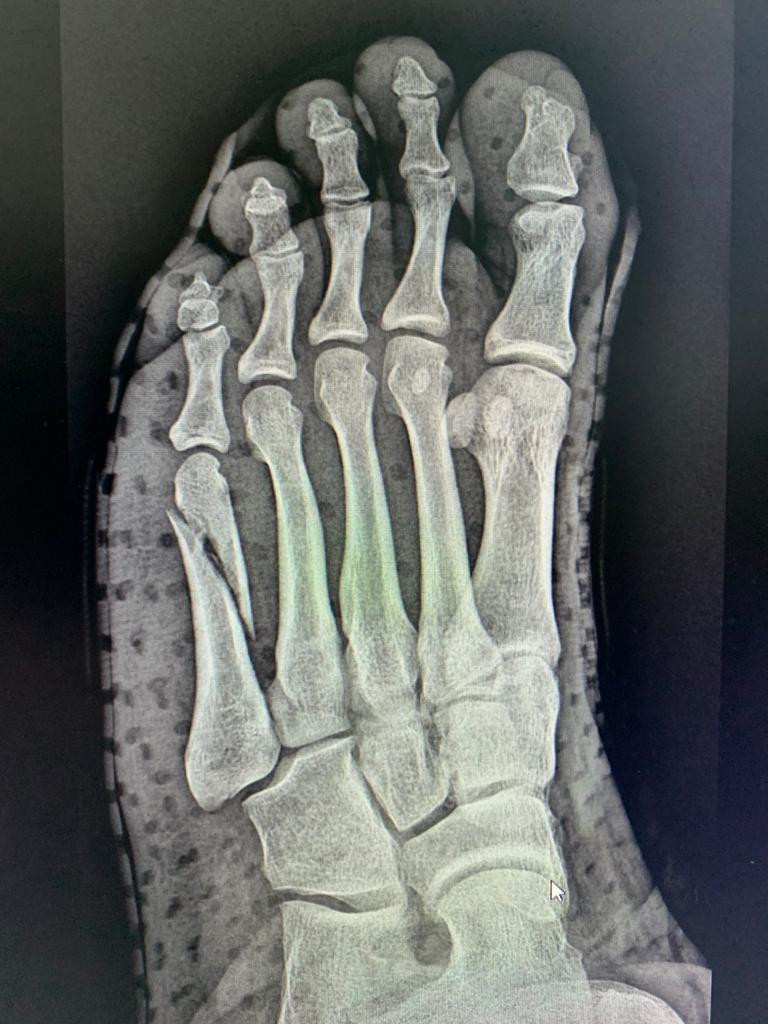 Различают переломы тела, головки, шейки, латерального или заднего края таранной кости.
Различают переломы тела, головки, шейки, латерального или заднего края таранной кости.
Переломы таранной кости чаще являются результатом непрямой травмы (подворачивание стопы, прыжок, падение с высоты). Реже причиной повреждения становится сдавление стопы или прямой удар тяжелым предметом.
Симптомы
Пациент жалуется на резкие боли в поврежденной области. Стопа и голеностопный сустав отечны, на коже видны кровоизлияния, преимущественно – в области внутренней лодыжки. При смещении отломков выявляется деформация. Движения в голеностопном суставе практически невозможны из-за боли.
Определяется резкая болезненность при прощупывании на уровне суставной щели, причем при переломах шейки боли сильнее выражены спереди, а при переломах заднего отростка – по задней поверхности кнаружи от ахиллова сухожилия.
Для подтверждения перелома таранной кости, определения его локализации, выявления характера и степени смещения фрагментов выполняют рентгенографию в 2-х проекциях.
Лечение
При переломе со смещением показана неотложная репозиция отломков. Следует учитывать, что при увеличении давности травмы сопоставление костных фрагментов резко затрудняется или вовсе становится невозможным. Неудача закрытой репозиции является показанием к открытому вправлению или наложению скелетного вытяжения.
При переломах заднего отростка гипс накладывается на 2-3 недели, при остальных переломах таранной кости – на 4-5 недель. С 3-4 недели пациенту рекомендуют вынимать поврежденную ногу из шины и совершать активные движения в голеностопном суставе.
В последующем назначают ЛФК, массаж и физиолечение. Восстановление трудоспособности происходит через 2,5-3 месяца. В течение года после травмы больным рекомендуют ношение супинаторов для предупреждения травматического плоскостопия.
Переломы ладьевидной кости
Эта разновидность переломов костей стопы, как правило, возникает в результате прямой травмы (падение тяжелого предмета на тыл стопы). Реже причиной перелома ладьевидной кости становится ее сдавление между клиновидными костями и головкой таранной кости. Нередко переломы ладьевидной кости сочетаются с другими переломами костей стопы.
Реже причиной перелома ладьевидной кости становится ее сдавление между клиновидными костями и головкой таранной кости. Нередко переломы ладьевидной кости сочетаются с другими переломами костей стопы.
Симптомы
Опора на ногу ограничена из-за боли. Выявляются припухлость и кровоизлияния на тыле стопы. Прощупывание ладьевидной кости, поворот стопы кнутри и кнаружи, а также отведение и приведение стопы вызывают резкую болезненность в области перелома. Для подтверждения перелома ладьевидной кости выполняют рентгенографию стопы в 2-х проекциях.
Лечение
При переломах ладьевидной кости без смещения костных фрагментов травматологом накладывается циркулярная гипсовая повязка с тщательно отмоделированными сводами стопы. При переломах со смещением проводится репозиция. Если отломки невозможно отрепонировать или удержать, выполняется открытое вправление. Фиксация гипсовой повязкой осуществляется в течение 4-5 недель.
Переломы кубовидной и клиновидных костей
Причиной травмы обычно становится падение тяжелого предмета на тыл стопы. Мягкие ткани в области повреждения отечны. Выявляется боль при прощупывании, давлении, поворотах стопы кнутри и кнаружи. Для подтверждения этого вида переломов костей стопы большое значение имеет рентгенография. Лечение – циркулярная гипсовая повязка на срок 4-5 недель. В течение года после такого перелома костей стопы пациент должен носить супинатор.
Мягкие ткани в области повреждения отечны. Выявляется боль при прощупывании, давлении, поворотах стопы кнутри и кнаружи. Для подтверждения этого вида переломов костей стопы большое значение имеет рентгенография. Лечение – циркулярная гипсовая повязка на срок 4-5 недель. В течение года после такого перелома костей стопы пациент должен носить супинатор.
Переломы плюсневых костей
Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
Одиночные переломы плюсневых костей очень редко сопровождаются значительным смещение фрагментов, поскольку оставшиеся целыми кости плюсны выполняют функцию естественной шины, удерживая отломки от смещения.
Симптомы
При одиночных переломах плюсневых костей выявляется локальный отек на тыле и подошве, боль при опоре и прощупывании. Множественные переломы плюсневых костей сопровождаются выраженным отеком всей стопы, кровоизлияниями, болью при пальпации. Опора затруднена или невозможна из-за боли. Возможна деформация стопы. Диагноз подтверждается данными рентгенографии в 2-х проекциях, а при переломах основания костей плюсны – в 3-х проекциях.
Множественные переломы плюсневых костей сопровождаются выраженным отеком всей стопы, кровоизлияниями, болью при пальпации. Опора затруднена или невозможна из-за боли. Возможна деформация стопы. Диагноз подтверждается данными рентгенографии в 2-х проекциях, а при переломах основания костей плюсны – в 3-х проекциях.
Лечение
При переломах костей плюсны без смещения накладывают заднюю гипсовую шину сроком на 3-4 недели. При переломах со смещением проводят закрытое вправление, выполняют открытый остеосинтез или накладывают скелетное вытяжение. Срок фиксации при таких переломах костей стопы удлиняется до 6 недель. Затем пациенту накладывают специальную гипсовую повязку «с каблучком», а в последующем рекомендуют использовать ортопедические вкладки.
Переломы фаланг пальцев стопы
Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Симптомы
Травмированный палец синюшен, отечен, резко болезненен при движениях, ощупывании и осевой нагрузке. Переломы ногтевой фаланги часто сопровождаются образованием подногтевой гематомы. Для подтверждения переломов фаланг выполняют рентгенограммы в 2-х проекциях.
Лечение
При переломах фаланг пальцев стопы без смещения накладывают заднюю гипсовую шину. При смещении отломков выполняют закрытую репозицию. Костные фрагменты фиксируют спицами. При переломах ногтевой фаланги без смещения возможна иммобилизация с использованием лейкопластырной повязки. Срок фиксации зависит от тяжести перелома и составляет от 4 до 6 недель.
Трещина в кости на ноге: симптомы и лечение
Практически каждый человек раз в жизни получал травму. Травмы возможно получить везде – на улице, на работе, в собственной квартире. Главное в возникшей ситуации – точное понимание, как оказать неотложную помощь пострадавшему, какие симптомы свидетельствуют о трещине в кости, что сделать для помощи пострадавшему.
Травмы возможно получить везде – на улице, на работе, в собственной квартире. Главное в возникшей ситуации – точное понимание, как оказать неотложную помощь пострадавшему, какие симптомы свидетельствуют о трещине в кости, что сделать для помощи пострадавшему.
Трещина в кости нижней конечности отличается от «полноценного» перелома. Трещина – разновидность перелома, его незавершённый вариант, представляющий частичное повреждение костной ткани. Чаще трещины встречаются при повреждении плоских костей. В указанных случаях не наблюдается смещения костных отломков.
Основные клинические проявления
Трещины костей ног получаются в результате прямого механического повреждения – падения или сильного удара. При этом прочность кости уступает силе воздействующей нагрузки. Опорная функция кости сохраняется. Отличительная черта перелома – при нем происходит смещение костных отломков, опорная функция кости утрачивается.
По количеству повреждений одного участка костной ткани трещины подразделяют на единичные и множественные. Относительно осевой линии кости нижней конечности бывают косыми, линейными либо спиральными.
Относительно осевой линии кости нижней конечности бывают косыми, линейными либо спиральными.
Ниже приведены главные симптомы трещины кости:
- В первую очередь пострадавший начинает жаловаться ни выраженную боль в точке повреждения костной ткани. Боль резко усиливается при попытке пошевелить ногой, прикосновении к пораженному участку, попытке пропальпировать место травмы. Боль в покое носит тупой приглушенный характер, возможны несильные покалывания либо ощущение легкой пульсации. Появление боли врачи объясняют тем, что в процесс включается не полная структура кости, по большей части надкостница. Надкостница обладает большим количеством болевых рецепторов, посылающим импульсы к головному мозгу о повреждении.
- Следующий симптом – быстрое развитие отёчности поврежденной области. Отек развивается стремительно, нарастая прямо на глазах. Спадание отека на пальце либо другой части ноги начинается по истечении суток.
- Частые клинические признаки, свидетельствующие о наличии трещины в ноге – гематомы.
Размер гематомы бывает обширным. Появление синяка обусловлено механическим разрывом кровеносных сосудов, питающих надкостницу.
- Из-за сильной боли и припухлости повреждённая конечность утрачивает подвижность. Часто для облегчения состояния пострадавшие вынуждены принимать вынужденное положение, способствующее оттоку крови от повреждённой конечности, уменьшению боли и отека.
Любое повреждение костной ткани ноги способно оказаться крайне серьезным, даже если на первый взгляд отсутствуют выраженные клинические симптомы. Каждый случай получения травмы становится поводом для обязательного обращения к врачу.
Диагностика повреждений
Врач травматолог или ортопед проводит тщательный осмотр пострадавшей конечности, направит пациента на рентгенологическое исследование.
На рентгеновском снимке оценивают тип поражения кости или мягких тканей, выясняют, стала травма ушибом или трещиной. Врач оценит на снимке размер повреждения, состояние прилежащих мягких тканей, наличие гематомы и смещения костных отломков. Правильная своевременная диагностика служит залогом дальнейшей правильной тактики лечения пациента и гарантией скорейшего выздоровления.
Правильная своевременная диагностика служит залогом дальнейшей правильной тактики лечения пациента и гарантией скорейшего выздоровления.
Если повреждены маленькие кости, кости стопы или голеностопного сустава, рентгеновский снимок не всегда выдаёт исчерпывающую информацию о состоянии конечности. Назначают дополнительное исследование – проводится компьютерная либо магниторезонансная томография. Обследования помогут определить точное место и глубину повреждения костной ткани.
Неотложная помощь и терапия
Еще до обращения к врачу требуется оказать помощь пострадавшему. Немедленно после получения травмы требуется придать покой пострадавшей конечности, приложить холод к больному месту. Первое правило – обеспечение покоя пострадавшей ноге, исключение нагрузок. Желательно обеспечение постельного режима. Срок ограничения подвижности бывает различным, зависит от размера и характера трещины. Окончательное решение, сколько соблюдать режим покоя, вынесет лечащий врач.
После проведения рентгенологического исследования проводят иммобилизацию пострадавшей конечности. Часто применяется наложение гипсовой повязки или лангеты. Длительность ношения зависит от возраста пострадавшего, состояние здоровья, характера и глубины повреждения костной ткани. В отдельных случаях возможно обойтись без наложения гипса и применить специальную повязку – ортез, или эластичное бинтование. Ортезы для нижних конечностей выполнены из легкого пластика и эластичных синтетических материалов. Ношение ортеза позволяет встать на ноги в короткие сроки.
При выраженном болевом синдроме назначается лечение обезболивающими лекарственными препаратами. Назначается специальная диета, способствующая скорейшему образованию хряща.
По сравнению с переломом заживление трещины происходит легче, быстрее, не требует радикальных терапевтических мер. Время восстановления целостности кости зависит от возраста и общего состояния пациента. Чем старше пострадавший, тем большее время занимают в организме процессы репарации, следовательно, тем больше времени потребуется на лечение и реабилитацию после трещины.
Средняя продолжительность курса лечения составляет 4 – 6 недель. Полный курс реабилитации длится более продолжительное время – 4 – 6 месяцев.
Изначально в месте нарушения целостности костной ткани начинает расти хрящевая ткань. В это время рекомендуется употребление продуктов, способствующих увеличению синтеза коллагена и прочих составляющих хряща. К рекомендуемым продуктам относятся жирные сорта морской рыбы, студень, блюда содержащие желатин.
Образование хрящевой ткани обычно занимает 2-3 недели. Потом в рацион требуется внести изменения. Начинают принимать пищу, включающую избыток кальция. Однако требуется учитывать факт, что кальций усваивается организмом слабо. Для оптимального усвоения элемента необходимо принимать его в комплексе с витамином Д. В норме организм вырабатывает витамин Д самостоятельно под влиянием ультрафиолетовых лучей. Порой солнца оказывается недостаточно, особенно в холодное время года, когда мало солнечных дней, человек носит теплую одежду, не допускающую попадания солнечных лучей на поверхность кожи. Тогда витамин полагается принимать дополнительно.
Тогда витамин полагается принимать дополнительно.
Много кальция содержится в молочных продуктах, костях рыб из отряда лососевых, сардинах. Достаточное количество ионов кальция содержит яичный желток, спаржа, капуста и разл становится непременной составляющей частью диеты при трещине кости.
Прогноз заболевания
Прогноз при трещинах костей на пальце или ноге благоприятный при условии своевременного обращения за медицинской помощью и соблюдения рекомендаций врача-травматолога. Тогда неприятных последствий не происходит. При отсутствии верного лечения трещина увеличится в размерах, приводя к полному перелому кости, смещению костных отломков, неправильному сращению, деформации нижней конечности и нарушению ее физиологических функций.
Образовавшаяся гематома способна инфицироваться, чприводя к образованию флегмонозного процесса либо гангрены конечности.
Учитывая упомянутые факты, не стоит затягивать с посещением врача и надеяться, что травма заживет самостоятельно. Получив даже незначительную на первый взгляд травму, лучше проконсультироваться с врачом, пройти обследование и при необходимости лечить травмированный участок. Затягивание с визитом к врачу, неправильное лечение приведет к продолжительному лечению травмы и серьёзных последствий.
Получив даже незначительную на первый взгляд травму, лучше проконсультироваться с врачом, пройти обследование и при необходимости лечить травмированный участок. Затягивание с визитом к врачу, неправильное лечение приведет к продолжительному лечению травмы и серьёзных последствий.
Особенности детских травм
У детей симптомы трещины костей конечностей встречаются часто, особенно подвержены этому малыши до года. Часто у детей травма костной ткани сопровождается повреждением сосудов и образованием гематомы.
Особенностью детского возраста признаётся высокая эластичность костной ткани, что вызывает частые переломы вдавленного характера. Прогноз при травмах у детей всегда очень серьезен, требует немедленного медицинского вмешательства.
Характерно для детского возраста повреждение типа зеленой веточки, когда травмируется кость, а надкостница не повреждается.
Процессы заживления и лечение в детском возрасте происходят гораздо быстрее и успешнее, по сравнению со взрослыми.
Осложнения после травмы и реабилитация
Осложнения трещины кости нижней конечности встречаются не слишком часто и связаны с отсутствием правильного лечения. К примеру, деформация свода стопы различной степени, приводящая к нарушению функциональности и развитию неподвижности стопы. Частым осложнением бывает хронический болевой синдром. Отдаленным последствием трещины послужит артроз сустава, где произошла травма. Если трещина долго не заживает либо переросла в перелом со смещением отломков, развивается угловая деформация, потребуется делать операцию.
Когда трещина срастется, врач дает разрешение пациенту наступать на повреждённую ногу. Происходит это после 1,5 месяцев лечения. Нагрузки в это время необходимо дозировать.
Врач назначает специальные комплексы лечебной физкультуры, способствующие восстановлению функции повреждённого участка ноги, массаж и физиотерапевтическое лечение.
Трещина в кости
Трещина в руке или ноге не редкость. Люди часто получают травмы конечностей, однако, в отличие от перелома, при трещине ткани повреждаются неокончательно, и выздоровление происходит гораздо быстрее.
Существует несколько разновидностей костных трещин. В зависимости от их количества, выделяют множественные и одиночные. Множественными считаются трещины, когда присутствует более 3 линий разлома.
Исходя из глубины повреждения, трещину классифицируют как поверхностную или сквозную. В первом случае затрагивается только верхний слой кости (надкостница). Если поражена вся поверхность, то трещина в кости считается сквозной. Для заживления последней требуется больше времени, но прогноз заживления благоприятный.
По их расположению по отношению к оси повреждения выделяют продольные, косые, поперечные и спиральные. Врач оценивает направление и сложность травмы костной ткани с помощью визуального осмотра и рентгеновского снимка.
Причина возникновения трещины одна — воздействие на нее силы, превосходящей степень ее прочности. Произойти это может при разных обстоятельствах, таких как падение, сильный удар, дорожно-транспортное происшествие, несчастный случай на производстве и др. Трещина в кости считается разновидностью перелома, поэтому причины их возникновения схожи.
Трещина в кости считается разновидностью перелома, поэтому причины их возникновения схожи.
Значение имеет общее состояние здоровья пострадавшего. Если у пациента снижена плотность костной ткани в силу остеопороза, присутствуют лишний вес, заболевания щитовидной железы, снижено количество кальция в организме, то риск получить повреждение повышается.
Признаки и симптомы
Существуют признаки трещины, по которым можно определить, что пострадавший нуждается в срочной медицинской помощи.
Сразу после удара пациент ощущает боль, причем она необязательно должна быть острой. Поврежденное место может покалывать, «ныть», могут появиться пульсирующие болевые ощущения. Тревожным признаком считается появление боли при попытке двигать поврежденным местом. В этом случае до получения квалифицированной помощи травмированной конечностью шевелить нельзя.
Еще одним симптомом повреждения является опухание и покраснение ушибленного места, причем эти признаки могут появиться сразу после удара, а могут и на вторые сутки после травмирования.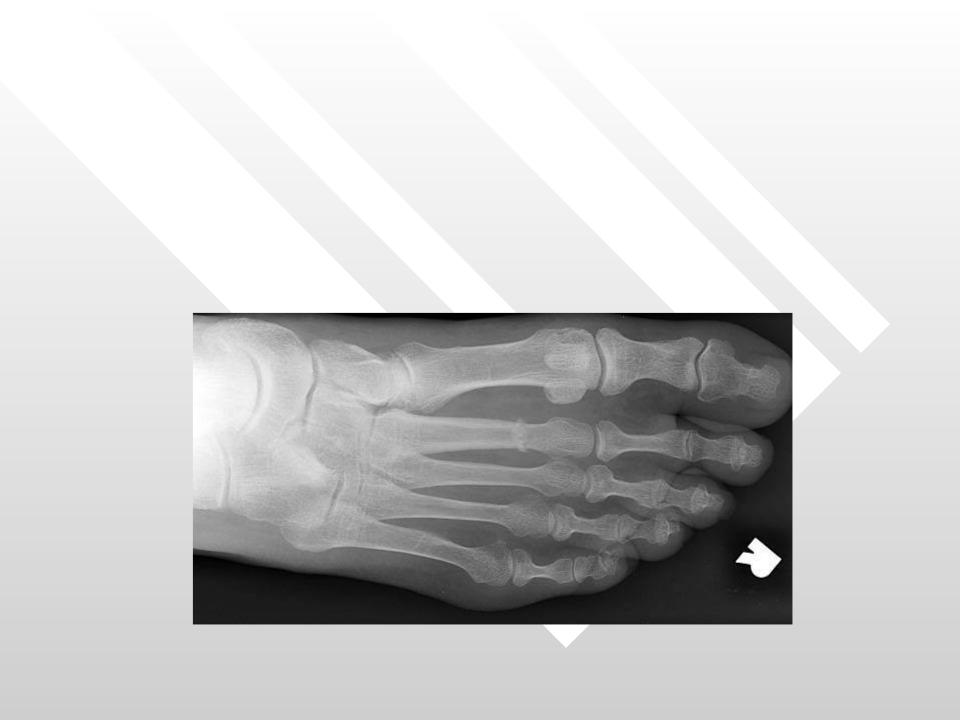 Развивается гематома, прикосновение к которой вызывает резкую боль. В дальнейшем она увеличивается в размере и в случае отсутствия врачебного вмешательства может перерасти в гангрену.
Развивается гематома, прикосновение к которой вызывает резкую боль. В дальнейшем она увеличивается в размере и в случае отсутствия врачебного вмешательства может перерасти в гангрену.
Симптомы трещины схожи с признаками скрытого перелома или ушиба. Поэтому при получении травмы необходимо незамедлительно обратиться к врачу для постановки диагноза и назначения лечения.
Первая помощь
Если произошла травма, пострадавшего необходимо в максимально короткий срок доставить в медицинское учреждение. Перед этим поврежденную часть тела нужно обездвижить, чтобы она сохраняла состояние покоя. Для этой цели подойдут имеющиеся подручные материалы для изготовления шины. Если есть возможность, на ушибленный участок накладывают ледяной компресс.
В случае травмирования костей стопы на поврежденную ногу нельзя опираться. Стопу фиксируют. Пациент не может самостоятельно понять, что трещина, а не перелом. Это возможно только после проведения рентгенодиагностики в медицинском учреждении.
Как определить трещину в кости
После того как пациент доставлен в больницу, врач проводит первичный визуальный осмотр и пальпацию поврежденного места. Чтобы определить, образовалась трещина или перелом, проводят рентгеновское исследование. На снимке видна сама трещина кости, ее размеры и иные повреждения, образовавшиеся из-за травмы.
Если после проведения рентгена у врача остаются сомнения по поводу глубины повреждения, то пациента направляют на магнитно-резонансную томографию.
После постановки точного диагноза врач назначает лечение и дает рекомендации по поводу того, что можно и что делать при трещине нельзя.
Лечение повреждения кости зависит от тяжести состояния, степени сложности травмы, наличия или отсутствия образовавшихся осколков, от специфики части тела, подвергшейся удару.
Трещина в ноге
После получения трещины в кости на ноге и проведения первичных мер по обездвижению конечности пациент направляется к врачу-травматологу. Врач проводит диагностику и накладывает на ногу гипсовые лонгеты, чтобы зафиксировать пострадавшую кость. Срок лечения и реабилитации определяется в каждом отдельном случае с учетом тяжести травмы и состояния здоровья пациента, а также его возраста.
Срок лечения и реабилитации определяется в каждом отдельном случае с учетом тяжести травмы и состояния здоровья пациента, а также его возраста.
После наложения гипса пациенту рекомендован абсолютный покой, постельный режим, исключаются любые физические нагрузки, при нахождении в лежачем положении нельзя класть здоровую ногу на больную.
Трещина в руке
Трещина в кости на руке выражена теми же симптомами, что и травма других конечностей. Пациент ощущает острую боль, усиливающуюся при касании. Образуется отек и гематома.
Поврежденную руку фиксируют с помощью шины, прикладывают лед, делают рентген.
Затем накладываются эластичные бинты или гипс. Пациенту рекомендован покой и пребывание в постели. Могут быть назначены нестероидные противовоспалительные препараты.
Трещина в пальце
Повреждение пальцев рук и ног возникает по причине ударов средней тяжести и ушибов. В данном случае кость не повреждена полностью, но ее целостность нарушена. Самостоятельно отличить трещину в пальце от ушиба невозможно, так как симптомы схожи. Появляется боль, отек, нарушаются двигательные функции пальца.
Самостоятельно отличить трещину в пальце от ушиба невозможно, так как симптомы схожи. Появляется боль, отек, нарушаются двигательные функции пальца.
Часто на ноге или руке травмируется мизинец, так как в этом пальце наиболее хрупкая и маленькая кость. Однако мизинец лечится столько же, сколько и любая другая травмированная часть тела. Общий срок реабилитации составляет 2-3 месяца.
Повреждение кости пальца может быть вызвано внутренними причинами, к которым относится критическое снижение иммунитета, сахарный диабет, гормональные сбои, избыточный вес.
Трещина голеностопа
Все кости человека делятся на подвижные и неподвижные. Голеностопный сустав совмещает в себе оба этих вида сочленений, которые отвечают за сохранение стабильности в ступне. Чаще всего травмам подвержены малоподвижные сочленения. Это происходит в силу повышенной физической нагрузки на нижние конечности.
Трещина голени часто наблюдается у людей, активно занимающихся спортом, балетом или цирковыми трюками. Также травме подвержены женщины, носящие обувь на высоком каблуке.
Также травме подвержены женщины, носящие обувь на высоком каблуке.
К симптомам относится боль в области лодыжки, отек и покраснение, нарушение подвижности стопы. Для фиксации сустава накладывают гипсовую повязку в виде «сапожка». После этого пациент передвигается с помощью костылей.
В некоторых случаях для полной фиксации прибегают к оперативному вмешательству. Операция будет произведена, если были повреждены сухожилия, нервы и сосуды.
Реабилитация
После проведения лечения начинается процесс реабилитации. Его длительность зависит от сложности повреждения, места возникновения, возраста и состояния здоровья пациента и соблюдения им рекомендаций по питанию. В обязательном порядке назначаются физиопроцедуры. К ним относится электрофорез, УВЧ, кварц. Физиотерапию начинают на второй-третий день после получения травмы.
Для восстановления подвижности конечности пациента направляют на курс лечебной физкультуры. Посещать ее можно уже после снятия гипса.
Чтобы срастание кости происходило быстрее, важно придерживаться правильного питания. Диета должна содержать большое количество продуктов, улучшающих формирование хрящевой ткани. К ним относится холодец, желе, жирная рыба. Также нужно употреблять продукты, богатые кальцием. Это орехи, яйца, молочные продукты. Дополнительно назначаются витаминные и минеральные комплексы.
Диета должна содержать большое количество продуктов, улучшающих формирование хрящевой ткани. К ним относится холодец, желе, жирная рыба. Также нужно употреблять продукты, богатые кальцием. Это орехи, яйца, молочные продукты. Дополнительно назначаются витаминные и минеральные комплексы.
Возможные осложнения
Трещина в костной ткани является своего рода неполным переломом. И если пациенту вовремя не была оказана медицинская помощь или неверно установлен диагноз, то высок риск перехода травмы в перелом. Если был поврежден палец и срастание произошло неверно, то не исключена в дальнейшем потеря двигательных функций. Но если быстро была оказана врачебная помощь, то прогноз выздоровления благоприятный и осложнений не возникает.
Трещина кости ноги: симптомы, признаки, лечение
Травмы ног, особенно трещины и переломы, становятся актуальны с приближением зимнего периода и первых заморозков, когда люди не успевает привыкнуть к морозам и обилию гололеда. Знание причин возникновения трещин костей ног, а также основных симптомов может позволить своевременно обратиться к специалисту, чтобы избежать возникновения неприятных осложнений.
Знание причин возникновения трещин костей ног, а также основных симптомов может позволить своевременно обратиться к специалисту, чтобы избежать возникновения неприятных осложнений.
p, blockquote 1,0,0,0,0 —>
p, blockquote 2,0,0,0,0 —>
Строение костей ноги
Кости ног анатомически являются трубчатыми. Их основное преимущество – высокая осевая прочность, что обеспечивает прямохождение и позволяет выдерживать нагрузки, которые прикладываются сверху вниз. При этом трубчатые кости легко поддаются переломам и формированию трещин при сильных физических воздействиях сбоку.
p, blockquote 3,0,0,0,0 —>
Внутри трубчатых костей располагается полый костномозговой канал, который заключает в себя желтый костный мозг, преимущественно состоящий из жировой ткани. Вокруг кости располагается соединительнотканный слой – надкостница. Она необходима для кровоснабжения и без нее костная ткань начинает разрушаться.
p, blockquote 4,0,0,0,0 —>
Крайние части трубчатой кости носят название эпифиз, который состоит из губчатого костного вещества, содержащего в себе красный костный мозг. Он участвует в создании крови.
p, blockquote 5,0,0,0,0 —>
p, blockquote 6,0,0,0,0 —>
Трещина в кости на ноге симптомы и признаки
Кости ног могут треснуть в результате механического воздействия. Часто это результат падения, либо сильного удара, когда физическая прочность костной ткани меньше, чем сила воздействия. При этом визуально диагностировать трещину сложнее, чем перелом. Поэтому достаточно часто люди после травмы не уделяют этому внимание и списывают все на сильный ушиб, приступая к самостоятельному лечению. Точно определить тип повреждения может только врач при исследовании рентгенологического снимка.
p, blockquote 7,0,0,0,0 —>
Основным симптомом для всех видов повреждений костей является сильный болевой синдром с очевидным усилением при движении. Из-за повреждения надкостницы и рядом лежащих тканей формируется выраженный отек, гематома и припухлость.
p, blockquote 8,0,0,0,0 —>
При этом переломам и трещинам костей необязательно наличие одновременно всех симптомов. Может даже отсутствовать боль, лишь небольшой дискомфорт. При любых подозрениях на травму, даже незначительную, необходимо обращаться к специалисту, поскольку раннее лечение позволит быстрее восстановиться.
Может даже отсутствовать боль, лишь небольшой дискомфорт. При любых подозрениях на травму, даже незначительную, необходимо обращаться к специалисту, поскольку раннее лечение позволит быстрее восстановиться.
p, blockquote 9,0,1,0,0 —>
Для точного определения диагноза необходимо проведение рентгена, которое сможет точно определить локализацию травмы, размер дефекта, а также оптимальную тактику лечения. На снимках, выполненных на современных аппаратах, трещины легко определяются.
p, blockquote 10,0,0,0,0 —>
При падениях и авариях чаще всего повреждаются кости голени. Травмы бедренной встречаются реже из-за ее толщины.
p, blockquote 11,0,0,0,0 —>
Берцовой кости
Трещины берцовых костей достаточно часто встречающаяся травма. Человек при занятиях многими видами спорта может испытывать серьезные ударные нагрузки, которые принимают на себя ноги. Из-за своего расположения большеберцовая кость страдает чаще. Верхним краем она соприкасается с коленным суставом и образует большую часть суставной впадины голени, а снизу – анатомически переходит в голеностоп.:max_bytes(150000):strip_icc()/x-ray-image-of-bone-fracture-at-5th-metatarsal-left-foot-945203958-140a7bb8add94610838f0b3632543a5c.jpg) Из-за этого любые осевые нагрузки будут прикладываться сильнее всего именно на эту кость.
Из-за этого любые осевые нагрузки будут прикладываться сильнее всего именно на эту кость.
p, blockquote 12,0,0,0,0 —>
Свою роль также играет ослабление костной ткани, которое может развиваться на фоне длительной нагрузки организма, вызванной стрессами, нарушениями питания, изменениями образа жизни и большим числом физической нагрузки без достаточного отдыха. Подобные виды травм называются стресс-переломами и достаточно тяжело диагностируются. Чаще всего люди сами не обращаются к врачу после появления первых симптомов – припухлость и боли при движении, списывая все это на ушиб. Подобные микротравмы могут стать причиной других, более серьезных повреждений, вызванных ударными нагрузками или падениями.
p, blockquote 13,0,0,0,0 —>
Сразу после получения, трещина стопы проявляет характерные симптомы. Прежде всего, это сильная, покалывающая и острая боль при ходьбе и прикосновениях. Со временем она спадает, заменяясь тупой приступообразной. Движения и прикосновения остаются болезненными. Часто повреждается пяточная кость. За счет своего анатомического расположения. Главной причиной этого являются сильные ударные нагрузки, падения и нарушения техники безопасности при занятиях спортом.
Часто повреждается пяточная кость. За счет своего анатомического расположения. Главной причиной этого являются сильные ударные нагрузки, падения и нарушения техники безопасности при занятиях спортом.
p, blockquote 14,0,0,0,0 —>
p, blockquote 15,0,0,0,0 —>
Практически сразу после травмы появляются отек и припухлость стопы, выраженный в месте трещины. Спустя 2–3 суток ослабевает и исчезает, за счет чего трещины костей стоп могут быть приняты за ушибы. А также все это дополняется гематомами, которые возникают из-за повреждения надкостницы и проходящих в ней сосудов. Это приводит к внутреннему кровотечению и возникновению «синяков», которые через несколько суток проходят.
p, blockquote 16,0,0,0,0 —>
Болевой синдром приводит к занятию больного вынужденной позы, при которой неприятные ощущения минимизируются. При сильных трещинах передвижение и вовсе становится невозможным. При этом достаточно часто остается актуальным вопрос посещения врача, поскольку многие ошибочно путают трещины костей стоп с другими менее опасными травмами.
p, blockquote 17,0,0,0,0 —>
Как лечат трещины
Лечение любых травм костной ткани, в том числе трещин стоп, проводится с использованием иммобилизации, т. е. обездвиживания конечностей или области повреждения. В случае трещин костей ног применяется наложение гипсовых повязок или иммобилизационных бандажей, которые будут удерживать два ближележайших сустава. К примеру, если травмирована голень, то обездвижить необходимо коленный и голеностопный сустав, а при трещинах на костях стопы – голеностоп и всю стопу.
p, blockquote 18,1,0,0,0 —>
p, blockquote 19,0,0,0,0 —>
Для правильного сопоставления поврежденных поверхностей и их срастания необходимо обеспечить полный покой конечности и исключить любые нагрузки.
p, blockquote 20,0,0,0,0 —>
Важную роль в лечении играет назначение правильной диеты, которая будет способствовать остеосинтезу, т. е. росту костей, за счет оптимального баланса минеральных веществ, поступающих с пищей. Крайне рекомендуется употребление рыбы за счет высокого содержания витамина D, который участвует в построении костной ткани. Важно наличие в еде большого числа зеленых овощей, молочных продуктов и желатина, поскольку минеральный состав способствует срастанию костей.
Крайне рекомендуется употребление рыбы за счет высокого содержания витамина D, который участвует в построении костной ткани. Важно наличие в еде большого числа зеленых овощей, молочных продуктов и желатина, поскольку минеральный состав способствует срастанию костей.
p, blockquote 21,0,0,0,0 —>
При необходимости врач может прописать пациенту применение нестероидных противовоспалительных средств и местных обезболивающих препаратов при сильных проявлениях болевого синдрома и отека конечности.
p, blockquote 22,0,0,0,0 —>
Сколько заживает трещина в ноге
Трещина в ноге заживает у взрослого человека в течение 2–3 недель. В зависимости от различных факторов, будь то образ жизни, сопутствующие заболевания или физическая форма, выздоровление может пройти быстрее.
p, blockquote 23,0,0,0,0 —>
У пожилых людей трещина заживает до двух раз дольше и связан с возрастным замедлением обменных процессов.
p, blockquote 24,0,0,0,0 —>
На время заживления сильно влияет сопоставление отломков и правильность наложения удерживающего бандажа.
p, blockquote 25,0,0,0,0 —>
p, blockquote 26,0,0,0,0 —>
Можно ли ходить
Основа полноценного лечения костей нижних конечностей при трещинах – полный покой. Физическая нагрузка может привести к нарушению сопоставления тканей, а также к ухудшению кровоснабжения. На период лечения врачи накладывают на конечность гипсовую повязку, либо иммобилизационный бандаж, которые необходимы для исключения из движения поврежденные части ноги.
p, blockquote 27,0,0,1,0 —>
Для передвижения при этом можно использовать костыли, либо инвалидную коляску. При небольших трещинах костей стопы гораздо проще и логичнее пользоваться костылями, т. к. они могут обеспечить достаточную мобильность при выполнении бытовых задач и передвижении по квартире.
p, blockquote 28,0,0,0,0 —>
Наступать на поврежденную ногу категорически нельзя, это может усугубить травму, нарушить целостность повязки или бандажа, а также замедлить период восстановления. Все это дополнительно осложняется выраженным болевым синдромом, который характерен для трещин и переломов костной ткани.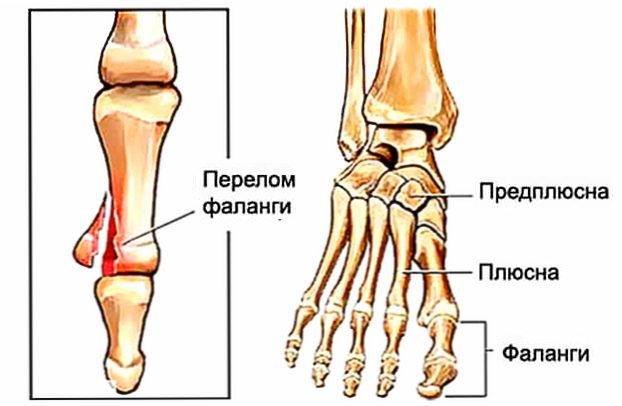
p, blockquote 29,0,0,0,0 —>
Передвижение сильно ухудшается при травмах бедренной кости, особенно в районе ее хирургической шейки. При этом приходится накладывать иммобилизационную гипсовую повязку, удерживающую коленный и тазобедренный сустав, что полностью ограничивает движение в поврежденной конечности. В такой ситуации костылями могут пользоваться лишь молодые, либо физически развитые люди.
p, blockquote 30,0,0,0,0 —>
Старикам приходится или пользоваться инвалидной коляской, либо на время лечения соблюдать постельный режим, применяя дополнительные приспособления для коротких «путешествий» по квартире при необходимости.
p, blockquote 31,0,0,0,0 —>
Как укрепить кости и избежать травмы
Укрепить кости и избежать травмы можно благодаря изменению образа жизни и более осторожного отношения к телу. Довольно часто трещины костной ткани нижних конечностей происходят у спортсменов во время тренировок. Необходимо внимательнее следить за техникой безопасности, а также строже выполнять все требования тренера.
p, blockquote 32,0,0,0,0 —>
Опасный период, когда коридоры травмпунктов больниц заполняются новыми посетителями, приходится на зиму и первые гололеды. Правильно упасть гораздо сложнее, чем правильно идти, поэтому многих травм получилось бы избежать, воспользовавшись правилами техники безопасности. Инстинктивно при падении человек выставляет в сторону наклона руку или ногу, за счет чего травмируются тонкие и хрупкие лучевые кости верхних конечностей и голеностопные области нижних. Безопаснее стараться упасть набок, прижав руки и ноги к себе, стремясь занять физиологичную для тела позу эмбриона, в которой человек максимально защищен от травм.
p, blockquote 33,0,0,0,0 —>
Избегать травмы помогают не только крепкие кости, но и развитые мышечно-связочный аппарат, который забирает на себя часть нагрузки при воздействии на опорную систему. Это позволяет разгрузить кости и предупредить трещины.
Людям пожилого возраста и страдающих от хронических заболеваний крайне рекомендуется находиться под постоянным контролем специалиста, что позволит вовремя найти следы остеопороза – разрежения костей. Это частая причина возникновения переломов, т. к. появляется физически слабая точка в оси конечности и при стороннем воздействии сила прикладывается в это место, вызывая повреждение кости.
Это частая причина возникновения переломов, т. к. появляется физически слабая точка в оси конечности и при стороннем воздействии сила прикладывается в это место, вызывая повреждение кости.
p, blockquote 35,0,0,0,0 —>
Слабость костной ткани можно предупредить, введя в рацион список необходимых продуктов, либо употребляя витаминные комплексы, предназначенные для здоровья костей.
p, blockquote 36,0,0,0,0 —> p, blockquote 37,0,0,0,1 —>
В зимний период стоит изменить свои гастрономические привычки и добавлять в пищу еду богатую необходимыми витаминами и макронутриентами, обязательных для роста и укрепления костей. Это может помочь даже при сильных ударах избежать травмы. Знание признаков трещин в костях ног и переломов конечностей может помочь в один момент вовремя обратиться к врачу для диагностики и своевременного лечения, что позволит избежать осложнений.
Трещина в кости голени
Трещина в голени
Симптомы трещины в голени
Диагностика
При обращении к травматологу или ортопеду, специалист сначала собирает анамнез, а затем проводит пальпаторный осмотр травмированной голени. После чего для того чтобы убедиться в том, что трещина все же есть, пациента отправляют на рентген.
После чего для того чтобы убедиться в том, что трещина все же есть, пациента отправляют на рентген.
Получив снимок, врач оценивает тип трещины и повреждение окружающих тканей. Помимо этого при помощи рентгена удается определить обширность травмы, задеты ли прилежащие ткани, есть ли костные обломки, и имеется ли разрыв сосудов, приведших к гематоме. При помощи своевременного диагностирования можно не только подобрать правильное лечение, но и свести курс реабилитации к минимуму.
При повреждении голеностопного суставного сочленения рентген не всегда может дать необходимую информацию, поэтому зачастую травматолог направляет пострадавшего на компьютерную или магниторезонансную томографию. При помощи такой диагностики доктор сможет определить, насколько глубоко и в каком месте поврежден сустав.
Иммобилизация поврежденной конечности при помощи ортеза
Если своевременно обратиться за помощью к специалисту, то прогнозы даются благоприятные. Соблюдая предписания врача и принимая необходимые лекарственные препараты, осложнений чаще всего не возникает.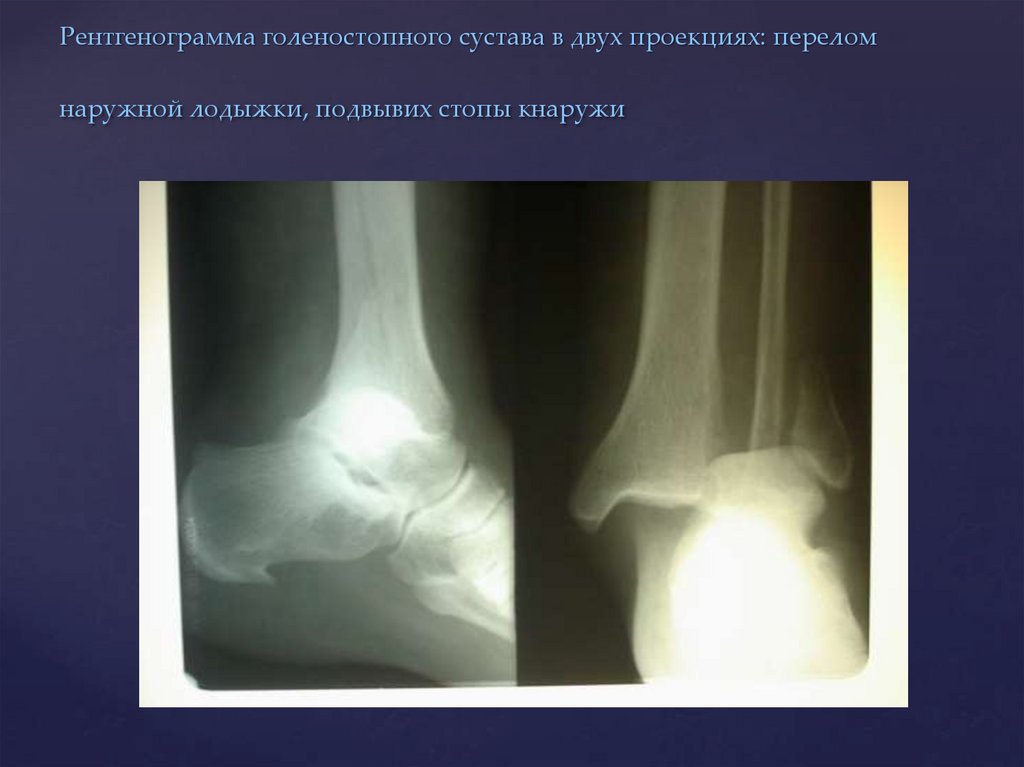 Если должная терапия будет отсутствовать, то трещина может расшириться, что приедет к полноценному перелому, смещению костных обломков, неправильному срастанию или деформационным процессам в голени с нарушением физических функций нижней конечности. Также гематома, образовавшаяся на месте травмы, может быть инфицирована, а это, в свою очередь, может спровоцировать флегмонозный процесс или даже гангрену.
Если должная терапия будет отсутствовать, то трещина может расшириться, что приедет к полноценному перелому, смещению костных обломков, неправильному срастанию или деформационным процессам в голени с нарушением физических функций нижней конечности. Также гематома, образовавшаяся на месте травмы, может быть инфицирована, а это, в свою очередь, может спровоцировать флегмонозный процесс или даже гангрену.
Не стоит надеяться, что трещина срастется самостоятельно. Необходимо срочно обращаться к специалисту, чтобы пройти обследование, поставить правильный диагноз и получить соответствующее лечение.
Реабилитация
Последствий при такой травме практически не возникает, а если они и случаются, то этому виной несвоевременное обращение к врачу или неправильное лечение. К осложнениям можно отнести деформационные процессы в голеностопе, приводящие к нарушению его функций и развитию неподвижности свода стопы, хроническим болям и артрозу суставных сочленений, который возникает в результате не долеченной травмы.
Если трещина долго не срастается или привела к перелому со смещениями обломков кости, то это приводит к угловой деформации. Чтобы исправить эту проблему необходимо оперативное вмешательство.
После срастания трещины травматолог проводит повторный рентген поврежденной конечности и разрешает пациенты снимать гипс и начинать наступать на ногу. Зачастую срастание занимает от одного до двух месяцев. Также ортопедом будут назначены лечебные упражнения, массаж и физиотерапия.
Чтобы лечение и реабилитация заняли меньше времени, а трещина срослась, не вызвав осложнений, обращайтесь к врачу сразу после травмы и не забывайте об оказании первой помощи, тогда никаких последствий не возникнет. Будьте здоровы.
Симптомы и методы лечения трещины в костях ног
Трещина – форма перелома кости, при которой ткань повреждается не полностью, а лишь частично. Она сопровождается неприятным симптомами, требует срочного реагирования. Каковы признаки трещины в кости ноги и что делать при ее возникновении?
Трещина в костной ткани способна возникать под воздействием разных факторов. К ним относится следующее:
- Травмы кости.
- Гормональные нарушения.
- Сбои в работе щитовидной железы.
- Недостаточное количество полезных веществ.
- Сниженная плотность костной ткани.
- Ношение неудобной и тесной обуви.
- Совершение резких движений.
В большинстве случаев трещинки в кости руки или ноги возникают вследствие удара или падения.
Основные признаки
Симптомы трещины в кости на ноге:
- Болевой синдром. Он достаточно сильный, особенно при физической нагрузке или прикосновении к пораженному участку. В покое болезненность немного утихает, может сопровождаться покалыванием.
- Отек тканей. Отечность развивается стремительно и сохраняется в течение нескольких дней.
- Гематома. Ее размер может быть крупным.
- Ограниченность в движениях. Пациенту становится сложно передвигаться, потому что его охватывает боль. Человек подсознательно ищет позу, в которой болезненные ощущения притупляются.

При возникновении таких проявлений следует посетить доктора или вызвать бригаду скорой помощи.
Первая помощь при травме
Если возникло повреждение кости, необходимо вызвать врача. До его приезда требуется оказать неотложную помощь. В первую очередь важно обеспечить полный покой травмированной ноге. Если травма серьезная, нужно наложить шину.
Для предотвращения разрастания гематомы необходимо приложить к больному месту холодный компресс. Обезболивающее разрешается принимать только при наличии невыносимой боли, в остальных случаях желательно воздержаться от таблеток, чтобы не нарушить симптоматику (это осложнит постановку диагноза).
Диагностика повреждений
Для выявления трещины берцовой или иной кости требуется проведение обследования. Главным диагностическим методом является рентгенография. Рентгеновский снимок помогает определить тип травмы, ее локализацию.
Используют для обследования и магнитно-резонансную или компьютерную томографию. Эти методики применяются, если рентгенологическое исследование не дает четкого результата. Они помогают детально рассмотреть больное место, установить точную глубину трещины.
Эти методики применяются, если рентгенологическое исследование не дает четкого результата. Они помогают детально рассмотреть больное место, установить точную глубину трещины.
Тактику терапии определяет лечащий доктор на основании результатов диагностики. В большинстве случаев лечение проводится консервативным путем. В запущенном состоянии выполняют хирургическое вмешательство.
Консервативное
При трещине в кости нижней конечности врач назначает носить гипс до тех пор, пока пораженное место не восстановится и не будет готово к физической активности. Если травма не слишком серьезная, то вместо гипсовой повязки используют ортез или эластичный бинт.
При частых и сильных болях в поврежденной ноге разрешается принимать обезболивающие препараты. Если патология сопровождается воспалительным процессом, используют нестероидные противовоспалительные средства.
НПВС можно пить только при назначении врача.
Также рекомендуется соблюдать диету, с помощью которой ускорится регенерация хрящевой ткани и срастание кости. Важно, чтобы в рационе присутствовали продукты, в которых содержится большое количество кальция: данный элемент помогает костям быть крепче и выносливее. Обеспечить им организм можно с помощью творога, сыра и иных молочных продуктов, яиц, зеленого горошка, бобовых, огурцов. Молочные изделия необходимо выбирать с низкой степенью жирности.
Важно, чтобы в рационе присутствовали продукты, в которых содержится большое количество кальция: данный элемент помогает костям быть крепче и выносливее. Обеспечить им организм можно с помощью творога, сыра и иных молочных продуктов, яиц, зеленого горошка, бобовых, огурцов. Молочные изделия необходимо выбирать с низкой степенью жирности.
Хирургическое
Лечить трещину кости пальца ноги или иной части конечности можно и оперативным путем, но операция применяется в тяжелых случаях, когда восстановить ткани консервативным методом невозможно. Проводится терапия открытым способом.
Реабилитационные мероприятия
После лечения требуется определенное время для полного восстановления ноги, особенно если проводилось оперативное вмешательство. Сколько заживает поврежденная ткань, зависит от следующих факторов:
- Возраст пострадавшего.
- Тяжесть травмы.
- Общее состояние здоровья пациента.
В пожилом возрасте организм восстанавливается сложнее, поэтому реабилитация затягивается на несколько месяцев.
Примерно спустя полтора месяца пострадавший может вставать на пораженную ногу. Сразу сильно нагружать конечность категорически запрещается – к физической активности необходимо возвращаться постепенно. В противном случае произойдет рецидив.
Для ускорения выздоровления пациента лечащий врач назначает сеансы массажа и физиотерапевтические процедуры, а также лечебную физкультуру.
Осложнения и прогноз
Прогноз при трещине в голени или ступне благоприятный, если своевременно заняться лечением и беспрекословно выполнять все рекомендации лечащего доктора. Поврежденный участок со временем полностью заживает, и человек возвращается к привычному образу жизни.
Если же обращение к врачу будет несвоевременным или же пациент вовсе не предпримет никаких мер, то есть большой риск осложнений. Со временем трещинка способна увеличиваться, что может привести к следующим последствиям:
- Перелом кости.
- Смещение костных отломков.
- Неверное срастание поврежденных участков.

- Изменение формы ноги.
- Нарушение функциональности конечности.
Если повреждение сопровождается гематомой, то есть вероятность ее инфицирования, что чревато развитием гангрены, которая приводит к ампутации ноги.
Особенности детских травм
У детей трещины в костях возникают достаточно часто, особенно в возрасте до года. Ведь костные ткани у них еще не сформированы до конца, не имеют такой плотности, как у взрослых. Но у ребенка кости более эластичные, поэтому малыши чаще страдают переломами вдавленного типа.
При получении детской травмы лечение должно быть незамедлительным. Если все сделать своевременно, то поврежденное место быстро заживет и восстановится. У детей реабилитация происходит во много раз быстрее, чем у взрослых.
Таким образом, трещина в кости стопы или другой части ноги – распространенная травма, которая возникает чаще при ударе или падении. Она может привести к осложнениям, поэтому требует срочного лечения.
симптомы, лечение, реабилитация, сколько заживает
Сергей Синютин
сломал пятку
Профиль автораЛетом 2020 года я тренировался на спортивной площадке. Во время прыжков в длину приземлился и почувствовал резкую боль в правой стопе.
Во время прыжков в длину приземлился и почувствовал резкую боль в правой стопе.
Встать на нее было больно, а кроссовок, который мне и так впритык, внезапно стал давить. В травмпункте травматолог сделал рентген и поставил диагноз — внесуставной перелом пяточной кости без смещения.
Я потратил на лечение четыре с половиной месяца и 28 840 Р. Расскажу, как правильно выбрать костыли и какие упражнения делать, чтобы быстрее начать ходить. Думаю, что мой опыт пригодится всем, кто травмировал ноги во время занятий спортом или в быту.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Как возникает перелом пяточной кости
В 60% случаев пяточная кость ломается из-за падения на пятки с высоты.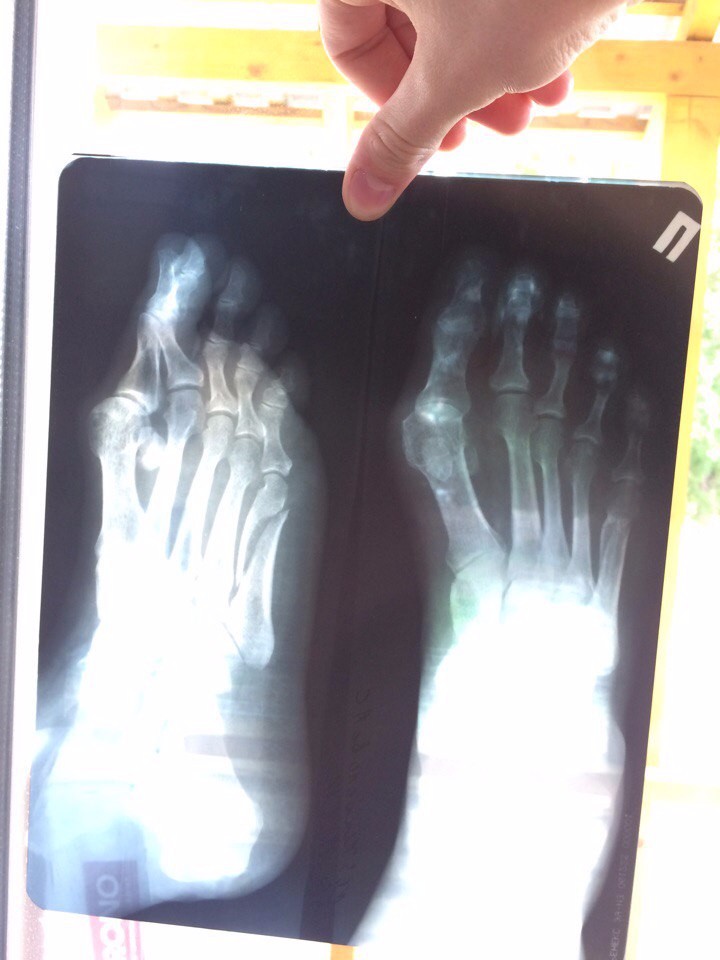 Например, во время занятий спортом или в быту: при прыжках в длину, упражнениях на турнике или падении со стремянки. Удар приходится на пяточную кость, она не выдерживает нагрузки и ломается. Примерно 10% пострадавших ломают сразу обе пятки.
Например, во время занятий спортом или в быту: при прыжках в длину, упражнениях на турнике или падении со стремянки. Удар приходится на пяточную кость, она не выдерживает нагрузки и ломается. Примерно 10% пострадавших ломают сразу обе пятки.
Причины переломов пяточной кости — Uptodate
Если пяточная кость ломается при падении, человек чувствует резкую боль, которая усиливается, когда он пытается встать на поврежденную ногу. В задней части стопы появляется припухлость. Большинство таких переломов закрытые: травмированная пяточная кость не выступает наружу и не повреждает кожу изнутри. Если кожа повреждена, можно заподозрить открытый перелом — это экстренная ситуация, которая требует срочной операции.
Симптомы пяточного перелома — Very Well Health
Реже перелом пяточной кости возникает из-за длительной повторяющейся нагрузки на пятки — например, у бегунов на длинные дистанции. При таком переломе припухлость появляется редко, а боль нарастает постепенно. Если бегун почувствовал боль, но не остановился, то она будет все сильнее. Во время отдыха боль ослабевает, но при повторной нагрузке снова появляется. Это особенно заметно при первых шагах по утрам.
Во время отдыха боль ослабевает, но при повторной нагрузке снова появляется. Это особенно заметно при первых шагах по утрам.
Как мне поставили диагноз
Наступать на поврежденную ногу из-за боли было невозможно, поэтому до дома, а оттуда в государственный травмпункт по месту жительства пришлось добираться на такси. Травматолог в травмпункте расспросил меня о случившемся, осмотрел ногу и направил на рентген стопы, который можно было сделать здесь же по ОМС.
Так выглядел рентген моей пятки. Справа — пятка в боковой проекции. Слева — увеличенное на компьютере место перелома Я в травмпункте с направлением на рентген. Трость привез отец, так как на одной ноге добраться до травмпункта я бы не смог. Но и с тростью было сложно: в отличие от костылей, с тростью нужно наступать на землю каждой ногой. Поэтому пришлось через раз наступать на травмированную ногу и терпеть больПосле рентгена я вернулся к травматологу. Врач посмотрел на снимок и поставил диагноз — внесуставной пяточный перелом без смещения. Он объяснил, что от пяточной кости откололся один небольшой фрагмент, но он не сместился. Кроме того, перелом далеко от сустава и никак его не затрагивает, поэтому операция не понадобится. Единственное лечение — наложить гипс и, пока его не снимут, ходить с костылями, чтобы не нагружать больную ногу.
Он объяснил, что от пяточной кости откололся один небольшой фрагмент, но он не сместился. Кроме того, перелом далеко от сустава и никак его не затрагивает, поэтому операция не понадобится. Единственное лечение — наложить гипс и, пока его не снимут, ходить с костылями, чтобы не нагружать больную ногу.
Я с недоверием отношусь к государственным специалистам. Если есть возможность, стараюсь посетить еще одного врача в любой другой клинике и узнать второе мнение. Чтобы удостовериться, правильно ли мне поставили диагноз, я попросил травматолога дать копию моего рентгена. Снимок был цифровой, поэтому врач просто распечатал два экземпляра, один вклеил в карту, второй отдал мне. Не знаю, как поступают в травматологии, где нет цифрового рентгена, но по закону врач обязан дать вам копию снимка, если вы об этом попросите.
Приказ Минздрава от от 09.06.2020 № 560н «Об утверждении правил проведения рентгенологических исследований»
Затем врач отправил меня накладывать гипс в соседний кабинет перевязочной.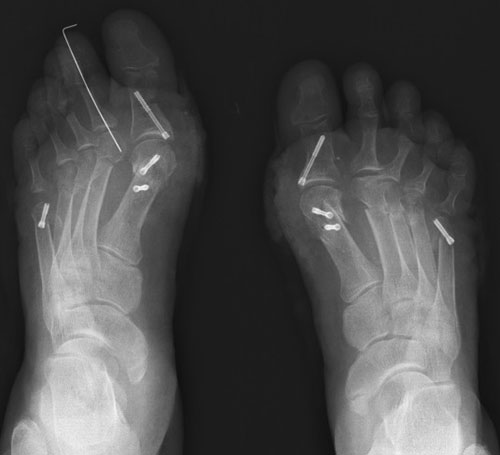 Медсестра в перевязочной предупредила, что зафиксирует гипс марлей и позже конструкция может начать сползать, поэтому лучше самому купить эластичный бинт и перебинтовать гипс им. После перевязки травматолог оформил больничный, предупредил, что в процессе лечения нужно будет раз в неделю приходить в травмпункт на осмотр и отпустил домой.
Медсестра в перевязочной предупредила, что зафиксирует гипс марлей и позже конструкция может начать сползать, поэтому лучше самому купить эластичный бинт и перебинтовать гипс им. После перевязки травматолог оформил больничный, предупредил, что в процессе лечения нужно будет раз в неделю приходить в травмпункт на осмотр и отпустил домой.
Так как травматология была государственной, то прием травматолога, рентген и гипс оказались бесплатными. Я потратил деньги только на такси до травмпункта и домой — 500 Р в обе стороны.
УЧЕБНИК
Как победить выгорание
Курс для тех, кто много работает и устает. Цена открыта — назначаете ее сами
Начать учитьсяКак лечат перелом пяточной кости
Если линия перелома не входит в полость сустава и осколки пяточной кости не сместились, как в моем случае, то для лечения часто действительно достаточно гипсовой повязки. Гипс фиксирует пяточную кость в одном положении, и перелом срастается.
Если линия перелома входит в полость сустава или осколки пяточной кости сместились, может потребоваться операция — остеосинтез. Когда осколков много, врач делает разрез на внешней стороне стопы, возвращает осколки на место и фиксирует их с помощью металлических винтов. Один большой осколок могут поставить на место и зафиксировать винтом через несколько маленьких разрезов. После операции врач накладывает гипс, чтобы нога оставалась неподвижной и перелом заживал.
Когда осколков много, врач делает разрез на внешней стороне стопы, возвращает осколки на место и фиксирует их с помощью металлических винтов. Один большой осколок могут поставить на место и зафиксировать винтом через несколько маленьких разрезов. После операции врач накладывает гипс, чтобы нога оставалась неподвижной и перелом заживал.
Сколько срастается перелом пяточной кости
Софья Хабибова
спортивный травматолог медцентра GreenCityMed
Время сращения может занять от 6—8 недель до 2,5—3 месяцев. На срок влияет то, как пациент получил травму, сложность перелома и метод лечения. Например, внутрисуставной перелом со смещением будет срастаться дольше, чем внесуставной перелом без смещения.
Кроме того, срок может меняться в зависимости от возраста пациента и его прежнего уровня физической активности: чем моложе и активнее человек, тем быстрее срастается перелом. И от того, соблюдает ли пациент режим: если он нагружает больную ногу до того момента, когда врач разрешит это делать, срок заживления увеличится.
Как срастался перелом
Под гипсом моя нога продолжала болеть еще три дня. Но боль была ноющей и слабой, поэтому обезболивающие пить не пришлось. На этом этапе я потратился на костыли, эластичный бинт, БАДы и поездки в травмпункт на такси.
Костыли. Сразу после травмпункта родственник привез деревянные подмышечные костыли. Они были старыми и неудобными: родственник обмотал ватой и бинтами упоры для подмышек, но они все равно сильно давили. Еще эти костыли оказались для меня слишком низкими: мой рост — 196 см, а костыли были рассчитаны на 170 см. Когда я вставал на них, приходилось сильно нагибаться.
Так я смог проходить пару дней, пока не купил в интернет-магазине новые костыли за 1700 Р. Их можно было регулировать под свой рост с помощью телескопической системы. Наличие системы не значит, что одни и те же костыли подойдут людям с ростом 155 и 190 см. Высота регулируемых костылей все равно бывает разной. Чтобы не ошибиться, нужно сопоставить свой рост с диапазоном телескопической системы.
В отличие от старых костылей, у новых на упорах для подмышек были съемные накладки, которые можно мыть Телескопическая система. Я взял костыли с диапазоном, который подходит человеку с ростом от 180 до 200 смКак правильно подобрать костыли
Софья Хабибова
спортивный травматолог медцентра GreenCityMed
Костыли могут быть с упором под локоть и с упором под подмышку. Упор под локоть больше подойдет молодым, спортивным людям без лишнего веса. Если человек в возрасте или имеет лишний вес, лучше выбрать классические костыли, с упором под подмышку.
Высоту костылей с упором под подмышку подбирают так, чтобы упоры на 1,5—2 см не доходили до подмышечной впадины, когда человек стоит ровно. Но стоит наклониться чуть вперед и опереться на костыли, упоры будут плотно прилегать к подмышечным впадинам.
Костыли с упором под локоть подбирают так же: в положении стоя упоры на 1,5—2 см не должны доходить до предплечий и плотно прилегать, если на них облокотиться.
Эластичный бинт. По совету медсестры из травмпункта я купил эластичный бинт и обматывал его поверх гипса, чтобы тот не начал сползать. Затягивал несильно, так ноге было комфортно и она не немела, а ночью ослаблял бинт еще больше. Так как мне наложили лангетку — гипс, фиксирующий стопу, — бинт нужно было наматывать от носка до икры. Для этого хватало короткого бинта длиной 3,5 метра. В интернет-магазине такой обошелся в 400 Р.
БАДы. Кроме основного лечения, травматолог рекомендовал пить БАДы — мумие и кальций, сказав, что так перелом заживет быстрее. А мой друг-реабилитолог посоветовал БАДы с глюкозамином и хондроитином. Доказательная медицина не подтверждает эффективность БАДов, но я решил, что буду использовать все, что порекомендовали врачи, и пил добавки все время, пока ходил с гипсом.
Что делать? 02.07.20Врач вместе с обычным лекарством назначил БАД. Это нормально?
Травмпункт. Раз в неделю нужно было ходить на осмотр в травмпункт. Из-за гипса каждый поход занимал много времени и сил: я пробовал ходить пешком и ездить на своей машине, нажимая на педали здоровой левой ногой. Удобнее, но и затратнее, было такси: 500 Р туда и обратно.
В травмпункте принимали нехотя. Все сводилось к тому, что врач просто спрашивал, болит ли нога, и продлевал больничный. Через три недели и три таких посещения я сказал травматологу, что не буду больше приходить на осмотры и отказываюсь от больничного, так как все равно работаю удаленно и он мне не нужен. Врач тут же закрыл больничный по нарушению режима, отдал его мне и сказал, чтобы я пришел на осмотр примерно через полтора месяца, к этому сроку перелом уже должен срастись.
Потратил на лечение за два с половиной месяца в гипсе — 5840 Р
| Костыли | 1700 Р |
| БАДы с глюкозамином и хондроитином | 1600 Р |
| Мумие | 900 Р |
| Кальций | 740 Р |
| Такси в травмпункт и обратно | 500 Р |
| Эластичный бинт | 400 Р |
БАДы с глюкозамином и хондроитином
1600 Р
Такси в травмпункт и обратно
500 Р
Как проходила реабилитация
От момента травмы до снятия гипса прошло примерно два с половиной месяца. На контрольном осмотре травматолог еще раз направил меня на рентген и по результатам сказал, что перелом сросся, можно снимать гипс и начинать восстанавливать ногу.
Рентген пятки после заживленияЭластичный бинт. Когда сняли гипс, я увидел, что нога сильно отекла. Чтобы отек быстрее прошел, травматолог порекомендовал каждый день перебинтовывать ногу эластичным бинтом. Я ходил с перебинтованной ногой весь день и снимал бинт только на ночь. Отек ушел лишь через три недели.
Упражнения на восстановление. По совету моего друга-реабилитолога я делал упражнения для травмированной ноги, пока не смог полностью на нее вставать. Мне кажется, упражнения ускорили восстановление.
Первое упражнение — подъем на носки сидя. Нужно поставить носок больной ноги на возвышенность, например на стопку книг. Пятка при этом может быть на весу или касаться пола. Затем, не отрывая носок от опоры, нужно плавно поднимать пятку. Я делал упражнение три недели подряд: три-четыре раза в день по пять-шесть минут Второе упражнение: стоя лицом к стене, нужно поставить травмированную ногу позади себя, здоровую — ближе к стене. Не отрывая от пола больную ногу, сгибаем в колене здоровую. Я делал упражнение три недели, по 30—40 подходов четыре-пять раз в деньПервую неделю прогресс шел медленно: больная нога была неподвижной и болела, когда я пробовал на ней ходить и делал упражнения. Передвигаться получалось только с помощью одного костыля. На вторую неделю боль во время ходьбы уменьшилась и по квартире удавалось ходить уже без костылей, но только вдоль стен. Я все еще больше опирался на здоровую ногу, но даже такой прогресс радовал.
На третью неделю я научился стоять на двух ногах с равной нагрузкой и смог маленькими шажками выходить на прогулку. За день старался проходить один километр, затем нога уставала и появлялась ноющая боль.
После третьей недели я перестал делать упражнения и ограничился только прогулками. Еще через полтора месяца нога восстановилась полностью, я смог снова заниматься спортом. Сейчас нога не беспокоит вне зависимости от того, сколько я ее нагружаю.
Какие методы реабилитации используют после перелома пяточной кости
Софья Хабибова
спортивный травматолог медцентра GreenCityMed
Обязательный метод реабилитации после перелома — физическая терапия, или кинезитерапия. Ее назначают после того, как перелом срастется. Цель метода — восстановить движения, уменьшить боль и предотвратить осложнения, например контрактуру — ограничение, при котором не получается согнуть или разогнуть стопу.
Физические упражнения повышают тонус мышц стопы, которые после обездвиживания в гипсе ослабевают. Без физической терапии реабилитация будет неполноценной — пациент может в дальнейшем испытывать проблемы с ходьбой.
Кроме физической терапии врач может назначить массаж стопы и физиотерапию, например электрофорез, магнитотерапию или ультразвук. Массаж может улучшить кровообращение и снять боль. Физиотерапия же не доказала свою эффективность с точки зрения доказательной медицины, но этот метод входит в приказ Минздрава о гарантированной медицинской помощи, поэтому ее можно получить по ОМС в государственной поликлинике так же, как физическую терапию и массаж.
Сколько я потратил на лечение
Все лечение — осмотры травматолога, рентгеновские снимки и гипс — я получил по ОМС в травмпункте при поликлинике. Потратил деньги только на костыли, эластичный бинт и БАДы, которые мне рекомендовали травматолог и знакомый реабилитолог.
Мне повезло, что перелом случился во время летней пандемии. Моя работа не требовала постоянного присутствия в офисе, я спокойно работал из дома и не предоставлял работодателю больничный. Но по личным делам из-за травмы все-таки пришлось ездить на такси. До болезни я ходил пешком или ездил на своей машине. За время лечения и реабилитации на такси ушло 8500 Р: 5500 Р, пока ходил с гипсом, 3000 Р — в период восстановления.
Кроме расходов на такси изменились расходы на питание. Раз или два в неделю я делал большие закупки продуктов с помощью доставки «Перекрестка» или «Самоката». Обычно брал впрок консервы, масло, крупы и все то, что не портится. Для скоропортящихся продуктов пользовался доставками магазинов, которые работают у дома.
В целом еды я покупал столько же, сколько и до болезни, но расходы увеличились на 15—20%, потому что продукты в «Перекрестке» и «Самокате» оказались дороже, чем в магазинах, где я закупался до перелома. За два с половиной месяца в гипсе и три недели реабилитации, пока не смог полноценно выходить на улицу, я переплатил за доставку около 15 000 Р.
Расходы во время лечения перелома пятки — 28 840 Р
| Переплата за сервисы доставки еды | 15 000 Р |
| Такси | 8500 Р |
| Костыли | 1700 Р |
| БАДы с глюкозамином и хондроитином | 1600 Р |
| Мумие | 900 Р |
| Кальций | 740 Р |
| Эластичный бинт | 400 Р |
Переплата за сервисы доставки еды
15 000 Р
БАДы с глюкозамином и хондроитином
1600 Р
Запомнить
- Пяточная кость может сломаться при падении с высоты на пятки или из-за длительной нагрузки — например, во время забега на длинную дистанцию.
- Резкая боль и припухлость после удара или нарастающая боль во время бега — повод заподозрить перелом пяточной кости и обратиться в травмпункт.
- В зависимости от вида перелома врач может наложить гипс или рекомендовать оперативное лечение — остеосинтез.
- Костыли на время лечения и реабилитации нужно подбирать по своему росту. Удобнее всего модели с телескопической системой, с помощью которой можно отрегулировать высоту костылей.
- Процесс восстановления могут ускорить физические упражнения. Подбирать их должен лечащий врач, так как неправильно подобранные упражнения и нагрузка способны навредить.
У вас тоже была болезнь, которая повлияла на образ жизни или отношение к ней? Поделитесь своей историей.
Трещина в стопе: симптомы, лечение, диагностика
Из-за больших нагрузок кости на ноге наиболее подвержены травмам. Различные повреждения нижних конечностей провоцируют появление трещин — незаконченной «облегченной» формы перелома. Они могут появляться в любых костных структурах ног, но чаще — в голени, стопе или в суставе. В основном травма не является опасной, но стоит учитывать, что несвоевременная помощь может спровоцировать рост трещины и возникновение на ее месте перелома.
Причины возникновения
Как и любые изменения целостности костной ткани трещина в кости стопы может возникнуть в результате травмы или при падении. Прямыми факторами, влияющими на появление частичного повреждения кости, являются:
- нерациональное увеличение физической нагрузки,
- неправильное или резкое выполнение упражнения,
- тесная обувь,
- лишний вес или его нехватка,
- неправильное питание,
- нарушения в работе щитовидной железы,
- нехватка кальция,
- остеопороз,
- менопауза или нерегулярный цикл.
Симптомы: как распознать трещину в стопе
Симптомы трещины кости проявляются сразу же после получения травмы стопы:
- Сильная боль покалывающего и острого характера. Через некоторое время после травмирования боль ослабевает, становится пульсирующей и тупой. Движение в ступне и прикосновение к ней болезненное.
- Отек и покраснение. Возникать сразу, но иногда могут проявляться через несколько часов после травмирования. Из-за этого трещину кости часто путают с обыкновенным ушибом или растяжением стопы. Отек развивается очень быстро и проходит на вторые сутки.
- Гематомы. Возникают в результате разрыва сосудов, снабжающих кровью надкостницу.
- Ограничение подвижности из-за сильных болей. Наступать на ногу становится невозможно. Иногда пострадавший вынужденно принимает одно положение, в котором болевые ощущения минимизируются.
Факт произошедшей травмы должен побудить человека к посещению доктора вне зависимости от наличия симптомов.
Первая помощь
Перед тем как доставить человека в лечебное учреждение, на место травмы нужно приложить лед или холодный компресс. Это будет препятствовать развитию отека и немного облегчит боль. Необходимо иммобилизовать стопу с помощью шины или самодельной повязки. Иммобилизация конечности предупредит отечность поврежденных тканей и снизит болевые ощущения.
Методы диагностики
После тщательного осмотра доктор направляет больного на рентген. Снимок дает возможность оценить тип повреждения:
- поверхностная трещина с нарушением целостности надкостницы,
- сквозное поражение, когда растрескивается вся костная поверхность.
Рентгеновское обследование поможет определить вид трещины по отношению к костной оси стопы: продольная, косая, спиральная или поперечная. Если повреждения наблюдаются в маленьких костях стопы, рентгенография не всегда поможет точно определить состояние травмированной конечности. В такой ситуации доктор направит пострадавшего на МРТ, КТ.
Лечение травмы
Главным условием скорейшего выздоровления является покой. Важно не нагружать пораженную стопу, иногда для этого требуется гипсовая повязка и применение костылей. Если трещина незначительная, назначают использование фиксаторов, бандажей на стопу или специальную обувь. Важным фактором лечения является питание. Доктор прописывает магний, кальций и витамины. Диета для пациента должна содержать большое количество жирной рыбы, ракообразных, желатина, зелени, сыра, молока и овощей.
Кроме витаминного комплекса и диеты, доктор может назначить обезболивающие и противовоспалительные нестероидные препараты и мази для местного использования. Медикаменты облегчат состояние, снимут отек и болевые ощущения в пораженной конечности. Срастание трещины кости стопы зависит от возраста травмированного и состояния здоровья организма. У здорового и молодого человека трещина стопы полностью срастется через 3 недели. У людей более старшего и пожилого возраста такая травма заживает в 2 раза дольше.
Прогнозирование и последствия
При трещинах стопы прогноз носит благоприятный характер только при условии, что пациент соблюдает необходимые предписания травматологов. Если человек игнорирует назначенное лечение или вовсе не обращается к врачу, тогда могут появиться неприятные последствия. Трещина будет увеличиваться в размерах, что приведет к полноценному перелому плюсневой кости или других костных элементов стопы. Может возникнуть смещение отломков, деформация ноги, неправильное сращение. Гематома, образующаяся в результате трещины кости, также представляет опасность. Игнорирование лечения может спровоцировать инфицирование, что повлечет за собой развитие гангрены.
Как предупредить?
Избежать трещины кости стопы можно, придерживаясь таких правил:
- Употребление продуктов, положительно влияющих на костную ткань и ее регенерацию.
- Поддержание нормального веса, чтобы снизить нагрузку на стопы.
- Соблюдение указаний тренера перед физическими нагрузками, особенно в первый раз.
- Ношение удобной обуви по размеру, избежание тесных ботинок и туфель.
- Соблюдение осторожности во время погодных условий, которые повышают риск травмирования, например, гололед.
- Употребление различных витаминных комплексов, направленных не только на укрепление опорно-двигательной системы, но и на стабильную работу всего организма.
- Прием кальция и магния.
Заключение
Трещина кости стопы встречается достаточно часто из-за того, что нижние конечности подвержены большой ежедневной нагрузке. Если присутствуют признаки травмы, следует обратиться за консультацией к травматологу. Врач проведет диагностику и назначит соответствующее лечение. Если пациент своевременно обратится к врачу и будет придерживаться всех рекомендаций, трещина кости стопы заживет достаточно быстро. Важным составляющим реабилитации является прием всех необходимых препаратов, пересмотр питания в сторону более полезных продуктов и соблюдение покоя.
Загрузка…Стрессовые переломы голени и стопы
Стрессовые переломы происходят в костях, претерпевающих механическую усталость. Они являются следствием чрезмерных повторяющихся субмаксимальных нагрузок, которые создают дисбаланс между костной ресорбцией и формированием. Переломы обычно возникают в месте наибольшей нагрузки; это называют «образованием трещин». Если эту микроскопическую трещину невозможно вылечить и подвергать ее дальнейшим нагрузкам, микроповреждение увеличится, и трещина увеличивается в размерах. Такое увеличение может быть причиной перелома кости на макроскопическом уровне.
Эпидемиология / этиология
По оценкам, 15-20 % травматического перенапряжения – стрессовые переломы. Эти типы переломов связаны с физической активностью, предполагающей непрерывные нагрузки (например, бег или марширование). Около 50 % стрессовых переломов приходятся на большеберцовую кость; однако, стрессовый перелом может случиться в любом месте. Стопа (особенно вторая плюсневая кость) – другое распространенное место стрессовых переломов. Сообщается, что для женщин риск получения стрессового перелома выше в 1,5 – 12 раз, по сравнению с мужчинами.
Совсем скоро состоится семинар Георгия Темичева «Диагностика и терапия проблем нижних конечностей. Анализ ходьбы и бега». Узнать подробнее…
Стрессовые переломы могут возникать из-за множества факторов, включая уровень активности, прочность костей, прием противовоспалительных препаратов, радиацию, пищевой статус, остеопороз, гормональный дисбаланс, депривацию сна и коллагеновые аномалии. Повторное возникновение стрессовых переломов зависит от химического состава кости, прилежащих мест прикрепления мышц, сосудистой сети, системных факторов и режима спортивной активности. Другие возможные факторы риска включают в себя возраст, пол, обувь и режим тренировок. Среди спортсменок высокий уровень склонности к спортивной «триаде» (аменорея, пищевые расстройства и остеопороз), но выносливые спортсмены мужчины с нехарактерно низким уровнем сексуальных гормонов также имеют риск получения стрессового перелома.
С биомеханической точки зрения, стрессовые переломы могут быть следствием утомления мышц, из-за которого кость получает избыточную нагрузку. К тому же положение элементов нижних конечностей предположительно влияет на риск получения стрессовых переломов. Более того, ранние исследования показывали, что малая толщина большеберцовой кости, высокая степень внешнего вращения бедра, варусное положение голеностопа и плюсны, гиперпронация голеностопа, полая стопа и разница в длине ног могут увеличить риск стрессовых переломов среди спортсменов (данные для некоторых факторов неоднозначны).
Клиническое проявление
Клиническое проявление может варьироваться среди пациентов, вследствие этого необходимо получить полную историю болезни для определения вероятности стрессового перелома. Человек может описывать ухудшение симптомов со временем при наличии активности и не сообщать об особом характере развития травмы. Первоначально боль может появляться во время активности, но затем становится постоянной. Важно учитывать, что пациент может не упомянуть основную для физиотерапевта информацию об увеличении или изменении активности. У пациента в области локализации боли может быть незначительный отек и покраснение, очаговая или точечная болезненная чувствительность (предусматривается прикосновение одним пальцем), разница в длине ног и усиление боли при опоре на ногу, провоцирующее анталгическую походку. Тест камертоном вдоль болевой области должен вызвать сильные болезненные ощущения в случае перелома. Легкоатлеты, спортсмены и военнослужащие как правило страдают от стрессовых переломов. Риск для пациентов увеличивается, если между тренировками или соревнованиями отсутствует достаточный отдых. Молодые спортсменки (в пределах этой выборки), более предрасположены к стрессовым переломам из-за триады вредных для костной массы факторов.
Дифференциальный диагноз
Различные диагнозы варьируются в зависимости от местонахождения боли. Другие возможные диагнозы включают инфекцию, опухоль, синдром сдавливания, артрит, компрессионное поражение нерва, медиальный тибиальный стресс-синдром, и другие травмы мягких тканей.
Компартмент-синдром развивается из-за давления внутри мышечных футляров (отсеков) голени, разделённых фасциальными слоями. Давление в футлярах может быть результатом возникновения повышенной потребности в кислороде и, как следствие, усиленного притока крови к напряженной мышце. У пациентов могут возникать судороги в икрах, мышечное напряжение, сильная боль, свисающая стопа и парестезия стопы. Острый приступ синдрома сдавливания является неотложным состоянием, и операционная фасциотомия является основным вариантом лечения.
Медиальный тибиальный стресс-синдром (МТСС) или синдром расколотой голени предполагает периостит на стыке середины и дистальной трети медиальной поверхности большеберцовой кости. Этот синдром может быть результатом тягового напряжения камбаловидной мышцы, длинного сгибателя пальцев или глубокой фасции голени. Остеосцинтиграфия используется для диагностики этого синдрома и в случае его наличия показывает повышенное накопление радиофармпрепарата в длинных сегментах кости по сравнению с очагами, проявляющимися при стрессовых переломах. Во время обследования пациенты с МТСС могут испытывать слабую болезненность вдоль внутренней поверхности большеберцовой кости.
Если после первичной оценки есть подозрения на стрессовый перелом, терапевту следует направлять пациента на диагностику для подтверждения или опровержения диагноза. Рентгеновские снимки обычно используются для диагностики стрессовых переломов, несмотря на плохую чувствительность. Стрессовые переломы обычно не проявляются на рентгенограмме в течение 2 – 6 недель после травмы; когда они становятся видимыми, появляются в виде полос просветления и могут иметь кортикальное уплотнение. Остеосцинтиграфия является наилучшей диагностической визуализацией стрессовых переломов (переломы заметны во 2-3 день после травмы).
Обследование
При оценке состояния совершеннолетнего пациента со стрессовым переломом нижней конечности, важна полная история болезни.
Основные данные по истории болезни человека со стрессовым переломом:
- Боль при нагрузке на ногу.
- Недавнее увеличение активности (высокая интенсивность и/или высокая периодичность).
- Постепенная манифестация заболевания.
- Начинается с боли при напряжении, однако прогрессирует до боли в покое и по ночам.
Во время физического обследования специалист может выбрать соответствующий повреждению подход. Важный аспект обследования включает наблюдение за осанкой и биомеханикой, анализ походки, несоответствия длины ног, болезненности при пальпации и объем движений. У пациентов со стрессовыми переломами обычно наблюдаются болезненность при пальпации и отек в прилегающих мягких тканях. Согласно некоторым данным (Hatch и др., 2007), во время физического осмотра важно провести неврологическую проверку на чувствительность, состояние сосудов (наполнение капилляров и ЧСС нижних конечностей), осмотр кожи на предмет деформаций, отеков или синяков, и оценку объема движений для определения наличия разницы в интенсивности боли при движении.
Необходимо с особым вниманием отнестись к стрессовым переломам ладьевидной кости, одному из самых распространенных типов стрессовых переломов стопы. Фактором риска является особая конфигурация стопы (однако данный признак не всегда показателен). Повреждения появляются как у пациентов с плоскостопием и полой стопой, так и с нормально развитой стопой.
Лечение
Для стрессовых переломов голени и стопы существуют оперативные и неоперативные методы лечения. Оперативному вмешательству, используемому для лечения стрессовых переломов, способствуют несколько факторов. Один из факторов – местонахождение травмы (число кровеносных сосудов в определённой части тела влияет на заживление стрессовых переломов). По некоторым данным (Brockwell и др.), таранную кость, ладьевидную кость, медиальную лодыжку, сесамовидные кости большого пальца стопы и основание пятой плюсневой кости идентифицируют как зоны высокого риска, поэтому хирургическая операция рекомендуется к проведению в первую очередь. Для плюсны возможны консервативные методы лечения, поскольку она имеет хорошее кровоснабжение. Рекомендуется полное прекращение на 4-8 недель активности, вызвавшей стрессовый перелом. Возможность переноса веса на повреждённую конечность может быть установлена по степени боли пациента при концентрировании на ней нагрузки. С другой стороны, перелом медиальной лодыжки имеет высокую степень риска из-за вероятного прогрессирования до травматического перелома. Такие переломы могут быть вылечены открытой репозицией и операцией с внутрикостной фиксацией, быстрее приводящей к реабилитации, по сравнению с методом консервативной терапии (6 — 8 месяцев).
Профиль деятельности пациента является еще одним фактором, учитываемым в лечении стрессовых переломов. Иногда для высококвалифицированных спортсменов (входят в группу особого риска) операция считается оптимальным вариантом из-за уменьшенного временного промежутка до возвращения к нормальной активности. В систематическом обзоре (Torg и др., 2010) не нашли значительной разницы в результатах между оперативным и консервативным (отсутствие нагрузки на ногу, гипсование) методами лечения. Однако, другое исследование показывает разницу в среднем времени возвращения атлетов в спорт; при консервативной терапии реабилитация занимает 5,6 месяцев, а после оперативного вмешательства – 3,8 месяца. То же исследование свидетельствует о 86% успеха при лечении несмещенных стрессовых переломов гипсованием (отсутствие нагрузки на ногу в течение 6 — 8 недель). Также было отмечено (Torg и др., 2010), что консервативное лечение, исключающее некоторую степень нагрузки на ногу (нагрузка на ногу с отдыхом или ограничение активности) приводит к заживлению повреждений (первая линия лечения). Для хирургии также важно рассматривать тип стрессового перелома, если он смещенный, раздробленный или уже была предпринята неэффективная попытка консервативного лечения. Операция обычно заключается в открытом вправлении с внутрикостной фиксацией винтовыми зажимами и иногда включает костный имплантат.
Физическая терапия
Физиотерапевтический подход включает в себя информирование пациента и контроль изменения активности.
На начальной стадии терапии для заживления следует снизить патологическое напряжение на кость до нормального физиологического уровня. Это обычно представляет собой ослабление или отсутствие нагрузки на ногу в течение 1 — 2 месяцев, в зависимости от тяжести перелома. Водные упражнения, катание на велосипеде и тренировки верхней части тела позволят пораженной нижней конечности находится в покое, пока пациент поддерживает физическое здоровье. После исчезновения боли в пострадавшей области и с разрешения врача, следует возобновить нагрузку на кость, подвергающейся коррекции. При завершении периода отдыха следует предохранять кость для ее корректного заживления, но избегать мышечной атрофии и ухудшения физического состояния. Боль или дискомфорт являются направляющими факторами в определении подходящей активности и механической нагрузки; пациент может чередовать тренировки или выполнять иной тип физической активности для поддержания здоровья, сохраняя интенсивность ниже провоцирующей симптомы заболевания. Костыли или другие технические средства реабилитации могут быть предписаны для снижения нагрузки на ногу или для исправления хромоты. Следует оценить нижние конечности на правильность расположения их элементов, а также применить ортезы для минимизации биомеханических факторов риска. Период относительного отдыха и изменения активности чрезвычайно важен для заживления. Прогрессирующее укрепление мышц также может помочь пациенту благополучно вернуться к нормальной активности после заживления перелома и может быть ключевым фактором предупреждения рецидива.
Информирование пациента
Информирование поможет пациенту определить причину стрессового перелома и избежать его повторения. Бег – частая причина стрессового перелома; они обычно происходят при резкой смене тренировочного режима, например, увеличение беговой дистанции (уровень доказательности 2а). Продолжительность тренировок (круглогодичная) также связана с причинами переломов. Следовательно, для спортсменов важно оценить тренировочную программу и другие факторы (тип стопы и беговой поверхности). При исследовании повторных стрессовых переломов 60% пострадавших спортсменов были легкоатлетами; 40% из них имели полую стопу, по сравнению с 13% легкоатлетов без повреждений в контрольной группе. Поскольку на данный момент нет данных, которые связывали бы лечение синдрома полой стопы со снижением риска травмы, пациенту будет полезно просто знать тип его стопы и взаимосвязи повреждений с персональным контролем тренировок. Доказательства высокой степени достоверности, относящиеся к предупреждению травм в беге, имеются только для контролируемых в особых условиях тренировок с ограниченным общим километражом. Доказательства средней степени достоверности идентифицируют полую стопу как фактор риска, наименее достоверные доказательства идентифицируют как фактор риска разную длину ног. Биопротезирование способно уменьшить риск стрессового перелома, но исследования не показывают связь с конкретными анатомическими изменениями. Легкоатлеты могут также изменить длину шага и беговой темп для снижения риска стрессового перелома большеберцовой кости, уменьшая величину напряжения. Чем больше длина шага человека и выше скорость бега, тем больше величина напряжения на большеберцовую кость. Сокращение длины шага на 10% и сокращение скорости бега на 1 м/с, что приводит к увеличению числа шагов за милю, может помочь легкоатлетам уменьшить вероятность стрессового перелома большеберцовой кости. При информировании пациента следует сфокусироваться на ограничении излишней беговой дистанции и резких изменений в расписании тренировок. Установленная индивидуально программа тренировок рекомендована для помощи пациенту адаптироваться к нагрузкам при беге.
Заключение
Для предупреждения стрессовых переломов пациенту (не только легкоатлету) следует постепенно увеличивать частоту и интенсивность упражнений и избегать резкого увеличения тренировочных нагрузок, подавляющих костную способность восстанавливаться в ответ на нагрузку. Физиотерапевту следует оценить движения пациента внутри кинематической цепи для определения особых потребностей в изменении активности.
Клиническое заключение
Стрессовые переломы – результат избыточной нагрузки на кость при физической активности. Их появление возможно предупредить путем постепенного изменения упражнений и выполнения умеренных действий. Стрессовые переломы в общем случае лечатся отсутствием нагрузки на ногу и при относительном покое. Перспективные исследования смогут предоставить большую доказательность факторов, способных спровоцировать или предотвратить стрессовые переломы. Такие области исследования включают в себя минималистичную обувь, учет анатомии стопы и параметры тренировок.
Примечание о новых исследованиях
Последнее исследование было опубликовано относительно двух квалифицированных легкоатлетов, выбравших минималистичную обувь, что привело к развитию стрессового перелома плюсневой кости. Во время роста популярности минималистичной (или с имитацией босой стопы) обуви, это та тема, в которой необходимы дальнейшие исследования для определения потенциальных рисков и преимущества использования этого типа легкоатлетической обуви.
Источник: Physiopedia — Leg and Foot Stress Fractures.
Стресс-переломы стопы и голеностопного сустава: причины, симптомы, лечение
Что такое стресс-перелом?
Стресс-перелом — это тип перелома кости или трещины в кости. Стресс-переломы возникают, когда к кости многократно и с течением времени прилагается небольшое или умеренное усилие. Это отличается от травматического перелома, при котором значительная сила прилагается внезапно, например, в случае тяжелой травмы скручивания лодыжки, которая может вызвать острый перелом лодыжки, или при столкновении с автомобилем, когда кости стопы могут быть сломанным или раздавленным).
Стресс-переломы — это обычное явление для костей стопы и лодыжки, потому что мы постоянно прикладываем к ним силу, стоя, ходя, бегая и прыгая. При стрессовом переломе кость ломается, но обычно не меняет своего положения (становится «смещенной»).
Силы, вызывающие стрессовый перелом стопы или лодыжки, аналогичны силам, возникающим при сгибании канцелярской скрепки. Если один раз аккуратно согнуть скрепку, она не сломается. Но если вы продолжите сгибать его вперед и назад несколько раз, металл станет слабым (или «утомленным») и, в конце концов, сломается.Кости, которые подвергаются повторяющейся силе, могут испытывать аналогичный тип усталости, называемый «стресс-реакцией». Это увеличивает риск того, что кость в конечном итоге сломается, то есть сломается под напряжением.
Причины стрессового перелома стопы и голеностопного сустава
Разрушение под напряжением обычно происходит одним из двух способов:
- Люди со здоровыми костями чрезмерно загружают стопу и лодыжку частыми повторяющимися движениями. Это особенно характерно для спортсменов, которые занимаются высокоэффективными видами спорта, такими как бег по легкой атлетике, футбол, баскетбол, футбол, теннис, гимнастика или черлидинг.
- Люди с очень слабыми костями из-за отдельного основного заболевания (например, остеопороза) получают стрессовый перелом стопы даже в результате действий с незначительной нагрузкой, таких как частая ходьба. Этот тип стрессового перелома называется «перелом недостаточности», потому что он происходит в кости, которая не имеет «достаточной» плотности или прочности, чтобы выдерживать нормальные ударные силы. Переломы недостаточности иногда могут поражать более молодых, в остальном здоровых женщин, которые чрезмерно тренируются, потому что такая активность может привести к нерегулярным или отсутствующим менструальным циклам, что, в свою очередь, влияет на прочность их костей.
Стопа и лодыжка являются наиболее частыми частями тела, которые подвергаются стрессовым переломам, потому что мы постоянно находимся на ногах. Стрессовые переломы стопы и голеностопного сустава часто возникают у людей, которые начинают новую деятельность, которая включает любое воздействие ступней на землю, например походы или бег. Стресс-переломы также возникают у людей, которые быстро увеличивают объем определенной активности. Например, тот, кто обычно бегает два раза в неделю по 30 минут, а затем внезапно начинает бегать семь дней в неделю в течение одного часа, имеет повышенный риск получить стрессовый перелом.
Обувь с плохой опорой, например высокие каблуки, которые сильно давят на пальцы ног, а также старая жесткая обувь могут подвергнуть человека опасности. Наконец, у людей с деформациями стопы, которые меняют нагрузку, могут развиться стрессовые переломы. Например, у стопы с косточкой большой палец ноги можно переместить так, чтобы он не выдерживал вес, который он обычно должен нести. Это создает большую нагрузку на другие пальцы ног, что может привести к стрессовому перелому в одном или нескольких из них.В таких случаях наиболее вероятен перелом второго пальца ноги (рядом с большим пальцем).
Какие кости стопы и голеностопного сустава страдают от стрессового перелома?
Любая из костей голени, лодыжки и стопы может получить стрессовый перелом. Наиболее часто поражаются кости:
- Плюсневые кости, соединяющие пальцы стопы со средней частью стопы.
- Пяточная кость.
- Ладьевидная кость около щиколотки. Стресс-переломы ладьевидной кости заживают долго.
- Кости, составляющие голеностопный сустав, особенно большеберцовая и малоберцовая кости.
Анатомический рисунок стопы с изображением плюсневой и ладьевидной костей. (Иллюстрация Джозефа Ю., BS.)
Каковы симптомы стрессового перелома стопы и голеностопного сустава?
Ключевым симптомом стрессового перелома является боль. В зависимости от пораженной кости, она имеет тенденцию болеть в очень определенных, точечных областях, и она будет болеть, когда вы коснетесь именно той области, где кость сломана.
Если вы недавно изменили или увеличили свою активность и испытываете боль в определенной области стопы или лодыжки, у вас может быть стрессовый перелом. Боль обычно становится более интенсивной, когда вы занимаетесь физическими упражнениями, и уменьшается в периоды отдыха.
Если вы подозреваете, что у вас стрессовый перелом стопы или лодыжки, самое важное — немедленно прекратить все действия, вызывающие боль. Если стрессовый перелом без лечения усугубляется (становится больше), вы начнете чувствовать боль быстрее во время активности, которая создает нагрузку на пораженные кости, чем когда стрессовый перелом впервые появился.
Если ваша боль продолжается после нескольких дней отдыха или если боль проходит, но затем возвращается даже после нескольких недель отдыха, вам следует обратиться к хирургу-ортопеду стопы и голеностопного сустава (также называемого «ортопедом» или «ортопедом»).
Как диагностируются стрессовые переломы?
Ваш врач сначала задаст вам вопросы о вашей боли и уровне активности, чтобы оценить факторы риска, описанные выше.
Затем он или она осмотрит вас и закажет рентген той области, где вы испытываете боль.Когда присутствует стрессовый перелом, на самом деле нередко рентгеновские лучи выглядят нормальными и не показывают разрыва кости. Это потому, что иногда кость реагирует и вырастает новую кость, чтобы залечить трещину. (Однако травмированная кость все еще уязвима для повторного перелома.) Когда новая кость растет, последний шаг — это кальцификация. Радиолог или ортопед часто подтверждает диагноз стрессового перелома, видя кальцификацию новой костной ткани на рентгеновском снимке.
В определенных случаях ваш врач может назначить сканирование костей или МРТ, чтобы предоставить больше информации, чем при стандартном рентгеновском снимке.Однако эти более дорогие тесты обычно не требуются для диагностики стрессового перелома.
Как лечить стрессовый перелом?
Большинство стрессовых переломов заживают сами по себе, если вы снизите уровень активности и на какое-то время будете носить защитную обувь. Как упоминалось выше, самое важное, что нужно сделать, если у вас есть или вы думаете, что у вас стрессовый перелом стопы или лодыжки, — это прекратить деятельность, которая изначально вызвала вашу проблему. Вам следует прекратить любую высокоэффективную деятельность на время, обычно примерно на шесть недель.
Обледенение и приподнятие пораженной ноги сразу после стрессового перелома может помочь уменьшить отек и боль. Что касается боли, лучше всего принимать ацетаминофен (Тайленол) вместо нестероидных противовоспалительных препаратов (НПВП), в том числе ибупрофен (Адвил) и напроксен (Алив). Это связано с тем, что некоторые данные показывают, что прием НПВП может снизить способность костей заживать.
Ваш ортопед может порекомендовать вам надеть туфли с жесткой подошвой, сандалии на деревянной подошве или съемные «прогулочные ботинки», также известные как короткие туфли с фиксаторами при переломах ног.
Типичный бандаж для переломов или «ходунки», которые носят для заживления перелома без смещения.
Сколько времени нужно для заживления стрессового перелома?
Многие стрессовые переломы стопы или лодыжки проходят через 4–6 недель. Однако время заживления зависит от того, какая кость сломана. Некоторым костям стопы, например, ладьевидной или пятой плюсневой кости, может потребоваться гораздо больше времени для заживления, чем другим.
После нескольких недель отдыха и когда боль полностью исчезнет, вы можете постепенно вернуться к физической активности и спорту.Этот период постепенного реинтродукции должен длиться от 4 до 6 недель. Переключитесь на спорт, который снижает нагрузку на ступню и ногу, пока вы полностью не выздоровеете. Примеры соответствующей деятельности с низким уровнем воздействия:
- Плавание
- Велоспорт (катание на велосипеде или занятия спиннингом)
Наихудший выбор для возобновления активности во время восстановления после стрессового перелома стопы или лодыжки — это бег или даже ходьба по твердым поверхностям. Вы можете легко открыть свой перелом и снова начать процесс восстановления.
Во время восстановления носите удобную поддерживающую обувь без приподнятого каблука. Обувь должна быть гибкой, а не жесткой. Если вы бегаете, после того, как вы возобновите малоподвижную активность в течение 4-6 недель, начните консервативный режим бега трусцой. Постепенно увеличивайте пробег очень медленно. Не делайте слишком много и слишком рано.
Понадобится ли мне операция?
Хирургическое вмешательство требуется редко и рекомендуется, как правило, только после того, как консервативные нехирургические подходы, описанные выше, не работают.
Предотвращение стрессовых переломов
Следующие принципы помогут вам вести здоровый образ жизни и избежать проблем со стрессовыми переломами:
- Ешьте продукты, богатые кальцием, и убедитесь, что вы ежедневно получаете достаточно витамина D, чтобы поддерживать плотность костей.
- Носите хорошую обувь. Не носите старую или жесткую обувь, а попробуйте удобную, мягкую и поддерживающую обувь. Обычно рекомендуется носить обувь, специально предназначенную для того вида спорта, которым вы хотите заниматься.По возможности избегайте высоких каблуков.
- Не курите. Это может привести к проблемам с заживлением. На самом деле проблему создает никотин, поэтому другие жевательные резинки и продукты, содержащие никотин, по-прежнему будут препятствовать заживлению кости.
- Кросс-поезд. Это означает, что вам следует чередовать занятия. Например, вы можете заменить бег трусцой на плавание или езду на велосипеде в течение недели.
- Медленно переходите к предыдущим или новым занятиям спортом. Постепенно увеличивайте время, скорость и расстояние.Многие эксперты предлагают увеличить продолжительность упражнений на 10% в неделю.
Обновлено: 31.05.2019
Авторы
Скотт Дж. Эллис, МэрилендДоцент отделения ортопедической хирургии, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии, Медицинский колледж Вейля Корнелла
Как определить, что у вас сломана стопа: симптомы и варианты лечения
Статья размещена в Mayo Clinic
Обзор
Кости стопы и голеностопного сустава
Сломанная ступня — это травма кости.Вы можете сломать ногу во время автомобильной аварии, в результате простой ошибки или падения. Серьезность перелома стопы варьируется. Переломы могут варьироваться от крошечных трещин в костях до переломов, пронизывающих кожу.
Лечение перелома стопы зависит от точного места и тяжести перелома. Сильно сломанная стопа может потребовать хирургического вмешательства для имплантации пластин, стержней или винтов в сломанную кость для сохранения правильного положения во время заживления.
Симптомы перелома стопы
Если у вас сломана стопа, у вас могут появиться следующие признаки и симптомы:
- Немедленная пульсирующая боль
- Боль, усиливающаяся при активности и уменьшающаяся при отдыхе
- Вздутие
- Ушиб
- Нежность
- Деформация
- Затруднения при ходьбе или переносе веса
Когда обращаться к врачу, если вы считаете, что у вас сломана стопа
Обратитесь к врачу, если есть явная деформация, если боль и отек не уменьшаются при самостоятельном уходе или если со временем боль и отек усиливаются.Также обратитесь к врачу, если травма мешает ходить.
Распространенные причины перелома стопы
К наиболее частым причинам перелома стопы относятся:
- Автомобильные аварии. Размозки, часто встречающиеся в автомобильных авариях, могут привести к поломке, требующей хирургического вмешательства.
- Водопад. Спотыкание и падение могут сломать кости в ногах, как и приземление на ноги после прыжка с небольшой высоты.
- Удар тяжелого груза. Падение чего-то тяжелого на ногу — частая причина переломов.
- Ошибки. Иногда просто неправильно поставить ногу может привести к перелому костей. Носок может сломаться, если удариться ногой о мебель.
- Чрезмерное использование. Стресс-переломы — это обычное явление для опорных костей стопы. Эти крошечные трещины обычно возникают со временем из-за повторяющейся силы или чрезмерного использования, например, при беге на большие расстояния. Но они также могут возникать при нормальном использовании кости, ослабленной таким заболеванием, как остеопороз.
Факторы риска
У вас может быть повышенный риск перелома стопы или лодыжки, если вы:
- Занимайтесь спортом с высокой ударной нагрузкой. Стрессы, прямые удары и скручивания, которые возникают в таких видах спорта, как баскетбол, футбол, гимнастика, теннис и футбол, могут вызывать переломы стопы.
- Использовать неподходящую технику или спортивный инвентарь. Неисправное снаряжение, такое как слишком изношенная или неправильно подогнанная обувь, может способствовать переломам и падениям.Неправильные техники тренировок, такие как отказ от разминки и растяжки, также могут стать причиной травм стопы.
- Внезапно повысите уровень активности. Если вы тренированный спортсмен или кто-то только что начал тренироваться, резкое увеличение частоты или продолжительности тренировок может увеличить риск стрессового перелома.
- Работа по отдельным профессиям. В определенных условиях работы, например на строительной площадке, существует риск падения с высоты или падения на ногу чего-либо тяжелого.
- Держите дом загроможденным или плохо освещенным. Хождение по дому со слишком большим беспорядком или недостаточным освещением может привести к падению и травмам стопы.
- Есть определенные условия. Снижение плотности костей (остеопороз) может подвергнуть вас риску травм костей стопы.
Осложнения перелома стопы
Осложнения перелома стопы встречаются редко, но могут включать:
- Артрит. Переломы, распространяющиеся на сустав, спустя годы могут вызвать артрит.Если ваша нога начинает болеть спустя долгое время после перерыва, обратитесь к врачу для оценки.
- Костная инфекция (остеомиелит). Если у вас открытый перелом, то есть один конец кости выступает через кожу, ваша кость может подвергнуться воздействию бактерий, вызывающих инфекцию.
- Повреждение нерва или кровеносного сосуда. Травма стопы может повредить соседние нервы и кровеносные сосуды, иногда даже разрывая их. Немедленно обратитесь за помощью, если вы заметили онемение или проблемы с кровообращением.Отсутствие кровотока может привести к отмиранию и разрушению кости.
Профилактика
Эти базовые советы по спорту и безопасности могут помочь предотвратить перелом стопы:
- Носите подходящую обувь. На пересеченной местности используйте походную обувь. При необходимости носите ботинки со стальным носком на рабочем месте. Выберите спортивную обувь, подходящую для вашего вида спорта.
- Регулярно меняйте спортивную обувь. Выбросьте кроссовки, как только протектор или пятка изнашиваются, или если обувь изнашивается неравномерно.Если вы бегун, меняйте кроссовки каждые 300–400 миль.
- Начинайте медленно. Это относится к новой фитнес-программе и каждой отдельной тренировке.
- Поперечный поезд. Чередование занятий может предотвратить стрессовые переломы. Чередуйте бег с плаванием или ездой на велосипеде.
- Повышение прочности костей. Продукты, богатые кальцием, такие как молоко, йогурт и сыр, действительно могут принести пользу вашему организму. Также может помочь прием добавок витамина D.
- Используйте ночное освещение. Многие сломанные пальцы ног — результат ходьбы в темноте.
- Уберите беспорядок в своем доме. Убирая беспорядок на полу, вы можете избежать споткнуться и упасть.
Диагностика сломанной стопы
Во время медицинского осмотра ваш врач проверит, нет ли у вас болезненных точек на стопе. Точное местонахождение боли может помочь определить ее причину. Они могут перемещать вашу ногу в разные положения, чтобы проверить диапазон ваших движений. Вас могут попросить пройти небольшое расстояние, чтобы врач мог проверить вашу походку.
Визуальные тесты
Если ваши признаки и симптомы указывают на перелом или перелом, ваш врач может предложить один или несколько из следующих тестов визуализации.
- Рентгеновские снимки. Большинство переломов стопы можно визуализировать на рентгеновских снимках. Технику может потребоваться сделать рентгеновские снимки под разными углами, чтобы изображения костей не слишком сильно перекрывались. Стрессовые переломы часто не обнаруживаются на рентгеновских снимках, пока они не начнут заживать.
- Сканирование костей. Для сканирования костей техник вводит небольшое количество радиоактивного материала в вену.Радиоактивный материал притягивается к вашим костям, особенно к поврежденным частям костей. Поврежденные участки, в том числе стрессовые трещины, отображаются на полученном изображении в виде ярких пятен.
- Компьютерная томография (КТ). Компьютерная томография снимает рентгеновские лучи под разными углами и комбинирует их для получения изображений поперечного сечения внутренних структур вашего тела. КТ может выявить более подробную информацию о кости и окружающих ее мягких тканях, что может помочь вашему врачу выбрать лучшее лечение.
- Магнитно-резонансная томография (МРТ). MRI использует радиоволны и сильное магнитное поле для создания очень подробных изображений связок, которые помогают удерживать вашу стопу и лодыжку вместе. Это изображение помогает выявить связки и кости и выявить переломы, которые не видны на рентгеновских снимках.
Лечение перелома стопы
Лечение перелома стопы зависит от того, какая кость была сломана, и от тяжести травмы.
Лекарства
Ваш врач может порекомендовать отпускаемое без рецепта болеутоляющее, например ацетаминофен (тайленол и другие).
Терапия
После того, как ваша кость заживет, вам, вероятно, потребуется расслабить жесткие мышцы и связки ног. Физиотерапевт научит вас упражнениям, которые улучшат вашу гибкость и силу.
Хирургические и другие процедуры
- Редукция. Если у вас перелом со смещением, то есть два конца перелома не выровнены, вашему врачу может потребоваться вернуть кусочки в их правильное положение — процесс, называемый репозицией.В зависимости от степени боли и отека перед этой процедурой вам может потребоваться миорелаксант, седативное средство или даже общий наркоз.
- Иммобилизация. Для заживления сломанная кость должна быть иммобилизована, чтобы ее концы могли снова срастаться. В большинстве случаев для этого требуется гипсовая повязка.
Незначительные переломы стопы могут потребовать только съемного корсета, ботинка или обуви с жесткой подошвой. Перелом пальца ноги обычно прикрепляют к соседнему пальцу, проложив между ними кусок марли.
- Хирургия. В некоторых случаях хирургу-ортопеду может потребоваться использовать булавки, пластины или винты для поддержания правильного положения ваших костей во время заживления. Эти материалы могут быть удалены после заживления перелома, если они заметны или болезненны.
Подготовка к приему по поводу перелома стопы
Скорее всего, сначала вы обратитесь за помощью при переломе стопы в отделение неотложной помощи или клинику неотложной помощи. Если фрагменты сломанной кости не выровнены должным образом для заживления, вас могут направить к врачу, специализирующемуся на ортопедической хирургии.
Что вы можете сделать
Вы можете написать список, который включает:
- Подробное описание ваших симптомов
- Информация о ваших медицинских проблемах
- Информация о медицинских проблемах ваших родителей, братьев и сестер
- Все лекарства и пищевые добавки, которые вы принимаете
- Вопросы, которые вы хотите задать врачу
При переломе лодыжки или стопы вам следует задать врачу следующие основные вопросы:
- Какие тесты нужны?
- Какие методы лечения доступны и какие вы рекомендуете?
- Если мне понадобится гипс, как долго я буду его носить?
- Мне понадобится операция?
- Какие ограничения деятельности необходимо соблюдать?
- Стоит ли обратиться к специалисту?
- Какие обезболивающие вы порекомендуете?
Не стесняйтесь задавать любые другие вопросы.
Чего ожидать от врача
Ваш врач может задать некоторые из следующих вопросов:
- Была ли конкретная травма, которая спровоцировала ваши симптомы?
- Ваши симптомы появились внезапно?
- Вы когда-нибудь травмировали ноги?
- Вы недавно начали или усилили программу упражнений?
Что делать тем временем
Если ваша травма недостаточно серьезна, чтобы потребовать обращения в отделение неотложной помощи, вот несколько вещей, которые вы можете сделать дома, чтобы позаботиться о травме, пока не обратитесь к врачу:
- Прикладывайте лед на 15-20 минут за раз каждые три-четыре часа, чтобы уменьшить отек.
- Держите ногу в приподнятом положении.
- Не нагружайте травмированную ногу.
- Слегка оберните травму мягкой повязкой, обеспечивающей легкое сжатие.
3 наиболее распространенных перелома и способы их лечения: Городская подиатрия: Ортопеды
Ваши ступни и лодыжки должны выполнять тяжелую работу — поддерживать вас на протяжении всей жизни, когда вы ходите, бегаете, бегаете трусцой, танцуете и занимаетесь спортом, когда они получают определенные удары. Иногда напряжение оказывается слишком сильным, и вы получаете перелом стопы или лодыжки.
Врачи городской подиатрии ежедневно лечат эти переломы; Если у вас сломана кость стопы или лодыжки, вы в руках опытных специалистов. Ниже приведены три распространенных типа переломов стопы и лодыжки и способы их лечения.
Стресс-перелом стопы или голеностопного сустава
Стресс-перелом — это трещина или перелом кости, но, к счастью, кость не сдвинулась с места. Стресс-переломы возникают, когда одна и та же сила многократно давит на кость в течение нескольких лет. Они с большей вероятностью произойдут, если вы внезапно увеличите количество времени, которое вы занимаетесь спортом или занимаетесь спортом.Например, если вы обычно играете в теннис два раза в неделю, но участвуете в турнире по выходным и играете все выходные, у вас повышенный риск стрессового перелома стопы или лодыжки.
Лечение стрессовых переломов стопы и голеностопного сустава
Ваше обращение, вероятно, будет выглядеть следующим образом:
РИС
Вам нужно дать ноге отдохнуть и на время отказаться от теннисного корта. Обледенение места перелома, использование компрессионных чулок для уменьшения отека и подъем ног — все это важные шаги в течение первых 24-48 часов.
Подшипник частичного или полного веса
Прием обезболивающих может уменьшить воспаление и отек. Когда опухоль уменьшится, вы начнете переносить небольшую нагрузку на стопу, пока она не будет вызывать боли, но держитесь подальше от стопы как можно дольше хотя бы пару недель. После начала выздоровления некоторая нагрузка на тело действительно способствует заживлению.
Ваш городской врач-ортопед проинформирует вас, следует ли вам носить прогулочные ботинки, которые поддерживают и защищают вашу ступню и лодыжку, или нужна ли шина для иммобилизации сломанной кости.Многие стрессовые переломы заживают в течение шести-восьми недель.
Перелом лодыжки
Другой тип распространенного перелома — перелом лодыжки. Перелом лодыжки — это травматический перелом, который возникает, когда огромное давление вынуждает лодыжку ненормально скручиваться, а затем ломаться. Переломы лодыжки могут возникать по-разному — например, в результате падения или автомобильной аварии. Они часто случаются во время контактных видов спорта, таких как футбол, бейсбол и баскетбол; но это также может происходить в бесконтактных видах спорта, в которых вы также быстро вращаетесь, например, в теннисе или ракетболе.
Лечение перелома лодыжки
Лечение перелома лодыжки зависит от ряда факторов. Если перелом «чистый» без фрагментов кости, подвешенных в суставе, ваш городской врач-ортопед может наложить шину или гипс на вашу лодыжку на несколько недель. Вы сможете вернуться к своему обычному распорядку дня примерно через три-четыре месяца, но ваш врач, скорее всего, порекомендует вам носить бандаж во время занятий спортом.
Если кость сместилась или повреждено несколько костей и / или произошло повреждение связки с переломом, ваш врач может порекомендовать операцию.Он выровняет кости, удалит фрагменты и восстановит поврежденные связки. Кости заживают не менее шести недель. Если связки являются частью уравнения, восстановление займет несколько месяцев.
Если вам наложили шину, гипс или сделали операцию, вам понадобится физиотерапия, чтобы восстановить диапазон движений и мышечный тонус в травмированной лодыжке. Вы получите полные инструкции по послеоперационному уходу после операции и последующие посещения во время процесса заживления.
Перелом пальца ноги
Третий распространенный тип перелома стопы — перелом пальца ноги.В большинстве случаев сломанный палец ноги происходит в результате травмы, когда на палец ноги падает тяжелый предмет. У вас болит палец на ноге, он опух, и ему трудно ходить. У вас может возникнуть соблазн позволить сломанному пальцу ноги зажить самостоятельно, но если он не заживает правильно, вы можете получить артрит в пальце ноги, что приведет к хронической боли.
Вы будете следовать методу RICE, если у вас сломан палец на ноге. Ваш врач может привязать палец к ноге рядом с ним, чтобы обеспечить поддержку. При сложном переломе может потребоваться операция.
Позвоните в городскую подиатрию или запишитесь на прием через наш онлайн-портал по всем вопросам, связанным с вашей стопой и лодыжкой.
Перелом пяточной кости (пяточной кости) | Бостонский медицинский центр
Перелом пяточной кости или пяточной кости может быть болезненной и инвалидизирующей травмой. Этот тип перелома обычно происходит во время высокоэнергетического события, такого как автомобильная авария или падение с лестницы, когда пятка раздавливается под весом тела. Когда это происходит, пятка может расширяться, укорачиваться и деформироваться.
Переломы пяточной кости могут быть довольно серьезными. Лечение часто включает операцию по восстановлению нормальной анатомии пятки и восстановлению подвижности, чтобы пациенты могли вернуться к нормальной деятельности. Но даже при соответствующем лечении некоторые переломы могут привести к долгосрочным осложнениям, таким как боль, отек, потеря движения и артрит.
Кости стопы обычно делятся на три части: заднюю, среднюю и переднюю. Семь костей, называемых тарзалами, составляют заднюю и среднюю части стопы.Пяточная кость — самая большая из костей предплюсны стопы. Он расположен в задней части стопы (задняя часть стопы) ниже трех костей, составляющих голеностопный сустав. Эти три кости:
- Голень — большеберцовая кость
- Малоберцовая кость — меньшая кость голени
- Таранная кость — маленькая кость стопы, которая выполняет функцию шарнира между большеберцовой и малоберцовой костью.
Вместе пяточная кость и таранная кость образуют подтаранный сустав. Подтаранный сустав обеспечивает движение задней части стопы из стороны в сторону и особенно важен для равновесия на неровных поверхностях.
Что вызывает перелом пяточной кости?
Чаще всего перелом пяточной кости происходит во время:
- Падение с высоты
- Скручивание голеностопного сустава
- ДТП
Как измеряется тяжесть перелома пяточной кости?
Тяжесть травмы пяточной кости зависит от нескольких факторов, в том числе:
- Количество переломов
- Количество и размер отломков костей
- Количество каждой части не на своем месте (смещено) — В некоторых случаях сломанные концы костей совпадают почти правильно; при более серьезных переломах может быть большой зазор между сломанными частями или фрагменты могут перекрывать друг друга
- Повреждение хрящевой поверхности подтаранного сустава
- Повреждение окружающих мягких тканей, таких как мышцы, сухожилия и кожа
Степень тяжести перелома может быть разной.Например, простой поворот лодыжки может привести к единственной трещине в кости. Однако сила лобового столкновения с автомобилем может привести к разрушению кости (оскольчатому перелому).
Подобные переломы могут возникать в результате различных механизмов. Например, если вы приземлились на ноги при падении, вес вашего тела будет направлен вниз. Это приводит к попаданию таранной кости прямо в пяточную кость. При автомобильной аварии пяточная кость упирается в таранную кость, если пятка прижимается к половице.В обоих случаях картина излома схожа. Как правило, чем сильнее воздействие, тем сильнее повреждается пяточная кость.
Каковы симптомы перелома пяточной кости?
Пациенты с переломами пяточной кости обычно испытывают:
- Боль
- Ушиб
- Вздутие
- Деформация пятки
- Неспособность поставить вес на пятку или ходить
При некоторых незначительных переломах пяточной кости боли может быть недостаточно, чтобы вы не могли ходить, но вы можете хромать.Это потому, что ваше ахиллово сухожилие через пяточную кость поддерживает вес вашего тела. Однако если пяточная кость деформирована в результате травмы, ваши мышцы и сухожилия не смогут вырабатывать достаточно энергии, чтобы выдержать ваш вес. Ваша стопа и лодыжка будут чувствовать себя нестабильными, и вы по-другому будете ходить.
Как диагностируется перелом пяточной кости?
Важно, чтобы вы сообщили своему врачу об обстоятельствах вашей травмы. Например, если вы упали с лестницы, как далеко вы упали?
Также важно, чтобы вы сообщили своему врачу, если у вас есть другие травмы или проблемы со здоровьем, такие как диабет, или если вы принимаете лекарства или курите.
Физический осмотр
После обсуждения ваших симптомов и истории болезни ваш врач проведет тщательное обследование. Они будут:
- Осмотрите ступню и лодыжку, чтобы увидеть, не была ли кожа повреждена или проколота в результате травмы.
- Проверьте свой пульс в ключевых точках стопы, чтобы убедиться в хорошем кровоснабжении стопы и пальцев ног.
- Проверьте, можете ли вы пошевелить пальцами ног и чувствуете ли вы что-то на подошве стопы.
- Определите, не повредили ли вы какие-либо другие участки тела, осмотрев остальную часть травмированной ноги, вторую ногу, таз и позвоночник.
Испытания
Визуальные исследования помогут подтвердить диагноз перелома пяточной кости:
Рентгеновские снимки . Этот тест является наиболее распространенным и широко доступным методом диагностической визуализации. Рентгеновские лучи создают изображения плотных структур, например костей. Рентген может показать, сломана ли пяточная кость и смещены ли кости.
Компьютерная томография (КТ). Из-за сложной анатомии пяточной кости, компьютерная томография обычно назначается после того, как перелом диагностирован на рентгеновском снимке. Компьютерная томография даст более подробное изображение поперечного сечения вашей стопы и предоставит вашему врачу ценную информацию о серьезности перелома. Эта информация поможет вашему врачу порекомендовать лучший план лечения.
Как лечится перелом пяточной кости?
Ваш врач учтет несколько факторов при планировании вашего лечения, в том числе:
- Причина травмы
- Общее состояние вашего здоровья
- Степень тяжести травмы
- Степень поражения мягких тканей
Поскольку большинство переломов пяточной кости вызывают расширение и укорачивание кости, целью лечения является восстановление нормальной анатомии пятки.В целом, пациенты, у которых восстановлена нормальная анатомия пятки, имеют лучшие результаты. В большинстве случаев восстановление нормальной анатомии пятки требует хирургического вмешательства. Ваш врач обсудит с вами различные варианты лечения.
Нехирургическое лечение
Нехирургическое лечение может быть рекомендовано, если фрагменты сломанной кости не были смещены силой травмы.
Иммобилизация. Гипс, шина или скоба удерживают кости стопы в правильном положении во время их заживления.Возможно, вам придется носить гипс от 6 до 8 недель, а возможно, и дольше. В это время вы не сможете нагружать ногу до тех пор, пока кость полностью не заживет.
Хирургическое лечение
Если кости смещены (смещены), врач может порекомендовать операцию.
Операция по восстановлению перелома пяточной кости может восстановить нормальную форму кости, но иногда связана с осложнениями, такими как проблемы с заживлением ран, инфекция и повреждение нервов.Однако консервативное лечение некоторых переломов также может привести к долгосрочным осложнениям, таким как боль, артрит и хромота. Ваш врач подробно рассмотрит вашу травму и обсудит с вами риски и преимущества хирургического лечения по сравнению с нехирургическим лечением.
Сроки операции . Если кожа вокруг перелома не была повреждена, ваш врач может порекомендовать подождать, пока опухоль спадет, прежде чем делать операцию. Поднимите ногу и удерживайте ее в неподвижном состоянии в течение нескольких дней, чтобы уменьшить отек.Это также даст шанс восстановиться растянутой коже. Ожидание перед операцией может улучшить ваше общее восстановление после операции и снизить риск заражения.
Открытые трещины, однако, подвергают место перелому воздействию окружающей среды и требуют немедленного лечения. Им требуется операция по очистке раны и удалению поврежденных тканей
Раннее хирургическое вмешательство также часто рекомендуется при отрывном переломе. Хотя это случается редко, кусок пяточной кости можно оторвать, когда ахиллово сухожилие отделяется от кости (отрыв).При этом типе перелома экстренное хирургическое вмешательство может снизить риск повреждения кожи вокруг ахиллова сухожилия.
Какие хирургические процедуры используются для лечения переломов пяточной кости?
При различных типах переломов пяточной кости используются следующие процедуры:
Чрескожная винтовая фиксация. Если кости большие, их иногда можно вернуть на место, не делая большого разреза. Затем через небольшие разрезы вставляются специальные винты, чтобы скрепить перелом.
(Слева) Перелом пяточной кости со смещением. (Справа) Перелом уменьшен, кости зафиксированы винтами.
Открытая репозиция и внутренняя фиксация. Во время этой операции делается открытый разрез для репозиции (уменьшения) костей до их нормального положения. Они скрепляются проволокой или металлическими пластинами и винтами.
На этом снимке костные фрагменты выровнены и удерживаются на месте металлическими пластинами и винтами.
Кости обладают замечательной способностью к лечению. Однако чем серьезнее ваша травма, тем дольше может длиться ваше восстановление. Пациенты с более тяжелыми переломами также более склонны к некоторой степени необратимой потери функции независимо от лечения.
Как проходит восстановление после перелома пяточной кости?
Независимо от того, будет ли ваше лечение хирургическим или нехирургическим, ваша реабилитация будет очень похожей. Время, необходимое для возвращения к повседневной деятельности, будет зависеть от типа и тяжести перелома, а также от наличия у вас других травм.
Некоторые пациенты могут приступить к работе с весовой нагрузкой через несколько недель после травмы или операции; другим, возможно, придется подождать 3 месяца или больше, прежде чем набрать вес на пятку. Большинство пациентов могут начать частичную нагрузку через 6-10 недель после травмы или операции.
Раннее движение. Многие врачи поощряют движение стопы и голеностопного сустава в начале периода восстановления. Например, вас могут попросить начать перемещать пораженный участок, как только позволит боль.Если вы перенесли операцию, вас могут попросить начать перемещать пораженный участок, как только рана заживет к удовлетворению вашего врача.
Физиотерапия. Специальные упражнения могут помочь улучшить диапазон движений стопы и голеностопного сустава и укрепить поддерживающие мышцы. Хотя вначале они часто бывают болезненными, и прогресс может быть затруднен, упражнения необходимы для того, чтобы вы вернулись к нормальной деятельности.
Весовой подшипник. Когда вы начнете ходить, вам может понадобиться использовать костыли, трость или ходунки и / или надеть специальный ботинок.Очень важно следовать инструкциям врача по ходьбе на ноге. Если вы слишком рано нагружаете ногу, части кости могут сдвинуться с места, и вам может потребоваться операция. Если вам сделали операцию, винты могут ослабнуть или сломаться, и кость может разрушиться. Это может произойти не в первый раз, когда вы идете по ней, но если кость не зажила и вы продолжаете нести вес, металл в конечном итоге сломается.
Какие осложнения могут вызвать переломы пяточной кости?
При переломах пяточной кости часто возникают осложнения.
Незначительные осложнения включают:
- Небольшие или временные участки отсроченного заживления ран
- Раздражение нерва вокруг разреза
- Раздражение сухожилий
- Жесткость шарнира
- Хроническая боль
- Хронический отек
Основные осложнения включают:
- Отсутствие заживления раны
- Инфекция
- Посттравматический артрит (с хирургическим вмешательством или без него)
Если вы курите, важно сообщить об этом своему врачу.Курение влияет как на заживление костей, так и на заживление ран. С хирургическим вмешательством или без него ваша кость может дольше заживать, если вы курите.
Дополнительная операция обычно требуется в случае инфекции или осложнений, связанных с заживлением ран. Если все попытки вылечить инфекцию или осложнение, связанное с заживлением раны, не увенчались успехом, может потребоваться ампутация.
Сколько времени нужно, чтобы зажила сломанная пяточная кость?
Если ваша травма незначительна, например, трещина в кости с небольшим повреждением мышц, вы сможете вернуться к нормальной деятельности через 3–4 месяца после операции.Однако, если у вас серьезный перелом, полное выздоровление может занять от 1 до 2 лет.
Несмотря на все усилия врача и пациента, нормальное движение стопы и голеностопного сустава редко восстанавливается после тяжелого перелома, и пациенты, как правило, не восстанавливают свой уровень функций до травмы. Пациент, который не очень активен, может терпеть ненормальную ступню. С другой стороны, пациент, чья работа или развлекательная деятельность требует много ходьбы или лазания, заметит больше.
Какие общие проблемы возникают у пациентов после перелома пяточной кости?
Общие проблемы, которые могут не исчезнуть после восстановления, включают:
- Раздражение кожи. Обувь может вызвать раздражение кожи или сухожилий в пораженной области.
- походка изменена. В некоторых случаях свод стопы не восстановлен или ахиллово сухожилие не зажило на нормальном расстоянии от лодыжки. В этих случаях редко восстанавливается полное движение между таранной костью и пяточной костью, и это может изменить вашу походку.У вас могут возникнуть проблемы при ходьбе по неровной поверхности, например, по траве или холмам.
- Боль. После перелома вы можете испытывать постоянную боль в подтараннике и ограниченное движение. Даже если анатомия пятки полностью восстановлена, вы все равно можете испытывать дискомфорт. Это может произойти из-за травмы мягких тканей, стойкого смещения перелома или ограниченного диапазона движений голеностопного сустава и подтаранного сустава. Хотя относительно редко, боль также может быть вызвана раздражением от пластин или винтов.
Какое дальнейшее лечение можно провести, если осложнения перелома пяточной кости не исчезнут?
Если вы испытываете хроническую боль или испытываете другие осложнения, вам может потребоваться дополнительное лечение. Это может включать:
Ортопедия. Простая модификация обуви может помочь при некоторых хронических проблемах. Возможно, вам потребуется надеть подпяточник, подъемник или чашку для обуви, а также специальную обувь с дополнительной глубиной в носке.
Дополнительная операция. Иногда требуется еще одна серьезная операция.Если кость зажила в деформированном положении или если подтаранный сустав стал артритом, возможно, потребуется сращивание сустава между таранной костью и пяточной костью. Цель этой процедуры — помочь таранной и пяточной костям срастаться в одну кость.
Fusion означает, что между двумя костями больше не может происходить движения. Если кость сильно деформирована, ваш врач может попытаться исправить часть или всю деформацию вместе со сращением.
Перелом стопы | Ортопедия и спортивная медицина
Обзор
Перелом стопы — это перелом одной из костей стопы.На каждой ступне 26 костей.
- Передняя часть стопы, или передняя часть стопы, включает пять пальцев, называемых фалангами, и пять более длинных костей, называемых плюсневыми костями.
- Пять костей средней части стопы: три клиновидные кости, кубовидная кость и ладьевидная кость. Вместе эти пять костей составляют свод стопы.
- Образуя стопу и лодыжку, задняя часть стопы включает таранную кость, которая поддерживает кости ног, и пяточную кость, которая является пяточной костью.
Есть два типа переломов:
- Прямые удары часто вызывают острые переломы стопы, пальца ноги или лодыжки.
- Стресс-переломы — это небольшие трещины на волосах, вызванные чрезмерным использованием.
Переломы стопы очень распространены.
Переломы стопы возникают по разным причинам, включая чрезмерную нагрузку, повторяющиеся движения, травмы, такие как падение или прямое попадание, а также низкую плотность костной ткани.
Симптомы перелома стопы различаются в зависимости от тяжести и места перелома.
Боль, болезненность, отек и синяк могут быть симптомами переломов стопы.
Причины перелома стопы
Переломы стопы вызваны травмой стопы.Стрессовые переломы стопы часто возникают в результате чрезмерного использования или увеличения активности, например ходьбы или бега. Острые переломы вызваны травмой.
Другие причины переломов стопы включают:
- Плохая форма во время тренировки
- Обувь без поддержки
- Изменение поверхности
- Действия, требующие повторяющихся движений
- Потеря плотности костей
Симптомы перелома стопы
Наиболее частым признаком перелома стопы является боль, которая часто уменьшается во время отдыха или усиливается во время физической активности.
Другие симптомы перелома стопы включают:
- Вздутие
- Нежность
- Ушиб
- Изменение внешнего вида пораженной кости
Осложнения при переломе стопы
Если перелом стопы не лечить, вы можете испытать:
- Усиление боли
- Полный перелом кости
- Хроническая боль или артрит
- Деформация пораженной кости и сустава
Факторы риска перелома стопы
Существует множество факторов, которые могут увеличить вероятность развития перелома стопы, в том числе:
- Возраст
- Предыдущие переломы
- Выполнение действий, требующих повторяющихся движений
- Внезапное повышение физической активности
- Слабые кости или низкая плотность костей
Профилактика переломов стопы
Хотя не все переломы стопы нельзя предотвратить, в некоторых случаях можно избежать, следуя этим рекомендациям:
- Носите рекомендованную и подходящую обувь для каждого вида деятельности, включая обувь и подтяжки
- Начиная новый режим упражнений, постепенно увеличивайте интенсивность
- Выбирайте безопасные, ровные поверхности для бега или упражнений
- Соблюдайте здоровую диету, чтобы избежать потери костной массы
- Меняйте физическую активность, чтобы избежать повторяющихся движений и чрезмерных нагрузок
- Не выполнять упражнения на опухшей или болезненной стопе или лодыжке
Диагностика перелома стопы
Ваш врач может диагностировать перелом стопы.Во время посещения клиники ваш врач проведет медицинский осмотр и изучит полную историю болезни. В некоторых случаях ваш врач назначит такие визуализационные тесты, как:
Эти тесты могут помочь определить причину вашей боли.
Лечение перелома стопы
Ваш врач разработает индивидуальный план лечения для вашего случая.
Если ваша боль влияет на вашу способность выполнять повседневную деятельность, ваш врач может порекомендовать нехирургическое лечение, например:
- Во время реабилитации необходимо держаться подальше от пораженной стопы и приостановить интенсивные упражнения.
- Тепло и лед. Чередование льда и тепла может облегчить боль и облегчить движение.
- Ваш врач может порекомендовать носить гипс, шину или обувь для иммобилизации стопы и лодыжки
- Держите лодыжку и ступню приподнятыми с подушкой, когда сидите или лежите.
- Физиотерапия. Физическая терапия имеет решающее значение, сначала для уменьшения боли и отека, а затем для увеличения силы и улучшения диапазона движений
- Держите лодыжку и ступню приподнятыми с подушкой, когда сидите или лежите.
- Безрецептурные препараты. Безрецептурные обезболивающие, такие как ибупрофен или напроксен, могут облегчить боль, вызванную травмами малоберцового сухожилия
- Пониженная активность.
В некоторых случаях переломы стопы требуют хирургического лечения. Для некоторых операций требуются штифты, винты или пластины для фиксации костей стопы и / или лодыжки во время реабилитации. Реабилитация после операции часто включает физиотерапию.
Когда обращаться за помощью
В большинстве случаев переломы стопы заживают нехирургическим лечением и самолечением в домашних условиях.Если ваши симптомы, такие как боль, отек, болезненность и неспособность выполнять повседневные действия, не исчезают или если они усиливаются, позвоните своему врачу, чтобы назначить встречу.
Следующие шаги
Симптомы переломов стопы могут быть аналогичны более серьезным или хроническим заболеваниям стопы. Пациентам настоятельно рекомендуется обратиться к врачу за диагностикой и планом лечения.
После постановки диагноза ваш врач разработает план лечения, адаптированный для вашего случая. Внимательно следуйте инструкциям врача и звоните, если ваши симптомы изменятся или усиливаются.
Сложные переломы стопы и голеностопного сустава Rochester Hills
Какова нормальная анатомия стопы?
Стопа состоит из 26 костей, которые можно разделить на 3 части:
- Задняя часть стопы состоит из двух костей: таранной кости, которая соединяется с костями голени, и пяточной кости, образующей пятку.
- Середина стопы состоит из ладьевидной, кубовидной и трех клинописных костей.
- Передняя часть стопы состоит из пяти плюсневых костей и 14 костей пальцев стопы, называемых фалангами.
Задняя часть стопы отделена от средней части стопы медиотарзальным суставом, а средняя часть стопы отделена от передней части стопы суставом Лисфранка.
Мышцы, сухожилия и связки поддерживают кости и суставы стоп, позволяя им выдерживать весь вес тела при ходьбе, беге и прыжках.
Что такое перелом стопы?
Травмы и повторяющиеся нагрузки могут стать причиной переломов стопы.Чтобы сломать кости заднего отдела стопы, требуется чрезвычайное усилие. Наиболее распространенный тип перелома стопы — это стрессовый перелом, который возникает, когда повторяющиеся действия вызывают небольшие трещины в костях.
Какие бывают типы переломов стопы?
Переломы стопы могут поражать разные кости и суставы и подразделяются на несколько типов:
- Переломы пяточной кости: Это поражает пяточную кость и возникает в основном из-за столкновений с высокой энергией.Это может привести к инвалидизирующим травмам, и если поражен подтаранный сустав, это считается серьезным переломом.
- Переломы таранной кости: Таранная кость помогает передавать вес и силы через сустав. Переломы таранной кости обычно возникают на шее или в средней части таранной кости.
- Переломы ладьевидной кости: Переломы ладьевидной кости встречаются редко и чаще всего включают стрессовые переломы, возникающие при занятиях спортом, например бегом и гимнастикой, из-за повторяющейся нагрузки на стопу.
- Переломы Лисфранка: Этот тип перелома возникает из-за чрезмерной нагрузки на стопу, которая приводит к растяжению или разрыву связок среднего отдела стопы.
Каковы общие причины переломов стопы?
Переломы стопы обычно возникают в результате падения, автомобильной аварии, падения тяжелого предмета на ногу или чрезмерного использования, например, во время занятий спортом.
Каковы симптомы переломов стопы?
Общие симптомы перелома стопы включают боль, синяки, болезненность, припухлость, деформацию и неспособность переносить вес.
Как диагностируют переломы стопы?
Ваш врач диагностирует перелом стопы, изучив вашу историю болезни и проведя тщательный физический осмотр вашей стопы. Для подтверждения диагноза могут быть назначены визуальные тесты, такие как рентген, МРТ или компьютерная томография. Переломы ладьевидной кости особенно трудно диагностировать без визуальных исследований.
Что такое лечение переломов стопы?
Лечение переломов стопы зависит от типа перенесенного перелома.При легких переломах рекомендуется безоперационное лечение, которое включает покой, лед, компрессию и подъем стопы. Ваш врач может порекомендовать наложить шину или гипс для иммобилизации стопы. В случае более серьезных переломов потребуется хирургическое вмешательство для выравнивания, реконструкции или сращения суставов. Фрагменты кости можно удерживать пластинами и винтами.
Может быть рекомендована физиотерапия для улучшения диапазона движений и укрепления мышц стопы. Однако нагрузка на тело должна быть постепенной с помощью трости или прогулочного ботинка.
Переломы голеностопного сустава
Какова нормальная анатомия лодыжки?
Голеностопный сустав состоит из трех костей: большеберцовой, малоберцовой и таранной, которые соединяются вместе. Концы малоберцовой и большеберцовой кости (кости голени) образуют внутреннюю и внешнюю лодыжку, которые представляют собой костные выступы голеностопного сустава, которые вы можете почувствовать и увидеть по обе стороны от лодыжки. Сустав защищен фиброзной мембраной, называемой суставной капсулой, и заполнен синовиальной жидкостью для обеспечения плавного движения.
Что такое перелом лодыжки?
Травмы голеностопного сустава очень часто встречаются у спортсменов и лиц, выполняющих физическую работу; часто приводит к сильной боли и нарушению подвижности. Боль после травм лодыжки может быть вызвана разрывом связки (растяжение связок голеностопного сустава) или переломом кости (перелом голеностопного сустава).
Перелом лодыжки — болезненное состояние, при котором имеется перелом одной или нескольких костей, образующих голеностопный сустав. Голеностопный сустав стабилизирован различными связками и другими мягкими тканями, которые также могут быть повреждены при переломе голеностопного сустава.
Каковы общие причины переломов голеностопного сустава?
Переломы лодыжки могут возникать в результате чрезмерного перекатывания и скручивания лодыжки — обычно в результате несчастного случая или таких действий, как прыжки или падения, которые вызывают внезапную нагрузку на сустав.
Каковы симптомы перелома лодыжки?
При переломе лодыжки возникает немедленный отек и боль в области лодыжки, а также нарушение подвижности.В некоторых случаях вокруг сустава может скапливаться кровь — это состояние называется гемартрозом. В случае тяжелого перелома четко видна деформация голеностопного сустава, где кость может выступать наружу, протыкая кожу.
Какие типы переломов голеностопного сустава?
Переломы голеностопного сустава классифицируются в зависимости от их местоположения. Различные типы переломов голеностопного сустава:
- Перелом боковой лодыжки, при котором сломана латеральная лодыжка, внешняя часть голеностопного сустава
- Перелом медиальной лодыжки, при котором сломана медиальная лодыжка, внутренняя часть лодыжки
- Перелом задней лодыжки, при котором сломана задняя лодыжка, костный бугорок большеберцовой кости
- Бималлеолярные переломы, при которых ломаются как латеральная, так и медиальная кости лодыжки
- Трималлеолярный перелом, при котором сломаны все три латеральные, медиальные и задние кости
Как диагностируется перелом голеностопного сустава?
Диагностика травмы голеностопного сустава начинается с изучения вашего анамнеза и тщательного медицинского осмотра.Затем следует рентген и компьютерная томография травмированной области для получения детального изображения.
В некоторых случаях к лодыжке прикладывают давление, а затем делают специальный рентген. Эта процедура называется стресс-тестом. Этот тест назначается для определения устойчивости перелома к нагрузке и принятия решения о необходимости хирургического вмешательства. В сложных случаях, когда требуется детальная оценка связок, рекомендуется МРТ.
Каковы варианты лечения переломов голеностопного сустава?
Сразу после травмы лодыжки и до обращения к врачу следует приложить пакеты со льдом и держать ступню в приподнятом положении, чтобы минимизировать боль и отек.Лечение перелома лодыжки зависит от типа и стабильности сломанной кости. Лечение начинается с безоперационных методов, а в случаях, когда перелом нестабилен и не может быть исправлен, применяются хирургические методы.
При безоперационном лечении кость лодыжки выравнивается и вокруг сустава накладываются специальные шины или гипсовая повязка на срок не менее 2–3 недель, чтобы кости зажили.
При хирургическом лечении доступ к сломанной кости осуществляется путем надреза в области лодыжки, после чего на кость навинчиваются специально разработанные пластины для выравнивания и стабилизации сломанных частей.Затем разрез зашивают и оперированную лодыжку фиксируют шиной или гипсовой повязкой.
Что такое послеоперационный уход при переломе голеностопного сустава?
После операции на голеностопном суставе вас проинструктируют, как нельзя нагружать лодыжку, и посоветуют использовать костыли при ходьбе в течение как минимум шести недель.
Лечебная физкультура голеностопного сустава порекомендует врач. После 2–3 месяцев терапии вы сможете заниматься повседневными обычными делами.
Каковы риски и осложнения лечения перелома голеностопного сустава?
Риски и осложнения, которые могут возникнуть при лечении перелома лодыжки, включают неправильное литье или неправильное выравнивание костей, что может вызвать деформации и, в конечном итоге, артрит. В некоторых случаях давление на нервы может вызвать повреждение нервов, что приводит к сильной боли.
В редких случаях операция может привести к неполному заживлению перелома, что требует повторного хирургического вмешательства для восстановления.
Что произойдет, если не лечить перелом стопы?
При переломе стопы вы можете сразу почувствовать боль, деформацию, синяк, трудности при ходьбе или переносе веса и / или опухоль в этой области. Эти симптомы могут показаться незначительными, но они требуют немедленного обращения к педиатру. Если оставить перелом стопы без лечения, это может привести к осложнениям, некоторые из которых необратимы и могут значительно снизить качество вашей жизни.Давайте поговорим о некоторых возможных осложнениях нелеченого перелома стопы и о том, где получить быстрое и качественное лечение в Цинциннати, штат Огайо.
Отсроченное или длительное исцеление
Когда вы сломаете любую из костей стопы, они могут начать восстанавливаться сразу после того, как ваш врач проведет операцию на стопе, чтобы изменить их положение или стабилизировать на месте. В противном случае они могут привести либо к отсроченному сращению, либо к несращению, первое означает отсроченное заживление, а второе — вовсе не заживление.
Отсроченное сращение происходит, когда вашим костям требуется больше времени для заживления, чем обычно. Вы все еще можете полностью выздороветь, хотя могут быть осложнения, в зависимости от того, насколько хорошо ваша кость была установлена.
В случае несращения перелом остается неизменным, а такие симптомы, как боль, хромота, отек и болезненность, имеют тенденцию к ухудшению со временем.
Проблемы с окружающими мышцами и связками
Перелом стопы, не получивший должного лечения, также может вызвать нагрузку на окружающие мышцы и связки.Когда это произойдет, вы, скорее всего, испытаете боль, слабость, мышечные спазмы и синяки.
Инфекции
Переломы стопы не обязательно приводят к инфекциям; в противном случае может потребоваться длительное и сложное лечение.
Инфекции, возникающие в результате нелеченных переломов стопы, обычно вызывают сильную боль, покраснение, отек и тепло. Также может образоваться гнойный карман, и если он лопнет, это может привести к дренированию раны. Если у вас инфицированный перелом стопы, у вас также может возникнуть жар, озноб и ночная потливость.
Пузырьки при переломах
Хотя это относительно редко, пузыри при переломах могут образовываться на участках или вокруг участков, где ваша кожа плотно прилегает к кости и не покрывает жировую подушку, например на стопе. Волдырь обычно выглядит как ожог второй степени.
Постоянная деформация
Неправильное заживление перелома кости может вызвать смещение стопы, что в конечном итоге приводит к долговременной деформации и укорочению кости — состоянию, называемому неправильным сращением.
Постоянное повреждение нерва
У вас на каждой ступне по 7000 нервных окончаний.Нелеченный перелом стопы может вызвать необратимое повреждение любого из этих нервов, вызывая такие проблемы, как ощущение покалывания, трудности с контролем движения и снижение чувствительности, которая больше не проходит.
Лечение перелома стопы, Цинциннати, Огайо
Ваши ноги — основа вашей мобильности. Поэтому, если вы получили перелом стопы, немедленно обратитесь к врачу, даже если вы думаете, что можете обойтись без медицинского вмешательства.
В Cincinnati Foot & Ankle Care наши сертифицированные и высококвалифицированные врачи по уходу за ногами используют передовые методы лечения для решения всех проблем стопы и лодыжки, чтобы вы могли быстро встать на ноги.
Если вы хотите записаться на прием к одному из наших педиатров в Cincinnati Foot & Ankle Care, позвоните в один из ближайших к вам офисов или воспользуйтесь формой онлайн-запроса.
.