Лечение подагры: препараты, выводящие мочевую кислоту из организма и суставов, лекарства для снижения ее в крови, какие есть таблетки снижающие ураты, и для их выведения?
При подагре происходит нарушение белкового обмена, в результате которого в организме повышается уровень мочевой кислоты.
Гиперурикемия — высокая концентрация вещества в крови — приводит к поражению сухожилий и суставов. В местах накопления мочекислых солей образуются наросты, возникает воспалительный процесс, который сопровождается болями и местным повышением температуры. Для выведения излишков вещества назначаются препараты от мочевой кислоты разного спектра действия.
Лечение урикодепрессивными средствами, снижающими концентрацию в крови
Для восстановления нормального уровня мочевой кислоты рекомендуется принимать урикодепрессивные средства. Препараты угнетают синтез мочевой кислоты, оказывая тормозящее действие на активность фермента ксантиноксидазы. Терапия проводится в течение шести и более месяцев с небольшими перерывами. Не рекомендуется принимать одновременно с урикозурическими препаратами.
Не рекомендуется принимать одновременно с урикозурическими препаратами.
«Пуринол»
Препарат противоподагрического действия, оказывает влияние на обмен мочевой кислоты.
- Действующее вещество: аллопуринол (allopurinol).
- Форма выпуска: таблетированный препарат по 100 и 300 мг в упаковке, выпускается по 30 и 50 шт.
- Производитель таблеток для понижения мочевой кислоты при подагре «Пуринол»:
- GmbH (Германия).
- MERCKLE (Германия).
- Применение лекарства: суточная доза зависит от степени заболевания — от 100 до 900 мг/сут. При дискомфорте в желудочно‐кишечном тракте большую дозу делят на 2–3 приема. Принимать после еды, не разжевывая, запивая большим количеством жидкости.
- Курс лечения: до шести месяцев. Лечение можно повторить после перерыва в 2–3 недели. Доза препарата при необходимости корректируется лечащим врачом.
- Противопоказания:
- беременность;
- лактация;
- функциональные нарушения печени и почек;
- чувствительность к аллопуринолу;
- острый приступ подагры.

Для коррекции приема дозы препарата необходимо проводить клинический анализ крови на содержание мочевой кислоты один раз в шесть месяцев.
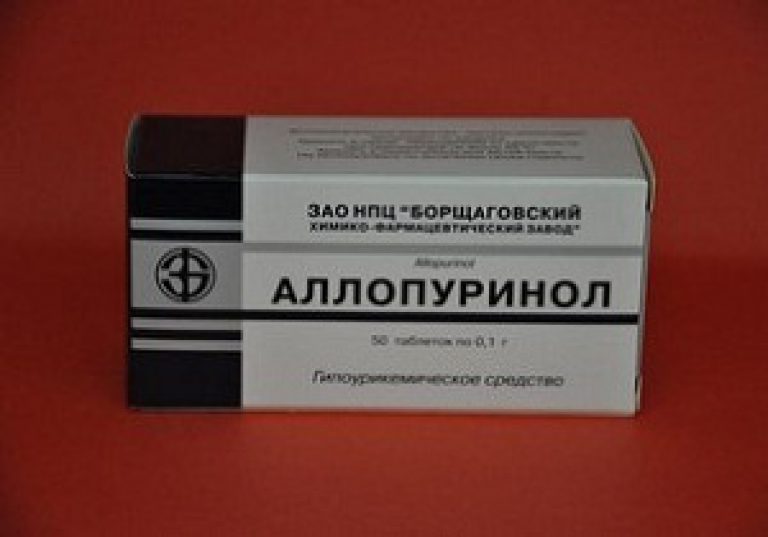
«Аллопуринол»
Препарат назначается при возникновении первичной и вторичной подагры.
- Действующее вещество: аллопуринол (allopurinol).
- Форма выпуска: таблетки по 100 и 300 мг, препарат выпускается по 30 или 50 шт. в ячейковой упаковке.
- Производитель:
- «Органика» (Россия).
- «Атолл ООО» (Россия).
- «Эгис Фармацевтический завод» (Венгрия).
- Применение при подагре: при тяжелом течении заболевания суточная доза препарата составляет 700–900 мг/сут, при легком — 100–200 мг/сут. Начальная доза — 100 мг/сут. Таблетки для снижения мочевой кислоты в крови при подагре рекомендуется принимать один раз в сутки после приема пищи. Запивать большим количеством жидкости. При проблемах с ЖКТ прием разделить на несколько раз.
- Курс лечения: подбирается индивидуально для пациента.
 Может длиться от шести месяцев до нескольких лет. Перерыв между курсами необходимо делать каждые полгода.
Может длиться от шести месяцев до нескольких лет. Перерыв между курсами необходимо делать каждые полгода. - Противопоказания:
- аллергическая реакция на активное вещество;
- беременность;
- кормление грудью;
- нарушения функций почек и печени.
«Калия оротат»
При подагре оказывает стимулирующее действие на обменные процессы, уменьшает образование мочевой кислоты, увеличивает диурез. Применяется в комплексной терапии для лечения заболевания.
- Действующее вещество: оротовая кислота (orotic acid).
- Форма выпуска: таблетки по 500 мг, препарат выпускается по 10, 20 и 30 шт. в упаковке.
- Производитель:
- «Биофарма» (Россия).
- «АВВА РУС» (Россия).
- «Обновление» (Россия).
- «Авексима» (Россия).
- «ФП Оболенское» (Россия).
- «ФАРМСТАНДАРТ‐ТОМСКХИМФАРМ» (Россия).
- «Асфарма» (Россия).
- «Биореактор» (Россия).
- «БИОСИНТЕЗ ПАО» (Россия).
- «ВИФИТЕХ» (Россия).

- «Восток» (Россия).
- «ЛЕККО» (Россия).
- «РОСМЕДПРЕПАРАТЫ» (Россия).
- «ФГП‐ФАРМ» (Россия).
- «Барнаульский завод медицинских препаратов» (Россия).
- Применение при подагре: препарат принимают три раза в сутки по 250–500 мг: через 3,5–4 часа после еды или за один час до еды.
- Курс лечения: 3–6 недель в зависимости от тяжести заболевания. Повторять лечение можно через 30 дней при назначении врача.
- Противопоказания:
- аллергическая реакция на действующее вещество;
- цирроз печени с асцитом;
- почечная недостаточность в хронической форме;
- нефролитиаз.
Доза препарата подбирается лечащим врачом в зависимости от тяжести заболевания. Необходимо строго соблюдать назначенную дозу и период приема лекарственного средства.
Урикозурические лекарства при подагре (выводящие)
Для выведения излишек кислоты из организма при подагре применяются урикозурические лекарства, при помощи которых мочекислые соли выделяются почками из организма. Лекарственные средства останавливают обратное всасывание кислоты, уменьшают ее уровень в организме и предотвращают приступы подагры. Препарат назначается для лечения почечного типа подагры при отсутствии нефропатии.
Лекарственные средства останавливают обратное всасывание кислоты, уменьшают ее уровень в организме и предотвращают приступы подагры. Препарат назначается для лечения почечного типа подагры при отсутствии нефропатии.
«Этамид»
Применение лекарства: при хронической подагре, полиартрите суставов с нарушением пуринового обмена.
- Действующее вещество: этебенецид (etebenecid).
- Форма выпуска: таблетированная форма по 350 мг, препарат выпускается по 50 и 100 шт. в упаковке.
- Производитель: «Вектор ГНЦ вирусологии и биотехнологии» (Россия).
- Применение при подагре: лекарственное средство для вывода кислоты применяется четыре раза в день по 350 мг после приема пищи.
- Курс лечения: 10–12 дней. При необходимости врач назначает через неделю второй курс длительностью 7 дней.
- Противопоказания:
- чувствительность к действующему веществу;
- почечная и печеночная недостаточность;
- беременность;
- лактация.
«Пробенецид»
Препарат назначается при избыточном образовании мочевой кислоты при хронической подагре.
- Действующее вещество: пробенецид.
- Форма выпуска: таблетки по 500 мг, выпускается препарат по 30 шт. в упаковке.
- Производитель: Biokanol Pharma GmbH (Германия).
- Применение при подагре: 500 мг/сут в два приема. При отсутствии улучшений доза препарата увеличивается до максимальной — 2 г в сутки.
- Курс лечения составляет 6 месяцев и более по назначению врача.
- Противопоказания:
- заболевания крови;
- подагра в острой форме;
- порфирия;
- вторичная гиперурикемия на фоне химиотерапии и онкологии;
- камни в почках;
- беременность;
- лактация;
- детский возраст до двух лет.
«Пробенецид» может не оказать положительного эффекта при почечной недостаточности в хронической форме. При назначении препарата необходимо поставить в известность врача о наличии заболевания.
«Уродан»
Препарат повышает мочеотделение, оказывает противовоспалительное и антисептическое действие. Применяется в комплексной терапии для лечения подагры в качестве профилактического средства.
Применяется в комплексной терапии для лечения подагры в качестве профилактического средства.
При одновременном приеме препарата «Уродан» с хинидином и ацетилсалициловой кислотой возможно снижение его эффективности. При назначении лекарственного средства необходимо сообщать врачу о приеме всех препаратов.
«Антуран»
Противоподагрическое средство с выраженным урикозурическим действием.
При возникновении приступа подагры в период приема лекарственного средства «Антуран» необходимо комбинировать препарат с НПВП или колхицином после консультации с врачом.
Сочетанные лекарства: какие и выводят, и снижают?
Для лечения подагры также применяются препараты, которые сочетают урикодепрессивные и урикозурические свойства.
Такие лекарственные средства уменьшают образование мочевой кислоты и способствуют выведению излишков почками.
Препараты этой группы оказывают профилактическое действие на образование камней в мочевыводящих путях. При мочекаменной болезни во время приема сочетанных препаратов необходимо обильное щелочное питье через 14–21 день после начала лечения.
«Алломарон»
Лекарство применяется при подагре для снижения синтеза мочевой кислоты в крови, выведения из организма ее излишков.
- Действующие вещества: аллопуринол и бензбромарон.
- Форма выпуска: таблетированный препарат — 100 мг аллопуринола и 20 мг бензбромарона, в упаковке 20 шт.
- Производитель: Rhone‐Poulenc Rorer (Германия).
- Применение при подагре: по 1–3 таблетки в день после приема пищи. Прием жидкости в сутки — 1,5–2 литра. В первый день лечения — прием одной таблетки, с постепенным увеличением дозы.
- Курс лечения: до 3–6 месяцев под наблюдением врача. При необходимости повторение курса после перерыва.
- Противопоказания:
- аллергическая реакция на препарат;
- функциональные нарушения почек;
- беременность;
- лактация;
- детский возраст до 14 лет;
- гемохроматоз.
Итоги:
- Повышенная концентрация мочевой кислоты в крови приводит к поражению суставов и связок, способствуя образованию наростов — тофусов.
 При приступе подагры в местах накопления начинается воспалительный процесс, который сопровождается болями.
При приступе подагры в местах накопления начинается воспалительный процесс, который сопровождается болями. - Урикодепрессивные препараты способствуют снижению образования излишков мочевой кислоты. Они оказывают тормозящее действие на активность фермента ксантиноксидазы. К ним относятся:
- «Пуринол».
- «Аллопуринол».
- «Калия оротат» и другие лекарственные средства.
- Терапия урикодепрессивными препаратами длится до шести месяцев. После перерыва в 2–4 недели курс можно повторить по назначению врача.
- Урикозурические препараты выводят излишки мочевой кислоты из организма, способствуя нормализации ее уровня и предотвращению приступов подагры. К ним относятся:
- «Этамид».
- «Пробенецид».
- «Уродан».
- «Антуран» и другие.
Назначаются при подагре почечного типа при отсутствии нефропатии.
- Длительность лечения урикозурическими препаратами зависит от степени тяжести подагры и подбирается индивидуально для каждого пациента — от десяти дней до полугода.

- При смешанном типе подагры применяются сочетанные препараты, которые обладают урикодепрессивными и урикозурическими свойствами. Лекарственные средства снижают уровень образования мочевой кислоты и способствуют выведению излишек с мочой. Наиболее популярный препарат — «Алломарон».
Окончила колледж НФаУ по специальности фармация при Харьковском национальном фармацевтическом университете.
Руководство для пациентов с хронической болезнью почек
В основу настоящего руководства для пациентов легло подготовленное в 2017 году эстонское руководство по лечению «Профилактика и ведение больных с хронической болезнью почек» и обсуждаемые в нем темы вместе с рекомендациями. Рекомендации руководства для пациентов были составлены с учетом результатов анализа научной литературы, основанной на принципах доказательной медицины. В данном руководстве для пациентов Вы найдете рекомендации, которые наиболее важны с точки зрения пациента. Руководство для пациентов было составлено в сотрудничестве с нефрологами и в нем учитаны возможности системы здравоохранения Эстонии. Ясность текста руководства для пациентов и важность описываемых тем была оценена и со стороны пациентов, и обратная связь от них помогла пополнить данное руководство.
Руководство для пациентов было составлено в сотрудничестве с нефрологами и в нем учитаны возможности системы здравоохранения Эстонии. Ясность текста руководства для пациентов и важность описываемых тем была оценена и со стороны пациентов, и обратная связь от них помогла пополнить данное руководство.
Руководство для пациентов предназначено для больных хронической болезнью почек, а также для их близких. В руководстве для пациентов объясняются сущность заболевания и его возможные причины, диагностика, виды лечения и возможные осложнения. Также в руководстве стараются ответить на вопросы о питании и ежедневном образе жизни.
Хроническая болезнь почек является медленно протекающим заболеванием и на начальных стадиях не вызывает у пациента особенно много жалоб. В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. Если у Вас диагностирована хроническая болезнь почек, то может случиться, что в Ваш образ жизни и режим питания нужно ввести изменения, чтобы удержать почечную функцию на должном уровне.

|
Обычно у человека две почки, которые напоминают по форме фасоль и прилегают к задней брюшной стенке под ребрами. Обе почки имеют размер сжатого мужского кулака.
Здоровые почки:
- занимаются удалением из тела конечных продуктов обмена веществ и лишней жидкости
- помогают удерживать кровяное давление под контролем
- помогают сохраняться костям здоровыми
Почки делают нечто подобное – они удерживают, оставляют необходимые вещества в организме, но в то же время фильтруют из организма ненужные ему вещества. Конечные продукты обмена веществ, которые отфильтровывают почки, появляются в организме в ходе процессов расщепления, связанных с питанием, питьем, приемом лекарств, и нормальной мышечной работой.
Конечные продукты обмена веществ, которые отфильтровывают почки, появляются в организме в ходе процессов расщепления, связанных с питанием, питьем, приемом лекарств, и нормальной мышечной работой.
В каждой почке находится около миллиона маленьких фильтров, которые называются клубочками. В клубочках формируется первичная моча, которая протекает через небольшие канальцы, где часть жидкости всасывается обратно. Функциональной единицей почки является нефрон – специфическая структура, состоящая из клубочка и системы канальцев. Нефроны удаляют из крови остаточные вещества и излишнюю жидкость в виде мочи в почечную лоханку, далее моча переносится в мочеточники, а после этого – в мочевой пузырь.
В случае хронической почечной болезни ухудшаются почечные функции – почки больше не могут фильтровать в достаточной степени остаточные вещества и очищать кровь. Способность почек к фильтрованию оценивают на основании специального показателя — скорости клубочковой фильтрации (СКФ).
Хроническая болезнь почек является медленно протекающим заболеванием и на начальных стадиях не вызывает у пациента особенно много жалоб. В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. При помощи своевременной диагностики и лечения можно замедлить и даже приостановить прогрессирование болезни почек.
В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. При помощи своевременной диагностики и лечения можно замедлить и даже приостановить прогрессирование болезни почек.
В ходе международных исследований почечной функции у многих людей было обнаружено, что почти у каждого десятого было найдено нарушение работы почек в той или иной степени.
Тремя самыми распространенными причинами хронических почечных заболеваний являются диабет, повышенное кровяное давление и гломерулонефрит.
- Диабет – в случае данной болезни повреждаются разные органы, в том числе почки и сердце, а также кровеносные сосуды, нервы и глаза. При длительном диабетическом поражении почек у многих пациентов повышается кровяное давление и нужно применять соответствующее лечение.
- Повышенное кровяное давление (гипертония, первичная артериальная гипертензия) – в ходе гипертонии кровяное давление невозможно контро- лировать и оно начинает превышать пределы нормы (более 140/90 мм рт. ст.). Если такое состояние будет постоянным, оно может стать причиной хронического почечного заболевания, инсульта мозга или инфаркта мио- карда.
- Гломерулонефрит – заболевание, возникающее вследствие нарушения работы иммунной системы, в ходе которого фильтрационную функцию почек нарушает иммунное воспаление. Болезнь может поражать только почки, а может распространяться на весь организм (васкулиты, волчаночный нефрит). Гломерулонефрит часто сопровождается повышенным кровяным давлением.
Многие другие состояния могут стать причиной хронической почечной болезни, например:
- наследственные заболевания – как, например, поликистозная болезнь почек, вследствие которой на протяжении лет в почках возникает большое количество кист, которые повреждают функционирующую почечную ткань и поэтому развивается почечная недостаточность.
 Другие наследственные заболевания почек встречаются значительно реже (синдром Альпорта, болезнь Фабри и др.)
Другие наследственные заболевания почек встречаются значительно реже (синдром Альпорта, болезнь Фабри и др.) - проблемы, обусловленные препятствиями, находящимися в почках и моче- выводящих путях – как, например, врожденный порок мочеточника, камни в почках, опухоли или увеличение предстательной железы у мужчин
- повторные инфекции мочевыводящих путей или пиелонефриты.
Хроническая болезнь почек может развиться в любом возрасте. Самый большой риск заболеть возникает у тех людей, у который присутствуют один или несколько следующих факторов риска:
- диабет
- повышенное кровяное давление
- у членов семьи ранее встречались болезни почек
- возраст старше 50 лет
- длительное потребление лекарств, которые могут повредить почки
- лишний вес или ожирение
Если хроническая болезнь почек прогрессирует, то в крови повышается уровень содержания конечных продуктов обмена веществ. Это, в свою очередь, является причиной плохого самочувствия. Могут возникнуть разные проблемы со здоровьем – такие как повышенное кровяное давление, малокровие (анемия), болезни костной ткани, преждевременное обызвествление сердечно-сосудистой системы, изменение цвета, состава и объема мочи (см. Осложнения хронической болезни почек).
Это, в свою очередь, является причиной плохого самочувствия. Могут возникнуть разные проблемы со здоровьем – такие как повышенное кровяное давление, малокровие (анемия), болезни костной ткани, преждевременное обызвествление сердечно-сосудистой системы, изменение цвета, состава и объема мочи (см. Осложнения хронической болезни почек).
При прогрессировании болезни основными симптомами могут быть:
- слабость, чувство обессиленности
- одышка
- проблемы со сном
- отсутствие аппетита
- сухая кожа, зуд кожи
- мышечные спазмы, особенно по ночам
- отеки в ногах
- отеки вокруг глаз, особенно по утрам
 От стадии тяжести хронической болезнью почек зависит дальнейшее лечение.
От стадии тяжести хронической болезнью почек зависит дальнейшее лечение.Таблица 1. Стадии тяжести болезни почек
| Стадия тяжести |
Описание | СКФ |
| 1 | Имеет место повреждение почек (альбуминурия или белок в моче), но при этом СКФ в пределах нормы. |
СКФ > 90 мл/мин |
| 2 | Небольшое снижение СКФ | СКФ 60–89 мл/мин |
| 3A 3B |
Умеренное снижение СКФ (возникают ранние симптомы почечной недостаточности) | СКФ 45-59 мл/мин СКФ 30-44 мл/мин |
| 4 | Тяжелое снижение СКФ (т. |
СКФ 15-29 мл/мин |
| 5 | Конечная, терминальная стадия почечной недостаточности (возникает уремия, необходима почечно-заместительная терапия). |
СКФ |
|
Анализ крови: скорость клубочковой фильтрации (СКФ) и уровень креатинина в сыворотке.
 Креатинин является одним из тех конечных продуктов обмена белка, уровень которого в крови зависит от возраста, пола, объема мышечной массы, питания, физической активности, от того, какие продукты перед сдачей пробы (например, было съедено много продуктов из мяса), а также некоторых лекарств. Креатинин выделяется из организма через почки, а если работа почек замедляется, то уровень креатинина в плазме крови увеличивается. Определение уровня креатинина само по себе недостаточно для диагностики хронической болезни почек, поскольку ее значение начинает превышать верхний предел нормы только тогда, когда СКФ уменьшилась в два раза. СКФ рассчитывается при помощи формулы, включающей четыре параметра, которые учитывают показание уровня креатинина, возраст, пол и расу пациента. СКФ показывает, на каком уровне находится способность почек к фильтрации. В случае хронической болезни почек показатель СКФ показывает стадию тяжести болезни почек (см.
Креатинин является одним из тех конечных продуктов обмена белка, уровень которого в крови зависит от возраста, пола, объема мышечной массы, питания, физической активности, от того, какие продукты перед сдачей пробы (например, было съедено много продуктов из мяса), а также некоторых лекарств. Креатинин выделяется из организма через почки, а если работа почек замедляется, то уровень креатинина в плазме крови увеличивается. Определение уровня креатинина само по себе недостаточно для диагностики хронической болезни почек, поскольку ее значение начинает превышать верхний предел нормы только тогда, когда СКФ уменьшилась в два раза. СКФ рассчитывается при помощи формулы, включающей четыре параметра, которые учитывают показание уровня креатинина, возраст, пол и расу пациента. СКФ показывает, на каком уровне находится способность почек к фильтрации. В случае хронической болезни почек показатель СКФ показывает стадию тяжести болезни почек (см.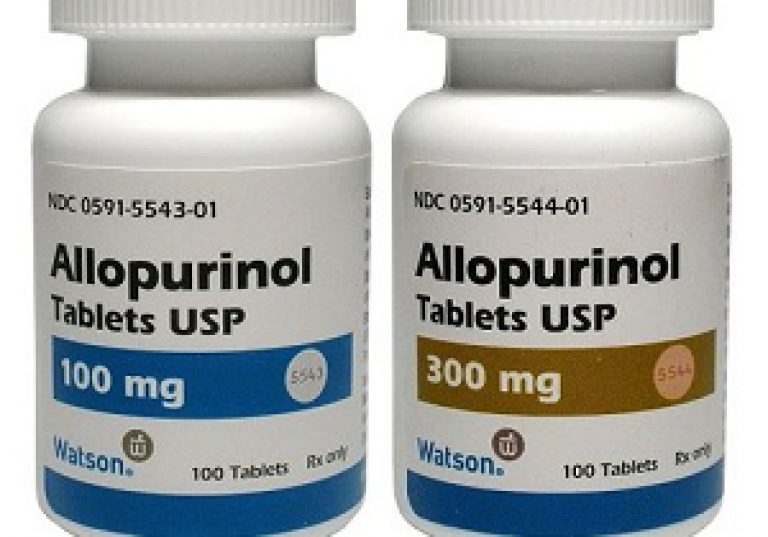 таблицу 1).
таблицу 1).
Анализ мочи: в моче определяется содержание альбумина, кроме этого опре- деляется отношение к друг другу значений альбумина и креатинина в моче. Альбумин — это такой белок в моче, который обычно попадает в мочу в минимальных количествах. Даже небольшое увеличение уровня альбумина в моче у некоторых людей может быть ранним признаком начинающейся болезни почек, особенно у тех, у кого есть диабет и повышенное кровяное давление. В случае нормальной функции почек альбумина в моче должно быть не больше чем 3 мг/ ммоль (или 30 мг/г). Если выделение альбумина увеличивается еще больше, то это уже говорит о болезни почек. Если выделение альбумина превышает 300 мг/г, то в мочу выделяются и другие белки и это состояние называют протеинурией.
|
Если после получения результатов анализа мочи у врача появится подозрение, что имеет место болезнь почек, то дополнительно проводится повторный анализ мочи на альбумин. Если альбуминурия или протеинурия обнаруживается повторно в течение трех месяцев, то это говорит о хронической болезни почек. Дополнительные обследования
Ультразвуковое обследование почек: при диагностике хронической болезни почек является обследованием первичного выбора. Ультразвуковое обследование позволяет оценивать форму почек, их размер, расположение, а также определить возможные изменения в ткани почек и/или другие отклонения, которые могут препятствовать нормальной работе почек. Ультразвуковое обследование почек не требует специальной подготовки и не имеет рисков для пациента.
При необходимости и при подозрении на урологическое заболевание могут назначить ультразвуковое обследование мочевыводящих путей (а также анализ остаточной мочи), для мужчин могут назначить и ультразвуковое обследование предстательной железы и направить на консультацию к урологу. При необходимости и при подозрении на гинекологическое заболевание женщину направляют на консультацию к гинекологу.
При необходимости и при подозрении на гинекологическое заболевание женщину направляют на консультацию к гинекологу.
Такие диагностические обследования, как магнитно-резонансная томография, компьютерная томография и ангиография используются для диагностики и лечения разных заболеваний и травм. Во многих случаях используются внутривенные и внутриартериальные контрастные вещества (с содержанием йода или гадолиния), что позволяет увидеть исследуемые органы или кровеносные сосуды.
Если Вам назначили обследование с контрастным веществом, то нужно определить свою СКФ.
Вместе с лечащим врачом Вы сможете обсудить и оценить пользу или вред своему здоровью. Если обследование все же необходимо провести, соблюдайте следующие правила подготовки:
Если обследование все же необходимо провести, соблюдайте следующие правила подготовки:
- За день до обследования и день после обследования пейте много жидкости (воду, чай и др.). Если Вы находитесь на лечении в больнице, то Вам через вену инфузионным путем введут необходимое количество жидкости. При нахождении на больничном лечении после обследования с контрастным веществом (в течение 48-96 часов) обычно назначается определение уровня креатинина в крови для оценки почечной функции. В амбулаторном обследовании с контрастным веществом Вашу почечную функцию сможет оценить Ваш семейный врач.
- Обсудите со своим лечащим врачом вопросы о том, какие лекарства нельзя принимать до обследования с контрастным веществом. Некоторые лекарства (антибиотики, лекарства против повышенного давления и др.) вместе с контрастными веществами начинают действовать как яд. За день до и день после обследования ни в коем случае нельзя принимать метформин – лекарство от диабета.
- Между двумя обследования с контрастным веществом при первой же воз- можности нужно оставить достаточно времени, что контрастное вещество, которое использовали при первом обследовании, успело выйти из организма.
 Важно исключать повторные обследования с большим объемом контрастного вещества.
Важно исключать повторные обследования с большим объемом контрастного вещества.
Иногда контрастное вещество может повредить работу почек. Самым большим риском является повреждение почек именно у больных хронической болезнью почек. Существует два редко встречающихся, но очень серьезных заболевания, которые могут возникнуть вследствие введения контрастного вещества: нефро- патия и нефрогенный системный фиброз.
Что такое нефропатия, возникшая вследствие введения контрастного вещества? Нефропатия, возникшая вследствие введения контрастного вещества, встре- чается редко, она может возникнуть у примерно 6% пациентов. Риск заболеть особенно высок у диабетиков, а также у людей с хронической болезнью почек.
В случае нефропатии, вызванной контрастным веществом, возникает резкое снижение функции почек в течение 48-72 часов после обследования.
 В боль- шинстве случае это состояние проходит и человек поправляется, но в редких случаях могут возникнуть серьезные проблемы как в почках, так и в сердечно- сосудистой системе.
В боль- шинстве случае это состояние проходит и человек поправляется, но в редких случаях могут возникнуть серьезные проблемы как в почках, так и в сердечно- сосудистой системе.Что такое нефрогенный системный фиброз? Нефрогенный системный фиброз является очень редким, но тяжелым заболеванием, которое повреждает кожу и другие органы. Нефрогенный системный фиброз представлен у некоторых пациентов с хронической болезнью почек на последних стадиях развития (4%), которые прошли магнитно-резонансную томографию с контрастным веществом, включающим гадолиний. Болезнь может развиться в течение периода от 24 часов до 3 месяцев начиная со дня проведения с контрастным веществом, включающим гадолиний.
Данное заболевание является очень редким и у людей с легким нарушением функций почек или с нормальной функцией почек возникновение нефрогенного системного фиброза замечено не было.
|
Возможности лечения хронической болезни почек зависят от стадии тяжести болезни почек, от сопутствующих заболеваний и других проблем со здоровьем.
Лечение может включать в себя:
- Лечение повышенного кровяного давления
- Лечение диабета
- В случае лишнего веса – его снижение.
- Изменение образа жизни: здоровое питание, уменьшение количества по- требляемой соли, достаточная физическая активность, отказ от курения, ограничение потребления алкоголя (см. Чем Вы сами можете помочь лечению?).

- Лечение диализом и пересадка почки в случае хронической болезни почек на последних стадиях тяжести развития (стадия тяжести 5).
- Психологическая консультация и поддержка.
Диастолическое давление или нижнее значение давления, означает уровень давления крови в момент, когда сердце находится в моменте расслабления.
Повышенное кровяное давление (гипертония) является распространенным заболеванием и часто сам человек не знает, что его показатель давления выше нормы. При прогрессировании болезни основными симптомами могут быть:
• головная боль
• учащенное сердцебиение
• усталость
• нарушение равновесия
Нелеченое повышенное давление может стать причиной поражения почек, заболеваний сердечно-сосудистой системы, инсульта или глазных болезней. Повышенное кровяное давление может стать причиной повреждения почечных артерий и снизить функциональную способность почек. Почки с поврежденными артериями больше не могут выводить из организма конечных продуктов обмена веществ или излишнюю жидкость. Из-за излишней жидкости давление начинает повышаться еще больше.
Важно удерживать давление крови в пределах нормы. Независимо от возраста давление крови не должно превышать 140/90 мм рт.ст..
Если у Вас есть хроническая болезнь почек и присутствуют дополнительные факторы риска (например альбуминурия, диабет, заболевания сердечно- сосудистой системы), то давление крови нужно удерживать на уровне 130/80 мм рт. ст..
ст..
Лучшим способом для измерения кровяного давления и для удержания его под контролем является самостоятельное измерение кровяного давления на дому (и в аптеке) при помощи аппарата для измерения кровяного давления.
Обсудите план лечения со своим лечащим врачом. При необходимости врач направит Вас на контрольное обследование к кардиологу или глазному врачу. Кроме приема лекарств в виде таблеток и контроля кровяного давления важную роль в лечении играет здоровый образ жизни (см. Чем Вы сами можете помощь лечению?).
Лечение диабета в случае хронической болезни почек
Что такое диабет?
Диабет является хронической болезнью, в ходе которой содержание сахара в крови превышает нормальные показатели. Также возникают нарушения обмена углеводов, жиров и белков. В норме у здорового человек поджелудочная железа выделяет инсулин в количестве, достаточном для уравновешивании уровня содержания сахара в крови. В случае диабета выделение инсулина из поджелудочной железы нарушается и инсулина выделяется слишком мало или его выделение прекращается. Поэтому начинает расти уровень сахара в крови. Такое состояние начинает нарушать работу мышц и многих других органов, в том числе почек, сердца, кровяных сосудов, нервов и глаз.
В случае диабета выделение инсулина из поджелудочной железы нарушается и инсулина выделяется слишком мало или его выделение прекращается. Поэтому начинает расти уровень сахара в крови. Такое состояние начинает нарушать работу мышц и многих других органов, в том числе почек, сердца, кровяных сосудов, нервов и глаз.
Диабет I типа
Обычно начинается в детстве и возникает, если организм не может продуцировать инсулин в нужном количестве. Для удержания уровня сахара в крови под контро- лем всегда используется лечение инсулином.
Диабет II типа
Может формироваться медленно и сначала без симптомов. Причинами развития диабета II типа преимущественно являются наследственность (наличие заболе- вания у близких родственников), излишний вес, метаболический синдром (повышенное давление, ожирение в поясничной области, повышенное кровяное давление), а также диабет беременных. Если у человека диабет II типа, его организм по-прежнему продуцирует инсулин, но его уровень очень низок или его нельзя использовать правильным способом.
В случае диабета II типа уровень сахара иногда возможно удерживать под контролем при помощи правильного питания/диеты или физической активности, но обычно все же необходимо лечение таблетками и/или инсулином.
Для профилактики повреждения почек и/или при замедления прогрессирования заболеваний очень важно удерживать уровень сахара в крови под контролем. По результатам многих обследований лучшее значение гликированного гемоглобина (HbA1c) у людей с диабетом было 53 ммоль/моль или менее 7%.
Уровень крови в крови можно измерить самостоятельно при помощи глюкометра. Так Вы сможете сами измерить уровень сахара в крови и следить за удержанием его на правильном уровне. Спросите совета и дополнительной информации у своего семейного врача/медсестры, эндокринолога или мед- сестры, специализирующейся на диабете.
Для измерения уровня сахара в крови лучше всего подходит время перед едой (натощак) или через 1,5-2 часа после приема пищи. Ниже приведены рекомендуемые значения уровня сахара в крови.
| Сахар в крови (ммоль/л) | В норме | Слишком высокий |
| До еды | > 6,5 | |
| 1,5–2 часов после еды | > 8,0 | |
| Гликогемоглобин HbA1C (в %) | > 8,0 | |
| Гликогемоглобин HbA1C (в ммоль/моль) | > 64 |
|
Что нужно знать о лекарствах, если у Вас хроническая болезнь почек?
Лекарства от гипертонии
В случае хронической почечной болезни для лечения гипертонии используются ингибиторы ангиотензинпревращающего фермента (АПФ) – эналаприл, рами- прил, фозиноприл, каптоприл и др., или блокаторы рецепторов ангиотензина II (БРА) — например, валсартан, тельмисартан, лосартан, олмесартан, кандесартан. Исследования показали, что данные лекарства задерживают прогрессирование хронической болезни почек.
В то же время данные лекарства повышают риск возникновения гипрекалиемии (содержание калия в сыворотке крови поднимается на опасный уровень), риск увеличивается при одновременном употреблении обоих групп лекарств. Риск гиперкалиемии увеличивается в связи с уменьшением показателем почечной функции (СКФ).
Всем людям с хронической болезнью почек рекомендуются регулярные проверки уровня СКФ у семейного врача или другого лечащего врача, частота проверок зависит от функций почек и сопутствующих рисков.
Лекарства против диабета
Первичным выбором лекарств при лечении диабета II типа является метформин. Метформин применяют с целью контроля уровня сахара в крови и уменьшения содержания холестерина, и кроме этого он уменьшает риск возникновения сердечно- сосудистых заболеваний. В случае хронической болезни почек из-за нарушенной функции почек присутствует риск возникновения ацидоза, обусловленного приемом лекарств.
Если Ваш СКФ от 30 до 45 мл/мин/1,73 м2 (стадия G3B), то дозу принимаемого метформина нужно уменьшить, если Ваш СКФ меньше 30 мл/мин/1,73 м2 (стадия G4–G5), то прием лекарства нужно уменьшить и использовать для этого другие лекарства. Обсудите план лечения со своим лечащим врачом.
Другие распространенные лекарства, которые используют для лечения разных заболеваний
Статины
Статины используются для профилактики заболеваний сердечно-сосудистых заболеваний. Статины уменьшают содержание холестерина в крови. Использование статинов у пациентов с хронической болезнью почек дает хорошие результаты при профилактике серьезных сердечно-сосудистых заболеваний.
Аспирин
Аспирин часто используют в первичной профилактике сердечно-сосудистых заболеваний. Аспирин обладает разжижающим кровь свойством и поэтому вместе с потреблением аспирина повышается риск кровотечений. Если у Вас есть какое-либо заболевание сердечно-сосудистой системы, то при приеме аспирина Вы должны оценить вместе с врачом соотношение возможной пользы и риска кровотечения, при этом надо учитывать состояние своего здоровья и сопутствующие заболевания.
Нестероидные противовоспалительные средства
Если Вы регулярно употребляете нестероидные противовоспалительные средства (НПВС) — например, ибупрофен, напроксен, диклофенак или целекоксиб, то желательно проводить проверку функции почек не реже раза в год. Избегайте прием НПВС, если Ваш показатель СКФ слишком низок (до 30 мл/мин/1,73 м2). Не принимайте НПВС вместе с аспирином. Если кардиолог назначил Вам аспирин, проконсультируйтесь с врачом, какие лекарства для лечения болезней суставов и лечения боли можно будет безопасно принимать вместе с ним.
Дигоксин
Дигоксин — это широко используемое лекарство для лечения сердечной недостаточности и определенных типов нерегулярной сердечной деятельности. В случае хронической болезни почек дигоксин нужно принимать осторожно и учитывать состояние почечной функции. При уменьшении почечной функции концентрация дигоксина в крови может увеличится и вследствие этого может возникнуть накопление дигоксина в организме.
Антибиотики
Аминогликозиды являются антибиотиками определенного типа, которые используются для лечения разнообразных бактериальных заболеваний (например воспаление легких, острый бронхит и другие воспалительные заболевания). Использование аминогликозидов является распространенной причиной токсического повреждения почек, возникающего из-за приема лекарств (нефротоксических лекарств). Иногда все же прием аминогликозидов необходим. Аминогликозиды назначает врач, который при помощи анализа крови контро- лирует и концентрацию лекарства в крови.
Витамин D
До начала приема витамина D обязательно проконсультируйтесь со своим семейным или лечащим врачом. В случае недостатка витамина D и хронической болезни почек желателен прием витамина D, исходя из определенного уровня содержания витамина D (25-OH).
Чтобы избежать передозировки витамина D, нужно отслеживать уровень витамина D в крови, частоту контрольных обследований назначает семейный врач.
| Уровень витамина D в сыворотке: | |
| авитаминоз | |
| 25–50 nmol/L | тяжелый гиповитаминоз |
| 50–75 nmol/L | гиповитаминоз |
| > 75 nmol/L | достаточный уровень |
| > 300 nmol/L | токсичный уровень |
Источник: Haiglate Liit
При приеме витамина D могут возникнуть побочные действия, которые могут зависеть от стадии тяжести хронической болезни почек (излишнее количество кальция в крови, быстрое прогрессирование хронической болезни почек и др.).
|
Осложнения хронической болезни почек
Возникновение осложнений хронической болезни почек зависит напрямую от тяжести нарушения функций почек, что может быть обнаружено при помощи определения уровня СКФ и числовых показателей альбуминурии/протеинурии. При уменьшении СКФ осложнения встречаются чаще и они становятся более тяжелыми.
Основные осложнения:
- Недоедание, одной из причин которого может быть недостаточное количество калорий и/или белка в пище.
- Метаболический ацидоз – это нарушение кислотно-щелочного баланса, причиной которого является нарушенная работа почек. Почки не фильтруют достаточно крови и из-за этого уменьшается выделение кислоты (ионов водорода).
- Содержание в крови калия начинает превышать норму (гиперкалиемия), если выделение калия уменьшается из-за нарушения функций почек. Причиной этого может быть потребление продуктов с большим содержанием калия и прием лекарств, которые нарушают выделение калия (например, ингибиторы ангиотензинпревращающего фермента, блокаторы рецепторов ангиотензина II, диуретики и др).
- Нарушения баланса минеральных веществ (недостаток кальция и витамина D и излишнее содержание фосфора) и болезни костной системы (ренальная остеодистрофия). Риск появления заболеваний костной системы больше всего тогда, когда хроническая болезнь почек достигает стадии тяжести 3a-5. Уровень в крови фосфора, витамина D и кальция оценивается при проведении анализа крови.
Заболевания костной системы являются частыми осложнениями хронической болезни почек, поскольку из-за повреждения почек из организма через кровь не выделяются излишние фосфаты и таким образом возникает гиперфункция паращитовидной железы (увеличивается уровень гормона паращитовидной железы – паратгормона), что, в свою очередь, является причиной вымывания кальция из костей.
Такие нарушения баланса содержания кальция и фосфора приводят в случае отсутствия лечения к нарушению окостенения, болям в костях и переломам. В случае нарушения баланса кальция и фосфора образования костной ткани (кальцификаты) начинают покрывать внутренние органы и кровеносные сосуды, что является причиной нарушения функционирования данных органов.
- Анемия может возникнуть вследствие нарушенного эритропоэза (эритро- поэзом называют процесс образования красных кровяных телец или эритро- цитов) и низкого уровня железа в крови.
- Заболевания сердечно-сосудистой системы, которые способствуют дисли- пидемии (увеличение содержания холестерина в крови и изменение его структуры).
Хроническая болезнь почек часто сопровождается заболеваниями сердца. Из-за небольшой физической активности, неправильного питания и лишнего веса может увеличиться уровень холестерина в крови, что в свою очередь, может повредить артериальные кровеносные сосуды во всех органах и увеличить риск появления сердечно-сосудистых заболеваний.
Анемия в случае хронической болезни почек
Если почки заболели или повреждены, они не продуцируют в достаточном количестве эритропоэтин (ЭПО). Эритропоэтин, выработанный почками, не- обходим для формирования в костном мозге красных кровяных телец (эритроцитов). Эритроциты занимаются транспортировкой кислорода в организме. Если почки не вырабатывают в достаточном количестве эритропоэтин, и из-за этого уменьшается количество эритроцитов, то начинает развиваться малокровие или анемия. Анемия возникает у большинства пациентов с хронической болезнью почек.
Другой распространенной причиной возникновения анемии является недостаточное содержание железа, витамина В и фолиевой кислоты.
Симптомы анемии:
- бледность
- чувство усталости
- нехватка энергии в ежедневной деятельности
- отсутствие аппетита
- нарушения сна
- снижение концентрации внимания
- головокружения и боли в голове
- учащенное сердцебиение
- одышка и нехватка воздуха
Анемия встречается чаще всего у пациентов:
- с умеренно и тяжело пораженной функцией почек (стадия тяжести хрони- ческой болезни почек 3 или 4)
- с конечной стадией почечной недостаточности (стадия тяжести 5)
Не у всех людей с хронической болезнью почек появляются симптомы анемии. Если у Вас хроническая болезнь почек, то для проверки на возможную анемию нужно определять уровень гемоглобина (Hb) в крови не реже одного раза в год. Гемоглобин является частью красных кровяных телец, которые переносят кислород по всему телу. При слишком низком уровне гемоглобина мы имеем дело с анемией — важно выяснить причину анемии, чтобы запланировать правильную схему лечения.
Лечение анемии зависит от видов вызывающих ее причин. Лечение анемии очень важно, так как оно помогает предупреждать заболевания сердца и возникновение других проблем со здоровьем. Если у Вас уже есть какое-либо заболевание сердца, то лечение анемии поможет уменьшить риск его прогрессирования.
Возможности лечения анемии:
- Специальное лечение лекарствами, стимулирующими эритропоэтин (ESA). Врач обсудит с Вами пользу и риски ESA до начала лечения и проконтролирует действие ESA во время лечения. Лечение ESA не всегда оправдано, иногда достаточно приема препаратов с железом.
- Железосодержащие препараты. Для большинства людей прием железо-содержащих препаратов безопасен. Если у Вас аллергия на некоторые лекарства, сообщите об этом врачу. В некоторых редких случаях побочными действиями препаратов железа могут быть низкое кровяное давление, тошнота, рвота, понос, и возникновение избытка железа в организме. Некоторые реакции могут быть опасными и повредить здоровью.
- Врач сделает анализ Вашей крови для контроля содержания в ней железа и вынесет решение по поводу более безопасного и правильного метода для приема препаратов с железом. Железо можно принимать как в виде еды, таблеток, так и через инъекции.
- Витамин B12 или фолиевая кислота. Эти препараты помогают сбалансировать лечение анемии. Для того, чтобы помочь обеспечить согласованное и безопасное лечение, врач может в случае хронической болезни почек и анемии порекомендовать Вам прием витамина В12 и фолиевой кислоты или добавить в Ваш рацион содержащие их продукты.
- Переливание крови. Если уровень гемоглобина в Вашей крови упадет на слишком низкий уровень, то Вам могут назначить переливание крови (красных кровяных телец). Красные кровяные тельца вводят в Ваш организм через вену и это увеличит их содержание в крови, что, в свою очередь, увеличит и снабжение организма кислородом.
|
Определите свой интервал здорового веса и старайтесь удерживать Ваш вес в его пределах. Интервал здорового веса можно легко рассчитать при помощи формулы индекса массы тела (ИМТ) (вес человека в килограммах делят на возведенный в квадрат рост человека в метрах). Лучше обсудить дополнительно с врачом, насколько действительны для Вас полученные значения.
Индекс массы тела:
- до 19 – недостаточная масса телa
- 19-24,9 – нормальный вес
- 25-29,9 – избыточная масса тела
- более 30 – ожирение
Натрий
Натрий – это минеральное вещество, которое помогает регулировать обмен жидкости между кровью и тканями в организме, функции нервной системы и сохранять кислотно-щелочной баланс. Излишний натрий влияет на объем жидкости в организме и это может быть причиной увеличения кровяного давления, а также отека ног. В случае хронической болезни почек нужно ограничить содержание натрия в пище.
Натрий находится в большом количестве в соли, а также в продуктах, в которые добавлена соль. Больше всего соли находится в готовых соусах (например соевый соус), в приправах (чесночная или луковая соль), в готовых продуктах (супы в банках, консервы, сухие супы, бульоны), в обработанных продуктах (например ветчина, бекон, колбасы, копченая рыба), в соленых снэках, картофельных чипсах, соленых орехах и печеньях, в большинстве продуктов быстрого приготовления.
Некоторые рекомендации для уменьшения потребления соли:
- Покупайте свежие продукты и готовьте из них дома.
- Выбирайте продукты с меньшим содержанием соли. Не используйте при приготовлении продуктов соли больше, чем одну щепотку.
- Избегайте добавления соли во время еды.
- При добавлении приправ используйте свежие или сушеные травы и пряности, лимонный сок, ароматический уксус.
- Не используйте заменители соли, если врач их не рекомендовал. Большинство заменителей соли содержит излишнее количество калия.
- Старайтесь не есть фастфуд и готовые продукты, так как они содержат много скрытой соли.
- Внимательно читайте этикетки, чтобы выбирать продукты с меньшим содержанием соли.
Белки
Белки необходимы для нормальной деятельности мышц и тканей, для заживания ран и борьбы с инфекциями. Белки могут быть животного и растительного происхождения. Для ежедневной деятельности необходимы оба вида белков. Источниками животных белков являются, например, яйца, рыба, курица, красное мясо, молочные продукты и сыр. Источниками растительных белков являются овощи и зерновые культуры, бобовые и орехи.
В случае хронической болезни почек потребление как слишком большого, так и слишком малого количества белка может ухудшить состояние Вашего здоровья. Сбалансированное потребление белков поможет Вам уменьшать как нагрузку на почки, так и содержание конечных продуктов обмена веществ в крови, и таким образом замедлить прогрессирование заболевания. В то же время белковые продукты нельзя полностью исключать из рациона, так как безбелковая диета может стать причиной слабости, усталости и недоедания. Врач поможет Вам определить, сколько белка должна содержать Ваша пища в зависимости от состояния функции почек. Если из-за хронической болезни почек в пище ограничено содержание белков, то это значит, что может существенно уменьшиться и источник калорий. В таком случае Вы должны получать недостающие калории из других источников, которые не содержат белка. Например, можно увеличить потребление углеводов или добавить в свой рацион растительные жиры.
Некоторые рекомендации для разумного потребления белков:
- Вы должны знать, какое количество белков Вы можете потреблять за один день.
- Изучите, какие продукты содержат белок и выберите среди них наиболее подходящие для Вас.
- Старайтесь съедать за один раз небольшое количество белка.
Калий
Калий является важным минеральным веществом, которое помогает правильной работе мышц, нервов и сердца. Слишком высокое или слишком низкое количество калия в крови может быть опасным для организма. Обычно излишний калий удаляется из организма через почки. Если хроническая болезнь почек прогрессирует, то уровень калия в крови начинает расти, поскольку почки не способны более выводить из организма излишний калий (см. “Осложнения хронической болезни почек”). Уровень в крови калия оценивается регулярно при проведении анализа крови. Если содержание калия в крови слишком низкое, Ваш врач может назначить заменители калия. В случае, если содержание калия слишком высокое, назначаются лекарства, которые могут сбалансировать уровень калия в крови. Содержание калия в организме можно успешно регулировать и при помощи изменения диеты.
Если Вы должны ограничить потребление продуктов, содержащих калий, то:
- Изучите, какие продукты содержат наибольшее и наименьшее количество калия и делайте выбор в сторону здорового рациона.
- Внимательно читайте этикетки, чтобы выбирать продукты, не содержащие хлорид калия.
Фосфор и кальций
Фосфор является минеральным веществом, играющим важную роль в функционировании клеток, в регуляции мышечной работы, деятельности мозга и нервной системы, в формировании зубов и костей. Фосфор получают прежде всего из продуктов животного происхождения. Здоровые почки выделяют из организма излишние фосфаты, но в случае хронической болезни почек на далеко зашедших стадиях почки могут не справляться с этой задачей.
Кальций является минеральным веществом, важным для формирования цельных, здоровых костей и зубов, для свертывания крови и для функционирования сердца и нервов. Несколько продуктов, которые являются хорошими источниками кальция, часто содержат слишком много фосфора.
Если содержание фосфора в крови слишком большое, то содержание кальция уменьшается и кальций вымывается из костей. Кальций начинает накапливаться в кровеносных сосудах, суставах, мышцах и сердце – там, где обычно он не должен быть (см. “Осложнения хронической болезни почек”).
Для того, чтобы предупредить вымывание кальция из костей и уменьшить уровень фосфатов в крови, нужно ограничить потребление продуктов, которые содержат в большом количестве фосфор (например молочные продукты, бобы, горох, орехи, семена, продукты из зерновых культур, кока-кола).
Врач может назначить Вам лекарства, которые называют фосфор-связывающими препаратами. Лекарство нужно принимать во время еды согласно назначенной врачом частоте. Лекарство связывает фосфор таким образом, что он не может попасть в кровь.
- В некоторые упакованные продукты добавляется фосфор. Чтобы избежать потребление излишнего фосфора, обязательно прочитайте этикетку.
Потребление жидкости
В случае легкой и умеренной стадии тяжести хронической болезни почек потребление жидкости обычно не ограничивают. Обсудите с врачом или медсестрой, сколько Вы должны потреблять жидкости. Если Вы чувствуете, что в теле начи- нает накапливаться жидкость и ноги опухают, обязательно проинформируйте об этом врача. Если болезнь почек все больше прогрессирует, может понадобится ограничение суточных объемов потребляемой воды.
Если врач предписал Вам ограниченное потребления жидкости, то:
- Уточните, какое максимальное количество жидкости Вы можете потреблять за сутки. Каждый день начинайте с наполнения кувшина разрешенным количеством воды. Если в течение дня Вы пьете также кофе или чай, вылейте из кувшина соответствующее количество жидкости. Если кувшин опустел, то это значит, что уже Вы использовали назначенный лимит жидкости.
- Нужно помнить, что многие твердые продукты также содержат жидкость, также нужно для расчета потребляемой жидкости необходимо учитывать и жидкость в супах.
- Старайтесь выбирать полезные здоровью напитки. Контролируйте содер- жание сахара, фосфора и кальция в напитках.
- Если иногда Вы едите консервы, то жидкость из консервов также учитывайте в расчете дневного лимита или сливайие лишнюю жидкость из консервной банки перед едой.
Если Вы вегетарианец
Если Вы вегетарианец, то oбязательно проинформируйте об этом своего врача. Диета вегетарианцев может содержать продукты со слишком большим количеством калия и фосфора, и, в то же время, содержать меньше белка. С каждодневной пищей нужно получать сбалансированное и правильно скомбинированное количество растительных белков и необходимое количество калорий. В то же время нужно держать под контролем уровень калия и фосфора в крови. Если еда недостаточно калорийна, то для производства энергии организм начинает потреблять белки.
|
Курение может оказывать серьезное долговременное действие на функции почек. Курение повреждает кровеносные сосуды. Люди с хронической болезнью почек чаще подвержены заболеваниям сердечно-сосудистой системы, чем здоровые люди. Курение играет при этом роль вспомогательного фактора риска. Если у Вас хроническая болезнь почек, то вместе с врачом нужно найти лучший способ бросить курить.
В случае хронической болезни почек потребление алкоголя не противопоказано полностью. Однако принимать алкоголь можно только в очень умеренных количествах. Излишнее потребление алкоголя может повредить печень, сердце и мозг и стать причиной серьезных проблем со здоровьем.
Женщинам не рекомендуется употреблять алкоголь в количестве более 1-2 единиц, а мужчинам – более 2-3 единиц за день. В течение одной недели по крайней мере три дня подряд нужно сделать безалкогольными. Одна единица алкоголя приравнивается с 10 граммами абсолютного алкоголя. Одной единицей является, например, крепкий алкогольный напиток (4 сл), рюмка вина (12 сл) или 250 мл 4% пива.
Физическая активность
Физическая активность и занятия спортом в случае хронической болезни почек не противопоказаны. Наоборот, достаточный объем физической активности помогает лучше справляться с болезнью.
Умеренная физическая активность важна, так как:
- дает Вам энергию
- улучшается сила и упругость мышц
- помогает Вам расслабиться
- помогает удерживать кровяное давление под контролем
- уменьшает содержание холестерина и триглицеридов в крови
- улучшает сон, делает его более глубоким
- помогает удерживать здоровый вес
- помогает предупреждать возникновение заболеваний сердца и диабета
- растет уверенность в себе и улучшается общее самочувствие
Каждый день Вы можете тренироваться только небольшой период времени, но влияние тренировки длится весь день. До начала регулярных тренировок обязательно поговорите со своим врачом. Врач может помочь Вам выбрать подходящие виды спорта исходя из Вашего состояния здоровья и раннего опыта тренировок. При необходимости лечащий врач направит Вас на консультацию к врачу восстановительной медицины.
Хорошо подходят аэробные тренировки – ходьба, скандинавская ходьба, походы, плавание, водная гимнастика, езда на велосипеде (как в помещениях, так и на открытом воздухе), езда на лыжах, аэробика или другая деятельность, где необходима работа большой группы мышц. Если предпочитаются более спокойные тренировки, то для этого хорошо подходит йога.
Если Вы ранее не занимались спортом регулярно, то начинайте с легких тренировок, которые длятся 10-15 минут в день. Постепенно увеличивая нагрузку, Вы можете увеличить продолжительность тренировки до 30-60 минут и Вы тренироваться в большинстве дней недели. Начните свою тренировку с разминки и заканчивайте растяжкой, эти упражнения помогут Вам предупредить травмы. Старайтесь встроить свой график тренировок в план дня — тренировки можно проводить, например, утром или вечером. После основного приема пищи нужно подождать с тренировкой примерно один час. Также не рекомендуется проводить тренировки непосредственно перед сном (приблизительно один час).
Самым простым способом контролировать то, насколько Вам подходит трени- ровка:
- во время тренировки Вы должны быть способны говорить с компаньоном без одышки.
- в течение приблизительно одного часа после тренировки пульс должен восстановиться, самочувствие должно обычным. Если данные пункты не выполнены, то в следующий раз нужно тренироваться в более спокойном режиме
- мышцы не должны болеть настолько, чтобы это было препятствием для следующей тренировки
- интенсивность тренировки должна быть на уровне удобной нагрузки
И все же есть некоторые знаки, говорящие о том, что Вы должны отказаться от тренировок или прервать их:
- чувствуете себя очень уставшим
- во время тренировки возникает одышка
- чувствуете боль в груди, частота сердцебиений учащается внезапно или становится нерегулярной.
- чувствуете боль в животе
- в мышцах ног возникают спазмы
- возникает головокружение или сонливость
Помните, что регулярная физическая активность не дает “разрешение” на неконтролируемое потребление продуктов, которые должны быть ограничены. Диета и тренировка должны действовать совместно. Если Вы чувствуете, что кроме увеличения физической активности вырос и Ваш аппетит, обсудите это с врачом или диетологом. Они помогут изменить рацион так, чтобы количество потребляемых калорий было бы достаточным.
|
Человек может рассердиться, обвинять других и отрицать ситуацию – это первичные нормальные эмоции, но по прошествии некоторого времени человек должен начать признавать болезнь и привыкнуть к ней. После этого уже можно справится с необходимыми изменениями жизни, исходящих из хронической болезни почек. Если негативные чувства остаются сильными на протяжении времени и являются причиной ежедневных проблем, о них обязательно нужно рассказать врачу. На приеме у врача легче говорить о том, что является причиной физического неудобства: усталость, плохое самочувствие, головокружение и др. О своих чувствах всегда говорить сложнее и этого стараются избегать. Забота о психологическом состоянии также важна, признание своих чувств и воз- можность высказаться о них позволяют нам освободиться от них, и врач сможет найти возможность Вам помочь.
Стресс в основном появляется из-за изменений, которые нужно вводить в свою жизнь: менять рацион питания, зависимый от состояния почечной функции, привыкнуть к заболеванию, помнить о приеме лекарств. Вы можете получить много новой информации одновременно, и понимание ее может быть сложным. Лучший способ справиться со стрессом – признать, что проблема существует, ей нужно заниматься и это займет время. Общее плохое самочувствие и усталость (как физическая, так и эмоциональная) могут в какой-то момент довольно частыми. Вы можете чувствовать себя усталым и легко уязвимым вплоть до слез. Может быть представлено несколько симптомов – например, раздражительность, потеря личности, потеря интереса к происходящему вокруг, проблемы со сном. Эмоциональное истощение является причиной общей усталости. Такое состояние может возникнуть и прогрессировать медленно и практически незаметно. Если чувство печали уже становится отчаянным или безнадежным, из-за усталости нет больше мотивации делать что-либо, и такое состояние длится дольше чем 2 недели, то нужно проинформировать об этом врача.
Не смотря на то, что Вы не можете изменить диагноз, со своей стороны Вы можете сделать много для того, чтобы лучше справиться с болезнью:
- Обратите внимание на свои эмоции, не отрицайте их. Даже если Вы думаете, что эти эмоции не связаны с болезнью, расскажите о них, так как удержание в себе эмоций увеличивает стресс. Поделитесь ими с людьми, которым Вы доверяете – близкими, друзьями, своим врачом, медсестрой. Никто не может читать Ваши мысли, но люди всегда могут прийти Вам на помощь.
- Находите и читайте информацию о хронической болезни почек и о ее лечении, будьте активны при принятии решений, касающихся плана лечения. Не бойтесь задавать вопросы. До визита к врачу запишите все свои возникшие вопросы. Многие пациенты признают, что информированность о своей болезни и лечении помогает им чувствовать себя задействованным в процессе лечения. Если Вам кажется, что Вы не можете запомнить всю сказанное доктором, возьмите с собой на прием близкого человека или запишите полученную важную информацию.
- Старайтесь активно менять свой образ жизни и придерживайтесь реко- мендаций врача.
- Позаботьтесь о себе. Порадуйте себя любимыми занятиями: слушайте успокаивающую музыку, читайте любимую литературу или журналы, посещайте театр, совершайте прогулки на природе. Совершенно нормально сообщать людям о том, что Вы чувствуете, что не хотите и не успеваете участвовать в социальной деятельности.
- Если Вы чувствуете, что не хотите говорить о своих тревогах и обсуждать их, ведите дневник. Иногда запись своих мыслей помогает лучше справиться со своими чувствами и это в какой-то момент может облегчить и разговоры о них.
- При необходимости нужно прибегнуть к профессиональной помощи. В случае постоянных социальных проблем и перепадов настроения спросите врача, к какому специалисту Вы должны обратиться.
- Принимайте помощь, если Вы нуждаетесь в ней. Если люди предлагают помощь, значит они действительно хотят Вам помочь. Это придает им уверенность в том, что они участвуют в Вашей жизни и Вы нуждаетесь в них. Ваши близкие и друзья могут быть основным опорным пунктом Вашей поддержки.
- Местные объединения пациентов с хронической болезнью почек или группы поддержки являются хорошими местами для общения с другими пациентами. Там Вы можете получить и практические советы, обучающие курсы и эмо- циональную поддержку.
Свободное время и отпуск
Не отказывайтесь от своих любимых занятий и хобби. Они помогут Вам расслабиться, держать контакт с друзьями и отвлечься. Вы сами можете решить, насколько много Вы хотите говорить о своей болезни. Отдых является важным, так как это то время, которое Вы можете провести со своими близкими вдалеке от ежедневных обязанностей. Если Вы планируете путешествие, проинформируйте об этом врача. Проконтролируйте, сделаны ли Вам необходимые анализы, запасены ли все необходимые лекарства, и узнайте, в какие медицинские учреждения при необходимости можно будет обратиться.
Возможность работы является для всех людей важным источником хорошей самооценки и удовлетворенности своей жизнью. Диагноз хронической болезни почек еще не значит, что Ваша трудоспособность потеряна вплоть до того момента, когда заболевание начнет непосредственно влиять на деятельность, связанную с работой и ежедневными обязанностями (например, ограничения во время заместительного лечения для почек, которые становятся необходимыми в последних стадиях тяжести хронической болезни почек). Конечно, Вы должны обсудить с врачом и допустимые в случае Вашей болезни продолжительность рабочих часов и виды работы (например, поднятие тяжести). Ваш лечащий врач сможет направить Вас на прием к врачу восстановительного лечения, который научит Вас правильным движениям или рабочим приемам. Вашего работодателя нужно проинформировать о том, нуждаетесь ли Вы в изменениях рабочего режима.
Медицинское страхование В Эстонии действует система медицинского страхования, работающая на принципах солидарного страхования. Принцип солидарности означает, что все лица, имеющие медицинскую страховку, получают одинаковую медицинскую помощь, независимо от объема их денежного вклада, личных медицинских рисков или возраста. Право на медицинское страхование есть у людей, которые являются постоянными жителями Эстонии или находятся в Эстонии на основании срочного вида на жительство, или права на жительство, если за них выплачивается социальный налог. Кроме этих категорий, право на медицинское страхование имеют дети в возрасте до 19 лет, школьники, студенты, военнослужащие срочной службы, беременные, безработные, находящиеся в отпуске по уходу за ребенком, супруги-иждивенцы, пенсионеры, опекуны инвалидов, лица с частичной или отсутствующей трудоспособностью и лица, заключившие договор о добровольном страховании. Расходы на лечение застрахованного человека оплачивает Больничная касса. Статус медицинского страхования Вы можете проконтролировать на государственном портале www.eesti.ee в рубрике “Данные о медицинском страховании и семейном враче”.
Денежные компенсации Больничная касса платит застрахованным лицам многие денежные компенсации, такие как компенсации по нетрудоспособности, дополнительная компенсация за лекарства и компенсации за услуги лечение зубов и искусственного оплодотворения. Подробную информацию о денежных компенсациях Вы можете прочитать на интернет-странице https://haigekassa.ee/ru/cheloveku/denezhnye-kompensacii Лекарства, медицинские вспомогательные средства и вспомогательные средства Льготные лекарства
Не смотря на то, что лекарства сейчас очень дорогие, часть их стоимости помогает компенсировать Больничная касса. Льготная скидка на лекарства, т.е. полная и частичная оплата лекарств является одним из способов обеспечения населения доступными по цене лекарствами. Это помогает избегать такой ситуации, когда человек не может начать необходимое лечение из-за слишком высокой цены на него. При покупке каждого рецепта покупатель должен оплатить обязательную долю самофинансирования, которая зависит от льготной ставки на данном рецепте. Ее величина составляет около 1-3 евро. К оставшейся части цены рецепта применяется льготная ставка согласно проценту выписанного рецепта. Таким образом покупатель дополнительно к обязательной доле финансирования платит и оставшуюся после вычета льготы часть цены. В случае, если для данного лекарства установлена предельная цена и цена покупаемого лекарства превышает предельную цену, то кроме доли обязательного финансирования и доли, оставшейся после вычета льготы, покупатель должен оплатить и часть цены, превышающей предельную цену. Последнюю долю называют часть стоимости рецепта, оплату которой невозможно избежать при выборе дорогой лекарственной упаковки. Покупатель рецепта при рациональном выборе лекарства с таким же действующим веществом, но со стоимостью не выше предельной цены может сэкономить значительные суммы.
Медицинские вспомогательные средстваБольничная касса компенсирует застрахованным необходимые медицинские вспомогательные средства, которые используются на дому и с помощью которых можно лечить болезни и травмы или применение которых препятствует углублению болезни. Потребность в медицинских вспомогательных средствах оценивает лечащий врач и оформляет дигитальную карту для приобретения медицинского вспомогательного средства со льготой. Для покупки медицинского вспомогательного средства нужно обратиться в аптеку или в фирму, заключившую договор с Больничной кассой и предоставить взятый с собой документ, удостоверяющий личность.
Подробную информацию о льготных лекарствах и медицинских вспомогательных средствах Вы можете прочитать на интернет-странице.
Вспомогательные средства можно купить или взять в прокат на основании личной карты вспомогательных средств.
Основанием ходатайства о получении личной карты вспомогательных средств является справка от врача или потребность в вспомогательном средстве, которое было установлено реабилитационной группой специалистов. Потреб- ность во вспомогательном средстве не должна быть зафиксирована в справке врача или реабилитационном плане с точностью кода ISO, но должна быть записана в понятной для всех форме. Из нее должно быть ясно, в каком именно вспомогательном средстве нуждается человек. В случае некоторых вспомогательных средств (например протезы голени, инвалидные кресла, инвароллеры и др.) потребность смогут определить только врач-специалист или реабилитационная группа специалистов.
Точную информацию по поводу вспомогательных средств Вы можете найти на интернет-странице.
Оценка работоспособности Начиная с 1 января 2017 года вместо нетрудоспособности оценивается трудоспособность. Трудоспособность и/или порок здоровья определяют индивидуально для каждого человека соответственно его состоянию здоровья. Трудоспособность оценивает касса по безработице и порок здоровья определяет департамент социального страхования.
Оценка трудоспособности — это окончательное установление трудоспособ- ности человека, при этом учитывается состояние здоровья человека и оценка своей трудоспособности самим человеком. Касса по безработице подтверждает частичную трудоспособность или ее отсутствие на срок до пяти лет, до не дольше года вступления в пенсионный возраст. Дополнительную информацию об оценке трудоспособности Вы можете найти на интернет-странице кассы по безработице.
Определение порока здоровья
Порок, недостаток здоровья – это возникшая по причине состояния здоровья ущербность или отклонение, в случае которых у человека возникают препятст- вия и проблемы со способностью справится с ежедневной деятельностью и участием в жизни общества.
Ходатайствовать об установлении порока здоровья возможно, если:
- из-за проблем со здоровьем Вам трудно справиться с ежедневной деятел ностью и участвовать в жизни общества
- по сравнению с Вашими ровесниками Вы чаще нуждаетесь в руководстве, контроле и помощи
- About Chronic Kidney Disease: a Guide for Patients. National Kidney Foundation. 2013–2014.
- Chronic Kidney Disease (CKD). National Institute of Diabetes and Digestive and Kidney Diseases.
- Description of High Blood Pressure.
- Diabeet. Patsiendi infomaterjal. Ida-Tallinna Keskhaigla.
- D-vitamiinist. Patsiendijuhend. TÜ Kliinikum 2014.
- End Stage Renal Disease. New Patient Education Manual 2012. Carolinas HealthCare System Renal Services. Charlotte, North Carolina.
- Kidney Disease Education. DaVita Inc.
- Hidden Health Risks. Kidney Disease, Diabetes, and High Blood Pressure. National Kidney Foundation, 2014.
- Kroonilise neeruhaiguse ennetus ja käsitlus, RJ-N/16.1-2017 Ravijuhendite nõukoda. 2017.
- Kuidas tervislikult toituda.
- Living with Kidney Disease A comprehensive guide for coping with chronic kidney Disease. Second edition. Ministry of Health and Kidney Health New Zealand. 2014. Wellington: Ministry of Health.
- National Kidney Foundation. A to Z Health Guide.
- Rosenberg, M., Luman, M., Kõlvald, K., Telling, K., Lilienthal K., Teor, A., Vainumäe, I., Uhlinova, J., Järv, L. (2010). Krooniline neeruhaigus – vaikne ja salajane haigus. Tartu Ülikooli Kirjastus.
- Sprague, S.M. (2012). The value of measuring Bone Mineral Density in CKD non-dialysis & dialysis patients. Compact Renal.
- The Emotional Effects of Kidney Failure.
- Täiskasvanute kõrgvererõhktõve patsiendijuhend, PJ-I/4.1-2015 Ravijuhendite Nõukoda. 2015
- Virtanen, J. Metaboolne atsidoos. Eesti Arst 2016; 95 (10): 650–655.
pH-баланс — лучшее средство для детоксикации организма
Очень часто мы встречаем фразу «кислотно-щелочной баланс» и не всегда понятно, зачем он нужен. Давайте попробуем разобраться, что это такое и насколько важен кислотно-щелочной баланс для организма.
Тело человека на 70-80% состоит из воды, и имеет определенное кислотно-щелочное соотношение, характеризуемое показателем pH. От уровня кислотности зависят все биохимические процессы в организме, а это значит, что любой сбор и отклонение от нормы станет причиной того или иного заболевания.
Чтобы понять, какие показатели должны быть в норме, проанализируем кислотность крови.
Кислотно-щелочное равновесие в крови человека является одним из самых стабильных параметров, поддерживающее кислые и щелочные компоненты в определенном равновесии в очень узких границах.
Кислотность жидкостей внутри человеческого организма в норме совпадает с кислотностью крови и находится в пределах от 7,35 до 7,45 pH.
Даже небольшой сдвиг от указанных пределов может привести к тяжелой патологии. При сдвиге в кислотную сторону возникает состояние, называемое ацидозом, в щелочную — алколозом. Изменение кислотности крови выше 7,8 рН или ниже 6,8 рН несовместимо с жизнью. Кислотность эритроцитов составляет 7,28–7,29 рН.
Организм постоянно стремится уравновесить это соотношение, поддерживая строго определенный уровень pH.
Что вызывает нарушение кислотно-щелочного баланса?
Главная причина закисления организма — неправильное питание. Мы привыкли оценивать пищу с позиций калорийности, содержания белков, углеводов, жиров, витаминов и других веществ. Но любой продукт имеет еще один фундаментальный показатель — кислотную нагрузку пищи.
Кислотная нагрузка измеряется по принципу кислота минус щелочь.
Когда в пище преобладают компоненты, образующие серную кислоту (серосодержащие аминокислоты в белках) или органические кислоты (жиры, углеводы), то кислотная нагрузка имеет положительную величину.
Если в пище больше компонентов, образующих щелочь (органические соли магния, кальция, калия), то кислотная нагрузка представляет собой отрицательную величину.
|
Кислотная нагрузка основных компонентов питания |
|||
| Продукт |
Компоненты |
Кислотная нагрузка | |
| Кислота | Щелочь | ||
|
Кислые продукты |
|||
| Мясо | 77,7 | 9,8 | 67,9 |
| Зерновые | 8,0 | -5,8 | 13,8 |
| Сыр | 2,8 | -1,4 | 4,2 |
| Молоко и йогурт | 5,7 | 2,9 | 2,8 |
| Яйца | 1,8 | -0,7 | 2,5 |
|
Нейтральные продукты |
|||
| Бобовые | 0,9 | 1,7 | -0,8 |
| Орехи | 1,3 | 1,2 | 0,1 |
|
Щелочные продукты |
|||
| Листовая зелень | 32,9 | 92,0 | -59,1 |
| Овощи-фрукты | 21,3 | 67,8 | -46,5 |
| Коренья | 10,1 | 36,5 | -26,4 |
| Овощи | 6,8 | 21,1 | -14,3 |
| Клубни | 4,5 | 15,1 | -10,6 |
| Фрукты | 2,1 | 7,9 | -5,8 |
Большая часть принимаемой нами пищи содержит множество кислот, что приводит к низкому уровню pH. Фаст-фуд, кофе, чай, сахар, лекарства и алкоголь являются основными факторами, способствующими снижению pH.
Когда в организме снижается уровень pH, он начинает использовать резервную компенсационную систему с помощью почек и легких. Чтобы компенсировать низкий уровень pH, организм начинает поглощать кальций из костей, что приводит к остеопорозу.
Нарушение кислотно-щелочного баланса также могут вызвать :
— Психосоматические проблемы, такие как возбуждение, беспокойство и стресс. Мышечное напряжение, затрудненное дыхание приводят к плохому газообмену и поглощению кислорода альвеолами/легкими. В результате клетки всего организма получают меньше энергии и питательных веществ. Чем больше питательных веществ вы получите в результате хорошего газообмена в легких, тем лучше будет функционирование и питание всех клеток организма. Таким образом, органы и клетки будут легче избавляться от токсинов, снижая вероятность неоптимального pH.
— Частое употребление лекарственных препаратов и алкоголя могут вызвать окисление при несбалансированном pH.
Прием алкоголя и одновременный прием нескольких лекарственных препаратов могут причинить вред почкам и печени. Компоненты алкоголя превращаются в кислоту. Алкоголь всасывается в желудке и тонком кишечнике, в результате чего в желудке сразу же начинается фаза деградации с участием ферментов (ADH). Основная фаза деградации происходит после того, как алкоголь абсорбируется в плазме, и в печени начинается расщепление ферментов. Окисление происходит, главным образом, за счет фермента ADH (алкогольдегидрогеназа), который превращает этанол в ацетальдегид. Затем ацетальдегид превращается в уксусную кислоту с помощью фермента ALDH (ацетальдегиддегидрогеназы). 95% алкоголя, поступающего в организм, расщепляется в печени. Из оставшегося количества алкоголя около 2% выводится с мочой, около 2% — с выдыхаемым воздухом и около 1% — с потом.
На данном этапе организм ослабевает и окисляется до такой степени, что может нарушиться естественный процесс очищения. Поэтому накопление загрязненных биологических жидкостей может быть фактором, а затем и причиной слишком высокой кислотности и дисбаланса щелочности (pH).
Низкий уровень pH становится причиной серьезных заболеваний. Поэтому прием препарата, балансирующего уровень pH просто необходим в качестве биодобавки к нашему ежедневному рациону.
Как регулировать кислотно-щелочной баланс?
Основным свойством продуктов, регулирующих кислотно-щелочной баланс, должна быть их способность активировать фазу электролита (биологические жидкости) и осмотическое давление, которое естественным образом присутствует в клеточной мембране. Организм зависит от наличия осмотического давления в водном обмене, что обеспечивает способность отделять токсины без потери жидкости. Примером дисбаланса в электролитном балансе и осмотическом давлении являются процессы в тонком кишечнике. Если у вас диарея без особых причин и вы не можете удерживать жидкости, это означает, что у вас произошел дисбаланс осмотического давления в кишечнике. Данный процесс регулируется с помощью добавки натрия, который восстанавливает давление в клеточной мембране.
В линейке продуктов Norwegian Fish Oil появился препарат NFO pH-Баланс, помогающий регулировать кислотность. NFO pH-Баланс — это порошок, содержащий ценные для организма вещества — кальций, магний, цинк и витамин С.
Благодаря своему положительному эффекту NFO pH-Баланс подходит абсолютно всем людям. Именно это делает продукт таким уникальным.
С помощью NFO pH-Баланс можно восстановить и активировать щелочной и осмотический баланс в организме, чтобы инициировать процессы очистки от токсинов. Используя NFO pH-Баланс во время и после употребления алкоголя, вы снижаете риск смещения кислотно-щелочного баланса в сторону окисления. Следовательно, продукт помогает организму восстановиться после употребления лекарств и алкоголя.
Мы рекомендуем принимать pH-Баланс в качестве антипохмельного средства, так как он наилучшим образом сочетает все необходимые для этого компоненты. Даже большое количество выпитого алкоголя pH-Баланс сможет «сгладить», правильно действуя на организм и снижая высокую кислотность после употребления спиртного.
В результате приема устраняются симптомы, характерные для абстинентного синдрома: головная боль, раздражающие ощущения в подложечной области, головокружение, озноб, жажда, сухость во рту, неприятный запах при разговоре и дыхании. pH-Баланс является не только противопохмельным средством, он также обладает антигипоксическим и антиоксидантным воздействием, активизирует работу органов и тканей, нормализует обмен веществ, оказывает положительное влияние на когнитивную и мышечную активность.
Для предупреждения алкогольного отравления нужно принять 1 дозу за 1 час до начала распития спиртных напитков, 1 дозу во время и 1 дозу после принятия алкоголя.
В составе NFO pH-Баланс есть аскорбиновая кислота. Этот компонент применяется для того, чтобы создать баланс между кислотой и щелочью. Такая комбинация кислотных и щелочных компонентов в одном продукте обеспечивает прямой контроль электролитов (баланс жидкости).
Ежедневный прием препарата NFO pH-Баланс предотвращает такие симптомы, как отек, скованность в суставах, общий отек, повышенное содержание мочевой кислоты, проблемы с газами и боль в спине.
NFO pH-Баланс является комплексным продуктом для детоксикации организма. Он также оказывает контролирующее воздействие на гистамин.
В каких случаях прием NFO pH-Баланс необходим:
— для полной очистки организма
— для обеспечения максимального эффекта всех других добавок
— при употреблении нездоровой пищи
— при использовании лекарств
— при употреблении алкоголя
— для устранения всех проблем с желудком и толстой кишкой
— для лечения аллергий
— для выведения мочевой кислоты
— для выведения жидкости из суставов
— для выведения излишней жидкости
— для получения дополнительной энергии, очистки печени и почек
— для профилактики диареи
— для удаления грибка, в том числе после приема антибиотиков
— для укрепления иммунной системы
— для очистки кожи
— для интенсификации подачи кислорода клеткам
— для лечения всех заболеваний, вызванных грибком Candida
— для снижения уровня кислотности и стабилизации уровня щелочности
Как правильно принимать pH Баланс:
— для профилактики — 2 дозы в день
— с лечебной целью — 4–5 доз в день
— в случае употребления алкоголя — до, во время и после употребления (в дополнение к профилактическому применению)
— для детоксикации организма — 4–5 доз ежедневно в течение 2 месяцев, перерыв 2 недели, затем снова начать профилактическое применение
— для обеспечения максимального эффекта других добавок рН Баланс следует принимать в минимальной профилактической дозе.
ВАЖНАЯ ИНФОРМАЦИЯ: НЕ перемешивайте продукт какими-либо изделиями из металла.
Подагра | Обследование и лечение в Германии
Центр ортопедии информирует: Подагра
Определение подагры
Врач-ортопед различает две формы заболевания:
- первичная подагра
- вторичная подагра
Подагра является заболеванием обмена веществ и возникает в результате повышенного уровня мочевой кислоты в крови.
Первичная подагра развивается при генетической предрасположенности. Почки выводят недостаточное количество мочевой кислоты из крови человека. Большую роль при этом играет питание. Из-за употребления большого количества мяса в организме вырабатывается больше мочевой кислоты чем её выводится, что, в свою очередь, способствует скоплению мочевой кислоты в организме. Вторичная подагра возникает вследствии других заболеваний, например, лейкемии или почечной недостаточности.
Если уровень концентрации мочевой кислоты в крови повышен, образуются кристаллы (уратные кристаллы), которые затем откладываются в суставах, околосуставных сумках, сухожилиях, коже и хрящах ушной раковины. По прошествии определённого времени формируются так называемые подагрические узлы (подагрические тофусы) и возникают воспалительные процессы, поражающие суставные ткани. Кристаллы мочевой кислоты оседают в почках. Образование камней в почках и повреждение почек являются характерными осложнениями подагры.
Подагра сопровождается чрезвычайно сильными болями и по началу локализуется на большом пальце ноги. Он воспаляется, опухает и приобретает красный оттенок. Едва ли какое-либо заболевание суставов характеризуется такими интенсивными болями как подагра. По истечении нескольких дней острый приступ подагры, как правило, проходит. Однако в большинстве случаев приступы через какой-то промежуток времени повторяются снова. Если не обратиться за помощью к врачу-ортопеду, заболевание может перейти в хроническую форму.
Врач-ортопед диагностирует подагру преимущественно у мужчин в возрасте 40-60 лет. У женщин заболевание, как правило, развивается после наступления климакса. Примерно 80 процентов заболевших подагрой составляют мужчины.
Синонимы и похожие термины
Синонимы: подагрический артрит, гиперурикемия, приступ подагры
Термин на англ. яз: gout
Описание подагры
Подагра развивается, как правило, в том случае, если показатели мочевой кислоты в крови в течении длительного времени значительно превышают норму. Мочевая кислота образуется при распаде пуринов, которые являются жизненно важными составляющими клеток. Пурины синтезируются организмом, а также поступают с продуктами питания. Особенно много пуринов содержится в продуктах питания животного происхождения. В результате распада пуринов образуется мочевая кислота, которая обычно выводится с мочой.
В организме пациентов, страдающих подагрой, вырабатывается слишком много мочевой кислоты и почки не в состоянии вывести её излишки из организма.
В результате кристаллы мочевой кислоты откладываются в суставах и тканях, что ведёт к их повреждению. Если скапливается большое количество кристаллов мочевой кислоты, образуются узловые уплотнения на суставах, прежде всего на щиколотках и пальцах рук. Кристаллы мочевой кислоты могут также оседать на костях и хрящах, например, на ушной раковине.
Острые приступы подагры часто случаются ночью, как правило, после чрезмерного употребления мяса или алкоголя. Если заболевание не будет находиться под наблюдением врача-ортопеда, приступы подагры могут привести к необратимым повреждениям суставов (Arthritis urica) или в худшем случае стать причиной появления почечной недостаточности.
Причины возникновения подагры
Врачи-ортопеды называют различные причины, провоцирующие развитие подагры. К ним относятся:
- наследственная предрасположенность
- переедание и неправильное питание
- недостаток движения
- избыточный вес
- злоупотребление алкоголем
Подагра часто возникает на фоне другого заболевания, например, высокого артериального давления (гипертонии), ожирения (адипозитаса) или сахарного диабета. Причиной возникновения подагры могут быть и заболевания почек.
Что Вы можете предпринять при подагре
Если Вы страдаете подагрой, Вам необходимо поменять свой образ жизни и обращать особое внимание на рацион питания. Ваш врач-ортопед проконсультирует Вас по этому поводу. Необходимо отказаться от употребления продуктов, богатых пуринами, так как организм превращает пурины в мочевую кислоту. Для того чтобы составить меню на каждый день, рекомендуется воспользоваться таблицей питательных веществ, в которой указано содержание мочевой кислоты в продуктах питания. Каких показателей следует придерживаться, Вас проинформирует Ваш лечащий врач-ортопед. Врачи советуют соблюдать следующие правила:
- Откажитесь от употребления субпродуктов, некоторых сортов рыбы, дрожжей, бобовых, таких как горох, чечевица, фасоль, а также овощей, таких как шпинат, брюссельская капуста. Эти продукты питания содержат большое количество пуринов.
- Избегайте большого потребления жира
- При приготовлении пищи добавляйте минимальное количество жира (тушите, запекайте на гриле, варите на пару)
- Фрукты, овощи, салат, картофель являются оптимальными продуктами
- Витамин С слегка понижает уровень мочевой кислоты
- Откажитесь от употребления алкоголя
- Снижайте свой вес постепенно
Для того чтобы уменьшить боли, врачи-ортопеды советуют накладывать на воспалённые суставы холодные компрессы.
Помощь специалистов
В зависимости от симптоматики помимо консультации Вашего лечащего врача может последовать подробная диагностика у различных специалистов. К ним относятся:
- ортопед
- радиолог
Что ожидает Вас на приеме у врача ортопеда
Прежде чем врач ортопед начнет обследования, он начнет с беседы (анамнеза) относительно Ваших актуальных жалоб. Помимо этого он также опросит Вас по поводу прошедших жалоб, как и наличия возможных заболеваний.
Следующие вопросы могут Вас ожидать:
- Как давно проявились симптомы?
- Не могли бы Вы точнее описать симптомы и локализовать их?
- Заметили ли Вы какие-либо изменения в процессе симптоматики?
- Испытываете ли Вы дополнительные симптомы как одышка, боли в области груди, головокружение?
- Испытывали ли Вы уже подобное и выступали ли похожие симптомы в семье?
- Имеются ли на данный момент какие-либо заболевания или наследственная предрасположенность к болезни и находитесь ли Вы в связи с этим на лечении?
- Принимаете ли Вы на данный момент лекарственные препараты?
- Страдаете ли Вы аллергией?
- Часто ли Вы пребываете в состоянии стресса в быту?
Какие лекарственные препараты Вы принимаете регулярно?
Врачу ортопеду необходим обзор лекарственных препаратов, которые Вы регулярно принимаете. Пожалуйста, подготовьте план медикаментов, которые Вы принимаете, в виде таблицы до первого приема у врача ортопеда. Образец подобной таблицы Вы найдете по ссылке: Схема приема лекарств.
Обследования (диагностика), проводимые ортопедоми Берлина
Исходя из характеристики симптомов, выявленных в процессе анамнеза и Вашего актуального состояния врач-ортопед может прибегнуть к следующим обследованиям:
- общее обследование тела
- рентгеновское обследование
- анализ крови
- анализ мочи
Лечение (терапия)
Чтобы уменьшить боли при остром приступе подагры, врач-ортопед выпишет Вам такие медикаменты, как противовоспалительные антиревматические препараты без содержания кортизона, колхицин, а также кортикостероиды в форме таблеток или в виде инъекций непосредственно в сустав.
После того как острая фаза пройдёт, врач начнёт продолжительное лечение (терапию), которое направлено на нормализацию уровня мочевой кислоты, предотвращение появления дальнейших приступов подагры и развития хронической формы заболевания. Для этого применяют:
- колхицин, который необходимо принимать в течении нескольких месяцев в дополнение к другим препаратам
- аллопуринол для подавления образования мочевой кислоты (так называемый урикостатик)
- фебуксостат для понижения повышенного уровеня концентрации мочевой кислоты
- глюкокортикоиды при почечной недостаточности
Врач-ортопед будет регулярно контролировать показатели мочевой кислоты для того, чтобы выяснить, приносит ли результаты проводимое лечение (терапия).
Профилактика
Важно, чтобы уровень концентрации мочевой кислоты находился в пределах нормы. Для этого необходимо придерживаться следующих правил:
- следите за весом, чтобы он не превышал нормы
- побольше двигайтесь
- откажитесь от продуктов питания, содержащих большое количество пуринов (морепродукты, субпродукты, сало, мясо, стручковые и дрожжи)
- ограничьте или полностью откажитесь от употребления алкоголя
- выпивайте достаточное количество воды (от 2 до 3 литров в день)
Прогноз
Подагра не поддаётся полному излечению. Однако если заболевание не будет находиться под наблюдением врача-ортопеда, оно может перейти в хроническую форму и привести к необратимому повреждению суставов. Изменение рациона питания и соответствующее лечение (терапия) лекарственными препаратами остановят прогрессирование подагры и окажут положительный эффект на общее течение болезни.
Приверженность к уратоснижающей терапии при подагре | Исследования и терапия артрита
В этом исследовании мы обнаружили, что плохая приверженность недавно начатым ULD была обычным явлением у пациентов с подагрой, и только 44% исследуемой популяции достигли MPR> 0,80 в первый год терапии. Предикторами несоблюдения режима лечения были возраст менее 50 лет, меньшее количество сопутствующих заболеваний по шкале Чарлсона, отсутствие посещений врача специально для лечения подагры до начала ULD и использование НПВП в год до начала ULD.Эти данные свидетельствуют о том, что более молодые и здоровые пациенты с подагрой могут подвергаться особенно высокому риску несоблюдения режима приема лекарств, возможно, из-за отсутствия опыта лечения других хронических состояний или обращения за помощью. Кроме того, у этих пациентов может быть дефицит знаний о том, как и когда принимать лекарства. В настоящее время мы проводим подробные интервью с пациентами, чтобы изучить эти факторы.
Наша работа согласуется с другими исследованиями, показывающими, что приверженность к ULD в целом низкая и колеблется от 44% до 64% исследуемых популяций [8, 11–13].Предыдущие исследования также подтверждают наши выводы о том, что более молодой возраст связан с несоблюдением режима лечения [8, 11, 13]. Интересно, что соблюдение режима лечения было наилучшим у пациентов с подагрой в средних возрастных группах (от 55 до 64 лет). Это открытие было замечено при лечении других хронических состояний, таких как диабет [20].
Это исследование дополняет совокупность знаний о несоблюдении режима лечения подагры. Прежде всего, мы оценили приверженность новых пользователей ULD и включили выборку пациентов с подагрой, которая отражает типичную амбулаторную медицинскую практику.Кроме того, мы оценили меры лечения подагры, которые ранее не исследовались, включая количество обращений к врачу по поводу подагры до начала ULD. Отсутствие визитов к врачу, связанное с диагнозом подагры до начала ULD, было связано с несоблюдением режима лечения. Это говорит о том, что необходима личная встреча, посвященная подагре, для обсуждения обоснования и целей медикаментозного лечения подагры. Интересно, что мы обнаружили, что у 7% нашего населения не было контактов до начала ULD.Мы предполагаем, что это произошло, когда пациенты позвонили в офис врача, чтобы получить рецепт, прежде чем визит мог состояться. Поскольку эти пациенты могут быть не новыми пользователями, а скорее пациентами с большим перерывом с момента их последнего назначения, мы провели субанализ, исключив этих пациентов из модели. Несоблюдение режима лечения по-прежнему ассоциировалось с более молодым возрастом и меньшим количеством сопутствующих заболеваний.
Использование НПВП, класса лекарств, используемых для лечения острой подагры, до начала ULD также было в значительной степени связано с несоблюдением режима лечения, и эта связь сохранялась даже тогда, когда мы контролировали использование профилактических препаратов до начала ULD.Это говорит о том, что пациенты с вероятной неадекватно контролируемой подагрой до начала ULD (что отражает потребность в назначении НПВП) менее привержены. Это открытие противоречило нашей гипотезе a priori о том, что активная подагра может быть связана с более высокой приверженностью. Интересно, что отсутствие профилактических препаратов (НПВП или колхицин, отпускаемых за 30 дней до начала приема ULD включительно) не было связано с несоблюдением режима лечения.
Эти результаты имеют практическое значение для врачей.Хотя многие медицинские работники предполагают, что пациенты с болезненными артритами придерживаются своих лекарств, наша работа показала, что это не так. Поставщики медицинских услуг и системы здравоохранения могут пожелать выявить пациентов с высоким риском несоблюдения режима лечения на основе факторов, выявленных в этом исследовании. В группах высокого риска подагры поставщики медицинских услуг могли бы сделать упор на обоснование и преимущества ULD в лечении подагры, а также на последствиях несоблюдения режима лечения. Следует отметить, что апостериорных анализов показали, что меньшее количество посещений врача по поводу подагры после начала ULD также было связано с большим несоблюдением как в скорректированном, так и в нескорректированном анализе.В свете этих данных поставщики медицинских услуг могут пожелать автоматически запланировать последующие встречи после начала ULD для проверки клинического статуса и поощрения приверженности к лечению.
Одной из сильных сторон этого исследования является критерий включения выборки диагноза подагры, который не отражен в других исследованиях. Хотя это не устраняет систематическую ошибку классификации, но снижает вероятность того, что пациенты получали ULD для лечения бессимптомной гиперурикемии, при которой рекомендации и цели лечения могут отличаться от стандартного пожизненного лечения подагры с помощью ULD [4, 21].Мы также включили данные из двух систем предоставления медицинских услуг в разных географических регионах, что снизило влияние региональных практик назначения лекарств на наши результаты и повысило возможность обобщения. Кроме того, мы смогли изучить взаимосвязь между лечением, связанным с подагрой, например, посещением врача по поводу подагры, использованием лекарств от острой подагры до начала ULD и использованием потенциально профилактических лекарств. Наконец, учитывая, что исследуемая популяция получала льготы в аптеке, а препараты ULD относительно недороги, мы минимизировали вероятность того, что финансовые ограничения повлияли на соблюдение режима лечения.
Это исследование имеет несколько ограничений. Мы провели ретроспективный анализ аптек, чтобы измерить приверженность. Таким образом, мы не могли подтвердить, действительно ли пациенты принимали лекарства, которые они заполняли. Кроме того, у нас не было доступа к пациентам или историям болезни, чтобы выяснить причины перерывов в терапии. Мы не могли определить, стали ли пациенты не придерживаться режима лечения из-за побочных реакций, по предложению врача или вследствие других факторов.Однако кажется менее вероятным, что несоблюдение режима лечения было вызвано неблагоприятной реакцией, поскольку, когда мы повторно провели анализ, исключая тех, кто выполнил только один рецепт, сильные стороны ассоциаций были по существу такими же.
Кроме того, из-за ограничений в записях о выдаче лекарств в аптеке мы не смогли подтвердить показания для выдачи НПВП и колхицина в течение 30 дней до и включая дату первой выдачи ULD. Пациенты также могли получить без рецепта НПВП, которые не были включены в это исследование.Однако, поскольку все пациенты получали льготы в аптеке, существует финансовый стимул для получения рецептурных НПВП, а не для приема множества безрецептурных таблеток, чтобы повторить дозировку, отпускаемую по рецепту.
У нас не было доступа к лабораторным результатам, и поэтому мы не смогли оценить влияние приверженности ULD на уровень мочевой кислоты. У нас также не было доступа к специальности врача, назначающего ULD, и поэтому мы не могли проверить, зависит ли приверженность от специализации поставщика, в частности, были ли пациенты, за которыми ухаживали ревматологи, более привержены.Кроме того, мы не смогли однозначно определить, были ли посещения, связанные с диагнозом подагры, по поводу острых приступов подагры, по сравнению с обычными контрольными визитами. Таким образом, мы не смогли напрямую определить взаимосвязь между приверженностью и частотой приступов подагры. Наконец, подавляющее большинство населения составляли представители европеоидной расы, и поэтому мы не могли исследовать, влияют ли расовая и этническая принадлежность пациента на приверженность лечению.
Пищевые добавки при хронической подагре
Что такое подагра и какие пищевые добавки?
Подагра вызывается образованием кристаллов в суставах из-за высокого уровня мочевой кислоты в крови.У людей бывают приступы болезненных, теплых и опухших суставов, часто в области большого пальца ноги. У некоторых людей непосредственно под кожей образуется большое скопление кристаллов, известное как тофусы. Излечение может быть достигнуто, если уровень мочевой кислоты в крови возвращается к норме в течение длительного времени, в результате чего кристаллические отложения растворяются.
Пищевые добавки — это препараты, например витамины, необходимые минералы и пробиотики. Немногие исследования оценивают их преимущества, меньше исследований оценивают их вредные побочные эффекты.
Характеристики исследования
Этот обзор является обновлением оригинального обзора, опубликованного в 2014 году.После поиска в медицинской литературе до августа 2020 года мы не нашли новых исследований на этот раз. Мы сохранили два исследования из первоначального обзора.
В одном исследовании (120 участников) сравнивали обогащенное сухое обезжиренное молоко (с пептидами, которые, вероятно, обладают противовоспалительным действием) со стандартным обезжиренным молоком и порошком лактозы, чтобы попытаться снизить частоту приступов подагры. Во втором исследовании (40 участников) витамин С сравнивался с аллопуринолом —, лекарством, обычно используемым при подагре для снижения уровня мочевой кислоты в крови.В обоих исследованиях участвовали люди с подагрой, преимущественно мужчины среднего возраста. В исследовании обезжиренного молока у участников была тяжелая подагра, так как у них были частые приступы, а у 20–43% были тофусы. Участники исследования витамина С выглядели похожими на обычных людей с подагрой.
Ключевые результаты — что происходит с людьми, страдающими подагрой, которые пьют сухое обезжиренное обогащенное молоко?
Приступы подагры
У людей, которые в течение трех месяцев пили сухое обезжиренное молоко, было 0.На 21 приступов подагры в месяц меньше (с 0,76 до 0,34 больше), или на 2,5 меньше приступов подагры в год:
— У людей, которые пили обогащенное сухое обезжиренное молоко, было 0,49 приступов подагры в месяц (или шесть приступов подагры в год).
— Люди, которые пили стандартное сухое обезжиренное молоко или лактозу, имели 0,70 приступов подагры в месяц (или восемь приступов подагры в год).
Отказ от участия из-за нежелательных явлений
Еще четыре человека из 100, которые выпили обогащенное сухое обезжиренное молоко, прекратили прием добавки на три месяца (на 4% больше отказов).
— 18 из 100 отказались от употребления сухого обезжиренного молока.
— 14 из 100 перестали употреблять стандартное сухое обезжиренное молоко или лактозу.
Количество нежелательных явлений
Люди, которые пили обогащенное сухое обезжиренное молоко в течение трех месяцев, имели меньшие побочные эффекты (на 1% меньше побочных эффектов)
— 47 из 100 человек, которые пили обогащенное обезжиренное сухое молоко, имели побочные эффекты.
— 48 из 100 человек, употреблявших стандартное сухое обезжиренное молоко или лактозу, имели нежелательное явление.
Влияние на уровни мочевой кислоты в сыворотке, боль в суставах и общая оценка участниками были неопределенными. Влияние на исчезновение тофуса не измерялось.
Ключевые результаты — что происходит с людьми с подагрой, принимающими витамин С?
Уровни мочевой кислоты в сыворотке
— Люди, принимавшие витамин С, показали снижение уровня мочевой кислоты в сыворотке на 0,014 ммоль / л через восемь недель (или 2.Снижение на 8%)
— Люди, принимавшие аллопуринол, показали снижение уровня мочевой кислоты в сыворотке на 0,118 ммоль / л через восемь недель (или на 23,6%).
Не было сообщений о побочных эффектах или отмене из-за побочных эффектов ни в одной из групп лечения.
Эффекты витамина С на приступы подагры, уменьшение боли, общую оценку участниками и исчезновение тофуса не измерялись.
Качество доказательств
В целом мы обнаружили доказательства низкого качества в обоих исследованиях.Мы снизили качество доказательств из-за того, что испытания были плохо проведены и плохо освещены, размеры выборки были небольшими, а результаты предполагали как преимущества, так и вред для большинства исходов. Доказательства низкого качества из одного исследования показали, что обогащенное обезжиренное молоко по сравнению со стандартным обезжиренным молоком или порошком лактозы не может снизить частоту приступов подагры или повысить уровень мочевой кислоты, но может уменьшить боль. Дальнейшие исследования могут изменить эти оценки. У нас нет точной информации о побочных эффектах и осложнениях, но возможные побочные эффекты могут включать тошноту, вздутие живота или диарею.
По сравнению с широко используемым лекарством, аллопуринолом, доказательства низкого качества из одного исследования показали, что витамин С меньше снижает уровень мочевой кислоты в сыворотке; разница, вероятно, была клинически несущественной. Другие возможные преимущества витамина С не определены, поскольку они не оценивались в исследовании. О побочных эффектах не сообщалось. Дальнейшие исследования могут изменить эти оценки.
Доказательства NIHR — Лекарства от подагры могут замедлить прогрессирование хронического заболевания почек
У каждого четвертого человека с уже существующим заболеванием почек заболевание ухудшается в течение 6–12 месяцев.Снижающие уровень мочевой кислоты препараты, такие как аллопуринол, вдвое снижают риск прогрессирования заболевания за этот период. Они также уменьшают вероятность сердечного приступа или инсульта на 60%.
Мочевая кислота, вызывающая подагру, вырабатывается при расщеплении белков организмом. Он выводится почками и часто накапливается у людей с хроническим заболеванием почек. Неизвестно, вызывает ли повышенное содержание мочевой кислоты прогрессирование заболевания почек или это просто маркер его тяжести.
Этот обзор включал 16 небольших испытаний с участием 1211 человек с умеренным хроническим заболеванием почек по разным причинам, которым были назначены препараты, снижающие уровень мочевой кислоты, или обычная помощь.Хотя эти результаты обнадеживают, они основаны на некачественных исследованиях. При рассмотрении этих препаратов как средства замедления прогрессирования почечной недостаточности и предотвращения сердечных заболеваний следует учитывать низкую частоту побочных эффектов.
Зачем понадобилось это исследование?
От умеренной до тяжелой болезни почек страдают 2,6 миллиона человек в Англии. Это вызвано множеством причин, включая диабет и воспаление. Лечение направлено на замедление прогрессирования болезни с помощью различных мер, включая снижение артериального давления, разжижения крови, отказ от курения и рекомендации по питанию.
Мочевая кислота — продукт распада клеток крови и продуктов, богатых пуринами. У людей с почечной недостаточностью часто бывает повышен уровень в крови. Неизвестно, является ли это причиной или следствием хронического заболевания почек.
Возобновился интерес к взаимосвязи между уровнем мочевой кислоты и заболеванием почек, поскольку недавние исследования показали возможную связь между мочевой кислотой и ухудшением заболевания почек у пациентов с диабетом и без него. Существуют противоречивые данные о том, может ли снижение уровня мочевой кислоты ограничивать снижение функции почек или сердечно-сосудистые заболевания.Исследователи стремились решить эту проблему путем объединения имеющихся исследований.
Что делало это исследование?
Этот систематический обзор и метаанализ включили 16 рандомизированных контролируемых испытаний с участием 1211 взрослых с хроническим заболеванием почек. Большинство из них имели заболевание средней степени тяжести со скоростью клубочковой фильтрации от 30 до 60 мл / мин / 1,73 м 2 . Людей распределяли на терапию, снижающую уровень мочевой кислоты (аллопуринол, фебуксостат или пеглотиказа), или в контрольную группу, которая получала обычное лечение или плацебо.
Испытания наблюдали за людьми в течение шести или 12 месяцев; одно испытание длилось 84 месяца.
Есть несколько ограничений, которые снижают нашу уверенность в точности результатов. Причина, тяжесть и определение хронической болезни почек различались в разных исследованиях. Испытания были небольшими, от 36 до 140 участников. Только одно испытание было из Великобритании; многие были из Китая. Большинство из них были низкого качества и требовали непродолжительного наблюдения. Тем не менее вероятно, что направление эффекта, по крайней мере, достаточно определенно.
Что он нашел?
- Терапия, снижающая уровень мочевой кислоты, снижала риск почечной недостаточности (определяемой как снижение функции почек на 25-50% или прогрессирование до терминальной стадии почечной недостаточности) с 29% в контрольной группе до 12% в группе терапии (относительный риск [ОР] 0,45, 95% доверительный интервал [ДИ] 0,31–0,64; 10 испытаний, 706 участников).
- Терминальная стадия почечной недостаточности снизилась с 12% в контрольной группе до 7% в терапевтической группе (ОР 59%, 95% ДИ 0.От 37 до 0,96; 10 испытаний, 706 участников).
- Сердечно-сосудистые события, такие как сердечный приступ и инсульт, повлияли на 27% в контрольной группе по сравнению с 15% в группе терапии (ОР 040, 95% ДИ от 0,17 до 0,62; 3 испытания, 331 участник).
- Не было различий между группами относительно смерти от любой причины; 4% умерли в группе терапии по сравнению с 5% в контрольной группе (ОР 0,86, 95% ДИ от 0,50 до 1,46; 12 испытаний, 841 участник).
- В группе терапии, снижающей уровень мочевой кислоты, частота побочных эффектов была низкой.Кожная сыпь, мышечные боли и повышение активности печеночных ферментов затронули 2% участников. Серьезных побочных эффектов не было.
Что говорится в текущем руководстве по этому вопросу?
Руководство NICE 2014 по ведению хронических заболеваний почек, обновленное в 2015 году, не дает никаких рекомендаций по использованию терапии, снижающей уровень мочевой кислоты. Это произошло из-за отсутствия доказательств высокого качества.
Каковы последствия?
Хроническая болезнь почек — это пожизненное заболевание, часто прогрессирующее.Лечение заболевания почек сводится к предотвращению ухудшения состояния путем контроля артериального давления и других факторов риска. При терминальной стадии заболевания может потребоваться диализ или трансплантация почки. Поскольку заболеваемость хроническим заболеванием почек увеличивается, важно найти новые способы замедлить его прогрессирование.
Некоторые препараты, снижающие уровень мочевой кислоты, дешевы и относительно безопасны. Эти результаты должны помочь людям с высоким уровнем мочевой кислоты принимать обоснованные решения.
С нетерпением ожидаются результаты крупного австралийского РКИ с участием 369 взрослых, которые должны быть получены в следующем году.
Цитирование и финансирование
Su X, Xu B, Yan B, et al. Эффекты терапии, снижающей уровень мочевой кислоты у пациентов с хроническим заболеванием почек: метаанализ. PLOS One. 2017; 12 (11): e0187550.
Этот проект финансировался Научно-техническим проектом провинции Шаньси (номер гранта 20140313013-5), Фондом естественных наук провинции Шаньси (номер гранта 201701D221173) и Комиссией по здравоохранению и планированию семьи провинции Шаньси в Китае.
Библиография
NICE.Хроническая болезнь почек у взрослых: оценка и лечение. CG182. Лондон: Национальный институт здравоохранения и передового опыта; 2014 г. (обновлено в 2015 г.).
PHE. Модель распространенности хронической болезни почек. Лондон: Общественное здравоохранение Англии; 2014.
Изготовлено Саутгемптонским университетом и Базианом от имени NIHR через Центр распространения NIHR
Влияние таблеток с контролируемым высвобождением диацереина на снижение уровня мочевой кислоты в сыворотке у пациентов с подагрой
Ying-Chou Chen Sr. 1 , Ши-Чуэ Чен 2 , Чунг-Тей Чоу 3 , Карл Браун 4 , Цзин-И Ли 4 , Вэй-Шу Лу 5 и Чанг Ю Цай 6 , 1 Отделение ревматологии, аллергии и иммунологии, Отделение внутренней медицины, Мемориальная больница Гаосюн Чанг Гун и Медицинский колледж Университета Чанг Гунг, округ Гаосюн, Тайвань, 2 Отделение эндокринологии, Общая больница Ченг Чинг, Тайчжун, Тайвань, 3 Отделение аллергии, иммунологии и ревматологии, Медицинский отдел, Госпиталь для ветеранов Тайбэя, Тайбэй, Тайвань, 4 Медицинские исследования, TWi Biotechnology, Inc., Тайбэй, Тайвань, 5 TWi Biotechnology, Inc., Тайбэй, Тайвань, 6 Отделение аллергии, иммунологии, ревматологии, медицинское отделение, Общая больница для ветеранов Тайбэя, Тайбэй, Тайвань
Встреча: Годовое собрание ACR / ARHP 2017
Дата первой публикации: 18 сентября 2017 г.
Ключевые слова: Диацереин, фебуксостат, подагра и мочевая кислота
Информация о сеансе
Тип сеанса: Постерная сессия ACR B
Время сеанса: 9:00 — 11:00
Предпосылки / цель: Целью лечения подагры является снижение концентрации мочевой кислоты (sUA) в сыворотке ниже предела растворимости уратов. Диацереин известен как оральный модулятор IL-1β, а также обнаружено, что он обладает эффектом снижения уровня мочевой кислоты за счет ингибирования переносчика уратов 1 (URAT1). Это исследование представляло собой рандомизированное плацебо-контролируемое многоцентровое 16-недельное исследование фазы 2, предназначенное для проверки уратоснижающих эффектов, безопасности и переносимости таблеток диацереина с контролируемым высвобождением (CR), которые предназначены для улучшения биодоступности и фармакокинетики, а также побочных эффектов. облегчение по сравнению с доступными в настоящее время пероральными препаратами с немедленным высвобождением.
Методы: Исследование включало 4 периода по 4 недели каждый: только слепое исследуемое лекарство, комбинация с фебуксостатом 40 мг один раз в день (QD), исследуемое лекарство плюс фебуксостат с титрованием до 80 мг фебуксостата QD для тех, кто не достиг sUA <6 мг. / dL и, наконец, только фебуксостат. В общей сложности 127 пациентов с гиперурикемией и подагрическим артритом были рандомизированы для приема диацереина в дозе 100 мг или плацебо два раза в день (BID). Испытуемые были азиатами, в основном мужчины, средний возраст 47 лет, средняя продолжительность подагры 8.7 лет и среднее значение sUA 9,0 мг / дл на исходном уровне.
Результаты: Исследование было мощным, чтобы показать разницу в доле субъектов, достигших целевого sUA <6 мг / дл на 8 неделе со значимостью, оцененной при одностороннем значении p <0,05. Значительно больше диацереина, чем у участников, получавших плацебо (64% против 55%), достигло конечной точки (p = 0,0337). Кроме того, большее количество пациентов с диацереином достигли уровня sUA <5 мг / дл на 8 неделе (39% против 27%; p = 0,0140). Общая частота вспышек не различалась между группами.
Ни в одной из групп не было серьезных нежелательных явлений; 6% пациентов с диацереином выбыли из-за побочного действия.Наиболее частыми побочными эффектами диацереина были диарея (27%) и мягкий стул (13%).
Заключение: Это исследование показало, что лечение диацереином 100 мг два раза в день увеличивало шансы достижения клинического целевого показателя sUA <6,0 мг / дл на 8 неделе, после 4 недель лечения только диацереином и 4 недель диацереина в сочетании с 40 мг фебуксостата QD. Было показано, что лечение диацереином безопасно и хорошо переносится, при этом в этом исследовании не отмечалось никаких новых тенденций в отношении безопасности. В сочетании с низкими дозами ингибитора ксантиноксидазы диацереин может быть потенциальным препаратом для увеличения процента пациентов с подагрой, которые достигают цели sUA без увеличения частоты обострений.
|
Таблица 1. Демографические и исходные характеристики |
||
|
Характеристика |
Диацереин |
Плацебо BID |
|
Возраст (лет) — Среднее (СО) |
47,2 (11,7) |
47,5 (13,1) |
|
Пол — n (%) |
||
|
Мужской |
62 (92.5) |
59 (98,3) |
|
Женский |
5 (7,5) |
1 (1,7) |
|
Раса — n (%) |
||
|
Азиатский |
67 (100) |
60 (100) |
|
sUA (мг / дл) на исходном уровне — Среднее (SD) |
9.1 (1,7) |
8,9 (1,5) |
|
Масса (кг) — Среднее (СО) |
76,6 (12,9) |
78,1 (15,0) |
|
Продолжительность подагры (год) — средняя (стандартное отклонение) |
9,0 (7,8) |
8,3 (8,4) |
|
Факелы в предыдущем году — Среднее (СО) |
3.0 (3,8) |
2,2 (2,4) |
|
Субъекты с тофусом — n (%) |
6 (9,0) |
4 (6,7) |
|
История метаболических заболеваний — n (%) |
41 (61,2) |
35 (58,3) |
|
SD = стандартное отклонение. |
||
|
Таблица 2.Доля субъектов, достигших уровня sUA <6,0 и <5,0 мг / дл на 8 неделе |
|||
|
Диацереин |
Плацебо BID |
p-значение |
|
|
1-сторонний |
|||
|
sUA <6.0 |
43/67 (64,2%) |
33/60 (55.0%) |
0,0337 |
|
Соотношение шансов (95% ДИ) |
2,1069 (0,9508, 4,6687) |
||
|
sUA <5,0 |
26/67 (38,8%) |
16/60 (26,7%) |
0,0139 |
|
Соотношение шансов (95% ДИ) |
2,5352 (1,0955, 5,8667) |
||
|
ДИ = доверительный интервал. |
|||
Раскрытие: Y. C. Chen Sr. , Нет; S.C. Chen , Нет; C. T. Chou , Нет; С. Браун , TWi Biotechnology Inc., 3; J. Y. Lee , TWi Biotechnology Inc., 3; W. S. Lu , TWi Biotechnology Inc., 3; C. Y. Tsai , Нет.
Чтобы процитировать этот реферат в стиле AMA:
Чен Ю.С.-старший, Чен СК, Чжоу СТ, Браун С., Ли Дж.Й., Лу В.С., Цай С.Ю.Влияние таблеток с контролируемым высвобождением диацереина на снижение уровня мочевой кислоты в сыворотке у пациентов с подагрой [аннотация]. Arthritis Rheumatol. 2017; 69 (приложение 10). https://acrabstracts.org/abstract/effects-of-diacerein-controlled-release-tablets-in-serum-uric-acid-reduction-in-treating-subjects-with-gout/. По состоянию на 16 ноября 2021 г.«Назад к годовому собранию ACR / ARHP 2017
Тезисы собраний ACR — https: // acrabstracts.org / аннотация / эффекты-диацереина-таблетки с контролируемым высвобождением-в-сыворотке-снижении-мочевой кислоты-на-лечении-субъектах-с-подагре /
Подагра — HSE.ie
Подагра вызывает внезапную сильную боль в суставах. Это не вызывает длительного повреждения суставов, если вы лечитесь, когда начинаете чувствовать боль.
Симптомы
Попросите срочно обратиться к терапевту, если боль усиливается и у вас очень высокая температура. Это может означать, что у вас инфекция внутри сустава.
Диагностика
Подагра трудно диагностировать, поскольку симптомы схожи с другими состояниями.
Ваш терапевт может спросить о вашей диете, а также о том, пьете ли вы пиво или спиртные напитки. Вас могут отправить на анализ крови, УЗИ или рентген.
Иногда для взятия пробы жидкости из пораженного сустава используется тонкая игла. Тесты определят, сколько химического вещества, называемого мочевой кислотой, находится в вашем организме. Избыток мочевой кислоты может привести к образованию кристаллов вокруг суставов. Вот что вызывает боль.
Причины подагры
Подагра иногда передается по наследству. Это чаще встречается у мужчин, особенно с возрастом.
К другим группам риска относятся:
- женщины после менопаузы
- люди, принимающие лекарства, такие как диуретики (водные таблетки) от артериального давления, или имеющие высокий уровень холестерина
- люди с избыточным весом и употребляющие алкоголь, особенно пиво
Прочтите, как диета и питание помогают вашему здоровью
Лечение для уменьшения боли и отека
Подагра обычно лечится противовоспалительными препаратами, такими как ибупрофен.
Если подагра не улучшится через 3-4 дня, вам могут назначить стероиды в виде таблеток или инъекции.
Вам следует:
- принять любое прописанное вам лекарство как можно скорее, оно должно начать действовать в течение 3 дней
- отдохните и приподнимите пораженную конечность
- сохраните сустав в прохладном состоянии — приложите пакет со льдом или пакет с замороженным горошком, завернутый в полотенце, в течение 20 минут за раз сустав или надавить на него.
Профилактика
Подагра может возвращаться каждые несколько месяцев или лет или чаще, если ее не лечить.
Если у вас частые приступы подагры или у вас высокий уровень мочевой кислоты в крови, ваш терапевт может прописать лекарство. Это необходимо для снижения уровня мочевой кислоты и может потребоваться длительный прием.
Регулярно принимайте препараты, снижающие уровень мочевой кислоты, даже если у вас больше нет симптомов.
Что вы можете сделать, чтобы остановить возвращение подагры
Внесение изменений в образ жизни может остановить или уменьшить дальнейшие приступы.
Осложнения подагры
Редко бывает много приступов, но если вы это сделаете, у вас может развиться необратимое повреждение сустава (хроническая подагра).
Хроническая подагра также может вызывать появление крошечных белых бугорков (тофусов) под кожей, особенно на ушах, пальцах или локтях. Здесь под кожей образуются кристаллы уратов. Они могут быть болезненными.
Вы можете получить камни в почках, если у вас очень высокий уровень мочевой кислоты, поэтому вам потребуется лечение для снижения уровня.
Amazon.com: Gout Complete 16oz — Натуральное и органическое жидкое средство для лечения подагры, промывание мочевой кислотой и поддерживающее средство (с вишневым пирогом): Health & Household
ЗАЧЕМ ИСПОЛЬЗОВАТЬ ЖИДКИЕ ПРЕПАРАТЫ? : Исследования показывают, что жидкие добавки легче усваиваются организмом.При средней скорости всасывания лучше 90% по сравнению с таблетками при 10-15%, разве не имеет смысла, что жидкость может лучше контролировать мочевую кислоту и является лучшей альтернативой? Таблетки, в которых используются лучшие ингредиенты, просто менее эффективны для облегчения.
ДОКАЗАННЫЕ РЕЗУЛЬТАТЫ ОБЕСПЕЧЕНИЯ БОЛЕЗНЕЙ: в качестве натуропатического средства, использующего только натуральные и органические ингредиенты, мы устранили основные причины накопления мочевой кислоты, функции почек и кровообращения. Комплексные натуральные средства, содержащие проверенные ингредиенты, которые устраняют функцию почек, воспаление, боль, кровообращение и многие другие проблемы со здоровьем, которые вызывают дисбаланс мочевой кислоты в организме, созданы для вас.Подагра Complete используется как во время приступа, так и в качестве профилактической меры перед приемом пищи с высоким содержанием жира или при регулярном поддерживающем графике.
НАШИ КЛИЕНТЫ ГОВОРЯТ ЭТО ЛУЧШЕ! : Отличный продукт. Полное очищение от подагры — потрясающий продукт! Много месяцев назад у моего мужа случился приступ, изнурительный и продолжавшийся несколько недель. Я обнаружил полную подагру, когда заказывал их Gallbladder Complete на камни в желчном пузыре, и купил бутылку «на всякий случай».«Пару недель назад мой муж почувствовал начало приступа подагры и сразу же начал принимать Uric Acid Complete. Боль так и не стала изнуряющей и прошла через несколько дней. Джо Л.
ПОЛНАЯ АЛЬТЕРНАТИВА: Имея сертификаты органических и кошерных продуктов, мы используем ингредиенты только высочайшего качества и концентрации. Мы используем более 35 ингредиентов, в 3 раза больше, чем любой сопоставимый продукт, чтобы помочь уменьшить воспаление, улучшить кровообращение, очистить и вывести инфекцию, а также восстановить баланс pH, минералов и мочевой кислоты.С нашим комплексным лечением подагры вы можете быть уверены, что делаете лучший выбор в пользу проверенного и естественного редуктора мочевой кислоты.
СДЕЛАНО В США! Сертифицированы USDA на органические и кошерные продукты.
.

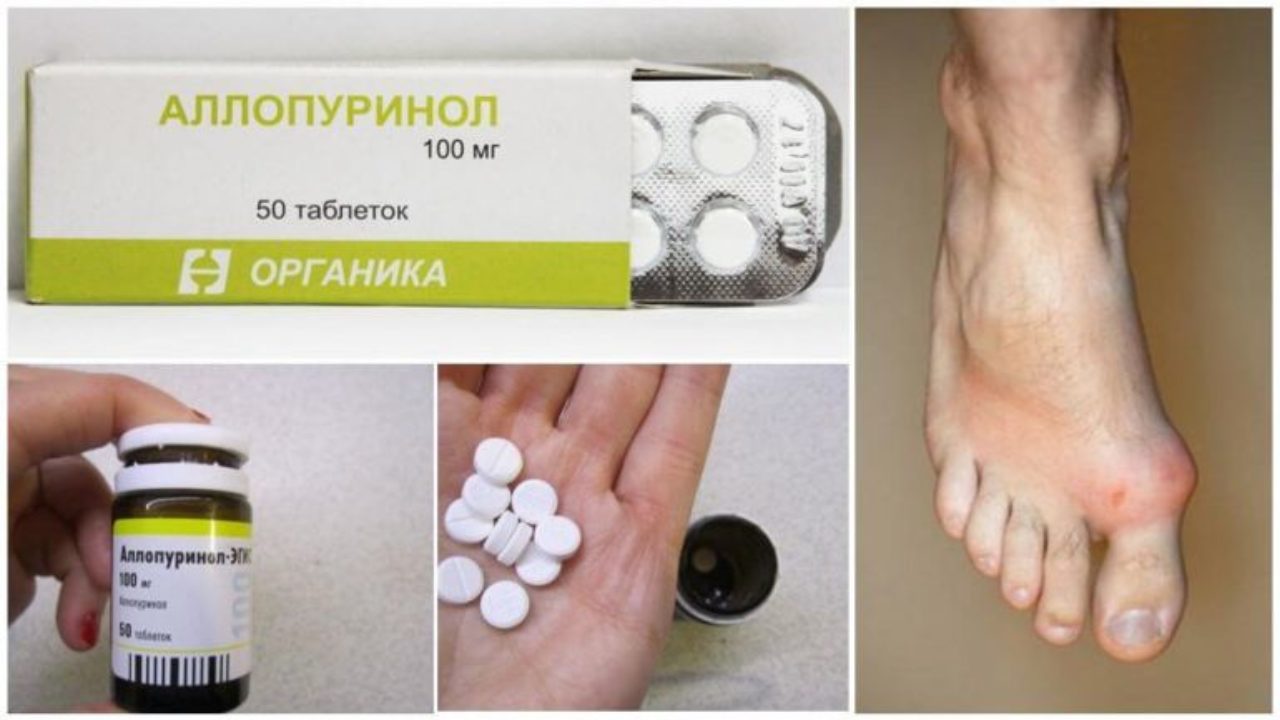 Для этого очень важны и соблюдение диеты, активного образа жизни, удержание веса на нормальном для Вас уровне и прием лекарств.
Для этого очень важны и соблюдение диеты, активного образа жизни, удержание веса на нормальном для Вас уровне и прием лекарств.


