Уплощение свода стопы
Стопы являются основой устойчивости туловища. Неправильная постановка стопы может привести к серьезным нарушениям костно-мышечной системы. Когда свод стопы уплощен или провален, у человека развивается плоскостопие, означающее, что у него отсутствует необходимая поддержка свода стопы. Поэтому люди, страдающие плоскостопием, вынуждены при ходьбе переносить давление, вызывающее сильные болевые ощущения, на другие части тела. Если плоскостопие не лечить, то оно не только будет причиной болевых ощущений, но и может привести к более серьезным заболеваниям стоп и суставов нижних конечностей.
Причины
Плоскостопие может быть врожденным или приобретенным, может развиться уже в раннем возрасте, а также часто является наследственным заболеванием.
У некоторых людей плоскостопие развивается при неправильном уходе за стопами при наличии следующих факторов:
-
Ослабление мышц с возрастом или в связи с повышенной нагрузкой на стопы.
-
Стояние или хождение на высоких каблуках в течение длительного времени.
-
Ношение обуви, не обеспечивающей правильную поддержку свода стопы.
Симптомы
Основными симптомами плоскостопия являются чувство дискомфорта и боль. В связи с тем, что свод стопы уплощается, ходьба начинает вызывать неприятные ощущения, наступает быстрая утомляемость. Стопа может также выворачиваться кнаружи в голеностопном суставе, в результате чего человек вынужден ходить как бы на внутренних краях стоп.
Ввиду того, что при плоскостопии стопа уже не обеспечивает должную опору, ортостатическая нагрузка и неправильное положение стоп, голеностопного, коленного суставов и поясничного отдела позвоночника могут ежедневно вызывать стойкие неприятные ощущения.
Снижение свода стопы может привести к перегрузке мышц, связок, сухожилий, поддерживающих стопу и голеностопного сустава, что со временем приведет к деформации костей и даже их разрушению.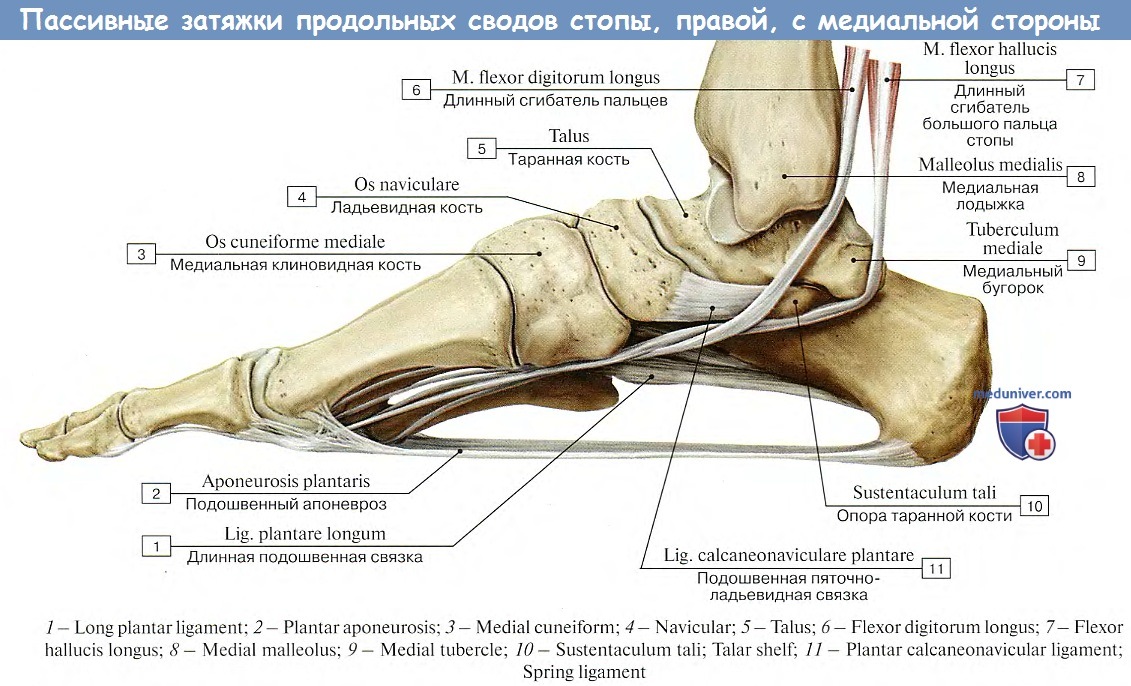 Поэтому плоскостопие приводит к развитию пяточных шпор, растяжению связок голеностопного сустава, появлению болей в тазобедренном суставе и поясничном отделе позвоночника, и даже способствует развитию артрита.
Поэтому плоскостопие приводит к развитию пяточных шпор, растяжению связок голеностопного сустава, появлению болей в тазобедренном суставе и поясничном отделе позвоночника, и даже способствует развитию артрита.
Профилактика и лечение
У большинства людей плоскостопие можно скорректировать подбором правильной обуви. Выбирая обувь, следите за тем, чтобы
-
она обеспечивала поддержку и стабилизацию свода стопы;
-
в ней использовались стельки, которые поддерживают свод стопы и помогают стабилизировать пятку.
Кроме того, можно использовать обычные ортопедические изделия для поддержки свода стопы.
В крайних случаях может потребоваться хирургическая операция для стабилизации костей и улучшения поддержки и функции стопы. Необходимость проведения такой операции вы можете обсудить с врачом-ортопедом.
ВНИМАНИЕ! Вся информация, размещенная на данном сайте, носит рекомендательный характер.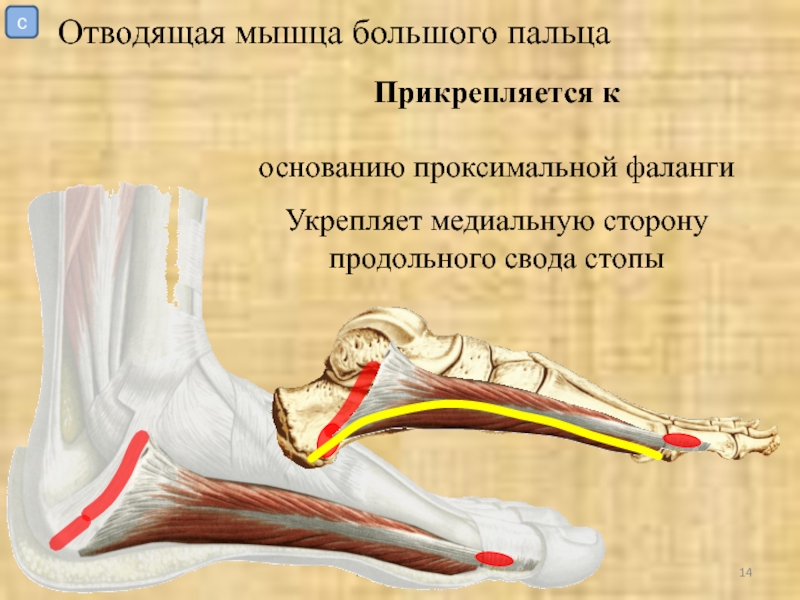 В каждом отдельном случае необходима консультация со специалистом.
В каждом отдельном случае необходима консультация со специалистом.
Тест для определения типа свода стопы
Предлагаем Вам воспользоваться тестом для определения свода стопы. Этот легкий и быстрый тест поможет вам правильно подобрать кроссовки.
Для того, чтобы правильно подобрать кроссовки, необходимо знать характер пронации вашей стопы. Сделать это самостоятельно достаточно сложно.
То, что вы можете сделать сами, в домашних условиях, это определить ваш тип свода стопы.
Люди с разными типами свода стопы, нуждаются в различных моделях обуви для бега, так как это напрямую связано с тем, как именно вы бегаете. Каждый спортсмен уникален и нуждается в разработанной специально для него модели.
Помните, правильно подобранная спортивная обувь, обеспечит вам возможность тренироваться дольше и эффективнее, без ушибов и повреждений.
Для начала проведем мокрый тест для определения типа свода стопы.
- Приготовьте емкость с водой.

- Положите рядом лист бумаги. Лучше всего использовать бумагу темного цвета.
- Опустите ноги в емкость с водой, затем поставьте их на сухой лист бумаги.
- Сойдите с бумаги и посмотрите на оставленные на ней отпечатки.
- Воспользуйтесь описанием ниже для определения вашего типа свода стопы и пронации, для правильного выбора кроссовок.
Теперь о типах сводов стопы.
1. Низкий свод стопы или плоскостопие (чрезмерная пронация).
Если на бумаге остался отпечаток почти всей стопы, т.е. на внутренней части в области свода стопы практически отсутствует изгиб, то у вас очень низкий свод стопы или плоскостопие.
Люди с плоской стопой, с очень низким сводом, склонны к чрезмерной пронации. Чрезмерная пронация заключается в повороте стопы слишком далеко внутрь в процессе ее движения при ходьбе.
2. Высокий свод стопы (недостаточная пронация).
Если же изгиб между подъемом свода стопы и пяткой слишком большой, то у вас высокий свод стопы.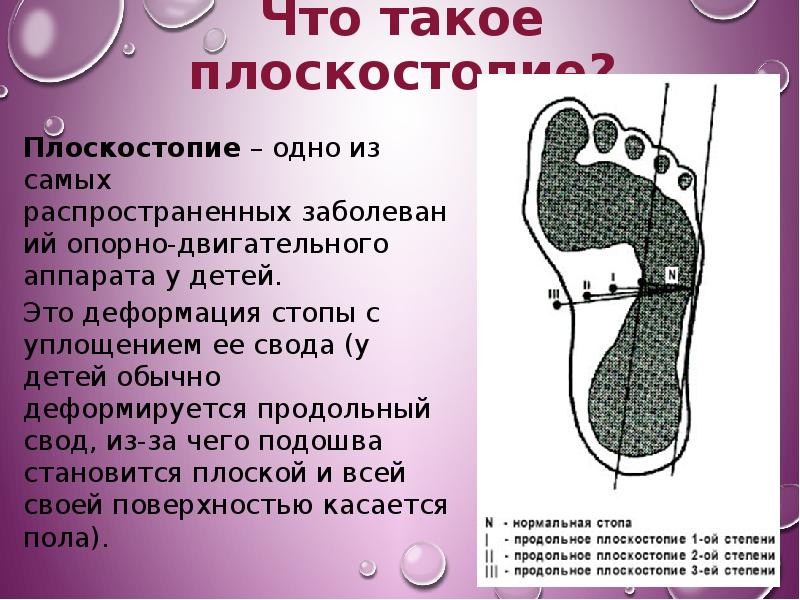
Люди с высоким сводом стопы склонны к недостаточной пронации. Недостаточная пронация заключается в недостаточном повороте стопы внутрь в процессе ее движения при ходьбе.
3. Нормальный свод стопы (нейтральная пронация).
Если описание отпечатка находится между двумя вышеописанными случаями, то у вас нормальный свод стопы, то есть на внутренней части стопы есть небольшой изгиб.
Для людей с нормальным сводом стопы характерна нормальная пронация.
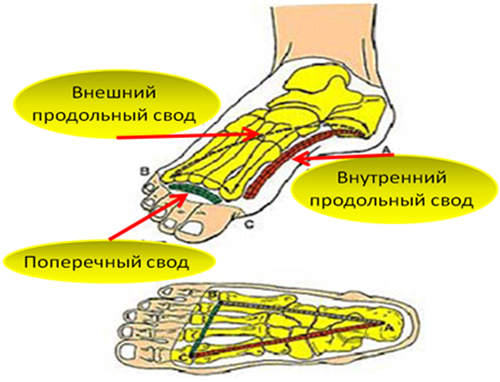
Свод стопы. Арки стопы.
Для того, чтобы стопа смогла выполнять сложную рессорную и балансировочную функцию, а также служить достаточно надежной опорой, в ее строении предусмотрены особые структурные образования, создающие архитектуру стопы.
Когда стопа «стоит» , а тело находится в вертикальном положении, существуют три костные точки опоры на стопе: пяточный бугор, головки первой-третей плюсневых костей с двумя сесамовидными косточками и головка 5 плюсневой кости. Эти три костные точки соединены системой арок, которые формируют и поддерживают свод стопы.
Эти три костные точки соединены системой арок, которые формируют и поддерживают свод стопы.
Внутренняя арка перекинута через пяточный бугор и головку первой плюсневой кости. Ее вершиной является ладьевидная кость, отстоящая от пола на 15-18 мм. Внутренняя арка работает как эластичная рессора, меняющая свою кривизну в зависимости от нагрузки. В ее состав входят таранная, ладьевидная, три клиновидных и 1, 2 и 3 плюсневые кости, головки которых образуют переднюю точку опоры.
Структурами, поддерживающими внутреннюю арку, являются:
1. Подошвенные связки стопы – пяточно-ладьевидная и длинная подошвенная связки
2. Высоту переднего свода поддерживают передняя и задняя большеберцовые мышцы
3. Вершина свода удерживается передней большеберцовой мышцей и малоберцовыми мышцами
4. Собственные мышцы стопы, особенно короткий сгибатель пальцев, сращенный с подошвенным апоневрозом, а также мышцы возвышения большого пальца
5. Длинный сгибатель пальцев и длинный сгибатель большого пальца
Наружная арка соединяет пяточный бугор и головку 5 плюсневой кости.
Передняя арка или поперечный свод стопы располагается поперечно к продольной оси стопы и выполняет роль эластичной рессоры в конце каждого шага, когда пятка полностью отрывается от земли. Особенно важна ее роль при ходьбе босиком.
Согласно классической теории головки плюсневых костей располагаются в виде дуги, однако, по современным представлениям при ходьбе и стоянии нагружаются головки всех плюсневых костей, причем половину всей нагрузки испытывает дистальная часть 1 плюсневой кости, остальная ее доля распределяется равномерно между всеми костями.
Рессорную функцию поперечного свода осуществляют следующие структуры:
1. Фасции стопы. Это, прежде всего, подошвенный апоневроз, который располагаясь от пяточного бугра, на уровне головок плюсневых костей приобретает поперечной направление и образует поперечную подошвенную связку
2.
3. Поперечная головка мышцы, приводящей большой палец
4. «Гамак» головки 1 плюсневой кости – мощное соединительнотканное образование, состоящее из сесамовидных костей и сухожилий приводящей и отводящей мышц большого пальца, а также его короткого и длинного сгибателей. «Гамак» связан с головкой I плюсневой кости коллатеральными сесамовидными связками и играет важнейшее значение в формировании передне-внутренней точки опоры стопы.
Продольно расположенные собственные мышцы стопы способствуют укорочению стопы, а косые и поперечные – ее сужению. Такое двустороннее действие мышц-затяжек сохраняет сводчатую форму стопы, которая пружинит и обеспечивает эластичность походки.
Генетические особенности строения стоп
Наука о стопе, подология, выделяет три основных вида стоп: нормальная, полая и плоская. Причем, полая и плоская это уже патологические виды стоп, но понятие нормы включает достаточно большой набор переходных форм. Высота свода стопы генетически обусловленный фактор и подъем стопы может быть высоким или низким при нормально функционирующей стопе и все это будет нормальной стопой.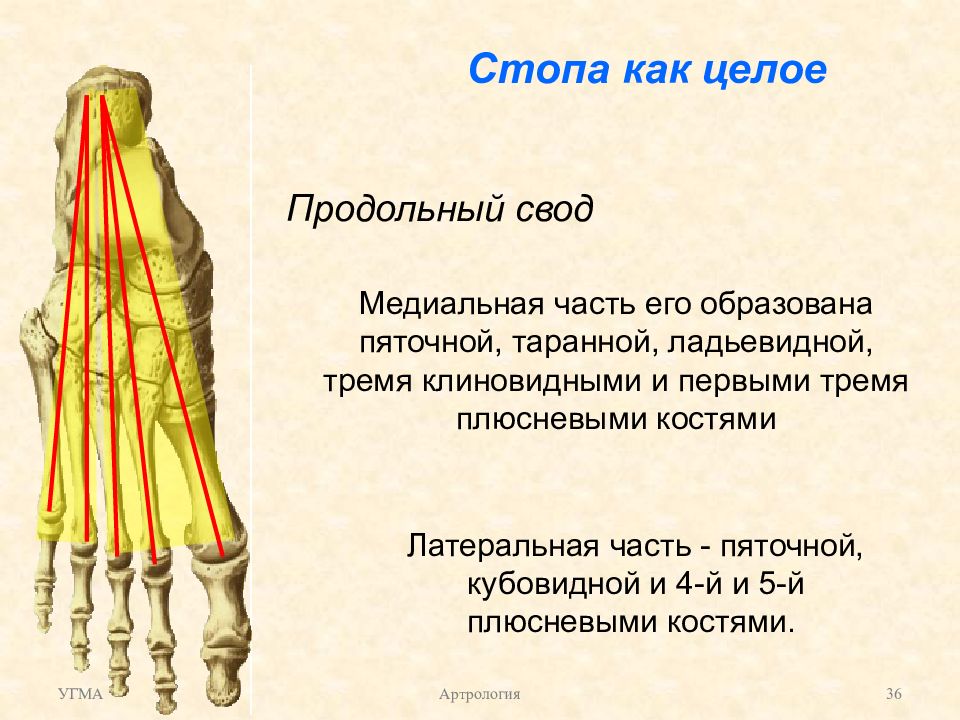
Функционально нормальная стопа характеризуется способностью менять свою жесткость в процессе ходьбы. В начале переката стопа эластична, в конце, перед отталкиванием от опоры приобретает необходимую для отталкивания жесткость, чтобы действовать как рычаг.
Основной характеристикой плоской стопы является неспособность образовать жесткий свод, что затрудняет отталкивание от опоры и перегружает мышечный аппарат.
Полая стопа, наоборот, имеет неизменно жесткий свод, снижена эластичность, что будет приводить к перегрузке костно-связочного аппарата и дисфункции его.
Таким образом, чем выше свод стопы, тем выше жесткость, тем мощнее рычаг при отталкивании. В спорте или балете это имеет большое значение. «Стопа балерины» нарицательное понятие – это стопа с выраженным подъемом и высоким сводом.
Эта вариабельность в строении стопы определяет склонность к различным видам статической деформации. Так для стоп с низким сводом будет характерно продольное плоскостопие, для высокого свода –поперечное плоскостопие с дистрофическими изменениями головок плюсневых костей.
Форма переднего отдела стопы и длина пальцев также отличается и также генетически предопределена.
свод стопы продольный — это… Что такое свод стопы продольный?
- свод стопы продольный
- совокупность арок, образующих С. с., идущих в продольном направлении.
Большой медицинский словарь. 2000.
- свод стопы поперечный
- свод черепа
Смотреть что такое «свод стопы продольный» в других словарях:
Свод стопы́ — конфигурация скелета стопы в виде свода, опирающегося на пяточный бугор, а также головки I и V плюсневых костей и укрепленного связками и мышцами.
 Свод стопы поперечный совокупность арок, образующих С. с., идущих в поперечном направлении. Свод… … Медицинская энциклопедия
Свод стопы поперечный совокупность арок, образующих С. с., идущих в поперечном направлении. Свод… … Медицинская энциклопедияДлинный сгибатель большого пальца стопы — Длинный сгибатель большого пальца стопы … Википедия
Плоскостопие — I Плоскостопие (pes planus; синоним плоская стопа) деформация стопы, характеризующаяся уплощением ее сводов. Уплощение продольного свода стопы приводит к развитию продольного П., а распластанность переднего ее отдела к поперечному. Часто П.… … Медицинская энциклопедия
МЫШЦЫ — МЫШЦЫ. I. Гистология. Общеморфодогически ткань сократительного вещества характеризуется наличием диференцировки в протоплазме ее элементов специфич. фибрилярной структуры; последние пространственно ориентированы в направлении их сокращения и… … Большая медицинская энциклопедия
ПЛОСКОСТОПИЕ — ПЛОСКОСТОПИЕ, pes planus, pes valgus, pes plano valgo abductus, ^представляет собой деформацию, характеризующуюся понижением, а порой • полным исчезновением свода стопы.
 Различают врожденное и приобретенное П. Врожденное П. наблюдается очень… … Большая медицинская энциклопедия
Различают врожденное и приобретенное П. Врожденное П. наблюдается очень… … Большая медицинская энциклопедияСтопа — У этого термина существуют и другие значения, см. Стопа (значения). Стопа (лат. pes) дистальный (дальний) отдел конечности стопоходящих четвероногих, представляет собой свод, который непосредственно соприкасается с поверхностью земли и … Википедия
Стопа (анатомия) — У этого термина существуют и другие значения, см. Стопа (значения). Рентгенография стопы человека аномалия, с рождения отсутствует V й палец Стопа (лат. pes) дистальный отдел конечности стопоходящих … Википедия
ОРТОПЕДИЧЕСКИЕ АППАРАТЫ — ОРТОПЕДИЧЕСКИЕ АППАРАТЫ, механические приспособления для лечения ортопедических заболеваний. Широкое использование механических принципов в деле лечения ортопедических заболеваний послужило поводом к применению О. а. еще в глубокой древности. Уже … Большая медицинская энциклопедия
Плоскостопие — МКБ 10 M … Википедия
ПЛОСКОСТОПИЕ — мед.
 Плоскостопие деформация стопы: уплощение продольного и/или поперечного сводов, сочетающаяся с пронацией и отведением. У детей до 4 лет свод стопы ещё не сформирован, и уплощение является физиологическим. Преобладающий пол женский.… … Справочник по болезням
Плоскостопие деформация стопы: уплощение продольного и/или поперечного сводов, сочетающаяся с пронацией и отведением. У детей до 4 лет свод стопы ещё не сформирован, и уплощение является физиологическим. Преобладающий пол женский.… … Справочник по болезням
Стопа как целая. Своды стопы. Пассивные и активные затяжки сводов стопы. Понятие о плоскостопии. Подометрический индекс
Кости стопы, ossa pedis, так же как и кости кисти, подразделяются на три отдела: кости предвлюсны, ossa tarsi, плюсневые кости, ossa metatarsi, и кости Лвльцев (фаланги), ossa digitorum (phalanges). Кости предплюсны, ossa tarsi, включают семь губчатых костей, расположенных в два ряда. Проксимальный (задний) ряд составляют две крупные кости: таранная и пяточная; остальные пять костей предплюсны образуют дистальный (передний) ряд.
Плюсневые кости, ossa metatarsi, представляют собой пять трубчатых коротких костей.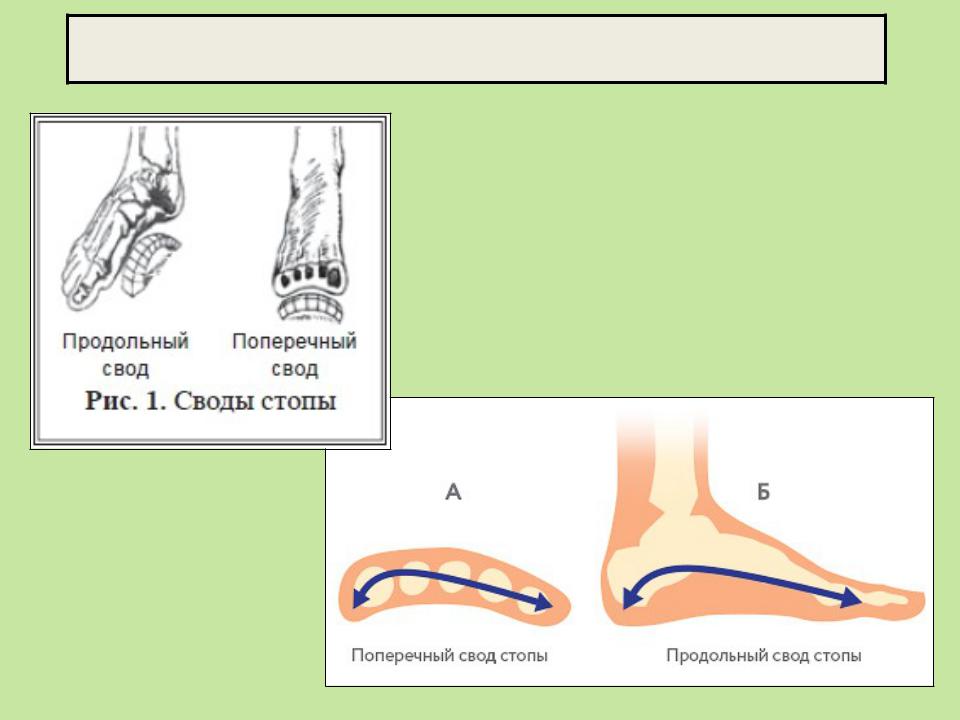 Выделяют тело плюсневой кости, — corpus metatarsale, головку, caput metatarsale, и основание, basis metatrsalis
Выделяют тело плюсневой кости, — corpus metatarsale, головку, caput metatarsale, и основание, basis metatrsalis
Кости пальцев (фаланги), ossa digitorum (phalanges). У пальцев стопы имеются проксимальная фаланга, phalanx proximalis, средняя фаланга, phalanx media, и дисталь-ная фаланга, phalanx distalis. Исключение составляет большой палец (I палец), hallux (digitus primus), скелет которого состоит из двух фаланг: проксимальной и дистальной. Фаланги являются трубчатыми костями. Различают тело фаланги, corpus phalangis, головку фаланги, caput phaldngis, основание фаланги, basis phalangis, и два конца. Кости стопы сочленяются с костями голени и между собой, образуя сложные по строению и функции суставы. Все суставы стопы можно разделить на четыре большие группы: 1) сочленения стопы с голенью; 2) сочленения костей предплюсны; 3) сочленения костей предплюсны и плюсны; 4) сочленения костей пальцев.
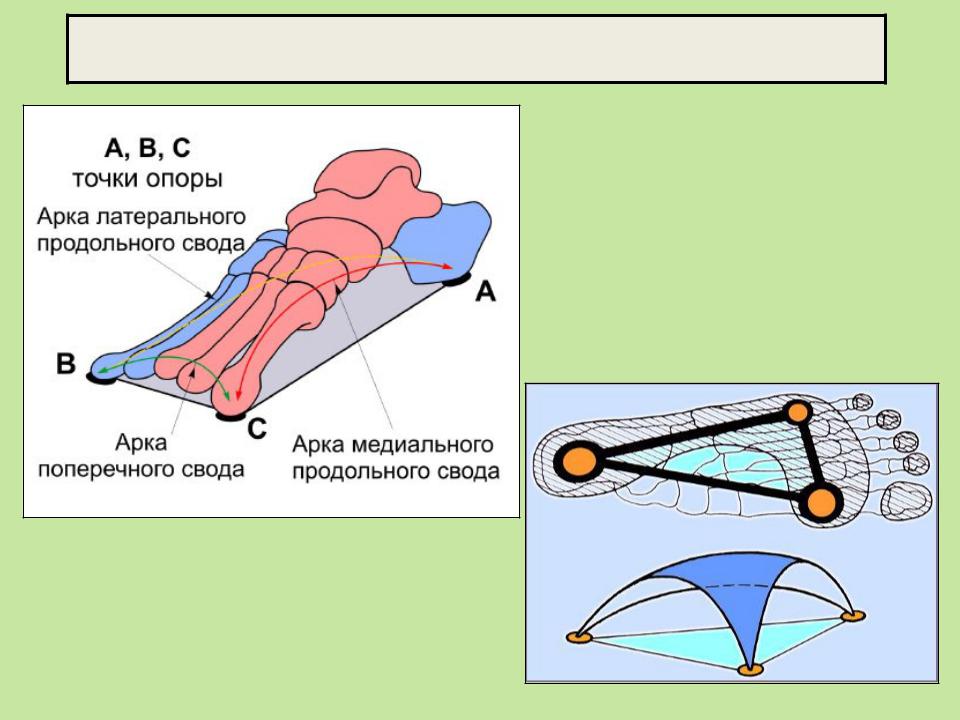
Можно выделить пять продольных сводов и поперечный свод стопы. Все продольные своды стопы начинаются в одной точке — это бугор пяточной кости. В состав каждого свода входит одна плюсневая кость и часть костей предплюсны, расположенных между данной плюсневой костью и пяточным бугром.
Своды стопы удерживаются формой образующих их костей, связками (пассивные «затяжки» сводов стопы) и мышцами (активные «затяжки»).
Для укрепления продольного свода стопы в качестве пассивных «затяжек» большое значение имеют подошвенные связки: длинная и пяточно-ладьевидная, а также подошвенный апоневроз. Поперечный свод стопы удерживается поперечно расположенными связками подошвы: глубокой поперечной плюсневой, межкостными плюсневыми и др. Мышцы голени и стопы также способствуют удержанию (укреплению) сводов стопы. Продольно расположенные мышцы и их сухожилия, прикрепляющиеся к фалангам пальцев, укорачивают стопу и тем самым способствуют «затяжке» ее продольных сводов, а поперечно лежащие мышцы и идущее в поперечном направлении сухожилие длинной малоберцовой мышцы суживают стопу, укрепляют ее поперечный свод.
При расслаблении активных и пассивных «затяжек» своды стопы опускаются, стопа уплощается, развивается плоскостопие.
23. Своды стопы. Активные и пассивные затяжки сводов стопы
Свод стопы — конфигурация скелета стопы в виде свода, опирающегося на пяточный бугор, а также головки I и V плюсневых костей и укрепленного связками и мышцами.
Различают 5 продольных и поперечный своды.
Все
продольные своды стопы начинаются в
одной точке — это бугор пяточной кости.
Отсюда линии (дуги) сводов направляются
вперед и проходят вдоль плюсневых
костей. Следовательно, в состав каждого
свода входит одна плюсневая кость и
часть костей предплюсны, расположенных
между данной плюсневой костью и пяточным
бугром. Так, первый свод стопы (медиальный)
образован I плюсневой, медиальной
клиновидной костями, медиальной частью
ладьевидной, таранной и пяточной костями.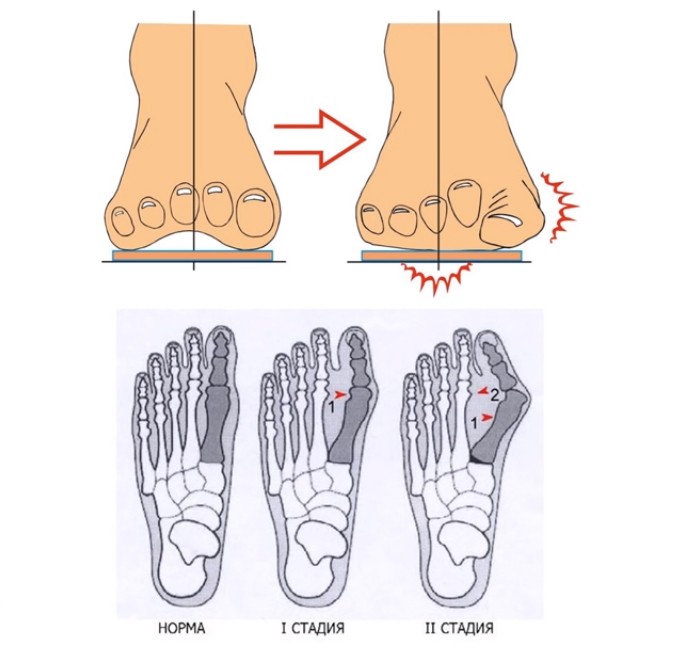 Наиболее длинным и высоким является
второй продольный свод, а наиболее
низким и коротким — пятый. В поперечном
направлении все пять сводов имеют
неодинаковую высоту. В результате на
уровне наиболее высоких точек формируется
дугообразно изогнутый поперечный свод
стопы. Своды стопы удерживаются формой
образующих их костей, связками (пассивные
«затяжки» сводов стопы) и мышцами
(активные «затяжки»). Для укрепления
продольного свода стопы в качестве
пассивных «затяжек» большое значение
имеют подошвенные связки: длинная и
пяточно-ладьевидная, а также подошвенный
апоневроз. Поперечный свод стопы
удерживается поперечно расположенными
связками подошвы: глубокой поперечной
плюсневой, межкостными плюсневыми и
др. Мышцы голени и стопы также способствуют
удержанию (укреплению) сводов стопы.
Продольно расположенные мышцы и их
сухожилия, прикрепляющиеся к фалангам
пальцев, укорачивают стопу и тем самым
способствуют «затяжке» ее продольных
сводов, а поперечно лежащие мышцы и
идущее в поперечном направлении сухожилие
длинной малоберцовой мышцы суживают
стопу, укрепляют ее поперечный свод.
Наиболее длинным и высоким является
второй продольный свод, а наиболее
низким и коротким — пятый. В поперечном
направлении все пять сводов имеют
неодинаковую высоту. В результате на
уровне наиболее высоких точек формируется
дугообразно изогнутый поперечный свод
стопы. Своды стопы удерживаются формой
образующих их костей, связками (пассивные
«затяжки» сводов стопы) и мышцами
(активные «затяжки»). Для укрепления
продольного свода стопы в качестве
пассивных «затяжек» большое значение
имеют подошвенные связки: длинная и
пяточно-ладьевидная, а также подошвенный
апоневроз. Поперечный свод стопы
удерживается поперечно расположенными
связками подошвы: глубокой поперечной
плюсневой, межкостными плюсневыми и
др. Мышцы голени и стопы также способствуют
удержанию (укреплению) сводов стопы.
Продольно расположенные мышцы и их
сухожилия, прикрепляющиеся к фалангам
пальцев, укорачивают стопу и тем самым
способствуют «затяжке» ее продольных
сводов, а поперечно лежащие мышцы и
идущее в поперечном направлении сухожилие
длинной малоберцовой мышцы суживают
стопу, укрепляют ее поперечный свод.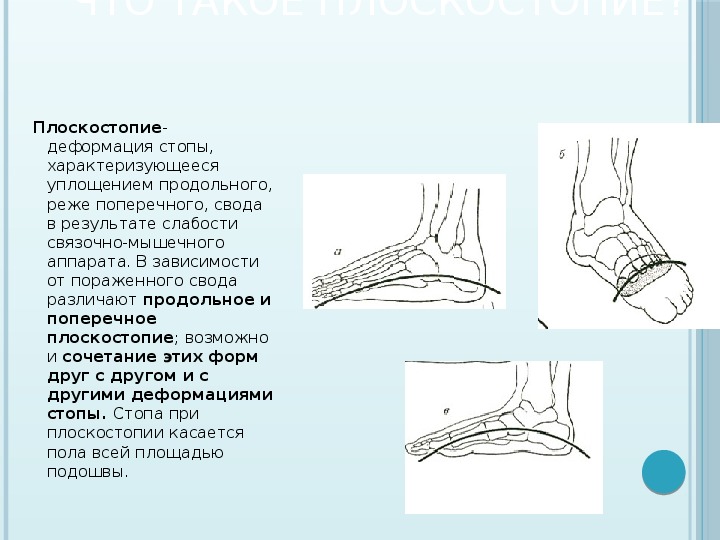
Своды стопы поддерживают следующие мышцы и связки:
Abductor hallucis, мышца, отводящая большой палец стопы — мышца подошвы стопы, укрепляющая медиальную часть свода стопы
Adductor hallucis , мышца, приводящая большой палец стопы — мышца подошвы стопы, укрепляющая ее свод
Calcaneocuboideum plantare подошвенная пяточно-кубовидная связка — участвует в укреплении (пассивной «затяжке») сводов стопы
Calcaneonaviculare plantare, подошвенная пяточно-ладьевидная связка — укрепляет продольный свод стопы
Flexor digiti minimi brevis pedis , короткий сгибатель мизинца стопы — мышца подошвы стопы, укрепляющая продольный свод стопы;
Interossei dorsales pedis, тыльные межкостные мышцы стопы — мышцы, расположенные между плюсневыми костями,участвующие в укреплении свода стопы
Opponens digiti quinti (pedis), мышца, противопоставляющая V палец стопы, — непостоянная мышца стопы,укрепление свода стопы
Plantare longum, длинная подошвенная связка , участвует в укреплении (пассивной «затяжке») продольных сводов стопы
Tarseum
transversum (mediale et laterale) (Henle), поперечная
связка предплюсны (медиальная и
латеральная) (Генле)
— укрепляет поперечный свод стопы.
24. Развитие мозгового и лицевого черепа. Аномалии развития черепа
Мозговой отдел черепа развивается из мезенхимы, окружающей мозг. Мезенхимный покров превращается в соединительнотканную оболочку — стадия перепончатого черепа. В области свода эта оболочка в дальнейшем замещается костью. Хрящевая ткань появляется лишь в основании черепа, возле переднего отдела хорды, которая заканчивается дорсальнее глотки, кзади от будущей ножки гипофиза. Участки хряща, лежащие рядом с хордой, получили название околохордовых (парахордальных) хрящей, а впереди хорды—прехордовых пластинок и черепных перекладин. В дальнейшем хрящи в основании черепа замещаются костью, за исключением небольших участков (синхондрозы), которые сохраняются у взрослых до определенного возраста.
Таким образом, у человека свод (крыша) черепа в своем развитии проходит две стадии: перепончатую (соединительнотканную) и костную, а основание черепа — три стадии: перепончатую, хрящевую и костную.
Лобная
кость.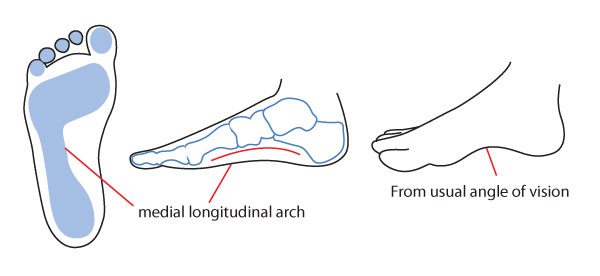 Примерно в 10 % случаев лобная кость
состоит из двух частей, между ними
сохраняется лобный шов, sutura frontаlis (sutura
metopica). Варьирует величина лобной пазухи,
очень редко пазуха отсутствует.
Примерно в 10 % случаев лобная кость
состоит из двух частей, между ними
сохраняется лобный шов, sutura frontаlis (sutura
metopica). Варьирует величина лобной пазухи,
очень редко пазуха отсутствует.
Клиновидная кость. Несращение передней и задней половин тела клиновидной кости ведет к образованию в центре турецкого седла узкого, так называемого черепно-глоточного канала. Овальное и остистое отверстия иногда сливаются в одно общее отверстие, может отсутствовать остистое отверстие.
Затылочная кость. Верхняя часть затылочной чешуи целиком или частично может быть отделена от остальной части затылочной кости поперечным швом. В результате выделяется особая кость треугольной формы — межтеменная кость, os interparietаle.
Решетчатая кость. Форма и размеры ячеек решетчатой кости очень вариабельны. Нередко встречается наивысшая носовая раковина, concha nasаlis suprema.
Теменная
кость.
Вследствие того что точки окостенения
не сливаются, каждая теменная кость
может состоять из верхней и нижней
половин.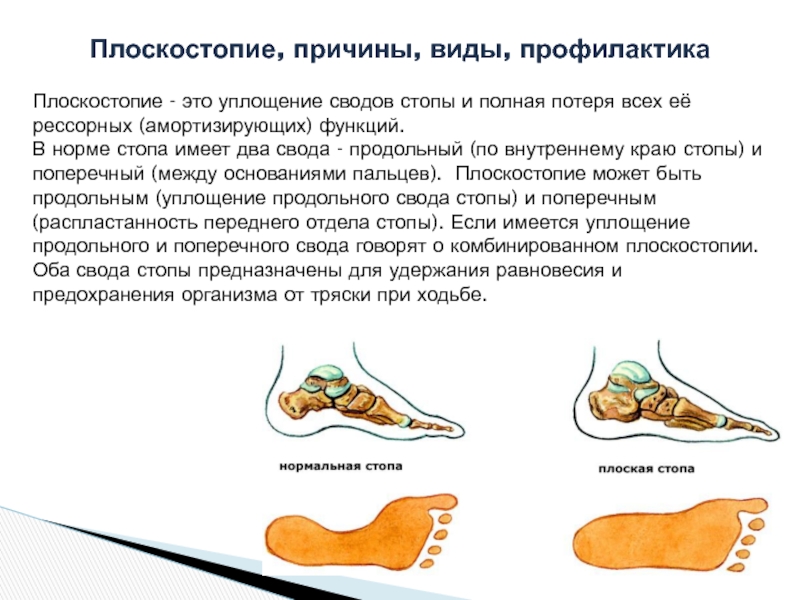
Височная кость. Яремная вырезка височной кости может быть разделена межъяремным отростком на две части. Если имеется такой же отросток в яремной вырезке затылочной кости, образуется двойное яремное отверстие. Шиловидный отросток височной кости может отсутствовать, но чаще бывает длинным, даже может достигать подъязычной кости в случае окостенения шило-подъязычной связки.
Лицевой отдел черепа развивается из мезенхимы, прилежащей к начальному отделу первичной кишки. В мезенхиме между жаберными карманами формируются хрящевые жаберные дуги. Особое значение имеют первые две из них — висцеральные дуги, на основе которых развивается висцеральный череп.
Первая висцеральная дуга (челюстная) у человека дает начало двум слуховым косточкам (молоточек и наковальня) и так называемому меккелеву хрящу, на основе которого из мезенхимы развивается нижняя челюсть.
Вторая
висцеральная дуга (подъязычная)
состоит из двух частей — верхней и
нижней.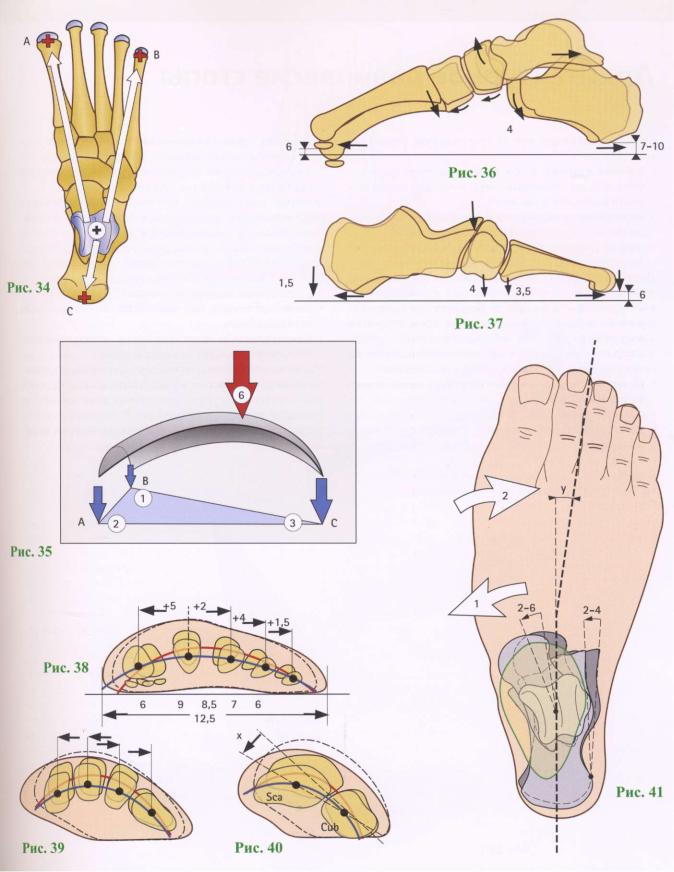 Из верхней части развиваются
слуховая косточка — стремя и шиловидный
отросток височной кости. Нижняя часть
идет на образование малых рогов
подъязычной кости. Большие рога и тело
подъязычной кости формируются из третьей
висцеральной (I жаберной) дуги.
Из верхней части развиваются
слуховая косточка — стремя и шиловидный
отросток височной кости. Нижняя часть
идет на образование малых рогов
подъязычной кости. Большие рога и тело
подъязычной кости формируются из третьей
висцеральной (I жаберной) дуги.
Таким образом, на основе висцеральных дуг из соединительной ткани развиваются мелкие кости лицевого отдела черепа и нижняя челюсть.
Аномалии развития черепа:
Существуют аномалии черепа, не вызывающие патологических изменений головного мозга, и аномалии, сочетающиеся с пороками развития головного мозга и его дериватов или создающие условия для развития патологии ЦНС.
К
первой группе относятся: наличие
непостоянных (вставочных, вормиевых)
костей швов, костей родничков, островковых
кости, непостоянных швов (метопического,
внутритеменного, швов, разделяющих
затылочную чешую), больших теменных
отверстий, истончение теменной кости
или теменное вдавление в виде локального
отсутствия наружной костной пластинки,
дырчатый череп и др.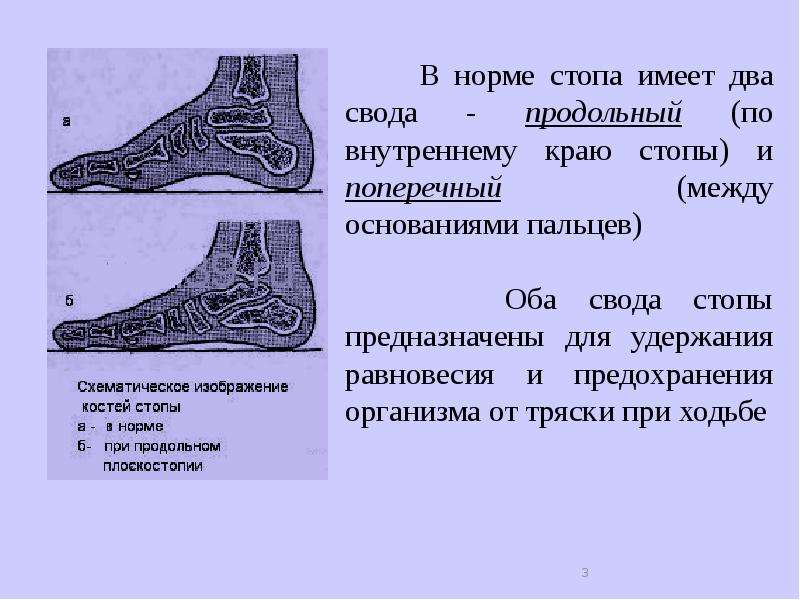 Как правило, эти
аномалии клинически не проявляются,
обнаруживаются случайно при
рентгенологическом исследовании и не
требуют лечения.
Как правило, эти
аномалии клинически не проявляются,
обнаруживаются случайно при
рентгенологическом исследовании и не
требуют лечения.
Аномалии и пороки развития, выделяемые во вторую группу, могут быть связаны с нарушением развития головного мозга. В случае незакрытия переднего отдела нервной трубки в эмбриональном периоде головной мозг и череп остаются открытыми с дорсальной стороны — краниосхиз. Это состояние сопровождается недоразвитием головного мозга вплоть до полного его отсутствия (анэнцефалия), а также приводит к образованию грыж головного мозга.
Относительно часто встречающийся порок развития черепа — краниостеноз, являющийся следствием преждевременного синостозирования отдельных или всех швов черепа, если синостоз произошел в период внутриутробного развития. При краниостенозе наблюдаются различные изменения конфигурации черепа (башенный, ладьевидный, клиновидный, скошенный и др.). К разновидностям краниостеноза относят черепно-лицевой дизостоз, или синдром Крузона, при котором краниостеноз сочетается с недоразвитием костей лица, коротким носом, имеющим форму крючка («клюв попугая»), укорочением верхней челюсти, экзофтальмом, косоглазием, гипертелоризмом. Болезнь, или синдром, Апера характеризуется преждевременным синостозом венечного (реже ламбдовидного) шва, дисморфией лицевого черепа (гипертелоризм, экзофтальм, плоские глазницы, арковидное небо с расщелинами), сочетающихся с синдактилией, карликовым ростом, отставанием в умственном развитии.
Изменение размеров черепа наблюдается при микроцефалии, характеризующейся уменьшением размеров мозгового черепа и головного мозга при нормально развитом лицевом скелете. Различают истинную микроцефалию, имеющую наследственный характер и лучевую микроцефалию, являющуюся следствием воздействия ионизирующего излучения в период внутриутробного развития. Резкое увеличение размеров мозгового черепа при нормальном лицевом обычно указывает на гидроцефалию. Увеличение размеров черепа возможно за счет избыточного развития вещества головного мозга без признаков гидроцефалии (мегалоцефалия, макроцефалия).
В области головы отмечаются пороки развития черепа, приводящие к образованию мозговых грыж, которые представляют собой выпячивания, покрытые кожей, располагающиеся спереди или сзади по средней линии и через дефекты развития черепных костей сообщающиеся с полостью черепа. Наиболее часто встречаются: а) передняя мозговая грыжа при расположении «грыжевых ворот» спереди в области переносья ; б) задняя мозговая грыжа при дефекте в костях затылочной области. Задние грыжи делятся на верхние – при дефекте в кости выше затылочного бугра и нижние – при дефекте ниже бугра. У таких детей нередко наблюдаются и другие пороки развития. В зависимости от содержимого в грыжевом выпячивании выделяют: а) энцефалоцеле, encephalocele, когда содержимым являются только плотные ткани; б) минигоцеле, meningocele, когда выпячивания представляет собой мозговые оболочки, наполненные жидкостью; в) энцефалоцистоцеле, encephalocystocele – наличие в грыже мозговой ткани и спинномозговой жидкости. Клиническое распознавание отдельных видов мозговых грыж представляет значительные трудности.
Аномалии лицевого черепа чаще связаны с нарушением развития зубов, неба и челюстей, а также выражаются в его асимметрии, проявляющейся неодинаковым размером глазниц, лобных и верхнечелюстных пазух, косым расположением носа, искривлением его перегородки. В некоторых случаях выявляется межчелюстная, или резцовая, кость.
Аномалии глазницы. Аномалии глазницы встречаются крайне редко и исключительно при комбинированных пороках развития типа краниостозов (преждевременные синостозы швов черепа), «башенного» черепа, черепно-лицевого дизостоза (синдром Крузона), когда изменяются конфигурация и размеры глазницы. Значительные изменения костных стенок глазницы наблюдаются при мандибулофасциальном дизостозе, гидроцефалии и микроцефалии, мозговых орбитальных грыжах, болезни Марфана и др.
Варианты и аномалии развития отдельных костей черепа. Варианты и аномалии развития костей черепа встречаются довольно часто. Некоторые сведения вариантов и аномалий развития костей мозгового и лицевого черепа приводим ниже.
Верхняя челюсть. Наблюдается различное число и форма зубных альвеол, и нередко непарная резцовая кость. Самым тяжелым пороком развития верхней челюсти является расщелине твердого неба – «волчья пасть», точнее несращение небных отростков верхнечелюстных костей и горизонтальных пластинок небных костей.
Скуловая кость. Горизонтальный шов может делить кость напополам.
Носовая кость. Иногда кость отсутствует, замещаясь лобным отростком верхней челюсти.
Слезная кость. Величина и форма этой кости непостоянны.
Нижняя носовая раковина. Кость обладает значительной вариабельностью по форме и величине, особенно ее отростки.
Сошник. Может быть искривлен вправо и влево.
Нижняя челюсть. Правая и левая половины тела нередко асимметричны. Встречается удвоение подбородочного отверстия и отверстия нижней челюсти, также канала нижней челюсти.
Подъязычная кость. Величина тела подъязычной кости, больших и малых рогов непостоянны.
что это такое и как определить
Для правильного подбора беговых кроссовок нужно иметь представление о пронации и супинации стопы. Особенно, если они превращаются в гиперпронацию или гиперсупинацию. Правильное определение типа стопы и подбор под нее кроссовок убережет вас от травм в будущем. При гиперпронации нужно будет еще и укрепляющие упражнения делать — подробнее об этом в нашей статье.
Что такое пронация и супинация
Пронация и супинация – природный механизм амортизации стопы.
- Пронация – в переводе с латинского – наклонять вперед.
- Супинация – так же с латинского – откидывать назад.
В фазе приземления стопы на поверхность происходит пронация, то есть наклон свода стопы вовнутрь. При этом свод стопы гасит удар и «заряжается» на отталкивание.
В фазе отталкивания происходит супинация. Свод стопы начинает возвращаться в исходное положение и помогает оттолкнуться более эффективно.
На видео наглядно показана работа пронации и супинации стопы:
Если стопы работают именно так, не нужно ничего придумывать, заморачиваться со стельками и особенными кроссовками. К сожалению, такое встречается нечасто. Из-за малоподвижного образа жизни, начиная с детского возраста (школа, университет, сидячая работа, передвижение на транспорте) стопа теряет способность работать правильно. Появляется плоскостопие, отсюда боли в суставах и даже спине. Без правильного подхода бег может только усугубить проблему. Поэтому важно определить тип стопы перед занятиями бегом.
Виды пронации и супинации
- Гиперпронация стопы (избыточная пронация) — стопа всегда завалена вовнутрь, обычно называют плоскостопием
- Гиперсупинация стопы (избыточная супинация) — стопа отклонена наружу
- Нейтральная пронация (нормальная пронация) — стопа стоит прямо
Крайние левая и правая части изображения — отклонения, которые нужно корректировать упражнениями, обувью и стельками. В центральной части показана естественная работа стопы при беге и ходьбе.
Гиперпронация и избыточная супинация (слева направо)
Гиперпронация (over pronation) — это особенность стопы, при которой она сваливается на внутреннюю сторону и не возвращается в исходное положение. Низкий свод стопы не имеет пространства, чтобы погасить удар. Гиперпронация требует корректировки специальными стельками и кроссовками.
Гиперсупинация (over supination) — недостаток пронации, то есть амортизации стопы. Высокий свод стопы и свал на внешнюю сторону. Встречается крайне редко – примерно у 2-3% населения. При гиперсупинации нужны кроссовки с хорошей амортизацией, чтобы компенсировать недостаток естественной амортизации.
Нейтральная пронация — природный амортизатор работает исправно, поэтому корректировки не нужны. Кроссовки подойдут те, которые удобны или нравятся по дизайну. Начинающим бегунам со слабыми стопами рекомендуем начинать пробежки в кроссовках для гиперпронаторов и чередовать их с обувью для естественного бега. Но на фоне усталости (длительный бег) могут появиться признаки гиперпронации.
На изображении показаны своды стопы.
- нормальный свод
- высокий (гиперсупинация)
- низкий (плоскостопие)
Свод стопы: нормальный, высокий и низкий
Если хотите серьезно заниматься бегом, необходимо работать над укреплением стоп — выполнять специальные упражнения и практиковать естественный бег. Особенно важно тем, у кого есть отклонения в работе стопы.
Как определить гиперпронацию и гиперсупинацию стопы
Есть 2 вида диагностики:
- Статический. Определяет пронацию в неподвижном положении и не показывает реальной работы стопы в процессе бега.
- Динамический. Более точный метод. Свод стопы проверяется на специальном аппарате, похожем на сканер, в трех положениях: стоя на двух ногах, на одной ноге и в приседе. Затем проводится тест на беговой дорожке, записывается видео и разбирается в замедленном воспроизведении.
Динамический тест проводится в специализированных беговых магазинах. Таких, к сожалению, в России мало — лишь несколько в Москве и Питере. Если у вас нет возможности попасть на такой тест, обратитесь в ортопедический центр. Там проверят на сканере, но без беговой дорожки. После проверки, скорее всего, будут предлагать купить или заказать стельки. Только не спешите сразу их покупать.
Статический тест можно провести дома — это простой «мокрый тест». Встаньте мокрой ногой на пол и рассмотрите отпечаток:
Стельки и кроссовки для плоскостопия
Неправильная постановка стопы может привести к болям в коленях и спине, надкостнице и ахилловом сухожилии. Приобретение правильных кроссовок и стелек решит только половину проблемы, вторая половина лежит на упражнениях для укрепления стопы.
Стельки и кроссовки для гиперпронации — лишь «костыли». Они не лечат, а помогают избежать боли при ходьбе и беге, предохраняют от более тяжелых травм. В кроссовках с поддержкой или стельками стопа не нагружена и не получает способность амортизировать. Поэтому, несколько раз в неделю делайте небольшие пробежки в легком темпе в кроссовках без поддержек и выполняйте упражнения для укрепления стоп.
Кроссовки для плоскостопия
Кроссовки для гиперпронаторов имеют специальную жесткую вставку в области свода стопы. Она не дает стопе проваливаться и ставит голеностоп в правильное положение. Некоторые производители отказываются от жестких вставок в обуви и решают это особой формой подошвы, которая утолщается в области свода.
Важные компоненты кроссовок для плоскостопия:
- устойчивая боковина
- поддержка ахилла
- пятка с хорошей амортизацией
- специальная вставка для стабилизации
Вот сравнение постановки стопы в обычных мягких кроссовках и кроссовках для гиперпронации:
Стельки для бега при гиперпронации
При сильной гиперпронации могут помочь ортопедические стельки. Можно выбрать готовые варианты или заказать индивидуальное изготовление. Не забудьте сказать доктору, что собираетесь использовать их для бега. Ортопедические стельки вкладываются в любую обувь только вместо родной стельки. Не кладите их друг на друга.
Вот так работают стельки для бега:
Помните, стелька не решает проблему. Без работы над стопами проблема не исчезнет. В некоторых случаях отклонения в стопах исправляются только хирургическим путем. Для определения степени отклонений и подбора методов лечения проконсультируйтесь с врачом-ортопедом.
Видео о кроссовках для плоскостопия
Занимайтесь спортом, двигайтесь и путешествуйте! Если нашли ошибку или хотите обсудить статью – пишите в комментариях. Мы всегда рады общению.
Подписывайтесь на нас в Telegram, ЯндексДзен и Вконтакте.
Анатомия, костный таз и нижняя конечность, медиальный продольный свод стопы — StatPearls
Введение
Медиальный продольный свод, латеральный продольный свод и передний поперечный свод — это три свода стопы человека. Эти дуги образованы плюсневыми и предплюсневыми костями и скреплены сухожилиями и связками стопы. Из двух продольных дуг медиальная дуга самая высокая. Кости, связочные структуры и подошвенная фасция дуги создают эластичную и адаптивную основу, которая может поддерживать все тело.
Медиальный продольный свод стопы обеспечивает правильное функционирование нижней конечности во время цикла походки. Эта дуга в значительной степени зависит от своих мышц, иннервации и кровоснабжения для выполнения своей функции. Врожденные аномалии или приобретенная травма любого элемента медиальной продольной дуги могут привести к клиническим последствиям от легких до тяжелых [1].
Структура и функции
Медиальный продольный свод образован особыми структурами, которые позволяют стопе эффективно функционировать.Медиальная дуга состоит из первых трех плюсневых костей, трех клинописных костей, ладьевидной, таранной и пяточной костей стопы. Пяточная кость и таранная кость соединяются в подтаранном суставе, образуя заднюю часть стопы. Подтаранный сустав имеет три фасетки как на пяточной кости, так и на таранной кости. Головка таранной кости покрыта выпуклым хрящом и сочленяется с ладьевидной костью, когда таранная кость опускается ниже и кнутри. Шаровидный сустав находится между ладьевидной костью и таранной костью, проксимальная часть ладьевидной кости имеет вогнутую форму.
С другой стороны, дистальная часть ладьевидной кости выпуклая и сочленяется с проксимальными частями трех клиновидных костей. Клиновидные кости сочленяются с первыми тремя плюсневыми костями. Дорсальный, межкостной и подошвенный компоненты связки Лисфранка соединяют медиальную (вторую) клиновидную форму со второй плюсневой костью, образуя сустав Лисфранка, который важен для стабильности. [2] [3] [4] [5] [6]
Медиальная продольная дуга образована двумя столбами, передним и задним столбом.Три медиальных головки плюсневой кости образуют передний столб, а задний столб состоит из бугристости пяточной кости. Вершина медиальной дуги — это верхняя суставная поверхность таранной кости.
Медиальная дуга опирается на подошвенную пяточно-ладьевидную связку (пружинную связку), дельтовидную связку (большеберцово-ладьевидную часть и передние волокна), медиальную таранно-пяточную связку, таранно-пяточную межкостную связку, сухожилие задней большеберцовой кости и подошвенный апоневроз.Эти структуры стабилизируют свод стопы и среднюю часть стопы. В частности, пружинная связка обеспечивает поддержку головки таранной кости, а подошвенный апоневроз действует как важная опорная структура между двумя столбами медиальной дуги. Пружинная связка укрепляет сустав между таранной костью и ладьевидной костью, которая считается более слабой частью дуги из-за воздействия на нее избыточного давления. Пружинная связка обеспечивает эластичность и позволяет дуге сохранять свою структуру после снятия давления.[2] [6]
Медиальный продольный свод стопы играет решающую роль в амортизации ударов и толчке стопы при ходьбе. Чтобы понять функцию медиальной дуги, необходимо понять цикл походки. В цикле походки есть две фазы: фаза стойки и фаза маха. Когда пятка ударяется о землю, ступня супинируется, а затем входит в фазу стойки. В средней стойке медиальный продольный свод удлиняется и уплощается за счет протонирования переднего отдела стопы. Эластичные сухожилия и связки, которые растягиваются на этом этапе, накапливают механическую энергию.
Когда медиальная дуга достигает максимальной длины, она начинает укорачиваться, пока пятка не отрывается от земли во время конечной стойки. Медиальная дуга укорачивается и поднимается прямо перед тем, как пальцы стопы отрываются от земли из-за супинации задней части стопы и упругой отдачи тканей (отдачи дуги). Во время этой фазы механическая энергия, которая была сохранена, возвращается телу в качестве энергии для движения стопы во время цикла походки. Передний столб медиальной продольной дуги (медиальные три головки плюсны) действует как трамплин во время отталкивания стопы.Сустав Лисфрака также играет роль в продвижении, позволяя выполнять незначительное подошвенное и тыльное сгибание. Пока ступня находится в воздухе, она находится в фазе поворота. [7] [2] [8] [9]
Эмбриология
Разрастание мезодермы боковой соматоплевральной части позволяет развиваться конечностям. Основываясь на третьем-пятом поясничных сомитах поясничного тракта, разрастания образуют выросты, которые развиваются в задние конечности. Первое развитие конечностей происходит на четвертой неделе беременности, а придатки продолжают развиваться до восьмой недели беременности.
Каждая конечность начинается на вентролатеральной поверхности в виде припухлости, которая подвергается воздействию факторов роста фибробластов. Затем опухоль трансформируется в зачаток конечности, который растет в направлении от проксимального к дистальному. Через 4,5 недели беременности видна примитивная стопа. Через несколько дней появляются мышцы и хрящевой скелет, после чего начинают формироваться пальцы ног. Скелетогенез начинается, когда мезенхимные уплотнения мезодермального происхождения образуют структуры скелета. После уплотнения этих элементов следует окостенение.Однако после рождения в некоторых костях предплюсны происходит эндохондральное окостенение. Васкуляризация костей предплюсны возникает еще во внутриутробном периоде.
Обычно младенцы рождаются с плоскостопием из-за толстых подушечек на подошвенных поверхностях стоп, которые защищают своды стопы. Медиальная продольная дуга появляется к 5-6 годам. Развитие элементов стопы позволяет формировать и принимать форму медиального продольного свода. Деформации развития могут вызывать клинические последствия, о чем будет сказано ниже.[10] [11] [6]
Кровоснабжение и лимфатика
Три основных кровоснабжения стопы, которые исходят из подколенной артерии, — это передняя большеберцовая артерия, малоберцовая артерия и задняя большеберцовая артерия. Задняя большеберцовая артерия проходит между длинным сгибателем пальцев и длинным сгибателем большого пальца стопы, когда она спускается к медиальной области лодыжки и подошвенной стороне задней части стопы. Затем эта артерия делится на медиальную и боковую подошвенные артерии, которые анастомозируют дистально.Этот анастомоз образует кольцо с глубокой подошвенной дугой, проходящей поперек. Перонеальная артерия снабжает задний отдел стопы. Передняя большеберцовая артерия снабжает переднюю и заднюю части стопы и в конечном итоге становится артерией тыльной стороны стопы при прохождении удерживателя разгибателя. Конкретные артерии, снабжающие медиальный продольный свод стопы, обсуждаются в разделе о мышцах. [2] [4] [11]
Венозная система нижней конечности состоит из сочетания поверхностных и глубоких вен.Глубокие вены проходят между мышцами, а поверхностные — под кожей. Во время каждого шага ходьбы эти вены опорожняются, поскольку кровь выталкивается вверх по щиколотку и к икре. На передней части медиальной лодыжки медиальная маргинальная вена поднимается над медиальной продольной аркой, в конечном итоге становясь большой подкожной веной (внутренней подкожной веной). [11]
Лимфа из нижней конечности отводится в общие и внешние цепи подвздошных лимфатических узлов. Подошва имеет множество поверхностных лимфатических сосудов.Эти сосуды скапливаются в медиальном и латеральном коллекторах. Лимфа из медиальных поверхностных лимфатических сосудов сначала перемещается к поверхностным паховым узлам, а затем стекает в глубокие паховые узлы. В то время как глубокие лимфатические сосуды и боковые поверхностные лимфатические сосуды стекают в подколенные лимфатические узлы. [11]
Нервы
Большую часть иннервации нижних конечностей дает седалищный нерв от пояснично-крестцового сплетения. Этот нерв ныряет под грушевидную мышцу, а затем перемещается дистально.Седалищный нерв разветвляется на общий малоберцовый нерв и большеберцовый нерв в дистальной трети бедренной кости. При движении дистально большеберцовый нерв разветвляется на медиальный пяточный, медиальный икроножный кожный, медиальный подошвенный и латеральный подошвенный нервы. Также общий малоберцовый нерв делится на глубокий малоберцовый нерв и поверхностный малоберцовый нерв.
Глубокий малоберцовый нерв обеспечивает двигательную функцию мышц, которые сгибают стопу сзади, а поверхностный малоберцовый нерв принимает сенсорную информацию через кожные ветви.В следующем разделе мы обсудим особенности иннервации мышц медиальной продольной дуги. [11] [12] [13]
Мышцы
Следующие мышцы стопы обеспечивают опору и обеспечивают эффективное функционирование медиальной продольной дуги. Исследования показывают, что внутренние подошвенные мышцы стопы играют роль в фазе опоры цикла походки, помогая передавать опорную силу стопы и поглощать удары. Во время фазы ранней и средней стойки эти мышцы удлиняются и рассеивают механическую энергию.В фазе поздней стойки они вырабатывают механическую энергию, которая помогает и стабилизирует стопу во время движения. [14] [15] [16] [9]
Отводящий большой палец стопы находится в первом слое внутренних мышц. Он берет начало в бугристости пяточной кости и вставляется в основание большого пальца стопы, позволяя отводить большой палец. Его кровоснабжение происходит от медиальной подошвенной артерии, а иннервация — от медиального подошвенного нерва. [11] [16]
Короткий сгибатель пальцев кисти также находится в 1-м слое внутренних подошвенных мышц.Эта мышца берет начало в бугристости пяточной кости и прикрепляется к пальцам со второго по пятый в средней фаланге, позволяя этим пальцам сгибаться. Короткий сгибатель большого пальца стопы сгибает большой палец ноги. Берет начало на латеральных клинописных и кубовидных костях и прикрепляется к проксимальной фаланге большого пальца стопы. Обе мышцы имеют такое же кровоснабжение и иннервацию, что и отводящий палец большого пальца (медиальная подошвенная артерия и медиальный подошвенный нерв). [11] [6] [16]
Три подошвенные межкостные мышцы берут начало от медиальной плюсневой кости с третьего по пятый палец и соединяют пальцы стопы.Они вставляются на проксимальных фалангах. Межкостные мышцы снабжены подошвенной плюсневой артерией и иннервируются латеральным подошвенным нервом. [11]
Следующий набор мышц, участвующих в медиальной продольной арке, — это те, которые сгруппированы в зависимости от их действий в стопе и лодыжке. Задняя большеберцовая мышца берет начало в верхних двух третях медиальной задней поверхности большеберцовой кости. Затем сухожилие прикрепляется к подошвенным поверхностям второй, третьей и четвертой плюсневых костей (глубокое скольжение) и бугристости ладьевидной кости (поверхностное скольжение).Он снабжает кровью заднюю большеберцовую, малоберцовую и икроножную артерии и иннервируется большеберцовым нервом. Хотя важным действием задней большеберцовой мышцы является переворот стопы, она также помогает при супинации, подошвенном сгибании и приведении стопы. Таким образом, действия этой мышцы обеспечивают поддержание высоты свода стопы. Повреждение задней большеберцовой мышцы может потенциально вызвать коллапс дуги, что приведет к серьезным проблемам. Задняя большеберцовая мышца также имеет длинное эластичное сухожилие.Отдача и растяжение этого сухожилия поглощают и рассеивают механическую энергию в задней части стопы. [11] [16] [9]
Передняя большеберцовая мышца начинается на латеральном мыщелке большеберцовой кости и верхней половине латеральной большеберцовой кости. Вставка располагается на медиальной клинописи на медиальной и подошвенной поверхностях и у основания первой плюсневой кости. Действия этой мышцы включают в себя тыльное сгибание голеностопного сустава и выворот задней части стопы. Он получает питание через переднюю большеберцовую артерию и иннервацию от глубокого малоберцового нерва.[11] [16]
Длинный сгибатель большого пальца стопы берет начало на задней малоберцовой кости на нижних двух третях и прикрепляется к основанию дистальной фаланги большого пальца стопы на подошвенной поверхности. Эта мышца в основном сгибает большой палец ноги. Его кровоснабжение происходит от задней большеберцовой артерии, а иннервация — от большеберцового нерва. Длинный сгибатель большого пальца стопы действует как тетива для медиальной продольной дуги. [11] [16] [6]
Длинный сгибатель пальцев берется из заднего дистального отдела большеберцовой кости и разделяется на четыре сухожилия.Эти сухожилия прикрепляются к основанию 2–5 дистальных фаланг подошвенной поверхности. Сухожилия позволяют этим пальцам сгибаться. Задняя большеберцовая артерия снабжает эту мышцу, и ее иннервация осуществляется большеберцовым нервом. [11] [16]
Длинная малоберцовая мышца (длинная малоберцовая мышца) берет начало в головке малоберцовой кости и верхней части диафиза малоберцовой кости и прикрепляется к латеральному основанию первой плюсневой кости и заднебоковой части медиальной клиновидной формы. Он подошвенный сгибает лодыжку и выворачивает стопу.Сосудистое кровоснабжение обеспечивается передней большеберцовой артерией и иннервируется поверхностным малоберцовым нервом. Эта мышца также образует перевязку с передней большеберцовой мышцей. [11] [16]
Короткая малоберцовая мышца (короткая малоберцовая мышца) берет начало в нижней боковой части малоберцовой кости и затем прикрепляется к шиловидному отростку пятой плюсневой кости для подошвенного сгиба голеностопного сустава и выворачивания стопы. Он получает кровоснабжение от малоберцовой артерии и иннервацию через поверхностный малоберцовый нерв. [11] [16]
Физиологические варианты
Психологические варианты медиального продольного свода стопы включают плоскую стопу (плоскостопие) и кавусную ногу (высокий свод стопы).Оба эти состояния считаются вариациями положения стопы и могут быть разделены на врожденные и приобретенные. Pes planus и pes cavus обсуждаются в следующих разделах [2].
Хирургические аспекты
Pes Planus
У детей хирургическое вмешательство рассматривается только в случаях жесткой плоской стопы, что бывает редко. Ригидная плоская стопа возникает в сочетании с врожденной виртуальной таранной костью, добавочной ладьевидной костью, тарзальной коалицией или другой врожденной патологией заднего отдела стопы.У взрослых хирургическое вмешательство добавляется к плану лечения, как только другие методы лечения исчерпаны. Pes planus — это тема для дальнейшего обсуждения в следующем разделе. [6]
Pes Cavus
Возможное лечение тяжелых случаев кавусной стопы включает хирургическое вмешательство. Оперативное вмешательство может быть важным, поскольку деформации продолжают ухудшаться, а мышцы становятся несбалансированными. Операция рекомендуется до появления признаков дегенерирующих суставов и фиксированных деформаций. Хирургические варианты включают пересадку сухожилия в фазе или вне фазы.Планы оперативного лечения также могут потребоваться для коррекции других патологий, связанных с малозаметной кавусной стопой. Более подробная информация о pes cavus представлена в следующем разделе. [17]
Подошвенный фасциит
Хирургия — это последний вариант лечения, и его следует рассматривать только в том случае, если состояние ухудшается или становится хроническим, а другие методы лечения не увенчались успехом. Обсуждение подошвенного фасциита приводится в следующем разделе [12].
Клиническая значимость
Дефекты или деформации медиального продольного свода стопы могут привести к клиническим последствиям.Одним из таких примеров является плоская стопа, также известная как вальгусная стопа, или плоскостопие. Это состояние демонстрирует потерю медиальной продольной оси и может быть врожденным или приобретенным. Как описано ранее, большинство младенцев рождаются с плоскостопием и к 6 годам развивают нормальные дуги стопы. Наиболее частой причиной врожденной плоской стопы у детей является гибкая плоская стопа; это когда свод кажется нормальным без нагрузки и исчезает с нагрузкой.
Коллапс дуги у детей также коррелирует с ожирением.Дисфункция сухожилия задней большеберцовой кости является наиболее частой причиной приобретенной кавусной стопы. Классическое представление этого — женщина старше 40 лет, страдающая диабетом и ожирением. Другие структуры медиальной продольной дуги, которые могут способствовать развитию плоской стопы, — это слабость подошвенной фасции, пружинной связки или других подошвенных связок. Любой тип травмы или травмы средней или задней части стопы также может привести к плоской стопе. Хотя это обычно бессимптомно, плоская стопа включает боль в спине, бедре, коленях, голени, пятке и средней части стопы.Пациенты также могут иметь в анамнезе частые растяжения связок голеностопного сустава из-за чрезмерного прогиба при ходьбе [6].
Еще одно заболевание, поражающее медиальную продольную дугу, — это кавернозная стопа, также известная как когтистая стопа. Наиболее характерной особенностью каверной стопы является возвышение медиального продольного свода стопы. Когтистая стопа обычно возникает в результате деформации передней или задней части стопы или их комбинации. При каверне длинная малоберцовая мышца и задняя большеберцовая мышца более сильны и превосходят короткую малоберцовую мышцу, переднюю большеберцовую мышцу и внутренние мышцы стопы.В этом состоянии обычно сокращается длинная малоберцовая мышца, вызывая подошвенное сгибание первого луча. Более высокий свод в этом состоянии снижает способность стопы поглощать удары и оказывает избыточное давление на пятку и подушечку стопы.
Врожденная (наследственная) полая стопа, как правило, двусторонняя. Четыре основных причины этого состояния: неврологические проблемы, травма, нелеченная косолапость или идиопатическое заболевание. Симптомы кавуса включают боль в стопах, лодыжках и коленях, а также частые растяжения связок голеностопных суставов.Пациенты также могут заметить, что их обувь больше не подходит или начинает быстро изнашиваться. Подобные деформации стопы также могут иметь место в семейном анамнезе. При физикальном осмотре могут быть обнаружены болезненные при пальпации плюсневые кости. Кроме того, важным признаком pes cavus является то, что пяточная подушечка стопы визуализируется спереди, когда пациент стоит, обе стопы направлены вперед (пятка «peek-a-boo»). [18] [17]
Как плоская стопа, так и полая стопа могут привести к состоянию, известному как подошвенный фасциит.Подошвенная фасция является основным опорным элементом медиальной продольной дуги, который также играет роль в поглощении ударов. Подошвенный фасциит — это раздражение подошвенной фасции, приводящее к дегенерации. Хотя это связано со многими факторами, наиболее частой причиной является травма, вызванная чрезмерным перенапряжением из-за повторяющейся нагрузки на стопу. Подошвенная фасция может образовывать микротрещины, связанные с нагрузкой и стоячим положением. Как предрасполагающий фактор, плоская стопа приводит к деформации медиального бугорка пяточной кости и прилегающих перифасциальных структур (истока подошвенной фасции).
В pes cavus стопа неправильно поглощает удары или отвращение; следовательно, это также вызывает повышенную нагрузку на пятку и может вызвать подошвенный фасциит. Пациенты обычно поступают с постепенным появлением резкой боли в пятке, которая усиливается утром после подъема с постели. Боль уменьшается в начале ходьбы или других физических нагрузок, а затем усиливается в течение дня. Симптомы также усугубляются при длительном стоянии. Во время медицинского осмотра отмечается боль при пальпации подошвенного медиального бугорка пяточной кости и при пассивном тыльном сгибании стопы и пальцев ног.[19]
Прочие вопросы
Во время осанки человека, стоящего в вертикальном положении, можно быстро и практически оценить медиальный продольный свод стопы под нагрузкой. Достаточно провести воображаемую линию Фейсса, чтобы определить, существует ли физиологическая медиальная продольная дуга. Эта линия получается путем соединения медиальной лодыжки и первого пястно-фалангового сустава. После того, как эта линия проведена, достаточно наблюдать, пересекает ли ладьевидный бугорок этой линией, и в этом случае подошвенная дуга будет физиологической.Если же, с другой стороны, бугристость ладьевидной кости выше этой линии, это означает, что стопа плоская / супинированная; если бугристость ладьевидной кости ниже линии Фейсса, это означает, что стопа плоская / пронированная.
У молодых / взрослых людей с ожирением существует обратная зависимость между толщиной фасциальной ткани на уровне медиальной дуги и опусканием последней. [20]
У субъектов с уменьшением медиальной продольной дуги наблюдается увеличение толщины мышцы, отводящей большой палец стопы; эта адаптация в конечном итоге может вызвать изменения осанки.[21]
Дополнительное образование / Вопросы для повторения
Рисунок
Своды стопы. Предоставлено Бруно Бордони, доктором философии.
Ссылки
- 1.
- Gwani AS, Asari MA, Mohd Ismail ZI. Как взаимосвязаны три свода стопы. Фолиа Морфол (Варшава). 2017; 76 (4): 682-688. [PubMed: 28553850]
- 2.
- Ficke J, Byerly DW. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 августа 2020 г. Анатомия, костный таз и нижняя конечность, стопа.[PubMed: 31536304]
- 3.
- Рассел Т.Г., Байерли Д.В. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 9 октября 2020 г. Перелом таранной кости. [PubMed: 30969509]
- 4.
- MacGregor R, Byerly DW. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Анатомия, костный таз и нижняя конечность, кости стопы. [PubMed: 324]
- 5.
- Brockett CL, Chapman GJ. Биомеханика голеностопного сустава. Ортоп травма. 2016 июн; 30 (3): 232-238.[Бесплатная статья PMC: PMC4994968] [PubMed: 27594929]
- 6.
- Радж М.А., Тафти Д., Киль Дж. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 30 июня 2020 г. Pes Planus. [PubMed: 28613553]
- 7.
- Kayano J. Динамическая функция медиального свода стопы. Nihon Seikeigeka Gakkai Zasshi. 1986 ноя; 60 (11): 1147-56. [PubMed: 3819541]
- 8.
- Хан К., Бэ К., Левин Н., Ян Дж., Ли Дж. С.. Биомеханическое влияние ортезов стопы на движения заднего отдела стопы и параметры суставов у пациентов с гибким плоскостопием.Med Sci Monit. 2019 8 августа; 25: 5920-5928. [Бесплатная статья PMC: PMC6698090] [PubMed: 31393860]
- 9.
- Kelly LA, Cresswell AG, Farris DJ. Энергичное поведение человеческой стопы в диапазоне скоростей бега. Sci Rep.12 июля 2018; 8 (1): 10576. [Бесплатная статья PMC: PMC6043578] [PubMed: 30002498]
- 10.
- Марин-Ллера Дж. К., Гарсиадьего-Казарес Д., Чимал-Монрой Дж. Понимание клеточных и молекулярных механизмов, которые контролируют ранние решения клеточной судьбы во время аппендикулярного скелетогенеза.Фронт Жене. 2019; 10: 977. [Бесплатная статья PMC: PMC6797607] [PubMed: 31681419]
- 11.
- Card RK, Bordoni B. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 15 августа 2020 г. Анатомия, костный таз и нижняя конечность, мышцы стопы. [PubMed: 30969527]
- 12.
- Yablon CM, Hammer MR, Morag Y, Brandon CJ, Fessell DP, Jacobson JA. УЗИ периферических нервов нижних конечностей: ориентировочный подход. Рентгенография. 2016 март-апрель; 36 (2): 464-78. [PubMed: 26871986]
- 13.
- Табер К. Х., Дункан Г., Чиу-Тан Ф, Патни П., Хейман Л. А.. Секционная нейроанатомия II нижней конечности: нога и стопа. J Comput Assist Tomogr. 2001 сентябрь-октябрь; 25 (5): 823-6. [PubMed: 11584247]
- 14.
- Окамура К., Канаи С., Хасегава М., Оцука А., Оки С. Эффект дополнительной активации подошвенных внутренних мышц стопы на динамику стопы во время ходьбы. Нога (Edinb). Март 2018; 34: 1-5. [PubMed: 2
- 14]
- 15.
- Nakayama Y, Tashiro Y, Suzuki Y, Kajiwara Y, Zeidan H, Kawagoe M, Yokota Y, Sonoda T, Shimoura K, Tatsumi M, Nakai K, Nishida Y, Bito T, Ёсими С., Аояма Т.Взаимосвязь между высотой поперечной дуги и мышцами стопы оценивается с помощью устройства ультразвуковой визуализации. J Phys Ther Sci. 2018 апр; 30 (4): 630-635. [Бесплатная статья PMC: PMC57] [PubMed: 29706721]
- 16.
- Angin S, Crofts G, Mickle KJ, Nester CJ. Ультразвуковая оценка мышц стопы и подошвенной фасции плоской стопы. Поза походки. 2014; 40 (1): 48-52. [PubMed: 24630465]
- 17.
- Seaman TJ, Ball TA. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 11 августа 2020 г.Pes Cavus. [PubMed: 32310476]
- 18.
- Manoli A, Smith DG, Hansen ST. Иссечение рубцовой мышцы для лечения установленной ишемической контрактуры нижней конечности. Clin Orthop Relat Res. 1993 Июль; (292): 309-14. [PubMed: 8519125]
- 19.
- Бьюкенен Б.К., Кушнер Д. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 7 июня 2020 г. Подошвенный фасциит. [PubMed: 28613727]
- 20.
- Park SY, Park DJ. Сравнение структуры, функции стопы, подошвенного давления и способности к равновесию по индексу массы тела молодых людей.Уважение к общественному здравоохранению Osong. 2019 Апрель; 10 (2): 102-107. [Бесплатная статья PMC: PMC6481571] [PubMed: 31065537]
- 21.
- Taş S, Ünlüer NÖ, Korkusuz F. Морфологические и механические свойства подошвенной фасции и внутренних мышц стопы у лиц с плоскостопием и без него. J Orthop Surg (Гонконг). 2018 май-август; 26 (3): 230949 02482. [PubMed: 30270752]
Анатомия, костный таз и нижняя конечность, медиальный продольный свод стопы — StatPearls
Введение
Медиальный продольный свод, латеральный продольный свод и передний поперечный свод представляют собой три дуги человеческая нога.Эти дуги образованы плюсневыми и предплюсневыми костями и скреплены сухожилиями и связками стопы. Из двух продольных дуг медиальная дуга самая высокая. Кости, связочные структуры и подошвенная фасция дуги создают эластичную и адаптивную основу, которая может поддерживать все тело.
Медиальный продольный свод стопы обеспечивает правильное функционирование нижней конечности во время цикла походки. Эта дуга в значительной степени зависит от своих мышц, иннервации и кровоснабжения для выполнения своей функции.Врожденные аномалии или приобретенная травма любого элемента медиальной продольной дуги могут привести к клиническим последствиям от легких до тяжелых [1].
Структура и функции
Медиальный продольный свод образован особыми структурами, которые позволяют стопе эффективно функционировать. Медиальная дуга состоит из первых трех плюсневых костей, трех клинописных костей, ладьевидной, таранной и пяточной костей стопы. Пяточная кость и таранная кость соединяются в подтаранном суставе, образуя заднюю часть стопы.Подтаранный сустав имеет три фасетки как на пяточной кости, так и на таранной кости. Головка таранной кости покрыта выпуклым хрящом и сочленяется с ладьевидной костью, когда таранная кость опускается ниже и кнутри. Шаровидный сустав находится между ладьевидной костью и таранной костью, проксимальная часть ладьевидной кости имеет вогнутую форму.
С другой стороны, дистальная часть ладьевидной кости выпуклая и сочленяется с проксимальными частями трех клиновидных костей. Клиновидные кости сочленяются с первыми тремя плюсневыми костями.Дорсальный, межкостной и подошвенный компоненты связки Лисфранка соединяют медиальную (вторую) клиновидную форму со второй плюсневой костью, образуя сустав Лисфранка, который важен для стабильности. [2] [3] [4] [5] [6]
Медиальная продольная дуга образована двумя столбами, передним и задним столбом. Три медиальных головки плюсневой кости образуют передний столб, а задний столб состоит из бугристости пяточной кости. Вершина медиальной дуги — это верхняя суставная поверхность таранной кости.
Медиальная дуга опирается на подошвенную пяточно-ладьевидную связку (пружинную связку), дельтовидную связку (большеберцово-ладьевидную часть и передние волокна), медиальную таранно-пяточную связку, таранно-пяточную межкостную связку, сухожилие задней большеберцовой кости и подошвенный апоневроз. Эти структуры стабилизируют свод стопы и среднюю часть стопы. В частности, пружинная связка обеспечивает поддержку головки таранной кости, а подошвенный апоневроз действует как важная опорная структура между двумя столбами медиальной дуги.Пружинная связка укрепляет сустав между таранной костью и ладьевидной костью, которая считается более слабой частью дуги из-за воздействия на нее избыточного давления. Пружинная связка обеспечивает эластичность и позволяет дуге сохранять свою структуру после снятия давления. [2] [6]
Медиальный продольный свод стопы играет решающую роль в амортизации и продвижении стопы при ходьбе. Чтобы понять функцию медиальной дуги, необходимо понять цикл походки. В цикле походки есть две фазы: фаза стойки и фаза маха.Когда пятка ударяется о землю, ступня супинируется, а затем входит в фазу стойки. В средней стойке медиальный продольный свод удлиняется и уплощается за счет протонирования переднего отдела стопы. Эластичные сухожилия и связки, которые растягиваются на этом этапе, накапливают механическую энергию.
Когда медиальная дуга достигает максимальной длины, она начинает укорачиваться, пока пятка не отрывается от земли во время конечной стойки. Медиальная дуга укорачивается и поднимается прямо перед тем, как пальцы стопы отрываются от земли из-за супинации задней части стопы и упругой отдачи тканей (отдачи дуги).Во время этой фазы механическая энергия, которая была сохранена, возвращается телу в качестве энергии для движения стопы во время цикла походки. Передний столб медиальной продольной дуги (медиальные три головки плюсны) действует как трамплин во время отталкивания стопы. Сустав Лисфрака также играет роль в продвижении, позволяя выполнять незначительное подошвенное и тыльное сгибание. Пока ступня находится в воздухе, она находится в фазе поворота. [7] [2] [8] [9]
Эмбриология
Разрастание мезодермы боковой соматоплевральной части позволяет развиваться конечностям.Основываясь на третьем-пятом поясничных сомитах поясничного тракта, разрастания образуют выросты, которые развиваются в задние конечности. Первое развитие конечностей происходит на четвертой неделе беременности, а придатки продолжают развиваться до восьмой недели беременности.
Каждая конечность начинается на вентролатеральной поверхности в виде припухлости, которая подвергается воздействию факторов роста фибробластов. Затем опухоль трансформируется в зачаток конечности, который растет в направлении от проксимального к дистальному. После 4.На 5 неделе беременности видна примитивная стопа. Через несколько дней появляются мышцы и хрящевой скелет, после чего начинают формироваться пальцы ног. Скелетогенез начинается, когда мезенхимные уплотнения мезодермального происхождения образуют структуры скелета. После уплотнения этих элементов следует окостенение. Однако после рождения в некоторых костях предплюсны происходит эндохондральное окостенение. Васкуляризация костей предплюсны возникает еще во внутриутробном периоде.
Обычно младенцы рождаются с плоскостопием из-за толстых подушечек на подошвенных поверхностях стоп, которые защищают своды стопы.Медиальная продольная дуга появляется к 5-6 годам. Развитие элементов стопы позволяет формировать и принимать форму медиального продольного свода. Деформации развития могут вызывать клинические последствия, как будет обсуждаться позже. [10] [11] [6]
Кровоснабжение и лимфатика
Три основных кровоснабжения стопы, которые исходят из подколенной артерии, — это передняя большеберцовая артерия, малоберцовая артерия и задняя большеберцовая артерия. Задняя большеберцовая артерия проходит между длинным сгибателем пальцев и длинным сгибателем большого пальца стопы, когда она спускается к медиальной области лодыжки и подошвенной стороне задней части стопы.Затем эта артерия делится на медиальную и боковую подошвенные артерии, которые анастомозируют дистально. Этот анастомоз образует кольцо с глубокой подошвенной дугой, проходящей поперек. Перонеальная артерия снабжает задний отдел стопы. Передняя большеберцовая артерия снабжает переднюю и заднюю части стопы и в конечном итоге становится артерией тыльной стороны стопы при прохождении удерживателя разгибателя. Конкретные артерии, снабжающие медиальный продольный свод стопы, обсуждаются в разделе о мышцах.[2] [4] [11]
Венозная система нижней конечности состоит из сочетания поверхностных и глубоких вен. Глубокие вены проходят между мышцами, а поверхностные — под кожей. Во время каждого шага ходьбы эти вены опорожняются, поскольку кровь выталкивается вверх по щиколотку и к икре. На передней части медиальной лодыжки медиальная маргинальная вена поднимается над медиальной продольной аркой, в конечном итоге становясь большой подкожной веной (внутренней подкожной веной).[11]
Лимфа из нижней конечности отводится в общие и внешние цепи подвздошных лимфатических узлов. Подошва имеет множество поверхностных лимфатических сосудов. Эти сосуды скапливаются в медиальном и латеральном коллекторах. Лимфа из медиальных поверхностных лимфатических сосудов сначала перемещается к поверхностным паховым узлам, а затем стекает в глубокие паховые узлы. В то время как глубокие лимфатические сосуды и боковые поверхностные лимфатические сосуды стекают в подколенные лимфатические узлы. [11]
Нервы
Большую часть иннервации нижних конечностей дает седалищный нерв от пояснично-крестцового сплетения.Этот нерв ныряет под грушевидную мышцу, а затем перемещается дистально. Седалищный нерв разветвляется на общий малоберцовый нерв и большеберцовый нерв в дистальной трети бедренной кости. При движении дистально большеберцовый нерв разветвляется на медиальный пяточный, медиальный икроножный кожный, медиальный подошвенный и латеральный подошвенный нервы. Также общий малоберцовый нерв делится на глубокий малоберцовый нерв и поверхностный малоберцовый нерв.
Глубокий малоберцовый нерв обеспечивает двигательную функцию мышц, которые сгибают стопу сзади, а поверхностный малоберцовый нерв принимает сенсорную информацию через кожные ветви.В следующем разделе мы обсудим особенности иннервации мышц медиальной продольной дуги. [11] [12] [13]
Мышцы
Следующие мышцы стопы обеспечивают опору и обеспечивают эффективное функционирование медиальной продольной дуги. Исследования показывают, что внутренние подошвенные мышцы стопы играют роль в фазе опоры цикла походки, помогая передавать опорную силу стопы и поглощать удары. Во время фазы ранней и средней стойки эти мышцы удлиняются и рассеивают механическую энергию.В фазе поздней стойки они вырабатывают механическую энергию, которая помогает и стабилизирует стопу во время движения. [14] [15] [16] [9]
Отводящий большой палец стопы находится в первом слое внутренних мышц. Он берет начало в бугристости пяточной кости и вставляется в основание большого пальца стопы, позволяя отводить большой палец. Его кровоснабжение происходит от медиальной подошвенной артерии, а иннервация — от медиального подошвенного нерва. [11] [16]
Короткий сгибатель пальцев кисти также находится в 1-м слое внутренних подошвенных мышц.Эта мышца берет начало в бугристости пяточной кости и прикрепляется к пальцам со второго по пятый в средней фаланге, позволяя этим пальцам сгибаться. Короткий сгибатель большого пальца стопы сгибает большой палец ноги. Берет начало на латеральных клинописных и кубовидных костях и прикрепляется к проксимальной фаланге большого пальца стопы. Обе мышцы имеют такое же кровоснабжение и иннервацию, что и отводящий палец большого пальца (медиальная подошвенная артерия и медиальный подошвенный нерв). [11] [6] [16]
Три подошвенные межкостные мышцы берут начало от медиальной плюсневой кости с третьего по пятый палец и соединяют пальцы стопы.Они вставляются на проксимальных фалангах. Межкостные мышцы снабжены подошвенной плюсневой артерией и иннервируются латеральным подошвенным нервом. [11]
Следующий набор мышц, участвующих в медиальной продольной арке, — это те, которые сгруппированы в зависимости от их действий в стопе и лодыжке. Задняя большеберцовая мышца берет начало в верхних двух третях медиальной задней поверхности большеберцовой кости. Затем сухожилие прикрепляется к подошвенным поверхностям второй, третьей и четвертой плюсневых костей (глубокое скольжение) и бугристости ладьевидной кости (поверхностное скольжение).Он снабжает кровью заднюю большеберцовую, малоберцовую и икроножную артерии и иннервируется большеберцовым нервом. Хотя важным действием задней большеберцовой мышцы является переворот стопы, она также помогает при супинации, подошвенном сгибании и приведении стопы. Таким образом, действия этой мышцы обеспечивают поддержание высоты свода стопы. Повреждение задней большеберцовой мышцы может потенциально вызвать коллапс дуги, что приведет к серьезным проблемам. Задняя большеберцовая мышца также имеет длинное эластичное сухожилие.Отдача и растяжение этого сухожилия поглощают и рассеивают механическую энергию в задней части стопы. [11] [16] [9]
Передняя большеберцовая мышца начинается на латеральном мыщелке большеберцовой кости и верхней половине латеральной большеберцовой кости. Вставка располагается на медиальной клинописи на медиальной и подошвенной поверхностях и у основания первой плюсневой кости. Действия этой мышцы включают в себя тыльное сгибание голеностопного сустава и выворот задней части стопы. Он получает питание через переднюю большеберцовую артерию и иннервацию от глубокого малоберцового нерва.[11] [16]
Длинный сгибатель большого пальца стопы берет начало на задней малоберцовой кости на нижних двух третях и прикрепляется к основанию дистальной фаланги большого пальца стопы на подошвенной поверхности. Эта мышца в основном сгибает большой палец ноги. Его кровоснабжение происходит от задней большеберцовой артерии, а иннервация — от большеберцового нерва. Длинный сгибатель большого пальца стопы действует как тетива для медиальной продольной дуги. [11] [16] [6]
Длинный сгибатель пальцев берется из заднего дистального отдела большеберцовой кости и разделяется на четыре сухожилия.Эти сухожилия прикрепляются к основанию 2–5 дистальных фаланг подошвенной поверхности. Сухожилия позволяют этим пальцам сгибаться. Задняя большеберцовая артерия снабжает эту мышцу, и ее иннервация осуществляется большеберцовым нервом. [11] [16]
Длинная малоберцовая мышца (длинная малоберцовая мышца) берет начало в головке малоберцовой кости и верхней части диафиза малоберцовой кости и прикрепляется к латеральному основанию первой плюсневой кости и заднебоковой части медиальной клиновидной формы. Он подошвенный сгибает лодыжку и выворачивает стопу.Сосудистое кровоснабжение обеспечивается передней большеберцовой артерией и иннервируется поверхностным малоберцовым нервом. Эта мышца также образует перевязку с передней большеберцовой мышцей. [11] [16]
Короткая малоберцовая мышца (короткая малоберцовая мышца) берет начало в нижней боковой части малоберцовой кости и затем прикрепляется к шиловидному отростку пятой плюсневой кости для подошвенного сгиба голеностопного сустава и выворачивания стопы. Он получает кровоснабжение от малоберцовой артерии и иннервацию через поверхностный малоберцовый нерв. [11] [16]
Физиологические варианты
Психологические варианты медиального продольного свода стопы включают плоскую стопу (плоскостопие) и кавусную ногу (высокий свод стопы).Оба эти состояния считаются вариациями положения стопы и могут быть разделены на врожденные и приобретенные. Pes planus и pes cavus обсуждаются в следующих разделах [2].
Хирургические аспекты
Pes Planus
У детей хирургическое вмешательство рассматривается только в случаях жесткой плоской стопы, что бывает редко. Ригидная плоская стопа возникает в сочетании с врожденной виртуальной таранной костью, добавочной ладьевидной костью, тарзальной коалицией или другой врожденной патологией заднего отдела стопы.У взрослых хирургическое вмешательство добавляется к плану лечения, как только другие методы лечения исчерпаны. Pes planus — это тема для дальнейшего обсуждения в следующем разделе. [6]
Pes Cavus
Возможное лечение тяжелых случаев кавусной стопы включает хирургическое вмешательство. Оперативное вмешательство может быть важным, поскольку деформации продолжают ухудшаться, а мышцы становятся несбалансированными. Операция рекомендуется до появления признаков дегенерирующих суставов и фиксированных деформаций. Хирургические варианты включают пересадку сухожилия в фазе или вне фазы.Планы оперативного лечения также могут потребоваться для коррекции других патологий, связанных с малозаметной кавусной стопой. Более подробная информация о pes cavus представлена в следующем разделе. [17]
Подошвенный фасциит
Хирургия — это последний вариант лечения, и его следует рассматривать только в том случае, если состояние ухудшается или становится хроническим, а другие методы лечения не увенчались успехом. Обсуждение подошвенного фасциита приводится в следующем разделе [12].
Клиническая значимость
Дефекты или деформации медиального продольного свода стопы могут привести к клиническим последствиям.Одним из таких примеров является плоская стопа, также известная как вальгусная стопа, или плоскостопие. Это состояние демонстрирует потерю медиальной продольной оси и может быть врожденным или приобретенным. Как описано ранее, большинство младенцев рождаются с плоскостопием и к 6 годам развивают нормальные дуги стопы. Наиболее частой причиной врожденной плоской стопы у детей является гибкая плоская стопа; это когда свод кажется нормальным без нагрузки и исчезает с нагрузкой.
Коллапс дуги у детей также коррелирует с ожирением.Дисфункция сухожилия задней большеберцовой кости является наиболее частой причиной приобретенной кавусной стопы. Классическое представление этого — женщина старше 40 лет, страдающая диабетом и ожирением. Другие структуры медиальной продольной дуги, которые могут способствовать развитию плоской стопы, — это слабость подошвенной фасции, пружинной связки или других подошвенных связок. Любой тип травмы или травмы средней или задней части стопы также может привести к плоской стопе. Хотя это обычно бессимптомно, плоская стопа включает боль в спине, бедре, коленях, голени, пятке и средней части стопы.Пациенты также могут иметь в анамнезе частые растяжения связок голеностопного сустава из-за чрезмерного прогиба при ходьбе [6].
Еще одно заболевание, поражающее медиальную продольную дугу, — это кавернозная стопа, также известная как когтистая стопа. Наиболее характерной особенностью каверной стопы является возвышение медиального продольного свода стопы. Когтистая стопа обычно возникает в результате деформации передней или задней части стопы или их комбинации. При каверне длинная малоберцовая мышца и задняя большеберцовая мышца более сильны и превосходят короткую малоберцовую мышцу, переднюю большеберцовую мышцу и внутренние мышцы стопы.В этом состоянии обычно сокращается длинная малоберцовая мышца, вызывая подошвенное сгибание первого луча. Более высокий свод в этом состоянии снижает способность стопы поглощать удары и оказывает избыточное давление на пятку и подушечку стопы.
Врожденная (наследственная) полая стопа, как правило, двусторонняя. Четыре основных причины этого состояния: неврологические проблемы, травма, нелеченная косолапость или идиопатическое заболевание. Симптомы кавуса включают боль в стопах, лодыжках и коленях, а также частые растяжения связок голеностопных суставов.Пациенты также могут заметить, что их обувь больше не подходит или начинает быстро изнашиваться. Подобные деформации стопы также могут иметь место в семейном анамнезе. При физикальном осмотре могут быть обнаружены болезненные при пальпации плюсневые кости. Кроме того, важным признаком pes cavus является то, что пяточная подушечка стопы визуализируется спереди, когда пациент стоит, обе стопы направлены вперед (пятка «peek-a-boo»). [18] [17]
Как плоская стопа, так и полая стопа могут привести к состоянию, известному как подошвенный фасциит.Подошвенная фасция является основным опорным элементом медиальной продольной дуги, который также играет роль в поглощении ударов. Подошвенный фасциит — это раздражение подошвенной фасции, приводящее к дегенерации. Хотя это связано со многими факторами, наиболее частой причиной является травма, вызванная чрезмерным перенапряжением из-за повторяющейся нагрузки на стопу. Подошвенная фасция может образовывать микротрещины, связанные с нагрузкой и стоячим положением. Как предрасполагающий фактор, плоская стопа приводит к деформации медиального бугорка пяточной кости и прилегающих перифасциальных структур (истока подошвенной фасции).
В pes cavus стопа неправильно поглощает удары или отвращение; следовательно, это также вызывает повышенную нагрузку на пятку и может вызвать подошвенный фасциит. Пациенты обычно поступают с постепенным появлением резкой боли в пятке, которая усиливается утром после подъема с постели. Боль уменьшается в начале ходьбы или других физических нагрузок, а затем усиливается в течение дня. Симптомы также усугубляются при длительном стоянии. Во время медицинского осмотра отмечается боль при пальпации подошвенного медиального бугорка пяточной кости и при пассивном тыльном сгибании стопы и пальцев ног.[19]
Прочие вопросы
Во время осанки человека, стоящего в вертикальном положении, можно быстро и практически оценить медиальный продольный свод стопы под нагрузкой. Достаточно провести воображаемую линию Фейсса, чтобы определить, существует ли физиологическая медиальная продольная дуга. Эта линия получается путем соединения медиальной лодыжки и первого пястно-фалангового сустава. После того, как эта линия проведена, достаточно наблюдать, пересекает ли ладьевидный бугорок этой линией, и в этом случае подошвенная дуга будет физиологической.Если же, с другой стороны, бугристость ладьевидной кости выше этой линии, это означает, что стопа плоская / супинированная; если бугристость ладьевидной кости ниже линии Фейсса, это означает, что стопа плоская / пронированная.
У молодых / взрослых людей с ожирением существует обратная зависимость между толщиной фасциальной ткани на уровне медиальной дуги и опусканием последней. [20]
У субъектов с уменьшением медиальной продольной дуги наблюдается увеличение толщины мышцы, отводящей большой палец стопы; эта адаптация в конечном итоге может вызвать изменения осанки.[21]
Дополнительное образование / Вопросы для повторения
Рисунок
Своды стопы. Предоставлено Бруно Бордони, доктором философии.
Ссылки
- 1.
- Gwani AS, Asari MA, Mohd Ismail ZI. Как взаимосвязаны три свода стопы. Фолиа Морфол (Варшава). 2017; 76 (4): 682-688. [PubMed: 28553850]
- 2.
- Ficke J, Byerly DW. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 августа 2020 г. Анатомия, костный таз и нижняя конечность, стопа.[PubMed: 31536304]
- 3.
- Рассел Т.Г., Байерли Д.В. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 9 октября 2020 г. Перелом таранной кости. [PubMed: 30969509]
- 4.
- MacGregor R, Byerly DW. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Анатомия, костный таз и нижняя конечность, кости стопы. [PubMed: 324]
- 5.
- Brockett CL, Chapman GJ. Биомеханика голеностопного сустава. Ортоп травма. 2016 июн; 30 (3): 232-238.[Бесплатная статья PMC: PMC4994968] [PubMed: 27594929]
- 6.
- Радж М.А., Тафти Д., Киль Дж. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 30 июня 2020 г. Pes Planus. [PubMed: 28613553]
- 7.
- Kayano J. Динамическая функция медиального свода стопы. Nihon Seikeigeka Gakkai Zasshi. 1986 ноя; 60 (11): 1147-56. [PubMed: 3819541]
- 8.
- Хан К., Бэ К., Левин Н., Ян Дж., Ли Дж. С.. Биомеханическое влияние ортезов стопы на движения заднего отдела стопы и параметры суставов у пациентов с гибким плоскостопием.Med Sci Monit. 2019 8 августа; 25: 5920-5928. [Бесплатная статья PMC: PMC6698090] [PubMed: 31393860]
- 9.
- Kelly LA, Cresswell AG, Farris DJ. Энергичное поведение человеческой стопы в диапазоне скоростей бега. Sci Rep.12 июля 2018; 8 (1): 10576. [Бесплатная статья PMC: PMC6043578] [PubMed: 30002498]
- 10.
- Марин-Ллера Дж. К., Гарсиадьего-Казарес Д., Чимал-Монрой Дж. Понимание клеточных и молекулярных механизмов, которые контролируют ранние решения клеточной судьбы во время аппендикулярного скелетогенеза.Фронт Жене. 2019; 10: 977. [Бесплатная статья PMC: PMC6797607] [PubMed: 31681419]
- 11.
- Card RK, Bordoni B. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 15 августа 2020 г. Анатомия, костный таз и нижняя конечность, мышцы стопы. [PubMed: 30969527]
- 12.
- Yablon CM, Hammer MR, Morag Y, Brandon CJ, Fessell DP, Jacobson JA. УЗИ периферических нервов нижних конечностей: ориентировочный подход. Рентгенография. 2016 март-апрель; 36 (2): 464-78. [PubMed: 26871986]
- 13.
- Табер К. Х., Дункан Г., Чиу-Тан Ф, Патни П., Хейман Л. А.. Секционная нейроанатомия II нижней конечности: нога и стопа. J Comput Assist Tomogr. 2001 сентябрь-октябрь; 25 (5): 823-6. [PubMed: 11584247]
- 14.
- Окамура К., Канаи С., Хасегава М., Оцука А., Оки С. Эффект дополнительной активации подошвенных внутренних мышц стопы на динамику стопы во время ходьбы. Нога (Edinb). Март 2018; 34: 1-5. [PubMed: 2
- 14]
- 15.
- Nakayama Y, Tashiro Y, Suzuki Y, Kajiwara Y, Zeidan H, Kawagoe M, Yokota Y, Sonoda T, Shimoura K, Tatsumi M, Nakai K, Nishida Y, Bito T, Ёсими С., Аояма Т.Взаимосвязь между высотой поперечной дуги и мышцами стопы оценивается с помощью устройства ультразвуковой визуализации. J Phys Ther Sci. 2018 апр; 30 (4): 630-635. [Бесплатная статья PMC: PMC57] [PubMed: 29706721]
- 16.
- Angin S, Crofts G, Mickle KJ, Nester CJ. Ультразвуковая оценка мышц стопы и подошвенной фасции плоской стопы. Поза походки. 2014; 40 (1): 48-52. [PubMed: 24630465]
- 17.
- Seaman TJ, Ball TA. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 11 августа 2020 г.Pes Cavus. [PubMed: 32310476]
- 18.
- Manoli A, Smith DG, Hansen ST. Иссечение рубцовой мышцы для лечения установленной ишемической контрактуры нижней конечности. Clin Orthop Relat Res. 1993 Июль; (292): 309-14. [PubMed: 8519125]
- 19.
- Бьюкенен Б.К., Кушнер Д. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 7 июня 2020 г. Подошвенный фасциит. [PubMed: 28613727]
- 20.
- Park SY, Park DJ. Сравнение структуры, функции стопы, подошвенного давления и способности к равновесию по индексу массы тела молодых людей.Уважение к общественному здравоохранению Osong. 2019 Апрель; 10 (2): 102-107. [Бесплатная статья PMC: PMC6481571] [PubMed: 31065537]
- 21.
- Taş S, Ünlüer NÖ, Korkusuz F. Морфологические и механические свойства подошвенной фасции и внутренних мышц стопы у лиц с плоскостопием и без него. J Orthop Surg (Гонконг). 2018 май-август; 26 (3): 230949 02482. [PubMed: 30270752]
Анатомия, костный таз и нижняя конечность, медиальный продольный свод стопы — StatPearls
Введение
Медиальный продольный свод, латеральный продольный свод и передний поперечный свод представляют собой три дуги человеческая нога.Эти дуги образованы плюсневыми и предплюсневыми костями и скреплены сухожилиями и связками стопы. Из двух продольных дуг медиальная дуга самая высокая. Кости, связочные структуры и подошвенная фасция дуги создают эластичную и адаптивную основу, которая может поддерживать все тело.
Медиальный продольный свод стопы обеспечивает правильное функционирование нижней конечности во время цикла походки. Эта дуга в значительной степени зависит от своих мышц, иннервации и кровоснабжения для выполнения своей функции.Врожденные аномалии или приобретенная травма любого элемента медиальной продольной дуги могут привести к клиническим последствиям от легких до тяжелых [1].
Структура и функции
Медиальный продольный свод образован особыми структурами, которые позволяют стопе эффективно функционировать. Медиальная дуга состоит из первых трех плюсневых костей, трех клинописных костей, ладьевидной, таранной и пяточной костей стопы. Пяточная кость и таранная кость соединяются в подтаранном суставе, образуя заднюю часть стопы.Подтаранный сустав имеет три фасетки как на пяточной кости, так и на таранной кости. Головка таранной кости покрыта выпуклым хрящом и сочленяется с ладьевидной костью, когда таранная кость опускается ниже и кнутри. Шаровидный сустав находится между ладьевидной костью и таранной костью, проксимальная часть ладьевидной кости имеет вогнутую форму.
С другой стороны, дистальная часть ладьевидной кости выпуклая и сочленяется с проксимальными частями трех клиновидных костей. Клиновидные кости сочленяются с первыми тремя плюсневыми костями.Дорсальный, межкостной и подошвенный компоненты связки Лисфранка соединяют медиальную (вторую) клиновидную форму со второй плюсневой костью, образуя сустав Лисфранка, который важен для стабильности. [2] [3] [4] [5] [6]
Медиальная продольная дуга образована двумя столбами, передним и задним столбом. Три медиальных головки плюсневой кости образуют передний столб, а задний столб состоит из бугристости пяточной кости. Вершина медиальной дуги — это верхняя суставная поверхность таранной кости.
Медиальная дуга опирается на подошвенную пяточно-ладьевидную связку (пружинную связку), дельтовидную связку (большеберцово-ладьевидную часть и передние волокна), медиальную таранно-пяточную связку, таранно-пяточную межкостную связку, сухожилие задней большеберцовой кости и подошвенный апоневроз. Эти структуры стабилизируют свод стопы и среднюю часть стопы. В частности, пружинная связка обеспечивает поддержку головки таранной кости, а подошвенный апоневроз действует как важная опорная структура между двумя столбами медиальной дуги.Пружинная связка укрепляет сустав между таранной костью и ладьевидной костью, которая считается более слабой частью дуги из-за воздействия на нее избыточного давления. Пружинная связка обеспечивает эластичность и позволяет дуге сохранять свою структуру после снятия давления. [2] [6]
Медиальный продольный свод стопы играет решающую роль в амортизации и продвижении стопы при ходьбе. Чтобы понять функцию медиальной дуги, необходимо понять цикл походки. В цикле походки есть две фазы: фаза стойки и фаза маха.Когда пятка ударяется о землю, ступня супинируется, а затем входит в фазу стойки. В средней стойке медиальный продольный свод удлиняется и уплощается за счет протонирования переднего отдела стопы. Эластичные сухожилия и связки, которые растягиваются на этом этапе, накапливают механическую энергию.
Когда медиальная дуга достигает максимальной длины, она начинает укорачиваться, пока пятка не отрывается от земли во время конечной стойки. Медиальная дуга укорачивается и поднимается прямо перед тем, как пальцы стопы отрываются от земли из-за супинации задней части стопы и упругой отдачи тканей (отдачи дуги).Во время этой фазы механическая энергия, которая была сохранена, возвращается телу в качестве энергии для движения стопы во время цикла походки. Передний столб медиальной продольной дуги (медиальные три головки плюсны) действует как трамплин во время отталкивания стопы. Сустав Лисфрака также играет роль в продвижении, позволяя выполнять незначительное подошвенное и тыльное сгибание. Пока ступня находится в воздухе, она находится в фазе поворота. [7] [2] [8] [9]
Эмбриология
Разрастание мезодермы боковой соматоплевральной части позволяет развиваться конечностям.Основываясь на третьем-пятом поясничных сомитах поясничного тракта, разрастания образуют выросты, которые развиваются в задние конечности. Первое развитие конечностей происходит на четвертой неделе беременности, а придатки продолжают развиваться до восьмой недели беременности.
Каждая конечность начинается на вентролатеральной поверхности в виде припухлости, которая подвергается воздействию факторов роста фибробластов. Затем опухоль трансформируется в зачаток конечности, который растет в направлении от проксимального к дистальному. После 4.На 5 неделе беременности видна примитивная стопа. Через несколько дней появляются мышцы и хрящевой скелет, после чего начинают формироваться пальцы ног. Скелетогенез начинается, когда мезенхимные уплотнения мезодермального происхождения образуют структуры скелета. После уплотнения этих элементов следует окостенение. Однако после рождения в некоторых костях предплюсны происходит эндохондральное окостенение. Васкуляризация костей предплюсны возникает еще во внутриутробном периоде.
Обычно младенцы рождаются с плоскостопием из-за толстых подушечек на подошвенных поверхностях стоп, которые защищают своды стопы.Медиальная продольная дуга появляется к 5-6 годам. Развитие элементов стопы позволяет формировать и принимать форму медиального продольного свода. Деформации развития могут вызывать клинические последствия, как будет обсуждаться позже. [10] [11] [6]
Кровоснабжение и лимфатика
Три основных кровоснабжения стопы, которые исходят из подколенной артерии, — это передняя большеберцовая артерия, малоберцовая артерия и задняя большеберцовая артерия. Задняя большеберцовая артерия проходит между длинным сгибателем пальцев и длинным сгибателем большого пальца стопы, когда она спускается к медиальной области лодыжки и подошвенной стороне задней части стопы.Затем эта артерия делится на медиальную и боковую подошвенные артерии, которые анастомозируют дистально. Этот анастомоз образует кольцо с глубокой подошвенной дугой, проходящей поперек. Перонеальная артерия снабжает задний отдел стопы. Передняя большеберцовая артерия снабжает переднюю и заднюю части стопы и в конечном итоге становится артерией тыльной стороны стопы при прохождении удерживателя разгибателя. Конкретные артерии, снабжающие медиальный продольный свод стопы, обсуждаются в разделе о мышцах.[2] [4] [11]
Венозная система нижней конечности состоит из сочетания поверхностных и глубоких вен. Глубокие вены проходят между мышцами, а поверхностные — под кожей. Во время каждого шага ходьбы эти вены опорожняются, поскольку кровь выталкивается вверх по щиколотку и к икре. На передней части медиальной лодыжки медиальная маргинальная вена поднимается над медиальной продольной аркой, в конечном итоге становясь большой подкожной веной (внутренней подкожной веной).[11]
Лимфа из нижней конечности отводится в общие и внешние цепи подвздошных лимфатических узлов. Подошва имеет множество поверхностных лимфатических сосудов. Эти сосуды скапливаются в медиальном и латеральном коллекторах. Лимфа из медиальных поверхностных лимфатических сосудов сначала перемещается к поверхностным паховым узлам, а затем стекает в глубокие паховые узлы. В то время как глубокие лимфатические сосуды и боковые поверхностные лимфатические сосуды стекают в подколенные лимфатические узлы. [11]
Нервы
Большую часть иннервации нижних конечностей дает седалищный нерв от пояснично-крестцового сплетения.Этот нерв ныряет под грушевидную мышцу, а затем перемещается дистально. Седалищный нерв разветвляется на общий малоберцовый нерв и большеберцовый нерв в дистальной трети бедренной кости. При движении дистально большеберцовый нерв разветвляется на медиальный пяточный, медиальный икроножный кожный, медиальный подошвенный и латеральный подошвенный нервы. Также общий малоберцовый нерв делится на глубокий малоберцовый нерв и поверхностный малоберцовый нерв.
Глубокий малоберцовый нерв обеспечивает двигательную функцию мышц, которые сгибают стопу сзади, а поверхностный малоберцовый нерв принимает сенсорную информацию через кожные ветви.В следующем разделе мы обсудим особенности иннервации мышц медиальной продольной дуги. [11] [12] [13]
Мышцы
Следующие мышцы стопы обеспечивают опору и обеспечивают эффективное функционирование медиальной продольной дуги. Исследования показывают, что внутренние подошвенные мышцы стопы играют роль в фазе опоры цикла походки, помогая передавать опорную силу стопы и поглощать удары. Во время фазы ранней и средней стойки эти мышцы удлиняются и рассеивают механическую энергию.В фазе поздней стойки они вырабатывают механическую энергию, которая помогает и стабилизирует стопу во время движения. [14] [15] [16] [9]
Отводящий большой палец стопы находится в первом слое внутренних мышц. Он берет начало в бугристости пяточной кости и вставляется в основание большого пальца стопы, позволяя отводить большой палец. Его кровоснабжение происходит от медиальной подошвенной артерии, а иннервация — от медиального подошвенного нерва. [11] [16]
Короткий сгибатель пальцев кисти также находится в 1-м слое внутренних подошвенных мышц.Эта мышца берет начало в бугристости пяточной кости и прикрепляется к пальцам со второго по пятый в средней фаланге, позволяя этим пальцам сгибаться. Короткий сгибатель большого пальца стопы сгибает большой палец ноги. Берет начало на латеральных клинописных и кубовидных костях и прикрепляется к проксимальной фаланге большого пальца стопы. Обе мышцы имеют такое же кровоснабжение и иннервацию, что и отводящий палец большого пальца (медиальная подошвенная артерия и медиальный подошвенный нерв). [11] [6] [16]
Три подошвенные межкостные мышцы берут начало от медиальной плюсневой кости с третьего по пятый палец и соединяют пальцы стопы.Они вставляются на проксимальных фалангах. Межкостные мышцы снабжены подошвенной плюсневой артерией и иннервируются латеральным подошвенным нервом. [11]
Следующий набор мышц, участвующих в медиальной продольной арке, — это те, которые сгруппированы в зависимости от их действий в стопе и лодыжке. Задняя большеберцовая мышца берет начало в верхних двух третях медиальной задней поверхности большеберцовой кости. Затем сухожилие прикрепляется к подошвенным поверхностям второй, третьей и четвертой плюсневых костей (глубокое скольжение) и бугристости ладьевидной кости (поверхностное скольжение).Он снабжает кровью заднюю большеберцовую, малоберцовую и икроножную артерии и иннервируется большеберцовым нервом. Хотя важным действием задней большеберцовой мышцы является переворот стопы, она также помогает при супинации, подошвенном сгибании и приведении стопы. Таким образом, действия этой мышцы обеспечивают поддержание высоты свода стопы. Повреждение задней большеберцовой мышцы может потенциально вызвать коллапс дуги, что приведет к серьезным проблемам. Задняя большеберцовая мышца также имеет длинное эластичное сухожилие.Отдача и растяжение этого сухожилия поглощают и рассеивают механическую энергию в задней части стопы. [11] [16] [9]
Передняя большеберцовая мышца начинается на латеральном мыщелке большеберцовой кости и верхней половине латеральной большеберцовой кости. Вставка располагается на медиальной клинописи на медиальной и подошвенной поверхностях и у основания первой плюсневой кости. Действия этой мышцы включают в себя тыльное сгибание голеностопного сустава и выворот задней части стопы. Он получает питание через переднюю большеберцовую артерию и иннервацию от глубокого малоберцового нерва.[11] [16]
Длинный сгибатель большого пальца стопы берет начало на задней малоберцовой кости на нижних двух третях и прикрепляется к основанию дистальной фаланги большого пальца стопы на подошвенной поверхности. Эта мышца в основном сгибает большой палец ноги. Его кровоснабжение происходит от задней большеберцовой артерии, а иннервация — от большеберцового нерва. Длинный сгибатель большого пальца стопы действует как тетива для медиальной продольной дуги. [11] [16] [6]
Длинный сгибатель пальцев берется из заднего дистального отдела большеберцовой кости и разделяется на четыре сухожилия.Эти сухожилия прикрепляются к основанию 2–5 дистальных фаланг подошвенной поверхности. Сухожилия позволяют этим пальцам сгибаться. Задняя большеберцовая артерия снабжает эту мышцу, и ее иннервация осуществляется большеберцовым нервом. [11] [16]
Длинная малоберцовая мышца (длинная малоберцовая мышца) берет начало в головке малоберцовой кости и верхней части диафиза малоберцовой кости и прикрепляется к латеральному основанию первой плюсневой кости и заднебоковой части медиальной клиновидной формы. Он подошвенный сгибает лодыжку и выворачивает стопу.Сосудистое кровоснабжение обеспечивается передней большеберцовой артерией и иннервируется поверхностным малоберцовым нервом. Эта мышца также образует перевязку с передней большеберцовой мышцей. [11] [16]
Короткая малоберцовая мышца (короткая малоберцовая мышца) берет начало в нижней боковой части малоберцовой кости и затем прикрепляется к шиловидному отростку пятой плюсневой кости для подошвенного сгиба голеностопного сустава и выворачивания стопы. Он получает кровоснабжение от малоберцовой артерии и иннервацию через поверхностный малоберцовый нерв. [11] [16]
Физиологические варианты
Психологические варианты медиального продольного свода стопы включают плоскую стопу (плоскостопие) и кавусную ногу (высокий свод стопы).Оба эти состояния считаются вариациями положения стопы и могут быть разделены на врожденные и приобретенные. Pes planus и pes cavus обсуждаются в следующих разделах [2].
Хирургические аспекты
Pes Planus
У детей хирургическое вмешательство рассматривается только в случаях жесткой плоской стопы, что бывает редко. Ригидная плоская стопа возникает в сочетании с врожденной виртуальной таранной костью, добавочной ладьевидной костью, тарзальной коалицией или другой врожденной патологией заднего отдела стопы.У взрослых хирургическое вмешательство добавляется к плану лечения, как только другие методы лечения исчерпаны. Pes planus — это тема для дальнейшего обсуждения в следующем разделе. [6]
Pes Cavus
Возможное лечение тяжелых случаев кавусной стопы включает хирургическое вмешательство. Оперативное вмешательство может быть важным, поскольку деформации продолжают ухудшаться, а мышцы становятся несбалансированными. Операция рекомендуется до появления признаков дегенерирующих суставов и фиксированных деформаций. Хирургические варианты включают пересадку сухожилия в фазе или вне фазы.Планы оперативного лечения также могут потребоваться для коррекции других патологий, связанных с малозаметной кавусной стопой. Более подробная информация о pes cavus представлена в следующем разделе. [17]
Подошвенный фасциит
Хирургия — это последний вариант лечения, и его следует рассматривать только в том случае, если состояние ухудшается или становится хроническим, а другие методы лечения не увенчались успехом. Обсуждение подошвенного фасциита приводится в следующем разделе [12].
Клиническая значимость
Дефекты или деформации медиального продольного свода стопы могут привести к клиническим последствиям.Одним из таких примеров является плоская стопа, также известная как вальгусная стопа, или плоскостопие. Это состояние демонстрирует потерю медиальной продольной оси и может быть врожденным или приобретенным. Как описано ранее, большинство младенцев рождаются с плоскостопием и к 6 годам развивают нормальные дуги стопы. Наиболее частой причиной врожденной плоской стопы у детей является гибкая плоская стопа; это когда свод кажется нормальным без нагрузки и исчезает с нагрузкой.
Коллапс дуги у детей также коррелирует с ожирением.Дисфункция сухожилия задней большеберцовой кости является наиболее частой причиной приобретенной кавусной стопы. Классическое представление этого — женщина старше 40 лет, страдающая диабетом и ожирением. Другие структуры медиальной продольной дуги, которые могут способствовать развитию плоской стопы, — это слабость подошвенной фасции, пружинной связки или других подошвенных связок. Любой тип травмы или травмы средней или задней части стопы также может привести к плоской стопе. Хотя это обычно бессимптомно, плоская стопа включает боль в спине, бедре, коленях, голени, пятке и средней части стопы.Пациенты также могут иметь в анамнезе частые растяжения связок голеностопного сустава из-за чрезмерного прогиба при ходьбе [6].
Еще одно заболевание, поражающее медиальную продольную дугу, — это кавернозная стопа, также известная как когтистая стопа. Наиболее характерной особенностью каверной стопы является возвышение медиального продольного свода стопы. Когтистая стопа обычно возникает в результате деформации передней или задней части стопы или их комбинации. При каверне длинная малоберцовая мышца и задняя большеберцовая мышца более сильны и превосходят короткую малоберцовую мышцу, переднюю большеберцовую мышцу и внутренние мышцы стопы.В этом состоянии обычно сокращается длинная малоберцовая мышца, вызывая подошвенное сгибание первого луча. Более высокий свод в этом состоянии снижает способность стопы поглощать удары и оказывает избыточное давление на пятку и подушечку стопы.
Врожденная (наследственная) полая стопа, как правило, двусторонняя. Четыре основных причины этого состояния: неврологические проблемы, травма, нелеченная косолапость или идиопатическое заболевание. Симптомы кавуса включают боль в стопах, лодыжках и коленях, а также частые растяжения связок голеностопных суставов.Пациенты также могут заметить, что их обувь больше не подходит или начинает быстро изнашиваться. Подобные деформации стопы также могут иметь место в семейном анамнезе. При физикальном осмотре могут быть обнаружены болезненные при пальпации плюсневые кости. Кроме того, важным признаком pes cavus является то, что пяточная подушечка стопы визуализируется спереди, когда пациент стоит, обе стопы направлены вперед (пятка «peek-a-boo»). [18] [17]
Как плоская стопа, так и полая стопа могут привести к состоянию, известному как подошвенный фасциит.Подошвенная фасция является основным опорным элементом медиальной продольной дуги, который также играет роль в поглощении ударов. Подошвенный фасциит — это раздражение подошвенной фасции, приводящее к дегенерации. Хотя это связано со многими факторами, наиболее частой причиной является травма, вызванная чрезмерным перенапряжением из-за повторяющейся нагрузки на стопу. Подошвенная фасция может образовывать микротрещины, связанные с нагрузкой и стоячим положением. Как предрасполагающий фактор, плоская стопа приводит к деформации медиального бугорка пяточной кости и прилегающих перифасциальных структур (истока подошвенной фасции).
В pes cavus стопа неправильно поглощает удары или отвращение; следовательно, это также вызывает повышенную нагрузку на пятку и может вызвать подошвенный фасциит. Пациенты обычно поступают с постепенным появлением резкой боли в пятке, которая усиливается утром после подъема с постели. Боль уменьшается в начале ходьбы или других физических нагрузок, а затем усиливается в течение дня. Симптомы также усугубляются при длительном стоянии. Во время медицинского осмотра отмечается боль при пальпации подошвенного медиального бугорка пяточной кости и при пассивном тыльном сгибании стопы и пальцев ног.[19]
Прочие вопросы
Во время осанки человека, стоящего в вертикальном положении, можно быстро и практически оценить медиальный продольный свод стопы под нагрузкой. Достаточно провести воображаемую линию Фейсса, чтобы определить, существует ли физиологическая медиальная продольная дуга. Эта линия получается путем соединения медиальной лодыжки и первого пястно-фалангового сустава. После того, как эта линия проведена, достаточно наблюдать, пересекает ли ладьевидный бугорок этой линией, и в этом случае подошвенная дуга будет физиологической.Если же, с другой стороны, бугристость ладьевидной кости выше этой линии, это означает, что стопа плоская / супинированная; если бугристость ладьевидной кости ниже линии Фейсса, это означает, что стопа плоская / пронированная.
У молодых / взрослых людей с ожирением существует обратная зависимость между толщиной фасциальной ткани на уровне медиальной дуги и опусканием последней. [20]
У субъектов с уменьшением медиальной продольной дуги наблюдается увеличение толщины мышцы, отводящей большой палец стопы; эта адаптация в конечном итоге может вызвать изменения осанки.[21]
Дополнительное образование / Вопросы для повторения
Рисунок
Своды стопы. Предоставлено Бруно Бордони, доктором философии.
Ссылки
- 1.
- Gwani AS, Asari MA, Mohd Ismail ZI. Как взаимосвязаны три свода стопы. Фолиа Морфол (Варшава). 2017; 76 (4): 682-688. [PubMed: 28553850]
- 2.
- Ficke J, Byerly DW. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 августа 2020 г. Анатомия, костный таз и нижняя конечность, стопа.[PubMed: 31536304]
- 3.
- Рассел Т.Г., Байерли Д.В. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 9 октября 2020 г. Перелом таранной кости. [PubMed: 30969509]
- 4.
- MacGregor R, Byerly DW. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Анатомия, костный таз и нижняя конечность, кости стопы. [PubMed: 324]
- 5.
- Brockett CL, Chapman GJ. Биомеханика голеностопного сустава. Ортоп травма. 2016 июн; 30 (3): 232-238.[Бесплатная статья PMC: PMC4994968] [PubMed: 27594929]
- 6.
- Радж М.А., Тафти Д., Киль Дж. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 30 июня 2020 г. Pes Planus. [PubMed: 28613553]
- 7.
- Kayano J. Динамическая функция медиального свода стопы. Nihon Seikeigeka Gakkai Zasshi. 1986 ноя; 60 (11): 1147-56. [PubMed: 3819541]
- 8.
- Хан К., Бэ К., Левин Н., Ян Дж., Ли Дж. С.. Биомеханическое влияние ортезов стопы на движения заднего отдела стопы и параметры суставов у пациентов с гибким плоскостопием.Med Sci Monit. 2019 8 августа; 25: 5920-5928. [Бесплатная статья PMC: PMC6698090] [PubMed: 31393860]
- 9.
- Kelly LA, Cresswell AG, Farris DJ. Энергичное поведение человеческой стопы в диапазоне скоростей бега. Sci Rep.12 июля 2018; 8 (1): 10576. [Бесплатная статья PMC: PMC6043578] [PubMed: 30002498]
- 10.
- Марин-Ллера Дж. К., Гарсиадьего-Казарес Д., Чимал-Монрой Дж. Понимание клеточных и молекулярных механизмов, которые контролируют ранние решения клеточной судьбы во время аппендикулярного скелетогенеза.Фронт Жене. 2019; 10: 977. [Бесплатная статья PMC: PMC6797607] [PubMed: 31681419]
- 11.
- Card RK, Bordoni B. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 15 августа 2020 г. Анатомия, костный таз и нижняя конечность, мышцы стопы. [PubMed: 30969527]
- 12.
- Yablon CM, Hammer MR, Morag Y, Brandon CJ, Fessell DP, Jacobson JA. УЗИ периферических нервов нижних конечностей: ориентировочный подход. Рентгенография. 2016 март-апрель; 36 (2): 464-78. [PubMed: 26871986]
- 13.
- Табер К. Х., Дункан Г., Чиу-Тан Ф, Патни П., Хейман Л. А.. Секционная нейроанатомия II нижней конечности: нога и стопа. J Comput Assist Tomogr. 2001 сентябрь-октябрь; 25 (5): 823-6. [PubMed: 11584247]
- 14.
- Окамура К., Канаи С., Хасегава М., Оцука А., Оки С. Эффект дополнительной активации подошвенных внутренних мышц стопы на динамику стопы во время ходьбы. Нога (Edinb). Март 2018; 34: 1-5. [PubMed: 2
- 14]
- 15.
- Nakayama Y, Tashiro Y, Suzuki Y, Kajiwara Y, Zeidan H, Kawagoe M, Yokota Y, Sonoda T, Shimoura K, Tatsumi M, Nakai K, Nishida Y, Bito T, Ёсими С., Аояма Т.Взаимосвязь между высотой поперечной дуги и мышцами стопы оценивается с помощью устройства ультразвуковой визуализации. J Phys Ther Sci. 2018 апр; 30 (4): 630-635. [Бесплатная статья PMC: PMC57] [PubMed: 29706721]
- 16.
- Angin S, Crofts G, Mickle KJ, Nester CJ. Ультразвуковая оценка мышц стопы и подошвенной фасции плоской стопы. Поза походки. 2014; 40 (1): 48-52. [PubMed: 24630465]
- 17.
- Seaman TJ, Ball TA. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 11 августа 2020 г.Pes Cavus. [PubMed: 32310476]
- 18.
- Manoli A, Smith DG, Hansen ST. Иссечение рубцовой мышцы для лечения установленной ишемической контрактуры нижней конечности. Clin Orthop Relat Res. 1993 Июль; (292): 309-14. [PubMed: 8519125]
- 19.
- Бьюкенен Б.К., Кушнер Д. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 7 июня 2020 г. Подошвенный фасциит. [PubMed: 28613727]
- 20.
- Park SY, Park DJ. Сравнение структуры, функции стопы, подошвенного давления и способности к равновесию по индексу массы тела молодых людей.Уважение к общественному здравоохранению Osong. 2019 Апрель; 10 (2): 102-107. [Бесплатная статья PMC: PMC6481571] [PubMed: 31065537]
- 21.
- Taş S, Ünlüer NÖ, Korkusuz F. Морфологические и механические свойства подошвенной фасции и внутренних мышц стопы у лиц с плоскостопием и без него. J Orthop Surg (Гонконг). 2018 май-август; 26 (3): 230949 02482. [PubMed: 30270752]
Анатомия, костный таз и нижняя конечность, медиальный продольный свод стопы — StatPearls
Введение
Медиальный продольный свод, латеральный продольный свод и передний поперечный свод представляют собой три дуги человеческая нога.Эти дуги образованы плюсневыми и предплюсневыми костями и скреплены сухожилиями и связками стопы. Из двух продольных дуг медиальная дуга самая высокая. Кости, связочные структуры и подошвенная фасция дуги создают эластичную и адаптивную основу, которая может поддерживать все тело.
Медиальный продольный свод стопы обеспечивает правильное функционирование нижней конечности во время цикла походки. Эта дуга в значительной степени зависит от своих мышц, иннервации и кровоснабжения для выполнения своей функции.Врожденные аномалии или приобретенная травма любого элемента медиальной продольной дуги могут привести к клиническим последствиям от легких до тяжелых [1].
Структура и функции
Медиальный продольный свод образован особыми структурами, которые позволяют стопе эффективно функционировать. Медиальная дуга состоит из первых трех плюсневых костей, трех клинописных костей, ладьевидной, таранной и пяточной костей стопы. Пяточная кость и таранная кость соединяются в подтаранном суставе, образуя заднюю часть стопы.Подтаранный сустав имеет три фасетки как на пяточной кости, так и на таранной кости. Головка таранной кости покрыта выпуклым хрящом и сочленяется с ладьевидной костью, когда таранная кость опускается ниже и кнутри. Шаровидный сустав находится между ладьевидной костью и таранной костью, проксимальная часть ладьевидной кости имеет вогнутую форму.
С другой стороны, дистальная часть ладьевидной кости выпуклая и сочленяется с проксимальными частями трех клиновидных костей. Клиновидные кости сочленяются с первыми тремя плюсневыми костями.Дорсальный, межкостной и подошвенный компоненты связки Лисфранка соединяют медиальную (вторую) клиновидную форму со второй плюсневой костью, образуя сустав Лисфранка, который важен для стабильности. [2] [3] [4] [5] [6]
Медиальная продольная дуга образована двумя столбами, передним и задним столбом. Три медиальных головки плюсневой кости образуют передний столб, а задний столб состоит из бугристости пяточной кости. Вершина медиальной дуги — это верхняя суставная поверхность таранной кости.
Медиальная дуга опирается на подошвенную пяточно-ладьевидную связку (пружинную связку), дельтовидную связку (большеберцово-ладьевидную часть и передние волокна), медиальную таранно-пяточную связку, таранно-пяточную межкостную связку, сухожилие задней большеберцовой кости и подошвенный апоневроз. Эти структуры стабилизируют свод стопы и среднюю часть стопы. В частности, пружинная связка обеспечивает поддержку головки таранной кости, а подошвенный апоневроз действует как важная опорная структура между двумя столбами медиальной дуги.Пружинная связка укрепляет сустав между таранной костью и ладьевидной костью, которая считается более слабой частью дуги из-за воздействия на нее избыточного давления. Пружинная связка обеспечивает эластичность и позволяет дуге сохранять свою структуру после снятия давления. [2] [6]
Медиальный продольный свод стопы играет решающую роль в амортизации и продвижении стопы при ходьбе. Чтобы понять функцию медиальной дуги, необходимо понять цикл походки. В цикле походки есть две фазы: фаза стойки и фаза маха.Когда пятка ударяется о землю, ступня супинируется, а затем входит в фазу стойки. В средней стойке медиальный продольный свод удлиняется и уплощается за счет протонирования переднего отдела стопы. Эластичные сухожилия и связки, которые растягиваются на этом этапе, накапливают механическую энергию.
Когда медиальная дуга достигает максимальной длины, она начинает укорачиваться, пока пятка не отрывается от земли во время конечной стойки. Медиальная дуга укорачивается и поднимается прямо перед тем, как пальцы стопы отрываются от земли из-за супинации задней части стопы и упругой отдачи тканей (отдачи дуги).Во время этой фазы механическая энергия, которая была сохранена, возвращается телу в качестве энергии для движения стопы во время цикла походки. Передний столб медиальной продольной дуги (медиальные три головки плюсны) действует как трамплин во время отталкивания стопы. Сустав Лисфрака также играет роль в продвижении, позволяя выполнять незначительное подошвенное и тыльное сгибание. Пока ступня находится в воздухе, она находится в фазе поворота. [7] [2] [8] [9]
Эмбриология
Разрастание мезодермы боковой соматоплевральной части позволяет развиваться конечностям.Основываясь на третьем-пятом поясничных сомитах поясничного тракта, разрастания образуют выросты, которые развиваются в задние конечности. Первое развитие конечностей происходит на четвертой неделе беременности, а придатки продолжают развиваться до восьмой недели беременности.
Каждая конечность начинается на вентролатеральной поверхности в виде припухлости, которая подвергается воздействию факторов роста фибробластов. Затем опухоль трансформируется в зачаток конечности, который растет в направлении от проксимального к дистальному. После 4.На 5 неделе беременности видна примитивная стопа. Через несколько дней появляются мышцы и хрящевой скелет, после чего начинают формироваться пальцы ног. Скелетогенез начинается, когда мезенхимные уплотнения мезодермального происхождения образуют структуры скелета. После уплотнения этих элементов следует окостенение. Однако после рождения в некоторых костях предплюсны происходит эндохондральное окостенение. Васкуляризация костей предплюсны возникает еще во внутриутробном периоде.
Обычно младенцы рождаются с плоскостопием из-за толстых подушечек на подошвенных поверхностях стоп, которые защищают своды стопы.Медиальная продольная дуга появляется к 5-6 годам. Развитие элементов стопы позволяет формировать и принимать форму медиального продольного свода. Деформации развития могут вызывать клинические последствия, как будет обсуждаться позже. [10] [11] [6]
Кровоснабжение и лимфатика
Три основных кровоснабжения стопы, которые исходят из подколенной артерии, — это передняя большеберцовая артерия, малоберцовая артерия и задняя большеберцовая артерия. Задняя большеберцовая артерия проходит между длинным сгибателем пальцев и длинным сгибателем большого пальца стопы, когда она спускается к медиальной области лодыжки и подошвенной стороне задней части стопы.Затем эта артерия делится на медиальную и боковую подошвенные артерии, которые анастомозируют дистально. Этот анастомоз образует кольцо с глубокой подошвенной дугой, проходящей поперек. Перонеальная артерия снабжает задний отдел стопы. Передняя большеберцовая артерия снабжает переднюю и заднюю части стопы и в конечном итоге становится артерией тыльной стороны стопы при прохождении удерживателя разгибателя. Конкретные артерии, снабжающие медиальный продольный свод стопы, обсуждаются в разделе о мышцах.[2] [4] [11]
Венозная система нижней конечности состоит из сочетания поверхностных и глубоких вен. Глубокие вены проходят между мышцами, а поверхностные — под кожей. Во время каждого шага ходьбы эти вены опорожняются, поскольку кровь выталкивается вверх по щиколотку и к икре. На передней части медиальной лодыжки медиальная маргинальная вена поднимается над медиальной продольной аркой, в конечном итоге становясь большой подкожной веной (внутренней подкожной веной).[11]
Лимфа из нижней конечности отводится в общие и внешние цепи подвздошных лимфатических узлов. Подошва имеет множество поверхностных лимфатических сосудов. Эти сосуды скапливаются в медиальном и латеральном коллекторах. Лимфа из медиальных поверхностных лимфатических сосудов сначала перемещается к поверхностным паховым узлам, а затем стекает в глубокие паховые узлы. В то время как глубокие лимфатические сосуды и боковые поверхностные лимфатические сосуды стекают в подколенные лимфатические узлы. [11]
Нервы
Большую часть иннервации нижних конечностей дает седалищный нерв от пояснично-крестцового сплетения.Этот нерв ныряет под грушевидную мышцу, а затем перемещается дистально. Седалищный нерв разветвляется на общий малоберцовый нерв и большеберцовый нерв в дистальной трети бедренной кости. При движении дистально большеберцовый нерв разветвляется на медиальный пяточный, медиальный икроножный кожный, медиальный подошвенный и латеральный подошвенный нервы. Также общий малоберцовый нерв делится на глубокий малоберцовый нерв и поверхностный малоберцовый нерв.
Глубокий малоберцовый нерв обеспечивает двигательную функцию мышц, которые сгибают стопу сзади, а поверхностный малоберцовый нерв принимает сенсорную информацию через кожные ветви.В следующем разделе мы обсудим особенности иннервации мышц медиальной продольной дуги. [11] [12] [13]
Мышцы
Следующие мышцы стопы обеспечивают опору и обеспечивают эффективное функционирование медиальной продольной дуги. Исследования показывают, что внутренние подошвенные мышцы стопы играют роль в фазе опоры цикла походки, помогая передавать опорную силу стопы и поглощать удары. Во время фазы ранней и средней стойки эти мышцы удлиняются и рассеивают механическую энергию.В фазе поздней стойки они вырабатывают механическую энергию, которая помогает и стабилизирует стопу во время движения. [14] [15] [16] [9]
Отводящий большой палец стопы находится в первом слое внутренних мышц. Он берет начало в бугристости пяточной кости и вставляется в основание большого пальца стопы, позволяя отводить большой палец. Его кровоснабжение происходит от медиальной подошвенной артерии, а иннервация — от медиального подошвенного нерва. [11] [16]
Короткий сгибатель пальцев кисти также находится в 1-м слое внутренних подошвенных мышц.Эта мышца берет начало в бугристости пяточной кости и прикрепляется к пальцам со второго по пятый в средней фаланге, позволяя этим пальцам сгибаться. Короткий сгибатель большого пальца стопы сгибает большой палец ноги. Берет начало на латеральных клинописных и кубовидных костях и прикрепляется к проксимальной фаланге большого пальца стопы. Обе мышцы имеют такое же кровоснабжение и иннервацию, что и отводящий палец большого пальца (медиальная подошвенная артерия и медиальный подошвенный нерв). [11] [6] [16]
Три подошвенные межкостные мышцы берут начало от медиальной плюсневой кости с третьего по пятый палец и соединяют пальцы стопы.Они вставляются на проксимальных фалангах. Межкостные мышцы снабжены подошвенной плюсневой артерией и иннервируются латеральным подошвенным нервом. [11]
Следующий набор мышц, участвующих в медиальной продольной арке, — это те, которые сгруппированы в зависимости от их действий в стопе и лодыжке. Задняя большеберцовая мышца берет начало в верхних двух третях медиальной задней поверхности большеберцовой кости. Затем сухожилие прикрепляется к подошвенным поверхностям второй, третьей и четвертой плюсневых костей (глубокое скольжение) и бугристости ладьевидной кости (поверхностное скольжение).Он снабжает кровью заднюю большеберцовую, малоберцовую и икроножную артерии и иннервируется большеберцовым нервом. Хотя важным действием задней большеберцовой мышцы является переворот стопы, она также помогает при супинации, подошвенном сгибании и приведении стопы. Таким образом, действия этой мышцы обеспечивают поддержание высоты свода стопы. Повреждение задней большеберцовой мышцы может потенциально вызвать коллапс дуги, что приведет к серьезным проблемам. Задняя большеберцовая мышца также имеет длинное эластичное сухожилие.Отдача и растяжение этого сухожилия поглощают и рассеивают механическую энергию в задней части стопы. [11] [16] [9]
Передняя большеберцовая мышца начинается на латеральном мыщелке большеберцовой кости и верхней половине латеральной большеберцовой кости. Вставка располагается на медиальной клинописи на медиальной и подошвенной поверхностях и у основания первой плюсневой кости. Действия этой мышцы включают в себя тыльное сгибание голеностопного сустава и выворот задней части стопы. Он получает питание через переднюю большеберцовую артерию и иннервацию от глубокого малоберцового нерва.[11] [16]
Длинный сгибатель большого пальца стопы берет начало на задней малоберцовой кости на нижних двух третях и прикрепляется к основанию дистальной фаланги большого пальца стопы на подошвенной поверхности. Эта мышца в основном сгибает большой палец ноги. Его кровоснабжение происходит от задней большеберцовой артерии, а иннервация — от большеберцового нерва. Длинный сгибатель большого пальца стопы действует как тетива для медиальной продольной дуги. [11] [16] [6]
Длинный сгибатель пальцев берется из заднего дистального отдела большеберцовой кости и разделяется на четыре сухожилия.Эти сухожилия прикрепляются к основанию 2–5 дистальных фаланг подошвенной поверхности. Сухожилия позволяют этим пальцам сгибаться. Задняя большеберцовая артерия снабжает эту мышцу, и ее иннервация осуществляется большеберцовым нервом. [11] [16]
Длинная малоберцовая мышца (длинная малоберцовая мышца) берет начало в головке малоберцовой кости и верхней части диафиза малоберцовой кости и прикрепляется к латеральному основанию первой плюсневой кости и заднебоковой части медиальной клиновидной формы. Он подошвенный сгибает лодыжку и выворачивает стопу.Сосудистое кровоснабжение обеспечивается передней большеберцовой артерией и иннервируется поверхностным малоберцовым нервом. Эта мышца также образует перевязку с передней большеберцовой мышцей. [11] [16]
Короткая малоберцовая мышца (короткая малоберцовая мышца) берет начало в нижней боковой части малоберцовой кости и затем прикрепляется к шиловидному отростку пятой плюсневой кости для подошвенного сгиба голеностопного сустава и выворачивания стопы. Он получает кровоснабжение от малоберцовой артерии и иннервацию через поверхностный малоберцовый нерв. [11] [16]
Физиологические варианты
Психологические варианты медиального продольного свода стопы включают плоскую стопу (плоскостопие) и кавусную ногу (высокий свод стопы).Оба эти состояния считаются вариациями положения стопы и могут быть разделены на врожденные и приобретенные. Pes planus и pes cavus обсуждаются в следующих разделах [2].
Хирургические аспекты
Pes Planus
У детей хирургическое вмешательство рассматривается только в случаях жесткой плоской стопы, что бывает редко. Ригидная плоская стопа возникает в сочетании с врожденной виртуальной таранной костью, добавочной ладьевидной костью, тарзальной коалицией или другой врожденной патологией заднего отдела стопы.У взрослых хирургическое вмешательство добавляется к плану лечения, как только другие методы лечения исчерпаны. Pes planus — это тема для дальнейшего обсуждения в следующем разделе. [6]
Pes Cavus
Возможное лечение тяжелых случаев кавусной стопы включает хирургическое вмешательство. Оперативное вмешательство может быть важным, поскольку деформации продолжают ухудшаться, а мышцы становятся несбалансированными. Операция рекомендуется до появления признаков дегенерирующих суставов и фиксированных деформаций. Хирургические варианты включают пересадку сухожилия в фазе или вне фазы.Планы оперативного лечения также могут потребоваться для коррекции других патологий, связанных с малозаметной кавусной стопой. Более подробная информация о pes cavus представлена в следующем разделе. [17]
Подошвенный фасциит
Хирургия — это последний вариант лечения, и его следует рассматривать только в том случае, если состояние ухудшается или становится хроническим, а другие методы лечения не увенчались успехом. Обсуждение подошвенного фасциита приводится в следующем разделе [12].
Клиническая значимость
Дефекты или деформации медиального продольного свода стопы могут привести к клиническим последствиям.Одним из таких примеров является плоская стопа, также известная как вальгусная стопа, или плоскостопие. Это состояние демонстрирует потерю медиальной продольной оси и может быть врожденным или приобретенным. Как описано ранее, большинство младенцев рождаются с плоскостопием и к 6 годам развивают нормальные дуги стопы. Наиболее частой причиной врожденной плоской стопы у детей является гибкая плоская стопа; это когда свод кажется нормальным без нагрузки и исчезает с нагрузкой.
Коллапс дуги у детей также коррелирует с ожирением.Дисфункция сухожилия задней большеберцовой кости является наиболее частой причиной приобретенной кавусной стопы. Классическое представление этого — женщина старше 40 лет, страдающая диабетом и ожирением. Другие структуры медиальной продольной дуги, которые могут способствовать развитию плоской стопы, — это слабость подошвенной фасции, пружинной связки или других подошвенных связок. Любой тип травмы или травмы средней или задней части стопы также может привести к плоской стопе. Хотя это обычно бессимптомно, плоская стопа включает боль в спине, бедре, коленях, голени, пятке и средней части стопы.Пациенты также могут иметь в анамнезе частые растяжения связок голеностопного сустава из-за чрезмерного прогиба при ходьбе [6].
Еще одно заболевание, поражающее медиальную продольную дугу, — это кавернозная стопа, также известная как когтистая стопа. Наиболее характерной особенностью каверной стопы является возвышение медиального продольного свода стопы. Когтистая стопа обычно возникает в результате деформации передней или задней части стопы или их комбинации. При каверне длинная малоберцовая мышца и задняя большеберцовая мышца более сильны и превосходят короткую малоберцовую мышцу, переднюю большеберцовую мышцу и внутренние мышцы стопы.В этом состоянии обычно сокращается длинная малоберцовая мышца, вызывая подошвенное сгибание первого луча. Более высокий свод в этом состоянии снижает способность стопы поглощать удары и оказывает избыточное давление на пятку и подушечку стопы.
Врожденная (наследственная) полая стопа, как правило, двусторонняя. Четыре основных причины этого состояния: неврологические проблемы, травма, нелеченная косолапость или идиопатическое заболевание. Симптомы кавуса включают боль в стопах, лодыжках и коленях, а также частые растяжения связок голеностопных суставов.Пациенты также могут заметить, что их обувь больше не подходит или начинает быстро изнашиваться. Подобные деформации стопы также могут иметь место в семейном анамнезе. При физикальном осмотре могут быть обнаружены болезненные при пальпации плюсневые кости. Кроме того, важным признаком pes cavus является то, что пяточная подушечка стопы визуализируется спереди, когда пациент стоит, обе стопы направлены вперед (пятка «peek-a-boo»). [18] [17]
Как плоская стопа, так и полая стопа могут привести к состоянию, известному как подошвенный фасциит.Подошвенная фасция является основным опорным элементом медиальной продольной дуги, который также играет роль в поглощении ударов. Подошвенный фасциит — это раздражение подошвенной фасции, приводящее к дегенерации. Хотя это связано со многими факторами, наиболее частой причиной является травма, вызванная чрезмерным перенапряжением из-за повторяющейся нагрузки на стопу. Подошвенная фасция может образовывать микротрещины, связанные с нагрузкой и стоячим положением. Как предрасполагающий фактор, плоская стопа приводит к деформации медиального бугорка пяточной кости и прилегающих перифасциальных структур (истока подошвенной фасции).
В pes cavus стопа неправильно поглощает удары или отвращение; следовательно, это также вызывает повышенную нагрузку на пятку и может вызвать подошвенный фасциит. Пациенты обычно поступают с постепенным появлением резкой боли в пятке, которая усиливается утром после подъема с постели. Боль уменьшается в начале ходьбы или других физических нагрузок, а затем усиливается в течение дня. Симптомы также усугубляются при длительном стоянии. Во время медицинского осмотра отмечается боль при пальпации подошвенного медиального бугорка пяточной кости и при пассивном тыльном сгибании стопы и пальцев ног.[19]
Прочие вопросы
Во время осанки человека, стоящего в вертикальном положении, можно быстро и практически оценить медиальный продольный свод стопы под нагрузкой. Достаточно провести воображаемую линию Фейсса, чтобы определить, существует ли физиологическая медиальная продольная дуга. Эта линия получается путем соединения медиальной лодыжки и первого пястно-фалангового сустава. После того, как эта линия проведена, достаточно наблюдать, пересекает ли ладьевидный бугорок этой линией, и в этом случае подошвенная дуга будет физиологической.Если же, с другой стороны, бугристость ладьевидной кости выше этой линии, это означает, что стопа плоская / супинированная; если бугристость ладьевидной кости ниже линии Фейсса, это означает, что стопа плоская / пронированная.
У молодых / взрослых людей с ожирением существует обратная зависимость между толщиной фасциальной ткани на уровне медиальной дуги и опусканием последней. [20]
У субъектов с уменьшением медиальной продольной дуги наблюдается увеличение толщины мышцы, отводящей большой палец стопы; эта адаптация в конечном итоге может вызвать изменения осанки.[21]
Дополнительное образование / Вопросы для повторения
Рисунок
Своды стопы. Предоставлено Бруно Бордони, доктором философии.
Ссылки
- 1.
- Gwani AS, Asari MA, Mohd Ismail ZI. Как взаимосвязаны три свода стопы. Фолиа Морфол (Варшава). 2017; 76 (4): 682-688. [PubMed: 28553850]
- 2.
- Ficke J, Byerly DW. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 августа 2020 г. Анатомия, костный таз и нижняя конечность, стопа.[PubMed: 31536304]
- 3.
- Рассел Т.Г., Байерли Д.В. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 9 октября 2020 г. Перелом таранной кости. [PubMed: 30969509]
- 4.
- MacGregor R, Byerly DW. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Анатомия, костный таз и нижняя конечность, кости стопы. [PubMed: 324]
- 5.
- Brockett CL, Chapman GJ. Биомеханика голеностопного сустава. Ортоп травма. 2016 июн; 30 (3): 232-238.[Бесплатная статья PMC: PMC4994968] [PubMed: 27594929]
- 6.
- Радж М.А., Тафти Д., Киль Дж. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 30 июня 2020 г. Pes Planus. [PubMed: 28613553]
- 7.
- Kayano J. Динамическая функция медиального свода стопы. Nihon Seikeigeka Gakkai Zasshi. 1986 ноя; 60 (11): 1147-56. [PubMed: 3819541]
- 8.
- Хан К., Бэ К., Левин Н., Ян Дж., Ли Дж. С.. Биомеханическое влияние ортезов стопы на движения заднего отдела стопы и параметры суставов у пациентов с гибким плоскостопием.Med Sci Monit. 2019 8 августа; 25: 5920-5928. [Бесплатная статья PMC: PMC6698090] [PubMed: 31393860]
- 9.
- Kelly LA, Cresswell AG, Farris DJ. Энергичное поведение человеческой стопы в диапазоне скоростей бега. Sci Rep.12 июля 2018; 8 (1): 10576. [Бесплатная статья PMC: PMC6043578] [PubMed: 30002498]
- 10.
- Марин-Ллера Дж. К., Гарсиадьего-Казарес Д., Чимал-Монрой Дж. Понимание клеточных и молекулярных механизмов, которые контролируют ранние решения клеточной судьбы во время аппендикулярного скелетогенеза.Фронт Жене. 2019; 10: 977. [Бесплатная статья PMC: PMC6797607] [PubMed: 31681419]
- 11.
- Card RK, Bordoni B. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 15 августа 2020 г. Анатомия, костный таз и нижняя конечность, мышцы стопы. [PubMed: 30969527]
- 12.
- Yablon CM, Hammer MR, Morag Y, Brandon CJ, Fessell DP, Jacobson JA. УЗИ периферических нервов нижних конечностей: ориентировочный подход. Рентгенография. 2016 март-апрель; 36 (2): 464-78. [PubMed: 26871986]
- 13.
- Табер К. Х., Дункан Г., Чиу-Тан Ф, Патни П., Хейман Л. А.. Секционная нейроанатомия II нижней конечности: нога и стопа. J Comput Assist Tomogr. 2001 сентябрь-октябрь; 25 (5): 823-6. [PubMed: 11584247]
- 14.
- Окамура К., Канаи С., Хасегава М., Оцука А., Оки С. Эффект дополнительной активации подошвенных внутренних мышц стопы на динамику стопы во время ходьбы. Нога (Edinb). Март 2018; 34: 1-5. [PubMed: 2
- 14]
- 15.
- Nakayama Y, Tashiro Y, Suzuki Y, Kajiwara Y, Zeidan H, Kawagoe M, Yokota Y, Sonoda T, Shimoura K, Tatsumi M, Nakai K, Nishida Y, Bito T, Ёсими С., Аояма Т.Взаимосвязь между высотой поперечной дуги и мышцами стопы оценивается с помощью устройства ультразвуковой визуализации. J Phys Ther Sci. 2018 апр; 30 (4): 630-635. [Бесплатная статья PMC: PMC57] [PubMed: 29706721]
- 16.
- Angin S, Crofts G, Mickle KJ, Nester CJ. Ультразвуковая оценка мышц стопы и подошвенной фасции плоской стопы. Поза походки. 2014; 40 (1): 48-52. [PubMed: 24630465]
- 17.
- Seaman TJ, Ball TA. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 11 августа 2020 г.Pes Cavus. [PubMed: 32310476]
- 18.
- Manoli A, Smith DG, Hansen ST. Иссечение рубцовой мышцы для лечения установленной ишемической контрактуры нижней конечности. Clin Orthop Relat Res. 1993 Июль; (292): 309-14. [PubMed: 8519125]
- 19.
- Бьюкенен Б.К., Кушнер Д. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 7 июня 2020 г. Подошвенный фасциит. [PubMed: 28613727]
- 20.
- Park SY, Park DJ. Сравнение структуры, функции стопы, подошвенного давления и способности к равновесию по индексу массы тела молодых людей.Уважение к общественному здравоохранению Osong. 2019 Апрель; 10 (2): 102-107. [Бесплатная статья PMC: PMC6481571] [PubMed: 31065537]
- 21.
- Taş S, Ünlüer NÖ, Korkusuz F. Морфологические и механические свойства подошвенной фасции и внутренних мышц стопы у лиц с плоскостопием и без него. J Orthop Surg (Гонконг). 2018 май-август; 26 (3): 230949 02482. [PubMed: 30270752]
Более пристальный взгляд на свод стопы
от MASS4D® Рецептурные ортопедические изделия 6 ноября 2016 г.
Арочная структура стопы состоит из медиального продольного свода, латерального продольного свода и переднего поперечного свода; при этом продольные дуги действуют как опоры для поперечной дуги, которая проходит по диагонали через тарзо-плюсневые суставы.
Боковая продольная дуга образована пяточной, кубовидной, четвертой и пятой плюсневыми костями. По сравнению с медиальной дугой эта дуга имеет ограниченную подвижность и относительно неглубокая.
Гибкая медиальная продольная дуга проходит через пяточную кость до таранной кости, ладьевидной кости, клинописи и первых трех плюсневых костей.
При соприкосновении пальца с землей эта дуга удлиняется до максимальной длины, затем укорачивается в средней стойке, затем слегка удлиняется с последующим быстрым сокращением при отрыве зацепа.
Предложите своим пациентам индивидуально откалиброванную стельку с 98% степенью удовлетворенности пациентов узнать больше
Среди трех сводов стопы медиальная дуга играет важную роль в амортизации ударов при контакте с землей. Это достигается за счет передачи вертикальной нагрузки на стопу за счет отклонения свода стопы, тем самым уменьшая воздействие на стопу, когда она ударяется о землю.
Стоит отметить, что, хотя медиальная продольная дуга регулируется, она не предназначена для полного контакта с землей.Подошвенная пяточно-ладьевидная связка, или «пружинная» связка, отвечает за восстановление медиальной продольной дуги в исходное положение после удлинения.
Однако у пациентов с плоскостопием эта дуга растягивается до ненормального предела, полностью выпрямляясь на земле во время ходьбы и приводя к постуральной деформации стопы.
Поперечная дуга образована в венечной плоскости стопы основаниями плюсневой кости, кубовидной костью и тремя клинописными костями.При достаточной поддержке межкостных, подошвенных и дорсальных связок эта дуга поддерживает переднюю часть стопы во время нагрузок, вызывая разгибание плюсневых костей.
Вместе эти три дуги координируются, чтобы поглощать напряжение, возникающее в результате удара пяткой во время походки, адаптироваться к земле во время фазы опоры и действовать как жесткий рычаг, помогающий стопе во время отталкивания.
При коллапсе любой из сводов стопы возникает дисбаланс в том, как центр масс тела распределяется по ноге, особенно по центру стопы, который находится впереди лодыжки, тем самым увеличивая нагрузку на ступни и щиколотки.
Эта дисфункция стопы в конечном итоге проявляется в форме нарушений осанки, которые влияют на общий баланс и стабильность человека.
Внутренние мышцы стопы , которые берут начало на пяточной кости, постоянно работают, чтобы стабилизировать свод стопы, регулируя скорость пронации и давая стопе контроль над движением.
Существуют две группы этих мышц: подошвенная группа, расположенная на подошве стопы, которая стабилизирует свод стопы и контролирует движение отдельных пальцев, и дорсальная группа, расположенная на тыльной стороне стопы, которая помогает некоторым внешним мышцам в их работе. действия.
Вопреки распространенному заблуждению о том, что ортопедические стельки ослабляют внутренние мышцы, расширенный процесс калибровки в MASS4D® гарантирует, что полученные стяжки помогают этим мышцам работать в пределах их полного диапазона движений, начиная от точки полного покоя до полного удлинения и обратно. исходное состояние покоя.
Оптимальная артрокинематика достигается за счет оптимального выравнивания костей и связок, что способствует дальнейшему увеличению мышечной силы и стабилизации свода стопы.
Copyright 2016 MASS4D® Все права защищены.
Предложите своим пациентам индивидуально откалиброванную стельку с 98% степенью удовлетворенности пациентов узнать больше
Ссылки по теме
Артикул:
- Марк Шарретт (2010) Зачем нужна поддержка трех сводов стопы? Динамическая хиропрактика: 29 января 2010 г., т. 28, № 3.
- Лесли Кленерман, Бернард Вуд (2006) Человеческая стопа: помощник в клинических исследованиях.Н.Л. Грифон. Springer.
- Джозеф Хэмилл, Кэтлин М. Кнутцен (1995) Биомеханические основы человеческого движения. Липпинкотт Уильямс и Уилкинс,
7.9E: Своды стопы
Своды стопы образованы костями предплюсны и плюсны; они рассеивают силы удара и накапливают энергию для следующего шага.
Задачи обучения
- Различать своды стопы
Ключевые моменты
- Своды стопы образованы костями предплюсны и плюсны и укреплены связками и сухожилиями.Они позволяют ноге выдерживать вес тела в прямом положении с наименьшим весом.
- Небольшая подвижность сводов стопы при приложении веса к стопе и снятии с нее делает ходьбу и бег более экономичными с точки зрения энергии.
- Продольный свод стопы можно разбить на несколько меньших сводов. Основные дуги — это передне-задние дуги, которые для наглядности можно разделить на два типа — медиальную и латеральную.
- Две продольные дуги служат опорами для поперечной дуги, которая проходит под углом через тарзометатарзальные суставы.
Ключевые термины
- своды стопы : Область стопы, образованная костями предплюсны и плюсны и укрепленная связками и сухожилиями. Они позволяют ноге выдерживать вес тела в прямом положении с наименьшим весом.
Арки стопы
Своды стопы : Скелет стопы.Боковой аспект.
Своды стопы образованы костей предплюсны и плюсны. Усиленные связками и сухожилиями, эластичные свойства сводов стопы позволяют стопе действовать как пружина, рассеивая ударные силы и накапливая энергию, которая будет передаваться на следующий шаг, улучшая передвижение.
Две продольные дуги и поперечный свод поддерживаются за счет взаимосвязанных форм костей стопы, крепких связок и тянущих мышц во время активности. Небольшая подвижность этих сводов при приложении веса к стопе и снятии с нее делает ходьбу и бег более экономичными с точки зрения энергии.
Чрезмерная нагрузка на сухожилия и связки стоп может привести к падению сводов стопы или плоскостопию.
Арки продольные
Продольный свод стопы можно разбить на несколько меньших сводов. Основные дуги — это переднезадние дуги, которые для наглядности можно разделить на два типа — медиальную и латеральную.
Медиальная дуга
Арки стопы : Скелет стопы.Медиальный аспект.
Как видно по отпечатку ступни, медиальная продольная дуга изгибается над землей. Он состоит из пяточной кости, таранной кости, ладьевидной кости, трех клинописей, а также первой, второй и третьей плюсневых костей.
Его вершина находится на верхней суставной поверхности таранной кости. Две его конечности или опоры, на которых он опирается стоя, — это бугорок на подошвенной поверхности пяточной кости сзади и головки первой, второй и третьей плюсневых костей спереди.
Главной характеристикой этой дуги является ее эластичность, обусловленная ее высотой и количеством мелких стыков между ее составными частями. Его самая слабая часть (то есть та часть, которая наиболее подвержена разрушению от слишком большого давления) — это сустав между таранной костью и ладьевидной костью, но эта часть скреплена подошвенной пяточно-ладьевидной связкой, также называемой пружинной связкой, которая является эластичной и, таким образом, может для быстрого восстановления дуги в исходное состояние после снятия мешающей силы.
Связка укреплена медиально за счет слияния с дельтовидной связкой голеностопного сустава и поддерживается снизу сухожилием задней большеберцовой мышцы, которое расширяется веерообразным прикреплением и предотвращает чрезмерное натяжение связки или такое количество растяжения, как если бы он постоянно удлинялся.
Дуга дополнительно поддерживается подошвенным апоневрозом, небольшими мышцами подошвы стопы, сухожилиями длинной малоберцовой мышцы и передней и задней большеберцовой мышцы, а также связками всех вовлеченных суставов.
Боковая арка
Напротив, боковой продольный свод очень низкий. Он состоит из пяточной кости, кубовидной кости, четвертой и пятой плюсневых костей.
Его вершина находится в таранно-пяточном суставе, а его главный сустав — пяточно-кубовидный, который обладает особым механизмом блокировки и допускает лишь ограниченное движение. Наиболее заметными чертами этой арки являются ее прочность и небольшая возвышенность.
Две крепкие связки — длинная подошвенная и подошвенная пяточно-кубовидная — сухожилия разгибателей и короткие мышцы мизинца стопы сохраняют свою целостность.
Фундаментальная продольная арка
В то время как эти медиальная и латеральная дуги могут быть легко продемонстрированы как составные переднезадние дуги стопы, основная продольная дуга обеспечивается обоими и состоит из пяточной кости, кубовидной кости, третьей клинописи и третьей плюсневой кости: всех остальных. кости стопы могут быть удалены без разрушения этой дуги.
Поперечные дуги
Кроме продольных сводов стопа представляет собой серию поперечных сводов.Дуги завершены в задней части плюсны и передней части предплюсны, но в середине предплюсны они больше похожи на впадины.
Они направлены вниз и кнутри, так что, когда медиальные границы ступней накладываются друг на друга, образуется полный купол предплюсны. Поперечные дуги укреплены межкостной, подошвенной и дорсальной связками; короткими мышцами первого и пятого пальцев стопы (особенно поперечной головки приводящей мышцы большого пальца) и длинной малоберцовой мышцей, сухожилие которой простираются между опорами сводов стопы.
ЛИЦЕНЗИИ И АТРИБУЦИИ
CC ЛИЦЕНЗИОННЫЙ КОНТЕНТ, ПРЕДЫДУЩИЙ РАЗДЕЛ
- Курирование и проверка. Автор : Boundless.com. Источник : Boundless.com. Лицензия : CC BY-SA: Attribution-ShareAlike
CC ЛИЦЕНЗИОННОЕ СОДЕРЖАНИЕ, СПЕЦИАЛЬНАЯ АТРИБУЦИЯ
- Бедренная кость. Источник : Википедия. Расположен по адресу : в Википедии.org / wiki / бедренная кость . Лицензия : CC BY-SA: Attribution-ShareAlike
- Нижняя конечность бедра. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Lower_extremity_of_femur . Лицензия : CC BY-SA: Attribution-ShareAlike
- Femur. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Femur . Лицензия : CC BY-SA: Attribution-ShareAlike
- мыщелок. Источник : Викисловарь. Находится по адресу : en.wiktionary.org/wiki/condyle . Лицензия : CC BY-SA: Attribution-ShareAlike
- Femur. Источник : Викимедиа. Расположен по адресу : upload.wikimedia.org / wikipedi … 2b / Gray244.png . Лицензия : Общественное достояние: авторские права неизвестны
- Patella. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Patella . Лицензия : CC BY-SA: Attribution-ShareAlike
- Patella. Источник : Википедия. Расположен по адресу : в Википедии.org / wiki / Patella . Лицензия : CC BY-SA: Attribution-ShareAlike
- экзостоза. Источник : Викисловарь. Адрес: : en.wiktionary.org/wiki/exostoses . Лицензия : CC BY-SA: Attribution-ShareAlike
- надколенника. Источник : Викисловарь. Находится по адресу : en.wiktionary.org / wiki / patella . Лицензия : CC BY-SA: Attribution-ShareAlike
- Femur. Источник : Викимедиа. Расположен по адресу : upload.wikimedia.org/wikipedi…2b/Gray244.png . Лицензия : Общественное достояние: авторские права неизвестны
- Patella. Источник : Викимедиа. Находится по адресу : загрузка.wikimedia.org/wikipedi…ee_diagram.svg . Лицензия : Общественное достояние: авторские права неизвестны
- Фибула. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Fibula . Лицензия : CC BY-SA: Attribution-ShareAlike
- Большеберцовая кость. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Tibia . Лицензия : CC BY-SA: Attribution-ShareAlike
- Фибула. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Fibula . Лицензия : CC BY-SA: Attribution-ShareAlike
- Большеберцовая кость. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Tibia . Лицензия : CC BY-SA: Attribution-ShareAlike
- Призматоид. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Prismatoid . Лицензия : CC BY-SA: Attribution-ShareAlike
- малоберцовая кость. Источник : Викисловарь. Адрес: : en.wiktionary.org/wiki/fibula . Лицензия : CC BY-SA: Attribution-ShareAlike
- большеберцовая кость. Источник : Викисловарь. Адрес: : en.wiktionary.org/wiki/tibia . Лицензия : CC BY-SA: Attribution-ShareAlike
- Femur. Источник : Викимедиа. Расположен по адресу : upload.wikimedia.org/wikipedi…2b/Gray244.png . Лицензия : Общественное достояние: авторские права неизвестны
- Patella. Источник : Викимедиа. Адрес: : upload.wikimedia.org/wikipedi…ee_diagram.svg . Лицензия : Общественное достояние: авторские права неизвестны
- Голень и малоберцовая кость. Источник : Викимедиа. Расположен по адресу : upload.wikimedia.org/wikipedi…45 / Gray258.png . Лицензия : Общественное достояние: авторские права неизвестны
- Фут. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Foot%23Human_foot . Лицензия : CC BY-SA: Attribution-ShareAlike
- Фут. Источник : Википедия. Расположен по адресу : в Википедии.org / wiki / Foot% 23Skeleton . Лицензия : CC BY-SA: Attribution-ShareAlike
- фаланга. Источник : Викисловарь. Находится по адресу : en.wiktionary.org/wiki/phalange . Лицензия : CC BY-SA: Attribution-ShareAlike
- плюсневой кости. Источник : Викисловарь. Расположен по адресу : en.wiktionary.org/wiki/metatarsus . Лицензия : CC BY-SA: Attribution-ShareAlike
- предплюсны. Источник : Викисловарь. Адрес: : en.wiktionary.org/wiki/tarsus . Лицензия : CC BY-SA: Attribution-ShareAlike
- Femur. Источник : Викимедиа. Находится по адресу : загрузка.wikimedia.org/wikipedi…2b/Gray244.png . Лицензия : Общественное достояние: авторские права неизвестны
- Patella. Источник : Викимедиа. Адрес: : upload.wikimedia.org/wikipedi…ee_diagram.svg . Лицензия : Общественное достояние: авторские права неизвестны
- Голень и малоберцовая кость. Источник : Викимедиа. Находится по адресу : загрузка.wikimedia.org/Wikipedia/commons/4/45/Gray258.png . Лицензия : Общественное достояние: авторские права неизвестны
- Фут. Источник : Викимедиа. Расположен по адресу : upload.wikimedia.org/wikipedi…52/Gray291.png . Лицензия : Общественное достояние: авторские права неизвестны
- Своды стопы. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Arches_of_the_foot . Лицензия : CC BY-SA: Attribution-ShareAlike
- Фут. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Foot%23Arches . Лицензия : CC BY-SA: Attribution-ShareAlike
- Своды стопы. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Arches_of_the_foot . Лицензия : CC BY-SA: Attribution-ShareAlike
- свода стопы. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/arches%20of%20the%20foot . Лицензия : CC BY-SA: Attribution-ShareAlike
- Femur. Источник : Викимедиа. Расположен по адресу : upload.wikimedia.org/wikipedi…2b/Gray244.png . Лицензия : Общественное достояние: авторские права неизвестны
- Patella. Источник : Викимедиа. Адрес: : upload.wikimedia.org/wikipedi…ee_diagram.svg . Лицензия : Общественное достояние: авторские права неизвестны
- Голень и малоберцовая кость. Источник : Викимедиа. Расположен по адресу : upload.wikimedia.org/Wikipedia/commons/4/45/Gray258.png . Лицензия : Общественное достояние: авторские права неизвестны
- Фут. Источник : Викимедиа. Расположен по адресу : upload.wikimedia.org/Wikipedia/commons/5/52/Gray291.png . Лицензия : Общественное достояние: авторские права неизвестны
- Арки стопы. Источник : Викимедиа. Расположен по адресу : upload.wikimedia.org/Wikipedia/commons/5/52/Gray291.png . Лицензия : Общественное достояние: авторские права неизвестны
- Арки стопы. Источник : Викимедиа. Расположен по адресу : upload.wikimedia.org/Wikipedia/commons/8/81/Gray290.png . Лицензия : Общественное достояние: авторские права неизвестны
Своды стопы: Анатомия
Своды стопы: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Прочитайте больше. Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Шарлотта О’Лири Бакалавр, МБЧБ
•
Рецензент:
Урудж Зехра MBBS, MPhil, PhD
Последняя редакция: 17 июня 2021 г.
Время чтения: 8 минут
Стопа — это область тела дистальнее ноги, состоящая из 28 костей. Эти кости расположены в продольных и поперечных дугах с опорой на различные мышцы и связки.В стопе три арки , которые обозначаются как:
- Средний продольный свод
- Дуга продольная боковая
- Поперечная дуга
Эти дуги играют важную роль при стоянии, ходьбе и беге.
| Средняя продольная дуга |
Кости: плюсневые кости 1-3, сесамовидные кости, клиновидные кости, ладьевидная, таранная и пяточная кости Связки: подошвенный апоневроз, пружинная связка, таранно-пяточная связка, дельтовидная связка Мышцы: длинный сгибатель большого пальца, длинный сгибатель большого пальца стопы отводящий палец большого пальца, короткий сгибатель пальцев, задняя большеберцовая мышца |
| Боковой продольный свод |
Кости: пяточная кость, кубоит, плюсневые кости 4-5 Связки: подошвенный апоневроз, подошвенные связки Мышцы: длинная малоберцовая мышца, минимальный отводящий палец, латеральная половина короткого сгибателя пальцев, малоберцовая мышца 73, малоберцовая мышца |
| Поперечный свод |
Кости: плюсневые кости 1-5, кубовидные и клиновидные кости Связки: связки межклинных суставов Мышцы: fibularis longus, tibialis posterior |
| Функции сводов стопы | Грузоподшипник, амортизация, движущая сила |
| Клинические отношения | Pes planus, pes cavus |
В этой статье будет обсуждаться анатомическая структура и функция этих дуг, а также любая соответствующая клиническая патология.
Средняя продольная дуга
Медиальная продольная дуга выше, чем ее латеральный аналог, и видна между пяткой стопы проксимально и тремя медиальными плюснефаланговыми суставами дистально.
Кости
Из костей , участвующих в формировании дуги, относятся следующие:
Арка состоит из двух столбов. Передний столбик состоит из медиальных трех головок плюсневой кости, в то время как бугристость пяточной кости образует задний столб .
Связки
Поддерживающие связки обеспечивают большую стабильность, чем кости свода. Одна из этих связочных структур, подошвенный апоневроз , действует как опорная балка между двумя столбами. Другая важная структура, пружинная связка , поддерживает головку таранной кости. Таранно-пяточная связка и передние волокна дельтовидной связки также обеспечивают стабильность этой дуги.
Мышцы
Мышцы стопы также помогают поддерживать медиальную продольную дугу.К ним относятся:
Задняя и передняя большеберцовые мышцы помогают поднять на медиальную границу дуги, в то время как длинный сгибатель большого пальца стопы действует как тетива .
Боковой продольный свод
Кости
Менее заметный поперечный продольный свод образован:
- пяточная кость
- кубоид
- четвертая и пятая плюсневые кости
Как и его медиальный аналог, боковая дуга состоит из двух столбов, которые помогают поддерживать свод.Передняя стойка состоит из головок четвертой и пятой плюсневых костей, в то время как пяточная кость образует заднюю стойку . Основным фактором стабилизации дуги является сухожилие длинной малоберцовой мышцы .
Мягкие ткани
Связки также играют важную роль в стабилизации этой дуги и включают подошвенный апоневроз и длинные и короткие подошвенные связки , которые действуют как тетивы под дугой.Другие мышцы и сухожилия , помимо сухожилия длинной малоберцовой мышцы, которые способствуют поддержанию этой дуги, включают:
Поперечная дуга
Поперечная дуга расположена в передней части стопы и может быть условно разделена на проксимальную и дистальную части. Проксимальная поперечная дуга ( arcus transversusximalis pedis ) относится к верхнему концу поперечной дуги, включая кубовидную кость латерально и три клиновидные кости медиально, в то время как дистальная поперечная дуга ( arcus transversus distalis pedis ) покрывает более мелкий конец, образованный дистальные части плюсневых костей.Несмотря на такой подход, поперечный свод обычно рассматривается как единое целое.
Кости
Поперечная дуга проходит в корональной плоскости и состоит из следующих частей:
- пять плюсневых оснований
- кубовид
- клинописные кости
Промежуточная и боковая клинописи имеют форму клина, что помогает поддерживать свод стопы. Медиальная и боковая продольные дуги действуют как столба для поперечной дуги.
Мягкие ткани
Самые важные связки этой дуги — это связки между клинописью и основаниями пяти плюсневых костей. Клинически особенное значение имеют те, которые проходят от первой клиновидной кости до основания второй плюсневой кости, называемые связки Лисфранка (дорсальные, межкостные и подошвенные).
Кривизна дуги в основном поддерживается сухожилием длинной малоберцовой мышцы , которому помогает сухожилие задней большеберцовой мышцы , которые оба пересекаются под подошвой стопы.Глубокие поперечные связки, поперечная головка длинной приводящей мышцы и сухожилие длинной малоберцовой мышцы также помогают стабилизировать эту дугу.
Более подробная информация о костях и сводах стопы приведена ниже:
Функция дуг
Грузоподшипник
Своды стопы играют важную роль в опоре . Во время стояния вес тела распределяется по костям стопы сводами. Вес передается от большеберцовой кости к таранной кости, а затем к задней части пяточной кости.Он также передается кпереди на ладьевидную кость, клинопись и плюсневые кости. Боковая продольная дуга в основном участвует в передаче этого веса и имеет больший контакт с землей, чем средний.
Как вы думаете, вы знаете все кости, образующие свод стопы? Проверьте свои знания, учитесь эффективно и лучше запоминайте информацию с помощью тестов Kenhub по скелетной системе !
Механизм
Средний продольный свод также играет важную роль в амортизации и при движении во время ходьбы, бега и прыжков.Арка действует как трамплин, так как ее передняя опора является точкой взлета во время этих действий. Процесс ходьбы называется циклом походки и состоит из двух фаз: фазы стойки и фазы поворота. Во время фазы опоры передняя часть стопы пронатируется, что выравнивает медиальную продольную дугу и поперечную дугу. Во время фазы поворота задняя лапа супинируется, что вызывает подъем медиальной продольной дуги. Эта высокая арка действует как жесткий рычаг для движения.
Клинические записи
Pes planus
Pes planus, чрезмерно плоскостопие, может быть физиологическим или патологическим. Когда это патологически, это может вызвать скованность и боль в стопе. Тест Windlass Test может определить, является ли плоская стопа патологией и включает ли пассивное тыльное сгибание большого пальца стопы в плюснефаланговом суставе. При патологической плоской подошве стопы в результате этого движения не происходит акцентирования медиальной продольной дуги.
Причины этого состояния включают артрит предплюсневых, таранно-пяточных и подтаранных суставов, а также повреждение сухожилия задней большеберцовой мышцы или пружинной связки.Это также может быть вызвано коалицией предплюсны, когда между двумя костями предплюсны формируется ненормальное соединение.
Pes cavus
С другой стороны, чрезмерно изогнутая ступня называется pes cavus, или , когтистая ступня . Обычно это происходит в результате неврологического расстройства, такого как болезнь Шарко-Мари-Тута и полиомиелит. При болезни Шарко-Мари-Тута длинная малоберцовая мышца гиперактивна, что приводит к подошвенной гиперфлексии первой плюсневой кости.Это приводит к появлению варуса заднего отдела стопы, где пяточная кость сводится и поворачивается под таранной костью.
Для проверки этого состояния проводится тест Coleman Block Test , при котором пациент стоит на деревянном блоке боковой частью передней части стопы. Если варус задней части стопы гибкий, деформация исправится сама собой. Операция может быть показана, если задняя часть стопы ригидная.
Своды стопы: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Прочитайте больше. Ким Бенгочеа, Университет Реджиса, Денвер
Показать ссылкиАртикул:
- А. Х. Франко: Пес Кавус и Пес Планус. J American Physical Therapy Assoc (1987), том 67, выпуск 5, стр. 688-94.
- К.Л. Мур, А.Ф. Далли, A.M.R. Agur: Clinically Oriented Anatomy, 5th Edition, Lippincott Williams & Wilkins (2006), стр.710-2.
- S. Standring: Анатомия Грея — анатомические основы клинической практики, 40-е издание, Elsevier Health Sciences UK (2008), с. 2639-42, 2660-6.
Иллюстраторы:
- Кости и связки стопы (обзор) — Лиене Знотина
