Лечение трофических язв нижних конечносте в Москве
Трофическая язва на ноге при хронической венозной недостаточности
Если варикозную болезнь не лечить, кровь застаивается в расширенных венах. Нарушается доставка кислорода и питательных веществ к коже, которая постепенно теряет способность к естественному восстановлению. Кожа приобретает синюшно-багровый цвет, истончается, становится напряжённой (как бы натянутой) и легкоранимой. Язвы чаще всего образуются в области голеней. Лечение венозных трофических язв складывается из трех этапов:
- восстановление поступления питательных веществ к поражённому участку кожи;
- закрытие трофической язвы;
- предотвращение повторного появления язв (борьба с хронической венозной недостаточностью, согласование рациона питания и режима двигательной активности).
Артериальная трофическая язва
К развитию артериальной язвы приводит облитерирующий атеросклероз. В этом случае так же нарушается нормальное питание тканей, однако связано оно не с застоем крови, а с закупоркой приводящего кровеносного сосуда.
- восстановление нормального кровоснабжения стоп;
- лечение трофических язв;
- терапия основного заболевания: диета, физическая активность, тщательный подбор обуви, отказ от курения.
Диабетическая стопа
Лечение сахарного диабета должно способствовать удержанию глюкозы крови в пределах физиологической нормы. В противном случае страдают сосуды и нервные окончания. Развивается нейропатия, снижается чувствительность тканей и ток крови, что приводит к образованию незаживающих язв. Обычно они возникают в местах тесного прилегания обуви либо повреждения кожи при ударе, порезе и любом другом, даже слабом, механическом воздействии. Трофическая язва нижних конечностей при сахарном диабете не болит, поэтому пациент зачастую обращается к врачу поздно: развивается некроз (отмирание тканей), а затем — гангрена.
- потере чувствительности кожи;
- небольших натёртостях, ранках, ссадинках;
- образовании язвы.
Лечение трофических язв в Москве
MAJOR CLINIC оснащена современным оборудованием, позволяющим быстро оценить состояние кровеносных сосудов и установить верный диагноз. Лечение любых трофических язв нижних конечностей назначается в соответствии со стадией заболевания и учитывает все особенности конкретного пациента. Поэтому практически всегда помогает в кратчайшие сроки улучшить самочувствие, а с течением времени полностью избавиться от неприятных проявлений болезни.
Запишитесь на прием по телефону или прямо на сайте и приходите к доктору в удобное для вас время.
Очищение трофических язв — Инновационный сосудистый центр
Трофическая язва требует длительного лечения и ухода. Она не исчезнет сама по себе, а неправильный уход за раневой поверхностью только усугубит проблему и будет препятствовать заживлению ткани. Поэтому правильное очищение трофических язв от загрязнения, гноя и мертвых тканей является важной составляющей лечения.
Она не исчезнет сама по себе, а неправильный уход за раневой поверхностью только усугубит проблему и будет препятствовать заживлению ткани. Поэтому правильное очищение трофических язв от загрязнения, гноя и мертвых тканей является важной составляющей лечения.
Язва в фазе экссудации (выход жидкости через сосудистую стенку в воспаленную ткань) воспалена, имеет очаги некроза и обильные кровянистые или серозные выделения. В рану заносятся микробы и присоединяется бактериальная инфекция. Цель лечения на этом этапе — очищение язвы для предотвращения инфекции. Методы очистки разнообразны: помимо промывания раны хозяйственным мылом и мягкой губкой, существует также:
- чистка с помощью вакуумного отсоса,
- выскабливание раны хирургическими инструментами.
- обработка раны гидрохирургическим методом
Традиционное ведение трофической язвы
- Очищение раны следует проводить ежедневно.
- Первым шагом является удаление любого загрязнения или мертвой ткани из язвы, вторым — применение соответствующей повязки.
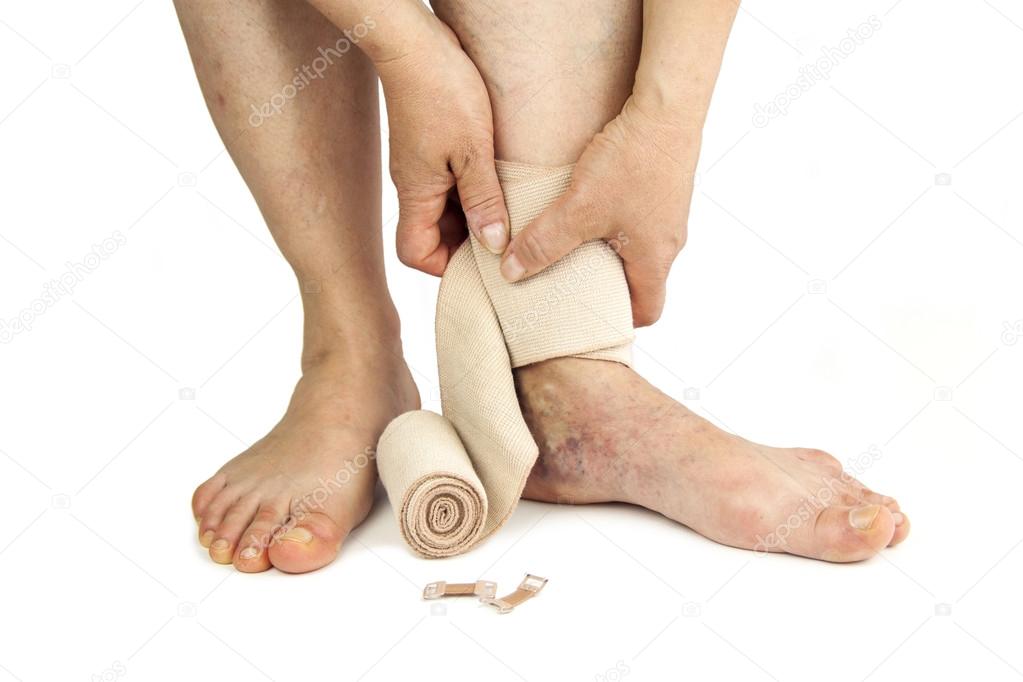
- Используйте мягкое мыло и воду в качестве очищающего средства. Также хорошо зарекомендовал себя способ очищения солевым раствором.
- Для мытья язвы также применяют антисептические растворы, например, хлоргексидин, слабый раствор фурацилина, отвар ромашки или череды.
- Избегайте использования чистящих антисептиков, таких как йод и перекись водорода, которые часто повреждают чувствительную кожу и могут мешать заживлению.
- Некоторые язвы улучшаются благодаря использованию влажных марлевых повязок, которые высыхают после нанесения на рану. Мертвая ткань прилипает к марле и удаляется, когда вы меняете повязку.
- Чтобы мертвая ткань лучше отделялась в рану после мытья закладывают химотрипсин и прикрывают салфеткой.
 Препарат имеет противовоспалительное, противовирусное и заживляющее действие. Такую перевязку делают два раза в день.
Препарат имеет противовоспалительное, противовирусное и заживляющее действие. Такую перевязку делают два раза в день. - Для снятия воспаления используют гормональные мази (их применяют не более 5 дней и не втирают в рану, а наносят тонким слоем под сухую салфетку).
Фазы раневого процесса
- Стадия очищения
При обильном гнойном отделяемом или наличии некрозов, неприятном запахе требуется очищение язвы от инфекции и мертвых тканей. Оно достигается мытьем язвы с помощью губки, намыленной хозяйственным мылом. Для отделения омертвевших тканей используется порошок химотрипсин или сетки с ферментами (парапран)», который закладываются в язву после мытья, прикрывается салфеткой. Перевязки повторяются 2 раза в день перед сном, и после пробуждения. Перед каждой перевязкой язва моется мягкой губкой с хозяйственным мылом. Поверх повязки утром одевается компрессионный чулок или гольф 2-3 класса компрессии, в крайнем случае, используется свежий эластичный бинт.
- Стадия заживления (грануляции)
При появлении хороших грануляций — ярко красный цвет язвы, относительная чистота, уменьшение ее глубины, требуется лечение стимулирующее заживление и защищающее грануляции от повреждения. Мы применяем специальные восковые сеточки (воскопран) поверх которых применяются мази, способствующие заживлению — олазоль, куриозин, гелевые повязки. Правила компрессии остаются прежние. Мыть язву в это время можно без губки и аккуратно. Перевязки 1 раз в день. Улучшение оттока крови — достигается приподнятым положением ноги во время сна (15-20 градусов), и обязательной компрессией чулком или бинтом во время бодрствования.
- Стадия эпителизации (окончательного закрытия новой кожей)
После того как язва начинает затягиваться используются только легкие защитные покрытия вроде той же сеточки, можно применять гелевые повязки типа «гидрокол». Если образуется небольшая сухая корочка, то удалять ее специально,не нужно. После появления молодой кожи, она отпадет сама собой. При венозных язвах, после устранения венозного застоя (склеротерапия, лазер или операция) язвенная поверхность закрывается через 2-6 недель. При артериальных язвах ситуация зависит от степени восстановления кровообращения. При хорошем кровообращении язвы обычно заживают через 1-3 месяца.
Вакуумная очистка ран
Вакуум-терапия или терапия с помощью отрицательного давления — это метод удаления серозной жидкости и омертвевших тканей из раны или места операции.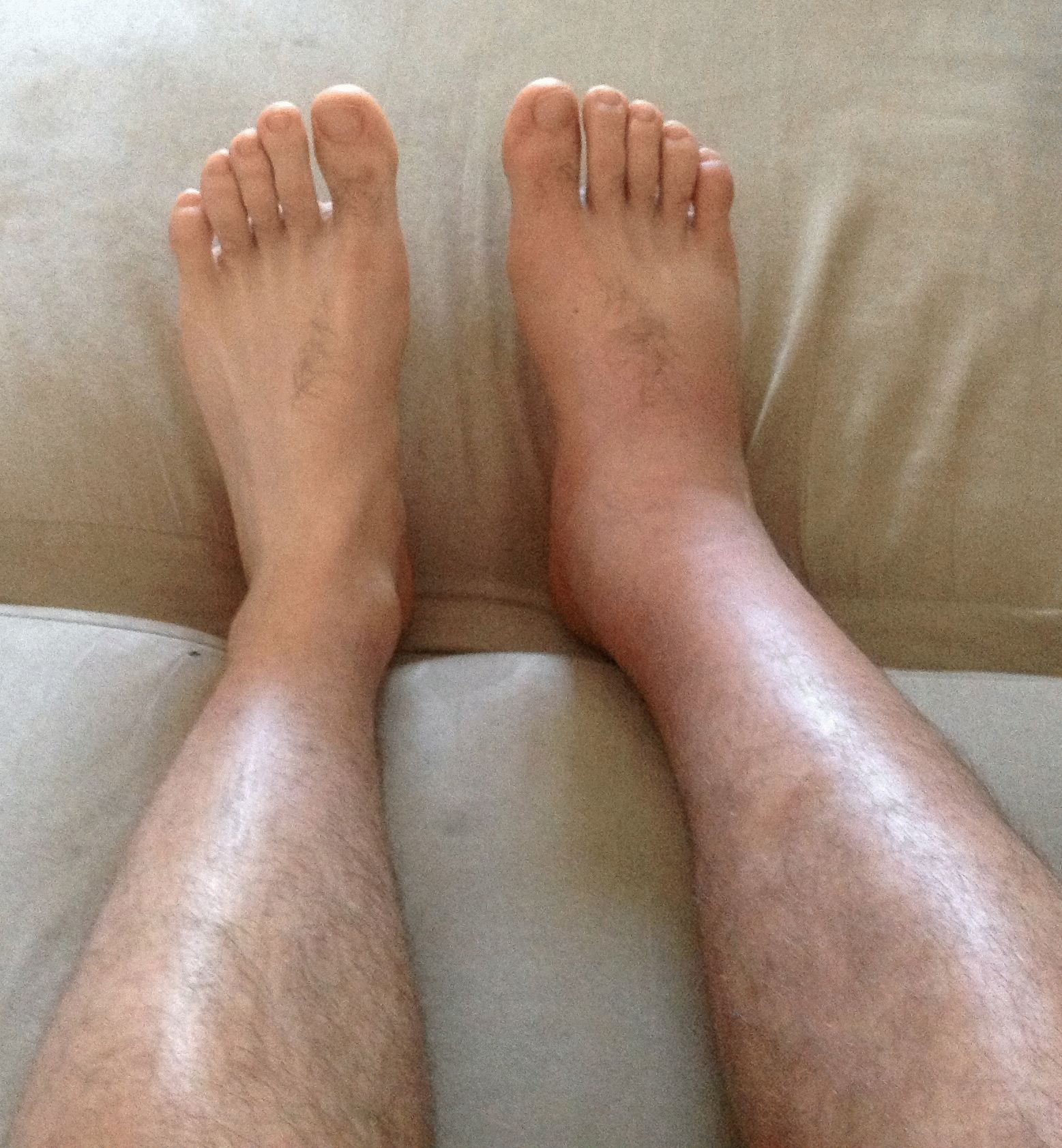
Суть метода заключается в том, что в рану вставляется кусок пористой губки с ионами серебра, затем всё это покрывается прозрачной мембраной. В ней делается отверстие и вставляется дренажная трубка, которая соединяется с источником вакуума. Жидкость выводится из раны через губку в резервуар для последующего удаления.
Мембрана предотвращает попадание воздуха и позволяет вакууму формироваться внутри раны, уменьшая ее объем и облегчая удаление жидкости. Перед началом процедуры язву следует промыть.
Продолжительность лечения зависит от размера и глубины раны. Повязка меняется каждые 24-48 часов.
Чего ожидать от лечения?
При правильном уходе поверхность язвы закрывается через 1,5 месяца. Использование вакуумной терапии позволяет ускорить заживление:- Оптимизирует кровоток,
- Уменьшает отечность местных тканей,
- Удаляет излишнюю жидкость, которая может замедлять рост клеток,
- Уменьшает количество бактерий.

- Кроме того, отрицательное давление изменяет структуру клеток в раневом слое, вызывая каскад внутриклеточных сигналов, которые увеличивают скорость деления клеток и образования грануляционной ткани.
Существует ряд противопоказаний для вакуумной терапии:
- злокачественные раны;
- остеомиелит без адекватного лечения;
- некроз с образованием корки.
В подобных случаях очищение проводится с помощью ферментных препаратов и активных хирургических перевязок. Важно понимать, что очищение трофических язв является вспомогательным методом лечения и само по себе не может привести к заживлению язвы без устранения причин ее появления.
Трофические язвы нижних конечностей | Кияшко В.А.
Данный термин, широко распространенный в клинической практике, носит собирательный характер и не имеет регистра в международной классификации болезней.
Но как и тысячелетия тому назад (данная форма патологии отмечена еще в Древнем Египте, среди династий фараонов), она существует и в наши дни.
Трофические язвы на нижних конечностях являются следствием разнообразных заболеваний, нарушающих локальную гемодинамику артериальной, венозной, лимфатической систем, включая микроциркуляторный уровень поражения. Кроме этих факторов, причиной появления трофических язв могут быть различные травмы кожи, мягких тканей и периферических нервов.
Известно множество форм кожных заболеваний, которые при многолетнем длительном течении также могут приводить к появлению грубых трофических расстройств на конечностях.
Для определения (выбора) оптимального варианта лечения больного с трофической язвой на нижней конечности клиницист должен в первую очередь обратить главное внимание на сбор анамнеза, т.е. сфокусироваться на всех наиболее часто встречающихся вариантах патологии, а также вспомнить и более редкие, порой даже эксклюзивные формы осложнений известных заболеваний.
Вне всякого сомнения, грубые трофические нарушения на нижних конечностях встречаются чаще всего среди пациентов, страдающих хронической венозной недостаточностью (ХВН). Следует подчеркнуть, что среди больных с первичным варикозным расширением вен эти трофические язвы встречаются относительно редко, примерно в 3% случаев. Но среди пациентов, перенесших в анамнезе однократный или повторный тромбоз глубоких вен на разных уровнях конечности, включая тазовый сегмент, трофические язвы обнаруживаются в 14–30% наблюдений, причем с нарастанием сроков заболевания опасность развития язвы увеличивается.
Следует подчеркнуть, что среди больных с первичным варикозным расширением вен эти трофические язвы встречаются относительно редко, примерно в 3% случаев. Но среди пациентов, перенесших в анамнезе однократный или повторный тромбоз глубоких вен на разных уровнях конечности, включая тазовый сегмент, трофические язвы обнаруживаются в 14–30% наблюдений, причем с нарастанием сроков заболевания опасность развития язвы увеличивается.
В руководстве (Флебология, 2001) под редакцией академика В.С.Савельева приводится следующая примерная этиологическая частота трофических язв:
Варикозные – 52 %
Артериальные – 14%
Смешанные – 13%
Посттромбофлебитические – 7%
Посттравматические – 6%
Диабетические – 5%
Нейротрофические – 1%
Прочие – 2%.
В то же время многие авторы в материалах Международной конференции российских ангиологов и сосудистых хирургов (Ярославль 2002) отмечали, что основной причиной развития язв является ранее перенесенный тромбоз глубокой венозной системы (58,7–68,0%) – [Бабаджанов В. Р., Васютков В.Я.].
Р., Васютков В.Я.].
Важным моментом, определяющим тактику лечения трофической язвы ХВН, является сочетание ее с хронической артериальной недостаточностью, которая встречается примерно у 10–20% пациентов.
При таком сочетании не рекомендуется компрессионная терапия (эластичное бинтование, гольфы и т.д.), а выполнение операции, особенно на голени, может осложниться плохим заживлением раны, нагноением, что объяснятся недостаточным артериальным кровоснабжением. Поэтому первым этапом желательно выполнить артериальную реконструкцию (различные виды профундопластики или бедренно–подколенную реконструкцию, методом энартерэктомии или шунтирование). Улучшить кожный кровоток на голени может также поясничная симпатэктомия, которая выполняется эндоскопическим методом.
Основная причина развития трофических язв заключается в формировании стойкого патологического «вертикального» рефлюкса в глубокой и поверхностной венозной системе, а также наличие «горизонтального» рефлюкса на уровне вен коммуникантов и перфорантов, расположенных на голени, особенно по внутренней ее поверхности в нижней трети.
Ортостатический флебостаз провоцирует прогрессирование нарушений венозной гемодинамики и трофики тканей.
Исходя из этих положений и формируются основные принципы патогенетически обусловленного лечения пациентов. Наиболее важным из них являются:
1. Соблюдение режима труда и отдыха с ограничением пребывания в вертикальном положении.
2. Компрессионная терапия до 30–40 мм рт.ст.
3. Медикаментозное лечение: флеботоники – у больных без выраженных трофических расстройств возможно применение венорутона, троксерутина и др., но при наличии трофических язв желательно применение микронизированной формы диосмина по 2 таблетки в день в течение 1–2 месяцев. Большим преимуществом данного препарата является его быстрое всасывание и накопление в течение 4–6 часов и накопление в зоне трофической язвы.
4. Применение дезагрегантов (малые дозы ацетилсалициловой кислоты 0,1 г. сутки, пентоксифиллин, препараты никотиновой кислоты).
5. Локальная терапия язвы (Гепатромбин).
6. Оперативное лечение. Его цель – ликвидация «вертикального» и «горизонтального» рефлюкса крови. Большинство хирургов в настоящее время предпочитают выполнять эти операции в 2 этапа. Сначала убирается ствол большой подкожной вены до верхней трети голени, второй этап выполняется после полного заживления язвы или уменьшения ее размеров и ликвидации перифокального воспаления. Оптимальным для больного вариантом является субфасциальная перевязка вен из группы Коккета с помощью эндоскопической технологии, позволяющей с наименьшей травматизацией для тканей – осуществлять коррекцию венозной гемодинамики.
Артериальные язвы конечности
Их формирование происходит в результате развивающейся тяжелой ишемии ткани конечности, особенно в дистальных ее отделах на стопе и значительно реже на голени. Основной причиной поражения магистральных артерий в настоящее время является облитерирующий атеросклероз, который диагностируется уже не только у очень пожилых людей, но и у лиц среднего возраста. Так, (по данным Haemovici H, 1987) на тысячу обследованных поражение артерий нижних конечностей (в %) было выявлено:
Так, (по данным Haemovici H, 1987) на тысячу обследованных поражение артерий нижних конечностей (в %) было выявлено:
Муж. Жен. Возраст
1,8 0,6 45–54
5,1 1,9 55–65
6,3 3,8 65–74
К сожалению, за прошедшие годы количество этих больных не уменьшается, а наоборот, продолжает увеличиваться.
В то же время следует особо отметить важный факт, что в последние 10–15 лет больные облитерирующим тромбангиитом составляют всего 1,5–2% среди всех пациентов с облитерирующими заболеваниями конечностей.
Причиной появления трофических язв при этой патологии является резкое снижение перфузионного давления в артериальном русле (до 40–30 мм рт.ст.), это давление расценивается, как критическое, т.к. оно не превышает давления на уровне артериол, развивается стаз крови и тяжелая гипоксия тканей. Изучение уровня показателей транскутанного напряжения кислорода (рО2) у пациентов с язвенно–некротическими изменениями на стопе и голени показало, что уровень 20–30 мм рт. ст. является критическим, если не происходит его прироста при опускании конечности вниз. Отсутствие также клинических признаков улучшения на фоне лечения является свидетельством реальной угрозы ампутации конечности.
ст. является критическим, если не происходит его прироста при опускании конечности вниз. Отсутствие также клинических признаков улучшения на фоне лечения является свидетельством реальной угрозы ампутации конечности.
Другой возможной причиной появления очагов тяжелой локальной ишемии могут быть микро – и макроэмболии из вышележащих отделов артериальной системы с участков стенок с атероматозноизмененной интимы или кальцинированных бляшек. Клиника облитерирующих заболеваний артерий нижних конечностей достаточно информативна. Начало характеризуется чувством зябкости, похолоданием конечности, утомляемостью при ходьбе, и особенно при подъеме по лестнице. Затем появляется постоянный симптом «перемежающейся хромоты», степень которой прогрессивно нарастает и достигает 150–50 метров, что и заставляет пациента обратиться к врачу–хирургу. Следующая фаза заболевания, если лечение не адекватно, проявляется сначала ночными, а затем и постоянными болями в ногах, появлением язвенно–некротических изменений на пальцах или в межпальцевых промежутках, на тыле стопы, пятке, голени. Важной особенностью развития этих язв является «травматический» фактор. Незначительная травма кожи, мягких тканей конечности в виде ушиба, небольшого пореза, повреждения кожи при ношении неправильно подобранной обуви с грубым внутренним швом, в условиях сниженного артериального притока может спровоцировать появление язвы, быстро прогрессирующей в размере и вызывающей сильную боль, что требует применения наркотических средств.
Особо важным моментом в оценке клинического состояния такого больного является обязательное исследование крови и мочи для определения уровня глюкозы. Сахарный диабет 2 типа очень часто (10–15%) встречается у больных с хронической ишемией нижних конечностей.
На поликлиническом уровне каждый больной с жалобами, типичными для облитерирующих заболеваний артерий конечностей, должен быть обследован на предмет сохранения или отсутствия пульсации терминального отдела аорты, бедренных , подколенных артерий и артерий на уровне лодыжки.
Следующим важным диагностическим приемом является аускультация зоны сонных, подключичных артерий, брюшной аорты, подвздошных и бедренных артерий. Наличие систолического шума в проекции сосудов указывает на стенозирование его просвета более чем на 40–50%.
Чрезвычайно трудным, но актуальным является вопрос о дифференциальной диагностики «чисто» диабетической язвы и нарушений трофики у больного с атеросклерозом артерий на фоне сахарного диабета. Разобраться в этой ситуации врачу могут помочь следующие особенности клиники этих состояний.
При «чистой» диабетической язве у больных:
- отсутствуют симптомы перемежающейся хромоты.
- сохранена пульсация артерий на уровне лодыжки.
- наличие язвы, даже обширной и глубокой, не вызывает значительных локальных болевых ощущений (это объясняется гибелью нервных рецепторов в зоне тканевого ацидоза).
Такие язвы возникают, как правило, у больных с сахарным диабетом, осложненным тяжелой нейропатией, с полной или частичной потерей чувствительности со стороны нижних конечностей. Для этих случаев характерно наличие симптома «рваных носок или перчаток». Суть данного симптома в том, что при исследовании поверхностной чувствительности у пациента на конечности (стопа и н/з голени) отмечаются рядом расположенные участки кожи с сохраненной чувствительностью и полной анестезией.
Отсутствие боли в области язв, объясняемой нарушением иннервации, приводит к тому, что пациенты очень поздно обращаются к хирургу, длительное время занимаясь самолечением в домашних условиях или в поликлинике. Самым тяжелым осложнением в данной ситуации является присоединение инфекции с быстрым развитием влажной гангрены, требующей ампутации для спасения конечности.
Главным принципом лечения «диабетической» язвы является соблюдение постельного режима или исключение нагрузки на конечность с нарушенной трофикой, особенно если поражена подошвенная поверхность стопы.
Лечение таких пациентов в амбулаторных условиях можно считать тактической ошибкой, грозящей быстрым усугублением трофических нарушений и инфицированием.
Все эти больные должны быть госпитализированы в хирургический стационар, т.к. важнейшим условием лечения трофических язв на фоне сахарного диабета является полная коррекция уровня глюкозы под тщательным эндокринологическим контролем, а также интенсивное местное лечение язвы. Особо следует подчеркнуть принципиальное отличие лечения больных с трофическими язвами на фоне хронической венозной недостаточности от больных с артериальными язвами на фоне хронической ишемии. Указанная последняя группа обязательно требует специализированного ангиологического обследования, желательно в профильных отделениях сосудистой хирургии. В комплекс обследования входят ультразвуковое определение разницы давления на разных уровнях артерий нижних конечностей и плечевой артерии; дуплексное исследование аорто–подвздошно–бедренно–подколенного сегмента; контрастная рентгено–ангиография конечности перечисленных сегментов. Также желательно определение рО2, о значении которого указывалось выше.
Только такой подход к лечению данного контингента позволяет оценить возможность выполнения реконструктивной сосудистой операции для ликвидации угрозы ампутации конечности. В арсенале современной сосудистой хирургии имеются разнообразные виды реваскуляризирующих операций, позволяющих снять симптомы ишемии на длительный срок у 75–90% больных. Благодаря успехам современной фармакологии в арсенале врачей появляются весьма эффективные лекарственные препараты из группы простагландинов (алпростадил), значительно улучшающие микроциркуляцию и повышающие рО2 в зоне ишемии, что позволяет снизить частоту ампутации в 3,5 раза.
Но широкое применение этой схемы лечения ограничивается высокой стоимостью курса и необходимостью его повторения для сохранения достигнутого клинического эффекта.
Нейротрофические язвы наблюдаются у пациентов, имевших в анамнезе травму позвоночника и периферических нервов. Появление трофических язв на нижних конечностях у больных, перенесших травму, обычно связано с повреждением седалищного или большеберцового нерва. Внешние проявления наиболее выражены в трех точках: на подошвенной поверхности стопы – первый палец, пятка и наружняя половина стопы. Кроме кожных проявлений, имеется неврологическая симптоматика и явления остеопороза. В зоне этих язв отмечается полная анестезия или резкое снижение чувствительности. В большинстве случаев такие трофические язвы развиваются в поздние сроки после перенесенной травмы. Тактика лечения таких больных сложна и определяется результатами специального неврологического обследования и заключения нейрохирурга.
Рис. 1. Трофические язвы голени
Язва Марторелла (гипертоническая язва)Описана впервые испанским хирургом Мартареллом в 1944 году. Основной контингент, у которого наблюдаются такие язвы, это женщины, в возрасте от 40 до 60 лет. Основным заболеванием у них является стойкая артериальная гипертензия преимущественно злокачественного течения, на фоне которой происходит стойкий спазм, а затем и полная окклюзия на уровне мелких артерий и артериол по передне–задней поверхности голени в нижней и средней трети, причем, как правило, поражение симметрично на обеих ногах. Особенностью этих язв является резко выраженный болевой синдром, постепенное прогрессирование в размерах и склонность к инфицированию. Подтверждением диагноза является гистологическое исследование кожи с оценкой состояния артериол. В лечении главное внимание уделяется терапии артериальной гипертензии и локальной санации язв.
Описана впервые испанским хирургом Мартареллом в 1944 году. Основной контингент, у которого наблюдаются такие язвы, это женщины, в возрасте от 40 до 60 лет. Основным заболеванием у них является стойкая артериальная гипертензия преимущественно злокачественного течения, на фоне которой происходит стойкий спазм, а затем и полная окклюзия на уровне мелких артерий и артериол по передне–задней поверхности голени в нижней и средней трети, причем, как правило, поражение симметрично на обеих ногах. Особенностью этих язв является резко выраженный болевой синдром, постепенное прогрессирование в размерах и склонность к инфицированию. Подтверждением диагноза является гистологическое исследование кожи с оценкой состояния артериол. В лечении главное внимание уделяется терапии артериальной гипертензии и локальной санации язв.Любые длительно существующие трофические язвы таят угрозу малигнизации в 1,6–3,5% случаях. Так, по данным М.М.Синявского, среди 1234 больных с трофическими язвами различной этиологии малигнизация отмечена лишь 1,1 % наблюдений. Клинические симптомы малигнизации проявляются в увеличениях размеров язвы и степени болевого синдрома. Кроме этого, вокруг язвы формируются валообразные утолщения. Малигнизация является следствием неадекватного лечения (раздражающие мази, УФО, лазерное облучение). Но в то же время трудно представить, что 1–2 курса указанного воздействия могут привести к такому исходу. Бабаджанов Б.Р. (2002) сообщает, что короткий 2–х недельный курс лазеротерапии привел к полному заживлению язв у 84,6%, а по данным Ковчур О.И.(2002), аналогичный эффект достигнут в 50% наблюдений.
В клинической практике могут встречаться еще более редкие формы трофических язв, обусловленных лучевой терапией, отморожениями и ожогами, врожденными артерио–венозными свищами, туберкулезом, сифилисом.
Вне всякого сомнения, оптимальным вариантом лечения большинства форм трофических язв является лечение пациента в условиях стационара, где имеется больше возможностей для проведения комплексного воздействия непосредственно на саму язву и коррекции сопутствующих нарушений.
Для начала лечения необходимо произвести посев с поверхности язвы для определения характера микрофлоры, ее чувствительности к антибиотику.
В литературе приводится Орегонский протокол лечения венозных трофических язв, содержащий 7 пунктов:
1. Строгий постельный режим.
2. Системная антибактериальная терапия.
3. Ежедневный туалет раны мыльной водой.
4. Сухая ватно–марлевая повязка.
5. Компрессионные гольфы 30–40 мм рт.ст.
6. Местная терапия кортикостероидами при дерматите и экземе.
7. Постоянная компрессионная терапия после заживления язвы.
Для лечения язв другой этиологии из этого протокола будет оправдано применение 1,2,3,6 пунктов. Непосредственный выбор лекарственных средств зависит от фазы раневого процесса (экссудация 6–14 суток; грануляции 15–30 суток; эпитализация 30–45 суток).
При этом учитывают этиологический фактор возникновения язвы, который требует при венозных язвах обязательного применения флеботоников, дезагрегантов, компрессионной терапии. Ишемические язвы целесообразно лечить с помощью интенсивной терапии дезагрегантами, антикоагулянтами, алпростадилом.
Диабетические язвы, кроме вышеуказанного, требуют нормализации уровня глюкозы с помощью диеты и медикаментозного лечения.
Вполне оправданным является включение в схему лечения любых язв метода гипербарической оксигенации для купирования ишемии и борьбы с инфекцией.
Любая язва сопровождается развитием значительных по площади зон воспаления вокруг язвы с нарушением системы микроциркуляции, поэтому патогенетически наиболее целесообразно локальное применение лекарственных средств, воздействующих на эти два фактора. При лечении язв с этой целью использовались самые разнообразные препараты.
Препарат Гепатромбин (Hemofarm – Югославия) с успехом применяется в лечении данной патологии. В отличие от всех ранее применявшихся мазевых форм (гепариновая мазь, гепароид) данное средство содержит от 30 000 до 50 000 ЕД гепарина, т.е. в 3–5 раз больше, чем в старых формах. Такое локальное воздействие на зону нарушенной микроциркуляции будет значительно более сильным.
В состав препарата входит также декспантенон 0,25г, являющийся производным пантотеновой кислоты, оказывающей выраженное влияние на образование и функцию эпителиальной ткани. Положительным являются также антивоспалительное и дерматопротективное действие препарата. Аналогичный эффект достигается и аллантоином 0,25 г, входящим в состав мази и геля «Гепатромбин».
Таким образом, комплексное воздействие на язву и окружающие ткани способствует снятию воспаления, улучшению микроциркуляции и, следовательно, приводит к уменьшению язв в размерах вплоть до полного заживления.
Лечение больных с трофическими язвами нижних конечностей является сложной и трудной проблемой как для пациента, так и для врача. Самым важным залогом успеха в лечении такого больного является точное выяснение причины, вызвавшей появление этой язвы, и фона сопутствующих изменений в организме пациента (заболевания сердечно–сосудистой системы, диабет и т.д.).
Амбулаторное лечение этого контингента чрезвычайно сложно ввиду ограниченности больных в движении, невозможности использовании комплексного воздействия на язву, включая физиотерапевтическое лечение, внутривенные инфузии, частые перевязки и хирургические методы лечения.
Поэтому главное внимание должно быть уделено лечению пациента в стационаре, где быстрее можно достичь радикального изменения клинической ситуации, а по мере уменьшения язвы в размере завершающий этап лечения больной может продолжить в условиях поликлиники.
Литература:
1. Бабаджанов Б.Р., Султанов И.Ю. «Комплексная терапия длительно незаживающих трофических язв». Ангиология и сосудистая хирургия 2002. N.3 (приложение) с.18.
2. Васютков В.Д. «Сочетанное консервативное и хирургическое лечение венозных трофических язв». Там же, с 35–36.
3. Васютков В.Я., Проценко Н.В. «Трофические язвы стопы и голени». М. 1993.
4. Савельев В.С. «Флебология» 2003.
5. Синявский М.М. «Трофические язвы нижних конечностей», Минск, 1973.
6. Haemovici H. Vascul. Surgery – Norwaid: Aslepton – Centory 1984/ 1187.
.
Гипертрофический фарингит: описание болезни, причины, симптомы, стоимость лечения в Москве
Гипертрофический фарингит – это одна из разновидностей хронической формы болезни. Он начинает проявляться обычно через 6-8 месяцев после того, как было диагностировано воспаление в острой форме, которое правильно не лечили. Затрагиваются гипертрофической формой патологии не только задняя стенка глотки, а и ее боковые части.
При патологии слизистая оболочка глотки не только становится толще, но и повышается ее плотность. Эти изменения являются патологическими, и в результате их она начинает функционировать не правильно и воспаляется. Также при этом заболевании отмечается появление лимфоидных гранул, которые выглядят как зерна розового цвета. Болезнь может появляться у лиц любого возраста, но чаще затрагивает взрослых, так как они не редко не проводят правильного лечения острой формы болезни и переносят ее на ногах. Постепенно нарушение состояния слизистой глотки может переходить и на язычок. Гипертрофический фарингит симптомы имеет нарастающие по мере прогрессирования поражения слизистой.
Причины
Заболевание развивается на фоне того, что негативные факторы вызывают чрезмерную активность иммунной системы, из-за чего она начинает провоцировать развитие ряда новообразований на слизистой, связанных с выявлением даже незначительных патогенов. В результате этого развивается воспаление и происходят изменения тканей. Основные факторы, вызывающие гипертрофический фарингит, кроме его запущенной острой формы, следующие:
-
проживание в районах с неблагоприятной экологической обстановкой;
-
работа на вредном производстве с нарушением правил безопасности;
-
длительное регулярное пребывание в помещении, в котором воздух очень сухой и теплый;
-
курение – негативное влияние на слизистую оболочку и на организм в целом оказывает не только активное, но и пассивное курение;
-
злоупотребление спиртными напитками – даже не крепкие, они раздражают и повреждают ткани глотки, делая их более восприимчивыми к фарингиту;
-
болезни сердечно-сосудистой системы, при которых нарушается кровообращение в тканях слизистой глотки, а также те, что приводят к застойным явлениям в дыхательной системе;
-
серьезные нарушения в обмене веществ, особенно на фоне патологий эндокринной системы;
-
регулярное возникновение аллергии;
-
нарушения в строении глотки;
-
постоянная значительная нехватка витаминов.
Также стать причиной для появления болезни могут хронические патологии носоглотки, такие как тонзиллит, синуситы и ринит. Болезнетворные бактерии будут обильно проникать в слизистую и находиться в ней в спящем состоянии до момента появления неблагоприятных для иммунитета факторов. При них развивается обострение заболевания.
Виды
Данная форма болезни может иметь два вида. В зависимости от того какой из них диагностирован, определяется и точная методика лечения. Гранулезный гипертрофический фарингит затрагивает только заднюю стенку глотки. При нем не так ощущается отечность тканей в начале болезни, из-за чего не все больные своевременно обращаются за врачебной помощью.
Боковой гипертрофический фарингит проявляется более острой болью и затруднениями при дыхании. Игнорировать его долго крайне сложно, из-за чего лечение чаще всего начинается вовремя. Диагноз ставится после осмотра глотки больного.
Прогноз
При своевременном, полноценном и систематическом лечении болезни прогноз для больного благоприятный. При этом удается остановить патологические изменения в тканях слизистой. После качественной терапии обострения заболевания отмечаются крайне редко.
Если лечение начато с опозданием, когда поражение горла уже достаточно серьезное, то прогноз для больного относительно положительный, так как долгой ремиссии обеспечить не получится, но в то же время риск развития осложнений будет устранен.
Что нельзя делать
В период лечения есть определенные ограничения, нарушая которые, больной рискует в значительной степени утяжелить свое состояние. Врач не сможет гарантировать пациенту положительный результат терапии, если будут допускаться следующие действия:
-
курение в период лечения;
-
использование спиртовых препаратов для полоскания горла;
-
употребление острой пищи;
-
пребывание в запыленном помещении;
-
нарушение врачебных предписаний относительно лечения.
Если нарушений в процессе терапии нет, то удается остановить болезнь в начале ее развития без использования хирургических способов терапии. Лечение гипертрофического фарингита у взрослых и детей одинаково.
Диагностика
Только внешнего осмотра глотки оказывается недостаточно для выявления не только самого заболевания, но и причин его появления, а также состояния организма. Из-за этого врач, определив на глаз фарингит при первичном осмотре, обязательно назначает пациенту дальнейшие анализы, которые помогают получить полную картину состояния здоровья и подобрать максимально действенное лечение.
1. Мазок из глотки с последующим посевом на питательную среду. Он необходим для определения состава патогеной микрофлоры и ее чувствительности к тем или иным антибиотикам.
2. Биохимический анализ крови. Для него необходима венозная кровь. Исследование выявляет наличие антител к тем или иным возбудителям воспаления, гормональные показатели и присутствие или отсутствие злокачественных клеток.
3. Клинический анализ крови. Используется кровь из пальца. Показывает процент соотношения основных ее составляющих. Отклонение тех или иных в большую или меньшую сторону дает возможность обнаружить ряд патологий.
4. Общий анализ мочи. Исследование материала позволяет точно оценить тяжесть воспаления в организме, а также – нет ли на его фоне нарушений в работе почек.
5. Биопсия тканей слизистой глотки. Назначается не всегда. Процедура необходима в том случае, если есть подозрение на развитие ракового процесса. При исследовании взятого образца тканей определяется наличие или отсутствие злокачественных (раковых) клеток в слизистой.
При необходимости также могут быть назначены электрокардиограмма и рентген области носовых пазух. Эти процедуры требуются достаточно редко. Обычно они проводятся, если начинают развиваться осложнения болезни. У маленьких детей может понадобиться также и рентген легких, так как достаточно часто у них на фоне воспаления гортани в достаточно быстрый срок появляется пневмония или бронхопневмония.
Профилактика
Для предупреждения болезни необходимо соблюдение ряда профилактических мер. Они достаточно просты и могут с высокой эффективностью предупредить появление патологии. Основными из них врачами считаются следующие меры:
-
обеспечение правильной влажности воздуха в помещении, в котором человек находится большую часть времени;
-
своевременное лечение воспалений носоглотки;
-
лечение кариозных зубов и воспаленных десен;
-
регулярная влажная уборка в квартире.
Для полной защиты от появления гипертрофического фарингита недостаточно только профилактики. Важно также поддержание правильного образа жизни, который будет положительно сказываться на состоянии всего организма.
Выпадение шерсти у кошек: причины и лечение
Выпадение шерсти у кошек и котов: физиологические причины
Истончение шерстяного покрова у кошки и «разбрасывание» волосков повсюду не всегда является признаком болезни, хотя и достаточно неприятно для хозяев. Шерсть на диванах, одежде, в тарелках — с этим сталкивался почти каждый владелец пушистика. Причины тому зачастую тривиальные:
Линька
Сезонная линька (весной и осенью) у кошек, проживающих в квартирах, нередко затягивается на 2-3 месяца. Это обусловлено нарушением биоритмов и температурного режима в помещении. При обильной потере шерсти питомец выглядит вполне здоровым: чистые глазки, влажный носик, хороший аппетит и нормальная активность.
Старость
Пожилые кошки редко могут похвастаться густой шерстью. У них часто появляются проплешины, длинные волоски остаются клочками. В этом нет ничего опасного, однако стоит помнить и о повышенном риске развития различных заболеваний у возрастных кошек.
Стресс
Принято считать, что кошки прекрасно адаптируются к любой ситуации. Мало кто знает, что у пушистиков очень нежная нервная система. Любая стрессовая ситуация — отъезд хозяина, длительное пребывание в доме «не понравившихся» питомцу гостей и т. д. — может спровоцировать обильное выпадение шерсти вплоть до полного облысения. Кошка может отказываться от привычной еды, снижается ее активность, ухудшается общее самочувствие.
Беременность
Гормональные изменения и недостаток витаминов у беременных и кормящих кошек проявляется облысением вокруг сосков. В этот период особенно важны витаминные добавки и сбалансированный рацион, которые помогут сохранить здоровье и «мамы», и ее котят.
Неправильное питание
Выпадение шерсти у кошек нередко обусловлено недостатком вит. группы В. Этим нередко страдают питомцы, питающиеся человеческой едой или дешевыми кормами. Каждому кошколюбу стоит знать: колбаса, жареная рыба и еда, приправленная солью и специями, категорически не подходит кошкам. Такое питание может не только спровоцировать потерю шерсти, но и вызвать тяжелые заболевания ЖКТ и аллергию.
Причины выпадения шерсти: кожные заболевания
Кожные болезни чаще всего провоцируют очаговую потерю кожи (проплешины). При этом поражению кожи сопутствует сильный зуд, а расчесы нагнаиваются.
Блохи
Паразиты меняют поведение домашнего питомца — резко кошка начинается чесаться, причем нестерпимый зуд тревожит питомца и днем, и ночью. Животное выкусывает шерсть клочками, а расчесы покрываются корками. Возможно присоединение инфекции (гнойные корки). Масштабная популяция блох сказывается и на общем состоянии: кошка худеет, становится беспокойной и злится без причины. Даже сами хозяева могут страдать от блох: с пола насекомые кусают ноги.
Клещи
При поражении питомца клещами появляются проплешины на мордочке ушках и передних лапках. Очаги облысения часто расположены симметрично. Сильный зуд приводит к расчесам, ранки зачастую нагнаиваются. Следует знать о демодекозе — заболевании, вызванном микроскопическим кожным клещем. Обычно демодекс развивается у питомцев со слабым иммунитетом. Красные участки покрыты сухими чешуйками.
Аллергия
Неадекватная реакция иммунной системы может возникнуть при использовании антибиотиков, бытовой химии (моющие средства, освежители воздуха), растения (токсичные для питомцев или пыльца), компоненты корма и уходовые средства (шампуни), металлы и даже пластик и резина. На коже появляются воспалительные очаги (дерматит): кожа на покрасневших участках красная, с расчесами. Кошка постоянно чешется и раздражительная, нередко отказывается от еды, однако пьет в нормальном режиме. Аллергия может спровоцировать слезотечение, заложенность носа и воспаление ушек.
Лишай
Кошачье заболевание, вызванное грибком, опасно для человека. На кошке лишай выглядит в виде округлых очагов с обрубками волосков. Красная кожа покрыта чешуйками, а питомец постоянно чешется. Постепенно пятна увеличиваются в размерах.
Аденит
Воспаление сальных желез обусловлено генетической предрасположенностью. Активные проявления чаще возникают у котят-подростков и пожилых особей. Круглые проплешины появляются на ушах, шее и голове. Кошка чешется, источает неприятный запах. В дальнейшем облысение распространяется по спинке до хвоста, серые или желтоватые очаги липкие. Аденит часто путают с экземой. Однако в последнем случае важно проверить иммунитет, функцию печени и всего пищеварительного тракта.
Фолликулит
Инфекция. поражающая волосяные фолликулы. изначально провоцирует ломкость волосков у питомца. Воспаленные пузырьки возникают на мордочке и шее, сопровождаются зудом. Фолликулит часто возникает по причине аллергии или заражения вирусом иммунодефицита кошек.
Гнездная алопеция
Аутоиммунная патология проявляется периодическим появлением очагов облысения, их разрастанием (увеличиваются в размерах) и постепенным восстановлением шерстяного покрова. Зуда нет. Крайне редко встречается симметричная алопеция: очаги облысения появляются в паху, на бедрах и животе кошки.
Себорея
Может быть врожденной или приобретенной вследствие внутренних заболеваний. Проявляется очагами облысения, покрытыми мелкими чешуйками. Шерсть питомца усыпана перхотью, животное источает неприятный запах. Зуд провоцирует расчесы.
Гипотрихоз
Генетическая аномалия приводит к полной потере шерсти в детском возрасте. Новорожденные котята изначально имеют очень редкий шерстяной покров и за 3-4 месяца полностью лысеют. Важно помнить: кошки без шерсти мерзнет зимой и быстро перегреваются летом. Контролируйте питьевой режим питомца в жаркую погоду и обеспечьте согрев животного в холодный период.
Общие заболевания, провоцирующие выпадение шерсти у кошек
Заболевания, сопровождающиеся нарушением работы внутренних органов, провоцируют постоянное выпадение шерсти у домашнего питомца. При этом потеря шерсти — не самое страшное проявление данных заболеваний.
Глисты
Глистная инвазия у кошек влияет не только на пищеварение. Разросшаяся популяция кишечных паразитов нарушает обменные процессы и подавляет иммунитет. Первый признак глистной инвазии — тусклая шерсть у домашнего питомца. Волоски усиленно выпадают из-за нехватки питательных веществ, в тяжелых случаях появляются очаги облысения.
Гипертиреоз
Нарушение работы щитовидной железы и повышенный уровень ее гормонов в крови приводит к себорее. При этом питомец постоянно вылизывается, а шерсть легко выпадает даже при поглаживании животного. Подобную реакцию может спрооцировать любое гормональное нарушение (патлология надпочечников, поджелудочной железы, яичников/семенников) и даже разовое использование гормональных препаратов (кортикостероидов, средств для подавления течки). Гормональные сбои у питомцев часто сопровождаются жаждой, увеличением брюшины, учащенным мочеиспусканием.
Лечение
Если у кошки чуть сильнее обычного выпадает шерсть, но ее общее состояние не изменилось, не стоит бить тревогу. Первым делом проанализируйте внешние изменения в содержании питомца:
- покупка нового корма;
- прививки и прием лекарственных препаратов;
- использование освежителей воздуха и других химических средств дома;
- стрессовые ситуации.
Нередко курс витаминных средств прекращает выпадение шерсти. Если после устранения факторов-раздражителей, шерсть продолжает усиленно выпадать на протяжении нескольких недель-месяцев, рекомендуется обратиться к ветеринару.
Другая тактика при подозрении на заразное кожное заболевание (клещи, лишай, демодекоз). В таких случаях требуется проведение соскоба или биопсии кожи. В зависимости от выявленного паразита назначаются противогрибковые средства (при лишае Гризеофульвин, Интаконазол), антисеборейные шампуни и антисептические растворы для обработки нагноившихся ранок и расчесов. При сильном зуде целесообразно надеть на питомца конус. Тяжелые бактериальные инфекции требуют применения антибиотиков (Амоксициллин, Байтрил, Канамицин). Одновременно назначаются поливитаминные препараты и иммуностимуляторы (Иммунол, Гамавит, Максидин). Генетические заболевания — гипотрихоз и алопеция — не излечиваются. Любите своего питомца со всеми его особенностями.
Важно! Использование лекарственных «человеческих» препаратов для лечения кошек строго запрещено. Даже безопасный для человека Парацетамол может спровоцировать тяжелые осложнения у домашних питомцев. Лечение кошачьих болезней предполагает специальные дозировки и препараты, которые может прописать только ветеринар.
Не стоит забывать и о дегельментизации домашних питомцев. Глистогонные средства применяются:
- за 2 недели до прививки — минимизируют риск неблагоприятных последствий;
- беременным кошкам в последней трети беременности — предупреждают внутриутробное заражение глистами котят;
- при тотальной инвазии — подобранных на улице котят часто тошнит глистами.
Противоглистный курс (Празицид, Дирофен и т. д.) включает двухкратный прием препаратов (таблетки, суспензии) с интервалом в 10-14 дней. Лучшими средствами являются Мильбемакс и Профендер — они за однократный прием уничтожают и взрослых паразитов и их яйца.
Профилактика
Выпадение шерсти у кошек — лишь проявление другого отклонения в организме. Чтобы ваш питомец был всегда красив и пушист, необходимо соблюдать следующие правила:
- Подбор качественного корма в соответствии с возрастом, состоянием (беременные, кастрированные животные) и сопутствующими заболеваниями (лечебные линейки кормов).
- Противоглистные курсы — ветеринары рекомендуют каждые 3 месяца.
- Использование противоблошных ошейников или регулярная обработка специальными каплями (на холку).
- Исключение факторов, способных вызвать аллергию.
- Обязательная вакцинация — прививочных график определяет ветеринар.
- Правильный уход — регулярное расчесывание и мытье.
Внимательное отношение к своему домашнему питомцу позволит избежать серьезных заболеваний. Здоровая кошка или кот — это радость для всей семьи. Также стоит помнить: некоторые заболевания, сопровождающиеся выпадением шерсти у кошки, опасны для человека. Это касается не только лишая, но и некоторых видов кишечных паразитов.
Псориаз:Причины,Симптомы,Псориаз у детей | doc.ua
Псориаз часто является причиной появления псориатических бляшек – красных и сухих пятен, немного выступающих над кожей. Они образовываются как участки хронического воспаления с избыточным размножением клеток иммунной системы – лимфоцитов, макрофагов, кератиноцитов кожи и избыточного образования мелких капилляров. Кроме кожи, псориаз нередко поражает ногти, а 10-15% больных псориазом страдают поражением суставов, вызываемым этой болезнью.
Теория о том, что псориаз приобретается инфекционным путем, полностью опровергнута в наше время. В основном, данной болезнью чаще страдают люди с сухой и чувствительной кожей, чем с жирной и увлажняемой. У пациента псориаз часто развивается там, где обнаруживаются повреждения кожного покрова – наличие царапин, ссадин, порезов в местах, которые обычно подвержены контакту с химическими моющими средствами, трению.
Формы и классификация псориаза
Протекание псориаза осуществляется различными формами с разнообразными клиническими проявлениями.
Формы псориаза широко классифицируются как непустулезные и пустулезные. К непустулезному псориазу относят обыкновенный, простой и эритродермический псориаз. К пустулезному – генерализированный пустулезный, пальмоплантарный и аннулярный псориазы, хронический персистирующий акродерматит и герпетиформное псориатическое импетиго.
Также различают дополнительные формы псориаза:
- лекарственно-индуцированный;
- себорейноподобный псориаз;
- псориаз сгибающихся поверхностей и складок кожи;
- псориаз Напкина.
Существует классификация псориаза в зависимости от степени тяжести. Поражение 3% кожной поверхности и менее – легкий псориаз, 3-10% — средний, поражено выше 10% кожного покрова – тяжелый. При этом, независимо от формы тяжести болезни, поражение суставов псориаза классифицируют как тяжелую форму.
Степень тяжести и активности протекания данной болезни часто оценивают с помощью индекса тяжести поражения псориаза (PASI), который преобразовывает значения оценки площади псориатического поражения и степени выраженности поражений в наглядную линейную шкалу.
Каплевидный псориазКаплевидный псориаз – одна из форм псориаза, для которой характерно волнообразное течение и возникновение высыпаний в различных местах тела. Каплевидные воспаления возникают в любой области тела и в разном возрасте. Чаще всего каплевидная форма псориаза наблюдается у людей в возрасте от 16 до 27 лет. Размер образований может быть различным: от мелких пятен небольшого размера, до пятен крупного диаметра до 10 см.
Первые признаки каплевидного псориаза могут проявиться в подростковом периоде. Согласно исследованиям заболевание чаще всего развивается после перенесенного отита, ангины и других инфекций. Псориаз каплевидного типа протекает непредсказуемо. Псориатические бляшки могут возникнуть в отдельном месте, а затем пропасть, а через время появиться снова уже в другой части тела.
Причиной каплевидного псориаза чаще всего становится бактериальная инфекция, стрептококковая. В некоторых случаях заболевание может возникать на фоне вирусных инфекций. Каплевидный псориаз начинается спустя 2-3 недели после перенесенной стрептококковой инфекции: ангины, гайморита, отита и других. Особенно у людей со слабым иммунитетом.
Зоны поражения псориазом
-
Псориаз на руках – это хроническое заболевание, поражающее кожу ладоней, область между пальцами и кисти. От заболевания могут страдать суставы верхних и нижних конечностей и приводить к псориатическому артриту. По этой причине человек теряет трудоспособность и может стать инвалидом. Псориаз на руках может передаваться по наследству и начаться вследствие сбоя в работе иммунной системы, нарушения обмена веществ, работы эндокринной системы, механического раздражения кожи рук, контакта с химическими и токсическими веществами, стресса, депрессии.
-
Псориаз на ногах чаще всего может давать такие осложнения, как отек нижних конечностей, псориатический артрит, заболевание ногтевых пластин. Больные чувствуют сильный дискомфорт и неприятные ощущения, сильно подавлены психологически. Причина развития псориаза на ногах до сих пор точно не установлена. Большинство специалистов склонны считать, что заболевание возникает из-за наследственного фактора и сбоя в работе иммунной системы, которая проявляет агрессию по отношению к своим тканям. Из-за этого начинается ускоренное деление клеток и образование бляшек.
-
Развитие псориаза на лице может быть связано со многими причинами, среди которых чаще всего выделяют сбой в иммунной системе, заболевания эндокринной системы, инфекционные и хронические заболевания, постоянные стрессы, чрезмерное увлечение алкоголем и курением. Специалисты склоняются к теории сбоя в иммунитете, который приводит к повышенной активности клеток кожи. Происходит быстрое деление клеток, старые не успевают отделяться и образуются псориатические бляшки.
-
При псориазе волосистой части головы возникает большое плотное образование на поверхности кожи с волосяным покровом, а границы его проходят по лбу. Отдельные мелкие бляшки могут распространяться на область лба и на шею. Они не затрудняют рост волос и не приводят к выпадению волос. Основной причиной возникновения псориаза головы является наследственная предрасположенность. Заболевание может не проявляться в течение долгих лет, однако при негативных факторах оно начинает прогрессировать. К таким факторам можно отнести заболевания эндокринной системы, желудка, снижение иммунитета, курение, злоупотребление алкогольными напитками, стрессы и постоянное нервное напряжение.
- Псориаз на локтях может не проявляться долгое время, однако при негативном факторе начинает проявляться. Возникает нарушение обменных процессов, сбой в работе эндокринной и иммунной системе. В результате ускоряется процесс деления клеток кожи, старые клетки не успевают отмирать и возникает наслоение — псориатические бляшки, папулы. Причин развития псориаза на локтях множество: стрессы, бессонница, заболевания эндокринной системы, заболевания желудочно-кишечного тракта, длительный прием препаратов, курение и алкоголь. Определенные причины пока не установлены, поэтому врачи считают псориаз многофакторным заболеванием.
-
Ладонно подошвенный псориаз наблюдается в любом возрасте, чаще всего в возрасте 30–50 лет. Заболевание может передаваться по наследству. Если предрасполагающих факторов нет, псориаз может не проявиться. Причинами развития псориаза ладоней и подошв могут стать постоянные механические или химические раздражения кожи: пребывание в воде, контакт с химическими и другими вредными веществами на работе, ношение неудобной обуви. Развитие ладонно подошвенного псориаза также может быть вызвано различными инфекционными заболеваниями, такими, как: скарлатина, при которой происходит отторжение верхних слоев ладоней и подошв, хроническим тонзиллитом, гайморитом, пиелонефритом, а также курением, злоупотребление спиртным, эндокринными нарушениями, стрессом, пониженным иммунитетом.
- Псориаз ногтей развивается по причине сбоя в иммунитете организма, что приводит к делению и росту незрелых клеток верхнего слоя кожи и рогового покрытия ногтевой пластины. Иммунная система воспринимает их, как инородное тело и вырабатывает специфические антитела. Это приводит к поражению собственной кожи и ногтей, ногти становятся ломкими и хрупкими, начинают отслаиваться.
Причины
Гипотезы развития псориаза
Несмотря на изученность болезни псориаз, причины его образования и процесс развития все еще неизвестны, существуют лишь гипотезы.
Первая гипотеза предполагает, что псориаз – это первичное заболевание кожи с нарушением протекания нормального процесса созревания, при котором наблюдается усиленное размножение клеток кожи. Положительный эффект при лечении псориаза лекарствами, которые замедляют растущий объем кератиноцитов, только подтверждает эту гипотезу.
Вторая гипотеза основывается на том, что псориаз – это аутоиммунное заболевание, которое провоцирует активирование клеток, защищающих организм от различных инфекций. Они создают большинство химических факторов, вызывающих воспаление и активное размножение кератиноцитов. Эту гипотезу подтверждает то, что иммуносупрессоры повышают вероятность уменьшения или исчезновения псориатических поражений.
Известны многие гены, которые играют большую роль при развитии псориаза или сами его развивают, но пока неизвестно, каким образом они взаимодействуют друг с другом при развитии болезни. Параллельно с псориазом появляется ухудшение регулирования деятельности эндокринной системы, а нарушение ритма выделения мелатонина способствует бессоннице, слабости и повышенной тревожности. Иногда псориаз протекает одновременно с аутоиммунным тиреоидитом и гипотиреозом.
Группа ученых сделала предположение о том, что половые гормоны также участвуют в процессе псориаза, объяснив это тем, что этой болезни более подвержены женщины, а ее течение иногда улучшается при беременности с дальнейшим рецидивом.
Симптомы
Псориаз по значимости ухудшения качества жизни больных стоит наравне с такими заболеваниями, как депрессия и сердечная недостаточность. Также, псориаз может провоцировать депрессию, стресс, социофобию.
Простой псориаз
У 80-90% больных встречаются обыкновенный, простой псориаз. Симптомами бляшковидного псориаза часто являются красные надкожные образовния, покрытые светло-серебряной кожей, которая легко отслаивается. Кожа под этим слоем содержит чрезмерное количество сосудов, и в связи с этим может кровоточить. Такие участки называют псориатическими бляшками. Их размеры могут увеличиваться, соединяясь с соседними бляшками и формируя пластины бляшек.
Псориаз сгибательных поверхностей
Гладкие красные воспаленные пятна без шелушения, которые располагаются в кожных складках без поражения других участков кожи или с незначительным поражением. Наиболее подвержены этой форме псориаза складки в паху, подмышечных впадинах, а также складки кожи под молочными железами женщин и под животом при ожирении. Зачастую, трение кожи, ее травмирование приводит к осложнениям в виде вторичной грибковой инфекции и ухудшает протекание псориаза. Кожа, с присутствием на ней множества небольших сухих наростов красного либо лилового цвета в форме капель или маленьких точек, является признаком каплевидного псориаза. Эти небольшие образования в основном поражают большую площадь кожного покрова, в основном, бедра. Ими усыпаются также плечи, предплечья, образовывается псориаз волосистой части головы, спины, шеи, псориаз на лице. Часто развитие этого типа псориаза провоцируется инфекциями стрептококковой ангины или фарингита.
Пустулезный или экссудативный псориаз
Он проявляется волдырями с прозрачной жидкостью внутри и покраснениями кожи с воспалением вокруг них. Пустулезный псориаз имеет локализованную область поражения, чаще всего это голени и предплечья. Если патология имеет тяжелый характер, пустулезный псориаз является обширным – распространяет пустулы по всему телу, и они сливаются друг в друга.
Псориаз ногтей
Вызывает изменения цвета ногтей и ногтевого ложа, снижает плотность ногтей, делая их ломкими, провоцирует появление точек, пятен на ногтях и под ними. Кожа под ногтями и вокруг них утолщается.
Артропатический псориаз
Псориаз, синдромы которого проходят с воспалением суставов и соединительной ткани, поражает, в основном, мелкие суставы дистальных фаланг пальцев ног и рук — артропатический псориаз. Это приводит к разбуханию пальцев, другими словами – к псориатическому дактилиту. Эта форма псориаза также способна поражать тазобедренные, коленные суставы, суставы позвонков.
Иногда такой артрит лишает больного возможности передвигаться самостоятельно, иногда приковывает его к постели тяжелой инвалидностью. Вероятность летального исхода таких тяжелых форм становится выше, ведь в обездвиженном постельном режиме происходит возникновение пролежней и пневмония. Псориатическим артритом страдают около 10-15% больных.
Эритродермический псориаз
Развивается с шелушением кожи на голове, большой части всего кожного покрова или всей кожи, сопровождается зудом, оттеком и болезненностью кожи. Часто такой вид псориаза образовывается при резком отказе от системного лечения. Алкоголь, стресс и простудные заболевания также могут провоцировать эритродермический псориаз. У этой формы болезни не исключен летальный исход, так как слишком воспаленная кожа понижает способность организма регулировать температурный режим тела.
Обострение псориаза
Обострение псориаза может быть вызвано многими факторами. Многие пациенты отмечают, что заболевание может начаться без особых причин. Было проведено множество исследований, но они не смогли дать четкого ответа на данный вопрос. У каждого человека обострение может быть спровоцировано определенной причиной, но чаще всего выделяют следующие:
- постоянные переживания и стрессы;
- хроническая или острая инфекция;
- некоторые препараты;
- нарушение обменных процессов;
- несоблюдение диеты;
- спиртное или курение;
- контакт с химическими веществами;
- смена климатических поясов;
- аллергия на косметику;
- ВИЧ–инфекция в стадии СПИД.
Обострение псориаза чаще всего поражает участки более сухой и тонкой кожи, которая подвергалась механическому или химическому воздействию: в месте расчесов, ран, контакте с бытовой химией. Специалисты считают, что данный процесс вызывает стрептококковая инфекция, которая легко проникает в сухую кожу и вызывает сухое воспаление и ускоренное деление кератиноцитов. Псориаз является хроническим заболеванием, поэтому для него характерны стадии ремиссии и обострения. При соблюдении всех правил он может не беспокоить долгое время.
Псориаз у детей
Детский псориаз протекает сезонно, в зимний период он обостряется, летом наступает ремиссия. Это наследственное заболевание. Если у одного из родителей есть псориаз, вероятность того, что ребенок заболеет, составляет 25%, а если у обоих — то 60-75%. Псориаз возникает в силу негативных факторов, чаще всего из-за инфекционных и тяжелых простудных заболеваний, стрессов, пониженного иммунитета, приема некоторых медицинских препаратов.
По распространению псориаз у детей бывает нескольких видов:
- ограниченный псориаз — высыпания поражают одну часть тела;
- распространенный псориаз — высыпания возникают на двух и более частях тела;
- универсальный псориаз – высыпания локализуются на всех областях кожи, но есть светлые части;
- эритродермия – наиболее тяжелая форма псориаза, при которой поражается все тело ребенка.
Для псориаза характерно появление на коже сыпи в виде бляшек красного цвета с серебристо-белыми участками, которые зудят и легко шелушатся. Симптомы псориаза у детей выражаются в виде трещин и ран на бляшках, из которых может идти кровь из-за чего возникает вторичная инфекция. Псориатические проявления на коже у детей похожи на взрослые, но есть отличия. Для детского псориаза характерно развитие синдрома Кебнера – возникновение высыпаний в местах, которые были раздражены или травмированы. Заболевание протекает длительное время, исключение составляет каплевидная, более благоприятная форма псориаза.
Псориатические высыпания могут располагаться в различных местах тела. Чаще всего страдает кожа локтей и коленей, ягодиц, пупка, кожа головы. Среди симптомов псориаза у детей выделяют сильный зуд, болевые ощущения, стянутость кожи. У каждого третьего ребенка псориаз поражает ногти, при котором на ногтевых пластинах появляются мелкие дырочки, похожие на ямки наперстка. Бляшки часто возникают в складках кожи, на слизистых оболочках, особенно на языке, при этом высыпания могут менять место и форму. При псориазе у детей утолщается кожа ладоней и подошвы стопы. Лицо страдает реже, сыпь возникает на лбу и щеках, может распространяться на уши.
Передается ли псориаз
Чаще всего заболевание передается по наследству и может начаться из-за негативного фактора, нервного стресса, хронических заболеваний. Можно ли заразиться псориазом от другого человека:
- псориаз не передается при контакте с больным через рукопожатие, прикосновения, объятия и другие контакты;
- нельзя заразиться при уходе за больным;
- псориаз не передается половым путем и через поцелуи;
- нельзя заразиться контактно-бытовым путем, поэтому вы можете спокойно пользоваться общими предметами пользования: полотенцем, посудой и другими;
- псориаз не вызывают патогенные микроорганизмы, поэтому для окружающих больной не является заразным, так как источника инфекции не существует.
Как передается псориаз от человека к человеку? Существует несколько теорий насчет происхождения псориаза. Одни врачи считают, что оно передается по наследству, другие, что это инфекционно-аллергическое заболевание. Некоторые дерматологи склонны считать, что причина в эндокринных нарушениях организма. Нарушение обменных процессов приводят к сбою работы важных систем и вызывают псориаз. Но в любом случае заболеванием нельзя заразиться.
Большинство ученых склоняются к той теории, что псориаз передается по наследству. Исследования показали, что нарушение процесса обмена в крови и коже пациентов возникают рано и перед клиническими проявлениями. Согласно анализам, которые проводились в определенных семьях, в крови у здоровых родственников были обнаружены идентичные маркеры при прямом родстве. Это говорит о том, что процессы при псориазе в клетках передаются по наследству и создают риск развития заболевания. Однако не у всех родственников обязательно проявляется псориаз. Хотя риск заболевания довольно высок — от 20 до 60%. Многие дети болеют псориазом из-за наследственного фактора. В некоторых семьях заболевание передавалось от бабушек и прабабушек.
Наиболее высокий риск заболеваемости псориазом отмечается в возрасте 20-45 лет, процент больных превышает 70% от общего числа пациентов. В последнее время псориазом стали болеть чаще дети и подростки, особенно тяжелыми формами, псориатической эритродермией и псориатической артропатией. Заболевание наблюдается в 13-15 лет, так как в организме происходит гормональная перестройка. Как можно заразиться псориазом в раннем возрасте? Псориаз у детей может встречаться в первом году жизни, в 4 и 7 месяцев и только по генетическим причинам. При этом родители могут не болеть, а признаки заболевания могут проявиться у них позднее.
Последствия псориаза
Псориаз является серьезным заболеванием кожи и всего организма, так как может давать различные осложнения. При обширных поражениях кожных покровов нарушается защитная система организма, иммунные процессы, обмен веществ в тканях. Псориаз затрагивает все системы организма:
- Псориатический артрит;
- Поражение ногтей свидетельствует о начале заболеваний суставов. Если у больного изменяется внешний вид ногтевых пластинок, появляются углубления, масляные пятна, разрушение ногтевых пластинок, есть риск развития псориатического артрита.
- Заболевания глаз: коньюктивит, склероз хрусталиков, ирит, эписклерит и другие.
- Заболевания желудочно-кишечного тракта, слизистых оболочек ротоглотки, уретры, мочевого пузыря.
- Увеличение размера печени и селезенки.
- Нарушение работы центральной нервной системы: бред, эпилептические припадки, энцефалопатия.
- Резкие боли в мышцах, атрофия мышц, мышечная слабость.
- Заболевания сердца: миокардит, перикардит, пороки сердца.
- Нарушение эндокринной системы: увеличение лимфоузлов.
На сегодняшний день существует большое количество методов лечения псориаза. Терапия подбирается в зависимости от стадии заболевания. На начальных этапах могут применяться местные гормональные и негормональные мази, крема, при прогрессирующей форме псориаза показана фототерапия и лечение ультрафиолетом. Широко используется лечение в санаторно-курортных комплексах с помощью грязевых и других лечебных ванн. В период лечения и после пациенту необходимо соблюдать диету, ограничить продукты-аллергены, чтобы не вызвать рецидива.
Лечение
Лечение псориаза проходит системным образом. В начальной стадии назначается местное лечение с помощью кремов, мазей, препаратов с кератолитическими веществами. Чтобы добиться высокой результативности, применяют фототерапию во взаимодействии с фотохимиотерапией. При долговременном применении одного вида лечения, псориаз может приобрести устойчивость к нему, поэтому следует периодически сочетать различные методы.
Лечение капельного псориаза представляет собой длительный процесс, так как данная форма заболевания отличается непредсказуемым течением. В большинстве случаев каплевидный псориаз поражает большую площадь тела. При мягкой форме псориаза применяются местные кремы и мази на основе натуральных веществ. Тяжелая форма заболевания лечится с помощью препаратов на основе кортикостероидных гормонов: «Ридерм», «Дипросалик», «Элоком», «Адвантан».
Для лечение псориаза на голове используются препараты, которые содержат гормоны — кортикостероиды. Они высоко эффективны и помогают достичь быстрого результата, однако имеют много побочных действий, поэтому назначаются при тяжелых стадиях псориаза. При тяжелой форме псориаза рекомендуется сделать короткую стрижку, так как приходится часто применять мази и кремы, а голову мыть каждый день. Нужно избегать сложных причесок, укладок и реже стягивать волосы резинкой, заколками. Не рекомендуется использование острых шпилек, невидимок, бигудей, плоек, так как они могут поранить кожу. Волосы можно сушить феном в щадящем режиме, чтобы не сушить кожу головы.
Витамины при псориазе
При псориазе страдает не только кожа, но и все системы организма, поэтому человек нуждается в дополнительном приеме витаминного комплекса. Витамины при псориазе крайне необходимы организму, чтобы восстанавливать регенеративные процессы кожи, укреплять ногти, волосы, костную ткань. Они способствуют восстановлению структур ткани, улучшению обменных процессов и повышению иммунитета. Комплекс и дозировку витаминов должен назначать врач, так как повышенное содержание витаминов в организме вредно для здоровья.
Какие нужно пить витамины при псориазе:
- витамин А;
- витамин Е;
- витамин Д;
- витамины группы В;
- витамин С;
- добавки кальция, цинка.
Аевит – это необходимый комплекс витаминов при псориазе. В него входит сразу 2 витамина А и Е. Данные витамины полезны при любом виде псориаза, в том числе и головы. Аевит ускоряет восстановительные процессы, улучшает кровообращение, питание тканей, благодаря чему кожа быстро восстанавливается и обновляется. Витамин Е борется со свободными радикалами и продлевает молодость кожи, устраняет морщины. Витамин А и Е можно принимать отдельно, но Аевит более полезен, так как лучше усваивается организмом. Принимать его нужно по 1 капсуле в день.
Таблетки от псориаза
В лечении псориаза широко применяются препараты местного действия, являющиеся достаточно эффективными. Это гормональные и негормональные мази. Гормональные препараты или глюкокортикостероиды обладают сильным действием и быстро устраняют симптомы заболевания. Однако их длительное применение может вызвать эффект отмены, при котором действие лекарства прекращается, а отказ от его использования проблематичен. Мази на основе гормонов вызывают сильные побочные действия и могут вызывать ряд серьезных заболеваний. Данные препараты негативно влияют состояние печени, эндокринной системы, почек, сердца и сосудов.
Лучшими лекарствами от псориаза считаются мази на основе таких веществ, как:
- Триамцинолон – это вещество входит в мази Берликорт, Кеналог, Фторокорт, Назакорт, Триакорт. Оно обладает противовоспалительными, противоаллергическими, противозудными действиями. Вызывает такие побочные действия, как раздражение, зуд, экзема, атрофические и инфекционные поражения кожи при длительном применении.
- Мометазон – входит в такие препараты, как Скин Лайт, Момат, Унидерм. Снимает зуд, раздражение, аллергию. Вызывает побочные действия в виде зуда, жжения, пигментации, растяжения кожи.
- Флуметазон, флуоцинонид ацетонид, флудкортонол — входят в состав мазей Локасален, Синалар, Локакортен, Флукорт, Флуцинар. Обладают противозудным, антиэкссудативным, противоаллергическим эффектами. Могут вызвать побочные действия: зуд, жжение, атрофия, обширная пигментация, растяжения, системные нарушения кожи.
Негормональные мази являются менее эффективными, однако они не вызывают побочных действий и не влияют на состояние организма. К негормональным препаратам относят Салициловую мазь, Дайвобет, Карталин, Белосалик, Акрустал, Цинковую мазь, крем с витамином Д.
Помимо таблеток от псориаза пациенту могут назначаться витаминные комплексы, гепатопротекторы для защиты печени, гептрал, Фосфоглив, жирные кислоты Омега-3, иммуномодуляторы, энтеросорбенты для устранения токсинов из кишечника, противоаллергические препараты, Супрастин, Тавегил, Цетрин.
Уколы от псориаза
Уколы являются эффективным методом лечения, так как быстро всасываются в кровь и начинают активно действовать на организм. В зависимости от основного вещества уколы от псориаза делятся на следующие группы:
- иммуномодуляторы: пирогенал, тималин, глутоксим;
- иммунодепрессанты: хумира, ремикейд, стелара;
- антигистаминные средства: тавегил, хлоропирамин;
- гепатопротекторы: гептор, гептрал;
- глюкокортикостероиды: дипроспан, флостерон, гидрокортизон, преднизолон, метипред.
Иммуномодулирующие препараты нормализуют обмен веществ в клетках и тканях. Они обладают противовоспалительным, иммуномодулирующим, обезболивающим, гемостимулирующим эффектом.
Иммунодепрессанты содержат моноклональные тела и дают более высокие результаты. В год можно сделать несколько таких уколов от псориаза. Их недостаток в том, что стоимость не каждому доступна. Также эти препараты способствуют снижению функции иммунной системы организма, что приводит к развитию других заболеваний.
Гепатопротекторы назначаются для очищения печени, выведения токсинов из организма. Они обладают регенерирующим, антиоксидантным и очищающим действием.
Антигистаминные препараты назначаются для устранения зуда, отеков, так как обладают антихолинергическим, антисеротониновым, успокаивающим и обезболивающим действием. Данная группа препаратов используется в том случае, если псориаз вызывает аллергическую реакцию.
Глюкокортикостероиды являются наиболее эффективными уколами от псориаза. Они оказывают противовоспалительное, противоаллергическое и иммунодепрессивное действие. Однако они назначаются только в критических случаях, так как вызывают привыкание, дают много побочных эффектов, действуют непродолжительное время.
Крем от псориаза
Не гормональный крем от псориаза является более безопасным в отличие от гормональных препаратов, так как не вызывает побочных действий, в его составе только натуральные компоненты. Он применяется в течение длительного периода. В зависимости от активного вещества выделяют несколько негормональных кремов от псориаза:
- цинк — Цинокап обладает противовоспалительными, антибактериальными и противогрибковыми свойствами, Скин-кап быстро устраняет зуд, жжение и сухость кожи, обладает антисептическим свойством, не вызывает привыкания, может применяться для лица и в складках кожи;
- кальципотриол или с витамином Д – Дайвонекс используется для длительного лечения простой формы псориаза, способствует регенерации и быстрому заживлению кожи;
- с мочевиной и нафталаном – Лостерин применяется для ежедневного ухода, смягчает и устраняет воспаление кожи;
- с экстрактами трав – Псорилом используется для ежедневного ухода, устраняет зуд, жжение, сухость и шелушение кожи, обладает противовоспалительным, обеззараживающим и регенерирующим свойством;
- с флорализином — крем Зорька смягчает кожу, устраняет воспаление, ускоряет восстановительные процессы в коже;
- с мочевиной и пчелиным воском – Топикрем подходит для очень сухой и шероховатой кожи, обладает высоким увлажняющим, питательным действием, восстанавливает защитную жировую пленку на коже, нельзя применять для лица и поврежденной кожи.
К гормональным кремам и мазям от псориаза относятся Гидрокортизоновая и Преднизолоновая мазь, Лоринден, Латикорт, Локакортен, Локоид, Фторокорт и другие. Они обладают быстрым действием и высоким эффектом благодаря изменению уровня гормонов в организме. Однако при длительном использовании представляют высокую опасность для здоровья, так как влияют на состояние почек, печени, сердца, эндокринной системы, нарушают обмен веществ, приводят к остеопорозу и артриту. Кремы гормонального типа прописываются только в случае тяжелой формы псориаза.
Лечение псориаза салициловой мазью
Псориаз является хроническим заболеванием, поэтому требует постоянного лечения. Среди негормональных мазей при псориазе хорошо себя зарекомендовала салициловая мазь. В своем составе она содержит салициловую кислоту, которая обладает лечебными свойствами. Благодаря высокой эффективности салициловая мазь при псориазе имеет только положительные отзывы пациентов.
Салициловая мазь применяется с давних времен. Активным компонентом является салициловая кислота, которую получали из коры ивы. Салициловая мазь применяется в лечении не только псориаза, но и других кожных заболеваний. Она обладает высоким противовоспалительным и регенеративным свойством. В отличие от гормональных препаратов салициловая мазь не вызывает сильных побочных действий, но применять ее нужно строго по рецепту врача.
Мази с салициловой кислотой от псориаза оказывают положительное действие на кожные покровы:
- противовоспалительное — снимают зуд и воспаление;
- антисептическое — очищают кожу от микробов и инфекций;
- кератопластическое — подсушивают кожу и предохраняют ее от гнойных процессов;
- кератолитическое — размягчение и растворение отторжения рогового слоя кожи.
Также при псориазе может применяться салицилово цинковая мазь. Она обладает высокой эффективностью, так как содержит окись цинка и салициловую кислоту. Оксид цинка способствует дезинфекции и снятию воспаления, подсушивает высыпания. Салициловая кислота обладает антисептическими и противовоспалительными свойствами.
Шампуни при псориазе
Шампуни при псориазе головы делятся на следующие группы:
- дегтярные;
- противогрибковые;
- лечебные, в которые входят медикаментозные вещества: салициловая кислота, ихтионол, кетоконазол, цинк и другие;
- косметические средства с лечебным действием;
- детские шампуни.
Дегтярные шампуни: «Фридерм Деготь», дегтярный шампунь «Псорилом», шампунь от бабушки Агафьи «Дегтярный для бани», «Альгопикс», шампунь дегтярный 911. Содержат в составе деготь березы, ивы, сосны, можжевельника или каменноугольный. Активные вещества дегтя мягко очищают кожу от сала, отмерших клеток, хорошо смывают жирные мази, устраняют воспаление, шелушение, сильный кожный зуд и другие симптомы псориаза. Также деготь приостанавливает образование грибка на коже.
Противогрибковые шампуни от псориаза: «Низорал», «Кето Плюс», «Сквафан», «Биодерма», «Виши». Благодаря их составу устраняются грибковые образования на коже головы. В начале использования зуд может усиливаться. Основное действующее вещество в шампуне — противогрибковый компонент кетоконазол. Регулярное применение шампуней устраняет рост грибковой инфекции, устраняет зуд, затягивает раны и ссадины на коже.
Лечебные шампуни содержат такие компоненты, как салициловая кислота, мочевина, ихтиол, цинк и другие. Наиболее известным считается «Скин Кап», который выпускается в виде спрея. Данные вещества активно борются с бактериями, микробами, смягчают воспаленную кожу, останавливают рост грибковой флоры.
Косметические шампуни при псориазе головы: Фридерм Баланс, шампунь «Гармония чистых металлов», «Сульсена», «Натура». Подходят для чувствительной кожи, смягчают ее. Косметические шампуни нормализуют выделение кожного сала, устраняют перхоть, шелушение, защищают от выпадения волос, укрепляют волосы. Основное действие таких шампуней направлено на поддержание внешнего вида волос.
Детские шампуни при псориазе головы: «Джонсонс Беби», «Бюбхен», «Натура Сиберика». Такие шампуни не содержат отдушек, консервантов, красителей, агрессивных пенообразователей, поэтому идеально подходят при псориазе. У детского шампуня уровень РН максимально приближен к РН кожи, поэтому устраняется сухость кожи и воспаление. Детский шампунь не должен содержать лаурилсульфат натрия и пропиленгликоль, имеет прозрачную текстуру и не имеет запаха.
При псориазе головы необходим правильный уход. Вода для мытья должна быть теплой, ни в коем случае не горячей. Волосам лучше дать высохнуть самостоятельно, если вы спешите, используйте минимальный режим фена. Не рекомендуется делать завивку, использовать плойки, бигуди, так как они пересушивают кожу. При псориазе стоит отказаться от сложных причесок, тугих хвостов и кос, от использования резинок и заколок. Лучше сделать короткую прическу, так как волосы нужно мыть каждый день.
Лечение псориаза народными методами
Как избавиться от псориаза народными средствами? Хорошо себя зарекомендовали теплые ванны. Для лечебного эффекта в них добавляются разные средства:
- морская соль;
- сода;
- чистотел и другие травы;
- крахмал;
- скипидар.
Ванну следует принимать 15-20 минут. Вода должна быть теплой, не горячей, чтобы не повредить больную кожу. После процедуры рекомендуется обсохнуть без полотенца и нанести лечебную или увлажняющую мазь.
Эфирные масла применяются для лечения многих заболеваний кожи и псориаза. Они положительно влияют на кожу, так как содержат активные вещества, обладают противовоспалительным, антибактериальным, заживляющим действием. Наиболее полезными для кожи считаются такие масла, как льняное, оливковое, чайного дерева, репейное, кокосовое, облепиховое. Масло наносится на пораженные участки с помощью ватного диска и оставляется на 5 минут.
Как лечить болезнь псориаз с помощью дегтя. Деготь смешивается с салициловой кислотой и касторовым маслом. Мазь обладает сильным запахом и почти не отстирывается, поэтому сверху нужно надевать одежду, которую не жалко. Мазь на основе дегтя эффективна при псориазе кожи головы. Но после ее использования волосы нужно хорошо промыть шампунем несколько раз, чтобы не оставалось запаха.
Использовать березовый деготь не рекомендуется в летнее время, так как кожа после него становится более восприимчивой к солнечным лучам. Существует еще один рецепт мази и дегтя. Для него нужно смешать яйца, касторовое масло, немного меда и деготь. Полученной мазью обработать пораженные участки на ночь. Полезно смазывать кожу чистым солидолом. Она заживляет кожу от воспаления и ран, хорошо очищает кожу от высыпаний.
Лечение псориаза можно проводить с помощью примочек и компрессов на основе чистотела, соды, алоэ, череды, яблочного уксуса и других натуральных компонентов. Для лечения нужно смочить бинт в растворе и прикладывать к псориатическим бляшкам.
Особое место в лечении псориаза занимает диета. Она является достаточно строгой, но повышает эффективность терапии и позволяет продлить ремиссию. Питание исключает все соленые, жирные, копченые, острые, сладкие, мучные, пряные продукты и блюда. Под строгим запретом спиртное и газированные напитки, пакетированные соки. Разрешаются все фрукты, овощи, ягоды, зелень, кроме пасленовых и красных, особенно полезен сельдерей, морковь в малых количествах. Из напитков стоит отдавать предпочтение свежим сокам из овощей, фруктов, зеленому чаю, очищенной воде. Полезно пить чай из шиповника, мяты, ромашки, он обладает седативным и расслабляющим действием.
Солидол от псориаза
На сегодняшний день существует много видов солидоловых мазей от псориаза: мазь Голюка, Карталин, Цитопсор, Магнипсор, мазь Рыбакова, Антипсор и другие. Можно приготовить мазь из солидола самостоятельно. В их составе помимо солидола содержатся минеральные соли, натуральные травы, кислоты, мед, различные масла. Для этого нужно взять жировой солидол для смазки деталей, который продается не в аптеке, а в магазине. Очищенное аптечное вещество не подойдет, так как в нем утеряны полезные свойства. Рецепты мази от псориаза на солидоле:
- Взять обычный солидол и нанести его на псориазные бляшки. Первую неделю оставлять мазь на 20-30 минут, после чего смыть, затем увеличить время до 60 минут. Прежде чем использовать солидол, проверьте нет ли у вас на него аллергии, нанеся на локтевой сгиб.
- Взять 100 г солидола, 25 г сухого измельченного чистотела, 20 г липового меда, 1 чайную ложку серы. Все ингредиенты смешать и перелить в стеклянную банку, оставить на 10 дней в темное место. Наносить солидоловую мазь на пораженные участки 1-2 раза в день. Курс составляет 2 месяца.
- Смешать 100 г солидола, 1ст. ложку топленого сливочного масла, 1 сырой белок яйца. Оставить смесь на 3 часа, затем добавить 1 ч. ложку настойки элеутерококка и снова все смешать. Наносить на больные места. Курс лечения — 2 месяца.
Длительность лечения псориаза солидолом должна составлять 2 месяца. Поле этого вы увидите эффект. Солидол можно использовать в чистом виде либо в форме мази. Чистый солидол наносится на кожу толстым слоем и оставляется на 15-20 минут, в течение недели доведите время до 40-60 минут. После нанесения мази нужно хорошо смыть солидол. Для этого хорошо подходит дегтярное мыло, так как оно хорошо очищает кожу от загрязнений и обладает антибактериальным эффектом.
Лечение псориаза дегтем
Применение березового дегтя при псориазе может быть в чистом виде или в составе мазей, шампуней, мыла. При псориазе в стационарной стадии чистый деготь нужно втирать в области поражения кожи. При старых псориатических бляшках и вновь появляющихся деготь можно применять одновременно с паровыми ваннами. Нанесение дегтя чередуется с водными процедурами. На псориатические бляшки нужно нанести деготь, через 30 минут нужно принять душ с мылом или гелем, смыть деготь мочалкой или губкой.
Можно добавить в ванну 50-100 г чистого дегтя или смесь дегтя с мыльным спиртом и дистиллированной водой по 75 г. Принимать ванну с дегтем при псориазе нужно от 30 до 60 минут. Вода должна быть теплой. После того как вы удалите деготь, кожу нужно смазать мазью на ланолиновой основе. Чтобы добиться хорошего результата, такие процедуры нужно проводить каждый день.
Для лечения псориаза можно приготовить мазь на основе березового дегтя. Его нужно смешать с салициловой кислотой и касторовым маслом. Деготь отличается сильным запахом и практически не отстирывается. Поэтому при нанесении мази нужно использовать одежду, которую не жалко. Мази с дегтем хорошо помогают при псориазе кожи головы. После ее нанесении голову нужно промыть несколько раз, чтобы устранить неприятный запах.
Другой рецепт приготовления мази из дегтя. Берем сырые яйца, касторовое масло, немного меда и деготь. Все смешиваем, полученную мазь нанести на кожу перед сном. Курс лечения составляет месяц. После этого вы заметите улучшения. Кроме мази можно использовать дегтярное мыло и дегтярный шампунь. Они эффективны в лечении псориаза тела и головы. Мылом можно мыть голову, но не часто, так как оно сильно сушит кожу.
Лечение псориаза березовым дегтем не стоит проводить летом, так как после него кожа сильно чувствительна к ультрафиолету и можно получить ожоги. Использование дегтя противопоказано при беременности, заболеваниях почек, острых воспалениях кожи, угрях, экземах, которые вызваны аллергенами химического происхождения.
Рецепты лечения псориаза чистотелом
Для лечения псориаза используется сок чистотела. Он заготавливается во время цветения. Растение собирается и хорошо промывается водой. Чистотел высушить на ткани и перекрутить в мясорубке или в блендере. Отжать сок и перелить в любую посуду. Чтобы сохранить полезные свойства сока, нужно добавить в него спирт или водку. На 1 литр сока берется 50 грамм водки или спирта, и поставить в прохладное темное место.
При обострении псориаза применяется сок чистотела. В кожу нужно втирать сок в течение 20 минут. Затем 5 минут дать высохнуть и снова начать втирать. Нужно сделать 3 процедуры, потом смыть водой. Во время лечения чистотелом кожа сразу реагирует. Пятна жгут и краснеют, будто после крапивы, но это нормально. Курс лечения проводится до полного выздоровления кожи.
Из чистотела изготавливают мазь, которую втирают в кожу тела и головы. Как сделать мазь из чистотела от псориаза в домашних условиях: взять 100 грамм солидола, 15 грамм флуцинара и 2 чайные ложки чистотела. Все хорошо перемешать. Настаивать мазь при комнатной температуре в течение 3 дней, затем можно использовать. Перед применением мази нужно принять теплую ванну или душ. Хорошо обсушить тело и втирать мазь. Процедуру нужно выполнять утром и вечером. На 4-5 день вы увидите улучшение. После того как бляшки станут чистыми, лечение все равно нужно продолжать по 2 раза в день, пока в месте бляшек не останутся бледные серые пятна.
Чистотел от псориаза на голове: за 2-3 часа до мытья головы наносим мазь на кожу головы, а потом смываем мыльной водой. Волосы ополоснуть настоем чистотела: 1 ст. ложка смеси на 1 литр воды. Кипятим в течение 5 минут, настаиваем в течение получаса. Через 2 дня процедуру нужно повторить.
Мазь можно приготовить другим способом: берем чистотел 2 ч.л., грецкого ореха листья 1 ч.л., листья ежевики 1 ч.л., деготь 3 ч.л., мед 2 ч.л. и рыбий жир 1 ч.л. Листья измельчаем в мясорубке, добавляем порошок растения, мед. Смешиваем и настаиваем в течение 2 часов. Затем добавляем рыбий жир и применяем для смазывания пятен. Это мазь из чистотела можно применять от псориаза на локтях.
Как лечить псориаз чистотелом по царской методике:
- Принимать настойку чистотела с 1 капли, каждый день увеличивая дозу на одну каплю, смешивая с водой 50-100 мг. Доводим норму до 15-20 капель, чтобы не было побочных действий. Если вы чувствуете себя плохо, нужно снизить норму на 4-5 капель и употреблять дальше. Сделать перерыв на 10 дней, затем снова пить с 1 капли. Курс лечение составляет 3 месяца.
- Принимать настойку с 1 капли в день, разводя с водой. Увеличить дозу до 20 капель. Затем уменьшать по 1 капле в день. Сделать перерыв на 10 дней и снова начать лечение. Курс длится 3 месяца.
Лечение псориаза содой
При псориазе эффективными являются содовые ванны. Для приготовления содовой ванны нужно растворить в теплой воде 250 граммов соды. Принимать ванну следует в течение 20 минут. После процедуры кожа должна высохнуть сама, не нужно ее вытирать, затем нанести увлажняющий крем. Принимать содовую ванну нужно один раз в 2 дня.
В содовую ванну можно добавить 500 граммов соли, 250 граммов соды, 5 мл йодовой спиртовой настойки. Соль лучше добавить морскую, но можно и обычную. Настойку из йода можно заменить 10 мл настойкой прополиса, если нет аллергических реакций.
Содовые ванны при псориазе можно дополнить магнием. Берем 300 граммов соды, 20 граммов карбоната магнезии и 15 граммов пербората магния и добавляем в воду.
В ванну из соды можно добавлять различные лекарственные травы: череду, шалфей, чистотел, ромашку. Для приготовления ванны понадобится 1 литр отвара и 250 граммов соды.
Еще один рецепт лечебной ванны: сода с эфирными маслами. Для кожи особенно полезны масла розмарина, чайного дерева, пихты, можжевельника. Они способствуют смягчению, заживлению и регенерации кожи. В воду для ванны нужно добавить 10 капель масла и 300 граммов карбоната натрия.
Курс лечения составляет 2 месяца. Вода в ванной должна быть теплой температуры, чтобы не обжечь кожу. После принятия ванны не рекомендуется вытирать кожу полотенцем, пусть кожа высохнет самостоятельно. Затем нанесите на нее увлажняющий жирный крем или лосьон.
Диета Пегано при псориазе
Американский врач Джон Пегано первым обратил внимание на взаимосвязь питания и псориаза. На основе идей американского врача Эдгара Кейси он разработал программу лечения для больных псориазом без использования препаратов. Согласно теории Пегано для поддержания здоровья при псориазе необходимо поддерживать баланс 3 составляющих: правильная диета, позитивное настроение и очищение от вредных веществ. Кожные заболевания говорят о внутреннем сбое организма, поэтому необходимо правильное питание.
Диета Джона Пегано при псориазе предполагает употребление щелочеобразующих продуктов: вода, различные фрукты и овощи, свежие соки. Они должны составлять основную часть питания пациента. В другую часть входят кислотообразующие продукты: злаки, рыба, мясо, молоко, яйца, растительное масло. Они должны составлять 20-30% всего рациона, а щелочеобразующие продукты — 70-80%.
Благодаря диете Пегано при псориазе происходит улучшение общего состояния пациента, замедляется процесс отмирания кожи на псориатических бляшках, устраняется кожный зуд и воспаление, заболевание находится в стадии ремиссии. Кроме того такое питание способствует очищению организма, снижению веса, что немаловажно при заболеваниях кожи.
Джон Пегано считает, что лечение псориаза должно происходить естественным путем. Только правильное питание и физические упражнения позволят добиться стойкого результата. Диета Пегано при псориазе позволяет употреблять такие продукты, как:
- свежие фрукты: ананасы, нектарины, манго, папайя, изюм, вишня, виноград, лимон, апельсины;
- овощи: брокколи, свекла, стручковая фасоль, огурцы, сельдерей, кресс-салат, морковь и батат;
- злаковые;
- миндаль;
- мясные и рыбные блюда, при этом рекомендуется употреблять больше баранины, меньше птицы;
- коровье и козье молоко;
- йогурт, кефир, простокваша с низкой или нулевой жирностью;
- отруби;
- рассыпчатые каши на воде: гречка, кукуруза, пшеница, ячмень;
- цельнозерновой хлеб.
Что категорически нельзя есть при псориазе? Из питания нужно исключить все цитрусовые, шоколад, цельное молоко и кисломолочные продукты с высоким процентом жирности, мед, соусы, маринады, мясные бульоны, помидоры, перец, клубника, красная смородина и другие фрукты, ягоды красного цвета. Категорически запрещено включать в меню острое, кислое, пряности, соленые, мучные, копченые, сладкие блюда и продукты.
Необходимо сократить потребление соли, лучше заменить ее морской капустой, так как она содержит большое количество йода. Полностью исключается спиртное, кофе, курение, сладкие напитки, соки с сахаром из пакетов, сладкая вода с консервантами и красителями, мучные и кондитерские изделия. К запрещенным продуктам при псориазе относят все полуфабрикаты, фаст-фуд, уличную еду, так как они содержат большое количество соли, специй, сахара и жира.
Профилактика псориаза Можно ли загорать при псориазе?Как влияет солнце на псориаз? Под действием ультрафиолета происходит регенерация кожи, устранение бляшек, заживление ран и ссадин. Умеренные солнечные ванны положительно влияют на кожные покровы. Если загорать длительное время и в опасные часы, псориаз может обостриться из-за ожогов кожи. Псориаз — это аутоиммунное заболевание, поэтому у пациентов повышается риск развития рака кожи и ее преждевременное старение по сравнению со здоровыми людьми.
Можно ли загорать при псориазе на солнце? Можно, но только в меру. Специалисты рекомендуют в первые дни принимать солнечные ванны в течение 5-7 минут. В следующие дни время загара можно увеличивать постепенно на 5-7 минут, но общая продолжительность пребывания на солнце не должна составлять более 30 минут. Загорать можно только в правильное время, с 12-14 часов быть на солнце запрещено. Кожу следует обработать защитным кремом или лосьоном, избегая участки поражения псориазом.
Также необходимо обязательно обработать псориатические бляшки. Заболевание приводит к сильному воспалению в отдельных участках кожи. Воспаленная кожа является более чувствительной к солнечным лучам и другим раздражителям. Чтобы не травмировать больную кожу, на нее нужно нанести лечебное средство. Псориатические бляшки можно обработать с помощью мази на основе активированного пиритиона цинка. Хорошо помогает спрей «Скин-кап», так как он глубоко проникает в кожу и быстро снимает воспалительный процесс. Им можно воспользоваться и после загорания.
Бронируйте препараты для лечения псориаза прямо на нашем сайте, который включает в себя онлайн поиск лекарств, сравнение цен на них и наличие в аптеках рядом с вами. Однако перед этим лучше проконсультироваться с врачом.
Трофические язвы на руках: диагностика и лечение
Трофические язвы в области верхних конечностей представляют кожный дефект различной длины и формы, возникают в результате нарушения метаболических процессов в тканях и не заживают в течение длительного времени (больше полугода).
Чаще всего данная патология развивается у лиц старшего возраста, это связано с истончением сосудистых стенок, длительным течением хронических заболеваний, сопровождаемых кожным синдромом.
Причины
Основной причиной развития таких дефектов являются не только заболевания сосудистого характера. Нередко трофические язвы возникают на фоне новообразований, локализованных в подмышечных лимфатических узлах, подключичных и средостенных. Кроме этого, травмы различного характера (колотые, резаные, рубленые, укушенные), инфекционно-воспалительные заболевания (ветряная оспа, глистные инвазии), патологии иммунной системы, системные заболевания соединительной ткани (красная волчанка, васкулиты), сепсис вызывают усугубление кожного синдрома и развитие язвенных дефектов на руках.
Механизм образования
В результате воздействия причинного фактора давление в венозных капиллярах верхних конечностей повышается, и они начинают изменять свою форму и направление. Они становятся извитыми, истонченными. Увеличивается их проницаемость, происходит отложение фибрина, кровяных сгустков между венозными сосудами. Это приводит к гипоксии (низкому уровню насыщения кислородом кровеносных сосудов). Уровень кровообращения резко снижается, вызывая ишемию (недостаточность кровообращения). Длительное отсутствие нормального кровообращения провоцирует развитие некротических процессов. На руках образуются бляшки различной формы, которые со временем либо высыхают и переходят в сухой вид некроза или начинают быстро увеличиваться, достигая больших размеров.
Клиническая картина
Основным ключевым симптомом является боль в руках в месте локализации язвы. На начальных этапах она может приносить дискомфорт, но со временем боль усиливается, становится жгучей или давящей. Кроме боли возникает зуд, покраснение и отечность. При инфекционном происхождении язвы повышается температура тела. На кожных покровах руки из-за истончения капилляров может проступать мелкая сеточка из сосудов, видимая невооруженным глазом.
Диагностика
Диагностика трофических язв на руках заключается в тщательном сборе данных о развитии основного заболевания. При осмотре врач определяет характер язвенного дефекта, связывая его с причиной его развития. После этого проводятся лабораторные и инструментальные методы исследования.
К лабораторным методам относят общий анализ крови. С его помощью определяют наличие заболеваний крови (анемии), наличие воспаления (повышается уровень лейкоцитов и скорости оседания эритроцитов), наличие онкологического очага (молодые и зрелые формы клеток крови).
Кроме общего анализа крови проводят микробиологические посевы на различные среды. Это необходимо для определения инфекционного возбудителя и назначения соответствующих антимикробных лекарственных средств.
Также при наличии иммунологических патологий проводят иммуноферментный анализ.
С его помощью определяют наличие чужеродных частиц.
К инструментальным методам относят: ультразвуковую диагностику и компьютерную томографию. С их помощью определяют ток крови в сосудах, наличие патологических новообразований и участков ишемии.
Лечение
После выявления основной причины, которая привела к развитию трофических язв на руках, осуществляют выбор адекватных терапевтических мероприятий.
С антибактериальной целью назначают антибиотики — Цефтриаксон, Амоксициллин, Тетрациклин.
Для укрепления сосудов и восстановления нарушенного кровотока используют Венарус, Детралекс.
При неглубоких / поверхностных язвенных дефектах ля местного применения рекомендовано использование заживляющих мазей. К ним относят Цинковую мазь, Аргосульфан, Солкосерил и Левомеколь.
Хирургическое лечение заключается в иссечении краев язвы, промывании антисептическими препаратами (Бетадин, Фурациллин). При наличии гнойного содержимого устанавливают дренаж.
Стазисная язва у взрослых: состояние, лечение и фотографии — обзор
52465 34 Информация для Взрослые подпись идет сюда …Изображения язвы, стаза (венозной язвы)
Обзор
Застойная язва — это разрушение кожи (язва), вызванное скоплением жидкости в коже из-за плохой функции вен (венозная недостаточность). Жидкость течет из вен в кожные ткани, когда кровь возвращается, а не возвращается к сердцу через вены.
Кто в опасности?
Нарушение функции вен нижних конечностей (венозная недостаточность) поражает 2–5% американцев, и примерно у полумиллиона американцев есть застойные язвы. Женщины чаще страдают застойными язвами, чем мужчины.
Ваш риск развития застойной язвы выше, если вы:
- Есть лишний вес.
- Есть варикозное расширение вен.
- У вас в ногах сгустки крови.
- Получил травму (травму) ноги, которая могла повлиять на кровоток в венах ног; даже незначительная травма может вызвать язву.
Признаки и симптомы
Отек ноги, коричневый цвет или зудящая красная шероховатая область (застойный дерматит) могут появиться раньше, чем вы заметите язву. Часто это сначала наблюдается на внутренней части лодыжки, хотя может быть поражена любая область голени. Может присутствовать варикозное расширение вен. Иногда под кожей около язвы образуются твердые болезненные комочки.
Язва представляет собой кратерообразный участок неправильной формы с выпадением кожи. Это может быть открытая, легко кровоточащая, болезненная рана или толстая черная струпья.Уровень боли варьируется.
Рекомендации по уходу за собой
Людям с язвой на ноге следует обратиться за медицинской помощью, если это нечто большее, чем небольшая царапина или порез на поверхности кожи.
Если язва незначительная:
- Вымойте его водой с мылом.
- Нанесите тонкий слой вазелина (Vaseline®) и чистую марлевую повязку.
- Избегайте приклеивания ленты или клея на кожу.
- Избегайте использования антибиотиков местного действия и других продуктов, отпускаемых без рецепта, поскольку у людей с язвами ног часто возникает аллергия на эти продукты.
Когда обращаться за медицинской помощью
Если у вас есть боль, отек, распространяющиеся красные участки, жар или любая открытая рана, которая не заживает после нескольких дней ухода за собой, обратитесь за медицинской помощью.
Процедуры, которые может назначить ваш врач
В дополнение к тщательному обследованию, ваш врач может проверить, насколько хорошо работают ваши вены.
Лечение может состоять из:
- Процедуры по уменьшению отеков ног.
- Лекарство от любого имеющегося дерматита или инфекции.
- Перевязки специальные.
- Пентоксифиллин для облегчения заживления.
- Хирургическое вмешательство при неэффективности другого лечения.
- Компрессионный шланг для предотвращения рецидива язвы.
Большинство язв заживают в течение 1–4 месяцев, но около 25% все еще сохраняются через год.
Надежных ссылок
MedlinePlus: травмы и заболевания ногMedlinePlus: сосудистые заболевания
Клиническая информация и дифференциальный диагноз язвы, застоя (венозной язвы)
Список литературы
Болонья, Жан Л., изд. Дерматология , стр 1635. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. стр.21. Нью-Йорк: Макгроу-Хилл, 2003.
.Стазисная язва у взрослых: состояние, лечение и фотографии — обзор
52465 34 Информация для Взрослые подпись идет сюда …Изображения язвы, стаза (венозной язвы)
Обзор
Застойная язва — это разрушение кожи (язва), вызванное скоплением жидкости в коже из-за плохой функции вен (венозная недостаточность).Жидкость течет из вен в кожные ткани, когда кровь возвращается, а не возвращается к сердцу через вены.
Кто в опасности?
Нарушение функции вен нижних конечностей (венозная недостаточность) поражает 2–5% американцев, и примерно у полумиллиона американцев есть застойные язвы. Женщины чаще страдают застойными язвами, чем мужчины.
Ваш риск развития застойной язвы выше, если вы:
- Есть лишний вес.
- Есть варикозное расширение вен.
- У вас в ногах сгустки крови.
- Получил травму (травму) ноги, которая могла повлиять на кровоток в венах ног; даже незначительная травма может вызвать язву.
Признаки и симптомы
Отек ноги, коричневый цвет или зудящая красная шероховатая область (застойный дерматит) могут появиться раньше, чем вы заметите язву. Часто это сначала наблюдается на внутренней части лодыжки, хотя может быть поражена любая область голени. Может присутствовать варикозное расширение вен.Иногда под кожей около язвы образуются твердые болезненные комочки.
Язва представляет собой кратерообразный участок неправильной формы с выпадением кожи. Это может быть открытая, легко кровоточащая, болезненная рана или толстая черная струпья. Уровень боли варьируется.
Рекомендации по уходу за собой
Людям с язвой на ноге следует обратиться за медицинской помощью, если это нечто большее, чем небольшая царапина или порез на поверхности кожи.
Если язва незначительная:
- Вымойте его водой с мылом.
- Нанесите тонкий слой вазелина (Vaseline®) и чистую марлевую повязку.
- Избегайте приклеивания ленты или клея на кожу.
- Избегайте использования антибиотиков местного действия и других продуктов, отпускаемых без рецепта, поскольку у людей с язвами ног часто возникает аллергия на эти продукты.
Когда обращаться за медицинской помощью
Если у вас есть боль, отек, распространяющиеся красные участки, жар или любая открытая рана, которая не заживает после нескольких дней ухода за собой, обратитесь за медицинской помощью.
Процедуры, которые может назначить ваш врач
В дополнение к тщательному обследованию, ваш врач может проверить, насколько хорошо работают ваши вены.
Лечение может состоять из:
- Процедуры по уменьшению отеков ног.
- Лекарство от любого имеющегося дерматита или инфекции.
- Перевязки специальные.
- Пентоксифиллин для облегчения заживления.
- Хирургическое вмешательство при неэффективности другого лечения.
- Компрессионный шланг для предотвращения рецидива язвы.
Большинство язв заживают в течение 1–4 месяцев, но около 25% все еще сохраняются через год.
Надежных ссылок
MedlinePlus: травмы и заболевания ногMedlinePlus: сосудистые заболевания
Клиническая информация и дифференциальный диагноз язвы, застоя (венозной язвы)
Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1635. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. стр.21. Нью-Йорк: Макгроу-Хилл, 2003.
.Стазисная язва у взрослых: состояние, лечение и фотографии — обзор
52465 34 Информация для Взрослые подпись идет сюда …Изображения язвы, стаза (венозной язвы)
Обзор
Застойная язва — это разрушение кожи (язва), вызванное скоплением жидкости в коже из-за плохой функции вен (венозная недостаточность).Жидкость течет из вен в кожные ткани, когда кровь возвращается, а не возвращается к сердцу через вены.
Кто в опасности?
Нарушение функции вен нижних конечностей (венозная недостаточность) поражает 2–5% американцев, и примерно у полумиллиона американцев есть застойные язвы. Женщины чаще страдают застойными язвами, чем мужчины.
Ваш риск развития застойной язвы выше, если вы:
- Есть лишний вес.
- Есть варикозное расширение вен.
- У вас в ногах сгустки крови.
- Получил травму (травму) ноги, которая могла повлиять на кровоток в венах ног; даже незначительная травма может вызвать язву.
Признаки и симптомы
Отек ноги, коричневый цвет или зудящая красная шероховатая область (застойный дерматит) могут появиться раньше, чем вы заметите язву. Часто это сначала наблюдается на внутренней части лодыжки, хотя может быть поражена любая область голени. Может присутствовать варикозное расширение вен.Иногда под кожей около язвы образуются твердые болезненные комочки.
Язва представляет собой кратерообразный участок неправильной формы с выпадением кожи. Это может быть открытая, легко кровоточащая, болезненная рана или толстая черная струпья. Уровень боли варьируется.
Рекомендации по уходу за собой
Людям с язвой на ноге следует обратиться за медицинской помощью, если это нечто большее, чем небольшая царапина или порез на поверхности кожи.
Если язва незначительная:
- Вымойте его водой с мылом.
- Нанесите тонкий слой вазелина (Vaseline®) и чистую марлевую повязку.
- Избегайте приклеивания ленты или клея на кожу.
- Избегайте использования антибиотиков местного действия и других продуктов, отпускаемых без рецепта, поскольку у людей с язвами ног часто возникает аллергия на эти продукты.
Когда обращаться за медицинской помощью
Если у вас есть боль, отек, распространяющиеся красные участки, жар или любая открытая рана, которая не заживает после нескольких дней ухода за собой, обратитесь за медицинской помощью.
Процедуры, которые может назначить ваш врач
В дополнение к тщательному обследованию, ваш врач может проверить, насколько хорошо работают ваши вены.
Лечение может состоять из:
- Процедуры по уменьшению отеков ног.
- Лекарство от любого имеющегося дерматита или инфекции.
- Перевязки специальные.
- Пентоксифиллин для облегчения заживления.
- Хирургическое вмешательство при неэффективности другого лечения.
- Компрессионный шланг для предотвращения рецидива язвы.
Большинство язв заживают в течение 1–4 месяцев, но около 25% все еще сохраняются через год.
Надежных ссылок
MedlinePlus: травмы и заболевания ногMedlinePlus: сосудистые заболевания
Клиническая информация и дифференциальный диагноз язвы, застоя (венозной язвы)
Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1635. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. стр.21. Нью-Йорк: Макгроу-Хилл, 2003.
.Стазисная язва у взрослых: состояние, лечение и фотографии — обзор
52465 34 Информация для Взрослые подпись идет сюда …Изображения язвы, стаза (венозной язвы)
Обзор
Застойная язва — это разрушение кожи (язва), вызванное скоплением жидкости в коже из-за плохой функции вен (венозная недостаточность).Жидкость течет из вен в кожные ткани, когда кровь возвращается, а не возвращается к сердцу через вены.
Кто в опасности?
Нарушение функции вен нижних конечностей (венозная недостаточность) поражает 2–5% американцев, и примерно у полумиллиона американцев есть застойные язвы. Женщины чаще страдают застойными язвами, чем мужчины.
Ваш риск развития застойной язвы выше, если вы:
- Есть лишний вес.
- Есть варикозное расширение вен.
- У вас в ногах сгустки крови.
- Получил травму (травму) ноги, которая могла повлиять на кровоток в венах ног; даже незначительная травма может вызвать язву.
Признаки и симптомы
Отек ноги, коричневый цвет или зудящая красная шероховатая область (застойный дерматит) могут появиться раньше, чем вы заметите язву. Часто это сначала наблюдается на внутренней части лодыжки, хотя может быть поражена любая область голени. Может присутствовать варикозное расширение вен.Иногда под кожей около язвы образуются твердые болезненные комочки.
Язва представляет собой кратерообразный участок неправильной формы с выпадением кожи. Это может быть открытая, легко кровоточащая, болезненная рана или толстая черная струпья. Уровень боли варьируется.
Рекомендации по уходу за собой
Людям с язвой на ноге следует обратиться за медицинской помощью, если это нечто большее, чем небольшая царапина или порез на поверхности кожи.
Если язва незначительная:
- Вымойте его водой с мылом.
- Нанесите тонкий слой вазелина (Vaseline®) и чистую марлевую повязку.
- Избегайте приклеивания ленты или клея на кожу.
- Избегайте использования антибиотиков местного действия и других продуктов, отпускаемых без рецепта, поскольку у людей с язвами ног часто возникает аллергия на эти продукты.
Когда обращаться за медицинской помощью
Если у вас есть боль, отек, распространяющиеся красные участки, жар или любая открытая рана, которая не заживает после нескольких дней ухода за собой, обратитесь за медицинской помощью.
Процедуры, которые может назначить ваш врач
В дополнение к тщательному обследованию, ваш врач может проверить, насколько хорошо работают ваши вены.
Лечение может состоять из:
- Процедуры по уменьшению отеков ног.
- Лекарство от любого имеющегося дерматита или инфекции.
- Перевязки специальные.
- Пентоксифиллин для облегчения заживления.
- Хирургическое вмешательство при неэффективности другого лечения.
- Компрессионный шланг для предотвращения рецидива язвы.
Большинство язв заживают в течение 1–4 месяцев, но около 25% все еще сохраняются через год.
Надежных ссылок
MedlinePlus: травмы и заболевания ногMedlinePlus: сосудистые заболевания
Клиническая информация и дифференциальный диагноз язвы, застоя (венозной язвы)
Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1635. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. стр.21. Нью-Йорк: Макгроу-Хилл, 2003.
.Почему не заживает язва на ноге? Что вам нужно знать
Это вопрос, который нам часто задают. И это непростой ответ, поскольку может быть множество причин. Ниже мы собрали полезную информацию, чтобы попытаться ответить на ваш вопрос и убедиться, что вы хорошо осведомлены.
Как могут возникнуть раны на ногах или ступнях?
Мы все время от времени травмируем ноги.Легко ударить ногой о дверь машины или тележку для покупок, а иногда укус насекомого может превратиться в рану или язву на ноге.
Эти раны должны заживать в течение 2 недель после травмы. Если ране требуется больше двух недель, чтобы показать признаки заживления или рана плачет и увеличивается в размерах, это может быть признаком основной проблемы, которую необходимо изучить.
Почему рана на ноге может не зажить и не превратиться в язву ноги?
Это связано с тем, что рану на ноге зажить гораздо труднее, чем рану на другой части тела.Мы проводим много времени на ногах, и если у нас появится опухоль, это помешает заживлению. Если вы много стоите или несете лишний вес, это не улучшит кровообращение. Любая рана, кроме той, которая возникла в результате артериального заболевания (см. Ниже), получит пользу от какой-либо формы компрессионной терапии
Что может вызвать язвы на ногах?
Венозная гипертензия / недостаточность — наиболее частой причиной плохого заживления голени является венозная гипертензия.Это когда вены изо всех сил пытаются забрать кровь обратно по ноге, поэтому кровь может скапливаться в лодыжке, создавая давление в ваших венах
Заболевание периферических артерий — еще одна причина, по которой наша рана на голени не заживает, заключается в том, что к нашим ногам не поступает достаточно крови, чтобы залечить рану. Это противоположно описанной выше проблеме с венами.
Диабет — заболевание периферических артерий — известное осложнение диабета, которое может привести к развитию язвы ноги или диабетической язвы стопы.
Подробнее о язвах на ногах
Как выглядят язвы на ногах?
Язвы на ногах — это язвы, которые могут образоваться между коленом и лодыжкой. Они часто начинаются с неглубоких язв с неровными краями, которые сильно истощаются или мокнут.На что следует обратить внимание, если я подозреваю, что у меня язва ноги?
Узнайте, что для вас нормально, когда речь идет о ногах и ступнях. Вот на что следует обратить внимание:
- Вздутие
- Язвы, язвы или незаживающие раны
- Усталые, пульсирующие и болезненные ноги
- Варикозное расширение вен
- Сухая, зудящая и шелушащаяся кожа
- Красновато-коричневые пятна над щиколоткой
- Спазмы или боли после ходьбы
- Горячая, воспаленная и нежная кожа
Что мне делать, если я подозреваю, что у меня язва ноги?
Если у вас есть какие-либо опасения по поводу состояния ваших ног, даже если у вас нет точно таких же симптомов, как описано выше, важно обратиться за советом.Если у вас не заживает рана или язва, запишитесь на прием к терапевту, так как они могут превратиться в язву ног или стать ее началом. Вам может быть назначен прием к медсестре, а не к врачу, поскольку медсестры часто несут ответственность за уход за пациентами с проблемами ног.
Что мне делать на приеме?
Не забудьте перед приемом удалить весь лак с ногтей на ногах.
При посещении медсестры или врача они должны:
- Спросите о своих симптомах и о том, как долго у вас были проблемы;
- Осмотрите голени;
- Сделайте простой тест, называемый УЗИ Допплера.Этот тест сравнивает кровоток в вашей лодыжке с кровотоком в руке, чтобы определить, есть ли проблемы с артериальным кровотоком в вашей голени. Возможно, вам придется вернуться на допплерографию в другой день или в другую клинику.
- Вам также могут предложить другие тесты для проверки других проблем со здоровьем, которые могут повлиять на ваши ноги, таких как диабет и анемия.
Вы можете услышать разные слова для описания своей раны, например, язва, язва ноги, рана, рваная рана, хроническая рана и, возможно, другие.Попросите медсестру объяснить, что они выбрали слово и что оно может означать для вас.
После консультации
В зависимости от результатов вашего обследования или поставленного вам диагноза медсестра часто помогает контролировать ваше состояние с помощью компрессии. Или может случиться так, что ваш терапевт направит вас к специалисту в области здравоохранения для проведения дальнейших анализов.
Что мне делать, если язва на ноге или стопе не уменьшается?
Если ваша язва не прогрессирует и не уменьшается в размерах, следует направить вас в специализированную службу, например, к медсестре по сохранности тканей или в местный клуб ног.Если у вас есть язва, которую ваш терапевт или местный специалист изо всех сил пытается вылечить, вы также можете попросить, чтобы вас направили к Accelerate, одному из наших партнеров по коалиции, хотя они находятся в Лондоне, они принимают направления со всей Великобритании, но вам понадобится ваш терапевт, чтобы начать этот процесс.
Если вы не чувствуете, что получаете необходимую помощь и поддержку на местном уровне, вы можете обратиться в местную Службу консультирования пациентов и связи (PAL) NHS, которая предлагает конфиденциальные советы, поддержку и информацию по вопросам, связанным со здоровьем.
Если это не сработает, вы можете даже сообщить местному депутату парламента, что не получаете того обращения, которого заслуживаете. Мы составили удобное руководство о том, как это сделать.
Какое лечение мне могут предложить?
Компрессионная терапия (поддерживающие повязки или носки) — если ваша рана не заживает из-за венозной гипертензии и нет проблем с артериальным кровоснабжением ваших ног, вам следует предложить компрессионную терапию. Компрессионная терапия обычно работает очень эффективно и способствует быстрому заживлению ран.Таким образом, важно найти удобный режим сжатия, обеспечивающий необходимый уровень поддержки и работающий. Если это используется или применяется непоследовательно, с этим нужно разобраться, чтобы исцеление не задерживалось
Компрессионная терапия улучшает кровоснабжение за счет давления на ногу. Это можно сделать, перевязав голень или надев поддерживающие носки, чулки или колготки. Во-первых, это может быть немного неудобно, когда вы впервые начинаете лечение, но не должно причинять вам никакой боли; он должен поддерживать вашу ногу.По мере уменьшения отека дискомфорт должен уменьшаться. Если вы действительно испытываете дискомфорт, поговорите об этом со своей медсестрой или врачом, и они посоветуют вам способы его облегчения.
Обращение к специалисту, направление к специалисту по сосудам
Если у вас венозная гипертензия / недостаточность, вмешательство в ваши вены может помочь заживлению и предотвратить рецидив раны или болей. Иногда варикозное расширение вен можно лечить с помощью лазерной терапии. Но если у вас заболевание периферических артерий, вам могут потребоваться дальнейшие исследования, и специалисты по сосудистым заболеваниям смогут оценить необходимость улучшения кровоснабжения вашей ноги или возможность лечения вашей язвы другими способами, такими как уменьшение / изменение с помощью компрессии.
Попросите медсестру или терапевта направить в местную сосудистую бригаду, чтобы обсудить, как их мнение может вам помочь.
Венозная недостаточность Язвы, симптомы и лечение
Венозные язвы, также называемые застоем, недостаточностью или варикозным расширением язв, являются результатом неисправных венозных клапанов, вызывающих повышение давления в венах . Обычно они возникают вдоль медиальной или латеральной дистальной (голени) ноги. Возникающая в результате венозная гипертензия вызывает скопление крови, когда она не так эффективно перекачивается обратно к сердцу, что также известно как венозная недостаточность.Кроме того, повышение давления растягивает стенки вены , позволяя белкам крови и клеткам крови проникать в подкожные ткани, что приводит к отеку и, в конечном итоге, к разрушению указанных тканей из-за недостатка кислорода и питательных веществ. В частности, отложения вокруг капилляров протеина фибрина, который обычно играет роль в свертывании, препятствуют поступлению кислорода и питательных веществ к окружающим мышцам и тканям и, в свою очередь, приводят к некрозу и изъязвлению (теория фибриновой манжеты).
Вены несут ответственность за перенос дезоксигенированной крови обратно к сердцу из различных тканей тела. Венозная система работает при относительно низком кровяном давлении, полагаясь на сокращение и расширение скелетных мышц, чтобы продвигать кровь через односторонние клапаны в венах на обратном пути к сердцу. Система кровообращения полагается на этот градиент давления, чтобы проталкивать кровь через артерии в вены.
Симптомы язв при венозной недостаточности
Когда начинает развиваться венозная язва, может присутствовать застойный дерматит , вызывающий шелушение и эритему нижних конечностей.Также может происходить окрашивание гемосидерина, вызывая появление коричневатых или желтых пятен под кожей. Другие изменения кожи могут включать появление темно-красного или пурпурного цвета в результате попадания крови в окружающие ткани. Венозные язвы будут представлены неглубокими, но большими ранами с неровными краями , которые обычно развиваются на голени или лодыжке. Основание язвы обычно красное, в зависимости от уровня инфекции может выделяться значительное количество экссудата, а при манипуляциях с ним будет сочиться венозная кровь.Обычно рана будет относительно безболезненной , с любой болью, возникающей в результате последующего инфицирования или отека. Часто вся нога опухает, а кожа становится более упругой и приобретает красновато-коричневый цвет, что также называется застойным дерматитом. Поднятие конечности поможет снять дискомфорт и отек.
Рисунок 1: Венозная язва с ожирением как кофактором
Рисунок 2: Большая поверхностная венозная язва
Этиология
Любое состояние, при котором кровь скапливается в венах ног, является потенциальной причиной венозных язв, в том числе варикозное расширение вен , тромбоз глубоких вен или сердечная недостаточность .Большинство венозных язв вызывается венозными клапанами, которые не могут должным образом предотвратить обратный ток крови или венозный рефлюкс из глубоких вен обратно к поверхностным венам, расположенным между кожей и мышцами. Кроме того, любое состояние, приводящее к мышечной слабости в голени, может, в свою очередь, снизить эффективность скелетных мышц в продвижении крови обратно к сердцу.
Факторы риска
- Сахарный диабет
- Застойная сердечная недостаточность
- Заболевания периферических сосудов
- Тромбоз глубоких вен
- Беременность
- Ожирение
Осложнения
Одним из наиболее типичных осложнений, связанных с язвами венозной недостаточности, является инфицирование пораженных тканей.
Диагностические исследования
- Лодыжечно-плечевой индекс (ЛПИ) для определения наличия артериальной недостаточности
- Допплеровский ультрасонограф
- Доплеровское исследование двунаправленного потока
- Венография
Лечение язв при венозной недостаточности
При прямом лечении венозных язв первостепенными задачами являются поддержание инфекции в месте язвы во время процесса заживления и уменьшение отека в этом месте. Санация раны для удаления омертвевших тканей и поверхностного загрязнения может быть использована для изменения раны с хронической на острую, после чего она может пройти через обычные стадии заживления.Личинки или биотерапия также могут быть предложены в качестве другого метода удаления некротической ткани из раны. Как правило, пероральные антибиотики необходимы только при наличии инфекции в окружающих тканях. Окружающая среда раны обычно должна быть влажной, при этом повязки меняются как можно реже, поскольку при смене повязок удаляются как здоровые клетки, так и мусор. В крайних случаях для правильного заживления аномально больших или болезненных венозных язв можно использовать хирургические кожные трансплантаты.
В дополнение к лечению поверхностной раны и отека вторичной целью лечения венозных язв является облегчение основного состояния. Одним из наиболее распространенных методов лечения является компрессионная терапия, которая служит для уменьшения диаметра кровеносных сосудов и давления, повышения эффективности и, в свою очередь, предотвращения венозного рефлюкса. Однако компрессию следует использовать только у пациентов без значительного артериального заболевания, так как это только тогда усугубит существующие состояния. При лечении подходящих пациентов могут быть предложены компрессионные обертки или другие компрессионные устройства.Ботинки Унна, простирающиеся от пальцев ног до уровня чуть ниже колена, также могут способствовать заживлению, уменьшению инфекции и возвращению крови к сердцу. Ботинок состоит из влажной марли, пропитанной цинком или цинком и каламином, которой дают затвердеть, а затем плотно обматывают эластичной повязкой.
Следующие меры предосторожности могут помочь минимизировать риск развития венозных язв у пациентов из группы риска и минимизировать осложнения у пациентов, у которых уже проявляются симптомы:
- Ежедневно осматривайте ступни (особенно между пальцами ног) и ноги на предмет необычных изменений цвета или появления язв.
- Не сидите и не стойте в течение длительного времени.
- Не скрещивайте ноги в сидячем положении.
- Бросить курить. Курение способствует свертыванию крови в венах.
- Регулярно поднимайте ноги.
- Избегайте плотно прилегающей одежды и следите за тем, чтобы обувь была правильно подогнана, чтобы не было точек трения или давления.
- Берегите ноги и ступни от травм и инфекций.
- Избегайте экстремальных температур.
- Делайте упражнения так часто, как вам удобно.
Список литературы
Клиника Кливленда. Язвы ног и стоп. Клиника Кливленда. https://my.clevelandclinic.org/heart/disorders/vascular/legfootulcer.aspx. По состоянию на 12 июля 2017 г.
Габриэль А. Сосудистые язвы. Ссылка на Medscape. https://emedicine.medscape.com/article/1298345-overview. Обновлено 16 марта 2016 г. Проверено 12 июля 2017 г.
Healthwise, Inc. Венозная кожная язва — Обзор темы. WebMD. https://www.webmd.com/skin-problems-and-treatments/tc/venous-skin-ulcer-t…. Обновлено 21 августа 2015 г. Проверено 12 июля 2017 г.
Лондонский центр медицинских наук. Венозный застой и сравнение артериальной язвы. Лондонский центр медицинских наук. https://www.lhsc.on.ca/Health_Professionals/Wound_Care/venous.htm. Обновлено 1 февраля 2009 г. Проверено 12 июля 2017 г.
Нган В. Язвы на ногах. DermNet NZ. https://dermnetnz.org/site-age-specific/leg-ulcers.html. По состоянию на 12 июля 2017 г.
Такахаши П. Хронические ишемические, венозные и невропатические язвы при длительном лечении.Летопись длительного ухода. https://www.annalsoflongtermcare.com/article/5980. Опубликовано 5 сентября 2008 г. Проверено 12 июля 2017 г.
Авторские права на изображения принадлежат Medetec (www.medetec.co.uk). Используется с разрешения.
Обезболивание при венозных язвах
Венозные язвы — это открытые кожные язвы, которые могут поражать любую область тела, но чаще всего возникают на ногах. По оценкам, около 1% американцев страдают венозными язвами. Они чаще встречаются у пожилых людей, особенно у женщин, и чаще возникают у людей с варикозным расширением вен.Другие типы людей, у которых есть повышенный шанс получить венозную язву, включают:
- Те, кто ранее перенес травмы ног.
- Те, кто курит.
- Людям с избыточным весом или ожирением.
- Любой, у кого проблемы с кровообращением, например сгустки крови или флебит (воспаление вены, которое может привести к болезненному отеку).
Венозные язвы иногда называют язвами венозной недостаточности, застойными язвами нижних конечностей и венозными язвами нижних конечностей.
В этой статье:
Что такое венозные язвы?
Венозная кожная язва — это язва на ноге, которая медленно заживает, обычно из-за проблем с кровотоком (кровообращением) в венах ног.Когда вены ног не подталкивают кровь обратно к сердцу, как должны, кровь скапливается (скапливается), создавая дополнительное давление в венах. Если заболевание не лечить, повышенное давление и избыток жидкости в пораженной области могут вызвать образование открытой язвы.
Из-за постоянного давления венозные язвы могут сохраняться от нескольких недель до лет и при отсутствии лечения приводить к более серьезным проблемам. Большинство венозных язв возникает на голени выше щиколотки.
Что вызывает венозные язвы?
Любое состояние, при котором кровь скапливается в венах ног, является потенциальной причиной венозных язв, включая венозную недостаточность , варикозное расширение вен , тромбоз глубоких вен и сердечную недостаточность .
Повышенное кровяное давление, создаваемое скоплением крови в ноге, препятствует попаданию питательных веществ и кислорода в ткани, вызывая гибель клеток, повреждение тканей и образование язвы (раны), которая может быть или не быть болезненной.
Другие заболевания, которые могут вызвать венозные язвы, включают:
- Плохое кровообращение, часто вызванное атеросклерозом.
- Другие нарушения свертывания крови и кровообращения, которые могут быть связаны или не быть связаны с атеросклерозом.
- Диабет.
- Почечная (почечная) недостаточность.
- Гипертония (леченная или нелеченная).
- Лимфедема (отек, вызванный нарушением оттока лимфатической системы).
- Воспалительные заболевания, включая васкулит, волчанку, склеродермию и другие ревматологические состояния.
- Другие медицинские состояния, такие как высокий уровень холестерина, болезни сердца, высокое кровяное давление, серповидно-клеточная анемия и расстройства кишечника.
- История курения (в настоящее время или в прошлом).
- Давление, вызванное слишком долгим лежанием в одном положении.
- Генетика (язвы могут быть наследственными).
- Злокачественное новообразование (опухоль или раковая опухоль).
- Инфекции.
- Некоторые лекарства.
Каковы симптомы венозных язв?
Венозные язвы — это язвы на коже (обычно на внутренней стороне ноги чуть выше щиколотки), которые чаще всего возникают в результате слабого кровообращения. Следовательно, стазовый дерматит и венозная недостаточность обычно связаны с венозными язвами.
У пациента, страдающего венозной язвой, обычно бывает опухшая нога, часто сопровождающаяся чувством жжения вокруг язвы. Признаки и симптомы венозных язв включают:
- Нога ощущает тяжесть и спазмы.
- Область венозной язвы становится темно-красной, пурпурной или коричневой, а кожа затвердевает (признак скопления крови).
- Язвочка неглубокая с красным основанием, иногда покрыта желтой тканью.
- Венозная язва имеет неравномерную форму границ.
- Кожа вокруг язвы может быть блестящей, плотной, теплой или горячей.
- Если язва инфицирована, она может иметь неприятный запах, и из раны может вытекать гной.
- Общая боль в ноге.
Типичным осложнением, связанным с венозными язвами, является инфекция пораженной ткани. Обычно сама язва относительно безболезненна . Любая возникающая боль является результатом инфекции или отека (отека). В некоторых случаях опухает вся нога, кожа становится более упругой и приобретает красновато-коричневый цвет.
Как диагностируют венозные язвы?
Если рана на ноге не заживает или может быть инфицирована, врач проведет визуальный осмотр язвы и окружающей кожи, чтобы определить, является ли это венозной язвой. Врач также оценит историю болезни пациента, чтобы определить, есть ли в анамнезе постоянные (хронические) состояния, такие как диабет или затвердение артерий.
В некоторых случаях врач может также выполнить такие тесты, как рентген или компьютерная томография, чтобы более подробно проверить вены и область вокруг язвы.
В некоторых случаях для разработки плана лечения могут быть назначены МРТ и неинвазивные исследования сосудов. Другие тесты включают:
- Лодыжечно-плечевой индекс (ABI) . Тест для сравнения артериального давления, измеренного на лодыжке, с артериальным давлением, измеренного на руке, чтобы определить, есть ли также артериальная недостаточность.
- Допплерография . Неинвазивный тест для оценки кровотока путем отражения высокочастотных звуковых волн (ультразвука) от циркулирующих эритроцитов.(Обычное УЗИ использует звуковые волны для получения изображений, но не может показать кровоток.)
- Венография . Использование рентгеновских лучей с внутривенным (в / в) контрастным красителем для визуализации вен. Краситель делает кровеносные сосуды непрозрачными на рентгеновском изображении, что позволяет врачу видеть кровеносные сосуды. Это один из наиболее точных тестов для диагностики тромбоза глубоких вен (ТГВ), а также других аномалий.
Иногда язва может привести к серьезным кожным и костным инфекциям.В редких случаях венозная язва может привести к раку кожи.
Как лечат венозные язвы?
Венозные язвы требуют надлежащего ухода и лечения для предотвращения инфекции и заживления. Врачи клиники по лечению боли в Лейкленде работают с каждым пациентом, чтобы определить причину язвы и разработать индивидуальный план лечения. Цели лечения — облегчить боль, ускорить выздоровление и заживить рану. Лечение может включать сосредоточение внимания на проблемах кровообращения или венах, вызывающих язвы.
Самым распространенным средством для уменьшения отека является компрессионная повязка или чулок, которые помогают улучшить кровообращение в ногах, повышая способность организма заживлять рану. Некоторые компрессионные повязки могут потребовать от пациента носить их постоянно, а врач меняет их каждые несколько дней. Другие надеваются только в течение дня, когда пациент их надевает и снимает.
При лечении венозных язв очень важно следить за тем, чтобы локализация не была инфицирована. Чтобы помочь в процессе заживления, под повязки или чулки можно наносить специальные лекарства.
Если венозная язва инфицирована бактериями, врач может назначить антибиотики, чтобы убить инфекцию. Для более быстрого заживления язвы можно использовать влажную повязку.
Другие варианты лечения для домашнего ухода включают:
- Наложите повязку на язву и измените ее, как указано.
- Нанесите антибактериальную мазь или другое лекарство местного действия для предотвращения или лечения инфекции.
- Избегайте продуктов, вызывающих чувствительность кожи.
- Регулярно очищайте рану.
- Следить за тем, чтобы рана была чистой и сухой.
- Ставьте ступни выше сердца как можно чаще, чтобы улучшить кровообращение. Обычно по полчаса, 3 или 4 раза в день. Например, лягте, приподняв ноги на подушках.
- Гуляйте или занимайтесь спортом каждый день. Регулярные занятия помогают улучшить кровоток.
- Принимайте пероральные антибиотики для профилактики или лечения инфекции.
- Носите соответствующую обувь.
- Пейте много жидкости.
- Соблюдайте здоровую диету, включающую много фруктов и овощей.
Если язвы не заживают, может потребоваться операция для улучшения кровообращения. Если необходимо хирургическое вмешательство, врач может порекомендовать субфасциальную эндоскопическую перфораторную операцию . В этой минимально инвазивной процедуре используется эндоскоп (небольшая гибкая трубка с лампочкой) для зажима и перевязки перфорационных вен на икре. Это позволяет крови стекать в здоровые вены и улучшает заживление язв.
Большинство венозных язв заживают после 3–4 месяцев лечения.Однако некоторым может потребоваться больше времени или потребуется кожный трансплантат, чтобы закрыть отверстие в коже. Некоторые могут никогда не проясниться полностью.
Можно ли предотвратить венозные язвы?
Первый шаг к профилактике венозных язв — предотвращение проблем с венами. Здоровые привычки необходимы для поддержания надлежащего кровотока в ногах. Существует множество способов предотвратить венозные язвы с помощью изменения образа жизни, диеты и приема лекарств. Врачи клиники по лечению боли в клинике Лейкленд рекомендуют:
- Бросить курить.Курение вредно для кровеносных сосудов и способствует свертыванию крови в венах.
- Похудейте, если у вас избыточный вес или ожирение.
- Поддерживайте идеальный вес.
- Упражняйтесь как можно больше. Двигаться и оставаться активным помогает кровоток. Посоветуйтесь со своим врачом, чтобы начать программу ходьбы.
- Ешьте здоровую пищу и высыпайтесь по ночам.
- Уменьшите количество соли в своем рационе.
- Контролируйте уровень холестерина и триглицеридов в крови путем изменения диеты и приема лекарств, прописанных врачом.
- Если у вас диабет, держите уровень сахара в крови под контролем, чтобы быстрее выздороветь.
- Управляйте кровяным давлением и уровнем холестерина.
- Поговорите со своим врачом о приеме аспирина для предотвращения образования тромбов.
- Не скрещивайте ноги в сидячем положении.
- Избегайте экстремальных температур.
- Не сидите и не стойте в течение длительного времени.
- Избегайте плотно прилегающей одежды и следите за тем, чтобы обувь была правильно подогнана, чтобы избежать точек трения или давления.
- Ежедневно осматривайте ступни (особенно между пальцами ног) и ноги на предмет необычных изменений цвета или появления язв.
- Берегите ноги и ступни от травм и инфекций.
- Поднимите (приподнимите) ноги на короткое время, особенно если вы стоите длительное время.
Также может помочь ношение компрессионных чулок. Они могут:
- Предотвратить скопление крови в ногах.
- Помогите избежать значительного отека.
- Снизьте риск венозных язв.
Центр позвоночника и боли Novus
Центр позвоночника и боли Novus находится в Лейкленде, штат Флорида, и специализируется на лечении венозных язв. Используя комплексный подход и передовые методы лечения, мы работаем вместе с пациентами, чтобы восстановить функции и вернуться к активному образу жизни, сводя к минимуму потребность в опиатах.
Для вашего удобства вы можете записаться на прием онлайн, запросить обратный звонок или позвонить в наш офис по телефону 863-583-4445.
Ресурсы для венозных язв
Дополнительную информацию о венозных язвах можно получить по телефону:
American Venous Forum
2800 West Higgins Road, Suite 440
Hoffman Estates, IL 60169
Тел .
