что делать до приезда врача
29 октября отмечается Всемирный день борьбы с инсультом. По такому поводу вместе с врачом мы составили подробный гид по оказанию первой помощи при инсульте и выяснили, что нельзя делать ни при каких обстоятельствах
Что такое инсульт и чем он опасен
Инсульт – это нарушение кровообращения в головном мозге. Он может возникнуть из-за разрыва сосуда или его закупорки тромбом. В таком случае к нервным клеткам не поступает нужное количество кислорода, глюкозы и других питательных веществ, что может привести к их гибели.
Существуют несколько факторов, повышающих риск развития инсульта, в их числе: избыточный вес, высокий уровень холестерина, сахарный диабет, гипертония, употребление алкоголя и наркотиков, курение. Помимо этого, врачи учитывают генетическую предрасположенность и возраст: болезнь чаще поражает тех, кому больше 45 лет.
Инсульт может быть ишемическим и геморрагическим.
Ишемический инсульт, или инфаркт мозга, – самый распространенный вид нарушения мозгового кровообращения. Непосредственная причина ишемического инсульта – закупорка сосуда, питающего головной мозг. Это может произойти из-за образования тромба или его попадания в просвет сосуда. Повышенный риск образования тромбов есть у людей, страдающих атеросклерозом, нарушением ритма сердца или заболеванием клапанов сердца. Ишемический инсульт может произойти при самостоятельном приеме лекарств без назначения врача (например, мочегонных или комбинированных оральных контрацептивов).
Симптомы при ишемическом инсульте развиваются в течение непродолжительного времени и не сопровождаются головной болью, так как в головном мозге нет болевых рецепторов. Чаще всего это происходит ночью, когда человек спит, а утром при пробуждении обнаруживает, что не работает рука, нога или нарушена речь.
При геморрагическом инсульте происходит разрыв стенки сосуда и кровь пропитывает ткани головного мозга. Частыми причинами геморрагического инсульта становятся повышение артериального давления, прием препаратов, снижающих свертываемость крови, нарушение строения стенки сосуда (аневризмы) или врожденные аномалии сосудистого русла – артериовенозные мальформации. Геморрагический инсульт развивается быстро, часто сопровождается головной болью. Если кровь пропитывает сосудистые оболочки головного мозга, где есть болевые рецепторы, человек может потерять сознание. Этот подтип инсульта отличается высокой частотой гибели пациента, но если человек выживает, то неплохо восстанавливается.
Скорая помощь при инсульте
Желательно, чтобы человек с инсультом был доставлен в больницу как можно скорее – в течение трех часов от начала первых симптомов. Поэтому важно правильно организовать помощь человеку с подозрением на инсульт.
Вызовите скорую медицинскую помощь. Если симптомы инсульта появились у вас, то попросите о помощи, чтобы врача вызвал кто-то другой. Сообщите краткие данные о пациенте (возраст, что случилось). Оставьте свои контактные данные для связи с вами. Будьте готовы встретить врача и обеспечить доступ к пациенту.
Если симптомы инсульта появились у вас, то попросите о помощи, чтобы врача вызвал кто-то другой. Сообщите краткие данные о пациенте (возраст, что случилось). Оставьте свои контактные данные для связи с вами. Будьте готовы встретить врача и обеспечить доступ к пациенту.
Помогите пациенту занять безопасное положение: лучше всего лежать на боку, слегка приподняв голову.
Пока вы ожидаете скорую помощь постарайтесь выяснить у пациента, когда появились симптомы, какими хроническими заболеваниями он болеет и какие препараты принимает? Эта информация сэкономит время врачей и позволит быстро принять решение.
Если человек потерял сознание и не дышит, необходимо провести сердечно-легочную реанимацию. Однако для правильного ее оказания необходимо пройти специализированные обучающие курсы.
Если пациенту тяжело дышать, то снимите стесняющую одежду (тугой воротник, галстук или шарф), откройте окна.
— Если человеку холодно, то укройте его теплым одеялом.
— Пока едет скорая, ни в коем случае не пытайтесь напоить, накормить больного или заставить его встать. У человека может быть нарушение функции глотания, и он может подавиться. А при попытке встать из-за высокого давления или нарушения координации есть высокий риск падения и получения дополнительных травм.
— Внимательно наблюдайте за человеком на предмет любых изменений в его состоянии. Будьте готовы рассказать оператору службы экстренной помощи или врачу об их симптомах и о том, когда они начались. Обязательно укажите, упал ли человек или ударился головой.
— В некоторых случаях целесообразно самостоятельно доставить больного в ближайшую больницу, если вы не уверены в оперативности бригады.
— Обсудите это решение с оператором экстренных служб.
Хорошо, если помощь будут оказывать несколько человек. Например, один будет отвечать за реанимационные действия, второй следить за пульсом и давлением, а третий — говорить по телефону с врачами. Зовите на помощь соседей и окружающих, если больной находится на улице или в общественном заведении.
Зовите на помощь соседей и окружающих, если больной находится на улице или в общественном заведении.
Признаки и симптомы инсульта
В зависимости от тяжести инсульта симптомы могут быть незначительными или тяжелыми. Необходимо знать, на что обращать внимание. Чтобы проверить наличие предупреждающих признаков инсульта, можно использовать западное мнемоническое правило FAST (англ. — «быстро»), которое означает [4]:
F — face — «лицо»
A — arm — «рука»
S — speech — «речь»
T — time — «время»
Первый симптом — асимметрия лица. Если попросить человека улыбнуться, он не сможет это сделать, один уголок рта останется опущенным. Когда больной высовывает язык, тот может отклоняться в одну сторону. Как только вы провели небольшой оперативный тест, необходимо сразу вызвать скорую помощь. Часто пострадавший не реагирует на просьбы, не может связно говорить и поднять обе руки одновременно; иногда он находится в состоянии дезориентации, зрачки расширены или реакция на свет отсутствует.
Транзиторную ишемическую атаку бывает трудно идентифицировать только по симптомам [5]. Они полностью проходят в течение 24 часов и часто длятся менее пяти минут. При этом приступ вызывает временную недостаточность кровообращения, и за ним может последовать более тяжелый инсульт, поэтому важно обратиться к врачу как можно скорее.
Однако стоит помнить, что за движение и чувствительность отвечает лишь небольшая часть мозга, поэтому при нарушении кровообращения в других отделах мозга могут возникать самые разные симптомы: нарушение речи, глотания, зрения, головокружение, нарушение координации, спутанность и потеря сознания, эпилептические припадки, резкое снижение памяти или неадекватное поведение больного и другие. Главная задача — вызвать врача, если кому-то стало плохо: появились необычные симптомы, которых раньше не было. Лучше лишний раз перестраховаться, чем упустить время, которое является самым важным фактором, определяющим прогноз при инсульте.
Первая помощь при инсульте до приезда скорой
В домашних условиях можно провести комплекс мероприятий для поддержки больного, но без профессиональных медиков не обойтись в любом случае. При повышении артериального давления его не нужно снижать, это адаптивная реакция организма. Таким образом, организм пытается улучшить кровоснабжение головного мозга по специальным «запасным путям» кровообращения — коллатералям. Не следует давать пациенту никаких лекарств, так как вы не знаете инсульт ли у пациента или другое заболевание. Кроме того, ишемический и геморрагические инсульты лечатся совершенно по-разному. Это задача врачей за 3 часа поставить диагноз, доставить в специализированный центр по лечению инсульта и назначить соответствующее лечение. Важно понимать, что нервные клетки гибнут уже через 5 минут, если не получают достаточного кровоснабжения. Поэтому зону инфаркта уже не спасти, однако вокруг зоны гибели клеток формируется пограничная область (так называемая «пенумбра» — полутень), где нервные клетки находятся на грани гибели..gif)
Самопомощь при инсульте
Если симптомы незначительны, и пострадавший остается в сознании и способен двигаться, он может оказать себе первую помощь. Но только после того, как будет вызвана скорая. При инсульте стоит:
— Сообщить кому-то, помимо врачей, что вам плохо. Позвоните соседям и родственникам, которые рядом.
— Принять горизонтальное положение с приподнятой головой или в позиции лежа на боку.
— Освободить шею и грудную клетку от сдавливающих украшений, воротника рубашки, галстука и другой одежды.
— Не вставать до приезда скорой.
Что сделают медики
Диагностику и лечение больного проводят в отделении неврологии. Если с начала приступа прошло немного времени, у пациента есть шансы полностью восстановиться.
В больнице ему делают компьютерную томографию и тромболитическую терапию: вводят препарат, растворяющий тромбы. В некоторых случаях врачи выбирают тромбоэкстракцию — механическое удаление тромбов из сосудов.
Восстановление после инсульта
До стабилизации состояния человек должен находится в блоке интенсивной терапии (реанимации). После улучшения состояния его переводят в обычную палату и назначают лекарственные препараты для профилактики повторного инсульта. Кроме врачей с пациентом работают реабилитологи, логопеды, клинические психологи. Первые дни и недели очень важны для последующего восстановления. Процесс реабилитации зависит от множества факторов, в том числе от скорости оказания первой помощи и проведенного лечения, наличия хронических заболеваний.
Первый этап восстановления проходит в больнице: оценивается и стабилизируется состояние пациента. После лечения человек может остаться в стационаре или выписаться домой, но в любом случае необходимо строго соблюдать рекомендации врача.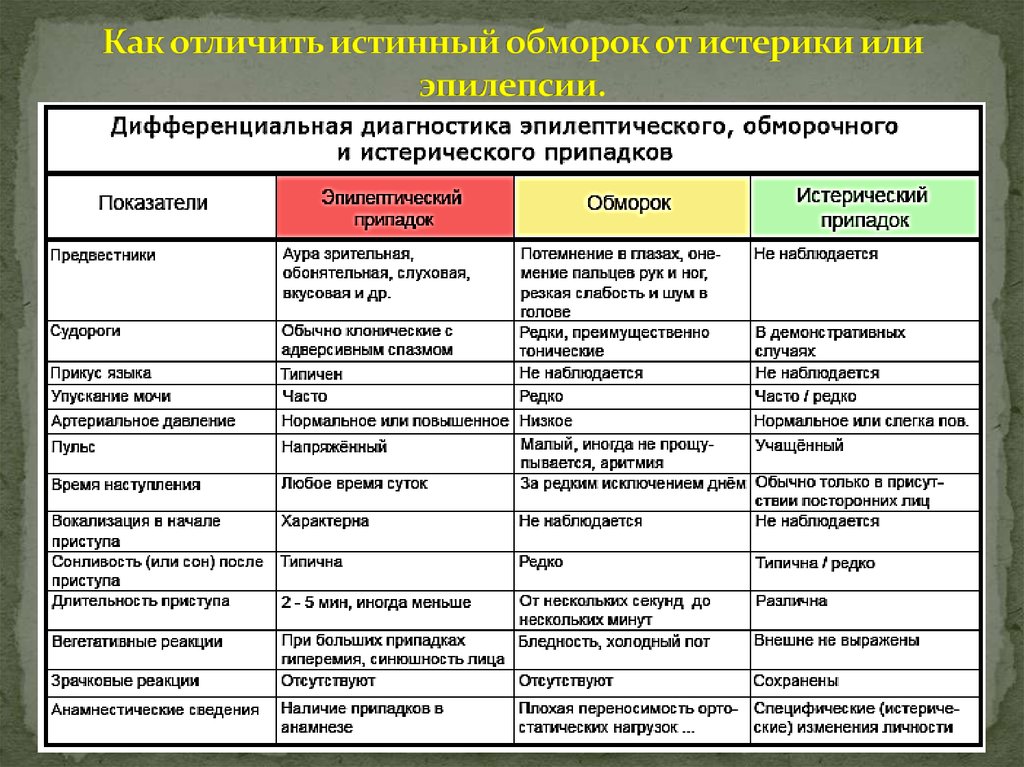 Если симптомы инсульта легкие, реабилитация может проходить амбулаторно. В первую очередь, важно снять мышечное напряжение, укрепить мобильность конечностей, стимулировать их подвижность простыми физиотерапевтическими упражнениями [6].
Если симптомы инсульта легкие, реабилитация может проходить амбулаторно. В первую очередь, важно снять мышечное напряжение, укрепить мобильность конечностей, стимулировать их подвижность простыми физиотерапевтическими упражнениями [6].
Если вы ухаживаете за человеком, перенесшим инсульт, запишите указания врача для дальнейшего лечения [7]. Возможно, пациенту потребуется систематическая транспортировка к реабилитологу или организация медобслуживания на дому.
Профилактика инсульта
Чтобы снизить риск развития инсульта, необходимо следовать основным правилам здорового образа жизни: питаться разнообразной и качественной пищей, заниматься спортом, проводить время на свежем воздухе, отдыхать и исключить вредные привычки. Пациентам старше 40 лет следует проходить периодические медицинские осмотры (диспансеризация или программы чек-ап). Важно проводить своевременное лечение хронических заболеваний, способных повысить риск развития инсульта.
Комментарий врача
Сергей Макаров, невролог, отоневролог GMS Clinic, ассистент кафедры нервных болезней Института профессионального образования Первого МГМУ им. И.М. Сеченова
– Какие препараты можно безопасно использовать?
– Как это ни странно звучит, но никакие лекарственные средства пациенту с подозрением на инсульт давать не нужно. Даже средства для снижения артериального давления могут ухудшить прогноз, так как повышение артериального давления — это защитная реакция организма на закупорку сосуда. К сожалению, в настоящее время нет препаратов с доказанной эффективностью, способных клинически значимо изменить течение инсульта. Нужно вызвать врача, а дальше специалисты решат, какие лекарственные средства нужны и в каких дозах.
– Как отсутствие первой помощи влияет на дальнейшее лечение?
– Главный принцип медицинской этики – primum non nocere. «Прежде всего – не навреди». Поэтому главная помощь – обеспечить безопасность пациента, пока он ждет скорой медицинской помощи. Этому посвящена данная статья. В настоящее время в России создано много специализированных сосудистых центров по лечению инфарктов и инсультов. Если доставить пациента в эти сроки в период «терапевтического окна» – времени, когда можно растворить или удалить тромб – то у человека есть хорошие шансы на восстановление, хотя этот процесс индивидуален. Однако часто давность инсульта установить нельзя или у пациента есть противопоказания к тромболитической терапии. В таких случаях врачи вынуждены ограничиться симптоматической терапией. Пациенту обеспечивается поддержание жизненно важных функций и назначают лекарства для предупреждения повторного инсульта.
Этому посвящена данная статья. В настоящее время в России создано много специализированных сосудистых центров по лечению инфарктов и инсультов. Если доставить пациента в эти сроки в период «терапевтического окна» – времени, когда можно растворить или удалить тромб – то у человека есть хорошие шансы на восстановление, хотя этот процесс индивидуален. Однако часто давность инсульта установить нельзя или у пациента есть противопоказания к тромболитической терапии. В таких случаях врачи вынуждены ограничиться симптоматической терапией. Пациенту обеспечивается поддержание жизненно важных функций и назначают лекарства для предупреждения повторного инсульта.
– Если доставлять пациента в больницу самостоятельно, нужно ли заранее звонить, что брать с собой, насколько это вообще оправданно или лучше ждать скорую?
– Этот вопрос должен быть обсужден с оператором экстренных служб. В подавляющем большинстве случаев транспортировку больных осуществляет бригада скорой медицинской помощи. В крупных городах экстренные службы работают очень оперативно. При транспортировке пациента скорой помощью пациента уже ждут в больнице, поэтому многие пациенты получают эффективное лечение острого нарушения мозгового кровообращения. При транспортировке пациента в больницу с собой брать ничего не нужно, так как пациент поступит сразу в реанимацию, куда нельзя брать личные вещи.
В крупных городах экстренные службы работают очень оперативно. При транспортировке пациента скорой помощью пациента уже ждут в больнице, поэтому многие пациенты получают эффективное лечение острого нарушения мозгового кровообращения. При транспортировке пациента в больницу с собой брать ничего не нужно, так как пациент поступит сразу в реанимацию, куда нельзя брать личные вещи.
Ссылка на публикацию: РБК
Инсульт симптомы, первые признаки и первая помощь
При угрозе инсульта нельзя терять ни секунды: от того, насколько быстро будет оказана помощь больному, зависит его жизнь и возможность дальнейшего выздоровления.
Актуальность
Сосудистые заболевания мозга являются актуальной не только медицинской, но и социальной проблемой. Каждый год инсульты поражают около 6 млн человек во всем мире и уносят более 4 миллионов жизней.
Каждый год инсульты поражают около 6 млн человек во всем мире и уносят более 4 миллионов жизней.
Неумолимая статистика свидетельствует также о том, что большинство пациентов, перенесших инсульт, становятся инвалидами, не способными обходиться без посторонней помощи (инсульт занимает первое место среди всех существующих причин инвалидности). Такие удручающие цифры являются показателем того, что столкновения с инсультом избежать удастся немногим: этот страшный недуг рано или поздно настигает либо самого человека, либо кого-то из его родственников или ближайшего окружения.
2015 год – Национальный год борьбы с сердечно-сосудистыми заболеваниями. 29 октября – Всемирный день борьбы с инсультами
Инсульт — это заболевание головного мозга, обусловленное закупоркой (ишемия) или разрывом (кровоизлияние — геморрагия) того или иного сосуда, питающего часть мозга, или же кровоизлиянием в оболочки мозга. Различают, таким образом, два вида инсульта: инсульт по геморрагическому типу (разрыв сосуда и кровоизлияние) и инсульт по ишемическому типу (закупорка сосуда).
Различают, таким образом, два вида инсульта: инсульт по геморрагическому типу (разрыв сосуда и кровоизлияние) и инсульт по ишемическому типу (закупорка сосуда).
Чаще всего как геморрагический инсульт, так и ишемический инсульт, развиваются на фоне гипертонической болезни, болезни сердца (мерцательная аритмия, пороки, пароксизмальная тахикардия), сердечной недостаточности, церебрального атеросклероза.
Самый распространенный тип инсульта – это ишемический инсульт. В эту категорию попадает 9 из 10 случаев заболевания. Причина данного типа инсульта – это закупорка тромбом сосуда в мозге. Тромб может образоваться в самом мозге или попасть в него из других частей тела с кровотоком.
При ишемическом инсульте причиной закупорки чаще всего становятся: кусочки, отрывающиеся от атеросклеротических бляшек в крупных сосудах шеи или тромботических наложений на клапанах сердца; тромбы, образующиеся на крупных бляшках в местах сужения сосудов, спазмы сосудов в течение длительного времени также становятся причиной ишемического инсульта.
Инсульт геморрагический возникает реже и отличается от ишемического инсульта тем, что разрыв сосуда происходит при высоком артериальном давлении, так как стенка артерии при атеросклерозе неравномерно истончена.
При таком инсульте кровь под высоким давлением раздвигает ткани мозга и заполняет образовавшуюся полость, так возникает кровяная опухоль, или внутримозговая гематома. Или же при геморрагическом инсульте кровоизлияние происходит при разрыве мешотчатого образования на стенке сосуда, которое называется аневризмой, такое кровоизлияние чаще бывает в оболочке мозга и называется субарахноидальным (САК). Возникает такое кровоизлияние чаще до 40 лет. Внезапно возникает ощущение удара в голову (иногда его сравнивают с ударом кинжала в голову), сильнейшая головная боль (при этом человек кричит от боли и далее теряет сознание), могут быть судороги, но сознание, как правило, восстанавливается. Больной сонлив, заторможен, стонет от боли, держится руками за голову, часты рвота, тошнота. Но, в отличие от инсульта с кровоизлиянием и с образованием мозговой гематомы, у такого пациента нет параличей.
Но, в отличие от инсульта с кровоизлиянием и с образованием мозговой гематомы, у такого пациента нет параличей.
Однако ишемический инсульт более коварен, чем геморрагичекий инсульт, подчас признаки ишемического инсульта нечетки, нарастают постепенно или «мерцают». При геморрагическом инсульте в полушарии головного мозга с образованием внутримозговой гематомы — проявления бурные: на фоне гипертонического криза возникает или значительно усиливается головная боль, часто в одной половине головы, затем больной теряет сознание, лицо становится сизым или красным, дыхание хриплое, часто бывает многократная рвота. Через некоторое время при таком инсульте может развиться судорожный припадок с преобладанием судорог на одной половине тела, зрачок на стороне инсульта расширяется.
Если больной приходит в сознание, то у него оказываются парализованными конечности, если справа, то отмечаются нарушения речи (см. афазия), если слева, то у больного имеются выраженные психические отклонения (не знает сколько ему лет, где находится, не узнает близких, считает себя полностью здоровым и т.п.).
афазия), если слева, то у больного имеются выраженные психические отклонения (не знает сколько ему лет, где находится, не узнает близких, считает себя полностью здоровым и т.п.).
При таком ишемическом инсульте всегда наблюдается ригидность мышц затылка: невозможно пригнуть голову спереди так, чтобы подбородок коснулся груди (из-за выраженного напряжения мышц шеи) и ригидность мышц ног: невозможно поднять прямую ногу за пятку (также из-за выраженного напряжения мышц ноги) — признаки раздражения кровью мозговых оболочек, т.н. менингеальный синдром.
При геморрагическом инсульте в стволе мозга больные не живут более 2 суток и погибают, не приходя в сознание.
При субарахноидальном кровоизлиянии из аневризмы инсульт чаще случается после физической нагрузки: подъем тяжести, попытка сломать палку через колено, нервный стресс, сопровождающийся кратковременным подъемом артериального давления.
Инсульт — факторы риска
Опасность инсульта столь высока, что врачи советуют очень внимательно прислушиваться к своему здоровью и протестировать себя по следующим факторам риска:
- Один или несколько из кровных родственников перенесли инсульт или инфаркт миокарда;
- Склонность к микротромбообразованию;
- Наличие стенокардии, артериальной гипертонии, сахарного диабета, дисциркуляторной энцефалопатии
- Курение, злоупотребление алкоголем, лишний вес;
- Периодические нарушения мозгового кровообращения.

- Малоподвижный образ жизни.
- Стрессы, переживания, нервные нагрузки
Факторы, с которыми нельзя бороться
- Одним из таких факторов является возраст — 75 — 89% инсультов развиваются после 65 лет.
- Определенную роль играет пол, так в возрасте с 44 и до 80 лет инсульты чаще всего встречаются у мужчин, а в молодом возрасте в связи с приемом противозачаточных средств и беременностью и после 80 лет — у женщин.
- Третий фактор неожиданный: ученые выяснили, что риск инсульта после 55 лет в 2 раза выше у тех, чей вес при рождении был менее 2,5 килограмма в сравнении с теми, у кого вес был около 4 кг.
- Нельзя изменить и генетику. Если в семье были инсульты, то вероятность их возрастает на 30%. Но даже если такая генетика, такой вес при рождении и паспорт не радует, все равно есть возможность избежать инсульта.
Следим за давлением и пульсом
Главный фактор возникновения инсульта — артериальная гипертензия (высокое давление). Максимальное безопасное в возрасте до 65 лет — до 139 на 90. Если есть сахарный диабет, то эти рамки сужаются до 130 на 80. Все что выше — уже гипертензия.
Максимальное безопасное в возрасте до 65 лет — до 139 на 90. Если есть сахарный диабет, то эти рамки сужаются до 130 на 80. Все что выше — уже гипертензия.
У людей старше 75 лет для достаточного кровоснабжения мозга нужно поддерживать цифры давления в пределах 140 на 90 — 150 на 90.
Симптомы инсульта
Основные симптомы инсульта
Как определить, что у человека инсульт? Как правильно себя вести в этой ситуации?
Существует семь основных первых признаков, которые обязательно следует запомнить (они все будут внезапными):
1. Перекос лица (онемение губы или половины лица). При наличии возможности, попросите человека улыбнуться, если это получается с трудом и один уголок рта опущен вниз, признак развивающегося инсульта «на лицо».
2. Нарушение речи: внезапно возникшие трудности с артикуляцией либо восприятием речи на слух — человек не способен внятно произнести самые простые предложения.
3. Изменение восприятия: человек не совсем понимает, где он, что происходит, и что ему говорят.
4. Нарушение зрения: двоение в глазах или пострадавший не видит части того, что падает в поле зрения.
5. Сильнейшее головокружение, не позволяющее стоять или идти, нарушение координации.
6. Слабость, онемение руки и/или ноги или неожиданная утрата способности двигать рукой или ногой, особенно на одной стороне тела; появление неспособности к жестикуляции
7. Очень сильная головная боль, необъяснимая, сдавливающая обручем.
Инсульт – это неотложное состояние! Если появился хотя бы один из перечисленных признаков, необходимо срочно вызвать скорую помощь. Жизнь человека, который подвергся атаке инсульта, зависит от того, насколько быстро он оказался в стационаре. Времени на спасение жизни не много: 3, максимально 6 часов (пока не наступили необратимые патологические изменения в пострадавших участках головного мозга). Только в первые часы после инсульта можно частично или полностью восстановить ток крови в пораженном участке мозга и спасти клетки мозга.
Только в первые часы после инсульта можно частично или полностью восстановить ток крови в пораженном участке мозга и спасти клетки мозга.
При лечении инсульта важна каждая секунда. Из-за кислородного голодания клетки мозга начинают быстро отмирать. Существуют лекарства, которые могут предотвратить повреждение мозга, но их необходимо использовать в течение первых трех часов после инсульта. В результате отмирания определенных участков мозга, части тела, которые они контролируют, не могут полноценно функционировать. Поэтому инсульт – это одна из самых распространенных причин инвалидности.
До приезда «Скорой» примите следующие меры:
— Уложите больного на высокие подушки, голова должна быть приблизительно на 30о выше тела. Голова, плечи должны лежать на подушке, чтобы не было сгибания шеи и ухудшения кровотока по позвоночным артериям.
— Если больной потерял сознание, его нельзя переносить, оказывайте помощь на месте. Помните! Нельзя использовать нашатырный спирт, он может вызвать остановку дыхания.
Помните! Нельзя использовать нашатырный спирт, он может вызвать остановку дыхания.
— Расстегните ворот пострадавшего, снимите стесняющую одежду, ремень, откройте форточку для поступления свежего воздуха.
-Удалить изо рта протезы
— При первых признаках рвоты необходимо повернуть больного на бок, при необходимости тщательно очистить рот от рвотных масс, чтобы они не попали в дыхательные пути.
— Если не прощупывается пульс и прекратилось дыхание, немедленно переходите к непрямому массажу сердца и искусственному дыханию «рот в рот».
— Больной при инсульте транспортабелен всегда лежа, только если это не кома 3-й стадии.
При возникновении у человека тревожных симптомов действуйте очень быстро и четко. Помните о том, что по прошествии 3-6 часов после начала инсульта, вернуть больного к полноценной жизни будет невозможно.
К инсульту чаще всего присоединяются пневмония и пролежни, что требует постоянного ухода, переворачивания со стороны на сторону, смены мокрого белья, кормления, очищения кишечника, вибромассажа грудной клетки.
Лечение инсульта включает в себя проведение курса сосудистой терапии, использование препаратов, улучшающих мозговой обмен, кислородотерапию, восстановительное лечение или реабилитацию (лечебная физкультура, физиолечение, массаж).
Все функции, которые могут восстановиться после инсульта (речь, моторика, координация), фактически восстанавливаются за первый год. И максимальные усилия нужно приложить в первые полгода.
Каждый перенесший инсульт выписывается с программой реабилитации. Врач-реабилитолог расскажет, что делать, чтобы помочь максимально восстановиться. Нужна будет специальная гимнастика, упражнения и приемы для увеличения силы мышц.
Возможно, нужно заниматься эрготерапией (если снижена сила в руках и ногах, нарушена координация — заново учить цеплять прищепки на веревку, пользоваться ложкой).
Увы, нет волшебной таблетки, которая восстановит после инсульта, нет травяного сбора. Собой нужно заниматься постоянно. Родным перенесшего инсульт придется много работать — исполнять все, что назначено реабилитологом, стимулировать пациента, поддерживать его.
План действий для профилактики инсульта после 55 лет
1. Делать кардиограмму 1 раз в год.
2. Следить за артериальным давлением и знать свою норму.
3. Следить за пульсом (исключить мерцательную аритмию).
4. Сдавать анализ крови на уровень глюкозы (чтобы не пропустить сахарный диабет) и уровень холестерина хотя бы 1 раз в год.
5. Не курить и избегать мест, где курят.
6. Помнить: безопасная суточная доза крепкого алкоголя для мужчин — 30 г, для женщин — 15 г.
7. Есть по 5 фруктов или овощей в день.
8. Не есть жирную пищу.
9. Ограничить потребление соли.
10. Не переедать. Разнообразить питание, оптимально — 5 блюд и не
менее 3 приемов пищи в день.
11. Вести подвижный образ жизни.
Реабилитация после инсульта, как распознать инсульт, первая помощь – МЕДСИ
Оглавление
Инсульт – острое нарушение мозгового кровообращения (ОНМК), которое продолжается более 24 часов. От транзиторной ишемической атаки оно отличается своей продолжительностью. Вне зависимости от механизма развития состояния при таком нарушении гибнут клетки нервных центров мозга, отвечающие за речь, познавательную активность, зрение, движения и др.
От транзиторной ишемической атаки оно отличается своей продолжительностью. Вне зависимости от механизма развития состояния при таком нарушении гибнут клетки нервных центров мозга, отвечающие за речь, познавательную активность, зрение, движения и др.
Как распознать инсульт?
Терапия ОНМК успешна, если вовремя заметить симптомы такого состояния. Это обусловлено тем, что основные действующие препараты должны быть введены пациенту в течение первых нескольких часов после начала разрушительного процесса, спровоцированного закупированием сосуда.
Заподозрить инсульт можно по таким симптомам, как:
- Онемение конечностей
- Слабость
- Головокружение
- Нарушение речи
- Затруднения при глотании
- Потеря координации движений
- Апатия и слабость
- Судороги
- Потеря сознания
Существует и универсальный тест, который получил название «УЗП»:
- «У» (улыбка).
 У человека при инсульте она искривляется. Один уголок губ поднимается, а второй опускается
У человека при инсульте она искривляется. Один уголок губ поднимается, а второй опускается - «З» (звук). Речь больного зачастую становится невнятной. Нередко пациент не может выговорить отдельные звуки или полностью утрачивает способность говорить
- «П» (поднятие). Если попросить человека при инсульте поднять обе руки, он не сможет этого сделать. Одна рука, скорее всего, не будет поддаваться контролю
Важно! Если вы заметили такие признаки острого нарушения мозгового кровообращения у себя или у близкого человека, следует незамедлительно вызвать скорую помощь. Предпринятые в домашних условиях меры окажутся неэффективными!
Ишемический инсульт: первая помощь в стационаре
Базисная терапия
Ее основные мероприятия направлены на сохранение жизни пациента и скорейшую коррекцию нарушений функций жизненно важных органов и систем.
Первичная реабилитация после инсульта в больнице направлена на:
- Обеспечение нормальной работы дыхательной и сердечно-сосудистой систем
- Уменьшение риска развития отека мозга и снижение внутричерепного давления
- Поддержание оптимальной температуры тела
- Купирование судорог (если они имеются)
- Коррекцию водно-электролитного баланса
- Предотвращение осложнений: тромбоэмболии, пневмонии, инфекций мочевыделительной системы и др.

В стационаре обеспечивается полноценный уход за пациентом.
При развитии дыхательной недостаточности проводят кислородотерапию – интубацию трахеи с подключением к аппарату ИВЛ (искусственной вентиляции легких). Если инсульт сопровождается тахикардией или мерцательной аритмией, назначаются специальные лекарственные препараты (бета-блокаторы). При повышении показателей артериального давления его снижают. Особое внимание уделяется и внутричерепному давлению. Которое также необходимо снизить. Проводятся мероприятия по предотвращению отека мозга. Температура снижается в том случае, если она превышает 37,5 градуса. При отклонениях водно-электролитного уровня назначают регидратацию.
Специфическая терапия
Лечение проводится после стабилизации состояния пациента. Специфическая терапия направлена на возобновление кровотока и проводится путем введения специальных препаратов. Современные средства быстро снимают спазм сосудов и восстанавливают нейроны вокруг пораженного очага.
Кроме того, обеспечивается постоянный контроль:
- Сердечного ритма и артериального давления
- Частоты дыхания
- Концентрации в крови кислорода и углекислого газа
При необходимости показатели корректируются.
Также назначается тромболитическая терапия, позволяющая остановить процесс закупоривания артерий. Важно! Такая терапия актуальна только в первые 3-4 часа с момента развития патологического состояния.
Реабилитация после инсульта
Выделяют 4 основных периода восстановления после ОНМК:
- Острый. Он длится 3-4 недели. Первичная реабилитация после инсульта проводится в клинике
- Ранний восстановительный. Он длится до полугода, но для восстановления двигательных навыков особенно важны первые 3 месяца. Проводиться реабилитация после инсульта на этом этапе может в специализированном центре, в санатории или в домашних условиях (под постоянным контролем врача)
- Поздний восстановительный.
 Этот период длится от полугода до года. Проводится преимущественно на дому или в специализированном реабилитационном отделении клиники
Этот период длится от полугода до года. Проводится преимущественно на дому или в специализированном реабилитационном отделении клиники - Отдаленный. Этот период начинается спустя год после перенесенного инсульта. Обычно восстановительные мероприятия проводятся в домашних условиях
Реабилитация зависит от индивидуальных особенностей пациента, имеющихся у него сопутствующих заболеваний и текущего состояния. Для каждого подбираются особые методы, которые уже доказали свою эффективность в конкретных случаях. Реабилитологи выделяют несколько основных направлений работы с пациентами, перенесшими острое нарушение мозгового кровообращения.
В их числе:
- Восстановление моторики и двигательных функций. Это направление реабилитации является одним из самых важных, так как оно во многом определяет, сможет ли пациент восстановить способности к самостоятельному обеспечению своей жизни и вернуться к привычному ее образу.
 Больным рекомендуют занятия с эрго- и кинезиотерапевтами, активно применяются различные современные методики в сочетании с физиотерапией и массажем
Больным рекомендуют занятия с эрго- и кинезиотерапевтами, активно применяются различные современные методики в сочетании с физиотерапией и массажем - Восстановление полноценной речи. От этого направления реабилитации после инсульта зависит, сможет ли пациент нормально общаться с окружающими. Обычно назначаются индивидуальные и групповые занятия с логопедом, тренировки с применением специального аппарата, позволяющего разработать мышцы гортани
- Восстановление четкого зрения и функции век (при их опущении). Реабилитация проводится с использованием комплекса упражнений, которые выполняются под руководством офтальмолога, кинезиотерапевта и физиотерапевта. В некоторых случаях проводятся оперативные вмешательства. Важно! При утрате зрения восстановить его уже невозможно
- Восстановление памяти. В этом направлении с пациентом работают неврологи, эрготерапевты и нейропсихологи. Очень важна и самостоятельная деятельность. Пациенту нужно выполнять упражнения на развитие мышления, запоминание и внимание.
При необходимости назначаются лекарственные препараты, которые стимулируют нервную деятельность
- Восстановление бытовых навыков. Это направление реабилитации после инсульта является одним из самых важных, так как позволяет обеспечить самостоятельную жизнь больного, когда он возвращается из клиники домой. Пациент адаптируется к ранее привычным для него условиям, восстанавливает повседневные привычки, навыки управления бытовой техникой, работы за компьютером и др.
К основным амбулаторным реабилитационным мероприятиям относят:
- Лекарственную терапию, которая назначается исключительно лечащим врачом
- Физиотерапию (массаж, лазерные и другие методики)
- Кинезотерапию
- Трудотерапию
- Психотерапию
Преимущества восстановления в МЕДСИ
- Неврологи и физиотерапевты с высокой квалификацией. В клинике обеспечивается восстановление речевых, графических навыков, улучшение двигательных функций и координации движений, регенерация нервных клеток и улучшение периферического кровоснабжения.
Наши врачи обладают всеми необходимыми навыками и знаниями для полноценной реабилитации пациентов
- Комплексное предоставление услуг. Мы готовы как оказать экстренную помощь, так и обеспечить стабилизацию состояния больного, провести поддерживающую терапию и восстановительные процедуры
- Современные методики и оборудование. Наши врачи используют как традиционные, так и собственные авторские наработки, внедряют уникальные технологии реабилитации после инсульта
- Индивидуальный подход к лечению. Прогноз по возвращению нарушенных функций делается по результатам комплексного обследования. Для каждого больного составляется специальный комплекс процедур и упражнений
- Возможности для направления пациента на реабилитацию в Москву, в один из лучших в России центров неврологии по лечению заболеваний центральной и периферической нервной системы. Врачи МЕДСИ работают в тесном контакте со специалистами из Германии, США, Израиля и других стран
- Реабилитация на любых этапах и безопасность всех процессов.
 Эффективность методов и адекватность нагрузок обеспечиваются с помощью аппаратных методов контроля (доплеровского мониторинга, холтеровского тестирования, сатурации кислорода, измерения артериального давления и др.)
Эффективность методов и адекватность нагрузок обеспечиваются с помощью аппаратных методов контроля (доплеровского мониторинга, холтеровского тестирования, сатурации кислорода, измерения артериального давления и др.)
Если вы планируете пройти платную реабилитацию после инсульта в нашей клинике в Санкт-Петербурге, позвоните по номеру +7 (812) 336-33-33. Специалист ответит на все вопросы, озвучит стоимость услуг и запишет на прием на удобное время.
На прошлой неделе поступило 82 сообщения о побочных эффектах после вакцин от коронавируса | Эстония
Было получено 49 сообщений о побочных реакциях на вакцину Pfizer/BioNTech Comirnaty, на вакцину Moderna — 12, на AstraZeneca Vaxzevria — 8, на Janssen — 13.
О побочных эффектах после вакцины Pfizer/BioNTech Comirnaty было получено 49 сообщений. Неэффективность вакцины описывалась в десяти отчетах, когда получившие две дозы вакцины заражались коронавирусной инфекцией, болезнь протекала в легкой форме.
В одном случае сообщалось об отеке гортани как аллергической реакции через 15 минут после получения первой дозы вакцины, пациенту требовалось лечение.
Еще в одном случае сообщалось о снижении остроты зрения у 62-летнего мужчины через 11 дней после первой дозы вакцины, пациенту потребовалось лечение. У него также есть сопутствующие заболевания.
У 32-летнего мужчины через неделю после второй дозы вакцины случился эпилептический припадок. У пациента эпилепсия была диагностирована ранее, но он не принимал никаких лекарств в течение последних пяти лет. Лечение эпилепсии было возобновлено.
79-летний мужчина перенес ишемический инсульт через 13 дней после первой дозы вакцины. Пациенту потребовалось лечение в стационаре, он выздоравливает. Риск инсульта значительно увеличился из-за сопутствующих заболеваний.
В остальных отчетах описывались легкие реакции, соответствующие информации о вакцине, которые длились несколько дней, в некоторых случаях дольше, такие как чувствительность и боль кожи, гипертония, потеря равновесия, изменение вкуса, сухость во рту, нарушение слуха, нарушения менструального цикла, проблемы с мочевым пузырем, повышение уровня сахара.
Больничный лист потребовался в девяти случаях.
Всего в Эстонии было введено 402 956 доз вакцины Pfizer/BioNTech, при этом сообщалось о 1210 побочных эффектах, то есть, побочные эффекты после вакцины Pfizer/BioNTech наблюдались в 0,3% случаев.
На прошлой неделе о побочных реакциях после вакцины Moderna поступило 12 сообщений.
В одном случае сообщалось о воспалении зрительного нерва в одном глазу через 15 дней после первой дозы вакцины. У пациента имеется сопутствующие заболевание — рассеянный склероз, и воспаление глаз было и раньше. Связь с вакциной маловероятна.
Еще в одном случае сообщалось о тромбоцитопении и желудочно-кишечном кровотечении через шесть дней после первой дозы вакцины. Пациенту потребовалась госпитализация. У пациента и ранее случалась тромбоцитопения.
В остальных отчетах описаны легкие реакции, соответствующие информации о вакцине, такие как повышенная чувствительность и нарушение вкусовых ощущений.
Больничный лист требовался в двух случаях.
Всего в Эстонии введено 55 420 доз вакцины Moderna, побочные эффекты зарегистрированы в 97 случаях и составляют 0,18%.
О побочных явлениях после вакцины AstraZeneca Vaxzevria на прошлой неделе поступило 8 сообщений.
Сообщалось о легких реакциях, соответствующих информации о вакцине, таких как боли в суставах, нарушении равновесия, головокружении со рвотой, отеком конечностей, повышении температуры, посинению кожи, сердцебиении, кровоизлиянии в глазах.
Всего в Эстонии была введена 176 591 доза вакцины AstraZeneca, при этом в 2434 случаях были зарегистрированы побочные реакции. Так, в Эстонии побочные эффекты вакцины AstraZeneca возникли в 1,38% случаев.
О побочных реакциях на вакцину Janssen поступило 13 сообщений.
В одном случае 81-летнему мужчине потребовалась госпитализация на четвертый день после введения дозы вакцины из-за появления судорог и ишемического инсульта. Он ранее также перенес инсульт, еще у него несколько сопутствующих заболеваний, которые являются факторами риска инсульта (диабет, сердечная недостаточность, гипертония). Связь с вакциной маловероятна.
Связь с вакциной маловероятна.
В остальных случаях сообщалось о легких реакциях, соответствующих информации о вакцине: боли в животе, потери аппетита, рвоте, потере равновесия, боли в суставах, боли в спине, чувствительности кожи, напряжении мышц, одышке и затрудненном дыхании, сердцебиении и учащенном сердцебиении, нарушении зрения.
Больничный лист потребовался в одном случае.
Всего в Эстонии было введено 5846 доз вакцины Janssen, и побочные эффекты были зарегистрированы в 13 случаях, то есть, в 0,22% случаев.
В Эстонии с начала вакцинации поступило 3754 сообщения о побочных реакциях, что составляет 0,59% от всех доз вакцины.
Геморрагический инсульт: симптомы, причины, лечение, профилактика
Геморрагический инсульт – это предполагает острое кровоизлияние в оболочки мозга или в полость черепа. Независимо от причин возникновения инсульт классифицируется с учетом расположения пораженной части головного мозга на:
- Паренхиматозная форма – происходит сбой в тех функциях организма, полноценность которых зависит от состояния мягких мозговых тканей.

-
Субарахноидальная форма – кровоизлияние происходит в мозговой сегмент, расположенный между мягкими тканями и паутинной оболочкой.
-
Субдуральная форма – кровоизлияние происходит под наружную оболочку мозга.
-
Эпидуральная форма – кровоизлияние происходит над мозговой оболочкой.
Вид инсульта, возникшего у определенного пациента, определяют посредством диагностических методов.
Симптомы
Клиническая картина инсульта представлена общими и очаговыми симптомами. Первая группа признаков наблюдается и при других болезнях головного мозга. Очаговые симптомы позволяют предварительно (до диагностики) идентифицировать локализацию кровоизлияния.
Общие признаки геморрагического инсульта:
-
Выраженная головная боль по типу мигрени, стойкое головокружение.
-
Тошнота, быстро переходящая в рвоту.
-
Повышенная утомляемость.
-
Ощущение прилива тепла к лицу.
-
Обморок.
-
Интенсивная выработка пота.
-
Учащенный сердечный ритм.
-
Одышка.
-
Судороги, принимающие форму приступа эпилепсии.
Знание перечисленных симптомов направлено на предупреждение летального исхода от острого нарушения мозгового кровообращения.
Очаговые признаки геморрагического инсульта:
-
Боль с локализацией в области лба.
-
Неспособность пережевывать, глотать пищу.

-
Потеря чувствительности лица.
-
Одностороннее онемение тела.
-
Непроизвольная дефекация, мочеиспускание.
-
Неспособность разговаривать (речь становится несвязной).
-
Ослабление или полное отсутствие слуха, зрения.
-
Психоэмоциональное угнетение.
Диагностика
Для определения того, как лечить конкретного пациента, его направляют на прохождение информативных методов диагностики – инструментальных, лабораторных, аппаратных. Врачу необходимо получить результаты:
-
Биохимического исследования крови (в том числе, на определение концентрации глюкозы в организме).
-
Люмбальной пункции.

-
УЗИ головного мозга (кровеносных сосудов, мягких тканей).
-
КТ или МРТ.
-
ЭКГ.
-
Ангиографии кровеносных сосудов головного мозга.
Дополнительно врач опрашивает лиц, сопровождающих пациента с инсультом. Специалист уточняет потенциально возможные причины кровоизлияния, срок давности состояния, примененные действия по оказанию медицинской помощи.
Почему развивается геморрагический инсульт
Предшествующие факторы – черепно-мозговые травмы, неудачные хирургические вмешательства на голове, артериальная гипертензия, аневризма, заболевания сердечно-сосудистой системы.
Это полиморфная патология. Основные первопричины кровоизлияния в отделы головного мозга:
-
Инфекционно-воспалительные, дегенеративные поражения мозговых отделов.
-
Хроническая гипертония.
-
Атеросклероз мозговых вен и артерий.
-
Проблемы со свертываемостью крови, склонность к формированию тромбов.
-
Состояние тяжелой интоксикации.
-
Ослабленные стенки кровеносных сосудов, локализованных в головном мозге.
-
Витаминная и минеральная недостаточность организма.
-
Перенесенные черепно-мозговые травмы.
-
Гипоксия (недостаточное насыщение мозга кислородом).
Дополнительные причины кровоизлияния в мозг – наследственная предрасположенность, нарушение сердечного ритма. Также в группе риска находятся лица, имеющие хронические эндокринные расстройства, основное из которых – сахарный диабет. Взаимосвязь инсульта и вредных привычек (курения, алкоголизма) позволяет понять: риск кровоизлияния удастся снизить, своевременно откорректировав образ жизни.
Взаимосвязь инсульта и вредных привычек (курения, алкоголизма) позволяет понять: риск кровоизлияния удастся снизить, своевременно откорректировав образ жизни.
Лечение
Пациентам с острым нарушением мозгового кровообращения предстоит лечиться в отделении стационара – в реанимации, кардиологии или нейрохирургии. Пациентов с острым нарушением мозгового кровообращения лечит нейрохирург, кардиолог, невролог, терапевт.
Квалифицированная медицинская помощь при инсульте делится на консервативный и хирургический тип. Оптимальный подход нейрохирурги и кариологии определяют индивидуально, с учетом результатов диагностики. На начальном этапе устанавливают показания к проведению хирургического вмешательства. Планируя лечение, врачи оценивают общее состояние пациента, наличие у него сопутствующих нарушений.
Консервативная терапия
Консервативное лечение предполагает выполнение инъекций, проведение внутривенных капельных вливаний растворов. Дополнительно пациенту проводят мониторинг состояния: определяют жизненные показатели, оценивают общее самочувствие. Медикаментозная терапия предполагает использование:
Дополнительно пациенту проводят мониторинг состояния: определяют жизненные показатели, оценивают общее самочувствие. Медикаментозная терапия предполагает использование:
-
Гипотензивных средств (снижающих уровень артериального давления).
-
Антагонистов калия.
-
Спазмолитических препаратов.
-
Седативных средств.
-
Анальгетиков.
-
Витаминных комплексов.
-
Лекарств, обладающих мочегонным свойством.
Медикаменты перечисленных групп назначают для лечения при острой фазе геморрагического инсульта, чтобы нормализовать уровень артериального давления, восстановить кровообращение. Непременное условие для проведения консервативной терапии – небольшой размер гематомы (когда кровоизлияние не препятствует мозговой активности). После медикаментозной терапии врачи способствуют восстановлению у пациента – помогают ему вернуть ослабленные или потерянные способности.
После медикаментозной терапии врачи способствуют восстановлению у пациента – помогают ему вернуть ослабленные или потерянные способности.
Хирургический подход
Операцию проводят в случаях, когда:
-
Обнаружены обширные гематомы, из-за которых нарушается нормальная мозговая активность (их размер – 30 мл и более).
-
Медикаментозный подход оказался неэффективным.
-
Нарушение мозгового кровообращения произошло в мозжечке, сопровождается выраженной неврологической симптоматикой.
Существует классический оперативный подход и эндоскопический вид хирургического вмешательства. В большинстве клинических случаев для реализации стандартной операции устанавливают противопоказания. К ним относится наличие медиальных гематом и состояние комы, что способно спровоцировать летальный исход.
Реабилитация и прогноз
Геморрагический инсульт влечет неблагоприятный прогноз для жизни – в каждом втором клиническом случае наступает смерть. Особенно, когда кровоизлияние поразило ствол головного мозга. Это подчеркивает важность профилактики развития инсульта.
Особенно, когда кровоизлияние поразило ствол головного мозга. Это подчеркивает важность профилактики развития инсульта.
Общая продолжительность восстановления пациента колеблется с учетом многих факторов, и может занять несколько лет. Срок зависит от возраста больного и наличия у него сопутствующих патологий до разновидности перенесенного инсульта.
Шансы на благоприятный прогноз зависят от своевременности оказания медицинской помощи: при первых признаках инсульта необходимо экстренно вызвать бригаду скорой помощи.
Выживаемость после инсульта
Длительность жизни лиц, перенесших кровоизлияние в головной мозг, зависит от множества факторов, включая полноценность обеспечиваемого ухода. В течение первых 4 недель после инсульта вероятность летального исхода не превышает 30%. Через 1 год этот показатель достигает 40%.
Через 5 лет риск возрастает до 60 %, что связано с развитием вторичных сердечно-сосудистых и/или онкологических патологий.
В отличие от ишемического инсульта, выживаемость после которого составляет 60% от общего числа случаев, после геморрагического в первый год этот показатель не превышает 38%. Еще через 5 лет он сокращается вдвое.
Инсульт у пожилых людей: прогноз для жизни
Если человек выжил после инсульта, будучи в возрасте 80 лет или старше, он страдает от большого количества вторичных нарушений в разных системах организма. Такой пациент дольше остальных остается под наблюдением врачей, и не может вернуться домой сразу после получения основного объема медицинской помощи.
Если больному менее 50 лет, его выживаемость после инсульта на 57% выше, чем у людей, возраст которых превышает 70 лет. Чем старше человек, тем выше риск наступления летального исхода после кровоизлияния в оболочки головного мозга, что подчеркивает важность профилактики этого состояния.
Наиболее высокий риск летального исхода у пациентов, перенесших несколько эпизодов кровоизлияния, чем у тех, кто страдает от болезней сердца и кровеносных сосудов.
Факторы, предрасполагающие к развитию инсульта в пожилом возрасте:
-
Уменьшение массы и объема головного мозга, что связано с возрастными изменениями.
-
Истончение лептоменингеальных оболочек.
-
Атрофия нейронов.
-
Дегенеративные изменения белого мозгового вещества.
-
Замедление циркуляции цереброспинальной жидкости.
Перечисленные факторы относятся к возрастным изменениям, поэтому у пожилых людей кровоизлияние в головной мозг происходит чаще. Ввиду физиологического старения организма, у таких пациентов меньше шансов на полноценную реабилитацию. Низкая вероятность восстановления связана с тем, что кроме возрастных изменений в центральной нервной системе и сопутствующих патологий сердца, негативное воздействие оказывает фактор стресса.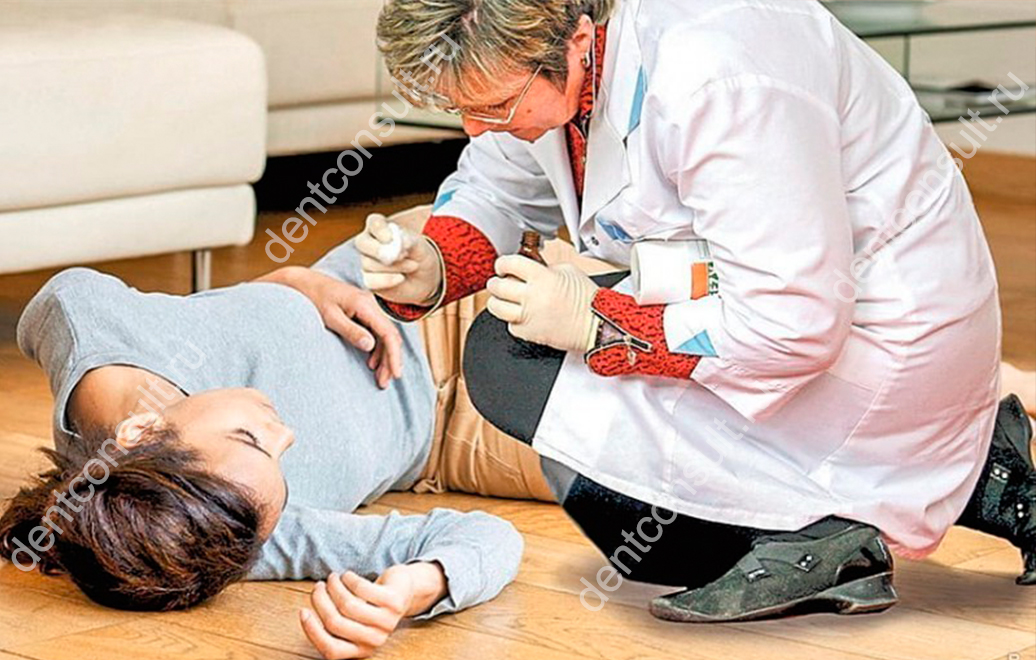
У лиц старше 70 лет возрастает риск рецидива приступа, наступления летального исхода, частичной реабилитации.
Методы реабилитации
В рамках обеспечения восстановления после инсульта, специалисты назначают следующие методы реабилитации:
-
Физиотерапевтические процедуры. Предполагают дозированное использование электрического, магнитного, лазерного, механического воздействия с целью восстановления организма. Физиотерапевтические процедуры назначают для нормализации мышечного тонуса, профилактики атрофии волокон, улучшения кровообращения и работы головного мозга.
-
Эрготерапию. Комплекс мер, за счет которых пациента заново обучают выполнению элементарных бытовых действий, навыкам самообслуживания. Одна из основных целей эрготерапии – восстановление мелкой моторики, что выражается в способности работать кистями рук и пальцами в частности. Пациент учится захватывать предметы разной величины, печатать текст на клавиатуре, шить.
-
Логопедические занятия. Цель этой части реабилитации – восстановление речи, которая нарушается у человека, перенесшего инсульт.
-
Психотерапию. Эта часть реабилитации направлена на восстановление психоэмоционального состояния пациента, поскольку геморрагический инсульта представляет собой стресс, влечет депрессию и прочие нарушения.
-
ЛФК. Комплекс упражнений способствует улучшению состояния и функции мышц, нормализации их иннервации и кровоснабжения.
-
Механотерапию. Предполагает использование тренажеров для улучшения функциональности рук и ног, восстановления мелкой моторики.
Реабилитация человека, перенесшего геморрагический инсульт, занимает длительный период времени. Ключевое значение имеет компетентность лиц, обеспечивающих уход за пациентом. По мере восстановления после кровоизлияния в головной мозг, человек нетрудоспособен. Оптимальные методы реабилитации, длительность сеансов и продолжительность всего курса определяет наблюдающий врач.
Наши специалисты
Детский невролог
Стаж: 21 год
Записаться на приём
Врач невролог
Стаж: 11 лет
Записаться на приём
Врач-невролог
Стаж: 11 лет
Записаться на приём
Невролог, главный внештатный детский невролог МЗ СК, профессор, доктор медицинских наук, Заслуженный врач РФ
Стаж: 39 лет
Записаться на приём
Лечение заболевания «Геморрагический инсульт» в нашем центре
| group | Номенклатура | Номенклатура | Цена | Цена |
|---|
Запишитесь на прием
ПОЛИКЛИНИКА №6
Инсульт — это острое нарушение мозгового кровообращения с повреждением ткани мозга и нарушением его функций.
Инсульт развивается в результате нарушения циркуляции крови в одном или более кровеносных сосудов, питающих головной мозг. Когда ограниченный участок головного мозга получает недостаточно кислорода и других питательных веществ или совсем лишается их, мозговая ткань повреждается или даже гибнет.
Чем скорее восстанавливается кровоснабжение, тем больше шансов на полное выздоровление. Однако примерно половина больных, выживших после инсульта, теряют работоспособность на многие недели, месяцы и даже годы.
Различают преходящие (динамические) и стойкие (инсульты) расстройства мозгового кровообращения. Основной особенностью преходящих нарушений мозгового кровотока — полное восстановление всех расстроившихся функций в течение 24 часов.
Основные доказанные факторы риска развития инсульта
1. Неуправляемые
-
Пожилой возраст (55% всех инсультов возникает старше 75 лет)
-
Мужской пол (инсульт отмечается на 25% чаще, чем у женщин)
-
Врожденная патология сосудов
2. Управляемые
-
Артериальная гипертензия
-
Курение
-
Атеросклеротический стеноз сонных артерий
-
Сахарный диабет
-
Ожирение
-
Гиперхолестеринемия
-
Низкий уровень физической активности
-
Диета, с высоким содержанием соли и жиров
-
Злоупотребление алкоголем
3. Кардиоэмболические причины
-
Мерцание предсердий
-
ИБС
-
Сердечная недостаточность
-
Инфаркт миокарда
-
Митральный стеноз
Примерно, в 85% случаев инсульт развивается вследствие закупорки артерий (кровеносного сосуда), что не позволяет крови достичь определенного отдела мозга. Если нарушенный кровоток не восстановить, и оно продлится в течение нескольких часов, этот отдел мозга погибнет. Таким образом, происходит ишемический инсульт.
15% всех случаев инсультов вызваны разрывом артерии, что приводит к геморрагическому инсульту (кровоизлиянию) в мозг. Разрыв сосуда происходит при высоком АД, либо в результате разрыва аневризмы (врожденная аномалия сосуда).
Признаки (симптомы) инсульта
Обычно инсульт возникает внезапно, но иногда могут быть предвестники: головокружение, кратковременная слабость, шум в голове. После физической или эмоциональной нагрузки, чаще днем, возникают головная боль, покраснение лица, рвота, могут быть судороги, нарушения дыхания, возможна потеря сознания. На стороне, противоположной очагу поражения, развиваются параличи конечностей. Температура тела может повышаться до 38-39 °С. Нередко отмечаются менингеальные симптомы — в частности, больной, лежа на спине, не может приподнять голову и притянуть подбородок к груди. Может быть потеря сознания. Это признаки геморрагического инсульта.
Иногда клиническая картина развивается постепенно: сначала ощущается онемение в руке, затем в щеке, потом нарушается речь и появляются так называемые очаговые симптомы (расстройство речи, паралич в определенной части тела и др.), которые зависят от того, какая область мозга поражена. Это ишемический инсульт, или, иначе, инфаркт мозга.
ПОМНИТЕ!!!
При внезапной головной боли у человека среднего или пожилого возраста, если его состояние хоть немного напоминает описанную выше картину, необходимо срочно вызвать «скорую помощь»!
Реабилитация после геморрагического инсульта в Москве по доступной цене в центре Благополучие
Заболевание геморрагический инсульт, наступает после разрыва кровеносных сосудов, расположенных в головном мозге. В результате разрыва происходит кровоизлияние в ткань мозга.
В качестве основных причин возникновения болезни врачи называют гипертонию, мальформацию сосудов головного мозга (разной природы возникновения) или приобретенные деформации сосудов.
Как определить наличие инсульта?
Проявления болезни могут быть разными, они зависят от того, в каком именно месте произошел разрыв сосуда, где скопилась кровь и как располагается внутри тканей гематома. Она может оказывать разное давление на участки головного мозга, отвечающие за отдельные возможности организма, что обуславливает вариативность признаков болезни.
Разрыв обычно происходит мгновенно, но тяжесть состояния может ухудшаться пока формируется гематома. При этом на протяжении времени можно наблюдать один или сразу несколько симптомов:
- резко начала болеть голова;
- возникло головокружение;
- человек потерял сознание;
- общая слабость организма;
- наличие тошноты, рвоты;
- пульс становится неравномерным;
- возможно появление судорог;
- сложности с дыханием;
- кожа краснеет.
Если были замечены отдельные симптомы, ухудшилось общее состояние человека, его нужно срочно доставить в больницу.
Последствия геморрагического инсульта
Нарушения в организме человека могут иметь разную степень тяжести. Чаще всего болезнь проявляется следующим образом:
- Ухудшение речи. Человек может полностью или частично потерять возможность понимать и воспроизводить слова. При серьезных нарушениях возникают проблемы с чтением, счетом даже с элементарными действиями.
- Нарушение двигательной активности. Симптомы от общей слабости, снижения тонуса мышц до полного отказа от активности, нарушение координации, полный паралич.
- Проблемы пищеварения. Нарушаются функции жевания и глотания, частично или полностью утрачивается возможность приема пищи.
- Общее ухудшение психологического состояния. У пациента могут наблюдаться симптомы депрессии, ухудшения настроения, возникает повышенная подозрительность. Возникают проблемы с идентификацией предметов, пациент может не узнавать близких людей.
- Тактильные проблемы – возникает потеря чувствительности в пальцах на одной руке или сразу по всему телу, человек становится менее самостоятельным, не может выполнить простейшие бытовые действия, возможна частичная или полная потеря слуха, возникновение спазмов во всем теле.
- Проблемы с мочевой системой, недержание.
Порядок реабилитации после геморрагического инсульта
К сожалению, инсульт нельзя вылечить полностью. Сегодня медицина способна предложить только реабилитационную терапию, чтобы восстановить насколько возможно функции организма и адаптировать пациента к новым для него условиям.
Реабилитация после геморрагического инсульта включает в себя обучение всем бытовым навыкам с нуля, восстановление тонуса мышц, общей активности организма. Если использовать комплексный подход в терапии, поддерживать пациента дома, восстановиться после геморрагического инсульта удается достаточно быстро. Терапия должна проводиться непрерывно, активно, но, не допуская перегрузок пациента.
Лучше всего проводить реабилитационные действия либо в период до полугода после инсульта, по другим источникам до 12 месяцев. Но даже если при этом достигнуты хорошие результаты, рекомендуется в течение не менее 3 лет дополнительно проводить реабилитационные мероприятия – это поможет закрепить навыки и улучшить общее состояние пациента.
Восстановление после геморрагического инсульта в центре «Благополучие»
Медицинский центр «Благополучие» – это возможность получить комплексную медицинскую помощь и быстро вернуть утраченные возможности пациентам с поражениями любой степени тяжести.
У нас используется уникальная система реабилитации, которая составляется индивидуально для каждого больного с учетом особенностей его болезни. Чтобы пациент быстрее восстанавливался, у нас действует команда врачей разного профиля, что позволяет одновременно проводить работу в разных направлениях.
С пациентом всегда находится медицинский персонал, который контролирует его состояние, помогает справляться с текущими задачами. В ходе реабилитации врачи контролируют восстановление жизненных процессов и корректируют план лечения.
Наш центр располагается в городе Монино Московской области, но работаем мы с пациентами из Москвы и любых других регионов. Медицинский центр «Благополучие» – это полноценная помощь, восстановление здоровья и комплексный подход, который позволяет нашим пациентам восстановить здоровье и вновь чувствовать себя прекрасно! Уточнить цены Вы можете, позвонив нам по телефону 8 (495) 126-98-25.
Судороги после инсульта | Stroke Association
Противоэпилептические препараты (AED)
Лекарства обычно уменьшают судороги и позволяют вести нормальный образ жизни. Ваше лечение будет зависеть от:
- Какие у вас припадки.
- Ваш возраст и пол.
- Насколько часты ваши приступы.
- Другие последствия инсульта, например проблемы с глотанием.
- Другие лекарства, которые вы принимаете.
Противоэпилептические препараты или противоэпилептические препараты обычно работают, изменяя уровень химических веществ в мозге.В некоторых случаях может нарушаться нормальная деятельность мозга, что приводит к сонливости, головокружению, спутанности сознания и другим побочным эффектам. Как только ваше тело привыкнет к лекарству, эти побочные эффекты могут исчезнуть. Ваш врач может начать с низкой дозы и постепенно увеличивать ее, чтобы снизить вероятность возникновения побочных эффектов. Если они тяжелые или длятся долго, ваш врач может изменить дозу или попробовать другое лекарство.
Все люди разные, и некоторые люди испытывают побочные эффекты от того или иного лекарства даже в малых дозах.Однако обычно вы можете попробовать другой тип, если это произойдет, поскольку существует множество безопасных и надежных устройств AED.
Вам могут дать одно лекарство или комбинацию двух или более. Тип, который вам назначают, зависит от типа припадков и любых побочных эффектов, которые у вас возникают от конкретного лекарства или комбинации.
Если у вас есть такие симптомы, как нестабильность, плохая концентрация внимания или рвота, ваша доза может быть слишком высокой, и вам следует обратиться к терапевту или специалисту.
Хирургия
Операция может быть вариантом, если противоэпилептические препараты вам не помогают, и если эпилепсия вызвана физической причиной в вашем мозгу, например рубцами или повреждением инсульта.Возможность хирургического вмешательства частично зависит от того, где находится проблема в вашем мозгу, и сможет ли хирург безопасно ее решить. Операция на мозге может быть очень рискованной. Вы можете поработать со своим врачом, чтобы понять риски и возможные преимущества для вас, прежде чем принимать решение.
Терапия стимуляцией блуждающего нерва
Небольшое электрическое устройство имплантировано в шею и подключается к левому блуждающему нерву. Устройство регулярно посылает в мозг электрические сигналы через блуждающий нерв, что помогает регулировать электрическую активность мозга, вызывающую эпилепсию.
Кетогенная диета
Это лечение используется для детей (а иногда и взрослых), которые не реагируют на AED. Он включает в себя диету с высоким содержанием жиров и низким содержанием углеводов. Это меняет способ использования энергии мозгом, что может уменьшить судороги. Его следует использовать только с помощью врача-специалиста и диетолога.
Контроль за приступами после инсульта | Американская ассоциация инсульта
В первые несколько недель после инсульта у некоторых выживших случаются судороги — признак травмы головного мозга, вызванной внезапной дезорганизацией электрической активности.
Могу ли я испытать судороги после инсульта?
Трудно предсказать, у кого из выживших после инсульта случится приступ.
Но мы знаем:
- Инсульт — наиболее частая причина судорог у пожилых людей.
- Острые приступы обычно возникают в течение 24 часов после инсульта.
У вас больше шансов получить приступ, если у вас был тяжелый инсульт, инсульт, вызванный кровотечением в головном мозге (геморрагический инсульт) или инсульт в части мозга, называемой корой головного мозга.
Риск приступа снижается со временем после инсульта.
Означает ли припадок, что у меня разовьется эпилепсия?
Не обязательно. Эпилепсия, неврологическое расстройство, при котором рецидивирующие приступы возникают без видимых причин, более вероятна, если у вас есть хронические приступы и чаще, чем один в месяц. Если вы выздоровели и у вас не было припадков, у вас очень низкий риск развития эпилепсии.
Типы припадков Среди различных типов припадков:
- Генерализованные приступы — наиболее частые и драматические, вызываемые электрическими импульсами по обеим сторонам мозга.
- Частичные припадки или фокальные припадки возникают только в одной части мозга. Они часто встречаются у людей с эпилепсией. Более тяжелые приступы включают тряску и потерю сознания. Состояние, при котором у человека наблюдается аномально длительный приступ или он не приходит в сознание между приступами, называется эпилептическим статусом. Это опасно для жизни, и нужно вызывать скорую помощь. Припадок длиться дольше 5 минут — это слишком долго.
Судороги могут указывать на то, что у кого-то был инсульт, когда предупреждающие знаки явно не присутствуют, особенно у детей и младенцев.
Можно ли вылечить судороги / эпилепсию?
Эпилепсию, связанную с инсультом, часто можно полностью контролировать с помощью противосудорожных препаратов.
Проконсультируйтесь с врачом, чтобы подобрать для вас лучшее лечение. Советы для жизни с припадками и эпилепсией Сохранение активности может помочь вам контролировать припадки с помощью следующих мер предосторожности:
- Управляйте гипогликемией.
- Некоторые действия, такие как приготовление пищи, вождение автомобиля или плавание, могут требовать присмотра.
Проконсультируйтесь со специалистом в области здравоохранения за советами, которые соответствуют вашим потребностям.
Важно сообщить семье, друзьям, опекунам и коллегам о своих припадках или эпилепсии.
Национальный институт здоровья установил правила, что делать, если у кого-то случается припадок:
- Переверните человека на бок, чтобы предотвратить удушье или рвоту.
- Подложите подушку для головы человека.
- Снимите тесную одежду на шее.
- Не ограничивайте человека в движении, если он не находится в опасности.
- Убедитесь, что человек дышит. Если они в опасности, откройте дыхательные пути, осторожно взявшись за челюсть и откинув голову назад.
- Ничего не кладите человеку в рот, даже лекарства или жидкости.
- Удалите острые или твердые предметы, в которые человек может удариться во время захвата.
- Запишите, как долго длится припадок и какие симптомы возникли, и сообщите об этом персоналу службы экстренной помощи.
- Оставайтесь с человеком до окончания припадка.
У
выживших после инсульта могут развиться судороги
Рэнди Дотинга
HealthDay Reporter
ЧЕТВЕРГ, 18 февраля 2016 г. (HealthDay News) — Судороги являются обычным явлением в годы после инсульта, согласно новому исследованию, почти с одним у шести выживших после приступа, которым потребовалась стационарная помощь.
Исследователи отметили, что частота приступов после инсульта была более чем в два раза выше, чем у людей, перенесших черепно-мозговые травмы, такие как сотрясения мозга.
Исследователи также отметили, что у людей, перенесших определенный тип инсульта, риск возникновения судорог был еще выше. «У каждого четвертого пациента с инсультом геморрагического типа разовьются судороги», — сказал ведущий автор исследования доктор Александр Мерклер, научный сотрудник по нейрокритическому лечению в Медицинском колледже Weill Cornell в Нью-Йорке.
Геморрагический инсульт — это тип, который возникает при разрыве кровеносного сосуда в головном мозге. По данным Американской ассоциации по инсульту, этот тип инсульта встречается гораздо реже, чем ишемический инсульт, который возникает при закупорке кровеносного сосуда в головном мозге.
«Пациенты с инсультом должны знать, что у них могут развиться судороги, и им следует проконсультировать по поводу общих симптомов или признаков судорог», — добавила Мерклер.
Не новость, что у людей случаются судороги после инсульта. «Но было неясно, как долго пациенты подвергались риску судорог и у какого процента пациентов с инсультом развиваются судороги», — сказал Мерклер.
Новое исследование не проливает света на окончательную судьбу пациентов с инсультом, перенесших судороги — неясно, продолжали ли они иметь приступы на протяжении всей жизни.В ходе исследования также не выяснялось, сколько выживших после инсульта имели судороги, но не обратились в больницу.
В новом исследовании исследователи изучили посещения больниц с 2005 по 2013 годы в Калифорнии, Флориде и Нью-Йорке. Они сосредоточили свое внимание на более чем 600 000 человек с первым инсультом и почти на 2 миллионах человек с черепно-мозговой травмой. Авторы исследования хотели сравнить судороги после инсульта с приступами после травмы головного мозга, известного фактора риска судорог.
Исследователи обнаружили, что у 15 процентов пациентов, перенесших инсульт, судороги наблюдались в среднем в течение трех лет наблюдения, в то время как почти у 6 процентов тех, кто получил черепно-мозговые травмы, случился припадок.Исследование показало, что люди, перенесшие инсульт, вызванный кровотечением в мозг, имели самый высокий риск возникновения судорог.
Исследование планировалось представить в четверг на ежегодном собрании Американской ассоциации инсульта в Лос-Анджелесе. Исследования, представленные на собраниях, обычно рассматриваются как предварительные, пока они не будут опубликованы в рецензируемом журнале.
Судорожный припадок может включать в себя больше симптомов, чем можно предположить, — сказал Мерклер.
«Припадки — это эпизоды чрезмерной электрической активности мозга, которые часто вызывают у пациентов судороги или ненормальное поведение», — сказал он.«Типичное представление о припадке — это неконтролируемая тряска пациента, но припадки могут быть более тонкими: у пациентов может быть только легкое подергивание лица, проблемы с речью или даже просто взгляд в пространство».
Приступы обычно короткие, менее одной минуты, но пациенты могут потерять сознание или неправильно дышать. По словам Мерклер, это подвергает их серьезному риску, если они водят машину, плавают или работают с механизмами. По его словам, редкие виды припадков, известные как эпилептический статус, длятся более пяти минут и могут привести к травмам головного мозга, если кислород не попадает в мозг.
Почему у людей случаются судороги после инсульта?
«Инсульт приводит к отмиранию тканей, что, в свою очередь, приводит к аномальной электрической активности, что может подвергнуть пациентов риску», — сказал Мерклер. «Если мы сравним нормальную электрическую активность мозга с дождем, судороги возникают, когда в мозгу бывает гроза».
В исследовании не изучали вероятность повторения приступов, и исследователи не знают, как люди жили с течением времени. По словам Мерклера, неясно, могут ли им помочь лекарства.
«Неизвестно, является ли заказ профилактических противосудорожных препаратов для каждого пациента с инсультом выгодным и рентабельным», — сказал он. «Потребуются дальнейшие исследования».
Доктор Эми Гузик, доцент кафедры неврологии в Баптистском медицинском центре Уэйк Форест в Северной Каролине, высоко оценила исследование, хотя она указала, что оно было ограниченным, поскольку в нем рассматривались только пациенты, которые лечились от судорог в больницах. В результате, по ее словам, можно недооценить распространенность приступов после инсульта.
«Мы должны сообщить нашим пациентам, что судороги — это риск после инсульта», — сказала она. «Если у вас появятся какие-либо новые симптомы, позвоните 911 или своему врачу».
Часто задаваемые вопросы: приступы после инсульта и эпилепсия
Инсульт случается, когда прекращается кровоснабжение части мозга. Инсульт может иметь травматические и катастрофические последствия не только для человека, перенесшего инсульт, но и для его семей и близких. В зависимости от тяжести инсульт может ухудшить движения, ощущения, общение, память и эмоции.
Инсульт — наиболее частая причина судорог у взрослых старше 60 лет в США. Около 10% выживших после инсульта страдают от приступов после инсульта. Развитие ваших знаний и осведомленности о приступах после инсульта поможет вам лучше контролировать их и управлять ими.
Часто задаваемые вопросы
Почему после инсульта возникают судороги?
Рубцовая ткань, образовавшаяся в областях мозга, поврежденных инсультом, посылает аномальные электрические сигналы. (Рубцовая ткань от любой причины может сделать это.) Эта электрическая активность может вызывать различные типы припадков в зависимости от того, где она начинается и как распространяется. Припадки могут варьироваться от очаговых (тряска одной части тела с потерей сознания или без нее) до очаговых с вторичной генерализацией (также называемых фокальными или двусторонними припадками). Эти припадки сначала начинаются в области инсульта, а затем распространяются на весь мозг.
Когда случаются припадки?
Он варьируется от 24 часов после инсульта до недель, месяцев или даже лет.Около 43% людей, которые испытывают приступы после инсульта, сделали это в течение 24 часов после инсульта. Если приступы возникают через месяцы или годы после инсульта и не связаны с симптомами острого инсульта, то пора еще раз взглянуть на лечение этих припадков.
У меня эпилепсия, если у меня припадки?
Наличие одного приступа не обязательно означает, что у вас эпилепсия. У человека обычно диагностируют эпилепсию, когда припадки повторяются и не связаны с острым инсультом.Исследования показывают, что чем дольше происходит первый приступ после инсульта, тем выше вероятность того, что у человека разовьется эпилепсия. Считается, что человек, перенесший инсульт, и приступы приступы спустя месяцы или годы, страдает эпилепсией.
Следует ли мне принимать лекарства после инсульта для предотвращения судорог?
Не у каждого человека, перенесшего инсульт, случится припадок. Как правило, не рекомендуется давать человеку после инсульта противосудорожные препараты для предотвращения припадков.Тем не менее, если у человека начнутся повторяющиеся припадки, будут использованы противосудорожные препараты.
Следует ли мне начинать прием противосудорожного препарата после приступа, перенесенного после инсульта?
Риск повторного приступа у здорового человека без известной причины (приступа) составляет около 33%. Этот риск может быть разным после инсульта в зависимости от расположения и размера пораженной области мозга.
- Поговорите со своим неврологом о рисках и преимуществах приема противосудорожных препаратов после однократного приступа.Иногда поставщик может предложить понаблюдать за ним, чтобы узнать, не случится ли больше приступов.
- Если у вас второй приступ (не связанный с острым инсультом), пора поговорить с неврологом о лекарствах от судорог. Риск повторных приступов повышается после повторного приступа.
- Поговорите со своим поставщиком медицинских услуг о рисках неконтролируемых припадков, о том, что делать в экстренных случаях и как управлять припадками в домашних условиях.
Следует ли лечить или лечить приступы после инсульта иначе, чем другие типы приступов?
Постинсультные припадки следует лечить так же, как и все другие типы припадков и эпилепсии.Следует соблюдать осторожность при выборе противосудорожного препарата из-за возможного взаимодействия лекарств с антикоагулянтами, которые обычно назначают выжившим после инсульта. Опять же, следует отдавать предпочтение лекарствам нового поколения, которые меньше взаимодействуют с другими лекарствами.
Подробнее об инсультах и припадках:
Что вызывает это заболевание, насколько оно распространено?
Судороги после инсульта возникают из-за изменений электрической активности головного мозга. Однако только потому, что у вас случился инсульт, не означает, что у вас случится припадок.Многие факторы, в том числе тяжесть и локализация инсульта, могут повлиять на вероятность приступа.
Чтобы помочь вам понять судороги после инсульта, в этой статье обсуждаются:
Что вызывает судороги после инсульта?
Чтобы понять связь между припадками и инсультом, давайте обсудим определение каждого из них.
Инсульт — это неврологическое повреждение, вызванное закупоркой или разрывом артерии в головном мозге. Когда происходит инсульт, часть мозга лишается богатой кислородом крови, что может привести к повреждению тканей и другим изменениям в головном мозге.
Припадок вызван внезапной дезорганизацией электрической активности мозга. Когда в результате инсульта остается рубцовая ткань в головном мозге, это может нарушить поток электрической активности между нервными клетками и вызвать судороги.
Внешне судороги могут выглядеть по-разному. Признаки возникновения припадка включают изменения в сознании / осведомленности, когнитивные или эмоциональные изменения (например, замешательство или беспокойство), пристальный взгляд и непроизвольные резкие движения рук и ног.
Другие изменения, которые происходят в головном мозге после инсульта, могут сделать мозг более восприимчивым к судорогам, в том числе:
- Снижение кровотока
- Низкая скорость мозгового метаболизма для кислорода
- Повышенная проницаемость гематоэнцефалического барьера
Хотя инсульт увеличивает риск приступа, не все удары одинаковы.В следующем разделе мы обсудим, почему одни инсульты с большей вероятностью вызывают судороги, чем другие.
Распространены ли приступы после инсульта?
Недавний метаанализ 102 008 выживших после инсульта показывает, что около 7% людей испытывают судороги после инсульта. Следовательно, важно понимать различные факторы, которые могут способствовать увеличению риска судорог.
Некоторые факторы риска развития судорог после инсульта включают:
- Тип хода. Судороги чаще возникают после геморрагического инсульта (инсульта, вызванного разрывом артерии), чем ишемического инсульта (инсульта, вызванного закупоркой артерии).
- Степень инсульта . Чем тяжелее инсульт, тем выше вероятность припадка.
- Место удара. Судороги более вероятны, когда инсульт затрагивает несколько долей головного мозга, а не одно место. Кроме того, люди, перенесшие инсульт в коре головного мозга, подвергаются большему риску судорог.
- Возраст. Эта популяционная когорта отметила, что судороги произошли в течение 24 часов после инсульта у 58% детей. Инсульт также является наиболее частой причиной судорог у пожилых людей. Это подтверждает общее мнение о том, что судороги чаще всего встречаются у детей и людей старше 65 лет.
Кроме того, судороги после инсульта могут вообще не быть связаны с инсультом. Например, некоторые люди генетически предрасположены к судорогам.
Далее мы рассмотрим, когда припадок наиболее вероятен после инсульта.
Когда чаще всего приступы возникают после инсульта?
Как правило, приступы чаще всего возникают в течение первых 24 часов после начала инсульта. Однако припадки часто возникают в течение первых нескольких недель после инсульта.
Каждый инсульт индивидуален, поэтому частота приступов может сильно варьироваться от человека к человеку. Например, некоторые из переживших инсульт в нашей группе поддержки испытали свой первый припадок через лет и после инсульта.Это можно было бы считать приступом с очень поздним началом.
Часто бывает два пика возникновения приступов после инсульта. Первый обычно происходит в течение первого дня, а второй — где-то между 6-12 месяцами.
Время и тип приступа, который испытывает человек после инсульта, имеют большое значение в отношении возникновения дополнительных приступов. В следующем разделе мы обсудим, как классифицируются приступы после инсульта и что они влекут за собой.
Типы припадков после инсульта
Судороги после инсульта можно разделить на приступов с ранним началом, и приступов с поздним началом, .Они в первую очередь различаются по их первопричине и их способности вызывать дополнительные припадки.
Обычно приступ, который возникает в течение первых недель или двух после инсульта, считается приступом с ранним началом. Приступы с ранним началом часто являются спровоцированными припадками, что означает, что они обычно возникают сразу после инсульта, но вызваны чем-то другим, например, тяжелой инфекцией, высокой температурой или почечной недостаточностью.
Напротив, припадки с поздним началом возникают, по крайней мере, через 1-2 недели после инсульта.Этот тип приступа после инсульта обычно считается неспровоцированным, что означает, что он не вызван какими-либо внешними причинами, например инфекцией. При неспровоцированных припадках риск повторения припадков превышает 60%.
Множественные неспровоцированные припадки являются основными критериями для постановки диагноза постинсультная эпилепсия . Далее мы обсудим, как приступы после инсульта могут перерасти в постинсультную эпилепсию.
Приведет ли приступ после инсульта к постинсультной эпилепсии?
Сообщается, что на инсульты приходится около 11% всех случаев эпилепсии у взрослых и 45% случаев эпилепсии у лиц старше 60 лет.
Постинсультная эпилепсия — это неврологическое заболевание, характеризующееся повторяющимися приступами, не связанными с конкретной причиной.
Наличие однократного припадка не обязательно означает, что у вас разовьется постинсультная эпилепсия. Однако, если у кого-то после инсульта случаются два или более неспровоцированных приступа, у него, скорее всего, будет диагностирована постинсультная эпилепсия.
Если вы испытываете повторяющиеся приступы после инсульта, обязательно обратитесь за неотложной медицинской помощью для официального диагноза постинсультной эпилепсии.
Можно ли вылечить постинсультную эпилепсию?
Обычно лечение постинсультной эпилепсии состоит из противоэпилептических препаратов (ПЭП, также называемых противосудорожными средствами), стимуляции блуждающего нерва или хирургического вмешательства.
Существует несколько АВП, которые могут помочь снизить частоту и тяжесть приступов, а также контролировать постинсультную эпилепсию. Они работают, изменяя химические вещества в мозгу, чтобы уменьшить чрезмерную электрическую активность, вызывающую судороги. Однако они могут быть не идеальными для всех людей, поскольку имеют различные побочные эффекты, в том числе ощущение седативного эффекта.
Судороги после инсульта также можно лечить с помощью стимулятора блуждающего нерва. Он использует электрические импульсы для стимуляции нервов и предотвращения судорог.
Если AED или стимуляция блуждающего нерва оказываются неэффективными, может помочь хирургическое вмешательство, называемое термической абляцией. При термической абляции используется лазерная технология для удаления гиперактивных клеток мозга, вызывающих судороги.
Какое бы лечение вы ни выбрали, всегда полезно составить план реагирования на приступы вместе с семьей и друзьями.Подготовленный план реагирования поможет другим эффективно заботиться о вас, если у вас случится еще один приступ. В следующем разделе приведены дополнительные советы по этому поводу.
Что делать, если у кого-то припадок
Наблюдать, как кто-то испытывает припадок, может быть пугающим. Люди могут внезапно перестать реагировать, иметь неконтролируемые движения тела и нерегулярные движения глаз. Поэтому знание того, как правильно помочь человеку, у которого после инсульта случаются припадки, имеет решающее значение для его здоровья и безопасности.
Если вы пережили инсульт, обязательно поделитесь этой информацией со своими друзьями и семьей, чтобы они были готовы помочь вам в случае припадка.
- Безопасно доставьте их на землю. Если человек находится на кровати или стуле, осторожно переместите его на пол. Это предотвратит их падение и получение серьезных травм.
- НЕ удерживайте человека. Когда у кого-то припадок, остановка движения не остановит припадок.Приступ происходит в их мозгу, а не в теле. Удерживая их, вы только повредите им и, возможно, вам тоже.
- Приведите их в позицию восстановления. Следуйте инструкциям Общества эпилепсии, чтобы безопасно перевернуть человека на бок и принять «позу для восстановления».
- Отодвиньте близлежащие предметы. Поскольку человек не может управлять своим телом во время припадка, он не осознает свое окружение и не может избегать острых предметов вокруг себя.Держите их в безопасности, убирая все опасное.
- ЗАПРЕЩАЕТСЯ класть человеку в рот. Поскольку люди не могут контролировать движения своей челюсти во время припадка, положить что-то в рот представляет собой серьезную опасность удушья и может серьезно повредить рот.
- Время захвата. Если припадок длится более 5 минут, немедленно позвоните в службу 911.
- Предлагаем заверение. После окончания припадка человек может быть сбит с толку, встревожен и, возможно, смущен.Утешайте их и дайте им знать, что все будет хорошо.
Когда звонить в экстренную помощь
Хотя приступы обычно проходят сами по себе в течение от 30 секунд до 2 минут, также важно знать, когда приступ требует неотложной медицинской помощи.
Согласно epilepsy.com, вам следует вызвать скорую помощь, если человек…
- … судорожный припадок, который длится более 5 минут
- … несколько последовательных приступов
- … кажется, задыхается или затруднено дыхание
- … ранен во время припадка
- … обращается за медицинской помощью
- … впервые припадок
Судороги после инсульта: ключевые моменты
Изменения в головном мозге после инсульта (а также тип, тяжесть и локализация инсульта) могут увеличить риск приступа.
В зависимости от того, через сколько времени после инсульта случится приступ, у вас может быть риск повторных припадков и развития постинсультной эпилепсии. К счастью, противоэпилептические препараты, стимуляция блуждающего нерва и хирургическое вмешательство могут помочь эффективно лечить эпилепсию после инсульта.
Мы надеемся, что эта статья помогла вам понять последствия судорог после инсульта и что делать в случае их возникновения. Важно, чтобы каждый был осведомлен о лечении эпилептических припадков — поэтому обязательно поделитесь этой важной информацией со своими близкими!
избранные изображения: iStock / LittleBee80 / vadimguzhva / PIKSEL
Связь между приступами и инсультами
Генри Хоффман
Вторник, 23 мая 2017 г.
Инсульт может повредить мозг разными способами, и эти негативные эффекты принимают разные формы в зависимости от человека и его инсульта.Но в целом инсульты могут влиять на эмоции, подвижность, вербальное общение, поведение и память. Одна из проблем, вызванных инсультом, которую труднее заметить, — это повышенный риск судорог.
Судороги после инсульта случаются чаще, чем вы могли предположить. Статистика показывает, что приступы поражают 22 процента людей, страдающих инсультом. За ними важно следить, поскольку они указывают на сбои в деятельности мозга и вызывают измененное состояние осознания на длительное время.
Приведенная ниже информация дает вам основную информацию о взаимосвязи между инсультом и приступом, чтобы вы были лучше подготовлены к тому, что может случиться после инсульта.
Травмы оставляют свои следы, и то же самое, когда инсульты оставляют рубцы на головном мозге. Но в отличие от шрамов на коже, рубцы в головном мозге приводят к пугающим эффектам, а именно к изменению электрической активности мозга. Обычно клетки нашего мозга взаимодействуют периодически, но во время припадка эти клетки испускают всплески энергии, иногда вызывая непреднамеренные движения тела, необычные ощущения и короткие периоды бессознательного состояния.
Есть два вида инсульта: геморрагический и ишемический. Геморрагические инсульты возникают в результате кровотечения вокруг или внутри головного мозга, а ишемические инсульты вызываются сгустком крови или отсутствием притока крови к мозгу.
Если вы перенесли геморрагический (кровоточащий) инсульт, у вас гораздо больше шансов испытать припадки после инсульта, чем у тех, кто перенес ишемический инсульт. У вас также больше шансов испытать судороги, если инсульт произошел в коре головного мозга, внешнем слое ткани в головном мозге.
У перенесшего инсульт могут быть частые припадки, что может указывать на эпилепсию. Эпилепсия диагностируется, когда приступы становятся регулярными и не связаны с конкретной причиной.
Одиночный приступ после инсульта не обязательно означает, что у пациента эпилепсия. Эпилепсия диагностируется только тогда, когда приступы учащаются. Иногда, когда признаки инсульта неясны, припадок может свидетельствовать о том, что кто-то перенес инсульт в прошлом.Это чаще всего встречается у детей и младенцев.
Однако эпилепсия встречается редко. Обычно это происходит у людей, которые все еще испытывают судороги через месяц или более после инсульта.
Известно до сорока различных типов припадков. Симптомы судорог различаются в зависимости от типа приступа, который вы испытываете. Генерализованный приступ является наиболее распространенным, и он обычно проявляется следующими симптомами:
- Дрожь и дрожь
- Ощущение онемения и покалывания
- Бессознательное состояние
- Сокращения и судороги мышц
- Изменение эмоций и поведения
- Замешательство и неопределенность
- Утрата или изменение основных органов чувств (обоняния, звука, зрения, вкуса или осязания)
- Недержание мочи
- Потеря подвижности
Очень тревожно видеть, как у кого-то случается припадок, но важно уберечь его от травм.Вот что вы можете сделать:
- Убедитесь, что человек находится на боку, чтобы предотвратить рвоту или удушье. Вы можете сделать это, перекатив их на бок и / или подложив под голову подушку.
- Если человек носит какую-либо одежду на шее, ослабьте ее, чтобы дыхательные пути оставались открытыми. Вы также можете осторожно схватить их за челюсть и запрокинуть голову, чтобы убедиться, что они могут продолжать дышать.
- Часто, когда люди испытывают судороги, они могут неконтролируемо двигаться или дергаться.В этом случае не ограничивайте движение, если они не находятся в непосредственной опасности. Также важно убрать острые предметы, в которые они могут удариться во время припадка.
- Никогда не кладите что-либо, в том числе жидкости или лекарства, в рот человеку.
- Если можете, запишите, как долго длится припадок и какие симптомы были у вас. Таким образом, вы сможете лучше проинформировать врача или службы экстренной помощи.
- Не оставляйте человека с припадком одного. Оставайтесь с ними до тех пор, пока они не закончатся, и немедленно обратитесь за лечением.
Если у вас был только один приступ, который случился вскоре после инсульта (примерно через месяц), то вам, скорее всего, не понадобится лечение. Однако вам могут прописать лекарства, если судороги продолжаются.
К сожалению, от эпилепсии нет лекарства, но есть лекарства, которые могут помочь предотвратить судороги и помочь вам жить нормальной жизнью. Лечение будет зависеть от того, какой у вас приступ, сколько у вас есть, других лекарств, которые вы, возможно, уже принимаете, и любых других симптомов, вызванных вашим инсультом.
Лекарства от эпилепсии называются противоэпилептическими препаратами (AED). Они работают, подавляя экстремальные всплески энергии в мозгу, которые в первую очередь вызывают судороги. Важно помнить, что эти лекарства могут повлиять на нормальную мозговую деятельность, вызывая головокружение, усталость, спутанность сознания и другие симптомы. Как только ваше тело привыкнет к лекарству, эти побочные эффекты могут исчезнуть.
Помните, что после инсульта часто возникают судороги.Инсульт имеет множество последствий, но существует ряд методов лечения, которые помогут вам в это трудное время. Всегда лучше поговорить со своим врачом, чтобы разработать план лечения ваших симптомов.
Весь контент, представленный в этом блоге, предназначен только для информационных целей и не предназначен для замены профессиональных медицинских консультаций, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья.Если вы считаете, что вам может потребоваться неотложная медицинская помощь, немедленно позвоните своему врачу или 911. Вы полагаетесь на любую информацию, предоставленную сайтом Saebo, исключительно на свой страх и риск.
Клинические предикторы рецидива приступа после первого приступа постишемического инсульта | BMC Neurology
Hauser WA, Annegers JF, Kurland LT. Заболеваемость эпилепсией и неспровоцированными припадками в Рочестере, Миннесота: 1935–1984. Эпилепсия. 1993. 34 (3): 453–68.
CAS Статья PubMed Google ученый
Merkler AE, Dunn LE, Lerario MP, Morris NA, Gialdini G, Kummer BR, Lahiri S, Navi BB, Kamel H. Долгосрочный риск судорог после инсульта. Инсульт. 2016; 47 Приложение 1: A109.
Google ученый
Конрад Дж, Павловски М., Доган М., Ковач С., Риттер М.А., Эверс С. Судороги после цереброваскулярных событий: факторы риска и клинические особенности. Захват. 2013. 22 (4): 275–82.
Артикул PubMed Google ученый
Graham NS, Crichton S, Koutroumanidis M, Wolfe CD, Rudd AG. Заболеваемость и ассоциации постинсультной эпилепсии: проспективный регистр инсульта Южного Лондона. Инсульт. 2013; 44 (3): 605–11.
Артикул PubMed Google ученый
Беги Е., Д’Алессандро Р., Беретта С., Консоли Д., Креспи В., Делаж Л., Гандольфо С., Греко Г., Ла Неве А., Манфреди М. и др. Заболеваемость и предикторы острых симптоматических судорог после инсульта. Неврология.2011; 77 (20): 1785–93.
CAS Статья PubMed Google ученый
Бенбир Г., Инс Б., Бозлуолчай М. Эпидемиология постинсультной эпилепсии по подтипам инсульта. Acta Neurol Scand. 2006. 114 (1): 8–12.
CAS Статья PubMed Google ученый
Lossius MI, Ronning OM, Slapo GD, Mowinckel P, Gjerstad L. Постинсультная эпилепсия: возникновение и предикторы — долгосрочное проспективное контролируемое исследование (Akershus Stroke Study).Эпилепсия. 2005. 46 (8): 1246–51.
Артикул PubMed Google ученый
Камило О., Гольдштейн LB. Судороги и эпилепсия после ишемического инсульта. Инсульт. 2004. 35 (7): 1769–75.
Артикул PubMed Google ученый
Lamy C, Domigo V, Semah F, Arquizan C, Trystram D, Coste J, Mas JL, Patent Foramen O, Исследование аневризмы межпредсердной перегородки G. Ранние и поздние судороги после криптогенного ишемического инсульта у молодых людей.Неврология. 2003. 60 (3): 400–4.
CAS Статья PubMed Google ученый
Cheung CM, Tsoi TH, Au-Yeung M, Tang AS. Эпилептический припадок после инсульта у китайских пациентов. J Neurol. 2003. 250 (7): 839–43.
Артикул PubMed Google ученый
Бладин С.Ф., Александров А.В., Беллаванс А., Борнштейн Н., Чемберс Б., Кот Р., Лебрен Л., Пириси А., Норрис Дж. У.Судороги после инсульта: проспективное многоцентровое исследование. Arch Neurol. 2000. 57 (11): 1617–22.
CAS Статья PubMed Google ученый
Arboix A, Garcia-Eroles L, Massons JB, Oliveres M, Comes E. Факторы прогнозирования ранних приступов после острого цереброваскулярного заболевания. Инсульт. 1997. 28 (8): 1590–4.
CAS Статья PubMed Google ученый
So EL, Annegers JF, Hauser WA, O’Brien PC, Whisnant JP. Популяционное исследование судорожных расстройств после инфаркта мозга. Неврология. 1996. 46 (2): 350–5.
CAS Статья PubMed Google ученый
Hesdorffer DC, Benn EK, Cascino GD, Hauser WA. Это первый острый симптоматический приступ эпилепсии? Смертность и риск повторного приступа. Эпилепсия. 2009. 50 (5): 1102–8.
Артикул PubMed Google ученый
Сайкс Л., Вуд Э, Кван Дж. Противоэпилептические препараты для первичной и вторичной профилактики судорог после инсульта. Кокрановская база данных Syst Rev.2014; 1: CD005398.
Google ученый
Гилад Р. Ведение судорог после инсульта: какие есть варианты? Наркотики старения. 2012. 29 (7): 533–8.
CAS Статья PubMed Google ученый
Нешиге С., Курияма М., Йошимото Т., Такешима С., Химено Т., Такамацу К., Сато М., Ота С.Судороги после внутримозгового кровоизлияния; фактор риска, рецидив, эффективность противоэпилептического препарата. J Neurol Sci. 2015; 359 (1–2): 318–22.
Артикул PubMed Google ученый
Morgenstern LB, Hemphill 3rd JC, Anderson C, Becker K, Broderick JP, Connolly Jr ES, Greenberg SM, Huang JN, MacDonald RL, Messe SR, et al. Рекомендации по лечению спонтанного внутримозгового кровоизлияния: руководство для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта.Инсульт. 2010. 41 (9): 2108–29.
Артикул PubMed PubMed Central Google ученый
Hong KS, Bang OY, Kang DW, Yu KH, Bae HJ, Lee JS, Heo JH, Kwon SU, Oh CW, Lee BC и др. Статистика инсультов в Корее: часть I. Эпидемиология и факторы риска: отчет корейского общества инсультов и центра клинических исследований инсульта. J Stroke. 2013; 15 (1): 2–20.
Артикул PubMed PubMed Central Google ученый
Белеза П. Острые симптоматические судороги: клинически ориентированный обзор. Невролог. 2012. 18 (3): 109–19.
Артикул PubMed Google ученый
Марсон А., Джейкоби А., Джонсон А., Ким Л., Гэмбл С., Чедвик Д. Немедленное противоэпилептическое лекарственное лечение с отсрочкой по сравнению с ранней эпилепсией и единичными припадками: рандомизированное контролируемое исследование. Ланцет. 2005; 365 (9476): 2007–13.
CAS Статья PubMed Google ученый
Gilad R, Lampl Y, Eschel Y, Sadeh M. Противоэпилептическое лечение у пациентов с ранними приступами постишемического инсульта: ретроспективное исследование. Cerebrovasc Dis. 2001. 12 (1): 39–43.
CAS Статья PubMed Google ученый
Кархунен Х., Йолкконен Дж., Сивениус Дж., Питканен А. Эпилептогенез после экспериментальной фокальной церебральной ишемии. Neurochem Res. 2005. 30 (12): 1529–42.
CAS Статья PubMed Google ученый
Бэк Т., Гинзберг, доктор медицины, Дитрих В.Д., Уотсон Б.Д. Индукция распространяющейся депрессии в ишемическом полушарии после экспериментальной окклюзии средней мозговой артерии: влияние на морфологию инфаркта. J Cereb Blood Flow Metab. 1996. 16 (2): 202–13.
CAS Статья PubMed Google ученый
Хуанг Ч.В., Сапошник Дж., Фанг Дж., Стивен Д.А., Бурнео Дж. Влияние судорог на исходы инсульта: большое многоцентровое исследование. Неврология.2014; 82 (9): 768–76.
Артикул PubMed Google ученый
Бурнео Дж., Фанг Дж., Сапосник Г. Исследователи реестра канадского инсульта N: Влияние судорог на заболеваемость и смертность после инсульта: канадское многоцентровое когортное исследование. Eur J Neurol. 2010. 17 (1): 52–8.
CAS Статья PubMed Google ученый
Берг А.Т., Беркович С.Ф., Броди М.Дж., Буххальтер Дж., Кросс Дж. Х., ван Эмде Б.В., Энгель Дж., Френч Дж., Глаузер Т.А., Матерн Г.В. и др.Пересмотренная терминология и концепции организации припадков и эпилепсии: отчет Комиссии ILAE по классификации и терминологии, 2005–2009 гг. Эпилепсия. 2010. 51 (4): 676–85.
Артикул PubMed Google ученый
Фишер Р.С., Асеведо С., Арзиманоглу А., Богач А., Кросс Дж. Х., Элгер С. Е., Энгель-младший Дж., Форсгрен Л., Френч Дж. А., Глинн М. и др. Официальный отчет ILAE: практическое клиническое определение эпилепсии. Эпилепсия.2014; 55 (4): 475–82.
Артикул PubMed Google ученый
Наир П.П., Калита Дж., Мисра, Великобритания. Эпилептический статус: почему, что и как. J Postgrad Med. 2011; 57 (3): 242–52.
CAS Статья PubMed Google ученый
Beghi E, Carpio A, Forsgren L, Hesdorffer DC, Malmgren K, Sander JW, Tomson T, Hauser WA. Рекомендация по определению острого симптоматического припадка.Эпилепсия. 2010. 51 (4): 671–5.
Артикул PubMed Google ученый
Адамс Х.П., Бендиксен Б.Х., Каппелле Л.Дж., Биллер Дж., Лав Б.Б., Гордон Д.Л., Марш Э. Классификация подтипа острого ишемического инсульта. Определения для использования в многоцелевом клиническом исследовании. ТОСТ. Испытание Org 10172 в лечении острого инсульта. Инсульт. 1993. 24 (1): 35–41.
Артикул PubMed Google ученый
Strzelczyk A, Haag A, Raupach H, Herrendorf G, Hamer HM, Rosenow F. Проспективная оценка шкалы риска постинсультной эпилепсии. J Neurol. 2010. 257 (8): 1322–6.
Артикул PubMed Google ученый
Ким LG, Johnson TL, Marson AG, Chadwick DW. Прогнозирование риска рецидива приступа после однократного приступа и ранней эпилепсии: дальнейшие результаты исследования MESS. Lancet Neurol. 2006. 5 (4): 317–22.
Артикул PubMed Google ученый
Велиоглу С.К., Озменоглу М., Боз Ц., Алиоглу З. Эпилептический статус после инсульта. Инсульт. 2001. 32 (5): 1169–72.
CAS Статья PubMed Google ученый
Fisher RS, van Emde BW, Blume W, Elger C, Genton P, Lee P, Engel Jr J. Эпилептические припадки и эпилепсия: определения, предложенные Международной лигой против эпилепсии (ILAE) и Международным бюро по борьбе с эпилепсией. Эпилепсия (IBE). Эпилепсия. 2005. 46 (4): 470–2.
Артикул PubMed Google ученый
Kim JH, Lee HW, Cohen LG, Park KD, Choi KG. Двигательная возбудимость коры головного мозга у больных постинсультной эпилепсией. Эпилепсия. 2008. 49 (1): 117–24.
Артикул PubMed Google ученый
Петридес Г., Брага Р. Дж., Финк М., Мюллер М., Кнапп Р., Хусейн М., Румманс Т., Бейлин С., Малур К., О’Коннор К. и др. Порог судорожных припадков в большой выборке: значение для стратегий дозирования стимулов в двусторонней электросудорожной терапии: отчет CORE.J ECT. 2009. 25 (4): 232–7.
Артикул PubMed PubMed Central Google ученый
Stein DG. Прогестерон оказывает нейропротекторное действие после травмы головного мозга. Brain Res Rev.2008; 57 (2): 386–97.
CAS Статья PubMed Google ученый
Краус Ю.А., Берлит П. Церебральная эмболия и эпилептические припадки — роль источника эмболии. Acta Neurol Scand.1998. 97 (3): 154–9.
CAS Статья PubMed Google ученый
Willmore LJ, Ueda Y. Посттравматическая эпилепсия: кровоизлияние, свободные радикалы и молекулярная регуляция глутамата. Neurochem Res. 2009. 34 (4): 688–97.
CAS Статья PubMed Google ученый
Carrera E, Michel P, Despland PA, Maeder-Ingvar M, Ruffieux C, Debatisse D, Ghika J, Devuyst G, Bogousslavsky J.Постоянная оценка электроэпилептической активности при остром инсульте. Неврология. 2006. 67 (1): 99–104.
CAS Статья PubMed Google ученый
