Шунтирование сосудов | Болезни артерий
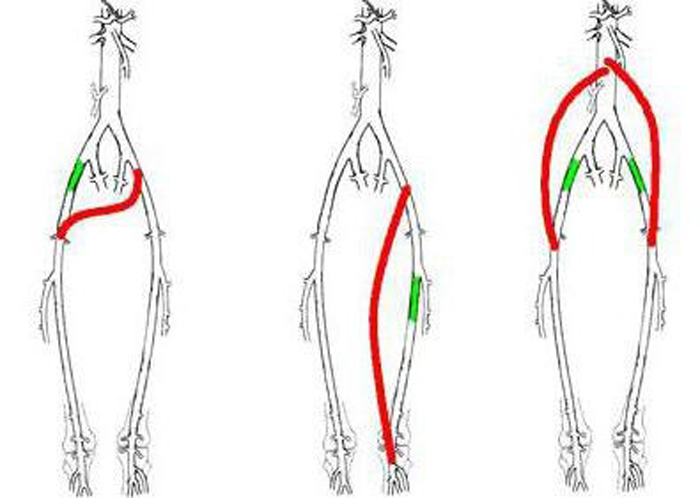
Шунтирования артерий нижних конечностей ниже паховой связки бывают:
- бедренно—подколенное шунтирование,
- бедренно-тибиальное шунтирование,
- бедренно—дистально подколенное шунтирование.
Выше паховой связки выполняется:
- аорто-бедренное шунтирование,
- аорто-двубедренное шунтирование (аорто-бедренное бифуркационное шунтирование),
- аорто-подвздошное шунтирование,
- подвздошно-бедренное шунтирование,
- бедренно-бедренное перекрестное шунтирование,
- аорто-мезентереальное шунтирование, в зависимости от того какой сосуд нуждается в шунтировании.
Как долго работает шунт
Время функционирования шунта зависит от состояния остальных артерий, прогрессирования атеросклероза (эндартериита), вида выбираемого шунта (венозное ли шунтирование, либо шунтирование синтетическим протезом). Также на продолжительность работы шунта влияют факторы риска здоровья, таких как: курение, сахарный диабет и почечная недостаточность.
Что необходимо сделать перед операцией шунтирования
Если вы курите, то необходимо прекратить, для того чтобы шунт функционировал как можно дольше и раны заживали лучше. Большинство пациентов принимают аспирин (тромбо АСС, кардиомагнил), а также лекарства снижающие уровень холестерина в крови. Спросите у вашего сосудистого хирурга или кардиолога о необходимости приема или прекращении приема тех или иных лекарственных средств.
Подробнее о видах шунтирования аорты
Операции по аорто-бедренному шунтированию, бедренно—подколенному шунтированию, бедренно-тибиальному шунтированию и другим видам шунтирования создают новые пути для доставки крови к тканям в обход больных артерий. Шунтирование артерий не лечит заболевание артерий. Этот вид лечения (операций) применяется, когда медикаментозная терапия и миниинвазивные процедуры (баллонная ангиопластика артерий, стентирование артерий) — не купируют имеющиеся симптомы заболевания.
Аорто-бедренное шунтирование (аортобифеморальное шунтирование)
Это выполнение шунта соединяющего аорту с бедренными артериями, который обходит больные артерии и увеличивает приток крови к ногам пациента.
Доступ к аорте осуществляется либо срединной лапаротомией, либо косопоперечным разрезом по Робу. Доступ к бедренным артериям осуществляется вертикальным разрезом в обоих паховых областях. Используя тонкие нити, шунт пришивается выше и ниже закупорки артерий. Затем послойно над шунтом зашиваются ткани.
Подключично-бедренное / подмышечно-бедренное / подмышечно-двубедренное шунтирование
Этот вид шунтирования используется в некоторых сложных ситуациях. Вместо аорты, как истока крови, используется подключичная или подмышечная артерия. Делается разрез ниже ключицы, а также в одной или двух паховых областях. Шунт пришивается тонкими нитями к подключичной или подмышечной артерии и бедренной/-ым артерии/-ям.
Боль в области послеоперационных швов может наблюдаться в течении нескольких дней.
Время операции варьирует в широких пределах, в зависимости от веса человека, рубцовых изменений тканей, от степени тяжести заболевания.
Стентирование или шунтирование, что лучше?
Стентирование это миниинвазивный метод лечения облитерирующего атеросклероза сосудов. При своевременном обращении пациентов и незапущенности заболевания, выполнение такой процедуры имеет преимущество.
При своевременном обращении пациентов и незапущенности заболевания, выполнение такой процедуры имеет преимущество.
Если же ситуация не позволяет произвести стентирование (закупорка сосудов на большом протяжении,невозможность провести стент через закупоренный сосуд) в таком случае выполняют шунтирование. Есть ситуации требующие гибридного подхода в лечении атеросклероза артерий нижних конечностей. Например сужение подвздошной артерии и закупорка бедренной артерии. В таком случае выполняется стентирование подвздошной артерии и бедренно-подколенное шунтирование.
В послеоперационном периоде пациент нашего отделения пребывает под наблюдением лечащего врача в палатах повышенной комфортности в течении 5-7 дней, где выполняются перевязки и уход за послеоперационными ранами.
Часто спрашиваю какую группу инвалидности дают после шунтирования. Вопрос об инвалидности решается в МСЭК по месту жительства.
Бедренно-подколенное шунтирование в Днепре l медицинский центр Daily Medical
Бедренно-подколенное шунтирование — операция для восстановления тока крови в обход закупоренного участка артерии.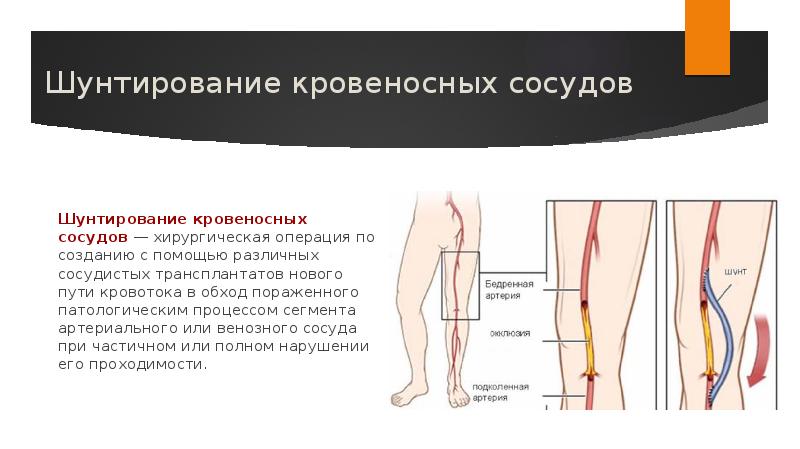 Операция проводится при ишемии конечностей и поражении артерий бедренно-подколенного сегмента. Суть процедуры заключается в установке специального шунта, который связывает вену выше и ниже пораженного ее участка. При этом, закупоренная часть сосуда не удаляется. В качестве шунта чаще используется вена пациента (отсутствие одного сосуда легко компенсируется организмом), реже — специальный искусственный протез. Цена шунтирования сосудов ног указана внизу страницы.
Операция проводится при ишемии конечностей и поражении артерий бедренно-подколенного сегмента. Суть процедуры заключается в установке специального шунта, который связывает вену выше и ниже пораженного ее участка. При этом, закупоренная часть сосуда не удаляется. В качестве шунта чаще используется вена пациента (отсутствие одного сосуда легко компенсируется организмом), реже — специальный искусственный протез. Цена шунтирования сосудов ног указана внизу страницы.
Вид анестезии: спинальная анестезия
Длительность пребывания в клинике: 5 дней
Время операции: 2-3 часа
Реабилитационный период: 2 недели 1 месяц
Подготовка к операции шунтирование сосудов нижних конечностей
Шунтирование нижних конечностей — это серьезная операция, к которой следует подготовится. Перед проведением операции необходимо проконсультироваться с врачом, сдать анализы крови, мочи, сделать ЭКГ, рентген грудной клетки, УЗИ сосудов нижних конечностей.
Детали операции
Шунтирование вен на ногах в Днепре в нашем медицинском центре проводится с использованием современного оборудования и новейших методик в сфере сосудистой хирургии. В процессе операции хирург использует протезы или отрезки других вен и создает обход закупоренного участка.Период реабилитации после операции шунтирования вен на ногах в Daily Medical
Пациент остается под наблюдением в стационаре на 5 дней. Врачи проводят перевязки и выполняют уход за послеоперационными полем. Первую неделю, в некоторых случаях и дольше, после операции на сосудах ног может ощущаться боль. Отечность тоже не проходит сразу, а может сохраняться 2-3 месяца, это нормальная реакция организма.
После операции рекомендуется не водить машину, пока не пройдут отеки ног, ежедневно ходить и постепенно увеличивать расстояние прогулок.
Если на послеоперационном периоде наблюдаются признаки инфекции (повышенная температура, озноб), боль, онемение и покалывание ноги, слабость, и тошнота — необходимо немедленно обратиться к лечащему врачу.
Стоимость бедренно-подколенного шунтирования
| НАИМЕНОВАНИЕ | ЦЕНА, ГРН. |
|---|---|
| Бедренно-подколенное шунтирование | от 50 000 грн |
- анестезиологическое сопровождение*;
- медикаментозное и хирургическое обеспечение;
- круглосуточное наблюдение медицинского персонала;
- перевязки и все медсестринские манипуляции;
- пребывание в клинике осмотр лечащего врача в любой день в клинике в течение 30 дней после операции.
- предоперационные обследования и анализы.
*наркоз включается в стоимость, если оперативное вмешательство приводится только под общим наркозом и не возможно проведение под местной анестезией.
Шунтирование нижних конечностей, сравнить цены
Шунтирование распространенная процедура, облегчившая жизнь миллионам людей. Нынешнее развитие медицины позволило вывести эту операцию в разряд повседневных и доступных. Залогом успешно проведенного шунтирования является профессионализм хирургов, качество используемой техники, точность диагностики. На таком принципе и базируется лечение в больницах развитых стран.
Сообщите мне ценыХоспитал Букинг поможет вам выбрать и организовать лечение в клинике, где шунтирование сосудов нижних конечностей проводят на самом высоком уровне! Боль в ногах пройдет, вы сможете больше ходить, путешествовать, заниматься спортом!
Кому показано шунтирование
Обычно шунтирование назначают пациентам с признаками сужения просвета в сосудах ног.
- облитерирующий атеросклероз
- эндартериит с гангреной ноги
- аневризма периферических артерий
- отсутствие эффекта от лечения медикаментами
- неэффективность лечения стентированием, ангиопластикой.
Шунтирование нижних конечностей в Израиле, Германии, США, Китае
Цель процедуры состоит в налаживании кровообращения к тому участку ноги, где проявилась аномалия.
В качестве шунтов хирурги используют вены пациента, изъятые из других участков тела, либо синтетический протез. На следующем этапе врач делает надрез на участке ноги, находящемся над сужением сосуда. Он блокирует поврежденный участок артерии с обеих сторон при помощи зажимов, приостанавливая в нем кровоток.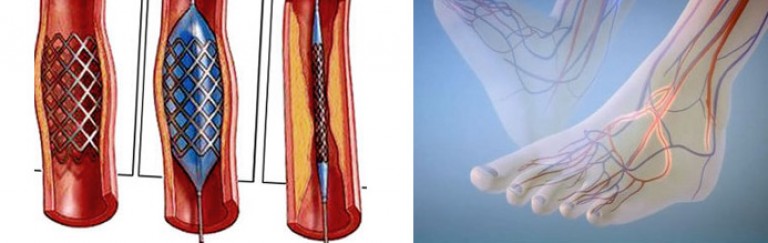 Затем вшивает имплантат. Вмешательство проводят как под общим, так и местным наркозом.
Затем вшивает имплантат. Вмешательство проводят как под общим, так и местным наркозом.
Если закупоривание сосудов уже достигло тяжелой стадии, то помимо шунтирования, осуществляют процедуры ангиопластики, эндартерэктомии, аллопротезирования.
Пациент пребывает в клинике после операции на протяжении 2-3 дней. В течение 7 дней он еще должен наблюдаться у врача.
Шунтирование артерий нижних конечностей в Израиле проходит по описанной выше схеме и способствует налаживанию кровотока в зоне сосудистой патологии, избавляет пациента от болей и угрозы неотвратимых трофических изменений в ногах.
В некоторых медучреждениях Германии и США применяют комбинированную методику, сочетая эндоваскулярное вмешательство с прямым разрезом. Такой малоинвазивный способ лечения, внедренный германским профессором Кольвенбахом, способствует быстрейшему восстановлению пациента.
Шунтирование артерий и вен нижних конечностей в Китае проводят, в том числе, при помощи методов традиционной китайской медицины.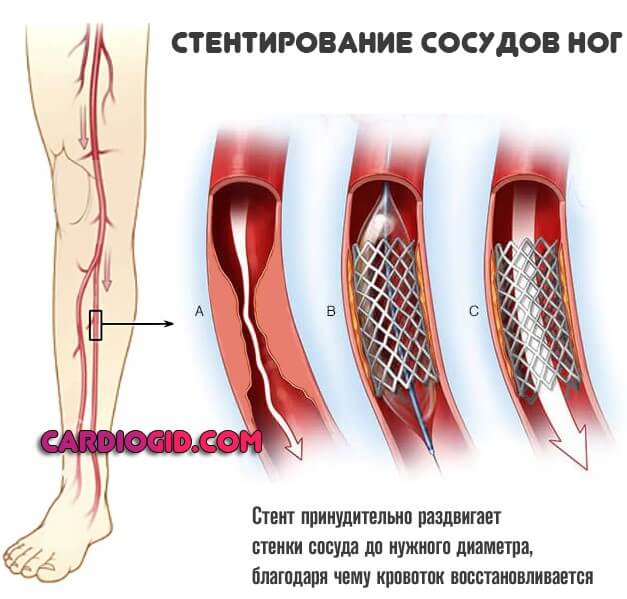 Многие пациенты именно этот факт считают залогом своего выздоровления.
Многие пациенты именно этот факт считают залогом своего выздоровления.
Диагностические процедуры
Перед проведением хирургического вмешательства пациенту проводят аппаратное исследование, точно определяющее состояние сосудов, место локализации патологии:
- дуплексное ультразвуковое сканирование позволяет изучить полость сосудов, определить места закупорки и скорость кровотока;
- магнитно-резонансная томография дают возможность исследовать сосуды послойно;
- ангиография позволяет определить характер сужения сосуда, участок его закупорки.
Такие же диагностические исследования проводят после хирургического вмешательства, чтобы оценить качество его проведения.
Шунтирование сосудов нижних конечностей: цена
Стоимость шунтирования будет зависеть от выбранной клиники, страны, где находится медучреждение, особенностей вмешательства.
Шунтирование нижних конечностей: цены в Израиле
$27 тыс. – 32 тыс.
Шунтирование нижних конечностей: цены в Германии
$28, тыс. – 35 40 тыс.
– 35 40 тыс.
Шунтирование нижних конечностей: цены в CША
от $90 тыс.
Шунтирование нижних конечностей: цены в Китае
от $7 тыс.
Многие пациенты выбирают лечение в Израиле благодаря выгодному соотношению цена-качество. Ведь израильские клиники не уступают по своему техническому оснащению, комфорту, а самое главное, по мастерству хирургов медучреждениям иных развитых стран. Вместе с тем стоимость медуслуг в Израиле заметно ниже.
Получить цены в клинике- 5
- 4
- 3
- 2
- 1
Заполните заявку, и мы поможем вам выбрать клинику для лечения!
Микрохирургическое шунтирование артерий голени и стопы — Инновационный сосудистый центр
Кратко о методе лечения
Шунтирование сосудов (Bypass) — операция создания обходного пути, при закупорке сосуда атеросклеротическими бляшками или тромбами. Шунтирование артерий применяется при тяжелых формах недостаточности артериального кровообращения. Операция шунтирования позволяет сохранить конечность при гангрене. Шунт проводится от артерии, расположенной выше закупорки к артерии ниже поражения, полностью восстанавливая кровоснабжение пораженного органа.
Операция шунтирования позволяет сохранить конечность при гангрене. Шунт проводится от артерии, расположенной выше закупорки к артерии ниже поражения, полностью восстанавливая кровоснабжение пораженного органа.
Чаще всего для шунтирования артерий нижних конечностей используются собственные подкожные вены пациента, которые обрабатываются таким образом, чтобы нести кровь к ноге, а не обратно.
Преимущества лечения в ИСЦ
Инновационный сосудистый центр — единственная в нашей стране клиника, где комплексно применяются уникальные микрохирургические, эндоваскулярные и пластические методы для лечения больных с начавшейся гангреной и диабетической стопой. Сосудистые хирурги нашей клиники успешно применяют метод восстановления кровообращения в конечности с помощью микроскопа, разработанный в университетской клинике г. Аахена (Германия), для пациентов с поражением мелких артерий голени и стопы. Это микрохирургическое шунтирование артерий голени и стопы с помощью собственной подкожной вены пациента.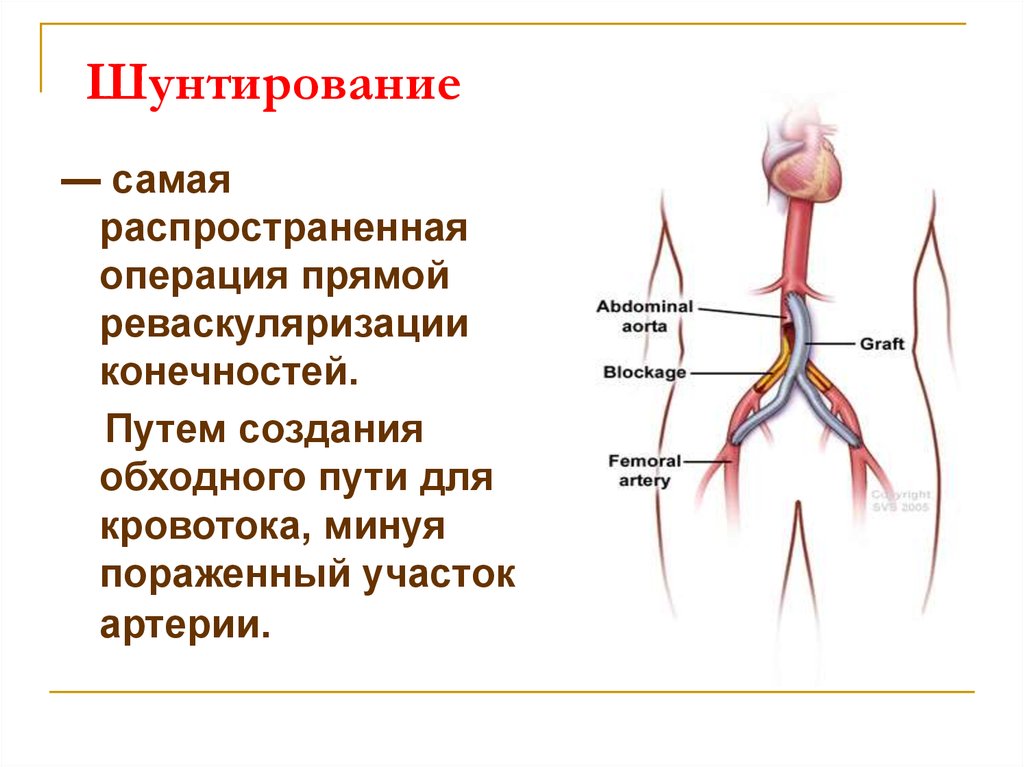 Микрохирургия позволяет выполнять успешное соединение венозных шунтов и мельчайших сосудов с высоким качеством. Это дает возможность врачам нашей клиники сохранять конечности больным, уже приговоренным к ампутациям.
Микрохирургия позволяет выполнять успешное соединение венозных шунтов и мельчайших сосудов с высоким качеством. Это дает возможность врачам нашей клиники сохранять конечности больным, уже приговоренным к ампутациям.
С 2011 года наша клиника является лидером в России по применению шунтирования артерий голени и стопы и имеет самые лучшие результаты по сохранению конечностей на фоне атеросклероза малых артерий.
Показания и противопоказания к методу лечения
На шунтирование отбираются пациенты, сохранные по общему состоянию. Поэтому проводится детальная оценка сопутствующих заболеваний, ожирения и других факторов риска для жизни. Только непосредственная угроза жизни является поводом для риска у больных с тяжелыми сопутствующими заболеваниями.
Необходимо детально оценить сосудистое русло с помощью УЗИ диагностики и ангиографии, чтобы сформулировать четкую концепцию для операции.
Необходима тщательная оценка подкожных вен, так как от их качества зависит успех шунтирования и продолжительность работы шунта. Использование в качестве шунтов искусственных протезов является операцией отчаяния, так как такие шунты закрываются в половине случаев в течение 2 лет.
Использование в качестве шунтов искусственных протезов является операцией отчаяния, так как такие шунты закрываются в половине случаев в течение 2 лет.
Подготовка к лечению
Для определения показаний к операции бедренно-тибиального шунтирования пациента необходимо обследовать с точки зрения сосудистых поражений и общего состояния здоровья.
Для диагностики сосудистых поражений применяют следующие методы:
- УЗИ артерий нижних конечностей с измерением давления на лодыжках
- Мультиспиральная компьютерная томография с контрастированием аорты и артерий нижних конечностей
- Рентгеновская контрастная ангиография — чаще всего используется для точного определения возможности ангиопластики, вместо шунтирования
- Дуплексное сканирование подкожных вен — для определения пригодности их в качестве шунта
Общая диагностика пациента включает в себя:
- Общие анализы крови и мочи
- Биохимический анализ крови
- Анализы крови на сифилис, ВИЧ и гепатиты
- Электрокардиограмма (ЭКГ)
- УЗИ сердца (эхокардиография)
- УЗИ сонных артерий
- ЭГДС (гастроскопия желудка)
- Рентгенография грудной клетки
Собственно подготовка к операции заключается в уменьшении отека больной ноги. Для этого пациенту предварительно устанавливают продленную перидуральную анестезию (чтобы он мог лежать). Перед операцией в мочевой пузырь устанавливают катетер, для контроля за выделением мочи. С целью введения лекарственных препаратов устанавливают внутривенный катетер в подключичную вену.
Для этого пациенту предварительно устанавливают продленную перидуральную анестезию (чтобы он мог лежать). Перед операцией в мочевой пузырь устанавливают катетер, для контроля за выделением мочи. С целью введения лекарственных препаратов устанавливают внутривенный катетер в подключичную вену.
Накануне операции пациенту даются успокоительные препараты, которые дополняются премедикацией непосредственно перед подачей больного в операционную.
Обезболивание при лечении
Операции на артериях нижних конечностей в нашей клинике проводятся под эпидуральной анестезией. Последняя подразумевает введение анестезирующего препарата в область эпидурального пространства позвоночника. Такой вид обезболивания позволяет эффективно устранить болевые ощущения во время операции и в раннем послеоперационном периоде.
Для контроля за состоянием сердечно-сосудистой системы мы используем следящие мониторы, которые подключаются к грудной клетке для снятия ЭКГ и к плечу для контроля артериального давления.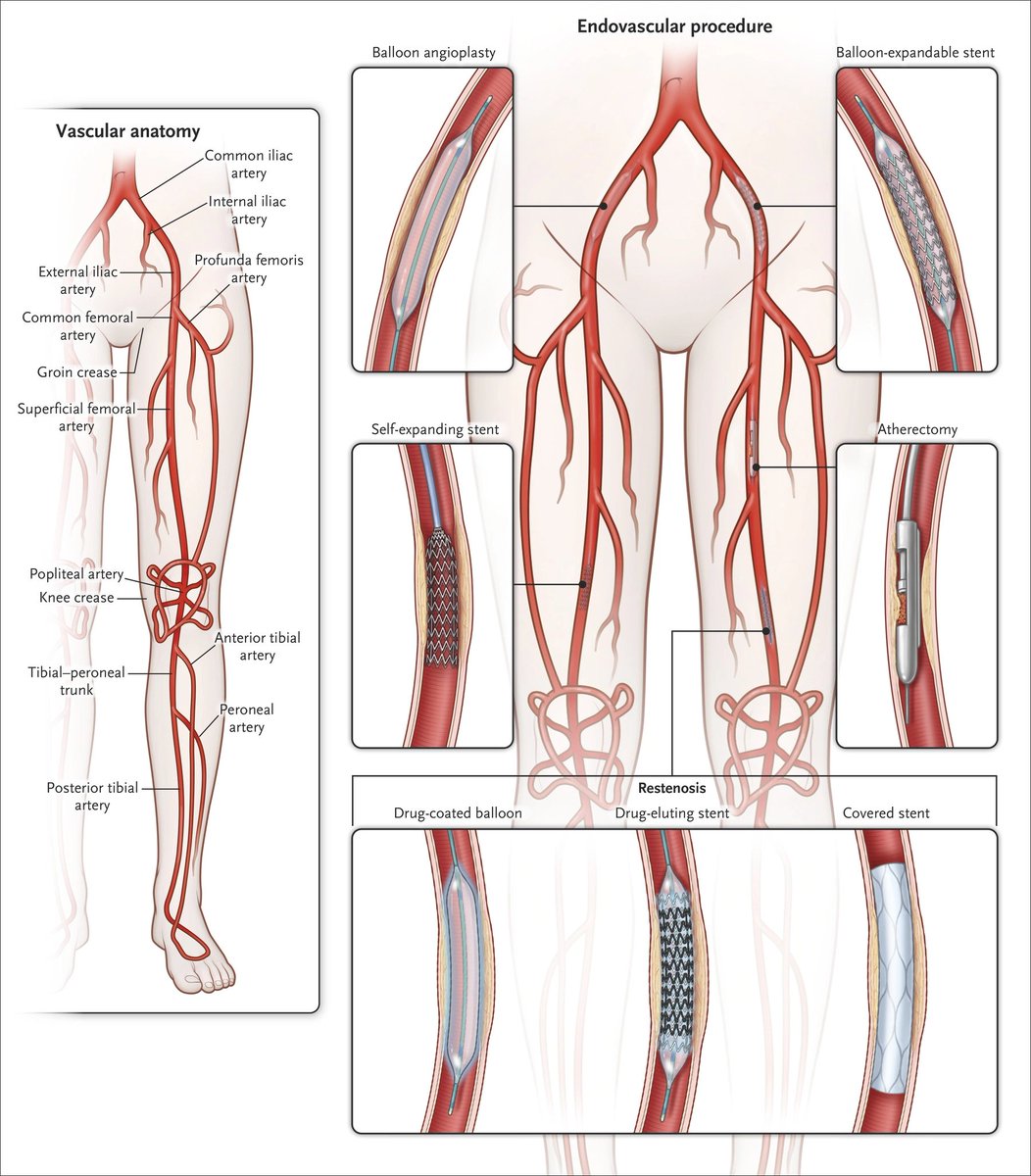 С целью улучшения насыщения крови кислородом пациенту дается кислородная маска.
С целью улучшения насыщения крови кислородом пациенту дается кислородная маска.
Как проходит метод лечения
Пациент укладывается в операционной на спину. Под колено оперируемой ноги подкладывается специальный валик.
Начинается операция с ревизии (оценки) артерий голени, к которым должен подойти шунт. Для доступов к артериям голени используются разрезы длиной 4-6 см в паховой области и на голени (стопе). Затем проводится доступ к артерии на бедре, чтобы оценить ее пригодность в качестве донора для шунта.
После оценки артерий хирург приступает к подготовке венозного шунта. Через небольшие разрезы выделяется подкожная вена на голени, затем на бедре.
Первым выполняется соединение большой подкожной вены с бедренной артерией. После сшивания анастомоза запускается кровоток. Пульсация шунта возможна до первого венозного клапана.
Затем специальный инструмент вальвулотом проводится в венозный шунт и производится иссечение клапанов. Это необходимо, чтобы кровоток мог пойти по этой вены из бедренной артерии к артерии голени. Без рассечения клапанов кровоток по шунту не пойдет.
Без рассечения клапанов кровоток по шунту не пойдет.
После удаления клапанов хирург оценивает вену на УЗИ и находит сбросы крови по шунту в боковые ветви. Перевязка этих ветвей производится через отдельные маленькие разрезы. Это необходимо для того, чтобы кровь по венозному шунту двигалась в направлении стопы, а не уходила в боковые ветви.
Когда будут перевязаны все сбросы по венозному шунту мы приступаем к сшиванию шунта и артерии на голени или стопе под микроскопом. Большое увеличение на этом этапе необходимо для успеха, так как любая ошибка в приведет к неудаче всей операции шунтирования.
Затем запускается кровоток и проверяется работа шунта по УЗИ. Если кровообращение восстановлено, то операция заканчивается ушиванием ран. Если есть сомнения, то выполняется контрольная ангиография и, при необходимости, ангиопластика измененной артерии ниже шунта.
Возможные осложнения при лечении
Бедренно-берцовое шунтирование in situ.
Этот метод предполагает использование собственной большой подкожной вены пациента, которая остается на своем привычном месте, однако с помощью особых приемов по ней пускается артериальный кровоток в мелкие артерии на голень и стопу.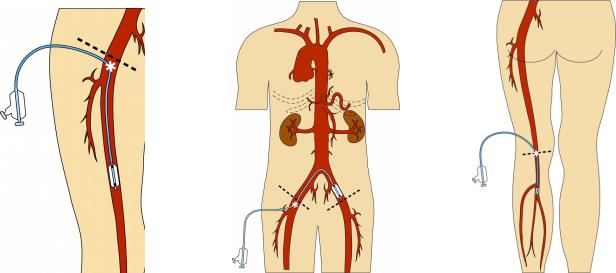 Бедренно-тибиальное шунтирование является основным способом лечения критической ишемии и угрожающей гангрены. Успех ,при правильных показаниях к операции, достигается у 90% больных с начинающейся артериальной гангреной (некрозы пальцев, артериальные трофические язвы). Сохраняется возможность ходить на своей ноге.
Бедренно-тибиальное шунтирование является основным способом лечения критической ишемии и угрожающей гангрены. Успех ,при правильных показаниях к операции, достигается у 90% больных с начинающейся артериальной гангреной (некрозы пальцев, артериальные трофические язвы). Сохраняется возможность ходить на своей ноге.
Венозный шунт можно делать из вен ног или рук, если не сохранена основная подкожная вена.
Шунтирование малоберцовой артерии
Самая маленькая артерия голени меньше всего поражена атеросклеротическим процессом. Однако ее емкости часто не хватает для полноценной работы аутовенозного шунта, что приводит к тромбозу. Особенностями операций на малоберцовых артериях является необходимость четко оценить объем кровотока. Для разгрузки артерии нередко используются специальные приемы — разгрузочные фистулы с венами далеко от анастомоза.
Многоэтажные «прыгающие» шунты
Часто пациентам отказывают в сохранении ноги по причине отсутствия хорошей длиной и проходимой артерии на голени, однако при этом, мы нередко видим отдельные участки и ветви артерий с сохраненным кровотоком.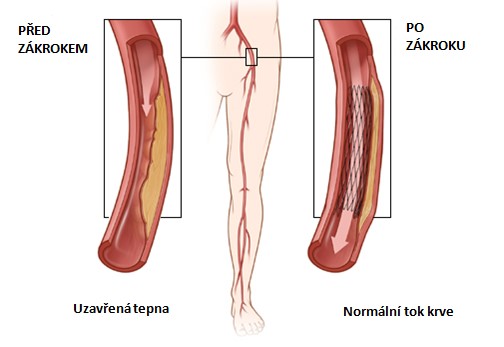 Нашим ведущим сосудистым хирургом Калитко И.М. для таких ситуаций разработана методика многоэтажного шунтирования артерий голени. Нередко выполняется несколько коротких шунтов к отдельным проходимым сегментам артерий. Важным условием для нормальной работы такой сложной реконструкции является достоверная оценка приходящего и распределяющегося объема крови. При перегрузке шунтов могут использоваться разгрузочные фистулы.
Нашим ведущим сосудистым хирургом Калитко И.М. для таких ситуаций разработана методика многоэтажного шунтирования артерий голени. Нередко выполняется несколько коротких шунтов к отдельным проходимым сегментам артерий. Важным условием для нормальной работы такой сложной реконструкции является достоверная оценка приходящего и распределяющегося объема крови. При перегрузке шунтов могут использоваться разгрузочные фистулы.
Прогноз после метода лечения
Общехирургические осложнения:
- Кровотечение во время операции — редкое явление, обычно кровопотеря составляет 300-500 мл и не требует восполнения.
- Нагноение послеоперационных ран — может наблюдаться у ослабленных пациентов с диабетом и гнойным процессом на стопе. Чаще всего протекает благоприятно, но задерживает выздоровление пациента.
Специфические осложнения:
- Реперфузионный синдром — состояние конечности, связанное с восстановлением кровотока на фоне критической ишемии. Характеризуется резким отеком конечности, болевыми ощущениями, гиперемией.
 Обычно проходит через 2-3 недели после операции.
Обычно проходит через 2-3 недели после операции. - Лимфорея — продолжительное истечение лимфы из разрезов. Редкое осложнение в нашей клинике, причиной которого бывает повреждение увеличенных лимфоузлов в паховой области при хирургическом доступе к бедренной артерии.
- Образование ложных микотических аневризм шунта — редкое осложнение, которое наблюдается при присоединении инфекции к аутовенозному шунту. Является опасным состоянием, так как может привести к позднему разрыву шунта или его тромбозу.
- Тромбоз аутовенозного шунта может быть ранним или поздним. Ранние тромбозы связаны с недостаточным оттоком по шунту из-за плохих артерий ниже шунта или с высокой свертываемостью крови. Поздние тромбозы связаны с прогрессированием атеросклероза в артериях оттока или притока и рубцеванием самого шунта. Использование антикоагулянтов и контрольной ангиографии после шунтирования позволяет устранить причины ранних тромбозов. Для предупреждения поздних необходимо наблюдение у сосудистого хирурга.

Программа наблюдения после метода лечения
Успех операции бедренно-дистального шунтирования зависит от очень большого количества факторов. Помимо ювелирной техники исполнения, грамотной интраоперационной оценки состояния артерий и знания причин послеоперационных тромбозов очень важным элементом успеха является тщательное послеоперационное наблюдение.
Перед выпиской больного из стационара мы обязательно проводим ультразвуковое исследование шунта. При выявлении оставшихся венозных сбросов мы немедленно их устраняем.
Через месяц, полгода и год после операции пациент приглашается на контрольные осмотры сосудистого хирурга с обязательным выполнением УЗИ. Если при УЗИ диагностике выявляются проблемы в функции шунта, то мы проводим пациенту мультиспиральную компьютерную томографию шунта и артерий ног.
При своевременном выявлении сужений мы можем устранить их с помощью ангиопластики и стентирования.
Успех операции шунтирования артерий нижних конечностей составляет в нашей клинике 95%. Через год проходимы 85% шунтов. Первичная проходимость в течение 3лет составила 70%, вторичная проходимость (после дополнительных вмешательств) — 88% шунтов. Сохранить конечность в течение 3-х лет наблюдений нам удалось у 88% пациентов.
Шунтирование сосудов нижних конечностей при гангрене
Вопросы-ответы
Облитерирующий тромбангиитЗдравствуйте. Моей маме 58 лет, инвалид 1-й группы. У нее ампутированы обе ноги ниже колен по поводу облитерирующего тромбангиита. Прошли обследование на УЗИ сосудов НК. Какое исследование дополнительно нужно сделать…
Ответ: А что сейчас с культями?
Нога ампутированаЗдравствуйте! Моему брату в декабре 2019г ампутировали ногу в связи с атеросклерозом, после чего у него началась гангрена. В январе сделали реампутацию. Сейчас март, но рана не заживает. Делали Кт сосудов….
Ответ: Что делать? Восстанавливать кровоток. Пришлите ссылку на МСКТ сосудов.
ГангренаЗдравствуйте, у моего папы была гангрена на правой ноге на большом пальце, ему ампутировали палец, лечение которое назначил врач не помогает, есть боли, большая корка и был гной, мазали мази…
Ответ: Необходимо срочно выполнить УЗИ артерий н/конечностей и МС КТ с контратсированием, после получения результатов обследования, сможем предложить Вам оптимальный метод лечения.
Чем лечить трофические язвы и некроз пальцев.Здравствуйте. После обследования в Донецком институте неотложной и восстановительной хирургии им. В К. Гусака (ДНР) моему мужу поставили диагноз: ИБС: атеросклеротический кардиосклероз. СН2а. ГБ 2ст. риск 3. Тромб левого желудочка. …
Ответ: Добрый день. Левая нога страдает от ишемии, т.е. недостатка кровотока. Чтобы она не беспокоила, нужно восстановить кровоток. Нужна операция. Выполните КТ-ангиографию брюшного отдела аорты и артерий нижних конечностей (до стоп)….
Красные пятна.Здравствуйте, сломала ногу в сентябре, а вот спустя 4 месяца на ноге появились красные пятна в виде синяков, и ни как не проходят. ЧТО МОЖЕТ БЫТЬ?
Ответ: Добрый день. Без осмотра ставить диагноз неправомочно. Покажитесь травматологу.
Влажная гангренаЗдравствуйте! У моего папы (70лет) влажная гангрена ноги, мы живем вместе в одной квартире с маленьким ребенком (2года), опасна ли для малыша эта ситуация? Спасибо!
Ответ: Добрый день. Гангрена опасна, если к ней присоединена инфекция. Покажите пациента хирургу.
Атеросклероз нижних конечностей.Здравствуйте, у меня болен папа, 81 год ему. атеросклероз, кальциноз сосудов нижних конечностей. В Перми врачи сделали все, что могли (в т.ч. ангиопластика, которая результатов не принесла). На данный момент…
Ответ: Скорее всего можно, однако надо смотреть пациента очно. По переписке прогноз не установишь.
Окклюзия верхней конечностиМоей маме 68 лет,с августа 2019 года впервые появилась очень сильная боль в локте справа.Постепенно боль усилилась и распространилась ниже по всей руке,консервативное лечение без эффекта. Консультирована нейрохирургом ФЦН г…
Ответ: Выполните КТ-ангиографию артерий верхних конечностей. Ссылку на исследование пришлите по почте [email protected]
атеросклероз нижних конечностейНужна ли операция или терапевтическое лечение
Ответ: Все зависит от конкретной ситуации. В первую очередь клинических проявлений. Покажитесь сосудистому хирургу на личный прием.
АтеросклерозДобрый день! Скажите пожалуйста, моему отцу сделали операцию на ноги, шунтирование. Как правильно было делать операцию сразу двух ног или поочередно?
Ответ: Добрый день. Все зависит от конкретной ситуации.
Задать вопросАнгиопластика и стентирование артерий таза и нижних конечностей в Старом Осколе
Восстановление кровотока (реваскуляризация) считается единственным способом спасения конечности от высокой ампутации при поражении питающих артерий атеросклерозом или диабетом. В настоящее время существует два взаимодополняющих метода реваскуляризации — открытая операция шунтирование и закрытое вмешательство через прокол кожи — баллонная ангиопластика артерий нижних конечностей.
В течение последнего десятилетия, на фоне внушительного технологического прогресса, методы рентгенэндоваскулярной хирургии показали свою доступность и безопасность, продемонстрировав сходные результаты с открытыми сосудистыми вмешательствами.
Возможности баллонной ангиопластики артерий нижних конечностей
Баллонная ангиопластика при синдроме диабетической стопы.
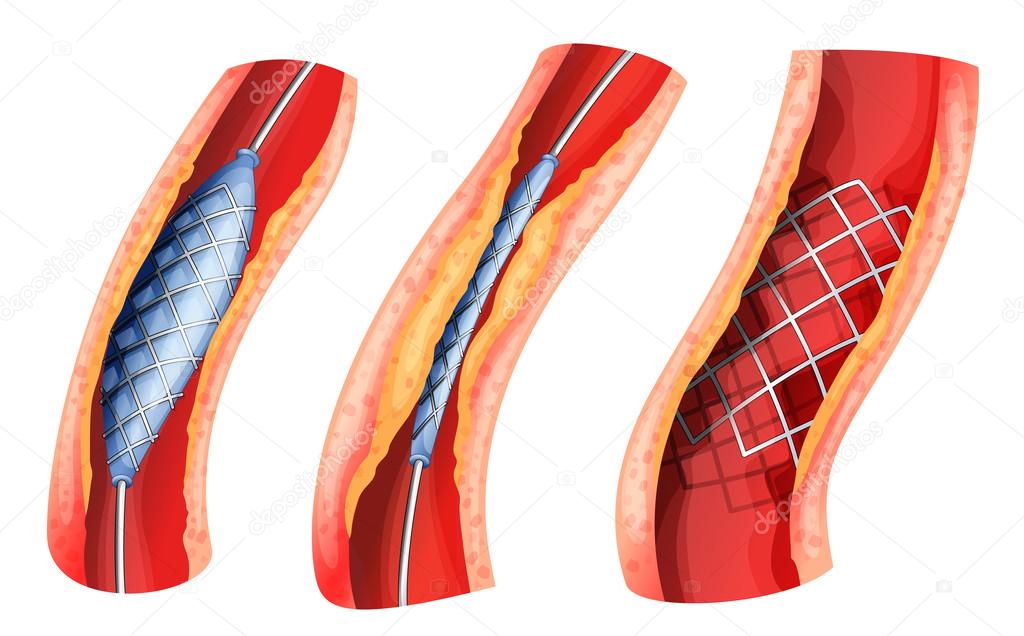
В настоящее время эндоваскулярная реваскуляризация у пациентов с диабетической стопой предлагается в качестве метода выбора. Выполнение реваскуляризирующих вмешательств, снижает количество ампутаций при диабетической гангрене с 90% до 15%. Ангиопластика артерий нижних конечностей при синдроме диабетической стопы — операция по восстановлению проходимости сосудов ног, которая проводится в рентгеноперационной и используется для восстановления просвета суженного сосуда. Катетер с маленьким баллоном на конце устанавливается в зоне сужения и раздувается под определенным давлением добиваясь проходимости артерии. Если эффект не достигнут, то в зону сужения может устанавливаться металлический каркас — стент, который поддерживает просвет артерии проходимым.
Ангиопластика артерий при атеросклерозе конечностей.
Баллонная ангиопластика и стентирование подвздошной артерии при атеросклерозе позволяет избежать больших операций на аорте (аорто-бедренное шунтирование). Эндоваскулярные операции при синдроме Лериша позволяют восстановить кровоток у ослабленных и пожилых пациентов с тяжелыми сопутствующими заболеваниями.
Ангиопластика и стентирование поверхностной бедренной артерии позволяет устранить явления хронической артериальной недостаточности при ее закупорке. Ангиопластика и стентирование подколенной артерии — инновационная технология. Установка стента в подколенной артерии ранее была чревата смещением и переломами стента при сгибании колена. В настоящее время мы применяем специальные стенты, выдерживающие сгибательную нагрузку.
Ангиопластика баллонами с лекарственным покрытием.
В последние годы мы внедрили этот метод в практику лечения больных с облитерирующим эндартериитом (болезнь Бюргера). Лекарственные препараты, которыми пропитан баллон проникают при ангиопластике в стенку сосудов и уменьшают воспалительный процесс и пролиферацию интимы.
Преимущества баллонной ангиопластики нижних конечностей
1 Вмешательство проводится без разрезов, через прокол кожи в артерию устанавливается входной порт — интрадьюссер, через который проводятся все манипуляции.
2 Не требуется общего наркоза, все вмешательства проводятся под местной или перидуральной анестезией.
3 На следующий день пациент может свободно вставать и ходить.
4 Риск осложнений баллонной ангиопластики в несколько раз ниже, чем при открытой операции с травматичным доступом.
5 Продолжительность эндоваскулярной операции значительно меньше
6 Реваскуляризацию можно проводить не опасаясь инфекционных осложнений даже у больных с обширными раневыми дефектами.
Результаты баллонной ангиопластики и стентирования артерий таза и нижних конечностей:
Проходимость реконструированных подвздошных артерий после ангиопластики и стентирования сохраняется на уровне 85% в течение 5 лет после операции.
Результаты ангиопластики и стентирования поверхностной бедренной артерии сопоставимы с результатами бедренно-подколенного шунтирования искусственными протезами. Более 3-х лет реконструированные сосуды остаются проходимыми у 80% больных.
Баллонная ангиопластика артерий голени при диабетической стопе позволяет решить важную проблему заживления некротических ран и остановку гангренозного процесса. Проходимость реконструированных артерий голени сохраняется у 50% прооперированных больных в течение года и более. При необходимости возможно выполнение повторного эндоваскулярного вмешательства.
Об операции шунтирования. Памятка больному >
Операция аортокоронарного шунтирования артерий стала распространенной процедурой, выполняемой с целью восстановления здоровья людей, страдающих ишемической болезнью сердца. которым не помогла лекарственная терапия, есть высокий риск инфаркта миокарда или ухудшение состояния требует проведения операции по жизненным показаниям.
Что такое ишемическая болезнь сердца (ИБС)?
По определению Всемирной организации здравоохранения: ИБС – представляет собой острую или хроническую дисфункцию сердца, возникшую вследствие относительного или абсолютного уменьшения снабжения миокарда артериальной кровью. Более чем в 90 % случаев, анатомической основой ИБС является поражение коронарных артерий сердца (артерий снабжающих сердечную мышцу кровью, а, следовательно, и кислородом). При атеросклерозе эти артерии покрываются изнутри слоем жировых отложений, которые в дальнейшем затвердевают и становятся частично непроходимыми, и к мышце сердца поступает меньше крови.
Такое снижение кровотока у больного человека проявляется появлением болей, в начале при физической или эмоциональной нагрузке, а в дальнейшем по мере прогрессирования заболевания, и в покое. Боль в груди – так называемая стенокардия (грудная жаба), характеризуется ощущением давления в области грудины. Боли сопровождаются чувством дискомфорта, отдают в левое плечо, руку или обе руки, шею, челюсть и зубы.
В этот момент больные чувствуют затруднение дыхания, страх, перестают двигаться и застывают в неподвижной позе до прекращения приступа. Следует так же отметить, что встречаются так же и безболевые формы течения данного заболевания, в прогностическом плане они представляют большую опасность, так как выявляются на более поздних стадиях заболевания.
Одним из самых грозных исходов данного заболевания является возникновение сердечного приступа, в результате которого погибает часть сердечной мышцы или возникает инфаркт миокарда. Смертность от сердечной недостаточности, спровоцированной данным заболеванием, остается ведущей причиной смертности во всем мире.
Что такое операция аорто-коронарного шунтирования?Шунтирование – это операция, при которой берут участок вены, обычно подкожной (крупной) вены ноги, и подшивают к аорте. Второй конец этого отрезка вены подшивают к ветви коронарной артерии. Таким образом, для крови создается путь в обход пораженного или закупоренного участка коронарной артерии, и количество крови, которое поступает в сердце, увеличивается. С этой же целью для шунтирования почти всегда берётся внутренняя грудная артерия или/и артерия из предплечья, чаще левого (а. radialis). Использование артериальных или венозных шунтов всецело зависит от частных клинических случаев.
Операция аорто-коронарного шунтирования
|
Подключение шунтов |
Забор вены с эндоскопом |
Подшивание шунтов |
Целью операции аортокоронарного шунтирования является улучшение кровотока, направленного к сердечной мышце. Основной стратегической задачей, решаемой хирургами, является создание нового русла, обеспечивающего полноценное снабжение артериальной кровью сердечной мышцы в зоне пораженного коронарного сосуда. В результате данной операции значительно снижается риск возникновения инфаркта миокарда в последующем и улучшение качества жизни больного за счёт полного отсутствия приступов загрудинных болей (стенокардии), одышки, снижении потребности в медикаментах и улучшения физической выносливости.
Когда происходит госпитализация?Обычно больного госпитализируют за один день до операции. Этого вполне достаточно для полноценного обследования до операции. В это же время Вы получите инструкции о том, как следует очищать легкие от слизи, научат разным методикам откашливания и упражнениям, для глубокого дыхания. Вы сможете познакомиться с хирургом, кардиологом, анестезиологом, которые будут заботиться о Вас во время и после операции.
Нормально ли испытывать страх и волнение перед операцией?Это совершенно нормальное состояние. Ваше волнение уменьшится, если Вы осознаете необходимость и своевременность данной операции. Поговорите с врачами, задайте все интересующие Вас вопросы. В случае необходимости они дадут Вам легкое успокоительное.
Что происходит за день до операции?За день до операции Вас посетит хирург, чтобы обсудить с Вами детали предстоящей операции и ответить на все Ваши вопросы. Анестезиолог обследует Вас, расскажет о том, как будут сохраняться жизненно важные функции организма во время операции. Он также задаст Вам вопросы относительно Вашего здоровья, ранее перенесенных операций и Вашей чувствительности к некоторым медикаментам, которые могут применяться во время операции. После лёгкого обеда медсестра (или медбрат) проведет подготовительные процедуры, побреет Вас и даст слабительное.
Что происходит в день операции?До того, как Вас отвезут в операционную, отдайте свои личные вещи (очки, зубные протезы, часы, украшения и контактные линзы) членам семьи или медсестре. Примерно за час до операции Вам дадут лекарство, которое значительно снизит тревогу и создаст сонливое состояние. Как только Вы окажетесь в операционной, анестезиолог введет Вам анестезирующие препараты, чтобы Вы крепко спали и не чувствовали боли во время операции.
Сколько продолжается операция?Операция шунтирования коронарных артерии обычно продолжается от 3 до 6 часов. Продолжительность операции зависит от её сложности и индивидуальных особенностей пациента. Поэтому невозможно заранее точно сказать, сколько времени продлится та или иная операция. Закономерно, чем больше артерий необходимо шунтировать, тем дольше будет длиться операция.
Что происходит сразу после операции?
Когда операция закончится, Вас перевезут в отделение интенсивной терапии. Там Вы проснётесь. Вполне вероятно, что проснувшись, Вы не сразу сможете двигать руками и ногами. Не исключено, что неосложнённый ход операции и хорошее состояние сразу после нее позволят врачам разбудить вас уже в операционной. Первое время после пробуждения вы не будете чувствовать своих конечностей и вряд ли будете властны над их движениями. В этом нет ничего необычного, это нормальное следствие анестезии. Через небольшой промежуток времени чувствительность и координация движений восстановится.
Где будут сделаны разрезы?Разрез, обеспечивающий доступ к сердцу, будет выполнен по середине грудной клетки, т.е. он пройдёт по средней линии грудины. Второй разрез или разрезы обычно выполняют на ногах. Именно там хирурги возьмут часть вены, которая будет использована для шунтирования. Если потребуется сделать несколько шунтов, на Вашей ноге (или ногах) будет несколько разрезов. По возможности в нашей клинике используется эндоскопический способ забора шунтов через разрезы размером в 1 – 2 см. При заборе артерии разрез будет выполнен на предплечье. В случае, если Вам предложат использовать данную артерию, хирург проведет дополнительные исследования, исключающие возникновение каких-либо осложнений, связанных с забором данной артерии. Поэтому один из разрезов может располагаться на руке, обычно на левой (у правшей) или на правой у левшей. Забор артерии проводится также с помощью эндоскопа через разрез в два см.
Почему врачи берут вены с ног?Вены с ног берутся не во всех случаях, но очень часто. Дело в том, что вены ног обычно бывают относительно “чистыми”, т.е. не пораженными атеросклерозом. Кроме того, эти вены длиннее и крупнее чем иные доступные для взятия вены организма. Наконец, после взятия отрезка вены из ноги обычно не возникает каких-либо проблем в дальнейшем. Кровообращение не нарушается. В первые недели после операции у больного может немного побаливать нога особенно при ходьбе или длительном стоянии. Со временем это неудобство проходит, и больной чувствует себя совершенно нормально.
Почему к телу будут прикреплены трубочки и провода?К различным частям Вашего тела будут прикреплены провода и трубки, которые помогут Вам быстро и легко оправиться после операции. Маленькие трубочки (их называют катетерами) будут введены в сосуды на Ваших руках, шее или бедре. Катетеры используются для внутривенного введения лекарств, жидкостей, взятия крови для анализа, постоянного наблюдения за кровяным давлением. Их постановка и использование не будет сопряжены для Вас с какими-либо болевыми ощущениями. Кроме катетеров, одна или несколько трубочек будут введены в полость Вашей грудной клетки. Они помогут отсасывать жидкость, которая скапливается там после операции.
Электроды, присоединённые одним концом к монитору у вашей кровати, а другим Вашему телу, помогут медперсоналу следить за ритмом и частотой сокращений вашего сердца по данным ЭКГ. Кроме того, к нижней части грудной клетке могут быть прикреплены тоненькие провода, с помощью которых в случае необходимости, будет производиться стимуляция сердца. Наконец, когда Вы проснётесь после операции, у Вас во рту будет специальная дыхательная (зндотрахеальная) трубка. Боли она не причинит, но разговаривать Вы не сможете.
Медсестра покажет Вам, каким образом Вы сможете обращаться к окружающим, если Вам это потребуется. Когда Вы сможете дышать самостоятельно, дыхательную трубку удалят. Обычно это происходит в течение первых суток после операции. Не исключено, что дыхательную трубку удалят уже в операционной после Вашего пробуждения, что облегчит и ускорит период вашего нахождения в палате интенсивной терапии.
Есть ли что-нибудь необычное в отделении интенсивной терапии?
Несомненно, что обстановка в отделении интенсивной терапии покажется Вам немного необычной. Во-первых, не так-то просто следить за временем в помещении, в котором постоянно горит свет, а персонал все время занят какой-то деятельностью. Во-вторых, в Вашем организме останутся следовые эффекты от препаратов, введенных в момент операции, которые обеспечивали полноценный наркоз. Нельзя скидывать со счетов и состояние эйфории, вызванной осознанием того, что такая сложная операция для Вас уже позади. В этих условиях Ваши ощущения могут Вас обмануть.
Вы можете почувствовать себя дезориентированными и сбитым с толку. Ощущение дезориентации может усугубиться воздействием обезболивающих препаратов. Именно поэтому вполне вероятно, что некоторое время ваши руки будут фиксированы, чтобы Вы ненароком не навредили процессу Вашей послеоперационной реабилитации. Чувство растерянности и дезориентации, которое появится у Вас, будет временным.
Ничего серьёзного не произойдет, все проблемы разрешатся в течение одного или двух дней, после чего Вас переведут в более спокойную палату. Как только Вы сможете нормально отдыхать, у Вас восстановится ясность мыслей, чередование сна и бодрствования снова станет нормальным.
Нормально ли повышение температуры?У всех больных после операции шунтирования повышается температура – это совершенно нормальное явление. Иногда из-за повышения температуры Вы будете обильно потеть ночью или даже днем. Температура может держаться в течение трёх или четырёх дней после операции.
Что можно сделать, чтобы ускорить выздоровление?В ранний послеоперационный период от Вас потребуется строгого соблюдения ряда рекомендаций. Во-первых, о любых изменения вашего самочувствия в худшую сторону Вы должны немедленно известить дежурную медсестру. Во-вторых, вы должны самостоятельно или с помощью ухаживающих вести четкий контроль потребляемой и выделяемой вами жидкости, делая записи, которые необходимы Вашему лечащему доктору. В-третьих, от Вас потребуются определенные усилия и постоянные упражнения со специальным аппаратом, направленные на восстановление нормального дыхания и профилактику послеоперационного воспаления лёгких.
Для усиления эффекта дыхательных упражнений Вам порекомендуют каждый час упражняться с аппаратом «Трифлоу». Кроме этого, для стимуляции откашливания медицинский персонал будет делать вам массирующие движения над поверхностью легких с элементами постукивания. Этот приём создаёт внутреннюю вибрацию, которая усиливает выделение секрета в лёгких и облегчает откашливание. Многие больные боятся кашлять после операции, считая, что это им повредит или замедлит заживление раны.
Такой опасности нет, откашливание очень важно для Вашей реабилитации после операции. Некоторым больным легче кашлять, если они прижимают к груди ладони рук или специальный валик. Вам необходимо будет проконсультироваться с вашим хирургом о сроках, когда вам можно будет ложиться на бок.
Когда можно начинать есть?Вы сможете глотать жидкость через час после того, как из Вашего горла вынут дыхательную трубку. Как быстро после этого Вы сможете перейти на протертую пищу, а затем и к нормальной диете предсказать трудно: у всех больных это происходит по-разному, и зависит от индивидуальных особенностей – обычно это происходит на первый или второй день после операции. Наиболее полные рекомендации вы сможете получить у вашего лечащего врача.
Какой вид активности обычно предписывается больным?В каждом конкретном случае уровень рекомендуемой активности будет индивидуальным. На второй – третий день после операции Вам разрешат только сидеть на стуле или ходить по комнате. Позже Вам позволят выходить из палаты. По мере приближения дня выписки Вам порекомендуют ходить по лестнице или долго гулять по коридору. Сразу же после операции у Вас не будет сил умыться самому, но уже через полторы – две недели больным разрешают принять душ и вымыть голову.
В каком положении предпочтительней находиться в постели?Первое время надо лежать на спине. Но если Вы будете долгое время неподвижно лежать на спине, в ваших легких может скапливаться секрет, поэтому уже на первый день после операции Вас несколько раз посадят на край кровати, а на второй день в кресло утром и вечером. Дальнейшая активность зависит от Вашего состояния, а на третий день Вам разрешат пойти в туалет.
Будет ли мне больно после операции?Большинство больных жалуются на неприятные ощущения, но сильных болевых ощущений Вам помогут избежать с помощью современных обезболивающих препаратов. Неприятные ощущения вызываются разрезом и мышечными болями. Вам будет легче, если Вы подберёте себе удобное положение и будете настойчивы в активизации своего состояния. Если Вы почувствуете сильную боль, сообщите врачу или сестре. Вам будет сделано адекватное обезболивание. Боль после операции не обязательное состояние и ни в коем случае не должна препятствовать Вашей активности и восстановлению. Но если Вы почувствуете сильную боль, сообщите врачу или среднему медперсоналу, и Вам будет сделано адекватное обезболивание.
Как будет происходить заживление раны?Вскоре после операции с разреза на Вашей груди снимут повязку. Воздух будет способствовать подсыханию и заживлению послеоперационной раны. Число и длина разрезов на ногах у разных больных могут быть разными в зависимости от того, какое количество венозных шунтов планировалось выполнить Вам. У кого-то разрезы будут только на одной ноге, у кого-то – на обеих, у кого-то возможен разрез на руке. В начале Вам будут промывать швы антисептическими растворами и делать перевязки. Где-то на 10 – 12 сутки при благополучном заживлении, швы будут сняты, а так же будет удален страховочный электрод.
Позднее можно будет аккуратно промыть область разрезов водой с мылом. Вы можете иметь тенденцию к отеку голеностопных суставов или же ощущать жжение в том месте, откуда были взяты участки вен. Это жжение будет чувствоваться, когда Вы будете стоять или в ночное время. Постепенно с восстановлением кровообращения в местах забора вен данные симптомы исчезнут.
Вам будет предложено носить эластичные поддерживающие чулки или бинты, что улучшит кровообращение в ногах и уменьшит отек. Не следует однако забывать, что полноценное сращение грудины будет достигнуто через несколько месяцев, поэтому Вам надо будет обсудить со своим лечащим врачом, когда Вам можно будет наращивать нагрузку на плечевой пояс.
Как долго я буду находиться в больнице?Обычно после операции аортокоронарного шунтирования больные проводят в клинике 14 – 21 дней. Но сроки вашего пребывания могут варьироваться. Как правило, это связано с профилактикой сопутствующих заболеваний, а так как данная операция потребует у больного затрат больших усилий всего организма – это может спровоцировать обострение хронических болезней. Постепенно Вы будете замечать улучшение общего состояния и прилив сил.
Как я буду себя чувствовать при выписки из больницы?Довольно часто больные чувствуют при выписке страх и растерянность. Иногда это происходит потому, что они боятся покинуть больницу, где чувствовали себя в безопасности под присмотром опытных врачей. Они думают, что возвращение домой сопряжено для них с риском. Вы должны помнить, что врач не выпишет Вас из клиники до тех пор, пока не будет уверен в стабилизации Вашего состояния и в том, что дальнейшее выздоровление должно проходить в домашних или санаторных условиях.
Будут ли у меня проблемы с поездкой домой?Обычно больных отвозят домой их родственники. Если Вам предстоит поездка на автобусе, поезде или в самолёте проинформируйте Вашего лечащего врача, и он Вам даст полноценные рекомендации в каждом из этих случаев.
Нужна ли мне специальная диета?Врач объяснит Вам, как следует питаться, чтобы снизить риск развития заболеваний сердца и сосудов. Очень важно сократить количество потребляемой соли и насыщенных жиров, которых больше всего в животных жирах. Не думайте, что после перенесённой операции у Вас не будет никаких проблем связанных с сердцем. Если Вы не внесете существенных изменений в свой рацион питания и образ жизни (отказ от курения, занятия оздоровительной гимнастикой), риск развития рецидива заболевания останется очень высоким. У Вас снова появятся те же самые проблемы с новыми пересаженными венами, какие были с Вашими собственными коронарными артериями. Вы столкнитесь с теми же самыми проблемами, которые сделали необходимой первую операцию. Не допускайте, чтобы это случилось повторно. Помимо соблюдения определённых правил при выборе продуктов питания, следите и за своим весом. Умеренность и здравый смысл – вот чем следует руководствоваться при выборе еды и питья.
Как быть с курением?Вам нельзя курить. За последнее десятилетие накоплен убедительнейший материал, свидетельствующий о вреде, наносимом курением сердцу, легким и другим органам. Курение- это та причина смерти, которой легче всего избежать. Следует помнить, что курение может стать причиной смерти не только от болезней сердца. но и от рака. Даже самым здоровым людям не рекомендуется курить. Еще меньше поводов тянуться за сигаретой у тех, кто подвержен риску коронарной болезни. Если Вы курите – БРОСАЙТЕ!!!
Как чувствуют себя больные, вернувшись домой?Вполне нормально, что после выписки Вы будете чувствовать себя ослабленными. Хотя Вы можете приписывать эту слабость операции на сердце или сердечному заболеванию, на самом деле все дело в ослабленности Ваших отвыкших от работы мышцах, особенно крупных. Известно, что если уложить даже молодого человека в постель на неделю, он потеряет примерно 15 % своей мышечной силы.
Поэтому нет ничего удивительного в том, что больной более старшего возраста, пролежавший в больнице две недели или больше, быстро устает и чувствует себя слабым, когда возвращается домой и пытается вернуться к нормальным обязанностям. Лучшим способом восстановления мышечной силы являются упражнения. После операции особенно эффективны прогулки пешком, но старайтесь не переусердствовать. Основным критерием дозированных нагрузок служит частота пульса, он не должен превышать в начальном периоде 120 ударов в минуту при нагрузках.
В случае если показатель вашего пульса по каким-то причинам превысил данное число, вы должны сменить темп, сесть и дать организму передышку. Помимо чисто физического воздействия возвращение домой может подействовать на Вас и психологически. Нередко пациенты жалуются на депрессию. Эти ощущения могут быть вызваны эмоциональной разрядкой после операции. Больным иногда кажется, что их выздоровление идёт слишком медленно. Они могут испытывать тоску, им кажется, что время остановилось. Если Вам покажется, что Вы впадаете в депрессию, лучше всего будет обсудить это состояние с Вашим супругом, родственниками, близкими друзьями, психологом или с врачом.
Какие лекарства мне принимать?Вы должны принимать только те лекарства, которые выпишет Ваш лечащий врач. Не принимайте те лекарства, которые принимали до операции, если только их не пропишут. Не принимайте лекарства, которые продаются без рецепта, без согласования с вашим лечащим врачом.
В каких случаях мне нужно обращаться к врачу?Свяжитесь с Вашим врачом при появлении признаков инфекции (покраснении послеоперационного рубца, выделениях из него, температуре, ознобе), усилении утомляемости, одышке, отеках, избыточной прибавке веса, изменении частоты ритма сокращений сердца или каких-то других признаках или симптомах которые покажутся Вам опасными.
Скоро ли я смогу вернуться на работу?Больные, выполнявшие сидячую работу, могут возобновить её в среднем через шесть недель после выписки. Тем, кто занят на тяжёлой работе, приходится ждать дольше.
Как мне нужно вести себя дома?Вы должны придерживаться следующих правил:
1. Вставать по утрам в привычное время.
2. Купаться или принимать душ по мере надобности.
3. Всегда переодеваться в другую одежду, не ходить весь день по .дому в ночной одежде. Вы должны думать о себе как о здоровом и активном человеке, а не как о тяжелобольном.
4. После периодов активности, после завтрака и обеда следует полежать и отдохнуть. Периоды отдыха после повышенной активности очень полезны, поэтому, прогулявшись утром (на несколько кварталов от дома), вернитесь и немного поспите.
Особенно полезна для Вас ходьба, которая ускорит Ваше выздоровление. Помимо пеших прогулок, у Вас не должно быть проблем с выполнением работы по дому. Вы можете ходить в театр, ресторан, в магазины, посещать друзей, ездить на машине и подниматься по лестницам. В некоторых случаях врач может прописать Вам более строгий график постепенного увеличения нагрузки, который будет частью Вашего общего реабилитационного процесса. Следуя такой программе, через несколько недель после операции, Вы сможете проходить по 2 – 3 км в день.
Обычно для таких прогулок нужно выходить на улицу, но если будет очень холодно или слишком жарко, попробуйте набрать нужные километры в закрытом помещении. Экстремальная температура окружающей среды приводит к тому, что организм затрачивает больше усилий для выполнения той же работы. Будет неразумным перегружать свой организм длинными прогулками, если стоит очень холодная или жаркая погода.
Когда я смогу жить половой жизнью?Вы сможете возобновить половую жизнь, когда Вам этого захочется. Но следует учитывать что полноценное сращение грудины будет достигнуто через 3 – 4 месяца, поэтому в сексе предпочтительны позиции максимально снижающие нагрузку на грудину (например, партнер сверху). Если возникнут какие-то проблемы, следует обратиться к врачу.
Когда я смогу управлять машиной?Вы сможете управлять автомобилем, как только Ваше физическое состояние позволит Вам сделать это. Обычно лучше подождать несколько недель после выписки. Но если вождение автомобиля является вашей профессией, обсудите с Вашим лечащим врачом сроки вашего восстановительного периода, так как в процессе управления машиной грудина испытывает определенные нагрузки в момент поворота руля.
Когда мне следует снова посетить врача?Насколько часто Вы будете посещать врача после операции, зависит от Вашего состояния и от рекомендаций врача. Обычно больным назначают дату последующей консультации при выписке. Когда Вы вернетесь домой из клиники, Вам нужно будет договориться о посещении своего домашнего врача или участкового кардиолога по месту жительства.
Нужно ли мне менять образ жизни?Как правило, операция шунтирования коронарных артерий позволяет больным вернуться к нормальному образу жизни. Цель операции состоит в возвращении на работу или, если Вы уже на пенсии, к полноценной жизни. После операции у Вас может появиться желание что-то изменить в вашем образе жизни. Разумным будет отказаться от курения, чтобы снизить риск развития сердечного приступа. Бросьте курить, постоянно контролируйте уровень кровяного давления, следите за Вашим весом, сократите потребление соли, насыщенных жиров – все это поможет Вам надолго сохранить здоровье и избежать новых проблем.
Некоторые врачи рекомендуют своим больным работать в течение строго ограниченного времени. Если Вы постоянно будете думать о том, что Вам может не хватить времени на завершение работы, Вы постоянно будете оказываться в ситуациях, способствующих стрессу и росту раздражительности, что может довести Вас до сердечного приступа.
Иногда можно уменьшить ощущение нехватки времени, сознательно замедлив темп работы или постаравшись не придавать этой проблеме большого значения. Если Вы понимаете, что та или иная ситуация может вызвать у Вас раздражение, постарайтесь избежать ее или, если это возможно, развейте свои опасения, обсудив проблему с людьми имеющими к ней отдаленное отношение.
Что ждет меня в будущем?По мере того, как Вы будете поправляться после операции, Вы сможете в полной мере оценить ее благотворное влияние. Увеличение кровотока в Ваших коронарных артериях будет означать уменьшение боли, ослабление или полное исчезновение стенокардии. Вы увидите, что Вам нужно всё меньшее количество лекарств, может быть, сможете вообще отказаться от их приема, а физическая нагрузка будет все меньше утомлять Вас. Качество Вашей жизни несомненно улучшится.
В памятке частично использованы материалы Виталия Милёхина, г. Москва.
Сотрудник Центра д-р медицины, приват-доцент, старший врач-кардиохирург Евгений Потапов оперативно ответит на Ваши вопросы и обсудит план Вашего лечения с директором клиники.
Для получения консультации вы можете позвонить по телефону: +49 30 45932065 или +49 1621034983 или послать запрос, заполнив форму .
Хирургическое отделение — шунтирование нижних конечностей
Заболевание периферических артерий (ЗПА) возникает в результате образования бляшек (атеросклероз) в артериях ног. У большинства людей с ЗПА симптомы могут быть легкими или отсутствовать, и лечение закупорки артерий не требуется. Однако по мере того, как эти блокировки становятся более обширными, пациенты могут испытывать боль и инвалидность, которые ограничивают их ходьбу, и в наиболее запущенных случаях люди могут подвергаться риску потери конечности, если кровообращение не улучшится.Этим пациентам с тяжелым ЗПА обычно показаны попытки улучшить кровоток в ноге. Цели улучшения кровотока в конечности — уменьшить боль, улучшить функциональные возможности и качество жизни, а также предотвратить ампутацию.
Лечебные процедуры
В современной практике важную роль играют как минимально инвазивные методы лечения (такие как ангиопластика или стентирование), так и традиционные процедуры, такие как шунтирование.
Ангиопластика
Определение наилучшей процедуры для отдельного пациента — это сложное решение, основанное на общем состоянии здоровья пациента, истории его сосудистых проблем и предшествующем лечении, а также локализации и степени тяжести артериальной закупорки в ноге.
Стентирование
Катетерные процедуры, такие как ангиопластика, менее инвазивны, но, как правило, менее долговечны и имеют технические ограничения при более обширных закупорках.
Шунтирование нижних конечностей
Для пациентов, которые не являются хорошими кандидатами на ангиопластику или которые уже потерпели неудачу при предыдущей попытке ангиопластики, шунтирование нижних конечностей является хорошо зарекомендовавшей себя и высокоэффективной процедурой.Во время этих процедур хирурги создают альтернативный канал для кровотока, чтобы обойти область закупорки и восстановить прямой кровоток к голени и стопе. Это серьезная хирургическая процедура, выполняемая под анестезией через разрезы на ноге. Тщательная оценка рисков и преимуществ перед операцией, а также тщательная медицинская, анестезиологическая и хирургическая помощь гарантируют наилучшие результаты после операции шунтирования ноги.
Риски
Как и все хирургические процедуры, операция шунтирования ноги сопряжена со значительными рисками, включая сердечные приступы, образование тромбов, инфекции и даже смерть у 2–3 процентов пациентов.Пациенты с прогрессирующей ЗПА часто имеют серьезные сердечные заболевания, поэтому перед операцией требуется тщательное обследование на предмет проблем с сердцем и тщательный обзор медицинских методов лечения.
Использование таких лекарств, как аспирин, артериального давления и препаратов, снижающих уровень холестерина, имеет решающее значение до и после операции. Другие серьезные осложнения связаны с самой ногой и включают риск выхода из строя обходного анастомоза и проблем с заживлением ран. В целом, операция шунтирования дает немедленный успех в 90–95 процентах случаев.Краткосрочный и долгосрочный успех процедуры наиболее тесно связан с двумя факторами: 1) материалом, используемым для самого шунтирования, и 2) качеством артерий в голени, к которым прикреплен трансплантат.
Хирургические аспекты
Наилучшие результаты достигаются при использовании собственной вены пациента, подкожной вены с внутренней стороны ноги, для выполнения этих трансплантатов. Когда нет хорошей подкожной вены достаточной длины, хирурги могут использовать другие вены на руке или ноге или использовать искусственный (протезный) трансплантат, однако результаты по этим альтернативам ухудшаются.Следовательно, при выборе этой процедуры для данного пациента важно учитывать, будет ли доступна хорошая вена для выполнения обходного анастомоза.
Послеоперационный период и наблюдение
Поскольку закупорки артерий ног простираются на значительную длину, часто требуются длинные разрезы, и различные проблемы, связанные с заживлением этих ран, могут возникать почти у 20 процентов пациентов. Часто это незначительные осложнения, которые могут потребовать перевязки или приема антибиотиков в домашних условиях, но некоторые из них могут быть более серьезными и привести к длительной госпитализации или дополнительным процедурам.
Чтобы свести к минимуму эти проблемы, необходимы тщательная хирургическая техника и послеоперационный уход. В целом, можно ожидать, что обходной вен на ноге продлится пять лет или дольше у 60–70 процентов пациентов, хотя от четверти до одной трети потребуются дополнительные процедуры для поддержания функции этих трансплантатов. Долгосрочное наблюдение с регулярными обследованиями сосудов и ультразвуковыми исследованиями трансплантата абсолютно необходимо для достижения максимального эффекта.
Заключение
Воздержание от курения и продолжение лечения, включая аспирин и препараты, снижающие уровень холестерина, имеют решающее значение после операции.После завершения выздоровления пациенты, успешно перенесшие операцию шунтирования, должны ожидать облегчения боли, улучшения заживления ран на стопе, улучшения способности ходить и долгосрочной свободы от ампутации, пока трансплантат продолжает функционировать. Для многих пациентов с продвинутой ЗПА операция шунтирования нижних конечностей является наиболее эффективным и наиболее надежным решением, доступным в настоящее время.
Хирургия бедренного подколенного шунта | Johns Hopkins Medicine
Что такое бедренное шунтирование и чрескожное транслюминальное шунтирование ангиопластика (ЧТА) бедренных артерий?
Бедренно-подколенное шунтирование используется для лечения закупорки бедренной артерии.Бедренная артерия — самая большая артерия бедра. Он поставляет богатая кислородом кровь в ногу. Закупорка происходит из-за накопления зубного налета или атеросклероз. Атеросклероз артерий ног вызывает периферические сосудистые заболевания. Тот же процесс вызывает сердечные заболевания и инсульт.
Есть два метода лечения закупорки бедренных артерий.
-
Бедренный подколенный анастомоз. Медицинский работник получает доступ к бедренной артерии через большой разрез в верхней части голени.Вена, взятая из другого участка вашего ножка прикрепляется выше и ниже завала. Это называется прививать. Кровь перенаправляется через трансплантат вокруг закупорки. В некоторых случаях может использоваться искусственный трансплантат, а не вена. прививать.
-
Чрескожная транслюминальная ангиопластика (ЧТА) бедренной кости артерии. Чрескожная транслюминальная ангиопластика — малоинвазивный метод. Тот означает, что это сделано без большого разреза.Вместо этого здравоохранение врач использует длинную полую трубку (катетер), вставленную в бедренную артерию и направляет ее к суженному участку. Там крошечный баллон на кончике катетера надувается, сжимая жировую салфетка. Это увеличивает отверстие в артерии для лучшего кровоснабжения. поток. Крошечная расширяемая металлическая сетчатая катушка (стент) может быть вставлена в недавно открывшийся участок артерии. Это помогает защитить артерию от сужение или закрытие снова.
Зачем мне может понадобиться бедренное шунтирование подколенного шунта?
Вам может потребоваться бедренное шунтирование подколенного шунта в следующих случаях:
-
Изменения в образе жизни и лекарства не улучшили симптомы или симптомы хуже
-
Боль в ногах, которая мешает повседневной жизни или трудоспособности)
-
Незаживающие раны
-
Инфекция или гангрена
-
Боль в ногах в покое
-
Опасность потери конечности из-за снижения кровотока
Ваш лечащий врач может порекомендовать бедренно-подколенное шунтирование.
Каковы риски бедренного подколенного шунтирования?
Некоторые возможные осложнения могут включать:
-
Острое сердечно-сосудистое заболевание
-
Нерегулярное сердцебиение
-
Кровотечение
-
Заражение раны
-
Отек ноги
-
Сгусток крови в ноге
-
Жидкость в легких
-
Кровотечение в месте введения катетера после процедуры.
-
Сгусток крови или повреждение кровеносного сосуда, куда вводится катетер. в
-
Повторный стеноз
-
Травма нерва
-
Закупорка трансплантата, используемого при шунтировании
В зависимости от вашего состояния могут быть и другие риски.Обязательно обсудите любые проблемы с вашим лечащим врачом перед процедурой.
Как мне подготовиться к процедуре бедренно-подколенного шунтирования?
Рекомендации по приготовлению включают:
-
Ваш лечащий врач объяснит вам процедуру, и вы можете спросить вопросов.
-
Вам будет предложено подписать форму согласия, дающую разрешение на сделать процедуру. Внимательно прочтите форму и задавайте вопросы, если что-то не понятно.
-
Ваш поставщик услуг изучит вашу историю болезни и проведет медицинский осмотр. экзамен, чтобы убедиться, что вы в добром здравии, прежде чем процедура. У вас также могут быть анализы крови и другие диагностические тесты.
-
Ваш лечащий врач может порекомендовать принять аспирин до процедура.
-
Перед процедурой вас попросят голодать в течение 8 часов.Этот означает отказ от еды, питья и приема пероральных лекарств после полночь.
-
Если вы беременны или думаете, что можете быть беременны, сообщите об этом своему врачу. провайдер.
-
Сообщите своему врачу, если вы чувствительны к аллергия на какие-либо лекарства, латекс, йод, ленту, контрастные красители или анестезия.
-
Сообщите своему врачу обо всех лекарствах (прописанных и без рецепта) и травяных добавок, которые вы принимаете.
-
Сообщите своему врачу, если у вас в анамнезе было кровотечение. расстройства или если вы принимаете какие-либо разжижающие кровь лекарства (антикоагулянты), аспирин или другие лекарства, влияющие на кровь свертывание. Вас могут попросить прекратить прием этих лекарств до процедура.
-
Если вы курите, бросьте курить как можно скорее до процедура. Это поможет вашему выздоровлению и вашему здоровью в целом.
-
Перед процедурой вы можете принять успокаивающее средство, которое поможет вам расслабиться.
-
Сообщите своему врачу, если у вас есть кардиостимулятор.
-
Следуйте любым другим инструкциям, которые дает вам поставщик, чтобы подготовиться.
Что происходит во время операции на бедренном подколенном шунте?
Поговорите со своим врачом о том, что вы испытаете во время ваша процедура.Эти процедуры требуют пребывания в больнице. Процедуры могут варьироваться в зависимости от вашего состояния и практики вашего поставщика.
Бедренно-подколенное шунтирование
Обычно операция бедренного подколенного шунтирования следует за этим процессом:
-
Вам нужно будет удалить все украшения или другие предметы, которые могут мешают проведению процедуры.
-
Вам нужно будет снять одежду и надеть больничную одежду.
-
Внутривенная (IV) линия будет введена в вашу руку, кисть или ключица. В шею и запястье могут быть вставлены дополнительные катетеры. контролировать свое сердце и артериальное давление, а также брать образцы крови.
-
Вы будете лежать на спине на операционном столе.
-
Если на месте операции слишком много волос, их можно сбрить. выключенный.
-
Анестезиолог будет следить за вашим пульсом, артериальным давлением, дыхание и уровень кислорода в крови во время операции.Ты будешь подключен к кардиомонитору, который регистрирует электрическую активность сердца во время процедуры.
-
Бедренный подколенный анастомоз может быть выполнен под местной анестезией. Ты не будет чувствовать область, на которой будет проводиться операция. Вы получите лекарство в ваш IV, чтобы помочь вам расслабиться перед процедурой. Но вы, скорее всего, бодрствовать, но чувствовать сонливость во время процедуры.
-
Под местной анестезией вы будете получать кислород через трубку, которая умещается в носу.
-
Бедренный подколенный анастомоз также может быть выполнен под общим наркозом. Ты будешь спать. Как только вы введете успокоительное, ваш врач поставит дыхательная трубка через горло в легкие. Ты будешь подключен к вентилятору. Он будет дышать за вас во время хирургия.
-
Катетер будет вставлен в мочевой пузырь для слива мочи.
-
Вам будут вводить антибиотики через капельницу, чтобы предотвратить инфекция.
-
Кожа над местом операции будет очищена.
-
Хирург сделает разрез на ноге. Сайт разрез будет зависеть от участка артерии, которую необходимо обойти. Хирург определит, использовать ли искусственный трансплантат или вена от ноги для обхода больной артерии.
-
После того, как хирург прикрепит трансплантат к больной артерии, может быть сделан рентгеновский снимок, называемый артериограммой, чтобы убедиться, что кровоток в ноге восстановлен благодаря новому шунтированию прививать.
-
Вы можете получить лекарство от артериального давления через капельницу во время и после процедуры поддерживать артериальное давление в пределах определенного диапазон.
-
Разрез будет закрыт. Стерильная повязка или повязка будет применяемый.
Чрескожная транслюминальная ангиопластика (ЧТА) бедренной артерии
Как правило, ЧТА бедренной артерии следует за этим процессом:
-
Вам нужно будет удалить все украшения или другие предметы, которые могут мешают проведению процедуры.
-
Вам нужно будет снять одежду и надеть больничную одежду.
-
Перед процедурой вас попросят опорожнить мочевой пузырь.
-
Внутривенная (IV) линия будет введена в вашу руку или руку до того, как процедура введения лекарств и, при необходимости, внутривенного введения жидкостей.
-
Вы лягте на спину на процедурный стол.
-
Если на месте операции слишком много волос, их можно сбрить. выключенный.
-
Вы будете подключены к кардиомонитору, который контролирует электрическая активность сердца во время процедуры. Ваш провайдер будет следить за вашим пульсом, артериальным давлением, дыханием скорость и уровень кислорода во время процедуры.
-
Вы получите лекарство в капельницу перед процедурой, чтобы помочь вам. расслабляться.Вы, вероятно, будете бодрствовать, но будете чувствовать сонливость во время процедура.
-
Ваш провайдер проверит ваши импульсы под местом установки. до и после процедуры.
-
Ваш врач введет местный анестетик под кожу в сайт прошивки. Вы можете почувствовать некоторую боль на сайте в течение нескольких секунд после введения местного анестетика.
-
Как только местный анестетик подействует, ваш врач вставьте интродьюсер или интродьюсер в кровеносный сосуд.Катетер будет введен в бедренную артерию через эту пластиковую трубку.
-
Ваш врач вставит специальный катетер или проводник в бедренную артерию и переместите ее к месту закупорки с помощью рентгена руководство.
-
Положение катетера может быть подтверждено введением небольшого количество контрастного красителя в артерии, которое затем можно увидеть на монитор.
-
Врач вставит катетер для ангиопластики и продвинет его к расположение засора.Он или она надует воздушный шар на кончик катетера. Это открывает артерию.
-
Поставщик может надуть и спустить воздушный шар несколько раз, чтобы открыть артерию. В некоторых случаях он или она может вставить крошечный, расширяемая металлическая сетчатая катушка (стент) для защиты артерии от сужение или закрытие снова.
-
Как только будет определено, что артерия открыта, катетер для ангиопластики будет удален.
-
Ваш провайдер может закрыть сайт вставки с устройством, которое использует коллаген для закрытия отверстия в артерии или наложением швов. Ваш провайдер определит, какой метод лучше для вас.
-
Будет наложена стерильная повязка или повязка.
Что происходит после бедренного подколенного шунтирования?
В больнице — бедренно-подколенное шунтирование
После процедуры вас отвезут в палату восстановления и будут наблюдать.Как только ваше кровяное давление, пульс и дыхание стабилизируются и вы внимание, вас могут отвезти в отделение интенсивной терапии (ОИТ) или в вашу больницу комната.
Ваш лечащий врач проверит ваш пульс ниже места операции. часто, чтобы проверить приток крови к конечности. Он или она также будет следить за вашей ногой для цвета (бледный или розовый), тепла, болевых ощущений и движения.
Разрез может быть болезненным или болезненным в течение нескольких дней после процедуры. Примите обезболивающее в соответствии с рекомендациями врача.
Возможно, вы принимаете специальное внутривенное лекарство, чтобы снизить кровяное давление и сердце, и контролировать любые проблемы с кровотечением. Когда вы стабилизируете, ваш Поставщик постепенно уменьшит, а затем прекратит прием этих лекарств.
Вы можете вернуться к твердой пище, если сможете с ней справиться.
Когда ваша медицинская бригада определит, что вы готовы, вы будете перемещены из отделения интенсивной терапии в отделение послеоперационного ухода. Ваше выздоровление будет продолжаться. Вы можете постепенно увеличивать свою активность, вставая с постели и ходя вокруг на более длительные периоды.
Договоритесь о повторном посещении вашего лечащего врача.
В стационаре — ЗТА бедренной артерии.
После процедуры вас отвезут в комнату восстановления под наблюдением. Как только ваше кровяное давление, пульс и дыхание стабилизируются и вы внимание, вас могут отвезти в отделение интенсивной терапии (ОИТ) или в вашу больницу комната.
Немедленно сообщите медсестре, если почувствуете боль или стеснение в груди или другая боль, а также любое чувство тепла, кровотечения или боли в области сайт прошивки.
Медсестра поможет вам, когда вы впервые встанете. Двигайтесь медленно, когда получаете вставай с кровати, чтобы не закружилась голова.
Вам могут дать обезболивающее от боли или дискомфорта там, где катетер был вставлен или от необходимости лежать ровно и неподвижно в течение длительного периода.
Вы можете начать есть твердую пищу, если сможете с ней справиться.
Ваше пребывание в больнице будет зависеть от вашего состояния и результатов вашего процедура. Вы получите подробные инструкции по выписке и период восстановления.
Договоритесь о вашем последующем посещении с вашим лечащим врачом.
В домашних условиях — бедренно-подколенный анастомоз
Когда вы вернетесь домой, важно содержать операционную в чистоте и сухой. Ваш врач скажет вам, как купаться.
Вам могут посоветовать не заниматься какой-либо напряженной деятельностью. Ваш провайдер скажет когда вы сможете вернуться к работе и нормальной деятельности.
Ваш врач может попросить вас продолжать принимать разжижающие кровь лекарства после процедура.
Ваш врач может сделать УЗИ вашей ноги после операции, чтобы проверить новый привой.
Сообщите своему провайдеру, если у вас есть что-либо из следующего:
-
Лихорадка или озноб
-
Усиление боли, покраснения, отека, кровотечения или других выделений. из разреза на ноге
-
Похолодание, онемение и / или покалывание или другие изменения пораженная нога
-
Боль или давление в груди, тошнота и / или рвота, сильное потоотделение, головокружение и / или обмороки
Ваш поставщик медицинских услуг может дать вам другие инструкции после процедуры в зависимости от ваша ситуация.
В домашних условиях — ЗТА бедренной артерии.
Оказавшись дома, проверьте место введения на предмет кровотечения, необычной боли, отек и ненормальное изменение цвета или температуры в месте введения или рядом с ним сайт. Небольшой синяк — это нормально.
Сообщите своему врачу, если вы заметите постоянное или большое количество крови в сайт, который не может быть ограничен небольшой перевязкой.
Вам будет предоставлена конкретная информация о том, как заботиться о сайт прошивки. Под кожей будет небольшой узелок или шишка, где сайт прошивки был.Это нормально. Узел должен исчезнуть через несколько недели.
Важно, чтобы место установки было чистым и сухим. Ваш провайдер будет дать вам конкретные инструкции по купанию.
Вам могут посоветовать не заниматься какой-либо напряженной деятельностью. Ваш провайдер скажет когда вы сможете вернуться к работе и нормальной деятельности.
Сообщите своему провайдеру, если у вас есть что-либо из следующего:
-
Лихорадка или озноб
-
Усиление боли, покраснения, отека, кровотечения или других выделений. с сайта прошивки
-
Похолодание, онемение или покалывание или другие изменения в пораженном нога
-
Боль / давление в груди, тошнота и / или рвота, сильное потоотделение, головокружение или обморок
Следующие шаги
Прежде чем согласиться на тест или процедуру, убедитесь, что вы знаете:
-
Название теста или процедуры
-
Причина, по которой вы проходите тест или процедуру
-
Какие результаты ожидать и что они означают
-
Риски и преимущества теста или процедуры
-
Каковы возможные побочные эффекты или осложнения
-
Когда и где вы должны пройти тест или процедуру
-
Кто будет проводить тест или процедуру и что это за человек квалификации
-
Что бы произошло, если бы вы не прошли тест или процедуру
-
Любые альтернативные тесты или процедуры, о которых стоит подумать
-
Когда и как вы получите результат
-
Кому звонить после теста или процедуры, если у вас есть вопросы или проблемы
-
Сколько вам придется заплатить за тест или процедуру
Хирургия периферического шунтирования — Бригам энд Женская больница
Хирургия периферического шунтирования проводится для лечения заболевания периферических артерий (ЗПА), нарушения кровотока (сужение или окклюзия атеросклеротической бляшкой) через вены и артерии за пределами сердца и мозга .Хирургия периферического шунтирования открывает заблокированные сосуды с помощью периферического трансплантата, специальной трубки, которая перенаправляет кровь вокруг закупорки. Трансплантаты изготавливаются из натуральных тканей человека или синтетических материалов (таких как политетрафторэтилен [PTFE] или дакрон). Этот трансплантат зашивается выше и ниже пораженной артерии, чтобы кровь текла через трансплантат.
Сертифицированные хирурги в Бригаме и женской больнице (BWH) активно проводят все виды сосудистых процедур, включая операции периферического шунтирования.Этот опыт и их сотрудничество с многопрофильной командой специалистов позволяет нашим хирургам справляться с самыми сложными случаями, предлагая ряд вариантов лечения, которые улучшают жизнь сосудистых пациентов во всем мире.
Сердечно-сосудистый центр BWH, который ежегодно посещают 47 000 амбулаторных пациентов, является одним из крупнейших в Соединенных Штатах, где проходят лечение более 7 000 пациентов и ежегодно проводится более 8 000 процедур в нашем современном центре сердечно-сосудистой системы Shapiro.
Аортобифеморальное шунтирование при заболевании периферических артерий
Операция аортобифеморального шунтирования используется для обхода пораженных крупных кровеносных сосудов в брюшной полости и паху. Трансплантаты из синтетического материала с большей вероятностью будут использоваться для аортобифеморальной хирургии, чем трансплантированные натуральные ткани, потому что вовлеченные кровеносные сосуды в этой области имеют большие размеры.
Общая анестезия используется во время операции и заставляет вас спать во время процедуры. Вы можете оставаться в больнице от четырех до семи дней.И вы можете ожидать, что ваш живот и пах будут болеть в течение нескольких недель. Вы, вероятно, будете чувствовать себя более уставшим, чем обычно, в течение нескольких недель.
Через четыре-шесть недель вы сможете заниматься своими обычными делами. Но для полного выздоровления вам, скорее всего, понадобится два-три месяца, особенно если вы обычно много занимаетесь физическими упражнениями.
Хирургия шунтирования периферических ног
Во время операции шунтирования ноги во время операции устанавливаются трансплантаты для переноса крови от бедренной артерии бедра к артерии, расположенной дальше по ноге.Трансплантат вшивается в артерию выше и ниже закупорки. Это создает новый проход для кровотока. После установки трансплантата сосудистый хирург закрывает надрезы на коже швами или скобами.
Типы хирургии обходного анастомоза — периферические трансплантаты
В зависимости от того, где заблокирована артерия, используются два типа обходного анастомоза:
- Дистальный обходной анастомоз: Используется для нижней части ноги. Трансплантатом может быть ваша собственная вена или ваша вена и синтетический материал.
- Бедренный подколенный обходной анастомоз: Используется для верхней части ноги. Трансплантат может быть либо собственной веной, либо синтетическим материалом.
Вену вашей ноги или руки можно использовать в качестве трансплантата кровеносного сосуда. Трансплантаты вен лучше всего работают при закупорке длинных ног, которые начинаются от паха и простираются ниже колена. Искусственные (синтетические) трансплантаты — это материалы, которые легко принимает ваше тело. Эти трансплантаты лучше всего работают на артериях на уровне колена или выше.
Зачем нужна операция периферического шунтирования?
Операция аортобифеморального шунтирования предназначена для людей с сужением или закупоркой кровеносных сосудов (аорты или подвздошных артерий) в брюшной полости и тазу.Обычно заболевание должно вызывать серьезные симптомы до того, как рассматривается операция шунтирования. Трансплантаты аортобифеморального обхода остаются открытыми примерно 90 процентов времени в течение как минимум пяти лет.
Шунтирование ноги выполняется для перенаправления крови вокруг закупорки в ноге для облегчения таких симптомов, как:
- незаживающие раны над точками давления
- онемение, слабость или тяжесть в мышцах при ходьбе
- Боль в пальцах ног
- гангрена
Чего следует ожидать
Центр сердца и сосудов BWH расположен в здании Shapiro, через дорогу от главного входа в BWH, 75, с улицы Фрэнсис.Центр объединяет полный спектр услуг в одном месте, обеспечивая бесперебойную и скоординированную помощь всем сердечно-сосудистым пациентам.
Если вам предстоит операция или процедура, вам, скорее всего, будет назначено посещение клиники Уоткинса в Центре Шапиро для получения предоперационной информации и тестов.
В день операции вам будут помогать хирурги, анестезиологи и медсестры, специализирующиеся на сосудистом шунтировании. После процедуры вы выздоровеете в отделении послеоперационной помощи, где вам окажут комплексную помощь опытный хирургический и медперсонал.
Во время операции семья и друзья могут подождать в Семейном центре Шапиро, где сотрудники предоставят обновленную информацию о хирургии.
Многопрофильная помощь
Помимо наших сосудистых хирургов, пациенты также получают выгоду от совместной работы медицинских кардиологов, интервенционных кардиологов, специалистов по визуализации сердечно-сосудистой системы, радиологов и анестезиологов, которые являются экспертами в области сердечно-сосудистых заболеваний. Они работают вместе с медсестрами, фельдшерами, физиотерапевтами, диетологами и социальными работниками, добиваясь выдающихся результатов для наших пациентов.
Запись на прием и место проведения сосудистой хирургии
ресурсов
Узнайте больше о хирургии периферического шунтирования в нашей библиотеке здоровья.
Узнайте больше о заболеваниях периферических сосудов в нашей библиотеке здоровья.
Посетите библиотеку медицинского просвещения Kessler в Центре для пациентов и семей Бретольца, чтобы получить доступ к компьютерам и квалифицированному персоналу.
Доступ к полному каталогу услуг для пациентов и их семей.
Узнайте о клинике Уоткинс в Центре Шапиро для получения предоперационной информации и тестов.
Хирургия обходного анастомоза — Шарлотта, Северная Каролина: Общая и сосудистая хирургия Южной Шарлотты
Зачем нужна операция?
Большой кровеносный сосуд (артерия) в ноге сужен или заблокирован, поэтому к тканям этой ноги и стопы поступает меньше крови и кислорода.
Операция необходима для восстановления кровотока в ноге и ступне. Без операции ваши симптомы могут ухудшиться. Ваша нога может онеметь или ослабнуть. У вас может развиться инфекция или гангрена, и вы рискуете потерять ногу.
Почему артерия сузилась или заблокировалась?
Со временем внутри ваших артерий образовался жировой материал, называемый бляшками. Этот процесс называется атеросклерозом (затвердение артерий). Кровоток замедляется, потому что мешает зубной налет.
Почему образовался зубной налет?
Существуют факторы риска, которые увеличивают вероятность образования зубного налета с течением времени. Здоровое питание, регулярные упражнения и прием лекарств помогут снизить риск.
Курение
- Сигареты, трубки, сигары и жевательный табак — все это вызывает образование бляшек в артериях. Химические вещества повреждают внутреннюю оболочку ваших артерий и повышают риск атеросклероза. Если вы курите, отказ от курения — лучшее, что вы можете сделать для своего здоровья.
Диета
- Высокий холестерин способствует образованию зубного налета. Употребление продуктов с меньшим содержанием холестерина и трансжиров и продуктов с большим содержанием клетчатки может снизить риск.
Высокое кровяное давление
- Высокое кровяное давление, которое не контролируется или не лечится, называется гипертонией . Гипертония оказывает нагрузку на сердце, артерии и почки. Употребление меньшего количества соли, прием лекарств, физические упражнения и снятие стресса могут поддерживать ваше кровяное давление в нормальном диапазоне.
Диабет
- Если у вас диабет, у вас повышенный риск образования бляшек в артериях.Высокий уровень сахара в крови может повредить ваше сердце, кровеносные сосуды, почки, глаза и нервы. Важно следовать советам вашей медицинской бригады по регулированию уровня сахара в крови.
Какие виды хирургии могут помочь?
По бедренной артерии кровь идет к ноге, ступне и пальцам ног. Два типа операции на этой артерии могут помочь улучшить кровоток в ногах:
Ремонт: Узкая или заблокированная артерия в ноге очищается или восстанавливается для улучшения кровотока.Хирург сделает разрез на ноге рядом с закупоркой бедренной артерии и осторожно снимет бляшку со стенок. Это поможет вашей ноге, ступне и пальцам ног попасть в кровь. Все разрезы будут закрыты швами или скобами.
Шунтирование: Новая трубка предназначена для циркуляции крови (обхода) узкого или заблокированного участка артерии.
Как помогает операция шунтирования ноги?
При шунтировании ноги создается новая трубка, по которой кровь течет к ноге и ступне, минуя (избегая) участок артерии, который является узким или заблокированным.Новая трубка называется трансплантатом. Трансплантатом может быть вена на ноге или руке (если возможно) или гибкая искусственная трубка. Шунтирование ноги может быть выполнено несколькими способами:
- Бедренно-подколенное шунтирование: Разрез (разрез) делается от области паха до колена или ниже по ноге. Один конец трансплантата прикрепляют к артерии в верхней части ноги. Другой конец прикреплен к артерии в голени. Теперь кровь течет через трансплантат, а не через узкий или заблокированный участок артерии.Улучшение притока крови к стопе может облегчить боль и помочь залечить открытые участки (язвы) на стопе. Эта операция обычно занимает от 3 до 4 часов.
- Бедренно-бедренный обходной анастомоз: В области паха делаются разрезы (разрезы). Один конец трансплантата прикрепляется к главной артерии здоровой ноги. Другой конец прикреплен к главной артерии в больной ноге. Теперь кровь течет через трансплантат от здоровой ноги к больной, минуя заблокированный участок артерии.Артерия здоровой ноги будет снабжать кровью обе ноги. Один конец трансплантата прикрепляется к главной артерии здоровой ноги. Другой конец прикреплен к главной артерии в больной ноге. Теперь кровь течет через трансплантат от здоровой ноги к больной, минуя заблокированный участок артерии. Артерия здоровой ноги будет снабжать кровью обе ноги.
- Аортобифеморальный обходной анастомоз: Если планируется аортобифеморальный обходной анастомоз, будет добавлен разрез в середине живота и разрез в каждом паху.Эта операция является более тяжелой для вашего тела, чем стандартное шунтирование, и может потребовать более длительного пребывания в больнице, чтобы позволить кишечнику восстановиться. Возможно, вы не сможете есть 2-3 дня. Постепенно вы сможете ходить, и мы ожидаем, что вы почувствуете себя лучше после третьего или четвертого дня.
- Аксилло-бифеморальный обходной анастомоз: Если планируется подмышечно-бифеморальный обходной анастомоз, в дополнение к паховым надрезам будет добавлен разрез в области под ключицей справа или слева.
Могу ли я выдержать большую операцию?
Наши сосудистые хирурги очень тесно сотрудничают с вашим лечащим врачом и кардиологом, чтобы улучшить состояние вашего здоровья перед операцией и обеспечить плавное выздоровление без осложнений.
Вы получите буклет с подробной информацией и инструкциями до, во время и после вашей госпитализации.
В South Charlotte General and Vascular Surgery мы заботимся о здоровье ваших сосудов.Пожалуйста, дайте нам знать, если ваш опыт работы с нами был не идеальным.
Запишитесь на прием к одному из наших специалистов PAD.
Повторение обхода участка после нескольких предыдущих отказов обхода
Цель: Оптимальное лечение пациентов с тяжелой ишемией нижних конечностей после нескольких неудачных предыдущих шунтов неясно. В настоящее время неизвестно, настолько ли вероятна неудача попытки реваскуляризации у этих пациентов, чтобы не выбирать такую операцию.Мы придерживаемся агрессивной хирургической политики повторной реваскуляризации, несмотря на предыдущие неудачи. Для определения результатов этой политики был проведен обзор нашего клинического опыта с этой сложной группой пациентов.
Методы: С 1980 по 1992 год было выполнено 85 процедур реваскуляризации 81 пациенту с ишемией нижних конечностей после неудачного выполнения двух или более предшествующих инфраингвинальных шунтов на одной и той же ноге.Все пациенты были проспективно занесены и наблюдались в нашем сосудистом регистре. Семьдесят две операции были третьей процедурой, шесть операций были четвертой процедурой и семь операций были пятой процедурой на той же конечности. Двадцать шесть из 85 процедур (30%) были ревизией дефектных трансплантатов, обнаруженных обычными методами наблюдения, тогда как 59 были заменой тромбированных трансплантатов. Аутогенная реконструкция использовалась в 67 процедурах (79%), протезная реконструкция — в 18 процедурах (21%).Дистальный анастомоз с подколенной артерией у 19 пациентов и подколенной артерией у 66.
Результаты: Средняя наработка на отказ первого обходного анастомоза составила 24 месяца, а второго — 4,9 месяца. Детальный гематологический скрининг выявил идентифицируемые гиперкоагуляционные нарушения у девяти (15%) из 59 пациентов, обследованных после 1987 года. Все девять имели антикардиолипиновые антитела.Операционная летальность составила 4%. Средний срок наблюдения после последней операции составил 17 месяцев. Первичная проходимость через 4 года составила 79,8%. Уровень сохранности конечностей составил 69,6% через 4 года.
Выводы: Эти результаты показывают, что реваскуляризация конечности после двух или более неудачных шунтов ног приводит к низким показателям операционной смертности и удивительно хорошей первичной проходимости и показателям спасения конечностей через 4 года.Выживаемость пациентов через 4 года неожиданно высока. По нашему мнению, эти результаты оправдывают агрессивную политику васкуляризации конечностей после нескольких неудачных предыдущих шунтов.
PAD: Шунтирование
Обзор
Что такое обходное хирургическое вмешательство при атеросклерозе / ЗПА / ПВД?
Хирургический обходной анастомоз перенаправляет кровоток вокруг заблокированного кровеносного сосуда, создавая новый путь кровотока с помощью трансплантата.
Почему проводится эта процедура? Зачем мне нужна эта процедура?
Целью лечения является изменение направления кровотока в артерии для обхода закупорки.Эта процедура может потребоваться, если ваши артерии становятся слишком суженными или заблокированы бляшками внутри стенок артерий. Если артерии заблокированы, кровь не может пройти через них, чтобы питать ткани, из-за чего мышцы нижних конечностей сокращаются и теряют силу. В тяжелых случаях могут появиться боли или язвы на ногах.
Каждый пациент оценивается, и лечение будет индивидуализировано в зависимости от обстоятельств пациента.
Где проводится процедура и кто ее выполняет?
Эта процедура проводится в хирургическом отделении больницы сосудистым хирургом.
Детали процедуры
Перед процедурой
Как узнать, могу ли я пройти эту процедуру?
Чтобы узнать, подходите ли вы для этой процедуры, позвоните в отделение сосудистой хирургии по телефону 216.444.4508 или 800.223.2273 доб. 4-4508.
Как подготовиться к процедуре?
За несколько дней до процедуры могут быть проведены предоперационные тесты, чтобы убедиться в безопасности проведения операции.Возможно, вам придется прекратить прием некоторых лекарств перед процедурой. Ваша медицинская бригада предоставит конкретные инструкции, которые помогут вам подготовиться к процедуре.
Во время процедуры
Что происходит во время процедуры?
Хирургическое шунтирование будет выполнено под общим наркозом. Чтобы обойти закупорку, хирург делает небольшое отверстие чуть ниже закупорки в больной артерии и помещает трансплантат, который является либо частью одной из ваших вен, либо искусственной синтетической трубкой.Хирург соединит трансплантат над и под закупоркой, чтобы пропустить кровь вокруг закупорки.
Как долго длится процедура?
Сама процедура обычно занимает от трех до пяти часов, но время подготовки и восстановления добавляет несколько часов. Операция может потребовать минимального пребывания в больнице от четырех до семи дней.
После процедуры
Что происходит после процедуры?
Некоторым пациентам требуется госпитализация в отделение интенсивной терапии для тщательного наблюдения в течение 1-2 дней после операции, но это не является обычным делом.После перевода пациента в медпункт пребывание в больнице составляет от трех до семи дней. Большинство пациентов будут получать физиотерапию в период выздоровления. Ваш врач предоставит конкретные рекомендации по вашему выздоровлению.
Есть ли побочные эффекты у лечения?
Как и при любой хирургической процедуре, в течение нескольких недель вы будете чувствовать себя немного уставшим. У вас будет слабая боль вдоль разрезов, и у вас может появиться небольшой отек ног.
Результаты процедуры
Восстановление кровотока путем хирургического обхода обычно обеспечивает хорошее облегчение симптомов.Ваш врач обсудит с вами результаты процедуры. Однако, если не вести здоровый образ жизни, атеросклероз может рецидивировать.
Риски / преимущества
Каковы риски и возможные осложнения процедуры?
Ваш врач обсудит с вами конкретные риски и потенциальные преимущества рекомендованной процедуры.
Шунтирование обычно не вызывает осложнений, но может быть риск повреждения кровеносного сосуда, небольшой отек ноги или осложнения при ране.Ваш сосудистый хирург обсудит с вами важные риски и преимущества.
Для уменьшения этих рисков принимаются особые меры предосторожности, и могут быть другие возможные риски. На встрече с врачом задайте вопросы, чтобы убедиться, что вы понимаете риски, связанные с процедурой, и почему она рекомендуется. Узнайте о результатах операции шунтирования в клинике Кливленда.
Ресурсы
Доктора различаются по качеству из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг.Чем сложнее ваша медицинская проблема, тем значительнее становятся эти различия в качестве и тем большее значение они имеют.
Очевидно, что врач и больница, которые вы выберете для комплексного специализированного медицинского обслуживания, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Cleveland Clinic Heart, Vascular & Thoracic Institute Специалисты и хирурги сосудистой медицины
Выбор врача для лечения сосудистого заболевания зависит от того, на каком этапе диагностики и лечения вы находитесь.Следующие отделения и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов со всеми типами сосудистых заболеваний, включая нарушения свертываемости крови:
Секция сосудистой медицины: для оценки, лечения или интервенционных процедур для лечения сосудистых заболеваний. Кроме того, неинвазивная лаборатория включает в себя современное компьютерное оборудование для визуализации, которое помогает диагностировать сосудистые заболевания без дополнительного дискомфорта для пациента. Позвоните на прием в сосудистую медицину по бесплатному телефону 800-223-2273, добавочный 44420 или запишитесь на прием через Интернет.
Отделение сосудистой хирургии: хирургическая оценка хирургического лечения сосудистых заболеваний, в том числе заболеваний аорты, периферических артерий и вен. Позвоните на прием в сосудистую хирургию по бесплатному телефону 800-223-2273, добавочный 44508 или запишитесь на прием через Интернет.
Клиника восстановления фильтров IVC — чтобы записаться на прием, позвоните в сосудистую медицину по телефону 216.444.4420. Спросите доктора Варфоломея в клинике поиска фильтров. Ваш прием будет включать в себя консультацию с доктором Варфоломеем и врачами, которые будут выполнять процедуру извлечения фильтра IVC.
Вы также можете воспользоваться консультацией MyConsult о втором мнении через Интернет.
Институт сердца, сосудов и грудной клетки также имеет специализированные центры и клиники для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении сосудистых и артериальных заболеваний.
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, поговорите в чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по номеру 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Условия
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики аномального сердцебиения и определения наиболее эффективного метода лечения.
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Ссылки на ресурсы
* Откроется новое окно браузера с этой ссылкой.
Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя. Ознакомьтесь с нашими цифрами и фактами, и если у вас возникнут вопросы, не стесняйтесь их задавать.
Аортокоронарное шунтирование (АКШ) — Как это выполняется
Во время операции
Операция по аортокоронарному шунтированию обычно длится от 3 до 6 часов.Но это может занять больше времени в зависимости от количества прикрепленных кровеносных сосудов.
Кровеносные сосуды можно взять из ноги (подкожная вена), внутри груди (внутренняя артерия молочной железы) или из руки (лучевая артерия).
Другие кровеносные сосуды в этих областях могут компенсировать потерю этих кровеносных сосудов после операции.
Места для шунтирования коронарной артерииКредит:
Количество используемых кровеносных сосудов будет зависеть от того, насколько серьезна ваша ишемическая болезнь сердца и сколько коронарных кровеносных сосудов сузились.
Если вам нужно 2, 3 или 4 трансплантата, вы можете услышать, что ваша операция называется двойным, тройным или четырехкратным шунтированием.
Один из сосудов для трансплантата обычно берется из груди (внутренняя артерия молочной железы).
Хирурги предпочитают использовать этот сосуд, потому что он не сужается со временем, в отличие от кровеносных сосудов, взятых из вашей ноги или руки.
После того, как все сосуды трансплантата будут удалены, ваш хирург сделает разрез посередине вашей груди, чтобы он мог разделить вашу грудину (грудину) и получить доступ к вашему сердцу.
Во время процедуры ваша кровь может быть перенаправлена на аппарат искусственного кровообращения.
Он берет на себя ваше сердце и легкие, прокачивая кровь и кислород по вашему телу.
Ваше сердце будет временно остановлено приемом лекарств, пока ваш хирург прикрепит новые трансплантаты, чтобы отвести кровоток вокруг заблокированной артерии.
После того, как трансплантаты будут прикреплены, ваше сердце будет снова запущено с помощью контролируемых электрических разрядов.
Затем ваша грудина будет зафиксирована вместе с помощью постоянных металлических проволок, а кожа на груди зашита растворимыми швами.
Новые хирургические методы
Хирургия коронарного шунтирования без помпы (OPCAB)
В настоящее время все больше хирургов проводят операцию по шунтированию коронарной артерии без помпы (OPCAB), которая является разновидностью традиционной процедуры.
Аортокоронарное шунтирование часто называют операцией на помпе, потому что она включает использование аппарата искусственного кровообращения для перекачивания крови и кислорода по телу во время процедуры, когда сердце временно останавливается.
Во время OPCAB ваше сердце все еще бьется, пока прикреплены новые трансплантаты кровеносных сосудов и аппарат искусственного кровообращения не используется.
По данным Национального института здравоохранения и передового опыта (NICE), эта процедура работает так же, как и коронарное шунтирование с помощью помпы.
Преимущества OPCAB:
- часто требуется меньше времени для выполнения, чем обычная процедура
- это может снизить вероятность кровотечения во время операции
- у вас может быть меньше шансов на развитие определенных серьезных осложнений после операции, таких как как инсульт
- ваше пребывание в больнице обычно будет короче
Основным недостатком является то, что OPCAB более сложен с технической точки зрения, потому что пересаженные сосуды должны быть аккуратно соединены, пока сердце бьется.
Это означает, что процедура может быть слишком сложной для выполнения, если необходимо пересадить большое количество кровеносных сосудов.
По той же причине, если требуется экстренная операция, может не быть доступа к хирургу с обучением, необходимым для выполнения OPCAB.
Прочтите руководство NICE по шунтированию коронарной артерии без помпы.
Эндоскопическое извлечение подкожной вены (ESVH)
Эндоскопическое извлечение подкожной вены (ESVH) — это менее инвазивный метод удаления вен на ногах.
Вместо того, чтобы делать большой порез на ноге, хирург делает несколько маленьких около вашего колена. Это известно как хирургия замочной скважины.
В разрез будет вставлено специальное устройство, называемое эндоскопом.
Эндоскоп — это тонкая длинная гибкая трубка с источником света и видеокамерой на одном конце, позволяющая передавать изображения внутренней части вашего тела на внешний телевизионный монитор.
Эндоскоп позволяет хирургу определить местонахождение вашей подкожной вены.
Хирургические инструменты также можно проводить вдоль эндоскопа для удаления участка вены.
Затем близлежащие ткани стерилизуются антибиотической жидкостью, и порез заживает.
Основные преимущества этого метода заключаются в следующем:
- более короткое пребывание в больнице
- меньший риск инфекций ран на ногах
- более быстрое выздоровление после АКШ
Прочтите рекомендации NICE по эндоскопическому забору подкожной вены для коронарных артерий шунтирование артерии.
Абсолютно эндоскопическое коронарное шунтирование с роботизированной трансплантацией (TECAB)
Абсолютно эндоскопическое шунтирование коронарной артерии с помощью робота (TECAB) представляет собой новую технику в кардиохирургии.
Это минимально инвазивный (замочная скважина) метод выполнения обходного анастомоза.
Во время процедуры трансплантации TECAB хирург сдувает ваши легкие и делает несколько небольших надрезов между ребрами.
Роботизированные руки, управляемые хирургом, используются для проведения операции.
К роботизированным манипуляторам прикреплен эндоскоп, поэтому хирург может видеть ваше тело и просматривать результаты операции на экране.
Трансплантация TECAB может выполняться с использованием аппарата искусственного кровообращения или без помпы.
При таком хирургическом вмешательстве частота инфицирования раны ниже, а рубцы минимальны, а время выздоровления — быстрее.
Но поскольку это новый метод, который применялся только на небольшом количестве людей, трудно оценить, насколько он эффективен и безопасен в краткосрочной и долгосрочной перспективе, и насколько результаты сопоставимы с другими типами хирургических вмешательств.
Если вы планируете использовать TECAB, важно понимать, что до сих пор нет сомнений в том, насколько безопасна эта процедура и насколько хорошо она работает.
Прочтите рекомендации NICE по полностью эндоскопическому шунтированию коронарной артерии с помощью роботов.
.