Рак ротовой полости — ДЗМ
это злокачественное новообразование, поражающее губы (чаще всего нижнюю губу), внутренние поверхности полости рта, а также заднюю стенку глотки, миндалины и слюнные железы. Заболевание чаще встречается у мужчин, как правило людей старше 40 лет.
Причины и факторы риска.
- Курение, в том числе жевание и нюхание табака.
- Употребление алкогольных напитков.
! При сочетании этих двух факторов — вероятность поражения ротовой полости возрастает.
- Мужской пол.
- Острые края пломбы, неудобный протез или другие факторы, оказывающие травмирующее действие на слизистую рта, могут привести к развитию раковой опухоли.
- Инфицирование полости вирусом папилломы, который относится к шестнадцатому типу, может быть причиной появления рака.

- Наличие красного плоского лишая слизистой полости рта плоский — угроза раковых образований.
- Ослабление иммунитета при системном приёме химических препаратов является фактором риска появлении онкологии.
- Неполноценное питание с недостаточным употреблением фруктов и овощей и дефицитом антиоксидантов – витаминов А, С и Е создаёт условия для роста раковых клеток.
- Частый контакт с асбестом способствует возникновению рака в полости рта. Такое же неблагоприятное влияние оказывают на человека полициклические органические соединения.
Клинические проявления.
- утолщение языка, что приводит к дискомфорту во время еды и разговора,
- онемение языка,
- онемение дёсен, некоторых зубов,
- выпадение зубов без видимой причины,
- отёк челюсти,
- боль в ротовой полости, которая принимает хронический характер,
- хроническое увеличение лимфатических узлов, расположенных в области шеи,
- изменение голоса,
- потеря веса,
- появление на губах или в полости рта образования, которое не проходит длительное время и имеет тенденцию увеличиваться в размерах, это может быть:
- красное пятно,
- беловатое пятно,
- язвочка,
- уплотнение,
- нарост.

! Эти явления могут и не быть раковыми образованиями, но переродиться в них с течением времени.
Образования проходят три фазы развития:
- Начальная ступень – человек замечает непривычные явления в состоянии здоровья ротовой полости. Случаются неясные боли, уплотнения, язвы в полости рта.
- Развитая стадия болезни
- Запущенная ступень — заболевание активно разрушает окружающие ткани.
Формы рака полости рта (классификация по внешнему виду):
- Узловатая — во рту появляется уплотнение чёткой формы. Поверхность слизистой в этом месте либо не меняется, либо имеет белесоватые пятна.
 Новое образование обычно быстро увеличивает свои размеры.
Новое образование обычно быстро увеличивает свои размеры. - Язвенная — проявляется в виде язвы на слизистой оболочке. Она беспокоит пациента и долго не заживает. Патология в виде язвочки быстро прогрессирует. Такая форма рака ротовой полости поражает слизистые чаще других разновидностей.
- Папиллярная — выглядит как опухоль плотной структуры, которая свисает в полость рта. Покров слизистой внешне не изменяется.
(рак слизистой оболочки полости рта в начальной стадии)
Отдельные разновидности опухолей ротовой полости.
В зависимости от дислокации образования различают:
- Рак щёк — Дислокация образования часто на линии рта, на уровне его угла. Сначала может напоминать язвочку. Со временем возникают ограничения в открывании рта, дискомфорт при жевании и разговоре.
- Рак дна полости рта — Опухоль находится на мышцах донышка и может захватывать близлежащие зоны: нижнюю часть языка и в слюнные железы.
 Пациент жалуется на боль и усиление слюноотделения.
Пациент жалуется на боль и усиление слюноотделения. - Опухоль языка — Трудности, возникающие при жевании и дискомфорт во время пользования речевым аппаратом, иногда являются следствием онкологии языка. Опухоль дислоцируется на его боковых поверхностях – случаи такой патологии встречаются часто. Реже рак возникает на нижней поверхности языка или на его верхней части, затрагивает его корень или кончик.
- Опухоль в зоне альвеолярных отростков — Проблема может дислоцироваться на верхней и на нижней челюсти. Рак может поражать и зубы, что вызывает кровотечения и боли в этих местах.
- Рак в зоне нёба — В зависимости от того какая ткань подвергается заболеванию, появляется разная форма рака неба. Если охвачены мягкие ткани, то развивается рак, который называется плоскоклеточный. Твёрдое нёбо может иметь заболевание: цилиндрома, аденокарцинома, встречается и плоскоклеточный вид. Проблема обнаруживает себя появлением болей и дискомфорта во время приёма пищи.
- Метастазы:
- Раковое образование способно активно прорастать в рядом лежащие слои. Распространение опухоли зависит от её вида и локализации. Развитие заболевания происходит в продвижении раковых клеток в лимфатические узлы.
- Рак слизистой оболочки щёк и альвеолярных отростков нижней челюсти запускает метастазы в зону поднижнечелюстных узлов. Образования, возникшие в дистальных отделах, дают метастазы в узлы возле яремной вены.
- Рак языка, дислоцирующийся в районе его кончика и боковых поверхностей, прогрессирует в лимфоузлы шеи, а также может захватывать подчелюстные узлы.
- При патологии — рак ротовой полости встречаются, но нечасто отдалённые метастазы. Они распространяются во внутренние органы: печень, лёгкие, мозг, сердце, а также в костную ткань.
Диагностика.
- Опухоль специалист определяет визуально.
- Лабораторный метод определения клинического анализа периферической крови позволяет оценить общее состояние больного и обнаружить анемию (малокровие), а при биохимическом анализе крови крови можно заподозрить поражение печени и костей.
- Степень разрастания болезни в мягкие ткани диагностируется методом пальпации и применением инструментальных методов визуализации:
- Биопсия – взятие кусочка ткани для исследования с целью подтверждения диагноза опухоли. Материал может быть получен в результате соскоба в области подозрительного участка, пункции тонкой иглой или хирургического удаления части опухоли.
- Рентгенография грудной клетки дает возможность выявить поражение легочной ткани, что встречается редко, но возможно при распространенном опухолевом процессе.
- Компьютерная томография (КТ), иногда с дополнительным введением контрастного вещества, помогает определить размер, форму и расположение опухоли, а также наличие увеличенных лимфатических узлов.

Лечение.
Существуют различные методы лечения раковой опухоли. Выбор способа зависит от стадии развития новообразования и его формы.
Хирургическое. Если нельзя обойтись без отсечения опухоли задействуют хирургическое вмешательство. После удаления образования могут проводиться манипуляции по восстановлению нарушенного внешнего вида пациента.
Лучевая терапия. Этот метод используют наиболее часто при борьбе с раковой опухолью ротовой полости. Он может быть использован как самостоятельный способ или после хирургического вмешательства.
При небольших опухолях лучевая терапия может быть основным методом. После операции способ помогает облегчить боль, нейтрализовать остаток раковых клеток, улучшает возможность глотания.
При необходимости применяют брахитерапию (внутреннее облучение). Стержни, содержащие материал для облучения, внедряют в опухоль на определённое время.
Химиотерапия.
Лекарства подбирают в зависимости от переносимости и стадии заболевания.
Профилактика развития рака ротовой полости.
- Лучший метод профилактики рака полости рта – это периодический осмотр своего рта и глотки. Помните, что выявление рака на ранней стадии позволяет надеяться на успех лечения!
- Необходимо расстаться с табакокурением и злоупотреблением алкоголя.
- Отказаться от жевания табака — постоянное использование бездымного табака повышает риск заболевания раком полости рта в 50 раз.
- Разумно избегать ультрафиолетовых лучей солнца, когда оно в зените.
- Подбирать рацион, богатый клетчаткой и антиоксидантами. Исключить приём очень острой и горячей пищи.
- Следить за полостью рта, чтобы не было травмирующего фактора (обломков зубов с острыми краями), разрушающего слизистую оболочку.

Люди, прекращающие использование табака даже после долгих лет курения и жевания, намного уменьшают риск заболевания раком полости рта.
диагностика и лечение в Минске
Рак гортани лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Рак гортани — это тяжелое заболевание.
Среди общего числа больных злокачественными заболеваниями, рак гортани занимает восьмое место, а среди опухолей верхних дыхательных путей – первое. Число больных раком гортани в Беларуси ежегодно увеличивается на 8-10 %. В основном это заболевание встречается у людей в возрасте 40-60 лет. Мужчины в 15-20 раз чаще страдают от рака гортани.
Рак гортани: причины
Современные данные свидетельствуют о том, что злокачественные опухоли не возникают внезапно в здоровых тканях. Раку гортани всегда предшествуют изменения органа или тканей, которые обычно вызываются следующими неблагоприятными факторами (или их сочетанием):
- курение;
- злоупотребление алкоголем;
- длительное вдыхание пыльного горячего воздуха, различных газов (в том числе и выхлопных), испарений кислот, щелочей, бензин и масел;
- предопухолевые изменения тканей, длительные хронические воспаления и доброкачественные опухоли (фибромы, папилломы, кисты).

Большую роль в статистике заболеваемости раком гортани играют профессиональные вредности. Высокую канцерогенную опасность представляют газы и пыль асбесто-цементных и целюлозно-бумажных предприятий, лакокрасочной, анилиновой и алюминиевой промышленности, выхлопные газы автомашин, пары бензина и различных масел, газы при сварочных работах и многие другие.
Это подтверждает тот факт, что среди пациентов значительное количество людей рабочих профессий, которые много курят, употребляют алкоголь и подвержены воздействию профессиональных вредностей. Но все же главным фактором возникновения рака гортани является курение.
Среди больных раком гортани 94–97 % — курящие.
В табачном дыме содержится множество токсических и раздражающих веществ, частички копоти, радиоактивные вещества. Раздражая и обжигая слизистую оболочку, они вызывают и поддерживают хроническое воспаление, которое способствует возникновению новообразований.
Курящие болеют раком гортани в 20–30 раз чаще, чем некурящие. Общий риск смерти от рака, прямо связанный с курением, составляет 30,6 % (45 % — у мужчин и 21,5 % — у женщин).
Общий риск смерти от рака, прямо связанный с курением, составляет 30,6 % (45 % — у мужчин и 21,5 % — у женщин).
Курение сигарет с фильтром не спасает от заболевания раком гортани, так как фильтр задерживает только небольшую часть вредных веществ, способствующих воспалению слизистой оболочки гортани. От курильщиков страдают и некурящие лица: «пассивное» курение в 10 раз повышает вероятность раковых заболеваний.
Рак гортани: признаки и симптомы
Признаки заболевания весьма разнообразны и зависят от формы и места роста опухоли, степени ее распространения. Начальный период заболевания характеризуется незначительными и часто скрыто протекающими симптомами.
Должны насторожить следующие симптомы:
- охриплость или другие изменения голоса;
- припухлость в области шеи;
- боль в горле и ощущение дискомфорт при глотании, першение;
- ощущение инородного тела в гортани при глотании;
- постоянный кашель;
- боль в ухе;
- потеря веса.

Локализации опухолей гортани и их клиническая картина
Стоит отметить, что клинические проявления во многом зависят от локализации опухоли.
Рак вестибулярного отдела гортани
Развитие раковых опухолей вестибулярного отдела протекает агрессивно, они быстро распространяются на окружающие органы, характеризуются повышенной способностью метастазирования (в лимфоузлы шеи).
Это связано с хорошо развитой лимфатической системой вестибулярного отдела и ее многочисленными соединениями с лимфатическими сосудами глотки.
К сожалению, это наиболее частая локализация рака гортани. В начале заболевания обычно пациент ощущает дискомфорт при глотании, который по мере роста опухоли сменяется ощущением инородного тела. С прогрессированием заболевания возникает боль при глотании, ее интенсивность постепенно нарастает.
На поздних стадиях боль отдает в уши, причиняет большие страдания больному, становится причиной ограниченного приема пищи, что приводит к резкому снижению массы тела.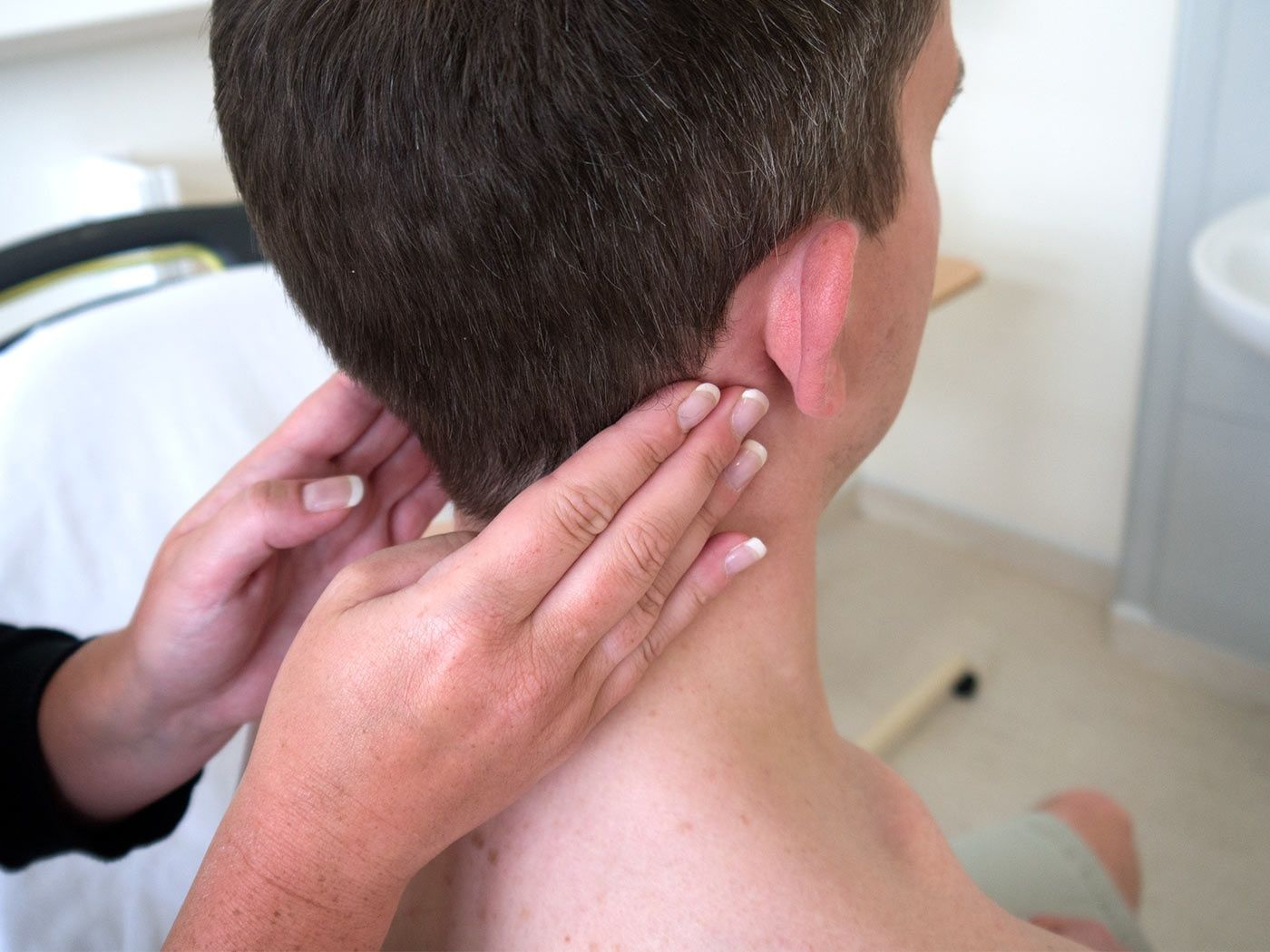
Рак среднего отдела гортани
Рак среднего отдела протекает наиболее благоприятно. Бедность лимфатическими сосудами данной области объясняет редкое метастазирование опухолей данной локализации. Охриплость, возникающая даже при небольшой опухоли, заставляет человека обратиться к врачу вскоре после появления этого симптома.
Это обусловлено нарушением плотного смыкания голосовых складок вследствие механического препятствия, которым является опухоль. В дальнейшем охриплость бывает проявлением ограничением подвижности складки или ее полной неподвижности вследствие роста опухоли в голосовую мышцу и подлежащие ткани.
Характерно неуклонное нарастание этого симптома — от небольшой охриплости до полной потери голоса. В более поздний период характерно присоединение еще и затрудненного дыхания. Оно связано с ростом опухоли в просвет гортани, сужением ее просвета, а также с неподвижностью одной или обеих половин гортани.
При дальнейшем росте опухоль может распространяться на соседние отделы гортани с соответствующими клиническими проявлениями, а также может прорастать вперед в мягкие ткани шеи.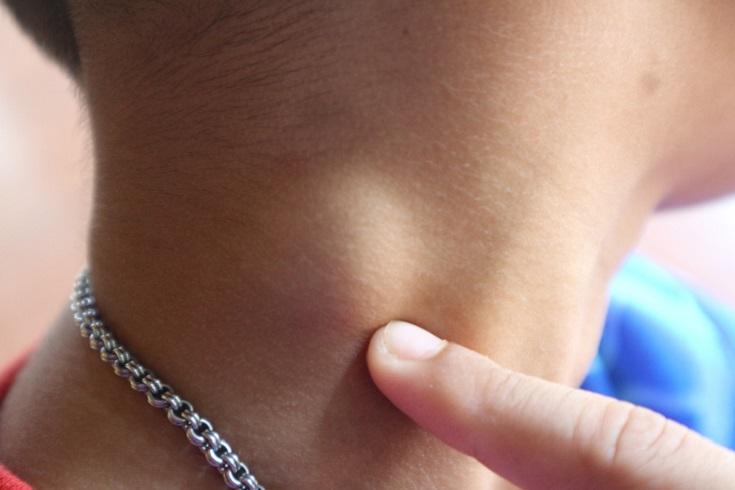
Рак подскладочного отдела гортани
Рак подскладочного отдела встречается сравнительно редко. Опухоли этой области также имеют ряд особенностей: как правило, у них эндофитная форма роста, они устойчивы к ионизирующему излучению, метастазируют преимущественно в предларингеальные и претрахеальные лимфоузлы.
Такие опухоли составляют около 2% всех опухолей гортани. Распространяясь к голосовой складке или проникая в нее, они приводят к охриплости. Довольно редко опухоль сужает просвет гортани, вызывая затруднения дыхания на вдохе.
Одним из направлений роста опухоли данной локализации является распространение на первые кольца трахеи. Значительная часть больных поступает с поражением двух или трех отделов гортани. В таких случаях наблюдается сочетание клинической симптоматики поражения различных отделов.
Диагностика рака гортани
При диагностике используются следующие процедуры: Непрямая ларингоскопия, внешний осмотр и пальпация. Фиброларингоскопия. Данный метод является одним из основных методов в диагностике рака горла. При проведении этой процедуры есть возможность осмотреть все отделы гортани в большом разрешении и без «слепых зон».
Данный метод является одним из основных методов в диагностике рака горла. При проведении этой процедуры есть возможность осмотреть все отделы гортани в большом разрешении и без «слепых зон».
Инструмент вводится в гортань легко и безопасно, есть возможность взять биопсию для цитологического исследования. Ко всему прочему, есть возможность визуализации подскладочного отдела и выполнения высококачественной фотосъемки.
Морфологическое исследование (гистологическое, цитологическое) материала полученного при биопсии, пункции и соскобах. Компьютерная томография (КТ) гортани. Используется для оценки состояний хрящей гортани, которые нельзя увидеть при ларингоскопии. Также этот метод дает дополнительную информацию о вестибулярном отделе гортани и гортаноглотке.
Магнитно-резонансная томография (МРТ). Этот метод позволяет оценить состояние голосовых складок, подскладочного отдела, просвета гортанных желудочков, черпалонадгортанных складок, грушевидных синусов. Рентгенография легких. Используется в случае подозрения на отдаленные метастазы.
Используется в случае подозрения на отдаленные метастазы.
Ультразвуковое исследование печени и лимфоузлов шеи. Используется в случае подозрения на отдаленные и регионарные метастазы. При наличии увеличенных регионарных лимфоузлов — пункция их для цитологического подтверждения. Все эти методы позволяют однозначно поставить диагноз и назначить подходящее лечение.
Лечение рака горла
Лечение может быть консервативным или хирургическим, что зависит от локализации опухоли в гортани и ее величины. В настоящее время уже недостаточно просто вылечить больного. Врачи стараются сохранить гортань. Поэтому лечение обычно начинают с консервативного (лучевого или химиолучевого) лечения.
На начальных стадиях заболевания излечение консервативным методом достигается в 85–90 % случаев. При этом функции гортани не нарушаются и больные продолжают прежнюю трудовую деятельность.
В тех случаях, когда консервативное лечение оказывается недостаточно эффективным, производится хирургическое вмешательство.
Если опухоль небольшая, то удаляется только часть гортани, при этом сохраняются ее голосовая и дыхательная функции. Но если больной обращается за помощью поздно, приходится производить полное удаление гортани. В таких случаях больной после заживления раны приступает к занятиям по выработке звучного голоса.
Через 2–3 месяца таких упражнений пациент уже общается с окружающими людьми. Все больные после проведенного лечения нуждаются в ежемесячном тщательном наблюдении у специалиста в течение 5 и более лет. Это необходимо для предотвращения и своевременного лечения возможных осложнений, рецидивов или метастазов опухоли.
Во время лечения и после него больной должен получать полноценное, высококалорийное, витаминизированное питание. Не следует употреблять кислую, соленую и острую пищу, приправы, так как это усиливает сухость в глотке и способствует появлению отека. Больным нельзя курить, употреблять любые спиртные напитки, переохлаждаться, загорать, а также проводить любые тепловые процедуры в области шеи.
Категорически запрещается применять различные стимулирующие препараты (настойку алоэ, прополис, мумие и т.п.), так как они содержат в большом количестве биологические активные вещества, которые могут ускорить рост опухоли.
Профилактика рака гортани
Рак гортани, как и любое заболевание, легче предупредить, чем вылечить. Поэтому:
- откажитесь от курения и неумеренного употребления алкоголя;
- соблюдайте правила индивидуальной профилактики при работе с перечисленными ранее химическими веществами;
- своевременно лечите хронические заболевания гортани, удаляйте доброкачественные новообразования.
В заключение отметим, что при появлении длительно не проходящих охриплости и осиплости не следует месяцами заниматься самолечением или ожидать самоизлечения. Необходимо как можно раньше обратиться к врачу и не отказываться от предложенных обследований и лечения.
лечение, лапароскопические и роботические операции с быстрой реабилитацией
Одним из приоритетных направлений работы Клиники гинекологии и онкогинекологии ЕМС является диагностика и лечение кист и опухолей яичников (образований), достаточно часто диагностируемых у женщин репродуктивного возраста, а также после наступления менопаузы.
Часто термины – киста, кистома, опухоль яичника – являются для клинициста практически синонимами и означают наличие аномального образования (нароста) на яичнике. Дело в том, что в международных классификациях есть понятия ADNEXAL MASS, OVARIAN MASS, OVARIAN CYST – все они взаимозаменяемые, каждое кистозное образование яичника можно назвать одним из трех терминов.
Опухоль яичника подразумевает под собой наличие кисты с содержанием плотного компонента. Сама по себе киста представляет собой «пузырь» на поверхности или внутри яичника, наполненный жидкостью. Даже для современных методов интраскопии (УЗИ, КТ, МРТ), а следовательно для онкогинеколога эти образования различают только по характеру содержимого.
Существует множество классификаций по гистологии, размеру, функциональности, но классификация по степени злокачественности достаточно универсальна и отвечает потребности в информации о заболевании как врача, так и пациентки.
Виды кист яичников
Кисты и опухоли яичников подразделяются на три типа:
Доброкачественные образования (кисты) яичников чаще встречаются у молодых женщин и могут быть связаны с таким заболеванием, как эндометриоз (когда клетки эндометрия, внутреннего слоя стенки матки, разрастаются за пределами этого слоя), а также могут быть следствием нарушения менструального цикла.
Пограничные опухоли яичников чаще встречаются у женщин после 30 лет. Под микроскопом кисты можно определить как злокачественные, но они имеют клиническое течение, больше напоминающее доброкачественные образования. Пограничные опухоли в редких случаях становятся причиной распространения метастазов (отсевов), но часто провоцируют рецидивы (когда спустя время опухоль возвращается на яичнике или появляется в другом месте) – в этих случаях необходимы повторные операции. Химиотерапия в этом случае не эффективна.
Злокачественные опухоли яичников (рак яичников) в большинстве случаев встречаются у женщин после наступления менопаузы. К сожалению, 80% пациентов обращаются к врачу лишь с проявлением симптомов – на третьей-четвертой стадии заболевания. В этих случаях выполняют максимально радикальные операции, направленные на удаление всех опухолевых узлов из брюшной полости, после операции (в некоторых случаях и до операции) проводится химиотерапия. Несмотря на позднюю стадию при обращении, 30-40% пациенток имеют шансы на полное излечение.
Как выявляются кисты (образования, опухоли) яичников?
Некоторые женщины обращаются к гинекологу с болью внизу живота. Иногда эти боли имеют циклический характер, в некоторых случаях – постоянный. В некоторых случаях кисты и образования яичников выявляются случайно при профилактических ультразвуковых исследованиях.
Что такое онкомаркеры? Для чего они используются?Онкомаркеры – это специфические вещества, возникающие в биологических жидкостях пациентов в результате жизнедеятельности раковых клеток. Наиболее часто исследуемым в крови онкомаркером при образованиях яичников является СА-125. Его часто определяют при обнаружении кист или образований яичников. К сожалению, СА-125 лишен специфичности. Он может повышаться в несколько раз при доброкачественных процессах в брюшной полости (миома матки, эндометриоз, доброкачественные кисты яичников, колит и другие), в то время как у половины женщин со злокачественными опухолями яичников на ранних стадиях уровень СА-125 в норме.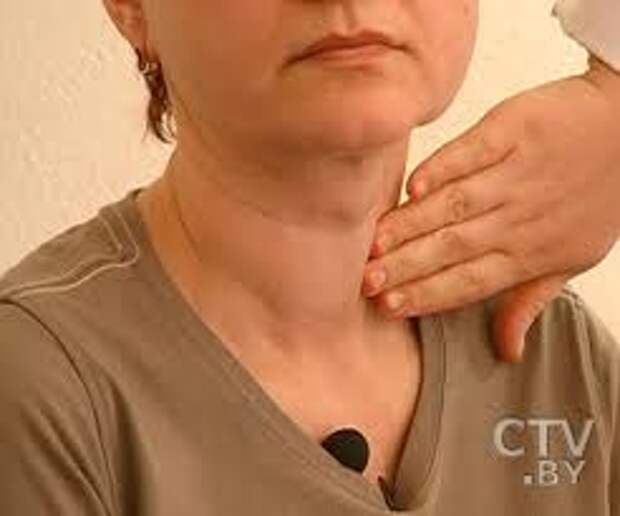 Поэтому определение СА-125 часто не используется для решения вопроса о злокачественности опухоли до операции, но в совокупности с данными УЗИ в некоторых случаях может стать для хирурга-гинеколога значимым диагностическим показателем.
Поэтому определение СА-125 часто не используется для решения вопроса о злокачественности опухоли до операции, но в совокупности с данными УЗИ в некоторых случаях может стать для хирурга-гинеколога значимым диагностическим показателем.
Пожалуй, только функциональные кисты (кисты, которые образуются в результате менструального цикла и не произошедшей овуляции) заслуживают наблюдения гинекологом в динамике. Функциональные кисты должны исчезнуть через 1-2 менструальных цикла. Если этого не произошло, киста – не функциональная, а патологическая.
Поликистозные яичники (множество мелких кист по периферии яичника) могут быть вариантом нормы, а также быть признаком одного из компонентов синдрома поликистозных яичников. Эти мелкие кисты также в большинстве случаев не требуют оперативного лечения, если только они не сочетаются с бесплодием или нарушениями менструального цикла.
Поликистозные яичники действительно обнаруживаются у 15-20% совершенно здоровых женщин и не требуют лечения. В других случаях они входят в клинически значимый синдром поликистозного яичника (гиперандрогения, нарушения цикла). Все остальные кисты и образования яичников считаются патологическими и требуют хирургического удаления.
В других случаях они входят в клинически значимый синдром поликистозного яичника (гиперандрогения, нарушения цикла). Все остальные кисты и образования яичников считаются патологическими и требуют хирургического удаления.
Точно определить, доброкачественная киста или злокачественная (пограничная), можно только после удаления кисты или яичника с кистой в процессе операции. Все методики предоперационной диагностики (УЗИ, онкомаркеры, анализ симптомов) являются приблизительными и не дают 100% ответа на вопрос о злокачественности.
Некоторые кисты также могут вызывать перекрут яичника, когда его кровоснабжение прекращается, яичник отмирает, что является показанием для экстренной операции. Некоторые кисты могут непроизвольно разрываются, иногда приводя к значительным кровотечениям (апоплексия яичника), что обычно также требует экстренного оперативного вмешательства.
Возможно ли сохранение самого яичника, на котором возникла киста, или требуется его полное удаление?В большей степени это зависит от характера кисты, возраста женщины и ряда других факторов. Говоря о доброкачественных кистах яичников (эндометриома, цистаденома, фоликулярная киста и др.) при не очень крупных размерах возможно сохранение яичника и удаление только кисты с капсулой во избежание рецидива.
Говоря о доброкачественных кистах яичников (эндометриома, цистаденома, фоликулярная киста и др.) при не очень крупных размерах возможно сохранение яичника и удаление только кисты с капсулой во избежание рецидива.
Если киста во время операции с точки зрения онкологии выглядит подозрительно, безопаснее удалить весь яичник вместе с кистой, погрузив его при этом в пластиковый мешок непосредственно в животе, после чего извлечь – очень важно не «разорвать» кисту в животе, то есть чтобы ее содержимое не попало в брюшную полость пациентки, так как это может спровоцировать возникновение проблем в будущем.
Ваш гинеколог должен обязательно предупредить вас о возможной необходимости удаления всего яичника с кистой (опухолью) и что это решение может быть принято хирургом во время операции, хотя в большинстве случаев яичник удается сохранить.
В некоторых случаях требуется удаление кисты вместе с яичником – в этом случае хирург отправляет его на срочное гистологическое исследование, результаты которого помогают оперативно принять решение относительно необходимого объема оперативного вмешательства непосредственно во время операции.
Один яичник в полном объеме может выполнять свои функции, в том числе производить половые гормоны, обеспечивая нормальный менструальный цикл, а также ежемесячно образовывать яйцеклетки. Если маточная труба сохраненного яичника проходима, то шансы забеременеть и выносить ребенка такие же, как и у женщин с двумя яичниками.
Лечение кист яичников
Если киста (образование) яичника не слишком крупная, составляет менее 7-9 сантиметров в диаметре и не вызывает особых подозрений на предмет ее злокачественности по результатам УЗИ – выполняется минимально инвазивная процедура – лапароскопия яичника.
Стоит отметить, что подавляющее большинство кист яичников попадают в эту категорию и лечатся путем лапароскопической операции, дающей отличные косметические результаты, минимальную кровопотерю во время операции и быстрое восстановление. Если киста слишком крупная и не может быть безопасно извлечена из брюшной полости через маленькие лапароскопические отверстия, выполняется полостная операция.
Если по данным УЗИ или компьютерной томографии (КТ) или онкомаркеров крови есть основательно подозрение, что образование злокачественное, в этом случае выполняется полостная операция.
При ряде нетипичных кист и образований яичников целесообразно проведение лапароскопической операции. В других случаях лапароскопия используется только для диагностики образования яичников, а дальше переходит в полостную операцию.
Существуют ли неоперативные методы лечения кист (образований) яичников?Не считая функциональных кист и поликистозных яичников, остальные виды кист и образований лечатся хирургическим путем. Существует ошибочное мнение, что некоторые гормональные препараты способствуют рассасыванию кисты, однако никаких доказательств действенности этого способа в медицинской литературе нет.
В некоторых случаях киста рассасывается самостоятельно (функциональная киста), но это, как правило, происходит спонтанно, а не из-за применения гормональных препаратов. Применение гормональных (контрацептивных) препаратов действительно оправдано лишь в единственном случае — для профилактики повторного образования функциональных и других доброкачественных кист яичников. Более того, применение гормональных контрацептивов в течение 5 лет и более (суммарно за жизнь женщины) снижает риск развития рака яичников на 40%.
Применение гормональных (контрацептивных) препаратов действительно оправдано лишь в единственном случае — для профилактики повторного образования функциональных и других доброкачественных кист яичников. Более того, применение гормональных контрацептивов в течение 5 лет и более (суммарно за жизнь женщины) снижает риск развития рака яичников на 40%.
Если по результатам УЗИ выявлена киста яичника, необходимо обратиться к хирургу-гинекологу, специализирующимся на проведении лапароскопических операций. Даже если киста окажется функциональной, гинеколог-эндохирург продолжит наблюдение пациентки в течение нескольких месяцев, пока киста не рассосется самостоятельно. Если киста не типична или возникли подозрения на наличие пограничной или злокачественной опухоли, в этом случае следует обратиться к хирургу-онкогинекологу, который назначит дополнительные исследования и проведет лапароскопическую либо полостную операцию.
Хирурги-онкогинекологи ЕМС имеют соответствующую хирургическую подготовку, большой хирургический опыт в онкогинекологии и смежных дисциплинах, самое современное современное оборудование, а главное — понимание необходимости полного радикального удаления опухоли во время операции.
Главная задача Отделения гинекологии и онкогинекологии ЕМС – оказание хирургической и терапевтической медицинской помощи при гинекологических и онкогинекологических заболеваниях в короткие сроки, максимально результативно, безболезненно и с минимальными побочными эффектами. Работа строится в соответствии со стандартами доказательной медицины, практикуемой в США и странах Западной Европы.
Коллектив врачей отделения – хирурги-онкогинекологи, хирурги- гинекологи, урогинекологи, за плечами которых не только годы практики в лучших клиниках России, США, Европы и Израиля, но и мощная теоретическая подготовка, которая постоянно совершенствуется благодаря участию докторов в международных конгрессах и конференциях по специальности.
Руководителем отделения является опытный хирург-онкогинеколог и акушер-гинеколог, сертифицированный национальной комиссией США (Board Certified) по акушерству-гинекологии и онкогинекологии, а также являющийся сертифицированным специалистом по акушерству-гинекологии и онкологии в России Владимир Носов. Клиника ЕМС является одной из немногих в Москве, уровень оказания медицинских услуг которой, соответствует мировым стандартам.
причины заболевания, стадии, симптомы, диагностика, лечение лишая – Опытные неврологи в Москве – Клиника ЦКБ РАН
Опоясывающий лишай имеет яркие и болезненные симптомы. Чаще всего заболевание выявляется у пожилых людей. Неблагоприятная экология способствует развитию инфекции и у молодых людей со слабым иммунитетом. Опоясанный лишай нередко развивается на фоне онкологических процессов, особенно у людей с ослабленным иммунитетом (после химиотерапии, например).
Признаки заболевания
Начало болезни достаточно ярко выражено – появляется чувство жжения и болезненность определенного участка кожи. Часто эти участки совпадают с расположением тройничного лицевого нерва, поражают лоб, затылок, шею, могут располагаться в соответствии с ходом нервов.
Часто эти участки совпадают с расположением тройничного лицевого нерва, поражают лоб, затылок, шею, могут располагаться в соответствии с ходом нервов.
Формы лишая
Болезнь может быть типичной и атипичной.
При атипичной форме симптоматика может быть неярко выраженной:
- При абортивной форме высыпания отсутствуют или имеется единственный очаг;
- Буллезная форма — множественные пузырьки с прозрачной жидкостью;
- Геморрагическая форма — пузырьки с кровянистой жидкостью, на месте которых остаются шрамы.
- Гангренозная форма оставляет трудно заживающие язвы и грубые шрамы.
Причины возникновения
Активизируются инфекции, которые присутствуют в организме в спящем состоянии. Провоцируют развитие процесса следующие факторы:
- Препараты, подавляющие иммунитет;
- Большие нагрузки, стрессы;
- Раковые процессы;
- Лучевая терапия;
- ВИЧ;
- Пересадка органов.
Особого внимания требуют повторные эпизоды, так как высыпания часто локализуются в месте опухоли. Развитие опоясывающего лишая проходит определенные стадии.
Начальная стадия болезни
От инкубационного до активного периода проходит около четырех суток. В это время возникает:
- Недомогание, слабость.озноб;
- Боль;
- Повышение температуры;
- Жжение и зуд;
- Увеличиваются лимфоузлы;
- Возможны расстройства работы органов и систем организма.
Впоследствии расстройства ослабевают.
Период высыпаний
Вид высыпаний зависит от тяжести болезни. На начальной стадии высыпания выглядят как небольшие розовые пятна, расположенные на здоровой коже.
Если процесс развивается типично, то уже назавтра их сменяют пузырьки с прозрачной жидкостью – сгруппированные везикулы. Через 3 дня их содержимое мутнеет. Высыпания происходят рывками, с перерывами в несколько дней.
Высыпания происходят рывками, с перерывами в несколько дней.
Если развивается тяжелая гангренозная форма, то наполнение пузырьков может быть с примесью крови. Создается впечатление, что пузырьки переходят на другое место, располагаясь вокруг тела.
Если форма воспаления легкая, проявление заболевания может носить только неврологический характер, когда больной чувствует боль, но сыпь отсутствует. Это герпетическая невралгия.
Образование корочек
Как правило, через 2-3 недели от начала высыпаний образуются корочки. Участки высыпаний бледнеют и подсыхают. На месте отпавших корочек остается небольшая пигментация.
Диагностика
При ярко выраженном проявлении кожных форм заболевания поставить диагноз не представляет сложности. Ошибки возникают на начальной стадии, когда ошибочно диагностируют стенокардию, инфаркт легкого, плеврита, острый аппендицит.
Лабораторно подтверждают диагноз при помощи микроскопа или иммунофлюоресцентным методом. В широкой практике лабораторную диагностику не используют.
В широкой практике лабораторную диагностику не используют.
Чем лечить заражение?
Если болеют молодые люди, у которых отсутствуют хронические заболевания, то лечение не проводят. Болезнь полностью исчезнет в течение месяца. Для исключения боли при герпесе врач может назначить обезболивающие препараты. При интенсивных болях применяют противоболевые средства вместе с противовирусными. Возможно использование нестероидных препаратов. Назначают противогерпетичные средства в таблетках, кремы, мази или внутримышечные инъекции.
Для чего используют противовирусные препараты?
Цель – исключить развитие осложнений. Противогерпетичное лечение помогает быстрому заживлению язвочек и улучшает состояние пациента.
Курс лечения и дозировка лекарств определяется врачом с учетом общего состояния пациента. В среднем время лечения не превышает 10 дней.
Если развивается гангренозная форма с бактериальной инфекцией, назначают антибиотики, иммуномодуляторы, физиотерапевтические процедуры и витамины.
Что касается обработки высыпаний, то существуют различные мнения по поводу использования подсушивающих средств. В любом случае пользоваться ими следует с осторожностью, чтобы не ухудшить состояние кожи ожогом.
Не следует использовать гормональные препараты, так как они подавляют работу иммунной системы.
Лечение заболевания у пожилых пациентов не всегда проходит успешно, так как противовирусные препараты не оправдывают себя.
Возможные последствия
- Паралич лицевого или других нервов.
- Снижение зрения.
- Нарушения работы внутренних органов.
- Менингоэнцефалит, приводящий к инвалидности.
- При бактериальной инфекции лечение затягивается на месяцы.
Заразен ли опоясывающий лишай?
Наиболее часто случаи развития болезни регистрируются в межсезонье. Если человек болел ранее ветрянкой и имеет хороший иммунитет, то вероятность заразиться при контакте с больным у него минимальна.
Если же иммунитет к вирусу герпеса ослаблен или не сформирован, то вероятность заболеть при контакте существует, в том числе и повторно.
Когда передается лишай
- Больной человек может заразить тех, кто не переболел ветрянкой — взрослых и детей.
- При наличии стойкого иммунитета и хорошем здоровье вероятность заразиться нулевая.
- Заболевают чаще всего дети.
- Практически каждый человек может заболеть опоясывающим лишаем, если его защитные механизмы будут ослаблены.
- Вирусопасен в период образования свежих пузырьков. В период образования корочек опасности заразиться нет.
Профилактика заболевания
Необходимо изолировать заболевших, избегать контактов с заболевшими (касается тех, кто не болел ветрянкой), соблюдать правила гигиены, принимать меры для укрепления иммунитета.
К какому врачу обратиться с этой болезнью
Обращаться следует сначала к терапевту, затем к инфекционисту или дерматологу. Если форма герпеса тяжелая, необходима помощь невролога, при поражении глаз — офтальмолога.
Рекомендуем записаться на прием в неврологическое отделение клиники РАН (Москва). Вас осмотрят лучшие врачи, изучат признаки заболевания, определят возбудителя инфекции, поставят диагноз, проведут консультацию, выдадут клинические рекомендации и назначат эффективное лечение.
Не откладывайте поход к специалисту! Специалисты неврологического отделения ЦКБ РАН в Москве напоминают: любые тревожащие вас симптомы являются поводом для консультации невролога. В этом случае врач сможет распознать и купировать заболевание на ранней стадии, пока ситуация не усугубилась и не стала необратимой. Записаться на прием к неврологу можно по телефону клиники, а также с помощью формы на сайте.
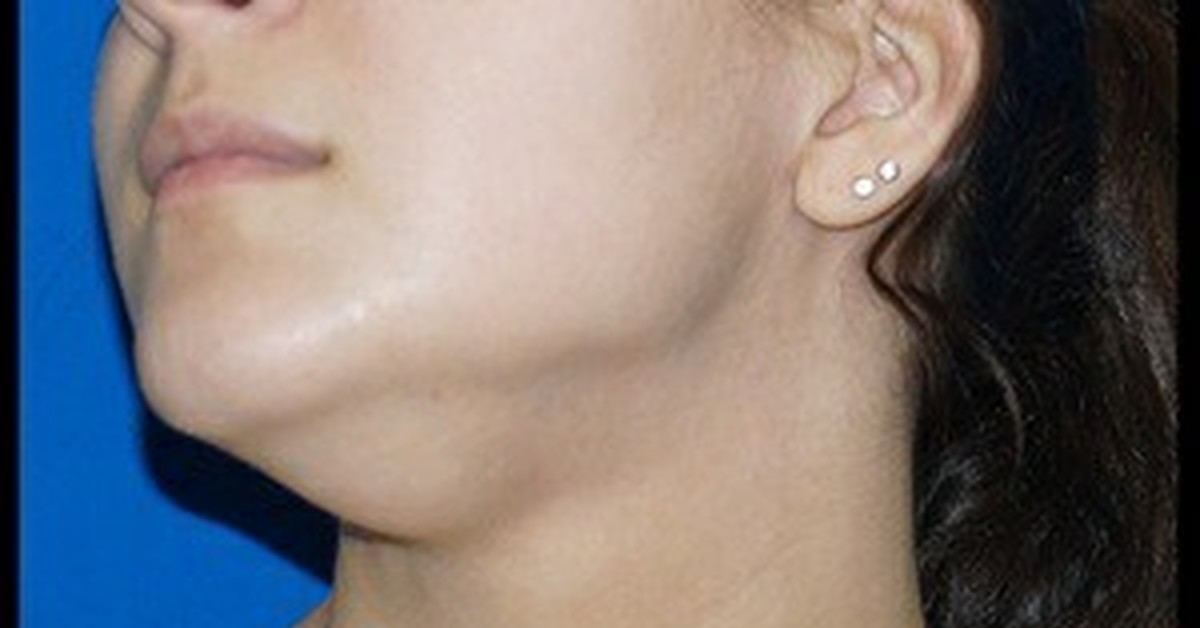
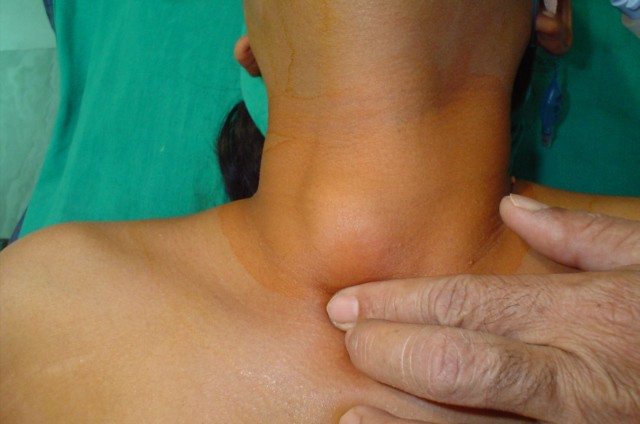
Памятка для пациентов, перенесших операцию на щитовидной железе
2 Сентября 2016 В течение 1 месяца после операции возможно снижение работоспособности и повышения утомляемости. Рекомендуется в течение первых 2-4 недель после выписки несколько ограничить физические нагрузки (длительность ограничения зависит от типа проведенной операции).В процессе формирования послеоперационного рубца на шее возможны ощущения «покалывания», «онемения кожи», «натяжения», ощущения «кома в горле» при глотании. Эти явления обычно проходят в течении 2-6 месяцев. Окончательное формирование кожного рубца происходит 6-12 месяцев после операции.
Отек краев послеоперационной раны может сохраняться до 2 месяцев после операции, после чего отек самостоятельно исчезает.
До снятия кожного шва разрешается мыть тело и голову, однако зону шеи шва следует защищать от контакта с водой. При намокании повязки – снять ее, осушить шов чистой салфеткой и наложить новую, сухую повязку.
После снятия шва в этот же день разрешается принимать душ и мыть зону шва. Носить повязку после снятия шва не нужно.
В течение первого месяца после операции следует ограничить воздействие на послеоперационный рубец грубых шерстяных и синтетических тканей.
Если вам назначен L-тироксин, помните, что применять его следует утром, натощак, за 30 минут до еды, запивать таблетку следует только водой. Прием препаратов, содержащих железо или кальций (например, витаминных комплексов) возможен через 3 часа после приема тироксина. В дни сдачи анализа крови на гормоны щитовидной железы следует сдавать кровь до приема L-тироксина с целью исключения возникновения погрешности в результатах.
Помните, что самостоятельное изменение дозы принимаемого L-тироксина может быть опасным. Изменяйте режим приема препарата только после консультации врача.
Первый анализ крови на уровень гормонов щитовидной железы может быть назначен вашим лечащим врачом через 1 или 2 месяца после операции. Получив результаты анализов, обратитесь за консультацией к вашему лечащему врачу.
Помните, что операция на щитовидной железе ни в коем случае не приводит к инвалидности, к потере работоспособности и возможности жить полноценной жизнью. Даже после удаления щитовидной железы прием искусственного гормона L-тироксина полностью нормализует все важные функции организма.
Помните, что Ваш лечащий доктор всегда готов помочь Вам. Не стесняйтесь обратиться к нему за советом.
Хирургическое отделение № 2
Что делать при укусе клеща: алгоритм действий.
У вас есть ощущение, что в последние годы каждую весну все вокруг трубят о клещах? Так и есть, вам не показалось. Действительно, активность клещей возросла во много раз. Что делать при укусе клеща, знают далеко не все.
И я не прошла мимо: на днях моего сына укусил клещ прямо около дома. Информации о клещах вокруг море, однако, она очень противоречива: стоит ли исследовать клеща на инфекции, какие именно инфекции актуальны, каков риск заразиться и, самое, главное, что конкретно нужно делать, нужно ли пить антибиотики, в какой дозе.
Почему сейчас возросла активность клещей?
- Существует несколько версий повышения численности клещей:
- Изменение техники внесения минеральных удобрений в почву
- Запрет на сжигание травы вокруг городов и деревень
- Запрет на использование дихлордифенилтрихлорэтана (дуст, ДДТ). ДДТ был запрещен из-за высокой степени накопления в растениях и животных. Это единственный яд, который был способен остановить размножение клещей по всей стране.
Последняя версия считается наиболее правдоподобной и ее придерживаются большинство инфекционистов.
Когда активны клещи
Начинают охотиться клещи при повышении температуры до +4-4,5 градусов, активность нарастает, как правило, с середины апреля, достигает пика к середине июня, дальше идет на спад, второй пик активности у некоторых видов в осеннее время. Максимальная активность при температуре +10 — +25 градусов, а вот жару клещи не любят – прямые солнечные лучи действуют на них угнетающе.
Чем опасен укус клеща:
В Беларуси живет большое количество разновидностей клещей, опасны в отношении переноса заболеваний в первую очередь иксодовые лесные клещи, а также опасность представляют луговые клещи
Всего клещи переносят около 20 заболеваний, из них опасны для человека 9 из них. В первую очередь это лайм-боррелиоз (мигрирующая эритема) и клещевой энцефалит. Также сейчас характерен рост передачи анаплазмоза, эрлихиоза, бабезиоза (пироплазмоза) и бартонеллеза.
Каков риск заражения:
Однако паниковать рано: не все клещи заразны. Выше всего риск заразиться лайм-боррелиозом, заражено около 33% клещей, в Беларуси в год болеет около 1000 человек. Даже если клещ заразен, у половины укушенных просто выработаются антитела, а у второй половины проявятся симптомы заболевания.
Риск клещевого энцефалита составляет 1,5%, в год в Беларуси заражается около 100 человек. Для нашей местности характерен западноевропейский тип клещевого энцефалита, он характеризуется более благоприятным течением, чем дальневосточный тип.
Как выглядит клещ
Клещ в голодном состоянии не более 3 мм в длину, присосавшись и напившись кровью, он может увеличиться в 50-100 раз.
Охотятся различные формы: и нимфы, и взрослые особи, как самки, так и самцы. Самки могут находиться на человеке в присосавшемся состоянии до 10 суток.
Как охотится клещ
В 2016 году 53,6% укушенных пострадали от клещей именно в лесной зоне. Клещи любят лиственные и смешанные леса, места с высокой травой, а в сухих хвойных лесах и на болотах их на порядок меньше.
Клещи охотятся с травы или с кустов, они не падают с деревьев и прыгать не умеют. Клещ, сидя на травинке и удерживаясь за нее тремя парами лап, поднимает кверху переднюю пару, как будто в молитве. Клещи способны ощущать источник тепла, так они и чувствуют жертву. Передняя пара лап оснащена крючками и присосками для захвата. Попав на тело, клещ, как правило, в течение 30 минут ползает в поисках укромного местечка с более нежной кожей. Поэтому так важен своевременный осмотр после посещения потенциально опасных участков.
У человека излюбленные места клещей – это подмышечные впадины, паховая область, спина, шея, кожа за ушами, ноги.
Клещ вводит в тело хозяина слюну, воткнув в кожу хоботок. В слюне клеща содержится обезболивающее вещество, потому укусы клеща, как правило, не ощущаются, безболезненны, может несколько зудить место укуса. Также в слюне есть разжижающее кровь и цементирующие вещества, а также возбудители заболеваний. Отвечая на вопрос, что делать пр укусе клеща, следует помнить: чем дольше клещ находится на теле, тем больше слюны он введет в кровь, тем выше риск передачи заболевания.
Что делать при укусе клеща: алгоритм действий
Обнаружив клеща, можно идти двумя путями: бежать к хирургу в ближайший травмопункт или достать клеща самостоятельно.
1 вариант: Обратиться к хирургу для извлечения клеща
Плюсы:
- Знающий специалист достанет клеща профессионально, не повредив тело и не оторвав головку. Таким образом, меньше риск выдавить в кровь возбудителей болезней, что часто бывает при неправильном извлечении
- Врач даст профессиональную рекомендацию по вероятности заражения, профилактическому лечению и укажет лаборатории, где можно исследовать клеща
Минусы:
- Чем дольше клещ находится в присосавшемся состоянии, тем больше слюны попадает в кровь, тем выше риск заражения. Можно потратить много времени на дорогу к специалисту, ожидание в приемном отделении
- Неприятное чувство, желание избавиться побыстрее от паразита не добавляют приятных минут в ожидание помощи
- Зачастую страх ребенка перед врачебными манипуляциямии
2 вариант: Извлечь самостоятельно
Плюсы:
- Можно сделать прямо на месте, минимизировав время нахождения клеща
- Меньше стресса для ребенка от врачебных манипуляций
Минусы:
- Риск оторвать голову при неправильном извлечении, голова в таком случае остается в коже
- Риск пережать на брюшко и выдавить содержимое в кровь
Как достать клеща правильно?
Чем дольше клещ находится в присосавшемся состоянии, тем больше вероятность заражения!
Нельзя пользоваться маслом, жирным кремом для извлечения клеща! В этом случае у него закупориваются дыхальца, и он рефлекторно выпускает слюну и возбудителей в кровь, повышая, таким образом, риск заражения.
Способы извлечения клеща
При помощи хлопчатобумажной нитки
Ее завязывают в узел, как можно ближе к хоботку. Закручивая концы нити при помощи кругового движения, извлекают клеща, потихоньку подтягивая его вверх и покачивая в стороны. Резкие движения недопустимы.
С использованием нескольких нитей
Завязать нужно несколько нитей, подтягивая вторую нить без резких движений вытащить клеща из кожи.
Пинцетом
Клеща нужно захватить как можно ближе к хоботку. Затем его аккуратно вытаскивают, вращая вокруг своей оси в удобную сторону. Обычно через 1-3 оборота клещ извлекается целиком вместе с хоботком. Если клеща попытаться выдернуть – велика вероятность его разрыва. Нельзя надавливать на брюшко — возможно выдавливание его содержимого вместе с возбудителями в ранку.
С помощью специальных приспособлений:
Клещевертов.
С помощью ручки-лассо.
При помощи стерильной (прокаленной) иглы – как занозу.
После извлечения клеща обрабатываем место укуса йодом или спиртосодержащей жидкостью.
Как действует врач
Алгоритм действий медицинских работников при обращении пациента по поводу укуса клеща регламентируется приказом Министерства здравоохранения Республики Беларусь от 19.04.2016 г. №338 «О мероприятиях по профилактике заболеваний, передаваемых иксодовыми клещами»:
п.7. В случае обращения за медицинской помощью в первые 72 часа после укуса пациенту, не имеющему медицинских противопоказаний к приему лекарственных средств, назначают экстренную химиопрофилактику. Пациента (его законного представителя) следует информировать, что максимальный профилактический эффект достигается только в том случае, если экстренная профилактика начата в первые 72 часа.
п.8. Лицам, имеющим медицинские противопоказания к приему лекарственных средств, медицинский работник выдает направление на лабораторное исследование клеща по форме, согласно приложению 2 к вышеуказанному Алгоритму и сообщает адрес ближайшей организации здравоохранения, осуществляющей лабораторное исследование клеща.
п.10. Пациентам, которым назначена экстренная химиопрофилактика клещевых инфекций, направление на лабораторное исследование клеща не выдается. В этом случае пациенту разъясняется, что он имеет право, самостоятельно обратится в микробиологическую лабораторию, проводящую исследование переносчиков, для проведения исследования клеща на платной основе.
То есть, врач обязан всем назначить антибиотик в качестве профилактики лайм-боррелиоза, за исключением беременных и других лиц, которым противопоказан антибиотик. Только им дадут направление на бесплатное исследование, для всех остальных эта процедура будет платной.
Что входит в экстренную профилактику
Экстренная профилактика наиболее эффективна при назначении впервые 72 часа после укуса. Для взрослых и детей от 8 лет экстренная профилактика лайм-боррелиоза проводится доксициклином, 0,1 г. однократно.
Доксициклин противопоказан беременным и детям до 8 лет. Для них врач принимает решение о направлении клеща на исследование или назначает разрешенный препарат, как правило, амоксициллин, в дозировке соответственно возрасту.
Нужно ли исследовать клеща?
Парадокс в том, что результаты исследования клеща будут готовы через 3 рабочих дня, а экстренная профилактика антибиотиком эффективна только при назначении в первые 72 часа после укуса. И если через 3 дня окажется, что клещ заражен лайм-боррелиозом, уже будет слишком поздно начинать профилактический прием препарата.
С другой стороны, антибиотик не действует против клещевого энцефалита. В эндемичных районах, где высок риск, заразиться укушенным вводят иммуноглобулин – антитела, выработанные людьми, переболевшими клещевым энцефалитом. Они не могут предотвратить заражение, однако могут обеспечить более легкое течение заболевания.
У нас в стране экстренную профилактику иммуноглобулином не проводят, а терапия противовирусными препаратами (ремантадином), к сожалению, низкоэффективна. Зато у нас при желании можно сделать прививку против клещевого энцефалита.
Для собственного успокоения, чтобы спать спокойно и не вздрагивать от каждого пятнышка на теле и повышения температуры, можно сдать клеща на лабораторное исследование. На лайм-боррелиоз исследуют тело клеща, на клещевой энцефалит – голову.
Если в вашем населенном пункте не выполняют исследование клеща, можно отвезти клеща в ближайший центр гигиены и эпидемиологии, далее его отправят на исследование.
Исследование удаленного клеща показано только в случаях наличия противопоказаний для назначения профилактического лечения лицам, пострадавшим от укуса клеща.
В остальных случаях исследование клеща проводится на платной основе по желанию. По результатам лабораторных исследований иксодовых клещей, проведенных в государственном учреждении «Минский городской центр гигиены и эпидемиологии» в 2019 году в 6,1 % случаев выявлен возбудитель Лайм-боррелиоза.
В государственном учреждении «Минский городской центр гигиены и эпидемиологии» исследование клещей проводится на зараженность боррелиями (возбудителей Лайм-боррелиоза), с более подробной информацией можно ознакомиться по ссылке: https://www.minsksanepid.by/node/42.
Исследование клещей (выявление возбудителей клещевого энцефалита, Лайм-боррелиоза, анаплазмоза, эрлихоза) проводится в РНПЦ эпидемиологии и микробиологии по адресу: г. Минск, ул. Филимонова, 23 на платной основе, телефон 374-24-41 или на сайте: https://www.belriem.by/services .
При самостоятельном удалении присосавшегося клеща следует обратиться к участковому терапевту (врачу-инфекционисту, педиатру), который назначит профилактическое лечение. Профилактический прием назначенного антибиотика позволит предупредить не только болезнь Лайма, но и другие бактериальные клещевые инфекции.
Справочно: Анализ заболеваемости Лайм боррелиозом в г.Минске, показывает, что в подавляющем большинстве случаев (более 97%) заболевание развивается у лиц, проигнорировавших химиопрофилактику после укуса клещей.
Результаты исследования клеща направляются в учреждения здравоохранения по месту жительства. Обо всех положительных результатах сообщается телефонограммой в день исследования в территориальный центр гигиены и эпидемиологии соответственно месту проживания. Можно также узнать самостоятельно, позвонив в лабораторию.
Что делать, если клещ заражен
Главное – не паниковать!
Если клещ заражен лайм-боррелиозом, заболевание проявится у 50% укушенных. У половины людей только выработаются антитела. У остальных на месте укуса через 2-30 дней появляется покраснение, со временем пятно увеличивается, в центре бледнеет, по краям цвет переходит в более интенсивный. Следующим этапом является появление пятен в разных частях тела, вовлечение суставов, поражение печени, нервных окончаний. Чаще заболевание протекает без повышения температуры, иногда может быть недомогание, озноб, мышечная слабость, головная боль. Высок риск перехода в хроническую форму с вовлечением разных органов и систем.
Если клещ заражен клещевым энцефалитом, нужно в течение месяца следить за самочувствием. Заболевание начинается с лихорадки, как ОРВИ, повышения температуры до 38-40 градусов, озноба, общей слабости, резкой головной боли. Возможна тошнота и рвота, нарушения сна. Характерно онемение кожи лица и шеи, слабость мышц шеи и конечностей. Редко в тяжелых случаях возможен паралич, поражение оболочек мозга, инвалидность и даже смерть. Чем раньше назначено комплексное лечение в стационаре, тем более благоприятен прогноз.
Если в течение месяца после укуса появилось пятно на коже, поднялась температура – нужно незамедлительно обратиться к инфекционисту.
В ряде платных лабораторий через 3 недели после укуса клеща можно сдать анализ крови на антитела к боррелиям (возбудитель лайм-боррелиоза) и вирусу клещевого энцефалита. Наличие и титр антител класса М (IgM) говорят об активном заболевании, наличие антител класса G (IgG) — клеток памяти — говорит о том, что организм встречался ранее с этими инфекциями.
Как избавиться от клещей
Способы уменьшения численности клещей включают в себя уборку опавших листьев и бурьяна, своевременные покосы. Кроме того, парки и зеленые зоны обрабатывают централизованно специальными акарицидными средствами. Эту услугу можно заказать и на дачу, а можно обработать участок самостоятельно.
К акарицидным средствам относятся: Альпицид», «Бриз 25% э. к.», «Гардекс Экстрим» (Gardex Extreme), «Концентрат для защиты территории от клещей», «МЕДИЛИС-ципер», «Клещевит супер», «Цифокс». Способ обработки указан на этикетке-вкладыше.
Как избежать заражения клещевыми инфекциями
В качестве личной профилактики рекомендуют надевать одежду, максимально закрывающую тело.
Одежда должна быть светлой и однотонной, чтобы клещ на ней был заметен. Если вы собираетесь в лес, в зону активности клещей, брюки должны быть заправлены в носки, рубашка должна быть на молнии, и заправлена в брюки, манжеты — прилегать к запястьям. Сквозь одежду клещ укусить не может. Также можно купить одежду, обработанную акарицидным составом.
Однако сложно себе представить, что, собираясь отдохнуть на пикнике, мы одеваемся в костюм, сходный со скафандром, а тем более одеваем таким образом детей. Что же нам делать?
Клещи очень слабо реагируют на реппеленты, хоть какой-то значимый эффект есть у средств, имеющих в своем составе не менее 25-30% ДЭТА (диэтилтолуамида). Клещи боятся акарицидов, однако эти средства ни в коем случае нельзя наносить на кожу, только на одежду вне помещений.
Зная особенности поведения клеща на коже, мы понимаем, что у нас есть 30-60 минут, пока клещ ползает в поисках лакомого места, для само и взаимного осмотра. Не забываем осматривать и домашних животных. Стараемся не углубляться в некошеные участки, останавливаемся на пикник на сухих, хорошо освещенных полянах с редкой травой.
Еще один вариант заражения клещевым энцефалитом: через сырое козье молоко. В качестве профилактики рекомендуют пить козье молоко только в кипяченом виде, кипятить следует не менее 2 минут.
И еще один, самый надежный способ защиты от клещевого энцефалита: прививка с эффективностью более 90%.
Для профилактики клещевых инфекций в Беларуси разрешены к применению две вакцины «Энцевир» и «Клещ-Э-Вак». Курс профилактической иммунизации против клещевого энцефалита состоит из 2 прививок, выполняемых с интервалом 1—7 месяцев. Курс вакцинации (две прививки) можно проводить в течение всего года, в том числе и в летний период, но не позднее, чем за две недели до посещения очага клещевого энцефалита. Наиболее оптимальный интервал между первой и второй прививками — 5—7 месяцев.
Первую прививку специалисты рекомендуют делать в октябре-ноябре, вторую — в марте-апреле. Для поддержания иммунитета рекомендуется делать ревакцинацию через год после завершения курса вакцинации. В дальнейшем ревакцинацию делают каждые 3 года.
Для экстренной профилактики, при начале прививок в летнее время, интервал между вакцинациями может быть сокращен до 14 дней.
Рак головы и шеи — Диагностика, оценка и лечение
Рак головы и шеи — это группа раковых заболеваний, которые обычно возникают в плоскоклеточных клетках, выстилающих ротовую полость, нос и горло. Типичные симптомы включают постоянную боль в горле, затрудненное глотание, язвы во рту, которые не заживают, хриплый голос и стойкий отек шеи из-за увеличения лимфатических узлов.
Ваш врач, скорее всего, проведет физический осмотр, чтобы оценить ваше состояние.Чтобы подтвердить диагноз рака и определить, распространился ли он, вы можете пройти эндоскопию, МРТ головы, компьютерную томографию носовых пазух, компьютерную томографию головы, панорамный рентгеновский снимок зубов, компьютерную томографию с коническим лучом, ПЭТ / КТ или визуализацию грудной клетки. Если ни один из этих тестов не указывает на рак, дальнейшие действия могут не потребоваться. Однако ваш врач может захотеть контролировать ваше состояние, если симптомы не исчезнут. Если обнаружена аномалия, а тесты не подтверждают ее доброкачественность, врач может назначить биопсию.
Что такое рак головы и шеи?
Рак головы и шеи — это группа раковых заболеваний, которые обычно возникают в плоскоклеточных клетках, выстилающих ротовую полость, голосовой ящик (гортань), горло (глотку), слюнные железы, носовую полость и придаточные пазухи носа.Эти виды рака сгруппированы вместе из-за их местоположения и из-за того, что хирурги головы и шеи, также известные как отоларингологи или врачи уха, носа и горла (ЛОР), почти всегда являются членами онкологической бригады, ведущей пациентов с раком головы и шеи.
Рак головы и шеи чаще встречается у взрослых старше 50 лет и в два раза чаще встречается у мужчин. Факторы риска включают:
- Возраст
- Пол
- Употребление алкоголя и табака
- Облучение или воздействие асбеста
- Плохая гигиена полости рта
- Этническая принадлежность, особенно азиатского происхождения (рак носоглотки)
- Инфекция, вызванная вирусом папилломы человека (ВПЧ)
Типичные симптомы часто включают постоянную боль в горле, затрудненное глотание, неизлечимую боль во рту и хриплый голос.Другие симптомы зависят от местоположения рака, но часто могут включать:
- Необъяснимое кровотечение во рту
- Красные или белые пятна во рту
- Припухлость челюсти
- Затруднение при открывании рта
- Боль в ухе
- Боль при глотании
- Затрудненное дыхание и / или речь
- Частые головные боли
- Хронические инфекции носовых пазух
- Зубная боль, болезненность десен, шатающиеся зубы
- Необъяснимое носовое кровотечение
- Онемение или паралич лица
- Потеря слуха
- Безболезненное образование в области шеи
начало страницы
Как диагностируется и оценивается рак головы и шеи?
Ваш врач спросит вас о вашей истории болезни, факторах риска и симптомах и проведет медицинский осмотр.
Ваш врач может назначить один или несколько из следующих тестов визуализации, чтобы определить, есть ли у вас рак и распространился ли он:
- Назофаринголарингоскопия: при этом эндоскопическом обследовании используется гибкий оптический инструмент с подсветкой, называемый эндоскопом, для исследования полости носа, голосового аппарата и горла. С помощью местной анестезии трубку вводят в рот или нос, чтобы сделать снимки и оценить аномальные клетки.
- МРТ головы : Во время МРТ головы будет использоваться мощное магнитное поле, радиочастотные импульсы и компьютер для получения подробных изображений внутренней части головы и шеи.В настоящее время МРТ является наиболее чувствительным методом визуализации головы в повседневной клинической практике.
- КТ пазух : Этот диагностический медицинский тест позволяет получить несколько изображений или изображений полостей придаточных пазух носа пациента. Изображения поперечного сечения, созданные во время компьютерной томографии, можно переформатировать в нескольких плоскостях и даже создать трехмерные (3-D) изображения. Он в основном используется для выявления рака носовых пазух и носовых пазух и планирования операций.
- КТ Головки : Как и КТ носовых пазух, КТ головы может помочь обнаружить аномалии придаточных пазух носа и носовой полости.
- Панорамный рентгеновский снимок зубов : Это двухмерное (2-D) стоматологическое рентгеновское обследование, также называемое панорамным рентгеновским снимком, позволяет получить единое изображение всего рта, включая зубы, верхнюю и нижнюю челюсти, окружающие структуры. и ткани. Это может помочь выявить рак полости рта.
- Стоматологический конический луч CT : В этом типе компьютерной томографии используется специальная технология для создания трехмерных (3-D) изображений зубных структур, мягких тканей, нервных путей и костей в черепно-лицевой области за одно сканирование.КТ с коническим лучом обычно используется для подтверждения правильности нацеливания лучевой терапии.
- ПЭТ / КТ : Это исследование ядерной медицины сочетает позитронно-эмиссионную томографию (ПЭТ) и компьютерную томографию для создания изображений, которые точно определяют анатомическое расположение аномальной метаболической активности. Он может обнаружить рак головы и шеи, определить, распространился ли он, оценить эффективность плана лечения и определить, вернулся ли рак после лечения.
- Визуализация грудной клетки: Наиболее частым местом распространения рака головы и шеи являются легкие.Кроме того, пациенты с раком головы и шеи (особенно если они курили / курили) могут иметь отдельный рак легких, не связанный с раком головы и шеи. Ваш врач может назначить для исследования простой рентген грудной клетки или КТ грудной клетки .
Если эти тесты не указывают на рак, дальнейшие действия могут не потребоваться. Однако ваш врач может захотеть осмотреть область во время будущих посещений.
Если эти тесты четко не показывают, что отклонение является доброкачественным, может потребоваться биопсия .Биопсия — это удаление ткани с целью исследования ее на наличие болезни. Биопсия выполняется несколькими способами. Некоторые биопсии включают удаление небольшого количества ткани с помощью иглы, в то время как другие включают хирургическое удаление всего подозрительного образования (узелка).
Часто ткань удаляют, вводя иглу через кожу в область аномалии. Это называется тонкоигольной аспирацией (FNA). Биопсию можно безопасно выполнять с визуальным контролем, таким как УЗИ, рентген, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
начало страницы
Как лечится рак головы и шеи?
Рекомендуемый тип лечения зависит от локализации, размера и типа рака, скорости его роста и общего состояния здоровья пациента.
Рак головы и шеи можно лечить с помощью лучевой терапии, хирургического вмешательства и / или химиотерапии. Какая комбинация методов лечения будет использоваться, зависит от того, где находится рак и насколько он запущен.
Рак головы и шеи часто распространяется на лимфатические узлы шеи.Поэтому для лечения этих узлов также часто используются хирургическое вмешательство и / или лучевая терапия. Эта операция называется расслоением шеи и обычно (но не всегда) проводится одновременно с операцией на первичном участке.
Если план лечения предусматривает лучевую терапию, можно также лечить шею лучевой терапией. Рассечение шеи может быть выполнено позже, в зависимости от реакции вашего организма на лучевую терапию.
Недавние исследования показывают, что химиотерапия, проводимая одновременно с лучевой терапией, более эффективна.Поэтому схемы лучевой терапии иногда включают химиотерапию, если стадия рака находится на поздней стадии (продвинутая стадия III или стадия IV). В сочетании с лучевой терапией чаще всего назначают цисплатин (платинол) и цетуксимаб (эрбитукс).
Иногда другие препараты могут включать фторурацил (5-FU, Адруцил), карбоплатин (Параплатин), паклитаксел (Таксол) и доцетаксол (Таксотер). Это лишь неполный список химиотерапевтических средств; ваши врачи могут использовать других.Химиотерапия может проводиться различными способами, включая низкую суточную дозу, умеренно низкую еженедельную дозу или относительно более высокую дозу каждые три-четыре недели.
Обычно для лечения рака головы и шеи может использоваться одна из следующих процедур лучевой терапии:
- Внешняя лучевая терапия (EBT): EBT доставляет пучок высокоэнергетических рентгеновских лучей или протонов к опухоли. Аппарат генерирует и направляет луч излучения на место опухоли. EBT разрушает раковые клетки, а планы конформного лечения защищают окружающие нормальные ткани от воздействия.
- Лучевая терапия с модуляцией интенсивности (IMRT) : усовершенствованный режим высокоточной лучевой терапии, в котором используются рентгеновские ускорители с компьютерным управлением. Ускорители соответствуют и доставляют точную дозу излучения в трехмерную (3-D) форму опухоли. Аппараты контролируют интенсивность луча радиации, чтобы сфокусировать более высокую дозу на опухоли и минимизировать радиационное воздействие на здоровые клетки.
Дополнительную информацию см. На странице «Лечение рака головы и шеи».
начало страницы
Эта страница была просмотрена 18 марта 2020 г.
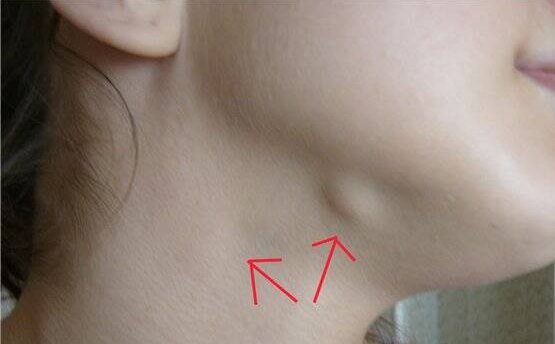
Что делать с опухшей шишкой на шее? Консультация врача OncoCare
Введение
Обращение к врачу по поводу опухоли на шее — довольно частое проявление злокачественных новообразований головы и шеи, лимфомы, опухолей щитовидной железы или других видов рака. Однако следует отметить, что многие «шишки» на шее не обязательно являются раком.
У некоторых пациентов боль в горле и большой лимфатический узел на шее могут быть связаны. Однако у многих людей симптомы часто отсутствуют. Эта заметная шишка или образование на шее может быть чем-то новым или присутствовать там в течение определенного периода времени. Это также может заметить супруг (а), член семьи, друг или семейный врач.
Шея или образование на шее могут быть единственным признаком потенциально серьезного основного заболевания у взрослого и требуют обследования. Есть много потенциальных причин появления шишки на шее.
Анамнез и физическое уничтожение
При принятии решения о серьезности заболевания у пациента с опухолью шеи очень важную роль в оценке играет анамнез и физикальное обследование пациента. Возраст пациента имеет значение, и взрослого человека с опухолью шеи старше 40 лет следует считать новообразованием и потенциально злокачественным. Любая увеличивающаяся шишка на шее также должна быть оценена независимо от возраста.
Некоторые аспекты истории и эксминации, которые следует учитывать:
Шейные уплотнения могут быть лимфатическими узлами.Лимфатические узлы присутствуют по всему телу, поэтому необходимо обследование других участков лимфатических узлов. Причинами увеличения нескольких лимфатических узлов могут быть лимфома или инфекции (например, инфекционный мононуклеоз, вирус иммунодефицита человека (ВИЧ) и т. Д.).
Новообразование шеи, которое присутствует в течение многих лет без изменений или минимальных изменений, вероятно, будет доброкачественным (не раком). Однако есть некоторые лимфомы низкой степени злокачественности или злокачественные новообразования, которые также могут проявляться в лимфатических узлах в течение многих лет.Некоторые из доброкачественных опухолей могут быть опухолями слюнных желез или опухолями, связанными с нервами (опухоли оболочки периферических нервов, параганглиомы).
Шишка на шее, которая быстро увеличивается, может быть агрессивной лимфомой или инфекцией, вызывающей увеличение лимфатических узлов. Могут быть сопутствующие симптомы, связанные с лихорадкой, потерей веса или ночным потоотделением. Быстро увеличивающаяся масса также может вызывать внешнее сжатие и поражение окружающих структур шеи, таких как основные кровеносные сосуды и нервы.
Это, в свою очередь, может вызвать такие симптомы, как затруднение глотания, опущение век (птоз) или двоение в глазах (диплопия).Туберкулез все еще существует в Сингапуре и может быть причиной лимфаденопатии шеи. В Онкологическом центре OncoCare мы также наблюдаем пациентов с двумя сопутствующими патологиями. У недавнего пациента был рак легких и туберкулез (ТБ) шейных лимфатических узлов и голосовых связок.
Масса, размер которой изменяется со временем и может увеличиваться при инфекции, такой как грипп или инфекция верхних дыхательных путей, может оказаться врожденной кистой.
Щитовидная железа расположена посередине шеи и у некоторых людей может быть увеличена.Рак щитовидной железы также проявляется в виде комков, которые перемещаются вместе с щитовидной железой при глотании. Однако не все образования в щитовидной железе являются раком щитовидной железы.
Зловещие симптомы, которые должны побудить к оценке опухоли шеи:
-
Кровь из носа (носовое кровотечение), кровь при сморкании или кровь в мокроте, особенно по утрам из проглоченной крови, могут быть ранним признаком рака носоглотки (NPC). Рак носоглотки не распространен в западных популяциях по сравнению с жителями Юго-Восточной Азии.Для постановки диагноза необходим высокий индекс подозрительности.
Системные симптомы относятся к симптомам, локализованным не только в области головы и шеи. Это может быть лихорадка, похудание, ночная потливость и боли в суставах. Системная красная волчанка (СКВ), например, аутоиммунное заболевание, может иметь увеличение нескольких лимфатических узлов, а также другие связанные системные симптомы.
Анализы крови, визуализация и диагностические исследования
Некоторые причины увеличения лимфатического узла на шее относительно просты, например, инфицированный зуб.В других случаях диагноз не столь ясен, может потребоваться серия анализов крови и визуализация.
Простой общий анализ крови показывает, повышено ли количество лейкоцитов, как при инфекции. Иногда проводятся другие анализы крови, такие как посев крови, серология для поиска определенных вирусных состояний, аутоиммунные маркеры. Эти тесты могут проводиться с учетом истории болезни и физического осмотра, упомянутых ранее.
Визуализация с помощью компьютерной томографии шеи, а в Сингапуре нам также требуется компьютерная томография для покрытия заднего носового пространства (PNS), особенно при подозрении на рак носоглотки (NPC).Иногда может быть назначено сканирование МРТ или ПЭТ / КТ всего тела.
Для некоторых пациентов тонкоигольная аспирация может обеспечить первоначальный забор ткани, но не всегда окончательный. При подозрении на лимфому часто требуется удаление целого лимфатического узла. Для диагностики NPC потребуется эндоскопия, чтобы изучить заднюю часть носа (PNS) и провести биопсию.
Заключение
Образование на шее беспокоит некоторых пациентов. Это особенно верно, если оно открыто недавно.К сожалению, никакие объяснения и самоуверенность не заставят его исчезнуть, если это действительно что-то, что требует оценки. Пациенты должны получить эффективный диагноз, так как это повлияет на раннее лечение. В онкологическом центре OncoCare, Сингапур, мы можем быстро организовать обследование для наших пациентов. Мы можем организовать анализы крови или компьютерную томографию в тот же или следующий рабочий день, если они необходимы пациентам. Многие злокачественные новообразования или рак можно вылечить, если они обнаружены на ранней стадии!
«Профессиональные знания означают лучшее лечение рака»
Автор:
| Д-р Кевин Тай | Д-р Питер Анг |
| MBBS (Сингапур) | MBBS (Сингапур) |
| ABIM Int.Мед (США) | MMed (Int Med) |
| ABIM Med Onc (США) | MRCP (Великобритания) |
| FAMS (Медицинская онкология) | FAMS (Медицинская онкология) |
Врач для ушей, носа и горла
Шишки или образования на шее могут иметь различное происхождение, от доброкачественного до вызывающего беспокойство. Шишка на шее не может быть чем-то серьезным или может сигнализировать о развитии серьезного состояния, такого как рак.Доброкачественные образования на шее часто возникают у детей.
Даже если вы считаете, что образование на шее доброкачественное, все же рекомендуется сразу же проверить его у ЛОР-специалиста. В ЛОР в Нью-Йорке доктор Вандана Кумра, доктор медицинских наук, может помочь вам диагностировать образования на шее и, при необходимости, начать правильное лечение. Она работает с пациентами в районе метро Нью-Йорка, используя самые современные подходы к ЛОР-оздоровлению.
Как выглядит масса шеи?
Образования на шее могут варьироваться от очень больших и видимых до очень маленьких.Комки могут быть твердыми или мягкими, бледными или красноватыми. Вы можете почувствовать боль, связанную с образованием, или это может быть безболезненно.
Образования на шее могут возникать в мышцах, тканях или органах шеи, и их внешний вид зависит от места и причины.
Увеличенные лимфатические узлы составляют один из распространенных типов опухолей шеи. Лимфатические узлы увеличиваются из-за болезни, инфекции, приема лекарств и стресса. Увеличение лимфатических узлов может происходить в подмышечных впадинах и паху, а также на шее.Увеличение лимфатических узлов может быть болезненным или безболезненным.
Что вызывает образование на шее?
Множество различных заболеваний могут привести к опухолям шеи. Новообразования на шее могут быть признаком серьезных заболеваний, например:
.- Бактериальный фарингит, воспаление задней стенки глотки, вызванное бактериальной или вирусной инфекцией
- Инфекционный мононуклеоз, обычно вызываемый вирусом Эпштейна-Барра, часто встречающийся у молодых людей
- Тонзиллит, вирусная или бактериальная инфекция лимфатических узлов миндалин
- Свинка, чрезвычайно заразное вирусное заболевание, которое может проявляться увеличением слюнных желез
- Краснуха, вирусная инфекция, проявляющаяся покрасневшей сыпью, опасная для беременных
- Болезнь Ходжкина, проявляющаяся безболезненным увеличением лимфатических узлов
- Неходжкинская лимфома, разновидность рака лейкоцитов
- Рак щитовидной железы или горла
- Базальноклеточный или плоскоклеточный рак с приподнятыми и покрасневшими участками
- Рак / меланома кожи, проявляющаяся в виде родинки, изменившей форму или потемневшей
Не очень серьезные состояния также могут привести к опухоли шеи.Иногда образование может выявить дисбаланс, который можно исправить с помощью лечения, поэтому всегда лучше обратиться к врачу для осмотра опухоли на шее.
Несерьезные причины новообразований шеи включают:
- Узлы щитовидной железы: эти твердые или заполненные жидкостью шишки обычно безвредны, но могут быть признаком серьезных заболеваний, таких как рак или аутоиммунная дисфункция
- Зоб: аномальные разрастания щитовидной железы могут быть доброкачественными, но также часто указывают на основные проблемы со щитовидной железой.
- Кисты жаберной щели у детей являются врожденным дефектом, который может вызывать раздражение в области шеи, верхней части плеча или ключицы.
- Липомы — это небольшие узелки, которые мягкие на ощупь и легко перемещаются при прикосновении
Если вас беспокоит образование на шее или шишка, запишитесь на консультацию к доктору.Кумра как можно скорее. ЛОР в Нью-Йорке изучит вашу историю болезни, исследует массу шеи, при необходимости проведет дальнейшие исследования и обсудит с вами варианты диагностики и лечения.
Чтобы записаться на прием в нашем удобно расположенном офисе Central Park West, позвоните сегодня или забронируйте онлайн.
Массаж головы и шеи | ЛОР Грузии Северная
В голове или шее могут образоваться образования; эти образования также могут называться новообразованиями, опухолями, шишками или шишками.Хотя некоторые образования на голове и шее являются злокачественными, многие — нет. Важно обратиться к врачу, если аномальная шишка или шишка сохраняется более двух недель. Если рак присутствует, раннее обнаружение дает самые высокие шансы на успешное лечение.
Причины
Образования головы и шеи могут быть вызваны многочисленными причинами:
Увеличение лимфатических узлов
Это наиболее частая причина новых опухолей шеи. Лимфатические узлы, которые являются частью иммунной системы, могут увеличиваться, когда организм сплачивается для борьбы с инфекцией.Когда инфекция отступает, спадает и лимфатический отек.
Доброкачественные образования
Доброкачественные образования не распространяются на окружающие ткани и не являются злокачественными. Тем не менее доброкачественные образования могут быть серьезными, если они воздействуют на нервы или оказывают давление на голову и шею, и часто удаляются хирургическим путем. К ним относятся кисты, образования щитовидной железы, сосудистые образования, образования слюнных желез и другие.
Раки
При злокачественных образованиях головы и шеи они могут распространяться на окружающие ткани или другие части тела.Опухоли головы и шеи могут быть первичными или вторичными.
Первичные опухоли возникают в самой голове или шее, включая щитовидную железу, горло, гортань, слюнную железу, мозг или другие участки. Первичные опухоли головы и шеи обычно распространяются на лимфатические узлы шеи.
Около 90 процентов случаев рака головы и шеи вызваны употреблением табака и алкоголя. Люди, подвергшиеся радиационному облучению либо во время лечения в детстве (обычное дело в прошлые десятилетия), либо от источников ядерной радиации, подвергаются значительному риску рака щитовидной железы и должны проходить ежегодное обследование.
Вторичный рак — это опухоль, которая распространилась из первичных опухолей в других частях тела на голову или шею. Чаще всего вторичные опухоли шеи возникают в легких, молочных железах, почках или в результате рака кожи (плоскоклеточный рак или меланома).
Симптомы новообразований головы и шеи
Вам следует обратиться к врачу, если у вас возникнут какие-либо из следующих симптомов:
- Шишка на шее, сохраняющаяся более двух недель, особенно если она не связана с простудой, гриппом или другой инфекцией.
- Изменение голоса, в том числе охриплость, сохраняющееся более двух недель.
- Рост во рту.
- Опухший язык.
- Кровь в слюне или мокроте.
- Проблемы с глотанием.
- Постоянная боль в ушах или ушная боль при глотании — может быть симптомом инфекции или разрастания в горле.
- Необъяснимая потеря веса.
Лечение опухолей головы и шеи
Простое обследование некоторых новообразований может позволить врачу определить их причину, исходя из местоположения, размера и консистенции.В остальных случаях могут потребоваться дополнительные тесты. Эти тесты включают:
- МРТ: магнитно-резонансная томография может четко показать опухоли около костей, более мелкие опухоли и образования ствола мозга. Он использует магнитное поле, а не рентгеновское излучение.
- Компьютерная томография: компьютерная томография сочетает в себе сложный рентгеновский снимок с компьютерными технологиями. Он менее точен, чем МРТ, но может помочь обнаружить опухоли или определить их типы, обнаружить опухоль или кровотечение и оценить эффекты лечения.Инъекции контрастного вещества йодного красителя могут использоваться для улучшения видимости аномальной ткани во время компьютерной томографии.
- ПЭТ (позитронно-эмиссионная томография) и ОФЭКТ (однофотонная эмиссионная томография): полезны после постановки диагноза для определения степени опухоли или для различения раковой и мертвой рубцовой ткани. Они включают инъекции радиоактивного индикатора.
- Биопсия: берется образец ткани и исследуется под микроскопом, чтобы определить, является ли он злокачественным.
Лечение определяется причиной образования. Доброкачественные кисты и новообразования шеи обычно удаляются хирургическим путем. Рак головы и шеи можно лечить с помощью некоторой комбинации лучевой терапии, химиотерапии и хирургии, в зависимости от их характера.
Свяжитесь с ENT of Georgia North для получения дополнительной информации или записи на прием.Масса шеи: причины и лечение — Best Ear, Nose & Throat (ENT) Doctor NYC
Масса шеи — это аномальная опухоль на шее.В зависимости от того, что вызывает образование на шее, они могут быть болезненными или безболезненными. Безболезненные образования на шее настолько малы, что могут оставаться незамеченными в течение длительного периода. Обычно врачи обнаруживают их во время обследования.
(Источник)
Что вызывает образование на шее?
Шейные образования увеличиваются в лимфатических узлах; в других случаях это врожденные кисты, увеличенные слюнные или щитовидные железы.
1. Увеличенные лимфатические узлы
Увеличенные лимфатические узлы чаще всего встречаются у молодых людей.Это шейное образование в лимфатических узлах развивается по одной из следующих причин:
- Прямая бактериальная инфекция лимфатических узлов, известная как лимфаденит. Узлы, инфицированные этой бактериальной инфекцией, очень нежны на ощупь.
- Реакция или реакция на близлежащие инфекции, такие как инфекции зубов, горла или верхних дыхательных путей;
, поскольку в этой ситуации они не нежные, а мягкие, они возвращаются к своей стандартной форме, как только инфекция проходит. - Реакция на определенные систематические инфекции может вызвать увеличение нескольких лимфатических узлов, некоторые из которых находятся на шее.Наиболее распространенный тип образования на шее проявляется в таких состояниях, как моно, ВИЧ и туберкулез.
- Одна из тяжелых форм увеличения шейных лимфатических узлов — это серьезные раковые опухоли на шее.
2. Врожденные кисты
Кисты на шее полые и заполненные жидкостью. Эти массы обычно безвредны. Когда в эти массы распространяется какая-либо инфекция, они становятся вредными.
Причина их безвредности в том, что некоторые кисты, например эпидермоидная киста, развиваются внутри кожи.Кроме того, осложнения в развитии плода также могут привести к таким аномалиям, как кисты, присутствующие на шее с рождения.
3. Увеличить слюнные железы
Образование на шее также может происходить в виде увеличения слюнных желез. Эти железы находятся под челюстью, также известной как подчелюстная железа. Они образуют шейную массу, когда их блокирует камень, они заражаются или заболевают раком.
4. Увеличение щитовидной железы
Увеличение щитовидной железы — наиболее частая причина образования шейки.Эти железы расположены над грудиной посередине шеи. Среди видов увеличения щитовидной железы наиболее распространенным является доброкачественный или доброкачественный зоб. Раковые и воспаленные шейные образования щитовидной железы встречаются реже.
5. Раковые опухоли на шее
Злокачественные опухоли на шее являются злокачественными. Эти образования на шее чаще всего возникают у пожилых людей, но могут возникать и у молодых людей. Эти раковые опухоли или узлы не являются болезненными или болезненными, но к ним трудно прикоснуться.
Эти злокачественные образования могут быть скоплениями близлежащих структур, например, из горла или рта, которые выросли до шеи. Эти лимфатические узлы также могут образовываться при распространении рака из отдаленной части тела. Более того, они также могут возникать, когда рак возникает в самой лимфатической системе, например, при лимфоме.
(источник)
Как лечится образование на шее?
Лечение любой массы шеи зависит от ее причины. Тем не менее, лечение раковых опухолей шеи проводится после стандартной хирургической процедуры.Когда врачи не находят никаких признаков раковых клеток где-либо еще, кроме тех, что обнаружены в увеличенных лимфатических узлах на шее, они удаляют всю опухоль, содержащую раковые клетки. Кроме того, врачи иногда удаляют дополнительные лимфатические узлы и жировые ткани, присутствующие на шее, вместе с раковой опухолью. В качестве меры предосторожности, если опухоль в области шеи достаточно велика, врачам, возможно, также придется удалить внутреннюю яремную вену с соседними нервами и мышцами.
Последняя мысль
Лучше исследовать массу шеи, как только вы заметите опухоль или уплотнение.Многие сертифицированные отоларингологи и ЛОР-специалисты, например доктор Майкл С. Бернетт, доктор медицины, полагают, что безболезненное образование на шее вызывает наибольшее беспокойство. В качестве меры предосторожности немедленно проверьте их. ЛОР-специалисты также предоставляют нам краткий список предупреждающих знаков, на которые мы должны обращать внимание. К ним относятся:
- Имея твердую шишку
- Заметить какой-либо рост или уплотнение во рту
- Ощущение охриплости голоса или затруднение глотания
- Заметить новую шишку
Для получения дополнительной информации об образовании на шее позвоните доктору.Майкл Бернетт: 212-867-4813 .
Специалист по опухолям головы и шеи
Являются ли опухоли головы и шеи злокачественными?
Обнаружение шишки на шее или голове приводит в замешательство. Многие пациенты автоматически предполагают, что у них рак, но в подавляющем большинстве случаев это не так. Например, увеличенные лимфатические узлы могут ощущаться как шишка на шее или даже на затылке и обычно не указывают на рак. Если уплотнение является опухолью, оно может быть злокачественным или доброкачественным.Доктор Астрахан и доктор Хехт помогают с первоначальной диагностикой.
Можно ли вылечить рак головы или шеи?
Рак головы или шеи, обнаруженный на ранних стадиях, быстро излечивается. Ранняя диагностика является ключом к излечению этого рака, и поэтому пациенты должны сразу же записаться на прием к специалистам по горло и носу из Коннектикута, если они подозревают, что у них может быть опухоль головы или шеи.
Где может развиться рак головы или шеи?
Общие области для обнаружения опухолей головы или шеи включают:
- Губа, рот, язык и полость рта
- Горло или глотка
- Голосовой аппарат или гортань
- Лимфатические узлы шеи
- Полость носа или пазухи
- Ухо
Раковые опухоли чаще всего находятся в полости рта.
Каковы симптомы опухоли головы или шеи?
Иногда наиболее очевидным признаком проблемы является опухоль, которую кто-то может почувствовать, но некоторые опухоли находятся внутри органов или глубоко под кожей и не вызывают видимых опухолей. Другие симптомы опухолей, на которые следует обратить внимание, включают:
- Незаживающие язвы или новообразования
- Отек, не вызывающий боли
- Постоянные затруднения при глотании с потерей веса
- Боль при глотании
- Боль в горле, продолжающаяся несколько недель с ухом боль
- Охриплость, продолжающаяся более 2 недель
При любом из этих симптомов немедленно обратитесь к специалистам по ушным носам и горлу Коннектикута.
Как лечат опухоли головы и шеи?
Доктор Астрахан и доктор Хехт сначала попытаются определить тип и точное местоположение опухоли. Если опухоль доброкачественная, хирургическое удаление, как правило, является лучшим вариантом. Если они злокачественные, им может потребоваться сотрудничество с бригадой онкологов, чтобы определить лучший курс лечения. Лечение может включать в себя хирургическое удаление опухоли, а также традиционные методы лечения рака, такие как лучевая терапия и химиотерапия. Чтобы начать диагностический процесс, пациенты должны связаться со специалистами по горло и носу из Коннектикута для получения полной консультации и оценки.
Лечение рака головы и шеи ЛОР в Юте
Рак головы и шеи
Рак головы и шеи — Около
Более чем у 55 000 американцев в этом году разовьется рак головы и шеи (большинство из которых можно предотвратить); почти 13 000 из них умрут от этого.
Наши хирурги головы и шеи обучены распознавать симптомы рака, диагностировать эти состояния и лечить их в наших офисах в Солт-Лейк-Сити, Дрейпер и Ривертон.
В США до 200 000 человек ежегодно умирают от болезней, связанных с курением.Хорошая новость заключается в том, что эта цифра уменьшилась из-за увеличения числа бросивших курить американцев. Плохая новость заключается в том, что некоторые из этих курильщиков перешли на бездымный или сплевывающий табак, полагая, что это безопасная альтернатива. Это неправда. Эти люди просто меняют место риска рака с легких на рот. В то время как заболеваемость раком легких снижается, некоторые виды рака головы и шеи, по-видимому, увеличиваются.
Рак головы и шеи излечим при раннем выявлении.К счастью, большинство видов рака головы и шеи вызывают ранние симптомы. Вы должны знать возможные предупреждающие признаки, чтобы как можно скорее сообщить своему врачу о своих симптомах. Помните, что успешное лечение рака головы и шеи может зависеть от раннего выявления. Знание и распознавание признаков рака головы и шеи может спасти вам жизнь.
Рак головы и шеи — Диагноз
Существует множество тестов, которые помогают диагностировать рак. Если известно, что рак присутствует, врачи также будут искать, распространился ли рак на другие части тела.Для большинства типов рака биопсия (удаление небольшого количества ткани для исследования) — действительно единственный способ поставить точный диагноз рака. Если биопсия невозможна, врач может порекомендовать другие типы тестов, которые позволят поставить диагноз. Чтобы определить, распространился ли рак, можно использовать визуализационные тесты. Некоторые тесты также могут помочь уточнить, какие варианты лечения могут быть наиболее эффективными. Простая оценка себя может включать распознавание следующих симптомов:
- Шишка на шее: Рак, который начинается на голове или шее, обычно распространяется на лимфатические узлы на шее, прежде чем они распространятся в другом месте.Шишку на шее, которая держится более двух недель, следует как можно скорее осмотреть врач. Конечно, не все опухоли — это рак. Но шишка (или шишка) на шее может быть первым признаком рака ротовой полости, горла, голосового аппарата (гортани), щитовидной железы или некоторых лимфом или рака крови. Такие шишки обычно безболезненны и продолжают неуклонно увеличиваться.
- Изменение голоса: большинство видов рака гортани вызывают некоторые изменения голоса. Любая охриплость или другое изменение голоса, продолжающееся более двух недель, должны побудить вас обратиться к врачу.Отоларинголог — это специалист по голове и шее, который легко и безболезненно проверит ваши голосовые связки. Хотя большинство изменений голоса не вызваны раком, не стоит рисковать. Если вы охрипли более двух недель, убедитесь, что у вас нет рака гортани. Обратитесь к врачу.
- Рост во рту. Большинство видов рака ротовой полости или языка вызывают неизлечимые болезненные ощущения или опухоль. Эти язвы и опухоли могут быть безболезненными, если они не инфицированы. Может возникнуть кровотечение, но часто только на поздних стадиях болезни.Если язва или опухоль сопровождаются шишкой на шее, необходимо обратиться к врачу. Ваш стоматолог или врач может определить, нужна ли биопсия (анализ образца ткани), и направит вас к хирургу головы и шеи для выполнения этой процедуры.
- Возбуждение крови: это часто вызвано чем-то другим, кроме рака. Однако опухоли в носу, рту, горле или легких могут вызвать кровотечение. Если кровь появляется в вашей слюне или мокроте более чем на несколько дней, вам следует обратиться к врачу.
- Проблемы с глотанием: рак горла или пищевода (глотательная трубка) может затруднить проглатывание твердой пищи. Иногда жидкости также могут быть неприятными. Пища может «застрять» в какой-то момент, а затем либо пройти в желудок, либо снова подняться. Если у вас возникают проблемы почти каждый раз, когда вы пытаетесь что-то проглотить, вам следует обратиться к врачу. Обычно для поиска причины проводится рентген глотания с барием или эзофагоскопия (прямое обследование глотательной трубки с помощью телескопа).Постоянная боль в ухе: постоянная боль в ухе или вокруг него при глотании может быть признаком инфекции или роста опухоли в горле. Это особенно серьезно, если связано с затруднением глотания, охриплостью голоса или шишкой на шее. Эти симптомы лучше всего оценить у отоларинголога.
Рак головы и шеи — лечение
Варианты лечения и рекомендации зависят от нескольких факторов, включая тип и стадию рака, возможные побочные эффекты, предпочтения пациента и общее состояние здоровья.Многие виды рака головы и шеи можно вылечить, особенно если они обнаружены на ранней стадии. Хотя основной целью лечения является устранение рака, сохранение функции близлежащих нервов, органов и тканей также очень важно. При планировании лечения врачи учитывают, как лечение может повлиять на качество жизни человека, например на то, как он себя чувствует, выглядит, разговаривает, ест и дышит.
Три основных типа лечения рака головы и шеи: лучевая терапия, хирургия и химиотерапия.Основными видами лечения являются лучевая терапия, хирургическое вмешательство или то и другое вместе; химиотерапия часто используется в качестве дополнительного или адъювантного лечения. Оптимальная комбинация трех методов лечения для пациента с определенным раком головы и шеи зависит от локализации рака и стадии (степени) заболевания.
Хирургический
Цель операции — удаление раковой опухоли. Также можно удалить небольшое количество окружающей здоровой ткани, чтобы убедиться, что опухоль была полностью захвачена.Типы операций при раке головы и шеи включают:
- Лазерная хирургия . Это может быть использовано для лечения опухоли на ранней стадии, особенно если она была обнаружена в гортани.
- Роботизированная хирургия. Подобно лазерным методам, роботизированная хирургия позволяет хирургам удалять опухоли через ротовую полость.
- Открытое иссечение. Это операция по удалению раковой опухоли и некоторых окружающих здоровых тканей, известная как край.
- Диссекция лимфатических узлов или шеи. Если врач подозревает, что рак распространился, он может удалить лимфатические узлы на шее. Часто это делается одновременно с иссечением.
- Реконструктивная (пластическая) хирургия. Если хирургическое вмешательство требует обширного удаления ткани, включая части челюсти, кожи, глотки или языка, может быть проведена реконструктивная или пластическая операция для замены отсутствующей ткани. Наши хирурги головы и шеи выполняют эти операции, чтобы восстановить внешний вид человека и функцию пораженного участка.Затем может потребоваться логопед, чтобы помочь пациенту заново научиться глотать и общаться с помощью новых методов или специального оборудования.
Как правило, в зависимости от местоположения, стадии и типа рака некоторым людям может потребоваться более одной операции. Иногда невозможно полностью удалить рак, и может потребоваться дополнительное лечение. Например, после операции может следовать лучевая терапия и / или химиотерапия для уничтожения раковых клеток, которые невозможно удалить во время операции.
Пациентам следует рекомендовать поговорить со своим врачом о побочных эффектах, ожидаемых от конкретной операции, и о том, как долго они могут длиться. Побочные эффекты различаются и зависят от типа и места операции. Разговор с врачом о том, чего ожидать и как выздороветь, поможет вам справиться с побочными эффектами.
Лучевая терапия
Лучевая терапия — это использование высокоэнергетических рентгеновских лучей или других частиц для уничтожения раковых клеток.Схема (расписание) лучевой терапии обычно состоит из определенного количества процедур, проводимых в течение определенного периода времени. Радиация может использоваться в качестве основного метода лечения вместо хирургического вмешательства. Его также можно вводить после операции, отдельно или вместе с химиотерапией, чтобы снизить вероятность рецидива опухоли.
Наиболее распространенный вид лучевой терапии называется дистанционной лучевой терапией, которая представляет собой облучение от аппарата вне тела. Одним из конкретных видов дистанционной лучевой терапии является лучевая терапия с модуляцией интенсивности (IMRT).IMRT использует передовые технологии для более точного направления лучей излучения на опухоль. Это помогает уменьшить повреждение близлежащих здоровых клеток, потенциально вызывая меньше побочных эффектов.
Когда лучевая терапия проводится с использованием имплантатов, это называется внутренней лучевой терапией или брахитерапией. Протонная терапия — это еще один вид лучевой терапии с использованием внешнего луча, в которой используются протоны, а не рентгеновские лучи. Несмотря на то, что протонная терапия становится все более доступной, она не является стандартным вариантом лечения большинства типов рака головы и шеи.Все формы лучевой терапии проводит онколог-радиолог.
Лучевая терапия головы и шеи может вызвать широкий спектр побочных эффектов. Многие из этих побочных эффектов проходят вскоре после окончания лечения. Другие более продолжительны. Пациентам следует рекомендовать обсудить со своими медицинскими бригадами, чего ожидать от побочных эффектов лучевой терапии до начала лечения, в том числе о том, как можно предотвратить или контролировать эти побочные эффекты.
Химиотерапия
Химиотерапия — это использование лекарств для уничтожения раковых клеток, обычно путем прекращения способности раковых клеток расти и делиться.
Системная химиотерапия попадает в кровоток и достигает раковых клеток по всему телу. Обычные способы проведения химиотерапии включают внутривенный (IV) зонд, вводимый в вену с помощью иглы, или в таблетку или капсулу, которые проглатываются (перорально).
Схема (расписание) химиотерапии обычно состоит из определенного количества циклов, проводимых в течение определенного периода времени. Пациент может получать одно лекарство за раз или комбинации разных лекарств одновременно. Химиотерапию проводит онколог.
Побочные эффекты химиотерапии зависят от человека и применяемой дозы, но они могут включать усталость, риск инфекции, тошноту и рвоту, выпадение волос, потерю аппетита и диарею. Эти побочные эффекты могут исчезнуть после завершения лечения.
Таргетная терапия
Таргетная терапия — это лечение, направленное на специфические гены, белки рака или тканевую среду, которая способствует росту и выживанию рака. Этот тип лечения блокирует рост и распространение раковых клеток, ограничивая повреждение здоровых клеток.
Недавние исследования показывают, что не все опухоли имеют одинаковые мишени. Чтобы найти наиболее эффективное лечение, ваш врач может провести тесты, чтобы определить гены, белки и другие факторы в вашей опухоли. Это помогает врачам лучше подбирать каждому пациенту наиболее эффективное лечение, когда это возможно. Кроме того, сейчас проводится множество научных исследований, чтобы узнать больше о конкретных молекулярных мишенях и новых методах лечения, направленных на них.
При раке головы и шеи могут быть рекомендованы методы лечения, нацеленные на опухолевый белок, называемый рецептором эпидермального фактора роста (EGFR).Исследователи обнаружили, что препараты, блокирующие EGFR, помогают остановить или замедлить рост некоторых типов рака головы и шеи.
Люди часто одновременно получают лечение от рака и лечение для облегчения побочных эффектов. Фактически, пациенты, которые получают и то, и другое, часто имеют менее серьезные симптомы, лучшее качество жизни и сообщают, что они более удовлетворены лечением. Ваш хирург головы и шеи будет работать вместе с медицинским онкологом, чтобы определить, подходят ли целевые методы лечения.
Метастатический рак головы и шеи
Если рак распространился на другое место в организме, это называется метастатическим раком. Пациентам с этим диагнозом рекомендуется поговорить с онкологами, имеющими опыт лечения этой стадии рака. Во многих случаях мнения о лучшем плане лечения могут быть разными. Это обсуждение может включать клинические испытания.
Ваша медицинская бригада может порекомендовать план лечения, который включает комбинацию хирургического вмешательства, лучевой терапии, химиотерапии и таргетной терапии.
Для большинства пациентов диагноз метастатического рака вызывает большой стресс и порой бывает трудно перенести. Пациентам и их семьям рекомендуется поговорить о своем самочувствии с врачами, медсестрами, социальными работниками или другими членами медицинской бригады. Также может быть полезно поговорить с другими пациентами через группу поддержки.
Ремиссия и вероятность рецидива
Ремиссия — это когда рак не может быть обнаружен в организме и отсутствуют симптомы.Это также может называться «отсутствие признаков болезни» или NED.
Ремиссия может быть временной или постоянной. Эта неопределенность заставляет многих людей беспокоиться о том, что рак вернется. Хотя многие ремиссии носят постоянный характер, важно обсудить с врачом возможность возвращения рака. Понимание вашего риска рецидива и вариантов лечения может помочь вам почувствовать себя более подготовленным, если рак все же вернется. Если рак действительно возвращается после первоначального лечения, это называется рецидивирующим раком.Он может вернуться в том же месте (так называемый местный рецидив), поблизости (региональный рецидив) или в другом месте (отдаленный рецидив).
Когда это произойдет, цикл тестирования начнется снова, чтобы узнать как можно больше о повторении. После завершения тестирования вы и ваш врач обсудите варианты лечения.
