Как избавиться от шишки на пальце, боли в пятках и других болезней ног
Похвастаться здоровыми ногами может далеко не каждый. Многие люди, независимо от возраста, страдают различными заболеваниями ног. Чаще всего различным болезням подвержены ступни, поскольку именно на них приходится большая часть нагрузки в течение дня.
Ниже приведены наиболее распространенные заболевания ступней и способы их лечения:
Шишка на пальце
Под «шишкой» на пальце обычно подразумевают утолщение на большом пальце ноги в районе сустава. Она может быть как болезненной, так и нет. Часто шишка на пальце является наследственным заболеванием и может развиться без каких-либо причин. Однако часто шишки на больших пальцах ног появляются, когда человек на протяжении долгого времени носит неудобную обувь.
Как лечить шишку на пальце?
Если вы обнаружили у себя на большом пальце ноги шишку, то первое, что вам следует сделать, — это сменить обувь на более удобную, которая нигде не жмет.
Боль в пятках
Боль в пятках обычно появляется в результате полученной травмы или появления пяточной «шпоры». Часто болезненное ощущение возникает на следующий день, особенно в утреннее время, когда человек просыпается и встает с постели. Боль в пятках обычно усиливается при ходьбе или когда человек стоит на одном месте.
Как лечить боль в пятках?
Мозоли
Мозоли чаще вызываются давлением извне, например, плохо подобранной обувью. Гораздо реже причиной появления мозолей могут быть выступающие косточки. Чаще всего мозоли появляются на больших пальцах ног и на мизинцах, реже — между пальцами. Сами по себе мозоли безвредны, однако они могут причинить множество неудобств, поскольку часто являются весьма болезненными.
Гораздо реже причиной появления мозолей могут быть выступающие косточки. Чаще всего мозоли появляются на больших пальцах ног и на мизинцах, реже — между пальцами. Сами по себе мозоли безвредны, однако они могут причинить множество неудобств, поскольку часто являются весьма болезненными.
Как лечить мозоли на ступнях?
Первое, что вам следует предпринять, если у вас на пальце ноги появилась мозоль, — сменить обувь. Вы должны сделать так, чтобы на мозоль оказывалось как можно меньше давления, иначе она может прорваться, и в нее попадет инфекция, которая приведет к воспалительному процессу. Мозоли исчезают сами практически сразу после устранения источника повреждения кожи, поэтому не торопитесь бежать к врачу, а просто обеспечьте вашей «любимой» мозоли полный покой.
Бородавка на стопе
С виду бородавка на ступне напоминает мозоль. Однако сама по себе она не проходит. Причина появления бородавок на ступнях — вирус.
бородавка на стопе
Как лечить бородавки на ступнях?
Избавится от бородавки на ступне гораздо труднее, чем от обычной бородавки. Если на ступне появилась бородавка, которая причиняет беспокойство, следует обратиться к врачу. Сегодня специалисты располагают множеством методов лечения бородавок, среди которых:
- замораживание жидким азотом,
- прижигание жидкостью Гордеева, кислотами,
- а также хирургическое и лазерное иссечение.
По материалам сайта Американского общества ортопедов
5 Эффективных Способов Избавиться от Косточки на Большом Пальце
Как избавиться от мозолей на ногах? | BeLady.
 online — Женский онлайн журнал советов | Журнал советов
online — Женский онлайн журнал советов | Журнал советов
Красота требует жертв – это знают все, но мало кто готов мучиться с мозолями между пальцами на ногах из-за слишком тесных туфель. Такая плата зачастую не только неприятная, но и болезненная, а избавиться от мозолей не так просто.
Разновидности
Мозоли – это наросты и уплотнения, появляющиеся в результате сильного трения и нажима, чаще всего из-за неудобной или неправильно подобранной обуви. Все они делятся на несколько видов.
- Мокрые. Мокрые, или мягкие, мозоли между пальцев появляются очернь быстро – час-два ходьбы в тесных ботинках и маленькая водянка обеспечена. Выглядят они как небольшие водянистые волдыри. Их ни в коем случае нельзя лопать, срезать или прокалывать. Мокрые мозоли проходят самостоятельно, за несколько дней, и не требуют дополнительного лечения, кроме обеззараживания.
Важно! Если мокрая мозоль увеличивается, и стало заметно покраснение, это говорит о начале воспалительного процесса и наличии инфекции!
- Сухие.
Чаще всего подобные наросты образуются на пальцах сверху, между ними или на стопе. Запущенная сухая мозоль приводит к сильным болевым ощущениям, нарушает кровообращение в стопе.Важно! От таких мозолей можно избавиться самостоятельно, если вовремя приняться за лечение и не запускать процесс.
- Стержневые. Принцип возникновения тот же, что и у сухих – ороговелый участок кожи белого, желтого или серого цвета с небольшим отверстием в центре. При надавливании вызывает болезненные ощущения, жжение и дискомфорт.
Самостоятельно удалить такой натоптыш не получится. Стрежневые мозоли опасны тем, что проникают вглубь мягких покровов, достигая нервных окончаний, что часто приводит к осложнениям, если их вовремя не вылечить.
Причины возникновения
Шишки и мозоли на ногах возникают по разным причинам, если эта проблема стала беспокоить регулярно и независимо от смены обуви, то стоит обратиться к дерматологу.
Основные причины:
- неудобная обувь;
- сахарный диабет;
- костные наросты на ногах или искривленные фаланги;
- избыточный вес;
- плоскостопие;
- болезни суставов;
- потливость ног.
Лечение
В зависимости от вида мозоли, можно подобрать домашние способы устранения межпальцевых мозолей, медикаментозные препараты, либо же обратиться к специалисту.
Лечение мокрой мозоли на мизинце ноги или любом другом, даже если она болит, не требует особого лечения. Достаточно наклеить на место повреждения антибактериальный пластырь и дождаться, пока волдырь лопнет самостоятельно.
После этого ранку обработать антисептиком, хлоргексидином или любой обеззараживающей мазью, и ждать, пока водянка подсохнет и исчезнет сама собой. Йод применять на нежную кожу под лопнувшей пленкой не рекомендуется.
Важно! Если не обеззаразить лопнувшую мозоль, через отверстие в организм может попасть инфекция, а небольшой волдырь превратится в сухую мозоль.

Медикаментозное
Для того чтобы избавить от сухих мозолей между пальцами ног, нужно применять комплексную терапию, которая включает в себя распаривание в ванночках, мази и пластыри.
Важно! Ни в коем случае нельзя срезать такую мозоль самостоятельно. Любое механическое повреждение, проведенное неправильно, может вызвать осложнения.
- Мази и кремы против мозолей и натоптышей действуют по одному принципу: размягчают кожу, способствуют отслаиванию ороговевших клеток, увлажняют. Оказывают антимикробное и противогрибковое действие. Лучшие средства на основе салициловой кислоты – «Немозоль», «Супер Антимозолин», «Стоп-мозоль»,
- Также существуют противомозольные пластыри, которые за несколько суток полностью очищают кожу от наростов. В их состав входит салициловая кислота, прополис, травы – «Салипод», «Эньцы», «Люкспласт».
- Косметические жидкости смягчают кожу, борются с трещинами на пятках и оказывают дополнительное увлажнение при использовании их в комплексе с мазью или пластырем — «Леккер Стопмозоль», «Витаон».

Народные рецепты
Прежде чем наносить мазь или клеить пластырь, ноги нужно распарить в ванночках. Это усилит эффект и облегчит проникновение препаратов в дерму. Можно использовать горячую воду с добавление мыла, а можно прибегнуть к народным методам.
- Соль
2 ст.л. кухонной соли растворить в 2 л. холодной воды. Опустить ноги на 15 минут. - Марганцовка
В теплой воде развести несколько щепоток соли, добавить марганцовки столько, чтобы жидкость окрасилась в нежно-розовый цвет. Добавить в 2 л. воды 1 ст.л. натертого на терке хозяйственного мыла, 1 ст.л. соды и 1 ст.л. нашатыря. - Ромашка
В 2 л. кипящей воды засыпать 4 ст.л. сухой ромашки, варить под крышкой на тихом огне 10 минут. Дать немного остыть. - Помидоры
Из свежих томатов приготовить пюре и протирать мозоли дважды в день, пока они полностью не рассосутся. - Молоко и чернослив
В кипящее молоко опустить чернослив, нарезанный половинками и без косточек. Проварить на тихом огне, постоянно помешивая 5 минут. Достать плоды, дать им остыть до терпимой температуры. Прикладывать к проблемным местам и держать, пока чернослив не остынет, затем брать следующую половинку. Процедура длится не меньше 30 минут, повторять ежедневно.
Проварить на тихом огне, постоянно помешивая 5 минут. Достать плоды, дать им остыть до терпимой температуры. Прикладывать к проблемным местам и держать, пока чернослив не остынет, затем брать следующую половинку. Процедура длится не меньше 30 минут, повторять ежедневно. - Инжир
Разрезать плод на две половинки, с помощью бинта примотать к больному месту и оставить на всю ночь. К утру будет заметное улучшение. Повторять по мере необходимости. - Алоэ
Разрезать лист алоэ поперек, привязать мякотью к проблемной зоне и оставить компресс на ночь. Утром размоченную мозоль счистить пемзой. - Лук
Натереть луковицу на терке и прикладывать свежую мякоть к мозолям на всю ночь, перевязывая бинтом. - Яйцо
При сильной боли от мокрой мозоли на мизинце или между пальцами взять куриное яйцо и отделить от скорлупы пленку. Эту пленки приложить к больному месту, боль и жжение ослабнут через 5 минут.
Важно! После применения любого компресса или ванночки, ороговелый участок нужно сразу обработать пемзой, а затем только наносить мазь или увлажняющий крем на сухие ступни.
Способы удаления
Быстро избавиться от внутренней или стержневой мозоли не получится. В запущенных случаях поможет только медицинское удаление.
- Высверливание. Процедура проводится в косметическом салоне. После предварительного педикюра, распаривания и массажа, специалист при помощи фрезы ударяет мозоль, стараясь не задевать мягкие ткани. При этом важно, чтобы стержень был вычищен полностью, иначе нарост образуется снова.
- Лазер. Внутренние и стержневые мозоли в особо запущенных случаях можно удалить только при помощи лазера. Во время процедуры полностью выжигается ороговелая кожа, стержень и проводится обеззараживание. Процедуру проводят с использованием анестезии, в течение нескольких суток болевые ощущения в ноге сохраняются и купируются обезболивающими. Полное восстановление занимает от недели до 20 дней.
- Криотерапия. При помощи жидкого азота мозоль замораживают, что вызывает отмирание тканей. На месте проблемного образования появляется пузырь, который через несколько дней лопается и отпадает, а на месте мозоли формируются новые, здоровые ткани.
Такой метод предотвращает рецидивы и полностью избавляет от стержня, он безболезненный, а сеанс длится несколько минут.
Профилактика
Повторное возникновение межпальцевых мозолей, если они появились в результате ношения неудобной обуви, можно только приобретением новой пары туфель. Чтобы ноги оставались красивыми и здоровыми, нужно придерживаться простых правил и следить за гигиеной.
- Выбирать обувь из натуральных материалов, модель подбирать по ножке, следить за тем, чтобы не было дискомфорта и в качестве профилактики первое время наклеивать пластырь на те места, где обычно возникают мозоли.
- Ежедневная обувь должна быть на твердой подошве, кеды и кроссовки не подходят в качестве стандартной пары точно так же, как и туфли на шпильке.
- Для предотвращения появления мозолей рекомендуют пользоваться специальными стельками из силикагеля для пальцев.
- Новую обувь перед ношением нужно разносить. На ногу надеть мокрый носок, обуть туфли ходить в них по квартире.

- Кожаную обувь можно размягчить при помощи воска – натереть участки, которые давят обычной свечой.
- Лучшая профилактика – регулярный педикюр, ванночки и уход за кожей ног и ступней.
Халюс вальгус: описание болезни, причины, симптомы, стоимость лечения в Москве
Халюс вальгус – это патологическая деформация больших пальцев ног, вследствие которой появляется шишка на боковой части внутри стопы. Она причиняет массу неудобств и нестерпимой боли. Заболевание халюс вальгус относят к ряду возрастных болезней. Оно не появляется внезапно, на его развитие требуется несколько лет. Основная категория пациентов – это женский пол. Связки у женщин более слабые, чем у мужчин. Ещё это обусловлено искривлением стопы, благодаря ходьбе на высоких каблуках и использованию неудобной обуви. Данный недуг имеет наследственность, но все больше медицинские исследования устанавливают ряд других причин проявления.
Пик своего развития болезнь обретает у пациентов в возрасте от 50-ти лет. В результате ходьбы костная ткань повреждает сустав, в котором находится жидкость, тем самым образуя нарост. Создаваемое трение смещает в сторону фалангу большого пальца. Как показывает статистика, несвоевременное обращение к врачу-ортопеду приводит к немедленному хирургическому вмешательству.
В результате ходьбы костная ткань повреждает сустав, в котором находится жидкость, тем самым образуя нарост. Создаваемое трение смещает в сторону фалангу большого пальца. Как показывает статистика, несвоевременное обращение к врачу-ортопеду приводит к немедленному хирургическому вмешательству.
Степени болезни
Выделяют три степени отклонения и искривления большого пальца. Степень зависит от угла отклонения фаланги пальца от плюсневой кости.
1. Первую относят к минимальной стадии развития нароста. Угол около 12 градусов, а отклонение большого пальца до 25 градусов. При этом могут не проявляться никакие визуальные и ощутимые симптомы.
2. Вторая степень обусловлена увеличением угла до 18, а уклон больше 25 градусов. При наличии такой степени ощущается дискомфорт при ходьбе в обычной обуви и болевые ощущения. Шишка при этом постоянно налита кровью, что провоцирует появление мозоли. Этот отек говорит о начале воспалительного процесса.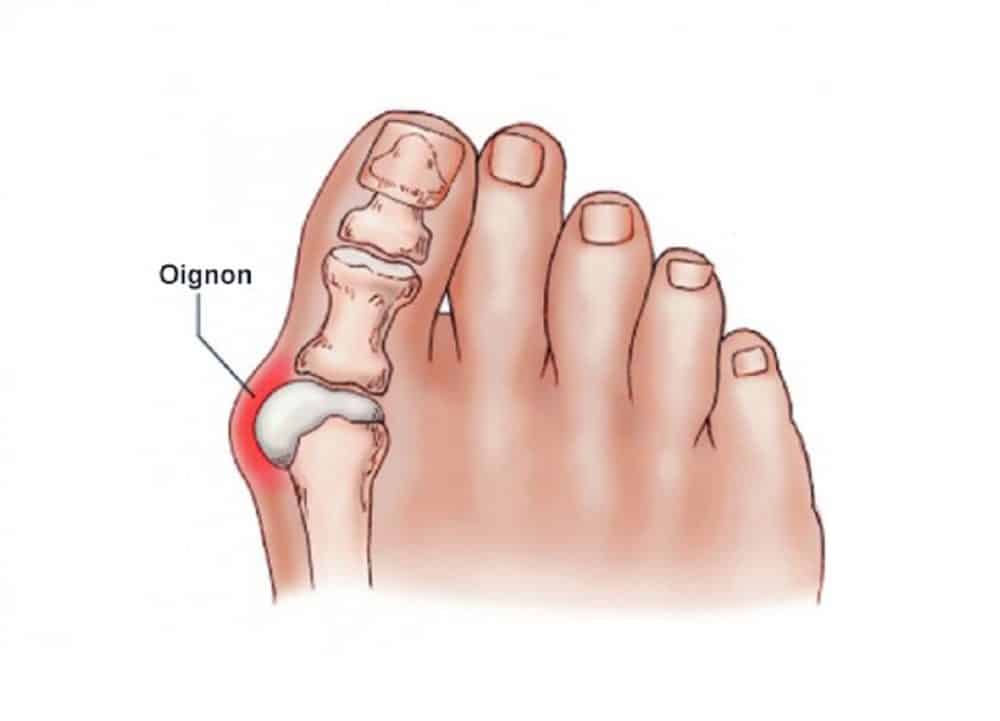
3. Последняя степень наиболее болезненна. Отклонения от плюсневой кости превышают 18 градусов, а палец ложится на соседний палец, образуя крест. Верхушка ярко-красного цвета, очень болит при прикосновении. Ношение обуви становится мучительным и нереальным процессом. Появляется хромота и сильный болевой синдром.
Причины возникновения
Рассмотрим главные причины возникновения данной патологии:
§ Плоскостопие. Обусловлено искривлением ступни, при которой поперечный свод становится плоским.
§ Врожденный дефект ног. Например: косолапость.
§ Обувь. Ношение узкой, маленькой и неудобной обуви. Так же влияет материал изготовления.
§ Чрезмерная нагрузка. Длительное нахождение на ногах, частые пешие прогулки или стоячая работа.
§ Ожирение. Усиление нагрузки на кости и суставы.
§ Сахарный диабет. Заболевание приводит к нарушению кровообращения, физиологической или патологической атрофии сухожилий, тканей и мышц.
§ Период беременности у женщин. Из-за гормонального дисбаланса резко набирается вес, а растущий живот увеличивает нагрузку на переднюю часть стопы.
§ Травма. Сильные ушибы или переломы конечности провоцируют развитие недуга.
Главными симптомами халюс вальгус является боль в ногах при ходьбе, а именно в участке плюснефаланговой области. В состоянии покоя боль не беспокоит. После длительной нагрузки, во время сна ощущения усталости стопы усиливается. Боль может быть как умеренной, так и резкой, жгучей. Наблюдается изменения визуализации ног. Потеря привычной формы обусловлена увеличением привычного размера ноги и наличием постоянной натертости. Пальпация проходит безболезненно или не ярко выражена.
Часто движение большого пальца ограничено, конечности отекают, в особенности пораженный участок. Костно-хрящевое разрастание мешает согнуть или разогнуть фалангу. Если присутствуют данные симптомы, следует незамедлительно обратиться за врачебной помощью.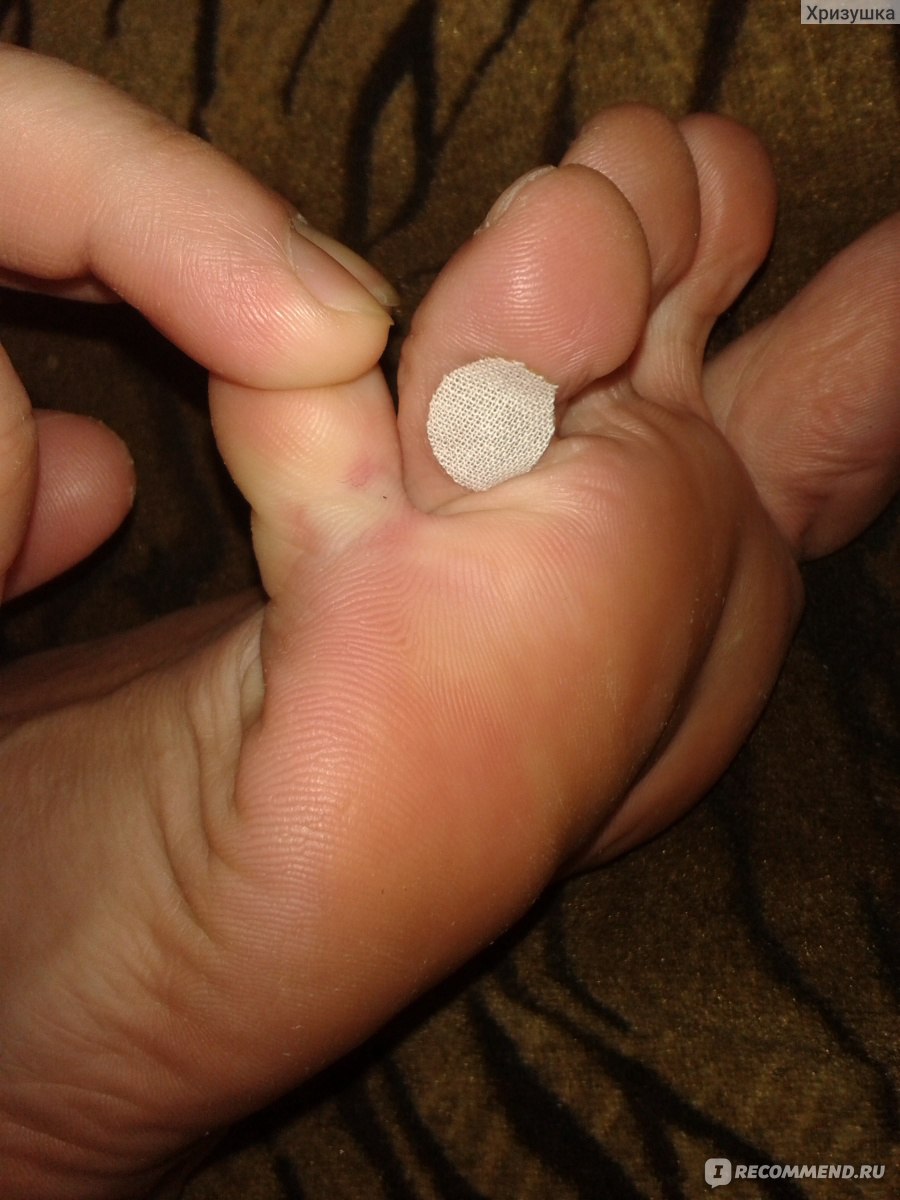
Процесс диагностирования
Постановление диагноза проходит после осмотра терапевта, ортопеда, хирурга и обязательной сдачи общих анализов мочи и крови. Если воспалительного процесса в крови не наблюдается, то диагностика продолжается. Делается рентген стопы. Положение для снимка подбирается под специальным углом, чтобы рассмотреть пространство между 1 и 2 плюсневой костью.
После изучения рентгеновой фотографии, определяют степень артрозного изменения. Субхондральная костная пластина деформирована, суставная щель сужена. Для более детального обследования дополнительно назначается МРТ для изучения мышечной ткани и подкожной клетчатки. КТ – для оценки состояния костей. Если наблюдается нарушения подачи нервных импульсов в мышцы, непременно нужна консультация у невролога. Привычный список исследований может дополниться анализом на уровень гормонов и исключение появление злокачественной опухоли или онкологии.
Программа и виды лечения
Назначение оперативного лечения халюс вальгус зависит от степени заболевания. В первой и второй стадии можно обойтись медикаментами, шинами и фиксаторами. Третья же требует немедленной госпитализации, для предотвращения осложнений.
В первой и второй стадии можно обойтись медикаментами, шинами и фиксаторами. Третья же требует немедленной госпитализации, для предотвращения осложнений.
Для начала следует нормализовать свой образ жизни и план питания. Исключают патологический фактор – полнота. Назначается диета, специальные пищевые добавки и недостающие витамины. Ограничивается движение и нагрузка на шишку сустава. Лечение с помощью шин, стелек, бандажа и фиксатора несет характер противостояния. Они позволяют обеспечить неподвижность и закрепить сустав в нужном здоровом состоянии.
Бандаж. Представляет собой фиксирующий механизм, который крепится на внутренней части большого пальца и стопы. Стягивание резинок направляет палец в нужную сторону, как рычаг. Тем самым обеспечивая исправление халюса.
Шины и фиксаторы. Используются на постоянной основе, даже во время сна. Во время применения движение суставов ограничивается. Силиконовые фиксаторы одеваются на один или на все пальца. Мягкая структура позволяет носить его даже в обуви.
Мягкая структура позволяет носить его даже в обуви.
Стельки. Специальная поверхность позволяет избежать развития плоскостопия. Снимает напряжение с плюснефалангового сустава, равномерно распределив нагрузку на подошву.
Обувь. Ортопедическая обувь обеспечивает правильную постановку стопы, исключает болтание ноги. Супинаторы снижают давление на связки. Плотная, прилегающая и гибкая основа облегчит передвижение. Дышащая структура и качественный материал сохранит от прения.
Подготовка и ход операции
Ортопеды советуют лечить вальгусную деформацию только хирургическим путем. Основной поток пациентов обращаются за помощью, когда терапия уже бессильна.
Показания к операции:
-
длительное продолжение симптомов.
-
усиление болевого синдрома.
-
сильно выраженное визуальное искривление.
-
язвы, нагноения, ухудшение кожного покрова.

-
сильная хромота.
-
ограничение движений.
-
неэффективность консервативных методов.
Существует огромное количество способов операции по удалению халюс вальгус. Около трех сотен разновидностей оперирования можно классифицировать на три подтипа: оперирование на костных, мягких и на костно-мягких тканях. Операция на мягких тканях делается в первом случае развития отклонения. Лечение второй и третьей степени халюса, в основном методами scarf и шевронного хирургического перелома кости.
В ходе шевронной операции выполняют V-образный надрез и извлекают нужную часть плюсневой кости. С помощью пилы или стамески удаляется костная мозоль. Фаланга крепится на титановые винты и проволоку. Она удаляется через три месяца после вмешательства, винты же не извлекают.
Scarf остеотомия заключается в зигзагообразном распиле. Смещаются фрагменты для устранения градуса угла. Достигнув допустимой нормы положение пальца, обломанные части соединяют между собой винтами. Эта универсальная методика имеет ряд плюсов:
Смещаются фрагменты для устранения градуса угла. Достигнув допустимой нормы положение пальца, обломанные части соединяют между собой винтами. Эта универсальная методика имеет ряд плюсов:
-
при наклоне сустава элементы кости можно двигать;
-
достижение результата достигается, благодаря вращению головки плюсневой кости во время операции;
-
можно регулировать длину кости;
-
врач имеет возможность удалить ненужный участок;
-
регулировка баланса нагрузки на стопу происходит за счет перемещения кости вниз и сторону.
Выполняется под спинальной анестезией. Установленные винты не удаляются, если не приносят дискомфорта. На протяжении всего восстановления носится шина и ограничивается нагрузка, постепенно расхаживаясь от 3 до 6 недель.
Противопоказания
Инвазия запрещена при любых инфекционных заболеваниях любой тяжести.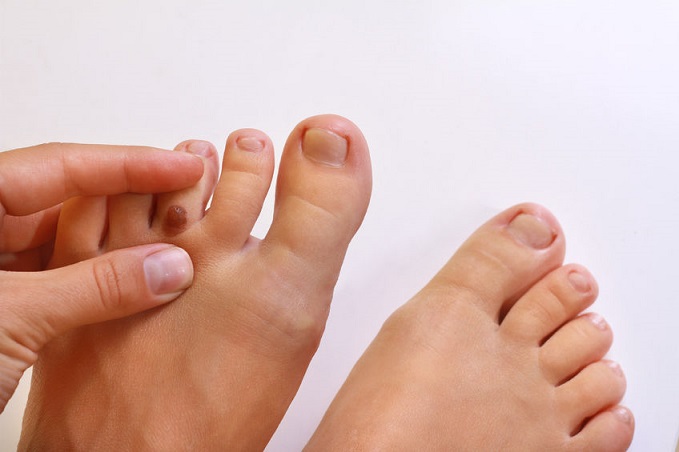 Так же противопоказанием является перечень следующих заболеваний:
Так же противопоказанием является перечень следующих заболеваний:
-
сахарный диабет.
-
вегето-сосудистая дистония.
-
Тромбофлебит.
-
варикозное расширение вен.
-
поражение периферических сосудов.
-
гипокоагуляция.
Техники выполнения операций
Seri. Хирург Фольдини открыл данную методику в конце 90-х годов. Одна из популярных мировых методик. Эффективна на начальной стадии развития болезни. Протекает под местной анестезией. Специальным долотом или молоточком через надрез проникают в суставную часть и искусственно удаляют мешающие части. Вставляется спица и вручную устанавливается нужный угол от первого пальца. Срок ношения гипса от двух недель. Спица удаляется по мере заживления.
Макбрайд. Эстетичный вид стопы достигается в результате надреза в районе первой плюсневой кости и сухожилия. Сухожилие сшивается рассасывающимися синтетическими нитками. Далее через разрез на стопе врач добирается до сесамовидной кости. От него ответвляют нерв и выводят в сторону. Суставную капсулу раздрабливают. Убирают лишние наросты, чтобы в дальнейшем они не причиняли боли и дискомфорта во время ходьбы. Рану стягивают и зашивают. Способ придуман 80 лет назад, но и сегодня широко применяется в ортопедических центрах.
Эстетичный вид стопы достигается в результате надреза в районе первой плюсневой кости и сухожилия. Сухожилие сшивается рассасывающимися синтетическими нитками. Далее через разрез на стопе врач добирается до сесамовидной кости. От него ответвляют нерв и выводят в сторону. Суставную капсулу раздрабливают. Убирают лишние наросты, чтобы в дальнейшем они не причиняли боли и дискомфорта во время ходьбы. Рану стягивают и зашивают. Способ придуман 80 лет назад, но и сегодня широко применяется в ортопедических центрах.
Лазер. Щадящий хирургический метод, который полезен на первых стадиях. Лечение поступает через маленький разрез в центре шишки, после заживления шрам остается практически не заметным. Применение лазера сильно ограничивает процесс оперативного вмешательства. Лазерное удаление халюс вальгуса проводиться в специально оборудованных клиниках. Процесс выздоровления быстрый, пациенты возвращаются к привычной жизни спустя пару недель. Положение кости и фаланги пальца не меняется, обтачивается только выпирающий сустав, поэтому могут возникнуть рецидивы.
Преимущества клиники
Хирургические вмешательства проводятся в отделениях ортопедии или хирургии. Штат опытных специалистов своего направления обеспечит качественную диагностику и точный диагноз. Благодаря серьезному подходу к терапии и объединениям различных методов мировой медицины, проводится тщательная работа на результат. Скорое выздоровление и безопасность пациента – это главная задача команды медицинского центра.
Обращение в клинику гарантирует индивидуальную и эффективную программу лечения. Учитываются все внешние факторы и особенности организма человека. Соблюдение врачебных предписаний поможет добиться успеха с минимальными финансовыми вложениями.
Клиника обеспечена всем необходимым и современным оборудованием. Весь спектр медицинской практики от классического лечения, до уникальных технологий, малоизвестных на Российском рынке. Налажено сотрудничество с заслуженными профессорами. В центре так же создаются протезы и ортопедические стельки.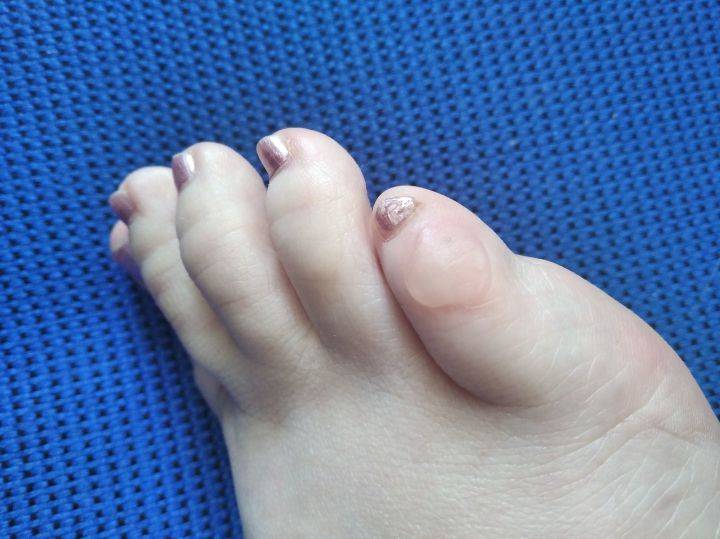 Сколько стоит операция халюс вальгус можно узнать на официальном сайте клиники или по номеру телефона.
Сколько стоит операция халюс вальгус можно узнать на официальном сайте клиники или по номеру телефона.
Период реабилитации и восстановления
Деформация большого пальца, если это не наследственный случай, развивалась на протяжении долгого времени. Так же ее полное излечение требует комплексного ухода и терапии. Реабилитация включает в себя замедление процесса развития рецидива.
Полное завершение проходит по истечении полугода. Разрешается активная ходьба, занятие спортом и привычная обувь. Процесс всегда сопровождается рентгеном и сдачей анализов на отторжение металла и возникновения осложнений.
На раннем этапе заживления ногу держат в горизонтальном положении, лежа на постели. Разрешается слегка пошевелить конечностью, если это не причиняет боли. С помощью фиксатора нога держится в приподнятом состоянии.
На 4-6 недели назначают массаж. Динамические движения противопоказаны. Чтобы привести мышцы в тонус и сделать растяжку сухожилий, делаются круговые движения ступней.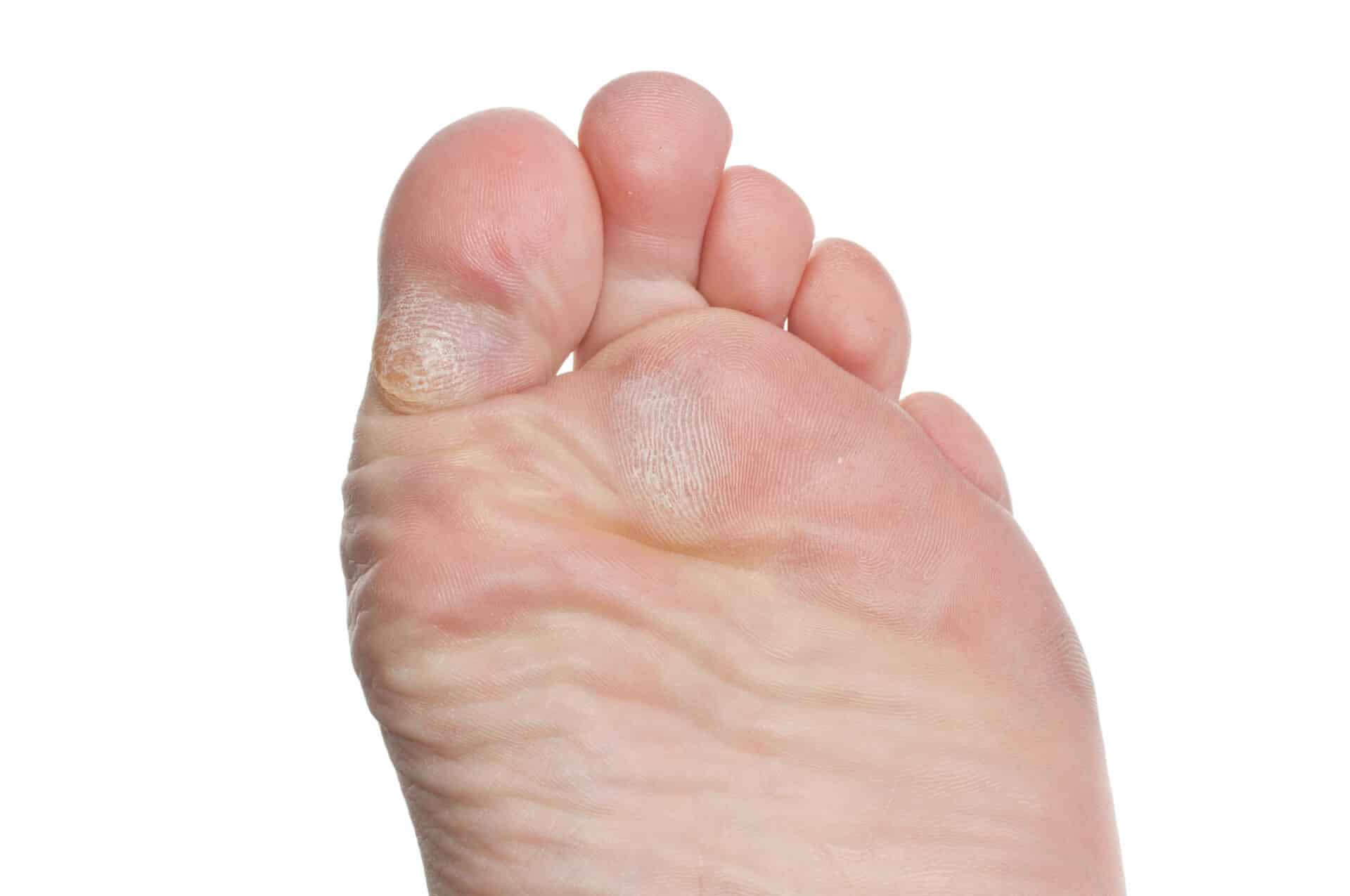 Ходьба сопровождается хромотой. Супинаторы обязательны на этом этапе.
Ходьба сопровождается хромотой. Супинаторы обязательны на этом этапе.
После 7 недель допускается лечебная физкультура. Если болезненные ощущения из-за вживленных имплантатов полностью покинули, разрешена прогулка на велосипеде или не длительный бег трусцой. Ношение только ортопедической обуви. С помощью теннисного мячика можно делать упражнения по обхватыванию стопой мяча и передачи из стопы в стопу. Самомассаж восстановит кровообращение и чувствительность первому пальцу. Занятия на велотренажере и посещения бассейна ускорит процесс заживления.
Профилактические процедуры
Выполняя ряд правил, существенно сокращается риск заболевания халюс вальгус. Профилактика заключается в предотвращении и прогрессировании недуга.
Здоровое питание. Нормализация веса, снимет нагрузку со ступней. Рекомендуется сесть на диету. Исключите из потребления все жирные, жареные, соленые и сладкие продукты. Нормализуйте уровень витаминов. Обогащайте организм клетчаткой. Пейте суточную норму чистой воды.
Обогащайте организм клетчаткой. Пейте суточную норму чистой воды.
Отдых ногам. При долгом нахождении стоя сделайте небольшую разминку. Лучше принять горизонтальное положение на 15 минут. Снизить отек поможет поднятие ног выше головы в лежачем положении. Сменная легкая обувь так же снимет дискомфорт и усталость.
Укрепление стопы. Благодаря разработке ортопедов, имеется огромный выбор специального оборудования, стелек, протезов для поддержания свода стопы. Подушечки защитят от натоптышей. Для спорта выбирайте хорошую спортивную обувь, которая защитит ноги от повреждения и плотно прилегает к лодыжке.
Стельки. Сменные стельки, сделанные индивидуально под ногу, разгружают пальцы. Инновационные технологии позволяют отсканировать подошву и разобрать врачу все проблемные зоны.
Обувь. Откажитесь от частого ношения обуви на высоком каблуке или платформе. Узкая, тесная и неудобная обувь не должна применяться в повседневности. Здоровая высота каблука не должна превышать 5 сантиметров. Туфли должны быть с гнущейся основой. Сделаны из натуральных тканей или кожи.
Здоровая высота каблука не должна превышать 5 сантиметров. Туфли должны быть с гнущейся основой. Сделаны из натуральных тканей или кожи.
Гимнастика. Ежедневное выполнение в течение 5 минут обеспечит крепкие мышцы и здоровые связки. Перекатывайте ступнями мячик или бутылку с водой. Собирайте пальцами ног с пола мелкие предметы. Ходите то на носках, то на пятках. Чаще ходите босиком по массирующей поверхности. Эти рекомендации ортопедов сохранят ваши ноги в тонусе и красоте.
Массаж. Если нет возможности посещать массажный кабинет, выучите технику, и самостоятельно разминайте эту зону. Начинайте делать массаж от кончиков пальцев по направлению к пятке. Уделяйте внимание боковым шишкам, пальцам и ямочке на ступне. Предварительно следует разогреть конечность. Руки должны быть чистыми и сухими. Если выполнять такие массирующие и поглаживающие движения перед сном, то усталость и напряжение мигом пройдут.
Тонизирующие ванны. Не переохлаждайте ваши ноги. Тонизирующие солевые ванны с добавлением масел придадут ногам расслабления и приведут в тонус кожу ног. Избавляйтесь от шершавости пяток и боковых натертостей с помощью специальных гигиенических средств (пемза). Добавляйте морскую соль, соду или различные травы. Проводите закаливание. Чередуйте горячую и холодную воду для поддержания тонуса сосудов и профилактике варикозного расширения вен.
Тонизирующие солевые ванны с добавлением масел придадут ногам расслабления и приведут в тонус кожу ног. Избавляйтесь от шершавости пяток и боковых натертостей с помощью специальных гигиенических средств (пемза). Добавляйте морскую соль, соду или различные травы. Проводите закаливание. Чередуйте горячую и холодную воду для поддержания тонуса сосудов и профилактике варикозного расширения вен.
Более 70% женщин страдают от халюс вальгус. С каждым годом болезнь молодеет и наблюдается даже у детей. ММЦ «Синай» гордится новым оснащением и своим центром ортопедии. При малейших симптомах обращайтесь незамедлительно за помощью в клинику. Лучшие ортопеды и хирурги позаботятся об оптимальных способах лечения. Так же получите ответы на все интересующие вопросы.
операция косточки на ногах, цена – Москва
Операции при деформации пальцев на ноге.
Остеотомия стопы в «МедикаМенте»
Ходить без боли и дискомфорта! Современные операции на стопе позволяют избавить пациента от острой боли и восстановить функционирование конечности.
Для лечения разнообразных патологий стопы в клинику «МедикаМенте» приезжают пациенты как из Москвы, Московской области, так и других городов РФ. Наши травматологи-ортопеды обладают огромным опытом в проведении операций при деформации пальцев стопы. Благодаря их продуктивной и слаженной работе, внедрению в практику современных миниинвазивных методик, максимально щадящих техник рассечения кожи удаление «болезненных косточек» hallux valgus, лечение молоткообразных, перекрещивающихся пальцев стопы, деформаций мизинца проходят с минимальным травматизмом для пациента и коротким периодом восстановления.
В зависимости от заболевания специалистами используются разноплановые техники оперирования (sсаrf, шевронная остеотомия стопы, остеотомия Митчелла или Аустина и множество других, при необходимости выполняется пластика сухожилия разгибателя, что значительно снижает риск рецидива).
Операция Халюс Вальгус (удаление «косточки» на ноге)
Вальгусная деформация большого пальца стопы (так называемая «шишка» или «косточка» на ноге) — одна из наиболее распространенных патологий.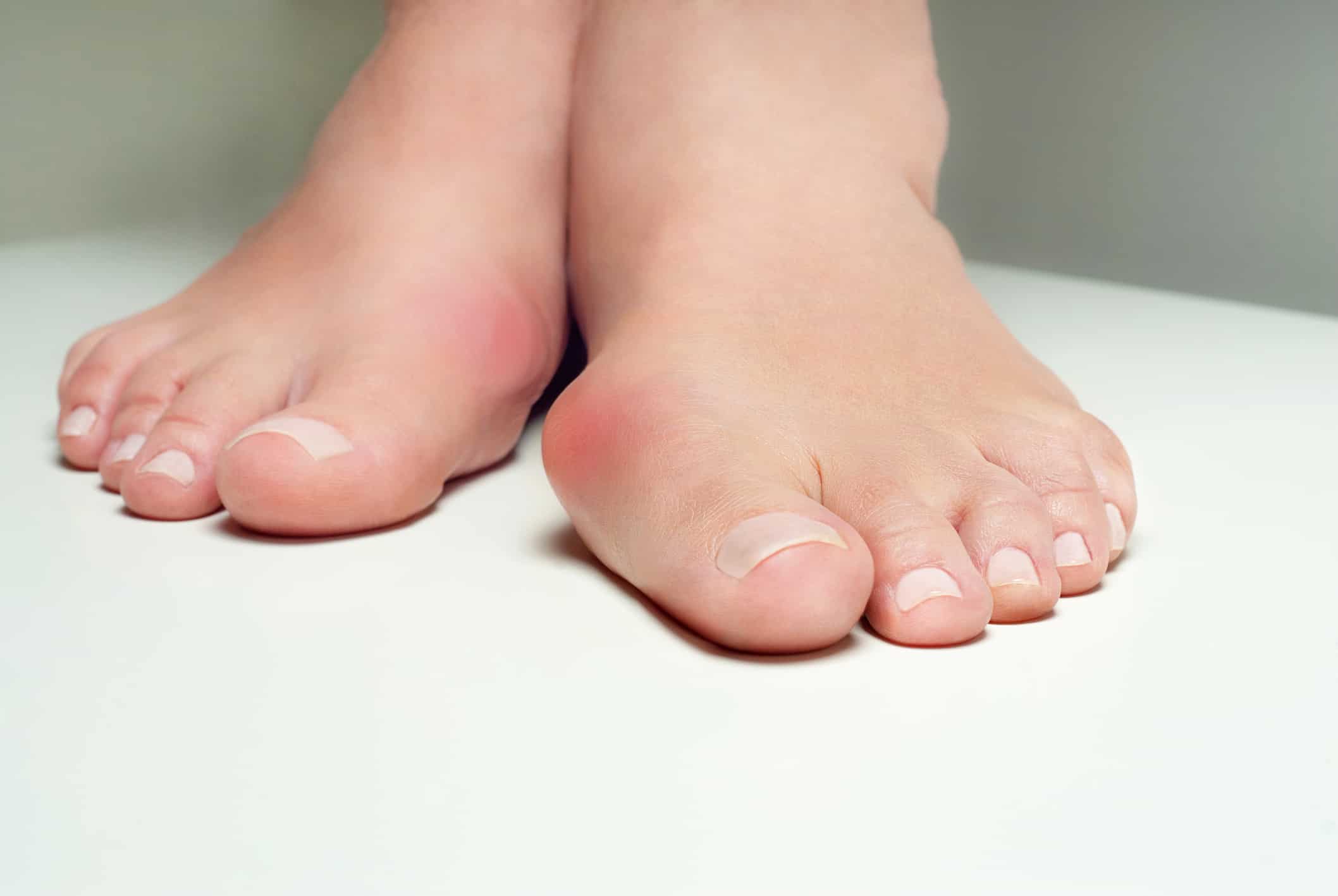
Вальгусная деформация стопы имеет свойство прогрессировать
Нужна операция
Операция поможет устранить болевой синдром и придать стопе эстетичный вид
* Информация носит справочный характер. Схема лечения подбирается в каждом случае индивидуально травматологом-ортопедом или врачом-подологом на очной консультации.
Тяжелые формы халюс вальгус не только существенно ограничивают выбор обуви, но и вызывают серьезные функциональные изменения стопы, затрудняют ходьбу. Если косточка на ноге воспалилась, болит или растет, необходимо обратиться к травматологу-ортопеду или врачу-подологу. При начальных проявлениях hallux valgus может быть рекомендована консервативная терапия, которая поможет облегчить симптомы заболевания.
Операция при халюс вальгус направлена на достижение одновременно эстетического и функционального результата. Правильно проведенное лечение вальгусной деформации 1 пальца стопы, во-первых, позволяет изменить внешний вид стопы, придать ей правильную физиологическую форму, а во-вторых, сохранить (или восстановить) ее рессорные (амортизаторные) функции.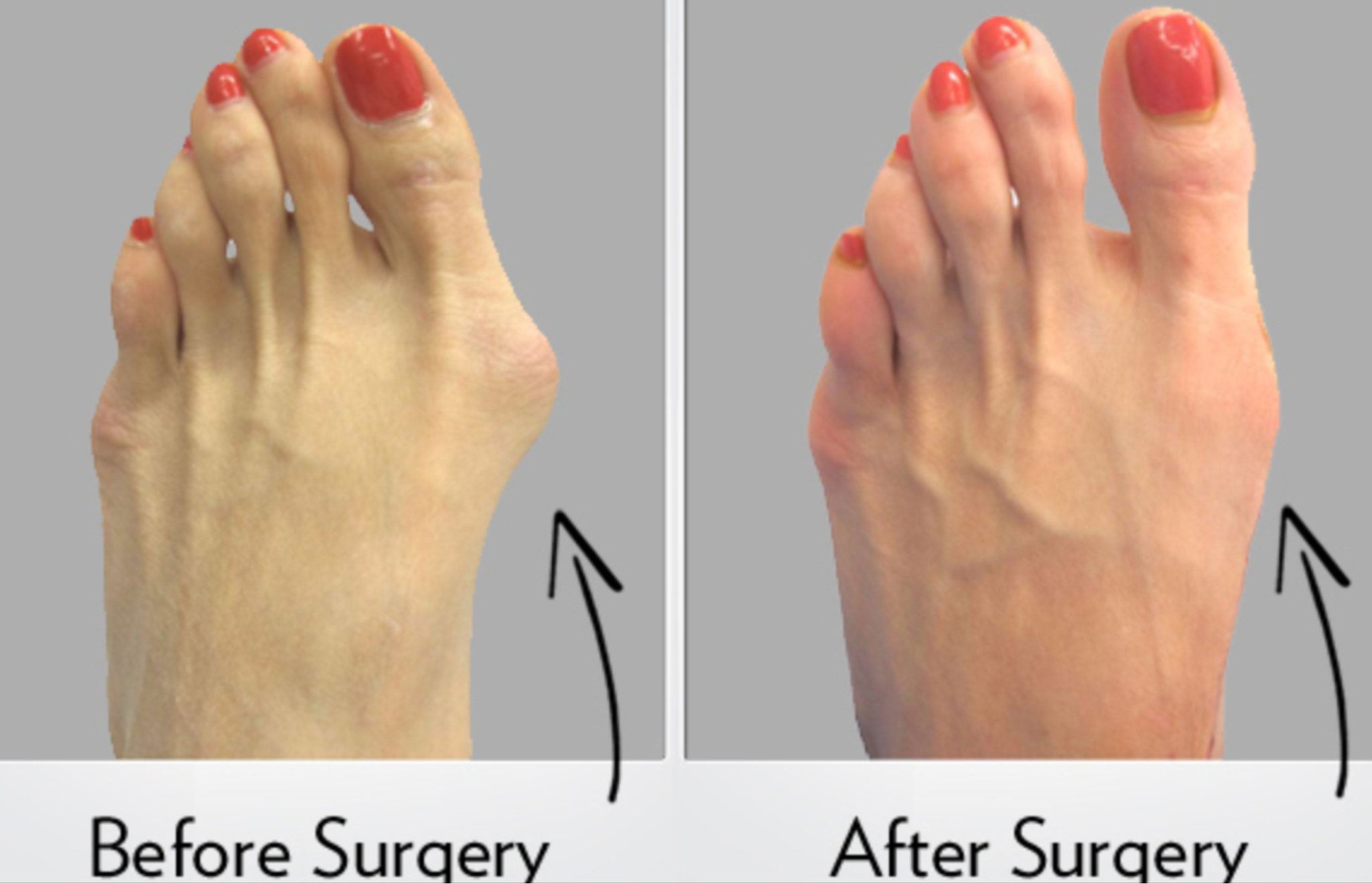
Hallux Valgus: операция «шишек» на ногах в «МедикаМенте»
ЧТО МЫ ГОТОВЫ ПРЕДЛОЖИТЬЛечение сложных случаев
Хирурги нашей клиники в совершенстве владеют всеми современными оперативными техниками лечения hallux valgus (от получивших признание специалистов во всем мире шевронной остеотомии стопы и SCARF-методики до пластики сухожилий и связок вокруг большого пальца стопы). Благодаря умелым действиям врачей операция по «удалению косточек» на ногах (даже при сильной вальгусной деформации первого пальца стопы 4 степени) проходит в «МедикаМенте» с минимальным травматизмом и позволяет восстановить все функции стопы в кратчайшие сроки.
Опыт ортопедов Москвы
Клиника «МедикаМенте» в Королеве тесно сотрудничает со специалистами кафедр ведущих институтов хирургии в Москве. Удаление «косточек» на ногах в нашей клинике проводят к.м.н, ассистенты кафедры травматологии, ортопедии и ВПХ РНИМУ им. Н.И. Пирогова, под эгидой которой работает наш Центр. Все врачи регулярно совершенствуют свою квалификацию, ведут активную научную деятельность, принимают участие в отечественных и международных конференциях …наши специалисты по хирургии стопы
Н.И. Пирогова, под эгидой которой работает наш Центр. Все врачи регулярно совершенствуют свою квалификацию, ведут активную научную деятельность, принимают участие в отечественных и международных конференциях …наши специалисты по хирургии стопы
Комфортабельный стационар
Одно и двухместные палаты клиники «МедикаМенте» снабжены всем необходимым для комфортного отдыха и восстановления после операции (интернет, телевизор, одноразовая одежда, средства личной гигиены, отдельный санузел). В стоимость пребывания в палате входит питание. Срок пребывания в стационаре после операции hallux valgus зависит от состояния пациента и объема вмешательства. В среднем, пациент проводит в клинике до 2х суток, находясь под постоянным контролем медицинского персонала и хирурга. За это время проводится антибиотикотерапия, перевязки, физиопроцедуры, при необходимости стимуляция репаративных (восстановительных) процессов средствами ударно-волновой терапии. Болевых ощущений вам помогут избежать с помощью современных обезболивающих препаратов. Если Вы почувствуете сильную боль, просто нажмите кнопку вызова медсестры, установленную возле каждой кровати. Вам будет сделано адекватное обезболивание …фото стационара
Если Вы почувствуете сильную боль, просто нажмите кнопку вызова медсестры, установленную возле каждой кровати. Вам будет сделано адекватное обезболивание …фото стационара
Без гипса и костылей
Современные методики удаления халюс вальгус позволяют пациенту сразу после операции начинать ходить (в специальной обуви Барука). При этом нет необходимости ни в гипсе, ни в дополнительных средствах опоры (костыли, трости), что дает возможность оперировать сразу обе стопы. Реабилитация после операции по устранению вальгусной деформации большого пальца стопы занимает 5-6 недель. При этом немаловажным условием скорейшего восстановления после оперативного вмешательства является возможность адекватной стимуляции функций стопы. На всех этапах реабилитации наши специалисты будут корректировать процессы восстановления и при необходимости стимулировать процессы заживления средствами физиотерапии и ударно-волновой терапии. Уже через 4-6 месяцев после удаления «косточки» на ноге пациент может начинать носить обувь на каблуке, спортивную обувь — через 2,5-3 месяца.
Молоткообразные пальцы стопы, деформация Тейлора
Помимо вальгусной деформации большого пальца стопы распространены такие деформации 2-5 пальцев, как «молоткообразные пальцы», «крючковидные пальцы», «когтеобразные пальцы», «стопа портного» (деформация Тейлора). Операции позволяют восстановить нормальную анатомию суставов, нормализовать форму малых пальцев стопы, избавить пациента от боли и натоптышей. Способ коррекции зависит от тяжести деформации. Наиболее эффективный метод коррекции 2-3-4 пальцев — остеотомия Вейля (Weil) в сочетании с операциями на мягких тканях. При деформации мизинца («шишка на ноге портного») также широко применяются различные виды остеотомии, позволяющие обходиться без дополнительной иммобилизации в виде гипса, пластикового ортеза в послеоперационном периоде.
Удаление косточек на ногах лазером
В Москве, да и в других регионах РФ, можно найти клиники, которые предлагают «удаление косточек на ноге лазером». Увы, такое лечение (также как ортопедические приспособления и средства народной медицины) не дает положительного эффекта и не всегда приводит к ожидаемым результатам. На сегодняшний день единственно оптимальный метод лечения халюс вальгус, позволяющий «удалить» шишки на ногах и исправить деформацию пальцев стопы без осложнений и рецидивов в будущем, – операция, проведенная правильно и аккуратно с учетом выраженности деформации, причин ее возникновения и, конечно, физиологического строения стопы пациента.
Увы, такое лечение (также как ортопедические приспособления и средства народной медицины) не дает положительного эффекта и не всегда приводит к ожидаемым результатам. На сегодняшний день единственно оптимальный метод лечения халюс вальгус, позволяющий «удалить» шишки на ногах и исправить деформацию пальцев стопы без осложнений и рецидивов в будущем, – операция, проведенная правильно и аккуратно с учетом выраженности деформации, причин ее возникновения и, конечно, физиологического строения стопы пациента.
Склеродермия — лечение, симптомы, причины, диагностика
Склеродермия это термин, имеющий греческое происхождение и означающий твердую кожу. Заболевание является как ревматологическим, так и нарушением в соединительной ткани. При склеродермии происходит уплотнение и утолщение кожи, и она теряет свою эластичность. При склеродермии возможно повреждение микрососудов по всему телу, что может в свою очередь приводить к поражению внутренних органов. И хотя заболевание в основном поражает руки лицо и ноги, но ухудшение кровоснабжения может привести к проблемам в пищеварительном тракте, в органах дыхания и в сердечно-сосудистой системе.
И хотя заболевание в основном поражает руки лицо и ноги, но ухудшение кровоснабжения может привести к проблемам в пищеварительном тракте, в органах дыхания и в сердечно-сосудистой системе.
Склеродермия может проявляться по-разному у различных людей. Есть много подтипов этого заболевания. Врачи в основном классифицируют склеродермию или как ограниченную или как системную, в зависимости от степени повреждения кожи. Широко распространенную форму болезни часто называют системным склерозом, и он может быть прогностически опасным для жизни.
У приблизительно 300 000 американцев диагностирована склеродермия. Заболевание в США встречается чаще, чем в Европе или Японии. Но выявить какую либо зависимость от расовых или этнических факторов не удалось. Единственно, что было отмечено, что у женщин склеродермия встречается намного чаще, чем у мужчин.
У женщин развиваются ограниченные формы болезни в три раза чаще, чем у мужчин, и более чем в 80 % пациентов с системной склеродермией – это — женщины в возрасте 30 — 50. Редко, но дети могут также заболеть склеродермией. За прошедшие 20 лет удалось увеличить продолжительность жизни пациентов со склеродермией за счет применения более эффективного лечения. Таким образом, склеродермия — хроническое аутоиммунное заболевание, которое проявляется утолщением и уплотнением кожи и cужением сосудов (вследствие этого повреждение внутренних органов). Болезнь развивается в основном у взрослых в возрасте 30-50 лет, преимущественно у женщин.
Редко, но дети могут также заболеть склеродермией. За прошедшие 20 лет удалось увеличить продолжительность жизни пациентов со склеродермией за счет применения более эффективного лечения. Таким образом, склеродермия — хроническое аутоиммунное заболевание, которое проявляется утолщением и уплотнением кожи и cужением сосудов (вследствие этого повреждение внутренних органов). Болезнь развивается в основном у взрослых в возрасте 30-50 лет, преимущественно у женщин.
Различают два типа склеродермии: Ограниченная склеродермия и системная (диффузная) склеродермия. Ограниченная склеродермия поражает, главным образом, кожу, в то время как системная склеродермия — системное заболевание, которое может поражать различные органы и системы организма.
Различают два вида ограниченной склеродермии:
- Бляшечная форма: проявляется появлением пятен на коже, овальной формы красного или фиолетового цвета, плотными на ощупь (по мере развития бляшка может стать белесой в центре)
- Линейная форма: происходит появление полос утолщения на коже рук, ног или лица.
Системная склеродермия может начинаться постепенно с вовлечением вначале кожи рук, лица или иметь прогрессирующий характер, с вовлечением не только конечностей, но и туловища и внутренних органов (как правило, легких, пищевода, кишечника):
Причины
Главной особенностью склеродермии – является чрезмерная выработка коллагена. Коллаген — один из строительных материалов, из которого состоит кожа. При избытке коллагена происходит утолщение тканей и потеря эластичности.
Первопричина склеродермии остается пока неясной. По неизвестной причине иммунная система настраивается против тканей организма и результатом является избыточная продукция коллагена. В настоящее время, проводятся исследования на выявление взаимосвязи между иммунной системой, сосудистой системой и ростом соединительной ткани. Исследования на близнецах показали отсутствие генетического фактора. И хотя причина склеродермии не установлена, но механизм заболевания связан с аутоиммунными процессами, при которых происходит поражение, как кожи, так и других органов. Аутоиммунный процесс запускает избыточное производство коллагена, что приводит к уплотнению и утолщению кожи. Кроме того, изменения в соединительной ткани приводят к давлению на сосуды как крупных артерий, так и мелких.
Симптомы
Симптомы склеродермии могут быть вариабельны у различных пациентов. Наиболее часто встречаются такие проявления как уплотнение и утолщение кожи на пальцах рук ног и лица. Кожа может утолщаться в течение первых двух-трех лет заболевания. После этого утолщение, как правило, уменьшается. Основные симптомы склеродермии включают:
- Набухание, тугоподвижность, или боль в пальцах ног или рук, или лице.
- Покалывание, онемение, или отечность кожи.
- Изменение цвета кожи.
- Чувствительность к холоду и неустойчивое и преходящее побледнение пальцев (синдром Рейно), сопровождающееся болью в пальцах.
- Красные пятна на пальцах, ладонях, лице, губах, или языке, от стойко расширенных капилляров (телеангиэктазии).

- Язвы или раны на кончиках пальцев или локтях.
- Потеря способности кожи вытягиваться.
- Зуд.
- Боли в суставах
- Усталость.
- Скручивание пальцев (склеродактилия).
- Наличие кальцинатов под кожей
- Нарушения со стороны пищеварительной системы такие, как изжога, нарушение глотания, длительная задержка пищи в пищеварительном тракте, из-за сниженной активности гладкой мускулатуры кишечника.
- Потеря двигательных функций руки из-за стягивания кожи на руке и пальцах.
- Одышка, связанная с повреждением легких и сердца.
Диагностика
Склеродермию нередко трудно диагностировать, так как она может быть похожей на многие другие заболевания. Изменения толщины кожи, наличие определенных антител в крови, или ранних изменениях в кровеносных сосудах, могут быть полезными в диагностировании болезни. При необходимости возможно взятие биопсии для анализа ткани, что также помогает поставить диагноз.
Одним из полезных тестов является ногтевой капиллярный анализ. Он основан на раннем проявлении склеродермии и проявляется исчезновением капилляров в коже рук и ног. Для этого анализа используется микроскоп или лупа и просматривается кожа в области ногтя. Для точного диагноза необходимо сопоставить как лабораторные методы исследования, так и клинические данные, и историю заболевания.
Лечение
Патогенетического лечения склеродермии пока нет. Задача лечения снизить симптомы и уменьшить риск осложнений. Медикаменты, применяемые при склеродермии:
При ограниченных проявлениях возможно применение мазей увлажняющего характера или с содержанием кортикостероидов. Кроме того, неплохой результат дают процедуры УФО.
Сосудорасширяющие лекарства, которые расслабляют и расширяют кровеносные сосуды, могут быть назначены, чтобы уменьшить проявления синдрома Рейно, когда происходит нарушение кровообращения в дистальных отделах конечностей. Ингибиторы АПФ назначаются при наличии гипертонической болезни и наличия проблем в сосудах почек.
Нестероидные противовоспалительные препараты (НПВС), такие как аспирин, напроксен, и ибупрофен, могут уменьшить боль в суставах. Кортикостероиды, такие как преднизолон, могут также быть использованы для уменьшения воспалительного процесса.
Диспепсия может встречаться, когда склеродермия поражает пищевод, желудок, или кишечник. Это может лечиться с помощью препаратов, снижающих кислотность желудка и нормализующих перистальтику кишечника.
Иммунодепрессанты, такие как Д-пенициламин, в некоторой степени снижают продукцию коллагена, но их терапевтическое действие сопровождается выраженными побочными эффектами и их применение достаточно ограничено.
ЛФК и физиотерапия могут оказывать положительный эффект при лечении склеродермии так, как помогают сохранить эластичность связок и суставов. Хирургические методы лечения иногда применяются при выраженных контрактурах, деформациях или рубцах.
Кто и как вылечил косточку на ноге
Ключевые теги: шины от косточки на ноге, выступающая косточка на мизинце ноги, косточка на правом пальце ноги.
Из за чего косточка на ноге увеличивается и болит, упала опухла косточка на ноге, на ноге вылазит косточка, вальгус 15 градусов, косточки у большогопальца на ногах.
Принцип действия
ИЗБАВЬТЕСЬ ОТ ВАЛЬГУСНОЙ ДЕФОРМАЦИИ ВСЕГО ЗА 1 МЕСЯЦ! С магнитной пластиной для лечения вальгусной деформации Выпрямляет большой палец и сустав на ноге Снимает боль и припухлость Сохраняет естественную подвижность стопы
Как вылечить косточку на ноге, это для многих огромная проблема. Конечно если есть возможность, нужно от нее избавляться. Главное не запускать заболевание и начинать лечение на ранних … 05.05.2018«Косточка на ноге — как лечить народными средствами эффективно? Основные правила терапии, варианты оздоровительных мероприятий. Массажные процедуры от косточки на ноге. Читайте все … Многие украинки страдают от «косточки на ноге»: из-за выроста на ступне любимые туфли превращаются в настоящее орудие пытки. Хирург-ортопед Роман Зинченко и …
Официальный сайт Магнитная вальгусная шина MagnetFix
Состав
Как правило, для избавления от шишки на ноге ортопеды назначают корректирующие накладки, которые требуют постоянного и длительного ношения, а в запущенных случаях — … Как правило, для избавления от шишки на ноге ортопеды назначают корректирующие накладки, которые требуют постоянного и длительного ношения, а в запущенных случаях — хирургическую операцию. 04.05.2013«После вторых родов на ноге возле большого пальца появилась косточка. Уже видна и увеличивается((( Слышала …
04.05.2013«После вторых родов на ноге возле большого пальца появилась косточка. Уже видна и увеличивается((( Слышала …
Результаты клинических испытаний
Что делать с косточкой на ноге — бандажи для лечения запущенной болезни. Как лечить косточку на ноге, этапы болезни и проверенные народные рецепты. Как убрать косточку на ноге: быстро, просто и без дискомфорта. Народные рецепты лечения косточки на ноге, иные методы устранения вальгусной деформации. Как и любая женщина, я имею слабость к туфлям на каблуках. Чем выше, тем лучше. Но возраст все-таки берет свое, и многие годы прогулок не в самой полезной обуви вылились в искривление больших пальцев на ногах.
Мнение специалиста
Уже через несколько недель использования MagnetFix, мои пациенты отмечают снижение давления между 1 и 2 пальцами стопы, уменьшение болезненных ощущений при наличии хронических мозолей. Магнитный фиксатор MagnetFix снижает травматическое воздействие на область большого пальца ноги, избавляя от ощущения дискомфорта, а со временем способен радикально улучшить состояние сустава.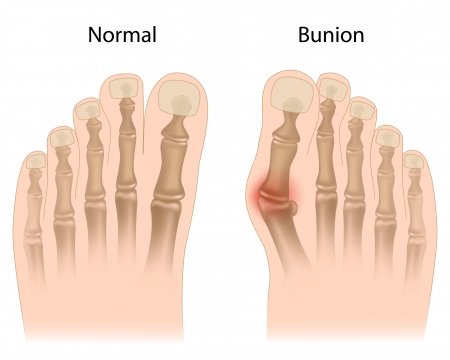 Кандидат медицинских наук Зав. ортопедическим отделением клиники Профмедсервис
Кандидат медицинских наук Зав. ортопедическим отделением клиники Профмедсервис
29.01.2019«Избавлению косточки на ноге в домашних условиях способствует применение компрессов и настоек из … Я была готова на все лишь бы не мучилась и согласилась сразу, заплатила т.к.эта считалась как косметическая сразу на обе ноги хирургу все равно хоть на обе хоть на одну и потом кто мне даст … 11.09.2018«Как убрать косточку на ноге народными средствами – это достаточно актуальный вопрос, ведь вальгусная …
Способ применения
MagnetFix можно незаметно носить в любой обуви Магнитный фиксатор MagnetFix предназначен для ежедневного ношения с любыми типами обуви. Благодаря особой форме, он плотно прилегает к стопе и совершенно незаметен.
Перетащите и отпустите иконку «w» на иконку «Дом» в панели инструментов браузера, затем нажмите «Да» во … Как убрать косточку на ноге Учительница биологии оказалась права лишь отчасти. По наследству передается форма стопы, предрасположенность к деформации и росту косточки. Шишки/косточки на ногах, как избавиться? Ниндзя шуз в чем польза, где купить, какие отзывы? Кто-нибудь вылечил-убрал косточку на ноге без хирургии?
Как заказать?
Заполните форму для консультации и заказа Магнитная вальгусная шина MagnetFix. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении
Какой заговор от косточки на ноге считается эффективным? Как подготовиться к ритуалу и что нужно о нем знать, чтобы он подействовал? Что делать, если выросла шишка на ноге у большого пальца? Как ее вылечить? Помогут ли народные средства растворить косточку? Эффективны ли мази и крема? Кто …
Косточки на ногах повязки, лечение косточки на ногах аспирином, где удалить косточки на ногах в санкт-петербурге, нарастание косточки на ногах, вальгус шина для коррекции, фиксатор для косточек на ногах цена, боль в косточке на ноге при ходьбе.Официальный сайт Магнитная вальгусная шина MagnetFix
Купить Магнитная вальгусная шина MagnetFix можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина, Эстония, Латвия, Литва, Болгария, Венгрия, Германия, Греция, Испания, Италия, Кипр, Португалия, Румыния, Франция, Хорватия, Чехия, Швейцария, Азербайджан , Армения ,Турция, Австрия, Сербия, Словакия, Словения, Польша
Отличная вещь! Раньше носила только бесформенные широкие сабо, а еще лучше – домашние мягкие тапочки. Ношу шину Магнет Фикс уже два месяца – теперь хожу с дочкой выбираю себе любую обувь в магазинах.
Стали побаливать косточки на ногах. У мамы ступни в ужасном состоянии, все пальцы «в кучу». Испугалась повторения истории, купила эту шину. Ношу с закрытыми туфлями, сапогами, ботильонами, каблук – любой. Боли нет, дискомфорт прошел.
Извиняюсь, не заметил на сайте сначала информацию про наложенный платеж. Тогда все в порядке точно, если оплата при получении. Пойду, оформлю себе тоже заказ.
Грибок на ноге: причины, стадии, лечение и народные средства
На первой стадии заболевание лечится мазями и кремами, а если оно уже запущено – приходится пить таблетки.
Содержание:
Вызванные паразитическими микроорганизмами грибковые болезни ног называются микозами. Обычный грибок ног, поражающий только кожу, подошву стопы и т.д., называется дерматомикозом. Если поражены ногти — это онихомикоз. То и другое, в том числе и вместе, лечится довольно тяжело и долго, хотя и результативно.
Причины
Большинство грибковых заболеваний ног передаются при совместном использовании бытовых предметов, например, полотенец. Заразиться можно также и от животного, и в общественных местах. Это пляж, баня, чужая обувь, общие предметы личной гигиены, маникюр или педикюр, сделанные у мастера, который не обеззараживает инструмент.
Наиболее уязвимыми для подобного рода инфекций считаются дети до двенадцати лет, кожа которых еще не достигла достаточной толщины, а иммунитет еще не сформирован, что и позволяет грибковым микроорганизмам поникать в нее.
Стадии грибка
Различные стадии заболевания имеют различные симптомы.
Первая стадия – это слабая или так называемая «стертая» форма грибковой инфекции. Может ощущаться жжение между пальцами ног или на стопе, появиться небольшое покраснение.
Вторая стадия грибковой инфекции развивается на фоне не вылеченной первой. При ней на ногах уже появляется белый налет и твердая корочка на коже, которую образуют быстро растущие колонии микроорганизмов, начинают чесаться межпальцевые складки и другие места, например, подошва.
Третья стадия — это когда между пальцами образуются грозящие лопнуть отеки, кожа отслаивается, и в ней появляются глубокие трещины, через которые грибок устремляется внутрь организма. Эту стадию называют интертригинозной.
Четвертая стадия – еще более тяжелая. Как при ожогах, кожа превращается в пузыри с жидкостью, которые лопаются. Трещины становятся еще глубже, зуд усиливается. Это так называемая дисгидротическая форма болезни.
Лечение
В зависимости от запущенности болезни грибок ног лечат наружно, внутренне и при помощи комбинированной терапии. Первая-вторая стадия позволяют использовать только различные мази и кремы, тоники, пудры и спреи.
На более поздних стадиях, когда грибок уже проник внутрь организма, лечение осуществляется при помощи принимаемых внутрь препаратов. Но подобные лекарства имеют много противопоказаний: болезни печени и почек, беременность, кормление грудью.
Если болезнь запущена и перешла в тяжелую дисгидротическую стадию, вас будут лечить при помощи самых агрессивных методов, то есть, ударными дозами наиболее эффективных лекарств в наиболее короткий промежуток времени, совмещая внешнее и внутренне воздействие.
Лекарства и мази
Врачи-дерматологи на начальных стадиях заболевания советуют пользоваться «Ламизилом». «Тербизилом», «Ламителем», которые выпускаются в виде мазей, спреев и таблеток.
Для терапии более запущенных стадий используются лекарства на основе итраконазола и кетаконазола. В таких случаях врачи советуют пользоваться «Микозоралом», «Низоралом», «Ороназолом», «Итразолом» и другими лекарствами.
На начальных стадиях болезни мазь или крем втирают одну-две недели. Третья-четвертая стадия могут потребовать для излечения от шести недель до 3-4 месяцев и даже полугода. Зараженный грибком ноготь может отрастать еще дольше 1-2 года в зависимости от степени поражения.
Народные средства
Для лечения грибка народными средствами используют то, что хорошо питает кожу и обеззараживает ее. Это винный уксус, кофе, лук, хозяйственное мыло и т.д.
Самый экзотический способ – кофейная ванночка для ног с крепчайшим кофе. Самый простой и практичный – погружение ступней в винный уксус и сон в носках, пропитанных им же. Еще один хороший рецепт – смесь мелко нарезанного лука и кусочков хозяйственного мыла. Ею натирают ноги на ночь, спят в носках.
Что делать, если не проходит
Есть две самые распространенные ошибки в лечении грибка, когда он долго не проходит. Первая – уверенность, что все само пройдет, почешется и перестанет. И вторая, когда проблемы вроде бы исчезли – преждевременное прекращение лечения.
Кроме этих двух причин, залеченный микоз может быть вызван неверно подобранным препаратом, который не устраняет данный вид грибка. В таком случае лучше сдать анализы, чтобы врач мог правильно подобрать действенное лекарство.
Еще один случай неудачного лечения – повторное заражение из-за плохо выстиранной одежды, полотенец, постельного белья, необработанной обуви. Или в семье кто-то еще болен грибком, и вы повторно заразились им от близких.
Если грибок не проходит, попробуйте применить более сильные кремы, выяснить, не болен ли кто из близких, или пройти обследование и сдать анализы, получив точное предписание против данного вида микоза. Сегодня любой грибок излечим, даже самый тяжелый.
Профилактика
В «рассадниках» грибка – на пляжах, в бассейнах и спортзалах — используйте шлепанцы, подстилки и шезлонг. Хорошо предохраняет от заражения предварительное протирание стоп ног и межпальцевого пространства уксусом или мазями, которые используют на ранних стадиях лечения микоза, вроде клотримазола.
Если жаль менять дорогую обувь после излечения, врачи советуют обрабатывать ее противогрибковыми спреями, например, «Ламизилом». Одежду больного после излечения следует прокипятить и прогладить.
ЧИТАЙТЕ ТАКЖЕ
Главным способом борьбы с этим недугом является диета.
Состояние стопы спортсмена (Tinea Pedis), методы лечения и фотографии для родителей — обзор
52403 33 Информация для РебенокВзрослыйПодросток подпись идет сюда …Изображения Tinea Pedis (стопа спортсмена, стригущий лишай стопы или ступней)
Обзор
Атлетическая стопа (tinea pedis), также известная как стригущий лишай стопы, представляет собой поверхностную (поверхностную) грибковую инфекцию кожи стопы.Несмотря на то, что это нечасто встречается у детей, атлетическая стопа является наиболее распространенным грибковым заболеванием у людей.
Нога спортсмена может передаваться людям при прямом контакте с инфицированными людьми, инфицированными животными, зараженными предметами (такими как полотенца или полы в раздевалках) или почвой.
Кто в опасности?
Атлетическая стопа может встречаться у людей любого возраста, всех рас и обоих полов. У маленьких детей редко развивается атлетическая стопа, хотя это часто наблюдается у подростков (подростков) и взрослых.Кроме того, атлетическая стопа чаще встречается у мужчин, чем у женщин.
Некоторые условия повышают вероятность возникновения инфекций стопы у спортсмена:
- Жизнь в теплом влажном климате
- Использование общественных или общественных бассейнов или душевых
- Ношение тесной невентилируемой обуви
- Обильное потоотделение
- Диабет или ослабленная иммунная система
Признаки и симптомы
Наиболее частые места расположения стопы спортсмена включают:
- Пространства (перепонки) между пальцами ног, особенно между 4-м и 5-м пальцами и между 3-м и 4-м пальцами
- Подошвы ступней
- Верхние части ступней (очень необычно для детей)
- Между пальцами ног (межпальцевые промежутки) стопа спортсмена может выглядеть как воспаленная, чешуйчатая и влажная ткань. . Между пальцами ног или под ними может наблюдаться расслоение кожи, называемое трещинами. Эта форма стопы спортсмена имеет тенденцию к сильному зуду.
- На подошве стопы (подошвенная поверхность) стопа спортсмена может иметь вид кожи от розового до красного цвета с чешуйками от легкой до обширной (диффузной).
- На верхней части стопы ступня спортсмена выглядит как одно или несколько красных чешуйчатых пятен размером от 1 до 5 см. Край пораженной кожи может быть приподнят и содержать неровности, волдыри или струпья. Часто центральная часть поражения прозрачна, что приводит к кольцевидной форме и описательному (но неточному) названию «стригущий лишай».
- Другой тип инфекции опоясывающего лишая, называемый буллезным дерматитом стопы, проявляется в виде болезненных и зудящих волдырей на своде (подъеме) и / или подушечке стопы.
- Самая тяжелая форма инфекции, называемая язвенным дерматитом стопы, проявляется в виде болезненных волдырей, гнойных шишек (пустул) и неглубоких язв. Эти поражения особенно часто встречаются между пальцами ног, но могут поражать всю подошву. Из-за многочисленных трещин на коже поражения обычно заражаются бактериями. Язвенный опоясывающий лишай стопы чаще всего встречается у людей с диабетом и людей с ослабленной иммунной системой.
Рекомендации по уходу за собой
Если вы подозреваете, что у вашего ребенка спортивная стопа, вы можете попробовать один из следующих безрецептурных противогрибковых кремов или лосьонов:
- Тербинафин
- Клотримазол
- Миконазол
Кроме того, старайтесь, чтобы ноги вашего ребенка были сухими, создавая условия, в которых дерматофит не может жить и расти. Попросите ребенка попробовать следующее:
- Ежедневно мойте ноги и тщательно сушите их, при необходимости даже используя фен (на низкой скорости).
- Используйте отдельное полотенце для ног и не делитесь этим полотенцем с кем-либо еще.
- Носите носки из хлопка или шерсти и меняйте их один или два раза в день или даже чаще, если они станут влажными.
- Избегайте ношения обуви из синтетических материалов, таких как резина или винил.
- Носите сандалии как можно чаще.
- Наносите противогрибковый порошок на ступни и внутреннюю часть обуви каждый день.
- Носите защитную обувь в раздевалках, общественных или общественных бассейнах и душевых.
Когда обращаться за медицинской помощью
Если поражения не улучшаются после 2 недель применения безрецептурных противогрибковых кремов, или если они очень зудящие или болезненные, обратитесь к врачу вашего ребенка для оценки.Если у вашего ребенка есть волдыри, пустулы и / или язвы на стопах, как можно скорее обратитесь к врачу.
Процедуры, которые может назначить ваш врач
Чтобы подтвердить диагноз «атлетическая стопа», врач вашего ребенка может соскрести некоторый поверхностный материал кожи (чешуйки) на предметное стекло и исследовать их под микроскопом. Эта процедура, называемая препаратом КОН (гидроксид калия), позволяет врачу искать явные признаки грибковой инфекции.
После подтверждения диагноза «атлетическая стопа» врач, вероятно, начнет лечение противогрибковыми препаратами.Большинство инфекций можно лечить с помощью кремов и лосьонов для местного применения, в том числе:
- Безрецептурные препараты, такие как тербинафин, клотримазол или миконазол
- Кремы, отпускаемые по рецепту, такие как эконазол, оксиконазол, циклопирокс, кетоконазол, сульконазол, нафтифин , или бутенафин
- Соединения, содержащие мочевину, молочную кислоту или салициловую кислоту, которые помогают растворить накипь и позволяют противогрибковому крему лучше проникать в кожу
- Растворы, содержащие хлорид алюминия , которые уменьшают потоотделение стопы.
- Кремы с антибиотиками для профилактики или лечения бактериальных инфекций, если они есть.
Инфекция должна исчезнуть в течение 4–6 недель после применения эффективных препаратов. еда.
Надежных ссылок
Клиническая информация и дифференциальная диагностика Tinea Pedis (стопа спортсмена, стригущий лишай стопы или ступней)Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1174-1185. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. pp.1251, 2000-2001, 2337, 2340-2041, 2446-2447. Нью-Йорк: Макгроу-Хилл, 2003.
.Волдыри между пальцами ног: виды, лечение и профилактика
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Волдыри — это карманы на коже, заполненные жидкостью. Трение о кожу, носки или обувь может вызвать появление волдырей между пальцами ног. Волдыри также являются признаком некоторых кожных заболеваний.
В большинстве случаев волдыри проходят сами по себе без лечения в течение 1-2 недель. Волдыри, являющиеся результатом состояния кожи, могут вызывать зуд и требовать лечения.
В этой статье рассматриваются возможные причины появления волдырей между пальцами ног и способы безопасного их лечения.
Различные типы волдырей могут появляться между пальцами ног по разным причинам:
Волдыри от трения
Поделиться на Pinterest Трение, укусы насекомых и ожоги могут вызвать волдыри между пальцами ног.Самый распространенный вид волдырей на стопе — это волдыри от трения, которые появляются, когда трение раздражает кожу. Это может произойти, когда пальцы ног трутся друг о друга или о чем-то еще, например, о деталь обуви.
Определенные факторы риска увеличивают вероятность образования волдырей от трения на пальцах ног, в том числе:
- теплая и влажная кожа, например, когда ноги потеют в горячей обуви
- экстремальные температуры
- ношение новой или нестандартной обуви хорошо подходят
- анатомические факторы, такие как пальцы ног, которые пересекаются друг с другом
Пузыри от трения часто со временем раскрываются сами по себе и могут истощить жидкость.Иногда после разрушения волдырь восстанавливается. Разрушение волдыря или царапание на нем может вызвать инфекцию и продлить заживление, поэтому людям следует закрывать волдыри от трения и по возможности избегать их повреждения.
Укусы насекомых
Укусы некоторых насекомых вызывают образование волдырей на коже. Эти волдыри могут выглядеть и ощущаться как волдыри от трения, но они часто зудят.
Как и в случае с волдырями от трения, важно не царапать и не ломать волдыри от укусов насекомых.
Ожоги
Ожоги частичной толщины, химические ожоги и ожоги льдом могут образовывать волдыри.Подобно волдырям при трении, волдыри при этих термических повреждениях могут действовать как естественный барьер, защищающий рану от инфекций.
Инфекции
Волдыри на ступнях или между пальцами ног могут вызывать многочисленные инфекции, в том числе:
- Заболевания рук, стоп и рта. Болезнь рук, ног и рта — это вирус, вызывающий болезненные волдыри на ступнях, руках и во рту. Это очень заразно и чаще всего встречается у маленьких детей. У большинства людей он проходит сам по себе через несколько дней.
- Буллезное импетиго. Импетиго — это бактериальная инфекция кожи. Иногда это может проявляться волдырями, известными как буллезное импетиго.
- Пузырно-пузырчатый опоясывающий лишай стопы. Tinea pedis, также известный как стопа атлета, представляет собой грибковую инфекцию стопы. Иногда это может также проявляться в виде волдырей.
- Целлюлит. Целлюлит — это инфекция глубоких слоев кожи. Он появляется, когда бактерии проникают в кожу, часто в результате травмы, такой как волдырь от трения.Лечение антибиотиками.
Волдыри на коже
Некоторые кожные заболевания вызывают появление болезненных волдырей между пальцами ног. К ним относятся:
- Буллезный эпидермолиз. Унаследованный буллезный эпидермолиз — это хроническое заболевание кожи, которое обычно проявляется в младенчестве или детстве. Люди с этим заболеванием легко покрываются волдырями от незначительных травм.
- Дисгидротическая экзема. Эта форма экземы вызывает появление волдырей на подошвах стоп и между пальцами ног или ладонями рук и пальцами.Врачи не до конца понимают, что вызывает экзему, хотя генетические факторы и факторы окружающей среды, по-видимому, играют роль.
- Аллергический контактный дерматит. Аллергические реакции могут вызвать появление волдырей по всему телу или только на той области, которая контактировала с аллергеном. У человека могут появиться аллергические волдыри на пальцах ног, если у него аллергия на что-то на обуви или на лосьон, который он использовал для ног. Это называется аллергическим контактным дерматитом.
Лечение инфекций и пузырей на коже варьируется в зависимости от причины появления волдырей.Человеку, у которого есть очень болезненные волдыри, возникшие не из-за трения, или волдыри от трения, которые значительно ухудшились, следует обратиться к врачу.
Большинство волдырей от трения можно лечить дома. Попробуйте следующие стратегии:
- Закройте блистер. Непокрытый волдырь может лопнуть, вызывая инфекции, повреждение кожи и появление новых волдырей.
- Носите удобную обувь, которая не натирает волдыри или волдыри.
- Держите блистер в чистоте. Если он открывается и стекает, осторожно промойте это место водой с мылом.Вазелин может помочь процессу заживления.
- Не применяйте антибиотики местного действия, отпускаемые без рецепта, поскольку у некоторых людей это может вызвать аллергический контактный дерматит.
Американская академия дерматологии утверждает, что людям обычно следует избегать появления волдырей дома, если они не большие или не очень болезненные.
Когда можно безопасно лопнуть волдырь? Узнайте больше здесь.
Обратитесь к врачу, если:
- есть признаки инфекции, такие как отек, покраснение, жар, озноб, выделения гноя или сильная боль
- волдырь не заживает сам по себе в течение нескольких недель
- the волдыри настолько болезненны, что мешают повседневной деятельности
Прочтите здесь о том, как идентифицировать и лечить инфицированные волдыри.
Прокладки для пузырей могут помочь уменьшить боль и дискомфорт от волдырей и могут способствовать процессу заживления. Люди могут купить специальные прокладки для волдырей для пальцев ног в аптеке или выбрать бренды в Интернете.
Поделиться на PinterestЧеловек может нанести на ноги вазелин, чтобы предотвратить образование волдырей на новой обуви.Стратегии, сводящие к минимуму трение о ступни и между пальцами ног, могут предотвратить большинство волдырей от трения. Эти стратегии могут помочь:
- Носите подходящую обувь, которая не натирает ступни.
- Не ходите на большие расстояния в новой обуви. Иногда ногам нужно время, чтобы привыкнуть к новой обуви, и слишком много времени, проведенное в непробитой обуви, может вызвать появление волдырей.
- Замените носки, если они намокли от пота или другой влаги.
- Носите прокладку или повязку на участках, склонных к образованию волдырей.
- Нанесите вазелин на участки, на которых могут появиться волдыри, особенно при ношении новой обуви.
- Если обувь неудобная или болят ноги, смените обувь или прекратите занятия.Если это невозможно, поместите между пальцами ног прокладку, чтобы предотвратить образование волдырей.
Волдыри от трения могут быть болезненными или неудобными, но в большинстве случаев они безвредны. Пока человек держит волдырь в чистоте, риск инфицирования или серьезной травмы невелик. Однако другие волдыри могут быть признаком серьезной инфекции, ожога или хронического кожного заболевания. Важно обратиться за лечением от волдырей, которые не проходят или являются очень болезненными.
Волдыри между пальцами ног: виды, лечение и профилактика
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Волдыри — это карманы на коже, заполненные жидкостью. Трение о кожу, носки или обувь может вызвать появление волдырей между пальцами ног. Волдыри также являются признаком некоторых кожных заболеваний.
В большинстве случаев волдыри проходят сами по себе без лечения в течение 1-2 недель. Волдыри, являющиеся результатом состояния кожи, могут вызывать зуд и требовать лечения.
В этой статье рассматриваются возможные причины появления волдырей между пальцами ног и способы безопасного их лечения.
Различные типы волдырей могут появляться между пальцами ног по разным причинам:
Волдыри от трения
Поделиться на Pinterest Трение, укусы насекомых и ожоги могут вызвать волдыри между пальцами ног.Самый распространенный вид волдырей на стопе — это волдыри от трения, которые появляются, когда трение раздражает кожу. Это может произойти, когда пальцы ног трутся друг о друга или о чем-то еще, например, о деталь обуви.
Определенные факторы риска увеличивают вероятность образования волдырей от трения на пальцах ног, в том числе:
- теплая и влажная кожа, например, когда ноги потеют в горячей обуви
- экстремальные температуры
- ношение новой или нестандартной обуви хорошо подходят
- анатомические факторы, такие как пальцы ног, которые пересекаются друг с другом
Пузыри от трения часто со временем раскрываются сами по себе и могут истощить жидкость.Иногда после разрушения волдырь восстанавливается. Разрушение волдыря или царапание на нем может вызвать инфекцию и продлить заживление, поэтому людям следует закрывать волдыри от трения и по возможности избегать их повреждения.
Укусы насекомых
Укусы некоторых насекомых вызывают образование волдырей на коже. Эти волдыри могут выглядеть и ощущаться как волдыри от трения, но они часто зудят.
Как и в случае с волдырями от трения, важно не царапать и не ломать волдыри от укусов насекомых.
Ожоги
Ожоги частичной толщины, химические ожоги и ожоги льдом могут образовывать волдыри.Подобно волдырям при трении, волдыри при этих термических повреждениях могут действовать как естественный барьер, защищающий рану от инфекций.
Инфекции
Волдыри на ступнях или между пальцами ног могут вызывать многочисленные инфекции, в том числе:
- Заболевания рук, стоп и рта. Болезнь рук, ног и рта — это вирус, вызывающий болезненные волдыри на ступнях, руках и во рту. Это очень заразно и чаще всего встречается у маленьких детей. У большинства людей он проходит сам по себе через несколько дней.
- Буллезное импетиго. Импетиго — это бактериальная инфекция кожи. Иногда это может проявляться волдырями, известными как буллезное импетиго.
- Пузырно-пузырчатый опоясывающий лишай стопы. Tinea pedis, также известный как стопа атлета, представляет собой грибковую инфекцию стопы. Иногда это может также проявляться в виде волдырей.
- Целлюлит. Целлюлит — это инфекция глубоких слоев кожи. Он появляется, когда бактерии проникают в кожу, часто в результате травмы, такой как волдырь от трения.Лечение антибиотиками.
Волдыри на коже
Некоторые кожные заболевания вызывают появление болезненных волдырей между пальцами ног. К ним относятся:
- Буллезный эпидермолиз. Унаследованный буллезный эпидермолиз — это хроническое заболевание кожи, которое обычно проявляется в младенчестве или детстве. Люди с этим заболеванием легко покрываются волдырями от незначительных травм.
- Дисгидротическая экзема. Эта форма экземы вызывает появление волдырей на подошвах стоп и между пальцами ног или ладонями рук и пальцами.Врачи не до конца понимают, что вызывает экзему, хотя генетические факторы и факторы окружающей среды, по-видимому, играют роль.
- Аллергический контактный дерматит. Аллергические реакции могут вызвать появление волдырей по всему телу или только на той области, которая контактировала с аллергеном. У человека могут появиться аллергические волдыри на пальцах ног, если у него аллергия на что-то на обуви или на лосьон, который он использовал для ног. Это называется аллергическим контактным дерматитом.
Лечение инфекций и пузырей на коже варьируется в зависимости от причины появления волдырей.Человеку, у которого есть очень болезненные волдыри, возникшие не из-за трения, или волдыри от трения, которые значительно ухудшились, следует обратиться к врачу.
Большинство волдырей от трения можно лечить дома. Попробуйте следующие стратегии:
- Закройте блистер. Непокрытый волдырь может лопнуть, вызывая инфекции, повреждение кожи и появление новых волдырей.
- Носите удобную обувь, которая не натирает волдыри или волдыри.
- Держите блистер в чистоте. Если он открывается и стекает, осторожно промойте это место водой с мылом.Вазелин может помочь процессу заживления.
- Не применяйте антибиотики местного действия, отпускаемые без рецепта, поскольку у некоторых людей это может вызвать аллергический контактный дерматит.
Американская академия дерматологии утверждает, что людям обычно следует избегать появления волдырей дома, если они не большие или не очень болезненные.
Когда можно безопасно лопнуть волдырь? Узнайте больше здесь.
Обратитесь к врачу, если:
- есть признаки инфекции, такие как отек, покраснение, жар, озноб, выделения гноя или сильная боль
- волдырь не заживает сам по себе в течение нескольких недель
- the волдыри настолько болезненны, что мешают повседневной деятельности
Прочтите здесь о том, как идентифицировать и лечить инфицированные волдыри.
Прокладки для пузырей могут помочь уменьшить боль и дискомфорт от волдырей и могут способствовать процессу заживления. Люди могут купить специальные прокладки для волдырей для пальцев ног в аптеке или выбрать бренды в Интернете.
Поделиться на PinterestЧеловек может нанести на ноги вазелин, чтобы предотвратить образование волдырей на новой обуви.Стратегии, сводящие к минимуму трение о ступни и между пальцами ног, могут предотвратить большинство волдырей от трения. Эти стратегии могут помочь:
- Носите подходящую обувь, которая не натирает ступни.
- Не ходите на большие расстояния в новой обуви. Иногда ногам нужно время, чтобы привыкнуть к новой обуви, и слишком много времени, проведенное в непробитой обуви, может вызвать появление волдырей.
- Замените носки, если они намокли от пота или другой влаги.
- Носите прокладку или повязку на участках, склонных к образованию волдырей.
- Нанесите вазелин на участки, на которых могут появиться волдыри, особенно при ношении новой обуви.
- Если обувь неудобная или болят ноги, смените обувь или прекратите занятия.Если это невозможно, поместите между пальцами ног прокладку, чтобы предотвратить образование волдырей.
Волдыри от трения могут быть болезненными или неудобными, но в большинстве случаев они безвредны. Пока человек держит волдырь в чистоте, риск инфицирования или серьезной травмы невелик. Однако другие волдыри могут быть признаком серьезной инфекции, ожога или хронического кожного заболевания. Важно обратиться за лечением от волдырей, которые не проходят или являются очень болезненными.
Волдыри между пальцами ног: виды, лечение и профилактика
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Волдыри — это карманы на коже, заполненные жидкостью. Трение о кожу, носки или обувь может вызвать появление волдырей между пальцами ног. Волдыри также являются признаком некоторых кожных заболеваний.
В большинстве случаев волдыри проходят сами по себе без лечения в течение 1-2 недель. Волдыри, являющиеся результатом состояния кожи, могут вызывать зуд и требовать лечения.
В этой статье рассматриваются возможные причины появления волдырей между пальцами ног и способы безопасного их лечения.
Различные типы волдырей могут появляться между пальцами ног по разным причинам:
Волдыри от трения
Поделиться на Pinterest Трение, укусы насекомых и ожоги могут вызвать волдыри между пальцами ног.Самый распространенный вид волдырей на стопе — это волдыри от трения, которые появляются, когда трение раздражает кожу. Это может произойти, когда пальцы ног трутся друг о друга или о чем-то еще, например, о деталь обуви.
Определенные факторы риска увеличивают вероятность образования волдырей от трения на пальцах ног, в том числе:
- теплая и влажная кожа, например, когда ноги потеют в горячей обуви
- экстремальные температуры
- ношение новой или нестандартной обуви хорошо подходят
- анатомические факторы, такие как пальцы ног, которые пересекаются друг с другом
Пузыри от трения часто со временем раскрываются сами по себе и могут истощить жидкость.Иногда после разрушения волдырь восстанавливается. Разрушение волдыря или царапание на нем может вызвать инфекцию и продлить заживление, поэтому людям следует закрывать волдыри от трения и по возможности избегать их повреждения.
Укусы насекомых
Укусы некоторых насекомых вызывают образование волдырей на коже. Эти волдыри могут выглядеть и ощущаться как волдыри от трения, но они часто зудят.
Как и в случае с волдырями от трения, важно не царапать и не ломать волдыри от укусов насекомых.
Ожоги
Ожоги частичной толщины, химические ожоги и ожоги льдом могут образовывать волдыри.Подобно волдырям при трении, волдыри при этих термических повреждениях могут действовать как естественный барьер, защищающий рану от инфекций.
Инфекции
Волдыри на ступнях или между пальцами ног могут вызывать многочисленные инфекции, в том числе:
- Заболевания рук, стоп и рта. Болезнь рук, ног и рта — это вирус, вызывающий болезненные волдыри на ступнях, руках и во рту. Это очень заразно и чаще всего встречается у маленьких детей. У большинства людей он проходит сам по себе через несколько дней.
- Буллезное импетиго. Импетиго — это бактериальная инфекция кожи. Иногда это может проявляться волдырями, известными как буллезное импетиго.
- Пузырно-пузырчатый опоясывающий лишай стопы. Tinea pedis, также известный как стопа атлета, представляет собой грибковую инфекцию стопы. Иногда это может также проявляться в виде волдырей.
- Целлюлит. Целлюлит — это инфекция глубоких слоев кожи. Он появляется, когда бактерии проникают в кожу, часто в результате травмы, такой как волдырь от трения.Лечение антибиотиками.
Волдыри на коже
Некоторые кожные заболевания вызывают появление болезненных волдырей между пальцами ног. К ним относятся:
- Буллезный эпидермолиз. Унаследованный буллезный эпидермолиз — это хроническое заболевание кожи, которое обычно проявляется в младенчестве или детстве. Люди с этим заболеванием легко покрываются волдырями от незначительных травм.
- Дисгидротическая экзема. Эта форма экземы вызывает появление волдырей на подошвах стоп и между пальцами ног или ладонями рук и пальцами.Врачи не до конца понимают, что вызывает экзему, хотя генетические факторы и факторы окружающей среды, по-видимому, играют роль.
- Аллергический контактный дерматит. Аллергические реакции могут вызвать появление волдырей по всему телу или только на той области, которая контактировала с аллергеном. У человека могут появиться аллергические волдыри на пальцах ног, если у него аллергия на что-то на обуви или на лосьон, который он использовал для ног. Это называется аллергическим контактным дерматитом.
Лечение инфекций и пузырей на коже варьируется в зависимости от причины появления волдырей.Человеку, у которого есть очень болезненные волдыри, возникшие не из-за трения, или волдыри от трения, которые значительно ухудшились, следует обратиться к врачу.
Большинство волдырей от трения можно лечить дома. Попробуйте следующие стратегии:
- Закройте блистер. Непокрытый волдырь может лопнуть, вызывая инфекции, повреждение кожи и появление новых волдырей.
- Носите удобную обувь, которая не натирает волдыри или волдыри.
- Держите блистер в чистоте. Если он открывается и стекает, осторожно промойте это место водой с мылом.Вазелин может помочь процессу заживления.
- Не применяйте антибиотики местного действия, отпускаемые без рецепта, поскольку у некоторых людей это может вызвать аллергический контактный дерматит.
Американская академия дерматологии утверждает, что людям обычно следует избегать появления волдырей дома, если они не большие или не очень болезненные.
Когда можно безопасно лопнуть волдырь? Узнайте больше здесь.
Обратитесь к врачу, если:
- есть признаки инфекции, такие как отек, покраснение, жар, озноб, выделения гноя или сильная боль
- волдырь не заживает сам по себе в течение нескольких недель
- the волдыри настолько болезненны, что мешают повседневной деятельности
Прочтите здесь о том, как идентифицировать и лечить инфицированные волдыри.
Прокладки для пузырей могут помочь уменьшить боль и дискомфорт от волдырей и могут способствовать процессу заживления. Люди могут купить специальные прокладки для волдырей для пальцев ног в аптеке или выбрать бренды в Интернете.
Поделиться на PinterestЧеловек может нанести на ноги вазелин, чтобы предотвратить образование волдырей на новой обуви.Стратегии, сводящие к минимуму трение о ступни и между пальцами ног, могут предотвратить большинство волдырей от трения. Эти стратегии могут помочь:
- Носите подходящую обувь, которая не натирает ступни.
- Не ходите на большие расстояния в новой обуви. Иногда ногам нужно время, чтобы привыкнуть к новой обуви, и слишком много времени, проведенное в непробитой обуви, может вызвать появление волдырей.
- Замените носки, если они намокли от пота или другой влаги.
- Носите прокладку или повязку на участках, склонных к образованию волдырей.
- Нанесите вазелин на участки, на которых могут появиться волдыри, особенно при ношении новой обуви.
- Если обувь неудобная или болят ноги, смените обувь или прекратите занятия.Если это невозможно, поместите между пальцами ног прокладку, чтобы предотвратить образование волдырей.
Волдыри от трения могут быть болезненными или неудобными, но в большинстве случаев они безвредны. Пока человек держит волдырь в чистоте, риск инфицирования или серьезной травмы невелик. Однако другие волдыри могут быть признаком серьезной инфекции, ожога или хронического кожного заболевания. Важно обратиться за лечением от волдырей, которые не проходят или являются очень болезненными.
Волдыри между пальцами ног: виды, лечение и профилактика
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Волдыри — это карманы на коже, заполненные жидкостью. Трение о кожу, носки или обувь может вызвать появление волдырей между пальцами ног. Волдыри также являются признаком некоторых кожных заболеваний.
В большинстве случаев волдыри проходят сами по себе без лечения в течение 1-2 недель. Волдыри, являющиеся результатом состояния кожи, могут вызывать зуд и требовать лечения.
В этой статье рассматриваются возможные причины появления волдырей между пальцами ног и способы безопасного их лечения.
Различные типы волдырей могут появляться между пальцами ног по разным причинам:
Волдыри от трения
Поделиться на Pinterest Трение, укусы насекомых и ожоги могут вызвать волдыри между пальцами ног.Самый распространенный вид волдырей на стопе — это волдыри от трения, которые появляются, когда трение раздражает кожу. Это может произойти, когда пальцы ног трутся друг о друга или о чем-то еще, например, о деталь обуви.
Определенные факторы риска увеличивают вероятность образования волдырей от трения на пальцах ног, в том числе:
- теплая и влажная кожа, например, когда ноги потеют в горячей обуви
- экстремальные температуры
- ношение новой или нестандартной обуви хорошо подходят
- анатомические факторы, такие как пальцы ног, которые пересекаются друг с другом
Пузыри от трения часто со временем раскрываются сами по себе и могут истощить жидкость.Иногда после разрушения волдырь восстанавливается. Разрушение волдыря или царапание на нем может вызвать инфекцию и продлить заживление, поэтому людям следует закрывать волдыри от трения и по возможности избегать их повреждения.
Укусы насекомых
Укусы некоторых насекомых вызывают образование волдырей на коже. Эти волдыри могут выглядеть и ощущаться как волдыри от трения, но они часто зудят.
Как и в случае с волдырями от трения, важно не царапать и не ломать волдыри от укусов насекомых.
Ожоги
Ожоги частичной толщины, химические ожоги и ожоги льдом могут образовывать волдыри.Подобно волдырям при трении, волдыри при этих термических повреждениях могут действовать как естественный барьер, защищающий рану от инфекций.
Инфекции
Волдыри на ступнях или между пальцами ног могут вызывать многочисленные инфекции, в том числе:
- Заболевания рук, стоп и рта. Болезнь рук, ног и рта — это вирус, вызывающий болезненные волдыри на ступнях, руках и во рту. Это очень заразно и чаще всего встречается у маленьких детей. У большинства людей он проходит сам по себе через несколько дней.
- Буллезное импетиго. Импетиго — это бактериальная инфекция кожи. Иногда это может проявляться волдырями, известными как буллезное импетиго.
- Пузырно-пузырчатый опоясывающий лишай стопы. Tinea pedis, также известный как стопа атлета, представляет собой грибковую инфекцию стопы. Иногда это может также проявляться в виде волдырей.
- Целлюлит. Целлюлит — это инфекция глубоких слоев кожи. Он появляется, когда бактерии проникают в кожу, часто в результате травмы, такой как волдырь от трения.Лечение антибиотиками.
Волдыри на коже
Некоторые кожные заболевания вызывают появление болезненных волдырей между пальцами ног. К ним относятся:
- Буллезный эпидермолиз. Унаследованный буллезный эпидермолиз — это хроническое заболевание кожи, которое обычно проявляется в младенчестве или детстве. Люди с этим заболеванием легко покрываются волдырями от незначительных травм.
- Дисгидротическая экзема. Эта форма экземы вызывает появление волдырей на подошвах стоп и между пальцами ног или ладонями рук и пальцами.Врачи не до конца понимают, что вызывает экзему, хотя генетические факторы и факторы окружающей среды, по-видимому, играют роль.
- Аллергический контактный дерматит. Аллергические реакции могут вызвать появление волдырей по всему телу или только на той области, которая контактировала с аллергеном. У человека могут появиться аллергические волдыри на пальцах ног, если у него аллергия на что-то на обуви или на лосьон, который он использовал для ног. Это называется аллергическим контактным дерматитом.
Лечение инфекций и пузырей на коже варьируется в зависимости от причины появления волдырей.Человеку, у которого есть очень болезненные волдыри, возникшие не из-за трения, или волдыри от трения, которые значительно ухудшились, следует обратиться к врачу.
Большинство волдырей от трения можно лечить дома. Попробуйте следующие стратегии:
- Закройте блистер. Непокрытый волдырь может лопнуть, вызывая инфекции, повреждение кожи и появление новых волдырей.
- Носите удобную обувь, которая не натирает волдыри или волдыри.
- Держите блистер в чистоте. Если он открывается и стекает, осторожно промойте это место водой с мылом.Вазелин может помочь процессу заживления.
- Не применяйте антибиотики местного действия, отпускаемые без рецепта, поскольку у некоторых людей это может вызвать аллергический контактный дерматит.
Американская академия дерматологии утверждает, что людям обычно следует избегать появления волдырей дома, если они не большие или не очень болезненные.
Когда можно безопасно лопнуть волдырь? Узнайте больше здесь.
Обратитесь к врачу, если:
- есть признаки инфекции, такие как отек, покраснение, жар, озноб, выделения гноя или сильная боль
- волдырь не заживает сам по себе в течение нескольких недель
- the волдыри настолько болезненны, что мешают повседневной деятельности
Прочтите здесь о том, как идентифицировать и лечить инфицированные волдыри.
Прокладки для пузырей могут помочь уменьшить боль и дискомфорт от волдырей и могут способствовать процессу заживления. Люди могут купить специальные прокладки для волдырей для пальцев ног в аптеке или выбрать бренды в Интернете.
Поделиться на PinterestЧеловек может нанести на ноги вазелин, чтобы предотвратить образование волдырей на новой обуви.Стратегии, сводящие к минимуму трение о ступни и между пальцами ног, могут предотвратить большинство волдырей от трения. Эти стратегии могут помочь:
- Носите подходящую обувь, которая не натирает ступни.
- Не ходите на большие расстояния в новой обуви. Иногда ногам нужно время, чтобы привыкнуть к новой обуви, и слишком много времени, проведенное в непробитой обуви, может вызвать появление волдырей.
- Замените носки, если они намокли от пота или другой влаги.
- Носите прокладку или повязку на участках, склонных к образованию волдырей.
- Нанесите вазелин на участки, на которых могут появиться волдыри, особенно при ношении новой обуви.
- Если обувь неудобная или болят ноги, смените обувь или прекратите занятия.Если это невозможно, поместите между пальцами ног прокладку, чтобы предотвратить образование волдырей.
Волдыри от трения могут быть болезненными или неудобными, но в большинстве случаев они безвредны. Пока человек держит волдырь в чистоте, риск инфицирования или серьезной травмы невелик. Однако другие волдыри могут быть признаком серьезной инфекции, ожога или хронического кожного заболевания. Важно обратиться за лечением от волдырей, которые не проходят или являются очень болезненными.
Симптомы, лечение, советы по уходу, профилактика
Обзор
Что такое натоптыши и мозоли?
Натоптыши и мозоли — это скопления твердых и толстых участков кожи.Хотя эти огрубевшие участки кожи могут образовываться где угодно на вашем теле, вы обычно видите их на ногах, руках или пальцах.
мозоли
Зерна обычно маленькие и круглые. Скорее всего, вы увидите натоптыши на кончиках пальцев ног или по бокам. Есть несколько видов мозолей:
- Твердые мозоли: Это небольшие твердые плотные участки кожи, обычно в пределах большей площади утолщенной кожи. Твердые натоптыши обычно образуются на кончиках пальцев ног — участках, где кости оказываются на коже.
- Мягкие мозоли: Эти мозоли беловато-серого цвета и имеют более мягкую резиновую текстуру. Между пальцами ног появляются мягкие натоптыши.
- Зерна семян: Эти мозоли маленькие и обычно образуются на подошвах лап.
Мозоли, как правило, маленькие и круглые, образуются сверху (твердые мозоли), по бокам (мягкие мозоли) и снизу (семенные мозоли) пальцев ног и стопы.
Мозоли
Мозоли — твердые и толстые участки кожи.По сравнению с мозолями мозоли крупнее и имеют более неправильную (более разложенную) форму. Скорее всего, вы увидите мозоли в нижней части стопы на костных участках, на которые приходится ваш вес — на пятке, большом пальце ноги, подушечке стопы и по бокам стопы. Некоторая степень образования костной мозоли на подошве стопы является нормальным явлением.
Мозоли также часто встречаются на руках. Например, мозоли образуются в местах многократного трения или трения — как на кончиках пальцев гитаристов или на руках гимнастов, тяжелоатлетов или мастеров.
Мозоли образуются на опорных частях стоп.
Как образуются натоптыши и мозоли?
Натоптыши и мозоли образуются в результате многократного трения, трения или раздражения и давления на кожу. Натоптыши и мозоли обычно образуются на костлявых или выступающих частях стоп. На руках они (скорее, мозоли) образуются на участках, где постоянно натирают кожу.
Упрочненные слои кожи натоптышей и мозолей на самом деле являются способом вашего тела защитить нижележащую кожу от раздражения и давления.
У кого больше шансов получить натоптыши или мозоли?
Вероятность появления натоптышей или мозолей выше, если:
- У вас уже есть медицинские условия, которые меняют нормальное положение костей в ногах. Например, артрит стоп, бурсит, костные шпоры или пальцы ног.
- У вас есть одна или несколько причин натоптышей и мозолей, обсуждаемых в этой статье.
- Ты идешь без носков.
- Вы носите обувь, слишком узкую для вашей стопы.
- Вы курите сигареты.
Болят ли натоптыши и мозоли?
Натоптыши и мозоли могут быть болезненными, а могут и не быть. Некоторые натоптыши и мозоли могут быть безболезненными в начале развития, но со временем становятся болезненными по мере утолщения. Поднятые участки кожи, особенно натоптышей, могут быть нежными или чувствительными к прикосновению или давлению. Мозоли, как правило, менее чувствительны к прикосновению, чем нормальная кожа вокруг них. Иногда в мозоли образуются трещины (называемые фиссурами). Трещины могут быть болезненными.Если у вас инфицировалась мозоль или мозоль, вы, скорее всего, почувствуете боль или хотя бы дискомфорт.
Какие осложнения возникают при натоптышах и мозолях?
Необработанные (или неудачно обработанные) натоптыши и мозоли могут увеличиваться в размерах, пока вы не устраните причину их развития.
Могут заразиться мозоли или мозоли. Это может быть болезненным и затруднять ходьбу. Вам может потребоваться медицинское или даже хирургическое лечение.
Симптомы и причины
Каковы наиболее вероятные причины натоптышей и мозолей?
Мозоли и мозоли возникают по одним и тем же причинам.К ним относятся:
- Обувь, которая не подходит по размеру. Это наиболее частая причина мозолей на верхней части стопы. Слишком тесная обувь или участки, которые трутся о вашу кожу, вызывают стрижки, трение и давление. У женщин, которые часто носят обувь на высоком каблуке, часто возникают мозоли на подушечках стопы из-за давления на эту область вниз при ходьбе.
- Стоять, ходить или бегать в течение длительного времени.
- Физические хобби, занятия спортом или работа / труд, оказывающие давление на ваши ноги.
- Хождение босиком.
- Не носить носки с обувью.
- Наличие носков и / или подкладок для обуви, которые скользят и сбиваются в кучу под ногами в обуви.
- Ходьба с неправильной осанкой — слишком сильная ходьба на внутреннем или внешнем крае стопы.
- Физические хобби, занятия спортом или работа / труд, вызывающие повторяющееся трение о участок кожи рук или пальцев.
- Структурные деформации стопы или измененная биомеханика (пальцы стопы, портные косточки, деформации от рождения).
Каковы наиболее вероятные симптомы натоптышей и мозолей?
Общие симптомы включают:
- Затвердевшие участки кожи, где постоянно возникает трение или давление на кожу (натоптыши и мозоли).
- Небольшая круглая приподнятая шишка из огрубевшей кожи, окруженная раздраженной кожей (скорее всего, мозоль).
- Толстый, затвердевший, более крупный, как правило, более плоский участок кожи (скорее всего, это мозоль).
- Меньшая чувствительность к прикосновениям, чем окружающая кожа (чаще возникает мозоль).
- Поднятая шишка может вызывать боль или дискомфорт (чаще мозоль).
- Боль, покраснение, волдыри.
Диагностика и тесты
Как диагностировать натоптыши и мозоли?
Диагностировать натоптыши и мозоли несложно.Никаких тестов не требуется. Обычно достаточно простого визуального осмотра кожи. Врач может задать вам вопросы о вашей работе, о том, сколько вы ходите и стоите, а также о том, чем вы занимаетесь. Если мозоль или мозоль на ноге, врач может попросить вас пройтись, чтобы проверить осанку и походку, спросить, какая у вас обувь и как вы ухаживаете за ногами.
Ведение и лечение
Как лечат натоптыши и мозоли?
Лечение зависит от ваших симптомов и от того, что вызвало мозоль или мозоль.Для типичных мозолей или мозолей удаление скоплений кожи является эффективным лечением. Выполните следующие действия:
- Смочите область с мозолью или мозолями (например, ногой) в теплой воде, пока кожа не станет мягче — обычно на 5–10 минут.
- Намочите пемзу или наждачную доску.
- Пока кожа на ноге еще мягкая, аккуратно проведите пемзой или наждачной доской по мозоли или мозоли, чтобы удалить мертвые ткани. Продолжайте пропиливать мозоль или мозоль, перемещая камень или доску в одном направлении.Будь осторожен. Не удаляйте слишком много кожи. Это может привести к кровотечению и инфекции.
- Ежедневно наносите увлажняющий крем или лосьон на мозоли или мозоли и окружающую омертвевшую кожу. Ищите продукты, содержащие мочевину, салициловую кислоту или лактат аммония. Эти ингредиенты со временем смягчат кожу.
Другие советы по уходу:
- Окружите мозоль или мозоль липкими подушечками в виде пончиков или сделайте свою собственную подушечку для пончиков из кожи родинки.(Кукуруза должна быть в центре отверстия пончика.) Прокладки из кожи от родинок и другие продукты из кукурузы и мозолей можно купить в местной аптеке. Прокладка помогает защитить мозоль или мозоль от раздражения и снимает боль и давление.
- Носите обувь подходящего размера и формы. Носите обувь с увеличенной шириной и высотой в области носка. Купите обувь в конце дня, когда ваши ноги немного опухли.
- Держите ногти на ногах подстриженными. Из-за длинных ногтей пальцы ног могут упираться в верх обуви, вызывая трение и повышенное давление.Обрежьте ногти на ногах ровно. Не закругляйте углы.
- Если натоптыши или мозоли болезненны, прикладывайте холодные компрессы, чтобы уменьшить боль и отек, не более чем на 10–20 минут за раз.
- Никогда не пытайтесь вырезать, сбрить или удалить натоптыши или мозоли острым предметом.
- Не пытайтесь лечить натоптыши или мозоли, если вы страдаете диабетом, имеете плохое кровообращение, склонны к инфекциям или у вас нежная кожа. Обратитесь к врачу.
Стоит ли мне пробовать лекарства, отпускаемые без рецепта, для лечения натоптышей или мозолей?
Средства, отпускаемые без рецепта, используемые для растворения натоптышей и мозолей, содержат агрессивные химические вещества.Если вы неточно примените химическое вещество, оно может повредить окружающую здоровую кожу. Если вы страдаете диабетом, не занимайтесь самолечением. Обратитесь к врачу из-за возможных осложнений со стопами при диабете.
Нужна ли когда-либо операция для натоптышей и мозолей?
С большинством натоптышей и мозолей можно справиться, следуя простым советам, перечисленным в этой статье, а именно: избегайте плотно прилегающей обуви и удаляйте натоптыши или мозоли пемзой после того, как вы погрузите ноги в теплую воду.
Операция может быть рассмотрена, если у вас есть структурная деформация стопы или пальцев ног, которая приводит к повторному развитию натоптышей или мозолей.В этом случае вашему хирургу может потребоваться удалить или перестроить костную ткань. Другие причины для операции — если натоптыши или мозоли очень болезненны или мешают вам нормально или нормально ходить.
Профилактика
Можно ли предотвратить натоптыши и мозоли?
Ноги — это часть тела, на которую часто не обращают внимания, пока не разовьется проблема.С небольшим вниманием и осторожностью можно предотвратить большинство случаев натоптышей или мозолей. Следует иметь в виду:
- Носите удобную и хорошо сидящую обувь. Обувь должна поддерживать ваши ноги, иметь хорошую амортизацию и амортизирующую подошву. Область носка обуви должна иметь достаточную длину и ширину, чтобы пальцы ног не терлись об обувь или другие пальцы ног. Это также означало бы избегать обуви на высоком каблуке с узким носком, которая толкает пальцы ног вперед, заставляя их тереться об обувь или друг друга.Избегайте обуви с жесткой подошвой или на кожаной подошве, если у нее нет достаточной набивки (или если вы добавили набивку), чтобы смягчить ноги.
- Носите с обувью носки. Убедитесь, что носки достаточно плотно прилегают к ногам и не скручиваются у вас под ногами.
- Используйте мягкие или мягкие стельки. Если у вас в прошлом были натоптыши или мозоли, вы можете спросить своего врача о индивидуальных стельках. Эти вставки могут выравнивать нагрузку на нижнюю часть стопы и предотвращать образование мозолей. Также используйте шерсть ягненка (не хлопок) между пальцами ног, чтобы уменьшить трение и смягчить натоптыши.
- Надевайте перчатки, когда вы занимаетесь физическим трудом или работаете с тяжелыми или грубыми материалами, которые могут повредить кожу рук или пальцев.
- Ежедневно проверяйте ноги и содержите их в чистоте. Вымойте ноги в теплой мыльной воде, высушите их и нанесите увлажняющий крем для ног. Это помогает сохранить кожу мягкой и эластичной.
- Держите ногти на ногах подстриженными.
- Не ходите босиком.
- Ежедневно наносите присыпку для ног, чтобы сохранить ноги сухими, если у вас потные ноги.
Перспективы / Прогноз
Возвращаются ли они после того, как натоптыши и мозоли зажили?
Поскольку натоптыши и мозоли являются результатом трения, раздражения или давления на кожу, они могут вернуться в любое время, если причина не была устранена.Другими словами, если причиной была плохо подогнанная обувь и вы продолжаете носить ту же обувь, натоптыши и мозоли, скорее всего, вернутся.
К счастью, с большинством натоптышей и мозолей можно успешно справиться в домашних условиях при небольшом внимании и уходе. Если в какой-то момент вы обеспокоены ростом на ноге, не знаете, что делать или как лечить, особенно если вы страдаете диабетом, склонны к инфекциям или у вас нежная кожа, обратитесь к врачу. Ваш врач лучше всех сможет осмотреть ваши ступни, спросить или проверить другие заболевания, которые у вас могут быть, лечить ваши ступни и рассказать, как с ними обращаться.
Жить с
Когда вам следует обратиться к врачу, если у вас натоптыши или мозоли?
Обратитесь к врачу:
- Если у вас диабет. У людей с диабетом может отсутствовать чувствительность или периферическая невропатия, что затрудняет определение соответствующих болевых ощущений.У людей с диабетом может быть плохое кровообращение в ногах и ступнях, что затрудняет выздоровление. Могли даже заразиться натоптыши и мозоли.
- Если у вас есть другие заболевания или состояния, повышающие риск заражения, или если у вас хрупкая нежная кожа.
- Если домашние процедуры не помогают избавиться от натоптышей или мозолей.
- Если вы считаете, что причиной неоднократного образования мозолей и мозолей является аномальная структура или выравнивание костей.
- Если натоптыши или мозоли болезненны, боль усиливается или вы думаете, что мозоль или мозоли инфицированы. Признаки инфекции включают покраснение, боль, отек, выделение / гной из мозоли или мозоли.
- Если у вас сильная боль в стопе или вы испытываете дискомфорт при ходьбе и не знаете, что может быть причиной.
Спортивная стопа | Мичиган Медицина
Обзор темы
Что такое спортивная стопа?
Атлетическая стопа — это сыпь на коже стопы.Это наиболее распространенная грибковая инфекция кожи. Существует три основных типа стопы спортсмена. Каждый тип влияет на разные части стопы и может выглядеть по-разному.
Что вызывает стопу спортсмена?
Стопа спортсмена вызывается грибком, который растет на или в верхнем слое кожи. Грибы (множественное число от грибка) лучше всего растут в теплых и влажных местах, например, в области между пальцами ног.
Стопа спортсмена легко раздвигается. Вы можете получить его, дотронувшись до пальцев ног или ног человека, у которого он есть.Но чаще всего люди заболевают при ходьбе босиком по загрязненным поверхностям возле бассейнов или в раздевалках. Затем грибки разрастаются на вашей обуви, особенно если она настолько тесная, что воздух не может двигаться вокруг ваших ног.
Если вы прикоснетесь к предмету, на котором есть грибок, вы можете передать ногу спортсмена другим людям, даже если вы сами не заразитесь. У некоторых людей больше шансов получить атлетическую стопу, чем у других. Эксперты не знают, почему это так. После того, как у вас возникла атлетическая стопа, у вас больше шансов заболеть снова.
Каковы симптомы?
Стопа спортсмена может вызвать ожог и зуд стопы и кожи между пальцами ног. Кожа может шелушиться и трескаться. Ваши симптомы могут зависеть от типа стопы спортсмена.
- Инфекция паутины пальца ноги обычно возникает между четвертым и пятым пальцами ноги. Кожа становится чешуйчатой, шелушится, трескается. У некоторых людей также может быть инфекция, вызванная бактериями. Это может привести к еще большему разрушению кожи.
- Инфекция мокасинового типа может начаться с небольшой болезненности стопы. Тогда кожа на подошве или пятке стопы может стать толстой и потрескаться. В тяжелых случаях ногти на ногах заражаются и могут утолщаться, рассыпаться и даже выпадать. Грибковая инфекция ногтей на ногах требует отдельного лечения.
- Инфекция везикулярного типа обычно начинается с внезапного появления пузырей под кожей, наполненных жидкостью.Волдыри обычно находятся на нижней части стопы. Но они могут появиться где угодно у вас на ноге. Вы также можете получить бактериальную инфекцию с этим типом стопы спортсмена.
Как диагностируется стопа спортсмена?
В большинстве случаев врач может определить, что у вас спортивная стопа, посмотрев на ваши ступни. Он также спросит о ваших симптомах и любых прошлых грибковых инфекциях, которые у вас могли быть. Если нога вашего спортсмена выглядит необычно или если ранее лечение не помогло, врач может взять образец кожи или ногтей для проверки на наличие грибков.
Не все проблемы с кожей стопы вызваны микробом. Если вы думаете, что у вас атлетическая стопа, но никогда раньше не болела, неплохо было бы попросить врача осмотреть ее.
Как лечится?
В большинстве случаев микоз стопы можно лечить дома с помощью безрецептурного лосьона, крема или спрея. В тяжелых случаях ваш врач может выписать вам рецепт на таблетки или лекарства, которые вы наносите на кожу. Используйте лекарство столько, сколько вам посоветует врач. Это поможет вам избавиться от инфекции.Также нужно, чтобы ноги были чистыми и сухими. Для роста грибам нужны влажные теплые места.
Вы можете кое-что сделать, чтобы больше не заболеть ногой спортсмена. Носите сандалии для душа в местах общего пользования, например в раздевалках, и используйте тальк, чтобы ноги оставались сухими. Носите сандалии или просторную обувь из материалов, пропускающих влагу.
Причина
Атлетическая стопа (tinea pedis) — грибковая инфекция кожи стопы. При контакте с грибком возникает микоз стопа, и он начинает расти на вашей коже.
Грибы обычно растут на или в верхнем слое кожи человека и могут вызывать или не вызывать инфекции. Лучше всего грибы растут в теплых и влажных местах, например в области между пальцами ног.
Стопа атлета легко распространяется (заразна). Вы можете получить его, прикоснувшись к пораженному участку человека, у которого он есть. Чаще всего грибки подбираются с влажных, загрязненных поверхностей, например, с полов в общественных душевых или раздевалках.
Хотя атлетическая нога заразна, некоторые люди более подвержены ей (восприимчивы), чем другие.Восприимчивость может увеличиваться с возрастом. Эксперты не знают, почему у некоторых людей больше шансов получить это. После того, как у вас возникла атлетическая стопа, у вас больше шансов заболеть снова.
Если вы вступите в контакт с грибами, вызывающими микоз, вы можете передать грибок другим людям вне зависимости от того, заразились вы или нет.
Симптомы
Симптомы атлетической стопы (tinea pedis) варьируются от человека к человеку. Хотя некоторые люди испытывают сильный дискомфорт, у других симптомы отсутствуют или отсутствуют.Общие симптомы включают:
- шелушение, растрескивание и шелушение стоп.
- Покраснение, волдыри или размягчение и разрушение (мацерация) кожи.
- Зуд, жжение или и то, и другое.
Инфекция паутины пальца ноги
Инфекция паутины пальца ноги (межпальцевая) является наиболее распространенным типом стопы спортсмена. Обычно это происходит между двумя самыми маленькими пальцами ноги. Этот тип инфекции:
- Часто начинается с кожи, которая кажется мягкой, влажной и бледно-белой.
- Может вызывать зуд, жжение и легкий запах.
- Может стать хуже. Кожа между пальцами ног становится чешуйчатой, шелушится и трескается. Если инфекция становится серьезной, обычно присутствует бактериальная инфекция, которая вызывает дальнейшее разрушение кожи и неприятный запах.
Инфекция мокасинового типа
Инфекция мокасинового типа — это длительная (хроническая) инфекция. Этот тип инфекции:
- Может начаться с незначительного раздражения, сухости, зуда, жжения или шелушения кожи.
- Переходит в утолщение, шелушение, трещины и шелушение кожи на подошве или пятке. В тяжелых случаях ногти на ногах заражаются и могут утолщаться, рассыпаться и даже выпадать. Дополнительную информацию см. В разделе «Грибковые инфекции ногтей».
- Может появиться на ладони (симптомы обычно поражают одну руку и обе ноги).
Везикулярная инфекция
Везикулярная инфекция — наименее распространенный тип инфекции. Этот тип:
- Обычно начинается с внезапного появления волдырей, заполненных жидкостью, под кожей.Волдыри чаще всего образуются на коже подъема стопы, но могут также образовываться между пальцами ног, на пятке, на подошве или верхней части стопы.
- Иногда возникает снова после первого заражения. Инфекции могут возникать в той же или другой области, например, на руках, груди или пальцах. Между высыпаниями у вас может быть чешуйчатая кожа.
- Может также сопровождаться бактериальной инфекцией.
Атлетическую стопу иногда путают с ямчатым кератолизом. В этой проблеме со здоровьем кожа выглядит как «влажные соты».»Чаще всего это происходит там, где ступня несет нагрузку, например на пятку и подушечку стопы. Симптомы включают сильную потливость ступней и неприятный запах».
Что происходит
Как развивается стопа спортсмена (tinea pedis) и насколько хорошо она реагирует на лечение, зависит от типа стопы спортсмена.
Инфекция паутины пальца
Инфекция паутины пальца ноги (межпальцевая) часто начинается с кожи, которая кажется влажной и бледно-белой. Вы можете заметить зуд, жжение и легкий запах.По мере развития инфекции кожа между пальцами ног становится чешуйчатой, шелушится и трескается. Если грибковая инфекция становится тяжелой, также может развиться бактериальная инфекция. Это может вызвать дальнейшее разрушение кожи. Бактериальная инфекция также может поражать голень (целлюлит голени). Инфекции паутины пальца ноги часто приводят к внезапной везикулярной инфекции.
Инфекции перепонки пальца ноги хорошо поддаются лечению.
Инфекция типа мокасин
Инфекция типа мокасин может начаться с незначительного раздражения, сухости, зуда, жжения или шелушения кожи и прогрессировать до утолщения и трещин на подошве или пятке.В тяжелых случаях ногти на ногах заражаются и могут утолщаться, рассыпаться и даже выпадать. Если не принять профилактических мер, эта инфекция часто возвращается. У вас также может развиться инфекция на ладони (симптомы обычно поражают одну руку и обе ноги).
Инфекции, связанные с мокасинами, могут длиться долго.
Везикулярная инфекция
Везикулярная инфекция (волдыри) обычно начинается с внезапного появления волдырей, которые становятся красными и воспаляются. Иногда волдыри снова появляются после первого заражения.Также может присутствовать бактериальная инфекция. Везикулярная инфекция часто развивается в результате длительной инфекции паутины пальцев стопы. Волдыри также могут появиться на ладонях, боковых сторонах пальцев и других областях (дерматофитидная реакция или реакция id).
Везикулярные инфекции обычно хорошо поддаются лечению.
Осложнения
Если не лечить, волдыри и трещины на коже, вызванные стопой спортсмена, могут привести к серьезным бактериальным инфекциям. При некоторых типах атлетической стопы ногти на ногах могут быть инфицированы.Дополнительную информацию см. В разделе «Грибковые инфекции ногтей».
Можно лечить все типы атлетической стопы, но симптомы часто возвращаются после лечения. Скорее всего, стопа спортсмена вернется, если:
- Вы не примете профилактических мер и снова подверглись воздействию грибков, вызывающих появление стопы спортсмена.
- Вы не используете противогрибковые препараты в течение предписанного периода времени, и грибки не уничтожены полностью.
- Грибки не уничтожаются полностью даже после полного курса лечения.
Тяжелые инфекции, которые появляются внезапно и продолжают повторяться, могут привести к длительной инфекции.
Что увеличивает ваш риск
Нога атлета легко распространяется (заразна). Вы можете получить его, прикоснувшись к пораженному участку человека, у которого он есть. Чаще всего грибки подбираются с влажных, загрязненных поверхностей, например, с полов в общественных душевых или раздевалках.
Нога атлета заразна, но некоторые люди более подвержены ей (восприимчивы), чем другие.Восприимчивость может увеличиваться с возрастом. Эксперты не знают, почему у некоторых людей больше шансов получить это. После того, как у вас возникла атлетическая стопа, у вас больше шансов заболеть снова.
Если вы не восприимчивы к микозу, вы можете вступить в контакт с грибами, вызывающими микоз, но не заразиться. Но вы все равно можете передать грибок другим людям.
Факторы риска, которые нельзя изменить
Факторы риска, которые нельзя изменить, включают:
- Мужчина.Мужчины более восприимчивы, чем женщины.
- Имеет предрасположенность к грибковым инфекциям.
- Наличие ослабленной иммунной системы (из-за таких состояний, как диабет или рак).
- Жить в теплом влажном климате.
- Старение. Атлетическая стопа чаще встречается у пожилых людей. У детей это случается редко.
Факторы риска, которые вы можете изменить
Факторы риска, которые вы можете изменить, включают:
- Позволяет ногам оставаться влажными.
- Ношение тесной, плохо вентилируемой обуви.
- Использование общественных или общих душевых или раздевалок без обуви для душа.
- Занятия деятельностью, связанной с длительным нахождением в воде.
Когда вам следует позвонить своему врачу?
Обратитесь к врачу по поводу кожной инфекции на ногах, если:
- Кожа на ступнях сильно потрескалась, шелушилась или шелушилась.
- У вас волдыри на ногах.
- Вы заметили признаки бактериальной инфекции, в том числе:
- Усиление боли, отек, покраснение, болезненность или жар.
- Красные полосы, идущие от пораженного участка.
- Выделение гноя.
- Температура 100,4 ° F (38 ° C) или выше без какой-либо другой причины.
- Инфекция распространяется.
- У вас диабет или заболевания, связанные с нарушением кровообращения, и вы заболели спортивной стопой. Люди, страдающие диабетом, подвержены повышенному риску серьезной бактериальной инфекции стопы и ноги, если у них стопа атлета.
- Ваши симптомы не улучшаются после 2 недель лечения или не исчезают после 4 недель лечения противогрибковыми препаратами, отпускаемыми без рецепта.
Бдительное ожидание
Бдительное ожидание — это период времени, в течение которого вы и ваш врач наблюдаете за своими симптомами или состоянием, не прибегая к медицинской помощи. Обычно ногу спортсмена можно лечить самостоятельно в домашних условиях. Но любые стойкие, тяжелые или повторяющиеся инфекции должны быть оценены вашим врачом.
При появлении симптомов микоза можно сначала использовать безрецептурный препарат. Если ваши симптомы не улучшатся после 2 недель лечения или не исчезли после 4 недель лечения, обратитесь к врачу.
К кому обратиться
Медицинские работники, которые могут диагностировать или лечить стопу спортсмена, включают:
Обследования и тесты
В большинстве случаев ваш врач может диагностировать микоз стопы (tinea pedis), посмотрев на вашу стопу. Он также спросит о ваших симптомах и любых предыдущих грибковых инфекциях, которые у вас были.
Если ваши симптомы выглядят необычно или если предыдущая инфекция плохо поддалась лечению, ваш врач может взять образец кожи или ногтя, слегка поцарапав кожу лезвием или краем предметного стекла микроскопа, или обрезав ноготь. Он или она исследует образцы кожи и ногтей с помощью лабораторных тестов, в том числе:
В редких случаях биопсия кожи будет сделана путем удаления небольшого кусочка кожи, который будет изучен под микроскопом.
Обзор лечения
Как лечить микоз стопы (tinea pedis), зависит от ее типа и степени тяжести.В большинстве случаев микоз можно лечить дома с помощью противогрибковых препаратов, которые убивают грибок или замедляют его рост.
- Обычно в первую очередь используются противогрибковые препараты, отпускаемые без рецепта. К ним относятся клотримазол (Лотримин), миконазол (Микатин), тербинафин (Ламизил) и толнафтат (Тинактин). На кожу наносятся противогрибковые препараты, отпускаемые без рецепта (лекарства местного действия).
- Противогрибковые препараты, отпускаемые по рецепту, можно попробовать, если лекарства, отпускаемые без рецепта, не дали результата или если у вас серьезная инфекция.Некоторые из этих лекарств являются противогрибковыми средствами местного действия, которые наносятся непосредственно на кожу. Примеры включают бутенафин (Ментакс), клотримазол и нафтифин (Нафтин). Противогрибковые препараты, отпускаемые по рецепту, также можно принимать в виде таблеток, которые называются оральными противогрибковыми средствами. Примеры пероральных противогрибковых средств включают флуконазол (дифлюкан), итраконазол (споранокс) и тербинафин (ламизил).
При тяжелой атлетической стопе, которая не улучшается, ваш врач может назначить пероральные противогрибковые препараты (таблетки). Противогрибковые таблетки для перорального применения используются только в тяжелых случаях, потому что они дороги и требуют периодического тестирования на наличие опасных побочных эффектов.Стопа спортсмена может вернуться даже после лечения противогрибковыми таблетками.
Даже если ваши симптомы улучшатся или прекратятся вскоре после того, как вы начнете принимать противогрибковые препараты, важно, чтобы вы прошли полный курс лечения. Это увеличивает вероятность того, что стопа спортсмена не вернется. Повторное инфицирование является обычным явлением, и стопу спортсмена необходимо полностью лечить при каждом появлении симптомов.
Инфекции паутины пальцев стопы
Инфекции паутины стопы (межпальцевые) возникают между пальцами ног, особенно между четвертым и пятым пальцами.Это наиболее распространенный тип инфекции стопы спортсмена.
- Для лечения инфекций перепонки пальцев ног от легкой до умеренной следует содержать ноги в чистоте и сухости и использовать безрецептурные противогрибковые кремы или лосьоны.
- Если развивается тяжелая инфекция, ваш врач может назначить комбинацию местных противогрибковых кремов плюс пероральные или местные антибиотики.
Инфекции, похожие на мокасины
Атлетическая ступня, похожая на мокасины, вызывает шелушение и утолщение кожи на подошве и пятке стопы.Часто происходит инфицирование ногтей на ногах (онихомикоз). Инфекцию мокасинового типа лечить сложнее, потому что кожа на подошве стопы очень толстая.
- Лекарства, отпускаемые без рецепта, могут не проникать через толстую кожу подошвы достаточно хорошо, чтобы вылечить ногу спортсмена типа мокасин. В этом случае можно использовать рецептурное местное противогрибковое лекарство, проникающее через подошву, такое как кетоконазол.
- Рецептурные противогрибковые препараты для перорального применения иногда необходимы для лечения стопы атлета, напоминающей мокасины.
Везикулярные инфекции
Везикулярные инфекции, или волдыри, обычно появляются на подъеме стопы, но могут также развиваться между пальцами ног, на подошве стопы, на вершине стопы или на пятке. Этот вид грибковой инфекции может сопровождаться бактериальной инфекцией. Это наименее распространенный вид инфекции.
Лечение везикулярных инфекций можно проводить в кабинете врача или дома.
- Вы можете высушить волдыри в домашних условиях, смочив ногу в растворе Бурова, отпускаемом без рецепта, несколько раз в день в течение 3 или более дней, пока область волдыря не высохнет.После того, как участок высохнет, используйте местный противогрибковый крем в соответствии с указаниями. Также можно применять компрессы с помощью раствора Бурова.
- Если у вас также есть бактериальная инфекция, вам, скорее всего, понадобится пероральный антибиотик.
Даже после лечения стопа спортсмена часто возвращается. Это может произойти, если:
- Вы не примете профилактических мер и снова подвергнетесь воздействию грибков, вызывающих микоз стопы.
- Вы не используете противогрибковые препараты в течение указанного периода времени, и грибки не уничтожены полностью.
- Грибки не уничтожаются полностью даже после полного курса лечения.
Вы можете предотвратить образование стопы спортсмена:
- Следите за тем, чтобы ноги были чистыми и сухими.
- Сухость между пальцами ног после купания или купания.
- Носите обувь или сандалии, которые позволяют ногам дышать.
- В помещении носите носки без обуви.
- Носите носки для впитывания пота. Меняйте носки дважды в день.
- Используйте тальк или противогрибковый порошок для ног.
- Дайте обуви проветриться не менее 24 часов, прежде чем снова надеть ее.
- Ношение сандалий для душа в общественных бассейнах и душевых.
Что думать о
Вы можете отказаться от лечения спортивной стопы, если ваши симптомы не беспокоят вас и у вас нет проблем со здоровьем, которые увеличивают вероятность серьезной инфекции стопы, например, диабета. Но нелеченная стопа спортсмена, вызывающая появление волдырей или трещин на коже, может привести к серьезной бактериальной инфекции.Кроме того, если вы не лечите ногу спортсмена, вы можете передать ее другим людям.
Тяжелые инфекции, которые появляются внезапно (острые), обычно хорошо поддаются лечению. Длительные (хронические) инфекции вылечить труднее.
Инфекции ногтей на ногах (онихомикоз), которые могут развиться при микозе стопы, как правило, труднее вылечить, чем грибковые инфекции кожи. Дополнительную информацию см. В разделе «Грибковые инфекции ногтей».
Профилактика
Вы можете предотвратить микоз стопы (tinea pedis) с помощью:
- Следите за тем, чтобы ноги были чистыми и сухими.
- Сухость между пальцами ног после купания или купания.
- Носите обувь или сандалии, которые позволяют ногам дышать.
- В помещении носите носки без обуви.
- Носите носки для впитывания пота. Меняйте носки дважды в день.
- Используйте тальк или противогрибковый порошок для ног.
- Дайте обуви проветриться не менее 24 часов, прежде чем снова надеть ее.
- Ношение сандалий для душа в общественных бассейнах и душевых.
Если у вас спортивная стопа, высушите паховую область перед ступнями после купания.Кроме того, надевайте носки перед нижним бельем. Это может предотвратить распространение грибков с ваших ног в пах, что может вызвать зуд у спортсменов. Дополнительные сведения о зуде у спортсменов см. В разделе Стригущий лишай кожи.
Советы по предотвращению повторного появления микозов
- Всегда заканчивайте полный курс любого противогрибкового лекарства (крем или таблетки). Живые грибки остаются на вашей коже в течение нескольких дней после исчезновения симптомов. Шансы убить ногу спортсмена наиболее высоки, если вы лечите ее в течение предписанного периода времени.
- Стирка одежды в теплой мыльной воде может не убить грибок, вызывающий микоз. Используйте горячую воду и отбеливатель, чтобы увеличить вероятность уничтожения грибка на одежде.
- Вы можете предотвратить повторение инфекции перепонки пальцев ног, используя порошок, чтобы ноги оставались сухими, используя шерсть ягненка между пальцами ног (чтобы отделить их) и надев более широкую и просторную обувь, не зараженную грибками. Шерсть ягненка продается в большинстве аптек или магазинов по уходу за ногами.
Домашнее лечение
Обычно вы можете лечить стопу спортсмена (tinea pedis) самостоятельно в домашних условиях, используя лекарства, отпускаемые без рецепта, и заботясь о ногах.Но если у вас диабет и у вас возникла атлетическая стопа, или если у вас постоянные, тяжелые или повторяющиеся инфекции, обратитесь к врачу.
Лекарства, отпускаемые без рецепта
Противогрибковые препараты, отпускаемые без рецепта, включают клотримазол (Лотримин), миконазол (Микатин), тербинафин (Ламизил) и толнафтат (Тинактин). Эти лекарства представляют собой кремы, лосьоны, растворы, гели, спреи, мази, тампоны или порошки, которые наносятся на кожу (местные лекарства). Лечение продлится от 1 до 6 недель.
Если у вас везикулярная (пузырчатая) инфекция, смочите ногу раствором Бурова несколько раз в день в течение 3 или более дней, пока жидкость из пузыря не исчезнет.После того, как жидкость уйдет, используйте противогрибковый крем, как указано. Также можно применять компрессы с помощью раствора Бурова.
Чтобы предотвратить возвращение стопы спортсмена, используйте полный курс всех лекарств, как указано, даже после того, как симптомы исчезли.
Избегайте использования крема с гидрокортизоном при грибковой инфекции, если это не прописал врач.
Уход за ногами
Хороший уход за ногами помогает лечить и предотвращать появление стопы спортсмена.
- Держите ноги чистыми и сухими.
- Сухость между пальцами ног после купания или купания.
- Носите обувь или сандалии, которые позволяют ногам дышать.
- В помещении носите носки без обуви.
- Носите носки для впитывания пота. Меняйте носки дважды в день.
- Используйте тальк или противогрибковый порошок для ног.
- Дайте обуви проветриться не менее 24 часов, прежде чем снова надеть ее.
- Носите сандалии для душа в общественных бассейнах и душевых.
Если у вас спортивная стопа, высушите паховую область перед ступнями после купания.Кроме того, надевайте носки перед нижним бельем. Это может предотвратить распространение грибков с ваших ног в пах, что может вызвать зуд у спортсменов. Дополнительные сведения о зуде у спортсменов см. В разделе Стригущий лишай кожи.
Вы можете не лечить стопу спортсмена, если ваши симптомы не беспокоят вас и у вас нет проблем со здоровьем, которые увеличивают риск серьезной инфекции стопы, например диабета. Но нелеченная инфекция стопы спортсмена, вызывающая волдыри или трещины на коже, может привести к серьезной бактериальной инфекции.Кроме того, если вы не лечите инфекцию стопы спортсмена, вы можете передать ее другим людям.
Лекарства
Противогрибковые препараты, которые наносятся на кожу (местно), обычно являются препаратами первого выбора для лечения микозов стопы (tinea pedis). Они доступны в рецептурных или безрецептурных формах. Обычно в первую очередь пробуют лекарства, отпускаемые без рецепта.
В тяжелых случаях спортивной стопы ваш врач может назначить пероральные противогрибковые препараты (таблетки). Но лечение этим лекарством дорогое, требует периодических проверок на наличие опасных побочных эффектов и не гарантирует излечения.
Когда вы лечите стопу атлета, важно, чтобы вы использовали полный курс лекарства. Использование его по назначению, даже после исчезновения симптомов, увеличивает вероятность того, что вы убьете грибки и инфекция больше не вернется.
Выбор лекарств
Обычно сначала пробуют противогрибковые препараты, отпускаемые без рецепта. К ним относятся клотримазол (Лотримин), миконазол (Микатин), тербинафин (Ламизил) и толнафтат (Тинактин).
Противогрибковые препараты, отпускаемые по рецепту, можно попробовать, если лекарства, отпускаемые без рецепта, не помогают или если у вас тяжелая инфекция.Некоторые из этих лекарств являются противогрибковыми средствами местного действия, которые наносятся непосредственно на кожу. Примеры включают бутенафин (Ментакс), клотримазол и нафтифин (Нафтин). Противогрибковые препараты, отпускаемые по рецепту, также можно принимать в виде таблеток, которые называются оральными противогрибковыми средствами. Примеры пероральных противогрибковых средств включают флуконазол (дифлюкан), итраконазол (споранокс) и тербинафин (ламизил).
Что думать о
Вы можете отказаться от лечения спортивной стопы, если ваши симптомы не беспокоят вас и у вас нет проблем со здоровьем, которые увеличивают риск серьезной инфекции стопы, например, диабета.Но нелеченная инфекция стопы спортсмена, вызывающая волдыри или трещины на коже, может привести к серьезной бактериальной инфекции. Кроме того, если вы не лечите ногу спортсмена, вы можете передать ее другим людям.
Если ваши симптомы не улучшаются после 2 недель лечения или не исчезли после 4 недель лечения, позвоните своему врачу.
Некоторые противогрибковые препараты местного действия действуют быстрее (1-2 недели), чем другие лекарства местного действия (4-8 недель). Все быстродействующие лекарства имеют схожую эффективность излечения. сноска 1 Лекарства быстрого действия могут стоить больше, чем лекарства медленного действия, но вы используете меньше этих лекарств для полного лечения грибковой инфекции. Пероральные противогрибковые препараты обычно принимают от 2 до 8 недель.
Другое лечение
Масло чайного дерева или чеснок (аджоен) могут помочь предотвратить или лечить грибок стопы спортсмена (tinea pedis). Раствор Бурова полезен при лечении пузырчатой (везикулярной) инфекции.
- Масло чайного дерева — противогрибковое и антибактериальное средство, полученное из австралийского дерева Melaleuca alternifolia .Хотя масло чайного дерева уменьшает грибковые заболевания и связанные с этим симптомы, оно не может полностью убить инфекцию. сноска 2
- Аджоен — это противогрибковое соединение, содержащееся в чесноке. Иногда его используют для лечения микоза.
- Компрессы или замачивания ног с использованием раствора Бурова, отпускаемого без рецепта, могут помочь успокоить и высушить волдырейную (везикулярную) ногу спортсмена. После того, как жидкость из пузырей исчезнет, вы можете использовать противогрибковые кремы или противогрибковые таблетки, отпускаемые по рецепту.
Список литературы
Цитаты
- Кроуфорд Ф (2009).Стопа спортсмена, дата поиска июль 2008 г. Онлайн-версия BMJ Clinical Evidence : https://www.clinicalevidence.com.
- Мюррей MT, Пиццорно JE младший (2006). Melaleuca alternifolia (Чайное дерево). В JE Pizzorno Jr, MT Murray, eds., Учебник естественной медицины , том. 1, гл. 104. С. 1053–1056. Сент-Луис: Черчилль Ливингстон Эльзевьер.
Консультации по другим работам
- Хабиф ТП (2010).Опоясывающий лишай стопы при поверхностных грибковых инфекциях. В клинической дерматологии: Цветное руководство по диагностике и терапии, 5-е изд., Стр. 495–497. Эдинбург: Мосби Эльзевьер.
- Habif TP, et al. (2011). Опоясывающий лишай стопы (tinea pedis). В кожных заболеваниях: диагностика и лечение, 3-е изд., Стр. 269–272. Эдинбург: Сондерс.
- Вольф К., Джонсон РА. (2009). Tinea pedis Раздел Грибковые инфекции кожи и волос. В Атласе цветов и обзоре клинической дерматологии Фитцпатрика, 6-е изд.С. 692–701. Нью-Йорк: Макгроу-Хилл.
Кредиты
Текущий по состоянию на: 2 июля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Патрис Берджесс, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Мартин Дж. Габика, доктор медицины, семейная медицина
Элизабет Т.Руссо, врач-терапевт
Эллен К. Ро, врач-дерматология
