что это и зачем он нужен?
Автор статьи: Эдуард Свитич — врач ортопед-травматолог
Переломы шейки бедра – наиболее опасная травма у пожилых людей. Они встречаются очень часто и так же часто вызывают тяжелые осложнения. И эти осложнения лечить гораздо сложнее, чем сам перелом. Вот наиболее типичные неблагоприятные последствия перелома шейки бедра:
- Ложный сустав и потеря функции конечности;
- Образование пролежней;
- Застойная пневмония;
- Тромбоз вен голеней;
- Тромбоэмболия легочной артерии;
- Обострение других хронических заболеваний.
Шейка бедренной кости – слабый участок между головкой и диафизом бедра. Эта зона находится внутри тазобедренного сустава, что играет не в пользу больного при переломе. Суставная жидкость затекает между отломками и не дает им срастись. Шейка достаточно плохо кровоснабжается.
Содержание
Перелом шейки бедра.
При переломе кровеносные сосуды шейки разрываются, между отломками попадает суставная жидкость. В абсолютном большинстве случаев перелом самостоятельно не срастается. Лишь через 3-4 месяца после травмы на месте перелома формируется рубец, не способный все же выдерживать вес тела.
Перелом шейки бедренной кости – показание к операции. В зависимости от возраста и типа перелома выбирают фиксацию винтами или замену сустава – эндопротезирование. Если имеются противопоказания, назначается постельный режим, а после – ходьба на костылях или ходунках.
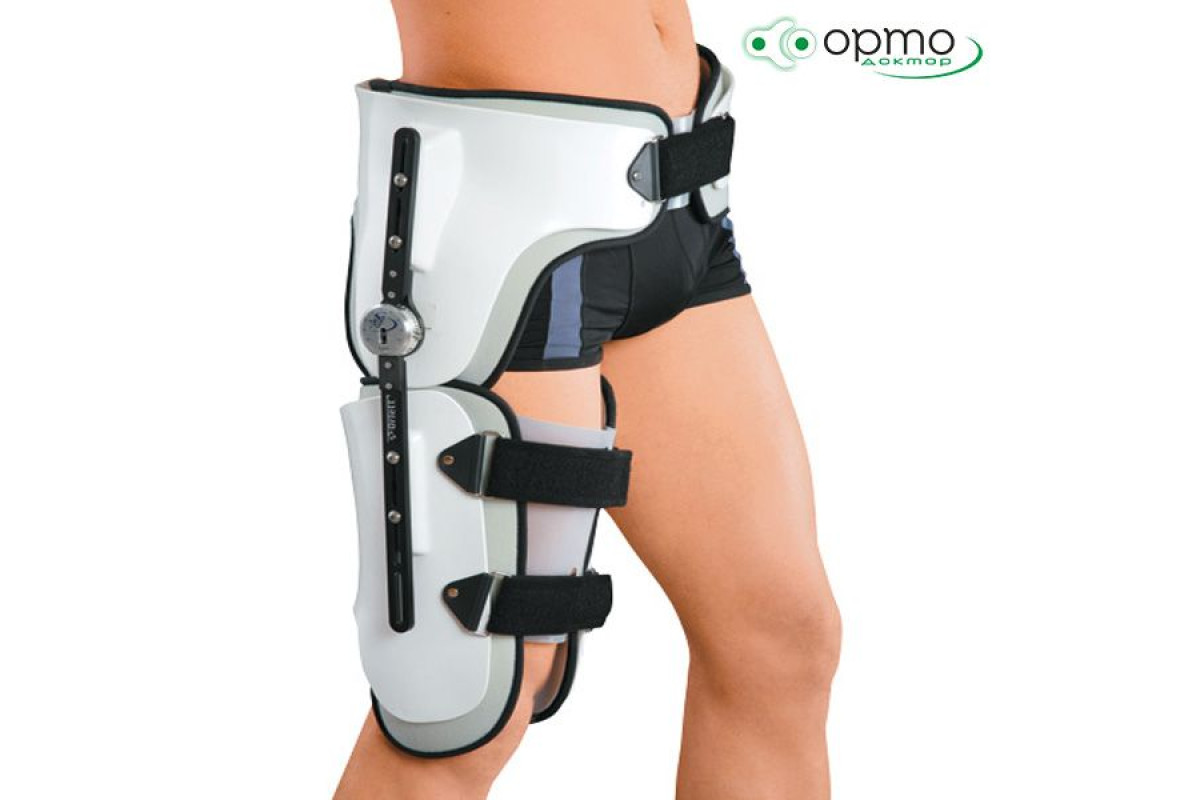
Что такое деротационный сапожок и зачем он нужен?
Сразу после травмы, перед и после операции пациентам с переломом шейки бедра назначают деротационный сапожок. Часто это изделие удивляет пациентов – они считают, что переломы лечат только гипсом. Однако в большинстве случаев именно деротационный сапожок является лучшим вариантом иммобилизации сломанной шейки бедра.
Современный деротационный сапожок – пластиковая повязка на голеностоп с дышащей гипоаллергенной подкладкой. В области пятки перпендикулярно длиннику стопы размещена пластинка или палочка. Задача повязки – удержать стопу в неподвижном положении и исключить вращение бедра.
В области пятки перпендикулярно длиннику стопы размещена пластинка или палочка. Задача повязки – удержать стопу в неподвижном положении и исключить вращение бедра.
Но где стопа, а где бедро? Дело в том, что ротация (вращение) всей ноги происходит только в области тазобедренного сустава. Выпрямьте ногу и попробуйте покрутить ее из стороны в сторону – ни в колене, ни в голеностопе она не вращается. Поэтому для стабилизации шейки бедра достаточно удержать ногу в области стопы.
Конечно, иногда применяются и полноценные повязки. Они позволяют ходить, так как ограничивают также сгибание и отведение ноги. Минус таких устройств – большая масса и дискомфорт при использовании. Поэтому деротационный сапожок – наиболее удобное и эффективное средство при переломах шейки бедренной кости.
Перелом шейки бедра. Лечение и реабилитация
К сожалению, опасен не столько сам перелом, сколько его осложнения. Поэтому после травмы нужно приложить все усилия для спасения жизни пациента. В обязательном порядке в дополнение к деротационному сапожку приобретаются такие медицинские изделия:
В обязательном порядке в дополнение к деротационному сапожку приобретаются такие медицинские изделия:
- Антиэмболический трикотаж. Улучшает венозный отток в зоне голеней и препятствует образованию тромбов. Особенность ткани позволяет носить ее до 7-ми дней не снимая. Медицинский трикотаж отличается градуированной компрессией – на разные участки ноги он давит с различной, научно рассчитанной силой.
- Противопролежневый матрас. Инфицированный пролежень – тяжелейшее состояние. У пожилых эта патология может возникать уже на второй-третий день постельного режима. Матрасы с воздушными компрессорами защищают кожу и мышцы, многократно уменьшают риск осложнения.
- Хорошие ходунки. Первостепенная задача лечения – как можно раньше активизировать пациента. Средства опоры должны быть надежными, качественными и удобными.
В «Медтехника Ортосалон» всегда в наличии удобные, эффективные и легкие деротационные сапожки. Их отличие – минимальный вес, максимальная прочность, съемная дышащая подкладка.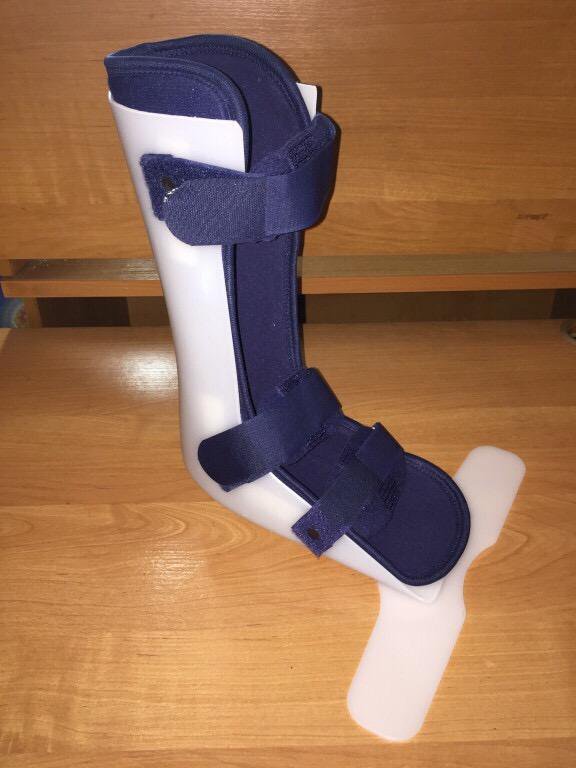 Консультанты салона или интернет-магазина помогут подобрать размер изделия, проконсультируют насчет сопутствующих товаров.
Консультанты салона или интернет-магазина помогут подобрать размер изделия, проконсультируют насчет сопутствующих товаров.
|
Медицинский центр «Ваше Здоровье» — НОВОСТИ |
Главная страница » Деротационный сапожок тел. 921-40-15 Описание товара: Деротационный сапожок, деротационный ортез — специализированное приспособление для фиксации в прямом положении стопы, необходимое для исключения вращательных движений при переломе шейки бедра. Деротационный сапожок, как видно из названия, накладывается на нижнюю треть голени и стопу. Иммобилизация самого перелома, который находится в верхней трети бедра, непосредстевенно не производится, но при этом достигаются следующие цели:
В настоящее время в магазинах можно приобрести два типа деротационных сапожков:
Правильный выбор типа сапожка, его правильная установка и уход за ним позволят избежать проблем и неудобств, связанных с необходимостью его использования. Купить Деротационный сапожок. Преимущества первого типа:
Недостатки второго типа:
В настоящее время мы предлагем нашим клиентам и пациентам деротационные сапожки только первого типа из-за их гораздо более высоких потребительских качеств и более доступной цены.
Рентген, анализы, узи, экг и другие медицинские услуги » Деротационный сапожок тел. 921-40-15 в Санкт-Петербурге |
На дому осуществляется: √ ВЫЗОВ ВРАЧА НА ДОМ
√ ПЕРЕЛОМ ШЕЙКИ БЕДРА
√ КУПИТЬ ФИКСАТОР ТАЗОБЕДРЕННОГО СУСТАВА √ АНАЛИЗЫ НА ДОМУ √ КУПИТЬ ЭЛЕКТРОМИОСТИМУЛЯТОР Поиск лекарств |
Деротационный сапожок Support Line для голеностопа
Деротационный сапожок Support Line для голеностопа предназначается для фиксации ноги человека и обеспечения неподвижности голеностопного сустава под углом 90 градусов.
Особенности
Ортопедическое приспособление произведено из термопласта с махровым покрытием для удобства носки. Крепление осуществляется с помощью Т-образного ремешка, который собственно и обеспечивает надежную фиксацию голеностопного сустава под углом 90°.
Между махровым покрытием и липучкой находится губка, которая не позволяет коже потеть и легко выводит лишнюю влагу. Структура ткани мягкая, поэтому во время лечения она не будет натирать и раздражать кожу.
Показания к использованию деротационного сапожка
-
Переломы шейки и вертельной области бедра.
-
Период реабилитации после эндопротезирования тазобедренного сустава.
-
Парезы и параличи нижних конечностей различного генеза.
-
Период реабилитации после ОНМК (инсультов) и очаговых поражений нервов нижних конечностей.
-
Рекомендован при невропатии нижних конечностей с отвисанием стопы.

-
Ахиллобурситы, тендовагиниты, артрозы и артриты голеностопного сустава и стопы.
-
Период реабилитации после гипсовых повязок с иммобилизацией стопы.
-
Частичные повреждения ахиллова сухожилия.
-
В качестве ночной лонгеты при отвисающей стопе.
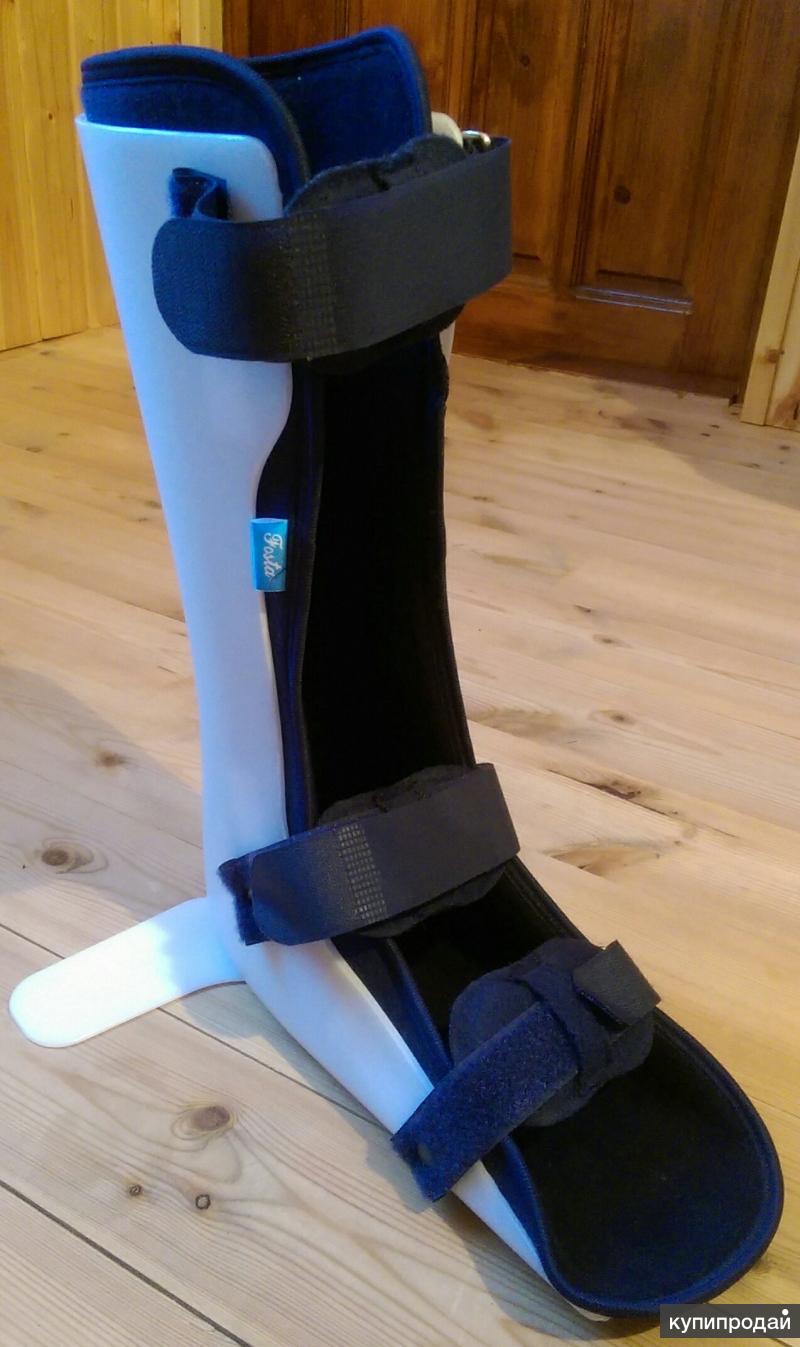
Преимущества деротационного сапожка
-
Обеспечивает сильную фиксацию и стабилизацию нижней конечности с корректировкой внутренней и наружной ротации.
-
Фиксирует стопу в функционально выгодном положении.
-
Махровая ткань приятная к коже и не вызывает раздражения.
-
Фиксация под углом 90 градусов обеспечивается Т-образным ремешком.
-
Благодаря губке, находящейся между махровкой и липучкой, кожа не будет потеть.
-
Ограничитель является оптимальным приспособлением для реабилитации и лечения серьезных травм голеностопного сустава.
-
Используется для реабилитации лежачих больных.
-
Универсален для левой и правой ноги.
размеры виды, показания – Новини Лозової – ТРК Сігма
(Узнать подробнее о ценах на все модели можно в каталоге, перейдя к категории «продукция для голеностопов». При повреждении шейки бедра сапожок относят к подкатегории «голеностоп»).
Основная информация о деротационном сапожке
Фиксирующий сапожок используют в случае травмах голени, бёдер. Он позволяет исключить вращение сустава голеностопа или всей ноги. Ранее деротационные изделия были представлены гипсовыми лонгетами. Сейчас используют только современные технологии, чтобы зафиксировать конечности в корректном положении.
Сапожок эффектом – самое лёгкое и удобное решение, особенно, если сравнить его с лонгетой из гипса. Носить его удобно после проведённых операций, поскольку это даёт врачам возможность следить за швом и производить процедуры обработки. Конструкция продумана так, что он моделируется путём крепления усиленных вставок.
Виды деротационных сапожков
По типу фиксирования они бывают:
- Жёсткими.
- Полужёсткими.
По типу перелома:
- Сапожок, используемый в случае перелома бедренной шейки.
- Сапожок, применяемый в случае травмирования голени.
Сапожок, который даёт максимальную фиксацию, придаёт конечностям неподвижности. Важно исключить какое-либо движение голеностопа. Он отлично подходит для тазобедренных и коленных суставов, а также при переломе бедренной шейки.
Полужёсткий деротационный сапожок https://ibolit.ua/fiksator-golenostopa/derotacionnii-sapozhok даёт неполную фиксацию. Достичь её можно с помощью рёбер жёсткости, вставляемых в сапожок (около 4 штук) и шнуровки. Без шнурков не обойтись, так как они обеспечивают хорошее натяжение, принимая во внимание особенности анатомии ноги.
Без шнурков не обойтись, так как они обеспечивают хорошее натяжение, принимая во внимание особенности анатомии ноги.
Сапожок очень удобен для ходьбы. Главная его цель состоит в том, чтобы предотвратить возможное вращение сустава по оси. Основными показаниями к ношению полужёсткого сапожка являются такие – серьёзная травма лодыжки, артрит и артроз, повреждение голеностопа, послеоперационное состояние, когда нужно снять гипсовую повязку и начать восстановление.
Размеры фиксирующего сапожка
Размеры специального сапожка определяют по размеру стопы. Поскольку он открыт в носовой части, одному сапожку соответствуют примерно 3 размера обуви. У различных производителей он может иметь отличия. У кого-то это буквенные обозначения, а у других – цифровые.
К примеру, можно взять поддерживающий сапожок F-215, который отличается по таким размерам:
- №3. Размер от 34 до 37.
- №4. Размер от 37 до 40.
- №5. Размер от 40 до 43.
- №6. Размер от 43 до 46.

Использование фиксирующего сапожка
Используется специальный сапожок при травме голеностопа, а также при:
- Повреждениях лодыжки.
- Проблемах тазобедренного сустава.
- Травмировании бедра.
- Воспалении голеностопного устава.
- Восстановлении связок голеностопа.
- Частичном параличе.
Перелом шейки бедра в пожилом возрасте
Перелом шейки бедра в пожилом возрасте.
Так сложилось, что эта категория больных брошена всеми. Травматологов больницы они не интересуют, у хирургов и травматологов поликлиники нет на них времени. Занимаясь этими больными около 10 лет я постепенно выработал методику их лечения и реабилитации .Самая пожилая пациентка которая при переломе бедра встала на ноги и ходит до сих пор находится в возрасте 92 года. Перелом у нее был 2 года назад.
Перелом у нее был 2 года назад.
Все не расскажешь. Кое что, например гимнастику, надо показать. Но я с большим удовольствием поделюсь своим опытом , возможно кто то его использует. Я публикую его впервые. Если вы живете в Петербурге или Ленинградской области вы можете вызвать меня на дом. Достаточно позвонить по любому из наших телефов и попросить вызвать доктора Побединского на дом.
Очень часто перелом шейки шейки бедра происходит именно у у пожилых людей. И , нередко, такие пациенты остаются по тем или иным причинам без оперативного лечения. Но это вовсе не значит что такой пациент навсегда станет лежачим.
Общие принципы лечения перелома шейки бедра в пожилом возрасте без оперативного лечения.
- Шейка бедра никогда не срастется, но она «прихватится» хрящом (как ложный сустав), рубцами и этого будет вполне достаточно , чтобы больной дошел самостоятельно до туалета или до кухни.
- Накладывается деротационный сапожок на срок до 3 недель
- Раннее вставание.
 После первой недели постельного режима больного нужно присаживать в подушках, так чтобы к концу 3 недели он сидел на кровати свесив ноги
После первой недели постельного режима больного нужно присаживать в подушках, так чтобы к концу 3 недели он сидел на кровати свесив ноги - Чем дольше пациент лежит тем меньше шансов что он встанет на ноги
- Ответ на вопрос «встанет ли больной на ноги» зависит от интеллектуального состояния пациента, наличия силы воли и готовности мобилизовать все силы. Если ваши бабушка или дедушка капризные, избалованные, или просто в силу преклонного возраста находятся в состоянии слабоумия, отказываются переносить нагрузку шансы что человек встанет нулевые.
- С первого дня пожилой человек с переломом шейки бедра должен делать специальную гимнастику, которая подготовит его руки и ногу (которая не сломана) к вставанию на ходунки.
- Примерно на 4 неделе ( решается индивидуально ) больной впервые «ставится» на ходунки
- Всю оставшуюся жизнь больной может и должен ходить только на ходунках.
- Начиная с первого дня травмы больного можно и нужно шевелить в кровати , вертеть при перестилании можно во все стороны.

- Необходимо помнить , что боли при переломе будут преследовать около 10 дней.Как правило на неделю назначаются нестероидные противовоспалительные препараты.
- В первые 10 дней после травмы у больных возможно расстройство психики, неадекватность. Как я говорю в таких случаях « ломается шейка бедра, но первой от этого страдает голова». Назначение таблеток глицина на первый месяц помогает стабилизировать пациента.
- Для чего надо ставить пациента на ноги, чтобы он если не ходил, то хотя бы стоял? Когда человек лежит у него нарушается работа легких, кишечника, почек и других органов.
- Профилактика бессонницы : не давать спать днем.
Самое главное надо помнить :перелом шейки бедра в пожилом возрасте-это не приговор. У меня есть пациентка в возрасте 92 года, которая и ныне здравствует и отлично ходит по дому на ходунках.
врач Побединский С.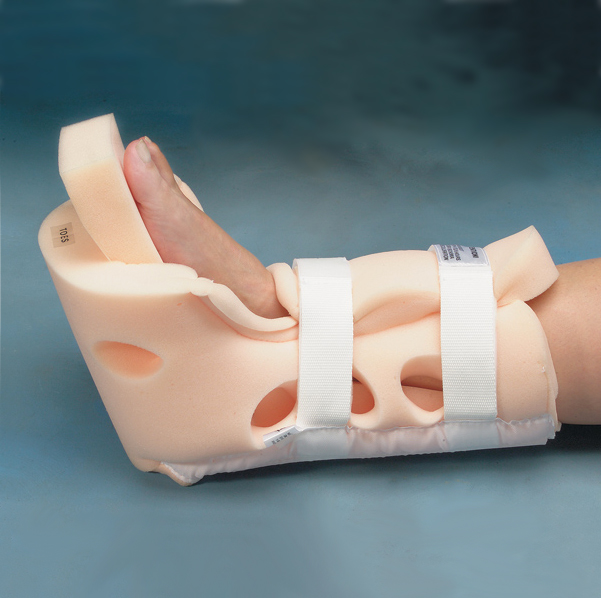 А.
А.
Перелом шейки бедра у пожилых людей: симптомы, признаки, реабилитация
У пожилых людей вследствие возрастных изменений понижается прочность костей. Поэтому нередко падения, удары и даже чрезмерные нагрузки становятся причиной переломов. Особенно часто встречается перелом шейки бедра – самого узкого участка бедренной кости. Особенность этой травмы – очень медленное и затрудненное срастание обломков кости, из-за чего возможна инвалидность.
Согласно статистике перелом в области шейки бедра происходит в 25% случаев. После 60 лет подобная травма диагностируется в 70% случаев, а после 70 лет – в 80-90%.
Чем грозит перелом шейки бедра людям пожилого возраста?
Сам по себе перелом шейки бедра у пожилых людей не представляет опасности для жизни, но постельный режим провоцирует обострение хронических заболеваний и развитие тяжелых осложнений, способных привести к летальному исходу.
В число самых опасных последствий входят:
- Пролежни, вызывающие частичный некроз тканей;
- Тромбоз крупных вен нижней конечности;
- Интоксикация организма вследствие хронических запоров;
- Застойная пневмония;
- Сердечная недостаточность;
- Депрессия;
- Деменция.
Кто предрасположен к травмам?
У женщин переломы происходят в 3 раза чаще, чем у мужчин, что связано с началом менопаузы и резким понижением синтеза эстрогена – гормона, обеспечивающего целостность кости.
Повышается риск травмирования при:
- остеопорозе – болезнь делает кости очень хрупкими;
- остеохондрозе;
- межпозвоночной грыже;
- артрозе;
- спондилоартрозе;
- сосудистых патологиях, нарушающих питание костной ткани;
- сахарном диабете;
- почечной недостаточности;
- циррозе печени;
- ухудшении зрения;
- наличии новообразований;
- избыточном весе;
- нарушении координации движений;
- малоподвижном образе жизни;
- поддержании диеты;
- неполноценно питании;
- курении;
- употреблении алкоголя;
- возрасте старше 65 лет.

Поэтому людям с вышеперечисленными проблемами необходимо быть особенно осторожными.
Какие симптомы свидетельствуют о переломе шейки бедра?
Первый и основной признак перелома – тупая боль в области паха при ходьбе, которая исчезает в состоянии покоя. Если осмотреть больного, то можно увидеть, что нога немного вывернута, а стопа развернута наружу. При этом способность сгибать и разгибать конечность сохраняется.
Имеются и другие симптомы перелома шейки бедра:
- невозможность удержать выпрямленную ногу на весу, а также опереться на нее;
- усиление болевых ощущений при слабом постукивании по пятке;
- укорочение конечности на 2-4 сантиметра из-за смещения костных отростков;
- слабо выраженная асимметрия паховых складок;
- хруст в тазобедренном суставе при пальпации и попытках движения;
- невозможность в положении лежа поднять пятку.
Отеки и подкожные гематомы у стариков появляются крайне редко.
Если обнаружены признаки перелома, то необходимо травмированного человека осторожно положить на ровную поверхность и наложить шину, чтобы зафиксировать коленный и тазобедренный суставы, а затем вызвать скорую помощь. Категорически противопоказано пытаться вернуть конечность в физиологическое положение.
Многие старики не обращаются к врачу и продолжают ходить, считая, что у них коксартроз или остеохондроз. В таких случаях существует высокий риск перелома на другой ноге.
Поэтому при малейшей травме следует обратиться к врачу. Он сделает рентгеновский снимок, который позволит поставить правильный диагноз.
Методы лечения
В пожилом возрасте срастание обломков происходит очень медленно и тяжело. Поэтому врачи рекомендуют хирургическое лечение.
Известно несколько видов операции:
- остеосинтез (показан людям младше 65 лет) – костные обломки фиксируют при помощи металлических винтов, пластин или других металлоконструкций, что ускоряет срастание;
- эндопротезирование – замена сустава:
- в возрасте 65-75 лет устанавливают однополюсные протезы – заменяют головку тазобедренного сустава;
- для стариков старше 75 лет применяют двухполюсные протезы – заменяют не только головку, но и вертлужную впадину.

Благодаря эндопротезу пожилые люди могут вести активный образ жизни.
Когда оперативное вмешательство противопоказано из-за слабого здоровья, используют консервативные методы:
- скелетное вытяжение с 2-3-килограммовыми утяжелителями на протяжении 2-3 месяцев;
- деротационный сапожок – на тазобедренный сустав налаживают гипсовую лангету, не позволяющую совершать вращательные движения ногой.
Как происходит реабилитация в пожилом возрасте при переломе шейки бедра?
Реабилитация при переломе шейки бедра занимает 6-8 месяцев, а в тяжелых случаях может затянуться на год. Сначала (в течение двух месяцев) пациент должен соблюдать постельный режим. Затем он начинает передвигаться на костылях. Через 4 месяца постепенно дает нагрузки больной ноге и только через полгода сможет самостоятельно передвигаться.
Чтобы восстановление заняло минимальный срок и не сопровождалось осложнениями, необходимо обеспечить правильный уход больному, включающий регулярную замену белья (нательного и постельного), соблюдение гигиены тела, рациональное питание.
Пища должна быть сытной, содержать все необходимые витамины и минеральные элементы (особенно важен кальций, обеспечивающий прочность костей), а также клетчатку для стимуляции перистальтики желудка.
Предупредить появление пролежней помогут специальные матрасы и подушки, а также протирание кожи противопролежневыми средствами. Поддержать правильное функционирование легких и предотвратить застойные явления в дыхательных путях позволит надувание воздушных шариков.
Важную роль в восстановлении организма играет массаж, который должен проводить профессионал. Массаж ускоряет циркуляцию крови и улучшает отток лимфы, предупреждает развитие тромбоза, активирует сердечную и легочную деятельность.
Также следует заставлять больного делать легкие физические упражнения: вращательные движения головой, руками и неповрежденной ногой, сгибания и разгибания конечностей. Они позволят предотвратить мышечную атрофию и ригидность суставов. Когда лечащий врач позволит передвижения, необходимо почаще ходить, постепенно увеличивая нагрузку.
Когда лечащий врач позволит передвижения, необходимо почаще ходить, постепенно увеличивая нагрузку.
Правильная реабилитация позволит вернуться к обычной жизни и избежать проблем. Но, к сожалению, не у всех людей есть необходимые навыки по уходу за лежачими больными и возможность в домашних условиях обеспечить пожилого родственника полноценным уходом. К тому же многие старики чувствуют себя обузой для близких, что приводит к развитию депрессии и психических расстройств.
В таком случае оптимальным вариантом станет обращение в пансионат «Забота о близких», предоставляющий качественный уход пациентам. В пансионате трудятся высококвалифицированные специалисты с многолетним опытом, которые используют в своей практике хорошо разработанные тактики, что способствует максимально быстрому выздоровлению и позволяет предотвратить развитие осложнений. Пожилые люди в пансионате получают необходимую психологическую поддержку. Они круглосуточно окружены вниманием и заботой.
Сапожок при переломе шейки бедра своими руками
Обувь для деротации при переломе бедра может помочь залечить травму. Это чудо-приспособление — хорошее подспорье в процессе заживления костей. Часто это вспомогательное устройство заменяет другие методы лечения, такие как массаж, физиотерапию и даже физиотерапию. Чем помогает ортопедическая обувь и что это такое, следует разобраться подробнее.
Каждая серьезная травма имеет негативные, а иногда и очень серьезные последствия. Особенно тяжело это переживают пожилые люди. Их кости больше не выдерживают больших нагрузок, они более хрупкие и долго заживают. Наибольшие проблемы с переломами шейки бедра возникают у пожилых людей, так как процесс заживления очень длительный.
Что представляет собой деротационный сапожок?
Специалисты говорят, что деротационная обувь — это полноценное ортопедическое устройство, которое используется для обеспечения иммобилизации ноги. Обычно его применяют при переломе бедренной кости.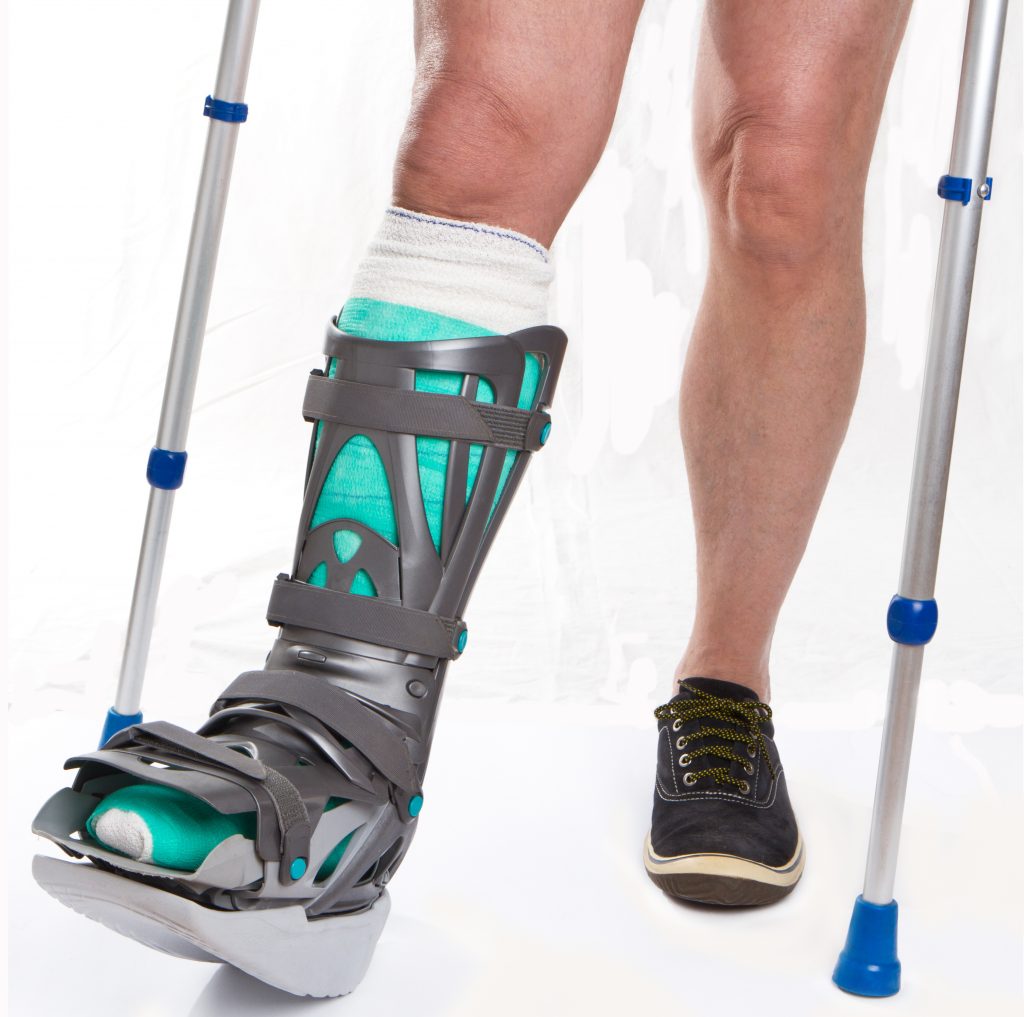 Основное назначение этого медицинского устройства — обездвижить ногу, чтобы пациент мог удобно лечь и двигаться на более поздних стадиях заживления кости. Качественная обувь должна обеспечивать полную иммобилизацию ноги в области таза.
Основное назначение этого медицинского устройства — обездвижить ногу, чтобы пациент мог удобно лечь и двигаться на более поздних стадиях заживления кости. Качественная обувь должна обеспечивать полную иммобилизацию ноги в области таза.
Ортопедическая деротационная обувь используется при самых разных травмах бедра. Обычно это разные типы переломов бедра от тяжелого инсульта, эндопротезирования суставов, паралича конечностей и серьезных кожных проблем в этой области. Это изделие обычно изготавливается из гипса и других полимерных материалов. Обычно это делается на заказ для каждого пациента индивидуально. Модель получила вольное название из-за ее поразительного сходства с демисезонной обувью.
Обувь для деротации имеет много преимуществ при лечении переломов бедра. Среди этих преимуществ:
- Хорошая воздухопроницаемость используемого материала;
- легкость, по которой удобно ходить;
- отличная вентиляция, предотвращающая потоотделение стопы;
- водонепроницаемость;
- предотвращает возможность появления пролежней при серьезных травмах шейки бедра;
- багажник можно снять в любой момент;
- передает рентгеновские лучи;
- обогащен несколькими застежками-ремнями;
- удобный и мягкий.
Единственный недостаток этой ортопедической обуви — довольно высокая стоимость. Не всем это под силу. Несмотря на это, врачи не рекомендуют экономить на покупке этого препарата, ведь именно благодаря ему значительно ускоряется процесс сращения костей. Прежде всего, это необходимо в случае пожилых женщин, у которых процесс полного выздоровления может занять до нескольких лет.
Действительно ли деротационный сапожок настолько незаменим в ортопедии?
Сразу после проведения необходимых обследований, связанных с травмами шейки бедра, лечащий врач может направить пациента на рентгенологическое обследование или даже компьютерную томографию. Решение о том, какое лечение подходит той или иной жертве, зависит от специалиста. Это может быть как полноценная операция в особо тяжелых случаях, так и обычное консервативное лечение.
Очень важно иммобилизовать нижнюю конечность во время лечения или полной реабилитации, чтобы она была полностью иммобилизована.
Гипсовая повязка может использоваться как вспомогательное средство, но не является полной гарантией иммобилизации. Ортопедическая обувь — лучший продукт. Этот метод лечения самый щадящий и эффективный. Единственный минус этой процедуры — ее длительность. Дополнительно, если у пациента есть противопоказания к хирургическому вмешательству, может быть назначена гипсовая обувь. Следует сказать, что операцию можно запретить при наличии огромного количества противопоказаний. К ним могут относиться патологические проблемы с внутренними органами.
Ортопедическая обувь — лучший продукт. Этот метод лечения самый щадящий и эффективный. Единственный минус этой процедуры — ее длительность. Дополнительно, если у пациента есть противопоказания к хирургическому вмешательству, может быть назначена гипсовая обувь. Следует сказать, что операцию можно запретить при наличии огромного количества противопоказаний. К ним могут относиться патологические проблемы с внутренними органами.
Обувь сделана полностью из прочного материала, как уже говорилось выше, гипса и пластиковых пластин. У каждой обуви есть планка на стопе. Довольно сложная конструкция сделана таким образом, что ее форма позволяетвыгодное сочетание. Опыт показал, что эта обувь больше всего помогает в случае серьезных травм или переломов бедра. Суставы быстро перемещаются в правильном направлении, кости срастаются, и пациент быстро выздоравливает.
Главные разновидности деротационных сапогов
Существует огромное количество разнообразных ортопедических стелек, которые помогают справиться с переломами бедра различной степени тяжести. Не всегда перелом проявляется сразу. Довольно часто сначала он характеризуется легким покалыванием, которое в дальнейшем распространяется по всей площади паха и постепенно усиливается. Со временем дискомфорт становится настолько сильным, что становится практически невыносимым. Деротационная обувь сделана таким образом, чтобы значительно облегчить недуги пациента и тем самым ускорить процесс лечения.
Не всегда перелом проявляется сразу. Довольно часто сначала он характеризуется легким покалыванием, которое в дальнейшем распространяется по всей площади паха и постепенно усиливается. Со временем дискомфорт становится настолько сильным, что становится практически невыносимым. Деротационная обувь сделана таким образом, чтобы значительно облегчить недуги пациента и тем самым ускорить процесс лечения.
Одна из самых популярных моделей — ортопедическая обувь с легкой застежкой. Этот дизайн используется при минимальных повреждениях шейки бедра, таких как растяжения, незначительные переломы, синяки и отеки.
Аналоговая полужесткая фиксация обычно выполняется пациентам, нуждающимся в послеоперационной реабилитации. Такие приспособления всегда уменьшают боль и ускоряют процесс заживления травм бедра. Жесткий ортез необходим для иммобилизации нижней конечности. Использование такого устройства особенно актуально при самых сложных травмах нижних конечностей. Есть еще более серьезные подобные конструкции, которые не изготавливаются индивидуально для каждого пациента.
Если кто-то из членов вашей семьи перенес перелом шейки бедра, вам следует немедленно обратиться за помощью к высококвалифицированному специалисту, который выпишет необходимую ортопедическую обувь.
Хрупких переломов бедра у пожилых пациентов в Бхубанешваре, Индия (2012-2014 гг.)
Гериатр Ортоп Сург Рехабил. 2015 Март; 6 (1): 11–15.
Проспективное многоцентровое исследование 1031 пожилого пациента
, MBBS, MS, 1 , MBBS, MS, 1 , MBBS, MS, 1 , MBBS, MS, 1 и, MBBS , MS 1Сунил К. Даш
1 Отделение ортопедии, Высокотехнологичный медицинский колледж, Бхубанешвар, Одиша, Индия
Ранаджит Паниграхи
1 Отделение ортопедии, Высокотехнологичный медицинский колледж, Бхубанешвар , Одиша, Индия
Нишит Пало
1 Отделение ортопедии, Высокотехнологичный медицинский колледж, Бхубанешвар, Одиша, Индия
Ашок Приядарши
1 Отделение ортопедии, Высокотехнологичный медицинский колледж, Бхубанешвар, Бхубанешвар , Индия
Манас Бисвал
1 Отделение ортопедии, Высокотехнологичный медицинский колледж, Бхубанешвар, Одиша, Индия
1 Отделение ортопедии, Высокотехнологичный медицинский колледж, Бхубан eswar, Odisha, India
Автор, ответственный за переписку. Эта статья цитировалась в других статьях в PMC.
Эта статья цитировалась в других статьях в PMC. Abstract
Пожилые пациенты с переломом шейки бедра составляют единственную самую большую группу госпиталей экстренной ортопедии. В 2050 году 6,26 миллиона переломов бедра во всем мире, примерно 50%, произойдет в Азии. Существует лишь небольшое количество сообщений о частоте переломов шейки бедра среди азиатского населения. В Индии нет реестра данных по хрупким переломам бедра, поэтому масштабы и стандарты ухода за пациентами неизвестны. Проспективное многоцентровое исследование было проведено с января 2012 года по апрель 2014 года для описания продольных тенденций среди населения, а именно: заболеваемость в зависимости от возраста, тип перелома, время появления, пройденные километры, время операции, пребывание в больнице, потерянные человеко-часы, пролежни. , весовая нагрузка, 30-дневный возврат, 3-месячная смертность и т. д. от хрупких переломов бедра.В исследование был включен 1031 пациент, из них 59,7% женщин и 40,3% мужчин, при соотношении женщин и мужчин 1,5: 1. Обычный режим: падает на 45%. 56,4% переломы ИТ. Оперировано 66,2% пациентов, соотношение операций / консервативности 2,8: 1. Для получения качественного лечения пациенты преодолевают среднее расстояние 86,4 км. 85,9% пациентов обратились с опозданием из-за незнания и неправильной практики шарлатанства. Частота отсроченного оперативного вмешательства составила 69,3%. Устойчивый электролитный дисбаланс и гипергликемия нормализовались в 81 году.2% ко второму или третьему послеоперационному дню. Потери человеко-часов составили 157,85 часа на человека. Медицинских осложнений было больше (90%) у пациентов, у которых были задержки в операциях и обращениях. Летальность составила 6,2%. Пациенты долго едут в поисках качественного лечения, большинство из них заблуждаются, поздно обращаются с серьезными осложнениями и страданиями, а их карманы наполовину опустошены, что лишает их возможности получить лучшее лечение. Раннее обращение и операция имеют лучший прогноз и улучшают реабилитацию, способствуют скорейшему возвращению к работе и независимости.
Обычный режим: падает на 45%. 56,4% переломы ИТ. Оперировано 66,2% пациентов, соотношение операций / консервативности 2,8: 1. Для получения качественного лечения пациенты преодолевают среднее расстояние 86,4 км. 85,9% пациентов обратились с опозданием из-за незнания и неправильной практики шарлатанства. Частота отсроченного оперативного вмешательства составила 69,3%. Устойчивый электролитный дисбаланс и гипергликемия нормализовались в 81 году.2% ко второму или третьему послеоперационному дню. Потери человеко-часов составили 157,85 часа на человека. Медицинских осложнений было больше (90%) у пациентов, у которых были задержки в операциях и обращениях. Летальность составила 6,2%. Пациенты долго едут в поисках качественного лечения, большинство из них заблуждаются, поздно обращаются с серьезными осложнениями и страданиями, а их карманы наполовину опустошены, что лишает их возможности получить лучшее лечение. Раннее обращение и операция имеют лучший прогноз и улучшают реабилитацию, способствуют скорейшему возвращению к работе и независимости.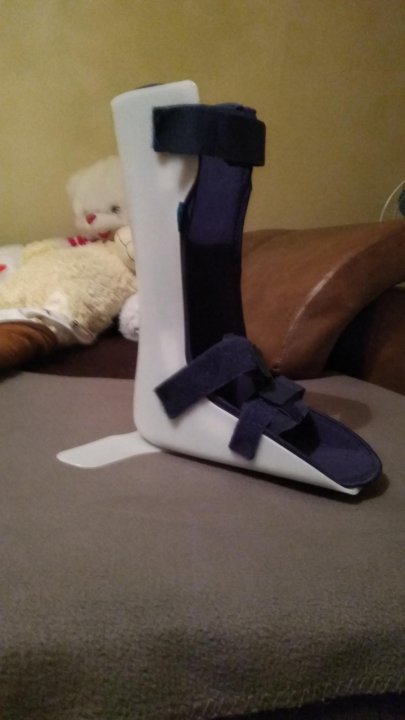 Увеличение пролежней, инфекции, пребывание в больнице, стоимость лечения, депрессия и смертность напрямую связаны с задержками в операциях и обращении. Расчетные потери по потерянным человеко-часам могут составить до 10 миллионов долларов.
Увеличение пролежней, инфекции, пребывание в больнице, стоимость лечения, депрессия и смертность напрямую связаны с задержками в операциях и обращении. Расчетные потери по потерянным человеко-часам могут составить до 10 миллионов долларов.
Ключевые слова: пожилые люди, остеопороз, переломы бедра, хрупкость, эпидемиология, реабилитация
Введение
Пожилые пациенты с переломом бедра составляют самую большую группу пациентов, обращающихся за неотложной ортопедической помощью. 1 Переломы бедра — обычное и серьезное заболевание, вызывающее кратковременную боль и инвалидность, а также более длительную боль и даже деформацию. 2,3 Более 10% выживших не могут вернуться в свое прежнее место жительства. Пожилые люди имеют множество медицинских и психологических проблем, поэтому возникает необходимость уделять больше внимания вопросам, связанным со старением, и продвигать целостную политику и программы по работе со стареющим обществом.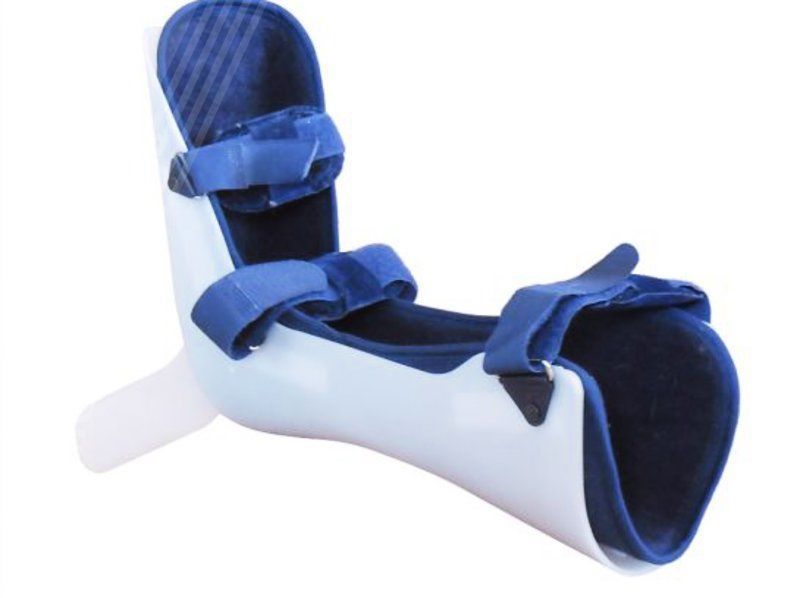 4
4
Ожидается, что к 2050 году 323 миллиона человек в Индии будут в возрасте 60 лет и старше, что превышает общую численность населения США в 2012 году. 5 Ожидается, что к 2030 году 45% бремени здоровья в Индии будут составлять пожилые люди. 6 К 2050 году во всем мире будет 6,26 миллиона переломов бедра, из которых примерно 50% произойдет в Азии, но существует лишь небольшое количество отчетов о частоте переломов бедра среди азиатского населения. 7 В современном мире забота о пожилых людях и их безопасность являются серьезной проблемой. Все ведущие страны имеют базу данных по хрупким переломам бедра, тогда как в Индии нет реестра данных по хрупким переломам бедра.Следовательно, масштабы и стандарты ухода за этими пациентами в нашей стране неизвестны, поэтому лечение не стандартизировано, и отсутствует универсальный протокол лечения. Очень хорошо видно, что пожилые пациенты с переломом шейки бедра не получают своевременного стандартного лечения и им часто пренебрегают из-за отсутствия универсального протокола лечения.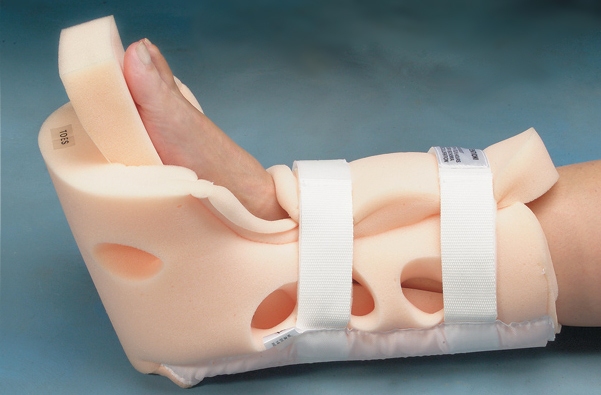
Мы провели проспективное многоцентровое исследование с 2012 по 2014 год в городе Бхубанешвар, Одиша, Индия. Цели этого исследования состояли в том, чтобы описать популяционные продольные тенденции хрупких переломов бедра, организовать ценные данные в базе данных хрупких переломов бедра, измерить стандарты ухода за пожилыми пациентами, выявить лазейки и стандартизировать лечение, получаемое этими пациентами в Бхубанешвар, Индия.
Материалы и методы
Мы провели многоцентровое проспективное обсервационное исследование с участием зарегистрированных пациентов, посещавших вне помещений / пострадавших с января 2012 г. по апрель 2014 г., чтобы изучить эпидемиологический профиль хрупких переломов шейки бедра у пожилого населения в городе и причины задержки в лечении пациентов. Представление и отсроченные операции и их влияние на прогноз у пациентов с хрупкими переломами шейки бедра. Для ведения реестра хрупких переломов бедра в качестве стандартов были взяты Национальная база данных о переломах бедра (Соединенное Королевство) и «Синяя книга Boa / Bgs», которые были модифицированы для индийской установки. Критериями включения являются пациенты мужского или женского пола в возрасте> 55 лет, посещающие на открытом воздухе или раненых с диагнозом перелом шейки бедра, межвертельной или подвертельной бедренной кости, а также любой этиологии, независимо от проводимого лечения. Были оценены следующие переменные: возраст, пол, семейное положение, характер переломов, вид травмы, время обращения в больницу, средний пройденный километраж, степень ASA и тип анестезии, время операций, предоставленное лечение, среднее время пребывания в больнице, потерянные человеко-часы на работу, частоту пролежней, возвращение домой через 30 дней, время выдержки, уровень смертности через 3 месяца и оценка падений.Реестр данных по бедрам был создан в головном учреждении, откуда проводилось исследование. Данные и переменные из различных центров были собраны и внесены в регистр авторами после тщательного клинического обследования. За пациентами наблюдали во время их пребывания в больнице и дальнейшего наблюдения, за пациентами, отказавшимися от лечения, следовали визиты по месту жительства и телефонные разговоры.
Критериями включения являются пациенты мужского или женского пола в возрасте> 55 лет, посещающие на открытом воздухе или раненых с диагнозом перелом шейки бедра, межвертельной или подвертельной бедренной кости, а также любой этиологии, независимо от проводимого лечения. Были оценены следующие переменные: возраст, пол, семейное положение, характер переломов, вид травмы, время обращения в больницу, средний пройденный километраж, степень ASA и тип анестезии, время операций, предоставленное лечение, среднее время пребывания в больнице, потерянные человеко-часы на работу, частоту пролежней, возвращение домой через 30 дней, время выдержки, уровень смертности через 3 месяца и оценка падений.Реестр данных по бедрам был создан в головном учреждении, откуда проводилось исследование. Данные и переменные из различных центров были собраны и внесены в регистр авторами после тщательного клинического обследования. За пациентами наблюдали во время их пребывания в больнице и дальнейшего наблюдения, за пациентами, отказавшимися от лечения, следовали визиты по месту жительства и телефонные разговоры. Последующее наблюдение и оценка падений проводились ортопедами (AP, NP, RP, SKD). Мы свели данные в таблицу, рассчитали коэффициенты с помощью стандартных инструментов MS Office (Microsoft Office Professional Plus 2010 — Ms Word, Ms Powerpoint и Ms Excel) и сравнили их с опубликованными данными.Стандартное отклонение (SD), среднее значение и диапазон рассчитывались для непрерывных переменных.
Последующее наблюдение и оценка падений проводились ортопедами (AP, NP, RP, SKD). Мы свели данные в таблицу, рассчитали коэффициенты с помощью стандартных инструментов MS Office (Microsoft Office Professional Plus 2010 — Ms Word, Ms Powerpoint и Ms Excel) и сравнили их с опубликованными данными.Стандартное отклонение (SD), среднее значение и диапазон рассчитывались для непрерывных переменных.
Результаты
Всего в это исследование был включен 1031 пациент, из которых 616 (59,7%) были женщинами и 415 (40,3%) мужчинами, с соотношением женщин и мужчин 1,5: 1 и широким диапазоном возрастного распределения ( см.) от 56 до 94 лет, со средним значением 71 год и стандартным отклонением 10. Женщины пострадали больше в возрастной группе от 70 до 79 лет, а мужчины — в возрастной группе от 60 до 69 лет. На момент госпитализации 710 (68.8%) пациенты были женаты и 321 (31,2%) пациент овдовели.
Возрастная частота переломов шейки бедра.
Самым распространенным видом травм были падения (45%; см. ), Затем поскользнуться при ходьбе (36%) и другие (19%), из которых удары быком и падение в канализацию составили 5,3%. Характер переломов был интересен: максимум 582 (56,4%) межвертельных переломов, из них 310 — правосторонние, 272 — левосторонние, затем 405 (39,2%) переломов шейки бедра, 225 — левосторонние и 180 — правосторонние.Из 405 переломов шеи 195 были субкапитальными, 112 — базоцервикальными и 98 — трансцервикальными; 31 (3,0%) перелом были подкожными, 20 — левосторонними, 11 — правосторонними. Из 1031 пациента 712 (66,2%) пациентов были прооперированы, 252 (25,9%) лечились консервативно с помощью гипса для ботинок и деротационной балки, тогда как 52 (5%) пациента отказались от лечения с соотношением оперативно-консервативное лечение 2,8: 1. В общей сложности 767 (74,3%) пациентов были госпитализированы для лечения, тогда как 197 (19,1%) выбрали лечение в амбулаторных условиях.Больше переломов (57,8%) наблюдалось в летние месяцы (и).
), Затем поскользнуться при ходьбе (36%) и другие (19%), из которых удары быком и падение в канализацию составили 5,3%. Характер переломов был интересен: максимум 582 (56,4%) межвертельных переломов, из них 310 — правосторонние, 272 — левосторонние, затем 405 (39,2%) переломов шейки бедра, 225 — левосторонние и 180 — правосторонние.Из 405 переломов шеи 195 были субкапитальными, 112 — базоцервикальными и 98 — трансцервикальными; 31 (3,0%) перелом были подкожными, 20 — левосторонними, 11 — правосторонними. Из 1031 пациента 712 (66,2%) пациентов были прооперированы, 252 (25,9%) лечились консервативно с помощью гипса для ботинок и деротационной балки, тогда как 52 (5%) пациента отказались от лечения с соотношением оперативно-консервативное лечение 2,8: 1. В общей сложности 767 (74,3%) пациентов были госпитализированы для лечения, тогда как 197 (19,1%) выбрали лечение в амбулаторных условиях.Больше переломов (57,8%) наблюдалось в летние месяцы (и).
Тип переломов у 1031 пациента.
Вид лечения, предоставляемого пациентам.
Пациентам приходилось преодолевать огромные километры, чтобы найти качественные услуги, в среднем 86,4 км, максимум — 321 км (П. Мединипур, Западная Бенгалия), поскольку пациенты часто недовольны качеством помощи, получаемой в местных районах, или их направляют в высшие центры; некоторые из тех, кто не может позволить себе поездку, по-прежнему лишены качественного лечения.Большинство (885 [85,9%]) пациентов поступают в больницу с опозданием (> 1 дня после перелома), при этом 50% поступают в период от 1 до 9 дней (см.), В среднем 18 дней и стандартное отклонение 16,9 дней, максимум 20 лет. после перелома. Основными причинами задержки было невежество членов семьи по отношению к пожилым людям и неправильная практика шарлатанов и домов престарелых на корневом уровне, задерживающая обращение пациента в вышестоящие центры для лечения. Часто было замечено, что эти пациенты потратили бы огромные суммы в этих центрах, поэтому не могли позволить себе качественные имплантаты и лечение из-за финансовых ограничений. Самая распространенная оценка по шкале ASA была 3 (43%), и 92% операций были выполнены под спинальной анестезией.
Самая распространенная оценка по шкале ASA была 3 (43%), и 92% операций были выполнены под спинальной анестезией.
Сроки поступления больных в больницу (в днях).
Несмотря на то, что пациент поступил в больницу, частота отсроченных операций, исключая медицинскую непригодность (89 пациентов; см;> 2 дней, включая D0), составила 69,3% (432 из 623 пациентов) со средним значением 3,7 дня, стандартное отклонение 2,9 дня, и максимальная задержка 12 дней. Операции часто откладывались из-за задержки с выделением средств на операцию, академических проблем, таких как праздничные дни, механическая неисправность или забастовка, а также из-за установленных рабочих дней хирурга.Только 66 (9,26%) из 712 пациентов были прооперированы в течение 24 часов после травмы.
Сроки операции (в днях).
Устойчивый электролитный дисбаланс (Na + / K + ) и гипергликемия у этих пациентов обычно возвращались к норме на второй или третий послеоперационный день после фиксации перелома, как это наблюдалось у 81,2% прооперированных пациентов. У пациентов с отсроченным обращением, отсроченными операциями или консервативно управляемыми пациентами эти проблемы сохраняются в течение длительного времени, помимо депрессии, пролежней, пневмонии, инфекций мочевыводящих путей, тромбоза глубоких вен, обезвоживания и атрофии мышц из-за неиспользования, а также трудностей при операциях из-за контрактуры.Имплантаты для фиксации варьировались от динамических тазобедренных винтов, множественных губчатых винтов, проксимального бедренного штифта, гемиартропластики и тотального эндопротезирования тазобедренного сустава (кратко). Проксимальный штифт бедренной кости был предпочтительнее при меж- и подвертельных переломах, тогда как гемиартропластика (биполярный протез) была выбором имплантата при переломах шейки бедра.
У пациентов с отсроченным обращением, отсроченными операциями или консервативно управляемыми пациентами эти проблемы сохраняются в течение длительного времени, помимо депрессии, пролежней, пневмонии, инфекций мочевыводящих путей, тромбоза глубоких вен, обезвоживания и атрофии мышц из-за неиспользования, а также трудностей при операциях из-за контрактуры.Имплантаты для фиксации варьировались от динамических тазобедренных винтов, множественных губчатых винтов, проксимального бедренного штифта, гемиартропластики и тотального эндопротезирования тазобедренного сустава (кратко). Проксимальный штифт бедренной кости был предпочтительнее при меж- и подвертельных переломах, тогда как гемиартропластика (биполярный протез) была выбором имплантата при переломах шейки бедра.
Таблица 1.
Лечение и выбор имплантата у пациентов с переломом бедра.
| S.NO. | Процедуры | Межвертельные переломы (N = 582) | Субтрихантериальные переломы (N = 31) | Перелом шейки бедра (N = 405) | Комбинированный (N = 5) | 1 |
|---|---|---|---|---|---|
| 232 | 25 | 3 | |||
| 2 | Скользящий бедренный винт (SHS) | 87 | 28 | ||
| 3 | Гемиартропластика (биполярная) | 21 | 261 | ||
| 4 | Гемиартропластика (униполярная) | 6 | |||
| 5 | Бедренный штифт вертела | ||||
| 6 | Полная замена тазобедренного сустава | 5 | 48 | ||
| 7 | Несколько отменяющих винтов | 33 | |||
| 8 | Консервативный менеджмент | 193 | 4 | 12 | |
| 9 | Пациент отказался от лечения | 30 | 2 | 18 | 2 |
| 10 | Пациент умер | 5 | |||
| 11 | Неизвестно | 3 | 5 |
В такой стране, как Индия, пациентов часто сопровождает множество посетителей (в среднем 3-4 человека на пациента), которые становятся частью пути пациента от лечения до выписки. В свою очередь, они также теряют жизненно важные трудозатраты на работу, то есть 157,85 часа / 19,7 дня работы на человека. Расчетные потери по потерянным человеко-часам могут составить до 10 миллионов долларов.
В свою очередь, они также теряют жизненно важные трудозатраты на работу, то есть 157,85 часа / 19,7 дня работы на человека. Расчетные потери по потерянным человеко-часам могут составить до 10 миллионов долларов.
Частота пролежней была выше с относительным риском 2,4 у не госпитализированных пациентов (66,6%, 132 из 197 пациентов), чем у пациентов, которые были госпитализированы и находились под наблюдением (21,6%, 167 из 767). Медицинские осложнения, такие как электролитный дисбаланс, инфекции мочевыводящих путей, пневмония, гипергликемия, пролежни, депрессия и тромбоз глубоких вен, наблюдались у 310 (40.4%) госпитализированных пациентов и более у пациентов с отсроченным обращением в больницу и отсроченными операциями (90%).
Реабилитация началась на второй день после операции поэтапно от пассивных к активным упражнениям. В целом, 709 (92,4%) госпитализированных пациентов добрались до дома к 30 дням, из них 365 (51,2%) госпитализированных оперированных пациентов имели частичную / полную массу тела с инвалидными ходунками на момент выписки. Летальность через 3 месяца составила 6,2%. Оценка падения проводилась ортопедом в 98% случаев, и 100% случаев получали препараты для защиты костей (20% получали инфузию золендроновой кислоты).Летальность через 3 месяца составила 6,2%. Из всех пролеченных пациентов 34% имели государственные кредиты и учреждения, а оставшимся 66% пациентов приходилось платить из личных средств. Большинство пациентов из бедных районов были вынуждены продать свои земли, чтобы позволить себе лечение. Кроме того, большая часть сэкономленных средств была потрачена до прибытия в больницу.
Обсуждение
Феномен старения населения становится серьезной проблемой для политиков во всем мире, как для развитых, так и для развивающихся стран, в течение последних двух десятилетий. 4 Перелом шейки бедра у пожилых людей является бременем для общества с точки зрения затрат и для отдельного человека из-за последующего увеличения заболеваемости и смертности. 8 Старые люди имеют ограниченные регенеративные способности и более склонны к болезням, синдромам и недомоганиям по сравнению с другими взрослыми. Смертность, связанная с переломом шейки бедра, составляет от 5% до 10% через 1 месяц у пациентов, которым не уделяли должного внимания, и пациентов, которые отказались от лечения, тогда как у пациентов, которые были прооперированы или лечились консервативно под медицинским наблюдением, она составила всего 3.2%. Средний возраст пациентов с переломом шейки бедра составляет более 80 лет, и почти 80% составляют женщины. 1 В этом исследовании переломы из-за хрупкости часто встречались у женщин (59,7%; соотношение женщины и мужчины 1,5: 1) в целевой возрастной группе (60-80 лет). Большинство переломов бедра возникает в результате падения или споткнуться; только около 5% случаев не имеют травм в анамнезе. Частота перелома бедра различается между континентами и внутри них, между сельскими и городскими районами, между расами в пределах одной страны, между регионами внутри стран и в пределах одного города.Самые высокие показатели в мире были обнаружены в исследованиях, проведенных в Осло, Норвегия. 9
По прогнозам, Индия, в которой сейчас проживает 1,2 миллиарда человек, обгонит Китай примерно через десять лет и станет самой густонаселенной страной в мире. Доля населения Индии в возрасте от 50 лет и старше достигнет 34% к 2050 году. 10 В Индии 65% пожилых людей зависят от других в повседневном содержании, и ситуация еще хуже для пожилых женщин (70%). ). 4 В совокупности более 0,75 миллиарда человек в возрасте 60 лет и старше будут жить в Китае и Индии в 2050 году, что составит 38 человек.5% населения мира старше 60 лет. В Индии к 2050 году доля людей в возрасте 60 лет и старше превысит долю людей в возрасте от 0 до 14 лет. Согласно переписи населения (2001 г.) в Одише, 8,3% (3039-1536 женщин и 1503 мужчин) населения в возрасте 60 лет и старше с темпами роста за десятилетие 25,2%. 4 В 2020 году прогнозируемая годовая стоимость переломов шейки бедра в США оценивается в 16 миллиардов долларов США, а во всем мире — 131 миллиард долларов США в год. 2
Многие исследования показали, что отсрочка операции вредна. 11,12 Роббинс и Дональдсон 13 обнаружили, что пациенты ждали в больнице в среднем 2,3 дня, пока не стало доступным время в театре. После фиксации перелома наблюдалась коррекция трудноизлечимой гипергликемии и электролитного дисбаланса ко второму-третьему послеоперационному дню. Было высказано предположение, что переломы вертела более тесно связаны с остеопорозом и пожилым возрастом. Наблюдается рост доли вертельных переломов, что подтверждается нашим исследованием. 14,15,16 Пациенты с переломом шейки бедра подвержены высокому риску пролежней 17 и могут иметь серьезные негативные последствия с точки зрения боли, качества жизни, продолжительности пребывания в больнице, стоимости лечения, медицинских осложнений и смертности . 18 Оптимальным лечением этих травм является хирургическое вмешательство, поскольку безоперационное лечение было связано с более длительной госпитализацией, большим количеством неправильных сращений, пролежней и меньшей вероятностью возвращения к независимому уровню функционирования. 19 Текущие рекомендации предполагают, что операцию по поводу перелома бедра следует проводить в течение 24 часов после травмы. 20 Заболеваемость переломом шейки бедра различается между континентами и внутри них, в сельских и городских районах, между расами в пределах одной страны, между регионами внутри стран и в пределах одного города. 9,21-24
Заключение
Хрупкие переломы шейки бедра являются обычным явлением, приводя к инвалидности, но предотвратимой травмам пожилых людей, которые делают их зависимыми от семьи даже в удовлетворении основных потребностей. Пациентам приходилось преодолевать большие расстояния для получения качественного лечения, и многие из них заблуждаются из-за невежества и процветающей шарлатанской терапии в определенных местах и поздно (85,9%) обращаются с серьезными осложнениями и страданиями, их карманы почти наполовину опустошены, что лишает их возможности лучшего лечения. .Пациенты, которые поступают на ранний срок и были прооперированы, имеют лучший прогноз и улучшают реабилитацию, а также способствуют раннему возвращению к работе и независимости. Повышенные пролежни, инфекции, дисбаланс электролитов, гипергликемия, пребывание в больнице, стоимость лечения, депрессия и смертность напрямую связаны с задержками в операциях и презентациях.
Сноски
Заявление о конфликте интересов: Автор (ы) заявили об отсутствии потенциальных конфликтов интересов в отношении исследования, авторства и / или публикации этой статьи.
Финансирование: Автор (ы) не получил финансовой поддержки для исследования, авторства и / или публикации этой статьи.
Ссылки
3. Колаис П., Пиннарелли Л., Фуско Д. и др. Влияние системы оплаты за результат на время до операции по поводу перелома бедра: опыт региона Лацио (Италия). BMC Health Serv Res. 2013; 13: 393. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Ситуационный анализ пожилых людей в Индии . Нью-Дели, Индия: Центральное статистическое управление, Министерство статистики и реализации программ, Правительство Индии; 2011 г.[Google Scholar] 5. Справочное бюро населения. Старение населения Индии. Сегодняшнее исследование старения. Последствия для программы и политики. № 25; 2012: 1–6. [Google Scholar] 6. Чаттерджи С., Ковал П., Мазерс С. и др. Здоровье стареющего населения Китая и Индии. Aff Health (Миллвуд). 2008; 27 (4): 1052–1063. [Бесплатная статья PMC] [PubMed] [Google Scholar] 7. Ким Р.С., Ха Ю.К., Ким-младший, Ким Р., Ким С.И., Ку К.Х. Заболеваемость переломами шейки бедра на острове Чеджу, Южная Корея: проспективное исследование (2002–2006 гг.). Clin Orthop Surg.2010; 2 (2): 64–68. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Diamantopoulos AP. Показатели заболеваемости хрупким переломом шейки бедра у мужчин и женщин среднего и пожилого возраста на юге Норвегии. Возраст Старение. 2012; 41 (1): 86–92. [PubMed] [Google Scholar] 9. Бьоргуль К., Рейкерс О. Заболеваемость переломом шейки бедра на юго-востоке Норвегии. Исследование 1730 переломов шейки матки и вертела. Int Orthop. 2007; 31 (5): 665–669. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11. Дэви ИТ, Макрей В. Р., Малкольм-Смит Н. А.. Анестезия при переломе бедра: обследование 200 случаев.Anesth Analg. 1970. 49 (1): 165–170. [PubMed] [Google Scholar] 12. Вильяр Р.Н., Аллен С.М., Барнс С.Дж. Переломы шейки бедра у здоровых пациентов: оперативная задержка по сравнению с прогнозом. Br Med J (Clin Res Ed). 1986. 293 (6556): 1203–1204. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Роббинс Дж. А., Дональдсон Л. Дж.. Анализ этапности оказания помощи в стационаре при переломе шейки бедра. Ланцет. 1984; 2 (8410): 1028–1029. [PubMed] [Google Scholar] 14. Нунгу С., Олеруд С., Ренберг Л. Заболеваемость переломом шейки бедра в округе Упсала.Смена временного тренда у женщин. Acta Orthop Scand. 1993; 64 (1): 75–78. [PubMed] [Google Scholar] 15. Маутален, Калифорния, Вега Е.М., Эйнхорн Т.А. Отличается ли этиология переломов шейки матки и вертела бедра? Кость. 1996; 18 (3 доп.): 133С – 137С. [PubMed] [Google Scholar] 16. Рогмарк К., Сернбо I, Джонелл О., Нильссон Дж. Частота переломов шейки бедра в Мальмё, Швеция, 1992–1995 гг. Прорыв в тренде. Acta Orthop Scand. 1999; 70 (1): 19–22. [PubMed] [Google Scholar] 17. Смектала Р., Эндрес Х.Г., Даш Б. и др. Влияние времени до операции на исход у пожилых пациентов с переломами проксимального отдела бедренной кости.BMC Musculoskeletal Disorders. 2008; 9: 171. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Баумгартен М, Рич SE, Шарделл Мэриленд. Факторы риска внутрибольничных пролежней у пожилых пациентов с переломом шейки бедра, связанные с уходом. J Am Geriatr Soc. 2012; 60 (2): 277–283. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Леунг Ф, Лау Т.В., Кван К., Чоу С.П., Кунг А.В. Имеет ли значение время операции при хрупком переломе шейки бедра? Osteoporos Int. 2010; 21 (приложение 4): S529 – S534. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20.Симунович Н., Деверо П.Дж., Спраг С. и др. Влияние раннего оперативного вмешательства после перелома шейки бедра на смертность и осложнения: систематический обзор и метаанализ. CMAJ. 2010; 182 (15): 1609–1616. [Бесплатная статья PMC] [PubMed] [Google Scholar] 21. Falch JA, Kaastad TS, Bohler G, Espeland J, Sundsvold OJ. Постоянный рост и географические различия в частоте переломов шейки бедра в Норвегии. Кость. 1993; 14 (4): 643–645. [PubMed] [Google Scholar] 22. Лофтус С.М., Оснес Е.К., Фальч Дж. А. и др. Эпидемиология переломов бедра в Осло, Норвегия.Кость. 2001; 29 (5): 413–418. [PubMed] [Google Scholar] 23. Финсен В., Йонсен Л.Г., Трано Г., Хансен Б., Сневе К.С. Заболеваемость переломом шейки бедра в центральной Норвегии: последующее исследование. Clin Orthop Relat Res. 2004; (419): 173–178. [PubMed] [Google Scholar] 24. Сандерс К.М., Николсон Г.К., Угони А.М., Симан Э., Паско Дж.А., Котович М.А. Частота переломов ниже в сельских, чем в городских сообществах: исследование остеопороза Джилонга. J Epidemiol Community Health. 2002. 56 (6): 466–470. [Бесплатная статья PMC] [PubMed] [Google Scholar], связанная с болью в суставах с контролируемым движением голеностопного сустава. Одежда для ходунков
J Am Acad Orthop Surg Glob Res Rev.2018 Dec; 2 (12): e044.
Лорен В. Риди, магистр здравоохранения, Эрика Г. Фиск, доктор медицины, Уильям Чурило, бакалавр медицины, Кристофер П. Чиодо, доктор медицины, Эрик М. Блюман, доктор медицины, и Джереми Т. Смит, доктор медициныОт Департамента здравоохранения Ортопедическая хирургия (мисс Риди), Бригам энд Женская больница, Университет Брауна; отделение ортопедической хирургии (доктор Фиск), Бригам энд Женская больница, ОртоНорКал; отделение ортопедической хирургии (г-н Чурило), Бригам энд Женская больница, Университет Новой Англии; и отделение ортопедической хирургии (Dr.Чиодо, д-р Блюман и д-р Смит), Бригам и женская больница, Гарвардская медицинская школа, Бостон, Массачусетс.
Автор, ответственный за переписку Авторские права © 2018 Авторы. Опубликовано Wolters Kluwer Health, Inc. от имени Американской академии хирургов-ортопедов.Abstract
Справочная информация:
Ботинки-ходунки с контролируемым движением лодыжки (CAM) могут вызвать изменение походки и несоответствие длины ног. В этом исследовании оценивается вторичная боль в области, связанная с иммобилизацией в ботинках CAM-Walker.
Методы:
Пациенты, носящие ходунки CAM, были проспективно включены в исследование и обследованы на предмет новой или усиленной вторичной боли в области. Были проведены обследования в четырех временных точках для оценки тяжести боли вторичного участка и ее влияния на функцию.
Результаты:
В исследование включены 46 пациентов (средний возраст 49 лет). При переходе от ношения (в среднем, 4,2 недели) 31 пациент (67%) сообщил о боли, которая была новой или сильнее, чем на исходном уровне. Местами, наиболее подверженными боли, были нижняя часть спины, контралатеральное бедро и ипсилатеральное колено.Большинство болей (84%) начались в течение первых 2 недель ношения обуви. Вторичная боль в локтевом суставе была менее распространена после перехода из «ботинка»: 18 пациентов (39%) через 1 месяц и 15 пациентов (33%) через 3 месяца.
Заключение:
Вторичная боль в области сустава после ношения ботинок CAM-ходунков является обычным явлением. После выхода из ботинка частота и сила боли уменьшились. Тем не менее, у одной трети пациентов через 3 месяца после прекращения ношения ботинок по-прежнему возникала или усиливалась вторичная боль в области поражения.
Травмы стопы и голеностопного сустава часто требуют лечения с помощью ботинок с управляемым движением голеностопного сустава (CAM). 1,2,3,4,5,6 Ботинки CAM-ходунки ограничивают движение голеностопного сустава и стопы и обеспечивают стабильную платформу для распределения сил при нагрузке. Большинство ходунков CAM предназначены для затягивания вокруг конечностей и позволяют пациенту переворачивать ступню при ходьбе из-за качающейся формы подошвы. Таким образом, ботинки CAM-ходунка защищают лодыжку и ступню и позволяют вернуться к ходьбе с постоянной защитой травмированной конечности.
Хотя ботинки-ходунки CAM обычно используются при реабилитации пациентов-ортопедов, их использование не совсем безобидно.Исследования показали изменение биомеханики походки, вызванное ограничением функции голеностопного сустава и стопы. Goodworth et al. 7 сообщили об увеличении подвижности тела у пациентов, которые проходили тестирование диапазона движений и равновесия при ношении качающейся нижней части. Кроме того, использование односторонних ботинок для ходьбы создает имитацию несоответствия длины ног — состояние, связанное с болью в суставах. 7,8,9,10,11,12,13
На сегодняшний день мало что было опубликовано с оценкой связи ношения ботинок CAM-ходунков с болью, возникающей в месте, отличном от места, требующего обработки ботинка, так называемой вторичной боль в месте.Как ни странно, мы наблюдали, как многие пациенты сообщали о вторичной боли в пояснице или нижних конечностях при ношении ботинок с CAM-ходунками. В этом исследовании оценивается локализация, частота и продолжительность вторичной костно-мышечной боли, связанной с иммобилизацией в ботинках CAM-ходунках.
Методы
Популяция пациентов
Перед началом исследования было получено одобрение институционального наблюдательного совета. В это исследование проспективно были включены сто последовательных пациентов, которым были помещены ходунки CAM для лечения травмы или заболевания стопы или лодыжки.В момент начала ношения ботинок техник-ортопед поместил пациентов в высокие ботинки ходунка Aircast AirSelect Elite или короткие Aircast AirSelect CAM в зависимости от диагноза и соответствующего типа ботинок, необходимых для лечения. Критерии включения включали минимальный возраст 18 лет, ожидаемое ношение ботинок не менее 2 недель и весовую нагрузку как допустимые ограничения. Критерии исключения включали переход на САМ-ходунки как часть послеоперационного протокола, травму, требующую ограничения веса тела, или дополнительную острую травму нижней части спины или нижней конечности.Те, кто впоследствии сообщил, что носили ботинки менее 2 недель, были исключены. Кроме того, из исследования были исключены пациенты, у которых были изменения в плане лечения, например, перенесшие операцию на нижних конечностях в течение периода исследования.
Была собрана демографическая информация, в том числе возраст, пол, раса или этническая принадлежность, индекс массы тела (ИМТ), история травм нижних конечностей или поясницы, история хронической боли (например, фибромиалгия, хроническое употребление опиатов, хронический региональный болевой синдром) , и история курения сигарет.Был записан диагноз, для которого требовался ботинок CAM-ходунка.
Показатели исхода
Первичным результатом была вторичная боль в области нижней конечности или поясницы, которая развивалась или усиливалась во время ношения ботинок CAM-ходунков. Участники исследования завершили серию опросов, в ходе которых были охарактеризованы их боли в нижних конечностях и пояснице. Обследования проводились в четырех временных точках: начало ношения ботинка, выход из ботинка, 1 месяц после прекращения ношения ботинка и 3 месяца после прекращения ношения ботинка.Пациентов просили задокументировать конкретную дату, когда началась вторичная боль в месте. Обследования интересовали наличие вторичной боли в месте, определяемой как нижняя часть спины, ипсилатеральное бедро, контралатеральное бедро, ипсилатеральное колено, контралатеральное колено, контралатеральная лодыжка и контралатеральная стопа. Тяжесть боли оценивалась с использованием 100-балльной визуальной аналоговой шкалы (ВАШ), где ноль означал отсутствие боли, а 100 — наихудшую боль, которую только можно представить. 14 Сообщалось, что влияние вторичной боли в месте на общую функцию не вызывает ограничений, некоторые ограничения, довольно много ограничений и полное ограничение.Также регистрировались продолжительность и частота ношения ботинок по сообщениям пациентов.
Статистический анализ
Ответы пациентов были собраны либо в бумажной форме, либо с использованием инструмента сбора электронных данных исследований (REDCap) (Университет Вандербильта), размещенного в нашем учреждении. 15 Статистический анализ выполняли с использованием Microsoft Excel (Microsoft Corporation). Мы использовали двумерный анализ для оценки относительного риска вторичной боли в месте, связанной с несколькими ковариатами.Ковариаты включали пол, возраст, расу, ИМТ, тип травмы, историю травм нижних конечностей / спины, хроническую боль, тип ботинок CAM-ходунка (высокий / короткий) и продолжительность ношения ботинок. Возраст был отнесен к 30 годам или меньше, от 31 до 59 лет и от 60 лет и старше. Из-за того, что население преимущественно европеоидное, наш расовый анализ был разделен на европеоидов, а не кавказцев, и неизвестен. ИМТ был разделен на нормальный в возрасте до 25 лет, избыточный вес между 25 и 30 и ожирение, если он превышал 30. Возможными диагнозами были растяжение связок, перелом, проблема с сухожилием и т. 6 недель и более 6 недель.Хроническая боль была идентифицирована при просмотре истории болезни как хроническая боль, фибромиалгия, комплексный региональный болевой синдром или рефлекторная симпатическая дистрофия. Мы использовали модифицированную регрессию Пуассона с устойчивой дисперсией ошибок для оценки относительного риска. Этот подход был использован вместо логистической регрессии, потому что отношение шансов может завышать риск в случае общих результатов. 16 Значение P менее 0,05 считалось статистически значимым. Все анализы проводились с использованием программного обеспечения SAS версии 9.4 (Институт САС).
Результаты
Сто пациентов были приглашены для участия в этом исследовании. Из них 3 отказались от первоначального участия, 36 не прошли все опросы и 15 были исключены, потому что они не носили ботинки CAM Walker в течение 2 недель или изменили лечение. Окончательная популяция исследования включала 46 пациентов, из которых 15 были мужчинами (33%) и 31 женщиной (67%) со средним возрастом 49 лет (диапазон от 22 до 77 лет). Большинство пациентов (85%) были европеоидной расы (таблица).
Таблица 1
Диагноз, требующий лечения ботинками CAM, был перелом у 17 пациентов (37%), растяжение связок у 7 пациентов (15%) и нарушение сухожилий у 17 пациентов (37%).Пятерым пациентам (11%) был назначен ботинок по поводу деформации икроножной мышцы, стрессовой реакции, повреждения подошвенной пластинки или разрыва подошвенной фасции (таблица). Тридцать один пациент лечился с использованием высоких ботинок CAM и 15 — с короткими ботинками. Средняя продолжительность ношения ботинок составила 4,2 недели (диапазон от 2 до 9 недель), ношение ботинок в среднем 6,5 (диапазон от 3 до 7) дней в неделю в среднем 11,6 (диапазон от 3 до 23) часов в день. .
На момент начала ношения ботинок 27 пациентов (59%) сообщили об одной или нескольких вторичных болях в области.Среди этих 27 пациентов было зарегистрировано в общей сложности 50 вторичных болей в области локализации. Наиболее частыми исходными участками боли были нижняя часть спины, ипсилатеральное колено и контралатеральное бедро. Исходно среднее значение ВАШ вторичной боли в очаге было 53,1 (диапазон от 3 до 97).
Во время перехода из режима загрузки 31 пациент (67%) сообщил о вторичной боли в области локализации, которая была новой или более сильной, чем на исходном уровне. Из них 13 сообщили о боли в новом вторичном очаге, а 18 сообщили об усилении исходной боли вторичного очага.Семнадцать из этих пациентов испытали новую или усиливающуюся боль в пояснице, 4 — в ипсилатеральном бедре, 11 — в контралатеральном бедре, 10 — в ипсилатеральном колене, 8 — в контралатеральном колене, 2 — в контралатеральной лодыжке и 1 — в контралатеральной стопе (рисунок). Из пациентов с новой или усиленной вторичной болью каждый пациент испытал в среднем 1,6 вторичных очага боли во время перехода из ботинка.
Число пациентов, сообщающих о появлении или усилении вторичной боли в области в каждый момент времени.Конкретные места боли обозначены цветами.
Через месяц после перехода из ботинка 18 пациентов (39%) сообщили о стойкой вторичной боли в месте ношения обуви, которая возникла во время ношения обуви и была либо новой, либо сильнее, чем при исходном уровне. Через три месяца после перехода из режима «ботинок» 15 пациентов (33%) сообщили о стойкой вторичной боли. Из них 12 сообщили о вторичной боли в области исходного уровня. Таким образом, 48% тех, у кого появилась вторичная боль в месте ношения ботинок, все еще имели вторичные боли в месте ношения через 3 месяца после прекращения ношения ботинок.
Большинство (84%) новых или усилившихся вторичных болей в области суставов начались в течение первых 2 недель ношения ботинок. Из вторичных болей в местах у пациентов 34 места практически не вызывали ограничений, 21 — некоторое ограничение, 10 — довольно много ограничений и 4 — полное ограничение обычных действий пациента. Среднее значение ВАШ для вторичных болей в области во время выхода из ботинка составило 51,2 (диапазон от 4 до 98). Через месяц после выхода из ботинка среднее значение VAS составило 57,4 (диапазон от 16 до 100), а через 3 месяца после ношения обуви среднее значение VAS составило 43.2 (диапазон от 15 до 99).
У 22 пациентов с болями в пояснице или нижних конечностях в анамнезе во время ношения обуви у 16 из них появилась новая или усилившаяся вторичная боль. Вторичная боль в месте исследования возникла у всех включенных в исследование пациентов с хронической болью в анамнезе (8/8) и у одного пациента, который курил сигареты. Не существует статистически значимой корреляции между развитием вторичной боли в месте и полом, возрастом, расой или этнической принадлежностью, ИМТ, диагнозом, историей травм нижней части спины или нижних конечностей, курением, использованием высоких или коротких ботинок или продолжительностью ношения ботинок.Однако была обнаружена статистическая значимость корреляции вторичной боли в месте с хронической болью в анамнезе (таблица).
Таблица 2
Факторы, связанные с вторичной болью в узле
Обсуждение
Степень и частота вторичной боли в узле, связанной с иммобилизацией в ботинках CAM-ходунка, еще предстоит оценить в литературе. В этом исследовании 67% пациентов, получавших CAM-ходунки в течение как минимум 2 недель, сообщили о появлении новой или усиленной боли во вторичной области во время перехода из ботинка.В среднем у каждого из этих пациентов было 1,6 вторичных очага боли. Причины вторичной боли в месте ношения ботинок CAM-ходунков, вероятно, многофакторны и могут быть связаны с конструкцией ботинок, измененной механикой походки или смоделированным несоответствием длины ног.
Большинство ботинок CAM Walker имеют качающуюся подошву, которая предназначена для облегчения перекатывания во время ходьбы. Преимущество этого состоит в том, чтобы защитить лодыжку и стопу во время цикла ходьбы. Тем не менее, это может привести к нарушению баланса и изменению реакции позы во время походки. 17-19 Кроме того, уменьшение диапазона движений голеностопного сустава снижает проприоцептивную обратную связь через нижнюю конечность, что приводит к аномальной кинематике в других более проксимальных суставах. 7
Ботинки CAM Walker также создают имитацию несоответствия длины ног. 7 Неравномерная длина ног может вызвать аномальные силы в суставах и движения в нижних конечностях. Происходит физиологическая компенсация несоответствия длины ног, включая сгибание колена с более длинной ногой, что увеличивает давление на латеральный пателлофеморальный сустав. 20 Кроме того, таз может опрокидываться и опускаться на более короткой стороне, уменьшая охват головки бедренной кости на более длинной стороне. 10 Ступня с короткими стенками вращается наружу, перемещая пятку в вальгусную форму и разрушая продольный свод. 12 Вращение более длинной конечности также связано с прогрессирующим сколиотическим искривлением, что может привести к развитию боли в пояснице. 21,22,23,24,25,26,27,28 Betsch et al. 9 показали, что искусственное неравенство длины ног всего в 15 мм может привести к изменениям наклона таза, скручивания и положения позвоночника.Долгосрочные последствия неравенства длины конечностей включают развитие артрита бедра и боли в пояснице. 29
Мы можем сделать несколько выводов о времени и силе начала боли, связанной с ношением ботинок CAM-ходунков. Большинство (84%) новых или усилившихся вторичных болей в области сустава начались в течение первых 2 недель ношения ботинка. И хотя это не достигло статистической значимости, мы наблюдали тенденцию к тому, что те, кто проводит больше времени в ботинке, испытывают более частую и сильную боль.Что касается восстановления после снятия обуви, у 52% пациентов новая или усилившаяся вторичная боль полностью исчезла через 3 месяца после прекращения ношения обуви. Средняя тяжесть боли, измеренная с помощью ВАШ, сначала ухудшилась после прекращения ношения обуви, а затем продемонстрировала тенденцию к улучшению к 3 месяцам. Взятые вместе, эти результаты предполагают дозозависимый эффект ношения ботинок, при этом более длительное использование коррелирует с более частыми вторичными симптомами и постепенным последующим выздоровлением после того, как пациенту больше не нужны ботинки.
В этом исследовании пациенты с хронической болью в анамнезе подвергались особому риску развития вторичной боли в области локализации. Хотя мы дополнительно отметили повышенный относительный риск вторичной боли в области в других подгруппах, эти анализы не достигли статистической значимости. Пациенты с хронической болью в анамнезе, которым требуется лечение ботинок CAM-ходунками, могут потребовать дополнительных консультаций о рисках боли, связанных с ношением ботинок.
В этом исследовании наиболее частым местом вторичной боли была нижняя часть спины, за ней следовали контралатеральное бедро и ипсилатеральное колено.Эти места также были наиболее частыми местами вторичной боли при исходном уровне. Эти данные предполагают, что, хотя вторичная боль в месте может развиваться на новых участках при ношении ботинок САМ-ходунка, уже существующие вторичные участки боли с особой вероятностью будут обостряться. Контралатеральная лодыжка и стопа не были частыми местами вторичной боли.
Ограничения этого исследования включают небольшой размер выборки и то, что только 46% пациентов соответствовали критериям включения, заполнившим все опросы. Возможно, что респонденты, ответившие на опросы полностью, были более или менее подвержены вторичной боли в месте, чем население в целом.Характер опросов, сообщаемых пациентами, также создает потенциальную ошибку в ответах, хотя субъективный характер боли требует дизайна исследования, основанного на сообщениях пациентов. Еще одно ограничение — это широкий диапазон часов в день, в течение которых пациенты носили ботинки-ходунки CAM. Возможно, пациенты изменили продолжительность ношения ботинок, чтобы минимизировать вторичную боль в области. Если бы это было так, это, вероятно, привело бы к уменьшению тяжести боли в вторичном месте, о которой сообщалось.В наших опросах мы не рассматривали это возможное происшествие или возможность того, что форма и выравнивание стопы повлияли на удобство использования ботинок. Кроме того, мы не можем быть уверены, что ношение ботинок было причиной вторичной боли в месте, потому что пациенты в этом исследовании действительно имели травму или заболевание нижней конечности. Вероятно, что измененная походка, способствующая возникновению боли в дополнительном месте, могла быть вызвана скорее травмой, чем самим ботинком.
Дополнительное исследование взаимосвязи между износом ботинок CAM-ходунков и вторичной болью в области может дополнительно определить влияние ботинка, а не травму.Было бы полезно дополнительно оценить несоответствие длины ног и вариацию походки, которую испытывают пациенты, носящие ботинки-ходунки CAM. Ношение каблука или подъемника для обуви на противоположной конечности теоретически устранит несоответствие длины ног и может минимизировать частоту вторичной боли в месте. Также было бы интересно оценить вторичную боль в области через 6 месяцев и год, чтобы определить, исчезли ли симптомы.
Учитывая частоту, с которой прописываются ботинки CAM Walker, важно понимать связь между износом ботинок и вторичной болью в области.В нашей практике пациенты часто спрашивают, будет ли ботинок CAM-ходунка вызывать или усугублять боль. Благодаря результатам этого исследования мы теперь можем лучше консультировать пациентов и с большей вероятностью будем рекомендовать устройства, которые позволяют сбалансировать длину ног при ношении ботинок или использовать костыли для облегчения боли.
Заключение
Шестьдесят семь процентов пациентов, включенных в это исследование, испытали новую или усилившуюся вторичную боль в области во время ношения ботинок CAM-ходунков из-за травмы или расстройства нижней конечности.Местами, наиболее подверженными вторичной боли, были нижняя часть спины, контралатеральное бедро и ипсилатеральное колено. Несмотря на то, что частота и тяжесть вторичной боли в узле со временем улучшились после перехода из ботинка, у одной трети пациентов возникла стойкая вторичная боль через 3 месяца после прекращения ношения обуви.
Благодарности
Авторы благодарят Джейми Э. Коллинза, доктора философии, за помощь в проведении статистического анализа.
Сноски
Риди или ближайший член семьи работает в качестве оплачиваемого консультанта Smith & Nephew and Stryker.Доктор Фиск или ближайший член семьи работает в Synthes в качестве оплачиваемого консультанта. Доктор Чиодо или его ближайший родственник получали гонорары за интеллектуальную собственность от Aircast (DJ), Arthrex, Darco и Zimmer Biomet; имеет акции или опционы на акции Johnson & Johnson, Merck и Zimmer Biomet; и является членом правления, владельцем, должностным лицом или членом комитета Американской академии хирургов-ортопедов, Американского общества ортопедов стопы и голеностопного сустава и Ассоциации массовой ортопедии. Доктор Блюман или его ближайший член семьи владеют акциями или опционами на акции EDC; получал некоммерческую поддержку (например, оборудование или услуги), гонорары, полученные на коммерческой основе, или другое финансирование, не связанное с исследованиями (например, оплачиваемые поездки) от Arthrex и Rogerson Orthopaedics; и является членом правления, владельцем, должностным лицом или членом комитета Американского общества ортопедов стопы и голеностопного сустава.Доктор Смит или ближайший член семьи является членом правления, владельцем, должностным лицом или членом комитета Американского общества ортопедов стопы и голеностопного сустава. Ни г-н Чурило, ни его ближайшие родственники не получали ничего ценного от коммерческой компании или учреждения, прямо или косвенно связанных с предметом данной статьи, и не имели акций или опционов на акции.
Ссылки
1. ДиДжиованни Б.Ф., Мур А.М., Злотницки Дж. П., Пинни С.Дж.: Предпочтительное лечение упорного подошвенного фасциита среди хирургов-ортопедов стопы и голеностопного сустава.Нога Лодыжки Int 2012; 33: 507-512. [PubMed] [Google Scholar] 2. Hsu RY, Bariteau J: Лечение переломов лодыжки. R I Med J 2013; 96: 23-27. [PubMed] [Google Scholar] 3. Hubbard TJ, Wikstrom EA: Растяжение связок голеностопного сустава: патофизиология, предрасполагающие факторы и стратегии лечения. Открытый доступ J Sports Med 2010; 1: 115. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Hunt KJ, Goeb Y, Esparza R, Malone M, Shultz R, Matheson G: Локальная нагрузка на основание пятой плюсневой кости в реабилитационных устройствах: последствия для лечения переломов по Джонсу.Am J Phys Med Rehabil 2014; 6: 1022-1029. [PubMed] [Google Scholar] 5. Симпсон М.Р., Ховард TM: тендинопатии стопы и голеностопного сустава. Am Fam Врач 2009; 80: 1107-1114. [PubMed] [Google Scholar] 6. Vulcano E, Deland JT, Ellis SJ: Подход и лечение приобретенной деформации плоскостопия у взрослых. Curr Rev Musculoskelet Med 2013; 6: 294-303. [Бесплатная статья PMC] [PubMed] [Google Scholar] 7. Goodworth AD, Kunsman M, DePietro V, LaPenta G, Miles K, Murphy J: характеристика того, как прогулочные ботинки влияют на равновесие.J Prosthet Orthot 2014; 26: 54-60. [Google Scholar]8. Ботинок Walker. (Новые продукты). Хирургические продукты Июнь 2003 г .: 22. Academic OneFile. Интернет. 18 мая 2016 г.
9. Бетч М., Вильд М., Гросе Б., Рапп В., Хорстманн Т.: Влияние моделирования неравенства длины ног на положение позвоночника и положение таза: динамический растерстереографический анализ. Eur Spine J 2012; 21: 691-697. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Bhave A, Paley D, Herzenberg JE: Улучшение параметров походки после удлинения для лечения несоответствия длины конечностей.Хирургия суставов J Bone 1999; 81: 529-534. [PubMed] [Google Scholar] 11. Голайтли Ю., Аллен К., Хелмик С., Реннер Дж., Джордан Дж .: Симптомы колена и бедра у людей с неравенством длины конечностей и без них. Остеоартроз Хрящ 2009; 17: 596-600. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Хоукер Г.А., Миан С., Кендзерска Т., Френч М.: Измерения боли у взрослых: Визуальная аналоговая шкала боли (боль по ВАШ), числовая шкала оценки боли (боль NRS), опросник боли в макгиллах (MPQ), краткий опросник боли в макгиллах. (SF-MPQ), шкала оценки хронической боли (CPGS), краткая шкала телесной боли form-36 (SF-36 BPS) и измерение периодической и постоянной боли при остеоартрите (ICOAP).Центр по уходу за артритом 2011; 63 (приложение 11): S240-S252. [PubMed] [Google Scholar] 15. Харрис П.А., Тейлор Р., Тильке Р., Пейн Дж., Гонсалес Н., Конде Дж. Г.: Электронный сбор данных исследований (REDCap) — методология и рабочий процесс на основе метаданных для обеспечения поддержки переводческой исследовательской информатики. Дж Биомед Информ 2009; 42: 377-381. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. Zou G: модифицированный подход регрессии Пуассона к проспективным исследованиям с бинарными данными. Am J Epidemiol 2004; 159: 702-706. [PubMed] [Google Scholar] 17.Олбрайт BC, Вудхалл-Смит WM: подошвы с рокером изменяют реакцию позы на обратное перемещение во время стойки. Походка 2009; 30: 45-49. [PubMed] [Google Scholar] 18. Хорак Ф. Б., Нашнер Л. М.: Центральное программирование постуральных движений: Адаптация к измененным конфигурациям опорной поверхности. J Нейрофизиол 1986; 55: 1369-1381. [PubMed] [Google Scholar] 19. van Deursen R: Обувь для невропатических пациентов: разгрузка и стабильность. Диабет Metab Res Rev 2008; 24 (приложение 1): S96-S100. [PubMed] [Google Scholar] 20.Гринфилд Б. Оценка синдромов чрезмерного употребления. В: Донателли Р. (ред.), Биомеханика стопы и голеностопного сустава. Нью-Йорк, Нью-Йорк: Ф.А. Дэвис, 1990; 153-177. [Google Scholar] 21. Блейк Р., Фергюсон Х: Расхождения в длине конечностей. J Am Podiatr Med Assoc 1992; 82: 33-38. [PubMed] [Google Scholar] 22. Blustein SM, D’Amico JC: Несоответствие длины конечностей: идентификация, клиническое значение и лечение. J Am Podiatr Med Assoc 1985; 75: 200-206. [PubMed] [Google Scholar] 23. Фриберг О. Клинические симптомы и биомеханика поясничного отдела позвоночника и тазобедренного сустава при неравномерной длине ног.Позвоночник 1983; 8: 643-651. [PubMed] [Google Scholar] 24. Гофтон Дж .: Постоянная боль в пояснице и несоответствие длины ног. J Ревматол 1985; 12: 747-750. [PubMed] [Google Scholar] 25. Лангер С: Структурная нехватка ног: отчет о болезни. J Am Podiatr Med Assoc 1976; 66: 38-40. [PubMed] [Google Scholar] 26. Маккоу СТ: Неравномерность длины ног. Значение для предотвращения травм при беге. Sports Med 1992; 14: 422-429. [PubMed] [Google Scholar] 27. Суботник С.И.: Несоответствие длины конечностей нижней конечности (синдром короткой ноги).J Orthop Sports Phys Ther 1981; 3: 11-16. [PubMed] [Google Scholar] 28. Вурман А.Л., Биндер-Маклеод С.А.: Оценка несоответствия длины ног: точность и точность в пяти клинических методах оценки. J Orthop Sports Phys Ther 1984; 5: 230-239. [PubMed] [Google Scholar] 29. Стин Х., Терьезен Т., Бьеркрейм И.: Анисомелия: клинические последствия и лечение [на норвежском языке]. Tidsskr Nor Laegeforening 1997; 117: 1595-1600. [PubMed] [Google Scholar]Балансир для ортопедических ботинок Evenup
Предотвратите боль в бедрах, коленях и спине!
Вы ходите в ботинках для переломов, также известных как ортопедические ботинки для ходьбы, или вы носите обувь после операции, ботинки CROW или обувь для заживления ран? Даже небольшая разница в длине ног может повлиять на вашу ходьбу и вызвать боль или дискомфорт в бедре, спине и коленях.
Evenup ™ был разработан специалистами в области стопы и голеностопного сустава, которые увидели необходимость в простом и эффективном способе помощи пациентам, страдающим от боли в бедре и спине при восстановлении после травмы или операции в ортопедической обуви или обуви для заживления ран.
Балансир обувиEvenup ™ Характеристики:
- Обеспечивает одинаковую длину ног для предотвращения боли в бедрах, коленях и спине
- Снижает физическую нагрузку, способствуя нормальной ходьбе
- Регулируемая двухслойная подошва, которая мгновенно увеличивает высоту кроссовок на 1/2 дюйма или 4/5 дюйма
- Легкая резина, нескользящее дно
- Легко надевается и подходит для большинства взрослых размеров обуви на плоской подошве (спортивная обувь, обувь для диабетиков и т. Д.))
- Любимец клиентов и пациентов!
Поставляется в 5 размерах (только для взрослых). Каждый Evenup ™ имеет две регулировки высоты. Легко надевать и снимать. Обратите внимание, что Evenup ™ предназначено для временного использования. Срок службы этого продукта составляет примерно 2-3 месяца в зависимости от ежедневного использования.
КАК ПОЛЬЗОВАТЬСЯ EVENUP
Шаг 1: Скрестите ногу над противоположным коленом. Натяните Evenup ™ на носок обуви.
Шаг 2: Потяните заднюю часть ремня Evenup ™ над пяткой и отрегулируйте боковые ремни вокруг подошвы.
Шаг 3: Убедитесь, что название Evenup ™ обращено вверх на пятке. Отрегулируйте подошву Evenup ™ по центру подошвы.
Шаг 4: Протяните липучку через верхнюю часть стопы и застегните, чтобы зафиксировать Evenup ™.
РЕГУЛИРОВКА ВЫСОТЫ
Верх устройства Evenup ™ и низ слоя
Штифты в верхнем слое подошвы Evenup ™ входят в отверстия в нижнем слое. Однослойное дно — 1.Толщина 3 см. За счет добавления верхней подошвы Evenup ™ увеличивает высоту на 2,1 см.
Evenup ™ с одним слоем
Evenup ™ с двойным слоем
ИНФОРМАЦИЯ О РАЗМЕРЕ
Evenup ™ не соответствует размеру обуви. Вместо этого для определения подходящего размера Evenup ™ используется измерение подошвы обуви. См. Изображение ниже для правильной техники измерения.
Используйте описанную ниже методику измерения, чтобы определить подходящий размер, даже если вы заказывали ранее.Используется только с лоферами на плоской подошве или на низком каблуке. EvenUp не предназначен для работы с каблуками, сандалиями или мюлами (обувь без спинки или обувь с низкой спинкой).
Для измерения единственного размера от 10 дюймов (254 мм) до 11 ¼ дюймов (286 мм) используйте МАЛЕНЬКИЙ
Для измерения подошвы от 11 ½ дюймов (292 мм) до 12 ¾ дюймов (324 мм) используйте MEDIUM
.Единственное измерение от 13 дюймов (330 мм) до 14 ½ дюймов (368 мм) используйте БОЛЬШОЙ
Единственное измерение 15 дюймов (381 мм) или больше используйте EXTRA LARGE
Примечание: Обычно лучше выбирать Evenup ™ немного слишком маленьким, чем слишком большим.
Есть вопросы? Свяжитесь с нами напрямую по телефону 1 (800) CASTCOVER (1-800-227-8268) или напишите нам по адресу [email protected]
Руководство по физиотерапии перелома бедренной кости
Руководство по выбору PT
Перелом бедренной кости — это перелом, трещина или раздавливание бедренной кости. Иногда это называют переломом бедра или переломом бедра, когда перелом происходит в верхней части кости рядом с областью тазобедренного сустава. Переломы бедренной кости, представляющие собой простые короткие трещины в кости, обычно не требуют хирургического вмешательства.Однако переломы, которые полностью прорывают кость или вызывают смещение или раздавливание кости, требуют немедленного хирургического вмешательства.
Физиотерапевты являются частью команды профессионалов здравоохранения, которые помогают людям оправиться от переломов бедренной кости. Физиотерапия может проходить в больнице, в учреждении квалифицированного сестринского ухода, на дому у человека или в амбулаторной клинике физиотерапии.
Что такое перелом бедренной кости?
Перелом бедренной кости — это перелом бедренной кости.Бедренная кость может быть сломана в одной из трех областей:
- Головка / шейка кости (около бедра и таза).
- Главный стержень кости.
- Нижний конец (около колена).
Травма обычно возникает в результате удара большой силы по бедренной кости. Наиболее частые причины перелома бедренной кости:
- Травма, вызванная высокой скоростью, например авария на автомобиле или мотоцикле.
- Падение с высоты.
- Травма при занятиях экстремальными или контактными видами спорта.
- Ранее существовавшее заболевание костей, ослабляющее кость, например опухоль, болезнь Педжета, киста кости или остеопороз.
Каково это?
Перелом бедренной кости может вызвать сильную боль в области бедра или бедра. Это также может вызвать меньшую боль в ягодицах, коленях, бедрах, паху или спине.
Вы можете испытать:
- Затруднение при ходьбе или неспособность ходить, двигать ногой или стоять.
- Отек в области бедра.
- Сильный синяк в области перелома или изменение цвета кожи.
- Мышечные спазмы бедра.
- Онемение и покалывание в бедре или ноге.
- Изменение формы бедренной кости (деформация).
- Кровотечение, если кость прорывается сквозь кожу.
Осторожно: перелом бедренной кости может быть опасен для жизни. Смерть может наступить в результате перелома бедренной кости из-за таких осложнений, как образование тромбов, пневмония или инфекция.Симптомы опасных для жизни травм включают:
- Локальный отек ног или паха с покраснением и болезненностью при прикосновении.
- Лихорадка, пот, озноб или чрезмерная усталость.
- Боль в груди и / или затрудненное дыхание.
- Сильное или неконтролируемое кровотечение.
- Фрагмент кости, выступающий из кожи.
- Замешательство или потеря сознания.
Если у вас есть какие-либо из этих симптомов, позвоните 911 и обратитесь за неотложной медицинской помощью.
Как это диагностируется?
Перелом бедренной кости — серьезная травма. Обычно это диагностирует врач в отделении неотложной помощи. Рентген или компьютерная томография помогут подтвердить перелом. Переломы могут варьироваться от простой трещины до серьезного перелома, при котором бедренная кость разламывается на части, которые могут разъединиться или даже проткнуть кожу.
Лечение обычно включает немедленную госпитализацию и возможное хирургическое вмешательство.Также обычно требуется обширное лечение в больнице и физиотерапия. Большинство людей, страдающих переломом бедренной кости, нуждаются в специализированном лечении в квалифицированном медицинском учреждении или реабилитационном учреждении.
Полное восстановление после перелома бедра может занять от 12 недель до 12 месяцев. Но вы не одиноки. Большинство людей, страдающих переломом бедренной кости, могут начать ходить с помощью физиотерапевта в первый или два дня после травмы и / или операции.
Чем может помочь физиотерапевт?
Лечащий врач определит, когда вам нужно будет обратиться к физиотерапевту, который поможет вам в дальнейшем выздоровлении.Ваш физиотерапевт разработает специальную программу лечения, чтобы восстановить функции и помочь вам вернуться к повседневной жизни.
Физиотерапевты поддерживают ваше выздоровление, помогая вам:
- Уменьшить боль.
- Улучшите подвижность ног, бедер и спины.
- Укрепите мышцы.
- Улучшите равновесие стоя и способность ходить.
- Вернитесь к уровню активности, который вам нравился до перерыва.Это может включать возвращение к спорту, например, к теннису, гольфу или катанию на велосипеде, для людей, которые вели физически активный образ жизни.
Ваша программа лечения, основанная на вашем уникальном состоянии и целях, будет разработана таким образом, чтобы помочь вам вернуться к вашей обычной деятельности и может включать:
Использование вспомогательного устройства. Сначала ваш физиотерапевт может назначить использование вспомогательного устройства, например ходунков или костылей, и научить вас им пользоваться. Многие переломы бедренной кости требуют, чтобы пациенты не перекладывали тяжесть на сломанную ногу, чтобы дать время кости заживить.Некоторым людям может быть разрешено нагружать ногу небольшим весом. Выздоровление у каждого человека индивидуальное. Пожилым людям и людям с другими заболеваниями может потребоваться сначала воспользоваться инвалидной коляской.
Мануальная терапия. Ваш физиотерапевт проведет мануальную (практическую) терапию, чтобы мягко помочь вам восстановить движение. Они могут выполнять легкие упражнения (например, движения ног), которые вы поначалу не можете выполнять самостоятельно.
Укрепляющие упражнения. Ваш физиотерапевт разработает программу упражнений, которая поможет вам восстановить подвижность и силу.Вы будете изучать и выполнять упражнения во время сеансов физиотерапии и, при необходимости, продолжать их дома. Ваш физиотерапевт будет корректировать вашу программу упражнений по мере вашего улучшения.
Первые 24-48 часов
После травмы или операции вам поможет физиотерапевт:
- Вставайте с постели, вставайте и идите. Раннее движение может помочь предотвратить образование тромбов и другие осложнения.
- Научитесь безопасно пользоваться ходунками или костылями в соответствии с указаниями хирурга или врача.
- Изучите безопасные движения и упражнения, чтобы мышцы всей голени двигались.
После первых 48 часов
Ваш врач определит, когда вам подойдет более интенсивная программа физиотерапии. Будь то в больнице, стационарном реабилитационном центре, амбулаторной клинике или дома, программа физиотерапевтического лечения будет разработана, чтобы помочь вам:
Уменьшить боль. Ваш физиотерапевт может использовать различные виды лечения для контроля и уменьшения боли.Сюда могут входить:
- Лед и тепло.
- Нежная электростимуляция.
- Лента.
- Упражнения.
- Опытные техники мануальной терапии.
Улучшение движения. Ваш физиотерапевт выберет определенные занятия и процедуры, которые помогут восстановить нормальную подвижность ваших ног и бедер. Они могут начинаться с пассивных движений, которые физиотерапевт применяет к вашей ноге и тазобедренному суставу. Они помогут вам перейти к активным упражнениям и растяжкам, которые вы выполняете самостоятельно.
Повышение прочности. Определенные упражнения принесут пользу вашему исцелению на каждом этапе выздоровления; Ваш физиотерапевт разработает индивидуальную программу лечения специально для вас. Они выберут и научат вас правильным упражнениям, которые восстановят вашу силу, мощь и ловкость. Они могут включать в себя использование утяжелителей, эластичных лент, утяжеленных шкивов, кардиотренажеров и силовых тренажеров.
Вернуться к деятельности. Ваш физиотерапевт вместе с вами определит ваши цели выздоровления, включая возвращение к работе и спорту.Они разработают вашу программу лечения, чтобы помочь вам достичь ваших целей самым безопасным, быстрым и эффективным способом. Ваш физиотерапевт будет использовать оборудование, мануальные техники, упражнения и мероприятия по переподготовке. Если вы хотите вернуться к спорту, ваш физиотерапевт поработает с вами над спортивными техниками и упражнениями, которые помогут вам в достижении ваших целей.
Предотвратить повторные травмы в будущем. Ваш физиотерапевт порекомендует программу домашних упражнений, которая поможет вам укрепить и растянуть мышцы бедра, верхней части ноги и кора, чтобы предотвратить проблемы в будущем.Это могут быть упражнения на силу и гибкость. Эти упражнения помогут восстановить равновесие и очень важны для снижения риска падений, особенно у пожилых людей.
Можно ли предотвратить эту травму или состояние?
Переломы бедренной кости, возникающие в результате автомобильных аварий, экстремальных видов спорта и / или на большой высоте, часто находятся вне вашего контроля. Однако есть некоторые вещи, которыми вы можете управлять, чтобы снизить риск перелома бедренной кости, в том числе следующие:
- Избегайте высокоскоростной езды на мотоцикле или другом автомобиле.
- Не садитесь за руль в состоянии алкогольного или наркотического опьянения.
- Пристегните ремень безопасности в автомобиле.
- Поддерживайте соответствующее питание, чтобы снизить риск остеопороза.
- Соблюдайте все протоколы безопасности и используйте соответствующее защитное снаряжение при занятиях контактными или экстремальными видами спорта.
- Сохраняйте силу и равновесие, чтобы снизить риск падений.
- Укрепляйте свои кости и мышцы с помощью физических нагрузок, которые считаются упражнениями с весовой нагрузкой или упражнениями с отягощениями.
Какой физиотерапевт мне нужен?
Все физиотерапевты подготовлены на основе образования и опыта для лечения переломов бедренной кости. Однако вы можете рассмотреть:
- Физиотерапевт с опытом лечения людей с переломами бедренной кости. Некоторые физиотерапевты имеют практику с ортопедической направленностью.
- Физиотерапевт, сертифицированный клинический ортопед.Этот физиотерапевт обладает передовыми знаниями, опытом и навыками, которые могут применяться в вашем состоянии.
Вы можете найти физиотерапевтов, обладающих этими и другими полномочиями, с помощью «Найти физиотерапевта» — онлайн-инструмента, созданного Американской ассоциацией физиотерапии, чтобы помочь вам найти физиотерапевтов с конкретным клиническим опытом в вашем географическом регионе.
Общие советы при поиске физиотерапевта (или любого другого поставщика медицинских услуг):
- Получите рекомендации от семьи, друзей или других поставщиков медицинских услуг.
- При обращении в клинику физиотерапии для записи на прием спросите об опыте физиотерапевтов в оказании помощи людям с переломами бедренной кости.
- Во время вашего первого визита к физиотерапевту будьте готовы описать свои симптомы как можно подробнее и сказать, что их усугубляет.
Дальнейшее чтение
Американская ассоциация физиотерапии считает, что потребители должны иметь доступ к информации, которая могла бы помочь им в принятии медицинских решений, а также подготовить их к посещению врача.
В следующих статьях представлены одни из лучших научных данных о физиотерапевтическом лечении перелома бедренной кости. В статьях сообщается о последних исследованиях и дается обзор стандартов практики как в Соединенных Штатах, так и за рубежом. Заголовки статей связаны либо с рефератом статьи в PubMed *, либо с бесплатным полным текстом, чтобы вы могли прочитать его или распечатать копию и принести с собой к своему врачу.
Виллимон С.К., Джонсон М.М., Херцог М.М. и др.Пора возвращаться в школу после 10 распространенных ортопедических операций среди детей и подростков. J Pediatr Orthop. 2019; 39: 322-327. Резюме статьи в PubMed.
Wu J, Mao L, Wu J. Эффективность тренировки равновесия для пациентов с переломом бедра: метаанализ рандомизированных контролируемых исследований. J Orthop Surg Res. 2019; 14; 83. Резюме статьи в PubMed.
Тедеско Д., Гибертони Д., Руччи П. и др. Влияние реабилитации на смертность и повторную госпитализацию после операции по поводу перелома шейки бедра. BMC Health Serv Res.2018; 18: 701. Резюме статьи в PubMed.
Auais MA, Eilayyan O, Mayo NE. Расширенная физическая реабилитация после перелома шейки бедра улучшает физическое состояние пациентов: систематический обзор и метаанализ. Phys Ther. 2012; 92: 1437–1451. Резюме статьи в PubMed.
Hung WW, Egol KA, Zuckerman JD, Siu AL. Лечение перелома бедра: индивидуальный подход к пожилым пациентам. ДЖАМА. 2012; 307: 2185–2194. Резюме статьи в PubMed.
Laflamme GY, Rouleau DM, Leduc S и др. Тест на время и вперед — это ранний предиктор функционального результата после гемиартропластики при переломе шейки бедренной кости.J Bone Joint Surg Am. 2012; 94: 1175–1179. Резюме статьи в PubMed.
Sipilä S, Salpakoski A, Edgren J, et al. Содействие мобильности после перелома бедра (ProMo): протокол исследования и избранные исходные результаты годичного рандомизированного контролируемого исследования среди пожилых людей, проживающих в общинах. BMC Musculoskelet Disord. 2011; 12: 277. Резюме статьи в PubMed.
* PubMed — это бесплатный онлайн-ресурс, разработанный Национальным центром биотехнологической информации. PubMed содержит миллионы ссылок на биомедицинскую литературу, включая ссылки из базы данных MEDLINE Национальной медицинской библиотеки.
Пересмотрено в 2020 году Сарой Валленрод, PT, DPT, сертифицированным клиническим специалистом по ортопедической физиотерапии, и рассмотрено Стивом Райшлем, PT, DPT, сертифицированным клиническим специалистом по ортопедической физиотерапии, от имени Академии ортопедической физиотерапии. . Автор: Андреа Аврускин, PT, DPT, 2013 г.
Неприятный вопрос: как скоро пациенты должны садиться за руль после операции на нижних конечностях?
iStockphoto.com # 168526154
Ответить нелегко; официальные инструкции отсутствуют. В конечном итоге ответственность за принятое решение несут пациенты, но вы все равно можете дать им ценные советы по обеспечению безопасности.
Кейт Лориа
«Доктор, когда я смогу снова начать водить машину?»
Это частый вопрос, который задают пациенты, когда собираются на операцию на нижних конечностях. Но ответить на этот вопрос не всегда легко.
На самом деле, многие хирурги-ортопеды затрудняются дать честную оценку способности пациентов возобновить вождение.Одно исследование показало, что примерно 67% пациентов, которым сложно консультироваться по различным клиническим, этическим и судебно-медицинским причинам, и 10% отказываются давать какие-либо ответы. 1
Адам Миллер, доктор медицины, хирург-ортопед компании Beacon Orthopaedics & Sports Medicine в Цинциннати, штат Огайо, сказал, что решение о том, когда начинать водить машину после операции на нижних конечностях, часто является совместным с участием врача и пациента.
«Мы должны чувствовать, что они не подвергают риску ни себя, ни других, и пациент должен быть уверен в своей способности возобновить вождение», — сказал он.«Это часто широко варьируется в зависимости от степени травмы или состояния. Например, после перелома лодыжки требуется 9 недель, чтобы восстановить способность безопасно управлять автомобилем ».
«… если им неудобно ходить или они не могут переносить вес с одной ноги на другую, им не следует водить машину…»
Но люди упрямы
Независимо от того, насколько серьезна травма стопы, колена или бедра, многие пациенты хотят продолжать водить машину, не обращая внимания на возможные повреждения. Решение водить машину после ортопедической травмы нижней конечности или операции связано не только с юридическими проблемами и проблемами безопасности: оно может привести к дальнейшим травмам.
Рикардо Кук, доктор медицины, ортопед из Олни, штат Мэриленд, отмечает, что после операции на правой нижней, а иногда и на левой конечности пациенты не могут осторожно управлять транспортным средством, пока полностью не выздоровеют. (хотя при незначительной травме нижних конечностей, например, растяжении связок пальца или голеностопного сустава, они, вероятно, могут управлять автомобилем, если они хорошо ходят).
«Определение того, сможет ли пациент управлять автомобилем после операции, зависит от диагноза, было ли лечение хирургическим или нехирургическим, и повлияло ли оно на верхнюю или нижнюю конечность (или обе)», — сказал Кук.«Самыми важными факторами при принятии решения о том, сможет ли пациент управлять автомобилем после операции, является то, смогут ли они эффективно нажать на тормоза и смогут ли они срочно остановиться в экстренной ситуации. Кроме того, если им неудобно ходить или они не могут переносить вес с одной ноги на другую, им не следует водить машину «.
Независимо от того, перенесли ли пациенту артроскопию коленного сустава, реконструкцию передней крестообразной связки, полное эндопротезирование бедра, полное эндопротезирование коленного сустава или даже просто перелом, управление автомобилем после операции на нижней конечности может быть сложным и опасным.Дэвид Гейер, доктор медицины, хирург-ортопед и специалист по спортивной медицине из Чарльстона, Южная Каролина, сказал, что нет никаких окончательных рекомендаций относительно надлежащей продолжительности времени, в течение которого выздоравливающий пациент должен ждать перед поездкой.
«Я никогда не использовал строгие временные рамки», — объяснил Гейер. «Есть много компромиссов в зависимости от пациента, независимо от того, травма ли это его правой или левой стороны, и от типа требуемой операции», — сказал он. «Даже если конечность не оперирована, вы все равно должны думать о таких вещах, как, например, о том, как быстро пациент может выйти из машины в экстренной ситуации.”
Проблема с посадкой за руль
В отчете об исследовании, опубликованном в журнале AAOS (Американская академия хирургов-ортопедов), исследователи показали, что нарушение способности управлять автомобилем обычно измеряется изменением времени, необходимого для выполнения аварийной остановки. 2 Было обнаружено, что функция торможения возвращается в нормальное состояние при:
- 4 недели после артроскопии коленного сустава
- Через 6 недель после начала нагрузки после тяжелого перелома нижней конечности
- Через 9 недель после хирургического лечения перелома голеностопного сустава.
Авторы также пришли к выводу, что пациенты могут безопасно водить машину через 4–6 недель после тотального эндопротезирования правого тазобедренного сустава или тотального эндопротезирования коленного сустава.
Миллер объяснил, что основная проблема пациентов, возвращающихся к вождению, заключается в том, что они не могут сделать эту экстренную остановку, когда это необходимо, и что эта неспособность может поставить под угрозу их безопасность и безопасность других людей на дороге. Две другие проблемы безопасности: пациенты, которые испытывают боль, могут неохотно нажимать на педали, опасаясь, что это будет болезненно, а тем, кто управляет автомобилем с механической коробкой передач, должны управлять транспортным средством обе ноги.
И последняя проблема, связанная с вождением слишком рано после операции: как только пациенты начинают управлять автомобилем, они обращаются с потенциальным оружием.
«Автомобиль может представлять опасность для вас и вашего сообщества, — сказал Кук, — поэтому, если они не в полной мере способны безопасно и комфортно контролировать это потенциальное оружие после операции, им не следует водить машину».
Важно ограничить или полностью запретить вождение, пока пациент не почувствует себя готовым; слишком раннее возвращение к вождению может продлить выздоровление, задерживая и нарушая заживление, а также вызывая боль и воспаление.Кроме того, в случаях хирургической реконструкции пораженный участок может быть не готов к ударам, вызванным вождением.
«Очень важно, чтобы пациенты не имели веса на пораженную конечность после процедуры, чтобы могло произойти правильное заживление», — сказал Миллер. «Если игнорировать рекомендации врача, процесс заживления может замедлиться, а в некоторых случаях может быть нанесен дополнительный ущерб. Поскольку вождение автомобиля требует от пациента нагрузки на ногу и ступню, при определенных условиях это может вызвать задержку выздоровления.”
Риск возрастает, если гипс, корсет или ботинок являются частью рисунка
Ношение гипса, бандажа или ботинок значительно снижает трудности и опасности вождения. Когда человек учится водить машину, это инстинктивный процесс, формирующий привычку. У людей развиваются рефлексы и модели движений, которые укоренились.
«Заброс или ботинок могут значительно нарушить этот рефлексивный инстинкт, — отмечает Кук, — потому что ношение одной из этих вещей не дает вам тактильных ощущений, к которым вы привыкли, и вы можете случайно нажать на акселератор, а не на тормоз.”
Гейер сказал, что он шокирован количеством пациентов, которые после наложения гипса, корсета или ботинка говорят ему, что они могут просто водить, поставив правую ногу на педаль газа, а левую — на тормоз; они говорят ему, что эта адаптация делает возможным вождение с одним из этих аксессуаров в их глазах.
«Это ужасная идея», — предупредил Гейер. «На самом деле, для любого типа иммобилизации, когда они что-то носят, я собираюсь отговорить их от вождения.Если это что-то вроде растяжения связок голеностопного сустава, когда они находятся в багажнике и думают, что могут управлять автомобилем, возможно, мы обсудим, как снимать багажник во время вождения, хотя я предупреждаю их, чтобы они никогда не ездили с багажником, потому что это так неуклюжие, они могут пропустить тормоз и попасть в аварию ».
Проблема в том, что исследования 3 показали, что многие пациенты не осознают, что вождение с гипсом или корсетом может быть небезопасным, и менее 33% пациентов обращаются к своему хирургу за разрешением вернуться к вождению. 4
Переломы — самый большой вопросительный знак, особенно те, которые заживают в ботинке, потому что ботинки, по сути, предназначены для того, чтобы отрываться от душа и тренировок.
«Людям обычно разрешается придавать этому значение», — сказал Гейер. «Я обычно нормально отношусь к тому, что они снимают ботинок и меняют обувь только тогда, когда они находятся в машине, но как только они выйдут из машины, ботинок нужно снова надеть, прежде чем они сделают шаг».
Авторы Journal исследования AAOS 2 , процитированного ранее, предупреждали, что, во-первых, водители никогда не должны водить машину с гипсом или бандажом на правой ноге, а, во-вторых, те, кто выступает за двухфутовую технику, флиртуют. с катастрофой.
Исследователи обнаружили, что 2 :
- Использование любого типа иммобилизации на правой лодыжке приводит к гораздо более медленному торможению
- Время реакции при торможении было меньше при использовании техники 2-х ног, чем при любом другом методе торможения
- любой тип иммобилизации правого колена значительно замедляет время торможения.
Миллер подтвердил, что ношение иммобилизирующего устройства на правой нижней конечности во время вождения приводит к замедлению времени торможения и может привести к тому, что водитель случайно нажмет не ту педаль.
«Таким образом, водитель может считаться водителем с ограниченными физическими возможностями для целей страхования», — сказал он. «Если скоба нужна только для нагрузок, пациент может снять устройство, чтобы вести машину, и наложить его, когда доберется до места назначения. Это следует заранее обсудить с врачом, лечащим ногу и лодыжку ».
Авторы исследования предположили, что кто-то может управлять транспортным средством с автоматической коробкой передач, если левая нижняя конечность обездвижена, но не стали рекомендовать эту практику. 2 Но с широко доступными сегодня вариантами совместного использования, просто не стоит подвергать опасности себя и других, пытаясь управлять обеими ногами, вместо того, чтобы позволить телу заживать, пока снова не станет возможным управлять только правой ногой.
Лаура Э. Сансости, доктор медицинских наук, доцент кафедры биомеханики и хирургии Школы подиатрической медицины Университета Темпл, Филадельфия, Пенсильвания, непреклонно говорит пациентам, что они не могут водить машину с правосторонней операцией до полного выздоровления. и они снова в обычной обуви.Сансости был частью недавнего исследования Университета Темпл, в котором изучались травмы нижних конечностей, время срабатывания тормоза и функция вождения, в котором участники исследования носили обычную обувь, хирургическую обувь или ходунки с управляемым движением лодыжки (CAM). 5
«Мы обнаружили, что время срабатывания тормоза было значительно ниже у пациентов, которые носили хирургическую обувь, и особенно в когорте ботинок CAM, превышая порог срабатывания безопасного торможения, который во многих источниках указан как 0.7 секунд, — пояснил Сансости. «Те, кто был в багажнике, были выше этого порога», — сказала она. «Кроме того, частота аномально медленного торможения была выше. Кроме того, частота неточного времени торможения (например, одновременное нажатие на педаль акселератора) была выше ».
Для 2 транспортных средств, движущихся со скоростью 55 миль в час, когда у одного водителя была обычная обувь, а у другого — хирургическая обувь или ботинок, разница во времени срабатывания тормоза выражалась примерно в 13-футовую физическую разницу в остановке.Это значительное расстояние в реальном сценарии — возможно, разница между поездкой без происшествий и попаданием в аварию или хуже. ( Примечание редактора : средняя ширина пешеходного перехода составляет 6 футов.)
«Основная проблема пациентов, возвращающихся к вождению, заключается в том, что они не могут сделать экстренную остановку в случае необходимости»
Примеры из жизни
После того, как одному из пациентов Миллера было проведено хирургическое вмешательство по поводу перелома правой лодыжки, он рекомендовал возобновить вождение только после полной нагрузки в ботинке в течение 1 недели (но не вождения в ботинке), пока пациент чувствовал себя уверенно, делая экстренную остановку.
«Обычно это от 8 до 10 недель после операции», — сказал Миллер. «Причина, по которой мы ждем от 8 до 10 недель, заключается в том, чтобы убедиться, что пациент полностью вернул свои способности вождения. Мы не хотим, чтобы кто-то получил лечение от перелома правой лодыжки и стал причиной аварии из-за того, что он слишком рано попытался водить машину после лечения ».
Печальная поучительная история . В недавнем отчете о клиническом случае, 6 , возглавляемом Майклом Саймсом, BAppSc Physio (с отличием), MBBS (с отличием), FRACS, FAOrthoA, MPH, хирургом-ортопедом из Сиднея, Австралия, подробно описывается серьезная автомобильная авария, вызванная вождением автомобиля пациентом. CAM-загрузка — первый задокументированный случай такого инцидента.
Авторы описали 41-летнего мужчину, которому был успешно проведен дистракционный артродез подтаранного сустава по поводу симптоматической неэффективности открытой репозиции и внутренней фиксации пяточной кости. Позже у него развилось раннее заболевание смежных сегментов в таранно-ладьевидном и пяточно-кубовидном суставах, неоперативное лечение было неудачным, и суставы вылечили артродезом. Две недели спустя пациент был помещен в ботинок CAM-ходунка и не должен нести вес.
Он не слушал. Менее чем через 2 недели ботинок CAM-ходунка застрял между педалью акселератора и тормоза во время вождения пациента, в результате чего его машина столкнулась с деревом.
Саймс отметил, что, поскольку ботинки-ходунки CAM широко используются после операций на нижних конечностях, урок этого печального инцидента является важным для хирургов-ортопедов, которые следует учитывать при обсуждении рисков и опасностей с пациентами, оснащенными ботинками CAM-ходунка. после операции — в том числе пациенты не должны управлять автомобилем.
«С точки зрения управления рисками, я рекомендую, чтобы все ботинки CAM Walker имели явное предупреждение не садиться за руль», — сказал Саймс. «С точки зрения хирурга-ортопеда, я рекомендую, чтобы этот совет был четко сформулирован и задокументирован в течение периоперационного и реабилитационного периода пациента.”
Проверьте это : Другой пример — восстановление передней крестообразной связки, которое, по словам Гейера, вызывает слабость, затрудняющую подъем ноги — явление, которое сохраняется при любой хирургии бедра или колена.
«С точки зрения прочности, если вы не можете резко нажать на тормоза, это будет проблематично, и это критерий, который я использую», — сказал Гейер. «Если вы можете видеть, как они легко делают прямую ногу в офисе, то я прошу их протестировать это на стоянке, чтобы убедиться, что у них нет проблем с переходом от газа к тормозу.”
Так в чем же заключается ответственность?
«В конечном итоге, пациент должен решить, когда он вернется к вождению после хирургической процедуры», — заключил Миллер. «Некоторые пациенты предпочитают садиться за руль раньше, чем рекомендуется. Если пациент сбивает кого-то из-за замедленного времени реакции из-за недавней процедуры, это также влияет на жизнь другого водителя и его семьи ».
Кейт Лориа — писатель-фрилансер, который регулярно пишет для LER.
ССЫЛКИ
- Гиддинс Г. Е., Хаммертон А. «Доктор, когда я смогу водить машину?» Медицинский и юридический взгляд на последствия советов по вождению после травмы или операции. Травма, повреждение. 1996; 27 (7): 495-497.
- Marecek GS, Schafer MF. Вождение автомобиля после ортопедической операции. J Am Acad Orthop Surg. 2013; 21 (11): 696-706.
- Chen V, Chacko AT, Costello FV, Desrosiers N, Appleton P, Rodriguez EK. Вождение после травмы опорно-двигательного аппарата. Решение проблем пациентов и хирургов в городской ортопедической практике.J Bone Joint Surg Am. 2008; 90 (12): 2791-2797.
- Орр Дж., Дауд Т., Раш Дж. К., Хсу Дж., Фике Дж., Кирк К. Влияние устройств иммобилизации и адаптера для левой ноги на время срабатывания тормоза. J Bone Joint Surg Am. 2010; 92 (18): 2871-2877.
- Sansosti LE, Rocha ZM, Lawrence MW, Meyr AJ. Влияние регулируемых устройств иммобилизации нижних конечностей на результаты движения при экстренном торможении. J Foot Ankle Surg. 2016; 55 (5): 999-1002.
- Саймс М.Дж., Эскудеро М., Абдулла И., Велькович А., Пакетт С., Младший А.С.Ботинки не предназначены для вождения: предупреждающий отчет об опасностях вождения в ботинках CAM Walker и обзор литературы. Foot Ankle Spec. 6 августа 2018 г. https://journals.sagepub.com/doi/full/10.1177/19386400187. По состоянию на 23 ноября 2018 г.
Фиксация перелома бедра у пациента с ампутацией ниже колена представляет собой хирургическую дилемму: клинический случай | Журнал медицинских историй болезни
Межвертельные переломы бедренной кости довольно часто встречаются у пожилых людей.Лечение этих переломов в основном хирургическое, и различные используемые методы включают динамическую фиксацию бедренными винтами, интрамедуллярную фиксацию и динамическую фиксацию мыщелковых винтов [1–4]. Пациенты с двусторонней ампутацией ниже колена с межвертельными переломами представляют особую проблему, так как их размещение на столе для переломов затруднено из-за отсутствия стопы и части ноги. Проблема усугубляется, когда возникает необходимость применить вытяжение для получения репозиции перелома.В литературе мало информации о методах решения этой проблемы. Мы описываем несколько методов, которые можно использовать при обнаружении этой редкой и необычной проблемы.
Если перелом не смещен или смещен минимально, конечность может быть помещена на рентгенопрозрачную опору для ноги (рис. 1), при этом противоположное бедро остается отведенным, чтобы обеспечить доступ для усилителя изображения. Тяга и вращение бедра может выполнять ассистент. Альтернативой является установка протеза пациента на культю и закрепление стопы протеза к ботинку на вытяжном столе (рис. 2).Радиопрозрачная опора для ног должна быть помещена под конечность для безопасности. Эти методы нельзя использовать, когда перелом смещен и требуется большее натяжение.
Рисунок 2Протез, установленный на культе, а конечность закреплена на башмаке вытяжного стола.
Если перелом смещен и ожидается большее натяжение, метод укорочения тягового рычага и переворачивания ботинка для размещения согнутого колена (Рисунок 3) и культя, как описано Al-Harthy et al. [5], можно использовать. Следует использовать стандартный ботинок, культя должна быть не менее 12 см (ниже бугристости большеберцовой кости). Если культя длинная, загрузочный язычок можно перевернуть, чтобы культя выступала наружу. Скелетное вытяжение верхней большеберцовой кости можно использовать, если культя короткая, но этот метод имеет некоторые недостатки. Скелетные штифты могут «вырезаться» из кости, которая обычно является остеопорозной, при натяжении. Другой вариант — использовать скелетное вытяжение дистального отдела бедренной кости, которое будет способствовать тракции.
Рисунок 3Пыльник перевернут, чтобы приспособиться к согнутому колену культи.
Перелом бедра: Nursing 2021
АГНЕС ХАЙТАУЕР, 85 лет, доставлена к вашему врачу после падения на правое бедро. Она бдительна, ориентирована и выглядит хорошо упитанной. Она говорит, что теперь у нее сильная боль в правом бедре, и она не может им пошевелить.
Какая ситуация?
Правая нога мисс Хайтауэр повернута наружу и кажется короче левой. Пульс на правой задней большеберцовой и тыльной ногах +2. Ее правая нога холодная на ощупь, а диапазон движений ограничен.Левая нога в норме.
На рентгенограмме правого бедра выявлен межвертельный перелом (перелом между большим и малым вертелом бедра). На рентгеновском снимке не наблюдается остеопоротических изменений кости. Лечащий врач вызывает ортопедическую консультацию.
Какова ваша оценка?
Перелом мисс Хайтауэр необходимо лечить как можно скорее, чтобы избежать некроза тканей, кровопотери и инфекции. Обезболивание также является приоритетом.
Что делать немедленно?
Начать I.V. линия для жидкостей и держите г-жу Хайтауэр Н.П.О. перед операцией. Назначьте парентеральные анальгетики, как предписано, и миорелаксант, если они предписаны. Часто следите за ее жизненными показателями и уровнем сознания, наблюдая за угнетением дыхания и признаками шока, такими как снижение уровня сознания и диуреза.
Для стабилизации перелома правую ногу г-жи Хайтауэр помещают в тракцию Бака, которая включает пенопласт.Груз, прикрепленный к ботинку, выравнивает костные фрагменты. Тяга Бака предотвращает дальнейшие травмы и уменьшает мышечные спазмы.
Однако тракция подвергает пациента (особенно пожилого) повышенному риску осложнений, связанных с неподвижностью, включая разрушение кожи, тромбоз глубоких вен (ТГВ), тромбоэмболию легочной артерии (ТЭЛА) и пневмонию. Проверяйте кожу мисс Хайтауэр каждые 2 часа. Уложите ее на матрас, снижающий давление, и обеспечьте трапецию над головой, чтобы помочь ей с подвижностью кровати.Следите за ощущениями в ногах и движениями каждые 2 часа; утяжелители давили на малоберцовые и большеберцовые нервы.
Регулярно оценивайте ее ступни и ноги на предмет боли, температуры, пульса, наполнения капилляров, цвета и отека. Используйте компрессионные чулки, чтобы способствовать венозному оттоку и снизить риск ТГВ и ПЭ. Получите предоперационные лабораторные исследования и подготовьте г-жу Хайтауэр к операции. Хотя у нее меньше резервов, чем у более молодого пациента, у нее нет предшествующих заболеваний, поэтому ее прогноз успешной операции и функционального восстановления хороший.
Через 24 часа после падения мисс Хайтауэр подвергается успешной открытой репозиции и внутренней фиксации правого бедра.
Что делать дальше?
После операции г-жу Хайтауэр переводят в ортопедическое отделение, где будут наблюдать за такими осложнениями, как геморрагический шок, сосудисто-нервные нарушения и жировая эмболия (риск для пациентов с переломами длинных костей). Лечащий врач назначает низкомолекулярный гепарин для предотвращения ТГВ и ПЭ.Управляйте болью мисс Хайтауэр, поощряйте раннее передвижение и правильное питание и поддерживайте ее водный баланс.
Наблюдать за количеством и характером дренажа из операционного поля, а также за его приемом и выходом, оценивать жизненные показатели и контролировать уровни гемоглобина и гематокрита. У нее будет I.V. жидкости и управляемый пациентом обезболивающий насос.
Г-жа Хайтауэр проведет оценку риска падений, чтобы можно было определить причину ее падения (например, чрезмерное употребление лекарств) и проинформировать ее о профилактике падений.


 Стоимость 3500 рулей.
Стоимость 3500 рулей.