Информация на портале «Сибмеда» размещена исключительно с ознакомительной целью. По всем вопросам, касающимся заболеваний и выбора способов и методов лечения, обращайтесь к врачу лично.
Редакция портала не несет ответственности за точность и достоверность высказанных на станицах портала мнений, советов, утверждений и другой «частной» информации. В случае неправильной их трактовки и самостоятельного применения ответственность возлагается на посетителя. Администрация портала также не несет ответственности за содержание и достоверность рекламных материалов, а также за возможный вред от использования рекламируемых товаров.
Если в тексте замечены неточности или некорректные формулировки – сообщите в редакцию.
Копирование текстовых и фотоматериалов возможно с активной ссылкой на источник и при согласии редакции. Редактирование материалов и рерайт текстов возможен только при ссылке на первоисточник.
Все материалы на сайте защищены авторскими правами и являются собственностью правообладателей. В случае нарушения права нарушители будут преследоваться согласно законам РФ.
Свидетельство о регистрации СМИ ЭЛ №ФС 77-62529 от 27.07.2015 выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций.
Учредитель – общество с ограниченной ответственностью «Сибмеда». Главный редактор – Заиграева Е. Ю. Тел.: (383) 209 3 206, [email protected]
Портал корректно отображается в браузерах Mozilla Firefox версия 22 и выше, Google Chrome, Safari версия 4 и выше, Opera версия 12 и выше, MSIE версия 8 и выше.
Размозжение. Участок конечности представляет собой бесформенную окровавленную кожно-мышечную массу. При наличии ампутации среди размозженных мышц в ране -обрывки колбовидно утолщеных сосудов с тромбами в просвете. Кровотечение из раны незначительное. Мышцы и сухожилия вырваны и беспорядочно перемешаны. В глубине этой массы раздробленные костные отломки.
Травматическая ампутация. Часть конечности отсутствует (культя конечности) на уровне (сустава, верхней, нижней трети). Кожа, мышцы и кость культи имеют ровные (неровные) края. В ране видны обрывки мышц, сухожилий; кости, сосуды.
Пример диагноза: Травматическая ампутация правой нижней конечности на уровне голени (коленного сустава / бедра).
ПОМОЩЬ:
Остановка кровотечения.
НАЛОЖЕНИЕ ЖГУТА ПРИ АРТЕРИАЛЬНОМ КРОВОТЕЧЕНИИ
При артериальном кровотечении накладывается жгут на
конечность. При отрывах конечностей, когда имеется открытый
перелом бедренной кости, голени, плеча или предплечья с повреждением магистральных
сосудов, а проксимальный и дистальный отделы конечностей соединены между собой
кожно-мышечным мостиком, накладывают пневматический жгут на проксимальный отдел
конечности, транспортную шину на всю конечность, по возможности устраняя
деформацию, а рану рыхло тампонируют стерильными салфетками, смоченными
раствором хлоргексидина. Накладывается асептическая повязка.
Ингаляция кислорода.
Катетеризация вены.
Фентанил 0,05-0,1 мг в/в
Ампутированная часть тела помещается в полиэтиленовый пакет, холод на пакет и доставляется в стационар.
При травматическом шоке:
Тактика
Госпитализация. При отказе – актив в ЛПУ.
Размозженный перелом стопы
- 31 Июля, 2019
- Ортопедия и травматология
- Бондарь Федор
Как определить перелом или ушиб стопы? Симптомы ведь у них похожие. А еще это наиболее часто встречаемые травмы в медицине, которые подстерегают людей любого возраста. У этих травм могут быть самые разнообразные причины, которые возникают не только в условиях ежедневного быта, но также и при очень интенсивных занятиях спортом, полученные на производстве или при больших ДТП.
Чтобы устранить неприятные последствия, каждый человек должен точно диагностировать у себя эти повреждения и различать ушиб стопы от возможного ее перелома, поскольку в определенных случаях именно перелом костей стопы могут путать с сильным ушибом, и наоборот.
Очень важно понимать, что от точной установки диагноза будет полностью зависеть подбор оптимального способа экстренного оказания медицинской помощи пострадавшему, а также эффективность лечения травмы, поскольку эти методы могут существенно различаться.
Так как отличить перелом и ушиб стопы (код по МКБ-10 у последнего — S90.3)? Читайте об этом дальше.
Общие симптомы
Следует знать, как отличить ушиб стопы и перелом. Ведь симптомы похожие. Главными признаками травмирования стопы являются выраженная синюшность и гематома, которая, впрочем, через несколько дней может «расползаться» достаточно далеко и высоко от места повреждения. Также у пациента может появиться отек и, конечно же, сильная боль.
При ушибе движение стопой на некоторое время может быть ограничено. Примечательно то, что такое состояние может провоцировать отекание окружающих стопу тканей, а не повреждение стопы изнутри. Если целостность костей стопы нарушается, она практически перестает двигаться – любое изменение положения будет вызывать боль, которая также может переходить на другие участки тела в результате нервной иннервации.
Даже при отсутствии ходьбы боль в стопе сохраняется — изнутри на мягкие ткани давят чрезмерно отечные поверхности, а также сместившиеся осколки кости. Происходит рефлекторное сокращение мышц, они пытаются перейти в нужное положение, но от этого снова нарастает болезненность.
Характерным симптомом имеющегося перелома считают очень выраженную гематому – вследствие нарушения целостности костей происходит повреждение всех сосудов, может отмечаться внутреннее кровоизлияние. При определенных типах переломов стопы гематома проявится только спустя 1-2 суток после повреждения, поскольку кость окружает плотный слой мышц.
Визуально проще выявить перелом стопы у человека: нога может выглядеть неестественно, ее можно сгибать в местах без суставов. При ощупывании места перелома доктор может прощупать обломки кости и даже услышать характерный хруст.
Все открытые раны при их наличии нужно тщательно обработать, дабы снизить риск возникновения инфекционного поражения. Если у человека нет прививки от столбняка, обязательно нужно провести экстренную профилактику — обработать раны специальными антисептическими составами, а также ввести противостолбнячный анатоксин.
Ушиб стопы
Ушиб стопы, код по МКБ-10 — S90.3, является не осложненным повреждением мышц, подкожной клетчатки, а также кожи, без нарушенной целостности. Главным симптомом ушиба называют сильную боль в области ноги, которое возникает практически сразу.
Синюшность кожи может также проявляться после ушиба или когда пройдет некоторое время. Результатом ушиба может быть небольшая гематома или опухлость. Боль через несколько часов становится более выраженной, она приобретает резкость и остроту, после чего может становиться тупой, ноющей.
Если полностью исключается риск перелома, боль спустя несколько суток утихает. Но важно помнить, что при усиленной боли необходимо срочно проконсультироваться с доктором. В первые сутки после ушиба в области стопы припухлость может несколько увеличиваться.
Как снять отек?
Чтобы отечность уменьшилась, нужно быстрее после момента травмирования приложить к поврежденной стопе холодные продукты или лед, а также сдавливающую повязку. Это позволит устранить воспаление, тем самым ускорив процесс выздоровления.
Появление гематомы
Гематома является следствием кровоизлияния в мягких тканях стопы. На ее размеры и оттенок будет, в первую очередь, влиять сила, с которой был нанесен удар. При затрагивании подкожной жировой клетчатки синяк обычно проявляется непосредственно спустя 1-3 дня после ушиба. Если повреждение будет очень глубоким, гематома может никак не проявлять себя.
Также доктора отмечают, что гематома будет постепенно менять свой оттенок: свежая имеет яркий красный оттенок, но немного позже она может приобрести багровый цвет. На 4-5 день гематома имеет темный синий цвет, а после этого – слегка желтоватый.
Тепло в ноге
Дополнительным признаком является ощущение жара в стопе в месте ушиба. Жар можно объяснить гипертермией, поскольку к травмированной стопе кровь приливает более усиленно.
Локализация
Обычно ушиб стопы (опухоль — первый его симптом) различается по определенному участку. К примеру, в большинстве случаев страдает область пальцев, а пятки и подошвы повреждаются гораздо реже. Особенно это происходит, если у больного не отмечается смещение вколоченных, поднадкостничных и неполных отломков костей.
Основная сложность диагностирования ушиба в том, что вышеописанные признаки могут говорить о закрытом переломе без выявленного смещения. В такой ситуации без томографии или выполненной рентгеноскопии установить достоверный диагноз невозможно.
Если отек начал развиваться, то это, скорее всего, происходит вследствие чрезмерного скопления в тканях конечности жидкости и их деформации. Обычно отечность спадает через несколько дней, а также после снятия ранее наложенной давящей повязки.
Стоит подробнее узнать о том, как отличить ушиб от перелома ноги.
Перелом стопы
Такое явление называют нарушением целостности надкостницы или мягких тканей стопы, которое бывает закрытым (со смещением или без смещения фрагментов кости), открытым (с поврежденной кожей), поперечно-зубчатым, незавершенным, винтообразным зависимо от линии повреждения, краевым, патологическим или имеющим вид «кленовой ветки».
Признаки
Признаки, указывающие на перелом кости в стопе, могут отличаться, учитывая пострадавшую ее часть:
- При повреждении пятки главным симптомом будет появление отека и возникающие немного позже гематомы, находящиеся ниже уровня лодыжки. Происходит быстрое разрастание припухлости, очертания пятки расплываются, и при прикосновении к ней у человека отмечается боль, он практически не может ходить.
- При наличии осколков, которые сместились, боль может перейти также в область икры. Если произошел компрессионный перелом, может отекать свод стопы, причем она может значительно увеличится сравнительно со второй стопой.
- Если перелом случился в таранной кости, пациента может беспокоить боль, появляется повышенная отечность. Эти признаки будут усиливаться при прощупывании. Также может произойти кровоизлияние в сустав. Становится затруднительно шевелить ногой, причем контуры сустава обычно нарушаются. Только по этой симптоматике диагностировать перелом таранной кости сложно, а максимально дифференцировать его можно растяжением связок в стопе. Чтобы установить правильный диагноз, нужно отследить наличие двух характерных симптомов: локализация отека изнутри голени, который доходит практически до средней части голеностопного сустава, и второй симптом — повышенное кровоизлияние.
- При переломе в шейке кости может образовываться шишка, кожа приобретает синюшность и сильно натягивается, дискомфорт локализуется спереди. При травмировании заднего отростка болезненные ощущения беспокоят в основном в пятке.
- При переломе в плюсневой кости стопы главным признаком является отек, располагающийся около подошвы. Иногда он переходит на наружную часть поврежденной ноги. Плюсневая кость стопы в большинстве случаев деформируется, и при попытке хоть немного пройтись, у пациента отмечается боль.
- При повреждении фаланг пальцев у пострадавшего отмечаются признаки, характерные для несложных переломов. Двигать пальцами на конечности довольно болезненно, стать на ногу можно, но человек чувствует значительный дискомфорт и отмечает отечность. Нередко к перелому фаланг на стопах добавляется гематома на ногтях.
При переломе даже спустя несколько часов боль не будет стихать, становясь более выраженной и сильной. Если у больного был диагностирован вколоченный перелом, без задействования мягких тканей, гематомы определены не будут.
При смещении отломков костей стопы распознать именно перелом будет намного легче: стопа может деформироваться, укорачиваться или удлиняться сравнительно с неповрежденной ногой.
«Прилипшая пятка»
У взрослого симптом перелома стопы ноги может возникать как «прилипшая пятка»: человеку сложно оторвать ногу самостоятельно из лежачего положения. Может даже ощущаться при ощупывании хруст отломков. Также такое состояние наблюдается при отсутствии процесса ущемления мышц, находящихся между отломками.
Если у больного был выявлен закрытый перелом стопы, доктора могут отмечать патологическую подвижность стопы вне сустава. Крайне нежелательно самостоятельно проверять возможность подвижности стопы у пострадавшего, поскольку это сможет еще больше навредить сосудам и нервным окончаниям, а также сместить отломки.
Открытый перелом
Еще один вариант, как отличить ушиб стопы и перелом открытого вида, – дальше. Открытый перелом с нарушением целостности кожи в стопе несложно выявить, причем это сможет сделать любой человек, просто ощупав стопу. В открытой ране могут быть видны кости, отмечается нарастание отека, и стопа может кровоточить.
Бывают случаи, когда боль при переломе в стопе может вовсе не ощущаться. В особенности это отмечается при чрезмерной выработке адреналина. Отекание может практически мгновенно появиться или же нарастать определенное время. На продолжительность проявления гематомы также будет влиять объем имеющейся мышечной ткани, окружающей повреждение.
Как отличить ушиб стопы и перелом еще?
Только опытный доктор сможет выявить имеющийся характер повреждения, при необходимости применяя дополнительные диагностические методы: например, компьютерную томографию и рентгенографию. Поэтому при минимальном подозрении на перелом не рекомендуется как-либо нагружать и двигать ушибленную стопу.
При ушибе стопы нужно наложить фиксирующую повязку или шину, чтобы зафиксировать травмированную стопу. Дабы способствовать сокращению сосудов, к ушибу следует приложить холод и принять обезболивающую терапию.
При открытом переломе нужно наложить на стопу стерильную повязку. Если случай особо тяжелый, доктор может назначить накладывание тепла на стопу. Также следует быстрее поехать в больницу, где врач выполнит необходимые исследования и назначит правильное лечение, в зависимости от того, что случилось со стопой: ушиб или перелом.
Ампутации и экзартикуляции заднего отдела стопы
Ампутации и экзартикуляции заднего отдела стопы – удаление части стопы на уровне костей предплюсны. В клинической практике применяются редко, что обусловлено как небольшой распространенностью повреждений, требующих усечения именно на этом уровне, так и риском создания функционально неполноценной культи. Осуществляются при размозжении стопы, отморожениях, неоплазиях, обширных гнойных процессах. Выполняются под общей или проводниковой анестезией, включают разрез кожи и мягких тканей, выделение и отчленение костных структур, формирование культи с рубцом, расположенным вне зоны значительной нагрузки. Протезирование проводят с использованием специально изготовленной ортопедической обуви.
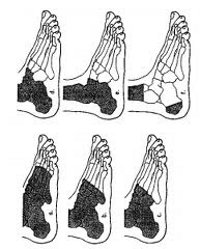
Ампутации и экзартикуляции заднего отдела стопы – удаление части стопы на уровне костей предплюсны. В клинической практике применяются редко, что обусловлено как небольшой распространенностью повреждений, требующих усечения именно на этом уровне, так и риском создания функционально неполноценной культи. Осуществляются при размозжении стопы, отморожениях, неоплазиях, обширных гнойных процессах. Выполняются под общей или проводниковой анестезией, включают разрез кожи и мягких тканей, выделение и отчленение костных структур, формирование культи с рубцом, расположенным вне зоны значительной нагрузки. Протезирование проводят с использованием специально изготовленной ортопедической обуви.
Методика проведения
В ряде случаев ампутации и экзартикуляции в задних отделах стопы становятся причиной формирования функционально невыгодной культи. Под влиянием тяги икроножных мышц пяточная кость переходит в положение эквинуса, а таранная смещается кпереди, что приводит к перераспределению нагрузки и частому изъязвлению в области головки таранной кости. Наилучшие результаты при необходимости ампутации задних отделов стопы достигаются путем проведения костно-пластической ампутации по Пирогову. Операцию осуществляют под общим наркозом или проводниковой анестезией.
Вначале выполняют нижний разрез, соединяющий между собой обе лодыжки и проходящий по нижней поверхности пятки в форме стремени. Затем разрезают кожу по передней поверхности в области голеностопного сустава. Разрезы соединяют. Сухожилия пересекают, голеностопный сустав вскрывают. Таранную и пяточную кости выделяют. Дистальные отделы стопы сильно тянут вперед и сгибают в подошвенную сторону. Перепиливают пяточную кость, оставляя ее заднюю часть (бугор). Дистальную часть стопы отсекают. Удаляют лодыжки и нижнюю часть большеберцовой кости. Кожный лоскут вместе с оставшимся бугром пяточной кости выводят вперед, прижимают к нижней поверхности большеберцовой кости. Обе костные поверхности соединяют между собой чрескостными швами. Рану послойно ушивают и дренируют.
Если можно сохранить кубовидную и ладьевидную кости, производят ампутацию по Егеру. Другие виды ампутаций и экзартикуляций в области задних отделов стопы в травматологии применяют редко за исключением случаев усечения по первичным показаниям (некроз, размозжение, раздавливание) с последующей возможностью реконструктивного вмешательства по Пирогову.
— Владимир, месяцы самоизоляции, люди стали меньше двигаться, жалуются на боль в суставах. Насколько опасна гиподинамия, и какие упражнения помогут?
— Уменьшение физической активности снижает тонус мышц, появляется лишний вес, начинают болеть суставы. Люди стали меньше двигаться, но привычка регулярно питаться не исчезла. Плюс не все делают зарядку.
В этой ситуации я советую три простых упражнения с весом своего тела: для мышц ног — приседания, для средней части тела важно укреплять мышцы пресса и спины, для рук и плечевого пояса — отжимания.
Желательно прийти к норме — по 100 упражнений каждого вида в день. Можно делать частями — после завтрака, после обеда, после работы. Будут мышцы в тонусе — и суставы не будут болеть.
Все наши суставы — стопы, колени, тазобедренные — это место крепления мышц. Если мышца слабая, то в суставе начнутся хронические изменения, которые потом развиваются в артриты, артрозы и так далее.
— Если наши 60-летние читатели лягут и 100 раз с нуля качнут пресс…
— Главное — выполнять упражнение правильно. Нужно не выпрямить ноги, а согнуть их в коленях — тогда будет активно включаться в работу прямая мышца живота. И еще одно: нужно сделать вдох, а движения согнуться-разогнуться — сделать на выдохе. Это в несколько раз повышает эффективность упражнения.
А если мы легли, ноги вытянули, руки за голову и начали резко делать «складной ножик», а наш позвоночник к этому не готов, то можно получить травму. Важно укреплять мышцы пресса и спины — чтобы между передней и задней мышцами тела была гармония. А у нас все качают пресс, но мало удаляют внимания спине.
«Если стопа слабая — боль может доходить до шеи»
— Правда, что проблемы в стопе — проблемы всего организма?
— Стопа — это фундамент всего тела. Если она крепкая, здоровая, выполняет амортизационную функцию — то колени, таз и все тело будут стоять ровно и красиво, как хороший, крепкий домик.
Если стопа слабая, начинаются нарушения, которые проявляются тягучими болями, уходящими в колени, в тазобедренные суставы, начинается смещение костей таза, протрузии, грыжи позвоночника, болит поясница, ягодицы. Боль доходит до шеи.
Если у вас проблема в правой стопе — вы немножко наклонены. Но вы не будете ходить, согнувшись вправо, а начнете себя компенсировать мышцами шеи и поясницы с левой стороны. Отсюда и головные боли — потому что в шее зажаты артерии, повышается давление. Поэтому сначала нужно навести порядок в стопе — тогда будет здоров и весь организм.

Плоскостопие вызывает боль в суставах, пояснице и даже шее. Фото: личный архив.
— Ого! Оказывается, может болеть голова, а проблема — в стопе, до которой, может, никогда и не доберешься…
— В китайской и корейской медицине есть такая истина: «Не спеши лечить там, где болит, найди причину». А у нас видят, что мышцы шеи или плеча в тонусе, начинают их расслаблять. Но через неделю человек придет с той же проблемой. Потому причина осталась.
Многие говорят: «Ходил по разным врачам, пил таблетки, ничего не изменилось». Всегда надо искать причину, а не убирать следствие.
Боль — это сигнал организма, она компенсаторная. Какая-то мышца перетрудилась, устала, но причина не в самой боли. Нужно смотреть, как говорят, или выше, или ниже.
— Мы с детства знаем главную проблему стопы — плоскостопие…
— Важно понять, почему оно возникает. На первое место можно поставить лишний вес — это дополнительная нагрузка на стопу. Плохая обувь тоже влияет — как и травмы, и малоподвижный образ жизни.
Еще одна проблема — вальгусная деформация (или косточка) стопы. В 90% случаев страдают женщины. Ученые установили, что проблема возникает после родов: кости таза расширяются, мышцы расслабились, растянулись — и по мышечной цепи это расслабление передается на колени и стопы.
Связки и мышцы в стопе маленькие, быстро реагируют на лишний вес после родов. Если мышцы и связки ног приводить в тонус — этих проблем не возникнет.
— Как привести стопу в тонус, чтобы не довести до операции по удалению косточки?
— Важно распознать первые симптомы: женщина походила в течение дня — к вечеру отекли, устали ноги. Это первый звоночек. Если нарушилось кровообращение и лимфоток — значит, ухудшается работа связок и мышц, начинается нарушение трофики костной ткани. Надо заниматься профилактикой: катать стопой резиновые мячики, палочки, разминать стопу самомассажем.
Если вы сидите в офисе, редко поднимаетесь — у вас от нижней трети бедра все сосудики пережаты, нарушено венозное кровообращение. Поэтому в течение дня, каждые минут 40 нужно вставать, двигаться, подниматься-опускаться на носочки — разгонять кровь.
При отечности можно делать вечером теплые ванночки, массаж ног — это снижает последствия физической нагрузки. А для того чтобы стопа держала дневную нагрузку — нужно системно укреплять мышцы стопы.
В Силичах есть тропа Кнейпа — в честь немецкого священника Себастьяна Кнейпа, который придумал методику оздоровления стопы через ходьбу по песочку, гравию, по траве, используя после температурный режим: в конце надо опустить ноги в холодную водичку — непередаваемые приятные ощущения, ноги восстанавливаются в течение 10 — 15 минут.
— Читала, что женщины обычно страдают поперечным плоскостопием, а продольное чаще встречается у мужчин. Какое страшнее?
— Хуже поперечное плоскостопие. Но много случаев, когда ситуация запущенная — и поперечное, и продольное плоскостопия, мышцы и связки не держат косточки. Нагрузки переходят на коленный, тазобедренный суставы.
Функция стопы — амортизация, если не справляется — ее берут на себя другие суставы, в том числе наш позвоночник. Отсюда часто и протрузии, и грыжи, и сколиозы. Стопа всегда должна быть в рабочем, тренированном состоянии. Будет здорова стопа — будет и тело в порядке.

Если стопа слабая, начинаются нарушения, которые проявляются тягучими болями, уходящими в колени, в тазобедренные суставы, начинается смещение костей таза, протрузии, грыжи позвоночника, болит поясница, ягодицы.Фото: Святослав ЗОРКИЙ
«Когда покупаете обувь — сожмите подошву, она должна эластично сгибаться»
— Как люди сами вредят своим стопам?
— Когда девушка носит обувь на каблуках, она вынуждена наклоняться вперед, получается поза падения. Чтобы эту позу остановить, вся нагрузка переходит в область поясницы. Отсюда и протрузии, грыжи в поясничном отделе.
Кроссовки и кеды — особенно, если у молодых людей не сформирована стопа — тоже ведут к проблемам. Когда покупаете обувь — сожмите подошву, она должна эластично сгибаться. Стопа обязательно должна работать в обуви, а не находиться в жесткой колодке. Иначе стопа атрофируется.
— Ортопед как-то посоветовал выбросить обувь с плоской подошвой, сказав, что она убивает ноги. Каблук должен быть хотя бы сантиметр?
— Каблучок должен быть 2 — 3 сантиметра. Сейчас жарко, молодежь ходит в сланцах. Чтобы его не потерять — человек поджимает пальчики, а это дает супер нагрузку на всю стопу. Одно дело пройтись по пляжу, другое — ходить день по городу. Возникает подошвенный фасциит (раздражение и воспаление тканей стопы. — Ред.), следующий этап — всем известная шпора в пятке.
Это место крепления мышц сначала воспаляется, потом окостеневает и приобретает форму штыря или шпоры, которая мешает ходить. Острая боль не дает стать на стопу. На первых стадиях помогает ударно-волновая терапия, физиопроцедуры, в запущенных случаях спасает только операция.
— Почему второй палец ноги с возрастом выгибается дугой?
— Часто это неврологическая проблема, потому что рядом тоже проблема подошвенного фасциита. Мышцы стопы настолько напряжены, что они начинают натягивать второй и третий пальчики. И образуются такие молоткообразные пальцы.
Профилактика — теплые ванночки, самомассаж, опять-таки — катать стопой резиновые мячики, чтобы подошвенная часть стопы становилась мягкой и эластичной, тогда она не будет деформировать пальцы.
— Самомассаж — это просто мять руками стопу?
— Да, проминать стопу вдоль и поперек — любые движения. Много мять не надо, на стопе немало рефлекторных зон нашего тела, которые влияют и на внутренние органы. Самомассаж должен быть мягкий, легкий, успокаивающий, 5 — 10 минут перед сном.

Кинезиотейпы приостанавливают патологический процесс в стопе, выпячивание большого пальца, а также загибание второго и третьего. Фото: личный архив.
Где-то мышцы будут зажаты, можете почувствовать боль, но нужно потерпеть. Введите себе это в привычку, как чистку зубов. Если регулярно все это делать — стопа будет в норме, а проблемы уйдут.
Инстаграм кинезиолога Владимира Лещинского здесь — instagram.com/vladimir_leshchinskii
ЧИТАЙТЕ ТАКЖЕ
«Связь между аллергией и коронавирусом очевидна». Аллерголог-иммунолог о том, когда защищают маски, правильном лечении и опасностях лета
Создатель белорусской школы аллергологии, профессор Дмитрий Новиков рассказал нам о коронавирусе и аллергиях, способах не подхватить вирус и о том, как все сотрудники его кафедры стали контактами 1-го уровня [продолжение здесь]
Состояние стоп — важный фактор здоровья человека. Причем речь не только о том, что надо проверяться на наличие плоскостопия. А еще и о том, что за ногами в целом надо наблюдать пристально. Ведь малейшие отклонения в теле находят свое отражение и в изменении внешнего вида стоп.
Так, например, по их внешнему виду и состоянию вполне можно определять наличие проблем с эндокринной системой. О том, как научиться «читать по стопам» свое здоровье, АиФ.ru рассказала врач функциональной диагностики, врач высшей категории, специалист Школы активного долголетия Изабелла Андреева.

Смотрим на кожу стоп
Дело в том, что гормоны регулируют практически все процессы в организме человека. Нарушения синтеза даже одного гормона приводит к серьезным биохимическим нарушениям и проблемам со здоровьем. Кожа первой реагирует и наглядно отражает эти нарушения. Проводя осмотр пациента, врач всегда обращает внимание на состояние кожных покровов. Сухая, легко повреждающаяся, шелушащаяся кожа, плохо заживающие ранки являются признаками снижения функции щитовидной железы (гипотиреоза). Как правило, у таких пациентов присутствуют нарушения жирового и углеводного обменов и, как следствие, избыточная масса тела и сахарный диабет.
Если кожа на ступнях сухая, шелушится, трескается, надо обратиться к эндокринологу и сдать анализ крови (ТТГ, св. Т4, св. Т3, глюкоза, гликированный гемоглобин, общий холестерин, ЛПВП, ЛПНП, общ. тестостерон). На красоту кожи женщины огромное влияние оказывает уровень эстрогена. Дело в том, что уровень эстрогенов влияет на скорость обновления клеток кожи. Снижение уровня эстрогенов замедляет процессы регенерации кожи, кожа быстро стареет, на ступнях кожа грубеет, появляются натоптыши, трещины на пятках, в трещинки может попасть инфекция и вызвать воспалительный процесс.
Всем известна поговорка, что «глаза — это зеркало души», а про ноги можно сказать, что «ноги — это зеркало нашего здоровья». Мозоли, натоптыши появляются не только от узкой и неудобной обуви, на стопах находятся рефлекторные зоны, связанные со всеми органами человека. По состоянию кожи на рефлекторной зоне, наличию натоптышей, болевых ощущений можно судить о состоянии здоровья соответствующего органа. Если регулярно делать массаж стоп, то можно укрепить здоровье организма в целом.
Осложнения диабета по ногам
Диабет — это болезнь, связанная с нарушением обмена глюкозы в организме. За усвоение этого вещества отвечает инсулин — гормон, который синтезируется в поджелудочной железе. Если инсулина недостаточно или ткани перестают на него реагировать, то сахар, который мы получаем с пищей, накапливается в кровяном русле, что приводит к серьезным биохимическим нарушениям, при этом сильно повреждаются стенки сосудов, нервная ткань, слизистые оболочки и т. д. Возникает диспропорция. Пока одни ткани страдают без глюкозы, другие повреждаются от ее переизбытка.
При сахарном диабете развивается синдром диабетической стопы (сокращенно СДС) при котором затрагиваются в первую очередь сосуды нижних конечностей и периферическая нервная система, костная ткань и суставы стопы. Первыми признаками являются снижение чувствительности конечностей (диабетическая невропатия), нарушение кровообращения в артериях и мелких капиллярах (диабетическая микро- и макроангиопатия), деформация стоп, сухость кожи, появляются трещинки. Со временем развиваются трофические язвы, которые в свою очередь перерастают в гангрену. Даже небольшая трещинка может перейти в открытую язву.
Оценим плоскостопие
Основные причины возникновения натоптышей — деформация стопы, длительное ношение узкой, неправильно подобранной по размеру обуви, обуви на высоких каблуках. Если нет деформации стопы, внутренних проблем со здоровьем, то надо сменить обувь на комфортную, и натоптыши пройдут. Если есть деформация стопы, то помочь могут только индивидуальные стельки, которые скомпенсируют имеющуюся патологию.
Можно убирать натоптыши различными способами, если не устранена причина их появления, то они образуются снова. При изготовлении индивидуальных стелек примерно в 30% случаев удается полностью избавиться от натоптышей. Стандартные готовые стельки не помогают. Поэтому рекомендую обратиться к подиатору (специалист по стопе) и разобраться с причинами.
Подковки на пятках
Образующиеся подковки вокруг пяток нередко называют признаком проблем с суставами. Натоптыши в виде подковок формируются в тех случаях, когда нагрузка приходится на краевые части пятки, как правило, связаны с деформацией коленных и тазобедренных суставов, проблемами в поясничном отделе позвоночника. Часто эти деформации связаны с аутоиммунными процессами, протекающими в организме.
Отечные пальцы
Отек большого пальца нередко трактуют как признак подагры. При этом такая проблема может быть вызвана разными причинами. Это может быть следствие травмы и т. д. Да, подагра часто начинается с плюснефалангового сустава. Проявляется сильной давящей болью, сустав опухает, повышается температура в области сустав, кожа краснеет, к ночи боль усиливается. Приступ длится от нескольких дней до недели.
Подагру можно охарактеризовать как хроническое аутовоспалительное заболевание. Это тяжелое системное заболевание, которое характеризуется нарушением обмена веществ в организме и обусловлено избытком мочевой кислоты в крови. Из-за схожести симптомов подагру часто путают с другими заболеваниями суставов, поэтому надо сразу обратиться к врачу. Подходы к лечению разные при разных заболеваниях.
Раздавить травмы | медицина | Britannica
Травма от раздавливания , любой из эффектов сжатия тела, вызванного разрушением зданий, катастрофами, землетрясениями и обрушением. Жертвы с серьезными травмами груди и живота обычно умирают, прежде чем можно будет получить помощь. Повреждения конечностей не могут быть сразу серьезными; Однако часто возникают латентные симптомы.
Британика Викторина
Медицинские термины и викторина пионеров
Как обычно называют ацетилсалициловую кислоту, соединение, которое производит хорошо известные эффекты, подавляя выработку простагландинов?
Когда кожа и кости станут достаточно сжатыми, жидкий жир может просочиться из жировых клеток и костного мозга.Капли жира собираются в глобулы, образуя эмболии, которые блокируют капилляры и кровеносные сосуды, ведущие к легким, мозгу, коже и почкам.
Люди, освобожденные от места коллапса, обычно сначала имеют нормальный пульс и кровяное давление. Как только поврежденная часть тела начинает набухать с кровью из разорванных сосудов, возникает шок. Кровяное давление обычно начинает падать, поскольку больше крови теряется из основной системы кровообращения. Поврежденная часть становится нежной, опухшей и затвердевшей из-за избытка крови.Почечная недостаточность через день или два после аварии может привести к смерти или задержке выздоровления. Эффекты жировой эмболии обычно не проявляются в течение нескольких дней после первоначальной травмы. Дыхание может стать затрудненным и поверхностным, если поражены легкие. Если кровеносные сосуды головного мозга заблокированы эмболией, это может быть беспокойство, беспокойство, судороги или потеря сознания. Часто при появлении эмболии в моче выделяются следы жира, а на коже появляются мелкие коричневатые кровоизлияния.
Crush Injury — REAL Первая помощь
Crush Injury
Великобритания Протоколы скорой помощи при работе рекомендуют не удалять захваченных жертв, если они оказались в ловушке более 15 минут из-за последствий потери кровообращения в конечности. Но мы можем использовать турникеты часами?
Давайте разберемся с этим
Традиционные учения по оказанию первой помощи:
Когда конечность попадает в ловушку (будь то жгут или ловушка), нет ни свежей подачи кислорода, ни удаления отходов из-за отсутствия циркуляционный.Традиционно учат, что эти отходы накапливаются до токсического уровня, и, в случае высвобождения конечности, отходы попадают в систему кровообращения и перекачиваются в сердце, что может привести к остановке сердца и немедленной смерти!
Таким образом, в традиционных руководствах по оказанию первой помощи в Великобритании, включая действующее 10-е издание Руководства по оказанию первой помощи (1) Добровольных служб скорой помощи, говорится: « Не выпускайте пострадавшего, который был раздавлен более 15 минут». Это ерунда.
Что такое синдром раздавливания?
Синдром раздавливания относится к осложнениям после длительного захвата; Причиной может быть обрушение здания, упавший мусор, захват транспортного средства или просто постоянное давление со стороны собственного веса пострадавшего. (2-6)
Травма от раздавливания возникает, когда часть тела подвергается воздействию высокой силы или давления, обычно после того, как она зажата между двумя тяжелыми предметами. В результате мышечного сжатия мышечные клетки (, миоциты ) повреждаются, после чего происходит высвобождение внутриклеточных компонентов в системное кровообращение.Процесс, называемый рабдомиолизом, вызывает системную дисфункцию органов, такую как острая почечная недостаточность, и затем называется синдромом раздавливания. (7-9)
Консенсус-точка зрения Королевского колледжа хирургов Эдинбургского факультета догоспитальной помощи: (2):
«Травма, вызванная раздавливанием, является прямой травмой в результате раздавливания. Синдром раздавливания — это системное проявление повреждения мышечных клеток в результате давления или раздавливания ».
Вероятность развития синдрома острого раздавливания напрямую связана со временем сжатия, поэтому пострадавших должны быть освобождены как можно быстрее, независимо от того, как долго они были пойманы в ловушку .(2,3)
Основными осложнениями синдрома раздавливания являются накопление токсинов — рабдомиолиз — и менее известный синдром компартмента. В этой статье мы рассмотрим оба.
Рабдомиолиз
По мере того, как повышение давления, вызванное ограничением (будь то захват или жгут), уменьшает циркуляцию в область, уменьшение кислорода требует, чтобы клетки переключились с аэробного дыхания на анаэробного дыхания . В этом состоянии клетки пытаются производить энергию из CO2, который генерирует большое количество молочной кислоты и других вредных веществ:
.1. Описание проблемы
Травма от раздавливания — это прямая травма, полученная в результате раздавливания.
Синдром раздавливания — системное проявление повреждения мышечных клеток в результате давления или раздавливания.
Первоначально описанный Bywaters and Beall в 1941 году у пациента, который первоначально казался невредимым, но впоследствии умер от почечной недостаточности.
Травма от раздавливания: Сжатие конечностей или других частей тела, которое вызывает отек мышц и / или неврологические нарушения.
Синдром раздавливания: раздавить травму с системными проявлениями. Системные проявления вызваны травматическим рабдомиолизом, вызванным повреждением мышечной реперфузии при высвобождении сжимающих сил на ткани. Это может вызвать местное повреждение тканей, дисфункцию органов и метаболические нарушения, включая ацидоз, гиперкалиемию и гипокальциемию.
Клинические особенности
Могут присутствовать некоторые или все из следующих клинических признаков и симптомов:
-
Сердечно-сосудистая нестабильность
Гипотония и гиповолемический шок.Это может быть вызвано массивным смещением жидкости из пространства внеклеточной жидкости в поврежденные клетки или связанными травмами, вызывающими потерю крови.
Аритмия и отрицательная инотропия, вторичные по отношению к гиперкалиемии, гипокальциемии и гиперфосфатемии
Кардиомиопатия
-
Почечная недостаточность
Вторичный циркуляторный шок и истощение внутрисосудистого объема, приводящее к ишемии коры почек.
Высвобождение миоглобина, урата, фосфата и пурина мышечными клетками вызывает осаждение в дистальных извитых канальцах, вызывая закупорку канальцев.
-
Метаболический ацидоз с лактоацидозом
-
Распространенная внутрисосудистая коагулопатия
-
Гипотермия
-
Миоглобинурия
-
Повреждение кожи и отек
-
Паралич и парестезия
-
Импульсы могут присутствовать или отсутствовать.
-
синдром купе
-
Острое повреждение легких / ОРДС
Ключевые точки управления
Первичное обследование с акцентом на дыхательные пути, дыхание и кровообращение.
Установление внутривенного доступа и начало реанимации жидкости до освобождения раздавленной конечности, особенно если время захвата> 4 часа.
Если экстракция невозможна, рекомендуется кратковременное использование жгута на пораженной конечности до получения внутривенного доступа.
Следует избегать острой ампутации конечностей до тех пор, пока выкачивание невозможно.
Продолжайте проводить реанимацию, пока не начнется перевод в медицинское учреждение.
Контролируйте раздавленную конечность на предмет 5 P: боль, бледность, парестезия, боль с пассивным движением и бледность.
Борьба с гипотонией с агрессивной гидратацией.
Важна профилактика почечной недостаточности. Рекомендуется щелочной диурез и маннитол. Гемодиализ также рекомендуется при острой почечной недостаточности.
Нарушения электролита (гипокалиемия / гипокальциемия / гиперфосфатемия) должны контролироваться и лечиться соответствующим образом.
Рекомендуется мониторинг сердечной аритмии.
Коррекция ацидоза с подщелачиванием мочи имеет решающее значение.
Мониторинг синдрома купе также рекомендуется. Если он присутствует, его следует лечить фасциотомией. Фасциотомии не следует проводить, если синдром сдавления присутствует в течение> 24 часов.
Открытые раны следует лечить антибиотиками, столбнячным анатоксином и санацией некротических тканей.
Гипербарическая кислородная терапия может быть полезной.
2. Аварийное управление
Управление синдромом раздавливания должно быть направлено на предотвращение системных осложнений синдрома.Важно понимать патофизиологию процесса и относиться к нему соответственно.
Выход
Вывод должен быть быстрым, так как время захвата конечности прямо пропорционально развитию синдрома раздавливания. Основные меры жизнеобеспечения следует начинать с оценки дыхательных путей, дыхания и кровообращения, особенно установления внутривенного доступа. По возможности, реанимацию следует начинать до высвобождения, особенно в конечностях, задержанных> 4 часов.Следует также обратить внимание на возможность сопутствующей травмы (переломы, повреждение органов, травмы позвоночника и очевидное кровоизлияние). Кислород с высоким расходом должен быть запущен, и пациент должен быть переведен в медицинское учреждение как можно скорее.
Применение турникетов в течение более 2 часов может привести к рабдомиолизу и повреждению сосудов, и, следовательно, в настоящее время принято решение избегать использования турникетов. Существуют некоторые теоретические преимущества применения турникетов, особенно у пациентов, у которых внутривенный доступ не может быть получен до высвобождения захваченной конечности.Турникеты могут задерживать начало синдрома реперфузии в раздавленной конечности, а также контролировать кровотечение. Но если они применяются, турникеты не должны выпускаться до того, как станут доступными медицинские учреждения.
Все попытки должны быть сделаны, чтобы сохранить раздавленную конечность. Ампутации следует рассматривать только как спасительную меру. Если высвобождение невозможно, ампутация до высвобождения силы сдавливания задержит начало синдрома реперфузии и системных последствий синдрома раздавливания.
Жидкая реанимация
Основой лечения является внутривенный доступ и реанимация.Это должно начаться до начала синдрома высвобождения и реперфузии. Агрессивная реанимация с использованием теплого физиологического раствора рекомендуется для устранения метаболического ацидоза, улучшения каскада коагуляции и предотвращения почечной недостаточности. Лактата Рингера следует избегать, так как он содержит калий. Следует избегать декстрозы до разрешения шока и установления нормоволемии. Катетер Фолея должен быть вставлен как можно раньше.
Некоторые общие рекомендации по реанимации жидкости:
• 1 к 1.5 л / ч для молодых людей
• 20 куб. См / кг / ч для детей
• 10 куб. См / кг / ч для пожилых людей
Целевой объем мочи
• Взрослые:> 50 куб. См / ч
• Дети:> 2 куб. См / кг / час
Алгоритм управления травмой от раздавливания
во время высвобождения
Это может длиться 4-6 часов или дольше. Начните внутривенные жидкости (предпочтительно Нормальный физиологический раствор) в 1 л / час.
после выхода из строя:
Организовать для перевода в больницу.
Вставьте инвазивный мониторинг (центральная линия и артериальная линия) и катетер Фолея.Тщательно контролировать артериальное давление и мочеиспускание.
Продолжить реанимацию нормальным физиологическим раствором со скоростью 1 л / ч.
После достижения нормоволемии чередуйте с 5% раствором декстрозы.
Некоторые общие рекомендации по реанимации жидкости:
• от 1 до 1,5 л / ч для молодых людей
• 20 куб. См / кг / ч для детей
• 10 куб. См / кг / ч для пожилых людей
Целевой объем мочи
• Взрослые:> 50 куб. См / ч
• Дети:> 2 куб. См / кг / час
после госпитализации:
Бикарбонат натрия (50 мэкв / л) добавляют в каждую вторую или третью бутыль с декстрозой для поддержания pH мочи> 6.5. Постоянно следите за выходом мочи.
После доказательства адекватного выхода мочи:
Начало 20% маннита (1-2 г / кг массы тела) в течение 4 часов.
Выход мочи должен поддерживаться на уровне 8 л / сут (кроме пожилых) и может потребовать инфузии 12 л / сут.
Метаболический алкалоз:
Если рН артериальной крови составляет> 7,45 (вторично по отношению к введению бикарбоната), ацетазоламид можно назначать в качестве в / в. болюс 500 мг.
Агрессивно исправлять нарушения электролита:
Гиперкалиемия, гиперфосфатемия и гипокальциемия должны подвергаться агрессивному лечению.
Конечная точка:
Обычно к 3 дню — миоглобин выводится из мочи.
ВНИМАНИЕ:
Маннитол не следует назначать пациентам с анурией.
Осмолярный разрыв в крови следует поддерживать на уровне ниже 55 мОсм / кг (менее 1000 мг / сут маннита в крови).
Доза маннита должна быть ниже 200 г / сут (приводит к острой почечной недостаточности в более высоких дозах).
3. Диагноз
Диагностические критерии
Ранняя диагностика имеет решающее значение у пациентов, особенно если у них развивается рабдомиолиз.Пациенты с повреждением мягких тканей или ишемией-реперфузией подвержены риску развития рабдомиолиза, миоглобинурии и почечной недостаточности. Пациенты могут иметь болезненные, опухшие конечности, и их следует контролировать на наличие синдрома компартмента. Физикальное обследование обычно сложно и ненадежно. Темная моча чайного цвета, положительно окрашивающая по крови, несмотря на отсутствие эритроцитов при микроскопии, наводит на мысль о миоглобинурии и рабдомиолизе.
Пациентам, которые, как полагают, подвергаются риску на основании анамнеза и физического осмотра, следует контролировать свой выход мочи и измерять уровни сывороточной креатинкиназы.Другими важными лабораториями являются азот мочевины в сыворотке крови, креатинин, мочевая кислота, калий, фосфор и кальций.
Выпуск миоглобина в кровоток является важным показателем значительного повреждения мышц. Нормальные уровни составляют менее 85 нг / мл (но зависят от нормальных лабораторных показателей). Первоначально значения миоглобина в сыворотке крови выше, чем в моче. Как только миоглобин очищен от тела, эти результаты перевернуты. Таким образом, лучше всего следовать обоим этим значениям во время процесса заболевания.Уровень креатининфосфокиназы является маркером мышечного повреждения и может быть очень высоким при травмах.
Нормальные лабораторные значения
Лабораторные нарушения обычно видны:
Креатинкиназа> 10000 Ед / л
Олигурия (выделение мочи) <400 мл / 24 часа
Азот мочевины крови> 40 мг / дл
Креатинин сыворотки> 2 мг / дл
Мочевая кислота> 8 мг / дл
Калий> 6 мэкв / л
Фосфор> 8 мг / дл
Кальций <8 мг / дл
нормальные значения
Креатинкиназа: 8-150 Ед / л
Азот мочевины крови: 7-20 мг / дл
Креатинин сыворотки: 0.5-1,4 мг / дл
Мочевая кислота: 2,0-7,5 мг / дл
Калий: 3,5-5,3 мэкв / л
Фосфор: 2,5-4,8 мг / дл
Кальций: 8,8-10,3 мг / дл
Выпуск миоглобина в кровоток является важным показателем значительного повреждения мышц. Нормальные уровни составляют менее 85 нг / мл (но зависят от нормальных лабораторных показателей). Первоначально значения миоглобина в сыворотке крови выше, чем в моче. Как только миоглобин очищен от тела, эти результаты перевернуты. Таким образом, лучше всего следовать обоим этим значениям во время процесса заболевания.
Значения креатининфосфокиназы являются маркером мышечного повреждения и могут быть очень высокими при травмах.
Другие возможные диагнозы
Синдром лизиса опухоли
Тепловой удар
Усиленный рабдомиолиз
Высоковольтное поражение электрическим током
Диагностические тесты
сывороточный и мочевой миглобин
Креатининфосфокиназа
Стандартный указатель уровня мочи (гемопозитивная моча при отсутствии эритроцитов предполагает миоглобинурию.Этот тест положительный только в 50% случаев, и, следовательно, нормальный уровень мочи не исключает миоглобинурию).
4. Специальное лечение
высвобождение
Вывод должен быть быстрым, так как время захвата конечности прямо пропорционально развитию синдрома раздавливания. Основные меры жизнеобеспечения следует начинать с оценки дыхательных путей, дыхания и кровообращения, особенно установления внутривенного доступа. По возможности, реанимацию следует начинать до высвобождения, особенно в конечностях, задержанных> 4 часов.Следует также обратить внимание на возможность сопутствующей травмы (переломы, повреждение органов, травмы позвоночника и очевидное кровоизлияние). Кислород с высоким расходом должен быть запущен, и пациент должен быть переведен в медицинское учреждение как можно скорее.
Применение турникетов в течение> 2 часов может привести к рабдомиолизу и повреждению сосудов. и, следовательно, текущий консенсус заключается в том, чтобы избегать использования турникетов. Есть несколько теоретических преимуществ применения турникетов. особенно у пациента, у которого внутривенный доступ не может быть получен до высвобождения захваченной конечности.Турникеты могут задерживать начало синдрома реперфузии в раздавленной конечности, а также контролировать кровотечение. Но если применяется. турникеты не должны выпускаться до того, как станут доступными медицинские учреждения.
Все попытки должны быть сделаны, чтобы сохранить раздавленную конечность. Ампутации следует рассматривать только как спасительную меру. Если вытащить невозможно. ампутация до высвобождения силы сдавливания задержит начало синдрома реперфузии и системные последствия синдрома раздавливания.
Жидкая реанимация
Основой лечения является внутривенный доступ и реанимация. Это должно начаться до начала синдрома высвобождения и реперфузии. Агрессивная реанимация с использованием теплого физиологического раствора рекомендуется для устранения метаболического ацидоза, улучшения каскада коагуляции и предотвращения почечной недостаточности. Лактата Рингера следует избегать, так как он содержит калий. Следует избегать декстрозы до разрешения шока и установления нормоволемии. Катетер Фолея должен быть вставлен как можно раньше.
Некоторые общие рекомендации по реанимации жидкости:
• от 1 до 1,5 л / ч для молодых людей
• 20 куб. См / кг / ч для детей
• 10 куб. См / кг / ч для пожилых людей
Целевой объем мочи
• Взрослые:> 50 куб. См / ч
• Дети:> 2 куб. См / кг / час
Во время высвобождения
Это может длиться 4-6 часов или дольше. Начните внутривенные жидкости (предпочтительно Нормальный физиологический раствор) в 1 л / час.
После высвобождения
Организовать для перевода в больницу.
Вставьте инвазивный мониторинг (центральная линия и артериальная линия) и катетер Фолея. Тщательно контролировать артериальное давление и мочеиспускание.
Продолжить реанимацию нормальным физиологическим раствором со скоростью 1 л / ч.
После достижения нормоволемии чередуйте с 5% раствором декстрозы.
Некоторые общие рекомендации по реанимации жидкости:
• от 1 до 1,5 л / ч для молодых людей
• 20 куб. См / кг / ч для детей
• 10 куб. См / кг / ч для пожилых людей
Целевой объем мочи
• Взрослые:> 50 куб. См / ч
• Дети:> 2 куб. См / кг / час
После госпитализации
Бикарбонат натрия (50 мэкв / л) добавляют в каждую вторую или третью бутыль с декстрозой для поддержания pH мочи> 6.5. Постоянно следите за выходом мочи.
После доказательства адекватного выделения мочи:
Начало 20% маннита (1-2 г / кг массы тела) в течение 4 часов.
Выход мочи должен поддерживаться на уровне 8 л / сут (кроме пожилых) и может потребовать инфузии 12 л / сут.
Маннит также обладает способностью снижать внутриведомственное давление в раздавленных конечностях.
Маннитол не следует назначать пациентам с анурией, его следует начинать после документирования выхода мочи.
Маннит также удаляет свободные радикалы кислорода и может помочь предотвратить повреждение паренхимы почек, сердечной и скелетной мышц, которые могут возникнуть во время реперфузии.
Метаболический алкалоз
Если рН артериальной крови составляет> 7,45 (вторично по отношению к введению бикарбоната), ацетазоламид можно назначать в качестве в / в. болюс 500 мг.
Нарушения электролита
Гиперкалиемия, гиперфосфатемия и гипокальциемия должны подвергаться агрессивному лечению.
Rewarming
Пациенты, оказавшиеся в ловушке, имеют высокий риск гипотермии как первичной, так и вторичной.Хотя гипотермия может быть защитной, крайне низкие температуры ядра были связаны с нарушениями свертываемости крови, гиперкалиемией и аритмией сердца. Исследования показали, что менее агрессивное согревание связано с повышенной смертностью. Агрессивные методы согревания следует использовать как можно скорее (теплые внутривенные жидкости, теплые воздушные одеяла, тепловые лампы, нагретые дыхательные газы, мочевой пузырь и перитонеальный лаваж, можно рассмотреть теплые клизмы и, в конечном счете, искусственное кровообращение в случаях глубокой гипотермии).
Обезболивание
Боль обычно поздний признак. (В раннем возрасте раздавленные конечности являются лишь слегка болезненными вторичными по отношению к нейропраксии и могут маскировать синдромы компартмента.)
Калиевые связующие
Гиперкалиемия — одно из самых фатальных осложнений травмы. Полистиролсульфонат натрия следует назначать перорально или ректально для предотвращения гиперкалиемии во время реперфузии. Обычная доза составляет 15 г в день.
Аллопуринол
Аллопуринол является ингибитором ксантиноксидазы, а также снижает выработку свободных радикалов кислорода.Сокращение выработки мочевой кислоты также может быть защитным и может помочь предотвратить повреждение почечной паренхимы.
Прочие диуретики
Другие диуретики (фуросемид, дофамин, ингибиторы ангиотензинпревращающего фермента) использовались с очень ограниченным успехом.
Амилорид: калийсберегающий диуретик, который ингибирует натрий-водородный и натриево-кальциевый обмен. Снижение внутриклеточного кальция улучшает сократительное и метаболическое восстановление при постишемической реперфузии.
Бензамил: аналог амилорида, который еще более эффективен в своей способности блокировать обмен натрия с кальцием
Кальций
Гипокальциемия распространена.Вводимый кальций быстро улавливается в поврежденной мышце и не корректирует сывороточный кальций. Кроме того, когда болезнь прогрессирует и миоциты умирают, кальций высвобождается в системное кровообращение, вызывая гиперкальциемию отскока. Таким образом, коррекция гипокальциемии и введение кальция не рекомендуется, если только это не требуется для сердечной аритмии и гиперкалиемии.
Диализ и гемофильтрация
Олигурия или анурия в ответ на лечение, флюидотерапия, перегрузка объемом и повышение уровня калия в сыворотке (47 мг-экв / л) являются показателями необходимости диализа.Диализ обычно требуется 2 или 3 раза в день в течение 13–18 дней для восстановления функции почек и оттока мочи. Все виды заместительной почечной терапии (прерывистый гемодиализ, постоянная заместительная почечная терапия и перитонеальный диализ) должны рассматриваться в зависимости от наличия.
Сепсис
Сепсис является основной причиной смертности от раздавливания. Раневые инфекции, перитонит или пневмонит и открытые травмы следует лечить агрессивно, а высококалорийное кормление следует начинать для предотвращения дефицита питательных веществ.
Гипербарическая кислородная терапия
Гипербарическая кислородная терапия предотвращает вторичные повреждения и делает жизнеспособными частично поврежденные ткани. Увеличивает количество кислорода, растворенного в плазме. Считается, что гипероксия имеет несколько преимуществ. Радиус диффузии больше, и кислород поступает в недостаточно перфузированную ткань. Это также вызывает сужение сосудов и уменьшает капиллярный транссудат и интерстициальный отек, тем самым замедляя развитие синдрома компартмента. Это также предотвращает адгезию нейтрофилов и предотвращает вторичные травмы.Он имеет прямое бактерицидное действие на анаэробные организмы. Он также усиливает дифференцировку фибробластов, синтез коллагена и ангиогенез, что приводит к увеличению скорости закрытия раны в гипоксических тканях.
Актуальная терапия отрицательного давления
Показано, что это улучшает заживление ран. В исследованиях на животных было установлено, что уровни циркулирующего миоглобина значительно снижаются, и, следовательно, прекращается прогрессирование до острой почечной недостаточности (ARF) и синдрома системного раздавливания.
желудочный пентадекапептид БПЦ 157
Это экспериментальный препарат, который помогает при заживлении ран. Механизм действия основан на его способности увеличивать образование ретикулина и коллагена. К сожалению, это еще не коммерчески доступно.
Конечная точка
Обычно к 3 дню — миоглобин выводится из мочи.
Жидкая реанимация:
• от 1 до 1,5 л / ч для молодых людей
• 20 куб. См / кг / ч для детей
• 10 куб. См / кг / ч для пожилых людей
Целевой объем мочи:
• Взрослые:> 50 куб. См / ч
• Дети:> 2 куб. См / кг / час
Бикарбонат натрия (50 мэкв / л) добавляют в каждую вторую или третью бутыль с декстрозой для поддержания pH мочи> 6.5. Постоянно следите за выходом мочи.
20% маннит (1-2 г / кг массы тела) в течение 4 часов.
Если рН артериальной крови составляет> 7,45 (вторично по отношению к введению бикарбоната), ацетазоламид можно назначать в качестве в / в. болюс 500 мг.
Kayexalate для гиперкалиемии — максимум 15G в день.
Пациенты, которые не реагируют на гидратацию и форсированный диурез, обычно нуждаются в гемодиализе. Большинство пациентов, у которых уровень креатинина в сыворотке крови превышает 1.7 мг / дл и до трети всех пациентов с рабдомиолизом требуют гемодиализа.
5. Мониторинг заболеваний, последующее наблюдение и их устранение
-
Получите начальную сыворотку КПК.
-
Мониторинг мочи ежечасно.
-
Монитор рН мочи ежечасно.
-
Газ артериальной крови каждые 4 часа
-
последовательных электролитов каждые 6 часов
-
булочек и креатинина каждые 8 часов
-
Давление в отсеке каждые 4 часа
-
Инвазивный мониторинг (катетер центральной линии и легочной артерии) может потребоваться у пациентов с заболеваниями сердца и легких.
Поддержка интенсивной терапии может потребоваться при осложнениях синдрома раздавления. Пациентам, которые становятся олигурическими или анурическими, вероятно, потребуется диализ. Пациентам с острой почечной недостаточностью может потребоваться длительный диализ и может потребоваться последующее наблюдение.
Патофизиология
Патофизиология начинается с повреждения мышц и гибели мышечных клеток.
-
Немедленное разрушение клеток.
-
Прямое давление на мышечные клетки: прямое давление заставляет мышечные клетки становиться ишемическими.Происходит анаэробный метаболизм, вырабатывающий молочную кислоту. Ишемия вызывает протекание клеточных мембран.
-
Сосудистый компромисс: крупные сосуды сжимаются, что приводит к потере кровоснабжения мышечной ткани.
-
Травмированная мышечная ткань выделяет токсины. Сила дробления может служить защитным механизмом, предотвращающим попадание этих токсинов в центральную циркуляцию.
-
После высвобождения токсины оказывают свое системное действие.
Аминокислоты и другие органические кислоты — ацидоз, ацидурия и дисритмия
Креатинфосфокиназа — маркеры повреждения от раздавливания
Свободные радикалы, супероксиды, пероксиды — образуются при повторном введении кислорода в ишемическую ткань
Гистамин — вазодилатация, бронхоспазм
Молочная кислота — основной источник ацидоза и дисритмии
Лейкотриены — повреждение легких (респираторный дистресс-синдром взрослых) и повреждение печени
лизоцимы
Миоглобин — осаждается в почечных канальцах, особенно при ацидозе с низким рН мочи; приводит к почечной недостаточности
Оксид азота — вызывает расширение сосудов, что ухудшает гемодинамический шок
Фосфат — гиперфосфатемия вызывает осаждение кальция в сыворотке крови, что приводит к гипокальциемии и дисритмии
Калий — гиперкалиемия вызывает нарушения ритма
Простагландины — расширение сосудов, повреждение легких
Пурины (мочевая кислота) — могут вызвать дальнейшее повреждение почек
Тромбопластин — диссеминированное внутрисосудистое свертывание
-
Третий интервал.Протекающие клеточные мембраны и капилляры вызывают накопление внутрисосудистой жидкости в поврежденной ткани.
-
синдром купе
-
Время травмы и гибели клеток зависит от силы разрушения.
-
Скелетные мышцы могут переносить ишемию до 2 часов без постоянных повреждений, обратимое повреждение клеток происходит через 2-4 часа и через 6 часов начинается необратимый некроз тканей.
-
Прямое повреждение от разрушающих сил приводит к разрушению клеточной мембраны и открытию внутриклеточных натриевых и кальциевых каналов.
-
Это превращает кальций и натрий в гипоксические клетки и повреждает белки миофибрилл и приводит к ухудшению дисфункции клеточных мембран и высвобождению АТФ-ингибирующих нуклеаз.
-
Травма от раздавливания может вызвать гиповолемию вследствие потери геморрагического объема и быстрого смещения внеклеточного объема в поврежденные ткани.
-
Острая почечная недостаточность вызвана гипоперфузией почек. Это может усугубляться формированием слепка и механической закупоркой нефронов миоглобином.
-
Реперфузия приводит к увеличению активности нейтрофилов и высвобождению свободных радикалов. Супероксид и перекись водорода реагируют с образованием гидроксильного радикала (ОН), который повреждает клеточные молекулы и вызывает перекисное окисление липидов. что приводит к разрушению клеточной мембраны и лизису клеток.
-
При реперфузии
также выделяются калий, фосфор и миоглобин. Миоглобин отвечает за ARF, которая может возникнуть при синдроме.
Эпидемиология
Рабдомиолиз встречается у 85% пациентов с травматическими повреждениями.
У 10–50% пациентов с рабдомиолизом развивается ARF.
У пациентов с почечной недостаточностью, вызванной рабдомиолизом, смертность составляет приблизительно 20%.
Смертность выше у пациентов с синдромом полиорганной дисфункции.
Жертвы стихийных бедствий, как сообщается, имеют 20% случаев травмы раздавить.
40% выживших после высвобождения, как сообщается, получили травмы от раздавливания.
Прогноз
-
Сокрушенный торс — Увеличивает смертность
-
Наличие «смертельной триады травм» (ацидоз, коагулопатия, гипотермия) — повышает уровень смертности
-
Развитие ARF (выход мочи <20 мл / час, мочевина> 40 мг / дл и креатинин> 200 ммоль / л) — увеличивает уровень смертности
-
Физиологические и анатомические системы подсчета очков. Повышает уровень смертности
-
Количество раздавленных конечностей (1 = 50%, 2 = 75%, 3 = 100%) — вероятность развития ARF
-
Исходная сыворотка CK> 5000 Ед / л — вероятность развития ARF и необходимость гемодиализа
-
Обезвоживание на презентации — Вероятность развития АРФ
-
Сывороточный фосфор — Вероятность развития АРФ
-
Бикарбонат сыворотки <17 ммоль / л - вероятность развития АРФ
-
Повышение уровня мочевины и креатинина на презентации — вероятность развития АРФ и необходимость гемодиализа
-
Гипокальциемия — вероятность развития АРФ
-
Повышенный пик сывороточной мочевой кислоты — вероятность развития АРФ
-
Сывороточный альбумин — ниже нормы — общее состояние здоровья и восприимчивость к АРФ
-
Гиперкалиемия (+ гипокальциемия) — K> 7 мэкв / л — Риск аритмий и остановки сердца (ранний признак) и предиктор развития ARF
-
Сывороточный лактат — Выше нормы — Наличие лактоацидоза
-
Сыворотка противмиоглобин мочи / время — Клиническое течение синдрома раздавливания
-
Микроальбуминемия — вероятность развития АРФ
-
сывороточная амилаза — кишечная ишемия и возможное развитие SIRS
Особые соображения для медсестер и смежных медицинских работников.
Н / Д
Какие доказательства?
Jagodzinski, NA, Weerasinghe, C, Porter, K. «Раздавленные травмы и синдром раздавливания — обзор. Часть 1: системная травма ». Травма. том 12. 2010. С. 69-88.
Jagodzinski, NA, Weerasinghe, C., Porter, K. «Раздавленные травмы и синдром раздавливания — обзор. Часть 2: местная травма ». Травма. том 12. 2010. С. 133-48.
Север М.С., Ванхолдер Р. Ламейр Н. «Управление травмами, связанными с раздавливанием после бедствий». N Engl J. vol. 354. Med2006. С. 1052-63.
Майклсон, М. «Разрушение и синдром раздавливания». World J Surg. том 16. 1992.С. 899-903.
Copyright © 2017, 2013 Поддержка принятия решений в медицине, ООО. Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не оплачивал контент, предоставляемый Decision Support in Medicine LLC. Лицензионное содержимое является собственностью и авторским правом DSM.
,2.1. Механизм травмирования
2.1.1. Эпоха земледелия
Этот период привел к самым разрушительным последствиям травмы сборщика кукурузы, впервые описанной Робинсоном в 1955 году, а затем Кэмпбеллом в 1979 году, а затем Горше в 1988 году [5, 6, 7], а затем в равной степени, если не более разрушительной травмы шнека зерна, которые режут полосы на нескольких уровнях [8, 9]. В середине 1960-х и начале 1970-х годов, когда нефтяное эмбарго арабских государств отвлекало источники энергии от топлива к дровам, в 1966 году Хейкок сообщил о более высокой частоте травм с помощью деревообрабатывающего инструмента [10], современной (и фаталистической) версии. из них травмы бензопилой или циркулярной пилой (рис. 1) [11] и травмы моторизованного дровосека [12].Появление индустриализации в сельскохозяйственном секторе привело к тому, что сельскохозяйственные машины и связанные с ними травмы в 1980-х и 1990-х годах стали проблемой из-за высокого уровня загрязнения [13, 14].
Рисунок 1.
A, B: циркулярная бензопила, используемая для резки мяса, прошла через 3-е пространство этого джентльмена, повредив сухожилия сгибателей, нервы и шкивы, а также C: создавая зазор в проксимальной фаланге, соответствующий калибру пилы , D: Хотя вторичная инфекция усложнила заживление, лоскут выжил и функция восстановилась.
2.1.2. Индустриальный век
Появление индустриального века привело к нанесению увечий рабочим, которые крутят шерсть на кардере для электрической шерсти [15], получив уникальную травму, когда пальцы подвергаются давлению, а шипы наносят ужасающий вид. но доброкачественная травма (рис. 2).
Рисунок 2.
A, B: Изображения взяты из блога фильтра Strauch [16], на котором изображено, как подается шерсть и как выглядит машина. C: Клиническая картина, где цифры (в основном, средние и проксимальные фаланги) раздавлены.D: Приблизительно шипы, в зависимости от их длины и длины, наносят минимальный вред. E: У этого джентльмена не было неврологического дефицита, и сгибатели были в порядке, как можно видеть.
Дети стали жертвами в 80% случаев «травмы от вырубки», как было сказано Макколлумом, впервые описанным в 1938 году [17]. Это привело к хаосу в течение 45 лет, пока производство не было остановлено в 1983 году с помощью законодательства [18]. В конце 1960-х и начале 1970-х годов поток детей попал в руки эскалаторов и мясорубок, каждый из которых представил свой уникальный механизм и вызов [19, 20].Первый в первую очередь вызвал глубокое отторжение или дегловацию (рис. 3), в то время как последний имел два уровня травмы: многоуровневая режущая травма, сначала похожая на миниатюрный шнек (рис. 4), и механизм измельчения, поддерживаемый позже.
Рисунок 3.
Против часовой стрелки сверху слева: 3-летняя девочка поймала свою левую руку в эскалаторе, когда она упала, и оторвалась от всех пальцев. Только середина покраснела после реплантации. Как было показано, было сильное скручивание и отрыв.
Рисунок 4.
Ручная мясорубка не так опасна, как электрическая. Мясо помещается в воронку, вдавливается и втягивается в механизм мини-шнека (вытянутый снаружи черной трубки), который затем выталкивает его через небольшие перфорации (диаметром 2–3 мм). Если рука поймана, она будет разрезана на полосы и выдавлена через выходной механизм; не подлежит ремонту или реконструкции. Обычно аппарат должен быть доставлен в больницу, а пациент перед наркозом помещен под наркоз.
Особой, но не исключительной для Южной и Юго-Восточной Азии является машина для экстракции сока сахарного тростника, которая была описана в 1999 году [21] и также эволюционировала от ручной до электрической. Это привело к разрушительным травмам, похожим на травмы на раскатывателе теста [22] с компонентами измельчения, сжатия и отрывания, что затрудняет спасение цифр [23]. По нашему опыту, большинство из них в конечном итоге с пястной ладонью для машины очень не прощают, и инфекция из-за бактериального загрязнения затрудняет искоренение, требуя тщательной, многократной повторной подкормки в первичной обстановке (Рисунок 5).Еще одна уникальная азиатская травма — это лапшевая машина, которая вызывает травму отрыва (рис. 6), о которой в английской литературе только одна статья упоминает мимоходом [24]. Более распространенной, но менее известной является машина для измельчения кокосовых орехов, которая причиняет аналогичные травмы зерновому шнеку (и мясорубке), но в меньшем масштабе (рис. 7).
Рисунок 5.
A: Кормушка для машины для извлечения сока из сахарного тростника (правая белая стрелка) — это то место, куда вталкивается трость. Он сжимает трость между двумя роликами (левая белая стрелка, вставка) с регулируемой шириной между (8–15 мм).B, C: Помимо причинения сильного раздавливания (дистального к проксимальному) и искажения конечности, существует также обширное отрывание, поскольку жертва обычно пытается вытянуть руку в направлении, противоположном роликам. D-F: Это был единственный пациент из шести случаев в течение двухлетнего периода [23], у которого большой палец остался нетронутым. Обычно были избавлены только метакарпалы, и сохранение оставшихся было трудной, если не невозможной задачей.
Рисунок 6.
A, B: 5-летнему мальчику зацепили левую руку в эскалаторе, и радиальная сторона была полностью опущена.Вены также были тромбированы, но мы могли анастомозировать один сосуд на большом пальце. C, D: Как можно видеть, большой и указательный пальцы были еще розовыми через неделю, но часть кожи среднего пальца (только) была некрозирована.
Рисунок 7.
A: Кокосовая терочная машина. Меньшая версия зернового шнека, но такая же разрушительная. Обычно эти устройства должны быть удалены с помощью пожарной части, а иногда под седацией или анестезией. B, C: Обширное разрушение кости и мягких тканей наблюдается на двух уровнях.
В категории транспортное средство категории относится к промышленным транспортным средствам с электроприводом (PIV), и хотя в литературе описывается, как 70% травм PIV связаны с вилочными погрузчиками [25], нет конкретных статей о травмах рук, вызванных вилочными погрузчиками [26]. Мы считаем, что это особая сущность, с которой нужно иметь дело, потому что она наносит значительный ущерб скелету, а также мягким тканям и требует жесткой и быстрой фиксации, лучше всего достигаемой с помощью простой формы мини-внешнего фиксатора (Рисунок 8).Весна и зима принесли свои собственные травмы на роторных газонокосилках и снегоуборщиках [28], в то время как автомобиль оставил свой собственный особый знак, описанный Харрисом и Чартерсом как травма при опрокидывании или перекладина 1978 года, соответственно [29 , 30], а затем Mehrotra и Crabb в качестве травм рук, полученных при опрокидывании автомобиля [31]. Как правило, жертва будет держать руку за окном во время несчастного случая, или ее будут касаться гравием — то, что мы называем «травмой тормозной колодки» (рисунок 9).
Рисунок 8.
A, B: Этот джентльмен был супервайзером, который непреднамеренно попал в свою правую (доминирующую) руку между балкой потолка и зубцами вилочного погрузчика. C: Четкая линия повреждения (переломы) видна на проксимальной и средней фалангах. У него было заболевание сердца, и нам дали 2 часа, чтобы все исправить. D-F: мини-внешние фиксаторы от Waldemaar Link® [27] сделали возможной быструю и жесткую фиксацию, и в течение 5 дней видна подвижная рука. G, H: 3 месяца после операции, он имеет хороший диапазон движений и способен захватить.
Рисунок 9.
A, B: 30-летний капитан армии получил травму при опрокидывании в своей машине и ударил металлическим разделителем, который почти отрубил правую руку на уровне радио-запястья. Он поступил из другой больницы через 20 часов. Была предпринята попытка спасения, потому что это была его правая рука. C, D: реваскуляризация, санация и восстановление сухожилия, выполненные через 24 часа после травмы и проведенные с помощью проводов Киршнера и внешнего фиксатора. E: Инфекция разрушила реваскуляризацию, и через 3 дня мышцы затемна стали некротическими.F: Однако луч большого пальца ампутировали только после задержки в 5 дней. G, H: Был выполнен свободный боковой лоскут бедра, чтобы закрыть дефект, и я: Битва с инфекцией была, наконец, выиграна год спустя. Дж .: Он чувствовал себя «функциональным», хотя потерял большой палец и не хотел опрашивания.
2.1.3. Информационный век
В эту эпоху электрооборудование и электропроводка имели специфические струнные травмы, описанные Морганом в 1984 году [32] и веревками Кирвана и Скотта в 1988 году [33].Шнуры приемника телефона-автомата [34] и шнуры дрели также вызывают аналогичные травмы, когда шнур оборачивается вокруг руки или предплечья, как тиски, прерывая кровоснабжение и вызывая ишемию конечности (Рисунок 10).
Рисунок 10.
Глубокие вмятины, вызванные электрическим шнуром (черные стрелки на A и B), можно увидеть с соответствующими отметками на рентгенограммах (синие стрелки на C & D), а также травмой кости. У этого пациента до открытого сокращения и внутренней фиксации сосуды исследовали и обнаружили, что они не повреждены, но находятся в спазме.Спазм сосудов был преодолен 10% ксилокардом и теплым физиологическим раствором, а затем была проведена костная фиксация (E, F).
2.1.4. Спорт
Во время игры в футбол был описан ряд различных типов травм рук, но в основном это переломы или связанные травмы связок с меньшим количеством разрушающего элемента в тканях [35]. Каратэ — это спорт, который может привести к травме руки или предплечья, поскольку рука используется в качестве оружия для разрушения кирпича и другого оборудования [36].
Таким образом, мы можем видеть спектр изменений в характере колотых травм кисти, но, хотя причина может быть иной, механизм и связанные с этим эффекты все еще представляют проблему для современного хирурга кисти.
2.2. Патомеханика
Патомеханика травмы от раздавливания будет зависеть от способа получения травмы. Нанесенный ущерб связан с силой повреждения (оба в направлении величины и в направлении ) , скоростью удара и площадью поверхности дробления.Полученный ущерб также зависит от места травмы, окружающей кожи и ее содержимого.
Таким образом, зона травмы, полученная , является функцией приложенной силы , скорости и ширины нарушающего объекта. Эти три основных фактора будут определять исход и степень травмы. Продолжительность сжатия , а также факторы усугубления, такие как трения , тепла , холода , химикатов и загрязнения , добавляют дополнительный ущерб поврежденному участку.
2.2.1. Величина силы и скорости
Сила может быть с низким энергопотреблением механизм с результирующей закрытой травмой и меньшим количеством стигматов повреждения. Как правило, это может быть связано с закрытием двери или выдвижного ящика на кончике пальца, что вызывает подъязычную гематому, травму ногтя, деформацию молотка или перелом пучка дистальной фаланги (рис. 11). Более мягкие могут даже не присутствовать в отделении скорой помощи, но могут быть замечены позже в клинике. Более тяжелая форма, особенно у детей, называемая переломом Сеймура, возникает, когда на ногтевой пластинке проксимально протекает связанная с этим травма ногтя и перелом дистальной фаланги (P3) (Солтер Харрис I) через эпифиз (рис. 12).Средний палец, являющийся самым длинным, является наиболее часто вовлеченным. Положение и нестабильность мягких тканей диктуют необходимость оперативного восстановления и фиксации, в противном случае осложнения могут включать инфекцию, нарушения ногтей, остановку роста и деформацию [37].
Рисунок 11.
A: Типичная травма кончика пальца у ребенка из-за попадания в ящик или дверной косяк. Обратите внимание на выдавливание проксимальной ногтевой пластины. B: Простое сокращение ногтевой пластины под GA требуется с C, D: Наложение шва на пульпу с иглой Vicryl® 7/0.
Рисунок 12.
A: Типичный перелом Сеймура с гематомой и отрывом ногтевой пластины от основания и деформацией сгибания среднего пальца. Эта деформация происходит из-за метафизарного прикрепления сгибателя к дистальной фаланге (P3), в то время как прикрепление разгибателя является более проксимальным в эпифизе. B, C: рентген показывает перелом через эпифизарную пластинку, но он может быть пропущен в представлении AP. D: ногтевая пластинка приподнята, и два параллельных разреза кожи, поднимающих эпонихий, показывают перелом ногтевого ложа в зародышевой матрице.E: перелом уменьшается, затем F, G: закреплен. H: Мы используем шпатель 7/0 Vicryl® для наложения швов на ногтевое ложе. I: после ремонта ногтевая пластина вставляется под одноименную складку. Дж .: Через 2-3 недели ногтевую пластину можно снять, чтобы вырастить новый ноготь.
Сила с высокой энергией с высокой скоростью удара может привести к серьезному повреждению не только в месте удара, но также может вызвать отрыв проксимальной части от динамического усилия отрыва руки. Эти травмы возникают в результате дорожно-транспортных происшествий или штамповочных прессов высокого давления, таких как печатные машины (Рисунок 13).
Рисунок 13.
Левая рука попала в печатный станок. Чернильные пятна видны на пятнах на руке. Чтобы обеспечить точную оценку кровообращения, их следует удалить. По дорсальной части среднего пальца над проксимальной фалангой видны разрывы в продольном направлении, а также перелом в области ладоней (кожный крючок).
2.2.2. Направление силы
Механизм дробления может быть одноплоскостным , как в тяжелом предмете, падающем с высоты на руку, или многоплоскостным со связанным крутящим моментом или тяговым усилием .Зерновые шнеки оказывают скручивающее усилие и используются для подъема зерна, и они вызывают характерные множественные полосы, равноудаленные от витков спирали лопасти шнека, притягивающих конечность с каждым оборотом (Рисунок 14). Аналогичный механизм используется в мясорубке и машине для кокосовой терки (рис. 4, 7). Пример силы тяги можно увидеть на травмах роликовых ремней (рис. 15), а также на травмах, вызванных машиной для извлечения сока сахарного тростника, где могут возникать сильные отслоения или отслоения тканей из-за тянущего действия, а также разрушительная суперинфекция к микробному ( Pseudomonas Ae ) загрязнению [23].
Рисунок 14.
Механизм зернового шнека использует принцип Архимеда для сбивания воды или зерна против силы тяжести. Спиральные лопасти находятся на расстоянии приблизительно 6 дюймов друг от друга (w), а диаметр (d) трубки также составляет 6 дюймов. Таким образом, шаг 1–1. Он работает со скоростью 800–900 оборотов в минуту и, следовательно, перемещает зерно со скоростью 400 футов в минуту или 7 футов в секунду!
Рисунок 15.
Верхний ряд: A, B: показывает руку инженера, попавшего в неисправную работающую конвейерную ленту.Обратите внимание на «свернутые» складки кожи и то, как сухожилия сгибателей остаются нетронутыми. C, D: Все, кроме его указательного и большого пальца, были изуродованы, что давало ему пинцетную хватку. Нижний ряд: E: 32-летний инженер-механик также получил палец в роликовом ремне, который задевал радиальную половину его доминирующего указательного пальца ®, оставляя только кусочек свернутой кожи (белая стрелка), который F: использовался как пересадка кожи при восстановлении и стабилизации скелета. G: У него было только 20 ° сгибания после удаления внешнего фиксатора через 6 недель.H, I: Реконструкция была выполнена с использованием костного трансплантата и плакировки, через 4 месяца после травмы и физиотерапии. Дж .: Размер меньше, но он имеет полную мощность и двухточечную дискриминацию 4 мм. К. Рентгенограммы показывают хорошее слияние DIPJ и четкого PIPJ. Конечная ПЗУ была 10–75 °.
2.2.3. Ширина разрушающего усилия
Ширина орудия травмы определяет глубину и степень повреждения кости и мягких тканей.
Давление = Сила на единицу площади.
Следовательно, для той же силы, чем меньше единичная площадь, тем выше давление, сконцентрированное в этой минутной зоне.Таким образом, острый инструмент с меньшим усилием (острый нож = ампутация) может прорезать ткань, тогда как сжатие в более широкой области (удар = разрыв в разрыве) может привести к более серьезной травме.
Также важно направление силы, будь то вдоль плоскостей ткани или перпендикулярно ей. Таким образом, сосуд может быть разрезан поперечным способом — в случае полного пересечения он переходит в спазм и сокращается, но частичный может оставаться открытым и все еще кровоточить — или рассыпаться по всей его длине (рис. 16).Последний обычно сопровождается гиповолемическим шоком из-за обильного неконтролируемого кровотечения. Надевание под давлением должно быть применено, и исследование проведено в операционной.
Рисунок 16.
Ушиб ножом правой руки молодого джентльмена, у которого гемодинамическая нестабильность при нарушении кровообращения в правой верхней конечности. Плечевая артерия была полностью разорвана (удерживается в зажимах бульдога — сплошные стрелки) и находилась в спазме, но вена была зубчатой (полая стрелка) острым инструментом, использованным в этом нападении, и виновником обильного кровотечения.Фото любезно предоставлено профессором Лим Бенг Хаем, отдел HRM, NUH.
2.2.4. Место травмы
На тыльной стороне кисти имеется минимальное заполнение мягких тканей, и она относительно уязвима для травм костей . Перелом пястной кости обычно происходит с прямым ударом по тыльной поверхности кисти. Травма костей часто возникает в результате воздействия высоких энергий тупыми предметами, связанными с факторами силы, скорости и ширины поражающих предметов, и может присутствовать в спектре различной глубины поражения и измельчения (рис. 17), от вскрытия надкостницы до однокортикального перелом, поперечный, косой, спиральный или раздробленный перелом, сегментарный перелом и сегментарная потеря кости.
Рисунок 17.
Изменение глубины поражения костей: рентгенологические особенности A, B: перелом единорога, который был первоначально пропущен в отделе A & E, C: короткий спиральный перелом 2-й пястной кости, и D: потеря сегментарной кости в проксимальной фаланге ширина которой соответствует толщине шлифовального топора.
Мягкие ткани над ладонью довольно хорошо защищены толстой и высокочувствительной гладкой кожей. Нервно-сосудистые пучки и повреждения сухожилий сгибателей редко наблюдаются при закрытых повреждениях.При открытом переломе фаланг необходимо искать связанные с ней сосудистые и сгибательные повреждения сухожилий. Сухожилия сгибателей очень устойчивы к травмам и, как правило, являются последними, которые должны быть отделены (Рисунки 5 и 15B). В среднем ладонном пространстве, которое является относительно ограниченной областью, содержащей мягкие ткани, содержащиеся в толстой фасции, внезапное сжатие под высоким давлением может привести к разрывным травмам, приводящим к разрыву и выдавливанию мышц (Рисунки 18, 19).
Рисунок 18.
A, B: доминирующая правая рука этой женщины была зажата между двумя сжимающими поверхностями и устойчивыми разрывными разрывами на указательном, среднем и безымянном пальцах, но сухожилия сгибателей можно увидеть нетронутыми.Шкивы, однако, должны были быть реконструированы. C, D: Тяжесть измельчения можно оценить на рентгенограммах. E, F: Указательный палец имел хорошее пополнение и был зафиксирован поперечными k-проводами: G. Средний палец не мог быть спасен из-за серьезного повреждения обоих цифровых сосудов. Периостальная втулка проксимальной фаланги была раздроблена, а также проведение реконструкции замедлило бы восстановление руки в целом. H, I: безымянный палец имел множественные раздробленные переломы, и его пришлось реваскуляризировать.Она продолжала лечить с некоторой жесткостью, но у нее были функции сжатия и захвата.
Рис. 19.
A: 30-летний мужчина поймал левую не доминирующую руку на 200-килограммовой компрессионной машине, когда сам управлял рычагом. Повторная обработка могла быть сделана только 6 часов спустя. Вставка: После удаления гематомы было замечено, что мышцы были ишемическими, шкивы разорвались и сустав MCP был смещен. B: Сустав был уменьшен и удерживался с K-проводом. Тазарные мышцы, которые были некротическими, должны были быть удалены, и запястный туннель был выпущен в ожидании отека.Он восстановил отличные движения, но, как и ожидалось, уменьшил силу.
2.2.5. Другие факторы
Термический некроз может присутствовать из-за трения, например, при травмах ролика или тепловых, химических и электрических ожогах, которые вызывают частичную или полную толщину оболочки или из-за горячих прессов, что приводит к потере полной толщины даже до глубокий мышечный слой кисти (рис. 20).
Рис. 20.
A, B: Кольцо и мизинцы правой руки этого человека попали в машину для изготовления картонной коробки на фабрике по производству мороженого.Он перенес ожоги всей толщины всех структур вплоть до кости. Ревизионная ампутация должна была быть проведена.
Травма ролика отличается тем, что обычно приводит к появлению дистальных отрывных клапанов и может быть связана с ожогами от трения [38]. Размер зазора между роликами, а также набивкой важен для определения величины и силы дробления. Если есть механизм автоматической остановки, есть некоторая тенденция минимизировать ущерб. Экзаменатор не должен быть одурачен поверхностными ожогами от трения.Травма по коже и глубоким тканям может не проявляться, особенно при закрытой травме или неполном отрыве. Результирующий сдвиг кровеносных сосудов в подкожной плоскости может привести к вторичному тромбозу кровеносных сосудов, что приводит к некрозу жира и отсроченному некрозу вышележащей кожи [39]. Прямая травма мышц или нарушение кровообращения предплечья и кисти могут в конечном итоге привести к ишемической контрактуре Фолькмана, ранним симптомом которой является боль при расширении пальцев (рис. 21).Узкий зазор в роликах неизбежно приведет к сильному разрушению мышц, нервов и каркаса скелета. Для новичка простое руководство по степени раздавливания может быть оценено по степени измельчения кости на рентгеновском снимке (рис. 22).
Рисунок 21.
22-летний мужчина получил травму левой руки до середины плечевой кости. Он разработал ишемическую контрактуру Фолькмана с атрофическим несращением и укорочением перелома его дистального радиуса, что привело к радиальному отклонению.У него также были пятнистые поражения как срединных, так и локтевых нервов, типичные для ишемической этиологии. Рентгенография: остеотомия с укорочением локтевой кости и радиальная костная пластика была сделана, чтобы исправить деформацию наряду с адгезиолизом разгибателей и невролизом срединного и локтевого нерва.
Рисунок 22.
A, B: Сравните эти AP и боковые рентгенограммы с клинической картиной пациента на рисунке 2. Степень измельчения (и смещения) хуже всего в проксимальной фаланге среднего пальца, за которой следует кольцо и маленький.Первые два лучше всего закрепить внутри с помощью мини-пластин. Мизинец может сойти с помощью винтовой фиксации — абдуктор digiti minimi вставляется в основание, в то время как боковая связка прикрепляется к шее. Средняя фаланга указательного пальца также имеет значительное измельчение, но не смещается и будет хорошо работать с мини-внешним фиксатором. Обратите внимание на пробитое отверстие во 2-й пястной кости.
2.3. Патогенез синдрома раздавливания
Сжатие мышечных сегментов конечности является основным механизмом, лежащим в основе патогенеза синдрома раздавливания.Относительный вклад компрессии, приводящей к ишемии мышц и прямому повреждению мышц, приводящему к некрозу, трудно разделить. Было показано, что только механическое сжатие с адекватным сосудистым снабжением (теплая периферия с ощутимыми импульсами) вызывает значительные патологические изменения в скелетных мышцах уже к 60 минутам, как показано Беттером и Штейном и цитируется в работе Бурцштейна и Карлсона [40]. Это сравнимо неблагоприятно с теплым ишемическим временем в 6 часов — без компрессии [41], что привело Бурцштейна и Карлсона к выводу, что скелетная мышца более чувствительна к механическому сжатию, чем ишемия .Это может быть связано с тем, что при сжатии внутримышечное давление может достигать 240 мм рт. Ст. [42], что, как считается, нарушает микроциркуляторное русло скелетных мышц. Это может вызвать изменение функции миоцитов с точки зрения потока кальция через митохондриальные и плазматические мембраны.
Однако при ишемической травме реперфузия приводит к дальнейшему повреждению скелетных мышц, что приводит к чеканке термина «реперфузионная травма». Вредными веществами являются свободные радикалы, полученные из O 2 , такие как супероксид, H 2 O 2 и гидроксильные ионы, которые вызывают повреждение эндотелия паренхимы и микрососудов, особенно при реперфузии.Было показано, что такие соединения, как супероксиддисмутаза (СОД) и каталаза, которые при введении, ингибируют или нейтрализуют эти радикалы, ограничивают реперфузионное повреждение в пораженной ткани и ее микроциркуляторном русле [43, 44].
Krapohl et al. [45] показали, что повреждение травмы артерий, снабжающих кремастерную мышцу у крыс, привело к значительному снижению перфузии скелетных мышц, даже несмотря на то, что кровоснабжение через раздробленный сосуд сохраняется, и это может быть связано с тромбогенными результатами.
В другом интересном исследовании на животных тромболизис последовал за тромбозом в артериях крыс с индуцированными повреждениями раздавливания [46]. Однако, если раздавленные артерии были разделены и ушиты микрососудистым анастомозом, почти все тромбозировались (90%), если только они не были орошены актуальным раствором гепарина, который уменьшал частоту тромбозов, но не способствовал тромболизису.
Оба эти исследования показывают, что локальные повреждения раздавливания артерий заслуживают уважения и что все такие ткани должны быть удалены до микрососудистых анастомозов.Также важно понимать, что тяжесть раздавливания может привести к ампутации пальцев и кисти (рис. 5). Однако при сегментарном раздавливании дистальная ампутированная часть, например руки, может быть относительно неповрежденной (рис. 23).
Рисунок 23.
17-летний случайно поймал свою правую руку в машине, используемой для смешивания красителей на ковровой фабрике. A, B: у него была ампутация ампутации на уровне середины плечевой кости с C: сегментарные переломы радиуса и локтевой кости.Д .: Хотя его рука не пострадала. E: Реперфузия была достигнута в течение 4 часов после травмы, и он достиг хорошей функции своей верхней конечности.
