Протрузия экструзия
Протрузия, экструзия являются стадиями развития заболевания, называемого межпозвоночной грыжей. Как и любую болезнь, грыжу легче вылечить или остановить ее развитие на начальных этапах. Чем отличаются стадии, как вовремя распознать и предотвратить прогрессирование болезни, какие методы диагностики и лечения применяются — читайте в нашем материале.
Этапы развития заболевания

Межпозвонковый диск похож на пончик с начинкой из желе. Он состоит из желеподобного пульпозного ядра, расположенного в центре, и плотного, волокнистого, фиброзного кольца, окружающего ядро.
Межпозвоночная грыжа — это разрушение фиброзного кольца и смещение ядра за границы диска. Выделяют четыре стадии развития заболевания:
- Пролабирование — самое начало заболевания. Дегенеративные изменения диска, произошедшие по ряду причин, приводят к потере упругости и твердости. Позвонок перестает нормально функционировать. Фиброзное кольцо постепенно разрушается, наружная стенка межпозвоночного диска выпячивается и выпирает за границу позвонка.
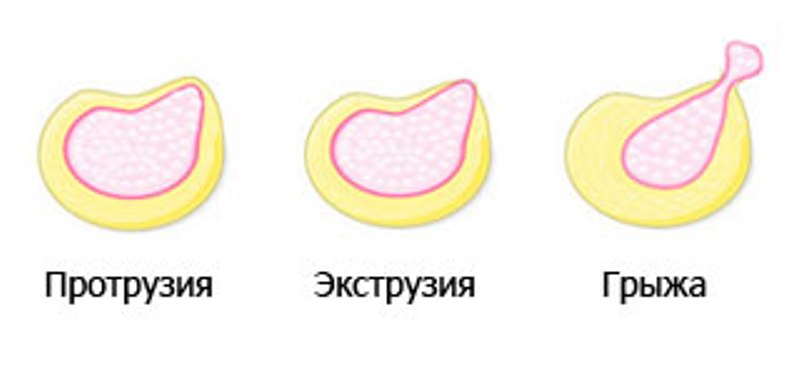
- Протрузия — деформация диска под нагрузкой на позвоночный столб.
- Экструзия — образование отверстия в фиброзном кольце и выход ядра за пределы диска.
- Секвестрация — ядро вытекает в область спинномозгового канала, где проходят нервы.
Пролабирование обычно протекает бессимптомно. Отмечается лишь небольшая усталость от физических нагрузок, которую пациенты игнорируют, и заболевание благополучно переходит к следующим стадиям.
Протрузия и экструзия проявляются болевыми ощущениями, что заставляет пациента обратиться к врачу и обнаружить заболевание. Их мы рассмотрим подробнее далее.
Секвестрация — частный случай протрузии. Она возникает редко и является самым сложным и болезненным случаем, вызывающим тяжелые осложнения вплоть до потери контроля над дефекацией и мочеиспусканием и паралича нижних конечностей.
Протрузия

Протрузия — следствие дегенеративных изменений межпозвоночного диска. Кольцо продолжает терять свои природные свойства и ослабевает, а ядро по-прежнему остается плотным.
Под нагрузкой на позвоночник ядро начинает смещаться и давить на стенки фиброзного кольца. Спустя некоторое время кольцо сдается. В месте, где оно слабее всего, ядро вклинивается в стенку, образуя протрузию — выпячивание диска позвоночника.
Симптомы будут зависеть от величины выпячивания и его локализации. Если оно небольшое и не сдавливает корешки нервов, заболевание будет протекать бессимптомно. Если протрузия задевает корешки, больной почувствует:
- резкую, ноющую боль в месте возникновения протрузии — шее или спине, отдающую в руки, ноги, между ребер или затылок;
- головокружения, головную боль, скачущее давление, мышечную слабость, нарушения чувствительности в месте сдавленного корешка нерва;
- онемение пальцев на руках при протрузии, находящейся в шейном отделе;
- боль в груди, между ребрами и во время дыхания при протрузии грудном отделе.
Примерно 90% протрузий поражают поясничный отдел, именно этот участок испытывает самые большие нагрузки. В шейных и грудных отделах они появляются реже.
Наиболее опасными считаются протрузии в шейном отделе, так как это самое узкое место позвоночника. Здесь проходит позвоночная артерия, и даже самая маленькая протрузия 5 мм способна вызвать большие проблемы.
Коварство заболевания в том, что характер симптомов может быть разнообразным, и проявляться в разных частях тела. В результате больной ищет у себя другие заболевания, теряя бесценное время на лечение здоровых органов.
Экструзия
Если больной не начнет лечить протрузию, заболевание перейдет в следующую стадию. В момент большой нагрузки на позвоночник фиброзное кольцо не выдержит натиск ядра, и разорвется. Данное состояние называется экструзией.
Можно считать, что протрузия была лишь подготовкой к межпозвоночной грыже, а экструзия и есть полноценная грыжа. Точнее, ее начальная стадия развития. Ядро практически ушло за пределы диска, но его еще держит продольная связка. Данное явление называют «прострелом».
Отличие экструзии от протрузии также в более четкой симптоматике. Во время разрыва кольца пациент почти всегда чувствует резкую боль в месте проблемного позвоночного диска.
Если экструзия произошла в пояснице, спустя сутки или двое боль ощущается уже в ягодице с переходом к стопе по задней стороне бедра. Помимо боли пациент испытывает ограничение подвижности, ощущение скованности, может хромать. Если не начать лечение, появятся неврологические расстройства: онемение, слабость мышц, нарушение чувствительности.
Размер грыжи напрямую влияет на тяжесть симптомов. Если грыжа сдавила нервы, выходящие из позвоночника, пациента будут мучить боли стреляющего характера по ходу нерва. В обычном случае пациенты отмечают боль на одной стороне тела. Но если грыжа очень большая, острые боли беспокоят в обеих ногах. Может возникать слабость в конечностях и даже бывают случаи недержания мочи и кала. Данное состояние получило название «синдром конского хвоста».
Причины возникновения заболевания
Лучшее лечение — это профилактика. Чтобы предотвратить развитие заболевания, необходимо знать, из-за чего оно развивается. Причин может быть несколько:
- Недостаток воды. Врачи постоянно рекомендуют нам пить воду, и это не пустая просьба. Вода помогает хрящам оставаться увлажненными и упругими.
- Недостаток питательных микроэлементов и веществ.
- Избыточные физические нагрузки, которые вызывают давление на межпозвоночные структуры.
- Недостаток физической активности. Застой в работе мышц вызывает недополучение питания межпозвонковыми структурами.
Диагностика

Врач может заподозрить дегенеративные изменения в позвоночнике по перечисленным симптомам. Аномальные рефлексы выявляются с помощью неврологического осмотра. Маркером служит тест на поднятие прямой ноги. При выполнении он обычно вызывает боль у пациентов. Нередко наблюдаются нарушения чувствительности стоп на ногах.
Далее врач назначает рентгенографию или МРТ. Рентгенография позволяет определить степень дегенеративного поражения позвоночника. Но состояние самих дисков можно увидеть только с помощью МРТ. Мощность аппарата должна быть не меньше 1.5 Тесла. Для постановки более точного диагноза обследование проводят с введением контраста. Вещество вводят непосредственно в область проблемного диска позвоночника.
Для выявления сдавленного нерва может использоваться электромиография (ЭМГ). Иногда для обнаружения инфекции или воспаления сдают анализ крови.
Лечение

Даже бессимптомные протрузии и экструзии нуждаются в лечении. Если пострадал один межпозвоночный диск, то это сигнал о том, что в организме уже нарушены обменные процессы и наблюдаются проблемы с регенерацией. Повреждение других дисков является лишь вопросом времени.
Лечение подразделяют на консервативное и хирургическое. Выбор зависит от места локализации, симптомов и размеров грыжи. Чем раньше пациент обратится к врачу, тем больше вероятность остановить прогрессирование заболевания.
Консервативное лечение безболезненных протрузий:
- вытяжение позвоночника на специальных установках;
- традиционный и вакуумный массаж с банками;
- лечебная физкультура для укрепления мышечного корсета;
- иглорефлексотерапия;
- диета, включающая хондропротекторы, необходимые микроэлементы и витамины.
Если болезнь сопряжена с болями, перед консервативным лечением проводят симптоматическое, направленное на подавление болевого синдрома, мышечных спазмов, воспаления и неврологических симптомов путем приема соответствующих препаратов.
Операция является крайней мерой, так как существует риск возникновения осложнений: травм спинномозгового нерва, инфекций и кровотечений.
Напоминаем, что назначить лечение может только врач после соответствующей диагностики. Прогноз выздоровления зависит от тяжести симптомов. Иногда пациенту требуется несколько курсов консервативной терапии, чтобы полностью восстановиться, а иногда — несколько операций. Обычно удается обойтись консервативным лечением.
В чем разница между протрузией и экструзией диска
С возрастом позвоночник человека претерпевает изменения. Развитию дегенеративных процессов способствуют хронические заболевания, обменные нарушения и неправильный образ жизни.
Если не начать своевременно лечить патологию опорно-двигательной системы, возникают серьезные осложнения. Наиболее распространенные из них – протрузия и экструзия межпозвонковых дисков. Эти состояния являются «предшественниками» грыжи.
Содержание страницы
Что такое экструзия и протрузия
Стадия, предшествующая формированию грыжи межпозвонкового диска, называется протрузией. Этот термин переводится как «выпячивание». При этой патологии часть диска смещается за пределы пространства между телами позвонков. Фиброзное кольцо, которое находится снаружи, при этом остается целым. Чаще всего протрузия поражает шейную и поясничную области. Размеры такого образования не превышают 5 мм.
Если протрузию диска не лечить, она переходит в следующую стадию развития – экструзию. Под этим термином принято понимать уже начавшую развиваться грыжу, но на самом раннем этапе. Ядро межпозвонкового диска (МПД) выступает наружу более чем на 5 мм. Фиброзное кольцо при этом покрывается трещинами и начинает разрываться.
В большинстве случаев экструзия наблюдается в поясничном отделе, который принимает на себя наибольшую нагрузку. Если на этом этапе развития начать правильно и регулярно лечиться, возможно добиться восстановления нормального состояния позвоночника.
Причины развития дегенерации диска
По мнению большинства исследователей, изменения в позвонках связаны с их механическим износом с течением времени. Существует расхожее мнение, что «остеохондроз – это расплата человека за прямохождение». Однако не все специалисты соглашаются с таким походом. В частности, подобное «упрощение» не может объяснить, почему появляется невыносимая боль в спине, которую испытывают пациенты. К факторам, провоцирующим дегенерацию дисков, относят:
- ранние травмы, в том числе родовые;
- избыточную массу тела, так как она оказывает на позвоночник значительное давление;
- генетическую предрасположенность;
- малоподвижный образ жизни;
- чрезмерную нагрузку – тяжелый физический труд или занятия профессиональным спортом.
Все перечисленные явления приводят к деформации пульпозного ядра диска. Постепенно оно утрачивает свою эластичность и теряет значительную часть влаги. Наружная фиброзная оболочка также изнашивается и растягивается, поэтому больше не может выдерживать нагрузку.
В результате в пораженном отделе позвоночника развивается избыточная подвижность, ядро смещается и выходит наружу. Кроме того, при выдавливании диска раздражаются и воспаляются нервные корешки, что вызывает у пациента приступы сильной боли.
Симптомы патологии
Клинические появления дегенеративных процессов в межпозвонковых дисках зависят от стадии развития. Начальные этапы формирования протрузии протекают незаметно для пациента. Со временем происходит ущемление нервных стволов и человек ощущает дискомфорт в месте поражения.
Общим симптомом для всех видов протрузий и экструзий межпозвонковых дисков является боль в месте поражения – она может локализоваться в шейном, поясничном или грудном отделе. Характер ощущений может быть разным – острым, ноющим, тянущим, режущим и пр. Боль может отдаваться в верхние или нижние конечности. Далеко не всегда удается купировать симптом приемом лекарственных средств.
Другой распространенный симптом – онемение конечностей. Часто оно сопровождается ощущением покалывания и ползания мурашек в пальцах. Нарушается также чувствительность кожи спины, шеи и конечностей.
Наиболее опасными считаются дегенеративные поражения в шейном отделе. Они могут привести к потере слуха и зрения, вызывают снижение мышечного тонуса вплоть до паралича.
Поражения шеи сопровождаются головной болью и головокружениями. При протрузиях грудного отдела позвоночника наблюдается онемение верхних конечностей и снижение мышечной силы. Часто пациенты жалуются на скованность и затруднения при движении.
Патология поясничного отдела может сопровождаться сильной болью в нижней части спины и ногах. Тонус и сила скелетной мускулатуры при этом заметно снижается. Пациент испытывает боль в сидячем положении и при попытке повернуться в сторону. Частым осложнением являются нарушения мочеиспускания и отхождения стула, снижение половых функций.
Этапы развития
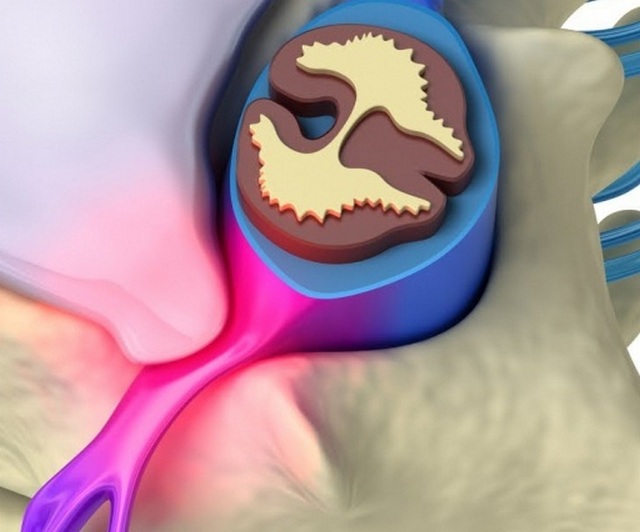
Прогрессирование дегенеративно-дистрофических процессов позвоночника протекает в несколько стадий. В начале развития возникают микроскопические разрывы в фиброзной оболочке МПД. При этом появляется локальная боль и мышечный спазм, нарушается подвижность суставов.
Далее развивается фаза нестабильности, когда диск уплощается и теряет влагу, капсулы суставов позвоночника ослабевают, физиологический изгиб нарушается. С течением времени формируются костные наросты – остеофиты. Они частично стабилизируют состояние позвоночника, но приводят к сужению внутреннего канала. У пациентов развиваются неврологические осложнения.
Пролабирование диска
Пролапс ядра МПД – это самая ранняя стадия формирования грыжи. В это время клинические симптомы еще невыраженные или отсутствуют. Зачастую пациент не придает внимания дискомфорту, приписывая его переутомлению. Признаки поражения на этой стадии одинаковы для всех отделов позвоночника.
Человек быстро утомляется при сохранении обычной нагрузки. В области спины и шеи появляются несильные боли. На коже может ощущаться «ползание мурашек» или онемение. Утром после пробуждения пациенты жалуются на дискомфорт, даже если спали в своей обычной постели.
Осложнений на этой стадии не возникает. Без своевременного лечения пролапс переходит в следующую фазу.
Протрузия диска
Вторым этапом формирования грыжи является протрузия. Этот процесс, в свою очередь, тоже протекает в несколько стадий. В начальной фазе развития патологии фиброзное кольцо покрывается трещинами, изменяется структура ядра диска. В это время пациент начинает обращать внимание на признаки болезни.
На второй стадии протрузии выпячивание увеличивается до 2 – 5 мм. Боль в спине начинает распространяться на соседние области. Когда размер выступившей части становится максимальным, симптоматика приобретает выраженный характер.
Диагностировать патологию на стадии протрузии удается нечасто. Как правило, пациенты долго терпят боль и обращаются за помощью, только когда страдания становятся невыносимыми.
На этом этапе выявить дегенерацию межпозвонкового диска можно с помощью современного метода исследования – магниторезонансной томографии. Эта процедура дает возможность увидеть четкую картину патологических изменений в позвоночнике. Другие методы исследования (компьютерная томограмма или рентгенография) на этой стадии малоинформативны. Они позволяют оценить состояние только костной ткани, но не определяют патологии диска.
Экструзия межпозвонкового диска
Эта патология является третьим этапом образования грыжи, когда фиброзное кольцо разрывается и ядро выдавливается наружу. Это основное, чем отличается экструзия от предыдущих стадий. По форме такое выпадение напоминает каплю. Дальнейший выход студенистого вещества сдерживает только продольная связка позвоночника. Чаще всего такое поражение наблюдается в поясничном отделе, поскольку на него приходится максимальная нагрузка. Подобное состояние характерно для женщин в возрасте старше 45 лет.
Выступившая наружу часть диска сдавливает и раздражает корешки спинномозговых нервов, проходящих в непосредственной близости. На этой стадии клинические симптомы зависят от локализации поражения. Для шейной области характерна боль, отдающая в затылок и руки. Поражение грудного отдела часто путают с сердечным приступом. Экструзия дисков поясничной зоны характеризуется онемением и болью в ягодицах, слабостью нижних конечностей и нарушениями функций тазовых органов.
Секвестрация позвоночной грыжи
Завершающий этап образования грыжи – секвестрация. Некоторые специалисты считают ее уже не стадией развития, а осложнением. Пульпозное ядро диска выпадает из межпозвоночного пространства полностью и может выйти в спинномозговой канал. Такое состояние наблюдается примерно у 10% пациентов, страдающих дегенерацией позвоночных дисков.
Распознать секвестрацию можно на МРТ или на компьютерной томограмме по косвенным признакам – сужению межпозвонкового пространства, уменьшению просвета канала спинного мозга.
Как лечить протрузию и экструзию
Если поражение позвоночника удалось своевременно выявить, велика вероятность восстановить функции позвоночника консервативными методами. По мнению большинства врачей, полностью устранить протрузию или экструзию не удастся, однако можно купировать болевой синдром, вернуть позвоночнику гибкость и подвижность, восстановить работоспособность. Среди консервативных методов лечения наиболее эффективными считаются:
- Медикаментозные препараты для снятия боли и воспаления – нестероидные противовоспалительные, центральные миорелаксанты, гормональные средства.
- Лекарства для восстановления ткани диска и улучшения нервной проводимости – хондропротекторы, витаминные комплексы, нейропротекторы.
- Физиотерапия – электрофорез, ультразвуковое и лазерное лечение, магнитотерапия, грязевые процедуры. Эти методы эффективны на стадии обострения и во время ремиссии.
- Иглорефлексотерапия – воздействие на биологически активные точки тела с помощью специальных игл.
- Массаж и мануальная терапия – применяются в период ремиссии для улучшения кровообращения, питания тканей и восстановления физиологического изгиба позвоночника.
- Лечебная гимнастика – назначается вне приступов для укрепления мышц спины и конечностей.
При неэффективности консервативных методов лечения пациенту предлагают делать операцию. Ее проводят в тех случаях, когда болезнь быстро прогрессирует и появляются неврологические осложнения.
Для восстановления функций позвоночника применяют современные малоинвазивные методы. К ним относятся лазерная вапоризация пульпозного ядра, холодноплазменная нуклеопластика. Возможно также оперативное удаление выпячивания и патологических костных разрастаний.
Заключение
Дегенеративные процессы в позвоночнике протекают в несколько этапов. Отличия протрузии и экструзии заключаются в нарушении целостности фиброзного кольца диска и выходе ядра за пределы пространства между телами позвонков. При этом оба патологических состояния служат последовательными стадиями одного и того же процесса.
Протрузия, экструзия являются стадиями развития заболевания, называемого межпозвоночной грыжей. Как и любую болезнь, грыжу легче вылечить или остановить ее развитие на начальных этапах. Чем отличаются стадии, как вовремя распознать и предотвратить прогрессирование болезни, какие методы диагностики и лечения применяются — читайте в нашем материале.
Этапы развития заболевания

Межпозвонковый диск похож на пончик с начинкой из желе. Он состоит из желеподобного пульпозного ядра, расположенного в центре, и плотного, волокнистого, фиброзного кольца, окружающего ядро.
Межпозвоночная грыжа — это разрушение фиброзного кольца и смещение ядра за границы диска. Выделяют четыре стадии развития заболевания:
- Протрузия — деформация диска под нагрузкой на позвоночный столб;
- Экструзия — образование отверстия в фиброзном кольце и выход ядра за пределы диска;
- Секвестрация — ядро вытекает в область спинномозгового канала, где проходят нервы;
- Пролабирование — самое начало заболевания. Дегенеративные изменения диска, произошедшие по ряду причин, приводят к потере упругости и твердости. Позвонок перестает нормально функционировать. Фиброзное кольцо постепенно разрушается, наружная стенка межпозвоночного диска выпячивается и выпирает за границу позвонка.
Пролабирование обычно протекает бессимптомно. Отмечается лишь небольшая усталость от физических нагрузок, которую пациенты игнорируют, и заболевание благополучно переходит к следующим стадиям.
Протрузия и экструзия проявляются болевыми ощущениями, что заставляет пациента обратиться к врачу и обнаружить заболевание. Их мы рассмотрим подробнее далее.

Секвестрация — частный случай протрузии. Она возникает редко и является самым сложным и болезненным случаем, вызывающим тяжелые осложнения вплоть до потери контроля над дефекацией и мочеиспусканием и паралича нижних конечностей.
Протрузия
Протрузия — следствие дегенеративных изменений межпозвоночного диска. Кольцо продолжает терять свои природные свойства и ослабевает, а ядро по-прежнему остается плотным.
Под нагрузкой на позвоночник ядро начинает смещаться и давить на стенки фиброзного кольца. Спустя некоторое время кольцо сдается. В месте, где оно слабее всего, ядро вклинивается в стенку, образуя протрузию — выпячивание диска позвоночника.
Симптомы будут зависеть от величины выпячивания и его локализации. Если оно небольшое и не сдавливает корешки нервов, заболевание будет протекать бессимптомно. Если протрузия задевает корешки, больной почувствует:
- Резкую, ноющую боль в месте возникновения протрузии — шее или спине, отдающую в руки, ноги, между ребер или затылок;
- Головокружения, головную боль, скачущее давление, мышечную слабость, нарушения чувствительности в месте сдавленного корешка нерва;
- Онемение пальцев на руках при протрузии, находящейся в шейном отделе;
- Боль в груди, между ребрами и во время дыхания при протрузии грудном отделе.

Примерно 90% протрузий поражают поясничный отдел, именно этот участок испытывает самые большие нагрузки. В шейных и грудных отделах они появляются реже.
Наиболее опасными считаются протрузии в шейном отделе, так как это самое узкое место позвоночника. Здесь проходит позвоночная артерия, и даже самая маленькая протрузия 5 мм способна вызвать большие проблемы.
Коварство заболевания в том, что характер симптомов может быть разнообразным, и проявляться в разных частях тела. В результате больной ищет у себя другие заболевания, теряя бесценное время на лечение здоровых органов.
Экструзия
Если больной не начнет лечить протрузию, заболевание перейдет в следующую стадию. В момент большой нагрузки на позвоночник фиброзное кольцо не выдержит натиск ядра, и разорвется. Данное состояние называется экструзией.
Можно считать, что протрузия была лишь подготовкой к межпозвоночной грыже, а экструзия и есть полноценная грыжа. Точнее, ее начальная стадия развития. Ядро практически ушло за пределы диска, но его еще держит продольная связка. Данное явление называют «прострелом».
Отличие экструзии от протрузии также в более четкой симптоматике. Во время разрыва кольца пациент почти всегда чувствует резкую боль в месте проблемного позвоночного диска.
Если экструзия произошла в пояснице, спустя сутки или двое боль ощущается уже в ягодице с переходом к стопе по задней стороне бедра. Помимо боли пациент испытывает ограничение подвижности, ощущение скованности, может хромать. Если не начать лечение, появятся неврологические расстройства: онемение, слабость мышц, нарушение чувствительности.
Размер грыжи напрямую влияет на тяжесть симптомов. Если грыжа сдавила нервы, выходящие из позвоночника, пациента будут мучить боли стреляющего характера по ходу нерва. В обычном случае пациенты отмечают боль на одной стороне тела. Но если грыжа очень большая, острые боли беспокоят в обеих ногах. Может возникать слабость в конечностях и даже бывают случаи недержания мочи и кала. Данное состояние получило название «синдром конского хвоста».
Причины возникновения заболевания
Лучшее лечение — это профилактика. Чтобы предотвратить развитие заболевания, необходимо знать, из-за чего оно развивается. Причин может быть несколько:
- Недостаток воды. Врачи постоянно рекомендуют нам пить воду, и это не пустая просьба. Вода помогает хрящам оставаться увлажненными и упругими.
- Недостаток питательных микроэлементов и веществ.
- Избыточные физические нагрузки, которые вызывают давление на межпозвоночные структуры.
- Недостаток физической активности. Застой в работе мышц вызывает недополучение питания межпозвонковыми структурами.
Диагностика
Врач может заподозрить дегенеративные изменения в позвоночнике по перечисленным симптомам. Аномальные рефлексы выявляются с помощью неврологического осмотра. Маркером служит тест на поднятие прямой ноги. При выполнении он обычно вызывает боль у пациентов. Нередко наблюдаются нарушения чувствительности стоп на ногах.
Далее врач назначает рентгенографию или МРТ. Рентгенография позволяет определить степень дегенеративного поражения позвоночника. Но состояние самих дисков можно увидеть только с помощью МРТ. Мощность аппарата должна быть не меньше 1.5 Тесла. Для постановки более точного диагноза обследование проводят с введением контраста. Вещество вводят непосредственно в область проблемного диска позвоночника.
Для выявления сдавленного нерва может использоваться электромиография (ЭМГ). Иногда для обнаружения инфекции или воспаления сдают анализ крови.
Лечение
Даже бессимптомные протрузии и экструзии нуждаются в лечении. Если пострадал один межпозвоночный диск, то это сигнал о том, что в организме уже нарушены обменные процессы и наблюдаются проблемы с регенерацией. Повреждение других дисков является лишь вопросом времени.
Лечение подразделяют на консервативное и хирургическое. Выбор зависит от места локализации, симптомов и размеров грыжи. Чем раньше пациент обратится к врачу, тем больше вероятность остановить прогрессирование заболевания.
Консервативное лечение безболезненных протрузий:
- Вытяжение позвоночника на специальных установках;
- Традиционный и вакуумный массаж с банками;
- Лечебная физкультура для укрепления мышечного корсета;
- Иглорефлексотерапия;
- Диета, включающая хондропротекторы, необходимые микроэлементы и витамины.
Если болезнь сопряжена с болями, перед консервативным лечением проводят симптоматическое, направленное на подавление болевого синдрома, мышечных спазмов, воспаления и неврологических симптомов путем приема соответствующих препаратов.
Операция является крайней мерой, так как существует риск возникновения осложнений: травм спинномозгового нерва, инфекций и кровотечений.
Напоминаем, что назначить лечение может только врач после соответствующей диагностики. Прогноз выздоровления зависит от тяжести симптомов. Иногда пациенту требуется несколько курсов консервативной терапии, чтобы полностью восстановиться, а иногда — несколько операций. Обычно удается обойтись консервативным лечением.
В невралгии есть понятие экструзия дисков позвоночника что это такое часто задают вопрос пациенты, услышав заключение врача на жалобы в области шеи, груди, поясницы. Что скрыто в этом диагнозе и какие меры необходимо предпринять для исключения патологии? Подробности в статье.
Расшифровка медицинского термина

Экструзия дисков позвоночника — это промежуточные изменения в позвоночных сегментах, приводящие к межпозвоночной грыже. В результате определенных факторов нарушается целостность фиброзного кольца, которое является защитным барьером для тела позвоночника, так называемого пульпозного ядра.
 При нормальных условиях кольцо поддерживает это ядро в определенных рамках, но при появлении трещин или разрывов в окружающей оболочке содержимое ядра начинает движение наружу, что проявляется в выпячивании мешочка с веществом за пределы позвонка. Это конечный этап деформации позвоночного сегмента перед появлением грыжи.
При нормальных условиях кольцо поддерживает это ядро в определенных рамках, но при появлении трещин или разрывов в окружающей оболочке содержимое ядра начинает движение наружу, что проявляется в выпячивании мешочка с веществом за пределы позвонка. Это конечный этап деформации позвоночного сегмента перед появлением грыжи.
Серьезность проблемы для человека в том, что у экструзии дисков позвоночника нет яркой симптоматики, которая позволяет приступить к лечению как можно раньше, чтобы не допустить выпячивания грыжи. Разрушение фиброзного кольца не сопровождается болевым синдромом, потому что на нервные окончания этот сегмент не может до выхода наружу именно части пульпозного ядра.
Несмотря на отсутствие специфической симптоматики деформаций фиброзного кольца, выпячивание не появляется без определенных предшествующих событий. Если пациент обращает внимание на любые изменения в организме и периодически навещает врача для профилактического осмотра, то деформацию в сегментах позвоночника можно остановить на раннем этапе.
Три этапа на пути к образованию экструзии дисков
От природы позвоночник является крепким скелетом, который способен выдерживать различные нагрузки на тело, если человек соблюдает принципы правильного питания и физических нагрузок, выполняет профилактические процедуры. Но многие люди довольно ленивы или относятся к своему организму потребительски, не задумываясь о возможных проблемах. При неправильных нагрузках может нарушиться кровообращение в отделах позвоночника, что приводит к недостаточному питанию тканей и образованию их отеков.
- Сколиоз, хондроз без правильного и своевременного лечения — эту начальный путь к деформации и разрушению дисков. На фиброзном кольце появляются мелкие трещины, которые будут увеличиваться, если не будет оказана помощь извне.
- Вторым этапом небрежного отношения к позвоночнику является формирование протрузии — это выпячивание межпозвоночного диска в какую-либо сторону из-за слабого сопротивления стенок фиброзного кольца, но без разрыва его тканей. Содержимое ядра еще сдерживается кольцом, но статичности у диска уже нет. Выпячивание на этом этапе составляет от 1 до 5 мм.
- Разрыв фиброзного кольца — это именно экструзия, когда внутреннее вещество не может сдерживаться специальным барьером и свободно выходит в наружную полость, меняя изгиб позвоночника и в некоторых случаях его высоту и эластичность.
Часто внутренние деформации в дисках позвоночника не влияют на передачу импульса по нервной и кровеносной системе, что не доставляет человеку дискомфорта. Это зависит от локализации протрузии и экструзии межпозвоночных дисков.
Поэтому более частыми обращениями к неврологу остаются случаи, когда диагностируется грыжа или требуется хирургическое вмешательство из-за большого размера экструзии диска.
Почему возникает экструзия позвоночных дисков
Причин, приводящих к нарушениям в структуре дисков, много, но основным фактором является сбой в поступлении питательных веществ к определенному отделу позвоночника и, как результат, к износу дисков между позвонками и постепенному их разрушению.

Среди большинства обстоятельств, приводящих к дефициту питания, стоит отметить следующие:
- Специфика возрастных изменений в организме, когда ткани, окружающие позвоночник, начинают усыхать.
- Различные травмы позвоночника, приводящие к смещению дисков и сужение просветов между скелетом, сосудистой системой и нервными отростками. Даже родовая травма у младенцев без своевременной терапии может спровоцировать в будущем образование экструзии.
- Патологии позвоночника —остеохондроз, сколиоз, спондилит, которые не были диагностированы или выбранная терапия не дала положительной динамики.
- Чрезмерные нагрузки на скелет при подъеме тяжестей без соблюдения определенных правил. Это может быть связано с профессиональной деятельностью, когда необходимо систематически поднимать тяжести, неправильная переноска грузов перед собой или на спине.
- Гормональные патологии, приводящие к сбою в обмене веществ. Несбалансированное питание и, как следствие, излишний вес, который ежедневно давит на позвоночник.
У некоторых пациентов результатом экструзии дисков позвоночника является комплекс перечисленных причин, но больной не придает этому значения и не принимает профилактических мер для исключения дегенеративных изменений в позвоночнике.
Формы экструзии межпозвоночных дисков
Межпозвонковая экструзия классифицируется по месту образования изменений и по особенностям выпячивания внутреннего вещества:
- Шейная форма экструзии — изменения происходят в дисках шейного отдела позвоночника;
- Грудная — деформация кольца формируется в грудных позвонках;
- Поясничная — патология локализуется в поясничных позвонках.
Трещины на кольце определяют локализацию выхода пульпозного ядра и это должно быть указано при диагностике экструзии, потому что влияет на выбор терапии и проявление симптомов:
- Латеральная, или боковая, когда выпячивание наблюдается по боковым проекциям позвоночника;
- Дорсальная, или задняя, при этом видно выпячивание в сторону мягких тканей, поддерживающих позвоночник;
- Центральная, когда разрушение фиброзного кольца приводит к выпячиванию ядра к спинному мозгу и разной степени сдавливания мозга.
Серьезной формой экструзии считается сублигаментарная патология, при которой повреждается продольная связка позвоночного столба.
Симптоматика деформаций в фиброзном кольце
Экструзия дисков позвоночника — это патология, которая не имеет специфической симптоматики, если нет давления на нервные корешки, которые подают сигнал боли в определенном отделе или по периферии позвоночника. Но при появлении следующих симптомов нужно незамедлительно обратиться к терапевту или неврологу:
 Тупой спазм в шее, переходящий на голову и верхние конечности (плечо, локтевая зона, кисть, пальцы). Может наблюдаться онемение или покалывание. Если человек длительное время находится в одной позе, при которой идет сильное напряжение позвонков, то боль усиливается и создает дискомфорт. Нарушение чувствительности кожных покровов на голове, шее и в плечевом поясе — это свидетельствует о формировании шейной экструзии.
Тупой спазм в шее, переходящий на голову и верхние конечности (плечо, локтевая зона, кисть, пальцы). Может наблюдаться онемение или покалывание. Если человек длительное время находится в одной позе, при которой идет сильное напряжение позвонков, то боль усиливается и создает дискомфорт. Нарушение чувствительности кожных покровов на голове, шее и в плечевом поясе — это свидетельствует о формировании шейной экструзии.- Боль за грудной клеткой, которую пациенты часто путают с сердечной патологией, потому что спазм распространяется в область сердца, ребер и даже желудочно-кишечного тракта. Это симптомы грудной экструзии.
- На поясничные изменения в дисках позвоночника указывают боли в пояснице, в паху, отдающие в ноги. Есть жалобы на судороги, половую дисфункцию у мужчин, сбои в мочеиспускании.
Обычно диагностика экструзии дисков позвоночника — это случайность, если пациент обратился к неврологу и врач при пальпации или визуальном осмотре осанки, выявлении реакции на определенные манипуляции обнаруживает конкретные симптомы.
Диагностика и лечение экструзии

При подозрении на экструзию в позвоночнике врач назначает перечень обследований, чтобы определить степень деформации и локализацию выпячивания ядра:
- Рентгенографию позвоночных отделов с учетом локализации симптомов (шейный, грудной, поясничный отдел).
- Анализы крови и мочи для подтверждения воспалительного процесса в тканях, окружающих позвоночник.
- КТ (компьютерная томография) помогает определить область экструзии и характер деформаций в фиброзном кольце.
- МРТ (магнитно-резонансная томография) — это более детальное рассмотрение отделов позвоночника, когда видны все слои позвоночного столба. На снимке видны участки, на которые давит экструзия: нервы, сосуды, корешки. Точно определяется и размер выпячивания и его направленность (латеральная, дорсальная, центральная или сублигаментарная).
Учитывая полученные результаты диагностирования, врач подбирает индивидуальную схему лечения экструзии дисков позвоночника.
- Легкая форма экструзии, когда выпячивание имеет размер от 1 до 7 мм, предполагает лечение с помощью корректировки рациона, чтобы избавиться от лишних килограммов, которые усиливают нагрузку на позвоночник. Необходимо выбрать комплекс упражнений, которые помогут укреплению мышечного корсета вокруг позвоночника. Перечисленные мероприятия восстанавливают подачу питательных веществ к тканям позвоночника и предотвращают процесс разрушения фиброзного кольца. Упражнения на вытягивание позвоночника помогают возврату ядра на место.
- Если экструзия прогрессирует и есть риск сдавливания нервов или сосудов, применяется терапия лекарственными средствами. Для снятия болевого синдрома и воспаления тканей назначаются обезболивающие и стероидные препараты.
- В период ремиссии болезни пациенту рекомендуется массаж, физиопроцедуры магнита, электрофореза, иглоукалывание. Важным моментом при всех методах лечения — это обращение к специалистам, которые не вредят позвоночнику еще больше. В некоторых случаях пациенту предписывается стационарное наблюдение и лечение экструзии.
- При увеличении размера выпячивания до 12 мм показано хирургическое вмешательство с позвоночник, чтобы исключить серьезные осложнения, например, паралич.
Особого подхода в лечении требует экструзия в области сегмента L5-S1. Есть две методики, которые зависят от конкретных симптомов — консервативное лечение физкультурой, физио процедурами и массажем. Если невролог диагностирует симптомы повреждения массивных пучков спинномозговых нервов, то врач предписывает операцию на позвоночник и определяет способ этой процедуры.
В заключение

Получив информацию о том, что такое экструзия дисков позвоночника, нужно обратить внимание на сигналы организма, чтобы исключить серьезные осложнения — формирование грыжи или инвалидность.
При появлении симптомов, которые можно классифицировать как изменения в позвоночном столбе, нужно посетить невролога и пройти рекомендованное обследование. Профилактика патологий позвоночника — это свобода движения и вклад в здоровье на долгие годы.
Экструзия и протрузия — Береги спину!
Автор На чтение 24 мин. Опубликовано
Протрузия шейного отдела позвоночника симптомы и ощущения
Множество вопросов вызывает диагноз «экструзия позвоночных дисков». Что под ним скрывается? Насколько это плохо? Что послужило причиной заболевания?
Экструзия дисков позвоночника – один из этапов формирования межпозвоночной грыжи. Его можно описать так: повреждено фиброзное кольцо позвоночного диска, вследствие чего внутреннее содержимое пульпозного ядра выделяется наружу и удерживается лишь на продольной связке позвоночника больного.
Экструзия дисков позвоночника подразумевает под собой раннюю стадию грыжевого образования. Патология характеризуется повреждением фиброзной оболочки, что приводит к выпячиванию ядра. Межпозвоночное ядро фиксируется кольцом и продольным тяжем. Если экструзия начнет прогрессировать, продольная скрепляющая связка разрывается и ядро выпадает.
Экструзия дисков позвоночника – это самый начальный этап формирования межпозвоночной грыжи. Поэтому, если такой диагноз поставлен МРТ, самое главное, как можно быстрее принять меры, остановить разрушение диска, не допустив развития грыжи, которая способна вызывать боли и другие неприятные симптомы: чувство жжения, скованность, онемение рук и ног.
Экструзия, протрузия и грыжа – всё это стадии постепенного разрушения диска позвоночника, а точнее его твердой оболочки – фиброзного кольца. В кольце образуется трещина, и через нее медленно просачивается наружу внутреннее содержимое диска – пульпозное ядро, образуя на снимках заметное выпячивание, которое и называется грыжа позвоночника.
Если поставлен диагноз экструзия диска, значит, грыжа начинает едва формироваться, и за пределы диска выступает лишь незначительная часть ядра. На этом этапе, как правило, нет давления на нервные корешки, сильных воспалений и спазмов – основных источников боли. Поэтому экструзия диска обычно не дает заметные позвоночные боли, а только некоторые неврологические симптомы.
При локализации в шее – головные боли, особенно в области затылка, головокружение, судороги при повороте головы, ухудшение зрения. Шейная экструзия часто встречается у молодых людей, студентов, особенно при нарушениях осанки, гиперкифоза (сутулости), сколиоза.
Локализация в пояснице характерна для людей постарше (от 25 лет): онемение и покалывание в ногах, бедрах, пальцах ног.
Обнаружить экструзию диска можно не только с помощью МРТ. Есть более простая, но достаточная информативная процедура – миофасциальная диагностика. Опытный врач с помощью мануального мышечного тестирования, определенных манипуляций исследует индивидуальную реакцию организма, рефлексы, чувствительность и мышечную силу в нижних, верхних конечностях, и таким образом может довольно точно предположить наличие и место локализации грыжи диска.
А это, в свою очередь, помогает назначить адекватное лечение, разработать нужный алгоритм лечебных движений с целью восстановления кровообращения и микроциркуляции в тканях, а, следовательно, трофики – питания, микроциркуляции, лимфо– и кровообращения органов, дисков и суставов. Восстановление питания диска способствует естественной регенерации костно-хрящевой ткани, в результате чего экструзия может полностью исчезнуть.
Если же вовремя не обратиться к врачу и не пройти лечение, разрушение диска будет продолжаться. Со временем фиброзное кольцо сдает позиции выходящему пульпозному ядру, после чего разрыв диска приводит к образованию полноценной грыжи. Особенно опасны дорзальная грыжа и секвестрированная грыжа позвоночника, поскольку именно они становятся самой частой причиной сильных позвоночных болей.
Но, чем раньше будет обнаружена экструзия, тем больше шансов, что процесс будет остановлен и не перейдет в грыжу. Экструзия диска довольно успешно поддается лечению без операции и применения лекарств.
Если понравилась статья, подпишитесь, пожалуйста, на наш канал. Простые и доступные советы, как сохранить здоровье позвоночника, суставов, лечебные упражнения для дома, правильное питание и здоровый образ жизни.
Современный образ жизни, полный длительного сидения за компьютером в физиологически неправильной позе, неправильные нагрузки, питание, скудное полезными веществами – все это и не только является причиной для развития различных заболеваний опорно-двигательного аппарата. Причем сейчас наблюдается тенденция значительного омоложения отклонений правильного развития костных и хрящевых структур.
В связи с этим, каждый человек, который беспокоится не только о своем здоровье, но и о продлении молодости и трудоспособного возраста, обязан внимательно подходить к состоянию своего здоровья. При ощущениях малейшего отклонения в нормальном функционировании опорно-двигательного аппарата он должен обращаться к квалифицированному врачу для установления причин, вызвавших дискомфорт.
Стоит сразу отметить, что протрузия дисков позвоночника способна затронуть самые разнообразные позвонки.
Шейный отдел как максимально подвижный при малейшем травмировании или длительном неправильном положении откликается патологическими изменениями в структуре хряща.
Ситуация со здоровьем не приобретает столь катастрофическое положение сразу. Сначала возникают незначительные нарушения, которые в результате отсутствия внимания и должного лечения приводят к серьезным изменениям, таким как протрузия дисков шейного отдела.
С точки зрения анатомии – строение этой части спины довольно сложное. Позвонки сочленяются хрящевыми дисками. Каждый из таких дисков также имеет сложное строение. В него входит центральная часть, называемая пульпозным ядром и кольцо, которое охватывает это ядро. Оно называется фиброзным.
В результате различных патологических изменений эти две составляющие изменяют свое верное, с точки зрения анатомии, расположение. В этот момент возникает протрузия межпозвонковых дисков шейного отдела.
Специалисты свидетельствуют о том, что полностью вылечить протрузии шейного отдела невозможно, можно только приостановить дегенеративные изменения и не допустить дальнейшего ухудшения ситуации.
Когда в человеческом организме возникает протрузия шейных позвонков, то это состояние сопровождается весьма дискомфортными ощущениями. Их интенсивность зависит от запущенности заболевания, то есть фактически от того, насколько сильно выпятилась ткань хряща.
Протрузии шейного отдела позвоночника имеют следующие симптомы, которые важно диагностировать и прописать корректное лечение:
- любая протрузия шейного отдела сопровождается защемлением нервов;
- вследствие корешкового синдрома у пациента наблюдаются различные по интенсивности, длительности и периодичности боли в шее и затылке;
- болевой синдром распространяется в верхние конечности, плечи и кисти рук.
- При протрузии в шейном отделе симптомы, которые были перечислены выше, являются общими и сопровождают заболевание практически от начальной стадии, заканчивая образованием грыжи.
Но существует еще и другая группа симптомов. Она возникает вследствие того, что изменяется интенсивность кровяного русла в основной шейной артерии, которая питает ткани мозга. Тогда протрузия шейных позвонков имеет такие симптомы как:
- головокружение;
- посторонние звуки, которые являются кажущимися;
- когнитивные нарушения;
- ухудшение памяти;
- нарушения зрения;
- потеря сознания;
- скачки давления.
Если наблюдается протрузия первого позвонка, то чаще всего страдает кровоснабжение головного мозга. В случае когда изменения происходят между вторым и третьим, то появляются головные боли и в затылке.
Дело в том, что любые изменения в позвоночнике являются достаточно серьезным поводом задуматься о своем здоровье и принять самые радикальные меры для его поддержания или восстановления. И протрузия из всех видов заболеваний является одной из наиболее серьезных.
Чтобы людям лучше сориентироваться в возможных негативных последствиях, нужно четко понимать, что такое межпозвоночная грыжа.
Это состояние, при котором происходит непросто деформация фиброзного кольца, а его дальнейший разрыв. В этом случае происходит интенсивное смещение диска с деструктивным влиянием на позвоночный столб и нервные окончания.
Зачастую, именно при межпозвоночной грыже пациенту требуется хирургическое вмешательство на позвоночнике. А это очень сложная манипуляция, которая приводит к длительному процессу восстановления.
Хрящевые узлы (грыжи, протрузии, экструзии) межпозвонковых дисков
Грыжи межпозвоночных дисков не возникают внезапно, обычно им предшествует несколько неблагоприятных состояний развивающихся в сегментах позвоночника, последним из которых является экструзия межпозвоночного диска. Данная патология характеризуется нарушением целостности фиброзного кольца диска и выпячиванием внутреннего содержимого пульпозного ядра наружу, которое отчасти сдерживается связкой, расположенной в продольном направлении.
- Начальные дегенеративные процессы в межпозвонковом диске. Причиной их появления становятся изменения, происходящие в результате нарушения местного кровообращения и влияния прочих негативных факторов, таких как возникновение остеохондроза. В результате происходит дефицит питательных веществ и жидкости, что и приводит к образованию дефектов на диске в виде мелких трещин.
- Протрузия – формирование выпячивания диска, размер которого обычно составляет 1-5мм. Для данного недуга характерно выбухание проблемного участка межпозвонкового диска за пределы позвонка с сохранением целостности фиброзного кольца. Наиболее вероятной причиной возникновения протрузии является остеохондроз, но возможны и другие факторы провоцирующие появление данного дефекта.
- Экструзия – выпячивание с нарушение целостности фиброзного кольца и выпадением пульпозного ядра, которое сдерживает лишь продольная связка позвоночника. Наличие боли при патологии этого типа возможно лишь в случае сдавливания нервного корешка, но происходит это не часто.
Наиболее опасна экструзия диска L5-S1 (пояснично-крестцовый отдел), такое расположение заболевания может привести к сдавливанию седалищного нерва.
Первопричинами появления дефектов межпозвоночных дисков считаются дегенеративные процессы, возникающие в результате искривления позвоночного столба (сколиоз), развития остеохондроза, спондилеза и прочих недугов, приводящих к выпячиванию позвоночного диска.
Эти заболевания вызывают нарушение трофики отдельных элементов позвоночного столба, что в итоге и является основной причиной снижения эластичности, усыхания и деформации межпозвоночных дисков. В некоторых случаях причиной выбухания позвоночного диска становится травма позвоночника, особенно при ослаблении связочного аппарата.
Неравномерное распределение физических нагрузок, также приводит к экструзиям в позвоночном столбе, особенно подвергаются риску сегменты поясничного отдела позвоночника.
Симптомы экструзии
В большинстве случаев данный недуг не сопровождается болевым синдромом и не имеет других клинических проявлений, поэтому выявляют заболевание чаще всего случайно.
В некоторых случаях патология может вызвать сдавливание нервных корешков, в этом случае появится боль в месте локализации экструзии, возможны некоторые неврологические отклонения, в редких случаях расстройства органов связанных с пострадавшим нервом.
Наиболее выраженная симптоматика при экструзии может наблюдаться в поясничном отделе позвоночного столба. Основные симптомы выглядят следующим образом:
- Местные боли при ущемлении нервного отростка.
- Парестезии (расстройства чувствительности) в области бедра и ног.
- Нарушение функций тазовых органов.
При грыже болевой синдром более выражен, нежели при любой степени экструзии межпозвонкового диска. Это является субъективным диагностическим признаком, позволяющим дифференцировать патологию. Для экструзии характерен чаще всего болевой синдром умеренной силы.
Первоначальная диагностика заболевания производится врачом при осмотре пациента. Подозрение на экструзию расположенную в поясничном отделе выносится на основании ряда характерных неврологических признаков:
- Наличия локальных болей при пальпации позвоночника.
- Парестезий в бедренной области и ногах.
- Отсутствия рефлексов в коленном суставе и в проекции ахиллова сухожилия.
- В редких случаях синдрома грушевидной мышцы (при компрессии нерва в области L5-S1).
В случае наличия всех симптомов врач обязан назначить диагностические исследования для подтверждения диагноза. Самыми информативными методиками выявления данной патологии являются КТ и МРТ. Для более точной диагностики возможно проведение обследования с введением контрастного вещества. Контраст вводят непосредственно в область межпозвонкового диска.
Небольшие дефекты (до 5мм) можно лечить при помощи вытяжения позвоночного столба, занятиями лечебной физкультурой. В случае если величина экструзии превышает 8мм врачи назначают комплексное лечение включающие массаж, физиотерапевтические процедуры, иглотерапию, возможно также использование ЛФК в щадящем режиме.
Оперативное вмешательство в данном случае не требуется. При размере патологии более 12мм нужны особые способы лечения, для их правильного подбора пациента необходимо поместить в стационар и провести комплексное обследование, только в этом случае можно выбрать грамотное лечение.
Первоначально пробуют лечить дефект назначением курса консервативной терапии, но при отсутствии положительной динамики или ухудшении состояния будет рекомендована операция.

При локализации экструзии в поясничной области L5-S1 подходы к лечению могут существенно отличаться. Здесь необходимо учесть степень выраженности заболевания, если размер дефекта не превышает 2мм и отсутствует сидром «конского хвоста», то лечение проводится консервативными методами. При дефекте превышающем 6мм показано оперативное вмешательство, для предотвращения паралича нижних конечностей.
Стандартные схемы лечения экструзии межпозвоночного диска:
- Прежде всего, необходимо избавиться от воспаления тканей, при необходимости снять болевой синдром, а затем укрепить мышцы спины для создания надёжного мышечного корсета. С этой целью назначают физиотерапевтические процедуры и комплексы лечебной гимнастики.
- При компрессии нервных корешков широко используются нестероидные противовоспалительные препараты, позволяющие быстро снять воспаление и локальную боль.
- В редких случаях назначают гормональные препараты, которые вводятся непосредственно в спинномозговой канал. Такой способ введения позволяет уменьшить не только выраженный болевой синдром, но и существенно снизить воспалительные реакции.
В случае если консервативные методы лечения не приводят к выздоровлению пациента, а общее состояние его только ухудшается, целесообразно перейти к оперативным способам лечения для радикального устранения экструзии. Наиболее распространёнными видами операций являются дискэктомия, микродискэктомия, эндоскопия, лазерная дископластика.
Напоследок хотелось бы сказать пару слов о профилактических мерах. Для того чтобы предотвратить развитие экструзии — следите за своим весом, питайтесь полезной пищей, ведите активный образ жизни, занимайтесь спортом, старайтесь не перегружать свой позвоночник.
Подобные узлы проявляются преимущественно в зрелом возрасте, но могут очень часто возникать как у молодых людей, так и совсем юных, после острой травмы или вследствие постоянной перегрузки.
Располагаются они в наиболее подвижных участках позвоночника – грудном (ГОП), поясничном отделах (ПОП), гораздо реже в шейном отделе (ШОП).
Хрящевые узлы межпозвонковых дисков чаще образуются вследствие постепенного ограничения пролабирования пульпозного ядра через дегенеративно измененное фиброзное кольцо (о механизме можно почитать здесь).
Морфологически хрящевые узлы (грыжи) проходят фазы формирования, фиксации и обратного развития. В фазе формирования ограниченная дегенерация внутренних волокон фиброзного кольца, с прорыванием пульпозного ядра через щели и попаданием фрагментов пульпозного ядра под внешние волокна фиброзного кольца.
Фиксированный узел образуется после прорывания желатинозного ядра через фиброзное кольцо под продольные связки позвоночника. Вследствие вростания кровеносных сосудов из связок в хрящевой узел в нем начинает развиваться соединительная ткань, с постепенным рубцеванием. При заднем или задне-боковом расположении над узлом может возникать дугообразное обызвествление задней продольной связки – остеофит.
Посттравматические хрящевые узлы межпозвонковых дисков могут обызвествляться на протяжении 1,5-2 лет, за счет кровоизлияния и некроза.
Клинической значение представляют задние и задне-боковые узлы диска, которые выпадают под заднюю продольную связку. Диаметр их составляет от 2-3 мм до 1-1,5 см. Клинические проявления зависят от локализации, размеров узла, остроты и фазы его развития. Задние хрящевые узлы располагаются парамедиально в спинномозговом канале, под задней продольной связкой.
Они сдавливают спинной мозг и переднюю спинальную артерию, которая кровоснабжает спинной мозг. Вследствие подобных влияний наблюдается дегенерация передних рогов и столбов спинного мозга. Возникают пирамидальные нарушения, парастезии нижних, иногда верхних конечностей без радикулярных симптомов. В отличие от опухоли спинномозгового канала, ликвородинамика здесь не нарушена.
Зедне-боковые узлы сдавливают нервные корешки ганглии в межпозвонковых отверстиях. Постепенно возникает радикулярный синдром.
Посттравматические узлы, которые образуются остро, на классических рентгенограммах позвоночника определяются после их дегенерации и кальцификации. Они имею вид точечных теней в проекции спинномозгового канала (СМК) или межпозвонкового отверстия (МПО).
Наиболее подходящий метод диагностики для межпозвонковых грыж остается конечно же процедура МРТ. При помощи этого метода можно наиболее достоверно оценить локализацию и размер патологического выпячивания, его соотношение с нервными корешками и спинным мозгом. В случае наличия противопоказаний для проведения МРТ, можно провести СКТ. В данном случае контрастность будет существенно ниже, но, конечно же, это лучше, чем «слепой диагноз» без косвенного или прямого подтверждения.
- Протрузия диска – это выпадение части пульпозного ядра через дефект фиброзного кольца, которое приводит к образованию локальной грыжи по краю фиброзного кольца. Неповрежденная часть внешних волокон фиброзного кольца очерчивает грыжу в виде линии пониженной интенсивности МРС.
- При экструзии диска грыжевое образование выпадает под заднюю продольную связку, сохраняя связь с желатинозным ядром в виде ножки.
- Секвестрация диска образуется вследствие полного разрыва фиброзного кольца и выпадения грыжи диска в виде фрагмента, не связанного с пульпозным ядром. Свободные фрагменты могут находится спереди или сзади задней продольной связки, существенно сдавливая нервные структуры и кровеносные сосуды.
- Сдавления нервных корешков или спинного мозга в случае экструзии или секвестрации межпозвонкового диска очень часто приводит пациента на стол к хирургу.
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
Почему может начаться развитие экструзии
Экструзия диска может начаться, если при протрузии длительное время не было необходимого лечения. Основными причинами такой болезни обычно бывают остеохондроз и связанные с ним заболевания. Но этот список ими не исчерпывается. Вот и другие возможные причины экструзии:
- полнота;
- регулярные сильные физнагрузки;
- возраст;
- проблемы с метаболизмом;
- травмы позвоночника;
- недостаток движения.


Сильные физические нагрузки могут привести к развитию экструзии
Как распознать болезнь
Симптомы данного заболевания определяются тем, какой именно из отделов позвоночника начал страдать от него. Экструзия подразумевает неполное выпадение центрального ядра диска, однако нервных корешков это не касается. Так что болезнь обычно не вызывает заметных симптомов вроде болей. А «сообщит» о наличии проблем и о необходимости обратиться к специалисту лишь защемление нерва.
В случае шейной экструзии, если защемлен нерв, у человека начнет болеть голова, особенно затылок. При повороте головы могут возникнуть судороги. Однако чаще всего экструзия развивается в пояснице. В таком случае у заболевания симптомы следующие:
- онемение нижних конечностей;
- покалывание в пальцах нижних конечностей;
- немеют ягодицы либо бедра;
- боли локализуются в месте, «подведомственному» пострадавшему нерву.
При данном заболевании резкие болезненные приступы случаются достаточно редко. Врач проводит диагностику по совсем другим проявлениям и симптомам. Например, проверяя коленный рефлекс пациента.
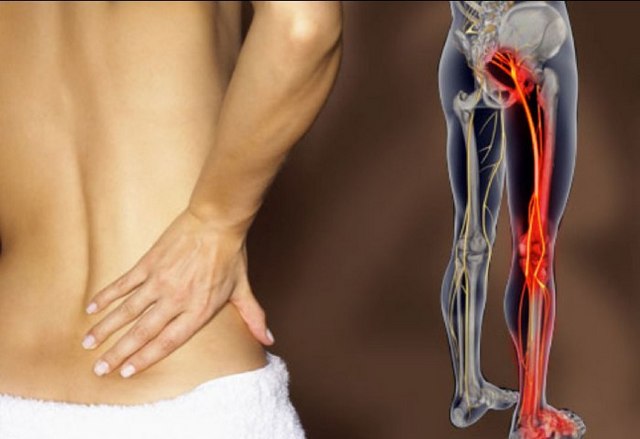

Боль в спине, сопровождающаяся такими же ощущениями в ногах, является явным симптомом экструзии
Цены на ортопедические корсеты и корректоры осанки
В большинстве случаев диск в поясничном отделе выпадает у достаточно пожилых людей. В этом возрасте ткани становятся тоньше, так что у людей старше 60 лет экструзия встречается нередко. Попутно может болеть и бедро по ходу седалищного нерва. Последний отличается чрезвычайно большой чувствительностью к боли, так что в коленях и ногах боль может появляться очень сильная.
У молодежи нередко встречается экструзия шеи, вызванная неправильной осанкой при сидении за столом. В этом случае часто встречаются следующие симптомы:
- головокружение;
- рвота;
- плохое зрение;
- боли в голове.
Диагностика


Врач может предположить экструзию, если у больного окажутся описанные ранее симптомы. При невралгическом осмотре он может распознать патологические рефлексы. Боль нередко появляется, когда пациент выполняет тест Ласега, при котором следует поднимать прямую ногу. Тогда результат называют положительным. Еще у больного иногда изменяется или вовсе отсутствует чувствительность в ноге, а также в стопе.
В некоторых случаях врач может назначить анализы крови, чтобы вовремя распознать воспалительные процессы либо инфекцию.
Обыкновенная рентгенография помогает определить, в какой степени находится патология позвоночника. И все же она никогда не помогает распознать состояние межпозвонковых дисков на данный момент. Для выяснения того, что происходит с дисками, следует провести МРТ (магнитно-резонансную томографию) больного отдела позвоночника.
Диагностика экструзивного процесса проходит в таком порядке:
- Пациент проходит компьютерную диагностику (КТ) для определения очага локализации деструктивного процесса.
- Магнитно-резонансная томография необходима для уточнения диагноза. Больному вводят контрастное вещество в спинномозговой канал.
- Введение контрастного вещества в пораженный участок диска с целью определения степени экструзии, грыжи.
- Консультация врача-невролога для выявления компрессионного синдрома.
Если по результатам диагностики будет выявлена экструзия в 5 мм, то лечение проводится по простой консервативной схеме в домашних условиях. Пациенту назначают легкую гимнастику, направленную на растяжение позвоночника. Выпячивание фиброзного кольца на 8 мм и более, то больного госпитализируют. При размерах экструзии до 12 мм показано оперативное вмешательство. Срочная операция показана при проявлении синдрома конского хвоста, когда наблюдается компрессия нервных окончаний и выпячивание хрящевой ткани.
Патологическое выпадение позвонков в области l5 позвонка лечится иначе. На начальной стадии процесса больному назначают комплекс противовоспалительных препаратов. Если выпячивание диагностируется в пределах 6 мм, показана операция. В противном случае в организме пациента возникают необратимые изменения – паралич конечностей, вплоть до полного ограничения подвижности.
Как лечить протрузию шейного отдела


Достаточно малые, до 0,5 см, дефекты можно вылечить, используя вытяжение позвоночного столба и выполняя лечебные упражнения. При экструзии свыше 0,8 см врач может прописать комплексное лечение, в которое входит массаж, физиопроцедуры, иглотерапия. Не исключено применение ЛФК в щадящем режиме. В операции сейчас нет необходимости.
Если выпячивание достигает свыше 1,2 см, требуются особенные методики лечения. Чтобы правильно выбрать, чем и как лечить такого больного, обязательно следует провести стационарное обследование. Это единственный способ не ошибиться с подбором лечения. Сначала делают попытку вылечить болезнь при помощи консервативной терапии, однако, если не будет улучшения состояния больного, могут осуществить хирургическое вмешательство.
Операцию обычно делают, когда у пациента можно заметить синдром «конского хвоста». То есть если от компрессии нервных окончаний пациенту очень больно, у него нарушены функции ног и таза. Столь крупные экструзии представляют собой большую угрозу: они могут привести к параличам. Лечить такого пациента при помощи амбулаторных методов не стоит.
В случае локализации экструзии в районе поясницы лечить больного человека можно по-разному. При подборе лечения следует смотреть на то, насколько выражена болезнь. При размере выпячивания меньше или равного 0,2 см и полном отсутствии синдрома «конского хвоста» используют консервативные методики. Если же выпячивание имеет размер от 0,6 см, требуется операция.
Первым делом следует остановить воспалительные процессы в тканях. Если надо — то и унять боль. После этого следует укрепить спинные мышцы, чтобы образовался крепкий мышечный корсет. Для того чтобы добиться этого, назначают физиопроцедуры и лечебные упражнения.
Если возникла компрессия нервов, весьма популярны нестероидные препараты, снимающие воспаление. С их помощью можно без больших затрат времени снять воспаление и унять болевые ощущения.
Достаточно редко назначают гормональные лекарства, вводимые именно в канал спинного мозга. Введя необходимый препарат подобным образом, можно уменьшить как боль, так и воспалительные процессы.
Если же подобное лечение не улучшает, или, напротив, даже ухудшает состояние больного, рекомендуется лечить данное заболевание радикально, при помощи хирургического вмешательства. Самые популярные на сегодняшний день типы оперативного вмешательства:
- дискэктомия;
- микродискэктомия;
- эндоскопия;
- лазерная дископластика.


При лечении экструзии и предупреждения ее осложнений используются определенные группы препаратов. Врач может подобрать наилучшее в данной конкретной ситуации лекарство, исходя из выраженности заболевания:
- НПВС. Используются как обезболивающие и противовоспалительные лекарства. Их ни в коем случае нельзя применять долгое время во избежание привыкания;
- хондропротекторы. Приводят в рабочее состояние хрящи, а также укрепляют их, чтобы те не разрушались. Очень актуально для лечения остеохондроза;
- витамины группы В, иммуностимуляторы, антидепрессанты, а также миорелаксанты. Принимая их, пациент может почувствовать себя лучше. Такие препараты являются прекрасной поддержкой для нервов, хрящей и мышц.
Таблица. Медикаменты для лечения экструзии.
| Название | Описание |
|---|---|
«Целебрекс»  | Нестероидный противовоспалительный препарат, который действует путем специфического ингибирования СОХ-2. Блокирование превращения арахидоновой кислоты в воспалительные простагландины полезно для облегчения боли и отека от заболеваний позвоночника. «Целебрекс» не влияет на желудочные простагландины, которые имеют защитную роль (увеличивают местную сосудистую сеть, стимулируют секрецию слизи). Обычная доза — одна капсула по 200 мг один раз в день; или 100 мг капсулы два раза в день. Если не наблюдается улучшения состояния после 2 недель лечения, обратитесь к врачу. |
«Ибупрофен»  | Нестероидный противовоспалительный препарат. Ибупрофен является активным ингредиентом, который в основном используется для лечения боли и воспаления, но также может избавить от лихорадки. Уменьшает воспаление, устраняет боль. Принимают от 200 до 400 мг ибупрофена. |
«Пироксикам»  | Нестероидный противовоспалительный препарат. «Пироксикам» используется для лечения заболеваний позвоночника и купирования их симптомов. «Пироксикам» выпускается в виде таблеток, суппозиториев, гранул и в качестве раствора для инъекций. Однако инъекционный раствор используется только в тяжелых случаях, требующих быстрого облегчения боли, и один раз для начала терапии. Принимается по 10–20 мг/сут за 1 или 2 приема. |
«Структум»  | Хондропротектор. «Структум» помогает устранить симптомы, связанные с дегенерацией суставов. Активное вещество — хондроитовая кислота, которая в сочетании с белками образует протеогликаны. Они являются важным элементом в образовании соединительной ткани. «Структум» стимулирует биосинтез протеогликана, что может остановить процесс разрушения хряща. Препарат быстро всасывается после перорального применения. Для подростков старше 16 лет и взрослых доза 500 мг (1 капсула) два раза в день. |
«Дона»  | Хондропротектор. «Дона» — препарат, восстанавливающий нормальный обмен в хрящевой ткани. Глюкозамина сульфат представляет собой соль естественного аминомоносахарида глюкозамина, физиологически присутствующего в организме человека, с низкой молекулярной массой, тщательно очищенного от макромолекулярных компонентов. Уменьшение клинических симптомов проявляется обычно через 2 недели от начала лечения с сохранением клинического улучшения в течение 8 недель после отмены препарата. Саше назначаются 1 раз в сутки в течение полутора месяцев. В мышцу «Дона» вводится 3 раза в неделю курсом не менее 4 инъекций. |
«Сирдалуд»  | Миорелаксант. Действующее веще |

Грыжа межпозвоночного диска – это выпячивание пульпозного ядра за край смежных позвонков. Выпячивание ткани диска происходит через микротрещины фиброзного кольца, как показано на рисунке ниже.

Трещины изнутри фиброзного кольца могут увеличиваться при определенных нагрузках. Например, при сгибании или подъеме тяжести.
Сначала происходит легкое выпячивание диска, которое может протекать бессимптомно.

Такое состояние возникает при дегенерации диска. Такое незначительное выпячивание называют протрузией диска.
Фрагменты пульпозного ядра проникать глубже в трещины фиброзного кольца, возникает значительное выпячивание- пролапс диска.
Более выраженная выпячивание диска называется пролапсом. Пролапс диска – это та же протрузия, но значительно более выраженная. При пролапсе фиброзное кольцо диска растянуто, но остается целым.

Боль при пролапсе диска обусловлена травмой задней продольной связки позвоночника. Эта связка обильно иннервирована, что дает боль в спине или отраженную боль, например, в ногах. Если пролапс диска сдавливает нервный корешок, то возникает боль в ноге, боль в ягодице, онемение ноги и др.
Экструзия диска – рисунок ниже. Пульпозное ядро диска выходит за пределы разорванного фиброзного кольца. Симптоматика может быть разной, она зависит от локализации размеров и направления смещения пульпозного ядра.

Крайняя степень «смещения диска» — это секвестрация диска. Когда значительная часть пульпозного ядра перемещается в позвоночный канал.

Симптоматика при этом самая разнообразная: боль в спине, боль в ягодице, боль в ноге. Вместе с тем случается, что секвестрированная грыжа протекает бессимптомно. Все зависит от размеров секвестра и его расположения.
Для грыжи в начальных стадиях развития характерна боль в пояснице. Эта боль может появляеться утром, при движении, в положении сидя, при смене положения тела, особенно при наклонах вперед. По мере увеличения грыжи боль может начать распространяться в конечности, в пальцы, вдоль ребер (опоясывающие боли). Характерным является усиление боли при неудобных позах, наклонах вперед, при подъеме тяжести, после глубокого прогрева (горячей ванны).
Как диагностировать грыжу диска?
Грыжа или протрузия диска диагностируется при помощи МРТ или УЗИ позвоночника. Обязателен учет неврологического статуса больного для планирования лечения (хирургического или консервативного).Следует помнить, что при КТ или МРТ могут быть неточности, учет которых позволит избежать операции.
Особенности лечения межпозвонковой грыжи диска позвоночника
Мировая статистика гласит, что в операции по поводу грыжи диска нуждаются не более 2% больных с болями в спине, исключительно, когда грыжа позвоночника больших размеров в сочетании с соответствующей неврологической симптоматикой. Наличие грыжи, как таковой, не является 100% показанием к операции.
Почему не стоит торопиться удалять грыжу диска
Не стоит торопиться с удалением грыжи. Грыжу можно вылечить и без операции. Вопрос тактики лечения грыжи определяет доктор после тщательного неврологического осмотра и анализа результатов обследования. Как правило, такие меры как физиотерапия, мануальная терапия при наличии показаний и отсутствии противопоказаний, вытяжение, ЛФК, медикаментозная терапия в 98% случаев бывают более полезны для больного, чем хирургическое лечение. Так что, грыжа диска не всегда приговор
Следует отметить, что хирургическое лечение имеет свои «подводные камни». Например, у более чем 60% прооперированных больных развивается рубцово-спаечный процесс не зависимо от того, традиционным или микрохирургическим методом проведена операция. При этом прооперированные больные также нуждаются последующих реабилитаионных мероприятиях. Операция достаточно часто заканчивается осложнениями. Практика показывает, если эти мероприятия провести до операции, операция может не понадобиться. Абсолютными показаниями к операции являются следующие признаки: онемение промежности, фасцикулярные подергивания мышц нижних конечностей, нарушение функции тазовых органов (острая задержка или недержание мочи), выраженный радикулярный синдром с дефицитом функции (например, повисла стопа) и ряд некоторые другие признаки, которые должен определить доктор.
При отсутствии абсолютных показаний к операции по поводу грыжи диска логично использовать доступные нехирургические методы лечения и, таким образом, постараться помочь больному. Разнообразные методы реабилитации с учетом особенностей грыжи у каждого пациента, как правило, достаточно эффективны и могут помочь избежать операции. Грыжа с высокой степенью вероятности может уменьшиться или полностью исчезнуть. В этом случае важна правильная диагностика для решения вопроса перспективности и тактики нехирургического лечения межпозвоночной грыжи диска.
 |
 |
| Пояснично-крестцовый отдел позвоночника, грыжа межпозвонкового диска (илл.справа). Шейный отдел позвоночника, протрузии межпозвонковых дисков (илл.выше). |
Эффективным лечение может быть только при верном диагнозе.. Диагностика и лечение грыжи межпозвоночного диска проводится в Центре «Меддиагностика».
 Прежде чем излагать суть проблемы «протрузия межпозвонкового диска (МПД)» для лучшего усвоения изложенной далее информации необходимо, во-первых, осветить анатомическое строение МПД и, во-вторых, дать дефиницию (определение) такой патологии, как «грыжа», поскольку описывая МРТ-картину патологии МПД в каком-либо (чаще в поясничном) позвоночном двигательном сегменте (ПДС) врачи используют именно этот термин.
Прежде чем излагать суть проблемы «протрузия межпозвонкового диска (МПД)» для лучшего усвоения изложенной далее информации необходимо, во-первых, осветить анатомическое строение МПД и, во-вторых, дать дефиницию (определение) такой патологии, как «грыжа», поскольку описывая МРТ-картину патологии МПД в каком-либо (чаще в поясничном) позвоночном двигательном сегменте (ПДС) врачи используют именно этот термин. Чтобы не дублировать информацию в блоге (Неврология) о строении МПД Вам НЕОБХОДИМО прочитать в статье «Межпозвонковый диск» [читать]. Прочитали?! Тогда переходим к понятию «грыжа»: «Грыжа (лат. hernia) – это выхождение внутренностей, покрытых брюшиной, через естественное или патологическое отверстие в мышечно-апоневротическом слое брюшной стенки. Латинский термин Hernia означает разрыв части структуры». Таким образом «грыжа МПД» это медицинский неологизм, который несет в себе противоречие и может быть понят неверно (так как уже используется при описании некоторых патологических экструзий, например, брюшины или диафрагмы, где существуют совершенно иные анатомические отношения), но который в силу своего символического значения глубоко укоренился в медицине. Видимо причиной этого послужило то, что в дефиниции грыжи имеются такие слова, как «выхождение», «через … патологическое отверстие … в слое» и «разрыв части структуры». На этом пока остановимся, но к определению «грыжи» мы еще не раз будем возвращаться по ходу этой статьи.
В трактовке патологии «протрузия МПД» существует различный подход: либо с позиций патологической анатомии (и патофизиологии), либо с позиции морфометрической. В первом случае (позиция патологической анатомии) протрузия МПД – это выбухание (или «выпячивание») МПД за пределы тел позвонков за счет растяжения фиброзного кольца без существенных его разрывов (или «разрывы выражены минимально»), т.е. протрузия – это начальная стадия грыжи МПД (см. дефиницию «грыжа» — «разрыв части структуры»), при которой материал пульпозного ядра внедряется во внутренние слои фиброзного кольца (указанный процесс, иногда обозначаемый как «интрузия», практически в 100% случаев происходит на фоне дегенеративного процесса – остеохондроза, который и приводит к снижению прочности и эластичности фиброзного кольца и другим патологическим процессам в пульпозном ядре, «работающим» содружественно с фиброзным кольцом). Естественно, что если произойдет полный разрыв фиброзного кольца и пульпозное ядро полностью выйдет (что есть по-научному «экструзия» или «полапс») в позвоночный канал (чаще всего ограничиваясь задней продольной связкой), то специалисты дадут заключение: «грыжа МПД … во всей своей завершенности» (см. дефиницию «грыжа» — «выхождение», «через … патологическое отверстие … в слое»).

По мнению некоторых специалистов в области вертебрологии «выпячивание МПД» за дорсальный (задний) контур тел позвонков не всегда является указанием на патологию, поскольку в норме существует физиологическое выпячивание диска, которое заключается в том, что наружный край фиброзного кольца (очень часто в нижне-поясничных ПДС) под действием осевой нагрузки выступает за линию, соединяющую края соседних позвонков. Это выпячивание заднего края диска в сторону позвоночного канала хорошо определяется на миелограммах, и при этом выстояние, как правило, не превышает 3 мм. При этом физиологическое выпячивание диска усиливается при разгибании позвоночника, исчезает или уменьшается – при сгибании. Поскольку «выпячивание» МПД является величиной «обратно-пропорциональной» величине высоты МПД, следует также учитывать и то, что высота последнего в течение суток непостоянна. После ночного отдыха высота их увеличивается, а к концу дня — уменьшается. Суточное колебание длины позвоночника может достигать 2 см. Патологическая протрузия межпозвонкового диска отличается от физиологической тем, что распространенное или локальное выпячивание фиброзного кольца приводит к сужению позвоночного канала и не уменьшается при движениях позвоночника.
 Во втором случае (т.е. позиция морфометрическая) – протрузия МПД – это соответствие выпячивания МПД следующему критерию: «самое большое расстояние в любой плоскости между краями ткани диска, вышедшей за границы дискового пространства, меньше расстояния между краями основания в той же самой плоскости» или более доступно для понимания: «ширина между краями грыжи диска, меньше ширины у основания грыжи».
Во втором случае (т.е. позиция морфометрическая) – протрузия МПД – это соответствие выпячивания МПД следующему критерию: «самое большое расстояние в любой плоскости между краями ткани диска, вышедшей за границы дискового пространства, меньше расстояния между краями основания в той же самой плоскости» или более доступно для понимания: «ширина между краями грыжи диска, меньше ширины у основания грыжи».

Но Вы можете спросить: «Почему в определении протрузии имеется слово «грыжа»? Ведь протрузия это как бы «пред-грыжа» или «до-грыжа», или «зачаток» будущей грыжи». Отвечаю! Многими специалистами, которые занимаются патологией позвоночника достигнута договоренность в том (причина которой не столь важна на данном этапе нашего повествования), что «грыжа диска – это любое фокальное смещение диска за пределы границы межпозвонкового пространства. В свою очередь это фокальное смещение может принимать форму протрузии или экструзии, определяемой формой смещенного материала (фокальный – значит менее 90° [25%] от всей окружности межпозвонкового диска).
При этом грыжа может быть отграниченной (фиброзным кольцом) или не отграниченной (то есть выходящей за пределы разорвавшегося фиброзного кольца). С их точки зрения это следует признать как «неоспоримую истину», в которую очень хорошо вписывается и то, что протрузия – это начальная стадия грыжи МПД (см. выше позицию патологической анатомии), и то что «грыжа МПД» — это грыжа, поскольку как бы там не было, а при любом выпячивании диска хоть минимальный, но разрыв фиброзного кольца есть. Исходя из этого, а также для того, чтобы преодолеть терминологическую путаницу некоторые авторы предлагают при формулировании диагноза использовать лишь один термин – «грыжа диска». При этом под «грыжей диска» можно понимать любое выпячивание края диска за линию, соединяющую края соседних позвонков, которое превышает физиологические пределы (в норме не более 2-3 мм).
 Радиологические критерии диагностики грыжи диска (и компрессии корешковых структур) не стандартизованы. В настоящее время чаще используется классификация, разработанная объединенной целевой группой (Combined Task Forces — CTF) Северо-Американского спинального общества, Американского общества радиологии и Американского общества нейрорадиологии (в 2014 г. вышла вторая, обновленная версия). Согласно классификации CTF, выделяют нормальные поясничные диски, протрузии (фокальные и на широком основании) и экструзии. В обновленной версии, в отличие от предыдущей, исключено понятие выбухания диска (disc bulges), оценка которого порождала многочисленные разногласия среди специалистов, и сейчас это состояние отнесено к варианту нормы. Протрузией считается выпадение фрагментов диска <25% окружности, при этом длина выпавшего фрагмента меньше ширины основания. Соответственно экструзией считается такое выпадение фрагмента диска, при котором размер грыжи в любой плоскости превышает основание. Секвестрированная грыжа является подтипом экструзии, когда выпавший фрагмент теряет связь с основанием. Другим критерием отличия экструзии от протрузии служит отсутствие механических факторов сдерживания распространения (предполагается разрыв связочных структур), что определяется по наличию непрерывной линии низкоинтенсивного МРТ-сигнала вокруг грыжи. В классификации также оценивают направление миграции материала диска в сагиттальной и фронтальной плоскости, изменения окружающих тканей, генез грыжи.
Радиологические критерии диагностики грыжи диска (и компрессии корешковых структур) не стандартизованы. В настоящее время чаще используется классификация, разработанная объединенной целевой группой (Combined Task Forces — CTF) Северо-Американского спинального общества, Американского общества радиологии и Американского общества нейрорадиологии (в 2014 г. вышла вторая, обновленная версия). Согласно классификации CTF, выделяют нормальные поясничные диски, протрузии (фокальные и на широком основании) и экструзии. В обновленной версии, в отличие от предыдущей, исключено понятие выбухания диска (disc bulges), оценка которого порождала многочисленные разногласия среди специалистов, и сейчас это состояние отнесено к варианту нормы. Протрузией считается выпадение фрагментов диска <25% окружности, при этом длина выпавшего фрагмента меньше ширины основания. Соответственно экструзией считается такое выпадение фрагмента диска, при котором размер грыжи в любой плоскости превышает основание. Секвестрированная грыжа является подтипом экструзии, когда выпавший фрагмент теряет связь с основанием. Другим критерием отличия экструзии от протрузии служит отсутствие механических факторов сдерживания распространения (предполагается разрыв связочных структур), что определяется по наличию непрерывной линии низкоинтенсивного МРТ-сигнала вокруг грыжи. В классификации также оценивают направление миграции материала диска в сагиттальной и фронтальной плоскости, изменения окружающих тканей, генез грыжи.
 Детальнее разобраться в том, что такое протрузия МПД (а также в том, что такое выпячивание МПД, экструзия МПД, пролапс МПД, грыжа МПД) Вы можете с помощью следующих источников:
Детальнее разобраться в том, что такое протрузия МПД (а также в том, что такое выпячивание МПД, экструзия МПД, пролапс МПД, грыжа МПД) Вы можете с помощью следующих источников: статья «К вопросу о классификации и терминологии грыж межпозвонковых дисков» Н.Т. Зиняков, Н.Н. Зиняков, ГУЗ Областная больница №2, г. Ростов-на-Дону, Россия (журнал «Мануальная терапия» №3 (27) 2007) [читать];
статья «К вопросу о классификации и терминологии грыж межпозвонковых дисков» Н.Т. Зиняков, Н.Н. Зиняков, ГУЗ Областная больница №2, г. Ростов-на-Дону, Россия (журнал «Мануальная терапия» №3 (27) 2007) [читать];
 материалы сайта www.radiographia.ru: «Дегенеративная патология межпозвоночных дисков. Терминология» [читать];
материалы сайта www.radiographia.ru: «Дегенеративная патология межпозвоночных дисков. Терминология» [читать];
 статья «Spine — Disc Nomenclature» Robin Smithuis, Radiology department of the Rijnland Hospital, Leiderdorp, the Netherlands, www.radiologyassistant.nl (перевод в предыдущей публикации) [читать];
статья «Spine — Disc Nomenclature» Robin Smithuis, Radiology department of the Rijnland Hospital, Leiderdorp, the Netherlands, www.radiologyassistant.nl (перевод в предыдущей публикации) [читать];
 глава из книги «Боль в спине»: Терминология и классификация патологии поясничного диска. Фокальное смешение ( Р.Г. Есин, О.Р. Есин, Г.Д. Ахмадеева, Г.В. Салихова, 2010) [читать];
глава из книги «Боль в спине»: Терминология и классификация патологии поясничного диска. Фокальное смешение ( Р.Г. Есин, О.Р. Есин, Г.Д. Ахмадеева, Г.В. Салихова, 2010) [читать];
 рекомендации совместной специальной комиссии Североамериканского спинального общества, Американского общества спинальной радиологии и Американского общества нейрорадиологии: «Номенклантура и классификация изменений межпозвонковых поясничных дисков по данным визуализации» (перевод – Цориев А.Э., Областная больница №1, Екатеринбург, 2001) [читать];
рекомендации совместной специальной комиссии Североамериканского спинального общества, Американского общества спинальной радиологии и Американского общества нейрорадиологии: «Номенклантура и классификация изменений межпозвонковых поясничных дисков по данным визуализации» (перевод – Цориев А.Э., Областная больница №1, Екатеринбург, 2001) [читать];
 статья «Протрузия и экструзия диска» Перфильев В.М., врач-нейрохирург высшей категории [читать];
статья «Протрузия и экструзия диска» Перфильев В.М., врач-нейрохирург высшей категории [читать];
 статья «Межпозвонковый диск — норма и патология» (на laesus-de-liro.livejournal.com) [читать].
статья «Межпозвонковый диск — норма и патология» (на laesus-de-liro.livejournal.com) [читать].
На компьютерной томограмме (КТ) протрузия МПД выглядит как выпячивание на уровне диска на широком основании с гладкими очертаниями, которое смещает эпидуральный жир и может вызвать вдавление на передней поверхности дурального мешка (рис. 1). Протрузия диска обычно сопровождается снижением высоты диска и иногда «вакуум-феноменом», которые обусловлены патологическими дистрофическими изменениями диска. На компьютерных томограммах «вакуум-феномен» внутри диска визуализируется, как очаг воздушной плотности (от – 850 до – 950 ед. Н) с четкими контурами (рис. 2).

Таким образом, компьютерно-томографическими признаками протрузии МПД являются:
■ асимметричное увеличение диаметра диска;
■ деформация дурального мешка и спинного мозга;
■ сужение субарахноидального пространства;
■ уменьшение объема эпидурального жира;
■ сужение межпозвонковых отверстий и сдавление нервных корешков;
■ «вакуум-феномен».
 О МРТ-признаках протрузии межпозвонкового диска Вы можете прочитать в статье «МРТ-визуализация в дифференциальной диагностике грыжи и протрузии межпозвонкового диска» В. В. Зудин, А. Ю. Летягин, В. Я. Лаптев; Городская клиническая больница № 34, Новосибирск; Международный томографический центр СО РАН, Новосибирск; Новосибирская государственная медицинская академия (журнал «Вестник Новосибирского государственного университета. Серия: Биология, клиническая медицина». 2004. Т. 2. № 3. С. 31-36.) [читать].
О МРТ-признаках протрузии межпозвонкового диска Вы можете прочитать в статье «МРТ-визуализация в дифференциальной диагностике грыжи и протрузии межпозвонкового диска» В. В. Зудин, А. Ю. Летягин, В. Я. Лаптев; Городская клиническая больница № 34, Новосибирск; Международный томографический центр СО РАН, Новосибирск; Новосибирская государственная медицинская академия (журнал «Вестник Новосибирского государственного университета. Серия: Биология, клиническая медицина». 2004. Т. 2. № 3. С. 31-36.) [читать].
 Следует добавить также и то, что нередко в процессе МР-исследования врачи — лучевые диагносты, имеют сомнения в выборе окончательного диагноза при наличии протрузии. В отношении указанного сомнения дефинитивными аргументами в таких случаях должны стать классификационные подходы американского общества радиологии позвоночника (ASSR), согласно которым циркулярная протрузия, перекрывающая 75% окружности позвонка должна рассматриваться как грыжа МПД.
Следует добавить также и то, что нередко в процессе МР-исследования врачи — лучевые диагносты, имеют сомнения в выборе окончательного диагноза при наличии протрузии. В отношении указанного сомнения дефинитивными аргументами в таких случаях должны стать классификационные подходы американского общества радиологии позвоночника (ASSR), согласно которым циркулярная протрузия, перекрывающая 75% окружности позвонка должна рассматриваться как грыжа МПД.
Лечить или не лечить протрузию МПД? Поскольку протрузия МПД рассматривается как одна из стадий грыжи МПД, то логичным будет применять в том или ином клиническом контексте методики лечения дегенеративно-дистрофической патологии позвоночника (НПВС, миорелаксанты, витаминотерапия, ФТЛ, мануальная терапия и т.д.), и показания к оперативному лечению грыжи межпозвонкового диска [читать].
 Однако следует помнить, что сам по себе факт наличия протрузии (грыжи) МПД не является доказательством наличия «болезни», поскольку методы визуализации с высокой частотой выявляют дегенеративно-дистрофические изменения в позвоночнике даже у больных без боли в спине. Так, по данным МРТ поясничного отдела позвоночника асимптомные (т.е. без болевого и неврологического синдромов) грыжи МПД выявляются у лиц до 40 лет в 30 — 40% случаев, а у лиц старше 60 лет — в 100%. Дегенеративно-дистрофические изменения в позвоночнике, которые врачами часто диагностируются как остеохондроз, могут считаться лишь предпосылкой к возникновению боли в спине, но не ее непосредственной причиной.
Однако следует помнить, что сам по себе факт наличия протрузии (грыжи) МПД не является доказательством наличия «болезни», поскольку методы визуализации с высокой частотой выявляют дегенеративно-дистрофические изменения в позвоночнике даже у больных без боли в спине. Так, по данным МРТ поясничного отдела позвоночника асимптомные (т.е. без болевого и неврологического синдромов) грыжи МПД выявляются у лиц до 40 лет в 30 — 40% случаев, а у лиц старше 60 лет — в 100%. Дегенеративно-дистрофические изменения в позвоночнике, которые врачами часто диагностируются как остеохондроз, могут считаться лишь предпосылкой к возникновению боли в спине, но не ее непосредственной причиной.
Боль в спине поражает миллионы людей и может быть вызвана рядом причин. Проблема с диском, такая как выпячивание диска, является одной из наиболее распространенных причин болей в спине. Также называемый проскальзывающим или грыжевым диском, это происходит, когда диск выпирает против волокнистой подушки, называемой кольцом.
 Как выпячивание диска, так и выдавливание могут происходить с болями в спине или без них.
Как выпячивание диска, так и выдавливание могут происходить с болями в спине или без них.Позвоночник состоит из позвоночных костей. Каждая пара позвоночных костей содержит позвоночный диск. Эти диски действуют как подушки или амортизаторы. Диск состоит из волокнистого внешнего кольца, называемого кольцом, которое заключает в себе гелеобразную середину или ядро. В течение всей жизни эти диски могут быть повреждены в результате травм и несчастных случаев или из-за плохой механики кузова и ухудшения общего состояния.Когда происходит повреждение, внешний слой может порваться. Эти разрывы могут привести к тому, что диск вздуется или вытечет.
 Массажная терапия является распространенным альтернативным методом лечения выпячивания диска и экструзии.
Массажная терапия является распространенным альтернативным методом лечения выпячивания диска и экструзии.Выпячивание диска является наиболее распространенной причиной болей в спине. Диск может давить на поврежденные волокна наружного кольца, но он остается в его пределах. Выступающий диск может давить на окружающие нервы и вызывать боль не только в спине, но и в области ягодиц, а иногда даже вниз по задней части ноги.
 Эпидуральные инъекции стероидов могут быть использованы для лечения выпячиваний диска и экструзии.
Эпидуральные инъекции стероидов могут быть использованы для лечения выпячиваний диска и экструзии.
Экструзия диска, с другой стороны, происходит, когда ядро выдавливается из оболочки кольца.Затем он отрывается от волокнистой оболочки и выталкивается за пределы диска и поддерживающих связок. Другими словами, экструзия диска — это когда ядро просачивается.
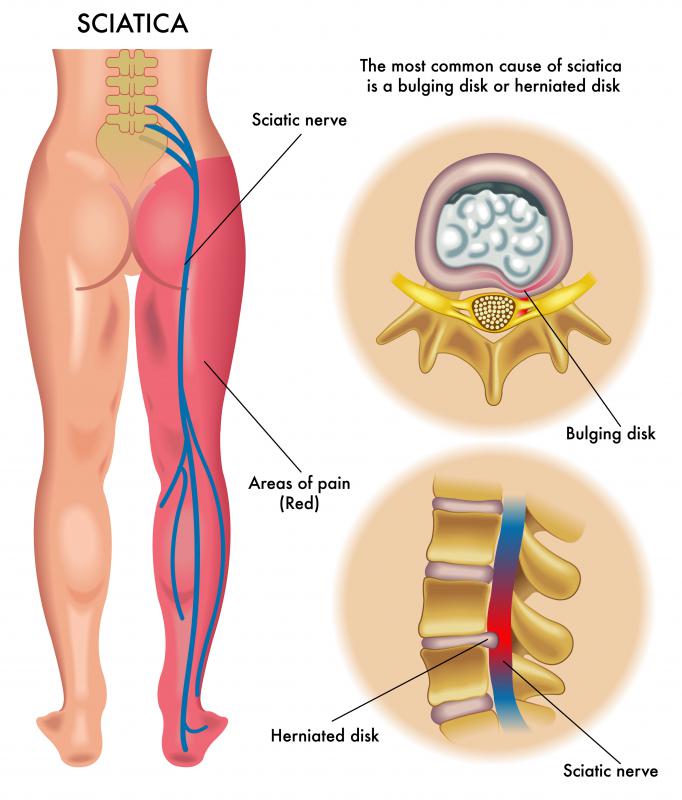 Иногда вызванный выпячиванием диска, ишиас может привести к боли и онемению вниз по ноге.
Иногда вызванный выпячиванием диска, ишиас может привести к боли и онемению вниз по ноге.Выступы диска и выдавливания диска могут происходить с болью или без нее. Если желатиновый материал не давит на какие-либо мягкие ткани или нервы, это может свидетельствовать о наличии проблемы. Но если боль все же возникает, она, как правило, односторонняя.
 Экструдированный диск обычно встречается в нижнем или поясничном отделе позвоночника.
Экструдированный диск обычно встречается в нижнем или поясничном отделе позвоночника.Боль от выпячивания иногда может маскироваться. Он может варьироваться от ягодиц до бедер и ступней. Онемение, покалывание или общая слабость также могут возникнуть. Парестезия является еще одним распространенным побочным эффектом проблем с диском. Это происходит при ощущении покалывания, покалывания или онемения, потому что ненормальный диск давит на нерв.Наиболее распространенной нервной болью, связанной с этими состояниями, является ишиас. Давление от поврежденного диска на седалищный нерв часто может вызвать боль или острый, стреляя боль в ягодицы и вниз по задней части ноги. В тяжелых случаях пациент может испытывать симптомы в других областях, такие как отсутствие контроля над мочевым пузырем или неспособность поднять ногу.
 Здоровый позвоночник и позвоночник с грыжей межпозвоночного диска или выпячиванием диска.
Здоровый позвоночник и позвоночник с грыжей межпозвоночного диска или выпячиванием диска.Правильный диагноз, позволяющий определить, является ли боль от выпячивания диска или выдавливания диска, основан на таких исследованиях, как рентген, компьютерная томография и МРТ или магнитно-резонансная томография. Если боль не проходит, использование ЭМГ, электромиографии, также называемой исследованиями нервной проводимости, может помочь точно определить раздражаемый нерв.Сканирование кости может выявить любую аномальную активность кости.
Варианты консервативного лечения обоих состояний включают отдых, противовоспалительные препараты, лед и / или тепло и физиотерапию. Если боль сохраняется, инъекции эпидуральной анестезии или блокады нерва могут быть полезны при лечении и диагностировании причины боли. Альтернативные методы, такие как массаж, иглоукалывание и хиропрактика, также могут быть ценными инструментами для облегчения боли.
Самый важный фактор, чтобы остановить боль от выпуклых или экструдированных дисков в диагностике. То, что у человека болит спина, еще не означает, что с диском есть проблема. И наоборот, только то, что есть проблема с диском, не означает, что будут боли в спине.
 Рентгенография позвоночника может помочь поставить правильный диагноз между выпячиванием диска и экструзией диска.,
Рентгенография позвоночника может помочь поставить правильный диагноз между выпячиванием диска и экструзией диска., выступ против экструзии | Ответы от врачей
Топ ответов от врачей на основе вашего поиска:
49-летняя женщина спросила:
35-летний опыт лечения боли
Большая разница: выпячивание диска — это когда расстояние между краями диска грыжи меньше, чем расстояние между краями основания. Экструзия диска … Подробнее33-летний мужчина спросил:
51 год опыта Офтальмология
Диагностика позвоночника: обозначения T5 и т. Д.относится к грудным позвонкам № 5,6,7. Грыжи — это рентгенографическое описание диска (между костями), торчащего изо всех … ПодробнееЖенщина 60 лет спросила:
55-летний опыт Инфекционная болезнь
Потенциально Да: если это прогрессирует, это может оказать давление на спинной мозг, приводящий к неврологическому повреждению и изменениям из-за этого. Вы должны быть осмотрены спиной … Подробнее60-летняя женщина спросила:
55-летний опыт Инфекционная болезнь
В чем вопрос: Пройдите обследование и порекомендуете хирурга спины.
49-летняя женщина спросила:
24-летний опыт Семейная медицина
Стеноз шейки матки: Это серьезно, и вам нужно обратиться к нейрохирургу. Не выполняйте никаких активных действий и будьте очень осторожны с любыми падениями, так как это может привести к … Подробнее.Определение выпячивания по Merriam-Webster
Чтобы сохранить это слово, вам необходимо войти в систему.
pro · tru · sion | \ prō-ˈtrü-zhən \ 1 : что-то (например, анатомическая часть или вырост), которое выступаетсинонимов и антонимов для выпячивания
синонимов
антонимов
- вогнутая полость,
- вогнутая полость,
- вогнутая полость,
- вогнутая полость,
- вогнутая полость,
- вогнутая полость,
- вогнутая полость,
- вогнутая полость,
- вогнутая полость,
- вогнутая полость,
- вогнутая полость,
- вогнутая полость,
- вогнутая полость,
- вогнутая полость,
- , вогнутость
- ,
- ,
- , ,
- , ,
- , ,
- , ,
- , ,
- , углубление, ,
. Выберите правильный синоним для выступа.
Проекция, выступ, выпуклость, выпуклость означают расширение за пределы нормальной линии или поверхности.Проекция подразумевает выступ, особенно под острым углом. эти выступы вдоль стены представляют собой угрозу безопасности. Выступ предполагает выталкивание, так что расширение кажется деформацией. причудливые выступов выпуклости кораллового рифа подразумевают рост или вздутие в округлой форме. кожное заболевание, отмеченное выпуклостями бородавок , выпуклость предполагает расширение, вызванное внутренним давлением. выпуклостей в плиточном полу
Примеры выступов в предложении
костные выступов на внешней стороне локтя крыша со многими выступами Боль была вызвана выпячиванием диска в его нижней части спины.
См. Другие недавние примеры в Интернете. Титан — это прочный и легкий металл, и в упаковке его комплект будет иметь диаметр всего 4 дюйма в основании и высоту 4.3 дюйма (не считая незначительного выступа от складных ручек). — Популярная наука , «Основные кухонные принадлежности для вашего похода», 7 июля 2020 года Смит показал свое запястье Куомо, который в то время был сломан и до сих пор имеет большой выступ . — Мэдлин Холкомб, CNN , «Неправильно арестованный черный человек сказал, что он знал, что его будут ложно обвинять, когда полиция приблизится к нему», 30 июня 2020 г. У некоторых рыб обнаружился поп-глаз ( выпячивание глаза).- Джо Дженцель, Outdoor Life , «10 общих паразитов и болезней, обнаруженных у промысловой рыбы (и что вам необходимо знать о них)», 27 мая 2020 г. Для начала, у китайских гусей обычно есть выступ , называемый базальной ручкой, где их Билл встречает их голову. — Дейзи Эрнандес, Popular Mechanics , «Эта птица получила совершенно новый счет», 23 марта 2020 г. Nreal выглядит почти как обычная пара солнцезащитных очков — за исключением небольшого выступа из вашей головы и длинного шнура, скользящего вниз к смартфон, который делает обработку.- Washington Post , «Будущее в соответствии с CES 2020: фальшивое мясо, фальшивые люди, фальшивая конфиденциальность», 7 января 2020 года. Врачи определили, что проблема заключается в костном выступе на его пятке, который вызывал изнашивание ахиллова сухожилия. — oregonlive , «Снова здоров, философ Гален Рупп говорит, что он готов к Олимпийским марафонским испытаниям», 23 февраля 2020 г. В этом случае глиальные клетки образуют сетчатую структуру между внешним и внутренним слоями кожи с нитью -подобно выступов , которые простираются во внешний слой кожи.- National Geographic , «Недавно обнаруженный орган может скрываться под вашей кожей», 15 августа 2019 г. У других, таких как акулы-гоблины (у которых сумасшедший выступ челюсти), иглоподобные зубы используются для прокалывания рыбы. — Лорен Кент, CNN , «Как акулы пережили динозавров и приспособились к их среде», 28 ноября 2019 г.Эти примеры предложений автоматически выбираются из различных источников новостей в Интернете, чтобы отразить текущее использование слова «выступ».«Взгляды, выраженные в примерах, не отражают мнение Merriam-Webster или его редакторов. Отправьте нам отзыв.
См. БольшеПервое известное использование выступа
1646, в значении, определенном в смысле 2
История и этимология для выступа
Latin protrudere
Подробнее о выступе
Статистика для выступе
Цитировать эту запись
«Выступ. Merriam-Webster.com Dictionary , Merriam-Webster, https://www.merriam-webster.com/dictionary/protrusion. По состоянию на 31 июля 2020 года.
MLA Chicago APA Merriam-WebsterБольше определений для выступа Уплотнение
| \ prō-ˈtrü-zhən \Медицинское определение выпячивания
1 : качество или состояние выпячивания выпячивания челюсти 2 : что-то (в качестве анатомической части), что выступаетвыпячивания
Что заставило вас искать выступ ? Пожалуйста, сообщите нам, где вы читали или слышали это (включая цитату, если это возможно).
