Как определить переломы и вывихи | Признаки и симптомы перелома и вывиха
Различные виды травм требуют совершенно разного лечения, за банальным ушибом может скрываться серьезное повреждение тканей. И даже сами ушибы могут повлечь серьезные последствия для здоровья. Очень важно не затягивать диагностику и сразу обратиться к травматологу.
Что делать?
Определить перелом поможет рентгеновский снимок. Но если попасть в медучреждение и сделать его невозможно, можно ориентироваться на некоторые симптоматические признаки.
Признаки вывиха
- Сильная боль в суставе,
- Невозможность движения в нем,
- Вынужденная фиксация в определенном положении, доставляющем наименьшую боль,
- Внешняя деформация.
Как устранить вывих?
Лечить вывих подручными средствами – опасная затея. Вправить его должен врач, причем, чем раньше, тем лучше.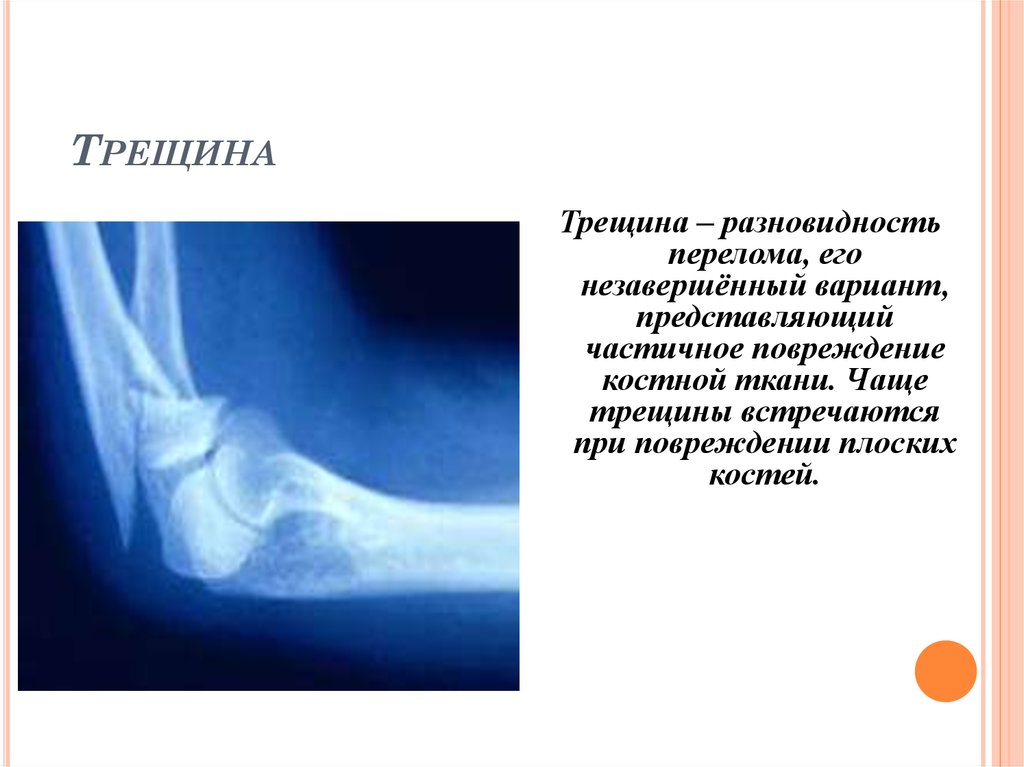
Признаки перелома
Перелом – это нарушение целостности костной ткани. Признаками или симптомами перелома являются:
- Боль,
- Неестественная подвижность конечности,
- Хруст при нажатии,
- Наличие видимых обломков кости,
- Отечность в области травмы,
- Симптом осевой нагрузки.
Если вы наблюдаете ненормальную подвижность и можете даже немного согнуть конечность в том месте, где это не предусмотрено анатомией, то у вас, вероятнее всего, перелом. При вывихе движение полностью блокируется.
Первая помощь
Переломы нередко сопровождаются рваными ранами, поэтому возникает серьезный риск инфицирования тканей.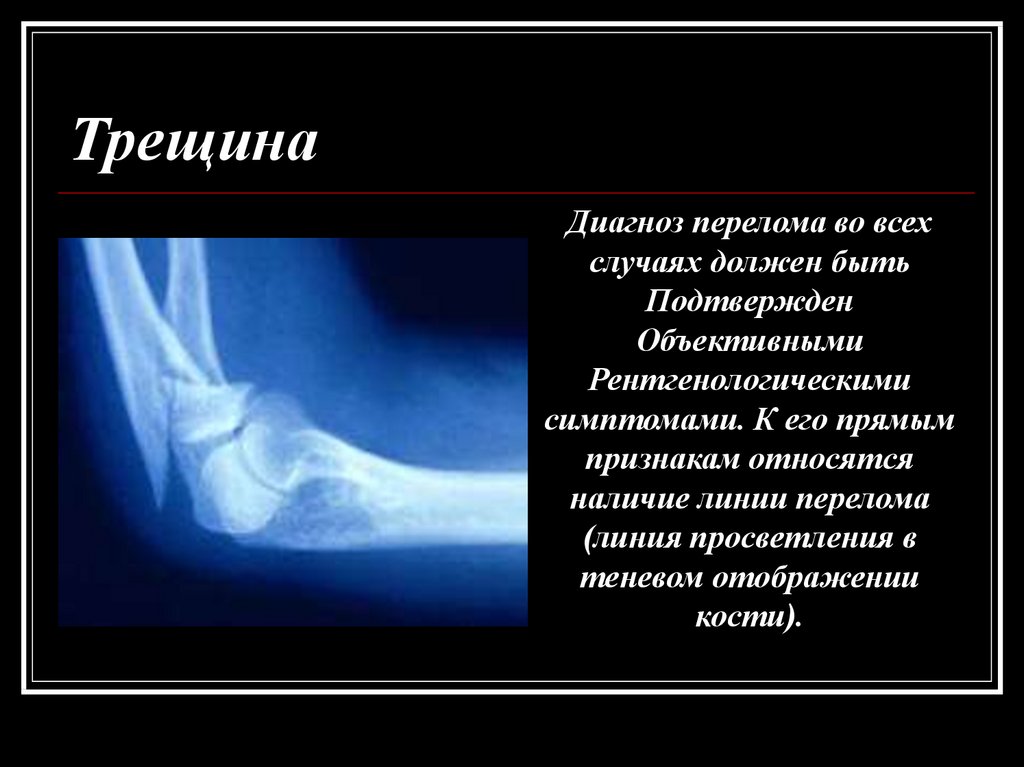 Необходимо остановить кровь и наложить давящую повязку или жгут. Далее обеспечить неподвижность поврежденной части тела и приложить холод. При сильных болях можно ввести обезболивающее. И немедленно отправляйтесь к врачу! Переломы и вывихи лечить должен только опытный специалист с использованием специализированных медицинских инструментов.
Необходимо остановить кровь и наложить давящую повязку или жгут. Далее обеспечить неподвижность поврежденной части тела и приложить холод. При сильных болях можно ввести обезболивающее. И немедленно отправляйтесь к врачу! Переломы и вывихи лечить должен только опытный специалист с использованием специализированных медицинских инструментов.
как определить в домашних условиях
27 ноября 2019
Бдительность пострадавшего и его окружения необходима при уже случившейся травме, поскольку от своевременной диагностики вида травматического повреждения зависят исход лечения, последующая реабилитация и возвращение к привычной жизни. Эта статья посвящена признакам переломов, при наличии которых необходимо срочное обращение за медицинской помощью. Рассмотрим общие и специфические признаки переломов костей нижних конечностей.
Виды и симптомы переломов
К общим симптомам относят постоянную ноющую или тупую боль в месте перелома, усиливающуюся и принимающую характер резкой, пульсирующей при попытке наступить на ногу; ограничение подвижности конечности; припухлость; посинение кожных покровов; крепитация трущихся отломков кости и патологическая подвижность в месте перелома, неестественное положение конечности и укорочение ее длины по сравнению со здоровой; повышение температуры тела. В момент получения перелома характерен резкий звук, похожий на хруст.
В момент получения перелома характерен резкий звук, похожий на хруст.
Как узнать в домашних условиях сломали ли вы бедро? К специфическим признакам перелома малого вертела бедра относят невозможность поднять выпрямленную ногу в положении сидя. Диафизарные переломы бедра сопровождаются значительным повреждением мягких тканей, сосудисто-нервного пучка, кровопотерей, выраженным болевым синдромом и опасны развитием травматического шока, жировой эмболии. При этом характерно укорочение и нарушение оси конечности, нарушение гемодинамики, возможное отсутствие пульса на периферических артериях конечности, нарушение чувствительности. При переломе мыщелков бедра беспокоят боли в области коленного сустава и в нижней трети бедра. Контуры коленного сустава сглажены, надколенник баллотирует. Смещение наружного мыщелка кверху приводит в вальгусному отклонению голени, внутреннего – к варусному. Движения в коленном суставе ограничены.
Внесуставной перелом шейки бедра возникает при падении на вертельную область.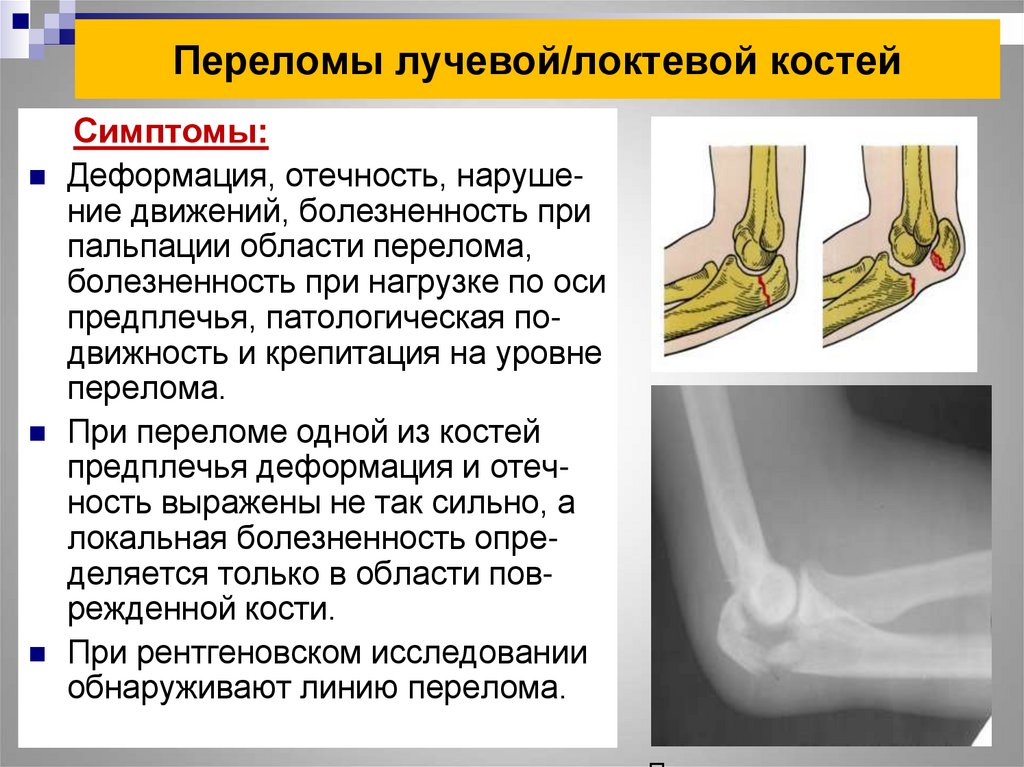 Такой перелом чаще бывает у пожилых людей. Из-за обильной васкуляризации проксимального метафиза такие переломы сопровождаются значительными кровоизлияниями, распространяющимися на верхнюю треть бедра, промежность. При этом бедро ротировано кнаружи, конечность укорочена, верхушка большого вертела смещена выше линии Розера-Нелатона, активные движения невозможны.
Такой перелом чаще бывает у пожилых людей. Из-за обильной васкуляризации проксимального метафиза такие переломы сопровождаются значительными кровоизлияниями, распространяющимися на верхнюю треть бедра, промежность. При этом бедро ротировано кнаружи, конечность укорочена, верхушка большого вертела смещена выше линии Розера-Нелатона, активные движения невозможны.
При внутрисуставных переломах шейки бедра (капитальных, субкапитальных, трансцервикальных, базальных) боли неинтенсивные, особенно при вколоченных переломах. Имеет место наружная ротация и укорочение конечности до 2-4 см (при абдукционных переломах – незначительное удлинение). Поднять поврежденную конечность обычно не удается. Отмечается положительный симптом Гирголава – усиленная пульсация бедренной артерии под пупартовой связкой вследствие околосуставной гематомы. Отсутствие надкостницы, проникновение синовиальной жидкости между отломками, недостаточное кровоснабжение в пожилом возрасте затрудняет сращение.
Отрывной перелом бугристости большеберцовой кости возникает при чрезмерном сокращении четырехглавой мышцы бедра.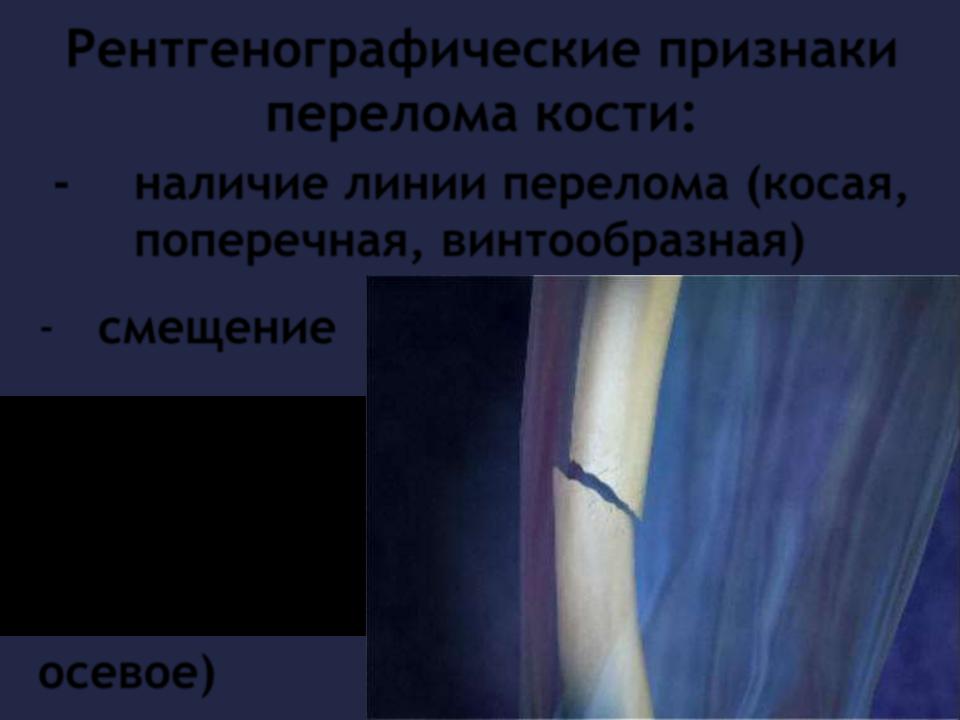 При этом разгибательная функция голени не нарушена из-за сохранности боковых порций сухожилия вышеназванной мышцы.
При этом разгибательная функция голени не нарушена из-за сохранности боковых порций сухожилия вышеназванной мышцы.
Чем опасны переломы коленных суставов, голени или лодыжек?
При диафизарных переломах костей голени нарушается опорная функция. Помимо общих признаков для изолированного перелома малоберцовой кости характерно повреждение малоберцового нерва.
Пронационно-абдукционные переломы лодыжек (Дюпюитрена) возникают при чрезмерной наружной ротации и отведении стопы. При этом разрывается дельтовидная связка или ломается медиальная лодыжка. Продолжающееся силовое воздействие вызывает перелом наружной лодыжки или малоберцовой кости на 5 см выше линии сустава.
Супинационно-аддукционные переломы Мальгеня возникают при форсированной внутренней ротации и приведении стопы. Вначале повреждаются таранно-малоберцовые связки (передняя и задняя), пяточно-малоберцовые связки голеностопного сустава. При дальнейшем силовом воздействии таранная кость смещается кнутри и приводит к перелому медиальной лодыжки и эпиметафиза большеберцовой кости.
Для разрывов менисков коленного сустава в остром периоде характерно увеличение его в объеме, сглаженность контуров, невозможность активного разгибания конечности, вынужденное согнутое положение, блокада из-за ущемления разорванного мениска. После устранения блокады функция конечности восстанавливается, усиливается боль при ходьбе по лестнице вниз (симптом лестницы Перельмана), ощущение в суставе мешающего предмета (симптом зацепки Краснова). Характерны перемежающиеся блокады суставов и усиление болей при пассивном разгибании голени (симптом Байкова). Усиление болей при ротации согнутой под острым углом голени кнаружи или кнутри свидетельствует о повреждении соответствующего мениска (симптом Мак-Марррея). Также отмечается неполное разгибание голени (симптом «ладони» Ланда). Одним из наиболее распространенных видов повреждения считается триада Турнера («несчастная триада»): разрыв коллатеральной большеберцовой связки, передней крестообразной связки и медиального мениска. Разрыв коллатеральной малоберцовой связки сочетается с повреждением передней крестообразной и латерального мениска.
Если вы ощущаете резкую боль, возник сильный отёк на месте удара или повреждения, невозможно изменить положение сустава или это действие сопровождается болевым синдромом – срочно обратитесь к специалисту! Своевременное выявление переломов или повреждений связок и тканей – единственный способ избежать неприятных последствий травм и сократить время терапии и реабилитации.
Переломы костей — ПроМедицина Уфа
Переломами костей называют нарушение их целостности. Причиной перелома может быть воздействие внешней силы (удар или большая нагрузка) или некоторые болезни, которые снижают прочность костей и делают их ломкими. Тяжесть перелома зависит от его локализации, размера и вида.
Причиной перелома может быть воздействие внешней силы (удар или большая нагрузка) или некоторые болезни, которые снижают прочность костей и делают их ломкими. Тяжесть перелома зависит от его локализации, размера и вида. Причины
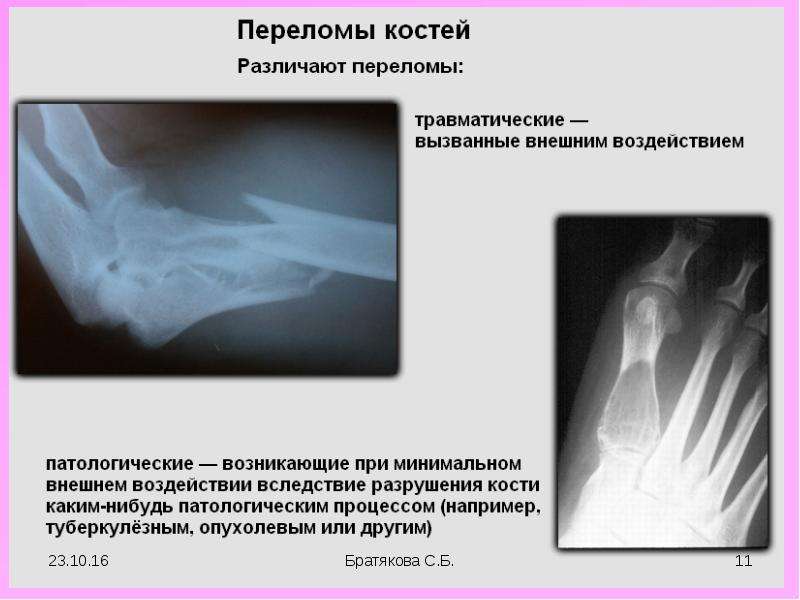
В зависимости от причины возникновения различают травматические и патологические переломы. Причиной травматических переломов костей бывает резкое, внезапное действие механической ударной силы на кость.
Патологические переломы появляются при действии определенного патологического процесса на костную ткань. Это может быть результатом кисты или развития злокачественной опухоли. При этом структура костной ткани постепенно разрушается и даже небольшие нагрузки могут привести к перелому.
При втором виде опасность перелома возрастает в несколько раз. Доходит даже до того, что при ходьбе человек тоже может сломать ногу. Здесь причина заключается в том, что это патология самой кости, а не воздействие на нее со стороны.
Симптомы
Переломы костей имеют характерные симптомы, которые позволяют выявить патологию при ее возникновении, что очень важно для исключения осложнений.
— Болевой синдром: резкая боль при разрыве кости и ноющая боль в дальнейшем, причем усиливающаяся при продольной нагрузке или ее имитации.
— Отечность: отек на пораженном участке развивается постепенно.
— Гематома: разного размера на пораженном участке; при этом гематома с пульсацией указывает на продолжение кровотечения.
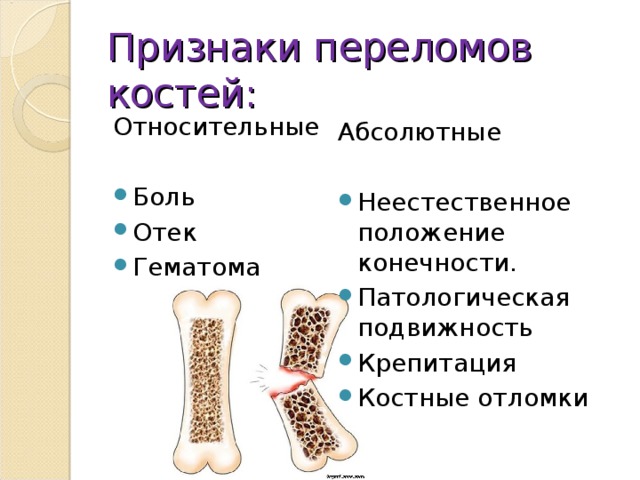
Абсолютный признак перелома возникает в результате непосредственного разрушения кости и указывает на завершенность процесса. Таковыми признаками перелома являются:
— Характерный хруст (крепитация): возникает при разрыве костной ткани, в дальнейшем прослушивается с помощью фонендоскопа из-за трения обломков.
— Повышенная подвижность при разрыве сустава.
— Обломки кости заметны при открытом переломе визуально.
— Укорачивание конечности при смещении осколков, выпячивание сломанной кости.

Некоторые признаки при переломе без смещения или неполном переломе могут не проявиться, что осложнит диагностирование. Симптомы перелома однозначно определяются путем рентгенографии – фиксируются локализация, тип и степень разрушения.
Диагностика
При большинстве закрытых переломов рентгенодиагностика занимает ведущее значение. Это исследование необходимо не только для подтверждения диагноза перелома и его документирования. Очень важно травматологу на основании рентгенограмм составить представление о характере смещения отломков, направлении линий перелома и наличии дополнительных трещин, свидетельствующих о раскалывании отломка. Эти сведения нужны для определения лечебной тактики, выбора типа остеосинтеза.
Рентгенологическое исследование важно и в процессе лечения. Оно определяет полноту репозиции, правильность положения фиксирующей конструкции, отсутствие вторичного смещения (по спадению отека), появление и формирование костной мозоли. Хирург и травматолог должны соблюдать правила выполнения рентгенограмм при переломах.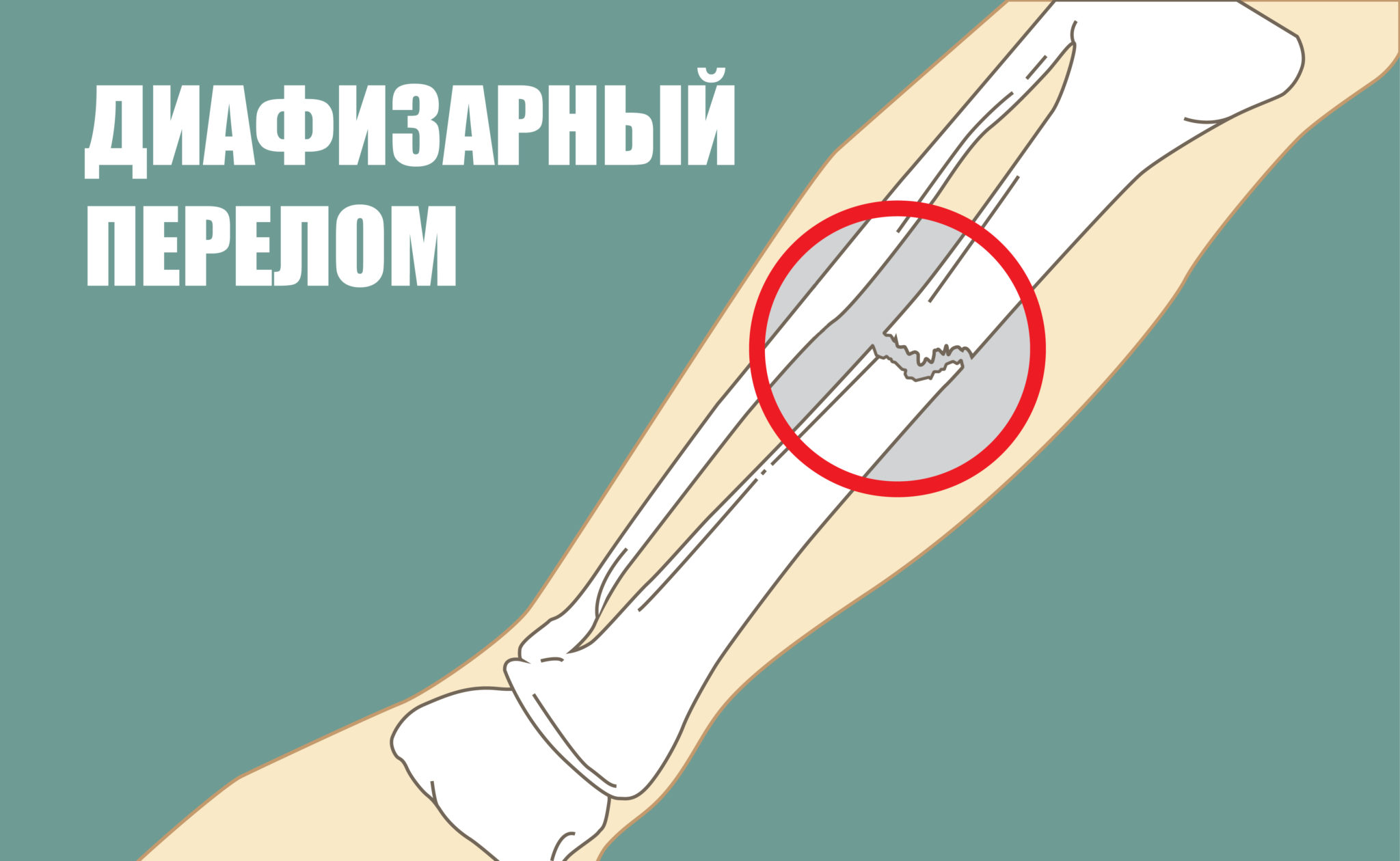
Лечение
Основными задачами лечения пострадавшего с переломом являются спасение его жизни и сохранение конечности, восстановление целости кости и анатомической формы сустава, функции поврежденной конечности и трудоспособности пострадавшего.
Первая помощь направлена на предотвращение смещения отломков костей, повреждения мягких тканей, инфицирования раны, развития травматического шока и массивной кровопотери. Необходимые действия: иммобилизовать поврежденный участок скелета, используя шину, захватывающую суставы выше и ниже места повреждения. Остановить кровотечение с помощью жгута и наложить на рану стерильную повязку. Дать обезболивающее средство: анальгин или промедол. Доставить пострадавшего в травмпункт.
При множественных переломах и травмах позвоночника передвигать больного до приезда скорой помощи не рекомендуется.
Консервативное лечение заключается в иммобилизации, использовании гипсовых повязок после закрытой репозиции перелома или без нее (если нет смещения). Конечность при наложении гипса должна находиться в физиологически правильном положении. Ее дистальные части (например, пальцы при переломе конечности) должны быть открытыми для возможности определения отека и предотвращения нарушения трофики тканей. Иногда при переломе необходима тракция — использование скелетного, манжеточного, клеевого или липкопластырного вытяжения. Этот метод помогает нейтрализовать действие мышечных пластов, которые крепятся к костным отломкам, предотвратить их смещение и создать условия для регенерации костной ткани. Наибольший эффект дает скелетное вытяжение. Груз, прикрепленный к спице, которая проведена через кость, обеспечивает поддержание костных отломков в положении, оптимальном для восстановления ткани. Недостаток – вынужденная иммобилизация пациента, приводящая к ухудшению его общего состояния.
Конечность при наложении гипса должна находиться в физиологически правильном положении. Ее дистальные части (например, пальцы при переломе конечности) должны быть открытыми для возможности определения отека и предотвращения нарушения трофики тканей. Иногда при переломе необходима тракция — использование скелетного, манжеточного, клеевого или липкопластырного вытяжения. Этот метод помогает нейтрализовать действие мышечных пластов, которые крепятся к костным отломкам, предотвратить их смещение и создать условия для регенерации костной ткани. Наибольший эффект дает скелетное вытяжение. Груз, прикрепленный к спице, которая проведена через кость, обеспечивает поддержание костных отломков в положении, оптимальном для восстановления ткани. Недостаток – вынужденная иммобилизация пациента, приводящая к ухудшению его общего состояния.
При трещинах в трубчатых костях и переломах небольших костей применяются функциональные методы. Они предполагают отсутствие иммобилизации или минимальное обездвиживание поврежденного участка и сводятся к обеспечению ему покоя.
Оперативное лечение необходимо при переломах челюсти (установка аппарата внешней фиксации), восстановлении губчатых костей (свод черепа), избыточном образовании костной мозоли и т.д.
В послеоперационном периоде место перелома иммобилизуют. Сроки восстановления – от нескольких недель до нескольких месяцев. В случае если восстановления кости не происходит, и формируется ложный сустав (стойкая ненормальная подвижность в месте перелома), применяют методы эндопротезирования (замена элементов опорно-двигательного аппарата имплантатами). После снятия гипса приступают к реабилитационной терапии.
Это, прежде всего, массаж. Назначается на 10-45 день после перелома. Он ускоряет процесс образования костной мозоли, улучшает кровообращение и питание тканей, препятствует атрофии мышц.
СРМ-терапия – это пассивная разработка суставов (без участия мышц) с помощью специально настроенного механического устройства.
Лечебная гимнастика. В первые 10 дней делаются упражнения для неповрежденных суставов и конечностей. Они предотвращают мышечную слабость и возникновение тугоподвижности суставов.
Они предотвращают мышечную слабость и возникновение тугоподвижности суставов.
После снятия гипса ЛФК помогает восстановить подвижность поврежденных суставов и силу мышц. Нагрузку рекомендуется увеличивать постепенно, завершая реабилитацию активной гимнастикой, помогающей нейтрализовать последствия перелома.
Профилактика и первая помощь при переломах
Термином «перелом» обычно называют травму кости, при которой частично или полностью нарушается ее целостность. Перелом может быть полным или частичным, открытым или закрытым.
Эта серьезная травма требует обязательного и срочного обращения к врачу.
Почему ломаются кости?
Переломы чаще всего происходят вследствие падения или удара, но некоторые болезни могут ослабить кости и спровоцировать их разрушение.
Кроме того, небольшие трещины в кости, которые называют переломами напряжения, или стрессовыми переломами, могут произойти от чрезмерной физической нагрузки.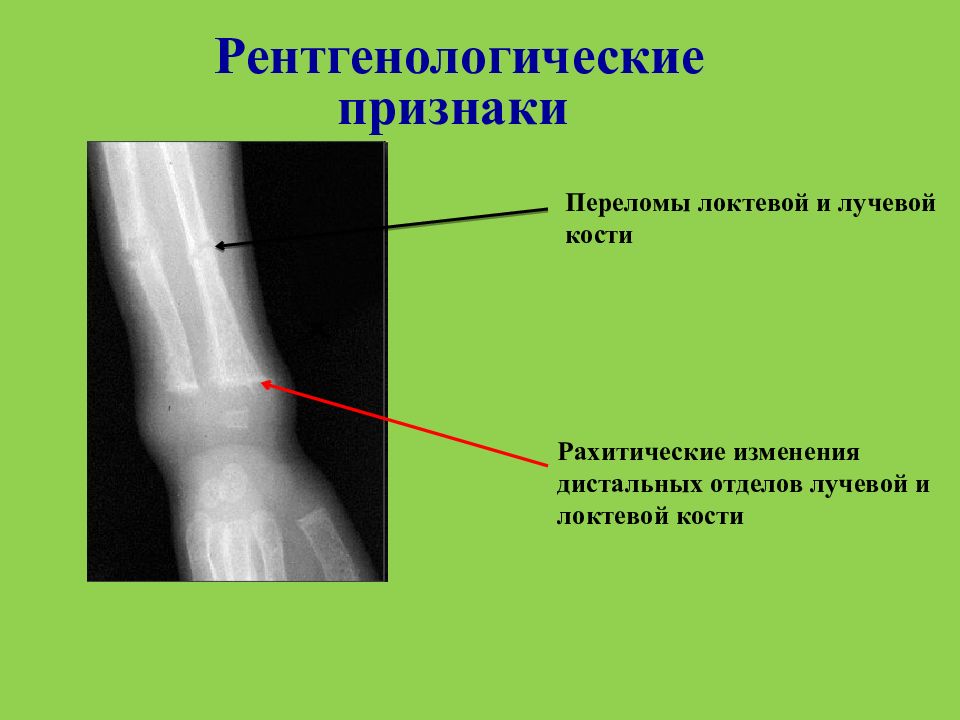
Наиболее распространенные причины переломов:
— удары;
— неестественные движения тела;
— чрезмерная физическая нагрузка;
— падения;
— аварии;
— остеопороз;
— опухоли кости и расположенных рядом с ней тканей.
Симптомы перелома:
— неестественный, деформированный вид конечности;
— отек, большая гематома или кровотечение;
— сильная боль в поврежденной конечности;
— онемение или покалывание в тканях поврежденной конечности;
— ограничение подвижности или ее полная потеря.
Первая помощь при переломах:
1. Сохраняйте спокойствие. Перелом костей требует срочной медицинской помощи, поэтому немедленно доставьте пострадавшего в медицинское учреждение или вызовите бригаду скорой помощи.
2. Не перемещайте пострадавшего, не сгибайте поврежденную конечность и не тяните за нее! Не пытайтесь выпрямить сломанную конечность, если перелом открытый.
3. Постарайтесь обездвижить поврежденную конечность. Если перелом закрытый, и вы умеете накладывать шину – сделайте это. Если у вас нет знаний об оказании первой помощи – не предпринимайте никаких действий со сломанной конечностью.
Постарайтесь обездвижить поврежденную конечность. Если перелом закрытый, и вы умеете накладывать шину – сделайте это. Если у вас нет знаний об оказании первой помощи – не предпринимайте никаких действий со сломанной конечностью.
4. Если перелом вызвал открытую рану, прикройте ее чистой повязкой, чтобы остановить кровотечение, но не пытайтесь очистить ее или обработать каким-либо средством.
Как лечат переломы
Внимание! В домашних условиях перелом вылечить нельзя: это грозит серьезными осложнениями вплоть до гибели человека. Для оценки тяжести перелома и назначения исследования требуется рентгенологическое исследование.
В зависимости от сложности перелома может быть назначено оперативное лечение или фиксация сломанной конечности при помощи шины или гипса. Также может потребоваться госпитализация пострадавшего.
Сколько длится лечение?
Простые, не осложненные переломы обычно срастаются за четыре-шесть недель.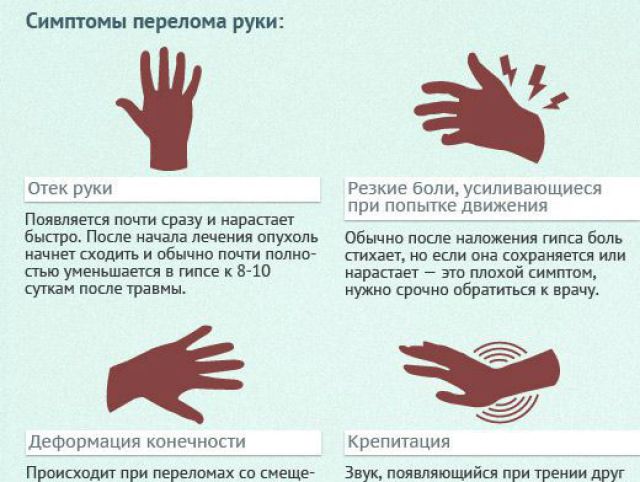 Некоторые требуют лечения в течение нескольких месяцев – в зависимости от сложности травмы и наличии осложнений.
Некоторые требуют лечения в течение нескольких месяцев – в зависимости от сложности травмы и наличии осложнений.
Болезненные ощущения обычно проходят до того, как кости срастутся. Однако за то время, пока проходит восстановление кости, мышцы могут серьезно атрофироваться, а сухожилия и связки потерять эластичность.
Реабилитация после переломов занимает некоторое время и включает в себя упражнения для развития гибкости, равновесия, а также укрепления мышц и увеличения их массы.
Во избежание повторных травм серьезная физическая нагрузка возможна только после полного восстановления функции травмированной конечности.
Самое важное
Перелом возникает вследствие травмы или заболевания, приводящего к разрушению кости. Первые признаки перелома – это боль и деформация конечности.
Запомните, что в домашних условиях переломы не лечатся. Обязательно вызовите бригаду скорой помощи и до ее прибытия создайте покой для поврежденного участка тела.
Посттравматические состояния верхних и нижних конечностей
Перелом кости – это травма, которая характеризуется частичным или полным нарушением целостности костной ткани и может стать результатом прямого удара (травматический перелом здоровой кости), когда разрыв костной ткани вызван действием механической силы, превышающей твердость костей. Или перелом может случится в результате заболеваний, связанных с изменением структуры и характеристик костной ткани (спонтанный или патологический перелом). Этот тип переломов может произойти и после незначительной травмы (например, переломы из-за остеопороза). Чаще всего встречаются переломы конечностей. Возможны и переломы других костей: грудная клетка, голова и позвоночник, точнее перелом позвонков.
На основании того, дошло ли при переломе до разрыва кожи и подкожной ткани, и есть ли соприкосновение места перелома с внешней средой различают: открытый перелом (на практике тяжелее подвергается лечению и восстановлению) и закрытый перелом.
По тяжести перелом может быть: сложный – при котором кость повреждена в двух или более местах, и простой перелом или трещина — без разделения сломанной кости на сегменты.
Классификация по действию механической силы при переломе: местный перелом — происходит в месте приложения механической силы (обычно более тяжёлый перелом) и отдаленный перелом — встречается чаще и возникает вдали от места приложения силы, или на дистальных концах конечностей.
Тип и тяжесть перелома зависит от механизма повреждения, мощности и направления силы, действующей на кость, а также от свойств самой кости (прочность и тип кости, часть кости, на которую действует травматическая сила).
В клинической картине различают абсолютные и относительные признаки перелома. Абсолютные признаки: патологическая подвижность, физическое обследование сопровождается сильной болью, явление крепитации костных отломков, деформация продольной оси конечности в месте перелома. Относительные признаки: отёк, боль при давлении, боль при передвижении повреждённой части тела, изменение цвета кожи, мышечный спазм.
Относительные признаки: отёк, боль при давлении, боль при передвижении повреждённой части тела, изменение цвета кожи, мышечный спазм.
Чтобы начался процесс заживления перелома, части сломанной кости должны быть установлены рядом друг с другом так, чтобы они касались. Таким образом создаются условия для нормального функционирования одновременно многих процессов, конечным результатом которых является полное структурное и функциональное восстановление сломанных костей .
В современной медицине применяются два основных метода лечения переломов: консервативный (гипс, иммобилизация) и оперативный (хирургическое), когда части сломанной кости соединяются металлическими направляющими спицами, штифтами и винтами. Выбор метода лечения переломов зависит от состояния пациента и типа перелома. Решение принимается хирургом-ортопедом. Как только состояние больного позволит это, необходимо начать восстановление. Конечной целью применения физиотерапии является наиболее полное восстановление функций пациента.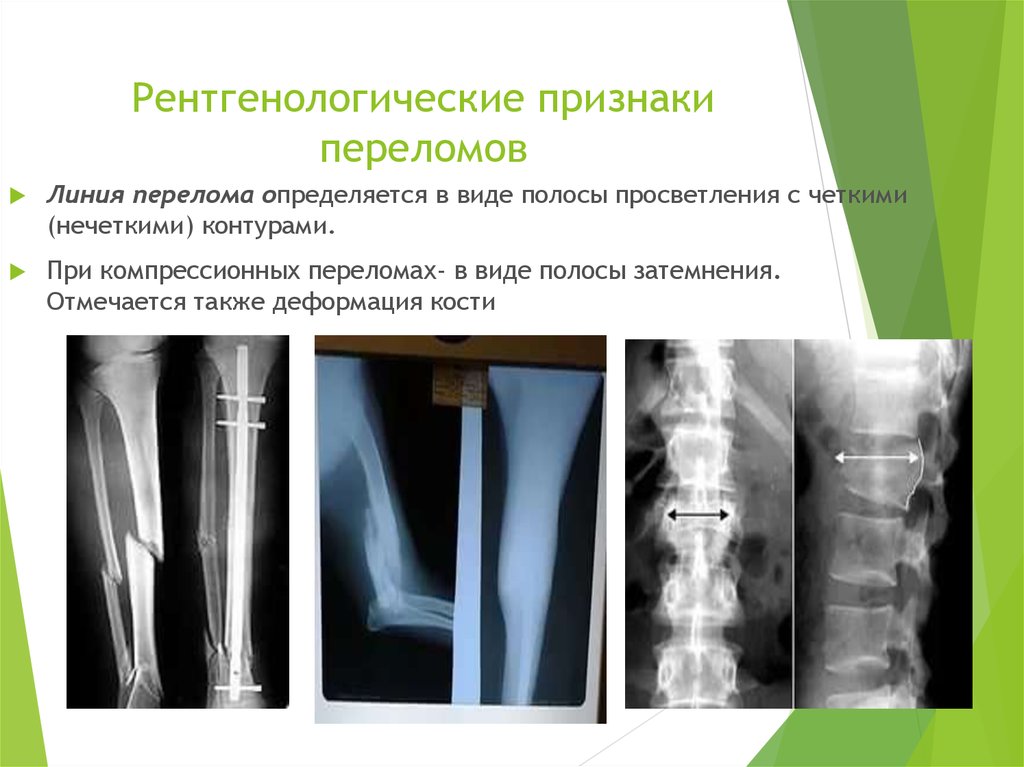
Физиотерапия в так называемой ранней стадии включает в себя применение электротерапии и магнитотерапии, которые могут проводится через гипс и в присутствии металла в зоне перелома. Для повреждённой конечности значительным является и использование статических упражнений.
Врач физиотерапевт, исходя из того, насколько уже сраслась сломанная кость, клинических анализов, возможных осложнений, и когда состояние пациента и сама травма это позволяют, внимательно и строго индивидуально дозирует и комбинует различные физиотерапевтические процедуры. Всё это для того, чтобы ускорить срастание костей, уменьшить отёк и боль, нормализовать местное кровообращение, воспрепятствовать образованию контрактуры и увеличить подвижность суставов, укрепить мышцы. На поздних этапах реабилитации могут быть применены гидро — кинези терапевтические и все бальнеотерапевтические процедуры (лечебная грязь и минеральная вода). Врач физиотерапевт должен учитывать противопоказания к проведению каждой процедуры в отдельности.
Своевременная, хорошо дозируемая и адекватная физикальная терапия сокращает длительность восстановления пациента после перелома и его быстрому возвращению к нормальной жизнедеятельности.
перелом лучевой кости со смещением и без / вывих / трещина – Лечение и восстановление
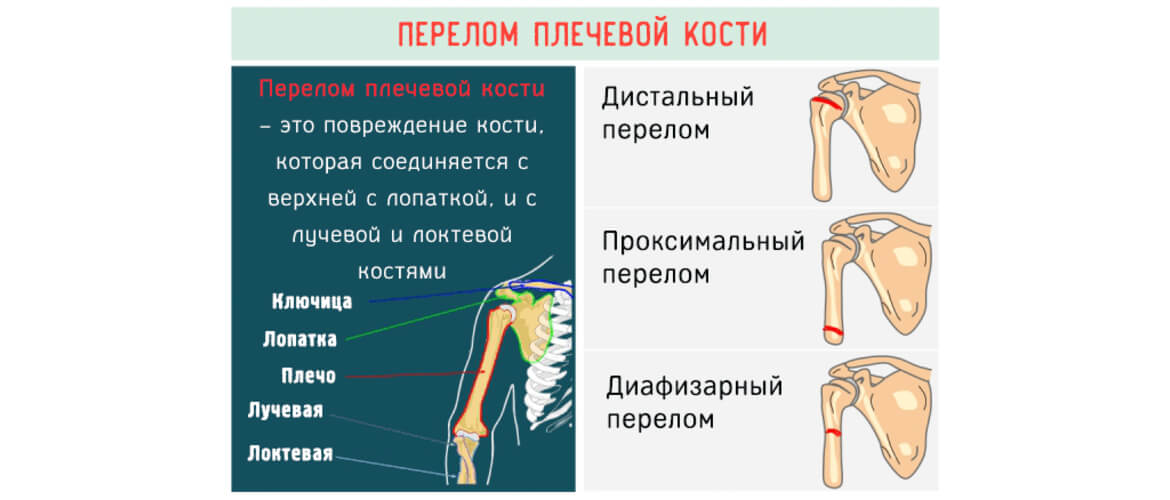
Лучевая кость руки – это длинная трубчатая неподвижная парная кость в составе предплечья, тело которой имеет трехгранную форму с тремя поверхностями (передней, задней и боковой) и тремя краями (передним, задним и межкостным). Она располагается рядом с локтевой костью, поэтому они зависимы друг от друга и взаимосвязаны. Внизу эти кости соединяются с костями запястья. Так формируется лучезапястный сустав. Также лучевая кость несет ответственность за подвижность предплечья в локте, а плеча – в плечевом суставе. Но по статистике, при почти таких же строении и анатомии, ломается лучевая кость намного чаще локтевой.
Виды повреждений
Перечень заболеваний и травм, связанных с лучевой костью:
- Воспаление надкостницы лучевой кости, в результате может серьезно нарушиться питание костных тканей, что способно повлечь за собой постепенное разрушение кости
- Дегенеративные поражения суставной поверхности – это процесс истончения хрящевой ткани от чрезмерных нагрузок (спорт, тяжелый труд), вследствие чего происходит ухудшение амортизации и скольжения в суставе, возникает все более сильное трение, приводящее к разрушению сустава
- Остеомиелит – заболевание, поражающее все ткани, из которых состоит лучевая кость (надкостница, сама кость и костный мозг)
- Переломы.
Классификация переломов лучевой кости:- Травматические и паталогические (в зависимости от природы возникновения)
- Закрытые и открытые (в зависимости от нарушения кожных покровов)
- Косые, продольные, поперечные, Т-образные, винтообразные, вколоченные (при которых костные отломки входят («вколачиваются») друг в друга) и оскольчатые (в зависимости от линии разлома)
- Остеопороз – снижение плотности костей
- Опухолевые заболевания кости (доброкачественные и злокачественные)
Любой тип перелома может быть как со смещением костных отломков, так и без смещения. Перелом лучевой кости без смещения чаще всего происходит в виде трещины в костной ткани.
Важно знать, что болезни и травмы лучевой кости зачастую сопровождаются схожими болезнями локтевой кости, поэтому при обнаружении проблем с одной костью следует обследовать и другую.
Симптоматика
Клиническая картина переломов лучевой кости следующая:
- Возникновение сильных болевых ощущений от запястья до локтя
- Отек и припухлость
- Возможна гематома (но не всегда)
- При переломах со смещением может появиться характерный хрустящий звук при пальпации отломков и видимая деформация лучезапястного сустава
- Онемение кончиков пальцев
- Движения в лучезапястном суставе ограничены
К какому врачу обращаться
В случае возникновения серьезной травмы следует незамедлительно доставить пострадавшего в отделение травматологии, где ему будет оказана квалифицированная медицинская помощь.
Специалисты, которые Вам помогут:
Диагностика
Диагностика при травмах лучевой кости включает в себя:
- Опрос пациента об обстоятельствах травмы
- Первоначальный осмотр врача
- Лучевая диагностика:
Варианты лечения
Ключевые методы лечения переломов: консервативные и хирургические.
Консервативное лечение назначается при закрытых переломах без смещения и представляет собой наложение иммобилизующей гипсовой повязки на травмированную область после спадания отека. Вместе с этим врач назначает прием обезболивающих средств, противовоспалительных нестероидных препаратов и при необходимости антибиотиков. Сроки срастания неосложненных переломов варьируются от 4-х до 5-и недель. После снятия гипса доктор назначает восстановительное лечение.
Хирургическая операция необходима при переломах со смещением и оскольчатых переломах. Основная цель всех лечебных мероприятий – восстановление функциональности поврежденной руки (как было до травмы).
Основным методом лечения переломов является репозиция. Суть метода заключается в возвращении смещенных отломков лучевой кости на прежние места и дальнейшей их фиксации. Репозиция бывает закрытой и открытой. Открытая репозиция предполагает осуществление разреза на месте повреждения, сопоставление отломков костей и скрепление их специальными конструкциями (спицами, дистракционными аппаратами (например, аппарат Илизарова), пластинами). Эта операция называется остеосинтезом.
После снятия гипсовой повязки назначается курс реабилитации, индивидуальный для каждого пациента. Реабилитация может включать в себя: физиотерапевтические процедуры (электрофорез, УВЧ, парафинотерапия и др.), массаж рук, лечебная физкультура (со специальным комплексом восстановительных физических упражнений), соблюдение рекомендуемой врачом диеты.
Записаться на прием к профильным специалистам в Москве Вам предлагает клиника ЦКБ РАН.
Перелом скуловой кости
Скуловая кость является одним из «пазлов», составляющих лицевой скелет.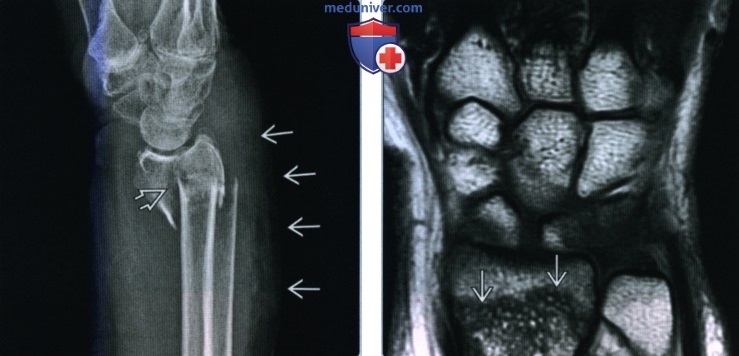 Обычно она ломается в области соединения с соседними костями. Это так называемые швы: скуло-лобный, скуло-верхнечелюстной, скуло-височный.
Обычно она ломается в области соединения с соседними костями. Это так называемые швы: скуло-лобный, скуло-верхнечелюстной, скуло-височный.
Рассказывает Алексей Лобков,челюстно-лицевой хирург, оториноларинголог
Скуловая кость является одним из «пазлов», составляющих лицевой скелет. Обычно она ломается в области соединения с соседними костями. Это так называемые швы: скуло-лобный, скуло-верхнечелюстной, скуло-височный.
Переломы скулового комплекса различной степени тяжести происходят, когда «под удар» попадает область скулового возвышения (самая выступающая точка под глазом).
Чаще всего скуловой комплекс страдает в результате нападения, ДТП (особенно у не пристегнутых пассажиров на заднем сидении), падения с высоты.
Классификация переломов
При травмах чаще всего происходит повреждение не только скуловой, но и соседних костей. Таким образом, мы имеем дело с переломами скуло-назо-глазнично-верхнечелюстного комплекса в различных вариациях. Единственный вид перелома в пределах собственно скуловой кости – это так называемый изолированный перелом скуловой дуги.
Единственный вид перелома в пределах собственно скуловой кости – это так называемый изолированный перелом скуловой дуги.
Что характеризует повреждение?
После травмы возникают:
- боль,
- отек,
- деформация области травмы,
- онемение кожи подглазничной области и зубов верхней челюсти на стороне поражения,
- кровотечение из носа со стороны травмы,
- ограничение открывания и боковых движений нижней челюсти,
- боль при жевании.
Первая помощь:
- Приложить холод к месту повреждения. Это может быть пакет со льдом, завернутый в полотенце.
- Если есть рана, обработать её водным антисептиком (мирамистин, хлоргексидин) и наложить повязку.
- Если боль сильная, принять обезболивающее.
- Обратиться в клинику, где вас осмотрит доктор и назначит дополнительные обследования. Это может быть рентгенограмма или компьютерная томография.
Последствия перелома скуловой кости
Перелом со смещением отломков может привести к деформации лица и нарушению функции жевания.
Осложнения, возникающие после перелома скуловой кости
- Со стороны придаточных пазух носа: верхнечелюстной синусит.
- Со стороны глаза: энофтальм, гипофтальм, двоение в глазах.
- Длительное онемение зубов верхней челюсти и кожи подглазничной области.
- Ограничение открывания рта, ограничение боковых движений челюсти, которые вызывают трудности при приеме пищи.
Диагностика
В диагностике травм лицевого скелета «золотым стандартом» является компьютерная томография, при этом срезы должны быть выполнены с минимальным шагом 0,5-1 мм.
Лечение перелома скуловой кости
Переломы скуловой кости без смещения и нарушения функции лечатся консервативно и не требуют госпитализации. При этом пациентам рекомендуют:
- на 10-14 дней исключить продукты, требующие пережевывания, потому что жевательная мышца прикрепляется частично к височной кости и может вызвать смещение отломков;
- применять противоотечные примочки и мази;
- принимать обезболивающие препараты в случае боли.

Переломы скуловой кости со смещением отломков требуют хирургического лечения.
Методы оперативного лечения
Хирургические методы лечения переломов скуловой кости особенно активно развивались во второй половине 20 века. Множество авторов предлагали свои методы доступа к скуловой кости и ее репозиции: Метод Лимберга, Казаньяна, Дубова, Дюшанта…
Ради справедливости стоит отметить, что один из авторских методов мы используем до сих пор. Это метод Лимберга, но применяем его только при изолированных переломах скуловой дуги, которые не требуют дополнительной фиксации после репозиции.
С внедрением в широкую практику компьютерной томографии появилась возможность перед операцией иметь «карту» линий перелома, а современные технические возможности и принципы остеосинтеза объединили все существующие методы в один.
Операция, выполняемая по этому методу, направлена на то, чтобы репонировать (поставить в правильное положение, сопоставить) отломки и зафиксировать их титановыми микропластинами. Пластины устанавливаются на кость через микроразрезы. Согласно современным принципам для стабильной фиксации скуловой кости необходимо, как минимум, 3 точки фиксации отломков: в области нижнеглазничного края, скуло-лобного шва и скуло-альвеолярного гребня.
Пластины устанавливаются на кость через микроразрезы. Согласно современным принципам для стабильной фиксации скуловой кости необходимо, как минимум, 3 точки фиксации отломков: в области нижнеглазничного края, скуло-лобного шва и скуло-альвеолярного гребня.
В результате сократилась продолжительность реабилитации. Время пребывания в стационаре составляет от 1 до 3 суток. Как правило, на следующий день после операции выполняют контрольную компьютерную томографию и в случае отсутсвия осложнений пациента выписывают.
К обычной жизни пациенты возвращаются через 7-10 дней. До одного месяца не рекомендуются баня, сауна, бассейн, контактные виды спорта, переохлаждение.
Автор: Алексей Лобков, челюстно-лицевой хирург, оториноларинголог
Типы, причины, симптомы и лечение
Перелом кости — это заболевание, при котором нарушается целостность кости.
Значительный процент переломов костей происходит из-за сильного удара или напряжения.
Однако перелом также может быть результатом некоторых заболеваний, ослабляющих кости, например, остеопороза, некоторых видов рака или несовершенного остеогенеза (также известного как болезни хрупкости костей).
Перелом, вызванный каким-либо заболеванием, называется патологическим переломом.
Слово «перерыв» обычно используется непрофессиональными людьми.
Среди врачей, особенно специалистов по костям, таких как хирурги-ортопеды, «перелом» — гораздо менее распространенный термин, когда речь идет о костях.
Трещина (не только перелом) в кости также называется переломом. Переломы могут возникнуть в любой кости тела.
Кость может сломаться несколькими способами; например, перелом кости, который не повреждает окружающие ткани и не разрывает кожу, известен как закрытый перелом.
С другой стороны, тот, который повреждает окружающую кожу и проникает через кожу, известен как сложный перелом или открытый перелом. Сложные переломы обычно более серьезны, чем простые переломы, потому что, по определению, они инфицированы.
Большинство человеческих костей удивительно прочные и обычно могут выдерживать довольно сильные удары или силы. Однако, если эта сила слишком велика или что-то не так с костью, она может сломаться.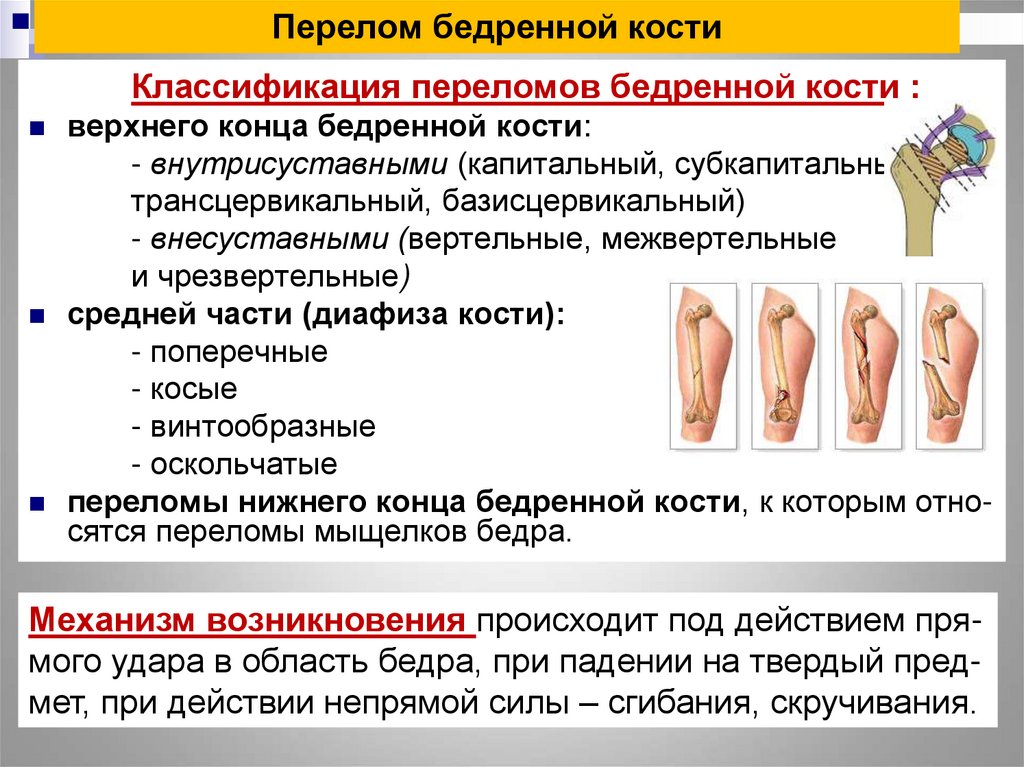
Чем старше мы становимся, тем меньше силы выдерживают наши кости.Поскольку детские кости более эластичны, когда у них есть переломы, они, как правило, другие. У детей также есть пластинки роста на концах костей — участки растущей кости, которые иногда могут быть повреждены.
Существует ряд типов переломов, в том числе:
- Отрывной перелом — мышца или связка растягивают кость и ломают ее.
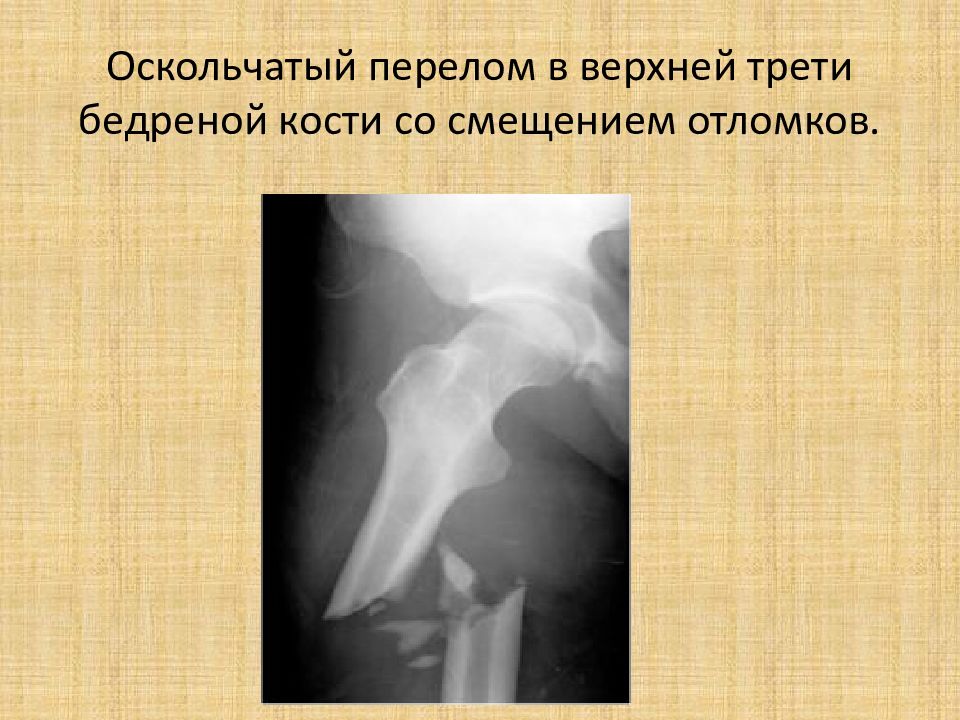
- Оскольчатый перелом — кость раздроблена на множество осколков.
- Компрессионный (раздавливающий) перелом — обычно возникает в губчатой кости позвоночника.Например, передняя часть позвонка позвоночника может разрушиться из-за остеопороза.
- Перелом вывиха — сустав становится вывихнутым, и одна из костей сустава имеет перелом.
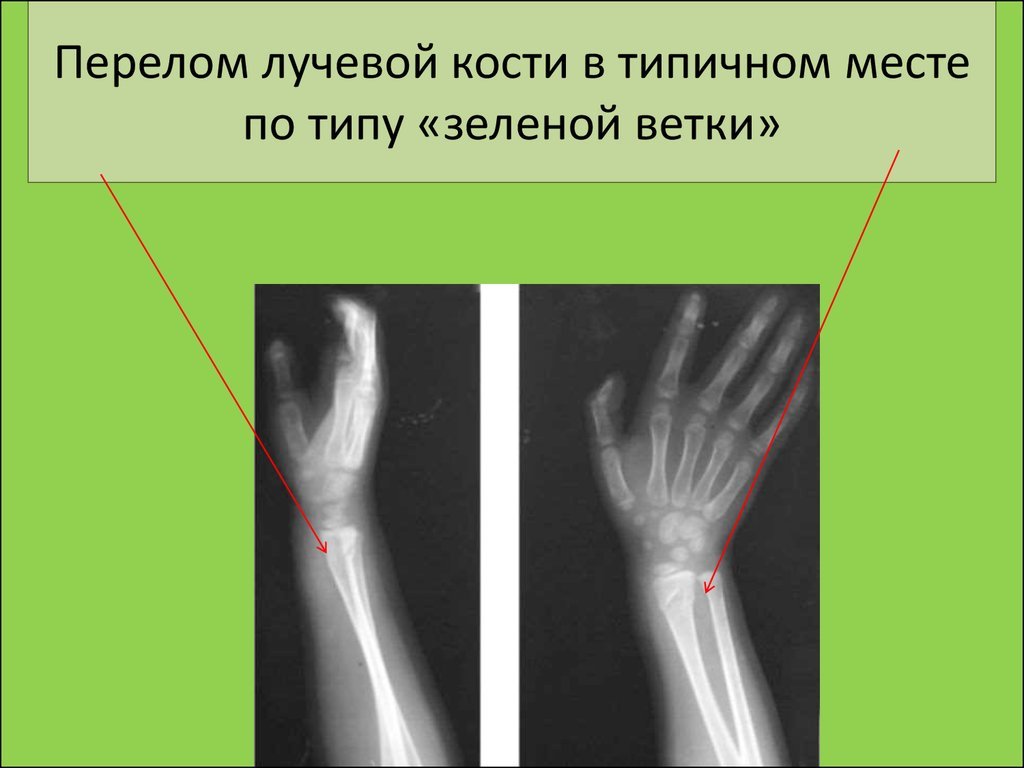
- Перелом по Гринстику — кость частично ломается с одной стороны, но не ломается полностью, потому что остальная часть кости может согнуться.
 Это чаще встречается у детей, у которых кости мягче и эластичнее.
Это чаще встречается у детей, у которых кости мягче и эластичнее. - Волосный перелом — частичный перелом кости.Иногда этот тип перелома труднее обнаружить с помощью обычного рентгена.
- Прочный перелом — при переломе кости один фрагмент кости переходит в другой.
- Внутрисуставной перелом — перелом распространяется на поверхность сустава
- Продольный перелом — перелом проходит по длине кости.
- Косой перелом — перелом, диагональный относительно длинной оси кости.
- Патологический перелом — когда основное заболевание или состояние уже ослабили кость, что привело к перелому (перелом кости, вызванный основным заболеванием / состоянием, которое ослабило кость).
- Спиральный перелом — перелом, при котором как минимум одна часть кости была перекручена.
- Стресс-перелом — чаще встречается у спортсменов.
 Кость ломается из-за повторяющихся нагрузок и деформаций.
Кость ломается из-за повторяющихся нагрузок и деформаций. - Перелом тора (пряжки) — кость деформируется, но не трескается. Чаще встречается у детей. Это болезненно, но стабильно.
- Поперечный перелом — прямой перелом через кость.
Признаки и симптомы перелома зависят от того, какая кость поражена, от возраста пациента и общего состояния здоровья, а также от тяжести травмы. Однако они часто включают следующее:
- боль
- отек
- синяк
- обесцвечивание кожи вокруг пораженного участка
- изгиб — пораженный участок может быть согнут под необычным углом
- пациент не может положить вес на травмированном участке
- пациент не может переместить пораженный участок
- пораженная кость или сустав может иметь ощущение решетки
- если это открытый перелом, может быть кровотечение
При поражении большой кости, например как таз или бедро:
- больной может выглядеть бледным и липким
- может быть головокружение (слабость)
- чувство тошноты и тошноты.
По возможности не перемещайте человека со сломанной костью, пока не появится медицинский работник, который оценит ситуацию и, при необходимости, наложит шину. Если пациент находится в опасном месте, например, посреди оживленной дороги, иногда нужно действовать до прибытия службы экстренной помощи.
Большинство переломов вызвано неудачным падением или автомобильной аварией. Здоровые кости чрезвычайно прочные и упругие и могут выдерживать удивительно мощные удары. С возрастом риск переломов увеличивается по двум причинам: более слабые кости и больший риск падения.
Дети, которые, как правило, ведут более физически активный образ жизни, чем взрослые, также подвержены переломам.
Люди с сопутствующими заболеваниями и состояниями, которые могут ослабить их кости, имеют более высокий риск переломов. Примеры включают остеопороз, инфекцию или опухоль. Как упоминалось ранее, этот тип перелома известен как патологический перелом.
Стресс-переломы, возникающие в результате повторяющихся нагрузок и деформаций, которые обычно встречаются у профессиональных спортсменов, также являются частой причиной переломов.
Врач проведет медицинский осмотр, определит признаки и симптомы и поставит диагноз.
С пациентом допросят — или с друзьями, родственниками и свидетелями, если пациент не может правильно общаться — и спросят об обстоятельствах, которые стали причиной травмы или могли ее вызвать.
Врачи часто заказывают рентген. В некоторых случаях также может быть заказано МРТ или КТ.
Заживление костей — это естественный процесс, который в большинстве случаев происходит автоматически. Лечение перелома обычно направлено на обеспечение наилучшего функционирования поврежденной части после заживления.
Лечение также направлено на обеспечение оптимального заживления поврежденной кости (иммобилизация).
Для начала естественного процесса заживления концы сломанной кости должны быть выровнены — это называется уменьшением перелома.
Пациент обычно спит под общим наркозом, когда делается репозиция перелома. Репозицию перелома можно произвести с помощью манипуляции, закрытой репозиции (вытягивание костных фрагментов) или хирургического вмешательства.
Репозицию перелома можно произвести с помощью манипуляции, закрытой репозиции (вытягивание костных фрагментов) или хирургического вмешательства.
Иммобилизация — как только кости выровнены, они должны оставаться выровненными, пока они заживают. Это может быть:
- Гипсовые слепки или пластиковые функциональные скобы — они удерживают кость на месте до тех пор, пока она не заживет.
- Металлические пластины и винты — в современных процедурах можно использовать малоинвазивные методы.
- Внутримедуллярные стержни — внутренние металлические стержни размещаются по центру длинных костей.Гибкие провода можно использовать у детей.
- Внешние фиксаторы — могут быть из металла или углеродного волокна; у них есть стальные штифты, которые входят в кость прямо через кожу. Это своего рода строительные леса вне тела.
Обычно иммобилизуют область перелома кости на 2-8 недель. Продолжительность зависит от того, какая кость поражена и есть ли какие-либо осложнения, такие как проблемы с кровоснабжением или инфекция.
Продолжительность зависит от того, какая кость поражена и есть ли какие-либо осложнения, такие как проблемы с кровоснабжением или инфекция.
Исцеление — если сломанная кость была правильно выровнена и оставалась неподвижной, процесс заживления обычно прост.
Остеокласты (костные клетки) поглощают старую и поврежденную кость, в то время как остеобласты (другие костные клетки) используются для создания новой кости.
Костная мозоль — это новая кость, которая образуется вокруг перелома. Он образуется по обе стороны от трещины и растет к каждому концу, пока разрыв трещины не будет заполнен. В конце концов, лишняя кость сглаживается, и кость остается прежней.
Возраст пациента, пораженная кость, тип перелома, а также общее состояние здоровья пациента — все это факторы, влияющие на скорость заживления кости.Если пациент курит регулярно, процесс заживления займет больше времени.
Физиотерапия — после заживления кости может потребоваться восстановление силы мышц, а также подвижности в пораженной области. Если перелом произошел рядом с суставом или через него, существует риск необратимой скованности или артрита — человек не сможет согнуть этот сустав так же хорошо, как раньше.
Если перелом произошел рядом с суставом или через него, существует риск необратимой скованности или артрита — человек не сможет согнуть этот сустав так же хорошо, как раньше.
Операция — при повреждении кожи и мягких тканей вокруг пораженной кости или сустава может потребоваться пластическая операция.
Отложенные союзы и несоединения
Несоединения — это переломы, которые не заживают, а отсроченные союзы — это те, которые заживают дольше.
- Ультразвуковая терапия — ультразвук низкой интенсивности применяется к пораженному участку ежедневно. Было обнаружено, что это помогает заживлению перелома. Исследования в этой области все еще продолжаются.
- Костный трансплантат — если перелом не заживает, пересаживают натуральную или синтетическую кость, чтобы стимулировать сломанную кость.
- Терапия стволовыми клетками — в настоящее время проводятся исследования, чтобы выяснить, можно ли использовать стволовые клетки для лечения незаживающих переломов.
Заживает в неправильном положении — это называется неправильным сращением; либо перелом заживает в неправильном положении, либо смещается (смещается сам перелом).
Нарушение роста кости — если перелом кости в детстве затрагивает пластинку роста, существует риск нарушения нормального развития этой кости, повышая риск последующей деформации.
Стойкая инфекция костного мозга или костного мозга — если есть разрыв кожи, как это может случиться при сложном переломе, бактерии могут проникнуть внутрь и заразить кость или костный мозг, что может перейти в хроническую инфекцию (хронический остеомиелит) .
Пациентам может потребоваться госпитализация и лечение антибиотиками. Иногда требуется хирургический дренаж и выскабливание.
Смерть кости (аваскулярный некроз) — если кость теряет необходимый кровоснабжение, она может погибнуть.
Питание и солнечный свет — человеческий организм нуждается в достаточном количестве кальция для здоровья костей.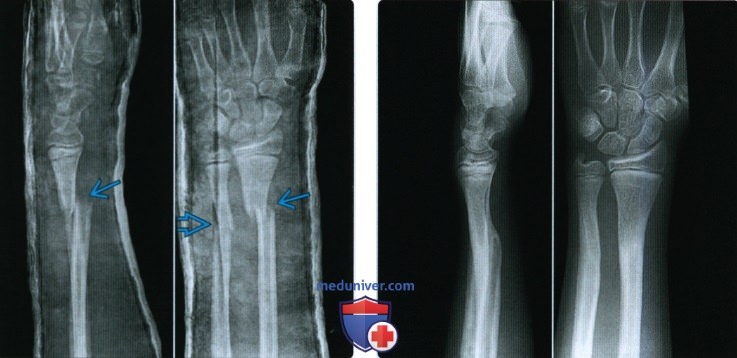 Хорошими источниками кальция являются молоко, сыр, йогурт и темно-зеленые листовые овощи.
Хорошими источниками кальция являются молоко, сыр, йогурт и темно-зеленые листовые овощи.
Нашему организму необходим витамин D для усвоения кальция — воздействие солнечного света, а также употребление в пищу яиц и жирной рыбы — хорошие способы получить витамин D.
Физическая активность — чем больше упражнений с отягощениями вы выполняете, тем сильнее и сильнее плотнее будут твои кости.
Примеры включают прыжки, ходьбу, бег и танцы — любые упражнения, в которых тело тянет за скелет.
Пожилой возраст приводит не только к ослаблению костей, но и часто к снижению физической активности, что еще больше увеличивает риск их ослабления. Для людей любого возраста важно оставаться физически активными.
Менопауза — эстроген, регулирующий уровень кальция в организме женщины, снижается во время менопаузы, что значительно затрудняет регулирование уровня кальция. Следовательно, женщинам следует особенно внимательно относиться к плотности и прочности своих костей во время и после менопаузы.
Следующие шаги могут помочь снизить риск постменопаузального остеопороза:
- Выполняйте несколько коротких сеансов упражнений с отягощением каждую неделю.
- Не курить.
- Употребляйте только умеренное количество алкоголя или не пейте его.
- Обеспечьте достаточное воздействие дневного света.
- Убедитесь, что в вашем рационе много продуктов, богатых кальцием. Тем, кому это сложно, врач может порекомендовать добавки кальция.
Типы, причины, симптомы и лечение
Перелом кости — это заболевание, при котором нарушается целостность кости.
Значительный процент переломов костей происходит из-за сильного удара или напряжения.
Однако перелом также может быть результатом некоторых заболеваний, ослабляющих кости, например, остеопороза, некоторых видов рака или несовершенного остеогенеза (также известного как болезни хрупкости костей).
Перелом, вызванный каким-либо заболеванием, называется патологическим переломом.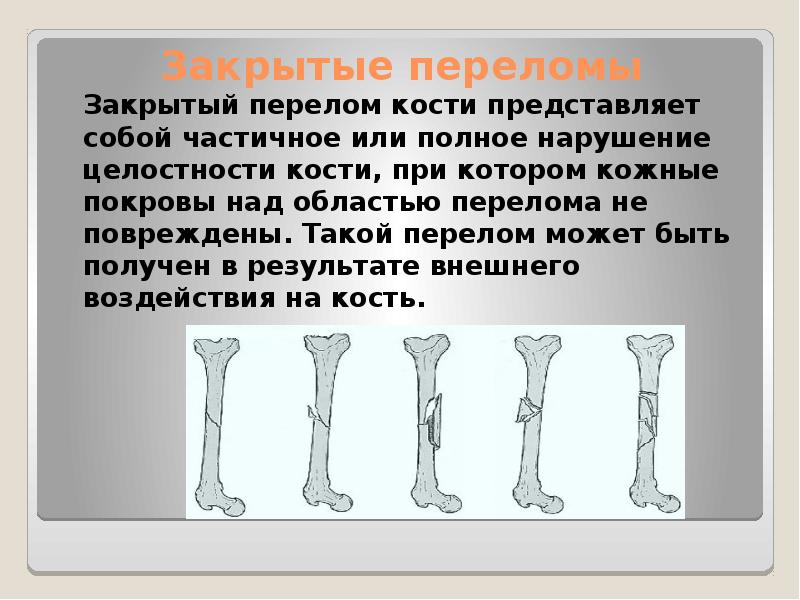
Слово «перерыв» обычно используется непрофессиональными людьми.
Среди врачей, особенно специалистов по костям, таких как хирурги-ортопеды, «перелом» — гораздо менее распространенный термин, когда речь идет о костях.
Трещина (не только перелом) в кости также называется переломом. Переломы могут возникнуть в любой кости тела.
Кость может сломаться несколькими способами; например, перелом кости, который не повреждает окружающие ткани и не разрывает кожу, известен как закрытый перелом.
С другой стороны, тот, который повреждает окружающую кожу и проникает через кожу, известен как сложный перелом или открытый перелом. Сложные переломы обычно более серьезны, чем простые переломы, потому что, по определению, они инфицированы.
Большинство человеческих костей удивительно прочные и обычно могут выдерживать довольно сильные удары или силы. Однако, если эта сила слишком велика или что-то не так с костью, она может сломаться.
Чем старше мы становимся, тем меньше силы выдерживают наши кости.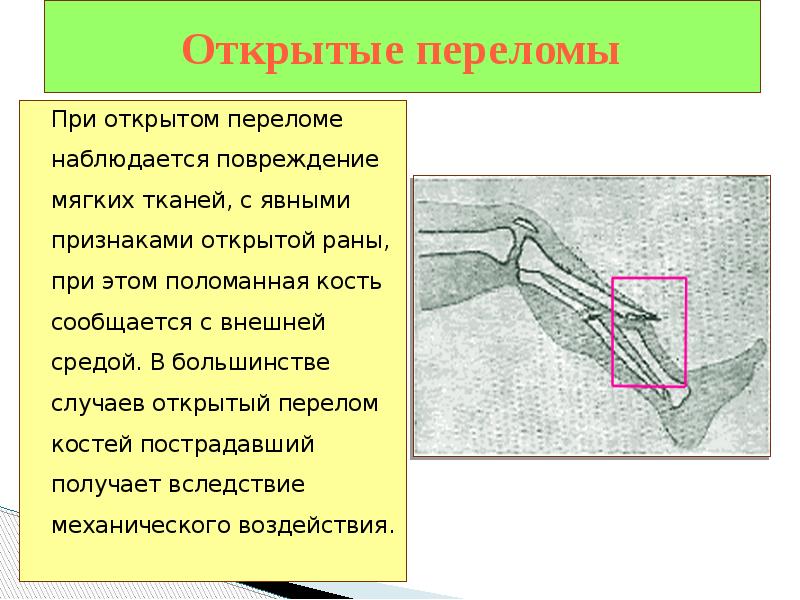 Поскольку детские кости более эластичны, когда у них есть переломы, они, как правило, другие. У детей также есть пластинки роста на концах костей — участки растущей кости, которые иногда могут быть повреждены.
Поскольку детские кости более эластичны, когда у них есть переломы, они, как правило, другие. У детей также есть пластинки роста на концах костей — участки растущей кости, которые иногда могут быть повреждены.
Существует ряд типов переломов, в том числе:
- Отрывной перелом — мышца или связка растягивают кость и ломают ее.
- Оскольчатый перелом — кость раздроблена на множество осколков.
- Компрессионный (раздавливающий) перелом — обычно возникает в губчатой кости позвоночника. Например, передняя часть позвонка позвоночника может разрушиться из-за остеопороза.
- Перелом вывиха — сустав становится вывихнутым, и одна из костей сустава имеет перелом.
- Перелом по Гринстику — кость частично ломается с одной стороны, но не ломается полностью, потому что остальная часть кости может согнуться. Это чаще встречается у детей, у которых кости мягче и эластичнее.
- Волосный перелом — частичный перелом кости. Иногда этот тип перелома труднее обнаружить с помощью обычного рентгена.
- Прочный перелом — при переломе кости один фрагмент кости переходит в другой.
- Внутрисуставной перелом — перелом распространяется на поверхность сустава
- Продольный перелом — перелом проходит по длине кости.
- Косой перелом — перелом, диагональный относительно длинной оси кости.
- Патологический перелом — когда основное заболевание или состояние уже ослабили кость, что привело к перелому (перелом кости, вызванный основным заболеванием / состоянием, которое ослабило кость).
- Спиральный перелом — перелом, при котором как минимум одна часть кости была перекручена.
- Стресс-перелом — чаще встречается у спортсменов.Кость ломается из-за повторяющихся нагрузок и деформаций.

- Перелом тора (пряжки) — кость деформируется, но не трескается. Чаще встречается у детей. Это болезненно, но стабильно.
- Поперечный перелом — прямой перелом через кость.
Признаки и симптомы перелома зависят от того, какая кость поражена, от возраста пациента и общего состояния здоровья, а также от тяжести травмы.Однако они часто включают следующее:
- боль
- отек
- синяк
- обесцвечивание кожи вокруг пораженного участка
- изгиб — пораженный участок может быть согнут под необычным углом
- пациент не может положить вес на травмированном участке
- пациент не может переместить пораженный участок
- пораженная кость или сустав может иметь ощущение решетки
- если это открытый перелом, может быть кровотечение
При поражении большой кости, например как таз или бедро:
- больной может выглядеть бледным и липким
- может быть головокружение (слабость)
- чувство тошноты и тошноты.
По возможности не перемещайте человека со сломанной костью, пока не появится медицинский работник, который оценит ситуацию и, при необходимости, наложит шину. Если пациент находится в опасном месте, например, посреди оживленной дороги, иногда нужно действовать до прибытия службы экстренной помощи.
Большинство переломов вызвано неудачным падением или автомобильной аварией. Здоровые кости чрезвычайно прочные и упругие и могут выдерживать удивительно мощные удары. С возрастом риск переломов увеличивается по двум причинам: более слабые кости и больший риск падения.
Дети, которые, как правило, ведут более физически активный образ жизни, чем взрослые, также подвержены переломам.
Люди с сопутствующими заболеваниями и состояниями, которые могут ослабить их кости, имеют более высокий риск переломов. Примеры включают остеопороз, инфекцию или опухоль. Как упоминалось ранее, этот тип перелома известен как патологический перелом.
Стресс-переломы, возникающие в результате повторяющихся нагрузок и деформаций, которые обычно встречаются у профессиональных спортсменов, также являются частой причиной переломов.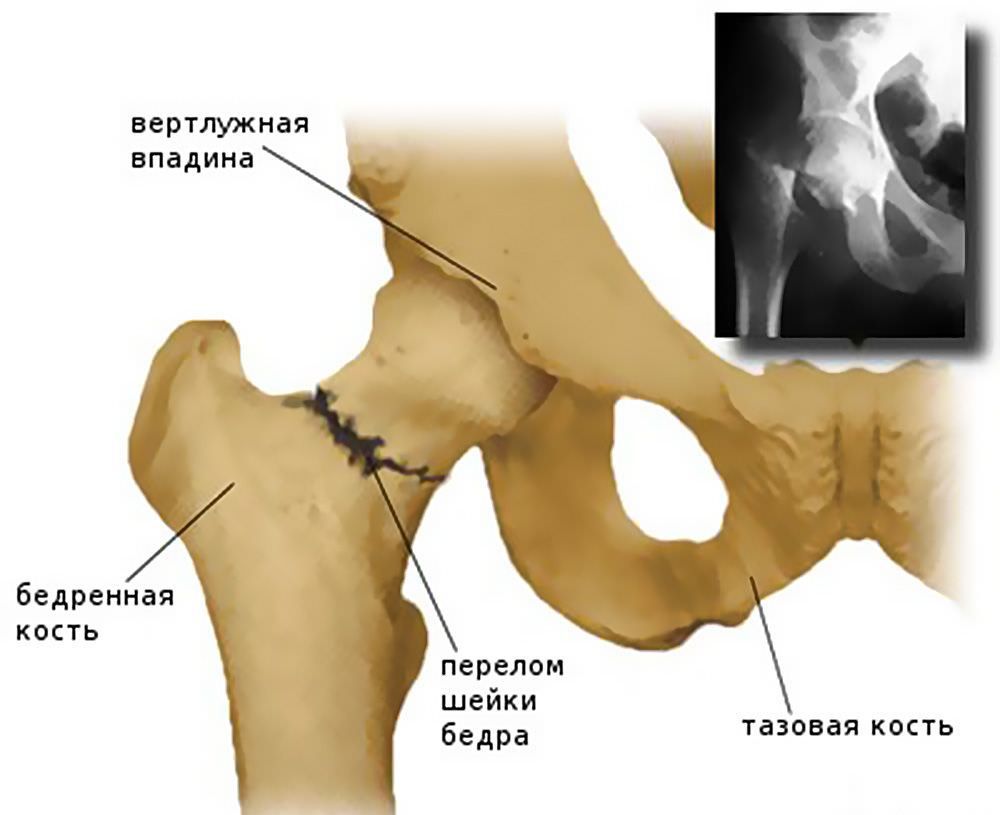
Врач проведет медицинский осмотр, определит признаки и симптомы и поставит диагноз.
С пациентом допросят — или с друзьями, родственниками и свидетелями, если пациент не может правильно общаться — и спросят об обстоятельствах, которые стали причиной травмы или могли ее вызвать.
Врачи часто заказывают рентген. В некоторых случаях также может быть заказано МРТ или КТ.
Заживление костей — это естественный процесс, который в большинстве случаев происходит автоматически. Лечение перелома обычно направлено на обеспечение наилучшего функционирования поврежденной части после заживления.
Лечение также направлено на обеспечение оптимального заживления поврежденной кости (иммобилизация).
Для начала естественного процесса заживления концы сломанной кости должны быть выровнены — это называется уменьшением перелома.
Пациент обычно спит под общим наркозом, когда делается репозиция перелома.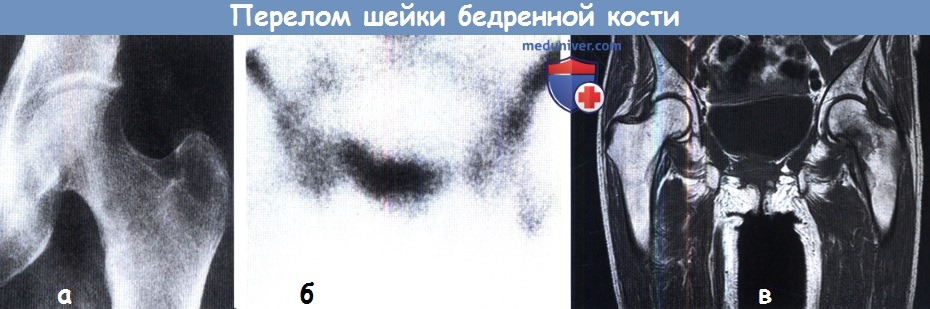 Репозицию перелома можно произвести с помощью манипуляции, закрытой репозиции (вытягивание костных фрагментов) или хирургического вмешательства.
Репозицию перелома можно произвести с помощью манипуляции, закрытой репозиции (вытягивание костных фрагментов) или хирургического вмешательства.
Иммобилизация — как только кости выровнены, они должны оставаться выровненными, пока они заживают. Это может быть:
- Гипсовые слепки или пластиковые функциональные скобы — они удерживают кость на месте до тех пор, пока она не заживет.
- Металлические пластины и винты — в современных процедурах можно использовать малоинвазивные методы.
- Внутримедуллярные стержни — внутренние металлические стержни размещаются по центру длинных костей.Гибкие провода можно использовать у детей.
- Внешние фиксаторы — могут быть из металла или углеродного волокна; у них есть стальные штифты, которые входят в кость прямо через кожу. Это своего рода строительные леса вне тела.
Обычно иммобилизуют область перелома кости на 2-8 недель. Продолжительность зависит от того, какая кость поражена и есть ли какие-либо осложнения, такие как проблемы с кровоснабжением или инфекция.
Продолжительность зависит от того, какая кость поражена и есть ли какие-либо осложнения, такие как проблемы с кровоснабжением или инфекция.
Исцеление — если сломанная кость была правильно выровнена и оставалась неподвижной, процесс заживления обычно прост.
Остеокласты (костные клетки) поглощают старую и поврежденную кость, в то время как остеобласты (другие костные клетки) используются для создания новой кости.
Костная мозоль — это новая кость, которая образуется вокруг перелома. Он образуется по обе стороны от трещины и растет к каждому концу, пока разрыв трещины не будет заполнен. В конце концов, лишняя кость сглаживается, и кость остается прежней.
Возраст пациента, пораженная кость, тип перелома, а также общее состояние здоровья пациента — все это факторы, влияющие на скорость заживления кости.Если пациент курит регулярно, процесс заживления займет больше времени.
Физиотерапия — после заживления кости может потребоваться восстановление силы мышц, а также подвижности в пораженной области. Если перелом произошел рядом с суставом или через него, существует риск необратимой скованности или артрита — человек не сможет согнуть этот сустав так же хорошо, как раньше.
Если перелом произошел рядом с суставом или через него, существует риск необратимой скованности или артрита — человек не сможет согнуть этот сустав так же хорошо, как раньше.
Операция — при повреждении кожи и мягких тканей вокруг пораженной кости или сустава может потребоваться пластическая операция.
Отложенные союзы и несоединения
Несоединения — это переломы, которые не заживают, а отсроченные союзы — это те, которые заживают дольше.
- Ультразвуковая терапия — ультразвук низкой интенсивности применяется к пораженному участку ежедневно. Было обнаружено, что это помогает заживлению перелома. Исследования в этой области все еще продолжаются.
- Костный трансплантат — если перелом не заживает, пересаживают натуральную или синтетическую кость, чтобы стимулировать сломанную кость.
- Терапия стволовыми клетками — в настоящее время проводятся исследования, чтобы выяснить, можно ли использовать стволовые клетки для лечения незаживающих переломов.
Заживает в неправильном положении — это называется неправильным сращением; либо перелом заживает в неправильном положении, либо смещается (смещается сам перелом).
Нарушение роста кости — если перелом кости в детстве затрагивает пластинку роста, существует риск нарушения нормального развития этой кости, повышая риск последующей деформации.
Стойкая инфекция костного мозга или костного мозга — если есть разрыв кожи, как это может случиться при сложном переломе, бактерии могут проникнуть внутрь и заразить кость или костный мозг, что может перейти в хроническую инфекцию (хронический остеомиелит) .
Пациентам может потребоваться госпитализация и лечение антибиотиками. Иногда требуется хирургический дренаж и выскабливание.
Смерть кости (аваскулярный некроз) — если кость теряет необходимый кровоснабжение, она может погибнуть.
Питание и солнечный свет — человеческий организм нуждается в достаточном количестве кальция для здоровья костей. Хорошими источниками кальция являются молоко, сыр, йогурт и темно-зеленые листовые овощи.
Хорошими источниками кальция являются молоко, сыр, йогурт и темно-зеленые листовые овощи.
Нашему организму необходим витамин D для усвоения кальция — воздействие солнечного света, а также употребление в пищу яиц и жирной рыбы — хорошие способы получить витамин D.
Физическая активность — чем больше упражнений с отягощениями вы выполняете, тем сильнее и сильнее плотнее будут твои кости.
Примеры включают прыжки, ходьбу, бег и танцы — любые упражнения, в которых тело тянет за скелет.
Пожилой возраст приводит не только к ослаблению костей, но и часто к снижению физической активности, что еще больше увеличивает риск их ослабления. Для людей любого возраста важно оставаться физически активными.
Менопауза — эстроген, регулирующий уровень кальция в организме женщины, снижается во время менопаузы, что значительно затрудняет регулирование уровня кальция. Следовательно, женщинам следует особенно внимательно относиться к плотности и прочности своих костей во время и после менопаузы.
Следующие шаги могут помочь снизить риск постменопаузального остеопороза:
- Выполняйте несколько коротких сеансов упражнений с отягощением каждую неделю.
- Не курить.
- Употребляйте только умеренное количество алкоголя или не пейте его.
- Обеспечьте достаточное воздействие дневного света.
- Убедитесь, что в вашем рационе много продуктов, богатых кальцием. Тем, кому это сложно, врач может порекомендовать добавки кальция.
Типы, причины, симптомы и лечение
Перелом кости — это заболевание, при котором нарушается целостность кости.
Значительный процент переломов костей происходит из-за сильного удара или напряжения.
Однако перелом также может быть результатом некоторых заболеваний, ослабляющих кости, например, остеопороза, некоторых видов рака или несовершенного остеогенеза (также известного как болезни хрупкости костей).
Перелом, вызванный каким-либо заболеванием, называется патологическим переломом.
Слово «перерыв» обычно используется непрофессиональными людьми.
Среди врачей, особенно специалистов по костям, таких как хирурги-ортопеды, «перелом» — гораздо менее распространенный термин, когда речь идет о костях.
Трещина (не только перелом) в кости также называется переломом. Переломы могут возникнуть в любой кости тела.
Кость может сломаться несколькими способами; например, перелом кости, который не повреждает окружающие ткани и не разрывает кожу, известен как закрытый перелом.
С другой стороны, тот, который повреждает окружающую кожу и проникает через кожу, известен как сложный перелом или открытый перелом. Сложные переломы обычно более серьезны, чем простые переломы, потому что, по определению, они инфицированы.
Большинство человеческих костей удивительно прочные и обычно могут выдерживать довольно сильные удары или силы. Однако, если эта сила слишком велика или что-то не так с костью, она может сломаться.
Чем старше мы становимся, тем меньше силы выдерживают наши кости. Поскольку детские кости более эластичны, когда у них есть переломы, они, как правило, другие. У детей также есть пластинки роста на концах костей — участки растущей кости, которые иногда могут быть повреждены.
Поскольку детские кости более эластичны, когда у них есть переломы, они, как правило, другие. У детей также есть пластинки роста на концах костей — участки растущей кости, которые иногда могут быть повреждены.
Существует ряд типов переломов, в том числе:
- Отрывной перелом — мышца или связка растягивают кость и ломают ее.
- Оскольчатый перелом — кость раздроблена на множество осколков.
- Компрессионный (раздавливающий) перелом — обычно возникает в губчатой кости позвоночника. Например, передняя часть позвонка позвоночника может разрушиться из-за остеопороза.
- Перелом вывиха — сустав становится вывихнутым, и одна из костей сустава имеет перелом.
- Перелом по Гринстику — кость частично ломается с одной стороны, но не ломается полностью, потому что остальная часть кости может согнуться. Это чаще встречается у детей, у которых кости мягче и эластичнее.

- Волосный перелом — частичный перелом кости. Иногда этот тип перелома труднее обнаружить с помощью обычного рентгена.
- Прочный перелом — при переломе кости один фрагмент кости переходит в другой.
- Внутрисуставной перелом — перелом распространяется на поверхность сустава
- Продольный перелом — перелом проходит по длине кости.
- Косой перелом — перелом, диагональный относительно длинной оси кости.
- Патологический перелом — когда основное заболевание или состояние уже ослабили кость, что привело к перелому (перелом кости, вызванный основным заболеванием / состоянием, которое ослабило кость).
- Спиральный перелом — перелом, при котором как минимум одна часть кости была перекручена.
- Стресс-перелом — чаще встречается у спортсменов.Кость ломается из-за повторяющихся нагрузок и деформаций.

- Перелом тора (пряжки) — кость деформируется, но не трескается. Чаще встречается у детей. Это болезненно, но стабильно.
- Поперечный перелом — прямой перелом через кость.
Признаки и симптомы перелома зависят от того, какая кость поражена, от возраста пациента и общего состояния здоровья, а также от тяжести травмы.Однако они часто включают следующее:
- боль
- отек
- синяк
- обесцвечивание кожи вокруг пораженного участка
- изгиб — пораженный участок может быть согнут под необычным углом
- пациент не может положить вес на травмированном участке
- пациент не может переместить пораженный участок
- пораженная кость или сустав может иметь ощущение решетки
- если это открытый перелом, может быть кровотечение
При поражении большой кости, например как таз или бедро:
- больной может выглядеть бледным и липким
- может быть головокружение (слабость)
- чувство тошноты и тошноты.
По возможности не перемещайте человека со сломанной костью, пока не появится медицинский работник, который оценит ситуацию и, при необходимости, наложит шину. Если пациент находится в опасном месте, например, посреди оживленной дороги, иногда нужно действовать до прибытия службы экстренной помощи.
Большинство переломов вызвано неудачным падением или автомобильной аварией. Здоровые кости чрезвычайно прочные и упругие и могут выдерживать удивительно мощные удары. С возрастом риск переломов увеличивается по двум причинам: более слабые кости и больший риск падения.
Дети, которые, как правило, ведут более физически активный образ жизни, чем взрослые, также подвержены переломам.
Люди с сопутствующими заболеваниями и состояниями, которые могут ослабить их кости, имеют более высокий риск переломов. Примеры включают остеопороз, инфекцию или опухоль. Как упоминалось ранее, этот тип перелома известен как патологический перелом.
Стресс-переломы, возникающие в результате повторяющихся нагрузок и деформаций, которые обычно встречаются у профессиональных спортсменов, также являются частой причиной переломов.
Поделиться на PinterestМедицинское вмешательство направлено на поддержание костей, поскольку они заживают естественным путем.Врач проведет медицинский осмотр, определит признаки и симптомы и поставит диагноз.
С пациентом допросят — или с друзьями, родственниками и свидетелями, если пациент не может правильно общаться — и спросят об обстоятельствах, которые стали причиной травмы или могли ее вызвать.
Врачи часто заказывают рентген. В некоторых случаях также может быть заказано МРТ или КТ.
Заживление костей — это естественный процесс, который в большинстве случаев происходит автоматически. Лечение перелома обычно направлено на обеспечение наилучшего функционирования поврежденной части после заживления.
Лечение также направлено на обеспечение оптимального заживления поврежденной кости (иммобилизация).
Для начала естественного процесса заживления концы сломанной кости должны быть выровнены — это называется уменьшением перелома.
Пациент обычно спит под общим наркозом, когда делается репозиция перелома.Репозицию перелома можно произвести с помощью манипуляции, закрытой репозиции (вытягивание костных фрагментов) или хирургического вмешательства.
Иммобилизация — как только кости выровнены, они должны оставаться выровненными, пока они заживают. Это может быть:
- Гипсовые слепки или пластиковые функциональные скобы — они удерживают кость на месте до тех пор, пока она не заживет.
- Металлические пластины и винты — в современных процедурах можно использовать малоинвазивные методы.
- Внутримедуллярные стержни — внутренние металлические стержни размещаются по центру длинных костей.Гибкие провода можно использовать у детей.
- Внешние фиксаторы — могут быть из металла или углеродного волокна; у них есть стальные штифты, которые входят в кость прямо через кожу. Это своего рода строительные леса вне тела.
Обычно иммобилизуют область перелома кости на 2-8 недель. Продолжительность зависит от того, какая кость поражена и есть ли какие-либо осложнения, такие как проблемы с кровоснабжением или инфекция.
Исцеление — если сломанная кость была правильно выровнена и оставалась неподвижной, процесс заживления обычно прост.
Остеокласты (костные клетки) поглощают старую и поврежденную кость, в то время как остеобласты (другие костные клетки) используются для создания новой кости.
Костная мозоль — это новая кость, которая образуется вокруг перелома. Он образуется по обе стороны от трещины и растет к каждому концу, пока разрыв трещины не будет заполнен. В конце концов, лишняя кость сглаживается, и кость остается прежней.
Возраст пациента, пораженная кость, тип перелома, а также общее состояние здоровья пациента — все это факторы, влияющие на скорость заживления кости.Если пациент курит регулярно, процесс заживления займет больше времени.
Физиотерапия — после заживления кости может потребоваться восстановление силы мышц, а также подвижности в пораженной области. Если перелом произошел рядом с суставом или через него, существует риск необратимой скованности или артрита — человек не сможет согнуть этот сустав так же хорошо, как раньше.
Операция — при повреждении кожи и мягких тканей вокруг пораженной кости или сустава может потребоваться пластическая операция.
Отложенные союзы и несоединения
Несоединения — это переломы, которые не заживают, а отсроченные союзы — это те, которые заживают дольше.
- Ультразвуковая терапия — ультразвук низкой интенсивности применяется к пораженному участку ежедневно. Было обнаружено, что это помогает заживлению перелома. Исследования в этой области все еще продолжаются.
- Костный трансплантат — если перелом не заживает, пересаживают натуральную или синтетическую кость, чтобы стимулировать сломанную кость.
- Терапия стволовыми клетками — в настоящее время проводятся исследования, чтобы выяснить, можно ли использовать стволовые клетки для лечения незаживающих переломов.
Заживает в неправильном положении — это называется неправильным сращением; либо перелом заживает в неправильном положении, либо смещается (смещается сам перелом).
Нарушение роста кости — если перелом кости в детстве затрагивает пластинку роста, существует риск нарушения нормального развития этой кости, повышая риск последующей деформации.
Стойкая инфекция костного мозга или костного мозга — если есть разрыв кожи, как это может случиться при сложном переломе, бактерии могут проникнуть внутрь и заразить кость или костный мозг, что может перейти в хроническую инфекцию (хронический остеомиелит) .
Пациентам может потребоваться госпитализация и лечение антибиотиками. Иногда требуется хирургический дренаж и выскабливание.
Смерть кости (аваскулярный некроз) — если кость теряет необходимый кровоснабжение, она может погибнуть.
Питание и солнечный свет — человеческий организм нуждается в достаточном количестве кальция для здоровья костей. Хорошими источниками кальция являются молоко, сыр, йогурт и темно-зеленые листовые овощи.
Нашему организму необходим витамин D для усвоения кальция — воздействие солнечного света, а также употребление в пищу яиц и жирной рыбы — хорошие способы получить витамин D.
Физическая активность — чем больше упражнений с отягощениями вы выполняете, тем сильнее и сильнее плотнее будут твои кости.
Примеры включают прыжки, ходьбу, бег и танцы — любые упражнения, в которых тело тянет за скелет.
Пожилой возраст приводит не только к ослаблению костей, но и часто к снижению физической активности, что еще больше увеличивает риск их ослабления. Для людей любого возраста важно оставаться физически активными.
Менопауза — эстроген, регулирующий уровень кальция в организме женщины, снижается во время менопаузы, что значительно затрудняет регулирование уровня кальция. Следовательно, женщинам следует особенно внимательно относиться к плотности и прочности своих костей во время и после менопаузы.
Следующие шаги могут помочь снизить риск постменопаузального остеопороза:
- Выполняйте несколько коротких сеансов упражнений с отягощением каждую неделю.
- Не курить.
- Употребляйте только умеренное количество алкоголя или не пейте его.
- Обеспечьте достаточное воздействие дневного света.
- Убедитесь, что в вашем рационе много продуктов, богатых кальцием. Тем, кому это сложно, врач может порекомендовать добавки кальция.
Типы, причины, симптомы и лечение
Перелом кости — это заболевание, при котором нарушается целостность кости.
Значительный процент переломов костей происходит из-за сильного удара или напряжения.
Однако перелом также может быть результатом некоторых заболеваний, ослабляющих кости, например, остеопороза, некоторых видов рака или несовершенного остеогенеза (также известного как болезни хрупкости костей).
Перелом, вызванный каким-либо заболеванием, называется патологическим переломом.
Слово «перерыв» обычно используется непрофессиональными людьми.
Среди врачей, особенно специалистов по костям, таких как хирурги-ортопеды, «перелом» — гораздо менее распространенный термин, когда речь идет о костях.
Трещина (не только перелом) в кости также называется переломом. Переломы могут возникнуть в любой кости тела.
Кость может сломаться несколькими способами; например, перелом кости, который не повреждает окружающие ткани и не разрывает кожу, известен как закрытый перелом.
С другой стороны, тот, который повреждает окружающую кожу и проникает через кожу, известен как сложный перелом или открытый перелом. Сложные переломы обычно более серьезны, чем простые переломы, потому что, по определению, они инфицированы.
Большинство человеческих костей удивительно прочные и обычно могут выдерживать довольно сильные удары или силы. Однако, если эта сила слишком велика или что-то не так с костью, она может сломаться.
Чем старше мы становимся, тем меньше силы выдерживают наши кости. Поскольку детские кости более эластичны, когда у них есть переломы, они, как правило, другие. У детей также есть пластинки роста на концах костей — участки растущей кости, которые иногда могут быть повреждены.
Существует ряд типов переломов, в том числе:
- Отрывной перелом — мышца или связка растягивают кость и ломают ее.
- Оскольчатый перелом — кость раздроблена на множество осколков.
- Компрессионный (раздавливающий) перелом — обычно возникает в губчатой кости позвоночника. Например, передняя часть позвонка позвоночника может разрушиться из-за остеопороза.
- Перелом вывиха — сустав становится вывихнутым, и одна из костей сустава имеет перелом.
- Перелом по Гринстику — кость частично ломается с одной стороны, но не ломается полностью, потому что остальная часть кости может согнуться. Это чаще встречается у детей, у которых кости мягче и эластичнее.
- Волосный перелом — частичный перелом кости. Иногда этот тип перелома труднее обнаружить с помощью обычного рентгена.
- Прочный перелом — при переломе кости один фрагмент кости переходит в другой.
- Внутрисуставной перелом — перелом распространяется на поверхность сустава
- Продольный перелом — перелом проходит по длине кости.
- Косой перелом — перелом, диагональный относительно длинной оси кости.
- Патологический перелом — когда основное заболевание или состояние уже ослабили кость, что привело к перелому (перелом кости, вызванный основным заболеванием / состоянием, которое ослабило кость).
- Спиральный перелом — перелом, при котором как минимум одна часть кости была перекручена.
- Стресс-перелом — чаще встречается у спортсменов.Кость ломается из-за повторяющихся нагрузок и деформаций.
- Перелом тора (пряжки) — кость деформируется, но не трескается. Чаще встречается у детей. Это болезненно, но стабильно.
- Поперечный перелом — прямой перелом через кость.
Признаки и симптомы перелома зависят от того, какая кость поражена, от возраста пациента и общего состояния здоровья, а также от тяжести травмы.Однако они часто включают следующее:
- боль
- отек
- синяк
- обесцвечивание кожи вокруг пораженного участка
- изгиб — пораженный участок может быть согнут под необычным углом
- пациент не может положить вес на травмированном участке
- пациент не может переместить пораженный участок
- пораженная кость или сустав может иметь ощущение решетки
- если это открытый перелом, может быть кровотечение
При поражении большой кости, например как таз или бедро:
- больной может выглядеть бледным и липким
- может быть головокружение (слабость)
- чувство тошноты и тошноты.
По возможности не перемещайте человека со сломанной костью, пока не появится медицинский работник, который оценит ситуацию и, при необходимости, наложит шину. Если пациент находится в опасном месте, например, посреди оживленной дороги, иногда нужно действовать до прибытия службы экстренной помощи.
Большинство переломов вызвано неудачным падением или автомобильной аварией. Здоровые кости чрезвычайно прочные и упругие и могут выдерживать удивительно мощные удары. С возрастом риск переломов увеличивается по двум причинам: более слабые кости и больший риск падения.
Дети, которые, как правило, ведут более физически активный образ жизни, чем взрослые, также подвержены переломам.
Люди с сопутствующими заболеваниями и состояниями, которые могут ослабить их кости, имеют более высокий риск переломов. Примеры включают остеопороз, инфекцию или опухоль. Как упоминалось ранее, этот тип перелома известен как патологический перелом.
Стресс-переломы, возникающие в результате повторяющихся нагрузок и деформаций, которые обычно встречаются у профессиональных спортсменов, также являются частой причиной переломов.
Поделиться на PinterestМедицинское вмешательство направлено на поддержание костей, поскольку они заживают естественным путем.Врач проведет медицинский осмотр, определит признаки и симптомы и поставит диагноз.
С пациентом допросят — или с друзьями, родственниками и свидетелями, если пациент не может правильно общаться — и спросят об обстоятельствах, которые стали причиной травмы или могли ее вызвать.
Врачи часто заказывают рентген. В некоторых случаях также может быть заказано МРТ или КТ.
Заживление костей — это естественный процесс, который в большинстве случаев происходит автоматически. Лечение перелома обычно направлено на обеспечение наилучшего функционирования поврежденной части после заживления.
Лечение также направлено на обеспечение оптимального заживления поврежденной кости (иммобилизация).
Для начала естественного процесса заживления концы сломанной кости должны быть выровнены — это называется уменьшением перелома.
Пациент обычно спит под общим наркозом, когда делается репозиция перелома.Репозицию перелома можно произвести с помощью манипуляции, закрытой репозиции (вытягивание костных фрагментов) или хирургического вмешательства.
Иммобилизация — как только кости выровнены, они должны оставаться выровненными, пока они заживают. Это может быть:
- Гипсовые слепки или пластиковые функциональные скобы — они удерживают кость на месте до тех пор, пока она не заживет.
- Металлические пластины и винты — в современных процедурах можно использовать малоинвазивные методы.
- Внутримедуллярные стержни — внутренние металлические стержни размещаются по центру длинных костей.Гибкие провода можно использовать у детей.
- Внешние фиксаторы — могут быть из металла или углеродного волокна; у них есть стальные штифты, которые входят в кость прямо через кожу. Это своего рода строительные леса вне тела.
Обычно иммобилизуют область перелома кости на 2-8 недель. Продолжительность зависит от того, какая кость поражена и есть ли какие-либо осложнения, такие как проблемы с кровоснабжением или инфекция.
Исцеление — если сломанная кость была правильно выровнена и оставалась неподвижной, процесс заживления обычно прост.
Остеокласты (костные клетки) поглощают старую и поврежденную кость, в то время как остеобласты (другие костные клетки) используются для создания новой кости.
Костная мозоль — это новая кость, которая образуется вокруг перелома. Он образуется по обе стороны от трещины и растет к каждому концу, пока разрыв трещины не будет заполнен. В конце концов, лишняя кость сглаживается, и кость остается прежней.
Возраст пациента, пораженная кость, тип перелома, а также общее состояние здоровья пациента — все это факторы, влияющие на скорость заживления кости.Если пациент курит регулярно, процесс заживления займет больше времени.
Физиотерапия — после заживления кости может потребоваться восстановление силы мышц, а также подвижности в пораженной области. Если перелом произошел рядом с суставом или через него, существует риск необратимой скованности или артрита — человек не сможет согнуть этот сустав так же хорошо, как раньше.
Операция — при повреждении кожи и мягких тканей вокруг пораженной кости или сустава может потребоваться пластическая операция.
Отложенные союзы и несоединения
Несоединения — это переломы, которые не заживают, а отсроченные союзы — это те, которые заживают дольше.
- Ультразвуковая терапия — ультразвук низкой интенсивности применяется к пораженному участку ежедневно. Было обнаружено, что это помогает заживлению перелома. Исследования в этой области все еще продолжаются.
- Костный трансплантат — если перелом не заживает, пересаживают натуральную или синтетическую кость, чтобы стимулировать сломанную кость.
- Терапия стволовыми клетками — в настоящее время проводятся исследования, чтобы выяснить, можно ли использовать стволовые клетки для лечения незаживающих переломов.
Заживает в неправильном положении — это называется неправильным сращением; либо перелом заживает в неправильном положении, либо смещается (смещается сам перелом).
Нарушение роста кости — если перелом кости в детстве затрагивает пластинку роста, существует риск нарушения нормального развития этой кости, повышая риск последующей деформации.
Стойкая инфекция костного мозга или костного мозга — если есть разрыв кожи, как это может случиться при сложном переломе, бактерии могут проникнуть внутрь и заразить кость или костный мозг, что может перейти в хроническую инфекцию (хронический остеомиелит) .
Пациентам может потребоваться госпитализация и лечение антибиотиками. Иногда требуется хирургический дренаж и выскабливание.
Смерть кости (аваскулярный некроз) — если кость теряет необходимый кровоснабжение, она может погибнуть.
Питание и солнечный свет — человеческий организм нуждается в достаточном количестве кальция для здоровья костей. Хорошими источниками кальция являются молоко, сыр, йогурт и темно-зеленые листовые овощи.
Нашему организму необходим витамин D для усвоения кальция — воздействие солнечного света, а также употребление в пищу яиц и жирной рыбы — хорошие способы получить витамин D.
Физическая активность — чем больше упражнений с отягощениями вы выполняете, тем сильнее и сильнее плотнее будут твои кости.
Примеры включают прыжки, ходьбу, бег и танцы — любые упражнения, в которых тело тянет за скелет.
Пожилой возраст приводит не только к ослаблению костей, но и часто к снижению физической активности, что еще больше увеличивает риск их ослабления. Для людей любого возраста важно оставаться физически активными.
Менопауза — эстроген, регулирующий уровень кальция в организме женщины, снижается во время менопаузы, что значительно затрудняет регулирование уровня кальция. Следовательно, женщинам следует особенно внимательно относиться к плотности и прочности своих костей во время и после менопаузы.
Следующие шаги могут помочь снизить риск постменопаузального остеопороза:
- Выполняйте несколько коротких сеансов упражнений с отягощением каждую неделю.
- Не курить.
- Употребляйте только умеренное количество алкоголя или не пейте его.
- Обеспечьте достаточное воздействие дневного света.
- Убедитесь, что в вашем рационе много продуктов, богатых кальцием. Тем, кому это сложно, врач может порекомендовать добавки кальция.
Как узнать, сломал ли я кость?
Сломанные кости могут произойти в результате несчастного случая, например падения, или удара каким-либо предметом.
Три наиболее распространенных признака перелома кости (также известного как перелом):
Однако иногда бывает трудно определить, сломана ли кость, если она находится в нормальном положении.
Если вы сломали кость:
- вы можете услышать или почувствовать щелчок или скрежет во время травмы
- может быть опухоль, синяк или болезненность вокруг травмированной области
- вы можете почувствовать боль, когда вы перенесите тяжесть на травму, дотроньтесь до нее, надавите на нее или переместите
- травмированная часть может выглядеть деформированной — при серьезных переломах сломанная кость может проткнуть кожу
Вы также можете почувствовать слабость, головокружение или тошноту, поскольку в результате шока от перелома кости.
Если перелом небольшой или просто трещина, вы можете не почувствовать сильной боли или даже осознать, что сломали кость.
Если вам кажется, что вы сломали кость, как можно скорее обратитесь за медицинской помощью. Если вы думаете, что сломали палец на ноге или пальце, вы можете обратиться в отделение для получения легких травм или в центр неотложной помощи.
Обратитесь в ближайшее отделение скорой помощи при переломе руки или ноги. Вызовите 999 скорую помощь, если травма ноги кажется серьезной или вы не можете быстро добраться до отделения неотложной помощи.
Всегда звоните в службу 999 при подозрении на очень серьезные переломы, например, перелом шеи или спины.
Сломанная кость должна быть правильно выровнена и удерживаться на месте, часто с помощью гипсовой повязки, чтобы она зажила в правильном положении.
Если вы не получите правильного лечения, у вас может развиться серьезная инфекция или необратимая деформация. У вас также могут быть длительные проблемы с суставами.
Важно ничего не есть и не пить, если вы думаете, что сломали кость, поскольку вам может потребоваться общий наркоз, чтобы врачи могли выровнять его.
Пожилым людям и людям с остеопорозом следует быть особенно осторожными, так как их кости слабее и легче ломаются.
Дополнительная информация
Последняя проверка страницы: 21 апреля 2020 г.
Срок следующего рассмотрения: 21 апреля 2023 г.
переломов костей: типы, лечение и симптомы
Обзор
Что такое перелом кости?
Когда вы ломаете кость, медицинские работники называют это переломом кости.Этот перелом изменяет форму кости. Эти переломы могут происходить прямо поперек кости или по ее длине. Перелом может расколоть кость пополам или оставить ее на несколько частей.
Какие бывают типы переломов костей?
Медицинские работники обычно классифицируют перелом кости на основе его особенностей. Категории включают:
- Закрытые или открытые переломы: Если при травме не разрывается кожа, это называется закрытым переломом. Если кожа открывается, это называется открытым или сложным переломом.
- Полные переломы: Разрыв полностью проходит через кость, разделяя ее надвое.
- Переломы со смещением: В месте разрыва кости образуется щель. Часто для исправления этой травмы требуется хирургическое вмешательство.
- Частичные переломы: Кость не проходит до конца.
- Стресс-переломы: Кость получает трещину, которую иногда трудно обнаружить с помощью визуализации.
Поставщик медицинских услуг может добавить дополнительные термины для описания частичных, полных, открытых и закрытых переломов.Эти условия включают:
- Отрыв: Сухожилие или связка отрывают часть кости. Связки соединяют кости с другими костями, а сухожилия прикрепляют мышцы к костям.
- Измельчено: Кость раскалывается на несколько частей.
- Компрессия: Кость раздавливается или сплющивается.
- Пострадал: Кости сводят вместе.
- Oblique: Разрыв проходит по диагонали через кость.
- Спираль: Перелом по спирали вокруг кости.
- Поперечный: Разрыв проходит по прямой линии через кость.
Кто получает переломы костей?
Сломать кость может любой, в определенных ситуациях это повышается. Многие люди ломают кости в результате падений, автомобильных аварий и спортивных травм. Медицинские условия, такие как остеопороз, также могут иметь значение. Остеопороз вызывает не менее одного миллиона переломов ежегодно. Медицинские работники называют эти травмы хрупкими переломами.
Симптомы и причины
Что вызывает переломы костей?
Хотя кости очень крепкие, они могут сломаться. Чаще всего переломы случаются из-за того, что кость наталкивается на более сильную силу (например, ее отбрасывает вперед в автомобильной аварии). Кроме того, повторяющиеся усилия — например, от бега — могут сломать кость.Медицинские работники называют такие травмы стрессовыми переломами.
Еще одна причина переломов — остеопороз, при котором с возрастом кости ослабляются. Это серьезное заболевание, поэтому пожилые люди должны поговорить с врачом о своем риске.
Какие симптомы возникают при переломах костей?
Симптомы перелома зависят от того, какая кость ломается. Например, вы, вероятно, сразу узнаете, есть ли у вас проблема с рукой, ногой или пальцем. Если вы не уверены, обратите внимание на следующие возможные симптомы:
- Затруднение при использовании конечности.
- Заметная и необычная неровность, изгиб или скручивание.
- Сильная боль.
- Отек.
Диагностика и тесты
Как проверить перелом костей?
Чтобы диагностировать перелом костей, ваш лечащий врач осмотрит травму. Вам также, вероятно, придется пройти один или несколько тестов на визуализацию.Эти тесты могут включать:
- Рентген: Этот инструмент создает двумерное изображение разрыва. Медицинские работники часто в первую очередь обращаются к этой визуализации.
- Сканирование костей: Медицинские работники используют сканирование костей, чтобы найти переломы, которые не обнаруживаются на рентгеновском снимке. Это сканирование занимает больше времени — обычно это два визита с интервалом в четыре часа, — но оно может помочь найти некоторые переломы.
- Компьютерная томография: При компьютерной томографии используются компьютеры и рентгеновские лучи для создания детальных срезов или поперечных сечений кости.
- MRI: MRI создает очень подробные изображения с использованием сильных магнитных полей. МРТ часто используется для диагностики стрессового перелома.
Ведение и лечение
Какие существуют методы лечения переломов костей?
Медицинский работник обычно лечит сломанную кость гипсом или шиной.Бросок надежно защищает разрыв, а шины защищают только одну сторону. Обе опоры удерживают кость в неподвижном состоянии (неподвижность) и распрямляют ее. Кость снова срастается и заживает.
С меньшими костями, такими как пальцы рук и ног, гипс не будет. Ваш лечащий врач может перевязать травму перед использованием шины.
Иногда вашему врачу может потребоваться помощь. В этой процедуре используются шкивы и утяжелители для растяжения мышц и сухожилий вокруг сломанной кости.Тяга выравнивает кость для ускорения заживления.
В случае перерыва в работе ваш лечащий врач может порекомендовать операцию. В вашем лечении могут использоваться винты, пластины и фиксаторы из нержавеющей стали или рамки, которые надежно удерживают кость.
Профилактика
Как предотвратить переломы костей?
Вы можете предотвратить многие переломы, избегая падений, оставаясь в форме и получая правильные витамины и минералы.
Как избежать падений
Следование определенным советам поможет вам оставаться в вертикальном положении как в помещении, так и на улице.
В помещении:
- Баланс: Рассмотрите возможность тренировки равновесия и физиотерапии, если ваше тело чувствует себя не в своей тарелке. При необходимости используйте трость или ходунки.
- Удаление беспорядка: Держите ваши комнаты в порядке. Убедитесь, что провода и шнуры не пересекают пешеходные дорожки.
- Освещение: Убедитесь, что все комнаты хорошо освещены.
- Коврики: Используйте противоскользящие коврики под любые коврики, которые вам нужны.
- Обувь: Носите обувь, а не только носки, когда вы дома.
- Видение: Проверьте свое зрение с помощью офтальмолога.
На открытом воздухе:
- Внимание: Обратите внимание на свое окружение. Следите за всем, что может превратиться в препятствие или споткнуться.
- Весы: Используйте трость или ходунки и наденьте обувь на резиновой подошве для лучшего захвата.
- Бордюры: Осторожно на бордюрах.Следите за своей опорой, когда вы подходите.
- Освещение: Оставьте свет на крыльце, если вы вернетесь домой после наступления темноты.
- Погода: Следите за тем, чтобы тротуары, проезды и ступеньки были свободными ото льда и снега. Используйте соль, чтобы они оставались чистыми.
Остаться в форме
Упражнения с отягощением, например ходьба, помогают сохранять кости здоровыми и крепкими. Упражнения, которые укрепляют или поддерживают мышцы, также могут улучшить баланс.
Правильное питание
Чтобы повысить прочность костей, следите за своим питанием.Убедитесь, что вы получаете от 1200 до 1500 миллиграммов (мг) кальция каждый день. Также получите от 800 до 1000 международных единиц (МЕ) витамина D. Некоторые продукты являются хорошими источниками этих питательных веществ:
- Миндаль.
- Фасоль, такая как нут, черная фасоль и тофу.
- Молочные продукты, такие как молоко и йогурт.
- Яйца.
- Овощи, такие как брокколи, шпинат и капуста.
- Цельнозерновые, такие как коричневый рис, овес и рожь.
Перспективы / Прогноз
Как долго заживает перелом?
Время заживления сломанной кости варьируется от человека к человеку и зависит от серьезности травмы.Например, сломанная нога займет больше времени, чем сломанная рука или сломанное запястье. Кроме того, с возрастом вы восстанавливаетесь медленнее. В среднем медицинские работники говорят, что на восстановление после перелома кости уходит от шести до восьми недель.
Есть ли осложнения при переломах костей?
Как и многие травмы, перелом кости может привести к осложнениям. Сюда могут входить:
- Сгустки крови: Закупорка кровеносного сосуда, который может вырываться и перемещаться по телу.
- Осложнения при отливке: Может включать пролежни (язвы) и жесткость суставов.
- Синдром компартмента: Кровотечение или опухоль в мышцах, окружающих перелом.
- Гемартроз: Кровотечение в сустав, вызывающее его опухание.
Жить с
Когда следует обратиться к врачу по поводу перелома кости?
Если вы подозреваете, что сломали кость, немедленно обратитесь к врачу.Если вы не можете добраться до неотложной помощи или отделения неотложной помощи самостоятельно, позвоните в службу 911 за помощью.
Обратитесь к врачу, если вам кажется, что перелом не заживает. Также обратитесь к врачу, если область вокруг перелома опухла, покраснела или болела. Эти признаки могут означать, что заживление застряло.
Записка из клиники Кливленда
Хотя кости крепкие, они могут сломаться. Перелом костей болезненный, и вам сразу же понадобится помощь.В большинстве случаев, чтобы вернуться к нормальной жизнедеятельности, вам потребуется лечение. Если вас беспокоит остеопороз, обратитесь к своему врачу.
Симптомы и лечение перелома кости и перелома кости
Лечение перелома костей и перелома
Только треснувшая кость может нуждаться в шине или гипсовой повязке. Если ваша кость сильно сломана, врачам нужно будет обработать ее или вернуть на место, прежде чем наложить шину или гипс.
Повязка или шина удерживают поврежденную кость от движения, пока она заживает. Ваш врач может также назначить обезболивающее, пока вы выздоравливаете.
Если у вас серьезный перерыв, вы можете рассчитывать на рентген как до, так и после лечения. Вам даже может потребоваться повторный рентген.
Некоторые переломы, например переломы ребер, лечить сложнее. Часто врачи разрешают этим типам переломов зажить самостоятельно, если они не вызывают других проблем.
Процесс заживления переломов и переломов костей
Вам нужно будет посетить врача несколько раз в течение нескольких недель, чтобы он или она проверили вашу сломанную кость или заменили гипс.
После того, как врач снимет шину или гипс, вы можете почувствовать некоторую боль, когда снова начнете двигать суставами. Со временем это улучшится.
Ваш врач может также назначить определенные упражнения, которые помогут вам восстановить силы, которые вы потеряли, когда ваша кость была в гипсе.
Операция по восстановлению переломов костей
Для восстановления a:
вам может потребоваться операция или даже «внешняя фиксация».- Тяжелый перелом
- Расколотая кость
- Сломанная и деформированная кость, выступающая через кожу
Во время операции внешней фиксации ваш хирург-ортопед прикрепит металлическую конструкцию, похожую на клетку, к кости.После того, как ваша кость заживет, ваш хирург удалит ее.
Записаться на прием для лечения перелома или перелома костей
Записаться на прием к хирургу-ортопеду UPMC:
Подробнее о лечении переломов или переломов костей
Ссылки ниже откроют новое окно браузера.
Блог UPMC HealthBeat :
Учебные материалы для пациентов UPMC :
Из нашей библиотеки здоровья :
.