Растяжение приводящей мышцы бедра — симптомы, лечение, срок восстановления, упражнения
Эта группа мышц располагается в паховой области, они играют связующую роль между тазом и костями нижних конечностей, принимают активное участие при сведении вместе или разведении ног в стороны. Травма может произойти при неудачном выполнении маха или приземлении при соскоке со спортивного снаряда. При этом человек чувствует сильную боль, нужно срочно обратиться в травмпункт, чтобы выяснить серьезность повреждения.
Растяжение приводящей мышцы бедра — симптомы
Основная симптоматика при аналогичном травматизме является сильная и резкая боль, пострадавший не может передвигаться без посторонней помощи.
Кроме болевых ощущений наблюдаются такие проявления:
- припухлость внутренней части бедра в районе паха;
- боль усиливается при надавливании на мягкие ткани;
- появляется гематома или отечность;
- ощущается ограничение подвижности ноги.
Человек с такой травмой инстинктивно старается не нагружать поврежденную ногу, а вот уклонение от своевременной помощи специалистов довольно часто провоцирует возникновение обширных воспалительных процессов мягких тканей, что только усугубляет болезненный синдром. Многие травмированные люди предпочитают народные средства, не понимая, что обследование служит гарантией быстрого восстановления поврежденных связок, потому что врач поставит правильный диагноз и назначит верное лечение.
Многие травмированные люди предпочитают народные средства, не понимая, что обследование служит гарантией быстрого восстановления поврежденных связок, потому что врач поставит правильный диагноз и назначит верное лечение.
Растяжение приводящей мышцы бедра — лечение
Только травматолог решает, как надо лечить растяжение проводящей мышцы бедра, для этого нужно пройти обследование, чтобы установить точный диагноз.
В первые минуты после травмы нужно прикладывать холод, чтобы снять болевой синдром и исключить активизацию воспалительного процесса. Затем накладывается фиксирующая повязка с согревающей мазью, исключающая образование гематом. Использование разогревающих средств помогает рассасываться свернувшейся крови и обеспечивает прилив свежей.
Поврежденная мышца должна постоянно находиться в состоянии покоя, поэтому надо избегать активного хождения.
При легком растяжении разрешается применение мазей или гелей, которые способствуют усилению и улучшению процессов регенерации мышечных волокон,
например: Диклофенак, Вольтарен или Долобене.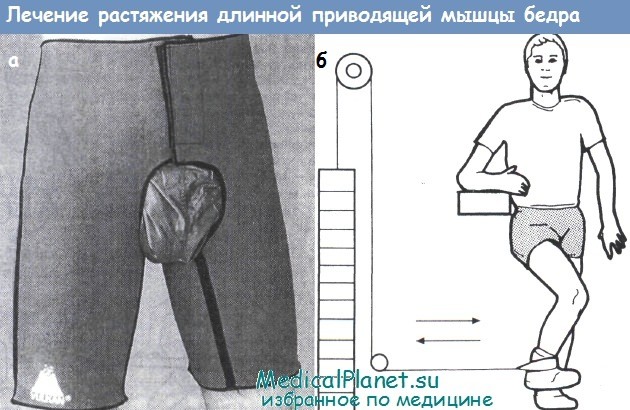
Если растяжение относится к средней тяжести, то такие средства не рекомендуется применять из-за согревающего эффекта, потому что усиленный приток крови может спровоцировать отек травмированной области, что чревато негативными последствиями.
При тяжелых повреждениях, когда происходит отслоение или частичный надрыв связок — требуется срочная операция. Комплексная лечебная терапия применяется строго по составленному врачом графику, т. к. учитывает индивидуальное строение каждого пациента, а также характер полученной травмы.
Растяжение приводящей мышцы бедра — срок восстановления
Реабилитация поврежденных сухожилий или мышечных волокон в результате травмы легкой тяжести происходит через 2 недели, но все попытки закачать ее раньше этого срока могут закончиться плачевно — получением новой травмы.
Для быстрой реабилитации можно делать только такие упражнения при растяжениях приводящей мышцы бедра:
- Опираясь спиной о стену, между коленями зажать мяч весом не более 10% от собственной массы тела, делать глубокие приседания с задержкой в нижней точке на 3 секунды.
 12 повторений, 3 подхода, не более двух раз в течение недели.
12 повторений, 3 подхода, не более двух раз в течение недели. - Сводить ноги вместе с зажатым между ногами мячом, коленные суставы не сгибаем, стараться максимально преодолеть сопротивление упругого предмета. В конце фиксируем положение не менее 10 секунд, делать ежедневно по нескольку раз, но без дискомфорта.
При надрыве и хирургическом вмешательстве полное выздоровление может наступить через месяц, а иногда понадобится в 3 раза больше времени.
Автор статьи: к. м. н. Евгений КарелинО самых распространенных травмах — Bundesvision — Блоги
Ни для кого не секрет, что футбол — один из самых травматичных видов спорта. Травмы получают не только из-за столкновений и падений на поле, но и из-за постоянных нагрузок на тренировках. Для любого спортсмена выйти из строя на долгий срок — серьезное физическое и психологическое испытание. К счастью, далеко не все повреждения означают, что игроку грозит перерыв более чем на 3-4 месяца. Однако каждый раз, когда в новостях появляются сообщения о травмах футболистов, у многих болельщиков возникают вопросы: Какие повреждения встречаются чаще всего? Как выглядят крестообразные связки колена, синдесмозы и приводящие мышцы бедра? Каковы сроки восстановления после получения травмы?
Самые распространенные травмы в Бундеслиге в прошлом сезоне:
Травмы бедра 26,4%
Травмы колена 18%
Травмы лодыжки и голеностопа 13,1%
Травмы голени 10,1%
Самые распространенные травмы, которые предусматривают паузу более 2 недель (первая половина сезона 2016/17):
Разрыв мышечных волокон мышц бедра — 15
Проблемы с ахилловым сухожилием — 7
Растяжение приводящей мышцы бедра — 7
Проблемы с мышцами паха — 7
Разрыв волокон приводящей мышцы — 7
Разрыв наружной связки голеностопного сустава — 6
Разрыв внутренней связки коленного сустава — 5
Воспаление коленного сустава — 5
Разрыв крестообразной связки колена — 5
Самые распространные причины вынужденных перерывов (первая половина сезона 2016/17):
Мышечные проблемы — 69
Различные повреждения — 61
Проблемы с мышцами бедра — 47
Проблемы с коленом — 34
Проблемы со спиной — 33
Простуда — 31
Очевидно, что самые распространенные травмы — это повреждения мышц бедра и коленного сустава. Однако сроки восстановления всегда зависят от тяжести травмы. Можно выделить следующие типы повреждений:
Однако сроки восстановления всегда зависят от тяжести травмы. Можно выделить следующие типы повреждений:
- Небольшие растяжения мышц и связок
- Частичный или полный разрыв мышцы
- Частичный или полный разрыв связки
- Частичный или полный разрыв синдесмоза
- Переломы
Растяжения, частичные и полные разрывы мышц
Немецкий – Muskelzerrung (растяжение), Muskelfaserriss(разрыв мышечных волокон), Muskelriss (разрыв мышцы), Oberschenkelzerrung (растяжение мышц бедра), Muskelbündelriss (разрыв мышечных пучков)
Растяжение мышц, как правило, возникает из-за внезапного резкого движения. При этом не происходит серьезного повреждения мышечных волокон (страдает менее 10% волокон), которое характерно для частичного или полного разрыва мышцы.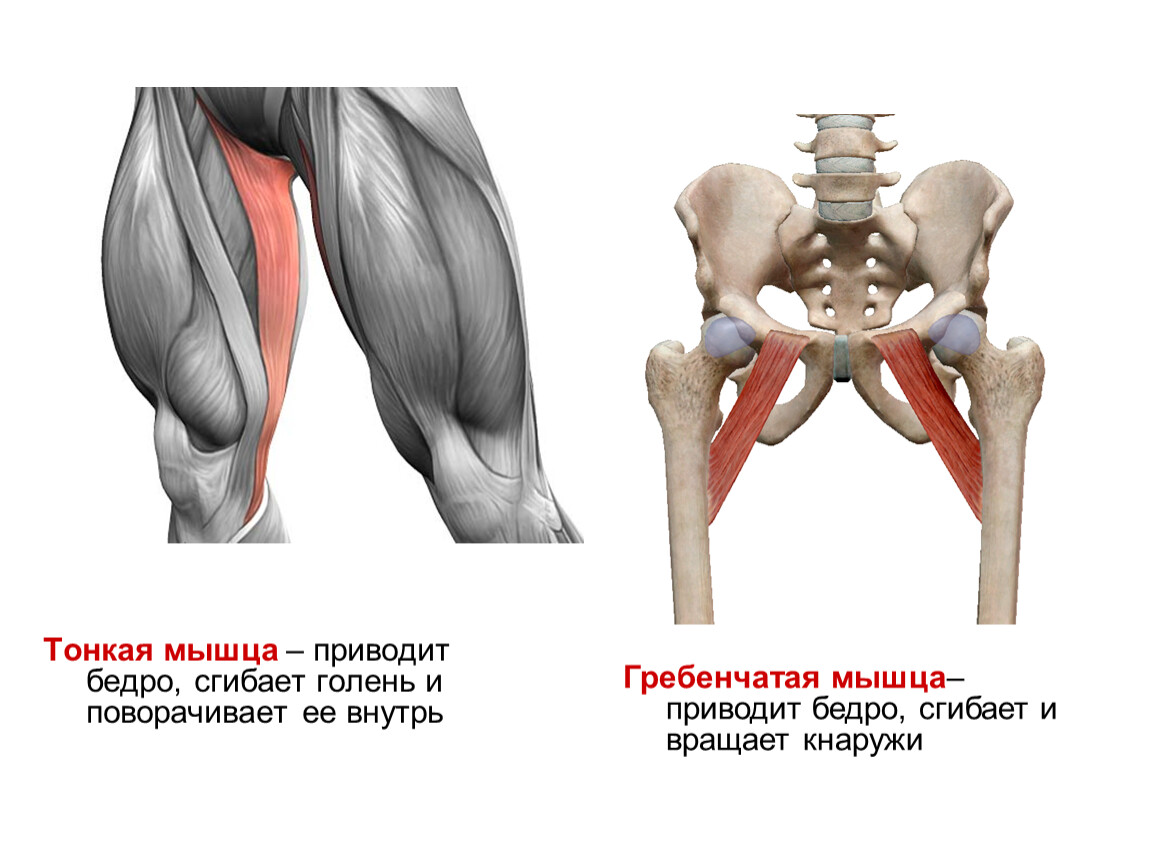
Разрыв отдельных мышечных волокон (более 20-30%) свидетельствует о частичном разрыве мышцы. Он происходит при резких поворотах или ускорениях. Симптомы: гематома, резкая боль, ограниченное передвижение. Срок восстановления: 3-6 недель.
Полный разрыв мышцы также сопровождается резкой болью. Мышечные волокна при этом полностью отрываются от кости, иногда задета и хрящевая ткань. При разрыве мышц часто прибегают к оперативному вмешательству. Срок восстановления: около 6 недель.
Чаще всего разрыв волокон диагностируют в приводящих мышцах, икроножных мышцах и мышцах задней поверхности бедра.
Что такое приводящие мышцы бедра или аддукторы?
Существует пять приводящих мышц: тонкая мышца, длинная, короткая и большая приводящие мышцы, гребенчатая мышца. Их основная функция – приведение и вращение бедра. Обычно СМИ сообщают о растяжении или разрыве приводящей мышцы без названия одной из пяти мышц. Например, der Muskelfaserriss in den linken/rechten Adduktoren или Faserriss
Например, der Muskelfaserriss in den linken/rechten Adduktoren или Faserriss
Частичный и полный разрыв связок колена, повреждение мениска
Английский – Anterior cruciate ligament tear (ACL tear, разрыв передней крестообразной связки), lateral collateral ligament tear (LCL tear, разрыв латеральной (наружной) коллатеральной связки), medial collateral ligament tear (MCL tear, разрыв медиальной (внутренней) коллатеральной связки), tearofa
Немецкий – Kreuzbandriss (разрыв крестообразной связки), Außenbandriss (разрыв латеральной (наружной) коллатеральной связки), Innenbandriss (разрыв медиальной (внутренней) коллатеральной связки), Meniskusriss (разрыв мениска), Teilriss (частичный разрыв)
Все самые тяжелые травмы связаны именно с коленом. И это не случайно, потому что коленный сустав самый сложный по своему строению. Сроки восстановления при частичном или полном разрыве связок коленного сустава – от 2 месяцев до года. Одна из самых тяжелых травм, как известно, это разрыв так называемых «крестов» — крестообразных связок. Для того, чтобы разобраться в строении сустава, обратимся к схемам.
Существуют две коллатеральные (боковые) связки – наружная и внутренняя. Каждая из них противодействует боковому смещению голени относительно бедра при движении колена.
Внутренняя связка травмируется чаще других связок коленного сустава. Однако ее разрыв чаще бывает не полным и может сочетаться с разрывом внутреннего мениска и повреждением капсулы сустава.

Растяжение и надрыв боковых связок, как правило, лечат консервативно. При полном разрыве требуется хирургическое вмешательство. Срок восстановления: 2-3 месяца. Например, Франк Рибери получил разрыв наружной коллатеральной связки. Он пропустит около 3 месяцев.
Крестообразные связки располагаются внутри коленного сустава и соединяют суставные поверхности большеберцовой и бедренной кости. Передняя крестообразная связка не дает голени выдвигаться вперед, а задняя крестообразная связка не дает голени сместиться назад. Из-за структуры коленного сустава у передней связки нагрузки больше, чем у задней. Поэтому чаще всего происходит полный или частичный разрыв передней крестообразной связки.
Симптомы частичного или полного разрыва крестообразной связки (связок): резкая боль, отек, при полном разрыве — нестабильность сустава, щелчок или треск в момент повреждения, кровоизлияние в полость сустава (гемартроз).
Срок восстановления: обычно 6-9 месяцев. Например, Хольгер Бадштубер пропустил из-за разрыва крестообразных связок в общей сложности 532 дня.
Еще одна серьезная травма колена – разрыв внутреннего (медиального) мениска. Мениски – амортизаторы коленного сустава, они обеспечивают плавность движения и распределяют нагрузку. Разрыв внутреннего мениска случается чаще, так как он является неподвижной частью коленного сустава и связан с медиальной связкой и суставной капсулой.
Симптомы разрыва мениска: невозможно до конца разогнуть ногу в коленном суставе, боли в области коленной ямки и вокруг колена, которые усиливаются в разогнутом положении. Срок восстановления: 2-3 месяца.
Правила оказания первой помощи при подобных травмах – PECH (нем.) или RICE (англ.):
P, R = покой (Pause, rest)
E, I = лед (Eis, ice)
C = фиксация (Compression)
H, E = подъем (Hochlagern, elevation)
В отдельной статье будут рассмотрены различные травмы голеностопного сустава/лодыжки и переломы малой и большой берцовой кости, а также плюсневых костей стопы.
P.S. Приветствуются любые дополнения и поправки.
Приводящие мышцы бедер: упражнения, лечение
Большие приводящие мышцы бедер являются самыми большими в медиальной группе. Располагаются над тонкой мышцей. Их начало образует короткое сухожилие. Мышечные пучки расходятся и крепятся к бедренной кости.
Упражнение «Ножницы»
Выполняется следующим образом. Исходное положение:
- Человек располагается на гимнастическом коврике.
- Под ягодицы подкладываются ладони.
- Плечи от пола немного отрываются. Сначала осуществить это трудно, однако по возможности следует постоянно тянуться подбородком к груди. Данное действие поможет быстро укрепить мышцы шеи.
- Ноги отрываются от пола и поднимаются на 30 см.
Выполнение:
- Ноги разводят и скрещивают. Действия выполняются энергично. Мышцы собраны.
- Расстояние между ногами при максимальном разведении должно составлять около 30 см.
- При выполнении упражнения следует стараться постоянно втягивать живот.
- Делается 20 подходов.
Разрешено немного отдохнуть. Затем упражнение выполняется повторно.
Приседания
Приседания наиболее полезны для внутренней стороны ног, ориентированы на активную деятельность, в которой нуждаются приводящие мышцы бедра. Упражнения с приседаниями являются одними из самых эффективных.
Исходное положение:
- Выпрямиться, встать ровно.
- Необходимо широко расставить ноги, однако нужно следить, чтобы дальнейшее выполнение упражнения не приносило дискомфорта.
- Носки поворачиваются в противоположные стороны.
Выполнение:
- Присесть, пытаясь дотянуться до линии, идущей параллельно полу.
- Выровнять спину и постоянно следить за осанкой.
- Подняться в исходное положение.
Всего требуется около 30 приседаний. Между ними можно делать небольшие паузы, чтобы давать разгрузку мышцам. При хорошей физической подготовке можно выполнять упражнение, удерживая в руках гантели. Желательно брать их в небольшом весе, чтобы не перегружать мышцы ног.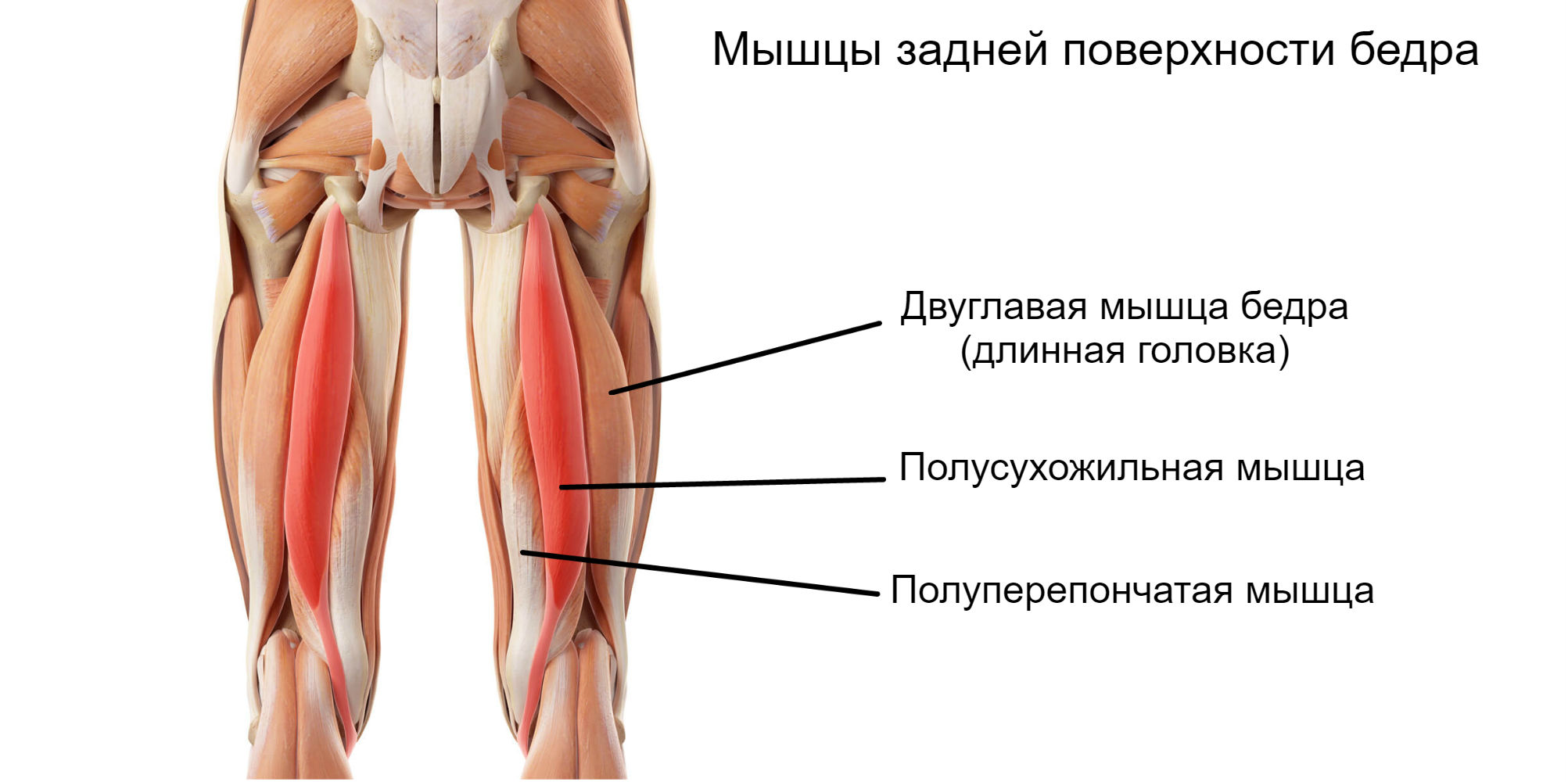
Выпады
Боковые выпады осуществляются для поднятия тонуса мышц и развития их выносливости. Исходное положение:
- Встать прямо, расставить ноги в стороны.
- Положить руки на пояс.
Выполнение:
- Делается резкий выпад вправо. Для этого правая нога сначала сгибается в колене, а затем оставляется в сторону.
- Прослеживается положение колена. Оно не должно выдаваться сильнее, чем контур носка.
- Левой ноге придается максимально вытянутое положение, благодаря которому обеспечивается небольшая растяжка.
- Нужно постараться опуститься в максимально низкое положение, однако не следует производить действия, которые выше личных возможностей.
- В данном положении нужно постоять несколько секунд, после чего принимается исходная позиция.
- Аналогичный выпад делается в левую сторону. Нужно следить, чтобы при выполнении упражнения в обе стороны расстояние между ногами не отличалось.
Производится около 20 выпадов.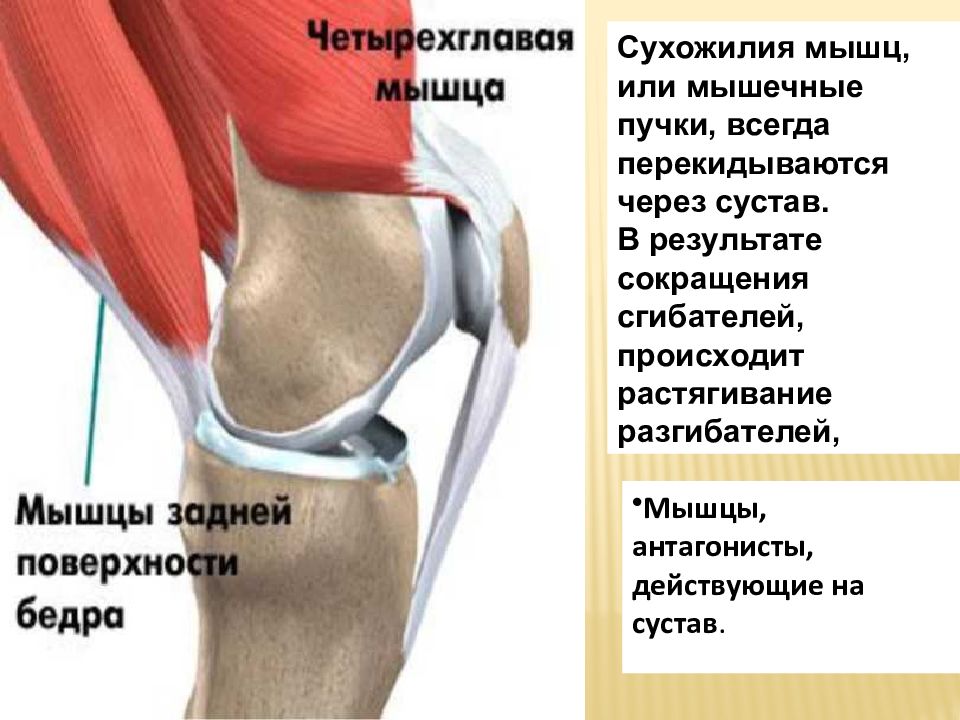 Можно разделить их на два раза, сделав маленькую паузу.
Можно разделить их на два раза, сделав маленькую паузу.
Симптомы растяжения
Человеку кажется, будто что-то щелкнуло в ноге. Данный сигнал может свидетельствовать о растяжении, которое получили приводящие мышцы бедер. Чем сильнее они надорвались, тем отчетливее будет звук. Это явление сопровождает интенсивная боль, появляющаяся практически мгновенно. Наблюдается образование гематомы на бедре. Пораженное место очень болезненно, чувствительно даже к легким прикосновениям. Обычно травма локализуется на участке, где мышца переходит в сухожилие.
Степени растяжения
- Первая степень является самой легкой. Растяжение проявляет наименьшую болезненность, ткани быстро регенерируются, поэтому возникает минимум проблем. Гематома не образуется, однако заметен болевой синдром в бедре.
- Вторая степень проявляется довольно сильной и продолжительной болью. Через несколько часов после появления симптомов растяжения приводящей мышцы появляется гематома.
- Третья степень отличается от предыдущих тяжестью состояния человека.
 Заметны разрывы мышцы, есть сильная гематома. Для лечения и полного восстановления ноги после такой травмы необходимо несколько недель или месяцев.
Заметны разрывы мышцы, есть сильная гематома. Для лечения и полного восстановления ноги после такой травмы необходимо несколько недель или месяцев.
Советы по лечению
Когда длинная приводящая мышца бедра травмирована, необходимо обеспечить полный покой ноге. Нельзя осуществлять даже небольшие нагрузки на нее, так как это ухудшит состояние больного. Даже при растяжении первой степени необходимо взять больничный на несколько дней и беречь ногу до полного избавления от неприятных симптомов, которые показывает приводящая мышца бедра. Растяжение может быть очень сильным. Вероятно, врач пропишет костыли на некоторое время, чтобы пациент не испытывал сильный болевой синдром при самостоятельном передвижении.
Чтобы ускорить восстановление поврежденной мышцы, необходимо использовать холодные компрессы. Большая приводящая мышца бедра будет лучше регенерироваться, если на 20 минут ставить обычный компресс. Можно использовать лед. Он предварительно оборачивается в плотную ткань, а затем прикладывается к ноге.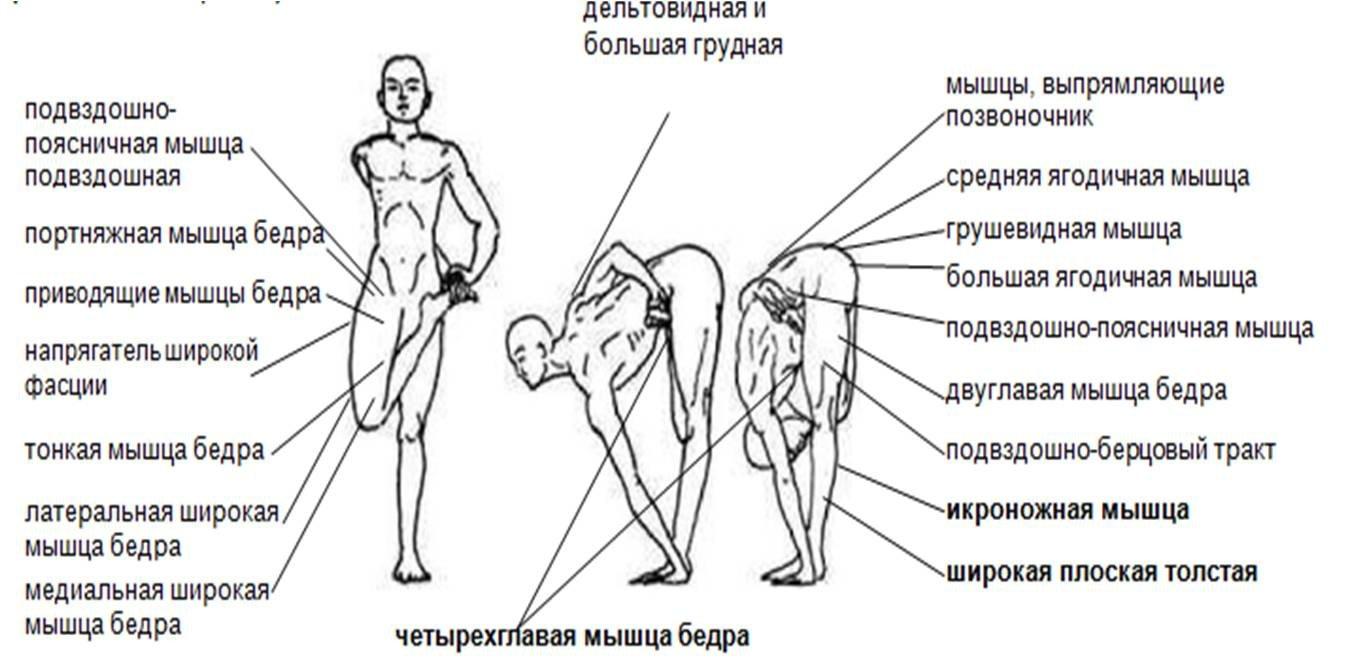 Альтернативой может служить любая емкость, наполненная холодной водой.
Альтернативой может служить любая емкость, наполненная холодной водой.
На конечность, пострадавшую от растяжения, часто накладывают компрессионную повязку. Если растяжение очень сильное, возникла гематома, то следует подождать ее прохождения или уменьшения выраженности, и только потом накладывать повязку, предварительно посоветовавшись с врачом. Если больной вынужден некоторое время находиться в лежачем положении, то необходимо приподнять ногу вверх и обеспечить ее надежную фиксацию. Это улучшит кровоток по конечности, что окажет влияние на скорейшее рассасывание гематомы и ускорение регенерации тканей.
Особенности лечения
При возникновении сильных болей или при отсутствии улучшения необходимо принимать нестероидные противовоспалительные препараты. Когда должный эффект будет оказан и больной поправится, необходимо обеспечить ему комплекс физиотерапевтических процедур, чтобы регенерировать приводящие мышцы бедер. Физические упражнения также очень полезны, поэтому нужно подобрать пациенту эксклюзивный комплекс. Если после травмы регулярно выполнять лечебную физкультуру, то полное восстановление поврежденной мышцы гарантированно.
Если после травмы регулярно выполнять лечебную физкультуру, то полное восстановление поврежденной мышцы гарантированно.
Иногда при третьей степени растяжения показано хирургическое вмешательство. Когда требуется сшить сильно разорванные мышцы, приходится делать операцию. После восстановления от последствий травмы пациенту также рекомендуют прохождение физиотерапевтических процедур и физических упражнений.
Последствия
Обычно растяжение мышцы не предполагает существенных негативных последствий. Даже после сильной травмы функцию мышцы можно восстановить до того состояния, которое было перед ее получением. Лечение приводящей мышцы бедра происходит от недели до полугода. Если в это время все действия осуществлять по правилам, то в дальнейшем у человека не будет проблем с поврежденной ногой.
Упражнения для приводящих мышц бедер нужно выполнять ежедневно, уделяя им не менее 20 минут. Если они осуществляются в качестве лечебной физкультуры, следует постоянно следить за своими ощущениями. При возникновении болей нужно прервать занятия или перейти со сложного на более легкое упражнение. Для прохождения полной реабилитации от растяжения, которое получили приводящие мышцы бедер, а также достижения состояния, эквивалентного здоровью ног до травмы, необходимо выполнять комплекс упражнений и других лечебных мероприятий долгое время. Нагрузка должна равномерно распределяться на обе конечности. Грамотный подход поможет и вылечить, и разработать приводящие мышцы, что благотворно скажется на здоровье и выносливости ног.
При возникновении болей нужно прервать занятия или перейти со сложного на более легкое упражнение. Для прохождения полной реабилитации от растяжения, которое получили приводящие мышцы бедер, а также достижения состояния, эквивалентного здоровью ног до травмы, необходимо выполнять комплекс упражнений и других лечебных мероприятий долгое время. Нагрузка должна равномерно распределяться на обе конечности. Грамотный подход поможет и вылечить, и разработать приводящие мышцы, что благотворно скажется на здоровье и выносливости ног.
Растяжение мышц бедра – лечение
Растяжение мышц бедра достаточно часто встречается не только у спортсменов. Случается эта травма во время разгибания ноги в колене. Причиной растяжения служит то, что мышцы перед нагрузкой недостаточно разогреты, поэтому во время резких движений или сложных упражнений может случиться растяжение, которое сразу обозначается резкой болью.
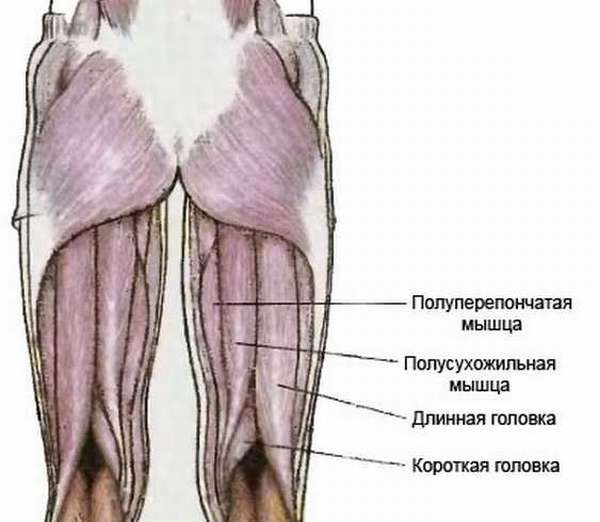
На бедре присутствует две группы мышц – задние и передние.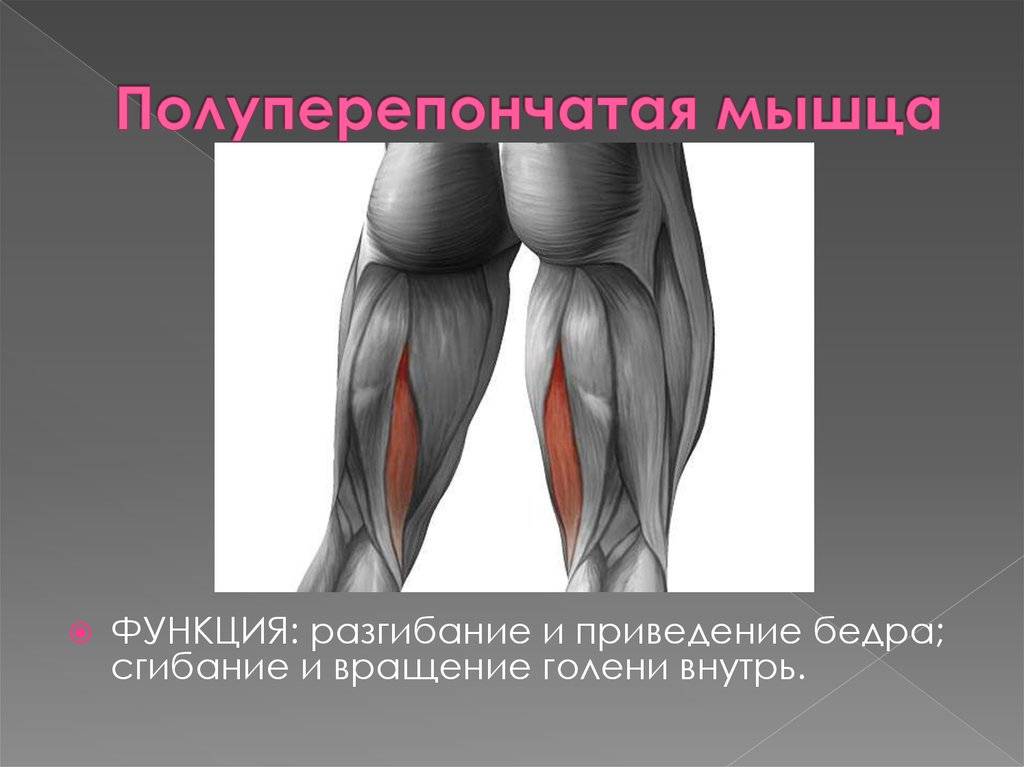 К задним относятся:
К задним относятся:
- двуглавая;
- полуперепончатая;
- полусухожильная.
К передним относятся:
- прямая;
- латеральная;
- медиальная;
- промежуточная.
Также существует приводящая мышца, которая крепится к костям таза и костям ноги. В особенности она задействована, когда человек садится на шпагат.
Лечение задних мышцЛечение растяжения двуглавой и других задних мышц бедра длится в течение 10-12 недель. Период лечения определяется тяжестью полученной травмы, а также соблюдением рекомендаций врача пациентом. Очень важно оказать первую помощь, для этого необходимо приложить что-то очень холодное – лед или любой охлажденный предмет. В течение следующих суток необходимо прикладывать холодные компрессы. В это время больной должен ограничить себя в активности и находиться в покое. При любом неаккуратном движении мышца может воспалиться, а боль увеличиться. Соблюдать спокойный образ жизни, следует в течение следующих четырнадцати дней. При необходимости врач назначает физиотерапию. Но применимо такое лечение только на третьи сутки, после травмы.
При необходимости врач назначает физиотерапию. Но применимо такое лечение только на третьи сутки, после травмы.
Лечение приводящей мышцы бедра проходит несколько иначе. В начале, также необходимо охладить больной участок и наложить фиксирующую повязку. Для эффективного лечения и во избежание появления гематом, можно использовать согревающие мази. Они помогут свернувшейся крови быстро рассосаться и спровоцируют приток крови. Не следует перенапрягать ногу без важного повода, так как в течение нескольких дней поврежденная мышца должна находиться в покое.
Лечение передних мышцВсе более сложно обстоит с передними мышцами, к которым относятся прямая, латеральная, медиальная и промежуточная. Лечение передних мышц бедра проходит исключительно под наблюдением врача. В течение 3-6 недель нога обездвиживается в выпрямленном положении. Срок лечения определяется индивидуально для каждого пациента. Курс реабилитации наступает тогда, когда пациент может самостоятельно удержать ногу на весу. Он состоит из упражнений, которые восстанавливают силу мышц.
Он состоит из упражнений, которые восстанавливают силу мышц.
Распространенные травмы футбол | Планета Спорта
Чтобы не говорили любители футбола, а этот спорт является одним из самых травматичных видов. Родителям, конечно же, не стоит хвататься за голову и задумываться над тем, а не стоит ли поискать ребенку менее опасный вид спорта. Нет – футбол во всем мире — это спорт №1, самая интересная и зрелищная игра, способная подарить массу положительных эмоций болельщикам, а игрокам неплохой уровень дохода. Кроме того, футболисты имеют крепкое телосложение, развитые мышцы, отлично координированы. Следовательно, этот спорт очень хорошо и всесторонне развивает ребенка.
Сегодня мы затрагиваем тему травматизма в футболе – выясним наиболее часто встречающиеся травмы, способы лечения и их профилактику. Не будем брать в зачет постоянных друзей футболиста – синяки и ушибы, а остановимся на более серьезных неприятностях, которые могут случиться на футбольном поле практически в любом возрасте ребенка.
Основные травмы у детей от 8 до 18 лет в футболе можно классифицировать по частоте возникновения:
- 30% — всех травм футболистов приходятся на коленные суставы;
- 21% — травм связаны с повреждениями голеностопного сустава;
- 12% — травм возникают при растяжении передней или задней поверхности бедра;
- 11% — травмы растяжения паховых мышц и сухожилий;
- 9% — травмы, связанные с повреждением верхних конечностей (кистей, локтей).
На остальные травмы у футболистов отводится 17% — это травмы спины, переломы конечностей, рассечения и другие. Остановимся на самых основных из них и проанализируем механизмы возникновения травм в футболе, способы устранения, предупреждения и восстановления организма.
-
Травмы и заболевания коленного сустава в футболе.
Основных травм всего три, которые довольно часто встречаются у детей.
а) номер один по серьезности является растяжение или разрыв передней крестообразной связки. Одна из самых распространенных футбольных травм.
Одна из самых распространенных футбольных травм.
Этот вид травмы подразумевает растяжение или разрыв передней крестообразной связки. Передняя крестообразная связка — одна из четырех основных стабилизирующих связок колена. Другие 3 связки — задняя крестообразная связка, медиальная коллатеральная связка и латеральная коллатеральная связка. Роли всех 4-х связок в том, чтобы предотвращать перемещение голени относительно бедренной кости и их работа имеет жизненно важное значение для стабильности коленного сустава. В частности, передняя крестообразная связка не позволяет «уходить» голени вперед относительно бедра.
Растяжение или разрыв передней крестообразной связки характеризуется очень болезненным ощущением сразу после получения травмы, обширным отеком колена.
Травма, как правило, происходит из-за силы, которая скручивает колено в то время, когда ноги выпрямлены и твердо стоят на земле или при приземлении. Разрыв может случиться и от прямого удара в область колена или падения на колено, что распространено в футболе.
б) на втором месте травм в коленном суставе стоит разрыв мениска.
Возникает также, как и в предыдущем случае из-за скручивания сустава или непосредственного болевого контакта. Сопровождается опухолью сустава в течение нескольких часов после травмы.
В своем строении, коленный сустав имеет два хряща мениска в виде полуколец или серпов. Мениски находятся на внутренней и наружной поверхности берцовой кости. Они являются важными амортизаторами, обеспечивающими необходимую жесткость сустава и распределение нагрузки от бедренной кости к берцовым.
в) Болезнь Шляттера или «остеохондропатия бугристости большеберцовой кости»
Как ее еще называют – болезнь роста — заболевание не воспалительного характера, сопровождающееся некрозом костной ткани. Болезнь Шляттера возникает из-за интенсивного роста костей у детей от 10 до 18 лет. Может возникнуть как на одном коленном суставе, так и на обеих ногах. Иными словами, в период интенсивного роста костей у ребенка место прикрепления связки подколенника к большеберцовой кости как бы «не успевает» за ростом костной ткани.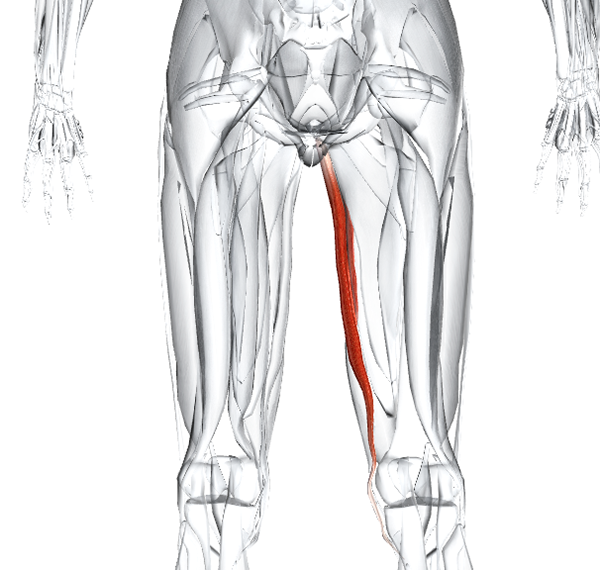 Возникают разрывы волокон связки, место прикрепления отекает, возникают бугры.
Возникают разрывы волокон связки, место прикрепления отекает, возникают бугры.
Основными причинами возникновения болезни Шляттера являются перегрузки, микротравмы колена и чрезмерное натяжение связки надколенника при сокращениях четырехглавой мышцы бедра в условиях профессиональных занятий футболом. По статистике, болезнь роста появляется у 45% подростков, активно занимающихся спортом, и лишь у 5% детей, не занимающихся спортом.
Болезнь Шляттера проявляется с неинтенсивных болей в колене при сгибаниях, приседаниях, подъеме или спуске по лестнице и болевые ощущения увеличиваются после повышенных физических нагрузок, интенсивных тренировок, участия в соревнованиях.
Боль возникает в районе прикрепления сухожилия надколенника к бугристости большеберцовой кости. Здесь же происходит отек коленного сустава.
Лечение и восстановление при травмах коленного сустава.
Лечение при травмах и заболеваниях коленного сустава назначается или медикаментозное, или хирургическое, в зависимости от степени серьезности травмы. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженного коленного сустава. Восстановление происходит достаточно долго и спортсмену необходимо с осторожностью походить к быстрому «вхождению» в тренировочный ритм, если он хочет продолжить футбольную карьеру. Нагрузки необходимо давать постепенно, с малой интенсивностью, выполняя предписания врача. Одинаковых способов восстановления быть не может и только лечащий врач может определить степень тяжести травмы и период и характер восстановления для конкретного спортсмена.
В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженного коленного сустава. Восстановление происходит достаточно долго и спортсмену необходимо с осторожностью походить к быстрому «вхождению» в тренировочный ритм, если он хочет продолжить футбольную карьеру. Нагрузки необходимо давать постепенно, с малой интенсивностью, выполняя предписания врача. Одинаковых способов восстановления быть не может и только лечащий врач может определить степень тяжести травмы и период и характер восстановления для конкретного спортсмена.
-
Травмы голеностопного сустава
Одна из самых распространенных у детей – это вывих лодыжки, когда ребенок говорит, что подвернул ногу. В состоянии, когда боковые связки голеностопного сустава у ребенка слабы эта травма повторяется снова и снова.
Травма случается от резкого скручивания голеностопного сустава. Сопровождается болью в суставе и при нажатии на боковые связки.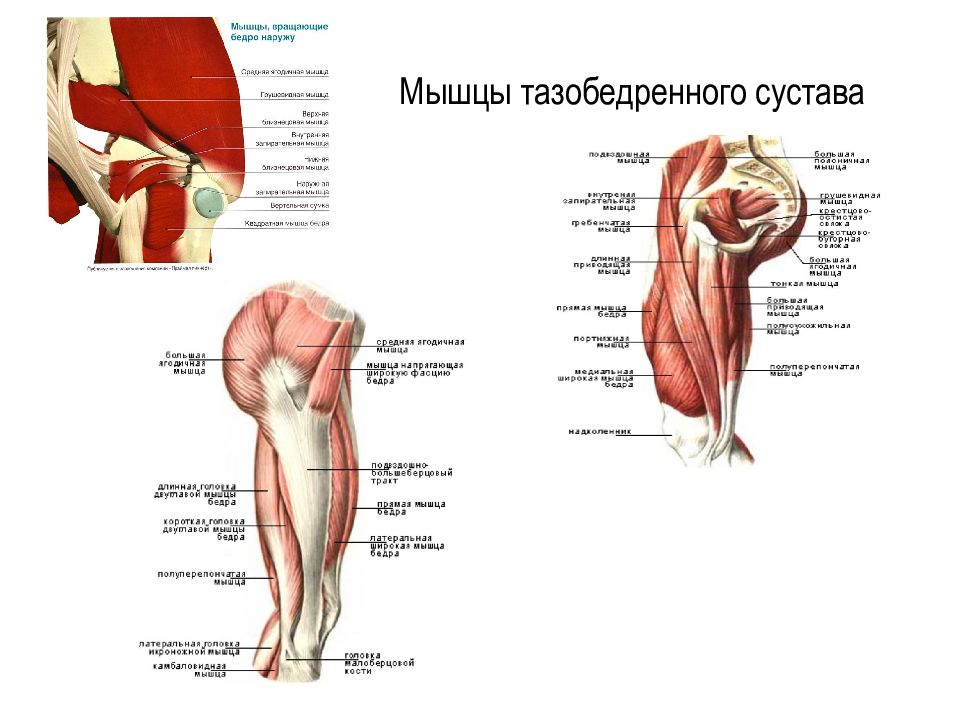
Лечение, в основе своей, медикаментозное. Используют противовоспалительные препараты, компрессионные бандажи или тейпирование, лазерное лечение и лечение ультразвуком, массажи, чтобы снизить болевые ощущения и отёк и ускорить процесс заживления тканей.
-
Растяжения передней или задней поверхности бедра.
Болезненные растяжения мышц бедра возникают вследствие чрезмерных нагрузок на мышечный аппарат. Так, передняя прямая мышца бедра обычно травмируется при выполнении ударов по мячу, а травмы мышц задней поверхности бедра — во время ускорений.
Лечение, как и в предыдущем варианте с помощью мазей и процедур, снижающих воспаление и ускоряющих заживление.
-
Растяжения мышц паха.
Представляет собой надрыв или полный разрыв одной из пяти приводящих мышц. Внезапная резкая боль проявляется в области паха.
Существуют пять приводящих мышц бедра: длинная приводящая мышца, короткая приводящая мышца и гребенчатая, (идут от таза до бедренной кости), большая приводящая мышца и тонкая мышца (идут от таза до колена).
Функция приводящих мышц – сведение и отведение ног. При недостаточном разогреве мышц повредить такие длинные мышца очень легко. Приводящие мышцы задействуются в движениях, когда необходимо быстро изменить направление движения, при отборе мяча, выпадах.
Лечение при травмах мышц паха назначает врач: от массажа, ультразвуковой и лазерной терапии до хирургического вмешательства.
-
Травмы верхних конечностей.
Футбол – очень контактный вид спорта. Игроки падают при столкновениях, при резких остановках, нарушениях со стороны соперника, при нанесении ударов головой или ногой в падении. Травмы верхних конечностей простираются от растяжения мышц и связок запястья до переломов локтевой или лучевой кости, а также пальцев рук.
Лечение назначает врач и оно полностью зависит от характера травмы.
Анализ возникновения травм у футболистов.
Мы привели список самых распространенных в детском футболе травм и заболеваний. Теперь давайте проанализируем причины их возникновения. Механизм получения повреждений по статистике можно классифицировать на контактные травмы и бесконтактные.
И хотя каждая травма имеет свой процент механизма возникновения, все же можем выделить сухую общую динамику, по которой 41% процент всех травм возникал вследствие контакта с соперником.
Самый большой процент таких травм у коленного сустава – 61%, наименьший процент у травм верхних конечностей – 32%.
В то же время, из-за недостаточной подготовки, недостаточного разогрева мышц, неправильной техники движения, слабых связок отдельных суставов возникает большее количество повреждений и травм. Отдельное место в травматизме играют современные покрытия и обувь футболистов. На это мы обращаем внимание, прежде всего, тренеров, которые обязаны в своей подготовке уделить внимание полноценной разминке, общеразвивающим упражнениям, упражнениям из смежных видов спорта для укрепления опорно-связочного аппарата и мелких мышечных групп.
Основные причины возникновения бесконтактной травмы являются резкие остановки с поворотом и приземление на выпрямленную ногу. Эти технические элементы ведут к травматизации крестообразных связок коленного сустава. Такой характер травмы – одна из самых частых у футболистов. В современных реалиях наши дети, к сожалению, вынуждены тренироваться и играть, в основном, на искусственных полях, при всех прочих преимуществах которых имеющих явный недостаток в сравнении с натуральным травяным полем – мягкость. Поэтому, при возможности, рекомендуем в летний период заниматься на травяных полях, а в зимний период не пренебрегать разминкой. Достаточно большую значимость играет размер и вес мяча, которым тренируется ребенок.
Наши рекомендации.
Мы рекомендуем тренерам проводить теоретические занятия, где раскрывать игрокам основные способы профилактики травм:
- отказ от резкого увеличения тренировочных нагрузок;
- отсутствие пропусков занятий;
- отсутствие лишнего веса;
- своевременное обнаружение и лечение заболеваний опорно-двигательной системы;
- полноценная реабилитация после полученных повреждений с последующим постепенным возвращением к обычным тренировочным нагрузкам;
- правильная обувь – по возможности из натуральных материалов с жестким задником и шипованной подошвой, предотвращающей скольжение;
- использовать щитки и гетры на тренировках;
- не играть в футбол на неоднородной скользкой или твердой поверхности.

Спортсмену необходимо при болевых ощущениях – незамедлительно прекратить игру и обратиться к врачу, пройти необходимые обследования, для исключения рецидивов и более серьезных повреждений.
Итак, мы узнали, какие основные травмы встречаются в детском футболе. Мы также узнали, как лечится та или иная травма. Период и характер лечения и восстановления определяет врач, а входить в тренировочный процесс игрок должен постепенно, выполняя руководство тренера.
Мы узнали, что большинство травм в футболе происходит из-за недостаточно подготовленных мышц и связок, чрезмерных нагрузок, побочных факторов, таких как покрытие поля, вес мяча, размер и состав обуви, в которой занимается футболист. Мы рекомендуем тренеру использовать в своем арсенале упражнения на развитие и укрепление связок и мышц, а также на восстановление организма после нагрузок.
- Упражнение на баланс,
- Упражнения с медболами,
- Упражнения из единоборств,
- Игры в смежные виды спорта – легкая атлетика, хоккей, пляжный футбол, плавание.

- Упражнения на технику бега,
- Упражнения на координацию
- Включение акробатических комплексов.
Использование подобной методики не только укрепит мышцы и связки юных спортсменов, но и прекрасно всесторонне разовьет их.
Тренировочный процесс Академии Планеты и в футбольных лагерях Планета Спорта отвечает всем этим требованиям.
ЧИТАТЬ ПРО ДИНАМИКУ РЕЗУЛЬТАТОВ И ТЕСТАХ В НАШИХ ЛАГЕРЯХ
ЧИТАТЬ СТАТЬЮ КАК ОТЛИЧИТЬ ТРЕНЕРА ПРОФЕССИОНАЛА
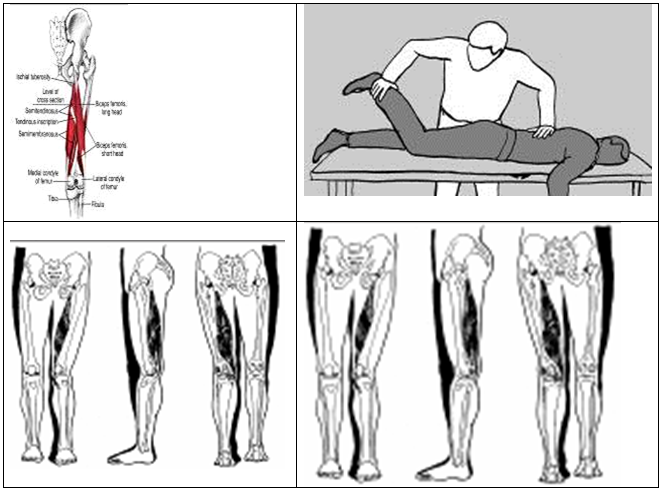
Травма мышцы задней поверхности бедра: симптомы и терапия
Задняя поверхность бедра состоит из нескольких мышц, отвечающих за сгибание ноги. При недостаточном разогреве связок и одновременном сокращении мышц задней поверхности бедра может случиться травма в виде растяжения.
В некоторых отдельных случаях патологический процесс может сопровождаться надрывом связок. Зачастую подобные травмы встречаются у спортсменов, однако, от подобного растяжения никто не застрахован.
Строение бедра
По анатомическому строению выделяют такие мышцы задней поверхности бедра как:
- разгибательная;
- приводящая;
- сгибательная.
При интенсивной нагрузке на любую группу мышц может возникнуть сильная боль, растяжение, надрыв или даже разрыв связок.
Причины и особенности травмы
Травма мышцы задней поверхности бедра происходит при значительной нагрузке без подготовки и разогрева. Среди основных причин, по которым происходит подобное нарушение, выделяют такие как:
- резкая перемена положения;
- ухудшение тонуса мышц;
- поднятие тяжестей;
- удары и резкие столкновения.
Еще начинающим спортсменам нужно помнить о том, что важно подготовить мышечную систему к предстоящим нагрузкам, чтобы случайно не растянуть мышцы, не случился вывих или надрыв, чтобы затем не пришлось проводить длительное и дорогостоящее лечение.
Чаще всего травмы возникают при выпадах, приседаниях, а также махах ногами. При появлении болезненных ощущений во время тренировок или занятий спортом обязательно нужно обратиться к доктору за консультацией и для проведения обследования.
При появлении болезненных ощущений во время тренировок или занятий спортом обязательно нужно обратиться к доктору за консультацией и для проведения обследования.
Виды травмы
Когда травмируются мышцы бедра, это может быть одно из таких видов растяжений, как:
- травма задней поверхности;
- приводящей мышцы;
- передней мышцы.
Растяжение мышц задней поверхности бедра может иметь очень серьезные последствия, так как в этой области располагается группа мышц, отвечающая за сгибание ноги в колене и разгибание в тазобедренном суставе. Травмирование этой области сопровождается интенсивными болезненными ощущениями.
Чаще всего происходит растяжение приводящей мышцы, и возникает подобная травма при попытке сесть на шпагат без предварительной подготовки, ударе по ноге или резком прыжке. Боль возникает, в основном, в паховой области.
Растяжение передней мышцы может произойти при ударе в упор. Зачастую от подобных травм страдают люди, занимающиеся рукопашным боем или другими видами борьбы. При такой травме происходит разрыв сухожилия.
При такой травме происходит разрыв сухожилия.
Степень тяжести
Существует несколько различных степеней тяжести повреждения мышц задней поверхности бедра, среди которых нужно выделить такие как:
- легкая;
- средняя;
- тяжелая.
В зависимости от сложности травмирования, симптоматика и клинические проявления имеют определенную степень интенсивности. Легкая степень считается самой простой, так как симптомы не слишком сильно выражены. Боль мышц задней поверхности бедра незначительная и имеет тянущий характер, отек появляется очень редко. При ходьбе практически не возникает никакого дискомфорта. Никакого специализированного лечения в условиях стационара не требуется.
Травма средней тяжести характеризуется возникновением более явной симптоматики. При надрыве мышц задней поверхности бедра возникает сильная боль, которая значительно усиливается при движении ногой. Кроме того, проявляются отечности, синяки и гематомы, так как происходит подкожное кровоизлияние.
Разрыв мышцы задней поверхности бедра относится к тяжелой стадии. Вместе с этим могут страдать связки, а иногда повреждаются нервные волокна. Симптоматика носит выраженный характер, и острая боль не прекращается длительное время даже в состоянии покоя. Отечности и гематомы занимают обширную область. В таком случае, пациентам требуется обезболивание и срочная госпитализация для постановки правильного диагноза и проведения адекватного лечения. Методики терапии подбираются индивидуально, и курс может продолжаться на протяжении нескольких месяцев.
Основная симптоматика
Если во время тренировки возникла острая боль в области бедра, то стоит обратиться к доктору, чтобы не допускать возникновения осложнений. Однако, если нет возможности диагностировать растяжение в профессиональной клинике, то можно самостоятельно распознать наличие проблемы. Стоит отметить, что симптомы разрыва мышц задней поверхности бедра достаточно характерные и выражаются в:
- болезненных ощущениях;
- покраснении кожи;
- припухлости;
- скованности движений;
- наличии гематомы.
При самой сложной стадии травмирования происходит надрыв мышц и ощущение внезапного щелчка. Болезненные ощущения могут значительно усиливаться при проведении пальпации.
Человек вполне может передвигаться, но походка его явно нарушена. Любые движения сопровождаются сильной болезненностью. При полном разрыве боль становится очень сильной, и человек старается ограничить движения.
Помимо этого, возможно повышение температуры и сильная слабость. Нарушение целостности мышц и связок задней поверхности бедра может сопровождаться тем, что невозможно согнуть ногу в колене.
Первая помощь
При наличии подозрений на растяжение или разрыв мышц, нужно сразу же приступать к проведению лечения. Обязательно нужно приложить холод к поврежденной области. Лечение нужно начинать на протяжении первых суток после травмирования. Стоит прикладывать холодный компресс каждый час и держать его по 20 минут.
Кроме того, рекомендуется применять охлаждающие гели или мази с противовоспалительным эффектом. Нужно нанести гель на поврежденную поверхность тонким слоем и подождать, когда он полностью впитается. Для предотвращения распространения отека, нужно держать ногу на возвышенности.
Нужно нанести гель на поврежденную поверхность тонким слоем и подождать, когда он полностью впитается. Для предотвращения распространения отека, нужно держать ногу на возвышенности.
Рекомендуется обратиться за помощью к доктору, так как только специалист может исключить наличие разрыва. Однако, если нет такой возможности и имеются все признаки растяжения, то на следующий день после получения травмы нужно применять мази, обладающие согревающим эффектом. Кроме того, лечить растяжение нужно с применением повязки. Подобные методы терапии гарантируют полное выздоровление пациентов.
При разрыве мышц нужно проводить операцию, которая поможет восстановить целостность травмированных мышц путем их сшивания.
Проведение диагностики
Опытный хирург или травматолог может точно определить наличие нарушений при проведении внешнего осмотра больного. Локализация кровоподтеков и болезненность травмированной области указывают на интенсивность воздействия, которые привели к растяжению.
Квалифицированный специалист проведет опрос для уточнения всех обстоятельств получения травмы, проведет сгибание и разгибание травмированной ноги в суставах, а также при помощи пальпации определяет целостность суставов, и только после этого сможет поставить правильный диагноз. В некоторых случаях нужно проводить дополнительное обследование. Кроме того, исключить возможный перелом или вывих можно при помощи проведения рентгена или компьютерной диагностики.
Особенности лечения
В зависимости от степени сложности полученной травмы, индивидуально подбирается методика проведения лечения. При легкой и средней степени тяжести лечение подразумевает под собой обеспечение покоя больному и исключение нагрузок. Иногда больному рекомендуют на протяжении определенного времени после получения травмы ходить с опорой на костыли.
Для устранения болезненных ощущений потребуется применение противовоспалительных препаратов. Лечение мышц задней поверхности бедра после растяжения подразумевает под собой проведение физиотерапии, а также специально подобранную гимнастику. Начинать выполнять упражнения нужно сразу же после того, как пройдет отечность и уменьшится болезненность. При этом первые упражнения должны быть с минимальной нагрузкой. В последующем ее можно постепенно увеличивать. Лечебная физкультура достаточно быстро и результативно поможет восстановить функции травмированной мышцы.
Самая тяжелая степень растяжения лечится на протяжении длительного времени. В случае наличия надрыва или полного разрыва мышц проводится хирургическое вмешательство. Лучше всего, если операция будет проведена в первую неделю после получения травмы, так как со временем мышца может необратимо сократиться, и восстановить ее изначальные размеры будет очень сложно. В последующем терапия также подразумевает под собой проведение физиотерапевтических процедур и применение специальных упражнений лечебной гимнастики.
Восстановительный период
После проведения терапии обязательно нужно провести реабилитационные мероприятия. Они включают в себя такие процедуры, как:
- физиотерапия;
- плавание;
- лечебная физкультура;
- массаж.
Период реабилитации во многом зависит от степени сложности травмы, например, при незначительном растяжении мышц он продолжается не более 10 дней. В более сложных случаях, при разрыве мышц, связок или сухожилий, для полного восстановления может потребоваться полгода.
Профилактические меры
Любому человеку, который предпочитает вести активный способ жизни или занимается спортом, обязательно нужно соблюдать элементарные правила безопасности, они помогут предотвратить вероятность получения травмы во время тренировок. В качестве мер профилактики обязательно нужно перед занятиями спортом хорошо разогреть все мышцы, а также не перегружать организм.
Осложнения
Зачастую после растяжения мышцы восстанавливаются полностью. Однако, в зависимости от степени сложности полученной травмы, а также индивидуальных особенностей пациента, этот процесс может быть достаточно длительным.
Стоит помнить, что несвоевременное и неправильное лечение может спровоцировать переломы, вывихи и смещение суставов.
РАСТЯЖЕНИЕ МЫШЦ В ОБЛАСТИ БЕДРА
Растяжение или разрыв мышц является весьма распространенной травмой, особенно у спортсменов.
В области бедра расположены три группы мышц: мышцы задней группы, четырехглавая мышца по передней поверхности бедра и приводящие мышцы с внутренней стороны. Совместная работа четырехглавой мышцы и мышц задней группы обеспечивает разгибание (выпрямление) и сгибание нижней конечности. Мышцы внутренней группы (приводящие) принимают участие в приведении бедра.
Поскольку четырехглавая мышца и мышцы задней группы пересекают два сустава (коленный и тазобедренный), то они особенно подвержены риску травмы. Кроме этого, данные мышцы используются при физической активности, требующей высоких скоростей, например, в беговых соревнованиях (бег, в том числе с препятствиями, прыжки в длину) и игровых видах спорта (футбол, баскетбол, волейбол).
| Мышцы задней группы бедра | Четырехглавая мышца, расположенная по передней поверхности бедра |
Симптомы травм мышц области бедра
Растяжение мышц, а особенно разрыв мышечных волокон, обычно сопровождается ощущением щелчка или хлопка. Возникает резкая сильная боль. Область травмы становится очень чувствительной к прикосновениям, а при разрыве кровеносных сосудов возможно появление кровоподтека.
Растяжения мышц, как правило, возникают при перерастяжении мышечных волокон, что нередко сопровождается их разрывом. Обычно это происходит в месте перехода мышцы в плотное соединительно-тканное образование под названием сухожилие. Подобная травма возможна при прямом ударе по бедру. Растяжения мышц в области бедра крайне болезненны.
После травмы мышцы становятся крайне чувствительными к повторным повреждениям. Именно поэтому так важно следовать рекомендациям врача по лечению и дать мышцам восстановиться.
Диагностика
Врач опрашивает пациента об обстоятельствах травмы и осматривает бедро на предмет болезненности или кровоподтека. Врач просит пациента согнуть и выпрямить ногу в коленном и/или тазобедренном суставе, что позволяет подтвердить диагноз растяжения мышц.
При подозрении на перелом или повреждение кости требуется проведение рентгенографического обследования. Растяжение мышц классифицируют по степени тяжести. Растяжения 1 степени тяжести (легкие), как правило, легко и быстро поддаются лечению, тогда как растяжения 3 степени тяжести, которые сопровождаются разрывом мышцы, требуют нескольких месяцев лечения.
Лечение растяжений мышц области бедра
Большинство случаев растяжения мышц лечатся согласно стандартному протоколу. Он включает покой, холод, давление и возвышенное положение травмированной конечности.
- Покой
Избегайте физической активности, которая вызвала растяжение мышц. В течение нескольких дней после травмы врач может порекомендовать использование костылей, что сводит к минимуму нагрузки на травмированное бедро. - Холод
Необходимо применять холодные компрессы, накладывая их на область повреждения несколько раз в день на 20 минут. Накладывать лед непосредственно на кожу нельзя. - Давление
Для профилактики дальнейшего отека и подкожного кровотечения используется эластичная компрессионная повязка или чулки. - Возвышенное положение конечности
Для минимизации отека нижняя конечность должна находиться выше уровня сердца.
Для облегчения боли врач может назначить нестероидные противовоспалительные средства, такие как ибупрофен, аспирин или другие обезболивающие. По мере снятия отека и боли начинается физиотерапия и лечебная физкультура, что улучшает двигательную активность и силу мышц. Перед возобновлением занятий спортом мышцы должны полностью восстановить свою силу и гибкость. Это предотвратит возможную повторную травму.
Профилактика растяжения мышц области бедра
К растяжению мышц предрасполагает несколько факторов:
- Мышечное напряжение
Напряженные и скованные мышцы особенно подвержены растяжению. Именно поэтому спортсмены придерживаются круглогодичной программы ежедневных упражнений на растяжку. - Дисбаланс в работе различных групп мышц
Четырехглавая мышца и мышцы задней группы бедра работают сочетано. Именно поэтому более слабая мышца подвержена растяжению. - Плохая физическая форма
Слабые мышцы не способны справляться с нагрузкой при физических упражнениях и подвержены риску травмы. - Мышечная усталость
Мышечное утомление снижает способности мышц к поглощению избыточной энергии, что увеличивает риск растяжения.
Важность разминки
Правильная разминка защищает мышцы от растяжения, поскольку устраняет мышечную скованность и увеличивает объем движения. Следующие правила помогут предотвратить растяжение мышц:
- Выполняйте разминку перед любыми физическими упражнениями, в том числе регулярными. Это увеличивает выносливость и скорость мышечной реакции.
- Медленная и постепенная растяжка помогает мышечным волокнам адекватно удлиниться. Примеры упражнений на растяжку можно найти в интернете или посоветоваться с тренером или инструктором.
- Необходимо поддерживать хорошее состояние мышц с помощью регулярных упражнений. Подходящую программу для вашего возраста и уровня физической подготовки и активности поможет составить тренер-инструктор.
- При возникновении травмы следует дать мышцам достаточно времени для восстановления перед возобновлением занятий спортом. Подождите, пока сила и эластичность мышц не вернутся к исходному уровню. При легких растяжениях на это уходит от 10 дней до 3 недель, тогда как тяжелые травмы, такие как разрыв мышечных волокон в задней группе мышц бедра, требуют до 6 месяцев восстановления.
Растяжение приводящей мышцы — Вашингтон Ортопедия и спортивная медицина
Что такое растяжение приводящей мышцы (паха)?
Растяжение приводящей мышцы — это острая травма мышц паха на медиальной стороне (внутренней) бедра. Хотя могут быть повреждены несколько различных мышц, наиболее распространенными являются приводящая длинная мышца, медиус, магнус и грацилис.
Деформации отражают разрывы мышечно-сухожильного блока из-за сильного сокращения мышц против сопротивления, часто во время эксцентрической нагрузки.Эксцентричность относится к сокращению мышцы, когда мышца удлиняется, по сравнению с концентрическим, при котором мышца укорачивается во время сокращения. В большинстве случаев тяжелая атлетика включает концентрическое сокращение; «Негативы» во время жима лежа — пример эксцентрического сокращения.
Разрывы могут возникать в месте начала или прикрепления мышцы, в месте соединения мышцы с сухожилием или в брюшной части мышцы (мышц). Чаще всего разрывы возникают в месте соединения мышцы и сухожилия. В редких случаях повреждение сухожилия происходит в месте его костного прикрепления.
Штаммы могут быть отнесены к I – III степени в зависимости от их серьезности. Степень I включает легкое напряжение с некоторой травмой, кровотечением, болезненностью, но без значительного разрушения волокон. Травма степени II включает повреждение мышечно-сухожильных волокон, но общая целостность мышечно-сухожильного блока сохраняется. Травма III степени связана с нарушением целостности сухожилия. Большинство деформаций приводящих мышц относятся к степени I или II.
Эксперты WOSM по бедрам:
Как это происходит?
Чаще всего деформации возникают во время острого сокращения мышц, например, при ударах ногами, поворотах или катании на коньках.Факторы, которые могут предрасполагать пациента к травмам, включают неспособность разогреться, правильную растяжку или усталость от чрезмерного использования.
Риск увеличивается с:
- Виды спорта, связанные с ускорением, такие как спринт, футбол, футбол, хоккей.
- Виды спорта с повторяющимися движениями, например футбол, боевые искусства и гимнастика.
- Неспособность разогреться, растянуться или быть должным образом кондиционированным.
Каковы симптомы?
- Внезапное появление боли, иногда сопровождающееся ощущением хлопка во внутренней части бедра.
- Неспособность продолжать деятельность после начального появления боли
Как диагностируется?
- Анамнез и физический осмотр обычно достаточны для установления диагноза
- Физические признаки включают болезненность при пальпации (прикосновении), синяк на внутренней стороне бедра, а иногда и припухлость и тепло на месте травмы. При сильном разрыве на месте травмы может быть ощутимый дефект, хотя это случается редко.
- Диапазон движений бедра обычно в норме, но боль обычно воспроизводится, когда пациента просят сократить мышцы.В этом случае просьба пациента подвести ногу к средней линии (привести ногу) воспроизводит боль и обычно сопровождается слабостью.
Используются ли какие-либо специальные тесты для диагностики деформации приводящей мышцы?
Обычно в специальных тестах нет необходимости.
Рентгеновские лучи почти всегда отрицательны, но подходят в тех случаях, когда есть болезненность в месте прикрепления костей, или у спортсменов / пациентов с незрелым скелетом. У детей места прикрепления мышц / сухожилий уязвимы для переломов и слабее, чем мышцы / сухожилия.
МРТ показан элитным профессиональным спортсменам, при этом точное знание места и степени травмы может помочь в оценке возврата к физической активности или, в редких случаях, помочь выявить любые случаи, которые могут потребовать оперативного лечения.
Как лечится?
Большинство деформаций приводящих мышц поддаются консервативному лечению. Первоначальное лечение включает изменение активности, которое может временно включать костыли. При остром растяжении мышц подходят лед и противовоспалительные препараты.По мере улучшения симптомов уместны легкие упражнения на растяжку и укрепление. Ваш врач может порекомендовать физиотерапевтическую программу для облегчения выполнения этих упражнений.
Хирургическое вмешательство при таких травмах требуется редко. Отрывные травмы, при которых сухожилие отрывается вместе с костным прикреплением, могут потребовать оперативного восстановления. В некоторых случаях полного разрыва мышечного сухожилия может потребоваться операция. Ремонт включает в себя открытый разрез над местом травмы и повторное прикрепление сухожилия или восстановление разорванных мягких тканей швом.Хирургическое вмешательство также необходимо пациентам с хронической болью, симптомы которых не поддаются консервативному лечению.
Когда вы сможете вернуться к своему виду спорта / деятельности?
- Время бездействия сильно зависит от степени травмы. Большинство сортов начинают улучшаться в течение 10-14 дней и продолжают улучшаться в течение многих месяцев.
- Сильное напряжение может потребовать использования костылей в течение нескольких недель и более длительного периода восстановления.
- Некоторые пациенты продолжают бороться с легкими хроническими болевыми симптомами более 6 месяцев.
Как можно предотвратить растяжение приводящей мышцы?
- Большинства (но не всех) нагрузок можно избежать, если правильно разогреться и растянуться перед физической нагрузкой.
- Растяжка должна включать бедро, бедро и колено
- В случае травмы избегайте преждевременного возвращения к деятельности.
Мышца грацилиса: анатомия, функции и лечение
Gracilis — это поверхностная мышца паха и внутренней поверхности бедра, которая служит для соединения бедра.(Приведение — это действие притяжения к средней линии вашего тела.)
Мышца также помогает подколенным сухожилиям сгибать колено. Грацилис поверхностный и легко пальпируется. Его название происходит от латинского слова «стройный». Травма тонкой мышцы бедра может вызвать боль, потерю подвижности бедра и затруднения при ходьбе.
HRAUN / Getty ImagesАнатомия
Gracilis берет начало от лобковой ветви вашего таза возле лобкового симфиза.Затем он проходит по внутренней стороне бедра и позади медиального мыщелка бедренной кости, чтобы ввести его во внутреннюю поверхность большеберцовой кости (большеберцовой кости).
Его соседями являются сухожилие портняжной мышцы и сухожилие полутендиноза подколенного сухожилия. Все три этих сухожилия образуют вставку pes anserine (гусиная лапа). Бурса находится под тремя сухожилиями ансерина стопы, что позволяет им скользить и скользить с минимальным трением.
У вас есть две тонкие мышцы, по одной с каждой стороны вашего тела.
Тонкая мышца иннервируется передней ветвью запирательного нерва. Этот нерв также иннервирует длинную приводящую мышцу, другую паховую мышцу и приводящую мышцу бедра.
Запирательный нерв отходит от второго, третьего и четвертого уровней поясницы в нижней части спины.
Кровоснабжение тонкой мышцы бедра осуществляется через медиальную огибающую бедренную артерию.
Функция
Мышца gracilis соединяет бедро. Это действие, при котором ваше бедро притягивается к другому бедру.Это одна из пяти мышц паха, выполняющих это действие.
Поскольку он прикрепляется к вашей голени ниже внутреннего коленного сустава, он также служит для сгибания или сгибания вашего колена. Gracilis также выполняет функцию вращения бедра кнутри, особенно когда бедро находится в согнутом положении.
Во время ходьбы тонкая мышца активна, стабилизируя внутреннюю часть бедра и бедра. Он слегка сжимается при каждом шаге, чтобы поддерживать тазобедренный сустав в оптимальном положении.
Хотя подколенные сухожилия являются основными сгибателями коленного сустава, грацилис помогает им сгибать колено во время ходьбы и бега.
Поскольку тонкая мышца — это длинная и плоская мышца с хорошим кровоснабжением, ее можно использовать как мышцу для сбора урожая во время реконструктивных операций. Его часто используют при реконструкции лица и груди, во время хирургических операций на руке или в качестве наружного анального сфинктера.
Сопутствующие условия
Травма тонкой мышцы бедра может затруднить ходьбу и бег.Условия, которые могут повлиять на gracilis, могут включать:
- Растяжение паха. Внезапное усилие или притяжение к вашей грацилисе может привести к ее разрыву. Это может вызвать боль, синяк и ощущение слабости во внутренней части бедра и паху. Деформации паха могут варьироваться от степени I (легкая) до степени III (разрыв мышцы на всю толщину).
- Мышечный спазм. Неврологические состояния, такие как рассеянный склероз или инсульт, могут вызвать мышечную спастичность тонкой мышцы бедра. Мышечные спазмы из-за чрезмерного использования или неправильного питания также могут вызвать ощущение стянутости тонкой мышцы живота и спазм.
- Слабость вследствие патологии поясницы. Травма нижней части спины может вызвать раздражение нерва, который передает информацию к вашей тонкой кишке. Грыжа межпозвоночного диска, дегенерация диска или артрит пояснично-фасеточного отдела могут защемить нервы, что приведет к боли или слабости в области тонкой мышцы живота.
Если вам трудно ходить и вы подозреваете, что у вас травма тонкой кишки, немедленно обратитесь к врачу. Они могут оценить ваше состояние и поставить точный диагноз.
Диагноз проблемы тонкой кишки часто ставится на основе сбора анамнеза и физического осмотра.Магнитно-резонансная томография (МРТ) может использоваться для визуализации мышцы и оценки ее разрывов или патологии.
Реабилитация
Если вы получили травму тонкой мышцы бедра, вы можете использовать несколько различных стратегий, чтобы помочь во время выздоровления. Имейте в виду, что большинство травм тонкой мышцы бедра и соседних с ней мышц заживают в течение четырех-шести недель. Ваша конкретная травма может длиться немного короче или дольше в зависимости от характера и серьезности травмы.
Лекарство
Если вы испытываете боль и воспаление внутренней поверхности бедра и тонкой мышцы бедра, ваш врач может порекомендовать лекарства. Противовоспалительные препараты могут помочь уменьшить боль и локализованный отек в мышцах.
Безрецептурные нестероидные противовоспалительные препараты (НПВП) также могут использоваться для контроля воспаления. Обезболивающие, такие как парацетамол, могут уменьшить боль.
Если вы испытываете спазм тонкой мышцы бедра, ваш врач может назначить спазмолитические препараты.Диазепам и циклобензаприн — два препарата, которые можно использовать для контроля мышечного спазма.
Обязательно ознакомьтесь с ожидаемыми преимуществами, побочными эффектами и рисками, связанными с назначенными вам лекарствами. Поговорите со своим врачом, если у вас есть какие-либо вопросы или опасения по поводу лекарств.
Физиотерапия
Вам может помочь физиотерапия, чтобы вылечить травму тонкой мышцы бедра. Доступны различные методы лечения для уменьшения воспаления и улучшения диапазона движений, силы и функциональной подвижности после травмы тонкой мышцы живота.Они могут включать:
- Упражнение. Упражнения должны быть вашим основным инструментом при лечении травм тонкой мышцы живота. Упражнения могут помочь улучшить гибкость, диапазон движений и силу мышц.
- Лед. Ваш физиотерапевт может приложить лед, чтобы помочь контролировать воспаление тонкой мышцы бедра. Лед уменьшает кровоток, уменьшая отек и боль в мышцах после напряжения.
- Тепло. Ваш терапевт может нагреть вашу тонкую мышцу во время реабилитации.Тепло помогает увеличить кровоток, доставляя кислород и вымывая метаболические отходы, возникающие при воспалении. Тепло также может уменьшить боль и улучшить растяжимость мышц перед растяжкой.
- УЗИ. Ультразвук — это процедура глубокого нагрева, часто используемая в физиотерапии. Лечение увеличивает кровоток и ускоряет клеточные механизмы вокруг поврежденных тканей. Предупреждение: не было доказано, что ультразвук более эффективен, чем плацебо, при мышечном напряжении. Тем не менее, вы можете столкнуться с этим лечением после штамма gracilis.
- Электростимуляция. Электростимуляция часто используется во время реабилитации для уменьшения боли, улучшения кровообращения и улучшения мышечной функции.
- Кинезиологический тейп. Относительно новым методом реабилитации является использование кинезиологического тейпирования или K-тейпа. Полоски эластичного тейпа накладываются на травмированную тонкую мышцу тонкой мышцы живота. Целью кинезиологического тейпирования является уменьшение боли и улучшение мышечной функции тонкой мышцы бедра.
- Массаж. Ваш физиотерапевт может использовать техники массажа, чтобы улучшить функцию мышц после травмы тонкой мышцы живота.Массаж улучшает кровообращение, снимает спазмы и улучшает подвижность тканей перед растяжкой.
Имейте в виду, что вы должны оставаться активным участником во время терапии травмы тонкой мышцы живота. Ваш терапевт должен научить вас упражнениям и стратегиям для улучшения вашего состояния и предотвращения будущих проблем с вашей gracilis.
Специальные упражнения
Многие люди получают пользу от специальных упражнений после травмы тонкой мышцы живота. Это может помочь улучшить мышечную гибкость, функцию и вашу общую подвижность.Обязательно поговорите со своим врачом или физиотерапевтом перед тем, как начинать любую программу упражнений для вашей gracilis.
Упражнения для грацилис могут включать:
- Растяжка паха бабочки. Сядьте в вертикальное положение. Соедините подошвы ног вместе, согнув ноги в коленях и повернув бедра наружу. Когда ваши колени опускаются к полу, нужно почувствовать легкое прикосновение к паху и внутренней поверхности бедра. Задержитесь в растянутом положении от 15 до 30 секунд, а затем позвольте коленям подняться, расслабляя растяжку.Повторить пять раз.
- Сжатие в паху для укрепления паха. Лягте на спину, согнув оба колена. Положите скатанное полотенце или подушку между коленями. Осторожно сожмите полотенце внутренней стороной колен и удерживайте это сжатие в течение пяти секунд. Медленно отпустите. Повторите упражнение 10 раз.
- Подъем прямых ног. Чтобы укрепить приводящие мышцы бедра с помощью подъема прямой ноги, лягте на бок. Укрепляемая сторона должна быть обращена к полу. Согните верхнее колено и поставьте ступню на пол перед голенью и коленом.Держите нижнее колено прямо и медленно поднимите его в воздух примерно на шесть дюймов. Задержитесь в этом положении на три секунды, а затем медленно опустите прямую ногу вниз. Повторите движение 10-15 раз.
- Приведение бедра стоя с помощью эспандера. Чтобы выполнить это упражнение, возьмите эспандерную ленту у физиотерапевта или в местном магазине спортивного инвентаря. Закрепите браслет на устойчивом предмете, например, на ножке стола или столбе. Оберните ленту вокруг лодыжки и осторожно потяните к средней линии тела.Задержитесь в этом положении на три секунды и медленно отпустите. Повторите движение 10-15 раз.
- Растяжка поясницы. Если защемление нерва в нижней части спины вызывает боль или слабость в тонкой кишке, растяжка поясницы может быть полезна для облегчения боли. Распространенная растяжка поясницы включает жим лежа на животе и растяжку колен до груди. Чтобы выполнить жим вверх, лягте лицом вниз, положив обе руки на пол ниже плеч. Держите бедра и спину расслабленными и медленно поднимайтесь, сгибая спину назад.Удерживайте это положение в течение двух секунд, а затем медленно отпустите. Повторить 10 раз. Растяжка между коленями и грудью сгибает поясничный отдел позвоночника. Это делается лежа на спине с согнутыми коленями. Медленно поднимите колени и возьмитесь за них руками. Плавно подтяните колени к груди, сгибая позвоночник. Удерживайте эту растяжку в течение двух секунд и повторите 10-15 раз.
Упражнения, выполняемые при травме тонкой мышцы живота, должны быть сложными, но безболезненными. Если какое-либо упражнение вызывает стойкую боль, остановите его и обратитесь к врачу.
Послеоперационные осмотры
Если вам была сделана операция на тонкой кишке по поводу реконструктивной процедуры, обязательно следуйте советам хирурга во время выздоровления. Обычно восстановление после операции на тонкой кишке занимает от шести до восьми недель.
В течение первой или двух недель вам может потребоваться держать бедро неподвижным, чтобы ткани вокруг тонкой мышцы бедра зажили. Постепенное увеличение объема движений и растяжек обычно начинается через три-четыре недели после операции.
Мягкое постепенное укрепление тонкой мышцы бедра начинается через четыре-шесть недель после операции, а полное выздоровление ожидается в течение двух-трех месяцев.
Понимание анатомии тонкой мышцы бедра может помочь вам принять обоснованные медицинские решения в случае травмы этой мышцы.
Паховая деформация (приводящая деформация): симптомы и лечение
Растяжение паха — распространенная спортивная травма, вызванная чрезмерным использованием, и возникает, когда приводящие мышцы бедра разрываются или разрываются в результате чрезмерного растяжения.
Приводящие мышцы расположены внутри паха. Они состоят из: длинной приводящей мышцы, большой приводящей мышцы, короткой приводящей мышцы, грудной мышцы и тонкой мышцы живота. Длинная приводящая мышца, короткая приводящая мышца и пектинус называются короткими приводящими мышцами, а пектинус и большая приводящая мышца — длинными приводящими мышцами. Приводящие мышцы берут начало от лобка и седалищной кости и прикрепляются к задней и медиальной поверхности бедренной кости.
Приводящие мышцы помогают стабилизировать бедро, уравновесить тело и остановить чрезмерное растяжение ног, возвращая ногу обратно к средней линии тела.
Причина:
Деформация паха возникает, когда приводящие мышцы перенапрягаются, и обычно является результатом шага в сторону, скручивающего движения или внезапного изменения направления. Это обычная травма в спорте, связанная с быстрой сменой направления, например, в футболе. К другим видам спорта, подверженным растяжению паха, относятся верховая езда, спринт, бег с барьерами и гимнастика.
Деформации паха делятся на 3 категории: 1, 2 и 3 степени .
Полный разрыв, степень деформации 3 степени, обычно происходит в месте, где приводящая мышца входит в бедренную кость. Частичные разрывы 1 или 2 степени обычно возникают на соединении мышцы / сухожилия.
Диагноз:
Степень 1 (частичный разрыв только нескольких мышечных волокон)
При напряжении 1 степени боль умеренная, в приводящих мышцах ощущается напряжение.
Во время тренировки боль может исчезнуть и возобновиться только после тренировки.
Область вокруг мышечного разрыва может быть нежной на ощупь, теплой и красной.
Ходить может быть неудобно.
Степень 2 (частичный разрыв с более обширным повреждением тканей)
Может ощущаться боль при растяжении мышцы.
Начало боли может быть внезапным и резким.
Может появиться небольшая припухлость, и эта область будет болезненной на ощупь.
Слабость и боль могут ощущаться при сжатии ног.
Приводящие мышцы напряжены.Эта стесненность обычно возникает на следующий день после тренировки.
3 степень (полный разрыв)
Боль более сильная и может остро ощущаться во время упражнений, в частности, если происходит изменение направления, например, во время игры в футбол.
Сжимание приводящих мышц затруднено из-за разрыва мышц.
Воспаление и синяк более серьезны.
В месте утолщения можно почувствовать комок. Это происходит в результате наращивания рубцовой ткани, вызванного разрывом приводящих мышц, которые затем образуют рубцовую ткань по мере заживления (это узелки).
Может ощущаться разрыв в месте разрыва мышцы.
Лечение:
Важно как можно раньше обратиться за лечением, чтобы избежать развития хронической деформации паха.
Отдых: , чтобы предотвратить дальнейшее повреждение и избегать любых упражнений, которые вызывают напряжение приводящих мышц, пока они полностью не восстановятся.
В подострой (от 3 дней до 3 недель) и хронической стадии (от 3 недель до 2 лет) важно, чтобы тренировки были адаптированы так, чтобы избегать прыжков или любых упражнений, которые вызывают чрезмерную нагрузку на приводящие мышцы.Физиотерапевт или спортивный терапевт может посоветовать, когда следует возобновить упражнения и какие упражнения подойдут. Важно всегда правильно разминаться и остывать во время тренировки.
Обработка льдом: Лед можно применять в течение 10-15 минут, каждые 2-3 часа в острой и подострой стадии (частота может быть уменьшена по мере выздоровления и может продолжаться столько, сколько будет сочтено необходимым). В подострой стадии (3 дня — 3 недели) может применяться тепловая терапия, обычно в виде горячей ванны.
Компрессионный: Компрессионные шорты и набедренные рукава могут использоваться для обеспечения тепла и стабильности в области паха. Шорты Core от Underarmour — хороший пример, где дополнительная эластичность шорт в области паха и подколенного сухожилия обеспечивает дополнительную компрессию по сравнению со стандартными шортами Neoprene Compression
. НПВП (противовоспалительные) и парацетамол можно принимать для облегчения боли. В случае возможных побочных эффектов следует обратиться за медицинской помощью.
Инъекции стероидов (под контролем врача) могут облегчить боль, но рекомендуется избегать физических упражнений в течение 1-2 недель после инъекции.
Ортопедия может предотвратить чрезмерное столкновение. Поэтому стоит проконсультироваться с ортопедом, который проведет анализ походки и посоветует подходящую обувь.
Кинезологические методы тейпирования могут быть полезны в этом состоянии.
Врач или физиотерапевт могут порекомендовать МРТ для оценки степени разрыва. В тяжелых случаях может быть проведена операция.
Физиотерапевт может назначить ультразвуковое лечение, звуковые волны; который ускоряет процесс восстановления, разрушая ткани и растягивая их.Это также может помочь облегчить боль.
Массаж может помочь в восстановлении, улучшить подвижность суставов и диапазон движений. Его нельзя назначать в острой стадии. Если есть какое-либо основное заболевание, например, сердечное заболевание, перед массажем важно проконсультироваться с врачом.
Физиотерапевт, остеопат или спортивный массажист может порекомендовать укрепляющие, гибкие и проприоцептивные упражнения в подострой и хронической стадии выздоровления.Упражнения должны быть сосредоточены на изометрической тренировке для укрепления приводящих мышц, например, на приведение бедра.
Интенсивность упражнений следует увеличивать постепенно и контролируемым образом. Езда на велосипеде или плавание (ползание вперед / назад, а не брасс) — хороший способ поддерживать форму, пока восстанавливаются приводящие мышцы.
Растяжение приводящей мышцы — StatPearls — Книжная полка NCBI
Непрерывное обучение
Растяжение приводящей мышцы бедра или повреждение приводящей группы мышц бедра является частой причиной медиальной боли в ногах и паху, особенно среди спортсменов.Это упражнение рассматривает представление, оценку и лечение деформации приводящей мышцы и подчеркивает роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Цели:
-
Выявить общие механизмы повреждения приводящих деформаций.
-
Опишите состояние пациента с напряжением приводящей мышцы.
-
Объясните, как лечить растяжение приводящей мышцы.
-
Определите стратегии межпрофессиональной команды для улучшения координации помощи и улучшения результатов для пациентов с растяжением приводящей мышцы.
Введение
Растяжение приводящей мышцы или повреждение приводящей группы мышц — частая причина боли в медиальной части ног и паха, особенно у спортсменов. Приводящий комплекс включает три приводящие мышцы (длинную, большую и короткую), из которых чаще всего повреждается длинная приводящая мышца. Все три мышцы в первую очередь обеспечивают приведение бедра. Длинная приводящая мышца обеспечивает некоторую медиальную ротацию. Большая приводящая мышца также прикрепляется к седалищному бугру, что дает ему возможность разгибать бедро.При активации открытой цепи основной функцией является приведение бедра. При активации с замкнутой цепью они помогают стабилизировать таз и нижние конечности во время фазы опоры походки. У них также есть второстепенные роли, включая сгибание и вращение бедра. [1] [2]
Adductor Magnus
-
Происхождение: Нижняя ветвь лобковой кости, седалищный бугор
-
Вставка: Linea aspera, приводящий бугорок
Adductor Brevis
- Начальная лонная мышца
-
- Вставка: Linea aspera, грудная линия
Adductor Longus
Основной приводящий комплекс сопровождается тремя дополнительными мышцами с аддукционной активностью, включая gracilis, которая также участвует во внутреннем вращении и сгибании бедра; наружная запирательная мышца, которая также может вращаться наружу; и пектинус, который дополнительно способствует сгибанию бедра.
Gracilis
-
Происхождение: нижний лобковый симфиз, лобковая дуга
-
Вставка: проксимальная медиальная большеберцовая кость, pes anserine
Pectineus
Obturator
L4), возникающая из поясничного сплетения, иннервирует все три. Большая приводящая мышца также иннервируется большеберцовым нервом (от L4 до S3).Этиология
Растяжение приводящей мышцы — распространенная травма среди футболистов и хоккеистов.Другие распространенные виды спорта, связанные с напряжением приводящей мышцы, включают футбол, баскетбол, теннис, фигурное катание, бейсбол, верховую езду, карате и софтбол. Факторы риска включают предыдущую травму бедра или паха, которая, вероятно, является наибольшим риском, а также возраст, слабые приводящие мышцы, мышечную усталость, снижение диапазона движений и недостаточное растяжение комплекса приводящих мышц. Биомеханические аномалии, включая чрезмерную пронацию или несоответствие длины ног, также могут вносить свой вклад [3] [4].
Внезапное изменение направления вызывает быстрое приведение бедра против силы отведения, оказывая чрезмерную нагрузку на сухожилие.Внезапное ускорение при беге на короткие дистанции — самый распространенный механизм травм. Прыжки и чрезмерное растяжение приводящего сухожилия — менее частые причины.
Эпидемиология
Растяжение мышц является основной травмой у спортсменов, на которую приходится до 31% посещений. Среди европейских футболистов травмы приводящих мышц были второй наиболее часто травмируемой группой мышц (23%) после подколенных сухожилий (37%).
В другом исследовании футболистов боль / напряжение приводящей мышцы составляет от 9% до 18% всех травм.У подэлитных футболистов мужского пола напряжение приводящей мышцы составляло 51% всех болей в паху.
Патофизиология
Большинство деформаций сухожилий мышц происходит, когда мышца принудительно растягивается при концентрическом сокращении. Наибольшее эксцентрическое напряжение прилагается к аддукторному комплексу, когда нога находится во внешнем вращении и отведении. Травмы приводящей мышцы обычно возникают, когда спортсмен отталкивается в противоположном направлении. В результате приводящие мышцы сокращаются, создавая как эксцентрические, так и концентрические противодействующие силы.Доминирующая нога чаще травмируется и с большей вероятностью получит серьезную травму.
Например, футболист пытается ударить по мячу ногой, повернутой наружу, внутренней стороной стопы. Если их качающаяся нога при приведении встречает значительную сопротивляемую отводящую силу, такую как другой игрок, это может создать значительную нагрузку на приводящий комплекс, что приведет к травме.
Мышечно-сухожильное соединение является наиболее частым местом повреждения при растяжении мышц. У приводящих сухожилий есть небольшая зона прикрепления, которая характеризуется областью плохого кровоснабжения и обильного нервного питания, что помогает объяснить повышенную степень ощущаемой боли.
Длинная приводящая мышца является наиболее часто травмируемой мышцей и составляет от 62% до 90% случаев. Предполагается, что это происходит из-за низкого соотношения сухожилий и мышц в начале. У игроков в регби с соотношением сил приводящей мышцы к отводящей менее 80% вероятность получить травму приводящей мышцы в 17 раз выше [5].
История и физика
Пациенты часто описывают внезапное начало боли во время определенного действия, а не более коварное начало. Они описывают боль как сильную и в области паха или медиальной части бедра, которая усиливается при физической активности.
Человек может получить травму в любом месте медиального отсека бедра вдоль аддукторного комплекса. Врач может заметить синяк или опухоль при травмах средней и тяжелой степени. Как правило, это область точечной или локализованной болезненности. Они могут быть болезненными в проксимальном отделе лобковой ветви. Пациент будет испытывать боль при сопротивлении приведению бедра или при пассивном растяжении. У них может быть снижение силы из-за боли или, в зависимости от степени травмы, этот дефицит силы может быть вызван разрывом мышц или сухожилий или травмой отрыва.
Оценка
Радиографическая оценка — это начальный метод выбора при подозрении на деформацию аддуктора. Переднезадний вид таза и вид «лягушачьей лапки» пораженного бедра рекомендуются в качестве начальных визуальных исследований. У большинства пациентов эти изображения будут нормальными по внешнему виду; однако иногда можно наблюдать отрыв. Эти изображения также могут помочь оценить другие причины боли в паху, такие как лобковый остит, отрывные переломы апофиза и переломы таза или бедра.
Если требуется дальнейшая визуализация, рекомендуется магнитно-резонансная томография (МРТ). Это может указывать на отек мышц и кровоизлияние в месте травмы. Если есть травма костей, это будет лучше выявлено на МРТ.
Ультразвук опорно-двигательного аппарата может дополнительно визуализировать места прикрепления сухожилий и костей, мышцы, связки и нервы. Ультразвук можно использовать для определения площади и степени травмы, а также для периодической оценки на этапе восстановления.
Лечение / ведение
Большинство штаммов аддукторов контролируются консервативно.Первоначальное лечение будет включать относительный отдых от занятий спортом, льда, компрессии, обезболивания и физиотерапии. Анальгезия обычно включает парацетамол и нестероидные противовоспалительные препараты. Программа реабилитации должна включать расширение диапазона движений и укрепление пораженной ноги и корпуса с постепенным возвращением к спорту. Острые травмы могут вернуться через 4-8 недель, в то время как при хронических штаммах может потребоваться много месяцев для достижения желаемых результатов. [6] [7] [8]
Кроме того, для рефрактерных случаев могут быть доступны другие методы лечения.Это включает инъекцию кортикостероидов в аддукторный комплекс и тенотомию иглой, которые выполняются на усмотрение лечащего врача и обычно выполняются под контролем УЗИ.
Иногда показано хирургическое лечение. Нет четких указаний по поводу того, какие травмы требуют хирургического вмешательства. Возможные показания включают плохое восстановление при консервативном лечении с разрывами на всю толщину или отрывные травмы с постоянной слабостью пораженной конечности.
Дифференциальный диагноз
Опорно-двигательный дифференциальный диагноз боли в паху широк и включает тендинит (подвздошно-поясничная, прямая мышца бедра), бурсит (подвздошно-поясничная мышца), атлетическая лобалгия (спортивная грыжа, грыжа спортсмена, предгрыжевой комплекс, пах Гилмора), тазобедренный сустав. патология (остеоартрит, импинджмент бедренно-вертлужной впадины, смещение эпифиза головки бедренной кости, аваскулярный некроз), лобковый остит, крестцово-подвздошная дисфункция, невропатическая боль (радикулопатия, радикулит) и механическая боль в пояснице.
Немышечно-скелетные причины боли в паху включают урологические расстройства, злокачественные новообразования, желудочно-кишечные расстройства, инфекции, передаваемые половым путем, а у женщин — гинекологические расстройства.
Стадия
Штамм аддуктора имеет трехуровневую систему классификации.
-
Первая степень: боль без значительной потери силы или диапазона движений
-
Вторая степень: боль с потерей силы
-
Третья степень: полное разрушение мышечных или сухожильных волокон с потерей силы
Прогноз
Прогноз для приводящих деформаций в целом благоприятный.Большинство спортсменов вернутся к игре с минимальной болью и нормальным функционированием, если им будет обеспечен соответствующий относительный отдых и реабилитация. Если они вернутся к игре слишком рано или не будут должным образом реабилитированы, их боль может привести к хронической травме.
Renstrom et al. обнаружили, что 42% спортсменов с травмами мышц и сухожилий паха не смогли вернуться к физической активности более чем через 20 недель после первоначальной травмы. Однако активная программа тренировок, направленная на укрепление и кондиционирование мышц таза и особенно приводящих мышц, очень эффективна при лечении пациентов с длительной болью в паховой области, связанной с приводящими мышцами.[9] [10]
Осложнения
Осложнения, связанные с деформацией приводящей мышцы, в первую очередь включают острую боль и пропущенное игровое время. В некоторых случаях боль может быть более хронической, что связано со слабостью и невозможностью вернуться к спорту.
Поскольку спортивные травмы паха являются значительной причиной пропущенного игрового времени, профилактика очень важна для поддержания здоровья спортсмена. Профилактические программы направлены на укрепление приводящей мышцы. Было показано, что поддержание силы аддуктора на уровне минимум 80% от силы абдуктора снижает вероятность травм аддуктора.Одна программа среди игроков НХЛ со слабыми абдукторами участвовала в 6-недельной предсезонной программе укрепления, которая снизила деформацию приводящей мышцы с 3,2 травм на 1000 воздействий на игроков в игре до 0,71.
Сдерживание и обучение пациентов
Пациенты должны быть обучены лечению острой деформации паха. Это включает в себя адекватную защиту, отдых, лед, сжатие и подъем, известное как PRICE-терапия. Пациентам следует рекомендовать избегать физических нагрузок и занятий спортом, которые могут быть вредными и замедлить выздоровление.
Физиотерапия должна быть направлена на усиление, диапазон движений и растяжение пораженной группы мышц. Возврат к игре и активности должен сопровождаться устранением симптомов, а также рекомендациями врача и терапевта. Слишком раннее возвращение игроков к активной деятельности может привести к повторяющимся или хроническим травмам и нанести ущерб их будущей карьере.
Жемчуг и другие проблемы
-
Деформация приводящей мышцы — частая причина травм и болей в паховой области у спортсменов.
-
Факторы риска включают предыдущую травму бедра или паха, возраст, слабые приводящие мышцы, мышечную усталость, снижение диапазона движений и недостаточное растяжение комплекса приводящих мышц.
-
Большинство травм можно лечить консервативно их лечащим врачом с отдыхом, льдом, физиотерапией и постепенным возвращением к игре.
-
Рефрактерные пациенты могут быть направлены к врачу-ортопеду или специалисту по спортивной медицине для дальнейшего лечения и обследования после того, как будут оценены немощно-скелетные причины.
Улучшение результатов команды здравоохранения
С большинством деформаций приводящей мышцы можно справиться без консультации с врачом-ортопедом или специалистом по спортивной медицине. Пациенты обычно хорошо реагируют на консервативное лечение, физиотерапию и постепенное возвращение к легкой атлетике. В случаях, которые не восстанавливаются быстро, может быть показано направление к специалисту для изучения других методов лечения.
Уход лучше всего поддерживается межпрофессиональной командой клиницистов, медсестер, физиотерапевтов или терапевтов с фармацевтами, помогающими справиться с болью.
Непрерывное обучение / вопросы для повторения
Рисунок
Медиальный отсек бедра, лобковой кости, бедренной кости, наружной запирательной мышцы, большой приводящей мышцы; Brevis; Longus ,. Предоставлено Gray’s Anatomy Plates
Ссылки
- 1.
- Serner A, Mosler AB, Tol JL, Bahr R, Weir A. Механизмы острых травм приводящей мышцы длинной мышцы у мужчин-футболистов: систематический анализ визуального видео. Br J Sports Med. 2019 Февраль; 53 (3): 158-164. [PubMed: 30006458]
- 2.
- Фельдман К., Франк С., Шауэрте С. Ведение не спортсмена с травматической деформацией паха и лобковым оститом с использованием мануальной терапии и лечебных упражнений: отчет о клиническом случае. Physiother Theory Pract. 2020 июн; 36 (6): 753-760. [PubMed: 29979902]
- 3.
- Mosler AB, Weir A, Serner A, Agricola R, Eirale C, Farooq A, Bakken A, Thorborg K, Whiteley RJ, Hölmich P, Bahr R, Crossley KM. Скрининговые тесты опорно-двигательного аппарата и морфология костей тазобедренного сустава не позволяют идентифицировать профессиональных футболистов мужского пола с риском травм паха: 2-летнее проспективное когортное исследование.Am J Sports Med. 2018 Май; 46 (6): 1294-1305. [PubMed: 29585730]
- 4.
- Мозенталь В., Ким М., Хольцшу Р., Ханипсиак Б., Ативирахам А. Общие травмы и лечение хоккея с шайбой: обзор текущих концепций. Curr Sports Med Rep.2017, сентябрь / октябрь; 16 (5): 357-362. [PubMed: 28
0]
- 5.
- Эккард Т.Г., Падуя Д.А., Домпье Т.П., Далтон С.Л., Торборг К., Керр З.Й. Эпидемиология деформаций сгибателей и приводящих мышц бедра у спортсменов Национальной студенческой спортивной ассоциации, 2009 / 2010-2014 / 2015.Am J Sports Med. 2017 Октябрь; 45 (12): 2713-2722. [PubMed: 28745561]
- 6.
- Бирн К., Алхаят А., О’Нил П., Юстас С., Кавана Э. Растяжения мышц внутренней обтуратора. Radiol Case Rep.2017 Март; 12 (1): 130-132. [Бесплатная статья PMC: PMC5310260] [PubMed: 28228895]
- 7.
- Элаттар О, Чой HR, Диллс В.Д., Бускони Б. Травмы паха (Athletic Pubalgia) и возвращение к игре. Спортивное здоровье. 2016 июл; 8 (4): 313-23. [Бесплатная статья PMC: PMC4922526] [PubMed: 27302153]
- 8.
- Hammond KE, Kneer L, Cicinelli P. Реабилитация травм мягких тканей бедра и таза. Clin Sports Med. 2021 Апрель; 40 (2): 409-428. [PubMed: 33673896]
- 9.
- Сернер А., Тол Дж. Л., Джомаах Н., Вейр А., Уайтли Р., Торборг К., Робинсон М., Хельмих П. Диагностика острых травм паха: проспективное исследование 110 спортсменов. Am J Sports Med. 2015 август; 43 (8): 1857-64. [PubMed: 25977522]
- 10.
- Тайлер Т.Ф., Фукунага Т., Геллерт Дж. Реабилитация повреждений мягких тканей бедра и таза.Int J Sports Phys Ther. 2014 ноя; 9 (6): 785-97. [Бесплатная статья PMC: PMC4223288] [PubMed: 25383247]
Самый быстрый способ исцелить внутренние мышцы ног
Растяжка «бабочка» — отличная растяжка для внутренних мышц ног.
Кредит изображения: kbycphotography / iStock / GettyImages
Если вам когда-либо приходилось тянуть за внутреннюю мышцу бедра, вы знаете, насколько это болезненно. Хорошая новость в том, что эти травмы обычно заживают консервативным лечением.
Боль во внутренних мышцах ног также может быть результатом травмы поясницы или бедра.Вы можете определить, являются ли эти мышцы причиной ваших симптомов, с помощью нескольких простых тестов.
Определите причину
Внутренние мышцы бедра вместе называются «приводящими». Травма приводящих мышц обычно вызывает боль в области лобковой кости, где эти мышцы прикрепляются к тазу, и вдоль внутренней стороны бедра.
Согласно статье, опубликованной в апреле 2018 года в журнале Journal of Orthopaedic & Sports Physical Therapy, напряженных приводящих мышц будут болезненными, когда эти мышцы сокращаются — например, при сжатии подушки между коленями — и когда вы выводите ногу наружу. в сторону, что заставляет их растягиваться.Это противоположное движение бедра называется отведением.
Боль по внутренней поверхности бедра и в паху также может быть признаком более серьезных заболеваний, таких как рак в области таза или перелом бедра. Немедленно обратитесь за медицинской помощью, если вы испытываете боль в состоянии покоя или во время сна, затрудненное мочеиспускание, лихорадку, необъяснимую потерю веса или если ваша боль является результатом травмы, например, падения.
Подробнее: Признаки и симптомы растяжения мышцы паха у женщин
Функция мышц внутренней поверхности бедра
Хотя им не уделяется много внимания, есть пять важных мышц внутренней части бедра, которые выполняют приведение или движение вашей ноги к середине вашего тела, согласно ExRx.сеть. К ним относятся большая приводящая мышца, длинная приводящая мышца, короткая приводящая мышца, тонкая мышца и пектинус.
В дополнение к приведению, эти мышцы также помогают сгибанию и разгибанию бедра — движению бедра вперед и назад — и внешнему вращению или повороту ноги наружу. Согласно исследованию, опубликованному в июне 2017 года в журнале Saudi Journal of Sports Medicine, на приводящие мышцы в значительной степени полагаются во время занятий спортом, связанных с бегом, и они могут быть легко травмированы при быстрой смене направления или при повороте на опущенной ноге.
Большинство растяжений мышц заживают при консервативном лечении. В редких случаях мышца или сухожилие могут полностью разорваться, что потребует хирургического вмешательства. Если вы слышите хлопок, видите заметную деформацию на внутренней стороне бедра или вы не можете выдерживать нагрузку на ногу после травмы, не пытайтесь лечить травму дома. Вместо этого немедленно обратитесь за медицинской помощью.
Избавьтесь от растяжения мышц
Сразу после травмы внутренних мышц ног приложите лед к этой области, чтобы уменьшить воспаление, отек и боль.Если боль затрагивает большую часть бедра, подумайте о том, чтобы принять ледяную ванну, чтобы обработать всю область более эффективно. Прикладывайте лед на 15–20 минут за раз каждые несколько часов в течение первых нескольких дней после травмы, как рекомендовано клиникой Майо.
Избегайте действий, которые усиливают вашу боль, но не сидите без дела весь день. Движение приносит кровь и питательные вещества к травмированной мышце, что способствует заживлению. Используйте костыли в течение нескольких дней, чтобы уменьшить давление на ногу, если ходьба болезненна.Как только вы сможете выдержать некоторый вес на ноге, переключитесь на один костыль под рукой на противоположной стороне тела от травмы.
Оберните бедро компрессионной повязкой, чтобы уменьшить отек. Начните чуть выше колена, перекрывая каждым слоем половину ширины повязки. Продолжайте обертывание, пока не дойдете до паха. По возможности поднимайте ногу над сердцем.
Вы должны иметь возможность просунуть два пальца между кожей и компрессионной пленкой — в противном случае она будет слишком тугой.Покалывание в ноге или пальцах ног также может указывать на то, что вам нужно ослабить эластичную повязку.
Через 72 часа после травмы прикладывайте тепло к внутренним мышцам бедра в течение 20 минут за раз, несколько раз в день, чтобы усилить кровоток и помочь мышцам расслабиться. Используйте горячий компресс, который можно разогреть в микроволновой печи, или примите теплую ванну.
Подробнее: Средства от боли в мышцах внутренней поверхности бедра
Упражнения на внутреннюю поверхность бедра
Растяжения могут привести к стянутости мышц.После отдыха приводящих мышц в течение нескольких дней начинайте легкую растяжку внутренней поверхности бедра. Растяните приводящие мышцы, а также другие внутренние квадрицепсы, подколенные сухожилия и вращающие мышцы бедра, которые прикрепляются к вашему тазу, как это продемонстрировал Медицинский центр Векснера при Университете штата Огайо.
Растяжка будет неудобной, но она не должна усиливать вашу боль — это может привести к дальнейшему повреждению ваших мышц. Удерживайте каждое растяжение от 20 до 30 секунд, затем расслабьтесь. Повторяйте три раза подряд несколько раз в день.
Move 1: Растяжка бабочка
- Сядьте на пол, согнув колени и поставив ступни вместе.
- Осторожно подтяните ступни ближе к паху, пока не почувствуете растяжение по внутренней стороне бедер.
- Усильте растяжку, мягко надавив на колени.
Move 2: Широкоугольный наклон вперед сидя
- Сядьте на пол, ноги прямые.
- Расставьте ноги как можно дальше в стороны.
- Держа пальцы ног направленными к потолку, наклонитесь вперед в бедрах, пока не почувствуете растяжение по внутренней стороне бедер.
Если эта растяжка слишком сложна, согните колено неповрежденной ноги и поднесите ступню к паху, прежде чем наклоняться вперед в бедрах.
Move 3: Растяжение подколенного сухожилия в дверном проеме
- Лягте на спину, поставив одну ногу в дверной проем, а травмированной ногой прислоните к стене.
- Медленно двигайте пяткой вверх по стене, постепенно приближая тело к стене, когда вы выпрямляете колено.
- Остановитесь, когда почувствуете растяжение задней части бедра.
Движение 4: Растяжка выпада сгибателя бедра
- Встаньте, расставив ступни в шахматном порядке примерно на два фута друг от друга, поставив травмированную ногу назад.
- Согните ноги в коленях, опуская заднее колено на землю.
- Удерживая грудь вверх, медленно перенесите вес на переднюю ногу, пока не почувствуете растяжение передней части бедра на задней ноге.
Move 5: Растяжка ротатора бедра
- Лягте на спину, согнув колени и поставив ступни на пол.
- Перекрестите лодыжку травмированной ноги над противоположным бедром, чуть выше колена.
- Рукой осторожно отожмите колено от тела, пока не почувствуете растяжение глубоко в ягодицах.
- Сделайте растяжку более интенсивной, оторвав противоположную ногу от земли.
НАПРЯЖЕНИЕ ПЕХА — Phila Massages
Каждое движение нижней части тела связано с вашими бедрами и тазом. В основании таза находятся приводящие мышцы, также называемые внутренней частью бедер.Эти мышцы помогают в приведении (сведении ног вместе), сгибании и медиальном вращении ног.
Причина
Растяжение паха обычно возникает из-за резкого неловкого движения и часто возникает у спортсменов, которые много прыгают, пинают, поворачивают, резкие или боковые движения. Но это также может произойти при поднятии тяжелых предметов или падении.
Типы деформаций
Деформация возникает при перенапряжении мышцы. Существует 3 различных типа деформации паха от простого чрезмерного растяжения приводящих мышц до частичного или полного разрыва.Менее тяжелые деформации (степень 1) не приводят к разрывам мышечных волокон, умеренные (степень 2) имеют незначительные разрывы, а самые тяжелые (степень 3) разрывают больше мышечных волокон или все их.
Врач диагностирует растяжение паха с помощью физического осмотра и таких тестов, как рентген или МРТ.
Симптомы
Лечение
Сразу после травмы основная цель — уменьшить боль и отек. Для этого рекомендуется использовать лед, отдых, подъем и сжатие паховой области.Ваш врач может также порекомендовать противовоспалительные средства или ибупрофен.
После острой стадии травмы ваш врач может порекомендовать начать осторожно растягивать область (см. Некоторые примеры растяжек ниже), прикладывать тепло для расслабления напряженных мышц, а также может порекомендовать массаж.
Спортивный массаж помогает расслабить и растянуть пах и окружающие группы мышц, что способствует восстановлению и помогает восстановить движение и равновесие.
Лучше всего облегчить вам возвращение к активной деятельности из-за более высокой частоты рецидивов с растяжением паха.
Растяжка паха
Ниже приведены три вида растяжки, которые помогут вашим приводящим мышцам выйти из острой стадии травмы.
Растяжка приводящей мышцы стоя
Как справиться с травмой паха с помощью растяжки, силовая работа
Томас Барвик Getty Images
Ваш личный терапевт, Рэйчел Тавел, доктор физиотерапии (DPT) и сертифицированный специалист по силовой и физической подготовке (CSCS) в Shift Wellness в Нью-Йорке, поэтому она знает, как вернуть ваше тело в норму, когда оно выходит из строя. .В этой еженедельной серии она дает вам советы, как почувствовать себя лучше, стать сильнее и тренироваться умнее.
Возможно, вы не захотите в этом признаться, но нередко вы чувствуете боль между ног. Может быть, вы сделали чрезмерный выпад, слишком быстро спринт, быстро пнули или повернулись, или даже немного переусердствовали в спальне (такое бывает!). Теперь вы находитесь в мире дискомфорта, у вас болит пах и болит эго.
Боль в паху никогда не бывает сексуальной, но может случиться с каждым.Хотя травма чаще всего встречается у хоккеистов и футболистов, которые вызывают дополнительную эксцентрическую нагрузку на внутреннюю поверхность бедра, одно неверное движение может вызвать такую боль. Если вы испытываете боль в мышцах вблизи лобковой кости или в любом месте на внутренней стороне бедра, возможно, вы растянули или напрягли одну из мышц паха, также известную как приводящие мышцы.
Мышцы паха включают короткую приводящую мышцу, длинную приводящую мышцу, большую приводящую мышцу, внешнюю запирательную мышцу, грудную мышцу и тонкую мышцу.Эти мышцы распространяются по линии паха и помогают стабилизировать бедро и нижнюю конечность, удерживая ногу ближе к средней линии.
Растяжение мышцы может быть вызвано чрезмерным использованием (принятием слишком большой нагрузки) или чрезмерным растяжением мышцы. Может возникать резкая боль по ходу мышцы или в местах ее прикрепления к лобковой кости или по внутренней поверхности бедра. Слабость часто следует за болью, что приводит к скованности, ограничению диапазона движений и дисфункциональным моделям движений.
В то время как отдых, лед и упражнения могут быть первой линией защиты после травмы, вы должны убедиться, что вы делаете легкую растяжку и укрепление, чтобы сохранить подвижность и восстановить силу травмированных тканей.Но, как и при любых травмах, если боль ограничивает вашу работу в течение дня или мешает вам заниматься любимым делом, обратитесь к физиотерапевту для полной оценки и индивидуального плана.
Этот контент импортирован из {embed-name}. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Your Move :
Move: Пока травмированная мышца заживает, вам нужно поддерживать диапазон движений бедра и ноги.Выполнение мягких активных движений в направлениях, допускаемых бедром (сгибание, разгибание, отведение, приведение, внешнее и внутреннее вращение), не позволит суставу стать жестким и будет способствовать подвижности в суставе.
Растяжка: Вам нужно аккуратно растянуть пораженную мускулатуру безболезненно. Подумайте о удлинении и растяжке, но не воссоздайте резкую боль во время растяжки. Чтобы растянуть мышцы паха, попробуйте делать выпады стоя, сидя верхом на ногах или растяжку баттерфляем.Задержитесь на выбранном отрезке не менее 30 секунд и не забывайте дышать.
Strength: Начните с изометрии (сжатие приводящего мяча в положении лежа на спине с согнутыми коленями, мяч между коленями в течение 10-10 секунд), прежде чем переходить к эксцентрической и концентрической нагрузке на ткань. Если это безболезненно, попробуйте концентрическое приведение бедра против силы тяжести, лежа на пораженной стороне, поставьте противоположную ногу перед коленом пораженной стороны (плашмя на столе) и поднимайте ногу пораженной стороны вверх и вниз на 2-3 подхода по 10 повторений.
Со временем вы сможете перейти к обычным приседаниям, приседаниям сумо, боковым выпадам и ползункам (стабилизируйте здоровую ногу и сдвиньте пораженную сторону от себя по поверхности с пониженным трением, прежде чем возвращать ее обратно). Чтобы поддерживать сердечно-сосудистую систему во время восстановления после травм такого типа, попробуйте кататься на велосипеде вместо бега.
Здоровье мужчины
Подписка на мужское здоровье
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.
