О каких болезнях могут рассказать ваши руки?
Руки могут сказать многое о состоянии организма
Фото: pixabay.com
При нарушениях работы организма он посылает сигналы, по которым можно вычислить болезнь.
Многие болезни имеют внешние симптомы, необходимо только уметь отличать их. Специалисты рекомендуют больше внимания уделять рукам – с их помощью можно обнаружить многие болезни. Важно только помнить, что один симптом не может говорить однозначно о болезни. При подозрениях стоит обратиться к врачу. Симптомы болезней опубликовал портал Рамблер/доктор.
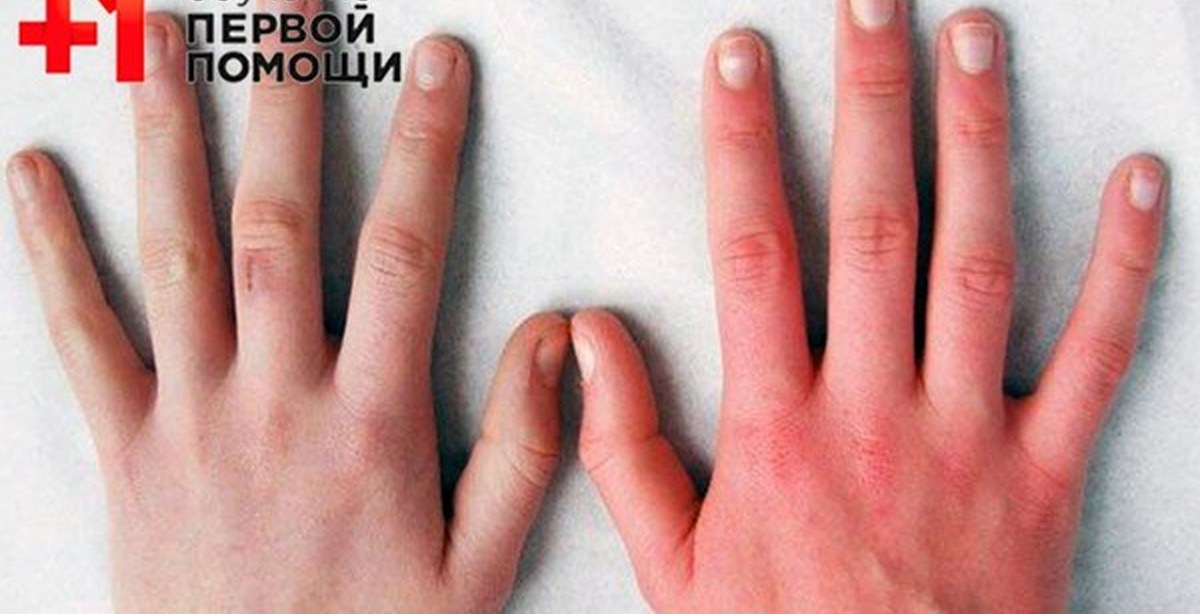
Покраснение кончиков пальцев может служить индикатором расстройства пищеварительной системы, а пятна на подушечках больших пальцев, ближе к основанию, указывают на расстройство половой системы.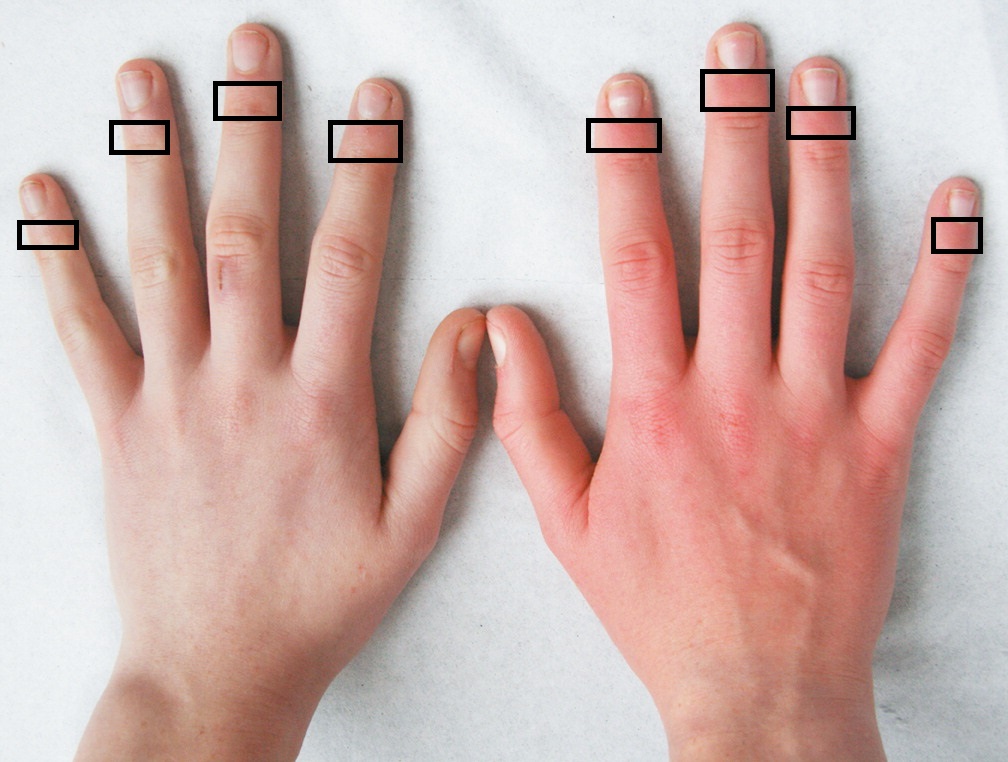
Хруст в суставах начинается при нехватке в организме кальция. Если вдобавок суставы опухли и беспокоят болями, то это признак начавшегося артроза.
Онемение пальцев. Если вы сталкиваетесь с онемением больших пальцев, то стоит проверить дыхательную систему. Немеющие мизинцы указывают на заболевание сердца и сосудов. Если же онемение постепенно охватывает всю руку, то необходимо срочно обратиться к врачу, так как вы можете иметь дело с инсультом.
Холодные ладони указывают на проблему с сосудами или нехватку в организме никотиновой кислоты.
Мраморные ладони встречаются при вегетососудистой дистонии, которая характеризуется быстрой утомляемостью и головными болями.
Покраснение ладоней может быть признаком аллергии, но также может служить сигналом о проблемах с печенью.
Как сообщали «Кубанские новости», врачи рассказали о признаках колоректального рака, прозванного «тихим убийцей».
Лактостаз | Женская консультация №22
Лактостаз — застой молока в протоках молочных желез. Молочная железа женщины в среднем состоит из 15-25 ацинусов, в которых синтезируется молоко. Ацинусы соединены с соском протоками. Если какой либо ацинус в течение нескольких дней не освобождается от своей продукции или один из протоков пережимается — образуется молочная пробка, которая препятствует выделению секрета железы во внешнюю среду. Таким образом, возникает застой молока в одной или нескольких сегментах молочной железы. Длительно сохраняющийся лактостаз заканчивается маститом.
Причины возникновения лактостаза:
— Недостаточное опорожнение молочных желез, вследствие неправильного прикладывания ребёнка, как результат не все грудные доли опорожняются.
— Неправильное придерживание молочной железы при кормлении двумя пальцами, при этом указательный палец может передавливать некоторые протоки.
— Нерегулярное и недостаточное опорожнение груди
-Тесный бюстгальтер, сон на животе
-Неполное опорожнение груди из-за провисания нижней её части
-Трещины соска
-Узкие протоки молочных желез
-Чрезмерная выработка грудного молока молочной железой — гиперлактация
-Обезвоживание
-Стрессы, переутомление и недосыпание
-Травмы и ушибы молочных желез
-Переохлаждение молочных желез
Симптомы лактостаза:
-Болезненные ощущения в молочной железе
-Можно прощупать уплотнения (плотные комочки) в груди в некоторых местах
-После или в процессе опорожнения груди возникают болезненные ощущения, дискомфорт.
Меры устранения лактостаза:
1.Обратите внимание на правильность прикладывания малыша к груди. Если ребёнок не сосет или сосет плохо, необходимо сцеживать молоко вручную или молокоотсосом.
2.Чаще прикладывайте малыша к больной груди, не забывая о здоровой.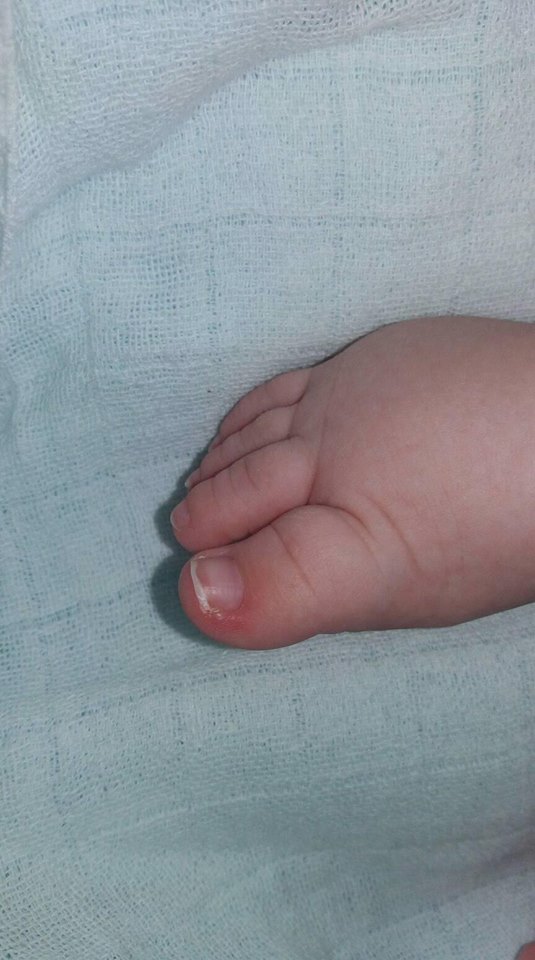
3.Перед прикладыванием приложите сухое тепло на грудь, чтобы облегчить выделение молока.
4.Проводите регулярный массаж груди мягкими и плавными движениями от периферии к центру. 5.При этом нельзя раздавливать ткани
7.После кормления прикладывайте холод на 15-20 минут. Это уменьшает отёк, боль и воспаление. Можно прикладывать к груди прохладные чисто вымытые капустные листы
8.Адекватный водно-солевой режим, ограничивать жидкость нельзя — необходимо пить достаточно, чтобы не испытывать жажду.
9.Желательно сцеживать больную грудь перед кормлением.
10.При повышении температуры тела до 38 градусов надо обратиться за консультацией к специалисту: маммологу.
Помните, что лактостаз, не устранённый в течение двух дней, может привести к маститу.
Профилактика лактостаза:
-Свободное вскармливание (кормление по требованию)
-Правильное прикладывание к груди, когда малыш может высосать молоко из разных областей груди. Малыш должен захватывать грудь правильно
Малыш должен захватывать грудь правильно
-Придерживайте грудь при кормлении без надавливаний.
-Спите на спине и на боку
-Носите поддерживающее, но не стягивающее белье
-Берегите грудь от ударов и ушибов, выраженных переохлаждений
Когда требуется срочное расцеживание?
— появилось уплотнение или болезненный участок в молочной железе, которое Вы не можете устранить самостоятельно более суток;
— появилось покраснение кожи над областью уплотнения или болезненности, молочная железа стала горячей на ощупь;
— появился гриппоподобный синдром (ломота в теле, повышение температуры, общее недомогание) на фоне уплотнения или болезненности в молочной железе;
— на фоне вышеописанных симптомов молоко отделяется вяло, по каплям.
Помощь наших врачей-маммологов позволит не только сохранить лактацию, но и сделать кормление грудью безболезненным и комфортным для Вас и Вашего малыша!
Сколько это стоит?
Атуальные цены на услуги Вы можете посмотреть в разделе «Услуги и цены».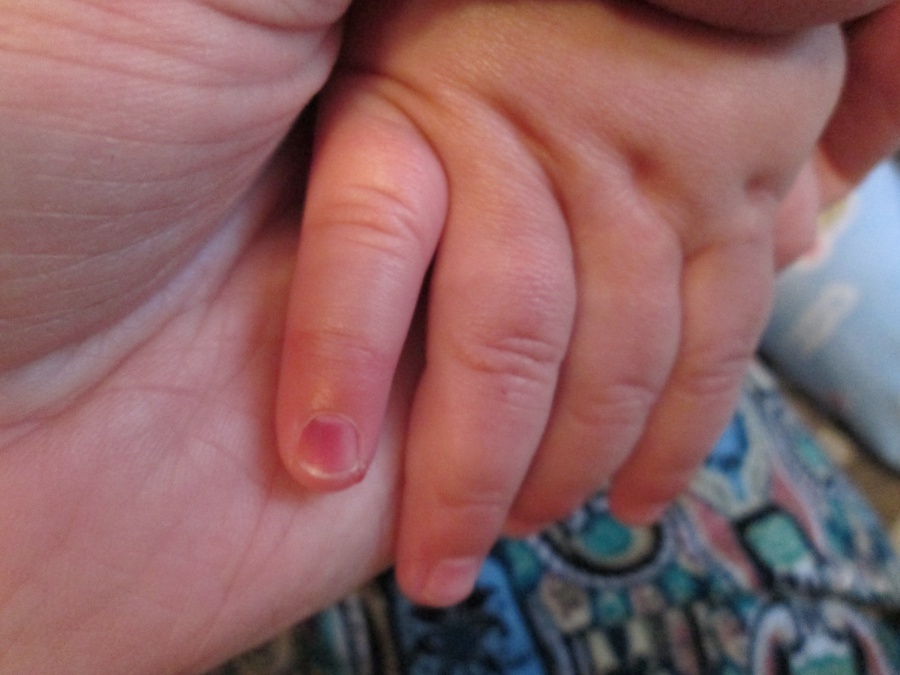
Что входит в стоимость?
Консультация врача-маммолога, осмотр матери, выявление и профилактика проблем лактации, расцеживание молочных желёз, обучение уходу за молочными железами, самомассажу груди, эффективному прикладыванию и сцеживанию, отработка навыков прикладывания в разных положениях, практические рекомендации, телефонное сопровождение.
Как это происходит?
Во время консультации врач оценит общее состояние кормящей мамы, проведёт осмотр молочных желёз. По результатам даст заключение и рекомендации по восстановлению нормальной лактации и профилактике возникновения проблем в дальнейшем. Научит Вас правильному прикладыванию малыша к груди, самомассажу, самостоятельному сцеживанию, и ответит на все интересующие вопросы.
Расцеживание проводится после осмотра молочных желез. Оно необходимо во всех случаях нарушения оттока молока из груди.
При лактостазе применяются также физиотерапевтические методы лечения (по показаниям).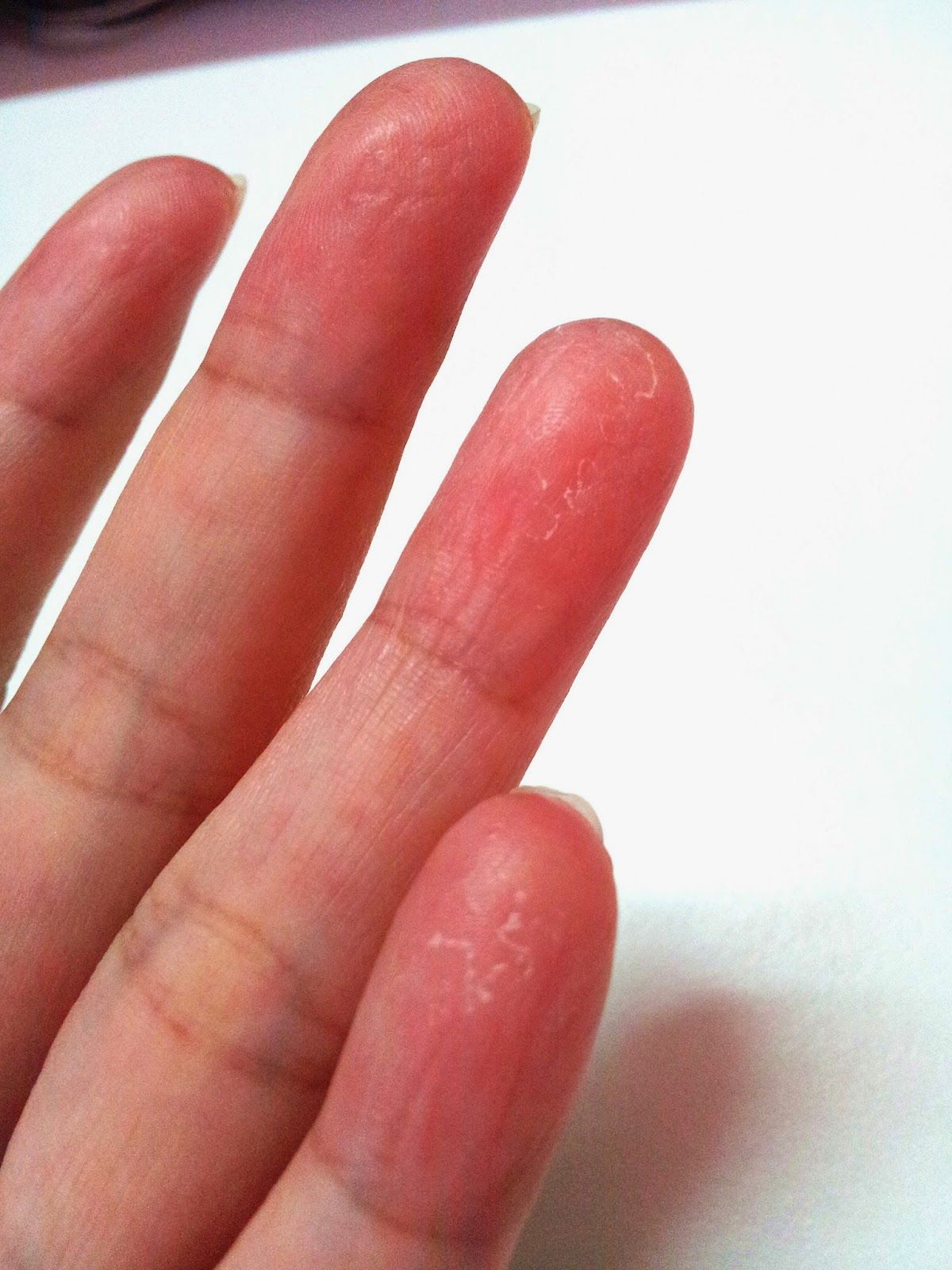
Физиотерапевтические методы лечения:
Ультразвуковая терапия при лактостазе позволяет быстро и безболезненно устранять застойные явления в молочной железе. В своей работе мы используем профессиональную ультразвуковую аппаратуру. Ультразвук улучшает отток молока, крово- и лимфоток, обладает противовоспалительным эффектом, что важно для профилактики мастита. Датчиком ультразвукового аппарата проводится массаж молочной железы над уплотнением. После процедуры молоко отходит значительно легче. Применение ультразвука эффективно и безопасно при кормлении грудью.
Для устранения лактостаза особенно эффективно воздействие лазерным излучением на область молочных желёз. Уникальные свойства лазера повышают местный иммунитет, снижают интенсивность боли, уменьшают отек тканей, устраняют воспаление, улучшают общее самочувствие, а также значительно повышают качество молока и его отток.
Каким будет результат?
Вы сразу почувствуете себя лучше. В молочной железе уйдёт напряжение, ощущение тяжести и боль. Восстановится отток молока, нормализуется температура. Вы получите знания, навыки и персональные рекомендации для дальнейшего успешного грудного вскармливания!
В молочной железе уйдёт напряжение, ощущение тяжести и боль. Восстановится отток молока, нормализуется температура. Вы получите знания, навыки и персональные рекомендации для дальнейшего успешного грудного вскармливания!
Комплексное использование современной аппаратуры, уникальных методик, врачебного подхода и профессионализма специалистов по грудному вскармливанию позволяют нам добиваться высоких результатов!
причины, лечение, профилактика — Allergika (Аллергика) Украина
Возможные причины кожного зуда:
Контактный дерматит
При контактном дерматите человек чаще испытывает зуд ладоней. Вызвать контактный дерматит могут любые химические вещества, пластмассы или металлы, к которым прикасается человек или имеет непосредственный контакт. Часто наблюдается контактный дерматит у работников салонов красоты, медицинских сотрудников, как реакция на частое использование латексных перчаток.
Контактный дерматит сопровождается не только зудом, но и другими симптомами, такие как:
- Высыпания: от мелкоточечных до больших красных пятен с шелушением
- Трещины и раны
- Раздражение и покраснение
Для диагностики контактного аллергического дерматита необходимо пройти кожные пробы – патч-тесты, которые помогут определить на что реагирует человек. Целесообразность проведения патч-тестов рассматривается на приеме у врача аллерголога или дерматолога.
Общие триггеры для контактного дерматита включают в себя:
- ароматические добавки и ароматизаторы
- металлические украшения, ремни или часы
- кобальт, который содержится в красках для волос или дезодорантах
- некоторые кремы для рук
- бытовые дезинфицирующие и моющие средства
- косметические средства, в том числе и декоративная косметика
Лучший способ предотвратить контактный дерматит — это выявить и избежать раздражающего вещества.
Порой это бывает очень трудно, поэтому есть несколько средств, которые помогут облегчить зуд при контактном дерматите.
Дисгидротическая экзема или дисгидроз
Человек с дисгидротической экземой может заметить крошечные, зудящие, заполненные жидкостью пузыри на ладонях и пальцах рук, а также часто на пальцах ног и ступнях. Считается, что это состояние связано со стрессом, веществами, которые могут раздражать кожу и сезонной аллергией.
Человек с дисгидротической экземой может заметить:
- маленькие, заполненные жидкостью пузыри на пальцах
- сильный зуд
- болезненность кожи
- покраснение и воспаление
- шелушение и трещины на ладонях
Люди, которые чувствительны к аллергии, подвержены развитию дисгидротической экземе чаще. У женщин дисгидротическая экзема встречается в два раза чаще, чем у мужчин.
Псориаз
Псориаз — это кожное заболевание, которое характеризуется повышенным образованием клеток –кератиноцитов, что приводит к появлению розовых пятен с шелушащимися белёсыми бляшками. Псориаз чаще всего поражает кожу над суставами, волосистую часть головы, а также кожу на руках и ногти.
Псориаз чаще всего поражает кожу над суставами, волосистую часть головы, а также кожу на руках и ногти.
- Наряду с зудом кожи, человек с псориазом может также заметить:
- Раздражение и покраснение на коже
- Бляшки белого цвета с шелушением и воспалением
- Сухость кожи и трещины
- Болезненность в зоне высыпаний
Чесотка
Зуд кожи рук и пальцев является одним из важных симптомов чесотки — кожного заболевания, которое вызывает чесоточный клещ. Заражение чесоткой при контакте с больным — самый распространенный путь инфицирования. Но это может произойти и при пользовании посудой, полотенцами и любыми предметами, которых касался больной. Грубо говоря, заболеть чесоткой можно даже после поездки в общественном транспорте, если взяться за поручни сразу после инфицированного человека.
Клещи обычно прячутся в складках кожи, в том числе между пальцами рук и ног.
Чесотка распространена и чрезвычайно заразна. Это одно из самых распространенных заболеваний кожи в развивающихся странах.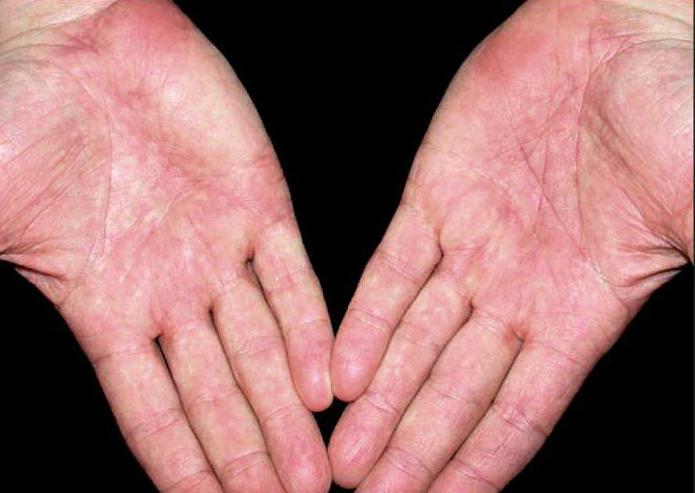
Когда необходимо обратиться к врачу
Иногда человек самостоятельно справится с зудом кожи рук в домашних условиях, просто немного изменив свой образ жизни. Если домашние средства и местное лечение не работают, вам может потребоваться консультация врача, для исключения более серьезных кожных заболеваний и назначения других лекарственных средств.
Вросший ноготь (онихокриптоз) – клиника «Семейный доктор».
Вросший ноготь (или онихокриптоз) — это хроническое заболевание, при котором боковой край ногтевой пластины начинает расти под мягкие ткани околоногтевого валика, вызывая воспаление и деформацию пальца. Чаще наблюдается на первом пальце стопы.
Причины
-
Неправильный педикюр: срезание уголка ногтя в попытке сделать его край полукруглым, травматизация околоногтевого валика/ногтевого ложа педикюрными ножницами или другими инструментами при коротком обрезании ногтей, или срезании кутикулы околоногтевого валика.

- Особенности ногтевой пластины, в большинстве случаев врожденные, когда форма ногтя способствует патологическому давлению на околоногтевой валик.
- Травмы ногтевой пластины и мягких тканей ногтевой фаланги пальца.
- Онихомикоз (поражение ногтевой пластины грибком).
- Ониходистрофии: при определенных заболеваниях (врожденные аномалии, заболевания внутренних органов, кожные заболевания, иммунные заболевания, интоксикации, гиповитаминозы, увеличение в крови определенных минералов) происходит деформация ногтевых пластин, изменение структуры, толщины, формы, особенностей роста. Это связано с недостатком поступления питательных веществ (витаминов, белка, минералов, кислорода) к ногтевой пластине или, наоборот, интоксикацией веществами, например, мышьяком.
-
Ортопедические заболевания стопы, в основном плоскостопие, которое приводит к деформации пальцев (вальгусной деформации первого пальца, то есть отклонение его ближе ко второму пальцу), что способствует сдавливанию бокового края пальца.
- Ношение неправильно подобранной, узкой обуви, когда происходит сдавление пальцев; ношение обуви с высоким каблуком также увеличивает нагрузку на передний отдел стопы.
- Неправильная биомеханика шага, когда при ходьбе или беге идет неправильное отталкивание первым пальцем.
Симптомы
При I степени вросшего ногтя боковой край пластины начинает давить под край околоногтевого валика, мягкие ткани на давление реагируют разрастанием ткани, воспалением, покраснением, незначительным дискомфортом при ходьбе.
При II степени край ногтя уходит под валик, появляется утолщение и воспалением околоногтевого валика, возможно присоединение инфекции в виде покраснения, пульсирующих болей, припухлости, вплоть до появления гноя— гнойное воспаление околоногтевого валика.
При III степени ногтевая пластина глубоко уходит под валик, происходит деформация пальца из-за разрастания тканей околоногтевого валика с боковой стороны, образуется раневой дефект, который заполняется воспалительными тканями (так называемым «диким мясом»), создавая дискомфорт, боли, прилипания одежды к ране, рана легко кровоточит.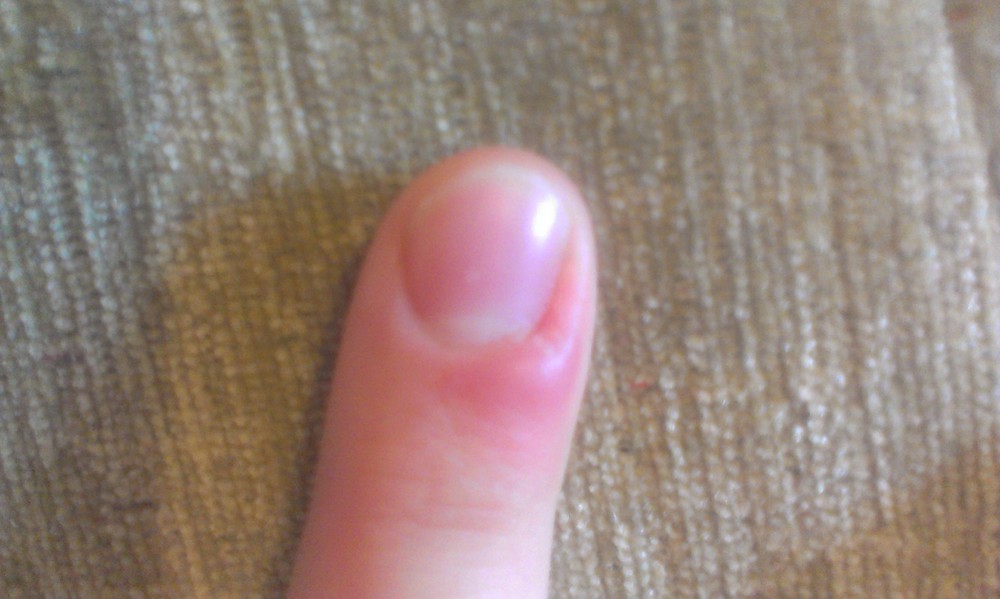
Так как гипергрануляция («дикое мясо») является раной, часто присоединяется местная инфекция, которая может перейти с бокового валика на задний валик (основание ногтевой пластины) -гнойный паронихий, сопровождающийся болью, покраснением и припухлостью обоих валиков. Затем он может распространиться на ткани пальца и вызвать панариций, а также воспаление лимфатических сосудов тыльной поверхности стопы и внутренней поверхности голени, или лимфатических узлов в подколенной или паховой области.
Лечение
При начальной степени можно обойтись консервативным лечением. Необходимо исключить причину (то, что можно изменить: лечение хронических заболеваний, онихомикоза, восполнение дефицита железа, белка, витаминов, минералов, правильный маникюр — при вросшем ногте медицинский педикюр, коррекция плоскостопия, гигиена стоп, ношение свободной обуви). Также применяются местные средства, останавливающие рост грануляций — раствор Фукарцина, антисептики.
Ортониксия — лечение специальными скобами и пластинами, которые позволяют за определенный промежуток времени (как минимум несколько месяцев) скорректировать рост ногтевой пластины в сторону правильного.
При присоединении инфекции и/или при II, III степени вросшего ногтя, выраженной гипергрануляции с длительно незаживающей раной, лечение возможно только хирургическое.
При впервые выявленном заболевании выполняется краевая резекция ногтевой пластины, с удалением гипергрануляций околоногтевого валика.
При онихомикозе выполняется полное удаление ногтевой пластины, с формированием ногтевого ложа.
При рецидивном вросшем ногте выполняется резекция ногтя с пластикой ногтевого ложа и околоногтевого валика.
Нужно понимать, что после оперативного лечения, при сохранении провоцирующих факторов и причин, достаточно высок риск рецидива.
Современные технологии хирургического лечения успешно применяются для лечения вросшего ногтя. В нашей клинике — это оперативное лечение онихокриптоза с использованием хирургического лазера.
В нашей клинике — это оперативное лечение онихокриптоза с использованием хирургического лазера.
Преимущества использования лазера для оперативного лечения:
Абсцесс [Abscess, Incision And Drainage]
Абсцесс ( иногда называемый » нарыв «) возникает , когда бактерии попадают под кожу и начинают размножаться . В полости абсцесса образуется гной , так как организм реагирует на наличие бактерий . Возникновение абсцесса может быть связано с укусом насекомого, вросшим волосом, закупоркой сальной железы, наличием угрей, кисты или колотой раны.
Для лечения Вашего абсцесса потребовалось сделать надрез для удаления гноя. Если полость абсцесса велика , то мог быть введен марлевый тампон . Во время следующего визита этот тампон необходимо будет извлечь и , возможно , заменить другим . При лечение простого абсцесса антибиотики не требуются , если только инфекция не распространилась на кожу вокруг раны ( это называется » панникулит » (cellulitis)).
Заживление раны займет приблизительно одну — две недели в зависимости от размера абсцесса. Здоровая ткань будет нарастать со дна и краев раны, пока рана не затянется.
Домашний Уход
В течение первых двух дней из раны может выделяться жидкость . Закрывайте рану чистой сухой повязкой . Если повязка пропитается кровью или гноем , смените ее .
Если в полость абсцесса был введен марлевый тампон , то Вам могли рекомендовать извлечь его самостоятельно . Это можно сделать в душе . После удаления тампона необходимо промывать область абсцесса под душем или в ванне 3-4 раза в день , пока рана не затянется .
Если Вам выписали антибиотики, принимайте их в соответствии с назначением врача, пока они не закончатся .
Можно принимать ацетаминофен (Tylenol) или ибупрофен (Motrin, Advil), чтобы снизить боль , если не было прописано других обезболивающих препаратов . [ ПРИМЕЧАНИЕ. При наличии заболеваний печени , а также при перенесенной язве желудка проконсультируйтесь с врачом , перед тем как принимать эти препараты .
 ]
]
Обратитесь к врачу для ПОСЛЕДУЮЩЕГО НАБЛЮДЕНИЯ в соответствии с указаниями нашего персонала . Если в полость раны был введен марлевый тампон, его необходимо удалить через 1-2 дня. Каждый день осматривайте рану, чтобы не пропустить признаки усиления инфекции , перечисленные далее .
Незамедлительно Обратитесь За Медицинской Помощью
при любом из перечисленных ниже признаков:
усиливающееся покраснение или опухание ;
красные полосы на коже , расходящиеся от раны ;
усиливающаяся боль или опухание в области раны;
продолжающееся выделение гноя спустя два дня после вскрытия абсцесса;
При температуре 100.4єF (38єC) или выше или в соответствии с рекомендациями врача.
Сухая кожа рук и трещины на пальцах: причины и лечение
Проблема, с которой знакомы тысячи людей (не только диабетиков!) по всему миру. Она актуальная и зимой, и летом. От нее мучаются и дети, и взрослые.
Сухая, как пергамент, кожа рук и грубые подушечки пальцев, которые со временем трескаются, болят и кровоточат. Настоящая напасть, которая причиняет невероятный дискомфорт. В чем причина и что делать?
Почему кожа рук сохнет, а пальцы трескаются
Декомпенсация
Естественно, эту причину мы ставим на первое место! При плохом контроле диабета обмен веществ нарушается, организм обезвоживается, кожа сохнет, становится чувствительной и хрупкой.Недостаток полезных веществ в рационе
Любые неполадки в работе организма первым делом отображаются на внешности. Если кожа сухая, в уголках рта появились «заеды», есть существенное выпадение волос, а ногти слоятся и ломаются, возможно, в вашем рационе не хватает полезных жиров, витаминов А, Е, С. Добавьте в меню нерафинированные масла, орехи, жирную рыбу, субпродукты, цитрусовые. Если восполнить дефицит с помощью пищи не удается, тогда стоит обратить внимание на витаминные комплексы.
Использование бытовой химии
Давайте начистоту: немногие надевают перчатки во время мытья посуды и генеральной уборки. А ведь бытовая химия порой настолько агрессивна, что способна разъедать кожу и вызывать ожоги. В любом случае, от ежедневной возни в мыльном растворе коже рук не очень комфортно.Обветривание
Ветер и холод также приводят к сухости кожи и обезвоживанию ее верхних слоев. Помните, как в детстве родители пугали нас “цыпками” на руках и заставляли носить перчатки?Кремы с глицерином
Вы наверняка слышали, как хорошо глицерин увлажняет кожу. Только его оптимальная доля в составе крема — не более 5%, иначе будет обратный эффект. Роль глицерина в креме: притягивать к поверхности кожи влагу из воздуха и сохранять ее там. Когда этого компонента слишком много, то он вытягивает молекулы воды не только из воздуха, но из эпидермиса, тем самым обезвоживая его.«Любимый» палец
100% у вас есть любимый палец, который вы чаще всего используете для прокола при проверке сахара крови? И достается этому бедняге день изо дня. .. А еще больше ваш любимы палец расстраивается, когда вы неделю за неделей используете один и тот же ланцет. Десятки проколов, черные точки на подушечке, незаживаемые микроповреждения, сухость…
.. А еще больше ваш любимы палец расстраивается, когда вы неделю за неделей используете один и тот же ланцет. Десятки проколов, черные точки на подушечке, незаживаемые микроповреждения, сухость…Санитайзеры со спиртом
Сегодня даже те, кто еще 3 месяца назад не знал, что такое санитайзер, носят его в сумке. Спиртовые санитайзеры, которые рекомендованы как средство борьбы с коронавирусной инфекцией, очень сушат кожу.Как восстановить сухую кожу рук. 7 действенных советов
- Все домашние дела и контакт с бытовой химией только в перчатках!
- Следите за сахарами, питьевым режимом и рационом.
- В холодное время года носите перчатки.
- Используйте регенерирующие и восстанавливающие кремы каждый раз после мытья рук. Удобно и экономично в этом случае использовать большую упаковку с дозатором, например крем для рук и локтей Диаультрадерм (700 мл)
- Перед сном и утром эффективным будет использование кремов с мочевиной. На рынке их представлено множество, но лучше отдать предпочтение профессиональной продукции для диабетиков, так как давно известно, что она она обладает самым насыщенным составом среди прочих.
 И да, кремы для ног можно применять и для рук. Обращайте внимание на кремы с 10% и 15% мочевины в составе. Это такие продукты как крем для кожи стоп Диаультрадерм® АКВА 15 в маленькой тубе и он же в профессиональной упаковке 700 мл.
И да, кремы для ног можно применять и для рук. Обращайте внимание на кремы с 10% и 15% мочевины в составе. Это такие продукты как крем для кожи стоп Диаультрадерм® АКВА 15 в маленькой тубе и он же в профессиональной упаковке 700 мл. - При проколах чередуйте пальчики и вовремя меняйте ланцеты, т.е. каждый прокол. Всегда обращайте внимание на обозначение толщины ланцета при покупке ручки-прокалывателя. Устройствами для прокалывания с самыми тонкими ланцетами на рынке РФ сейчас являются ручка-прокалыватель OneTouch Delica Plus и ручка-прокалыватель с ланцетами в барабане Accu-Chek FastClix.
- Применяйте спиртовой санитайзер на кожу при крайней необходимости. Если обрабатываете спиртовым антисептиком предметы или поверхности, надевайте перчатки.
Ниже Вы увидите подборку самых эффективных кремов для борьбы с сухостью рук. Их всегда можно приобрести в нашем интернет-магазине.
Травмы у детей. Первая помощь и дальнейшие действия — ДМЦ УДП
Травмы в летний период являются неотъемлемой составляющей для детского возраста.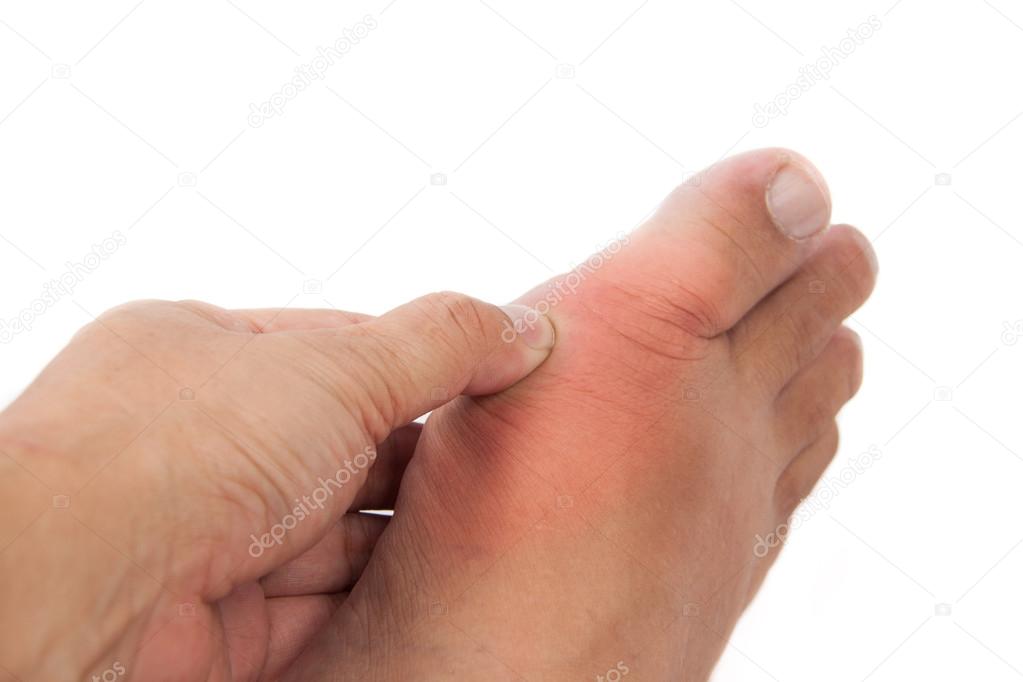 К сожалению, полностью уберечь ребенка от травм невозможно, но грамотно оказать первую помощь способен каждый взрослый человек. Самое главное правило – это не паниковать! Если ребенок получил травму, необходимо оказать ему первую помощь и показать его либо проконсультироваться с врачом. В зависимости от характера повреждения, объем первичных мероприятий будет разный.
К сожалению, полностью уберечь ребенка от травм невозможно, но грамотно оказать первую помощь способен каждый взрослый человек. Самое главное правило – это не паниковать! Если ребенок получил травму, необходимо оказать ему первую помощь и показать его либо проконсультироваться с врачом. В зависимости от характера повреждения, объем первичных мероприятий будет разный.
Выделяют следующие виды повреждений:
Ушиб у ребенкаНаиболее часто встречаемая травма у детей. В результате ушиба кожные покровы не повреждаются, но на месте удара появляется отек и кровоизлияние (синяк). На место ушиба необходимо приложить лед либо охлажденный предмет. Делать это можно несколько раз в течение первых суток в виде аппликаций по 5-7 минут. При нарастании кровоподтека необходимо обратиться к врачу-травматологу.
Вывих у ребенка
Это повреждение, при котором одна из костей, образующих сустав, смещается за пределы полости сустава. В детском возрасте вывихи чаще случаются в области локтевого сустава и в суставах пальцев кисти. Категорически запрещаются любые попытки «вправить» вывих на месте происшествия, даже если это пытается сделать человек с медицинским образованием!
В детском возрасте вывихи чаще случаются в области локтевого сустава и в суставах пальцев кисти. Категорически запрещаются любые попытки «вправить» вывих на месте происшествия, даже если это пытается сделать человек с медицинским образованием!
Повреждение связок и сухожилий мышц
Это состояние, при котором происходит частичный разрыв сухожилий либо растяжение связок. Наиболее уязвимыми местами являются конечности.
Перелом
Это тип травмы, при которой происходит нарушение целостности кости. Выделяют переломы закрытые и открытые. В последнем случае происходит повреждение кожных покровов в области перелома.
Оказание первой помощи заключается только в фиксации поврежденной конечности и транспортировке ребенка в ближайшее медицинское учреждение. При повреждении верхней конечности рука фиксируется косыночной повязкой, при повреждении нижней – шиной по всей длине ноги, используя для изготовления любой подручный материал. При открытом переломе необходимо накрыть рану чистой салфеткой, при наличии возможности допустимо смочить салфетку антисептическим раствором, чтобы избежать попадания в нее инфекции. Салфетку оптимально фиксировать пластырем либо прихватить бинтом.
При открытом переломе необходимо накрыть рану чистой салфеткой, при наличии возможности допустимо смочить салфетку антисептическим раствором, чтобы избежать попадания в нее инфекции. Салфетку оптимально фиксировать пластырем либо прихватить бинтом.
Устранять смещение отломков костей на месте происшествия категорически запрещено!
Ссадина
Это поверхностное повреждение кожи. В большинстве случае ссадину достаточно обработать любым антисептическим раствором. Однако при возникновении покраснений вокруг ссадины, отека, выделения жидкости ребенка необходимо показать врачу-детскому хирургу.
Раны
Самый многообразный тип травмы. Это довольно глубокое по сравнению со ссадиной, повреждение кожи, сопровождаемое кровотечением. Основным доврачебным мероприятием при ранах является остановка кровотечения. Для этого на рану накладывают давящую повязку, предварительно при наличии возможности промыв водой для удаления инородных предметов и обработав антисептическим раствором. Удалять из раны инородные тела руками запрещено, поскольку существует вероятность сместить их внутрь раны.
Удалять из раны инородные тела руками запрещено, поскольку существует вероятность сместить их внутрь раны.
При ссадинах и ранах обязательно решается вопрос об экстренной вакцинации против столбняка, необходимость и объем которой определяется врачом.
Укусы
Укусы бывают от насекомых и животных. При незначительных укусах насекомых врачом назначаются антигистаминные средства, при укусе жалящего насекомого (оса, пчела) – необходимо обратиться в медицинское учреждение для возможного извлечения жала насекомого и обработки раны.
При укусе клеща обращение к детскому хирургу или травматологу-ортопеду является обязательным. Не стоит предпринимать попытки самостоятельного удаления клеща, поскольку это увеличивает риск заражения клещевым энцефалитом или боррелиозом. Защитить своего ребенка и привиться от клещевого энцефалита вы можете в нашем детском медицинском центре.
При укусе животного, в том числе домашнего, на место укуса необходимо наложить чистую повязку и сразу обратиться в медицинское учреждение. При укусах животными детям назначают курс прививок, направленных на профилактику бешенства.
При укусах животными детям назначают курс прививок, направленных на профилактику бешенства.
Ожог
Вид повреждения в результате воздействия на кожу веществ с очень высокой температурой, химических соединений или их сочетаний. Наиболее часто дети получают ожог огнем или кипятком. Выделяют несколько степеней ожогов от легкой, характеризующейся покраснением кожи, до тяжелой, при которой отмечаются глубокие поражения мягких тканей. При данных повреждениях необходимо как можно быстрее прекратить действие тепла и химических соединений и охладить пораженное место либо под струей холодной воды, либо с помощью влажных, холодных, часто заменяемых салфеток. Независимо от степени ожога ребенка необходимо показать врачу детскому хирургу.
Удар током или электротравма
Данный тип травмы возникает при контакте ребенка с розетками, электроприборами и проводами. При такой травме, наряду с возникновением ожога в месте соприкосновения, отмечаются нарушение в работе сердечно-сосудистой системы в виде аритмичного сердцебиения и прерывистого дыхания. При получении электротравмы необходимо незамедлительно вызвать скорую медицинскую помощь. Таким детям требуется врачебное наблюдение в течение нескольких дней.
При получении электротравмы необходимо незамедлительно вызвать скорую медицинскую помощь. Таким детям требуется врачебное наблюдение в течение нескольких дней.
Опухший палец — опухшие пальцы
Опухший палец может быть вызван травмой или травмой, инфекцией, воспалительными состояниями или другими аномальными процессами. В некоторых случаях опухший палец является признаком серьезного состояния, которое следует немедленно осмотреть в экстренных случаях, например, сломанной кости или бактериальной инфекции.
Причины опухоли пальца или пальцев, связанные с травмами
Отек пальца может быть вызван следующими причинами:
-
Сломанная кость
-
Разрыв или травма от удара тупым предметом (синяк и отек), например укус собаки
-
Повреждение связки или хряща
-
Повторяющиеся стрессовые травмы
Дегенеративные, инфекционные, воспалительные и аутоиммунные причины опухания пальца или пальцев
Опухший палец может быть связан с воспалительными, инфекционными и аутоиммунными заболеваниями, включая:
-
Бурсит (воспаление бурсы, защищающей и смягчающей суставы)
-
Синдром запястного канала (давление на нерв, проходящий через запястье)
-
Целлюлит (бактериальная инфекция кожи)
-
Киста ганглия (разрастание или припухлость на вершине сустава или сухожилия)
-
Инфекция, такая как Streptococcus aureus Бактериальная инфекция
-
Паронихия (инфекция вокруг ногтя)
-
Артроз
-
Ревматоидный артрит (хроническое аутоиммунное заболевание, характеризующееся воспалением суставов)
-
Септический артрит (инфекционный артрит)
Вопросы для диагностики причины опухоли пальца или пальцев
Чтобы помочь диагностировать первопричину опухшего пальца или пальцев, ваш лицензированный практикующий врач задаст вам несколько вопросов, связанных с вашими симптомами.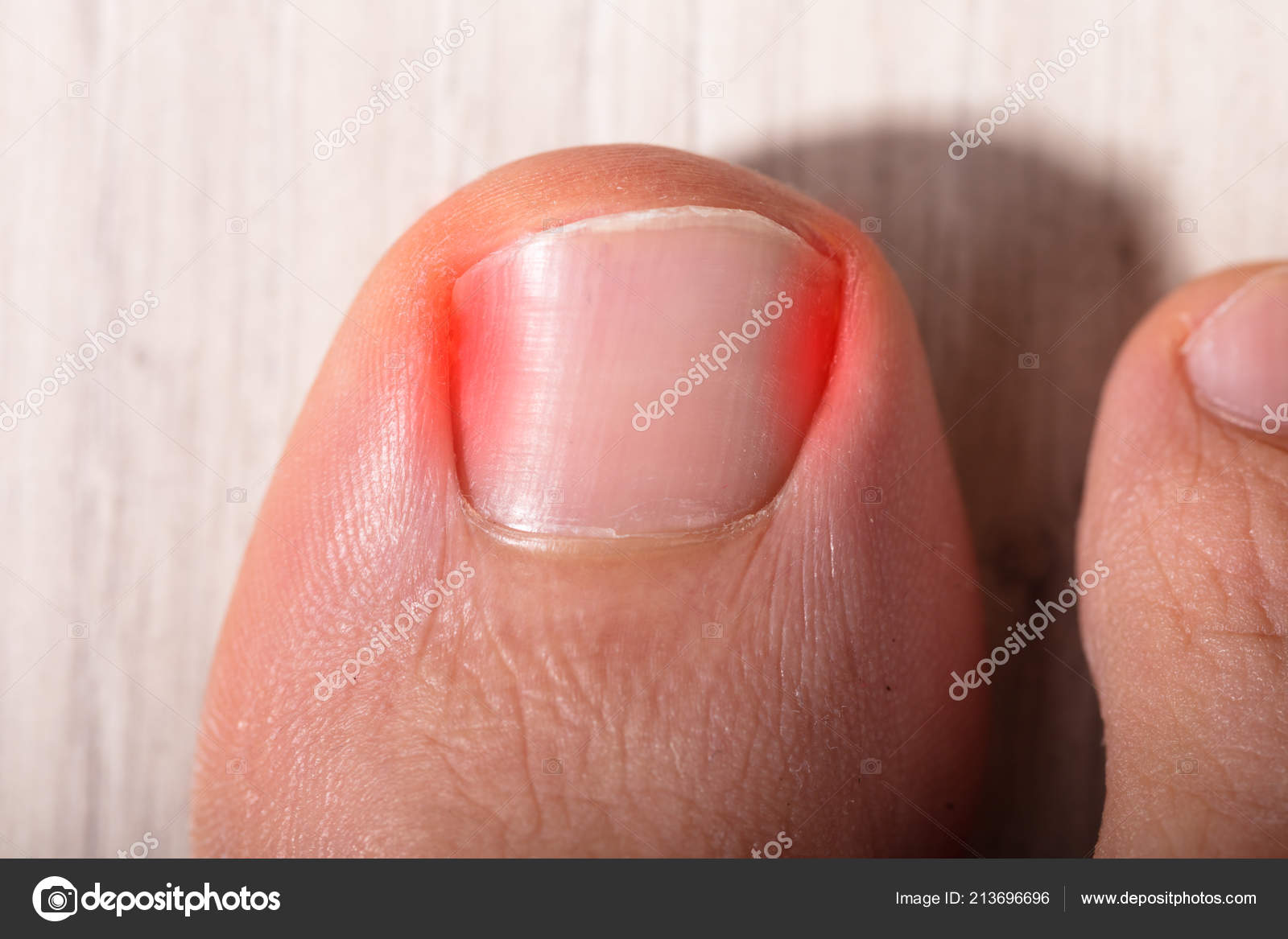 Во время обследования обычно задают следующие вопросы:
Во время обследования обычно задают следующие вопросы:
-
Сколько пальцев опухли?
-
Отек весь палец (пальцы) или только часть пальца (-ов)?
-
Когда началось опухание пальца?
-
Как долго сохраняется опухоль пальца? Это приходит и уходит?
-
Были ли у вас недавние инфекции или травмы пораженного пальца (пальцев)?
-
Есть ли у вас боль или другие симптомы?
Каковы возможные осложнения опухшего пальца?
Осложнения, связанные с опухшим пальцем, могут прогрессировать и варьироваться в зависимости от основной причины.Поскольку опухоль может быть вызвана серьезной инфекцией или другим заболеванием, отказ от обращения за лечением может привести к осложнениям и необратимым повреждениям. Важно посетить вашего врача, если вы испытываете стойкий отек, боль или другие необычные симптомы, связанные с вашими пальцами или руками. После того, как основная причина установлена, вам следует следовать плану лечения, разработанному вами и вашим лечащим врачом специально для вас, чтобы снизить риск потенциальных осложнений, в том числе:
После того, как основная причина установлена, вам следует следовать плану лечения, разработанному вами и вашим лечащим врачом специально для вас, чтобы снизить риск потенциальных осложнений, в том числе:
Что вызывает у этой женщины опухший, красный и покалывающий палец?
Авторы :
Джонатан Фроммелт, доктор медицины, и Дэвид Эффрон, доктор медицины — редактор серии
Образец цитирования:
Фроммельт Дж., Эффрон Д.Что вызывает опухоль, покраснение и покалывание пальца у этой женщины? Консультант. 2018; 58 (6): e186.
60-летняя белая женщина, поступившая в отделение неотложной помощи (ED) с 2-недельной историей отека, сыпи и покалывания в среднем пальце левой руки. Симптомы начались после того, как она удалила занозу с кончика пальца через несколько дней после работы в саду. Через несколько дней после удаления занозы она начала испытывать постоянную ноющую боль в пальце, отдающую в руку и предплечье, с последующим умеренным прогрессирующим отеком и кружевной сыпью. Эти симптомы не улучшились при использовании безрецептурной тройной мази с антибиотиком или теплых ванн, что побудило ее обратиться в отделение неотложной помощи.
Эти симптомы не улучшились при использовании безрецептурной тройной мази с антибиотиком или теплых ванн, что побудило ее обратиться в отделение неотложной помощи.
Пациентка отрицала наличие лихорадки, озноба, тошноты, рвоты, диареи или онемения, но сообщила о миалгии, артралгии, отеке, изменении цвета и покалывании в пальце. У нее в анамнезе был синдром раздраженного кишечника, боли в пояснице и облучение, а также в отдаленном анамнезе был анамнез базальноклеточного рака лица, который был удален хирургическим путем.
При физикальном осмотре была обнаружена только старая, хорошо заживающая колотая рана локтевой части ладонной жировой подушечки дистального длинного пальца без очевидного инородного тела; крапчатая эритематозная кружевная сыпь; и небольшой отек всего пальца, доходящий до пястно-фалангового сустава ( Рисунок 1 ). Длинный палец находился в согнутом положении, но у нее не было никаких ограничений в диапазоне движений (, рис. 2, ). Заполнение капилляров было нормальным, заметных лимфангиотических штрихов не было.В остальном она выглядела здоровой, с нормальными показателями жизнедеятельности.
Заполнение капилляров было нормальным, заметных лимфангиотических штрихов не было.В остальном она выглядела здоровой, с нормальными показателями жизнедеятельности.
11 Типы инфекций рук
Инфекции рук могут вызывать серьезные проблемы и симптомы как до, так и после исчезновения инфекции. Они могут привести к окоченению рук, слабости рук и потере тканей, таких как кожа, нервы и кости. Важно немедленно посетить ручного хирурга и получить раннее лечение, если у вас есть признаки одной из этих инфекций рук:
1.Атипичная микобактериальная инфекция: Эта инфекция может возникнуть в результате колотых ран от шипов рыб, заражения раны или порезов от стоячей воды (в природе или в аквариумах). Это будет происходить постепенно, и вы можете почувствовать скованность и припухлость.
2. Инфекция от укуса раны: Это может быть вызвано укусом человека или животного из-за бактерий во рту. Немедленно обратитесь за лечением после укуса.
Немедленно обратитесь за лечением после укуса.
3. Целлюлит: Это кожная инфекция, которая может вызывать покраснение, тепло и боль кожи.Люди, страдающие целлюлитом, могут подняться или плохо себя чувствовать Немедленно обратитесь за лечением, так как эта инфекция может вызвать серьезные проблемы.
4. Инфекция глубокого космоса: Одно из отделений или «глубоких пространств» руки может заразиться даже от небольшого прокола. Гнойный карман может образовываться у основания большого пальца, на ладони или между пальцами.
5. Преступник: Преступник вызывает болезненные пульсации в кончике пальца. Это может произойти после травмы в саду или деятельности с острыми предметами рядом с кончиком пальца.
6. Herpetic Whitlow: Это вызвано вирусом герпеса, который обычно встречается у медицинских работников, подвергшихся воздействию этого вируса. Это приведет к образованию волдырей, обычно на пальцах, которые будут маленькими, опухшими, болезненными и с оттенком крови.
7. MRSA: Это бактерия, устойчивая к обычным антибиотикам, используемым для лечения инфекции. Это может происходить из общественных мест, таких как спортзалы, общежития или детские сады. Симптомы включают шишки, похожие на фурункулы, иногда с гноем. MRSA может вызвать проблемы с серой, поэтому немедленно обратитесь за лечением.
8. Некротический фасцит: Это редкая, но тяжелая инфекция, также известная как «плотоядные бактерии». Бактерии попадают в организм через порез, и бактерии начинают разрушать кожу и мышцы. Это может быть опасно для жизни. Обратитесь в отделение неотложной помощи, если у вас возникли симптомы.
9. Паронихия: Это инфекция области вокруг ногтя. Кожа вокруг ногтя станет красной, опухшей и нежной. Это может произойти, если ваши руки часто мокрые.
10. Септический артрит / остеомиелит: Рана возле сустава может вызвать эту инфекцию. Необходимо срочное лечение.
11. Инфекция оболочки сухожилия: Этот тип инфекции возникает в результате пореза или раны на пальце. Вы можете почувствовать скованность или даже щелкнуть сухожилием. Палец будет красным, опухшим и болезненным со стороны ладони.
Инфекция оболочки сухожилия: Этот тип инфекции возникает в результате пореза или раны на пальце. Вы можете почувствовать скованность или даже щелкнуть сухожилием. Палец будет красным, опухшим и болезненным со стороны ладони.
Узнайте больше об инфекциях рук.
Инфекция рук: виды и лечение
Инфекции рук — обычное явление.Они могут поражать пациентов любого возраста. Есть несколько типов и причин инфекций. Поэтому лечение этих инфекций варьируется. Важно понимать, что инфекция рук может вызвать долгосрочные осложнения. К сожалению, текущие проблемы могут возникнуть даже при правильном и быстром лечении.
Ниже приведены некоторые конкретные типы и причины инфекций кисти и пальцев:
Инфекция укушенной раны
При укусе бактерии с собственной кожи пациента могут проникнуть вглубь из-за прокола зуба.Другие бактерии, вызывающие инфекцию, исходят непосредственно изо рта / зубов «кусающего». Часто случаются укусы как людей, так и животных.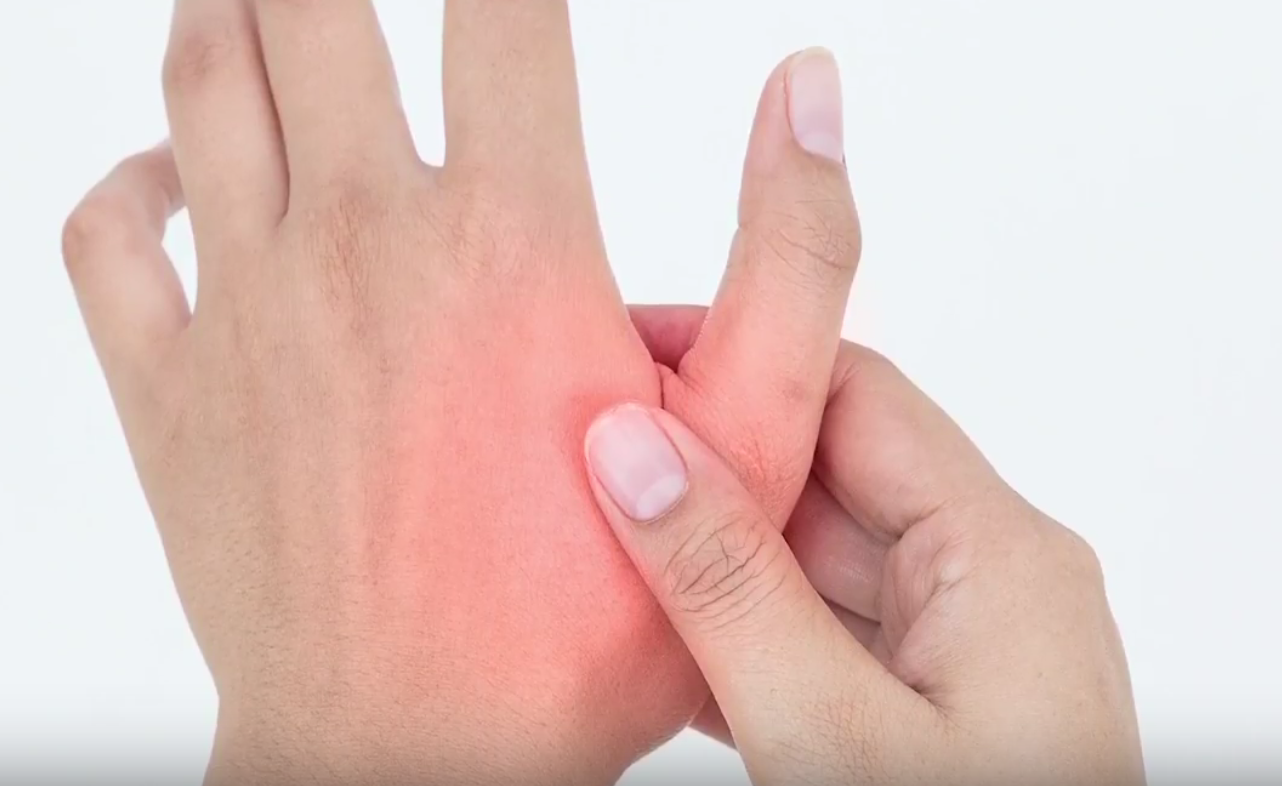 Чтобы избавиться от инфекции, необходимо тщательное промывание, замачивание и часто хирургическое дренирование укушенной раны. Чем меньше колотая рана (укус кошки), тем выше риск заражения, так как очистить можно только поверхность кожи. Маленькие раны часто нужно сжимать, чтобы из них вышла жидкость, или увеличивать их, чтобы лучше очистить их. Более крупную открытую рану часто легче промыть, и, в зависимости от местоположения, степени загрязнения и того, какие глубокие ткани обнажаются, рану можно закрыть швами или оставить открытой.Другие способы лечения ран могут включать тампонирование раны марлей. Если рану оставить открытой, иногда ее можно закрыть позже или оставить рану зажить самостоятельно. Это называется исцелением вторичным намерением. Во время лечения также часто используются антибиотики. Иногда используются таблетки, а иногда необходимы внутривенные антибиотики при более тяжелых инфекциях, поражающих кости или суставы.
Чтобы избавиться от инфекции, необходимо тщательное промывание, замачивание и часто хирургическое дренирование укушенной раны. Чем меньше колотая рана (укус кошки), тем выше риск заражения, так как очистить можно только поверхность кожи. Маленькие раны часто нужно сжимать, чтобы из них вышла жидкость, или увеличивать их, чтобы лучше очистить их. Более крупную открытую рану часто легче промыть, и, в зависимости от местоположения, степени загрязнения и того, какие глубокие ткани обнажаются, рану можно закрыть швами или оставить открытой.Другие способы лечения ран могут включать тампонирование раны марлей. Если рану оставить открытой, иногда ее можно закрыть позже или оставить рану зажить самостоятельно. Это называется исцелением вторичным намерением. Во время лечения также часто используются антибиотики. Иногда используются таблетки, а иногда необходимы внутривенные антибиотики при более тяжелых инфекциях, поражающих кости или суставы.
Когда кто-то бьет другого человека кулаком в рот, может произойти «боевой укус». Это когда зуб другого человека проникает сквозь кожу перфоратора над суставом.«Боритесь с укусами» руки и может вызвать определенные проблемы, когда бактерии или инородный материал (например, зубы) могут попасть в суставы пальцев. Эти суставные травмы часто требуют срочного хирургического вмешательства, чтобы увеличить рану, чтобы эффективно промыть ее и определить, проник ли зуб в сустав. После травмы хрящ не может зажить. Немедленное лечение и начало приема антибиотиков часто защищают хрящ, даже если инфекция еще не присутствует. Это называется профилактическим лечением.Это означает, что операция проводится, чтобы попытаться предотвратить развитие инфекции или ее серьезное развитие, если она легкая. Таким образом, важно, как быстро вы обратитесь за лечением. Если вы подождете несколько дней после травмы, чтобы обратиться к врачу, инфекция часто установится и будет тяжелой, по сравнению с обращением за медицинской помощью в течение первых нескольких часов.
Это когда зуб другого человека проникает сквозь кожу перфоратора над суставом.«Боритесь с укусами» руки и может вызвать определенные проблемы, когда бактерии или инородный материал (например, зубы) могут попасть в суставы пальцев. Эти суставные травмы часто требуют срочного хирургического вмешательства, чтобы увеличить рану, чтобы эффективно промыть ее и определить, проник ли зуб в сустав. После травмы хрящ не может зажить. Немедленное лечение и начало приема антибиотиков часто защищают хрящ, даже если инфекция еще не присутствует. Это называется профилактическим лечением.Это означает, что операция проводится, чтобы попытаться предотвратить развитие инфекции или ее серьезное развитие, если она легкая. Таким образом, важно, как быстро вы обратитесь за лечением. Если вы подождете несколько дней после травмы, чтобы обратиться к врачу, инфекция часто установится и будет тяжелой, по сравнению с обращением за медицинской помощью в течение первых нескольких часов.
Бешенство также следует учитывать после ран от укусов животных. Лечение и оценка должны быть начаты как можно скорее. Часто требуется введение антирабического иммуноглобулина как в область раны, так и в удаленную мышцу.Необходимо несколько инъекционных процедур. Это особенно важно при укусах диких животных или собак с неизвестным прививочным статусом.
Лечение и оценка должны быть начаты как можно скорее. Часто требуется введение антирабического иммуноглобулина как в область раны, так и в удаленную мышцу.Необходимо несколько инъекционных процедур. Это особенно важно при укусах диких животных или собак с неизвестным прививочным статусом.
Целлюлит
Целлюлит — это кожная инфекция, которая может вызывать покраснение, тепло и боль кожи. У пациентов с целлюлитом может быть жар, озноб или тошнота. Целлюлит обычно возникает вокруг трещины или пореза на коже. Инфекция может быстро распространяться по конечности или в кровоток, поэтому важно незамедлительно начать лечение.Лечение этого типа инфекции включает антибиотики и возможное хирургическое дренирование, если есть абсцесс под кожей. Поскольку кожа хорошо видна, многие инфекции приводят к покраснению кожи. Вашему врачу важно определить, ограничивается ли инфекция кожей (целлюлит) или существует более глубокая инфекция, при которой кожа является «верхушкой айсберга». Глубокие инфекции включают фасциит, теносиновит, миозит, остеомиелит (костный), септический сустав или абсцесс.
Глубокие инфекции включают фасциит, теносиновит, миозит, остеомиелит (костный), септический сустав или абсцесс.
Инфекции глубокого космоса
Рука разделена на множество отдельных «отсеков» или «глубоких пространств».Один или несколько из них могут заразиться даже из небольшой колотой раны. Абсцесс может образоваться в мышечной области у основания большого пальца (тенарное пространство), ладони (глубокое ладонное пространство) или в промежутках между пальцами. Эти инфекции могут распространяться на другие области, даже на запястье и предплечье. Срочная оценка будет включать осмотр врача, а иногда и визуализацию и тесты для определения места заражения. Лечение будет включать комбинацию антибиотиков, хирургического дренажа и ухода за раной.
Преступник
Болезненная пульсирующая инфекция пульпы кончика пальца называется «преступником» (см. Рис. 1). Это замкнутое пространство разделено на множество небольших отделений, каждое из которых заполнено инфекцией и гноем. Преступник может возникнуть после работы в саду, стрижки ногтей или других действий, связанных с использованием острых предметов возле кончика пальца. Диабетики часто подвергаются высокому риску из-за того, что для проверки уровня сахара в крови у них несколько пальцев. Некоторых уголовников можно вылечить с помощью ванн и пероральных антибиотиков, но других может потребоваться дренирование.Если не лечить на ранней стадии, может произойти разрушение мягких тканей и даже костей, что приведет к таким осложнениям, как плохое заживление ран, скованность и боль.
Преступник может возникнуть после работы в саду, стрижки ногтей или других действий, связанных с использованием острых предметов возле кончика пальца. Диабетики часто подвергаются высокому риску из-за того, что для проверки уровня сахара в крови у них несколько пальцев. Некоторых уголовников можно вылечить с помощью ванн и пероральных антибиотиков, но других может потребоваться дренирование.Если не лечить на ранней стадии, может произойти разрушение мягких тканей и даже костей, что приведет к таким осложнениям, как плохое заживление ран, скованность и боль.
Паронихия
Паронихия — это инфекция специальной кожи ногтевого валика, которая представляет собой область вокруг ногтя (см. Рисунок 2). Паронихия может возникать в разное время и вызывать инфекцию. При острой паронихии из-за бактерий кожа вокруг ногтя становится красной, опухшей и болезненной. Если инфекцию вылечить на достаточно ранней стадии, смачивание и пероральные антибиотики могут вылечить инфекцию. Если под кожей образовался гной, необходимо хирургическое дренирование для отвода гноя. Иногда требуется удаление всего ногтя или его части. Хроническая паронихия может быть вызвана грибком, и это обычно происходит у людей, чьи руки часто мокрые (например, в посудомоечной машине) или чья иммунная система не работает. Область кутикулы становится слегка красной и опухшей, без дренажа и с легкой болезненностью. Это можно лечить специальными препаратами и стараться сохранить кожу сухой. Постоянное воздействие влаги может способствовать развитию грибковой инфекции.Можно использовать лекарства местного действия, такие как горечавка синяя. Иногда требуется хирургическое вмешательство для удаления инфицированной ткани.
Если под кожей образовался гной, необходимо хирургическое дренирование для отвода гноя. Иногда требуется удаление всего ногтя или его части. Хроническая паронихия может быть вызвана грибком, и это обычно происходит у людей, чьи руки часто мокрые (например, в посудомоечной машине) или чья иммунная система не работает. Область кутикулы становится слегка красной и опухшей, без дренажа и с легкой болезненностью. Это можно лечить специальными препаратами и стараться сохранить кожу сухой. Постоянное воздействие влаги может способствовать развитию грибковой инфекции.Можно использовать лекарства местного действия, такие как горечавка синяя. Иногда требуется хирургическое вмешательство для удаления инфицированной ткани.
Герпетический бугорок
Герпетический бугорок — это вирусная инфекция руки, обычно на пальцах, вызванная вирусом герпеса. Это чаще наблюдается у медицинских работников, чьи руки подвергаются воздействию слюны пациентов, переносящих герпес. Состояние, характеризующееся небольшими опухшими, болезненными, окрашенными кровью волдырями, обычно проходит в течение нескольких недель без многих долгосрочных последствий. Иногда лечение включает использование противовирусных препаратов.
Иногда лечение включает использование противовирусных препаратов.
MRSA
MRSA, или устойчивый к метициллину золотистый стафилококк, представляет собой тип бактерий, устойчивых к определенным антибиотикам. В прошлом MRSA наблюдались у пациентов в больницах и встречались реже. Со временем этот тип инфекции стал более распространенным в больницах и в обществе. Кожные инфекции обычно выглядят как нарывы или скопления гноя. Лечение антибиотиками и необходимость хирургического вмешательства обычно зависят от локализации и тяжести этой инфекции.Важно немедленно лечить кожный MRSA, чтобы предотвратить более серьезные инфекции и распространение среди других. Если эта бактерия обнаружена, важно избегать контакта с другими людьми. Медицинские работники должны носить халат и перчатки, чтобы предотвратить передачу инфекции себе или другим людям.
Некротический фасциит, или «питающиеся плотью бактерии»
Некротический фасциит — очень редкая, но тяжелая инфекция.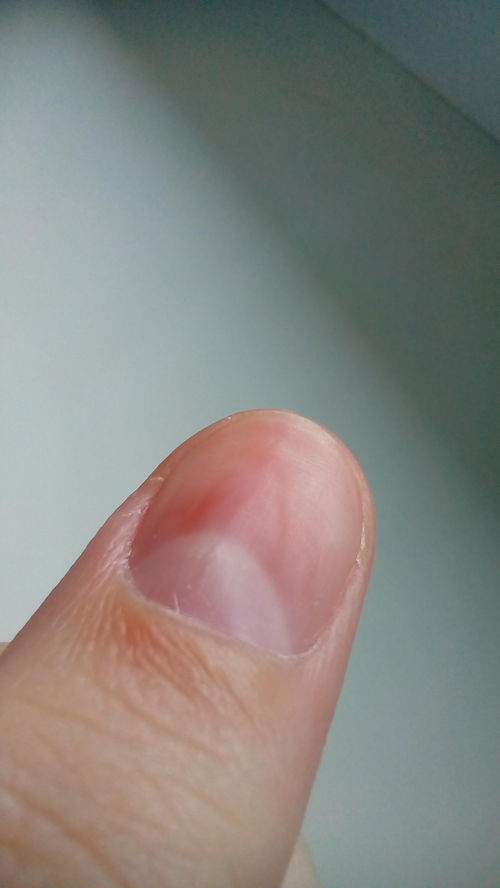 Фасция — это глубокая соединительная ткань, которая покрывает мышцы и находится ниже жирового слоя.Поскольку это глубокая инфекция ниже уровня кожи, она может быстро распространяться без особого покраснения кожи до очень позднего времени. Это часто приводит к сильной боли и отеку, непропорциональному внешнему виду кожи. Могут быть волдыри на коже. Больные часто тяжело болеют. Streptococcus pyogenes или другие «плотоядные бактерии» попадают в организм через порез. Эти бактерии производят токсины, которые разрушают кожу, мышцы и другие мягкие ткани и приводят к низкому кровяному давлению, учащенному сердцебиению и проблемам с кровотечением, печенью и почками.Некротический фасциит — это настоящая чрезвычайная ситуация, она может быть опасной для жизни и очень сильной. Часто сразу же назначают несколько внутривенных антибиотиков. Обычно требуется срочная операция по удалению мертвых тканей и фасций, чтобы остановить распространение инфекции, подобно вырубке живых деревьев перед распространяющимся огнем, чтобы остановить распространение огня.
Фасция — это глубокая соединительная ткань, которая покрывает мышцы и находится ниже жирового слоя.Поскольку это глубокая инфекция ниже уровня кожи, она может быстро распространяться без особого покраснения кожи до очень позднего времени. Это часто приводит к сильной боли и отеку, непропорциональному внешнему виду кожи. Могут быть волдыри на коже. Больные часто тяжело болеют. Streptococcus pyogenes или другие «плотоядные бактерии» попадают в организм через порез. Эти бактерии производят токсины, которые разрушают кожу, мышцы и другие мягкие ткани и приводят к низкому кровяному давлению, учащенному сердцебиению и проблемам с кровотечением, печенью и почками.Некротический фасциит — это настоящая чрезвычайная ситуация, она может быть опасной для жизни и очень сильной. Часто сразу же назначают несколько внутривенных антибиотиков. Обычно требуется срочная операция по удалению мертвых тканей и фасций, чтобы остановить распространение инфекции, подобно вырубке живых деревьев перед распространяющимся огнем, чтобы остановить распространение огня. Эти инфекции имеют высокий шанс ампутации и смерти. Хотя они редки, для достижения наилучшего результата очень важно быстро распознать. Определенные факторы могут увеличить вероятность развития этой инфекции, в том числе диабет, злоупотребление наркотиками внутривенно или у пациентов со слабой иммунной системой.
Эти инфекции имеют высокий шанс ампутации и смерти. Хотя они редки, для достижения наилучшего результата очень важно быстро распознать. Определенные факторы могут увеличить вероятность развития этой инфекции, в том числе диабет, злоупотребление наркотиками внутривенно или у пациентов со слабой иммунной системой.
Микобактериальные инфекции
Менее распространенные инфекции могут быть вызваны микобактериями, особой категорией инфекционных организмов. Эти организмы очень медленно растут, и их трудно идентифицировать в лаборатории. Один из этих типов, инфекция Mycobacterium marinum, может развиться после колотой раны от иглы рыб или заражения простой раны зараженной водой (природной или аквариумной). Эти атипичные инфекции развиваются постепенно и могут сопровождаться отеком и ригидностью без сильной боли или покраснения.Может потребоваться хирургическое удаление инфицированной ткани, которое поможет определить, какое лекарство поможет вылечить инфекцию. Определение происхождения в лабораторной культуре может занять 6 недель. Часто лечение длится несколько месяцев. Пациенты, чья иммунная система не работает должным образом (например, те, кто проходит химиотерапию или инфицированы ВИЧ), более восприимчивы к атипичным микобактериальным инфекциям.
Септический артрит / остеомиелит
Рана в суставе или рядом с ним может вызвать септический артрит, который представляет собой серьезную инфекцию внутри сустава.Раны различного типа и размера, в том числе колотые, могут вызвать этот вид инфекции. Этот тип и место заражения могут быстро вызвать проблему. Поэтому необходимо срочное хирургическое дренирование и антибиотики. Если это лечение будет отложено, может произойти инфицирование кости (остеомиелит) или быстрое разрушение хряща. Септический артрит с остеомиелитом или без него может потребовать одной или нескольких операций и длительного лечения антибиотиками. Поскольку хрящ не может зажить, как только он поврежден бактериями, а белые кровяные тельца выделяют токсичное химическое вещество для борьбы с инфекцией, он может оставить у человека болезненный, опухший и жесткий сустав даже после того, как инфекция будет излечена.Если это происходит у молодого активного человека, вариантов лечения может быть несколько. Некоторые маленькие, хронически болезненные суставы могут быть сращены хирургическим путем для облегчения боли.
Инфекция оболочки сухожилия («Инфекционный теносиновит сгибателей»)
Сухожилия, сгибающие пальцы, проходят от запястья через ладонь к кончикам пальцев. У основания пальца сухожилия сгибателя входят в систему шкивов или влагалище. Если на пальце появляется небольшой порез или колотая рана, особенно возле сустава со стороны ладони, канал, через который проходит сухожилие сгибателя, может инфицироваться.Рекомендуется немедленное лечение, так как эта инфекция может вызвать сильную жесткость или даже разрушить и повредить сухожилие. Сухожилие может разорваться или срастаться с костью или влагалищем, ограничивая или исключая его движение. Палец с инфекцией влагалища сухожилия опух, красный и болезненный на ладонной стороне пальца, палец часто слегка сгибается, чтобы уменьшить давление и боль, и его очень болезненно выпрямлять (см. Рисунок 3). Эта инфекция обычно требует госпитализации пациента для внутривенного введения антибиотиков, а хирургический дренаж часто является частью лечения.
Боль в пальцах | Advocare Main Line Pediatrics
Это ваш симптом?
Причины
Есть много возможных причин боли в пальцах. Некоторые частые второстепенные причины:
- Ушиб локтевого нерва (выбитая «забавная кость»)
- Синдром запястного канала (боль от давления на срединный нерв)
- Синдром кубитального канала (боль от давления на локтевой нерв)
- Мышца напряжение и растяжение суставов
- Чрезмерное использование
- Паронихия (инфекция ногтей)
- Феномен Рейно (также известный как болезнь Рейно)
- Тендинит
Часто боль в пальцах и руках может быть вызвана артритом.Артрит означает воспаление суставов («артр») («итис»). Наиболее распространенные формы артрита:
- Подагра: Этот тип артрита случается у некоторых людей из-за скопления кристаллов мочевой кислоты в суставах. Боль при подагре или подагрическом артрите возникает быстро. Человек заметит быстрое начало сильной боли, покраснения и припухлости в одном суставе.
- Остеоартрит: Это также называется артритом «изнашивания». Это наиболее распространенный тип артрита.С возрастом хрящ в суставах изнашивается. Этот тип артрита часто одинаково поражает обе стороны тела. Суставы болят и скованы. Остеоартрит чаще наблюдается после 50 лет. Почти каждый получит определенную степень износа артрита по мере взросления.
- Ревматоидный артрит : это редкий тип артрита. Обычно поражаются обе стороны тела. Помимо боли, может наблюдаться покраснение, отек, скованность и тепло в суставах. Для диагностики этого типа артрита необходимы специальные анализы крови.
Когда вам следует немедленно обратиться за медицинской помощью?
Вот некоторые признаки того, что боль в пальцах может быть серьезной. Вам следует немедленно обратиться за медицинской помощью, если:
- Признаки инфекции (например, распространяющееся покраснение, красная полоса, тепло)
- Отек суставов с лихорадкой
Шкала боли
- Нет: Нет боли. Оценка боли составляет 0 по шкале от 0 до 10.
- Легкая: Боль не мешает вам работать, учиться или заниматься другими обычными делами. Оценка боли составляет 1-3 по шкале от 0 до 10.
- Умеренная: Боль мешает вам работать или ходить в школу. Он пробуждает вас ото сна. Оценка боли 4-7 по шкале от 0 до 10.
- Сильная: Боль очень сильная. Это может быть хуже любой боли, которая у вас была раньше. Это мешает вам заниматься нормальной деятельностью. Оценка боли составляет 8–10 по шкале от 0 до 10.
Когда вызывать боль в пальцах
Позвоните врачу или обратитесь за медицинской помощью
|
Обратиться к врачу в течение 24 часов
Обратиться к врачу в рабочее время
|
Уход за собой дома
|
Рекомендации по уходу
Легкая боль в пальцах
- Что следует знать:
- Боль в пальцах может быть вызвана многими причинами.Чрезмерное употребление может вызвать боль. Ушибленная странная кость может вызвать кратковременную боль в руках и пальцах. Инфекция ногтя или вросший ноготь могут вызвать боль. Боль также может быть вызвана артритом, синдромом запястного канала и тендинитом.
- Лучший способ избавиться от боли в пальцах будет зависеть от точной причины.
- Вот несколько советов по уходу, которые могут помочь.
- Холод или тепло:
- Пакет с холодом: При боли или отеке используйте холодный компресс или лед, завернутый во влажную ткань.Нанесите на больное место на 20 минут. Повторите 4 раза в первый день, затем по мере необходимости.
- Heat Pack: Если боль длится более 2 дней, приложите тепло к больному месту. Используйте грелку, грелку или теплую влажную мочалку. Делайте это в течение 10 минут, затем по мере необходимости. При сильной скованности лучше примите горячую ванну или горячий душ. Подержите больное место под теплой водой. Осторожно: избегайте ожогов. Убедитесь, что он теплый, а не горячий. Никогда не спите на грелке или с ней.
- Чего ожидать:
- Боль от чрезмерного использования должна начать уменьшаться через пару дней.Боль должна исчезнуть в течение одной недели.
- Боль от инфекции ногтя должна исчезнуть через пару дней лечения теплой водой.
- Боль от ушибленной забавной кости должна пройти через несколько минут.
- Боль из-за синдрома запястного канала может длиться от нескольких дней до недель. Все станет лучше быстрее, если вы будете избегать действий, которые его вызвали.
- Боль и скованность от артрита могут быть хроническими. То есть это может длиться недели, месяцы или годы.Иногда боль может усилиться, а через пару дней исчезнуть.
- Чего ожидать в других случаях будет зависеть от причины боли.
- Позвоните своему врачу, если:
- Сильная боль
- Боль мешает вам заниматься нормальной деятельностью (например, в школе, на работе)
- Боль длится более 7 дней
- Появляются признаки инфекции (например, распространяющееся покраснение , красная полоса, тепло)
- Вы думаете, что вам нужно быть на виду
- Вам становится хуже
Чрезмерное использование рук и пальцев
- Что вы должны знать — Чрезмерное использование:
- Боль в руках и пальцах часто возникают после чрезмерного использования руки.Такие действия могут включать мытье машины или мытье пола. Это также могут быть другие типы повторяющихся сильных движений (например, спорт и работа). Эта проблема возникает, когда ваше тело не привыкло к такой активности.
- Основные симптомы — болезненность и болезненность кисти и пальцев. Боль усиливается при определенных движениях.
- Вот несколько советов по уходу, которые могут помочь.
- Примените холодный компресс:
- Приложите холодный компресс или пакет со льдом (завернутый во влажное полотенце) на 20 минут.Повторяйте это через 1 час, а затем каждые 4 часа, пока не спите.
- Делайте это в течение первых 48 часов после травмы.
- Это поможет уменьшить боль и отек.
- Прикладывайте тепло к области:
- Через 48 часов после травмы прикладывайте теплую мочалку или грелку на 10 минут три раза в день.
- Это поможет увеличить кровоток и улучшить заживление.
- Осторожно: избегать ожогов. Убедитесь, что он теплый, а не горячий.Никогда не спите на грелке или с ней.
- Отдых против движения:
- Продолжайте обычные дела настолько, насколько позволяет ваша боль.
- Избегайте подъема тяжестей и активных занятий спортом в течение 1-2 недель или до тех пор, пока боль и отек не исчезнут.
- Чего ожидать:
- Незначительное чрезмерное использование должно стать лучше через пару дней.
- Боль должна исчезнуть в течение одной недели.
- Позвоните своему врачу, если:
- Сильная боль
- Боль мешает вам заниматься нормальной деятельностью (например, в школе, на работе)
- Боль длится более 7 дней
- Вы думаете, что вам нужно быть осмотренным
- Вам становится хуже
Смешная кость с синяком
- Что следует знать — Смешная кость с синяком :
- Вы можете лечить «смешную кость с синяком» дома.
- Удар по задней поверхности локтя может вызвать онемение, покалывание и жгучую боль в локте. Боль проникает в руку, обычно в средний, безымянный и мизинец.
- Твоя «забавная кость» на самом деле нерв (локтевой нерв), который обвивает тыльную сторону твоего локтя.
- Чего ожидать:
- Симптомы от «ушиба твоей забавной кости» обычно длятся всего несколько минут.
- Если симптомы продолжаются более 30 минут, вам следует позвонить своему врачу.
- Если это происходит часто, вам следует позвонить своему врачу.
- Позвоните своему врачу, если:
- У вас есть еще вопросы
- Вы думаете, что вам нужно показать
- Вам становится хуже
Зараженный ноготь и вросший ноготь
- Что делать Знай — инфицированный ноготь:
- Медицинский термин для инфекции ногтей — паронихия. Это может произойти из-за вросшего ногтя, заусеницы или из-за слишком короткой стрижки ногтей.Часто нет веских причин, чтобы объяснить, почему это происходит.
- Основные симптомы — покраснение и болезненность кожной складки (кутикулы) вокруг ногтя.
- Обычно вы можете лечить это дома водными растворами и мазью с антибиотиками. Если под кожей образуется гнойный карман, возможно, вам придется обратиться к врачу для его дренирования.
- Вот несколько советов по уходу, которые могут помочь.
- Лечение инфекции ногтей — замочите палец в теплой воде:
- Замочите палец в теплой воде на 15 минут три раза в день.
- Полностью высушите палец.
- Лечение инфекции ногтей — мазь с антибиотиком:
- Нанесите на красный участок мазь с антибиотиком, отпускаемую без рецепта.
- Делайте это 3 раза в день.
- Лечение вросшего ногтя:
- Вросший ноготь может вызвать боль в месте разреза кожи. Чтобы вылечить это, нужно приподнять острый уголок ногтя. Это не даст ему порезаться на коже.Вот два способа сделать это.
- Метод 1: Поместите небольшое количество Cotton из ватного тампона под угол ногтя, где он вонзается в ваш палец.
- Метод 2: Или вместо этого можно использовать зубную нить . Возьмите короткую полоску зубной нити или леску и попробуйте протащить ее под углом ногтя. Поднимите ноготь вверх. Обрежьте концы зубной нити так, чтобы с каждой стороны оставалось примерно полдюйма (1 см).
- Делайте это каждый день, пока не почувствуете себя лучше.
-
Чего ожидать: Покраснение и боль должны исчезнуть через 2–3 дня.
- Позвоните своему врачу, если:
- Покраснение распространяется по пальцу
- Под кожей образуется гнойный карман
- Вы не поправляетесь в течение 3 дней
- Вам кажется, что вас нужно осмотреть
- Вам становится хуже
Безрецептурные обезболивающие
- Обезболивающие:
- Если вы испытываете боль, вы можете принимать один из следующих лекарств: парацетамол (тайленол), ибупрофен (адвил, мотрин) , или напроксен (алеве).
- Это безрецептурные обезболивающие. Вы можете купить их в аптеке.
- Используйте наименьшее количество препарата, облегчающего боль.
- Ацетаминофен безопаснее ибупрофена или напроксена для людей старше 65 лет.
- Прочтите инструкции и предупреждения на вкладышах для всех принимаемых вами лекарств.
- Позвоните своему врачу, если:
- У вас есть другие вопросы
- Вы думаете, что вам нужно осмотр
- Вам становится хуже
И помните, обратитесь к врачу, если у вас возникнет какая-либо из ‘ Позвоните своему врачу.
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
| Последняя редакция: | 30.05.2021 1:00:29 |
| Последнее обновление: | 11.03.2021 1:00:31 |
| Авторское право 2021 Amazon.com, Inc. или ее аффилированные лица. |
|
Hand Infections — American Family Physician
Обратите внимание: Эта информация была актуальной на момент публикации.Но медицинская информация постоянно меняется, и некоторая информация, приведенная здесь, может быть устаревшей. Для получения регулярно обновляемой информации по различным вопросам здоровья посетите familydoctor.org, веб-сайт AAFP по обучению пациентов.
Информация от вашего семейного врача
Что вызывает инфекции рук?
Инфекции рук возникают при травме кожи руки, пальцев, кутикулы или ногтевых складок. Общие причины включают маникюр, вросшие ногти, укусы или колотые раны.Инфекция может появиться в складке ногтя, на кончике пальца или в любом месте руки. Симптомы инфекции включают боль, покраснение и отек. Иногда вирусы вызывают инфекции рук. У людей с этими типами инфекций обычно появляются волдыри, легкое жжение или зуд.
Могу ли я лечить инфекцию рук самостоятельно?
Большинство легких кожных инфекций хорошо поддаются лечению в домашних условиях. Это включает в себя полоскание теплой водой, поднятие руки над сердцем и отдых руки со слегка согнутыми пальцами.Обязательно промойте все открытые раны водой с мылом. На раны, имеющие дренаж, следует наложить повязку. Никогда не выдавливайте и не снимайте кожу с волдыря.
Когда мне следует обратиться к врачу?
Обратитесь к врачу, если после выполнения описанных выше действий инфекция ухудшится или не улучшится. Вам могут потребоваться антибиотики или процедура, чтобы вывести гной из раны.
Эти виды инфекций рук должны немедленно лечиться вашим доктором:
-
Любая инфекция подушечки пальца
-
Укушенные раны, включая травмы, вызванные соприкосновением сжатых кулаков со ртом другого человека
-
Инфекции, вызванные попаданием предмета в глубокие ткани руки
Эти типы инфекций могут вызывать долгосрочные проблемы, если их не лечить быстро.Немедленно обратитесь к врачу, если у вас возникли проблемы с перемещением пальцев, если весь ваш палец опух или если прикосновение к нему вызывает сильную боль.
Как руки могут показать признаки основного заболевания?
Вы не поверите, но внешний вид ваших рук может выявить множество скрытых проблем, от плохого кровообращения до заболеваний печени. Если вам интересно, почему ваши руки красные и горячие, с пятнами, покалыванием или неровностями, читайте дальше, чтобы узнать о некоторых из наиболее распространенных проблем со здоровьем, влияющих на руки.
Они часто являются первой частью нашего тела, которая проявляет признаки старения, но небольшие изменения в наших руках, такие как покраснение ладоней или сухость кожи, могут подсказать гораздо больше. «Они могут быть полезным индикатором незаметных или, возможно, более серьезных медицинских изменений, происходящих где-то еще», — объясняет врач-терапевт Венди Деннинг из лондонской клиники Health Doctors.
Информативно, всесторонне и в курсе: получайте последние новости и информацию о здоровье в Saga Magazine. Узнать больше
Холодные руки
Что могут означать холодные руки
Хотя обычно это признак плохого кровообращения, холодные руки также могут быть признаком низкого кровяного давления, недостаточной активности щитовидной железы или болезни Рейно.Болезнь Рейно влияет на то, насколько хорошо работает ваше кровообращение. Симптомы могут включать побеление или посинение кончиков пальцев, боль и онемение.
«Они также могут указывать на стресс, поскольку сердце перекачивает кровь в другие части тела, где потребность в них больше», — говорит д-р Деннинг.
Узнайте о различных преимуществах для здоровья и красоты, доступных клиентам Saga, в том числе о скидках на очки, членстве в тренажерном зале и многом другом.
Что делать с холодными руками
Низкое кровяное давление (менее 90/60 мм рт. Ст.), Хотя обычно и желательно, может быть связано с такими проблемами, как нерегулярное сердцебиение, поэтому обратитесь к терапевту, если ваши холодные руки не проходят.
Если ваша щитовидная железа не функционирует должным образом — что часто случается с возрастом, — вы также можете испытывать усталость, прибавку в весе, депрессию и даже проблемы с сердцем. Врачи обычно назначают лекарство под названием левотироксин, чтобы противодействовать этому, но жизненно важно придерживаться здоровой диеты, включая селен, микроэлемент, который содержится в бразильских орехах, семенах, чечевице и моллюсках, и его также можно принимать в форме добавок.
Красные ладони
Что могут означать красные ладони
«Это классический признак поражения печени, особенно у людей старше 50», — поясняет д-р Деннинг.Покраснение обычно поражает внешний край ладоней полосой от запястья до мизинца. Точная причина неизвестна, но считается, что это связано с расширением кровеносных сосудов в результате изменений гормонального баланса. Красные ладони также могут быть признаком сверхактивной щитовидной железы или ревматоидного артрита.
10 способов предотвратить проблемы с печенью
Что делать с красными пальмами
Медицинская помощь необходима, если виной всему заболевание печени, и жизненно важно отказаться от алкоголя, регулярно заниматься спортом и перейти на здоровую диету.Проблемы с печенью могут быть связаны с дефицитом цинка и других питательных веществ, поэтому посоветуйтесь с приемом пищевых добавок.
Ревматоидный артрит лечат стероидами, противовоспалительными средствами, модифицирующими заболевание противоревматическими препаратами (DMARD) для замедления повреждения суставов и, в тяжелых случаях, «биологическими» лекарствами, нацеленными на определенные части иммунной системы. Если у вас ревматоидный артрит, из-за воспаления слизистая оболочка суставов может стать горячей и болезненной при прикосновении.
Подробнее о лечении ревматоидного артрита
С Saga Health Insurance у вас есть неограниченный доступ по телефону к квалифицированному терапевту 24 часа в сутки, 365 дней в году.Узнайте больше о наших услугах GP.
Потные ладони
Что могут означать потные ладони
Это может быть признаком стресса или, опять же, сверхактивной щитовидной железы, которая вызывает нагревание тела. Но они также могут быть результатом чрезмерного употребления алкоголя или гипергидроза, или чрезмерного потоотделения, который, как правило, передается по наследству.
Что делать с потными ладонями
При гипергидрозе попробуйте сильнодействующие антиперспиранты, такие как Odaban Antiperspirant Spray, доступные по рецепту или без рецепта (около 10 фунтов стерлингов).Ионтофорез, при котором руки помещаются в поддон для воды, через который пропускается слабый электрический ток, работает у 70-80% пациентов (дополнительную информацию можно получить у своего терапевта). Ботокс или лекарства тоже могут быть эффективными.
Сухая кожа
Что может означать сухая кожа на руках
Очень сухая кожа на руках может быть признаком недостаточной активности щитовидной железы. Женская кожа также имеет тенденцию к высыханию из-за падения уровня эстрогена после менопаузы. Сухость также может быть признаком дефицита незаменимых жирных кислот или обезвоживания.
Что делать с сухой кожей рук
ЗГТ может устранить дефицит эстрогена. Обязательно пейте много воды, чтобы избежать обезвоживания. Если вам нужно больше незаменимых жирных кислот, включите в меню жирную рыбу, орехи и семена и подумайте о приеме добавок, таких как Holland & Barrett Skin Hair and Nails Formula (5,99 фунтов стерлингов, 60 капсул (цена может измениться)). Для борьбы с сухой кожей используйте защитный крем; Weleda Skin Food (12,50 фунтов стерлингов, 75 мл, ботинки (цена может измениться)).
Проблемы с кожей? Вот что значит
Дрожащие руки
Что могут означать дрожащие руки
Д-р Деннинг говорит: «Неврологическое расстройство, эссенциальный тремор (ЭТ), встречается у 4% взрослых [в возрасте от 40 лет].«Если он станет серьезным, это может помешать повседневной деятельности, например, поднятию чашки или питью из стакана.
Сверхактивная щитовидная железа ускоряет обмен веществ, вызывая беспокойство, учащенное сердцебиение, потоотделение, потерю веса и бессонницу, а также является еще одной потенциальной причиной дрожи. Тревога, стресс, крепкий кофе и слишком много алкоголя тоже виноваты. Дрожащие руки также могут быть признаком болезни Паркинсона.
Что делать при дрожании рук
Физиотерапия и вспомогательные средства, такие как более тяжелые очки и утяжелители запястий, могут помочь ET, наряду с лекарствами в тяжелых случаях.Сверхактивную щитовидную железу можно лечить с помощью лекарств, лучевой терапии, а иногда и хирургического вмешательства.
Физиотерапия и изменения в диете могут помочь облегчить некоторые симптомы болезни Паркинсона, но рано или поздно больным потребуются лекарства для повышения уровня гормона дофамина в головном мозге.
Могли бы вы получить пользу от физиотерапии?
Комки на пальцах
Какие шишки на пальцах могут означать
Твердые костные узелки вокруг суставов пальцев — частый признак остеоартрита.
«Они могут работать семьями, чаще встречаются у женщин и часто встречаются у рабочих и людей, которые часто используют свои руки, например, машинисток и вязальщиц», — говорит д-р Деннинг. Шишки безболезненны, но к тому времени, когда они возникают, остеоартрит обычно прогрессирует и вызывает боль и скованность, поэтому вы можете проконсультироваться о них со своим терапевтом.
Что делать с шишками на пальцах
Специальной терапии для этих узелков не существует, но упражнения и / или физиотерапия для поддержания болезненных жестких движений пальцев, здоровая диета (средиземноморская — хорошо) и похудание, если это необходимо, являются основой лечения остеоартрита.
Лекарства могут включать противовоспалительные препараты, а также гели и кремы для втирания в пальцы. Попробуйте также принимать добавки с омега-3, витамином Е, селеном и витамином D.
Что не так с твоими суставами?
Красные, белые и синие пальцы
Что могут означать красный, белый и синий пальцы или кончики пальцев?
Пальцы или кончики пальцев, которые становятся белыми, синими, а затем красными, в сопровождении булавок, игл и онемения, являются признаком болезни Рейно, при которой кровоток к пальцам ограничен.Точная причина неизвестна, но часто бывает семейной. Болезнь Рейно часто вызывает только неприятные ощущения, но может быть связана с серьезными аутоиммунными заболеваниями, такими как склеродермия, ревматоидный артрит или системная красная волчанка.
Что делать с красными, белыми или синими пальцами
Избегать холода, носить перчатки, использовать грелки для рук и снимать стресс — все это может облегчить болезнь Рейно. Полезными могут быть омега-3 жирные кислоты (также содержащиеся в жирной рыбе), масло примулы вечерней, витамин B3 и добавки магния.В тяжелых случаях врач может назначить препарат, усиливающий кровоток к конечностям. Склеродермия, ревматоидный артрит и системная красная волчанка могут поражать несколько органов и часто требуют специального лечения.
Шероховатые, зудящие руки
Что могут означать грубые, зудящие руки
Грубая, сухая, зудящая кожа, которая не заживает, независимо от того, сколько крема для рук вы нанесли, может быть признаком экземы. В тяжелых случаях кожа может стать красной, шелушащейся, покрытой волдырями и потрескаться. С возрастом кожа часто становится более сухой и склонной к экземе.И другие состояния, такие как диабет, проблемы с почками и / или щитовидной железой, чрезмерное мытье, раздражение от домашних или садовых товаров, центральное отопление, низкая влажность и дефицит железа могут усугубить его.
Что делать с грубыми, зудящими руками
Держите руки увлажненными, используйте защитный крем и / или надевайте перчатки при работе по дому и в саду. В легких случаях фармацевт может посоветовать подходящие увлажняющие средства и легкие стероиды (например, 1% гидрокортизон). В более тяжелых случаях врач может провести пластырь, чтобы проверить наличие конкретных аллергенов и прописать лекарства.Они могут включать в себя различные кремы и мази для местного применения, а также более сильные стероиды.
Подробнее о лечении экземы
Покалывание или онемение в руках
Что может означать покалывание или онемение в руках
Булавки и иглы, онемение, а иногда и потеря силы в руке могут быть признаком повторяющейся травмы от растяжения (RSI), вызванной работой на клавиатуре и другими повторяющимися задачами. Другие симптомы включают пульсацию, боль или нежность. Также могут быть затронуты руки, шея и плечи.
Что делать с покалыванием или онемением рук
Ваш врач может направить вас к физиотерапевту, который порекомендует вам упражнения, которые помогут вам восстановить силу и подвижность рук, а также порекомендует обезболивающее. Другие процедуры могут включать массаж, точечный массаж и иглоукалывание. Инъекции стероидов могут быть вариантом, если есть воспаление.
Доктор Марк Портер отвечает на вопрос читателя о покалывании пальцев
Коричневые марки
Что могут означать коричневые отметины
«Обычно известные как пигментные пятна или пятна на печени, это признак чрезмерной пигментации из-за чрезмерного воздействия вредных ультрафиолетовых лучей солнца», — говорит д-р Деннинг.
Подробнее о пигментных пятнах и других кожных заболеваниях
Горячие руки
Что могут означать горячие руки
Ваши руки могут быть горячими по разным причинам, например, воспаление, вызванное ревматоидным артритом (см. Выше). В некоторых случаях фибромиалгия также может вызывать ощущение жара и дискомфорта в руках. Одной известной, но редкой причиной горячих пятнистых рук, а также рук, ног, ступней и лица является эритромелалгия. Эритромелалгия может варьироваться от легкого покалывания до сильного жжения, а обострения обычно длятся от нескольких минут до нескольких дней.
Что делать с горячими руками
Если ваши горячие руки не исчезнут, вам следует поговорить со своим терапевтом, чтобы исключить какие-либо сопутствующие заболевания. Если ваши горячие руки вызваны эритромелалгией, доступны пероральные и местные лекарства.
Белые пятна / пятна на руках
Какие белые пятна или пятна могут означать
Существует несколько дерматологических проблем, которые могут вызвать появление белых пятен или пятен на руках. Например, белые пятна на руках могут быть вызваны экземой, солнечными пятнами или разноцветным лишаем — грибковой инфекцией, которая вызывает появление пятен на коже.Эти обесцвеченные области также могут быть белыми, красно-коричневыми или розовыми. Пятна будут зудеть, но безвредны.
Что делать с белыми пятнами на руках
Противогрибковые препараты в виде кремов, таблеток и шампуней можно использовать для лечения разноцветного лишая. Лечение может занять несколько недель, и есть вероятность, что оно вернется после лечения, особенно если вы посещаете жаркие и влажные страны.
Утолщение ладони
Что может означать утолщение ладоней
Утолщение ладоней — классический симптом контрактуры Дюпюитрена, когда на сухожилиях пальцев ладони возникает утолщение в виде шнура.Это чаще встречается на безымянном пальце или мизинце и может привести к тому, что палец загнется в ладонь. «Заболевание часто передается по наследству, но может быть вызвано чрезмерным употреблением алкоголя, диабетом, эпилепсией, циррозом или травмой руки», — объясняет доктор Деннинг.
От ваших рук до ног и повсюду между ними, наша специализированная медицинская страховка Saga предоставляет вам раннюю диагностику и быстрый доступ к частному медицинскому обслуживанию, а это означает, что совет и поддержка всегда рядом.
