Продольное и поперечное плоскостопие 2, 3 степени у детей и взрослых: виды, причины, лечение и профилактика
Первые ассоциации с диагнозом «плоскостопие» — это пустяковая патология, способ отказа от службы в армии. Но так ли это на самом деле?
Амортизирующие функции при ходьбе выполняют два свода костей стопы: продольный и поперечный. Благодаря образованию своеобразной арки из костей нагрузка равномерно распределяется при движениях. Когда размер «арки» становится меньше или она вовсе отсутствует, стопы при ходьбе соприкасаются с поверхностью. Результат процесса — серьезные повреждения, патологии костей, суставов.
Плоскостопие представляет собой нарушение опорно-двигательной системы, при котором страдает биомеханика, возникают болезненные ощущения при нагрузках. Виды плоскостопия:
- поперечное
- продольное
- продольно-поперечное
- вальгусное
- по степени развития — 1 степень, 2 и 3
Не сложно объяснить, что такое поперечное плоскостопие — это процесс уплощения поперечного свода стопы, которое в дальнейшем приводит к деформированию пальцев.
Ответ на вопрос о том, что такое продольное плоскостопие — это нарушение анатомии продольного свода стопы. При патологии наблюдается картина, когда фактически вся подошва прикасается к поверхности во время ходьбы. Поперечно-продольное — совокупность симптомов обоих вышеперечисленных видов.
Понять, что такое плоскостопие 1, 2 и 3 степени, можно, представив стадии развития заболевания. При первой степени симптомы почти не заметны, присутствует дискомфорт при длительных пеших прогулках. Усталость наступает быстрее при физических нагрузках, возможны отеки.
При второй степени боль в стопах возникает чаще, она становится очень выражена. Дискомфорт ощущается в области стопы и в коленях. Часто отмечается развитие «косолапости», изменения в походке.
При третьей степени стопа деформируется очень сильно, ходьба вызывает сложности. Болевой синдром отмечается даже при малых физических нагрузках. Нарушается функциональность опорно-двигательной системы, нередко ощущается боль в голове. Терапия более успешна, если начинать ее как можно раньше, не доводя патологию до третьей стадии развития.
Нарушается функциональность опорно-двигательной системы, нередко ощущается боль в голове. Терапия более успешна, если начинать ее как можно раньше, не доводя патологию до третьей стадии развития.
Ход операции, послеоперационный период, стоимость лечения
Костные фрагменты продольного свода стопы: Согнутое положение пяточной кости и снижение свода стопы в области таранно-ладьевидного сустава (сустав между таранной и ладъевидной костями) — это причины продольно-поперечного плоскостопия. Деформация заднего отдела стопы и таранной кости оказывает негативное воздействие на талокруральный сустав. © rob3000, Fotolia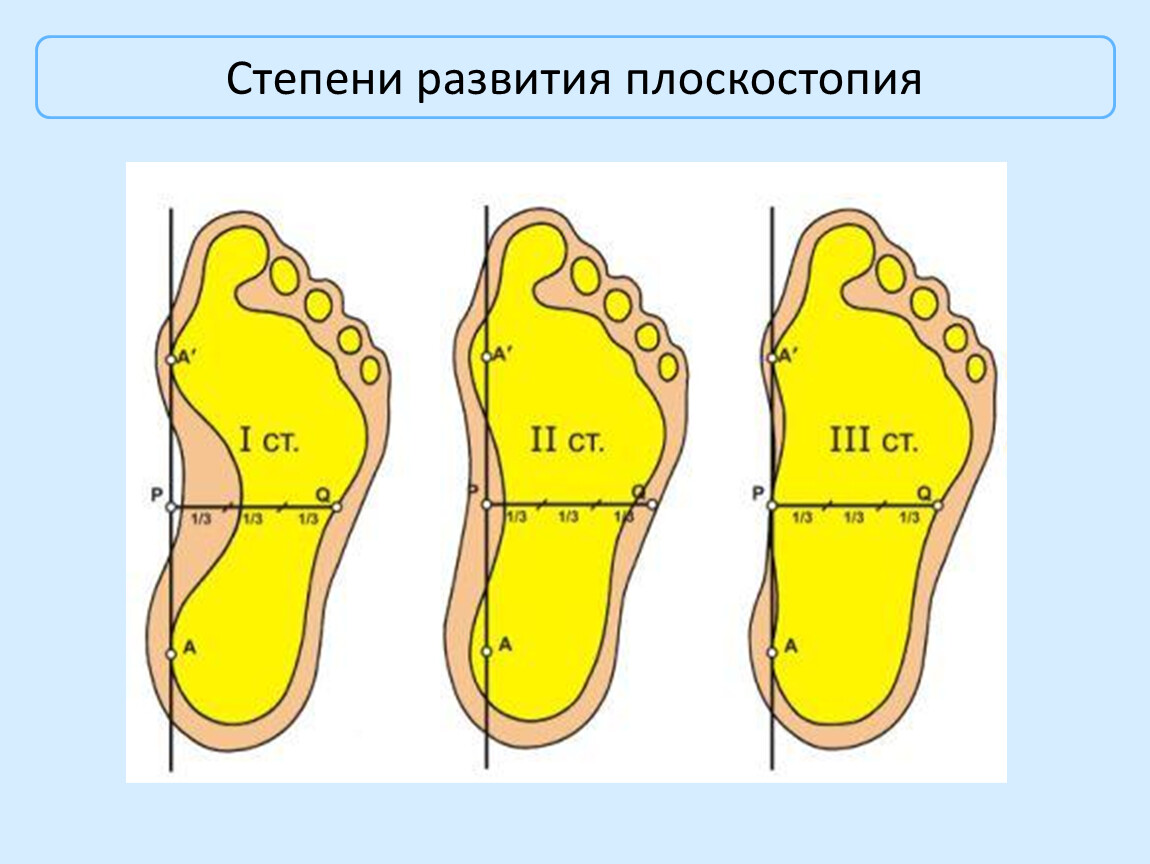
Продольно-поперечное плоскостопие: кому подходит хирургическое лечение?
Метод оперативного лечения продольно-поперечного плоскостопия зависит от стадии недуга. Показания для хирургического лечения должны быть сделаны довольно сдержанно, так как данная болезнь может лечиться консервативно. По причине динамичной ситуации в своде стопы хорошего результата можно достичь при помощи регулярных тренировок и специальных упражнений, направленных на развитие мышц.
Показания для хирургического лечения должны быть сделаны довольно сдержанно, так как данная болезнь может лечиться консервативно. По причине динамичной ситуации в своде стопы хорошего результата можно достичь при помощи регулярных тренировок и специальных упражнений, направленных на развитие мышц.
Хирургическое лечение продольно-поперечного плоскостопия рекомендуется лишь в том случае, если пациент испытывает сильную боль в течение более длительного периода времени, а также если данная патология оказывает негативное влияние на качество жизни больного. Хронические воспаления сухожилий либо разрывы сухожилия задней большеберцовой мышцы делают операцию неизбежной. Оперировать придётся и при спазмированных деформациях заднего отдела стопы, сопровождающихся артрозом голеностопных суставов.
Что происходит перед операцией?
Перед операцией врачи Геленк Клиники проводят комплексное клиническое обследование. Одним из главных диагностических признаков продольно-поперечного плоскостопия является отклонение переднего отдела стопы в сторону, вследствие измененного продольного свода стопы, в результате чего становятся видны почти все пальцы, если смотреть на стопу сзади.
Еще одним показателем комбинированного плоскостопия является тест под названием Single-Heel-Rise-Sign, дающий представление о состоянии задней большеберцовой мышцы. Для этого врач наблюдает за положением стопы, находясь сзади, пациент в это время стоит. Травмы большеберцовой мышцы вероятны при отклонении оси голеностопного сустава внутрь. МРТ (магнитно-резонансная томография) является дополнительным методом диагностики Tibialis-posterior. Для того, чтобы проанализировать степень нагрузки на стопу в положении «стоя» и во время ходьбы, рекомендуется подометрическое исследование.
Как проходит операция продольно-поперечного плоскостопия в Геленк Клинике ?
Хирургическое лечение продольно-поперечного плоскостопия при воспалении сухожилия задней большеберцовой мышцы
Метод проведения операции продольно-поперечного плоскостопия зависит от исходной причины заболевания. Вслучае легкого воспаления сухожилия задней большеберцовой мышцы удаляют лишь воспаленную соединительную ткань, находящуюся вокруг него (синовэктомия). При необходимости, сухожилие задней большеберцовой мышцы может быть укорочено и повторно зашито.
На прогрессирующей стадии разрушения сухожилия либо при его разрыве, врачи используют аутогенный трансплантат. Главным условием успеха трансплантации является здоровое состояние задней большеберцовой мышцы (Musculus tibialis).
Остеотомия пяточной кости
Если причной развития продольно-поперечного плолскостопия являются повреждения пяточной кости, хирурги Геленк Клиники в Германии проводят операцию по смещению (корригирующая остеотомия). Отклонение пяточной кости вовнутрь изменяет направление ахиллова сухожилия, что способствует полному выпрямлению стопы.
Отклонение пяточной кости вовнутрь изменяет направление ахиллова сухожилия, что способствует полному выпрямлению стопы.
Дугая методика коррекции продольно-поперечного плолскостопия — это имплантация в пяточную кость специального костного клина, который удерживает желаемую коррекцию в правильном положении. Данная вставка зачастую берется из гребеня подвздошной кости (методика Хинтермана или операция Эванса).
Артродез (создание неподвижности) таранной кости
Если продолжительные неправильные нагрузки стали причиной болезненного артроза голеностопных суставов у пожилилых пациентов, и если эта боль связана с деформацией сухожилий, восстановить исходную здоровую функцию суставов поможет зачастую только такая методика как артродез. В некоторых случаях рекомендуется тройной артродез. Во время такой операции проводится обездвиживание всех суставных сочленения таранной кости: назад/вниз к пяточной кости, вперед к ладьевидной кости, а также соединение между пяточной и кубовидной костью.
Кто проводит операцию продольно-поперечного плоскостопия?
Очень важным элементом для сотрудников ортопедического медицинского центра Геленк Клиник в Германии является тесная связь между врачами и пациентами. Это значит, что Ваш лечащий врач будет заботиться о Вас начиная со дня составления анамнеза до самой операции продольно-поперечного плоскостопия. Ваш специалист в области ортопедии будет оказывать Вам надлежащую помощь и в течение послеоперационного периода. Таким образом у Вас будет контактное лицо, которое разбирается в Вашей ситуации и сможет в любое время ответить на все Ваши вопросы. На территории Геленк Клиник (Gelenk-Klinik) в г. Гундельфинген в Германии работает Центр хирургии стопы и голрностопного сустава, который отличается своими высокими стандартами качества, а также долголетним опытом лечения продольно-поперечного плоскостопия. Экспертами в области хирургии стопы и голеностопного сустава являются Д-р Томас Шнайдер и д-р Мартин Ринио .
Какова вероятностъ успеха?
Только правильное определение источника заболевания делает хирургическое лечение продольно-поперечного плоскостопия успешным, а результат вмешательства продолжительным. Возможность выполнения прежних нагрузок зависит от методики операции: например, при костных репозициях Вам придеться довольно долго ждать пока Вы сможете использовать стопу в полном объеме. Именно поэтому, врачи Геленк Клиники хорошо взвешивают все «за» и «против» каждого хирургического метода. Операция сухожилия задней большеберцовой мышцы является многообещающей, если повреждение еще не вызвало артроз голеностопных суставов. Таким образом, если деформировання область стопы еще мягкая и ортопедические стельки не принесли желаемого результата, хирургия либо реконструкция сухожилия задней большеберцовой мышцы может снова стабилизировать продольный свод стопы.
Возможность выполнения прежних нагрузок зависит от методики операции: например, при костных репозициях Вам придеться довольно долго ждать пока Вы сможете использовать стопу в полном объеме. Именно поэтому, врачи Геленк Клиники хорошо взвешивают все «за» и «против» каждого хирургического метода. Операция сухожилия задней большеберцовой мышцы является многообещающей, если повреждение еще не вызвало артроз голеностопных суставов. Таким образом, если деформировання область стопы еще мягкая и ортопедические стельки не принесли желаемого результата, хирургия либо реконструкция сухожилия задней большеберцовой мышцы может снова стабилизировать продольный свод стопы.
Какой вид анестезии получает пациент во время хирургического лечения продольно-поперечного плоскостопия ?
Как правило операция продольно-поперечного плоскостопия проходит под общим наркозом. Иногда для того, чтобы избежать последствий полного наркоза, хирурги проводят вмешательство и под спинальной анестезией, являющейся разновидностью местной анестезии.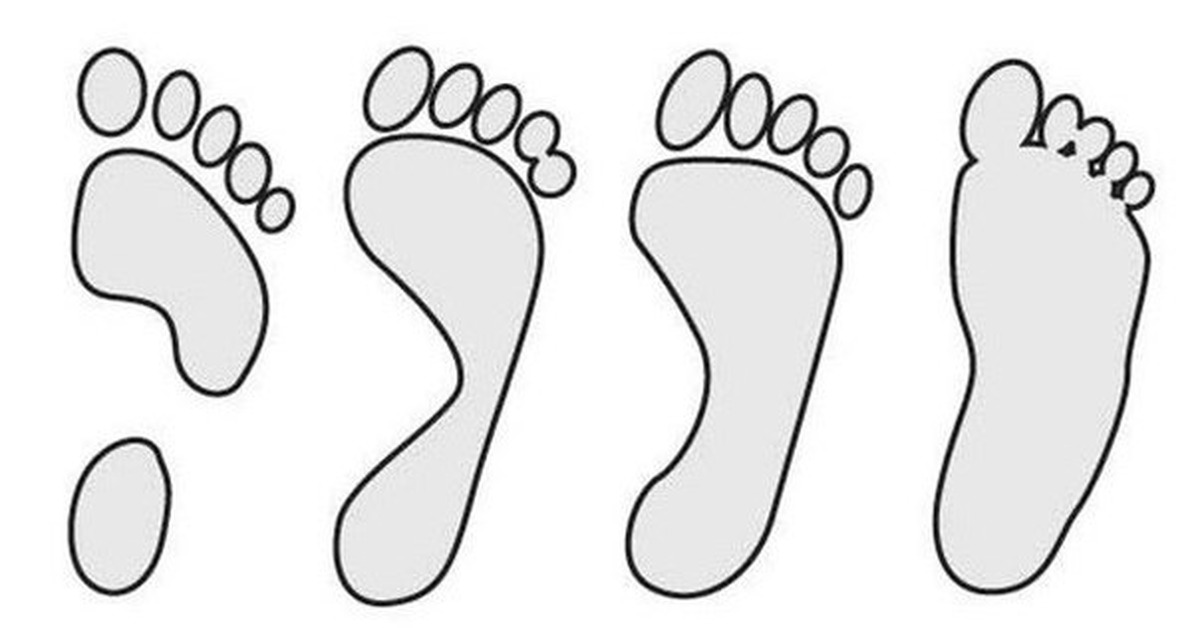 Во время данной процедуры анестетик вводят в позвоночный канал поясничного отдела позвоночника. Это позволяет пациенту находится при полном сознании. Хирурги ортопедической клиники Геленк Клиник в г. Фрайбург обладают долголетним опытом проведения хирургического лечения продольно-поперечного плоскостопия как под общим так и под местным наркозом. Какой вид анестезии является наиболее подходящим в Вашем отдельном случае определяют перед самой операцией, учитывая при этом все показатели.
Во время данной процедуры анестетик вводят в позвоночный канал поясничного отдела позвоночника. Это позволяет пациенту находится при полном сознании. Хирурги ортопедической клиники Геленк Клиник в г. Фрайбург обладают долголетним опытом проведения хирургического лечения продольно-поперечного плоскостопия как под общим так и под местным наркозом. Какой вид анестезии является наиболее подходящим в Вашем отдельном случае определяют перед самой операцией, учитывая при этом все показатели.
Послеоперационный уход, реабилитация и вспомогательные средства после операции продольно-поперечного плоскостопия
В первые дни после вмешательства на прооперированную стопу накладывается эластичная компрессионная повязка. Спустя несколько дней Вам выдают специальный ортопедический сапог, который позволяет осуществлят частичную нагрузку (до 20-ти кг.) на стопу. Кроме того, Вы получаете локтевые костыли, которые обеспечивают максимальный комфорт при передвижении. На протяжении данного периода неизбежной является профилактика тромбоза такими препаратами как гепарин или эноксапарин. Кроме того, до полного выздоровления мы рекомендуем носить компрессионные чулки.
Кроме того, до полного выздоровления мы рекомендуем носить компрессионные чулки.
На что нужно обратить внимание после операции?
Специальный ортопедический сапог уменьшает нагрузки на стопу в течение первых шести недель после хирургического вмешательства. © sunnychicka, FotoliaСразу после операции продольно-поперечного плоскостопия стопу необходимо держать в приподнятом положении, чтобы максмальо снять нагрузку. Специальный ортопедический сапог уменьшает нагрузки на стопу в течение первых шести недель после хирургического вмешательства. Во избежание инфекций врач выпишет Вам антибиотики. Через 4-8 недель необходимо пройти рентгеновское обследование. После заживления раны Вы сможете снова работать, однако в положение «сидя». Оказавать полную нагрузку на стопу можно будет через 6 недель. Если в силу профессиональной деятельности Вам приходится много ходить или стоять, постарайтесь вернуться на работу только через 8 недель. Лечебная гимнастика, а также упражнения, направленные на восстановление подвижности противодействуют потере мышечной массы и способствуют восстановлению физиологических параметров ходьбы.
- Стационарное лечение: 3 дня
- Пребывание в клинике: 10-14 дней
- Когда возможен обратный полет: спустя 12 дней
- Когда рекомендуется возвращение домой: через 2 недели
- Когда можно принять душ: через 12 дней
- Как долго нужно находиться на больничном: 6 недель (завит от сферы деятельности)
- Когда рекомендуют снимать швы: через 10 дней
- Когда разрешается снова сесть за руль: спустя 6 недель
- Легкая спортивная нагрузка возможна: через 3-6 месяцев
- Продолжительные тренировки разрешаются: через 9 месяцев
Будут ли ощущаться боли после операции продольно поперечного плоскостопия?
Каждое хирургическое вмешательство связано с определенными болевыми ощущениями. Как правило мы стараемся свести боль после оперативного лечения продольно поперечного плоскостопия минимуму. Как правило, перед операцией анестезиолог проводит медикаментозную блокаду, обезболивающую стопу примерно на 30 часов. После этого самая сильная болевая волна уже позади и лечение продольно поперечного плоскостопия можно проводить уже при помощи обычных препаратов.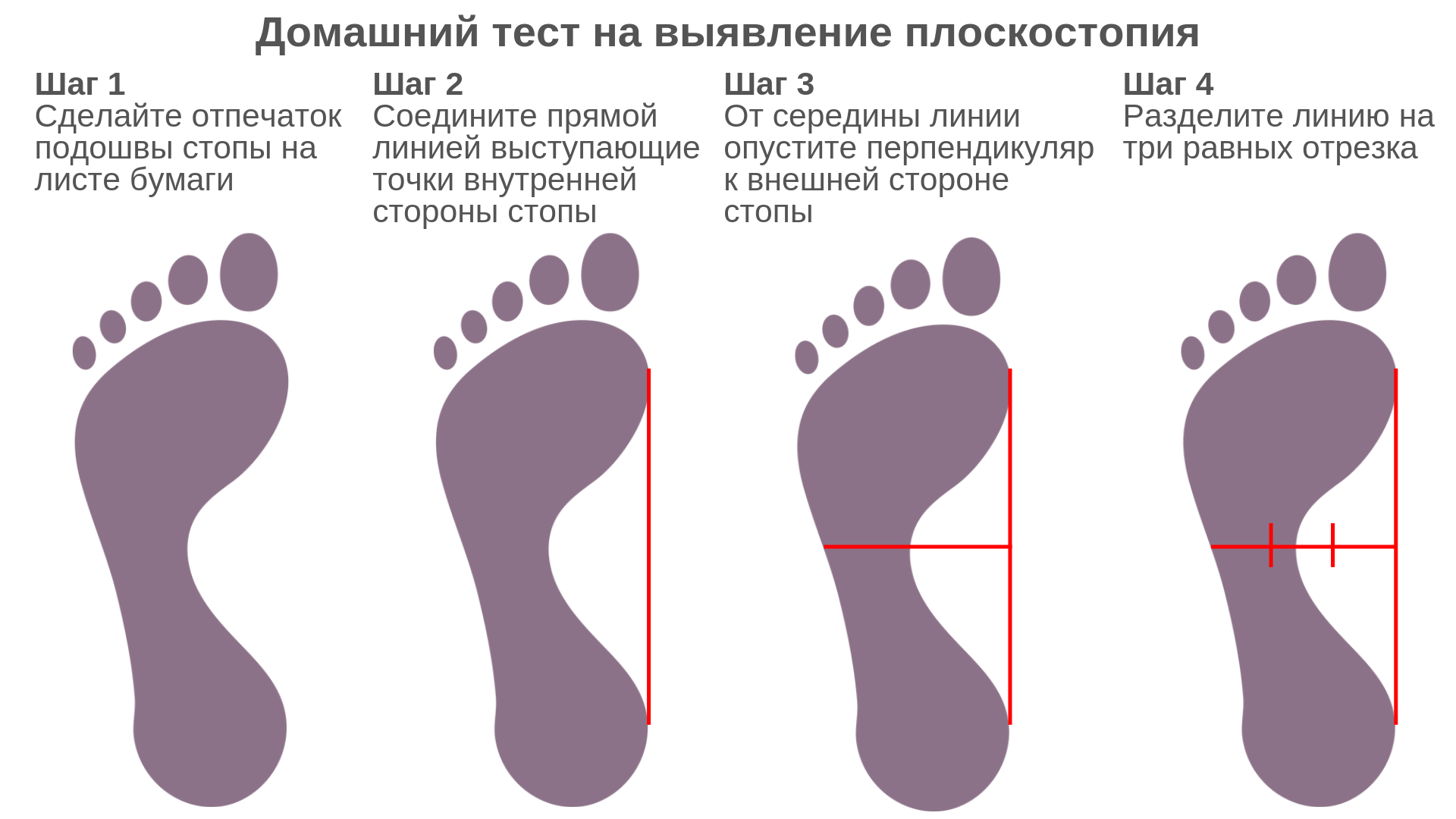 Мы сделаем все возможное, чтобы освободить пациента от боли.
Мы сделаем все возможное, чтобы освободить пациента от боли.
Условия размещения в Геленк Клинике
Ортопедическая клиника Геленк Клиник в г. Гунделфинген под Фрайбургом, отдельная палатаКак правило, во время стационарного пребывания в клинике Вы находитесь в отдельной палате с душем и туалетом. Кроме того, мы предоставляем Вам полотенца, халат и тапочки. Так же, Вы можете пользоваться мини-баром и сейфом. Кроме того, в каждой палате имеется телевизор. С собой необходимо иметь лишь собственные медикаменты, удобную одежду и ночное белье. После операции продольно-поперечного плоскостопия мы гарантируем круглосуточный уход в лице квалифицированного обслуживающего персонала и опытных физиотерапевтов. В основном, срок пребывания в стационаре после хирургического лечения продольно-поперечного плоскостопия составляет три дня. Члены Вашей семьи могут остановиться в отеле, который находиться в нескольких шагах ходьбы от клиники. Мы с удовольствием позаботимся о резервации номера в гостинице.
Сколько стоит хирургическое лечение продольно-поперечного плоскостопия?
Кроме стоимости самого хирургического лечения лечение продольно-поперечного плоскостопия подразумевает и диагностику, приемы врачей, а также дополнительные ресурсы как например ортопедическикй сапог. Таким образом, сумма может составлять от 1.500 до 2000 евро. Если после пребывания в Геленк Клинике Вам потребуется физиотерапевтическое лечение, мы с удовольствием поможем Вам и составим предварительную смету расходов.
Информацию касательно стоимости проживания в отеле а также последующего лечения в реабилитационной клинике Вы сможете найти на интернет странице самой клиники..
Как записаться на прием и на саму операцию иностранному пациенту
Для того, чтобы оценить состояние голеностопного сустава необходимо предоставить результаты визуализационной диагностики — рентгеновские снимки, а также МРТ. Таким образом, врач получает информацию о положнении кости, а также о состоянии сухожилия задней большеберцовой мышцы. После того, как Вы отправите эти документы заполнив форму для обратной связи на нашем сайте, Вы получите всю необходимую информацию, предложение по лечению, а также смету расходов на хирургическое лечение продольно-поперечного плоскостопия в течение 1-2 рабочих дней.
После того, как Вы отправите эти документы заполнив форму для обратной связи на нашем сайте, Вы получите всю необходимую информацию, предложение по лечению, а также смету расходов на хирургическое лечение продольно-поперечного плоскостопия в течение 1-2 рабочих дней.
Иностранные пациенты могут записаться на прием к специалисту Геленк Клиники в короткие сроки, соответствующие их планам. Мы с радостью поможем Вам с оформлением визы после того, как на наш счет поступит предоплата, указанная в смете затрат. В случае отказа в предоставлении визы, мы возвращаем Вам предоплату в полном объёме.
Для иностранных пациентов мы стараемся свести промежуток времени между предварительным обследованием и хирургическим лечением артроза коленного сустава к минимуму. Таким образом Вам не нужно будет приезжать в клинику несколько раз. Во время амбулаторного и стационарного пребывания в Геленк Клинике в г. Фрайбург наш персонал отдела управления делами пациента, владеющий несколькими языками (английский, русский, испанский, португальский) ответит на все, интересующие Вас вопросы. Кроме того, мы предоставляет переводчика (например, на арабский), оплата которого производится пациентом самостоятельно.Так же, мы с удовольствием поможем Вам в организации трансфера, поиске гостиницы и подскажем как провести свободное время в Германии Вам и Вашим родственникам.
Кроме того, мы предоставляет переводчика (например, на арабский), оплата которого производится пациентом самостоятельно.Так же, мы с удовольствием поможем Вам в организации трансфера, поиске гостиницы и подскажем как провести свободное время в Германии Вам и Вашим родственникам.
Плоскостопие поперечное лечение и профилактика в Киеве
Поперечное плоскостопие это деформация стопы, развивающаяся в результате уплощения ее поперечного свода.
Причинами поперечного плоскостопия являются перегрузки переднего отдела стопы, слабость мышечно-связочного аппарата, наследственная предрасположенность.
В большинстве случаев поперечное плоскостопие наблюдается у женщин. Это связано со значительной нагрузкой на передние отделы стоп, возникающей во время ходьбы в обуви на высоких каблуках. Подошвенный апоневроз, поддерживающий поперечный свод, не выдерживает повышенной нагрузки, волокна его растягиваются и происходит распластывание переднего отдела стопы.
Повышенные нагрузки на поперечный свод стопы могут быть связаны также с профессией и занятием спортом, с ведением домашнего хозяйства, с использованием нерациональной обуви, с общим увеличением массы тела и другими отрицательными факторами.
При поперечном плоскостопии происходит распластывание переднего отдела стопы и расхождение плюсневых костей в стороны. I плюсневая кость смещается и ротируется внутрь, при этом снижается опорная функция головки I плюсневой кости и увеличивается нагрузка на головки остальных плюсневых костей. В результате на подошвенной поверхности образуются болезненные омозолености, так называемые натоптыши.
Расхождение плюсневых костей влечет за собой отклонение I пальца в наружную сторону (hallux valgus), на внутренней поверхности головки I плюсневой кости появляются костно-хрящевые разрастания (косточки на ногах), происходит натяжение сухожилий разгибателей под кожей на тыле стопы, приводящее к молоткообразной деформации II—III пальцев.
Различают три степени поперечного плоскостопия:
I степень. Угол отклонения I пальца кнаружи равен 20—29°,
II степень. Угол отклонения I пальца кнаружи составляет 30—39°,
III степень. Характеризуется отклонением I пальца на 40° и более.
Диагноз поперечного плоскостопия устанавливают на основании клиники и подтверждают его рентгенологическими и плантографическими исследованиями.
Симптомы
Больные, страдающие поперечным плоскостопием, жалуются вначале на утомляемость нижних конечностей при стоянии и ходьбе, периодические боли в области головки I плюсневой кости и со стороны подошвы под головками средних плюсневых костей.
С увеличением плоскостопия боли при нагрузке усиливаются, становятся постоянными. Больные жалуются на наличие деформации, трудности в подборе обуви, болезненные омозолелости кожи, мозоли пальцев, увеличиваются косточки в области головок I плюсневых костей.
Поперечное плоскостопие может сочетаться с любой степенью продольного плоскостопия, плосковальгусной и другими деформациями стоп.
Лечение поперечного плоскостопия
Консервативное лечение поперечного плоскостопия должно быть направлено на снятие болевого синдрома и профилактику прогрессирования деформации.
К лечению плоскостопия у взрослых следует прибегать незамедлительно после того, как был поставлен диагноз. Потому как, чем раньше приступить к лечению, тем больше шансов остановить деформацию стопы и создать благоприятные условия для ее корректировки.
На ранних стадиях поперечного плоскостопия лечение заключается в изготовлении и ношении ортопедических стелек, для женщин — ограничение ношения модельной обуви с высоким каблуком. При поперечном плоскостопии лучше использовать индивидуальные ортопедические стельки, сделанные по ноге пациента. Такие стельки учитывают особенности строения стопы и выраженность деформации, a также они позволяют произвести коррекцию поперечного свода стопы в точно установленном месте. При этом стельки приобретают точную форму отпечатка стопы, что делает ношение их более удобным и комфортным, позволяют равномерно распределять нагрузку на ноги.
Ортопедические стельки помогают восстановить поперечный свод стопы, препятствуя расхождению плюсневых костей в стороны и отклонению 1-го пальца кнаружи. Индивидуальные ортопедические стельки могут также изготавливаться для модельной обуви с каблуком. При ношении обуви на каблуках значительно увеличивается нагрузка на передний отдел стопы, при этом происходит перерастяжение поперечной связки, что приводит к развитию поперечного плоскостопия. Поэтому не рекомендуется ношение высоких каблуков, а при необходимости их разрешается использовать на короткий промежуток времени (до двух часов в день) одновременно с ортопедическими стельками. При ходьбе с такими стельками уменьшается нагрузка на передний отдел стопы, происходит равномерное её распределение по всей подошвенной поверхности.
В консервативное лечение поперечного плоскостопия входят также физические упражнения, массаж и физиотерапевтические процедуры, теплые ванночки для ног (способствуют расслаблению мышц и снятию болей). Рекомендуется также ходьба босиком по неровной поверхности или по ортопедическому коврику с «камушками». При ходьбе по такой поверхности одновременно с массажем ног происходит тренировка мышц и связок, участвующих в формировании сводов стопы.
При стойких сильных болях назначают физиотерапевтическое лечение (озокерито-, парафиновые аппликации, электрофорез новокаина, фонофорез гидрокортизона). В последнее время эффективным методом лечения поперечного плоскостопия является ударно-волновая терапия. Она позволяет уменьшить болевой синдром за счет улучшения микроциркуляции в месте воздействия, восстановления тонуса и эластичности связочного аппарата стопы, уменьшения солевых отложений.
При лечении поперечного плоскостопия используют различные корригирующие приспособления: защитник на головку I плюсневой кости, П-образные межпальцевые перегородки, шины для исправления деформации I пальца. Данные приспособления позволяют уменьшить потертости на выступающих косточках стопы, однако они не позволяют исправить деформацию, возникшую в результате уплощения поперечного свода стопы.
Консервативное лечение при поперечном плоскостопии является профилактическим мероприятием, поддерживающими функцию деформированных пальцев и стоп при статических и динамических нагрузках, которое позволяет улучшить качество жизни пациентов и замедлить прогрессирование деформаций стопы.
При значительно выраженной деформации назначают ортопедическую обувь с выкладкой сводов и разгрузкой болезненных участков.
При выраженных деформациях стопы и безуспешности консервативного лечения поперечного плоскостопия показано оперативное лечение.
Плоскостопие: профилактика и лечени плоскостопия
Стопа человека имеет участки, которые называются своды. Поперечный находится под основанием пальцев ноги, продольный — на внутреннем крае по длине стопы. Своды выполняют важную функциональную роль. Они создают амортизацию во время ходьбы и помогают удерживать равновесие.
Плоскостопие — распространенная деформация, при которой своды ног (один или оба) опущены. Такие нарушения снижают смягчающие свойства стопы и способность человека удерживать равновесие.
Как понять, что у вас плоскостопие
Патология встречается часто. Без правильного лечения заболевание развивается и приводит к серьезным нарушениям опорно-двигательного аппарата. Поэтому важно вовремя распознать первые симптомы плоскостопия:
- при ходьбе быстро устают ноги;
- боль в стопах: на вершине свода и пяточном бугре;
- ощущение напряжения в икрах;
- боль в голенях, пояснице, под коленями, которая усиливается при ходьбе;
- появляются натоптыши, часто возле основания первого пальца;
- стопы становятся шире и часто отекают.
Также признаки плоскостопия можно распознать и по обуви: быстрее изнашивается подошва, а стелька затирается по всей или почти по всей поверхности.
Проявление любых болевых ощущений или дискомфорта во время ходьбы — это четкий сигнал, что необходимо обратиться к врачу.
Какие бывают виды плоскостопия
Существует несколько классификаций этого заболевания опорно-двигательного аппарата. Врачи разделяют врожденную (анатомическую) и приобретенную патологию. По особенностям деформации стопы заболевание разделяют на три вида:
- продольное плоскостопие, при котором происходит деформация продольного свода. К полу прикасается почти вся площадь подошвы. Иногда отмечают увеличение длины стопы. Патология диагностируется у 20% пациентов, чаще — у детей;
- поперечное плоскостопие, которое проявляется как уплощение поперечного свода. Вследствие развития этого дефекта происходит деформация пальцев. Характерные признаки поперечного плоскостопия — образование мозолей, боли в передней части стопы;
- продольно-поперечное плоскостопие, при котором проявляются признаки обоих видов деформации;
- вальгусное плоскостопие, которое чаще встречается у детей. Оно проявляется как искривление оси стопы: пятка и пальцы развернуты наружу, а середина — внутрь.
Все виды деформации, в том числе продольное и поперечное плоскостопие, имеют степени развития. Это определяет методы терапии и вероятность полного выздоровления.
Как проявляются степени плоскостопия
Очень важно обнаружить проблему и предпринять необходимые меры в самом начале. Каждый из этапов развития заболевания имеет характерные особенности:
- плоскостопие 1 степени. Изменения заметны слабо. Заболевание проявляется дискомфортом во время ходьбы, чрезмерной усталостью ног после небольших нагрузок. Иногда стопы отекают. Походка становится тяжелой, теряется упругость;
- плоскостопие 2 степени. Деформируются оба свода. Боли принимают постоянный характер и становятся сильными, распространяются до коленей. Походка заметно ухудшается, иногда появляется косолапость;
- плоскостопие 3 степени. Деформация стопы проявляется максимально. Сложно ходить, боль возникает при простых физических нагрузках. Запускается процесс нарушения всего опорно-двигательного аппарата. Часто появляются головные боли.
Чем раньше человек обращается к врачу, тем легче остановить процесс развития плоскостопия.
Причины плоскостопия
Врожденная патология диагностируется редко. Только в 5% случаев. В 95% случаев изменение формы стопы приобретено в процессе жизнедеятельности. Основные причины возникновения плоскостопия, игнорировать которые вредно:
- атрофия или слабость мышц и связок, возникшие из-за недостаточной двигательной активности;
- избыточный вес;
- неудобная обувь;
- слишком большие нагрузки на стопы (стоячая работа или постоянное ношение обуви на высоком каблуке).
Иногда причиной становятся травмы или заболевания. Так, в результате ослабления структуры костей стопы может возникнуть рахитическое плоскостопие. Травматическое плоскостопие возникает при переломах лодыжки, предплюсны или пяточной кости. В результате паралича подошвенных и некоторых мышц голени образуется плоская паралитическая стопа. Но наиболее распространено статическое плоскостопие. Оно встречается у 80% пациентов и возникает как следствие уменьшения силы мышц голени и стопы.
Чем опасно плоскостопие
В группу риска входят люди, которые страдают от избыточного веса и ведут малоподвижный образ жизни, носят неудобную обувь. Необходимо регулярно проходить обследование у ортопеда после перенесенных болезней и травм стоп. Игнорируя проблему, вы рискуете усугубить положение.
Плоские стопы теряют амортизационную функцию. В результате этого увеличивается нагрузка на голеностопные, коленные и тазобедренные суставы, а также позвоночник. Они изнашиваются намного быстрее. Это приводит к развитию серьезных патологий.
Плоскостопие у взрослых
Исправлять деформации сформированного опорно-двигательного аппарата крайне сложно. Большая часть усилий направлена на предотвращение развития плоскостопия. Это возможно лишь на первых стадиях нарушений. Поэтому очень важно обнаружить проблему как можно раньше, определить, что привело к развитию болезни, и устранить причины.
Особенное внимание этому вопросу нужно уделить людям, которые находятся в зоне риска. Например, у женщин плоскостопие может развиться из-за постоянного ношения тесной обуви и обуви на высоких каблуках. У спортсменов плоскостопие — из-за поднятия тяжелых снарядов, в результате чего возникает чрезмерное давление на стопы. На первых порах плоскостопие у взрослых характеризуется болью в ногах и незначительными изменениями в осанке. Но без надлежащего лечения оно может привести к сколиозу и даже артрозу.
Как проявляется плоскостопие у детей
Родители волнуются о здоровье своих малышей и часто спешат лечить детское плоскостопие в самом раннем возрасте. Но до 3-х лет необходимо лишь внимательно следить за развитием ножек и походкой, а также регулярно проходить обследования у педиатра. У младенцев плоская стопа — это норма. Роль амортизаторов выполняют жировые подушечки на пяточке и носочке. Беспокойство должна вызвать боль во время ходьбы или заметная деформация.
Высота свода стопы формируется до 6-ти лет. Если вы заметили, что она не принимает анатомическую форму, обратитесь к ортопеду. Плоскостопие у ребенка в ранней форме можно скорректировать спортом, правильной обувью, специальными стельками, изменением питания и физиотерапевтическими процедурами.
В некоторых случаях плоскостопие у подростков лечить крайне сложно. Уже в 12-летнем возрасте некоторые виды деформаций исправить нельзя.
Можно ли вылечить плоскостопие
Многое зависит от того, насколько далеко зашла деформация. Ранняя диагностика плоскостопия очень важна. Боль в ногах — достаточная причина визита к ортопеду. Врач проведет осмотр и при наличии подозрений на деформацию сводов стоп назначит дополнительные исследования:
- планография — графический отпечаток подошвы;
- подометрия — индекс соотношения длины к высоте стопы;
- рентген — снимок стоп в проекциях.
Эти методы позволяют точно определить наличие деформации и степень развития заболевания, а также назначить оптимальное лечение как продольного плоскостопия, так и лечение поперечного плоскостопия.
Лечение плоскостопия в Институте вертебрологии и реабилитации
Хирургическая операция при плоскостопии назначается в крайних случаях. Сегодня можно проводить лечение плоскостопия у детей, а также лечение плоскостопия у взрослых неинвазивными методами. Врачи изучат особенности деформации сводов и подберут индивидуальную терапевтическую программу. Лечение плоскостопия в Киеве и других городах Украины проводится комплексно:
- физиопроцедуры;
- лечебный массаж;
- специальная гимнастика;
- прием медикаментозных средств;
- использование ортопедических средств и обуви.
Специалисты Института вертебрологии и реабилитации регулярно анализируют состояние пациентов и корректируют терапевтический комплекс в зависимости от динамики лечения.
Профилактика плоскостопия
Предупредить развитие заболевания можно. Чтобы не довелось исправлять ситуацию только на операционном столе, важно убрать факторы, которые приводят к деформации стоп. Профилактические меры просты и доступны каждому:
- активный образ жизни, занятия спортом;
- контроль веса тела;
- удобная обувь;
- своевременное и правильное лечение травм;
- регулярные осмотры у ортопеда.
Для того, чтобы оценить резерв и качество здоровья пациента, проводят функциональные тесты в ЛФК. После проверки врач порекомендует эффективные упражнения для стоп от плоскостопия. Это простой комплект. Важно лишь выполнять его регулярно.
Лечение плоскостопия в Екатеринбурге
Плоскостопие у детей и подростков
По сути, всякий младенец — образец плоскостопия!
Диагноз «плоскостопие» ортопеды ставят 95 % всех детишек в возрасте до 3-5 лет, вернее, такой диагноз НЕ СТАВЯТ, так как это плоскостопие является абсолютно нормальным (физиологичным).
Со временем, очень постепенно и не быстро (в течение 5-6, а порой и 10-12 лет) стопы ребенка формируют особый изгиб. Этот изгиб служит амортизатором для нашего скелета. Ведь при ходьбе, беге, прыжках на кости нашего скелета, и в том числе на позвоночный столб, оказывается сильное давление, которое «гасится» как раз благодаря особому строению стопы — небольшому изгибу, которое принято называть «свод». Насколько развит или недоразвит свод стопы, красноречивее всего говорит отпечаток ноги.
Чаще всего диагностируется плоскостопие уже у подростков, так как именно в этом возрасте дети начинают активно заниматься спортом и участвовать в соревнованиях.
Плоскостопие представляет собой деформацию стопы, характеризующуюся уплощением ее поперечного или продольного свода. Нагрузка на деформированную стопу увеличивается, и у ребенка возникают жалобы на дискомфорт и боль в ногах при движении.
Профилактика плоскостопия
Несмотря на то, что диагноз «плоскостопие» не звучит до 3-5 лет, уже в раннем возрасте надо активно помогать ребёнку в правильном развитии стопы. Правильный изгиб стопы формируется под воздействием определенной группы мышц, которые задействуются наилучшим образом в тот момент, когда малыш ходит босиком по неровной поверхности – например, песочный или галечный пляж, травяной газон, деревянные лесенки и т.п. Это особенно актуально для детей с последствиями родовой травмы (пирамидн.недостат, миотонический синдром)
Ожирение и диабет – это факторы, увеличивающие риск развития плоскостопия, поэтому профилактика плоскостопия включает в себя здоровое питание.
Методы лечения плоскостопия в клинике доктора Артёмова
Метод лечения плоскостопия у подростков подбирается с учетом причин и степени тяжести деформации стопы. Чаще всего врачами назначаются нестероидные противовоспалительные средства (для снятия воспаления при фасците), лечебная физкультура (упражнения на растяжку и коррекцию свода стопы) и физиотерапия.
Наряду с традиционным лечением, вы можете обратиться в остеопатическую клинику. Специалисты «Остеопатической клиники доктора Артемова» г.Екатеринбург применяют эффективные остеопатические методы для коррекции свода стопы. Преимуществами такого лечения являются: высокая результативность, отсутствие противопоказаний и побочных эффектов, безболезненность. Остеопат мягко воздействует на определенные зоны стопы, расслабляя мышцы и восстанавливая к ним приток крови и питательных веществ. Опытные врачи-остеопаты при помощи специальных методик убирают функциональные блоки суставов, корректируют и уравновешивают стопы относительного всего тела.
Лечение плоскостопия — Стопа — Лечение — Персональный сайт врача ортопеда-травматолога Дедова Сергея Юрьевича
ИНДИВИДУАЛЬНЫЕ ОРТОПЕДИЧЕСКИЕ СТЕЛЬКИ
Более десяти лет назад была разработана методика для лечения плоскостопия, которая основана на изготовлении индивидуальных стелек из специальных плоских стелечных полуфабрикатов. Преимущество данной разработки в том, что стельки изготавливаются с учетом индивидуальных особенностей каждой из стоп пациента.
Основой такой индивидуальной стельки-супинатора является термолабильный пластик. Стелька под воздействием температуры принимает пластичную форму, моделируется непосредственно с учетом анатомии стопы, застывает и в полной мере соответствует индивидуальным особенностям стопы человека
Процесс изготовления индивидуальных стелек довольно прост, хотя и требует навыка и элементарного понятия об анатомии стопы. Скажу откровенно, приходилось много раз переделывать некорректно (плохо) сделанные по такому же принципу стельки в других клиниках.
Первоначально проводится осмотр стоп пациента на плантоскопе, выявляется тот или иной вид плоскостопия у пациента. Определяется размер стоп на мерке Хайдера.
Далее под стопу поперек продольных сводов помещается резиновая лента, при наличии поперечного плоскостопия добавляется метатарзальная капля, которая устанавливается непосредственно под головки плюсневых костей.
Стелечный полуфабрикат нагревается специальным феном, когда пластиковая основа стельки под действием температуры становится мягкой (пластичной), стелька помещается под стопу.
Как происходит моделирование супинатора? Очень просто: с помощью натягивания резиновой ленты продольные своды стопы поднимаются до физиологической высоты, а отпечаток метатарзальной капли формирует поперечный свод стопы. Манипуляция занимает 1 минуту. Идентично проводится моделирование стельки и для противоположной стопы.
Остается лишь подождать 5 минут, стельки остынут, можно примерить их в обувь, и носите на здоровье!
Как правило, стельки в большинстве случаев используются в бескаблучной обуви, но если нужна стелька для обуви с каблуком, то в данном случае супинаторы моделируются на специальных колодках разного размера в соответствии с высотой каблука.
После изготовления стелек у некоторых пациентов в первое время наблюдается некая усталость в ногах, но это совершенно нормальная ситуация, просто стопам нужно привыкнуть.
Также индивидуальные стельки делают и для детей, желательно — от 2-3 лет. Особенностью является то, что детям нужна поэтапная коррекция (с учетом роста ноги). Лечение плоскостопия у детей избавит ребенка от этой проблемы и позволит сформировать здоровые стопы.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПЛОСКОСТОПИЯ
В настоящее время применяются оперативные методы лечения плоскостопия.
С учетом того, что в последнее время очень много пациентов хотят исправить плоскостопие именно оперативным путем, хочу внести полную ясность по этой проблеме. Стоит заметить, что не все виды плоскостопия можно исправить операцией!
К оперативному лечению обращаются, если исправить плоскостопие стельками невозможно. Такие операции проводятся только при выраженном продольном плоскостопии высоких степеней ( 2-3 степень). При продольном плоскостопии 1 степени оптимальнее носить стельки, а не думать об операции. В случае если у пациента поперечное плоскостопие, то для разгрузки поперечного свода стопы используются либо стельки, либо другие методы оперативного лечения (см. раздел Косточки на стопах).
Итак, операция….
В настоящее время для исправления плосковальгусных стоп используется инновационный метод оперативной коррекции плоскостопия — подтаранный артроэрез. Суть операции заключается в том, что из миниразреза (1,5-2 см) в подтаранный синус стопы помещается специальный титановый имплант. Установка данного импланта позволяет изменить патологическое положение костей стопы, тем самым исправляются продольные своды стопы и устраняется плоскостопие.
В своей практике используем различные титановые импланты: VILEX (Германия) или KALIX (Франция).
Операция занимает около 30 минут. Нахождение в стационаре клинике всего 1 сутки.
Как правило, такие операции наиболее эффективны в подростковом и молодом возрасте. Оптимальный возраст от 10 до 20 лет. В этом возрасте стопы еще растут, они еще «не созрели», поэтому оперативная коррекция будет очень эффективной и нетравматичной.
Детям и подросткам проводить операции можно сразу на двух стопах.
Гипс и костыли не требуются. Ходить можно сразу после операции.
После операции обязательно изготавливаем ортопедические индивидуальные стельки для так называемой внешней поддержки оперированных стоп.
Швы удаляются через 2 недели после операции.
Спортивные нагрузки разрешены как минимум через 3 месяца после операции.
Но при выраженной плосковальгусной деформации стопы (у подростка или взрослого) одной установки импланта для коррекции плоскостопия бывает недостаточно. Наряду с проведением подтаранного артроэреза (установки импланта) необходимо проводить пластику сухожилия задней большеберцовой мышцы и подкожную краевую тенотомию ахиллова сухожилия.
Такие комбинированные операции проводятся только на одной стопе, поскольку после операции нельзя наступать на стопу (используют костыли) + нога фиксируется синтетической гипсовой лонгетой в течение 6 недель. Операцию на противоположной стопе обычно проводят через 1 год.
Удаление импланта:
Подтаранный имплант требует удаления. У детей удалить имплант можно по завершению роста (в возрасте 17-18 лет), у взрослых имплант удаляется в среднем через 1,5 года после установки.
Парадоксально, но за время стояния импланта стопа запоминает заданную коррекцию, и после удаления сохраняет свою форму.
У лиц более старшего возраста (старше 30 лет) установка подтаранных имплантов не рекомендуется, поскольку чревато постоянным болевым синдромом. В данном случае для коррекции плосковальгусной стопы используются другие виды оперативного лечения: артродез таранно-ладьевидного сустава или варизирующая остеотомия пяточной кости.
лечение. С 3 степенью плоскостопия берут в армию? :: BusinessMan.ru
Если непродолжительная ходьба приводит к появлению болей в ногах, массаж не дает облегчения, а вызывает дискомфорт, то вполне вероятно, что развилось плоскостопие. Это достаточно распространенное заболевание. Однако диагноз может поставить только специалист. И крайне неприятно, если развилась 3 степень плоскостопия. В этом случае боль носит постоянный характер.
Что представляет собой плоскостопие
Данная патология характеризуется деформацией стопы. Чаще всего это приобретенное заболевание. Патология может развиться у людей, которые вынуждены длительное время проводить на ногах. Нередко плоскостопие возникает у особ, страдающих от лишнего веса, поскольку на мышцы и кости стопы приходится большая нагрузка.
Нормальная стопа обладает 3 точками опоры: пятка и головки 1 и 5 плюсневых костей. В результате развития плоскостопия эти центры изменяются. Смещение точек опоры затрудняет ходьбу, влияет на походку и провоцирует развитие множества патологий. Особенно ярко выражены эти изменения, если у пациента диагностируется 3 степень плоскостопия.
Классификация патологии
В медицине выделяют 3 степени заболевания:
- Для первой стадии характерно ослабление связок. При этом стопа не меняет свою форму. Пациент испытывает усталость, боль в ногах после длительной ходьбы. Отдых полностью устраняет неприятный дискомфорт. Можно заметить изменение походки. Она утрачивает пластичность.
- При второй степени стопа значительно уплощается. Она распластана и расширена. Наблюдается исчезновение сводов. Постоянная боль охватывает голеностоп и может доходить до коленного сочленения. Походка затруднена. Нередко возникает косолапость.
- Плоскостопие 3 степени (фото позволяет рассмотреть динамику формирования патологии) характеризуется ярко выраженной деформацией стопы. Сопровождают недуг и другие нарушения в опорно-двигательном аппарате (сколиоз, артроз). При патологии большой палец отклоняется наружу. Болевые ощущения могут доходить до бедер и даже поясницы. У человека резко снижена трудоспособность. Нередко появляется головная боль.
Кроме стадий развития недуга, плоскостопие разделяют на следующие виды:
- Поперечное. Уплощается поперечный свод стопы. На внутренней области появляются хрящевые наросты. Большой палец отведен в бок.
- Продольное. Средняя часть стопы расширена и удлинена. Нога вывернута вовнутрь. Продольный свод опущен.
- Комбинированное. Наблюдается сочетание поперечного и продольного вида.
Причины патологии
Прежде чем рассмотреть, как лечить 3 степень плоскостопия, необходимо остановиться на тех факторах, которые приводят к образованию недуга. В большинстве случаев заболевание является приобретенным и обнаруживается еще в детском возрасте. Поэтому, исключив факторы, провоцирующие развитие плоскостопия, можно защитить ребенка от формирования столь неприятной патологии.
Основными причинами недуга являются:
- избыточный вес;
- рахит, нарушенный обмен веществ;
- ношение тяжестей;
- чрезмерные занятия балетом;
- перелом;
- «неправильная» обувь;
- длительный постельный режим, вызванный серьезными заболеваниями.
Основная симптоматика
Характеризуется 3 степень плоскостопия постоянными сильными болями. Они могут локализоваться в разных областях. Дискомфорт возникает в икроножных мышцах, ноют подошвы ног, болит поясница, тазобедренный сустав. Такая симптоматика приводит к значительному снижению трудоспособности. Любые активные движения провоцируют усиление боли.
Продольная патология 3 степени дает о себе знать такими симптомами:
- сильная деформация стопы;
- отечность голеней, ступней;
- постоянный ноющий дискомфорт;
- головная боль;
- передняя зона ступни распластана и развернута;
- первый палец сильно отклонен.
При поперечном плоскостопии наблюдается следующая клиника:
- ступня сильно изменена, она уменьшена в размере в результате расхождения костей;
- большой палец отклонен наружу, на нем образуется костный нарост;
- средний палец приобретает молотообразный вид;
- натоптыши не исчезают и увеличиваются;
- может воспаляться околосуставная сумка (развивается бурсит).
Берут ли с плоскостопием в армию?
Данный вопрос возникает не только у призывников, но и у их родителей. И дело не в отклонении от службы, а в тех болезненных ощущениях, с которыми сталкивается больной. Ведь у него даже обычное хождение вызывает сильнейший дискомфорт.
Итак, с 3 степенью плоскостопия берут в армию или нет?
Освобождению от военной службы подлежат лица, у которых диагностирован продольный вид патологии 3 степени либо поперечный, при котором наблюдаются серьезные отклонения. Речь идет об артрозе, сильном болевом синдроме, контрактуре пальцев. В этом случае юноша освобождается от призыва. Ему выдают военный билет и зачисляют в запас. Такой призывник считается «ограниченно годным». Другими словами, его могут призвать в ряды армии исключительно в военное время.
При 1 и 2 степенях плоскостопия, при которых не наблюдается вышеописанных отклонений, юноша призывается в армию. Однако при 2 стадии болезни рекомендована нестроевая служба: строитель, дворник, повар.
Методы лечения
Что делать, если диагностировано плоскостопие 3 степени? Как лечить эту патологию? Бороться с недугом необходимо комплексными методами. При этом начинать лечение следует как можно раньше.
Врачи рекомендуют такие мероприятия:
- Массаж. Рекомендуется использовать специальные валики, коврики, мячики. Такие мероприятия уменьшают боли, нормализуют мышечный тонус и стимулируют кровообращение.
- Упражнения. Их рекомендуют, как правило, при начальных стадиях заболевания. Они направлены на укрепление связок, мышц, исправление неправильно установленных костей, формирование естественной походки.
- Физиопроцедуры. Пациенту назначают УВТ, парафино-озокеритовые аппликации, электрофорез. Данные мероприятия рекомендованы больным на всех стадиях недуга. Они способствуют восстановлению подвижности суставов, улучшают обмен веществ и микроциркуляцию в тканях, избавляют от болевого синдрома.
Кроме вышеперечисленных методов борьбы с недугом, пациенту назначают ношение специальной обуви или стельки. Это очень важное мероприятие, которое способно значительно улучшить качество жизни больного.
Ортопедическая обувь и стельки
Их назначают пациентам при любых стадиях прогрессирования недуга. Если выявлено плоскостопие 3 степени, лечение без стелек или ношения ортопедической обуви просто невозможно. Ведь больные при последней степени болезни чаще всего носить обычные ботинки и сапоги не в состоянии.
Правильно подобранные стельки выполняют следующие функции:
- поддерживают поперечный и продольный свод;
- улучшают кровообращение;
- повышают устойчивость человека во время стояния, ходьбы;
- снижают дискомфорт и усталость в ногах;
- устанавливают стопу в естественном положении, тем самым воздействуя на неправильно сформированные мышцы;
- не допускают прогрессирования патологии;
- обеспечивают комфортное ношение любой обуви;
- снижают нагрузку на позвоночник и суставы.
Ортопедическую обувь могут порекомендовать в следующих случаях:
- прогрессирование заболевания;
- появление пяточных шпор;
- сильная деформация пальцев;
- образование натоптышей.
Медикаментозные средства
Если массаж, отдых и многие другие мероприятия не устраняют болевой синдром, то врач порекомендует прибегнуть к лекарственным препаратам.
Для избавления от дискомфорта могут назначаться системные анальгетики:
- «Ибупрофен».
- «Диклофенак».
- «Аспирин».
- «Флугалин».
- «Индометацин».
- «Парацетамол».
Рекомендуются также средства для местного применения:
- Крем «Долгит».
- «Индометациновая мазь».
- «Вольтареновый гель».
Прогноз
Итак, можно ли вылечить плоскостопие 3 степени? К сожалению, это достаточно сложный и неприятный недуг. Он не пройдет за пару месяцев. Необходимо настроиться на длительную и трудную работу над исправлением тех изменений, которые так же долго формировались.
Кроме того, плоскостопия 3 степени вылечить полностью, особенно если наблюдаются ярко выраженные нарушения, практически невозможно. Состояние больного можно подкорректировать, облегчить его передвижение, улучшить качество жизни, но рассчитывать на полноценное выздоровление не стоит.
Лечение при данном недуге должно стать образом жизни. Ведь до тех пор, пока пациент будет педантично исполнять все рекомендации врача, он будет ощущать улучшение состояния. Как только больной решит отказаться от занятий, заболевание сразу же даст о себе знать.
Плоскостопие | UF Health, University of Florida Health
Определение
Плоскостопие (pes planus) относится к изменению формы стопы, при котором стопа не имеет нормального свода при стоянии.
Альтернативные названия
Pes planovalgus; Упавшие арки; Пронация стоп; Pes planus
Причины
Плоскостопие — обычное заболевание. Состояние нормальное для младенцев и детей ясельного возраста.
Плоскостопие возникает из-за того, что ткани, соединяющие суставы стопы (называемые сухожилиями), ослаблены.
Ткани сжимаются и образуют дугу по мере взросления детей. Это произойдет к тому времени, когда ребенку исполнится 2–3 года. У большинства людей к взрослому возрасту свод стопы нормальный. Однако у некоторых людей арка может никогда не образоваться.
Расшатывание сухожилий вызывают некоторые наследственные заболевания.
- Синдром Элерса-Данлоса
- Синдром Марфана
Люди, рожденные с такими заболеваниями, могут иметь плоскостопие.
Старение, травмы или болезнь могут повредить сухожилия и вызвать плоскостопие у человека, у которого уже сформировались дуги стопы.Этот тип плоскостопия может возникать только с одной стороны.
В редких случаях болезненное плоскостопие у детей может быть вызвано состоянием, при котором две или более костей стопы срастаются или срастаются. Это состояние называется тарзальной коалицией.
Симптомы
В большинстве случаев плоскостопие не вызывает боли или других проблем.
У детей могут быть боли в ступнях, лодыжках или голенях. Если это произойдет, их должен осмотреть врач.
Симптомы у взрослых могут включать усталость или боль в ногах после длительного стояния или занятий спортом.У вас также может появиться боль с внешней стороны лодыжки.
Экзамены и тесты
У людей с плоскостопием подъем стопы соприкасается с землей при стоянии.
Чтобы диагностировать проблему, провайдер попросит вас встать на цыпочки. Если образуется арка, плоскостопие называется гибким. Вам больше не понадобятся ни анализы, ни лечение.
Если дуга не формируется при стоянии пальца стопы (так называемое жесткое плоскостопие), или если есть боль, могут потребоваться другие тесты, в том числе:
- Компьютерная томография для исследования костей стопы
- МРТ посмотреть на сухожилия стопы
- Рентген стопы для поиска артрита
Лечение
Плоскостопие у ребенка не требует лечения, если оно не вызывает боли или проблем с ходьбой.
- Стопы вашего ребенка будут расти и развиваться одинаково, независимо от того, используется ли специальная обувь, стельки для обуви, подпяточники или клинья.
- Ваш ребенок может ходить босиком, бегать или прыгать, а также заниматься любой другой деятельностью, не ухудшая плоскостопие.
У детей старшего возраста и взрослых гибкое плоскостопие, не вызывающее боли или проблем с ходьбой, не требует дальнейшего лечения.
Если вы испытываете боль из-за гибкого плоскостопия, вам может помочь следующее:
- Ортез (ортопедический элемент), который вы вставляете в обувь.Вы можете купить его в магазине или сделать на заказ.
- Обувь специальная.
- Растяжение икроножной мышцы.
Жесткое или болезненное плоскостопие необходимо проверить у врача. Лечение зависит от причины плоскостопия.
Для тарзальной коалиции лечение начинается с отдыха и, возможно, гипсовой повязки. Если боль не уменьшится, может потребоваться операция.
В более тяжелых случаях может потребоваться операция, чтобы:
- Очистить или восстановить сухожилие
- Перенести сухожилие для восстановления дуги
- Сплавить суставы стопы в исправленное положение
Плоскостопие у пожилых людей можно лечить болеутоляющими, ортопедическими изделиями, а иногда и хирургическим вмешательством.
Перспективы (Прогноз)
Большинство случаев плоскостопия безболезненны и не вызывают никаких проблем. Им не потребуется лечение.
Некоторые причины болезненного плоскостопия можно лечить без хирургического вмешательства. Если другие методы лечения не работают, в некоторых случаях может потребоваться операция для облегчения боли. При некоторых состояниях, таких как тарзальная коалиция, может потребоваться операция для исправления деформации, чтобы стопа оставалась гибкой.
Хирургия часто уменьшает боль и улучшает функцию стопы у людей, которые в этом нуждаются.
Возможные осложнения
Возможные проблемы после операции включают:
- Невозможность заживления сросшихся костей
- Деформация стопы, которая не проходит
- Инфекция
- Потеря подвижности голеностопного сустава
- Боль, которая не проходит
- Проблемы с посадкой обуви
Когда обращаться к медицинскому работнику
Позвоните своему врачу, если вы испытываете постоянную боль в ногах или если ваш ребенок жалуется на боль в стопе или голени.
Профилактика
Большинство случаев невозможно предотвратить. Однако может быть полезно ношение обуви с хорошей подкладкой.
Ссылки
Grear BJ. Заболевания сухожилий и фасций, плоская стопа у подростков и взрослых. В: Azar FM, Beaty JH, Canale ST, ред. Оперативная ортопедия Кэмпбелла . 13-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2017: глава 82.
Myerson MS, Kadakia AR. Коррекция деформации плоскостопия у взрослых. В: Myerson MS, Kadakia AR, eds. Реконструктивная хирургия стопы и голеностопного сустава: лечение осложнений .3-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2019: глава 14.
Winell JJ, Davidson RS. Стопа и пальцы ног. В: Kliegman RM, Stanton BF, St. Geme JW, Schor NF, ред. Учебник по педиатрии Нельсона . 20-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2016: глава 674.
Как справиться с плоскостопием? У нас есть 5 решений для вас! — North Fork Podiatry
Плоскостопие может быть серьезной проблемой со здоровьем, которая вызывает боль или затруднения при подборе обуви и / или ограничивает вашу активность. Многие люди, страдающие плоскостопием, думают, что с этим заболеванием ничего нельзя поделать.Сегодня Уильям Ф. Буффон, руководитель отдела ортопедических заболеваний North Ford Podiatry и Three Village Podiatry делится тем, что вам нужно знать о плоскостопии и способах их лечения.
Различные типы плоскостопия
-
Существуют разные виды плоскостопия и различной степени тяжести; они делятся на два типа — жесткие и гибкие.
-
Жесткая плоскостопная стопа является неизгибающе ровной как с отягощением стопы, так и без него. Они встречаются гораздо чаще, чем гибкое плоскостопие.Гибкое плоскостопие становится плоским только тогда, когда на стопу приходится вес.
1. Растяжение: Напряженная икроножная мышца является наиболее частой причиной плоскостопия и обычно приводит к коллапсу дуги. Выполнение программы растяжки может уменьшить эффект выравнивания. Эффективные растяжки включают растяжку бегунов и позицию йоги «собака вниз».
2. Упражнения, укрепляющие свод стопы: Стопа имеет множество мышц, которые начинаются и заканчиваются внутри стопы, не распространяясь на другие части тела.Это так называемые внутренние мышцы, которые расположены в нижней части стопы. У пациентов с плоскостопием обычно мышцы плохо развиты, поэтому программа, разработанная для укрепления мышц стопы, может помочь обеспечить поддержку свода стопы. К легким упражнениям относятся захватывающие движения пальцами ног, например, поднятие шариков пальцами ног.
3. Вставки для обуви: Опоры для вставок арки или ортезы могут поддерживать или поднимать арку, выравнивая костные структуры в правильном положении.
4. Ходьба босиком: Большинство людей считают, что плоскостопие требует поддержки. При ходьбе или тренировке босиком мышцы стопы более активны, и они становятся сильнее. Более сильные мышцы стопы могут улучшить устойчивость стопы.
5. Хирургия: Хирургическое вмешательство может быть возможным при плоскостопии, которое не может быть исправлено другими мерами. Хирургия может быть довольно простой или чрезвычайно сложной, в зависимости от возраста пациента, тяжести состояния и симптомов.
Все плоскостопие индивидуально, поэтому важно, чтобы с ними не обращались как с ножом для печенья. И хотя плоскостопие неизлечимо, есть вещи, которые вы можете сделать, чтобы ваши ноги чувствовали себя более комфортно и исправить их положение.
Если вам нужна дополнительная информация о том, как лечить плоскостопие, назначьте встречу сегодня с Уильямом Ф. Буффоном, DPM, позвонив в подиатрию Three Village по телефону (631) 474-3338, North Ford Podiatry (Southold) по телефону ( 631) 765-6777 или North Fork Podiatry (Riverhead) по телефону (631) 419-7107 .
Лечение плоскостопия — Доверительный фонд NHS больницы Челси и Вестминстера
Общий
Плоский или низкий свод стопы не считается ненормальным, высота стопы не имеет никакого отношения к тому, насколько хорошо стопа может функционировать. Тем не менее, стопа, которая чрезмерно перекатывается, когда большая часть веса приходится на внутреннюю границу, является причиной для беспокойства, как показано на левой ступне, изображенной ниже.
Лечение требуется в тяжелых случаях или когда степень неправильного выравнивания такова, что пациент испытывает боль или усталость или может это сделать.
Считается, что у этих пациентов патологическое плоскостопие. В большинстве случаев симптомы поддаются упражнениям на растяжку, ортезу (стельки для обуви) и поддерживающей обуви. Если пациент не отвечает на консервативное лечение, можно рассмотреть возможность хирургического вмешательства.
Причины патологического плоскостопия
- Деформация при рождении
- Повреждения сухожилия, обычно задней большеберцовой мышцы
- Заболевания, влияющие на функцию мышц и нервов
- Гипермобильность суставов
- Аномальное соединение двух костей (коалиция), приводящее к жесткому плоскостопию
- Артрит
Типы аномального плоскостопия
Патологическое плоскостопие можно разделить на гибкое и жесткое, независимо от того, является ли оно взрослым или ребенком.Диагноз ставится на основании клинического обследования стопы и походки пациента. Причины, описанные выше, разнообразны, и часто требуются исследования в виде рентгеновских снимков и сканирований для подтверждения серьезности и основных причин.
Диагноз будет поставлен вам во время амбулаторного приема вместе с вариантами лечения и вероятными результатами.
Варианты лечения
Консервативная терапия
Упражнения на растяжку икроножных и подколенных мышц
- Было показано, что наличие напряженных икроножных мышц увеличивает вероятность коллапса стопы (уменьшение высоты свода стопы и перекатывание пяточной кости).Улучшения гибкости обычно можно достичь, если стоять на регулируемой наклонной доске в течение 2-3 минут два раза в день, неограниченно долго.
Физиотерапия для укрепления мышц и улучшения координации
- Потребуется индивидуальная программа упражнений, хотя основными группами мышц являются ядро, бедра и ягодицы
Ортезы (стельки), ортезы для голеностопного сустава
- Эти приспособления помогают удерживать стопу в нейтральном положении при ходьбе.Они не излечивают плохое выравнивание, но при использовании могут оказать поддержку, хотя, как правило, они эффективны только в спортивной обуви со шнуровкой.
Устранение боли
- Противовоспалительные и анальгетические средства
- Инъекции местных стероидов
Поддерживающая обувь
- Если обувь должна обеспечивать поддержку, она должна уменьшать нежелательные движения. Поэтому он должен быть достаточно жестким и надежно закрепляться на стопе шнурками.
Ортез на голеностопный сустав
Растяжка для теленка
Ортезы
Обувь для ходьбы Hoka
Хирургический менеджмент
Хирургическое вмешательство следует рассматривать только в случае неудачного консервативного лечения, за исключением случаев, когда деформация возникает в результате острого повреждения, такого как перелом или разрыв сухожилия.
Операция обычно включает комбинацию техник для восстановления выравнивания стопы и голени.Это включает в себя остеотомию (вырезание костей для их повторного выравнивания), сращивание суставов, удлинение и перенос сухожилий, а также имплантированные устройства для поддержания исправления.
Результат и подход будут зависеть от того, фиксированное ли положение стопы или жесткое, а также от того, ребенок вы или взрослый. Лучшие результаты у детей с гибкой стопой.
Дети
Гибкая патологически плоская стопа
Здесь стопа плохо выровнена при стоянии, но когда вы сидите с отягощением стопы, деформация исправляется сама собой.В целом, процедуры на боковой колонке (Эванс) были основой хирургического вмешательства с хорошими надежными результатами в литературе.
Это часто сочетается с удлинением икроножной мышцы, когда растяжение не обеспечивает адекватной гибкости. В некоторых случаях для поддержки дуги выполняются дополнительные процедуры для мягких тканей, которые могут быть объединены путем слияния двух костей (процедура Хока).
Вероятные процедуры или комбинации:
- Эванс
- Артрорейз
- Ладьевидная клинопись (Hoke)
- Удлинение сухожилия голени
Жесткое патологическое плоскостопие
Здесь ступня остается в неудовлетворительном положении независимо от того, является ли она опорой или нет.Это может быть связано с артритом, неправильным соединением двух костей (коалиция) или врожденным дефектом.
Операция может быть простой, если коалиция между ладьевидной костью и пяточной костью с иссечением костной перемычки. В сложных случаях операция может включать сращивание основных суставов, что приводит к улучшению положения, но более жесткой стопе.
Порядок действий зависит от диагноза и будет предоставлен вам после консультации.
Взрослый приобрел плоскостопие
Причины плоскостопия у взрослых разнообразны, и в зависимости от того, как долго пациент страдает от этой жалобы, может развиться артрит суставов стопы.Как правило, это приводит к худшему результату, так как пациент обычно испытывает уменьшение боли вместе с более устойчивой стопой, хотя в послеоперационном периоде она, вероятно, станет более жесткой.
Приведенная ниже блок-схема предлагает некоторые из возможных хирургических решений по мере того, как стопа переходит от незначительных изменений к тяжелым с артритом.
Удлинение сухожилия голени
Напряженная икроножная мышца приведет к скатыванию стопы и, если ее не лечить, поставит под угрозу результат хирургического вмешательства, особенно у детей.Расположение разреза будет зависеть от техники
Два общих подхода — это Strayer или Baker. Удлинение сухожилия обеспечивает нормальное функционирование стопы, но икра часто слабее и меньше другой стороны. В редких случаях раздражение икроножного нерва вызывает онемение или гиперчувствительность голени.
Киднер
Задняя большеберцовая мышца является мощным антагонистом перекатывающейся стопы. В некоторых случаях на прикрепление сухожилия влияет дополнительная кость, влияющая на его функцию, и это может быть местом боли.
Операция здесь укорачивает сухожилие и удаляет добавочную кость. Разрез проходит от щиколотки до середины стопы. В очень легких случаях эта процедура может выполняться изолированно или в сочетании с другими процедурами для мягких тканей и костей.
Перенос сухожилия FDL
В случаях разрыва сухожилия задней большеберцовой мышцы стопа разрушается внутрь. В большинстве случаев сухожилие не подлежит ремонту.
Разорванное сухожилие, следовательно, будет заменено соседним сухожилием (сухожилие длинного сгибателя пальцев FDL).Это сухожилие можно использовать без значительного воздействия на функцию меньшего пальца стопы, поскольку есть другое сухожилие, которое выполняет почти ту же работу внутри стопы.
FDL будет использоваться для замены разорванного сухожилия задней большеберцовой мышцы. Мышца и сухожилие FDL составляют примерно одну треть размера задней большеберцовой мышцы. Следовательно, выполнение этой процедуры изолированно не может обеспечить долгосрочную стабильность и коррекцию.
Восстановление или наращивание пружинной связки
Пружинная связка (зеленая) соединяет ладьевидную кость и пяточную кость (пяточную кость) и помогает предотвратить сплющивание стопы.
В стопах, которые годами плохо выровнены, эта связка может растягиваться или разрываться, вызывая боль и серьезную деформацию. При необходимости связка может быть восстановлена или усилена имплантированной волоконной проволокой для поддержки дуги. Это процедура, которая редко выполняется изолированно, но является частью комбинации методов для коррекции положения стопы.
Остеотомия пяточной кости (MDCO)
Эта процедура используется для выравнивания пятки с голенью и обычно применяется только у взрослых.Доказательства довольно очевидны, что он наиболее эффективен на ранних стадиях приобретенного плоскостопия у взрослых (стадия IIa). На более поздних стадиях возникновение рецидива деформации представляет собой проблему, если ее не комбинировать с другими более эффективными процедурами.
Возвращение пятки в нейтральное положение помогает уменьшить силы, толкающие ступню в пронированное или плохое положение. Когда пятка перемещается в нейтральное положение, икроножная мышца имеет больше рычагов управления положением стопы.
Артрорейз
Здесь чрезмерное перекатывание стопы контролируется путем помещения титанового имплантата в промежуток между пяточной костью и таранной костью, называемый синусом предплюсны.
Когда ступня перекатывается в этом промежутке, он уменьшается в размерах и расширяется при выкатывании ступни. Установив имплант нужного размера в пазуху предплюсны, мы можем ограничить количество перекатывания (пронации) стопы.
Этот имплантат не всегда переносится пациентом, и в некоторых случаях его необходимо удалить.Маловероятно, что артрориз будет использоваться изолированно. В рекомендациях NICE от 2009 г. рекомендовалось соблюдать осторожность при использовании этого устройства, поскольку долгосрочные данные о его эффективности и возможных осложнениях не были известны.
Остеотомия пяточной кости по Эвансу
Эта процедура позволяет удлинить внешнюю поверхность стопы в тех случаях, когда ступня сильно не выровнена. Процедура обычно предназначена для детей или взрослых со степенью гипермобильности и без признаков артрита.
Использование этой процедуры было хорошо задокументировано в научной литературе, с хорошими долгосрочными результатами у детей, которые, как правило, более адаптируемы, чем взрослые. Было показано, что это мощный инструмент для исправления деформации плоскостопия, хотя у взрослых он может привести к формированию артрита в некоторых суставах на внешней границе стопы.
Пяточная кость разрезается, берется костный трансплантат и повторно устанавливается для удлинения бокового края стопы, увеличения высоты свода стопы и стабилизации стопы.Он не сращивает суставы, и основные движения стопы сохраняются, хотя направление движения изменяется, чтобы предотвратить чрезмерное перекатывание стопы.
Дистракционный артродез пяточно-кубовидной кости
У взрослых удлинение боковой границы стопы остается очень эффективным средством коррекции плоскостопия. Однако традиционная процедура Эванса не всегда хорошо переносится из-за артрита, иногда развивающегося в соседнем пяточно-кубовидном суставе.Этот подход удлиняет боковую границу стопы за счет сращивания пяточно-кубовидного сустава с использованием костного трансплантата, предотвращая возникновение артрита в этом суставе.
Обратной стороной является более жесткая стопа, и некоторые пациенты по-прежнему жалуются на боль, затрагивающую боковой край стопы. Место сращения также может быть болезненным, если кости не срастаются, риск составляет около 2-4%.
Ротационная остеотомия пяточной кости
Эта процедура сочетает в себе некоторые преимущества аппаратов Эванса и MDCO, обеспечивая повышенную способность исправлять серьезные нарушения соосности без слияния каких-либо соединений.
У взрослого пациента сохраняется риск развития артрита других суставов стопы, в зависимости от того, насколько хорошо человек адаптируется к перемещаемой стопе. Другие риски включают раздражение нервов и сухожилий из-за увеличенного рассечения и близости этих структур.
(Рентген до и после рентгенографии, показывающий линию разрезов кости и последующий вид после процедуры с удлиненной и повернутой пяточной костью одновременно)
Hoke (ладьевидная клинопись)
Патологическое плоскостопие имеет тенденцию провисать в ладьевидных клиновидных суставах.Со временем потеря выравнивания фиксируется, часто при наличии артрита. Использование клина для исправления дуги и уменьшения нестабильности является обычной дополнительной процедурой, обеспечивающей хорошую стабильность дуги.
Эти рентгеновские снимки показывают стопу сбоку с первоначально потерей высоты свода стопы и провисанием средней части стопы у молодого человека. После процедуры боковая колонка была удлинена с помощью процедуры Эванса с ладьевидной клинописью.
Теперь это успешно перестроено.
Сплавы основных суставов стопы
В случаях, когда стопа жесткая, можно рассмотреть возможность сращивания части или всех основных суставов стопы для восстановления выравнивания и устойчивости.
Лодыжка не включена, позволяя стопе двигаться вверх и вниз, но перекатывание стопы будет ограничено. Эти операции эффективны при исправлении деформации, но в результате стопа становится жесткой.
В голеностопном суставе в более поздние годы может развиться артрит, поскольку он компенсирует снижение подвижности суставов стопы.Этот компромисс следует рассматривать в контексте дооперационной боли, которую испытывал пациент, и повреждающего воздействия неправильного положения стопы на другие основные суставы.
Тяжелая деформация голеностопного сустава и стопы
При отсутствии контроля неправильное положение ступни иногда может привести к нестабильности голеностопного сустава и потенциально артриту. Когда артрит и тяжелая деформация поражают как стопу, так и голеностопный сустав, они часто не реагируют на смену обуви и фиксацию.
Учитывая эти данные, часто требуется крупное сращение стопы и голеностопного сустава. На модели изображен гвоздь, используемый для фиксации голеностопного сустава и стопы в нейтральном положении. Несмотря на то, что это исключает движение, пациенты могут до некоторой степени компенсировать меньшие суставы стопы, при условии, что они не слишком страдают артритом.
Послеоперационные пациенты могут ходить в ортопедической обуви с качающейся подошвой для обеспечения движения, которое обычно доступно в голеностопном суставе.
Предоперационная оценка
Перед проведением общей анестезии медсестры осмотрят вас, чтобы убедиться, что вы в хорошей форме.Вам будет предоставлена вся необходимая информация об общей анестезии и возможность задать вопросы.
Дневной хирург
Эти операции обычно проводятся в дневном стационаре. Вас доставят в больницу в день операции и проведут в палату. Член команды подтвердит вашу форму согласия и отметит место операции.
Общая анестезия
Анестезиологи усыпят вас на время операции, когда вы будете выздоравливать.
Кроме того, будет проведена блокада местного анестетика в задней части колена (подколенная блокада). Это приведет к онемению стопы и голени, что облегчит боль в течение 12–36 часов после операции. Это также временно заблокирует вашу способность двигать ногой и пальцами ног.
У взрослых пациентов подколенная блокада часто выполняется перед засыпанием. Поскольку анатомия за коленом немного отличается от человека к человеку, нервный стимулятор используется для точной идентификации нервов.Это посылает небольшой электрический ток по игле, так что при приближении к нерву он стимулируется. Это означает, что мышцы, контролируемые этим нервом, начинают сокращаться и расслабляться, вызывая «толчки» ступни.
Если вы в сознании, это странное ощущение, но оно помогает нам точно доставить анестетик вокруг нерва.
Снижение риска образования тромба (ТГВ)
Нахождение в гипсовой повязке и отсутствие веса подвергает вас повышенному риску развития ТГВ. Если сгусток попадет в легкие (тромбоэмболия легочной артерии), это может быть фатальным.
Вам покажут, как ввести лекарство (низкомолекулярный гепарин) с помощью очень маленькой иглы в жир вокруг вашего живота. Это разжижает кровь, снижая риск развития ТГВ. Игла очень тонкая и для большинства пациентов она безболезненна, может оставить синяк, поэтому мы рекомендуем перемещать места инъекции по животу. Эти инъекции необходимо будет продолжать, пока вы находитесь в гипсовой повязке без нагрузки.
Операционная
Операция обычно длится примерно 90–120 минут с наложением гипса на ногу в операционной, пока вы спите.Повязка начнется с уровня чуть ниже колена до пальцев ног, что позволит нам поддерживать коррекцию, пока тело восстанавливается, что снижает вероятность повреждения. Для закрытия кожи будут использоваться растворяющиеся швы.
Восстановление
Первые 48 часов вы должны отдыхать с поднятой ногой (только при передвижении). Важно, чтобы гипсовая повязка была чистой и сухой.
Будет сделанорентгеновских снимков, чтобы убедиться в правильном положении и стабильной внутренней фиксации, а также через 8 и 12 недель при появлении признаков заживления кости.Можно купить чехол для гипса Limbo, чтобы можно было купаться, не намочив конечность и не увеличивая риск заражения.
Некоторым пациентам накладывают дополнительную частичную гипсовую повязку на 4 недели. Продолжительность гипсовой повязки зависит от процедуры и того, насколько хорошо вы выздоравливаете.
Возвращение к активности и обычной обуви происходит постепенно и во многом зависит от типа операции, реакции организма на заживление и уровня мотивации человека.
Полное выздоровление занимает 7-12 месяцев
Возможные осложнения
Около 700 пациентов ежегодно проходят операции на стопе в отделении ортопедической хирургии университетской больницы Вест-Миддлсекса.
Большинство пациентов выздоравливают без осложнений. Ниже описаны общие проблемы или те редкие осложнения, которые приводят к серьезным последствиям. В случаях, когда у нас нет точного аудита, мы использовали опубликованные результаты из ортопедической литературы.Они отмечены звездочкой *
- Длительный отек, на устранение которого требуется более 6 месяцев, возникает 1 на каждые 500 операций *
- Гематома — болезненное скопление крови в месте операции. Никаких зафиксированных инцидентов.
- Толстый или чувствительный рубец — данные аудита отсутствуют.
- Винты и пластины были удалены у 118 пациентов в течение 12 месяцев. Это часто планируется, но может произойти в результате раздражения.
- Побочная реакция на послеоперационные обезболивающие. 1 из 50 пациентов сообщает, что препараты кодеина могут вызывать у них тошноту. *
- Инфекция мягких тканей. Заболеваемость — 1 на каждые 83 операции *
- Инфекция кости произошла у 3 из 916 пациентов.
- Отсроченное заживление мягких тканей или костей. Данные аудита отсутствуют.
- Нарушение кровообращения с потерей тканей произошло у 3 из 9000 пациентов в течение 10 лет.
- Может произойти потеря чувствительности, хотя обычно она временная, но на ее устранение может уйти до года.
- Тромбоз глубоких вен, который может привести к образованию тромба в легком, потенциально опасен для жизни. В опубликованной литературе считается, что общая частота ВТЭ составляет 0,9% при операциях на стопе и голеностопном суставе.
- Хронический болевой синдром: это когда нервная система, имеющая дело с болью, чрезмерно длительно реагирует на незначительное происшествие.Обычно это требует вмешательства специалистов в этом состоянии и не всегда решает. Это редкое осложнение при отсутствии данных аудита.
- Повторение деформации или неудача операции
- Развитие побочных проблем, в том числе перегрузка стыков, прилегающих к эксплуатируемым
Риск осложнений можно свести к минимуму, если пациент и все, кто связан с операцией и послеоперационным уходом, работают вместе.Это начинается с предоперационного обследования и продолжается до реабилитационных упражнений.
Предоперационное обследование вашего здоровья позволяет нам определить, годны ли вы для операции. Важно, чтобы вы раскрыли свою полную историю болезни.
Если у вас возникнут вопросы относительно вашего здоровья, вам будут предложены дальнейшие исследования или рекомендации других хирургических и медицинских специалистов. Хирург и операционная бригада позаботятся о том, чтобы операция была проведена эффективно и с минимумом травм.
Вы можете улучшить процесс заживления и снизить риск осложнений:
- Соблюдение послеоперационных инструкций, которые включают отдых и подъем прооперированной ноги. Важно, чтобы рана была чистой и сухой, пока не будет рекомендовано иное. Пожалуйста, спросите команду, если вы не уверены, что делать.
- Здоровое питание очень важно. Это обеспечивает питание, необходимое для исцеления.
- Курение связано с повышенным на 20% риском замедленного или незаживления костей.
- Алкоголь может взаимодействовать с лекарствами, которые мы пропишем, и в избытке может ухудшить заживление ран.
- Рекомендуется послеоперационная гимнастика и в некоторых случаях физиотерапия. Это помогает улучшить гибкость, силу и стабильность вашей стопы.
Хирурги-ортопеды оценивают, диагностируют, предотвращают и лечат заболевания, расстройства и состояния, поражающие стопу и все связанные с ней структуры. Это осуществляется в соответствии с уровнем образования, подготовки и опыта человека, в соответствии с этикой профессии и применимым законодательством.
Хирурги-ортопеды — не врачи.
Обучение подиатрической хирургии
- 3 года: степень бакалавра медицины
- 2 года: магистр теории ортопедической хирургии (MSc)
- 2 года: Программа хирургического обучения (стажер-ортопед)
Заключительные экзамены на стипендию (хирург-ортопед) - 3 года: подготовка специалиста (врач-ортопед)
- Аккредитация на факультете ортопедической хирургии
- Консультант, врач-ортопед
Плоскостопие — не только проблема стопы
Многие дети с гипермобильностью суставов (низкий мышечный тонус) имеют проблемы с плоскостопием.Внутренний край стопы не имеет хорошего свода, а пяточная кость часто наклонена наружу. Кроме того, дети с плоскостопием часто стоят, вывернув ступни, а иногда и широко расставив ступни.
Хорошее выравнивание и осанка
В идеале, стоя, ступни должны быть расположены параллельно или с поворотом на несколько градусов, колени направлены прямо вперед.
Пяточная кость (пяточная кость) расположена вертикально, вдоль внутренней стороны стопы имеется небольшая дуга.
Что вызывает гибкое плоскостопие?
Кости стопы поддерживаются множеством связок, которые прочно соединяют многие кости стопы.
Эти связки придают стопу типичную устойчивость, удерживают кости на месте и поддерживают свод стопы.
У детей с гипермобильностью суставов (низким мышечным тонусом) связки обладают большей подвижностью, чем обычно, а не обеспечивает такой же стабильности многим мелким суставам стопы.
Мышцы голеностопного сустава обеспечивают дополнительную поддержку стопе в положении стоя.
Эти мышцы быстро реагируют, поддерживая лодыжку при нарушении равновесия.
Мышцы на внешней стороне голеностопного сустава (tibialis posterior peronei) работают, чтобы предотвратить опрокидывание стопы в сторону.
Передняя большеберцовая мышца препятствует наклону голеностопного сустава внутрь, а также поддерживает медиальную дугу.
Мышцы, которые пересекают переднюю часть голеностопного сустава (передняя большеберцовая мышца и длинный разгибатель пальцев), помогают стабилизировать стопу и обеспечивают дополнительную поддержку медиального свода стопы.
Эти мышцы должны очень быстро реагировать на любое смещение голени на стопе.
У детей с плоскостопием эти мышцы часто слабы и медленно реагируют на нарушение равновесия.
Попробуйте следующий
Встаньте прямо и немного откиньтесь назад. Обратите внимание, как мышцы передней части лодыжки начинают действовать.
Встаньте на одну ногу. Обратите внимание на небольшие движения, которые происходят в лодыжке для поддержания равновесия.Также обратите внимание, как колено обращено более или менее вперед.
Теперь встаньте, ноги немного расставлены и параллельны, стопы на месте, колени ближе друг к другу. Обратите внимание, как это влияет на вашу медиальную дугу — она имеет тенденцию сглаживаться.
Плоскостопие: скошенные пяточные кости и опущенные медиальные дуги
У детей с гипермобильностью суставов связки стопы обладают большей подвижностью, чем обычно, что делает стопу менее устойчивой, поскольку слабость связок означает, что кости стопы не скреплены прочно.
Толстая полоса связочной ткани, известная как подошвенная фасция, также дает большую отдачу и обеспечивает меньшую поддержку медиальной дуги, когда ребенок стоит.
Пяточная кость (пяточная кость) может быть наклонена наружу. Этот наклон пяточной кости наружу приводит к наклону кнутри таранной кости (которая располагается поверх пяточной кости).
Это наклонное положение пяточной кости вызывает дальнейшее напряжение и уплощение медиальной дуги.
Пяточная кость (пяточная кость) может быть наклонена наружу.Этот наклон пяточной кости наружу приводит к наклону кнутри таранной кости (которая располагается поверх пяточной кости).
Это наклонное положение пяточной кости вызывает дальнейшее напряжение и уплощение медиальной дуги.
Выравнивание стопы стоя
Дети с гипермобильностью суставов часто встают с развернутой стопой на ступней наружу. Это вызвано скручиванием голени в колене наружу. Этот поворот наружу известен как атеральный перекрут большеберцовой кости .
Когда стопа поворачивается наружу таким образом, на стопу передается дополнительная аномальная сила с дальнейшим уплощением медиальной дуги.
Действие мышц голеностопного сустава
Передняя большеберцовая мышца играет особенно важную роль в поддержании медиальной дуги.
Мышцы большеберцовой мышцы проходят от голени через переднюю часть лодыжки и прикрепляются к двум костям, образующим медиальную дугу.
При нарушении равновесия передняя большеберцовая мышца (вместе с другими мышцами голеностопного сустава) работает, чтобы удерживать ногу на ступне и противостоять любой тенденции вывернуть ногу внутрь.
Роль управления бедрами в осанке стопы
В любой момент, когда весь вес тела переносится на одну ногу (как это происходит при ходьбе, подъеме по лестнице, беге и т. Д.), Мышцы бедра работают, чтобы контролировать равновесие туловища на одной ноге и тенденцию ногу вывернуть внутрь.
Когда ребенок с хорошей силой мышц бедра и координацией движений стоит на одной ноге, туловище находится в вертикальном положении, таз горизонтален, а колено обращено вперед.
Небольшие движения голеностопного сустава помогают стабилизировать стопу и сохранять равновесие.
Дети с гипермобильностью суставов, у которых наблюдается слабость и напряжение в мышцах бедра, могут испытывать трудности с удержанием туловища в вертикальном положении и склонны скручивать бедро внутрь, так что колено ноги, несущей вес, обращено внутрь, а не вперед.
Эта тенденция к выворачиванию ноги внутрь создает дополнительную нагрузку на лодыжку и стопу, затрудняя эффективную работу мышц голеностопного сустава, чтобы поддерживать лодыжку и стопу в правильном положении.
Плоскостопие, функция и боль
Не все дети с плоскостопием испытывают боль при физической нагрузке.Однако недавние исследования выявили связь между степенью наклона (выворота) пяточной кости (пяточной кости) и количеством боли и дисфункции, которые испытывают дети.
Чем больше угол наклона, тем больше вероятность, что у ребенка возникнут боли в ступнях.
В некоторых случаях ортопедические изделия могут помочь уменьшить боль при выполнении упражнений.
Что можно употреблять для улучшения осанки и функции стопы?
Существует два подхода к управлению положением и функцией стопы.Первый — это подход снизу вверх : он включает использование ортопедических приспособлений для поддержки свода стопы при стоянии, а у детей младшего возраста может быть использование ботинок по щиколотку.
Второй подход сверху вниз подчеркивает важность тренировки гибкости бедра и колен для лучшего выравнивания стопы, наряду с укрепляющими упражнениями и тренировкой контроля равновесия.
В некоторых случаях программа упражнений может значительно улучшить проблему, но если степень слабости суставов серьезная, необходимы также ортопедические приспособления для поддержания стопы в достаточно хорошем положении.
Ортопедия
Существует несколько различных ортопедических стелек, которые помогают поддерживать своды стопы и уменьшают боль при упражнениях.
Недавние научные обзоры эффективности ортопедических изделий при гипермобильном плоскостопии не нашли четких доказательств того, что ортопедические изделия влияют на боль и функционируют у детей с плоскостопием.
Однако, поскольку некоторым детям, кажется, полезно носить ортопедические приспособления, стоит попробовать. В некоторых случаях все, что требуется, — это стандартная опора арки.В других случаях требуется индивидуальная поддержка. Это может быть пяточная чашка для поддержки положения пяточной кости.
Лучше всего обсудить вопрос об ортопедии для вашего ребенка со своим врачом, который может направить к ортопеду, если посчитает, что это может помочь.
Какие упражнения необходимы?
Комплексная программа упражнений для плоскостопия включает упражнения на гибкость и укрепление бедер, колен и лодыжек, в том числе:
- Упражнение на растяжку для напряженных мышц и связанных фасциальных структур
- Упражнения функционально-укрепляющие для мышц ног и стопы
- Тренировка эффективных равновесных реакций.
Физическая терапия (ЛТ) — ваш лучший вариант
Если у вашего ребенка плоскостопие или он жалуется на боль в стопах при ходьбе, лучшим вариантом будет проконсультироваться с физиотерапевтом для полной оценки и назначения упражнений.
Если физиотерапевт считает, что вашему ребенку необходимо пройти обследование на предмет ортопедии, он направит его к специалисту и будет тесно сотрудничать с ортопедом / ортопедом и вами как родителем, чтобы разработать план действий.
|
Домашняя программа упражнений Для подписчиков SfA Fitness and Coordination Training Guide |
Очень важное предостережение
Если ваш ребенок испытывает боль в ногах или ступнях, очень важно, чтобы сначала проконсультировался со своим врачом , прежде чем приступить к программе упражнений.
Заявление об ограничении ответственности Содержимое этого сайта предоставляется только для общих информационных целей и не является профессиональной консультацией.Узнать больше
Избранная библиография
Эванс, А. М., Рим, К., и Пит, Л. (2012). Индекс осанки стопы, тест выпада голеностопного сустава, шкала Бейтона и оценка нижней конечности у здоровых детей: исследование надежности. Журнал исследований стопы и голеностопного сустава, 5 (1), 1. doi: 10.1186 / 1757-1146-5-1
Джейн Маккензи, А., Рим, К., и Эванс, А. М. (2012). Эффективность нехирургических вмешательств при педиатрическом гибком плоскостопии: критический обзор. Журнал детской ортопедии, 32 (8), 830–4.DOI: 10.1097 / BPO.0b013e3182648c95
Керр, К. М., Стеббинс, Дж., Теологис, Т., и Заватский, Б. (2015). Статические различия позы между нейтральным и плоскостопием у детей с симптомами и без них. Клиническая биомеханика (Бристоль, Эйвон), 30 (3), 314–7. DOI: 10.1016 / j.clinbiomech.2015.02.007
Kothari, a, Dixon, P.C, Stebbins, J., Zavatsky, a B., & Theologis, T. (2015). Взаимосвязь между качеством жизни и функцией стопы у детей с гибким плоскостопием. Походка и поза, 41 (3), 786–90.DOI: 10.1016 / j.gaitpost.2015.02.012
Котари А., Стеббинс Дж., Завацкий А. Б. и Теологис Т. (2014). Качество жизни, связанное со здоровьем у детей с гибким плоскостопием: перекрестное исследование. Журнал детской ортопедии, 8 (6), 489–96. DOI: 10.1007 / s11832-014-0621-0
выпадный тест dorsiflex.pdf. (нет данных).
Мораледа, Л., и Мубарак, С. Дж. (2011). Гибкое плоскостопие: различия в относительном расположении каждого сегмента стопы между симптомными и бессимптомными пациентами.Журнал детской ортопедии, 31 (4), 421–8. DOI: 10.1097 / BPO.0b013e31821723ce
Rome, K., Rl, A., & Evans, A. (2010). Безоперационные вмешательства при плоской подошве у детей (Обзор), (7).
Обновление исследования: июнь 2016 г.
Котари А., Диксон П.К., Стеббинс Дж., Завацкий А.Б., Теологис Т. Связано ли гибкое плоскостопие с проблемами проксимальных суставов у детей? Походка. 2016 Март; 45: 204-10. DOI: 10.1016 / j.gaitpost.2016.02.008. Epub, 2016, 11 февраля. PubMed PMID: 26979907.
Роль гибкого плоскостопия (ФП) в развитии скелетно-мышечных симптомов в суставах проксимальнее голеностопного сустава неясна. Мы провели обсервационное исследование, чтобы изучить взаимосвязь между осанкой стопы и проксимальными суставами у детей. Было высказано предположение, что уменьшение высоты дуги будет связано с симптомами проксимального сустава и измененной кинематикой и кинетикой походки, особенно в поперечной плоскости в области бедра и колена. Девяносто пять детей в возрасте от 8 до 15 лет были задействованы в этом этически одобренном исследовании.Положение стопы классифицировалось с использованием индекса высоты свода стопы (AHI). Была задокументирована частота боли в коленях и бедрах / спине, и каждому ребенку был проведен трехмерный анализ походки. Уменьшение высоты дуги было связано с увеличением вероятности возникновения симптомов со стороны коленного сустава (p <0,01) и симптомов со стороны бедра / спины (p = 0,01). Положение плоской стопы также было значительно связано со снижением второго пика вертикальной силы реакции опоры (p = 0,03), что одновременно повлияло на моменты в тазобедренном и коленном суставах в поздней стойке. Снижение ИАГ также было связано с усилением втягивания таза и увеличением вальгуса колена в середине упражнения.Нет кинематических и кинетических параметров, связанных с положением плоскостопия, связанных с усилением симптомов проксимального сустава в группе FF. Дети с более плоской позой стопы чаще испытывают боль или дискомфорт в коленях, бедрах и спине; однако механизмы, с помощью которых это происходит, остаются неясными. Лечить ЛФ без четкого понимания того, как это связано с симптомами, сложно, и требуется дальнейшая работа в этой области.
Котари А., Бхува С., Стеббинс Дж., Завацкий А.Б., Теологис Т. Исследование этиологии гибкого плоскостопия: роль морфологии подтаранного сустава . Bone Joint J. 2016, апрель; 98-B (4): 564-8. DOI: 10.1302 / 0301-620X.98B4.36059. PubMed PMID: 27037441.
ЦЕЛИ: Появляется все больше доказательств того, что гибкое плоскостопие (ФФ) может приводить к появлению симптомов и ухудшению качества жизни, связанного со здоровьем. В связи с этим мы провели обсервационное исследование по изучению этиологии этого состояния, чтобы помочь информировать руководство. Гипотеза заключалась в том, что наряду с повышенным индексом массы тела (ИМТ) и повышенной гибкостью нижней конечности отсутствие переднего подтаранного сочленения будет связано с более плоским положением стопы.
ПАЦИЕНТА И МЕТОДЫ. В исследование были включены 84 ребенка в возрасте от 8 до 15 лет. Для каждого ребенка рассчитывался ИМТ, оценивалась гибкость с использованием шкалы оценки нижних конечностей (LLAS), а положение стопы определялось количественно с помощью индекса высоты свода стопы (AHI). Каждому ребенку была сделана сагиттальная Т1-взвешенная МРТ как минимум одной стопы.
РЕЗУЛЬТАТЫ: Отсутствие переднего подтаранного сочленения (p <0,001) и увеличение LLAS (p = 0,001) предсказывали низкий AHI.ИМТ не был значимым прогностическим фактором (p = 0,566).
ЗАКЛЮЧЕНИЕ: Это первое исследование, демонстрирующее важность морфологии подтаранного сустава для положения стопы in vivo.
ПРИНЯТЬ ДОМАШНЕЕ СООБЩЕНИЕ: Гибкость нижней конечности и отсутствие передней фасетки подтаранного сустава связаны с гибкостью FF и могут влиять на лечение этого распространенного состояния. Цитируйте эту статью: Bone Joint J 2016; 98-B: 564-8.
Симптомы и лечение плоскостопия
Плоскостопие часто представляет собой сложное заболевание с разнообразными симптомами и различной степенью деформации и инвалидности.Существует несколько типов плоскостопия, каждый из которых имеет одну общую характеристику: частичное или полное разрушение (потеря) свода стопы.
Симптомы
Не у всех, страдающих плоскостопием, наблюдаются симптомы. Но те, кто все же сообщают о следующих проблемах.
- ноги легко устают
- Боли в сводах или пятках
- опухают подошвы ступней
- стоять на носках тяжело
- Боль в спине, бедре и ноге
Факторы риска
- спортсменов с травмами стопы и голеностопного сустава
- генетика — плоскостопие передается по наследству
- старение
- беременность
- ожирение
- сахарный диабет
- гипертензия в
- Ревматоидный артрит
Типы плоскостопия
Гибкое плоскостопие
Гибкое плоскостопие — один из наиболее распространенных видов плоскостопия.Обычно он начинается в раннем детстве и продолжается во взрослой жизни. Дети рождаются с плоскостопием, но обычно перерастают их к пяти-шести годам. В противном случае у них развивается плоскостопие. Этот тип плоскостопия сохраняется и во взрослой жизни и называется гибким плоскостопием. Обычно он поражает обе стопы и прогрессирует в более тяжелой форме в более позднем возрасте. По мере усугубления деформации мягкие ткани (сухожилия и связки) дуги могут растягиваться, разрываться и воспаляться. Термин «гибкий» означает, что в то время как стопа ровная при стоянии (с опорой на вес), свод стопы возвращается в исходное положение, когда не стоит.
Гибкое плоскостопие может вызывать следующие симптомы и состояния:
- Лодыжки, скрученные внутрь или пронации
- Шина на голень
- Подошвенный фасциит, тендинит ахиллова сухожилия, бурситы и голеностопы
- Боль или усталость в стопе или ноге
- Боль в пояснице, бедре, колене, лодыжке и мигрень
Дисфункция сухожилия задней большеберцовой кости
Дисфункция сухожилия задней большеберцовой мышцы (PTTD) относится к воспалению сухожилия задней большеберцовой мышцы.Это состояние возникает, когда сухожилие воспаляется, растягивается или разрывается, что приводит к разрушению дуги. Если не лечить, это может привести к тяжелой инвалидности и хронической боли. Факторами риска этого состояния являются ожирение, диабет и гипертония.
Ревматоидный артрит
Ревматоидный артрит — это иммунное заболевание, которое может вызвать коллапс дуги. Неисправная иммунная система атакует суставы и связки, поддерживающие стопу.
Травма
Люди, которые занимались спортом, также подвержены риску развития плоскостопия.Травма связок стопы может привести к тому, что эти связки потеряют способность поддерживать форму стопы, что приведет к разрушению свода стопы.
Лапка Шарко
Стопа Шарко — это форма артрита, которая часто развивается внезапно и без боли, в первую очередь у пациентов с диабетом. Без какого-либо предупреждения кости стопы и / или голеностопного сустава спонтанно ломаются и фрагментируются, что часто приводит к серьезной деформации. Свод стопы часто разрушается, и в нижней части стопы образуются участки давления, что приводит к открытым язвам или язвам.
Диагностика плоскостопия
Ваш ортопед проверит вашу историю болезни, посмотрит, как вы ходите, проверит вашу обувь на предмет износа, проверит вашу мышечную силу и, возможно, сделает снимок ваших стоп для диагностики плоскостопия. Кроме того, вы можете провести собственный тест дома, намочив подошву стопы, наступив на лист бумаги и затем сравнив его с изображением справа.
Лечение плоскостопия
Лечение плоскостопия зависит от причины и степени тяжести.Однако ваш ортопед может порекомендовать одно или несколько из следующего:
- Уменьшение стянутости икры растяжением Ортопедические приспособления
- или более продвинутые устройства, если диагностировано PTTD или стопа Шарко, контролирующие арку и предотвращающие ее дальнейшее разрушение. Для легкого плоскостопия может быть достаточно безрецептурной поддержки свода стопы, но большинству пациентов с более тяжелым плоскостопием потребуется коррекция механики стопы с помощью индивидуальных ортопедических приспособлений.
- Инъекции кортизона, лазер MLS или PRP (плазма, обогащенная тромбоцитами), если пациент испытывает боль при подошвенном фасциите или ахилловом тендините
- Лечебная физкультура
- Больше поддерживающей обуви
- Похудание
Позвоните в наш офис по телефону 206-368-7000, чтобы узнать больше о том, как облегчить боль, вызванную плоскостопием.
плоскостопие — Блог — Центры стопы и голеностопного сустава Северного Хьюстона
Одной из распространенных проблем со стопой, которую наблюдают ортопеды у детей, является плоскостопие. Это состояние характеризуется недоразвитием или отсутствием развития свода стопы. Почти все дети рождаются с плоскостопием, но это заболевание перерастает.
Какие бывают типы плоскостопия?
Существует три различных типа плоскостопия. Первый называется гибким плоскостопием, при котором стопа гибкая или гипермобильная.Однако это не причиняет боли и не является причиной инвалидности у детей. Следующий тип — гибкое плоскостопие с коротким ахилловым сухожилием. Это состояние встречается очень редко и может вызвать боль и инвалидность. Последний тип называется жестким плоскостопием и является самым редким среди трех типов.
Только ортопед может правильно определить, страдает ли ваш ребенок плоскостопием. Врачи Центров стопы и голеностопного сустава в Северном Хьюстоне — ортопеды, специализирующиеся на помощи детям с заболеваниями стопы.
Классификация плоскостопия
Плоскостопие можно разделить на симптоматическое и бессимптомное. У людей, страдающих симптоматическим плоскостопием, проявляются такие симптомы, как боль, наклон пятки наружу, неловкость при ходьбе, трудности с ношением обуви и боль в ногах во время физических нагрузок. Последний, бессимптомный, как следует из названия, не проявляет никаких симптомов и может быть диагностирован только ортопедом.
Правильная классификация позволяет ортопеду разработать соответствующий план лечения.Дети, у которых проявляются симптомы, требуют лечения, например модификации обуви, ортопедических приспособлений, лекарств и физиотерапии. Ортопед может выбрать один из указанных нехирургических подходов. Если степень деформации состояния тяжелая, может потребоваться операция для облегчения симптомов и улучшения функции стопы.
Дети, у которых нет никаких симптомов, не нуждаются в лечении. Но ортопед будет периодически проверять, наблюдать и повторно оценивать состояние ребенка.Однако в некоторых случаях бессимптомного плоскостопия можно рассмотреть возможность использования индивидуальных ортопедических устройств.
Как диагностировать плоскостопие у детей?
При диагностике плоскостопия ортопед осматривает и наблюдает за стопой, когда ребенок стоит, сидит и ходит. Иногда ортопед также исследует колено, бедро и ногу, потому что это также может быть связано с плоскостопием. Для определения степени деформации также проводятся рентгенологические исследования.
В Центрах стопы и голеностопного сустава в Северном Хьюстоне с шестью офисами, расположенными в Северном Хьюстоне, штат Техас, мы специализируемся на помощи детям с проблемами развития стопы.Чтобы записаться на прием, позвоните по телефону 281-444-4114.
Лечение плоскостопия в Пенсаколе, Флорида
Обзор
По оценкам, до 30 процентов людей в Соединенных Штатах страдают от той или иной степени плоскостопия или выпадения сводов стопы. Для большинства этих людей это состояние не вызывает никаких проблем. Тем не менее, для тех, кто страдает проблемами, особенно болью, которая вызвана непосредственно их плоскостопием, направление к специалисту-ортопеду Пенсакола жизненно важно до того, как начнутся долгосрочные проблемы.
Sympto мс
«Нормальные» ступни имеют дуги, которые проходят по всей длине их внутренней стороны. Плоскостопие имеет небольшой свод стопы или совсем отсутствует. Передняя часть стопы имеет тенденцию вращаться наружу (отведение), а пятка наклоняется наружу (вальгусная) при ходьбе или стоянии.
Многие люди с выпавшим сводом стопы не испытывают ни побочных эффектов, ни боли. Однако при напряжении соединительных мышц и связок могут возникнуть боли в ногах. Вы также можете испытывать боль в суставах ног в результате плоскостопия.В некоторых случаях стопа слишком сильно перекатывается при ходьбе (гиперпронация). Иногда это может быть связано с увеличением веса.
Причины
Все мы рождаемся с плоскостопием, и свод стопы развивается в детстве. Однако для некоторых этого просто не происходит.
Развитие стопы во многом определяется генетикой; у некоторых людей просто плоскостопие, и это заболевание, как правило, передается по наследству. Однако плоскостопие также во многом связано с формой костей и поддерживающих мышц, сухожилий и связок.
Слабый свод стопы, артрит, беременность, диабет, мышечное расстройство или травма также являются причинами плоскостопия, равно как и простой износ и старение.
Одной из основных причин возникновения плоскостопия в более позднем возрасте является нарушение функции сухожилия задней большеберцовой мышцы. Это сухожилие важно для выравнивания стопы, и если оно разрывается или ослабевает, стопа перекатывается и проявляется плоскостопие.
Состояние также может развиваться со временем. Как правило, начало можно увидеть в сороковые и пятидесятые годы.
Диагноз
Важно обратиться к терапевту, чтобы попросить направление к специалисту по лодыжкам и стопам Пенсакола, если:
- вы страдаете от боли. Плоскостопие может вызывать даже небольшую боль в различных частях тела. Это происходит из-за неравномерной нагрузки веса тела, а также из-за плохой походки. Если вы подозреваете, что у вас плоские стопы, и вы страдаете от головных болей, болей в спине или коленях, возможно, причиной проблемы может быть структура ваших стоп.
- ваша обувь очень быстро изнашивается.
- ноги слабые.
- ваша ступня кажется гипермобильной или жесткой.
Проблемы, связанные с плоскостопием, классифицируются по стадиям. Каждый этап определяет, какое именно лечение следует проводить.
Первый этап. Первая стадия характеризуется воспалением сухожилия без каких-либо других явных деформаций. Диагноз ставится на основании физического обследования и подтверждается с помощью МРТ или УЗИ.
Этап второй. Плоскостопие становится все более серьезным, однако артрита или скованности нет.
Третий этап. В стопе присутствует артрит и скованность, которые становятся все более болезненными.
Четвертый этап. Когда достигается четвертая стадия, артрит распространяется на голеностопный сустав.
Лечение
На первой и второй стадиях расстройства боль часто разрешается, а походка корректируется с помощью отдыха, ортопедических стелек, стелек, а иногда и физиотерапии.
Хирург-ортопед Пенсакола может потребоваться в тяжелых случаях и может включать:
Остеотомию пяточной кости.
