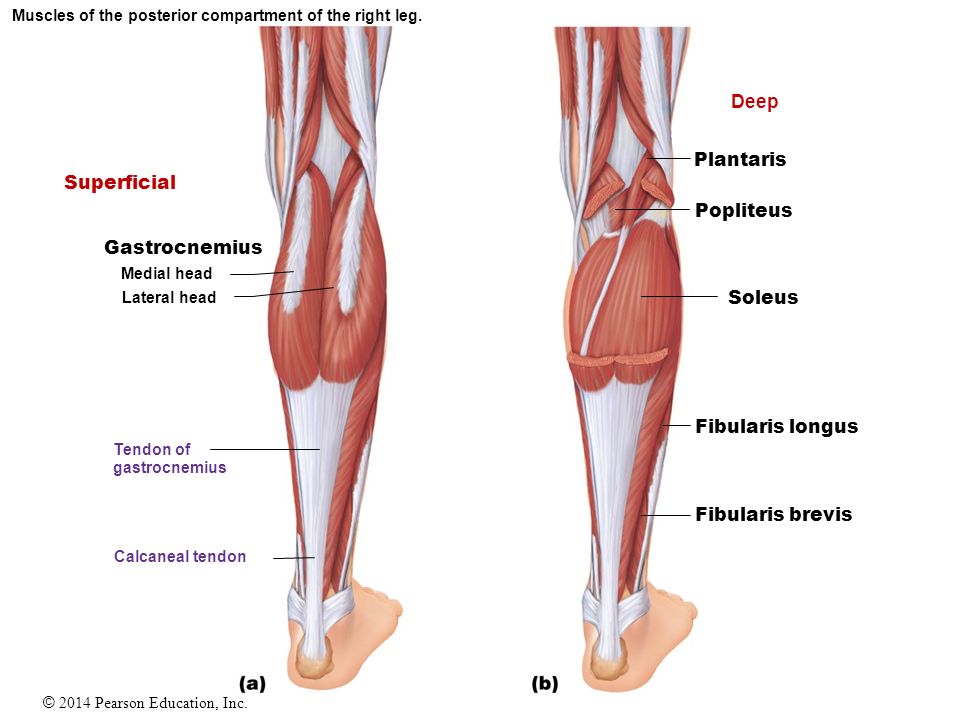
Подошвенная мышца,т. plantaris, начинается от — электронная энциклопедия
подколенной поверхности бедренной кости, переходит в длинное сухожилие, которое прикрепляется к пяточной кости.
Функция: оттягивает капсулу коленного сустава кзади.
Иннервация: большеберцовый нерв, Lv—S,,.
3. Подколенная мышца,т. popliteus, образует вместе с последующими глубокий слой. Берет начало от латерального над-мыщелка бедренной кости; прикрепляется к проксималь-ному эпифизу большеберцовой кости.
Функция: сгибает голень и вращает ее внутрь.
Иннервация: большеберцовый нерв, Lv—S,,.
4. Длинный сгибатель большого пальца стопы,т. flexor hallucis longus, начинается на задней поверхности малоберцовой кости и от межкостной перепонки, проходит позади медиальной лодыжки; прикрепляется к дистальной фаланге
I пальца.
Функция: сгибает I палец.
Иннервация: большеберцовый нерв, Lv—S|r
5. Длинный сгибатель пальцев,т. flexor digitorum longus, начинается от задней поверхности большеберцовой кости, проходит позади медиальной лодыжки и на подошве разделяется на 4 сухожилия, которые прикрепляются к дисталь-ным фалангам II—V пальцев.
Функция: сгибает дистальные фаланги II—V пальцев, а также сгибает стопу и супинирует.
Иннервация: большеберцовый нерв, Lv—S,,.
6. Задняя большеберцовая мышца,т. tibialis posterior, лежит под предыдущими мышцами. Начинается от проксималь-ных эпифизов костей голени, межкостной перепонки, огибает медиальную лодыжку, переходит на стопу; прикрепляется к бугристости ладьевидной кости, трем клиновидным костям и основаниям II—V плюсневых костей. Функция: сгибает и супинирует стопу. Иннервация: большеберцовый нерв, Lv—S,,. Латеральная группа. 1. Длинная малоберцовая мышца,т. fibu-laris longus, начинается от головки малоберцовой кости; прикрепляется к медиальной клиновидной и I плюсневой костям.
Функция: поднимает латеральный край стопы, одновременно опускает медиальный край, сгибает стопу.
2. Короткая малоберцовая мышца,т. fibularis brevis, начинается от малоберцовой кости; прикрепляется к бугристости V плюсневой кости.
Функция: сгибает стопу, поднимает ее латеральный край.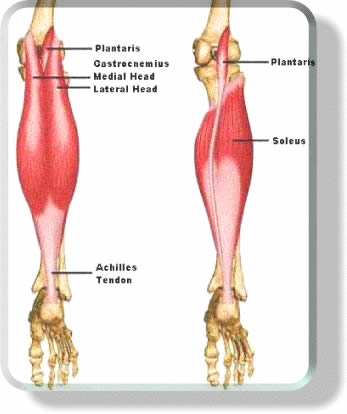 Иннервация: обе мышцы иннервируются поверхностным малоберцовым нервом, Lv—S,,.
Иннервация: обе мышцы иннервируются поверхностным малоберцовым нервом, Lv—S,,.
МЫШЦЫ СТОПЫ
различают мышцы тыла и мышцы подошвы стопы. На тыле стопырасполагаются две мышцы: короткий разгибатель пальцев,т. extensor digitorum brevis, и короткий разгибатель большого пальца стопы,т. extensor hallucis brevis. Обе мышцы начинаются от пяточной кости, прикрепляются к фалангам I—V пальцев.
Функция: разгибают пальцы.
Иннервация: глубокий малоберцовый нерв, LIY—S,.
На подошвемышцы делят на три группы. Медиальная группа состоит из мышцы, отводящей большой палец стопы,т. abductor hallucis; короткого сгибателя большого пальца стопы,т. flexor hallucis brevis; мышцы, приводящей большой палец стопы,т. adductor hallucis. Латеральная группа включает короткий сгибатель мизинца стопы,т. flexor digiti minimi brevis; мышцу, отводящую мизинец стопы,т. abductor digiti minimi. В среднюю группу входят короткий сгибатель пальцев,т. flexor digitorum brevis; квадратная мышца подошвы,т.
Функция: червеобразные мышцы сгибают фаланги пальцев, межкостные тыльные — раздвигают, а межкостные подошвенные — сдвигают пальцы.
Иннервация: медиальный и латеральный подошвенные нервы, Lv-Sn.
ФАСЦИИ НИЖНЕЙ КОНЕЧНОСТИ
В полости большого таза подвздошная фасция,fascia iliaca, покрывает подвздошно-поясничную мышцу и является частью внутрибрюшной фасции. В медиальном направлении она образует подвздошно-гребенчатую дугу, arcus iliopectineus, разграничивающую под паховой связкой два пространства — латерально-мышечную лакуну, lacuna musculorum (для бедренного нерва), и меди ал ьно-сосудистую лакун у, lacuna vasorum (для бедренных сосудов).
Собственная фасция бедра — широкая фасция,fascia lata, отдавая отроги к шероховатой линии бедра, образует две межмышечные перегородки бедра: латеральную, septum intermusculare femoris laterale, и медиальную, septum intermusculare femoris mediate. Между межмышечными перегородками и бедренной костью образуются три костно-фиброз-ных влагалища мышц передней, задней и медиальной групп.
Между межмышечными перегородками и бедренной костью образуются три костно-фиброз-ных влагалища мышц передней, задней и медиальной групп.
Под паховой связкой широкая фасция расщепляется на два
Фасция голени,fascia cruris, — плотная пластинка, срастается с мышцами и костями голени, отдает к малоберцовой кости две межмышечные перегородки голени: переднюю, septum intermusculare anterius cruris, отделяющую малоберцовые мышцы от разгибателей, и заднюю, septum intermusculare posterius, отделяющую разгибатели от сгибателей. В результате на голени образуется три костно-фиброзн ых влагалища для мышц передней, задней и латеральной групп.
В дистальном отделе голени фасция спереди уплотняется и образует две связки: верхний и нижний удерживатели сухожилий-разгибателей,retinaculi mm. extensorum superius et inferius. Под ними проходят сухожилия мышц передней группы голени. Отходящие от нижнего удерживателя сухожилий-разгибателей перегородки делят пространство под связкой на 4 костно-фиброзных канала: три сухожильных и один сосудистый. В латеральном канале проходит сухожилие m. extensor digitorum longus, в среднем — т. extensor hallucis longus,,
Между медиальной лодыжке и и пяточной костью перекидывается прочная связка — удерживатель сухожилий-сгибателей, retinaculum mmculorumflexorum. От связки вглубь отходят перегородки, образующее три костно-фиброзных канала. Позади медиальной лодыжки проходит сухожилие задней боль-шеберцовой мышцы, кзади от него — сухожилие длинного сгибателя пальцев и глубже — сухожилие длинного сгибателя большого пальца стопы.
От латеральной лодыжки к пяточной кости отходят верхний и нижний удерживатели малоберцовых мышц,retinaculi mmculorum flbularum superius et ‘nferius, под которым проходят сухожилия малоберцовых мышц.
Дорсальная фасция стопы,fascia dorsalis pedis, тонкая, срастается с костями плюсны, образует поверхностный и глубокий листки, между которыми проходят сухожилия мышц-разгибателей. На подошвенной сто зоне имеется хорошо выраженное фасциальное утолщение — подошвенный апоневроз,aponeurosis plantaris. От него к костям стопы отходят медиаль-
ная и латеральная межмышечные перегородки, образующие три костно-фасциальных влагалища, соответствующие трем группам мышц.
ЭЛЕМЕНТЫ ТОПОГРАФИИ НИЖНЕЙ КОНЕЧНОСТИ
Грушевидная мышца, проходя через большое седалищное отверстие, делит его на два отверстия: над грушевидное, foramen suprapiriforme, и подгрушевидное, foramen infrapiriforme. Через первое проходят верхняя ягодичная артерия, вена и одноименный нерв, через второе — половой нерв, половые артерия и вена, седалищный нерв и задний кожный нерв бедра, а также нижние ягодичные нервы, артерия и вена.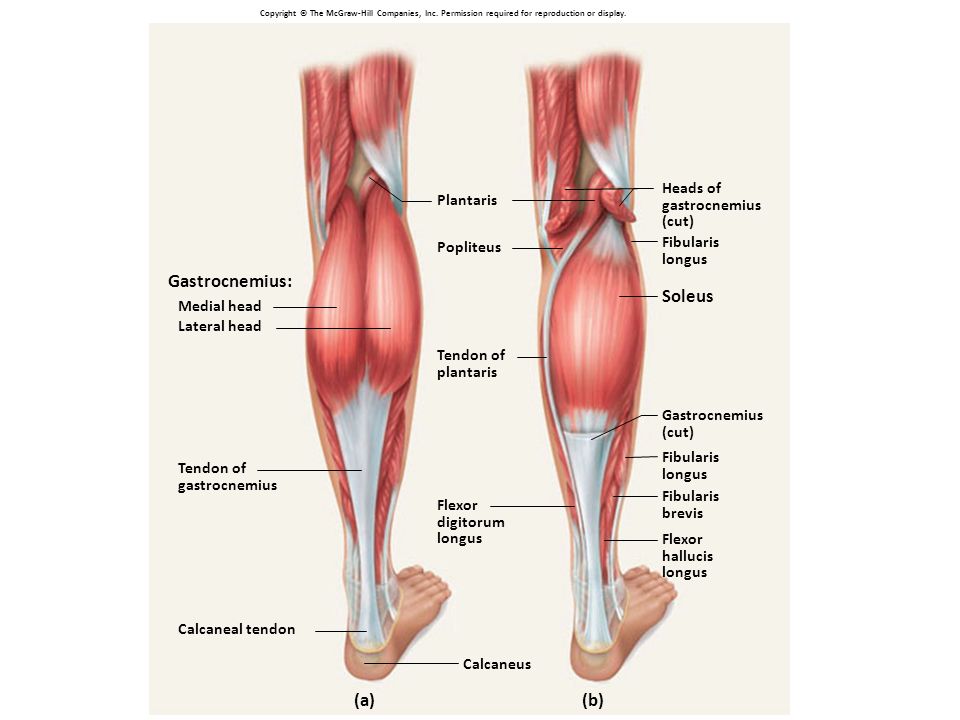
Полость малого газа сообщается с переднемедиальной поверхностью бедра запирательным каналом,canalis obturatorius, стенки которого образуют лобковая кость и верхние края обеих запирательных мышц. Канал имеет два отверстия: внутреннее и наружное, через них проходят одноименные сосуды и нервы.
В верхней трети бедра на передней поверхности его выделяют бедренный треугольник,trigonum femorale, ограниченный сверху паховой связкой, латерально—портняжной мышцей и медиально—длинной приводящей мышцей. В бедренном треугольнике находится бедренный канал,canalis femoralis, не существующий в норме, но возникающий при бедренных грыжах. Канал имеет три стенки: латеральную — влагалище бедренной вены, заднюю — глубокий листок широкой фасции, переднюю — ее поверхностный листок, и два отверстия: внутреннее — бедренное кольцо, annulusfemoralis, расположенное в медиальном углу сосудистой лакуны, ограниченное спереди паховой связкой, сзади — ligamentum iliopectineum, медиально — лакунарной связкой, латерально — влагалищем бедренной вены, и наружное — подкожную щель, hiatus saphenus.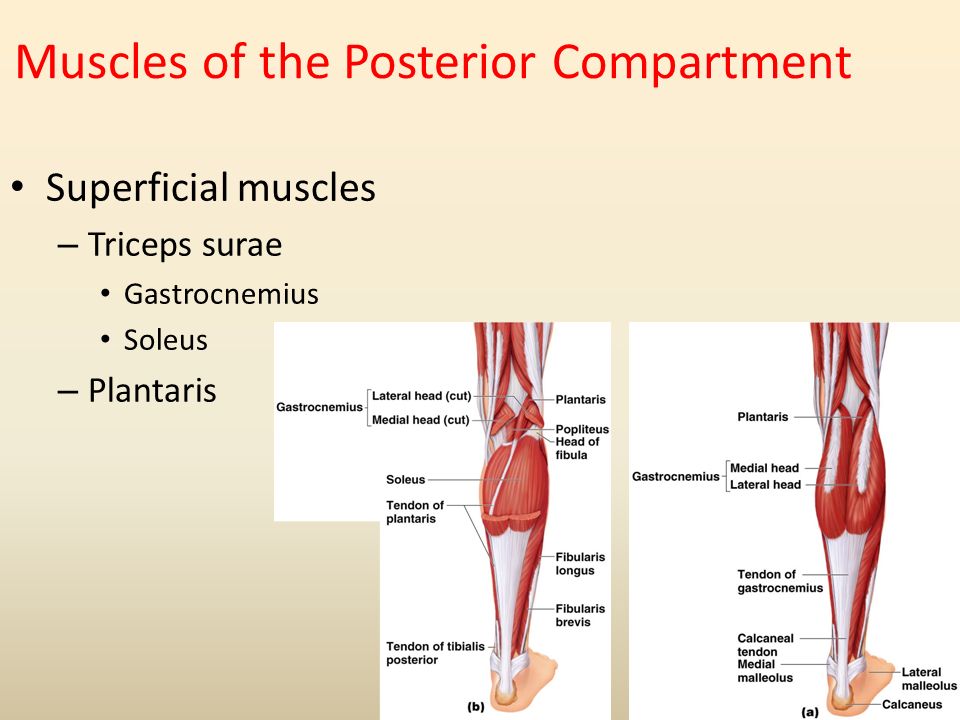
Мышцы голени (задняя группа) — детальный обзор 3Д
Похожие статьи:
| код УДК | описание | примечания | |
| 616.748.5-009.1 | Нарушения подошвенного сгибания, приведения и отведения стопы | ||
| 616.748.51 | Длинная малоберцовая мышца (m. fibularis longus) | ||
| 616.748.52 | Короткая малоберцовая мышца (m. fibularis brevis) | ||
| 616.748.53 | Икроножная мышца (m. gastrocnemius) | ||
| 616.748.54 | Трехглавая мышца (m. triceps surae) в целом, т. е. икроножная и камбалообравная мышцы (mm.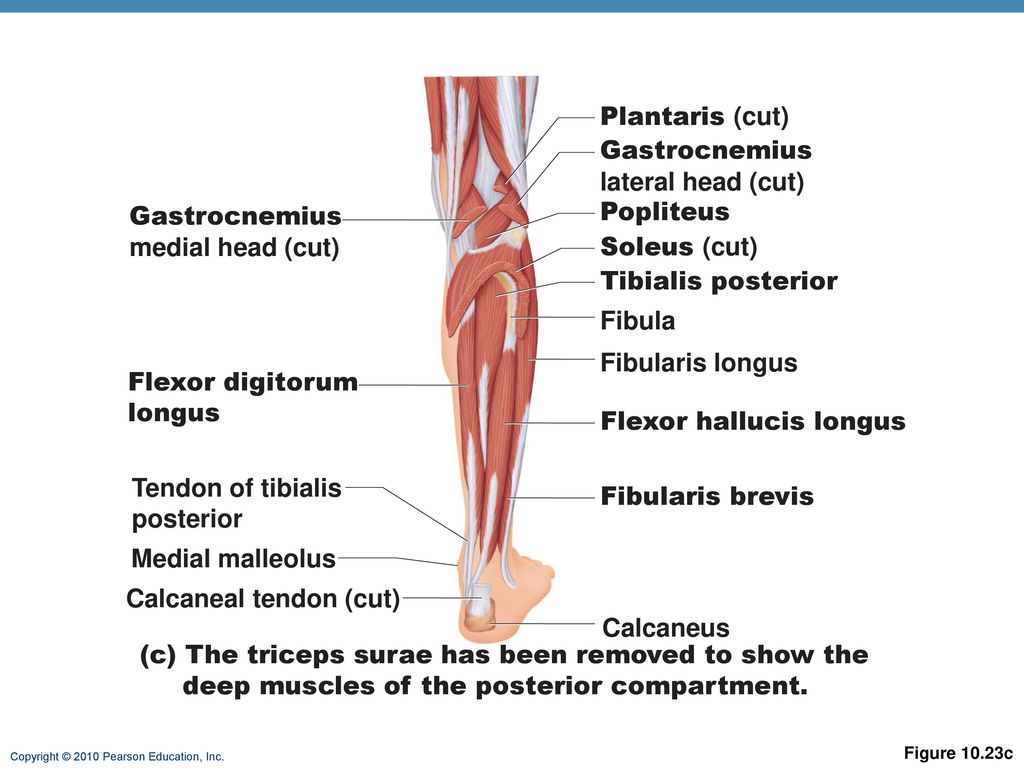 gastrocnemius et soleus) gastrocnemius et soleus) |
||
| 616.748.55 | Подошвенная мышца (m. plantaris) | ||
| 616.748.56 | Подколенная мышца (m. popliteus) | ||
| 616.748.57 | Задняя большеберцовая мышца (m. tibilis posterior) | ||
| 616.748.58 | Длинный общий сгибатель пальцев стопы (m. flexor digitorum longus communis) | ||
| 616.748.59 | Собственный длинный сгибатель большого пальца стопы (m. flexor hallucis longus proprius) | ||
| Подробное описание | Было обнаружено, что тендинопатия средней части ахиллова сухожилия имеет частоту 1,85 на 1000 в население в целом и, как сообщается, является условием завершения карьеры в 5% случаев профессиональных спортсменов. В настоящее время растет признание роли сухожилия подошвенной мышцы в развитие медиальной боли в ахилловом сухожилии (АТ) и очаговой медиальной тендинопатии ахиллова сухожилия. plantaris возникает из латеральной части надмыщелковой линии бедра, переходя от латеральнее к медиальной, от глубокой к медиальной икроножной мышце и поверхностно до камбаловидной мышцы, переходя в медиальный аспект пяточной кости, однако существуют большие различия в точном введении сухожилие подошвенной мышцы, наблюдаемое дистально. Трение сухожилия подошвенной мышцы о медиальную границу ахиллова сухожилия и последующая боль и отек являются серьезной проблемой у элитных легкоатлетов, с ежегодная частота травм составляет 3,9-9,3%. Биомеханические исследования предположили, что это связано с тем, что сухожилие подошвенной мышцы более жесткое и прочное, чем ахиллово сухожилие (АТ), таким образом, снижается его способность к удлинению при нагрузке. трение между AT и подошвой, способствующее воспалению перитэндона, которое может индуцировать тендинопатические изменения в AT посредством нейровоспалительного опосредования или через сжимающий механизм. Двадцать девять процентов пациентов с NIAT не реагируют на консервативное лечение, и многие должны отказаться от занятий спортом. Пациенты, у которых по-прежнему наблюдаются симптомы, могут быть направлен на инъекцию паратенона в большом объеме под контролем ультразвукового сканирования (УЗИ) — это направлено на снятие паратенонового слоя с AT, который часто слипается с волокнистым Это также удаляет неоваскуляризацию с вентральной поверхности AT — это в аномальной ткани есть нервные волокна, и считается, что это основная боль генератора в НИАТ, однако признано, что у подгруппы пациентов с НИАТ есть Изолированная боль, расположенная медиально, примерно в 4-6 см от места введения в os calcis. и магнитно-резонансной томографии (МРТ) сухожилие подошвенной мышцы прикрепляется к медиальному аспект AT (вставка непосредственно в боковую часть AT, а не в os calcis или прилипание фиброзной тканью к медиальной границе AT) .Это на уровне AT, где он претерпел поворот на 90 градусов и соответствует камбаловидной части Сухожилие подошвенной мышцы пересекает 2 сустава (берущие начало выше колена и в os calcis), тогда как камбаловидная мышца пересекает только один сустав (голеностопный сустав), может быть дифференциальное движение подошвенной мышцы относительно медиальной границы AT, создавая фрикционный синдром с последующим очаговым воспалением и тендинозом АТ. Лечение этого «синдрома плантариса», если он не поддается консервативным мерам. или инъекции под УЗИ предназначены для удаления сухожилия подошвенной мышцы и хирургического удаления вентральной аспект AT через медиальный разрез 3 см. Это выполняется в операционных под общим анестетик с хорошими или отличными результатами сообщается в 90% и 94% профессиональных спортсменов, возвращающихся в спорт3. Однако есть документы, сообщающие об успешных лечение пациентов с чисто разрезанием сухожилия подошвенной мышцы с использованием малоинвазивных эндоскопическая техника. Сухожилие подошвенной мышцы легко визуализируется при УЗИ и тенотомии сухожилия под контролем USS описаны в другом месте. сухожилие под контролем USS потребует 5-миллиметрового разреза и может выполняться под местным контролем. анестетик амбулаторно. В настоящее время неизвестно, так ли это хорошо, как открытый хирургическая процедура проводится в театре, и исследователи предложат рандомизированный изучить сравнение методов. Таким образом, целью настоящего исследования является сравнение клинических исходов и АТ. структурные изменения у пациентов с НИАТ, перенесших иссечение подошвенной мышцы с помощью открытого хирургического вмешательства. процедура для тех, кто проходит минимально инвазивную процедуру под контролем УЗИ, выполняемую в амбулаторная клиника. Первая, как известно, дает хорошие клинические результаты, однако вторая может значительно сократить послеоперационные рубцы, время восстановления и хирургические расходы. если будет сопоставимо, лечение этих пациентов в клинике с помощью УЗИ plantaris станет желательной альтернативой хирургическому вмешательству и приведет к изменению текущие клинические вмешательства для этой популяции. . |
|---|
их топография, функции, кровоснабжение, иннервация.
Короткий разгибатель запястья, m.
extensor digitorum
brevis. Начало: передние
отделы верхней латеральной поверхности
пяточной кости. Прикрепление: оснвоания
средних и дистальных фаланг. Функция:
разгибает пальцы стопы. Иннервация:
n. fibularis profundus. Кровоснабжение:
a. tarsalis lateralis, a. fibularis.
Начало: передние
отделы верхней латеральной поверхности
пяточной кости. Прикрепление: оснвоания
средних и дистальных фаланг. Функция:
разгибает пальцы стопы. Иннервация:
n. fibularis profundus. Кровоснабжение:
a. tarsalis lateralis, a. fibularis.
Короткий разгибатель большого пальца стопы, m. extensor hallucis brevis. Начало: верхняя поверхность пяточной кости. Прикрепление: тыльная поверхность основания прокисмальной фаланги большого пальца стопы. Функция: разгибает большой палец стопы. Иннервация: n. fibularis profundus. Кровоснабжение: a. dorsalis pedis.
Мышца, отводящая большой палец стопы, m. abductor hallucis. Начало: бугор пяточной кости, нижний удерживатель сгибателей, подошвенный апоневроз. Прикрепление: медиальная сторона основания проксимальной фаланги большого пальца стопы. Функция: отводит большой палец стопы от срединной линии подошвы. Иннервация: n. plantaris medialis. Кровоснабжение: a. plantaris medialis.
Короткий сгибатель большого пальца
стопы, m. flexor
hallucis brevis.
Начало: медиальная сторона подошвенной
поверхности кубовидной кости, клиновидные
кости, связки на подошве стопы.
Прикрепление: сесамовидная кость,
проксимальная фаланга большого пальца.
Функция: сгибает большой палец стопы.
Иннервация: n. plantaris lateralis, n.
plantaris medialis. Кровоснабжение:
a. plantaris medialis, arcus plantaris profundus.
flexor
hallucis brevis.
Начало: медиальная сторона подошвенной
поверхности кубовидной кости, клиновидные
кости, связки на подошве стопы.
Прикрепление: сесамовидная кость,
проксимальная фаланга большого пальца.
Функция: сгибает большой палец стопы.
Иннервация: n. plantaris lateralis, n.
plantaris medialis. Кровоснабжение:
a. plantaris medialis, arcus plantaris profundus.
Мышца, приводящая большой палец стопы, m. adductor hallucis. Начало: косая головка – кубовидная кость, латеральная клиновидная кость, основания II, III, IV плюсневых костей, сухожилия длинной малоберцовой мышцы. Поперечная головка – капсулы плюснефаланговых суставов III-V пальцев. Прикрепление: основание проксимальной фаланги большого пальца стопы, латеральная сесамовидная кость. Функция: приводит большой палец к срединной линии стопы, сгибает большой палец стопы. Иннервация: n. plantaris lateralis. Кровоснабжение: arcus plantaris profundus, aa. metatarsales plantares.
Мышца, отводящая
мизинец стопы,
m. abductor digiti minimi. Начало: подошвенная
поверхность пяточного бугра, бугристость
V люсневой кости, подошвенный
апоневроз. Прикрепление: латеральная
сторона проксимальной фаланги мизинца.
Функция: сгибает просимальную фалангу.
Иннервация: n. plantaris
lateralis. Кровоснабжение: a.
plantaris lateralis.
abductor digiti minimi. Начало: подошвенная
поверхность пяточного бугра, бугристость
V люсневой кости, подошвенный
апоневроз. Прикрепление: латеральная
сторона проксимальной фаланги мизинца.
Функция: сгибает просимальную фалангу.
Иннервация: n. plantaris
lateralis. Кровоснабжение: a.
plantaris lateralis.
Короткий сгибатель мизинца, m. flexor digiti minimi brevis. Начало: медиальная сторона подошвенной поверхности V плюсневой кости, влагалище сухожилия длинной малоберцовой мышцы, длинная подошвенная связка. Прикрепление: проксимальная фаланга мизинца. Функция: сгибает мизинец. Иннервация: n. plantaris lateralis. Кровоснабжение: a. lantaris lateralis.
Мышца, противопоставляющая мизинец, m. opponens digiti minimi. Начало: длинная подошвенная связка. Прикрепление: V плюсневая кость. Функция: укрепляет латеральный продольный свод стопы. Иннервация: n. plantaris lateralis. Кровоснабжение: a. plantaris lateralis.
Короткий сгибатель пальцев, m. flexor digitorum
brevis. Начало: передняя
часть пяточного бугра, подошвенный
апоневроз. Функция: сгибает
II-V пальцы. Иннервация:
n. plantaris medialis. Кровоснабжение:
a. plantaris lateralis, a. plantaris medialis.
flexor digitorum
brevis. Начало: передняя
часть пяточного бугра, подошвенный
апоневроз. Функция: сгибает
II-V пальцы. Иннервация:
n. plantaris medialis. Кровоснабжение:
a. plantaris lateralis, a. plantaris medialis.
Червеобразные мышцы, mm. lumbricales. Начало: поверхности сухожилий длинного сгибателя пальцев. Функция: сгибает проксимальные и разгибает срудние и дистальные фаланги II-V пальцев. Иннервация: n. plantaris lateralis, n. plantaris medialis. Кровоснабжение: a. plantaris lateralis, a. plantaris medialis.
Подошвенные межкостные
мышцы, m. interossei
plantares. Начало: основание и медиальная
поверхность тел III-V
плюсневых костей. Прикрепление: медиальная
поверхность проксимальных фаланг III-V
пальцев стопы. Функция: приводят III-V
пальцы копальцу, сгибают проксимальные
фаланги этих пальцев. Иннервация:
n. plantaris lateralis. Кровоснабжение:
arcus plantaris profundus, aa. metatarsals plantares.
Тыльные межкостные мышцы, mm. interossei dorsales. Начало: поверхности плюсневых костей. Прикрепление: основания проксимальных фаланг, сухожилия длинного разгибателя пальцев. Функция: отводит пальцы стопы, сгибают проксимальные фаланги. Иннервация: n. plantaris lateralis. Кровоснабжение: arcus plantaris profundus, aa. metatarsals plantares.
Мышцы стопы: их функции, кровоснабжение, иннервация, лимфоотток
Короткий разгибатель запястья, m. extensor digitorum brevis. Начало: передние отделы верхней латеральной поверхности пяточной кости. Прикрепление: оснвоания средних и дистальных фаланг. Функция: разгибает пальцы стопы. Иннервация: n. fibularis profundus. Кровоснабжение: a. tarsalis lateralis, a. fibularis.
Короткий разгибатель большого пальца стопы, m. extensor hallucis brevis. Начало: верхняя поверхность пяточной кости. Прикрепление: тыльная поверхность основания прокисмальной фаланги большого пальца стопы.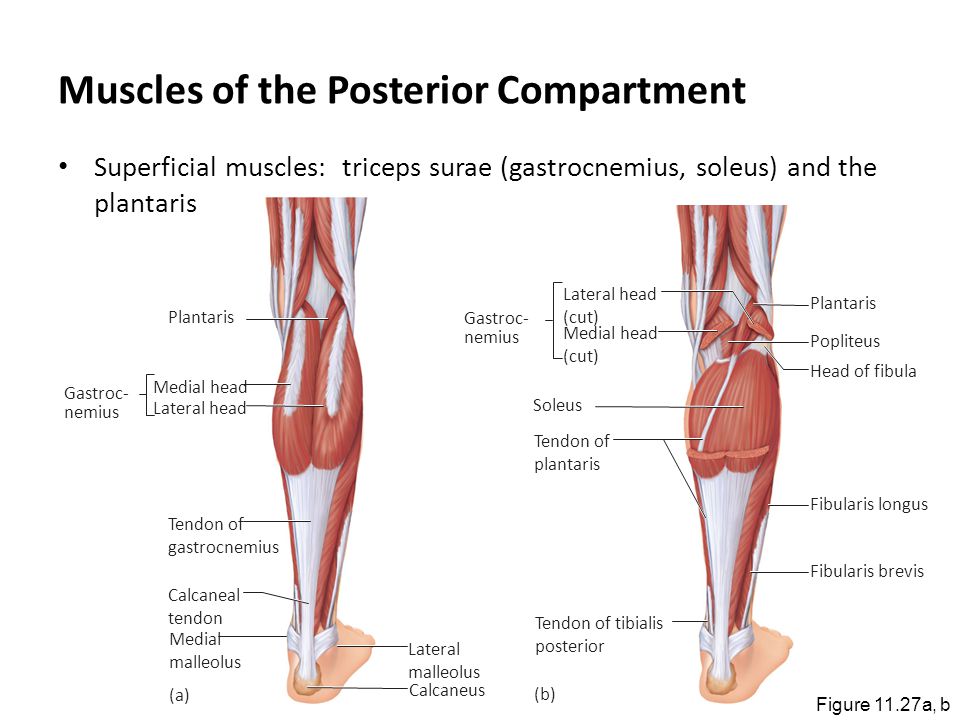 Функция: разгибает большой палец стопы. Иннервация: n. fibularis profundus. Кровоснабжение: a. dorsalis pedis.
Функция: разгибает большой палец стопы. Иннервация: n. fibularis profundus. Кровоснабжение: a. dorsalis pedis.
Мышца, отводящая большой палец стопы, m. abductor hallucis. Начало: бугор пяточной кости, нижний удерживатель сгибателей, подошвенный апоневроз. Прикрепление: медиальная сторона основания проксимальной фаланги большого пальца стопы. Функция: отводит большой палец стопы от срединной линии подошвы. Иннервация: n. plantaris medialis. Кровоснабжение: a. plantaris medialis.
Короткий сгибатель большого пальца стопы, m. flexor hallucis brevis. Начало: медиальная сторона подошвенной поверхности кубовидной кости, клиновидные кости, связки на подошве стопы. Прикрепление: сесамовидная кость, проксимальная фаланга большого пальца. Функция: сгибает большой палец стопы. Иннервация: n. plantaris lateralis, n. plantaris medialis. Кровоснабжение: a. plantaris medialis, arcus plantaris profundus.
Мышца, приводящая большой палец стопы, m. adductor hallucis. Начало: косая головка – кубовидная кость, латеральная клиновидная кость, основания II, III, IV плюсневых костей, сухожилия длинной малоберцовой мышцы. Поперечная головка – капсулы плюснефаланговых суставов III-V пальцев. Прикрепление: основание проксимальной фаланги большого пальца стопы, латеральная сесамовидная кость. Функция: приводит большой палец к срединной линии стопы, сгибает большой палец стопы. Иннервация: n. plantaris lateralis. Кровоснабжение: arcus plantaris profundus, aa. metatarsales plantares.
Начало: косая головка – кубовидная кость, латеральная клиновидная кость, основания II, III, IV плюсневых костей, сухожилия длинной малоберцовой мышцы. Поперечная головка – капсулы плюснефаланговых суставов III-V пальцев. Прикрепление: основание проксимальной фаланги большого пальца стопы, латеральная сесамовидная кость. Функция: приводит большой палец к срединной линии стопы, сгибает большой палец стопы. Иннервация: n. plantaris lateralis. Кровоснабжение: arcus plantaris profundus, aa. metatarsales plantares.
Мышца, отводящая мизинец стопы, m. abductor digiti minimi. Начало: подошвенная поверхность пяточного бугра, бугристость V люсневой кости, подошвенный апоневроз. Прикрепление: латеральная сторона проксимальной фаланги мизинца. Функция: сгибает просимальную фалангу. Иннервация: n. plantaris lateralis. Кровоснабжение: a. plantaris lateralis.
Короткий сгибатель мизинца, m. flexor digiti minimi brevis. Начало: медиальная сторона подошвенной поверхности V плюсневой кости, влагалище сухожилия длинной малоберцовой мышцы, длинная подошвенная связка. Прикрепление: проксимальная фаланга мизинца. Функция: сгибает мизинец. Иннервация: n. plantaris lateralis. Кровоснабжение: a. lantaris lateralis.
Прикрепление: проксимальная фаланга мизинца. Функция: сгибает мизинец. Иннервация: n. plantaris lateralis. Кровоснабжение: a. lantaris lateralis.
Мышца, противопоставляющая мизинец, m. opponens digiti minimi. Начало: длинная подошвенная связка. Прикрепление: V плюсневая кость. Функция: укрепляет латеральный продольный свод стопы. Иннервация: n. plantaris lateralis. Кровоснабжение: a. plantaris lateralis.
Короткий сгибатель пальцев, m. flexor digitorum brevis. Начало: передняя часть пяточного бугра, подошвенный апоневроз. Функция: сгибает II-V пальцы. Иннервация: n. plantaris medialis. Кровоснабжение: a. plantaris lateralis, a. plantaris medialis.
Червеобразные мышцы, mm. lumbricales. Начало: поверхности сухожилий длинного сгибателя пальцев. Функция: сгибает проксимальные и разгибает срудние и дистальные фаланги II-V пальцев. Иннервация: n. plantaris lateralis, n. plantaris medialis. Кровоснабжение: a. plantaris lateralis, a. plantaris medialis.
Подошвенные межкостные мышцы, m. interossei plantares. Начало: основание и медиальная поверхность тел III-V плюсневых костей. Прикрепление: медиальная поверхность проксимальных фаланг III-V пальцев стопы. Функция: приводят III-V пальцы копальцу, сгибают проксимальные фаланги этих пальцев. Иннервация: n. plantaris lateralis. Кровоснабжение: arcus plantaris profundus, aa. metatarsals plantares.
Тыльные межкостные мышцы, mm. interossei dorsales. Начало: поверхности плюсневых костей. Прикрепление: основания проксимальных фаланг, сухожилия длинного разгибателя пальцев. Функция: отводит пальцы стопы, сгибают проксимальные фаланги. Иннервация: n. plantaris lateralis. Кровоснабжение: arcus plantaris profundus, aa. metatarsals plantares.
(PDF) TONIC ACTIVITY AND GRAVITATIONAL CONTROL OF THE POSTURAL MUSCLE
АВИАКОСМИЧЕСКАЯ И ЭКОЛОГИЧЕСКАЯ МЕДИЦИНА 2020 Т. 54 № 6
Можно себе представить, что миозиновый фе-
нотип с преобладанием медленного компонента в
камбаловидной мышце (около 85 % медленных во-
локон) поддерживается тонической сократительной
активностью. Эта гипотеза хорошо подтверждается
Эта гипотеза хорошо подтверждается
в экспериментах как с электростимуляцией, так и
со стимуляцией опорной поверхности стопы, как
на животных, так и в исследованиях с участием
человека. В ряде экспериментов на грызунах было
показано, что применение хронической низкоча-
стотной электростимуляции камбаловидной мышцы
на фоне вывешивания позволило предотвратить
трансформацию части медленных волокон в бы-
стрые [30–32]. В 7-суточном эксперименте с «су-
хой» иммерсией применение механостимуляции
опорных зон стопы испытуемых-добровольцев по-
зволило предотвратить трансформацию мышечных
волокон [4]. Уменьшение доли медленных волокон
в камбаловидной мышце после 7 сут вывешивания
не было выявлено при использовании механости-
муляции стопы животного (неопубликованные дан-
ные). Экспериментальные данные свидетельствуют
о том, что индуцированная тоническая активность
способствует поддержанию медленного миозиново-
го фенотипа камбаловидной мышцы.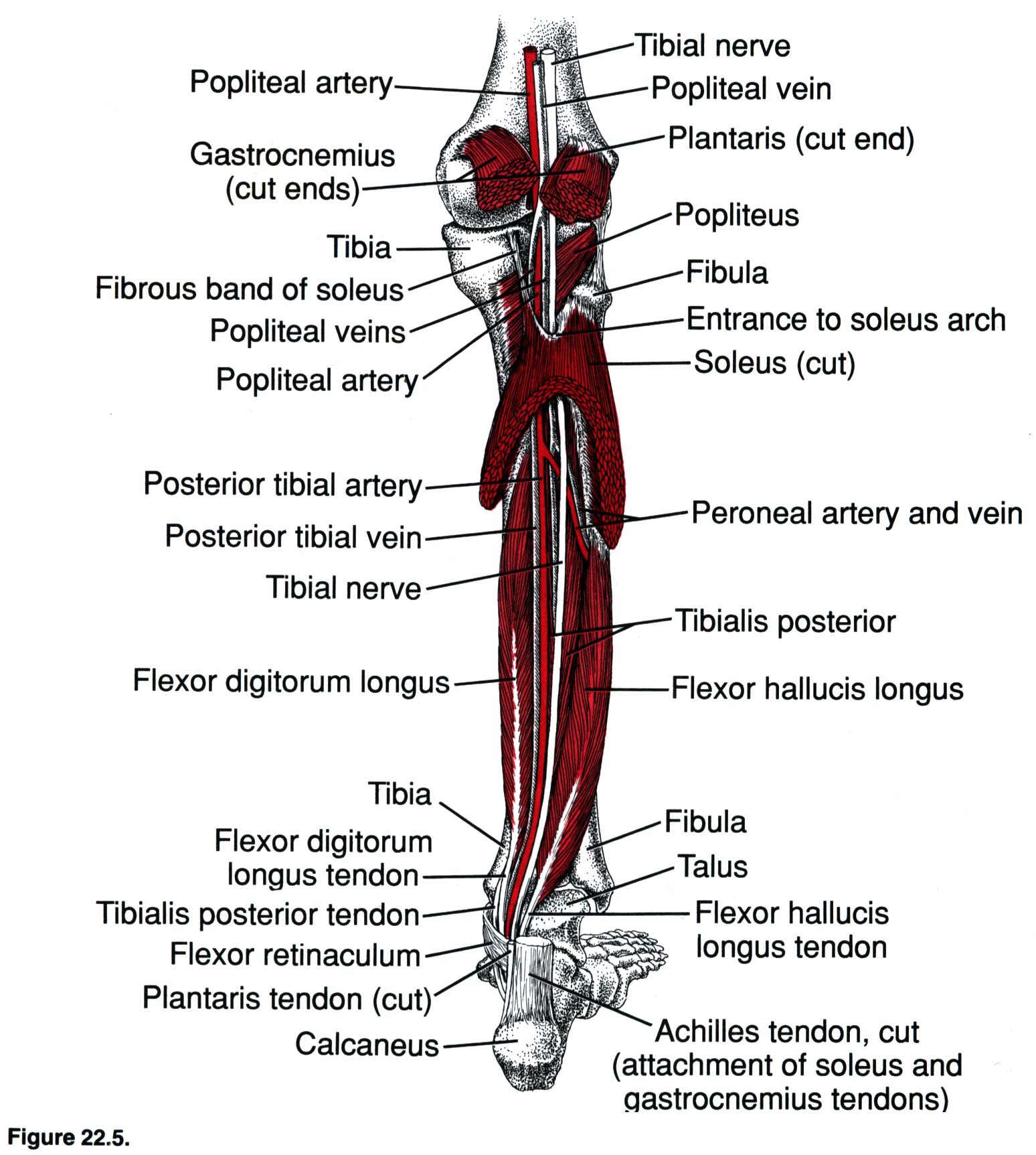
Из всех механизмов, обсуждаемых в связи с
регуляцией экспрессии гена медленной изофор-
мы MyHC, наиболее изучены два: сигнальный путь
«кальцинейрин/NFAT» и эпигеномный механизм
инактивации промотора с помощью гистондеацети-
лаз класса IIа. Оба эти механизма могут регулиро-
ваться на 2 уровнях: на уровне ядерно-цитоплазма-
тического трафика и на уровне аффинности к про-
мотору гена myh7 (ген медленной изоформы тяже-
лых цепей миозина). В настоящее время почти вся
информация о функциональной (activity-dependent)
регуляции обсуждаемых сигнальных путей сводится
к регуляции ядерно-цитоплазматического трафика
ключевых посредников.
У гистондеацетилазы-4 (HDAC-4) сайт фосфори-
лирования совмещен с сайтом ядерного транспор-
та, поэтому фосфорилирование этой молекулы
является препятствием для ее импорта в миоядра
[51–53]. Среди протеинкиназ, способных фосфо-
рилировать HDAC-4, отмечают кальций-кальмоду-
лин-киназу II (CaMKII) и уже упоминавшуюся кина-
зу AMPK [51, 52, 54, 55]. Известно, что в волокнах
Известно, что в волокнах
быстрого типа HDAC-4 локализуется в миоядрах и
(совместно с SIRT-I) деацетилирует (и тем самым
инактивирует) транскрипционный фактор MEF-2D,
способный активировать транскрипцию на промо-
торе гена медленной изоформы миозина [56]. В
этом случае транскрипция с данного гена не идет.
В нашей лаборатории был выявлен механизм бло-
кирования транскрипции гена медленного миозина,
обусловленный прекращением сократительной ак-
тивности мышцы. Было показано, что уже в первые
сутки разгрузки дефосфорилирование AMPK, свя-
занное с изменением баланса макроэргических аде-
ниновых нуклеотидов (АТФ/АДФ/АМФ), приводит
к дефосфорилированию HDAC4 и ее транслокации
в мышечные ядра. В итоге этот процесс приводит
к снижению экспрессии гена медленного миозина
[24]. Оказалось, что на 3-и сутки вывешивания у
животных, подвергнутых механостимуляции стопы,
дефосфорилирование AMPK не происходит [40].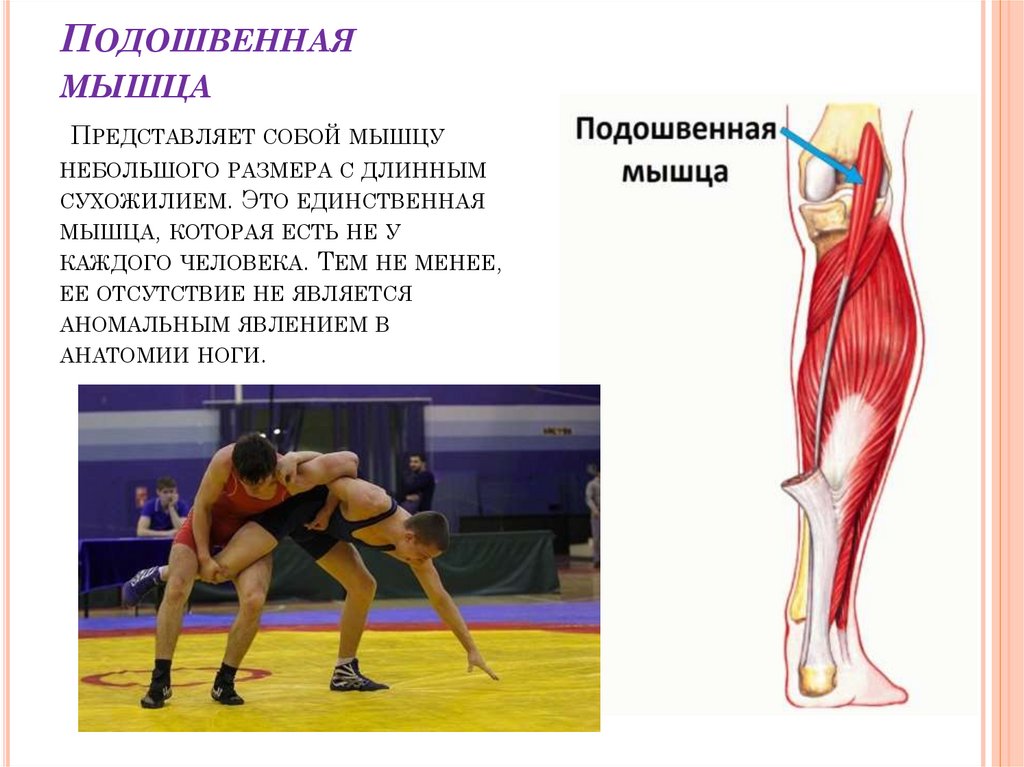 И
И
хотя детали механизма стабилизации экспрессии
гена медленного миозина еще неясны, можно с
уверенностью предположить, что AMPK-зависимые
эпигеномные пути участвуют в этом механизме.
Не исключено, что и другой сигнальный путь,
кальцинейрин/NFATc1, принимает участие в описы-
ваемом процессе. В основе работы этого сигналь-
ного пути лежит способность кальций-зависимой
фосфатазы кальцинейрина под действием каль-
ций-кальмодулинового комплекса дефосфорилиро-
вать молекулу NFAT (ядерного фактора активиро-
ванных Т-лимфоцитов), которая после этого импор-
тируется в миоядра, связывается с промотором гена
медленного миозина и активирует его транскрип-
цию [49]. Среди эндогенных ингибиторов кальци-
нейрина для целей нашего рассмотрения особенно
интересны два – кальсарцин-2 [57] и MCIP1.4 (мо-
дуляторный белок, взаимодействующий с кальци-
нейрином) [58]. Известно, что MCIP1.4 экспресси-
Известно, что MCIP1.4 экспресси-
руется под действием NFATc1 и по интенсивности
его экспрессии можно судить о транскрипционной
активности NFATc1 [59]. Кроме того, важнейшим
ферментом, фосфорилирующим NFATc1 и тем са-
мым способствующим его удалению из миоядер,
является киназа GSK3β [60].
Было показано, что уже после 24 ч разгрузки
содержание NFATc1 в миоядрах снижается почти
на 50 % по сравнению с уровнем виварного кон-
троля. Можно с уверенностью утверждать, что эти
изменения обусловлены снижением электрической
импульсной (и соответственно сократительной)
активности камбаловидной мышцы. Ведь примене-
ние механической опорной стимуляции в течение
4 ч полностью поддерживало содержание NFATc1 в
миоядрах, соответствующее виварному контролю
[61].
Итак, кратко рассмотрев зависимость миозино-
вого фенотипа и некоторых механизмов, обеспе-
чивающих его стабильность, от сократительной
активности медленных волокон постуральной кам-
баловидной мышцы, можно заключить, что и в этом
случае тоническая активность играет доминирую-
щую роль.
Гравитационная физиология, вопреки усто-
явшейся точке зрения, – наука не о космосе, а о
Земле. Это наука о контролирующих реализацию
ряда ключевых функций живых систем физиологи-
ческих механизмах, запускаемых, поддерживаемых,
68
Шенкман Б.С., Мирзоев Т.М., Козловская И.Б.
| Другие результаты | |
| In addition, the plantaris muscle does atrophy. | Кроме того, подошвенная мышца атрофируется. |
| In the first layer, the flexor digitorum brevis is the large central muscle located immediately above the plantar aponeurosis. | В первом слое сгибатель digitorum brevis — это большая центральная мышца, расположенная непосредственно над подошвенным апоневрозом. |
Gordon’s sign is a clinical sign in which squeezing the calf muscle elicits an extensor plantar reflex. | Знак Гордона-это клинический признак, при котором сдавливание икроножной мышцы вызывает разгибательный подошвенный рефлекс. |
| The plantaris muscle and a portion of its tendon run between the two muscles. | Подошвенная мышца и часть ее сухожилия проходят между двумя мышцами. |
| It provides motor innervation to plantaris, tibialis posterior, flexor hallucis longus, flexor digitorum longus as well as posterior muscles in the leg. | Он обеспечивает моторную иннервацию подошвенных, задних большеберцовых, длинных сгибателей, длинных дигиторумов, а также задних мышц ноги. |
| During pregnancy there may be an increased demand placed on hip abductor, hip extensor, and ankle plantar flexor muscles during walking. | Во время беременности может возникнуть повышенная потребность в отведении тазобедренного сустава, разгибателе тазобедренного сустава и подошвенных сгибателях голеностопного сустава во время ходьбы. |
Some biarticular muscles – which cross two joints, like the gastrocnemius and plantaris muscles – also originate from the femur. | Некоторые биартикулярные мышцы, которые пересекают два сустава, такие как икроножная и подошвенная мышцы, также происходят из бедренной кости. |
| The midfoot is connected to the hind- and fore-foot by muscles and the plantar fascia. | Средняя лапа соединена с задней и передней лапами мышцами и подошвенной фасцией. |
| These two muscles are the strongest pronators and aid in plantar flexion. | Эти две мышцы являются самыми сильными пронаторами и помогают в подошвенном сгибании. |
| The superficial layer of posterior leg muscles is formed by the triceps surae and the plantaris. | Поверхностный слой задних мышц ног образован Сурами трицепсов и подошвенными мышцами. |
| These three muscles act to support the arch of the foot and to plantar flex the fifth digit. | Эти три мышцы действуют, чтобы поддерживать свод стопы и подошвенно сгибать пятую цифру. |
Plantaris: происхождение, внедрения, иннервация и действия
Подошвенная мышца: хотите узнать о ней больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.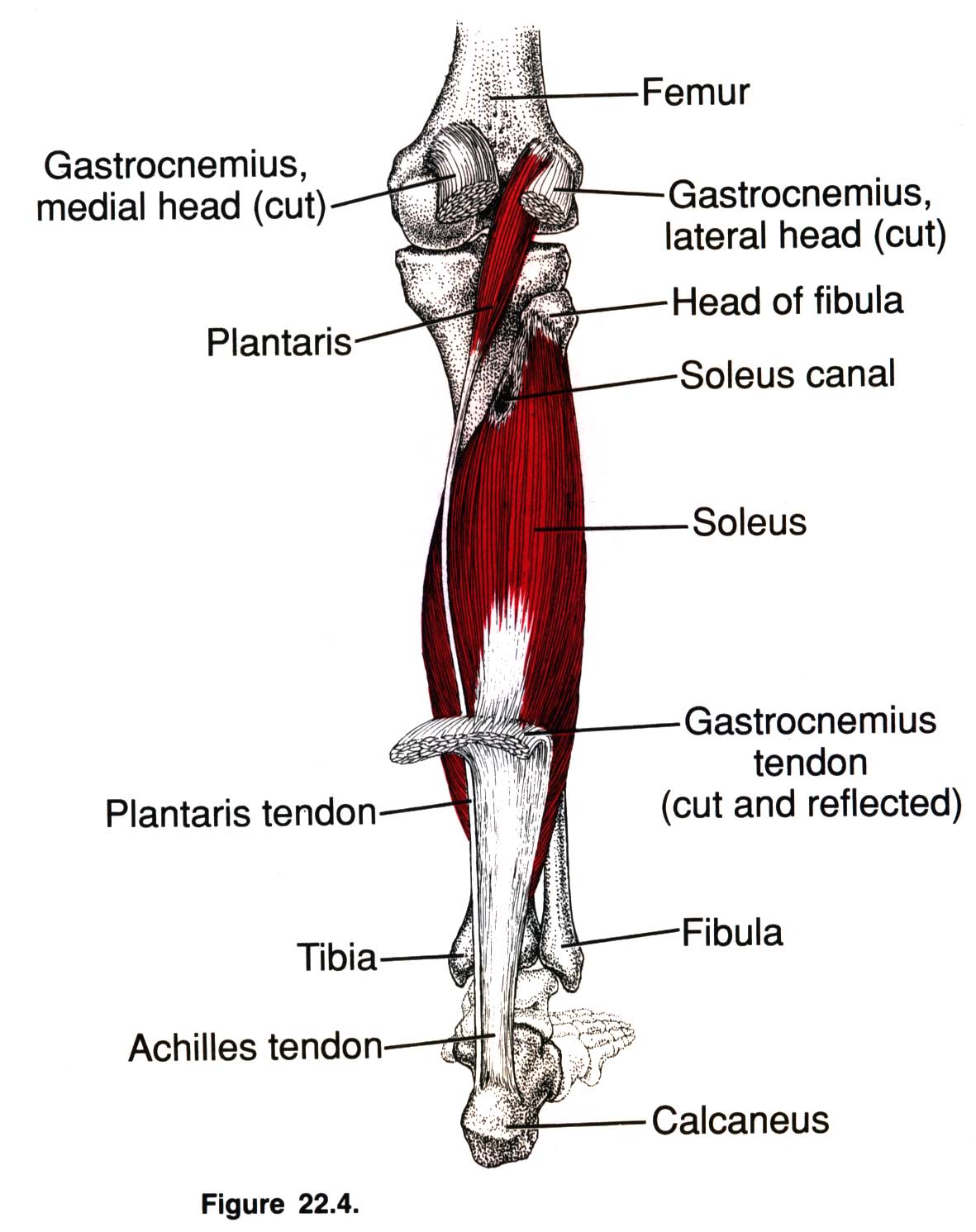
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Подробнее. Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Эгле Пири
•
Рецензент:
Адриан Рад Бакалавр (с отличием)
Последняя редакция: 31 мая 2021 г.
Время чтения: 4 минуты
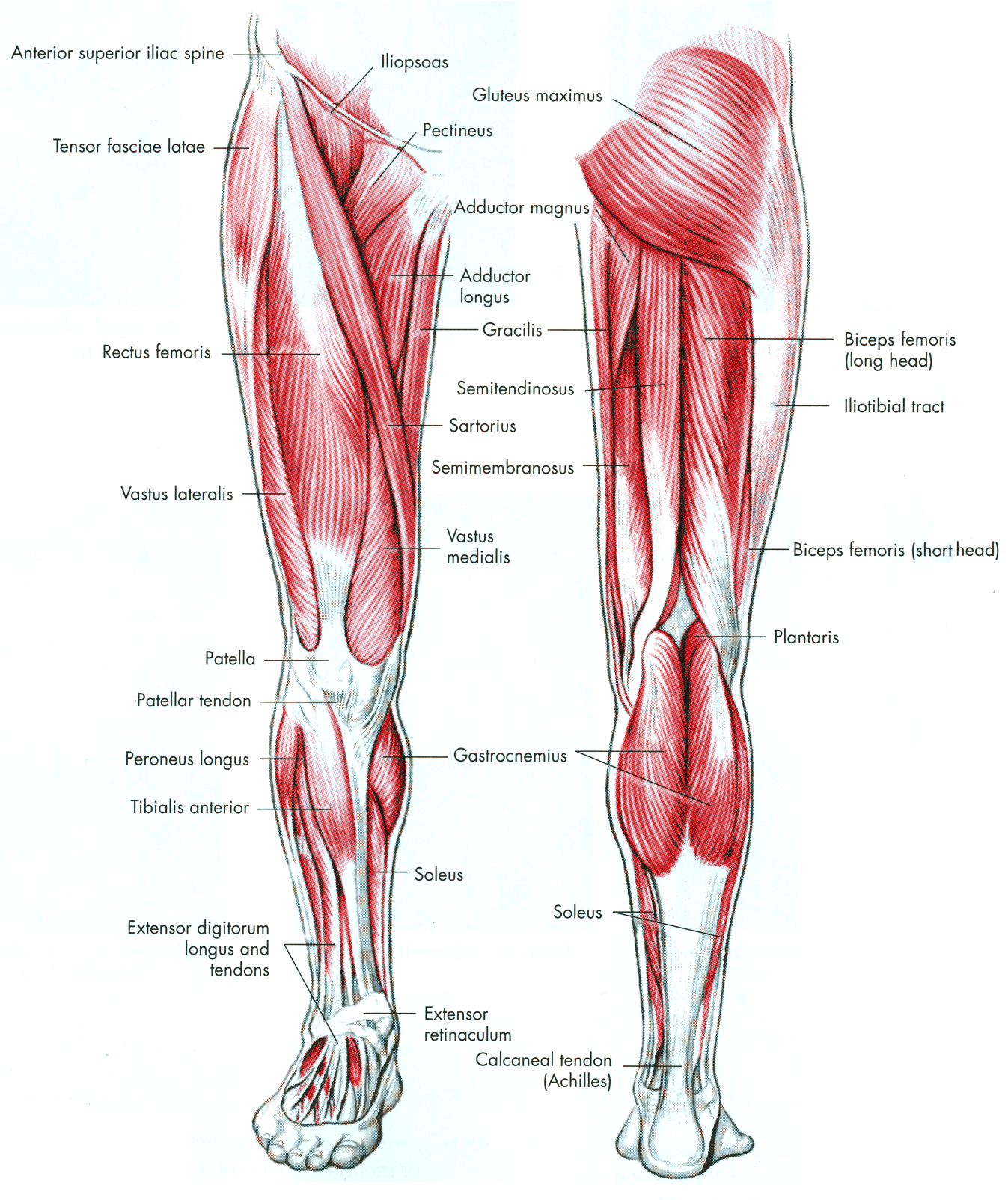
Подошвенная мышца — длинная тонкая мышца, простирающаяся за коленом в икроножную область задней ноги.Вместе с икроножной и камбаловидной мышцами она образует поверхностную группу заднего отсека ноги .
Мышцы живота различаются по толщине и длине. Иногда мышца имеет два живота, разделенных сухожилием, и примерно у 10% населения подошвенная мышца отсутствует вообще.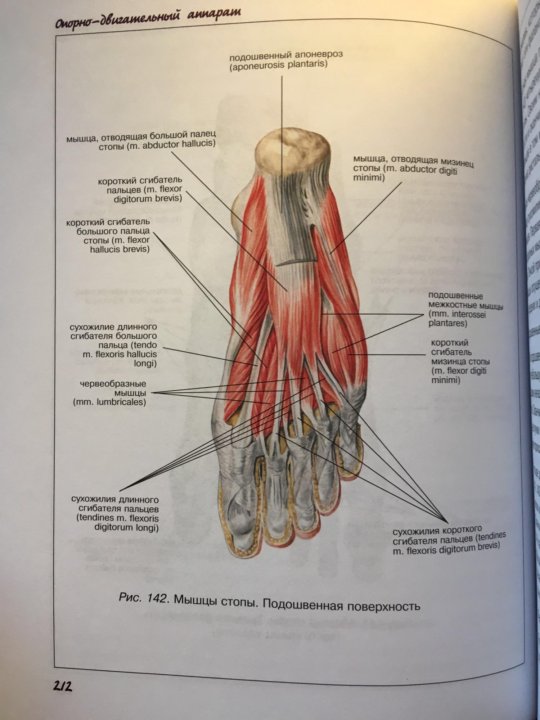 Также ведутся споры о его функции. Plantaris получил свое название, потому что у многих млекопитающих он вставляется в подошвенный апоневроз.Однако у людей плантарис и близко не подходит. Поскольку мышца пересекает коленный и голеностопный суставы, она слабо помогает при подошвенном сгибании колена и подошвенном сгибании .
Также ведутся споры о его функции. Plantaris получил свое название, потому что у многих млекопитающих он вставляется в подошвенный апоневроз.Однако у людей плантарис и близко не подходит. Поскольку мышца пересекает коленный и голеностопный суставы, она слабо помогает при подошвенном сгибании колена и подошвенном сгибании .
В этой статье будут рассмотрены анатомия и функции подошвенной мышцы.
| Происхождение | Боковая надмыщелковая линия бедра, косая подколенная связка колена |
| Вставка | Задняя поверхность пяточной кости (через пяточное сухожилие) |
| Действие |
Голенно-грудной сустав: подошвенное сгибание стопы Коленный сустав: Сгибание колена |
| Иннервация | Большеберцовый нерв (S1, S2) |
| Кровоснабжение |
Поверхностно: боковые икроножные и подколенные артерии |

 748.5 Малоберцовые мышцы (mm. fibulares)
748.5 Малоберцовые мышцы (mm. fibulares)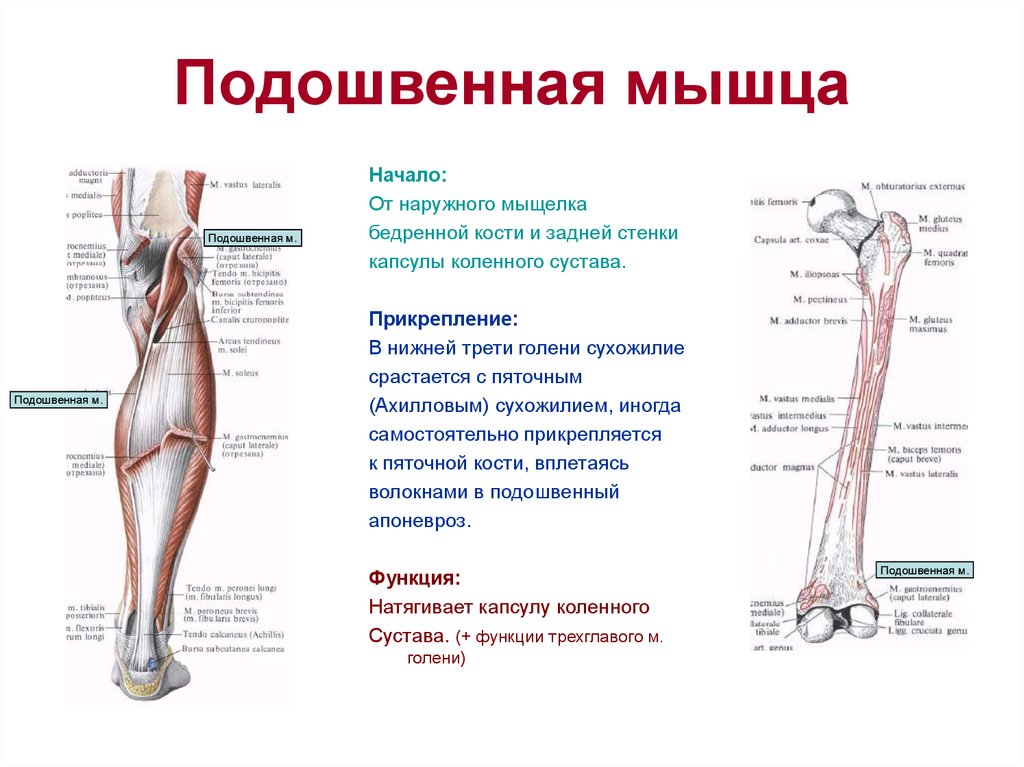 Основой лечения в настоящее время, как правило, являются эксцентрические укрепляющие упражнения, модификация активности и обезболивание. Если консервативные вмешательство не удается, тогда может быть показано хирургическое вмешательство и широкий спектр различных процедур Открытая операция на ахилловом суставе может быть успешной у 75-100% пациентов, но хирургическая обработка раны с иссечением участков тендиноза ослабляет сухожилия и может отложить возвращение к спорту на более длительный срок до 18 месяцев.
Основой лечения в настоящее время, как правило, являются эксцентрические укрепляющие упражнения, модификация активности и обезболивание. Если консервативные вмешательство не удается, тогда может быть показано хирургическое вмешательство и широкий спектр различных процедур Открытая операция на ахилловом суставе может быть успешной у 75-100% пациентов, но хирургическая обработка раны с иссечением участков тендиноза ослабляет сухожилия и может отложить возвращение к спорту на более длительный срок до 18 месяцев.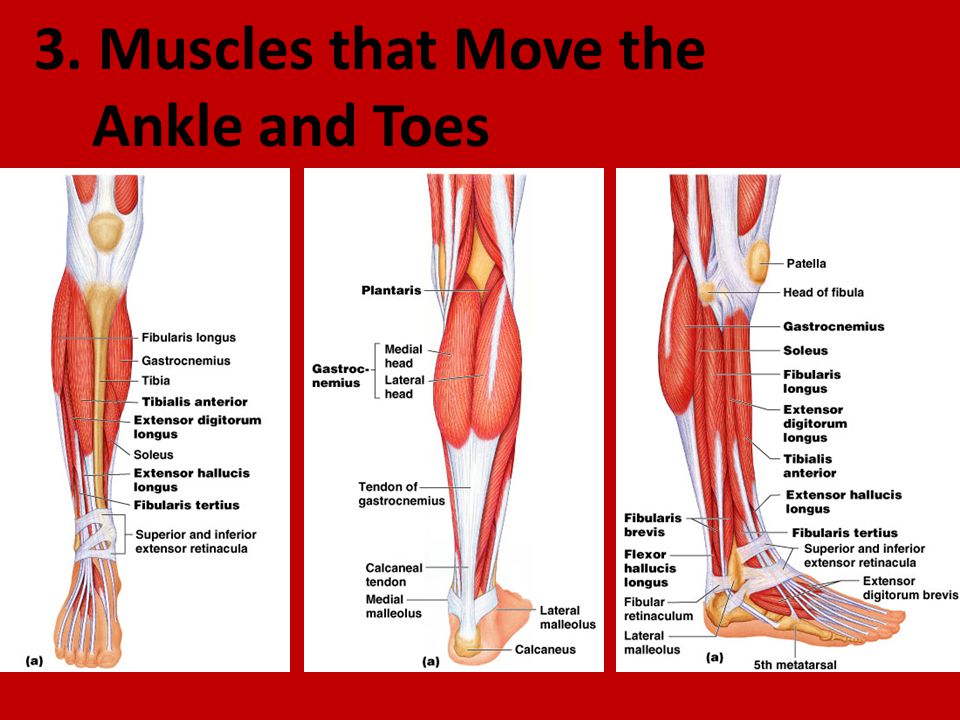 Большое исследование 750 конечностей выявило 4 типа дистальное введение, в другом исследовании сообщалось о 3 различных сайтах вставки, в то время как более недавнее в исследовании сообщалось о 9 вариациях. Постоянно выявляется, что 10-20% сухожилий подошвенной мышцы имеют прямое структурное присоединение к AT. Такое разнообразие форм вставки может объяснить, почему некоторые люди более подвержены заболеваниям подошвенного покрова, чем другие.
Большое исследование 750 конечностей выявило 4 типа дистальное введение, в другом исследовании сообщалось о 3 различных сайтах вставки, в то время как более недавнее в исследовании сообщалось о 9 вариациях. Постоянно выявляется, что 10-20% сухожилий подошвенной мышцы имеют прямое структурное присоединение к AT. Такое разнообразие форм вставки может объяснить, почему некоторые люди более подвержены заболеваниям подошвенного покрова, чем другие.