Лечение остеофитов шейного отдела в Израиле
Остеофиты – это костные разрастания, которые могут появиться в любых частях скелетной системы человека. Нередко появление остеофитов диагностируют в шейном отделе позвоночника. На рентгеновских снимках отчетливо видны костные наросты в виде шипов или бугорков. Именно в шейном отделе остеофиты встречаются чаще всего, намного реже – в грудном и поясничном отделах.
Большое количество таких остеофитов в шейном отделе приводит к развитию болезни, которую называют спондилез. Согласно медицинской статистике, чаще всего эта патология возникает у людей старше 50 лет.
Причинами развития остеофитов в шейном отделе позвоночника могут быть различные дегенеративно-дистрофические процессы в межпозвоночных дисках, нарушение гормонального фона, артроз, длительные и большие нагрузки на спину, нарушение обмена веществ, а также травмы шейного отдела позвоночника.
Нередко остеофиты приводят к зажиму нервов и сосудов, поэтому болезнь проявляется болевым синдромом, нарушением чувствительности шейного отдела, головными болями и головокружениями. В редких случаях остеофиты шейного отдела приводят к ухудшению зрения.
В редких случаях остеофиты шейного отдела приводят к ухудшению зрения.
Лечение в Топ Ихилов
При остеофитах шейного отдела врачи подбирают пациенту оптимальный вариант лечение, который состоит из консервативных и/или хирургических методик.
Консервативная терапия остеофитов шейного отдела в Топ Ихилов:
- Лекарственное лечение. Для устранения болевого синдрома в клинике применяются нестероидные противовоспалительные препараты, а также миорелаксанты. Если боли при остеофитах носят хронический характер, то также допускается применение антидепрессантов.
- Физиотерапевтическое лечение. Такие методы лечения как электрофорез и ультрафонофорез позволяют вводить в область поражения препараты для снятия боли и воспаления. Физиотерапия при остеофитах шейного отдела применяется для устранения спазмов мышц, боли и улучшения обменных процессов в тканях.
- ЛФК. Лечебная гимнастика – неотъемлемый компонент комплексного лечения остеофитов шейного отдела позвоночника.
 Упражнения также активно применяются в реабилитационный период, что позволяет укрепить мышцы, окружающие позвоночник.
Упражнения также активно применяются в реабилитационный период, что позволяет укрепить мышцы, окружающие позвоночник. - Иглотерапия и мануальная терапия. Для снятия напряжения в мышцах и болевых ощущений в Топ Ихилов проводят также сеансы мануальной терапии и иглорефлексотерапии.
- Ношение ортопедических конструкций. Такая терапия проводится для приведения пораженных позвонков в нормальное состояние.
Хирургия остеофитов в клинике Топ Ихилов:
К хирургическим методам лечения остеофитов шейного отдела относятся:
- Фасэктомия – операция, при которой врач удаляет фасеточную хрящевую ткань, на которой располагаются остеофиты. Такая операция предотвращает дальнейшее появление остеофитов в шейном отделе позвоночника.
- Фораминотомия – операция, при которой увеличивается пространство в области, где нервный корешок выходит из шейного отдела позвоночника. Шейная фораминотомия существенно облегчает симптомы сдавливания нервов при остеофитах.
 После операции у пациента исчезают такие симптомы как боль, скованность, покалывание и слабость верхних конечностей.
После операции у пациента исчезают такие симптомы как боль, скованность, покалывание и слабость верхних конечностей. - Ламинэктомия – операция по удалению костной пластинки. Делают такую операцию при остеофитах редко. Операция уместна при стенозе позвоночного канала, поскольку в некоторых случаях остеофиты сдавливают его, что в конечном итоге приводит к миелопатии и нарушению работы кишечника и мочевого пузыря.
- Корпэктомия – удаление части позвонка и смежных межпозвоночных дисков. Благодаря такой операции устраняется компрессия спинного мозга. Для восстановления целостности позвоночника после шейной корпэктомии устанавливается костный трансплантат.
Все операции на шейном отделе позвоночника в Топ Ихилов выполняются с помощью малоинвазивных методик. Такие операции малотравматичны и не сопровождаются большими кровопотерями. О том, как лечат остеофиты в шейном отделе в Израиле, отзывы можно прочитать и на нашем ресурсе. Вы ознакомитесь с историями реальных пациентов, которые сумели избавиться от этой проблемы в нашей клинике.
О том, как лечат остеофиты в шейном отделе в Израиле, отзывы можно прочитать и на нашем ресурсе. Вы ознакомитесь с историями реальных пациентов, которые сумели избавиться от этой проблемы в нашей клинике.
Диагностика
Диагностика шейного отдела в Израиле занимает 3 суток. За это время врачи успевают установить диагноз и назначить комплекс лечебных мероприятий.
Первый день – консультация врача
Диагностика любого заболевания в Топ Ихилов начинается с консультации лечащего врача. Примечательно, что узнать второе мнение израильского специалиста вы можете, не посещая Израиль. Для этого вам потребуется прислать диагностические данные в нашу клинику, после чего вам будет назначена видеоконсультация с нашим врачом. Если после видеоконсультации вы примите решение лечиться в нашей клинике, то первичная очная консультация для вас будет бесплатной.
На первичном осмотре врач детально изучает медицинские документы, расспрашивает пациента о симптомах заболевания и осматривает больного.
Второй день – инструментальная диагностика
- Рентгенологические исследования шейного отдела.
- КТ и МРТ.
- Миелография.
- Электромиография.
- Электронейрография.
- Другие методы исследования.
Третий день – заключение врачей
На третий день диагностических мероприятий экспертная группа врачей Топ Ихилов детально изучает данные диагностики, устанавливает точный диагноз и определяется с тактикой лечения остеофитов шейного отдела.
Остеофиты в шейном отделе в Израиле: цены
Медицинские услуги в Израиле дешевле на 20-40%, чем в странах Европы. Топ Ихилов предлагает своим пациентам наиболее выгодное соотношение цена/качество, благодаря чему наша клиника пользуется популярностью среди иностранных пациентов.
За лечение такой болезни, как остеофиты в шейном отделе в Израиле, стоимость оглашается пациенту только после проведения всех диагностических процедур, когда врачи определяться с тактикой лечения больного.
Преимущества лечения в Топ Ихилов
- Квалифицированные врачи с большим опытом работы.
- Передовая медицинская аппаратура для диагностики и хирургического лечения заболеваний позвоночника.
- Малоинвазивные и роботизированные операции на позвоночнике, после которых пациенты восстанавливается в считанные дни.
- Лояльная ценовая политика, возможность поэтапной оплаты за каждую проделанную услугу.
- Большой опыт работы с иностранными пациентами. Наличие международного отдела и штата профессиональных переводчиков (при необходимости).
- Сопровождение иностранного пациента на всех этапах диагностики и лечения заболевания.
- Возможность сочетать лечение с отдыхом в Израиле.
- 5
- 4
- 3
- 2
- 1
Остеофиты шейного отдела позвоночника — лечение в Санкт-Петербурге (СПб)
Образование большого количества костных наростов приводит к появлению спондилеза — заболевания, которое наиболее характерно для людей старше 45-50 лет. Именно в этом возрасте в организме образуются первые дегенеративные изменения. В редких случаях спондилез диагностируется у пациентов более молодого возраста.
Именно в этом возрасте в организме образуются первые дегенеративные изменения. В редких случаях спондилез диагностируется у пациентов более молодого возраста.
- травмы позвоночника
- малоподвижный образ жизни
- неправильная осанка
- физические нагрузки
- плоскостопие
- ожирение.
На протяжении длительного времени остеофиты могут быть незамеченными, обнаруживаясь лишь при проведении рентгена.
По мере прогрессирования заболевания у пациентов появляется онемение в шейном отделе, снижается подвижности. Если наросты являются крупными — может возникнуть воспаление в окружающих тканях, отмечаются резкие боли. В такой ситуации эффективной помощью станет мануальная терапия позвоночника.
К лечению шейного спондилеза необходим комплексный подход, который может включать в себя прием медикаментозных средств, соблюдение правильного режима, хирургическое вмешательство и мануальную терапию.
Необходимо помнить о том, что остеофиты не могут пропасть сами по себе, и даже самые современные лечебные методы (за исключением радикальных) не могут привести к исцелению.
Грамотно составленная терапевтическая схема лечения может восстановить подвижность позвоночных дисков, купируя болевой синдром и замедляя прогрессирования заболевания.
При появлении острых болей назначается только медикаментозная терапия. Специальные процедуры (лечебная гимнастика, мануальная терапия позвоночника и др.) проводятся только после улучшения самочувствия пациента. В запущенных случаях облегчить состояние больного может только оперативное вмешательство.
- Для лечения спондилеза назначаются препараты общего и местного действия.
- Противовоспалительный эффект имеют мази диклофенак, вольтарен, найс.
- Согревающее и обезболивающее воздействие оказывают випросал, капсикам и финалгон.
При окостенелости шейных позвонков и мышечных спазмах назначаются витаминные комплексы (с витамином В), препараты фосфора, кальция и магния.
Нежелательно длительное применение анальгетиков — их рекомендовано назначать только при сильных болях.
Остеохондроз шейного отдела позвоночника и остеофиты требуют индивидуального подхода, который учитывает степень заболевания, размер костных наростов и их особенности. Рекомендуется проведение физиотерапии:
- гирудотерапия снимает отечность
- мануальная терапия позвоночника устраняет спазмы
- лечебная гимнастика укрепляет спину
- рефлексотерапия снижает мышечный тонус
- ортопедический воротник нормализует положение позвонков.
Целесообразность назначения той или иной процедуры должен определять лечащий врач.
Остеофиты в шее — причины, лечение в СПб
Прежде чем назначить лечение, необходимо установить факторы, которые провоцировали образование остеофитов.
Наиболее распространенные причины:
- избыточная масса тела
- микроповреждения хрящевой ткани вследствие чрезмерных физических нагрузок и защитная реакция в виде костного разрастания
- дистрофические процессы и гормональные изменения, затрагивающие межпозвоночные диски
- дегенеративные изменения из-за артроза, который истощает и уничтожает хрящевые ткани
- плоскостопие
- механические повреждения шейного отдела
- нарушение обменных процессов
- последствия переломов компрессионного типа, при которых организм производит избыток костной ткани взамен поврежденной
 На протяжении достаточно длительного периода симптоматика заболевания будет незначительной. Наличие формирований костного характера в шейном отделе можно увидеть на рентгеновском снимке. По мере ухудшения состояния возникает систематическое онемение шеи, ограничивается подвижность. Если наросты достигли крупных размеров, в тканях возникает воспаление, вызывающее резкие болевые ощущения. На данной стадии патология может распространяться на весь позвоночник.
На протяжении достаточно длительного периода симптоматика заболевания будет незначительной. Наличие формирований костного характера в шейном отделе можно увидеть на рентгеновском снимке. По мере ухудшения состояния возникает систематическое онемение шеи, ограничивается подвижность. Если наросты достигли крупных размеров, в тканях возникает воспаление, вызывающее резкие болевые ощущения. На данной стадии патология может распространяться на весь позвоночник.
- снижается подвижность шеи, нарушается чувствительность
- во время поворотов шеи возникает резкая боль
- появляется шум в ушах, головокружения, потемнения в глазах
- ухудшается зрение
- возникает тошнота или рвота
- появляются перепады давления
- ощущается боль по всему позвоночнику во время ходьбы.
Провести точную диагностику поможет врач, который проведет осмотр, назначит рентген, томографию компьютерного типа и электронейрографию.
После того как получена объективная картина заболевания, можно перейти к лечению.
Методы лечения остеофитов шейного отдела позвоночника:
- соблюдение правильного режима труда и отдыха
- прием специализированных препаратов (обезболивающих, противовоспалительных, миорелаксантов и пр.)
- физиотерапия (гирудотерапия, массаж, рефлексотерапия, гимнастика)
- оперативное вмешательство (фасектомия, ламинэктомия, фораминотомия и пр.). Прямые показания к операции — паралич, недостаточное кровоснабжение головного мозга и зажатие нервных корешков.
Применение средств народной медицины не вылечит остеофиты, но сделает традиционное лечение более эффективным. Хорошо зарекомендовали себя специальный настой из боярышника и отвар из бузины.
Как и любое другое заболевание, лучше предотвратить появление остеофитов, чем потом заниматься их лечением. Профилактика включает в себя контроль за массой тела и осанкой, сбалансированное питание, регулярную разминку мышц спины и исключение лишней нагрузки на позвоночник.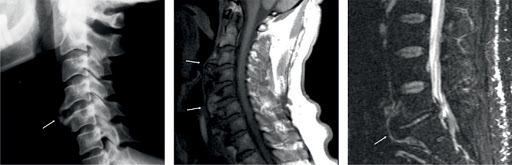
Остеофиты позвоночника и их… — Массаж и мануальная терапия
Остеофиты позвоночника и их лечение.
Костные разрастания тел или отростков позвонков называются остеофитами. Они имеют форму бугорков, крючков, шипов, вызывают сдавление нервных корешков и позвоночных сосудов, приводят к нарушению двигательной активности в позвоночном столбе. Заболевание часто встречается у пациентов после 60-ти лет в результате естественных инволюционных изменений костной ткани. В последние годы патологический процесс имеет тенденцию к «омоложению» – остеофиты позвоночника диагностируют у больных трудоспособного возраста (40-50 лет).
Появление костных отростков позвонков не является отдельной нозологической единицей, а относится к рентгенологическому признаку дегенеративных процессов позвоночного столба.
Классификация остеофитов
Костные наросты позвоночника могут локализоваться в одном из его отделов, протекать бессимптомно или вызывать клинические проявления в зависимости от поражения той или другой анатомической структуры позвонка, возникать вследствие различных причин.
По локализации остеофиты позвоночника делятся на следующие виды:
• передние – поражают передние части тел позвонков, образуются часто в грудном отделе позвоночного столба, редко вызывают болевые ощущения и сдавление нервно-сосудистых пучков;
• задние – находятся на задних поверхностях тел позвонков, поражают преимущественно шейный отдел позвоночника, вызывают интенсивный болевой синдром в результате сдавления нервных корешков и позвоночных артерий;
• переднебоковые – располагаются на участках с наибольшим давлением и дегенеративными изменениями межпозвоночных дисков, имеют форму «клюва» и горизонтальное направление, могут поражать несколько позвонков и срастаться между собой.
• заднебоковые – возникают в шейном отделе позвоночного столба, направлены в сторону позвоночного канала, могут сдавливать спинной мозг.
В зависимости от причины патологического процесса остеофиты бывают:
• посттравматические – появляются после переломов тел или отростков позвонков, трещин надкостницы, в результате чего формируется избыточное разрастание костной мозоли;
• дегенеративно-дистрофические – являются результатом деформирующего спондилеза, остеохондроза, которые характеризуются нарушением обменных процессов в позвонках и межпозвоночных дисках;
• периостальные – развиваются около суставов, подверженных интенсивным физическим перегрузкам и воспалительным процессам;
• массивные – представляют собой краевые костные разрастания в виде «козырька», которые появляются в результате злокачественных новообразований позвоночного столба или метастазов из молочной и предстательной железы;
• эндокринные и неврогенные – формируются на фоне гормонального дисбаланса в организме и тяжелого поражения нервной системы.
Остеофиты склонны к медленному прогрессированию и вызывают стойкие органические и функциональные нарушения пораженных позвонков.
Клиническая картина
Остеофиты длительное время протекают бессимптомно и могут быть обнаружены при диагностике других заболеваний. Костные образования, расположенные в разных отделах позвоночного столба, вызывают симптомы различной степени тяжести и отличаются возможными осложнениями.
Остеофиты шейного отдела позвоночника
Позвоночный столб в шейном отделе имеет большую подвижность, осуществляя повороты и наклоны головы. Он характеризуется хрупкостью позвонков и узкими межпозвоночными щелями, что способствует уязвимости хрящевой ткани в этом отделе. В области шеи проходят нервно-сосудистые пучки, питающие головной мозг и иннервирующие нижележащие области тела.
При развитии патологического процесса симптомы появляются на ранних этапах развития болезни в результате сдавления нервных корешков и сосудистых магистралей. Для клинической картины характерны головные боли в затылочной области, головокружения, нарушение остроты зрения, чувство покалывания и слабость в верхних конечностях, звон в ушах, ограничение подвижности шеи. Интенсивный болевой синдром с тошнотой и рвотой свидетельствует о резком повышении внутричерепного давления.
Интенсивный болевой синдром с тошнотой и рвотой свидетельствует о резком повышении внутричерепного давления.
Остеофиты грудного отдела позвоночника
Грудная часть позвоночного столба наименее подвижна, поэтому костные разрастания в этом отделе вызывают клинические проявления довольно поздно. Иногда первые симптомы заболевания появляются при формировании полного обездвиживания пораженных позвонков. Наиболее часто здесь формируются передние остеофиты, не вызывающие компрессии (сдавления) сосудисто-нервных пучков и спинного мозга.
Остеофиты поясничного отдела позвоночника
Поясничный отдел позвоночного столба характеризуется умеренной подвижностью, крупными позвонками, богатой сосудистой и нервной сетью, которая питает и иннервирует нижние конечности, органы малого таза. При развитии костных наростов в этой области появляются тупые боли в пояснице при длительной ходьбе и стоянии, интенсивность болевого синдрома снижается после отдыха. Неприятные ощущения могут иррадиировать (распространяться) в ногу, пах, вдоль позвоночника. Иногда возникает онемение и снижение силы в нижних конечностях, нарушаются тазовые функции (недержание мочи и кала) вследствие сдавления нервных корешков.
Иногда возникает онемение и снижение силы в нижних конечностях, нарушаются тазовые функции (недержание мочи и кала) вследствие сдавления нервных корешков.
Появление остеофитов возникает при раздражении надкостницы в результате травм позвоночника, нарушения обмена веществ, воспалительных заболеваний костной ткани, новообразований.
Предрасполагающими факторами считаются наследственность, малоподвижный образ жизни на фоне высококалорийного рациона, нарушение питания, плоскостопие, изменение правильной осанки.
Диагностика
При первых проявлениях остеофитов позвоночника необходимо обратиться в медучреждение для консультации врача и всестороннего обследования. Доктор собирает анамнез (историю) заболевания, выясняет жалобы больного, проводит ощупывание позвоночника, проверяет неврологические рефлексы. При мануальном исследовании позвоночного столба можно обнаружить только крупные костные наросты в виде твердых образований на позвонках. Для уточнения диагноза назначают инструментальные методы обследования.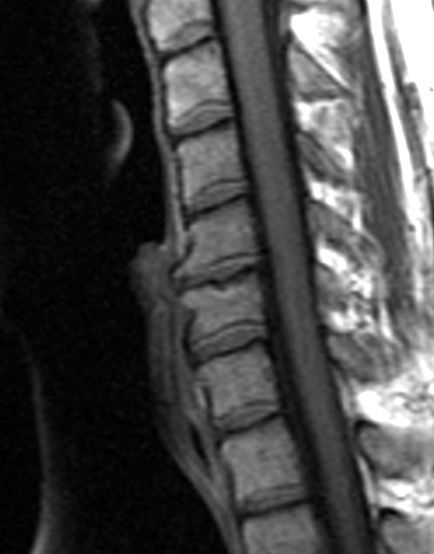
1. Рентгенография позвоночника (РГ) – информативный и доступный метод выявления остеофитов при помощи рентгеновских лучей, который проводится на первом этапе диагностического обследования, костные наросты выглядят как дополнительные образования различной величины и формы по краям позвонков.
2. Электронейрография (ЭНМГ) – позволяет выявить проводимость нервного волокна и степень его органического поражения в участке патологии.
3. Компьютерная томография (КТ) – исследование, основанное на рентгеновском облучении позвоночника с компьютерной обработкой данных, что дает более точные результаты.
4. Магнитно-резонансная томография (МРТ) – выявление нарушений в костных и мягких тканях, компрессии сосудисто-нервных пучков и спинного мозга при помощи радиомагнитных волн.
Благодаря обследованию, врач устанавливает диагноз и назначает консервативные или хирургические методы терапии.
Лечебная тактика
Лечение остеофитов позвоночного столба необходимо начинать на ранних этапах развития патологического процесса. Следует помнить, что костные образования можно удалить при помощи хирургического вмешательства, а консервативные методы терапии предупреждают прогрессирование болезни и улучшают общее состояние. Поэтому чем раньше начато лечение, тем благоприятнее прогноз для выздоровления, сохранения полноценной двигательной активности и трудоспособности.
Следует помнить, что костные образования можно удалить при помощи хирургического вмешательства, а консервативные методы терапии предупреждают прогрессирование болезни и улучшают общее состояние. Поэтому чем раньше начато лечение, тем благоприятнее прогноз для выздоровления, сохранения полноценной двигательной активности и трудоспособности.
Консервативная терапия включает:
• анальгетики (тетралгин, трамал ретард, ренанган) – снимают болевые ощущения, нормализуют сон, снижают мышечный спазм, улучшают общее самочувствие;
• НПВС (напроксен, вольтарен, диклофенак) – оказывают противовоспалительный эффект, снижают отечность тканей в позвоночном канале, вызывают обезболивающее действие;
• средства для нормализации трофики тканей (никотиновая кислота, витамины группы В, фосфор, кальций, магний) — улучшают обменные процессы в позвонках, мышечном каркасе спины, нервных корешках;
• местное воздействие на патологический очаг при помощи мазей, кремов, гелей (финалгон, диклак-гель, капсикам) – обладает согревающим, раздражающим, анальгезирующим действием, применяется параллельно с таблетированными и инъекционными препаратами;
• физиопроцедуры (УВТ и ХИЛТ-терапия) – влияние на позвоночник ударно-волновой энергии и лазера, что улучшает регенерацию хряща и останавливает процесс образования остеофитов;
• массаж и мануальное воздействие – улучшают кровообращение тканей позвоночника, расслабляют мышцы, нормализуют обменные процессы в пораженных участках позвоночного столба;
• лечебная физкультура (ЛФК) – постепенное наращивание дозированной физической нагрузки на позвоночник укрепляет мышцы, связки, суставы, нормализует двигательную активность.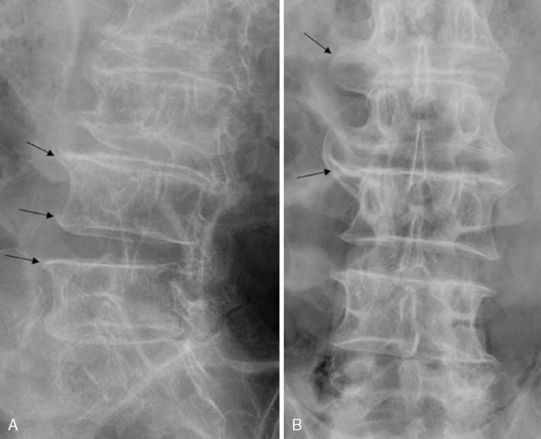
При неэффективности консервативной терапии назначают оперативное вмешательство, при котором удаляют остеофиты и проводят декомпрессию нервно-сосудистых пучков. Это восстанавливает подвижность позвоночника и снижает интенсивность болевого синдрома. Проведение операции должно быть своевременным до появления необратимых изменений в нервной ткани корешков и спинного мозга.
Противопоказаниями к хирургическому лечению могут быть тяжелые заболевания сердечно-сосудистой системы, декомпенсированный сахарный диабет, гипертоническая болезнь 3-й степени тяжести.
Остеофиты позвоночного столба являются признаками хронического патологического процесса, могут вызывать изменение чувствительности и двигательной активности конечностей, нарушение кровообращения головного мозга, функциональную недостаточность тазовых органов. Для предупреждения образования костных наростов необходимо нормализовать питание, правильно чередовать физические нагрузки и отдых, заниматься спортом, своевременно лечить сопутствующие заболевания.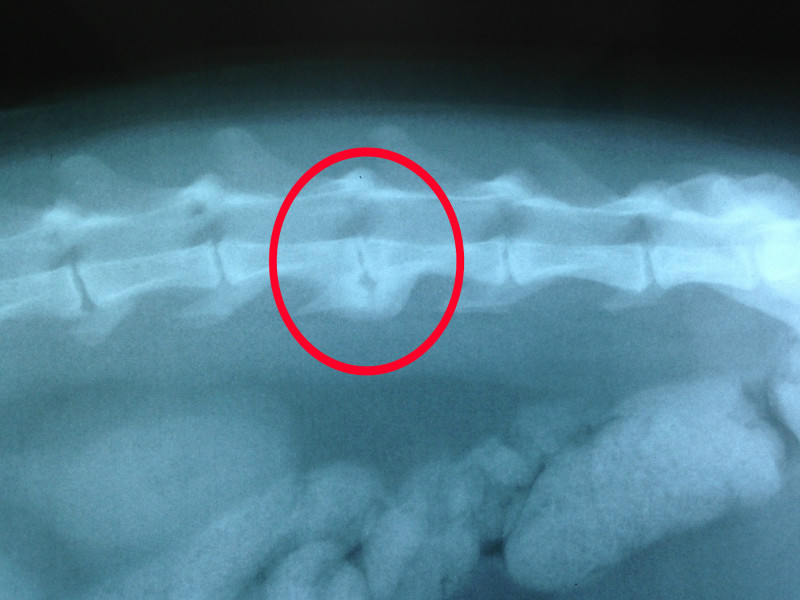 Такой профилактический подход предупредит развитие и прогрессирование заболевания, улучшит прогноз, сохранит здоровье позвоночного столба.
Такой профилактический подход предупредит развитие и прогрессирование заболевания, улучшит прогноз, сохранит здоровье позвоночного столба.
Остеофиты (краевые разрастания) – лечение в санаториях сети AMAKS Hotels&Resorts
Сегодня дегенеративно-дистрофические заболевания суставов и позвоночника наблюдаются не только у пожилых. Даже люди работоспособного возраста сталкиваются с таким явлением, как разрастания костной ткани суставов и позвонков. Такие наросты называются остеофитами. Возникают они по разным причинам, чаще всего из-за повышенных физических нагрузок или нарушения питания хрящевой ткани. Растут остеофиты также после различных травм или воспалительных заболеваний. Такие краевые разрастания на телах позвонков наблюдаются при остеохондрозе или спондилеза, на суставах – при остеоартрозе. Считается, что избавиться о них можно только с помощью хирургической операции. Но консервативное лечение может остановить разрастания и вернуть человеку возможность нормально двигаться.
Почему эффективно санаторно-курортное лечение?
Медикаментозная терапия при наличии остеофитов способна только снять боли. Остановить разрастание костное ткани можно только с помощью особого образа жизни и физиопроцедур. Для этого как нельзя лучше подходит санаторно-курортное лечение. Ведь именно там пациент сможет получить полноценное питание, достаточный уровень физической нагрузки и нужные процедуры. Чаще всего для остановки процесса разрастания костной ткани и улучшения подвижности суставов применяются такие процедуры:
- лечебный массаж;
- ЛФК, плавание, терренкур, пилатес;
- парафиновые аппликации, озокерит;
- родоновые и углекислые ванны;
- гирудотерапия;
- иглоукалывание;
- электрофорез;
- диадинамотерапия.
Почему эффективно лечение в санаториях АМАКС?
Курорты сети АМАКС предоставляют пациентам все условия для нормального излечения. Различные процедуры помогут остановить разрастание костной ткани и предотвратят осложнения. Особая диета обеспечит организм всеми питательными веществами, а грамотный персонал позволит расслабиться и отдохнуть. Такие процедуры, как аппаратное вытяжение, аквааэробика, терренкур, грязевые аппликации и уникальные целебные минеральные воды помогут восстановить работоспособность, улучшить подвижность, снять спазмы мышц. После лечения в любом из этих санаториев остеофиты перестают расти и доставляют пациентам меньше неудобств. Приезжайте на курорт АМАКС, и краевые разрастания на суставах больше не будут вашей проблемой, так как общее состояние здоровья улучшится, а подвижность восстановится.
Различные процедуры помогут остановить разрастание костной ткани и предотвратят осложнения. Особая диета обеспечит организм всеми питательными веществами, а грамотный персонал позволит расслабиться и отдохнуть. Такие процедуры, как аппаратное вытяжение, аквааэробика, терренкур, грязевые аппликации и уникальные целебные минеральные воды помогут восстановить работоспособность, улучшить подвижность, снять спазмы мышц. После лечения в любом из этих санаториев остеофиты перестают расти и доставляют пациентам меньше неудобств. Приезжайте на курорт АМАКС, и краевые разрастания на суставах больше не будут вашей проблемой, так как общее состояние здоровья улучшится, а подвижность восстановится.
Как вылечить спондилез? — медицинский центр Эволайф
Спондилёз (деформирующий спондилез) — процесс постепенного изнашивания и старения анатомических структур позвоночника, сопровождающийся дистрофией наружных волокон передних или боковых отделов фиброзного кольца, выпячиванием его под давлением сохранившего свой тургор мякотного ядра, отложением и оссификацией передней продольной связки и образованием краевых костных разрастаний (остеофитов) вдоль оси позвоночника только по окружности передних и боковых отделов.
При нём длительное время сохраняется высота диска и не нарушается анатомо-топографическое взаимоотношение элементов позвоночного канала. Поэтому спондилез в «чистом» виде, не осложненный спондилоартрозом, не имеет клинического проявления. При более тяжелых стадиях возможны боли, сопровождающиеся ограничением подвижности позвоночника, утомляемость, обездвиженность соответствующего отдела позвоночника.
Спондилез представляет собой особую патологию, при которой костная ткань суставов разрастается, при чем образуются так называемые остеофиты, то есть, нежелательные образования костной ткани (по мере нарастания костный вырост распространяется к соседнему позвонку, тогда как от соседнего позвонка образуется такой же вырост, в некоторых случаях окостенение начинается на уровне межпозвоночного диска). В особо тяжелых случаях наступает сращение позвонков, от чего страдают сосуды, нервы и мышечная ткань, а также близлежащие органы.
Разрастание остеофитов представляет собой защитно-компенсаторную реакцию организма, направленную на то, чтобы с помощью данных новообразований «заполнить» образованные в процессе травмированы трещины в суставах.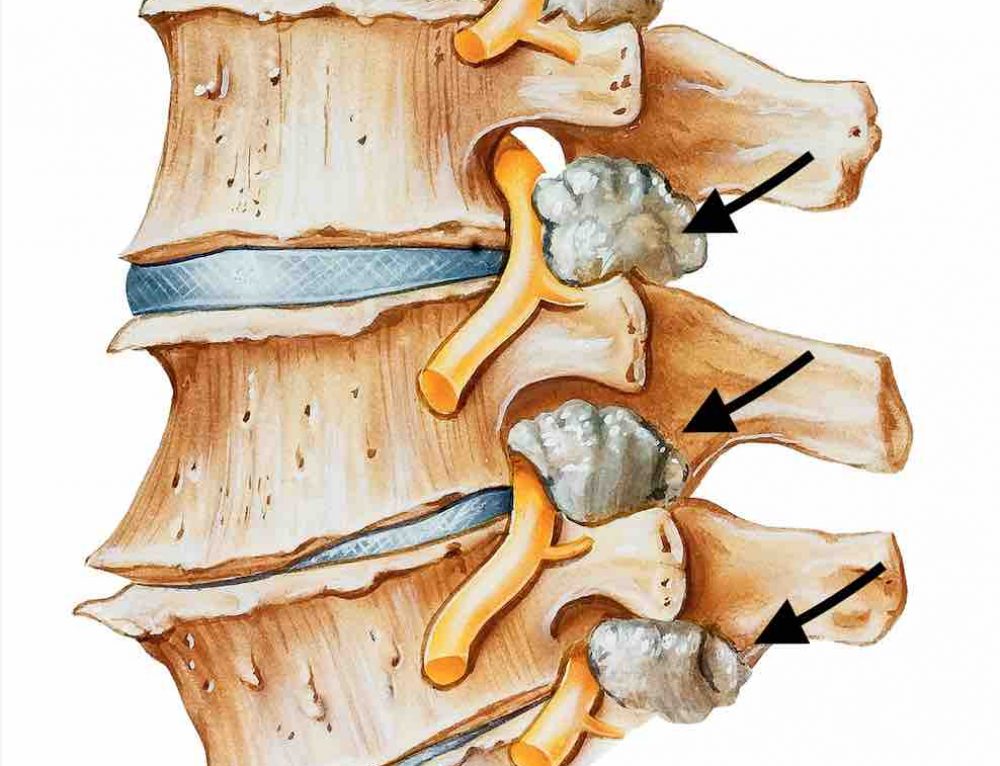
Почти одинаково часто встречается у мужчин (80%) и женщин (60%) старше 50 лет, а первые его признаки могут быть выявлены в возрасте 20—30 лет.
Причины
Спондилез может являться следствием: переохлаждения, нарушается иннервация позвонков, связок и сосудов; возрастных изменений; тяжелых физических нагрузок; нарушений метаболизма; остеохондроза шейных позвонков, при котором давление на суставы значительно усиливается, а позвонки стираются; травм или деформаций позвоночника, а так же плоскостопия, эндокринных заболеваний.
Как вылечить спондилез?
Предлагаем пройти безоперационное лечение спондилёза в медицинском центре Эволайф. Ниже представлены основные методы лечение заболевания, которые можно пройти как по отдельности, так и в составе индивидуально составленного курса.
Записаться на консультацию к профильному врачу для точной постановки диагноза и назначения эффективного лечения.
Комплекс лечебных упражнений на медицинском тренажере «Ормед-кинезо», восстанавливающий нарушения метаболизма в позвоночнике, мышцах и внутренних органах.
Акустическая ударная волна улучшает кровообращение в пораженных тканях, активизирует процессы их заживления, разрушает микрокристаллы и окаменелые фибробласты в суставах.
Ознакомительный курс, который позволит вам оценить уровень сервиса и опробовать лечебные процедуры медцентра без существенных затрат.
Применение свойств электрического тока для борьбы с различными патологиями: травмами опорно-двигательной системы, заболеваниями нервной системы, при восстановлении после операции.
Активация резервных возможностей организма воздействием сверхнизких температур.
Симптомы и лечение спондилеза поясничного отдела позвоночника
Термином спондилез в медицине называется дегенеративный процесс в позвоночнике, приводящий к образованию костных наростов по краям тел позвонков. Буквально увидеть процессы происходящие в теле позвонка можно на рентгенограмме. На рентгеновском снимке видны отчетливые контуры позвонков и выраженные костные образования различной формы — остеофиты. Остеофиты — визитная карточка спондилеза. Если рост остеофитов не прерывается — процесс заканчивается сращением двух позвонков между собой. В зависимости от места локализации спондилез носит название соответствующих анатомических структур позвоночника: спондилез шейного отдела позвоночника, спондилез грудного отдела позвоночника, спондилез поясничного отдела позвоночника. Спондилез шейного отдела встречается чаще у людей интеллектуального труда — это связано с длительным однообразным, сидячим положением из-за которого шейный отдел позвоночника испытывает длительные нагрузки. Спондилез поясничного отдела диагностируется преимущественно у людей физического труда. В большинстве случаев на начальной стадииспондилез протекает бессимптомно и обнаруживает себя лишь при проведении обследования по подозрению на другие заболевания: остеохондроз, протрузию диска, грыжу диска позвоночника и др.
Буквально увидеть процессы происходящие в теле позвонка можно на рентгенограмме. На рентгеновском снимке видны отчетливые контуры позвонков и выраженные костные образования различной формы — остеофиты. Остеофиты — визитная карточка спондилеза. Если рост остеофитов не прерывается — процесс заканчивается сращением двух позвонков между собой. В зависимости от места локализации спондилез носит название соответствующих анатомических структур позвоночника: спондилез шейного отдела позвоночника, спондилез грудного отдела позвоночника, спондилез поясничного отдела позвоночника. Спондилез шейного отдела встречается чаще у людей интеллектуального труда — это связано с длительным однообразным, сидячим положением из-за которого шейный отдел позвоночника испытывает длительные нагрузки. Спондилез поясничного отдела диагностируется преимущественно у людей физического труда. В большинстве случаев на начальной стадииспондилез протекает бессимптомно и обнаруживает себя лишь при проведении обследования по подозрению на другие заболевания: остеохондроз, протрузию диска, грыжу диска позвоночника и др. Распространенность спондилеза среди населения не равномерна. Преимущественно спондилез поражает людей старше среднего возраста. Возможны клинические проявления спондилеза среди молодежи, как правило, этому способствует патологически искривленная осанка. Важное место в профилактике и лечении спондилеза позвоночника занимают лечебная гимнастика, лечебный массаж, развитие в себе культуры движения и соблюдение техники безопасности при работе с тяжестями.
Распространенность спондилеза среди населения не равномерна. Преимущественно спондилез поражает людей старше среднего возраста. Возможны клинические проявления спондилеза среди молодежи, как правило, этому способствует патологически искривленная осанка. Важное место в профилактике и лечении спондилеза позвоночника занимают лечебная гимнастика, лечебный массаж, развитие в себе культуры движения и соблюдение техники безопасности при работе с тяжестями.
Симптомы характерные для спондилеза
Боль в спине при спондилезе не носит выраженного острого или простреливающего характера. Боль в спине может и вовсе отсутствовать. Чаще пациенты жалуются на чувство скованности в спине, чувство усталости в шее, пояснице, ноющие боли, которые проходят при разминании области поражения. Наблюдается также метеозависимость пораженной спондилезом области. В силу этих причин спондилез можно обнаружить лишь после тщательного неврологического осмотра с применением методов лучевой диагностики: рентгенография, магнитно-резонансная томография.
Почему возникает спондилез?
Единого мнения о причинах возникновения спондилеза среди специалистов: хирургов, ортопедов, неврологов — нет. Но главное все же выделить можно. Возникновению спондилеза в значительной степени способствует малоподвижный образ жизни, или как часто сейчас можно слышать – гиподинамия. Разовые физические нагрузки на фоне гиподинамии (в основном это сезонные выезды на дачу, а также сезонные походы в фитнес-центры и спортивные секции) приводят к микротравмам связочного аппарата позвоночника, что влечет за собой реакцию замещения травмированных связок костной тканью и развитию спондилеза
У кого и как можно обнаружить спондилез?
К группе риска расположенной к проявлению симптомов спондилеза относят большую часть трудоспособного мужского населения занятых как на физических работах, так и на ниве работников умственного труда. Безусловно, спондилез встречается и у женщин с таким же распределением симптоматики по видам трудовой деятельности, но все же отношение количества заболевших спондилезом к общей массе здоровых людей явно не на стороне мужчин. Ранняя диагностика заболевания позволяет своевременно начать лечение спондилеза всего позвоночника, а также поясничного отдела и обезопасить себя от перехода спондилеза ;в хроническую форму, а так же не дожидаться момента когда эффективным лечением будут лишь радикальные методы хирургии. Для диагностики спондилеза Вам достаточно сделать рентгеновский снимок позвоночника. В случае обнаружения остеофитов-основных признаков спондилеза, рекомендуем пройти дополнительное обследование на магнитно-резонансном томографе (МРТ), которое позволит увидеть то, что не в силах показать рентгенодиагностика. МРТ наглядно демонстрирует состояние связок позвоночника и состояние межпозвоночного диска. Поскольку при спондилезе связки находятся на первом рубеже контакта с остеофитами, контроль за их состоянием позволит избежать такого опасного осложнения спондилеза, как грыжа диска позвоночника.
Ранняя диагностика заболевания позволяет своевременно начать лечение спондилеза всего позвоночника, а также поясничного отдела и обезопасить себя от перехода спондилеза ;в хроническую форму, а так же не дожидаться момента когда эффективным лечением будут лишь радикальные методы хирургии. Для диагностики спондилеза Вам достаточно сделать рентгеновский снимок позвоночника. В случае обнаружения остеофитов-основных признаков спондилеза, рекомендуем пройти дополнительное обследование на магнитно-резонансном томографе (МРТ), которое позволит увидеть то, что не в силах показать рентгенодиагностика. МРТ наглядно демонстрирует состояние связок позвоночника и состояние межпозвоночного диска. Поскольку при спондилезе связки находятся на первом рубеже контакта с остеофитами, контроль за их состоянием позволит избежать такого опасного осложнения спондилеза, как грыжа диска позвоночника.
Лечение спондилеза
Мы используем проверенные временем естественные методы восстановления организма при различных патологиях позвоночника. В лечении спондилеза позвоночника хорошо себя зарекомендовало применение гирудотерапии (лечения пиявками), гомеопатические препараты фирмы Hell (Германия), безопасное аппаратное вытяжение позвоночника, богатый арсенал техник мягкого мануального воздействия на позвоночник и, конечно же, лечебная гимнастика.
В лечении спондилеза позвоночника хорошо себя зарекомендовало применение гирудотерапии (лечения пиявками), гомеопатические препараты фирмы Hell (Германия), безопасное аппаратное вытяжение позвоночника, богатый арсенал техник мягкого мануального воздействия на позвоночник и, конечно же, лечебная гимнастика.
Прежде чем затронуть тему лечения, нужно указать на то, что под лечением подразумевается не устранение симптомов боли в спине и внешних проявлений недуга, а именно лечебные мероприятия, способствующие устранению причин, приводящих к патологии позвоночника и болям в спине хронического или острого характера. Фармакологическая/лекарственная помощь при болях в спине оправдывает себя лишь на начальной стадии острого течения заболевания, когда все средства лекарственной терапии хороши для скорейшего снятия острого болевого приступа в поясничной или любой другой области спины и избавления человека от чувства страха. Ведь страх является достаточным раздражителем центральной нервной системы, умножающим восприятие боли.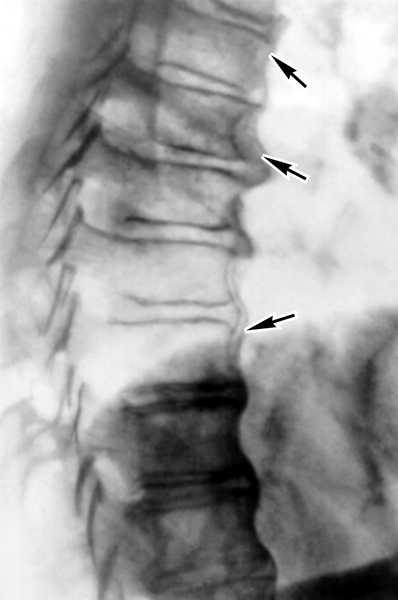 В случаях острой боли в спине применение лекарственных средств оправданно на 100%. Поскольку при спондилезе такие состояния редки, применение обезболивающих и противовоспалительных препаратов искусственного происхождения при данном заболевании считаем не желательным. Любой химический продукт/лекарство жестко воздействует на общий физико-химический баланс организма, на что в аннотации к лекарственным препаратам обращается ваше внимание в разделах: противопоказания/осложнения. Не испытывайте организм на прочность. Ему нужна ваша помощь, а не шокотерапия, «оглушающая» нервную систему по поводу и без. Воздержитесь от необоснованного применения в лечении лекарств химической природы. Никогда не занимайтесь самолечением, обязательно посетите профильного специалиста лично. Последствия от неверного применения лекарств могут быть тяжелыми или не обратимыми.
В случаях острой боли в спине применение лекарственных средств оправданно на 100%. Поскольку при спондилезе такие состояния редки, применение обезболивающих и противовоспалительных препаратов искусственного происхождения при данном заболевании считаем не желательным. Любой химический продукт/лекарство жестко воздействует на общий физико-химический баланс организма, на что в аннотации к лекарственным препаратам обращается ваше внимание в разделах: противопоказания/осложнения. Не испытывайте организм на прочность. Ему нужна ваша помощь, а не шокотерапия, «оглушающая» нервную систему по поводу и без. Воздержитесь от необоснованного применения в лечении лекарств химической природы. Никогда не занимайтесь самолечением, обязательно посетите профильного специалиста лично. Последствия от неверного применения лекарств могут быть тяжелыми или не обратимыми.
Записаться на прием к главврачу вертеброневрологу нашей клиники вы можете по телефонам 8 (903)722-62-21, 8 (499) 610-02-10 или оставив заявку на нашем сайте.
Три причины записаться к главврачу вертеброневрологу
1. Это быстро
3. Отложить = забросить
Костные шпоры шеи и поясницы
Остеофиты, более известные как костные шпоры, представляют собой небольшие гладкие костные образования, которые могут развиваться около краев замыкательных пластинок тела позвонка (называемых спондилофитами ) или фасеточных суставов позвоночника, в которых поврежден хрящ. Остеофит может расти на любом уровне позвоночника — шее, середина спины, поясница.
Дегенеративные изменения суставов позвоночника — источник боли в шее и спине. Источник фото: iStock.com. С возрастом ваши шансы на развитие костных шпор возрастают.Большинство людей, у которых развиваются костные шпоры, старше 60 лет. Остеофиты не всегда вызывают боль в шее или спине и не всегда требуют лечения. Костная шпора может стать проблемой, когда она сдавливает спинной нерв или спинной мозг.
На приведенном выше рисунке показан осевой или верхний срез позвоночного сегмента. Видны кость, нерв, спинной мозг и связки, в том числе «спондилофиты» по внешним краям тела позвонка. Спондилофиты — это еще один медицинский термин для обозначения позвоночных («спондило») остеофитов или костных шпор.Источник фото: Shutterstock.
Видны кость, нерв, спинной мозг и связки, в том числе «спондилофиты» по внешним краям тела позвонка. Спондилофиты — это еще один медицинский термин для обозначения позвоночных («спондило») остеофитов или костных шпор.Источник фото: Shutterstock.
Причины возникновения костных шпор?
Костные шпоры могут быть вызваны износом и старением, например, остеоартрозом (спондилезом) и стенозом позвоночника. Считается, что образование остеофитов — это попытка организма восстановить себя и может инициироваться в ответ на дегенеративные изменения. Многие структуры позвоночника могут пострадать в результате дегенерации, которая может вызвать каскад проблем, включая изменения в структуре диска (например, уплощение, сужение, ослабление), утолщение связок позвоночника и увеличение суставов — по отдельности или в сочетании, эти изменения влияют на нормальное движение позвоночника.
Помимо старения и дегенеративных заболеваний, травмы и травмы позвоночника могут вызвать образование костных шпор. Плохая осанка также была связана как возможная причина.
Плохая осанка также была связана как возможная причина.
Как костные шпоры могут вызывать боль?
Не каждая костная шпора вызывает боль, но может, если начнет сжимать пространство вокруг спинномозговых нервов или спинного мозга. Вот как костные шпоры могут вызывать боль:
- Рядом с каждым суставом позвоночника есть отверстие, через которое проходят спинномозговые нервы.Этот проход называется нейрофораменом (или нервным отверстием). Если в нейрофорамене развиваются костные шпоры, они могут сдавливать нервы и вызывать боль и другие симптомы.
Симптомы костной шпоры
Наиболее частые симптомы костных шпор включают:
- Боль в шее или спине (например, частота и интенсивность различаются)
- Боль и другие симптомы могут исходить (путешествовать) от шеи (шейная радикулопатия) или нижней части спины (поясничная радикулопатия).
- Другие симптомы могут включать: онемение, жжение, ощущение булавок и игл, которые могут поражать плечи, руки, кисти рук, ягодицы, ноги или ступни.
- Боль, которая облегчается в покое и усиливается при активности
- Мышечные спазмы
- Судороги
- Слабость
В тяжелых случаях костные шпоры могут привести к потере контроля над кишечником или мочевым пузырем. Это редкий симптом, требующий неотложной медицинской помощи.
Диагностика костных шпор
Диагностический процесс аналогичен процессу диагностики других заболеваний позвоночника, таких как стеноз позвоночного канала.Изучив вашу историю болезни и симптомы, ваш врач может назначить рентген, чтобы определить, присутствуют ли остеофиты. Если рентген не дает результатов, ваш врач может назначить компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ). Эти тесты позволят осветить остеофиты, показывая костные разрастания более подробно, чем рентген.
Варианты лечения остеофитов
Костные шпоры редко требуют неотложной медицинской помощи, требующей хирургического вмешательства. Большинство людей с остеофитами хорошо реагируют на ограниченные периоды отдыха и безоперационное лечение, например:
- Противовоспалительные препараты, отпускаемые без рецепта (OTC) или рецептурные (НПВП)
- Безрецептурные или отпускаемые по рецепту анальгетики (обезболивающие)
- Миорелаксант
- Спинальная инъекция
- Физиотерапия; сочетание пассивных и активных модальностей
- Хиропрактика
- Иглоукалывание
Хотя вы, возможно, пробовали один или комбинацию нехирургических методов лечения под наблюдением врача, возможно, ваша боль и / или симптомы не исчезнут, усилились и с ними трудно справиться.Если это так и / или развивается неврологический дефицит, ваш врач может порекомендовать операцию на позвоночнике; вариант лечения в крайнем случае.
Когда остеофит сдавливает спинномозговый нерв, хирург может порекомендовать вам ламинэктомию. Во время ламинэктомии удаляется костная шпора и другие ткани, давящие на спинномозговой нерв, чтобы образовалось достаточно места для спинномозгового нерва. Декомпрессия — это еще одно название ламинэктомии. У некоторых пациентов ламинэктомия может быть выполнена с использованием минимально инвазивных методов.Кроме того, не забудьте задать вопросы своему хирургу перед процедурой, чтобы понять преимущества и риски хирургического удаления остеофитов.
Что такое поясничные остеофиты (костные шпоры)?
Когда хрящ в наших суставах разрушается, поврежденный сустав может реагировать, создавая бугристые или зубчатые наросты, называемые остеофитами или костными шпорами.
См. Анатомия позвоночника и остеоартрит
Поясничные остеофиты (костные шпоры) Видео СохранитьПосмотрите наше видео о поясничных остеофитах: Поясничные остеофиты (костные шпоры) Видео
Читайте дальше, чтобы узнать о развитии костных шпор в поясничном или нижнем отделе позвоночника.
объявление
По мере разрушения хряща происходит дополнительное движение.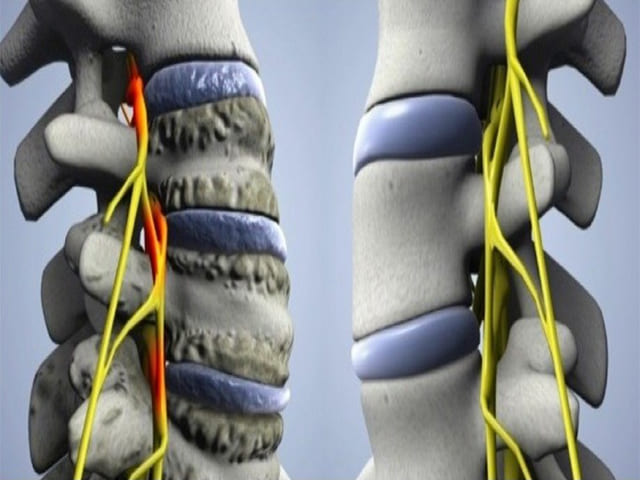 Это дополнительное движение заставляет тело компенсировать это за счет образования наростов на поверхностях сустава. Это остеофиты, или костные шпоры.
Это дополнительное движение заставляет тело компенсировать это за счет образования наростов на поверхностях сустава. Это остеофиты, или костные шпоры.
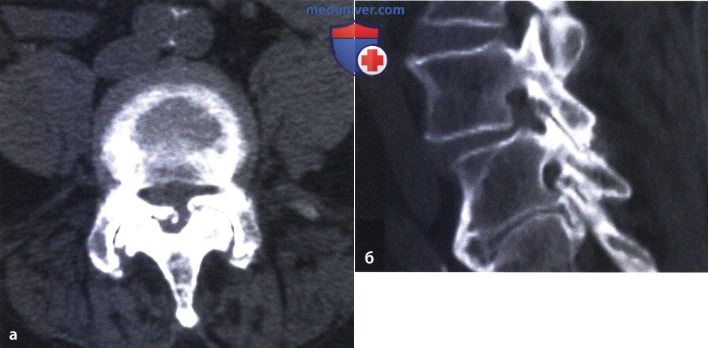
На этом снимке мы видим костные шпоры, образующиеся на фасеточных суставах поясничного отдела позвоночника.
Смотреть видео по анатомии фасеточного сустава
СохранитьЭти наросты являются нормальными и возникают у большинства людей с возрастом, но они могут быть ускорены такими факторами, как неправильная осанка, неправильное питание или травмы сустава.Они также чаще развиваются у людей с такими заболеваниями, как остеоартрит позвоночника или стеноз позвоночного канала.
Узнайте, как остеоартрит может привести к стенозу позвоночника
Костные шпоры не обязательно вызывают боль, но в нижней части спины сильные костные шпоры могут сдавливать близлежащие нервы и вызывать неврологические симптомы, такие как боль, покалывание, слабость или онемение.
См.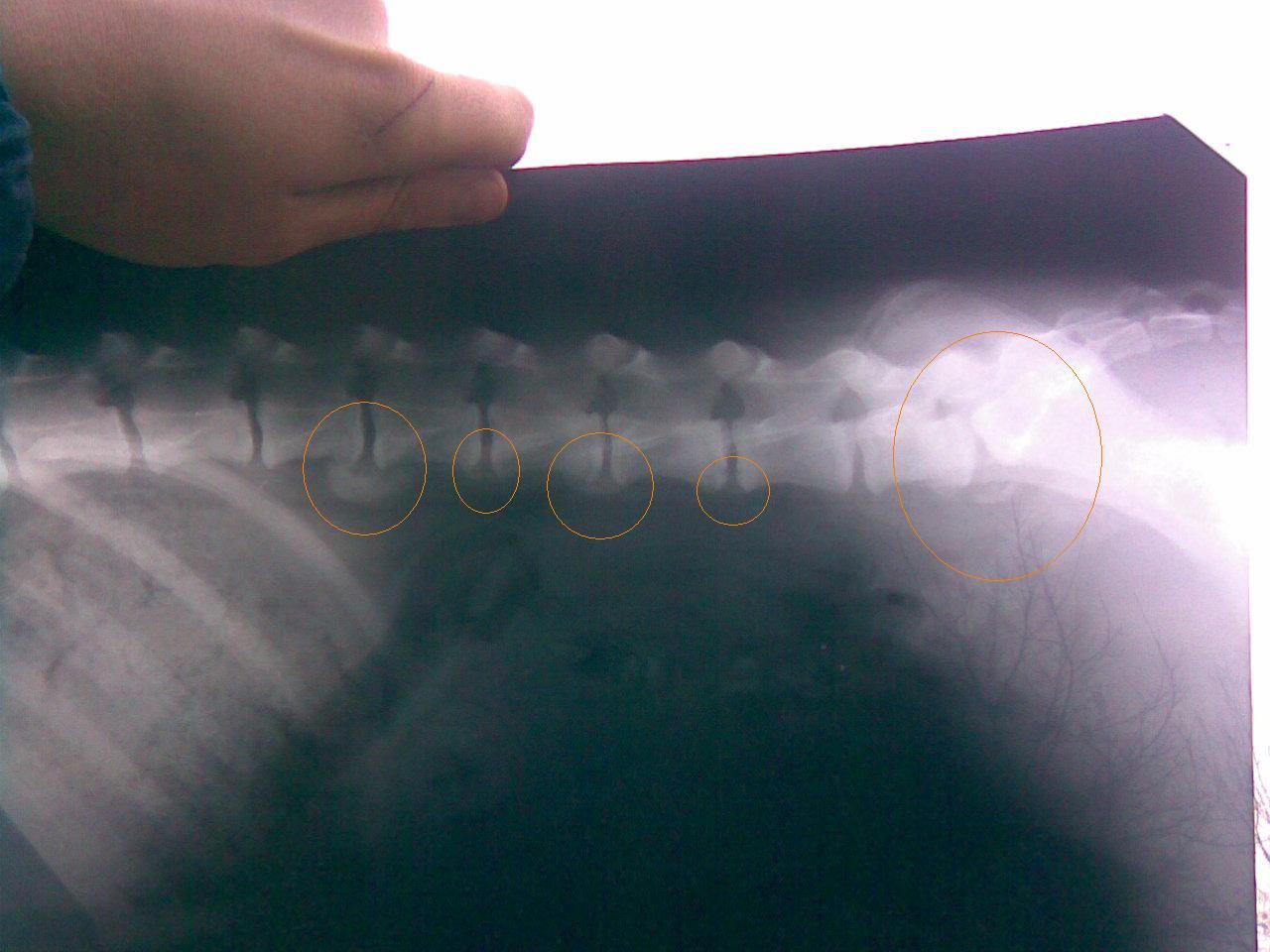 Симптомы остеоартрита позвоночника
Симптомы остеоартрита позвоночника
Это особенно верно, когда костные шпоры образуются рядом с отверстием, через которое нервы выходят из позвоночника.
СохранитьДругие симптомы костных шпор включают скованность, ограниченный диапазон движений и боль, которая усиливается при физической активности, но уменьшается при отдыхе. Симптомы костных шпор могут напоминать симптомы других заболеваний суставов, поэтому проконсультируйтесь с врачом, чтобы получить правильный диагноз.
См. Лечение остеоартрита позвоночника
СохранитьПодробнее:
Самостоятельный уход и упражнения для лечения остеоартрита позвоночника
Факторы риска остеоартроза позвоночника
Костные шпоры шеи
Шейные остеофиты — это костные шпоры, которые растут на любом из семи позвонков шейного отдела позвоночника (шеи), от основания черепа, позвонка С1, до основания шеи, позвонка С7.
Хотя большинство шпор шейных позвонков безвредны, иногда они могут вызывать боль и скованность в шее. Смотреть анимацию Симптомы и причины возникновения шпоры шейной кости
Термин «костные шпоры» может вызывать изображения расходящихся шипов, но костные шпоры (остеофиты) на самом деле округлые и зубчатые. Внешний край позвонка с костными шпорами может напоминать подол платья с рюшами или воск, скопившийся на дне свечи.
См. Костные шпоры (остеофиты) и боль в спине
Остеофиты позвоночника являются нормальным признаком старения и могут быть связаны с такими состояниями, как остеохондроз, остеоартрит, стеноз позвоночного канала и другие. Остеофиты не являются поводом для беспокойства, если они не вызывают боли или неврологических симптомов, таких как покалывание, онемение или слабость, которые иногда могут излучать от шеи до плеча, руки и / или кисти.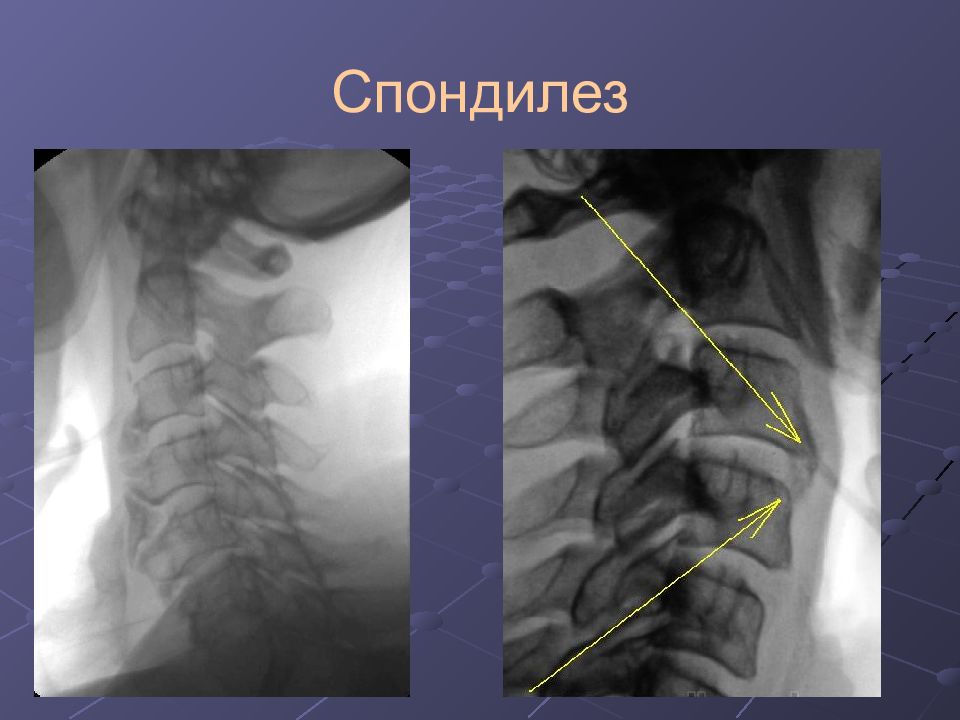
См. Что такое цервикальная радикулопатия?
объявление
Образование шейного остеофита (шейный спондилез)
Кости постоянно обновляются, как ногти и волосы.Однако воспаленные или поврежденные ткани могут ненормально повлиять на рост близлежащих костей. В результате этих аномальных воздействий происходит образование остеофитов, когда новые костные клетки откладываются там, где они обычно не растут.
В этой статье:
Образование остеофитов шейного отдела обычно происходит при повреждении или воспалении связок и сухожилий вокруг костей и суставов шейного отдела позвоночника. Этот процесс обычно происходит с течением времени.
Воспаленная или поврежденная ткань, которая стимулирует рост шейных остеофитов, часто вызывается шейным остеоартритом, деградацией шейных суставов, которая встречается у многих пожилых людей.Эти суставы включают сами дисковые пространства (модифицированный сустав), фасеточные суставы и унковертебральные суставы (на уровнях C3-C7). Иногда шейный остеоартрит также называют шейным спондилезом.
Иногда шейный остеоартрит также называют шейным спондилезом.
объявление
Другие типы артрита, травмы и неправильная осанка также могут привести к образованию остеофитов.
Что такое костная шпора? Какие варианты лечения доступны? Физическая медицина, Нейрохирург, Физиотерапия
Костная шпора
Обзор | Причины | Симптомы | Диагностика | Лечение | FAQ
Обзор
А
костная шпора, или остеофит, представляет собой проекцию кости, которая развивается
и растет по краям суставов.Костные шпоры встречаются довольно часто
в людях
старше 60 лет. Это не сама костная шпора.
настоящая проблема; боль и воспаление начинают возникать, когда
костная шпора
трется о нервы и кости.
[вверху]
Причины
Как мы стареем, диски в нашем позвоночнике естественным образом дегенерируют и теряют часть их естественной амортизирующей способности.Факторы, способствующие к и ускорению этого процесса включают стресс, травмы, плохую осанку, плохое питание и семейный анамнез.
Это
Люди с остеоартритом нередко получают костные шпоры.
Остеоартрит — это дегенеративное заболевание, при котором суставной хрящ
начинает изнашиваться, в результате чего кость трутся о кость. Как результат,
организм может начать производить новую кость, чтобы защитить себя от этого,
так формируется костная шпора.
[вверху]
Симптомы
- Назад и боль в шее
- Боль излучение через руку и / или ногу
- Видный шишки на руках, ногах или позвоночнике
- Онемение
- Горение
- Мышца судороги
[верх]
Диагностика
В общих чертах ниже приведены некоторые диагностические инструменты, которые может использовать ваш врач. чтобы получить представление о вашем состоянии и выбрать лучшее лечение план для вашего состояния.
- Медицинский анамнез: ведение подробного анамнеза помогает врачу лучше понять возможные причины вашей спины и шеи боль, которая поможет выбрать наиболее подходящее лечение.
- Физическое экзамен: во время медицинского осмотра ваш врач попытается точно определить источник боли. Простые тесты на гибкость и мышечная сила также может быть проведена.
- Рентген обычно являются первым шагом в диагностических методах тестирования. Рентгеновские лучи показать кости и пространство между костями. Они ограничены ценность, однако, поскольку они не показывают мышцы и связки.
- МРТ (магнитно-резонансная томография) использует магнитное поле и радио волны для создания детализированных изображений внутренней части твое тело.Поскольку на рентгеновских снимках видны только кости, МРТ необходимы для визуализируйте мягкие ткани, такие как диски в позвоночнике. Этот тип визуализация очень безопасна и обычно безболезненна.
- CT сканирование / миелограмма: компьютерная томография похожа на МРТ в что он предоставляет диагностическую информацию о внутреннем структуры позвоночник. Миелограмма используется для диагностики выпячивания диск, опухоль или изменения в костях, окружающих позвоночник шнур или нервы.Местный анестетик вводится в поясницу. онемение области. Люмбальная пункция (спинномозговая пункция) затем выполняется. Краситель вводится в позвоночный канал, чтобы определить, где проблемы лежат.
- Электродиагностика: Возможно выполнение электрического тестирования нервов и спинного мозга. как часть диагностического обследования. Эти тесты, называемые электромиографией (EMG) или сомато-сенсорные вызванные потенциалы (SSEP), помогают вашему врач понимает, как ваши нервы или спинной мозг зависит от вашего состояния.
- Кость сканирование: визуализация костей используется для обнаружения инфекции, злокачественных новообразований, переломы и артриты в любой части скелета. Сканирование костей также используются для поиска поражений для биопсии или иссечения.
- Дискография используется для определения внутренней структуры диск. Это выполняется с использованием местного анестетика и инъекций. краситель в диск под рентгеновским контролем.Рентген и компьютерная томография выполняются для просмотра состава диска, чтобы определить, его структура нормально или ненормально. Помимо внешнего вида диска, Ваш врач отметит любую боль, связанную с этим инъекция. Преимущество дискограммы в том, что она позволяет врач чтобы подтвердить уровень диска, который вызывает у вас боль. Это гарантирует, что операция будет более успешной и уменьшит риск работает не с тем диском.
- инъекций: Обезболивающие инъекции могут облегчить боль в спине и дать врачу важная информация о вашей проблеме, а также так же обеспечивают мостовую терапию.
[верх]
Лечение
цель лечения костных шпор — минимизировать боль и предотвратить любые
дополнительное повреждение суставов. Методы лечения могут включать снижение веса,
растяжка и физиотерапия, отдых и лед.Инъекции могут уменьшить
воспаление достаточно продолжительное, чтобы облегчить симптомы. Лекарства, такие как
ибупрофен или инъекции могут применяться для снятия боли. Костные шпоры
могут быть удалены хирургическим путем в случае серьезных повреждений и деформации.
[вверху]
Часто задаваемые вопросы
Как может ли остеоартрит повлиять на позвоночник и вызвать костную шпору?
Остеоартроз может иметь крайне серьезные последствия для позвоночника.Это дегенеративное состояние, при котором суставной хрящ может начать изнашиваться, вызывая кость, чтобы потереться о кость. В результате организм может начать производить новая кость для защиты от этого, в результате чего образуется костная шпора.
Как могу я сказать, есть ли у меня костная шпора?
Кость шпоры обычно можно обнаружить с помощью рентгеновского излучения, которое может обеспечить визуализация любых костных отложений.
Do Мне нужна операция по лечению костной шпоры?
Потому что
костные шпоры обычно являются свидетельством основной проблемы, этой основной
проблема должна быть решена в первую очередь.Это может включать методы лечения
при остеохондрозе, артрите и остеопорозе. Эти
Условия часто можно успешно лечить нехирургическими методами.
[вверху]
Авторские права на образовательный контент 2019 © Prizm Development, Inc. Все права защищены. PrizmDevelopment.com • Центры передового опыта для лучшего здравоохранения
Лечение костных шпор позвоночника Чикаго | Стеноз позвоночного канала Hinsdale
Что такое шпоры позвоночника?
Костные шпоры позвоночника, также называемые остеофитами, представляют собой костные выросты, которые образуются в фасеточных суставах позвоночника в местах износа хряща по краям замыкательных пластинок тела позвонка.Он может расти на любом уровне позвоночника, например, в нижней и средней части спины и в области шеи.
Что вызывает шпоры позвоночника?
Основная причина костных шпор — старение и дегенеративные заболевания, такие как остеоартрит, остеохондроз и стеноз позвоночника. Другие факторы, которые могут усугубить костные шпоры, включают прошлые травмы и травмы позвоночника.
Каковы симптомы костной шпоры позвоночника?
Большинство костных шпор не вызывают никаких признаков или симптомов и часто не диагностируются до тех пор, пока на рентгеновском снимке не обнаружится новообразование.Типичные симптомы включают боль в шее или спине при ходьбе или стоянии. Если костная шпора присутствует в шейном отделе позвоночника, боль может отдавать в плечо. Если костная шпора присутствует в поясничном отделе позвоночника, боль может отдавать в ягодицы и бедра.
Костные шпоры позвоночника также могут вызывать стеноз (сужение спинного мозга), приводящий к неврологическим симптомам у пациента из-за давления на нервы. Неврологические симптомы могут включать онемение или покалывание в одной или обеих ногах или руках, прогрессирующую слабость в одной или обеих ногах или руках, а в редких случаях — недержание мочи и кишечника.
Как диагностируют костные шпоры позвоночника?
Диагностика начинается с физического осмотра пораженного участка, и рентген показывает фактическое состояние, которое вызывает симптомы. Врач может назначить другие методы визуализации, такие как компьютерная томография или магнитно-резонансная томография, если есть осложнения для окружающих структур, пораженных костной шпорой.
Как лечат шпоры позвоночника?
Консервативное лечение шпор костей позвоночника включает:
- Лекарства: Нестероидные противовоспалительные препараты (НПВП) и миорелаксанты первоначально облегчают боль и уменьшают отек.
- Отдых: Большинство людей хорошо реагируют на короткий период отдыха.
- Реабилитационная терапия: включает физиотерапию, упражнения на растяжку и мануальные процедуры. Хиропрактические манипуляции могут быть полезны в некоторых случаях, но не при сопутствующем остеопорозе или грыже межпозвоночного диска, поскольку они могут усилить симптомы или вызвать травмы.
- Инъекции стероидов: Инъекции стероидов кортизона вводятся вокруг нервов или в «эпидуральное пространство» для уменьшения отека и боли.
- Иглоукалывание: Иглоукалывание может быть полезно в тех случаях, когда боль менее сильна.
В тяжелых случаях может быть рекомендовано хирургическое удаление костной шпоры. Хирургия рассматривается для пациентов, у которых при обследовании документально подтверждена потеря боли или моторики. Обычно рекомендуется хирургическая процедура, называемая ламинэктомией. Эта процедура включает удаление кости, костных шпор и связок, сдавливающих нервы.
Остеоартрит — причины, симптомы, диагностика и лечение
| Остеоартроз | Американская ассоциация неврологических хирургов |
Остеоартрит является наиболее распространенным типом артрита и чаще всего поражает людей среднего и пожилого возраста. Это вызвано разрушением хрящевой ткани в суставах и может возникнуть практически в любом суставе тела. Чаще всего поражаются бедра, колени, руки, поясница и шея.Хрящ — это твердый эластичный материал, который покрывает концы костей в нормальных суставах. Он служит своеобразным «амортизатором», помогая снизить трение в суставах.
Остеоартроз, поражающий позвоночник, называется спондилезом. Спондилез — это дегенеративное заболевание, которое может привести к потере нормальной структуры и функции позвоночника. Хотя старение является основной причиной, локализация и скорость дегенерации зависят от человека. Спондилез может поражать шейный, грудной и / или поясничный отделы позвоночника с поражением межпозвонковых дисков и фасеточных суставов.Это может привести к дегенерации диска и возникновению костных шпор (также известных как остеофиты), которые могут защемить нервы, расположенные рядом с дисками или шпорами.
По мере обострения спондилеза прогрессирующее сужение из-за роста остеофитов может вызвать стеноз позвоночника — сужение пространств в позвоночнике, которое приводит к давлению на спинной мозг и / или нервные корешки. Когда это сжатие происходит, это может вызвать нарушение функции и боль. Сужение может затронуть небольшой или большой участок позвоночника. Давление на верхнюю часть спинного мозга может вызвать боль или онемение в плечах и руках.Давление на нижнюю часть спинного мозга или на нервные корешки, отходящие от этой области, может вызвать боль или онемение в ногах.
При спондилезе поясничного отдела позвоночника обычно поражаются несколько позвонков. Поскольку поясничный отдел позвоночника несет большую часть веса тела, активность или периоды бездействия могут вызывать симптомы. Определенные движения, такие как длительное сидение, поднятие тяжестей или наклоны, могут усилить боль.
Дегенеративный спондилолистез (соскальзывание одного позвонка над другим) возникает при остеоартрозе фасеточных суставов.Чаще всего это связано с проскальзыванием L4 над позвонком L5. Чаще всего он поражает людей в возрасте 50 лет и старше. Симптомы могут включать боль в пояснице, бедрах и / или ногах, мышечные спазмы, слабость и / или напряжение мышц подколенного сухожилия.
Заболеваемость и распространенность
- Остеоартроз поражает более 54 миллионов человек в США.
- К 2040 году затронуты 26% американцев, или около 78 миллионов человек.
- У пятидесяти процентов людей в возрасте 65 лет и старше обнаруживаются признаки остеоартрита по крайней мере в одном суставе на рентгеновских исследованиях.
- Остеоартрит чаще встречается у мужчин в возрасте 45 лет и младше, но чаще у женщин в возрасте 50 лет и старше
Причины
Хотя причина остеоартрита неизвестна, следующие факторы могут увеличить риск развития этого состояния:
- Возраст
- Наследственность
- Избыточный вес
- Травма сустава
- Нервная травма
- Многократное чрезмерное использование определенных шарниров
- Недостаток физической активности
Симптомы
- Боль и скованность в шее или пояснице
- Боль, отдающая в плечо или вниз по руке
- Слабость или онемение одной или обеих рук
- Боль или утренняя скованность, продолжающаяся около 30 минут из-за бездействия
- Боль, усиливающаяся в течение дня из-за активности
- Ограниченное движение
Когда и как обращаться за медицинской помощью
Большинство пациентов обращаются к своему лечащему врачу как к первому контактному лицу из-за боли, вызванной артритом.Основной поставщик сможет оценить, требуется ли дальнейшее обследование.
Тестирование и диагностика
Диагноз обычно может быть поставлен на основании конкретных симптомов, тщательного медицинского осмотра и результатов рентгенологического исследования. Иногда может потребоваться магнитно-резонансная томография (МРТ) для определения степени повреждения позвоночника. МРТ может выявить поврежденный хрящ, потерю суставной щели или костные шпоры.
Лечение
Нехирургические методы лечения
Безоперационные методы лечения являются основой лечения остеоартрита, включая спинальный артрит, известный как спондилез.
- Противовоспалительные препараты, чаще всего ибупрофен или другие нестероидные противовоспалительные препараты (НПВП), используются для уменьшения отека и облегчения боли. Большинство болей можно лечить с помощью лекарств, отпускаемых без рецепта, но если боль сильная или постоянная, врач может порекомендовать лекарства, отпускаемые по рецепту.
- Для уменьшения отека могут быть назначены эпидуральные инъекции кортизона. Это лечение часто обеспечивает временное облегчение боли, которое может длиться несколько месяцев.
- Физическая терапия и / или предписанные упражнения могут помочь стабилизировать позвоночник, повысить выносливость и гибкость. Терапия может помочь вернуться к нормальному образу жизни и занятиям. Для некоторых людей йога может быть эффективной в борьбе с симптомами.
- Поддержание правильного веса имеет решающее значение для эффективного лечения остеоартрита.
Хирургический
Хирургическое лечение спондилеза встречается редко, если только состояние не привело к тяжелому стенозу позвоночника, который может вызвать неврологический дефицит, такой как мышечная слабость или онемение.Хирургическое вмешательство может быть рекомендовано, если консервативные методы лечения, такие как физиотерапия и лекарства, не уменьшают или не прекращают боль в целом, и если боль значительно ухудшает повседневные функции человека. Как и при любой операции, во внимание принимаются возраст пациента, общее состояние здоровья и другие факторы.
Последующая деятельность
Артрит является хроническим заболеванием, и его обычно проводит лечащий врач, чтобы помочь с симптоматическим лечением.Если спондилез приводит к неврологическому дефициту, пациенты обычно наблюдают в послеоперационном периоде у своего хирурга-позвоночника, а затем возвращаются к терапевту.
Ресурсы для получения дополнительной информации
- Центры по контролю и профилактике заболеваний (CDC). (2019). Артрит. https://www.cdc.gov/arthritis/index.htm
- MedlinePlus. (2016). Остеоартроз. https://medlineplus.gov/osteoarthritis.HTML
- MedlinePlus. (2016). Артрит. https://medlineplus.gov/arthritis.html
Информация об авторе
Страницы пациентов созданы профессионалами в области нейрохирургии с целью предоставления полезной информации общественности.
Стивен Мэджилл, доктор медицины, доктор наук
Нейрохирург-ординатор, Калифорнийский университет в Сан-Франциско
Заявление об ограничении ответственности
AANS не одобряет какие-либо виды лечения, процедуры, продукты или врачей, упомянутые в этих информационных бюллетенях для пациентов.Эта информация носит образовательный характер и не предназначена для использования в качестве медицинской консультации. Любой, кому нужен конкретный нейрохирургический совет или помощь, должен проконсультироваться со своим нейрохирургом или найти его в своем районе с помощью онлайн-инструмента AANS ’Find a Board-Certified Neurosurgeon
Причины, симптомы, диагностика и лечение
Обзор
Что такое костная шпора?
Костная шпора, также называемая остеофитом, представляет собой гладкую костную шишку, вырастающую из кости.Костные шпоры развиваются в течение длительного времени, обычно около суставов (там, где встречаются две или более костей).
Кто получает костные шпоры?
Костные шпоры чаще всего встречаются у людей в возрасте 60 лет и старше, но они могут быть и у более молодых людей. Люди с остеоартритом (ОА) гораздо чаще получают костные шпоры. ОА — это распространенная форма артрита «изнашивания», который возникает, когда изнашивается хрящ, который смягчает ваши кости.
Где могут расти костные шпоры?
Хотя они могут вырасти из любой кости, остеофиты особенно распространены в:
- Стопа, особенно пятка (пяточная шпора или пяточная шпора), большой палец ноги и лодыжка.
- Рука или палец.
- Бедро.
- Колено.
- Шея.
- Плечо.
- Позвоночник.
Симптомы и причины
Что вызывает костные шпоры?
Повреждение сустава от остеоартрита — основная причина костных шпор. ОА — это разрушение хряща — твердой, гибкой ткани, которая смягчает кости и позволяет суставам легче двигаться.ОА развивается с возрастом или после травм (например, спортивной травмы).
Когда организм пытается восстановить хрящ, он создает новый костный материал. Эти новые костные образования — остеофиты.
Анкилозирующий спондилит также может вызывать костные шпоры. Этот редкий артрит вызывает воспаление позвоночника. Со временем анкилозирующий спондилит соединяет или соединяет мелкие кости позвоночника (позвонки). Организм отвечает образованием остеофитов позвоночника.
Каковы симптомы костных шпор?
У некоторых людей есть костные шпоры, и они даже не подозревают об этом.Шпоры начинают создавать симптомы, когда они:
- Оказывать давление на близлежащие нервы.
- Ограничить движение.
- Потрите о другие кости или ткани.
Когда это произойдет, вы можете почувствовать:
- Неровности или неровности, особенно на пальцах рук и ног.
- Онемение и слабость, особенно в ногах, если у позвоночника есть шпоры.
- Боль возле пораженного сустава, как боль в пятке.
- Уменьшенный диапазон движений (насколько далеко перемещается сустав).
- Жесткость.
- Тендинит (отек близлежащего сухожилия).
- Разрыв сухожилия (как разрыв вращательной манжеты плеча).
Диагностика и тесты
Как диагностируют костные шпоры?
Без симптомов вы можете случайно обнаружить костную шпору во время рентгена или другого теста на другое заболевание.
Если вы сообщите своему врачу о боли, скованности или потере движений, он или она:
- Попросите вас описать ваши симптомы.
- Спросите о своей истории болезни и истории болезни семьи.
- Попросите вас оценить ваш дискомфорт.
- Проведите физический осмотр.
- Проверьте диапазон движений и силу своего сустава.
- Заказать визуализацию, например рентген для выявления артрита и шпор, компьютерную томографию или МРТ для выявления поврежденных связок или сухожилий.
Ведение и лечение
Когда мне следует поговорить со своим врачом?
Если у вас есть костные шпоры без симптомов, лечение не требуется. Сообщите своему врачу, если у вас возникнут боли в суставах, скованность, ограниченность движений или онемение.
Как лечат костные шпоры?
Некоторые домашние средства и изменения образа жизни помогают облегчить симптомы остеофита:
- Лед для уменьшения отека.
- Безрецептурные болеутоляющие, такие как парацетамол или НПВП, например ибупрофен.
- Отдых.
- Поддерживающая обувь или вкладыши для обуви.
- Снижение веса для уменьшения нагрузки на суставы и кости.
Если этих методов недостаточно, ваш лечащий врач может выписать:
- Физиотерапия : Упражнения и растяжки могут уменьшить боль, улучшить диапазон движений и укрепить мышцы вокруг суставов.
- Обезболивающие, отпускаемые по рецепту : Если безрецептурные обезболивающие не помогают, ваш лечащий врач может назначить более сильное лекарство или укол кортизона.
- Операция : Если симптомы не исчезнут после года лечения, можно удалить костные шпоры хирургическим путем.
Профилактика
Как снизить риск образования костных шпор?
Не существует определенного способа предотвратить образование костных шпор. Но вы можете снизить свои шансы на их развитие, если будете вести здоровый образ жизни:
- Будьте в хорошей физической форме.
- Придерживайтесь сбалансированной и питательной диеты.
- Поддерживайте здоровый вес, чтобы уменьшить дополнительную нагрузку на кости и суставы.
- Поддерживайте хорошую осанку и эргономичность (правильное положение за столом).
- Предотвратите травмы суставов, потянувшись и используя безопасные техники упражнений. Не переусердствуйте.
- Носите хорошо сидящую поддерживающую обувь.
Перспективы / Прогноз
Как долго служат костные шпоры?
Костные шпоры не исчезнут, если вы не удалите их хирургическим путем.
Отрастают ли костные шпоры?
Хотя костные шпоры обычно не отрастают после операции, они могут образоваться в других частях тела.
Жить с
Что я могу сделать при боли и скованности от костных шпор?
Вы можете облегчить боль и скованность от костных шпор отдыхом, льдом и безрецептурными лекарствами.Правильно подобранная обувь и похудание также снижают нагрузку на суставы. Если симптомы становятся серьезными или неуправляемыми, позвоните своему врачу.
Следует ли мне избегать активности?
Даже с костными шпорами старайтесь оставаться активными и здоровыми. Избегайте действий и движений, которые причиняют боль. Выбирайте занятия с низкой нагрузкой, например ходьбу, а не бег.
Когда вы тренируетесь, примите меры, чтобы свести к минимуму повреждение суставов: убедитесь, что у вас хорошая обувь, сосредоточьтесь на правильной технике, всегда разминайтесь и растягивайтесь.
