Осложнения, побочные эффекты и особенности клинического применения мобилизованных аутологичных гемопоэтических стволовых клеток в комплексной терапии пациентов с повреждением спинного мозга
Применение клеточных технологий с целью восстановления нервной ткани и, в частности, для восполнения повреждений спинного мозга (ПСМ), находит все более широкое применение в мире. Однако пока еще не решены проблемы безопасности применения клеточных препаратов, не изучены побочные эффекты этой терапии. Целью исследования стала оценка безопасности, выявление осложнений и особенностей клинического применения мобилизованных аутогенных гемопоэтических стволовых клеток (АГСК) в комплексной терапии пациентов с ПСМ. Изучали осложнения на всех этапах лечения ПСМ: на этапе мобилизации АГСК в периферический кровоток, на этапе сепарации и клеточной терапии. В ходе работы было установлено, что общая частота осложнений достигала 75%. Проведенное исследование показало, что терапия препаратами АГСК пациентов с ПСМ требует специализированной подготовки персонала и должна проводиться только в условиях отделения реанимации многопрофильного стационара под контролем гематолога, реаниматолога и невролога, имеющих опыт применения высокотехнологичных методов лечения.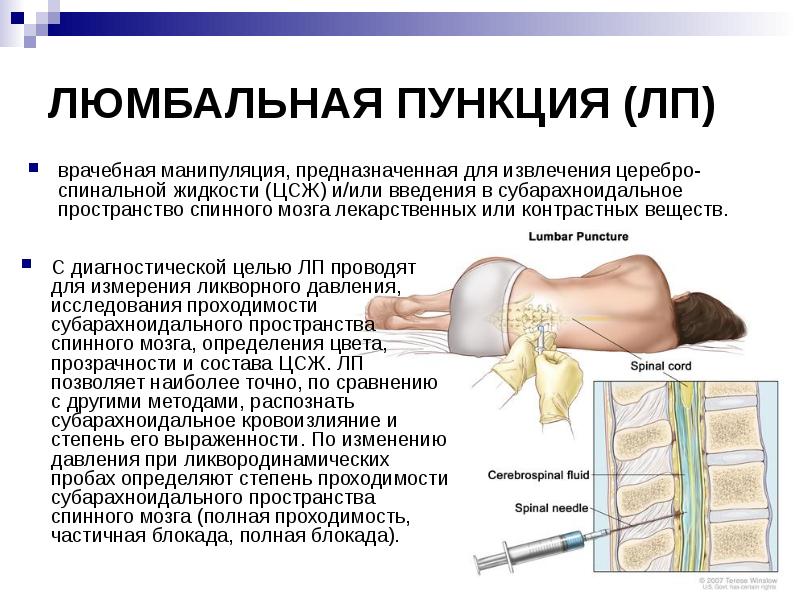
Проблема лечения пациентов с повреждениями спинного мозга (ПСМ) была и остается актуальной медико-социальной проблемой современной медицины, так как является одной из наиболее частых причин смерти и (или) приводит к глубокой инвалидизации пострадавших [1–5].
С каждым годом количество спинальных больных быстро растет. Об этом говорят данные ВОЗ: в 2009 г. только в США количество людей с травмой спинного мозга составляло 310 тыс. и ежегодно регистрируется еще 12 тыс. новых случаев ПСМ. В Китае в 2009 г. общее число людей с травмой спинного мозга составляло 300 тыс. В России количество пострадавших с ПСМ достигает 250 тыс. и увеличивается на 8 тыс. новых случаев ежегодно
Несмотря на многочисленные исследования патогенеза и совершенствования методов лечения пациентов с ПСМ, большой прогресс в молекулярной биологии, фармакологии и хирургии спинальной травмы, она остается сложнейшей и неразрешимой проблемой для пациентов, их родственников и врачей.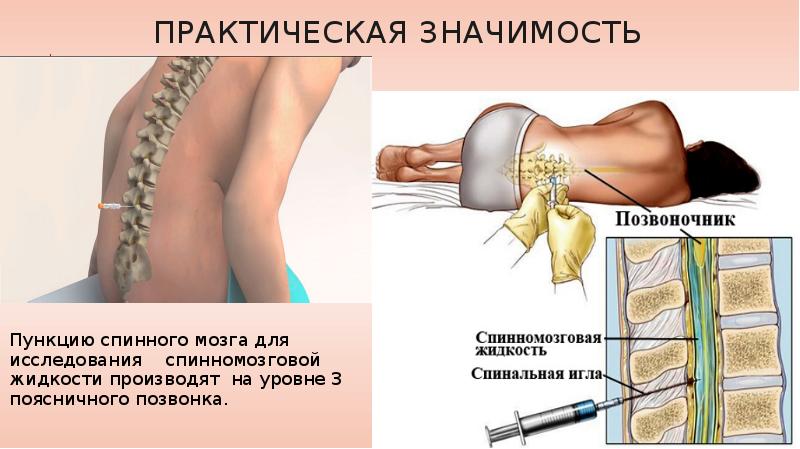 Подобные травмы имеют последствия не только на уровне отдельного человека и его семьи, но и затрагивают все общество и его экономику, учитывая, что пострадавшие в подавляющем большинстве – молодые работоспособные люди
Подобные травмы имеют последствия не только на уровне отдельного человека и его семьи, но и затрагивают все общество и его экономику, учитывая, что пострадавшие в подавляющем большинстве – молодые работоспособные люди
Тяжелым финансовым бременем для самих пациентов с ПСМ и для общества в целом становится поддержание жизни и уход за ними. Так, только в США ежегодные расходы на лечение пациентов со спинальной травмой превышает 2 млрд долларов [7, 14].
Терапевтические подходы к лечению ПСМ за последние десятилетия принципиально не изменились и все они малоэффективны в восстановлении функций спинного мозга, а дальнейшая терапия таких пациентов не имеет базовых принципов. Современные методы лечения повреждений спинного мозга очень ограничены и направлены в основном на профилактику и лечение возможных осложнений
Прорыв в теоретических и научных представлениях о возможности регенерации нервной ткани при ПСМ наметился в последние 3–5 лет и связан с накоплением научных фактов о возможности восстановления поврежденного спинного мозга, а также с началом клинического применения различного рода клеточных препаратов для лечения заболеваний ЦНС, в том числе и при ПСМ [4, 12, 19–23].
В 2009 г. в США 35 млн пациентов по 15 нозологиям получили лечение с применением клеточных препаратов, из них 3 млн процедур по восстановлению нервной ткани и 1 млн манипуляций по восстановлению спинного мозга. По оценке экспертов по стволовым клеткам по всему миру более 100 институтов и фармацевтических компаний заняты научными исследованиями и разработкой методов лечения ПСМ с помощью методов «регенеративной медицины»
Данные экспериментальных и многочисленных трансляционных клинических исследований показали, что лечение с помощью трансплантации стволовых/прогениторных клеток (СПК) дают определенную возможность значительного восстановления функций у пациентов с ПСМ в позднем периоде. Прежде всего считается, что механизм действия СПК состоит в том, что они могут непосредственно дифференцироваться в клетки нервной ткани головного или спинного мозга (теория дифференцировки). Недавно появились сообщения о слиянии СПК с нейральными клетками (теория слияния).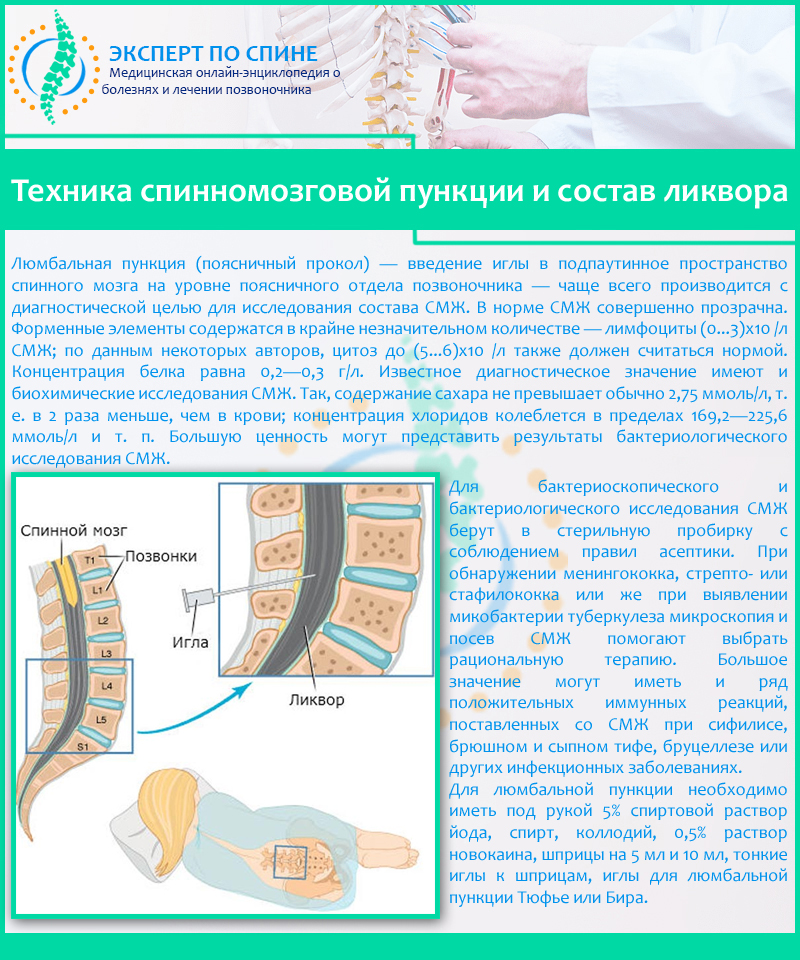
Быстрое внедрение клеточных препаратов в терапию ПСМ уже стало объективной реальностью. Однако массовая разработка и широкое клиническое применение клеточных технологий имеют ряд малоизученных рисков и возможных осложнений. Остается нерешенным целый ряд важных вопросов безопасности применения собственных СПК у пациентов с ПСМ.
Поскольку данный метод терапии пациентов с ПСМ был официально разрешен регуляторными органами РФ, мы провели исследование с целью выявления осложнений и особенностей клинического применения аутогенных гемопоэтических стволовых клеток (АГСК) в комплексной терапии пациентов с ПСМ.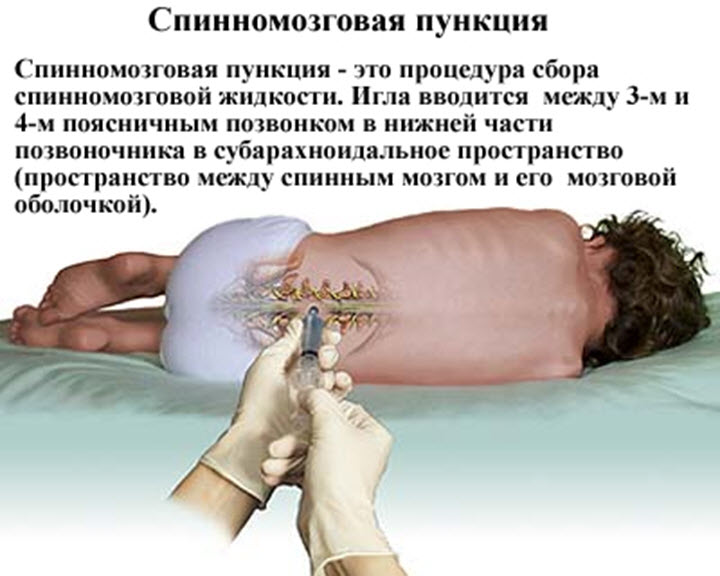
Материал и методы
В исследовании приняли участие 237 пациентов с ПСМ (185 мужчин и 52 женщины, в возрасте от 18 до 60 лет), получавших комплексное лечение с использованием АГСК с 2003 по 2010 гг. К моменту начала терапии у всех пациентов, вошедших в исследование, давность травмы была более 1 года и не превышала трех лет. Средний возраст пациентов с ПСМ составил 32,7 у мужчин и 34 года у женщин.
Распределение больных с ПСМ по полу, возрасту и уровню ПСМ представлены в табл.1. У 237 пациентов, вошедших в исследование, были изучены особенности клинического применения и проведена оценка возможных осложнения интратекальных трансфузий мобилизованных АГСК в комплексной терапии пациентов с ПСМ. Подавляющее большинство – 78% пациентов – мужчины.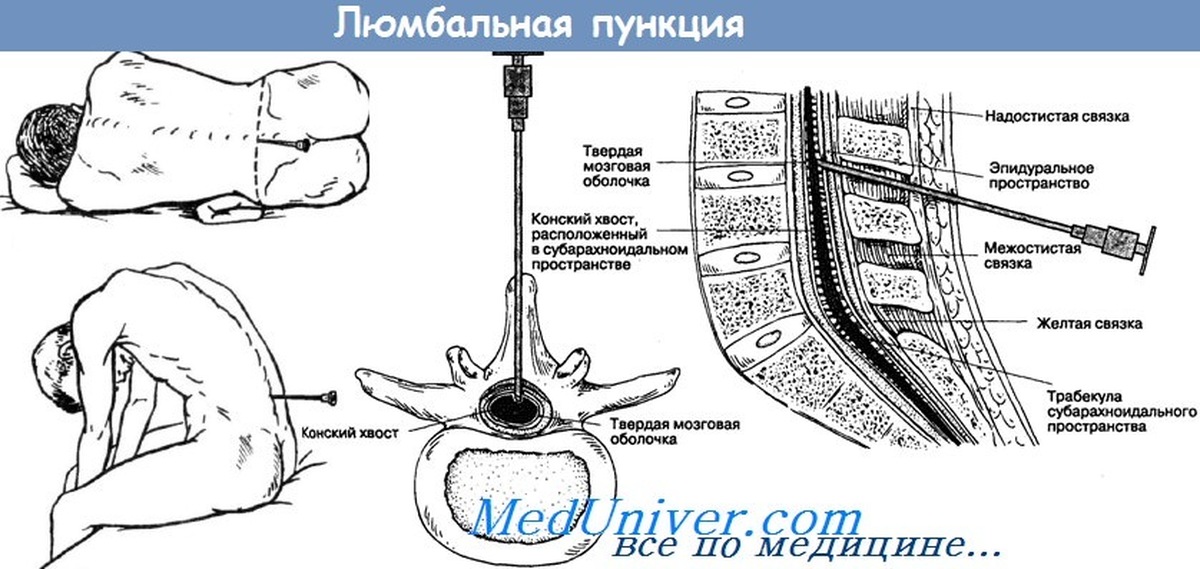 3/4 пациентов (83%) моложе 45 лет. Наибольшее число пациентов с травмой шейного отдела позвоночника – 46%. Пациенты с травмой нижнегрудного отдела позвоночника составляли 33%, верхнегрудного – 16%, поясничного отдела 5%.
3/4 пациентов (83%) моложе 45 лет. Наибольшее число пациентов с травмой шейного отдела позвоночника – 46%. Пациенты с травмой нижнегрудного отдела позвоночника составляли 33%, верхнегрудного – 16%, поясничного отдела 5%.
Работа выполнена в рамках отраслевой программы «Новые клеточные технологии медицине» (2003) с разрешения Ученого Совета (УС) и Этического Комитета (ЭК) ГОУ ВПО Российский государственный университет им Н.И. Пирогова (РГМУ). Основными разрешительными документами при проведении этих исследований были: протокол заседания Экспертного совета по рассмотрению научных исследований в области развития клеточных технологий и внедрению их в практическое здравоохранение от 30 октября 2003 г.; протокол заседания Ученого совета Российского государственного медицинского университета от 26 января 2004 г.; протокол заседания ЭК РГМУ № 37 от 17 мая 2004 г.; регистрационное удостоверение № ФС-2005/026 от 1 июля 2005 г.; протокол заседания ЭК РГМУ №58 от 17 апреля 2006 г.; регистрационное удостоверение № ФС-2006/151 от 01 июля 2006 г.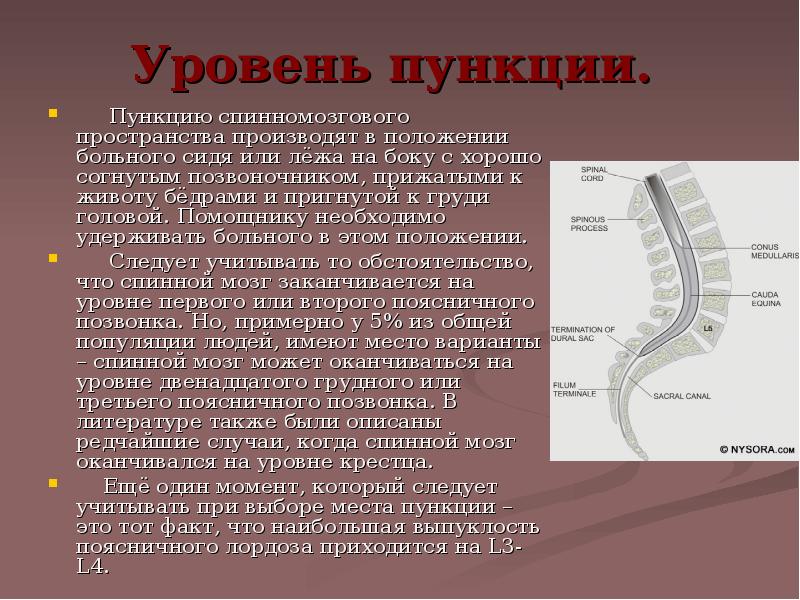
Работа выполнена при полной финансовой поддержке ЗАО «Клиника восстановительной интервенционной неврологии и терапии “НейроВита”».
Все пациенты подписывали информированное согласие на проведение мобилизации, сбора и введения АГСК.
После проведения предварительного общеклинического обследования все пациенты обследовались по специализированному протоколу IMITE (Швейцария). Им проводилась санации очагов хронической инфекции. Для мобилизации АГСК все пациенты получали 8 инъекций гранулоцитарного колониестимулирующего фактора (Г-КСФ) «Нейпоген» подкожно, с интервалом в 12 ч в течение 4 дней. В первые три дня доза препарата составляла 2,5±0,8 мкг/кг, в последний день доза удваивалась.
Сбор АГСК осуществляли однократно на 5 день от начала стимуляции на сепараторе крови СОВЕSpectra. Средний объем собранного материала составлял 300–400 мл.
Установление субпопуляционного состава CD34+ клеток проводили цитофлуориметрически, с применением метода тройной метки. Счет стволовых клеток выполняли на проточном цитофлюориметре FACScan (Becton-Dickinson, США).
Криоконсервирование АГСК заключалось в добавлении диметилсульфоксида к клеточной суспензии в конечной концентрации 10% и замораживании на 1 градус в минуту до -80°С или -120°С с использованием электронного программного замораживателя и хранением в жидком азоте или парах жидкого азота.
Среднее количество АГСК (CD34+) в одной условной дозе составило 5,8±0,8×106, которые вводились в составе лейкоконцентрата. Количество лейкоконцентрата составило 1,2±0,3×109 клеток.
В среднем временной интервал между курсами введения клеток составлял 3±1,3 мес. При этом все трансплантации проводились в 2 этапа: осуществляли 2 субарахноидальные трансфузии АГСК в разовой дозе 5,8±0,6×106 с интервалом в 7 дней. В дальнейшем, трансплантации осуществлялись в течение 3–5 лет. Субарахноидальную трансплантацию клеток проводили с помощью люмбальной пункции на уровне L2-L3 или L3-L4 позвонка по стандартной методике, в положении пациента лежа на боку, под контролем Электронного Оптического Преобразователя.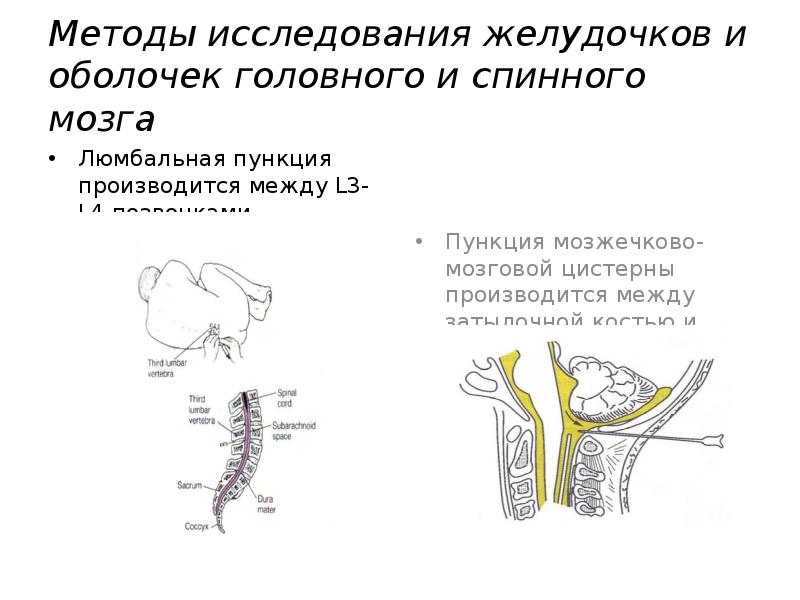 В год пациентам проводилось 4–6 трансфузий (5,3±0,5).
В год пациентам проводилось 4–6 трансфузий (5,3±0,5).
Развитие осложнений оценивали на всех этапах лечения: на этапе мобилизации АГСК в периферический кровоток, на этапе сепарации и клеточной терапии. На этапе мобилизации и сепарации проводилась ежедневная оценка состояния пациентов, оценивались следующие симптомы: наличие и выраженность болевого синдрома в костях, головной боли и миалгии, наличие аллергических реакций, отсутствие аппетита, озноб, повышение температуры тела, потливость, утомляемость, тошнота, рвота, другие гриппоподобные симптомы, местные реакции, кожная сыпь и инфекции. Также оценивалось количество клеточных элементов крови. Каждому пациенту на этом этапе ежедневно выполняли УЗИ органов брюшной полости. В день мобилизации и на 3-й день после мобилизации проводилась оценка биохимических показателей крови (уровня АЛТ и АСТ, креатинина и мочевины, щелочной фосфатазы, уровня электролитов крови) и клеточного состава крови (количество эритроцитов, лейкоцитов и тромбоцитов).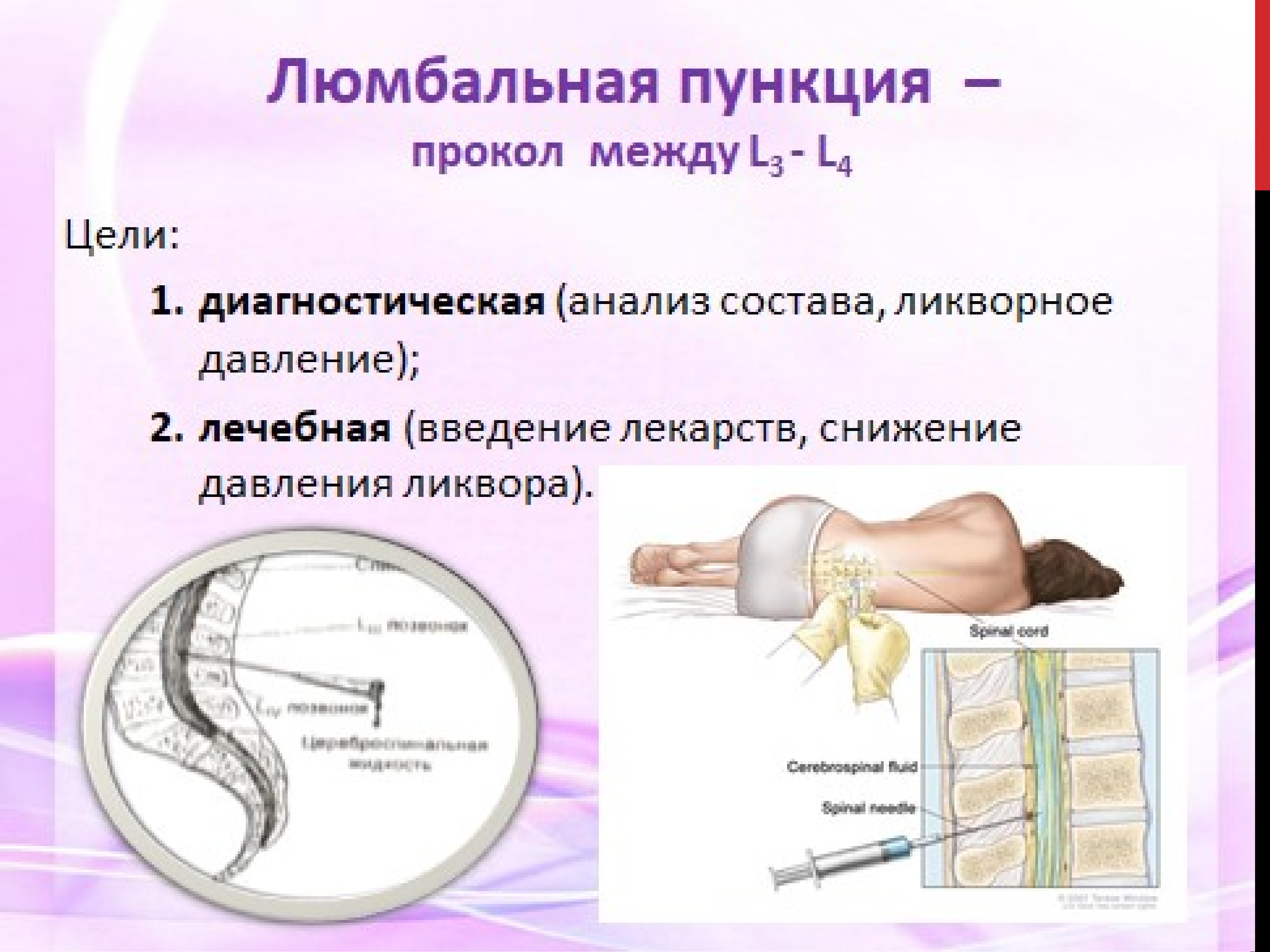 На следующий день после мобилизации выполнялось УЗИ органов брюшной полости.
На следующий день после мобилизации выполнялось УЗИ органов брюшной полости.
Наличие осложнений трансплантаций оценивали на 3 этапах: 1 этап – первая трансплантация АГСК, 2 этап – один год (после 5,3±0,5 цитотрансфузий), 3 этап – два года (10,1±1,1 цитотрансфузий) регулярных трансплантаций АГСК. Проводилась динамическая оценка состояния пациентов, оценивались следующие симптомы: наличие и выраженность головной боли и боли в костях, сонливость, эмоциональная лабильность, головокружение, нарушение координации, артериальная гипертензия или гипотензия, повышение температуры тела, увеличение спастичности, аллергические реакции, токсические реакции, малигнизация. Также, оценивались технические и инфекционные осложнения трансплантаций: повреждение корешков конского хвоста спинного мозга, парезы черепно-мозговых нервов, эмболии, повреждение кровеносных сосудов в субарахноидальном пространстве, эпидуральная гематома, эпидурит, эпидуральный абсцесс, арахноидит, лигаментит.
У всех пациентов дважды в год изучали изменения общего анализа ликвора в динамике. Также всем пациентам через каждые 6 мес. выполняли магнитно-резонансную томографию (МРТ) поврежденного отдела спинного мозга.
Также всем пациентам через каждые 6 мес. выполняли магнитно-резонансную томографию (МРТ) поврежденного отдела спинного мозга.
Контрольную группу составили 47 пациентов (35 мужчин и 12 женщин, в возрасте от 18 до 60 лет) с ПСМ, которым проводились люмбальные пункции без интратекального введения АГСК с 2003 по 2010 гг. К моменту начала терапии у всех пациентов, вовлеченных в исследование, давность травмы была более 1 года и не превышала трех лет. Средний возраст пациентов составил: 30,1 у мужчин и 35 у женщин.
В контрольной группе после диагностических люмбальных пункций не наблюдалось усиление спастичности.
Статистическую обработку данных осуществляли с помощью компьютерной программы «SPSS 13,0». Для оценки достоверности полученных данных использовали параметрические (критерий Стьюдента с поправкой Бонферонни, парный критерий Стьюдента) и непараметрические (критерий χ2, критерий Мак-Нимара) методы. Достоверными считали данные при p < 0,05.
Результаты
Результаты проведенного исследования показали, что частота осложнений при клиническом применении интратекальных трансфузий гемопоэтических стволовых и прогениторных клеток в комплексной терапии пациентов с ПСМ может достигать 35,4% на этапе стимуляции, 27% на этапе сепарации клеток и 75% на этапе их клинического применения.
Изучение клинических и лабораторных изменений на этапе стимуляции гемопоэтических стволовых и прогениторных клеток показало, что осложнения и побочные эффекты наблюдались у 35,4%. Распределение осложнений и побочных эффектов показано на рис.1. Наиболее частыми были боли в мышцах – 40%, далее следовали головная боль в 30% случаев, боли в костях 13% случаев, боли в спине 10,5%, астения наблюдалась у 5% пациентов.
Для купирования гриппоподобного синдрома мы использовали нестероидные противовоспалительные препараты (НПВС) – парацетамол, ацетаминофен в стандартных дозах.
В нашем исследовании использовался Г-КСФ «Нейпоген» (filgrastim) в дозировке 2,5 мкг/кг. Эта дозировка была ниже обычно используемых (5– 20 мкг/кг), при этом она обеспечивала необходимое количество мобилизированных клеток. Результаты сепарации сравнимы с результатами, получаемыми при использовании более высоких доз, которые получали здоровые пациенты. Учитывая, что побочные эффекты Нейпогена дозозависимы, мы получили меньшее количество – 35,4% осложнений в нашем исследовании в сравнении с исследованиями осложнений применения Нейпогена у здоровых пациентов [30–33].
Несмотря на то, что больные с ПСМ отличаются наличием очагов хронической инфекции и напряжением иммунитета, мы не встречали в своей практике таких осложнений, как дизурия, гематурия, протеинурия, аллергические реакции, развитие васкулита, диареи, повышение уровня печеночных трансаминаз в крови и развитие остеопороза, что, по данным литературы, сопровождает введение Г-КСФ. Мы связываем это с меньшими дозами Г-КСФ, используемого у пациентов с ПСМ в нашем исследовании.
На этапе стимуляции клинически значимых органомегалий выявлено не было, что также объяснимо использованием более низких дозировок и сокращение сроков введения Г-КСФ.
Мы установили, что на этапе афереза количество осложнений и побочных реакций составило 27%. Распределение в процентном соотношении осложнений и побочных реакций показано на рис. 2. Покалывание и онемение в пальцах рук (симптомы цитратной интоксикации) испытывали 40% пациентов, усиление спастики было отмечено у 25% пациентов, жалобы на тошноту предъявляли 20% пациентов. У 10% пациентов, которым предварительно не был установлен центральный венозный катетер (ЦВК), были отмечены следующие осложнения: инфильтрация и гематомы в местах пункций вен, неоднократные попытки пункций вен. Остальные жалобы носили спорадический характер: боль (головная, боль в спине и грудной клетке), озноб, гипотония и повышение АД, аллергические реакции, утомление – 5%.
У 10% пациентов, которым предварительно не был установлен центральный венозный катетер (ЦВК), были отмечены следующие осложнения: инфильтрация и гематомы в местах пункций вен, неоднократные попытки пункций вен. Остальные жалобы носили спорадический характер: боль (головная, боль в спине и грудной клетке), озноб, гипотония и повышение АД, аллергические реакции, утомление – 5%.
Процедура сепарации АГСК из периферического кровотока привела к развитию гемодинамических осложнений (изменений АД более чем на 30% от начальных показателей) за счет подключения экстракорпорального контура у 4 пациентов (1,7%). Все эпизоды гипотензии развивались у больных с уровнем травмы С3-С5 (р > 0,05). Теоретически подобное осложнение возможно за счет нарушения симпатической иннервации сосудов у пациентов с ПСМ.
В случаях, когда было невозможно провести аферез с использованием периферических вен, пациенты нуждались в постановке ЦВК. 12% пациентов был установлен ЦВК, предпочтение было отдано катетеризации подключичной или яремной вен справа. У 5 пациентов попытки катетеризации ЦВК были безуспешны, что привело к необходимости использования УЗИ контроля для постановки ЦВК в яремную или бедренную вены. В целом, 17% пациенток и 4% больных мужского пола нуждались в постановке ЦВК. Мы избегали постановки ЦВК в бедренные вены, хоть они могли быть более предпочтительными в связи с нарушением чувствительности у всех пациентов в нашем исследовании. Однако, наличие у многих наших пациентов с ПСМ тромботических осложнений вен нижних конечностей, атрофических изменений сосудов нижних конечностей, а также большой частоты инфекционных осложнений, характерную для катетеров бедренных вен (в сравнении с подключичными и яремными) привело нас к решению не использовать бедренные вены для катетеризации рутинно.
У 5 пациентов попытки катетеризации ЦВК были безуспешны, что привело к необходимости использования УЗИ контроля для постановки ЦВК в яремную или бедренную вены. В целом, 17% пациенток и 4% больных мужского пола нуждались в постановке ЦВК. Мы избегали постановки ЦВК в бедренные вены, хоть они могли быть более предпочтительными в связи с нарушением чувствительности у всех пациентов в нашем исследовании. Однако, наличие у многих наших пациентов с ПСМ тромботических осложнений вен нижних конечностей, атрофических изменений сосудов нижних конечностей, а также большой частоты инфекционных осложнений, характерную для катетеров бедренных вен (в сравнении с подключичными и яремными) привело нас к решению не использовать бедренные вены для катетеризации рутинно.
Процедура сепарации стволовых клеток из периферической крови сопровождалась развитием гипогликемии у 1 больного, обострением остеохондроза у 1 больного. В нашем исследовании клинически значимых органомегалий на этапе афереза и в последующие дни наблюдения выявлено не было.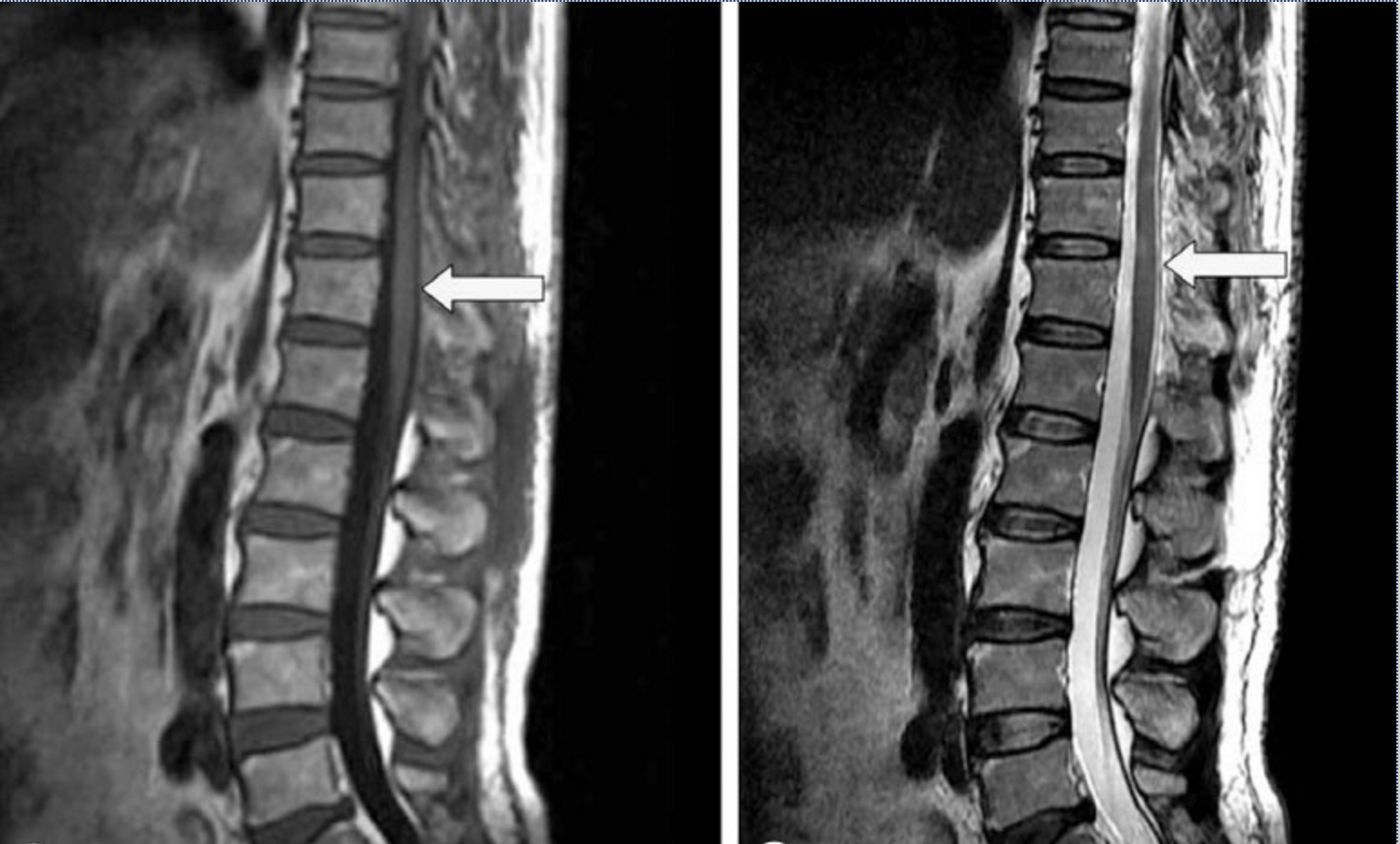
Частота и характер развития клинических симптомов при трансплантации АГСК в зависимости от количества и кратности вводимых клеток приведены в табл. 2. Наше исследование показало, что частота развития побочных эффектов и осложнений на этом этапе может достигать 75%. На этапе первых трансплантаций количество осложнений было наименьшим и составляло 63,5%. На 2 этапе – через год после начала терапии – частота осложнений была выше и составляла 72,9%. На 3-м этапе исследования – через 2 года терапии – частота осложнений была максимальной и составила 75%.
Нарушения витальных функций были отмечены у 15 пациентов (6,32%) на 1 этапе исследования. Из них нарушение сознания после трансфузии было отмечено у 3 пациентов (1,2%). Явления менингизма зарегистрированы у 8 пациентов (3,37%), которые разрешились к 7–10 суткам. Гемодинамические осложнения (изменения систолического артериального давления более чем на 30% от исходных показателей) были отмечены у 4 пациентов (1,68%). Через год после начала терапии – частота осложнений увеличилась до 72,9%. Нарушения витальных функций были отмечены у 16 пациентов (6,7%). Из них нарушение сознания после трансфузии было отмечено у 2 пациентов (0,8%). Явления менингизма были отмечены у 7 пациентов (2,95%). Гемодинамические осложнения были отмечены у 7 пациентов (2,95%). В дальнейшем – через 2 года терапии – частота осложнений была максимальной – 75%. Нарушения витальных функций были отмечены у 21 пациента (8,86%). Из них нарушение сознания после трансфузии было отмечено у 2 пациентов (0,84%). Явления менингизма были отмечены у 14 пациентов (5,9%). Гемодинамические осложнения были отмечены у 5 пациентов (2,1%). Все вышеперечисленные осложнения купировались своевременной и адекватной симптоматической терапией.
Нарушения витальных функций были отмечены у 16 пациентов (6,7%). Из них нарушение сознания после трансфузии было отмечено у 2 пациентов (0,8%). Явления менингизма были отмечены у 7 пациентов (2,95%). Гемодинамические осложнения были отмечены у 7 пациентов (2,95%). В дальнейшем – через 2 года терапии – частота осложнений была максимальной – 75%. Нарушения витальных функций были отмечены у 21 пациента (8,86%). Из них нарушение сознания после трансфузии было отмечено у 2 пациентов (0,84%). Явления менингизма были отмечены у 14 пациентов (5,9%). Гемодинамические осложнения были отмечены у 5 пациентов (2,1%). Все вышеперечисленные осложнения купировались своевременной и адекватной симптоматической терапией.
Наиболее частым осложнением, непосредственно связанным с интратекальной трансплантацией АГСК, было увеличение спастичности в миотомах, связанных с зоной повреждения. Подобная клиническая картина определялась у 46% пациентов при первой трансплантации и имела тенденцию к увеличению через год регулярного введения АГСК – 49,9% (р > 0,05) и через 2 года терапии АГСК 54,5% р > 0,05.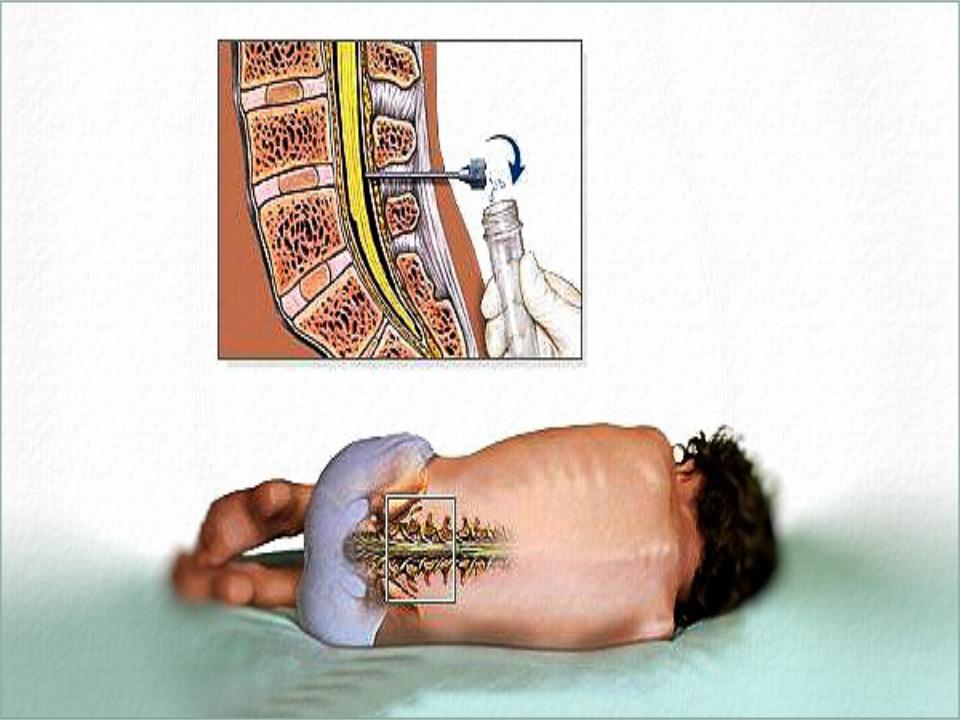 Вероятно, это обусловлено неспецифическим стимулирующим эффектом стволовых клеток или неспецифическим раздражением СМ клеточным препаратом. Явления повышения спастичности самостоятельно проходили без назначения центральных миорелаксирующих препаратов (баклофен, тизанидин) в течение от 3–5 дней до 2–6 мес. Однако у 5,3% пациентов мы вынуждены были применить данную группу фармакологических препаратов.
Вероятно, это обусловлено неспецифическим стимулирующим эффектом стволовых клеток или неспецифическим раздражением СМ клеточным препаратом. Явления повышения спастичности самостоятельно проходили без назначения центральных миорелаксирующих препаратов (баклофен, тизанидин) в течение от 3–5 дней до 2–6 мес. Однако у 5,3% пациентов мы вынуждены были применить данную группу фармакологических препаратов.
В ряде случаев после трансплантации АГСК отмечалось транзиторное повышение температуры тела до субфебрильных цифр в течение 1–3 дней (впервые возникло после первой трансплантации у 15% пациентов, увеличилось после года регулярного введения АГСК до 19% (р > 0,05) и через 2 года составляло 18,8% (р > 0,05)), которое также самостоятельно проходило без проведения специфической терапии.
У пациентов в 11% случаев при первой трансплантации АГСК, в 14,9% случаев через год и 12,2% через 2 года регулярных трансплантаций развивались постпункционные головные боли. Их особенностью было возникновение на первыевторые сутки после трансплантации, тогда как обычно постпункционные головные боли возникают на 3–5 сут. после люмбальной пункции. Стандартное лечение постпункционных головных болей (кофеин бензоат натрия, обильный прием жидкости, инфузия раствора Рингера или 0,9% раствора хлорида натрия, горизонтальное положение в кровати с опущенным головным концом) приводило к полному исчезновению симптоматики на 3–4 сут. Однако у одного пациента в связи с упорными головными болями потребовалась «пломбировка» эпидурального пространства аутокровью. В настоящее время с целью снижения количества постпункционных головных болей мы используем иглы малого диаметра (25–27 G) [12].
после люмбальной пункции. Стандартное лечение постпункционных головных болей (кофеин бензоат натрия, обильный прием жидкости, инфузия раствора Рингера или 0,9% раствора хлорида натрия, горизонтальное положение в кровати с опущенным головным концом) приводило к полному исчезновению симптоматики на 3–4 сут. Однако у одного пациента в связи с упорными головными болями потребовалась «пломбировка» эпидурального пространства аутокровью. В настоящее время с целью снижения количества постпункционных головных болей мы используем иглы малого диаметра (25–27 G) [12].
В момент люмбальной пункции у части больных отметили нарастание спастики в нижних конечностях, что расценивалось как двигательный эквивалент парестезии при соприкосновении иглы со структурами корешка и конского хвоста. В данной ситуации считали необходимым подтягивание иглы «на себя» и изменение ее направления.
У одного пациента с ПСМ на уровне C4-C5 на следующий день после седьмой трансплантации АГСК отмечено преходящее нарушение мозгового кровообращения в бассейне средней мозговой артерии. Однако полностью связать данное осложнение с трансплантацией АГСК не представляется возможным, так как у пациента и ранее отмечались проявления синдрома вегетативной гиперрефлексии на растяжение мочевого пузыря с артериальной гипертензией до 180/110 мм. рт. ст. После проведения комплекса интенсивной терапии в отделении реанимации и стабилизации состояния, больной на следующий день переведен в неврологическое отделение в удовлетворительном состоянии.
Однако полностью связать данное осложнение с трансплантацией АГСК не представляется возможным, так как у пациента и ранее отмечались проявления синдрома вегетативной гиперрефлексии на растяжение мочевого пузыря с артериальной гипертензией до 180/110 мм. рт. ст. После проведения комплекса интенсивной терапии в отделении реанимации и стабилизации состояния, больной на следующий день переведен в неврологическое отделение в удовлетворительном состоянии.
Однако, кроме быстро проявляющихся клинических признаков осложнений, трансплантация АГСК может индуцировать отсроченные процессы, первыми признаками которых станут лабораторные изменения или данные инструментального обследования.
При анализе спинномозговой жидкости после трансплантации стволовых клеток отмечено увеличение содержания общего белка в ликворе (0,52±0,18 г/л), альбумина (0,37±0,15) и увеличение числа клеток до 17,4±4,21×109/л за счет лимфоцитов (в 100% случаев). Описанные изменения клинического анализа ликвора полностью разрешаются к моменту следующей госпитализации (через 3 мес. ).
).
Данным фактом можно объяснить отсутствие эффекта накопления отрицательных клинических изменений, связанных с введением клеток, в первую очередь спастичности. С другой стороны, быстрая санация ликвора приводит к элиминации стволовых клеток из спинномозговой жидкости, что обуславливает сроки проведения следующей трансплантации.
Изучение последствий трансплантации с помощью проведения МРТ-исследования зоны повреждения через 2, 3, 5 лет с момента начала трансплантаций, не выявило образования опухолей или новых кистозных полостей, появления очагов оссификации или нарастания фиброзно-рубцового ПСМ как в области травмы, так и за ее пределами. Мы также не отметили увеличения (регенерации) мозгового вещества в месте ПСМ.
Обсуждение
В настоящее время осложнения и особенности клинического применения АГСК у пациентов с ПСМ мало изучены.
Таким образом, анализ литературы и собственных данных проведения более 2518 интратекальных трансплантаций АГСК у 237 пациентов позволил разделить осложнения от их трансплантации по времени возникновения на:
1. Ранние осложнения, обусловленные, в свою очередь: – методикой заготовки АГСК;
Ранние осложнения, обусловленные, в свою очередь: – методикой заготовки АГСК;
– методикой сепарации АГСК;
– собственно трансплантацией АГСК;
– выполнением люмбальной пункции (технические и инфекционные).
2. Поздние осложнения, обусловленные взаимодействием трансплантата и организма.
Как показало проведенное нами исследование, осложнения и побочные эффекты от применения аутологичных клеточных препаратов в комплексной терапии ПСМ встречались на всех этапах лечения с применением аутологенных клеточных систем и их количество сравнимо с таковыми от использования фармакологических препаратов.
Мы выявили, что осложнения у наших пациентов развивались как в связи с особенностями патогенеза основного заболевания, так и вследствие проводившихся медицинских мероприятий. Клиническое значение медицинских осложнений определялось тем, что нередко они развивались остро и сами по себе могли представлять угрозу усугубления тяжести утраты трудоспособности, инвалидности или даже наступления смерти больного.
Мы установили, что на этапе стимуляции Г-КСФ количество осложнений и побочных эффектов было 35,4%. При сравнении пациентов на данном этапе исследования с данными литературы выявлены следующие закономерности. В нашем исследовании низкий процент осложнений по сравнению с данными других исследований можно объяснить тем, что побочные эффекты Г-КСФ дозозависимы. Учитывая, что использовались меньшие дозировки и длительность применения Г-КСФ, мы не получили таких характерных осложнений как органомегалии, печеночная и почечная недостаточность, сердечнососудистые осложнения и изменения лабораторных показателей крови: повышение содержания лактатдегидрогеназы, щелочной фосфатазы, и γ-глутамилтрансферазы; гиперурикемия, гипогликемия; протеинурия, гематурия.
Учитывая возможный риск, связанный с тяжелым лейкоцитозом, во время введения филграстима следует регулярно контролировать число лейкоцитов: если оно превысит 10 000 клеток/мм3, препарат следует отменить. Во время введения филграстима необходимо регулярно контролировать размеры печени и селезенки (пальпация живота, УЗИ).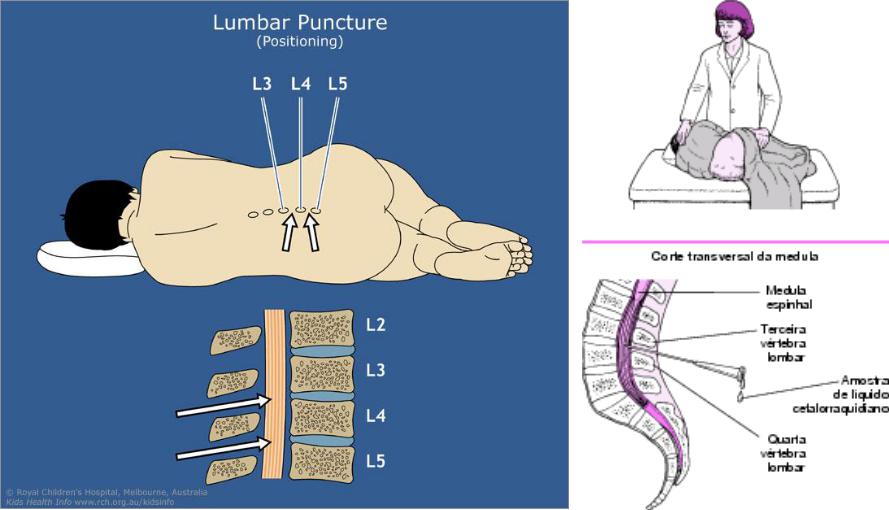 Уменьшение дозы филграстима в проведенных исследованиях замедляло или останавливало увеличение печени и селезенки, а так же клинические и лабораторные проявления побочных эффектов и осложнений [30–33].
Уменьшение дозы филграстима в проведенных исследованиях замедляло или останавливало увеличение печени и селезенки, а так же клинические и лабораторные проявления побочных эффектов и осложнений [30–33].
На этапе сепарации процент осложнений был самым низким – 27% случаев. Их наибольшее количество было вызвано цитратной интоксикацией в результате подключения контура для сепарации и соответствовало таковым в проведенных исследованиях на здоровых людях. Процент гемодинамических осложнений был невысоким (1,7%) и отмечался только у пациентов с высоким уровнем травмы (С3-С5). Однако эти осложнения могут представлять реальную угрозу жизни пациента в случае несвоевременной диагностики и коррекции.
Обсуждая проблемы клеточной трансплантации при ПСМ, можно сделать вывод что, несмотря на то, что были использованы собственные (аутогенные) клетки, мы столкнулись с высокой частотой побочных эффектов и осложнений – 75%.
Нарушения витальных функций были характерными для этого этапа исследования.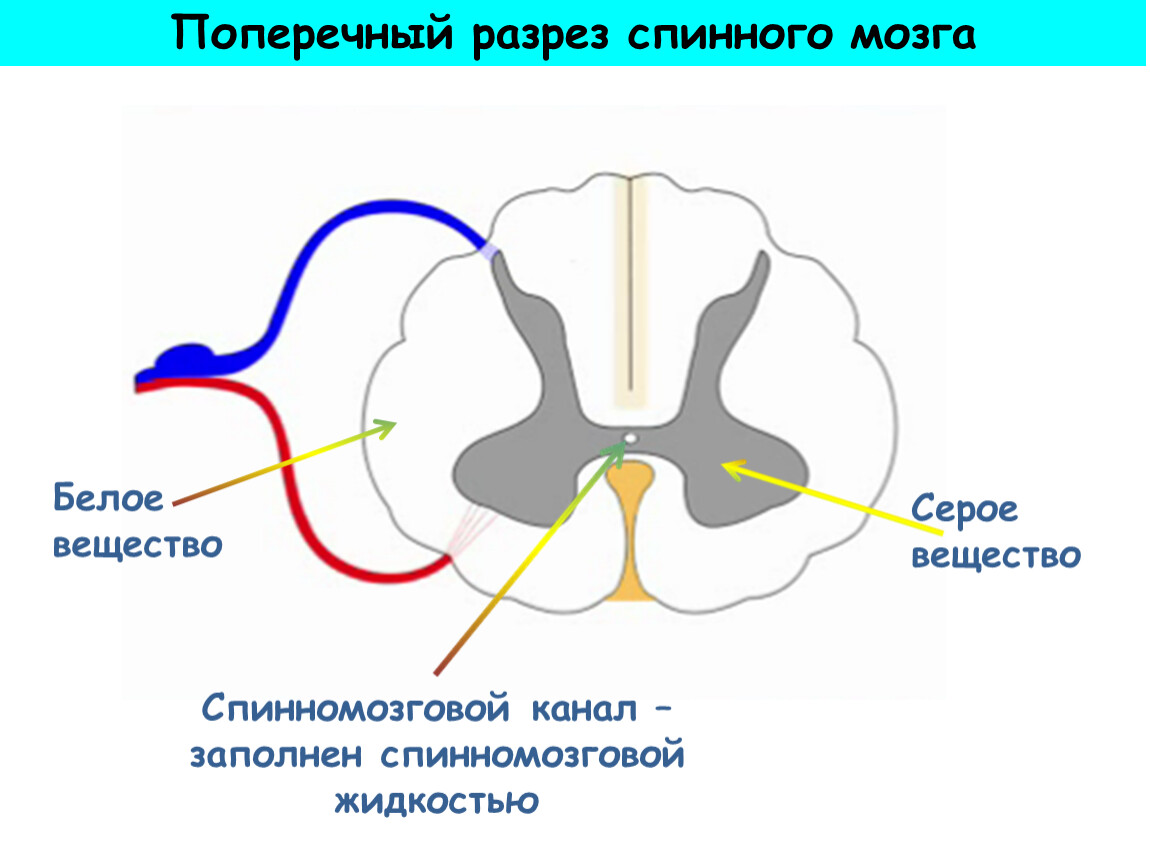 Это нарушение сознания после трансфузии, явления менингизма и гемодинамические осложнения (изменения систолического артериального давления более чем на 30% от исходных показателей). Также характерным было увеличение количества таковых осложнений через год и через 2 года от начала терапии.
Это нарушение сознания после трансфузии, явления менингизма и гемодинамические осложнения (изменения систолического артериального давления более чем на 30% от исходных показателей). Также характерным было увеличение количества таковых осложнений через год и через 2 года от начала терапии.
При сравнении пациентов основной группы, которым проводилось интратекальное введение АГСК, выявлено большее количество осложнений, чем у пациентов контрольной группы, которым проводились люмбальные пункции без введения АГСК (р >0,05).
Осложнения интратекальной трансплантации в подавляющем большинстве проявлялись в виде усиления спастичности. Мы считаем, что это вызвано агрессивным воздействие клеточного препарата на ЦНС, раздражением оболочек и структур мозга. Несмотря на то, что использованный клеточный препарат являлся аутогенным, введение его производилось в другую среду, что вызывало раздражение структур ЦНС.
Осложнения, связанные с техническими погрешностями люмбальной пункции, отличались от таковых у здоровых пациентов тем, что возникновение постпункционных головных болей приходилось на 1–2 дни. В нашем исследовании ни одного случая эпидуральной гематомы, эпидурита, эпидурального абсцесса или арахноидита от применения АГСК выявлено не было.
В нашем исследовании ни одного случая эпидуральной гематомы, эпидурита, эпидурального абсцесса или арахноидита от применения АГСК выявлено не было.
Отличия между группами в виде количества вводимых клеток и длительности трансплантации статистически не достоверны. Подобные факты свидетельствуют, в первую очередь, о хорошей переносимости трансплантации, ее безопасности в случае соответствующего медицинского сопровождения. Отсутствие выявленных серьезных дозозависимых отрицательных изменений, позволит увеличить количество одномоментно вводимых клеток, что, по данным литературы, в эксперименте улучшает результаты восстановления спинного мозга.
Заключение
Частота побочных эффектов и осложнений, выявленная нами при клиническом применении АГСК в комплексной терапии пациентов с ПСМ, достаточно высока (до 75%) на всех этапах исследования. Исходя из выше сказанного, можно сделать вывод, что стимуляция, сепарация и терапия препаратами АГСК у пациентов с ПСМ должна проводиться только под контролем гематолога, реаниматолога и невролога, имеющих опыт применения таких «лекарственных средств», в условиях многопрофильного специализированного стационара. Недопустимо использование интратекального применения АГСК в амбулаторных условиях. Изучение особенностей и возможных осложнений клинического применения АГСК необходимо продолжить, чтобы избежать необоснованных рисков применения клеточных препаратов.
Недопустимо использование интратекального применения АГСК в амбулаторных условиях. Изучение особенностей и возможных осложнений клинического применения АГСК необходимо продолжить, чтобы избежать необоснованных рисков применения клеточных препаратов.
Анализ ликвора (исследование цереброспинальной жидкости) у собак и кошек
Зачем мы берем ликвор? Что это такое? Почему нельзя поставить диагноз по анализу крови?
Дело в том, что между нервной и кровеносной системами в норме существует физиологическая преграда, которая называется гематоэнцефалическим барьером. Это избирательный фильтр, через который из кровеносного русла в мозг поступают питательные вещества, а в обратном направлении выводятся продукты жизнедеятельности нервной ткани.
Этот барьер защищает нервную ткань от циркулирующих в крови микроорганизмов, токсинов, факторов иммунной системы, которые воспринимают ткань мозга как чужеродную.
Именно наличие гематоэнцефалического барьера затрудняет диагностику заболеваний, связанных с болезнями мозга.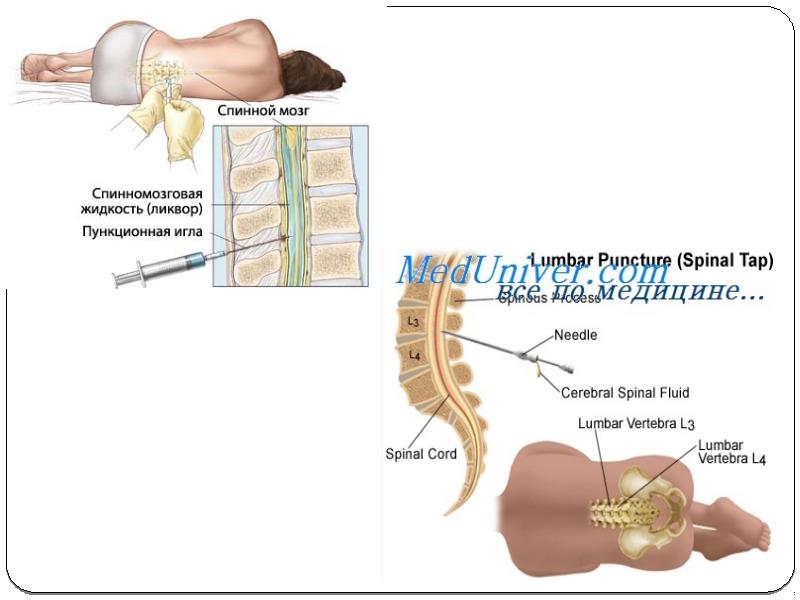
Ликвор (цереброспинальная или спинно-мозговая жидкость) – прозрачная, бесцветная, похожая на воду жидкость, находящаяся внутри системы желудочков мозга, центральном канале спинного мозга и субарахноидальном пространстве.
Ликвор выполняет множество важных функций, являясь механической зашитой мозга, доставляя питательные вещества нервным клеткам и поддерживая постоянство обмена веществ.
Это единственная ткань, которая контактирует непосредственно с нервной системой, доступная для исследования. Вот почему, анализ ликвора занимает столь важное место в алгоритме диагностики пациента с первичным заболеванием центральной нервной системы.
В каких случаях надо брать ликвор? Какой результат мы получим?
В первую очередь, исследование ликвора позволяет отличить патологии, связанные с воспалением от других расстройств нервной системы.
Исследование ликвора необходимо в следующих случаях:
• Заболевания головного и спинного мозга различной природы (бактериальный, грибковый, вирусный, асептический менингоэнцефаломиелиты, новообразования головного мозга, менингит)
• Болезненность шеи с/без лихорадки неизвестной природы
• Мониторинг ответа на терапию воспалительных заболеваний центральной нервной системы
Результаты анализа ликвора интерпретируется всегда в соответствии с данными истории болезни, клиническими симптомами, результатами клинического и биохимического анализов крови, МРТ, серологии, ПЦР, гистологии.
Очень редко ликвор сам по себе может предоставить диагноз (исключение составляют находки инфекционных агентов или опухолевых клеток в цитологии), но он может значительно сузить круг дифференциальных диагнозов и помочь дальнейшей диагностике и терапии.
Анализ ликвора является чувствительным методом в определении воспаления. Однако нормальные показатели ликвора не всегда исключают заболевания так как такие могут быть результаты, полученные в самом начале или умеренном заболевании. Болезнь может маскироваться или подавляться терапевтическим лечением (например, при недавнем получении гормональных препаратов).
Болезненная ли это процедура? Зачем нужен наркоз?
Во время взятия спинномозговой жидкости (пункции) животное находится под общим наркозом, для того, чтобы предупредить серьезные осложнения, связанные с травмированием в результате произвольного движения пациента.
В нашей клинике во время взятия ликвора рядом с Вашим питомцем находится врач анестезиолог-реаниматолог, который регулирует глубину анестезии и следит за дыханием и сердцебиением пациента.
Пункция проводится в области шеи между затылочным бугром и первым шейным позвонком. В целях предупреждения инфицирования данная область будет забрита и обработана антисептическим средством.
В каких случаях исследование ликвора противопоказано? Риски.
Все риски должны быть определены лечащим врачом. Противопоказаниями к данной процедуре могут служить:
• Острое повышение внутричерепного давления
• Противопоказания к общей анестезии
• Воспаление кожи в зоне пункции
• Новообразования тканей в области пункции
• Тяжелая травма шеи
Как правило проведение МРТ перед пункцией, особенно у мелких пород собак, крайне желательно для комплексной диагностики и установления противопоказаний.
Читайте также:Идиопатическая эпилепсия у собакВетеринарная неврология
Когда будет готов результат?
Ликвор необходимо исследовать в течение 10-15 минут после взятия, поэтому эта процедура проводится только в клинике. В нашей клинике находится своя лаборатория, в которой опытные специалисты лабораторной диагностики быстро и качественно делают это исследование.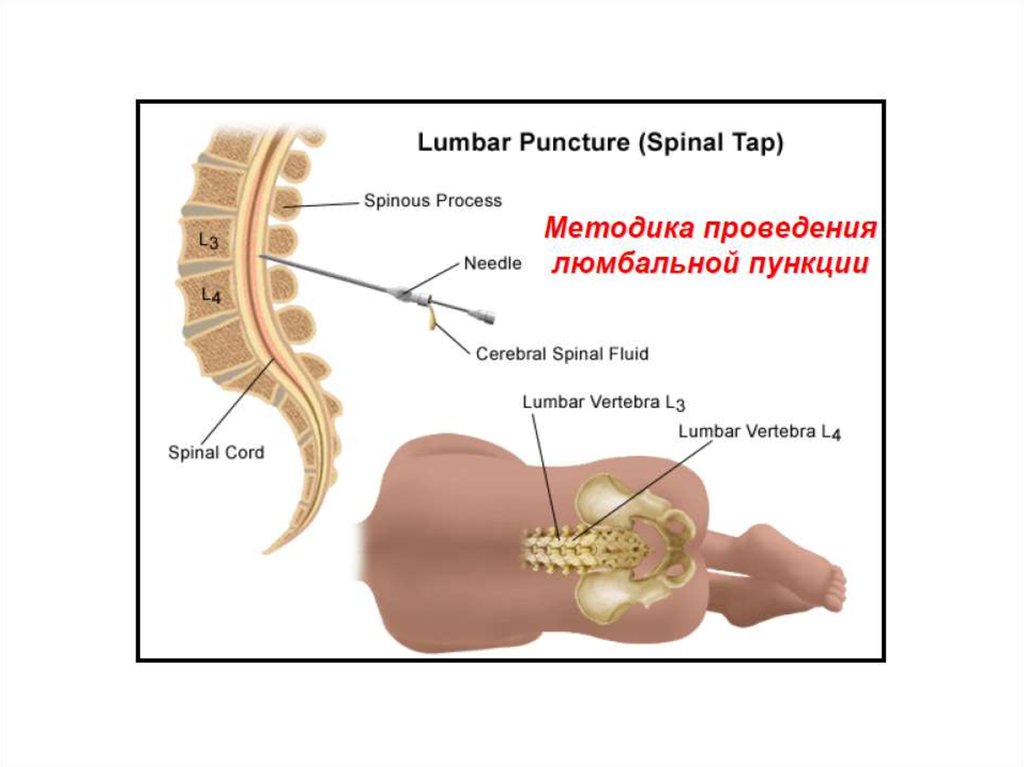
Результаты общего анализа ликвора будут готовы уже в течение нескольких часов. Результаты исследования ликвора на инфекционные заболевания будут готовы от нескольких дней до двух недель (бактериальный посев).
При соблюдении всех правил, исследование ликвора — это технически несложная, недорогая манипуляция с быстрым получениям материала, которая даёт информацию о центральной нервной системе. Взятие ликвора имеет некоторые риски, поэтому всегда необходимо оценивать показания и противопоказания, которые определяет Ваш доктор.
Если Вы считаете эту статью полезной, пожалуйста, проголосуйте |
||
| Tweet | ||
10 вопросов онкологу о донорстве костного мозга
Иногда пересадка костного мозга – единственная надежда на спасение. Но найти пациенту «генетического близнеца», подходящего для трансплантации не так-то просто: шанс примерно 1 на 10 тысяч.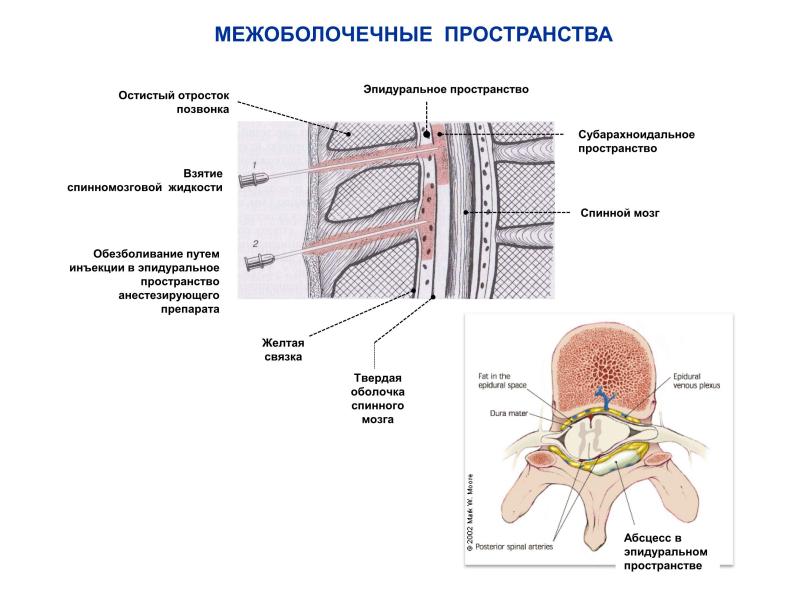 Врачи используют специальные базы данных – так называемые регистры, но проблема в том, что в нашей стране потенциальных доноров слишком мало – около 130 тысяч. Чтобы обеспечить потребность всех нуждающихся в пересадке, нужно, чтобы в реестре значилось не менее миллиона человек.
Врачи используют специальные базы данных – так называемые регистры, но проблема в том, что в нашей стране потенциальных доноров слишком мало – около 130 тысяч. Чтобы обеспечить потребность всех нуждающихся в пересадке, нужно, чтобы в реестре значилось не менее миллиона человек.
Многих процедура донорства пугает: она окутана всевозможными мифами, страшилками и небылицами. Люди путают костный мозг со спинным или головным, боятся, что медицинские манипуляции окажутся чрезвычайно болезненными и опасными.
Мы попытались разобраться в этой важной теме вместе с детским онкологом, завучем кафедры онкологии, детской онкологии и лучевой терапии СПбГПМУ Глебом Кондратьевым.
1. Что такое костный мозг?
Костный мозг — главный орган кроветворной системы, осуществляющий гемопоэз и иммунопоэз, то есть образование новых клеток крови и клеток иммунной системы. В костном мозге также находятся стволовые клетки, которые являются универсальными и способны превращаться в любые необходимые клетки.
2. Кому может понадобиться мой костный мозг?
Есть определенный перечень заболеваний в детской онкологии, иммунологии и гематологии, когда пересадка костного мозга является единственным способом, который может помочь. Это дети, у которых есть генетические поломки, с которыми не возможно справится системной химиотерапией. Если говорить об иммунных заболеваниях, то это, как правило, вообще единственный способ изменить ситуацию –трансплантация тут является единственной надеждой. В детской онкологии это определенная группа лейкозов, редкие лейкозы, которые ассоциированы с целым рядом генетических мутаций. Это рецидивы лейкозов, когда стандартные линии терапии оказались неэффективными.
3. Я хочу стать донором. Что мне нужно сделать?
Если говорить о процедуре донорства костного мозга, то ее можно разделить на две большие части. Во-первых, чтобы стать участником регистра костного мозга нужно пройти типирование. Эта процедура несложная. Она проходит двумя способами: либо палочкой проводят по внутренней стороне щеки, либо – более распространенный в нашей стране способ – берётся кровь на анализ. При всех крупных отделениях переливания крови (там, где происходит обычная сдача крови) такая возможность есть. Есть также возможность связаться с регистрами напрямую. Для отдалённых регионов существует программа, когда присылают пробирку с подробной инструкцией, и человек сам отправляет свой образец в регистр. Было бы желание – возможности найдутся. Потом ваш генетический материал отправляют на типирование, и вы становитесь участником регистра доноров костного мозга.
Эта процедура несложная. Она проходит двумя способами: либо палочкой проводят по внутренней стороне щеки, либо – более распространенный в нашей стране способ – берётся кровь на анализ. При всех крупных отделениях переливания крови (там, где происходит обычная сдача крови) такая возможность есть. Есть также возможность связаться с регистрами напрямую. Для отдалённых регионов существует программа, когда присылают пробирку с подробной инструкцией, и человек сам отправляет свой образец в регистр. Было бы желание – возможности найдутся. Потом ваш генетический материал отправляют на типирование, и вы становитесь участником регистра доноров костного мозга.
Вторая часть процедуры будет, если вы кому-то подойдёте. Тогда с донором свяжется представитель регистра и сообщит, что человек может стать донором костного мозга. В этой ситуации нужно быть просто готовым к тому, чтобы совершить это чудо. Потому что донорство костного мозга – это конечно про чудо. Это про то, что каждый человек может спасти конкретную жизнь. Как правило, речь идет о смертельных заболеваниях, когда эта терапия – единственное, что может помочь.
4. Мне нужно как-то специально обследоваться, чтобы стать донором?
Перед типированием не нужно проходить обследование, тут, по сути, выбирается человек с точки зрения готовности стать донором впоследствии. Перед самим забором костного мозга обязательно будет проведено тщательное медицинское обследование. Конечно, никто не будет подвергать опасности ни донора, ни реципиента.
5. Как врачи подбирают пациенту подходящего донора?
Существуют системы уникального кода человека. С помощью специальной компьютерной программы находится система математических соотношений, по которым подходит друг другу некая пара людей. Есть понятия «полностью совместимые», и «не полностью совместимые доноры». Всегда хочется, чтобы донор был максимально совместимым, чтобы было меньше иммунологических реакций. Вообще, трансплантация костного мозга – это качели. Истина и успех всегда где-то на грани. Потому что возможно и отсутствие терапевтического эффекта и отторжение. Это уже медицинские технологии – с одной стороны, космического уровня, с другой – уже апробированные и поставленные на поток.
6. Если я кому-то подошёл в качестве донора, я смогу отказаться?
Если вы подошли, то и всё дальнейшее будет происходить только по вашему желанию. То есть, учитывая ваши жизненные обстоятельства на этот момент. Вы можете отказаться практически на любом этапе по разным причинам. Это могут быть заболевания или прекрасное состояние беременности. Никто не будет рисковать жизнью донора, поскольку первый принцип донорства костного мозга – безопасность. Прежде всего, безопасность донора.
Важно, что окончательное решение потенциальный донор должен принять не позднее, чем за десять дней до намеченной даты трансплантации костного мозга. Потом отказ будет невозможен: за пять – десять дней до пересадки пациенту проведут высокодозную химиотерапию, полностью уничтожающую его кроветворную и иммунную системы. Если в этом случае не провести пересадку, пациент погибнет.
7. Как врачи забирают костный мозг? Говорят, это очень больно и опасно.
Костный мозг забирается двумя способами. Первый достаточно длительный – это отбор клеток из периферической крови. Донору за несколько дней до забора клеток делают уколы, чтобы кровотоворные клетки попали в кровоток в достаточном количестве. Это безопасно, но, всё равно, всё происходит под контролем врачей, потому что очень незначительные риски все-таки есть, как и при любых медицинских манипуляциях. Конечно же, используются только одноразовые системы гарантирующие безопасность для донора. Производят установку катетеров в одну и в другую руку, и кровь прогоняют через сепаратор. Отбираются «правильные» клетки для донорства: это CD34 положительные, унипотентные стволовые клетки. Аппарат находит необходимые клетки и их заготавливают. Этот способ очень долгий, потому что отбирать быстро эти клетки невозможно. Поэтому человек просто лежит в кресле несколько часов и смотрит любимый фильм. Машина считает количество полученных клеток, когда оно становится достаточным, процедура заканчивается.
Вариант забора костного мозга через периферическую кровь используется очень часто. Это зависит от возможностей центра, который производит забор, и от желания пациента. Донору все очень подробно рассказывают и объясняют.
Второй способ – это непосредственно пункция. Она проводится под наркозом, и это, наверное, единственный риск, который будет. Это безопасно и безболезненно, с теми возможностями анестезиологических пособий, которые сегодня существуют. Но риск, всё равно, есть, потому что это наркоз.
Безусловно, забор костного мозга обоими способами запускает целый каскад процессов, который происходит в организме донора. Но, учитывая длительный опыт, можно утверждать, что это практически безопасно. По этому поводу есть множество научных публикаций, в том числе, о рисках. Их можно изучить.
8. Врачи заберут мои кроветворные клетки для кого-то другого. А если мне самому их теперь не хватит?
Кроветворных клеток хватит на всех. У донора они восстановятся в течение трёх недель в полном объёме. В случае необходимости, можно повторно сдавать костный мозг через три месяца.
9. Зачем развивать маленький российский регистр доноров, если есть большой международный регистр?
Это очень важно. У нас в стране пока мало людей, которые вошли в регистр. А пациентов очень много. И у большинства людей, которым требуется такая трансплантация, времени нет. Когда запускается международный регистр, на поиски уходит драгоценное время. Пациенты очень долго ожидают донора, и от этого их шансы на выздоровление уменьшаются. Укрепление нашего национального российского регистра играет колоссальную роль как часть национальной безопасности для будущего страны. Очень многих пациентов можно спасти, вернуть к полноценной жизни, вернуть их трудоспособность! Я уже не говорю о том, что в трансплантации костного мозга зачастую нуждаются дети. Мы понимаем, что ребенок в такой, даже очень сложной ситуации, может быть полностью вылечен, он начнет полноценно развиваться, расти, будет жить долго и с хорошим качеством жизни.
10. Вы сами не боитесь стать донором костного мозга? Вы состоите в регистре?
Да, я вхожу в регистр доноров костного мозга. Поскольку я работаю с пациентами, которым нужна пересадка, и которые уже перенесли такую трансплантацию, я понимаю насколько это важно. И если я подойду и смогу стать донором, для меня это будет большая удача!
Здесь можно почитать
Как подготовиться к донации
Противопоказания
О донорстве костного мозга
Что Педиатрический университет делает для поддержки донорства костного мозга?
В СПбГПМУ есть группа неравнодушных студентов, которые организовали комиссию при Профкоме обучающихся под названием «Капля крови».
Эта Комиссия занимается донорством крови, а также популяризацией донорства костного мозга. Студенты занимаются организацией донорских уроков, когда студентам различных курсов проводят лекции организаторы регистра, рассказывают о крови и ее компонентах, о костном мозге и ещё о многих интересных трансфузиологических аспектах.
Кроме того, ребята работают в пунктах забора крови. Когда доноры приходят сдавать кровь им рассказывают о донорстве костного мозга, сопровождают процесс донации и помогают адаптироваться тем, кто впервые пришёл сдавать кровь.
|
— Человек, который приходит сдавать кровь, уже мотивирован. Он хочет помогать, но часто не знает, что можно стать ещё и донором костного мозга. В прошлом году профком обучающихся с нашими студентами организовали большую акцию, в ходе которой было собрано 80 образцов крови для типирования. Очень отрадно, что к этой акции присоединились сотрудники вуза – врачи, преподаватели,– сообщил Глеб Кондратьев. |
О деятельности «Капле крове», а также о выпускнице СПбГПМУ, которая стала донором костного мозга и спасла человеку жизнь, мы расскажем в ближайшее время.
Дата публикации: 17.09.2020
Пять необычных фактов о здоровье доноров костного мозга — Общество — Русфонд
24.04.2019
Русфонд.Регистр
Пять необычных фактов о здоровье доноров костного мозга
Фото: pixabay.com
В странах, где донорство костного мозга хорошо развито, врачи давно изучают, какие последствия оно может иметь для донора. Нам, конечно, хотелось бы заявить, что донорство костного мозга совершенно безопасно, но это было бы нечестно по отношению к потенциальным донорам, которые доверяют нам, вступая в Национальный регистр имени Васи Перевощикова. Некоторая небольшая опасность для доноров существует. Изучив масштабные исследования на эту тему, мы составили список самых интересных наблюдений.Отдавать свой костный мозг, а точнее, стволовые кроветворные клетки, может быть страшновато. Даже если знаешь, что берут только небольшую часть этих клеток и что они восстановятся. Суммировать распространенные страхи можно так. Взятие кроветворных клеток из тазовых костей – это все-таки настоящая операция под общим наркозом. А если получать их из крови (это наиболее распространенный сейчас способ), чтобы клетки вышли из костей в кровь, донор несколько дней принимает специальные препараты. И как они скажутся на здоровье в долгосрочной перспективе? Работ на эту тему в России мы не нашли, зато в иностранных исследованиях Русфонд обнаружил много интересного.
Доноры заболевают раком крови реже других
Такой результат принесло исследование «Пониженный риск серьезных осложнений и отсутствие увеличенного риска рака после донации стволовых клеток из периферической крови в сравнении с донацией костного мозга из тазовых костей» большой группы авторов, опубликованное в 2014 году. Объектом наблюдения были около 10 тыс. доноров: у 2726 кроветворные клетки были взяты из тазовых костей, у 6768 – из крови (обычно говорят «из периферической крови»). Все они стали донорами в 2004–2009 годах, среднее время наблюдения за ними после донации составило три года (максимальное – восемь лет). Авторы хотели, среди прочего, проверить «теоретическое соображение, что кратковременный прием гранулоцитарного колониестимулирующего фактора (того самого препарата, который выгоняет кроветворные клетки в кровь. – Русфонд) может повысить вероятность заболеть раком крови и другими видами рака».
Оказалось, что риск онкологических заболеваний у доноров меньше, чем у «не доноров», то есть остального населения примерно того же возраста. «Доноры здоровее остальной популяции и имеют меньшие онкологические риски», – отмечают исследователи. Искать объяснение этого факта они не пытаются: состояние здоровья доноров тщательно проверяется перед донацией, но оценка риска онкологических заболеваний в проверку не входит.
Похожий результат принесло и самое, видимо, масштабное из существующих исследований здоровья доноров – «Серьезные осложнения у доноров после аллогенной донации гемопоэтических стволовых клеток». В нем участвовали 51 тыс. доноров, а максимальное время наблюдения за ними составило 13 лет. Вероятность онкогематологических заболеваний у доноров периферической крови оказалась несколько выше, чем у доноров стволовых клеток из тазовых костей. Но и те, и другие заболевали реже остального населения.
Мужчины и те, у кого нет лишнего веса, лучше переносят забор клеток из периферической крови
Донорство костного мозга, даже из периферической крови – это все-таки не анализ из пальца. Среди последствий, которые могут возникнуть, – жар, боль в костях, головокружение, слабость. В большом исследовании «Анализ влияния расы, социально-экономического статуса и размеров медицинского центра на последствия донации для неродственных доноров», опубликованном в 2016 году, была сделана попытка определить вероятность неприятных ощущений у разных групп доноров. В результате выяснилось, что женщинам и тем, у кого есть лишний вес, при заборе периферической крови в целом больнее и неприятнее, чем всем остальным. Впрочем, признают исследователи, опыт центра, где проводился забор клеток, оказывается все-таки более существенным фактором, чем пол и вес. Чем больше операций проводилось в центре, тем лучше себя чувствовали доноры.
«Болевые ощущения чернокожих после донации стволовых клеток из тазовых костей существенно острее, чем у представителей европеоидной расы», – это еще один вывод, сделанный в упомянутом выше исследовании. Более сильную боль испытывают при таком способе донации также женщины и «те, кому за 30». Хуже всех приходится немолодым чернокожим женщинам.
Фото Павла Волкова
Последствия донации исчезают через месяц, но изредка могут сохраняться и через полгода
Еще одно исследование – «Острые токсические эффекты у неродственных доноров костного мозга в сравнении с донорами стволовых клеток из периферической крови» – было посвящено изучению длительности последствий донорства. Возможные последствия – жар, чувство усталости, кожные высыпания, тошнота, бессонница, головокружение. Степень выраженности этих недомоганий от вида донорства не зависела. Но после сдачи периферической крови они проходили заметно быстрее, чем при заборе стволовых клеток из костей. Через неделю после донации неприятные последствия для организма ощущали 15% из 6768 доноров, сдавших периферическую кровь, и 43% из 2726, сдавших костный мозг из тазовых костей. Через месяц после процедуры в обеих группах неприятные ощущения практически исчезли. Хотя у очень немногих из тех, кто сдал костный мозг из тазовых костей, отдельные последствия давали о себе знать даже через полгода.
Неродственные доноры переносят донацию легче, чем родственные
Среди 51 тыс. доноров из уже упоминавшегося исследования в течение месяца после донации умерло пять человек. Одна смерть произошла прямо во время процедуры из-за серьезной врачебной ошибки. Еще один человек умер от легочной эмболии (закупорки легочной артерии тромбами) через две недели после процедуры, еще один – от кровоизлияния в мозг, двое – в результате остановки сердца. Эти четыре случая в принципе могли быть связаны с процедурой донации и анестезией, отмечают исследователи, но уверенности нет. Важнее другое: все пять погибших собирались поделиться своим костным мозгом с родственниками. Родственные доноры – условная группа риска, рассуждают исследователи: «По понятным причинам критерии отбора для родственных доноров могут быть менее строгими, чем для неродственных». Иными словами, там, где неродственного донора врачи, опасаясь возможных осложнений, скорее всего, отстранят от донации, родственный донор может настоять на своем праве попытаться спасти близкого человека, даже рискуя жизнью. Но бывает, что на риск решает пойти и неродственный донор. Узнав от врачей о серьезных противопоказаниях для такой процедуры именно в его конкретном случае, донор принимает сознательное решение подвергнуться опасности ради спасения чьей-то жизни. И да, такое решение может привести к трагической развязке. Мы об этом рассказывали.
Через три месяца после донации человек становится счастливее, чем раньше
В Японии было проведено большое исследование «Качество жизни неродственных доноров костного мозга, связанное с состоянием их здоровья». Объектом наблюдения стали 565 доноров. Каждому из них пришлось трижды отвечать на вопросы анкеты для оценки качества своей жизни: накануне донации, через неделю и через три месяца после нее. Анкета позволила оценить по 100-балльной шкале восемь параметров: общее состояние здоровья, наличие болей, эмоциональное состояние, социальное взаимодействие, душевное здоровье и др. Доноры с самого начала были отчасти «избранными»: все восемь показателей у них превышали среднеяпонский уровень. Через неделю после процедуры семь показателей – все, кроме душевного здоровья, – снизились. В особенности – физическое состояние. Зато через три месяца показатели не просто восстановились, но в основном превысили начальный уровень. Особенно благотворной донация оказалась для душевного здоровья и социального взаимодействия. Эти результаты – неплохая реклама донорства.
Возможные осложнения при операциях на позвоночнике
Введение
При выполнении любого оперативного вмешательства существует риск развития осложнений. При выполнении операций на позвоночном столбе достаточно редко, но потенциально возможно развитие грозных осложнений. Вы должны обсудить с Вашим врачом риск развития осложнений до операции, чтобы Вы могли задать ему вопросы, не представленные в данной статье.
Общие осложнения
Неврологические осложнения
Осложнения, вызванные применением имплантатов и спондилодеза
Общие осложнения
Осложнения, вызванные анестезией
Большинство операций на позвоночнике требуют общей анестезии (наркоз). Осложнения, вызванные наркозом, встречаются достаточно редко. К ним относятся повышенная извращенная реакция (аллергия) пациента на тот или иной препарат. С целью избегания данных осложнения при общении с анестезиологом сообщите ему обо всех аллергических реакциях, с которыми Вы сталкивались в жизни. Трубка, вставленная в Ваше горло, может вызвать болезненность после операции, однако уже через пару часов эта боль уходит. При длительных операциях на позвоночнике в легких могут отмечаться застойные явления, вызванные подачей наркоза, которые могут привести к воспалению легких.
Кровотечение
Хирургия позвоночника допускает риск неожиданного кровотечения. При оперативных вмешательствах с различных доступов существует вероятность ранения крупных сосудов. Хирург, выполняя операцию, всегда с большой осторожностью манипулирует в близости с этими сосудами.
Тромбоз и тромбоэмболия
Глубокий венозный тромб (тромбофлебит) – кровяные сгустки, которые формируются в венах ног. Это общая проблема после всех видов хирургических вмешательств (не только на позвоночнике). Эти кровяные сгустки (тромбы) формируются в крупных венах нижних конечностей. Они могут расти, достигая больших размеров (от голени до таза, и более). При отрыве тромба от места его формирования (тромбоэмболия) происходит закупорка сосудов легких, что может привести к страшным последствиям.
Существует вероятность развития тромбов и тромбоэмболии, даже при отсутствии оперативных вмешательств. Однако при хирургическом вмешательстве в области таза и нижних конечностей риск развития тромбоза или тромбоэмболии увеличивается. Механизм развития тромбов при оперативном вмешательстве можно представить следующим образом. Чтобы остановить кровотечение вызванное операцией, организм включает систему свертывания крови. Помимо сосудов, поврежденных во время операции, этот механизм сгущает кровь и формирует из нее тромбы в сосудах, где снижена скорость кровотока.
Профилактика образования тромбов – серьезный вопрос. Тромбы, заполняя глубокие вены ног, замедляют нормальный кровоток венозной крови от ног к сердцу. Это вызывает припухлость и боль в поврежденной ноге. Если тромб не распадается, набухание может стать хроническим, вызывая постоянный дискомфорт. Дискомфорт конечно неприятен, однако тромб фактически представляет более серьезную опасность. Часть формирующегося тромба может отрываться от ложа и направляться по венам к легким. В итоге происходит закупорка небольшого сосуда легкого, отключая кровоснабжение и блокируя часть легкого, приводя к его отмиранию. Этот процесс называется тромбоэмболией. При блокировании тромбоэмболией большой части легкого наступает смерть.
Уменьшение риска тромбообразования – приоритетная задача после любого хирургического вмешательства. Существует две основные категории мер профилактики тромбообразования – механические средства для ускорения кровотока, и медицинские препараты, замедляющие процесс свертывания крови.
Механические средства
Кровь, которая движется с нормальной скоростью, не подвержена тромбообразованию. Создания условий для нормального движения крови – возможно, наилучшая профилактика развития тромбообразования и тромбоэмболии. В то время, когда Вы ходите, мышцы ног сокращаются, тем самым, увеличивают тонус вен нижних конечностей, ускоряя скорость движения крови по сосудам. Если Вы не можете по каким-либо причинам ходить (травма, резкий болевой синдром, выраженный остеопороз), с целью профилактики тромбообразования необходимо выполнять зарядку для мышц нижних конечностей. Наилучшее упражнение в данном случае «велосипед» (лежа на спине, согните ноги в тазобедренных и коленных суставах, далее поочередно совершайте ими круговые движения). Вам необходимо выполнять данные упражнения как можно чаще.
Также для профилактики и в послеоперационном периоде очень эффективны специальные чулки. Основная их функция сжимать вены нижних конечностей, что уменьшает количество застойной крови, и снижает риск тромбообразования.
Медицинские препараты, замедляющие процесс свертывания крови.
Препараты, замедляющие процесс свертывания крови, уменьшают риск тромбообразования. Они достаточно широко используются в любой хирургической практике. Самый слабый из них – аспирин, может использоваться при низких степенях риска. В опасных ситуациях врач обязательно назначит Вам сильнодействующие лекарственные средства, которые эффективно замедляют свертывание крови. К ним относятся Фраксипарин и Клексан. Клексан вводится по 20 мг (при низкой степени риска) и 40 мг (при высокой степени риска) подкожно.
Ранение оболочек спинного мозга
Спинной мозг на всем своем протяжении покрыт оболочками. Сама внешняя представлена плотной, водонепроницаемой тканью – твердой (дуральной) мозговой оболочкой. При манипуляциях в непосредственной близости от спинного мозга существует вероятность ранения его дуральной оболочки. Если хирург заметил это во время операции, то она достаточно просто ушивается, не вызывая проблем в дальнейшем. Однако, если во время операции это не было замечено, то через отверстие в окружающие ткани просачивается спинномозговая жидкость, которая может вызывать головные боли, и боли в области ранения. Также увеличивается риск попадания инфекции в спинномозговую жидкость (менингит). Если дефект дуральной оболочки не заживает самостоятельно, то необходимо провести дополнительную операцию по ее восстановлению.
Осложнения со стороны легких
Необходимо, чтобы Ваши легкие работали хорошо во время операции, для обеспечения достаточного снабжения кислородом тканей организма. В легких, которые не функционируют должным образом после хирургического вмешательства, может развиться воспаление (пневмония).
Существует несколько причин, почему Ваши легкие не работают после операции нормально. Если Вы были оперированы под общей анестезией (наркоз), используемые для введения в наркоз препараты могут временно снизить функционирование легких. Это одна из причин, почему при любой возможности необходимо использовать спинальную анестезию. При длительном положении лежа в кровати или при стойком болевом синдроме, дыхание осуществляется не в полную глубину, что также приводит к застойным явлениям в легких и возникает риск развития пневмонии.
При операции на позвоночнике или грудной клетке в непосредственной близости от легких может возникнуть ранение плевры (двухслойная оболочка, покрывающая легкие). Если хирург заметил это во время операции, то в плевральную полость вводится активный дренаж. В данном случае проблемы не возникает. При незафиксированном ранении плевры в послеоперационном периоде в плевральной полости может скапливаться кровь, мешая полноценному дыханию. В данном случае Ваш врач проведет пункцию плевральной полости с целью удаления гематомы.
Для профилактики осложнений со стороны легких в послеоперационном периоде Ваш врач будет рекомендовать Вам поднятие головного конца кровати (создать полусидячее положение), дыхательную гимнастику (10 глубоких вдохов и выдохов), надувание воздушных шаров.
Инфекция
При выполнении любой хирургической манипуляции существует риск развития инфекционных осложнений. С целью их профилактики Ваш врач, вероятно, назначит Вам антибиотики. В обязательном порядке антибиотики назначаются при установке металлических конструкций, пластин, костного трансплантата. Инфекционные осложнения возникают примерно в 1% операций на позвоночнике.
Выделяют поверхностные и глубокие инфекции. Поверхностные располагаются в коже и подкожной клетчатке. Глубокие находятся в позвоночнике или спинномозговом канале. Поверхностная инфекция достаточно легко, с помощью перевязок с антисептическими растворами и присыпками. Глубокая инфекция – достаточно тяжелое осложнение, которое иногда требует дополнительного оперативного вмешательства, с дренированием патологического очага и длительным приемом антибиотиков. В худшем случае, возникает необходимость в удалении металлических конструкций, которые были установлены при предыдущих оперативных вмешательствах. Если Вы подозреваете инфицирование послеоперационной раны, немедленно свяжитесь с Вашим врачом. Некоторые проявления инфекции включают:
-
Послеоперационная рана покраснела, горячая, отекшая, не заживает
-
Из раны просачивается жидкое коричневое или желтоватое отделяемое
-
Увеличение болезненности в области раны
-
Повышение температуры, слабость
Постоянная боль
Некоторые хирургические манипуляции на позвоночнике выполнены просто неудачно. Одно из возможных осложнений спинальной хирургии – то, что боль, беспокоившая до операции, не уменьшается. Сразу после оперативного вмешательства некоторое время болевой синдром обычно сохраняется, и только через несколько дней уменьшается. Если Вы испытываете продолжающуюся боль, обязательно сообщите Вашему доктору.
Ранение нерва
При любом хирургическом вмешательстве на позвоночнике существует некоторый риск повреждения нервов. Каждый нерв выполняет свою функцию, связанную с чувствительностью в определенной области или движением определенных мышц. В случае ранения выпадает функция поврежденного нерва.
Ранение спинного мозга
При оперативном вмешательстве на позвоночнике существует риск повреждения спинного мозга или нервных корешков. Повреждение может быть следствием неосторожных манипуляций хирурга, результатом формирования отека в околомозговых тканях, которые нарушают кровоснабжение спинного мозга, послеоперационные рубцы. Повреждение спинного мозга может вызвать паралич определенных частей тела, в зависимости от уровня повреждения. Травмированные корешки спинномозговых нервов могут причинять боль, онемение, или слабость в области, иннервируемой этим нервом.
Осложнения, вызванные применением имплантатов и спондилодеза
Замедленное сращение или несращение
Некоторые кости не срастаются так, как это было изначально запланировано. В данном случае речь идет о несращении, что может требовать повторного оперативного вмешательства. В других случаях наблюдается замедление времени полного сращения.
Перелом имплантов
Металлические винты, пластины, и пруты часто используются при спинальных операциях, с целью удерживания позвоночника в нужном положении, в то время как происходит заживление. Эти металлические устройства называются имплантами. Как только произошло полное заживление, импланты перестают выполнять свою функцию, и тогда они могут быть удалены. Иногда импланты могут сломаться или мигрировать в неправильное положение прежде, чем наступит полное заживление. Если такое произошло, то, вероятно, потребуется дополнительная операция по замене импланта.
Миграция кейджа
При установке кейджа между позвонками в послеоперационном периоде, может возникнуть его смещение (миграция). Обычно это раннее послеоперационное осложнение, возникающее прежде сращения или развития рубцовой ткани. Если смещение кейджа существенное, то теряется возможность дальнейшей стабилизации сегмента. При миграции кейджа может произойти повреждение различных близлежащих структур (спинной мозг, крупные сосуды). Это осложнение обычно требует повторного оперативного вмешательства с целью лучшей стабилизации сегмента. Для проверки состояния имплантов и кейджей Ваш врач назначит Вам рентгенографию позвоночника в послеоперационном периоде.
Развитие ложного сустава
Хирурги используют термин «ложный сустав», для того чтобы описать незажившую сломанную кость, или неудачный спондилодез. Ложный сустав предполагает движение между двумя костями, которые должны быть объединены. При возникновении этого осложнения часто необходима дополнительная операция.
Переходной синдром (синдром смежного сегмента)
Позвоночный столб состоит из отдельных сегментов, совокупная работа которых позволяет распределить нагрузку равномерно по всей его длине. Когда один или несколько сегментов не работают должным образом, соседним необходимо взять на себя увеличенные нагрузки. Это означает, что при блокировании сегментов с помощью имплантов и/или спондилодеза, соседние сегменты начинают брать на себя большие нагрузки. В течение длительного времени это может привести к повышенному износу соседних сегментов, и, в конечном счете, к их повреждению. Это называется переходной (транзитный) синдром или синдром смежного сегмента.
Жизнь без помпы?
Данияр Молдабеков, Vласть
Фотографии Данияра Мусирова
Февральским утром восьмилетний сын Надежды Коваленко не смог встать с кровати, потому что у него сильно болели ноги, также была температура 37, 2, и скорая отвезла ребенка в инфекционную больницу: подозревали менингит. Мальчику сделали пункцию спинного мозга, которая показала, что инфекции у Димы – так зовут ребенка – нет. Родители успокоились, но временно: «Вечером нам позвонили, — вспоминает Коваленко, — и сказали, что ребенок в реанимации, а уровень сахара в его крови – 22». Родители Димы, конечно, начали переживать, но еще – сильно удивились, потому что ни у кого в их семье никогда не было сахарного диабета.
Узнав диагноз, они заняли очередь за инсулиновыми помпами, которые выдают в республиканском диабетическом центре. «Мы пришли, нас внесли в список, и сказали ждать помп. Уточнили, что из ближайшей партии их может и не получим, может, придется ждать следующую партию. Но – ничего, мы подождем. Главное, что помпы будут, так подумали. Но потом – все. Нам все не звонили, и не звонили. Будут помпы, не будут – ничего не было известно. А потом уже из родительского чата мы узнали, что, все, помп не будет».
Погодя родители детей, которым поставлен диагноз сахарный диабет 1 типа, написали открытое письмо президенту страны и министру здравоохранения; они сетовали, что, как им сообщили в диабетической ассоциации, инсулиновые помпы планируют исключить из перечня бесплатных. И это очень серьезный удар: стоимость инсулиновой помпы, как пояснила Екатерина Морозова, мать девочки с сахарным диабетом, варьируется от 600 тысяч тенге до 1 миллиона. Кроме этого, нужны резервуары – «запчасти» к помпе, картриджи и прочее. «Хорошо, что их (резервуары – V) выдают бесплатно, потому что один такой набор обойдется в 70 тысяч в месяц. Если я пойду покупать помпу за свой счет, то бесплатное обеспечение резервуарами прекратят. Я должна буду и его покупать сама».
В письме к властям родители детей с диабетом 1 типа подчеркивали:
«Исключение помпы и расходных материалов к ней из перечня бесплатных лишает наших детей полноценной жизни, общения, радости, которая, не смотря ни на что, должна быть. Ведь среди нас, заболевших, к сожалению, есть совсем маленькие детки. Мы и так сталкиваемся с проблемами каждый день. Нас не хотят брать в обычные детские сады. В школе настаивают на домашнем обучении, нас боятся учителя. Нам сложно записаться на какие-то кружки- все боятся ответственности, никто не хочет делать уколы инсулина, мерить сахар, боясь сделать что-то не так, но ведь дети не виноваты, в том, что заболели, они растут, хотят познавать мир, развиваться. Многие мамы диабетиков вынуждены увольняться с работы из-за необходимости постоянно находиться рядом с больным ребенком, установив ребенку помпу, научив его пользоваться ею, многие мамы снова выходят на работу, не опасаясь за его здоровье. Мы тоже очень надеялись на это. Покупать всё необходимое для ребенка-диабетика за свой счет будет просто нереально».
Все это хорошо понятно Екатерине Морозовой: четыре года назад, узнав диагноз своей дочери Марии, она уволилась с работы, чтобы ухаживать за ребенком. Покупать помпу за свой счет, как и подавляющему большинству, ей затруднительно; и это при том, что ее семья далеко не бедная: у них просторный, хорошо обставленный дом, гараж, машина, «все, как у всех».
В министерстве здравоохранения, отвечая на устный запрос Vласти о ситуации с помпами, заметили: «В Казахстане все дети, которые нуждаются в инсулиновых помпах, обеспечены ими в достаточном количестве. Также в запасе имеются не установленные помпы на случаи возникновения потребности. Следует отметить, в случае выявления новых пациентов будет рассмотрена возможность закупа помп за счет экономии бюджетных средств. Необходимо отметить, что помпы используются в течение продолжительного периода времени (от пяти лет), в связи с чем нет потребности постоянно закупать новые для уже обеспеченных помпами детей».
Такой ответ в минздраве дали 2 августа; спустя пять дней, 7 августа, глава ведомства Елжан Биртанов, вопреки словам его министерства об обеспеченности всех детей помпами, заявил, что «в течение трех дней получим информацию, сколько детей состоит на учете, сколько из них имеет инсулиновые помпы, в том числе, сколько за счет государства приобретено, сколько за свой счет, каких марок». Исходя из этих двух противоречивых заявлений, сделанных одним госорганом, можно предположить, что в минздраве царила заметная неразбериха по этому вопросу.
Кроме того, подчеркивая, что «помпы используются в течение продолжительного периода времени (от пяти лет)», в минздраве, возможно, тоже говорят не всю правду: инсулиновая помпа была выдана Екатерине Морозовой, маме Марии, в 2013-м – и она проработала не «от пяти лет», а четыре года.
Зачем нужна помпа?
Инсулиновая помпа значительно облегчает жизнь, как ребенку, так и родителю. «Инсулиновая помпа, в сравнении со шприц-ручкой (которой пользуются, если нет помпы – V), удобна тем, что не надо делать уколы постоянно. Помпа просто крепится к телу, потом дает, как надо, инсулин один раз в трое суток. Шприц – каждый раз, на каждый углевод надо делать инъекцию. Помпа – один раз в трое суток, инсулин вводится через иголку, причем не металлическую, не вредя коже. Еще, вводя инсулин для еды, для снижения сахара, если он слишком высок, помпа сама высчитывает активность инсулина. Когда мы следующую дозу вводим, помпа рассчитывает сама, сколько надо на эту еду дать дозу инсулина», — говорит главный детский эндокринолог Алматы Индира Аскарова.
Также, если пользоваться шприц-ручкой, приходится отдельно колоть продленный инсулин (необходим, чтобы поддерживать нормальный уровень сахара натощак – V) и короткий (инъекцию делают во время еды – V). «В помпе стоит только ультрокороткий инсулин, — пояснила Аскарова, — и каждые пятнадцать минут, благодаря помпе, вводится именно необходимая доза инсулина, заменяя, грубо говоря, поджелудочную железу». Шприц-ручка не имеет таких функций, а благодаря помпе уровень инсулина можно регулировать самостоятельно. «Тем более, у детей ведь половое созревание – выработка половых гормонов, гормонов роста, и в таких случаях обязательно нужна большая доза инсулина. И помпа позволяет регулировать этот процесс. В разные часы – разные дозы инсулина», — подчеркнула Аскарова.
Более того, из-за шприц-ручки может быть липодистрофия. «Это когда на месте частых инъекций появляется подкожное уплотнение. То есть, если мы делаем инъекцию шприц-ручкой, инсулин может плохо всасываться. Мы не можем этот участок (на теле – V) уже использовать для инъекции. Или при какой-то активности (к которой дети и подростки, мягко говоря, склонны – V) инсулин всасывается и, соответственно, мы получаем низкий сахар», — подчеркнула главный детский эндокринолог Алматы.
Со сходными проблемами как раз сталкивалась 11-летняя Мария. «У нас появляются шишки от шприца. Мы же укол делаем, по сути, в подкожный жир. А помпа колет глубже. Шишки плохи тем, что ребенок колет в одно место. Инсулин, попадая под кожу, не рассасывается», — говорит ее мать, Екатерина Морозова.
«Помпа лучше, потому что это (кивает на шприц-ручку) больнее», — говорит сама Мария, которой, пока они ждут новую помпу, иногда приходится колоть инсулин самой – а это может быть опасно.
«Ребенок не умеет рассчитывать дозировку инсулина, – говорит мама девочки. – Благодаря помпе, мы еду взвешиваем, высчитываем ее углеводы. Допустим, каждое блюдо имеет свою хлебную единицу. Вводим в помпу хлебную единицу, и она сама делает необходимый расчет. Вводим сахар на данный момент, количество хлебных единиц, которые предстоит съесть, и помпа сама делает расчет дозировки инсулина, и вводит необходимое количество инсулина. А так ребенку придется это делать самому. Это ничего, когда мама рядом, а если мамы рядом нет?»
Когда мамы рядом нет, на инъекцию может уходить больше времени, что неудобно, особенно во время уроков физкультуры в школе. «Дети идут на физкультуру, а ей надо мерить сахар. Не может она просто так сорваться и побежать. Иногда ведь сахар не подвластен», — говорит женщина, а Мария добавляет: «Когда сахар низкий, мне нужно ждать. Все играют, а я жду».
И это при том, что ждать девочке совсем не хочется: она буквально выбегает из-за стола, пока мы говорим с ней и ее мамой на кухне. «Она у нас очень здоровый и активный ребенок. На плавание ходит, участвует в соревнованиях, выигрывает медали», — говорит Екатерина Морозова.
Понимание рисков хирургии позвоночника
Есть много потенциальных осложнений, которые могут возникнуть при хирургии позвоночника, и перечисление их по одному может быть немного утомительным. Риски легче разбить на категории, чтобы облегчить их понимание.
Существуют три основные категории риска при любой операции, включая операции на позвоночнике:
- Риски наркоза
- Риск осложнений, которые могут возникнуть во время операции
- Риск осложнений, которые могут возникнуть после операции
РИСКИ АНЕСТЕЗИИ
Большинство операций на позвоночнике требуют общей анестезии.Хотя все виды анестезии сопряжены с определенным риском, серьезных побочных эффектов и осложнений от анестезии встречаются редко . Ваши конкретные риски зависят от вашего здоровья, типа используемой анестезии и вашей реакции на анестезию.
Эти риски могут включать:
- Аллергическая реакция на лекарства
- Изменения артериального давления
- Изменения частоты пульса или ритма
- Изъятия
- Сердечный приступ
- Ход
- Смерть — риск 1 из 200000
- Тошнота и рвота после операции
- Осложнения с дыхательной трубкой
- Отек горла
- Боль в горле
- Охриплость голоса
- Повреждение зубов или губ
РИСКИ ОСЛОЖНЕНИЙ ВО ВРЕМЯ ОПЕРАЦИИ
- Травма нерва или спинного мозга — 1 из 5000
- Травма близлежащих анатомических структур — редко
- Аномальное кровотечение
- Разрыв твердой мозговой оболочки и утечка спинномозговой жидкости — 1%
Травма нерва или спинного мозга
Каждый раз, когда операция на позвоночнике выполняется, существует определенный риск повреждения спинного мозга или отдельных нервов.Это может произойти от инструментов, используемых во время операции, от отека или от образования рубца после операции. Повреждение спинного мозга может вызвать паралич в определенных областях, но не в других. Поврежденные нервы могут вызывать боль, онемение или слабость в области, на которую нерв распространяется. Если поврежден нерв, который соединяется с тазовой областью, это может вызвать сексуальную дисфункцию.
Твердый разрыв
Разрыв твердой мозговой оболочки Водонепроницаемый мешок ткани (твердой мозговой оболочки) покрывает спинной мозг и спинномозговые нервы.Во время операции может произойти разрыв этого покрытия. Разрыв твердой мозговой оболочки во время любого хирургического вмешательства на позвоночнике — не редкость. Если это замечено во время операции, разрыв просто восстанавливается и обычно заживает без осложнений. Если его не распознать, разрыв может не зажить, и из него может продолжаться утечка спинномозговой жидкости, что впоследствии может вызвать проблемы. Вытекающая спинномозговая жидкость может вызвать головную боль в позвоночнике. Это также может увеличить риск инфицирования спинномозговой жидкости (спинномозговой менингит). Если утечка твердой мозговой оболочки сама по себе не устраняется достаточно быстро, может потребоваться вторая операция для устранения разрыва твердой мозговой оболочки.
РИСКИ ОСЛОЖНЕНИЙ ПОСЛЕ ОПЕРАЦИИ
- Продолжающаяся боль, онемение или слабость
- Сгустки крови в ногах (ТГВ)
- Разрыв твердой мозговой оболочки и утечка спинномозговой жидкости (см. Выше — редко, может развиться после операции)
- Медицинские осложнения (инфаркт, инсульт, пневмония, инфекция мочевыводящих путей)
- Инфекция раны — 1%
- Осложнения имплантатов и сращений
Инфекция
При любом хирургическом вмешательстве существует риск инфицирования.Инфекции возникают менее чем в 1% операций на позвоночнике.
Инфекция может находиться только в кожном разрезе или может распространяться глубже, поражая области вокруг спинного мозга и позвонков. Поверхностную раневую инфекцию обычно можно лечить антибиотиками и, возможно, снимать кожные швы. Более глубокие раневые инфекции могут быть очень серьезными и, вероятно, потребуют дополнительных операций для удаления инфекции. В худшем случае, возможно, потребуется удалить использованный костный трансплантат, металлические винты или пластины.
Постоянная боль, онемение или слабость
Сразу после операции нередко сохраняются некоторые из тех же симптомов, которые были у вас до операции (онемение, слабость, боль). Иногда для восстановления нервов требуется время, и в большинстве случаев эти продолжающиеся симптомы постепенно проходят по мере выздоровления после операции. Однако некоторые операции на позвоночнике просто безуспешны и не избавят вас от боли, онемения или слабости.В некоторых случаях процедура может даже усилить боль. Помните об этом риске до операции и подробно обсудите его с доктором Джеффордс. Он сможет дать вам некоторое представление о ваших шансах не получить ожидаемого облегчения.
Осложнения имплантата и спондилодеза
Несращение (неудачное слияние)
Определенное количество слияний просто не заживает, как планировалось. Это нарушение заживления слияния называется «несращением». Несращение обычно означает движение между двумя костями, которые должны срастаться.Это нежелательное движение может вызвать боль, которая со временем может усилиться. Движение позвоночника также может воздействовать на металлические имплантаты, используемые для фиксации сращения, что может привести к поломке имплантатов. Вам может потребоваться дополнительная операция по поводу несращения, чтобы попытаться заставить кости срастаться. Ваш хирург может захотеть добавить больше костного трансплантата, заменить металлическую фурнитуру или добавить электростимулятор, чтобы попытаться заживить сращение.
Ослабление или перелом оборудования
Металлические винты, пластины и стержни используются во многих различных типах операций на позвоночнике как часть процедуры для удержания позвонков в правильном положении во время заживления операции.Эти металлические устройства называются «фурнитурой». После заживления костного сращения он становится более устойчивым к нагрузкам, чем аппаратные средства. Иногда оборудование может либо ослабнуть, либо сломаться до того, как слияние полностью заживет. В этом случае может потребоваться вторая операция для удаления или замены оборудования.
Миграция клетки или костного трансплантата
При некоторых операциях на позвоночнике диск между позвонками может быть удален и заменен кейджем (металлическим или пластиковым) или структурным элементом костного трансплантата.Миграция — это термин, используемый для описания сращенной клетки или костного трансплантата, который переместился с места. Когда это происходит, это обычно происходит вскоре после операции, до того, как клетка или трансплантат прочно закрепятся за счет роста кости. Если кейдж или трансплантат перемещаются слишком далеко, возможно, он не выполняет свою работу по стабилизации двух позвонков. Если он движется назад к спинному мозгу или вперед к структурам перед позвоночником, это может повредить эти структуры. Проблема с миграцией может потребовать второй операции для замены переместившейся клетки или трансплантата.
Сбор спинномозговой жидкости (CSF)
Определение
Сбор спинномозговой жидкости (CSF) — это анализ жидкости, окружающей головной и спинной мозг.
CSF действует как амортизатор, защищая мозг и позвоночник от травм. Жидкость обычно прозрачная. Имеет такую же консистенцию, как вода. Тест также используется для измерения давления в спинномозговой жидкости.
Альтернативные названия
Спинальный метчик; Желудочковая пункция; Поясничная пункция; Цистернальная пункция; Посев спинномозговой жидкости
Как проводится тест
Есть разные способы получить образец спинномозговой жидкости.Люмбальная пункция (спинномозговая пункция) — самый распространенный метод.
Для прохождения теста:
- Вам нужно лечь на бок, подтянув колени к груди и поджав подбородок вниз. Иногда тест проводят сидя, но наклонившись вперед.
- После того, как спина будет очищена, врач введет в нижнюю часть позвоночника местное обезболивающее (обезболивающее).
- Будет введена спинномозговая игла.
- Иногда измеряется давление открытия. Аномальное давление может указывать на инфекцию или другую проблему.
- Когда игла находится в нужном положении, измеряется давление спинномозговой жидкости, и образец от 1 до 10 миллилитров (мл) спинномозговой жидкости собирается в 4 флакона.
- Игла удаляется, область очищается, и на место иглы накладывается повязка. Вас могут попросить оставаться в лежачем положении в течение короткого времени после теста.
В некоторых случаях используются специальные рентгеновские лучи, которые помогают направить иглу в нужное положение. Это называется рентгеноскопией.
Люмбальная пункция со сбором жидкости также может быть частью других процедур, таких как рентген или компьютерная томография, после того, как краситель был введен в спинномозговую жидкость.
В редких случаях могут использоваться другие методы сбора CSF.
- Цистернальная пункция проводится с помощью иглы, расположенной ниже затылочной кости (задней части черепа). Это может быть опасно, потому что находится так близко к стволу мозга. Это всегда делается при рентгеноскопии.
- Пункция желудочка может быть рекомендована людям с возможной грыжей мозга. Это очень редко используемый метод. Чаще всего это делается в операционной. В черепе просверливается отверстие, и игла вводится прямо в один из желудочков головного мозга.
ЦСЖ также можно собирать из трубки, которая уже помещена в жидкость, например шунта или желудочкового дренажа.
Как подготовиться к тесту
Перед тестом вам нужно будет дать медицинскому персоналу свое согласие. Сообщите своему врачу, если вы принимаете аспирин или другие разжижающие кровь лекарства.
После процедуры следует запланировать отдых в течение нескольких часов, даже если вы чувствуете себя хорошо. Это необходимо для предотвращения утечки жидкости вокруг места прокола.Вам не нужно все время лежать на спине. Если у вас болит голова, может быть полезно пить напитки с кофеином, такие как кофе, чай или газированные напитки.
Как будет выглядеть тест
Может быть неудобно оставаться на месте во время теста. Важно оставаться неподвижным, поскольку движение может привести к травме спинного мозга.
Вас могут попросить немного выпрямить положение после того, как игла будет на месте. Это поможет измерить давление спинномозговой жидкости.
При первой инъекции анестетик будет жгучим или жгучим.Когда игла вставлена, будет ощущение сильного давления. Часто бывает кратковременная боль, когда игла проходит через ткани, окружающие спинной мозг. Эта боль должна прекратиться через несколько секунд.
В большинстве случаев процедура занимает около 30 минут. Фактические измерения давления и сбор спинномозговой жидкости занимают всего несколько минут.
Почему проводится тест
Этот тест проводится для измерения давления в спинномозговой жидкости и сбора пробы жидкости для дальнейшего тестирования.
Анализ спинномозговой жидкости можно использовать для диагностики некоторых неврологических расстройств. Они могут включать инфекции (например, менингит) и повреждение головного или спинного мозга. Спинальная пункция также может быть сделана для установления диагноза гидроцефалии нормального давления.
Нормальные результаты
Нормальные значения обычно находятся в следующем диапазоне:
- Давление: от 70 до 180 мм H 2 O
- Внешний вид: прозрачный, бесцветный
- Общий белок в спинномозговой жидкости: от 15 до 60 мг / 100 мл
- Гамма глобулин: от 3% до 12% от общего белка
- Глюкоза в спинномозговой жидкости: от 50 до 80 мг / 100 мл (или более двух третей уровня сахара в крови)
- Число клеток в спинномозговой жидкости: от 0 до 5 лейкоцитов (все мононуклеарные) , и без красных кровяных телец
- Хлорид: от 110 до 125 мэкв / л
Нормальные диапазоны значений могут незначительно отличаться в разных лабораториях.Поговорите со своим врачом о значении ваших конкретных результатов теста.
В приведенных выше примерах показаны общие измерения результатов этих тестов. Некоторые лаборатории используют разные измерения или могут тестировать разные образцы.
Что означают аномальные результаты
Если CSF выглядит мутным, это может означать наличие инфекции или скопление лейкоцитов или белка.
Если ликвор выглядит кровавым или красным, это может быть признаком кровотечения или обструкции спинного мозга.Если он коричневый, оранжевый или желтый, это может быть признаком повышенного содержания белка в спинномозговой жидкости или предыдущего кровотечения (более 3 дней назад). В образце может быть кровь, которая поступила из самой спинномозговой пункции. Это затрудняет интерпретацию результатов теста.
ДАВЛЕНИЕ ЦСЖ
- Повышенное давление ЦСЖ может быть связано с повышенным внутричерепным давлением (давлением внутри черепа).
- Пониженное давление спинномозговой жидкости может быть вызвано блокадой спинного мозга, обезвоживанием, обмороком или утечкой спинномозговой жидкости.
БЕЛК ЦСЖ
- Повышенный белок ЦСЖ может быть вызван кровью в ЦСЖ, диабетом, полиневритом, опухолью, травмой или любым воспалительным или инфекционным состоянием.
- Снижение белка — признак быстрого производства спинномозговой жидкости.
ГЛЮКОЗА ЦСЖ
- Повышенный уровень глюкозы ЦСЖ является признаком высокого уровня сахара в крови.
- Снижение уровня глюкозы в спинномозговой жидкости может быть связано с гипогликемией (низким уровнем сахара в крови), бактериальной или грибковой инфекцией (например, менингитом), туберкулезом или некоторыми другими типами менингита.
КЛЕТКИ КРОВИ В ЦСЖ
- Увеличение количества лейкоцитов в ЦСЖ может быть признаком менингита, острой инфекции, начала длительного (хронического) заболевания, опухоли, абсцесса или демиелинизирующего заболевания (например, рассеянного склероза). ).
- Эритроциты в образце спинномозговой жидкости могут быть признаком кровотечения в спинномозговую жидкость или результатом травматической люмбальной пункции.
ДРУГИЕ РЕЗУЛЬТАТЫ CSF
- Повышенные уровни гамма-глобулина CSF могут быть вызваны такими заболеваниями, как рассеянный склероз, нейросифилис или синдром Гийена-Барре.
Дополнительные условия, при которых может быть проведен тест:
- Хроническая воспалительная полинейропатия
- Деменция, вызванная метаболическими причинами
- Энцефалит
- Эпилепсия
- Фебрильный припадок (дети)
- Генерализованный тонико-клонический припадок
- Сибирская язва при вдыхании
- Гидроцефалия нормального давления (NPH)
- Опухоль гипофиза
- Синдром Рейе
Риски
Риски люмбальной пункции включают:
- Кровотечение в спинномозговой канал или вокруг гематомы головного мозга (субдуральные гематомы).
- Дискомфорт во время теста.
- Головная боль после теста, которая может длиться несколько часов или дней. Может быть полезно пить напитки с кофеином, такие как кофе, чай или газированные напитки, чтобы облегчить головную боль. Если головные боли длятся более нескольких дней (особенно когда вы сидите, стоите или ходите), у вас может быть утечка спинномозговой жидкости. Если это произойдет, поговорите со своим врачом.
- Гиперчувствительная (аллергическая) реакция на анестетик.
- Инфекция, введенная иглой, проникающей через кожу.
Грыжа головного мозга может возникнуть, если этот тест проводится на человеке с опухолью в головном мозге (например, опухолью или абсцессом). Это может привести к повреждению мозга или смерти. Этот тест не проводится, если экзамен или тест выявляют признаки образования в головном мозге.
Может произойти повреждение нервов спинного мозга, особенно если человек двигается во время теста.
Цистернальная пункция или пункция желудочка сопряжены с дополнительным риском повреждения головного или спинного мозга и кровотечения в головном мозге.
Соображения
Этот тест более опасен для людей с:
- Опухоль в задней части мозга, которая давит на ствол мозга
- Проблемы со свертываемостью крови
- Низкое количество тромбоцитов (тромбоцитопения)
- Люди, берущие кровь разбавители, аспирин, клопидогрель или другие аналогичные препараты для уменьшения образования тромбов.
Ссылки
Deluca GC, Griggs RC. Обращение к пациенту с неврологическим заболеванием.В: Goldman L, Schafer AI, ред. Гольдман-Сесил Медицина . 26-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 368.
Euerle BD. Спинальная пункция и исследование спинномозговой жидкости. В: Roberts JR, Custalow CB, Thomsen TW, eds. Клинические процедуры Робертса и Хеджеса в неотложной медицинской помощи и неотложной помощи . 7-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2019: глава 60.
Rosenberg GA. Отек головного мозга и нарушения кровообращения спинномозговой жидкости. В: Daroff RB, Jankovic J, Mazziotta JC, Pomeroy SL, ред. Неврология Брэдли в клинической практике . 7-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2016: глава 88.
Травма спинного мозга — типы повреждений, диагностика и лечение
| Травма спинного мозга | Американская ассоциация неврологических хирургов |
По данным Национальной ассоциации травм спинного мозга, около 450 000 человек в США живут с травмой спинного мозга (SCI). Другие организации консервативно оценивают эту цифру примерно в 250 000 человек.
Ежегодно в США происходит около 17000 новых травм спинного мозга, большинство из которых вызвано травмой позвоночного столба, что влияет на способность спинного мозга отправлять и получать сообщения от мозга к системам организма, которые контролируют сенсорную, моторную и вегетативную функции. функционируют ниже уровня травмы.
По данным Центров по контролю и профилактике заболеваний (CDC), ТСМ обходится стране примерно в 9,7 млрд долларов в год.
Причины
Автомобильные аварии — основная причина ТСМ в США.S. у более молодых людей, в то время как падения являются основной причиной травм спинного мозга у людей старше 65 лет. Другими частыми причинами этих травм являются акты насилия и занятия спортом / отдыхом.
Чуть более половины всех случаев травмы спинного мозга возникает у лиц в возрасте от 16 до 30 лет, большинство из которых составляют мужчины (80%). Мужчины также представляют почти все (90%) SCI, связанные со спортом.
Симптомы
Полный SCI вызывает полную потерю всех моторных и сенсорных функций ниже уровня травмы.Почти 50% всех SCI завершены. Обе стороны тела поражаются одинаково. Даже при полной ТСМ спинной мозг редко перерезают или пересекают. Чаще всего потеря функции вызвана ушибом или ушибом спинного мозга или нарушением кровотока в травмированной части спинного мозга.
В неполном SCI некоторые функции остаются ниже первичного уровня травмы. Человек с неполной травмой может двигать одной рукой или ногой больше, чем другой, или может иметь больше функций с одной стороны тела, чем с другой.
SCI классифицируются согласно шкале оценок Американской ассоциации травм позвоночника (ASIA), которая описывает тяжесть травмы. Шкала градуирована буквами:
- АЗИЯ A : травма — это полное повреждение спинного мозга без сохранения сенсорной или двигательной функции.
- ASIA B : неполное сенсорное повреждение с полной потерей двигательной функции.
- ASIA C : неполная двигательная травма, при которой имеется некоторое движение, но менее половины мышечных групп являются антигравитационными (могут подниматься против силы тяжести с полным диапазоном движений).
- ASIA D : неполное моторное повреждение более половины мышечных групп является антигравитационным.
- ASIA E : нормально.
Чем тяжелее травма, тем меньше вероятность выздоровления.
Сотрясение позвоночника также может произойти. Они могут быть полными или неполными, но дисфункция спинного мозга временная и обычно проходит в течение одного или двух дней. Футболисты особенно подвержены сотрясениям и ушибам спинного мозга.Последний может вызывать неврологические симптомы, в том числе онемение, покалывание, ощущения, похожие на электрошок, и жжение в конечностях.
Открытые или проникающие травмы позвоночника и спинного мозга, особенно вызванные огнестрельным оружием, могут представлять несколько иные проблемы. Большинство огнестрельных ранений позвоночника стабильны; то есть они не несут такой большой риск чрезмерного и потенциально опасного движения травмированных частей позвоночника. В зависимости от анатомии травмы, пациенту может потребоваться иммобилизация с помощью воротника или корсета на несколько недель или месяцев, чтобы зажить части позвоночника, сломанные пулей.В большинстве случаев операция по удалению пули не приносит особой пользы и может создать дополнительные риски, включая инфекцию, утечку спинномозговой жидкости и кровотечение. Однако в редких случаях огнестрельных ранений позвоночника может потребоваться хирургическая декомпрессия и / или спондилодез в попытке оптимизировать результат.
Когда и как обращаться за медицинской помощью
После травмы немедленно обратитесь за медицинской помощью, если вы испытываете одно из следующего:
- Сильная боль или давление в шее, голове или спине
- Покалывание или потеря чувствительности в руке, пальцах, стопах или пальцах ног
- Частичная или полная потеря контроля над любой частью тела
- Срочное мочеиспускание, недержание или задержка кишечника
- Аномальные ленточноподобные ощущения в грудной клетке (боль, давление)
- Нарушение дыхания после травмы
- Необычные уплотнения на голове или позвоночнике
Тестирование и диагностика
В случае травмы врач сначала проверит, есть ли у пациента рабочие дыхательные пути, дышит ли он и есть ли пульс.Следующим шагом в оценке является оценка неврологической функции человека. Врач сделает это, проверив силу и чувствительность пациента в руках и ногах. Если есть очевидная слабость или пациент не полностью проснулся, его держат в жестком шейном воротнике и на доске для позвоночника до тех пор, пока не будет завершена полная визуализирующая оценка.
Радиологическая оценка
Исторически рентгенологическая диагностика ТСМ начиналась с рентгеновских лучей.Однако с технологическими достижениями и доступностью в большинстве больниц, весь позвоночник может быть визуализирован с помощью компьютерной томографии (компьютерной томографии или компьютерной томографии) в качестве начального экрана для выявления переломов и других костных аномалий. Для пациентов с известными или предполагаемыми травмами МРТ полезна для осмотра самого спинного мозга, а также для обнаружения любых тромбов, грыж межпозвоночных дисков или других образований, которые могут сдавливать спинной мозг.
Каким образом вы можете изменить будущее лечения позвоночника
Более 30 лет NREF финансирует исследования и обучение для улучшения лечения и ухода при таких состояниях, как травмы спинного мозга.
Ваш вклад может иметь значение. Узнайте больше о NREF и сделайте пожертвование сегодня.
пожертвовать сейчас
Лечение
Лечение ТСМ начинается до поступления пациента в больницу. Парамедики или другой персонал службы экстренной медицинской помощи тщательно обездвиживают весь позвоночник на месте происшествия. В отделении неотложной помощи эта иммобилизация продолжается, пока выявляются и решаются более неотложные опасные для жизни проблемы.Если пациенту необходимо пройти экстренную операцию из-за травмы живота, груди или другой области, во время операции сохраняется иммобилизация и выравнивание позвоночника.
Нехирургические методы лечения
Если у пациента есть травма спинного мозга, его обычно помещают в отделение интенсивной терапии (ОИТ). При многих травмах шейного отдела позвоночника может быть показано вытяжение, чтобы помочь вернуть позвоночник в правильное положение. Стандартное лечение в ОИТ, включая поддержание стабильного артериального давления, мониторинг сердечно-сосудистой функции, обеспечение адекватной вентиляции и функции легких, а также предотвращение и своевременное лечение инфекций и других осложнений, имеет важное значение для того, чтобы пациенты с ТСМ могли достичь наилучшего результата.
Хирургия
Иногда хирург может сразу же отвести пациента в операционную, если кажется, что спинной мозг сдавлен грыжей межпозвоночного диска, сгустком крови или другим поражением. Чаще всего это делается для пациентов с неполной травмой спинного мозга или прогрессирующим неврологическим ухудшением. Даже если операция не может обратить вспять повреждение спинного мозга, может потребоваться операция для стабилизации позвоночника, чтобы предотвратить боль или деформацию в будущем. Хирург решит, какая процедура принесет пациенту наибольшую пользу.
Последующая деятельность
Лица с неврологически полной тетраплегией подвержены высокому риску вторичных медицинских осложнений, включая пневмонию, пролежни и тромбоз глубоких вен. Пролежни — наиболее часто наблюдаемые осложнения, начиная с 15% в течение первого года после травмы и постепенно увеличиваясь в дальнейшем.
Восстановление функции зависит от тяжести первоначальной травмы. К сожалению, те, кто перенесли полную травму, вряд ли восстановят функцию ниже травмы.Однако если есть некоторое улучшение, оно обычно проявляется в течение первых нескольких дней после аварии.
Неполные травмы обычно улучшаются со временем, но это зависит от типа травмы. Хотя полное выздоровление в большинстве случаев маловероятно, некоторые пациенты могут поправиться, по крайней мере, достаточно, чтобы ходить и контролировать функцию кишечника и мочевого пузыря.
После стабилизации состояния пациента уход и лечение сосредотачиваются на поддерживающей терапии и реабилитации.Поддерживающую помощь могут оказать члены семьи, медсестры или специально обученные помощники. Этот уход может включать помощь пациенту в купании, одевании, изменении положения во избежание пролежней и другую помощь.
Реабилитация часто включает физиотерапию, трудотерапию и консультации по эмоциональной поддержке. Первоначально услуги могут быть оказаны во время госпитализации пациента. После госпитализации некоторые пациенты поступают в реабилитационное учреждение. Другие пациенты могут продолжить реабилитацию в амбулаторных условиях и / или дома.
Последние исследования
Ресурсы для получения дополнительной информации
Цифры и факты о травмах спинного мозга:
Другие ресурсы:
Christopher Reeve Paralysis Foundation
Foundation for SCI Prevention, Care & Cure
National SCI Association (NSCIA)
The Travis Roy Foundation
Травма спинного мозга
Симптомы травмы спинного мозга зависят от тяжести травмы и ее расположения на спинном мозге.Симптомы могут включать частичную или полную потерю сенсорной функции или моторного контроля рук, ног и / или тела. Наиболее серьезное повреждение спинного мозга затрагивает системы, регулирующие работу кишечника или мочевого пузыря, дыхание, частоту сердечных сокращений и артериальное давление. Большинство людей с травмой спинного мозга испытывают хроническую боль.
Демографические тенденции
Мужчины подвергаются наибольшему риску в молодом зрелом возрасте (20–29 лет) и старшем возрасте (70+). Женщины подвержены наибольшему риску в подростковом (15-19) и старшем возрасте (60+). Исследования показывают, что соотношение мужчин и женщин среди взрослых составляет не менее 2: 1, а иногда и намного выше.
Смертность
Риск смертности самый высокий в первый год после травмы и остается высоким по сравнению с населением в целом. У людей с травмой спинного мозга вероятность преждевременной смерти в 2-5 раз выше, чем у людей без травмы спинного мозга.
Риск смертности увеличивается с увеличением уровня и тяжести травм и во многом зависит от доступности своевременной и качественной медицинской помощи. Важными факторами являются способ доставки в больницу после травмы и время до госпитализации.
Вторичные состояния, которые можно предотвратить (например,грамм. инфекции от невылеченных пролежней) больше не входят в число основных причин смерти людей с травмами спинного мозга в странах с высоким уровнем доходов, но эти состояния остаются основными причинами смерти людей с травмами спинного мозга в странах с низким уровнем доходов.
Медицинские, экономические и социальные последствия
Травма спинного мозга связана с риском развития вторичных состояний, которые могут быть изнурительными и даже опасными для жизни, например. тромбоз глубоких вен, инфекции мочевыводящих путей, мышечные спазмы, остеопороз, пролежни, хроническая боль и респираторные осложнения.Неотложная помощь, реабилитация и постоянное поддержание здоровья имеют важное значение для профилактики и лечения этих состояний.
Травма спинного мозга может сделать человека зависимым от опекунов. Вспомогательные технологии часто требуются для облегчения мобильности, общения, ухода за собой или домашних дел. По оценкам, у 20-30% людей с травмой спинного мозга наблюдаются клинически значимые признаки депрессии, что, в свою очередь, оказывает негативное влияние на улучшение функционирования и общего состояния здоровья.
Заблуждения, негативное отношение и физические препятствия на пути к базовой мобильности приводят к исключению многих людей из полноценного участия в жизни общества. Дети с травмой спинного мозга с меньшей вероятностью, чем их сверстники, пойдут в школу, и после зачисления в школу с меньшей вероятностью будут учиться. Взрослые с травмой спинного мозга сталкиваются с аналогичными препятствиями для участия в экономической жизни, при этом глобальный уровень безработицы превышает 60%.
Существующие данные не позволяют сделать глобальную оценку стоимости травмы спинного мозга, но они дают общую картину.
- Уровень и серьезность травмы имеют важное влияние на затраты — травмы, расположенные выше спинного мозга (например, тетраплегия или параплегия), требуют более высоких затрат.
- Прямые затраты являются самыми высокими в первый год после травмы спинного мозга, а затем значительно снижаются с течением времени.
- Косвенные затраты, в частности упущенная выгода, часто превышают прямые затраты.
- Большая часть затрат ложится на людей с травмой спинного мозга.
- Затраты на повреждение спинного мозга выше, чем при сопоставимых состояниях, таких как деменция, рассеянный склероз и церебральный паралич.
Профилактика
Основными причинами травм спинного мозга являются дорожно-транспортные происшествия, падения и насилие (включая попытки самоубийства). Значительная часть травм спинного мозга связана с производственными или спортивными травмами. Существуют эффективные меры вмешательства для предотвращения нескольких основных причин травм спинного мозга, включая улучшение дорог, транспортных средств и поведения людей на дорогах, чтобы избежать дорожно-транспортных происшествий, оконные решетки для предотвращения падений и меры политики по предотвращению вредного употребления алкоголя и алкоголя. доступ к огнестрельному оружию для уменьшения насилия.
Улучшение ухода и преодоление препятствий
Многие последствия, связанные с травмой спинного мозга, возникают не из-за самого состояния, а из-за неадекватной медицинской помощи и реабилитационных услуг, а также из-за препятствий в физической, социальной и политической среде.
Осуществление Конвенции ООН о правах инвалидов (КПИ) требует действий по устранению этих пробелов и препятствий.
Основные меры по улучшению выживаемости, здоровья и участия людей с травмой спинного мозга включают следующее.
- Своевременное и надлежащее добольничное ведение: быстрое распознавание подозрения на травму спинного мозга, быстрая оценка и начало лечения травмы, включая иммобилизацию позвоночника.
- Неотложная помощь (включая хирургическое вмешательство) в соответствии с типом и тяжестью травмы, степенью нестабильности, наличием нервной компрессии и в соответствии с пожеланиями пациента и его семьи.
- Доступ к постоянному медицинскому обслуживанию, санитарному просвещению и продуктам (e.грамм. катетеры), чтобы снизить риск вторичных состояний и улучшить качество жизни.
- Доступ к квалифицированным услугам по реабилитации и психическому здоровью для максимального улучшения функционирования, независимости, общего благополучия и интеграции в общество. Управление функцией мочевого пузыря и кишечника имеет первостепенное значение.
- Доступ к соответствующим вспомогательным устройствам, которые могут позволить людям выполнять повседневные действия, которые в противном случае они не могли бы выполнять, уменьшая функциональные ограничения и зависимость.Только 5-15% людей в странах с низким и средним уровнем доходов имеют доступ к необходимым им вспомогательным устройствам.
- Специализированные знания и навыки поставщиков медицинских и реабилитационных услуг.
Основные меры по обеспечению права на образование и участие в экономической жизни включают законодательство, политику и программы, которые продвигают следующее:
- физически доступных домов, школ, рабочих мест, больниц и транспорта;
- инклюзивное образование;
- Устранение дискриминации при приеме на работу и образовании;
- Профессиональная реабилитация для оптимизации возможностей трудоустройства;
- микрофинансирование и другие формы пособий по самозанятости для поддержки альтернативных форм экономической самодостаточности;
- доступ к выплатам социальной поддержки, которые не препятствуют возвращению на работу; и
- правильное понимание травмы спинного мозга и позитивное отношение к людям, живущим с ней.
Ответные меры ВОЗ
ВОЗ работает по всему спектру: первичная профилактика травматических и нетравматических причин повреждения спинного мозга, улучшение оказания помощи при травмах, укрепление служб здравоохранения и реабилитации, а также поддержка включения людей с травмами спинного мозга. ВОЗ:
- работает на многосекторальной основе в партнерстве с национальными заинтересованными сторонами из различных секторов (например, здравоохранения, полиции, транспорта, образования) для улучшения профилактики травм спинного мозга, включая дорожно-транспортные травмы, падения, насилие и нервную трубку. дефекты;
- направляет и поддерживает государства-члены в повышении осведомленности о проблемах инвалидности и способствует включению инвалидности в качестве компонента в национальную политику и программы здравоохранения;
- облегчает сбор данных и распространение данных и информации, связанных с инвалидностью;
- разрабатывает нормативные инструменты, включая руководящие принципы и примеры передовой практики для усиления первичной профилактики (дорожно-транспортных происшествий, падений и насилия), ухода за травмами, здравоохранения, реабилитации, поддержки и помощи;
- укрепляет потенциал лиц, определяющих политику в области здравоохранения, и поставщиков услуг;
- способствует расширению масштабов реабилитации по месту жительства; и
- продвигает стратегии, направленные на то, чтобы люди с ограниченными возможностями были осведомлены об их собственном состоянии здоровья, и чтобы медицинский персонал поддерживал и защищал права и достоинство людей с ограниченными возможностями.
Что такое люмбальная пункция?
Это описание является личным опытом женщины с рассеянным склерозом, перенесшей люмбальную пункцию во время постановки диагноза
Если предположить, что это не экстренная ситуация, вам будут назначены дата и время для люмбальной пункции. Если это вас не устраивает, вы можете позвонить и попросить поменять его. Если вы не можете это сделать, сообщите в больницу — я всегда находил их очень полезными.
Больница обычно отправляет информацию о том, чего ожидать и что взять с собой.Вы можете провести в больнице несколько часов, но вряд ли вам придется оставаться на ночь. Однако вам может потребоваться одежда, подходящая для отдыха в постели, и вещи, которыми вы можете заниматься во время отдыха. Обычно перед обследованием не нужно прекращать есть или пить. Фактически, это может помочь избежать или уменьшить головную боль после процедуры, если вы хорошо гидратированы. Вы должны принимать все свои лекарства, если вам не велено этого делать.
Хотите ли вы, чтобы кто-нибудь был с вами в день теста, — это ваш личный выбор.Вы можете не чувствовать себя способным вернуться домой самостоятельно, и вам не рекомендуется после этого ехать домой, поэтому, возможно, будет разумным попросить кого-нибудь пойти с вами домой или отвезти вас домой.
Врач (или другой специалист), проводящий анализ, обсудит с вами, что они собираются делать. При разговоре с вами они должны проверить, кто вы, и сказать, кто они. Они объяснят, что они предлагают сделать, как они собираются это делать, почему они считают это подходящим для вас, каковы общие осложнения и, если таковые имеются, значительные возможные осложнения.Это ваша возможность задать вопросы. Они также попросят вас подписать форму согласия на процедуру, которую они вам описали.
Спинномозговая жидкость — это жидкость, которая окружает головной и спинной мозг и находится внутри тонкого мембранного мешка (дурального мешка). Дуральный мешок полностью окружен позвоночником, проходя через отверстия в задней части каждого позвонка. Образцы обычно берутся из нижней части спины, в нижней части дурального мешка, где обычно имеется хорошее количество спинномозговой жидкости вокруг нервов, идущих к ногам.
Когда все будет готово, врач попросит вас принять позу, которая сгибает поясницу. Это может быть положение лежа на боку в своего рода позе эмбриона с поднятыми коленями и опущенной головой или сидя на стуле, опустив голову к коленям, возможно, наклонившись над подушкой, чтобы принять форму. Эти положения означают, что промежутки между костными позвонками в нижней части спины максимально широкие, что дает большую цель, к которой нужно стремиться, и облегчает процедуру.
Получение образца спинномозговой жидкости (CSF) немного похоже на получение образца крови для анализа крови. Иглу нужно вставить в нужное место, и дать жидкости вытечь или удалить ее с помощью шприца. При получении образца игла должна пройти между двумя соседними позвонками через защитную мембрану твердой мозговой оболочки в спинномозговую жидкость.
Врач очистит вашу поясницу, чтобы избежать инфекции, с помощью йода или другой жидкости. Обычно это довольно холодно, и йод оставляет желтоватое пятно, которое может попасть на вашу одежду.Затем они, вероятно, накинут вам на спину стерильную бумагу или простыни. Некоторое количество местного анестетика будет введено в кожу через небольшую иглу. Это больно, но только на мгновение. Они, вероятно, введут еще немного глубже, чтобы обезболить подлежащие ткани, которые вы можете почувствовать, а можете и не почувствовать. Анестетик действует в течение нескольких секунд, но если вы чувствуете резкую боль во время люмбальной пункции, сообщите об этом, и они могут дать вам больше.
Игла, используемая для сбора спинномозговой жидкости, очень тонкая — намного тоньше, чем игла, используемая для анализа крови — и, возможно, должна быть довольно длинной.Когда врач вводит иглу, может возникнуть ощущение, будто кто-то толкает вас в спину, хотя некоторые люди ничего не чувствуют. Внутри жидкости позвоночного канала много нервов, но обычно у них есть место, чтобы отодвинуться. Если прикоснуться к одному из нервов, это может вызвать неприятную боль или боль, обычно в ноге.
Как только игла окажется в нужном месте, потребуется несколько секунд, чтобы взять образец. Во время сбора образца важно оставаться как можно более неподвижным, но это всего лишь минуту или две.Затем игла удаляется.
Крошечное отверстие в мембране, вызванное люмбальной пункцией, обычно само закупоривается, хотя это уплотнение не очень прочное. Сразу после теста вам скажут, чтобы вы не двигались и двигались осторожно. Вам, вероятно, предложат оставаться в постели в течение часа или около того, возможно, до шести часов. Если все будет просто, вы сможете уйти через два-три часа.
Из-за потери жидкости и изменения давления вокруг мозга очень часто возникает головная боль после процедуры.К сожалению, это действительно может быть очень неприятно, но не всем. Тело заменяет недостающую CSF, но это занимает день или около того. Врач может посоветовать на всякий случай принять простое обезболивающее или подождать, пока у вас не начнет болеть голова. Считается, что после теста полезно оставаться хорошо гидратированным, и, вероятно, будет хорошей идеей немного расслабиться в течение дня или около того.
Вам должна быть предоставлена информация о том, что делать, если есть какие-либо другие проблемы, такие как отек в месте прокола или сильная головная боль, которая не проходит с помощью простых обезболивающих.
Вашему ребенку предстоит люмбальная пункция
Поясничная пункция не опасна, если врачи и медсестры, выполняющие ее, соблюдают правильные процедуры. Это включает в себя проверку отсутствия противопоказаний (например, внезапного повышения давления в головном мозге или отклонений в процессе свертывания крови).
Врачи и медсестры примут меры для предотвращения попадания инфекции в организм во время люмбальной пункции.
Спинной мозг не может быть поврежден при правильно выполненной люмбальной пункции, так как игла входит в позвоночник ниже нижнего конца спинного мозга.Организм очень быстро (менее чем за два дня) заменяет небольшое количество жидкости, которая удаляется для тестирования.
Если ваш ребенок слишком беспокоен или расстроен, чтобы принять положение и оставаться неподвижным, нам, возможно, придется отложить поясничную пункцию или провести ее вместе с вашим ребенком под общим наркозом.
Иногда врачу нелегко определить место, куда должна быть введена игла. Для оказания помощи может быть вызван другой врач, но в некоторых случаях процедуру необходимо прекратить.Врачи обсудят с вами, когда и следует ли повторить люмбальную пункцию.
Если во время люмбальной пункции возникает небольшое кровотечение, часть крови может смешаться с ликвором, что повлияет на результаты теста.
После люмбальной пункции небольшое количество жидкости может вытечь и скапливаться под кожей. Вы можете увидеть небольшую припухлость в нижней части спины, вокруг того места, где вошла игла для поясничной пункции. Это не опасно и прекратится. Лежа на горизонтальной поверхности после этого может предотвратить развитие этой утечки.
У некоторых детей после люмбальной пункции появляется головная боль. Это связано с небольшим снижением давления вокруг мозга в результате процедуры. Эта головная боль обычно проходит сама по себе в течение 24-48 часов, но при необходимости вашему ребенку можно дать парацетамол — если вам не посоветовали иначе.
Рвота также может возникнуть после люмбальной пункции. Может помочь спокойный отдых с регулярными глотками жидкости. Поговорите с врачом, если рвота сильная или длится более одного-двух дней.
Люмбальная пункция (спинномозговая пункция) | Питтсбургский институт лечения и исследований рассеянного склероза
Что такое люмбальная пункция?
Это тип диагностического теста, во время которого медицинский работник собирает образец жидкости, окружающей головной и спинной мозг. Эта жидкость удаляется с помощью осторожно введенной иглы в нижнюю часть спины, где заканчивается спинной мозг. Из этой области выводится жидкость, чтобы игла не попала прямо в спинной мозг.
В начало
Почему проводится этот тест?
LP предоставляет информацию, которая может помочь вашему врачу поставить правильный диагноз вашего состояния. При оценке рассеянного склероза и связанных с ним заболеваний анализ спинномозговой жидкости может быть полезен для документирования наличия или отсутствия воспаления с использованием тестов, известных как олигоклональные полосы и индекс IgG. Эти тесты требуют сравнения с кровью, взятой в тот же день, что и тест. Анализ спинномозговой жидкости также может помочь в диагностике инфекций, дегенерации или других заболеваний.Исследования спинномозговой жидкости могут включать анализ клеток, белков, инфекций или других аномалий. Иногда мы не можем получить достаточное количество спинномозговой жидкости для всех необходимых исследований, и может потребоваться повторение теста.
В начало
Какие условия могут помешать получению LP?
Недавняя операция на пояснице, врожденные пороки развития позвоночника и инфекция или воспаление кожи поясницы могут помешать безопасному выполнению LP.Сообщите своему врачу до назначенной даты процедуры, если у вас есть какие-либо из этих проблем, чтобы можно было принять решение. Мы также предпочитаем не делать LP в первые несколько недель после новой татуировки на пояснице.
В начало
Каковы риски LP?
Большинство людей чувствуют некоторый дискомфорт во время LP, и многие испытывают боль в пояснице ноющего типа в течение нескольких дней после процедуры. Может возникнуть головная боль в позвоночнике. См. Описание этого в следующем разделе.Риск инфекции, кровотечения или синяков примерно такой же, как и при взятии крови. Еще одна редкая возможность — травма нервного корешка. Кровотечение в позвоночный канал — крайне редкое явление, если только кто-то не принимает препараты для разжижения крови или не страдает кровотечением. Могут возникнуть аллергические реакции на очищающие средства для кожи или обезболивающие, но они также довольно редки.
В начало
А как насчет «головных болей в позвоночнике»?
Спинальные головные боли, также известные как головные боли после пункции твердой мозговой оболочки, могут возникать после LP.Они заметно ухудшаются, когда пациент находится в вертикальном положении, и обычно быстро проходят, когда пациент находится в горизонтальном положении. Они могут быть довольно серьезными и иногда связаны с другими симптомами, такими как ригидность шеи, покалывание, звон в ушах, нечеткое двоение в глазах и тошнота. Риск возникновения головной боли в позвоночнике значительно снижается при использовании игл меньшей толщины и игл «атравматического» типа. При использовании этих игл риск возникновения головной боли в позвоночнике составляет около 3%.Если вы испытываете головную боль в позвоночнике, следуйте приведенным ниже инструкциям.
В начало
Что делать, если у меня разовьется головная боль в позвоночнике?
Головные боли из-за LP могут быть очень сильными. Они возникают, когда голова приподнята, например, когда вы сидите или стоите, и обычно заметно уменьшаются или разрешаются, если вы лежите ровно (голова и бедра на одном уровне). Они не реагируют на обезболивающие! Если у вас заболела голова, вам следует полежать ровно 24 часа. Вы можете встать, чтобы воспользоваться ванной. Оставайтесь на боку, чтобы есть и пить в это время, если это можно сделать безопасно.В это время может быть полезно увеличить потребление жидкости и кофеина. Если ваша головная боль остается сильной, несмотря на то, что она остается неизменной в течение ночи или продолжается более 24 часов, пожалуйста, позвоните в наш офис для получения инструкций. Мы можем попросить вас продолжить постельный режим, но также может потребоваться, чтобы вы явились в офис или больницу для лечения, которое может включать внутривенное введение жидкости и / или кофеин, или процедуру, известную как эпидуральная повязка с кровью. Эпидуральная повязка с кровью выполняется путем введения некоторого количества вашей собственной крови в ту же область, где была сделана LP.
В начало
Может кто-нибудь пойти со мной на этот тест?
Да, мы просим, чтобы с вами был взрослый, который отвезет вас домой. При желании медицинский работник, проводящий тест, может разрешить им сидеть с вами во время процедуры. Дети младше 18 лет не допускаются в комнату во время теста. Если они должны прийти, вам нужно будет, чтобы кто-то присматривал за ними и заботился об их потребностях в холле.
В начало
Я очень нервничаю; Вы можете сделать мне укол, чтобы расслабить меня перед тестом?
Мы не вводим системные препараты пациентам с LP.Если вы обычно принимаете лекарства от беспокойства, мы не ограничиваем ваш прием, но просим вас прибыть в наш офис, чтобы понять риски и преимущества этого теста и подписать форму согласия.
В начало
Сколько времени займет процедура?
Продолжительность LP варьируется от 15 до 45 минут, в зависимости от количества образца, необходимого вашему врачу, и скорости потока жидкости через иглу. Дополнительный час восстановления может потребоваться, если у вас удалено большое количество жидкости или у вас появились симптомы после теста.
В начало
Что происходит во время теста?
После того, как вы зарегистрируетесь на стойке регистрации, вы вернетесь в комнату, где будет проводиться тест. Мы рекомендуем опорожнить мочевой пузырь, чтобы чувствовать себя комфортно. Вам будет предложено подписать форму согласия на процедуру LP. Пациенты обычно лежат на боку, подтянув колени к груди. Иногда для проведения теста пациент сидит, наклонившись вперед над столом. Медицинский работник надавит на ваши бедра и спину, чтобы определить и отметить правильное место для введения иглы.Кожу нижней части спины промывают мылом (обычно используется провидин-йод; сообщите нам, если у вас аллергия), которое обычно кажется холодным. На поясницу накинут стерильную салфетку. Затем вам обычно вводят местное обезболивающее (ксилокаин) через небольшую иглу.
Большинство пациентов испытывают покалывание или жжение при первой инъекции этого лекарства. Это лекарство должно блокировать большую часть острых ощущений, которые вызывает игла; однако это не лишит вас всех ощущений.Большинство пациентов продолжают ощущать давление и ощущения в пояснице. Вы будете бодрствовать и сможете разговаривать и взаимодействовать с нами на протяжении всего теста. Спинальная игла будет введена через вашу кожу. Игла будет проходить между костями и другими структурами, окружающими спинной мозг. Затем он попадет в мешок, содержащий спинномозговую жидкость.
Вы должны сообщить нам, если почувствуете какие-либо ненормальные ощущения или боль. В некоторых случаях во время регулировки иглы пациенты могут испытывать стреляющую или острую боль.Если это произойдет, сообщите нам об этом, и положение иглы может быть изменено. Если на это указывают ваши симптомы, мы прикрепим к игле трубку для измерения давления спинномозговой жидкости. В противном случае жидкость будет стекать в пробирки для сбора и будет отправлена в лабораторию. После завершения сбора жидкости игла удаляется, кожа очищается от мыла и накладывается небольшая повязка. При необходимости наш фельдшер заберет образец крови до вашего отъезда из офиса.
В начало
Что, если я пошевелюсь во время теста?
Мы предпочитаем, чтобы пациенты еще находились во время теста; однако мы понимаем, что во время теста у людей могут быть ненормальные непроизвольные движения, такие как кашель, чихание или даже мышечные спазмы. Эти движения обычно не вызывают затруднений. Если у вас частые сильные спазмы или другие ненормальные неконтролируемые крупные движения, обсудите это со своим врачом перед тестом.
В начало
Есть ли ограничения после теста?
Мы рекомендуем вам не садиться за руль до конца дня.Вам не обязательно оставаться на одном месте, если у вас не заболела голова. Если вы принимали антикоагулянты или антикоагулянты, спросите своего врача, когда и как их снова начать. Мы предпочитаем, чтобы вы избегали физических нагрузок в течение 2 дней после теста и не поднимали более 20 фунтов в течение следующих 2 дней. Вы можете снять повязку через 4 часа. Если после снятия повязки из места прокола продолжается кровотечение или сочится, обратитесь в наш офис. Любые оставшиеся остатки мыла также следует смыть.Вы можете вернуться к своей обычной деятельности на следующий день, если у вас не будет головной боли. Это нормально, если в течение нескольких дней после LP в течение нескольких дней появляется некоторая болезненность или ломота в пояснице. Вы можете использовать безрецептурные обезболивающие от боли в пояснице, если только врач не ограничил ее.
В начало
Какие симптомы должны побудить пациента немедленно перезвонить в наш офис?
Мы просим вас позвонить нам, если у вас возникнет сильная боль в пояснице или шее, новая скованность в шее, сильная головная боль, которая не проходит в положении лежа, жар или новое замешательство / проблемы с ясным мышлением.Мы также просим вас немедленно уведомить нас, если у вас появятся новые ощущения онемения, покалывания или слабости в ногах или ступнях, новые трудности с контролем кишечника или мочевого пузыря, или любое покраснение, гной или выделения из участка LP.
В начало
Когда мне следует ожидать результатов моего LP?
Результаты большинства тестов, которые мы получаем во время спинномозговой пункции, доступны в течение 14 дней. Вам следует обсудить со своим врачом, как и когда будут сообщены результаты. Если вы не получили результатов в течение 14 дней, обратитесь к врачу, который назначил вам LP.
В начало
.