Новообразования на коже – лечение в Европейском Медицинском Центре
Рассказывает Гешева Эльмира —
дерматовенеролог, хирург-онколог, аллерголог-иммунолог, к.м.н.
Новообразования кожи есть у каждого человека. Обсудим наиболее часто встречающиеся, доставляющие косметический дискомфорт или представляющих угрозу здоровью человека.
Пигментные невусы (родинки) и меланома
Большинство людей настолько напуганы смертельной опасностью меланомы, что в каждом пигментном образовании на коже им видится знак неотвратимой гибели, подобный «черной метке», которую увидел Джон Сильвер – герой «Острова сокровищ». Однако большинство таких новообразований – пигментные невусы, в быту называемые «родинками». Важно уметь отличить их от потенциально опасных и подлежащих удалению. В этом и состоит задача опытного дерматолога – рассмотреть каждую «родинку» в отдельности и по определенным признакам составить мнение о прогнозе ее развития. В настоящее время для более четкой диагностики используется специальный прибор дерматоскоп, который увеличивает изображение в 8 и более раз и за счет особого поляризующего света позволяет заглянуть вглубь пограничного слоя кожи – эпидермиса, где и располагаются верхушки пигментных невусов.
Доброкачественные невусы представляют собой скопление того или иного количества содержащих меланин невоидных клеток. Иногда невусы бывают врожденными (те, которые уже есть на коже новорожденного или появились в 1-ый год жизни), но в большинстве случаев они появляются в детском или подростковом возрасте. В зрелом возрасте, как правило, их количество остается неизменным, а после 50 лет постепенно уменьшается. Во время беременности количество невусов часто увеличивается, а их пигментация усиливается.
Внешний вид доброкачественных пигментных невусов зависит от типа и глубины образующих их невоидных клеток. Рассмотрим самые часто встречающиеся:
ГОЛУБОЙ НЕВУС – узел серо-синего или сине-черного цвета, представляющий собой скопление меланоцитов глубоко в дерме.
НЕВУС ШПИЦ – «сочный» розовый узел.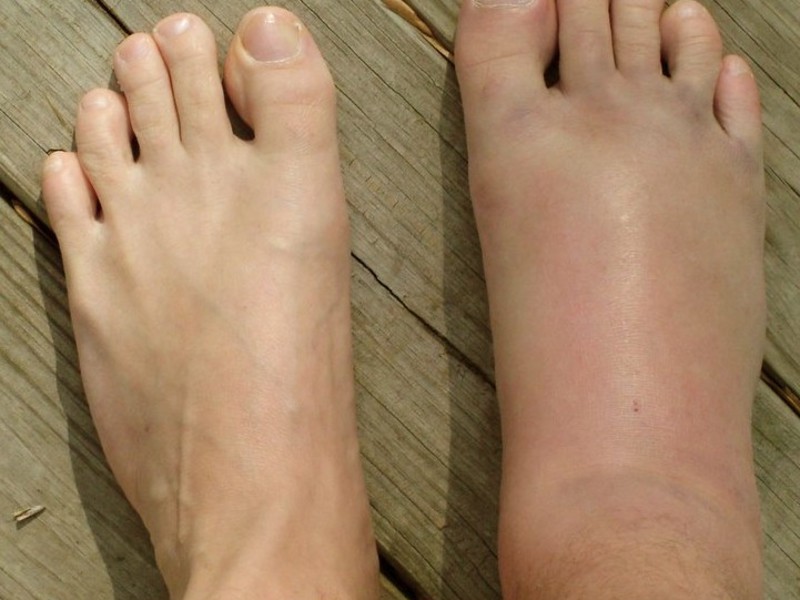 Встречается преимущественно у детей. Прежнее историческое название – ювенильная меланома — неудачное. Это абсолютно доброкачественное образование.
Встречается преимущественно у детей. Прежнее историческое название – ювенильная меланома — неудачное. Это абсолютно доброкачественное образование.
ГАЛОНЕВУС – это коричневая «родинка», окруженная белым депигментированным ободком. Со временем темная середина краснеет и исчезает. Такие образования могут быть множественными.
НЕВУС БЕККЕРА представляет собой пигментированный участок кожи, покрытый волосами. Образование чаще располагается на верхней части туловища или плечах.
ВЕСНУШКИ – не путать с пигментными невусами! Мелкие пигментные пятна, чаще появляющиеся у лиц со светлой кожей на «открытых» солнцу частях тела – лице, плечах, спине. В зимние месяцы веснушки бледнеют и исчезают.
ХЛОАЗМЫ – участки поверхностной гиперпигментации, локализованные, как правило, на лбу и щеках. Они появляются во время беременности или приема гормональных эстрогенных препаратов у женщин и на фоне заболеваний печени у лиц обоих полов. При болезни Шамберга цвет пигментации приобретает красный оттенок кайенского перца.
При болезни Шамберга цвет пигментации приобретает красный оттенок кайенского перца.
Строго говоря, хлоазмы и веснушки не относятся к новообразованиям кожи, потому что не содержат невоидных клеток. Однако их необходимо изучать для дифференцировки с пигментными невусами и лентиго-меланомой.
Диспластические невусы склонны к злокачественному перерождению и превращению в меланому. При синдроме диспластических невусов множественные пигментные невусы появляются в подростковом возрасте и располагаются, преимущественно, на туловище. Заболевание сопряжено с высоким риском развития меланомы, особенно при наследственной отягощенности.
Признаки, указывающие на возможное злокачественное перерождение пигментного образования:
- увеличение в размерах более чем на 30% за 1 месяц;
- изменение формы – появление узлов, возвышающихся над поверхностью кожи или, напротив, втянутых зон, ассиметричные извилистые края, рост одной из сторон;
- изменения цвета – появление черного, синего, красного или, напротив, обесцвечивание «родинки»;
- ощущения – зуда, боли, припухлости, покалывания или любые другие;
- травма – повреждение «родинки» одеждой, бритвой, другими вещами, особенно сопровождающееся кровотечением и формированием корки.

Простое правило для суммарной самостоятельной оценки степени риска:
-
А (asymmetry) – асимметрия;
-
Б (borders) – неровные края;
-
С (colors) — изменения цвета;
-
Д (diameter) – изменение размера;
Е (evolution) – быстрые любые изменения, травма, ожог, исчезновение.
При соответствии изменений пигментированного образования двум и более перечисленным критериям показана консультация специалиста и в дальнейшем, вероятнее всего, удаление данного новообразования хирургическим путем для более полного патоморфологического исследования.
МЕЛАНОМА – злокачественное новообразование с высоким риском метастазирования лимфогенным и гематогенным путем в отдаленные органы.
Заболеваемость меланомой выше в странах с большим количеством солнечных дней в году, например в Австралии.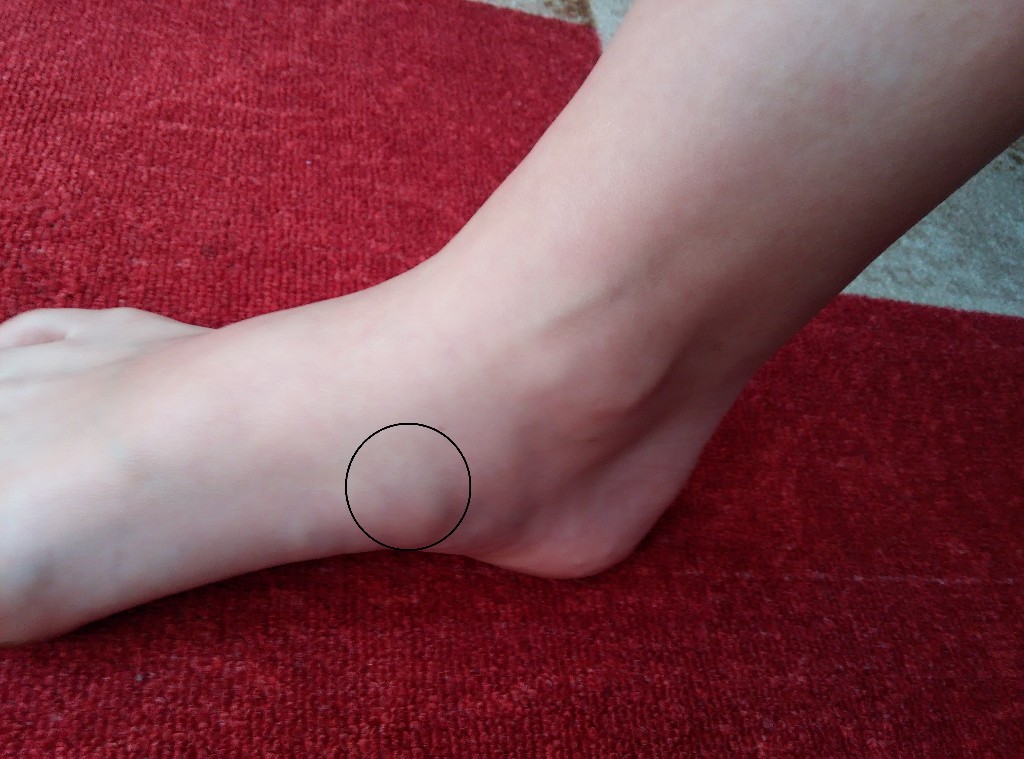
Прогноз при меланоме кожи зависит от глубины ее проникновения в дерму, поэтому ранее выявление признаков перерождения и даже заблаговременное удаление «подозрительных родинок» может спасти жизнь пациенту.
Непигментные злокачественные новообразования кожи
Непигментные новообразования кожи встречаются довольно часто. Среди них могут быть и злокачественные – базальноклеточный и плоскоклеточный рак. Однако они, в отличие от меланомы, при условии правильного лечения, опасности для жизни не представляют.
БАЗАЛИОМА – или базальноклеточный рак кожи – «разъедающая язва», как иногда его называют– представляет собой участок формирования сначала поверхностной корочки, затем незаживающей язвы или внутрикожного узла. Окраска узла колеблется от цвета нормальной кожи до коричнево-черного, но в большинстве случаев он перламутрово-розовый.
Окраска узла колеблется от цвета нормальной кожи до коричнево-черного, но в большинстве случаев он перламутрово-розовый.
Для лечения базалиомы применяют разные методы удаления: от криодеструкции жидким азотом с температурой -208 градусов по Цельсию до современной лазерной фульгурации. Выбор метода определятся опытным врачом в зависимости от локализации, формы и стадии процесса.
ПЛОСКОКЛЕТОЧНЫЙ РАК КОЖИ, более злокачественный процесс, чем базалиома, из-за его способности к метастазированию. Однако это свойство проявляется, как правило, на стадии длительного, многолетнего существования очага заболевания, что отличает его, в свою очередь, от меланомы.
Чаще всего плоскоклеточный рак кожи развивается в местах хронической травмы, например на слизистой носа, красной кайме губ, половых органах. Также провоцирующим фактором является агрессивное солнечное воздействие, трофические язвы, инфекционные очаги.
Для лечения очагов плоскоклеточного рака кожи наиболее современными методами являются: наружная иммунохимиотерапия, иногда — в сочетании с фототерапией.
Непигментные доброкачественные новообразования кожи
Целый ряд доброкачественных опухолей кожи исходит из волосяных фолликулов, сальных желез, эккринных и апокриновых потовых желез и прочих структурных элементов кожи. Коснемся только некоторых из них, тех, с которыми пациенты обращаются чаще всего.
ПАПИЛЛОМЫ КОЖИ – или по-научному – фиброэпителиальные полипы – единичные или множественные наросты эпидермиса, не представляющие угрозы здоровью, но имеющие выраженный косметический дефект. Порой папилломы сливаются в целые «ожерелья» на шее моих пациенток. Для лечения наиболее эффективным является простая электрокоагуляция как метод, практически не оставляющий рубцов.
ДЕРМАТОФИБРОМЫ – единичные или множественные плотные бледно-коричневатые узелки с сиреневым оттенком, которые чаще всего возникают на верхних или нижних конечностях, как правило в местах микротравм. Совершенно не опасны. Так как залегают в тоще кожи, не подлежат удалению из-за опасности рубцевания.
Совершенно не опасны. Так как залегают в тоще кожи, не подлежат удалению из-за опасности рубцевания.
ЛИПОМЫ – медленно растущие доброкачественные опухоли, происходящие из жирового слоя кожи. При быстром росте из-за опасности развития липосаркомы подлежат обязательному удалению хирургическим способом. В остальных ситуациях решение об удалении принимается только из эстетических соображений.
СЕБОРЕЙНЫЕ КЕРАТОМЫ часто принимают за меланому в силу их темной окраски и бугорчатого строения. На самом деле, это совершенно доброкачественный процесс, но к сожалению, очень распространенный. Такие новообразования чаще встречаются в пожилом возрасте, в отдельных случаях бывают чрезвычайно крупными и распространяются практически на все туловище и лицо. Для лечения используется электрокоагуляция, криодеструкция и лазерная фульгурация. Очень распространенный себорейный кератоз – повод для комплексного обследования, так как может быть маркером заболеваний печени или злокачественных процессов во внутренних органах.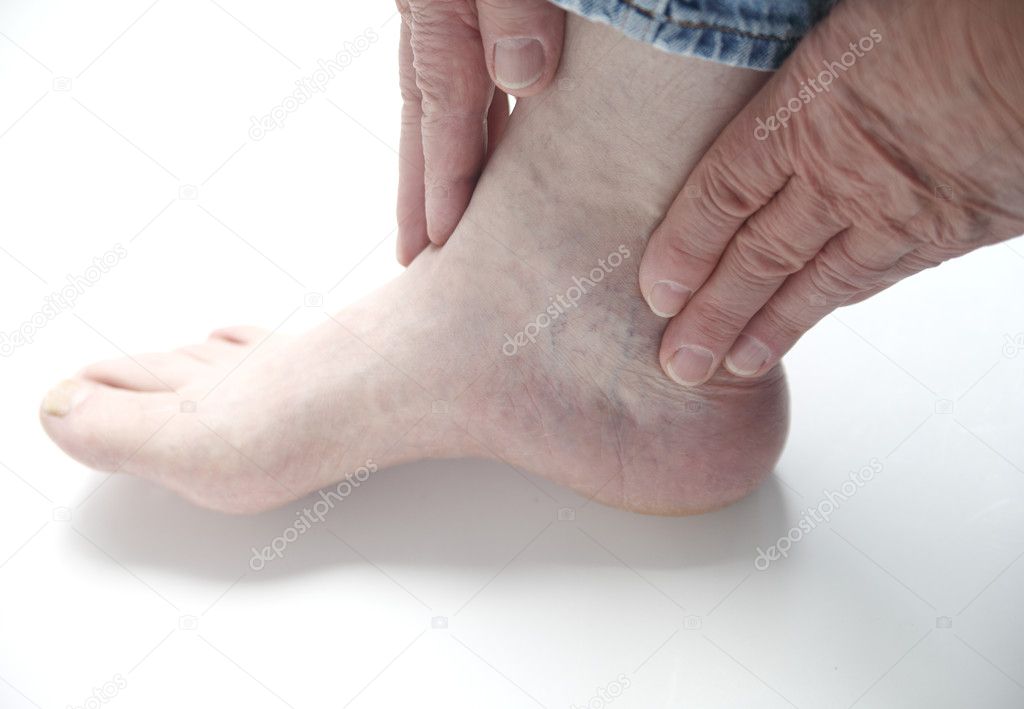
ЭПИДЕРМОИДНЫЕ КИСТЫ – очень распространенные, особенно на лице, мелкие внутрикожные образования, имеющие внутреннюю капсулу, вырабатывающую кератин. МИЛИЯ – их разновидность, имеющая вид белых шариков под кожей щек и век. Для удаления используются малотравматичные косметологические методы извлечения капсулы с содержимым – кюретаж.
СОСУДИСТЫЕ НЕВУСЫ – целый ряд доброкачественных новообразований, таких как капиллярные, паукообразные, старческие гемангиомы, винные пятна, пиогенные гранулемы и прочие. Данные новообразования происходят из мелких сосудов кожи и не содержат пигментных клеток, что делает их безопасными. Их диагностика, как правило, не представляет
труда: они имеют специфическую окраску от клубнично-розового до синюшно-застойного красного, бледнеют при надавливании предметным стеклом или дерматоскопом в принципе. Они не требуют лечения, часто самопроизвольно исчезают, однако в отдельных случаях могут быть удалены лазером или фотолучами в косметических целях.
Преимущества EMC
В ЕМС пациенты обладают прекрасной возможностью воспользоваться ресурсами медицинского центра, не имеющего аналогов
в России.
-
Врачи – профессионалы самого высокого уровня.
-
Все виды диагностики, учета и контроля: оптическая и цифровая дерматоскопия, «картирование новообразований»
-
кожного покрова всего тела (Mole Mapping).
-
Собственная гистологическая лаборатория, оснащенная по последнему слову техники.
-
Любые типы удаления новообразований кожи: лазерная дуга, электрокоагуляция, лазерная фульгурация, криодеструкция, хирургия.
-
Междисциплинарность – консультации и помощь врачей, высококлассных специалистов из любой области медицины сосредоточенных в одной клинике.
-
Здесь на страже вашего здоровья стоят огромный опыт врачей, европейские протоколы медицины и новейшие технологии.
Доброкачественные новообразования кожи — МЦ «Країна Здоров’я»
Доброкачественные новообразования кожи и подкожной клетчатки — заболевания, которые не угрожают жизни человека. Но иногда, под влиянием негативных факторов они могут траснформироваться в злокачественные опухоли. Именно поэтому, мы рассказываем об этой теме подробно.
Что такое доброкачественная опухоль?
Прежде всего, доброкачественная опухоль имеет ряд характерных особенностей и может считаться таковой если:
• новообразования не прорастает в соседние ткани;
• клеточные элементы не распространяются за пределы опухоли;
• формируются по принципу капсулы
• медленно растет;
• увеличивается равномерно;
Классификация некоторых доброкачественных новообразований
НЕВУС — новообразования доброкачественного характера, возникает на коже в виде пигментации
Невусы бывают от рождения, а также приобретенными. Такие новообразования — это концентрация клеток, которые имеют избыточное количество пигмента меланина. Для них характерны самые разнообразные формы, текстура, цвет и тому подобное. Рекомендуется удалять их, если они локализованы в неудобных местах на теле, или в случае угрозы перерождения в злокачественное новообразование.
Такие новообразования — это концентрация клеток, которые имеют избыточное количество пигмента меланина. Для них характерны самые разнообразные формы, текстура, цвет и тому подобное. Рекомендуется удалять их, если они локализованы в неудобных местах на теле, или в случае угрозы перерождения в злокачественное новообразование.
Папилломы — доброкачественное опухолевидное новообразование на коже или на слизистой оболочке. В некоторых случаях может быть похожа на бородавку.
Папилломы могут иметь форму плоского сосочка или узелка, но на практике встречаются наросты различных размеров, форм и цвету (от бледного до коричневого). Основная причина возникновения такой опухоли — вирус папилломы (ВПЧ), который имеет много различных штаммов. Активизируется он в организме человека на фоне стресса, расстройств вегетативного характера и пониженного иммунитета
Атеромы — или эпителиальная киста — это доброкачественное новообразование сальной железы, возникающее в результате ее закупорки.
Обычные места его локализации: кожа паха, шеи, головы, спины, то есть атерома располагается в зонах, где есть высокая концентрация сальных желез. Атерома в состоянии воспаления может прорваться самостоятельно, что проявляется выделением из нее гнойно-сального экссудата.
ГЕМАНГИОМА — доброкачественные сосудистые новообразования, которые могут быть следствием нарушения развития сосудов в эмбриональный период.
Гемангиомы имеют следующую классификацию:
• Простая капиллярная гемангиома.
• Комбинированная гемангиома.
• Смешанная гемангиома.
Липома — ЖИРОВАЯ ОПУХОЛЬ — доброкачественная.
Это новообразование, которое формируется из жировой прослойки, поэтому его второе название — «жировик». Располагается в толще соединительной ткани под кожей. Иногда опухоль глубоко проникает в ткани, вплоть до костей и продолжает свой рост между мышцами и сосудами. Типичные места ее расположения — это зоны с тонкой жировой прослойкой: плечи, бедра, вверх спины, голова.
Фиброма — доброкачественная опухоль из волокнистой соединительной ткани.
Часто сочетается с разрастанием других тканей — в частности мышечной (фибромиома), сосудистой (ангиофиброма), железистой (фиброаденома).
Очень часто ее диагностируют в молодом возрасте, преимущественно у женского пола. Для нее характерны небольшие размеры — максимум 3 см. в диаметре. Фиброма имеет вид сферического узелка, который глубоко большей частью расположена в коже и лишь немного возвышается над ее поверхностью. Она может быть разного цвета: от серого до черного. Поверхность обычно гладкая, растет медленно.
ВАЖНО НЕ откладывать визит к врачу, если НОВООБРАЗОВАНИЕ на коже:
• увеличиваются;
• начали выпадать волоски с ее поверхности;
• меняют цвет;
• кровоточат;
• меняют консистенцию;
• уменьшаются;
• меняют форму;
• его контур стал размытым;
• присоединилось воспаление, зуд
• на его поверхности образовались трещины.
КАК МЫ ЛЕЧИМ доброкачественные новообразования В УСЛОВИЯХ АМБУЛАТОРИИ
Метод криодеструкции — способ обработки жидким азотом. Через некоторое время отмершие клетки отслаиваются и замещаются рубцом. Этот метод бескровный, с минимальным повреждением окружающих тканей, кроме того холод активизирует местный иммунитет в очаге криовоздействия. Пожалуй, самый большой плюс криодеструкции — эстетический: после процедуры, в отличие от некоторых других способов удаления новообразований, не остается уродливых рубцов и шрамов.
Радиоволновая деструкция распространенный метод удаления доброкачественных новообразований кожи. Представляет собой абсолютно безопасный метод. С помощью деструкции удается убрать все следы кожного новообразования и не травмировать ближайшие к нему участки кожи. На месте доброкачественного новообразования после радиоволновой деструкции, остается лишь небольшая ранка, которая заживает в течение 3-4 дней. Сама процедура по удалению доброкачественного новообразования длится около 4-5 минут.
Важное преимущество! возможность забора материала для гистологического исследования и исключения онко — патологии.
Профилактические мероприятия.
КАК предотвратить появление новых новообразований
— Избегайте пребывания на солнце
— своевременно обращайтесь к вра чу
— Проходите регулярную диагностику с помощью дерматоскопа
— Укрепляйте иммунитет!
Будьте здоровы!
Как вовремя распознать опасные родинки
Какие кожные новообразования в большинстве случаев превращаются в злокачественную опухоль, почему этопроисходит и как сохранить свою жизнь.
Меланома — самый опасный рак кожи. Под разными обликами она рождается из невуса (родинки, родимого пятна). В процессе развития опухоль стремительно прорастает через кожу, затем, лимфой и кровью переносится в другие органы. Там возникают её новые очаги. В результате — летальный исход. Никто из пациентов с поздно выявленной меланомой не преодолел пятилетний рубеж выживаемости. О том, как правильно использовать живительные солнечные лучи, рассказывает главный врач клиники «Наджа» Елена Иванникова.
О том, как правильно использовать живительные солнечные лучи, рассказывает главный врач клиники «Наджа» Елена Иванникова.
— Елена Николаевна, всем известно, что солнце — основа жизни, оно дает нам силы. Наступили тёплые дни и изголодавшиеся по оживляющим солнечным лучам северяне принимают солнечные ванны. Скажите, быть может разговоры о небезопасности времяпрепровождения на пляже сильно преувеличены?
— Безусловно, в умеренных дозах солнечный свет дарит нам не только радость и хорошее настроение, но и здоровье. Он также является хорошим профилактическим и лечебным средством при рахите, стимулирует выработку витамина D, укрепляет иммунитет, приносит пользу при некоторых хронических заболеваниях кожи. Ультрафиолет по 10-15 минут в день полезен.
Однако опасность для здоровья кроется в избыточном солнечном облучении. И термические ожоги, тепловые удары, повышение кровяного давления и фотостарение — не самая большая беда.
По данным Московского научно-исследовательского онкологического института им. П. А. Герцена, в ХХI веке заболеваемость меланомой в России увеличилась и продолжает расти. Заболеваемость меланомой занимает 3 место среди всей заболеваемости раком в России. На первой и второй строчках рак лёгких и рак молочной железы у женщин. А между тем этот вид рака кожи, зачастую является обратной стороной красивого загара.
— Сейчас многие знают о том, что рак кожи может вырасти из особенной родинки. Как отличить такую опасную родинку?
— Людей без родинок нет. Если родинка вдруг изменила форму, стала несимметричной, с неровными краями, пёстрой или почернела, покажите её врачу. Если она начала болеть, чесаться или кровоточить — это также повод для беспокойства. В течение жизни невусы, в течение жизни видоизменяются. Если в детстве появился невус и в 30-40 лет он не изменился — следует показать его врачу.
От меланомы безобидное пятнышко отличают пять признаков, которые зашифрованы в слове «АКОРД»:
- А — асимметрия. Воображаемой осью безопасная родинка поделится на две одинаковые части.
- К — край, в норме гладкий и ровный.
- О — окраска. Пестроты быть не должно.
- Р — размер. Если родинка больше 5 мм, внимательно наблюдайте. Опасность увеличивается, еслиона расположена на открытом участке тела.
- Д — динамика. При появлении ранок, увеличении в размерах и других изменениях обратитесь к врачу.
Наличие волос в родинке скорее говорит о доброкачественности, но, если внезапно отмечается их выпадение, стоит поспешить к дерматологу — онкологу.
У мужчин «плохие» невусы чаще локализуются на спине. У женщин — на ногах. Опасны родинки, расположившиеся на ладонях, стопах и в местах трения обувью и одеждой.
— Что служит наиболее частой причиной превращения родинки в рак? И у кого опасность заболеть больше?
— Пигментное образование может стать раком после травмы или солнечного ожога облучения. Наличие подобного страшного диагноза у родственников увеличивает опасность.
Родинки превращаются в опухоль, под воздействием ультрафиолета, у тех, кто имеет:
- светлую кожу (слабая адаптация)
- светлые глаза
- светлые и рыжие волосы
- много родинок (свыше 50) и веснушек
- пожилой возраст.
Опасность заработать меланому в зрелости повышается у тех, кто сгорал под солнцем в детстве или больше трёх раз в течение жизни.
— Как поставить меланому на «стоп»?
— Каждому следует проявлять по отношению к себе онкологическую настороженность.
Защищайте открытые участки кожи от солнца. 1 раз в 3 — 6 месяцев осматривайте родинки при помощи зеркал и фотоаппарата, запоминайте их внешний вид. При обнаружении подозрительных родинок срочно обращайтесь к дерматологу для осмотра образования методом дерматоскопии.
Дерматоскоп — оптический прибор, который увеличивает изображение в десятки раз. Врач исследует родинку при помощи этой оптики и оценивает степень опасности. А в своём заключении даёт рекомендации по лечению или удалению. Исследование нетравматично. Безопасно. Проводится в течение 10-15 минут. Своевременное дерматоскопическое исследование родинок и выявление меланомы на ранней стадии в большинстве случаев помогают предотвратить дальнейшее развитие опухоли и спасти человеческую жизнь.
— Врачи не рекомендуют загорать с полудня до 16 часов. Но ведь северное солнце не такое активное, как южное. Возможно, для наших читателей Вы дадите более конкретные рекомендации?
— Наши сограждане шутят, что июнь в нашем городе ещё не лето, август — уже не лето, а июль — как повезёт. Действительно, солнечные дни в нашем регионе бывают не так часто, как этого хотелось, но никаких поблажек для нас не существует. Пребывания на солнце в часы его наибольшей активности следует избегать.
— Елена Николаевна, я знаю, что вы много лет работали врачом дерматологом. Ваш супруг также врач. А любят ли принимать солнечные ванны в вашей семье? Расскажите, наверное, вы и своим детям не разрешаете загорать и избегаете пляжного отдыха?
— Совсем нет. Ведь мы же обычные люди. Иногда, как и все, мы отдыхаем на юге. Но никогда не забываем о защите. Находясь на солнце, надеваем головные уборы с широкими полями или «козырьками», солнцезащитные очки, легкую светлую одежду из натуральных материалов. Не посещаем пляж с 11.00 до 16.00. А если случается проводить время на пляже, то наносим на открытые участки кожи защитные средства. А дети сызмальства знают правила бережного отношения к своему здоровью. Поэтому их скорее удивляет, почему так много людей пренебрегает простыми правилами нахождения на пляже.
— Что должно стать сигналом для того, чтобы понять, что стоит спрятаться в тени?
— Любые изменения обычного самочувствия являются поводом для прекращения пребывания на солнце и обращения за медицинской помощью.
— Аптечные прилавки, как и телевизионная реклама, пестрят большим количеством средств защиты кожи от УФО. Как правильно подобрать то средство, которое подойдёт для твоей кожи?
— Лучше пользоваться теми солнцезащитными кремами, в которых содержаться и UVA и UVB фильтры. В первые дни необходимо подбирать такой фильтр, который максимально защитит кожу от вредного воздействия солнца (SPF 90+, 60+, 50+). Далее выбирайте солнцезащитный фактор, соответствующий вашему типу кожи (SPF 30+,15+).
Помните о том, что нужно наносить средство за 30 минут перед выходом на солнце и дополнительно при длительном пребывании на солнце, а также после купания и вытирания.
Номер SPF показывает не качество защиты, а время, которое можно находиться на солнце не обгорая.
Хочется добавить, что разумное отношение к солнцу сохраняет не только здоровье, но и молодость кожи. Ведь старение кожи в 80% случаев – это преждевременное старение (фотостарение). Интенсивный загар являетсяповреждающимфактором для кожи, приводит к обезвоживанию,
огрубению, потере эластичности и появлению пятен, от которых впоследствии избавиться не просто.
Основные правила профилактики рака кожи:
- не будьте приверженцами загара
- всегда защищайте кожу от активного солнца
- не травмируйте родинки
- раз в год приходите на осмотр к дерматологу-онкологу
- по рекомендациям врача обследуйте и удаляйте подозрительные кожные образования.
Здоровая кожа — признак красоты, будьте бережны к ней и следите за ее состоянием!
Новообразования кожи у собак и кошек – Ветеринарные клиники Доктор Вет
Новообразования кожи являются самой распространенной онкологической патологией у собак и кошек и характеризуются разнообразием клинических форм, что обусловлено особенностями строения кожи. Кожа — многофункциональный орган, состоящий из нескольких групп клеток. Опухоль может развиться из любой группы.
Диагностика новообразований кожи основывается на данных клинического осмотра и морфологического исследования (цитологического и гистологического).
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ КОЖИ
К доброкачественным опухолям у собак и кошек относят базалиомы, папилломы, «висячие родинки», себацейные кисты, гиперплазии, аденомы.
Базалиома кожи — наиболее часто встречаемая опухоль у животных среднего возраста. Предрасположены к ее появлению кокер-спаниели, пудели, сиамские кошки. Представляют собой куполообразное, ограниченное, бесшерстное, бледно-розовое новообразование, у кошек зачастую пигментированное. Основным методом лечения является хирургическое удаление.
Кожная гистиоцитома происходит из клеток иммунной системы кожи — макрофагов. Встречается преимущественно в юном возрасте (в среднем в 18 месяцев). Представляет внутрикожное образование с бесшерстной или изъязвленной поверхностью, с довольно быстрым ростом (за 4 – 6 недель может достигать 2 см). Прогноз при кожной гистиоцитоме собак считается благоприятным. Своевременная терапия приводит к полному излечению. Однако следует учитывать возможность развития системного гистиоцитоза, к которому предрасположены бернские овчарки и ротвейлеры.
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ КОЖИ (РАК КОЖИ)
Из злокачественных новообразований кожи преобладают плоскоклеточный и базальноклеточный рак.
Плоскоклеточный рак кожи встречается преимущественно у кошек и локализуется в области ушных раковин, век, спинки носа. У собак плоскоклеточный рак локализуется преимущественно на поверхности брюшной стенки, мошонки, паха и околокогтевого пространства. Метастазирование плоскоклеточного рака происходит преимущественно через лимфатическую систему, поэтому существенное значение придается состоянию лимфатических узлов. Основным методом лечения плоскоклеточного рака кожи является хирургическое иссечение. В случаях распространенного онкологического процесса возможна химиотерапия.
Базальноклеточный рак кожи происходит из базальных клеток покровного эпителия. Характеризуется разрушающим ростом, склонен к рецидивам. Метастазирует преимущественно через лимфатическую систему, иногда на последних стадиях заболевания — через кровь. Основным методом лечения является близкофокусная лучевая терапия, которая, к сожалению, пока не доступна для животных в нашей стране.
Меланома кожи развивается из пигментных клеток меланоцитов, расположенных в основном в базальном слое эпидермиса. Большинство опухолей образуют меланин, т. е. пигментированы (окрашены). Встречается преимущественно у собак. Меланома может отличаться крайне агрессивным развитием, метастазирует как через кровь, так и через лимфу в легкие, печень, кости, сердце, склонна к распространению по коже. Наиболее быстро развивается меланома в области мошонки, околоногтевого пространства, кожнослизистых стыков. Оперативное лечение является основным методом лечения. При опухолях размером около 3 см показана криодеструктивная хирургия. При широко распространившейся меланоме и в случаях невозможности оперативного вмешательства показана комбинированная терапия, сочетающая химиотерапию, иммунотерапию и лучевую терапию.
Опухоли потовых желез у собак и кошек встречаются довольно редко. Аденомы потовых желез имеют кистозное происхождение и подвергаются хирургическому иссечению. Аденокарциномы потовых желез представляют узелковые внутрикожные образования, в большинстве случаев изъязвленные. Для лечения аденокарцином потовых желез применяют хирургическое иссечение, возможна лучевая терапия.
Мастоцитома преобладает среди опухолей кожи у собак. Происходит мастоцитома из тучных клеток (мастоцитов), расположенных в ретикулярном слое дермы. Метастазирует главным образом через лимфу, может проникать в костный мозг, вызывая тучноклеточный лейкоз. Это очень «коварная» опухоль! Из-за особенностей тучных клеток мастоцитомы способны давать местные и системные реакции в виде отека, эритемы и язвенных дефектов в зоне опухоли или язвы желудочно-кишечного тракта, нарушения системы гемостаза и др. Для лечения мастоцитом на первых стадиях проводят гормонотерапию с последующим иссечением. В случаях распространенного процесса показана химиотерапия.
Из новообразований кожи перианальной области, преимущественно встречаются перианальная аденома и аденокарцинома. Чаще всего они возникают при повышенном синтезе мужских половых гормонов в организме. Встречаются у некастрированных самцов пожилого возраста. Распространяются чаще по лимфотической системе. Лечение заключается в проведении кастрации, хирургического иссечения, пред- и послеоперационной лучевой терапии, гормонотерапии (применении антитестостероновых препаратов).
Из новообразований наружного слухового прохода у собак и кошек преобладают аденомы, полипы и аденокарциномы церуминозных желез. Возникают эти новообразования на фоне длительных отитов, провоцирующих железистое перерождение. Аденокарцинома наружного слухового прохода крайне инвазивна, затрагивает барабанный пузырь и окружающие ткани. Метастазирует лимфогенным путем. В большинстве случаев проводится полное удаление наружного слухового прохода, поражённого опухолью.
Помните, только внимательное отношение к своему питомцу и своевременное обращение к ветеринарному онкологу позволит на ранних стадиях распознать онкологический процесс и провести эффективное лечение.
Читайте также
Можно ли повторить чудо самоизлечения от рака?
- Дэвид Робсон
- BBC Future
Автор фото, Thinkstock
Несколько пациентов неожиданно вылечились от рака, чем сильно удивили медиков. Корреспондент BBC Future задается вопросом, можно ли на основании этих редких случаев разработать методику для борьбы с раком.
История болезни одной пациентки озадачила всех, кто имел к ней какое-либо отношение. 74-летнюю женщину беспокоила сыпь, которая никак не проходила. К тому времени, как она добралась до больницы, нижняя половина ее правой ноги покрылась бугорками с восковым налетом и яркой красно-фиолетовой сыпью. Анализы подтвердили худшие подозрения: у женщины диагностировали карциному – одну из форм рака кожи.
Прогнозы выглядели неутешительно. Учитывая распространение опухоли, радиотерапия оказалась бы неэффективной, а удалить очаги воспаления из кожи доктора не могли. Скорее всего, лучшим решением оказалась бы ампутация, рассказывает лечащий врач пациентки Алан Ирвайн из больницы Св. Джеймса в Дублине – однако пожилой возраст женщины вряд ли позволил бы ей нормально адаптироваться к протезу. После долгой и откровенной дискуссии было решено подождать, пока будет выбран оптимальный вариант. «Мы долго мучались, что же делать», — объясняет Ирвайн.
А затем началось чудо. Хотя пациентку никак не лечили, опухоли уменьшались и съеживались буквально на глазах. «Мы наблюдали ее в течение нескольких месяцев, и опухоли просто исчезли», — говорит врач. Спустя 20 недель рак исчез. «Сомнений в ее диагнозе не было, — уточняет он. — Однако ни результаты биопсии, ни УЗИ не показали никаких следов карциномы».
Каким-то образом женщина излечилась от, пожалуй, самой страшной болезни наших дней. «Все были в восторге, но несколько озадачены, — сдержанно комментирует ситуацию Алан Ирвайн. — Получается, организм самостоятельно может избавиться от рака – даже если это случается крайне редко».
Вопрос в том, как именно это произошло? Пациентка Ирвайна была уверена, что помогло божественное вмешательство: она поцеловала религиозную святыню ровно перед тем, как начался процесс выздоровления. Однако ученых интересует биологическая подоплека произошедшего, так называемая спонтанная регрессия. Исследовав ее, они надеются найти зацепки, благодаря которым можно было бы провоцировать самоизлечение. «Если вообще получится обучить организм делать подобные вещи, подобная методика получит самое широкое применение», — считает Ирвайн.
Автор фото, SPL
Подпись к фото,Ученые ищут способ спровоцировать иммунную систему на ответ раку
Теоретически наша иммунная система должна вычислять и уничтожать мутировавшие клетки, предупреждая развитие рака. Однако иногда этим клеткам удается остаться незамеченными, и они начинают размножаться, что ведет к росту опухоли.
К тому моменту, когда рак привлекает внимание врачей, самостоятельно вылечиться пациент уже вряд ли сможет: по статистике лишь один из ста тысяч раковых больных избавляется от болезни без помощи медицины.
Внезапное исчезновение
Среди этих редких случаев попадаются и совершенно невероятные. Так, недавно была опубликована история пациентки одной из британских больниц, долгое время страдавшей от бесплодия. Спустя некоторое время врачи нашли у нее опухоль между прямой кишкой и маткой, но когда женщина была уже готова ложиться на операцию, ей наконец удалось забеременеть. Все прошло хорошо, родился здоровый ребенок. Обследование показало, что во время беременности рак мистическим образом улетучился. Через девять лет никаких следов рецидива не наблюдается.
Не менее впечатляющие истории выздоровления отмечались у пациентов с самыми разными видами рака, включая особо агрессивные формы – такие как острый миелоидный лейкоз, предполагающий патологическое размножение белых кровяных клеток. «Если пациента не лечить, он обычно умирает в течение нескольких недель, а иногда и дней», — рассказывает Армин Рашиди из Университета Вашингтона в Сент-Луисе. Однако ему удалось обнаружить 46 случаев, когда острый миелоидный лейкоз отступил сам. Правда, лишь в восьми из них удалось избежать последующего рецидива. «Если спросить случайно взятого онколога, может ли подобное произойти, 99% ответят, что нет, так не бывает», — говорит Рашиди, вместе с коллегой Стивеном Фишером опубликовавший исследование на эту тему.
Мучительное ожидание
В то же время случаи радикального излечения от детской формы рака под названием нейробластома происходят удивительно часто, что дает ученым простор для гипотез относительно причин спонтанной ремиссии. Этот вид рака характеризуется опухолями в нервной системе и эндокринных железах. Если он затем распространяется (дает метастазы), на коже могут появиться узлы, а в печени – новообразования. Из-за опухоли в брюшной полости ребенку становится сложно дышать.
Автор фото, Thinkstock
Подпись к фото,Быстрое и относительно безболезненное избавление от рака сейчас считается чудом
Нейробластома крайне неприятное заболевание, однако порой оно исчезает так же быстро, как появилось, даже без медицинского вмешательства. Более того, если возраст пациента составляет меньше года, регрессия встречается так часто, что врачи обычно не начинают химиотерапию сразу, надеясь, что опухоль рассосется самостоятельно. «Помню три случая, когда на коже были видны внушительных размеров метастазы, а печень увеличилась, однако мы просто наблюдали больных – и они справились сами», — говорит Гарретт Бродер из Детской больницы Филадельфии.
Но принять решение сидеть сложа руки и наблюдать может быть непросто: хотя возможность избежать мучительного лечения одним родителям приносит облегчение, другим бездействие и беспомощность даются несладко. Бродер стремится понять причину исчезновения рака, чтобы избежать подобных страданий. «Мы хотим разработать конкретный препарат, который может запустить механизм регрессии – чтобы нам не приходилось ждать милости природы или «божественного вмешательства», — поясняет он.
Ключи к пониманию
К настоящему моменту Гарретту Бродеру удалось обнаружить несколько интересных зацепок. Так, в отличие от других нервных клеток, клетки опухоли при нейробластоме, похоже, научились выживать в отсутствие так называемого «фактора роста нервов» (NGF) – секретируемого организмом белка, который стимулирует развитие и активность нейронов. Спонтанная ремиссия может быть вызвана естественными изменениями в опухолевых клетках нейробластомы – не исключено, что в этом процессе участвуют клеточные рецепторы, с которыми связывается NGF. Каковы бы ни были изменения, это может значить, что клетки не смогут дальше выживать без важнейшего для них питательного вещества.
В таком случае лекарство, воздействующее непосредственно на рецепторы, могло бы способствовать выздоровлению других пациентов. По словам Бродера, две фармацевтические компании уже подобрали несколько возможных вариантов, и он надеется, что вскоре начнутся клинические испытания. «Оно бы избирательно уничтожало опухолевые клетки, чувствительные к подобному метаболическому пути, и пациенты смогли бы обойтись без химиотерапии, радиотерапии или хирургического вмешательства, — полагает он. — Их бы не тошнило, их волосы не выпадали бы, а анализы крови не ухудшались».
Ответный иммунный огонь
К сожалению, случаи неожиданного избавления от других форм рака изучены хуже — возможно, потому что они так редки. Однако некоторые ориентиры имеются, их появлению способствовала в том числе новаторская деятельность малоизвестного американского врача более ста лет назад.
Автор фото, Thinkstock
Подпись к фото,Ученые не хотят ждать милости от природы или «божественного вмешательства»
В конце XIX века Уильям Брэдли Коли пытался спасти пациента, в шее которого нашли большую опухоль. Пять проведенных операций не помогли излечить рак. Затем мужчина заболел неприятной кожной инфекцией, сопровождавшейся высокой температурой. К тому моменту, как он оправился от инфекции, опухоль исчезла. Коли решил проверить этот принцип на небольшой группе других пациентов и обнаружил, что неоперабельные опухоли рассасываются, если больной принимает микробные токсины или его намеренно заразили бактериями.
Может ли инфицирование в общем случае стимулировать спонтанную ремиссию? Анализ недавних данных явно говорит в пользу дальнейшего изучения этого вопроса. Так, исследование Рашиди и Фишера показало, что 90% пациентов, излечившихся от лейкемии, перенесли другое заболевание – например, воспаление легких – незадолго до исчезновения рака. В других работах отмечается, что опухоли отступали после того, как пациент заболевал дифтерией, гонореей, гепатитом, гриппом, малярией, корью, оспой и сифилисом. Вот уж воистину – что не убивает вас, делает вас сильнее.
Причиной излечения становятся не сами микробы; считается, что инфекция вызывает иммунный ответ, неблагоприятный для существования опухоли. Например, высокая температура может сделать опухолевые клетки более уязвимыми и вызвать их «самоубийство». Или же важную роль играет тот факт, что при борьбе нашего организма с бактериями или вирусами в нашей крови содержится много молекул воспаления, которые активируют клетки-макрофаги, и эти иммунные клетки становятся воинами, уничтожающими и поглощающими микробы – а потенциально и рак.
«Думаю, инфекция способствует тому, чтобы иммунные клетки организма переставали способствовать развитию опухолевых клеток и начинали их уничтожать», — считает Хенрик Шмидт из больницы Орхусского университета в Дании. Это, в свою очередь, может также стимулировать другие составляющие иммунной системы – например, дендритные клетки и Т-клетки – к тому, чтобы распознавать опухолевые клетки и в случае рецидива рака атаковать их вновь.
По мысли Шмидта, понимание процесса спонтанной ремиссии необходимо для развития новейшей методики иммунотерапии, использующей систему естественной защиты организма для борьбы с раком. Так, один способ лечения предполагает инъекцию воспалительных «цитокинов», благодаря которой начинает работать иммунная система. Побочные эффекты – высокая температура и другие симптомы гриппа – обычно смягчаются лекарствами вроде парацетамола для облегчения состояния пациента.
Автор фото, Thinkstock
Подпись к фото,Стандартная противотуберкулезная прививка, по всей видимости, снижает вероятность рецидива меланомы после химиотерапии
Однако учитывая, что температура сама по себе может вызвать ремиссию, Шмидт предположил, что парацетамол способен уменьшить действенность методики. И действительно, он обнаружил, что в два раза больше пациентов – 25% против 10% – смогли пережить двухлетний период, если им не сбивали температуру.
Возможны и другие простые, но действенные способы борьбы с раком, основанные на этих данных. Так, у одного человека произошла спонтанная ремиссия после вакцинации от столбняка и дифтерии – возможно, благодаря тому, что прививки также активизируют иммунную систему. Исходя из этого, Рашиди указывает, что стандартная ревакцинация – например, противотуберкулезная прививка БЦЖ – по всей видимости, снижает вероятность рецидива меланомы после химиотерапии.
Переформатировать иммунную систему
Другие исследователи считают нужным применять более радикальные методы воздействия. Так, приверженцы одного из подходов утверждают, что необходимо намеренно заражать раковых больных тропическим заболеванием.
Этот метод, разработанный американским стартапом под названием PrimeVax, предполагает борьбу сразу по двум направлениям. Дендритные клетки из крови пациента, способствующие координации иммунного ответа на угрозу, подвергаются воздействию его опухолевых клеток в лабораторных условиях. Таким образом они программируются на распознавание раковых клеток. Одновременно пациента заражают лихорадкой денге, разносчиком которой обычно являются насекомые, после чего ему делают инъекцию «обученных» дендритных клеток.
Автор фото, SPL
Подпись к фото,Раковых больных предлагают заражать тропическими болезнями, чтобы активизировать их иммунную систему
Под наблюдением врачей температура пациента поднимается до 40,5 градуса, в то же самое время в его кровь выбрасывается множество молекул воспаления – в результате иммунная система организма начинает работать в авральном режиме. Опухоль, ранее остававшаяся незамеченной, становится мишенью для атаки иммунных клеток, которыми управляют запрограммированные дендритные клетки. «Лихорадка денге вторгается и переформатирует иммунную систему таким образом, что она начинает уничтожать опухолевые клетки», — рассказывает Брюс Лайдей из PrimeVax.
Заразить ослабленных пациентов тропической лихорадкой – казалось бы, рискованный шаг, однако для среднего взрослого человека вероятность умереть от лихорадки денге меньше, чем от обычной простуды, так что это самая безопасная из возможных инфекций. Когда температура спадет, запрограммированные иммунные клетки продолжат сохранять бдительность в отношении опухолевых клеток, если они вновь появятся. «Рак – это движущаяся мишень. В большей части методик его атакуют только с одной стороны, мы же стараемся поставить его раз и навсегда в заведомо проигрышное положение», — говорит Лайдей.
Сложно усомниться в мотивации, движущей разработчиками этого метода лечения. «Наша миссия – воссоздать спонтанную ремиссию максимально стандартным образом», — объясняет коллега Лайдея Тони Чен. Тем не менее, сотрудники PrimeVax подчеркивают, что их идея пока находится на раннем этапе разработки – и, пока не начались клинические испытания, они не знают, как все обернется. Исследователи надеются, что первыми на себе методику опробуют больные меланомой в развитой стадии, это может произойти уже к концу года.
Очевидно, нужно действовать осторожно. Как указывает Ирвайн, «спонтанная ремиссия – лишь крошечная зацепка в огромной сложной головоломке». Но если ученым все-таки удастся одержать победу (что совершенно не факт), то последствия их работы будут колоссальными. Быстрое и относительно безболезненное избавление от рака сейчас считается чудом. Как хотелось бы, чтобы оно стало нормой!
Лучевое лечение злокачественных новообразований
Лучевое лечение злокачественных новообразований
Лучевое лечение злокачественных новообразований
Что такое лучевая терапия?
Лучевая терапия — это направленное использование радиации для лечения новообразований и ряда неопухолевых заболеваний. Это излучение создается с помощью специальных аппаратов или возникает в результате распада радиоактивных веществ.
При облучении происходит гибель больных клеток, что останавливает развитие болезни.
Если не проводить лечение, больные клетки могут непрерывно расти, разрушая при этом здоровые клетки и распространяясь по всему организму.
Облучение используется для лечения различных типов опухолей, и для многих пациентов оно является единственным методом лечения. Но чаще всего лучевая терапия применяется в сочетании с другими методами (хирургическое лечение, химиотерапия).
Кроме того, лучевая терапия может приносить уменьшение болей, симптомов сдавления опухолью здоровых органов.
Каков риск лучевой терапии?
Излучение, убивая больные клетки, может также повреждать и прилежащие к ним нормальные ткани, что приводит к развитию побочных эффектов. Однако риск отрицательного воздействия намного меньше, чем последствия неизлечимой болезни.
Как проводится лучевое лечение?
Источник излучения можно подводить к больному участку несколькими способами:
-
источник находится на расстоянии от тела пациента, облучение называется дистанционным;
-
источник помещают в какую-либо полость — облучение называется внутриполостное;
-
источник вводят непосредственно в больной участок в виде игл, зерен и др. — такой вид облучения называется внутритканевым.
Что можно ожидать при получении дистанционной лучевой терапии?
Перед началом лучевой терапии врач-радиолог изучит все Ваши документы (историю болезни, снимки, анализы и др.) и выберет нужный метод лучевого лечения. Вам будет дана информация о методе облучения, побочных эффектах, риске и прогнозе результатов лечения.
При следующем посещении Вы пройдете специальную процедуру маркировки, называемую разметкой. Вам сделают компьютерную томографию области, которая будет облучаться. Эти изображения будут использованы вашим врачом при решении вопроса о том, как направить излучение, чтобы воздействовать на очаг заболевания и сохранить здоровые ткани.
На Вашу кожу будут нанесены метки краской (фуксином) либо маркером, которые необходимо сохранять весь период лечения. При необходимости будут изготовлены специальные приспособления (индивидуальные термопластичные маски, вакуумные матрасы, блоки), которые позволят соблюдать точное положение тела при каждом сеансе облучения. Число сеансов лечения определяет врач.
Что происходит в течение каждого сеанса облучения?
В процедурной комнате врач и медицинская сестра помогут Вам занять позицию для лечения, которая была выбрана во время разметки. Вам еще раз напомнят, что имеющиеся на коже метки необходимо тщательно сохранять в течение всего курса лучевой терапии.
Лечение проводится ежедневно в течение нескольких минут (от 5 до 20 минут) при погашенном свете, метки уточняются перед каждым сеансом облучения. После ухода медицинского персонала важно оставаться неподвижным, чтобы облучалась только та область, где это необходимо. Пациент должен спокойно дышать во время сеанса лечения. Врач и медицинская сестра управляют аппаратом в специальной комнате и наблюдают за больным с помощью монитора. Они видят и слышат Вас. Вы, скорее всего, не будете чувствовать что-либо во время сеанса лечения, но можете услышать шумы, обусловленные работой аппарата. Не пугайтесь, большие машины производят значительный шум.
Побочные эффекты (реакции)
В процессе лечения у Вас могут развиться побочные эффекты (лучевые реакции), которые обусловлены излучением. Все люди по-разному переносят лучевую терапию. Чаще всего реакции развиваются через 2-3 недели после окончания лучевой терапии.
Ваш врач даст рекомендации по лекарственному лечению и предупреждению их во время всего курса лучевой терапии. Пациенты, также, получают рекомендации по диетпитанию, которое может способствовать снижению побочных эффектов.
Возможны реакции нормальных тканей и органов, которые могут появиться во время лучевого лечения и в ближайшие сроки после его завершения:
- Реакции кожи: сухость, шелушение, зуд, краснота, появление пузырьков. Для предупреждения и лечения этих реакций используются различные виды мазей, масло Витаон, «Пантенол»
- Реакции, возникающие при лечении головы (черепа): выпадение волос, нарушения слуха из-за отека слухового канала, ощущение тяжести в голове.
- Реакции, которые могут наблюдаться при лечении лица, полости рта и шеи: сухость во рту, першение в горле, боли в полости рта при приеме пищи или постоянные, проявления стоматита (воспаление слизистой оболочки полости рта), спазм, осиплость голоса, потеря аппетита.
- Побочные эффекты, которые могут встречаться при лучевой терапии на органы грудной клетки: затруднение, боли при глотании слюны, жидкости, пищи; сухой кашель, одышка, болезненность мышц.
- Побочные эффекты, которые могут встречаться при лечении молочной железы: болезненность мышц, припухлость и болезненность молочной железы, реакции кожи областей облучения, воспалительные явления со стороны горла, редко кашель. Мероприятия по лечению реакций такие же, как в пунктах 1, 3.
- Побочные эффекты, которые могут встречаться при облучении органов брюшной полости: потеря аппетита, похудание, тошнота, рвота, понос, боли в брюшной полости.
- Реакции, развивающиеся при лечении органов тазовой области: тошнота, потеря аппетита, понос, нарушение мочеиспускания (часто, непроизвольное) с чувством жжения, боли в прямой кишке, сухость влагалища, выделения из него.
- Побочные эффекты, которые могут встречаться при облучении костей конечностей, позвоночника, костей таза и других зон скелета: хрупкость (ломкость) кости (в основном для костей конечностей), снижение показателей крови, болезненность мышц. Бывают реакции слизистых оболочек пищевода, кишечника в зависимости от того, в какой части тела облучаются кости. Возможны реакции кожи в зонах облучения.
Обо всем нужно рассказывать лечащему врачу. Необходима щадящая диета (исключить все острое, крепкое, соленое, кислое, грубую пищу). Категорически запрещены спиртные напитки, курение. Используйте пищу, приготовленную на пару, отварную, хорошо измельченную. Питайтесь чаще, небольшими порциями, во время еды используйте растительное или сливочное масло. Употребляйте больше жидкости, отвар шиповника, некислый клюквенный морс и др. Для уменьшения сухости, першения в горле, болей в полости рта используйте полоскания отварами трав (ромашка, календула, мята), аппликации масел. Хорошо зарекомендовали себя «Тантум-верде», «Орал-септ», «Стоматофит-фреш», бальзамы «Витаон», «метрогил-дента».
При облучении брюшной полости или тазовой зоны необходимо в течение первой недели перейти на диетическое питание. Пищу принимать чаще, небольшими порциями, до 4-5 раз в день. Она должна быть отварной или приготовлена на пару, протертая. Необходимо исключить жареное, соленое, острое, кислое. При появлении вздутия живота, поноса — исключить молочные продукты. Можно принимать вегетарианские супы на слабом мясном или рыбном бульоне, протертые каши, кисели, паровые блюда из нежирных сортов мяса в виде кнелей, суфле, фрикаделек, котлет, пюре, нежирную отварную рыбу, свежеприготовленный творог.
Разрешаются отвары черники, черемухи, шиповника, спелых груш, гранатов, некислых яблок, крепкий чай, какао на воде, кофе черный. Большинство пациентов хорошо переносят 2-3 яйца всмятку и в виде паровых омлетов. Рекомендуется ограничить прием сахара, а сливочное масло класть в готовые блюда.
В зависимости от выраженности лучевых реакций, возможны перерывы в лучевом лечении.
Способы облегчения своей жизни во время лучевой терапии Все пациенты, получающие лучевую терапию, должны заботиться о себе, чтобы защитить свое здоровье и помочь врачу в достижении успехов лечения. С помощью определенных мероприятий Вы можете это сделать. Больше отдыхайте. Спите столько, сколько Вам необходимо. Ваше тело будет нуждаться в дополнительной энергии во время курса лечения, и Вы можете чувствовать себя утомленным. Просите о помощи, когда Вы нуждаетесь в этом. Ешьте хорошую пищу. Вашему организму необходимо успешно перенести лечение. Сбалансированная диета предотвратит потерю в весе.
Избегайте носить стягивающую одежду, особенно в области облучения. Нательное белье должно быть мягким, изо льна или хлопка. Используйте умеренно теплую воду для купания. Защищайте область облучения от солнца, переохлаждения, закрывая ее одеждой, шляпой или шарфом.
Старайтесь быть спокойным. Помните, что лучевая терапия помогает Вам бороться с Вашим заболеванием. Заботьтесь о себе — так Вы будете чувствовать, что управляете своей жизнью снова.Заведующая радиологическим отделением РКОД им. С.Г. Примушко, врач высшей категории
Меркушева Н.Р.
Prof. Dr. Erkan Kaptanoğlu
Опухоли крестца
Крестец — это самая нижняя часть позвоночника. Он имеет структуру, которая окружает таз сзади и является продолжением. Он находится чуть выше копчика и является одной из самых важных костей таза.
Опухоли крестца представляют собой особые опухоли из-за их различного анатомического расположения и нервных корешков, которые они содержат, их связи с органами малого таза и крупных сосудов, а также деликатности в их лечении. Хотя некоторые из опухолей крестца являются опухолями, происходящими из самого крестца, (метастатические) опухоли из других областей также распространены в крестце. Среди доброкачественных опухолей можно увидеть гигантоклеточную опухоль, аневризматическую кисту кости, остеоид-остеому и опухоли нервной оболочки. Среди злокачественных опухолей можно увидеть хордомы и саркомы.
СимптомыИногда может быть только боль в пояснице или ноге, иногда боль в копчике. Иногда может наблюдаться онемение ног или потеря силы мышц. Наблюдаются нарушения мочеиспускания, пищеварительной системы и дефекации. Иногда первыми симптомами появляются запор и чувство полноты. Видна сексуальная дисфункция. Симптомы могут создавать очень разные клинические картины в зависимости от локализации и распространения опухоли. Помимо злокачественных опухолей, может наблюдаться высокая температура, потеря веса и общие признаки злокачественных опухолей. Жалобы пациента, история болезни и обследование очень важны для постановки диагноза.
Диагностика- Магнитно-резонансная томография (МРТ) обычно является первым обследованием. Он дает очень подробную информацию об опухоли. Кроме того, также оценивается взаимосвязь опухоли с органами в тазу.
- Томография крестца может дать подробную информацию о структурах костей позвоночника и кальцификациях в опухоли.
- С помощью ангиографии можно увидеть кровоснабжение опухолевой ткани и ее связь с окружающими магистральными сосудами.
- На рентгеновских снимках можно увидеть разрушение и плавление костей крестца.
Важнейшим критерием, определяющим лечение опухолей крестца, является тип опухоли. Для этого пациентам обычно делают биопсию. Лечение определяется в зависимости от результата патологии.
Поскольку лучевая терапия или химиотерапия не имеют большого эффекта при лечении злокачественных опухолей, таких как хордома или саркома, основным лечением является удаление опухоли. Важнейшим моментом здесь является удаление опухоли вместе с окружающими здоровыми тканями. Нервы, которые контролируют ноги и ступни, и нервы, контролирующие мочу и кал, проходят через крестцовую кость. В опухолях крестца эти нервные структуры обычно окружены опухолевой тканью и не могут быть разделены. Эти нервные структуры, возможно, придется разрезать при удалении опухоли.
В доброкачественных опухолях опухоль обычно входит в опухоль, и опухоль удаляется путем разрушения. Таким образом можно защитить нервные структуры. После удаления всей крестцовой кости может потребоваться пояснично-тазовая стабилизация (фиксация позвоночника и таза винтами), что называется тотальной сакрэктомией.
Хирургические вмешательства при опухолях крестца сопряжены с высоким риском во многих аспектах. Полное удаление опухоли — основа хирургического лечения. Однако из-за особенностей локализации и ее взаимосвязи с органами брюшной полости и внутри тазовых органов тотальная сакрэктомия является очень специфической операцией. Поэтому важно, чтобы операции по поводу опухолей крестца выполнялись бригадами, имеющими опыт хирургии крестца.
Ангиография и окклюзия, выполняемые перед операцией, повышают комфорт во время операции и могут минимизировать кровопотерю. Иногда с помощью этого метода можно назначить эффективные лекарства против опухолей. Хотя лучевая терапия используется для уменьшения опухоли, оставшейся после операции, и предотвращения рецидива, она неэффективна для большинства злокачественных опухолей.
Хордома
Примерно половина всех хордом наблюдается в крестце. Кроме того, хордомы являются наиболее распространенными опухолями, возникающими из крестца. Эти опухоли, возникающие из остатков хорды, образовавшейся в период до рождения, являются злокачественными и медленно растут. Как правило, они чаще встречаются в среднем и старшем возрасте. У мужчин они встречаются в два раза чаще, чем у женщин. Хордомы — одни из первых опухолей, которые следует вспомнить у пациентов с болями в пояснице и запорами после 40 лет. Диагноз подтверждается биопсией перед хирургическим вмешательством, что помогает в составлении плана операции. Лечение заключается в удалении опухоли с неповрежденной тканью, свободной от опухоли, без проникновения в нее. Операционные риски и осложнения намного ниже, если можно поставить ранний диагноз.
Саркома
Опухоли, такие как остеосаркома, хондросаркома, саркома Юинга, могут проявляться прогрессирующей местной болью, потерей силы и чувствительности, а также дисфункциями. Хондросаркомы могут возникать непосредственно в крестце или они могут развиваться в результате злокачественных новообразований доброкачественных опухолей, таких как энхондрома и остеохондрома. Хотя они чаще встречаются у мужчин, в среднем в возрасте 45 лет, остеосаркомы чаще встречаются в пожилом возрасте. Только саркома Юинга может развиваться у детей или молодых людей, и у них прогноз хуже, чем у пациентов за пределами крестца. Это из-за поздних клинических открытий и их большого размера. При саркомах, расположенных в крестце, важно подтвердить диагноз с помощью предоперационной ПЭТ / КТ и биопсии. Лечение заключается в удалении опухоли с неповрежденной тканью, свободной от опухоли, без проникновения в нее.
Гигантоклеточная опухоль
Гигантоклеточные опухоли — вторая по распространенности опухоль крестца. Хотя они, как правило, доброкачественные, частичные показатели злокачественности у них не очень низкие. Он также имеет свойство распространяться в легкие. Это образования, которые растут за счет расширения кости и часто достигают больших размеров при постановке диагноза. У многих пациентов образование можно заметить при ректальном исследовании. Заболеваемость типична в возрасте 20-40 лет. Они часто возникают с иррадиацией в заднюю часть бедра. Лечение — хирургическое. Важно полностью удалить массу, чтобы она не повторялась. При операциях с этими опухолями, как и при всех опухолях крестца, может потребоваться фиксация костей позвоночника и таза с помощью винтов.
Редкое злокачественное новообразование ноги
J Clin Aesthet Dermatol. 2010 Dec; 3 (12): 50–53.
Диагностика и дилемма управления
, MD, a , BS, b and, MA bLindaSusan Marcus
a Private Practice, Wyckoff, New Jersey; Директор – заведующий отделением дерматологии больницы Вэлли, Риджвуд, Нью-Джерси
Нил Карлин
b LindaSusan Marcus, MD, Wyckoff, New Jersey
Robert Carlin
b LindaSusan Marcus, MD, Wyckoff Джерси
a Частная практика, Вайкофф, Нью-Джерси; Директор – заведующий отделением дерматологии, больница Вэлли, Риджвуд, Нью-Джерси
b ЛиндаСьюзан Маркус, доктор медицины, Вайкофф, Нью-Джерси
Автор, отвечающий за переписку. АДРЕС ДЛЯ ПЕРЕПИСКИ: Neal Carlin, LindaSusan Marcus, MD, 271 Godwin Avenue, Wyckoff, New Jersey 07481; E-mail: [email protected]РАСКРЫТИЕ ИНФОРМАЦИИ: Авторы сообщают об отсутствии конфликта интересов.
Abstract
В этом отчете описывается редкая, вирулентная, агрессивная, малодифференцированная эпителиоидная фибросаркома с многочисленными рабдоидными клетками на большеберцовой поверхности у 84-летней женщины. Биопсия поражений была рассмотрена в Колледже врачей и хирургов Департамента дерматопатологии Колумбийского университета (Нью-Йорк, Нью-Йорк) и после консультации с отделением патологии мягких тканей отделения хирургической патологии Колумбийского университета, а также с отделением патологии при Колумбийском университете. Отделение патологии костей и мягких тканей Массачусетской больницы общего профиля.Ведение этой пациентки было трудным, особенно с учетом ее психического состояния. У нее был отличный ответ на лучевую терапию. Важно проявлять новаторский подход к лечению и использовать суждение при оценке необычных состояний.
84-летняя женщина впервые обратилась к терапевту с неизменно развивающимися повреждениями на ноге, которые были отмечены, когда пациентка перенесла сосудистое поражение головного мозга в мае 2009 года. Она принимала антикоагулянты с 1997 года.Поражения легко кровоточили; поэтому их считали геморрагическими буллами, но они не рассасывались и появлялись новые очаги поражения. В августе 2009 года пациентка была осмотрена дерматологом.
У пациента искаженная речь и деменция, вызванные двумя предшествующими цереброваскулярными нарушениями (ССН), которые были зарегистрированы с множественными инфарктами на магнитно-резонансной томографии (МРТ) головного мозга. У нее глаукома, дегенерация желтого пятна, и она официально слепа. В 1998 году у нее был колит. В прошлом ее кожный анамнез включал васкулит, флебит, крапивницу и экзему и имеет важное значение для подтвержденного биопсией себорейного кератоза, который был удален в 1995 году из большеберцовой области в том же месте, что и поражение.
Пациент принимает кумадин (варфарин) 2,4 четыре дня в неделю, лексапро (эсциталопрам оксалат) 10 мг, синтроид (левотироксин) 0,45 мг, дигоксин 0,25 мг, Excelon Patch (трансдермальная система ривастигмина) 0,5 мг, энтокорт (будесонид) 3 мг. (аторвастатин) 20 мг, Сероквель (кветиапин) 12,5 перед сном и Клор-кон (хлорид калия) 10 мг два раза в день. При физикальном обследовании было обнаружено 10 безболезненных геморрагических, пурпурных, сжимаемых, но твердых, мягких поражений на передней правой голени размером от 3 до 2,5 см ().Паховой лимфаденопатии не было. В остальном медицинский осмотр без особенностей. Компьютерная томография (КТ) грудной клетки и МРТ ноги были отрицательными. МРТ головного мозга показывает признаки более ранних сердечно-сосудистых заболеваний без острых изменений.
Геморрагическое губчатое поражение
Гистологическое исследование, которое было изучено в пресвитерианском отделении дерматопатологии Колумбии при консультации с отделением патологии мягких тканей отделения хирургической патологии Колумбии, а также отделением патологии в отделении костной ткани Массачусетской больницы общего профиля. и патология мягких тканей, имела признаки недифференцированного злокачественного новообразования.Имеется плотный клеточный инфильтрат, состоящий из атипичных клеток с вакуолизированной цитоплазмой и нуклеоплазмой и атипичным паттерном ядерного хроматина. Есть предположение о бокаловидных клетках и многих сосудах с кровотечением. В дерме есть опухолевые клетки, некоторые из которых имеют рабдоидный фенотип. Также было замечено обширное разрастание кровеносных сосудов ().
Опухоль имела псевдосинусоидальный рисунок, напоминающий злокачественную гемангиоэндотелиому или ангиосаркому; однако сосудистые иммуноокрашивания не подтвердили эту интерпретацию.Иммуноокрашивание было отрицательным для панцитокератина и антигена эпителиальных мембран, что препятствовало развитию карциномы. Окрашивание на S-100, HMB-45 и мелан-A, а также на Bcl-2 было отрицательным, что препятствовало развитию меланомы, включая меланому конъюнктивы. Окрашивание крупных опухолевых клеток было отрицательным на CD34 и FLi1, а также на CD31 и фактор VIII, хотя очагами они показали легкий румянец, связанный с дискогезивной природой этой опухоли и присутствием некоторой сыворотки в артефактических пространствах.Анализы на эстроген и прогестерон отрицательные. Иммуноокрашивание было положительным на виментин и CD10, но это не помогло в определении конкретной клеточной линии опухоли.
Широкое иссечение было невозможно из-за степени поражения, включая сателлитные области. Хотя рассматривалась химиотерапия, включающая два курса доксорубицина 50 мг / моль каждые две недели во время лучевой терапии, другие проблемы пациента и общее состояние помогли избежать этого подхода.
Пациент первоначально получил лучевую терапию 5300 сантиметров по 180 сантиметров на фракцию в 35 фракциях в течение двух месяцев, с комбинацией боковых фотонов 6MV и электронов фосфора 6MeV, все на основе компьютерной томографии для трехмерного планирования с пользовательскими клиньями. , болюс и поля.У нее был конус вниз к первичному поражению в 900 градусов по Цельсию. Конус вниз вводился с использованием электронов фосфора 9MV в индивидуальном болюсном выходе. Изначально было обработано более крупное поле в зависимости от положения клинических поражений на коже и расположения сателлитных узелков, которые были ранее подвергнуты биопсии. Пациент хорошо перенес терапию и отлично отреагировал на это лечение, аналогичное терапии саркомы Капоши (). Пациент испытал регресс меньших сателлитных поражений, а также первичное центральное поражение, которое превратилось в язву ().У нее развился лучевой дерматит, который прошел с помощью местного стероидного крема ().
Мелкая язва; лучевой дерматит
Обсуждение
Клинически поражения пациента напоминали сосудистые новообразования типа Капоши; однако гистология не подтвердила этот диагноз. Многие отрицательные исследования, в том числе окрашивание муцикармина, не выявили эпителиального муцина и иммуноокрашивания на панцитокератин и антиген эпителиальной мембраны, противодействующие карциноме. Окрашивание на S-100, HMB-45, мелан-A и Bcl-2 препятствовало развитию меланомы, включая меланому конъюнктивы.Окрашивание было также отрицательным в больших опухолевых клетках на CD31, FLi1, CD34, CK7, CK20, CDX2, TTF-1, GCDFP-15, CD3, CD20, CD30, CD43, CD45, CD1a, CD138, CD163, MUM1 и фактор VIII. EMA, карбоангидраза IX (CA 9), CD56, эстроген, прогестерон, десмин и актин гладких мышц были отрицательными. WT1 присутствовал только в цитоплазме и поэтому считался отрицательным. С помощью этих исследований также было устранено лимфоидное новообразование. Окрашивание INI1 не потерялось. Иммуноокрашивание было положительным на виментин и CD10, но это не помогло в определении конкретной клеточной линии опухоли.Ангиосаркома также была устранена из-за отрицательных эндотелиальных маркеров. Это поражение может представлять собой низкодифференцированную эпителиоидную фибросаркому с многочисленными рабдоидными клетками, которая считается агрессивной по своей природе. Он также может представлять собой составную часть и сам по себе должен рассматриваться как самостоятельный объект.
В литературе были спорадические сообщения о необычных опухолях, которые являются диагностической дилеммой и становятся проблемой лечения. 1 Хотя многие поражения путали с остеосаркомой, хондросаркомой и ангиосаркомой, сообщалось о первичных злокачественных рабдоидных опухолях с экспрессией виментина в опухолевых клетках и не было других положительных результатов, подобных этому пациенту. 2 , 3 У новорожденных наблюдались агрессивные злокачественные рабдоидные опухоли, проявляющиеся в виде гемангиом неизвестной этиологии. 4 Считалось, что эпителиоидные саркомы и злокачественные рабдоидные опухоли представляют собой две разные сущности; однако они имеют схожие электронно-микроскопические и иммуногистохимические характеристики и могут представлять собой одни и те же или родственные сущности. При рабдоидных поражениях прогноз хуже. 5 Сообщалось о эпителиоидных саркомах с положительными гистохимическими маркерами, включая виментин и CD34, что указывает на то, что эти мезенхимальные новообразования способны к частичной эпителиальной трансформации, поскольку не было найдено ни одного иммуномаркера, который бы классифицировал различные опухоли на окончательные подтипы. 6 Противоречие между фенотипом и сущностью существует уже несколько десятилетий. 7
Заключение
Было интересно наблюдать за прогрессированием этого редкого злокачественного новообразования голени. Новые сущности постоянно развиваются, особенно среди стареющего населения. Этот случай, пожалуй, восьмой зарегистрированный случай первичной злокачественной рабдоидной опухоли. Врачи должны знать об изменениях сущностей и корректировать терапию с учетом пациента и диагноза.Существуют единичные сообщения о редких поражениях, и клиницисты должны непредвзято относиться к поражениям, которые, кажется, не соответствуют известной схеме. Важно помнить, что всегда будут появляться новые и редкие объекты, которые нужно лечить. Сохранение непредвзятости и рационального клинического суждения может помочь разработать план лечения, который будет эффективным, выполнимым и предложит соответствующий косметический результат.
Список литературы
1. Суарес-Вителейа Д., Искьердо-Грасиа Ф., Алонсо-Оркахо Н. Эпителиоидная и рабдоидная рабдомиосаркома у взрослого пациента: диагностическая ловушка.Virchows Archiv. 2004. 445 (3): 323–325. [PubMed] [Google Scholar] 2. Фольпе А.Л., Маккенни Дж. К., Бригд Дж. А., Вайс Ю. Склерозирующая рабдомиосаркома у взрослых. Сообщение о четырех случаях вариации рабдомиосаркомы, богатой гиалинизирующим матриксом, которую можно спутать с остеосаркомой, хондросаркомой или ангиосаркомой. Am J Surg Pathol. 2002; 26: 1175–1183. [PubMed] [Google Scholar] 3. Dabbs DJ, Park HK. Злокачественная рабдоидная опухоль кожи: необычное первичное новообразование кожи. Ультраструктурный и иммуногистохимический анализ.Дж. Кутан Патол. 2006. 15 (2): 109–115. [PubMed] [Google Scholar] 4. Альбрегтс А.Е., Хеберт А.А., Абул-Наср Р.А., Рэйни Б. Злокачественная рабдоидная опухоль в виде гемангиомы. Pediatr Dermatol. 2008. 13 (6): 468–471. [PubMed] [Google Scholar] 5. Perrone T, Swanson PE, Twiggs L, Ulbright TM, Dehner LP. Злокачественная рабдоидная опухоль вульвы. Возможно ли отличие от эпителиоидной саркомы? Патологическое и иммуногистохимическое исследование. Am J Surg Pathol. 1989; 13: 848–858. [PubMed] [Google Scholar] 6.Ласкин В., Миеттинен М. Эпителиоидная саркома: новые идеи, основанные на расширенном иммуногистохимическом анализе. Arch Pathol Lab Med. 2003. 127 (9): 1161–1168. [PubMed] [Google Scholar] 7. Огнино S, Ro JY, Redline RW. Злокачественная рабдоидная опухоль: фенотип? Сущность? Возобновление спора. Adv Anat Pathol. 2000; 7: 181–190. [PubMed] [Google Scholar]Гломус-опухоль ноги: клинический случай
Pan Afr Med J. 2018; 31: 186.
Мохамед Али Сбай
1 Отделение ортопедической хирургии и травм, больница М.Т. Маамури, Набель, Тунис
Софиен Бензарти
1 Отделение ортопедической хирургии и травм, больница М.Т. Маамури, Набель Тунис
Вафа Гарби
2 Отделение фармакологии, Больница Маамури, Набель, Тунис
Вадиа Хоффи
1 Отделение ортопедической хирургии и травм, Госпиталь Маамури, М. 3 Отделение пластической хирургии, больница Ла-Рабта, Тунис, Тунис
1 Отделение ортопедической хирургии и травм, больница М.Т. Маамури, Набуль, Тунис
2 Отделение фармакологии, больница М.Т. Маамури, Набеул, Тунис
3 Отделение пластической хирургии, больница Ла Рабта, Тунис, Тунис
и Корреспо рекомендующий автор: Мохамед Али Сбай, отделение ортопедической хирургии и травм, больница М.Т. Маамури, Набель, Тунис
Поступила в редакцию 24 апреля 2016 г .; Принята в печать 27 августа 2018 г.
Панафриканский медицинский журнал — ISSN 1937-8688. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Опухоли гломуса — это необычные доброкачественные опухоли, развивающиеся из нейро-мио-артериального тельца гломуса. Обычно они располагаются на пальцах рук.Дополнительное цифровое поражение необычно и затрудняет диагностику. В литературе описано лишь несколько случаев. Мы сообщаем об исключительном случае гломус-опухоли голени у 65-летнего мужчины. Диагноз был заподозрен клинически и подтвержден биопсией. Хирургическое иссечение немедленно облегчило боль. Цель этого отчета — сделать хирургическое сообщество более осведомленным об этой сущности на основе анализа нашего собственного опыта и обзора литературы.
Ключевые слова: Гломус опухоль нижняя конечность, нога
Введение
Гломус опухоль (ГТ) — редкие доброкачественные опухоли, возникающие из нейро-мио-артериальных тел клубочков, составляющие менее 2% опухолей мягких тканей [1], злокачественная трансформация этой опухоли с метастазами возможна, но остается исключительной [2].Как правило, GT возникает в руке и относительно легко диагностируется по классической триаде боли, болезненности и гиперчувствительности к холоду. Однако они могут развиваться где угодно, и экстра-цифровые ГТ, такие как расположение в ноге, гораздо сложнее диагностировать. Обычно им ставят неправильный диагноз и неправильно лечат из-за отсутствия типичных симптомов. Мы сообщаем об исключительном случае экстра-цифрового GT, вызывающего боль в ногах.
Пациент и наблюдение
Мужчина 65 лет обратился с болезненным отеком правой голени.Боль началась коварно 6 месяцев назад, она была постоянной с гиперестезией вышележащей кожи, усиливалась при движениях или пальпации, уменьшалась в покое и усиливалась за последние 2 месяца. При физикальном обследовании при пальпации правой голени обнаружено болезненное мягкое образование, прилегающее к глубокому слою диаметром 2 см (). Вышележащая кожа была нормальной, без признаков воспаления. Объем движений правой ноги в пределах нормы. Неврологическое обследование правой нижней конечности в норме.Биологические данные, включая общий анализ крови, С-реактивный белок и скорость оседания эритроцитов, были в пределах нормы. Обычные рентгенограммы показывают утолщение мягких тканей без поражения костей (). Ультразвук показывает наличие эхогенной, неоднородной, округлой массы мягких тканей, хорошо разграниченной размером 17 мм в диаметре, состоящей из опухоли нерва (). Была проведена хирургическая резекция новообразования и завершен гистологический анализ на ГТ. Через 1 год после операции наблюдался хороший результат с полным исчезновением боли без каких-либо признаков рецидива (рис. 4).
клинический вид опухоли голени
Рентген показывает отек и уплотнение мягких тканей без повреждения кости (белая стрелка)
На ультразвуковом изображении дистальной части ноги видна гипоэхогенная, хорошо разграниченная масса
круглая и яйцевидные гломические клетки (окраска гематоксилином и эозином x 40)
Обсуждение
GT представляют собой гамартомы, развивающиеся из нейро-мио-артериальной структуры, локализованной в дермо-подкожном соединении. Первое клиническое описание GT было сделано в 1812 году Wood W [3].ГТ встречаются редко, в основном доброкачественные в виде сине-красных болезненных опухолей. Эти опухоли составляют 1% всех опухолей мягких тканей [3]. Обычно он располагается в подногтевой области и на боковых сторонах пальцев. Экстрадигитальные GT обычно неожиданные и трудно диагностируемые. В отличие от цифровых GT, которые обычно проявляются триадой боли, болезненности при пальпации и непереносимости холода, экстрапальцевые GT имеют более необычную клиническую картину и редко проявляются гиперчувствительностью к холоду [4].
Локализация в ноге встречается очень редко [5-7], в серии из 56 пациентов с экстрапигитальными гломусными опухолями локализация была в ноге только в трех случаях [8], эти доброкачественные опухоли имеют межпальцевую локализацию. преобладание женского пола превышает 4 к 1 и может проявиться в любое время в зрелом возрасте [4].Гистологически GT возникают из нейро-мио-артериального гломуса, который играет роль в регуляции кровотока к коже. Существует три подтипа GT в зависимости от характера дифференцировки и степени васкуляризации. К ним относятся солидный тип, который является наиболее частым вариантом и известен как «опухоль гломуса». Они характеризуются слоями эозинофильных полигональных клеток, окружающих капилляры [8].
Обычная рентгенография дает косвенную информацию, например, о корковой эрозии при больших размерах опухоли с утолщением подлежащих мягких тканей [9].Ультрасонография — полезный инструмент, показывающий гипоэхогенное хорошо разграниченное новообразование, гиперваскуляризованное на допплерографии [10]. КТ-сканирование показывает плотность мягких тканей, контрастирующую. Что касается ангиографии, она подтверждает сосудистое происхождение поражения, но остается инвазивной [11].
Магнитно-резонансная томография (МРТ), особенно с высоким разрешением, представляет собой наиболее разумный и специфический инструмент, позволяющий отличить саму опухоль от нормальной ткани. Он лучше определяет его характеристики: действительно, это однородное, хорошо разграниченное поражение, проявляющееся в виде низкой интенсивности сигнала на T1-взвешенных изображениях с быстрым усилением после инъекции гадолиния и высокой интенсивности сигнала на T2-взвешенных изображениях.Наконец, МРТ позволяет точно определить взаимоотношения опухоли с прилегающими структурами [9-11]. В отдельных случаях лечение хирургическое: полная резекция, включая суставную капсулу в суставных местах, чтобы избежать рецидива. Результат хирургического лечения характеризуется высокой частотой рецидивов: от 1 до 18% в зависимости от серии. Однако возможен спонтанный регресс. Злокачественное перерождение встречается редко [10].
Заключение
Опухоли Glomus — редкие сосудистые опухоли. Обычное проявление — одиночный узелок в дистальной части пальца, но также может возникать повсюду, боль, гиперчувствительность к холоду и тяжелая амиотрофия должны вызывать подозрение на опухоль гломуса.Их диагноз гистологический. Однако современные инструменты визуализации, включая МРТ с высоким разрешением, позволяют использовать надежный диагностический подход.
Конкурирующие интересы
Авторы заявляют об отсутствии конфликта интересов.
Вклад авторов
Все авторы внесли свой вклад в эту работу. Все авторы прочитали и одобрили окончательную рукопись.
Ссылки
1. Сбай М.А., Бенцарти С., Гарби В. и др. Редкий случай гломус-опухоли бедра с обзором литературы.J Orthop Case Rep. 2018; 8 (5): 22–4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Шифер Т.К., Паркер В.Л., Анаквенце О.А. и др. Экстрапигитальные гломусные опухоли: 20-летний опыт. Mayo Clin Proc. 2006 Октябрь; 81 (10): 1337–44. [PubMed] [Google Scholar] 4. Ли Д. В., Ян Дж. Х., Чанг С. и др. Клинико-патологические характеристики экстрапигитальных и пальцевых гломусов: ретроспективное сравнительное исследование. J Eur Acad Dermatol Venereol JEADV. 2011; 25 (12): 1392–7. [PubMed] [Google Scholar] 5. Гранель Б., Буфи М., Росси П. и др.Объемная гломус-опухоль голени. QJM. 2013. 106 (7): 693–4. [PubMed] [Google Scholar] 6. Ech-Cherif El Kettani N, Nassar I, Bouklata S, et al. À предложение d’une tumeur glomique de la jambe. J Radiol. 2005. 86 (5): 493–5. [PubMed] [Google Scholar] 7. Глейзбрук К.Н., Мост М.Дж., Шифер Т.К. и др. Множественные гломусные опухоли голени. J Ultrasound Med Off J Am Inst Ultrasound Med. 2010. 29 (4): 667–70. [PubMed] [Google Scholar] 8. Шифер Т.К., Паркер В.Л., Анаквенце О.А. и др. Экстрапигитальные гломусные опухоли: 20-летний опыт.Mayo Clin Proc. 2006. 81 (10): 1337–44. [PubMed] [Google Scholar] 9. Глейзбрук К.Н., Ландре Б.Дж., Шифер Т.К. и др. Особенности визуализации гломусных опухолей. Skeletal Radiol. 2011. 40 (7): 855–62. [PubMed] [Google Scholar] 10. Пак Х.Дж., Чон Й.Х., Ким С.С. и др. Полутоновая и цветная допплеровская сонография непубногтевых гломусных опухолей мягких тканей. J Clin Ultrasound JCU. 2011; 39 (6): 305–9. [PubMed] [Google Scholar] 11. Фрих Р., Алиуа З., Харкет А. и др. Tumeurs glomiques: étude anatomoclinique de 14 cas avec revue de littérature.Анн Чир Пласт Esthét. 2009. 54 (1): 51–6. [PubMed] [Google Scholar]Лейомиосаркома — Обзор — Mayo Clinic
Лейомиосаркома
Лейомиосаркома — это редкий тип рака, который начинается в гладкой мышечной ткани. Гладкая мышечная ткань находится во многих частях тела, таких как пищеварительная система, мочевыводящая система, кровеносные сосуды и матка.
Лейомиосаркома чаще всего начинается в брюшной полости или матке. Он начинается с роста аномальных клеток и часто быстро растет, вторгаясь и разрушая нормальные ткани тела.
Признаки и симптомы лейомиосаркомы зависят от того, где начинается рак. Они могут включать боль, потерю веса, а также растущую шишку или припухлость, которые можно почувствовать через кожу.
Лейомиосаркома — это разновидность саркомы мягких тканей, которая представляет собой широкую категорию рака, которая начинается в тканях, которые соединяют, поддерживают и окружают другие структуры тела.
Получайте самую свежую информацию о здоровье из клиники Мэйо на свой почтовый ящик.
Подпишитесь бесплатно и получите подробное руководство по преодолению трудностей. с раком, а также полезные советы о том, как получить второе мнение. Вы можете отказаться от подписки в любой время.
Я хотел бы узнать больше оПодписывайся
Узнайте больше об использовании данных Mayo Clinic.Чтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая имеющаяся у нас информация о вас. Если вы пациент клиники Мэйо, это может включать защищенную медицинскую информацию. Если мы объединим эту информацию с вашими защищенными информация о здоровье, мы будем рассматривать всю эту информацию как защищенную информацию и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о политика конфиденциальности.Вы можете отказаться от рассылки по электронной почте в любое время, нажав на ссылку для отказа от подписки в электронном письме.
Спасибо за подписку
Ваше подробное руководство по борьбе с раком скоро будет в вашем почтовом ящике. Вы также получать электронные письма от Mayo Clinic с последними новостями о раке, исследованиями и уходом.
Если вы не получите наше письмо в течение 5 минут, проверьте папку со спамом и свяжитесь с нами. на [email protected]
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить
Диагноз
Тесты и процедуры, используемые для диагностики лейомиосаркомы, зависят от места возникновения рака, но могут включать:
- Физический осмотр. Ваш врач может осмотреть вас, чтобы собрать больше подсказок о том, что вызывает какие-либо признаки и симптомы, которые могут у вас возникнуть.
- Визуальные тесты. Визуализирующие обследования могут включать МРТ, КТ и позитронно-эмиссионную томографию (ПЭТ).
-
Удаление образца ткани для исследования (биопсия). Процедура биопсии включает взятие образца подозрительной ткани для исследования. Образец отправляется в лабораторию, где его анализируют на предмет лейомиосаркомы.
Способ отбора биоптата зависит от того, где находится подозрительная ткань. Процедура требует тщательного планирования, чтобы биопсия проводилась таким образом, чтобы не мешать будущей операции по удалению рака. По этой причине попросите своего врача направить вас к группе экспертов, имеющих опыт лечения лейомиосаркомы.
Лечение
Какие виды лечения будут наиболее эффективными для вас, зависит от локализации и размера лейомиосаркомы, а также от того, распространилась ли она на другие части вашего тела.Ваш врач также учитывает ваше общее состояние здоровья и ваши предпочтения при составлении плана лечения.
Как правило, лечение лейомиосаркомы может включать:
- Хирургия. Цель операции — удалить всю лейомиосаркому. Но это может оказаться невозможным, если рак сильно разросся или затронул другие близлежащие органы. Вместо этого ваш хирург может удалить как можно большую часть рака.
- Лучевая терапия. Лучевая терапия использует мощные энергетические лучи, такие как рентгеновские лучи и протоны, для уничтожения раковых клеток.Во время сеанса лучевой терапии вы лежите на столе, а вокруг вас движется машина и направляет лучи энергии в ваше тело. После операции может быть рекомендована лучевая терапия, чтобы убить любые оставшиеся раковые клетки.
- Химиотерапия. Химиотерапия — это медикаментозное лечение, при котором используются сильнодействующие химические вещества для уничтожения раковых клеток. Это может быть рекомендовано, если лейомиосаркома не может быть удалена полностью хирургическим путем или если рак распространяется на другие части тела.
- Таргетная лекарственная терапия. Целенаправленное медикаментозное лечение направлено на устранение определенных аномалий, присутствующих в раковых клетках. Блокируя эти аномалии, целевые лекарственные препараты могут вызывать гибель раковых клеток. Таргетная лекарственная терапия может быть вариантом при запущенной лейомиосаркоме. Ваш врач может проверить ваши раковые клетки, чтобы определить, могут ли вам помочь целевые препараты.
2 декабря 2020 г.
Показать ссылки- Лейомиосаркома. Национальный институт рака.https://www.cancer.gov/pediatric-adult-rare-tumor/rare-tumors/rare-soft-tissue-tumors/leiomyosarcoma. По состоянию на 17 марта 2021 г.
- Goldblum JR, et al. Лейомиосаркома. В: Опухоли мягких тканей Энцингера и Вайса. 7-е изд. Эльзевир; 2020. https://www.clinicalkey.com. По состоянию на 17 марта 2021 г.
- Саркома мягких тканей. Национальная всеобъемлющая онкологическая сеть. https://www.nccn.org/professionals/physician_gls/default.aspx. По состоянию на 17 марта 2021 г.
Связанные
Связанные процедуры
Показать другие связанные процедурыПродукты и услуги
Показать больше продуктов и услуг Mayo ClinicЛипобластома и липобластоматоз нижней части ноги
Липобластома — доброкачественное поражение незрелых жировых клеток, которое встречается почти исключительно у детей.Эта опухоль — редкая опухоль, которая возникает в младенчестве и раннем детстве, составляя менее 1% всех детских новообразований. Это чаще встречается у мужчин, чем у женщин, и часто проявляется бессимптомным, быстро увеличивающимся мягким дольчатым образованием на конечности. Несмотря на доброкачественность, он вызывает большие трудности в лечении из-за того, что распространяется на разные лицевые плоскости, особенно при липобластоматозе. Таким образом, полное хирургическое удаление является методом выбора.
1. Введение
Липобластома — это редкое доброкачественное поражение незрелых жировых клеток, которое обнаруживается почти исключительно в младенчестве и раннем детстве, составляя менее 1% всех детских новообразований [1].Обычно возникает из конечностей и туловища [2]. Липобластома чаще встречается у мужчин, чем у женщин, и часто проявляется как бессимптомное, быстро увеличивающееся, мягкое дольчатое образование на конечности [3, 4]. В этой статье сообщается о двух случаях липобластомы и одном случае липобластоматоза голени. Все случаи были обнаружены в детстве в первые три года жизни.
2. Пример корпуса
2.1. Случай 1
Ребенок полутора лет обратился с опухолью в правой голени с трехмесячного возраста.В то время ее родители безболезненно ощупали твердую область на правой голени. Масса стала ясной, когда ей было десять месяцев. Впоследствии ее доставили к костоправу, но улучшения не было. За два месяца до госпитализации ее отвезли к хирургу-ортопеду в другую провинцию, а затем направили в нашу больницу.
При физикальном осмотре обнаружено большое образование на заднебоковой стороне правой голени с вышележащим цветом кожи, аналогичным цвету окружающей области, и без признаков воспаления.Масса опухоли была гладкой, безболезненной, неподвижной и размером 12 × 5 × 3 см (рис. 1). Колено движение было нормальным.
Рентгенограмма показала локализованное образование мягких тканей с рентгенопрозрачным компонентом. Деформация изгиба была отмечена как на большеберцовой, так и малоберцовой кости, наряду с неагрессивным утолщением надкостницы (рис. 2). Магнитно-резонансная томография (МРТ) в этой области показала хорошо определенную межмышечную массу мягких тканей с преобладающим жировым компонентом. Нежирный компонент соответствовал миксоидной ткани.Деформация кости была красиво изображена без каких-либо признаков разрушения (рис. 3). Результатом тонкоигольной аспирационной биопсии (FNAB) был подозрительный детский фиброматоз. Окончательный диагноз после открытой биопсии — липобластома.
Новообразование было полностью удалено через заднебоковой доступ; адгезии к окружающим тканям не обнаружено. Образец состоял из хорошо очерченной мягкой желтовато-белой массы; макроскопические особенности предполагали липобластому (рис. 4).Микроскопически опухоль была разделена на дольки и разделена перегородками из соединительной ткани, содержащими зрелую жировую ткань и миксоидную мезенхимальную ткань. Адипоциты находились на разных стадиях дифференцировки, но ядерной атипии не было. Это соответствовало липобластоме (рис. 5).
2.2. Случай 2
Девочка двух с половиной лет поступила с опухолью в правой голени за год до этого. Сначала ее родители заметили, что опухоль размером с горошину медленно растет.Начало не было связано с лихорадкой или травмой. Масса постепенно росла до размеров тыквы на боковой стороне правой голени, что вызвало беспокойство у ее родителей.
Масса была твердой по консистенции, без нежности, несжимаемой и не пульсирующей. Верхняя кожа была глянцевой. Неврологическое обследование дистальнее новообразования было нормальным. Диапазон движений правого колена и лодыжки был нормальным (рис. 6). Рентгенограмма правой ноги показала образование мягких тканей на заднебоковой стороне.Малоберцовая кость была слегка деформирована с утолщением надкостницы (рис. 7). Компьютерная томография показала, что образование мягких тканей предположительно является рабдомиосаркомой. Результатом FNAB было доброкачественное поражение мягких тканей.
Широкое иссечение новообразования проводилось аналогично предыдущему случаю. Макропатология резецированного образца показала инкапсулированное твердое дольчатое образование с внутренними перегородками. Под микроскопом опухоль состояла из жировой ткани, разделенной на дольки фиброзными перегородками, миксоидной мезенхимальной тканью и липобластами.Незрелые миксоидные клетки находились на периферии, а зрелые адипоциты — в центре; область миксоида содержала ажурную сеть мелких кровеносных сосудов. Окончательный диагноз — липобластома (рис. 8).
2.3. Случай 3
В нашу больницу поступила восьмилетняя девочка с безболезненным образованием ниже левого колена. Первоначально в возрасте трех лет родители заметили, что у нее образовалась опухоль на левой голени. Ей сделали рентгенологическое обследование и эксцизионную биопсию в другой больнице.Через несколько месяцев после операции опухоль повторилась и стала больше. За два месяца до госпитализации она вернулась к хирургу-ортопеду, который провел операцию, и в конце концов ее направили в нашу больницу. Размер массы составлял приблизительно 10 × 10 × 10 см с гладкой покрывающей кожей, безболезненной и с плохо выраженным краем. Был рубец от предыдущей операции и фиксированная эквинусная деформация голеностопного сустава (рис. 9). Рентгенологическое исследование показало образование мягких тканей в проксимальном отделе левой голени.МРТ показала массу мягких тканей с неоднородной интенсивностью сигнала и нечетким краем, которая проникла в окружающие мышцы без вовлечения костей (рис. 10).
Новообразование иссекали заднемедиальным доступом. Наблюдалась адгезия образования к икроножной и камбаловидной мышцам, задней большеберцовой артерии и большеберцовому нерву. Мышцы были сохранены, за исключением той части мышц, которая была прикреплена к массе. Микроскопически масса показала дольчатый вид, состоящий из зрелых адипоцитов и миксоидных частей (рис. 11).На основании клинических проявлений, результатов МРТ и гистопатологии мы пришли к выводу, что это липобластоматоз.
3. Обсуждение
Липобластома и липобластоматоз — редкие доброкачественные опухоли, возникающие из белого жира эмбриона плода [1]. Термины липобластома и липобластоматоз были впервые использованы Jaffè [5] в 1926 году и Vellious [6] в 1958 году. Chung и Enzinger [2] в 1973 году предложили термин липобластома для обозначения ограниченного типа. Другая, инфильтративная форма, термин липобластоматоз, использовалась для обозначения диффузного мультицентрического типа этого вида новообразований.Описанный тип является наиболее распространенным [7].
Липобластома и липобластоматоз у наших пациентов возникли в молодом возрасте. Они соответствовали литературным данным, в которых говорилось, что наиболее частые случаи обычно возникают в течение первых 3 лет жизни со средним возрастом дебюта 1 год, а самый старый зарегистрированный пациент был в возрасте 7 лет [2]. Хотя ее также можно обнаружить у новорожденных [8], возникновение липобластомы у пациентов старше 10 лет довольно редко [2].
Опухоли обычно локализуются в конечностях (30–70%) и туловище (20–50%) [2].Менее распространенные участки включают область головы и шеи, средостение, брыжейку и забрюшинное пространство. Все опухоли у наших пациентов располагались в голенях. Они похожи на статью Arda et al. (1993) [9]; они рассмотрели 84 случая, описанных в английской литературе, и сообщили, что чаще всего опухоли локализуются в нижней конечности (41%), за которой следуют верхняя конечность (20%) и туловище (15%).
Липобластома обычно располагается в подкожной или поверхностной мягкой ткани конечности и клинически может имитировать липому [7, 10].Липобластомы часто протекают бессимптомно и безболезненно, за исключением случаев, когда они поражают окружающие структуры, вызывая симптомы своим масс-эффектом [3, 4]. Симптомы, связанные с этими поражениями, напрямую связаны с расположением и размером новообразования [10]. Хотя опухоли доброкачественные, они часто быстро растут [3, 4]. Наши пациенты с липобластомой (первый и второй случай) пришли в нашу больницу с большой массой, расположенной глубоко в голени, без каких-либо симптомов, таких как боль и трудности при передвижении.Быстрый рост массы побудил родителей обратиться за медицинской помощью. В первом случае опухоль сжалась, что привело к истончению и искривлению малоберцовой кости. На самом деле он рос быстрее и поступательнее, чем во втором случае.
Диффузный тип (липобластоматоз) возникает в глубоких мягких тканях и имеет тенденцию проникать не только в подкожный слой, но и в подлежащие мышцы [10]. Следовательно, он имеет большую тенденцию к рецидиву по сравнению с липобластомой, особенно при неполном удалении [11].Это была характеристика случая 3, которая имела рецидив. Местный рецидив у этого пациента произошел менее чем через 3 года после операции. Масса возникла снова в том же месте, с более плотной консистенцией и с эквинусной деформацией; они были приняты во внимание при диагностике липобластоматоза.
Магнитно-резонансная томография — лучший метод оценки доброкачественных жировых опухолей у взрослых. Тем не менее, литература и сообщения о появлении липобластомы у детей с помощью МРТ ограничены [4].С точки зрения визуализации, липобластома имеет различный вид. Скорее всего, это связано с разными стадиями дифференцировки липобластомы, что связано с различной долей зрелых адипоцитов внутри долек и количеством незрелых периферически расположенных липобластов, фиброзных перегородок и миксоидных тканей. Двумя наиболее частыми проявлениями липобластомы на МРТ являются четко выраженная жировая масса и ограниченные поражения мягких тканей, встроенные в большие массы жировых тканей [12].
Очень трудно отличить миксоидную липосаркому от липобластоматоза на основании рентгенологических данных. Оба имеют склонность к нижним конечностям и МРТ-изображениям с неоднородной интенсивностью сигнала, поскольку они содержат мало жировых компонентов и больше нелипомных структур. Однако при использовании контраста изображение липосаркомы будет однородным, тогда как в липобластоме контрастное усиление отсутствует или проявляется незначительно. Возраст начала также играет роль в различении этих двух состояний.Липобластома обычно возникает в более молодом возрасте, а липосаркома — в более старшем возрасте. Однако возрастных ограничений у них обоих не обнаружено [13, 14].
Гистопатология — золотой стандарт при установлении окончательного диагноза [15]. Хотя FNAB не смог определить окончательный диагноз опухоли мягких тканей, мы выполнили его в качестве начальной процедуры для исключения злокачественности. Окончательный диагноз должен быть подтвержден гистопатологом, а также должен быть обсужден с радиологом опорно-двигательного аппарата и патологом.Поэтому случаи, о которых сообщалось в нашем центре, всегда обсуждались на клинико-патологической конференции (КПК). В первом случае на заседании КПК мы решили сделать открытую биопсию, чтобы подтвердить диагноз липобластомы. Во втором случае мы также выполнили FNAB. Основываясь на клинических симптомах и признаках, изображениях и предыдущем опыте первого случая, мы выполнили аналогичную хирургическую процедуру. Арда и его коллеги заявили, что для установления предоперационного диагноза следует рассмотреть возможность биопсии [9].
Хотя липобластома считается биологически доброкачественной, она может локально вырасти до внушительных размеров и вызвать значительный массовый эффект.Таким образом, полное хирургическое удаление является методом выбора. Местные рецидивы регистрируются в 9–25% случаев и обычно связаны со случаями липобластоматоза, которые подверглись неполному удалению [2, 6].
В заключение, липобластома — это малоизученная и редко встречающаяся опухоль мягких тканей в младенчестве и раннем детстве. Хотя липобластома — редкая опухоль в детском возрасте, ее следует принимать во внимание как дифференциальный диагноз опухоли ноги. Несмотря на то, что он доброкачественный, с ним очень трудно справиться из-за того, что он распространяется на разные лицевые плоскости, особенно при липобластоматозе.Таким образом, полное хирургическое удаление является методом выбора.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Плоскоклеточная карцинома на ногах курицы аракауна по JSTOR
АбстрактныйПлоскоклеточный рак был диагностирован на обеих ногах 6-летнего домашнего цыпленка породы аракауна. Грубо говоря, опухоли были приподнятыми и ороговевшими с поверхностными изъязвлениями.Гистологически опухоли были высокоинвазивными, распространяясь глубоко в дерму, влагалище сухожилий и периостальные ткани. Признаков сосудистой инвазии или метастазов в другие органы не обнаружено. /// Диагностика клеточного рака в лас-душ-пирнас-де-ун-маскота-де-ла-рака-Аракуана за 6 дней до эдада. Macroscópicamente los tumores eran elevados y de apariencia córnea con ulceraciones superficiales. Histológicamente los tumores eran altamente invasivos, extendediéndose profundamente dentro de la dermis, las cubiertas teninosas y los tejidos del periosteo.Нет había evidencia de invasión vascular — metástasis a otros órganos.
Информация о журналеAvian Diseases — международный рецензируемый журнал, публикует оригинальные фундаментальные или клинические исследования высочайшего качества из различных дисциплины, в том числе: микробиология, иммунология и патология. Научный статьи по болезням домашней птицы, домашних птиц и диких птиц, включая этиологию, патогенез, диагностика, лечение, контроль, безопасность пищевых продуктов, устойчивость к антибиотикам и эпидемиология принимаются.Миссия журнала — расширение научных знаний. и способствовать здоровью птиц. Предполагаемая читательская аудитория: студенты-птицы, преподаватели, практики, исследователи, диагносты, энтузиасты и специалисты по домашним животным и диким птицам, национальные и международные колледжи ветеринарных и медицинских наук, ветеринарные врачи, ветеринары и специалисты, занимающиеся здоровьем птицы и птичьими болезнями, птичьи диагностические лаборатории, ученые по безопасности пищевых продуктов, отделы общественного здравоохранения, эпидемиологи и лаборатории по борьбе с болезнями.
Информация об издателеАмериканская ассоциация патологов птиц (AAAP) является некоммерческой организацией 501 (c) (3) организация, которая связана с Американской ветеринарной медицинской ассоциацией. Мы — профессиональная организация для всех ветеринаров-птицеводов Севера. Америка со многими членами из Центральной и Южной Америки. Основная миссия AAAP предоставляет возможности повышения квалификации ветеринаров-птицеводов. и микробиологи, работающие с птицей.Мы достигаем этого, финансируя 4 региональных собрания и 1 национальное собрание каждый год. Организация также предоставляет образовательные материал для ветеринарных колледжей и факультетов птицеводства в США. и по всему миру. Мы бесплатно предоставили студентам учебные материалы. и университеты во многих развивающихся странах.
Миксома верхней части ноги, происходящая из муцинозного новообразования аппендикса: история болезни
Введение
Миксомы — это доброкачественные новообразования, которые характеризуются медленным ростом (1).Самый частый Местом расположения этих новообразований является сердечная мышца, где они составляют 50% всех доброкачественных образований (2). Миксома в ноге встречается редко, но может возникнуть внутри его мышц (1). На сегодняшний день, Задокументировано <10 случаев миксомы, локализованной на ноге (1,3–5). Вычислено томография обычно показывает четко очерченную массу с абсорбцией плотность между мышцами и водой. Самый точный методика обследования, позволяющая поставить диагноз - магнитно-резонансная томография. (МРТ) изображения (6,7) и радикальное удаление всего поражения - наиболее эффективный метод лечения миксом (8).В настоящем исследовании сообщается о случае миксома, локализованная на ноге и связанная с полостью таза, который лечился с помощью паллиативной хирургии. В меру наших знания, это исследование является первым, описывающим возможность миксома ноги, возникающая из муцинозного новообразования аппендикса.
История болезни
88-летняя женщина была госпитализирована в Яньтай. Аффилированная больница Медицинского университета Биньчжоу (Яньтай, Китай) в январе 2014 г. с большой опухолью в правом бедре.В опухоль существует 15 лет и изъязвлена на коже 4 дней до поступления. Функция и внешний вид правильные нижняя конечность серьезно пострадала. Лабораторные исследования показали никаких отклонений от нормы и других симптомов не наблюдалось. MR Исследования проводились на МР-сканере SIEMENS Avanto 1.5T. Большой обнаружена опухоль (45 × 15 × 20 см) в правом бедре с небольшой высотой сигнал на Т1-взвешенном изображении (рис. 1А) и заметный высокий сигнал на Т2-взвешенном изображении. (Инжир.1Б). Опухоль распространилась на полость малого таза и было обнаружено, что она связана с кистозным и твердым новообразование (рис. 1В). Из-за старшего возраст пациента, полная резекция считалась слишком травматический. Вместо этого пациенту была сделана паллиативная операция по поводу опухоль в верхней части ноги, и было обнаружено, что опухоль полна коричневый и желтый студенистый материал. Наконец-то поставили диагноз миксома при гистологическом исследовании (рис. 2). После операции пациент хорошо выздоровел и был впоследствии выписан.Пациент отказался от дальнейшего лечения и Контрольное обследование не планировалось. На момент написания пациент был жив.
Это исследование было одобрено этическим комитетом Медицинский университет Биньчжоу (Яньтай, Шаньдун, Китай) и письменный информированное согласие было получено от пациента.
Обсуждение
Миксома в верхней части голени встречается редко (3). Как и в предыдущем исследовании (1), рост миксомы в настоящее время дело было медленным. Обычный рентгеновский снимок может быть нормальным или редко визуализировать поражение мягких тканей в виде затенения с кальцификациями внутри (9).Ультрасонографический осмотр обычно визуализирует гипоэхогенные поражения с жидкостью отсеки, расположенные внутри мышц. Компьютерная томография обычно показывает четко очерченную массу с плотностью поглощения между мышцами и водой. Самая точная экспертиза метод, позволяющий поставить диагноз, — это магнитно-резонансная томография. (6,7).
Как и в предыдущих исследованиях (1,6,9), миксома в настоящем исследовании имела резко очерченная граница. Кроме того, он выставил сигнал интенсивность ниже, чем у скелетных мышц на T1-взвешенном изображения и ярче, чем жировая ткань на T2-взвешенных изображениях.
В данном случае большая опухоль бедра был соединен с полостью малого таза. Важно соблюдать связь между поражением и органами малого таза, такими как аппендикс или яичники, так как муцинозное новообразование аппендикса может вторгнуться организации за пределами слизистой оболочки аппендикса и вызывают вторичная миксома брюшины (10). Внутри слизи эпителиальные клетки, обладающие секреторной функцией, могут быть найдено (11). В данном случае при патологическом исследовании не было обнаружено эпителиальных клеток.Причина этого может быть связана с неадекватным местным паллиативная хирургия.
Пациент отказался от дальнейшего лечения и нет Планировалось контрольное обследование. Поскольку опухоль распространилась на полость малого таза и было обнаружено, что она связана с кистозным и твердым новообразование, прилегающее к восходящей ободочной кишке справа нижний квадрант, этот случай миксомы, вероятно, произошел от аппендикулярное муцинозное новообразование.
В заключение, настоящее исследование показало, что рост миксомы медленный, при длительном течении болезни.Более того, аппендикулярные муцинозные новообразования могут проникать за пределы слизистой оболочки слой аппендикса, приводящий к вторичной миксоме, которая может распространяются на ногу, как это наблюдается в настоящем исследовании.
Список литературы
|
1 |
Спыхала А., Мурава Д. и Низиолек А.: Внутримышечная миксома левой ноги — История болезни наблюдается несколько лет. Rep Pract Oncol Radiother. 16: 71–74. 2011. Просмотр статьи: Google Scholar: PubMed / NCBI |
|
2 |
Рейнен К. Сердечные миксомы.N Engl J Med. 333: 1610–1617. 1995. Просмотр статьи: Google Scholar: PubMed / NCBI |
|
3 |
Луна А, Мартинес С. и Боссен Е: Магнитный резонансная томография внутримышечной миксомы с гистологическим сравнение и обзор литературы. Skeletal Radiol. 34: 19–28. 2005. Просмотр статьи: Google Scholar: PubMed / NCBI |
|
4 |
Ганчев Г. и Кунев С. Случай миксомы левая нога со злокачественным течением.Хирургия (София). 20: 166–168. 1967. (на болгарском языке). PubMed / NCBI |
|
5 |
Авниндер С., Рамеш В. и Вермани С. миксома оболочки нервов (миксоидная нейротекеома) в ноге. Дерматол Онлайн J. 13: 142007.PubMed / NCBI |
|
6 |
Мурава Д., Говин Э., Павельска А. и Мурава П: Случаи гигантских липосарком забрюшинного пространства. Rep Pract Oncol Радиотер. 10: 147–151. 2005. Просмотр статьи: Google Scholar |
|
7 |
ВанРогген Дж., Макменамин М. и Флетчер Д.: Клеточная миксома мягких тканей: клинико-патологическое исследование 38 случаи, подтверждающие ленивое клиническое поведение.Гистопатология. 39: 287–297. 2001. Просмотр статьи: Google Scholar: PubMed / NCBI |
|
8 |
Luebke AM, Gocke C, Priemel M, Grob TJ и Зустин Дж .: Внутримышечная миксома голени. Патолог. 34: 360–363. 2013. (на немецком языке). Просмотр статьи: Google Scholar: PubMed / NCBI |
|
9 |
МакКук Т, Мартинез С, Коробкин М, Рам ПК, Боуэн Дж. Х., Брейман Р. С., Харрельсон Дж. М. и Гевейлер Дж. А. младший: Внутримышечная миксома.Рентгенографический и компьютерный томографический находки с патологической корреляцией. Skeletal Radiol. 7: 15–19. 1981. Просмотр статьи: Google Scholar: PubMed / NCBI |
|
10 |
Хоннеф И., Москопулос М. и Ререн Т.: Аппендикулярная муцинозная цистаденома. Рентгенография. 28: 1524–1527. 2008. Просмотр статьи: Google Scholar: PubMed / NCBI |
|
11 |
Каракапа Д., Гулла Н., Джентиле Д., Листорти C, Boselli C, Cirrochi R, Bellezza G и Noya G: добавочный мукоцеле.Отчет о болезни и обзор литературы. Ann Ital Chir. 82: 239–245. 2011.PubMed / NCBI |
Первичная аденоидно-кистозная карцинома кожи голени | Журнал хирургических историй болезни
Абстрактные
Первичная аденоидно-кистозная карцинома кожи (PCACC) — очень редкая злокачественная опухоль. Здесь случай PCACC на левой голени с метастазами в паховый лимфатический узел. Резекция опухоли и диссекция паховых лимфатических узлов проводились под общим наркозом, дефект закрывали кожным трансплантатом со свободными сетками.После операции не было никаких осложнений или рецидивов.
ВВЕДЕНИЕ
Первичная аденоидно-кистозная карцинома кожи (PCACC) — редкая злокачественная опухоль придатков кожи. В основном развивается на голове и шее. Кроме того, сообщается, что частота отдаленных метастазов из начального поражения PCACC очень низкая [1].
Здесь сообщается о 83-летнем мужчине, страдающем PCACC на голени с метастазами в паховый лимфатический узел. В этом отчете упоминаются атипичные формы PCACC, исходная локализация и метастазы.
ДЕЛО
Пациент — мужчина 83 лет с гранулематозной опухолью на левой голени. Он сказал, что он существует около 10 лет. Послеоперационная биопсия кожи была проведена в соседнем медицинском учреждении и гистопатологически предложена PCACC. Его познакомили с нашей поликлиникой. При поступлении опухоль была около 4 см в диаметре, с небольшими гранулематозными узелками красного цвета (рис. 1). МРТ показала, что опухоль проникает в подкожную клетчатку, но не достигает мышц и костей (рис.2). ПЭТ-КТ всего тела показала, что фтордезоксиглюкоза (ФДГ) накапливается в области опухоли левой голени. ФДГ также накапливался в левом паху, однако любое другое накопление не было нарушено (рис. 3). Таким образом, возникло подозрение, что левая паховая горячая точка была метастатическим поражением PCACC на левой голени. При первой операции опухоль была резецирована на расстоянии 2 см от края опухоли, включая базальную мышечную фасцию и надкостницу, а дефект был покрыт искусственной дермой под общим наркозом (рис.4). Параллельно производилась диссекция паховых лимфатических узлов. Гистопатологическое исследование опухоли показало, что кубические клетки с высоким соотношением ядер к цитоплазме размножались с решетчатой, трубчатой или пуповидной структурой в дерме и подкожной клетчатке. Наблюдалась периневральная инвазия опухолью. Метастаз в поверхностный паховый лимфатический узел также был подтвержден гистологически (рис. 5 и 6). В большинстве просветов внутри них была слизь, окрашенная альциановым синим (AL-B) и периодической кислотой-Шиффом (PAS) (рис.7). По результатам иммуногистохимического исследования опухолевые клетки были положительными по EMA, SMA, белку S-100, BerEP4, p63 и C-kit (фиг. 8). Согласно этим клиническим и патологическим данным, опухоль была окончательно диагностирована как опухоль PCACC. Микроскопически опухоль удалена полностью.
Рисунок 1:
Опухоль, вид спереди.
Рисунок 1:
Опухоль, вид спереди.
Рисунок 2:
Горизонтальные и сагиттальные изображения на МРТ T2 (желтая стрелка указывает на опухоль).
Рисунок 2:
Горизонтальные и сагиттальные изображения на МРТ T2 (желтая стрелка указывает на опухоль).
Рисунок 3:
ПЭТ-КТ всего тела (желтая стрелка указывает на накопление ФДГ).
Рисунок 3:
ПЭТ-КТ всего тела (желтая стрелка указывает на накопление ФДГ).
Рисунок 4:
Рана после резекции опухоли с запасом прочности 2 см.
Рисунок 4:
Рана после резекции опухоли с запасом прочности 2 см.
Рисунок 5:
ОкрашиваниеH-E показало, что кубические клетки с высоким соотношением ядер к цитоплазме пролиферировали с крибриформной, трубчатой или пуповинной структурой в дерме и подкожной клетчатке.
Рисунок 5:
ОкрашиваниеH-E показало, что кубические клетки с высоким соотношением ядер к цитоплазме пролиферировали с крибриформной, трубчатой или пуповинной структурой в дерме и подкожной клетчатке.
Рисунок 6:
Периневральная инвазия опухолью (синие стрелки указывают опухоль).
Рисунок 6:
Периневральная инвазия опухолью (синие стрелки указывают опухоль).
Рисунок 7:
В большинстве просветов была слизь, окрашенная в синий цвет в результате окрашивания AL-B и PAS (желтые стрелки). Он показал, что в просветах есть кислый мукополисахарид, такой как сиаломуцин.
Рисунок 7:
В большинстве просветов была слизь, окрашенная в синий цвет в результате окрашивания AL-B и PAS (желтые стрелки). Он показал, что в просветах есть кислый мукополисахарид, такой как сиаломуцин.
Рисунок 8:
Иммуногистохимические исследования в шести разных цветах.
Рис. 8:
Иммуногистохимические исследования в шести разных цветах.
Через неделю после первой операции искусственная дерма была удалена из-за большого количества экссудата и загрязнения раны. С тех пор мы его каждый день промывали физиологическим раствором. Однако через месяц после первой операции стало ясно, что гранулематозный. Итак, мы начали терапию ран отрицательным давлением, чтобы вырастить гранулемы в течение 3 недель. Через два месяца после первой операции подготовка раневого ложа была завершена, и мы выполнили дополнительную резекцию с резекционным краем 1 см и закрыли дефект сетчатым кожным трансплантатом, который был взят из правого паха и истончен до 25/1000 дюймов (рис.9). Кожа полностью прижилась, рецидива опухоли не было через 1 год после операции (рис. 10).
Рисунок 9:
Дефектная рана была закрыта кожным трансплантатом со свободной сеткой.
Рисунок 9:
Дефектная рана была покрыта трансплантатом кожи со свободной сеткой.
Рисунок 10:
Местное состояние через год после реконструктивной операции.
Рисунок 10:
Местное состояние через год после реконструктивной операции.
ОБСУЖДЕНИЕ
Первичная аденоидно-кистозная карцинома кожи (PCACC) была впервые описана как опухоль придатков кожи Boggio в 1975 году [2]. Заболеваемость PCACC составила 0,23 на 1 миллион человеко-лет в программе США по надзору, эпидемиологии и конечным результатам (SEER) [3]. PCACC возникает в основном на голове и шее, но нечасто на любой части тела. Remarkrishnan et al. сообщил, что PCACC возникали [46% на голове и шее], [17% на верхних конечностях], [15% на туловище], [13% на нижних конечностях].Они также сообщили, что частота отдаленных метастазов из исходного поражения PCACC была очень низкой, около 4% в лимфатический узел и около 7% в отдаленный орган [1]. Таким образом, можно сказать, что наш случай был очень редким среди PCACC.
Seab et al. заявили, что для диагностики PCACC нужны баллы; (1) присутствие в дерме, (2) решетчатый узор, состоящий из базалоидных клеток, (3) фибромуцинозная строма, (4) просвет, содержащий сиаломуцин, (5) не происходящий из слюнных желез [4].Наш случай выполнил эти пункты, а затем был типичным для PCACC.
Иммуногистохимически, Alkan BI et al. сообщил в своем тематическом исследовании, что PCACC показала экспрессию BerEp4, CEA, CD117 (C-kit) и CK7 в областях, соседствующих с областями просвета, а положительность p63 и SMA была обнаружена в миоэпителиальных клетках на периферии клеточных островков. Он сказал, что две разные клеточные популяции предоставили важный ключ для диагностики, потому что опухолевые клетки показали протоковую и миоэпителиальную дифференцировку [5].Фактически, эти особенности помогли нам в диагностике в этом случае.
Стандартным лечением PCACC является широкое хирургическое иссечение с запасом по крайней мере 2 см от опухоли, краем, чтобы избежать ее частого рецидива [6]. В этом случае опухоль была полностью резецирована на расстоянии более 2 см от края опухоли, рецидива опухоли не отмечалось через 1 год после операции. Мы должны осторожно обсуждать пределы PCACC во время операции, и рекомендуется двухэтапная реконструкция, особенно при большой или давно прошедшей опухоли.
БЛАГОДАРНОСТИ
Нет.
ЗАЯВЛЕНИЕ О КОНФЛИКТЕ ИНТЕРЕСОВ
Не объявлено.
ФИНАНСОВАЯ ИНФОРМАЦИЯ
Ни один из авторов не имеет финансовой заинтересованности в продуктах, устройствах или лекарствах, упомянутых в этой рукописи.
ССЫЛКИ
1
Рамакришнан
R
,Chaudhry
IH
,Ramdial
P
,Lazar
AJ
,McMenamin
ME
akov D
ME
,Первичная кожная аденоидно-кистозная карцинома: клинико-патологическое и иммуногистохимическое исследование 27 случаев
.Am J Surg Pathol
2013
;37
:1603
—11
,2
Boggio
R
.Аденоидно-кистозная карцинома волосистой части головы
.Arch Dermatol
1975
;111
:793
—4
.3
Dores
GM
,Huycke
MM
,Devesa
SS
,Garcia
CA
.Первичная кожная аденоидно-кистозная карцинома в США: заболеваемость, выживаемость и ассоциированный рак, 1976–2005 гг.
.J Am Acad Dermatol
2010
;63
:71
—8
.4
Seab
JA
,Graham
JH
.Первичная аденоидно-кистозная карцинома кожи
.J Am Acad Dermatol
1987
;17
:113
—8
.5
Алкан
BI
,Боздоган
O
,Карадениз
M
,Боздоган
N
Две разные популяции клеток являются важным ключом к диагностике первичной аденоидной кистозной карциномы кожи: иммуногистохимическое исследование
.