Рекомендации профессионалов по лечению растяжений мышц
Все мы страдали когда-либо от растяжения мышц. Было ли это напряжение в нижней части спины, растяжение мышц задней поверхности бедра, или потянутая икра, вы знаете, как болезненно это может быть, и как трудно вылечиться после такой мышечной травмы. Эти типы травм часто не требуют профессионального вмешательства, но вы можете многому научиться у профессионалов.
Профессиональные рекомендации по лечению растяжений мышц
Когда спортсмены или пациенты приходят с растяжением или разрывом мышцы, тренеры и физиотерапевты применяют стандартные протоколы для облегчения боли, уменьшения отека и облегчения восстановления поврежденной ткани.
Ограничение использования мышц
Потянутые мышцы должны отдыхать, особенно в первые несколько дней после травмы. Если вы пытаетесь использовать поврежденные мышцы, это может вызвать ненужную боль и способствовать более длительному процессу восстановления. В зависимости от того, где локализована травма, специалисты рекомендуют использовать костыли или брейсы, чтобы ограничить использование или иммобилизовать эту область.
В зависимости от того, где локализована травма, специалисты рекомендуют использовать костыли или брейсы, чтобы ограничить использование или иммобилизовать эту область.
Лечение холодом
Холодовая терапия является стандартным методом лечения травм, которые вызывают боль и отек, и это важный компонент лечения растяжений мышц. В течение первых нескольких дней после травмы специалисты рекомендуют делать холодный компресс каждые два часа в течение 15-20 минут за один раз. Это может показаться чрезмерным, но это эффективно. Для того, чтобы применение холодовой терапии более удобным, профессионалы используют системы криотерапии, которые позволяют проводить лечение при безопасной и постоянной температуре.
Компрессия поврежденной области
Сжатие помогает предотвратить избыточный отек — естественную реакцию организма на травмы и воспаление. Хотя этот процесс является полезным, слишком большая опухоль может замедлить заживление, так что используйте сжатие, чтобы избежать замедления восстановления.
Используйте тактику управления болью
В дополнение к холодовой и компрессионной терапии професстионалы используют другие методы для снятия боли естественным образом. Это тепло, массаж, ультразвук и миостимуляция. За исключением некоторых методов лечения теплом, большинство из этих методов требует помощи от профессионала и не может применяться в домашних условиях.
Физическая Терапия
Возвращение полного диапазона движения после растяжения мышцы может быть достигнуто с помощью физической терапии. В зависимости от травмы, физиотерапевт будет рекомендовать определенные упражнения, которые помогут вам безопасно восстановиться как можно быстрее.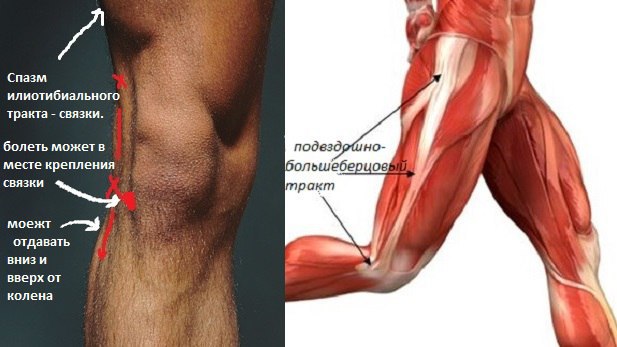
Профилактика травм
Профессиональные тренеры и физиотерапевты знают, что лучший способ лечения травмы — это в первую очередь ее профилактика. Выполнение упражнений для укрепления мышц и поддержание хорошей формы может помочь предотвратить растяжение мышц.
Ничто не может заменить навыки и знания квалифицированного специалиста, но если вы хотите воспользоваться методами профессионалов у себя дома,
Источник — блог Game Ready
Растяжение бицепса бедра. Ускоренный курс лечения. | Спорт.
 Медицина. Путешествия.
Медицина. Путешествия.Растяжение бицепса бедра — это довольно частая аутотравма единоборца.
Большинства травм можно избежать. В том числе и такой. Но случается иногда. Несмотря на правильную разминку, растяжку и пр.
И мне «посчастливилось» заработать растяжение мышц задней поверхности бедра.
Михаил Шилов — автор каналаМихаил Шилов — автор канала
Хочу, как врач и пациент, в одном лице поделиться тем, как это всё произошло, как я определил локацию, характер и степень выраженности повреждения, и тем, как я решал проблемы, связанные с необходимостью максимально быстрого лечения и восстановления.
Именно благодаря острому дедлайну – у меня было всего 3 недели максимум, т.к. я должен был ехать в Таиланд на Пхукет, в Тайгер кэмп, где планировал серьёзно заниматься тайским боксом, — мне пришлось подключить довольно агрессивные методы реабилитации, но именно они помогли решить проблему быстро без длительной фазы физиотерапии и ЛФК, хотя некоторые элементы этих методов были применены самостоятельно.
Если бы времени было больше, то, конечно же в обязательном порядке стоило всё сделать по классической схеме:
1. медикаментозное лечение
2. физиотерапия
3. ЛФК
Являясь ортопедом-травматологом и специалистом по спортивной медицине, я, обычно, врачую такие травмы другим людям.
Но, тем более ценным будет мой личный опыт «самолечения», когда я сам же выступаю в роли своего пациента.
И особенно, учитывая тот факт, что я сам спортсмен, занимающийся очень активно и серьёзно.Михаил Шилов — автор канала
Михаил Шилов — автор канала
Скажу сразу, что травма эта не является чем-то редким или исключительным для тех, кто практикует единоборства (ну, разве что, кроме бокса).
Причинами растяжений, надрывов и разрывов мышц могут быть различные факторы:
1. Сильное растягивающее воздействие мышцы, особенно в момент напряжения этой же самой мышцы
2. Сильная судорога или спазм с последующим осознанным сокращением антагонистов, с целью быстро растянуть спазмированную мышцу
3.
Я хочу рассказать об аутотравмах.
Т.е., травмах, которые «пострадавший» получает сам, от своих собственных действий.
В приведённом выше перечне это первые два пункта.
Предотвратить такие повреждения, казалось бы, не сложно – это больше вопрос спортивной дисциплины.
Нужны разогрев, хорошая разминка, стрейчинг, махи ногами перед тренировкой.
Казалось бы, что всё просто до чрезвычайности. Но…
Иногда проблему всё же возникают даже у опытных спортсменов, к числу которых я отношу и себя.
Ошибки может допустить каждый.
В моём случае такая ошибка заключалась в недостаточном восстановлении после тяжёлых функциональный и силовых тренировок на ноги.
Мышцы немного крепило, при этом я, готовясь к поездке в Таиланд, немного подсушивался.
 Вот вся эта совокупность факторов и сыграла зловещую роль.
Вот вся эта совокупность факторов и сыграла зловещую роль. Несмотря на прекрасно проведённую разминку, растяжку, разогрев до седьмого пота и ряд подводящих упражнений, при выполнении атоши какато гери джодан (экс кик в голову) в прыжке, почти в самой конечной стадии выноса ноги у меня свело мышцы задней поверхности бедра.
И всё…
Растяжение.
Как же я так ловко определил, что произошло?
Я сейчас расскажу.
Самое первое – это действие, спровоцировавшее повреждения.
В моём случае это мах ногой вверх. Это довольно характерное действие, способное вызвать растяжение по задней поверхности бедра.
Второе – механизм повреждения.
Моя ситуация – это первый пункт, в указанном ранее списке причин растяжения — резкий спазм на пике растяжения.
Но самое основное – это классическая картина повреждения, судя по ощущениям. И вот как это выглядит.
В момент повреждения резкая боль и характерный «щелчок», который сопровождает надрыв или разрыв мышечных волокон. Это очень характерно и типично.
Это очень характерно и типично.
Ну, а далее, боль при прикосновении, надавливании, пальпации.
Т.к. я прекрасно понимаю, какие варианты возможно, то сразу же провожу первичную диагностику.
1. Сел на пол и выпрямил ногу. Спазмированную мышцу отпустило, и боль утихла.
2. Пальпаторно (при прощупывании) определяется довольно обширная и очень болезненная зона, расположенная в глубине, в толще мышц.
3. Наклон к выпрямленной ноге или подъём прямой ноги вверх невозможен из-за усиления боли.
Пока всё подтверждает повреждение мышцы.
Сухожилия исключаю, т.к. локация не соответствует расположению этих структур.
Но, нужно постараться полностью исключить этот момент, а заодно и выявить степень повреждения.
Далее…
1. Визуально резкой деформации и изменения естественных анатомических контуров нет, что говорит о том, что скорее всего отрыва или разрыва нет.
2. Сгибание ноги хоть и немного болезненно, но не нарушено, что тоже говорит в пользу вывода, сделанного пунктом выше.
3. Пальпация сухожилий в подколенной зоне и сравнение со здоровой ногой выявляет незначительное снижение натяжения на больной стороне.
Ну, радует то, что сухожилия целы, а мышцы, хоть и повреждены, но «терпимо».
В этот момент выявить что-то ещё сложно без аппаратных методов.
Кое-какие признаки, характеризующие степень повреждения, могут появиться позже.
Например, припухлость, отёчность, гематома.
Но это проявится не быстро, если проявится вообще.
Если будет сильная гематома или сползающие в подколенную ямку, голень и даже лодыжку и стопу кровоподтёки, то это хуже, чем могло бы показаться – разрывы довольно выражены, и, возможно, повреждены сосуды (и нельзя исключать и нервы, т.к. они сопровождают крупные сосуды).
Но, в моём случае это мало вероятно, основываясь на первичном осмотре.
Пока ясно, что я могу встать и даже ходить. Поэтому смело поднимаюсь на ноги.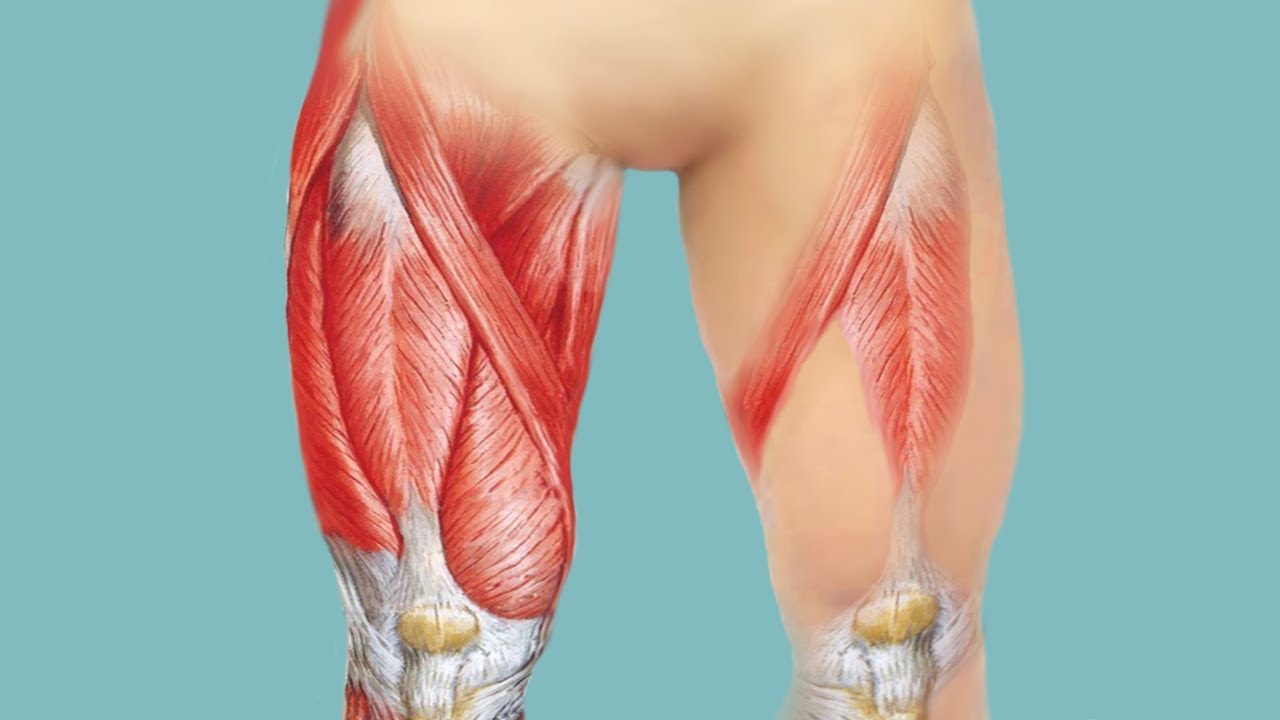
Делать это нужно аккуратно, с опорой на руки. Важно при согнутом положении тела оставлять согнутой и повреждённую ногу, чтобы не напрягать растянутую заднюю поверхность бедра.
Тоже самое придётся делать вплоть до полного исчезновения боли в процессе заживления.
Основываясь на общепринятой классификации, определил у себя повреждение между лёгкой и средней степенями сложности.
Вот эта описательная классификация:
1. Легкая степень. Наблюдается слабовыраженная боль, тянущегося характера, небольшой отек может появиться скорее как исключение. Восстановление от 1 до 2 недель.
2. Средняя степень. Достаточно хорошо ощутимая боль, которая увеличивается при движении. Наблюдаются средние отеки, возможно появление гематом и синяков. Восстановление от 3 недель до 1,5 месяцев.
3. Тяжелая степень, которая может сопровождаться надрывом мышц, связок и повреждением нерва.
Все это имеет сопутствующие симптомы постоянной острой нестерпимой боли.

Отечность и гематома распространяются по всей поверхности бедра. При такой степени повреждения, пострадавшему необходимо дать обезболивающие препараты и срочно доставить в больницу для диагностики и лечения.
Для полного восстановления после такого растяжение может понадобиться несколько месяцев.
Понятно, что мне совсем не улыбается лечиться месяц. У меня нет столько времени. Иначе мои тренировки по тайскому боксу накрываются медным тазом.
Классическая же схема лечения такова:При первой и второй степени больному назначается покой.
В первые часы и пару дней нужен холод, давящая повязка, отсутствие тепловых процедур и всякого рода массажей, т.к. эти последние 2-а вида воздействия могут только усугубить течение процесса из-за отёка и усиления гематомы.
Необходимо избегать каких-либо физических нагрузок до полного восстановления мышечной ткани и связок. Чтобы уменьшить нагрузку на ногу, особенно при ходьбе, врач может порекомендовать хождение на костылях.
Чтобы снять воспалительный процесс могут быть назначены нестероидные препараты, такие как: диклофенак, кетопрофен, пироксикам.
После снятия болевого синдрома лечение растяжения задней мышцы бедра не прекращается. Больному назначаются физиопроцедуры и лечебная физкультура.
При третьей степени тяжести повреждения лечение может потребовать более радикальных мер, так при разрыве проводится операция на поврежденной мышечной ткани.
После оперативного вмешательства могут назначить нестероидные препараты, также обязательно проводятся физиопроцедуры и лечебный массаж.
Восстановительный процесс может затянуться до полугода, в зависимости от особенностей организма.
После растяжения подвижность и функции мышечных волокон можно восстановить полностью, при условии проведения правильной терапии.
Даже не напрягался писать это «из головы», т.к. это классика, а потому просто содрал в Интернете. Ну только самую малость добавил.
Мне же нужен какой-то более ускоренный курс лечения. И тут классическими «простыми» средствами не обойтись.
Придётся прибегнуть к более тяжёлой артиллерии.
Сразу скажу, что всякого рода «народные» средства я вообще не рассматриваю как реально эффективные.
Они хороши тем, кто свято в них верит (эффект плацебо), и у кого дофига времени на эксперименты.
Мой опыт говорит о том, что у абсолютного большинства людей, что при использовании «народных» методов, что вообще без использования каких-либо методов заживает всё одинаково – долго и плохо.
Есть много «радикальных» методов. Но не применять же из все.
А потому я выбрал следующие:
1. Гормоны гидрокортизонового рядя с пролонгированным действием.
Я остановился на Кеналоге. Введение прямо в место повреждения.
Решил сделать для начала одну инъекцию. Посмотреть оценить эффект заживления и при необходимости повторить через неделю.
2. Креатин по 10 г в день. Тут воздействие на регенерацию не прямое, но создаются условия для быстрейшего восстановления мышечной ткани.
3. Самое «тяжёлое» — Соматотропин (гормон роста). Но исключительно в терапевтических дозах – 5 ЕД в день. Гормон свободен в продаже. Абсолютно разрешён к обороту в России.
По идее вот и всё. Т.е. вместо НПВС (нестероидных противовоспалительных средств) я взят стероидный гидрокортизон (кортизол), который более эффективен.
А для ускорения пролиферации повреждённых тканей использовал Соматотропный гормон (гормон роста). Название которого говорит само за себя.
В его действии меня в первую очередь интересуют его анаболические свойства в плане влияния на опорно-двигательный аппарат.
Он делает кости толще и крепче, укрепляет связки и сухожилия, делает более прочными все соединительно тканные структуры и волокна, ускоряет регенерацию тканей.
Со второй недели я подключил прогревания и массаж.
К концу второй недели — ЛФК.
Всё это я делал самостоятельно в домашних условиях.
Думаю, что с прогреванием и самомассажем всё понятно.
А вот что с ЛФК?
Тут тоже всё несложно.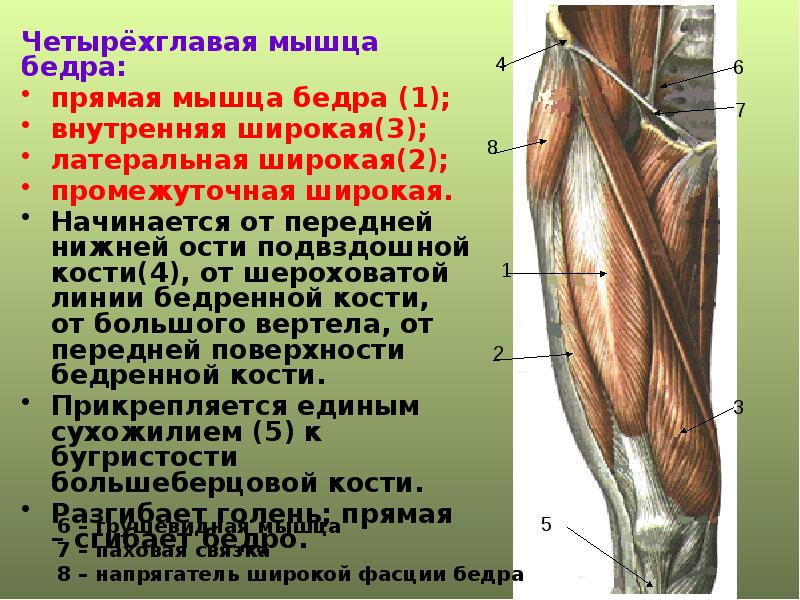
Основное – это сгибание и разгибание ноги в колене в полной амплитуде в положении стоя или лёжа на животе.
Тут важно не допустить укорочения мышцы и формирования контрактур, пусть и не выраженных. Их потом сложнее будет тянуть.
Кроме того, работа мышцы улучшает микроциркуляцию крови, что способствует хорошей трофике (питанию) тканей и их лучшему и быстрейшему восстановлению.
Через несколько дней можно приступить к растяжке.
Но я-то сам ортопед-травматолог – мне проще.
А вот вам по-хорошему, если вы не уверены в том, что повреждение несерьёзное, то лучше сразу обратиться к врачу.
Физиотерапию тоже лучше проходить в специализированном кабинете.
Однако, надеюсь, что мой материал буде вам полезен, как в плане понимания процесса диагностики, так и для определения подходов к лечению.
Мой же ускоренный метод тоже не является какой-то тайной за семью печатями и вполне может использоваться действующими спортсменами, а также «физкультурниками» зрелого возраста, т.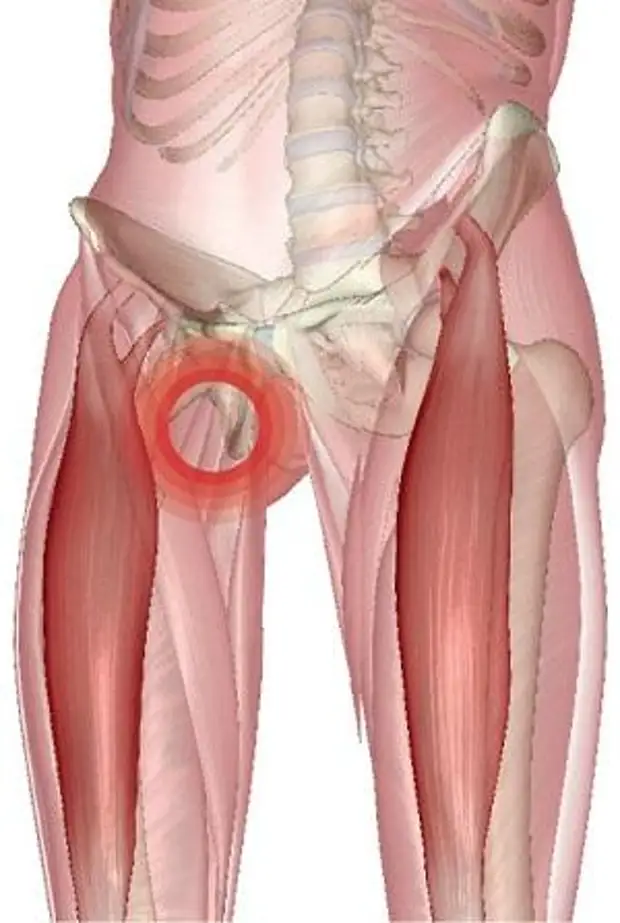 к. собственных компенсаторных сил у них не так много, как у молодых, и заживление может сильно затянуться.
к. собственных компенсаторных сил у них не так много, как у молодых, и заживление может сильно затянуться.
А также важно помнить, что всего лучше не лечить травмы, а предотвращать и профилактировать их.
© Михаил Шилов (malleus maximus)
Мастер Спорта России,
5 DAN Karate WFF, Тренер по ММА
Врач: ортопед-травматолог, хирург, мануальный терапевт
_________________
Понравился материал?
Тогда пожалуйста сделайте следующее:
1. Поставьте «лайк».
2. Сделайте ретвит.
3. Поделитесь этим постом с друзьями в социальных сетях.
4. И конечно же, оставьте свой комментарий
Травмы в спорте
Спортивная травма
Что такое травма? Как часто вы травмировались, играя в футбол, тренируясь с отягощениями или просто бегая? Травма может ощущаться как разрыв, растяжение или любое повреждение в области колена, плеча, лодыжки или другой части тела. И прежде, чем ощутить боль, вы испугаетесь. Прикладывая лед к травмированному участку, вы недоумеваете – как такое могло произойти? Что скажет травматолог? Как избежать подобных травм в будущем?
И прежде, чем ощутить боль, вы испугаетесь. Прикладывая лед к травмированному участку, вы недоумеваете – как такое могло произойти? Что скажет травматолог? Как избежать подобных травм в будущем?
В данной статье вы найдете ответы на эти вопросы, а также разработанные профессионалами программы тренировок, помогающие вернуть спортивную форму после травмы. Также в ней вы найдете рекомендации экспертов, которые помогут вам восстановить прежнюю физическую форму без вреда для здоровья и излишней нагрузки на травмированные кости, суставы и мышцы. Если сейчас вы не травмированы, используйте представленные здесь программы тренировок и рекомендации специалистов, чтобы избежать в будущем возможных травм.
Оптимизация тренировки
Причиной травмы нельзя считать тот момент, после которого вы травмировались, – неудачное приземление после прыжка или жесткое столкновение на футбольном поле. Причиной травмы является нарушение баланса тренировок, в результате которого одни мышцы вы тренируете слишком интенсивно, а другие вовсе игнорируете.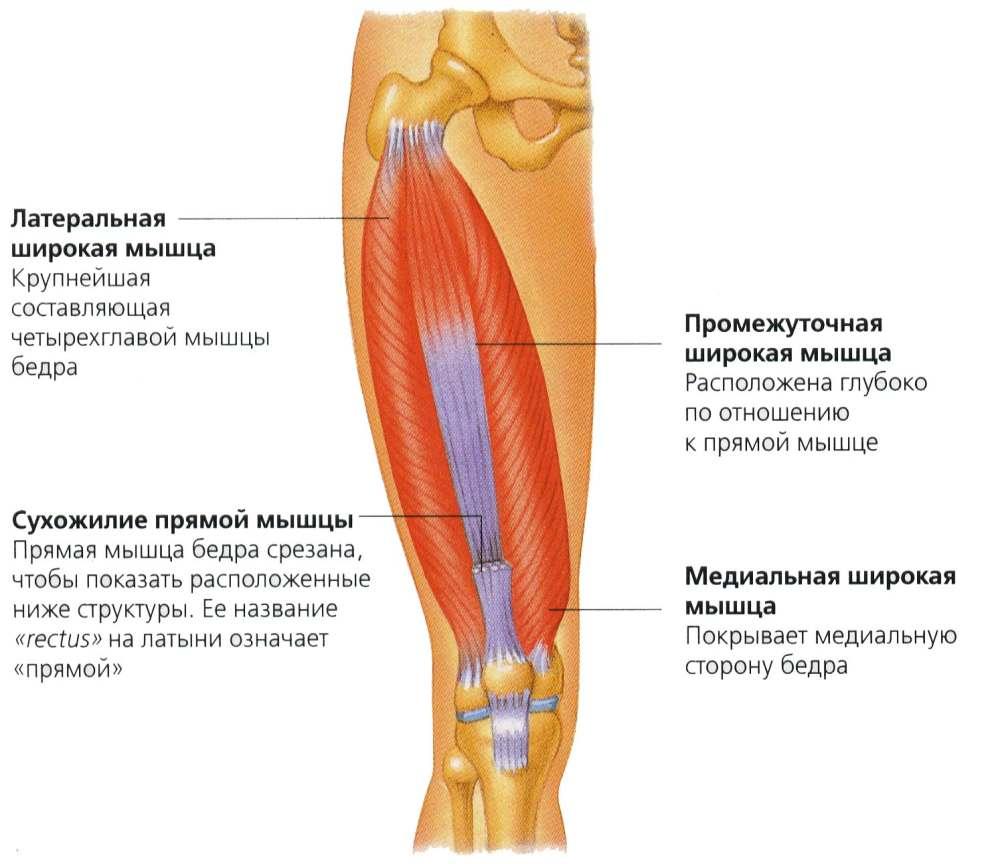
Избыточные тренировки – самый короткий путь к травме, так как вы доводите до переутомления свои мышцы. Усталые мышцы делают слабыми сухожилия, крепящие мышцы к костям. Сухожилия опухают и, если вы продолжаете тренироваться, преодолевая боль, повреждаются. Непрекращающаяся боль во время тренировок может быть признаком того, что вы даете своим мышцам и сухожилиям избыточную нагрузку. В итоге вы получаете травму.
Одним из методов, позволяющих избежать избыточных нагрузок, является «правило десяти процентов». Нагрузку (дистанцию бега, скорость бега, вес отягощений и т. д.) следует увеличивать не более чем на 10 % в неделю. Это позволит сухожилиям, мышцам и костям адаптироваться к новым нагрузкам.
Разминка перед тренировкой
Никогда не приступайте к тренировке, предварительно не размявшись. Если во время разминки вы немного вспотели – это хороший признак того, что повысилась внутренняя температура вашего тела, а значит, ваши сухожилия и связки стали более эластичными. Это также говорит о том, что хрящи и кости, которые они защищают, обильно снабжаются синовиальной жидкостью, создающей смазку. В общем, для улучшения гибкости перед тренировкой следует проводить растяжку. Однако растяжка перед тренировкой не всегда предупреждает травму. Предпочтительно соблюдать следующий порядок: перед спортивной игрой или занятиями в тренажерном зале сначала нужно провести разминку (от 5 до 10 минут – аэробные упражнения с низкой интенсивностью, например бег или велотренажер), после разминки делать растяжку. Растяжку следует повторять также после игры или тренировки, когда мышцы и сухожилия более эластичны.
Это также говорит о том, что хрящи и кости, которые они защищают, обильно снабжаются синовиальной жидкостью, создающей смазку. В общем, для улучшения гибкости перед тренировкой следует проводить растяжку. Однако растяжка перед тренировкой не всегда предупреждает травму. Предпочтительно соблюдать следующий порядок: перед спортивной игрой или занятиями в тренажерном зале сначала нужно провести разминку (от 5 до 10 минут – аэробные упражнения с низкой интенсивностью, например бег или велотренажер), после разминки делать растяжку. Растяжку следует повторять также после игры или тренировки, когда мышцы и сухожилия более эластичны.
Сбалансированная программа
Все программы тренировок должны быть сбалансированными. Это условие особенно актуально после того, как вы перенесли травму. Сбалансированность программы тренировок определяет быстроту восстановления травмированного участка.
Просмотрите каждый раздел и определите, какие программы подходят лично вам.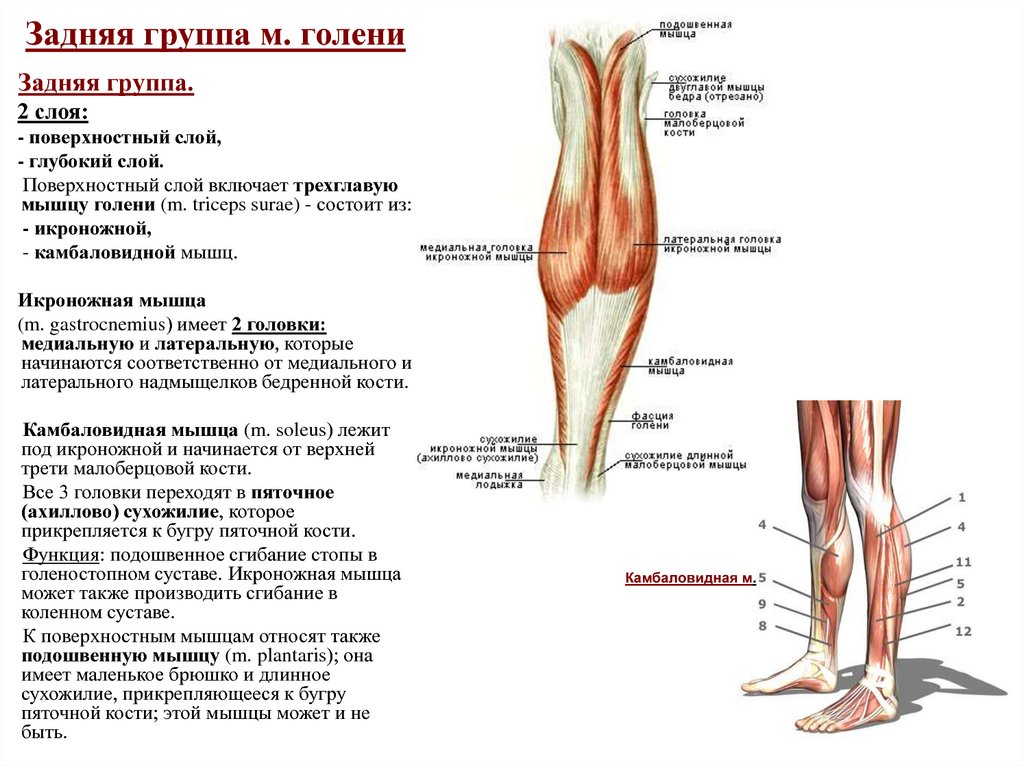 Затем прочитайте инструкции к тренировкам и описания упражнений, чтобы определить, соответствуют ли предлагаемые требования вашему уровню физической подготовки. Ведь в некоторых случаях программа тренировки может содержать упражнения, которые вам не подойдут, поскольку противопоказаны с вашей травмой и степенью ее тяжести.
Затем прочитайте инструкции к тренировкам и описания упражнений, чтобы определить, соответствуют ли предлагаемые требования вашему уровню физической подготовки. Ведь в некоторых случаях программа тренировки может содержать упражнения, которые вам не подойдут, поскольку противопоказаны с вашей травмой и степенью ее тяжести.
Обратите особое внимание на упражнения, предлагаемые для каждого вида травм, развивающие гибкость и силу. Во многих случаях вам будут предложены упражнения или целые программы упражнений, предупреждающие травму. Если с вашей травмой связаны другие ограничения функциональности, то, прежде чем приступать к какой-либо программе, проконсультируйтесь с врачом.
Профилактика травмы
Занимайтесь по выбранной программе три раза в неделю (через день) в течение 4-6 недель. Перед каждой тренировкой следует провести разминку с помощью аэробных упражнений низкой интенсивности продолжительностью 5-10 минут. Затем необходимо выполнить упражнения для развития гибкости и силы в представленном порядке. Между подходами и упражнениями отдыхайте от 30 до 60 секунд. Работая с более высоким весом отягощений и выполняя меньшее число повторений, вам следует увеличить время паузы между подходами и упражнениями. В дни, свободные от занятий по программе, отведите до 45 минут ненапряженным аэробным упражнениям.
Между подходами и упражнениями отдыхайте от 30 до 60 секунд. Работая с более высоким весом отягощений и выполняя меньшее число повторений, вам следует увеличить время паузы между подходами и упражнениями. В дни, свободные от занятий по программе, отведите до 45 минут ненапряженным аэробным упражнениям.
Не забывайте, что число подходов, повторений и вес отягощений даны рекомендательно. Возможно, вам придется начать с меньшего. И хотя все представленные упражнения безопасны, вам следует внимательно прислушиваться к реакциям своего организма. При первых же болевых ощущениях упражнение следует прекращать.
Болеутоляющие средства
При многих незначительных травмах снять боль помогут болеутоляющие средства, которые продаются без рецепта. Также следует предпринять меры, предусмотренные первой медицинской помощью при травме, и обеспечить выполнение четырех условий: неподвижность, охлаждение, сжатие и поднятие.
Возвращение к тренировкам
Первое правило реабилитации после травмы – не спешить. Не стремитесь поскорее вернуть прежнюю спортивную форму. Это правило особенно актуально, если после травмы вы перенесли хирургическую операцию по поводу разрыва сухожилия или связки. Поставьте перед собой следующие цели:
Не стремитесь поскорее вернуть прежнюю спортивную форму. Это правило особенно актуально, если после травмы вы перенесли хирургическую операцию по поводу разрыва сухожилия или связки. Поставьте перед собой следующие цели:
1. Возобновить движение травмированного сустава. Без этого вы не сможете восстановить общую функциональность конечности.
Восстановление после травмы требует баланса: найдите правильное сочетание упражнений для развития гибкости и силы. Не торопитесь возвращаться к активной деятельности, но и не давайте себе поблажек. Излишние нагрузки приведут к очередной травме.
2. Вернуть гибкость с помощью ежедневной растяжки, которая поможет ускорить реабилитацию и уменьшить болевые ощущения.
3. Восстановить силу и выносливость, постепенно увеличивая нагрузки. Используйте метод перекрестных тренировок (включение дополнительных упражнений помимо основных), чтобы поддерживать уровень общей физической подготовки; выполняйте развивающие упражнения, характерные для вашего вида спорта, чтобы подготовить свой организм к полноценным тренировкам.
4. Восстановить равновесие и координацию движений. Для этого выполняйте такое упражнение, как удержание равновесия на одной ноге с закрытыми глазами.
Ваша основная цель – вернуть прежний уровень физической подготовки. Выполнение этой задачи может занять от нескольких дней до нескольких месяцев в зависимости от степени тяжести травмы.
ПЕРВАЯ ПОМОЩЬ ПРИ ТРАВМЕ
На травмы организм отвечает болью и отеками. Зная, как оказать первую помощь при травмах, вы сможете ускорить процесс выздоровления. А первая помощь при травмах заключается в обеспечении четырех условий: неподвижность, охлаждение, сжатие и поднятие.
Обеспечение неподвижности означает намеренное ограничение подвижности травмированной части тела. Если в результате травмы у вас распухла и почернела лодыжка, не следует ступать на травмированную ногу. При ходьбе используйте костыли или трость. Если растяжение не серьезное, можно попробовать пошевелить поврежденной частью тела, чтобы определить степень тяжести травмы. Обычно организм подает «сигналы». Если вы не можете двигать конечностью и чувствуете нестерпимую боль, значит, ваш организм дает вам знать, что травмированную часть тела следует оставить в покое и обратиться за помощью к врачу.
Обычно организм подает «сигналы». Если вы не можете двигать конечностью и чувствуете нестерпимую боль, значит, ваш организм дает вам знать, что травмированную часть тела следует оставить в покое и обратиться за помощью к врачу.
Охлаждение травмированного участка проводится путем прикладывания льда к месту отека на 20 минут каждые 4-6 часов в течение 1-2 дней после травмы. Лед следует прикладывать до тех пор, пока не исчезнет боль и не сойдет отек. Чтобы защитить кожу от обморожения, заверните лед в полотенце.
Чтобы остановить распространение отека, необходимо перебинтовать поврежденную конечность, т. е. сделать сжатие. В некоторых случаях можно обойтись без бинта или тугой повязки. Например, если вы растянули лодыжку, просто не снимайте ботинок. Давление, которое он создает на лодыжку, не позволит отеку распространиться, а после, сняв ботинок, вы сможете приложить к травмированному участку лед.
Травмированную конечность следует держать поднятой – на высоте, превышающей уровень сердца. Эта мера поможет уменьшить боль и отек путем ограничения доступа жидкостей к травмированной конечности.
Эта мера поможет уменьшить боль и отек путем ограничения доступа жидкостей к травмированной конечности.
Ваши стопа и лодыжка весь день носят вес вашего тела – и в большинстве случаев они с этой задачей замечательно справляются. К сожалению, бег по твердым поверхностям или резкие движения на теннисном корте могут вызывать у вас растяжения и разрывы тканей. В результате вы будете выведены из строя на недели или даже месяцы. В одних случаях спортсмены не успевают должным образом размять и растянуть соответствующие мышцы и сухожилия перед тренировкой или игрой. В других случаях спортсмены подбирают неподходящую обувь. В результате происходит травма стопы, голени или лодыжки. Ниже вы найдете описание таких травм.
РАСТЯЖЕНИЕ ИЛИ РАЗРЫВ АХИЛЛОВА СУХОЖИЛИЯ Ощущения при травмеСначала вы слышите характерный звук разрыва ахиллова сухожилия, находящегося на задней поверхности лодыжки. Затем следуют боль и отек.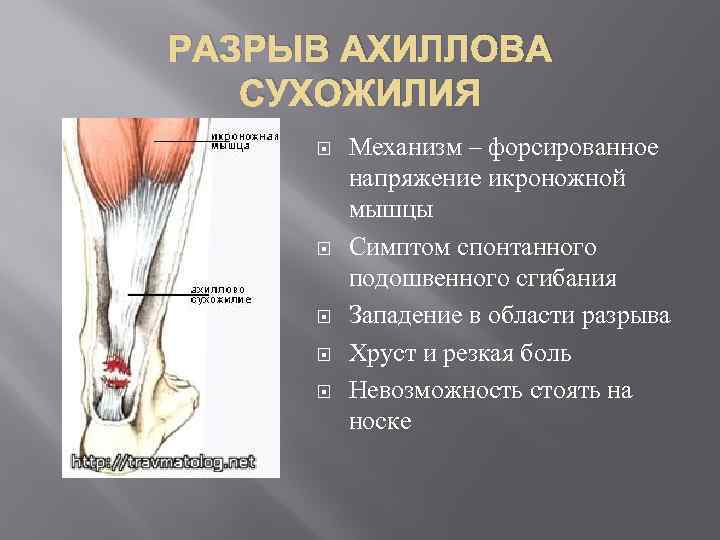 В некоторых случаях эти симптомы могут появляться на следующий день после тренировки. Травмированной ногой трудно ступать, больно привстать на носки.
В некоторых случаях эти симптомы могут появляться на следующий день после тренировки. Травмированной ногой трудно ступать, больно привстать на носки.
Резкое ускорение при движении, бег вверх по склону. Могут быть закрепощены мышцы голени.
Лечение травмыОкажите первую медицинскую помощь и обеспечьте выполнение четырех условий: неподвижность, охлаждение, сжатие и поднятие травмированной конечности. Это позволит уменьшить боль и отек. Возможно, вам придется использовать костыли или пяточные супинаторы, чтобы снять нагрузку на сухожилия в период выздоровления. Пяточные супинаторы следует класть в обувь обеих ног, иначе можно заработать искривление позвоночника. При полном разрыве ахиллова сухожилия вас ждет хирургическое вмешательство.
Предупреждение травмыДаже не тренируясь ежедневно, работайте над улучшением эластичности мышц голени и ахиллова сухожилия. Выполняйте упражнения для растяжки.
Выполняйте упражнения для растяжки.
Вы ощущаете боль на подошве стопы в области пятки. При этом боль отдается по всему своду стопы и может усиливаться утром или во время длительных пробежек.
Причины травмыСухожилие подошвенной фасции, расположенное на нижней части стопы, может быть закрепощено при его недостаточной растяжке перед тренировкой. Другой причиной может быть слишком высокий свод стопы.
Лечение травмыРастяжка позволяет увеличить длину ахиллова сухожилия и сухожилия подошвенной фасции. Соответствующие упражнения помогут сделать сухожилия более эластичными. Конечно, на это понадобится время. Если боль очень сильная, возможно, потребуется инъекция кортизона.
Предупреждение травмыТщательнее делайте растяжку. Подбирайте подходящую обувь. Регулярно меняйте ее (примерно после 650–800 км пробега).
Подбирайте подходящую обувь. Регулярно меняйте ее (примерно после 650–800 км пробега).
При разрыве тканей травма может сопровождаться характерным звуком. Затем следуют боль, отек или образование подкожного кровоподтека вокруг лодыжки.
Причины травмыВозможно, вы порвали одну или несколько связок, скрепляющих сустав лодыжки.
Лечение травмыОкажите первую медицинскую помощь и обеспечьте выполнение четырех условий: неподвижность, охлаждение, сжатие и поднятие травмированной конечности. Это позволит контролировать отек. Попробуйте совершать небольшие движения, задействуя лодыжку. Усиление кровообращения в тканях, окружающих травмированный участок, ускоряет процесс выздоровления и уменьшает боль. Для начала медленно вращайте стопой. Если вы не можете этого сделать или это движение причиняет сильную боль, это может быть признаком перелома кости.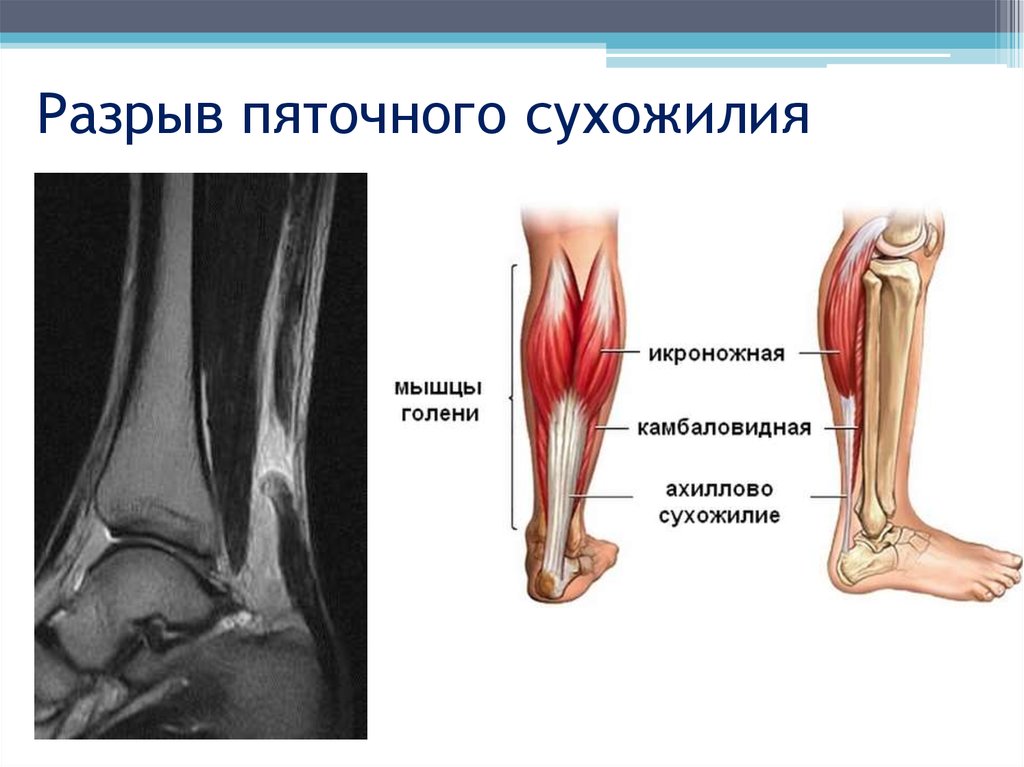 В таком случае следует обратиться к травматологу. Если положение не столь серьезное, несколько дней оказывайте первую помощь, одновременно используя лекарственные средства. Пока заживают разорванные связки, для поддержки лодыжки используйте стягивающую повязку или шину.
В таком случае следует обратиться к травматологу. Если положение не столь серьезное, несколько дней оказывайте первую помощь, одновременно используя лекарственные средства. Пока заживают разорванные связки, для поддержки лодыжки используйте стягивающую повязку или шину.
Не тренируйтесь на неровных и скользких поверхностях. Избегайте также травяных газонов, песчаных и каменистых поверхностей. Для защиты лодыжки используйте стягивающую повязку.
ПЕРЕЛОМ ЛОДЫЖКИ Ощущения при травмеИсходящий из лодыжки звук, напоминающий хруст, может быть первым признаком того, что ваша травма – более серьезная, чем просто растяжение. За этим звуком следуют резкая боль, отек и подкожная гематома. Вы не сможете ступать на травмированную ногу.
Причины травмыБольшеберцовая и малоберцовая кости – две кости, составляющие лодыжку, – ломаются в месте их соединения со стопой.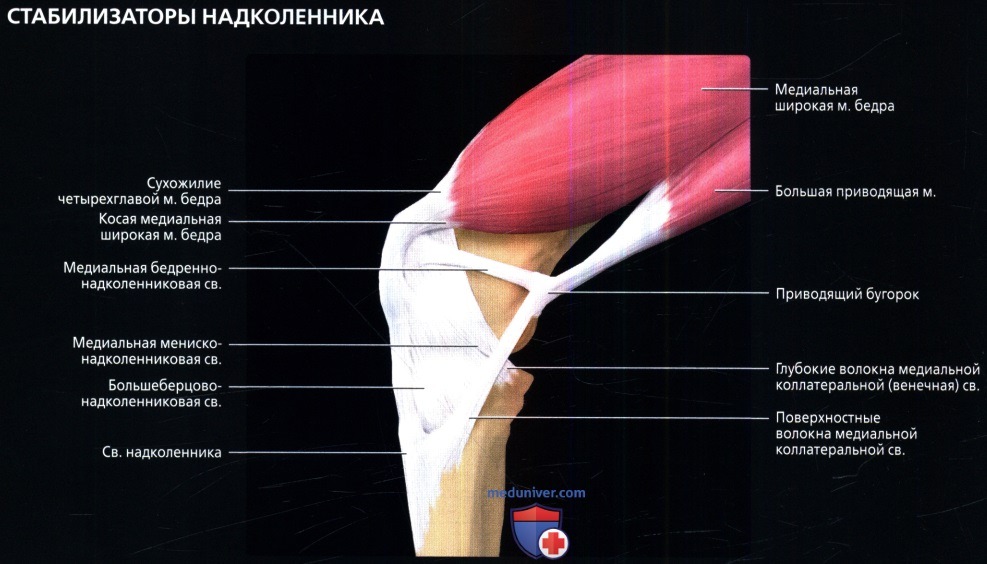 Поскольку варианты перелома могут быть самыми различными, точный диагноз может поставить только врач после рентгеноскопии. В зависимости от степени тяжести перелома вы будете выведены из строя от шести недель до трех месяцев.
Поскольку варианты перелома могут быть самыми различными, точный диагноз может поставить только врач после рентгеноскопии. В зависимости от степени тяжести перелома вы будете выведены из строя от шести недель до трех месяцев.
Прежде всего сделайте рентгеноскопию. Затем на вашу ногу наложат гипс, и вы будете передвигаться на костылях. Возможно, потребуется хирургическая операция.
Предупреждение травмыЕдинственное, что вы можете сделать, – внимательнее контролировать свои движения в игре.
СТРЕССОВЫЙ ПЕРЕЛОМ КОСТЕЙ СТОПЫ Ощущения при травмеСтрессовый (или усталостный) перелом – это небольшая трещина или разрыв в кости. Он сопровождается отеком и ноющей болью в костях стопы, особенно костях плюсны – длинных костях, расположенных в середине стопы за каждым пальцем. Боль может быть распространенной, как в случае воспаления сухожилия, или сконцентрированной в одном месте.
Небольшая трещина или разрыв в кости возникают в результате избыточной нагрузки на кость. Это происходит, если вы слишком долго быстро бегаете или долго не меняете спортивную обувь. Когда вы очень быстро увеличиваете дистанцию или бегаете по твердой поверхности, на кости падает большая нагрузка, и постепенно развивается усталостный синдром – образуются микротрещины и разрывы.
Лечение травмыЭтот вид травмы не всегда можно выявить с помощью рентгеноскопии. Возможно, вам придется пройти компьютерную томографию или просто лечить травму до тех пор, пока не пройдет боль. Окажите первую медицинскую помощь и обеспечьте выполнение четырех условий: неподвижность, охлаждение, сжатие и поднятие травмированной конечности. Это позволит уменьшить боль и отек. Особенно важно обеспечить неподвижность, чтобы кости восстановились. Возобновив занятия бегом, увеличивайте дистанцию постепенно 5 на 10 % в неделю, чтобы избежать рецидива. Старайтесь бегать по мягким поверхностям: по гладким грунтовым дорожкам или травяным газонам.
Носите спортивную обувь, обеспечивающую амортизацию удара. Постепенно увеличивайте дистанцию и время бега.
НИЗКИЙ СВОД СТОПЫ И МЕТАТАРЗАЛГИЯПлоскостопие может развиваться со временем или в случае, если свод стопы изначально низкий. Оно способно вызывать боль в области лодыжки и стопы. Избыточные нагрузки (например, долгий бег) могут раздражать сухожилие задней большеберцовой мышцы, вызывая боль и отек. Окажите первую медицинскую помощь и обеспечьте выполнение четырех условий: неподвижность, охлаждение, сжатие и поднятие травмированной конечности. Приобретите супинаторы, поддерживающие свод стопы, и вкладывайте их в обувь.
Боль в носках, а не в самом своде стопы может быть признаком метатарзалгии – выраженной боли в плюсневых костях стопы. Это значит, что на кости стопы приходится избыточная нагрузка. Зачастую такая проблема возникает при ношении слишком узкой спортивной обуви или при наличии ненормально высокого свода стопы. В последнем случае вам понадобятся особые супинаторы для обуви.
РАСТЯЖЕНИЕ ЛОДЫЖКИ В ВЕРХНЕЙ ЧАСТИЭта травма случается при неудачном приземлении на носки. При этом разъединяются большеберцовая и малоберцовая кости, в результате чего происходит растяжение скрепляющих их связок. Боль ощущается выше большеберцовой кости, ходьба при этом затрудняется. Восстановление занимает больше времени, чем в случае обычного растяжения лодыжки, и зачастую требует длительной иммобилизации (неподвижности).
Причины травмыВозможно, мышцы внешней поверхности лодыжки получали избыточную нагрузку или вы подвернули ногу со смещением лодыжки внутрь. В результате произошел разрыв или растяжение сухожилия малоберцовой мышцы, расположенного с внешней стороны лодыжки.
Лечение травмыОкажите первую медицинскую помощь и обеспечьте выполнение четырех условий: неподвижность, охлаждение, сжатие и поднятие травмированной конечности. Это позволит уменьшить отек. Перед тренировкой сделайте разминку, чтобы подготовить лодыжку к движению, выполнив специальные упражнения, которые будут описаны ниже. Эти упражнения не должны вызывать у вас боль. Они помогут сохранить эластичность и подвижность суставов лодыжки. Возможно, вам потребуется пройти курс физиотерапии, чтобы укрепить мышцы лодыжки. Пользу может принести также временная неподвижность лодыжки с помощью шины.
Предупреждение травмыРастягивайте и укрепляйте суставы и мышцы лодыжки.
ВОСПАЛЕНИЕ ПЕРЕДНЕЙ ПОВЕРХНОСТИ ГОЛЕНИ Ощущения при травмеЭта травма описывается как воспаление тканей передней поверхности большеберцовой кости. При травме ощущается острая боль кости в области лодыжки или мышц большеберцовой кости.
Причины травмыПричина усталостной травмы кости или мышц голени – избыточные нагрузки. Виной также может быть плоскостопие или бег по твердым поверхностям.
Лечение травмыОчаг боли укажет вам на тип этой травмы. Боль в области большеберцовой кости говорит о начальной стадии стрессового (усталостного) перелома. Если боль распространяется по внутренней поверхности большеберцовой кости, то это является признаком воспаления тканей кости. Отек мышц лодыжки подразумевает боль и закрепощение в ее мышечной части с внешней стороны. Окажите первую медицинскую помощь и обеспечьте выполнение четырех условий: неподвижность, охлаждение, сжатие и поднятие травмированной конечности. Это позволит уменьшить боль и отек. Снизьте интенсивность и частоту тренировок, чтобы избежать ухудшения ситуации.
Предупреждение травмыБегуны, у которых стопа заваливается внутрь и касается поверхности внутренней областью подошвы, более других расположены к травмам лодыжки. Чтобы выровнять угол наклона стопы, используйте ортопедические прокладки для обуви.
РАСТЯЖЕНИЕ ИЛИ РАЗРЫВ МЫШЦ ГОЛЕНИ Ощущения при травмеСначала вы слышите громкий звук разрыва, затем чувствуете резкую боль в голени. В отдельных случаях может внезапно появиться боль, после чего она становится устойчивой, появляются отек и подкожная гематома.
Причины травмыИзбыточные нагрузки мышц голени. Резкие смены направления движения на теннисном корте или футбольном поле вынуждают мышцы голени мгновенно удлиняться. Если мышцы не готовы к этому, случается растяжение или разрыв мышечных тканей.
Лечение травмыОкажите первую медицинскую помощь и обеспечьте выполнение четырех условий: неподвижность, охлаждение, сжатие и поднятие травмированной конечности. При необходимости используйте нестероидные болеутоляющие средства и костыли.
Предупреждение травмыДелайте разминку, подготавливая мышцы ног к движению. Разминку следует проводить 5-10 минут. Затем выполните комплекс упражнений для растяжки.
СВОД СТОПЫ: ВЛАЖНЫЙ ТЕСТСмочите подошву стопы. Ступите на плоскую ровную поверхность. Рассмотрите оставшийся след: отсутствие внутреннего изгиба стопы говорит о плоскостопии (низком своде стопы) и, соответственно, расположенности к воспалению сухожилий малоберцовой мышцы. Если свод стопы слишком высокий, то вес тела распределяется по внешней части стопы, что ведет к растяжениям лодыжки и стрессовым переломам.
Травмы колена
Колено сложно устроено. Латеральная коллатеральная связка с внешней стороны и медиальная коллатеральная связка с внутренней стороны связывают бедренную кость с костями голени. Передняя крестообразная и задняя крестообразная связки перекрещиваются внутри коленного сустава, не позволяя колену смещаться вперед или назад. Хрящ, выстилающий внутреннюю поверхность сустава, выступает в качестве амортизатора. Укрепление мышц колена снижает вероятность его травм.
СИНДРОМ ПОДВЗДОШНО-БОЛЬШЕБЕРЦОВОГО ТРАКТА Ощущения при травмеЭта проблема распространена среди бегунов и велосипедистов. Сначала вы чувствуете общую боль с внешней стороны колена. Затем боль усиливается, особенно когда вы бежите вниз по склону или спускаетесь по лестнице. Если же вы передвигаетесь, не сгибая ноги в коленях, боль исчезает.
Причины травмыПодвздошно-большеберцовый тракт – массивный конгломерат мышц и сухожилий, проходящий от тазовой области вниз к колену. В нижней части бедренной кости подвздошно-большеберцовый тракт соединяется с внешней частью коленной околосуставной сумки – мешочка с синовиальной жидкостью, защищающего кость. Если вы бегаете или ездите на велосипеде слишком долго, околосуставная сумка опухает и трется о кость.
Лечение травмыОкажите первую медицинскую помощь и обеспечьте выполнение четырех условий: неподвижность, охлаждение, сжатие и поднятие травмированной конечности. Такие меры уменьшат боль и отек. После этого выполните упражнения для растяжки, чтобы улучшить эластичность подвздошно-большеберцового тракта. Затем поработайте над укреплением мышц внешней поверхности бедра с помощью упражнений.
Предупреждение травмыБег по неровным тротуарам может привести к травмам подвздошно-большеберцового тракта.
БОЛЬ В КОЛЕНЕ Ощущения при травмеВы чувствуете пульсирующую боль за коленной чашечкой (надколенником). Ощущается после (а иногда и во время) бега, после приседания, в ходе выполнения выпада или когда вы встаете после долгого сидения.
Причины травмыВо время бега или ходьбы коленная чашечка перемещается вверх и вниз. Если вы много бегаете, демонстрируя плохую технику бега, коленная чашечка немного смещается и начинает тереться о защитный хрящ позади нее. Плоскостопие, мышечный дисбаланс или избыточные тренировки также могут это вызывать. Если мышцы колена устали, они не могут удерживать коленную чашечку на месте.
Лечение травмыПрежде всего к колену нужно приложить лед. Следует сократить физические нагрузки, так как постоянное смещение коленной чашечки может вызвать хондромаласию, при которой происходит разрушение суставного хряща в результате трения. Во время выздоровления используйте метод перекрестных тренировок (включение дополнительных упражнений помимо основных).
Предупреждение травмыИсключите приседания, выпады и экстензию ног на тренажере. Работайте над улучшением гибкости, выполняя упражнения для растяжки, и укрепляйте мышцы ног с помощью упражнений.
ТЕНДИНИТ НАДКОЛЕННИКА Ощущения при травмеВы чувствуете боль во фронтальной части колена ниже коленной чашечки при приседаниях, беге, прыжках или когда опускаетесь на колени.
Причины травмыПри приземлении после прыжка основная динамическая нагрузка, которая в несколько раз превышает вес вашего тела, приходится на колени. Соответственно, значительная нагрузка приходится непосредственно на сухожилия, соединяющие мышцы и кости в коленных суставах. Со временем развивается воспаление сухожилий надколенника, что вызывает боль и отек.
Лечение травмыОкажите первую медицинскую помощь и обеспечьте выполнение четырех условий: неподвижность, охлаждение, сжатие и поднятие травмированной конечности. Это позволит уменьшить боль и отек в области колена. Развивайте силу мышц бедра с помощью частичной экстензии ног и разных вариантов подъема ноги. Это позволит уменьшить нагрузку на связки надколенника. Если у вас проблемы с углом наклона стопы, вы можете попробовать использовать ортопедические супинаторы для обуви. Кроме того, можно использовать коленный бандаж – вид эластичной повязки, которая стягивает колено и уменьшает нагрузку на сустав.
Предупреждение травмыВ тренажерном зале не выполняйте полной экстензии ног на тренажере. Вместо укрепления мышц вы будете лишь раздражать связки, поддерживающие колено и мышцы бедра. Выполняйте лучше разнообразные варианты упражнений, такие как жим ногами с мячом, которые помогут вам укрепить мышцы при минимальной нагрузке на колено.
РАЗРЫВ ХРЯЩА МЕНИСКА Ощущения при травмеСама по себе эта травма не слишком болезненна. Но со временем в колене и вокруг него появляются боли, когда вы поднимаетесь по лестнице или по склону либо когда выполняете полное приседание. При движении могут слышаться щелчки в коленном суставе. Иногда может появляться такое чувство, словно коленный сустав «заедает» и не действует свободно.
Причины травмыВо время бега или ходьбы вы травмировали хрящевые ткани, выстилающие внутреннюю поверхность коленного сустава. В нормальном состоянии эти хрящевые ткани препятствуют трению бедренной кости о кости голени. Этот хрящ может также повреждаться со временем или если при движении колено сгибается под острым углом.
Лечение травмыСамая важная лечебная мера – отдых. Мениск не восстановится без отдыха. Иногда незначительные повреждения хряща могут восстанавливаться сами по себе, если вы ограничите нагрузки на колено. В других случаях может потребоваться хирургическая операция. Выполнение вариантов упражнений подъема ноги также поможет выздоровлению.
Предупреждение травмыМинимизируйте число упражнений, включающих приседания и сгибание ног в колене. Поддерживайте гибкость с помощью упражнений для растяжки.
СМЕЩЕНИЕ КОЛЕННОЙ ЧАШЕЧКИПри вывихе коленного сустава может смещаться коленная чашечка. Ее смещение легко определяется визуально и сопровождается сильной болью. Зачастую коленная чашечка встает на место при самостоятельном вправлении колена. Но даже в этом случае как можно скорее обратитесь к травматологу. До того обложите колено льдом и старайтесь меньше его сгибать.
СТРЕССОВЫЙ ПЕРЕЛОМ Ощущения при травмеУсиливающаяся постоянная боль в коленной чашечке или большеберцовой кости. Состояние ухудшается во время тренировки.
Лечение травмыОбложите колено льдом и примите болеутоляющее средство. Это поможет уменьшить боль и отек. Но главное – прекратите тренировки. Сделайте перерыв не менее чем на месяц, чтобы дать костям время для восстановления. Если травма достаточно тяжелая, обратитесь к физиотерапевту, чтобы поддержать мышцы, окружающие место перелома. В любом случае возвращаться к тренировкам можно только после полного восстановления кости и мышц.
Предупреждение травмыУвеличивать нагрузки следует постепенно, чтобы кость смогла адаптироваться.
РАЗРЫВ ПЕРЕДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ Ощущения при травмеСначала вы слышите характерный звук разрыва. Такое ощущение, словно внутри вашего колена разорвалась резиновая лента. Колено может прогнуться и не держать вес тела. Кровь из поврежденных связок поступает в коленный сустав, колено опухает, боль усиливается.
Причины травмыБольшеберцовая кость смещается относительно колена, передняя крестообразная связка не выдерживает нагрузки и рвется. При занятиях на горных лыжах это случается, если колено поворачивается в направлении, противоположном движению лыжи (и голени). Также эта травма происходит, когда вы падаете назад и пытаетесь восстановить равновесие и удержаться на лыжах.
Причина такой травмы в теннисе или футболе – резкая смена направления движения или внезапная остановка.
Лечение травмыНе ступайте на травмированную ногу. Окажите первую медицинскую помощь и обеспечьте выполнение четырех условий: неподвижность, охлаждение, сжатие и поднятие травмированной конечности. Особенно важно сразу же поднять травмированную ногу, чтобы уменьшить отек. Если у вас сильная боль, доктор шприцем отсасывает кровь и жидкость из колена, что уменьшит боль и отек. Носите шину или фиксирующую повязку, которая позволит вам передвигаться и будет поддерживать колено.
Хирургическое вмешательство не всегда необходимо. Решение о его необходимости будет зависеть от вашего возраста, уровня физической активности и общего состояния колена. В любом случае следует пройти курс физиотерапии, что поможет укрепить мышцы колена, а также увеличить диапазон движения коленного сустава. Старайтесь не делать нагрузки на колено, превышающие терапевтические.
Лечение небольшого растяжения передней крестообразной связки длится не менее 4 недель. Полный разрыв связки с последующей хирургической операцией выведет вас из строя на 4-6 месяцев.
Предупреждение травмыПопросите опытного спортсмена научить вас правильно приземляться после прыжка и укрепляйте мышцы задней поверхности бедра, так как на них приходится часть нагрузки, которую берет на себя передняя крестообразная связка колена. Упражнения для мышц задней поверхности бедра следует дополнить упражнениями для четырехглавой мышцы передней поверхности бедра. Силу и гибкость колена можно улучшить, выполняя упражнения для растяжки.
РАЗРЫВ МЕДИАЛЬНОЙ КОЛЛАТЕРАЛЬНОЙ СВЯЗКИ Ощущения при травмеРазрыв медиальной коллатеральной связки сопровождается острой болью с внутренней стороны колена.
Причины травмыЛюбой удар по внешней стороне колена может привести к Разрыву медиальной коллатеральной связки. Изгиб колена в направлении, обратном нормальному, может привести к растяжению медиальной коллатеральной связки.
Лечение травмыОбложите колено льдом, чтобы уменьшить боль и отек. В период восстановления несколько недель пользуйтесь коленным бандажом, чтобы стабилизировать сустав. Бандаж обеспечит поддержку вашего колена, позволит не ограничивать движение, что ускорит восстановление. Физиотерапия поможет укрепить мышцы в травмированном участке и поддержать гибкость сустава. Если разрыв не полный, хирургическая операция не потребуется. Степень тяжести разрыва определяется по 3-балльной шкале: от первой (наименее тяжелой) до третьей (самой тяжелой).
Предупреждение травмыИграя, носите наколенник на внешней стороне колена, который защитит сустав и уменьшит степень тяжести травмы. Выполняйте упражнения для развития силы и гибкости.
РАЗРЫВ ЛАТЕРАЛЬНОЙ КОЛЛАТЕРАЛЬНОЙ СВЯЗКИ Ощущения при травмеРазрыв латеральной коллатеральной связки сопровождается острой болью с внешней стороны колена.
Причины травмыЭта травма случается реже других травм колена. Разрыв латеральной коллатеральной связки происходит при резкой остановке или неподготовленном начале движения, когда колено вывертывается вовне. В спортивных играх это также случается при столкновении, когда колено смещается вовне.
Лечение травмыОкажите первую медицинскую помощь и обеспечьте выполнение четырех условий: неподвижность, охлаждение, сжатие и поднятие травмированной конечности. Обратитесь к врачу — лишь в редких случаях разрыв латеральной коллатеральной связки обходится без дополнительных повреждений. Чаще всего страдают еще и другие связки, а также суставной хрящ. Носите коленный бандаж и пройдите курс физиотерапии, чтобы укрепить колено и сохранить способность нормально передвигаться. Разрыв латеральной коллатеральной связки выведет вас из строя на 4-12 недель.
Предупреждение травмы
Выполняйте упражнения для развития силы и гибкости.
РАЗРЫВ ЗАДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ Ощущения при травмеОсновным симптомом является несильная боль в задней поверхности колена. Оно двигается свободнее, чем в нормальном состоянии. Боль можно терпеть.
Причины травмыВы упали на согнутое колено или ударились им о приборную панель автомобиля во время ДТП. Задняя крестообразная связка также может разорваться, если вы ударитесь передней частью колена, в результате чего оно сместится назад.
Лечение травмыОбычно показателем степени тяжести травмы может быть боль — и чем она интенсивнее, тем более серьезный разрыв связки. Однако этот подход не работает в случае скрытого разрыва задней крестообразной связки. В общем случае даже при средней боли вам необходимо обратиться к врачу, так как она указывает на разрыв достаточно высокой степени тяжести. Если травму оставить без внимания, в дальнейшем разрыв задней крестообразной связки приводит к развитию артрита. В некоторых случаях для лечения этой травмы может потребоваться хирургическое вмешательство. Если же вам удастся избежать его, лечение займет 4—8 недель; после операции вы будете восстанавливаться 4—6 месяцев.
Предупреждение травмыРазвивайте силу и гибкость мышц колена.
Сильные и здоровые колени позволят вам прыгать с больших высот и безопасно приземляться.
Травмы бедра и тазобедренного отдела
Мышцы бедра имеют большое значение для бегуна. Они должны быть сильными, чтобы вы могли выдержать тренировку, и гибкими, чтобы вы были в состоянии взять низкий старт и добежать до финишной черты. Многие парни ограничиваются укреплением четырехглавых мышц и растяжкой мышц задней поверхности бедра, но это составляет лишь часть необходимой тренировки. Вы должны укреплять и растягивать все мышцы бедра. Тренировка мышц этой области позволит вам избежать множества проблем.
СТРЕССОВЫЙ ПЕРЕЛОМ БЕДРЕННОЙ КОСТИ Ощущения при травмеПо ощущениям эта травма схожа с растяжением паха. Для нее характерна постепенно усиливающаяся боль, которая распространяется по внутренней поверхности бедра. Боль может быть достаточно сильной и иногда вызывает хромоту.
Причины травмыИзбыточные тренировки могут вызывать небольшие трещины или разрывы в бедренной кости, соединяющей тазобедренный отдел с коленом. Эта травма характерна для такого вида спорта, как бег на длинные дистанции. Усталость мышц бедра приводит к тому, что при движении они перестают амортизировать ударную нагрузку.
Лечение травмыРазрыв или трещина в кости может быть такой небольшой, что рентгеноскопия ее не выявит. Возможно, вам придется пройти компьютерную томографию, чтобы подтвердить диагноз. Если оставить травму без внимания, микротрещина может развиться в полноценную трещину — и тогда потребуется хирургическое вмешательство.
Предупреждение травмыСледует постепенно увеличивать длину дистанции и скорость бега.
БУРСИТ БЕДРЕННОГО СУСТАВА Ощущения при травмеВы чувствуете боль с внешней стороны бедра. Боль усиливается при движении по лестнице или по любой наклонной поверхности, а также при движении травмированного бедра. На этой стороне может быть больно лежать.
Причины травмыБурситом называют гнойное воспаление околосуставной слизистой сумки бедренного сустава. Эта сумка защищает бедренные кости от постоянного трения с окружающими мышцами и связками.
Если вы даете мышцам бедра слишком большую нагрузку — например, быстро увеличиваете дистанцию бега или велосипедного маршрута, — возникает раздражение околосуставной сумки, сопровождающееся отеком. Схожей проблемой является тендинит — воспаление сухожилия или связки, при котором также происходит раздражение околосуставной сумки.
Лечение травмыЧтобы уменьшить отек, на травмированную область нужно положить лед и использовать нестероидное болеутоляющее средство. В случае сильной боли и обширного отека может потребоваться инъекция кортизона.
Предупреждение травмыРазвивайте мышцы бедра.
РАСТЯЖЕНИЕ ПАХА Ощущения при травмеТравма сопровождается внезапной болью и отеком с внутренней стороны бедра. Боль может быть настолько сильной, что вызовет хромоту.
Причины травмыВы растянули или порвали приводящие мышцы бедра, расположенные на его внутренней поверхности от тазобедренного отдела вниз до колена. Эти мышцы позволяют сводить ноги. При неподготовленном выпаде может случиться разрыв или растяжение этих мышц.
Лечение травмыИспользуйте лед, нестероидные болеутоляющие средства и, при необходимости, костыли. Кроме того, возможно, ваша травма не настолько серьезна и в действительности у вас простое растяжение паха. Если вы занимаетесь контактным видом спорта, в котором требуется часто резко останавливаться и начинать движение без подготовки (например, футболом или регби), возможно, у вас разрыв сухожилия, крепящего отводящую мышцу бедра к тазобедренному отделу.
Устойчивая боль в тазобедренном отделе и нижней части живота, не проходящая после реабилитации, может быть признаком паховой грыжи. Эта травма развивается со временем и зачастую не излечивается. Если боль не проходит, вам может понадобиться хирургическая операция, которая подтянет нижнюю стенку тазобедренного отдела.
Еще одной схожей травмой является лобковый остит (воспаление участка, в котором сходятся кости тазобедренного отдела в его фронтальной части). Эта травма распространена среди бегунов на длинные дистанции (а также среди женщин, недавно перенесших роды). Лучшим лечением в данном случае является отдых.
Предупреждение травмыРазминайте мышцы ног 5—10 минут. Для этого подходит пробежка или занятия на велотренажере. После разминки приступайте к растяжке. Не стремитесь увеличить глубину растяжки, если чувствуете боль. Движения должны выполняться плавно, без рывков. После растяжки можете заниматься своим видом спорта или тренироваться в тренажерном зале.
РАСТЯЖЕНИЕ ЧЕТЫРЕХГЛАВОЙ МЫШЦЫ Ощущения при травмеВы чувствуете неожиданное растяжение или сопровождающийся характерным звуком разрыв мышц передней поверхности бедра. Возникает острая боль, за которой следуют отек и жжение. Вам трудно ходить, поднимать колено и даже сгибать ногу в колене.
Причины травмыЕсли вы поскользнулись, оступились, совершили неподготовленный удар ногой или выпад, то можно растянуть четырехглавую мышцу. Она соединяет колено с бедром и участвует в обеспечении разнообразных движений, включая бег, удары ногой и подъем из сидячего положения. Разрывы в этой мышце обычно случаются в средней ее части, но также бывают в нижней и верхней частях.
Лечение травмыПриложите лед к травмированной мышце. В период реабилитации после травмы чаще делайте растяжку, уделяя особое внимание четырехглавым мышцам.
Предупреждение травмыРазвивая четырехглавые мышцы, вы сможете совершать резкие движении без травм. Разомнитесь в течение 5—10 минут с помощью аэробных упражнений низкой интенсивности, затем выполните упражнения для растяжки.
УШИБ ЧЕТЫРЕХГЛАВОЙ МЫШЦЫ Ощущения при травмеСначала появляются боль и отек в месте ушиба, затем развивается подкожный кровоподтек. Подвижность колена ухудшается.
Причины травмыВы получили прямой удар мячом, битой или шлемом по передней поверхности бедра. Хотя ушиб четырехглавой мышцы чаще всего наблюдается в контактных видах спорта, в горнолыжном спорте он тоже может случаться при неожиданном падении-
Лечение травмыЧтобы уменьшить отек, положите на травмированный участок лед. В первые сутки после травмы как можно дольше держите травмированную ногу согнутой в колене. В противном случае четырехглавая мышца закрепостится и вы не сможете согнуть ногу. В этом случае реабилитация после травмы существенно затруднится. Имейте в виду, что по мере восстановления мышцы отложения кальция могут формировать рубцовую ткань в области травмы. В результате четырехглавая мышца не сможет нормально поднимать колено и вам придется какое-то время прихрамывать. Чтобы избежать этого, следует постоянно обкладывать травмированный участок льдом и согнуть ногу в колене. Нестероидные болеутоляющие средства также помогут избежать образования отложений кальция.
Предупреждение травмыЕсли вы занимаетесь контактным видом спорта, носите защиту из набивного материала, чтобы закрыть бедра.
РАСТЯЖЕНИЕ МЫШЦ ЗАДНЕЙ ПОВЕРХНОСТИ БЕДРА Ощущения при травмеРастяжение или разрыв мышц, формирующих заднюю поверхность бедра, сопровождаются характерным звуком разрыва. Появляются боль и жжение. Вам трудно ходить или ступать на травмированную ногу. Травмированные мышцы отекают. Через пару дней вокруг области травмы распространяется подкожный кровоподтек.
Причины травмыГруппа мышц, формирующих заднюю поверхность бедра, позволяет вам сгибать и толкать ногу, прыгать. Любое движение, требующее резкого удлинения этих мышц (например, прыжок или большой шаг), может привести к их растяжению или разрыву. Обычно это случается в средней части мышц задней поверхности бедра.
Лечение травмыНе ступайте на травмированную ногу, это лишь ухудшит состояние. Необходимо сразу же положить на участок травмы лед, обмотать мышцу эластичным бинтом, чтобы уменьшить отек.
Обратитесь к врачу, если вы не можете стоять, а боль усиливается. Эти признаки могут указывать на полный разрыв мышцы.
В большинстве случаев лучшее лекарство — отдых. В период восстановления важно не перегружать травмированную ногу. Все это время вам придется пользоваться костылями. В случае небольшого растяжения полное выздоровление займет от недели до месяца. В случае разрыва мышц этот срок увеличится. Прежде чем возвращаться к тренировкам, убедитесь в том, что травмированные мышцы полностью восстановились.
Предупреждение травмыПеред игрой или тренировкой тщательно разомнитесь и не забудьте потом сделать растяжку. Для нее используйте такие упражнения, как растяжка мышц задней поверхности бедра (лежа) и растяжка мышц задней поверхности бедра (сидя).
Зачастую проблемы со спиной появляются в результате продолжительных и напряженных тренировок, а также занятий жесткими контактными видами спорта. Проблемы со спиной возникают неожиданно — еще вчера ваша спина выдерживала любые нагрузки, а сегодня вы не можете согнуться, чтобы завязать шнурки. В быту травмы спины можно избежать, выполняя простые меры предосторожности. Поднимая тяжелые предметы, немного согните ноги в коленях, напрягите брюшной пресс, держите спину прямой. Работайте над укреплением мышц средней части тела, брюшного пресса и нижней части спины. Регулярно растягивайте мышцы спины и средней части тела. Особенно тщательно растягивайтесь перед тренировкой или игрой.
ПОЯСНИЧНЫЕ БОЛИ Ощущения при травмеВы ощущаете боли в нижней части позвоночника и окружающих его мышцах. Боли могут усиливаться утром или вечером, а также после сидения — даже непродолжительного. Боли могут появляться после тренировки.
Причины травмыПостоянная нагрузка на спину при неправильной осанке со временем может спровоцировать травму. Боли также могут указывать на растяжение или разрыв соответствующих мышц, смещение межпозвоночных дисков. Если вы приступаете к тренировкам без разминки, то можете травмировать не подготовленные к нагрузкам мышцы спины.
Лечение травмыНа боли в спине часто жалуются мужчины в возрасте от 30 до 50 лет. Используйте лед, чтобы уменьшить боль. Как можно чаще давайте отдохнуть мышцам спины. Это значит, что вам следует чаще вставать из-за стола и совершать короткие прогулки. Аналогично следует поступать во время долгих переездов и перелетов. Простые упражнения для растяжки (например, растяжка мышц нижней части спины) улучшат эластичность мышц спины. Укрепите мышцы средней части тела и брюшного пресса с помощью упражнений. Сильные мышцы брюшного пресса помогут равномерно распределять нагрузку, приходящуюся на позвоночник.
Научитесь нагибаться и поднимать тяжелые предметы так, чтобы не травмировать спину. Например, не следует сгибаться в пояснице, чтобы достать тяжелый предмет из багажника автомобиля. Вместо этого поставьте одну ногу на бампер, зафиксируйте спину и, поднимая предмет, согните ноги в коленях.
Предупреждение травмыОдного простого решения не существует. Примите следующие комплексные меры: следите за осанкой, развивайте гибкость поясницы с помощью упражнений. Укрепляйте мышцы спины и брюшного пресса.
СТРЕССОВЫЙ ПЕРЕЛОМ ПОЗВОНКОВ ПОЯСНИЧНОГО ОТДЕЛА Ощущения при травмеСтрессовый перелом зачастую сопровождается ощущениями, сходными с теми, что описаны при предыдущей травме, но также могут наблюдаться внезапные болевые спазмы.
Причины травмыВы травмировали один или несколько позвонков в поясничном отделе позвоночника в результате повторных травмирующих движений. Наклоны или повороты в пояснице со временем могут вызывать стрессовый перелом позвонков. Кроме того, у вас может быть генетическая предрасположенность к этой травме. Поэтому не следует винить исключительно свои методы тренировки или виды спорта.
Лечение травмыБоль усиливается, когда вы сгибаете спину. Вам придется отказаться от физической деятельности, вызвавшей травму. Возвращение к тренировкам возможно лишь после полного восстановления. Уменьшить боль помогут противовоспалительные лекарственные средства. Также прикладывайте к месту травмы лед. Возможно, стоит также носить фиксирующий бандаж, чтобы исключить дальнейшие разрушения позвонков. Физиотерапия поможет укрепить и стабилизировать мышцы спины, окружающие травмированный участок. Восстановление после травмы займет от 2—3 месяцев до года.
Предупреждение травмыНачните с растяжки мышц задней поверхности бедра. Затем выполните подъем корпуса, чтобы укрепить мышцы средней части тела. Ограничьте сгибающие и поворачивающие движения позвоночника (это может быть непросто, если в вашем виде спорта без них не обойтись).
ГРЫЖА МЕЖПОЗВОНОЧНОГО ДИСКА Ощущения при травмеПри этой травме вы ощущаете острую боль в определенном участке позвоночника. Боль возникает внезапно или усиливается постепенно. Вы можете ощутить болевой спазм, когда садитесь, нагибаетесь или чихаете. Боль в области позвоночника может отдаваться покалыванием или онемением в одной из ног. Это нарушение называется «ишиас». Мышцы, поддерживающие позвоночник, могут спазматически сокращаться, из-за чего вы не сможете стоять прямо, поэтому ваш корпус будет наклоняться в сторону. Таким образом ваше тело подбирает наиболее комфортное положение. Повредив межпозвоночный диск в шейном отделе позвоночника, вы можете испытывать сильную боль, пытаясь выпрямить шею. Попутно вы можете ощущать боль, покалывание или онемение в одной из рук.
Причины травмыМежпозвоночные диски расположены между позвонками и выступают в качестве амортизаторов. Если диск повреждается, его центр смещается и раздражает нервные окончания, окружающие позвоночник. В некоторых случаях диск может смещаться даже при отсутствии значительного внешнего давления.
Лечение травмыБоль можно ослабить с помощью льда, горячих компрессов или болеутоляющих средств. Иммобилизатор спины или шеи поможет сделать неподвижной травмированную область, а также ослабить боль. Врач может направить вас на компьютерную томографию, чтобы подтвердить диагноз. После этого вам назначат физиотерапию, чтобы укрепить мышцы, окружающие травмированную область. Также вам придется научиться правильно нагибаться и поднимать тяжести.
Предупреждение травмыВыполняйте все упражнения для растяжки и развития мышц.
ХЛЫСТОВАЯ ТРАВМА Ощущения при травмеСначала боли может и не быть. Но постепенно, в течение 1-2 дней, мышцы шеи закрепощаются и начинают болеть. В итоге вы не можете повернуть шею. Боль может распространяться на область между лопатками или плечи. Также может появиться головная боль.
Причины травмыВ результате неловкого движения у вас случился разрыв или Растяжение нескольких мышц шеи. Хлыстовая травма схожа по симптомам с перенапряжением мышц шеи, которое случается при неправильном движении шеи в некоторых видах спорта. У велосипедиста, развивающего слишком большую скорость на длинных дистанциях, могут появиться симптомы хлыстовой травмы.
Лечение травмыИспользуйте нестероидные противовоспалительные средства или болеутоляющие препараты, продаваемые без рецепта. Возможно, некоторое время вам придется носить шейный иммобилизатор — подобие воротника, фиксирующего шею в неподвижном положении. Эта мера поможет избежать мышечных спазмов и ускорит выздоровление. Врач также может назначить вам мышечный релаксант, чтобы снять мышечные спазмы и боли.
Предупреждение травмыУкрепите мышцы шеи и восстановите диапазон движения с помощью упражнений. В течение дня следите за осанкой и положением тела. Если на работе вам приходится помногу говорить по телефону, используйте комплект наушников с микрофоном, чтобы освободить руки. Сидя, старайтесь ставить обе ступни на пол. Сидеть следует так, чтобы бедра были параллельны полу или даже составляли с ним острый угол (колени ниже бедер). Выполняйте следующие простые упражнения, увеличивающие диапазон движения шеи:
1. Коснитесь подбородком груди.
2. Запрокиньте голову назад и взгляните вверх.
3. Поворачивайте голову из стороны в сторону так, чтобы подбородком почти коснуться плеча.
РАСТЯЖЕНИЕ МЫШЦ СРЕДНЕЙ ЧАСТИ СПИНЫ Ощущения при травмеВы чувствуете боль и спазмы в мышцах средней части спины. Можно даже определить точное место источника боли. Обычно эта область опухает, ткани становятся неестественно мягкими.
Причины травмыЭта травма распространена среди толкателей ядра и виндсерферов, у которых плохая техника. Кроме того, вы можете травмировать мышцы средней части спины, выполняя наклонный жим со слишком большим весом отягощения и выдвигая одно бедро, чтобы завершить повторение. В любом случае эта травма случается, когда вы сочетаете толчковое движение с неестественным скручиванием тела. Это движение вызывает растяжение мышц, расположенных в средней части спины.
Лечение травмыДо полного прекращения болей нужно применять лед, нестероидные болеутоляющие средства и отдых. В период восстановления избегайте скручивающих движений.
Предупреждение травмыВнимательно следите за движениями, работая с отягощениями. Лучше работать с меньшим весом отягощения, но точно выполнять упражнения, чем пытаться произвести впечатление своей силой и получить травму. Повторные травмы мышц средней части спины в будущем могут привести к артриту.
РАСТЯЖЕНИЕ НЕРВНЫХ СТВОЛОВОщущения при травме
Вы чувствуете внезапное онемение одной руки, которое длится несколько минут. Рука может затекать. В некоторых случаях вы можете ощущать нечто подобное внезапному электрическому разряду, распространяющемуся по нервным окончаниям вниз по руке.
Причины травмыВы небрежно повернули голову в сторону, что привело к растяжению нервов, расположенных от шеи до руки.
Лечение травмыПрекратите занятия до полного восстановления чувствительности и движения руки. Часто для этого требуется всего несколько минут. При описанных ощущениях в обеих конечностях вам следует пройти рентгеноскопию.
Предупреждение травмыВыполняйте упражнения для растяжки и развития силы.
Диапазон движения сустава плеча очень широкий. Именно поэтому растяжение связок или перелом одной из костей плеча приводит к нарушению движения. Любое, даже самое небольшое движение становится болезненным. Тренируя в тренажерном зале мышцы плеча, очень немногие люди уделяют внимание поддержанию гибкости соответствующих суставов. Однако вы сможете избежать распространенных травм плеча, уделив внимание этой проблеме.
ВЫВИХ ПЛЕЧЕВОГО СУСТАВА Ощущения при травмеВ случае неполного вывиха боль чувствуется сильнее, когда кости в суставе смещаются, а после, деформируя связки и суставной хрящ, возвращаются на место. Рука может онеметь, в ней появляется слабость. При полном вывихе боль невыносимая. Вы не можете двинуть рукой. Видна головка плечевой кости, неестественно выдающаяся вперед или в сторону.
Причины травмыСвязки, удерживающие плечевую кость, рвутся или растягиваются, в результате чего сустав теряет кость. У некоторых людей эти связки изначально слишком эластичны, и у них вывих плечевого сустава проходит практически безболезненно и не приводит к травме.
Лечение травмыПри неполном вывихе первые дни используйте лед и нестероидные болеутоляющие средства, чтобы уменьшить боль и отек. В случае полного вывиха не пытайтесь вправить сустав самостоятельно, чтобы не порвать связки или не сломать кость. Ткани, составляющие сустав, быстро отекают, и только врач может успешно справиться с этой задачей. Держите руку в удобном положении — ближе к телу, если сустав вывернут назад, или немного наотлет, если сустав вывернут вперед. Положите на плечо лед и используйте противовоспалительные средства, чтобы уменьшить отек. Немедленно отправляйтесь к травматологу.
Предупреждение травмыВыполняйте упражнения для укрепления мышц плеча (например, модифицированный фронтальный подъем рук, модифицированный подъем рук в стороны или другие упражнения). Дополнив свои тренировки этими упражнениями, вы сможете предотвратить вывих плеча. В случае повторной травмы может понадобиться хирургическая операция.
ПЕРЕЛОМ КЛЮЧИЦЫ Ощущения при травмеТравма сопровождается болью и отеком. Кроме того, вы можете нащупать место перелома, проведя пальцем по передней поверхности ключицы (имейте в виду, что это усилит боль). В случае открытого перелома кость проступает сквозь кожные покровы. В этом случае вам следует немедленно отправляться к травматологу, поскольку возможно инфекционное заражение.
Причины травмыУдаряясь плечом о бетон или другую твердую поверхность, вы можете сломать ключицу (тонкую кость, соединяющую грудину и плечо). Перелом ключицы также может произойти, когда вы падаете на прямую руку.
Лечение травмыНе двигайте травмированной рукой. Сделайте рентгеноскопию, чтобы определить степень тяжести повреждений. После этого вам наложат гипсовую повязку, называемую «восьмерка», которая отведет плечи назад (ваша осанка станет поистине дарственной), или, возможно, вы обойдетесь простой подвязкой, удерживающей руку на весу. Это поможет зафиксировать ключицу на время восстановления. По истечении определенного срока вам будет сделан повторный рентгеновский снимок, по итогам которого врач примет решение о вашем возвращении в спорт. После перелома кость может вновь легко ломаться.
Предупреждение травмыПри падении постарайтесь сгруппироваться и минимизировать ударную нагрузку на плечо.
ДИАГНОСТИКА ТРАВМЫ ПЛЕЧАВы упали, ударились плечом о землю и ощущаете сильную боль в плече. Что это может быть? Один из двух видов растяжения или разрыва связок плеча.
Растяжение или разрыв связок, соединяющих грудину и ключицу. Сопровождается болью и отеком в области грудины. При разрыве связок нарушается соединение грудины и ключицы, в результате чего ключица смещается относительно грудины. Смещение ключицы к верхней части грудины сопровождается сильной болью и отеком. Доктор сможет вернуть ключицу на место и при необходимости наложить гипс. При смещении ключицы за грудину вам потребуется хирургическое вмешательство. Это серьезный случай.
Разрыв связок, соединяющих ключицу и плечевой сустав. Небольшой разрыв сопровождается несильной болью или неподвижностью руки. Прикладывайте лед к месту травмы по 20 минут первые 4 часа в течение нескольких дней. Используйте противовоспалительные средства для уменьшения боли и отека. Врач оценит степень тяжести вашей травмы, и, возможно, вам придется некоторое время походить с подвязанной рукой.
ТРАВМА ВРАЩАТЕЛЬНОЙ МАНЖЕТЫ ПЛЕЧА Ощущения при травмеПервый признак травмы — боль при поднятии руки над головой. Может ощущаться защемление в области плечевого сустава. Иногда слышен хруст в плечевом суставе или рука может немного выдаваться из сустава. Боль распространяется на бицепс.
Причины травмыПовредить связки плеча можно в результате повторяющихся движений, таких как, например, в плавании. Возможно, вы упали на вытянутую руку.
Лечение травмыЛечение зависит от степени тяжести травмы. В серьезных случаях вас может ждать хирургическая операция. Однако обычно плечо восстанавливается самостоятельно. Исключите движения, пока чувствуете сильную боль. С помощью льда снимайте отек — делайте это не реже одного раза в день. В серьезных случаях вам потребуется инъекция кортизона и физиотерапия для восстановления диапазона движения сустава. Когда боль пройдет, приступайте к упражнениям для укрепления мышц плеча.
Предупреждение травмыУбедитесь в том, что ваши плечевые мышцы подготовлены к физическим занятиям, которые вы планируете делать. Изменяйте свою программу тренировок, чтобы укрепить не только мышцы вращательной манжеты плеча, но и другие мышцы плечевого пояса.
Боль в локте зачастую является признаком слабых мышц предплечья, запястья или кисти. Другими словами, если ваш локоть вынужден выдерживать нагрузку, с которой должно справляться запястье, то это приводит к разрыву сухожилий и воспалению нервов, требующих многих недель восстановления. Спортсмены, которым нужен сильный хват, должны уделять особое внимание развитию силы и гибкости кистей и запястий. Кроме того, следует избегать травм локтей, запястий и кистей, происходящих при падении. Падая, никогда не выставляйте руки. Лучше группируйтесь и перекатывайтесь. Падение на руки неизбежно приведет к перелому локтя, запястья или кисти, и на травмированную конечность на несколько недель наложат гипс. Занимаясь горными лыжами или сноубордом, где падения случаются часто, научитесь правильно падать, чтобы не повреждать локти, запястья и кисти рук.
«ЛОКОТЬ ИГРОКА в ГОЛЬФ» Ощущения при травмеВоспаляется место присоединения сухожилия к костному выступу на внутренней стороне верхней части плечевой кости. Появляются боль и отек внутренней поверхности локтевого сустава. При движении также чувствуется боль.
Причины травмыВ нижней фазе удара в гольфе вы клюшкой неожиданно задеваете дерн, прессованный песок или скрытый корень. Возможно, вы часто занимаетесь видом спорта, для которого характерны повторяющиеся движения замаха или броски. В результате вы перенагружаете сгибающие связки локтя, соединяющие медиальный надмыщелок локтя с предплечьем. Со временем в связках появляются микроразрывы.
Лечение травмыПервые симптомы травмы можно снять при помощи льда, нестероидных и противовоспалительных средств. Чтобы дать локтю время для восстановления, займитесь другим видом спорта. Тем временем поработайте над увеличением диапазона движения сустава с помощью упражнений. Наймите инструктора, который смог бы проверить правильность вашей техники выполнения ударов в гольфе или теннисе.
Предупреждение травмыСтарайтесь резко не увеличивать нагрузки в гольфе или подобном виде спорта. Введите в свою программу тренировок Упражнения для укрепления мышц кисти и предплечья. Следите за болевыми ощущениями в локте, прекращая занятия, когда боль в суставных сухожилиях станет интенсивной.
«ЛОКОТЬ ТЕННИСИСТА» Ощущения при травмеДругое название травмы — эпикондилит локтевого сустава. Болезненное воспаление сухожилия локтевой мышцы, возникающее в результате ее перенапряжения. Боль усиливается, когда вы поднимаете предметы, поворачиваете руку в запястье или обмениваетесь рукопожатием. Могут ощущаться болевые прострелы по длине разгибающих связок локтя.
Причины травмыУдар с замахом теннисной ракеткой или клюшкой для гольфа задействует связки предплечья, особенно приводящие запястье. При слабых мышцах предплечья или при неправильном выполнении удара большая часть нагрузки приходится на связки. Со временем в этих связках развиваются микроразрывы. Если, выполняя удар в гольфе, вы случайно заденете клюшкой корень дерева, эпикондилит локтевого сустава может развиться на вашей неведущей руке (аналогичный механизм работает в случае плохо поставленного удара слева в теннисе). Причиной эпикондилита также может быть работа со слишком большим весом отягощения в тренажерном зале, выполнение большого числа повторений упражнений с плохой техникой движения. В некоторых случаях причиной этой травмы может быть ушиб локтя.
Лечение травмыСуществует много методов лечения эпикондилита локтевого сустава. Но всегда следует начинать с мер оказания первой медицинской помощи: отдых, лед, противовоспалительные средства и массаж. Если боль возвращается и становится хронической, возможно, вам нужна инъекция кортизона или следует сделать акупунктуру, физиотерапию или обездвижить локоть при помощи шины. Некоторые медики полагают, что одна инъекция кортизона эффективнее месяца лечения другими средствами. Хирургическая операция должна рассматриваться как крайний случай.
Предупреждение травмыУкрепляйте мышцы предплечья и развивайте их эластичность с помощью упражнений. Обратите особое внимание на совершенствование техники в выбранном вами виде спорта.
ЛОКТЕВАЯ НЕВРОПАТИЯ Ощущения при травмеЧувствуются боль, покалывание и онемение безымянного пальца и мизинца. Источником этой травмы являются не пальцы, а локоть (локтевой нерв, пересекающий локтевой сустав, Уходит к самому мизинцу). Травма также может сопровождаться болью и отеком с внутренней стороны локтевого сустава.
Причины травмыПричиной является ушиб внутренней стороны локтя или превышение предела диапазона движения в этом суставе. В результате растяжения произошло раздражение локтевого нерва, который проходит по внутренней стороне предплечья от локтя к ладони и участвует при движении мизинца. Ткани, окружающие нерв, отекают, что сопровождается болью, покалыванием или онемением мизинца.
Лечение травмыПрекратите на время занятия видом спорта, вызвавшим травму. Профессиональным спортсменам, страдающим локтевой невропатией, может потребоваться хирургическая операция, если нехирургические методы лечения не дадут результата. Если вы любитель своего вида спорта, то вам придется оставить его от двух недель до месяца. За это время локтевой нерв восстановится. Возможно, вам придется носить фиксирующую повязку, чтобы прошло раздражение нерва во время реабилитации.
Предупреждение травмыТщательно следите за техникой выполнения движений и не напрягайте внутреннюю поверхность локтя. Если вам приходится долго ездить на велосипеде, чаще меняйте положение рук на руле или носите перчатки со смягчающей набивкой, чтобы амортизировать сотрясения.
ПЕРЕЛОМ ЛОКТЯ Ощущения при травмеБоль сосредоточена в костях локтя, особенно в верхней части. Возможно, вам трудно поворачивать кисть. Отек может быть настолько обширным, что невозможно выпрямить руку.
Причины травмыЛучевая кость, соединяющая локоть с кистью со стороны большого пальца руки, ломается в результате падения на выпрямленную руку.
Лечение травмыПрежде всего следует сделать рентгеновский снимок, чтобы определить степень тяжести травмы. Перелом может быть разной степени тяжести: от простой трещины до полного разлома в нескольких местах. При тяжелом переломе вам придется несколько недель ходить с гипсом. До тех пор, пока не прекратятся боли, вы не сможете приступить к реабилитационным упражнениям.
Предупреждение травмыСтарайтесь не падать и носите защитный налокотник.
ТРАВМА ТЫЛЬНОЙ ЧАСТИ ЛОКТЯ Ощущения при травмеБоль ощущается в тыльной (задней) части локтя, особенно при выпрямлении руки или замыкании локтевого сустава. В некоторых случаях травма может сопровождаться обширным отеком, затрудняющим выпрямление руки. Пытаясь бросить какой-нибудь предмет, вы почувствуете боль в тот момент, когда вы его выпускаете.
Причины травмыПричиной травмы может быть повторяющееся замыкание локтевого сустава с превышением допустимой нагрузки — как в случае бросков мяча. Боль сопровождается отеком локтевого сустава.
Лечение травмыРеабилитационные упражнения в сочетании с физиотерапией успокоят боль. После того как пройдет воспаление, утихнет и боль. В период выздоровления старайтесь не смыкать локоть.
Предупреждение травмыИзбегайте движений, вызывающих боль, и укрепляйте мышцы запястья и предплечья.
СИНДРОМ ЗАПЯСТНОГО КАНАЛА Ощущения при травмеТравма сопровождается болью в «пяточной» части ладони — у основания большого пальца. Вы также можете чувствовать боль или онемение в большом и первых трех пальцах ладони, а также в предплечье. Боль и онемение усиливаются ночью, поскольку во сне кисть расслабляется, что увеличивает нагрузку на медиальный нерв, который соединяет предплечье с ладонью через «канал» в запястье. Это приводит к появлению покалывания и боли, характеризующих синдром запястного канала. Симптомы могут быть настолько сильными, что утром вы встряхиваете кисть, чтобы восстановить чувствительность пальцев. Если оставить эти признаки без внимания в течение нескольких месяцев, то вам станет трудно удерживать предметы, а кисти рук будут более чувствительны к холоду.
Причины травмыСиндром запястного канала характерен не только для заядлых пользователей компьютером, но и для спортсменов, которые вынуждены подолгу держать запястье и предплечье в фиксированном положении, — велосипедистов, теннисистов и игроков в бадминтон. Вы нагружаете медиальный нерв, когда очень долго упираетесь руками во что-нибудь, или слишком сильно сжимаете в кисти предмет, или выполняете повторяющиеся движения, например, печатаете на клавиатуре в неудобном для кистей рук положении.
Постоянно раздражая медиальный нерв в течение нескольких месяцев, у вас может случиться его воспаление, а ткани, окружающие нерв, могут отекать.
Лечение травмыПрежде всего прекратите движение, вызвавшее травму. Носите фиксирующую повязку, чтобы обеспечить неподвижность запястью ночью. Если положение не улучшается, врач может ввести инъекцию кортизона в запястный канал или порекомендовать хирургическую операцию. Врач также наверняка назначит вам витамин или нестероидное болеутоляющее средство.
Предупреждение травмыНайдите комфортное положение запястья во время работы за компьютером, чаще меняйте положение рук на руле при езде на велосипеде. Примите меры при первых признаках травмы.
РАСТЯЖЕНИЕ СУСТАВА ПАЛЬЦА Ощущения при травмеПалец опухает и болит. Возможно, происходит его смещение, и палец принимает неестественное положение. В последнем случае можно подозревать перелом или вывих.
Причины травмыЗащемление одного из пальцев сопровождается травмой пястнофалангового или межфалангового сустава. При вывихе фаланговые кости выдвигаются из сустава.
Лечение травмыПриложите лед к пальцу и ограничьте его подвижность, перевязав его с соседним пальцем. Если боль не проходит более двух суток или даже усиливается, сделайте рентгеновский снимок пальца. Возможно, вы поломали одну из фаланговых костей.
Предупреждение травмыЕдинственный способ избежать травмы пальца — не подставлять его под удар.
РАСТЯЖЕНИЕ ЗАПЯСТЬЯ Ощущения при травмеБоль всего запястья, отек тыльной стороны запястья, затруднение движения. Отек увеличивается, кожные покровы смягчаются. Вы можете слышать хруст при движении запястья.
Причины травмыКости запястья соединяются друг с другом, а также с костями ладони и предплечья при помощи соответствующих связок. Избыточная внешняя нагрузка, например при падении, захвате или ударе, может привести к растяжению или разрыву одной или нескольких связок. повязку. Не занимайтесь контактными видами спорта до восстановления полного диапазона движения запястья.
Предупреждение травмыНе падайте на руки и носите поддерживающую повязку на запястье (напульсник).
РАСТЯЖЕНИЕ ЛОКТЕВОЙ КОЛЛАТЕРАЛЬНОЙ СВЯЗКИОщущения при травме
Боль сконцентрирована в области локтевой коллатеральной связки, проходящей у основания большого пальца. Травмированный участок отекает, вам трудно двигать большим пальцем или держать предметы. При тяжелых случаях кажется, что большой палец ничем не крепится в суставе.
Причины травмыСвязка удерживает в суставе большой палец. Когда вы падаете, большой палец сгибается в обратном направлении и при этом случается растяжение связки, ближайшей к указательному пальцу. В особо тяжелых случаях связка может разорваться. Растяжение локтевой коллатеральной связки случается с горнолыжниками, у которых при падении большой палец зачастую запутывается в ремне лыжной палки.
Лечение травмыПрикладывайте лед к травмированной связке на 20 минут каждые 4—6 часов в течение 1—2 дней, чтобы уменьшить отек. Также используйте нестероидные противовоспалительные средства, которые помогут уменьшить боль и отек. Если растяжение не слишком серьезное, т. е. не возникает чувства, будто палец ничем не держится в суставе, этого лечения вполне достаточно.
ПЕРЕЛОМ ИЛИ ВЫВИХ?Перелом пальца может характеризоваться теми же признаками, что вывих и растяжение сустава. Тот факт, что вы можете двигать пальцем, не поможет внести ясность, сравнимую с результатом рентгеноскопии. Попробуйте сжать кулак. Если травмированный палец смещен, отправляйтесь к травматологу. Скорее всего, это перелом.
ИНЪЕКЦИЯ КОРТИЗОНАКортизон эффективно снимает отек в травмированных суставах и тканях. Этот препарат вводится в мягкие ткани, окружающие травмированную связку или сухожилие. При уменьшении отека ослабляется боль и ускоряется процесс выздоровления, а это позволит вам быстрее вернуться к тренировкам.
Однако кортизон не действует сразу. Более того, через день после инъекции боль может даже усилиться. Затем в течение недели отмечается значительное ослабление боли. Тем временем продолжайте использовать лед, обездвижьте и поднимите травмированную конечность.
Атрофия четырехглавой мышцы бедра!
1.Общие сведения
Четырехглавая мышца (квадрицепс) расположена с передней стороны бедра и частично охватывает его сбоку. Свое название она получила в связи с анатомически сложным строением: мышцу образуют четыре структуры (головки) с раздельным началом и общим сухожилием, которое крепится в области коленного сустава. Функциональная задача четырехглавой мышцы бедра заключается в сгибании голени и поднятии колена кверху; кроме того, четырехглавая мышца является одним из экстензоров (разгибателей) тазобедренного сустава. Соответственно, любая патология этой четырехкомпонентной мышцы неизбежно сказывается на походке и, в целом, на подвижности человека.
Атрофическим называют процесс постепенного отмирания клеток в какой-либо ткани, что влечет за собой сокращение ее объема и прогрессирующую (с той или иной скоростью) утрату функциональной состоятельности. Таким образом, атрофия четырехглавой мышцы бедра – серьезная угроза моторной функции; оставленный без внимания и медицинской помощи, этот процесс в поздних стадиях может полностью вывести конечность из строя и результировать инвалидностью.
Обязательно для ознакомления!
Помощь в лечении и госпитализации!
2.Причины
На клеточном уровне мышечная ткань устроена так, что ее длительное бездействие воспринимается организмом как повод для «сокращения штатов», т.е. для избавления от энергозатратных, но не используемых мышечных волокон. Поэтому наиболее распространенная причина атрофии бедренного квадрицепса – продолжительный период вынужденной неподвижности после травмы, масштабного хирургического вмешательства, комы и т.п.
Однако спектр возможной этиологии отнюдь не ограничивается сказанным. К такой атрофии могут приводить также врожденные, генетически обусловленные аномалии и дегенеративные заболевания мышечной ткани, аутоиммунные болезни, миозит (воспаление мышц), суставная патология, эндокринные и/или метаболические расстройства, а также дегенеративно-дистрофические процессы в проводниковых структурах нервной системы. Кроме того, атрофия может начаться в силу алиментарных причин, т.е. на фоне длительного и глубокого дефицита питательных веществ в связи с голоданием (в том числе и при применении экстремальных диет «для похудения»). Некоторые хронические и острые интоксикации также способны запустить атрофический процесс в мышцах. Наконец, атрофия может быть следствием естественного угасания метаболизма и активности в старческом возрасте.
Посетите нашу страницу
Травматология и Ортопедия
3.Симптомы и диагностика
Клиническая картина атрофии квадрицепса характеризуется практически бессимптомным началом и медленным прогрессированием, порой многолетним – пока двигательные нарушения не вынудят пациента обратиться за помощью. Исключение составляют случаи, когда человек пытается резко встать (рассчитывая на привычный ему уровень физической активности) после длительного постельного режима: такая ситуация чревата неконтролируемым падением, вывихами, переломами и другими серьезными последствиями, поэтому в условиях стационара подготовка к смене режима всегда начинается заблаговременно.
Как правило, симптоматика нарастает постепенно, рано или поздно проявляясь видимым уменьшением мышцы в объеме, слабостью в ногах, изменениями («неуверенностью») походки. Со временем выраженность атрофических изменений возрастает, все больше усугубляя функциональную несостоятельность нижних конечностей.
Наиболее информативным методом диагностики мышечной атрофии квадрицепса бедра, особенно ценным на ранних стадиях, является электромиография. Исследование нейромышечного реагирования позволяет выявить патологию еще на бессимптомном ее этапе. Большое диагностическое значение имеет также изучение анамнеза и динамики возникших нарушений.
О нашей клинике
м. Чистые пруды
Страница Мединтерком!
4.Лечение
Терапия мышечной атрофии всегда является настолько этиотропной (нацеленной на устранение причин), насколько это вообще возможно в каждом конкретном случае. Так, при установлении генетической или приобретенной миопатии назначается заместительная, нейро- и миостимулирующая терапия. При эндокринопатиях и аутоиммунных расстройствах первостепенное значение имеет терапия основного заболевания. Лечение атрофии алиментарного происхождения требует, прежде всего, усиленного сбалансированного питания (при нервно-психической анорексии начинать приходится с психиатрического лечения), и т.д.
Однако почти во всех случаях огромная роль в реабилитации принадлежит дозированным, рациональным и анатомически обоснованным физическим нагрузкам на пораженные мышечные группы. Акцент на рационализме и обоснованности подразумевает строго обязательное следование предписаниям ортопеда, врача-реабилитолога или физиотерапевта, поскольку даже такой универсальный и, казалось бы, однозначно позитивный метод, как физические упражнения, в данном случае может иметь обратный эффект. Начинать реабилитирующую гимнастику следует, как правило, еще на этапе вынужденной неподвижности, поскольку атрофию четырехглавой мышцы бедра в подобной ситуации можно и нужно предотвратить.
арс синдром (хамстринг синдром) | МРТ Эксперт
Болевой синдром внесуставной локализации (хамстринг-синдром, АРС-синдром)
Автор: Николаева С.В., Милованов Н.В.
Хамстринг-синдром
Было замечено, что в ответ на хроническую травматизацию происходят изменения не только в суставах. Достаточно часто локализация болевого синдрома связана с другими тканями, окружающими сустав, в том числе и синовиальной тканью. В качестве частых локализаций болевого синдрома называются энтезопатии в местах прикрепления сухожилий мышц тазового кольца. Клинические проявления в этом случае трактуются, как хамстринг-синдром и АРС-синдром [1].
Хамстринг-синдром — травматическое повреждение мышц в области седалищного бугра (задняя группа мышц бедра).
Этиология.
Hamstring syndrome достаточно «молодое» заболевание. Впервые данный синдром обсуждался в конце 1980 года [2]. Причиной возникновения данного синдрома является хро
ническая травматизация задней группы мышц бедра в области прикрепления к седалищному бугру. Причиной повреждения становится слишком сильное сокращение мышцы, что может произойти при резком ускорении, ударе по напряженной мышце, слишком длительной спортивной тренировке, занятиях спортом без должной разминки и других ситуациях. Наиболее часто хамстринг-синдром наблюдается у спортсменов, занимающихся легкой атлетикой и, прежде всего, спринтерским и барьерным бегом. Однако хамстринг-синдром может возникать и у не спортсменов [4].
Хроническая травматизация мышц задней группы бедра приводит к воспалению и к сдавлению седалищного нерва. Воспаленные сухожилия давят на седалищный нерв, что, в свою очередь, приводит к появлению порочного круга. Давление на седалищный нерв приводит к появлению, боли по задней поверхности бедра. В конечном итоге в этом месте может сформироваться рубец.
Клиническая картина.
В клинической картине на первом месте стоит боль в ягодичной области с иррадиацией по задней поверхности бедра. Боль усиливается при напряжении мышц, при длительном сидении. Кроме того, боль возникает при надавливании (пальпации) седалищного бугра, пассивном сгибании бедра и разгибании голени, а также при активном сгибании ноги в коленном суставе против сопротивления врача. При длительном течении хамстринг-синдрома возможен и полный отрыв мышц от седалищного бугра.
Хамстринг-синдром необходимо дифференцировать от ряда других возможных причин боли в ягодичной области и нижних конечностях (например, ишиас, синдром грушевидной мышцы).
Выделяют следующие виды повреждений:
- растяжения мышц, с образованием микроразрывов;
- частичные разрывы;
- отрывы или полные разрывы, когда мышца, более неприкрепленная к кости сокращается, собирается в комок, убегая от места своего прикрепления к кости;
- отрывные переломы, когда мышца отрывает кусочек кости.
Диагностика.
Для постановки хамстринг-синдрома очень важным является тщательный медицинский осмотр с дополнительным использованием МРТ, УЗИ. МРТ является решающим в определении степени повреждения мягких тканей /полный, частичный разрыв/[3]. На томограммах видны место и степень разрыва сухожилия или мышцы, а также сопутствующие отек и кровоизлияние. Магнитно-резонансная томография позволяют увидеть утолщение хамстринг-мышц.
Для исключения переломов выполняют рентгенографию.
МРТ Полный разрыв сухожилия
К сожалению, хамстринг-синдром практически неизвестен отечественным врачам, и часто выставляется ошибочный диагноз «вертельный бурсит», который встречается значительно реже. Именно поэтому для более точной постановки диагноза необходим комплексный подход.
Лечение.
На первом этапе проводится консервативное лечение, заключающееся в назначении нестероидных противовоспалительных средств, инъекции стероидов, физиотерапия, и / или акупунктура. В литературе имеются данные об использовании препаратов гиалуроновой кислоты для введения в суставы и в синовиальные оболочки сухожилий для купирования болевого синдрома внесуставной локализации [1].
Если боль и слабость не проходят, то показано оперативное лечение.
Оперативное лечение состоит из теномиолиза двуглавой мышцы бедра и невролиза седалищного нерва. Оперативное лечение в большинстве случаев приводит к полному восстановлению функции пораженной области. Прекращение болевого синдрома происходит у большинства пациентов.
Следует помнить, что хирургическое лечение может привести к осложнениям, таким как инфекции раны или повреждения нерва. Седалищный нерв должен быть освобожден очень тщательно. Задний кожный нерв бедра не должен быть нарушен или травмирован в любом случае [2].
При полном отрыве хамстринг-мышц – показана хирургическая фиксация сухожилия к седалищной кости. После операции при отрыве хамстринг-мышц от седалищного бугра на три недели надевают специальный поясной ремень, который удерживает ногу в согнутом положении, что снижает натяжение хамстринг-мышц и облегчает их прирастание к кости[4].
Прогноз
Прогноз для выздоровления хороший. Отрывы задней группы мышц бедра и отрывные переломы седалищного бугра заживают медленно и сопровождаются высоким риском рецидива.
Осложнения
К осложнениям относятся появление кальцификатов в области седалищного бугра или при отрыве от него мышц; при этом кальцификаты начинают раздражать седалищный нерв или причиняют боль при сидении и служат показанием к хирургическому вмешательству.
Профилактика
Возможно, разминка, подготавливающая мышцу к высоким нагрузкам, в какой-то степени защищает спортсмена от отрывов мышц и отрывных переломов, однако убедительных доказательств этого пока нет.
Используемые ресурсы:
1. М.А. Страхов, А.В. Скороглядов, И.М. Костив, Н.В. Чижиков, Д.Э. Санников, И.О. Цукурова «Использование низкомолекулярных препаратов связанной гиалуроновой кислоты у спортсменов с болевым синдромом внесуставной локализации» Москва, журнал Поликлиника 2/2013 стр.54-60
2. Иан Дж. Янг. Хирургия проксимального синдрома задней поверхности бедра. Американский журнал спортивной медицины. Декабрь 2008 г. Том 36. №12. Стр.2372-2378
3. Коэн, Стивен Б. и Брэдли, Джеймс, «Острый проксимальный разрыв подколенного сухожилия» (2007). Журнал американской академии хирургов-ортопедов, июнь 2007, Том 15, № 6, 350-355
4. travmaorto.ru/147.html
Автор: Николаева С.В.
асс. каф. онкологии, лучевой диагностики,
лучевой терапии ВГМА им Н.Н. Бурденко
ARS-синдром.
ARS-синдром (Adduktor-Rectus-Symphysis)- это патологическое состояние сухожилий мышечного комплекса mm. adductor longus et (or) brevis, m. gracilis, дистальной части m.rectus abdominis, а также передней части m. adductor magnus в местах их прикрепления к лонной либо седалищной костям. Данный симптомокомплекс, впервые описанный болгарским врачом М.Банковым в 1958 году, следует рассматривать как проявление хронической микронестабильности переднего отдела тазового полукольца.
Этиология:
перегрузки опорно-двигательного аппарата в результате несоответствия между физической нагрузкой и возможностью компенсаторных реакций организма.
Патогенез:
длительные однотипные нагрузки, связанные с ассиметричным сокращением приводящих мышц бедер, прямых и косых мышц живота приводят к микротравматизации связочного аппарата ( синдрому перегрузки сухожилия TOS (Tendon Overuse Syndrome)) лонного сочленения с возникновением воспалительных , а затем дегенеративных изменений. Данные причины приводят к энтезопатии, тендиниту и тендомиозиту вышеуказанной локализации.
Клинические проявления:
Боль различной интенсивности в нижней части живота и в паховых областях с иррадиацией по ходу мышц; отмечается локальная болезненность при пальпации и максимальном отведении бедер и сгибании туловища с сопротивлением в местах прикрепления приводящих мышц бедер и прямой мышцы живота к лонной кости; боли, как правило, сопровождают физические нагрузки (бег, удары по мячу) и существенно ограничивают функциональные возможности человека.
Инструментальные методы обследования:
При ультразвуковом исследовании иногда визуализируются участки гиперэхогенной структуры мышечной ткани в местах прикрепления к лонной кости.
Рентгенологическая картина АРС-синдрома в случаях его затяжного течения характеризуется наличием признаков остеоходроза и остеохондрита лонного сочленения.
Стрелкой указан участок дегенеративного разрыва сухожилия m.adductor longus в месте прикрепления к лонной кости.
МРТ диагностика:
На приведенных выше изображениях определяется повышение МР сигнала в толще длинной приводящей мышцы, в месте её прикрепления к правой лобковой кости, что может соответствовать тендиниту .
Дифференциальный диагноз:
Проводят с растяжением приводящих мышц бедра, переломами костей таза, паховой грыжей, простатитом, остеомиелитом, ревматоидным артритом, остеоартрозом, первичными и метастазирующими опухолями, мочекаменной болезнью, заболеванием поясничного отдела позвоночника.
Лечение:
Консервативное лечение включает локальные инъекции кортикостероидов, нестероидную противовоспалительную медикаментозную терапию, различные виды ФЗТ-лечения (электрофорез с анестетиками, токи Бернара, лазеротерапию и сопряжено со значительным число рецидивов данного заболевания(до 80% случаев). Более положительные результаты при использовании метода экстракорпоральной ударно-волновой терапии. Оперативное лечение АРС-синдрома, заключающееся в выполнении частичной миотомии и миофасциопластике прямой мышцы живота и частичной миотомии приводящих мышц бедер.
Используемые ресурсы:
sport-travma.ru/stati/ars-sindrom/
smk-ffu.at.ua/index/0-26
koleno.kiev.ua/index.php?option=com_content&view=category&layout=blog&id=41&itemid=7
Автор: Милованов Н.В.
врач-рентгенолог ООО «МРТ Эксперт», г. Москва
Как слабые мышцы бедра могут влиять на боль в колене
Боль в колене может застать вас на разминке, во время нагрузки, после тренировки или когда вы просто проводите время с семьей. Если у вас заболело колено, обратите внимание на работу бедра и силу его мышц. Почему? Потому что мышцы бедра, в том числе ягодичные мышцы, контролируют положение коленей при любом движении. Боль в колене – это проблема, лечение которой часто требует помощи реабилитолога или физиотерапевта. Вызвать её могут артрит разной степени, свежая травма или последствия старой, а также повторяющееся напряжение (регулярная нагрузка с недостаточным восстановлением). Боль может возникать только во время бега, но со временем это может ограничить даже вашу способность нормально ходить или подниматься по лестнице.
Анатомия бедра
Чтобы понять связь между болью в колене и мышцами бедра, немного углубимся в базовую анатомию. Тазобедренный сустав — это шаровой шарнир, основной несущий сустав в теле. Вокруг него располагаются связки, которые стабилизируют положения бедра. Следующим слоем идут мышцы. Их основная задача — контролировать движение сустава и ноги в целом.
Если у вас заболело колено, то чтобы понять причину, обратите внимание на группу мышц бедра, в частности, среднюю ягодичную мышцу.
Средняя ягодичная мышца отвечает за отведение бедра в сторону.
Она также поворачивает его наружу, когда вы сидите, и помогает другим мышцам поворачивать бедро внутрь, когда вы стоите. Когда вы стоите или идёте, средняя ягодичная мышцы активно поддерживает таз, чтобы он не наклонялся.
Слабость мышц бедра
Без надлежащих тренировок и упражнений, особенно при сидячем образе жизни на офисной работе, у вас может развиваться слабость в ягодичной мышце. Редко это может быть связано с получением травмы. Чаще всего это происходит без каких-либо видимых причин или травмирования. Считается, что повышенная напряженность сгибателей бедра (сокращенное состояние в передней части бедра) может привести к слабости ягодичных мышц в задней и боковой поверхности бедра. Иногда это называют «перекрестный синдром» или «ягодичная амнезия».
Когда средняя ягодичная мышца становится слабой, она позволяет бедру свободнее поддаваться вращению и ненормально подкручиваться внутрь. Это называется «коллапсирующая кинетическая цепь».
Такое неправильное положение бедра может вызывать чрезмерное напряжение в области коленного сустава и надколенника (коленной чашечки).
Коллапсирующая кинетическая цепь часто упоминается как косвенная причина повреждения передней крестообразной связки (ПКС). Во время физической активности спортсмен бежит или прыгает, его колено совершает смещенное и неравномерное сгибание (возможно, из-за слабости в ягодичных мышцах), что вызывает разрыв ПКС.
Из-за слабых мышц бедра может возникнуть:
• пателлофеморальный синдром
• синдром трения подвздошной кости
• тендинопатия сухожилия надколенника
• воспаление «гусиной лапки».
Укрепление мышц бедра Тщательная оценка состояния, анализ вашей походки, а также беговой динамики, силы нижних конечностей (включая силу бедер), гибкости и диапазона движений – всё это поможет выбрать путь восстановления.
Если после анализа ходьбы или бега наблюдается слабость в ягодичной области, то можно подобрать программу упражнений, направленных на конкретные мышцы бедра, не распыляясь на разностороннюю нагрузку.
Иногда можно выполнять базовые упражнения на ягодичную группу. Но чаще нужны более акцентированные упражнения на отдельную активацию, чтобы развить и укрепить среднюю ягодичную мышцу. Достаточно простое упражнение, такое как опускание таза, также может быть эффективно в укреплении ягодичной мышцы. Как следующую ступень стоит рассмотреть упражнения, которые выполняются на балансировочной платформе. На начальном уровне здесь будут рассматриваться деревянные тренажеры – диск, качели. Продвинутыми станут платформы из резины, которые можно также накачивать: платформа Bosu, круглые или квадратные подушки.
Упражнения, выполняемые на равновесие, помогают восстановлению нормального контроля и положения бедра. Постепенно это помогает укрепить всю нижнюю конечность, нога ставится в оптимальное положение, напряжение с колена снимается.
Статья подготовлена: Экспертом по Биомеханике бега MySportExpert Денисом Титовым.
Лечение Повреждение суставной губы — Ортопедия Руслана Сергиенко
Суставная губа плеча представляет собой ободок волокнистой хрящевой ткани, который прикрепляется по краю суставной впадины лопатки. Прикрепляясь подобным образом, губа способствует углублению довольно плоской впадины лопатки, создавая условия для лучшего вставления в нее головки плечевой кости. Кроме того, суставная губа оказывает «присасывающее» действие, способствуя еще более тесному соприкосновению суставных поверхностей плечевой кости и впадины лопатки.
Суставная губа служит местом прикрепления плече – лопаточного связочного комплекса и сухожилия ДГДМ, обеспечивающих стабилизацию плечевого сустава. Каждая из связок противостоит вывиху плеча при определенном угле отведения. Если возникает отрыв суставной губы от впадины лопатки, утрачивается стабилизирующая функция комплекса плече-лопаточных связок, поэтому повреждение или отрыв губы всегда приводят к развитию нестабильности плеча.
Отрыв передней и нижней части суставной губы, вместе с прикрепленными к ней плече-лопаточными связками, приводит к передне-нижней нестабильности плеча и вывиху, отрыв верхней ее части, с прикрепленным сухожилием длинной головки двуглавой мышцы — к верхней нестабильности, отрыв задней части губы — соответственно к задней нестабильности.
Нестабильность плеча приводит к резкому снижению его функции, особенно у пациентов, которые ведут активный образ жизни. Особенно это касается лиц, у которых нестабильность перешла в привычный вывих плеча. Эти пациенты вынуждены ограничивать физические нагрузки, постоянно контролировать свои движения в плечевом суставе и избегать падений.
Отрыв передней и нижней части суставной губы, вместе с прикрепленными к ней плече-лопаточными связками, приводит к передне-нижней нестабильности плеча и вывиху, отрыв верхней ее части, с прикрепленным сухожилием длинной головки двуглавой мышцы — к верхней нестабильности, отрыв задней части губы — соответственно к задней нестабильности.
КАКИЕ СИМПТОМЫ ПОВРЕЖДЕНИЯ СУСТАВНОЙ ГУБЫ ПЛЕЧА?
Повреждение суставной губы лопатки сопровождается болью в плече, ощущением клацанья и нестабильности плечевого сустава.
ДИГНОСТИКА ПОВРЕЖДЕНИЙ СУСТАВНОЙ ГУБЫ ПЛЕЧА:
Клинические тесты.
Заподозрить повреждение суставной губы можно с помощью проведения специальных диагностических тестов. Диагностические тесты должен проводить врач, который имеет определенные навыки, хорошее знание анатомии и опыт проведения на большом количестве пациентов. Диагностическая чувствительность этих тестов крайне велика — информативность некоторых из них на уровне и даже выше, чем у МРТ исследования плеча.
УЗИ диагностика плеча.
МРТ – диагностика — должна выполняться всем пациентам при подозрении на повреждение суставной губы, при этом исследование должно проводиться на аппарате не менее 1,5 Тесла. МРТ снимки, полученные на апаратах 1 и менее теслов могут не показать повреждение суставной губы и оно не будет своевременно диагностировано.
Согласно мировой статистики до 40 % повреждений суставной губы плеча не диагноcтируется и выявить повреждение можно только проведя артроскопический осмотр сустава.
Артроскопическая диагностика – «золотой стандарт диагностики» повреждения суставной губы, самый достоверный метод. При помощи современного прибора — артроскопа врач может осмотреть все структуры сустава изнутри и выявит даже самые незначительные повреждения.
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ СУСТАВНОЙ ГУБЫ ПЛЕЧА:
Лечение повреждений суставной губы может быть как консервативным так и оперативным. Консервативное лечение заключается в соблюдении пациентом режима безболезненных нагрузок, противовоспалительном лечении при обострении, прохождении курса физиотерапевтических процедур.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ СУСТАВНОЙ ГУБЫ ПЛЕЧАОднако, основным методом лечения повреждений суставной губы, является оперативное вмешательство, так как только в этом случае, возможно пришить оторванные части губы, выполнить реконструкцию ее отделов и поврежденных мышц и сухожилий. На сегодняшний день, самым современным методом оперативного лечения повреждений суставной губы плеча является артроскопия плечевого сустава – операция без разреза.
С помощью артроскопии мы можем выполнить следующие манипуляции: пришить суставную губу, при необходимости устранить поврежденные и нежизнеспособные ее части, выполнить пластику и восстановить оторванные части мышц, сухожилий, устранить костные повреждения. Операция по пришиванию (рефиксации) суставной губы к суставной впадине лопатки носит название операция Банкарта (при повреждении суставной губы в переднем, переднее-нижнем отделе сустава). Прошивание, и фиксация оторванного участка суставной губы к краю суставной впадины производится при помощи специальных рассасывающихся якорных фиксаторов. В настоящее время существует довольно большое количество различных якорных фиксаторов, отличающихся диаметром (1,3 — 3,5 мм), рассасывающимся (полимолочная кислота), либо не рассасывающимся материалом (титан), количеством и типом нитей, а так же узловым, или безузловым методом фиксации нитей. Прочность фиксации суставной губы зависит от правильного выбора якорей, правильной техники их установки и достаточного объёма мягких тканей. Количество необходимых для операции Банкарта якорей зависит от размера разрыва. Обычно устанавливаются 2 или 3 якоря.
При повреждениях губы в сочетании с костным дефектом края суставной впадины — применяются операции, включающие костную пластику — операция Латерже. Операция Латерже обычно проводится, когда костный дефект передне-нижнего края лопатки составляет более 25% (оценивается по данным КТ). Смысл её состоит в пересадке части клювовидного отростка, с прикрепляющимися к нему мышцами в зону дефекта на передней поверхности суставной впадины, фиксация перемещенного фрагмента осуществляется винтами.
ЧТО ВЛИЯЕТ НА РЕЗУЛЬТАТЫ АРТРОСКОПИИИ ПЛЕЧЕВОГО СУСТАВА?Для качественного выполнения артроскопии плечевого сустава и получения максимально-успешных результатов операции необходимы 3 условия:
Опытный хирург — ортопед.
Достаточный уровень оснащенности оборудованием для проведения артроскопии.
Необходимо иметь полный набор дорогостоящего высокотехнологического оборудования: монитор, цифровую видеокамеру, оптическое устройство (астроскоп диаметром 4 4,5 мм), источник ксенонового освещения мощностью не меньше 150 Вт, устройство для подачи раствора, промывающего сустав во время операции (артроскопическая помпа), устройство для коагуляции и разрезания тканей в растворе (вапоризатор), установка для механического удаления мягких и костных тканей. (шейвер), специальный набор инструментов для проведения разных видов восстановительных вмешательств. Отсутствие хотя бы одного из вышеперечисленного делает невозможным качественно провести артроскопию плеча.
Адекватное анестезиологическое обеспечение.
РЕАБИЛИТАЦИЯ ПОСЛЕ АРТРОСКОПИИ ПЛЕЧЕВОГО СУСТАВА:Правильно проведенная операция позволяет достаточно быстро начать активную реабилитацию, для предотвращения развития осложнений и оптимизации сроков выздоровления.
После артроскопии плеча руку обездвиживают в положении отведения на несколько недель с помощью специальной шины. Такая иммобилизация снижает натяжение сухожилий и уменьшает риск повторного разрыва, создает благоприятные условия для лучшего заживления сухожилия. Длительность иммобилизации определяется хирургом, который выполнял операцию, так как только он может оценить состояние сухожилий и прочность выполненного шва.
Уже с первых недель после артроскопии плеча пациентам рекомендуется выполнять специальные упражнения, направленные на разработку движений в плечевом суставе. Однако, их интенсивность и очередность должна подбираться оперирующим врачом и опытным реабилитологом.
В нашем Медицинском центре пациентам после артроскопии плеча предлагается целый комплекс реабилитационных мероприятий. Программа реабилитации подбирается индивидуально и включает в себя:
Специальные упражнения и ЛФК у реабилитологов нашего Медицинского центра по методу кинезиотерапии. Упражнения направлены на улучшение объема движений в суставе, предотвращения развития контрактур, повышения силы и выносливости в мышцах плечевого пояса. Упражнения подбираются в индивидуальном порядке и выполняются на профессиональном оборудовании в зале для реабилитации, под присмотром опытных инстукторов — реабилитологов. Часть упражнений расписывается пациенту для проведения в домашних условиях.
Физиотерапия на профессиональном оборудовании компании BTL: магнитотерапия, ультразвуковая терапия с внедрением лекарственных препаратов, электролечение – уменьшают боли и отек в прооперированном плече, предотвращают образование спаек и рубцов, способствуют лучшему заживлению, восстанавливают мышечный тонус.
ДОВЕРЬТЕ ЗАБОТУ О СВОЁМ ЗДОРОВЬЕ НАСТОЯЩИМ ПРОФЕССИОНАЛАМ!
Синдром переднего отдела — Нижняя часть ноги — Заболевания — Скелетно-мышечная система — Что мы лечим
Что такое синдром переднего компартмента?
Мышцы голени разделены на несколько отделов «рукавами» из толстой неэластичной соединительной ткани. Передний отдел находится на внешней поверхности передней части голени. Приток крови к этому отделу увеличивается во время упражнений, и, следовательно, мышцы в нем увеличиваются в объеме (набухают). Если внутри отсека недостаточно места для этого вздутия, давление в отсеке повышается.Это давление может мешать кровотоку к мышцам и нервам в отсеке, вызывая боль.
Возможные причины синдрома переднего компартмента включают: прямая травма (вызывающая отек внутри отсека), разрыв мышцы внутри отсека, быстрое увеличение размера и объема мышц внутри отсека, незнакомые энергичные упражнения или постепенное сжатие окружающей соединительной ткани «рукава».
Физиотерапия — важное лечение синдрома переднего компартмента.
Вверху: массаж мягких тканей камбаловидной мышцы специалистом-терапевтом.Каковы симптомы синдрома переднего компартмента?
Синдром переднего компартмента вызывает боль в передней части голени. Обычно ее описывают как ноющую, тугую, схваткообразную или давящую боль. Боль обычно возникает во время тренировки и не проходит, пока вы не прекратите тренировку. Когда вы прекращаете тренировку, боль постепенно исчезает по мере того, как объем мышц и, следовательно, давление в переднем отделе нормализуется.Если опухоль вызывает сжатие нерва, который проходит через передний отдел, вы также можете испытывать онемение между большим и вторым пальцами ног и слабость в ноге.
Что мне делать, если у меня синдром переднего компартмента?
Синдром переднего компартмента может быть постоянной проблемой, если его не диагностировать и не лечить надлежащим образом. Если вы подозреваете, что у вас может быть синдром переднего отдела, вам следует как можно скорее записаться на прием физиотерапевта.Тем временем вам следует избегать действий, которые причиняют вам боль.
Чего нельзя делать, если у меня синдром переднего отдела?
Если вы страдаете или подозреваете, что у вас синдром переднего отдела, не пытайтесь тренироваться, несмотря на боль. Это может усугубить вашу проблему, вызывая повышение давления в переднем отделе.
Вверху: массаж триггерной точки, применяемый к икроножной мышце специалистом-терапевтом.Физиотерапия при синдроме переднего компартмента.
Физиотерапия играет важную роль в лечении синдрома переднего компартмента. Первоначально ваш физиотерапевт может диагностировать вашу травму и ее тяжесть. Последующие сеансы лечения могут включать:
В некоторых случаях необходима операция по разрезанию «рукава» соединительной ткани, окружающей этот отсек, чтобы уменьшить давление и позволить мышце расширяться во время упражнения без увеличения давления.Могут ли быть какие-либо долгосрочные эффекты от синдрома переднего компартмента?
Синдром переднего компартмента не вызывает долговременных эффектов, если он правильно диагностирован и лечится.
Вверху: упражнения для укрепления ног с использованием приседаний и гимнастического мяча с отягощением рук под наблюдением специалиста-физиотерапевта MSK.Чтобы назначить оценку специалисту-физиотерапевту, позвоните на Physio.co.uk по телефону 0330 088 7800 или закажите онлайн.
МРТ травмы прямой мышцы бедра / четырехглавой мышцы
История болезни: У 16-летней легкоатлетки в анамнезе 6 недель обнаружено образование в бедре и боль.Предоставляются изображения с подавлением жира в осевой плотности протонов (1a) и сагиттальным T2-взвешенным изображением с подавлением жира (1b). Какие выводы? Какой у вас диагноз?
1a 1b Рис. 1:Осевая плотность протонов с подавлением жира (1a) и сагиттальное T2-взвешенное изображение с подавлением жира (1b).
Результаты
2 Рис. 2:Изображение аксиальной плотности протонов с подавлением жира через середину бедра демонстрирует отек внутри внутреннего двуплодного компонента прямой мышцы бедра, окружающего непрямое сухожилие (стрелка), и полоса жидкости (стрелки), разделяющая эту мышцу и внешнюю однородную мышцу прямой мышцы бедра.
3 Рисунок 3:
На сагиттальном Т2-взвешенном изображении с подавленным жиром через середину бедра внутренняя прямая мышца бедра втягивается проксимально на 1 см, и жидкость (стрелки) отделяет ее спереди, дистально и сзади от внешняя мышца. А = передний, Р = задний
Диагноз
Внутримышечное выколотое повреждение прямой мышцы бедра.
МРТ травмы прямой мышцы бедра / четырехглавой мышцы
Введение
Группа четырехглавой мышцы имеет жизненно важное значение для спортсменов, которые занимаются спортом, требующим бега, прыжков и ударов ногами.Из четырех мышц, входящих в эту группу, прямая мышца бедра является наиболее напряженной, а также имеет наиболее сложную анатомию. В этой веб-клинике МРТ будет описана МРТ травм четырехглавой мышцы с акцентом на прямую мышцу бедра (RF), а также будет рассмотрено прогностическое значение результатов МРТ, поскольку они касаются времени, необходимого для восстановления и возвращения к спортивной активности.
Анатомия
Прямая мышца бедра — самая передняя и поверхностная из группы четырехглавых мышц.Другими компонентами механизма четырехглавой мышцы являются медиальная широкая мышца бедра (с ее дистальным и косым компонентами), промежуточная широкая мышца бедра и латеральная широкая мышца бедра. В дистальном отделе бедра сухожилия этих мышц сливаются, образуя сухожилие четырехглавой мышцы. Прямая мышца бедра разгибает голень в колене и сгибает бедро в бедре. Он является прямым антагонистом подколенных сухожилий и иннервируется задним отделом бедренного нерва (L2, L3, L4).
4 Рисунок 4:
Трехмерное изображение группы четырехглавой мышцы с частично резекцией прямой мышцы бедра демонстрирует 4 компонента: прямая мышца бедра (RF), медиальная широкая мышца бедра (VM), промежуточная широкая мышца бедра (VI), латеральная широкая мышца бедра ( ВЛ).
Мышечно-сухожильная анатомия прямой мышцы бедра уникальна и не была полностью изучена до 1995 года. 1 Она имеет два сухожильных происхождения: прямая или прямая голова, которая возникает из передней нижней подвздошной ости (AIIS), и непрямая или отраженная голова, которая возникает от верхнего вертлужного гребня и заднебоковой части капсулы тазобедренного сустава (6a). Две головки образуют соединенное сухожилие примерно на 2 см дистальнее их начала, однако, как впервые было описано Хассельманом и др. 1 , каждое сухожилие почти сохраняет свою индивидуальность с 10-20% переплетением волокон, поскольку они распространяются дистально ( Рисунки 7, 8).
5 Рис. 5:
Трехмерный график, демонстрирующий латеральную перспективу происхождения прямой мышцы бедра. Прямая головка (DH) прямой мышцы бедра возникает из передней нижней подвздошной ости, а непрямая головка (IH), которая берет начало от над вертлужного гребня, образует соединенное сухожилие.
6 Рисунок 6:
Корональные МР-артрограммы, взвешенные по T1, от заднего (верхнего) к переднему (нижнему), демонстрируют происхождение непрямой головки (короткая стрелка) от вертлужной впадины и суставной капсулы (верхней и верхней). средние изображения).Спереди (нижнее изображение) непрямая голова (короткая стрелка) и прямая голова (длинная стрелка), отходящие от передней нижней подвздошной ости, сходятся (наконечник стрелки).
7a 7b 7c 7d Рис. 7:
Нормальная анатомия проксимального отдела прямой мышцы бедра на аксиальных изображениях STIR. (7a) Прямая голова (длинная стрелка) и непрямая голова (короткие стрелки) в их начале. IP = подвздошно-поясничная мышца, S = портняжная мышца, TFL = растягивающая широкая фасция, Gmin = минимальная ягодичная мышца, Gmed = средняя ягодичная мышца.(7b) Более дистально две головки сходятся, образуя соединенное сухожилие (наконечник стрелки). (7c) На уровне головки бедренной кости сухожилие начинает расходиться на прямую головку (длинная стрелка) и непрямую головку (короткая стрелка). (7d) На уровне большого вертела прямая головка (длинная стрелка) находится на передней поверхности мышцы, а непрямая головка (короткая стрелка) входит в мышечное вещество.
8 Рисунок 8:
Сагиттальное изображение STIR демонстрирует соединенное сухожилие (наконечник стрелки), прямую головку (длинная стрелка) и непрямую головку (короткая стрелка).
Прямая головка образует в основном поверхностное переднее сухожилие, покрывающее проксимальную треть мышцы. Это дает начало одноплодной мышце и сливается с передней фасцией. Непрямая головка в первую очередь влияет на глубокое центральное внутримышечное сухожилие. В проксимальной части это сухожилие округлено и расположено внутри медиальной части мышцы. По мере прохождения через проксимальные две трети мышцы, она становится уплощенной, с длинной осью, параллельной сагиттальной плоскости и расположенной внутри передней, центральной по отношению к медиальной части мышцы.Он дает начало двупенистой мышце, которая окружена одноплодной мышцей (рис. 10,11).
9 Рис. 9:
Трехмерное поперечное сечение анатомии сухожилия прямой мышцы бедра. Прямая головка проходит через проксимальную 1/3, непрямая головка проходит через проксимальные 2/3, а дистальное, заднее сухожилие возникает от апоневроза на задней поверхности мышцы. Двупенистая мышца возникает из непрямой головы и окружена однородной мышцей, исходящей из прямой головы.
10 Рис. 10:
Нормальная анатомия средней и дистальной части прямой мышцы бедра на аксиальных Т1-взвешенных изображениях. На уровне проксимального отдела диафиза бедренной кости непрямая головка параллельна сагиттальной плоскости (стрелка), и прямую головку нельзя отличить от передней фасции (наконечники стрелок).
11a 11b 11c 11d Рис. 11:Нормальная анатомия средней и дистальной части прямой мышцы бедра на аксиальных Т1-взвешенных изображениях. (11a) Уровень от проксимального до среднего стержня.Непрямая головка расположена более центрально внутри мышцы (стрелка). (11b) Средний и дистальный уровень стержня. Конечная непрямая голова едва видна (стрелка). (11c) Дистальный уровень вала. Дистальный мышечно-сухожильный переход прямой мышцы бедра (стрелка). (11d) Дистальный уровень вала. Сухожилие дистального отдела прямой мышцы бедра (стрелка). VI = сухожилие широкой широкой мышцы бедра, VM = сухожилие медиальной широкой мышцы бедра, VL = сухожилие латеральной широкой мышцы бедра.
Эти необычные сухожилия и мышцы в структуре мышц приводят к разрывам мышц, которые отличаются от обычных.Дистальное сухожилие возникает в виде широкого апоневроза на задней поверхности дистальных двух третей мышцы. В проксимальной части задний апоневроз может распространяться на заднебоковое мышечное вещество. Дистальное сухожилие имеет плоскую конфигурацию и сливается с сухожилиями широкой мышцы бедра, образуя сухожилие четырехглавой мышцы. Как самый передний компонент этого сухожилия, он прикрепляется к верхней и передней поверхности надколенника. Дистальное соединение сухожилий прямой мышцы бедра располагается в этом заднем сухожилии, а не на дистальном конце глубокого центрального сухожилия, что является распространенным заблуждением.
Сообщалось о значительных изменениях этой анатомии. Например, третья голова, возникающая из подвздошно-бедренной связки и сухожилия малой ягодичной мышцы, наблюдалась у большинства трупов 2 , а в другом исследовании 60% трупов имели наклонную головку латеральной широкой мышцы бедра без наклонной головы. медиальной широкой мышцы бедра наблюдается 3 .
Обзор травмы прямой мышцы бедра
Повреждения прямой мышцы бедра часто встречаются у спортсменов, уступая только подколенным сухожилиям среди травм нижних конечностей.Это наиболее частая травма мышц нижних конечностей среди футболистов 4 . Прямая мышца бедра уязвима для травм, потому что она пересекает два сустава, имеет высокую долю быстро сокращающихся мышечных волокон типа II и потому, что при атлетическом движении ногой (футбол, футбол, боевые искусства) она подвергается сильному эксцентрическому сокращению при пассивном растяжении. в начале фазы движения вперед 5 . Наиболее значительным из других факторов риска растяжения мышц является недавнее или отдаленное повреждение мышцы.Повторное повреждение часто происходит в другом месте внутри мышцы или, если в той же области ранее было поражено, видно на краю области рубцевания 4 . Прямая мышца бедра также подвержена травмам, если недавно была травма подколенного сухожилия. Другие предлагаемые факторы риска включают низкую мышечную силу, мышечный дисбаланс, ограниченную гибкость, мышечную усталость, недостаточную разминку и неправильную технику. 6,7,8 .
Самые проксимальные сухожилия прямой мышцы бедра могут быть повреждены в месте их возникновения или чуть дальше от них.Тот же самый механизм травмы у атлета с незрелым скелетом приводит к отрывному перелому AIIS в источнике прямой головы из-за уязвимости открытого апофиза. Повреждение прямой мышцы бедра обычно представляет собой мышечно-сухожильное напряжение, сосредоточенное на непрямом или прямом участке головы, или, реже, на миофасциальном соединении, на периферии мышцы. Большинство повреждений прямой мышцы бедра происходит в области глубокого внутримышечного мышечно-сухожильного перехода 9 . Другие травмы механизма четырехглавой мышцы включают ушиб мышц, растяжение широкой мышцы бедра, деформацию сухожилийного соединения дистальной прямой мышцы бедра и разрыв сухожилия четырехглавой мышцы.
Отрыв переднего нижнего подвздошного отдела позвоночника
Травмы отрыва таза обычно возникают у пациентов с незрелым скелетом и чаще всего возникают в возрасте от 14 до 25 лет. Повреждение обычно происходит через хрящевую пластинку апофиза и происходит из-за приложения растягивающей силы в результате резкого, сильного сокращения. Часто перелом происходит через апофиз, ослабленный хронической повторяющейся травмой. Пациенты жалуются на локализованную боль и припухлость, а также на ограниченный диапазон движений.Диагноз обычно можно установить с помощью рентгенограмм. Отрывной перелом передней нижней подвздошной ости (AIIS) обычно лучше всего виден на косой, а не переднезадней рентгенограмме таза10. Сравнительные рентгенограммы контралатерального бедра могут помочь отличить открытый апофиз от отрывного перелома. Некоторые отрывные переломы таза, такие как переломы седалищной кости, передней верхней подвздошной ости и малого вертела, демонстрируют умеренное смещение из-за отсутствия прикрепления соседних мягких тканей.Было высказано предположение, что дистальное смещение фрагмента перелома AIIS может быть ограничено, если прилегающая непрямая головка прямой мышцы бедра не повреждена 11 . МРТ может быть полезна для выявления отрывов с минимальным смещением или без смещения, чисто сухожильных отрывов и авульсий или апофизита, которые возникают до окостенения апофиза (рис. 12). МРТ может пропустить небольшой фрагмент кости, но при острой травме выявляется отек в апофизе, часто распространяющийся вдоль начала сухожилия.Большинство пациентов выздоравливают при консервативном лечении, но выздоровление может занять до 4 месяцев 10 .
12 Рисунок 12:Отрывной перелом передней подвздошной ости. 13-летняя женщина с болью в бедре, которая два дня назад почувствовала хлопок во время бега. Осевое изображение плотности протонов с подавлением жира (слева): интенсивность жидкостного сигнала на переломе (стрелка) и отеке в начале непрямой головки (короткая стрелка) и межмышечных фасциальных плоскостях. Сагиттальное изображение плотности протонов с подавлением жира (справа): высокая интенсивность сигнала при минимально смещенном отрывном переломе (стрелка) и отеке подвздошной мышцы (звездочка) и подвздошно-поясничной мышцы (наконечники стрелок).
Когда пациенты с авульсией AIIS присутствуют в подострой или хронической фазе, рентгенограммы могут продемонстрировать область гетеротопической оссификации в месте повреждения, которая может быть ошибочно принята за остеосаркому или другое костеобразующее новообразование 11,12 . МРТ этой окостеневшей массы обычно показывает кость с низкой интенсивностью сигнала, смешанную с областями неспецифической высокой интенсивности сигнала на чувствительных к жидкости последовательностях (рис. 13).
13a 13b 13c Рис. 13:Посттравматический оссифицирующий периостит.15-летний футболист имеет массу бедра и за 3 и 6 месяцев до этого имел в анамнезе «хлопающие» травмы. Рентгенограмма в виде лягушки (13а) показывает плотно окостеневшую массу с рентгенопрозрачными зонами, продолжающимися с передней нижней подвздошной ости. Осевое T1-взвешенное изображение (13b) показывает окостеневшую массу с низкой интенсивностью сигнала (стрелки), продолжающуюся с передней нижней подвздошной ости (наконечники стрелок). Осевое T2-взвешенное изображение (13c) показывает большую область высокой интенсивности сигнала (звездочки) внутри массы.Биопсия этой области выявила репаративную фиброваскулярную ткань, сгусток крови, кость и хрящ.
КТ демонстрирует зрелую и / или незрелую кость в зависимости от возраста травмы. Преемственность массы с AIIS — ключ к правильному диагнозу. При биопсии центральной части новообразования часто наблюдаются гистологические особенности, указывающие на реактивный или агрессивный процесс, и неопытный патолог может принять это за остеосаркому.Поэтому радиологу важно знать об этой потенциальной ловушке. Наличие в анамнезе острой или хронической повторяющейся травмы убедительно свидетельствует о неопухолевом происхождении образования. Также следует иметь в виду, что юкстакортикальная остеосаркома редко соседствует с AIIS.
Травмы происхождения прямой мышцы бедра
О травмах прямой и непрямой головок прямой мышцы бедра сообщалось нечасто. Эти повреждения обычно не видны на рентгенограммах, за исключением случаев, когда они хронические и сопровождаются гетеротопическим образованием кости.МРТ полезна для диагностики тонких слез (рис. 14) и для определения степени ретракции полных слез (рис. 15).
14 Рис. 14:Женщина 27 лет с хронической болью в передней части бедра, подозрение на разрыв губы. Осевая протонная плотность с подавлением жира на изображениях выявляет разрыв внутри вещества в исходной точке непрямой головки (короткая стрелка) и прямой головки (длинная стрелка).
15a 15b 15c Рис. 15:
20-летний мужчина с болью в бедре, травмированный во время игры в бейсбол за неделю до визуализации.Осевое изображение протонной плотности с подавлением жира (15a): полное отрывание непрямой головки, замененное жидкостью (короткие стрелки). Корональное Т2-взвешенное изображение с подавлением жира (15b): полное отрывание непрямой (короткая стрелка) и прямой головок (стрелка) с дистальной ретракцией (острие стрелки), замененной жидкостью. Сравните с неповрежденным соединенным сухожилием справа (звездочка). Сагиттальное Т2-взвешенное изображение с подавлением жира (15c): дистально втянутое сухожилие прямой мышцы бедра (стрелка), наложенное на проксимальную мышцу, с прилегающей перифасциальной жидкостью.S = портняжная мышца.
В предыдущих исследованиях с использованием рентгенографии и КТ все проксимальные RF-отрывы затрагивали AIIS, место прикрепления прямой головки, без случаев отрыва верхней вертлужной впадины непрямой головкой. Таким образом, предполагалось, что прямое повреждение головы встречается чаще, чем непрямое. 13,14 . Это не было подтверждено в отчете Oullette et al. 15 о МРТ повреждений прямой мышцы бедра у 17 пациентов.Они обследовали 9 пациентов с острыми симптомами и 8 пациентов с хроническими симптомами с повреждениями прямой мышцы бедра. Восемь из девяти пациентов с острыми симптомами и все пациенты с хроническими симптомами имели доказательства непрямой травмы головы на МРТ +/- травма прямой головы или соединенного сухожилия. Исключение составлял 14-летний пациент с острыми симптомами, у которого был отрывной перелом AIIS, частичный разрыв прямой головки и отсутствие разрыва непрямой головки. Они выдвинули гипотезу о прогрессировании травмы, которая начинается с непрямой головки и, с возрастанием степени тяжести, переходит в прямую головку, а затем в соединенное сухожилие.Эта последовательность травм не относится к отрыву AIIS, что продемонстрировано вышеупомянутым 14-летним пациентом и другими сообщениями об отрыве AIIS. Кроме того, у двух кикеров Национальной футбольной лиги было зарегистрировано изолированное полное отрыв прямой головы без непрямой травмы головы и с дистальной ретракцией сухожилия 3,5 см и 1,0 см соответственно. Возможно, различия в положении суставов, величине и векторе приложения силы, а также степени смещения ноги определяют, в первую очередь поражается непрямая голова или прямая голова / апофиз 16 .У двух пациентов, о которых сообщили Oullette et al., На МР-артрографии был замечен частичный разрыв непрямой головки, что указывает на связанный разрыв верхней суставной капсулы (рис. 16).
16 Рисунок 16:20-летний мужчина с болью в бедре в течение 6 месяцев. Коронарное T1-взвешенное изображение с подавленным жиром на МР-артрограмме показывает от умеренного до тяжелого отделения суставной капсулы и непрямой головки от вертлужной впадины (стрелка).
Штаммы проксимального RF мышечно-сухожильного сочленения
«Проксимальное мышечно-сухожильное соединение прямой мышцы бедра» дистальнее соединенного сухожилия и относится к передней головке и ее однородной мышце, а также к непрямой головке (также называемой глубокой или центральной сухожилие) и его двупенистая мышца, последняя из которых простирается до соединения средних и дистальных 2/3 RF-мышцы.На стыке соединенного сухожилия и мышцы живота может возникнуть деформация, но это случается редко. Разрыв глубокого мышечно-сухожильного соединения непрямой головки был впервые описан Hughes et al. В 1995 году и, вероятно, является наиболее частым разрывом сухожилия RF 17 .
Повреждения глубоких мышечно-сухожильных переходов проксимального отдела РФ трудно диагностировать клинически, отчасти из-за глубокого расположения травмы, а также из-за относительно неспецифических и вариабельных симптомов и физических данных.При остром растяжении некоторые пациенты сообщают о внезапном появлении боли в бедре, тогда как другие описывают незаметное начало легкого дискомфорта в передней части бедра 4,18 . Это частично зависит от степени и серьезности травмы. Пациенты с легкими симптомами часто продолжают играть, что мешает заживлению и приводит к более обширным слезотечениям. Мышечный отек и легкий спазм и сокращение вызывают увеличение бедер и дискомфорт и клинически могут быть ошибочно приняты за новообразование мягких тканей.RF-гематома необычна, если не было прямого воздействия на переднюю часть бедра 4 .
На МРТ, поскольку глубокое сухожилие очень длинное, краниокаудальная протяженность этой травмы обычно велика, от 10 до 20 см в длину. При деформации 1 степени не разрываются ни сухожилия, ни мышечные волокна. Интенсивность сигнала внутримышечного отека окружает глубокое сухожилие на чувствительных к жидкости аксиальных изображениях (из-за прикрепления двудольных мышц), а отек перистых мышц виден на соответствующих корональных и сагиттальных изображениях.Мышцы и сухожилия могут выглядеть нормальными на T1-взвешенных изображениях 19 . Деформация 2 степени определяется как частичный разрыв мышечно-сухожильного соединения с разрывом некоторых мышечных волокон и переменным разрывом / истончением сухожилий. На МРТ более заметны отек и кровоизлияние. Гематома в мышечно-сухожильном соединении характерна для штамма 2 степени и, по определению, не наблюдается при штамме 1 степени. В других мышцах с традиционной анатомией эпимизиальный разрыв и перифасциальная жидкость обычно возникают при деформации 2 степени, но это реже при повреждении глубокого РЧ мышечно-сухожильного соединения.Картина отека, окружающего глубокое сухожилие, сравнивалась с «бычьим глазом» 17 (рис. 17), и аналогичную картину можно увидеть, если получить изображения с усилением гадолиния, из-за усиления посттравматических сосудов и воспалительной ткани.
17a 17b Рисунок 17:Знак «Бычий глаз». Мужчина 35 лет с двусторонней болью в бедре. Осевое изображение протонной плотности с подавлением жира (17a): слева частичный разрыв глубокого центрального сухожилия с отеком по всей внутренней мышце (длинная стрелка).Справа: умеренный отек внутренней мышцы, окружающей центральное сухожилие (короткая стрелка), и легкое заднебоковое миофасциальное напряжение (наконечник стрелки). Корональные Т2-взвешенные изображения с подавлением жира (17b): деформация / разрыв 3 степени левого центрального мышечно-сухожильного соединения (длинные стрелки) с большой проксимальной гематомой (звездочки) и легкой ретракцией проксимального сухожилия. Легкая деформация правого центрального мышечно-сухожильного соединения 1 степени (короткие стрелки) и миофасциальная деформация 1 степени (стрелки).
«Деформация» 3 степени определяется как полный разрыв мышечно-сухожильного соединения и на МРТ характеризуется разрывом всех волокон с сокращением мышц или без него.Разрыв в сухожилии заполнен жидкостью и кровью, и со временем он заменяется грануляцией и рубцовой тканью, а также дегенерирующими и регенерирующими мышцами 20 . Для прямой мышцы бедра полный разрыв может произойти проксимально, на стыке соединенного сухожилия и проксимальной мышцы или на стыке дистального, заднего сухожилия и дистальной мышцы, однако каждый из этих случаев встречается редко. Поскольку прямая мышца бедра состоит из двух мышц, полный разрыв глубокого мышечно-сухожильного соединения на самом деле является растяжением / разрывом 3 степени только внутренней мышцы.
Недавно был обнаружен новый образец разрыва RF-мышцы, названный «внутримышечным отслаивающим повреждением RF». 21 . При этой травме происходит периферический разрыв периферических волокон внутренней двуплодной мышцы, отделяющий ее от вышележащей одноплодной мышцы.
18 Рис. 18:
Иллюстрация в поперечной плоскости концепции внутренних двупенистых и внешних однопенистых мышц, составляющих прямую мышцу бедра, возникающих из глубокой непрямой (IH) и поверхностной прямой (DH) головки, соответственно.
Эта диссоциация между внутренними и внешними мышечными компонентами имеет длину от 4 до 18 см. Средняя проксимальная ретракция внутренней мышцы составила 1,2 см, варьировалась от 0 до 3,5 см. На эту картину травм приходилось только 9% повреждений прямой мышцы бедра. Лучше всего это демонстрируется на чувствительных к жидкости сагиттальных МРТ-изображениях, которые показывают внутреннюю мышцу, обычно втянутую проксимально, с жидкостью, находящейся между ней и внешней мышцей (рис. 19).
19a 19b 19c Рис. 19:Мужчина 36 лет с травмой в анамнезе 4 дня назад.Внутримышечное рассечение прямой мышцы бедра. Осевое Т2-взвешенное изображение (19a): большое количество жидкости (стрелки) разделяют внутреннюю (звездочка) и внешнюю прямые мышцы бедра с внутримышечным отеком. Деформация портняжной мышцы 1 степени (короткая стрелка) и межмышечной перифасциальной жидкости (стрелка). Сагиттальное Т2-взвешенное изображение с подавленным жиром (19b) показывает проксимально втянутую внутреннюю мышцу и центральное сухожилие (звездочка) с большим количеством окружающей жидкости (наконечники стрелок), которая распространяется на 20 см в цефалокаудальном направлении.Осевое Т2-взвешенное изображение (19c), дистальнее втянутой мышцы, выявляет центрально расположенную жидкость / гематому (наконечники стрелок), окруженные отечной внешней мышцей. Отсутствие центрального сухожилия связано с его внутримышечным окончанием проксимальнее уровня разрыва.
Легкие неполные поражения проявляются в виде полосы отека вдоль границы между этими двумя мышцами (рис. 20).
20 Рис. 20:
Женщина 20 лет с периодическим растяжением бедра и болью в течение последних 2 месяцев.Осевая плотность протонов с подавлением жира: умеренный отек на границе между внутренней и внешней прямыми мышцами бедра (стрелки). Предвестник травмы, вызванной отслоением рта? Минимальная заднебоковая миофасциальная деформация (стрелки).
Одно исследование показало, что интервал возврата к игре для футболистов с травмой этого типа составляет от 28 до 58 дней 21 . Было высказано предположение, что эта травма отличается от типичной мышечно-сухожильной травмы и представляет собой в первую очередь межмышечную диссоциацию, а не разрыв вдоль ориентированного в продольном направлении мышечно-сухожильного соединения.Втянутая проксимально мышца сопровождается глубоким центральным сухожилием. Эти разрывы имеют сильную тенденцию происходить дистальнее окончания центрального сухожилия, так что это сухожилие не видно дистальнее обычно втянутой проксимально внутренней мышцы. Механизм, с помощью которого мышцы отделяются друг от друга, и есть ли гистологически видимая граница между этими мышцами у нормальных людей, не выяснены.
Мышечно-сухожильная деформация прямой головки РФ считается менее распространенной, чем травма непрямой головки. 4 .На МРТ эта травма проявляется в виде отека передней мышцы и отека и жидкости между передней фасцией и мышечным животом. Жидкость может прослеживаться на несколько см дистальнее по глубокой поверхности передней фасции. Поскольку сухожилие прямой головы сливается с передней фасцией проксимальной трети мышцы, может быть трудно отличить мышечно-сухожильное напряжение от передней миофасциальной травмы. Не было определено, различается ли время восстановления для мышечно-сухожильной и миофасциальной травм для одной и той же степени травмы.Было высказано предположение, что если место травмы и отека сдавливается вышележащей портняжной мышцей, заживление может быть отложено. 4,22,23 .
Миофасциальная радиочастотная травма встречается редко и не сосредоточена на мышечно-сухожильном соединении. Этот разрыв затрагивает мышечные волокна и распространяется до эпимизия и вышележащей фасции или через них. Не имеет отношения к миофасциальному болевому синдрому. В одном исследовании миофасциальные травмы составляли 15% всех повреждений РФ у профессиональных футболистов 22 .Эта травма обычно затрагивает заднебоковую часть мышцы и затрагивает проксимальную и среднюю трети. 4 . На МРТ внутримышечная жидкость и отек распространяются на периферию мышц. Если фасция не повреждена, жидкость рассекается между мышцей и фасцией, а если фасция разорвана, жидкость также расслаивается по прилегающим фасциальным плоскостям (рис. 21). Передние миофасциальные травмы RF трудно диагностировать с помощью ультразвука, а глубокие заднебоковые травмы имеют тенденцию к повторному повреждению и формированию серомы, когда игроки возвращаются к активности. 4 .
21 Рисунок 21:17-летний мужчина с футбольной травмой за 1 год до МРТ с массой бедра, болью и ограниченными движениями. Осевое изображение STIR: заднебоковая миофасциальная деформация прямой мышцы бедра (длинная стрелка) с внутримышечной гематомой (звездочка) и перифасциальной жидкостью (острие стрелки).
Травма дистального RF мышечно-сухожильного соединения
Как отмечалось ранее, дистальное, заднее сухожилие прямой мышцы бедра формируется из апоневроза на задней поверхности мышцы. Мышца оканчивается сухожилием, и одиночное сухожилие продолжается дистально на 1-2 см, а затем сливается с другими сухожилиями, составляющими сухожилие четырехглавой мышцы.О травмах этого дистального сухожильно-мышечного соединения в медицинской литературе сообщается редко. 24 . Изменения от острой или хронической травмы хорошо демонстрируются с помощью МРТ (Рисунок 22).
22a 22b Рисунок 22:29-летний мужчина получил травму 5 месяцев назад, играя в кикбол. Осевая протонная плотность с подавлением жира (CC) и сагиттальным T2-взвешенным с подавлением жира (DD): деформация сухожильно-мышечного соединения дистальной прямой мышцы бедра (длинная стрелка) с утолщенным, рубцеванным дистальным сухожилием (короткая стрелка).
Травма обширной мышцы
Медиальная широкая, латеральная и промежуточная мышцы составляют остальную часть группы четырехглавой мышцы. Медиальная широкая мышца бедра берет начало от межвертельной линии бедренной кости и медиальной стороны aspera linea. Промежуточная широкая мышца бедра берет начало в переднебоковой части диафиза бедренной кости. Латеральная широкая мышца бедра берет начало от большого вертела, боковой губы aspera linea и латеральной межмышечной перегородки.Косая широкая мышца медиальной мышцы (VMO) — это дистальный компонент медиальной широкой мышцы бедра, волокна которой имеют более наклонный ход и сливаются дистально с медиальной надколеночно-бедренной связкой, чтобы стабилизировать отслеживание надколенника. Широкие мышцы бедра могут быть растянуты или ушиблены. МРТ может быть полезна для определения степени растяжения мышечно-сухожильных мышц. За исключением недавнего исследования роли мышцы VMO в стабильности надколенника, повреждение этих мышц интенсивно не изучалось.
Ушиб четырехглавой мышцы
Ушиб мышцы возникает в результате прямого удара, обычно тупым предметом, или в результате падения на землю. Он вызывает внутримышечные кровоизлияния и отек, а также боль различной степени, болезненность, отек и изменение цвета кожи. Ограничение движений и трудности с удержанием веса наблюдаются при умеренных или больших ушибах. В легкой атлетике ушибы чаще всего затрагивают четырехглавую мышцу, а самая распространенная мышца — это широкая широкая мышца. 8 .Это происходит из-за того, что мышца зажата между сжимающей силой травмы и неподатливой твердой поверхностью подлежащей бедренной кости.
Ушиб четырехглавой мышцы — распространенная инвалидизирующая травма в тех видах спорта, где у участников нет прокладки для бедра и верхней части ноги, таких как футбол и регби. Клинический диагноз обычно прост, и МРТ чаще всего используется у пациентов с подострой или хронической болью в бедре и неизвестным механизмом повреждения. На МРТ ушиб мышцы может иметь вид, похожий на растяжение мышцы, хотя ушиб не сосредоточен на мышечно-сухожильном соединении, может пересекать фасциальные плоскости и может увеличивать мышцу.Внутримышечная гематома чаще возникает при ушибе и вызывает боль и потерю диапазона движений (рис. 23). Внутримышечные ушибы нижних конечностей обычно имеют более короткое время восстановления, чем деформации (13-21 день в одном исследовании 25 и 19 +/- 9 дней для ушибов против 26 +/- 22 дней для деформации в другом 26 ) но выздоровление продлится, если разовьется значительная гематома.
23 Рисунок 23:34-летний футболист с массой бедра. Сагиттальное Т2-взвешенное изображение с подавленным жиром: ушиб промежуточной широкой мышцы бедра с большой внутримышечной гематомой (стрелки), содержащей свернувшуюся кровь.
Лечение острого ушиба четырехглавой мышцы отличается от лечения деформации одним важным аспектом. Несколько военных исследований показали более короткое время реабилитации, особенно при умеренных и тяжелых ушибах, если травмированную ногу поместить в положение сгибания в течение первых 24 часов после травмы, чтобы ограничить образование гематомы. Лед и сжатие также применяются в это время 25 .
На МРТ острая гематома возрастом до 2–3 дней изоинтенсивна мышцам на изображениях Т1 и гипоинтенсивна на изображениях Т2.Подострые (от нескольких дней до 3 месяцев) и хронические (старше 3 месяцев) гематомы демонстрируют повышенную интенсивность сигналов T1 и T2 и развивают периферический ободок с низкой интенсивностью сигнала из-за отложения гемосидерина, толщина которого увеличивается со временем. На самом деле, большинство гематом отклоняются от этих основных рекомендаций и неоднородны по интенсивности сигнала из-за сгустка крови, мышечного детрита и продуктов распада гемоглобина разного возраста. Внешний вид часто имитирует геморрагическое новообразование.МРТ с усилением гадолиния может быть полезным для подтверждения гематомы, если масса показывает усиление обода без каких-либо усиливающих твердых компонентов. Если опухоль хотя бы частично увеличивается, это может быть связано с новообразованием или репаративной фиброваскулярной тканью внутри гематомы.
Прогностические характеристики результатов МРТ
МРТ обычно точен для определения локализации, степени и тяжести мышечного повреждения. У элитных или профессиональных спортсменов цель МРТ — предоставить информацию для руководства реабилитацией и спрогнозировать временной интервал, необходимый для восстановления и возвращения к игре или тренировкам.В командных видах спорта эта информация может использоваться для принятия решений о составе. В настоящее время решение о том, когда спортсмен может вернуться к полной активности, основывается на клинической оценке. Исследования спортсменов с травмой подколенного сухожилия или прямой мышцы бедра показали особенности визуализации, имеющие прогностическое значение, и по мере накопления опыта вполне вероятно, что результаты МРТ будут включены в этот процесс принятия решений.
При исследовании 25 растяжений четырехглавой мышцы у профессиональных австралийских футболистов была обнаружена значительная разница во времени восстановления в зависимости от того, произошло ли повреждение глубокого центрального сухожилия (непрямая головка) или на периферии (миофасциальное соединение или сухожилие межпозвоночного сустава). прямая головка) 20 .Глубокие центральные мышечно-сухожильные деформации требовали 27 дней для восстановления по сравнению с 9 днями для периферических напряжений. При травмах центрального сухожилия статистически значимое более длительное время реабилитации было связано с расположением в средней, а не проксимальной трети мышцы (34 дня против 19 дней), длиной повреждения не менее 13 см (32 дня против 14 дней). дней) и% площади поперечного сечения более 15% (30 дней против 14 дней). Растяжения обширных мышц восстановились всего за 4,4 дня, а пациентам с отрицательными результатами МРТ потребовалось 5.7 дней, чтобы вернуться в игру. Было высказано предположение, что широкие мышцы бедра реже поражаются значительным растяжением, поскольку они образуют большую мышечную массу, которая действует синергетически, они пересекают только один сустав и в основном состоят из мышечных волокон типа I 20 . Пациенты с признаками и симптомами травмы четырехглавой мышцы или подколенного сухожилия могут иметь отрицательные результаты МРТ (3 из 25 в этом исследовании) 20,27 Это может быть связано с травмой недостаточного размера или степени тяжести для получения результатов визуализации, МРТ выполняется до отека / развилась воспалительная реакция или повреждение позвоночника или туловища с отраженной болью.Интересно, что в исследовании, обобщенном здесь, место максимальной болезненности часто находилось на 3 см или более от места максимального повреждения мышечной ткани на МРТ. Интенсивность сигнала остаточного отека может сохраняться у спортсменов, прошедших клиническую реабилитацию. Был сделан вывод, что у элитных спортсменов-любителей или профессиональных спортсменов МРТ показана для оценки острой травмы бедра в качестве дополнения к клиническому обследованию с целью определения наличия, степени и прогноза травмы. 20 .
Исследование 40 элитных футболистов выявило четыре фактора, связанных с плохим прогнозом мио-сухожильных и миофасциальных травм РФ.Это были: проксимальное повреждение, перифасциальная жидкость, изменения, видимые на T1-взвешенных изображениях, и поражение более 50% площади поперечного сечения мышцы. Перифасциальная жидкость и аномалии, наблюдаемые на T1-взвешенных изображениях, были статистически связаны с более длительным временем восстановления. Когда присутствовали 3 из этих 4 факторов, более длительный интервал восстановления (37,7 против 27,2 дней) имел еще большую статистическую значимость. Продолжительность травмы не коррелировала с более длительным интервалом восстановления в этом исследовании 22 .
Травма сухожилия четырехглавой мышцы
Сухожилие четырехглавой мышцы представляет собой многослойную структуру, образованную группой четырехглавой мышцы. Самый поверхностный слой возникает из РФ, а самый глубокий — из промежуточной широкой мышцы бедра. Обычно его описывают как трехламинарную структуру, в которой медиальная и латеральная широкие мышцы бедра сходятся, образуя средний слой. Также наблюдаются другие устройства, такие как двухслойная или четырехслойная структура или, в редких случаях, как одна связка сухожилий, в зависимости от разделения или схождения сухожилий 28 .Косая головка медиальной широкой мышцы бедра или латеральной широкой мышцы бедра, соответственно, может присутствовать или отсутствовать 3 .
Тендиноз четырехглавой мышцы — это травма, вызванная чрезмерным перенапряжением у спортсменов, которые выполняют интенсивные и многократные прыжки, например, в волейболе, баскетболе, прыжках в высоту и прыжках в длину. Микроразрывы в месте соединения костей и сухожилий заживают с образованием фиброзных рубцов, пациенты сообщают о боли и очаговой болезненности. МРТ выявляет невероятно повышенную интенсивность сигнала на изображениях, чувствительных к жидкости, и различное увеличение сухожилий.До 25% случаев колена прыгуна (см. Веб-клинику МРТ, март 2014 г.) могут быть связаны с тендинозом четырехглавой мышцы. 29 . Пациенты обычно реагируют на консервативные меры, и в упорных случаях выполняется санация / иссечение сухожилий. У некоторых пациентов с болью в передней части колена наблюдается увеличение и отек или интенсивность жидкостного сигнала жировой подушечки четырехглавой мышцы без каких-либо других результатов (Рисунок 24). 30 . Считается, что это признак синдрома сдавления жировой подушечки, и в соответствующих клинических условиях такой пациент может быть кандидатом на физиотерапию.
24 Рисунок 24:Сагиттальное T1-взвешенное изображение (слева) и изображение сагиттальной плотности протонов с подавлением жира (справа) показывают увеличенную отечную жировую подушку четырехглавой мышцы (стрелка), что свидетельствует о соударении жировой подушечки.
Сухожилие четырехглавой мышцы чаще всего повреждается в гиповаскулярной зоне, на 1-2 см выше надколенника. Разрыв обычно происходит у пациентов старше 40 лет с пиком заболеваемости в 5-7 десятилетиях. Распространенным механизмом травмы является максимальное сокращение четырехглавой мышцы при согнутом колене, как это происходит при подъеме по лестнице или стоянии из положения сидя.У молодых, спортивных пациентов частичные или полные разрывы могут возникать с сильным замедлением во время бега. 31 . Некоторые системные заболевания и прием определенных лекарств могут увеличить риск разрыва сухожилия четырехглавой мышцы из-за дегенерации сухожилия. К ним относятся заболевания почек, диабет, гиперпаратиреоз, коллагеновые сосудистые заболевания, ревматоидный артрит и подагра, а также использование стероидов или фторхинолоновых антибиотиков. Один из этих факторов почти всегда присутствует у пациентов с двусторонним разрывом четырехглавой мышцы.
МРТ полезно для демонстрации степени частичного разрыва, и в отчете следует указать, какие отдельные единицы сухожилия поражены. Частичные разрывы, как правило, затрагивают прикрепление сухожилия прямой или широкой мышцы бедра (рис. 25).
25 Рисунок 25:Мужчина 58 лет, недавно получивший теннисную травму. Изображение с подавлением сагиттальной плотности протонов: полный разрыв прямой мышцы бедра сухожилия четырехглавой мышцы с проксимальной ретракцией на 1,5 см (стрелка). Частичный разрыв других компонентов сухожилия четырехглавой мышцы виден на других сагиттальных и аксиальных изображениях.
Изолированные разрывы медиальной и латеральной широких мышц встречаются реже. Умеренные и тяжелые частичные разрывы часто бывают сложными, и бывает трудно определить степень разрыва каждого сухожилия. Для точной оценки степени разрыва необходимо получить как аксиальную, так и сагиттальную чувствительные к жидкости последовательности. Частичные разрывы обычно успешно лечат консервативно с иммобилизацией колена в разгибании на 4-6 недель, а полные разрывы требуют открытого ремонта или реконструкции 32 .
Prepatellar Quadriceps Продолжение
Большая часть сухожилий четырехглавой мышцы прикрепляется к передневерхней поверхности надколенника. Непрерывность четырехглавой мышцы и сухожилий надколенника достигается дистальным расширением волокон сухожилия прямой мышцы бедра, которые вставляются в кость на передней поверхности надколенника. Это хондроапофизарный тип прикрепления (энтез), при котором волокна сухожилия превращаются в фиброхрящ в месте прикрепления. Этот слой волокнистого хряща является самым толстым в месте прикрепления сухожилия четырехглавой мышцы на передне-верхней поверхности надколенника (0.136 мм), более тонкие в месте прикрепления сухожилия надколенника (0,023 мм) и наиболее тонкие в месте прикрепления продолжения четырехглавой мышцы к передней поверхности надколенника (0,004 мм) 33 . Было высказано предположение, что этот слой волокнистого хряща настолько тонкий, потому что его функция заключается в уменьшении трения между надколенником и лежащими выше сухожильными волокнами, а не в прикреплении сухожилия к надколеннику 33 . На МРТ у пациентов с болью в передней части колена наблюдалось отделение продолжения четырехглавой мышцы препателлы от передней поверхности надколенника (рис. 26).Это выглядит как тонкий слой жидкости перед надколенником с нормальными четырехглавыми мышцами и сухожилиями надколенника. Связано ли это с травмой или дегенерацией, и клиническое значение не установлено.
26 Рисунок 26:19-летний волейболист сообщает о боли в колене при сгибании. Сагиттальная (слева) и аксиальная (справа) изображения плотности протонов с подавлением жира: интенсивность сигнала отека / жидкости присутствует глубоко до продолжения четырехглавой мышцы препателлы (стрелки), что соответствует частичному отделению от надколенника.Эта область была нормальной на МРТ-изображениях, полученных 15 месяцами ранее.
Последствия / осложнения RF / травмы четырехглавой мышцы
Пациенты с хроническими глубокими разрывами мышечно-сухожильных соединений RF могут клинически проявляться массой мягких тканей переднего отдела бедра с переменной болью и слабостью. В одном исследовании операция была проведена у трех пациентов и выявила внутримышечный фиброзный рубец шириной 1-3 см и длиной 15-23 см 34 . Шрам также может покрывать глубокое сухожилие. В другом исследовании 6 пациентов с опухолью в передней части бедра не могли вспомнить травматического события.Из-за отсутствия корреляции с анамнезом была проведена МРТ, которая в ретроспективе показала типичные результаты деформации сухожильно-мышечного соединения с перимышечным отеком. Псевдоопухоль возникла из-за отека мышц и у 5 пациентов втягивания мышц 35 . Псевдоопухоль также может быть следствием образования гематомы или серомы / псевдокисты. Очаговая или диффузная атрофия мышц с заменой жировой ткани может возникнуть из-за неиспользования или денервации.
Как было описано ранее, отрывной перелом AIIS может зажить с обширной гетеротопической оссификацией, распространяющейся латерально и дистально от места отрыва, и это можно спутать с остеобластической опухолью.Оссифицирующий миозит представляет собой значительный риск тяжелых ушибов четырехглавой мышцы с зарегистрированной частотой 9-20% 25 . Это следует подозревать, если через 2-3 недели симптомы ухудшатся с потерей сгибания колена и стойким отеком. Диагноз лучше всего поставить с помощью компьютерной томографии, которая демонстрирует характерный периферический край окостенения, начинающийся через 1-2 месяца после появления симптомов. В первые несколько недель рентгенограммы и компьютерная томография не дают результатов, так как присутствует только неспецифическая минерализация.
Заключение
Травма группы четырехглавой мышцы, особенно прямой мышцы бедра и сухожилий, является важным источником функциональных нарушений у активных людей, а также у профессиональных спортсменов. Пациенты могут иметь острые или хронические симптомы, и часто место, тип и степень травмы не могут быть легко определены с помощью клинической оценки. Эта информация необходима для определения прогноза, составления соответствующего плана реабилитации и, в некоторых случаях, для планирования операции.По мере накопления опыта с МРТ он интегрируется в этот процесс принятия решений. МРТ полезна для определения наличия, тяжести и степени острого и хронического повреждения, а также для демонстрации смешивающих факторов, таких как гематома и рубцы. В частности, для прямой мышцы бедра МРТ выявила уникальную анатомию мышечно-сухожильных мышц и характер травм. Сопоставляя результаты МРТ с клиническими данными, МРТ способствует планированию лечения и может использоваться для прогнозирования интервала восстановления.У пациентов с неадекватным ответом на терапию или хроническими симптомами МРТ может продемонстрировать такие осложнения, как рубцевание, гематома и гетеротопическая оссификация. Это также полезно для пациентов с видимой массой, которая на самом деле связана с травмой, такой как ушиб или гематома, а не с новообразованием. Таким образом, вполне вероятно, что МРТ будет играть важную и расширяющуюся роль в оценке и лечении многих пациентов с острым или хроническим повреждением прямой мышцы бедра / четырехглавой мышцы.
Ссылки
1 Hasselman CT, Best TM, Hughes C, Martinez S, Garrett WE Jr.Объяснение различных повреждений прямой мышцы бедра при деформации с использованием ранее не описанной архитектуры мышц. Am J Sports Med 1995; 23: 493-499.
2 Таббс Р.С., Стетлер У. мл., Сэвидж А.Дж., Шоджа М.М., Шакери А.Б., Лукас М. и др. Существует ли третья головка прямой мышцы бедра? Folia Morphol (Warsz) 2006; 65: 377-380.
3 Waligora AC, Johanson NA, Hirsch BE. Клиническая анатомия четырехглавой мышцы бедра и разгибательного аппарата коленного сустава. Clin Orthop Relat Res 2009; 467: 3297-3306.
4 Кассарджян А., Родриго Р.М., Сантистебан Дж. М.. Современные концепции МРТ мышечно-сухожильных (мышечно-сухожильных) прямых мышц бедра и миофасциальных травм у высококлассных спортсменов. Eur J Radiol 2012; 81: 3763-3771.
5 Гейнор Б.Дж., Пиотровски Г., Пуль Дж.Дж., Аллен В. Удар: биомеханика и травма при столкновении. Am J Sports Med 1978; 6: 185-193.
6 Фруктовый сад JW. Внутренние и внешние факторы риска растяжения мышц в австралийском футболе. Am J Sports Med 2001; 29: 300-303.
7 Ярвинен Т.А., Ярвинен ТЛН, Каариайнен М., Калимо Х., Ярвинен М. Мышечные травмы. Биология и лечение. Am J Sports Med 2005; 33: 745-764.
8 Бутин РД. Мышцы. Рентгенологическая перспектива: магнитно-резонансная томография мышцы. В: Pedowitz RA, Chung CC, Resnick DR: Магнитно-резонансная томография в спортивной ортопедии, Springer, 2008, стр. 1-20.
9 Бордало-Родригес М., Розенберг З.С. МРТ проксимального отдела сухожилий прямой мышцы бедра.Magn Reson Imaging Clin N Am 2005; 13: 717-725.
10 Шандерс Т.Г., Златкин М.Б. Отрывные травмы таза. Семин Musculoskel Radiol 2008; 12: 42-53.
11 Metzmaker JN, Pappas AM. Отрывные переломы таза. Am J Sports Med 1985; 13: 349-358.
12 Резник Дж. М., Карраско СН, Эдейкен, Яско А. В., Ро Дж. Й., Аяла АГ. Отрывной перелом передней нижней подвздошной ости с обильным реактивным окостенением мягких тканей. Скелетная радиология 1996; 25: 580-584.
13 Deehan DJ, Beattie TF, Knight D, Jongschaap H. Отрывной перелом прямой и отраженной головок прямой мышцы бедра. Arch Emerg Med 1992; 9: 310-313.
14 Нанка О., Хавранек П., Песл Т., Дутка Дж. Авульсионный перелом таза: разделение центра вторичного окостенения в верхнем крае вертлужной впадины. Clin Anat 2003; 16: 458-460.
15 Ouellette H, Thomas BJ, Nelson E, Torriani M. МРТ повреждений прямой мышцы бедра.Скелетная радиология 2006; 35: 665-672.
16 Hsu JC, Fischer DA, Wright RW. Отрыв проксимального отдела прямой мышцы бедра у кикеров Национальной футбольной лиги. Am J Sports Med 2005; 33: 1085-1087.
17 Hughes C, Hasselman CT, Best, Martinez S, Garrett WE Jr. Неполные травмы прямой мышцы бедра, вызванные растяжением внутри вещества. Am J Sports Med 1995; 23: 500-506.
18 Гифтопулос С., Розенберг З.С., Швейцер М.Э., Бордало-Родригес М. Нормальная анатомия и деформации глубокого сухожильно-мышечного соединения проксимального отдела прямой мышцы бедра: особенности МРТ.AJR 2008; 190: W182-W186.
19 Palmer WE, Kuong SJ, Elmadbouh HM. МРТ мышечно-сухожильных деформаций. AJR 1999; 173: 703-709.
20 Cross TM, Гиббс Н., Хоуанг М. Т., Кэмерон М. Острые растяжения четырехглавой мышцы. Особенности и прогноз магнитно-резонансной томографии. Am J Sports Med 2004; 32: 710-719.
21 Кассарджян А, Родриго Р.М., Сантистебан Дж. М.. Внутримышечные отслаивающие травмы прямой мышцы бедра: данные МРТ. AJR 2014; 202: W1-W6.
22 Родриго Р.М., Сантистебан Дж.М., Ортега Р., Ангуло Ф., Родригес М., Эрено М.Дж.Прогностическая ценность МРТ при деформационных повреждениях прямой мышцы бедра. Научная презентация SSA 14-08. Ежегодное собрание RSNA, Чикаго, Иллинойс, 2009.
23 Балиус Р., Маэстро А., Педрет С. и др.: Разрыв центрального апоневроза прямой мышцы бедра: практический сонографический прогноз. Br J Sports Med 2009; 43: 818-824.
24 Янсен Дж. А., Кормье С., Пател СП. Острый разрыв прямой мышцы бедра в дистальном отделе мышечно-сухожильного перехода у футболиста: история болезни и хирургическая техника.Curr Orthop Practice 2012; 23: 390-392.
25 Райан Дж. Б., Уиллер Дж. Х., Хопкинсон В. Дж., Арчиеро Р. А., Колаковски К. Р.. Ушибы четырехглавой мышцы. Обновление Вест-Пойнт. Am J Sports Med 1991; 19: 299-304.
26 Thorsson O, Lilja B, Nilsson P et al: Немедленное внешнее сжатие при лечении острой мышечной травмы. Scand J Med Sci Sports 1997; 7: 182-190.
27 Verrall GM, Slavotinek JP, Barnes PG и др.: Клинические факторы риска растяжения мышц подколенного сухожилия: проспективное исследование с корреляцией травм по данным магнитно-резонансной томографии.Br J Sports Med 2001; 35: 435-440.
28 Zeiss J, Saddemi SR, Ebraheim NA. МРТ сухожилия четырехглавой мышцы: нормальная слоистая конфигурация и ее важность в случаях разрыва сухожилия. AJR 1992; 159: 1031-1034.
29 Ферретти А. Эпидемиология колена прыгуна. Sports Med 1986; 3: 288-295.
30 Roth C, Jacobson J, Jamadar D, Caoili E, Morag Y, Housner J. Интенсивность и увеличение сигнала жировой подушечки четырехглавой мышцы на МРТ: распространенность и связанные результаты.AJR 2004; 182: 1383-1387.
31 Nance EP, Kaye JJ. Травмы механизма четырехглавой мышцы. Радиология 1982; 142: 301-307.
32 Hak DJ, Sanchez A, Trobisch P. Травмы сухожилия четырехглавой мышцы. Ортопедия 2010; 33: 40-46.
33 Wangwinyuvirat M, Dirim B, Pastore et al: Продолжение препателлярной четырехглавой мышцы: МРТ трупов с общей анатомической и гистологической корреляцией. AJR 2009; 192: W111-W116.
34 Раск MR, Lattig GJ.Травматический фиброз прямой мышцы бедра. JAMA 1972; 221: 268-269.
35 Temple HT, Kuklo TR, Sweet DE, Gibbons CLMH, Murphey MD. Разрыв прямой мышцы бедра в виде псевдоопухоли. Am J Sports Med 1998; 26: 544-548.
Синдром острого переднего отдела бедра после деформации четырехглавой мышцы у футболиста
Синдром острого переднего отдела бедра у спортсмена может быть опасен как для конечностей, так и для жизни и требует срочной диагностики.Причинным фактором обычно является удар / прямая травма бедра (с переломом или без него) или острое перенапряжение мышц. 1 Другие провоцирующие факторы включают ожоги, артериальную ишемию, компрессию или интоксикацию. 2
ДЕЛО
Мужчина 21 года был направлен в отделение неотложной помощи через 17 часов после участия в клубном футбольном матче с жалобами на сильную постоянную боль в правом бедре. Он вспомнил, как прыгнул вертикально вверх из положения, чтобы побороться за удар головой, когда почувствовал острую боль в правом бедре.Он отрицал прямую травму от мяча или соперника. На него не обратили внимания, и он продолжал играть еще 10 минут без дальнейших инцидентов, прежде чем хромать с поля. Он не получал немедленной медицинской / парамедицинской помощи и не принимал никаких лечебных мер. В тот вечер он выпил около 8 единиц алкоголя. Он не принимал обезболивающих.
Он не мог нормально спать и после консультации с лечащим врачом был доставлен в отделение неотложной помощи.На пораженную ногу он не нес вес.
При осмотре его правое бедро было опухшим с небольшим участком экхимоза на переднебоковой поверхности дистального отдела бедра. Окружность правого бедра на уровне 10 см проксимальнее места прикрепления сухожилия четырехглавой мышцы составила 52 см по сравнению с 46 см на левой стороне. Его четырехглавая мышца была напряжена и необычайно нежна. Активная функция четырехглавой мышцы, о чем свидетельствует его способность поднимать прямые ноги, была ограниченной и болезненной.Пассивное сгибание колена ограничивалось субъективной болью. Периферические импульсы были нормальными, все двигательные единицы не были повреждены. В области латерального кожного нерва бедра была зона гипестезии.
Внутрикомпартментное давление измеряли с помощью портативной системы мониторинга (Stryker Surgical, Каламазу, Мичиган, США). Давление в переднем отделе измерялось 29 мм рт. Ст., Давление в медиальном отделе измерялось 25 мм рт.Стандартные анализы крови показали: мочевина — 3,1 ммоль / л; креатинин 79 ммоль / л; K + , 3,8 ммоль / л; Na + , 136 ммоль / л; бикарбонат, 31 ммоль / л; количество лейкоцитов 10,6; концентрация гемоглобина 109 г / л; объем упакованной ячейки 0,322. Общий анализ мочи в норме. Радиология подтвердила отсутствие перелома (рис. 1 и 2).
Рисунок 1Переднезадний рентгеновский снимок нижней части бедра.
Рисунок 2Боковой рентгеновский снимок нижней части бедра.
Поставлен диагноз «острый синдром переднего отдела правого бедра», пациентка дала согласие на немедленную фасциотомию. Хирургический доступ осуществлялся через боковой разрез кожи, как описано Tarlow et al. , 3 , проходящий от дистальной части до межвертельной линии ниже латерального надмыщелка. Подвздошно-большеберцовый бандаж был рассечен по линии разреза кожи. Через разрез в подвздошно-большеберцовой связке сразу образовалась грыжа латеральной широкой мышцы бедра.Все четыре мышцы переднего отдела были значительно отечны и расслаблялись по отдельности. В брюшной части прямой мышцы бедра произошел разрыв 2 см. Не было очаговых скоплений и явных участков ишемической или некротической мышцы. После выпуска отсек был мягким. Латеральная широкая мышца бедра аккуратно отражалась от боковой межмышечной перегородки. Освобождение перегородки по длине кожного разреза привело к декомпрессии заднего отдела. Мышцы подколенного сухожилия в норме.Рана была закрыта открытой, наложена стерильная повязка. Было сочтено, что декомпрессия приводящих мышц через отдельный кожный разрез не показана. Через четыре дня дефект был закрыт в операционной с помощью расщепленного кожного трансплантата (рис. 3), и пациент был иммобилизован на пять дней. Осложнений не возникло. Реабилитация включала сначала пассивные, а затем постепенные активные двигательные упражнения. В три месяца он был полностью подвижен и имел полный диапазон движений. В пять месяцев он вернулся к игре в футбол.
Рисунок 3Фасциотомия с расщепленным кожным трансплантатом на месте.
ОБСУЖДЕНИЕ
Ричард фон Фолькманн впервые описал теорию компартмент-синдрома в 1881 году. Он описал ишемические параличи и мышечные контрактуры после переломов предплечья и надмыщелковых переломов плечевой кости у детей. 4
В 1926 году Джепсон показал ишемию в результате повышения давления в субфасциальном пространстве. 5 Однако это определение было окончательно разъяснено в 1976 году Мубараком и др. , 6 , которые определили синдром как «повышение интерстициального давления в закрытом костно-фасциальном отделе, которое приводит к нарушению микрососудов»
При поиске в английской литературе мы смогли найти только два случая синдрома острого бедренного компартмента в связи с футболом, и оба были связаны с определенным ушибом. 7 Насколько нам известно, это единственный зарегистрированный случай компартмент-синдрома после острой деформации мышц бедра.Компартмент-синдром бедра, как правило, встречается редко, возможно, потому, что существует большое потенциальное пространство для отека и, следовательно, увеличения интерстициального давления, прежде чем подвергнуть опасности кровообращение. 8– 10 Кроме того, фасциальные отделы бедра анатомически сливаются с мышцами бедер, потенциально позволяя крови выходить из этих отделов под давлением.
Незамедлительное распознавание и хирургическое вмешательство при этом синдроме необходимы для предотвращения необратимого ишемического инсульта. 11, 12 Во многих случаях диагноз можно поставить только на основании клинических симптомов и признаков. Основными признаками являются: ( a ) боль, несоразмерная клинической ситуации; ( b ) слабость и боль при пассивном растяжении мышц этого отдела; ( c ) гипестезия в распределении нервов, проходящих через это отделение; ( d ) натяжение фасциального конверта, окружающего отсек. 13, 14
Тщательное наблюдение за конечностью на уровне сердца и регулярное обследование пациентов, находящихся в группе риска, необходимы, если решено, что существует возможность компартмент-синдрома.Если вышеуказанные симптомы и признаки ухудшаются или не исчезают, показана срочная фасциотомия. Однако клинические данные могут быть неоднозначными, если у пациента травма головы с пониженной оценкой комы Глазго, что приводит к отсутствию общения. Более того, повреждение спинного мозга и повреждение периферических нервов может затуманивать проблему, как и пациент, отказывающийся от сотрудничества. В этих случаях клиницист не может полагаться только на обследование и задействовать научный мониторинг компартментного давления.
Контроль давления
Нормальное внутрикамерное давление колеблется от 0 до 8 мм рт. 15, 16 Гельберман и др. 17 предположили, что ишемия мышц и нервов возникает при примерно 30 мм рт. 17
Matsen et al 18 использовали непрерывный мониторинг давления Whiteside с помощью катетера для инфузии. Хотя этот метод может иметь определенную роль в вышеупомянутых настройках, мы считаем, что это может привести к тому, что врач может ошибочно полагаться только на этот метод. Matsen и др. заметили, что при использовании этой техники существует широкий диапазон внутрикомпартментных давлений, при котором у некоторых настороженных пациентов развивается нервно-мышечный дефицит, а у других — нет.Они показали, что всем пациентам с максимальным внутрикамерным давлением 45 мм рт. Ст. Фасциотомия не требовалась. У всех пациентов с максимальным внутрикамерным давлением 55 мм рт. Ст. Наблюдались признаки и симптомы компартмент-синдрома. Важно отметить, что они показали вариабельность толерантности конечности к давлению в зависимости от ее положения относительно сердца. 19
Schwartz et al. 10 сообщили о серии из 21 синдрома бедренного компартмента у 17 пациентов, направленных в их травматологический центр.Они считали давление 30–40 мм рт. Ст. Потенциально критическим для развития мионеврального некроза. Давление, превышающее 40 мм рт. Ст., Считалось диагностическим. Таким образом, очевидно, что мониторингу внутрикомпартментного давления придается низкая чувствительность и специфичность.
Стимуляция нервов
Прямая стимуляция нерва может использоваться, когда кто-то пытается выяснить, почему пациент не может произвольно сокращать мышцы компартмента. Это из-за давления в компартменте, вызывающего нейропраксию или первичное повреждение нерва проксимальнее компартмента? Это полезно для пациентов с повреждением проксимального нерва, травмой спинного мозга и травмой головы.Это можно сделать у постели больного с помощью переносного нервного стимулятора, такого как стимулятор периферических нервов NS-2A (Professional Instruments Company, Хьюстон, Техас, США). Электрический импульс подается подкожно примерно в том месте, где рассматриваемый нерв входит в отсек. Неспособность мышцы сократиться может свидетельствовать о некрозе мионеврального клапана и, следовательно, о компартмент-синдроме. Однако, если мышца дает нормальный ответ на стимуляцию, можно сделать вывод, что имеется повреждение нерва проксимальнее компартмента.Это бесполезно в качестве вспомогательного средства для проспективного наблюдения, поскольку клинические данные должны предупреждать развитие паралича, вторичного по отношению к компартмент-синдрому. Мы полагаем, что эта форма расследования открыта для несоответствия оператора, вызванного неправильным размещением игл для стимуляции. Кроме того, при тяжелой травме возможно сопутствующее острое повреждение нерва с синдромом компартмента и компартмента, что делает это исследование бесполезным.
Наш пациент представляет собой ту небольшую группу пациентов, у которых коварно развивается компартмент-синдром.Хотя этот пациент не может вспомнить тупую травму бедра, вполне возможно, что он действительно получил прямую травму, о чем свидетельствуют экхимоз и отек. Однако есть также вероятность, что патофизиология была связана с острым напряжением четырехглавой мышцы, вызывающим отек мышц, вторичный по отношению к воспалению. Отек обычно пропорционален повреждению мышц. 20 Механизм травмы и отсутствие воспоминаний о травме подтверждают это. Кроме того, этот пациент не принял никаких мер для уменьшения отека и фактически усугубил его, не поддерживая ногу на уровне сердца и употребляя алкоголь.Алкоголь имеет четкую связь с усилением отеков.
Было несколько сообщений о компартмент-синдроме, возникающем после интенсивных упражнений. Мы не связываем случай этого пациента с синдромом компартмента, связанным с интенсивными упражнениями. Nau et al. 21 описали такой случай с правым бедром 51-летнего мужчины, который развился через три дня после интенсивной тренировки с отягощениями. У этого пациента после фасциотомии визуализировался крупный отек мышц, а активность креатинкиназы (1800 Ед / л) и лактатдегидрогеназы (411 Ед / л) была повышена, что указывало на повреждение мышц.Kahan и др. 22 описали аналогичный случай у 27-летнего мужчины, у которого была красноватая / коричневая моча, лихорадка и схваткообразная боль в бедрах. За 24 часа до этого он выполнил 200 приседаний и не привык к упражнениям на выносливость высокой интенсивности. Его активность креатинкиназы (116 460 Ед / л) и лактатдегидрогеназы (4230 Ед / л) была значительно повышена. Внутрикомпартментное давление подтвердило двусторонний компартмент-синдром. Выполнена двусторонняя фасциотомия и удалена некротическая мышца.Reneman 23 описал серию из 52 пациентов, у которых был синдром острого компартмента, вызванный интенсивным использованием мышц ног. Он предположил, что основным фактором, способствующим увеличению внутримышечного давления (следовательно, давления в компартменте), была острая гипертрофия мышц. Он предположил, что увеличение объема мышц на 20% вызвано увеличением транскапиллярной фильтрации в результате увеличения капиллярного давления и площади поверхности, не компенсируемого дренажем.
Заключение
Мы пришли к выводу, что у нашего пациента развилось острое напряжение четырехглавой мышцы, вызвавшее воспаление и отек в мышце. Это распространенное и обычно неопасное повреждение переросло в синдром компартмента из-за повышенного капиллярного давления и увеличения площади поверхности вследствие острого мышечного напряжения, усугубляемого сосудорасширяющим действием алкоголя в сочетании с действием силы тяжести для уменьшения венозного возврата. Несоответствующие немедленные меры по уменьшению отека и действия, усугубляющие опухоль после травмы, могут привести к потенциально опасному для жизни событию.Измерения давления в отделениях следует использовать только в качестве полезного руководства в том, что по сути, в большинстве случаев, является клиническим диагнозом. Врач должен сохранять бдительность и поддерживать высокий индекс подозрительности, чтобы не упустить синдром острого компартмента с неизбежными катастрофическими последствиями.
ССЫЛКИ
- ↵
Bidwell JO , Gibbons CER, Godsiff S. Синдром острого компартмента бедра после силовых тренировок [клинический случай].Br J Sports Med, 1996; 30: 264–5.
- ↵
Florkowski CM , Rossi ML, Carey MP, et al. Рабдомиолиз и острая почечная недостаточность после отравления угарным газом: два клинических случая с гистопатологией мышц и активностью ферментов. J. Toxicol Clin Toxicol 1992; 30: 443–54.
- ↵
Tarlow SD , Achterman CA, John Hayhurst, et al. Синдром острого компартмента бедра, осложняющий перелом бедренной кости.Отчет о трех случаях. J Bone Joint Surg [Am] 1986; 68: 1439–43.
- ↵
Фон Фолькманн R . Die ischämische Muskellähmungen и Kontrakturen. Zentralbl Chir 1881; 8: 801–3.
- ↵
Jepson PN . Ишемическая контрактура: экспериментальное исследование. Энн Сург, 1926; 84: 785–95.
- ↵
Mubarak SJ , Hargens AR, Owen CA, et al. Катетер Wick для измерения внутримышечного давления. Новый исследовательский и клинический инструмент. J Bone Joint Surg [Am] 1976; 58: 1016–20.
- ↵
Робинсон Д. , Он Э., Гальперин Н. Синдром переднего отдела бедра у спортсменов: показания к консервативному лечению. J Trauma1992; 32: 183–6.
- ↵
Colosimo AJ , Ирландия ML. Синдром бедра у футбольного спортсмена: описание случая и обзор литературы.Med Sci Sports Exerc1992; 24: 958–63.
-
Мубарак SJ , Харгенс АР. Компартментные синдромы и контрактура Фолькмана. Филадельфия: WB Saunders, 1981: 127–9, 160–1.
- ↵
Schwartz JT , Brumback RJ, Lakatos R, et al. Синдром острого компартмента бедра. Спектр травм. J Bone Joint Surg [Am] 1989; 71: 392–400.
- ↵
Matsen FA III , Winquist RA, Krugmire RB.Диагностика и лечение компартментарных синдромов. J Bone Joint Surg [Am] 1980; 62: 286–91.
- ↵
Шеридан GW , Матсен FA III. Фасциотомия в лечении синдрома острого компартмента J Bone and Joint Surg [Am] 1976; 58: 112–15.
- ↵
Матсен FA III . Компартментный синдром. Единая концепция. Clin Orthop1975; 113: 8–14.
- ↵
Матсен FA III , Кругмир РБ.Компартментные синдромы. Surg Gynecol Obstet 1978; 147: 943–9.
- ↵
Ли BY , Бранкато РФ, Парк ICH, и др. Управление компартментальным синдромом. Диагностические и хирургические соображения. Am J Surg 1984; 148: 383–8.
- ↵
Whitesides T E , Haney TC, Morimoto K, et al. Измерение тканевого давления как фактор, определяющий необходимость фасциотомии.Клин Ортоп, 1975; 113: 43–51.
- ↵
Gelberman RH , Szabo RM, Williamson RV, et al. Порог тканевого давления для жизнеспособности периферических нервов. Клин Ортоп, 1983; 178: 285–91.
- ↵
Matsen FA III , Winquist RA, et al. Диагностика и лечение компартментарных синдромов. J Bone Joint Surg [Am] 1980; 62: 286–91.
- ↵
Матсен FA III .Компартментные синдромы. Нью-Йорк: Грюн и Страттон, в печати.
- ↵
Whitesides TE , Heckman MM. Синдром острого компартмента: обновленная информация о диагностике и лечении. J Am Acad Orthop Surg, 1996; 4: 209–18.
- ↵
Thomas Nau , Menth-Chiari WA, Helmut Seitz, et al. Синдром острого компартмента бедра, связанный с упражнениями. Am J Sports Med 2000; 28: 120–2.
- ↵
Kahan JS , McClellan R, et al. Острый двусторонний компартмент-синдром бедра, вызванный физической нагрузкой. История болезни J Bone Joint Surg [Am] 1994; 76: 1068–71.
- ↵
Reneman RS . Синдром переднего и латерального компартмента от ушиба передней мышцы бедра: сообщение о восьми случаях. Clin Orthop, 1975; 113: 69–80.
Gluteus Medius Tear Sydney | Операция по восстановлению средней ягодичной мышцы Darlinghurst
Разрыв средней ягодичной мышцы — это состояние, характеризующееся сильной нагрузкой на среднюю ягодичную мышцу, которая приводит к частичному или полному разрыву мышцы.
Средняя ягодичная мышца — одна из основных мышц бедра, она важна для движения нижней части тела и поддержания уровня таза во время ходьбы. Средняя ягодичная мышца возникает из верхней части тазовой кости и прикрепляется к внешней стороне бедренной кости или бедренной кости в районе большого вертела сухожилием средней ягодичной мышцы. Мышца функционирует как отводящий бедро, контролируя движение бедра из стороны в сторону и обеспечивая стабилизацию сустава. Разрывы средней ягодичной мышцы часто возникают в месте прикрепления сухожилия к большому вертлу бедренной кости.
Причины
Разрыв или разрыв средней ягодичной мышцы обычно наблюдается у бегунов и спортсменов, занимающихся тяжелыми видами спорта, такими как футбол или баскетбол. Это может произойти из-за внезапных всплесков активности и плохой гибкости ягодичных мышц. Любые травмы, чрезмерные нагрузки или дегенеративные изменения также могут привести к частичному или полному разрыву ягодичной мышцы.
Симптомы
Симптомы разрыва средней ягодичной мышцы включают боль и болезненность в боковой части бедра, которые могут усиливаться при таких действиях, как бег, подъем по лестнице, длительное сидение или ходьба, а также лежание на пораженной стороне бедра.Одним из основных симптомов разрыва средней ягодичной мышцы является наличие признака Тренделенбурга, о чем свидетельствует опускание таза на здоровую сторону во время ходьбы из-за невозможности правильно переносить вес на пораженную конечность.
Диагноз
Диагностика разрыва средней ягодичной мышцы начинается с физического обследования пациента, включая пальпацию пораженной мышцы, проверку силы мышц и оценку характера ходьбы или походки пациента.Специальные тесты, такие как тест на приседание на одной ноге или положительный знак Тренделенбурга, подтверждают диагноз разрыва средней ягодичной мышцы. МРТ или УЗИ могут быть полезны для просмотра патологических изменений в мышцах.
Лечение
Целью лечения является восстановление нормальной функции средней ягодичной мышцы. Сразу после разрыва начинается терапия RICE, которая включает:
- Остальное
- Лед
- Сжатие
- Высота
Для уменьшения боли и воспаления можно давать лекарства, такие как нестероидные противовоспалительные препараты или НПВП, а также инъекции стероидов.Во время сна следует использовать подушку между ног и избегать положений, которые чрезмерно растягивают мышцы. Вспомогательные устройства, такие как трость или костыли, могут временно использоваться для облегчения передвижения без боли.
Для восстановления полного разрыва средней ягодичной мышцы на всю толщину может быть рекомендовано хирургическое лечение. Операция может быть выполнена эндоскопически через крошечные разрезы, чтобы повторно прикрепить разорванное сухожилие к большому вертлугу с помощью швов. Это помогает восстановить силу и функции средней ягодичной мышцы.
Слеза на бедре
Разрыв верхней губы бедра — это повреждение верхней губы, хряща, окружающего внешний край суставной впадины тазобедренного сустава. Тазобедренный сустав представляет собой шаровидное соединение, в котором головка бедра представляет собой шар, а вертлужная впадина таза образует гнездо. Верхняя губа помогает углубить лунку и обеспечить стабильность сустава. Он также действует как амортизатор и обеспечивает плавные движения сустава.
Причины
Разрыв верхней губы бедра может возникнуть в результате травмы, например в результате автомобильной аварии, или в результате занятий такими видами спорта, как футбол, футбол, баскетбол или катание на лыжах.Эти виды спорта связаны с резкой сменой направления и скручивающими движениями, которые могут вызвать боль в бедре. Повторяющиеся движения и нагрузка со временем могут привести к износу суставов, что в конечном итоге может привести к разрыву губ на бедре. Дегенеративные изменения тазобедренного сустава у пожилых пациентов также могут привести к разрыву губ.
Симптомы
У многих пациентов с разрывом верхней губы бедра симптомы отсутствуют. Однако некоторые пациенты могут испытывать боль в области бедра или паха, ощущение защемления или блокировки в тазобедренном суставе или значительное ограничение движения бедра.
Диагноз
Мы закажем определенные тесты, чтобы определить причину боли в бедре.
Рентген бедра позволяет врачу исключить другие возможные состояния, такие как переломы или структурные аномалии.
Магнитно-резонансная томография (МРТ) также может использоваться для оценки верхней губы. Инъекция контрастного вещества в пространство тазобедренного сустава во время МРТ может помочь более отчетливо показать разрывы губ.
Иногда выполняется инъекция местного анестетика в суставную щель, чтобы подтвердить локализацию боли.Если инъекция полностью снимает боль, вероятно, причина проблемы находится внутри тазобедренного сустава.
Варианты лечения
Лечение разрыва верхней губы бедра зависит от тяжести состояния. Люди с незначительным разрывом верхней губы выздоравливают в течение нескольких недель с помощью безоперационного лечения.
Консервативные методы лечения включают:
- Лекарства: Противовоспалительные препараты могут быть полезны для облегчения боли и уменьшения воспаления, связанного с разрывом губ.Мы также можем порекомендовать инъекции кортизона для облегчения боли, связанной с разрывом верхней губы в бедре.
- Физиотерапия: Также рекомендуется физиотерапия, которая помогает улучшить диапазон движений, силу и стабильность бедер.
Однако в тяжелых случаях может потребоваться артроскопическая операция для удаления или восстановления разорванной части верхней губы.
Хирургия
Артроскопия тазобедренного сустава, также известная как хирургия замочной скважины или минимально инвазивная хирургия, представляет собой хирургическую процедуру, при которой артроскоп, узкая трубка с крошечной камерой на конце, используется для оценки и восстановления повреждений бедра.
Операция проводится пациенту под общей, спинальной или местной анестезией.
Ваш хирург сделает 2 или 3 небольших разреза вокруг области тазобедренного сустава. Артроскоп вводится в тазобедренный сустав через один из разрезов, чтобы увидеть разрыв верхней губы. Камера, прикрепленная к артроскопу, отображает изображение сустава на мониторе. В сустав будет закачан стерильный раствор, чтобы было хорошо видно и было место для работы. Через другие разрезы вставляются специально разработанные инструменты.Ваш хирург восстанавливает разорванную ткань, сшивая ее, или удаляет разорванный кусок целиком, в зависимости от причины и степени разрыва. После завершения процедуры артроскоп и инструменты удаляются, а разрезы закрываются.
Послеоперационный уход
После операции вам будут даны инструкции по уходу за разрезами, действиям, которых следует избегать, и упражнениям, которые следует выполнять для быстрого выздоровления и успешного результата.Мы порекомендуем вам физиотерапию для восстановления ваших сил и подвижности. Мы также выпишем вам обезболивающие, чтобы вам было комфортно.
Ссылки по теме
О разрывах и травмах бедра
Что такое губной разрыв бедра?
Разрыв верхней губы бедра — это повреждение верхней губы бедра. Эта жесткая структура хряща в форме полумесяца выстилает ободок тазобедренной впадины (называемой вертлужной впадиной), который расположен в тазовой кости.Также известна как вертлужная губа, ее не следует путать с верхней губой плеча, которая представляет собой аналогичную структуру, называемую суставной губой.
Бедро представляет собой шаровидное соединение, в котором головка бедренной кости (бедренная кость) образует «шар», который вставляется в «гнездо», называемое вертлужной впадиной, которое находится в тазу. Шарик и лунка покрыты гладким суставным хрящом. Верхняя губа — это дополнительный специализированный кусок хряща, который проходит вдоль края лунки, чтобы обеспечить всасывающее уплотнение и стабильность тазобедренного сустава, поглощая удары и распределяя давление во время движения бедра.Верхняя губа бедра может порваться или даже отслоиться от вертлужной впадины по разным причинам.
Причины разрыва верхней губы бедра
Разрыв верхней губы может быть вызван:
- Повторяющиеся движения с течением времени, которые приводят к «износу».
- Травматическое повреждение. Это особенно часто встречается у спортсменов, которые выполняют многократное сгибание бедра и внезапное воздействие на бедро, например бегуны, хоккеисты, футболисты и футболисты.
Люди с другими заболеваниями бедра могут быть особенно восприимчивы к разрывам губ.К ним относятся:
- Удар бедра (также известный как удар бедренной кости), состояние, при котором возникает ненормальный контакт между подушечкой бедра и впадиной бедра из-за деформации головки бедренной кости или вертлужной впадины.
- Остеоартрит бедра, дегенерация хряща, которая может привести к грубому контакту кости с костью в бедре.
Какое ощущение отрыва на бедре?
Симптомы разрыва верхней губы бедра могут включать:
- Боль в глубоком паху или боль в ягодицах на стороне травмированного бедра.
- Ощущение или звук щелчка или блокировки при движении бедра.
- Боль в бедре, особенно когда оно вращается в определенном направлении.
- Скованность при движении бедра.
Диагностика
Слезы нижней губы трудно диагностировать, частично из-за большого количества мышц и других структур, расположенных рядом с тазобедренным суставом. Их часто ошибочно принимают за обычные деформации паха, и нередко диагноз пропускают в течение многих месяцев после разрыва верхней губы.
Врач спортивной медицины или ортопед проведет медицинский осмотр и рассмотрит ваши симптомы. Если ваш врач считает, что у вас может быть разорвана верхняя губа, он или она назначит визуализацию вашего бедра. Это может включать рентген, но МРТ бедра — лучший способ подтвердить диагноз.
Как лечится разрыв верхней губы бедра?
У некоторых людей с разрывом верхней губы не наблюдается никаких симптомов, и они не нуждаются в специальном лечении.
Однако, если вы испытываете постоянную боль из-за разрыва губы, вы можете получить достаточное облегчение от режима физиотерапии.Противовоспалительные обезболивающие, такие как НПВП (ибупрофен, напроксен), можно использовать для уменьшения воспаления вокруг верхней губы и облегчения боли.
Физиотерапия
Вместе с вашим врачом специалист по реабилитации (физиотерапевт) определит подходящий комплекс упражнений, чтобы вы снова безболезненно встали на ноги.
Хирургия разрыва верхней губы и бедра
Если у вас сильный разрыв или если нехирургическое лечение не принесет должного облегчения, ваш врач может порекомендовать артроскопию тазобедренного сустава.Этот тип артроскопической процедуры обычно выполняется в амбулаторных условиях и использует небольшие разрезы (1/2 см) вокруг бедра со специальными инструментами, чтобы либо обработать (очистить), либо удалить поврежденную верхнюю губу, либо повторно прикрепить ее к гнезду. После операции вас выпишут на костылях и будут пользоваться ими от 2 до 6 недель. Этот срок определяется индивидуально. Послеоперационная физиотерапия улучшит ваш диапазон движений и мышечную силу вокруг бедра.
Независимо от того, лечитесь ли вы хирургическим или нехирургическим путем, выздоровление от разорванной верхней губы бедра может занять до шести недель.В зависимости от степени травмы конкурентоспособные спортсмены могут вернуться к занятиям спортом через 2-6 месяцев.
Назад в игру Истории пациентов
Боль в переднем бедре (передняя часть) — симптомы, причины, лечение и реабилитация
Следующие травмы имеют тенденцию возникать внезапно, когда вы знаете, как они произошли в конкретный момент времени:
Растяжение четырехглавой мышцы (растяжение бедра)
Деформация бедра или четырехглавой мышцы — это разрыв одной из четырехглавых мышц передней части бедра.Он может варьироваться от легкого дискомфорта до полного разрыва большей части мышцы, что приводит к сильной боли и невозможности ходить. Симптомы обычно включают:
- Внезапная резкая боль в передней части бедра.
- Отек.
- Синяки могут появиться позже.
- Штаммы оцениваются от 1 до 3 в зависимости от степени тяжести травмы.
Подробнее Деформация четырехглавой мышцы (деформация бедра)
Ушиб четырехглавой мышцы (ушиб бедра)
Мертвая нога, также известная как лошадь Чарли, — это синяк или ушиб, вызванный прямым ударом по ноге, раздавливанием мышцы бедра (бедренной кости), что приводит к опуханию, а иногда и ушибу мышц бедра.
Симптомы включают:
- Боль в момент травмы.
- Ограничение движений в ноге / мышце.
- Отек, а позже и синяк могут появиться со временем.
Ушибы бедра варьируются по степени тяжести от очень легкой, едва заметной в данный момент, до тяжелых травм, при которых вы не можете ходить. Во время острой фазы нельзя применять тепло или массаж, так как это может привести к росту костной ткани в мышцах (Myositis ossificans.
Подробнее Ушиб бедра
Перелом бедренной кости
Травматический перелом бедренной кости — серьезная и обычно довольно очевидная травма, вызванная несчастным случаем или сильным ударом.
- Пациент почувствует сильную боль в бедре.
- Бедро может быть деформировано, например, нога наклонена или травмированная нога кажется короче другой.
- Может быть видна значительная опухоль, и пациент не сможет пошевелить ногой.
Подробнее о переломе бедренной кости.
Деформация / отрыв сухожилия прямой мышцы бедра
Они вызывают боль в верхней части бедра / передней части бедра, где берет начало сухожилие мощной прямой мышцы бедра.
Их бывает трудно различить, поэтому, если вы подозреваете отрыв, обратитесь за профессиональной медицинской консультацией и визуализируйте.
Другие напряжения мышц бедра включают: Растяжение мышц Sartorius и растяжение мышц Gracilis.
Лечение тендинита и бурсита Цинциннати
Бедро — это самый большой шарнирный сустав в организме. Его функции двоякие: он поддерживает и стабилизирует тело, а также облегчает движение верхней части ноги.
Спортсмену без бедра не обойтись.Даже менее активные виды спорта, такие как гольф, зависят от здорового бедра для максимальной эффективности. К сожалению, поскольку спортсмены сильно зависят от своих бедер, они более склонны к травмам бедра из-за повышенной физической активности.
Доктор Гамильтон из Beacon Orthopaedics & Sports Medicine не новичок в проблемах с тазобедренным суставом у спортсменов. Он специализируется, помимо других ортопедических операций, на минимально инвазивной пластике бедра. Следующая статья содержит информацию от доктора Гамильтона относительно распространенных осложнений тазобедренного сустава и того, какие действия спортсмены могут предпринять для предотвращения травм.
Анатомия тазобедренного сустава
В самом общем смысле тазобедренный сустав представляет собой шаровидный сустав, который образуется в месте соединения бедренной кости ( femur ) с тремя костями таза: ilium , ischium и pubis . Бедренная кость имеет сферический наконечник, который входит в гнездо, образованное тазовой костью.
Костные структуры:
Вертел
Вертел — это шпора на бедренной кости непосредственно перед формированием клубка бедренной кости .
Ишиум
седалищная кость — изогнутая кость, образующая основание каждой половины таза.
Мышцы:
Подвздошно-поясничная мышца
подвздошно-поясничная мышца — это мощный сгибатель бедра, который проходит через верхнюю часть тазобедренного сустава и поднимает колено вверх и отрывает его от земли. Он состоит из двух мышц: поясничной мышцы и подвздошной мышцы . Эти мышцы идут от нижней части позвоночника и таза, соединяются вместе, а затем прикрепляются сухожилием к верхней части бедра.
подвздошно-поясничная мышца — мышца трудоголика. В течение дня он постоянно активизируется движениями вперед, такими как ходьба, бег и подъем ног. Он также устраняет слабину, когда более слабые мышцы не могут эффективно выполнять свои движения, что приводит к переутомлению и травмам.
Rectus femoris
rectus femoris — это четыре четырехглавые мышцы, которые прикрепляются к коленной чашечке ( надколенника ). Это помогает разогнуть колено и согнуть бедро.
Sartorius
sartorius — самая длинная мышца в человеческом теле. Он проходит по всей длине передней части бедра. Он помогает сгибанию бедра, отведению и боковому вращению бедра, а также сгибанию колена.
Помимо
подвздошно-поясничная мышца , прямая мышца бедра и портняжная мышца являются тремя самыми большими / наиболее важными мышцами сгибателей бедра. Эти мышцы, что неудивительно, ответственны за сгибание тазобедренного сустава.
Грушевидная мышца
Грушевидная мышца — это небольшая мышца, которая проходит от крестца к внешней стороне бедра.
Бурсы:
Бурсы — это мешочки, заполненные веществом, похожим на яичный белок, которое называется синовиальной жидкостью. Бурсы обычно действуют как лубрикаторы между костями и другими структурами, такими как мышцы или связки, но они также уменьшают трение между сухожилиями, связками и мышцами. Бурсы названы в честь кости, которую они окружают.
Вертельная бурса
Это одна из двух основных бурсов бедра.Он расположен на внешней стороне бедра , называется большим вертелом .
седалищная бурса
Располагается в верхней части ягодиц. Это глубокая сумка, расположенная на седалищной кости и лежит между M. gluteus maximus и седалищным бугром .
Общие заболевания тазобедренного сустава
Синдром подвздошно-поясничной мышцы
Часто боль в пояснице, бедре и бедре на самом деле возникает в мышце подвздошно-поясничной мышцы , за что эту мышцу прозвали «скрытым шутником».Когда воспаляется пояснично-поясничная сумка или сухожилие, соединяющее подвздошно-поясничную мышцу с верхней частью бедра, задействовать мышцу становится болезненно, что вызывает боль в передней части бедра всякий раз, когда поднимается нога. Ощущение щелчка или щелчка также может ощущаться во время движения. Синдром подвздошно-поясничной мышцы чаще всего поражает легкоатлетов, велосипедистов, триатлонистов, танцоров и теннисистов из-за повторяющихся движений бедрами.
Бурсит тазобедренного сустава
Бурсит тазобедренного сустава — это состояние, при котором одна или несколько сумок бедра воспаляются и становятся болезненными.Эта боль обычно ощущается на внешней стороне бедра, а затем распространяется вниз до бедра.
Симптомы бурсита тазобедренного сустава также включают боль / болезненность суставов. Травмированные спортсмены увидят опухоль и почувствуют тепло вокруг травмированной области. Боль сначала острая, но затем притупляется и становится ноющей. Боль усиливается, когда вы встаете со стула или кровати, долго сидите или после сна на травмированной стороне.
Бурсит бывает острым или хроническим. Острый бурсит протекает быстро, обостряется и проходит через несколько часов (а в некоторых случаях и дней).Хронический бурсит протекает медленнее и длится дольше — от нескольких дней до нескольких недель. Он также может неожиданно вернуться через несколько недель или месяцев без какой-либо боли.
Что вызывает бурсит тазобедренного сустава?
- Ревматоидный артрит
- Подагра
- Псевдоподагра
- Внезапная травма бедра
- Диабет
- Костные шпоры (костные разрастания поверх нормальной кости) на бедре
- Проблемы с позвоночником
- Проблемы с позвоночником
- Остановитесь, когда наступит усталость
- Соблюдайте правильную биомеханику
- Разогрейтесь и потянитесь.(растяжка неэффективна для предотвращения травм, если не предусмотрена процедура разминки)
- Мостик с попеременным сгибанием бедра
- Скручивания живота
- Одно и двойное колено к груди (лежа на спине) фигура четыре грушевидная мышца растяжка
- Растяжка бабочка сидя
Вертелковый бурсит возникает около верхней части бедренной кости , и вызывает боль и болезненность внешней части бедра и бедра.Один из наиболее неприятных побочных эффектов вертельного бурсита заключается в том, что больным им трудно лежать на пораженной стороне, что очень затрудняет сон. Чрезмерная ходьба, упражнения или подъем по лестнице часто усугубляют болезненные симптомы. Наиболее частыми причинами вертельного бурсита являются внезапные травмы бедра, неправильная осанка или дополнительное напряжение (обычно вызванное артритом, лишним весом или неравномерной длиной ног)
Ишиальный бурсит
Седалищная сумка расположена в области верхней части ягодиц.Ишиальный бурсит может вызывать тупую боль в этой области, которая наиболее заметна при подъеме в гору. Боль иногда возникает после длительного сидения на твердых поверхностях, за что это состояние получили прозвища «ткачий низ» и «портной низ». Ишиальный бурсит чаще всего вызывается длительным сидением на твердой поверхности. Твердая поверхность давит на седалищную сумку, вызывая раздражение и, в конечном итоге, бурсит.
Синдром грушевидной мышцы
Несмотря на то, что грушевидная мышца такая маленькая, она может вызывать серьезные проблемы при воспалении или чрезмерном использовании.Поскольку грушевидная мышца проходит над седалищным нервом, она имеет тенденцию оказывать давление на нерв, что вызывает сильную боль вокруг ягодичной мышцы и задней части бедра, когда грушевидная мышца набухает или спазмируется. Бег на длинные дистанции и длительное сидение — две наиболее частые причины развития синдрома грушевидной мышцы.
Травмы сгибателей бедра
Травмы сгибателей бедра возникают при разрыве одной (или нескольких) мышц сгибателей бедра. Однако чаще всего травмируется подвздошно-поясничная мышца .Количество ощущаемой боли и потеря функциональности полностью зависят от того, сколько мышечных волокон разорвано. Когда рвется небольшое количество волокон, функция в основном остается прежней (несмотря на то, что это все еще болезненно). Однако, если разорвано достаточное количество волокон, травма становится гораздо более болезненной и сопровождается серьезной потерей функции ноги.
Боль от травм сгибателей бедра обычно ощущается в передней части бедра / паха и также может сопровождаться синяками, мышечными спазмами и болезненностью.Травмы сгибателей бедра часто затрудняют нормальную ходьбу.
В то время как любой спортсмен (или не спортсмен) может получить травму сгибателя бедра, чаще всего они возникают у спортсменов, которые часто бьют ногами, бегают или прыгают (все эти виды деятельности задействуют сгибатели бедра).
Другой частой причиной травм сгибателей бедра является слабость поддерживающих мышц. Когда кто-то сидит в течение длительного времени каждый день, мышцы-сгибатели бедра остаются сокращенными в течение длительных периодов времени, укорачивая и ослабляя их, что значительно повышает вероятность травм.
Тендинит сгибателя бедра
Тендинит бедра — это воспаление любого сухожилия, входящего в состав сгибателей бедра. Обычно это сопровождается дегенерацией. Наиболее частым симптомом тендинита сгибателей бедра является боль, которая постепенно развивается с течением времени. Часто эта боль уменьшается после активности, поскольку в сухожилия больше крови и они растягиваются, хотя боль часто возвращается позже.
Способы предотвращения травмы бедра
Из-за разнообразия травм бедра и возможных причин невозможно полностью предотвратить травмы бедра, однако есть три действия, которые резко снижают риск развития травмы бедра у спортсмена:
Упражнения для предотвращения боли в бедре
Из-за сложности бедер и различных способов использования тела разными спортсменами важно Обратите внимание, что не существует универсальной методики предотвращения боли в бедре. Но такие упражнения, как следующие, могут помочь облегчить боль в бедре:
Доктор.Гамильтон — ваш местный эксперт по бедрам
Если вы спортсмен, который беспокоится о своих бедрах, чтение этой статьи было важным первым шагом к пониманию и, в конечном итоге, к предотвращению повреждения бедра. Следующий шаг, независимо от того, получили ли вы травму или нет, — это записаться на прием к доктору Гамильтону в Beacon Orthopaedics & Sports Medicine.
