ПРИ ОСТЕОХОНДРОЗЕ ПОВЫШЕННАЯ ТЕМПЕРАТУРА
Автор Валентина Намятова На чтение 4 мин. Просмотров 1.6k. Опубликовано
Может ли быть при остеохондрозе повышенная температура? Остеохондроз является самым распространенным заболеванием позвоночника. Недуг встречается у людей разного возраста: от подросткового до пожилого. Остеохондроз сопровождается болями, недомоганием и онемением конечностей. Давайте найдем ответ на этот вопрос.
При остеохондрозе повышенная температура – это повод для обследования?
При остеохондрозе повышенная температура, возможно ли это? Да, может – при шейном и грудном формах заболевания. Температура повышается не сразу. Сначала возникают боли и дискомфорт, больной испытывает общее недомогание, появляется апатия к работе. Позже дискомфорт усиливается, и возникают болевые ощущения в груди, голове, шее.
Остеохондроз грудного отдела позвоночника сопровождается сильными болями в ребрах и в районе лопаток. Заболевание можно спутать с пневмонией или еще хуже, с инфарктом миокарда. Поэтому в таком случае больному необходимо срочное обследование, которое поставит точный диагноз. Обычно температура тела человека, страдающего остеохондрозом в пределах нормы, но она может незначительно подняться, что требует немедленного обращения к врачу.
При жалобе больного на повышение температуры тела, врач назначает необходимое обследование, чтобы выяснить и устранить фактор, вызвавший ее подъем. Чтобы исключить опасное заболевание или инфекцию пациенту выписывается направление на МРТ позвоночника, биохимический и развернутый анализ крови, электрокардиограмму.
В любом случае температура при остеохондрозе указывает на воспалительные процессы в организме или наличие очага инфекции. Повышенная температура – это серьезный повод для обращения к врачу, поскольку она может указывать на инфекцию или заражение внутри позвонков. Но, ни в коем случае не занимайтесь самолечением, прием жаропонижающего препарата может и не сбить температуру, а нанести непоправимый вред организму.
Повышенная температура – это серьезный повод для обращения к врачу, поскольку она может указывать на инфекцию или заражение внутри позвонков. Но, ни в коем случае не занимайтесь самолечением, прием жаропонижающего препарата может и не сбить температуру, а нанести непоправимый вред организму.
Многие врачи считают, что повышение температуры тела при остеохондрозе является причиной не самого заболевания, а воспалительных и патологических процессов, которые сопровождают недуг. Но повышенная температура не всегда может наблюдаться при течении заболевания. Этот симптом проявляется, когда в патологический процесс вовлечены структуры спинного мозга. Более того, повышенная температура может говорить о синдроме позвоночной артерии, который проявляется при запущенной форме шейного остеохондроза.
Причины синдрома:
- Протрузии позвоночных дисков провоцируют воспалительные процессы, вызывая лихорадку.
- Стеноз мозгового канала, то есть сужение просвета мозговой артерии, которая проявляется при запущенной форме заболевания. Дегенеративно-дистрофические изменения в позвоночнике и микротравмы изменяют структуру межпозвоночных дисков, увеличивают межпозвонковые суставы, что приводит сдавливанию канала спинного мозга, вызывая боль и воспаление.
- Синдром позвоночной артерии, при котором происходит защемление сосуда и окружающего нервного сплетения, вызывающий нарушение кровообращения в головном мозге. Также при синдроме позвоночной артерии наблюдаются головные боли, тошнота и рвота, нарушение слуха и зрения, шум в ушах.
- Неврозы могут давать температуру при остеохондрозе, которые сопровождаются тревожностью, нарушением сна, учащенным сердцебиением, повышенной потливостью.
- Мышечно-тонический синдром в сочетании с воспалительными процессами сопровождается головными болями в затылочной части головы, прострелами в лопатку и шею.

- Фибромиалгический синдром на фоне дисплазии соединительных тканей повышает температуру тела больного. Синдром вызывает головные боли, судороги, боли в животе и псевдо-кардиалгию.
- Неврологические заболевания вызывают воспаление во внутрипозвонковых структурах.
Защемление нервов также может вызвать воспалительный процесс, который провоцирует подъем температуры. Для выявления причины синдрома больному необходимо пройти полное обследование, поскольку остеохондроз может вызывать имитирующие симптомы других заболеваний внутренних органов.
Лечение синдромаОбычные жаропонижающие препараты не устранят причину жара, когда при остеохондрозе повышенная температура. Поэтому больному назначаются лекарственные средства, которые снимут воспаление, устранят инфекцию и болевой синдром, а также помогут восстановить поврежденные ткани. К таким медикаментам относят:
- нестероидные противовоспалительные препараты устраняют боль, воспаление и отеки: Диклофенак, Ибупрофен, Индометацин, Кетонал, Найз;
- анальгетики применяются для снятия болевого синдрома: Анальгин, Баралгин;
- хондропротекторы предотвращают разрушение хрящевых тканей, способствуют их восстановлению и питанию: Афлутол, Хондроксид, Терафлекс;
- витаминно-минеральные комплексы участвуют в обмене кальция и уменьшают болевой синдром: Кальций D3, Мильгамма, Нейробион.

Препараты для лечения остеохондроза используются в разных формах: таблетках, ампулах для инъекций, мазях и свечах. Строго соблюдайте все дозировки препаратов, назначенные врачом.
При появлении неприятных симптомов, сразу же обращайтесь к врачу и не пытайтесь бороться с недугом самостоятельно, иначе рискуете навредить своему здоровью и вызвать серьезные осложнения.
Но помните, если вас мучает остеохондроз, температура может повыситься не из-за него, поэтому необходимо выяснить причину ее повышения для предотвращения развития других заболеваний. Если вас тревожат какие-либо симптомы, не откладывайте визит к врачу, чтобы не потерять драгоценное время для лечения и усугубить болезнь. Будьте здоровы!
Лечение шейного остеохондроза с помощью народных средств
https://www.youtube.com/watch?v=KhaBwQ2l_So
Неврологическое заболевание ишиас (воспаление седалищного нерва) | | Infopro54
Оно возникает вследствие ущемления нерва или его окончания.
Симптомы. При ишиасе появляются болевые ощущения, нарушения движений. Болевой синдром резкий, острый, сильный или простреливающий. Появляется на задней поверхности бедра, под коленкой или на задней части голени. И всегда возникает в области поражённого нерва. Он присутствует постоянно или возникает периодически. Может проходить, но спустя некоторое время возвращается. Любое движение приносит нестерпимую боль. Эпизодически эти боли сильнее, возникают неожиданно. Приступы болевого синдрома могут быть из-за переохлаждения спины, подъёма тяжести, резких движений. Болевой синдром возникает и в пояснице. При этом может быть жжение, покалывание или стреляющая боль в спине. Чем резче возникают боли, тем труднее человеку двигаться. При воспалении седалищного нерва проявляются и другие симптомы: потливость стопы, отёки ног, покраснение кожи или полное отсутствие потоотделения. Возможна температура в месте поражения или наоборот похолодание. Ночью болевой синдром сильнее. От приступов человек просыпается, чувствует себя разбитым.
Осложнения. Если не лечить или неправильно лечить, могут быть осложнения. Появится скованность в движении стопы. В тяжёлых случаях больной не сможет встать на ноги, ходить или даже сидеть. Боль приведёт к стрессам, обморокам, неврозам. Может наступить атрофия мышц ноги. Нарушаются стул и мочеиспускание. Возникает боль при каждом движении.
Профилактика. Ишиас с трудом поддаётся лечению. Полностью от него не излечиться. Для профилактики нужно соблюдать такие правила:
1. вовремя лечить инфекционные заболевания;
2. не поднимать тяжести;
3. не переохлаждать организм;
4. избегать стрессов;
5. не травмировать спину и позвоночник;
6. урегулировать свой вес;
7. не делать резких движений.
Необходимо спать на жёстком матрасе. Чтобы избежать этого заболевания, надо регулярно делать укрепляющие, гимнастические упражнения. Важна правильная осанка. При сидении в спине болевых ощущений не должно быть. Для профилактики принимать витамины группы В.
Температура при остеохондрозе — причины и их устранение
В наш век низкий уровень подвижности, а то и вовсе адинамия встречаются очень часто. Эта проблема затрагивает людей самых разных возрастов, а также провоцирует развитие огромного количества хронических заболеваний. Следствием дефицита движения, наложившегося на другие негативные факторы, является остеохондроз.
Данная болезнь сопровождается неприятной симптоматикой. Затрагивается преимущественно позвоночник, спина. Это боли, хруст, ограничение амплитуды движения или полное блокирование активности.
Поскольку главным источником заболевания предстает воспалительный процесс, возникает закономерный вопрос о том, может ли быть повышенная температура при остеохондрозе. Ответ на этот вопрос однозначно положительный. Этот вариант воспаления не является исключением из общего правила и вызывает жар, лихорадку, сонливость.
Ответ на этот вопрос однозначно положительный. Этот вариант воспаления не является исключением из общего правила и вызывает жар, лихорадку, сонливость.
Среди осложнений, которые дает остеохондроз, имеется перерождение тканей. Хрящевая ткань становится костной, исчезает столь необходимый эффект амортизации. Это на первичных этапах не обладает никакой выраженной симптоматикой, однако воспаление уже имеет место. Именно поэтому больной может периодически чувствовать беспричинное, как ему кажется, повышение температуры.
О чем говорит появление температуры
Воспаление активизирует деятельность клеток, провоцирует приток крови к пораженному участку тела. Чаще всего заметно температура повышается от остеохондроза шейного отдела. Это самая чувствительная, а также наиболее подверженная различного рода проблемам зона позвоночника.
Из-за воспаления температура при остеохондрозе может подняться до отметки в 37 градусов. Более высокие показатели указывают на то, что помимо остеохондроза человек страдает какими-то дополнительными болезнями. Именно поэтому стоит незамедлительно обратиться к врачу для установления точного диагноза.
Именно поэтому стоит незамедлительно обратиться к врачу для установления точного диагноза.
Что касается остеохондроза, то он также требует участия специалиста. В противном случае помимо классической симптоматики и последствий этого заболевания есть риск столкнуться с побочными эффектами от высокой температуры. Это может быть нестабильное давление, ухудшение кровотока, колющие боли в сердечной области, общее недомогание, отсутствие силы в ногах и руках.
Запущенный остеохондроз приводит к повышению температуры далеко не сразу. Если это происходит, можно смело утверждать, что болезнь перешла в активную стадию, и далее состояние человека будет лишь ухудшаться. Температура – это сигнал начать принятие неотложных мер. При этом первоначально стоит пройти обследование для уточнения диагноза.
Остеохондроз во многом схож по симптомам, включая повышение температуры, с другими заболеваниями. В шейном отделе это синдром позвоночной артерии, в грудном – инфаркт миокарда, а также воспаление легких, в поясничном и крестцовом – болезни органов малого таза.
Причины возникновения
Согласно мнению медиков, повышение температуры наблюдается при остеохондрозе у тех пациентов, которые имеют дополнительные проблемы со здоровьем. При остеохондрозе может происходить их обострение, усиление, что, со своей стороны, способствует еще большему развитию воспаления. Процесс приобретает замкнутый, взаимопровоцирующий характер.
У больных остеохондрозом повышенная температура тела возникает из-за действия следующих причин:
- дегенеративные процессы, а также дистрофия клеток и тканей в области позвоночника,
- протрузии, а также грыжи, защемление нервов,
- комплексные заболевания суставов,
- стеноз, поразивший спинномозговой канал,
- ранее полученные травмы позвоночника,
- сдавливание артерий, а также другие проблемы с кровотоком вокруг позвоночного столба в этом случае дополнительно прослеживаются отеки шеи, боли в затылочной области, тошнота, ухудшение зрения, шум в ушах,
- факторы психогенного характера: раздражительность, тревожность, стрессы, бессонница, тахикардия,
- миофасциальный синдром,
- спазмы позвоночной зоны,
- фибромиалгия и другие заболевания соединительной ткани.
Как видно, список достаточно обширен. Именно поэтому лучший вариант – обращение к специалистам, проведение полноценной медицинской диагностики.
Устранение причин
Принятие мер по блокированию первопричины повышения температуры при остеохондрозе возможно только после подтверждения диагноза. Поскольку причин существует много, возможностей для лечения также немало. Предпринимаемые шаги в обязательном порядке должны соотноситься с текущим состоянием больного, учитывать то, какая именно из зон позвоночника поражена.
Жаропонижающие средства будут совершенно бесполезны, а при бесконтрольном использовании создадут риск ухудшения клинической картины. Соответственно, принимать их при остеохондрозе нельзя.
Защемление нерва
Поднявшаяся температура при остеохондрозе шейной области свидетельствует о наличии осложнений. В этой зоне часто одна болезнь провоцирует другую, что усугубляет воспаление, усиливает симптоматику. Вырождение хрящевой ткани межпозвонковых дисков вызывает защемление нервных каналов.
В данном случае температура 37 градусов является редкостью. Обычно она достигает более высоких показателей, а потому в рамках первичных мер ее понижают с помощью лекарств. Параллельно предписан прием противовоспалительных, а также обезболивающих нестероидных средств. Если этих мер будет мало, то потребуется обратиться к специальным хондропротекторам. Это лекарства, нацеленные конкретно на восстановление хрящевой ткани.
Инфекционные заболевания
Сложнее обстоит ситуация, когда температура при остеохондрозе выступает результатом влияния инфекции. Если отметка на термометре смещается выше 38 градусов, то целесообразно лечение антибиотиками, а также препаратами антигистаминного ряда. Борьба с остеохондрозом при этом проходит обособленно.
Заболевания внутренних органов
Когда установлено, что повышающаяся температура спровоцирована рецидивирующими болезнями органов, неизбежно лечение в стационаре.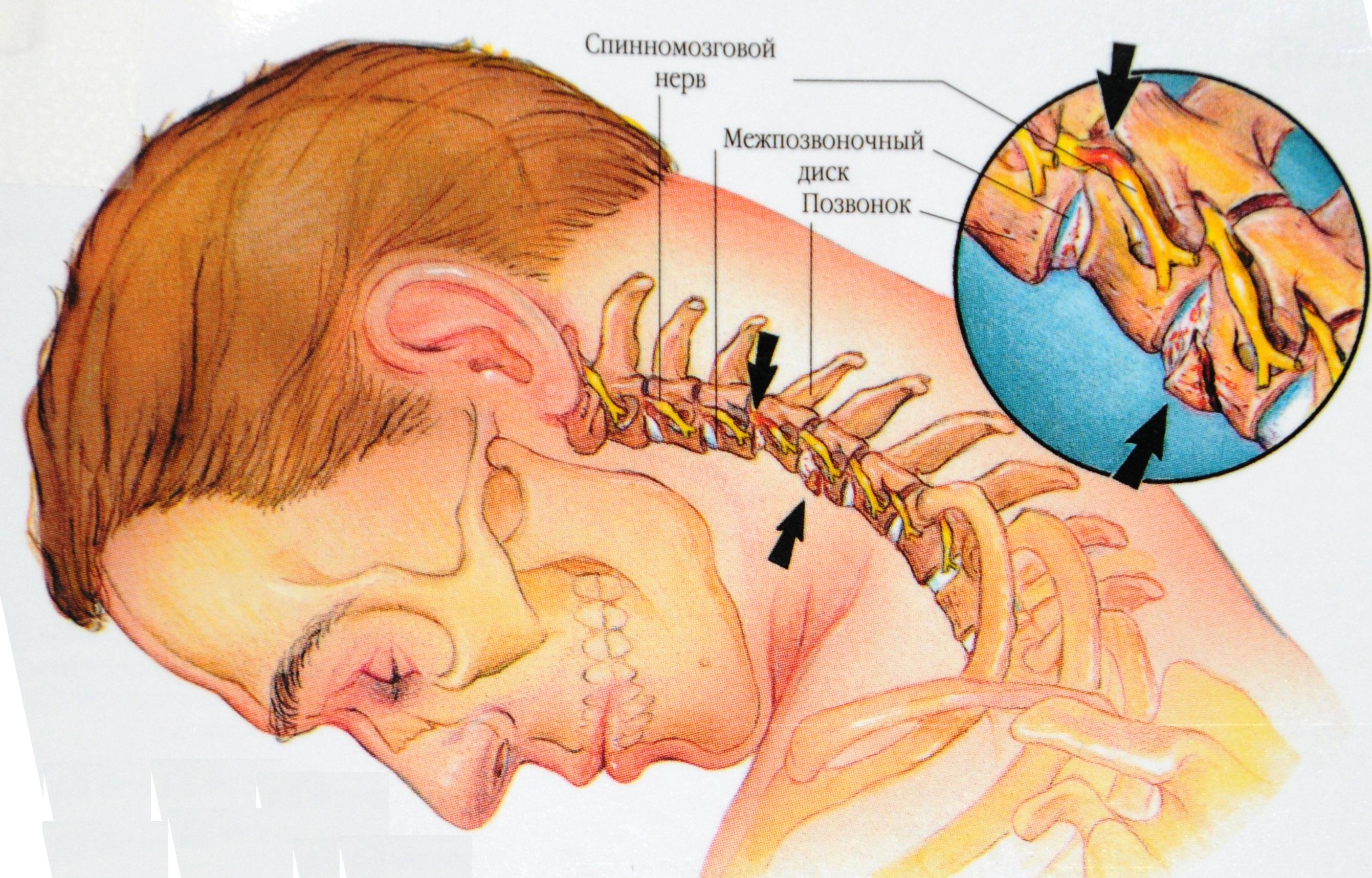 При сильных болях следует вызвать скорую помощь. Часто речь идет об иммунном дефиците, общем упадке сил, поэтому при слабо выраженной симптоматике целесообразен прием иммуномодуляторов.
При сильных болях следует вызвать скорую помощь. Часто речь идет об иммунном дефиците, общем упадке сил, поэтому при слабо выраженной симптоматике целесообразен прием иммуномодуляторов.
Нервные расстройства
Проблемы психотерапевтической природы решаются натуральными успокоительными, а также нормализацией образа жизни, распорядка дня. Самое главное условие – исключить стрессы, стремясь к сохранению спокойствия. Часто высокая температура проходит сама собой после отдыха и расслабления организма.
Травма позвоночника
Температура при остеохондрозе, вызванная травмой это очень серьезное состояние. Болезнь делает позвоночник крайне хрупким, поэтому любая травма рассматривается как опасная. Температура может повыситься вследствие смещения либо вылета межпозвонкового диска, надрыва тканей. Для адекватного полноценного лечения пострадавшего человека госпитализируют.
Выбор конкретного действующего вещества, а также формы лекарственного препарата должен производить врач. Важно исключить возможность побочных эффектов, аллергических реакций, обострений сопутствующих болезней. Дополнительно медики обращаются к физиотерапии, массажу и другим видам лечения.
Важно исключить возможность побочных эффектов, аллергических реакций, обострений сопутствующих болезней. Дополнительно медики обращаются к физиотерапии, массажу и другим видам лечения.
Защемление нерва в тазобедренном суставе
У больного возникает:
- Острая нестерпимая боль.
- Нарушение чувствительности: ощущение покалывания, онемения, жжения.
- Ограничение движения в конечности.
Различают:
Первичную компрессию, обусловленную поражением непосредственно мышечной ткани.
Нервный ствол проходит по узкому каналу, стенки которого образованы окружающими тканями: тазовыми костями, связками, сухожилиями, мышцами. Патологические процессы в этой области, приводящие к увеличению, деформации, разрастанию этих тканей, вызывают сдавление нерва и сосудов, которые его кровоснабжают.
Вторичную, которая вызывается патологическими изменениями в межпозвонковых дисках поясничного отдела позвоночника, тазобедренном суставе, заболеваниями тазовых органов.
- прогрессирует кислородное голодание нервной ткани – ишемия;
- накапливаются продукты обмена;
- повышается проницаемость сосудов;
- развивается отечность нервного ствола;
- нарушается функция нервного волокна – передача импульсов от органа к центральной нервной системе и обратно.
При отсутствии лечения нервные клетки начинают отмирать, боль стихает, нерв утрачивает свои функции. В зоне поражения нерва на конечности развивается атрофия мышц с постепенной утратой подвижности.
Осложнения:
- Атрофия мышц и парезы.
- Параличи – утрата подвижности разной степени выраженности – от частичной до полной.
- Из-за нарушения функции нервов и недостатков клеточного питания развиваются трофические язвы.
- Потеря подвижности – от временной до стойкой, приводящей к инвалидности.
К наиболее частым причинам, провоцирующим защемления нерва, относятся патологии, связанные с поражением позвоночника или тазобедренного сустава.
- Деформирующий остеоартроз тазобедренного сустава.
- Нестабильность тазобедренного сустава, проявляющаяся периодическим смещением головки бедренной кости в вертлужной впадине.
- Растяжение связок с последующим рубцовым разрастанием, что вызывает давление на нервное волокно.
- Увеличение нагрузки на тазобедренный сустав во время беременности.
- Травмы связок или сухожилий с разрывом волокон и образованием гематом в области расположения нерва.
- Сдавление нерва остеофитами, разросшимися в районе вертлужной впадины.
- Рубцовая деформация мышечного волокна в окружении нерва в результате кальцинации.
- Дисплазия хрящевой ткани тазобедренного сустава.
- Вывихи, подвывихи тазобедренного сустава.
- Деформация позвоночного столба, перекос таза.
- Остеохондроз поясничного отдела позвоночного столба, сочетающийся с натяжением мышц в области крестца и ягодиц.
- Спазм или воспаление мышц.
Защемление нерва в тазобедренном суставе может быть обусловлено причинами, не связанными с патологией позвоночника. Это группа ревматоидных заболеваний: суставная форма болезни Бехтерева, ревматоидный полиартрит, склеродермия. Не исключена вероятность опухолевых образований в качестве причинного фактора при возникновении синдрома защемления нерва. Инфекционные процессы за счет развития отеков мягких тканей также способны вызвать компрессию нерва.
Лица, находящиеся в группе риска по развитию патологии:
- Люди, профессия которых способствует повышенной нагрузке на позвоночник и тазобедренный сустав: танцоры, спортсмены.
- «Сидячая» работа, когда человек долгое время вынужден находиться в неудобной позе: офисные работники, программисты.
- Профессиональные вредности, связанные с работой в сырых помещениях, в холодной воде: водолазы.
- Пациенты, страдающие болезнями опорно-двигательного аппарата, а также ожирением, ведущие малоподвижный образ жизни.
Успех лечения на 90% зависит от опыта и квалификации врача.
СимптомыЗащемление нерва вызывает яркую клиническую картину: внезапно у больного появляется сильная боль жгучего характера, которая отдает в конечность по ходу поврежденного нерва.
Кроме боли появляются признаки повышенной или пониженной чувствительности: на некоторых участках боль может быть невыносимой, на других – практически не ощущается. Наблюдаются симптомы парестезии: жжение, онемение, чувство холода или жара.
Иногда происходит ухудшение общего состояния больного: слабость, недомогание, повышение температуры тела, озноб.
Характер боли, ее локализация и распространение зависит от нерва, который был ущемлен.
Седалищный. Боль возникает в области ягодиц, затем спускается по задней поверхности бедра, голени, доходя до пальцев стопы. Боль не дает человеку согнуть ногу в коленном суставе.
Бедренный. Боль локализуется в основном в паховой области, может распространиться на переднюю и внутреннюю поверхность бедра. У больного возникают трудности при разгибании колена. Походка становится прихрамывающей с опорой на прямую ногу.
Запирательный. Боль охватывает внутреннюю поверхность бедра и голени с иррадиацией в область тазобедренного сустава. Развивается ограничение движения в тазобедренном суставе – болезненность усиливается при отведении бедра.
Наружный кожный. Боль поражает наружную поверхность бедра. Присоединяются симптомы расстройства чувствительности: ощущение жжения, покалывания, ползание «мурашек». Нарушается функция кожи: повышенная потливость, шелушение, образование наростов.
Ягодичные. Боль сосредоточена в основном в области поясницы, ягодиц и тазобедренного сустава.
ДиагностикаНа первичном приеме производится сбор информации о заболевании, осмотр пациента, выполнение функциональных тестов для оценки неврологического статуса. На основании полученных данных врач выставляет предварительный диагноз.
Диагноз подтверждается инструментальными исследованиями, которые включают:
- Рентгенография позвоночника, тазобедренного сустава, малого таза.
- УЗИ, КТ, МРТ сустава и позвоночника.
- Электромиография.
- Электронейрография.
В рамках дифференциальной диагностики женщинам рекомендовано пройти обследование у гинеколога, мужчинам – уролога-андролога.
ЛечениеВ клинике доктора Длина лечение защемленного нерва проводят консервативными методами на основе мануальных техник, вобравших в себя новейшие разработки российских и зарубежных ученых.
Мануальная терапия, при которой врач, воздействуя на болезненные области, уменьшает отечность тканей, что способствует улучшению микроциркуляции и снятию мышечного спазма. Результатом врачебных манипуляций становится обезболивание и восстановление утраченного объема движения. В зависимости от клинических проявлений для усиления лечебного действия врач часто сочетает мануальные техники с массажем.
Остеопатия. Приемы, используемые в остеопатии способны устранить не только симптомы, но и причину, которая вызвало их появление. Прежде всего врач стремится восстановить правильное анатомическое взаимоотношение всех структур организма. При этом нормализуется тонус тканей и мышечных волокон, восстанавливает нормальный кровоток и лимфодренаж.
Ди-Тазин терапия – авторская методика, разработанная основателем клиники Сергеем Владимировичем Длин, успешно применяется в лечении пациентов с различными патологиями опорно-двигательного аппарата.
Ди-Тазин терапия включает три лечебных фактора: мануальную технику, электрофорез и фотодинамическую фототерапию, которые, влияя на разные звенья патологического процесса, усиливают действие друг друга, что значительно ускоряет выздоровление.
Ударно-волновая терапия. Под влиянием низкочастотных акустических волн улучшается кровообращение, снижается выраженность болевого синдрома, активизируется метаболизм в клетках и тканях.
Кинезиотейпирование – это наружное приклеивание эластичной ленты в области защемления нерва, что способствует расслаблению мышечной ткани и уменьшению боли.
Курс терапевтических мероприятий разрабатывается врачом клиники индивидуально для каждого пациента. Включение в него тех или иных процедур, количество сеансов определяется симптоматикой, сопутствующими заболеваниями и общим состоянием пациента.
Защемление нерва
/ / /Защемление нерва
Отделения и центры
Методы лечения
Методы диагностики
Заболевания и симптомы
Сегодня утром вы приехали в свой загородный дом. Доставая тяжелую и большую сумку с инструментами из багажника авто, вы внезапно ощутили очень сильную, стреляющую боль в пояснице с правой стороны. Поднять сумку и выпрямится не удалось. Вероятно, ЗАЩЕМИЛО НЕРВ в спине…
Защемление нерва (сдавление, компрессия) нередко возникает после интенсивной кратковременной физической нагрузки, выполняемой в «неправильном» положении. Например, подъем объемных, тяжелых предметов с пола с обхватом их и последующим выпрямлением спины. Передвижение холодильника по полу. Или резкий силовой подъем на вытянутой руке полного чайника с водой. Нередко корешок нерва ущемляется при незначительном движении – например, после кашля, чихания.
Как проявляется защемление нерва?
Интенсивная, колющая или стреляющая (как удар током) боль в шее, пояснице или в грудной клетке. Боль может распространятся в руку, в затылок, по ходу ребра в грудную клетку, нередко в область сердца, или в ногу. В зоне компрессии мышцы напряжены, спазмированы, может быть отек мягких тканей. Напряжение мышц приводит к искривлению позвоночника, на стороне боли приподнимается плечо, лопатка, бедро. Такой «перекос» мышц спины называют болевой (алгической) позой. Если не назначить правильное лечение, защемление нерва может сохраняться несколько недель и значительно ухудшить качество жизни пациента.
Причины защемления нерва:
- Наиболее частой причиной является остеохондроз. При этом корешки спинальных нервов ущемляются в межпозвонковых отверстиях в месте протрузии (выпячивания) межпозвонкового диска. Дополнительной причиной защемления нерва являются костные выросты позвонков (остеофиты).
- Грыжа межпозвонкового диска является осложнением остеохондроза и как правило, приводит к стойкому защемлению нервного корешка. При этом боли распространяются по ходу руки или ноги и сопровождаются снижением рефлексов, нарушением чувствительности кожи, ощущением «покалывания иголочек» или слабостью в пальцах кисти или стопы.
- Постоянная интенсивная физическая нагрузка приводит к сдавлению нерва между мышцами и сухожилиями. Это так называемые «туннельные» синдромы. Они встречаются у людей определенных профессий: спортсмены, теннисисты (защемление нерва в области локтя), машинистки и другие «печатающие» люди (компрессия в области запястья).
Что делать, если защемило нерв?
В первую очередь, важно установить правильный диагноз.
Поэтому лучше не заниматься самолечением, а обратится к врачу-неврологу. В клинике «Первая неврология» профессиональный вертеброневролог (специалист по позвоночнику) осмотрит пациента, назначит обследование и комплексное лечение с момента обращения в клинику.
Какие обследования необходимы при защемлении нерва?
Важным диагностическим методом является электромиография (ЭМГ). Именно это исследование объективно оценивает степень компрессии (повреждения) нерва. ЭМГ регистрирует проведение электрического импульса по нервам руки или ноги и дает врачу оценку состояния периферической нервной системы.
Магнитно-резонансная (МРТ) и компьютерная томография (КТ) позволяют оценить состояние позвонков и межпозвонковых дисков, наличие грыж и протрузий, повреждение спинного мозга.
Рентгенография позвоночника
информативна при нарушении осанки — сколиозе, кифозе, а также травмах: переломах и подвывихах позвонков.
Эффективное лечение защемления нерва
Традиционно проводится уменьшение симптомов боли: противовоспалительные обезболивающие препараты (НПВС), миорелаксанты (препараты, расслабляющие мышцы), препараты, улучшающие кровообращение, витамины группы В, а также физиотерапевтическое лечение. Данные методы уменьшают симптомы, но не действуют на причины и механизмы заболевания.
Блокады болевых точек и паравертебральные блокады классический эффективный метод лечения мышечно-суставной боли. Врач прицельно (в болевую «триггерную» зону или по ходу ущемленного нерва) вводит комплекс противоболевых препаратов. Уменьшение боли наступает через несколько минут после инъекции.
Альтернативной современной методикой лечения остеохондроза, сколиоза и грыж межпозвонковых дисков является ударно-волновая терапия. Принцип УВТ – воздействие звуковых волн низкой частоты на напряженные мышцы и связки, суставы, кости. Акустическая волна уменьшает воспаление защемленного нерва, восстанавливает кровообращение и запускает процесс регенерации клеток. Известны случаи восстановление костной структуры после начавшегося некроза костей.
В клинике «Первая неврология» активно используются более 20 видов лечения болевых синдромов в спине и конечностях, а также головной боли. Современные высокотехнологичные методы купируют боль уже после 2-3 сеансов и снижают лекарственную нагрузку (количество и длительность приема противоболевых препаратов).
К таким методам относится, в первую очередь, карбокситерапия. Введение небольших количеств углекислого газа в проекции позвоночника и суставов вызывает приток крови и стимулирует кровообращение в зоне защемления нерва. Карбокситерапия обладает быстрым обезболивающим эффектом, улучшает трофику (питание) межпозвонковых дисков и нервов. Несомненным достоинством метода является отсутствие побочных эффектов.
Мезоинжекторная терапия применяется в клинике «Первая неврология» более 10 лет. Это метод введения лекарственных препаратов в глубокий слой кожи – мезодерму. Локально – в проекции защемленного нерва, врач-невролог вводит миорелаксанты (расслабляющие мышцы) или сосудистые, противовоспалительные препараты. Всасывание и действие лекарственного вещества продолжаются более 2-х недель, поэтому мезотерапия выполняется 1 раз в 14 дней.
Высокотоновая терапия Hi Top – метод выбора в лечении защемления нерва руки или ноги. Воздействуя импульсным током на чувствительные окончания периферического нерва, Hi Top стимулирует нервы, мышцы и спинной мозг.
Дозированное вытяжение позвоночника проводят в клинике «Первая неврология» при помощи специализированного орторпедического комплекса «ОРМЕД-профессионал». Вытяжение устраняет защемление спинального нерва, уменьшает тонус мышц спины, быстро купирует боли в позвоночнике.
Наши специалисты
Записаться на прием в Самаре:
Читайте также
Миастения
МИАСТЕНИЯ – заболевание, связанное с нарушением работы иммунной системы, в результате которого вырабатываются антитела против собственных тканей организма, участвующих в передаче нервных импульсов, что…
Подробнее
Эпикондилит
Знакомо ли Вам это противное чувство, когда ты увлеченно чем-то занимаешься, и вдруг совершенно случайно натыкаешься локтем на что-то твердое и как раз тем самым местом, после удара которым вся рука слабеет,…
Подробнее
Внутричерепная гипертензия на МРТ
Внутричерепная гипертензия — повышение внутричерепного давления. Обычное внутричерепное давление 15 мм рт ст. Когда давление повышается вдвое, возникает инсульт. При давлении 50 мм рт ст., пациент может…
Подробнее
Синдром позвоночной артерии
Основные сосудистые магистрали, несущие кровь к головному мозгу, проходят в шее – это две сонные и две позвоночные артерии. Снижение кровотока по позвоночным артериям будет приводить к развитию острой…
Подробнее
Полиневропатия
Диабетическая полиневропатия — актуальная проблема пациентов с сахарным диабетом. Диабетическая полиневропатия — грозное осложнение при сахарном диабете. Встречаемость полиневропатия составляет 26-50%…
Подробнее
Косолапость
Под косолапостью не следует понимать только одно нарушение стопы. Это группа деформаций стопы и голеностопного сустава с их патологической установкой. Косолапость — деформация, при которой происходит…
Подробнее
Боль в спине
Неприятная боль в спине может возникнуть при подъеме тяжелых вещей, а также при резких движениях телом. Важно знать, что такая боль может быть первым симптомом серьезного заболевания. Давайте разберем основные болезни, которые сопровождаются болью в спине, и узнаем, как с таким дискомфортом бороться.
Болезни с болью в спине
Выделим самые основные заболевания, которые начинаются с резкой боли:
- Радикулит или воспаление седалищного нерва.
- Сколиоз.
- Перенапряжение мышц спины.
- Растяжение связок.
- Спондилез.
- Кифоз.
- Лордоз.
- Опухоли позвоночника.
- Межпозвоночная грыжа.
Когда нужно идти в больницу?
Чтобы не допустить появление вышеперечисленных болезней, нужно вовремя обратиться к специалисту. Вот дополнительные симптомы, после которых вы обязаны пойти к неврологу:
- Боль в спине длится уже 2 недели и становится все сильнее.
- После дискомфорта в спине, начали болеть ноги в области колена.
- Сильные приступы появляются резко без особенной нагрузки.
- Боли начались после определенной травмы, связанной со спиной.
- Во время приступов затрудняется дыхание.
- Боли сопровождаются повышением температуры и слабостью.
- Появляются спазмы в желудке и в груди.
Почему возникает боль в спине?
Главное определить причину возникновения такой неприятности. Если вовремя ее устранить, тогда есть шанс, что болезнь прекратит развиваться.
- Постоянная сидячая работа за компьютером.
- Ежедневные стрессы.
- Большие физические нагрузки на спину.
- Лишний вес.
- Частые тренировки в тренажерном зале без участия тренера.
- Длительная стоячая работа.
- Ежедневное вождение.
Как действовать при сильных болях?
- Сразу выпивайте обезболивающее.
- Немедленно обращайтесь к врачу.
- Сразу ложитесь и старайтесь максимально расслабиться. Не вставайте, пока боль не утихнет.
- Не стоит во время приступов боли сидеть и наклоняться вперед.
Профилактика болей в спине
Чтобы не допустить развития болезни и приступов боли, достаточно выполнять некоторые рекомендации:
- Приучите себя к ежедневной разминке. Она не должна давать большую нагрузку на позвоночник. Достаточно делать повороты туловищем, подтягиваться и скручиваться. Повторяйте разминку каждое утро и в промежутках с длительным сидением.
- Купите специальный ортопедический матрас и маленькие подушки. Качественный сон влияет на здоровье вашей спины.
- Не нагружайте себя тяжестями. Старайтесь любой вес распределять на две руки. Лучше всего приобрести рюкзак, в котором вы сможете переносить тяжелые вещи без вреда для здоровья.
- Забудьте про резкие движения. Любое действие выполняйте медленно и спокойно.
- Приучите себя вставать хотя бы каждый час после длительной работы за компьютером. Достаточно сделать перерыв на 5 минут и провести небольшую разминку.
- Если вы поднимаете тяжелые вещи с пола, обязательно при этом сгибайте ноги в коленях. При прямых ногах идет большая нагрузка на позвоночник.
- Уделяйте внимание осанке, ходите прямо и не сутультесь.
Сильная боль в спине
Подробнее рассмотрим болезни, которые вызывают резкую и сильную боль:
- Радикулит. Болевые ощущения сопровождаются небольшими покалываниями и жжением. Дискомфорт отдает в ногу и ягодицу. Боли становятся сильнее, когда вы начинаете ходить или сильно кашлять.
- Остеохондроз. Приступ усиливается, как только вы поднимаете что-то тяжелое. Иногда боли возникают возле сердца. В этом случае у вас остеохондроз грудного отдела.
- Межпозвоночная грыжа. Боли появляются не только в спине, но и в одной из ног. Становится тяжелее делать повороты в сторону и обычные наклоны.
Острая боль в спине
Она возникает в случае таких болезней:
- Болезни легких. Если приступ чувствуется в лопатках и в грудной клетке. Резко поднимается температура и появляется слабость во всем теле.
- Люмбаго. Подвергаются болезни люди, которые ежедневно занимаются физическим трудом. Если прекратить давать нагрузки, боль пройдет через неделю сама.
- Заболевания мочеполовой системы. Помимо боли в спине, начинает болеть живот и повышаться температура.
- Смещение дисков в позвоночнике. Появляется после вывихов и тяжелых переломов. Может возникнуть при поднятии тяжестей.
- Почечная колика. Резкая боль в животе, которая отдает в половые органы.
Другие виды болей
- Хроническая боль. Возникает при спондилезе. Боль не только в спине, но еще и с области затылка и шеи. Появляется слабость в ногах, иногда резкое онемение.
- Боль в ноге. Это признак воспаления седалищного нерва. Боль не только в спине и в ногах, а еще и в ягодицах, пояснице и в стопе.
- Ноющая боль. Появляется при миозите. Болезненные ощущения не сильные, однако, длятся довольно долго. Появляется болезнь после сильного переохлаждения и нагрузки на спину.
Диагностика боли в спине
Чтобы определить, какая из вышеперечисленных болезней начинает развиваться, врач обязан направить вас на диагностику.
- Ультразвуковая диагностика.
- Лабораторные исследования и сдача анализов.
- МРТ – магнитно-резонансная томография.
- ЭКГ – электрокардиограмма.
Лечение болей в спине
Опытный специалист назначит комплекс процедур для полного избавления от болей в спине. Вот самые распространенные методы лечения:
- Массаж спины. Благодаря правильному воздействию на мышцы спины, улучшается осанка, проходит напряжение и боль.
- Лечение грязью. На спину наносят лечебную грязь и делают обертывание. Она питает минералами и полезными веществами ткани и выводит вредные токсины. После процедуры боли проходят.
- Блокада позвоночника. Если произошло воспаление в определенной зоне позвоночных дисков, его может снять блокада. Врач вводит шприцом лекарственный препарат именно в зону воспаления. Этот метод позволяет избавиться от сильной боли за несколько минут и оказывает лечебное воздействие.
Заключение
Теперь вы знаете, почему возникают боли в спине, и какие болезни они предупреждают. Мы рассказали, какая профилактика должна быть, чтобы неприятные ощущения никогда не появлялись. Однако при первых появлениях боли советуем сразу обращаться в Могилевскую больницу №1. Специалисты вовремя смогут обнаружить, какая болезнь вызывает боли и назначат комплексное, действенное лечение. Главное с ответственностью относиться к своему здоровью и тогда боли вас не побеспокоят.
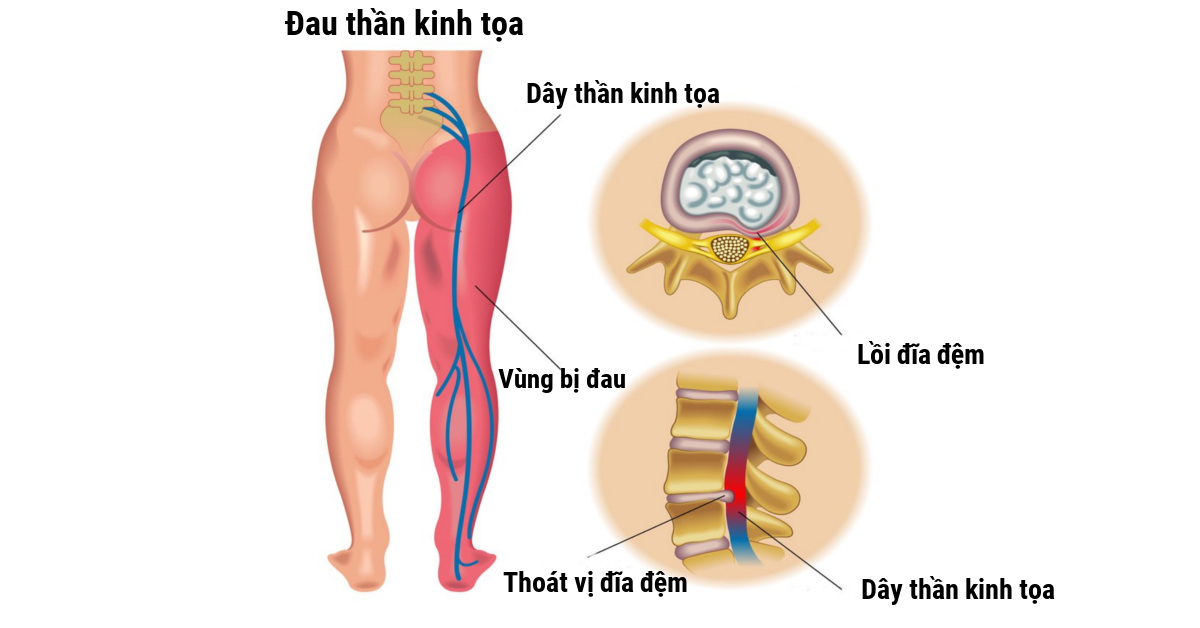
Воспаление седалищного нерва | orto.lv
Отраженные боли в задней части одной или обеих ног и в центре ягодиц – почему они возникают? Сколько продолжаются? И что делать?
Отраженные боли в задней части ног и в центре ягодиц вызваны защемлением нерва (седалищного нерва) или раздражением нервного корешка. Они начинаются в нижней части спины, разветвляются надвое и через ягодичные мышцы проходят вниз вдоль каждой ноги. Причиной воспаления седалищного нерва могут быть дисковые грыжи, дегенеративные заболевания дисков или стеноз позвоночного канала. В случае данных проблем с позвоночником седалищный нерв может оказаться зажат или раздражен, в результате чего возникает воспаление нерва.
Что свидетельствует о воспалении седалищного нерва?
- Постоянные боли в ногах и ягодицах с одной стороны.
- Боль усиливается, когда вы садитесь, и носит жгучий, колющий характер.
- Слабость или онемение в ногах, которые затрудняют привычные движения.
- Острые боли, которые могут затруднять ходьбу или вставание из сидячего положения.
Как помочь самому себе?
Вы можете облегчить свое состояние:
- Уменьшите нагрузку.
- Выполняйте упражнение на растяжку для спины – иногда они помогают освободить защемленный нерв, а также ослабить боли. Каждое упражнение нужно выполнять по меньшей мере 30 секунд. Эффективным может быть вис на турнике при полном расслаблении всего тела.
- Попробуйте применять (принимать внутрь или в качестве мази) противовоспалительные медикаменты, например, содержащие ибупрофен – нестероидное противовоспалительное средство, обладающее обезболивающим и противовоспалительным эффектом.
Когда необходима врачебная помощь?
Врач, к которому обращаются при воспалении седалищного нерва, – это вертебролог. За помощью к нему можно обратиться уже в первые дни после того, как вы столкнулись с воспалением седалищного нерва. Однако это точно необходимо сделать в случае, если воспаление не прошло в течение двух недель. В зависимости от результатов проведенных врачом обследований и ваших жалоб вертебролог:
- выпишет противовоспалительные лекарства;
- порекомендует физиотерапию – упражнения, которые помогут исправить осанку и укрепить глубокие мышцы спины, а также физиопроцедуры для уменьшения боли и отека;
- в зависимости от продолжительности лечения, вашего самочувствия и результатов обследований может предложить вам эпидуральную инъекцию стероидов в корень седалищного нерва, которая действует практически моментально, уменьшая боль, а постепенно – и воспаление;
- операция – один из врачебных способов устранения проблем седалищного нерва, применяемый в случае, если все остальные методы не принесли результата или если защемление нерва вызывает непереносимые боли, выраженную слабость в ногах и/или неспособность контролировать деятельность кишечника и мочевого пузыря.
Что приводит к воспалению седалищного нерва?
- Сидячая работа и малоподвижный образ жизни. Воспаление седалищного нерва – распространенное заболевание среди профессиональных водителей.
- Избыточный вес.
- Работа, связанная с поднятием и перемещением тяжестей.
- Диабет может стать косвенной причиной воспаления седалищного нерва.
- Старение – со временем стареем и мы, и позвоночник. В результате возрастает вероятность развития заболеваний спины, которые могут привести к воспалению седалищного нерва.
Профилактика
● Регулярно выполняйте упражнения для укрепления спинных мышц (их может порекомендовать и продемонстрировать физиотерапевт).
● Перед началом физических упражнений разомнитесь, а по окончании – потянитесь. Это пойдет на пользу мышцам и сухожилиям, увеличивая их гибкость и выносливость.
● Бережно относитесь к своему телу и перемещайте тяжести только в разумных пределах. Не поднимайте то, что вам кажется слишком тяжелым!
● Уделяйте внимание тому, чтобы всегда сидеть прямо, опираясь на спинку кресла.
● Позаботьтесь о поддержании веса, соответствующего вашему росту и возрасту.
В четверг, 2 июля, мы опубликуем небольшой комплекс упражнений для растяжки спины, который пригодится и для профилактики воспаления седалищного нерва, а также в случае, если признаки воспаления уже проявились.
защемленный нерв | Причины, симптомы и способы облегчения
Если у вас есть боль или онемение, возможно, у вас защемление нерва. Узнайте, почему это происходит и как лечить.
Значок Facebook. Значок со ссылкой на значок. Значок «Интерес». Значок в виде кармана.Последнее обновление: 26 марта 2021 г.
Значок Facebook. Ссылка на значок. Значок «Интерес». Значок в виде кармана.Что такое защемленный нерв?
Защемленный нерв — это состояние, при котором что-то рядом с нервом давит на него, заставляя его не функционировать или вызывая боль. Другие названия защемленного нерва: компрессионная нейропатия, радикулопатия, сдавленный нерв, мононевропатия
Когда грыжа межпозвоночного диска оказывает давление на спинномозговой нерв в нижней части спины, вы можете почувствовать боль, распространяющуюся по задней части ноги.Если на запястье защемлен срединный нерв, это может привести к онемению, боли и слабости в руке. (Известный как синдром запястного канала.)
Сдавленный нерв может вызывать ощущения, похожие на ощущение булавок и игл, онемение, мышечную слабость или боль. Это может произойти во многих частях вашего тела, таких как шея, руки, кисти рук, спина, ноги или ступни. То, где вы чувствуете боль, зависит от расположения нерва.
Наиболее частые симптомы
Симптомы проявляются в очень специфических областях, по которым распространяется нерв.Ощущение описывается как электрическое, колющее или похожее на спазмы. Иногда боли нет, а симптомы проявляются в основном онемением или слабостью. — Д-р Брайан Уолкотт
Симптомы защемления нерва можно почувствовать практически в любом месте тела. Но есть некоторые сходства.
- Ощущения меняются и могут включать иглы, жжение, онемение.
- Острая боль, которая распространяется.
- Мышечная слабость.
Расположение симптомов зависит от того, где находится нерв.
- Запястье: в руке, но чаще всего в большом, указательном, среднем и безымянном пальцах.
- Локоть: предплечье и кисть — чаще всего в мизинце и на боковой поверхности кисти.
- Подмышки: слабость кистей или пальцев, ощущение тыльной стороны кисти.
- Шея: войлок в шее, плече, руке или кисти.
- Нижняя часть спины: войлок в области спины, ног или ступней.
- Наружная нога: ощущается в голени и стопе, особенно при подъеме стопы до щиколотки.
Если у вас диабет, можно спутать защемление нерва в нижней части спины с повреждением нерва в результате диабета. Повреждение нервов диабетом, вероятно, не вызовет боли в спине. Кроме того, симптомы обычно начинаются на ступнях и будут ощущаться на обеих ногах.
Причины защемления нерва
Пережимание нерва вызвано слишком сильным давлением на нерв. Обычно это действие, которое повторяется или непрерывно в течение длительного времени. Например, скрещивание ног может привести к онемению с внешней стороны ноги и верхней части стопы.Когда ноги скрещены, нерв около внешней кости ноги сжимается другой ногой.
Защемление нерва также происходит из-за давления со стороны других структур внутри вашего тела, например, грыжи межпозвоночного диска. В этом случае симптомы могут усиливаться при наклоне вперед и улучшаться при наклоне назад.
Проблемы, связанные со старением, такие как потеря костной массы или такие действия, как поднятие тяжестей, с большей вероятностью вызывают боль в пояснице и шее.
Защемление срединного нерва запястья называется синдромом запястного канала.
Что произойдет, если защемление нерва останется без лечения?
Запишитесь на прием к врачу.В большинстве случаев это не экстренная ситуация, и часто защемленный нерв проходит самостоятельно.
Но если вы заметили изменения кожи, непреднамеренную потерю веса, лихорадку, озноб, ночную потливость, слабость или симптомы со стороны кишечника или мочевого пузыря, обратитесь к врачу.
Как лечить защемленный нерв?
Расположение защемленного нерва определяет способ лечения. Хотя все они пытаются снизить давление.
Например, если у вас защемлен нерв на запястье, ваш врач может дать вам бандаж для ношения на ночь, чтобы ваша рука не сгибалась.Ваш врач также может порекомендовать не заниматься никакой деятельностью, которая оказывает давление на эти нервы, например печатать.
Лечение защемления нерва
Хотя лекарства не помогают при защемлении нерва, они могут помочь облегчить боль. Поговорите со своим врачом о лучших вариантах лечения для вас.
Наблюдение за врачом в течение шести-восьми недель, если симптомы не исчезнут, и раньше, если ваша слабость или боль усиливаются. Многие защемленные нервы поправляются после смены занятий, физиотерапии и приема лекарств.
Если симптомы не улучшаются, врач может назначить лекарства или дополнительные тесты или лечение, в том числе
- Исследования нервной проводимости и электромиография (ЭМГ) помогут определить, какой нерв сдавлен.
- Эпидуральная инъекция стероида и обезболивающего (например, лидокаина) рядом с нервом (ами), вызывающим боль.
- Иногда операция возможна, когда другие методы лечения не работают. Например, защемлению нерва в запястье может помочь операция по освобождению запястного канала.
O Одно из наиболее распространенных заблуждений: Люди часто думают, что защемление нерва из-за выпуклого диска в позвоночнике требует хирургического вмешательства. Верно и обратное. Большинство людей полностью выздоравливают без хирургического вмешательства. — Доктор Уолкотт
Как предотвратить защемление нерва
Определенные изменения в образе жизни могут снизить риск защемления нерва, например, отказ от курения, потеря веса при избыточном весе, отказ от экстремальных упражнений. Избегайте повторяющихся действий, таких как набор текста без перерывов или поднятие тяжестей.Кроме того, старайтесь не давить на части своего тела, особенно на руки и ноги, в течение длительного времени.
Поделитесь своей историей
Отправить историю
Запрос успешно отправлен
Произошла ошибка, повторите попытку позже
Была ли эта статья полезной?Прочитать следующий
Слайд 1 из 4
-
Распространенные причины тупой боли в пояснице включают травмы в результате травмы, растяжения мышц или неправильную осанку.Грыжа межпозвоночного диска или артрит в пояснице также могут вызывать ноющие боли.
-
Онемение руки обычно является результатом травмы или состояний, которые оказывают давление на нервы в одной или обеих руках, или сдавливание нервов. Часто это может быть ощущение тупого жжения, онемения и покалывания или уколов иглами. Здесь мы обсудим несколько категорий причин — диабет, неврологические, аутоиммунные, сосудистые, — но основные условия онемения рук ограничены и должны быть замечены врачом.Помимо обсуждения причин, мы также рассмотрим способы лечения онемения рук. И последнее, но не менее важное: мы создали для вас бесплатную цифровую проверку, которая поможет вам сузить выбор для онемевших рук.
-
Покалывание в голени может также сопровождаться чувством онемения или жжения в голени. Причины покалывания в голени включают неврологические проблемы со спиной, синдром беспокойных ног или диабетическую невропатию.
-
Вы чувствуете зуд или покалывание по всему телу? У вас может быть проблема, связанная с кожей, такая как дерматит или экзема, аллергическая реакция на определенные продукты или растения, или у вас могут быть симптомы тревоги или депрессии.Необъяснимый зуд во всем теле также может быть вызван заболеванием почек или чесоткой.
Защемленный нерв: обзор и многое другое
Защемление нерва — это когда давление на нерв со стороны окружающих тканей, мышц и т. Д. Настолько велико, что нарушает его функционирование. Это может поражать спинномозговые нервы или периферические нервы (конечностей) и вызывать такие симптомы, как боль, покалывание, онемение, потеря чувствительности и слабость. Артрит и травмы являются одними из основных причин. Хотя защемление нервов обычно не приводит к необратимой дисфункции нерва, эти последствия могут иметь место.
Симптомы защемления нерва
Каждый нерв в организме предназначен для обнаружения ощущений в определенных областях кожи или внутренних органов и / или для стимуляции определенных мышц / органов. Для нервов, которые обслуживают кожу и опорно-двигательный аппарат, симптомы защемления нерва соответствуют сенсорной и двигательной функции, которая обычно обеспечивается сжатым нервом.
Веривелл / Брианна ГилмартинОбщие симптомы защемления нерва, которые могут возникать в сочетании, включают:
- Чувство жжения
- Ощущение покалывания, напоминающее иголки или поражение электрическим током
- Боль, которая обычно исходит от защемленного нерва
- Боль в, казалось бы, несвязанном месте (например,g., в локте или руке из-за защемления нерва на шее)
- Участок онемения на коже
- Ощущение засыпания руки или ноги
- Снижение чувствительности к боли, температуре или прикосновению к участку кожи
- Слабость пораженных мышц
Защемление нерва обычно поражает только одну сторону тела, и его последствия могут варьироваться от легких до тяжелых. Однако у вас может быть несколько защемленных нервов, что может вызывать симптомы в нескольких местах.
Симптомы защемления нерва обычно появляются постепенно и часто могут колебаться. Интенсивность ваших симптомов часто зависит от вашего физического положения.
Большинство нервов обнаруживают ощущение области на коже и могут контролировать движение мышц в соседней (но немного другой) области. Помня об этом, знайте, что ваша слабость и сенсорные изменения могут не совпадать в одной части вашего тела.
Нарушение физических функций
Иногда защемление нерва может повлиять на определенные физические функции.Обычно это связано с защемлением нервов нижнего отдела позвоночника.
Пережатый нерв может повлиять на следующие физические функции:
- Управление мочевым пузырем
- Контроль кишечника
- Сексуальная функция
Защемленный нерв обычно доставляет дискомфорт, но он может вызвать необратимое сенсорное повреждение или слабость, если нерв сильно сдавлен или слишком долго находится под давлением. Обязательно обратитесь за медицинской помощью, если у вас появятся какие-либо симптомы защемления нерва.
Причины
Ваши нервы могут защемиться, когда проходы, по которым они проходят, воспаляются или сжимаются.
Воспаление вызывает отек, который может переполнять область вокруг нерва и задевать его. Травма может повредить структуры вокруг нерва (кости, хрящи и мягкие ткани), вызывая физическое давление в дополнение к воспалению.
Для этого существует множество возможных причин (и факторов риска), в том числе:
Спинномозговые нервы проходят от спинного мозга через небольшие отверстия (межпозвонковые отверстия), прежде чем достигнут своего пункта назначения в конечностях.Эти отверстия расположены в позвонках, которые являются костями позвоночника. Узкий проход спинномозгового отверстия — частое место сдавливания нерва.
Когда спинномозговой нерв сжимается при выходе из отверстия, это состояние называется радикулопатией .
Нервные проходы по всему телу также могут воспаляться, оказывая давление на нерв. Например, синдром запястного канала, защемление локтевого нерва и синдром локтевого канала — все это примеры компрессии периферического нерва .
Диагностика
Диагностика защемления нерва начинается с тщательного сбора анамнеза и физического осмотра. Ваш врач спросит вас о вашей истории болезни, вашей физической активности и любых травмах, которые у вас могли быть.
Ваш физический осмотр будет включать оценку ваших ощущений, рефлексов и двигательной силы. Защемление нерва в позвоночнике может вызвать сенсорные изменения, соответствующие дерматому нерва, и мышечную слабость или рефлекторные изменения, соответствующие миотому нерва.
Оценка симптомов
Некоторые нервы подвержены сдавливанию из-за своего расположения. Определенные повторяющиеся действия или заболевания также предрасполагают к защемлению нерва в определенных местах.
Ваш врач, вероятно, распознает паттерн сенсорных изменений, боли или слабости, соответствующий этим нервам.
| Нерв (ы) | Расположение | Результаты сжатия |
|---|---|---|
| Корешки шейных нервов | Верхний отдел позвоночника | • Сенсорные изменения и / или слабость в плече, руке и / или кисти.
• Головные боли |
| бедренная | От бедра до колена | Слабость и / или сенсорные изменения бедра |
| Боковой кожный покров бедра | От края таза до переднего бедра | Боль вдоль передней и внешней поверхности бедра |
| Медиана | Средняя часть руки и запястья | • Снижение чувствительности в большом пальце, первых двух пальцах и ладони руки.
• Синдром запястного канала |
| Перонеальный | Сторона ноги | Опускание стопы |
| подошвенный | В ногах | Ощущение булавок и игл в подошве стопы |
| Радиальный | Медиальная сторона (к большому пальцу) руки и кисти | Боль в тыльной стороне кисти
|
| седалищный | Нижняя часть спины, бедра, ягодицы, ноги (большой нерв, образованный спинномозговыми нервами пояснично-крестцовой области) | • Боль и слабость в ногах
|
| большеберцовая | Вдоль большеберцовой кости (самая большая кость голени) за коленом и вниз к щиколотке | Боль в задней части голени и стопе |
| Ульнар | Медиальная (внутренняя) сторона локтя | Изменение ощущения вдоль мизинца, половины руки и запястья (например, когда вы ударяете своей «забавной косточкой») |
Диагностические тесты
Ряд тестов может помочь проверить расположение защемленного нерва, оценить степень повреждения нерва и определить, есть ли структурные проблемы, которые необходимо решить.
Электромиография (ЭМГ) и исследование нервной проводимости (NCV) — это тесты, которые включают размещение игл и электрошокер на конечностях, чтобы помочь вашей медицинской бригаде определить, есть ли у вас повреждение нерва, и помочь определить его тяжесть, если это так.
Эти тесты слегка неудобны, но они не болезненны и занимают всего несколько минут.
Визуализирующие исследования, такие как рентген или магнитно-резонансная томография (МРТ) позвоночника, могут быть полезны при оценке переломов костей, травм суставов или опухолей — все это может вызвать защемление нерва.
Дифференциальная диагностика
«Защемленный нерв» часто используется как универсальная фраза для обозначения боли в мышцах, шее или боли в руке или ноге. Травма, возникшая в результате сжатия, сжатия или растяжения нерва, не всегда может быть определена как защемление нерва.
Другие состояния, которые можно спутать с защемлением нерва, включают:
Ваш медицинский осмотр и диагностические тесты могут помочь вашей медицинской бригаде отличить защемленный нерв от этих других состояний, что поможет составить план лечения.
Лечение
Лечение защемления нерва направлено на уменьшение последствий и предотвращение их ухудшения. Существует несколько лечебных стратегий, и вам, вероятно, потребуется использовать несколько из них, чтобы добиться наилучшего эффекта.
Варианты лечения защемленного нерва включают:
Корректировка образа жизни
Обычно рекомендуется избегать движений, которые усугубляют защемление нерва. Например, при травме, вызванной повторяющимися движениями, такой как синдром запястного канала, легкий случай можно облегчить, если дать отдых руке и руке.
Если увеличение веса является причиной защемления нерва, похудание может облегчить симптомы. (Примечание: защемление нерва, связанное с беременностью, часто проходит после родов.)
Лекарства
Нестероидные противовоспалительные (НПВП) препараты, такие как Адвил (ибупрофен), часто используются для снятия воспалительной боли.
Стероиды можно использовать перорально (внутрь) или в виде инъекций, чтобы уменьшить воспаление вокруг сдавленного нерва.
Физиотерапия
Физиотерапия — включая безопасные упражнения и изучение оптимальных способов передвижения для предотвращения травм от повторяющихся движений — часто используется в качестве начального лечения наряду с обезболиванием, чтобы уменьшить последствия защемления нерва.
Тракция шейки матки под руководством вашего терапевта может использоваться при защемлении шейного нерва, чтобы освободить пространство, где нервы выходят из спинного мозга.
Шинирование
Шины можно использовать для уменьшения подвижности и уменьшения воспаления вокруг нерва. Это может быть особенно эффективным методом лечения компрессии локтевого нерва.
Дополнительные и альтернативные варианты
Некоторым людям могут быть полезны такие методы лечения, как иглоукалывание или массаж, чтобы контролировать боль, связанную с защемлением нерва.TENS — форма электростимуляции — также может помочь уменьшить боль.
Эти методы лечения используются в основном для уменьшения боли и, по-видимому, сами по себе не играют значительной роли в уменьшении компрессии нервов.
Хирургия
Для удаления рубцовой ткани может потребоваться операция, которая усугубит сдавление нерва. Хирургическое вмешательство также может облегчить источник сдавления нерва, такой как грыжа межпозвоночного диска, перелом кости или опухоль.
Часто последствия защемления нерва со временем ухудшаются, но иногда они могут улучшиться, если устранить причину (например, воспаление или увеличение веса).
Слово от Verywell
Ранняя диагностика и лечение являются важными стратегиями уменьшения вреда от защемления нерва. Если вы заметили симптомы защемления нерва, важно обратиться за медицинской помощью, чтобы врач мог быстрее определить причину, вызывающую беспокойство.
Спасибо за отзыв!
Как справиться с хроническим воспалением? Может помочь противовоспалительная диета. В нашем бесплатном руководстве по рецептам вы найдете лучшие продукты для борьбы с воспалениями.Получите свой сегодня!
Зарегистрироваться
Ты в!Спасибо, {{form.email}}, за регистрацию.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Что вас беспокоит?
Другой Неточный Сложно понять Verywell Health использует только высококачественные источники, в том числе рецензируемые исследования, для подтверждения фактов в наших статьях. Прочтите наш редакционный процесс, чтобы узнать больше о том, как мы проверяем факты и обеспечиваем точность, надежность и надежность нашего контента.-
Hochman MG, Zilberfarb JL. Нервы в крайнем случае: визуализация синдромов сдавления нервов. Радиол Клин Норт Ам . 2004; 42 (1): 221-45. DOI: 10.1016 / S0033-8389 (03) 00162-3
-
Национальный институт неврологических заболеваний и инсульта NIH. Страница с информацией о защемлении нерва. Обновлено 27 марта 2019 г.
-
Медицинская группа AdventHealth. Синдром конского хвоста.
-
AAOS OrthoInfo. Шейная радикулопатия (защемление нерва).Обновлено в июне 2015 г.
-
Димитрова А., Мерчисон С., Окен Б. Иглоукалывание для лечения периферической невропатии: систематический обзор и метаанализ. Дж. Альтернативная медицина . 2017; 23 (3): 164-179. DOI: 10.1089 / acm.2016.0155
-
Conger A, Cushman DM, Speckman RA, Burnham T, Teramoto M, McCormick ZL. Эффективность цервикальной трансфораминальной эпидуральной инъекции стероидов под рентгеноскопическим контролем для лечения корешковой боли; Систематический обзор и мета-анализ. Болеутоляющее . 2019 июн 10. pii: pnz127. doi: 10.1093 / pm / pnz127 [Epub перед печатью]
-
Китинг Л., Треанор С., Сагрю Дж., Мелдрам Д., Болджер С., Дуди С. Рандомизированное контролируемое исследование мультимодальной физиотерапии в сравнении с рекомендациями по поводу недавно возникшей болезненной шейной радикулопатии — протокол исследования PACeR. BMC Разрушение опорно-двигательного аппарата . 1 июня 2019; 20 (1): 265. DOI: 10.1186 / s12891-019-2639-4
2 симптома боли в шее, требующие немедленной медицинской помощи
Боль в шее обычно не является причиной паники, так как вы можете лечить многие симптомы простыми мерами, такими как отдых, растяжка, ледяная / тепловая терапия, лекарства, отпускаемые без рецепта, и эргономика. Однако в некоторых случаях боль в шее требует немедленного обращения за медицинской помощью. Вот два:
Узнать все о боли в шее
1. Скованность в шее с сильной головной болью или лихорадкой
СохранитьОкованность в шее и симптомы гриппа могут быть признаком менингита — серьезного состояния, которое возникает при инфицировании и воспалении защитных мембран, покрывающих головной и спинной мозг.
Если у вас жесткая шея, а также у вас жар и / или особенно болезненная головная боль, у вас может быть менингит.
Узнать, когда жесткость шеи может означать менингит
Менингит в его наиболее опасной форме — это бактериальная инфекция, вызывающая воспаление головного и спинного мозга. Ранние предупреждающие признаки менингита могут включать жар (высокая температура тела, озноб, ломота в теле), сильная головная боль и неспособность согнуть шею вперед. Ригидность шеи не всегда возникает при наличии менингита, поэтому обратите внимание на другие возможные симптомы, такие как тошнота, рвота и повышенная чувствительность к звуку или свету.
Узнайте, как менингит вызывает боль и скованность в шее
Симптомы менингита обычно развиваются в течение нескольких дней после заражения. Раннее лечение менингита имеет решающее значение; откладывание лечения чревато серьезным риском потери слуха, повреждения головного мозга и даже смерти.
Одновременное ригидность шеи, жар и сильная головная боль не всегда сигнализируют о менингите, но если у вас проявляются эти симптомы, рекомендуется немедленно обратиться к врачу.
Узнайте, когда жесткая шея серьезна?
объявление
2.Боль в шее с постоянным онемением или слабостью руки / кисти
СохранитьШейная радикулопатия возникает, когда нервный корешок в шейном отделе позвоночника сдавлен, воспален или поврежден. Симптомы шейной радикулопатии включают покалывание, онемение и / или слабость в областях, обслуживаемых пораженным нервным корешком.
Есть ли у вас боль в шее, которая иррадирует в плечо, руку или палец с помощью иголок, ослабляет или онемит? Эти симптомы могут указывать на шейную радикулопатию.
См. Что такое цервикальная радикулопатия?
Шейная радикулопатия означает сдавление, воспаление или повреждение нервного корешка в шейном отделе позвоночника. Проблема чаще всего возникает из-за близлежащей костной шпоры или грыжи межпозвоночного диска, вызванной дегенеративными изменениями шеи. Реже радикулопатия шейки матки указывает на инфекцию или опухоль.
См. Причины и факторы риска шейной радикулопатии
При шейной радикулопатии боль обычно ощущается только в одной стороне тела.Боль также может стать жгучей или шоковой, и ваша хватка может стать слабее. Также это может повлиять на ваши рефлексы.
См. Симптомы цервикальной радикулопатии
Если вы проявляете симптомы шейной радикулопатии, обратитесь к врачу. Он или она может провести медицинский осмотр, просмотреть вашу историю болезни и, возможно, провести визуализационные исследования или другие расширенные диагностические тесты.
См. Раздел Диагностика радикулопатии шейки матки
Эти два примера не составляют исчерпывающий список, поскольку другие симптомы боли в шее могут потребовать немедленной медицинской помощи.Вам также следует обратиться за неотложной помощью, если боль в шее сопровождается проблемами с координацией или контролем кишечника / мочевого пузыря.
См. Симптомы боли в шее
В случае сомнений позвоните своему врачу, чтобы узнать, нужно ли проверять тревожные признаки или симптомы. Ранняя постановка точного диагноза может привести к более эффективному лечению и лучшим результатам.
См. Раздел Диагностика боли в шее
Подробнее:
Как развивается сильная боль в шее?
Симптомы и причины ригидности шеи Анимация
Защемленный нерв на шее
Защемление нерва на шее (шейная радикулопатия) возникает, когда нерв, идущий от спинного мозга к шее или руке, раздражается или оказывает на него давление.Это может быть вызвано выпуклостью межпозвоночного диска. Спинной диск — это подушка между каждой спинной костью (позвонками). Или это может быть вызвано сужением сустава позвоночника из-за остеоартрита и износа от повторных травм.
Защемленный нерв может вызвать онемение, покалывание, глубокую боль или электрическую стреляющую боль со стороны шеи до пальцев с одной стороны. Это также может вызвать слабость мышц, которыми управляет нерв.
Защемление нерва может начаться после резкого поворота или изгиба (например, в автомобильной аварии) или после простого неловкого движения.В любом случае обычно присутствует мышечный спазм, который усиливает боль.
Уход на дому
При уходе за собой дома соблюдайте следующие правила:
-
Отдохните и расслабьте мышцы. Используйте удобную подушку, которая поддерживает голову и удерживает позвоночник в естественном (нейтральном) положении. Ваша голова не должна быть наклонена вперед или назад. Свернутое полотенце может помочь для индивидуальной подгонки. Стоя или сидя, держите шею на одной линии с телом. Держите голову вверх, а плечи опущенными.Держитесь подальше от занятий, которые требуют от вас много двигаться шеей.
-
Используйте тепло и массаж, чтобы облегчить боль. Примите горячий душ или ванну или воспользуйтесь грелкой. Вы также можете использовать холодный компресс для облегчения. Вы можете сделать холодный компресс, обернув пластиковый пакет с измельченным или нарезанным кубиками льдом тонким полотенцем. Попробуйте и тепло, и холод, и используйте тот метод, который вам больше всего подходит. Делайте это по 20 минут несколько раз в день.
-
Используйте парацетамол или ибупрофен для снятия боли, если не было назначено другое обезболивающее.Если у вас хроническое заболевание печени или почек, проконсультируйтесь с врачом перед применением этих лекарств. Также поговорите со своим врачом, если у вас была язва желудка или желудочно-кишечное кровотечение.
-
Снижение стресса. Стресс может продлить время исчезновения боли.
-
Выполняйте любые упражнения или растяжки, которые были даны вам в рамках вашего плана выписки.
-
Носите мягкий воротник, если это предписано.
-
Попробуйте физиотерапию и массаж.
-
Спросите насчет инъекций возле пораженного нерва или операции по поводу более серьезной травмы.
Последующее наблюдение
Последующее наблюдение у вашего поставщика медицинских услуг или в соответствии с рекомендациями. Если у вас мышечная слабость, немедленно обратитесь за вниманием. Вам могут понадобиться дополнительные тесты. Сообщите своему врачу о любой температуре, ознобе или потере веса.
Если были сделаны рентгеновские снимки, рентгенолог может их осмотреть. Вам сообщат обо всех новых результатах, которые могут повлиять на ваше лечение.
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если произойдет что-либо из этого:
-
Боль усиливается даже после приема прописанного обезболивающего
-
Слабость в руке или ногах
-
Онемение в рука становится хуже
-
Проблемы с дыханием или глотанием
Защемление нервов может вызвать боль в спине и шее
Люди обычно говорят о защемлении нерва, но что такое защемленный нерв? Чтобы ответить на этот вопрос, важно немного разобраться в спинном мозге и типах нервов, которые могут быть защемлены.
Важно немного разбираться в спинном мозге и типах нервов, которые могут быть защемлены. Источник фото: 123RF.com.
От мозга до спинного мозга и за его пределами
Нервы простираются от мозга к рукам и ногам и посылают сообщения мышцам или коже. Нерв, который выходит из позвоночника и переходит в руки или ноги, называется периферическим нервом . Периферические нервы — это пучки миллионов нервных волокон, которые выходят из спинного мозга и разветвляются к другим частям тела, таким как мышцы и кожа.Например, эти нервы заставляют мышцы двигаться и обеспечивают ощущение кожи (ощущение).
Нервы несут сигналы по всему телу
Периферический нерв похож на оптоволоконный кабель с множеством волокон, заключенных во внешнюю оболочку. Вы можете думать о каждом отдельном волокне как о микроскопическом садовом шланге. Зеленая часть шланга представляет собой тонкую мембрану, через которую статический электрический заряд может перемещаться в мозг или из него. Внутренняя часть шланга транспортирует жидкость из тела нервных клеток, что помогает питать и пополнять постоянно меняющиеся компоненты зеленой части или мембраны.
Если нерв защемлен, поток вверх и вниз по внутренней части шланга уменьшается или блокируется, что означает, что поток питательных веществ прекращается. В конце концов, мембрана начинает терять свою здоровую способность передавать крошечные электрические заряды, и нервное волокно может в конечном итоге погибнуть. Когда достаточное количество волокон перестает работать, мышца может перестать сокращаться, и кожа может чувствовать онемение.
Что вызывает защемление нерва?
Нерв может быть защемлен на выходе из позвоночника грыжей межпозвоночного диска или костными шпорами, образовавшимися в результате артрита позвоночника.Еще одно частое место защемления нервов — запястный канал. Это узкое место, через которое все сухожилия сгибателей пальцев и срединный нерв должны проходить к руке. Независимо от места защемления нерва, в области шеи или запястного канала, пациент часто будет ощущать аналогичные симптомы онемения в руке, потому что мозг не знает, как отличить начало, середину или конец нерва. . Он знает только, что не получает сигналов от руки, и поэтому начинается онемение.
Источник фото: SpineUniverse.com.
Симптомы защемления нерва
Ущемленный нерв в пояснице обычно воспринимается как иррадиирующий вниз по ноге. Здесь снова симптомы, которые испытывает человек, похоже, попадают в ногу обычным путем. Это основа отнесенной боли .
Спазм мышц спины обычно сопровождает защемление нервов и может быть довольно болезненным.
Иногда нервы защемляются, и единственными симптомами могут быть онемение и слабость в руке или ноге без боли .Другие симптомы включают покалывание, жжение, ощущение электричества и ощущение жара / холода.
Лечение защемления нерва
Если вы только что проснулись с чем-то похожим на защемление нерва или если у вас появилась эта боль в течение дня, у вас есть несколько вариантов ухода за собой.
Боль может быть вызвана мышечным спазмом или напряжением, оказывающим давление на нерв, поэтому вы можете попробовать расслабить мышцы. Попробуйте, например:
- Чередуйте тепло и лед на пораженном участке: переключайтесь между ними каждые 20 минут и не забудьте обернуть тепло и пакеты со льдом полотенцем, прежде чем прикладывать их к коже.
- Принять горячий душ
- Лягте, подложив под шею свернутое полотенце
- Используйте ручной массажер
- Сделать массаж
Хотя вы можете этого не чувствовать, вы можете попробовать просто поддерживать движение тела и суставов, чтобы избавиться от боли при защемлении нерва. Вы можете:
- Выполняйте растяжку и движения с общим диапазоном движений: если на вашей шее защемлен нерв, вы можете сделать несколько простых вращений шеи.Когда вы растягиваете пораженный участок, ваше тело будет выделять эндорфины в ответ на движение. Эти эндорфины могут облегчить боль.
- Совершите легкую прогулку: это особенно хорошо, если у вас болит поясница.
- Лягте на кровать / диван и подтяните колени к груди: это особенно хорошо, если у вас болит поясница.
Другой вариант самообслуживания — принять безрецептурный противовоспалительный препарат , например Aleve или Advil.
Если боль не проходит более двух дней, запишитесь на прием к врачу.
После более точной диагностики причины защемления нерва ваш врач сможет разработать план лечения. Этот план может включать:
- лекарство
- физиотерапия
- инъекции кортизона
- хирургия
Очень немногие пациенты в конечном итоге нуждаются в операции по поводу защемления нервов; для большинства из них безоперационное лечение помогает облегчить боль.
Симптомы защемления нерва: что вы испытываете
Если у вас болит спина, радикулит или боль в шее и руке, вы понимаете, что симптомы могут варьироваться от легких до тяжелых и могут ограничивать вашу способность нормально сидеть, стоять или ходить. Боль также может мешать вам работать или получать удовольствие от обычных развлечений.
Есть много разных причин боли в спине или ишиаса. Сюда могут входить:
- Грыжа межпозвоночного диска
- Артрит фасеточного сустава
- Стеноз позвоночного канала
Все эти состояния имеют одну общую черту, когда речь идет о боли в спине и ногах: все они могут привести к защемлению нерва.
Что такое защемленный нерв?
защемление нерва возникает, когда какая-либо структура в позвоночном канале ненормально давит на один из спинномозговых нервов. Спинномозговые нервы выходят из спинного мозга и спускаются по ногам и рукам. Эти нервы передают сообщения от мозга к мышцам, приказывая им двигаться. Они также перемещаются от вашего тела к вашему мозгу, передавая информацию о боли, давлении, температуре и положении вашего тела.
Иногда подъем тяжестей, неправильная осанка или частое сгибание могут давить на межпозвоночные диски, смещая их.Когда диск — амортизатор позвоночника — смещается, он может оказывать давление на спинномозговой нерв.
Иногда врожденные проблемы или дегенеративные изменения, такие как артрит, могут вызывать разрастание костной ткани или образование костных шпор вокруг суставов позвоночника. Это может создавать ситуации, когда спинномозговые нервы защемляются или захватываются этими костями. Когда спинномозговой нерв защемляется, вы можете испытывать различные симптомы, которые могут ограничивать вашу способность нормально функционировать. Понимание симптомов защемления нерва — важный шаг в правильном лечении боли в спине или радикулита.
Симптомы защемления нерва
Симптомы защемления нерва могут быть легкими или тяжелыми, они могут быть постоянными или прерывистыми. Они могут появиться в результате травмы или присутствовать без видимой причины.
Симптомы защемления нерва в пояснице могут включать:
- Боль на одной стороне спины. Если вы испытываете боль в спине на одной стороне позвоночника чуть выше ягодиц, ваши симптомы могут быть вызваны защемлением нерва.Другие проблемы, такие как растяжение мышц, могут вызывать этот симптом, поэтому посещение врача для точного диагноза, когда вы чувствуете боль в спине, является хорошей идеей.
- Боль в ягодице, бедре или голени. Когда спинномозговой нерв сдавливается, симптомы защемления нерва могут распространяться вниз по бедру или ноге. Спинномозговые нервы проходят от спины к стопе и лодыжке, поэтому защемление нерва может вызвать боль в местах его прохождения.
- Онемение или покалывание в ягодицах, бедрах или ногах. Многие люди считают, что симптомы защемления нерва включают только боль, но многие люди со сдавленным спинномозговым нервом испытывают ненормальные ощущения — например, онемение или покалывание — в областях, где нерв распространяется.
- Слабость в мышцах бедра или голени. Иногда симптомы защемления нерва включают слабость или паралич мышц, обслуживаемых спинномозговым нервом. Когда защемление нерва вызывает слабость в ноге, к этому следует отнестись серьезно. Посещение врача необходимо для того, чтобы поставить точный диагноз и начать лечение.
Если симптомы защемления нерва серьезны и ограничивают вашу способность выполнять обычную работу и развлекательные мероприятия, вам следует обратиться к врачу, чтобы начать правильное лечение вашего состояния.
Лечение симптомов защемления нерва варьируется от консервативного до инвазивного и может включать:
- Лечебная физкультура
- Хиропрактика
- Спинальные инъекции
- Хирургия позвоночника
При появлении боли в спине или шее посещение врача может помочь вам получить лучшее лечение для конкретных симптомов защемления нерва.
Минимально инвазивная хирургия позвоночника при защемлении нерва
Если вы попробовали консервативное лечение, но симптомы не исчезли, вам может быть полезно посетить нейрохирурга из штата Нью-Джерси, который может оценить вашу потребность в операции на позвоночнике, чтобы окончательно избавиться от боли.
Существует множество подходов к хирургии защемленного нерва на позвоночнике. Некоторые хирурги используют стандартный открытый доступ. Это включает в себя большой разрез и рассечение мышц спины, чтобы хирург мог визуализировать структуры позвоночника и декомпрессию спинномозгового нерва.
Несколько специально обученных нейрохирургов используют инновационный метод, называемый минимально инвазивной хирургией позвоночника. Во время этой процедуры нейрохирург делает небольшой разрез в пояснице. В мышцах спины создаются небольшие порталы, предохраняющие их от полного рассечения. Затем используются специальные инструменты для визуализации позвоночника и удаления любого материала диска, который ущемляет нерв.
Преимущества минимально инвазивной хирургии позвоночника при защемлении нерва включают:
- Быстрое время восстановления
- Пониженный риск заражения
- Снижение риска кровопотери
- Меньше боли
Когда вы имеете дело с симптомами защемления нерва, поиск нейрохирурга, который выполняет минимально инвазивную операцию на позвоночнике, может максимизировать ваши шансы на быстрое выздоровление с минимальной болью.
Если у вас ограниченная подвижность и ограниченная функциональность из-за симптомов защемления нерва, вам могут быть полезны различные методы лечения, которые помогут вам восстановить нормальную подвижность. Иногда для полного лечения вашей проблемы может потребоваться операция, и минимально инвазивная операция на позвоночнике может быть хорошим вариантом.
Если вы потратите время на то, чтобы понять симптомы защемления нерва и свои собственные симптомы, это поможет вам принять обоснованные решения, когда дело доходит до лечения боли. Посоветуйтесь с врачом и найдите высококлассного нейрохирурга, который выполняет минимально инвазивную операцию на позвоночнике, и это может помочь вам быстро и безопасно вернуться к нормальному уровню функций и активности.
Повреждения периферических нервов — Симптомы и причины
Обзор
Периферические нервы отправляют сообщения от головного и спинного мозга к остальному телу, помогая вам делать такие вещи, как ощущение, что ваши ноги холодные, и двигать мышцами, чтобы вы могли ходить. Периферические нервы, состоящие из волокон, называемых аксонами, которые изолированы окружающими тканями, хрупки и легко повреждаются.
Повреждение нерва может повлиять на способность вашего мозга взаимодействовать с мышцами и органами.Повреждение периферических нервов называется периферической невропатией.
Важно как можно скорее обратиться за медицинской помощью при повреждении периферического нерва. Ранняя диагностика и лечение могут предотвратить осложнения и необратимые повреждения.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
При повреждении периферического нерва вы можете испытывать симптомы от легких до серьезных, ограничивающих вашу повседневную деятельность.Ваши симптомы часто зависят от того, какие нервные волокна поражены:
- Двигательные нервы. Эти нервы регулируют все мышцы, находящиеся под вашим сознательным контролем, такие как ходьба, разговор и удержание предметов. Повреждение этих нервов обычно связано с мышечной слабостью, болезненными спазмами и неконтролируемыми подергиваниями мышц.
- Сенсорные нервы. Поскольку эти нервы передают информацию о прикосновении, температуре и боли, вы можете испытывать различные симптомы.К ним относятся онемение или покалывание в руках или ногах. У вас могут быть проблемы с ощущением боли или перепадами температуры, при ходьбе, сохранении равновесия с закрытыми глазами или застегивании пуговиц.
- Вегетативные (ав-ту-ном-ик) нервы. Эта группа нервов регулирует деятельность, которая не контролируется сознательно, например дыхание, работу сердца и щитовидной железы, а также переваривание пищи. Симптомы могут включать повышенное потоотделение, изменения артериального давления, непереносимость жары и желудочно-кишечные симптомы.
Вы можете испытывать ряд симптомов, потому что многие травмы периферических нервов затрагивают более одного типа нервных волокон.
Когда обращаться к врачу
Если вы чувствуете слабость, покалывание, онемение или полную потерю чувствительности в конечности, обратитесь к врачу, чтобы определить причину. Очень важно лечить травмы периферических нервов на ранней стадии.
Причины
Периферические нервы могут быть повреждены несколькими способами:
- Травма в результате несчастного случая, падения или занятий спортом может привести к растяжению, сжатию, раздавливанию или порезанию нервов.
- Заболевания, такие как диабет, синдром Гийена-Барре и синдром запястного канала.
- Аутоиммунные заболевания, включая волчанку, ревматоидный артрит и синдром Шегрена.
Другие причины включают сужение артерий, гормональный дисбаланс и опухоли.
Лечение травм периферических нервов в клинике Мэйо
17 апреля 2020 г.
Показать ссылки- Информационный бюллетень о периферической невропатии.Национальный институт неврологических расстройств и инсульта. https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Peripheral-Neuropathy-Fact-Sheet. Проверено 5 января 2020 г.
- Травмы нервов. Американская академия хирургов-ортопедов. https://orthoinfo.aaos.org/topic.cfm?topic=A00016. Доступ 5 января 2020 г.
- Рутково СБ. Обзор синдромов периферических нервов верхних конечностей. https://www.uptodate.com/contents/search. По состоянию на 12 января 2020 г.
- Рутково СБ.Обзор синдромов периферических нервов нижних конечностей. https://www.uptodate.com/contents/search. По состоянию на 12 января 2020 г.
- NINDS страница с информацией о защемлении нерва. Национальный институт неврологических расстройств и инсульта. https://www.ninds.nih.gov/Disorders/All-Disorders/Pinched-Nerve-Information-Page#disorders-r1. Доступ 5 января 2020 г.
- Azar FM и др. Травмы периферических нервов. В: Оперативная ортопедия Кэмпбелла. 13-е изд. Эльзевир; 2017. https: //www.clinicalkey.com. По состоянию на 12 января 2020 г.
- Daroff RB, et al. Травма нервной системы: травма периферического нерва. В: Неврология Брэдли в клинической практике. 7-е изд. Эльзевир; 2016 г. https://www.clinicalkey.com. По состоянию на 12 января 2020 г.
- Информационный бюллетень о неврологических диагностических исследованиях и процедурах. Национальный институт неврологических расстройств и инсульта. https://www.ninds.nih.gov/disorders/patient-caregiver-education/fact-sheets/neurological-diagnostic-tests-and-procedures-fact.По состоянию на 6 января 2020 г.
- Нелиган ПК. Травмы периферических нервов верхней конечности. В: Пластическая хирургия: Том 6: Кисть и верхняя конечность. Эльзевьер Сондерс; 2018. https://www.clinicalkey.com. По состоянию на 12 января 2020 г.
- Pain: Надежда благодаря исследованиям. Национальный институт неврологических расстройств и инсульта. https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Hope-Through-Research/Pain-Hope-Through-Research. По состоянию на 6 января 2020 г.
- AskMayoExpert.Травма плечевого сплетения. Клиника Майо; 2019.
- Информационная страница о травмах плечевого сплетения. Национальный институт неврологических расстройств и инсульта. https://www.ninds.nih.gov/Disorders/All-Disorders/Brachial-Plexus-Injuries-Information-Page. По состоянию на 6 января 2020 г.
