симптомы и лечение в клинике Стопартроз в Москве
Литвиненко А. С.
11 сентября 2021 5159Беспокоит миозит предплечья, появились боли от локтя ло кисти? Заболевание связано с воспалительным поражением мышечных волокон, может затрагивать как отдельные мышцы, так и целую группу. В медицинском центре «Стопартроз» выяснят причины и помогут с лечением, в нашем арсенале более 20 эффективных методик.
Причины возникновения:
-
перенесенные травмы локтя,
-
переохлаждение,
-
перенесенная простуда: грипп, ангина, инфекции,
-
перегрузки мышц предплечья, например при эпикондилите локтя.
Заболевание чаще поражает мужчин, представителей профессий ручного труда: строители, программисты, художники, стоматологи, и т.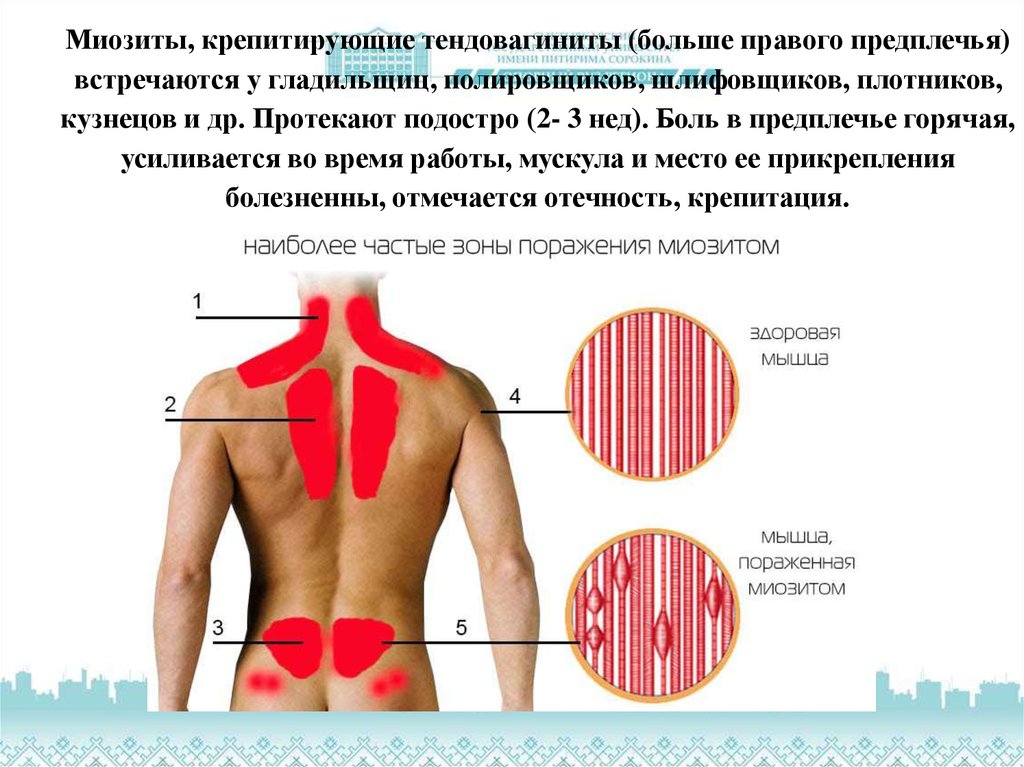
Миозит предплечья: симптомы и лечение
Симптомы миозита предплечья:
-
Болевые ощущения в локтевом суставе, «отдающие» во всю руку.
-
Отек сустава и опухлость предплечья.
-
Спазм или мышечное напряжение.
-
Локальное покраснение и повышенная чувствительность кожи.
-
Резкая боль при надавливании или движениях руки.
-
Уплотнения, узелки на мышечных волокнах.
-
Слабость мышц, вплоть до атрофии;
-
Ограниченная подвижность рук и локтевого сустава.
| Ударно-волновая терапия миозита локтевого сустава |
Лечение миозита локтевого сустава
Комментирует врач-ортопед Литвиненко Андрей Сергеевич:
Только комплексное лечение миозита локтя поможет справиться с заболеванием.
Методы лечения миозита предплечья в клинике «Стопартроз»:
-
лечебный массаж;
-
медикаментозное лечение;
-
физиотерапия;
-
лекарственные блокады;
-
ударно-волновая терапия;
-
электромиостимуляция.
Записаться на прием можно по телефону, указанному на сайте, либо через специальную форму. При лечении локтевого сустава в клинике консультация специалиста проводится бесплатно!
Миозит: лекарства, используемые при лечении
Миозит мышц — воспаление в скелетных мышцах.
Общие сведения
Миозит мышц – собирательное понятие, которое означает воспаление в скелетных мышцах. Оно может развиваться в результате различных причин: при инфекции, аутоиммунных заболеваниях, травмах, внедрении паразитов и пр. Если миозит продолжается в течение длительного времени, то постепенно мышцы слабеют и могут уменьшаться в размерах – наступает их атрофия.
Оно может развиваться в результате различных причин: при инфекции, аутоиммунных заболеваниях, травмах, внедрении паразитов и пр. Если миозит продолжается в течение длительного времени, то постепенно мышцы слабеют и могут уменьшаться в размерах – наступает их атрофия.
Причины миозита
Причин развития миозита мышц существует достаточно много:
- Самая частая причина – вирусные инфекции. При гриппе и других респираторных инфекциях часто отмечается боль, ломота в мышцах – причиной этого является распространение вируса по всему телу с током крови.
- Бактериальные инфекции. На мышцы могут действовать сами бактерии или выделяемые ими токсины.
- Паразиты. Например, миозит может быть следствием проникновения в организм червя эхинококка.
- Аутоиммунные заболевания: дерматомиозит, полимиозит и др.
- Действие на организм токсических веществ. Миозит может развиваться при отравлении алкоголем и некоторыми наркотиками.
- Переохлаждение.
 Про такой миозит часто говорят «продуло мышцу».
Про такой миозит часто говорят «продуло мышцу». - Травма.
- Интенсивная физическая нагрузка. Часто миозит в таких случаях развивается у нетренированных людей с непривычки.
- Постоянное напряжение, неудобное положение конечностей. Имеет место у людей некоторых профессий. Например, у скрипачей.
Чаще всего миозит мышц поражает мускулатуру плечевого пояса, грудные мышцы, мышцы поясницы, голеней.
Симптомы
Основной признак миозита – боль. Обычно она возникает в одной или в нескольких рядом расположенных мышцах. Болевые ощущения усиливаются во время неудобной позы, в которой напряжены мышцы, физической работы, ощупывания мышц. Движения пораженными мышцами затруднены или совсем невозможны из-за боли.
Иногда в области мышцы отмечается припухлость, покраснение кожи. При инфекционных и некоторых других заболеваниях миозит мышц сопровождается нарушением общего состояния: возникает чувство разбитости, сонливость, повышается температура тела. Другие признаки зависят от симптомов основного заболевания.
Другие признаки зависят от симптомов основного заболевания.
Миозит мышц может протекать в острой или в хронической форме. При острой форме все симптомы возникают достаточно быстро, а затем, обычно спустя несколько дней, проходят. При хронической форме периодически сменяют друг друга периоды улучшения состояния и обострений.
Что можете сделать вы при миозите
При миозите после переохлаждения, травмы или интенсивной физической работы можно устранить боль в мышцах при помощи согревающих мазей, мазей и гелей, содержащих противовоспалительные препараты. Если боль в мышцах сохраняется в течение длительного времени, необходимо обратиться к врачу.
Что может сделать врач
Лечением миозита могут заниматься различные врачи-специалисты, в зависимости от причин заболевания: терапевты, травматологи, хирурги, инфекционисты, паразитологи. Обследование в каждом отдельном случае будет различным. Оно может включать общий анализ крови, бактериологические и вирусологические исследования, иммунологические анализы крови, ПЦР-диагностику, компьютерную томографию и магнитно-резонансную томографию мышц и пр.
Лечение определяется основным заболеванием:
- При вирусных инфекциях назначаются противовирусные препараты.
- При бактериальных инфекциях – антибиотики.
- При гнойном воспалении мышц – вскрытие и промывание гнойника.
- При аутоиммунных заболеваниях – препараты, подавляющие иммунные реакции и воспаление.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Миозит — заболевание офисных служащих и женщин среднего возраста | Здоровая жизнь | Здоровье
Наш эксперт – врач-терапевт Екатерина Попова.
Откуда ветер дует?
Большинство из нас считает, что причина миозита – сквозняки. Это – правда.
Виновниками воспаления могут стать и проникшие в мышцы паразиты, например, при трихинеллезе, эхинококкозе. А такая форма болезни, как гнойный миозит, как правило, является осложнением внутримышечных инъекций, когда в мышцы попадает инфекция. Кстати, в последние годы растет число именно таких осложнений, которые человек зарабатывает, попав в больницу. Причиной миозита могут стать и аутоиммунные заболевания – красная волчанка, ревматоидный артрит…
Не так прост, как кажется
 Ведь болевой синдром в области шеи, плеч, между лопатками может возникнуть из-за смещения межпозвоночных дисков, грыжи позвоночного диска. Да и боль в пояснице – тоже не всегда «мышечная». Судите сами.
Ведь болевой синдром в области шеи, плеч, между лопатками может возникнуть из-за смещения межпозвоночных дисков, грыжи позвоночного диска. Да и боль в пояснице – тоже не всегда «мышечная». Судите сами.
Шейный миозит раз в жизни случался практически с каждым, а у многих и не единожды.
Возможные проблемы: Этот вид миозита очень коварен. Если его запустить или неправильно лечить, он поражает соседние мышцы гортани, глотки, диафрагмы. И, если при таком миозите вдруг появляются кашель и одышка, необходима экстренная госпитализация – иначе у больного возникает риск погибнуть от удушья.
Миозит поясничных мышц – очень частая причина боли в пояснице.
Симптомы: При миозите боль не такая сильная, как при люмбаго (простреле), преимущественно ноющая. Еще одно отличие – при миозите боль не утихает даже в покое, а при движении, ощупывании, надавливании на мышцы усиливается. При некоторых хронических заболеваниях (например, тонзиллите), нарушениях обмена веществ миозит нередко вызывает и боли в суставах.
Возможные проблемы: Под маской поясничного миозита могут скрываться заболевания почек. Если в течение недели-десяти дней боли в пояснице не прошли, необходимо проконсультироваться с врачом, сдать общий анализ крови и анализ мочи.
Этюд Вагнера и пьеса для «оркестра»
Нет-нет, к музыке это отношения не имеет, а к миозиту – самое прямое: он может быть и таким, о котором многие из нас даже не слышали. Тяжелая и довольно редкая его форма – дерматический миозит, его еще называют болезнью Вагнера. Такой миозит преимущественно «нападает» на женщин среднего возраста. Чем это объяснить?
Такой миозит преимущественно «нападает» на женщин среднего возраста. Чем это объяснить?
Исследователи пока теряются в догадках, но есть и вполне аргументированная версия: генетическая предрасположенность.
Риск заболеть возрастает при стрессах, частых простудах, переохлаждении и … любви к загару. При дерматическом миозите помимо болей в мышцах появляются высыпания фиолетового или красного цвета на коже лица, рук, верхней части тела. Может держаться субфебрильная температура (чуть выше 37 градусов), больные начинают худеть, жалуются на слабость. У одних болезнь, которую довольно сложно лечить, прогрессирует очень быстро, у других развивается постепенно, проявляясь дряблостью мышц, их укорочением, нарушением обмена веществ (в организме накапливаются соли кальция).
Очень коварная форма заболевания – полимиозит, который поражает сразу несколько групп мышц. Ученые пока не знают, что за причины вызывают это заболевание. При остром начале нередки симптомы, похожие на многие инфекционные: повышение температуры, учащенное сердцебиение, потливость, головная боль и недомогание. Но главное – слабеют мышцы, прежде всего таза и бедер. При постепенном развитии мышцы медленно, но верно теряют силу: вначале это заметно только при небольших нагрузках, но затем состояние начинает резко ухудшаться: человеку трудно самостоятельно встать с постели, подняться со стула…
Но главное – слабеют мышцы, прежде всего таза и бедер. При постепенном развитии мышцы медленно, но верно теряют силу: вначале это заметно только при небольших нагрузках, но затем состояние начинает резко ухудшаться: человеку трудно самостоятельно встать с постели, подняться со стула…
Разные подходы
К счастью, тяжелые разновидности миозита встречаются редко, а лечение острого особых проблем не представляет. Чтобы быстрее снять болевые ощущения, нередко используют нестероидные противовоспалительные препараты, согревающие мази. Но назначать их должен врач – терапевт или невролог.
Облегчить состояние помогает и сухое тепло: шею обматывают шарфом, а на спину, поясницу или колено надевают корсет, пояс или наколенник из собачьей шерсти. Помогает и массаж – поглаживание и мягкое растирание мышц с использованием эфирных масел. При поражениях спины или поясницы необходим постельный режим на 3–5 дней. Врач может назначить физиотерапию: электрофорез, лазерную терапию, грязелечение, сеансы иглоукалывания.
Острый миозит очень важно долечить до конца, эта болезнь часто рецидивирует. В идеале нужно пройти и курс лечебной гимнастики – он поможет мышцам окончательно восстановиться после воспалительного процесса, укрепит их.
Особый случай – гнойный миозит. Здесь не обойтись без антибиотиков. В некоторых ситуациях необходимо вскрытие гнойника хирургом и специальные процедуры, например, промывание раны антисептическими растворами и т. д. И, конечно, при гнойном миозите массаж противопоказан – разминание мышц может привести к распространению инфекции.
Вообще, разные формы миозита требуют разных подходов к лечению. Например, при аутоиммунных разновидностях болезни назначают курс глюкокортикоидов и прием иммуносупрессоров (препаратов, которые подавляют чрезмерную активность иммунитета). Если же причиной миозита стали паразитарные инфекции, то помимо перечисленных выше методов врач обязательно назначает прием антигельминтных препаратов. Что касается редких форм миозита, их лечением занимается, как правило, группа врачей разных специальностей.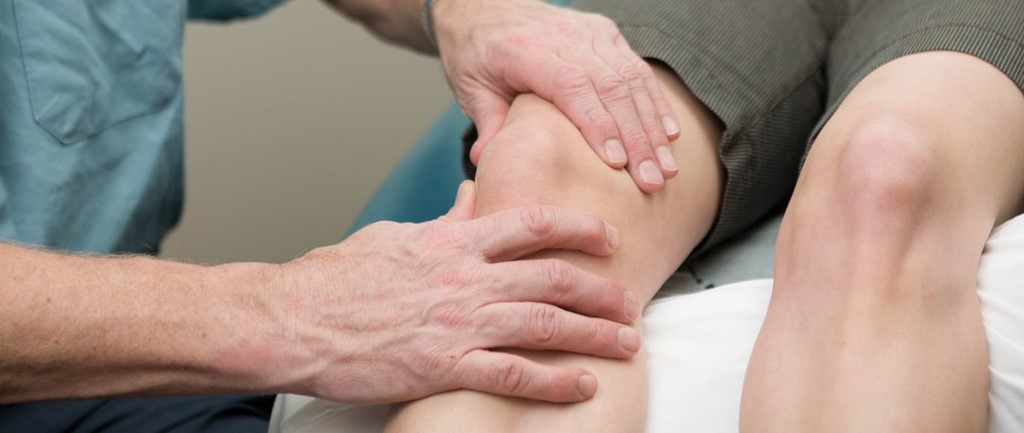
Не наступать на те же грабли!
Не хотите снова испытывать мучительную боль – научитесь защищаться от миозита. Освоить «приемы обороны» особенно важно тем, кто страдает остеохондрозом, сколиозом, заболеваниями суставов.
Угрозу воспаления мышц несут и частые простуды. В зоне повышенного риска люди, которые много времени проводят в напряженной позе, например работая за компьютером, а также водители, строители, музыканты и т. д. Вот пять простых правил профилактики миозита:
Берегитесь сквозняков: спровоцировать миозит может открытое окно в машине, негерметичные окна, из которых дует, в квартире или на работе. Садитесь всегда так, чтобы спина и шея были защищены от «проветривания».
Рационально одевайтесь. В холодную и ветреную погоду на шее обязательно должен быть теплый шарф, надевайте теплое белье. В метро, торговом комплексе снимайте или расстегивайте верхнюю одежду, чтобы не выходить на улицу распаренным.
При сидячей работе делайте перерывы и выполняйте упражнения для расслабления мышц спины и шеи.
Не переносите простуду на ногах: лучше три дня отлежаться, чем неделями лечиться от миозита.
Подружитесь со спортом: отличный вариант – плавание.
Смотрите также:
МРТ мягких тканей предплечья. Центр МРТ суставов в Запорожье
Відповідно до Закону України «Про захист населення від інфекційних хвороб», приймаючи до уваги офіційні рекомендації ВООЗ та МОЗ, Центром МРТ суглобів затверджено план протиепідемічної готовності та тимчасово (на час дії встановленого в Україні карантину) запроваджено особливі Правила внутрішнього розпорядку, які, серед іншого, передбачають наступні заходи та обмеження щодо надання медичних послуг:1. Перебувати на території медичного центру пацієнти/відвідувачі можуть виключно у захисних медичних масках та бахілах (ЦМРТС забезпечує зазначеними засобами захисту кожного пацієнта/відвідувача на безоплатній основі).
2. Перед входом до медичного центру пацієнти/відвідувачі зобов’язані здійснити дезінфікуючу обробку рук спиртовмісними дезінфікуючими засобами (засоби дезінфекції надаються пацієнтам/відвідувачам ЦМРТС на безоплатній основі).
Перед входом до медичного центру пацієнти/відвідувачі зобов’язані здійснити дезінфікуючу обробку рук спиртовмісними дезінфікуючими засобами (засоби дезінфекції надаються пацієнтам/відвідувачам ЦМРТС на безоплатній основі).
3. При наявності ознак хвороби (нежить, кашель, чхання, сльозотеча тощо) у пацієнта/відвідувача, персонал медичного центру має право здійснити вимірювання температури тіла безконтактними інфрачервоними термометрами.
4. Супровід пацієнта безпосередньо до приміщень медичного центру здійснюється іншими особами лише у виключних випадках, коли пацієнт не може самостійно пересуватись та/або пройти діагностику (малолітні/неповнолітні особи, пацієнти у супроводі співробітників реанімації тощо).
5. Персонал медичного центру має право відмовити у доступі до приміщень центру та подальшому веденні пацієнта у випадках, коли на вимогу співробітника медичного центру пацієнт/відвідувач відмовляється дотримуватись заходів, передбачених Правилами внутрішнього розпорядку та/або у разі виявлення підвищеної температури тіла пацієнта/відвідувача більше 37 градусів.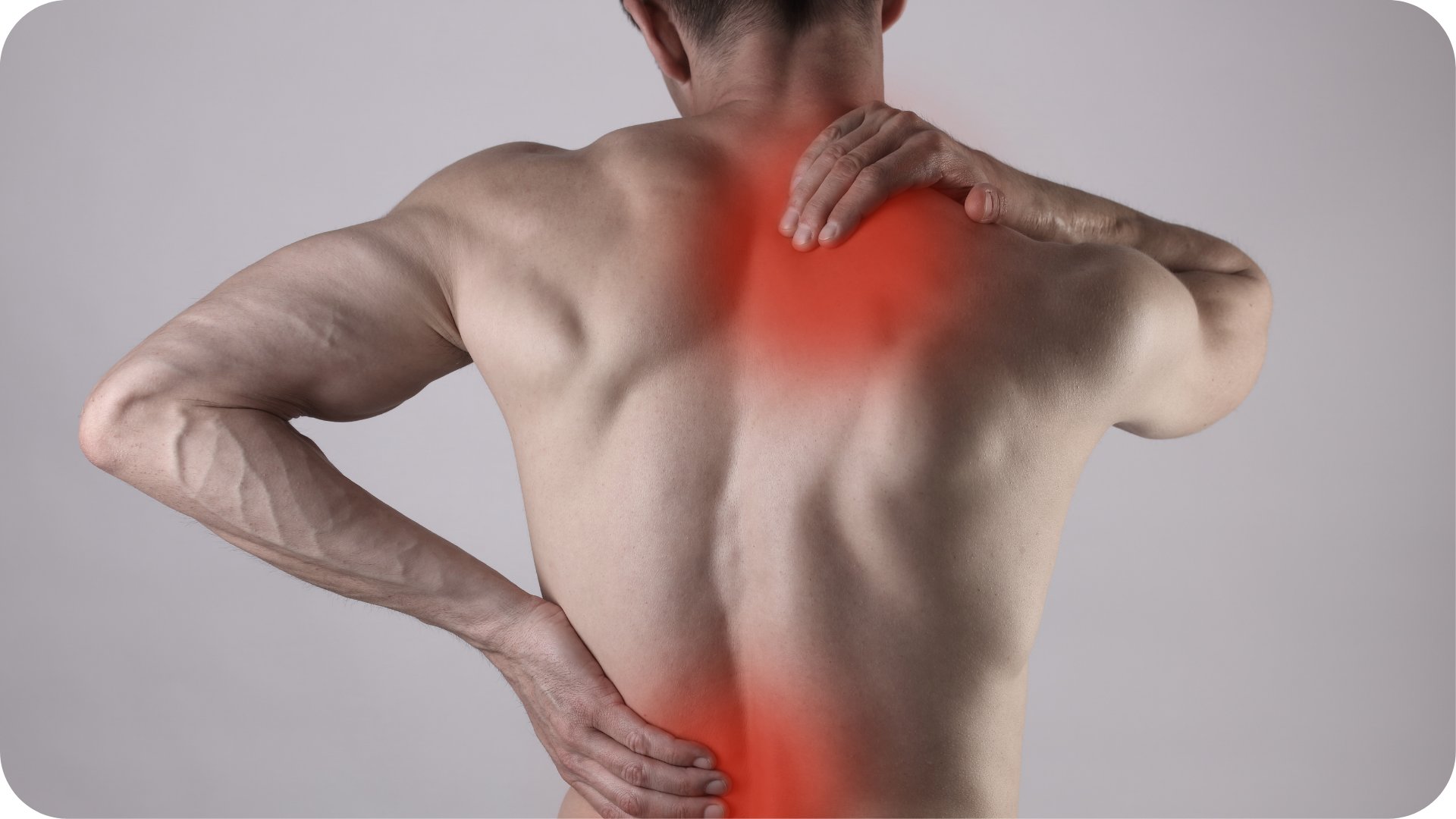
6. Наполегливо рекомендуємо пацієнтам після проходження діагностичної процедури очікувати висновки за межами території медичного центру або використовувати для отримання результатів електронний сервіс «MedOffice» (medoffice.zp.ua).
Невиконання вказаних положень Правил загрожуватиме життю і здоров’ю населення, а отже буде причиною відмови від ведення пацієнта згідно ст. ст. 11, 29 ЗУ «Про захист населення від інфекційних хвороб» та ст. 34 Закону України «Основи законодавства України про охорону здоров’я».
Травматический оссифицирующий миозит — причины, симптомы, диагностика и лечение
Травматический оссифицирующий миозит – это заболевание, при котором после травмы в мышечной ткани формируется зона кальцификации. Провоцируется значительным однократным повреждением или повторной микротравматизацией. Сопровождается появлением быстро растущего, твердого, резко болезненного образования в толще мышцы, ограничением движений. В последующем боли уменьшаются, участок кальцификации рассасывается или окостеневает. При адекватном лечении функция конечности восстанавливается. Диагноз выставляется на основании клинических данных, результатов рентгенографии и других визуализационных методик. Лечение – массаж, физиотерапия. Операции требуются редко.
В последующем боли уменьшаются, участок кальцификации рассасывается или окостеневает. При адекватном лечении функция конечности восстанавливается. Диагноз выставляется на основании клинических данных, результатов рентгенографии и других визуализационных методик. Лечение – массаж, физиотерапия. Операции требуются редко.
Общие сведения
Оссифицирующий миозит травматического генеза (гетеротопическая оссификация, кальцификация и оссификация мышцы, травматическая параоссальная костная формация) – самая распространенная разновидность данной патологии. В отличие от врожденной генерализованной формы миозита протекает с локальным поражением одного мускула, имеет благоприятный исход. Чаще всего формируется в области плеча, второе место по распространенности занимает оссифицирующий миозит области тазобедренного сустава. Страдают преимущественно молодые мужчины спортивного телосложения с хорошо развитой мускулатурой.
Травматический оссифицирующий миозит
Причины
В анамнезе больных имеется четкая связь с травматическим повреждением, но пусковые факторы миозита точно не установлены. Оссифицирующее поражение мускула возникает в следующих случаях:
Оссифицирующее поражение мускула возникает в следующих случаях:
- Значительная однократная травма. Патология чаще развивается после тупых травм с размозжением или раздавливанием мышечной ткани, обширными кровоизлияниями и крупными гематомами.
- Повторяющиеся микротравмы. Связаны с профессией или занятиями спортом. Наиболее распространены у футболистов, встречаются у теннисистов, грузчиков, военных и пр.
- Эндопротезирование сустава. В последние десятилетия в связи с широким распространением эндопротезирования все большую клиническую значимость приобретают оссифицирующие формации в зоне оперированных крупных суставов (тазобедренного, коленного).
Многие авторы указывают, что наряду с характером повреждения и значительной мышечной массой пациентов существенную роль играют особенности реабилитации, в частности – преждевременное увеличение объема движений и слишком энергичный массаж.
Патогенез
Очаг окостенения появляется на месте гематомы или кровоизлияния, происходит не непосредственно из мышечной ткани, а из соединительнотканных прослоек в толще мускула. Причиной его формирования является метаплазия фиброзной ткани, которая минерализуется и постепенно приобретает структуру губчатой кости. Размеры оссифицирующей формации обычно превышают 5 см.
Иногда вокруг основной зоны поражения выявляются мелкие островки аналогичного строения. Процесс оссификации начинается через 20-30 дней, реже – со второй недели после травмы и завершается спустя 3-6 или более месяцев. К этому моменту на поверхности очага образуется кортикальный слой, участок приобретает полное сходство с обычной костью.
Симптомы оссифицирующего миозита
Общим признаком заболевания является появление растущего опухолевидного образования, сопровождающееся болями и нарушением функции конечности. Образование имеет костную плотность, резко болезненно при пальпации. Болевой синдром усиливается при движениях. Через несколько месяцев боли постепенно стихают, ограничение движений нередко сохраняется. Степень нарушения функций зависит от объема и расположения очага, наличия или отсутствия его связи с надкостницей и других факторов.
Оссифицирующий миозит плеча
Возникает в области плечевой мышцы, чаще всего – после заднего вывиха локтевой кости или обеих костей предплечья. Вероятность развития не зависит от качества и времени вправления. Оссифицирующая формация проявляется формированием твердой припухлости и болями по передней поверхности плеча в нижней трети или ближе к локтевому суставу, ограничением сгибания предплечья.
Оссифицирующий миозит тазобедренного сустава и бедра
Провоцирующим фактором становится эндопротезирование тазобедренного сустава, перелом или вывих бедренной кости, обширные ушибы ягодичной области. В зависимости от вида травмы поражаются различные мышцы – четырехглавая, средняя ягодичная, приводящие. При вовлечении средней ягодичной мышцы участок затвердения обнаруживается в верхней или наружной части ягодицы, снаружи над тазобедренным суставом. Страдает отведение и вращение.
Оссификаты в зоне квадрицепса располагаются на передней поверхности: чуть ниже ТБС при вывихах, в средней или нижней части сегмента – при переломах. Развитие заболевания сопровождается ограничением сгибания голени и разгибания бедра, серьезно нарушается функция ходьбы. При вовлечении приводящих мускулов оссифицирующий миозит поражает передневнутреннюю поверхность тазобедренного сустава или внутреннюю поверхность бедра в верхней половине сегмента. Выявляется ограничение разгибания и приведения, поворота ноги кнаружи.
У футболистов оссифицирующие гетеротопии обычно появляются по наружной поверхности бедра, развиваются в результате столкновений. Страдают латеральная широкая (наружная часть квадрицепса), двуглавая, полусухожильная или полуперепончатая мышцы. Возможны нарушения разгибания, сгибания или вращения голени, разгибания бедра и туловища.
Осложнения
Обширные и гетеротопические очаги сопровождаются развитием контрактуры близлежащего сустава. В тяжелых случаях формируется внесуставной анкилоз. Перечисленные осложнения существенно ограничивают трудоспособность и возможности самообслуживания пациентов с миозитом, становятся причиной инвалидности.
Диагностика
Больным, перенесшим значительную однократную травму, диагноз выставляется курирующими врачами-травматологами, поскольку оссифицирующий процесс развивается в период лечения и реабилитации. При повторной микротравматизации пациенты могут обращаться к ортопедами или онкологам. План обследования включает следующие мероприятия:
- Объективный осмотр. На ранних стадиях в мышце выявляется твердая припухлость, резко болезненная при пальпации и движениях. Образование может быть неподвижным, связанным с надкостницей, подвижным или малоподвижным. В последующем размер опухоли увеличивается, болезненность уменьшается. Ограничения функции конечности достаточно вариабельны.
- Рентгенография. Является традиционным методом исследования при оссифицирующей гетеротопии. На снимках обнаруживаются облаковидные затемнения причудливой формы, напоминающие начальные этапы образования костной мозоли. В последующем тени сгущаются и достигают костной плотности.
- УЗИ мягких тканей. Чаще применяется в период манифестации миозита, когда измененные участки еще не просматриваются на рентгенограммах. Позволяет определить локализацию, форму и структуру образований. При прогрессировании оссификации выявляет дополнительные фрагменты обызвествления, не которые не визуализируются на рентгеновских снимках.
Дифференциальную диагностику проводят с остеосаркомой. Признаками оссифицирующего миозита являются изоляция от кости и отсутствие изменений близлежащей кости по данным визуализационных методик. В сомнительных случаях рекомендовано гистологическое исследование тканей оссификата.
Лечение травматического оссифицирующего миозита
На начальной стадии показаны консервативные мероприятия. При недавних крупных травмах лечение осуществляется в травматологическом отделении, в последующем пациент переводится под амбулаторное наблюдение. После окончательного оформления очага при ограничении функций и отсутствии признаков рассасывания проводятся хирургические вмешательства.
Консервативная терапия
Важнейшими элементами лечения являются специальный режим и тщательный подбор методов реабилитации. При прогнозировании возможного развития оссифицирующего миозита или появлении первых симптомов необходима иммобилизация конечности с последующей постепенной разработкой без форсирования физической активности.
Нагрузка на пораженный сегмент должна быть безболевой. Рекомендуется активная гимнастика. Пассивные форсированные упражнения и массаж на стадии формирования очага противопоказаны, поскольку могут спровоцировать увеличение оссификата. После «созревания» костного включения рекомендованы массаж и физиотерапия. В отдельных случаях, в том числе – при рецидивах после удаления зоны окостенения применяется рентгенотерапия.
Хирургическое лечение
Оперативные вмешательства показаны после появления структурированного участка костной ткани. При планировании операции необходимо учитывать возможность рецидива, поэтому данный метод лечения рекомендован только в случае существенного нарушения функции конечности, ограничения трудоспособности.
Гетеротопический очаг иссекают вместе с капсулой, стараясь минимально травмировать окружающие ткани. Выполняют тщательный гемостаз. Образовавшуюся полость ушивают, устанавливают вакуумный дренаж, чтобы не допустить формирования гематомы, которая может стать источником рецидива.
Прогноз
Прогноз обычно благоприятный. При планомерном комплексном консервативном лечении большинство оссификатов рассасывается или уменьшается в размерах, функции конечности восстанавливаются. При околосуставной локализации, распространении окостенения на всю мышцу или ее значительную часть возможны снижение или утрата трудоспособности.
Профилактика
Превентивные мероприятия включают предупреждение травматизма, ранее начало лечения переломов и вывихов, обязательное вскрытие и адекватное дренирование крупных гематом в мышечных массивах. Большое значение имеет продуманная постепенная реабилитация, исключающая использование форсированных методов восстановления функции конечности.
Шейный миозит
Узнать больше о заболеваниях на букву «Ш»: Шейный миозит; Шейный плексит; Шейный радикулит; Шейный спондилез; Шейный спондилоартроз.
Описание и причины шейного миозита
Заболевание характеризуется воспалительной природой, поражающей мышечные волокна в области шеи, плеч. Патология может охватывать как единичную мускулу, так и несколько сопредельных мышц с одной стороны. Этиологическими факторами, провоцирующими развитие аномалии, служат:
- Местное воздействие холодными температурами.
- Длительное нахождение в неестественной позе.
- Чрезмерное физическое перенапряжение.
- Поражение волокон инфекционными патогенами.
Шейный миозит приводит к распространению болезненности от очага патологии к периферическим зонам плечевого пояса и головы. Боль имеет отдающую, острую форму, переходящую от шеи к виску, плечу, руке.
Аномальное состояние не имеет возрастных и половых предпочтений, встречается с одинаковой систематичностью у мужчин и женщин любой возрастной категории, в том числе и в малолетний период. Самой распространенной первопричиной развития становится длительное нахождение на сквозняке или холоде, злоупотребление холодными водными процедурами. Второй по встречаемости фактор – непосильные нагрузки, профессиональная необходимость перенапряжения мышц, травмирование, спортивные растяжения и т.д. Далее следуют стрессовые ситуации, инфицирование паразитами, аутоиммунные заболевания.
В некоторых случаях миозит становится результатом перенесенных вирусных болезней: простуды, гриппа, воспалительных расстройствах дыхательных путей и горла, ангины. Группами риска считаются люди, профессиональная деятельность которых связана с продолжительным пребыванием в вынужденном позиционном положении: музыканты, водители, научные сотрудники, офисный персонал, спортсмены. В детском и подростковом возрасте возможно перенапряжение во время занятий и подготовки к экзаменам. Ситуация усугубляется систематическими стрессовыми факторами, которые заставляют мускулатуру находиться в постоянном натяжении.
Самыми малораспространенными провокаторами миозита выступают первичные заболевания, приводящие к артриту и его производным патологическим состояниям. В данной ситуации происходит выработка иммунных элементов, которые атакуют собственные мускулатурные волокна. Еще реже фиксируется воспаление, вызванное деятельностью паразитов в организме. В этом случае происходит отравление клеток мышц токсинами, вырабатываемыми внедрившимися в тело агрессорами. Основным проявлением описанных форм миозита является распространение не только на мышечную структуру шеи, но и на другие участки.
Еще одним редким вариантом болезни служит гнойный миозит, который развивается после открытого травмирования. Через открытую рану проникают инфекции, распространяющиеся в глубинные области, что приводит к воспалительной реакции.
Симптоматика заболевания
Ответная реакция организма после неблагоприятного воздействия извне проявляется уже через несколько часов. Сначала возникает ограниченный болевой участок вдоль верхней конфигурации позвоночного столба. Болезненность ощущается, как правило, с одной стороны. Постепенно болевой синдром усиливается, отдает в сопредельные отделы (темечко, затылок, плечо, рука). Резкость синдрома усиливается при попытках наклонить или повернуть голову, приподнять руку с грузом. Постоянное ожидание усиления интенсивности боли вынуждает пациента находиться в скованном положении.
Внешними признаками может служить небольшой отек на участке расстройства, локальное повышение температуры. При пальпации чувствуется усиленное напряжение в патологической зоне, набухания в виде уплотнений. Прикосновения к воспаленному месту вызывает усиление болезненной реакции. При этом общее состояние у взрослого пациента остается в границах нормы. Ребенок же переживает повышение общей температуры до 39 градусов, чувствует слабость и отвращение к продуктам питания.
Острая стадия продолжается недолго, через несколько дней наступает облегчение. В некоторых случаях период самостоятельного восстановления может продолжаться до 3-4 недель. При сохранности первопричины болезни в организме (отсутствие лечение артрита или избавления от паразитов) миозит может трансформироваться в хроническую форму. В данном случае боли имеют вероятность к рецидиву, возникают после незначительной активности, небольшой простуды и т.д. Мышечные волокна находятся в постоянном натяжении, больной не может свободно делать повороты. Если заболевание находится в запущенной форме, происходит постепенная атрофия мышц, хроническая ослабленность.
Методы диагностирования
Определением природы патологии занимается травматолог в совместной работе с неврологом. Если пациент подтверждает физическую этиологию миозита, предшествующее травмирование в результате перегрузок, переохлаждение, инструментальные исследовательские методики не применяются. Если состояние больного не улучшается в течение нескольких дней, требуется аппаратное подтверждение наличия или отсутствия ревматизма, выявление паразитов и т.д. При наличии гнойников в области поражения требуется обследование, назначенное хирургом.
При невыявленном характере заболевания с сохранностью симптоматики может потребоваться прицельное изучение на МРТ шейного отдела. Обследование позволит изучить мышечную структуру, соседние области, наличие патогенов. По данному направлению ведут прием сотни диагностических центров, специализирующихся на МР-скрингировании. Для быстрого поиска ближайшего медцентра можно воспользоваться полным перечнем МР-клиник, представленным на едином городском сервисе Mrt-v-msk.
Помимо общей и контактной информации в представленном списке содержатся рейтинговые оценки центров, цена на сервисные предложения, отзывы клиентов, прошедших аппаратную диагностику. Записаться в выбранное медучреждение можно также через портал, достаточно воспользоваться номером телефона горячей линии, расположенным в верхней части страницы. Операторы консультационной службы сориентируют в ближайших адресах, ценах на услуги, ответят на оставшиеся вопросы, забронируют свободное время. Консультирование и запись проводятся бесплатно.
Как проводится лечение?
Лечение травматического миозита подразумевает амбулаторное наблюдение с ограничением физической активности. Больному прописываются средства наружного применения согревающего и противовоспалительного действия. Хороший терапевтический эффект имеет «сухое» прогревание. При ярко проявляющемся болевом синдроме можно принимать болеутоляющие препараты. Для снятия острой симптоматики рекомендуется посещение физиокабинета.
Если традиционные методы не оказывают ожидаемого эффекта, применяются купирующие блокады с новокаином, стероидные вещества. При отсутствии прямого запрета от невролога можно обратиться к мануальному терапевту.
Иные формы патологии требуют вмешательства узконаправленных специалистов: ревматолога, инфекциониста, паразитолога, хирурга. Лечение заключается в приеме медикаментозных препаратов: антибиотики, антигельминты, иммуносупрессоры. При наличии нагноений требуется инструментальное вскрытие гнойного очага. После резекции ткани рану промывают антибактериальными растворами, ставят дренаж. Рекомендуются лечебные повязки с мазями, ускоряющими естественную регенерацию клеток.
Источники информации:
1. Болезни нервной системы. Руководство для врачей / Яхно Н.Н., Штульман Д.Р. – 2007.
2. Неврология. Национальное руководство / под ред. Гусева Е.И. – 2009.
3. Внутренние болезни / под ред. Мухина В.А. – 2010.
4. Ревматические заболевания / Под ред. Дж.Х. Клиппела, Дж.Х. Стоуна, Л.Дж. Кроффорд, П.Х. Уайт. – 2012.
Миозит: причины, симптомы, лечение
Миозит – болезнь мускулатуры скелета, сопровождающаяся воспалением мышц. Если миозит затронул один участок мышечной ткани, говорят о локальной разновидности недуга. При полимиозите воспаление распространяется сразу на несколько участков мышц. Обычно заболевание протекает остро. Если не проводилось правильное лечение, болезнь становится хронической.
Причины возникновения миозитаСуществует много причин, которые могут спровоцировать воспалительный процесс тканей мышц. Обычно миозиты развиваются после таких инфекций:
- ОРВИ;
- ангина;
- тонзиллит.
Немного реже причиной миозита могут стать:
- болезни, вызванные паразитами, например, трихинеллез или токсоплазмоз;
- сбои в работе механизма обмена веществ, эндокринологические нарушения, такие, как сахарный диабет и подагра;
- аутоиммунные расстройства;
- профессиональная деятельность.
В группу риска попадают люди, чья работа требует постоянного напряжения тех же мышц. Нередко миозитом поэтому болеют пианисты, скрипачи, машинистки. Воспаление мышечных тканей нередко происходит у спортсменов, так как они по многу часов нагружают те же группы мышц.
Причинами миозита могут стать длительные переохлаждения и травмы. Гнойные формы миозита появляются в местах инъекций, если медицинские инструменты плохо продезинфицировали.
Симптомы миозитаДля всех видов миозита характерны такие симптомы:
- болевые ощущения в области воспаленной мышцы;
- ноющие боли могут резко усиливаться при движениях;
- мышцы слабеют;
- кожа в районе воспаления может краснеть и отекать;
- при гнойных миозитах в тканях мышц могут образоваться тяжи и узелки.
Существует несколько видов миозита, зависимо от локализации воспаленных мышц. Для каждого вида характерны особые симптомы. Чаще всего к врачам обращаются с жалобами на шейный миозит. В городах такими расстройствами страдают до семидесяти процентов жителей. Воспаления мышц шеи обычно вызвано охлаждениями или сквозняками. Ноющая боль в области шеи может отдавать в затылок или в плечо, даже в область лопатки. Воспаление мышечной ткани затрудняет повороты головы.
Поясничные миозиты многие путают с радикулитом. При миозите поясничных мышц болевые ощущения слабее, чем при радикулите. Прощупав ткань болезненных мышц, можно почувствовать уплотнения.
Мышцы конечностей также могут воспаляться. Для миозита рук или ног характерна тупая боль, интенсивность которой возрастает, если при движении задействована воспаленная группа мышц. Пациенты с миозитом конечностей стараются удерживать больную руку или ногу в статичном положении.
В районе гнойного миозита в мышцах образуются флегмоны и абсцессы. Боли становятся резкими и возрастают при движении или при надавливании на воспаленную мышцу. Гнойный миозит может привести к интоксикации организма (рост температуры, общая слабость, озноб).
Лечение миозитаДля лечения различных видов миозита следует вначале постараться устранить причины, которые привели к недугу. Если к болезни привели тренировки или однообразная работа, от таких нагрузок следует отказаться. Лучше лечиться при постельном режиме, соблюдая требования врачей относительно диеты (исключить алкоголь, жаренную, острую и соленую еду).
Опытный врач назначит больному лечение натуральными препаратами: фитоконцентрат Ревмосан, который ликвидирует или значительно уменьшает боли, скованность и экссудацию в суставах при ревматизме и ревмоартрите, подавляет аутоиммунные воспалительные процессы суставов, почек и других тканей организма; Миотроп, который способствует усилению обменных процессов в скелетной мышечной ткани, что имеет большое значение в спортивной медицине;а так же другие препараты Экомед комплекса при миозите.
Рекомендуют закутать участок тела теплым шарфом или приложить к нему грелку.
Массаж мышц шеи или конечностей также хорошо скажется на самочувствии больного.
Профилактика заболевания.Чтобы избежать воспалительных процессов в тканях мышц, следует придерживаться нескольких простых правил:
- не переохлаждаться;
- избегать нахождения на сквозняках;
- не утруждать чрезмерно те же группы мышц;
- избегать травм;
- если заболели простудой, не переносить ее на ногах, если не отнестись к лечению серьезно, болезнь может привести к тяжелым последствиям, в том числе к воспалениям мышечных тканей.
Перед приемом препаратов проконсультируйтесь с врачом.
Препараты назначаются комплексно с учетом особенностей организма пациента, по индивидуальной схеме.
Для получения назначения врача, уточнения схемы употребления препаратов Экомед или консультации хронических заболеваний воспользуйтесь формой ниже:
Спросите у доктора
САМОЛЕЧЕНИЕ МОЖЕТ БЫТЬ ВРЕДНЫМ ДЛЯ ВАШЕГО ЗДОРОВЬЯ
Миозит | ColumbiaDoctors — Нью-Йорк
Что такое миозит?
Миозит (my-o-SY-tis) — редкий тип аутоиммунного заболевания, которое вызывает воспаление и ослабление мышечных волокон. Аутоиммунные заболевания возникают, когда собственная иммунная система организма атакует сама себя. В случае миозита иммунная система атакует здоровую мышечную ткань, что приводит к воспалению, отеку, боли и возможной слабости. Когда нет поражения кожи, это называется полимиозитом . Поражение кожи называется дерматомиозитом .
Участки тела, пораженные миозитом, могут отличаться от пациента к пациенту. Чаще всего миозит поражает мышцы предплечий и бедер, что может вызвать затруднения при поднятии рук над головой и вставании со стула. Некоторые люди могут также испытывать симптомы со стороны легких, такие как затрудненное дыхание, в то время как другие могут испытывать затруднения при глотании. У женщин более чем в два раза больше шансов получить диагноз, чем у мужчин, при этом большинство пациентов в возрасте от 30 до 60 лет на момент постановки диагноза.У пациентов моложе 20 лет заболевание называется ювенильным миозитом, и его можно лечить по-другому.
Со временем симптомы миозита могут ухудшаться до тех пор, пока повседневные задачи, такие как подъем по лестнице или ношение продуктов, не станут затруднительными. Эти симптомы развиваются постепенно, и, хотя лечения нет, существуют методы лечения, позволяющие сохранить мышечную силу и функцию. Важно работать с вашим ревматологом, чтобы как можно дольше отсрочить развитие осложнений миозита. В зависимости от того, поражены ли ваши легкие или пищевод, вы можете испытывать некоторые из следующих симптомов или физических симптомов:
- Трудность дыхания колеблется от одышки до дыхательной недостаточности.
- Сыпь может развиваться на костяшках пальцев, вокруг ногтей, вокруг носа и щек, а также на груди, в дополнение к другим областям. При наличии типичной сыпи, связанной с миозитом, диагноз называют дерматомиозитом. Поражение кожи иногда может быть довольно серьезным.
- Кальциноз означает, что со временем в мышцах, коже и соединительных тканях образуются отложения кальция, которые могут быть болезненными и приводить к инфекциям.
- Проблемы с глотанием , включая потерю веса и недоедание или вдыхание пищи или жидкости в легкие, может привести к пневмонии.
Миозит часто возникает вместе с другими состояниями, которые имеют схожие симптомы или пораженные органы. Например, у людей с миозитом могут быть другие аутоиммунные заболевания, такие как волчанка или ревматоидный артрит. У них также может развиться болезнь Рейно (это побледнение пальцев рук при воздействии холода). В зависимости от того, как долго проявляются симптомы миозита и какие мышцы поражены, сердечная мышца или ткань легких также могут воспаляться, что приводит к плохим последствиям для здоровья, таким как сердечная аритмия и интерстициальное заболевание легких.
Что вызывает миозит?
Конкретные причины миозита неизвестны. Есть общие характеристики с другими аутоиммунными расстройствами, которые могут помочь исследователям определить конкретные причины. Исследования выявили несколько причинно-следственных связей, в том числе:
Триггер вируса: Некоторые пациенты подвергались воздействию такого вируса, как HTLV-1 или вирус Коксаки B, до развития симптомов миозита. Это не означает, что какой-либо вирус вызывает заболевание; у пациента все равно могло развиться аутоиммунное заболевание, но вирус мог быть триггером, вызвавшим симптомы.
Наркотический триггер: Некоторые пациенты с миозитом подвергались воздействию таких препаратов, как пеницилламин, интерферон-альфа, циметидин, карбимазол, фенитоин, гормон роста и вакцина против гепатита В. Эти препараты лечат целый ряд состояний от язвы до рака и в остальном не имеют ничего общего. Остается неясным, действительно ли они вызывают миозит.
Генетический триггер: Конкретные гены, которые подвергают человека риску миозита, не идентифицированы, но могут быть генетические факторы, которые увеличивают вероятность возникновения миозита у некоторых пациентов.Также продолжаются исследования смешивания крови между матерью и плодом, которое может создать риск миозита у матери или ребенка в более позднем возрасте.
Каковы симптомы миозита?
Вам следует обратиться к врачу, если вы испытываете необъяснимую слабость в мышцах, ближайших к середине вашего тела (например, бедрах, бедрах, плечах, шее, спине или предплечьях). Конкретные симптомы включают:
- Постепенное ухудшение слабости, развивающееся в течение недель или месяцев
- Трудно подняться из положения сидя или подняться над головой
- Затруднение глотания
- Боль в суставах
- Общая, необъяснимая утомляемость
Как диагностируется миозит?
Диагноз миозита включает несколько тестов.Врач задаст вам вопросы о симптомах мышечной слабости. Перед приемом стоит выделить минутку и записать, когда вы впервые заметили свои симптомы. Вы замечаете что-нибудь, что делает его хуже (или лучше)? Есть ли у кого-нибудь из ваших ближайших родственников аутоиммунное заболевание? Ваш врач также попросит вас подробное описание вашей прошлой истории болезни и любых состояний, которые у вас есть в настоящее время, или лечения, которое находится в процессе.
Если ваш врач подозревает, что ваша мышечная слабость может быть миозитом, он или она может назначить анализы, которые могут включать:
- Анализ крови : чтобы определить, есть ли у вас повышенные мышечные ферменты, такие как креатинкиназа (CK) и альдолаза, которые могут указывать на повреждение мышц.Анализы крови также указывают на специфические аутоантитела, которые связаны с полимиозитом. Если эти аутоантитела обнаружены в вашей крови, они помогут определить, какой у вас подтип миозита.
- Электромиография : тест для измерения электрической активности мышц
- Биопсия мышцы : используется для поиска повреждений, инфекции, воспаления или аномальных изменений
Как лечится миозит?
От миозита нет лекарства, но существует ряд различных методов лечения, которые улучшают силу и функции мышц.Начало лечения, как только вы впервые обнаружите симптомы, может свести к минимуму возникающие у вас осложнения и замедлить или остановить течение болезни. Ваш ревматолог поможет определить наилучшее лечение или стратегию лечения:
Терапия
В зависимости от типа и тяжести ваших симптомов ваш врач может назначить следующие методы лечения:
- Физиотерапия: Силовые упражнения помогают сохранить силу и улучшить гибкость.
- Логопедия: Миозит может ослабить мышцы голосовых связок и повлиять на речь; может помочь логопед.
- Изменения в диете: Миозит может поражать пищевод, а также мышцы челюсти. Зарегистрированные диетологи могут посоветовать вам, какие продукты обеспечивают наиболее питательную пищу с наименьшими трудностями при пережевывании и глотании.
- Эмоциональная поддержка: Группа поддержки или консультация по аутоиммунным заболеваниям может поддержать вас и ваши эмоциональные потребности, когда вы будете заботиться о своем здоровье.
Лекарства
Лечение миозита включает лекарства, отпускаемые по рецепту и без рецепта, такие как противовоспалительные средства, стероиды и другие иммунодепрессанты.
Другие виды лечения
После того, как вы попробовали другие методы лечения, ваш ревматолог может порекомендовать внутривенное введение иммуноглобулина (IVIg), внутривенное лечение, которое содержит здоровые антитела, полученные от тысяч доноров крови. Это дорогостоящее лечение, которое необходимо регулярно повторять, чтобы сохранить его эффект и предотвратить повреждение миозитных мышц. Еще одно возможное лечение — это ритуксимаб, антитело, которое разрушает В-клетки, вырабатывающие антитела, повреждающие мышцы.В настоящее время продолжаются клинические испытания других препаратов.
Миозит с включенным тельцом — Физикальное обследование — Диагностика
Ноги
Четырехглавая мышца бедра — это группа больших мышц передней части бедра, которая используется для выпрямления колена. Слабость четырехглавой мышцы встречается в большинстве случаев мышечной болезни IBM. Квадрицепс состоит из четырех основных мышц (квадрицепс происходит от латинского «четыре головы»). У пациентов с миозитом с включенными тельцами часто наблюдается видимая атрофия медиальной и латеральной широких мышц, медиальной (внутренней) и латеральной (внешней) мышц по обе стороны бедра.Прямая мышца бедра, которая идет прямо вниз от бедра к коленной чашечке, часто бывает относительно щадящей.
Четырехглавая мышца бедра. Прямая мышца бедра удалена с правой диаграммы, что дает представление о находящейся под ней широкой мышце бедра.Во время обследования при подозрении на миозит с тельцами включения врач должен наблюдать, как пациент встает со стула, отмечая, использует ли пациент свои руки для отталкивания. Может оказаться полезным, если пациент сядет на подставку для ног, которая обеспечивает очень низкое сиденье, а затем попросит пациента встать.Мануальное мышечное тестирование четырехглавой мышцы проиллюстрировано в видео, размещенном ранее на этой странице.
Слабость передней большеберцовой мышцы — хорошо известный диагностический результат обследования IBM. Передняя большеберцовая мышца расположена на передней части голени, на внешней стороне большеберцовой кости, и используется для сгибания голеностопного сустава, приближая пальцы ног к голени. Слабость передней большеберцовой мышцы может вызвать спотыкание, потому что пальцы ноги не могут быть подняты настолько, чтобы преодолевать препятствия. Это состояние называется «опускание стопы» и является обычным явлением в IBM.Переднюю большеберцовую мышцу можно проверить с помощью мануального мышечного тестирования, попросив пациента пройтись на пятках.
Видео, иллюстрирующее переднюю большеберцовую мышцу
Горло
Дисфункция крикофарингеальной мышцы часто вызывает затруднения при глотании. Эта мышца, расположенная в верхней части глотки, также известна как верхний сфинктер пищевода. Обследование на функцию глотания часто лучше всего проводить терапевты, говорящие на языке глотания, которые имеют опыт диагностики дисфагии, что в медицине обозначает проблемы с глотанием.
Лицо
Легкая слабость лицевых мышц часто присутствует, но ее часто не замечают. Слабость мышц orbicularis oculi в редких случаях препятствует полному закрытию век. Прочность закрытия век можно проверить, если пациент как можно плотнее закроет глаза, в то время как врач пытается открыть глаза пальцами и большими пальцами.
Сводка результатов обследования при спорадическом миозите тела включения
Могут быть задействованы все скелетные мышцы, особенно по мере прогрессирования заболевания, но если слабость сгибателей пальцев более выражена, чем слабость мышц плеча, или если выпрямление колена нарушено в большей степени, чем сгибание бедра , следует серьезно подумать о миозите с тельцами включения.
, Кевин Дули, MD
Исправлено 19 января 2018 г.
Может ли это вызвать миозит с включенным тельцом?
Саркоидоз — мультисистемное заболевание неизвестной этиологии, патологически характеризующееся наличием ненекротического гранулематозного воспаления в пораженных органах. Хотя скелетные мышцы задействованы у 50-80 процентов людей с саркоидозом, симптоматическая миопатия, как было показано, является редким проявлением болезни. Миозит с тельцами включения (IBM) — это редкая приобретенная идиопатическая воспалительная миопатия с незаметным началом асимметричной и дистальной мышечной слабости, которая характерна для четырехглавой мышцы, передней большеберцовой мышцы и сгибателей предплечья.Более того, дисфагия может быть жалобой у трети пациентов. Здесь мы представляем случай 67-летней афроамериканской женщины, у которой в течение одного месяца впервые появилась прогрессирующая одышка при физической нагрузке. Ей был поставлен диагноз саркоидоз IV стадии на основании результатов компьютерной томографии грудной клетки и трансбронхиальной биопсии легкого, показавшей ненекротическое гранулематозное воспаление. В течение следующих трех месяцев после постановки диагноза она обратилась в больницу с прогрессирующей дисфагией, связанной с асимметричной дистальной мышечной слабостью.Биопсия четырехглавой мышцы выявила признаки, соответствующие миозиту с тельцами включения. Мы сообщаем об этом случае, поскольку он может поддерживать гипотезу о том, что саркоидоз является триггером, который, возможно, способствует развитию миозита с тельцами включения, что приводит к очень плохому прогнозу.
1. Введение
Саркоидоз — мультисистемное заболевание неизвестной этиологии, патологически характеризующееся наличием ненекротического гранулематозного воспаления в пораженных органах. Хотя скелетные мышцы задействованы у 50-80 процентов людей с саркоидозом, симптоматическая миопатия, как было показано, является редким проявлением болезни (0.От 5 до 2,5 процента случаев) [1]. Миозит с тельцами включения — это редкая приобретенная идиопатическая воспалительная миопатия с незаметным началом асимметричной и дистальной мышечной слабости, которая характерна для четырехглавой мышцы, передней большеберцовой мышцы и сгибателей предплечья. Здесь мы сообщаем о случае 62-летней афроамериканской женщины с результатами клинической и мышечной биопсии, согласующимися с саркоидозом и миозитом с тельцами включения.
2. История болезни
62-летняя афроамериканка с артериальной гипертензией в анамнезе обратилась в отделение неотложной помощи нашей больницы с жалобой на впервые возникшую одышку при физической нагрузке, которая в течение последнего месяца постепенно ухудшалась.Первоначальное обследование сердца выявило повышенный уровень сердечного тропонина Т без электрокардиографических свидетельств ишемических изменений. Дальнейшая оценка с помощью эхокардиограммы и коронарной ангиограммы была отрицательной для болезни коронарной артерии. Компьютерная томография (КТ) грудной клетки была проведена и выявила усиление двусторонней интерстициальной маркировки легких с двусторонней внутригрудной лимфаденопатией и лимфаденопатией средостения, наиболее совместимой с саркоидозом IV стадии (Рисунок 1). Была проведена бронхоскопия с трансбронхиальной биопсией легкого, и патология выявила ненекротическое гранулематозное воспаление (рис. 2).Ее лабораторные результаты также подтвердили диагноз, так как у нее был уровень кальция 10 мг / дл, уровень 1,25-дигидроксивитамина D 87 пг / мл (нормальный 20–79 пг / мл), ангиотензинпревращающий фермент 98 единиц / L (нормальный 8–52 ед / л) и отрицательные кислотоустойчивые бациллы, грибковые и вирусные культуры тканей. Пациентка отказалась от лечения стероидами, поэтому ей назначили гидроксихлорохин в дозе 200 мг один раз в день, и она была выписана в стабильном состоянии.
В течение следующих трех месяцев после постановки диагноза ее состояние ухудшилось.Она обратилась в нашу клинику с прогрессирующей дисфагией, связанной с общей мышечной слабостью, поскольку она не могла подняться из положения сидя, и это ухудшало ее повседневную деятельность. Осмотр опорно-двигательного аппарата показал нормальный двухсторонний хват рукой, сила правой поясничной мышцы 4/5, сила левой поясничной мышцы 4– / 5 и сила двусторонних дельтовидных мышц 4/5. В ее лабораториях был выявлен повышенный уровень тропонина Т и общей креатинфосфокиназы (КФК) на уровне 11200 единиц / л, поэтому она была повторно госпитализирована для дальнейшей оценки возможной саркоидной миопатии с поражением сердца.Кардиомагнитно-резонансное изображение (МРТ) не показало увеличения миокарда, что свидетельствовало бы об инфильтративном заболевании миокарда. Была проведена биопсия четырехглавой мышцы, и гистопатология показала базофильные атрофические ненекротические миофибриллы в кластерах с редкими окаймленными вакуолями, увеличенными реактивными миоядрами, с эндомизиальными и периваскулярными инфильтратами хронических воспалительных клеток (рисунки 3 и 4). Иммуногистохимическое окрашивание выявило широко распространенное повышенное окрашивание сарколеммы и саркоплазмы на антиген MHC класса I и сильное окрашивание редких некротических миофибрилл на MAC C5b-9.Окрашивание тиофлавином-S и модификация Менделла красителя Конго красным для амилоида были положительными для флуоресцентно окрашенных саркоплазматических включений. Гистопатологическая картина соответствует миозиту с тельцами включения.
Дисфагия была дополнительно оценена с помощью видеофлюороскопического исследования глотания, которое выявило отсроченное начало глотания с усилием, слабое сокращение глотки, многократные глотания на болюс, а также проникновение и аспирацию в заданных консистенциях бария.Аспирация была как субэпигортальной, так и трансаритеноидальной и происходила во время глотания, а также после проглатывания остатков из глотки, пациент считался подверженным чрезвычайно высокому риску аспирации, и была вставлена трубка для чрескожной эндоскопической гастростомии (ПЭГ).
Пациентке было начато лечение метилпреднизоном 40 мг внутривенно каждые 12 часов, и она была выписана из больницы в связи с уменьшением дозы преднизона. Во время ее двухнедельного последующего визита к терапевту и ревматологу ее симптомы немного улучшились, а обследование опорно-двигательного аппарата показало, что хват правой рукой 3 + / 5, хват левой рукой 4 + / 5, правой поясничной мышцей 4− / 5, левая поясничная мышца 3 + / 5 и двусторонняя дельтовидная мышца 4/5.Ей было начато лечение метотрексатом с поддерживающей дозой преднизона. Она также прошла курс физиотерапии и трудотерапии с последующим амбулаторным наблюдением и медицинскими услугами на дому.
3. Обсуждение
Саркоидоз — системное гранулематозное заболевание неизвестной этиологии, характеризующееся образованием неказеозных гранулем. Поражение опорно-двигательного аппарата может проявляться в форме артропатии, миопатии, поражений костей и / или остеопороза [2]. Симптоматическая болезнь мышц — редкое проявление саркоидоза с тремя узнаваемыми клиническими паттернами: незаметное начало проксимальной мышечной слабости (наиболее частое), острая миопатия со слабостью и повышенными мышечными ферментами и узловая миопатия (наименее распространенная) [3] .Хотя саркоидная миопатия у пациентов с уже диагностированным саркоидозом должна быть заподозрена среди пациентов с коварным развитием прогрессирующей проксимальной мышечной слабости и аномальными лабораторными данными, лечащие врачи должны поддерживать высокий индекс подозрения в отношении других этиологических причин миопатии, включая, помимо прочего, миопатию, индуцированную лекарствами. , гранулематоз с полиангиитом (Вегенера), полимиозит, дерматомиозит и идиопатическая воспалительная миопатия [4].
Миозит с включенными тельцами (IBM) — это редкая спорадическая идиопатическая воспалительная миопатия с распространенностью около 5–9 случаев на миллион взрослых.Средний возраст появления симптомов — 60 лет, преобладают мужчины [5, 6]. Несколько предложенных диагностических критериев для IBM были опубликованы вместе с критериями Европейского нейромышечного центра (ENMC) 2013, и был предложен относительно новый, простой и клинически полезный набор критериев, который имеет высокую чувствительность и специфичность и включает слабость сгибателей пальцев или четырехглавой мышцы, эндомизиальное воспаление и инвазия ненекротических мышечных волокон или окаймленных вакуолей [7]. Учитывая относительно устойчивую природу миозита с телец включения (IBM) к стандартной иммуносупрессивной терапии и нечастое улучшение мышечной силы, большинство экспертов считают, что целью терапии является предотвращение дальнейшего ухудшения, а не увеличение силы [8, 9].Прогноз IBM относительно плох, поскольку к 15 годам большинству пациентов требуется помощь в выполнении основных повседневных дел, а некоторые становятся прикованными к инвалидной коляске или прикованными к постели [10].
Хотя очевидной патофизиологической связи нет; ассоциация между саркоидом и миозитом с тельцами включения была описана в 1986 году. Однако после этого было зарегистрировано очень мало случаев [11-15]. Иммунопатология обоих заболеваний включает иммунитет, опосредованный Т-хелперами (Th2-) [16], и некоторые данные свидетельствуют о том, что вовлечение мышц при саркоиде может привести к развитию миозита с тельцами включения, хотя детальное понимание взаимосвязи между этими двумя заболеваниями пока полностью не известно.Для лечащих врачей важно поддерживать высокий индекс подозрений в отношении других этиологических причин миопатии у пациентов с необычным течением саркоидоза или необычным паттерном мышечной слабости, и следует рассмотреть возможность проведения биопсии мышц как можно скорее, если есть минимальный ответ на начальное лечение болезни.
4. Заключение
Миозит с тельцами включения (IBM) — это редкая спорадическая идиопатическая воспалительная миопатия. Связь IBM с саркоидозом была описана в очень немногих случаях.Мы сообщаем об этом случае, так как необходимы дополнительные исследования для дальнейшей разработки ранее предложенных теорий саркоидоза как триггера, который, возможно, способствует развитию миозита с тельцами включения, что приводит к очень плохому прогнозу и / или миозиту с тельцами включения (IBM), представляющему распространенный фенотипическая конечная точка мышечного саркоидоза.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации этой статьи.
Благодарности
Авторы выражают глубочайшую признательность доктору Р.Хуаните Эванс и доктору Стивену Чину за их ценный опыт в предоставлении и чтении слайдов гистопатологии.
Авторские права
Авторские права © 2017 Али Закария и др. Это статья в открытом доступе, распространяемая под лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Миозит оссифицирующий травмы мышц у спортсменов
Оссифицирующий миозит — это необычное заболевание, при котором кость образуется глубоко внутри мышцы после травмы.Это состояние может возникнуть у молодого спортсмена после травмы, а иногда развивается в результате повторяющихся травм мышцы. Оссифицирующий миозит чаще всего встречается в бедре, а иногда и в предплечье, часто поражает спортсменов, например футболистов.
Патрик Джардино / Getty ImagesНе совсем понятно, как образуется оссифицирующий миозит. Считается, что фибробласты, которые являются клетками, участвующими в реакции заживления травм, могут неправильно дифференцироваться в клетки, образующие кости.Слово «оссифицирующий миозит» означает, что внутри мышцы образуется кость, и это происходит на месте травмы. Оссифицирующий миозит — это заболевание, которое проходит самостоятельно.
Знаки
- Ноющая боль в мышце, которая сохраняется дольше, чем ожидалось, при нормальном ушибе мышцы
- Ограниченная подвижность суставов, окружающих травмированную мышцу
- Припухлость или упругость группы мышц, иногда распространяющаяся на всю конечность
Если в одной из мышц есть костная масса, можно провести множество тестов.Чаще всего первичное обследование — это рентген. Когда рентгеновский снимок показывает кость внутри мышцы, самое серьезное опасение заключается в том, что это может быть опухоль. К счастью, оссифицирующий миозит имеет некоторые особенности, которые обычно отличают его от опухоли.
Если есть какие-либо сомнения относительно вашего диагноза, через несколько недель можно будет сделать повторный рентген, чтобы определить, является ли костная масса типичной для оссифицирующего миозита. Другие методы визуализации, включая УЗИ, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) или сканирование костей, также могут дифференцировать оссифицирующий миозит от других состояний.
Кроме того, ваш врач может назначить лабораторные анализы. Эти тесты могут включать уровень щелочной фосфатазы, который может быть обнаружен в кровотоке. Этот тест может быть нормальным на ранних стадиях оссифицирующего миозита, а позже повышенный уровень может достигать пика в течение двух или трех месяцев после травмы и исчезать в течение шести месяцев после травмы.
Биопсия обычно не требуется, но если она будет сделана, она подтвердит обнаружение тонкого ободка кости, окружающего центральную полость из клеток фибробластов.Биопсию можно получить с помощью хирургической процедуры, или образец биопсии можно получить с помощью иглы, вставленной в массу. Этот тест обычно проводится в ситуациях, когда диагноз неясен, или если новообразование может быть опухолью, а не миозитом.
Лечение
На ранних этапах лечения основное внимание уделяется ограничению дальнейшего кровотечения или воспаления в мышцах.
Первые шаги включают:
Редко требуется хирургическое удаление оссифицирующего миозита.Если иссечение оправдано, большинство хирургов ждут от шести до 12 месяцев, прежде чем рассматривать удаление. Есть некоторые опасения, что если оссифицирующий миозит удалить слишком рано, он может вернуться. Тем не менее, существует мало доказательств того, что необходим определенный период ожидания, и все еще есть шанс вернуться, даже если кость удаляется спустя много времени после того, как она разовьется.
Оссифицирующий миозит удаляют только хирургическим путем, если он вызывает стойкие симптомы, несмотря на соответствующее нехирургическое лечение.Хирургическое вмешательство может быть рассмотрено, если развиваются такие вещи, как нарушение движения суставов или давление образования на нерв.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно.Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Ошибочный диагноз миозита с тельцами включения: два отчета о клинических случаях и обзор ретроспективной карты | Journal of Medical Case Reports
s-IBM — это миодегенеративное и нейродегенеративное заболевание с отложениями, связанными с β-амилоидом, и воспалительное заболевание с эндомизиальной лимфоцитарной инфильтрацией.Накопление неправильно свернутых белков и неадекватные механизмы внутриклеточной репарации характеризуют заболевание [10]. Также наблюдается экспрессия молекул класса I главного комплекса гистосовместимости (MHC) [3]. Мышечный белок 43 кДа, недавно идентифицированный как цитозольная 5′-нуклеотидаза 1A, был открыт в 2013 году как аутоантиген для аутоантител s-IBM [11–13]. Это открытие указывает на потенциальную роль гуморального иммунитета в патогенезе заболевания в дополнение к компоненту, опосредованному цитотоксическими Т-клетками.Кроме того, идентификация этой мишени аутоантител s-IBM может привести к разработке диагностического анализа крови, потенциально устраняющего необходимость в инвазивных исследованиях, таких как биопсия мышц.
Хотя биопсия мышцы может подтвердить диагноз s-IBM, результаты могут быть отрицательными из-за ошибки выборки или конечной стадии истощения мышц. Часто присутствуют эндомизиальное воспаление и дегенерация с неправильно свернутыми белковыми агрегатами и / или включениями [10] и атрофическими волокнами [14]. Окрашивание конго красным или иммунофлуоресценция показывает амилоидные β-складчатые листы внутри и вокруг вакуолей [3].Внутри миофибриллы есть окаймленные вакуоли. В случаях, когда тельца включения не обнаруживаются, только наличие воспаления может привести к ошибочному диагнозу ПМ [4, 15]. Если однозначного диагноза нет, следует повторить биопсию.
В настоящее время лекарства от s-IBM нет. Некоторые пациенты могут первоначально показать ограниченный ответ на кортикостероиды. Другие доступные методы лечения воспалительных миопатий в отдельных случаях эффективны при s-IBM [3, 16]. Пациентам с дисфагией может быть полезна терапия внутривенным иммуноглобулином (ВВИГ), а также баллонной дилатацией или инъекцией ботулинического токсина [16–20].Хотя это заболевание встречается редко и неизлечимо, постановка правильного диагноза имеет решающее значение для направления пациента на физиотерапию по поводу слабости, тренировки походки и обучения для предотвращения падений. Трудотерапия может улучшить способность пациента заниматься повседневной деятельностью. Соответствующие пациенты с жалобами на глотание должны быть направлены к логопеду для надлежащего обучения относительно последовательности диеты и мер предосторожности при аспирации. Пациенты могут быть уверены, что s-IBM не является заболеванием двигательных нейронов или быстро ухудшающимся миопатическим состоянием, угрожающим жизни [6].
Наша университетская нервно-мышечная клиника ежегодно принимает около шести новых пациентов с s-IBM. Средний возраст преимущественно мужского населения в нашем настоящем отчете составлял 69 лет, а возраст пациентов варьировался от 43 до 85 лет. Среднее время от появления симптомов до окончательного диагноза составляло 54 месяца и варьировалось от 6 месяцев до 20 лет, что отражает медленное течение болезни, которое помогает дифференцировать s-IBM от других имитаторов болезни. Опытные неврологи и нейромышечные специалисты могут диагностировать s-IBM на основе топографии слабости четырехглавой мышцы и сгибателей предплечья, но диагноз часто упускается, задерживается или неверен.Распространенными ошибочными диагнозами являются ПМ, иммуноопосредованное нервно-мышечное заболевание, невропатия захвата и заболевание двигательных нейронов. Ошибочный диагноз может привести к неадекватной терапии, что иллюстрируется некоторыми случаями, описанными здесь и в предыдущем отчете о пациентах, которые годами получали кортикостероиды и иммунодепрессанты и испытали серьезные побочные эффекты [6]. ВВИГ ранее использовался для лечения s-IBM, пока контролируемое клиническое исследование не показало отсутствие эффективности [2]. Произошло ненужное хирургическое лечение радикулопатии или замкнутой нейропатии, как это проиллюстрировано пациентом 5 в нашей серии.
Хотя s-IBM является хорошо известным нервно-мышечным диагнозом, который наблюдается в специализированных неврологических и нервно-мышечных клиниках, хорошо известно, что он может маскироваться под другие расстройства [6]. Описанные здесь случаи подтверждают и подчеркивают тот факт, что s-IBM по-прежнему трудно диагностировать и часто ошибочно диагностируют. Наши данные показывают, что время до постановки диагноза составляло в среднем 5,83 года — задержка, аналогичная описанной Lotz и соавторами в 1989 г. [21]. Тот факт, что это положение оставалось неизменным в течение 25 лет, разочаровывает, но не совсем удивляет, учитывая симптомы и неврологическую топографию, включая асимметричную слабость, слабость сгибателей пальцев, потерю силы захвата, затруднения походки и дисфагию, которые частично совпадают с симптомами других заболеваний. условия s-IBM.Результаты электродиагностики в нашей лаборатории клинической нейрофизиологии в этой серии случаев также совпадают с предыдущими сообщениями о смешанных паттернах, которые могут сбить с толку врачей, не занимающихся нервно-мышечными заболеваниями.
Находим несколько подводных камней в диагностике s-IBM. Во-первых, это чрезмерное доверие к электрофизиологии. Во-вторых, биопсия мышц иногда не имеет всех основных гистологических характеристик, включая эндомизиальное воспаление, новые данные о повышении регуляции MHC класса II и инвазии ненекротических мышечных волокон лимфоцитами, а также митохондриальные изменения [22–24].Кроме того, врачи могут быть введены в заблуждение неполной биопсией, когда очаговые воспалительные изменения становятся более яркими на ранних этапах, а пятнистые дегенеративные изменения более яркими на более поздних этапах течения болезни. Третья ошибка возникает, когда пациенты рано обращаются либо с атипичными симптомами, такими как камптокормия или отвисание стопы, либо с неполной клинической картиной. Признаки, которые следует искать при клиническом обследовании, включают слабость сгибателей длинных пальцев и четырехглавой мышцы, как это подтверждено в нашем настоящем исследовании. Было высказано предположение, что s-IBM можно установить только на основании клинического диагноза [25].Однако врачу общей практики мы рекомендуем направлять все случаи подозрения на s-IBM в центр, специализирующийся на нервно-мышечных заболеваниях, чтобы можно было поставить соответствующий диагноз и избежать неправильного лечения.
Ограничения нашего исследования включают относительно небольшое количество пациентов. Наше настоящее исследование с участием 20 пациентов составляет лишь половину от числа серий, о которых ранее сообщали Lotz и его коллеги (40 пациентов) [21]. Кроме того, наше исследование может иметь географическую предвзятость по направлению университетов и / или вузов, наряду с ограничениями нашего опыта работы с одним центром.Тем не менее, мы надеемся, что наши вышеупомянутые клинические моменты ясны в отношении потенциального ошибочного диагноза и важности правильного диагноза.
Наследственный и спорадический миозит с телец включения — PM&R KnowledgeNow
Автор (ы): Лиза Уильямс, MD
Первоначально опубликовано: 27 ноября 2012 г. Последнее обновление: 24 марта 2017 г.
1. Болезнь / расстройство:
Определение
Спорадический миозит с тельцами включения (s-IBM) и наследственный миозит с тельцами включения (h-IBM) — это подтипы идиопатического воспалительного миозита (IIM), впервые описанные в 1971 году Юнисом и Самахой.s-IBM и h-IBM отличаются от других воспалительных миопатий клинически своей слабостью, избирательным истощением мышц и прогрессирующим течением. Он патологически отличается сочетанием воспалительных и миодегенеративных функций с мультибелковыми агрегатами в мышечной ткани. 1 S-IBM — идиопатическая медленно прогрессирующая воспалительная миопатия, характеризующаяся слабостью проксимальных мышц и атрофией, наиболее выраженной в сгибателях запястья и пальцев предплечья, а также четырехглавой мышцы, что приводит к тяжелой инвалидности.h-IBM имеет аналогичное начало и клиническое течение, за исключением относительной щадящей мускулатуры четырехглавой мышцы.
Этиология
Этиология миозита с тельцами включения (IBM) сложна и, вероятно, многофакторна. Считается, что IBM имеет аутоиммунный компонент, однако он плохо реагирует на иммунную терапию, что позволяет предположить более сложную этиологию, которая может включать деградацию мышечных волокон, воспаление и накопление аномальных белков в мышечных волокнах, что приводит к вторичному иммунному ответу. 1,2 Триггер для этих событий окончательно не определен; однако это, вероятно, связано с экспрессией генов и окислительным стрессом в среде стареющих мышц. 2-4
Эпидемиология, включая факторы риска и первичную профилактику
- s-IBM — наиболее распространенная приобретенная миопатия у пациентов старше 45 лет. 5
- s-IBM чаще всего представляет в шестом десятилетии жизни. 4
- У мужчин встречается чаще, чем у женщин. 6,7
- Оценки распространенности колеблются от 4 до 71 случая на миллион с вариабельностью, связанной с географическим положением. Однако сообщается о большом количестве ошибочных диагнозов. 1 Вариация распространенности может быть связана с аллелем HLA-DRB1.
- Для s-IBM нет идентифицируемых факторов риска, которые можно изменить, чтобы предотвратить возникновение или прогрессирование.
Патологоанатомия / физиология
- Существует 3 патофизиологических компонента s-IBM, которые приводят к следующим клиническим результатам:
- Деградация мышечных волокон.
- Аномальная экспрессия гена с последующим неправильным сворачиванием и накоплением белка.
- Разворачивание, неправильное сворачивание и накопление белка — характерная особенность, возникающая в результате окислительного стресса и аномальной генетической экспрессии.
- В общем, известные причины неправильно свернутых белков включают окислительный стресс, старение, скученность молекул и токсины.
- Эти аномальные белки накапливаются в цитоплазме и ядре мышечного волокна.
- Воспаление, вероятно, является ответом на неправильно свернутые белки.
- Главный комплекс гистосовместимости (MHC) класса 1 и II активируется в мышечных волокнах. Обычно это не выражается. 4,6
- Мышечные волокна, которые экспрессируют MHC класса 1, затем становятся антигенпредставителями, которые стимулируют воспалительную реакцию. 8
- Цитотоксические CD8-положительные цитотоксические Т-клетки накапливаются в цитоплазме и ядрах мышечных волокон, экспрессирующих антигены МКЦ I. 9,10,11 Инвазия воспалительными клетками ненекротических мышечных волокон наблюдается при воспалительных миопатиях и предполагает первичную роль воспаления.
- Этот лимфоцитарный воспалительный компонент был четко продемонстрирован; однако s-IBM не реагирует на противовоспалительные или иммунодепрессивные агенты. Это свидетельствует против первичной роли воспаления в заболевании и отделяет его от полимиозита и дерматомиозита.
- Аномальное образование белка приводит к гистологическим определениям телец включения и клинической атрофии мышц.
- По мере формирования мультибелковых агрегатов возникают лизосомоподобные вакуоли, возможно, как попытка расщепить эти белки. 4,5
- Тельца включения состоят из бета-амилоида, белка-предшественника бета-амилоида и фосфорилированного тау-белка, характер окраски которых соответствует конформации бета-складчатого листа. 4,5
- Повышенное отложение холестерина в местах аномального накопления белка указывает на нарушение транспорта холестерина и может способствовать дальнейшему отложению амилоида.
- Отмечены аномалии митохондриальной дезоксирибонуклеиновой кислоты (МтДНК) на гистологическом уровне.Дисфункция митохондрий играет роль в прогрессировании sIBM. 1,10,11
- Генетическая восприимчивость sIBM становится все более очевидной.
- Вероятно, полигенный, включая формы HLA и не-HLA.
- Существует сильная связь с HLA-DRB1 * 03:01, которая может предвещать более тяжелый фенотип и ранний возраст начала заболевания. 1
- Ген TOMM 40 на хромосоме 19 играет роль в функции митохондриальной мембраны, может влиять на возраст начала.
- hIBM
- A Ассоциирован с мутациями в генах VCP, GNE и MYHC2A.
- Обладает патологическими особенностями sIBM.
Прогрессирование заболевания, включая естественное течение, фазы или стадии заболевания, траекторию заболевания (клинические признаки и проявления с течением времени)
Миозит с включенными тельцами (IBM) — это медленно прогрессирующее заболевание. Ухудшение мышц при ручном мышечном тестировании (MMT) оценивается в 3,5% в год с наибольшим сокращением четырехглавой мышцы.
- Первоначальная презентация, вероятно, будет включать трудности при вставании из положения сидя в стойку и слабый хват. 12
- Слабость в группе четырехглавой мышцы и сгибателях запястья / пальцев прогрессирует и может привести к падению и нарушению повседневной жизнедеятельности.
- Дисфагия встречается часто и усиливается на поздних стадиях заболевания, однако у 15% дисфагия может быть начальным признаком. 1
- Из-за позднего начала заболевания и медленно прогрессирующего характера процесса пациенты могут приписывать раннее снижение функционального статуса в течение многих лет нормальному процессу старения.Это может способствовать задержке постановки диагноза.
- Исследования естествознания показали, что ожидаемая продолжительность жизни не значительно уменьшилась по сравнению с населением в целом.
- В терминальной стадии тяжелое заболевание, слабость, дисфагия и респираторное поражение могут быть изнурительными и приводить к нарушению нормального развития и респираторным инфекциям. 1
Специфические вторичные или ассоциированные состояния и осложнения
ИБГ чаще встречается у пациентов с аутоиммунными заболеваниями, такими как ревматоидный артрит, системная красная волчанка и синдром Шегрена. 1,6
B. Основы оценки
История болезни
- Первоначальное проявление включает слабость как проксимальных, так и дистальных мышц. Существует склонность к слабости недоминантной руки и характерная асимметричная слабость, поражающая сгибатели дистальных фаланг с сохранением внутренних мышц кисти.
- Пациенты также могут иметь небольшую слабость лица. 1
- Падения могут быть отмечены вторично по отношению к слабости четырехглавой мышцы.Это может привести к затруднениям при подъеме и спуске по лестнице, а также к субъективным сообщениям о том, что колени сгибаются или деформируются (реже отмечается в форме h-IBM). Недавние исследования обнаружили корреляцию между силой разгибателей колена и функциональными показателями нижних конечностей, включая тест с шестиминутной ходьбой. 1
- Пациенты часто жалуются на прогрессирующие трудности с функциональными задачами, требующими силы и выносливости задействованных групп мышц, такими как уход за волосами, подъем по лестнице, хватание кухонных предметов и подъем из сидячего положения.
- Дисфункция глотания встречается в 51–65% случаев, 1 чаще обнаруживается позже при прогрессировании заболевания.
- Нарушение дыхания во сне (SDB) из-за слабости ротоглоточных мышц в настоящее время признано распространенной проблемой в IBM, а рестриктивная картина заболевания легких, отмеченная снижением жизненной емкости легких и носовым давлением на вдохе, была обнаружена почти у 75% пациентов с IBM. Также может присутствовать диафрагмальная слабость. 1
- Поражение сердца не типично для IBM.Тем не менее, были редкие сообщения о случаях кардиомиопатии и нарушений проводимости. 1
Физикальное обследование
Основные результаты физикального обследования включают:
- Наблюдаемая атрофия четырехглавой мышцы (кроме h-IBM) и мускулатуры предплечья (зубчатые предплечья), в частности, обычно поражается группа сгибателей запястья / пальца. . 12
- Обычно наблюдается слабое разгибание колена, сгибание бедра и хватка.
- Паттерн слабости четырехглавой мышцы и длинных сгибателей пальцев является общим и диагностическим; эта комбинация редко встречается при других заболеваниях.
- Обычно, если сила сгибателя пальца меньше, чем сила отведения плеча, а сила четырехглавой мышцы меньше, чем сила сгибателя бедра, IBM скорее наводит на размышления, чем полимиозит или дерматомиозит.
- Нормальные ощущения являются обычным явлением, хотя было отмечено, что до 30% пациентов с ИБГ также имеют сенсорную невропатию. 1
- Снижение рефлекса надколенника наблюдается вторично по отношению к истощению четырехглавой мышцы, а снижение рефлекса brachioradialis может наблюдаться при истощении предплечья.
Функциональная оценка
- Подвижность снижается медленно. Продольное исследование Benveniste et al. отметили, что в среднем переход к использованию инвалидной коляски занял 14 лет с даты постановки диагноза. 5
- Способность к самообслуживанию также медленно снижается.
- Нет никаких доказательств того, что s-IBM влияет на познание, поведение или аффект. Однако следует уделять внимание эффективным навыкам преодоления трудностей, поскольку пациент имеет дело с потерей функциональных способностей в условиях хронического прогрессирующего заболевания. 7
Лабораторные исследования
Креатинкиназа (КК) и альдолаза могут быть нормальными или слегка повышенными, обычно <10X нормального значения. 1,6,8
Тестирование аутоантител стало важным инструментом диагностики IBM. Антитела к цистозольной 5’-нуклеотидазе 1A (анти-cN1A) можно обнаружить у 33-55% пациентов с ИБМ по сравнению с распространенностью <5% при других воспалительных IIM. Хотя реактивность против cN1A также может наблюдаться в аналогичной пропорции при других аутоиммунных заболеваниях, таких как синдром Шегрена (SS) и системная красная волчанка (SLE), и высокий титр антител менее надежен у пациентов, у которых есть ассоциированное аутоиммунное заболевание. 13,14,15
Визуализация
Магнитно-резонансная томография (МРТ) с Т1- и Т2-взвешенными изображениями (изображения STIR) отразит атрофию пораженных скелетных мышц, дополнит физический осмотр и может помочь при визуализации мишени для биопсии мышц. 4 Было показано, что картина слабости и отека, наблюдаемая на МРТ, очень специфична и отличается от других миопатий. Особенности на МРТ верхних конечностей включают вовлечение сгибателей предплечья с предпочтением глубокого сгибателя пальцев (FDP) и сохранение поверхностного сгибателя пальцев (FDS) и разгибателей предплечья.В нижних конечностях квадрицепсы вовлекаются на ранней стадии с сохранением приводящих мышц и подколенных сухожилий даже на более поздних стадиях заболевания. 16,17
УЗИ мышц (УЗИ) выявит атрофию мышц. Интенсивность эхо-сигнала сгибателя пальцев большого пальца и локтевого сгибателя запястья в УЗИ мышц является чувствительным диагностическим индикатором s-IBM по сравнению с заболеваниями, имитирующими s-IBM. 16,17
Биопсия мышцы — это окончательная диагностическая процедура для s-IBM.
- Биопсия должна быть взята из проксимальной мышцы со средней степенью поражения, ранее не исследованной с помощью игольчатой электромиографии.
- Биопсия, соответствующая s-IBM, покажет, что следующие высоко специфичные:
- Воспалительные лимфоцитарные изменения, включая инфильтрацию эндомизиальных лимфоцитов CD8 + Т-лимфоцитами с инвазией ненекротических мышечных волокон
- Миодегенеративные изменения, включая окаймленные вакуоли, конгофильные включения и мультибелковые агрегаты.
- Изменения митохондрий, включая увеличение количества рваных красных волокон, цитохром С-оксидазонегативных волокон и волокон, окрашенных янтарной дегидрогеназой (SDH). 10,11
- Было показано, что повышенная экспрессия антигенов MHC-II в комбинации с MHC-I имеет высокую специфичность в отношении IBM по сравнению с одним только MHC-I, и ее следует регулярно включать в биопсию мышц. при воспалительной миопатии. 1,5,6
- Другие неспецифические находки могут включать: Накопление амилоида, 5,6 , которое проявляется в виде бирегрингентных отложений яблочно-зеленого цвета с окрашиванием в конго-красный цвет в поляризованном свете. Тубулофиламенты в ядре и цитоплазме при электронной микроскопии. 5,6
Дополнительные инструменты оценки
Электромиография играет решающую роль в клинической практике и может использоваться для выяснения природы этого заболевания и дифференциации миопатии от нейропатии. Однако результаты EMG в IBM неспецифичны и были исключены из критериев самых последних диагностических исследований IBM. 1,13
- Обычно наблюдается аномальная спонтанная активность (56–100%), включающая фибрилляции, положительные резкие волны и, реже, миотонические и миокимические разряды.
- Миопатические двигательные единицы не являются специфическими для s-IBM. Они идентифицируются на игольчатой электромиографии с уменьшенной амплитудой, короткой продолжительностью и многофазностью. На более поздних стадиях заболевания продолжительность потенциала действия двигательной единицы может увеличиваться и увеличиваться из-за некроза мышечных волокон с последующей регенерацией. Эти данные могут быть ошибочно истолкованы как невропатические, однако пристальное внимание к паттерну рекрутирования позволит отличить миопатические двигательные единицы, которые будут рекрутироваться на ранней стадии, от нейрогенных, которые будут снижены.
- Сенсорная аксональная нейропатия также может быть обнаружена при электродиагностических исследованиях в 30% случаев. 12
- Исследования ЭМГ одного волокна могут показать слегка повышенную плотность волокна, аномальное дрожание и блокировку, однако эти результаты неспецифичны.
- Необходимо включить ЭМГ-исследование мышц-сгибателей, включая FDP.
Раннее прогнозирование результатов
- Более пожилой возраст на момент постановки диагноза связан с более быстрым прогрессированием. 5,6
- У мужчин обычно более быстрое прогрессирование и более позднее начало симптомов, чем у женщин. 5
- Ожидаемая продолжительность жизни не меняется в зависимости от диагноза или лечения. 5
- Есть некоторые свидетельства того, что пациенты, получавшие иммунодепрессанты, быстрее переходят к использованию вспомогательных средств передвижения. Неясно, существует ли причинно-следственная связь или это отражает артефакт агрессивного лечения тех, кто более серьезно пострадал. 5
Экология
Факторы экологического риска, связанные с h-IBM или s-IBM, отсутствуют.
Социальная роль и система социальной поддержки
Как и при любой миопатии, необходимо общение с пациентом и семьей относительно функциональных нарушений.
Профессиональные вопросы
Необходимо открытое и честное обсуждение с пациентом и семьей относительно течения этого заболевания. Поскольку ожидаемая продолжительность жизни не укорачивается и в настоящее время нет лечения, повышающего силу, постоянное общение относительно адаптивного оборудования и изменений окружающей среды для улучшения качества жизни является целесообразным.
Лицам, у которых определено наличие h-IBM, рекомендуется соответствующее генетическое консультирование членов семьи для решения потенциальных проблем в планировании семьи.
C. Реабилитация и лечение
Доступные или действующие руководства по лечению
- В настоящее время не существует эффективных фармакологических методов лечения, которые изменяют течение болезни. Соответствующее адаптивное оборудование, включая ортопедические приспособления, инвалидные коляски и вспомогательные подъемные устройства, улучшит качество жизни.
- Пациенты обычно плохо реагируют на лечение стероидами или другими иммунотерапевтическими агентами. 1,5,6 У некоторых пациентов может наблюдаться временное улучшение или период стабилизации, однако, несмотря на это лечение, болезнь будет прогрессировать. 17,18 Биопсия мышцы после этого лечения отмечает прогрессирование отложения амилоида и вакуолизации. 1 Они все еще используются в качестве эмпирических средств и могут иметь положительный эффект у пациентов с коморбидными аутоиммунными заболеваниями.Поскольку трудно предсказать, какие группы пациентов могут ответить на лечение, в настоящее время практика предлагает только поддерживающее лечение. 1 Если используется испытание иммуносупрессивной терапии, переносимость и эффективность тщательно контролируются. 1
На разных стадиях заболевания
Реабилитация
- Реабилитация может улучшить функции и качество жизни. Цели включают максимальную функциональную независимость за счет адаптации к окружающей среде, модификации задач и предоставления средств передвижения.
- Терапия на основе упражнений безопасна для силы и выносливости без последующего увеличения КК. 20,21
- Ортопедические приспособления могут помочь продлить независимую подвижность и предотвратить падения.
- Сила реакции опоры на голеностопный ортез (AFO), ограниченный диапазон движений тыльного сгибания AFO или стандартный ортез колено-голеностопный сустав с фиксирующим механизмом при разгибании колена во время походки могут быть полезны пациентам со слабостью тыльного сгибания и слабостью четырехглавой мышцы различной степени.
- Коленные ортезы, такие как шведский коленный каркас, могут предотвратить genurecurvatum, чтобы стабилизировать колено во время ходьбы.
- Перенос сухожилия (длинный лучевой разгибатель запястья / лучевая мышца на сгибатели пальцев) может улучшить функцию и уменьшить инвалидность. 1
- Вспомогательные устройства могут включать прямую трость, четверную трость и ходунки; однако снижение силы сгибателей пальцев / запястий может затруднить это. Костыли Lofstrand с опорой для локтей или ходунки с платформой также могут быть опцией.
- Модификации окружающей среды для оптимизации доступности целесообразны по мере прогрессирования заболевания и появления функциональных нарушений.
Управление дисфагией:
- Существуют различные стратегии лечения и ведения, включая крикофарингеальную миотомию, инъекции ботулинического токсина или введение трубки ПЭГ для поддержания питания, однако в настоящее время нет установленных руководств. 1
Координация ухода
Все члены реабилитационной группы должны активно участвовать в постоянном ведении пациентов с IBM, включая физиотерапевта, эрготерапевта, логопеда, ортопеда, диетолога, социального работника, психолога, невролог, физиотерапевт и отоларинголог.
Новые / уникальные вмешательства
На сегодняшний день не было исследований, показывающих, что лечение изменяет течение болезни.
Реализация на практике: практические «жемчужины» / повышение эффективности на практике (PIP) / изменения в поведении и навыках в клинической практике
Реабилитационная медицина оказывает влияние на пациентов с помощью IBM посредством постоянной функциональной оценки и предоставления адаптивного оборудования для оптимизации функций и качества жизни .
Слабость и атрофия четырехглавой мышцы или группы сгибателей запястья / пальца позволяют предположить s-IBM.
Совпадающая сенсорная нейропатия может скрыть основную миопатию и привести к задержке постановки диагноза.
Диагноз ставится на основании характерных данных биопсии мышц.
Отличить s-IBM от полимиозита и дерматомиозита важно для непосредственного лечения и ведения.
D. Передовые / новые и уникальные концепции и практика
Передовые концепции и практика
- Цитотоксические агенты, антитимоцитарный глобулин и бета-интерферон нуждаются в дальнейшем изучении.Первоначальным исследованиям недостает мощности, а результаты неоднозначны. 1,2
- Внутривенный иммуноглобулин не продемонстрировал эффективности. 18 Может незначительно уменьшить дисфагию. Требуются дальнейшие исследования.
- Оксандролон, синтетический андроген, не имеет явного положительного эффекта, хотя некоторые исследования предполагают небольшое улучшение силы верхних конечностей. 21
- Коэнзим Q10 и карнитин используются эмпирически без каких-либо доказательств пользы.
- Диагностическое тестирование, включая Anti CM1A, полезно, появляется возможность использования генетического тестирования. 14,15
E. Пробелы в знаниях, основанных на фактах
Пробелы в знаниях, основанных на фактах
Существуют споры о том, приводит ли воспаление к дегенерации мышечных волокон или дегенерация волокон к воспалительной реакции. Отсутствие ответа на кортикостероиды и иммунотерапию, по-видимому, указывает на то, что дегенерация мышечных волокон с вторичным воспалением является более вероятным сценарием. 5
Ссылки
- Needham M, Mastaglia F.Спорадический миозит с тельцами включения: обзор последних клинических достижений и современных подходов к диагностике и лечению. Клиническая нейрофизиология. 2016; 127: 1764–1773.
- Needham M, Масталья, Флорида. Миозит с тельцами включения: современные патогенетические концепции, диагностические и терапевтические подходы. Ланцет Нейрол . 2007; 6: 620-631.
- Асканас В., Энгель В.К. Миозит с включенными тельцами и миопатии: разная этиология, возможно, схожие патогенетические механизмы. Curr Opin Neurol .2005; 15: 525-531.
- Асканас В., Энгель В.К. Миозит с включенными тельцами, многофакторное мышечное заболевание, связанное со старением: современные концепции патогенеза. Curr Opin Rheumatol . 2007; 19: 500-559.
- Бенвенисте О., Гиге М., Фрибоди Дж. И др. Долгосрочное наблюдательное исследование спорадического миозита с тельцами включения. Мозг . 2011; 134: 3176-3184.
- Далакас М.К., Карпати Г. Воспалительные миопатии. В: Заболевания произвольной мышцы , 8-е издание.Под редакцией Г. Карпати, Д. Хилтон-Джонс, К. Бушби, Р.С. Григгс. Кембридж: Издательство Кембриджского университета, 2010; 427-52.
- Макдональд СМ, Хан Дж.Дж., Картер Г.Т. Миопатические расстройства. В: Брэддом Р., изд. Физическая медицина и реабилитация . 4-е изд. Эльзевьер Сондерс: Филадельфия, Пенсильвания, 2011.
- Григгс Р.К., Асканас В., ДиМауро С. и др. Миозит с тельцами включения и миопатии. Энн Нейрол . 1995; 38: 705-713.
- Атлури РБ. Воспалительные миопатии. Mo Med. 2016; 113 (2): 127-30.
- Каталан-Гарсия М., Гаррабу Г., Морен С., Нарушения митохондриальной ДНК и нарушение регуляции экспрессии окислительного фосфорилирования и митохондриальных слитых белков при спорадическом миозите с тельцами включения. Clin Sci (Лондон). 2016; 130 (19): 1741-51.
- Rygiel K, Miller J, Grady JP, et al. Митохондриальные и воспалительные изменения при спорадическом миозите с тельцами включения. Neuropathol Appl Neurobiol. 2015; 41 (3): 288-303. 12. Амато А.А., Рассел Дж. Воспалительные миопатии.В: Нервно-мышечные расстройства . AA Amato и JA Russell ред. McGraw-Hill Medical: Нью-Йорк, штат Нью-Йорк. 2008: 681-719.
- Herbert MK, Stammen-Vogelzangs J, Verbeek MM, et al. Болезненная специфичность аутоантител к цитозольной 5’-нуклеотидазе 1A при спорадическом миозите с тельцами включения по сравнению с известными аутоиммунными заболеваниями. Ann Rheum Dis. 2015; 75 (4): 696-701.
- Benveniste O, Stenzel W, Allenbach Y. Достижения в серологической диагностике воспалительных миопатий. Curr Opin Neurol .2016; 5: 662-73.
- Лимай В.С., Лестер С., Блумбергс П. и др. Антитела против C N1A у пациентов из Южной Австралии с миозитом с тельцами включения. Мышечный нерв. 2016 апр; 53 (4): 654-5.
- Lundberg IE, Miller FW, Tjärnlund A, et al. Диагностика и классификация идиопатических воспалительных миопатий. J Intern Med. 2016; 280 (1): 39-51.
- Ното Y, Сига К., Цудзи Ю., Кондо М., Токуда Т. и др. Контрастная эхогенность глубокого сгибателя пальцев кисти и локтевого сгибателя запястья: ультразвуковая диагностика при спорадическом миозите с тельцами включения. Мышечный нерв. 2014; 49 (5): 745-8.
- Dalakas MC, Sonies B, Dambrosia J, et al. Лечение миозита с тельцами включения с помощью IVIg: двойное слепое плацебо-контролируемое исследование. Неврология . 1997; 48: 712-716
- Rose MR. 188-й международный семинар ENMC: миозит с тельцами включения, 2–4 декабря 2011 г., Наарден, Нидерланды. Нервно-мышечное расстройство . 2013. 23 (12): 1044–55.
- Lilleker J, Murphy S, Cooper R. Избранные аспекты текущего лечения миозита. Ther Adv Musculoskelet Dis. 2016.; 8 (4): 136-44.
- Arnadottir S, Alexanderson H, Lundberg IE, et al. Спорадический миозит с тельцами включения: пилотное исследование влияния программы домашних упражнений на мышечную функцию, гистопатологию и воспалительную реакцию. J Rehabil Med . 2003; 35: 31-35.
- Руткове С.Б., Паркер Р.А., Нардин Р.А. и др. Пилотное рандомизированное исследование оксандралона при миозите с тельцами включения. Неврология . 2002; 58: 1081-1087.
Оригинальная версия темы
Lisa Williams, MD.Наследственный и спорадический миозит с тельцами включения. 27.11.2012.
Раскрытие информации об авторе
Лиза Уильямс, Мэриленд
Нечего раскрывать
