Лечение лимфостаза — ФГБУ «НМИЦ ТПМ» Минздрава России
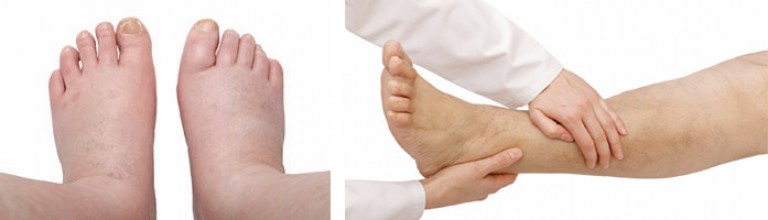
Лимфедема (лимфостаз) — патологическое состояние, сопровождающееся нарастающим отеком мягких тканей пораженной области (чаще всего — нижних конечностей).
Отек при лимфедеме развивается из-за нарушения оттока жидкости по лимфатическим сосудам. Заболевание широко распространено. Нарушение оттока лимфы различной степени наблюдается у каждого десятого жителя земли.
Как правило, симптомы лимфедемы проявляются не сразу. Иногда пациент может ощутить их только через 10-15 лет после того, как произошло поражение лимфатических сосудов.
Можно выделить наиболее часто встречающиеся симптомы:
— отек или припухлость пораженной конечности, при надавливании пальцем на которые не остается ямочки;
— ощущение распирания или тяжести в конечности;
— болевые ощущения и чувство слабости в пораженной лимфедемой конечности;
— нарушения подвижности голени или запястья.
Диагностирование заболевания начинается с внешнего осмотра пациента флебологом, проверки анамнеза и измерения объема пораженных конечностей.
Если в мягких тканях нет органических изменений, то лимфедему лечат консервативно, что включает в себя назначение курса лечебной физкультуры, диеты, физиотерапевтических и бальнеологических процедур.
Для уменьшения объема пораженной конечности пациентам назначают переменную аппаратную пневмокомпрессию, лимфодренажный массаж и ношение бандажа.
Методики лечения:
— Лимфодренаж, или прессотерапия
Эта методика помогает удалить избыточную межтканевую жидкость и способствует венозному и лимфатическому оттоку, не повреждая физиологические механизмы циркуляции и окружающие органы.
— Интервальная вакуумтерапия.
Лечение попеременным воздействием вакуумного (отрицательного) и нормального (атмосферного) давления на нижнюю половину тела. Отрицательное давление вызывает расширение и рост количества работающих капилляров.
 Увеличивается перфузия в тканях, как следствие — растет снабжение тканей кислородом и питательными веществами. Даже ткани с недостаточной перфузией или ишемией активизируются и восстанавливаются.
Увеличивается перфузия в тканях, как следствие — растет снабжение тканей кислородом и питательными веществами. Даже ткани с недостаточной перфузией или ишемией активизируются и восстанавливаются.Физические упражнения улучшают лимфодренажную функцию сосудистой системы. Мышцы при сокращении выдавливают кровь в лимфу по направлению к лимфатическим сосудам от периферии к центру. Во время активных занятий улучшается микроциркуляция в мелких капиллярах, что стимулирует клеточный обмен и отток застойной лимфы на микроуровне. Эти эффекты усиливаются в бассейне, так как вода поддерживает тело и сжимает конечности, стимулируя лимфоток.
Записаться на прием к врачу-флебологу можно по телефону : +7(495)790-71-72
«Как лечить лимфостаз нижних конечностей?» – Яндекс.Кью
На вопрос отвечает руководитель Центра лимфологии Казанского федерального университета, сердечно-сосудистый хирург, врач-лимфолог Фейсханов Айгиз Камилевич.
Лимфедема (лимфостаз, слоновость, или хронический лимфатический отек) – это хроническое прогрессирующее заболевание, характеризующееся накоплением в межклеточном пространстве жидкости, богатой белком, в результате первичной (врожденной) или вторичной (приобретённой) недостаточности лимфатической системы.
Лечение лимфедемы представляет одну из нерешенных проблем ангиологии. С одной стороны, неэффективность рутинной консервативной терапии (диета, мочегонные, флеботонические препараты) заставляет обращаться к хирургическим методам. С другой стороны, несмотря на более, чем вековую историю хирургии лимфостаза/слоновости, эта проблема также не решена. Предложенные многочисленные модификации резекционных, пластических и шунтирующих операций связаны с высоким уровнем осложнений, длительным периодом реабилитации и не гарантируют стойкого долгосрочного эффекта. Особенно это касается оперативных вмешательств по поводу всех вариантов первичных лимфедем, когда нарушена архитектоника лимфатических сосудов.
В согласительном документе исполнительного комитета Международного общества лимфологов констатируется: «Большинство операций, разработанных для лечения периферической лимфедемы, пока не совершенны и не превышают по эффективности правильно проводимую комплексную физиотерапию».
Основной задачей в процессе лечения лимфедемы является восстановление оттока лимфы из тканей.
В настоящее время одним из эффективных методов лечения лимфедемы признается комплексная физическая противоотёчная терапия (Complex Physical Decongestion Therapy — КФПТ). Эта методика успешно применяется в Европе с конца 70-х годов и включает четыре основных направления — мануальный или аппаратный лимфодренаж; компрессионная терапия, в основе которой лежит использование компрессионного бандажирования после сеанса мануального лимфодренажа, или использование компрессионного трикотажа; комплекс лечебно-физкультурных упражнений, направленных на преодоление симптомов отёка; гигиенический уход за поражённой конечностью.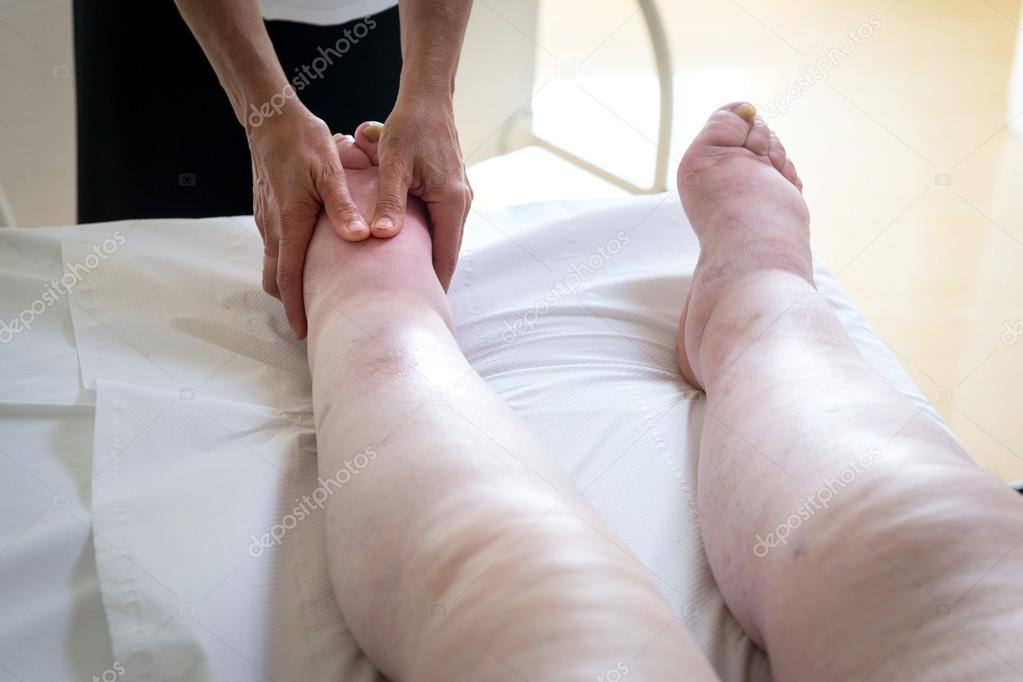
Как показывают данные литературы, КФПТ позволяет уменьшить лимфатический отек и достичь клинической ремиссии у 97,5% пациентов с периферической лимфедемой. При выполнении рекомендаций ремиссия сохраняется до 6 месяцев у 87% пациентов, и до 12 месяцев у 72% пациентов.
В связи с тем, что лимфедема является хроническим прогрессирующим заболеванием, терапия должна носить пожизненный характер. По рекомендации Международного общества лимфологов, Комплексная физическая противоотечная терапия (КФПТ) является «золотым стандартом» в лечении лимфедемы и доказала свою эффективность (класс доказательности 1 В).
КФПТ состоит из двух последовательных этапов: максимального уменьшения отека (decongestion phase) и поддерживающей терапии (maintenance phase).
На первом этапе лечения лимфедемы достигается максимальное уменьшение лимфатического отека. Второй этап предполагает активное использование эластической компрессии для поддержания проявлений заболевания на минимальном уровне.
КФПТ состоит из: Мануального лимфодренажного массажа, ухода за кожей, компрессионной терапии, лечебной физкультуры и Самоконтроля и обучения.
В эти годы для улучшения результатов лечения мы разработали комбинированные методики, объединяющие консервативное лечение, резекционно-пластические операции и реабилитацию. Они позволили успешно провести лечение «безнадёжных» пациентов, приговоренных к ампутации, и добиться стойкого стабильного результата.
В 2021 году в Центре лимфологии КФУ внедрили методику «Липосакция и контролируемая компрессионная терапия в лечении лимфедемы», которую разработал профессор Hakan Brorson (Швеция) на основе хирургии и консервативной терапии. Эффективность методики проверена временем, в течение 28 лет (с 1993г) он использует данную методику, и у него самые лучшие отдаленные результаты лечения пациентов с лимфедемой.
Если у вас остались вопросы можете задать их по электронной почте [email protected], или записаться на консультацию по телефону +7 967 461-03-60.
С уважением Айгиз Фейсханов руководитель Центра лимфологии Казанского федерального университета.
https://nkckfu. ru/lymphologycenter
ru/lymphologycenter
🎧 Операции по пересадке лимфоузлов, или Как вылечить лимфостаз и улучшить качество жизни | Громадское телевидение
Тема нового эпизода — операции при лимфостазе или лимфедеме. Оба этих термина означают застой лимфы и тканевой жидкости. Лимфоток имеет для организма не меньшее значение, чем работа кровеносной системы. Поэтому любые нарушения в структуре лимфатической системы сразу дают о себе знать, в результате чего образуется отек.
Очень часто от отеков конечностей страдают пациентки с диагнозом рак молочной железы. Это происходит после операций, когда удаляется и опухоль, и лимфатические регионарные узлы, а также после прохождения лучевой терапии. Повреждения в лимфатической системе приводят к увеличению объемов рук или ног, в этой области снижается иммунитет, поэтому врачи настоятельно рекомендуют избегать травм и нагрузок на конечности на прооперированной стороне.
Долгое время это осложнение считалось неизбежным злом. Главной задачей было победить рак, а то, что женщина будет страдать от отека и не сможет полноценно использовать руку до конца жизни — это считалось издержками лечения.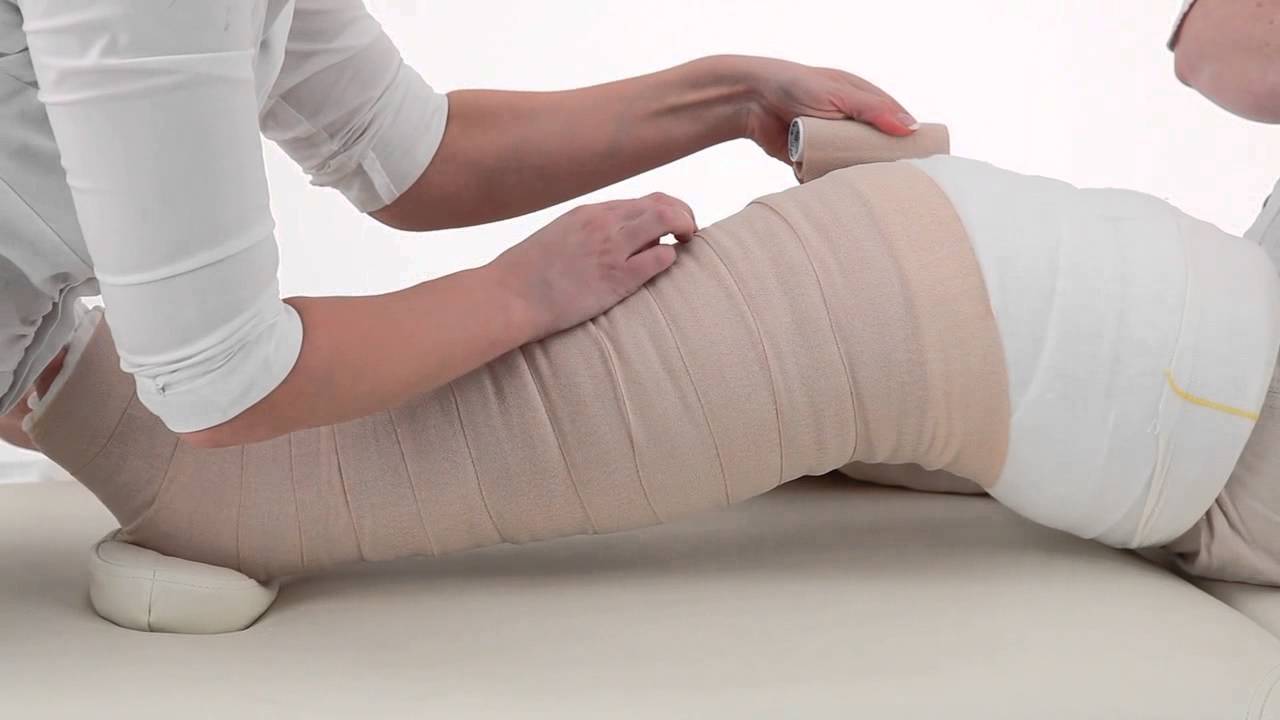 Но современная хирургия предлагает решение: лимфостаз, даже на запущенных стадиях, можно вылечить. Хотя лучше попытаться предотвратить заболевание еще на этапе оперативного вмешательства по удалению опухоли.
Но современная хирургия предлагает решение: лимфостаз, даже на запущенных стадиях, можно вылечить. Хотя лучше попытаться предотвратить заболевание еще на этапе оперативного вмешательства по удалению опухоли.
Как диагностируют лимфостаз, какие существуют показания для операции, какие микрохирургические манипуляции помогают вернуть пациенту качество жизни, сравнимое с тем, что было до болезни? Об этом рассказывает российский реконструктивный хирург Владимир Ивашков, который выполняет такие операции вот уже 10 лет. Он окончил школу микрохирургии при онкологическом центре MD Anderson Cancer Center (США), прошел обучение по реконструктивной микрохирургии молочной железы и восстановлению груди в клинике Hospital de Sant Pau (Испания), стажировался по направлению «хирургическое лечение лимфостаза руки после мастэктомии» в Tokyo University Hospital (Япония). Доктор Ивашков — один из ведущих специалистов по количеству выполняемых в России операций по лечению лимфостаза после комплексного лечения рака молочной железы.
Слушайте этот эпизод на Castbox, Soundcloud, Apple Podcasts, Google Podcasts и YouTube.
Слушайте весь второй сезон подкаста на Castbox и Soundcloud.
Когда может развиться лимфостаз?
Различают первичный (врожденный) лимфостаз и вторичный.
Первичный лимфостаз — это довольно разнородная группа заболеваний, которые, как правило, связаны с мутациями, наследственными или нет. Более склонны к этому заболеванию женщины. Лимфостаз может развиваться на конечностях, но также — на внутренних органах, это более тяжелые формы заболевания, когда отек и лимфатические кисты формируются внутри кишечника, печени, почек и проч., то есть в тех органах, где есть лимфатическая система.
Причиной первичного лимфостаза могут быть патологии лимфатических сосудов, проблемы с клапанным аппаратом лимфатических сосудов.
Вторичный лимфостаз часто развивается у онкопациенток после операций по удалению опухоли и лимфоузлов, а также на фоне получения лучевой терапии.
Какие существуют методы диагностики лимфостаза?
В первую очередь применяют визуальный осмотр, ведь разница в размере конечностей видна сразу. Также используется флуоресцентная лимфография, когда вводится контрастный препарат индоцианин зеленый, и с помощью специального оборудования визуализируют уровень блока лимфотока. Эта манипуляция является золотым стандартом для диагностики вторичного лимфостаза.
При первичном лимфостазе также делают МРТ на аппарате высокой интенсивности поля, иногда с использованием специальных контрастов. Это позволяет увидеть внутренние патологии лимфатической системы. Еще один метод диагностики — лимфосцинтиграфия, которая помогает получить изображение лимфоузлов конечностей, оценить их функционирование.
Какие показания существуют для операции по лечению лимфостаза?
Оцениваются в первую очередь объемы рук и ног, качество кожи, венозный рисунок, эпизоды рожистого воспаления. Также проводится питтинг-тест, когда при нажатии на конечность на коже может оставаться ямка. Это говорит о скоплении межклеточной жидкости и лимфы в жировой клетчатке кожи.
Также проводится питтинг-тест, когда при нажатии на конечность на коже может оставаться ямка. Это говорит о скоплении межклеточной жидкости и лимфы в жировой клетчатке кожи.
Стадии лимфостаза (а их всего четыре) в данном случае не имеют особого значения, считает доктор Ивашков. Лечение или профилактику лимфостаза, как и любого другого заболевания, нужно начинать при первых признаках, а лучше — уже на онкологическом этапе, когда есть возможность во время операции сохранить лимфоузлы. Для этого применяется биопсия сторожевого лимфоузла, которая позволяет понять, есть ли там раковые клетки. Если лимфоузлы, все же, приходится удалять, можно применить профилактические меры предупреждения лимфостаза — это формирование лимфовенозных анастомозов. Суть этой хирургической операции заключается в облегчении оттока лимфы из лимфатических сосудов: лимфатические коллекторы вшиваются в вену, что позволяет избежать скопления жидкости, лимфы. Как следствие, вероятность развития лимфостаза снижается в 20 раз. Также во время операции по удалению опухоли, к примеру, в молочной железе, пациентке могут не только одномоментно воссоздать форму груди с помощью лоскута с живота, но и пересадить в зону операции здоровые лимфоузлы.
Также во время операции по удалению опухоли, к примеру, в молочной железе, пациентке могут не только одномоментно воссоздать форму груди с помощью лоскута с живота, но и пересадить в зону операции здоровые лимфоузлы.
Лечение лимфостаза протекает тем проще для врача и пациента, чем менее развита болезнь. При запущенных стадиях используется не только пересадка лимфоузлов, но и вибрационная вакуумная аспирация вместе с ультразвуком. Лечение распространенного лимфостаза занимает 8-12 месяцев.
Оценить результат операции помогает повторная лимфография спустя 6 месяцев после операции.
Интенсивное лечение лимфостаза нижних конечностей
В ходе специальных исследований, было разработано новое интенсивное амбулаторное лечение для лимфостаза ног. Девятнадцать пациентов со II и III стадиями лимфостаза были оценены в рандомизированном исследовании. Интенсивное лечение проводилось в течение 6-8 недель в амбулаторных условиях. Все пациенты имели значительное сокращение размера конечности с окончательной средней потерей 81,1% от объема отека. Наибольшие потери произошли в первую неделю.
Интенсивное лечение лимфостаза нижних конечностей в амбулаторных условиях может привести к существенному сокращению объема отека в течение короткого периода времени и может быть рекомендовано для любой стадии заболевания.
Итак, теперь более детально о данном виде лечения.
Лимфостаз является типом отека, который происходит из-за аномального накопления жидкостей и других веществ в тканях в результате блокирования лимфатической системы. Лимфодренаж, занятия спортом, гигиенические меры предосторожности, механизмы сжатия рекомендуются при лечении заболевания. Когда диагностируется лимфостаз, степень дисфункции конечности велика из-за физических факторов, таких как уменьшение подвижности суставов, вызывающее снижение амплитуды движений, вес конечности, боли и неспособность выполнять повседневные задачи.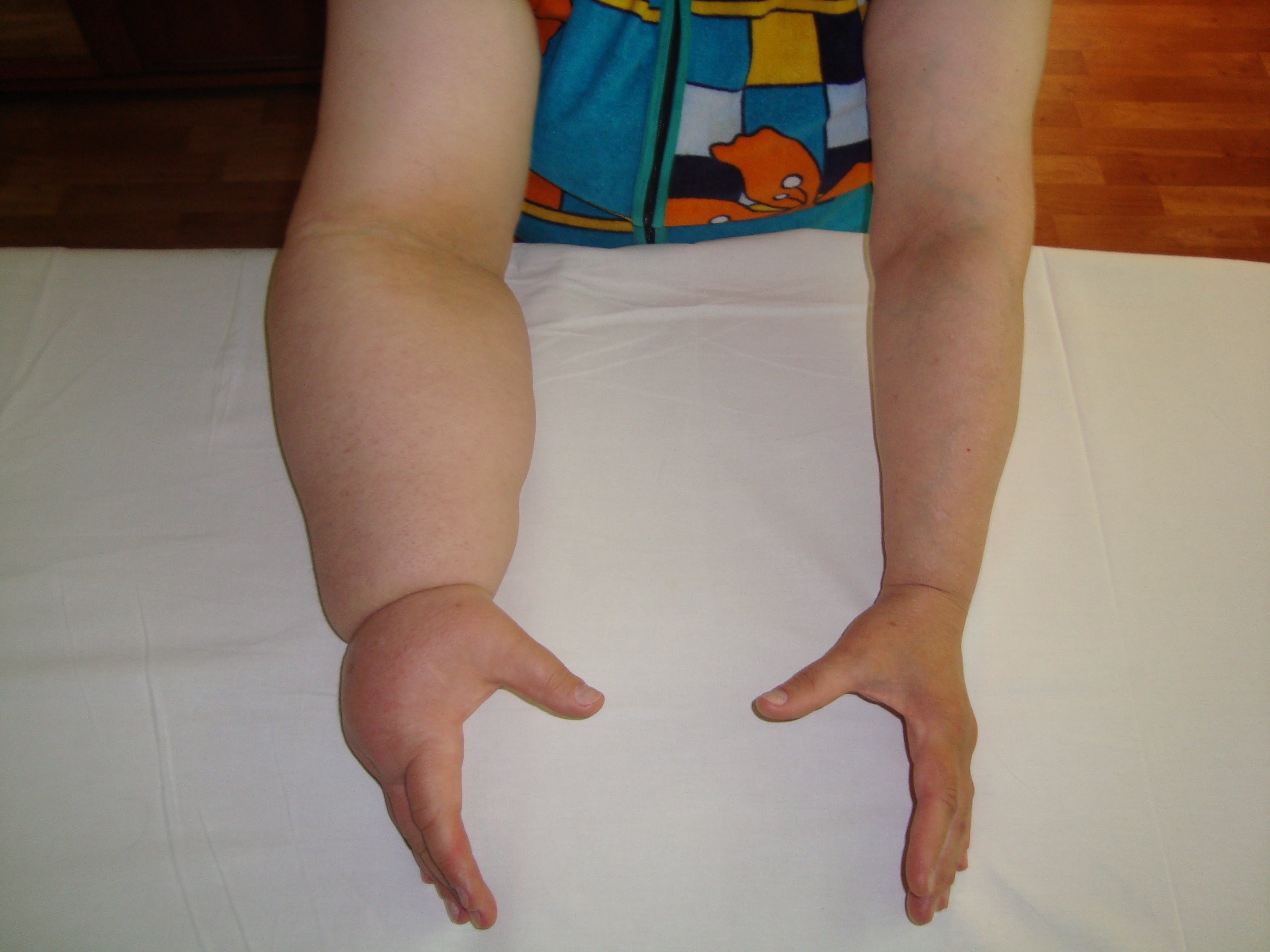
В качестве лечения, в описываемом исследовании, использовали аппаратный лимфодренаж с помощью аппарата RAGodoy, а также технику ручного лимфодренажа. Механический лимфодренаж проводили с надетым на конечность компрессионным трикотажем. Все пациенты имели значительную объемную потерю. Потеря объема более чем на 90% от отека произошло у 39,13% больных.
Это исследование описывает новый путь интенсивного лечения для амбулаторных больных, что является эффективным в снижении лимфостаза нижних конечностей. Преимуществом этого подхода является быстрое сокращение объема у пациентов с более развитыми формами болезни. Еще одним преимуществом является низкая стоимость компрессионных чулок и использование аппаратов для выполнения лимфодренажа что повышает интерес к этой интенсивной терапии. Пациенты использовали компрессионные чулки 24 часа в сутки в течение первой недели лечения.
Поддержание результатов является основной целью в терапии заболевания. Для этого выполняются специальные упражнения и самостоятельный лимфатический дренаж.
Таким образом, есть несколько вариантов для лечения и поддержания заболевания. Контроль за уменьшением лимфостаза конечностей имеет жизненно важное значение, чтобы избежать складок на коже, так как это может вызвать боль и возможное инфицирование. Различные формы лечения следует рассматривать и адаптировать к ситуации каждого пациента. Эта форма лечения может быть адаптирована для лечения больших групп населения с лимфостазом благодаря её низкой стоимости.
Инновационный сосудистый центр имеет возможность проводить весь комплекс лечения лимофостаза, применяя современные методы лимфологии.
Есть противопоказания, необходима консультация с врачом.
лимфостаз нижних конечностей. Лечение народными средствами, медикаментами, массажами
Отеки ног – это довольно обычное явление для большинства людей, особенно по вечерам после долгого рабочего дня. Зачастую к утру они проходят, но если это явление повторяется изо дня в день, оно может свидетельствовать о проблеме с венами, и в дальнейшем привести к варикозу или тромбофлебиту. Если же утром отеки не сходят, скорее всего, ваш диагноз – это лимфостаз нижних конечностей. Лечение этого заболевания рекомендуется начинать как можно раньше, пока лимфатическая система справляется со своими задачами хотя бы частично.
Зачастую к утру они проходят, но если это явление повторяется изо дня в день, оно может свидетельствовать о проблеме с венами, и в дальнейшем привести к варикозу или тромбофлебиту. Если же утром отеки не сходят, скорее всего, ваш диагноз – это лимфостаз нижних конечностей. Лечение этого заболевания рекомендуется начинать как можно раньше, пока лимфатическая система справляется со своими задачами хотя бы частично.
Причины и симптомы трех стадий лимфостаза
Лимфостаз – это заболевание, которое встречается у женщин в 5 раз чаще, нежели у мужчин. Почему происходит именно так, врачи не могут ответить однозначно, но уже сейчас выделены основные причины его возникновения:
- Заболевания различных органов и систем.
- Изменения в венах или лимфатических сосудах.
- Низкое содержание белка.
- Наличие в организме микроорганизмов, например, стрептококков.
- Врожденная аномалия лимфатической системы.
Лимфостаз имеет несколько стадий развития, каждой из них свойственны свои симптомы:
- Лимфедема (обратимый отек) поражает голеностоп, пальцы и стопу.
 При этом отек прощупывается, даже виден визуально, но не сопровождается болевыми ощущениями. Кожа в этой области становится бледной, слегка дряблой, образует складку. После отдыха отек исчезает или значительно уменьшается.
При этом отек прощупывается, даже виден визуально, но не сопровождается болевыми ощущениями. Кожа в этой области становится бледной, слегка дряблой, образует складку. После отдыха отек исчезает или значительно уменьшается. - Фибредема (необратимый отек) распространяется практически на всю конечность, сопровождается болью, тяжестью, иногда судорогами. После нажатия в области отека долго остается след в виде вмятины, а сам он не проходит даже после отдыха.
- Слоновость – это обширное разрастание подкожной клетчатки и соединительной ткани, что приводит к невероятному увеличению конечности. Название стадии походит от сходства конечности больного человека с ногой слона. Стадия сопровождается болями, воспалениями и язвами кожного покрова.
Диагностика и определение стадий лимфостаза
От правильности поставленного диагноза зависит то, как в дальнейшем бороться с отечностью в конечностях. Если флебологи или лимфологи установили, что имеет место лимфостаз нижних конечностей, лечение народными средствами, медикаментами и массажами нужно начинать без промедления. Как же происходит постановка диагноза? Комплексный подход включает:
Как же происходит постановка диагноза? Комплексный подход включает:
Только после постановки диагноза и определения степени тяжести заболевания можно заниматься лечением.
Лечение лимфостаза с применением медикаментов
Итак, ваш диагноз — лимфостаз нижних конечностей. Лечение народными средствами не в ваших правилах? В таком случае вам назначат медикаментозное лечение, и только по индивидуальному графику — в зависимости от особенностей организма, стадии заболевания, возможной индивидуальной непереносимости препаратов. В основном для лечения назначают следующие препараты:
- Флеботоники для улучшения микроциркуляции и оттока лимфы.
- Препараты для энзимотерапии, снимающие воспаление и отеки.
- Диуретики – мочегонные средства.
- Антибактериальные средства.
Чаще всего эти препараты используются комплексно и только при длительном использовании эффективно лечат лимфостаз нижних конечностей.
Лечение народными средствами
На начальной стадии лимфостаза довольно действенными будут народные средства.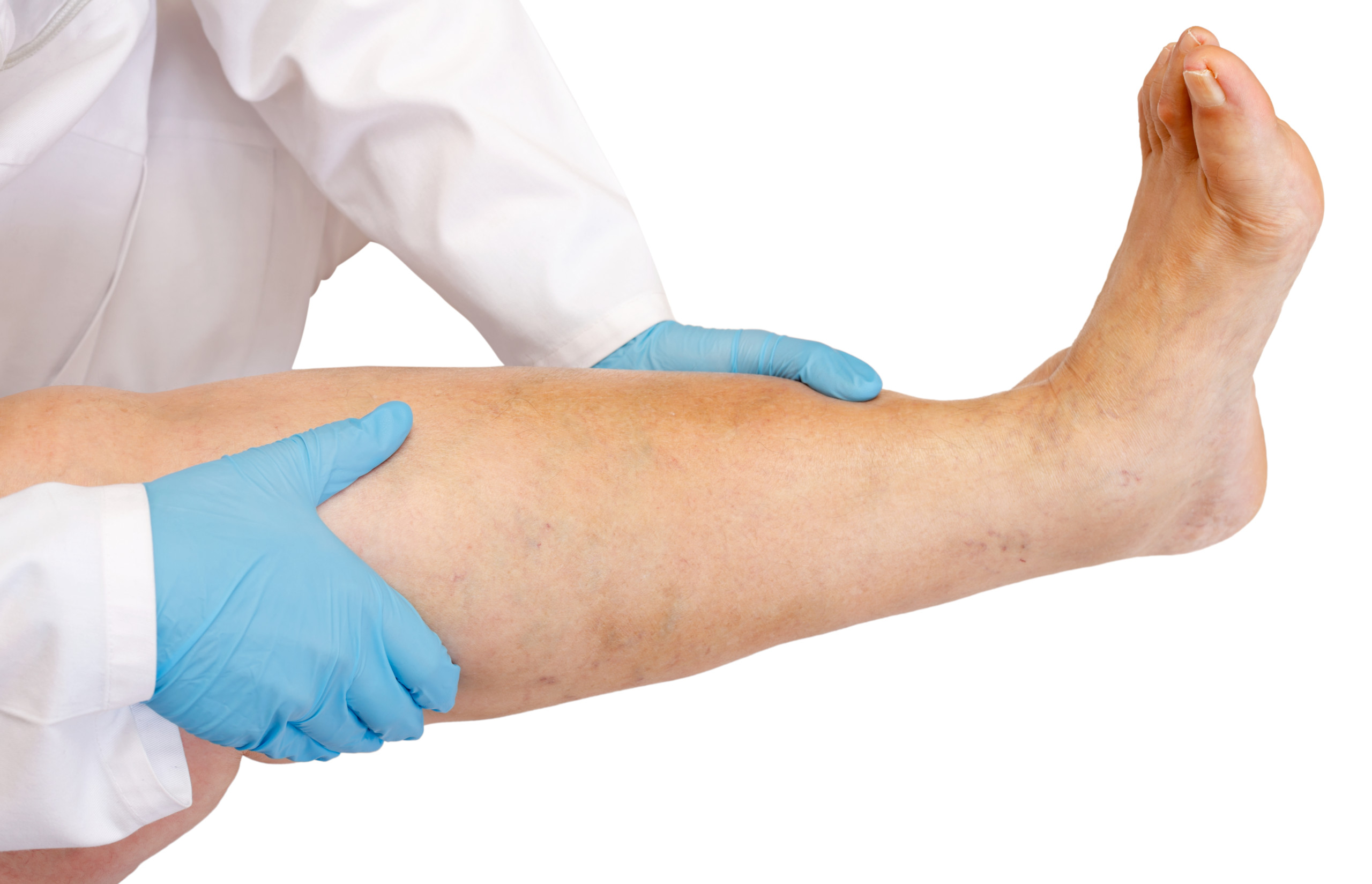 Например, хорошо зарекомендовал себя компресс из лука и дегтя. Для приготовления смеси запекается одна луковица (предварительно очищать ее не нужно), остужается, очищается и измельчается. К этой каше нужно добавить столовую ложку дегтя и тщательно все смешать. Получившееся средство равномерно нанести на ткань и обернуть ею больное место, затем зафиксировать и оставить на ночь. Если у вас лимфостаз нижних конечностей, лечение народными средствами может включать отвары, настои и смеси, принимаемые внутрь:
Например, хорошо зарекомендовал себя компресс из лука и дегтя. Для приготовления смеси запекается одна луковица (предварительно очищать ее не нужно), остужается, очищается и измельчается. К этой каше нужно добавить столовую ложку дегтя и тщательно все смешать. Получившееся средство равномерно нанести на ткань и обернуть ею больное место, затем зафиксировать и оставить на ночь. Если у вас лимфостаз нижних конечностей, лечение народными средствами может включать отвары, настои и смеси, принимаемые внутрь:
- Настой из 250 г измельченного чеснока и 350 мл меда готовят в течение недели, а принимают трижды в день до еды.
- Помогает отвар из подорожника, листьев одуванчика и цвета бессмертника. Все компоненты берутся в равных пропорциях, заливаются кипятком (0,5 л) и настаиваются 5-7 часов. Принимать отвар нужно по полстакана 4 р. в день.
- Значительно облегчат состояние больного яблочный уксус и мед (по 1 ч. л.), разведенные в стакане воды.
Лечение массажем
Массаж при лимфостазе нижних конечностей является одним из способов улучшения состояния больного. Речь идет не о домашнем самомассаже, а о профессиональных процедурах, которые являются эффективными только на двух первых стадиях. Действие массажа направлено на активацию оттока лимфы и сокращение сосудов. Это приводит к значительному уменьшению объемов конечностей. В медицине применяется аппаратный массаж (пневмокомпрессия) и ручной лимфодренажный. Процедура заканчивается бандажированием — бинтованием с использованием эластичного бинта.
Речь идет не о домашнем самомассаже, а о профессиональных процедурах, которые являются эффективными только на двух первых стадиях. Действие массажа направлено на активацию оттока лимфы и сокращение сосудов. Это приводит к значительному уменьшению объемов конечностей. В медицине применяется аппаратный массаж (пневмокомпрессия) и ручной лимфодренажный. Процедура заканчивается бандажированием — бинтованием с использованием эластичного бинта.
Лечение лимфедемы | Johns Hopkins Medicine
Что нужно знать
- Лимфатическая система состоит из множества сосудов, по которым течет жидкость. по всему телу.
-
Лимфедема — это ненормальное накопление богатой белком жидкости в любой части
организм в результате сбоя в лимфатической системе.Вы можете родиться с этим заболеванием (первичная лимфедема) или развить его в результате повреждения лимфатической системы, например, после операции или инфекции (вторичная лимфедема).

- Лимфедему на ранней стадии можно лечить с помощью нехирургических вмешательств, включая лекарства, здоровую диету и ручное сжатие.
- При лимфедеме на поздней стадии может потребоваться хирургическое вмешательство. рекомендуемые.
Профилактика лимфедемы
Люди, перенесшие операцию по удалению лимфатических узлов в подмышечной впадине, должны знать о тех действиях, которые оказывают слишком сильное давление на пораженную руку.Защитные меры во избежание травм и заражения включают:
Соблюдение правил гигиены
-
Ежедневно очищайте кожу пораженной руки и наносите лосьон. Вытирая руку, будьте осторожны, но тщательно.
-
Позаботьтесь о ногтях и не порежьте кутикулу.
-
Промойте все порезы водой с мылом, а затем нанесите антибактериальную мазь и стерильную повязку.
Оставайтесь в форме
-
Регулярно выполняйте упражнения для улучшения дренажа, но сначала проконсультируйтесь с врачом или физиотерапевтом.
-
-
По возможности держите руку в приподнятом положении.
Соблюдайте осторожность при повседневных делах
-
Защищайте пальцы от уколов иглой и острых предметов. При шитье используйте наперсток.
-
Избегайте энергичных повторяющихся движений с сопротивлением, таких как царапание, тяга или толкание пораженной рукой.
-
Избегайте солнечных ожогов и других ожогов пораженной руки.
-
Для бритья подмышек используйте электробритву.
Правильная одежда
-
Надевайте перчатки при работе в саду и при использовании сильных бытовых моющих средств.
-
Не носите ночные рубашки или одежду с эластичными манжетами.
-
Носите сумку или тяжелые пакеты в здоровой руке.
Выступление в кабинете врача
-
Убедитесь, что в здоровой руке сделаны все инъекции и взяты анализы крови.
-
Если возможно, сделайте все анализы артериального давления на здоровой руке.
-
Избегайте воздействия слишком высоких или низких температур на пораженную руку, например на грелки или пакеты со льдом.
-
Немедленно сообщите своему врачу о любых признаках инфекции, таких как покраснение, боль, жар, повышенный отек или лихорадка.
Поговорите со своим врачом о том, что вы можете сделать, чтобы предотвратить развитие лимфедемы. Если лимфедема действительно развивается, немедленно сообщите об этом врачу. Есть вещи, которые вы можете сделать, чтобы не усугубить ситуацию.
Причины лимфедемы
Лимфедема возникает в результате блокировки лимфатической системы. Чаще всего это вызвано травматическим событием, таким как спортивные травмы или глубокие порезы и синяки, в результате операции или лечения рака. Реже лимфедема может возникать как врожденный дефект или симптом инфекции.
Реже лимфедема может возникать как врожденный дефект или симптом инфекции.
Диагностика лимфедемы
Нет специальных диагностических тестов для лимфедемы. Врач заполнит анамнез и проведет медицинский осмотр. История болезни может включать вопросы относительно следующего:
-
Перенесенные операции
-
Проблемы после операций
-
Начало симптомов (Когда появилась опухоль?)
-
Отек (сильный отек) в анамнезе
-
Текущие лекарства
-
Другие заболевания, такие как высокое кровяное давление, болезни сердца или диабет
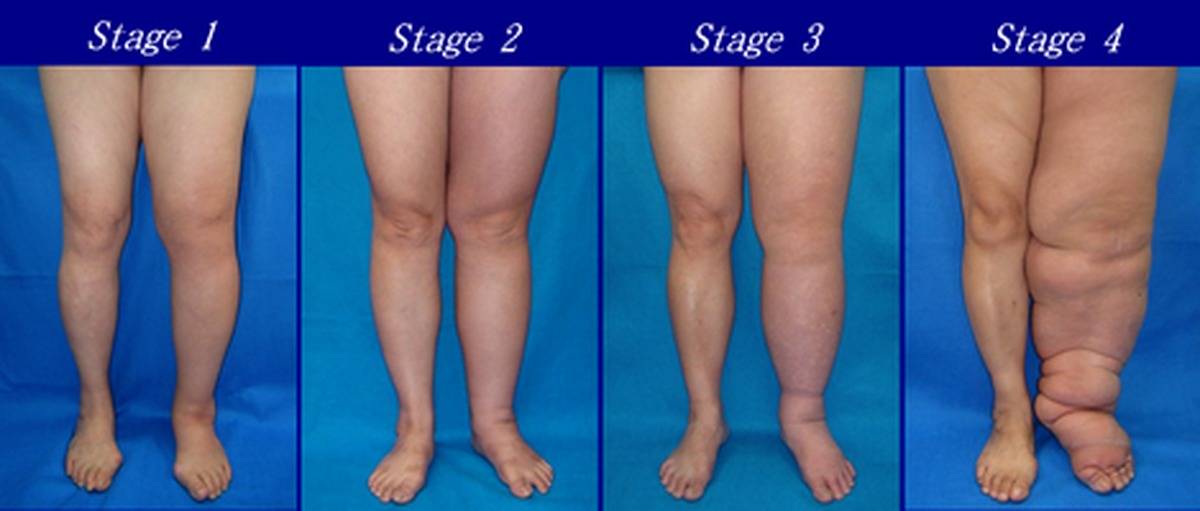
Этапы
После постановки диагноза ваш врач определит, какая стадия лучше всего характеризует вашу лимфедему, и назначит соответствующее лечение.В зависимости от того, как прогрессировал отек, ваш врач определит следующие стадии:
-
Стадия 1 : Аномальный кровоток в лимфатической системе.
 Нет признаков или симптомов
Нет признаков или симптомов -
Этап 2 : Накопление жидкости с набуханием. Отек проходит с возвышением. При нажатии на эту область может остаться вмятина
-
Стадия 3 : Постоянный отек, который не проходит с возвышением.При нажатии на эту область больше не остается вмятины. Изменения кожи с рубцеванием и утолщением
-
Стадия 4 : Слоновость (большая деформированная конечность), утолщение кожи с бородавчатым ростом и обширные рубцы
Лимфедема: каковы варианты хирургического вмешательства?
Существует несколько вариантов лечения лимфедемы.Узнайте, на каком этапе вы находитесь, чтобы увидеть варианты лечения и хирургического вмешательства.
Лечение лимфедемы
Противозастойная терапия лимфедемы
Лечение лимфедемы зависит от тяжести и степени заболевания. Профилактика и контроль лимфедемы играют важную роль в этом заболевании, так как лекарства от него нет.
Профилактика и контроль лимфедемы играют важную роль в этом заболевании, так как лекарства от него нет.
Противозастойное лечение обычно рекомендуется при первых двух стадиях лимфедемы.Варианты лечения могут включать:
-
Упражнение. Упражнения помогают восстановить гибкость и силу, а также улучшают дренаж. Конкретные упражнения будут рекомендованы вашим врачом и / или физиотерапевтом.
-
Бинт. Ношение индивидуализированной компрессионной манжеты или эластичного бинта может помочь предотвратить скопление жидкости.
-
Рычаг насоса. Применение ручного насоса часто помогает увеличить поток жидкости в лимфатических сосудах и предотвращает скопление жидкости в руке.
-
Диета. Сбалансированная диета и контроль массы тела — важная часть лечения.
-
Держите руку поднятой.
 Если по возможности держать руку поднятой над уровнем сердца, сила тяжести помогает слить накопившуюся жидкость.
Если по возможности держать руку поднятой над уровнем сердца, сила тяжести помогает слить накопившуюся жидкость. -
Профилактика инфекций. Важно соблюдать профилактические меры, такие как тщательный уход за кожей, чтобы защитить пораженную руку от инфекции и разрушения кожи.
Хирургия лимфедемы | Q&A
Лимфедема — это заболевание, чаще всего вызываемое удалением или повреждением лимфатических узлов во время лечения рака. Другие причины лимфедемы — врожденные аномалии и травмы. Посмотрите, как пластический и реконструктивный хирург Джонса Хопкинса Олуизей Алиу, М.Д. обсуждает новые хирургические варианты лечения лимфедемы.
Хирургическое лечение лимфедемы
Когда лимфедема прогрессирует до 3 или 4 стадии, может быть рекомендовано хирургическое вмешательство. Хирургические варианты включают как физиологические, так и эксцизионные процедуры. Обе процедуры направлены на восстановление лимфатического потока. Однако физиологические процедуры включают перестройку лимфатической системы в конечности, в то время как эксцизионные процедуры направлены на удаление пораженной ткани.
Физиологические процедуры (могут быть рекомендованы для 3 и 4 стадий)
-
Перенос васкуляризированных лимфатических узлов. Хирург переносит здоровые лимфатические узлы в пораженный участок и перестраивает лимфатическую систему, чтобы уменьшить отек.
-
Лимфовенозный анастомоз (также называемый лимфовенозным обходным анастомозом). Хирург перестраивает лимфатическую систему, подключая лимфатические каналы непосредственно к крошечным венам поблизости.
 Это амбулаторная процедура с очень маленькими и минимальными разрезами и очень небольшой кровопотерей.
Это амбулаторная процедура с очень маленькими и минимальными разрезами и очень небольшой кровопотерей.
Эксцизионные процедуры (могут быть рекомендованы на этапах 3, 4 или 5)
-
Липосакция. Пораженную ткань можно удалить.
-
Процедура Шарля. Хирург удаляет пораженную ткань и использует ее часть в качестве кожного трансплантата для восстановления пораженной области. Это более инвазивная процедура, обычно рекомендованная для 4 и 5 стадий.
Пластическая хирургия лимфедемы: история Тиффани
Молодая мать, ослабленная первичной лимфедемой, становится ее защитником и находит сочувственное хирургическое лечение в Johns Hopkins.
ИНТЕНСИВНОЕ ЛЕЧЕНИЕ ЛИМФЕДЕМЫ НОЖКИ
Indian J Dermatol. Апрель-июнь 2010 г .; 55 (2): 144–147.
Апрель-июнь 2010 г .; 55 (2): 144–147.
Хосе Мария Перейра де Годой
От кафедры кардиологии и сердечно-сосудистой хирургии, профессор последипломного образования Медицинской школы Сан-Жозе-ду-Риу-Прету-FAMERP-Бразилия.
Lina M O Azoubel
1 Диетолог клиники Годой и профессор последипломного курса по реабилитации лимфовенозной болезни в медицинской школе в Сан-Жозе-ду-Риу-Прету-FAMERP-Бразилия Сан-Жозе-ду-Риу-Прету, Бразилия.
Мария де Фатима Геррейру де Годой
2 Эрготерапевт, профессор последипломного курса лимфовенозной реабилитации — FAMERP и Clinic Godoy, Сан-Жозе-ду-Риу-Прету, Research Capes-Brazil.
От кафедры кардиологии и сердечно-сосудистой хирургии, профессор последипломного образования Медицинской школы Сан-Жозе-ду-Риу-Прету-FAMERP-Бразилия.
1 Диетолог клиники Годой и профессор последипломного курса по реабилитации лимфоузлов в медицинской школе Сан-Жозе-ду-Риу-Прету-FAMERP-Бразилия Сан-Жозе-ду-Риу-Прету, Бразилия.
2 Эрготерапевт, профессор последипломного курса по лимфовенозной реабилитации — FAMERP и Clinic Godoy, Сан-Жозе-ду-Риу-Прету, Research Capes-Brazil.
Адрес для корреспонденции: Д-р Хосе Мария Перейра де Годой, Руа Флориано Пейшоту, 2950. Сан-Жозе-ду-Риу-Прету, Сан-Франциско — Бразилия — 15010-020. E-mail: [email protected]Поступила в редакцию ноя 2009 г .; Принята в 2010 г., февраль.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Справочная информация:
Несмотря на все проблемы, вызванные лимфедемой, это заболевание продолжает поражать миллионы людей во всем мире. Таким образом, необходимо определение наиболее эффективных форм лечения.
Цель:
Целью этого исследования было оценить новое интенсивное амбулаторное лечение лимфедемы ног.
Методы:
Двадцать три ноги 19 пациентов были оценены в проспективном рандомизированном исследовании.Критериями включения были пациенты с лимфедемой II и III степени, у которых разница, измеренная объемным методом, между пораженной конечностью ниже колена и здоровой конечностью была более 1,5 кг. Интенсивное лечение проводилось в течение 6-8 часов в условиях поликлиники. Для статистического анализа использовали дисперсионный анализ, при этом ошибка альфа 5% (значение P <0,05) считалась значимой.
Результаты:
Все конечности значительно уменьшились в размерах, окончательная средняя потеря составила 81.1% от объема отека. Наибольшие потери произошли в первую неделю ( P -значение <0,001). У 9 (39,13%) пациентов произошло исчезновение более 90% лимфедемы; потери более 80% у 13 (56,52%), потери более 70% у 17 (73,91%) и потери более 50% зафиксированы у 95,65% пациентов; только 1 пациент потерял менее 50% (37,9%) отека.
Заключение:
Интенсивное лечение лимфедемы в амбулаторных условиях может привести к значительному уменьшению объема отека за короткий период времени и может быть рекомендовано при любой степени лимфедемы, в особенности при более поздних стадиях.
Ключевые слова: Перевязка , упражнения , лимфодренаж , лимфедема
Введение
Лимфедема — это тип отека, который возникает из-за аномального накопления жидкости и других веществ в тканях в результате сбой лимфатической системы, связанный с недостаточностью экстралимфатического протеолиза белков в межклеточном пространстве и мобилизацией макромолекул [1], таких как гиалуроновая кислота.[2]
Лимфодренаж, [3,4] упражнения, [5,6] гигиенические меры предосторожности, [7,8] механизмы сжатия, [9] и, в последнее время, связь между профессиональной деятельностью [10] и стимуляцией шейки матки [ 11,12] рекомендуются при лечении лимфедемы. Когда лимфедема установлена, степень дисфункции высока из-за физических факторов, таких как снижение подвижности суставов, вызывающее уменьшение амплитуды движений, веса конечности, боли и неспособности выполнять повседневные задачи. [13] Лечение, направленное на уменьшение объема руки без устранения боли, может не привести к улучшению активности, участия или качества жизни, связанного со здоровьем. [14,15]
[13] Лечение, направленное на уменьшение объема руки без устранения боли, может не привести к улучшению активности, участия или качества жизни, связанного со здоровьем. [14,15]
Несмотря на все проблемы, вызванные лимфедемой, это заболевание продолжает влиять на миллионы людей во всем мире. Таким образом, необходимо определение наиболее эффективных форм лечения этого заболевания. Целью этого исследования было оценить новое интенсивное лечение лимфедемы в амбулаторной клинике.
Методы
Двадцать три ноги 5 мужчин и 14 женщин в возрасте от 27 до 75 лет (средний возраст 49,1 года) были оценены в проспективном квази-рандомизированном исследовании. Диагноз лимфедемы был клиническим и подтвержден лимфосцинтиграфией у некоторых пациентов. Включение пациентов производилось в порядке прибытия в лечебный центр, куда людей приглашали для участия после того, как цели исследования были объяснены. Критерием включения были пациенты с лимфедемой II и III степени, когда разница между ногами ниже колен, оцененная методом волюметрии, была больше единицы.5 кг. Пациенты, которые не смогли выполнить волюметрию конечности из-за ее размера и размера контейнера, пациенты с острыми инфекциями и пациенты с разницей менее 1,5 кг были исключены из исследования.
Волюметрию с использованием метода вытеснения воды выполняли для голени перед началом лечения и еженедельно после этого в течение 4-недельного периода исследования. Для оценки учитывалось улучшение разницы между здоровыми и пораженными конечностями или, в случае двусторонней лимфедемы, общее уменьшение в конце периода лечения.
Применялась интенсивная форма лечения с ежедневными 6-8-часовыми сеансами в поликлинике. Механический лимфодренаж с использованием аппарата RAGodoy® [16] выполнялся в течение 6-8 часов в сочетании с техникой стимуляции шейки матки Godoy и Godoy в течение 20 минут в день [11,12] и ручным лимфодренажем с использованием методики Godoy и Godoy [3, 17] для 1-часового сеанса ежедневно. За исключением сеанса ручного лимфодренажа, компрессия производилась самодельным чулком из малоэластичного хлопково-полиэфирного материала.[2,18] Сначала был надет компрессионный чулок, затем был выполнен механический лимфодренаж с последующей стимуляцией шейки матки и, наконец, ручной лимфодренаж.
Дисперсионный анализ использовался для статистического анализа с альфа-ошибкой 5% ( P -значение <0,05), считающейся значимой. Исследование было оценено и одобрено Комитетом по этике исследований Медицинской школы Сан-Жозе-ду-Риу-Прету (FAMERP).
Результаты
[] показывает процент потерь объема за неделю; у всех пациентов была значительная потеря объема, средняя потеря в конце исследования составила 81.1% ( P -значение <0,001). и показать среднее значение и стандартное отклонение общего объема конечности до и после 4 недель. Наибольшие изменения произошли в первую неделю (значение P <0,001), однако потери наблюдались на протяжении всего периода лечения [].
Таблица 1
Потеря объема (%) за 4-недельное исследование
| Лимфедема | Серийный номер (N) | Неделя 1 (%) | Неделя 2 (%) | Неделя 3 (%) ) | Неделя 4 (%) | |||
|---|---|---|---|---|---|---|---|---|
| Односторонний | 1 | 54.30 | 41,00 | 56.60 | 75,68 | |||
| Двусторонний | 2 | 39,30 | 63,40 | 72,40 | 81 | |||
| Двусторонний | 3 | 20,09 | 42,34 | 50,00 | 53,84 | |||
| 23,04 | 38.30 | 49,70 | 57,60 | |||||
| Односторонний | 4 | 10,40 | 32,86 | 35,88 | 37,97 | |||
| Односторонний | 90185 | 5 | Односторонний | 6 | 34,30 | 91,60 | 94,66 | 97,80 |
| Односторонний | 7 | 64,90 | 94.70 | 96.80 | 97.80 | |||
| Двусторонний | 8 | 35,81 | 42,61 | 49,69 | 56,06 | |||
| 9 | 72,20 | 86,30 | 91,00 | 98,70 | ||||
| Односторонний | 10 | 52,50 | 54.43 | 61,14 | 70,30 | |||
| Односторонний | 11 | 45,67 | 58,16 | 67,55 | 79,24 | |||
| Односторонний | ||||||||
| 9017 9017 | Односторонний | 13 | 61,13 | 67,25 | 80,65 | 91,17 | ||
| Односторонний | 14 | 62.62 | 79,77 | 87,93 | 97,01 | |||
| Односторонний | 15 | 42,45 | 59,69 | 68,40 | 70,49 | |||
| 23,5 | 37 | 51 | 51,56 | |||||
| Односторонний | 17 | 40,25 | 68.80 | 74.61 | 85.60 | |||
| Односторонний | 18 | 50.90 | 72.91 | 78.65 | 82.30 | |||
| Односторонний | 9018 | 19 |
Таблица 2
Среднее и стандартное отклонение общей потери объема конечностей между началом и концом 4 недель лечения
| Параметр | После | До | Разница | P -значение | |||
|---|---|---|---|---|---|---|---|
| Среднее значение | 5895.2 | 3983,0 | 1912,2 | <0,001 | |||
| Кол-во точек | 23 | 23 | 23 | ||||
| Стандартное отклонение | 904 1217 904 | 904 1217 904 904 Стандартная ошибка | 442,95 | 260,23 | 539,09 | ||
| Минимум | 10,620 | 2035,0 | -7670,4 | ||||
| 180 | 7681,0 | 5639,0 | |||||
| Медиана | 5431,0 | 3848,0 | 2138,0 | ||||
| Нижний 95% CI | 904 % ДИ813,9 | 4522,8 | 3030,3 |
Среднее и стандартное отклонение общей потери объема конечностей между началом и концом 4 недель лечения
Потери объема более 90 % отек возник у 9 (39.13%) пациентов, потери более 80% у 13 (56,52%), потери более 70% у 17 (76,91%) и потери более 50% наблюдались у 95,65% пациентов. Только один пациент потерял менее 50% (37,9%) объема отека.
Обсуждение
В этом исследовании описывается новое интенсивное лечение амбулаторных пациентов, которое эффективно уменьшает лимфедему нижних конечностей. Преимущество этого подхода — быстрое уменьшение объема у пациентов с более запущенными формами заболевания.Еще одним преимуществом является низкая стоимость компрессионных чулок и использование аппаратов для лимфодренажа, что увеличивает переносимость этого интенсивного лечения.
Для достижения этого результата необходима постоянная регулировка механизмов сжатия. Некоторые пациенты достигли уменьшения на 8 см по наибольшей окружности за один день лечения, поэтому эти корректировки необходимы для достижения больших потерь. На этом этапе лечения пациенты носят компрессионные чулки 24 часа в сутки.При продолжении лечения после этого месяца полное уменьшение отека возможно у 90% пациентов.
Сохранение результатов — основная цель терапии лимфедемы, когда необходима непрерывность лечения с использованием эластичного компресса или хлопчатобумажных чулок. Даже в этом случае рекомендуется ежемесячное обследование пациентов с помощью волюметрии для отслеживания изменений объема; объемный анализ является золотым стандартом, это дешевое обследование, и врач может проконсультировать пациентов в случае рецидива и осложнений.Исследования (в прессе) показали, что просто используя хлопково-полиэфирный чулок, связанный с контролируемыми миолимфокинетическими упражнениями и упражнениями, можно уменьшить объем отека. Самолимфодренаж может выполняться большинством этих пациентов, если они обучены и находятся под наблюдением. [19] Следовательно, существует несколько вариантов как лечения, так и поддержания лимфедемы. Другой аспект, который следует учитывать, — это клиническое лечение лимфедемы, при котором хирургическое вмешательство показано только для удаления новообразований на ногах, когда это необходимо, ситуация, которая произошла в двух случаях в этом исследовании.Контроль за уменьшением лимфедемы конечностей жизненно важен, чтобы избежать кожных складок, так как это может вызвать боль и повреждения кожи при использовании компрессии. Эти осложнения во время лечения были решены за счет сокращения времени сеансов лечения и тщательного наблюдения до тех пор, пока кожа не втянулась, после чего можно было снова использовать компрессию. Таким образом, можно уменьшить большие объемы лимфедемы только с помощью клинического лечения.
В этом исследовании мы исключили пациентов с небольшими различиями между ногами, поскольку у многих из них полное уменьшение отека может произойти в течение первой недели, и, следовательно, критерии, связанные с разницей в весе, были таковы, что уменьшение могло наблюдаться в течение всех 4 дней. -недельный период лечения.
В ходе эволюции этого лечения было сделано несколько наблюдений, которые могут помочь лучше понять этот подход к лечению лимфедемы. Одно наблюдение связано с механизмом сжатия; его удаление перед сном позволяет увеличить объем ноги в течение ночи, поэтому по этой причине необходимо использовать чулок в течение 24 часов этой начальной фазы, чтобы добиться максимальной потери объема. Ночью, когда пациенты снимают чулки, потеря объема будет медленнее.Переносимость хороша отчасти потому, что перспектива хороших результатов мотивирует пациентов и, следовательно, способствует лечению. В другом исследовании мы оценили взаимосвязь эластичных повязок, используемых поверх чулок из хлопка и полиэстера. Эта ассоциация увеличивает потери объема, хотя этот метод не всегда хорошо переносится пациентами.
Целью этих исследований является определение наиболее эффективных вариантов всех форм лечения, включая филяриатоз и детей.[20,21]
Лимфосцинтиграфия может использоваться для диагностики лимфедемы и оценки возможных изменений, возникающих при лечении. [22,23] Следует рассмотреть различные формы лечения лимфедемы и адаптировать их к ситуации каждого пациента. Эта форма лечения может быть адаптирована для лечения больших популяций с лимфедемой с низкими затратами и уменьшения страданий большого числа пациентов с лимфедемой.
Заключение
Интенсивное лечение амбулаторных пациентов со всеми степенями лимфедемы может дать значительное уменьшение объема отека за короткий период времени, особенно при наиболее поздних стадиях заболевания.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не заявлено.
Список литературы
1. Фолди М., Фолди Э., Кубик С. Для врачей и терапевтов по лимфедеме. 1а изд. Английская версия. Мюнхен: Урбан и Фишер; 2003. Лимфостатическая болезнь. Учебник лимфологии; п. 231. [Google Scholar] 2. Годой JM, Годой MFG, Braile DM, Testoni B, Sanches RG. Динамическая оценка рабочего давления с рукавами gorgurão, используемыми при лечении лимфедемы руки.J Phlebol Lymphol. 2008; 1: 5–7. [Google Scholar] 3. Годой JM, Годой MF. Ручной лимфодренаж: новая концепция. J Vasc Br. 2004; 3: 77–80. [Google Scholar] 4. Карадибак Д., Явузен Т., Сайдам С. Проспективное исследование интенсивной деконгестивной физиотерапии лимфедемы верхних конечностей. J Surg Oncol. 2008; 97: 572–7. [PubMed] [Google Scholar] 5. Йоханссон К., Тайб К., Вейбулл А., Ньютон Р. Упражнение с отягощениями низкой интенсивности для пациентов с раком груди и лимфедемой руки с компрессионным рукавом или без него. Лимфология.2005; 38: 167–80. [PubMed] [Google Scholar] 6. Годой MF, Годой JM, Braile DM. Динамический анализ мышечной лимфокинетической активности при лечении лимфедемы верхних конечностей. Браз Дж. Пропаганда здоровья. 2008. 20: 233–7. [Google Scholar] 7. Kerchner K, Fleischer A, Yosipovitch G. Обновление лимфедемы нижних конечностей: патофизиология, диагностика и рекомендации по лечению. J Am Acad Dermatol. 2008. 59: 324–31. [PubMed] [Google Scholar] 8. Годой JM, Сильва HS. Распространенность целлюлита и рожи у пациентов после мастэктомии после рака груди.Arch Med Sci. 2007; 3: 249–51. [Google Scholar] 9. Мука М. Креативная компрессионная терапия в сложных ситуациях. Int J Раны нижних конечностей. 2008; 7: 68–74. [PubMed] [Google Scholar] 10. Годой MF, Годой JM, Braile DM. Пилотное исследование миолимфокинетической активности при лечении лимфедемы после рака груди. Индийский J Physiother Occup Ther. 2008; 2: 17–9. [Google Scholar] 11. де Годой JM, Godoy Mde F, Meza MC. Годой и Годой методика стимуляции шейки матки для уменьшения отека лица после лечения рака.QJM. 2008. 101: 325–6. [PubMed] [Google Scholar] 12. Перейра де Годой Д.М., Сильва С.Х., Тонинато М.К., Годой М.де Ф. Стимуляция шейки матки для уменьшения объема конечностей при лечении лимфедемы. Индийский J Med Sci. 2008; 62: 423–5. [PubMed] [Google Scholar] 13. Rietman JS, Dijkstra PU, Debreczeni R, Geertzen JH, Robison DP, Vries J. Нарушения, инвалидность и качество жизни, связанное со здоровьем, после лечения рака груди: последующее исследование через 2,7 года после операции. Disabil Rehabil. 2004. 26: 78–84. [PubMed] [Google Scholar] 14.Дауэс DJ, Метериссиан С, Голдберг М, Мэйо, NE. Влияние лимфатического отека на функцию руки и качество жизни, связанное со здоровьем, у женщин после операции по поводу рака груди. J Rehabil Med. 2008; 40: 651–8. [PubMed] [Google Scholar] 15. Перейра де Годой JM, Braile DM, de Fátima Godoy M, Longo O., Jr Качество жизни и периферическая лимфедема. Лимфология. 2002; 35: 72–5. [PubMed] [Google Scholar] 16. де Годой Дж. М., Годой М. Ф. Разработка и оценка нового аппарата для лимфодренажа: предварительные результаты. Лимфология.2004; 37: 62–4. [PubMed] [Google Scholar] 17. de Godoy JM, Batigalia F, Godoy Mde F. Предварительная оценка нового, более упрощенного физиотерапевтического метода лимфодренажа. Лимфология. 2002; 35: 91–3. [PubMed] [Google Scholar] 18. Годой JM, Годой MF. Оценка неэластичных рукавов у пациентов с лимфедемой верхних конечностей. Индийский J Physiother Occup Ther. 2007; 1: 3–5. [Google Scholar] 19. де Годой Дж. М., Торрес Калифорния, Годой М. Ф. Самодренажная лимфатическая техника. Ангиология. 2001; 52: 573–4. [PubMed] [Google Scholar] 20.Дамстра Р.Дж., Мортимер П.С. Диагностика и лечение лимфатических отеков у детей. Флебология. 2008. 23: 276–86. [PubMed] [Google Scholar] 21. Нарахари С.Р., Райан Т.Дж., Махадеван П.Е., Бозе К.С., Прасанна К.С. Комплексное лечение филяриальной лимфедемы в сельских общинах. Лимфология. 2007; 40: 3–13. [PubMed] [Google Scholar] 22. де Годой Ж.М., де Годой М.Ф., Валенте А, Камачо Э.Л., Пайва Э.В. Лимфосцинтиграфическая оценка у пациентов после рожистого воспаления. Лимфология. 2000; 33: 177–80. [PubMed] [Google Scholar] 23. Солиго CG, Годой JM, Годой MF, Taglietto VR.Новая методика лимфодренажа, улучшающая лимфосцинтиграфическую картину при травматической лимфедеме: клинический случай. Arq Ciêc Saúde. 2008; 15: 43–5. [Google Scholar]Lymphoedema — Physiopedia
Лимфедема — хроническое заболевание, характеризующееся повышенным скоплением лимфатической жидкости в организме, вызывающим отек, который может привести к изменениям кожи и тканей. Хроническое прогрессирующее накопление богатой белком жидкости в интерстиции (непрерывное заполненное жидкостью пространство, существующее между структурным барьером, таким как клеточная стенка или кожа, и внутренними структурами, такими как органы, включая мышцы и систему кровообращения) а фибро-жировая ткань превышает способность лимфатической системы транспортировать жидкость.
Отек, связанный с лимфедемой, может возникать в любом месте тела, включая руки, ноги, гениталии, лицо, шею, грудную стенку и полость рта.
Диагноз лимфедемы имеет множество психологических, физических и социальных последствий.
Лимфедема классифицируется как (генетическая) первичная лимфедема или (приобретенная) вторичная лимфедема [1] . Признаки и симптомы лимфедемы включают:
- Дистальный отек конечностей, включая руки, кисти, ноги, ступни
- Припухлость проксимального отдела груди, груди, плеча, таза, паха, гениталий, лица / внутриротовых тканей
- Ограничение подвижности суставов из-за отека и изменений тканей
- Изменение цвета кожи
- Боль и измененное ощущение
- Тяжесть в конечностях;
- Сложность примерки одежды [1] .
Первичная лимфедема — это наследственное или врожденное заболевание, которое вызывает порок развития лимфатической системы, чаще всего из-за генетической мутации. Первичная лимфедема: подразделяется на 3 категории:
- Врожденная лимфедема, присутствующая при рождении или выявленная в течение двух лет после рождения;
- Lymphedema praecox, возникающая в период полового созревания или в начале третьей декады;
- Поздняя лимфедема, которая начинается после 35 лет.
Вторичная лимфедема возникает в результате инсульта, травмы или обструкции лимфатической системы.
- Наиболее частой причиной лимфедемы во всем мире является филяриатоз, вызываемый инфекцией Wuchereria bancrofti
- В развитых странах большинство случаев вторичной лимфедемы вызвано злокачественными новообразованиями или связано с лечением злокачественных новообразований. Это включает хирургическое удаление лимфатических узлов, местное лучевое лечение или медикаментозную терапию.
- Рак груди — наиболее распространенный вид рака, ассоциированный с вторичной лимфедемой в развитых странах [1] .
Первичная лимфедема встречается редко, поражая 1 человека из 100 000.
Вторичная лимфедема является наиболее частой причиной заболевания и поражает примерно 1 из 1000 американцев [1] .
Выявление частоты и распространенности лимфедемы является сложной задачей.
- Лимфедема широко распространена, но влияние лимфатической дисфункции на население недостаточно изучено. Оценки распространенности лимфедемы относительно высоки, однако ее распространенность, вероятно, недооценена.
Заболеваемость лимфедемой наиболее широко изучается в онкологической популяции.
- У каждой пятой женщины, пережившей рак груди, разовьется лимфедема.
- При раке головы и шеи в течение первых 18 месяцев после лечения могут развиваться лимфатические и мягкие тканевые осложнения, при этом более 90% пациентов страдают той или иной формой внутренней, внешней или комбинированной лимфедемы. Более половины этих пациентов заболевают фиброзом.
- В одном недавнем исследовании 37% женщин, лечившихся от гинекологического рака, имели поддающиеся измерению признаки лимфедемы в течение 12 месяцев после лечения.
- В гинекологической онкологической популяции более обширное расслоение лимфатических узлов, получение химиотерапии и лучевой терапии, увеличение индекса массы тела, недостаточный уровень физической активности, диагноз рака вульвы / влагалища и наличие лимфедемы перед лечением были определены как потенциальные. факторы риска развития лимфедемы [1] .
- Целлюлит — одна из основных причин развития лимфатического отека. В 2003-2004 гг. Национальная служба здравоохранения сообщила о 45 522 случаях госпитализации по поводу целлюлита. [2]
Первичная лимфедема
- Связан с дисплазией лимфатической системы, а также может развиваться при других сосудистых патологиях, включая синдром Клиппеля-Тренауне-Вебера и синдром Тернера.
- Первичная лимфедема характеризуется гиперплазией, гипоплазией или аплазией лимфатических сосудов.
Вторичная лимфедема
- Развивается из-за повреждения или дисфункции нормально функционирующей лимфатической системы.
- Хотя лечение рака, включая онкологические хирургические процедуры, такие как рассечение подмышечных лимфатических узлов и иссечение при раке груди и лучевая терапия, является наиболее частой причиной лимфедемы в Соединенных Штатах, филяриатоз является наиболее частой причиной вторичной лимфедемы во всем мире.
- Филяриоз — это прямое поражение лимфатических узлов паразитом Wuchereria bancrofti. Распространение паразита комарами затрагивает миллионы людей в тропических и субтропических регионах Азии, Африки, Западной части Тихого океана, а также Центральной и Южной Америки.
- Онкологические хирургические процедуры, такие как биопсия сторожевых лимфатических узлов и радикальное рассечение, которые требуют иссечения регионарных лимфатических узлов или сосудов, могут привести к развитию вторичной лимфедемы.
- Другие хирургические процедуры, связанные с развитием вторичной лимфедемы, включают хирургическое вмешательство на периферических сосудах, иссечение ожогового рубца, удаление вен и липэктомию.
Нехирургические причины лимфедемы включают:
- Рецидивирующие опухоли или злокачественные новообразования с метастазами в лимфатические узлы
- Обструктивные поражения лимфатической системы
- Инфицированные и / или травмированные лимфатические сосуды
- Рубцовая ткань, облитерирующая просвет лимфатических сосудов.
- Отек в результате тромбоза глубоких вен (ТГВ) или необструктивных причин хронической венозной недостаточности конечностей может привести к вторичной лимфедеме.
Хотя окончательного лечения лимфедемы не существует, при правильной диагностике и лечении ее прогрессирование и возможные осложнения можно успешно контролировать [1] .
Характеристики / Клиническое представление [редактировать | править источник]
Хроническое заболевание имеет как физические, так и психологические последствия [3] [4] .Ранняя диагностика жизненно важна для выбора правильного лечения.
Физические изменения
- Отек руки или ноги. Это может быть вся конечность или только ее части. Скорее всего односторонний, но может быть двусторонний
- На ранних стадиях возникает точечный отек, когда кожа сдавливается, оставляя вмятину на опухоли. Поднятие руки создает дренажный эффект для уменьшения отека
- Может быть фиброз, точечный отек
- Конечности могут казаться тяжелыми и болезненными
- Ощущение измененное, например, жжение иголками и иголками
- Снижение подвижности и диапазона движения пораженной конечности / с
- Боль и дискомфорт в суставах
- Изменения кожи, например покраснение и повышение температуры
- Изменение цвета ногтей [5]
- Гиперкератоз (утолщение кожи) и лимфангиэктазия (расширенные поверхностные лимфатические сосуды) [6]
- Рецидивирующие инфекции пораженной конечности
- Упрочнение, утолщение или стянутость кожи [7] [8]
- Выпадение волос
- Нарушение сна [9]
- Симптомы могут усиливаться во время теплой погоды, менструации и если конечность оставлена в зависимом положении. [10]
- Если первичные и влияющие на кишечник признаки и симптомы включают: вздутие живота, диарея и непереносимость жирной пищи. [8]
Психологические эффекты (связанные с состоянием в результате изменения образа тела).
- Отек и прибавка в весе влияют на внешний вид, что может повлиять на восприятие того, как они выглядят, и, как следствие, снижает их уверенность в себе [11] [4]
- Люди обычно отстраняются от общественных мероприятий с семьей и друзьями, что приводит к социальной изоляции [12]
- Нарушение режима сна
- Некоторые люди могут чувствовать, что им не хватает поддержки
- Финансовые проблемы как следствие стоимости лечения и потенциальной потери / изменения работы [12]
- Некоторые выжившие после рака, которые приобрели вторичный лимфатический отек, считают, что это может быть постоянным напоминанием о ранее перенесенном раке [13]
- Тем, у кого наблюдается односторонний лимфатический отек, обычно необходимо носить одежду разных размеров с каждой стороны тела и одежду большого размера, потому что такие вещи, как джинсы, не подходят для конечностей. [13] .Психологически это может сильно повлиять на человека, потому что он может чувствовать себя некомфортно из-за того, как он выглядит, и поэтому исключает себя из общественных ситуаций
Стадии лимфедемы
Этап 0 (латентный этап)
- Пациент считается «подверженным риску» развития лимфедемы из-за повреждения лимфатических сосудов, но не имеет внешних признаков отека.
- Включает пациентов с раком груди, перенесших биопсию сигнальных лимфатических узлов и / или лучевую терапию, но у которых еще не развился отек.
- Лимфотранспортная способность снижена, что предрасполагает пациента к лимфатической перегрузке и, как следствие, отеку.
Этап 1 (самопроизвольный)
- Реверсивный
- Имеется точечный отек
- Отек на этой стадии мягкий, может реагировать на возвышение
Стадия 2 (спонтанно необратимая)
- Имеет фиброз / уплотнение тканей
- Отек не реагирует на возвышение
- Утолщение кожи и тканей происходит по мере увеличения объема конечности
- Могут присутствовать язвы, но их трудно оценить из-за фиброза тканей и / или кожи
Стадия 3 (лимфостатический слоновость)
- Покажите следующее:
- Язвенный отек
- Фиброз
- Изменения кожи
- На этой стадии могут образовываться папилломы, могут развиться инфекции / целлюлит, и кожа становится сухой
Лимфедему часто путают с другими причинами отека и увеличения конечностей.
- Понимание факторов риска и признаков лимфедемы при физикальном осмотре может точно диагностировать пациентов примерно в 90% случаев.
- Правильный диагноз является обязательным условием для надлежащего лечения пациентов.
- Диагноз можно заподозрить на основании анамнеза и физического осмотра.
- Лимфосцинтиграфия подтверждает диагноз.
- Визуализация не требуется для постановки диагноза, но может использоваться в качестве подтверждения, оценки степени поражения и помощи в определении терапевтического вмешательства.
Новые технологии включают трехмерную магнитно-резонансную томографию (МРТ), компьютерную томографию (КТ), ультразвук и анализ биоэлектрического импеданса. Ультразвук полезен для исключения других этиологий, таких как ТГВ, венозная недостаточность, а также может помочь в выявлении изменений и образований тканей, которые могут быть причиной сдавления лимфатических сосудов. КТ и МРТ позволяют исследовать отек мягких тканей с хорошей чувствительностью и специфичностью, но они относительно дороги. [1]
- Лимфедема — это прогрессирующее заболевание, поэтому ранняя диагностика и лечение имеют первостепенное значение.
- Критически важен для диагностики и лечения как легких, так и ранних случаев, чтобы остановить прогрессирование этого пожизненного и часто изнурительного состояния.
- Для того, чтобы пациенты могли улучшить свою базу знаний и изучить полезные научно обоснованные стратегии управления и преодоления трудностей, пациенты должны быть направлены к специалисту, имеющему сертификат по лечению и лечению лимфедемы, например, к терапевту, эрготерапевту или физиотерапевту.
Терапия
Медикаментозная терапия: дополнительная только для купирования боли или вторичной инфекции
Хирургия
- Удаление массы часто неэффективно
Микрохирургические методы
- Перенос васкуляризированных лимфатических узлов (VLNT)
- Лимфатико-венозные анастомозы (LVA): VLNT и LVA — это микрохирургические процедуры, которые могут улучшить физиологический дренаж лимфатической жидкости пациентом и устранить необходимость в компрессионном белье у некоторых пациентов.Эти процедуры дают лучшие результаты, когда выполняются, когда лимфатическая система пациента меньше повреждена.
- Всасывающая протеиновая липэктомия (SAPL): более эффективна на поздних стадиях лимфедемы и позволяет удалять твердые лимфатические вещества и жировые отложения, которые не подходят для консервативной терапии лимфедемы или операций VLNT или LVA [1]
- Излечение редко достигается после возникновения лимфедемы.
- Тщательное лечение и профилактические меры могут помочь уменьшить симптомы, замедлить или остановить прогрессирование заболевания и предотвратить осложнения.
- Систематический обзор и метаанализ предполагают необходимость полного понимания факторов, способствующих широкому разнообразию лимфедемы, для улучшения качества жизни людей, живущих с лимфедемой, связанной с раком, в странах с низким и средним уровнем доходов [14] .
- У пациентов с хронической лимфедемой в течение десяти лет риск развития лимфангиосаркомы составляет 10%. Эта опухоль очень агрессивна, требует радикальной ампутации пораженной конечности и имеет очень плохой прогноз.Пятилетняя выживаемость менее 10% [1] .
Осложнения лимфедемы также включают:
- Целлюлит: часто рецидивирующий
- Лимфангит
- Поверхностные бактериальные и грибковые инфекции
- Лимфангиоаденит
- Тромбоз глубоких вен (ТГВ)
- Тяжелое функциональное нарушение
- Психосоциальная дисфункция
- Косметическое смущение
- Ампутация
- Осложнения после хирургического вмешательства являются обычными и включают:
- Частичное расслоение раны
- Серома
- Гематома
- Некроз кожи [1]
Управление физиотерапией [править | править источник]
Обучение по следующим вопросам имеет первостепенное значение
- Самостоятельная MLD
- Профилактика инфекций
- Упражнение
- Инструкция по правильному питанию для уменьшения задержки жидкости и как избежать травм и инфекций, анатомия
- Самостоятельная перевязка и использование компрессионного белья.Примерка одежды. [15] [8] [16]
- Контроль веса
- Избегать венепункции пораженной конечности
- Избегание других ограничений; не измерять АД на пораженной конечности
- Образование на протяжении всей жизни, например. Для облегчения боли и отека необходимо строго придерживаться компрессионных чулок. Кроме того, необходимо решить проблему сухости кожи и кожного зуда. Все пациенты должны быть осмотрены медсестрой по уходу за ранами в случае разрушения тканей.На данный момент шансы на выздоровление невелики, и необходимы ежедневные повязки на рану [1] .
Мероприятия включают:
- Ручной лимфодренаж (для улучшения оттока лимфы от пораженной руки или ноги от проксимального к дистальному отделу).
- Короткая / низкая эластичность Компрессионная одежда после лимфодренажа.
- Гигиена и уход за кожей (например, ежедневная очистка кожи рук или ног и увлажнение их лосьоном).
- Упражнения для улучшения здоровья сердечно-сосудистой системы и в некоторых случаях помогают уменьшить отек.
- Компрессионные насосы
- Психологическая и эмоциональная поддержка
Комплексная противозастойная терапия : основное лечение умеренной и тяжелой лимфедемы, мобилизация лимфы и рассасывание фибросклеротической ткани
- Этап 1:
- Уход за кожей
- Легкий ручной массаж (ручной лимфодренаж)
- ПЗУ
- Компрессия (многослойное наложение повязки, максимально допустимый уровень 20-60 мм рт. Ст.)
- Этап 2:
- Компрессия с помощью низкоэластичного эластичного чулка или рукава
- Уход за кожей
- Упражнение
- Легкий массаж по мере необходимости
Противопоказания к компрессии включают заболевание артерий, болезненный постфлебитический синдром и скрытую висцеральную неоплазию. [16]
5 видео ниже являются информативным просмотром терапии.
1. Полная противоотечная терапия (109 секунд)
2. Ручной лимфодренаж 3 минуты 51 секунда
3. Самопомощь — лимфатедема (3 минуты 20 секунд)
4. 9-минутное видео по мониторингу измерений конечностей, объективной оценке.
5.Это 3-х минутное видео о технике перевязки
Курнея К., Макки Дж., Белл Г. Рандомизированное контролируемое испытание физических упражнений у переживших рак молочной железы в постменопаузе: сердечно-легочные результаты и качество жизни. Журнал клинической онкологии, том 21, выпуск 9 (май), 2003: 1660-1668. https://171.66.121.246/content/21/9/1660.full Доступно 5 апреля 2011 г.
Badger C, Peacock J, Mortimer P. Рандомизированное контролируемое клиническое испытание в параллельных группах по сравнению многослойной перевязки с последующим использованием чулочно-носочных изделий и только чулочно-носочных изделий при лечении пациентов с лимфедемой конечностей.Cancer 2000; 88: 2832–7. © Американское онкологическое общество, 2000. https://www.cebp.nl/media/m1159.pdf Доступно 5 апреля 2011 г.
McNeely M, Magee D, Lees A, Bagnall K. Добавление ручного лимфодренажа к компрессионной терапии лимфедемы, связанной с раком груди: рандомизированное контролируемое исследование. Том 86, Номер 2, 95-106. https://resources.metapress.com/pdf-preview.axd?code=pm25575l0765836l&size=largest Доступно 5 апреля 2011 г.
Национальный институт рака https://www.cancer.gov/cancertopics/pdq/supportivecare/lymphedema/Patient/Page2#Section_69
Северо-Западный медицинский центр https: // northwestmed.ru / our-services / lymphedema-management.dot
https://www.vascularweb.org/vascularhealth/Pages/lymphedema.aspx
https://www.medicinenet.com/breast_cancer_and_lymphedema/louisville-ky_city.htm
- ↑ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 B. InStatPearls [Интернет] 2019 5 декабря.StatPearls Publishing. Доступно по адресу: https: //www.ncbi.nlm.nih.gov/books/NBK537239/ (последнее обращение 28.7.2020)
- ↑ MacMillan Cancer Support. Услуги специалиста по лимфатическому отеку: обзор доказательств. https://www.macmillan.org.uk/Documents/AboutUs/Commissioners/LymphoedemaServicesAnEvidenceReview.pdf (по состоянию на 26 января 2016 г.).
- ↑ Cancer Research UK. Симптомы лимфатического отека. https://www.cancerresearchuk.org/about-cancer/coping-with-cancer/coping-physically/lymphoedema/lymphoedema-symptoms (по состоянию на 1 апреля 2014 г.).
- ↑ 4,0 4,1 МакКаллин М., Джонстон Дж., Бассетт С. Насколько эффективны физиотерапевтические методы для лечения вторичного лимфатического отека после хирургического вмешательства по поводу рака? Критический анализ литературы. Журнал Новой Зеландии по физиотерапии 2005; 33: 101-112. https://physiotherapy.org.nz/assets/Professional-dev/Journal/2005-November/Nov05roberts2.pdf (по состоянию на 10 января 2016 г.).
- ↑ Lyons OTA, Modarai B. Lymphoedema. Хирургия (Оксфорд). 2013; 3: 218-223. https: // www.sciencedirect.com/science/article/pii/S02639310355 (по состоянию на 12 января 2016 г.).
- ↑ Сеть поддержки лимфедемы. Как распознать лимфатический отек. https://www.lymphoedema.org/Menu4/1How%20to%20recognise%20lymphoedema.asp (по состоянию на 12 января 2016 г.).
- ↑ Клиника Мэйо. Лимфедема. https://www.mayoclinic.com/health/lymphedema/DS00609/DSECTION=symptoms (по состоянию на 5 апреля 2011 г.)
- ↑ 8,0 8,1 8,2 Гудман К., Фуллер К. Патология: значение для физиотерапевта.3-е изд. Сент-Луис, Миссури: Сондерс Эльзевьер: 2009.
- ↑ Национальный институт рака: Национальные институты здравоохранения США. Лимфедема PDQ. https://www.cancer.gov/cancertopics/pdq/supportivecare/lymphedema/Patient/page1. (присоединено 5 апреля 2011 г.)
- ↑ 5. Руководства Merck: Руководство Merck для специалистов в области здравоохранения. Лимфедема. https://www.merck.com/mmpe/sec07/ch081/ch081h.html#sec07-ch081-ch081h-1866. (по состоянию на 5 апреля 2011 г.)
- ↑ Хармер В. Лимфедема, связанная с раком груди: факторы риска и лечение.Br J Сообщество медсестер. 2009; 18: 166-172. https://www.magonlinelibrary.com/doi/abs/10.12968/bjon.2009.18.3.39045?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3dpubmed (по состоянию на 10 октября 2015 г.).
- ↑ 12,0 12,1 Риднер Ш. Психо-социальное воздействие лимфедемы. Lymphat Res Biol 2009; 7: 109-112. https://www.ncbi.nlm.nih.gov/pubmed/19534633 (по состоянию на 12 января 2016 г.).
- ↑ 13,0 13,1 Грин А.К., Эпидемиология и заболеваемость лимфедемой.В: Грин А.К., Славин С.А., редакторы Брорсон Х. Лимфедема: проявление, диагностика и лечение. Швейцария: Springer, 2015. стр. 33-44.
- ↑ Torgbenu E, Luckett T, Buhagiar MA, Chang S, Phillips JL. Распространенность и заболеваемость лимфедемой, связанной с раком, в странах с низким и средним уровнем дохода: систематический обзор и метаанализ.
- ↑ Американская ассоциация физиотерапии. Лимфедема: чем может помочь физиотерапевт. https://www.oncologypt.org/mbrs/factsheets/LymphedemaFactSheetFinal.pdf (последний просмотр 5 апреля 2011 г.).
- ↑ 16,0 16,1 Международное общество лимфологии. Диагностика и лечение периферической лифологии. Лимфология 42 (2009) 51-60. https://www.u.arizona.edu/~witte/ISL.htmDocument. (доступ 5 апреля 2011 г.).
- ↑ Ссылка на Medscape. Дифференциальная диагностика дерматологических проявлений лимфедемы. https://emedicine.medscape.com/article/1087313-differential. (по состоянию на 5 апреля 2011 г.)
Терапия лимфедемы | Кек Медицина USC
Лимфедема — это отек подкожных (подкожных) тканей с скоплением лимфы в пораженной области.Отек может возникать на руках, ногах, лице, голове и шее, животе или гениталиях. Лимфедема чаще всего возникает после того, как лимфатические сосуды или лимфатические узлы в подмышечной впадине или паху удалены хирургическим путем или повреждены радиацией, что нарушает нормальный отток лимфатической жидкости. Лимфедема также может быть вызвана массой, такой как опухоль, давящая на лимфатические сосуды.
В больнице Кек при USC стационарное и амбулаторное лечение как первичной, так и вторичной лимфедемы проводится терапевтами, сертифицированными по так называемой полной терапии отека (CDT).Это означает, что они не только имеют лицензию профессиональных терапевтов или физиотерапевтов, но и соответствуют строгим национальным стандартам образования, опыта и клинической экспертизы по специальности CDT.
Хирургия лимфедемы — вариант для пациентов, которые являются кандидатами. Наши хирурги, терапевты и физиотерапевты работают вместе, чтобы разработать комплексный план лечения для каждого пациента.
Кто получает пользу от лечения лимфедемы
Пациенты со следующими типами лимфедемы могут получить пользу от специализированного лечения, доступного в больнице Кек при USC:
- Первичная врожденная лимфедема
- Вторичная лимфедема
- Флеболимфедема — сочетание хронической венозной недостаточности (состояние, при котором вены не обеспечивают адекватный канал кровотока) и лимфостаза (нарушение нормального оттока лимфы)
- Послеоперационная лимфедема — например, после операции по поводу рака головы и шеи
- Липолимфедема (комбинированная форма лимфедемы, при которой жир (липо), а также лимфа накапливаются в тканях)
Исчерпывающие ресурсы для диагностики и лечения
Лечение лимфедемы представляет собой комбинацию неинвазивной техники, называемой мануальным лимфодренажем (МЛД), компрессионной перевязки, физических упражнений, ухода за собой и обучения.Целью лечения является уменьшение отека, облегчение боли, снижение риска инфицирования и предотвращение прогрессирования лимфедемы в более позднюю стадию. Лечение проводится в два этапа:
- Фаза I: Интенсивная фаза
- Тщательный уход за кожей и ногтями
- Ручной лимфодренаж (MLD)
- Компрессионные повязки и / или одежда
- Лечебная гимнастика
- Обучение технике ухода за собой
- Обучение самоконтролю лимфедемы
- Phase II: Maintenance Phase (вы выполняете эти действия самостоятельно)
- Снятие / надевание компрессионного белья
- Продолжение ухода за кожей
- Лечебная гимнастика
- Self MLD
- Контрольные посещения специалиста по лимфедеме для наблюдения за вашим прогрессом
Общие термины, используемые в терапии лимфедемы
- Хроническая венозная недостаточность — Состояние, при котором вены не обеспечивают адекватный отток крови.Чаще всего встречается в нижних конечностях (ногах).
- Компрессионная повязка / одежда — Бинты и специально разработанная одежда, которая оказывает давление на определенную область тела.
- Отек — Чрезмерное скопление жидкости.
- Фиброз — Образование рубцовой ткани.
- Интерстициальный — Относящийся к небольшим узким промежуткам между тканями или расположенный в них. В интерстиции накапливается лимфа в случае лимфедемы.
- Лимфа — почти бесцветная жидкость, которая проходит через лимфатическую систему и несет клетки, которые помогают бороться с инфекциями и болезнями.
- Лимфатическая система — Ткани и органы, которые производят, хранят и переносят лейкоциты, борющиеся с инфекциями и болезнями. Эта система включает костный мозг, селезенку, тимус и лимфатические узлы, а также сеть тонких трубок, по которым переносятся лимфатические и белые кровяные тельца. Эти трубки, подобно кровеносным сосудам, разветвляются во все ткани тела.
- Лимфостаз — Нарушение нормального оттока лимфы.
- Ручной лимфодренаж (MLD) — Техника массажа, использующая мягкую помпу для стимуляции лимфатической системы и улучшения лимфодренажа.
- Язвенный отек — При нажатии кончиками пальцев пораженная область вдавливается и удерживает вмятину.
- Склеротический — затвердевший; Склеротическая ткань — это затвердевшая ткань.
Часто задаваемые вопросы
Q: Сколько времени займет мое лечение лимфедемы?
A: Это зависит от стадии лимфедемы, общего состояния здоровья и реакции на лечение.Поскольку каждый человек уникален, не существует однозначного ответа, применимого к каждому пациенту.
Q: Как работает компрессионная терапия?
A: Когда накладывается компрессионная повязка, она поддерживает ткани, не «сдавливая», когда вы неактивны. Стабильность повязки также препятствует растяжению при надавливании за счет сокращения мышц и движений суставов. Эта мягкая, «похожая на гипс» среда предотвращает «повторное наполнение» лимфатической жидкости после дренажа. Кроме того, предписанный режим упражнений способствует дальнейшему удалению лимфы.Компрессионная одежда освобождает вас от постоянного ношения бинтов и является важной, не громоздкой частью повседневного домашнего ухода.
(PDF) Лимфостаз — обострение липедемы?
Case Rep Dermatol 2012; 4: 222–226
DOI: 10.1159 / 000342073
Опубликовано в Интернете:
23 октября 2012 г.
© 2012 S. Karger AG, Базель
ISSN 1662–6567
www. karger.com/cde
ноги, классически описываемые как имеющие форму «египетской колонны», наличие отека
, гипотермии кожи, изменений подошвенной опоры и отрицательного знака Штеммера [2,
3].Заболевание прогрессирует естественным путем и обычно сопровождается болью. Он поражает
женщин чаще, чем мужчин, причем первоначальный диагноз обычно ставится в период полового созревания;
Часто заболевание усугубляется беременностью, а случаи позднего начала могут наступить во время
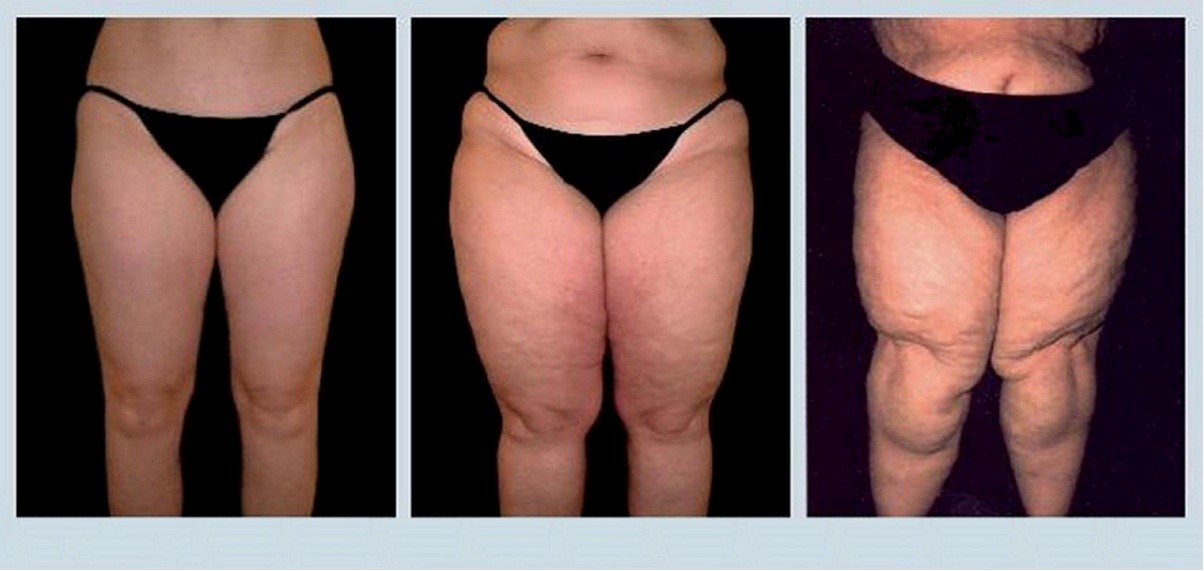
менопаузы [3, 4]. Гистологический анализ ткани показывает пролиферацию клеток-предшественников
, происходящих из жировой ткани и некрозирующих адипоцитов. Это вызвано увеличением адипогенеза
, что приводит к некрозу адипоцитов и гипоксии [5].Исследования, оценивающие изменения при липедеме
, показали, что при липолимфедеме лимфатические сосуды расширены
и с обструктивными характеристиками и кожным рефлюксом, а при липедеме они расширены
, но без признаков рефлюкса [6]. Цель этого исследования — продемонстрировать уменьшение
объемов ног (отек) у пациентов с липолимфедемой с помощью ручного управления
и механического лимфодренажа, связанного с короткострочными компрессионными чулками.
История болезни
Пациентка 54 лет сообщила, что характерной чертой ее семьи были «толстые ноги» с постуральным отеком
с подросткового возраста. На протяжении многих лет пациент прибавлял в весе с увеличением жировой ткани в ногах и руках. В возрасте 24 лет начала принимать оральные контрацептивы и отметила
усиление отека и боли в нижних конечностях. Ей посоветовали приостановить использование противозачаточных средств
и начать использовать лекарство для трансдермальной лимфатической системы (местное) и выполнять физические упражнения, которые частично улучшили симптомы.Три года назад она отметила, что опухоль увеличивается без улучшения
в покое, и обратилась к врачу, который выдвинул гипотезу лимфедемы и направил
ее в специализированный центр. Липедема и лимфедема (липолимфедема) были диагностированы при физикальном обследовании
, лимфедема была I степени. Для лимфедемы была начата трехдневная интенсивная программа лечения (8 часов в день)
, которая включала ручной и механический лимфодренаж, связанный с
Короткие компрессионные чулки(<50 мм рт. Ст.), Изготовленные на заказ из хлопко-полиэфирной ткани.
Волюметрия и периметрия были выполнены до начала и после лечения, а ноги были сфотографированы
(рис. 1a – c). Примерно через 72 часа лечения в течение трех дней наблюдалось объемное уменьшение
более чем на 400 мл ниже правого колена с наибольшим периметрическим уменьшением
примерно на 5 см как выше, так и ниже колена (таблица 1, таблица 2).
Обсуждение
В текущем исследовании сообщается об уменьшении периметра и объема ног у пациента с липедемой
.Результаты интенсивного лимфодренажа, использованного в этом случае
, позволяют предположить, что существует патофизиологическое участие этой системы в увеличенном объеме ноги
. Однако характерной чертой этих пациентов является скопление жира на конечностях
–.
С течением времени основным физиопатологическим изменением является некроз
адипоцитов, который приводит к кожным узелкам [4, 5]. Однако изменения в лимфатической системе
показали, что существует дилатация лимфатических коллекторов [6], что указывает на
лимфатический застой [7].Кроме того, ожирение часто встречается у людей, у которых накопление жировой ткани происходит в основном в ногах. Таким образом, изменения в лимфатической системе
могут привести к увеличению объема ног. В этом случае терапевтический подход
привел к уменьшению объема, подтверждая, что лимфатическая система
ответственна за это увеличение объема.
Скачал:
191.189.72.66 — 24.07.2016 21:06:23
Исчерпывающий обзор хирургического лечения вторичной лимфедемы верхних и нижних конечностей, связанной с предшествующими онкологическими методами лечения | BMC Cancer
Основная цель лечения лимфедемы — уменьшение объема пораженной конечности и улучшение симптомов пациента, а также уменьшение или устранение рецидивов инфекций у пациентов, страдающих от них.Было показано, что некоторые методы лечения обеспечивают пациентам улучшение симптомов и клинически значимое уменьшение объема пораженной конечности. Эти вмешательства классифицируются как безоперационная (консервативная) терапия или как хирургическая терапия. Большинство пациентов с лимфедемой лечатся без операции, оставляя операцию в качестве вторичного варианта для тех, кто сопротивляется первоначальным консервативным мерам, или тех, у которых плато находится на неудовлетворительном для пациента уровне, несмотря на строгое соблюдение режимов компрессии и ручного лимфодренажа [21].
Безоперационное ведение
Медицинское ведение
В настоящее время нет данных в поддержку использования лекарств в рутинном лечении лимфедемы. Несколько исследований оценивали использование диуретиков по сравнению с плацебо и не обнаружили разницы в результатах, а некоторые полагают, что они действительно могут усугубить лимфедему и фиброз за счет концентрации белка во внеклеточном пространстве [41]. В отдельных случаях диуретики использовались для раннего лечения лимфедемы, но использование диуретиков в долгосрочной перспективе не рекомендуется.Кумарин может иметь некоторое преимущество при незначительном уменьшении объема; однако он имеет побочный эффект гепатотоксичности, и по этой причине его избегали у пациентов с лимфедемой. Антибиотики используются в острых случаях целлюлита, и есть рекомендации для пациентов принимать антибиотики с профилактической целью, если в течение одного года происходит 3 или более эпизода целлюлита, поскольку частота целлюлита связана с прогрессированием лимфедемы [42,43 , 44].
Комплексная противоотечная терапия
В литературе комплексный подход к лечению лимфедемы обозначается множеством терминов, включая комплексную терапию лимфедемы, полную или комплексную противоотечную терапию (CDT) или противоотечную лимфатическую терапию [45,46, 47].CDT делится на два этапа. Фаза I — это фаза сокращения, а Фаза II — это фаза поддержки, которая включает стратегии долгосрочного управления. Компоненты CDT включают ручной лимфодренаж (MLD), компрессионную терапию, упражнения и уход за кожей, а также ряд двигательных упражнений, дыхательные упражнения и упражнения для осанки, а также обучение [48, 49].
MLD включает в себя медленные, очень легкие повторяющиеся поглаживания и круговые массажные движения, выполняемые в определенной последовательности для устранения проксимального скопления и перенаправления жидкости в лимфатические русла / пути, способные поглотить лишний объем (рис.8) [40, 46]. Эффективность и оптимизация MLD в настоящее время поддерживаются использованием отслеживания лимфатической жидкости. Введение ICG поддержало MLD как способ облегчения лимфатического потока, а также продемонстрировало, какие лимфатические каналы могут лучше всего оптимизировать лечение MLD [50–52].
Рис. 8Сертифицированный терапевт по лимфедеме, выполняющий ручной лимфодренаж левой нижней конечности
Компрессионная терапия используется вместе с MLD. Во время фазы I используются только низкоэластичные бинты, которые обеспечивают низкое давление покоя на конечность, но высокое рабочее давление (рис.9) [53, 54].
Рис. 9Сертифицированный терапевт по лимфедеме накладывает короткие эластичные компрессионные повязки на левую нижнюю конечность пациента с лимфедемой, связанной с раком шейки матки
Высокоэластичные спортивные бинты, такие как бинты Ace ™, не рекомендуются для лечения лимфедемы. Учитывая, что низкоэластичная повязка имеет низкое давление в состоянии покоя, повязку можно носить как днем, так и ночью. Во время фазы II пациенту по-прежнему рекомендуется носить на ночь низкоэластичные повязки [48].После того, как сокращение было оптимизировано, рекомендуется использовать компрессионную одежду, предпочтительно плоскую трикотажную одежду, и использовать ее в течение дня (рис. 10). Это дает пациенту большую свободу и простоту использования.
Рис. 10Пациентка с лимфедемой правой верхней конечности, связанной с раком груди, в специально отмеренной и сшитой компрессионной одежде (рукав и перчатка)
Упражнения являются неотъемлемой частью CDT и должны быть индивидуализированы для пациента в зависимости от текущего уровня активности и других сопутствующих заболеваний.Мифы о физических упражнениях, негативно влияющих на лимфедему, развеяны в литературе [15, 41, 55,56,57].
Лимфедема может предрасполагать пациента к разрушению кожи, инфекции и замедленному заживлению ран. Пристальное внимание к уходу за кожей и защите отечных конечностей являются важными элементами самостоятельного лечения лимфедемы [58, 59].
Профилактика лимфедемы для конечностей из группы риска
Пациенты, проходящие онкологическое лечение, подвергаются риску развития лимфедемы, когда узлы, подлежащие взятию или удалению по онкологическим причинам, также служат для дренирования прилегающих конечностей.Пациентам с раком груди, которые подвержены риску развития лимфедемы из-за вышеупомянутых методов лечения, настоятельно рекомендуется избегать внутривенных заборов крови и установки внутривенных катетеров в конечности из группы риска. Кроме того, иногда рекомендуется избегать измерения артериального давления в конечностях, а также использовать компрессионную одежду во время авиаперелетов [41]. Эти рекомендации повсеместно распространены в большинстве центров, занимающихся лечением пациентов с раком груди. Пациентам может быть трудно и непрактично придерживаться этих методов, поскольку они должны сохраняться на протяжении всей жизни.Они могут стать источником беспокойства, если эти правила случайно нарушены. Доказательства, подтверждающие эти рекомендации, необоснованны и в основном анекдотичны. Несколько недавних публикаций дают представление о связи этих потенциальных факторов риска с развитием лимфедемы. Из этих исследований видно, что существует очень слабая связь с забором крови, инъекциями или измерениями артериального давления в клинически нормальной конечности, подверженной риску развития лимфедемы [41, 60]. Кроме того, авиаперелеты без компрессионного белья не подвергали пациентов риску лимфедемы [61, 62].Эти исследования могут помочь облегчить некоторую тревогу у пациентов с раком груди, которые уже испытывают значительное стрессовое бремя, получая лечение от злокачественного новообразования.
Хирургическое лечение
Хирургическое лечение лимфедемы применяется с начала 1900-х годов. Один из первых методов лечения лимфедемы хирургическим путем заключался в использовании шелковой нити, которую накладывали в подкожной плоскости вдоль пораженной конечности. Считалось, что этот метод перекрывает область лимфатической обструкции и помогает установить лимфатический канал для выхода отека из пораженной конечности.Это было чревато осложнениями, так как материал обычно выдавливался или заражался [63]. С тех пор было разработано множество процедур, помогающих справиться с лимфедемой.
Суами и Чанг классифицировали хирургическое лечение лимфедемы как абляционное или физиологическое. При абляционной хирургии мягкие ткани, которые являются отечными и фиброзными, выше уровня глубокой фасции, удаляются хирургическим путем с помощью прямого иссечения или липосакции, что также называется липэктомией с отсасыванием, когда выполняется на лимфедематозной конечности [64].
Физиологические методы — это методы, которые воссоздают нормальные или альтернативные пути оттока лимфатической жидкости из пораженной конечности. В настоящее время для лечения лимфедемы используются два основных физиологических вмешательства. Один из них основан на создании шунтов между перегруженными лимфатическими каналами и венозной системой проксимальнее места лимфатической обструкции. Другой основан на введении васкуляризированных лоскутов мягких тканей, которые часто включают васкуляризованные лимфатические узлы, в пораженную конечность [63, 64].
Абляционные хирургические методы
Было описано несколько абляционных процедур, все из которых направлены на хирургическое удаление слоев ткани, пораженных лимфедемой, глубокого жирового отсека над глубокой фасцией, поверхностного жирового отсека над поверхностной фасцией и под дермой , и в разной степени сама кожа. Первым абляционным и наиболее радикальным методом лечения лимфедемы нижних конечностей была процедура Чарльза. Во время этой операции иссекается вся пораженная кожа и подкожная клетчатка над паковочной фасцией пораженной конечности.Сюда входят все ткани, расположенные чуть выше мышечных отделов ноги. Образовавшуюся рану затем покрывают трансплантатами кожи расщепленной толщины, которые могут быть взяты с пораженной конечности перед иссечением ткани или с других частей тела [65]. Систранк описал технику иссечения клиньев кожи и подлежащего жира до уровня глубокой фасции и закрытия этих разрезов в первую очередь. Чаще всего это применялось для уменьшения окружности бедра [66].
Хоман описал модификацию процедуры Чарльза, которая сохранила вышележащую кожу.Это влечет за собой поэтапную процедуру, при которой продольный разрез делается вдоль латеральной или медиальной стороны ноги, снимая дерму с подлежащего жира, сохраняя при этом подкожное сплетение. Затем нижележащий жир иссекается таким же образом, как описано Чарльзом, и кожные лоскуты обрезаются соответствующим образом, чтобы приспособиться к уменьшению объема конечности, и закрываются над дренажами. На втором этапе, через 3 месяца, процедура повторяется на ранее неоперированной стороне той же конечности [67, 68].
Thompson et al. использовали модификации этой техники для верхней конечности. Эти модификации, которые также были применены к нижним конечностям, включали иссечение пораженной ткани, затем создание деэпителиализированных дермальных лоскутов и их складывание, а также их пришивание к глубокой фасции, предполагающей, что эти дермальные мостики будут действовать как связи между более глубокими лимфатическими сосудами. сосуды и поверхностные лимфатические сосуды, способствующие транспортировке жидкости [69]. Нет никаких доказательств того, что это имеет место [64].
В настоящее время считается, что эти абляционные методы следует применять для более продвинутой лимфедемы, которая претерпела архитектурные изменения в мягких тканях и, таким образом, не будет реагировать на физиологические методы вмешательства. Это связано с тем, что при возникновении фиброза и липодистрофии в пораженной конечности коррекция накопления жидкости в конечности не устраняет связанный с жиром избыток объема конечности, который накопился в результате лимфедемы или произошедших фиброзных изменений.В этих случаях удаление жировых отложений с помощью липосакции или прямого иссечения мягких тканей — единственное вмешательство, которое уменьшит размер конечности.
В последнее время липэктомия / липосакция с отсасыванием стали использоваться в качестве абляционного метода для удаления гипертрофированного жира пораженной конечности. Этот метод уменьшения объема пораженной конечности гораздо менее болезнен, чем процедуры прямого иссечения. При этом не требуется пересадка кожи, а внешние рубцы на хирургических участках минимальны.Некоторые эксперты считают, что липосакция для лечения избыточного отложения жира, связанного с лимфедемой, должна быть хирургической мерой первой линии при лимфедеме, которую плохо контролировать неоперационными методами.
Поскольку липосакция не влияет на объем жидкости, связанный с нарушением лимфатических сосудов, компрессионную одежду или бинты необходимо носить в течение дня после липосакции, чтобы продолжать контролировать избыток жидкости и поддерживать достигнутое уменьшение объема [64]. Отличные долгосрочные результаты (более 15 лет наблюдения) были продемонстрированы у правильно отобранных пациентов, использовавших липосакцию [70].
Пациентов следует рассматривать как кандидатов на физиологическую процедуру, если присутствует точечный отек. В настоящее время большинство практикующих врачей рассматривают возможность сочетания физиологических процедур и липосакции для лечения пациентов с более поздними стадиями лимфедемы со значительной гипертрофией жира и / или фиброзом [71].
Физиологические хирургические методы
Физиологические методы нацелены на уменьшение нагрузки лимфатической жидкостью у пациентов с лимфедемой путем улучшения лимфатического кровообращения путем введения здоровых отдаленных тканей в пораженную конечность или создания альтернативного пути оттока лимфатической жидкости.Наиболее распространенный метод создания альтернативного оттока — использование венозной циркуляции, которая способна выдерживать дополнительную нагрузку жидкости. Большинство физиологических методов использовалось для вторичной лимфедемы, но некоторые сообщили о пользе, когда эти процедуры используются при первичной лимфедеме [72].
Лимфатолимфатический обходной анастомоз
Хирургические вмешательства с непосредственным вовлечением лимфатических сосудов были впервые описаны Джекобсеном и Суаресом в 1962 году [73]. Baumeister et al.в 1990-х описали лечение лимфедемы с использованием здоровых лимфатических трансплантатов из нижней конечности в качестве средства обхода лимфатических сосудов плеча в здоровые лимфатические сосуды шеи через покрытые рубцами подмышечные впадины пораженных верхних конечностей [74]. Лимфатические сосуды в верхней конечности были анастомозированы с лимфатическим трансплантатом (взятым из здоровой нижней конечности), и этот трансплантат затем был анастомозирован с лимфатическими сосудами в надключичной области. Уменьшение объема конечности сохранялось в течение 3 лет [74].Однако этот метод действительно имел потенциальный риск развития лимфедемы в донорской конечности. К тому же, длинный рубец на донорском участке и пораженной конечности является дополнительным недостатком этой процедуры. Campisi et al. был подобный подход к обходу лимфатической обструкции, но вместо использования лимфатических сосудов в качестве каналов трансплантата использовались трансплантаты вены из бедра. Это помогло уменьшить потенциальное нарушение лимфатической системы и риск дополнительной вторичной лимфедемы в донорском участке [63].
Лимфатико-венулярный анастомоз (LVA)
Лимфатико-венулярный анастомоз (LVA) или лимфовенозный анастомоз — это хирургическая процедура, при которой лимфатические сосуды в лимфедематозной конечности соединяются с близлежащими мелкими венами и венулами с помощью микрохирургических и супермикрохирургических методов (рис. 11). Это позволяет удалить лимфатическую жидкость из пораженной конечности за счет использования венозной системы, которая способна легко принимать дополнительный объем жидкости в качестве оттока. Прямое хирургическое соединение создается между перегруженными лимфатическими каналами, проксимальнее места лимфатической обструкции, и близлежащими венулами.Понятие этой процедуры было впервые введено в 1960-х годах [75]. О’Брайен сообщил о хороших результатах при использовании LVA на верхних конечностях еще в 1977 г. [76]. Возрастает интерес к использованию этого хирургического метода в качестве метода лечения лимфедемы, поскольку стали доступны методы визуализации (такие как интраоперационная ICG-направленная лимфография), улучшенные операционные микроскопы, микрохирургические инструменты и швы, которые улучшили хирурги. способность находить лимфатические сосуды, подходящие для LVA, и выполнять супермикрохирургический анастомоз с сосудами размером до 0.2 мм в диаметре. Были опубликованы многочисленные исследования, которые показывают улучшение симптомов и уменьшение разницы в объеме пораженной конечности на 61% после LVA через один год [31]. Исследование Chang et al. показали, что в 100 последовательных LVA пациенты, у которых была более ранняя стадия заболевания (MD Anderson, стадия I / II) и у которых было выполнено больше анастомозов, были лучшие результаты. Другой вывод из этого исследования заключался в том, что LVA, выполненная у пациентов с лимфедемой нижних конечностей, не имела такого значительного улучшения, как у тех, у которых LVA выполнялась на их верхней конечности [31].Одним из значительных преимуществ процедуры является то, что она включает очень низкую болезненность операционного поля, поскольку разрезы локализуются на пораженной конечности и имеют длину 1-2 см. Пациентов обычно выписывают домой в день операции или после 23 часов наблюдения в больнице. В некоторых центрах эта операция проводится под местной анестезией.
Рис.11Анастомоз конец в бок венулы диаметром 1,5 мм в лимфатический канал диаметром 0,6 мм в нижней конечности через 2.Разрез кожи длиной 5 см
Перенос васкуляризированных лимфатических узлов (VLNT)
Использование васкуляризованных лимфатических узлов при лечении лимфедемы оценивается с 1990-х годов [77]. Трансплантация лимфатических узлов с кровоснабжением называется переносом васкуляризированных лимфатических узлов (VLNT). Эта процедура включает забор лимфатического узла или нескольких лимфатических узлов вместе с их сосудистым снабжением из донорского участка и перенос этой васкуляризированной ткани на пораженную конечность в качестве свободного переноса ткани.Микрохирургический анастомоз выполняется между кровеносными сосудами лоскута лимфатического узла и сосудами реципиентного узла, таким образом обеспечивая приток крови к лоскуту лимфатического узла (рис. 12). Донорские участки, обычно используемые для сбора лимфатических узлов, включают подмышечные / боковые грудные лимфатические узлы, паховые лимфатические узлы, субментальные лимфатические узлы, надключичные лимфатические узлы, сальниковые лимфатические узлы и брыжеечные лимфатические узлы [64].
Рис.12Забор лоскута брыжеечного лимфатического узла рядом с тощей кишкой ( слева, ) и вставка лоскута с анастомозами конец в бок с передними большеберцовыми сосудами ( справа )
Существует несколько теорий относительно того, как перенос васкуляризированных лимфатических узлов на пораженную конечность может улучшить лимфедему.Одна теория состоит в том, что ангиогенез лимфатических сосудов происходит за счет цитокинов из трансплантированного лоскута лимфатического узла, устанавливая лимфатические связи между лимфатическими сосудами в трансплантированном лоскуте и лимфатическими сосудами окружающих пораженных конечностей; в частности, VEGF-C был идентифицирован как фактор роста, ответственный за этот лимфангиогенез. Это было названо «лимфангиогенетическим» механизмом [76]. Другой предполагаемый механизм действия состоит в том, что лоскут лимфатического узла действует как насос, который приводит к активному удалению лимфатической жидкости из конечности и возвращению этой жидкости в системный кровоток через систему венозного дренажа лоскутов [9, 78, 79].Обе эти теории получили экспериментальное подтверждение, но для дальнейшего изучения вклада каждой из них требуется дополнительная работа. Высвобождение рубцовой ткани и ее замещение васкуляризованной необлученной мягкой тканью (лоскут лимфатического узла) также было описано как один из теоретических механизмов, с помощью которого может происходить уменьшение объема. Теория состоит в том, что любые незначительно функционирующие лимфатические каналы, заключенные в рубцовой ткани, освобождаются и позволяют более эффективно дренировать после удаления рубцовой ткани.Кроме того, лоскут мягких тканей может действовать как мост, обеспечивая лимфатические каналы, которые могут повторно соединяться с каналами в пораженной конечности дистально и проксимально по отношению к каналам, не затронутым хирургическим вмешательством и лучевой терапией, тем самым обеспечивая тип промежуточного лимфатического трансплантата, который облегчит транспортировка жидкости через ранее обработанные, рубцовые участки [80].
Дополнительный постулируемый положительный эффект — введение лоскута лимфатического узла в качестве органа иммунной системы. Лимфатические каналы от пораженной конечности соединяются с лимфатическими сосудами лоскута лимфатических узлов и представляют антигены лимфатическим узлам, которые могут затем вызвать иммунный ответ и минимизировать риск инфекции лимфедематозной конечности.Это косвенно наблюдалось в том, что у большинства пациентов с рецидивирующими приступами целлюлита в лимфедематозной конечности до операции наблюдалось значительное уменьшение этих эпизодов после VLNT [9, 79].
На сегодняшний день несколько исследований показали, что перенос васкуляризированных лимфатических узлов полезен для уменьшения лимфедемы. Одно из крупных исследований Becker et al. оценили 1500 пациентов с лимфедемой I, II и III стадии, перенесших васкуляризованный перенос лимфатических узлов. Минимальный срок наблюдения — 3 года.Результаты включали субъективное улучшение на 98%. Сорок процентов пациентов с лимфедемой I и II стадии имели значительное улучшение и не нуждались в дальнейшей консервативной терапии. Что касается пациентов с лимфедемой III стадии, у 95% наблюдалось некоторое улучшение, а у 98% не было инфекции. Однако пациенты со стадией III по-прежнему нуждались в консервативной терапии, чтобы помочь контролировать отек конечности [80].
Одним из основных недостатков переноса лимфатических узлов является возможность ятрогенной вторичной лимфедемы на донорских участках.Сообщалось о вторичной лимфедеме на ипсилатеральной нижней конечности после сбора паховых лимфатических узлов и на ипсилатеральной верхней конечности после подмышечных / боковых грудных узлов, шейных узлов 5 уровня и надключичных лимфатических узлов. Однако нет данных о процентном соотношении частоты возникновения лимфедемы с донорских сайтов; при обсуждении результатов с лидерами в области хирургического лечения лимфедемы, это осложнение, которого все опасаются. Один метод, разработанный для предотвращения этого осложнения, заключается в использовании обратного картирования для выявления и защиты лимфатических узлов, которые преимущественно дренируют конечность, и для их сохранения во время сбора лимфатических узлов в паховой области или подмышечных / боковых лимфатических узлов грудной клетки.Для этого вводят радиоактивный индикатор (коллоид серы технеций-99 m) в подкожную плоскость в области перепонки ипсилатеральной конечности, а ICG — в подкожную плоскость ипсилатеральной паховой области или подмышечной впадины. Во время операции лимфатические узлы, идентифицированные красителем ICG, также исследуются с помощью гамма-зонда. Любые «горячие» лимфатические узлы, которые вызывают поглощение радиоактивных индикаторов, сохраняются и не включаются в сбор лоскута, тем самым теоретически сохраняя лимфатические узлы, которые предпочтительно дренируют донорскую конечность. Dayan et al.опубликовали очень многообещающие предварительные результаты с использованием этого метода [34].
Васкуляризованный перенос сальникового лоскута
Из-за риска лимфедемы донорского участка клиницисты искали другие источники васкуляризированной лимфатической ткани. Функция сальника как лимфатического органа была исследована на предмет возможного применения при лечении лимфедемы. Хирурги начали использовать сальник в качестве лоскута на ножке, прикрепленного к его желудочно-сальниковому сосуду, чтобы облегчить лимфодренаж при лимфедеме верхних конечностей, начиная с 1960-х годов.Это повлекло за собой значительные осложнения, так как была выполнена полная целиотомия, а лоскут нужно было провести туннелем к месту реципиента, поскольку свободный перенос ткани еще не был обнаружен. С тех пор использование сальника при лечении лимфедемы было пересмотрено как свободный перенос ткани (рис. 13). Чтобы свести к минимуму заболеваемость на участке сбора урожая, использовались минимально инвазивные методы сбора урожая с использованием лапароскопии, которые вызывают все больший интерес. Результаты этого подхода еще предстоит полностью подтвердить, но ранние отчеты показывают многообещающие результаты, аналогичные переносу васкуляризированных лимфатических узлов из других мест [81].
Рис.13Сегментарный лоскут сальника в левой подмышечной впадине после обширного иссечения рубца по поводу лимфедемы левой верхней конечности, связанной с раком груди
Точно так же наша группа из Университета штата Огайо недавно описала использование брыжеечных лимфатических узлов в качестве свободных лоскутов при лимфедеме с ранними многообещающими результатами и минимальной заболеваемостью донорских участков [82].
Одновременная микрохирургическая реконструкция груди и перенос васкуляризованных лимфатических узлов
В последнее время для лечения лимфедемы в верхней конечности у пациентов, перенесших мастэктомию и взятие образцов подмышечных лимфатических узлов, начали использовать комбинированный лоскут лимфатических узлов брюшной полости и паха. рефрактерная лимфедема.Результаты этого подхода ограничены из-за отсутствия данных, доступных в настоящее время, но были отмечены некоторые улучшения. Этот подход включает в себя сбор кластера узлов, окружающих поверхностные нижние надчревные сосуды (SIE) на стороне, противоположной глубоким нижним надчревным сосудам, которые используются для реваскуляризации брюшной ткани, используемой для реконструкции грудной клетки, до внутренних сосудов молочной железы. Сосуды SIE анастомозируют с сосудом в подмышечной впадине, чтобы увеличить кровоснабжение и, что, возможно, даже более важно, венозный дренаж лимфатических узлов, которые расположены по направлению к подмышечной впадине [83].Проблема этой операции заключается в правильном размещении лимфатических узлов в подмышечной впадине, чтобы позволить лимфатическим сосудам верхних конечностей соединиться с лимфатическими сосудами перенесенных узлов. Чанг и Нгуен и др. представили краткое изложение геометрических схем для различных сценариев реконструкции груди. Васкуляризация этого кластера лимфатических узлов может быть нарушена, поскольку сбор происходит относительно вслепую вокруг узлов и окружающей жировой ткани вниз до сосуда SIE, отрывающегося от бедренных сосудов, не позволяя визуализировать собственно узловое кровоснабжение.Существует также теоретический риск лимфедемы на ипсилатеральной нижней конечности при таком заборе лоскута лимфатических узлов [83].
Сравнение хирургических процедур
Одной из проблем в мониторинге успешности хирургических вмешательств является отсутствие установленного стандарта для измерения степени лимфедемы и стандартизированного протокола консервативного лечения до или после операции. В настоящее время в литературе нет единообразия в отношении протокола диагностики и мониторинга лимфедемы.Клиницисты, наблюдающие за этими пациентами, сообщают об объективных и субъективных улучшениях у большинства пациентов с лимфедемой, перенесших хирургическое вмешательство. Большинство исследований, в которых сообщается о хирургическом лечении лимфедемы, в качестве конечных точек отслеживают окружность конечностей, уменьшение объема и частоту целлюлита. Совсем недавно инструменты оценки качества жизни пациентов, специфичные для лимфедемы, были включены в качестве дополнительной значимой конечной точки.
Наиболее часто выполняемые хирургические процедуры при лимфедеме — это перенос LVA и васкуляризованные лимфатические узлы.Несколько метаанализов изучали безопасность и эффективность хирургических процедур, обычно выполняемых при лимфедеме, и обнаружили, что есть доказательства того, что пациенты, перенесшие LVA или васкуляризованный перенос лимфатических узлов, имеют количественное улучшение лимфедемы [78, 82, 84]. Кроме того, более 90% пациентов в исследованиях, включенных в метаанализ, субъективно сообщили об улучшении. Пациенты, перенесшие васкуляризованный перенос лимфатических узлов, имели немного лучшее улучшение симптомов, но в настоящее время нет доступных доказательств, которые бы убедительно поддерживали одну процедуру по сравнению с другой.Хирурги, выполняющие эти процедуры, часто выбирают свой оперативный подход в индивидуальном порядке, руководствуясь клинической оценкой. LVA обычно предлагается в первую очередь, если это считается выполнимым, потому что это менее инвазивная процедура и нет риска донорского участка, как при переносе васкуляризованных лимфатических узлов. У некоторых пациентов комбинация обеих процедур может быть эффективной. Messia et al. разработали алгоритм, который включает оба метода лечения лимфедемы, связанной с раком груди.Алгоритм хирургического лечения лимфедемы Barcelona Lymphedema включает ряд этапов, в ходе которых оценивается функциональность лимфатических сосудов пораженной конечности. У пациентов, у которых есть как функционирующие лимфатические сосуды, так и значительные рубцы в подмышечной впадине, после высвобождения рубца аутологичные васкуляризированные лимфатические узлы переносятся в подмышечную впадину, и во время этой же процедуры выполняются LVA (s). Такой подход показал хорошие предварительные результаты [85, 86].
Профилактические хирургические меры для предотвращения лимфедемы
Один из методов, используемых в настоящее время для предотвращения лимфедемы после взятия образцов подмышечных лимфатических узлов, называется лимфатическим микрохирургическим превентивным подходом к лечению (LYMPHA).Этот метод, зарекомендовавший себя в Италии, использует лимфовенозные анастомозы лимфатических сосудов верхних конечностей во время рассечения подмышечных узлов, чтобы немедленно обойти любые лимфатические сосуды разорванной руки. Пациенты с ИМТ более 30 или пациенты с нормальным ИМТ и нарушенной лимфатической функцией, наблюдаемой во время лимфосцинтиграфии, отбираются для прохождения профилактической процедуры LVA сразу после взятия пробы лимфатических узлов. LVA выполняли путем выявления разделенных лимфатических сосудов верхней конечности в подмышечной впадине и выполнения анастомоза конец в конец с ветвью подмышечной вены или анастомоза конец в конец с одной из ее боковых ветвей.Из 74 пациентов, получавших лечение по методу LYMPHA, у 3 развилась лимфедема (4%). Это число ниже, чем частота лимфедемы после биопсии сторожевого лимфатического узла и полной лимфодиссекции (6–13% и 13–65% соответственно). Поскольку всем этим пациентам была проведена диссекция подмышечных лимфоузлов, это на порядок снизило частоту лимфедемы. Пациенты, у которых не было лимфедемы, наблюдались до 4 лет. Этот подход следует рассматривать для всех пациентов из группы риска (тех, кто подвергается расслоению подмышечных узлов, особенно у пациентов с ожирением) [87].
Стадии лимфедемы — LymphCare
Лимфедема без лечения является прогрессирующим заболеванием. Существует четыре стадии лимфедемы, которые классифицируются в зависимости от степени тяжести и варьируются от невидимой (стадия 0) до тяжелой (стадия 3).
Ваш лечащий врач оценит, диагностирует и, возможно, классифицирует стадию вашей лимфедемы — и вместе вы составите план лечения, который подходит именно вам. Чем раньше вы начнете лечение, тем выше ваши шансы предотвратить прогрессирование и улучшить симптомы лимфедемы.
Стадия 0: латентная или субклиническая стадия
На стадии 0 отек не виден или даже не очевиден при измерении конечностей, несмотря на нарушение лимфотранспорта. Эта стадия может длиться месяцами или годами, прежде чем вы заметите какую-либо опухоль. Поэтому важно следить за зоной риска. Как только вы заметите какие-либо изменения, следует начинать лечение.
Стадия 1: легкая стадия
На стадии 1 жидкость начинает скапливаться в пораженной области и вызывает отек.Вы можете заметить, что пораженный участок выглядит опухшим. Поднятие конечности поможет снять опухоль. Отек мягкий и может оставлять отпечаток при нажатии на кожу, называемый «точечный отек».
Этап 2: Средний этап
На стадии 2 вы заметите, что только подъем конечности редко уменьшает отек.
