Лечение вальгусной деформации стоп: новая жизнь ваших ног!
Вадим Вячеславович Цехмистров — ортопед-травматолог с многолетним стажем работы, сертифицированный специалист, прошедший обучение в ведущих институтах ортопедии России и зарубежных клиниках. За его плечами несколько десятков успешно проведенных операций в краснодарском многопрофильном медицинском центре «В надежных руках». Через его руки прошли сотни пациентов. Сегодня все они — здоровые люди, практически забывшие о том, что такое вальгусная деформация стопы. Напоминанием об этой болезни им служит чувство благодарности к доктору, вернувшему им жизнь и движения без боли.
Вальгусная деформация/коррекция ганглий, краткая информация
• Продолжительность операции: приблизительно 45 мин.
• Послеоперационный период: ношение специальной обуви не требуется, достаточно ношение индивидуальных ортопедических стелек.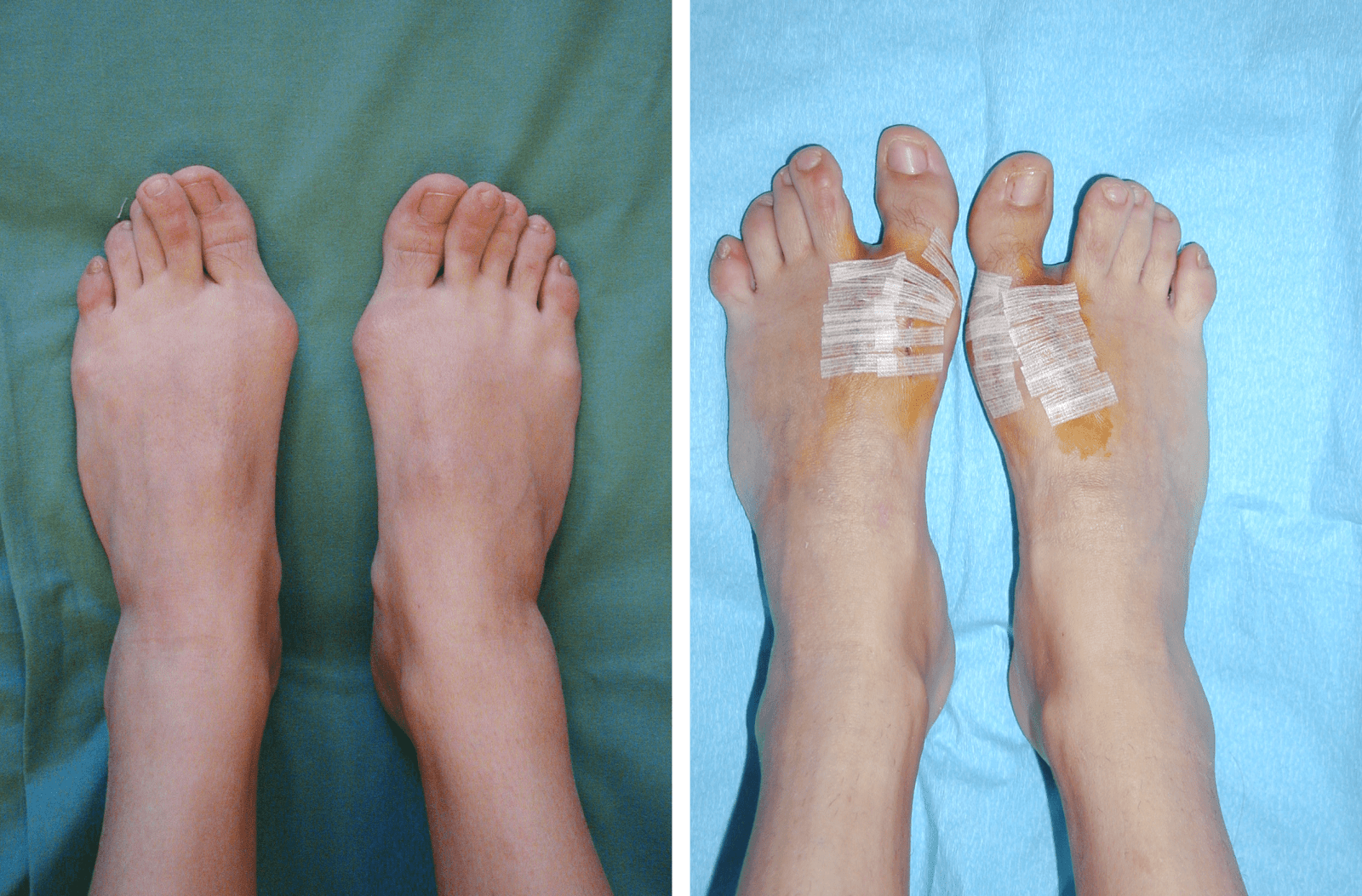 Ограничение трудоспособности на период от 2-х до 3-х недель, ограничение занятий экстремальными видами спорта на протяжении 6-ти недель.
Ограничение трудоспособности на период от 2-х до 3-х недель, ограничение занятий экстремальными видами спорта на протяжении 6-ти недель.
• Вид наркоза: местная анестезия или общий наркоз.
• Пребывание в стационаре клиники: 1 день.
— Вадим Вячеславович, расскажите, какое заболевание скрывается под устрашающим названием «вальгусная деформация первого пальца стопы» и чем оно опасно для больного?
— Вальгусная деформация первого пальца стопы — наиболее распространенное заболевание стопы. Узнать ее можно по наличию шишек на ногах, когда большой палец ноги неестественно отклоняется внутрь. Неэстетичный вид ног в случае данной болезни — далеко не единственная проблема. Хотя, согласитесь, уже это может существенно омрачить жизнь человека. Как правило, люди с вальгусной деформацией испытывают боль, зачастую очень сильную. Соответственно, они не могут носить привычную обувь: мешает шишка у основания большого пальца, которая к тому же доставляет существенный дискомфорт.
— Медицинский центр «В надежных руках» предлагает абсолютно новый и прогрессивный способ лечения данной болезни. В чем он заключается?
— С каждым годом наука, медицинские технологии развиваются и совершенствуются. Наш медицинский центр одним из первых в крае перенимает новейшие мировые разработки и технологии в области медицины. Мы не можем позволить себе стоять на месте, потому что от нас зависят здоровье и жизнь пациентов, а это главный стимул к самосовершенствованию, к повышению квалификации специалистов нашего медицинского центра.
— То есть побочные эффекты послеоперационного периода сведены к минимуму, и пациенту для скорейшего выздоровления остается только следовать несложным рекомендациям врача?
— Что касается реабилитационного периода, то он проходит в домашних условиях, а не в стенах больницы, что уже, согласитесь, настраивает на скорейшее выздоровление. Уже на следующий день после операции пациента выписывают. Полный восстановительный период длится 4-5 недель, но проходит он практически безболезненно. Когда функции ног полностью восстановятся, несколько месяцев еще нужно будет использовать ортопедические стельки, изготавливаемые в нашем центре по уникальным современным технологиям, благодаря чему они абсолютно не мешают носить обычную обувь. Жизнь входит в обычную колею, но уже без привычной боли, которая сопровождала человека во время болезни.
| До операции | После операции |
— Вадим Вячеславович, а в чем заключается уникальность стелек, о которых вы говорите? Неужели они действительно могут помочь больному вальгусной деформацией стоп как альтернатива оперативному вмешательству?
— Во всем Краснодарском крае только в нашем центре подбирают и моделируют стельки, изготавливаемые с применением уникальных технологий, индивидуально по стопе пациента. Стопы, как и лица, у каждого человека неповторимы. Поэтому только такой подход к изготовлению корректирующих стелек, который используют специалисты нашей клиники, может гарантировать успех в коррекции изъянов ног. Например, детям, уже больным вальгусной деформацией первого пальца стопы, операция не проводится, так как до 18 лет еще есть возможность исправить деформацию именно благодаря индивидуальным ортопедическим стелькам, а также благодаря специальной обуви и лечебной физкультуре. Для взрослого на более поздних стадиях развития болезни стельки в меньшей степени могут стать альтернативой операции, но они могут затормозить ход болезни, а также, как я уже говорил, существенно помочь в восстановительный период.
Стопы, как и лица, у каждого человека неповторимы. Поэтому только такой подход к изготовлению корректирующих стелек, который используют специалисты нашей клиники, может гарантировать успех в коррекции изъянов ног. Например, детям, уже больным вальгусной деформацией первого пальца стопы, операция не проводится, так как до 18 лет еще есть возможность исправить деформацию именно благодаря индивидуальным ортопедическим стелькам, а также благодаря специальной обуви и лечебной физкультуре. Для взрослого на более поздних стадиях развития болезни стельки в меньшей степени могут стать альтернативой операции, но они могут затормозить ход болезни, а также, как я уже говорил, существенно помочь в восстановительный период.
— Удается ли вам сохранять свое позитивное отношение к жизни на фоне ежедневного контакта с большим количеством людей, имеющих проблемы со здоровьем? Откладывает ли это отпечаток на ваше личное настроение, здоровье, жизнь?
— Заболеть, к сожалению, может каждый. Это негативное событие в жизни, его нужно просто пережить. Задача врача — поддержать не только физическое состояние пациента, но и моральное. В нашей профессии, конечно, бывают такие периоды в жизни, когда ответственность за больного, большие нагрузки за операционным столом накладывают отпечаток на собственное здоровье и настроение врача. Но если в его душе любовь к людям, к своей профессии, он способен справиться с негативом. Это философское отношение я отчасти перенял у своего учителя, кандидата медицинских наук, ведущего специалиста России в области ортопедии Виктора Геннадьевича Процко. Этот человек не просто профессионал. Он безмерно увлечен делом, которому служит. А это дорогого стоит, этой энергией нельзя не заразиться. Отчасти благодаря ему я понял, что нельзя опускать руки. Самое главное — сохранять в собственной душе и в душе пациента любовь и веру в жизнь.
Это негативное событие в жизни, его нужно просто пережить. Задача врача — поддержать не только физическое состояние пациента, но и моральное. В нашей профессии, конечно, бывают такие периоды в жизни, когда ответственность за больного, большие нагрузки за операционным столом накладывают отпечаток на собственное здоровье и настроение врача. Но если в его душе любовь к людям, к своей профессии, он способен справиться с негативом. Это философское отношение я отчасти перенял у своего учителя, кандидата медицинских наук, ведущего специалиста России в области ортопедии Виктора Геннадьевича Процко. Этот человек не просто профессионал. Он безмерно увлечен делом, которому служит. А это дорогого стоит, этой энергией нельзя не заразиться. Отчасти благодаря ему я понял, что нельзя опускать руки. Самое главное — сохранять в собственной душе и в душе пациента любовь и веру в жизнь.
— Вадим Вячеславович, в заключение нашего разговора поделитесь рекомендациями о том, как избежать этой болезни?
— Я призываю всех и каждого заботиться о своем здоровье, о здоровье родных. Болезнь коварна. Сегодня — неэстетичный вид ваших ног, а уже завтра — боль и конец привычной жизни. Современный человек не может жить без постоянного движения, развития. И если наступает день, когда он буквально не может идти, мне кажется, это страшно. В нашем медицинском центре «В надежных руках» мы обязательно поможем справиться с этой болезнью. А своевременное обращение к специалистам нашей клиники, возможно, позволит избежать осложнений. Вальгусная деформация стопы («шишечки» на ногах, «Hallux valgus») – что же это такое?
Болезнь коварна. Сегодня — неэстетичный вид ваших ног, а уже завтра — боль и конец привычной жизни. Современный человек не может жить без постоянного движения, развития. И если наступает день, когда он буквально не может идти, мне кажется, это страшно. В нашем медицинском центре «В надежных руках» мы обязательно поможем справиться с этой болезнью. А своевременное обращение к специалистам нашей клиники, возможно, позволит избежать осложнений. Вальгусная деформация стопы («шишечки» на ногах, «Hallux valgus») – что же это такое?
Автор: Цехмистров В.В., врач ортопед-травматолог. АПРЕЛЬ 2013 № 3 (5) MALL’ER КРАСНОДАР
Лечение вальгусной деформации: Малоинвазивная хирургия способствует коррекции расположения 1-ого пальца стопы
Информация: Виды операций по коррекции вальгусной деформации (Hallux valgus)
- Длительность пребывания в клинике: 2 дня
- Амбулаторная реабилитация: 2 недели
- Самое раннее время отлета домой: 5 дней после операции
- Рекомендуемое время отлета домой: 7 дней после операции
- Принятие душа возможно: 12 дней после операции
- Продолжительность нетрудоспособности: 28 дней(в зависимости от рода деятельности)
- Удаление швов: через 12 дней
- Езда за рулем автомобиля возможна: через 14 дней
Dr.
Вы чувствуете, что 1-ый палец стопы начинает всё сильнее отклоняться наружу, а так же вытеснять меньшие пальцы стопы? После продолжительной ходьбы либо уже с утра Вы ощущаете сильную боль в стопе, ограничивающую Вашу подвижность и мобильность в повседневной жизни? Тогда, как и многие другие пациентки ортопедического отделения нашей известной клиники в городе Фрайбург, Вы страдаете заболеванием Hallux valgus (вальгусная деформация), во время которого с внутренней стороны в начале 1-ого пальца стопы образуется костный выступ («косточка» или «шишка»).
В ортопедической клинике Gelenk-Klinik каждый специалист по лечению стопы может провести высококачественное щадящее лечение деформаций 1-ого пальца при помощи малоинвазивной хирургии переднего отдела стопы без осложнений. Данный факт в значительной степени ускоряет выздоровление и реабилитационный период, на что большое внимание обращают как немецкие, так и иностранные пациенты.
Лечение вальгусной деформации в ортопедической клинике Gelenk-Klinik направлено на быстрое восстановление мобильности каждого пациента, а так же на улучшение косметического вида стопы.
Лечение вальгусной деформации стопы
Целью хирургического лечения вальгусной деформации является восстановление подвижной, способной к нагрузкам стопы с косметически красивой формой.
В этой статье мы расскажем Вам о том, какие цели хирургии Hallux valgus являются реалистичными.
Обращаем Ваше внимание на то, что при более серьезной вальгусной деформации подразумевает более сложное лечение. Поэтому, если Вы страдаете неприятной болезнью, мы рекомендуем Вам заблаговременно обратиться к специалисту, который расскажет Вам о щадящих методах коррекции недуга.
Что означает Hallux valgus?
Вальгусная деформация (искривленный палец) — это это одно из наиболее часто встречающихся заболеваний 1-ого пальца стопы. При этой патологии возникает повреждение поперечного свода стопы у основания 1-ого пальца. 1-ый палец заметно отклоняется к наружному краю стопы и вытесняет меньшие пальцы. При данной болезни 1-ый плюснефаланговый сустав подвержен избыточной нагрузке, что может вызвать к длительный и болезненный артроз (Hallux rigidus).
При этой патологии возникает повреждение поперечного свода стопы у основания 1-ого пальца. 1-ый палец заметно отклоняется к наружному краю стопы и вытесняет меньшие пальцы. При данной болезни 1-ый плюснефаланговый сустав подвержен избыточной нагрузке, что может вызвать к длительный и болезненный артроз (Hallux rigidus).
Когда заболевание развивается, кожа над костным выступом на 1-ом плюснефаланговом суставе воспаляется и становится болезненной, «шишка» или «косточка» начинает мешать ходить. Лечение вальгусной деформации, а так же облегчение болей может проводиться при помощи различных консервативных методов. Перейдя по этой ссылке, Вы получите необходимую информацию по теме «Диагностическое и консервативное лечение вальгусной деформации «.
Показания к операции: В какий ситуациях проводится хирургическое лечение вальгусной деформации?
Бурсит 1-ого пальца стопы — воспаление слизистой сумки суставов- Из-за постоянного давления неправильной обуви, костный выступ («шишка») воспаляется.
- Искривление пальцев (молоткообразные и крючковидные пальцы) — причина дополнительных деформаций плюсны стопы.
- Артрозные болевые ощущения в 1-ом плюснефаланговом суставе появляются вследствие износа суставовсустава.
- Arthritic pain in the metatarsophalangeal joint occurs due to wear of the joint.
Для многих пациенток, отдающих предпочтение открытой обуви, проблема вальгусной деформации является, прежде всего, проблемой косметического характера. Как правило, только по причине неэстетичного вида стопы, лечение вальгусной деформации не проводится. Несмотря на это, во время планирования и проведения пластики стопы наши специалисты, предлагающие лечение вальгусной деформации, придают немалое значение и косметическому результату. Таким образом, врачи клиники Gelenk-Klinik в городе Фрайбург, обеспечивают пациенту профессиональное лечение недуга и помогают улучшить качество его жизни.
Для того, чтобы провести оперативное лечение вальгусной деформации, болезнь должна протекать без болей. Так же, мы хотели-бы обратить внимание людей на то, что полноценное лечение вальгусной деформации, невозможно при помощи замены обуви, применения специальных ортопедических приспособлений и даже целенаправленной гимнастики для стоп. Ортопедические стельки, конечно, способствуют облегчению боли, однако они не могут исправить саму деформацию.
Так же, мы хотели-бы обратить внимание людей на то, что полноценное лечение вальгусной деформации, невозможно при помощи замены обуви, применения специальных ортопедических приспособлений и даже целенаправленной гимнастики для стоп. Ортопедические стельки, конечно, способствуют облегчению боли, однако они не могут исправить саму деформацию.
- Выпрямление 1-ого пальца.
- Нормализация молоткообразных и крючковидных пальцев.
- Извлечение воспалённой «шишки» (удаление костно-хрящевых экзостозов).
- Минимальное рубцевание.
По медицинским показаниям оперативное лечение вальгусной деформации предлагают в том случае, когда пациент ощущает боли в стопе и не в состоянии передвигаться как раньше.
Если консервативное лечение вальгусной деформации окажется безуспешным, специалисты начинают планировать операцию. Хирургическое вмешательство проводится примерно через 6 месяцев после консервативной терапии.
Консервативное лечение вальгусной деформации направлено на устранение болевых ощущений и предотвращение прогрессирования заболевания. Окончательное лечение вальгусной деформации 1-ого пальца стопы при помощи консервативными методами возможно лишь на растущем скелете, то есть если пациент еще молод и его организм растет и развивается.
План операции вальгусной деформации составляется строго в индивидуальном порядке
При лечении Hallux valgus учитываются и сопутствующие заболевания
- Экзостоз на шишке
- Артроз первого плюснефалангового сустава (Hallux rigidus).
- Бурсит — воспаление слизистых сумок в области суставов.
- Бурсит малых пальцев.
- Переходная метатарзалгия (болезненная перенагрузка малых пальцев)
- Крючковидные пальцы
- Молоткообразные пальцы
Вальгусная деформация всегда проходит в комбинации с различными болезненными процессами. Так, кроме вальгусной деформации 1-ого пальца у больного могут наблюдаться кожные изменения или воспаление слизистой сумки (бурсит). Искривленный палец вытесняет соседние малые пальцы стопы, вследствие чего подвергается перенагрузке. Перед тем как составить план операции, специалисты нашей клиники проведут точную диагностику и определят степень развития заболевания. Ниже, Вашему вниманию будут подробно представлены стандартные операции при вальгусной деформации. Кроме того, мы обращаем Ваше внимание на то, что при данном заболевании, для направления пациента на операцию нам нужно сначала разобраться в его индивидуальной ситуации и оценить степень вальгусной деформации.
Искривленный палец вытесняет соседние малые пальцы стопы, вследствие чего подвергается перенагрузке. Перед тем как составить план операции, специалисты нашей клиники проведут точную диагностику и определят степень развития заболевания. Ниже, Вашему вниманию будут подробно представлены стандартные операции при вальгусной деформации. Кроме того, мы обращаем Ваше внимание на то, что при данном заболевании, для направления пациента на операцию нам нужно сначала разобраться в его индивидуальной ситуации и оценить степень вальгусной деформации.
Хирургическое лечение вальгусной деформации проводят только высококвалифицированные специалисты с долголетним опытом работы. Все детали и особенности предстоящего вмешательства хирург обсуждает с пациентом заранее.
Лечение вальгусной деформации стопы. Видео
Хирургические методы лечения вальгусной деформации
Most hallux valgus surgeries consist of several of the following procedures:
- Корригирующая остеотомия проксимального метаэпифиза 1-ой кости плюсны:
Способствует выпрямлению 1-ого пальца стопы.
- Коррекция мягких тканей (латеральный релиз сустава):
В случае адекватного релиза 1-ый палец без усилия устанавливался в необходимое положение. - Коррекция сухожилий:
Исправление длины сухожилий необходима для предотвращения повторных повреждений 1-ого пальца стопы. - Лечение 1-ого плюснефалангового сустава:
Суставосохраняющая хейлэктомия (извлечение костной шпоры), при прогрессирующем артрозе — обездвиживание (артродез) 1-ого плюснефалангового сустава.
Только когда все возможности консервативного лечения заболевания будут исчерпаны, ортопедия в Германии предлагает проведение операций по исправлению вальгусной деформации 1-ого пальца стопы. Среди длительных и болезненных последствий вальгусной деформации выделяют артроз 1-ого плюснефалангового сустава.
Как пациент может предотвратить оперативное лечение?
Своевременная замена неудобной обуви на специальную, создающую необходимое пространство для пальцев ноги и регулярное лечение без операции предотвращают развитие заболевания. Поэтому, после появления костного выступа на стопе, сразу обратитесь к специалисту.
Поэтому, после появления костного выступа на стопе, сразу обратитесь к специалисту.
Что делать, если консервативное лечение вальгусной деформации не приносит желаемых результатов?
Вследствие усиливающейся неподвижности 1-ого плюснефалангового сустава и повреждений соседних пальцев стопы хирургическое лечение вальгусной деформации становить более сложным.
Продолжительные последующие повреждения стопы, например Hallux rigidus (артроз 1-ого плюснефалангового сустава) становятся интенсивнее и причиняют сильнуу боль.
После хирургической коррекции первого плюснефалангового сустава каждый пациент рад, что больше не чувствует прежней боли и может нормально ходить. Так же, пацинеты очень довольны хорошим эстетическим результатом операции.
Цель оперативного лечения вальгусной деформации: Красивые стопы без боли
Рис. 2: Стопа с вальгусной деформацией: Отчетливое изображение костного выступа 1-ого пальца стопы. Сесамовидные кости (небольшие кости, находящиеся в толще сухожилий и, как правило, лежащие на поверхности других костей) длинного сгибателя 1-ого пальца стопы находятся под 1-ым плюснефаланговым суставом в эксцентричном положении: Они окружают кости пальцев стопы не симметрично и смещенны в сторону.Помимо выпрямления 1-ого пальца, хирургическое лечение Hallux Valgus на ранних стадиях подразумевает и сохранение пораженного артрозом первого плюснефалангового сустава. Таким образом, достигается эффективная и долгосрочная коррекция неправильного положения 1-ого пальца стопы. Только в том случае, когда стопы приобретут свою прежнюю форму, возможно восстановление естественной походки: При здоровой походке шаг «катится», плавно и медленно от пятки к носку, вслучае деформаций стопы — нарушается биомеханика 1-ого плюснефалангового сустава. За процесс перекатывания стопы отвечают другие пальцы стопы, вледствие чего на них оказывается чрезмерная нагрузка, которая со временем приводит к вальгусной деформации.
Главной задачей оперативного лечения данной патологии является проведение иссечения верхушки либо края первого плюснефалангового сустава, а также удаление и сопоставление мягких тканей и костей стопы с целью уменьшения боли, восстановления внутреннего вращения (пронация) и прежней конфигурации сустава.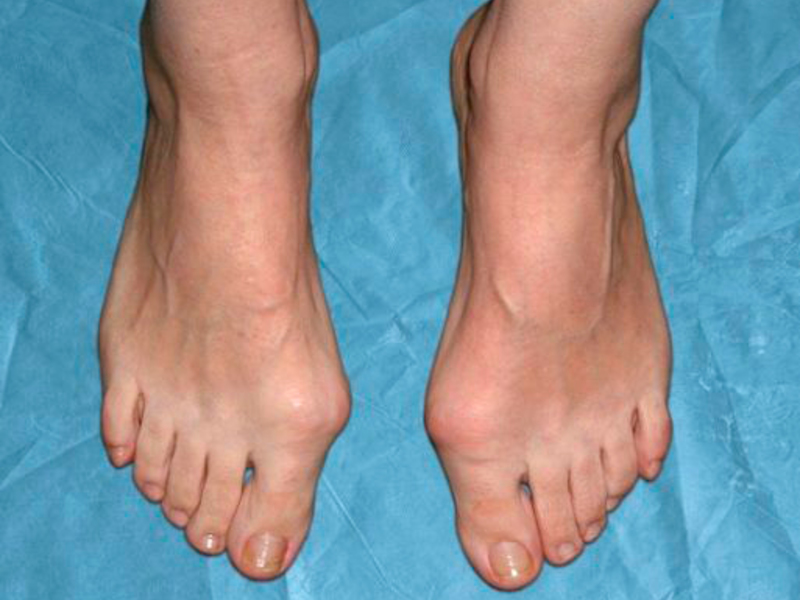
Главной задачей оперативного лечения данной патологии является проведение иссечения верхушки либо края первого плюснефалангового сустава, а также удаление и сопоставление мягких тканей и костей стопы с целью уменьшения боли, восстановления внутреннего вращения (пронация) и прежней конфигурации сустава.
Противопоказания и другие проблемы оперативного лечения вальгусной деформации
Рис. 3: Нарушения кровообращения являются одной из главных причин, по которым хирургическое лечение проводить не стоит: При окклюзии периферических артерий либо диабетической стопе процесс заживления раны усложняется и протекает намного дольше. © ViewmedicaХирургическое лечение вальгусной деформации: Противопоказания
Главным противопоказанием является облитерирующий атеросклероз периферических артерий. Нарушение кровообращения может привести замедлению процесса заживления послеоперационной раны.
Для окончательного излечения, после операции на переднем отделе стопы очень важное значение имеет хорошая циркуляция крови.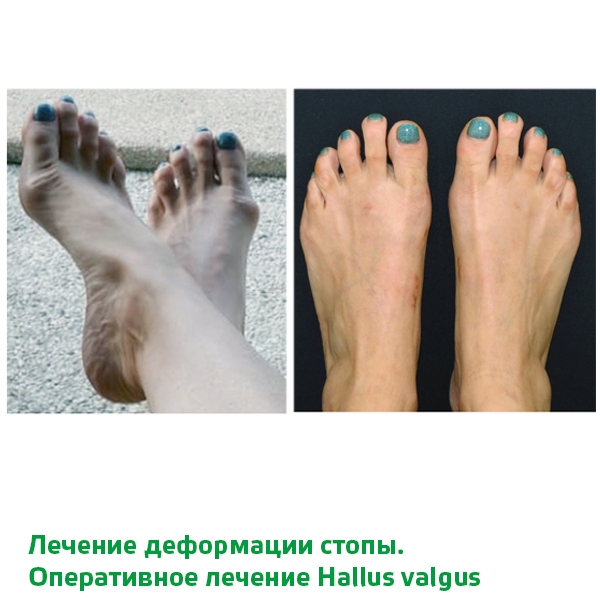 Стопа — это самый далекий от сердца орган движения. Мягкие ткани стопы, на которую приходится нагрузка очень тонкие, однако механическая нагрузка очень велика. Поэтому, все обстоятельства, негативно влияющие на кровообращение, замедляют процесс восстановления стопы после операции. Следующие заболевания препятствуют успешному исходу операции на переднем отделе стопы:
Стопа — это самый далекий от сердца орган движения. Мягкие ткани стопы, на которую приходится нагрузка очень тонкие, однако механическая нагрузка очень велика. Поэтому, все обстоятельства, негативно влияющие на кровообращение, замедляют процесс восстановления стопы после операции. Следующие заболевания препятствуют успешному исходу операции на переднем отделе стопы:
- Облитерирующий атеросклероз периферических артерий
- Диабетическая стопа и начальная стадия полиневропатии (системное поражение периферических нервов вследствие диабета)
- Polyneuropathy(nerve condition related to diabetes)
В данных случаях, перед тем как назначить пациенту оперативное лечение, наши специалисты проводят более серьезное обследование и определяют состояние кровотока.
Полиартрит, а так же ревматические заболевания не являются противопоказаниями к оперативному лечению вальгусной деформации. Однако, при данных заболеваниях необходимо обращать внимание на выбор хирургического метода.
Предшествующее хирургическое лечение переднего отдела стопы затрудняет процесс проведения смещающего вмешательства и может негативно повлиять на желаемый результат.
Хирургический метод выбирается в зависимости от степени вальгусной деформации
Для коррекции подобных деформаций существует множество международно-признанных и зарекомендовавших себя с хорошей стороны операционных техник. Так как ортопедическая клиника Gelenk-Klinik является одной из самых известных ортопедических клиник в Германии, обладающей самыми инновационными технологиями, каждому пациенту будет предложено лечение Hallux valgus на самом высоком уровне.
Чем сильнее деформация, тем сложнее операция
В данном случае действует следующее правило: Чем сильнее деформация стопы, тем сложнее будет проходить оперативное лечение вальгусной деформации. Чем сильнее повреждение, тем дольше будет протекать восстановительный процесс и послеоперационное лечение. Если лечение проводить на прогрессирующей стадии заболевания, которая, зачастую, сопровождается артрозом больших пальцев стопы, то самый долгосрочный результат, а так же восстановленная физическая выносливость будут такими же, как и при лечении легких форм заболевания.
При первой степени вальгусной деформации наиболее эффективно вмешательство на мягких тканях, которое довольно часто выполняется в комбинации с методикой иссечения костного выступа и подкожной слизистой сумки в области 1-ого плюснефалангового сустава. На второй стадии болезни операция проводится на плюсневой кости. В случае сильной вальгусной деформации специалисты проводят оперативное лечение, целью которого является смещение либо обездвиживание плюснефалангового сустава: Связующее звено между костью плюсны луча стопы с костями предплюсны.
Эти методы, направленные на восстановление положения 1-ого пальца стопы и 1-ого плюснефалангового сустава часто проводятся в сочетании с вмешательствами на мягких тканях (мышцы, капсулы и сухожилия).
Какое лечение выберет врач, зависит от анатомического расположения деформаций, а так же от их стадии. В любом случае, перед тем как назначить то или иное подходящее лечение вальгусной деформации ортопед обсуждает с пациентом все необходимые детали: После проведения надлежащих клинических исследований и рентгена врач сможет окончательно определить, какое лечение вальгусной деформации Вам необходимо.
Выбор операционной методики, позволяющей вылечить данное повреждение, зависит от степени вальгусной деформации (межплюсневой угол = между 1 и 2 костями плюсны).
Оперативное лечение Hallux valgus по этим методикам относится к указанным ниже анатомическим отделам стопы.
Операция за первым плюснефаланговым суставом
Дистальная остеотомия является самой распространенной методикой коррекции вальгусной деформации.
Малоинвазивное хирургическое лечение вальгусной деформации стопы легкой и средней степени
Специалисты нашей клиники в г. Фрайбург стараются проводить хирургическое лечение данного заболевания с минимальным смещением костей и минимальным рубцеванием. Наша цель заключается в коррекции Hallux valgus только при помощи оперативного вмешательства на мягких тканях. На сегодняшний день это, к сожалению, не совсем возможно: Современная хирургия еще использует специальные винты и имплантаты для фиксации костей.
Малоинвазивное хирургическое лечение — это «дистальное смещение»: Во время данного вмешательства 1-ый палец стопы смещается, начиная с 1-ого плюснефалангового сустава («дистально»). Данное лечение наши специалисты проводят при легких деформациях либо при деформациях стопы средней степени.
Оперативное лечение вальгусной деформации с применением хорошо переносимых титановых винтов зачастую не влечет за собой повторного вмешательства для по их удалению. Титановые винты, как правило, не требуют удаления. После этой операции пациент не чувствует каких-либо неудобств.
Такое лечение наши врачи предлагают пациентам с вальгусной деформацией стопы легкой либо средней тяжести. Подобная операция гарантирует хороший косметический результат с минимальным рубцеванием.
Если по причине вальгусной деформации у Вас уже развился артроз первого плюснефалангового сустава, малоинвазивное лечение уже проводить нельзя. В таком случае наши хирурги-ортопеды проведут более травматичную операцию, которая даст Вам шанс избавиться от шишки.
Как проходит малоинвазивное хирургическое лечение вальгусной деформации?
Во время операции хирург делает два маленьких надреза с двух сторон большого пальца. По причине малотравматичности операции, мягкие ткани почти не затрагиваются, вследствие чего процесс заживления шва укорачивается, а процент осложнений значительно уменьшается. В случае открытой операции вальгусной деформации стопы, ситуации выглядит совсем подругому.
По причине малотравматичности операции, мягкие ткани почти не затрагиваются, вследствие чего процесс заживления шва укорачивается, а процент осложнений значительно уменьшается. В случае открытой операции вальгусной деформации стопы, ситуации выглядит совсем подругому.
Малоинвазивное хирургическое лечение данного заболевания выпрямляет косое положение костей стопы при помощи небольших хирургических инструментов, похожих на стоматологическое оборудование. На следующем этапе операции, через небольшой разрез укороченная суставная капсула открывается и расширяется , что позволяет создать неободимое пространство для нормального выравнивания 1-ого пальца стопы.
По сравнению с другими малоинвазивными методиками, латеральный релиз (утягивание медиальной суставной капсулы) имеет несколько преимуществ: Повреждения мягких тканей снижены до минимума. Так же, малотравматичность данной операции. способствует сокращению восстановительного процесса. Благодаря латеральному релизу более взрослые пациенты становятся мобильны в короткие сроки. Кроме того, по причине минимальной нагрузки на мягкие ткани, послеоперационный отек стопы значительно нижне, чем после других хирургических вмешательств.
Кроме того, по причине минимальной нагрузки на мягкие ткани, послеоперационный отек стопы значительно нижне, чем после других хирургических вмешательств.
Остеотомия Акин (Akin)- клиновидная остеотомия основной фаланги первого пальца при легкой форме вальгусной деформации
Остеотомия Акин
Лёгкая вальгусная деформация дистального межфалангового сустава: Изолированная деформация 1-ого пальца стопы вне 1-ого плюснефалангового сустава.
С целью коррекции вальгусного отклонения дистальной фаланги 1-ого пальца (Hallux valgus interphalangeus) наши специалисты проводят хирургическое лечение по методу Остеотомия Акин.
Во время данной процедуры происходит коррекция положения 1-ого пальца стопы вне 1-ого плюснефалангового сустава (Metatarsus interphalangeus) — изменение направления при помощи смещающей остеотомии. Остеотомия Акин не способна полностью исправить вальгусную деформацию. По этой причине данное вмешательство хирурги-ортопеды комбинируют с другими оперативными методиками, направленными на лечение вальгусной деформации.
Изменение направления при Остеотомии Акин достигается путем извлечения из 1-ого пальца стопы костного клина. Таким образом, кость срастается в новом, более правильном положении.
Так же, данная операция по устранению угловой деформации способствует нормализации сухожильных тяжей на 1-ом пальце.
Лечение вальгусной деформации.: Остеотомия 1-ой кости пюсны (коррекция метатарзального отдела стопы)
Шевронная остеотомия: Хирургическое лечение Hallux valgus на плюсневой кости при вальгусной деформации средней степени тяжести
Рис. 7: Планирование шевронной остеотомии за 1-ым плюснефаланговым суставом. При шевронной остеотомии делается небольшой V-образный разрез за 1-ой головкой плюсневой кости, которая затем отодвигается наружу и фиксируется титановым винтом © Dr. Thomas Schneider Рис. 8: Лечение вальгусной деформации при помощи шевронной остеотомии с фиксацией самонарезным титановыми винами © Gelenk-Klinik.deОперативное лечение Шевронная остеотомия проводится при вальгусной деформации средней степени тяжести. Такое лечение специалист предложит пациенту при наличии у него артроза 1-ого плюснефалангового сустава. Во время шевронной остеотомии на уровне головки плюсневой кости удаляется незначительный V-образный фрагмент.
Такое лечение специалист предложит пациенту при наличии у него артроза 1-ого плюснефалангового сустава. Во время шевронной остеотомии на уровне головки плюсневой кости удаляется незначительный V-образный фрагмент.
Во время операции головка плюсневой кости отодвигается наружу , после чего фиксируется титановым винтом, что способствует стабилизации ее положения. Для восстановления нормального направления 1-ого пальца стопы, хирург сокращает суставную капсулу изнутри.
При лёгкой вальгусной деформации (< 17°) таких значимых изменений сустава как, например, артроз первого плюснефалангового сустава не наблюдается. Поэтому, в таком случае данное лечение является наиболее подходящим. Таким образом, оперативное лечение Шевронная остеотомия предлагается пациентам, страдающим вальгусной деформацией легкой либо средней степени тяжести.
Лечение вальгусной деформации. Шевронная остеотомия: Ход операции.
При шевронной остеотомии сначала, на тылу стопы над первым плюснефаланговым суставом, хирург делает небольшой разрез. Затем проводится отделение и расширение суставной капсулы и связок усохших вследствие вальгусной деформации (операция на мягких тканях).
Затем проводится отделение и расширение суставной капсулы и связок усохших вследствие вальгусной деформации (операция на мягких тканях).
Таким образом, сжатие связок и суставной капсулы, способствующее усилению вальгусной деформации 1-ого пальца стопы, устраняется.
После этого, костный нарост удаляют при помощи специальных хирургических инструментов. На 1-ой плюсневой кости — на уровне головки плюсневой кости — хирург делает небольшой разрез. Затем он отодвигает головку плюсневой кости в направлении мизинца, пока не поместит ее под сесамовидные кости.
После этого кость пальцев стопы фиксируется самонарезным титановым винтом либо титановой проволки, после чего суставная капсула заново выпрямляется. Небольшие титановые винты обычно остаются в кости и не удаляются. Однако, если титановые винты причиняют пациенту какие-либо неудобства, хирург может удалить их в амбулаторном порядке не раньше чем спустя три месяца после операции.
Рис.9: Шевронная остеотомия: вид сбоку. Фиксация самонарезным титановым винтом. Заживление пальцев стопы в новом правильном направлении. © Dr. med. Thomas Schneider
Фиксация самонарезным титановым винтом. Заживление пальцев стопы в новом правильном направлении. © Dr. med. Thomas Schneider
При более значительных деформациях стопы очень часто наблюдаются изменения суставов и суставной капсулы. Для их устранения, в дополнение к шевронной остеотомии проводится операция на мягких тканях.
При наличии необходимых показаний, лечение вальгусной деформации методом Шевронная остеотомия позволяет хирургу провести латеральное смещение 1-ого пальца стопы. Чтобы избежать рецидива заболевания, мы рекомендуем Вам уже во время вмешательства по исправлению вальгусной деформации проверять расположение сесамовидных костей при помощи интраоперационного рентгена (ЭОП-Рентген).
Scarf-Остеотомия (Остеотомия «скарф»): Хирургическое лечение средней и тяжелой стадии вальгусной деформации
Хирургическое лечение Scarf-Остеотомия используется хирургами вслучае вальгусной деформации стопы средней либо тяжелой степени. SCARF остеотомия — это Z-образная остеотомия 1-ой кости плюсны. Так же, SCARF остеотомия это довольно известный оперативный метод лечения вальгусной деформации, во время которого осуществляется коррекция на 1-м луче стопы. На первом этапе операции при помощи небольшого разреза кожи хирург открывает плюсневую кость 1-ого луча стопы, после чего сбоку 1-ой плюсневой кости он вырезает Z-образный клин. Таким образом, при помощи небольших блокирующихсся винтов, 1-ая плюсневая кость фиксируется и смещается в правильный угол. Для того, чтобы сесамовидные кости, которые расположены на сухожилиях, быстрее приняли нужное положение, может понадобиться корекция мягких тканей на суставной капсуле 1-ого плюснефалангового сустава.
Так же, SCARF остеотомия это довольно известный оперативный метод лечения вальгусной деформации, во время которого осуществляется коррекция на 1-м луче стопы. На первом этапе операции при помощи небольшого разреза кожи хирург открывает плюсневую кость 1-ого луча стопы, после чего сбоку 1-ой плюсневой кости он вырезает Z-образный клин. Таким образом, при помощи небольших блокирующихсся винтов, 1-ая плюсневая кость фиксируется и смещается в правильный угол. Для того, чтобы сесамовидные кости, которые расположены на сухожилиях, быстрее приняли нужное положение, может понадобиться корекция мягких тканей на суставной капсуле 1-ого плюснефалангового сустава.
Scarf-Остеотомия является наиболее подходящим методом исправления вальгусной деформации умеренной либо тяжелой формы (от 17° до 40°). Так же, лечение вальгусной деформации с помощью Scarf-Остеотомии используют для лечения искривления большого пальца стопы вокруг своей продольной оси. Кроме того, данное хирургическое лечение проводится вместе с вмешательством на мягкотканном аппарате 1-го плюснефалангового сустава (сухожилия и капсулы), вследтвие чего нормализируется сухожильно-мышечный баланс.
Лечение вальгусной деформации при помощи Scarf-Остеотомии. Ход операции.
Во время Scarf-Остеотомии хирург делает надрез на внутренней стороне стопы от основания пальца до основания кости плюсны. Затем из 1-ой плюсневой кости иссекается Z-образный клин. После этого, головка плюсневой кости 1-ого пальца, формирующая плюснефаланговые суставы смещается наружу в правильный угол.
Для того, чтобы данное смещение происходило без какого-либо напряжения, хирург изменяет положение сухожилий, тянущих 1-ый палец стопы по направлению к центру.
Поврежденная вследствие вальгусной деформации суставная капсула отделяется, после чего кость фиксируется при помощи двух небольших винтов из титана.
TБольшая контактная поверхность костей способствует оптимальному заживлению. Установленные титановые винты, как правило, остаются и не удаляются. Вслучае, если титановые винты причиняют пациенту какие-либо неудобства, хирург может удалить их в амбулаторном порядке не раньше чем через три месяца после операции.
Хирургическое лечение 1-ого плюснефалангового сустава
При прогрессирующем артрозе 1-ого плюснефалангового сустава требуется оперативное лечение.
При помощи суставосохраняющего резекции экзостоза головки I кости пюсны (хейлэктомия) делается артроскопическая очистка 1-ого плюснефалангового сустава, а так же удаление костной шпоры. Вслучае проведения артродеза плюснефалангового сустава обе кости фаланги пальца и плюсневой кости соединяются в определенном положении, вследсвие чего достигается костное слияние.
Лечение и стабилизация 1-ого плюснефалангового сустава может проводиться и с помощью специального полупротеза.
Лапидус артродез: Хирургическое лечение вальгусной деформации, направленное на обездвиживание сустава между плюсневой костью и стопой (оперативное вмешательство на предплюсне-плюсневом суставе)
Лапидус артродез — это самое подходяшее лечение тяжелой формы вальгусной деформации, сопровождающейся артрозом и нестабильностью в первом плюснефаланговом суставе 1-ого луча стопы.
Во время данной операции проводится слияние первой плюсневой кости и кости предплюсны.
Наиболее эффективным оперативное лечение Лапидус артродез является при сильной вальгусной деформации 1-ого пальца стопы с особо выраженным углом смещения (>40°) либо при артрозе предплюсне-плюсневого сустава.
Прогнозы и осложнения после хиругического лечения вальгусной деформации
Лечение вальгусной деформации: Возможные послеоперационные осложнения
- Хронические боли.
- Болезненые ощущения вследсвие использования титановых винтов или фиксирующих титановых проволок.
- Изменение походки вследвие перераспределения нагрузки.
- Усталостные переломы или стресс-переломы вследствие изменения нагрузки после операции.
- Усталостные переломы или стресс-переломы вследствие изменения нагрузки после операции.
- Инфекции
Для того, чтобы лечение вальгусной деформации прошло успешно, необходимо взвесить все «за» и «против» предстоящей операции по коррекции вальгусной деформации. Согласно международным исследованиям, более 80% пациентов лечение вальгусной деформации помогло обрести прежний образ жизни. Несмотря на послеоперационные жалобы, примерно 10%-15% чувствовали себя намного лучше, чем до операции. Приблизительно у 5% пациентов улучшений не наблюдалось. В любом случае всегда необходимо обращать внимание на опыт работы и квалификацию оперующего хирурга: Только тогда Вы можете быть уверены, что лечение вальгусной деформации пройдет успешно.
Согласно международным исследованиям, более 80% пациентов лечение вальгусной деформации помогло обрести прежний образ жизни. Несмотря на послеоперационные жалобы, примерно 10%-15% чувствовали себя намного лучше, чем до операции. Приблизительно у 5% пациентов улучшений не наблюдалось. В любом случае всегда необходимо обращать внимание на опыт работы и квалификацию оперующего хирурга: Только тогда Вы можете быть уверены, что лечение вальгусной деформации пройдет успешно.
Специалисты нашей клиники установили, что при помощи специалных упражнений для стоп результат операции по исправлению вальгусной деформации значительно улучшается.
Что происходит после операции Hallux valgus?
- Хирургическое лечение вызывает лишь незначительные повреждения мягких тканей: Через короткое время физическая выносливость пациентов восстанавливается.
- Подвижность прооперированного сустава восстанавливается почти сразу.
- При помощи специальной ортопедической обуви для коррекции переднего отдела стопы, пациент может сразу же наступать на ногу и полностью ее нагружать.

- Фиксационный материал, который был использован во время остеотомии, как правило, не устраняется. В большинстве случаев он не оказывает негативного воздействия на стопу. Если пациент все же чувствуетсебя некомфортно, титановые винты удаляются в амбулаторном порядке.
Реабилитационное лечение после коррекции Hallux valgus
Рис. 10: После операции пациентам необходимо носить специальный ботинок для переднего отдела стопы с негнущейся подошвой, при помощи которого они сразу может наступать на ногу и становиться мобильным. Такая обувь переносить вес тела на пятку. Иногда возникающие отеки легко устраняются приподнятым положением ноги.Как правило, процесс выздоровления длится от 3 до 6 недель. Чем сильнее была деформация, тем дольше будет проходить реабилитационно лечение. Для получения точной информации о состоянии прооперированного сустава, необходимой для послеоперационного обследования, приблизительно через 4 недели нужно сделать рентген.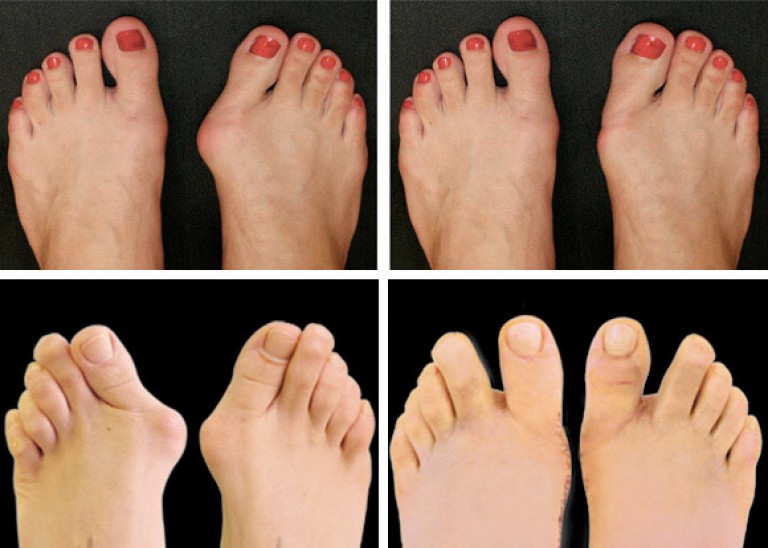
Если Вы проходили лечение вальгусной деформации в нашей клинике во Фрайбурге, наши спедиалисты предложат Вам функциональное послеоперационное лечение, подразумевающее полную нагрузку на стопу при помощи специального ботинка для переднего отдела стопы, который значительно снижает риск возникновения тромбоза. Несмотря на это, мы рекомендуем Вам все-таки пройти профилактику тромбоза. Подобную ортопедическую обувь необходимо носить от 2 до 6 недель.
Послеоперационное лечение/ Реабилитация
- Специальная ортопедическая обувь.
- Восстанавливающие повязки.
- Вальгусная шина/ ночной бандаж.
- Профилатика тромбоза.
- Действия, направленные на снятие отёчности, приподнятое положением ноги.
- Действия, направленные на снятие отёчности, приподнятое положением ноги.
Еще раз обращаем Ваше внимание на то, что после операции необходимо как можно чаще держать ногу в приподнятом положении: Это способствует более быстрому заживлению раны.
В случае необходимости ночью можно использовать специальную вальгусную шину.
Примерно через 5 недель пацинету разрешается снова носить нормальную обувь.
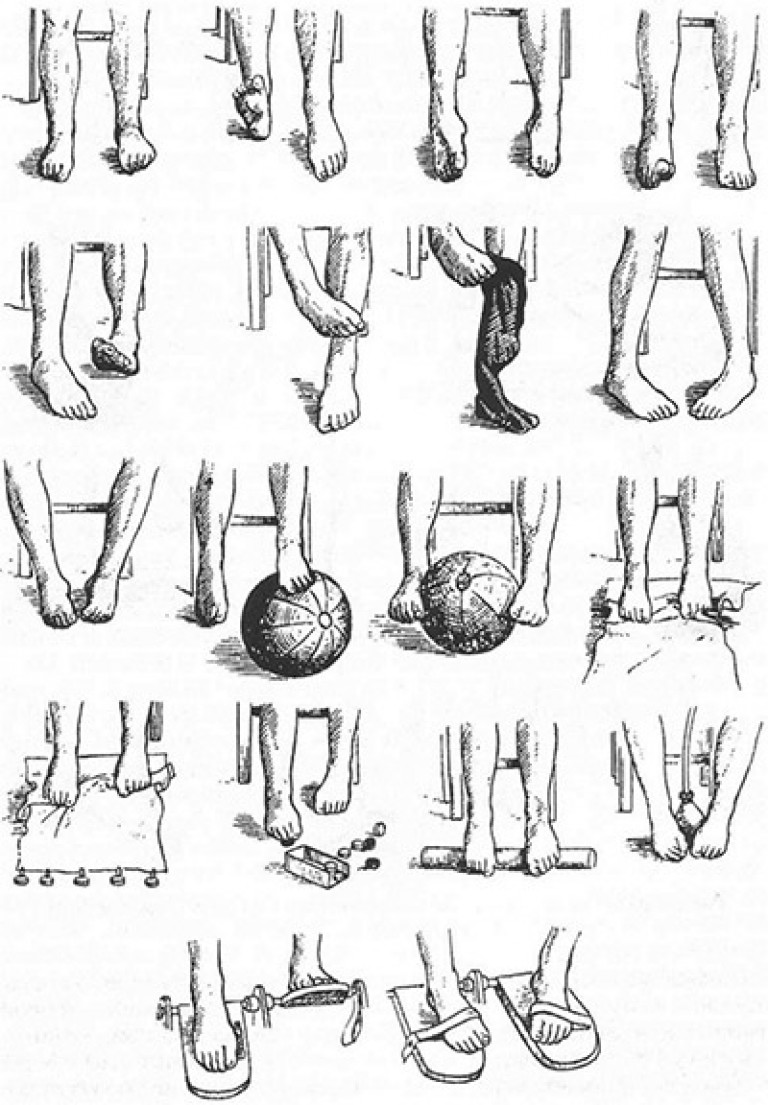
Послеоперационное лечение вальгусной деформации, а именно гимнастические упражнения, является необходимым компонентом в восстановлении мышечного баланса и стаблизации стопы.
Если Вы хотите ускорить процесс востановления стопы, мы рекомендуем Вам делать массаж свода стопы мягким теннисным мячом. Срок нетрудоспособности зависит от того как будет проходить восстановительный процесс, а так же от профессии пациента.
Лечение вальгусной деформации: Часто задаваемые вопросы
Как долго длится восстановительное лечение после операции вальгусной деформации?
Восстановительное лечение после операции вальгусной деформации длится 6 недель. Однако продолжительность больничного зависит от Вашей професии: Вслучае «стоячей» работы Вам понадобиться больше времени на восстановление, чем при «сидячей» работе.
Могу ли я ходить сразу после операции?
Одев специальный ортопедический ботинок для переднего отдела стопы, который предотвращает перекат стопы через большой палец, Вы можете ходить сразу после операции.
Используется ли после операции иммобилизующая повязка?
Послеоперационое лечение стопы не требует применения гипса либо иммобилизирующей повязки. Большой палец стопы остается в пассивно-подвижном положении.
Когда я ймогу носить нормальную обувь?
Даж после того, как послеоперационное лечение будет окончено, рекомендуется носить удобную и свободную обувь в течение 4-6 недель.
Двухсторонняя вальгусная деформация: Можно ли провести хирургическое лечение двусторонней вальгусной деформации в один день?
Наша клиника предлагает хирургическое лечение данной патологии в экстренных случаях. При необходимости операции двухсторонней вальгусной деформации рекомендуется соблюдать интевал в три месяца.
Вальгусная деформация (искривление большого пальца): симптомы, причины, лечение Статьи
В данной статье речь пойдет о больной в прямом смысле теме — заболевании, которое случается у каждого 3 жителя планеты. У этой болезни, как и у всякого злодея, есть несколько псевдонимов:
- вальгусная деформация;
- искривление большого пальца;
- рост косточки на ноге;
- бурсит;
- халюс вальгус и т. д.
Так как это болезнь стоп, то она приносит массу дискомфорта. Когда растет косточка на стопе, трудно долго находиться на ногах из-за болевых ощущений, особенно сложно выбирать обувь, которая бы не сжимала и не давила на пальцы ног.
Почти каждый из нас, если не сталкивался с искривлением большого пальца сам, то видел его у родственников. Это заболевание не имеет общей закономерности, плохо поддается терапии, а иногда и вовсе не лечится.
Симптомы
Проявления вальгусной деформации или бурсита легко заметить. Симптоматика следующая: на стопе возле большого пальца появляется маленькая шишка, которая быстро увеличивается в размерах, превращаясь в довольно объемный нарост. Пальцы стопы как-будто заваливаются в сторону, при этом искривляется не только сам изгиб стопы, но и нарушаются анатомические своды.
Самодиагностика
Если вы обнаружили у себя активно растущую косточку возле большого пальца стопы, первым делом определите ее цвет — это поможет узнать, в чем проблема. Диагностику лучше проводить утром, как только вы проснулись.
Если косточка цвета кожи и не имеет никакого определенного окраса и оттенка, это может свидетельствовать, что у вас один из типов плоскостопия.
Если косточка красного цвета, это говорит о воспалительных процессах. Такую покрасневшую косточку называют бурситом. Бурсит — это воспалительное заболевание, которое характеризуется скоплением жидкости. Предшествуют этому воспалению ушибы, ссадины и т. д. Травма даже может быть застарелой, а воспаление началось только сейчас. Еще одна причина бурсита — инфекционное заболевание.
В случае, если вы заметили, что косточка красная с самого утра (то есть это не следствие натирания стопы обувью), то стоит обратиться к врачу. Бурсит лечится только медикаментозно, а именно с помощью таблеток, протиповоспалительных мазей и т. д.
д.
Причины вальгусной деформации
Генетическая предрасположенность. Если вы замечали искривление большого пальца у какого-то своего родственника, то, скорее всего, оно генетически передалось и вам.
Обувь. Одной из основных причин искривления большого пальца стопы является использование неправильной обуви. Эта проблема очень волнует девушек и женщин, которым приходится много ходить на высоких каблуках. Это волнение оправданное: ортопеды рекомендуют носить квадратные каблуки до 4 см — и только такие. Все, что выше уже вредит стопе, особенно каблуки по типу шпилек, потому что вся нагрузка во время ходьбы приходится на плюсну стопы.
Если вы уже поддались влиянию моды на высокий каблук, выход есть: нужно использовать специальные вставки, которые будут облегчать ходьбу, при этом не давать скользить в колодке.
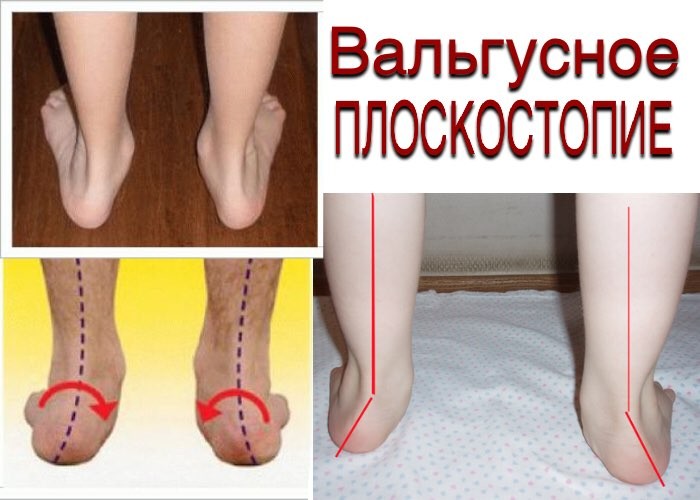
Плоскостопие. Не все знают, что плоскостопие существует 2-х видов: продольное и поперечное.
Продольное — это плоскостопие классического типа, известное всем.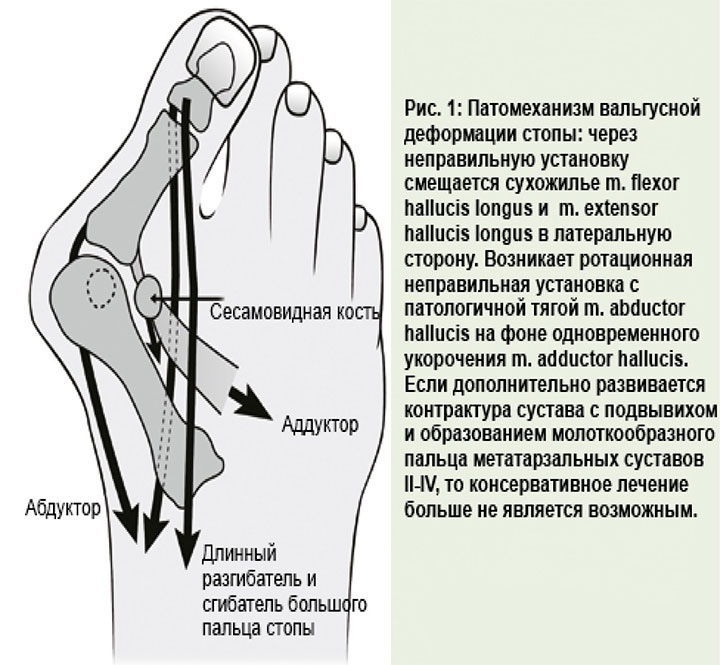 Его легко узнать по отсутствию изгиба и абсолютно плоской поверхности стопы. Именно с этим плоскостопием не берут в армию.
Его легко узнать по отсутствию изгиба и абсолютно плоской поверхности стопы. Именно с этим плоскостопием не берут в армию.
Поперечное — это тот вид плоскостопия, который непосредственно касается искривления стопы в виде вальгусной деформации. Характерной чертой этого вида плоскостопия является наличие натоптышей и мозолей, в основном в области плюсны. Идеальная стопа должна иметь изгиб под большим пальцем, именно этот изгиб будет показывать наличие или отсутствие поперечного плоскостопия. Так как своды стопы не работают при поперечном плоскостопии, соответственно, пальцы будут смещаться, заваливаться, деформироваться. На правой ноге пальцы будут заваливаться вправо, а на левой — влево. При запущенной вальгусной деформации большой палец перекрещивается со средним.
Лечение
Так как вальгусная деформация в основном является следствием поперечного плоскостопия, то методы лечения будут касаться именно этой причины.
Для информации: ни одно из видов плоскостопия не лечится. В помощь страдающим — только специальные ортопедические стельки и вставки, которые препятствуют дальнейшему развитию заболевания.
В помощь страдающим — только специальные ортопедические стельки и вставки, которые препятствуют дальнейшему развитию заболевания.
Бороться с деформацией нужно комплексным способом. Использование только одного метода не принесет никакого результата, или вы его будете ждать очень долго. Лечение или исправление большой косточки, в зависимости от стадии запущенности, занимает от месяца до 4 месяцев.
Из чего состоит комплекс борьбы с вальгусной деформацией?
Использование ортопедических стелек
Они помогут снять нагрузку, но и правильно выстроят своды стопы, придадут ей правильную форму. На ортопедических стельках должен быть супинатор и метатарзальный валик (подушечка под поперечный свод). Это небольшая вставка в виде перевернутой капли, которую располагают под большим пальцем. Именно она поднимает поперечный свод, при этом пальцы раздвигаются и занимают правильное положение.
Также есть множество ортопедических приспособлений из медицинского силикона. Например, межпальцевые вставки, которые помогают скорректировать и раздвинуть пальцы. Есть еще специальные бандажи, рассчитанные на выравнивание большого пальца. Но они габаритные и не могут использоваться с большинством обуви. Поэтому их используют ночью.
Например, межпальцевые вставки, которые помогают скорректировать и раздвинуть пальцы. Есть еще специальные бандажи, рассчитанные на выравнивание большого пальца. Но они габаритные и не могут использоваться с большинством обуви. Поэтому их используют ночью.
Правильная обувь
Необходимо следить на высотой каблука — до 4 см. Правильно подобранная обувь профилактирует дальнейшие проблемы со стопой.
Хирургическое лечение
Если процесс вальгусной деформации сильно запущен, то есть стопа искривилась, большой палец налез на средний, и другие пальцы налезли друг на друга, одними бандажами или вальгусными вставками делу не поможешь. Здесь понадобится оперативное вмешательство и работа хирурга.
Вальгусная деформация — это такая проблема, которую нужно вовремя заметить и начать лечить, тогда дальнейших проблем не возникнет. При определенной регулярности и ответственности вы обязательно победите это заболевание.
Лечение вальгусной деформации первого пальца стопы (Halux valgus)
Вальгусная деформация первого пальца стопы (Hallux Valgus) — ортопедическая патология, при которой происходит постепенное отклонение первого пальца стопы кнаружи с последующим изменением плюснефалангового сустава. Прогрессирующее отклонение первой плюсневой кости приводит к распластанности переднего отдела стопы.
Прогрессирующее отклонение первой плюсневой кости приводит к распластанности переднего отдела стопы.
Согласно данных литературы в 55–60% случаев развитие заболевания связано с наследственными факторами. К факторам, способствующим развитию вальгусной деформации относят ношение узкой обуви с высоким каблуком.
Помимо деформации первого пальца для заболевания характерно образование деформации («шишки») в области головки первой плюсневой кости, появление уплотненных участков кожи («мозолей») под головками второй и третьей плюсневых костей. С течением времени появляются боли. Прогрессирование деформации приводит к смещению первого пальца под второй, а иногда, и третий пальцы и формированию молоткообразной деформации последних.
Консервативное лечение в основном направлено на уменьшение болевого синдрома и купирование явлений бурсита (воспаления в области «шишечки»). К этим мероприятиям относятся противовоспалительные препараты, физиотерапевтические процедуры. Показано применение специальных ортопедических приспособлений, всевозможных стелек, супинаторов и силиконовых межпальцевых валиков, а также пальцевых корректоров, которые надевают на ночь.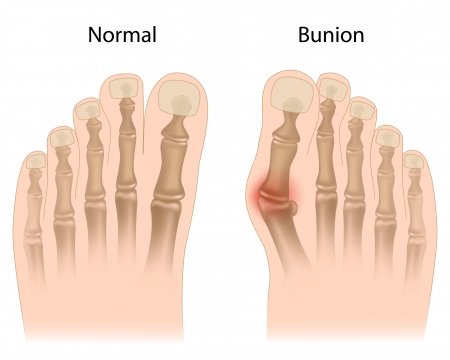 Они помогают удержать большие пальцы стопы в правильном положении, и не дают им отклоняться.
Они помогают удержать большие пальцы стопы в правильном положении, и не дают им отклоняться.
Показанием к оперативному лечению вальгусной деформации первого пальца стопы является болевой синдром и косметические дефекты стопы. В настоящее время широкое распространение получил ряд операций связанных с применением миниимплантов. Данные технологии позволяют производить вмешательства сразу на обеих стопах, позволяют пациенту ходить на 3-4 сутки после операции.
В среднем восстановительный период после операции занимает от 4 до 12 недель, что зависит от варианта оперативного вмешательства и сложности проведенной операции.
В больнице имени В.В. Вересаева внедрили новую методику лечения деформации стопы
Врачи городской клинической больницы (ГКБ) имени В.В. Вересаева внедрили в практику малотравматичную методику лечения вальгусной деформации стопы.
Вальгусная деформация стопы у взрослых — распространенная ортопедическая патология, которая проявляется в искривлении большого пальца ноги вовнутрь. Это является косметическим дефектом и причиной многих неудобств. Форма ноги изменяется — человек испытывает боль и не может носить привычную обувь.
Это является косметическим дефектом и причиной многих неудобств. Форма ноги изменяется — человек испытывает боль и не может носить привычную обувь.
Оперативное лечение этой патологии в ГКБ имени В.В. Вересаева производится через миниатюрные разрезы на коже размером до трех миллиметров при помощи уникальных инструментов размером около двух миллиметров. Это позволяет эффективно обрабатывать костную ткань и при этом не нарушать целостность окружающих мягких тканей, кровеносных сосудов и нервов. Эта техника наиболее безопасна для организма. Процедуру проводят под рентгенологическим контролем.
Благодаря этой методике у пациента в послеоперационный период значительно уменьшается болевой синдром, увеличивается амплитуда движений в суставах, а впоследствии остаются минимальные рубцы. Пациент может вставать в первый день после операции. А уже через четыре недели он может возобновить свою трудовую деятельность. По истечении трех месяцев происходит полное восстановление, пациент может заниматься спортом.
«Существует ошибочное мнение, что шишка на стопе после операции может вырасти снова, это неправда, технически правильно выполненная операция и соблюдение рекомендаций полностью исключают такое неприятное последствие», — отмечает заведующий травматологическим отделением ГКБ имени В.В. Вересаева Максим Воронков.
Записаться на консультацию врача травматолога-ортопеда можно в консультативно-диагностическом центре по телефону: +7 (499) 231-31-18. Специалист принимает с понедельника по пятницу с 08:00 до 16:00.
Малоинвазивные методики лечения вальгусной деформации стоп применяют также в центре хирургии стопы городской клинической больницы имени С.С. Юдина. Операции выполняют в рамках высокотехнологичной медицинской помощи по полису ОМС.
В больнице имени Юдина откроется центр специализированной хирургической помощи В больнице имени В.В. Вересаева открылся центр диабетической стопы
Лечение вальгусной деформация большого пальца стопы в Воронеже
ВЕРНУТЬСЯ К СПИСКУ СТАТЕЙ
Вальгусная деформация большого пальца стопы («шишки», «косточки» на стопах) — самая распространенная патология стопы, которая проявляется в виде искривления большого пальца стопы и выглядит как своеобразная шишка возле его основания.
Лечение вальгуса напрямую зависит от степени деформации сустава большого пальца. При ранней и средней степени вальгусной деформации стопы лечение начинается с рекомендаций правильного подбора обуви — свободной и уютной, с широким носком, чтобы сократить давление и убрать неудобства, с целью предотвращения дальнейшей деформации. Запущенная стадия заболевания лечится оперативным хирургическим вмешательством.
Причины вальгусной деформации
•продольное или поперечное плоскостопие
•следствие врожденных патологий
•ослабленные связки вследствие беременности или в период менопаузы у женщин
•при большой массе тела
•при остеопорозе, когда происходит значительная потеря костной массы
•при быстром росте стопы в пубертатном возрасте
•в результате травматической деформации
•заболевания эндокринного характера
•профессиональная деятельность, связанная с длительным напряжением ног
•возрастной фактор
•заболевания, вызывающие воспалительные процессы в сустава
Симптомы заболевания
В зависимости от прогрессирования вальгусной деформации заболевание имеет несколько стадий:
- Ранняя стадия заболевания определяется показателем отклонения больших пальцев стопы в сторону на расстояние, не превышающее пятнадцати градусов.
 Шишка имеет небольшие размеры.
Шишка имеет небольшие размеры. - Средняя стадия болезни определяется отклонением пальца до двадцати градусов. Следующий палец, второй, приподнимается над большим, напоминая форму молотка.
- При запущенной стадии заболевания деформация отмечается тридцатиградусным отклонением. Деформируются все пальцы, у основания первой фаланги выпячивает большая шишка, а в местах наибольшего напряжения образуются грубые мозоли.
В начальной стадии заболевания отмечаются ноющая боль и ее обострение при ходьбе, в проксимальных отделах фаланг; покраснение и потертости кожного покрова выпирающей косточки.
В средней стадии отмечается развитие воспалительного процесса сустава; характерны проявления болей и отеков, образование наростов в районе первой головки плюсневой косточки; под третьим, средним флангом, появляется натоптыш.
Запущенная стадия вальгусной деформации стопы отличается резкими изнуряющими болями в большом пальце и на подошве стоп; выпирающий шип-нарост хорошо заметен визуально; кожный покров, под вторым и третьим нижними фалангами, покрыт ороговевшей кожей или мозолями.
Впервые в Воронеже мы проводим хирургическую коррекцию вальгусной деформации большого пальца стопы («косточки на ногах», шишки на ногах). Мы предлагаем все современные методы лечения данной патологии (SCARF, Lapidus, Austin (Shevron), McBride, хейлэктомия), которые выполняются всеми ведущими клиниками Германии. Выбор хирургом метода лечения зависит от различных факторов и подбирается индивидуально для каждого пациента. Операция проводится с использованием новейшего медицинского оборудования и длится около часа (одна нога).
Преимущества лечения в нашей клинике
• возможность передвигаться самостоятельно уже через несколько часов после операции
•быстрый восстановительный период — на 5-12 день можно приступать к работе
•возобновление «роста косточек» близка к нулю
•относительно безболезненный послеоперационный период
•отсутствует необходимость гипсовой иммобилизации в послеоперационном период
💊 Лечение вальгусной деформации стопы в Ростове-на-Дону у взрослых и детей
Деформация стопы ― это дефект ноги, в результате которого меняется внешний вид ступни, форма пальцев и их положение. Возникает из-за укорочения костей, сухожилий, связок. Поскольку стопа является единым функциональным образованием, изменение любой ее части влечет за собой патологическую перестройку соседствующих структур.
Возникает из-за укорочения костей, сухожилий, связок. Поскольку стопа является единым функциональным образованием, изменение любой ее части влечет за собой патологическую перестройку соседствующих структур.
В результате происходящих изменений перераспределяется вес тела, нарушаются осанка и походка, страдает опорная часть. Все это негативно сказывается на состоянии позвоночника. Квалифицированное лечение деформации стопы предлагает клиника «Гармония». Мы применяем в работе современные методы и консервативные технологии, неизменно добиваясь хороших результатов.
Вальгусная деформация стопы: симптомы заболевания
Наиболее часто пациентам ортопедического кабинета требуется лечение вальгусной деформации стопы в Ростове-на-Дону или коррекция косточки большого пальца. Эта патология обычно проявляется у женщин из-за использования неудобной обуви на высоких каблуках.
Заболевание имеет четкую симптоматику:
- искривляется плюснефаланговый сустав первого пальца;
- вслед за ним изменяют свою форму другие пальцы;
- появившаяся шишка делает невозможным ношение привычной обуви, ее рост сопровождается болью;
- дискомфорт усиливается в сырую погоду, во время дождей.

Развивается аномалия медленно, практически незаметно. Сначала обувь становится неудобной, начинает давить, затем возникает ярко-выраженная боль, а большой палец начинает отклоняться от нормальной линии роста наружу. Появляется косточка у его основания. Другие пальцы тоже меняют траекторию роста, по форме становятся похожими на своеобразные молоточки. Нередко на подошве возникают мозоли, с которыми трудно справиться даже при регулярном проведении педикюра.
Причины вальгусной деформации стопы у взрослых
Обычно вальгусная деформация стопы развивается после 30 лет. Причин ее появления несколько:
- Плоскостопие ― свыше 60% людей с вальгусным дефектом имеют продольное или поперечное опущение сводов стопы.
- Остеопороз ― снижение плотности костей, повышение хрупкости, изменение структуры.
- Ожирение ― лишние килограммы создают дополнительную нагрузку на ноги, способствуют развитию плоскостопия.
- Наследственность ― зачастую вальгусная деформация стопы у взрослых, которые приходят на лечение в Ростове-на-Дону, возникла из-за генетической предрасположенности.
- Некорректный подбор обуви ― неправильное распределение веса на опорные точки.
- Гормональный дисбаланс ― риск развития вальгуса растет в период беременности, климакса и других сбоев.
Негативные симптомы проявляются после травм, когда нарушается структура связочного аппарата, мышечного корсета, сухожилий. Выделяют три стадии заболевания, для каждой из которых характерен свой угол наклона большого пальца. До 20 градусов ― это первая степень, до 35 ― вторая, свыше этого ― третья стадия. Осложнениями становятся артроз и артрит из-за нарушения кровообращения в рассматриваемой зоне.
Диагностика и лечение деформации стопы: массаж, физкультура, операция
Исправление ситуации предполагает первоначальную диагностику с выявлением особенностей деформации.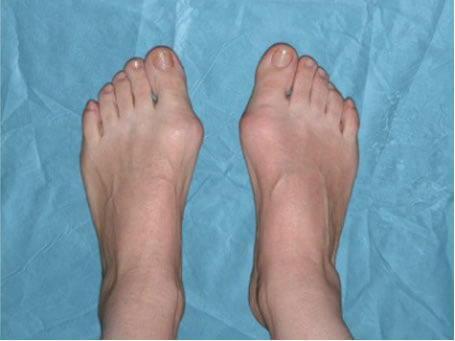 Сначала ногу осматривает ортопед, потом проводится рентген стоп. Снимки выполняются в разных проекциях, чтобы четче был виден недостаток. Делается плантография (отпечатки) и компьютерная подометрия. Важно правильно определить болезнь, не спутать ее со схожими заболеваниями.
Сначала ногу осматривает ортопед, потом проводится рентген стоп. Снимки выполняются в разных проекциях, чтобы четче был виден недостаток. Делается плантография (отпечатки) и компьютерная подометрия. Важно правильно определить болезнь, не спутать ее со схожими заболеваниями.
На первых стадиях изменений назначается массаж деформации стопы, выписывается изготовление индивидуальных ортопедических стелек. Пациент направляется на лечебную физкультуру. Хороший эффект дают физиотерапия, прием противовоспалительных средств, анальгетиков. Эти методы не меняют вид косточки, но убирают боль и неприятные ощущения.
В запущенных случаях лечение деформации стопы предполагает операцию Мак-Брайта, пластику сухожилий, резекцию самой косточки. Плюсневая кость может фиксироваться специальным винтом, если отклонения критические и не поддаются иному способу коррекции.
Реабилитация длительна. Ходить разрешают через 10 дней без опоры на сустав, через месяц с полномерной нагрузкой.
На полное восстановление сустава требуется год. Важно осуществлять профилактику рецидива после хирургии. В нашей клинике представлено лечение деформации стоп у детей и взрослых. Цены на процедуры доступны, профессионализм врачей находится на экспертном уровне. Звоните, чтобы узнать подробности и записаться на прием.
Бурсит: причины, симптомы и лечение
Обзор
Что такое бурсит большого пальца стопы?
Косточка — это бугорок, образующийся на внешней стороне большого пальца ноги. Эта деформация стопы возникает в результате многолетнего давления на сустав большого пальца стопы (плюснефаланговый сустав). В конце концов, сустав пальца ноги смещается, и образуется костная выпуклость.Медицинский термин для бурсита — вальгусная деформация большого пальца стопы.
Кто может получить бурсит большого пальца стопы?
Почти каждый третий американец имеет бурситы. Проблема стопы чаще встречается у пожилых людей, особенно у женщин. Бурситы могут образовываться на одной или обеих ногах.
Какие виды бурситов?
Косточки на большом пальце ноги — самые распространенные. Другие типы включают:
- Врожденная вальгусная деформация большого пальца стопы: Некоторые дети рождаются с бурситом.
- Вальгусная деформация большого пальца стопы в юношеском или подростковом возрасте: У подростков и подростков в возрасте от 10 до 15 лет может развиться бурсит большого пальца стопы.
- Портной бурсит: Этот бурсит, также называемый бурситом, формируется на внешней стороне основания мизинца (мизинца) пальца ноги.
Что вызывает бурсит большого пальца стопы?
Давление, обусловленное вашей походкой (механика стопы) или формой стопы (структура стопы), заставляет ваш большой палец ноги сгибаться по направлению ко второму пальцу ноги. Бурситы со временем возникают постепенно. Длительное стояние и ношение неподходящей узкой обуви может усилить боль в косточке большого пальца, но не вызывает проблем.
Бурситы со временем возникают постепенно. Длительное стояние и ношение неподходящей узкой обуви может усилить боль в косточке большого пальца, но не вызывает проблем.
Каковы факторы риска бурсита?
У вас может быть больше шансов получить бурсит большого пальца стопы, если у вас есть:
- В семейном анамнезе бурситы из-за унаследованных проблем со строением стопы, например плоскостопия.
- Травмы стопы.
- Воспалительные заболевания, например ревматоидный артрит.
Какие признаки бурсита?
Косточка большого пальца похожа на репу — красная и опухшая. Фактически, некоторые источники говорят, что слово «бурсит» происходит от греческого слова «репа». Другие симптомы включают:
- Неспособность согнуть большой палец ноги или боль и жжение при попытке согнуть его.
- Проблемы с ношением обычной обуви.
- Натоптыши или мозоли (утолщенная кожа).
- Hammertoes (болезненные, напряженные сухожилия и суставы пальцев стопы).

- Онемение большого пальца ноги.
Симптомы и причины
Что вызывает бурсит?
Давление, обусловленное вашей походкой (механика стопы) или формой стопы (структура стопы), заставляет ваш большой палец ноги сгибаться по направлению ко второму пальцу ноги.Бурситы со временем возникают постепенно. Длительное стояние и ношение неподходящей узкой обуви может усилить боль в косточке большого пальца, но не вызывает проблем.
Каковы факторы риска бурсита?
У вас может быть больше шансов получить бурсит большого пальца стопы, если у вас есть:
- В семейном анамнезе бурситы из-за унаследованных проблем со строением стопы, например плоскостопия.
- Травмы стопы.
- Воспалительные заболевания, например ревматоидный артрит.
Какие признаки бурсита?
Косточка большого пальца похожа на репу — красная и опухшая. Фактически, некоторые источники говорят, что слово «бурсит» происходит от греческого слова «репа». Другие симптомы включают:
- Неспособность согнуть большой палец ноги или боль и жжение при попытке согнуть его.
- Проблемы с ношением обычной обуви.
- Натоптыши или мозоли (утолщенная кожа).
- Hammertoes (болезненные, напряженные сухожилия и суставы пальцев стопы).
- Онемение большого пальца ноги.
Диагностика и тесты
Как диагностируют бурсит?
Ваш лечащий врач может диагностировать бурсит большого пальца стопы, посмотрев на него.Вы также можете сделать рентгеновский снимок, чтобы проверить наличие повреждений суставов и выравнивания костей.
Ведение и лечение
Как лечить или лечить бурсит?
Бурситы никуда не деваются. Лечение часто направлено на облегчение симптомов и может включать:
Лечение часто направлено на облегчение симптомов и может включать:
- Подушечки для бурсита большого пальца и тейп: Подушечки для бурсита большого пальца, отпускаемые без рецепта, могут смягчить пораженную область и облегчить боль.Вы также можете использовать медицинскую ленту, чтобы стопа оставалась в правильном положении.
- Смены обуви: Переход на обувь с широкими и глубокими ящиками для пальцев ног может снизить давление на пальцы ног. Вы можете использовать приспособление для растяжки, чтобы расширить туфли, которые у вас уже есть.
- Ортопедические приспособления: Вкладыши для обуви (ортопедические), которые продаются без рецепта или изготавливаются на заказ, могут помочь в решении проблем выравнивания, таких как пронация, которые могут способствовать формированию бурсита большого пальца. Вы также можете поместить распорку между большим пальцем ноги и вторым пальцем.Некоторые люди находят облегчение, надевая на ночь шину, чтобы держать большой палец ноги прямым.
- Обезболивающие: Нестероидные противовоспалительные препараты (НПВП), как пероральные, так и местные, можно комбинировать с пакетами со льдом, чтобы облегчить боль и отек.
- Физиотерапия: Массаж, физиотерапия и ультразвуковая терапия могут разрушать спайки мягких тканей, уменьшая боль и воспаление. На самом деле существуют упражнения, которые могут помочь улучшить мышечную силу вокруг бурсита и незначительно улучшить выравнивание.
- Инъекции: Инъекции стероидов могут уменьшить боль и отек, но могут также повредить, если используются слишком часто или вводятся в сам сустав . Это часто бывает поздним лечением бурсита, когда пытаются избежать операции.
- Хирургия: Если нехирургические методы лечения не помогают и ходьба становится чрезвычайно болезненной, врач может порекомендовать операцию. Эта процедура называется бунонэктомией. Ваш врач удаляет косточку и выравнивает кости, чтобы вернуть большой палец ноги в правильное положение.

Профилактика
Как предотвратить образование бурсита большого пальца стопы?
Правильно подобранная обувь является ключом к предотвращению образования костного мозга или ухудшению состояния имеющегося костного мозга. Ваш лечащий врач может посоветовать, как выбрать подходящую обувь. В общем, стоит покупать обувь с широким мыском и мягкой подошвой.Избегайте узкой обуви с заостренным носком и высоких каблуков, которые давят на переднюю часть стопы. Если у вас плоскостопие или другая унаследованная структурная проблема стопы, специально подобранные ортопедические приспособления могут помочь предотвратить или замедлить развитие бурсита.
Перспективы / Прогноз
Каковы осложнения бурсита?
Наличие бурсита может увеличить риск:
Каков прогноз (перспективы) для людей с бурситом?
Без правильного ухода, например смены обуви или использования ортопедических протезов, бурсит со временем может ухудшиться. Если вы испытываете сильную боль при ходьбе или стоянии, вы можете вести малоподвижный образ жизни (малоподвижный образ жизни), что отрицательно скажется на вашем здоровье или качестве жизни. Большинство людей получают облегчение симптомов с помощью безрецептурных средств или лечения в медицинском кабинете. При необходимости может помочь операция.
Если вы испытываете сильную боль при ходьбе или стоянии, вы можете вести малоподвижный образ жизни (малоподвижный образ жизни), что отрицательно скажется на вашем здоровье или качестве жизни. Большинство людей получают облегчение симптомов с помощью безрецептурных средств или лечения в медицинском кабинете. При необходимости может помочь операция.
Жить с
Когда мне позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Затруднения при ходьбе.
- Отсутствие движения в большом пальце ноги.
- Сильное воспаление или покраснение суставов пальцев ног.
- Признаки инфекции после операции, например, лихорадка.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего врача:
- Почему я получил бурсит большого пальца стопы?
- Какие методы лечения бурсита лучше всего?
- Что я могу сделать, чтобы снизить риск получения косточки на другой ступне?
- Как снизить риск возникновения других проблем со стопами, таких как мозоли и натоптыши?
- Какие осложнения могут возникнуть, если я не лечу бурсит большого пальца стопы?
Записка из клиники Кливленда
Бурситы очень распространены.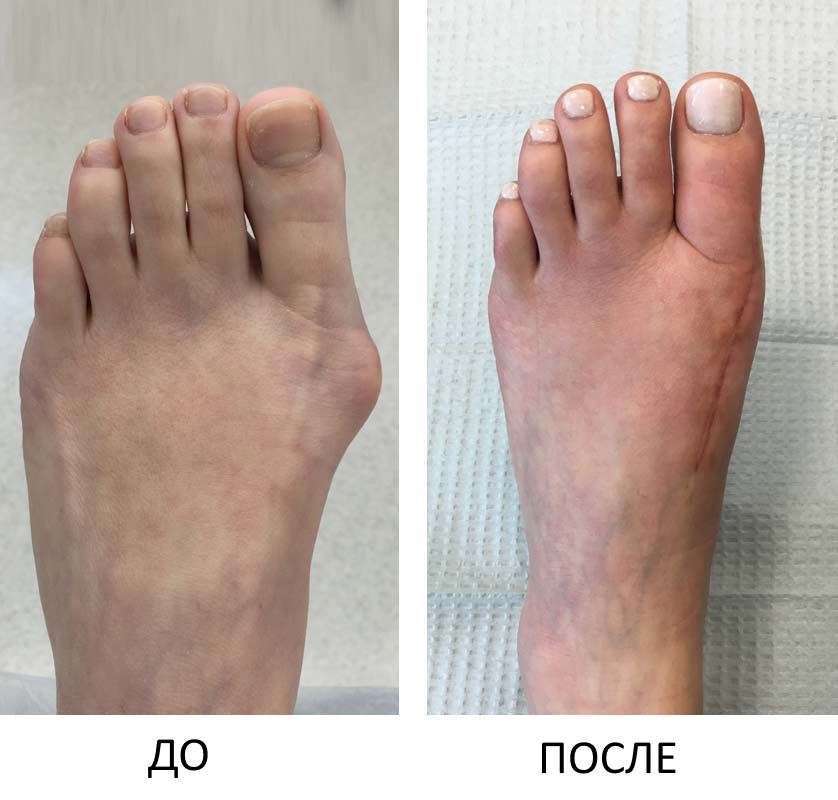 Хотя безрецептурные подушечки для бурсита и обезболивающие облегчают симптомы, вам следует обратиться к врачу. Ваш врач может порекомендовать другие варианты лечения, такие как модификация обуви, физиотерапия, лекарства и ортопедические стельки. Лечение может уменьшить боль и остановить ухудшение симптомов бурсита. Если боль становится сильной, операция по удалению косточки и выравниванию большого пальца ноги может помочь вам снова начать двигаться.
Хотя безрецептурные подушечки для бурсита и обезболивающие облегчают симптомы, вам следует обратиться к врачу. Ваш врач может порекомендовать другие варианты лечения, такие как модификация обуви, физиотерапия, лекарства и ортопедические стельки. Лечение может уменьшить боль и остановить ухудшение симптомов бурсита. Если боль становится сильной, операция по удалению косточки и выравниванию большого пальца ноги может помочь вам снова начать двигаться.
Бурсит: причины, симптомы и лечение
Обзор
Что такое бурсит большого пальца стопы?
Косточка — это бугорок, образующийся на внешней стороне большого пальца ноги.Эта деформация стопы возникает в результате многолетнего давления на сустав большого пальца стопы (плюснефаланговый сустав). В конце концов, сустав пальца ноги смещается, и образуется костная выпуклость. Медицинский термин для бурсита — вальгусная деформация большого пальца стопы.
Кто может получить бурсит большого пальца стопы?
Почти каждый третий американец имеет бурситы. Проблема стопы чаще встречается у пожилых людей, особенно у женщин. Бурситы могут образовываться на одной или обеих ногах.
Какие виды бурситов?
Косточки на большом пальце ноги — самые распространенные.Другие типы включают:
- Врожденная вальгусная деформация большого пальца стопы: Некоторые дети рождаются с бурситом.
- Вальгусная деформация большого пальца стопы в юношеском или подростковом возрасте: У подростков и подростков в возрасте от 10 до 15 лет может развиться бурсит большого пальца стопы.
- Портной бурсит: Этот бурсит, также называемый бурситом, формируется на внешней стороне основания мизинца (мизинца) пальца ноги.
Что вызывает бурсит большого пальца стопы?
Давление, обусловленное вашей походкой (механика стопы) или формой стопы (структура стопы), заставляет ваш большой палец ноги сгибаться по направлению ко второму пальцу ноги.Бурситы со временем возникают постепенно. Длительное стояние и ношение неподходящей узкой обуви может усилить боль в косточке большого пальца, но не вызывает проблем.
Каковы факторы риска бурсита?
У вас может быть больше шансов получить бурсит большого пальца стопы, если у вас есть:
- В семейном анамнезе бурситы из-за унаследованных проблем со строением стопы, например плоскостопия.
- Травмы стопы.
- Воспалительные заболевания, например ревматоидный артрит.
Какие признаки бурсита?
Косточка большого пальца похожа на репу — красная и опухшая.Фактически, некоторые источники говорят, что слово «бурсит» происходит от греческого слова «репа». Другие симптомы включают:
- Неспособность согнуть большой палец ноги или боль и жжение при попытке согнуть его.
- Проблемы с ношением обычной обуви.
- Натоптыши или мозоли (утолщенная кожа).
- Hammertoes (болезненные, напряженные сухожилия и суставы пальцев стопы).
- Онемение большого пальца ноги.
Симптомы и причины
Что вызывает бурсит?
Давление, обусловленное вашей походкой (механика стопы) или формой стопы (структура стопы), заставляет ваш большой палец ноги сгибаться по направлению ко второму пальцу ноги.Бурситы со временем возникают постепенно. Длительное стояние и ношение неподходящей узкой обуви может усилить боль в косточке большого пальца, но не вызывает проблем.
Каковы факторы риска бурсита?
У вас может быть больше шансов получить бурсит большого пальца стопы, если у вас есть:
- В семейном анамнезе бурситы из-за унаследованных проблем со строением стопы, например плоскостопия.
- Травмы стопы.
- Воспалительные заболевания, например ревматоидный артрит.
Какие признаки бурсита?
Косточка большого пальца похожа на репу — красная и опухшая.Фактически, некоторые источники говорят, что слово «бурсит» происходит от греческого слова «репа». Другие симптомы включают:
- Неспособность согнуть большой палец ноги или боль и жжение при попытке согнуть его.
- Проблемы с ношением обычной обуви.
- Натоптыши или мозоли (утолщенная кожа).
- Hammertoes (болезненные, напряженные сухожилия и суставы пальцев стопы).
- Онемение большого пальца ноги.
Диагностика и тесты
Как диагностируют бурсит?
Ваш лечащий врач может диагностировать бурсит большого пальца стопы, посмотрев на него.Вы также можете сделать рентгеновский снимок, чтобы проверить наличие повреждений суставов и выравнивания костей.
Ведение и лечение
Как лечить или лечить бурсит?
Бурситы никуда не деваются. Лечение часто направлено на облегчение симптомов и может включать:
- Подушечки для бурсита большого пальца и тейп: Подушечки для бурсита большого пальца, отпускаемые без рецепта, могут смягчить пораженную область и облегчить боль.Вы также можете использовать медицинскую ленту, чтобы стопа оставалась в правильном положении.
- Смены обуви: Переход на обувь с широкими и глубокими ящиками для пальцев ног может снизить давление на пальцы ног. Вы можете использовать приспособление для растяжки, чтобы расширить туфли, которые у вас уже есть.
- Ортопедические приспособления: Вкладыши для обуви (ортопедические), которые продаются без рецепта или изготавливаются на заказ, могут помочь в решении проблем выравнивания, таких как пронация, которые могут способствовать формированию бурсита большого пальца. Вы также можете поместить распорку между большим пальцем ноги и вторым пальцем.Некоторые люди находят облегчение, надевая на ночь шину, чтобы держать большой палец ноги прямым.
- Обезболивающие: Нестероидные противовоспалительные препараты (НПВП), как пероральные, так и местные, можно комбинировать с пакетами со льдом, чтобы облегчить боль и отек.
- Физиотерапия: Массаж, физиотерапия и ультразвуковая терапия могут разрушать спайки мягких тканей, уменьшая боль и воспаление. На самом деле существуют упражнения, которые могут помочь улучшить мышечную силу вокруг бурсита и незначительно улучшить выравнивание.
- Инъекции: Инъекции стероидов могут уменьшить боль и отек, но могут также повредить, если используются слишком часто или вводятся в сам сустав . Это часто бывает поздним лечением бурсита, когда пытаются избежать операции.
- Хирургия: Если нехирургические методы лечения не помогают и ходьба становится чрезвычайно болезненной, врач может порекомендовать операцию. Эта процедура называется бунонэктомией. Ваш врач удаляет косточку и выравнивает кости, чтобы вернуть большой палец ноги в правильное положение.
Профилактика
Как предотвратить образование бурсита большого пальца стопы?
Правильно подобранная обувь является ключом к предотвращению образования костного мозга или ухудшению состояния имеющегося костного мозга. Ваш лечащий врач может посоветовать, как выбрать подходящую обувь. В общем, стоит покупать обувь с широким мыском и мягкой подошвой.Избегайте узкой обуви с заостренным носком и высоких каблуков, которые давят на переднюю часть стопы. Если у вас плоскостопие или другая унаследованная структурная проблема стопы, специально подобранные ортопедические приспособления могут помочь предотвратить или замедлить развитие бурсита.
Перспективы / Прогноз
Каковы осложнения бурсита?
Наличие бурсита может увеличить риск:
Каков прогноз (перспективы) для людей с бурситом?
Без правильного ухода, например смены обуви или использования ортопедических протезов, бурсит со временем может ухудшиться.Если вы испытываете сильную боль при ходьбе или стоянии, вы можете вести малоподвижный образ жизни (малоподвижный образ жизни), что отрицательно скажется на вашем здоровье или качестве жизни. Большинство людей получают облегчение симптомов с помощью безрецептурных средств или лечения в медицинском кабинете. При необходимости может помочь операция.
Жить с
Когда мне позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Затруднения при ходьбе.
- Отсутствие движения в большом пальце ноги.
- Сильное воспаление или покраснение суставов пальцев ног.
- Признаки инфекции после операции, например, лихорадка.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего врача:
- Почему я получил бурсит большого пальца стопы?
- Какие методы лечения бурсита лучше всего?
- Что я могу сделать, чтобы снизить риск получения косточки на другой ступне?
- Как снизить риск возникновения других проблем со стопами, таких как мозоли и натоптыши?
- Какие осложнения могут возникнуть, если я не лечу бурсит большого пальца стопы?
Записка из клиники Кливленда
Бурситы очень распространены.Хотя безрецептурные подушечки для бурсита и обезболивающие облегчают симптомы, вам следует обратиться к врачу. Ваш врач может порекомендовать другие варианты лечения, такие как модификация обуви, физиотерапия, лекарства и ортопедические стельки. Лечение может уменьшить боль и остановить ухудшение симптомов бурсита. Если боль становится сильной, операция по удалению косточки и выравниванию большого пальца ноги может помочь вам снова начать двигаться.
Бурсит: причины, симптомы и лечение
Обзор
Что такое бурсит большого пальца стопы?
Косточка — это бугорок, образующийся на внешней стороне большого пальца ноги.Эта деформация стопы возникает в результате многолетнего давления на сустав большого пальца стопы (плюснефаланговый сустав). В конце концов, сустав пальца ноги смещается, и образуется костная выпуклость. Медицинский термин для бурсита — вальгусная деформация большого пальца стопы.
Кто может получить бурсит большого пальца стопы?
Почти каждый третий американец имеет бурситы. Проблема стопы чаще встречается у пожилых людей, особенно у женщин. Бурситы могут образовываться на одной или обеих ногах.
Какие виды бурситов?
Косточки на большом пальце ноги — самые распространенные.Другие типы включают:
- Врожденная вальгусная деформация большого пальца стопы: Некоторые дети рождаются с бурситом.
- Вальгусная деформация большого пальца стопы в юношеском или подростковом возрасте: У подростков и подростков в возрасте от 10 до 15 лет может развиться бурсит большого пальца стопы.
- Портной бурсит: Этот бурсит, также называемый бурситом, формируется на внешней стороне основания мизинца (мизинца) пальца ноги.
Что вызывает бурсит большого пальца стопы?
Давление, обусловленное вашей походкой (механика стопы) или формой стопы (структура стопы), заставляет ваш большой палец ноги сгибаться по направлению ко второму пальцу ноги.Бурситы со временем возникают постепенно. Длительное стояние и ношение неподходящей узкой обуви может усилить боль в косточке большого пальца, но не вызывает проблем.
Каковы факторы риска бурсита?
У вас может быть больше шансов получить бурсит большого пальца стопы, если у вас есть:
- В семейном анамнезе бурситы из-за унаследованных проблем со строением стопы, например плоскостопия.
- Травмы стопы.
- Воспалительные заболевания, например ревматоидный артрит.
Какие признаки бурсита?
Косточка большого пальца похожа на репу — красная и опухшая.Фактически, некоторые источники говорят, что слово «бурсит» происходит от греческого слова «репа». Другие симптомы включают:
- Неспособность согнуть большой палец ноги или боль и жжение при попытке согнуть его.
- Проблемы с ношением обычной обуви.
- Натоптыши или мозоли (утолщенная кожа).
- Hammertoes (болезненные, напряженные сухожилия и суставы пальцев стопы).
- Онемение большого пальца ноги.
Симптомы и причины
Что вызывает бурсит?
Давление, обусловленное вашей походкой (механика стопы) или формой стопы (структура стопы), заставляет ваш большой палец ноги сгибаться по направлению ко второму пальцу ноги.Бурситы со временем возникают постепенно. Длительное стояние и ношение неподходящей узкой обуви может усилить боль в косточке большого пальца, но не вызывает проблем.
Каковы факторы риска бурсита?
У вас может быть больше шансов получить бурсит большого пальца стопы, если у вас есть:
- В семейном анамнезе бурситы из-за унаследованных проблем со строением стопы, например плоскостопия.
- Травмы стопы.
- Воспалительные заболевания, например ревматоидный артрит.
Какие признаки бурсита?
Косточка большого пальца похожа на репу — красная и опухшая.Фактически, некоторые источники говорят, что слово «бурсит» происходит от греческого слова «репа». Другие симптомы включают:
- Неспособность согнуть большой палец ноги или боль и жжение при попытке согнуть его.
- Проблемы с ношением обычной обуви.
- Натоптыши или мозоли (утолщенная кожа).
- Hammertoes (болезненные, напряженные сухожилия и суставы пальцев стопы).
- Онемение большого пальца ноги.
Диагностика и тесты
Как диагностируют бурсит?
Ваш лечащий врач может диагностировать бурсит большого пальца стопы, посмотрев на него.Вы также можете сделать рентгеновский снимок, чтобы проверить наличие повреждений суставов и выравнивания костей.
Ведение и лечение
Как лечить или лечить бурсит?
Бурситы никуда не деваются. Лечение часто направлено на облегчение симптомов и может включать:
- Подушечки для бурсита большого пальца и тейп: Подушечки для бурсита большого пальца, отпускаемые без рецепта, могут смягчить пораженную область и облегчить боль.Вы также можете использовать медицинскую ленту, чтобы стопа оставалась в правильном положении.
- Смены обуви: Переход на обувь с широкими и глубокими ящиками для пальцев ног может снизить давление на пальцы ног. Вы можете использовать приспособление для растяжки, чтобы расширить туфли, которые у вас уже есть.
- Ортопедические приспособления: Вкладыши для обуви (ортопедические), которые продаются без рецепта или изготавливаются на заказ, могут помочь в решении проблем выравнивания, таких как пронация, которые могут способствовать формированию бурсита большого пальца. Вы также можете поместить распорку между большим пальцем ноги и вторым пальцем.Некоторые люди находят облегчение, надевая на ночь шину, чтобы держать большой палец ноги прямым.
- Обезболивающие: Нестероидные противовоспалительные препараты (НПВП), как пероральные, так и местные, можно комбинировать с пакетами со льдом, чтобы облегчить боль и отек.
- Физиотерапия: Массаж, физиотерапия и ультразвуковая терапия могут разрушать спайки мягких тканей, уменьшая боль и воспаление. На самом деле существуют упражнения, которые могут помочь улучшить мышечную силу вокруг бурсита и незначительно улучшить выравнивание.
- Инъекции: Инъекции стероидов могут уменьшить боль и отек, но могут также повредить, если используются слишком часто или вводятся в сам сустав . Это часто бывает поздним лечением бурсита, когда пытаются избежать операции.
- Хирургия: Если нехирургические методы лечения не помогают и ходьба становится чрезвычайно болезненной, врач может порекомендовать операцию. Эта процедура называется бунонэктомией. Ваш врач удаляет косточку и выравнивает кости, чтобы вернуть большой палец ноги в правильное положение.
Профилактика
Как предотвратить образование бурсита большого пальца стопы?
Правильно подобранная обувь является ключом к предотвращению образования костного мозга или ухудшению состояния имеющегося костного мозга. Ваш лечащий врач может посоветовать, как выбрать подходящую обувь. В общем, стоит покупать обувь с широким мыском и мягкой подошвой.Избегайте узкой обуви с заостренным носком и высоких каблуков, которые давят на переднюю часть стопы. Если у вас плоскостопие или другая унаследованная структурная проблема стопы, специально подобранные ортопедические приспособления могут помочь предотвратить или замедлить развитие бурсита.
Перспективы / Прогноз
Каковы осложнения бурсита?
Наличие бурсита может увеличить риск:
Каков прогноз (перспективы) для людей с бурситом?
Без правильного ухода, например смены обуви или использования ортопедических протезов, бурсит со временем может ухудшиться.Если вы испытываете сильную боль при ходьбе или стоянии, вы можете вести малоподвижный образ жизни (малоподвижный образ жизни), что отрицательно скажется на вашем здоровье или качестве жизни. Большинство людей получают облегчение симптомов с помощью безрецептурных средств или лечения в медицинском кабинете. При необходимости может помочь операция.
Жить с
Когда мне позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Затруднения при ходьбе.
- Отсутствие движения в большом пальце ноги.
- Сильное воспаление или покраснение суставов пальцев ног.
- Признаки инфекции после операции, например, лихорадка.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего врача:
- Почему я получил бурсит большого пальца стопы?
- Какие методы лечения бурсита лучше всего?
- Что я могу сделать, чтобы снизить риск получения косточки на другой ступне?
- Как снизить риск возникновения других проблем со стопами, таких как мозоли и натоптыши?
- Какие осложнения могут возникнуть, если я не лечу бурсит большого пальца стопы?
Записка из клиники Кливленда
Бурситы очень распространены.Хотя безрецептурные подушечки для бурсита и обезболивающие облегчают симптомы, вам следует обратиться к врачу. Ваш врач может порекомендовать другие варианты лечения, такие как модификация обуви, физиотерапия, лекарства и ортопедические стельки. Лечение может уменьшить боль и остановить ухудшение симптомов бурсита. Если боль становится сильной, операция по удалению косточки и выравниванию большого пальца ноги может помочь вам снова начать двигаться.
Бурсит: причины, симптомы и лечение
Обзор
Что такое бурсит большого пальца стопы?
Косточка — это бугорок, образующийся на внешней стороне большого пальца ноги.Эта деформация стопы возникает в результате многолетнего давления на сустав большого пальца стопы (плюснефаланговый сустав). В конце концов, сустав пальца ноги смещается, и образуется костная выпуклость. Медицинский термин для бурсита — вальгусная деформация большого пальца стопы.
Кто может получить бурсит большого пальца стопы?
Почти каждый третий американец имеет бурситы. Проблема стопы чаще встречается у пожилых людей, особенно у женщин. Бурситы могут образовываться на одной или обеих ногах.
Какие виды бурситов?
Косточки на большом пальце ноги — самые распространенные.Другие типы включают:
- Врожденная вальгусная деформация большого пальца стопы: Некоторые дети рождаются с бурситом.
- Вальгусная деформация большого пальца стопы в юношеском или подростковом возрасте: У подростков и подростков в возрасте от 10 до 15 лет может развиться бурсит большого пальца стопы.
- Портной бурсит: Этот бурсит, также называемый бурситом, формируется на внешней стороне основания мизинца (мизинца) пальца ноги.
Что вызывает бурсит большого пальца стопы?
Давление, обусловленное вашей походкой (механика стопы) или формой стопы (структура стопы), заставляет ваш большой палец ноги сгибаться по направлению ко второму пальцу ноги.Бурситы со временем возникают постепенно. Длительное стояние и ношение неподходящей узкой обуви может усилить боль в косточке большого пальца, но не вызывает проблем.
Каковы факторы риска бурсита?
У вас может быть больше шансов получить бурсит большого пальца стопы, если у вас есть:
- В семейном анамнезе бурситы из-за унаследованных проблем со строением стопы, например плоскостопия.
- Травмы стопы.
- Воспалительные заболевания, например ревматоидный артрит.
Какие признаки бурсита?
Косточка большого пальца похожа на репу — красная и опухшая.Фактически, некоторые источники говорят, что слово «бурсит» происходит от греческого слова «репа». Другие симптомы включают:
- Неспособность согнуть большой палец ноги или боль и жжение при попытке согнуть его.
- Проблемы с ношением обычной обуви.
- Натоптыши или мозоли (утолщенная кожа).
- Hammertoes (болезненные, напряженные сухожилия и суставы пальцев стопы).
- Онемение большого пальца ноги.
Симптомы и причины
Что вызывает бурсит?
Давление, обусловленное вашей походкой (механика стопы) или формой стопы (структура стопы), заставляет ваш большой палец ноги сгибаться по направлению ко второму пальцу ноги.Бурситы со временем возникают постепенно. Длительное стояние и ношение неподходящей узкой обуви может усилить боль в косточке большого пальца, но не вызывает проблем.
Каковы факторы риска бурсита?
У вас может быть больше шансов получить бурсит большого пальца стопы, если у вас есть:
- В семейном анамнезе бурситы из-за унаследованных проблем со строением стопы, например плоскостопия.
- Травмы стопы.
- Воспалительные заболевания, например ревматоидный артрит.
Какие признаки бурсита?
Косточка большого пальца похожа на репу — красная и опухшая.Фактически, некоторые источники говорят, что слово «бурсит» происходит от греческого слова «репа». Другие симптомы включают:
- Неспособность согнуть большой палец ноги или боль и жжение при попытке согнуть его.
- Проблемы с ношением обычной обуви.
- Натоптыши или мозоли (утолщенная кожа).
- Hammertoes (болезненные, напряженные сухожилия и суставы пальцев стопы).
- Онемение большого пальца ноги.
Диагностика и тесты
Как диагностируют бурсит?
Ваш лечащий врач может диагностировать бурсит большого пальца стопы, посмотрев на него.Вы также можете сделать рентгеновский снимок, чтобы проверить наличие повреждений суставов и выравнивания костей.
Ведение и лечение
Как лечить или лечить бурсит?
Бурситы никуда не деваются. Лечение часто направлено на облегчение симптомов и может включать:
- Подушечки для бурсита большого пальца и тейп: Подушечки для бурсита большого пальца, отпускаемые без рецепта, могут смягчить пораженную область и облегчить боль.Вы также можете использовать медицинскую ленту, чтобы стопа оставалась в правильном положении.
- Смены обуви: Переход на обувь с широкими и глубокими ящиками для пальцев ног может снизить давление на пальцы ног. Вы можете использовать приспособление для растяжки, чтобы расширить туфли, которые у вас уже есть.
- Ортопедические приспособления: Вкладыши для обуви (ортопедические), которые продаются без рецепта или изготавливаются на заказ, могут помочь в решении проблем выравнивания, таких как пронация, которые могут способствовать формированию бурсита большого пальца. Вы также можете поместить распорку между большим пальцем ноги и вторым пальцем.Некоторые люди находят облегчение, надевая на ночь шину, чтобы держать большой палец ноги прямым.
- Обезболивающие: Нестероидные противовоспалительные препараты (НПВП), как пероральные, так и местные, можно комбинировать с пакетами со льдом, чтобы облегчить боль и отек.
- Физиотерапия: Массаж, физиотерапия и ультразвуковая терапия могут разрушать спайки мягких тканей, уменьшая боль и воспаление. На самом деле существуют упражнения, которые могут помочь улучшить мышечную силу вокруг бурсита и незначительно улучшить выравнивание.
- Инъекции: Инъекции стероидов могут уменьшить боль и отек, но могут также повредить, если используются слишком часто или вводятся в сам сустав . Это часто бывает поздним лечением бурсита, когда пытаются избежать операции.
- Хирургия: Если нехирургические методы лечения не помогают и ходьба становится чрезвычайно болезненной, врач может порекомендовать операцию. Эта процедура называется бунонэктомией. Ваш врач удаляет косточку и выравнивает кости, чтобы вернуть большой палец ноги в правильное положение.
Профилактика
Как предотвратить образование бурсита большого пальца стопы?
Правильно подобранная обувь является ключом к предотвращению образования костного мозга или ухудшению состояния имеющегося костного мозга. Ваш лечащий врач может посоветовать, как выбрать подходящую обувь. В общем, стоит покупать обувь с широким мыском и мягкой подошвой.Избегайте узкой обуви с заостренным носком и высоких каблуков, которые давят на переднюю часть стопы. Если у вас плоскостопие или другая унаследованная структурная проблема стопы, специально подобранные ортопедические приспособления могут помочь предотвратить или замедлить развитие бурсита.
Перспективы / Прогноз
Каковы осложнения бурсита?
Наличие бурсита может увеличить риск:
Каков прогноз (перспективы) для людей с бурситом?
Без правильного ухода, например смены обуви или использования ортопедических протезов, бурсит со временем может ухудшиться.Если вы испытываете сильную боль при ходьбе или стоянии, вы можете вести малоподвижный образ жизни (малоподвижный образ жизни), что отрицательно скажется на вашем здоровье или качестве жизни. Большинство людей получают облегчение симптомов с помощью безрецептурных средств или лечения в медицинском кабинете. При необходимости может помочь операция.
Жить с
Когда мне позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Затруднения при ходьбе.
- Отсутствие движения в большом пальце ноги.
- Сильное воспаление или покраснение суставов пальцев ног.
- Признаки инфекции после операции, например, лихорадка.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего врача:
- Почему я получил бурсит большого пальца стопы?
- Какие методы лечения бурсита лучше всего?
- Что я могу сделать, чтобы снизить риск получения косточки на другой ступне?
- Как снизить риск возникновения других проблем со стопами, таких как мозоли и натоптыши?
- Какие осложнения могут возникнуть, если я не лечу бурсит большого пальца стопы?
Записка из клиники Кливленда
Бурситы очень распространены.Хотя безрецептурные подушечки для бурсита и обезболивающие облегчают симптомы, вам следует обратиться к врачу. Ваш врач может порекомендовать другие варианты лечения, такие как модификация обуви, физиотерапия, лекарства и ортопедические стельки. Лечение может уменьшить боль и остановить ухудшение симптомов бурсита. Если боль становится сильной, операция по удалению косточки и выравниванию большого пальца ноги может помочь вам снова начать двигаться.
Hallux valgus: консервативное лечение или операция?
Ганглий большого пальца стопы
Что такое Hallux valgus? Вальгусная деформация большого пальца стопы — наиболее частая деформация переднего отдела стопы и пальцев стопы. 23% лиц в возрасте 18–65 лет и более 35% лиц старше 65 лет имеют вальгусную деформацию большого пальца стопы.Из-за заметной формы его также называют косточкой или ганглием.
Здесь большой палец ноги выходит из своего положения и указывает на внешний край стопы. При вальгусной деформации большого пальца стопа часто бывает болезненной и воспаленной, опухшая головка плюсны в плюсне-фаланговом суставе обычно выпирает, давя на обувь.
При деформации большого пальца стопы большой палец — почти всегда вместе с косой стопой — сначала отклоняется к внешнему краю стопы. Таким образом, при вальгусной деформации большого пальца стопы сухожилие большого пальца ноги больше не идет параллельно большому пальцу стопы и не является прямым в плюснефаланговом суставе: вместо этого возникает отклонение от нормального положения большого пальца стопы.
Это вызывает растущее и обычно болезненное воспаленное выпячивание в плюснефаланговом суставе: это выступающая подушечка пальца стопы, которая всегда сопровождает вальгусную деформацию большого пальца стопы.
Важные термины, связанные с вальгусной деформацией большого пальца стопы- Вальгусная деформация большого пальца стопы:
Искривление пальца ноги, косточка. Большой палец ноги согнут и направлен к внешнему краю стопы. - Экзостоз (ганглий):
Экзостоз — это выступ плюснефалангового сустава, который заставляет его упираться во внутренний край обуви. - Пространство:
Пространство — это выпадение переднего свода стопы (поперечный свод). Вальгусная деформация стопы всегда развивается из-за косой стопы. - Метатарзалгия:
Метатарзалгия — это боль в плюсне. При вальгусной деформации большого пальца стопа метатарзалгия развивается из-за переноса веса с большого пальца ноги на уже перенапряженные мизинцы во время ходьбы. - Бурсит:
Бурса защищает кости и сухожилия от давления и трения. Бурса увеличивается из-за экзостоза подушечки пальца стопы.Он может опухнуть и болезненно воспалиться (бурсит).
Вальгусная деформация большого пальца стопы — это косметическая или медицинская проблема?
Рис. 2: На ранних стадиях многие считают вальгусную деформацию большого пальца стопы чисто косметической проблемой. Деформация может долгое время оставаться безболезненной. Со временем деформация усиливается. Но повреждение плюснефалангового сустава и переднего отдела стопы продолжает увеличиваться. Поэтому рекомендуется ранняя коррекция положения большого пальца стопы с помощью упражнений на стопу, наложения шины на вальгусную деформацию большого пальца стопы или хирургического вмешательства: до того, как будет окончательно поврежден плюснефаланговый сустав.© Д-р Томас ШнайдерВальгусная деформация не всегда болезненна. Многие из тех, кто страдает — по крайней мере, на раннем этапе — считают это косметической проблемой, которая становится заметной при ношении обуви с открытым носком. Hallux valgus не влияет на повседневную жизнь.
Косметически привлекательная, щадящая хирургия вальгусной деформации
Рис. 3: Красивые ступни — цель лечения вальгусной деформации большого пальца стопы.
- Минимальный имплантируемый материал.
- Минимальные разрезы кожи.
- Мелкие стежки.
- Минимальное рубцевание.
- Нет швов в видимой области пальца ноги или стопы.
Из-за общего медицинского риска и послеоперационных ограничений в повседневной жизни мы не можем выполнять выпрямление вальгусной деформации пальца по чисто косметическим причинам. Однако стремление к хорошему косметическому результату является естественным и является приоритетным среди хирургических целей при вальгусной деформации деформации стопы. Оптимальная с косметической точки зрения операция также всегда является наиболее легким для пациента методом: разрезы на коже, рубцы и использование имплантатов сводятся к минимуму.
Однако прогрессирующее (усиливающееся) течение вальгусной деформации большого пальца стопы с постоянно увеличивающейся деформацией делает целесообразным консервативное или хирургическое выпрямление большого пальца стопы даже без сильной боли.
Чем позже будет исправлено положение большого пальца ноги, тем серьезнее будут осложнения в суставе большого пальца и передней части стопы у пациентов (обычно женщин).
Профилактика вальгусной деформации стопы
- Не носите туфли на высоком каблуке каждый день.
- Альтернативная высота каблука.
- Как можно чаще ходите босиком.
- Выполняйте упражнения для стоп и укрепляйте мышцы стопы.
Как распознать вальгусную деформацию большого пальца стопы
- Покраснение и образование увеличенного шарика в плюсне-фаланговом суставе.
- Активная гибкость большого пальца стопы ограничивается степенью жесткости.
- Большой палец ноги отклонен в сторону.
- Большой палец стопы вращается вокруг своей оси, т.е. поворачивается.
- Покраснение и образование мозолей под подушечкой пальцев стопы / плюсны 2–4 пальца стопы.
Как развивается вальгусная деформация большого пальца стопы?
Рис. 4: Пространство стопы и, следовательно, вальгусная деформация большого пальца стопы часто возникает из-за ношения обуви на высоком каблуке. Высокие каблуки переносят всю массу тела на переднюю часть стопы, увеличивая нагрузку на плюснево-фаланговые суставы. © Д-р Томас ШнайдерВальгусная деформация стопы всегда развивается в результате расщепления стопы. При косой стопе передний свод стопы (поперечный свод) опускается. Концы пальцев стопы плотно прилегают к земле. Пальцы ноги согнуты наружу.
При вальгусной деформации большого пальца стопа натяжение сухожилия приводит к выводу большого пальца стопы из плюснефалангового сустава — точно так же, как лук, изогнутый тетивой — внутрь, к другим пальцам ноги. Соседние пальцы стопы вытесняются большим пальцем, который вращается внутрь, и впоследствии также деформируются в результате вальгусной деформации большого пальца стопы: поэтому вальгусная деформация большого пальца стопы часто возникает в связи с молоткообразным и когтистым пальцем.
Рис. 5: Hallux valgus: Сухожилие большого пальца стопы проходит под углом к плюснефаланговому суставу.Сесамовидные кости, которые направляют сухожилие сгибателя пальца стопы, больше не находятся справа и слева от большого пальца стопы, а заметно сместились. Носок поворачивается из плюсне-фалангового сустава, точно так же, как лук все больше натягивается тетивой. © Gelenk-Klinik.deHallux Rigidus: Артрит плюснефалангового сустава
Деформация вызывает признаки износа плюснево-фалангового сустава: смещение большого пальца стопы может привести к артриту и болезненной жесткости плюсне-фалангового сустава (Hallux Rigidus).
Hallux valgus часто сопровождается болезненным бурситом и артритом. Шарик на внутренней стороне стопы, сильно выступающий в плюснефаланговом суставе при вальгусной деформации большого пальца стопы, является косточкой.
Роль сесамовидной кости
На рисунке (рис. 5) показан угол между положением большого пальца стопы и сухожилием сгибателя пальца стопы. Также довольно заметна деформация сесамовидных костей. Эти крошечные кости свободно подвешиваются на нескольких сухожилиях и образуют блок для этих сухожилий.Сесамовидные кости, расположенные ниже плюснефалангового сустава, обычно удерживают между собой луч стопы.
При вальгусной деформации большого пальца сесамовидные кости смещены в сторону. Чем больше смещены сесамовидные кости, тем более выраженной будет вальгусная деформация большого пальца стопы. Если эти сесамовидные кости больше не функционируют как блокираторы для сухожилий большого пальца стопы, нормальный процесс скатывания через большой палец стопы во время ходьбы будет утрачен. Все больше и больше нагрузки воспринимают меньшие пальцы ног.Это смещение веса от большого пальца ноги в результате вальгусной деформации большого пальца стопы может вызвать боль в плюсне, так называемую переходную метатарзалгию.
Причины вальгусной деформации большого пальца стопы: травмы, обувная мода и слабая соединительная ткань
Образ жизни или природа?
Около 90% всех пациентов с вальгусной деформацией большого пальца стопы имеют семейный анамнез. И все же причина не просто врожденная, поскольку никто не рождается с бурситами. Таким образом, всегда есть факторы окружающей среды и образа жизни, которые способствуют развитию вальгусной деформации.Культуры, которые не носят обувь, практически не испытывают вальгусной деформации.Одной из частых причин вальгусной деформации большого пальца стопы или бурсита большого пальца стопы является врожденная слабость соединительной ткани. Это также влияет на сухожилия, стабилизирующие продольный и поперечный свод стопы. Развивается то, что называется косолапостью. У растянутой стопы опущен передний поперечный свод стопы. Пальцы ног теряют свое естественное направление вперед. Таким образом, простреловидная стопа является наиболее частой начальной находкой при вальгусной деформации стопы.
Деформации стопы , развивающиеся после случайных и других травм стопы, e.грамм. переломы, также могут способствовать вальгусной деформации большого пальца стопы. Даже воспалительные изменения в суставах (артрит) могут быть причиной вальгусной деформации большого пальца стопы.
Причины вальгусной деформации большого пальца стопы
- Приобретенная деформация, например от туфель на высоком каблуке.
- Врожденная предрасположенность (часто встречается в некоторых семьях).
- 3. Чаще поражаются женщины из-за более слабой соединительной ткани.
- Пространство или перекос стопы вызывают вальгусную деформацию большого пальца стопы.
- Причиной вальгусной деформации может быть несчастный случай.
- Артритические изменения суставов могут быть причиной вальгусной деформации большого пальца стопы.
- Некоторые неврологические расстройства могут привести к вальгусной деформации стопы.
Ношение слишком тесной обуви на высоком каблуке в течение многих лет обычно способствует развитию вальгусной деформации большого пальца. Если большая часть веса тела больше не лежит на пятке и продольном своде стопы, а вместо этого давит на нежную переднюю часть стопы, передний поперечный свод стопы теряет устойчивость: развивается прострел.
Вот почему вальгусная деформация большого пальца стопы в первую очередь поражает женщин.При вальгусной деформации большого пальца стопы большой палец ноги постоянно подталкивается к другим пальцам. Таким образом, прикрепленные мышцы развивают измененное направление напряжения и тянут зацеп еще дальше наружу. Высокий каблук и связанный с этим дополнительный вес, который продолжает раздвигать его, способствует формированию вальгусной деформации большого пальца стопы.
Другие факторы, связанные со стрессом, способствуют развитию вальгусной деформации большого пальца стопы: избыточный вес и длительное время стоя могут дестабилизировать сухожилия в передней части стопы, что приводит к опусканию поперечного свода стопы.
У кого вальгусная деформация большого пальца стопы?
Вальгусная деформация большого пальца стопы поражает в первую очередь женщин (90% пациентов, страдающих вальгусной деформацией большого пальца стопы, составляют женщины). Частота вальгусной деформации пальца с возрастом заметно увеличивается. Однако у некоторых очень молодых женщин, а также у мужчин есть вальгусная деформация большого пальца стопы: тогда причина вальгусной деформации стопы определяется не перегрузкой стопы, а генетикой.
Hallux valgus редко встречается в странах, где люди ходят босиком или носят удобную открытую обувь или сандалии. В Японии и Китае, где модно носить маленькую узкую обувь, с другой стороны, вальгусная деформация большого пальца стопы очень распространена.
Какие проблемы и симптомы испытывают пациенты с вальгусной деформацией большого пальца стопы?
Рис. 6: Вальгусная деформация большого пальца стопы снимает напряжение с болезненного большого пальца стопы. Это называется недостаточностью большого пальца стопы. Вместо этого меньшие пальцы ног несут большую часть веса во время перекатывания во время ходьбы. Это вызывает появление точек давления, показанных красным на этом изображении — не только на стороне плюснефалангового сустава, но также на подошве и подушечках пальцев меньшего размера. © Доктор Томас Шнайдер, доктор медициныХотя вальгусная деформация большого пальца стопы является распространенной деформацией стопы, она не вызывает серьезных проблем у всех пациентов.Деформация пальцев стопы, наблюдаемая при вальгусной деформации стопы, часто беспокоит пациенток: они считают это косметической проблемой.
В этом случае проблемы, связанные с вальгусной деформацией большого пальца стопы, обычно возникают над плюснефаланговым суставом. Плюсно-фаланговый сустав, который обычно сильно выступает при вальгусной деформации большого пальца, трется о внутреннюю часть обуви, вызывая воспаление. Подушечка пальца ноги становится красной и опухшей при вальгусной деформации стопы.
Вальгусная боль
Причины боли вальгусной деформации
- Бурсит (болезненное воспаление бурсы)
- Артрит плюснефалангового сустава (hallux strictus)
- Боль от чрезмерной нагрузки на плюсневую кость.
- Пальцы с когтями, пальцы с молотком.
При вальгусной деформации большого пальца стопа отек бурсы и мягких тканей (бурсит) в плюсне-фаланговом суставе будет продолжать увеличиваться. По мере увеличения отека увеличивается и степень, в которой подушечка стопы трется о внутреннюю часть обуви. В ответ на это трение бурса плюснефалангового сустава еще больше утолщается. Работа бурсы — защищать кости и суставы от давления и трения. Настоящий замкнутый круг. Бурса может воспалиться.Бурсит — бактериальная или небактериальная инфекция — одно из самых болезненных заболеваний. Бурсит стопы, постоянное трение об обувь в опорной зоне плюснефалангового сустава — одна из самых неприятных болей.
Деформация большого пальца стопы и, как следствие, выпячивание подушечки пальца стопы — одноименные симптомы вальгусной деформации большого пальца стопы © Доктор Томас Шнайдер, доктор медицинских наукЕще одним источником боли при вальгусной деформации большого пальца стопы является постоянно растущий артрит плюснефалангового сустава из-за деформации сустава.Хрящ в суставе большого пальца стопы продолжает истончаться из-за трения. В определенный момент может возникнуть воспаленный артрит большого пальца стопы , который особенно болезнен.
Перенос веса с большого пальца на четыре меньших пальца ноги приводит к их перенапряжению. Это может вызвать боль в плюсне в ответ на изменение веса (так называемая метатарзалгия , переносимая на ). Первоначально боль Hallux valgus возникает только при определенном стрессе, когда оказывается давление на сустав.На более поздних стадиях боль в большом пальце может проявляться как мучительная боль в состоянии покоя независимо от стресса.
Косметические проблемы, вызванные вальгусной деформацией большого пальца
- Покраснение и припухлость подушечки пальца стопы.
- Выступающая подушечка пальца стопы (экзостоз)
- Деформация большого пальца стопы.
- Деформация соседних мизинцев стопы под действием вальгусной деформации большого пальца стопы (например, молоткообразные пальцы стопы).
- Некрасивая форма стопы.
- Дефект походки.
Боль вместе с отеком и покраснением также может возникать на внутреннем крае стопы над первой плюсневой костью.Поэтому пациенты с Hallux valgus предпочитают покупать обувь на один или два размера больше, чтобы предотвратить болезненное трение о подушечку пальца.
Боль и симптомы при вальгусной деформации не обязательно зависят от степени деформации. Тяжелые деформации большого пальца стопы часто все еще безболезненны, в то время как некоторые пациенты вызывают сильную боль в стопе даже при незначительных деформациях.
Как специалист диагностирует вальгусную деформацию большого пальца стопы?
Рис. 8: Рентгеновский снимок тяжелой вальгусной деформации большого пальца стопы: этот рентгеновский снимок показывает деформацию сесамовидных костей, которые больше не удерживают большой палец между ними, а вместо этого лежат рядом с ними.© Gelenk-Klinik.deHallux valgus обычно очевиден даже для неспециалистов. Ортопед обычно распознает вальгусную деформацию большого пальца стопы, глядя на стопу. Hallux valgus часто сопровождается заметно увеличенным углом плюснефалангового сустава. Описание проблем пациентом с вальгусной деформацией стопы подтверждает подозрения врача.
Кроме того, пациенты с вальгусной деформацией большого пальца стопы обычно испытывают сопутствующие деформации стопы. Пространство стопы с видимым опусканием переднего поперечного свода стопы, запавшими головками плюсневых костей является причиной вальгусной деформации большого пальца стопы.
Hallux valgus сопровождается и другими дефектами свода стопы. Первое, что нужно определить — это перекос стопы: дефект продольного свода стопы. Здесь врач определяет положение пятки по оси X, при этом подошва стопы опирается на пол в виде характерной утопленной продольной дуги.
Рис. 9: Эта подометрия показывает типичную переходную метатарзалгию: большой палец правой ноги больше не несет нагрузки. Вместо этого на соседние мизинцы приходится большая часть веса.© Gelenk-Klinik.deПациенты с Hallux valgus часто жалуются на боль в стопах, зависящую от нагрузки, при длительном стоянии или ходьбе.
Hallux valgus часто передается от семьи. Поэтому ортопед спрашивает о членах семьи с вальгусной деформацией большого пальца стопы.
Рентген стопы обеспечивает дополнительную уверенность в диагностике вальгусной деформации большого пальца стопы. Он показывает точную степень деформации вальгусной деформации большого пальца стопы. При этом точное геометрическое отклонение между вальгусной деформацией большого пальца стопы и нормальным положением измеряется в положении стоя, т.е. с нагрузкой, так называемый угол вальгусной деформации большого пальца стопы.
Магнитно-резонансная томография (МРТ) обнаруживает повреждение хряща, защемление мягких тканей и повреждение костей.
Рис. 9: Слева направо — стадии нарастания вальгусной деформации большого пальца стопы. Слева нормальное положение большого пальца стопы. Угол до 10 ° по-прежнему считается нормальным. Тяжелая вальгусная деформация большого пальца стопы (справа) присутствует при угле большого пальца стопы более 40–45 °. © Gelenk-Klinik.de
- Положение большого пальца ноги с углом до 10 ° по-прежнему считается нормальным.
- Незначительный дефект вальгусной деформации большого пальца стопы 16-20 °.
- Вальгусная деформация большого пальца стопы средней степени с отклонением 16-40 °.
- Тяжелая деформация большого пальца стопы с отклонением более 40 °.
Типичные медицинские признаки вальгусной деформации большого пальца стопы:
- Положение большого пальца стопы с отклонением наружу более чем на 10 °.
- Обычно большой палец ноги вращается вокруг своей оси.
- Первая плюсневая кость, выступающая на внутреннем крае стопы.
- Костно-мозолистая опухоль на внутренней стороне плюснефалангового сустава.
- В некоторых случаях воспаленная красная припухлость кожи и бурсы.
- Уплощение поперечного свода стопы и раздвинутого переднего отдела стопы.
- Снижение гибкости или фиксации деформации.
- Наблюдается деформация соседних пальцев стопы.
- Hallux valgus палец стопы с поворотом вокруг продольной оси.
- Узоры мозолей, типичные для вальгусной деформации.
Вопросы, ответы на которые дает пальпация вальгусной деформации:
При пальпации вальгусной деформации большого пальца опытный ортопед может получить дополнительную информацию о состоянии вальгусной деформации большого пальца.Здесь ортопед исследует следующие вопросы:
- Насколько серьезна ротация вальгусной деформации большого пальца стопы?
- Можно ли переместить большой палец стопы в нормальное положение из-за деформации вальгусной деформации большого пальца стопы?
- Насколько серьезна ротация вальгусной деформации большого пальца стопы?
- Насколько стабильно прикрепление первой плюсневой кости к предплюсне? — Здесь нестабильность может быть важным фактором для исследования неадекватных коррекций в соответствии с предыдущими операциями вальгусной деформации.Hallux valgus часто возникает из-за этой нестабильности.
- Присутствуют ли костные шпоры (остеофиты) в суставе большого пальца стопы как признак артрита сустава?
- Имеются ли уже вторичные заболевания, связанные с износом?
- Можно ли двигать сесамовидные кости?
- Можно ли определить артрит малых плюсневых костей по первому лучу стопы?
Прогноз вальгусной деформации большого пальца стопы
Прогноз вальгусной деформации большого пальца стопы зависит от стадии и группы пациентов.
У молодых пациентов с гибкой и, таким образом, все еще активно восстанавливаемой деформацией большого пальца ноги есть хорошие перспективы поднять свод стопы и исправить вальгусное положение с помощью физиотерапевтических упражнений для стопы и консервативного лечения.
У пожилых пациентов с уже контрактной (т.е. уже не восстанавливаемой) деформацией вальгусной деформации большого пальца стопы хирургия вальгусной деформации большого пальца стопы предлагает хорошие перспективы безболезненности и постоянной нормализации деформации пальца стопы.Результаты хирургической коррекции вальгусной деформации стопы при соответствующей процедуре очень хорошие.
Hallux valgus — курс самоусиления
Рис.10: Степень деформации вальгусной деформации большого пальца стопы определяется по отклонению большого пальца стопы от нормального положения © Gelenk-Klinik.deКосточка — припухлость плюснефаланговых суставов внутри пищи, характерная для вальгусной деформации большого пальца стопы, — продолжает увеличиваться из-за напряжения сухожилия повернутого внутрь большого пальца ноги.По мере того, как отклонение большого пальца стопы увеличивается наружу, растяжение сухожилий и мышц продолжает ухудшать деформацию вальгусной деформации большого пальца стопы.
В начале деформации вальгусная деформация большого пальца стопы остается гибкой и пассивно компенсируется. Но по мере прогрессирования вальгусной деформации большой палец стопы становится постоянно жестким и искривленным. Каждый шаг в конце отката создает максимальное натяжение на сухожилие, которое затем усиливает вальгусную деформацию большого пальца стопы.
Неестественная форма плюснефалангового сустава и передней части стопы при вальгусной деформации большого пальца стопы нарушает нормальную функцию стопы.Бурсит большого пальца стопы — это не просто статическая деформация. Эта деформация также влияет на перекатывание, распределение веса и координацию походки.
Необнаруженный и не леченный, вальгусная деформация большого пальца стопы вызывает необратимое раздражение кожи, бурсы и суставной капсулы. Раздражение, отек, небактериальный и бактериальный бурсит и истончение капсулы могут возникнуть из-за вальгусной деформации большого пальца стопы и привести к дальнейшему увеличению проблем.
Тяжелая деформация большого пальца стопы с молоткообразным пальцем стопы, вид спереди: вальгусная деформация большого пальца стопы также может вытеснять соседние пальцы стопы.Костная мозоль под мизинцами стопы в результате перераспределения — от большого пальца к мизинцам — отчетливо видна.Деформация вальгусной деформации большого пальца стопы также может привести к вытеснению, перекрытию или деформации соседних пальцев стопы. В результате получается типичный «молоток» и «коготь» .
Перенос плюсневой кости
Если первый луч большого пальца стопы отклоняется наружу, нагрузка на другие плюсневые кости также изменяется: они больше напрягаются во время перекатывания, хотя большой палец фактически рассчитан на то, чтобы выдерживать большую часть веса.Это изменение веса может привести к боли в плюсне: это называется переходной метатарзалгией в результате вальгусной деформации большого пальца стопы.
В частности, вальгусная деформация большого пальца стопы может поражать 2-ю плюсневую кость. Таким образом, прямым результатом вальгусной деформации большого пальца стопы является коготь пальца ноги рядом с большим пальцем (см. Изображение) с сильным перенапряжением и болевым синдромом плюсневой кости (так называемая метатарзалгия ). Многие пациенты считают, что вальгусная деформация большого пальца стопы на самом деле бессимптомна и болезненна только плюсневая кость.Но причиной этой метатарзалгии , связанной с вальгусной деформацией большого пальца стопы () всегда является деформация большого пальца ноги: это то, что необходимо лечить.
Терапия: как лечить вальгусную деформацию большого пальца стопы?
Цели лечения при лечении вальгусной деформации стопы в Германии
- Уменьшение боли, связанной с вальгусной деформацией большого пальца.
- Замедление или коррекция деформации большого пальца стопы.
- Восстановление функции большого пальца стопы и сустава большого пальца стопы (MTP-сустав).
Имеются многочисленные операции на косточке большого пальца.Какое лечение подходит для каждого пациента, хирург-ортопед решит, учитывая — среди всех других обстоятельств степень деформации большого пальца стопы, существующие сопутствующие заболевания и личную ситуацию пациента. Лучшее лечение — это, конечно, профилактика.
Консервативное лечение вальгусной деформации
- Ортопедическая техника при вальгусной деформации стопы
- Распределитель пальцев ног
- Физиотерапия и гимнастика стопы
- Стельки с опорой
- Обезболивающие, такие как ибупрофен
Упражнения, благодаря которым во всех направлениях можно эффективно предотвратить появление вальгусной деформации большого пальца стопы.Но очень немногие проводят подобные профилактические занятия с подросткового возраста. Если бурсит произошел только один раз, консервативные методы лечения могут только облегчить симптомы: в этом случае лечение большого пальца стопы невозможно.
Какие методы лечения помогают на ранних стадиях вальгусной деформации большого пальца стопы?
Шина вальгусной деформации большого пальца стопы может выпрямить искривленный палец ноги. © BauerfeindШина на вальгусной деформации большого пальца стопы может выпрямить искривленный палец ноги. © Bauerfeind Если на ранних стадиях обнаруживается вальгусная деформация большого пальца стопы, ортопед может лечить деформацию консервативной терапией.Прежде всего, носите обувь на плоской подошве с достаточным пространством для пальцев ног каждый день.
При легкой вальгусной деформации стопы лечение включает стелек вальгусной деформации большого пальца стопы для поддержки переднего свода стопы и предотвращения прогрессирования косолапости.
Ортопедическая техника при вальгусной деформации большого пальца стопы
- Расширитель пальцев стопы
- Подушка для пальцев стопы
- Стельки с опорой
- Шариковый валик
- Ортезы (шины для большого пальца стопы)
Есть также шин вальгусной деформации большого пальца стопы , которые снижают давление с большого пальца на соседние пальцы.
Туфли Hallux valgus имеют плоский каблук. Они достаточно широкие в передней части стопы и обеспечивают большую гибкость пальцев ног.
Упражнения вальгусной деформации стопы и ходьба босиком могут улучшить дальнейшее развитие на ранних стадиях деформации вальгусной деформации большого пальца. Активация и расслабление мышц стопы и пальцев ног естественным образом укрепляет и выпрямляет передний свод стопы. Естественная форма стопы не является чисто статической функцией скелета: для обеспечения формы и устойчивости гибкой дуги требуются хорошо тренированные активные мышцы раннего подросткового возраста.И только неповрежденные дуги могут предотвратить прогрессирование вальгусной деформации большого пальца стопы.
Постоянный уход за кожей в местах давления очень важен при лечении вальгусной деформации большого пальца стопы. Отек и, как следствие, трение внутри обуви напрямую способствуют болезненности вальгусной деформации большого пальца стопы. Таким образом, меры по уходу за кожей являются ключевыми для консервативного лечения боли вальгусной деформации большого пальца стопы.
Стелька (анкерная накладка) поддерживает плюснефаланговый сустав. Поддержка стельки облегчает симптомы болезненной вальгусной деформации большого пальца стопы.© Д-р Томас ШнайдерSpecial Обувь Hallux valgus , предоставляя больше места для бурсита, может минимизировать трение и, следовательно, уменьшить отек, воспаление и боль вальгусной деформации.
Стопа показана внутри обуви (зеленая). Стелька при вальгусной деформации стопы поддерживает передний свод стопы. Биомеханика пальцев стопы снова нормализуется. Хотя эти стельки удобны, они не устраняют деформацию надолго. © Д-р Томас ШнайдерСтельки могут поддерживать косую стопу: передняя часть стопы снова сужается за счет подъема переднего свода стопы.Это сводит к минимуму раздражение бурсита от трения внутри обуви: может уменьшиться отек из-за вальгусной деформации большого пальца стопы.
Показания к операции: Какое лечение помогает при запущенной вальгусной деформации большого пальца стопы?
Когда вальгусная деформация большого пальца руки требует хирургического вмешательства?
- Сильная боль в стопе, ограничивающая подвижность
- Хроническое воспаление подушечки пальца стопы
- Большой палец ноги указывает на мизинец.
- Повышенная жесткость большого пальца стопы при его деформации (так называемое «сокращение»)
- Консервативное лечение и наложение шины на вальгусную деформацию большого пальца стопы больше не дают улучшения.
При расширенной вальгусной деформации большого пальца стопы, при которой каждый шаг причиняет боль, боль пациента можно облегчить только на длительный срок с помощью операции вальгусной деформации большого пальца стопы У взрослых пациентов мы можем замедлить прогрессирование болезни только с помощью физиотерапевтических упражнений и наложения шины. В этом случае хирургическое выпрямление бурсита является единственным возможным вариантом лечения боли вальгусной деформации большого пальца стопы и предотвращения осложнений в плюснефаланговом суставе.
Перед выбором хирургического метода необходимо ответить на следующие вопросы:
- Насколько в действительности вальгусная деформация большого пальца стопы отклоняется от нормальной анатомии?
- Какой из хирургических методов подходит для восстановления в основном нормальной анатомии большого пальца ноги?
- Можно ли ожидать восстановления нормального состояния даже после вальгусной деформации деформации стопы?
- Насколько развит артрит плюснефалангового сустава?
Ортопед-ортопед предлагает множество различных хирургических методов вальгусной деформации большого пальца стопы: Лечащий ортопед должен обсудить с пациентом, какой хирургический метод будет использован в конкретном случае.Тем не менее, практически все техники операции на вальгусной деформации большого пальца стопы основаны на едином принципе:
Процедура на мягких тканях корректирует сухожилия и суставную капсулу, чтобы выпрямить большой палец ноги.
Процедура на кости большого пальца стопы — обычно смещение (остеотомия) — обычно снова выпрямляет пальцы ног вперед.
Процедура на кости большого пальца стопы — обычно смещение (остеотомия) — обычно снова выпрямляет пальцы ног вперед.
Хирургия вальгусной деформации: конкретные цели
1.Устранение острой боли и ограниченной подвижности из-за вальгусной деформации большого пальца стопы:
Пациенты хотят иметь после операции анатомически нормальные, прямые и эстетически привлекательные ступни, способные выдерживать нагрузку от спорта и повседневной жизни.
2. Коррекция (остеотомия) фаланг
Эта важная коррекция направлена на предотвращение износа (артрита) плюснефалангового сустава и проблем в передней части стопы (например, молоткообразных пальцев стопы и боли в плюсне). Цель состоит в том, чтобы навсегда нормализовать походку и механику отката при ходьбе.
3. Стабилизация плюснефаланговых суставов при артрите:
Важный плюснефаланговый сустав может страдать артритом (износ сустава) из-за деформации большого пальца стопы. Этот износ сустава можно лечить, сохраняя сустав (артроскопия) или сращивая сустав (артродез). Также возможен вариант полного или частичного протезирования (протез Hemi) плюснефаланговых суставов.
Принцип хирургии вальгусной деформации большого пальца стопы
В настоящее время существует множество различных методов хирургии вальгусной деформации большого пальца стопы.Прежде чем более подробно рассмотреть важные процедуры в другой статье, посвященной → хирургия большого пальца стопы , мы хотели бы быстро выделить общие принципы коррекции вальгусной деформации большого пальца. Все специальные процедуры на плюснефаланговом суставе включают эти варианты лечения.
Процедуры мягких тканей: лечение сухожилий и суставной капсулы большого пальца стопы
Сухожилие большого пальца ноги показано желтым цветом. Он напрягает большой палец ноги, как лук. Красным цветом изображена суставная капсула, все более деформированная при вальгусной деформации большого пальца стопы.© Доктор Томас Шнайдер, доктор медициныКапсула вокруг плюснефалангового сустава сужена из-за деформации, поэтому деформация составляет contract , т.е. не может быть активно возвращена. Таким образом, высвобождение и расширение суставной капсулы и регулировка длины сухожилий, контролирующих большой палец ноги, являются важным шагом в достижении постоянного выпрямления большого пальца ноги.
Изменения суставной капсулы из-за вальгусной деформации большого пальца стопы. На стороне сгиба в плюснефаланговом суставе (красный цвет на соседнем рисунке) капсула чрезмерно растянута, с другой стороны — сокращена.Это изменение суставной капсулы необходимо исправить путем конденсации и расширения. Пораженные сухожилия (желтые) также требуют коррекции длины.
Остеотомия: перестановка костей и заживление в новом положении
Рис. 17: Остеотомия (репозиция кости): направление луча стопы можно навсегда изменить с помощью разреза на кость (красная линия) и перестановки. После излечения изменение направления может навсегда исправить вальгусную деформацию большого пальца стопы. Показанная здесь шевронная остеотомия — один из многих вариантов репозиции, которые можно использовать в каждом конкретном случае.© Доктор Томас Шнайдер, доктор медициныПри хирургической остеотомии плюсневая кость и фаланги отделяются и снова соединяются в новом желаемом направлении и стабилизируются винтами, проволокой или небольшими металлическими шинами до заживления в новом положении.
Хейлэктомия: суставосохраняющая артроскопия плюснефалангового сустава
Если сустав все еще на 50% состоит из хряща, может быть проведена минимально инвазивная артроскопия плюснефалангового сустава с сохранением суставов.Любые имеющиеся костные шпоры удаляются. Перспективы хейлэктомии иногда необходимо определять во время операции после непосредственного обзора сустава. Если повреждение уже слишком серьезное, эта процедура не может решить проблему.
Артродез: фиксация плюснефалангового сустава
У пациентов с тяжелой вальгусной деформацией большого пальца стопы и артритом плюснефалангового сустава иногда необходимо полностью удалить и зафиксировать большой палец ноги. Эта фиксация осуществляется путем сращивания суставов партнеров.При необходимости это соединение (особенно у женщин) имеет угол, который также позволяет носить высокие каблуки без ограничения движений.
«Минимально инвазивная» хирургическая техника с минимальными разрезами и минимальным рубцеванием
Медицинский прогресс разработал множество различных хирургических методов вальгусной деформации большого пальца стопы.
Наиболее перспективная хирургическая техника вальгусной деформации пальца стопы была разработана в последние годы. Это доказано на международном уровне, но пока выполняется только в небольшом количестве клиник Германии: так называемая минимально инвазивная хирургия вальгусной деформации .Используя крошечные инструменты размером всего 2 мм, похожие на стоматологические, можно значительно сократить повреждение мягких тканей во время операции на большом пальце и, следовательно, время заживления.
Особые характеристики: При этой операции вальгусной деформации большого пальца стопы не устанавливаются винты при незначительных деформациях. Это избавляет от необходимости повторной операции по удалению винтов.
Используя самые маленькие инструменты — аналогично стоматологическим инструментам, корригирующая остеотомия, необходимая для вальгусной деформации большого пальца стопы, может быть выполнена с минимальным повреждением кожи и мягких тканей.Это сокращает время заживления и количество осложнений, а заживление ран ускоряется из-за незначительного повреждения мягких тканей.
Вальгусная деформация большого пальца стопы: минимально инвазивная операция корректирует положение большого пальца ноги
Ваш большой палец ноги все больше и больше отклоняется наружу, давя на стопу меньшие пальцы? У вас болят ноги после длительных прогулок или часто даже в начале дня? Эта боль ограничивает вашу гибкость и подвижность в повседневной деятельности? Тогда, как и многие другие — в основном женщины — пациенты нашего отделения стопы и голеностопного сустава, вы страдаете от вальгусной деформации (бурсит).
Эксперты нашего отделения стопы специализируются на щадящем лечении смещения большого пальца стопы с помощью малоинвазивных процедур на передней части стопы. Что особенно важно для наших многочисленных пациентов из Германии и из-за рубежа: это значительно ускоряет выздоровление и реабилитацию и предотвращает осложнения.
Цель лечения вальгусной деформации большого пальца стопы заключается в следующем: мы хотим, чтобы наши пациенты как можно быстрее восстановили свою подвижность и испытали постоянное медицинское и косметическое улучшение их вальгусной деформации.
Чем серьезнее деформация большого пальца стопы, тем сложнее будет операция. Это повод обратиться к специалисту по щадящему способу коррекции вальгусной деформации на ранней стадии.
Что такое вальгусная деформация большого пальца стопы?
Вальгусная деформация большого пальца стопы (бурсит) — очень распространенное смещение больших пальцев стопы. Большой палец ноги заметно смещается к внешнему краю стопы, где он также теснит пальцы меньшего размера. При деформации большого пальца стопы возникает перенапряжение плюснефалангового сустава, в результате чего может развиться болезненный → артрит большого пальца стопы (hallux strictus) .
Выступающая косточка плюсне-фалангового сустава воспаляется, болезненна и может опухать. Существует множество консервативных процедур для лечения вальгусной деформации большого пальца и облегчения боли.
Показания к операции: Когда вальгусная деформация большого пальца руки требует хирургического вмешательства?
Что вызывает боль Hallux valgus?- Бурсит большого пальца стопы, болезненный при надавливании, воспаляется и давит на внутреннюю часть обуви.
- Скученность мизинцев (молотков и когтей) вызывает дальнейшую деформацию передней части стопы.
- Боль возникает в своде стопы, потому что большой палец ноги больше не используется в полной мере, а маленькие пальцы ног перенапрягаются.
- Артритная боль в плюсне-фаланговом суставе возникает из-за износа сустава.
Hallux valgus — косметическая проблема для многих пациенток, особенно в обуви с открытым носком. Но косметические средства сами по себе не являются поводом для устранения этого несоответствия. Однако при планировании и проведении пластической операции на большом пальце ноги мы уделяем большое внимание приятному косметическому результату.Это позволяет нам полностью восстановить качество жизни наших пациентов.
Одно из требований к операции — болезненное смещение. Это смещение большого пальца ноги. Это также не лечится сменой обуви, использованием стелек или упражнениями для ног. Хотя стельки могут облегчить болезненную вальгусную деформацию большого пальца стопы. Однако они не исправляют несоосность.
Косметические цели хирургии вальгусной деформации большого пальца стопы- Выпрямление большого пальца стопы.
- Корректирующий молоток и пальцы когтей.
- Удаление опухшей подушечки стопы (снятие экзостоза).
- Минимальные хирургические рубцы в видимой области.
Только когда в повседневной жизни ступни имеют значительно более низкую нагрузочную способность, бурсит большого пальца стопы уже вызывает боль и ограничивает подвижность, с медицинской точки зрения рекомендуется рекомендовать операцию.
Hallux valgus — косметическая проблема для многих пациенток, особенно в обуви с открытым носком. Но косметические средства сами по себе не являются поводом для устранения этого несоответствия.Однако при планировании и проведении пластической операции на большом пальце ноги мы уделяем большое внимание приятному косметическому результату. Это позволяет нам полностью восстановить качество жизни наших пациентов.
Одно из требований к операции — болезненное смещение. Это смещение большого пальца ноги. Это также не лечится сменой обуви, использованием стелек или упражнениями для ног. Хотя стельки могут облегчить болезненную вальгусную деформацию большого пальца стопы. Однако они не исправляют несоосность.
Хирургия вальгусной деформации пальца — всегда индивидуальная процедура
Сопутствующие заболевания вальгусной деформации большого пальца стопы, подлежащие включению в терапию
- Бунион
- Остеоартроз большого пальца стопы (плюснефалангового сустава (Hallux Rigidus).
- Бурсит (воспаление бурсы) подушечек пальцев стопы.
- Бурсит соседних малых пальцев стопы.
- Болезненная перегрузка малых пальцев стопы
- Когтистые пальцы
- Hammertoes
Hallux valgus — всегда сочетание различных патологических процессов.Смещение большого пальца стопы сопровождается, например, кожными изменениями и бурситом. Искривленный большой палец ноги теснит соседние мизинцы. Это приводит к болезненному перенапряжению. Перед планированием хирургического лечения мы хотим получить представление о конкретном состоянии пациента путем тщательной диагностики. Ниже мы хотели бы представить обзор стандартных операций вальгусной деформации большого пальца стопы. Но сначала мы хотели бы подчеркнуть, что конкретный случай и образ жизни каждого пациента влияют на решение, проводить ли операцию вальгусной деформации большого пальца стопы.
Опытный специалист планирует конкретную операцию вальгусной деформации и согласовывает ее с пациентом.
Вальгусная деформация большого пальца стопы
Комбинация операций на вальгусной деформации стопы
Большинство операций на вальгусной деформации большого пальца руки состоят из нескольких из следующих процедур:
- Репозиционирование кости (остеотомия):
Выпрямляет луч стопы. - Коррекция мягких тканей (боковой выпуск):
Жесткое смещение можно исправить, исправив суставную капсулу. - Коррекция сухожилия:
Длину сухожилия необходимо скорректировать, чтобы натяжение сухожилия больше не деформировало большие пальцы ног. - Лечение плюснефалангового сустава:
Хейлэктомия с сохранением суставов (удаление костных шпор) или сращение плюснефалангового сустава (артродез) при тяжелом артрите.
Ортопед рассмотрит операцию только после того, как все консервативные методы лечения вальгусной деформации будут исчерпаны.Долгосрочные эффекты вальгусной деформации большого пальца руки часто включают артрит плюснефалангового сустава: иногда это также заканчивается ограничением гибкости плюснефалангового сустава.
Как пациент может предотвратить операцию вальгусной деформации большого пальца стопы?
Переход на здоровую обувь с большой коробкой для пальцев и последовательное консервативное лечение вальгусной деформации может замедлить прогрессирование вальгусной деформации. Поэтому, как только вы заметили вальгусную деформацию большого пальца стопы, не следует ждать слишком долго, чтобы начать лечение.
Что делать, если консервативное лечение вальгусной деформации не помогает?
Повышенная жесткость сустава большого пальца стопы и смещение соседних пальцев стопы со временем усложняют операцию Hallux valgus.
Долгосрочные осложнения, такие как Hallux Rigidus (артрит плюснефалангового сустава) нарастание степени тяжести.
После операции вальгусной деформации большого пальца руки большинство пациентов рады, что им больше не нужно терпеть боль, хромоту и косметически непривлекательное смещение.
Цель хирургии вальгусной деформации большого пальца стопы: безболезненные стопы красивой формы
Рис. 2: Стопа с вальгусной деформацией большого пальца стопы: большой палец ноги заметно вывернут наружу. Сесамовидные кости (маленькие кости, свободно лежащие на сухожилиях) сухожилия сгибателя большого пальца ноги можно увидеть в нецентральном положении ниже плюснефалангового сустава: они больше не окружают кость пальца стопы симметрично, а вместо этого сместились. Таким образом, натяжение сухожилия больше не параллельно направлению луча стопы.© Д-р Томас ШнайдерПомимо выпрямления большого пальца стопы, целью хирургического лечения вальгусной деформации большого пальца стопы (бурсита) на ранних стадиях является сохранение плюснефалангового сустава, подверженного риску развития артрита. Таким образом, операция на большом пальце полностью исправляет вальгусную деформацию большого пальца. Функция — естественная походка — может быть восстановлена только после того, как ступням вернется их естественная форма: при здоровой походке ступня скатывается по большим пальцам ног. Это перекатывающее движение искажается при вальгусной деформации большого пальца стопы.Маленькие пальцы ног принимают на себя это перекатывающее движение: это заставляет их со временем деформироваться.
Изогнутая ось большого пальца стопы, вызванная вальгусной деформацией большого пальца стопы, выпрямляется с помощью операции вальгусной деформации большого пальца стопы. Растяжение сухожилий и мышц нормализуется с помощью операции вальгусной деформации большого пальца стопы. В противном случае, при вальгусной деформации большого пальца ноги они с каждым шагом оттягивали бы большой палец ноги в сторону. Поэтому важно аккуратно воздействовать на мышцы и сухожилия, окружающие большой палец ноги, и как можно меньше травмировать их во время операции на большом пальце ноги.
Искаженное совмещение стыка максимально восстановлено. Операция Hallux навсегда улучшает вращение пальца стопы вовнутрь (пронацию).
- Уменьшить боль
- Визуальная коррекция формы стопы
- Выпрямление основания большого пальца стопы
- Профилактика остеоартроза (Hallux Rigidus)
- Позволяет пациенту снова носить открытую обувь
- Минимально инвазивная процедура для минимизации рубцов
Во время операции на вальгусной деформации мы также всегда учитываем положение сесамовидных костей: сесамовидная кость (лат.Os sesamoideum) — небольшая кость, которая опирается на сухожилие. Эти сесамовидные кости, свободно подвешенные на сухожилиях, представляют собой небольшие прокладки между сухожилием и костью. Они обеспечивают минимальное расстояние до кости, необходимое для оптимальной функции сухожилия. Хирургия вальгусной деформации также требует корректировки положения и функции сесамовидных костей: сесамовидные кости влияют на смещение большого пальца стопы из-за натяжения сухожилия, что, в свою очередь, усиливает вальгусную деформацию большого пальца стопы.
Какие врачи проводят операции на бурсите большого пальца стопы?
Мы в Геленк-Клинике считаем, что тесные отношения между хирургами и пациентами важны.Это означает, что вы будете под наблюдением лечащего врача от обсуждения вашей истории болезни до момента операции. Таким образом, у вас будет одно контактное лицо, которое хорошо знакомо с вашим делом и будет закреплено за вами на протяжении всего вашего пребывания в Геленк-Клинике. Нашими специалистами по хирургии стопы и голеностопного сустава являются доктор Томас Шнайдер и доктор Мартин Ринио. Они являются сертифицированными хирургами стопы и голеностопного сустава, и их непрерывное образование, навыки диагностики и хирургическое качество ежегодно проверяются независимой немецкой ассоциацией экспертов.Ортопедическая клиника Gelenk-Klinik носит название «Zentrum für Fuß- und Sprunggelenkschirurgie» (ZFS) [Центр хирургии стопы и голеностопного сустава].
Каков уровень успеха операции на косточке большого пальца стопы?
Успех операции не определяется степенью деформации большого пальца стопы. Однако тяжесть бурсита действительно влияет на хирургическую процедуру: чем серьезнее деформация, тем дальше от плюснефаланговой кости нам потребуется исправить положение большого пальца ноги.Чем серьезнее деформация, тем больше мы используем стабилизирующие металлические имплантаты. Соответственно, процесс заживления и последующий уход также продлеваются. Металл также может потребоваться удалить хирургическим путем через 6–12 месяцев. Однако даже при тяжелой деформации остеоартроз большого пальца стопы можно предотвратить так же эффективно, как и при легкой деформации.
Следует всегда тщательно взвешивать потенциальные преимущества и осложнения хирургии бурсита большого пальца стопы. Согласно международным исследованиям по этому вопросу, около 80% пациентов после операции чувствовали себя очень хорошо.Еще 10–15% чувствовали себя лучше, чем до операции, даже если у них все еще были небольшие проблемы. Только около 5% всех пациентов в исследованиях не почувствовали улучшения после операции на бурсите большого пальца стопы. Чем опытнее хирург, тем больше вероятность того, что операция на костном мозге даст хороший результат.
По нашему опыту, интенсивная последующая работа с упражнениями на стопы, которые каждый пациент может легко выполнять дома, может значительно улучшить исход операции на косточке большого пальца стопы. Листы с упражнениями и инструкции можно получить в клинике стопы Геленк-Клиник.
Подготовка к операции на бурсите
Врач сначала проведет подробную медицинскую диагностику, чтобы получить хорошую общую картину. Помимо изучения истории болезни и медицинского осмотра, это также включает рентгеновские снимки в положении стоя, т. Е. Когда ступня несет нагрузку. Измерение межплюсневого угла (угла между 1-й и 2-й плюсневой костью) позволяет врачу определить степень деформации большого пальца стопы. Затем это измерение будет использовано для определения подходящей хирургической процедуры вместе с пациентом.
После определения годности пациента для операции лечащий врач объяснит процедуру и возможные осложнения операции. Пациент также встретится с анестезиологом, который подробно оценит, достаточно ли здоров пациент для анестезии. После одобрения анестезиологом и хирургом операция обычно может быть проведена на следующий день после обследования.
Хирургические методы коррекции вальгусной деформации большого пальца стопы
Существует несколько международно признанных и проверенных хирургических методов коррекции вальгусной деформации большого пальца стопы, которые мы также используем в ортопедической клинике Геленк-Клиник.
Чем серьезнее смещение, тем сложнее будет операция.
Применяется следующий принцип: чем серьезнее смещение, тем дальше от луча стопы должны быть прооперированы и исправлены большие пальцы ног. Чем серьезнее смещение, тем дольше будет процесс заживления и последующего лечения. При сильном смещении, которое часто сопровождается артритом большого пальца стопы, долгосрочный результат и несущая способность такие же, как и после незначительного смещения.
Хирургическое вмешательство при незначительном смещении начинается перед плюснефаланговым суставом. При умеренном смещении операция проводится на плюсневой кости. При серьезном смещении большого пальца стопы репозиция или слияние выполняется в плюснефаланговом суставе: это соединение между плюсневой костью луча стопы и предплюсневой костью.
Эти хирургические техники вальгусной деформации большого пальца стопы, направленные на позиционирование большого пальца стопы и плюснефалангового сустава, всегда сопровождаются сопутствующими процедурами на мягких тканях (мышцах, капсулах и сухожилиях).
Какой метод используется в каждом отдельном случае, зависит от анатомической локализации деформации и степени смещения. Ортопед вместе с пациентом выбирает подходящий хирургический метод вальгусной деформации большого пальца стопы: варианты лечения обсуждаются с пациентом на основании тщательного медицинского обследования и рентгенологического диагноза.
В зависимости от степени смещения вальгусной деформации большого пальца стопы используются различные методы (межплюсневый угол = угол между первой и второй плюсневой костью).Эти хирургические методы вальгусной деформации большого пальца руки применимы к анатомическим областям, показанным ниже.
Операция позади плюснефалангового сустава
Репозиция дистальной кости является предпочтительной корректирующей мерой при вальгусной деформации большого пальца стопы.
Минимально инвазивная хирургия вальгусной деформации большого пальца стопы при смещении легкой и средней степени тяжести
Как специалисты, мы всегда стремимся работать с минимальными изменениями положения кости и рубцами. Наша цель — как можно скорее исправить вальгусную деформацию большого пальца стопы, используя только процедуры для мягких тканей.На сегодняшний день это еще не совсем возможно: обычно все еще используются адаптированные винты и имплантаты для фиксации костей.
Минимально инвазивная операция — это «дистальная репозиция»: так, большой палец стопы перемещается, начиная с плюснефалангового сустава («дистального»). Нам особенно нравится использовать эту операцию при смещении большого пальца ноги от легкой до средней.
При использовании совместимых титановых винтов при хирургическом вмешательстве большого пальца стопы обычно можно отказаться от последующей операции по удалению винтов. Винты могут оставаться на месте, не вызывая проблем.
При использовании совместимых титановых винтов при этой операции на большом пальце стопы обычно можно отказаться от последующей операции по удалению винтов. Винты могут оставаться на месте, не вызывая проблем.
Эта косметически очень благоприятная процедура с минимальным рубцеванием используется при легкой и средней деформации вальгусной деформации большого пальца стопы.
Однако, если артрит плюснефалангового сустава (hallux rigigus) уже присутствует из-за деформации большого пальца стопы, эта малоинвазивная процедура больше не может использоваться.В этом случае процедура должна включать лечение плюснефалангового сустава.
Какая процедура используется при малоинвазивной хирургии вальгусной деформации деформации стопы?
С обеих сторон большого пальца ноги делают только два небольших разреза на коже. Маленькие разрезы практически не затрагивают мягкие ткани. Это сокращает время заживления и скорость послеоперационных осложнений — по сравнению с открытыми хирургическими методами вальгусной деформации — еще больше.
При минимально инвазивной хирургии вальгусной деформации большого пальца стопы корректируется искривленный луч стопы с помощью небольших инструментов, похожих на стоматологические.На следующем этапе открывается небольшой разрез и расширяется суставная капсула, которая часто укорачивается из-за вальгусной деформации большого пальца стопы. Это позволяет суставной капсуле обеспечивать пространство, необходимое для нормального выравнивания большого пальца ноги.
Этот «минимально инвазивный» метод имеет ряд преимуществ по сравнению с другими — также минимально инвазивными — хирургическими методами хирургии большого пальца стопы. Травмы мягких тканей значительно меньше, чем при других остеотомиях. Это значительно сокращает время заживления и время, пока пациент не достигнет полной подвижности.Особенно от этого выигрывают пожилые пациенты: они быстрее возвращаются к подвижности. Меньшее повреждение мягких тканей также значительно снижает послеоперационный отек стопы по сравнению с другими процедурами.
Остеотомия Акин при легкой вальгусной деформации большого пальца стопы над плюснефаланговым суставом
Схожая остеотомия: шаг за шагом
Легкая вальгусная деформация большого пальца стопы: это изолированное смещение большого пальца стопы за пределами плюснефалангового сустава © Dr.мед. Томас Шнайдер
Если фаланга стопы смещена перед плюснефаланговым суставом (hallux valgus interphalangeus), также может быть выполнена так называемая остеотомия Акина.
Во время остеотомии Акина большая кость большого пальца стопы перемещается за пределы плюснефалангового сустава (плюсневая межфаланговая мышца). Изменение направления посредством операции по репозиции. Схожая остеотомия часто не устраняет истинную причину деформации большого пальца стопы: смещение плюсневой кости.Поскольку он корректирует только большой палец стопы, мы обычно используем остеотомию Акин в сочетании с другими процедурами вальгусной деформации большого пальца стопы.
При остеотомии Akin изменение положения всегда достигается удалением клина с фаланги стопы. Затем фаланга стопы снова срастается в новом желаемом положении.
Коррекция выравнивания после остеотомии Акина также позволяет снова нормализовать натяжение сухожилий большого пальца стопы.
Коррекция плюсневой кости (плюсневая коррекция)
Шевронная остеотомия: операция вальгусной деформации плюсневой кости при легкой деформации вальгусной деформации большого пальца стопы
Рис.7: Планирование репозиции кости (остеотомии) при операции Chevron за пределами плюснефалангового сустава. При остеотомии шеврон делается V-образный разрез позади головки первой плюсневой кости. Затем он выдвигается наружу и фиксируется маленьким титановым винтом. © Д-р Томас Шнайдер Hallux Valgus, korrigiert durch Chevron-Osteotomie mit Fixierung durch selbstschneidende Titanschraube © FH-OrthopaedicsОстеотомия Шеврон подходит для умеренных смещений большого пальца стопы. Применение метода Шеврона требует, чтобы артрит плюснефалангового сустава был не более средней степени.Методом Шеврона удаляется клин в форме буквы V на уровне головки плюсневой кости. Головка плюсны выдвигается наружу и фиксируется винтом (титан). Суставная капсула собрана изнутри для облегчения правильной ориентации большого пальца стопы.
При легкой вальгусной деформации большого пальца стопы (<17 °) в суставе еще нет значительных изменений (например, артрит в суставе большого пальца ноги). В этом случае очень подходит остеотомия Chevron. Таким образом, остеотомия Chevron используется при легкой и средней степени вальгусной деформации большого пальца стопы.
Выполнение остеотомии шеврон
При остеотомии шеврон сначала делается небольшой кожный разрез поперек плюснефалангового сустава на тыльной стороне стопы. Затем сухожилия и суставная капсула, укороченные из-за смещения большого пальца, отделяются и расширяются (процедура для мягких тканей). Сокращение сухожилий и суставной капсулы усиливает смещение большого пальца стопы при вальгусной деформации большого пальца стопы.
Затем выпирающий ганглий удаляется с помощью небольшой пилы или долота.
Разрез делается на первой плюсневой кости на уровне головки плюсневой кости. Головка плюсны перемещается в правильное положение по направлению к мизинцу, пока она не окажется ниже сесамовидной кости.
Следующим этапом остеотомии шеврон является фиксация фаланги стопы на месте с помощью титанового самонарезающего винта или проволоки.
Затем суставная капсула подтягивается. Маленькие титановые винты обычно остаются в фаланге стопы: их обычно не нужно удалять.Последующего хирургического вмешательства после операции на вальгусной деформации большого пальца стопы с целью удаления винтов обычно по возможности избегают. Однако, если титановые винты действительно вызывают проблемы, их можно удалить не менее чем через три месяца с помощью небольшой амбулаторной операции.
Рис. 9: Вид сбоку остеотомии Chevron: Остеотомия фиксируется самонарезающими титановыми винтами. После этого луч стопы может зажить в новом положении. © Доктор Томас Шнайдер, доктор медициныБолее серьезные смещения часто также связаны с изменениями суставной капсулы.Поэтому операция на мягких тканях обычно выполняется вместе с перемещением кости.
При остеотомии шеврон ограничивается латеральное смещение большого пальца стопы. Чтобы предотвратить рецидивы, рекомендуется просмотреть результат коррекции вальгусной деформации большого пальца руки во время операции с помощью конвертера изображений. Это позволяет специалисту проверить точное положение сесамовидной кости.
Остеотомия шарфа: операция при средней и тяжелой вальгусной деформации большого пальца стопы
Остеотомия шарфа предназначена для лечения вальгусной деформации большого пальца от средней до тяжелой.Метатарзальная кость первого луча стопы видна на внутренней стороне стопы после кожного разреза. Во время остеотомии он разрезается по Z-образной схеме (смещение кости). Затем он закрепляется маленькими винтами в новом направлении. Здесь также может потребоваться процедура мягких тканей (сборка) суставной капсулы плюснефалангового сустава.
Коррекция костного мозга с помощью остеотомии Scarf and Akin
Так называемая остеотомия по Шарфу очень хорошо подходит для коррекции средней и тяжелой формы вальгусной деформации большого пальца стопы (от 17 ° до более 40 °).
Остеотомия шарфа также может исправить вращение продольной оси большого пальца стопы, которое часто возникает при вальгусной деформации большого пальца стопы.
Остеотомия шарфа также сочетает в себе коррекцию разницы в костной ткани при вальгусной деформации большого пальца стопы с операцией на мягких тканях (сухожилиях и капсуле).
Выполнение остеотомии шарфа:
При остеотомии с шарфом кожный разрез делается на внутренней стороне стопы, от основания пальца ноги до основания плюсневой кости. Затем выпиливают Z-образный клин сбоку, у диафиза первой плюсневой кости.Во время остеотомии Шарфа часть большого пальца стопы с суставом — так называемая плюсневая головка — перемещается кнаружи по краю разреза. Это позволяет перемещать его под правильным углом.
Чтобы обеспечить этот сдвиг без напряжения, перемещают сухожилия, тянущие большой палец ноги к середине.
Освобождена внешняя часть суставной капсулы, которая также деформирована при вальгусной деформации большого пальца стопы.
Затем кость фиксируется двумя маленькими титановыми винтами.
Обширный контакт с костью позволяет кости хорошо зажить.Титановые винты обычно остаются на месте и не требуют снятия. Однако, если они действительно вызывают проблемы, винты можно удалить не менее чем через три месяца с помощью небольшой амбулаторной операции.
Хирургия плюснефалангового сустава
Развитый артрит плюснефалангового сустава (MTPJ) требует хирургического вмешательства.
С помощью хейлэктомии с сохранением суставов можно артроскопически очистить плюснефаланговый сустав и удалить костные шпоры.
С артродезом плюснефалангового сустава сращен.
Плюсно-фаланговый сустав можно лечить с помощью полуопротеза плюснефалангового сустава.
Lapidus arthrodesis: Хирургия предплюсневого сустава
Lapidus arthrodesis используется в очень тяжелых случаях вальгусной деформации большого пальца стопы с сопутствующим артритом или нестабильностью плюснефалангового сустава первой плюсневой кости с предплюсневой костью.
Lapidus arthrodesis особенно полезен при большом смещении большого пальца стопы с особенно большим межплюсневым углом (> 40 °).Lapidus arthrodesis также может использоваться при артрите предплюсневых суставов.
Какой анестетик используется при операции на большом пальце ноги?
Обычно мы проводим операцию на косточке большого пальца под общим наркозом. Однако мы также можем выполнить это под спинальной анестезией, если пациент предпочитает избегать общей анестезии. В этом случае анестезиолог вводит анестетик в позвоночный канал поясничного отдела позвоночника. Здесь пациент находится в сознании во время операции.Вместе с анестезиологом вы сможете выбрать лучший вариант анестезии. Наши анестезиологи имеют большой опыт в использовании обоих методов и выбирают вариант, наиболее подходящий пациенту и его требованиям во время предоперационного обсуждения.
Стоит ли ожидать боли после операции?
Любая процедура вызывает боль. Мы всегда стремимся минимизировать боль после операции на бурсите большого пальца стопы. Соответствующий анестезиолог часто использует так называемую блокаду нервов перед операцией, обезболивая соответствующую стопу примерно на 30 часов.Один только этот шаг снимает большую часть боли, и любой остаточный дискомфорт можно легко вылечить с помощью обычных лекарств. Наша цель — чтобы вы испытали как можно меньше боли.
Каким будет мое пребывание в Геленк-Клинике?
Отдельная комната в Геленк-Клинике в Гундельфингене, ГерманияНа время пребывания в стационаре в Геленк-Клинике у вас будет одноместная палата. В номере есть ванная комната с душем и туалетом. Во всех номерах есть полотенца, халат и тапочки.В них также есть мини-бар и сейф. Кроме того, все номера оснащены телевизором. Вам нужно только взять с собой личные лекарства, удобную одежду и одежду для сна. После операции вы получите круглосуточную помощь опытного медперсонала и опытных физиотерапевтов. Пребывание в стационаре после операции на бурсите обычно составляет 2 дня. В пешей доступности есть гостиница, где могут остановиться члены вашей семьи. Мы будем рады сделать для вас предварительный заказ.
Внешний вид и осложнения после операции вальгусной деформации большой деформации
Возможные послеоперационные осложнения
- Хроническая боль даже после операции.
- Болезненное раздражение от винтов или проводов.
- Поражения из-за перераспределения нагрузки при ходьбе.
- Стресс-переломы из-за изменения нагрузки после операции.
- Инфекция после операции.
Необходимо всегда тщательно обдумывать возможные преимущества и осложнения хирургии вальгусной деформации большого пальца стопы. В международных исследованиях по этой теме около 80% пациентов после операции чувствовали себя очень хорошо. Примерно 10-15% чувствовали себя лучше, чем до операции, даже если у них все еще были проблемы.Около 5% всех пациентов в исследованиях не почувствовали улучшения. Чем опытнее хирург, тем больше вероятность того, что операция на вальгусной деформации даст хороший результат.
По нашему опыту, интенсивная последующая работа после хирургии вальгусной деформации пальца стопы с упражнениями на стопу значительно улучшила результат.
Что нужно помнить после операции?
Сразу после операции следует приподнять ступню и заморозить ее, чтобы минимизировать боль и отек. В первые дни большой палец стопы фиксируется специальной повязкой.Швы снимут примерно через 12 дней. Как только они будут удалены, вы также можете снова принять душ.
Вы также получите специальную обувь, снимающую давление на переднюю часть стопы, которую следует носить в течение 4 недель. Пятка выдержит весь вес вашего тела. При ходьбе на большие расстояния вы также должны использовать костыли, чтобы защитить ногу. Профилактика тромбоза является обязательной в то время, когда вы не можете полностью опереться на стопу. Вы также получите физиотерапию и лимфодренаж, чтобы предотвратить потерю мышечной массы и минимизировать отек передней части стопы.Отек передней части стопы будет длиться дольше, чем старше пациент.
- Стационарное лечение: 2 дня
- Оптимальная продолжительность пребывания в помещении: 5 дней
- Самый ранний обратный рейс: через 5 дней после операции
- Рекомендуемый обратный рейс: через 7 дней после операции
- Душ разрешен: через 12 дней после операции
- Рекомендуемое время отдыха: 4 недели (в зависимости от должности)
- Рекомендуемое снятие швов: 12 дней
- Время, прежде чем снова сможете садиться за руль: 4 недели
Реабилитация после операции вальгусной деформации большого пальца стопы
Инжир.10. После операции вальгусной деформации большого пальца стопы пациенты сразу же снова становятся мобильными, используя специальную обувь для разгрузки передней части стопы. В этой обуви весь вес тела перемещается на пятку. Это также означает, что пациенты сразу же могут снова отправиться в путешествие. Но пациенты также должны как можно больше поднимать ногу, пока рана заживает, чтобы предотвратить отек.Обычно процесс заживления занимает от трех до шести недель. Чем серьезнее смещение, тем дольше потребуется реабилитация. Рентгенологическое исследование дает точную информацию о состоянии оперированного сустава во время контрольного осмотра, примерно через четыре недели после операции.
Все операции по коррекции вальгусной деформации стопы, которые мы выполняем, позволяют проводить функциональное последующее лечение с полной нагрузкой, используя так называемую декомпрессионную обувь для передней части стопы, что, в свою очередь, значительно снижает риск тромбоза.
г Хирургия вальгусной деформации большого пальца. Специальную декомпрессионную обувь для передней части стопы необходимо носить от четырех до шести недель.
Послеоперационная реабилитация
- Перевязочные повязки
- Ночная шина
- Профилактика тромбоза
- Мероприятия по снятию пузырей, возвышение
- Лимфодренаж
Тем не менее, после операции вальгусной деформации стопы следует поднять ступню и как можно больше отдыхать: это способствует более быстрому заживлению.
В конце концов, на ночь можно использовать восстановительную шину.
Через прибл. можно снова носить обувь шириной еще пять недель. Послеоперационные упражнения для стопы жизненно важны для мышечного баланса, стабилизации и укрепления стопы.
Настоятельно рекомендуется массировать свод стопы мягким теннисным мячом. Нетрудоспособность зависит от процесса исцеления и профессии.
Сколько стоит операция на косточке большого пальца стопы?
В дополнение к стоимости операции вам также необходимо запланировать дополнительные расходы на диагностику, приемы к врачу и временную поддержку (например,грамм. костыли). Эта сумма составляет от 1200 до 1700 евро. Если вы планируете пройти рекомендованную амбулаторную физиотерапию в Германии после операции, мы с радостью назначим прием к специализированным физиотерапевтам и оценим стоимость.
Вы найдете информацию о стоимости проживания в гостинице и любом последующем лечении после реабилитации на веб-сайтах соответствующих провайдеров.
Решение: Кому подходит операция на бурсите большого пальца стопы?
Нам необходимы недавние снимки МРТ и рентген, чтобы полностью оценить деформацию большого пальца ноги.Мы будем использовать эти отсканированные изображения, чтобы определить, подходите ли вы для этой процедуры. Хорошее кровообращение важно для заживления после операции на переднем отделе стопы. Стопа — это самый дальний от сердца движущийся орган. Мантия из мягких тканей сильно нагруженной стопы очень тонкая, а механическая нагрузка на стопу очень велика. Следовательно, любые заболевания, которые еще больше ухудшают естественную недостаточность кровообращения, неблагоприятны для лечения после операции. Следующие заболевания могут помешать или осложнить успешную операцию на бурсите большого пальца стопы:
- PVD (заболевание периферических сосудов)
- Диабетическая стопа
- Полинейропатия с ранним началом (заболевание нервов, часто вызываемое диабетом)
- Венозная недостаточность
В этих случаях нам необходимо, чтобы венедолог (флеболог) тщательно исследовал кровообращение стопы, прежде чем решить, проводить ли операцию на косточке.
Полиартрит и ревматические заболевания не запрещают операции на стопе. Однако их необходимо учитывать при выборе хирургического метода. Предшествующая операция на косточке также значительно усложнит операцию по репозиции и должна быть принята во внимание специалистом по стопам при выборе хирургической стратегии.
Нарушения кровообращения всегда являются противопоказанием: заболевание периферических сосудов (ПВС) или синдром диабетической стопы предотвращают или затрудняют заживление ран после операции на вальгусной деформации большого пальца стопы.© ViewmedicaКак иностранным пациентам назначить операцию на бурсите большого пальца стопы?
Специалистам по стопам в Германии в первую очередь потребуются недавние МРТ-снимки и, в частности, рентгеновские снимки соответствующей стопы, чтобы определить состояние основания большого пальца ноги. Отправив их нам через наш веб-сайт, вы получите информацию о пациенте, включая предлагаемое лечение и обязательную смету расходов, в течение 1-2 рабочих дней.
Геленк-Клиник предлагает записи на прием для иностранных пациентов в соответствии с маршрутом вашего путешествия.Мы с радостью поможем вам подать заявление на визу после получения авансового платежа, указанного в смете. Если в выдаче визы отказано, мы вернем полную предоплату. Мы стараемся минимизировать время между предварительным обследованием и операцией для наших иностранных пациентов, чтобы избежать дополнительных поездок. Во время вашего пребывания в стационаре и амбулатории наша многоязычная (английский, русский, испанский, португальский) команда по ведению пациентов будет рядом, чтобы помочь вам. Мы также можем предоставить переводчика (например,грамм. Арабский) в любое время за счет пациента. Мы с радостью поможем вам с организацией транспорта и проживания, а также дадим советы по отдыху для членов вашей семьи.
FAQ: Часто задаваемые вопросы об хирургии вальгусной деформации большого пальца стопы
Сколько времени нужно, чтобы зажить после операции вальгусной деформации большого пальца?
Исцеление завершается через четыре-шесть недель. Однако нетрудоспособность также зависит от вашей работы: постоянная работа требует больше свободного времени, чем сидячая работа.
Могу ли я ходить после операции вальгусной деформации большого пальца стопы?
Используя декомпрессионную обувь для передней части стопы, вы можете ходить сразу после операции.Эта декомпрессионная обувь для передней части стопы предотвращает скатывание стопы по большому пальцу ноги.
Обездвижена ли стопа после операции?
После операции на большом пальце стопа не наложена гипсовая повязка и не иммобилизована. Большой палец ноги также остается пассивно гибким.
Когда я смогу вернуться к обычной обуви?
Даже после завершения лечения с использованием декомпрессионной обуви для передней части стопы вам следует носить мягкую, удобную и широкую обувь еще четыре-шесть недель.
Вальгусная деформация большого пальца стопы с обеих сторон: целесообразна ли одновременная операция на обеих стопах?
Мы хотим предложить одновременное хирургическое вмешательство вальгусной деформации большого пальца стопы только в экстренных случаях. Обычно наличие одной здоровой стопы очень важно для реабилитации прооперированной стопы. Если требуется операция с обеих сторон, разумно выбрать промежуток в три месяца между процедурами, который не должен быть меньше этого срока.
Руководство по физиотерапии большого пальца стопы (Hallux Valgus)
Руководство по выбору PT
Бурсит большого пальца стопы (вальгусная деформация большого пальца стопы) — это костная шишка на боковой стороне стопы, которая развивается у основания большого пальца стопы.Эта область стопы может воспаляться и опухать, вызывая боль в стопе. Бурситы чаще всего развиваются у женщин и пожилых людей. Со временем пораженный сустав может стать жестким, болезненным и деформироваться. Бурситы и боль, которые они вызывают, могут привести к проблемам с подгонкой обуви и затруднениям при ходьбе. Физиотерапевты помогают людям с бурситами уменьшить боль, улучшить функцию большого пальца ноги, улучшить мышечную силу и восстановить способность ходить.
Что такое бурсит большого пальца стопы?
Косточка — это бугорок на стороне стопы, который развивается в суставе, где большой палец ноги соединяется со стопой.Его можно разделить на легкую, среднюю, большую или тяжелую. Несколько факторов могут вызвать бурсит большого пальца стопы, в том числе:
- Наследственность.
- Форма стопы.
- Плоские арки.
- Расшатанность суставов (известная как дряблость).
- Остеоартроз.
Недавние исследования показывают, что обувь не может быть фактором развития бурсита большого пальца стопы. Однако тесная обувь может вызвать раздражение бурсита, натирая ткань сустава. Это давление вызывает еще больший отек и боль.
Каково это?
Ощущение бурсита зависит от человека. Не все бурситы вызывают симптомы. Люди с бурситами сообщают о симптомах от легких до тяжелых, в том числе:
- Боль и припухлость в суставе большого пальца стопы, усиливающиеся при стоянии и ходьбе.
- Постепенное увеличение бугорка сбоку стопы. Бурсит большого пальца стопы может воспаляться и опухать, вызывая боль в стопе.
- Боль при ношении обуви, из-за которой сложно найти удобную или стильную обувь.
- Изменения походки (ходьба).
- Повышенная трудность ходьбы.
- Изменения баланса, повышающие риск падения, особенно у пожилых людей.
- Пересечение большого пальца стопы и малого пальца стопы, вызывающее скучивание пальцев стопы. Этот симптом также может вызывать другие деформации и боль.
- Снижение качества жизни из-за боли в стопе.
Как это диагностируется?
При первом посещении физиотерапевт проведет тщательное обследование. Это будет включать сбор вашего медицинского анамнеза. Цели первичного осмотра — определить степень вашей травмы и ее вероятную причину. Интервью будет конкретно для вас. Он может включать такие вопросы, как:
- Какова история вашего состояния стопы?
- Как вы до сих пор ухаживали за своей косточкой? Заказывали ли другие практикующие врачи визуализацию или другие тесты?
- Каковы ваши текущие симптомы и как они влияют на ваш день?
- Если есть боль, то какова локализация и интенсивность вашей боли? Меняется ли ваша боль в течение дня?
- Какие действия, если таковые имеются, вам трудно выполнить?
- Какие действия вы не можете выполнить?
- Есть ли какие-нибудь действия, которые уменьшают ваш уровень симптомов?
После собеседования ваш физиотерапевт проведет медицинский осмотр.Они могут:
- Понаблюдайте за своим движением, выполняя действия, обсуждаемые в интервью.
- Оцените подвижность и силу голеностопного сустава, стопы и пальцев ног. Обследование также может включать другие участки тела, такие как нога или бедро, которые могут способствовать вашему состоянию.
- Осторожно коснитесь лодыжки, ступни и пальцев ног, чтобы определить точное место боли.
Для постановки правильного диагноза ваш физиотерапевт может также направить вас к специалисту для рентгеновского снимка или другого снимка области.
После того, как диагноз будет поставлен, физиотерапевт вместе с вами разработает программу лечения, которая поможет уменьшить вашу боль, предотвратить ухудшение состояния косточки большого пальца и восстановить подвижность.
Чем может помочь физиотерапевт?
Физиотерапевты — эксперты в области движения, которые проводят лечение для улучшения качества жизни. Программы лечения бурсита могут включать упражнения, практический уход и обучение пациентов.Ваш физиотерапевт разработает программу лечения ваших конкретных симптомов. Цель лечения — улучшить функцию голеностопного сустава, стопы и пальцев ног, уменьшить боль и снова заставить вас двигаться. Ваш план лечения может включать:
Обучение пациентов. Ваш физиотерапевт будет работать с вами, чтобы определить и изменить любые внешние факторы, вызывающие вашу боль. Могут быть обсуждены тип и количество упражнений, которые вы выполняете, ваша спортивная активность и ваша обувь. Ваш физиотерапевт порекомендует улучшения в вашей повседневной деятельности и разработает индивидуальную программу упражнений, которая поможет безболезненно вернуться к желаемому уровню активности.
Обезболивание. Ваш физиотерапевт разработает программу лечения боли, которая может включать прикладывание льда к пораженному участку. Они также могут порекомендовать изменить некоторые виды деятельности, вызывающие боль. Физиотерапевты являются экспертами в назначении методов обезболивания, которые уменьшают или устраняют потребность в лекарствах, включая опиоиды.
Упражнение на диапазон движений. Косточка большого пальца стопы и большой палец ноги могут двигаться неправильно, что вызывает повышенную нагрузку.Ваш физиотерапевт может научить вас методам самостоятельного растяжения, которые помогут восстановить нормальное движение стопы, лодыжки и пальцев ног.
Мануальная терапия. Ваш физиотерапевт может предложить практические процедуры для мягкого движения ваших мышц и суставов. Эти методы помогают улучшить движения и силу. Они часто обращаются к областям, которые трудно лечить самостоятельно.
Укрепление мышц. Ваш физиотерапевт назначит упражнения для укрепления мышц большого пальца ноги и лодыжки.Слабость мышц или дисбаланс в других частях тела также могут способствовать возникновению бурситов и боли. Ваш физиотерапевт выберет, какие укрепляющие упражнения подходят вам, в зависимости от вашего возраста, конкретного физического состояния и целей.
Функциональный тренинг. Как только ваша боль, сила и движения улучшатся, вы можете вернуться к более сложным занятиям. Чтобы свести к минимуму нагрузку на бурсит большого пальца стопы и большой палец ноги, вам нужно научиться безопасным контролируемым движениям. Ваш физиотерапевт разработает серию упражнений, которые помогут вам научиться правильно и безопасно использовать свое тело и двигать им.
Ортопедические приспособления и приспособления. Ваш физиотерапевт может порекомендовать использовать шины, стельки для обуви или вспомогательные устройства, в зависимости от вашего состояния, и обучит вас их использованию. Они могут включать:
- Шины и разделители пальцев стопы для уменьшения боли и давления на большой палец ноги.
- Индивидуальные или продаваемые без рецепта опоры для свода стопы (ортопедические приспособления для стопы), помогающие поддерживать стопу и лодыжку в правильном положении при ходьбе.
- Трость, ходунки или костыли (вспомогательные устройства) для уменьшения боли и улучшения вашей способности ходить.
Как физиотерапевт может помочь до и после операции?
Если деформация большого пальца стопы прогрессирует до такой степени, что вы не можете найти удобную обувь или ходить становится очень трудно, вы можете выбрать операцию по исправлению положения большого пальца ноги. После операции физиотерапевт поможет вам восстановить силу и подвижность большого пальца ноги, уменьшить боль и вернуться к максимально возможному функциональному уровню.
Сразу после операции физиотерапевт из больницы научит вас ходить с тростью, ходунками или костылями, чтобы не перегружать операционную зону. Они также проинструктируют вас, как использовать пакеты со льдом и поднимать ноги для снятия боли и отека.
Восстановление и лечение различаются для каждого человека в зависимости от его состояния и типа выполняемой хирургической процедуры. После большинства операций вы будете носить специальную обувь, чтобы защитить ногу. Эта обувь поможет вам избежать давления на операционную область.
После выписки из больницы вы можете начать работать с физиотерапевтом, чтобы восстановить силы и подвижность. Лечение будет включать элементы, перечисленные выше. Первое занятие может быть сосредоточено на использовании легких упражнений на диапазон движений лодыжки, пакетов со льдом и легкого массажа. Ваш физиотерапевт разработает программу лечения специально для вас. Они расскажут, как безопасно ходить и выполнять упражнения в клинике и дома.
Можно ли предотвратить эту травму или состояние?
Нет никаких доказательств того, что бурситы можно предотвратить.Однако вы можете предотвратить усугубление проблемы и, возможно, избежать хирургического вмешательства, следуя этим рекомендациям:
- Носите соответствующую обувь. Например, избегайте обуви, в которой пальцы ног сжимаются. Ношение обуви с более широким носком уменьшит внутреннее давление на большой палец ноги и поможет защитить стопу от трения о обувь.
- Используйте шины. Если вы испытываете дискомфорт, обратитесь к физиотерапевту.Ваш терапевт может порекомендовать использовать шину. Шины, прокладки и опоры для большого пальца ноги предназначены для того, чтобы держать палец ноги в безопасном положении и уменьшать давление на него.
- Используйте ортопедические стельки. Ваш физиотерапевт может порекомендовать стельку для обуви (ортопедическую). Вкладыши в обувь могут помочь предотвратить выпрямление свода стопы во время ходьбы и снизить давление на большой палец ноги. Иногда необходимо изготовить ортопедический аппарат для вашей конкретной стопы.
Ваш физиотерапевт может порекомендовать лучшие решения для ваших конкретных нужд.
Какой физиотерапевт мне нужен?
Все физиотерапевты получают образование и имеют опыт лечения бурситов. Однако вы можете принять во внимание:
- Физиотерапевт с опытом лечения заболеваний стопы, голеностопного сустава и ортопедии. Некоторые физиотерапевты занимаются этим.
- Физиотерапевт, который является сертифицированным клиническим специалистом или прошел ординатуру или стажировку в области ортопедической физиотерапии.Этот терапевт обладает передовыми знаниями, опытом и навыками, которые могут применяться в вашем состоянии.
Вы можете найти физиотерапевтов, обладающих этими и другими полномочиями, с помощью Find a PT, онлайн-инструмента, созданного Американской ассоциацией физиотерапии. Ищите физиотерапевтов по местонахождению и опыту.
Общие советы при поиске физиотерапевта (или любого другого поставщика медицинских услуг): попросите семью, друзей и других медицинских работников порекомендовать физиотерапевта.
Перед тем, как записаться на прием, спросите об опыте физиотерапевтов в оказании помощи людям с бурситами.
Будьте готовы описать свои симптомы как можно подробнее и сказать, что их усугубляет.
Дальнейшее чтение
Американская ассоциация физиотерапии (APTA) считает, что потребители должны иметь доступ к информации, которая могла бы помочь им принимать решения в области здравоохранения, а также подготовить их к посещению их поставщика медицинских услуг.
В следующих статьях представлены некоторые из лучших научных данных, касающихся физиотерапевтического лечения вальгусной деформации большого пальца стопы (бурсита большого пальца стопы). В статьях сообщается о последних исследованиях и дается обзор стандартов практики в Соединенных Штатах и во всем мире. Заголовки статей связаны либо с рефератом статьи в PubMed *, либо с бесплатным полным текстом, чтобы вы могли прочитать его или распечатать копию и принести с собой к своему врачу.
Glasoe WM. Лечение прогрессирующей первой плюснефаланговой вальгусной деформации: биомеханический подход к укреплению мышц. J Orthop Sports Phys Ther. 2016; 46 (7): 596–605. Бесплатная статья.
Nix SE, Vicenzino BT, Smith MD. Боль в стопе и функциональные ограничения у здоровых взрослых с вальгусной деформацией большого пальца стопы: поперечное исследование. BMC Musculoskelet Disord. 2012; 13: 197. Бесплатная статья.
Вебер Л. За пределами бунионэктомии: роль физиотерапии. https://lermagazine.com/cover_story/beyond-bunionectomy-the-role-of-physical-therapy. Опубликовано в августе 2010 г. По состоянию на 19 декабря 2019 г.
* PubMed — это бесплатный онлайн-ресурс, разработанный Национальным центром биотехнологической информации (NCBI).PubMed содержит миллионы ссылок на биомедицинскую литературу, включая ссылки из базы данных MEDLINE Национальной медицинской библиотеки.
Автор: Мэри Кей Зейн, штатный врач, сертифицированный клинический специалист в области ортопедической физиотерапии. Отредактировано Эрин Хайден, PT, DPT, сертифицированным клиническим специалистом в области ортопедической физиотерапии. Рецензировано Стивеном Ф. Рейшлем, PT, DPT, сертифицированным клиническим специалистом в области ортопедической физиотерапии от имени Американской академии ортопедической физиотерапии.
.