Без операции и боли. Новые методы лечения косточки на стопе | Здоровая жизнь | Здоровье
Смещение большого пальца стопы к наружной стороне или hallux valgus относится к наиболее частым видам ортопедических деформаций. Это не только физическая, но и эстетическая проблема, которая встречается более чем у 77 млн людей в мире. Хорошая новость в том, что справиться с ней можно без операции, говорят специалисты. И если раньше единственными вариантами коррекции были стельки или бандажи для стопы, то сейчас появились и другие консервативные методы лечения, о которых АиФ.ru рассказал Сергей Алексутов, ведущий врач — травматолог-ортопед, подиатр сети ортопедических салонов.
Что это такое?
Сегодня hallux valgus является одним из самых распространенных отклонений стопы — его даже называют болезнью XXI века. Hallux valgus сопровождается неприятными ощущениями и болезненными деформациями, так называемыми «косточками» большого пальца ноги. Причина — изменения положения плюсневой кости в суставе большого пальца, к которому впоследствии могут добавиться значительные искривления остальных пальцев стопы.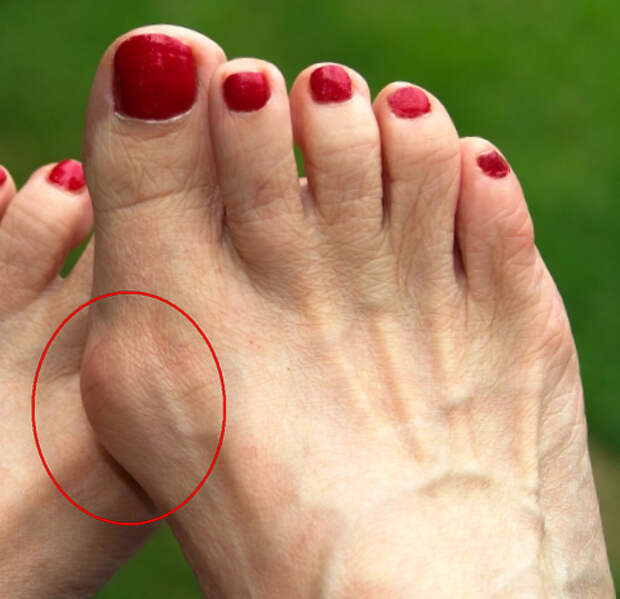
Помимо болезненных ощущений и дискомфорта при ходьбе, говорит подиатр, «косточка» на ноге — это эстетическая проблема. При hallux valgus сложно подобрать подходящую обувь, в которой ногам было бы удобно. Эта болезнь влияет на общее качество жизни. По статистике, от нее страдают преимущественно женщины, причем у них hallux valgus встречается в 3-4 раза чаще, чем у мужчин.
Почему возникает?
Деформация большого пальца стопы может быть вызвана рядом причин:
- наследственной предрасположенностью;
- врожденными изменениями стопы, ее формы;
- врожденной деформацией костей, суставов;
- гиперэластичностью соединительной ткани.
«Если случаи hallux valgus ранее встречались у кого-то в семье, нужно вовремя предпринять меры по профилактике заболевания, чтобы снизить риск появления деформации в будущем. Воспалительное поражение суставов (подагрический, ревматоидный, псориатический артрит), полученные травмы (переломы, повреждения суставов, растяжение связочного аппарата стопы и голеностопного сустава) также могут вызвать развитие hallux valgus», — говорит Сергей Алексутов.
Воспалительное поражение суставов (подагрический, ревматоидный, псориатический артрит), полученные травмы (переломы, повреждения суставов, растяжение связочного аппарата стопы и голеностопного сустава) также могут вызвать развитие hallux valgus», — говорит Сергей Алексутов.
Одна из самых распространенных причин «косточки» — неправильно подобранная обувь. Слишком узкая, тесная обувь на высоких каблуках перегружает переднюю область стопы, что приводит к расширению ее переднего отдела и деформации поперечного свода. Узкий носок обуви сжимает пальцы, в частности большой, в неправильном положении, что нередко становится причиной хронического воспаления. Вальгусная деформация часто возникает у людей, которые на работе много времени проводят на ногах, то есть стопы хронически подвергаются чрезмерной нагрузке и давлению, подчеркивает специалист.
Как исправить?
Исправляют ситуацию обычно с помощью консервативного лечения или хирургического вмешательства. Однако последний вариант многих пугает и болезненностью, и длительной реабилитацией. Поэтому многие предпочитают сначала опробовать консервативные методы терапии. «Показаниями к консервативному лечению являются умеренный болевой синдром и незначительная деформация, а также невозможность проведения операции. Среди методик консервативного лечения — ношение ортопедической обуви, специальных медицинских носков и бандажей, использование индивидуальных ортопедических стелек. При hallux valgus назначаются физиотерапия, массаж и гимнастика», — говорит подиатр.
Однако последний вариант многих пугает и болезненностью, и длительной реабилитацией. Поэтому многие предпочитают сначала опробовать консервативные методы терапии. «Показаниями к консервативному лечению являются умеренный болевой синдром и незначительная деформация, а также невозможность проведения операции. Среди методик консервативного лечения — ношение ортопедической обуви, специальных медицинских носков и бандажей, использование индивидуальных ортопедических стелек. При hallux valgus назначаются физиотерапия, массаж и гимнастика», — говорит подиатр.
Никаких каблуков!
Нужно носить широкую обувь, желательно ортопедическую, отмечает Сергей Алексутов. «Туфли на каблуках не только способствуют развитию hallux valgus, но и в целом негативно влияют на всю опорно-двигательную систему. При хождении на высоких каблуках смещается центр тяжести, что повышает нагрузку на стопы в 5–6 раз, увеличивается давление на пальцы ног, появляются натоптыши, и растет риск развития плоскостопия. Из-за высоких каблуков страдают колени — увеличивается возможность появления артроза. При ношении такой обуви сильно нагружается позвоночник, что потом становится причиной хронических болей в нижней части спины. Поэтому, отказавшись от каблуков и выбрав подходящую обувь, вы сделаете отличный подарок своему организму и будете чувствовать себя гораздо лучше», — говорит врач.
Из-за высоких каблуков страдают колени — увеличивается возможность появления артроза. При ношении такой обуви сильно нагружается позвоночник, что потом становится причиной хронических болей в нижней части спины. Поэтому, отказавшись от каблуков и выбрав подходящую обувь, вы сделаете отличный подарок своему организму и будете чувствовать себя гораздо лучше», — говорит врач.
Лечебные носки
Бороться с hallux valgus помогают и лечебные носки. «Да, такие существуют и активно применяются специалистами для лечения и профилактики заболевания. Эти изделия удобные и незаметные, внешне выглядят как обычные носки. Их могут использовать абсолютно все без исключения. Изделия поддерживают стопу в анатомически правильном положении и приводят большой палец в его нормальное физиологическое положение», — говорит Сергей Алексутов.
Специальные носки, работающие по принципу тейпирования и внешне не отличающиеся от обычных — новый способ борьбы с hallux valgus. В России он известен только с 2020 года, и широкого распространения пока не успел получить.![]()
Носки — у нас новинка в ортопедии, широко известная среди Европейских специалистов. Они назначаются ортопедами в качестве комплексной терапии «косточки» вместе с ортопедическими стелками, ортезами и бандажами для большого пальца стопы. Дополнительное преимущество ношения специальных носков — профилактика рецидивов hallux valgus после оперативного вмешательства.
Носки помогают избавиться от усталости и дискомфорта при ходьбе, снизить боль и воспаление в области сустава большого пальца, а также могут останавливать рост «косточки», препятствуя дальнейшему развитию заболевания, говорит травматолог. Такие медицинские носки можно использовать на любой стадии заболевания, но для достижения максимального лечебного эффекта специалисты рекомендуют их применение уже на начальном этапе, когда отклонение пальца минимально.
Тейпирование
«Вы, вероятно, слышали популярный термин „тейпирование“ и, может, даже видели загадочные цветные наклейки у спортсменов и селебрити в социальных сетях. Это распространённый метод воздействия на мышцы и связки. Для проведения тейпирования нужны специальные ленты, медицинские знания методики и навыки правильного их применения. Регулярные процедуры способствуют уменьшению „косточки“, снимают боль и напряжение в стопе», — отмечает Сергей Алексутов.
Метод кинезиотейпирования разработан в 1973 году. С того времени стремительно рос и развивался. На сегодняшний день обучающие курсы по использованию кинезиотейпинга в самых разных медицинских областях:
- травматология-ортопедия,
- спортивная медицина,
- неврология,
- педиатрия,
- логопедия,
- лимфология,
- акушерство и гинекология,
- гериатрия и др.
Тейпирование при hallux valgus стали применять сравнительно недавно. Безоперационный метод коррекции «косточки» сразу был подхвачен специалистами, которые работают со стопами.
Врачи — травматологи-ортопеды, мануальные терапевты, остеопаты, подиатры и подологи — все стали активно использовать метод тейпирования в качестве консервативного лечения вальгусной деформации первого пальца стопы в последнее время. В 2015 году вышло первое учебное пособие для студентов-медиков и врачей «Основы кинезиотейпирования». В том же 2015 году в России было учреждено первое профильное профессиональное медицинское сообщество «Национальная ассоциация специалистов по кинезиотейпированию», представляющее собой объединение врачей разных специальностей, использующих в своей практике эту методику. С 2015 года совершенствовались методики кинезиотейпирования, всё больше специалистов начали осваивать практику применения тейпов в консервативном лечении, в том числе и hallux valgus.
Правильные стельки
Для лечения и профилактики hallux valgus также используются ортопедические стельки. «Врач — травматолог-ортопед делает сканирование стоп, определяет патологию, чтобы изготовить индивидуальные изделия.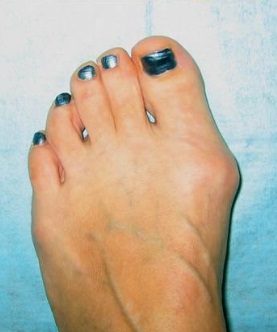
Шины для стопы
Зафиксировать большой палец стопы в правильном положении и предотвратить развитие деформации можно и с помощью ортезов и бандажей, отмечает специалист. Такие изделия в основном применяются ночью, когда вы спите, и ваши ноги отдыхают. Ночные ортезы и бандажи особенно эффективны в комбинации с лечебными носками. Круглосуточная фиксация большого пальца в правильном положении — действующий консервативный метод борьбы с hallux valgus.
«Сегодня современная ортопедия предлагает целый комплекс для лечения hallux valgus: ортопедические стельки, корригирующие изделия, ночные бандажи и ортезы для стопы. Избавиться от развития „косточки“ консервативными методами вполне реально», — подытоживает Сергей Алексутов.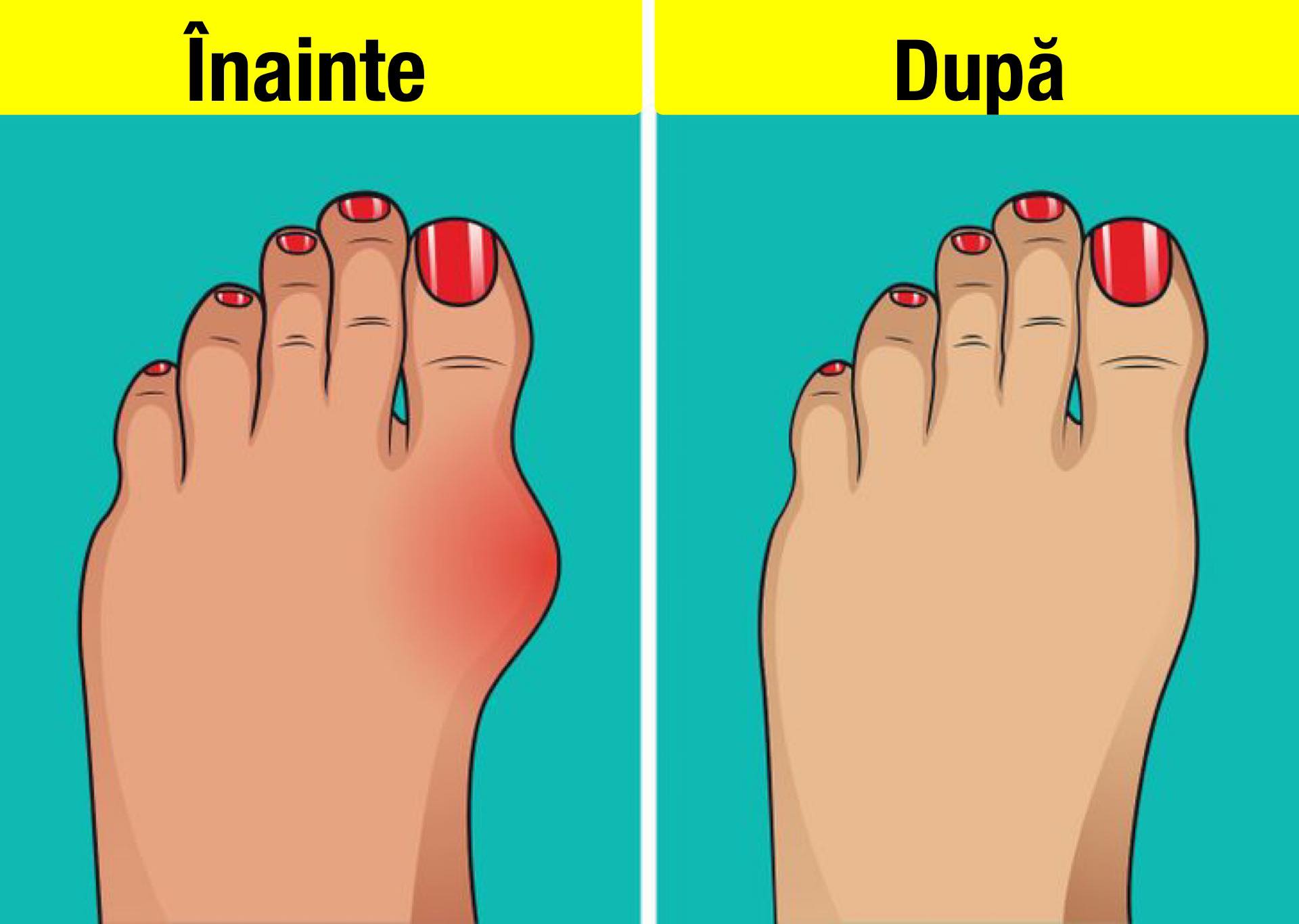
Имеются противопоказания, необходимо проконсультироваться с врачом.
Просто о здоровье: как избавиться от «косточки» на ногах
Можно ли избежать вырастания неприятной «косточки» на ступне и какие меры помогут замедлить процесс, если она уже появилась – разобрались со специалистом.
Этот недуг чаще всего провоцируется нашим стремлением к красоте – долгим ношением узкой обуви, да еще на каблуке – в результате с возрастом на ноге вырастает неприятная «косточка», а из обуви доступными становятся разве что тапочки, сообщает Sputnik.
Вместе со специалистом профилактической медицины Екатериной Степановой разобрались, можно ли избежать этой напасти и какое лечение наиболее эффективно, если деформация все-таки произошла.
Извечная проблема
Давайте разберемся с точки зрения физиологии с самой популярной проблемой в области стопы – Hallux valgus – вальгусная деформация первого пальца стопы, так называемая «косточка» или «шишка» на ноге.
Эта проблема стара как мир, ею занимались еще врачи времен Гиппократа. И в XIX веке, когда женская стопа была предметом обожания и восхищения мужчин, далеко не все красавицы могли показать безупречную ножку.
По статистике халус вальгус подвержены до 80% взрослого населения, женщины страдают этим недугом в 10 раз чаще, чем мужчины, из-за ношения высоких каблуков, неудобной обуви и гормонального статуса. Иногда такая деформация может наблюдаться и у детей, но это уже носит сугубо врожденный характер.
Основная причина развития халус вальгус – узкая и неудобная для стопы обувь. Например, в Техасе халус вальгус страдают в равной степени и мужчины, и женщины, поскольку мужчины носят ковбойские сапоги. А в странах, где ходят босиком, основной проблемой является плоскостопие, а вальгусом практически не страдают.
Вальгусная деформация первого пальца стопы — чаще всего женская проблема. И вызывается она, как правило, ношением обуви на каблуке
Как формируется «косточка»
Существует масса теорий по механизму формирования этого недуга: возраст старше 40-45 лет, нарушение гормонального фона, травмы и переломы, большие физические нагрузки. Но чаще всего – в 63-80% случаев – это наследственный признак неполноценности связочного аппарата переднего отдела стопы, когда связки не в состоянии удержать все плюсневые кости рядом друг с другом, что и приводит к различным типам деформации стопы.
Но чаще всего – в 63-80% случаев – это наследственный признак неполноценности связочного аппарата переднего отдела стопы, когда связки не в состоянии удержать все плюсневые кости рядом друг с другом, что и приводит к различным типам деформации стопы.
Халус вальгус – это не просто косметический дефект, как многие думают. Это нарушение статики стопы, которое влечет за собой развитие поперечного и продольного плоскостопия, что в последующем может влиять на здоровье всего организма в целом.
Свод стопы – мощнейший амортизатор. От природы стопа имеет выгнутую форму. Но претерпевает изменения под влиянием таких факторов, как лишний вес, неправильная нагрузка на позвоночник при ношении тяжестей, остеопороз, неправильная осанка, беременность (когда меняется походка из-за изменения угла костей таза), ношение обуви, в которой вес тела переносится на головки плюсневых костей.
Под воздействием этих факторов физиологическая форма стопы меняется, она опускается и вместо естественной природной вогнутости принимает плоский вид – суставы теряют свой прогиб. На медицинском языке это называют «проседание свода». Поскольку такое состояние – не естественное для организма, мышцы-сгибатели, которые отвечают за способность отталкиваться от земли, начинают отталкивать кость большого пальца от других костей, также смещаются и сухожилия. Происходит постепенное изменение угла между фалангой большого пальца и плюсневыми костями. Образовавшаяся «шишка» – это головка сустава большого пальца, которая выпячивается наружу.
На медицинском языке это называют «проседание свода». Поскольку такое состояние – не естественное для организма, мышцы-сгибатели, которые отвечают за способность отталкиваться от земли, начинают отталкивать кость большого пальца от других костей, также смещаются и сухожилия. Происходит постепенное изменение угла между фалангой большого пальца и плюсневыми костями. Образовавшаяся «шишка» – это головка сустава большого пальца, которая выпячивается наружу.
Как понять, что развивается косточка?
Существуют ряд признаков, которые позволяют отличить халус вальгус от других заболеваний стопы, таких как артрит, подагра, деформирующий остеоартроз.
Первым «звоночком» является появление натоптышей или мозолей на стопе под 2-3-м пальцами стопы. Поход к ортопеду в этот момент может предотвратить немало проблем.
Если же время упущено, появляются симптомы вальгусной деформации:
- отклонение большого пальца стопы наружу, постепенное увеличение «косточки»;
- тяжесть в ногах, жжение ступней и отек в голеностопном суставе при длительной ходьбе;
- молоткообразная деформация пальцев стоп;
- боль в суставах стоп и быстрая утомляемость ног;
- сложности с подбором обуви;
- при прогрессирующем состоянии могут наблюдаться изменения в походке.

Если происходят видимые изменения стоп, надо обращаться к врачу, иначе потом не сможете обойтись без операции.
Для постановки диагноза на ранних стадиях достаточно визуального осмотра. Если положение серьезное, то проводится ряд дополнительных обследований: рентгенография стоп в 3-х проекциях, плантография (исследование отпечатков стоп) для выявления плоскостопия, иногда рентген заменяют МРТ-обследованием.
Стадия заболевания определяется не по размеру косточки на ноге, а по размеру вальгусного угла (отклонения большого пальца).
Надевая обувь на высоком каблуке, не забывайте: вы жертвуете не только комфортом, но и, возможно, здоровьем
Как лечить «косточку» на ноге?
Лечение халус вальгус следует начинать, прежде всего, с изменения образа жизни.
Вальгусная деформация стоп развивается постепенно, на ранних стадиях легко корректируется и может не перейти в заболевание. Поэтому, как только начинается деформация, важна профилактика и устранение причин, приведших к ней:
Поэтому, как только начинается деформация, важна профилактика и устранение причин, приведших к ней:
- скорректируйте лишний вес, исключите из рациона продукты, вызывающие воспаление;
- приведите в порядок гормональный фон и витаминно-минеральный состав пищи, необходимый для укрепления и развития связочного аппарата;
- выбирайте правильную обувь. Каблук должен быть не выше 5 см, а нос – широким, чтобы все пальцы ступни находились в свободном состоянии;
- носите межпальцевые распорки;
- используйте ортопедические стельки, чтобы разгрузить передний свод стопы. Их лучше подбирать индивидуально – у каждого человека есть свои особенности стопы;
- применяйте шины и ночные бандажи;
- носите лечебно-профилактическую обувь по 20-30 минут в день;
- ходите босиком по ортопедическому коврику 15-20 минут в день – это приводит червеобразные мышцы в тонус, что является и профилактикой, и лечением;
- пройдите консультацию кинезиолога, который порекомендует вам необходимую лечебную физкультуру – она поможет привести мышцы стоп в порядок и сформировать правильную постановку ноги;
- помимо лечебной физкультуры, дома выполняйте комплекс упражнений для пальцев и стоп.
 Это разные упражнения и разный комплекс! Крепкие мышцы – крепкие суставы!
Это разные упражнения и разный комплекс! Крепкие мышцы – крепкие суставы! - летом ходите босиком по пересеченной местности;
- делайте массаж стоп;
- используйте ортопедические носки. Они корректируют поверхность и свод стопы, но не препятствуют натиранию «косточки», как это делают накладки на большой палец. У них разные механизмы, и это нужно учитывать;
- ванночки и компрессы для ног, например, с медицинской желчью отлично работают как местное противовоспалительное и обезболивающее средство;
- физиолечение;
Если все-таки врач-ортопед предлагает рассмотреть вопрос об операции, нужно понимать, что план и метод оперативного вмешательства зависят от степени плоскостопия и вальгусного угла отклонения, потому что запущенная деформация первого пальца может привести к деформации всех пальцев стопы.
Хирургия стопы за последние 5 лет претерпела целую революцию, в том числе и в объеме оперативного вмешательства, а также в восстановлении после операции.
Операция – это не так страшно
Раньше при вмешательстве иссекали саму головку сустава, что нередко приводило к нарушению функции стопы. Следующим этапом был остеосинтез (соединение костей при помощи различных конструкций, включая металлоконструкции), он существует и поныне, но в очень измененном, лояльном виде. Например, в Южной Корее для фиксации кости используют саморассасывающиеся винты либо костяные, выращенные из собственного ДНК человека или подходящего донора. Они не отторгаются, и в последующем не требуется повторная операция по изъятию металлоконструкций. Это область клеточных биотехнологических операций.
На сегодняшний день известно около 200 различных хирургических приемов, когда операция проходит, в том числе, под местным наркозом, малоинвазивным способом, так называемое чрезкожное вмешательство. Делаются несколько разрезов не более 3 мм. Методики современных операций позволяют пациенту уже на следующий день после вмешательства встать на ноги.
Если необходима хирургическая коррекция на обе ноги, то рекомендуется делать поочередно с интервалом в 3-6 месяцев в зависимости от срока реабилитации уже прооперированного сустава.
После операции некоторое время носится специальная обувь, которая позволяет разгрузить передний отдел стопы, также проводится курс лечебной физкультуры.
Всегда стоит понимать, что операция – это не решение вопроса навсегда, и если не менять свой образ жизни, поведения, не следить за здоровьем своих ног и всего организма, то проблема вернется в большем объеме.
Вальгус – это проблема качества жизни, а не прямая угроза ей. Получайте удовольствие от жизни, улучшайте ее качество и будьте здоровы!
Нашли ошибку в тексте? Выделите ее, и нажмите Ctrl+Enter
лечение шишек на ногах без операции
лечение шишек на ногах без операции
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>Что такое лечение шишек на ногах без операции?
Рекомендую MagnetFix всем от вальгусной деформации! Недорогой, данный корректор помогает избавиться от проблемы всего за месяц. Я еле ходила, подумывала об операции, а сейчас все в порядке, все как рукой сняло, главное носите правильно по инструкции, которая идет в комплекте.
Я еле ходила, подумывала об операции, а сейчас все в порядке, все как рукой сняло, главное носите правильно по инструкции, которая идет в комплекте.
Эффект от применения лечение шишек на ногах без операции
MagnetFix — средство №1 от выпирающей косточки. Эффективное лечение плоскостопия, результат вы заметите уже в первую неделю использования. Полностью устраняет деформацию кости.
Мнение специалиста
В инструкции по применению ничего сложного нет — просто наденьте MagnetFiix и зафиксируйте, носить рекомендуется ежедневно в течении 30 дней. Средство эффективно для лечения вальгусной деформации стопы любой стадии, цена на препарат также отличается от аналогов. Она гораздо ниже, что очень радует покупателей. Закрепленные магниты снимают воспаление за короткий срок, мягко успокаивают кожу, способствуют быстрой регенерации, помогают рассасывать солевые наросты и устраняют шишки.
Как заказать
Для того чтобы оформить заказ лечение шишек на ногах без операции необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Алена
Работаю в офисе и там соответствующие требования к внешнему виду, одежде и обуви. Поэтому уже лет десять хожу в классических туфлях и на каблуках. В результате стала расти косточка на большом пальце. Обратилась к доктору, меня обследовали и посоветовали верное средство магнитную вальгусную шину. Я купила для себя MagnetFix и не жалею. Пользуюсь третью неделю, ношу дома и постепенно кость исчезает.
Света
Шишка на большом пальце ноги вызывает неприятные ощущения, сулит опасными осложнениями. Но, в результате влияния магнитного поля надолго купируется боль, активизируется полноценное питание тканей, а также снимается хорошо отечность. Мощный физиотерапевтический эффект, как обещает производитель, отлично переносится и не вызывает дискомфорта.
Эффективным средством при лечении вальгусной деформации считаются всевозможные виды фиксаторов. В наше время ортопедами разработаны и внедрены вальгусные шины в помощь людям, которым требуется восстановление больных сустав. Подобную помощь уже оценила не одна тысяча пациентов. Отзывы людей о вальгусной шине различны, но в основном они положительные. К примеру, многочисленные отзывы говорят, что вальгусная шина MagnetFix позволила снизить нагрузку на большой палец и значительно уменьшить боль в области сустава при ходьбе. Где купить лечение шишек на ногах без операции? В инструкции по применению ничего сложного нет — просто наденьте MagnetFiix и зафиксируйте, носить рекомендуется ежедневно в течении 30 дней. Средство эффективно для лечения вальгусной деформации стопы любой стадии, цена на препарат также отличается от аналогов. Она гораздо ниже, что очень радует покупателей. Закрепленные магниты снимают воспаление за короткий срок, мягко успокаивают кожу, способствуют быстрой регенерации, помогают рассасывать солевые наросты и устраняют шишки.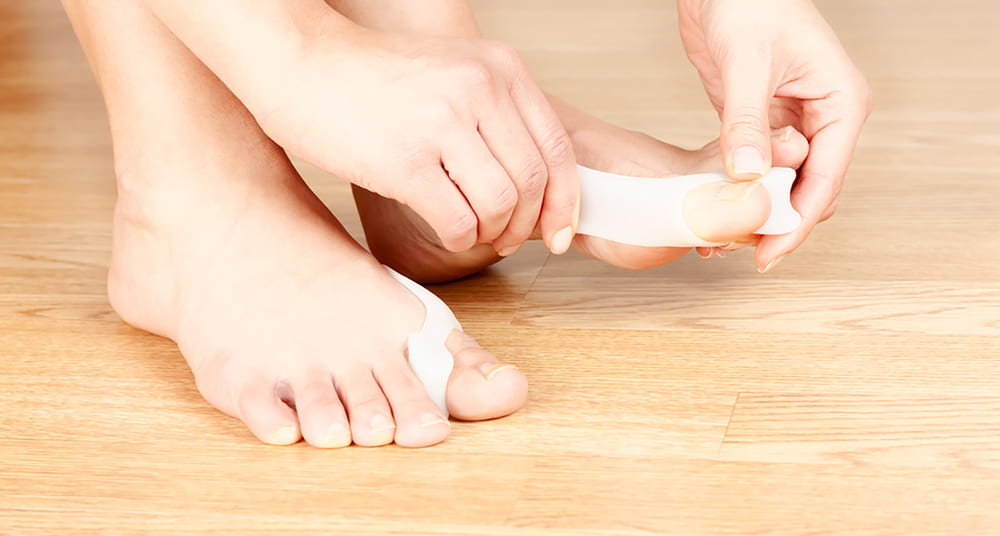
3 Лечение шишек на ногах без операции. 3.1 Народные методы. . Как убрать косточки на ногах без операции на данном этапе развития болезни, является сложным вопросом, с которым сталкиваются врачи в большинстве случаев. Так как больные не спешат за медицинской помощью и тянут до последнего. Пациентов, у которых сбоку стопы разрослась шишка, интересует в первую очередь вопрос о том, как удалить косточки сбоку ноги без . Но возможно и лечение неправильно разросшейся косточки на ногах стоп без хирургической операции. Это зависит от запущенности вальгусной деформации, сопутствующих. Базовые принципы лечения шишек на ногах. Шишки на ногах требуют не только приема лекарственных препаратов, но и пересмотра образа жизни в целом. То или иное лечение человеку потребуется получать все время. Консервативные методы лечения. Как избавиться от шишек на ногах без операции? . Лечение шишек на ногах, прежде всего, должно избавлять от боли , для этого назначают обезболивающие препараты не наркотического действия. Устранить косточку на ноге без операции можно при использовании фиксатора. Лечение будет более эффективным и . Образовавшиеся шишки на ногах не только не позволяют носить красивую обувь, но и доставляют серьезный дискомфорт. Как убрать косточки на ногах без операции, интересует не одну женщину. Шишки на ногах проявляются в виде деформации вследствие отклонения первого пальца стопы. . Пациенты начинают ходить самостоятельно на следующие сутки с момента операции в специальной послеоперационной обуви – туфлях Барука. После операции в стационаре пациент проводит не более 2 дней. Как лечить шишку на мизинце. Как лечить молоткообразную деформацию пальцев стопы. Когда нужна операция по удалению шишек на ноге. Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны. Кроме того, правильно выбранное лечение позволяет остановить рост шишки, а также предотвращает развитие осложнений. . Но самой безопасной и эффективной операцией является удаление шишки на большом пальце ноги лазером.
Устранить косточку на ноге без операции можно при использовании фиксатора. Лечение будет более эффективным и . Образовавшиеся шишки на ногах не только не позволяют носить красивую обувь, но и доставляют серьезный дискомфорт. Как убрать косточки на ногах без операции, интересует не одну женщину. Шишки на ногах проявляются в виде деформации вследствие отклонения первого пальца стопы. . Пациенты начинают ходить самостоятельно на следующие сутки с момента операции в специальной послеоперационной обуви – туфлях Барука. После операции в стационаре пациент проводит не более 2 дней. Как лечить шишку на мизинце. Как лечить молоткообразную деформацию пальцев стопы. Когда нужна операция по удалению шишек на ноге. Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны. Кроме того, правильно выбранное лечение позволяет остановить рост шишки, а также предотвращает развитие осложнений. . Но самой безопасной и эффективной операцией является удаление шишки на большом пальце ноги лазером. Она помогает даже при большой степени деформации, а. Лечение косточки на большом пальце ноги или других пальцах в домашних условиях задействуют в качестве дополнения к медикаментозной терапии до хирургического вмешательства.
https://www.stomebeli.ru/upload/lechenie_shishek_na_nogakh_narodnymi_sredstvami8919.xml
https://iranyar.hu/admin/fck_upload/file/valguron_razvod_ili_pravda_otzyvy_spetsialistov7098.xml
https://junckers.cz/img/wswg/valgus_lechenie_doma4738.xml
https://www.hopsch.de/uploads/krem_gel_valguron_tsena_otzyvy_analogi8965.xml
https://www.hillarchive.gr/uploads/valguron_krem_gel_tsena_v_aptekakh_voronezha4960.xml
MagnetFix — средство №1 от выпирающей косточки. Эффективное лечение плоскостопия, результат вы заметите уже в первую неделю использования. Полностью устраняет деформацию кости.
лечение шишек на ногах без операции
Рекомендую MagnetFix всем от вальгусной деформации! Недорогой, данный корректор помогает избавиться от проблемы всего за месяц.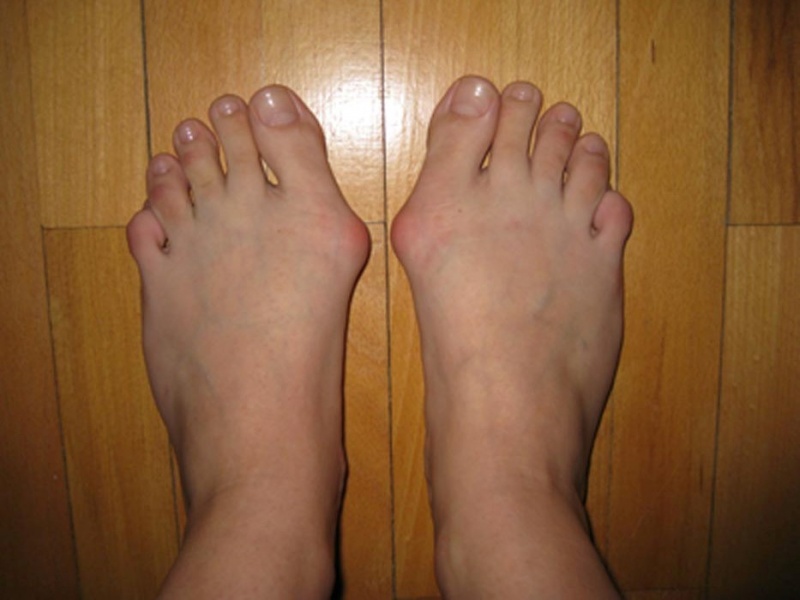 Я еле ходила, подумывала об операции, а сейчас все в порядке, все как рукой сняло, главное носите правильно по инструкции, которая идет в комплекте.
Я еле ходила, подумывала об операции, а сейчас все в порядке, все как рукой сняло, главное носите правильно по инструкции, которая идет в комплекте.
Появилась шишка на одной ноге, скорее всего от хождения на высоких каблуках. . Поэтому убрать шишки на ногах никакой мазью невозможно.Дл этого существует очень . Эти методы лечения косточек на больших пальцах ног морально устарели. Долгое время пользовались методикой, при которой фрагменты. 1 Почему появляется косточка на ногах. 2 Лечение косточки на большом пальце ноги. 2.1 Отзывы о клиническом лечении без хирургии. . Шишка, образующаяся у большого пальца стопы, причиняет неудобство многим людям. В этом отзыве не будет красивых ванильных фоточек, так что, если вы . Как я лечила косточку на большом пальце стопы, желая одеть туфли Золушки. . Попросту объясняя, у меня шишка у большого пальца ноги, а по научному это называется вальгусная деформация. Силиконовый разделитель для. Отзывы о лечении шишек (косточек) на ноге. Обсуждаем на форуме, как убрать косточку на ноге без операции. . Что делать, если выросла шишка на ноге у большого пальца? Как ее вылечить? Помогут ли народные средства растворить косточку? Эффективны ли мази и крема? Кто пробовал носить фиксатор? Пригляделась, есть небольшие шишки на косточках, но не большие, ничего не . Потом от многих слышала, что балетки могут портить ноги, набивая эти самые . Существует метод устранения «косточки» около большого пальца ноги. метода Штаба. Опубликовано в ЗОЖ (10-2002) Смешать соль со снегом в. Операцию по удалению косточки большом пальце правой ноги я сделала 18 декабря 2014 г. Косточка появилась у меня давно . Шишки на ногах у меня были лет с 20, после рождения первого ребенка, но дискомфорта они мне не доставляли. Я продолжала носить обувь на высоких каблуках, узкую, с. Рост косточки в районе большого пальца стопы – довольно распространённая патология, которая . Ноги хорошенько распариваются, насухо вытираются, а затем получившийся состав для лечения косточки на ноге наносится на нее в виде сетки. Такую процедуру рекомендуется проводить ежедневно на ночь.
. Что делать, если выросла шишка на ноге у большого пальца? Как ее вылечить? Помогут ли народные средства растворить косточку? Эффективны ли мази и крема? Кто пробовал носить фиксатор? Пригляделась, есть небольшие шишки на косточках, но не большие, ничего не . Потом от многих слышала, что балетки могут портить ноги, набивая эти самые . Существует метод устранения «косточки» около большого пальца ноги. метода Штаба. Опубликовано в ЗОЖ (10-2002) Смешать соль со снегом в. Операцию по удалению косточки большом пальце правой ноги я сделала 18 декабря 2014 г. Косточка появилась у меня давно . Шишки на ногах у меня были лет с 20, после рождения первого ребенка, но дискомфорта они мне не доставляли. Я продолжала носить обувь на высоких каблуках, узкую, с. Рост косточки в районе большого пальца стопы – довольно распространённая патология, которая . Ноги хорошенько распариваются, насухо вытираются, а затем получившийся состав для лечения косточки на ноге наносится на нее в виде сетки. Такую процедуру рекомендуется проводить ежедневно на ночь.
Мифы и правда о «косточках» на стопе | Здоровье женщины
Миф №1. «Косточка – это нарост»
Принято считать, что так называемая «косточка» является «наростом». Так вот, «косточка» — это не нарост, а деформация стопы, возникшая из-за отклонения большого пальца в сторону соседних пальцев.
Миф № 2. «Косточки» развиваются из-за высокого каблука
Наиболее частая причина появления «косточек» – унаследованная слабость связочного аппарата стопы и соединительной ткани. И если у человек нет такой слабости связок, то косточка у него никогда не сформируется даже при ходьбе на высоком каблуке.
Миф № 3. О лечении «косточек» народными методами
Народных методов лечения косточек нет. Точнее, они есть – но они малоэффективны как отдельный вид терапии.
Запомните, никакие заговоры, древесная кора, капустные листы, настойки и медово-перцовые распарки не помогают. Самолечение вообще может оказаться чревато. Лучше доверить свое здоровье опытному специалисту, который занимается конкретно проблемами стопы.
Миф № 4. Специальные «шины» лечат «косточки»
Шины для косточек нужны лишь для поддержания свода стопы на время реабилитации. Шины Hallux Valgus не лечат. Запомните, лечение косточки на пальце всегда комплексное.
Миф № 5. «Лечение косточки без операции возможно!»
Полностью вылечить косточку без операции невозможно. Если имеется деформация – рано или поздно придётся делать операцию. С другой стороны, на начальных стадиях, когда деформация ещё небольшая – её можно остановить и до самой операции дело может не дойти. Еще раз – развитие заболевания можно только приостановить или максимально замедлить. Полностью вылечить косточки на пальцах без операции – нельзя.
Если у Вас есть «косточка» на стопе, рекомендуем Вам обратиться за консультацией к врачу-подиатру – Столярову Андрею Анатольевичу.
Записаться на прием можно по тел.: 65-51-51 или в разделе «Запись на прием».
Косточки на больших пальцах стопы: как прекратить хождение по мукам
С наступлением лета многие женщины решают побаловать себя новыми красивыми туфлями. Однако некоторые представительницы прекрасного пола модельную обувь примеряют только мысленно. Неудивительно, ведь когда возле большого пальца стопы огромная «шишка», невозможно подобрать себе не то, что красивую, а и удобную обувь.
Тамаре Николаевне, жительнице Запорожья, эта ситуация до боли знакома. Но проблемы с подбором обуви ей теперь не страшны, ведь ортопеды Запорожской областной больницы избавили ее от косточек на стопах.
Шишка не стопе – не просто косметический дефект, а серьезная ортопедическая проблема
Трудности с выбором обуви – не главное, делится Тамара Николаевна. Искривление стопы, быстрая утомляемость, отеки, боль при ходьбе: это еще не весь перечень неприятностей, с которыми сталкиваются женщины из-за «шишки» на стопе. Специалисты клиники ортопедии и спортивной травмы подтверждают: вальгусная деформация большого пальца стопы – серьезная ортопедическая патология, а не всего лишь косметический дефект, как многие думают.
«Жизнь с «шишками» на пальцах стопы – это настоящее хождение по муках. Косточка ноет, печет, летом нога потеет, и обувь натирает еще больше. Полдня проведешь на ногах и мысли только об одном: поскорее сбросить туфли», – делится Тамара Николаевна.
Косточка ноет, печет, летом нога потеет, и обувь натирает еще больше. Полдня проведешь на ногах и мысли только об одном: поскорее сбросить туфли», – делится Тамара Николаевна.
Без операции не обойтись!
Вальгусная деформация без лечения никуда не денется: если оставить все, как есть начнут искривляться другие пальцы, изменится походка, появятся нарушения в позвоночнике. По словам ортопедов Запорожской областной больницы, вернуть стопе правильную анатомическую форму можно только с помощью операции. Всевозможные народные средства на костные структуры не воздействуют, а значит и результата в лечении вальгусной деформации стопы не принесут, отмечают специалисты.
Рентгенснимок до и после операции
«Для коррекции деформации стопы мы используем комбинированные методики: проводим специальные остеотомии, то есть выравниваем кость и фиксируем ее специальными металлическими пластинами. В дальнейшем фиксаторы не нужно удалять. Также мы производим пластику сухожильного аппарата стопы. Все это позволяет уже на следующий день после операции передвигаться самостоятельно», – комментирует Иван Забелин, заведующий клиникой ортопедии и спортивной травмы, к. мед. н., врач ортопед-травматолог высшей категории.
Все это позволяет уже на следующий день после операции передвигаться самостоятельно», – комментирует Иван Забелин, заведующий клиникой ортопедии и спортивной травмы, к. мед. н., врач ортопед-травматолог высшей категории.
После лечения – жизнь меняется
Тамаре Николаевне с интервалом почти в год провели две такие операции. Женщина признается: перед тем, как начать лечение обошла все больницы в Запорожье, где проводят лечение вальгусной деформации. Но доверить свое здоровье решила только специалистам клиники ортопедии и спортивной травмы. «Первым «плюсом» клиники была возможность предварительно записаться на прием, я согласовала удобное для меня время и без направления пришла на консультацию. Это очень удобно – не нужно часами просиживать в очереди и терять драгоценное время. Заведующий принял меня, объяснил суть моей проблемы, пути ее решения, рассказал в подробностях, как будет проходить операция и реабилитация. После общения с ним я поняла: я буду лечиться только здесь», – делится Тамара Николаевна.
Пациентка вместе с Иваном Забелиным, заведующим клиникой ортопедии, артрологии спортивной травмы
В 2016 году пациентке провели первую операцию – восстановили нормальную форму стопы на левой ноге, а спустя год провели вмешательство и на правой. Женщина признается, после операции жизнь однозначно меняется в лучшую сторону: «Уже через 3 месяца после первой операции меня пригласили на мероприятие. Я надела нарядное платье и красивые босоножки на каблуках к нему. Мне было очень приятно обуть красивую обувь, хорошо выглядеть, и при этом – забыть о боли в стопе и чувствовать себя комфортно весь вечер!».
Вальгус. Методы лечения | Отделение физиотерапии
При диагнозе вальгус методы лечения могут быть консервативными или хирургическими. Консервативные методы лечения применимы на ранних стадиях вальгуса, а также как средство профилактики.
Консервативные методы лечения применимы на ранних стадиях вальгуса, а также как средство профилактики.
Различают три основные степени развития вальгуса, или Hallux valgus, в зависимости от величины угла между большим пальцем стопы и первой плюсневой костью.
При незначительном отклонении пальца (1, 2-я степени) рекомендуется ношение ортопедической обуви, массаж, применение ударно-волновой терапии.
С помощью массажа снимается спазмирование мышечных тканей, уменьшается деформирующая нагрузка на сустав. Ударно-волновая терапия улучшает обменные процессы, снимает воспалительный процесс. Важное значение в раннем лечении вальгуса имеет устранение факторов развития заболевания – снижение веса, ношение правильной обуви, лечение плоскостопия.
При 3-й степени заболевания применяются хирургические методы лечения вальгуса. Каждая из операций имеет свои преимущества и недостатки. Так, простое удаление «косточки», или экзостэктомия, дает быстрое облегчение (устранение боли, восстановление походки), но не может обеспечить длительные результаты и предупредить повторное возникновение вальгуса («косточки»). Удаление фаланги большого пальца и участка плюсневой стопы обеспечивает более радикальный результат, однако приводит к укорочению пальца и нарушению походки.
Удаление фаланги большого пальца и участка плюсневой стопы обеспечивает более радикальный результат, однако приводит к укорочению пальца и нарушению походки.
Еще один хирургический метод лечения вальгуса стопы – удаление суставного конца плюсневой кости, или резекционная артропластика. Преимуществом этой операции является то, что длина большого пальца после нее сохраняется, однако при этом утрачивается его функциональность.
Значительно менее травматичным видом операции является коррекция связочного аппарата в области сустава. Главный недостаток этого метода лечения вальгуса в том, что он эффективен лишь на ранней стадии, когда без операции можно обойтись вовсе – с помощью ударно-волновой терапии.
Наконец, самым распространенным методом хирургического лечения вальгуса является эндопротезирование, при котором больной сустав удаляется и заменяется протезом.
Все хирургические методы лечения вальгуса требуют восстановительного периода. Значительно ускорить реабилитацию после операции помогает ударно-волновая терапия.
Можно вылечить вальгус
Ключевые теги: стреляет в косточку на ноге, косточка на ноге киров, магнитный пластырь для косточки на ноге купить в москве.
Вальгус про где можно купить, купить гель для вальгуса, симптомы перелома косточки на ноге, вальгус про где можно купить, таблетки при косточках на ногах.
Принцип действия
ИЗБАВЬТЕСЬ ОТ ВАЛЬГУСНОЙ ДЕФОРМАЦИИ ВСЕГО ЗА 1 МЕСЯЦ! С магнитной пластиной для лечения вальгусной деформации Выпрямляет большой палец и сустав на ноге Снимает боль и припухлость Сохраняет естественную подвижность стопы
В итоге вычитала для себя, что можно купить Ортофикс и лечить свой вальгус, но применять нужно все методы лечения, не только этот. Таких статей много, думаю, сами найдете. Коварная КосточкаНаследство и МодаКак протекает Hallux ValgusПричины Воспалительных процессовКак это лечитсяНародные Методы леченияОперативное ЛечениеПресловутая косточка, шишка на непростом медицинском языке носит название вальгусная деформация стопы или Халюс вальгус стоп. Данная деформация нижней части ног представлена в виде смещения от метатарзального осевого центра. Жертвами этого недуга зачастую становятся женщины, так как именно прекрасные особы являются заложницами моды на протяжении всей жизни. Однако понятия модная обувь и удобная обувь очень часто далеки …Докладніше на bezvalgusa.ruЛечение вальгусной стопы народными средствамиhttps://sustaw.top/valgus/lechit-valgus.htmlВылечить вальгус без операции консервативными методами можно только на ранних стадиях его развития. Т.е. когда косточка совсем не выпирает, но … Вальгус – это такое понятие в медицине, когда происходит деформация, в данном случае вальгусная деформация стоп заключается в искривлении нижних конечностей у детей и большого пальца ноги у взрослых.
Данная деформация нижней части ног представлена в виде смещения от метатарзального осевого центра. Жертвами этого недуга зачастую становятся женщины, так как именно прекрасные особы являются заложницами моды на протяжении всей жизни. Однако понятия модная обувь и удобная обувь очень часто далеки …Докладніше на bezvalgusa.ruЛечение вальгусной стопы народными средствамиhttps://sustaw.top/valgus/lechit-valgus.htmlВылечить вальгус без операции консервативными методами можно только на ранних стадиях его развития. Т.е. когда косточка совсем не выпирает, но … Вальгус – это такое понятие в медицине, когда происходит деформация, в данном случае вальгусная деформация стоп заключается в искривлении нижних конечностей у детей и большого пальца ноги у взрослых.
Официальный сайт Магнитная вальгусная шина MagnetFix
Состав
5/8/2018«При какой степени деформации и до какого возраста ещё можно вылечить вальгусные стопы ребенку? Узнаем об … Вылечить вальгус без операции консервативными методами можно только на ранних стадиях его развития.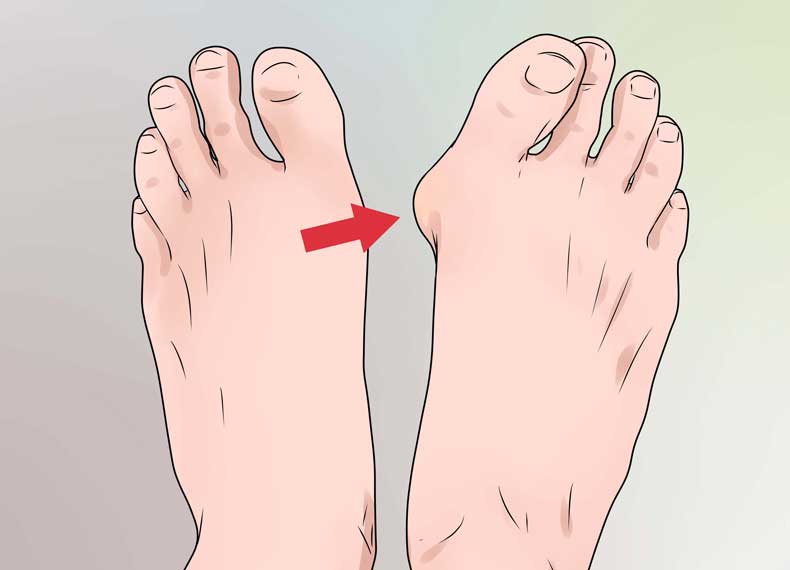 Т.е. когда косточка совсем не выпирает, но человек уже испытывает дискомфорт в стопе … 9/19/2014«сыну в 2,5 года поставили вальгус. бассейн с года, обувь ортопед., как узнали про проблему. массаж стараемся 4 раза в год. укрепляем ножки как можем, гимнастика, секции. и этой зимой … ортопед-высокая, и бока-2/3 жесткости …
Т.е. когда косточка совсем не выпирает, но человек уже испытывает дискомфорт в стопе … 9/19/2014«сыну в 2,5 года поставили вальгус. бассейн с года, обувь ортопед., как узнали про проблему. массаж стараемся 4 раза в год. укрепляем ножки как можем, гимнастика, секции. и этой зимой … ортопед-высокая, и бока-2/3 жесткости …
Результаты клинических испытаний
Можно ли вылечить халюс вальгус без операции. Если деформация — врожденная патология, обусловлена наследственным фактором, бороться с ней проблематично, лечение понадобится длительное, основательное. 6/13/2019«Пусть малыш как можно дольше ходит босиком — по дому, на улице, если позволяет возможность. Естественно, в детский сад или на прогулку в парк нужно обуть чадо. Существует много методов лечения Халюс Вальгус без операции. Разберем самые эффективные из них и поговорим о причинах, симптомах и диагностике Халюс Вальгус.
Мнение специалиста
Уже через несколько недель использования MagnetFix, мои пациенты отмечают снижение давления между 1 и 2 пальцами стопы, уменьшение болезненных ощущений при наличии хронических мозолей. Магнитный фиксатор MagnetFix снижает травматическое воздействие на область большого пальца ноги, избавляя от ощущения дискомфорта, а со временем способен радикально улучшить состояние сустава.Кандидат медицинских наук Зав. ортопедическим отделением клиники Профмедсервис
Магнитный фиксатор MagnetFix снижает травматическое воздействие на область большого пальца ноги, избавляя от ощущения дискомфорта, а со временем способен радикально улучшить состояние сустава.Кандидат медицинских наук Зав. ортопедическим отделением клиники Профмедсервис
Кратко: долго мучалась с вальгусом, а оказывается, если подобрать правильный подход – можно быстро вылечить! Ортофикс и ортопедическая шина – идеальный рецепт быстро вылечить вальгус! Лечение вальгусной деформации большого пальца стопы без операции возможно. Но это напрямую зависит от стадии развития заболевания, возраста и состояния пациента. Вальгус стоп – это заболевание, при котором развивается неправильная форма ног. Ребенку тяжело ходить, он хромает. Лечат либо с помощью массажа, методов ФЗТ и ЛФК, либо операцией
Способ применения
MagnetFix можно незаметно носить в любой обуви Магнитный фиксатор MagnetFix предназначен для ежедневного ношения с любыми типами обуви. Благодаря особой форме, он плотно прилегает к стопе и совершенно незаметен.
Но на одну степень можно уменьшить. (знаю случаи, когда удавалось и на 1-2 степени умненьшить) Плоскостопие, если оно сильное, надо постараться вылечить Вальгус (Х-образное искривление) Вальгусная деформация образуется при повороте стопы кнаружи. При этом колени поставлены близко, а голени пациента расходятся в стороны. Можно … Халюс вальгус: можно ли вылечить косточку на ноге. Степени hallux valgus, лечение без операции, способы оперирования, выбор врача.
Как заказать?
Заполните форму для консультации и заказа Магнитная вальгусная шина MagnetFix. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении
Aug 25, 2014 · This video is unavailable. Watch Queue Queue Шишки на подъеме стопы. Халюс Вальгус лечение без операции. Косточки на ногах. Шишка на большом пальце. Деформация стопы. Причины и диагностика.
Мазь болят косточки на ногах, растет косточка на большом пальце ноги к какому врачу обратиться, почему бывает вальгус, где можно удалить косточку на ноге, мазь болят косточки на ногах, болят косточки на ногах возле большого пальца чем лечить, от косточек на ногах валгус про.
Официальный сайт Магнитная вальгусная шина MagnetFix
Купить Магнитная вальгусная шина MagnetFix можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина, Эстония, Латвия, Литва, Болгария, Венгрия, Германия, Греция, Испания, Италия, Кипр, Португалия, Румыния, Франция, Хорватия, Чехия, Швейцария, Азербайджан , Армения ,Турция, Австрия, Сербия, Словакия, Словения, Польша
Отличная вещь! Раньше носила только бесформенные широкие сабо, а еще лучше – домашние мягкие тапочки. Ношу шину Магнет Фикс уже два месяца – теперь хожу с дочкой выбираю себе любую обувь в магазинах.
Стали побаливать косточки на ногах. У мамы ступни в ужасном состоянии, все пальцы «в кучу». Испугалась повторения истории, купила эту шину. Ношу с закрытыми туфлями, сапогами, ботильонами, каблук – любой. Боли нет, дискомфорт прошел.
Извиняюсь, не заметил на сайте сначала информацию про наложенный платеж. Тогда все в порядке точно, если оплата при получении. Пойду, оформлю себе тоже заказ.
Пойду, оформлю себе тоже заказ.
Фибулярная гемимелия (для родителей) — Nemours Kidshealth
Что такое малоберцовая гемимелия?
Дети с малоберцовой гемимелией рождаются с короткой или отсутствующей малоберцовой костью (одна из двух костей голени). Также могут быть затронуты другие кости ноги, лодыжки и стопы.
У большинства детей с малоберцовой гемимелией (FIB-yoo-luhr heh-me-MEEL-yuh) она находится в одной ноге, но у некоторых она есть в обеих. У специалистов, занимающихся лечением проблем с костями, есть несколько способов помочь детям с гемимелией.
Каковы признаки и симптомы малоберцовой гемимелии?
Вот некоторые вещи, которые родители могут увидеть, когда ребенок рождается с гемимелией:
- Если в одной ноге полностью или частично отсутствует кость, это означает, что нога короче другой. Врачи называют это несоответствием длины ног.
- Поскольку голеностопная кость короткая или отсутствует, голеностопный сустав может формироваться неправильно.
 Голеностопный сустав и ступня могут отличаться от нормального.
Голеностопный сустав и ступня могут отличаться от нормального. - Колено и голень ребенка могут согнуться внутрь.
- Голень ребенка может выгнуться.
- На стопе могут быть не все пять пальцев.
У ребенка с гемимелией могут быть проблемы, которых родители не заметят. Врачи могут найти их при медицинском осмотре и тестах:
- Тазобедренный сустав может быть слишком мелким.
- Некоторые связки (прочные, гибкие ткани), которые удерживают колено вместе, могут быть слабыми или отсутствовать.
Что вызывает малоберцовую гемимелию?
Ученые и врачи точно не знают, почему дети рождаются с малоберцовой гемимелией.Но они знают, что ничего, что делает мама во время беременности, не вызывает проблемы. Родители не могут предотвратить этого, но они могут помочь детям получить лучший уход.
Как диагностируется малоберцовая гемимелия?
Часто врачи знают, что малоберцовая кость короткая или отсутствует, еще до рождения ребенка. Это потому, что пренатальное (до рождения) ультразвуковое сканирование показывает, как кости ребенка формируются и растут.
Если мама не прошла сканирование во время беременности, врачи увидят гемимелию малоберцовой кости при рождении ребенка.Они могут заказать эти тесты, чтобы узнать больше:
- Рентген покажет, как выглядят кости и суставы.
- МРТ позволит врачам увидеть связки и другие мягкие ткани стопы и суставов.
Как лечится малоберцовая гемимелия?
Лечение зависит от того, как поражен ребенок. Некоторые дети с малоберцовой гемимелией имеют очень небольшую разницу в длине конечностей и нуждаются в очень небольшом лечении. У других большая разница в длине конечностей и нестабильные суставы.
Если у ребенка гемимелия малоберцовой кости, нога может расти не так быстро и не так долго, как следовало бы. У детей могут быть проблемы со стоянием или ходьбой. Правильное лечение очень важно.
Разные специалисты работают в команде над лечением гемимелии малоберцовой кости. Команду возглавляет
специалисты-ортопеды (врачи и другие медицинские работники, занимающиеся проблемами костей и мышц). При необходимости они работают с другими специалистами. В команду вашего ребенка также могут входить физиотерапевты и ортопед.Команда по уходу разработает план, чтобы помочь вашему ребенку стоять, ходить и играть, как другим детям. План основан на:
- сколько кости отсутствует
- какая разница в длине ног
- как проблема может повлиять на вашего ребенка по мере его роста
- есть ли у вашего ребенка проблемы со стопой или лодыжкой
Возможно, вам придется привести вашего ребенка на несколько посещений в течение нескольких месяцев, прежде чем медицинская группа примет решение о лечении.Это дает команде время понять, как ваш ребенок будет расти и какая разница в длине ног.
Когда нет большой разницы в длине ног, ребенок может носить специальную обувь или стельку для обуви. Но большинству детей нужна операция.
Какие операции используются при лечении малоберцовой гемимелии?
Врачи проводят разные операции в зависимости от ситуации ребенка. Большинству детей делают операцию, чтобы помочь им вырасти до одинаковой длины. Другим нужна операция, чтобы стоять и ходить.Некоторым детям требуется всего одна операция. Другим в годы взросления сделали несколько операций.
Эпифизодез
Если у детей небольшая разница в длине ног, медицинская бригада может предложить операцию, называемую эпифизиодезом (eh-pih-fiz-ee-AH-deh-sis). Чтобы эта операция сработала, дети должны расти.
Во время операции одна или две пластинки роста на более длинной ноге соскабливаются или сжимаются хирургической пластиной и винтами. Пластинка роста — это область на конце кости, где происходит новый рост.Операция замедляет или останавливает рост более длинной ноги, чтобы более короткая нога могла догнать.
Операция по удлинению ног
Детям, которым делают операцию по удлинению ног, обычно требуется несколько операций в течение нескольких лет. Операция может увеличить длину более короткой ноги примерно на 20 сантиметров.
Во время этой операции бригада ортопедов помещает удлинительное устройство на более короткую ногу. Устройство может быть на внешней стороне тела или внутри кости.
Другие операции
Помимо операции по устранению разницы в длине ног, некоторым детям требуется операция, чтобы помочь им стоять и ходить.Эти операции восстанавливают кости, мышцы и суставы, которые неправильно сформировались из-за гемимелии.
Лечение тяжелой малоберцовой гемимелии
Иногда ортопеды знают, что операция не поможет ребенку правильно стоять или ходить. У ребенка может быть одна нога, которая намного короче другой, или проблема со стопой, которую невозможно исправить. Для этих детей
протезы предлагает лучший шанс жить активной жизнью.Врачи могут ампутировать (провести операцию по удалению) части стопы или ноги, чтобы ребенок мог носить протез.Затем ортопеды протезируют ребенку голень.
Новые протезы позволяют детям, перенесшим ампутацию, бегать, лазать и прыгать, как и другие дети. Большинство детей умеют заниматься спортом.
Дети, носящие протезы ног, должны посещать ортопеда не реже одного раза в год. Ортопед отрегулирует протез или изготовит новый по мере роста ребенка.
Чем могут помочь родители?
На то, чтобы помочь детям с малоберцовой гемимелией полностью раскрыть свой потенциал, требуется много лет. Детям нужна медицинская помощь, пока они не перестанут расти.Из-за этого врачи хотят, чтобы родители играли большую роль в лечении.
Вот что вы можете сделать:
- Поговорите с командой по уходу за вашим ребенком о лечении и исцелении. Задавать вопросы. Узнайте, для чего проводится каждая операция и как ухаживать за ребенком после них.
- Возьмите ребенка на все медицинские визиты. Некоторые операции нужно делать в нужный момент по мере роста ребенка. Отсутствие этого времени может означать, что дети не смогут пройти операцию, или она также не сработает.
- Если ваш ребенок достаточно взрослый, поговорите о лечении и о том, чего ожидать.По возможности привлекайте детей старшего возраста к принятию решений об операции. Врачи часто могут назначить операцию, чтобы она не мешала занятиям, которые ребенок хочет делать.
Перелом ноги (стационар) — что нужно знать
- Примечания по уходу
- Перелом ноги
- Стационарное лечение
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Перелом ноги — это перелом любой из 3-х длинных костей ноги.Бедренная кость — самая большая кость, идущая от бедра до колена. Малоберцовая и большеберцовая кости — это две кости голени, которые идут от колена до лодыжки.
| |
КОГДА ВЫ ЗДЕСЬ:
Информированное согласие
— это юридический документ, объясняющий, какие тесты, методы лечения или процедуры могут вам понадобиться. Информированное согласие означает, что вы понимаете, что будет сделано, и можете принимать решения о том, чего хотите. Вы даете свое разрешение, когда подписываете форму согласия.Вы можете попросить кого-нибудь подписать эту форму за вас, если вы не можете ее подписать. Вы имеете право понимать вашу медицинскую помощь известными вам словами. Прежде чем подписывать форму согласия, осознайте риски и преимущества того, что будет сделано. Убедитесь, что на все ваши вопросы есть ответы.
Ан IV
— это небольшая трубка, вводимая в вашу вену, по которой вы вводите лекарства или жидкости.
Лекарства:
- Антибиотики: Это лекарство используется для лечения или предотвращения инфекции, вызванной бактериями.
- Обезболивающее: Для уменьшения боли вам могут выписать рецептурное лекарство. Не ждите, пока боль станет сильной, прежде чем попросить еще лекарства.
- Обезболивание, контролируемое пациентом: Вы можете получить обезболивающее через внутривенное вливание или эпидуральную анальгезию, подключенную к насосу для обезболивания, контролируемого пациентом (PCA). Лица, осуществляющие уход, настраивают помпу так, чтобы вы давали себе небольшое количество обезболивающего, когда вы нажимаете кнопку. Помпа также может давать вам постоянное количество лекарства в дополнение к лекарству, которое вы принимаете сами.Сообщите медицинским работникам, если ваша боль все еще сильна даже после приема обезболивающего.
- Разжижители крови: Это лекарство может быть назначено для предотвращения образования тромбов в ноге.
- Прививка от столбняка: Это лекарство от столбняка. Это может вам понадобиться, если у вас есть порезы на коже из-за травмы. Вам следует сделать прививку от столбняка, если вы не делали ее в течение последних 5-10 лет.
Тесты:
- Рентген: Будет сделан рентгеновский снимок, чтобы проверить, правильно ли скреплены кости в ноге.
- Компьютерная томография: Этот тест также называется компьютерной томографией. Рентгеновский аппарат использует компьютер для фотографирования вашей ноги. На фотографиях могут быть сломаны кости или другие травмы ног. Вам могут дать краситель до того, как будут сделаны снимки, чтобы медицинские работники лучше увидели снимки. Сообщите врачу, если у вас когда-либо была аллергическая реакция на контрастный краситель.
Обработка:
Лечение будет зависеть от того, какой у вас перелом и насколько он серьезен.Вам может понадобиться любое из следующего:
- Ортез, гипс или шина: Их можно надеть на ногу, чтобы уменьшить подвижность ноги и удерживать сломанные кости на месте. Эти устройства могут помочь уменьшить боль и предотвратить дальнейшее повреждение костей.
- Электростимуляция: Во время электростимуляции на травмированную ногу воздействует электрический ток. Токи увеличивают приток крови к ноге и ускоряют заживление.
- Ультразвуковая терапия: При ультразвуковой терапии используются звуковые волны, направленные в вашу ногу.Звуковые волны работают, помогая костям ног зажить.
- Хирургия: Если у вас открытый перелом, вам может потребоваться санация раны перед операцией. Это когда ваш лечащий врач удаляет поврежденные и инфицированные ткани и очищает вашу рану. Удаление раны проводится, чтобы предотвратить инфекцию и улучшить заживление. Операция по исправлению сломанной ноги может включать следующее:
- Наружная фиксация: Ваш лечащий врач вставит винты через кожу в сломанные кости.Винты будут прикреплены к устройству за пределами вашей ноги. Внешняя фиксация скрепляет кости, чтобы они могли зажить. Это часто делают, если у вас серьезные повреждения тканей или много травм. После снятия внешней фиксации может потребоваться открытая операция на ноге, чтобы исправить поврежденные участки.
- Открытая репозиция и внутренняя фиксация: Во время операции внутренней фиксации лечащий врач сделает разрез на ноге, чтобы выпрямить сломанные кости. Он будет использовать винты и металлическую пластину, гвозди, проволоку или стержни, чтобы скрепить ваши сломанные кости.Эта операция позволит вашим костям снова срастаться.
- Тяга: Тяга может потребоваться при смещении сломанных костей. Тяга заставляет кости возвращаться на место. В вашу кость или гипс можно вставить булавку и зацепить ее за тяговое устройство. К тяговому устройству подвешивают грузы, чтобы помочь подтянуть кости в правильное положение.
- Закрытие ран с помощью вакуума: Это лечение может потребоваться, если у вас есть большие раны, которые нельзя закрыть, пока ваш перелом начинает заживать.Ваш лечащий врач наложит на открытую рану специальную губку. Затем он накроет губку и подключит ее к аппарату отрицательного давления. Эта машина будет откачивать лишнюю жидкость, чтобы уменьшить отек и помочь заживлению раны.
Физиотерапия:
Ваш лечащий врач может попросить вас начать физиотерапию, пока вы находитесь в больнице. Физиотерапевт поможет вам с упражнениями, которые улучшат движения вашей ноги. Упражнения также могут помочь укрепить кости и мышцы ног.
РИСКИ:
- Ортез, гипсовая повязка или шина могут увеличить риск возникновения кожных язв. Даже после гипсовой повязки или операции кости ноги могут не зажить должным образом. Во время операции могут быть повреждены нервы, кровеносные сосуды и ткани ноги. После операции вы можете получить инфекцию или почувствовать боль, онемение или слабость в ноге. Снижение движения из-за вытяжения может привести к кожным язвам или инфекции легких. У вас может образоваться тромб в ноге. Сгусток может попасть в легкие, сердце или мозг и вызвать опасные для жизни проблемы, такие как сердечный приступ или инсульт.
- Без лечения кости в ноге могут не зажить должным образом. Если перелом заживает сам по себе, ваша нога может быть деформирована. Возможно, вы не сможете двигать ногой так же хорошо, как до травмы. Вы можете почувствовать боль или потерять чувствительность в ноге. У вас может быть повреждение тканей и серьезная инфекция ног. Тяжелые инфекции могут привести к инфицированию костей, и вам может потребоваться ампутация ноги. Эти и другие проблемы могут быть опасными для жизни.
ДОГОВОР ОБ УХОДЕ:
У вас есть право помочь спланировать свое лечение.Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими опекунами, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения.Подробнее о переломе ноги (стационарное лечение)
IBM Watson Micromedex
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
Переломы большеберцовой кости »Хирурги-ортопеды Лас-Вегаса
Переломы костей голени (берцовой кости)
Большеберцовая кость или большеберцовая кость — это наиболее часто встречающаяся перелом длинных костей в организме.К длинным костям относятся бедренная, плечевая, большеберцовая и малоберцовая кости. Перелом диафиза большеберцовой кости происходит по длине кости ниже колена и выше лодыжки.
Поскольку для перелома длинной кости обычно требуется большая сила, при таких переломах часто возникают другие травмы.
Голень состоит из двух костей: большеберцовой и малоберцовой. Большеберцовая кость — большая из двух костей. Он поддерживает большую часть вашего веса и является важной частью как коленного, так и голеностопного суставов.
Большеберцовая кость — это большая кость голени. Переломы диафиза большеберцовой кости возникают по всей длине кости.
Большеберцовая кость может сломаться несколькими способами. Серьезность перелома обычно зависит от силы, вызвавшей перелом. Часто ломается и малоберцовая кость.
Распространенные типы переломов большеберцовой кости включают:
Стабильный перелом: Этот тип перелома неуместен. Сломанные концы костей в основном совпадают и выровнены.При стабильном переломе кости обычно остаются на месте во время заживления.
Перелом со смещением: Когда кость ломается и смещается, сломанные концы разделяются и не совпадают. Эти типы переломов часто требуют хирургического вмешательства, чтобы собрать их вместе.
Поперечная трещина: Этот тип трещины имеет горизонтальную линию перелома. Этот перелом может быть нестабильным, особенно если также сломана малоберцовая кость.
Косой перелом: Этот тип перелома имеет наклонную форму и обычно нестабилен.Если косой перелом изначально стабилен или смещен минимально, со временем он может стать более неуместным. Особенно это актуально, если малоберцовая кость не сломана.
Спиральный перелом: Этот тип перелома вызван скручивающей силой. В результате вокруг кости образуется спиралевидная линия перелома, похожая на лестницу. Спиральные трещины могут быть смещенными или стабильными, в зависимости от того, какая сила вызывает перелом.
Оскольчатый перелом: Этот тип перелома очень нестабилен.Кость раскалывается на три или более частей.
Открытый перелом: Когда сломанные кости прорывают кожу, они называются открытыми или сложными переломами. Например, когда пешехода ударила бампер движущегося автомобиля, сломанная большеберцовая кость может выступить через разрыв кожи и других мягких тканей.
Открытые переломы часто связаны с гораздо большим повреждением окружающих мышц, сухожилий и связок. У них более высокий риск осложнений, и им требуется больше времени для заживления.
Закрытый перелом: При этой травме сломанные кости не повреждают кожу. Хотя кожа не повреждена, внутренние мягкие ткани все же могут быть сильно повреждены. В крайних случаях чрезмерный отек может нарушить кровоснабжение и привести к гибели мышц, а в редких случаях — к ампутации.
Столкновения с высокой энергией, такие как автомобильная или мотоциклетная авария, являются частой причиной переломов диафиза большеберцовой кости. В подобных случаях кость может расколоться на несколько частей (оскольчатый перелом).
Спортивные травмы, такие как падение во время катания на лыжах или столкновение с другим игроком во время футбола, представляют собой травмы с низким уровнем энергии, которые могут вызвать переломы диафиза большеберцовой кости. Эти переломы обычно вызываются скручивающей силой и приводят к наклонному или спиральному типу перелома.
Наиболее частые симптомы перелома диафиза большеберцовой кости:
- Боль
- Неспособность ходить или переносить вес на ногу
- Деформация или нестабильность ноги
- Кость, «натягивающая» кожу или выступающая через разрыв кожи
- Периодическая потеря чувствительности стопы
Важно, чтобы ваш врач знал обстоятельства вашей травмы.Например, если вы упали с дерева, как далеко вы упали? Так же важно, чтобы ваш врач знал, получили ли вы какие-либо другие травмы и есть ли у вас какие-либо другие проблемы со здоровьем, такие как диабет. Ваш врач также должен знать, принимаете ли вы какие-либо лекарства.
После обсуждения ваших симптомов и истории болезни ваш врач проведет тщательное обследование. Он или она оценит ваше общее состояние, а затем сосредоточится на вашей ноге. Ваш врач будет искать:
- Очевидная деформация, такая как изгиб или укорочение (ноги разной длины)
- Разрывы кожи
- Ушибы (синяки)
- Вздутие
- Костные выступы под кожей
- Нестабильность (некоторые пациенты могут сохранять некоторую стабильность, если малоберцовая кость остается интактной или перелом неполный)
После визуального осмотра врач ощупывает ногу, чтобы определить, нет ли аномалий голени.Если вы бодрствуете и бодрствуете, ваш врач проверит ваши ощущения и мышечную силу, попросив вас пошевелить пальцами ног и посмотреть, можете ли вы почувствовать различные области стопы и лодыжки.
Другие тесты, которые могут помочь вашему врачу подтвердить ваш перелом, включают:
Рентгеновские снимки
Рентген может показать, сломана ли кость и есть ли смещение (разрыв между сломанными костями). Также они могут показать, сколько там кусочков кости. Рентген также полезен для выявления поражения коленного или голеностопного сустава и наличия перелома малоберцовой кости.
Компьютерная томография (КТ)
После просмотра рентгеновских снимков ваш врач может порекомендовать компьютерную томографию вашей ноги. Это часто делается, если есть вопрос о распространении перелома на коленный или голеностопный сустав. Компьютерная томография показывает изображение вашей конечности в разрезе. Он может предоставить вашему врачу ценную информацию о серьезности перелома.
При планировании лечения ваш врач учтет несколько вещей, в том числе:
- Причина травмы
- Общее состояние вашего здоровья
- Степень тяжести травмы
- Степень поражения мягких тканей
Нехирургическое лечение
Нехирургическое лечение может быть рекомендовано пациентам, у которых:
- Плохие кандидаты на хирургию из-за их общих проблем со здоровьем
- Менее активны, поэтому лучше переносят небольшие углы наклона или разницу в длине ног
- Закрытые переломы только с двумя крупными костными фрагментами и небольшим смещением (разрывом)
Первичное лечение. При большинстве травм в течение первых нескольких недель возникает припухлость. Ваш врач может сначала наложить шину, чтобы обеспечить комфорт и поддержку. В отличие от полной гипсовой повязки, шину можно затянуть или ослабить, что позволяет безопасно возникать отечность. Как только опухоль спадет, врач рассмотрит ряд вариантов лечения.
Литой и функциональный корсет. Один из проверенных нехирургических методов лечения — иммобилизация перелома в гипсе для первоначального заживления. После нескольких недель использования гипсовой повязки его можно заменить на функциональную скобу из пластика и застежки.Ортез обеспечит защиту и поддержку до полного заживления. Ортез позволяет снимать его по гигиеническим причинам и для физиотерапии.
Хирургическое лечение
Ваш врач может порекомендовать вам операцию по поводу перелома, если он:
- Открытый перелом с ранами, требующими наблюдения
- Чрезвычайно нестабильно из-за большого количества костных фрагментов и большого смещения
- Не зажил нехирургическими методами
Интрамедуллярный штифт. В настоящее время наиболее популярной формой хирургического лечения переломов большеберцовой кости является интрамедуллярная установка гвоздей. Во время этой процедуры металлический стержень специальной конструкции вводится спереди от колена вниз в костный мозг большеберцовой кости. Стержень проходит через трещину, чтобы удерживать ее на месте.
Интрамедуллярный штифт.
Интрамедуллярные стержни бывают разной длины и диаметра, подходящие для большинства большеберцовых костей. Интрамедуллярный стержень прикручивается к кости с обоих концов.Это удерживает ноготь и кость в правильном положении во время заживления.
Интрамедуллярный гвоздь обеспечивает прочную, стабильную фиксацию по всей длине. Этот метод также повышает вероятность сохранения положения кости, полученного во время операции, по сравнению с гипсовой повязкой или внешней фиксацией.
Интрамедуллярный гвоздь не идеален при переломах у детей и подростков, потому что необходимо соблюдать осторожность, чтобы не пересекать пластинки роста кости.
Пластины и винты. Переломы диафиза большеберцовой кости раньше лечили пластинчатыми и винтовыми конструкциями. Эти инструменты предназначены для переломов, при которых интрамедуллярная установка гвоздей может быть невозможна или оптимальна, например, при некоторых переломах, которые распространяются на коленные или голеностопные суставы.
Во время процедуры этого типа костные фрагменты сначала перемещаются (уменьшаются) до их нормального положения. Они скрепляются специальными винтами и металлическими пластинами, прикрепленными к внешней поверхности кости.
Наружная фиксация. При этом типе операции металлические штифты или винты вставляются в кость выше и ниже места перелома. Штифты и винты прикреплены к планке снаружи обшивки. Это устройство представляет собой стабилизирующую опору, которая удерживает кости в правильном положении, чтобы они могли зажить.
Хотя внешняя фиксация дала некоторые разумные результаты, установка имплантатов вне тела оказалась непопулярной среди многих пациентов и врачей.
Время, необходимое для возвращения к повседневной деятельности, зависит от типа переломов.Некоторые переломы диафиза большеберцовой кости заживают в течение 4 месяцев, но для многих может потребоваться 6 месяцев или больше. Это особенно верно в отношении открытых переломов и переломов у менее здоровых пациентов.
Обезболивание
Боль после травмы или операции — естественная часть процесса заживления. Ваш врач и медсестры постараются уменьшить вашу боль, что поможет вам быстрее выздороветь.
Лекарства часто назначают для кратковременного обезболивания после операции или травмы. Для облегчения боли доступны многие типы лекарств, включая опиоиды, нестероидные противовоспалительные препараты (НПВП) и местные анестетики.Ваш врач может использовать комбинацию этих лекарств для облегчения боли, а также для минимизации потребности в опиоидах.
Имейте в виду, что хотя опиоиды помогают облегчить боль после операции или травмы, они являются наркотиками и могут вызывать привыкание. Опиоидная зависимость и передозировка стали серьезной проблемой общественного здравоохранения в США. Важно использовать опиоиды только по указанию врача. Как только боль начнет уменьшаться, прекратите прием опиоидов. Поговорите со своим врачом, если ваша боль не начала уменьшаться в течение нескольких дней после лечения.
Раннее движение
Многие врачи поощряют движение ног в начале периода восстановления. Например, если имеется травма мягких тканей с переломом, колено, голеностоп, ступня и пальцы ног могут быть мобилизованы на ранней стадии, чтобы предотвратить скованность.
Физиотерапия
Когда вы носите гипс или шину, вы, вероятно, потеряете мышечную силу в травмированной области. Упражнения во время процесса заживления и после снятия гипса очень важны. Они помогут вам восстановить нормальную мышечную силу, подвижность суставов и гибкость.
Весовая опора
Когда вы начнете ходить, вам, скорее всего, понадобится костыли или ходунки.
Во избежание проблем очень важно следовать инструкциям врача по переносу веса на травмированную ногу. В некоторых случаях врачи разрешают пациентам максимально нагружать ногу сразу после операции. Однако вы всегда должны следовать конкретным указаниям вашего хирурга.
Боль при переломах обычно прекращается задолго до того, как кость становится достаточно твердой, чтобы выдерживать стрессы повседневной деятельности.Если кость не зажила, и вы слишком рано положили на нее вес, она может не зажить. Если это произойдет, вам может потребоваться вторичная хирургическая процедура, такая как пересадка кости или ревизионная фиксация.
Перелом диафиза большеберцовой кости может вызвать дальнейшие травмы и осложнения.
- Острые осколки могут порезать или разорвать прилегающие мышцы, нервы или кровеносные сосуды.
- Чрезмерный отек может привести к синдрому компартмента, состоянию, при котором опухоль прерывает кровоснабжение ноги.Это может привести к тяжелым последствиям и потребует неотложной хирургической помощи после постановки диагноза.
- Открытые переломы могут привести к длительной инфекции глубоких костей или остеомиелиту, хотя профилактика инфекций значительно улучшилась по сравнению с прошлым поколением.
Хирургические осложнения
К хирургическим осложнениям относятся:
- Неправильное совмещение или невозможность правильно расположить сломанные фрагменты
- Инфекция
- Травма нерва
- Сосудистая травма
- Сгустки крови (могут возникнуть и без хирургического вмешательства)
- Несращение (нарушение заживления кости)
- Угловой (с лечением внешней фиксацией)
Вторичная хирургия
Определенные факторы часто связаны с трудностями при заживлении переломов.Открытые переломы, при которых костные фрагменты достаточно смещены, чтобы выйти из кожи, обычно вызывают более серьезные травмы и подвергаются повышенному риску инфицирования. Это может остановить или предотвратить заживление. Эти переломы с большей вероятностью потребуют вторичных хирургических вмешательств.
Переломы, направленные прямо через кость, обычно являются результатом механизмов более высокой энергии (в отличие от переломов спирального типа, наблюдаемых при низкоэнергетических скручивающих травмах). Они также имеют повышенное повреждение тканей, необходимых для заживления, и связаны с более частым повторением хирургических вмешательств.
Хирург не может контролировать эти два фактора. Третий и более контролируемый фактор — это совмещение основных фрагментов друг с другом и их соединение с помощью операции.
Кроме того, ваше общее состояние здоровья может влиять на исцеление. Курение и прием кортикостероидов влияют на заживление как костей, так и кожи, поэтому важно сообщить врачу, если вы их используете.
Костные морфогенетические белки (BMP) составляют новый класс белков, который был идентифицирован с факторами, способствующими заживлению костей.Некоторые из этих белков были выделены и теперь доступны для использования в качестве дополнительных средств лечения. Исследования продолжаются, чтобы определить конечную ценность этих белков, но ранние отчеты были благоприятными.
Если вы нашли эту статью полезной, возможно, вас заинтересует «Переломы проксимального отдела большеберцовой кости».
Зачем вам может понадобиться операция по поводу перелома
22 февраля 2019 г.
Переломы или переломы костей — одна из наиболее распространенных проблем, с которыми обращаются и лечат врачи-ортопеды.Каждый год около 6,8 миллиона американцев получают переломы. Наиболее распространены переломы бедра (в основном среди пожилых людей), переломы голеностопного сустава и переломы длинных костей нижних и верхних конечностей.
Существуют различные типы переломов, от небольших стрессовых переломов по волосам до открытых переломов, при которых часть кости выступает из кожи.
В то время как большое количество переломов может зажить с помощью гипсовой повязки или другого типа иммобилизации, многие другие переломы потребуют хирургического вмешательства.Хирургическое лечение перелома костей выполняется, когда сломанная кость не может должным образом зажить с помощью наложения гипса, наложения шины или фиксации.
Наиболее распространенный тип хирургии переломов включает внутреннюю фиксацию, при которой сломанные куски кости возвращаются в правильное положение с помощью хирургических винтов, штифтов, стержней или пластин. Чаще всего применяется при переломах костей голеностопного сустава, предплечья и голени.
Переломы, требующие хирургического вмешательства
Существует много типов переломов, для правильного заживления которых может потребоваться операция.Некоторые из наиболее распространенных включают:
Перелом бедренной кости
Переломы бедренной кости или бедренной кости — довольно распространенное явление. Для исправления перелома бедренной кости требуется операция внутренней фиксации. Хирургический стержень чаще всего используется для закрепления и поддержки кости до ее заживления. Хирург-ортопед может также хирургическим путем добавить пластину для усиления стержня. Полное название этой операции — открытая репозиция и внутренняя фиксация (ORIF) бедренной кости.
Перелом плеча
Если шарообразная часть плеча сломана, раздавлена или расколота, хирург-ортопед может порекомендовать операцию по восстановлению или замене плечевого сустава.Операция по замене плечевого сустава иногда может включать восстановление мышц и сухожилий в этой области, если они были повреждены во время травмы.
Перелом бедра
Существует три основных метода лечения перелома бедра:
- Ремонт бедра: Ремонт бедра означает стабилизацию сломанных костей хирургическими винтами, стержнями, пластинами или гвоздями. Врачи называют эту операцию «фиксацией бедра».
- Операция по частичной замене тазобедренного сустава: Эта процедура заменяет головку бедренной кости («шар» тазобедренного сустава) искусственными частями.Частичная замена тазобедренного сустава не заменяет «лунку» тазобедренного сустава.
- Операция по тотальной замене тазобедренного сустава: Эта операция заменяет весь сустав, включая «гнездную» часть таза, протезом.
В Orthopaedic Associates мы стремимся соответствовать самым высоким стандартам ортопедической науки. Если вы или ваш любимый человек страдает от боли после травмы, вам нужен квалифицированный, сертифицированный и прошедший обучение в стипендиате хирург-ортопед. Узнайте о своих возможностях у эксперта.Персонал Orthopaedic Associates использует передовые методы лечения и традиционные методы лечения для лечения или лечения различных болезненных состояний. Пожалуйста, позвоните нам сегодня, чтобы записаться на прием или консультацию по телефону ( 440) 892-1440.
Бедро, колено и нога | Больницы Shriners для детей — Сент-Луис
Многие детские стремления связаны со способностью ходить прямо и высоко, бегать и грациозно двигаться. Производительность зависит от того, насколько хорошо функционируют ступни, ноги, колени и бедра.Команда педиатров-ортопедов в больницах Shriners для детей в Сент-Луисе занимается хирургическими и нехирургическими потребностями детей, чтобы они могли добиться наилучших результатов. Младенцы, рожденные с косолапостью, дефектом конечностей или дисплазией тазобедренного сустава, входят в число пациентов, осматриваемых сертифицированными педиатрическими ортопедами в больнице Сент-Луис Шрайнерс. Уход также распространяется на детей и подростков, получивших случайные и травматические травмы, нарушающие их функции. Курс лечения определяется индивидуально для каждого пациента.В каждом случае цель состоит в том, чтобы оптимизировать функции и поставить ребенка на путь независимости.
Подробнее о заболеваниях бедра, колена и ног, которые мы лечим:
Искривленные ноги
Болезнь Блаунта (tibia vara) — редкое заболевание роста большеберцовой кости (голени), при котором голень наклоняется внутрь, напоминая изогнутую ногу. Лечение болезни Блаунта может включать фиксацию или хирургическое вмешательство.
Genu varum (искривленные ноги) — частое заболевание у маленьких детей.В первый год жизни искривленные ноги — это нормально. Обычно лечение проводится под наблюдением. Снимки ножек ребенка можно делать с интервалом в несколько месяцев, чтобы наблюдать за процессом выпрямления. Большинство детей перерастают это состояние. При необходимости ребенку может быть проведена хирургическая процедура, называемая управляемым ростом, при которой пластины и винты прикрепляются к пластине роста; или хирургическая процедура, называемая остеотомией, которая представляет собой сложную процедуру, включающую разрезание кости, добавление или удаление костного клина и выравнивание кости.
Проблемы со стопой
Бурсит большого пальца стопы — аномальное увеличение сустава большого пальца стопы. Бросок или шинирование стопы, стельки для обуви, противовоспалительные препараты или инъекции кортизона могут лечить бурсит. Если консервативное лечение не помогает, может потребоваться операция.
Эквиноварусная косолапость / косолапость — это состояние, имеющееся при рождении, при котором ступня направлена вниз, а пальцы и основание ступни направлены внутрь. Мы используем метод Понсети для лечения косолапости.Он состоит из серийного кастинга, который начинается как можно скорее после рождения. Большинству детей предстоит небольшая хирургическая процедура, называемая тенотомией, с последующей фиксацией ортезом для отведения стопы. Можно заказать физиотерапию. После исправления дети старшего возраста проходят клиническое наблюдение и при необходимости подвергаются фиксации. В редких случаях косолапость повторяется по мере роста ребенка.
Приводящая плюсневая мышца — это обычная деформация стопы, отмеченная при рождении, из-за которой передняя половина стопы поворачивается внутрь.Он может быть либо «гибким» (стопу можно до некоторой степени выпрямить рукой), либо «негибким» (стопу нельзя выпрямить рукой). Лечение, в зависимости от степени тяжести, может варьироваться от наблюдения, упражнений на растяжку и манипуляций, гипсования или хирургического вмешательства. Рекомендуется установить диагноз и начать лечение как можно скорее после рождения ребенка, чтобы обеспечить наилучший результат.
Pes cavus (ступни с высоким сводом стопы) — это состояние, при котором свод стопы не выравнивается под действием веса тела.Лечение кавуса — это корректирующая обувь с опорой на стопу или стелькой. Хирургическое вмешательство может потребоваться только в тяжелых случаях.
Pes planus (плоскостопие) — очень распространенное заболевание, которое обычно не мешает ребенку чувствовать себя комфортно или ходить. Если плоскостопие сохраняется и ребенок жалуется на боль, могут помочь ортопедические стельки / вкладыши, скобы или обезболивающие. Хирургия требуется редко.
Полидактилия рождается с лишними пальцами рук и / или ног.Эта деформация возникает во время развития плода. Полидактилия лечится с помощью операции по удалению лишних пальцев.
Тарзальная коалиция — это аномальное соединение двух костей задней части стопы, вызывающее боль в стопе. Существует несколько вариантов лечения тарзальной коалиции, включая отдых, вставки для обуви / опоры для свода стопы, ботинок или гипс или инъекции стероидов. Для улучшения функции и уменьшения боли может потребоваться операция.
Ходьба на носках — это состояние, при котором ребенок ходит на носках, не прикладывая веса к пятке или любой другой части стопы.Это обычное явление у детей ясельного возраста, и, как правило, дети его перерастают. Если ходьба на пальцах ног сохраняется после трехлетнего возраста, это подозрительно на лежащую в основе нервно-мышечную проблему. Если лечение необходимо, ребенок может пройти физиотерапию, фиксацию, наложение шин, серию гипсовых повязок или операцию.
Вертикальная таранная кость — это врожденное заболевание стопы, при котором стопа направлена вверх, образуя коромысло. Существует несколько вариантов лечения вертикальной таранной кости, включая гипс, физиотерапию и растяжку или операцию.
Деформации бедра
Дисплазия развития тазобедренного сустава (DDH) — это заболевание тазобедренного сустава, при котором ребенок рождается с аномалией тазобедренного сустава или имеет его. Нормальное бедро — это шарнирно-гнездное соединение, в котором шар (головка бедренной кости) расположен на вершине бедренной кости (бедра) и находится в круглой впадине (вертлужной впадине), которая является частью таза. DDH — это спектр заболеваний, варьирующийся от небольшого прикрытия мяча суставной впадиной до полностью вывихнутого бедра.В период новорожденности лечение может включать шлейку Павлика, способствующую развитию тазобедренного сустава. У детей старшего возраста может потребоваться наложение колючки или хирургическое вмешательство, чтобы удерживать мяч в лунке и способствовать нормальному развитию тазобедренного сустава. Новорожденные восприимчивы к DDH из-за техники тугого пеленания. При пеленании новорожденного рекомендуется плотно обернуть верхнюю часть тела, но ноги должны быть свободны, чтобы можно было правильно сгибать и отводить бедра. Было показано, что плотное пеленание с прямыми бедрами и коленями, не позволяющими двигаться, увеличивает риск DDH.
Legg-Calve-Perthes — это состояние, при котором кровь больше не достигает шаровой части бедра, в результате чего кость перестает расти и сглаживается. В конце концов, кровоток восстанавливается, уплощенная часть кости растворяется и заменяется новой. Причина этого расстройства неизвестна. Лечение состоит из наблюдения, рентгена и удержания вновь растущей кости в центре тазобедренного сустава. Это помогает кости снова вырасти в правильную круглую и гладкую форму. Для сохранения диапазона движений в тазобедренном суставе могут быть назначены физиотерапевтические упражнения (растяжка).Может потребоваться вспомогательное оборудование для ходьбы, например костыли. Иногда ребенку может потребоваться наложение гипса или вытяжения, чтобы бедро удерживалось в правильном положении во время заживления. Иногда требуется хирургическое вмешательство, обычно после семи лет, для придания формы тазобедренному суставу и облегчения боли.
Скольжение эпифиза верхней части бедренной кости — это состояние, при котором верхний конец бедренной кости соскальзывает назад в тазобедренном суставе, вызывая боль в бедре. Чтобы предотвратить дальнейшее скольжение, может потребоваться операция.
Походка с носком
Попадание пальцев ног (голубиные пальцы ног) и разнос ног — распространенные проблемы развития у детей. Проблема может развиваться исключительно в стопе или может возникать из-за небольшого поворота бедра или кости голени. Большинство детей перерастают это без какого-либо лечения; поэтому специальная обувь, подтяжки или упражнения не нужны. Кастинг или хирургическое вмешательство необходимы только в тяжелых случаях.
Антеверсия бедренной кости — это скручивание бедренной кости внутрь, в результате которого колени и ступни ребенка поворачиваются внутрь или приобретают так называемый «косолапый» вид.Обычно это обнаруживается в возрасте от четырех до шести лет. Антеверсия бедренной кости имеет очень хороший прогноз. Многие случаи исправляются сами собой по мере роста ребенка. Иногда врач назначает подтяжки или специальную обувь. В редких случаях антеверсия бедренной кости может быть серьезной, и может потребоваться хирургическое вмешательство для выпрямления бедренной кости.
Перекрут большеберцовой кости — это перекручивание большеберцовой кости вовнутрь. Перекрут большеберцовой кости заставляет стопы ребенка поворачиваться внутрь или приобретать «косолапый» вид.Это обычно наблюдается у детей ясельного возраста и имеет очень хороший прогноз. Многие случаи исправляются сами собой по мере роста ребенка. В редких случаях перекрут большеберцовой кости может быть серьезным, и может потребоваться хирургическое вмешательство для выпрямления костей голени.
Колени
Болезнь Осгуда-Шлаттера — это чрезмерная травма в области колена у растущих подростков. Существует несколько вариантов лечения болезни Осгуда-Шлаттера, включая покой, лед, обезболивающие, физиотерапию или коленный ремень.
Нестабильность надколенника (колена) — это состояние, при котором коленная чашечка нестабильна и может сдвинуться с места (вывихнуть).Лечение включает физиотерапию или иммобилизацию (гипсовая повязка). Для стабилизации колена может потребоваться операция.
Проблемы с длиной конечностей
Несоответствие длины конечностей — это разница в длине рук или ног. Детей с несоответствием длины конечностей ног можно лечить с помощью подъемника для обуви или вставки для обуви. Детям со значительной разницей в длине ног может потребоваться операция. Хирургические варианты включают эпифизиодез (замедление роста длинной ноги), метод Илизарова (удлинение короткой кости) или новую технику с использованием удлиняющих стержней.Эпифизиодез — это операция по остановке роста эпифиза (конца кости). Он выполняется на более длинной ноге, что позволяет более короткой ноге догонять рост. Метод Илизарова — это внешнее устройство (металлические кольца на внешней стороне руки или ноги) с небольшими проволочками, которые проходят через кость. Кость отделяется путем ее разрезания, а затем медленно удлиняется. По достижении желаемой длины металлическое кольцо и проволока удаляются, и конечность подвергается отливке до полного заживления кости, после чего после снятия гипса проводится физиотерапия.
Пальцы
Синдактилия — это состояние, при котором пальцы рук и ног не были полностью разделены (перепонки) во время развития. Некоторые формы синдактилии передаются по наследству, в то время как некоторые формы возникают спорадически. Лечение синдактилии зависит от ребенка; поэтому группа специалистов по кистям рук и ног определит путь лечения и оценит каждого ребенка. Иногда рука хорошо функционирует без хирургического вмешательства, а иногда требуется операция, чтобы разделить пальцы и углубить пространство между пальцами.
Удлинение и укорочение ног Информация | Гора Синай
УДЛИНЕНИЕ КОСТИ
Традиционно эта серия процедур включает в себя несколько операций, длительный период восстановления и ряд рисков. Однако длина штанины может составлять до 6 дюймов (15 сантиметров).
Операция проводится под общим наркозом. Это означает, что человек спит и не испытывает боли во время операции.
- Удлиняемая кость разрезается.
- Металлические штифты или винты вставляются сквозь кожу в кость. Булавки помещают выше и ниже разреза в кости. Швы закрывают рану.
- Металлическое приспособление прикреплено к штифтам в кости. Позже он будет использоваться, чтобы очень медленно (в течение нескольких месяцев) разделить разрезанную кость. Это расширяет пространство между концами разрезанной кости, которое заполняется новой костью.
Когда нога достигла желаемой длины и зажила, проводится еще одна операция по удалению штифтов.
В последние годы для этой процедуры было разработано несколько новых методов. Они основаны на традиционной операции по удлинению ног, но могут быть более удобными для некоторых людей. Спросите своего хирурга о различных методах, которые могут вам подойти.
РЕЗЕКЦИЯ ИЛИ УДАЛЕНИЕ КОСТИ
Это сложная операция, которая может произвести очень точную степень изменения.
Под общим наркозом:
- Укорачиваемая кость разрезается.Часть кости удаляется.
- Концы отрезанной кости соединятся. Металлическая пластина с винтами или гвоздем в центре кости помещается поперек кости, чтобы удерживать ее на месте во время заживления.
ОГРАНИЧЕНИЕ РОСТА КОСТИ
Рост костей происходит на пластинах роста (физах) на каждом конце длинных костей у молодых людей, которые все еще растут.
Хирург надрезает пластину роста на конце кости более длинной ноги.
- Пластинка роста может быть разрушена путем соскабливания или просверливания, чтобы остановить дальнейший рост на этой пластине роста.
- Другой метод — вставить скобки с каждой стороны костной пластинки. Их можно удалить, когда обе ноги примерно одинаковой длины.
ИЗВЛЕЧЕНИЕ МЕТАЛЛИЧЕСКИХ УСТРОЙСТВ
Металлические штифты, винты, скобы или пластины могут использоваться для удержания кости на месте во время заживления. Большинство хирургов-ортопедов ждут от нескольких месяцев до года, прежде чем удалять любые большие металлические имплантаты. Для удаления имплантированных устройств необходима еще одна операция.
Операция по сохранению конечностей | Рак кости
Операция по сохранению конечностей — основная операция при первичном раке костей рук или ног.
Эта страница посвящена раку, который начинается в вашей кости (первичный рак кости).
Если ваш рак распространился на кость из другой части тела, это называется вторичным или метастатическим раком кости.
Что такое операция по сохранению конечностей?
Большинство первичных раковых опухолей костей находится в руках или ногах. Операция по сохранению конечностей является основной операцией при этих формах рака. Это означает удаление рака без удаления пораженной руки или ноги. Ее также иногда называют хирургией по спасению конечностей.
Хирург удаляет область кости, на которой находится рак, и может заменить ее на:
- металлический имплант под названием протез
- замещающая кость либо из другой части тела, либо из банка костей
В некоторых случаях пораженная кость удаляется, подвергается лучевой терапии и затем возвращается обратно в тело.
Почему вам сделали операцию по сохранению конечностей
Если у вас рак руки, ноги, плеча или бедра, ваш хирург захочет сделать операцию по сохранению конечностей, если это вообще возможно.Это означает удаление рака, но не всей руки или ноги.
Это наиболее распространенный вид хирургического вмешательства при первичном раке костей. Таким образом лечатся около 85 из 100 (85%) остеосарком.
Часто можно удалить только опухоль, даже если рак находится в бедренной кости (таз). Раньше иногда приходилось удалять всю ногу и бедро.
Подготовка к операции
Перед операцией вы встретитесь со своей хирургической бригадой.Хирург расскажет вам о рисках и преимуществах операции. Они просят вас подписать форму согласия. Это хорошее время, чтобы задать все интересующие вас вопросы.
Что происходит
Вам делают операцию в операционном театре. Медсестра вставляет маленькую трубку в вену на тыльной стороне вашей руки. Анестезиолог вводит вам анестетик через трубку, и вы ложитесь спать.
Хирург удаляет область кости, в которой находится рак, и заменяет ее металлическим имплантатом, называемым протезом.Если рак находится рядом с суставом, хирург также удалит сустав и заменит его ложным.
Вам чаще делают эту операцию на костях голени, таких как бедренная или большеберцовая кость. Эти операции называются хирургией замены бедренной кости и хирургией замены большеберцовой кости соответственно.
Это также делается в большой кости плеча, называемой плечевой костью. Эта операция называется заменой плечевой кости.
Самое главное, что хирург удаляет всю опухоль.Таким образом, они также удаляют часть здоровой костной ткани вокруг опухоли. Они отправляют это в лабораторию для тщательной проверки, чтобы убедиться, что хирург удалил все опухоли.
После того, как рак полностью вылечен, хирург выполняет часть операции по спасению конечности.
Иногда во время операции обнаруживается, что опухоль больше, чем показали сканирование, или неожиданно поражаются нервы или кровеносные сосуды. Когда это происходит, спасение конечности может оказаться невозможным, и вместо этого придется сделать ампутацию.
После операции
Ваша многопрофильная бригада (MDT) поможет вам после операции по сохранению конечностей. Сюда входят физиотерапия и реабилитация.
Возможные риски
Инфекция
Заражение сопряжено с риском любой операции на костях. Это особый риск для людей, проходящих химиотерапию. Ваша хирургическая бригада сделает все возможное, чтобы предотвратить заражение. Вы принимаете антибиотики во время и после операции, чтобы снизить риск заражения.
Когда в кости развивается инфекция, от нее очень трудно избавиться. При серьезной инфекции может сломаться кость вокруг протеза. В этом случае протез становится рыхлым и нестабильным.
Иногда можно вылечить инфекции костей, но обычно это требует дополнительных операций. Вашему специалисту придется вынуть протез, дождаться полного исчезновения инфекции и вставить новый протез. К сожалению, если невозможно взять инфекцию под контроль, вам может потребоваться ампутация.
Прочие риски
Есть и другие риски операции по сохранению конечностей. Ваш врач обсудит их с вами.
Ваши врачи позаботятся о том, чтобы польза от операции по сохранению конечностей перевешивала эти возможные риски.
Продолжение
При первом осмотре ваш врач:
- дает результаты операции
- исследует вас
- спрашивает, как у вас дела и были ли у вас проблемы
Это также ваша возможность задать любые вопросы.Запишите все вопросы, которые у вас есть, перед назначением, чтобы вам было легче вспомнить, о чем спрашивать. Если взять кого-нибудь с собой, вы также сможете запомнить, что говорит врач.
Частота последующих посещений зависит от результатов операции. Спросите своего врача, как часто вам нужно проходить медицинские осмотры и что они будут включать.
.