Рентгенотерапия
Рентгенотерапия — это медицинская дисциплина, изучающая теорию и практику применения рентгеновского излучения с лечебной целью.
Является частным разделом лучевой терапии, при котором с лечебной целью используется рентгеновское излучение с энергией от 10 до 250 кВ. С увеличением напряжения на рентгеновской трубке увеличивается энергия излучения и вместе с этим его проникающая способность в тканях возрастает от нескольких миллиметров до 8—10 см.
Использование рентгенотерапии началось в 1897 г., однако научные основы рентгенотерапия получила только с развитием физики, дозиметрии, радиобиологии и накоплением клинического опыта. Рентгенотерапия при напряжении от 160 до 250 кв до 50-х годов нашего столетия была единственным методом дистанционного облучения глубоко расположенных патологических процессов как воспалительного и дистрофического характера, так и злокачественных опухолей. Однако, при раке внутренних органов, характеризующемся малой радиочувствительностью и требующем для своего разрушения больших доз излучения (в пределах 60—70 Гр), рентгенотерапия оказалась малоэффективной.
Различают рентгенотерапию глубокую или ортовольтную (расстояние фокус — кожа 30 см и больше) и близкофокусную (расстояние фокус — кожа 7,5-20 см).
Рентгеновское излучение, генерируемое в рентгеновских трубках при помощи высоковольтных электрических аппаратов, при воздействии на ткани и органы тела человека вызывает подавление функций отдельных клеток, угнетение их роста, а в ряде случаев и их деструкцию. Эти явления оказываются следствием поглощения и рассеяния— первичных физических процессов взаимодействия рентгеновского излучения с биологической средой. За первичными физическими следуют физико-химические и биохимические процессы, определяющие развитие терапевтического эффекта. Особенностью рентгеновского излучения является его непрерывный энергетический спектр, в котором присутствуют кванты излучения с любыми энергиями, вплоть до максимального значения, соответствующего наибольшему напряжению генерирования. Последнее в настоящее время в рентгенотерапии обычно не превышает 250 кВ.
Для получения однородного пучка используют фильтры, поглощающие мягкие лучи. Для излучений малой энергии применяют фильтры из легких металлов (алюминий, латунь толщиной 0,5—6 мм). Для излучений больших энергий (180—200 кВ) однородность излучения достигается применением фильтров из тяжелых металлов (цинк, медь толщиной 0,5—2 мм).
Для ограничения поля облучения и удобства центрации при рентгенотерапии применяют цилиндрические или прямоугольные тубусы, обеспечивающие необходимое для каждого конкретного больного кожно-фокусное расстояние. Выходное окно тубусов аппаратов для короткофокусной рентгенотерапии имеет диаметр до 10 см и для глубокой площадь 16—400 см2.
Лечебный эффект рентгенотерапии связан с поглощенной дозой излучения в области патологического очага. Величина оптимальной поглощенной дозы, ее дробление, ритм облучения обусловлены в каждом случае характером патологического процесса. На степень сопутствующих реакций окружающих патологический очаг здоровых тканей и органов, а также реакций всего организма влияет величина интегральных доз в этих отдельных анатомических структурах и во всем теле больного.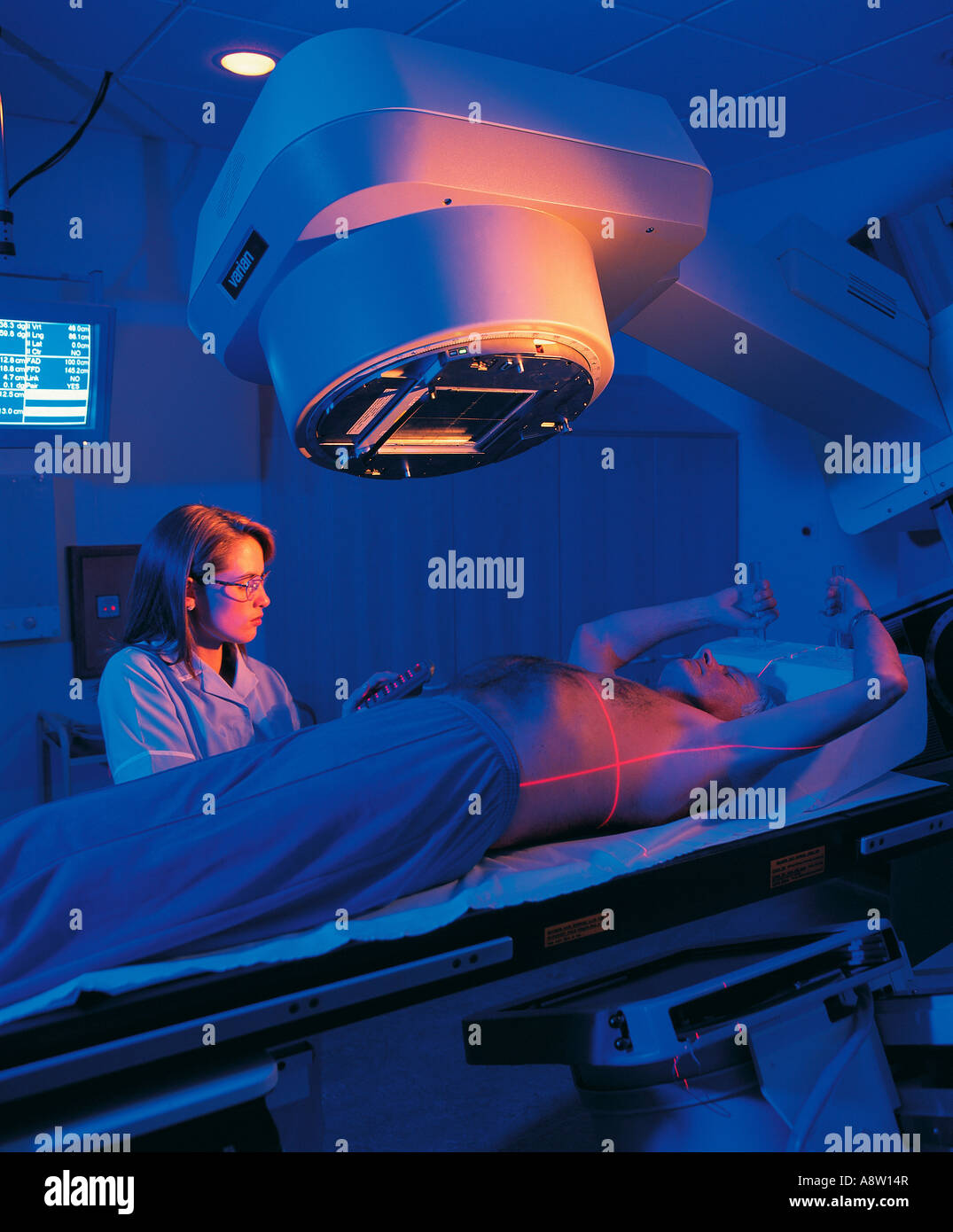
Эффекты воздействия рентгенотерапии не однозначны для разных гистологических структур, что связано с различной чувствительностью последних к ионизирующему излучению.
Однако чувствительность облучаемых тканей в организме человека зависит и от ряда других многочисленных факторов — возраста, пола, температуры тела и облучаемого участка, локализации последнего, его гидрофильности, кровоснабжения, кислородного насыщения, его функциональной активности, интенсивности обменных процессов и мн. др., в том числе и от исходного состояния, а также реактивности организма. На биологические эффекты рентгенотерапии влияет характер распределения дозы облучения во времени. Дробное облучение по сравнению с однократным оказывается менее повреждающим. В этом случае лучше выявляется дифференциальная чувствительность тканей и так называемый терапевтический интервал — разница в чувствительности нормальных и патологических гистоструктур.
Рентгенотерапия может вызывать различные эффекты.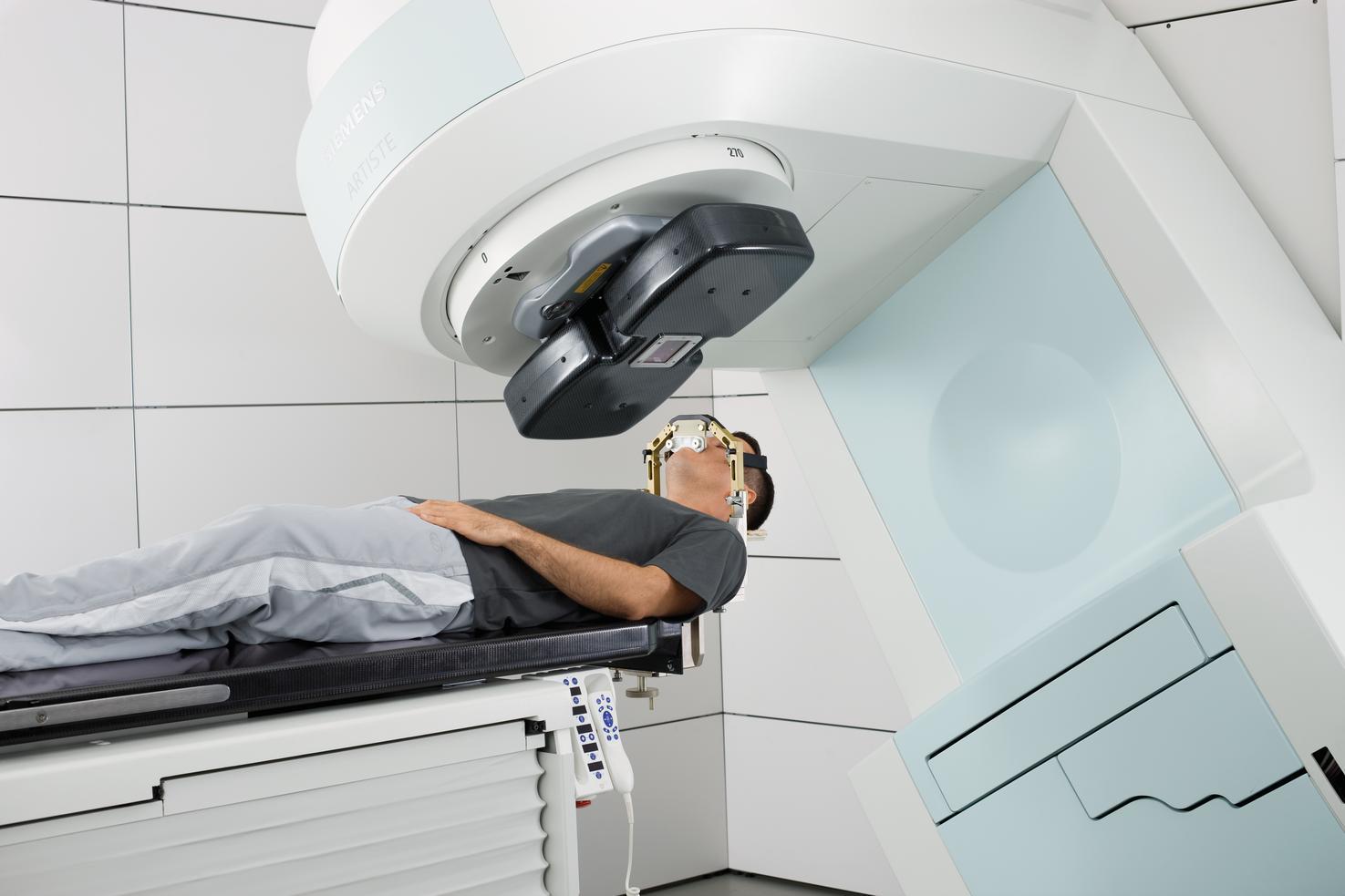 В зависимости от величины поглощенной дозы излучения, ритма облучения, объекта воздействия, характера и стадии заболевания и, наконец, реактивности организма больного могут иметь место противовоспалительные, десенсибилизирующие, деструктивные, анальгезирующие и другие эффекты. В связи с расширением возможностей использования высокоэнергетических источников излучения рентгенотерапии применяется преимущественно при сравнительно неглубоком расположении патологического очага и при возможности применения небольших доз излучения.
В зависимости от величины поглощенной дозы излучения, ритма облучения, объекта воздействия, характера и стадии заболевания и, наконец, реактивности организма больного могут иметь место противовоспалительные, десенсибилизирующие, деструктивные, анальгезирующие и другие эффекты. В связи с расширением возможностей использования высокоэнергетических источников излучения рентгенотерапии применяется преимущественно при сравнительно неглубоком расположении патологического очага и при возможности применения небольших доз излучения.
Для лечения поверхностных злокачественных новообразований базальноклеточного и плоскоклеточного рака кожи, начальных стадий рака губы и рака вульвы близкофокусная рентгенотерапия является методом выбора и имеет ряд преимуществ перед хирургическими методами лечения. При большем распространении процесса ренгенотерапия сочетается с дистанционными методами лучевой терапии.
Близкофокусная рентгенотерапия является самостоятельным радикальным методом лечения предраковых заболеваний (старческая кератома, болезнь Боуэна, кожный рог, лейкоплакия и т.д.), ряда дегенеративных воспалительных и гипертрофических заболеваний кожи (синдром Дюпюитрена, подошвенный фиброматоз, келоидные рубцы, бородавки и кондиломы, дерматологические заболевания, в том числе псориаз, грибовидные микозы, экземы, нейродермиты).
Рентгенотерапия применяется при лечении гинекомастии, послеоперационной лимфореи, является высокоэффективным методом лечения дегенеративных и воспалительных заболеваний (невралгии и невриты лицевого нерва, плечевого сплетения, пояснично-крестцовый радикулит, артрозы).
Рентгенотерапия может применяться также при некоторых неспецифических дегенеративно-дистрофических и воспалительных процессах костно-суставного аппарата, сопровождающиеся реактивным воспалением мягких тканей и выраженным болевым синдромом.
Хороший результат получают при рентгенотерапии острых воспалительных процессов, при использовании малых разовых доз порядка 0,1—0,15 Гр и суммарной дозы не превышающей 1 Гр — рекомендуется только в ранних стадиях острых воспалительных заболеваний и в случаях отсутствия других равноценных способов лечения или при неэффективности последних у лиц старше 40 лет.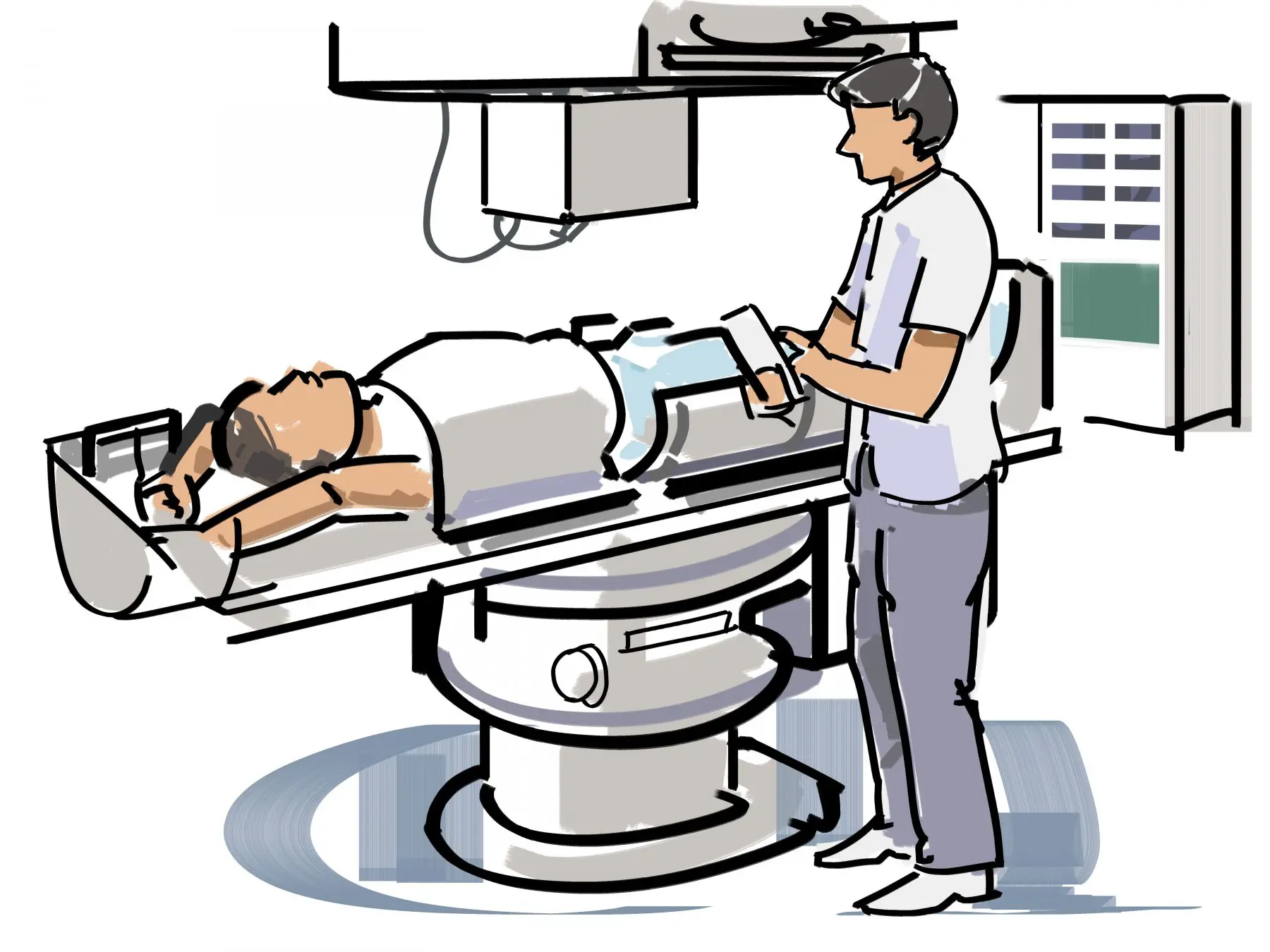
Рентгенотерапия должна применяться только при наличии научно обоснованных показаний к такому лечению и только у больных с безупречно доказанным заболеванием.
Возможность применения различных режимов фракцирования дозы облучения делает этот метод применимым для лечения даже очень пожилых пациентов.
Возможно применение 1-2 сеансов облучения с интервалом в несколько недель или 5-10 сеансов через день в течение 3 недель, а также иные варианты.
В радиотерапевтическом отделении ГБУЗ ТОКОД
Система XTRAHL 200 идеально подходит как для близкофокусной рентгенотерапии поверхностных кожных новообразований, так и для ортовольтной терапии вторичных поражений, в том числе и костных метастазов.
Показания для рентгенотерапии:
- плоскоклеточный или базально-клеточный рак кожи I-II стадии либо 2 этапом после ДГТ
- рак вульвы в составе сочетанно-лучевой терапии
- рак нижней губы I-II стадии либо 2 этапом после ДГТ
- рецидивы рака молочной железы (в рубце, мягких тканях, коже)
- внутрикостные МТС в ребра (единичные очаги)
- неопухолевые заболевания (пяточные шпоры, остеоартрозы коленных суставов, келоидные рубцы, послеоперационная лимфорея)
Противопоказания к рентгенотерапии могут быть абсолютными и относительными.
Абсолютные противопоказания.
- общее тяжелое состояние больного
- выраженная кахексия
- наличие сопутствующих заболеваний других органов (сердца, легких, печени, почек) в стадии декомпенсации.
- лейкопения и тромбоцитопения, анемия.
Относительные противопоказания.
- острые септические и инфекционные заболевания
- генерализованное поражение кожи .
- сформировавшиеся абсцессы и флегмоны до вскрытия
- беременность.
- детский возраст
| Массивная базалиома до облучения у 90 летней женщины, которой было отказано в оперативном лечении. | Та же базалиома через несколько недель после облучения. Опухоль ликвидирована, оставшаяся рана превратится в белый рубец в течение полугода. |
В большинстве случаев рентгенотерапия не вызывает системных последствий. Большая часть побочных эффектов обусловлена реакцией кожи, которая проявляется в виде эпидермита. Сначала во время каждого сеанса возникает отек, покраснение, зуд. По мере продолжения лечения симптомы становятся более выраженными и достигают максимума к третьей неделе терапии и проходят через 1 – 1,5 месяца после ее окончания.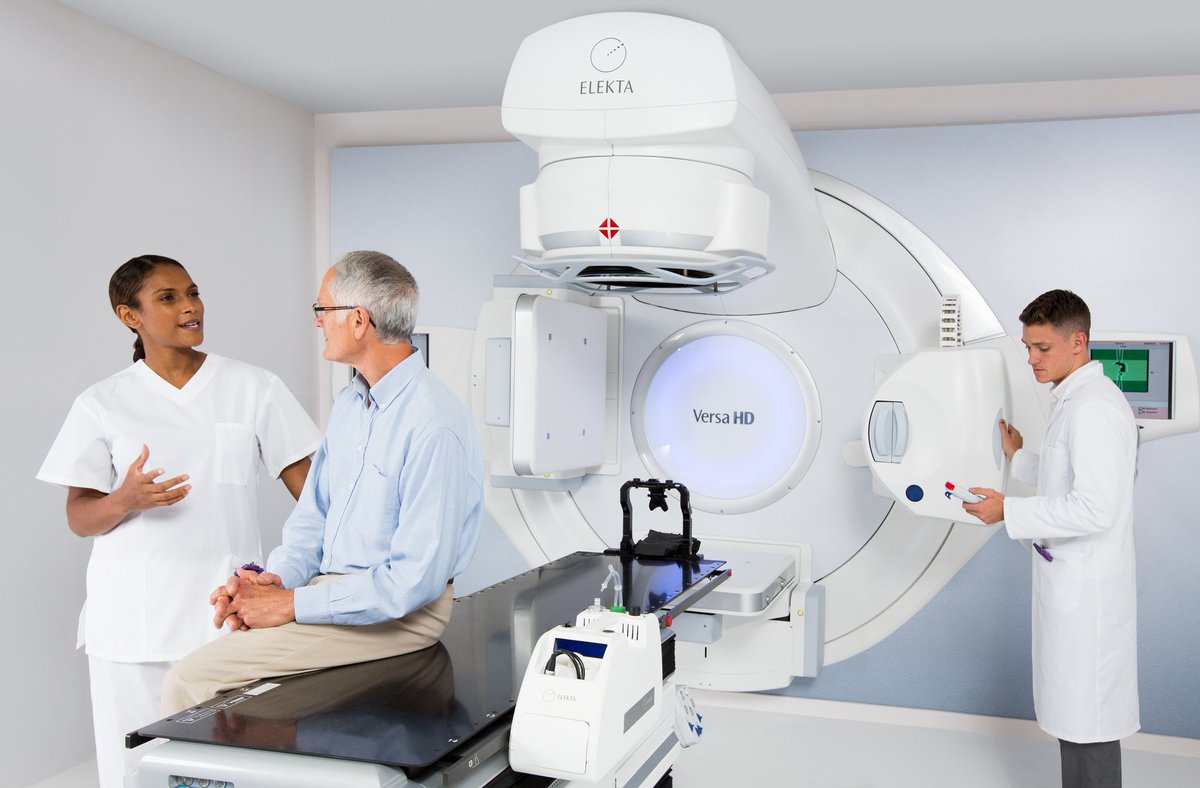
На пораженном участке кожи образуются пузырьки, заполненные экссудатом. Они лопаются, открывая воспаленный эпидермис ярко-красного цвета. Это служит воротами для патогенной флоры, и при несоблюдении рекомендаций врача присутствует развития бактериальной инфекции. Также отмечают появление ранок, покрытых корками.
Чувствительность кожи к излучению зависит от множества факторов.
Это: локализация опухоли, передняя поверхность шеи более восприимчива к радиационному воздействию, чем кожа крыльев носа и других участков лица, затылка; температура воздуха, в жаркую погоду кровоснабжение эпидермиса улучшается, что повышает риск развития последствий лечения, в холода такая вероятность снижается; лишний вес, было доказано, что кожа тучных людей в большей степени восприимчива к действию излучения; трещины, царапины увеличивают проницаемость эпидермиса; возрастные изменения.
Опасным последствием такого лечения служит лучевая язва. Под воздействием радиоактивных изотопов нарушается микроциркуляция в кровеносных сосудах, расположенных под кожей. Риск осложнений возрастает пропорционально глубине проникновения патологического процесса и силе облучения.
Риск осложнений возрастает пропорционально глубине проникновения патологического процесса и силе облучения.
О начале язвенных изменений в коже свидетельствуют такие симптомы: сухость и шелушение; исчезновение поверхностного рисунка эпидермиса; появление сосудистых «звездочек»; нарушение пигментации.
Если опухоль расположена возле слизистых оболочек носа или рта, может возникнуть их воспаление – мукозит. Для него характерны сухость эпителия, появление жжения и болезненности при касании. Однако такие последствия встречаются нечасто. При лучевом лечении опухоли в области глаз отмечают рецидивирующий конъюнктивит.
Долгосрочные осложнения лучевой терапии
Со временем кожа, попавшая под воздействие излучения, становится тоньше, под ней заметна сосудистая сетка. Через год – полтора после окончания лечения возможно появление более светлых или, наоборот, темных участков эпидермиса. Выраженность этих признаков зависит от продолжительности лечения, полученной в итоге терапии дозы облучения, площади воздействия. Стоит отметить, что лучевая язва, о которой шла речь выше, может также появиться спустя несколько месяцев после окончания курса лечения.
Стоит отметить, что лучевая язва, о которой шла речь выше, может также появиться спустя несколько месяцев после окончания курса лечения.
Самым опасным последствием является высокий риск развития более тяжелой, злокачественной формы рака кожи – плоскоклеточного. По этой причине облучение нежелательно для пациентов моложе 50 лет. Также из-за риска возникновения осложнений подобный метод лечения не применяется при рецидивах базалиомы. После воздействия радиационного излучения на волосистую область отмечают выпадение волос. Со временем они отрастают, но становятся ломкими, тусклыми, их окраска более блеклая.
При лечении опухолей, расположенных на коже лица вблизи глаз, может возникнуть катаракта. Насколько высок риск подобного заболевания неизвестно, так как на сегодняшний день пороговая доза облучения хрусталика не установлена. Из-за рубцевания тканей после разрушения клеток новообразования ограничивается их подвижность, что оказывает влияние на мимику. Также происходят изменения в работе сальных и потовых желез в области воздействия излучения.
Профилактика осложнений
Больного предупреждают, что перед началом курса лечения (также и во время него) следует беречь кожу от повреждений. Кроме того, рекомендуется придерживаться таких правил:
защищаться от прямых солнечных лучей, не посещать солярий, выходить на улицу в одежде с длинным рукавом, лицо закрывать широкополой шляпой, открытые участки кожи мазать специальным кремом;
нельзя растирать кожу, попавшую под облучение, массировать, ставить банки, прикладывать горчичники, обрабатывать антисептиками и спиртовыми растворами (йодом, зеленкой, перекисью) без назначения доктора;
гигиенические процедуры следует проводить с осторожностью, чтобы не смыть нанесенные врачом отметки, определяющие область лучевого воздействия;
запрещено делать компрессы, ставить грелку;
перед применением ароматизированного мыла или геля для душа, пены для ванн, дезодоранта, крема следует в обязательном порядке проконсультироваться с врачом, средства декоративной косметики (если они разрешены) необходимо смывать за 4 часа до сеанса лучевого лечения базалиомы;
для профилактики бактериальной инфекции стоит ограничить посещение таких общественных мест, как бассейны или бани.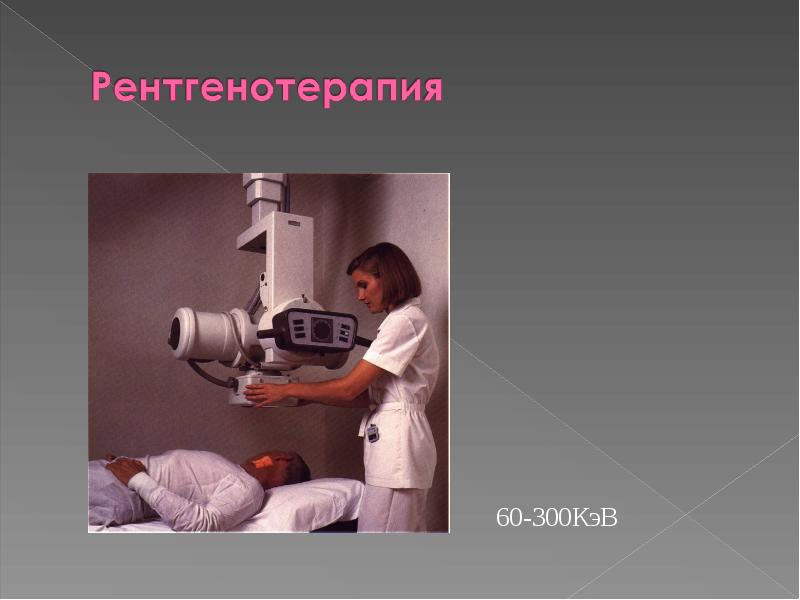
Лучевая терапия – это серьезная нагрузка на организм. Поэтому при появлении любых беспокоящих симптомах необходимо обратиться за консультацией к своему лечащему врачу или медсестре. Также лучше согласовывать с ними изменения в питании, климате. Стоит помнить, что опасность последствий лучевого лечения и рентгенотерапии сохраняется всю оставшуюся жизнь.
Not Found (#404)
Выбрана услуга:
Выбор услуги специлиста Нажмите для выбора услугиВыбрать дату и адрес
Назад
Повторной считается консультация одного специалиста в течение 30 дней с даты предыдущего приёма. На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
Радиологическое отделение — УЗ «Гродненская университетская клиника»
Врач-радиационный онколог (заведующий)
ВЫСШЕЙ КВАЛИФИКАЦИОНОЙ КАТЕГОРИИ
радиологического отделения
Довнар Олег Станиславович
Телефон: 8 (0152) 431304
Об отделении
Радиологическое отделение является структурным подразделением УЗ «Гродненская университетская клиника» и включает в своем составе стационар на 40 коек, блок аппаратов дистанционной гамма-терапии, блок предлучевой подготовки и кабинет близкофокусной рентгенотерапии, а также блок контактной гамма-терапии (брахитерапии). В отделении имеется палата повышенной комфортности.
На базе отделения проводится лучевое лечение опухолей всех локализаций:
- тела и шейки матки, влагалища
- прямой кишки и анального канала
- мочевого пузыря
- брюшной полости
- предстательной железы
- поджелудочной железы
- печени и желчных протоков
- щитовидной железы
- молочной железы
- пищевода
- легкого
- мягких тканей и кожи
- головного и спинного мозга, шеи
Также в отделении проводится лучевая терапия с противовоспалительной целью неопухолевых образований при артрозах и других заболеваниях опорно-двигательного аппарата, панкреатитах.
ВИДЫ ЛУЧЕВОГО ЛЕЧЕНИЯ:
- дистанционная гамма-терапия,
- близкофокусная рентгенотерапия,
- контактная, внутриполостная и внутритканевая гамма-терапия (брахитерапия).
Ежегодно проводится дистанционная лучевая терапия более 1800 пациентам и брахитерапия более 500 пациентам. Средняя продолжительность лечения составляет 14 койко-дней. Количество пациентов пролеченных в условиях амбулаторного лечения достигает до 45 %.
Дистанционная лучевая терапия проводится с использованием современного радиотерапевтического оборудования и наиболее современных методик облучения, позволяющих облучать опухоли самой сложной конфигурации при минимальном воздействии на окружающие здоровые ткани.
Для проведения лучевой терапии используются:
- аппараты дистанционной гамма-терапии «РОКУС-АМ», «АГАТ С»
- блок контактной лучевой терапии (брахитерапевтический комплекс, включающий в себя аппарат контактной лучевой терапии «Microselectron-V3» с источником гамма-излучения Иридий 192, рентгеновский симулятор со специализированным столом «IBU Imaging», систему компьютерного планирования «Oncentra», систему «Swift» с УЗИ аппаратом и значительный по количеству набор интрастатов, эндостатов для проведения лечения)
- аппарат близкофокусной рентгенотерапии «Xstrahl 200»
- блок предлучевой подготовки с рентгеновским симулятором и КТ приставкой «Simulix»
СПЕЦИАЛИСТЫ ОТДЕЛЕНИЯ:
- Довнар Олег Станиславович — врач радиационнный онколог (заведующий) высшей квалификационной категории.

- Яколцевич Марк Иванович — врач радиационнный онколог первой квалификационной категории.
- Колодко Валерий Николаевич — врач радиационнный онколог высшей квалификационной категории.
- Кулешов Юрий Владимирович — врач радиационнный онколог высшей квалификационной категории.
- Маршалок Людмила Ивановна — врач радиационнный онколог первой квалификационной категории.
- Хильмончик Юлия Юрьевна — врач рентгенолог второй квалификационной категории.
- Грек Надежда Игоревна — врач радиационнный онколог.
Врачи отделения владеют всеми современными методиками планирования и проведения предлучевой подготовки и лучевой терапии, медикаментозного лечения пациентов, имеют высокие квалификационные категории. Специалисты отделения постоянно совершенствуют свой профессиональный уровень, участвуя в международных и республиканских конференциях, конгрессах, проходят обучение на курсах повышения квалификации специалистов.
ДЛЯ СВЕДЕНИЯ ПАЦИЕНТОВ!
ВЫСОКОДОЗНАЯ HDR-БРАХИТЕРАПИЯ БЕЗОПАСНАЯ И ЭФФЕКТИВНАЯ ЛУЧЕВАЯ ТЕРАПИЯ ПРИ РАКЕ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ И МОЛОЧНОЙ ЖЕЛЕЗЫ
На базе радиологического отделения УЗ «Гродненская университетская клиника» проводится эффективное лечение рака предстательной железы и молочной железы методом брахитерапии гражданам Республики Беларусь и иностранным гражданам (на платной основе). На данный момент проведено более 1000 операций. Практика применения показывает, что HDR-брахитерапия является высокотехнологичным, эффективным и щадящим методом лучевого лечения рака данных локализаций.
Брахитерапия — малоинвазивный метод, позволяющий вылечить рак предстательной железы без хирургической операции.
Преимущества брахитерапии перед другими методами
Высокий процент выздоровления.
10-летняя выживаемость пациентов после брахитерапии составляет 79 % — практически столько же, сколько и у здоровых пациентов данного возраста.
Высокая клиническая эффективность.
Брахитерапия может быть использована у пациентов, которым не показано радикальное хирургическое лечение, а также у больных, которым противопоказана наружная лучевая терапия вследствие наличия патологии кишечника внутри полей радиации, особенно у пациентов с воспалительными заболеваниями.
Низкий уровень осложнений.
- Недержание мочи развивается не более чем в 0,2% — 4% случаев.
- Возможность сохранения потенции.
- Процедура хорошо переносится пациентами с тяжелыми сопутствующими заболеваниями, а также пожилыми людьми.
Брахитерапия: амбулаторная процедура
Пациент после брахитерапии выписывается из клиники на следующий день и возвращается к нормальной жизнедеятельности в течение нескольких дней.
Для иностранных граждан брахитерапия оказывается на платной основе.
На фото: Кабинет близкофокусной рентгенотерапии
Здесь проводится лучевая терапия опухолей поверхностных локализаций.
Уважаемые пациенты!
Заведующий отделением Довнар Олег Станиславович осуществляет консультативный приём на платной основе для граждан РБ и иностранных граждан по вторникам и четвергам с 14. 00 до 16.00 в онкологическом диспансере УЗ «Гродненская университетская клиника».
00 до 16.00 в онкологическом диспансере УЗ «Гродненская университетская клиника».
ЗАПИСАТЬСЯ НА ПРИЁМ ВЫ МОЖЕТЕ ПО ТЕЛЕФОНУ:
8 (0152) 433772 (многоканальный) – РЕГИСТРАТУРА ОНКОДИСПАНСЕРА
8 (0152) 435962 – регистратура платных услуг онкодиспансера
ЭЛЕКТРОННАЯ ЗАПИСЬ НА ПРИЁМ
ДЛЯ ИНОСТРАННЫХ ГРАЖДАН:
+ 375 152 95 11 39 – ОТДЕЛЕНИЕ ПО ОКАЗАНИЮ ПЛАТНЫХ УСЛУГ
+375 (44) 774-42-39 – ОТДЕЛЕНИЕ ПО ОКАЗАНИЮ ПЛАТНЫХ УСЛУГ
e-mail:[email protected]
Отдел лучевой диагностики — Городская клиническая больница скорой медицинской помощи № 2
Успех лечения, прежде всего, определяется качеством диагностики. Информированность врачей и пациентов в рентгенодиагностике играет не последнюю роль. Врач — лучевой диагност может разработать оптимальный план обследования, грамотно дополнить одно исследование другим. Таким образом ускоряет период обследования, снижает затраты на них, что позволяет избежать диагностические ошибки.
В настоящее время в отделе лучевой диагностики функционируют два рентген кабинета в хирургическом корпусе.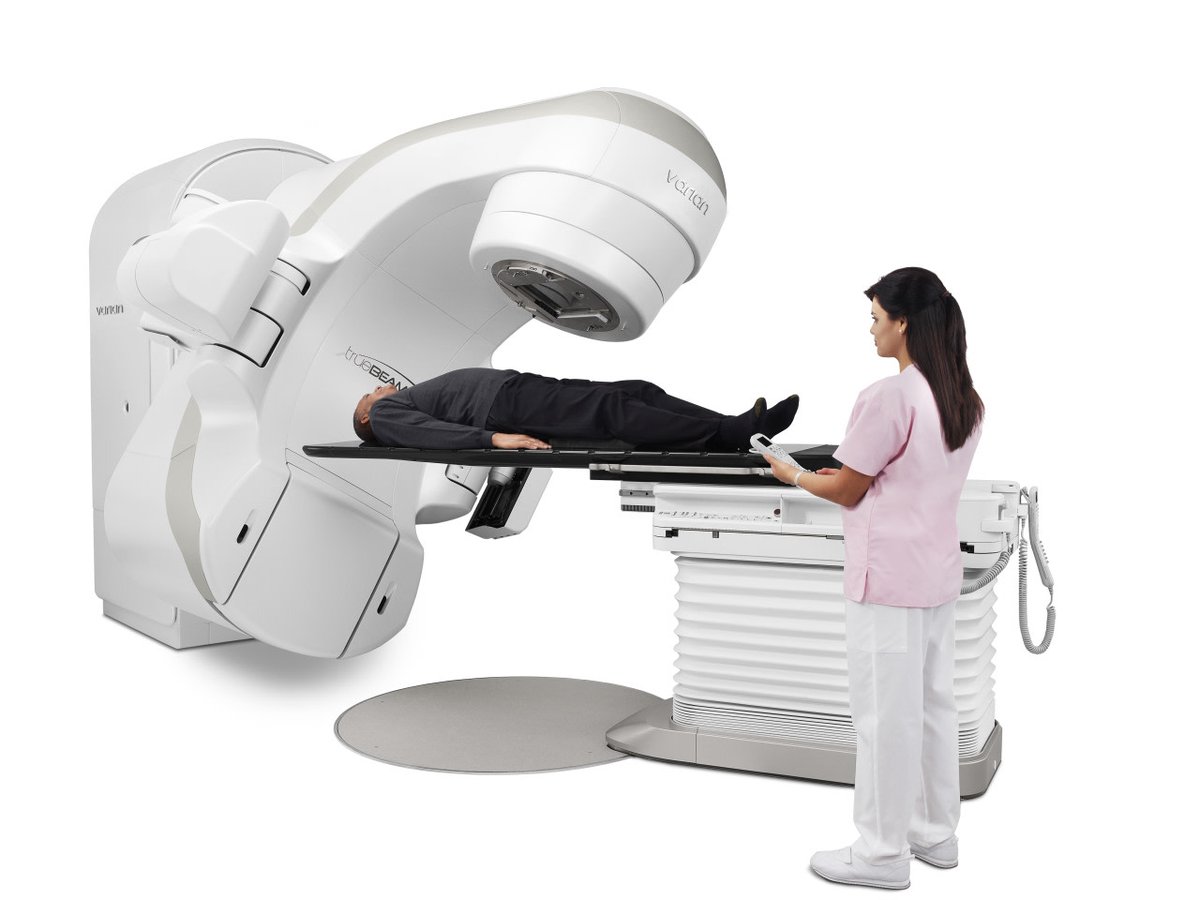 Имеются передвижные рентгеноаппараты, на которых проводится рентгенодиагностика в противошоковой палате, операционных, в палатах реанимации.
Имеются передвижные рентгеноаппараты, на которых проводится рентгенодиагностика в противошоковой палате, операционных, в палатах реанимации.
Знаковым событием для больницы стало приобретение мультиспирального компьютерного томографа и современного цифрового рентгенологического комплекса с усилением изображения, несколькими мониторами, системой регистрации и отслеживания пациентов.
Рентгенотерапия
В структуре БУЗОО «ГКБСМП № 2» имеется рентгенотерапевтический кабинет, специализирующийся на лечении различных неопухолевых заболеваний. Этот кабинет был открыт первым из трех рентгенотерапевтических кабинетов, организованных в городе.
Рентгенотерапия из-за малых доз и объема облучаемых тканей, является достаточно безопасным методом лечения, курсовые лучевые нагрузки при рентгенотерапии неопухолевых заболеваний на несколько порядков ниже, чем при многих рентгенодиагностических исследованиях. Жители нашего города, страдающие гипертонией, болезнями желудка и кишечника, онкологическими заболеваниями, перенесшие инфаркт миокарда, инсульты, — все те, кому противопоказана физиотерапия и другие традиционные медикаментозные методы лечения, могут получать эффективную помощь при данных заболеваниях. Противопоказания для назначения рентгенотерапии минимальны, это в основном беременность и детский возраст.
Противопоказания для назначения рентгенотерапии минимальны, это в основном беременность и детский возраст.
Ежегодно в рентгенотерапевтическом кабинете нашей больницы выполняется более тысячи процедур. Обслуживаются пациенты поликлиник Октябрьского, Кировского, Центрального округов, некоторых районов Омской области. Нередко приезжают на лечение наши бывшие соотечественники из ближнего и дальнего зарубежья, узнавшие от родственников и друзей об эффективности рентгенотерапии.
В первую очередь эта методика востребована у пациентов с заболеваниями костно- суставного аппарата (деформирующие артрозы коленных, тазобедренных, голеностопных, плечевых суставов), с остеохондрозом, спондилёзом, грыжей дисков позвоночника и связанными с ними вторичными невралгиями и изменениями связочного аппарата, с «пяточными шпорами» и др.
Также успешно применяется рентгенотерапия при многих воспалительных, в том числе гнойных патологических процессах хирургического профиля: фурункулы, флегмоны, гидраденит, рожистое воспаление, панариций, остеомиелит, мастит, тромбофлебит и др.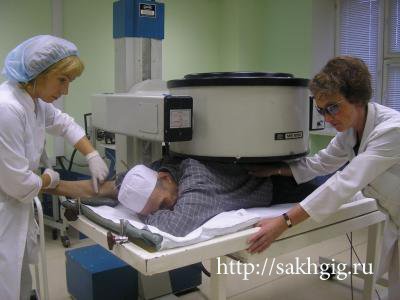
Часто этот метод используется при послеоперационных, раневых осложнениях (анастомозиты, инфильтраты, каузалгии, постампутационные болевые синдромы, вялогранулирующие и инфицированные раны, свищи), а также при воспалительных заболеваниях периферической нервной системы.
Ведь число положительных исходов при рентгенотерапии артрозов и остеохондрозов и связанных с ними вторичных изменениях в окружающих мягких тканях составляет более 83%. Эффективность лучевого лечения плече-лопаточного периартрита доходит до 90%, а плантарного фасциита («пяточных шпор») до 97%.
Рентгенотерапия положительно влияет на связочный аппарат, снимая возможные воспалительные явления, приостанавливает разрушение внутрисуставного хряща примерно на три года, в отличие от внутрисуставных инъекций препаратов кортикостероидов, провоцирующих при многократном применении нарушение структуры связок сустава и деструкцию хряща.
В отличие от других кабинетов лучевой терапии города Омска, в рентгенотерапевтическом кабинете БУЗОО «ГКБСМП №2» была внедрена и успешно используется ультразвуковая топометрия. Эта методика позволила уточнять глубину залегания, протяженность и локализацию патологических тканей. Постоянно проводится мониторинг эффективности лечения пациента, что увеличивает количество положительных результатов терапии и уменьшает лучевую нагрузку на пациента.
Эта методика позволила уточнять глубину залегания, протяженность и локализацию патологических тканей. Постоянно проводится мониторинг эффективности лечения пациента, что увеличивает количество положительных результатов терапии и уменьшает лучевую нагрузку на пациента.
Данный метод лечения неонкологических заболеваний, которые с возрастом поражают большинство людей, доказал безопасность, высокую эффективность и востребованность у населения. В связи с этим, учитывая 48- летний опыт врача-рентгенолога высшей категории отдела лучевой диагностики, на базе БУЗОО «ГКБСМП № 2» было организовано практическое обучение специалистов для рентгенотерапевтических кабинетов БУЗОО «ОКБ» и БУЗОО «ГП № 4».
Рак губы — клиника «Добробут»
Рак губы — опухоль злокачественного генеза, происходящая из эпителиального слоя красной каймы губ. Под термином «красная кайма» подразумевается пограничная область, место, где кожный покров переходит в слизистую оболочку, пронизанную множеством кровеносных сосудов и нервных окончаний. Несмотря на относительно небольшую долю в общей структуре онкологических опухолей (около 1,4%), данная неоплазия является одной из наиболее частых среди мужского населения старшей возрастной группы.
Несмотря на относительно небольшую долю в общей структуре онкологических опухолей (около 1,4%), данная неоплазия является одной из наиболее частых среди мужского населения старшей возрастной группы.
Встречается преимущественно у мужчин — 5,8/100 тыс. населения против 1,6 у женщин. При этом большая часть заболеваний (96-97%) приходится на рак нижней губы. Удовлетворительных объяснений такого распространения данной локализации не имеется. Принято считать, что тканевая специфика нижней губы, в которой значительно меньше сальных желез по отношению к верхней, является ведущей причиной ее слабой защиты от негативного воздействия факторов внешней среды. Это также обусловлено небольшим количеством естественной смазки для ее защиты, при условии большей активности и подвижности.
Рак верхней губы встречается преимущественно у лиц женского пола, на его долю приходится всего 3-4%.
Подъем показателей заболеваемости отмечается у лиц после 55-65 лет (принято причислять к болезням старости) и относительно редко встречается у людей среднего возраста. Злокачественная опухоль губы характеризуется медленным развитием, прорастанием в окружающие ткани и поздним метастазированием. Рак на губе имеет слабовыраженную тенденцию к распространению онкопроцесса, проявляется преимущественно местными изменениями. Для этого вида неоплазии характерна меньшая злокачественность процесса, относительно онкологических опухолей других локализаций в полости рта.
Злокачественная опухоль губы характеризуется медленным развитием, прорастанием в окружающие ткани и поздним метастазированием. Рак на губе имеет слабовыраженную тенденцию к распространению онкопроцесса, проявляется преимущественно местными изменениями. Для этого вида неоплазии характерна меньшая злокачественность процесса, относительно онкологических опухолей других локализаций в полости рта.
Этиология и факторы, предрасполагающие к заболеванию раком губы
- Влияние климатометереологических факторов, негативно воздействующих на слизистые оболочки и кожу человека (солнечная инсоляция, низкая и высокая влажность, температура воздуха, резкое изменение таких параметров). Существует прямая зависимость между уровнем заболеваемости и географической широтой проживания, что обусловлено высоким уровнем инсоляции (солнечного облучения).
- Длительная и частая механическая травматизация эпителиального слоя губ: повреждения зубными протезами, порезы во время бритья, пирсинг верхней/нижней губы, атрофические процессы в коже у лиц пожилого возраста.

- Периодически появляющиеся обширные поражения губ вирусом герпеса, папилломы.
- Табакокурение, особенно с использованием курительной трубки и низкосортных сортов табака, жевание сухих растительных смесей, злоупотребление некачественными алкоголесодержащими напитками, прием очень пряной, острой и горячей пищи.
- Фоновые патологические процессы: трещины губ, плоские лейкоплакии, хронические язвы, хейлиты.
- Неудовлетворительное состояние полости рта: присутствие кариозных зубов.
- Профессиональные вредности: работа в условиях тесного контакта с химическими канцерогенными веществами.
Классификация
Чтобы понять, как определить рак губы, рассмотрим разновидности данного заболевания.
По гистологическому строению различают следующие виды:
- Плоскоклеточный рак из ороговевающего эпителия растёт медленно, с выпячиванием наружу, незначительным распространением на окружающие ткани.
 Характерно позднее появление язв, метастазы в редких случаях.
Характерно позднее появление язв, метастазы в редких случаях. - Плоскоклеточный неороговевающий рак стремительно растет вглубь губы с активным распространением на окружающие ткани, быстрым возникновением язв и частыми метастазами в прилегающие ткани.
Рак губ чаще всего метастазирует в соседние лимфоузлы, костную ткань нижней челюсти, железы, реже — в ткани легких. Неоплазия нижней губы распространяется через систему лимфотока или путем прорастания в кости челюсти. Процесс в значительной степени определяется габаритами, которые имеет первичная опухоль. Так, метастазы в прилегающие ткани шеи развиваются у 55 % пациентов при достижении опухоли диаметра 3 и более сантиметров. Частота метастазов в ткани, лимфоузлы и органы за пределами шеи, не превышает 3%.
По клиническому течению выделяют бородавчатый, папиллярный и инфильтративно-язвенный рак верхней или нижней губы. Распространенность онкологического процесса определяется по стадийной классификации:
- 1 – опухоль диаметром до 2 см, в процессе не задействованы лимфоузлы.
- 2 – неоплазма достигает 4 см, без вовлечения лимфатических узлов.
- 3 – размеры все также составляют 4 см, присутствуют метастазы в прилегающие лимфоузлы размером до 3 см.
- 4а – размер от 4 сантиметров, метастазы в лимфатических узлах не превышают 6 см.
- 4б – процесс прорастает в стенку глотки и основание черепа, метастазирует в прилегающие ткани.
- 4с – распространение в отдалённые ткани и органы.
Рак губы: симптомы
Появлению и развитию онкологического процесса обычно предшествуют предопухолевые, доброкачественные заболевания и негативные фоновые состояния кожи каймы, которые и формируют первые симптомы рака губы. Значительно реже злокачественный процесс развивается на неизмененных тканях.
Как выглядит рак губы
Новообразования располагаются преимущественно в местах красной каймы с локализацией тканевых дефектов между углом и центром нижней губы. Наиболее частые признаки рака губы:
- образования плотной консистенции, покрытые корочкой;
- неглубокие язвы с уплотненными краями, которые не сопровождаются какой-либо симптоматикой.

Реже начальная стадия рака губы сопровождается зудом. Затем в области его появления, на фоне увеличения губ, появляются дефекты тканей, язвы с наличием в их основании инфильтрата (сгусток клеточных элементов с кровью и лимфой), которые сопровождаются болью и отеком. Возникают такие эрозированные поверхности с инфильтратом чаще после удаления ороговевших масс. В зоне эрозии часто появляются разрастания сосочкового вида, кровоточащие даже при любой легкой травме. Более сильный болевой синдром характерен для язвенно-инфильтративной формы. Именно наличие инфильтрата относится к важнейшим признакам озлакочествления процесса.
По мере распространения ракового процесса, прорастания в близлежащие ткани, симптомы приобретают более выраженный характер. Появляются:
- зловонный запах изо рта;
- нарушения тембра голоса;
- слюнотечение;
- болезненность в горле;
- синюшная окраска слизистой;
- затруднения при приеме пищи;
- усиленная боль;
- страдает функция нижней челюсти и усугубляются косметические дефекты.

Прилегающие лимфоузлы плотно спаиваются с тканями, окружающими их, и уплотняются, нарастает общая негативная симптоматика (слабость, утомляемость, истощение). В подавляющем большинстве случаев, при росте опухоли и распространении процесса, заболевание сопровождается тканевым распадом, добавляется вторичная инфекция бактериального генеза.
Если вы заподозрили рак губы, признаки указывают на развитие онкологии, важно быстро обратиться к доктору, который назначит необходимое обследование.
Диагностические процедуры
Диагноз ставится пациенту с учетом жалоб, данных физических методов обследования губы, слизистой полости рта с использованием лупы, а также результатов инструментальной диагностики. Рассматривают результаты:
- УЗИ зоны губ и шеи;
- рентгенографии нижней челюсти;
- цитологического исследования мазков-отпечатков, пунктата и соскобов с первичной опухоли и ближайших лимфатических узлов.
Чрезвычайно информативным методом диагностики является инновационный метод ПЭТ-КТ (позитронно-эмиссионный томограф).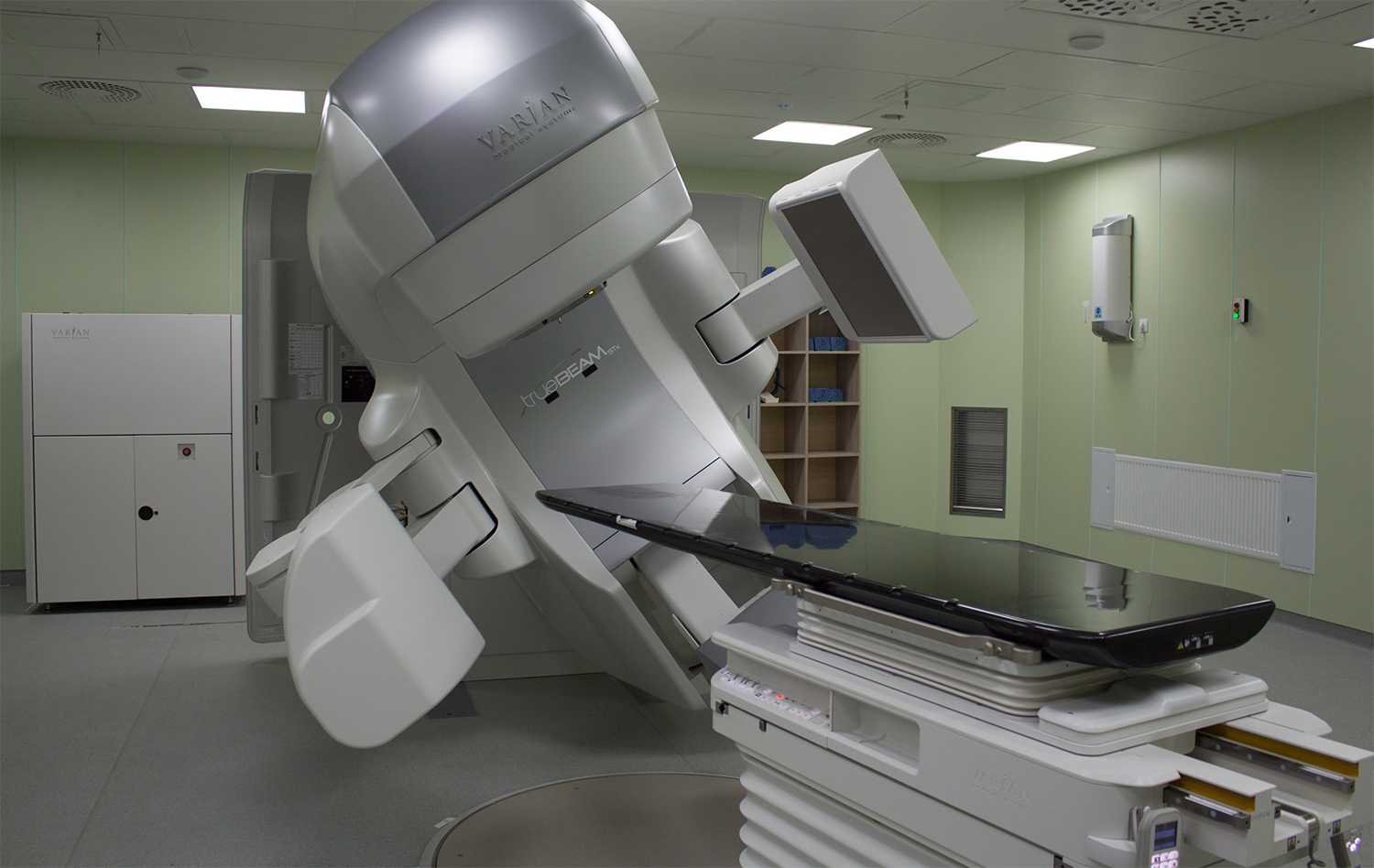 Он базируется на использовании радиологического метода и возможностей новейших компьютерных технологий. Это позволяет выявить микрометастазы и дать оценку ответа на уже проведенную терапию, а при необходимости — выбрать оптимальный путь лечения.
Он базируется на использовании радиологического метода и возможностей новейших компьютерных технологий. Это позволяет выявить микрометастазы и дать оценку ответа на уже проведенную терапию, а при необходимости — выбрать оптимальный путь лечения.
Также должна проводится дифференциальная диагностика с кандидозом, сифилисом, герпетическими проявлениями. В большинстве случаев определение новообразования не вызывает затруднений.
Лечение
Ведущими терапевтическими методами являются лучевой и хирургический способы. Химиотерапевтическое воздействие проводится преимущественно при лечении заболевания на поздних стадиях. Новообразования незначительных размеров, в случаях отсутствия метастазов, могут лечится функционально-щадящим методом криогенного воздействия жидким азотом. Данный способ достаточно эффективен, особенно у лиц с сопутствующими заболеваниями. Короткофокусная рентгенотерапия (лучевой метод) также результативен в начальной стадии заболевания.
Хирургическая резекция области новообразований на губе проводится пациентам при отсутствии метастазов или с иссечением слюнных желез, шейной клетчатки и прилегающих лимфоузлов при их наличии.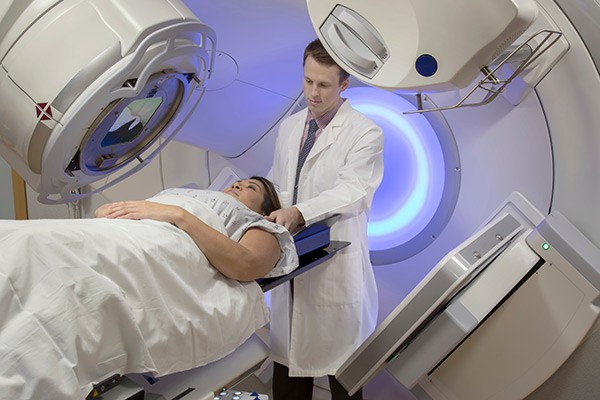 Если выявлены отдаленные метастазы, назначают курс системного химиовоздействия препаратами платины. Позже проводятся восстанавливающие пластические операции губы и других частей лица. Стойкое излечение при раке губы 1 стадии достигается в 95-98%, 2 стадии — в 62-75%, 3 стадии — 32-40%.
Если выявлены отдаленные метастазы, назначают курс системного химиовоздействия препаратами платины. Позже проводятся восстанавливающие пластические операции губы и других частей лица. Стойкое излечение при раке губы 1 стадии достигается в 95-98%, 2 стадии — в 62-75%, 3 стадии — 32-40%.
Профилактика
В основе профилактики онкологии верхней и нижней губы лежит комплекс несложных мероприятий:
- Полный отказ от табакокурения, употребления жевательных смесей, раздражающих слизистую. Рак губы от курения встречается в 35% случаев. Ткани подвергаются воздействию различного рода веществ, содержащихся в табаке, а также горячего сигаретного дыма, что способствует пересыханию и потере влаги слизистой губ с развитием микротрещин. В процессе курения, при взаимодействии продуктов сгорания табака со слюной в условиях чрезвычайно высокой температуры, образуются вещества с канцерогенным действием. Это полициклические углеводороды, 3,4-бензпирен, антрацен, а также радиоактивный полоний, содержащийся в табачном дыме.
 Следует знать, что концентрация канцерогенов увеличивается при глубоком затягивании и выкуривании сигареты до конца.
Следует знать, что концентрация канцерогенов увеличивается при глубоком затягивании и выкуривании сигареты до конца. - Своевременное лечение различных фоновых заболеваний слизистой и кожной оболочки губ, предопухолевых изменений.
- Устранение негативных природных факторов (солнечная инсоляция, холод) и влияния производственных факторов (высокая температура, контакт кожи лица с канцерогенами). Использование средств защиты губ, индифферентных гигиенических мазей.
- Тщательное соблюдение гигиены полости рта, вовремя проводимое и адекватное протезирование.
- Все пациенты, перенесшие рак губы, должны находится на учете с активным периодическим осмотром.
Особая роль в профилактике отводится просветительной работе, направленной на создание высокой онкологической настороженности населения и знаний о том, как начинается рак губы. Это обусловлено тем, что несмотря на доступность наблюдения за любыми процессами на губах, большинство лиц не настораживает появление в этой области высыпаний и уплотнений, небольших язв, которые они относят к привычным проявлениям герпеса и простуды. А поскольку начало заболевания протекают без выраженной симптоматики, многие пациенты, уже имеющие рак губы (начальная стадия онкологического процесса) упускают нужный момент и поздно обращаются за консультацией к специалистам. Поэтому, при появлении первых подозрительных уплотнений, которые не проходят после 2 недель терапевтических мероприятий, а наоборот, даже прогрессирует, обязательно и без отлагательств обратитесь к врачу.
А поскольку начало заболевания протекают без выраженной симптоматики, многие пациенты, уже имеющие рак губы (начальная стадия онкологического процесса) упускают нужный момент и поздно обращаются за консультацией к специалистам. Поэтому, при появлении первых подозрительных уплотнений, которые не проходят после 2 недель терапевтических мероприятий, а наоборот, даже прогрессирует, обязательно и без отлагательств обратитесь к врачу.
Не забывайте, что именно стадия рака губы и своевременно назначенное лечение обусловливают благоприятный прогноз. Рано диагностированный рак губы, первые признаки которого могут еще даже отсутствовать, хорошо поддается лечению. Во многом это обусловлено локальностью опухоли, что облегчает лечебный процесс, пока она не выходит за пределы слизистого и подслизистого слоев.
Прогноз выживаемости значительно ухудшается при наличии множественных метастазов в окружающие ткани. Как правило, трудоспособность пациентов после лечения восстанавливается. Однако зачастую требуется менять прежнюю работу, особенно если она связана с длительным пребыванием в условиях инсоляции, холодного или горячего воздуха, присутствуют частые контакты с канцерогенными агентами.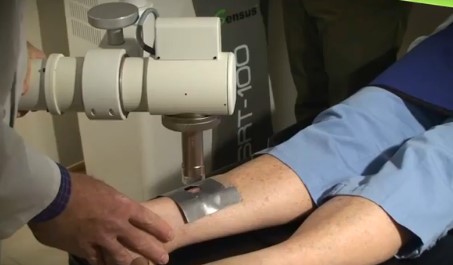
| 1 | Топометрическая подготовка к дистанционной гамма-терапии в статическом режиме (простая) — 1 поле | 133,10 |
| 2 | Топометрическая подготовка к дистанционной гамма-терапии в статическом режиме (сложная) — 1 поле | 219,40 |
| 3 | Топометрическая подготовка к дистанционной гамма-терапии в подвижном режиме (простая) — 1 поле | 179,85 |
| 4 | Топометрическая подготовка к дистанционной гамма-терапии в подвижном режиме (сложная) — 1 поле | 266,15 |
| 5 | Топометрическая подготовка для внутриполостной гамма-терапии на «Агат-В» — 1 поле | 246,40 |
| 6 | Топометрическая подготовка для внутриполостной гамма-терапии на «Селектрон» — 1 поле | 312,95 |
| 7 | Топометрическая подготовка к глубокой рентгено-терапия (простая) — 1 поле | 86,30 |
| 8 | Топометрическая подготовка к глубокой рентгено-терапия (сложная) — 1 поле | 172,65 |
| 9 | Разметка больного (простая) — 1 поле | 515,25 |
| 10 | Разметка больного (сложная) — 1 поле | 562,00 |
| 11 | Внутриполостная гамма терапия на «АГАТ-В3» (простая) — 1 процедура | 463,30 |
| 12 | Внутриполостная гамма терапия на «АГАТ-В3» (сложная) — 1 процедура | 804,70 |
| 13 | Внутриполостная гамма терапия на «Селектрон» (простая) — 1 процедура | 463,30 |
| 14 | Внутриполостная гамма терапия на «Селектрон» (сложная) — 1 процедура | 804,70 |
| 15 | Ручные «укладки», «зарядка» больной (простая) | 779,45 |
| 16 | Ручные «укладки», «зарядка» больной (сложная) | 1182,30 |
| 17 | Ручные «укладки», «разрядка» больной (простая) | 773,25 |
| 18 | Ручные «укладки», «разрядка» больной (сложная) | 1219,65 |
| 19 | Проведение сеанса дистанционной гамма-терапии в статическом режиме (простая) — 1 процедура | 259,85 |
| 20 | Проведение сеанса дистанционной гамма-терапии в статическом режиме (сложная) −1 процедура | 513,70 |
| 21 | Проведение сеанса дистанционной гамма-терапии в подвижном режиме (простая) −1 процедура | 259,85 |
| 22 | Проведение сеанса дистанционной гамма-терапии в подвижном режиме (сложная) −1 процедура | 513,70 |
| 23 | Глубокая рентгенотерапия (простая) — 1 поле | 157,25 |
| 24 | Глубокая рентгенотерапия (сложная) — 1 поле | 284,15 |
| 25 | Короткофокусная рентгенотерапия (простая) — 1 поле | 157,25 |
| 26 | Короткофокусная рентгенотерапия (сложная) — 1 поле | 284,15 |
| 27 | Разметка на КТ (с маской) | 7041,36 |
| 28 | Планирование лучевого лечения | 2889,83 |
| 29 | Лучевое лечение на ускорителе 6МЭВ | 1769,96 |
| 30 | Лучевое лечение на ускорителе 16МЭВ | 2284,45 |
Рентгенотерапия
Рентгенотерапия — один из методов лучевой терапии, при котором с лечебной целью используется рентгеновское излучение с энергией от 10 до 250 кв. С увеличением напряжения на рентгеновской трубке увеличивается энергия излучения и вместе с этим его проникающая способность в тканях возрастает от нескольких миллиметров до 8—10 см.
С увеличением напряжения на рентгеновской трубке увеличивается энергия излучения и вместе с этим его проникающая способность в тканях возрастает от нескольких миллиметров до 8—10 см.
Современная промышленность выпускает два типа рентгенотерапевтических аппаратов. Одни для короткофокусной рентгенотерапии с энергией излучения от 10 до 60 кв для облучения с малых расстояний (до 6—7,5 см) поверхностно расположенных патологических процессов кожи и слизистой оболочки. Другие для глубокой рентгенотерапии с энергией излучения от 100 до 250 кв для облучения с расстояния от 30 до 60 см глубоко расположенных патологических очагов. Рентгеновское излучение, возникающее в рентгеновской трубке, всегда неоднородно по своей энергии. Для получения более или менее однородного пучка используют фильтры, поглощающие мягкие лучи. Для излучений малой энергии применяют фильтры из легких металлов (алюминий, латунь толщиной 0,5—1 — 3 мм). Для излучений больших энергий (180—200 кв) однородность излучения достигается применением фильтров из тяжелых металлов (цинк, медь толщиной 0,5—2 мм).
Рентгенотерапия при напряжении от 160 до 250 кв до 50-х годов нашего столетия была единственным методом дистанционного облучения глубоко расположенных патологических процессов как воспалительного и дистрофического характера, так и злокачественных опухолей. При раке внутренних органов, характеризующемся малой радиочувствительностью и требующем для своего разрушения больших доз излучения (в пределах 6000—7000 рад), рентгенотерапия оказалась малоэффективной. Несколько лучшие результаты можно получить при рентгенотерапии через свинцовую решетку, позволяющую увеличить очаговую дозу и снизить лучевую нагрузку в нормальных тканях.
При раке внутренних органов, характеризующемся малой радиочувствительностью и требующем для своего разрушения больших доз излучения (в пределах 6000—7000 рад), рентгенотерапия оказалась малоэффективной. Несколько лучшие результаты можно получить при рентгенотерапии через свинцовую решетку, позволяющую увеличить очаговую дозу и снизить лучевую нагрузку в нормальных тканях.
В настоящее время при лечении глубоко расположенных опухолей рентгенотерапия заменена дистанционной гамма-терапией, применением тормозного и электронного излучения больших энергий. Рентгенотерапия может быть применена при лечении радиочувствительных опухолей (саркома Юинга, лимфогранулематоз, ретикулосаркома). Хороший результат получают при рентгенотерапии острых воспалительных процессов, при использовании малых разовых доз порядка 10—15 рад и суммарной дозы, не превышающей 100 рад.
Рентгенотерапия — это медицинская дисциплина, изучающая теорию и практику применения рентгеновского излучения с лечебной целью.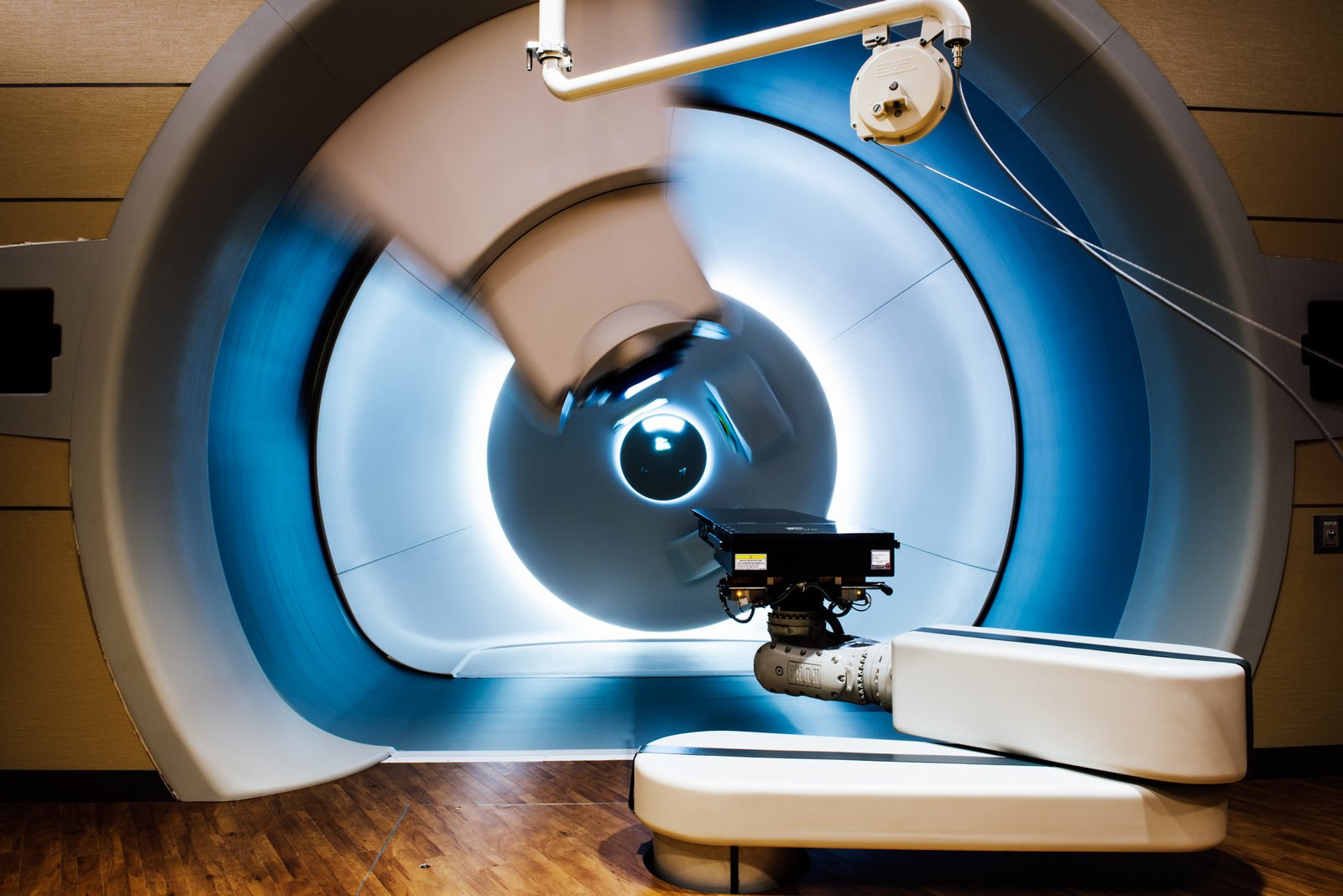 Является частным разделом лучевой терапии (см.).
Является частным разделом лучевой терапии (см.).
Использование рентгенотерапии началось в 1897 г., однако научные основы рентгенотерапия получила только с развитием физики, дозиметрии, радиобиологии и накоплением клинического опыта.
Различают рентгенотерапию дистанционную (расстояние фокус — кожа 30 см и больше) и близкофокусную (расстояние фокус — кожа не превышает 7,5 см). В свою очередь дистанционная рентгенотерапия может осуществляться в виде статического облучения (рентгеновская трубка и больной во время облучения неподвижны) и подвижного облучения (рентгеновская трубка или больной находится в состоянии относительного движения).
Известны многочисленные формы статического и подвижного рентгеновского облучения. Могут варьировать различные элементы условий облучения, качество излучения, расстояние фокус — кожа или радиус качания, количество полей или угол качания, размеры, форма и число полей или зон облучения, разовые и суммарные дозы излучения, ритм облучения, мощность дозы и т. д.
д.
Рентгеновское излучение, генерируемое в рентгеновских трубках при помощи высоковольтных электрических аппаратов (см. Рентгеновские аппараты), при воздействии на ткани и органы тела человека вызывает подавление функций отдельных клеток, угнетение их роста, а в ряде случаев и их деструкцию. Эти явления оказываются следствием поглощения и рассеяния— первичных физических процессов взаимодействия рентгеновского излучения с биологической средой (см. схему).
Схема взаимодействия ионизирующего излучения с веществом (по Рудерману и Вайнбергу).
За первичными физическими следуют физико-химические и биохимические процессы, определяющие развитие терапевтического эффекта. Особенностью рентгеновского излучения является его непрерывный энергетический спектр, в котором присутствуют кванты излучения с любыми энергиями, вплоть до максимального значения, соответствующего наибольшему напряжению генерирования. Последнее в настоящее время в рентгенотерапии обычно не превышает 250 кв.
На энергетический спектр рабочего пучка излучения влияют особенности и схема рентгенотерапевтического аппарата, вид питающего электрического тока, конструкция и материалы рентгенотерапевтической трубки, а также последующая фильтрация.
Для рациональной рентгенотерапии важно правильно использовать основные физические особенности распространения рентгеновского излучения: закон обратной пропорциональности квадрату расстояния и закономерность поглощения излучения в веществе. Последнее характеризуется линейным коэффициентом ослабления и зависит от химического состава вещества, его плотности, а также от энергии излучения. Каждая составляющая энергетического спектра при взаимодействии с данным веществом меняется по-разному. Поэтому наряду с ослаблением рентгеновского пучка изменяется и его качественный состав. Оценка качества (проникающей способности) рабочего пучка рентгеновского излучения, используемого при дистанционной рентгенотерапии, производится при помощи слоя половинного ослабления (Д) и выражается в миллиметрах толщины слоя задерживающего вещества (свинец, медь, алюминий и др. ).
).
При близкофокусной рентгенотерапии с использованием мягкого излучения такая оценка качества производится путем определения слоя половинной дозы (СПД) и выражается в миллиметрах толщины слоя ткани, в котором распространяется излучение.
Важнейшим физическим фактором, влияющим на значение поглощенных доз при рентгенотерапии, является рассеянное излучение. Вклад рассеянного излучения зависит от условий облучения — размеров поверхностного поля, расстояния фокус — кожа, а также энергии излучения.
Лечебный эффект рентгенотерапии связан с поглощенной дозой излучения в области патологического очага. Величина оптимальной поглощенной дозы, ее дробление, ритм облучения обусловлены в каждом случае характером патологического процесса. На степень сопутствующих реакций окружающих патологический очаг здоровых тканей и органов, а также реакций всего организма влияет величина интегральных доз в этих отдельных анатомических структурах и во всем теле больного.
Эффекты воздействия рентгенотерапии не однозначны для разных гистологических структур, что связано с различной чувствительностью последних к ионизирующему излучению (см. Радиобиология).
Радиобиология).
Однако чувствительность облучаемых тканей в организме человека зависит и от ряда других многочисленных факторов — возраста, пола, температуры тела и облучаемого участка, локализации последнего, его гидрофильности, кровоснабжения, кислородного насыщения, его функциональной активности, интенсивности обменных процессов и мн. др., в том числе и от исходного состояния, а также реактивности организма. На биологические эффекты рентгенотерапии влияет характер распределения дозы облучения во времени. Дробное облучение по сравнению с однократным оказывается менее повреждающим. В этом случае лучше выявляется дифференциальная чувствительность тканей и так называемый терапевтический интервал — разница в чувствительности нормальных и патологических гистоструктур.
Рентгенотерапия может вызывать различные эффекты. В зависимости от величины поглощенной дозы излучения, ритма облучения, объекта воздействия, характера и стадии заболевания и, наконец, реактивности организма больного могут иметь место противовоспалительные, десенсибилизирующие, деструктивные, анальгезирующие и другие эффекты.
Хотя общие закономерности биологического действия ионизирующих излучений достаточно хорошо изучены, однако ряд звеньев этого сложного процесса (взаимодействие излучений с патологически измененными тканями) все еще остается неясным. В частности, требует дальнейшего изучения изменение характера клеточных реакций, интермедиарного обмена, выработки иммунных тел, реактивности соединительной ткани и мн. др.
За последнее время с углублением знаний о биологическом действии ионизирующих излучений наметилось стремление ограничить применение рентгенотерапии онкологической практикой. При неопухолевых заболеваниях рентгенотерапия рекомендуется только в ранних стадиях острых воспалительных заболеваний и в случаях отсутствия других равноценных способов лечения или при неэффективности последних у лиц старше 40 лет. При неопухолевых заболеваниях у детей рентгенотерапию применять не следует.
Рентгенотерапия должна применяться только при наличии научно обоснованных показаний к такому лечению и только у больных с безупречно доказанным заболеванием. «Редчайшим исключением из этого правила могут служить только некоторые бурнорастущие опухоли средостения, когда рентгенотерапия должна быть использована как единственный вынужденный экстренный метод декомпрессионного воздействия на жизненно важные органы грудной полости» (С. А. Рейнберг).
«Редчайшим исключением из этого правила могут служить только некоторые бурнорастущие опухоли средостения, когда рентгенотерапия должна быть использована как единственный вынужденный экстренный метод декомпрессионного воздействия на жизненно важные органы грудной полости» (С. А. Рейнберг).
При назначении рентгенотерапии необходимо отчетливо формулировать на основании клинических данных задачу, которую должна решать лучевая терапия. Поставленная
задача определяет методику, технику рентгенотерапии, величину доз. Должен быть обоснован выбор рентгеновского излучения среди других видов ионизирующих излучений. Последнее делается путем анализа глубины залегания патологического очага, дозных полей, создаваемых излучениями разных энергий при разных вариантах облучения. В зависимости от характера, формы, размеров, локализации и стадии патологического процесса, а также от состояния окружающих тканей и общего состояния организма составляется план проведения рентгенотерапии.
Рассчитываются поглощенные дозы излучения в очаге за процедуру, сеанс, весь курс лечения, а также соответственно допустимые поверхностные дозы излучения, определяются размеры, количество и расположение полей или зон облучения, условия центрирования и формирования пучка излучения, ритм облучения и др.
Проведению сеанса рентгенотерапии должны предшествовать: 1) точная локализация и определение размеров патологического образования и нанесение его проекции на кожу; 2) наладка рентгеновского аппарата для облучения данного больного; 3) центрация пучка излучения. Во время сеанса рентгенотерапии необходимо непрерывно следить за правильностью исполнения заданной программы облучения путем непосредственного визуального наблюдения или при помощи специальных устройств.
Общим требованием лучевой терапии является получение положительного результата при минимальном повреждении окружающих патологический очаг здоровых тканей.
Причиной многих лучевых повреждений в виде трофических язв, атрофии тканей и др. (см. Лучевые повреждения), иногда имеющих место при рентгенотерапии, является игнорирование указанного требования.
(см. Лучевые повреждения), иногда имеющих место при рентгенотерапии, является игнорирование указанного требования.
В связи с расширением возможностей использования высокоэнергетических источников излучения рентгенотерапии применяется преимущественно при сравнительно неглубоком расположении патологического очага и при возможности применения небольших доз излучения.
Рентгенотерапию используют самостоятельно или как элемент комбинированного (с хирургией), комплексного (с химиотерапией) или сочетанного (с другими видами излучения) лечения (см. Лучевая терапия). Как правило, она должна дополняться рядом сопутствующих терапевтических мероприятий (гемотрансфузии, витаминотерапия, медикаментозное, гормональное лечение и др.).
Дистанционная рентгенотерапия показана при круглоклеточных саркомах, особенно при лимфосаркомах, при лимфоэпителиальных и ретикулоэндотелиальных опухолях, ранних стадиях рака голосовых связок; близкофокусная рентгенотерапия — при раке кожи, плоскоклеточном раке слизистых оболочек, первичных злокачественных меланомах. Оптимальная суммарная поглощенная доза в зависимости от характера и локализации опухолей, а также ряда других факторов может колебаться в пределах 3000— 12 000 рад. Разовые поглощенные дозы чаще составляют 150—200 рад. При близкофокусной рентгенотерапии они примерно в два раза выше. Ритм облучения в зависимости от характера опухоли может быть различным.
При рентгенотерапии неопухолевых заболеваний разовые дозы в очаге не должны превышать 25—80 рад, а интервалы между облучениями — 3—7 дней. Более острый воспалительный процесс требует меньших разовых и суммарных доз и более длительных интервалов между облучениями. Иногда достаточно 1—2 облучений, чтобы обеспечить рассасывающий эффект или стимулировать абсцедирование. При подострых и хронических процессах используются большие дозы и несколько укороченные интервалы между облучениями. Суммарная поглощенная доза и число сеансов облучения определяются течением болезни. Чаще проводят 4—6 облучений.
Реакция организма (см.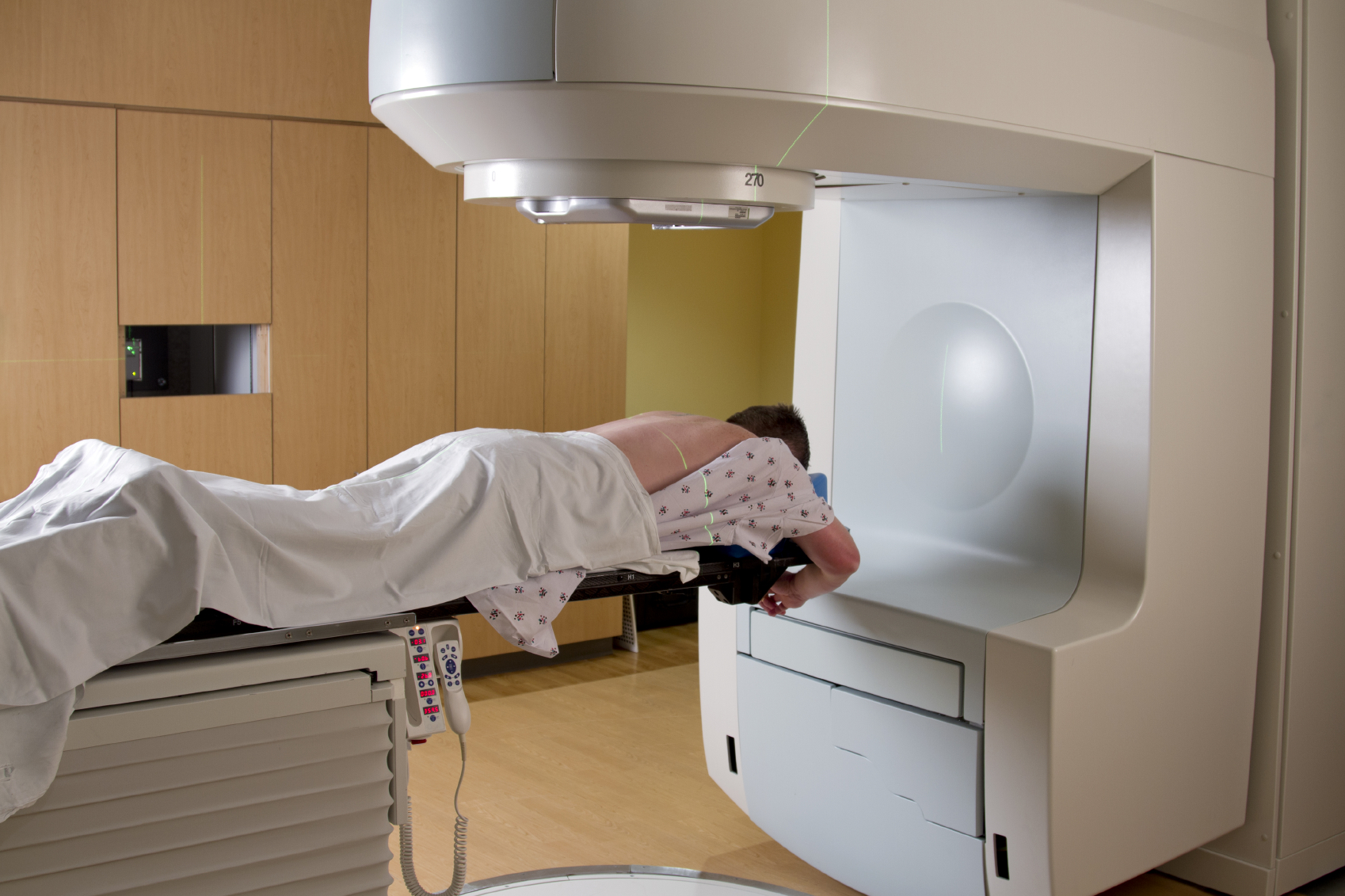 Лучевая болезнь) при обычной рентгенотерапии, как правило, имеет более выраженный характер, чем при воздействии излучений более высоких энергий. Иногда эти лучевые реакции становятся тяжелым осложнением, требующим специальных лечебных мероприятий. Выраженность реакций часто служит критерием при оценке преимуществ или недостатков того или иного варианта рентгенотерапии.
Лучевая болезнь) при обычной рентгенотерапии, как правило, имеет более выраженный характер, чем при воздействии излучений более высоких энергий. Иногда эти лучевые реакции становятся тяжелым осложнением, требующим специальных лечебных мероприятий. Выраженность реакций часто служит критерием при оценке преимуществ или недостатков того или иного варианта рентгенотерапии.
Низковольтная рентгенотерапия на коротком расстоянии
Реферат
Короткодействующая рентгеновская терапия характеризуется применением очень высокой дозы только в пораженной области; поэтому окружающие и подлежащие здоровые ткани, не подвергаясь облучению, могут способствовать процессу восстановления. Распределение дозы достигается за счет создания крутого градиента энергии внутри ткани и использования металлических аппликаторов с полями ввода от 9 до 25 кв. См. Требуемое короткое фокусное расстояние стало возможным благодаря монополярной рентгеновской трубке необычной конструкции, работающей при постоянном потенциале 60 кв. , общая фильтрация составила 0,2 мм. меди.
, общая фильтрация составила 0,2 мм. меди.
Дозы от 300 до 500 «р» вводятся каждый день в течение от двух до четырех минут. Общая доза, применяемая к пациенту в течение двух-четырех недель, составляет от 5 000 до 10 000 р. Из этих данных очевидно, что новая лучевая терапия имеет много общих черт с обычной радиевой терапией.
До конца 1935 года этим методом пролечен 231 случай, срок наблюдения увеличился до четырех лет. Статистика включает случаи рака губ, полости рта, век, лба, носа и ушей, а также на поверхности туловища и конечностей.
Возможности метода, однако, никоим образом не ограничиваются опухолями, расположенными на поверхности тела или в полостях тела или рядом с ними. В последнее время его область применения была расширена до лечения глубоко расположенных опухолей, особенно опухолей прямой кишки, которые стали доступными после хирургической операции. Результаты, полученные в этих случаях, очень обнадеживают. Например, первый пациент, получивший лечение этим методом два года назад, имел прекрасное здоровье и продолжает заниматься своим обычным делом.
В случае опухолей большого размера или с множеством метастазов, ранее подвергшихся интенсивному лучевому лечению или лечению радием, метод противопоказан.
Полный текст доступен в виде отсканированной копии оригинальной печатной версии. Получите копию для печати (файл PDF) полной статьи (2,8 МБ) или щелкните изображение страницы ниже, чтобы просмотреть страницу за страницей.
Протонная терапия | Cancer.Net
Протонная терапия, также называемая протонной лучевой терапией, представляет собой вид лучевой терапии. Для лечения рака здесь используются протоны, а не рентгеновские лучи.
Протон — положительно заряженная частица. При высокой энергии протоны могут разрушать раковые клетки.Врачи могут использовать только протонную терапию. Они также могут сочетать его с лучевой терапией, хирургией, химиотерапией и / или иммунотерапией.
Как и рентгеновское излучение, протонная терапия является разновидностью дистанционной лучевой терапии. Он безболезненно доставляет излучение через кожу от аппарата вне тела.
Он безболезненно доставляет излучение через кожу от аппарата вне тела.
Как работает протонная терапия
Машина, называемая синхротроном или циклотроном, ускоряет протоны. Высокая скорость протонов создает высокую энергию. Эта энергия заставляет протоны перемещаться на желаемую глубину в теле.Затем протоны передают целевую дозу излучения в опухоль.
При протонной терапии доза облучения за пределами опухоли меньше. При обычной лучевой терапии рентгеновские лучи продолжают давать дозы радиации, когда они покидают тело человека. Это означает, что радиация повреждает близлежащие здоровые ткани, что может вызвать побочные эффекты.
Чего ожидать
Люди обычно получают протонную терапию в амбулаторных условиях. Это означает, что им не нужно лечиться в больнице.Количество сеансов лечения зависит от типа и стадии рака.
Иногда врачи проводят протонную терапию в виде от 1 до 5 сеансов протонного пучка. Обычно они используют более высокие суточные дозы облучения для меньшего количества процедур. Это обычно называется стереотаксической лучевой терапией тела. Если человек получает разовую большую дозу радиации, это часто называют радиохирургией.
Это обычно называется стереотаксической лучевой терапией тела. Если человек получает разовую большую дозу радиации, это часто называют радиохирургией.
Планирование лечения
Протонная терапия требует планирования. Перед лечением вам сделают специальную компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ).Во время этого сканирования вы будете в том же положении, что и во время лечения.
Движение во время сканирования должно быть ограничено. Таким образом, вам может быть предоставлено устройство, которое поможет вам оставаться на месте. Тип устройства зависит от того, где находится опухоль в организме. Например, человеку может потребоваться маска, сделанная на заказ для лечения опухоли глаза, мозга или головы. Он или она также должны будут носить это устройство позже для сканирования планирования радиации.
Во время сканирования планирования облучения вы будете лежать на столе, и врач определит точные места проведения лучевой терапии на вашем теле или устройстве. Это помогает убедиться, что ваше положение точное во время каждого протонного лечения.
Это помогает убедиться, что ваше положение точное во время каждого протонного лечения.
Устройства спроектированы так, чтобы плотно прилегать к ним, поэтому во время лучевой терапии нет движения. Но медицинская бригада хочет, чтобы каждый человек чувствовал себя максимально комфортно во время лечения. Для вас важно поговорить с командой, чтобы найти удобное положение для лечения.
Некоторые люди, особенно с опухолями в области головы и шеи, испытывают беспокойство, когда им нужно лежать в одном положении с устройством.Если это вызывает у вас беспокойство, важно поговорить со своей медицинской бригадой. Ваш врач может прописать вам лекарство, которое поможет вам расслабиться перед сканированием.
Медицинская бригада будет использовать сканирование лучевой терапии, чтобы отметить, где опухоль находится на теле. Они также отметят, где находятся нормальные ткани, чтобы избежать этой области. Этот процесс похож на процесс планирования облучения с помощью рентгеновских лучей.
На лечении
Люди проходят протонную терапию в специальном процедурном кабинете.При каждом сеансе лечения член медицинской бригады помещает человека в устройство на лечебном столе в комнате. Для некоторых участков головы и шеи, таких как глаза, человека помещают в специальный стул, а не на стол.
Перед началом лечения терапевтическая бригада убедится, что человек находится в правильном положении. Это включает использование лазера для центрирования отметок, которые были нанесены на теле или устройстве во время сканирования планирования лечения. Перед каждым лечением бригады делают рентгеновские снимки или снимки компьютерной томографии.Это помогает им размещать человека в одном и том же положении при каждом сеансе лечения. Это делается для того, чтобы протоны попадали в опухоль, а не в ткани, расположенные рядом с опухолью.
В некоторых кабинетах протонной обработки есть аппарат, называемый гентри. Он вращается вокруг человека. Таким образом, лечение распространяется на опухоль с оптимальных углов. Во время лечения портал также будет вращаться вокруг человека, чтобы сопло машины находилось в правильном положении. Сопло — это то место, где протоны выходят из машины.,
Во время лечения портал также будет вращаться вокруг человека, чтобы сопло машины находилось в правильном положении. Сопло — это то место, где протоны выходят из машины.,
После того, как человек будет размещен, команда покинет процедурную комнату и перейдет к контролю доставки за пределами комнаты. Они будут использовать эти элементы управления для протонной обработки. Команда сможет видеть и слышать вас через видео, размещенное в процедурной комнате.
Протоны проходят через аппарат, а затем магниты направляют их к опухоли. Иногда также будет использоваться портал. Во время лечения человек должен оставаться неподвижным, чтобы опухоль не вышла из сфокусированного пучка протонов.
Время, необходимое для каждой процедуры
Обычно лечение протонным излучением длится от 15 до 30 минут, начиная с того момента, когда вы входите в процедурный кабинет. Время будет зависеть от обрабатываемой части тела и количества процедур. Это также будет зависеть от того, насколько легко команда сможет увидеть место опухоли с помощью рентгеновских лучей или компьютерной томографии во время процесса позиционирования.
Спросите у своего лечащего врача, сколько времени займет каждое лечение. Иногда врачу необходимо проводить лечение под разными углами гентри.Спросите свою команду, произойдет ли это с вашим лечением. Узнайте, вернутся ли они в комнату во время лечения, чтобы переместить гентри, или гентри будет вращаться вокруг вас.
Также важно знать, что общее время нахождения в процедурной комнате может меняться день ото дня. Это связано с тем, что врач может нацеливаться на разные области, которые требуют других «полей» излучения. Для этого может потребоваться использование различных видов сегментов протонного пучка. Например, одно лечение может доставить часть общей дозы облучения в лимфатические узлы и здоровые ткани вокруг опухоль, которая может содержать небольшое количество опухоли.Другое лечение может доставить дозу облучения к основной опухоли.
Другие факторы также могут влиять на общее необходимое время, например, ожидание перемещения протонного пучка после завершения лечения другого человека. В большинстве центров лечения протонами есть только один протонный аппарат.
В центрах с более чем одним процедурным кабинетом протоны перемещаются из одного помещения в другое с помощью магнитного поля. В некоторые дни 2 комнаты могут быть готовы почти одновременно для доставки протонной терапии человеку в каждой комнате.Это означает, что одному человеку, возможно, придется подождать пару минут, пока лечение другого человека не будет завершено.
Побочные эффекты
Само лечение безболезненно. Впоследствии вы можете почувствовать усталость. У вас также могут быть проблемы с кожей, включая покраснение, раздражение, отек, сухость или образование пузырей и шелушение.
У вас могут быть и другие побочные эффекты, особенно если вы также проходите курс химиотерапии. Побочные эффекты протонной терапии зависят от обрабатываемой части тела, размера опухоли и типов здоровых тканей рядом с опухолью.Спросите у своего лечащего врача, какие побочные эффекты могут повлиять на вас с наибольшей вероятностью.
Рак, пролеченный протонной терапией
Протонная терапия полезна для лечения опухолей, которые не распространились и находятся рядом с важными частями тела. Например, рак головного и спинного мозга. Он также используется для лечения детей, поскольку снижает вероятность повреждения здоровых, растущих тканей. Дети могут получать протонную терапию при раке головного и спинного мозга. Он также используется при раке глаза, таком как ретинобластома и орбитальная рабдомиосаркома.
Протонная терапия также может использоваться для лечения этих видов рака:
-
Рак центральной нервной системы, включая хордому, хондросаркому и злокачественную менингиому
-
Рак глаза, включая увеальную меланому или хориоидальную меланому
-
Рак головы и шеи, включая рак полости носа и придаточных пазух носа, а также некоторые виды рака носоглотки
-
Рак легкого
-
Рак печени
-
Рак простаты
-
Саркомы позвоночника и таза — злокачественные опухоли мягких тканей и костей
-
Доброкачественные опухоли головного мозга
Риски и преимущества
Протонная терапия имеет ряд преимуществ по сравнению с рентгеновской лучевой терапией:
- Обычно до 60% меньше радиации может быть доставлено в здоровые ткани вокруг опухоли.Это снижает риск радиационного повреждения этих тканей.
- Это может привести к более высокой дозе облучения опухоли. Это увеличивает вероятность того, что все опухолевые клетки, на которые нацелена протонная терапия, будут уничтожены.
- Может вызывать меньше и менее серьезные побочные эффекты, такие как низкие показатели крови, усталость и тошнота во время и после лечения.
Но у протонной терапии есть и недостатки:
- Поскольку протонная терапия требует высокоспециализированного и дорогостоящего оборудования, она доступна всего в нескольких медицинских центрах США.Найдите список центров, которые в настоящее время предлагают протонную терапию.
- Это может стоить больше, чем рентгеновская лучевая терапия. Правила страховых компаний различаются в зависимости от того, какие виды рака покрываются и сколько человек должен заплатить. Поговорите со своей страховой компанией, чтобы узнать больше.
- Не все виды рака поддаются лечению протонной терапией.
Текущие исследования
Несколько текущих клинических испытаний сравнивают лечение рентгеновскими лучами и протонами. Клиническое испытание — это научное исследование, в котором участвуют люди.Эти 2 метода лечения изучаются по нескольким причинам:
- Может быть более высокий риск не дать достаточно большой дозы по сравнению с рентгеновскими лучами движущихся органов, таких как легкие.
- Протонная терапия была полезна при лечении некоторых видов рака. Но передовые методы лечения других видов рака с помощью рентгеновских лучей показали отличные результаты с низким риском серьезных побочных эффектов. Для этих опухолей необходимы клинические испытания, чтобы выяснить, лучше ли протонная терапия, чем рентген. Это важно из-за более высокой стоимости протонной терапии.
Связанные ресурсы
Общие сведения о лучевой терапии
Чего ожидать при лучевой терапии
Дополнительная информация
RadiologyInfo: протонная терапия
Фокусная лучевая терапия рака | Онкология | JAMA Онкология
Стереотаксическая лучевая терапия для тела — это сфокусированная форма интенсивной лучевой терапии.
Лучевая терапия (также известная как лучевая терапия) — это вид лечения рака, при котором для уничтожения раковых клеток используются высокоэнергетические рентгеновские лучи.Пациенты обычно проходят курс лучевой терапии каждый день, с понедельника по пятницу, 5 дней в неделю в течение нескольких недель. Онкологи, специализирующиеся на таких методах лечения, называются онкологами-радиологами.
Что такое стереотаксическое излучение?
Последние технологические достижения привели к новому типу лучевой терапии, названной стереотаксической лучевой терапией тела (SBRT), также известной как стереотаксическая абляционная лучевая терапия тела (SABR).Это особый тип лучевой терапии, который обеспечивает очень точные и интенсивные дозы облучения, обычно за от 1 до 5 сеансов. При такой стратегии пациент получает гораздо более высокую дозу радиации во время каждого лечения, и обычно проводится от 1 до 3 процедур в неделю.
Поскольку доза облучения для каждого стереотаксического лечения очень высока, этот подход используется только для небольших опухолей. Примерами рака, хорошо подходящими для SBRT, являются рак легких на ранней стадии или небольшие опухоли печени, поджелудочной железы, костей, почек, простаты и надпочечников.
Каждое лечение должно проводиться с высокой точностью, чтобы избежать облучения близлежащих здоровых тканей. Используя информацию, полученную при первоначальном «имитационном» сканировании, ваш онколог-радиолог разрабатывает сложный план лечения, который объединяет множество лучей под разными углами в месте, которое должно получить высокую дозу излучения. Важно, чтобы ваше тело находилось в правильном положении для каждой процедуры. Перед каждым сеансом лечения ваша группа по облучению будет следить за тем, чтобы излучение было настроено индивидуально для вашего тела и вашей опухоли.Этот процесс может включать в себя много шагов:
-
Использование специальной подушки (известной как форма), на которой вы можете лежать, чтобы вы могли находиться в удобном и стабильном положении во время лечения.
-
Обвязка живота ремнем.
-
Проверка положения тела с помощью лазерных лучей.
-
Проверка расположения опухоли с помощью компьютерной томографии или МРТ перед началом лечения.
-
Проверка глубины вашего дыхания.
-
Проверка того, как опухоль движется во время дыхания, с помощью 4-хмерной компьютерной томографии (или КТ фильм ) или, в некоторых случаях, путем изучения специальных золотых семян, называемых реперных точек , которые помещаются в опухоль до лучевая терапия, которую затем можно увидеть на компьютерной томографии.
Какой бренд и платформа лучше?
Существует множество различных типов специализированных радиационных аппаратов, предназначенных для стереотаксического излучения.Точно так же, как конкретная модель автомобиля, на которой вы добираетесь до пункта назначения, не имеет значения, если она безопасна и надежна, конкретная марка и платформа для радиации не имеют значения, когда очень многие могут предоставить высококачественную лучевую терапию.
Идентификационный номер коробчатого сеченияОпубликовано в Интернете: 10 января 2019 г. doi: 10.1001 / jamaoncol.2018.5868
Раскрытие информации о конфликте интересов: Д-р Джагси сообщает о грантах Национального института рака, Фонда Комен, Фонда Гринволл, Благотворительного фонда Дорис Дьюк и Blue Cross Blue Shield Консорциума качества радиационной онкологии штата Мичиган / Мичиган; и личные гонорары от Vizient, Amgen и Equity Quotient помимо представленных работ.О других раскрытиях информации не сообщается.
Лучевая терапия: виды лечения
Обзор
Что такое лучевая терапия?
Лучевая терапия — это форма лечения рака, при которой радиация (сильные лучи энергии) используется для уничтожения раковых клеток или предотвращения их роста и деления. Лучевая терапия может использоваться в сочетании с хирургическим вмешательством или химиотерапией для лечения рака.
Врачи, специализирующиеся на лучевой терапии, которых называют онкологами-радиологами, определяют оптимальные дозы для конкретных типов рака, которые максимизируют эффективность и сводят к минимуму любой вред здоровым тканям.Онколог-радиолог знает, какой вид терапии лучше всего подходит для вас и вашего конкретного типа рака.
Какие виды лучевой терапии?
Наружная лучевая терапия
Наружная лучевая терапия (ДЛТ) — наиболее распространенная форма лучевой терапии. На опухоль направляются пучки высокоэнергетического излучения. Положение станка можно изменять, чтобы направлять лучи под разными углами.
Наружная лучевая терапия обычно проводится пять дней в неделю в течение от одной до восьми недель, в зависимости от рака.Иногда может быть рекомендовано однократное лечение. Ежедневное лечение обычно занимает всего несколько минут.
Типы внешней лучевой терапии включают:
- 3D конформная лучевая терапия: Компьютерная томография (КТ) и специальное компьютерное программное обеспечение помогают создать трехмерную компьютерную модель области, подлежащей лечению. Лечение более точно направлено на опухоль, щадя окружающие нормальные ткани.
- Лучевая терапия с модуляцией интенсивности (IMRT) / терапия с объемной модуляцией дуги (VMAT): Лучевая терапия с модуляцией интенсивности обеспечивает еще более точную лучевую терапию.Эта многолучевая система изменяет интенсивность дозы и сужает ее к пораженным клеткам. VMAT делает это по дуге, которая имеет тенденцию быть быстрее.
- Лучевая терапия под визуальным контролем (IGRT): Иногда трехмерное изображение, сделанное до лечения, может помочь обеспечить наилучшее совпадение с целью. Обычно это делается путем проведения компьютерной томографии перед каждым сеансом лечения. Другие варианты визуализации включают рентгеновские лучи, ультразвук, системы, отслеживающие внутренние семена, и камеры, отслеживающие поверхность по мере ее движения.
- Стереотаксическая радиохирургия / Радиохирургия гамма-ножом: Гамма-нож считается «золотым стандартом» для лучевого лечения опухолей или поражений головного мозга.Гамма-нож во многих случаях обеспечивает результаты, сопоставимые или лучшие, чем при обычной хирургии, без необходимости хирургического разреза или длительного восстановления в больнице. Радиохирургия обычно представляет собой одноразовое лечение, хотя в некоторых случаях лечение может быть разделено на несколько процедур в отдельные дни.
- Стереотаксическая лучевая терапия тела (SBRT): Этот тип лечения направляет высокие дозы интенсивного излучения на цели за пределами головы. Этот тип лечения обычно дается от одной до пяти процедур.Иногда необходимы специальные системы, которые контролируют или отслеживают ваше дыхание, чтобы еще больше минимизировать радиацию здоровых частей вашего тела.
- Интраоперационное облучение: Интраоперационная лучевая терапия (ИОЛТ) позволяет проводить облучение во время операции, что может помочь избежать необходимости во внешнем облучении позже. Лучше сфокусировать излучение на участки, где остались опухоли.
Внутренняя лучевая терапия
Брахитерапия и радиофармпрепараты
В некоторых случаях внутренняя лучевая терапия столь же эффективна при лечении рака, как и внешняя.Брахитерапия включает имплантацию радиоактивного источника или «семени» в опухоль или вокруг нее. Источник испускает высокую дозу радиации на небольшую площадь, чтобы убить раковые клетки. Имплантаты могут быть временными или постоянными.
- Примеры временных имплантатов для брахитерапии включают гинекологические, пищеводные, орбитальные (глазные) и коронарные имплантаты.
- Примером постоянного имплантата для брахитерапии является имплант семенного материала простаты с низкой мощностью дозы.
Радиофармацевтические препараты — это еще один способ проведения лучевой терапии в виде радиоизотопа, связанного с носителем.Примеры радиофармацевтических препаратов включают TheraSphere ™, используемый для лечения определенных опухолей печени, и Zevalin®, используемый для лечения определенных лимфом.
Детали процедуры
Что происходит перед лучевой терапией?
Перед началом лучевой терапии ваше лечение должно быть запланировано вашим онкологом-радиологом. Этот шаг называется симуляцией.
Важно, чтобы вы каждый раз располагались точно так же, чтобы обеспечить попадание нужного количества излучения в конкретную область.Симуляция — это этап планирования лечения, который позволяет индивидуализировать лечение каждого человека.
Процедура моделирования проводится в комнате со сканером компьютерной томографии. Иногда магнитно-резонансное изображение (МРТ) также выполняется в лечебном положении, чтобы помочь вашему врачу с планированием.
Вот чего можно ожидать во время стимуляции:
- Вы размещены таким образом, чтобы их можно было точно воспроизвести. Терапевты используют формы, маски или приспособления, чтобы убедиться, что ваше положение правильное, и помочь вам лежать неподвижно.Безвредные лазерные лучи также помогают точно позиционировать вас.
- Обычно на вашей коже есть отметки, помогающие изменить положение при ежедневном лечении. Эти отметины обычно представляют собой крошечные точки, каждая размером с веснушку.
- Контрастное вещество, принимаемое внутрь или вводимое через вену, иногда необходимо для улучшения контрастности сканирования.
- Для некоторых людей во время симуляции компьютерной томографии и во время лечения могут использоваться современные устройства для задержки дыхания, такие как координатор активного дыхания (ABC).Эти устройства позволяют вашему врачу лучше защитить ваше сердце от радиации во время лечения. Ваша команда расскажет вам, как работают эти устройства.
- Движение вашего дыхания с помощью специальной четырехмерной компьютерной томографии может быть выполнено, если ваш врач считает, что это лучше всего подходит для вашего плана лучевой терапии.
Ваша команда обсудит с вами эту или любые другие необходимые процедуры во время моделирования.
Затем выполняется компьютерная томография области, которая требует лечения.Ваш онколог-радиолог будет использовать эту компьютерную томографию, чтобы разработать лучший план лучевой терапии для каждого отдельного пациента.
Что происходит во время лучевой терапии?
По прибытии на сеанс терапии вас могут попросить переодеться в больничную одежду. Затем вас проводят в зону лечения. Семья и друзья остаются в зоне ожидания, пока вы не закончите лечение.
Радиотерапевты делают рентгеновский снимок (так называемый порт-пленку) в первый день лечения.Портфолио обычно снимают каждую неделю, чтобы убедиться в правильности вашего положения во время каждого сеанса лечения. (Портфолио не показывает ваш прогресс, но важно для точного лечения.)
КТ человека, находящегося в лечебном положении, также может выполняться на протяжении всей процедуры. Этот компьютерный томограф встроен в лечебный аппарат, поэтому он позволяет выполнять трехмерное выравнивание (также известное как лучевая терапия под визуальным контролем).
Наконец, в некоторых случаях вместо рентгена или компьютерной томографии можно использовать ультразвук.
Во время лечения
- Как только лучевые терапевты убедятся, что вы находитесь в правильном положении, они начинают лучевую терапию. Пока они не находятся с вами в процедурном кабинете, видеокамеры и домофон обеспечивают двустороннюю связь между вами и вашими терапевтами в любое время.
- Излучение «включено» только на короткое время ̶ обычно только одну или две минуты для каждого положения машины. Иногда лучевая терапия проводится, когда аппарат вращается над вами по непрерывной дуге.Во время лучевой терапии вам нужно будет как можно более неподвижно лежать, нормально дышать и расслабляться.
- Ваш терапевт будет входить в комнату и выходить из нее, чтобы переставить машину и изменить ваше положение по мере необходимости. Аппарат не будет касаться вас, и вы ничего не почувствуете во время лечения. Общее время лечения может варьироваться от нескольких до нескольких минут.
- После завершения лучевой терапии ваш терапевт поможет вам встать со стола и сопроводит обратно в раздевалку или комнату ожидания, и вы сможете вернуться к своим обычным повседневным занятиям.
Риски / преимущества
Как лучевая терапия повлияет на мой мочевой пузырь?
Выстилка мочевого пузыря чувствительна к радиации и может воспаляться (состояние, называемое циститом) во время лечения. Ваше лечение может вызвать у вас чувство:
- Боль или жжение при мочеиспускании.
- Потребность в частом мочеиспускании (часто в небольшом количестве).
- Давление или ощущение необходимости сходить в туалет, хотя у вас может быть очень мало мочи.
Вышеуказанные симптомы могут проявиться в течение второй или третьей недели лучевой терапии. Симптомы являются обычными и временными, и они постепенно исчезнут в течение двух-четырех недель после завершения лечения. Иногда в моче может появляться кровь или слизь.
Как лучевая терапия повлияет на мою функцию кишечника и испражнения?
Выстилка кишечника очень чувствительна к радиации и может воспаляться или опухать (состояние, называемое энтеритом) во время лечения.Радиация также может вызвать воспаление желудка (так называемый гастрит) или воспаление желудка и кишечника (так называемый гастроэнтерит). Ваше лечение может вызвать у вас:
- Вздутие живота или спазмы
- Тонкий или жидкий стул
- Водянистый понос
- Чувство позывов к дефекации
Вышеуказанные симптомы могут проявиться в течение второй или третьей недели лучевой терапии. Иногда в стуле может появляться кровь или слизь.
Как лучевая терапия вызывает эзофагит и мукозит?
Выстилка пищевода (пищевода) чувствительна к радиации и может воспаляться и болеть во время лечения (состояние, называемое эзофагитом). Вы можете почувствовать жжение в горле или груди или почувствовать комок в горле. Вы также можете почувствовать боль при глотании.
Слизистая оболочка рта, глотки и десен называется слизистой оболочкой рта. Эта подкладка также чувствительна к радиации, а также может воспаляться или болеть во время лечения (состояние, называемое мукозитом).У вас может быть сухость во рту из-за густой липкой слюны. У вас также могут быть язвы во рту или дискомфорт при жевании или глотании. Некоторых пациентов, получающих лучевую терапию для полости рта, можно направить к стоматологу, а большинство пациентов также будет направлено к зарегистрированному диетологу.
Симптомы эзофагита и мукозита могут возникать в течение второй или третьей недели лучевой терапии и постепенно усиливаться во время лечения. Симптомы частые и временные — они начнут исчезать в течение двух-трех недель после завершения лечения.
Как лучевая терапия повлияет на мои волосы?
Волосяные фолликулы очень чувствительны к радиации, и в результате лечения вы можете потерять волосы. Большинство пациентов заметят выпадение волос в зоне лечения примерно через три недели после начала облучения.
Возможно, вы захотите коротко постричься перед началом лучевой терапии. Если вы решили носить парик, вам следует делать покупки до того, как у вас начнется выпадение волос, чтобы он соответствовал цвету и стилю.
Выпадение волос может быть временным или постоянным, в зависимости от количества полученного облучения и других видов лечения, которые вы можете проходить, например, химиотерапии.Если ваша потеря волос носит временный характер, она, вероятно, снова вырастет через три-шесть месяцев после завершения лечения. Вы можете заметить, что отрастающие волосы стали тоньше или имеют другую текстуру.
Если у вас большая борода, рекомендуется ее сбрить или подстричь, чтобы лучше подготовиться к облучению под маской. Если у вас есть какие-либо вопросы по этому поводу, обратитесь к своему врачу.
Как лучевая терапия повлияет на мою кожу головы?
Ваша кожа головы (кожа над головой) чувствительна к радиации, особенно после выпадения волос.Ваша кожа может стать розовой, нежной или воспаленной — как при солнечном ожоге. После двух-трех недель лечения кожа головы может стать сухой и зудящей. Сообщите своему врачу, и он или она даст вам крем для использования в соответствии с указаниями. Не используйте домашние средства, так как они могут помешать лечению.
Сухая раздраженная кожа головы — это временное состояние, которое начнет улучшаться примерно через две недели после завершения лечения. При необходимости могут быть назначены лекарства для снятия дискомфорта и зуда.Чтобы свести к минимуму реакцию кожи головы на протяжении всего лечения, следуйте этим советам:
- Избегайте частого мытья головы шампунем. Используйте мягкий шампунь (например, детский шампунь) без отдушек.
- Вымойте кожу головы только теплой водой. Избегайте трения и НЕ Царапины. Промокните насухо мягким полотенцем.
- Не расчесывайте волосы слишком часто.
- Избегайте использования лака для волос, масел или кремов.
- Избегайте использования источников тепла (включая фены, бигуди или щипцы для завивки).
- Не выполняйте химическую завивку и не окрашивайте волосы примерно через четыре недели после завершения лечения.
- Защитите голову от солнца, холода и ветра, надев головной убор (например, кепку, тюрбан, шарф или шляпу из хлопка или смеси хлопка).
Как лучевая терапия повлияет на мой аппетит?
Лучевая терапия может вызвать потерю аппетита. Однако важно продолжать придерживаться правильного питания, даже если вы не хотите есть.Сбалансированное и питательное питание дает вам необходимую энергию и топливо для вашего организма, чтобы восстановиться после лечения и бороться с инфекцией. По мере продолжения радиации вам, вероятно, потребуется более мягкая диета и больше высококалорийных жидких добавок.
Часто задаваемые вопросы о лучевой терапии: что такое лучевая терапия? Часто задаваемые вопросы
Часто задаваемые вопросы — Лучевая терапия и рак
Онкологи обычно лечат рак с помощью лучевой терапии, хирургического вмешательства или лекарств, включая химиотерапию, гормональную терапию и / или биологическую терапию, отдельно или в комбинации.
Если ваш рак можно лечить с помощью лучевой терапии, вас направят к онкологу-радиологу — врачу, который специализируется на лечении пациентов с помощью лучевой терапии. Ваш онколог-радиолог будет работать с вашим основным врачом и другими онкологами, такими как хирурги и медицинские онкологи, чтобы контролировать ваше лечение. Он или она обсудит с вами детали вашего рака, роль лучевой терапии в вашем общем плане лечения и чего ожидать от лечения.
Как работает лучевая терапия / Что такое лучевая терапия?
Лучевая терапия или радиотерапия — это использование различных форм излучения для безопасного и эффективного лечения рака и других заболеваний.Онкологи-радиологи могут использовать радиацию для лечения рака, контроля роста рака или облегчения таких симптомов, как боль. Лучевая терапия действует путем повреждения клеток. Нормальные клетки способны восстанавливать себя, а раковые — нет. Новые методы также позволяют врачам лучше направлять излучение для защиты здоровых клеток.
Иногда лучевая терапия — единственное лечение, в котором нуждается пациент. В других случаях это только часть лечения пациента. Например, рак простаты и гортани часто лечат только с помощью лучевой терапии, в то время как женщину с раком груди можно лечить с помощью хирургического вмешательства, лучевой терапии и химиотерапии.
Радиация также может быть использована для повышения эффективности вашего основного лечения. Например, вы можете пройти курс лучевой терапии перед операцией, чтобы уменьшить размер рака и позволить менее обширное хирургическое вмешательство, чем в противном случае; или вас могут лечить лучевой терапией после операции, чтобы уничтожить небольшое количество рака, которое, возможно, осталось позади. Онколог-радиолог может использовать несколько различных способов лучевой терапии. Иногда цель — вылечить рак. В этом случае лучевую терапию можно использовать до:
- Уничтожьте опухоли, которые не распространились на другие части вашего тела.
- Уменьшите риск того, что рак вернется после операции или химиотерапии, убивая небольшие количества рака, которые могут остаться.
Иногда общая цель — максимально замедлить развитие рака. В других случаях цель состоит в том, чтобы уменьшить симптомы, вызванные растущими опухолями, и улучшить качество вашей жизни. Когда для этой цели назначается лучевая терапия, это называется паллиативной помощью или паллиативной терапией. В этом случае излучение может быть использовано для:
- Сморщивайте опухоли, которые влияют на качество вашей жизни, например опухоль легких, вызывающая одышку.
- Облегчите боль, уменьшив размер опухоли.
Для вас важно обсудить цель вашего лечения с вашим онкологом-радиологом.
к началу
Какие бывают виды излучения?
Цель лучевой терапии — получить в организм достаточно радиации, чтобы убить раковые клетки, не допуская повреждения здоровых тканей. Есть несколько способов сделать это. В зависимости от местоположения, размера и типа рака вам могут быть назначены один или несколько методов.Ваша терапевтическая бригада поможет вам решить, какое лечение лучше всего подходит для вас. Лучевая терапия может проводиться двумя способами: наружно и внутренне. Во время дистанционной лучевой терапии бригада радиационной онкологии использует аппарат для направления высокоэнергетических рентгеновских лучей на опухоль. Внутренняя лучевая терапия, или брахитерапия, заключается в помещении радиоактивных источников (например, радиоактивных семян) внутрь вашего тела.
к началу
Что такое дистанционная лучевая терапия?
Во время дистанционной лучевой терапии луч радиации направляется через кожу к раку и непосредственно прилегающей области, чтобы уничтожить основную опухоль и любые близлежащие раковые клетки.Чтобы свести к минимуму побочные эффекты, лечение обычно проводят пять дней в неделю, с понедельника по пятницу, в течение нескольких недель. Это позволяет врачам вводить в организм достаточно радиации, чтобы убить рак, а здоровым клеткам каждый день дается время на восстановление.
Луч излучения обычно создается машиной, называемой линейным ускорителем. Линейный ускоритель, или линейный ускоритель, способен производить высокоэнергетические рентгеновские лучи и электроны для лечения вашего рака. Используя высокотехнологичное программное обеспечение для планирования лечения, ваша терапевтическая бригада контролирует размер и форму луча, а также его направление на ваше тело, чтобы эффективно лечить опухоль, сохраняя при этом окружающие нормальные ткани.Несколько специальных типов дистанционной лучевой терапии обсуждаются в следующих разделах. Они используются при определенных типах рака, и ваш онколог-радиолог порекомендует одно из этих методов лечения, если он или она считает, что это поможет вам.
Трехмерная конформная лучевая терапия (3D-CRT)
Опухоли бывают разных форм и размеров. Трехмерная конформная лучевая терапия, или 3D-CRT, использует компьютеры и специальные методы визуализации, чтобы показать размер, форму и расположение опухоли.Компьютерная томография (компьютерная томография или компьютерная томография), магнитно-резонансная томография (магнитно-резонансная томография или магнитно-резонансная томография) и / или позитронно-эмиссионная томография (ПЭТ-сканирование) используются для создания подробных трехмерных изображений опухоли и окружающих органов. Затем ваш онколог-радиолог может точно адаптировать пучки излучения к размеру и форме вашей опухоли с помощью многолепестковых коллиматоров (см. Рисунок справа) или изготовленных на заказ блоков для формирования поля. Поскольку лучи излучения очень точно направлены, близлежащие нормальные ткани получают меньше излучения и могут быстро заживать.
Лучевая терапия с модулированной интенсивностью (IMRT)
Лучевая терапия с модуляцией интенсивности или IMRT — это специализированная форма 3D-CRT, которая позволяет более точно формировать излучение в соответствии с опухолью. С помощью IMRT луч излучения можно разбить на множество «бимлетов», и интенсивность каждого бимлета можно регулировать индивидуально. Используя IMRT, можно дополнительно ограничить количество излучения, которое получает здоровая ткань рядом с опухолью. В некоторых ситуациях это также может позволить доставить более высокую дозу радиации к опухоли, потенциально увеличивая шанс излечения.
к началу
Протонно-лучевая терапия
Протонная лучевая терапия — это форма лучевой терапии с использованием внешнего луча, при которой для лечения определенных типов рака и других заболеваний используются протоны, а не рентгеновские лучи. Физические характеристики пучка протонной терапии позволяют врачам более эффективно снижать дозу облучения близлежащих здоровых тканей. Протонная терапия доступна лишь в нескольких специализированных центрах страны.
Нейтронно-лучевая терапия
Подобно протонной терапии, нейтронно-лучевая терапия является специализированной формой дистанционной лучевой терапии.Его часто используют для лечения определенных опухолей, которые являются радиорезистентными, а это означает, что их очень трудно убить с помощью обычной рентгеновской лучевой терапии. Нейтроны оказывают большее биологическое воздействие на клетки, чем другие виды излучения. При осторожном использовании это дополнительное воздействие может быть преимуществом в определенных ситуациях. Нейтронная терапия доступна лишь в нескольких специализированных центрах.
Стереотаксическая лучевая терапия
Стереотаксическая лучевая терапия — это метод, который позволяет вашему онкологу-радиологу точно фокусировать лучи радиации для уничтожения определенных типов опухолей.Поскольку луч такой точный, ваш онколог-радиолог сможет сэкономить больше здоровых тканей. Эта дополнительная точность достигается за счет использования очень надежной иммобилизации, такой как рама для головы, используемая при лечении опухолей головного мозга. Стереотаксическая лучевая терапия часто назначается однократно (иногда это называется радиохирургией), хотя в определенных ситуациях может потребоваться более одной дозы. Помимо лечения некоторых видов рака, радиохирургия также может использоваться для лечения пороков развития кровеносных сосудов головного мозга и некоторых доброкачественных неврологических состояний.Иногда высокая доза стереотаксической лучевой терапии может быть направлена на опухоль вне головного мозга и дана в несколько процедур (обычно от трех до восьми). Этот вид лечения называется стереотаксической лучевой терапией.
Лучевая терапия под визуальным контролем (IGRT)
Онкологи-радиологи используют лучевую терапию под визуальным контролем, или IGRT, чтобы лучше доставить излучение к раку, поскольку опухоли могут перемещаться между курсами лечения из-за различий в наполнении органов или движениях при дыхании.IGRT включает конформную лучевую терапию под контролем изображений, таких как КТ, ультразвук или рентгеновские лучи, сделанные в процедурном кабинете непосредственно перед тем, как пациенту будет проведено лучевое лечение. Все пациенты сначала проходят компьютерную томографию в рамках процесса планирования. Затем визуализирующая информация, полученная при компьютерной томографии, передается на компьютер в процедурном кабинете, чтобы врачи могли сравнить предыдущее изображение с изображениями, сделанными непосредственно перед лечением. Во время IGRT врачи сравнивают эти изображения, чтобы понять, нужно ли корректировать лечение.Это позволяет врачам лучше воздействовать на рак, избегая при этом близлежащие здоровые ткани. В некоторых случаях врачи имплантируют крошечный маркер в опухоль или рядом с ней, чтобы определить ее для IGRT.
к началу
Что такое брахитерапия?
Также известная как внутреннее излучение, брахитерапия включает помещение радиоактивного материала в опухоль или окружающую ее ткань. Поскольку источники излучения расположены так близко к опухоли, ваш онколог-радиолог может доставить большую дозу излучения непосредственно к раковым клеткам.Радиоактивные источники, используемые в брахитерапии, такие как тонкая проволока, ленты, капсулы или семена, поставляются в небольших герметичных контейнерах. Эти источники могут быть имплантированы постоянно или временно. Постоянный имплант остается в теле после того, как источники перестают быть радиоактивными. Другие радиоактивные источники временно помещаются внутрь тела и удаляются после того, как будет доставлено нужное количество радиации.
к началу
Какие дополнительные варианты лечения?
Системная лучевая терапия
Определенные виды рака можно лечить путем проглатывания радиоактивных таблеток или приема радиоактивных жидкостей в вену (внутривенно).Этот вид лечения называется системной лучевой терапией, потому что лекарство распространяется на все тело. Например, капсулы с радиоактивным йодом (I-131) назначают для лечения некоторых видов рака щитовидной железы. Другой пример — использование внутривенного радиоактивного материала для лечения боли, вызванной раком, распространившимся на кость. Радиоактивно меченые антитела представляют собой моноклональные антитела с прикрепленными радиоактивными частицами. Эти антитела предназначены для прикрепления непосредственно к раковой клетке и повреждения ее небольшим количеством радиации.
Новые методы таргетной терапии
Онкологи теперь знают гораздо больше о том, как функционируют раковые клетки. Новые методы лечения рака используют эту информацию, чтобы воздействовать на функции раковых клеток и останавливать их. Названные таргетными методами лечения, они могут быть более специфичными в предотвращении роста раковых клеток и могут улучшить работу других методов лечения. Например, некоторые лекарства работают, чтобы предотвратить рост рака, предотвращая рост новых кровеносных сосудов, которые будут питать рак. Другие таргетные методы лечения действуют более непосредственно на раковые клетки, блокируя действие молекул на поверхности раковых клеток, называемых факторами роста.
Радиосенсибилизаторы
Любое лекарство, которое может сделать опухолевые клетки более чувствительными к радиации, называется радиосенсибилизатором. Сочетание излучения с радиосенсибилизаторами может позволить врачам убить больше опухолевых клеток. Некоторые виды химиотерапии и некоторые новые методы таргетной терапии могут действовать как радиосенсибилизаторы.
Радиопротекторы
Некоторые лекарства, называемые радиопротекторами, могут помочь защитить здоровые ткани от воздействия радиации.
Интраоперационная лучевая терапия
Лучевая терапия, проводимая во время операции, называется интраоперационной лучевой терапией.Интраоперационная лучевая терапия полезна, когда жизненно важные нормальные органы находятся слишком близко к опухоли. Во время операции хирург временно перемещает нормальные органы в сторону, чтобы облучение могло воздействовать непосредственно на опухоль. Это позволит вашему онкологу-радиологу избежать воздействия радиации на эти органы. Интраоперационное облучение может проводиться как дистанционная лучевая терапия или как брахитерапия.
Химиотерапия
Лекарства, прописанные онкологом напрямую, убивающие раковые клетки, называются химиотерапией.Некоторые вводятся в форме таблеток, а некоторые вводятся в виде инъекций. Химиотерапию также можно считать одним из видов системной терапии, поскольку лекарства проходят через кровоток по всему телу.
Иммунотерапия
Некоторые методы лечения разработаны, чтобы помочь иммунной системе вашего организма бороться с раком, подобно тому, как ваше тело борется с инфекциями.
к началу
Кто входит в бригаду лучевой терапии?
Команда высококвалифицированных медицинских специалистов будет участвовать в вашем лечении во время лучевой терапии.Эту команду возглавляет онколог-радиолог, врач, специализирующийся на использовании радиации для лечения рака.
Онкологи-радиологи
Онкологи-радиологи — это врачи, которые будут наблюдать за вашим лечением лучевой терапией. Эти врачи работают с другими членами группы лучевой терапии, чтобы разработать и прописать ваш план лечения и убедиться, что каждое лечение проводится точно. Ваш онколог-радиолог также будет отслеживать ваш прогресс и при необходимости корректировать лечение, чтобы обеспечить вам наилучшее лечение.Онкологи-радиологи помогают выявлять и лечить любые побочные эффекты, которые могут возникнуть из-за лучевой терапии. Они работают в тесном сотрудничестве с другими врачами-онкологами, включая медицинских онкологов и хирургов, а также со всеми членами бригады радиационной онкологии.
Онкологи-радиологи окончили не менее четырех лет колледжа, четырех лет медицинского факультета, одного года общей медицинской подготовки и четырех лет резидентуры (специальности) по радиационной онкологии. Они прошли обширную подготовку в области медицины рака и безопасного использования радиации для лечения болезней.Если они сдают специальный экзамен, они проходят сертификацию Американского совета радиологии. Вы должны спросить, сертифицирован ли ваш врач.
Медицинские физики
Медицинские физики работают напрямую с онкологом-радиологом во время планирования лечения и проведения лечения. Они следят за работой дозиметриста и помогают подобрать комплексное лечение для каждого пациента. Медицинские физики разрабатывают и руководят программами контроля качества оборудования и процедур.Они также следят за правильной работой оборудования, регулярно измеряя пучок излучения и выполняя другие тесты безопасности.
Дозиметристы
Дозиметристы работают с онкологом-радиологом и медицинским физиком, чтобы тщательно рассчитать дозу радиации, чтобы убедиться, что опухоль получает достаточно радиации. Используя компьютеры, они разрабатывают план лечения, который может наилучшим образом уничтожить опухоль, сохранив при этом здоровые ткани.
Радиотерапевты
Лучевые терапевты работают с онкологами-радиологами, чтобы проводить ежедневное лучевое лечение по рецепту и под наблюдением врача.Они ведут ежедневный учет и регулярно проверяют очистные машины, чтобы убедиться, что они работают должным образом.
к началу
Медсестры отделения радиационной онкологии
Медсестры отделения радиационной онкологии работают с каждым членом терапевтической бригады, чтобы заботиться о вас и вашей семье до, во время и после лечения. Они объяснят возможные побочные эффекты, которые могут у вас возникнуть, и расскажут, как с ними справиться. Они оценят, как вы себя чувствуете на протяжении всего лечения, и помогут вам справиться с изменениями, которые вы испытываете.Если они сдают специальный экзамен, они получают сертификат медсестры по онкологии в качестве дипломированной медсестры по онкологии.
Прочие специалисты в области здравоохранения
Вы можете работать с рядом других медицинских работников во время лучевой терапии. Эти специалисты позаботятся о том, чтобы во время лечения были удовлетворены все ваши физические и психологические потребности.
Социальные работники
Социальные работники готовы предоставить вам и вашей семье различные услуги по поддержке.Они могут предоставить консультации, чтобы помочь вам и вашей семье справиться с диагнозом рака и с вашим лечением. Они также могут помочь организовать медицинское обслуживание на дому и другие услуги.
Диетологи
Диетологи помогут вам правильно питаться во время лечения. Они могут помочь вам изменить свой план питания, если лечение влияет на ваш аппетит и то, что вы можете есть, а также могут предоставить рецепты, предложения по меню и информацию о том, как помочь справиться с некоторыми побочными эффектами лечения с точки зрения питания.Любые диетические проблемы и вопросы, которые могут у вас возникнуть относительно добавок и заявлений, о которых вы можете прочитать, также могут быть решены во время консультации или во время лечения
Физиотерапевты
Физиотерапевты используют упражнения, чтобы помочь вашему телу нормально функционировать во время лечения. Эти упражнения могут помочь справиться с побочными эффектами, облегчить боль и сохранить ваше здоровье.
Стоматологи
Стоматологи могут быть задействованы, если вы получаете лучевую терапию по поводу рака полости рта или головы и шеи.Они помогут предотвратить повреждение радиацией здоровых участков вашего рта, позаботятся о зубах, деснах и других тканях во рту и могут порекомендовать профилактические стоматологические работы перед облучением. Они также помогут справиться с побочными эффектами лечения рака, такими как сухость во рту.
к началу
Безопасна ли лучевая терапия?
Некоторые пациенты обеспокоены безопасностью лучевой терапии. Радиация успешно используется для лечения пациентов более 100 лет .За это время было сделано много успехов в обеспечении безопасности и эффективности лучевой терапии.
Перед тем, как вы начнете получать лучевую терапию, ваша бригада радиационной онкологии тщательно разработает ваш план, чтобы обеспечить вам безопасное и точное лечение. Лечение будет тщательно спланировано, чтобы сосредоточить внимание на раке, избегая при этом здоровых органов в этой области. Во время лечения члены вашей команды проверяют и перепроверяют ваш план. Специальные компьютеры также используются для мониторинга и перепроверки лечебных машин, чтобы убедиться, что лечение проводится должным образом.Если вы подвергнетесь дистанционной лучевой терапии, вы не станете радиоактивными после окончания лечения, потому что радиация не остается в вашем теле. Однако, если вы пройдете брахитерапию, крошечные радиоактивные источники будут имплантированы в ваше тело, в опухоль или в ткань, окружающую опухоль, временно или навсегда. Ваш онколог-радиолог объяснит любые особые меры предосторожности, которые могут потребоваться вам, вашей семье и друзьям.
Некоторые пациенты опасаются, что лучевая терапия вызовет рак спустя годы после лечения.Хотя это очень небольшой риск, наиболее важно вылечить рак сейчас. Поговорите со своим онкологом-радиологом или медсестрой по радиационной онкологии обо всех своих опасениях. Как и все методы лечения, облучение может вызывать побочные эффекты. См. Страницу 17 для получения дополнительной информации.
к началу
Что происходит до, во время и после лечения?
После постановки диагноза вы, вероятно, поговорите со своим лечащим врачом вместе с несколькими специалистами по раку, такими как хирург, онколог-радиолог и онколог-радиолог, чтобы обсудить варианты лечения.Эти специалисты будут работать вместе, чтобы порекомендовать вам лучшее лечение. В некоторых случаях ваш рак нужно лечить, используя более одного типа лечения. Например, если у вас рак груди, вам может быть сделана операция по удалению опухоли (хирургом), а затем лучевая терапия для уничтожения всех оставшихся раковых клеток в груди или рядом с ней (онколог-радиолог). Вы также можете пройти курс химиотерапии (у медицинского онколога), чтобы уничтожить раковые клетки, которые попали в другие части тела.
До лечения
Встреча с радиационным онкологом
Если вы планируете лучевую терапию, вы должны сначала встретиться с радиационным онкологом, чтобы узнать, подходит ли вам лучевая терапия. Во время вашего первого визита ваш врач оценит вашу потребность в лучевой терапии и ее возможные результаты. Это включает в себя обзор ваших текущих медицинских проблем, прошлой истории болезни, хирургической истории, семейной истории, лекарств, аллергии и образа жизни. Врач также проведет медицинский осмотр, чтобы оценить степень вашего заболевания и оценить ваше общее физическое состояние.Вас также может осмотреть студент-медик, ординатор (онколог-радиолог проходит обучение), практикующая медсестра, фельдшер или медсестра. После просмотра ваших медицинских тестов, включая компьютерную томографию, магнитно-резонансную томографию и ПЭТ-сканирование, а также прохождения тщательного обследования онколог-радиолог обсудит с вами потенциальные преимущества и риски лучевой терапии и ответит на ваши вопросы. Список вопросов, которые вы можете задать, см. В разделе «Какие вопросы я должен задать своему врачу?» на странице 20.
Моделирование
Чтобы быть наиболее эффективной, лучевая терапия должна быть нацелена точно на одну и ту же цель или цели каждый раз, когда проводится лечение. Процесс измерения вашего тела и маркировки вашей кожи, чтобы помочь вашей команде безопасно и точно направить лучи радиации в предполагаемые места, называется симуляцией. Во время симуляции ваш онколог-радиолог и радиотерапевт помещают вас на симуляторе в точное положение, в котором вы будете находиться во время фактического лечения.Затем ваш лучевой терапевт под наблюдением врача отмечает обрабатываемую область непосредственно на вашей коже или на устройствах для иммобилизации. Устройства для иммобилизации — это формы, слепки, подголовники или другие приспособления, которые помогают вам оставаться в одном и том же положении на протяжении всего лечения. Радиотерапевт помечает вашу кожу и / или устройства для иммобилизации яркой временной краской или набором небольших перманентных татуировок.
Ваш онколог-радиолог может попросить изготовить для вас специальные блоки или экраны.Эти блоки или экраны помещаются в аппарат для внешней лучевой терапии перед каждым сеансом лечения и используются для формирования излучения, направленного на опухоль, и предотвращения попадания лучей на нормальные ткани. Многолистные коллиматоры также могут использоваться для формирования луча и обеспечения безопасного проведения лучевой терапии.
Планирование лечения
По завершении моделирования ваш онколог-радиолог и другие члены лечебной бригады просматривают информацию, полученную во время моделирования, вместе с вашими предыдущими медицинскими обследованиями, чтобы разработать план лечения.Часто проводится специальная компьютерная томография для планирования лечения, чтобы помочь в моделировании и планировании лечения. Это компьютерная томография проводится в дополнение к диагностической компьютерной томографии. Часто для разработки наилучшего плана лечения используется сложное компьютерное программное обеспечение для планирования лечения. Изучив всю эту информацию, ваш врач напишет рецепт, в котором точно указано, сколько радиации вы получите и на какие части вашего тела.
к началу
Во время лечения
Процедуры лучевой терапии с использованием внешнего луча
Когда вы проходите курс лечения с помощью лучевой терапии с использованием внешнего луча, каждый сеанс безболезненен, как и рентгеновский снимок.Излучение направлено на вашу опухоль от устройства, расположенного вдали от вашего тела, обычно это линейный ускоритель. Внешнее лучевое облучение неинвазивно, в отличие от хирургического вмешательства, которое является инвазивным процессом. Одним из преимуществ лучевой терапии является то, что она обычно проводится в виде серии амбулаторных процедур (что означает, что вам не нужно оставаться в больнице). Возможно, вам не придется пропускать работу или проходить период восстановления, который может последовать за другими видами лечения.
Процедуры обычно назначаются пять дней в неделю, с понедельника по пятницу, и продолжаются от одной до 10 недель.Количество процедур лучевой терапии, которые вам понадобятся, зависит от размера, местоположения и типа вашего рака, цели лечения, вашего общего состояния здоровья и других видов лечения, которые вы можете получать. Лучевой терапевт назначит вам лечение с помощью внешнего луча в соответствии с инструкциями вашего онколога-радиолога. Вам потребуется от пяти до 15 минут, чтобы подготовиться к лечению и установить оборудование. Если во время симуляции было создано иммобилизирующее устройство, оно будет использоваться во время каждого сеанса лечения, чтобы вы каждый день находились в одном и том же положении.
Как только вы займете правильное положение, терапевт выйдет из комнаты и войдет в комнату управления по соседству, чтобы внимательно следить за вами на экране телевизора во время облучения. В процедурной комнате есть микрофон, поэтому вы всегда можете поговорить с терапевтом, если у вас возникнут какие-либо проблемы. Машину можно остановить в любой момент, если вы почувствуете себя плохо или некомфортно. Лучевой терапевт может перемещать лечебный аппарат и лечебный стол, чтобы направить луч излучения на точную область опухоли.Во время лечения аппарат может издавать звуки, похожие на щелчки, стук или жужжание, но лучевой терапевт все время полностью контролирует аппарат.
Бригада лучевой терапии тщательно направляет излучение, чтобы уменьшить дозу на нормальные ткани, окружающие опухоль. Тем не менее, радиация повлияет на некоторые здоровые клетки. Время между ежедневными процедурами позволяет вашим здоровым клеткам восстанавливать большую часть радиационного эффекта, в то время как раковые клетки с меньшей вероятностью переживут изменения.
Иногда курс лечения прерывают на день и более. Это может произойти, если у вас развиваются побочные эффекты, требующие перерыва в лечении. Эти пропущенные процедуры могут быть восполнены добавлением процедур в конце. Постарайтесь приехать вовремя и не пропустить ни одной встречи. Время, проведенное в процедурной комнате, может варьироваться в зависимости от типа облучения, но обычно составляет от 10 до 40 минут. Большинство пациентов лечатся амбулаторно, и многие могут продолжать нормальную повседневную деятельность.
Ваш онколог-радиолог наблюдает за вашим ежедневным лечением и может изменить дозу облучения на основе этих наблюдений. Кроме того, ваш врач может назначить анализы крови, рентген и другие анализы, чтобы узнать, как ваше тело реагирует на лечение. Если опухоль значительно уменьшится в размерах, может потребоваться повторная симуляция. Это позволяет вашему онкологу-радиологу изменить лечение, чтобы уничтожить остальную опухоль и сохранить еще больше нормальных тканей.
Еженедельные проверки статуса
Во время лучевой терапии ваш онколог-радиолог и медсестра будут регулярно видеть вас, чтобы следить за вашим прогрессом, оценивать, есть ли у вас какие-либо побочные эффекты, рекомендовать лечение этих побочных эффектов (например, лекарства) и решать любые проблемы ты можешь иметь.По мере продвижения лечения ваш врач может вносить изменения в график или план лечения в зависимости от вашей реакции или реакции на терапию. Ваша бригада лучевой терапии может регулярно собираться вместе с другими медицинскими работниками для рассмотрения вашего случая, чтобы убедиться, что ваше лечение идет в соответствии с планом. Во время этих занятий все члены команды обсуждают ваш прогресс, а также любые проблемы.
к началу
Weekly Beam Films
Во время вашего курса лечения правильное положение лечебных пучков будет регулярно проверяться с помощью изображений, сделанных с использованием самого лечебного пучка.Эти изображения (называемые портовыми пленками, лучевыми пленками или верификацией портала) представляют собой важную проверку качества, но не оценивают саму опухоль.
Брахитерапия
Брахитерапия — это размещение радиоактивных источников в опухоли или рядом с ней. Слово «брахитерапия» происходит от греческого «brachy», что означает короткое расстояние. Во время брахитерапии радиоактивные источники могут оставаться на месте постоянно или временно, в зависимости от вашего рака. Для точного позиционирования источников используются специальные катетеры или аппликаторы.
Существует два основных типа брахитерапии — внутриполостное лечение и интерстициальное лечение. При внутриполостном лечении радиоактивные источники помещаются в пространство рядом с опухолью, такое как шейка матки, влагалище или дыхательное горло. При интерстициальном лечении радиоактивные источники попадают непосредственно в ткани, например, в простату.
Иногда эти процедуры требуют анестезии и недолгого пребывания в больнице. Пациенты с постоянными имплантатами могут сначала иметь несколько ограничений, а затем могут быстро вернуться к своей обычной деятельности.Временные имплантаты остаются внутри вашего тела на несколько часов или дней. Пока источники на месте, вы останетесь в отдельной комнате. Врачи, медсестры и другой медицинский персонал будут продолжать заботиться о вас, но они будут принимать особые меры предосторожности, чтобы ограничить свое воздействие радиации. Устройства, называемые машинами с дистанционной загрузкой с высокой мощностью дозы, позволяют онкологам-радиологам быстро завершить брахитерапию, примерно за 10-20 минут. Мощные радиоактивные источники проходят через маленькие трубки, называемые катетерами, к опухоли в течение времени, предписанного вашим онкологом-радиологом.Возможно, вы сможете пойти домой вскоре после процедуры. В зависимости от обрабатываемой области вы можете пройти несколько процедур в течение нескольких дней или недель.
Большинство пациентов не ощущают дискомфорта во время брахитерапии. Если радиоактивный источник удерживается на месте с помощью аппликатора, вы можете почувствовать дискомфорт от аппликатора. Есть лекарства, которые могут облегчить этот дискомфорт. Если вы чувствуете слабость или тошноту от анестезии, ваш онколог-радиолог может дать вам лекарство, чтобы вы почувствовали себя лучше.В зависимости от типа брахитерапии вам может потребоваться принять некоторые меры предосторожности после прекращения лечения, особенно если вы планируете находиться рядом с маленькими детьми или беременными женщинами. Спросите своего онколога-радиолога или медсестру-радиолога обо всем, что вам следует знать.
После лечения
Последующее наблюдение
После завершения лечения будут назначены контрольные встречи, чтобы ваш онколог-радиолог мог убедиться, что ваше выздоровление идет нормально, и мог продолжить наблюдение за состоянием вашего здоровья.Ваш онколог-радиолог может также назначить дополнительные диагностические тесты. Отчеты о вашем лечении также могут быть отправлены другим врачам, помогающим лечить ваш рак. Со временем количество посещений онколога-радиолога будет уменьшаться. Однако вы должны знать, что ваша бригада радиационной онкологии всегда будет доступна, если вам понадобится поговорить с кем-нибудь о своем лечении.
к началу
Есть ли побочные эффекты?
Лучевая терапия обычно хорошо переносится, и многие пациенты могут продолжать свой обычный распорядок дня.Однако у некоторых пациентов со временем могут развиться болезненные побочные эффекты. Обязательно поговорите с членом вашей бригады по лечению лучевой онкологии о любых проблемах или дискомфорте, которые могут у вас возникнуть. Многие побочные эффекты лучевой терапии проявляются только в обрабатываемой области. Например, пациент с раком груди может заметить раздражение кожи, например, солнечный ожог легкой или средней степени тяжести, а у пациента с раком во рту может возникнуть болезненность при глотании. Некоторые пациенты, которым проводится лечение средней части живота, могут сообщать о плохом самочувствии желудка.Эти побочные эффекты обычно носят временный характер и могут лечиться вашим врачом или другими членами терапевтической бригады.
Побочные эффекты обычно начинаются на второй или третьей неделе лечения и могут длиться несколько недель после последнего лучевого лечения. В редких случаях после окончания лучевой терапии развиваются серьезные побочные эффекты. Ваш онколог-радиолог и медсестра отделения радиационной онкологии — лучшие люди, которые могут посоветовать вам побочные эффекты, которые могут возникнуть у вас. Поговорите с ними о любых побочных эффектах, которые у вас есть.Они могут дать вам информацию о том, как с ними справиться, и могут назначить лекарства или изменить ваши привычки в еде, чтобы облегчить ваш дискомфорт.
Побочный эффект, о котором чаще всего сообщают пациенты, получающие облучение, — это утомляемость. Пациенты обычно не испытывают сильной усталости, и пациенты могут продолжать полностью или частично свою обычную повседневную деятельность с сокращенным графиком. Однако лечение рака часто требует значительных умственных и физических усилий. По возможности старайтесь во время лечения выделять время, чтобы отдохнуть и расслабиться.
Многие пациенты обеспокоены тем, что лучевая терапия вызовет новый рак. На самом деле риск развития второй опухоли из-за лучевой терапии очень низок. Для многих пациентов лучевая терапия может вылечить рак. Это преимущество намного перевешивает очень небольшой риск того, что лечение может вызвать рак в дальнейшем. Если вы курите, самое важное, что вы можете сделать, чтобы снизить риск повторного рака, — это бросить курить.
к началу
Что такое клинические испытания?
Онкологи регулярно проводят исследования для тестирования новых методов лечения.Эти исследования называются клиническими испытаниями. Клинические испытания доступны у онкологов повсюду, а не только в крупных городах или крупных больницах.
Некоторые клинические исследования пытаются определить, является ли терапевтический подход безопасным и потенциально эффективным. Многие крупные клинические испытания сравнивают наиболее часто используемое лечение с лечением, которое, по мнению онкологов, могло бы быть лучше. Пациенты, участвующие в клинических испытаниях, помогают врачам и будущим онкологическим больным узнать, безопасно и эффективно ли перспективное лечение.Все пациенты, участвующие в клинических испытаниях, проходят тщательное наблюдение, чтобы убедиться, что они получают качественную помощь. Важно помнить, что клинические испытания полностью добровольны. Пациенты могут выйти из исследования в любой момент. Клинические испытания новых методов лечения проводятся поэтапно:
- Этап I. Безопасно ли лечение?
В качестве первого шага в тестировании исследования врачи собирают информацию о побочных эффектах лечения и принимают решение о безопасной дозе.Лишь несколько пациентов в нескольких местах принимают участие в испытании фазы I. - Этап II — работает ли лечение?
На этом этапе врачи проверяют лечение, чтобы увидеть, насколько хорошо оно работает. В большинстве случаев в исследованиях фазы II принимают участие менее 100 пациентов. - Этап III — лучше ли лечение?
Испытания фазы III сравнивают новое лечение с существующей стандартной терапией и случайным образом распределяют пациентов в одну из двух групп. В этих испытаниях принимают участие многие люди со всей страны. - Этап IV — Есть ли лучшие способы использования лечения?
На этом заключительном этапе процедуры проверяются, чтобы убедиться, что они безопасны и работают хорошо в течение длительного периода времени. Эта фаза чаще всего наступает после того, как новое лечение одобрено для стандартного использования. В испытании фазы IV участвуют от нескольких сотен до нескольких тысяч человек.
Только вы можете принять решение об участии в клиническом исследовании. Прежде чем принять решение, важно узнать как можно больше о своем раке и доступных вам клинических исследованиях.Ваш онколог-радиолог может ответить на многие ваши вопросы, если вы планируете принять участие в испытании, или позвоните в Национальный институт рака по телефону 1-800-4-CANCER или www.cancer.gov.
к началу
Как мне позаботиться о себе во время лучевой терапии?
- Больше отдыхайте. Многие пациенты испытывают усталость во время лучевой терапии, поэтому важно хорошо отдохнуть. Если возможно, попросите друзей и семью помочь во время лечения, выполняя поручения и готовя еду.Это поможет вам отдохнуть и сосредоточиться на борьбе с раком.
- Выполнять указания врача. Во многих случаях ваш врач попросит вас позвонить, если у вас поднимется температура 101 ° или выше. Обязательно ознакомьтесь с инструкциями по уходу за собой во время лечения.
- Придерживайтесь сбалансированной и питательной диеты. Диетолог, медсестра или врач могут поработать с вами, чтобы убедиться, что вы едите правильную пищу, чтобы получить необходимые витамины и минералы. При определенных типах излучения вам может потребоваться изменить диету, чтобы минимизировать побочные эффекты.Вы не должны пытаться похудеть во время лучевой терапии, так как вам нужно больше калорий из-за рака и лечения.
- Обращайтесь с кожей, подвергшейся воздействию радиации, с особой осторожностью. Кожа в области обработки может стать красной и чувствительной, как при солнечном ожоге. Медсестра отделения радиационной онкологии обсудит с вами конкретные инструкции по уходу за кожей. Некоторые рекомендации включают:
- Ежедневно очищайте кожу теплой водой с мягким мылом, рекомендованным медсестрой.
- Избегайте использования лосьонов, парфюмерии, дезодорантов или порошков в зоне обработки, если это не одобрено вашим врачом или медсестрой. Старайтесь не использовать спиртосодержащие продукты и парфюмерию.
- Избегайте попадания чего-либо горячего или холодного на обработанную кожу. Сюда входят грелки и пакеты со льдом.
- Держитесь подальше от солнца. Если вам необходимо проводить время на открытом воздухе, наденьте шляпу или одежду, чтобы защитить кожу. После лечения используйте солнцезащитный крем с SPF не менее 15.
- Обратитесь за поддержкой.Есть много эмоциональных требований, с которыми вы должны справиться во время диагностики и лечения рака. Часто бывает чувство тревоги, депрессии, страха или безнадежности. Возможно, вам будет полезно поговорить о своих чувствах с близким другом, членом семьи, медсестрой, социальным работником или психологом. Чтобы найти группу поддержки в вашем районе, обратитесь к медсестре отделения радиационной онкологии. Есть много групп поддержки, которые встречаются лично, по телефону или в Интернете.
к началу
Какие вопросы задать врачу?
Справиться с диагнозом рака и изучить различные варианты лечения может быть тяжелым испытанием.Чтобы помочь вам в этом процессе, ниже приводится список вопросов, которые вы можете задать своему онкологу-радиологу, если вы планируете лучевую терапию.
Вопросы, которые следует задать перед лечением
- Какой у меня тип и стадия рака?
- Какова цель лучевого лечения моего типа рака?
- Как будет проводиться лучевая терапия? Будет ли это дистанционная лучевая терапия или брахитерапия? На что похоже лечение?
- На сколько недель я буду получать радиацию? Сколько процедур я буду получать в неделю?
- Каковы шансы, что лучевая терапия подействует?
- Могу ли я участвовать в клиническом исследовании? Если да, то что такое пробное тестирование? Каковы мои преимущества и риски?
- Какова вероятность того, что рак распространится или вернется, если я не буду проходить лучевую терапию?
- Потребуется ли мне химиотерапия, операция или другое лечение? Если да, то в каком порядке я получу эти процедуры? Как скоро после лучевой терапии я могу их начать?
- Как мне подготовиться к этому в финансовом отношении?
- В какие группы поддержки я могу обратиться во время лечения?
- Если у меня возникнут вопросы после того, как я уйду отсюда, кому я могу позвонить?
- Повлияет ли лучевая терапия на мою способность иметь детей?
- Принимаете ли вы мою страховку?
Вопросы, которые нужно задать во время лечения
- Как я могу себя чувствовать во время лечения и в течение нескольких недель после лучевой терапии?
- Могу ли я самостоятельно доехать до лечебного учреждения и обратно?
- Смогу ли я продолжить свою обычную деятельность?
- Какие побочные эффекты могут возникнуть при облучении и как с ними бороться?
- Нужна ли мне специальная диета во время или после лечения?
- Могу ли я заниматься спортом?
- Можно ли заниматься сексом?
- Могу ли я курить или употреблять алкоголь?
- Изменит ли мой внешний вид побочные эффекты? Если да, будут ли изменения постоянными или временными? Если временно, как долго они продлятся?
- Безопасно ли принимать витамины во время лечения?
Вопросы после окончания лечения
- Как и когда вы узнаете, излечился ли я от рака?
- Каковы шансы, что рак вернется?
- Как скоро я смогу вернуться к своим обычным занятиям? Работа? Сексуальная активность? Аэробные упражнения?
- Как часто мне нужно возвращаться на обследование?
к началу
Лучевая терапия | Онкологический центр Андерсона
Виды лучевой терапии
Брахитерапия
Брахитерапия, также называемая внутренним излучением, включает в себя имплантацию радиоактивного материала в тело.Десятки крошечных «семечек», содержащих радиоактивный йод, помещаются на место опухоли с помощью специальной иглы или катетера. При постоянной брахитерапии семена остаются внутри тела, чтобы со временем высвободить излучение. Для временной брахитерапии семена вставляют на несколько минут или часов, а затем удаляют, как правило, в амбулаторных условиях. Подробнее о брахитерапии
3D конформная лучевая терапия
Этот метод использует трехмерное сканирование для определения точной формы и размера опухоли.Лучи излучения имеют форму крошечных металлических пластинок, которые расположены по размеру опухоли (многолистный коллиматор), что сводит к минимуму побочные эффекты для здоровых тканей.
Лучевая терапия под визуальным контролем (IGRT)
Управление изображениями доступно на всех наших радиационных аппаратах и включает рентгеновские снимки, компьютерную томографию стандартной мощности, встроенную в радиационные аппараты, и полнофункциональные сканеры компьютерной томографии, встроенные в лечебный кабинет рядом с радиационным аппаратом. Эти системы визуализации будут отслеживать вашу опухоль или имплантированные маркеры, называемые реперными точками, во время облучения.
Интенсивность Модулированная лучевая терапия (IMRT)
IMRT фокусирует несколько пучков излучения разной интенсивности непосредственно на опухоль для получения максимально возможной дозы. Онкологи-радиологи используют специальное программное обеспечение для планирования, чтобы убедиться, что пациент находится в правильном положении для наиболее точного лечения.
Интраоперационная Лучевая терапия (ИОЛТ)
ИОРТ используется для лечения обнаженной опухоли во время онкологической хирургии.ИОЛТ выполняется с помощью лечебной установки, которая доставляет высокую дозу радиации в зону лечения, подвергшуюся хирургическому вмешательству. Окружающие здоровые органы и ткани, защищенные свинцовыми щитами или вынесенные из поля излучения.
Линейный ускоритель МРТ
Эта форма излучения доставляется в полностью работоспособном аппарате МРТ. Во время введения излучения МРТ постоянно получает изображения, что позволяет контролировать пучок излучения в режиме реального времени во время лечения.Этот тип аппарата также позволяет точно настраивать план лучевой терапии между каждым сеансом лечения, таким образом, обеспечивая возможность корректировать доставку излучения по мере необходимости на ежедневной основе.
Протонная терапия
Протонная терапия использует энергию протонов вместо фотонов. Протоны доставляют в опухоль максимальное количество энергии с минимальной дозой на входе или выходе, что приводит к меньшему количеству побочных эффектов, чем при стандартной лучевой терапии. Центр протонной терапии доктора медицины Андерсона занимается лечением нескольких видов рака.Подробнее о протонной терапии
Стереотаксическая радиохирургия (SRS)
Стереотаксическая радиохирургия на самом деле не хирургия. Вместо этого использует десятки крошечных радиационных лучей для лечения опухолей головы и шеи с помощью одной дозы радиации. MD Anderson использует систему Gamma Knife ® SRS. Подробнее о стереотаксической радиохирургии
Стереотаксическая лучевая терапия тела (SBRT)
SBRT связывает компьютерную томографию участка опухоли с программным обеспечением для планирования лечения для определения направления и интенсивности луча с учетом движения опухоли и анатомических изменений во время процедуры лечения.Узнать больше о SBRT
Стереотаксическая лучевая терапия позвоночника
Стереотаксическая лучевая терапия позвоночника использует результаты компьютерной томографии для определения максимально возможной дозы опухолей позвоночника. Аппарат КТ перемещается по рельсам вокруг стола для лечения, чтобы постоянно подтверждать местонахождение опухоли. Лучи излучения можно мгновенно отрегулировать, чтобы учесть любые изменения во время процедуры.
Объемно-модулированная дуговая терапия (VMAT)
VMAT — это форма IMRT, в которой несколько пучков излучения разной интенсивности направляются на опухоль через вращающийся аппарат для лучевой терапии.Когда машина вращается, излучение доставляется под любым углом, фокусируя максимально возможную дозу излучения на опухоль, сводя к минимуму излучение на окружающие здоровые органы.
Лучевая терапия рака груди
Лучевая терапия использует высокоэнергетические рентгеновские лучи для уничтожения раковых клеток. В Memorial Sloan Kettering мы используем лучевую терапию в самых разных ситуациях для женщин с раком груди.
Лучевая терапия требует тщательного планирования. В MSK работает специальная команда онкологов-радиологов, лучевых терапевтов, медицинских физиков и других экспертов, единственная деятельность которых связана с раком груди.Их цель — не только уничтожить клетки рака груди, но и предотвратить побочные эффекты радиации, сохраняя в безопасности здоровые ткани и органы рядом с грудью.
Мы понимаем, что ежедневное лечение может быть сложной задачей для женщин, ведущих активный образ жизни. Специалисты MSK по грудному вскармливанию предлагают самые современные методы лучевой терапии в городах Нассау и Коммак на Лонг-Айленде; Округ Вестчестер; и Баскинг-Ридж и Мидлтаун, Нью-Джерси; а также на Манхэттене, поэтому вы можете получить медицинскую помощь ближе к дому.
Бригады врачей во всех наших учреждениях признаны на национальном уровне за их опыт и вклад в область радиационной онкологии. Кроме того, женщины, о которых мы заботимся, имеют доступ к последним достижениям в области лечения и клиническим испытаниям в каждом месте.
Облучение после лампэктомии
ЭкспертыMSK рекомендуют лучевую терапию после лампэктомии, чтобы снизить вероятность рецидива рака. Этот подход (лампэктомия с последующей лучевой терапией) известен как терапия с сохранением груди .
Курс облучения начинается между 6 и 12 неделями после операции лампэктомии. Чаще всего мы нацелены на всю грудь ( Облучение всей груди ). В некоторых случаях мы также лечим близлежащие лимфатические узлы.
Возможно, мы сможем воздействовать только на области груди, пораженные раком, используя метод, называемый частичным облучением груди или PBI . Это подходит для женщин с раком груди на ранней стадии, что означает, что у них небольшие опухоли и нет признаков рака в их лимфатических узлах.Такой подход позволяет лечить меньшую часть груди.
Продолжительность лечения PBI обычно составляет от одной до двух недель по сравнению с тремя-четырьмя неделями при лечении всей груди. Поскольку меньшее количество тканей груди подвергается облучению, PBI может снизить риск побочных эффектов, не увеличивая шансы рецидива рака груди.
Облучение после мастэктомии
После мастэктомии у некоторых женщин есть средний или высокий риск того, что микроскопические клетки останутся позади.Эти клетки могут скрываться либо в стенке грудной клетки, либо в лимфатических узлах, отводящих жидкость из области вокруг опухоли.
По этой причине нам иногда необходимо лечить грудную стенку или реконструированную грудь и окружающие лимфатические узлы с помощью лучевой терапии после мастэктомии. Это лечение обычно длится от пяти до шести недель.
Наши пластические хирурги и онкологи-радиологи работают вместе, чтобы предложить облучение женщинам, которым проводится реконструкция груди сразу после мастэктомии.Ключом к успеху является сотрудничество всех наших врачей, включая пластических хирургов, хирургов груди, медицинских онкологов и онкологов-радиологов. Такой командный подход дает нашим пациентам отличные результаты, включая низкий уровень осложнений.
Женщины, которым требуется системная терапия, например химиотерапия, могут получить лучевую терапию после ее завершения.
Облучение при метастатическом раке молочной железы
Для женщин с раком груди, который распространился на другие части тела, облучение может быть использовано для облегчения симптомов в пораженной области.Радиация особенно полезна при раке, который распространился на кости и вызывает боль. Радиация может помочь облегчить боль примерно у 80 процентов женщин.
Виды облучения при раке груди
Внешняя лучевая терапия — наиболее распространенная форма лучевой терапии рака груди. В этом подходе машина, называемая линейным ускорителем, или LINAC, производит излучение. Излучение доставляется в виде точно направленных рентгеновских лучей.
В MSK мы проводим дистанционную лучевую терапию различными способами.Эти подходы разработаны для того, чтобы максимально адаптировать лучевую терапию к точному размеру и местоположению вашего рака, особенно нацеливаясь на опухолевые клетки, избегая при этом побочных эффектов.
Мы также предлагаем внутреннюю лучевую терапию в форме брахитерапии. Брахитерапия, как правило, предназначена для женщин, получивших частичное облучение груди после лампэктомии.
Узнайте больше о методах, которые часто рекомендует наша группа по лучевой терапии рака груди.
ВИДЕО | 01:01
Узнайте, что значит получить гипофракционированную лучевую терапию, из этого короткого ролика.
Детали видеоМногие женщины с раком груди на ранней стадии могут получить гипофракционированную лучевую терапию после лампэктомии (операции по удалению раковой ткани груди). Этот вид лучевой терапии также называется MSK Precise TM . Доза облучения, которая дается при каждом лечении, больше, чем при стандартной лучевой терапии, но она дается при меньшем количестве процедур в течение более короткого периода времени. Такой подход может уменьшить кожные реакции и побочные эффекты.Это также обещает быть менее разрушительным для повседневной жизни, но при этом оставаться эффективным.
Лучевая терапия с модуляцией интенсивности при раке грудиВ лучевой терапии с модулированной интенсивностью (IMRT) используется специальная компьютерная программа для создания индивидуального плана дозы для доставки излучения в грудь. Эта технология предотвращает появление так называемых горячих точек. Эти области получают больше излучения, чем другие, из-за формы груди.IMRT также сводит к минимуму побочные эффекты. В особых случаях IMRT также используется для ограничения дозы облучения лимфатических узлов, которые требуют лечения, или органов, близких к груди, таких как сердце и легкие.
Узнайте больше о IMRT.
Лучевая терапия под визуальным контролем рака грудиВ лучевой терапии под визуальным контролем (IGRT) врачи и лучевые терапевты используют технологии визуализации, такие как рентген и компьютерная томография, чтобы определить местонахождение опухоли непосредственно перед введением дозы облучения.Это делается, пока пациенты находятся в лечебном положении. Это приводит к более точной доставке излучения непосредственно к опухоли. IGRT используется в основном при раке груди, который распространился (метастазировал) в другие части тела.
Стереотаксическая лучевая терапия тела — очень похожий подход. Также рекомендуется при метастатическом раке груди.
Узнайте больше о IGRT.
Протонная терапия рака грудиНекоторым женщинам может помочь усовершенствованная форма лучевой терапии, называемая протонной терапией .Протонная терапия проводится с помощью устройства, называемого циклотроном. Он посылает в грудь пучок крошечных заряженных энергией частиц, называемых протонами. Это позволяет нашим врачам вводить необходимую дозу в опухоль, увеличивая вероятность ее разрушения, а также снижая дозу для нормальных тканей. Это снижает риск побочных эффектов, связанных с лечением.
Что такое протонная терапия?
Получите ответы на некоторые из самых распространенных вопросов, которые врачи по протонной терапии слышат от пациентов.
Подробнее »
Наибольшую пользу от протонной терапии получают пациенты, которым требуется лечение лимфатических узлов, или пациенты, ранее перенесшие лучевую терапию. Эта передовая технология доступна в ограниченном количестве мест в США. MSK — один из ведущих мировых центров, использующих протонную терапию рака груди.
Узнайте больше о протонной терапии.
Частичное облучение груди с помощью брахитерапииБрахитерапия включает введение излучения непосредственно в опухоль.Если опухоль уже была удалена хирургическим путем, облучение помещается в область, где раньше была опухоль. Таким образом, брахитерапию можно рассматривать как метод лечения рака изнутри.
Брахитерапия — это один из нескольких способов доставки излучения после лампэктомии. В зависимости от ситуации, клинических особенностей и предпочтений пациента мы можем порекомендовать один из методов внешнего лучевого излучения, перечисленных выше, вместо брахитерапии. Врачи MSK являются национальными экспертами, имеющими опыт работы в обеих техниках.
Узнайте больше о брахитерапии.
Лучевая терапия груди на животеВ этом методе пациенты лежат на животе (а не на спине). Излучение направляется на пораженную грудь, которая проходит через отверстие в лечебном столе. Такой подход может снизить радиационное воздействие на близлежащие жизненно важные органы, такие как сердце и легкие. Было показано, что облучение молочных желез снижает радиационный ожог кожи. Исследования также показали, что эта терапия особенно полезна для женщин с большой грудью.
Глубокое вдохновение задержка дыханияПри таком подходе наши опытные лучевые терапевты проводят женщин с раком левой груди с помощью дыхательной техники, называемой задержкой дыхания на глубоком вдохе (DIBH) . Это сводит к минимуму риск повреждения сердца.
Пациенты задерживают дыхание, так что легкие отталкивают сердце от груди во время доставки излучения. Наша специализированная компьютерная программа отключит излучение в тот момент, когда пациентка перестанет задерживать дыхание.Это гарантирует, что луч не попадет в сердце, если попадет в поле излучения. Мы заранее измеряем объем легких пациентов, чтобы убедиться, что наш подход точен.
Клинические испытания лучевой терапии рака груди
Клинические испытания — это научные исследования, в ходе которых проверяются новые методы лечения, чтобы увидеть, насколько хорошо они работают, и подтвердить, что они безопасны. Женщины, решившие принять участие в испытании в MSK, получают самые современные методы лечения рака, иногда за годы до того, как они станут доступны где-либо еще.
Мы предлагаем несколько вариантов клинических испытаний для женщин с раком груди, получающих лучевую терапию. Например, исследователи MSK проводят общенациональное исследование использования протонной терапии для ограничения сердечных заболеваний, вызванных радиацией. Наша команда также тестирует радиацию в сочетании с новыми лекарствами, такими как иммунотерапия от рецидивирующего рака груди.
Найдите клиническое испытание лучевой терапии рака груди.
Почему стоит выбрать лучевую терапию груди в Memorial Sloan Kettering
- Чтобы доставлять излучение наилучшим образом, требуется специальная команда врачей, медсестер, терапевтов, физиков и специалистов по планированию лечения.Наша команда по раку груди — одна из самых крупных и опытных в стране.
- Наши онкологи-радиологи имеют доступ ко всем видам лучевой терапии и имеют опыт работы с ними. Не существует одного лучшего вида излучения для всех женщин, о которых мы заботимся. Но с нашим большим опытом мы можем выбрать лучшую технику для каждой отдельной женщины и при необходимости адаптировать наш подход.
- Наша команда медицинских физиков гарантирует, что доза облучения, которую получает каждая женщина, точно и безопасно нацелена на раковые ткани и щадит близлежащие нормальные ткани.
- Мы рассматриваем детали каждой уникальной женщины. Наши публикации продемонстрировали, что наша индивидуальная забота приводит к превосходным результатам.
Побочные эффекты облучения при раке молочной железы
Короче, безопаснее, умнее: как MSK улучшает лучевую терапию рака груди
MSK является лидером в области оптимизации лучевой терапии пациентов с раком груди.
Учить большеЛучевая терапия сегодня очень точна и практически не наносит вреда окружающей коже или здоровым тканям. Многие женщины очень хорошо переносят лучевую терапию груди и сообщают о небольшом количестве стойких побочных эффектов.
При этом после нескольких недель облучения пациенты могут испытывать:
- состояние кожи, подобное солнечному ожогу
- изменение цвета кожи
- припухлость и тяжесть в груди
- усталость
Наши онкологи-радиологи подробно объяснят, чего ожидать и когда могут появиться побочные эффекты.Они также могут назначить крем для местного применения, чтобы свести к минимуму любые изменения кожи. Утомляемость женщин во время лечения сильно различается, но в целом женщины могут оставаться активными во всех своих обычных повседневных делах. Большинство женщин могут продолжать работать в течение всего периода ухода за ними.
Другие побочные эффекты могут появиться через месяцы или годы после окончания лечения. Это так называемые поздние эффекты.
Поздние эффекты облучения при раке груди встречаются нечасто, но могут включать:
- воспаление в легких, особенно у женщин, которые также прошли химиотерапию
- повреждение сердца при значительном воздействии на сердце
- лимфедема в руке, особенно при лучевой терапии после лимфодиссекции
Команда радиационных экспертов MSK принимает все меры предосторожности, чтобы свести к минимуму травмы сердца и легких.
