Клонические судороги — причины, диагностика и лечение
Причины клонических судорог
Эпилептические приступы
Изолированные клонические судороги чаще встречаются при фокальных формах генуинной (идиопатической) эпилепсии. Приступ возникает вследствие аномальной чрезмерной активности нейрональных структур. Эпилептический очаг парциальных пароксизмов ограничен отдельными участками головного мозга, а генерализованным приступ становится при быстром распространении волны возбуждения на оба полушария.
Парциальные припадки часто наблюдаются при лобной эпилепсии, сочетаются с поворотами головы, дистонической установкой кисти, гипермоторными автоматизмами. Сложные фокальные приступы с потерей сознания и вторично генерализованные пароксизмы при поражении фронтальных долей обнаруживаются существенно реже. Перед клоническими спазмами у ряда пациентов развивается соматосенсорная аура по типу парестезий во всем теле.
Синдром Драве
Детские инфекции
Судорогами сопровождаются некоторые инфекции раннего детского возраста. Их возникновение обусловлено неспецифическими энцефалопатическими реакциями, в основе которых лежат отек и набухание головного мозга, диапедезные кровоизлияния. Развитию приступов способствуют даже незначительные органические изменения в ЦНС, аллергизация. Кратковременной гипоксией головного мозга на фоне кашля объясняются судороги при коклюше.
Клонические судороги часто присутствуют в клинической картине ОРВИ – гриппа, парагриппа, аденовирусной инфекции. Приступы могут определяться в начале заболевания, на высоте высыпаний в период разгара (при кори, ветряной оспе) или как отсроченное осложнение. Судороги возникают без предвестников и продолжаются 2-3 минуты, легко купируются. Частые приступы создают угрозу формирования эпилептического очага.
Приступы могут определяться в начале заболевания, на высоте высыпаний в период разгара (при кори, ветряной оспе) или как отсроченное осложнение. Судороги возникают без предвестников и продолжаются 2-3 минуты, легко купируются. Частые приступы создают угрозу формирования эпилептического очага.
Диффузное поражение серого вещества
Судороги клонического характера встречаются при диффузном поражении серого вещества головного мозга. Прионную природу имеет болезнь Крейтцфельдта-Якоба, а подострый склерозирующий энцефалит является медленной инфекцией, вызванной вирусом кори. В первом случае констатируют быстропрогрессирующую деменцию, атаксию. Позже возникают клонические спазмы, провоцируемые громким звуком или другими раздражителями.
Течение подострого склерозирующего энцефалита имеет ряд схожих признаков. Сначала нарастают нарушения умственной деятельности, страдает эмоциональная сфера. Затем присоединяются двигательные расстройства в виде судорожных подергиваний отдельных мышц, гиперкинезов, атактического синдрома.
Нейродегенеративные состояния
Клоническими пароксизмами и умственной отсталостью проявляются и другие заболевания. Нейродегенеративный характер имеет лизосомная болезнь накопления – болезнь Тея-Сакса. Она развивается на фоне генетической поломки фермента, утилизирующего ганглиозиды в ЦНС. Для патологии типичны судорожные подергивания, перерастающие в эпиприступы, быстрое прогрессирование нарушений зрения и слуха, задержка психического развития.
Схожее наследование (по аутосомно-рецессивному типу) имеет синдром Альперса-Хуттенлохера, при котором наблюдается мутация гена, кодирующего митохондриальную ДНК-полимеразу. Заболевание проявляется судорожным синдромом, слепотой, прогрессирующим слабоумием. Патология может начинаться координаторными расстройствами, на поздних стадиях типична печеночная недостаточность. Фокальные клонические приступы нечувствительны к терапии, иногда принимают статусное течение.
Фокальные клонические приступы нечувствительны к терапии, иногда принимают статусное течение.
Непрогрессирующие энцефалопатии
Генез судорожного синдрома при непрогрессирующих энцефалопатиях (туберозном склерозе, синдроме Дауна) неизвестен. Заболевания сопровождаются задержкой психического развития, гипотонией, миоклонусами. Последние сочетаются с парциальными, генерализованными или унилатеральными клоническими судорогами. Наиболее распространенными видами пароксизмов у детей с туберозным склерозом считаются инфантильные спазмы, которые часто оказываются нечувствительными к антиконвульсантам.
Неонатальные судороги
Судорожный синдром может рассматриваться как неспецифический ответ еще незрелого мозга новорожденного на воздействие неблагоприятных факторов. Доброкачественный характер имеют семейные и идиопатические неонатальные судороги («припадки пятого дня»). Первые наследуются по аутосомно-доминантному принципу, возникают преимущественно во сне.
Появление идиопатических неонатальных судорог связывают с дефицитом цинка. Они выявляются у доношенных новорожденных в виде однократного эпизода мультифокальных или очаговых пароксизмов длительностью от 2 часов до 3 суток. Клонические судороги могут сопровождаться кратковременными апноэ и цианозом, на развитие ребенка не влияют. Они резистентны к препаратам, но проходят самостоятельно, более не повторяются.
Отравления
Клоническими судорогами проявляются токсические поражения центральной и периферической нервной системы, вызванные химическими соединениями. Ядовитые вещества влияют на мотонейроны двигательных путей или нервно-мышечные синапсы, нарушая баланс нейромедиаторов и электролитов внутри клеток, что провоцирует генерацию возбуждающих импульсов. Причиной судорог становятся различные интоксикации и отравления:
- Медикаментами: пиперазинами, эрготамином, опиоидными анальгетиками.

- Ядовитыми веществами: фенолом и анилином, формальдегидом, мышьяком.
- Бытовыми химикатами: пестицидами (хлорорганическими соединениями), инсектицидами.
- Растениями: белладонной, аконитом, чилибухой, спорыньей.
- Грибами: мухоморами.
Диагностика
Иногда предположить причину клонических судорог удается клинически – по данным анамнеза и неврологического осмотра. При этом обращают внимание на время и обстоятельства развития приступа, его характер, наличие сопутствующих симптомов. Но в большинстве случаев точный диагноз устанавливается на основании результатов дополнительных процедур:
- Лабораторных анализов.

- ДНК-диагностики. Верификация наследственных болезней осуществляется при цитогенетическом исследовании кариотипа, анализе панели генов или отдельных мутаций. Риск развития патологии у плода можно установить путем пренатального тестирования.
- Нейровизуализации. Структурные дефекты выявляют методом томографии. В случаях диффузного поражения мозговой ткани на МРТ видны признаки энцефалопатии (гиперинтенсивные очаги в коре, мозжечке или стволе), атрофия. КТ мозга указывает на рассеянные кальцификаты при туберозном склерозе.
- Электроэнцефалографии. Эпилептические и неэпилептические пароксизмы являются показанием для проведения ЭЭГ. Исследование позволяет установить локализацию судорожной активности (фокальная, мультифокальная, генерализованная), ее морфологию (волны, пики, «пробежки»), частоту и прочие характеристики.
В диагностике врачу-неврологу помогают смежные специалисты. Характерный признак болезни Тея-Сакса – красное пятно на сетчатке – определяется окулистом при офтальмоскопии, наследственная патология требует привлечения генетика. Дифференцировать клонические судороги необходимо с пароксизмальными состояниями иного генеза: стереотипными движениями, синкопальными состояниями, псевдосудорогами.
Характерный признак болезни Тея-Сакса – красное пятно на сетчатке – определяется окулистом при офтальмоскопии, наследственная патология требует привлечения генетика. Дифференцировать клонические судороги необходимо с пароксизмальными состояниями иного генеза: стереотипными движениями, синкопальными состояниями, псевдосудорогами.
Лечение
Помощь до постановки диагноза
Тяжелые и затяжные судороги требуют обязательного медицинского вмешательства. При генерализованных клонических приступах до приезда бригады скорой помощи больного укладывают на ровную поверхность с подушкой под головой, расстегивают стесняющую одежду, обеспечивают свободный доступ воздуха. Оказывать сопротивление непроизвольным движениям не рекомендуют. Сохраняющийся пароксизм купируют введением противосудорожных препаратов.
Консервативная терапия
Лечение клонических судорог во многом симптоматическое, направленное на облегчение состояния пациента путем уменьшения частоты и выраженности приступов. Этиотропная и патогенетическая терапия для большинства описанных заболеваний не разработана, поэтому упор делается на поддерживающее лечение. В зависимости от клинической ситуации, применяют медикаменты следующих групп:
Этиотропная и патогенетическая терапия для большинства описанных заболеваний не разработана, поэтому упор делается на поддерживающее лечение. В зависимости от клинической ситуации, применяют медикаменты следующих групп:
- Антиконвульсанты. Препаратами выбора для лечения фокальных приступов являются вальпроаты, карбамазепин, ламотриджин (но последние два противопоказаны при синдроме Драве). Неонатальные судороги лечат фенобарбиталом, фенитоином, бензодиазепинами.
- Нейрометаболические. При нейродегенеративных процессах в составе комплексной терапии назначают антиоксиданты, витамины группы B. Ноотропы и вазоактивные средства из-за способности провоцировать судороги для многих пациентов противопоказаны.
- Антимикробные. Этиотропное лечение инфекционных заболеваний заключается в применении противовирусных, антибактериальных средств. Такой подход практикуется и при подостром склерозирующем энцефалите (иммуноглобулин, интерферон, изопринозин).

- Дезинтоксикационные. Токсическое поражение ЦНС требует инфузионной терапии, введения сорбентов, специфических антидотов. В тяжелых случаях используют методы экстракорпоральной детоксикации (плазмаферез, гемосорбцию, гемодиализ).
Комплексная терапия основного заболевания предполагает применение физических методов – электростимуляции мышц, массажа, лечебной гимнастики. При когнитивных нарушениях важную роль играет нейропсихологическая реабилитация. Перспективным направлением лечения наследственных заболеваний является таргетная генная терапия, возможности которой еще изучаются.
Хирургическое лечение
Резистентные к медикаментозной терапии клонические судороги иногда лечат нейрохирургическим путем. У детей и взрослых практикуют кортикальные и субпиальные резекции эпилептогенных очагов, функциональную гемисферэктомию, разобщающие операции. Это ведет к сокращению числа приступов и быстрому улучшению качества жизни. Развитие опухолевидных образований у лиц, страдающих туберозным склерозом, требует рассмотрения целесообразности адъювантной радиотерапии.
Развитие опухолевидных образований у лиц, страдающих туберозным склерозом, требует рассмотрения целесообразности адъювантной радиотерапии.
Вопросы и ответы для людей, страдающих эпилепсией и их семей
1. Выше ли риск заражения COVID-19 у людей, страдающих эпилепсией?
В настоящее время нет данных о том, что у людей, страдающих эпилепсией, риск заражения выше, чем в общей популяции.
Люди, с контролируемыми приступами на фоне приема препаратов, а также с наличием приступов, но без сопутствующих заболеваний, не входят в группу повышенного риска.
У некоторых людей эпилепсия является частью синдрома или ассоциирована с другими заболеваниями. В таких случаях эпилепсия сочетается с другими связанными со здоровьем проблемами. Если они влияют на состояние иммунной системы, то риск заражения возрастает. В группе повышенного риска находятся люди с ослабленным иммунитетом, пожилые, а также лица с хроническими заболеваниями, такими как сахарный диабет, онкологические заболевания, гипертоническая болезнь, заболевания сердца и хронические заболевания легких.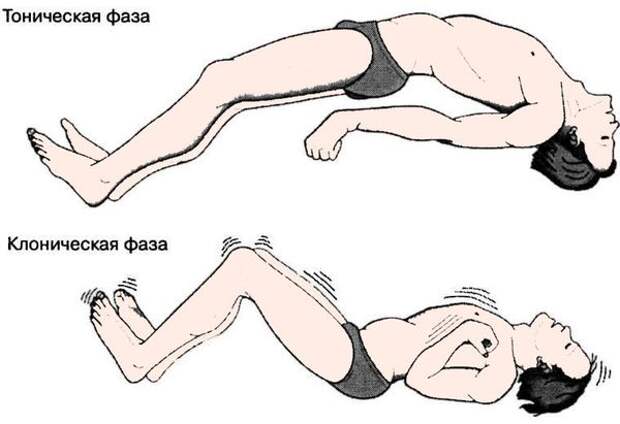
У лиц с неконтролируемыми приступами, в частности, вызванными гипертермией или инфекцией, возникает риск их учащения при заражении, однако доказательств этому в настоящий момент нет. Для людей, страдающих эпилепсией, в данной ситуации, крайне важным является постоянный прием препаратов и избегание факторов, провоцирующих приступы (прием алкоголя, депривация сна и т.д).
2. Выше ли риск осложнений COVID-19 у людей, страдающих эпилепсией?
Лица с ослабленной иммунной системой или хроническими заболеваниями имеют более высокий риск осложнений. Центры по контролю и профилактике заболеваний (CDC) в США включили эпилепсию в список состояний, которые могут увеличить риск тяжелого течения COVID-19, вероятно, потому, что это хроническое неврологическое заболевание. Великобритания включила людей с хроническими неврологическими заболеваниями (без указания эпилепсии) в группу риска.
3. Повышают ли какие-либо противосудорожные препараты риск заражения COVID-19 или осложнений инфекции COVID-19?
Нет.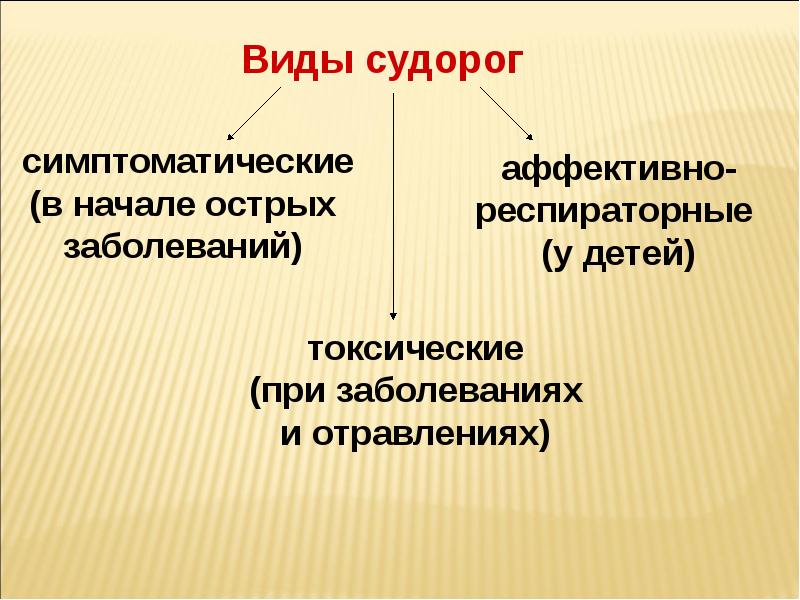 Не существует доказательств того, что прием противосудорожных препаратов увеличивает риск инфекции или серьезных осложнений.
Не существует доказательств того, что прием противосудорожных препаратов увеличивает риск инфекции или серьезных осложнений.
4. Могут ли приступы усиливаться или учащаться, при заражении COVID-19?
На данный момент известно, что при заражении COVID-19 риск возникновения судорожных приступов у большинства людей с эпилепсией низкий. В целом, при инфекционных заболеваниях, в частности, при повышении температуры, приступы могут учащаться. Болезнь является стрессом для организма, а стресс также повышает риск возникновения приступов.
5. Что, если мне кажется, что у меня COVID-19?
Если Вы считаете, что у Вас может быть COVID-19, позвоните своему врачу или на горячую линию по борьбе с коронавирусом.
Наиболее распространенными симптомами COVID-19 являются лихорадка и сухой кашель. У большинства людей заболевание протекает в легкой форме, и они могут лечиться дома. Если Вы живете не один, старайтесь держаться от окружающих как можно дальше. Все проживающие с Вами должны оставаться дома в течение двух недель (14 дней), чтобы избежать распространения вируса среди других людей.
Все проживающие с Вами должны оставаться дома в течение двух недель (14 дней), чтобы избежать распространения вируса среди других людей.
Если у Вас есть какие либо из нижеперечисленных симптомов, немедленно обратитесь к врачу:
- Затрудненное дыхание
- Постоянная боль или ощущение давления в груди
- Посинение губ или лица
6. Как я могу получить противосудорожные препараты, если они заканчиваются?
У Вас должна быть возможность получить новый рецепт обычным способом – будь то у врача поликлиники или в больнице. Возможно, Ваш врач выпишет рецепт на более продолжительное время, чем обычно. На данный момент нет данных о том, что противосудорожные препараты находятся в дефиците.
7. Следует ли мне обратиться в отделение неотложной помощи, если у меня приступ или серия приступов?
Отделения неотложной помощи могут быть переполнены из-за COVID-19, или могут ожидать людей с симптомами COVID-19. Потоки пациентов с симптомами COVID-19 и без них во многих стационарах разделены. Однако, по возможности, старайтесь избегать посещения больниц. Если Ваша ситуация не является жизнеугрожающей, но Вы считаете, что должны обратиться к врачу, лучше сначала позвоните ему.
Потоки пациентов с симптомами COVID-19 и без них во многих стационарах разделены. Однако, по возможности, старайтесь избегать посещения больниц. Если Ваша ситуация не является жизнеугрожающей, но Вы считаете, что должны обратиться к врачу, лучше сначала позвоните ему.
У Вас должно быть четкое представление о том, когда и куда Вам следует обратиться, в случае необходимости. Пациенты, имеющие лекарства, которые стоит принимать в экстренных ситуациях, должны быть хорошо осведомлены, когда можно воспользоваться препаратами, а когда следует обратиться за неотложной помощью.
Большинство тонико-клонических судорог (приступы с судорожной активностью) длятся менее 2-3 минут и не требуют неотложной медицинской помощи или стационарного лечения.
Медицинская / стационарная помощь требуется в случае:
- если тонико-клонические судороги длятся более 5 минут или, если возникает серия приступов, а доступа к препаратам для экстренной помощи нет,
- если судороги происходят в воде (ванны, плавание),
- если за приступами следуют продолжительные постиктальные симптомы (например, спутанность сознания после приступа) или восстановление после приступа протекает не так как обычно,
- если приступы потенциально травмоопасны.

8. Я участвую в клинических испытаниях и принимаю экспериментальный препарат. Что мне делать?
Вам следует продолжить прием препаратов, несмотря на то, что контроль исследования и консультации врача могут проводиться по телефону или по видеосвязи, а анализ крови при необходимости возьмут в местной поликлинике. Больница, ответственная за Ваш мониторинг, должна сообщить Вам об этом. Кроме того, вполне вероятно, что они организуют для Вас доставку лекарственных препаратов, когда потребуется повторное назначение. В случае госпитализации, по какой-либо причине, убедитесь, что в больнице знают, что Вы принимаете экспериментальный препарат.
9. Я прочитал несколько предупреждений о том, что некоторые жаропонижающие препараты небезопасно принимать, если я заражен COVID-19. Это правда?
Ибупрофен, напроксен и другие нестероидные противовоспалительные препараты (НПВП) могут облегчать боль и жар; они также уменьшают воспаление. Парацетамол (ацетаминофен), ослабляет боль и лихорадку, но не влияет на воспаление. Несмотря на существующие опасения, что употребление НПВС утяжеляет течение болезни, убедительных доказательств, подтверждающих это, нет.
Несмотря на существующие опасения, что употребление НПВС утяжеляет течение болезни, убедительных доказательств, подтверждающих это, нет.
Если у Вас высокая температура или боли в теле, Вы можете принять одно из этих лекарств для облегчения своего состояния, однако точно следуйте дозировкам, указанным в инструкции.
10. Существует ли какой-либо риск для людей с эпилепсией при ношении масок?
Для людей с эпилепсией нет противопоказаний к ношению масок.
Центры по Контролю и Профилактике Заболеваний США рекомендуют не надевать тканевые маски детям младше двух лет, а также лицам, испытывающим трудности с дыханием, тем, кто находится в бессознательном состоянии, является лежачим больным и в тех случаях, когда не представляется возможным снять маску без посторонней помощи.
В случае возникновения судорожного приступа, рекомендуется, чтобы кто- либо другой с осторожностью снял маску с пострадавшего с целью обеспечить оптимальную проходимость дыхательных путей.
11. Влечет ли экстренное применение буккальных или назальных лекарственных средств за собой какие-либо риски?
Мидазолам, применяемый буккально или интраназально, используется в тех случаях, когда приступ длится более 5 минут; возможно также применение лекарства в форме спрея. В рекомендациях по применению небулайзеров утверждается, что риски в данном случае отсутствуют, так как аэрозоль, генерируемый устройством, формируется в камере распылителя. Отсутствие рисков также относится и к мидазоламу, используемому в буккальной или интраназальной форме.
При нахождении вне дома, для обеспечения безопасности, рекомендуется, чтобы человек, принимающий лекарство, надевал маску, перчатки и защитный фартук. Не забывайте также мыть руки после принятия лекарства.
*Aerosol-Generating Procedures and Patients with Suspected or Confirmed COVID-19
12. Я слышал, что людям, испытывающим проблемы с дыханием, ассоциированные с COVID-19, рекомендуется лежать на животе с целью улучшения циркуляции воздуха в легких.
 Что рекомендуется людям с эпилепсией и сопутствующим диагнозом COVID-19?
Что рекомендуется людям с эпилепсией и сопутствующим диагнозом COVID-19?
Последние данные свидетельствуют об улучшении дыхания у людей с COVID-19, находящихся в положении лежа на животе. Тем не менее, сон в таком положении ассоциирован с Синдромом Внезапной Смерти при Эпилепсии (СВСЭП).
Люди с эпилепсией и серьезными дыхательными нарушениями вследствие COVID-19 должны быть госпитализированы. Медицинский персонал стационара даст рекомендации по наилучшему положению для сна, а также обеспечит круглосуточное наблюдение. Если пациент находится дома и у него наблюдаются дыхательные нарушения, ассоциированные с COVID-19, необходимо обратиться к врачу.
13. Что, если у меня есть вопросы, которые не были освещены?
Позвоните врачу или на горячую линию по вопросам COVID-19. Прием во многих клиниках был заменен на телефонные или видео-консультации, поэтому Ваш врач или один из его коллег по-прежнему имеют возможность ответить на Ваши вопросы по телефону.
Вы также можете получить больше информации по ссылкам ниже.
Американский фонд по борьбе с эпилепсией (Epilepsy Foundation of America)
Американская Академия Неврологии (American Academy of Neurology)
Британское Эпилептическое Общество (UK Epilepsy Society)
Всемирная Организация Здравоохранения (World Health Organization)
More useful links for patients with epilepsy
Эпилепсия в вопросах и ответах
Эпилепсия — это одно из самых распространенных неврологических заболеваний в глобальных масштабах. Что предшествует эпилепсии и, можно ли ее лечить?
Признаки эпилепсии
Первые признаки заболевания, как правило, появляются в возрасте от 5 — 15 лет.
Наиболее характерным симптомом является судорожный припадок, который возникает внезапно. Иногда за несколько дней до припадка, можно установить его приближение, по возникновению предвестников – головной боли, нарушения сна, ухудшения аппетита, повышенной раздражительности.
Больной теряет сознание, падает. Возникают тонические судороги, человек напряжен, конечности вытягиваются, голова запрокидывается, задерживается дыхание. Эта фаза длится 15-20 секунд, после чего появляются клонические судороги. Последние представляют собой подергивания мышц шеи, конечностей и туловища. Характерно хриплое громкое дыхание, синюшность кожных покровов, западение языка, выделение изо рта пены. Фаза длится несколько минут, после чего мышцы расслабляются и состояние стабилизируется.
Кроме больших припадков у больных бывают судорожные приступы, во время которых они на несколько секунд теряют сознание, но не падают.
Кто предрасположен к приступам эпилепсии среди детей и взрослых?
• Люди, имеющие заболевания головного мозга: опухоли, травмы, абсцессы.
• Люди с черепно-мозговыми травмами.
• Люди, перенесшие воспалительные заболевания головного мозга и оболочек.
• Люди после инсульта.
• Злоупотребляющие алкоголем другими токсическими веществами.
• Люди, ближайшие родственники которых страдают эпилепсией.
Каковы причины эпилепсии?
По статистике, более 50% людей с эпилепсией, имеют идиопатическую форму заболевания, то есть с неустановленной причиной.
Эпилепсия, причина возникновения которой известна, называется вторичной или симптоматической эпилепсией.
Причины вторичной эпилепсии:
• Травматические поражения мозга
• Опухоли головного мозга
• Абсцессы
• Менингиты и энцефалиты
• Субарахноидальные и внутримозговые кровоизлияния
• Интоксикации алкоголем, ртутью, углекислым газом, свинцом и др.
• Генетические факторы
Что делать при приступе эпилепсии?
Если вы оказались рядом, лучшей помощью будет ваше спокойствие и соблюдение правил.
Во время приступа больного нельзя переносить, кроме тех случаев, когда ему может угрожать опасность, например, на проезжей части, возле огня, на лестнице или в воде.
При повышенном слюноотделении и рвоте больного надо положить на бок или повернуть его голову на бок. Делать это следует мягко, не применяя силу.
Не пытайтесь ограничивать движения человека.
Не пытайтесь открыть рот человека, даже если произошло прикусывание языка: это может привести к травме зубов, слизистой полости рта, верхней и нижней челюстей и самого языка. Важно понимать, что прикусывание языка возникает в самом начале приступа. Если больной прикусил язык или щёку, то травма уже произошла. Дальнейшие попытки открыть рот бесполезны и могут привести к травмам слизистой полости рта.
Нужно подождать, когда закончится приступ, находясь рядом с больным и внимательно наблюдая за его состоянием, чтобы правильно и полно описать проявления приступа врачу.
Очень важно засечь время, когда начался приступ, поскольку длительность приступа или серий приступов, приближающаяся к 30 минутам, означает, что больной входит в угрожающее его жизни состояние — эпилептический статус. В этой ситуации необходимо вызвать скорую помощь.
После приступа, как правило, больной чувствует слабость, истощение или засыпает. В этом случае не надо его тревожить, чтобы дать возможность восстановиться нервным клеткам. Нужно убедиться, что приступ закончился и у больного наступил постприступный сон. Пациент без сознания, не реагирует на окружающих, «не пробуждается»; пациент после приступа реагирует как человек, которому «мешают спать». Необходимо оставаться рядом с больным и дождаться, когда закончится период спутанности сознания и сознание полностью восстановится.
Нужно убедиться, что приступ закончился и у больного наступил постприступный сон. Пациент без сознания, не реагирует на окружающих, «не пробуждается»; пациент после приступа реагирует как человек, которому «мешают спать». Необходимо оставаться рядом с больным и дождаться, когда закончится период спутанности сознания и сознание полностью восстановится.
Что может спровоцировать приступ эпилепсии?
Обычно приступы возникают без предшествующих факторов (случайно) и полностью. непредсказуемы. Некоторые пациенты замечают определенные состояния, которые могут провоцировать возникновение приступов. После выявления провоцирующих факторов можно принять меры по их избеганию, что будет способствовать снижению частоты эпилептических приступов в дальнейшем. Примерами факторов, провоцирующих приступы у некоторых пациентов, являются мелькающий свет, ограничение сна, стрессовые ситуации, прием алкоголя или некоторых лекарств.
Женщины, страдающие эпилепсией, часто жалуются на повышение частоты приступов во время менструации, что, вероятно связанно с гормональными изменениями и задержкой жидкости.
Как лечить эпилепсию?
Благодаря успехам современной фармакотерапии в 70-75% случаев возможен полный контроль приступов. Таким образом, большинство эпилепсий являются лечимыми и излечимыми заболеваниями. Однако необходимо помнить, что разные формы эпилепсий имеют различное течение и прогноз. Существуют труднокурабельные (плохо поддающиеся лечению) формы эпилепсий, которые характеризуются ранним началом заболевания (первые 3 года жизни), высокой частотой приступов, психомоторной задержкой, устойчивостью приступов к противосудорожной терапии. Врач и родственники должны понимать, что цели лечения благоприятных и катастрофических форм эпилепсий отличаются.
Лечение эпилепсии должно быть комплексным и непрерывным. Важнейшим в лечении эпилепсии является прием противосудорожных препаратов, которые снижают частоту припадков, или полностью их устраняют.
#нацпроектдемография89
Виды лечения для предотвращения синдрома внезапной смерти при эпилепсии (СВСЭ)
Актуальность
Синдром внезапной смерти при эпилепсии (СВСЭ) характеризуется как внезапная, неожиданная, засвидетельствованная или незасвидетельствованная, атравматическая или не связанная с утоплением смерть людей с эпилепсией, с доказательствами эпилептического припадка или же без них, и когда посмертная экспертиза не выявляет никакой другой причины смерти. СВСЭ — это самая распространенная причина смерти, связанная с эпилепсией, со смертностью примерно от 1 до 2 случаев на 1000 пациентов в год. Частые припадки, в частности, судорожные припадки (генерализованные тонико-клонические припадки (ГТКП)), мужской пол, молодой возраст при первом припадке, длительность эпилепсии, и прием нескольких противоэпилептических лекарств, все это, как полагают, повышает риск СВСЭ; причина возникновения СВСЭ в настоящее время неизвестна, хотя считают, что это связано с сердечной недостаточностью, проблемами с дыханием и повреждением мозга после ГТКП.
СВСЭ — это самая распространенная причина смерти, связанная с эпилепсией, со смертностью примерно от 1 до 2 случаев на 1000 пациентов в год. Частые припадки, в частности, судорожные припадки (генерализованные тонико-клонические припадки (ГТКП)), мужской пол, молодой возраст при первом припадке, длительность эпилепсии, и прием нескольких противоэпилептических лекарств, все это, как полагают, повышает риск СВСЭ; причина возникновения СВСЭ в настоящее время неизвестна, хотя считают, что это связано с сердечной недостаточностью, проблемами с дыханием и повреждением мозга после ГТКП.
При правильно подобранной противоэпилептической схеме лечения у около 70% людей с эпилепсией приступы могут прекратиться. Однако, около одной трети людей с эпилепсией будут страдать от приступов, несмотря на прием нескольких противоэпилептических лекарств. Продолжающиеся приступы подвергают больных риску появления СВСЭ, и они могут быть связаны с депрессией и снижением качества жизни. Стратегии профилактики СВСЭ включают в себя сокращение числа ГТКП у пациента (рассматривая возможность лечения эпилепсии хирургическим путем или изменения образа жизни), обследование состояния сердца и проблем с дыханием во время и после приступов, наблюдение пациентов в ночное время или использование подушек безопасности для предотвращения нарушений дыхания. Лекарства, повышающие уровень серотонина и уменьшающие уровень аденозина и опиоидов в головном мозге, могут также помочь предотвратить нарушения дыхания.
Лекарства, повышающие уровень серотонина и уменьшающие уровень аденозина и опиоидов в головном мозге, могут также помочь предотвратить нарушения дыхания.
Цель
Изучить эффективность видов лечения, предназначенных для предотвращения СВСЭ.
Методы
Мы провели поиск в электронных базах данных и связались с экспертами в области поиска соответствующих рандомизированных или нерандомизированных (обсервационных) исследований для подготовки этого обзора. Нас интересовали следующие исходы: число умерших в результате СВСЭ; число других смертей, не связанных с СВСЭ; изменения в тревоге, депрессии и качестве жизни; число госпитализаций.
Доказательства актуальны по состоянию на февраль 2019 года.
Результаты
Из 818 записей, обнаруженных при нашем поиске, мы смогли включить четыре обсервационных (наблюдательных) исследования. Мы нашли несколько исследований, в которых оценивали, как чувствительные приборы выявляют ГТКП в ночное время, но в этих исследованиях не изучали СВСЭ и поэтому они подходили для этого обзора.
Мы нашли несколько исследований, в которых оценивали, как чувствительные приборы выявляют ГТКП в ночное время, но в этих исследованиях не изучали СВСЭ и поэтому они подходили для этого обзора.
В трех исследованиях изучали вопрос о том, приводит ли пребывание пациента в палате под наблюдением специалиста и применение специальных мер предосторожности, таких как регулярная проверка в течение ночи или использование прослушивающего устройства, к предотвращению СВСЭ. В двух из трех исследований (в которых 202 пациента умерли в результате СВСЭ и 836 пациентов с эпилепсией выжили), обнаружили, что эти меры действительно предотвращали СВСЭ. В третьем исследовании (в котором было 60 смертей от СВСЭ и 240 контрольных случаев) рассматривали, привело ли увеличение ночного наблюдения за пациентами в двух жилых помещениях сверх регулярной проверки, включающей в себя постельные мониторы и прослушивающие устройства, к предотвращению СВСЭ. Это исследование не показало какого-либо дополнительного профилактического эффекта. Однако то же самое исследование показало, что в центре с наибольшим числом смертей от СВСЭ был самый низкий уровень наблюдения/контроля. В исследованиях не сообщали об изменениях в тревоге, депрессии, качестве жизни и числе госпитализаций.
В четвертом исследовании рассматривали влияние предоставления информации о СВСЭ людям с эпилепсией, и влияет ли это на улучшение приема противоэпилептических лекарств, настроение и тревогу. Во время исследования проводилось наблюдение пациентов в течение шести месяцев после получения информации (или без таковой) и не было показано какого-либо влияния на прием лекарств, настроение и тревогу. В исследовании не были зарегистрированы случаи смерти, поэтому влияние предоставления информации и влияние на риск СВСЭ неизвестны.
Определенность доказательств
Мы оценили определенность доказательств этого обзора как очень низкую, поскольку включенные исследования не были рандомизированными, а информация о мерах наблюдения/контроля для предотвращения СВСЭ не была доступна для 40% участников исследований, у которых не было СВСЭ.
Выводы
Мы нашли ограниченные доказательства очень низкой определенности, что наблюдение в ночное время предотвращает СВСЭ. Необходимы дальнейшие исследования, чтобы выявить, эффективны ли другие виды вмешательств в предотвращении СВСЭ у людей с эпилепсией, например, использование приборов обнаружения припадков, подушек безопасности, лекарств, влияющих на уровень серотонина, аденозина и опиатов в головном мозге,.
Судорожный синдром, полезные статьи медицинской клиники Невро-Мед
Судорожный синдром
У детей первого года жизни судороги наблюдаются при различных заболеваниях нервной системы. Они могут появиться на фоне уже имеющихся неврологических нарушений и задержки психомоторного развития или возникают как первый симптом, свидетельствующий о поражении мозга. Клиническая картина судорожного синдрома зависит как от xapaктера заболевания, так и от возраста ребенка. У новорожденных судороги чаще начинаются с локальных подергиваний мимической мускулатуры, глаз, затем они распространяются на руку, ногу на одноименной стороне и (или) переходят на противоположную. Клонические подергивания могут следовать беспорядочно от одной части тела к другой. Такие дороги называют генерализованными фрагментарными, как они представляют фрагмент генерализованных судорог [Rose A. L., Lambroso С. Т.. 1970; Lacy J. R., Penry J. K., 1976].
У новорожденных могут быть также очаговые клонические припадки, захватывающие одну половину тела. Иногда они напоминают джексоновские или протекают в виде адверсивных поворотов головы, глаз, тонических отведении рук в сторону поворота головы (по типу АШТР), оперкулярных пароксизмов (гримасы, сосание, жевание, причмокивание). Двигательный компонент припадка часто сопровождается вазомоторными нарушениями в виде бледности, цианоза, покраснения лица, слюнотечения. Реже наблюдают у новорожденных судороги миоклонического типа, которые характеризуются одиночными или частыми подергиваниями верхних или нижних конечностей с тенденцией к их сгибанию. Они могут проявляться также общими вздрагиваниями с последующим крупноразмашистым тремором рук. Иногда эти судороги сопровождаются вскрикиваниями, вегетативно-сосудистыми нарушениями. В легких случаях патологические движения, которые возникают при судорогах, можно ошибочно принять за спонтанные движения новорожденного и пропустить истинное начало судорожного синдрома. Причиной судорожного синдрома в период новорожденности часто бывают метаболические нарушения (гипогликемия, гипокальциемия, гипомагнезиемия, гипербилирубинемия, пиридоксинзависимость), аномалии развития мозга, гипоксия, внутричерепная родовая травма, реже нейроинфекции (менингит, энцефалит). Некоторые рано проявляющиеся формы наследственных нарушений обмена аминокислот (лейциноз, гипервалинемия, аргининемия, гистидинемия, изовалериановая ацидемия, фенилкетонурия), углеводов (галактоземия, гликогеноз), липидов (болезни Нормана-Вуда и Нормана-Ландинга, болезнь Гоше), витаминов (метилмалоновая ацидурия, болезнь Ли, гиперглицинемия), протекающие с острым развитием неврологической симптоматики после рождения, тоже сопровождаются судорожным синдромом. У детей грудного возраста в отличие от новорожденных двигательный компонент судорожного синдрома становится более отчетливым. При генерализованных судорогах уже можно отметить тенденцию к чередованию тонической и клонической фаз, однако она еще остается слабо выраженной по сравнению с детьми старшего возраста. В структуре припадка преобладает тонический компонент, нередко судороги (сопровождаются вегетативными симптомами (болями в воте, рвотой, повышением температуры). Непроизвольные мочеиспускание наблюдают редко. После припадка ребенок чаще возбужден, но может быть вялым, сонливым. Парциальные судороги у детей первого года жизни проявляются клоническими подергиваниями мимической мускулатуры, мышц языка, дистальных отделов конечностей, поворотам головы и глаз в сторону.
Судорожный синдром может протекать также по типу абсансов, которые характеризуются кратковременной остановкой взора. Иногда в момент припадка бывают так называемые двигательные автоматизмы в виде сосательных, жевательных движений, причмокиваний. Приступ нередко сопровождается сосудистыми нарушениями и легким отведением в сторону глазных яблок. Следует отметить, что абсансы у грудных детей наблюдают значительно реже, чем другие типы припадков.
Для детей грудного возраста характерны приступы миоклонического типа (инфантильные спазмы) [Jeavons P. M Bower В. D., Dimitracoudi М., 1973]. У детей старше года приступы такие редки. В связи с тем что судорожные припадки этого типа имеют злокачественное течение и вызывают тяжелую задержку психомоторного развития, следует на них остановиться более подробно. Малые пропульсивные припадки протекают в форме двустороннего симметричного сокращения мышц, в результате чего внезапно сгибаются туловище и конечности («салаамовы припадки»).
При экстензорном спазме голова и туловище резко разгибаются, руки и ноги отводятся. Наряду с классической клинической картиной могут быть парциальные формы — общие вздрагивания, кивки, повороты головы, сгибание и разгибание рук и ног, иногда наблюдают преимущественное сокращение мышц одной стороны тела. Особенностью малых припадков является их склонность к серийности. Их частота за сутки колеблется от одиночных до нескольких сотен и выше. Потеря сознания кратковременная. Судороги могут сопровождаться криком, гримасой улыбки, расширением зрачков, нистагмом, закатыванием глаз, дрожанием век, сосудистыми нарушениями. Возникают судороги чаще перед засыпанием или после пробуждения.
В грудном возрасте причиной судорожного сивдроив могут быть органические поражения нервной системы вледсттвие пре- и перинатальной патологии, наследственные болезни обмена, факоматозы, лейкодистрофии, нейроинфекции, поствакцинальные осложнения. На первом году жизни нередко наблюдают также фебрильные и аффективно-респираторные судороги.
Фебрильные судороги возникают при острых респираторных инфекциях: гриппе, отите, пневмонии. Это обычно типичные генерализованные или локальные тонико-клонические судороги, возникающие на высоте лихорадки. Чаще фебрильные судороги бывают однократные, иногда повторяются на протяжении 1-2 сут. Риск повторного фебрильного пароксизма повышается при раннем появлении первичного припадка, его повторности и неблагоприятном неврологическом фоне [Aicardi J. С.,, Chevrie J. J., 1977; Nelson К. В., Ellenberg J. H.. 1978].
Аффективно-респираторные судороги чаще наблюдаются у детей с повышенной возбудимостью в возрасте 7-12 мес. Судороги, как правило, наступают вслед за отрицательной эмоциональной реакцией на сильную внезапную боль, испуг. Ребенок начинает громко кричать, затем наступает задержка дыхания на вдохе, ребенок синеет, затем бледнеет, запрокидывает голову назад, теряет сознание на несколько секунд. При этом отмечается мышечная гипотония или, наоборот, тоническое напряжение мышц. Вслед за этим в результате гипоксии мозга может развиться генерализованный тонико-клонический припадок. Если до момента потери сознания переключить внимание ребенка, развитие пароксизма можно прервать.
Диагноз судорожного синдрома у детей первого года жизни, особенно у новорожденных, представляет определенные трудности. Это связано с атипичным течением, абортивностью и непродолжительностью пароксизмов. Иногда судороги принимают за обычные движения ребенка и диагностируют, лишь когда они становятся развернутыми и ребенок теряет сознание. В то же время к судорогам иногда относят патологические двигательные реакции несудорожного генеза (атетоидные движения кистей и предплечий, спонтанный рефлекс Моро, асимметричный шейно-тонический рефлекс, сокращение отдельных мышц лица, гримасничанье, тремор языка, размашистые движения руками типа гемибализма, тремор рук и др.). Иногда за тонические судороги принимают «дистонические атаки», при которых внезапно возникает повышение мышечного тонуса за счет влияния тонических шейных и лабиринтного рефлексов. В отличие от судорожного синдрома при дистонических атаках ребенок не теряет сознание, а мышечный тонус можно снизить, придав ребенку рефлекс-запрещающую позицию. В этих случаях не наблюдается и характерных для судорожного синдрома изменений ЭЭГ.
При появлении судорожного синдрома у новорожденного следует провести тщательное биохимическое исследование: крови и мочи на содержание кальция, калия, натрия, фосфора, глюкозы, пиридоксина, аминокислот, сделать люмбальную пункцию для исключения субарахноидального кровоизлияния, гнойного менингита. Если судороги впервые возникают в грудном возрасте, то наряду с указанными выше исследованиями снимают ЭЭГ с целью выявления пароксизмальной активности мозга. На ЭЭГ можно обнаружить различные изменения биоэлектрической активности мозга в зависимости от характера судорог и изменений нервной системы, при которых они возникли. Так, при инфантильных спазмах на ЭЭГ отмечают изменения, характерные только для этого типа приступов — гипсаритмию. Такие исследовавния, как краниография, диафаноскопия, компьютерная томография, РЭГ, ангиография, также в ряде случаев позволяют уточнить причину судорожного синдрома.
Влияние судорожного синдрома на задержку развития зависит от возраста ребенка, уровня психомоторного развития до начала припадков, наличия других неврологических нарушений, характера судорожных пароксизмов, их частоты и длительности. Чем меньше возраст ребенка к началу судорог, тем более выраженной будет задержка психомоторного развития. Если судороги возникли у здорового ребенка, были эпизодическими и кратковременными, то они сами по себе могут не оказать существенного влияния на возрастное развитие и не вызывать неврологических нарушений. Это, как правило, единичные фебрильные и аффективно-респираторные судороги. Во всех остальных случаях пароксизмы, особенно если они были длительными и повторными, в свою очередь могут вызвать необратимые изменения в центральной нервной системе. Судороги, появившиеся на фоне задержки психомоторного развития и (или) других неврологических нарушений, осложняют течение основного заболевания, усугубляя задержку развития. Ребенок теряет приобретенные двигательные, психические и речевые навыки.
Характер судорожных пароксизмов также оказывает влияние на задержку возрастного развития. Наиболее неблагоприятными в этом отношении являются инфантильные спазмы, которые вызывают в первую очередь глубокую задержку психического развития. По данным J. R. Lacy и J.K.Penrу (1976), задержку психического развития наблюдают у 75-93% больных с инфантильными спазмами. Нарушается также становление двигательных навыков или они полностью утрачиваются в зависимости от того, в каком возрасте начались судороги. Вне зависимости от того, появляются ли судороги среди кажущегося благополучия или на фоне уже имеющейся задержки развития, их присоединение и отсутствие эффективности от проводимой терапии приводят к потере баллов по шкале возрастного развития, причем потеря неуклонно нарастает. Вначале баллы снижаются за счет психических функций, а затем и двигательных в результате потери навыков, а не нарушения мышечного тонуса или патологических тонических рефлексов.
<< Вернуться к оглавлению
Церебрастенический синдром
Основным содержанием синдрома является повышенная нервно-психическая истощаемость, что проявляется в слабости функции активного внимания, эмоциональной неустойчивости, нарушении манипулятивно-игровой деятельности, в преобладании либо гипердинамических, либо гиподинамических процессов. Часто наблюдается также вторичная недостаточность восприятия за счет повышенной психической истощаемости. Характерна динамичность, неравномерность выраженности клинических проявлений у одного и того же ребенка в различное время. Клинические проявления усиливаются нередко к концу дня в связи с неблагоприятными метеорологическими условиями и особенно под влиянием различных интеркуррентных заболеваний.
Особенности задержки психомоторного развития при данном синдроме зависят от преобладания процессов гипо- или гипервозбудимости и характеризуются теми же признаками, которые были описаны при указанных синдромах.
<< Вернуться к оглавлению
Эпилепсия и эпилептические синдромы
Эпилепсия – хроническое неврологическое заболевание, характеризующееся внезапным возникновением судорожных приступов, обусловленное избыточным возбуждением нейронов коры головного мозга.
Симптомы и проявления эпилепсии
Эпилептические приступы очень разнообразны. В основном это тонические (продолжительные сокращения отдельной группы мышц) и клонические (быстрые, ритмичные сокращения всех скелетных мышц) судороги, изменение или потеря сознания, нарушение дыхания. Длительность судорог в среднем 3-4 минуты. Зачастую, начало приступа сопровождается аурой – совокупность ощущений и переживаний, которые испытывает больной перед приступом. Проявляется аура по-разному, в зависимости от локализации очага возбуждения в головном мозге. Чаще всего это зрительные (вспышки, пятна, полосы), слуховые (звуки, шумы, слова, музыка), тактильные (онемение, покалывание, мурашки) галлюцинации, а также психические проявления (дежавю, чувсто страха и ужаса).
Изменение электрической активности нервных клеток или нарушение процессов возбуждения и торможения коры больших полушарий может происходить вследствие целого ряда болезней или травм головного мозга: опухоль, гидроцефалия, энцефалит, гипоксия, черепно-мозговая травма, патологии сосудов, нарушение метаболизма. В таком случае, подобные приступы называются эпилептическим синдромом или симптоматической эпилепсией. Поэтому при появлении приступов необходимо проверить ребенка на все возможные заболевания, чтобы терапия приступов была направлена, в первую очередь, на устранение причины. Основное, при появлении симптомов эплепсии — проводение глубокой диагностики и определение патогенеза нарушения.
Чаще всего у детей возникают фибрильные судороги, появляющиеся на фоне высокой температуры. Однако, если врачу не удается найти соматических патологий, обуславливающих повторные, регулярные приступы, то ставится диагноз эпилепсия. Известно более 40 форм эпилепсии различных по возрасту начала заболевания, клинической картине и прогнозу. 75% эпилепсий имеют хороший терапевтический прогноз и проходят к возрасту 14 лет.
Диагностика и лечение
Диагностику и лечение эпилепсии и эпилептического синдрома необходимо начинать после первого же появившегося приступа, так как в детском возрасте возможно появление когнитивных нарушений даже после одного приступа. Один приступ, может повлечь за собой и последующие приступы, так как возбуждение из очага патологии может распространяться по нейрональным сетям в другие области. Длительные и частые приступы могут вызывать гибель нейронов и привести к развитию негативных последствий: травмы во время приступов, эмоциональная нестабильность, нарушение формирования личности, задержка психомоторного развития, развитие умственной отсталости. Возможно изменение личности по эпилептоидному типу: дисфория, раздражительность, злобно-тоскливое настроение.
Диагноз эпилепсии или эпилептического синдрома ставится врачом детским неврологом или эпилептологом. Прежде всего, врач опрашивает родителей о частоте, продолжительности, времени возникновения приступов, наличии ауры. Далее, необходимо инструментально оценить электрофизиологическую активность мозга, выявить локализацию участков повышенной возбудимости с помощью ЭЭГ. Используется, также ЭЭГ со свето- или аудио- стимуляцией, длительный (ночной) ЭЭГ мониторинг. КТ и МРТ головного мозга позволят проверить структурные изменения в мозге. Дополнительно назначают биохимический анализ крови и люмбальную пункцию. В основе лечения эпилепсии и эпилептического синдрома лежит фармакотерапия, индивидуально подобранная врачом в зависимости от типа приступов и формы заболевания. Существует большой спектр противосудорожных препаратов, которые позволят контролировать приступы и значительно уменьшить их количество и продолжительность.
Лечебная педогогика
Если у ребенка появились признаки задержки психоречевого развития, то необходимо проведение занятий по программе лечебной педагогики с дефектологом, логопедом-дефектологом. Справиться с психоэмоциональными и личностными нарушениями, а также помочь ребенку научиться самоконтролю поможет психолог. В случаях сложных комбинированных нарушений отлично зарекомендовала себя программа Нейрореабилитация, позволяющая нескольких врачам и коррекционным специалистам работать над выздоровлением пациента. Междисцплинарный подход, применяемый в Нейрореабилитации, позволяет добиться максимально слаженных действий врачей.
клонических припадков | Фонд эпилепсии
Что такое клонический припадок?
«Клонус» (KLOH-nus) означает быстрое напряжение и расслабление мышцы, которое происходит многократно. Другими словами, это повторяющиеся рывки. Движения нельзя остановить, удерживая или переставляя руки или ноги.
Клонические приступы (KLON-ik) редки и чаще всего возникают у младенцев. Чаще всего клонические движения рассматриваются как часть тонико-клонического припадка.
- Рывки только , как и клонический припадок, могут длиться от нескольких секунд до минуты.
- Подергивания или клонические движения, которые следуют за жесткостью мышц , как при тонико-клоническом припадке, могут длиться от секунд до 1-2 минут.
- Клонический припадок иногда бывает трудно отличить от миоклонического припадка. Подергивания более регулярны и устойчивы во время клонического припадка.
Где в головном мозге начинается клонический припадок?
Когда он начинается в одной области мозга:
- Клонические припадки могут начаться в моторной области на одной стороне мозга.Это называется фокальными клоническими припадками.
- Подергивания могут затронуть только одну сторону или часть тела или лица.
Когда это начинается с обеих сторон мозга:
- Клонические судороги также могут поражать оба полушария головного мозга одновременно. Это можно было бы назвать генерализованными клоническими припадками.
- Рывки затрагивают обе стороны тела или все тело сразу.
Кто подвержен риску клонических судорог?
- Клонические судороги могут поражать людей любого возраста, включая новорожденных.
- У младенцев клонические судороги очень короткие и нечасто случаются. Они также могут исчезнуть сами по себе через короткий промежуток времени.
- Клонические судороги, которые не проходят сами по себе, требуют длительного лечения.
Каково это — клонический припадок?
Клонические приступы состоят из повторяющихся подергиваний рук и ног, иногда с обеих сторон тела.
- Если клонический приступ имеет очаговое начало (начинается в одной части мозга), человек может осознавать это во время него.
- Если клонический припадок имеет генерализованное начало (поражает весь мозг), обычно человек не осознает во время этого приступа.
- Если во время клонического припадка человек стоит, он может упасть.
- Иногда фокальный клонический приступ поражает как моторную, так и сенсорную части мозга. Это также может включать покалывание или онемение части тела при подергивании.
Что происходит после клонического припадка?
После клонического припадка человек может просто продолжать то, что он делает, особенно если он знал, когда это произошло.Если человек не был полностью осведомлен, ему может потребоваться несколько минут отдыха, прежде чем вернуться к обычной деятельности.
- Самым важным шагом при оказании первой помощи является защита человека от травм при подергивании или падении.
- НЕ пытайтесь сдерживать движения человека.
- Если клонический приступ переходит в тонико-клонический, человек, скорее всего, будет усталым и растерянным после приступа. Дайте им отдохнуть по мере необходимости и следите за оказанием первой помощи и оказания первой помощи.
Если у кого-то бывают клонические судороги, как часто они будут происходить?
Частота припадков во многом зависит от причины и человека. У некоторых людей могут быть редкие приступы, у других они могут быть более частыми.
Как узнать, есть ли у кого-то клонический приступ?
- Клонические припадки состоят из ритмичных подергиваний рук и ног, иногда с обеих сторон тела, которые может видеть наблюдающий.
- Иногда «нервозность» у грудного ребенка можно принять за клонический приступ, особенно если он тяжелый (например, во время плача).Изменение положения ручек или ножек ребенка должно уменьшить или прекратить нервозность. Беспокойный младенец также будет более внимательным, чем младенец с клоническим припадком.
- У детей с другими неврологическими проблемами могут быть повторяющиеся подергивания, которые можно принять за клонические припадки. Может потребоваться ЭЭГ (электроэнцефалограмма), чтобы увидеть, что происходит в мозге при появлении симптомов.
Как диагностируются клонические припадки?
- Хорошее описание симптомов — это первый шаг.Письменные отчеты о том, что происходит, от человека с припадком и от наблюдателей могут быть очень полезны. Принесите видеозаписи событий на прием к врачу, если они у вас есть.
- ЭЭГ проводится для изучения электрической активности мозга.
- Видео-ЭЭГ-телеметрия, которая может записывать электрическую активность и то, как она выглядит во время события, полезна, если судороги не поддаются лечению. Этот тест также может быть проведен для выявления клонических приступов, вызванных другими причинами.
Как лечат клонические припадки?
Некоторые противосудорожные препараты помогают предотвратить клонические припадки.Знание места начала припадков — в одной области (очаговое начало) или обеих сторонах (генерализованное начало) мозга — поможет решить, какое лекарство лучше всего использовать.
Что мне делать, если я думаю, что у моего любимого или у меня могут быть клонические припадки?
Если вы считаете, что у вас или вашего близкого могут быть клонические припадки, как можно скорее поговорите со своим врачом. Ранняя диагностика этих заболеваний может помочь улучшить лечение.
Узнать больше
Ресурсы
тонико-клонических припадков | Фонд эпилепсии
Что такое тонико-клонический припадок?
Этот тип припадка (также называемый судорогой) — это то, о чем думает большинство людей, когда слышат слово «припадок».«Более старый термин для обозначения этого типа припадка -« grand mal ». Как следует из названия, они сочетают в себе характеристики тонических и клонических припадков. Тонические означают жесткость, а клонические означают ритмические подергивания.
- Сначала идет тоническая фаза.
- Все мышцы напрягаются.
- Воздух, проходящий через голосовые связки, вызывает крик или стон.
- Человек теряет сознание и падает на пол.
- Человек может прикусить язык или внутреннюю часть щеки.В этом случае слюна может выглядеть немного кровавой.
- После тонической фазы наступает клоническая фаза.
- Руки и обычно ноги начинают быстро и ритмично подергиваться, сгибаясь и расслабляясь в локтях, бедрах и коленях.
- Через несколько минут подергивание замедляется и прекращается.
- Лицо человека может выглядеть мутным или немного посинеть, если у него проблемы с дыханием или если припадок длится слишком долго.
- Человек может потерять контроль над своим мочевым пузырем или кишечником, когда тело расслабляется.
- Сознание, или осознание человека, возвращается медленно.
- Эти припадки обычно длятся от 1 до 3 минут. После этого человек может быть сонным, растерянным, раздражительным или подавленным.
- Тонико-клонический приступ, длящийся более 5 минут, требует немедленной медицинской помощи. Звоните 911 для экстренной помощи.
- Припадок, который длится более 5 минут, или три приступа подряд без того, чтобы человек приходил в себя между ними, является опасным состоянием. Это называется эпилептическим статусом; Необходимо экстренное лечение в стационаре.
Обратитесь в нашу службу поддержки
В какой части мозга происходят тонико-клонические припадки?
Тонико-клонические приступы могут начаться в одном или обоих полушариях головного мозга.
- Когда они начинаются в обоих полушариях мозга, они называются генерализованными двигательными припадками или генерализованными тонико-клоническими припадками . Оба термина означают одно и то же.
- Когда они начинаются с одной стороны головного мозга и распространяются на обе стороны, используется термин «очаговый для двустороннего тонико-клонического припадка ».
Кто подвержен риску тонико-клонических судорог?
Этот тип припадка может возникнуть как у детей, так и у взрослых.
- Когда тонико-клонические припадки случаются в детстве, некоторые дети перерастают эпилепсию. Другие, у которых не было припадков в течение года или двух во время приема противосудорожного лекарства, могут постепенно отказываться от лекарства. Решение о прекращении приема лекарства должно приниматься после консультации с врачом.
- Риск того, что у человека будет больше приступов, зависит от ряда факторов, например от того, видны ли волны или паттерны эпилепсии на ЭЭГ (электроэнцефалограмме) или неврологическое обследование в норме.
- Дети, у которых были тонико-клонические судороги и нормальные результаты ЭЭГ и неврологического обследования, имеют 70% шанс избавиться от приступов без лекарств.
- Если у ребенка, перенесшего тонико-клонические судороги, наблюдаются волны эпилепсии на ЭЭГ или ненормальное обследование, шанс избавиться от приступов без лекарств составляет всего 30%.
- Дети с генерализованным началом тонико-клонических припадков с большей вероятностью прекратят лечение эпилептических припадков и выздоровеют, чем дети с тонико-клоническими припадками, которые начинаются на одной стороне головного мозга (от очаговых до двусторонних).
- У некоторых людей есть типы эпилепсии, которые включают тонико-клонические припадки и другие типы припадков. Например, у человека также могут быть другие формы генерализованных приступов (такие как абсанс, атонический, клонический, миоклонический или тонический) или очаговые приступы.
- Поговорите со своим лечащим врачом о различных типах припадков, включая первую помощь, и о том, чего ожидать.
Каково это — тонико-клонический припадок?
- Когда у людей возникают тонико-клонические припадки, они не осознают, что происходит.
- Первая помощь должна быть сосредоточена на том, чтобы убедиться, что у человека нормальное дыхание и он не травмируется.
- По окончании припадка человек может быть сонным или сбитым с толку в течение нескольких минут, часа или более.
- Они могут потерять контроль над мочевым пузырем или кишечником во время или после приступа, и им нужно будет сходить в туалет.
- Иногда во время припадка люди прикусывают язык или внутреннюю часть щеки, и их мышцы могут болеть.
- Если произошла травма или припадок длился 5 минут и более, обратитесь за медицинской помощью.
Как узнать, есть ли у кого-то тонико-клонический приступ?
- Некоторые неэпилептические (психогенные) припадки могут выглядеть как тонико-клонические припадки. Часто лучший способ определить, является ли событие тонико-клоническим припадком, — это видеомониторинг ЭЭГ. Это может порекомендовать ваша медицинская бригада, если они не уверены в диагнозе или в том, как лечить ваши судороги.
- Иногда у человека могут быть как тонико-клонические, так и неэпилептические припадки. У людей, которые теряют сознание, иногда развиваются тонические или клонические движения.Эти движения редко бывают такими интенсивными или продолжительными, как тонико-клонический припадок.
Как диагностируют тонико-клонические судороги?
Типичный вид тонико-клонического припадка обычно легко распознать.
- Видео с мобильного телефона или письменное описание происходящего очень помогает врачу узнать, может ли это быть приступ.
- ЭЭГ и другие тесты могут помочь подтвердить диагноз или предположить причину.
Как лечат тонико-клонические припадки?
- Основной способ лечения судорог — ежедневный прием лекарств.Вы и ваш врач можете выбрать лучшее лекарство, как только диагноз станет ясным. Иногда нужно время, чтобы найти подходящее лекарство для каждого человека.
- Существуют также специальные лекарства, которые используются только тогда, когда у человека случается больше припадков, чем обычно, или чтобы помочь остановить дальнейшие тонико-клонические припадки после их приема. Это так называемые «спасательные» лекарства. Если ваш врач прописал вам один из них, убедитесь, что у вас есть конкретные инструкции о том, когда его принимать.
- Специальная диета при эпилепсии также может помочь контролировать припадки у детей и взрослых, страдающих эпилепсией. Устройства
- (например, стимулятор блуждающего нерва или чувствительный нейростимулятор) также доступны для лечения припадков, которые не поддаются лечению противосудорожными препаратами.
Что мне делать, если я думаю, что у моего ребенка, близкого человека или у меня могут быть тонико-клонические судороги?
Если вы считаете, что у вашего ребенка, близкого человека или у вас могут быть тонико-клонические судороги, как можно скорее обратитесь к врачу. Тонико-клонические судороги могут привести к травмам, а в некоторых редких случаях — к смерти. Очень важно быстро диагностировать и лечить их.
Узнать больше
Ресурсы
Найдите свой местный фонд эпилепсии
Тонические и клонические судороги | Johns Hopkins Medicine
Тонические и клонические судороги поражают мышцы. Тонические припадки вызывают жесткость мышц, в то время как клонические припадки характеризуются подергиванием или подергиванием.
Тонические и клонические припадки: частичные или генерализованные
Приступ, который возникает в обеих половинах (полушариях) мозга одновременно, вызывая скованность или подергивание во всем теле, известен как генерализованный тонический или клонический приступ.Тонический или клонический приступ также может начаться в одной области мозга (так называемый частичный или фокальный приступ), затрагивая только одну часть тела, например руку или ногу.
Тонические или клонические приступы могут начаться как частичные и стать генерализованными.
| Тоник (жесткость) | Clonic (подергивание / подергивание) | |
| Обобщенное: начинается по всему мозгу | Генерализованные тонические припадки | Генерализованные клонические припадки |
| Частичное (очаговое): начинается в одной половине мозга. | Парциальные (очаговые) тонические припадки | Парциальные (очаговые) клонические припадки |
Тонические припадки
Тонический приступ вызывает внезапную скованность или напряжение в мышцах рук, ног или туловища.Ригидность длится около 20 секунд и чаще всего возникает во время сна. Тонические припадки, возникающие, когда человек стоит, могут вызвать его падение. После приступа человек может чувствовать усталость или растерянность.
Люди с синдромом Леннокса-Гасто или другими типами эпилепсии со смешанными припадками чаще всего страдают тоническими припадками, но они могут случиться с кем угодно.
Клонические припадки
Клонические приступы характеризуются повторяющимися подергиваниями рук и ног с одной или обеих сторон тела, иногда с онемением или покалыванием.Если это очаговый (частичный) приступ, человек может осознавать, что происходит. Во время генерализованного припадка человек может быть без сознания.
Клонические судороги могут возникать у людей любого возраста, включая новорожденных и младенцев.
Что делать, если у кого-то случился припадок
Первая помощь человеку, страдающему тоническим или клоническим припадком, заключается в защите человека от травм, например от перемещения мебели или других предметов с пути. Важно не пытаться удерживать человека или класть ему что-либо в рот — «проглотить язык» невозможно.
После этого человек может быть усталым, смущенным или сбитым с толку. Предложите поддерживающую терапию и успокаивайте. Приступы в первый раз должен быть осмотрен врачом.
Диагностика и лечение тонических и клонических судорог
Составление письменного отчета с подробным описанием приступа может быть полезным, когда пациент или родитель посещают врача. Видеозапись припадка, если таковая имеется, может помочь врачу поставить диагноз.
Для диагностики тонических и клонических приступов врач, вероятно, будет использовать визуализационные тесты, такие как магнитно-резонансная томография (МРТ), чтобы найти рубцовые области в головном мозге, а также электроэнцефалографию (ЭЭГ), чтобы помочь отличить приступы от других проблем.
Тонические и клонические припадки, как и другие припадки и судорожные расстройства, требуют индивидуального подхода. Врач может порекомендовать лечение противосудорожными препаратами, нервную стимуляцию, диетическую терапию или хирургическое вмешательство.
тонико-клонических (больших) судорог | Johns Hopkins Medicine
Тонико-клонические припадки, ранее известные как grand mal припадки, состоят из двух стадий: тонической фазы и клонической фазы. Эти интенсивные припадки могут быть пугающими для восприятия или наблюдения, поскольку сильные мышечные спазмы могут временно остановить дыхание.
Симптомы тонико-клонического (большого) припадка
Аура
Припадок может начаться с простого или сложного парциального припадка, известного как аура. Человек может испытывать ненормальные ощущения, такие как особый запах, головокружение, тошнота или беспокойство. Если человек знаком с приступами, он может распознать предупреждающие признаки приступа, который вот-вот начнется.
Тоническая активность
Когда начинается тонико-клонический припадок, человек теряет сознание и может упасть.Сильные тонические спазмы мышц могут вытеснять воздух из легких, что приводит к крику или стону, даже если человек не осознает свое окружение. Изо рта может выходить слюна или пена. Если человек случайно прикусит язык или щеку, в слюне может быть видна кровь.
Жесткость грудных мышц может затруднять дыхание, лицо человека может выглядеть синеватым или серым, он или она может издавать удушающие или булькающие звуки.
Клоническая активность
Рывки влияют на лицо, руки и ноги, становясь интенсивными и быстрыми.Через одну-три минуты судорожные движения замедляются, и тело расслабляется, иногда включая кишечник или мочевой пузырь. Человек может глубоко вздохнуть и вернуться к более нормальному дыханию.
После припадка (Постиктальный период)
После приступа человек может оставаться без сознания в течение нескольких минут, пока мозг восстанавливается после приступа. Он или она может казаться спящим или храпящим.
Постепенно человек восстанавливает сознание и в течение нескольких часов может чувствовать себя сбитым с толку, истощенным, физически болезненным, грустным или смущенным.Человек может не помнить, что у него был припадок, и может иметь другую потерю памяти. Иногда люди могут проявлять ненормальное или агрессивное поведение после тонико-клонического припадка, когда мозг восстанавливается.
Что делать, если у кого-то есть тонико-клонический (большой) приступ
Наблюдать за человеком, страдающим тонико-клоническим припадком, может быть неприятно, но важно помнить, что большинство припадков проходят сами по себе через одну-три минуты. Чтобы предложить помощь:
-
Защитите человека от травм, поставив его на пол и убрав мебель или другие предметы.Не пытайтесь удерживать человека в неподвижном состоянии.
-
Ничего не кладите человеку в рот. Проглотить язык физически невозможно, а попадание чего-либо в рот может привести к травме.
-
Время захвата.
-
Припадок продолжительностью более 5 минут является неотложной ситуацией. Звоните 911.
-
Спокойное успокоение может быть полезно для человека, выздоравливающего после припадка.
Диагностика и лечение тонико-клонических (больших) судорог
После первого припадка важно проконсультироваться с врачом. Родители или члены семьи, наблюдающие приступ, могут записать подробности и помочь составить письменный отчет, который человек может передать врачу. Видеозапись события (при ее наличии) также может помочь в диагностике.
Чтобы установить причину припадка, врач может назначить магнитно-резонансную томографию (МРТ) или другие тесты для поиска рубцов в головном мозге.Электроэнцефалография (ЭЭГ) может помочь отличить судорожные расстройства от других состояний.
Если врач определяет, что у человека эпилепсия, индивидуальный подход к лечению может помочь справиться с этим. Ряд методов лечения, включая противосудорожные препараты, нервную стимуляцию, диетическую терапию и хирургические процедуры, могут помочь справиться с припадками и, во многих случаях, взять их под контроль.
Большой припадок — Симптомы и причины
Обзор
Большой припадок вызывает потерю сознания и сильные сокращения мышц.Это тип припадка, который представляет большинство людей, когда думают о припадках.
Большой приступ — также известный как генерализованный тонико-клонический приступ — вызывается аномальной электрической активностью во всем головном мозге. Обычно большой припадок вызывается эпилепсией. Но иногда этот тип приступа может быть спровоцирован другими проблемами со здоровьем, такими как чрезвычайно низкий уровень сахара в крови, высокая температура или инсульт.
Многие люди, у которых был большой эпилептический припадок, никогда больше не болеют и не нуждаются в лечении.Но кому-то, у кого рецидивирующие припадки, может потребоваться ежедневное лечение противосудорожными препаратами, чтобы контролировать и предотвращать большие припадки в будущем.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
Приступы большого размера делятся на две стадии:
- Тонизирующая фаза. Происходит потеря сознания, мышцы внезапно сокращаются, и человек падает.Эта фаза обычно длится от 10 до 20 секунд.
- Клоническая фаза. Мышцы ритмично сокращаются, попеременно сгибаясь и расслабляясь. Судороги обычно длятся одну-две минуты или меньше.
Следующие признаки и симптомы возникают у некоторых, но не у всех людей с большими эпилептическими припадками:
- Крик. Некоторые люди могут кричать в начале припадка.
- Потеря контроля над кишечником и мочевым пузырем. Это может произойти во время или после припадка.
- Отсутствие реакции после судорог. Бессознательное состояние может сохраняться в течение нескольких минут после прекращения судорог.
- Путаница. Период дезориентации часто следует за большим припадком. Это называется постиктальным замешательством.
- Усталость. Сонливость — обычное явление после тяжелого припадка.
- Сильная головная боль. Головные боли могут возникнуть после большого припадка.
Когда обращаться к врачу
Немедленно обратитесь за медицинской помощью в следующих случаях:
- Припадок длится более пяти минут
- Дыхание или сознание не возвращаются после прекращения припадка
- Сразу следует второй захват
- У вас высокая температура
- Вы испытываете тепловое истощение.
- Вы беременны.
- У вас диабет.
- Вы получили травму во время припадка.
Если у вас впервые случился припадок, обратитесь за медицинской помощью.
Кроме того, обратитесь за медицинской помощью для себя или своего ребенка:
- Если количество приступов значительно увеличивается без объяснения причин
- При появлении новых признаков или симптомов приступа
Получите самую свежую помощь и совет по эпилепсии от клиники Мэйо, доставленные в ваш почтовый ящик.
Подпишитесь бесплатно и получайте самую свежую информацию о лечении, уходе и лечении эпилепсии.
Я хотел бы узнать больше о:Подписывайся
Узнайте больше об использовании данных Mayo Clinic.Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другой имеющейся у нас информацией о вас. Если вы являетесь пациентом клиники Mayo, это может включать защищенную медицинскую информацию.Если мы объединим эту информацию с вашей защищенной медицинской информацией, мы будем рассматривать всю эту информацию как защищенную медицинскую информацию и будем использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о политике конфиденциальности. Вы можете отказаться от рассылки по электронной почте в любое время, щелкнув ссылку для отказа от подписки в электронном письме.
Спасибо за подписку
Вскоре вы получите первое электронное сообщение об эпилепсии. Это сообщение будет включать в себя последние варианты лечения, инновации и другую информацию от наших экспертов по эпилепсии.
Вы можете отказаться от получения этих писем в любое время, щелкнув ссылку для отказа от подписки в письме.
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить
Причины
Большие припадки возникают, когда электрическая активность всей поверхности мозга становится ненормально синхронизированной.Нервные клетки мозга обычно общаются друг с другом, посылая электрические и химические сигналы через синапсы, соединяющие клетки.
У людей, страдающих судорогами, обычная электрическая активность мозга изменяется, и одновременно срабатывают многие нервные клетки. Часто остается неизвестным, что именно вызывает изменения.
Однако большие судороги иногда вызваны основными проблемами со здоровьем, такими как:
Травма или инфекция
- Травма головы
- Инфекции, такие как энцефалит или менингит, или такие инфекции в анамнезе
- Травма из-за недостатка кислорода в прошлом
- Ход
Врожденные аномалии или аномалии развития
- Пороки развития кровеносных сосудов головного мозга
- Генетические синдромы
- Опухоли головного мозга
Нарушения обмена веществ
- Очень низкий уровень глюкозы, натрия, кальция или магния в крови
Абстинентный синдром
- Употребление или отказ от наркотиков, включая алкоголь
Факторы риска
Факторы риска крупных судорог включают:
- Семейный анамнез судорожных расстройств
- Любое повреждение головного мозга в результате травмы, инсульта, перенесенной инфекции или других причин
- Недосыпание
- Проблемы со здоровьем, влияющие на баланс электролитов
- Незаконное употребление наркотиков
- Употребление сильного алкоголя
Осложнения
Судорожный припадок в определенное время может привести к опасным для вас или окружающих обстоятельствах.Вам может угрожать:
- Падение. Если вы упадете во время припадка, вы можете поранить голову или сломать кость.
- Утопление. Если у вас случится припадок во время плавания или купания, вы рискуете случайно утонуть.
- Автомобильные аварии. Приступ, который вызывает потерю сознания или контроля, может быть опасным, если вы управляете автомобилем или работаете с другим оборудованием.
- Осложнения беременности. Судороги во время беременности представляют опасность как для матери, так и для ребенка, а некоторые противоэпилептические препараты повышают риск врожденных дефектов.Если у вас эпилепсия и вы планируете забеременеть, проконсультируйтесь с врачом, чтобы он или она при необходимости скорректировали прием лекарств и наблюдали за вашей беременностью.
- Проблемы эмоционального здоровья. Люди с припадками чаще страдают психическими проблемами, такими как депрессия и беспокойство. Проблемы могут быть результатом трудностей, связанных с самим заболеванием, а также побочных эффектов лекарств.
Опыт клиники Мэйо и истории пациентов
Наши пациенты говорят нам, что качество их взаимодействия, наше внимание к деталям и эффективность их посещений означают такое медицинское обслуживание, которого они никогда не получали.Посмотрите истории довольных пациентов клиники Мэйо.
24 февраля 2021 г.
Показать ссылки- Эпилепсии и припадки: надежда через исследования. Национальный институт неврологических расстройств и инсульта. https://catalog.ninds.nih.gov/ninds/product/Epilepsies-and-Seizures-Hope-Through-Research/15-156. По состоянию на 14 июля 2017 г.
- Приступы первой помощи. Центры США по контролю и профилактике заболеваний.https://www.cdc.gov/epilepsy/basics/first-aid.htm. По состоянию на 14 июля 2017 г.
- Longo DL, et al., Eds. Судороги и эпилепсия. В: Принципы внутренней медицины Харрисона. 19 изд. Нью-Йорк, штат Нью-Йорк: образование McGraw-Hill; 2016. https://accessmedicine.mhmedical.com. По состоянию на 17 июля 2017 г.
- AskMayoExpert. Долгосрочное ведение эпилепсии. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2017.
- Тонико-клонические приступы. Фонд эпилепсии.https://www.epilepsy.com/learn/types-seizures/tonic-clonic-seizures. По состоянию на 16 июля 2017 г.
- Schachter SC. Оценка и лечение первого приступа у взрослых. https://www.uptodate.com/contents/search. По состоянию на 13 июля 2017 г.
- Crepeau AZ, et al. Ведение приступов у взрослых. Труды клиники Мэйо. 2017; 92: 306.
- Harden CL, et al. Обновление параметров практики: Вопросы ведения женщин с эпилепсией — Акцент на беременности (научно обоснованный обзор): тератогенез и перинатальные исходы.Неврология. 2009; 73: 133.
- Schachter SC. Противосудорожные препараты: механизм действия, фармакология, побочные эффекты. https://www.uptodate.com/contents/search. По состоянию на 13 июля 2017 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicКлонический припадок — обзор
Дифференциальный диагноз
Поскольку первые клонические припадки при SMEI часто связаны с лихорадкой, важно отличать их от лихорадочных судорог.При SMEI (1) начало наступает рано (до 1 года), (2) тип приступа клонический и часто односторонний вместо генерализованного тонического или тонико-клонического, (3) приступы более продолжительны и часты, даже при лечении, и (4) температура тела не очень высокая. Диагноз может быть установлен, если появляются другие типы припадков (миоклонические припадки — за исключением SMEIB — атипичные абсансы, парциальные припадки, состояние обтундации) или светоиндуцированные спайк-волны (Dravet et al., 2005).
Синдром Леннокса – Гасто (LGS) практически исключен из-за наличия в анамнезе фебрильных клонических припадков на первом году жизни.Его характеристики различны: дроп-атаки, атипичные абсансы, аксиальные тонические припадки и специфические электроэнцефалографические аномалии с быстрыми высоковольтными ритмами во время сна. Тем не менее, у некоторых пациентов с ТПМЖ наблюдаются тонические судороги в ходе болезни. Обычно они отличаются от LGS. Они не повторяются группами, часто каждую ночь, и интериктальные ЭЭГ не показывают типичных быстрых ритмов. Но в недавней статье (Nabbout et al., 2008) сообщается о паттерне ЭЭГ во сне, напоминающем паттерн LGS, у пяти пациентов подросткового возраста, у трех из которых были тонические припадки, что может поднять вопрос об эволюции LGS.Авторы согласны с тем, что это было не так, и этот аспект не требовал переключения лечения на препараты, которые могли бы усугубить ситуацию.
Могут возникнуть трудности при дифференциации SMEI от миоклонически-астатической эпилепсии. В некоторых случаях последних фебрильным судорожным припадкам предшествуют нефебрильные атонические и миоклонически-астатические припадки в течение нескольких месяцев, которые являются отличительным признаком заболевания. Во время эпилепсии на ЭЭГ нет ни парциальных припадков, ни фокализации, а основной тип припадков — миоклонически-астатический (Guerrini et al., 2005), тогда как дроп-атаки необычны для SMEI.
Можно заподозрить прогрессирующую миоклоническую эпилепсию, в основном цероид-липофусциноз, но в этом возрасте она протекает иначе и может быть устранена биологическими, нейрофизиологическими и офтальмологическими исследованиями.
Ранняя криптогенная фокальная эпилепсия может иметь то же начало, что и сложные лихорадочные припадки, быстро связанные с очаговыми припадками; у этих пациентов нет атипичных абсансов или миоклонических подергиваний. Этот диагноз маловероятен, если гемиклонические припадки чередуются с поражением обеих сторон и когда частичные двигательные припадки поражают разные части тела (Sarisjulis et al., 2000). Однако сообщалось о редких пациентах с фокальной эпилепсией, имеющими общие клинические признаки с SMEI, а также несущих мутацию SCN1A (Okumura et al., 2007). Эти случаи поднимают проблему пределов синдрома Драве.
Другие пациенты с полной картиной SMEI принадлежат к семьям, в которых другие члены имеют либо фебрильные судороги, либо другой тип эпилепсии и несут мутацию SCN1A , которая составляет синдром GEFS + (см. Главу 59).
Недавно обнаружение мутаций в PCDh29, гене, кодирующем протокадгерин 19 на хромосоме Xq22, у SCN1A -отрицательных пациенток с клинической картиной, напоминающей пограничный SMEI, поднимает диагностический вопрос: страдают ли эти пациенты от пограничный SMEI (Depienne et al., 2009b) или другое заболевание, «Эпилепсия и умственная отсталость, ограниченная женщинами (EFMR)», как описано Scheffer et al. (2008)? Для решения этой проблемы необходимы дальнейшие исследования.
Тонико-клонический (Гранд Мал) захват | Сидарс-Синай
Не то, что вы ищете?Обзор
Тонико-клонический приступ, также называемый grand mal seizure, вызывает сильные мышечные сокращения и потерю сознания. Это типы припадков, о которых знает большинство людей, и то, что они обычно представляют, когда думают о припадках в целом.
Это наиболее распространенный тип генерализованного припадка или припадка, поражающего все тело.
Мышцы рук и ног напрягаются во время первой части приступа, называемой тонической частью. Затем мышцы рук, ног и лица начинают подергиваться во время второй фазы припадка, известной как клоническая часть. Некоторые пациенты могут испытывать только одну часть приступа. Другие могут испытать и то, и другое.
Тонико-клонические приступы длятся от одной до трех минут. Любой приступ, продолжающийся более 5 минут, потребует медицинской помощи.
Симптомы
Симптомы тонико-клонического припадка могут включать:
- Жесткие мышцы
- Потеря сознания
- Плач или стон
- Подергивание рук или ног
- Потеря контроля над мочевым пузырем или кишечником
- Ограничение дыхания или даже остановка дыхания
- Синие губы
- Арочная спинка
После припадка у пациента могут появиться:
- Путаница
- Чувство сонливости или сонливости в течение 1 часа или дольше (постиктальное состояние)
- Потеря памяти (амнезия) об эпизоде припадка
- Головная боль
- Слабость одной стороны тела от нескольких минут до нескольких часов (паралич Тодда)
Причины и факторы риска
Эти припадки обычно вызваны эпилепсией.Они также связаны с другими условиями, например:
Диагностика
Подробное описание того, что произошло во время припадка, важно для постановки правильного диагноза. Вашему врачу, скорее всего, потребуется поговорить со свидетелем, который видел ваши припадки, поскольку люди, как правило, теряют сознание во время больших припадков.
Врач также проведет неврологический осмотр. В ходе этих обследований изучаются мышцы, включая рефлексы, мышечный тонус и силу.Они также смотрят на вашу ходьбу, баланс, координацию и осанку.
Один из самых полезных инструментов для диагностики — электроэнцефалограмма (ЭЭГ). Это регистрирует электрическую активность мозга. ЭЭГ может регистрировать необычные всплески или волны в моделях электрической активности. С помощью этих паттернов можно идентифицировать различные типы эпилепсии.
Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) могут использоваться для выявления причины и местоположения в мозге. Сканирование может показать рубцовую ткань, опухоли или структурные проблемы в головном мозге.
Лечение
Правильное лечение может помочь уменьшить или предотвратить судороги. В некоторых случаях лечение может помочь пациентам избежать припадков на всю оставшуюся жизнь.
Факторы, влияющие на лечение, включают:
- Частота изъятий
- Степень тяжести припадка
- Возраст пациента
- Общее состояние здоровья пациента
- История болезни пациента
Противосудорожные (или противоэпилептические) препараты могут быть очень эффективными.Чтобы получить нужное лекарство и нужное количество, может потребоваться несколько попыток. Ваш врач будет работать с вами, чтобы отслеживать побочные эффекты и подбирать лучшее лечение.
При некоторых тонико-клонических припадках операция может не подходить. Это связано с тем, что хирургическое вмешательство часто направлено на лечение той области мозга, где начинается припадок. В случае генерализованных приступов трудно определить, где они начинаются в головном мозге.
© 2000-2021 Компания StayWell, LLC. Все права защищены.
