Синдром Клиппеля-Треноне
Синдром Клиппеля–Треноне – это редкое, тяжелое, врожденное сосудистое заболевание, относящееся к группе комбинированных сосудистых мальформаций. Заболевание имеет три характерные особенности:
- Появление на кожи (чаще на пораженной конечности) родимого пятна («винные пятна»)
- Гипертрофия (аномальное увеличение в размере) костей и мягких тканей
- Появление венозной (варикозное расширение вен) и/или лимфатической мальформации (лимфостаз).
Винные пятна появляются вследствие отека мелких кровеносных сосудов у поверхности кожи. Как правило, они плоские, бледно-розового или темно-бордового цвета и охватывают часть одной из пораженной конечности. С возрастом цвет может меняться. Иногда винные пятна могут преобразовываться в мелкие волдыри красного цвета (фото 1-2).
Фото 1-2. Мальчик 12 лет с синдромом Клиппеля-Треноне.Они легко травмируются, что приводит к кровотечениям.
Гипертрофия костей и мягких тканей проявляется в течение первых месяцев или лет жизни.
Варикозное расширение вен проявляется на конечностях, чаще на голени и бедрах. Поражаться могут не только поверхностные, но и глубокие вены, что повышает риск тромбофлебитов, тромбозов и может вызвать тромбоэмболию легочной артерии. Пациенты часто испытывают мышечные спазмы и жалуются на боли при ходьбе. Так же могут появляться парестезии и язвы на коже. При вовлечении в процесс желудочно-кишечного тракта или внутренних органов отмечаются эпизоды кровотечений (внутренних, ректальных, гематурия). При возникновении лимфостаза отмечается выраженный отек конечности, появление болевых ощущуений.
Диагностика
Диагноз синдрома Клиппеля-Треноне ставится на основании анамнеза и физикального обследования.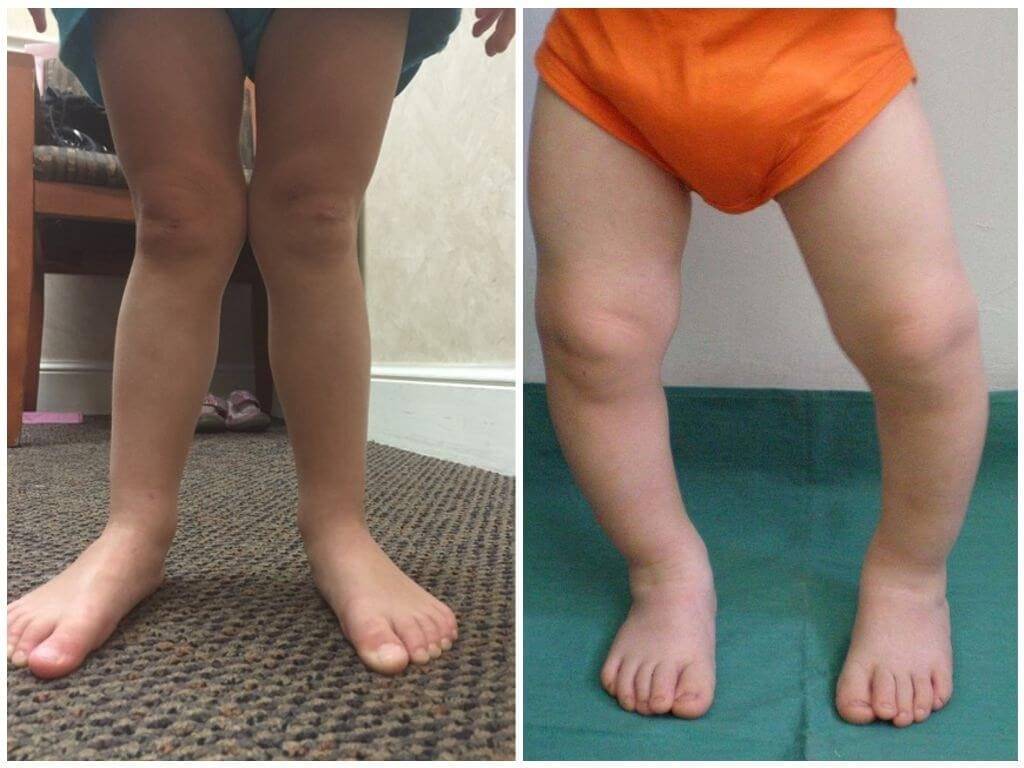 Дополнительные методы обследования:
Дополнительные методы обследования:
- УЗИ с допплером
- МРТ
- Ангиография
Лечение
Лечение больных детей с синдром Клиппеля-Треноне является крайне сложной задачей и во многом зависит от проявления индивидуальных симптомов болезни.
- Постоянное, длительное ношение компрессионного трикотажа
- Лазерная терапия
- Склеротерапия
- Хирургическое лечение
- Медикаментозное лечение (антикоагулянты; специфическая иммуносупрессивная терапия – «Рапамун»)
Глава 8. ВЕНОЗНЫЕ АНГИОДИСПЛАЗИИФлебологический Центр «Антирефлюкс»
Врожденные сосудистые мальформации (ВСМ) описываются в медицинской, исторической и художественной литературе уже на протяжении нескольких тысяч лет. На протяжении столетий мальформации называли именами людей, впервые их описавших: Мафуччи, Паркса Вебера, Клиппеля—Треноне, Сервелла, Мартореля, Ослера—Рандю и т. д.
д.
Наиболее ранней капитальной работой по врожденной сосудистой патологии является монография Trelat и Movod (1869). Авторы, анализируя заболевания, характеризовавшиеся гипертрофией конечности и варикозным расширением сосудов (капилляры и подкожные вены), пришли к выводу, что патологический процесс в конечности связан с врожденными нарушениями развития сосудов.
Синдром заболевания, описанный перечисленными выше авторами, был детализирован в работе M. Klippel, P. Trenaunay (1900). Он включал три симптома: 1) наличие сосудистого невуса, захватывающего часто всю конечность; 2) возникновение в раннем возрасте варикозного расширения вен конечности; 3) гипертрофию всех тканей, особенно костей, которые увеличиваются как в длину, так и в ширину. К вторичным изменениям в конечности авторы относили нейротрофические расстройства.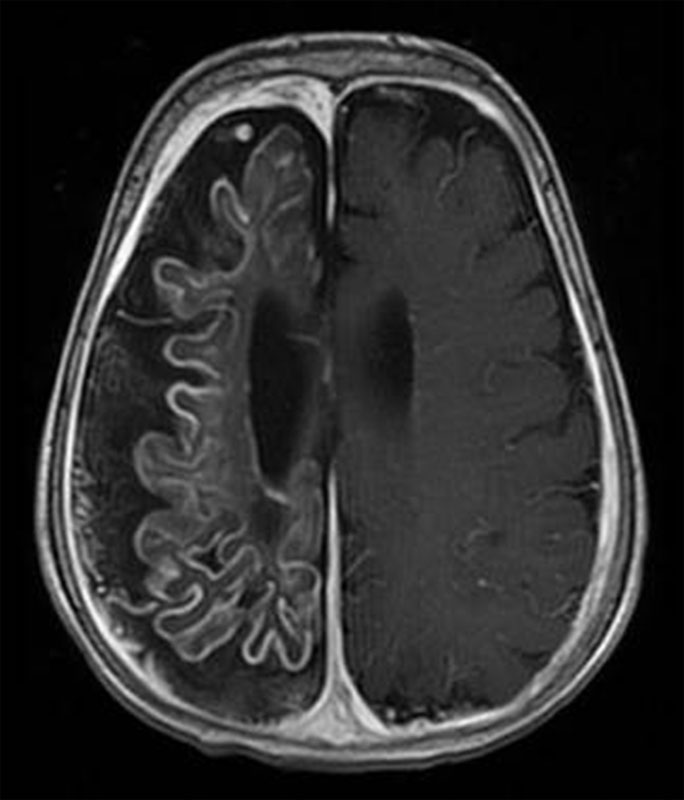 M. Klippel, P. Trenaunay назвали это заболевание остеогипертрофическим варикозным невусом.
M. Klippel, P. Trenaunay назвали это заболевание остеогипертрофическим варикозным невусом.
В 1907 г. P. F. Weber описал синдром, аналогичный описанному ранее M. Klippel, P. Trenaunay. Однако, не ограничившись этим, автор позднее объединил в одну группу заболевания, характеризующиеся этим синдромом, и другие формы врожденных уродств сосудов под общим названием gemangiectasiae hypertrophiea, подчеркнув тем самым их сосудистый характер, сочетающийся с тяжелыми трофическими нарушениями. Термин «гемангиоэктатическая гипертрофия конечности», или болезнь Паркса—Вебера, в дальнейшем получил широкое распространение и применялся при любой остеогипертрофической форме. Вместе с тем, признавая сосудистый характер заболевания, P. F. Weber в первые годы изучения проблемы не связывал его с развитием артериовенозных свищей. Лишь в 1928 г. автор высказал мысль о том, что имеется прямая связь артериовенозных свищей с врожденной деформацией конечности.
Несколько позднее С. М. Рубашов (1933) также сообщил о наличии у таких больных множественных артериовенозных соустий и предположил, что они являются причиной страдания, обозначенного как macrosomia partialis congenital, но в литературе встречаются и другие различные названия этой патологии. В английской и североамериканской литературе это заболевание чаще обозначается как врожденные артериовенозные фистулы и врожденные артериовенозные аневризмы; в европейской и южноамериканской литературе — как синдром Клиппеля—Треноне или Паркса Вебера. По мнению Н. И. Краковского, Р. С. Колесниковой, Г. М. Пивоваровой (1978), наиболее оправданно название «врожденные артериовенозные свищи». Эти авторы считают, что оно наиболее точно отражает этиологию, патогенез и клиническую картину заболевания, а также патологоанатомический характер связи между артериальной и венозной системами конечности.
В английской и североамериканской литературе это заболевание чаще обозначается как врожденные артериовенозные фистулы и врожденные артериовенозные аневризмы; в европейской и южноамериканской литературе — как синдром Клиппеля—Треноне или Паркса Вебера. По мнению Н. И. Краковского, Р. С. Колесниковой, Г. М. Пивоваровой (1978), наиболее оправданно название «врожденные артериовенозные свищи». Эти авторы считают, что оно наиболее точно отражает этиологию, патогенез и клиническую картину заболевания, а также патологоанатомический характер связи между артериальной и венозной системами конечности.
Клиническая картина, подобная врожденным артериовенозным свищам, может наблюдаться и при некоторых других заболеваниях, например при аплазии глубоких вен [Вагнер Е. А., Шалаев М. И. и др., 1971]. P. Piulach и F. Vidal-Borraquer (1960) считают, что синдром Клиппеля —Треноне характерен не для врожденных, а для приобретенных нарушений гемодинамики конечностей и является, в частности, последствием перенесенного тромбоза глубоких вен. M. Servelle (1967) выделил болезнь Клиппеля—Треноне из числа ангиодисплазий, связанных с артериовенозным сбросом через врожденные шунты. Автор полагает, что этот синдром возникает в результате аплазии глубоких вен. Этиология врожденной сосудистой патологии до сих пор точно не выяснена. Существует множество теорий ее развития (генетическая, эндокринная, травматическая и др.), но по мнению большинства авторов, формирование артериовенозных свищей связано с нарушением в развитии сосудистой системы эмбриона.
M. Servelle (1967) выделил болезнь Клиппеля—Треноне из числа ангиодисплазий, связанных с артериовенозным сбросом через врожденные шунты. Автор полагает, что этот синдром возникает в результате аплазии глубоких вен. Этиология врожденной сосудистой патологии до сих пор точно не выяснена. Существует множество теорий ее развития (генетическая, эндокринная, травматическая и др.), но по мнению большинства авторов, формирование артериовенозных свищей связано с нарушением в развитии сосудистой системы эмбриона.
Зачаток сосудистой системы первоначально образуется из масс ангиобластических клеток, которые, соединяясь между собой, создают сеть капилляров — модель сосудистой системы любой соматической области. Ток крови в пределах этой сети способствует дифференциации ее на артериальные и венозные ветви, отличающиеся друг от друга различным направлением движения крови [Рыжков Е. В., 1961]. В дальнейшем, под влиянием генетических и локальных гемодинамических факторов, таких как направление, распределение и давление крови, происходит образование первичной капиллярной сети. Изменяется величина капилляра, часть капилляров, которые не были использованы для тока крови, исчезают. Все эти превращения способствуют образованию сосудистого ствола эмбриона. За этой стадией следует стадия образования окончательных «стволов». Дисэмбриологические процессы, возникающие во второй стадии развития кровеносных сосудов, могут вызвать формирование микро- и макрофистул между артериолами и венулами. При нарушении формирования стадии сосудистых стволов могут возникать аномалии развития артерий и вен. Гемодинамические факторы в развитии заболевания имеют существенное значение, так как они служат связующим звеном между аномальными сосудистыми образованиями и системой циркуляции. Гемодинамические изменения с течением времени приводят к снижению резистентности шунтов, а следовательно, и к увеличению их диаметра. Когда же размеры шунта постепенно начинают превосходить критическую величину нормальной артерии, возникает ангиоэктазия с распространением ее на всю регионарную систему вен, артерий и коллатералей [Holman E.
Изменяется величина капилляра, часть капилляров, которые не были использованы для тока крови, исчезают. Все эти превращения способствуют образованию сосудистого ствола эмбриона. За этой стадией следует стадия образования окончательных «стволов». Дисэмбриологические процессы, возникающие во второй стадии развития кровеносных сосудов, могут вызвать формирование микро- и макрофистул между артериолами и венулами. При нарушении формирования стадии сосудистых стволов могут возникать аномалии развития артерий и вен. Гемодинамические факторы в развитии заболевания имеют существенное значение, так как они служат связующим звеном между аномальными сосудистыми образованиями и системой циркуляции. Гемодинамические изменения с течением времени приводят к снижению резистентности шунтов, а следовательно, и к увеличению их диаметра. Когда же размеры шунта постепенно начинают превосходить критическую величину нормальной артерии, возникает ангиоэктазия с распространением ее на всю регионарную систему вен, артерий и коллатералей [Holman E. , 1962; Malan E., 1965]. Извращенный кровоток приводит в свою очередь к развитию клинической картины хронической венозной гипертензии, степень выраженности которой зависит как от объема диспластических изменений, так и от длительности их существования [Краковский Н. И., Колесникова Р. С., Пивоварова Г. М., 1978]. Регионарные гемодинамические нарушения ведут к изменению трофики тканей. Переполнение артериальной кровью венозного русла при длительно существующем артериовенозном свище приводит к повышению давления дистальнее свища. В связи с этим расширяются глубокие, коммуникантные и поверхностные вены, в результате чего возникает относительная недостаточность их клапанного аппарата. Повышение объемной скорости кровотока может вызвать и морфологические изменения стенки вены с развитием флебэктазии и истинных венозных аневризм. Венозная регионарная гипертензия в дистальных отделах конечности приводит к уменьшению градиента давления между артериальной и венозной частями капилляров. Это способствует развитию регионарной гипоксии тканей с последующими трофическими нарушениями.
, 1962; Malan E., 1965]. Извращенный кровоток приводит в свою очередь к развитию клинической картины хронической венозной гипертензии, степень выраженности которой зависит как от объема диспластических изменений, так и от длительности их существования [Краковский Н. И., Колесникова Р. С., Пивоварова Г. М., 1978]. Регионарные гемодинамические нарушения ведут к изменению трофики тканей. Переполнение артериальной кровью венозного русла при длительно существующем артериовенозном свище приводит к повышению давления дистальнее свища. В связи с этим расширяются глубокие, коммуникантные и поверхностные вены, в результате чего возникает относительная недостаточность их клапанного аппарата. Повышение объемной скорости кровотока может вызвать и морфологические изменения стенки вены с развитием флебэктазии и истинных венозных аневризм. Венозная регионарная гипертензия в дистальных отделах конечности приводит к уменьшению градиента давления между артериальной и венозной частями капилляров. Это способствует развитию регионарной гипоксии тканей с последующими трофическими нарушениями.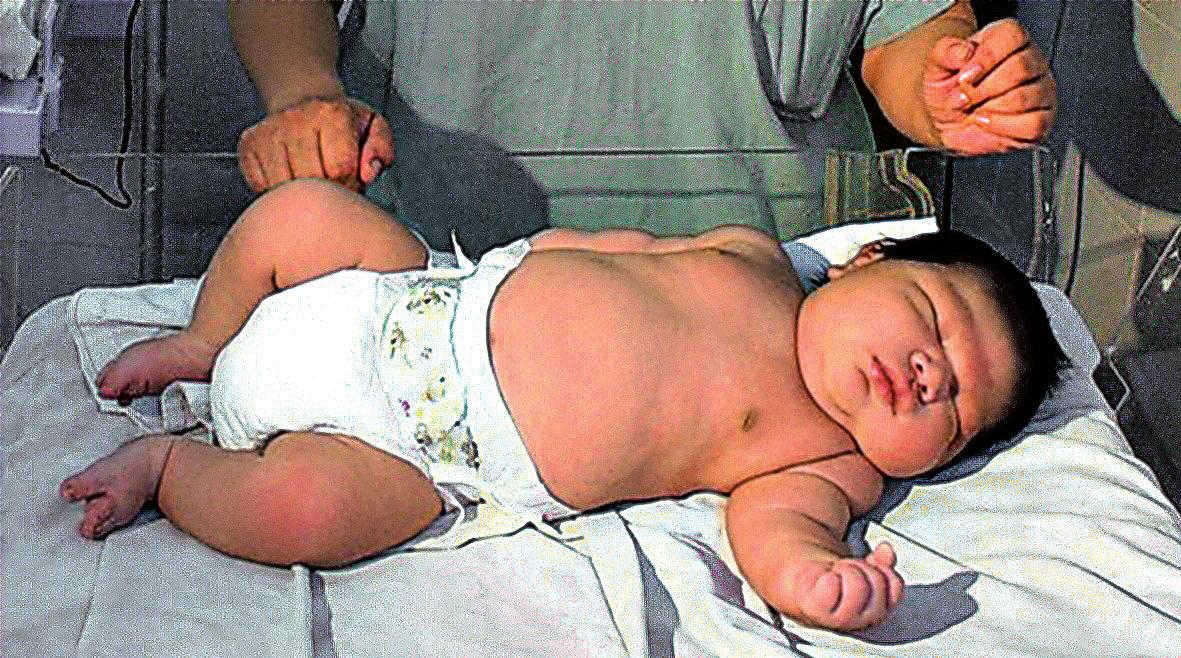
Термин «врожденная мальформация сосудов» используется для описания дефектов сосудов, образовавшихся в результате остановки развития на разных этапах эмбриогенеза. ВСМ являются следствием врожденных дефектов сосудистой системы и поэтому присутствуют с самого рождения, хотя выявить их при рождении удается не всегда. Они могут затрагивать от одной до трех сосудистых систем (артериальную, венозную и лимфатическую), причем возможна ситуация, когда врожденные сосудистые мальформации доминируют в какой-то одной системе (например, венозная мальформация) либо когда они одновременно присутствуют в разных системах (например, гемолимфатическая мальформация). Мальформации продолжают рост вне зависимости от их типа.
Классификация
Классификация врожденных пороков развития периферических кровеносных сосудов В. Н. Дана (1989) широко принята в нашей стране. Она позволяет провести разделение и систематизацию ВСМ с учетом их анатомических, гистологических, патофизиологических и гемодинамических характеристик.
Наиболее часто в практике приходится сталкиваться с венозными мальформациями, встречающимися почти в половине случаев (48%). Далее по частоте распространенности идут артериовенозные мальформации (36%). Смешанные формы отмечаются в 15% случаев. На долю редко встречающихся артериальных дефектов, а также лимфангиоматоза приходится всего 1% случаев.
Ограниченное распространение ангиодисплазии подразумевает поражение в пределах одной анатомической области, при диффузном — процесс охватывает две или более анатомические области. Кроме того, ангиоматозный процесс может локализоваться на различных отдаленных участках, при этом он характеризуется как множественный. В ряде случаев может встречаться комбинированная форма ангиодисплазии.
Этиология
В настоящее время выявлен целый ряд этиологических факторов ВСМ. Доказана роль таких факторов, как генетические и хромосомные аномалии, в частности те аномалии, на которые влияют возраст матери и вредные химические соединения, способные влиять на плод в I триместре беременности. Показано, что многие врожденные мальформации вызываются инфекциями, в частности краснухой, цитомегаловирусной инфекцией с внутриклеточными включениями, вирусом герпеса и токсоплазмозом. Врожденные дефекты могут вызываться употреблением алкоголя, табака и кокаина. К числу факторов развития ВСМ относятся эндемический зоб, сахарный диабет, туберкулез, гипоксия, отравление монооксидом углерода (угарным газом) и свинцом.
Показано, что многие врожденные мальформации вызываются инфекциями, в частности краснухой, цитомегаловирусной инфекцией с внутриклеточными включениями, вирусом герпеса и токсоплазмозом. Врожденные дефекты могут вызываться употреблением алкоголя, табака и кокаина. К числу факторов развития ВСМ относятся эндемический зоб, сахарный диабет, туберкулез, гипоксия, отравление монооксидом углерода (угарным газом) и свинцом.
Артериальные формы ангиодисплазий. В изолированном виде артериальные формы дисплазий кровеносных сосудов встречаются редко. Обычно аплазия или гипоплазия артерий сочетается с артериовенозными или венозными формами этой патологии. Клиническая картина артериальной формы порока сосудов конечности складывается из симптомов хронической артериальной ишемии, замедления роста в пораженном сегменте и нарушения трофики тканей. На артериограммах выявляется гипоплазия или резкое сужение просвета артерии или отсутствие магистральной артерии в пораженном сегменте. По сравнению с одноименным сегментом здоровой конечности отмечается выраженное обеднение артериального рисунка дистальнее места локализации порока.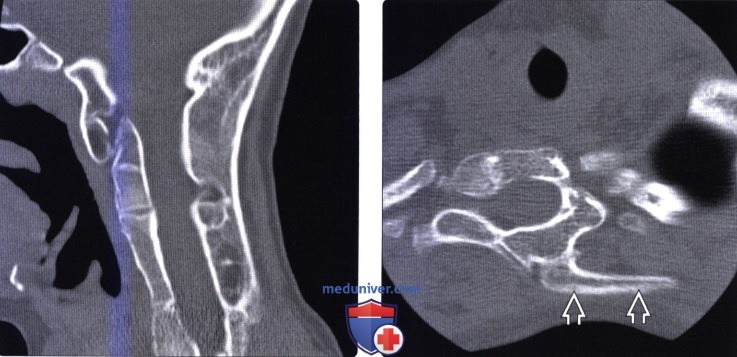 Контрастируется большое количество коллатералей из системы глубокой артерии бедра.
Контрастируется большое количество коллатералей из системы глубокой артерии бедра.
При врожденных артериальных аневризмах, которые часто сочетаются с артериовенозными свищами, можно отметить пульсирующий характер образования и выслушать систолический (при артериальной аневризме) или систоло-диастолический (при артериовенозном свище) шум.
Венозные формы ангиодисплазий. Выделяют несколько клинических форм ангиодисплазий венозной системы.
Капиллярные гемангиомы представляют собой скопление расширенных тонкостенных капилляров в сосочках дермы и подкожной клетчатке, имеющих связи с артериолами и венулами. Они могут располагаться на любом участке тела и варьировать от небольших локализованных очагов до обширных очагов, затрагивающих разные участки кожи. По внешнему виду они представляют собой гладкие или возвышающиеся образования различной величины и формы, цвет которых может варьировать от ярко-красного до синего и коричневого. При сдавлении окраска этих образований становится бледной, но после прекращения давления вновь быстро восстанавливается. Капиллярные гемангиомы могут быть изолированными формами ангиодисплазий, но могут и сочетаться с другими врожденными пороками развития кровеносных сосудов. Например, на лице может указывать на внутричерепную ВСМ, известную как синдром Стерджа—Вебера, с ипсилатеральными и лептоменингеальными сосудистыми мальформациями.
Капиллярные гемангиомы могут быть изолированными формами ангиодисплазий, но могут и сочетаться с другими врожденными пороками развития кровеносных сосудов. Например, на лице может указывать на внутричерепную ВСМ, известную как синдром Стерджа—Вебера, с ипсилатеральными и лептоменингеальными сосудистыми мальформациями.
Кавернозные гемангиомы — тонкостенные сосудистые полости губчатой структуры, имеющие обособленные сообщения с афферентными и эфферентными кровеносными сосудами. Локализация, форма и размеры таких гемангиом могут быть весьма различными и многообразными.
Ветвистые гемангиомы морфологически представляют собой необычно расширенные и извитые тонкостенные конгломераты сосудов венозного, артериального или промежуточного типа. Этот тип ангиодисплазии встречается чаще, чем артериовенозный, и может сочетаться с кавернозными гемангиомами. Клиническое течение порока характеризуется медленным прогрессированием и распространением сосудистых изменений на соседние органы.
У подавляющего большинства больных ветвистая гемангиома сочетается с капиллярными гемангиомами, что в значительной степени облегчает диагностику этого порока. Косметические неудобства, боли и чувство тяжести в конечности — наиболее частые жалобы при ветвистой гемангиоме, которая может быть обнаружена в виде опухолевидного образования, расположенного в мягких тканях, нередко выступающего над уровнем кожи. Эти образования легко спадаются при надавливании и вновь наполняются после прекращения давления. Такая ангиодисплазия может быть и в мягкотканных образованиях — липомах, фибролипомах, фибромах — и иметь соответствующие структуре этих новообразований изменения в своей консистенции.
Венозные мальформации, расположенные в конечности, легко сжимаются при поднятии ноги, тем самым обеспечивая венозный отток. Они не пульсируют, и при аускультации над ней никаких шумов не выслушивается. Компрессионная терапия позволяет ослабить симптомы. При обзорной рентгенографии глубоких межмышечных гемангиом этого вида в них могут быть обнаружены флеболиты, определяемые в кавернозных ячейках в виде округлых образований, располагающихся в кавернозной массе гемангиомы. На ангиограммах обнаруживаются также множественные полости различных размеров, сообщающиеся друг с другом и располагающиеся вдоль венозного тракта, который может быть представлен в виде тотальной кавернозной гемангиомы [Покровский А. В., 1979]. В случаях гипоплазии и аплазии магистральных вен диффузные гемангиомы могут быть путями оттока крови из глубоких вен в поверхностные, так как венозные сосуды гемангиомы не имеют клапанного аппарата.
Врожденная аплазия и гипоплазия венозной системы. Дезорганизация кровотока при отсутствии или недоразвитии венозной системы клинически проявляется венозной гипертензией, хронической недостаточностью венозного оттока и трофическими нарушениями (увеличение объема и удлинение пораженных сегментов конечности, варикозные расширения подкожных вен).
Иногда заболевание протекает без заметного расширения вен и сосудистых пятен, но часто имеются признаки лимфостаза, венозной гипертензии, гипергидроза и гиперкератоза. Самостоятельной формой венозной ангиодисплазии является синдром Клиппеля—Треноне, описанный авторами в 1900 г.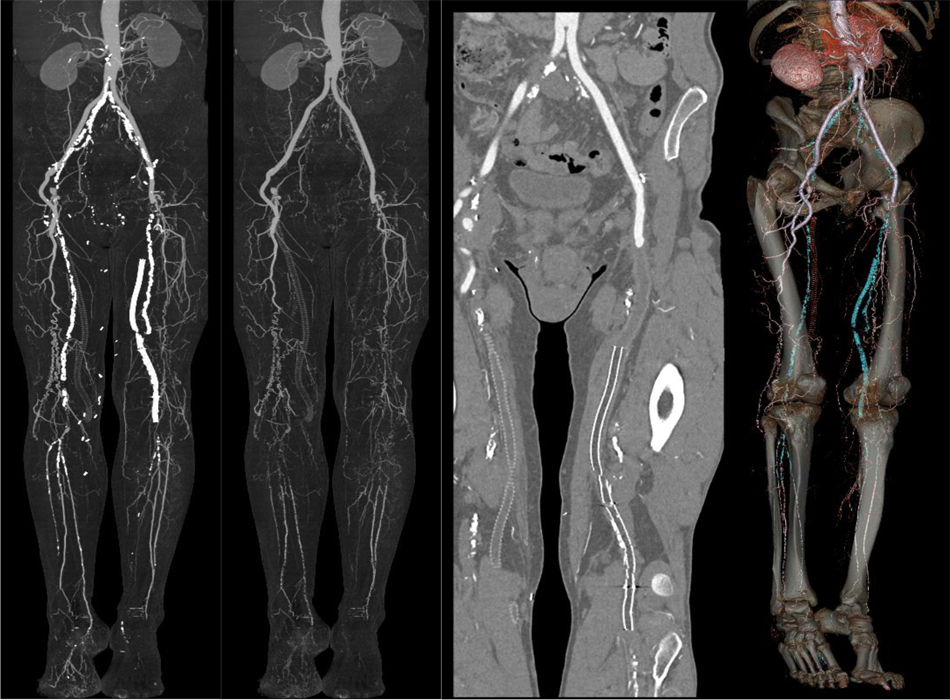 При этом синдроме поражаются исключительно сосуды нижней конечности, что проявляется диффузным варикозным расширением подкожных вен, увеличением объема и удлинением конечности, иногда сочетающимися с обширными врожденными сосудистыми и пигментными пятнами. В основе синдрома лежит частичная или полная непроходимость магистральных глубоких вен конечности, обусловливающая формирование венозной гипертензии и хронической венозной недостаточности. Нозологическая трактовка этой формы ангиодисплазии противоречива: одни хирурги склонны объединять блок венозного оттока с врожденными артериовенозными свищами (синдром Клиппеля—Треноне—Вебера), другие считают поражение глубоких вен сопутствующим при врожденных поверхностных флебэктазиях, третьи — объединяют все виды врожденного блока магистральных вен в особую форму ангиодисплазий. При флебографии, которая является основным методом диагностики этой формы дисплазии венозной системы, отмечаются гипоплазия или аплазия магистральных глубоких вен, расширение подкожных, коммуникантных, эмбриональных вен в подколенной ямке и средней трети бедра и нет продвижения контрастного вещества при восходящей флебографии вследствие различных видов блокады венозного оттока в подколенной ямке.
При этом синдроме поражаются исключительно сосуды нижней конечности, что проявляется диффузным варикозным расширением подкожных вен, увеличением объема и удлинением конечности, иногда сочетающимися с обширными врожденными сосудистыми и пигментными пятнами. В основе синдрома лежит частичная или полная непроходимость магистральных глубоких вен конечности, обусловливающая формирование венозной гипертензии и хронической венозной недостаточности. Нозологическая трактовка этой формы ангиодисплазии противоречива: одни хирурги склонны объединять блок венозного оттока с врожденными артериовенозными свищами (синдром Клиппеля—Треноне—Вебера), другие считают поражение глубоких вен сопутствующим при врожденных поверхностных флебэктазиях, третьи — объединяют все виды врожденного блока магистральных вен в особую форму ангиодисплазий. При флебографии, которая является основным методом диагностики этой формы дисплазии венозной системы, отмечаются гипоплазия или аплазия магистральных глубоких вен, расширение подкожных, коммуникантных, эмбриональных вен в подколенной ямке и средней трети бедра и нет продвижения контрастного вещества при восходящей флебографии вследствие различных видов блокады венозного оттока в подколенной ямке. Флебографические признаки наличия артериовенозных свищей часто отсутствуют.
Флебографические признаки наличия артериовенозных свищей часто отсутствуют.
Флебэктазии («венозные аневризмы) относительно редко встречаются среди ангиодисплазий венозной системы. Чаще такие врожденные расширения локализуются в яремных венах, реже — в устье большой подкожной вены бедра, но могут быть и другие локализации. Клинически такие флебэктазии проявляются обнаружением припухлости в области локализации порока, увеличивающейся при натуживании, наклоне туловища, повороте головы в противоположную сторону. Обычно заболевание медленно прогрессирует и могут быть осложнения (тромбоз, компрессионный синдром, кровотечение вследствие разрыва аневризмы и др.). Флебэктазии нужно дифференцировать с кавернозной гемангиомой, боковой кистой шеи, артериальной аневризмой, лимфаденитом, опухолью каротидной железы (хемодектомой).
Артериовенозные формы ангиодисплазий. Основные клинические проявления этого порока зависят от его локализации. Небольшие артериовенозные мальформации, присутствующие с рождения, часто остаются незамеченными до тех пор, пока они не прогрессируют и не приобретут форму локального отека, сопровождаемого различными симптомами артериовенозного сброса крови. При артериовенозной ангиодисплазии кровеносных сосудов малого круга кровообращения развивается синдром хронической гипоксемии, степень которого зависит от объема сброса венозной крови в артериальную систему. Величина шунтирования крови в этих случаях может быть весьма значительной и достигать 80—85% от минутного объема кровообращения малого круга.
При артериовенозной ангиодисплазии кровеносных сосудов малого круга кровообращения развивается синдром хронической гипоксемии, степень которого зависит от объема сброса венозной крови в артериальную систему. Величина шунтирования крови в этих случаях может быть весьма значительной и достигать 80—85% от минутного объема кровообращения малого круга.
Первые клинические признаки порока обычно появляются в период полового созревания, а полная клиническая симптоматика формируется в возрасте 20—30 лет. Признаками артериовенозной мальформации являются локальная гипертермия, дрожание и шум, которые часто сопутствуют расширению вен, видимому невооруженным глазом. Дистальнее шунта могут возникать ишемические изменения и изъязвления на коже, которые часто сопровождаются постоянной болью и преходящими кровотечениями. Тяжелая артериальная недостаточность грозит дистальной гангреной, а в отсутствие лечения крупной артериовенозной мальформации неизбежно возникает сердечная недостаточность с высоким сердечным выбросом. Если величина артериовенозного сброса превышает 1/3 объема малого круга кровообращения, то развиваются выраженные симптомы кислородного голодания — одышка и сердцебиение, особенно при физической нагрузке, повышенная утомляемость, головные боли, могут быть кровохарканье и носовые кровотечения. Отмечается синюшность кожных покровов губ, усиливающаяся при физической нагрузке. Появляются деформация пальцев кисти в виде «барабанных палочек», телеангиэктазии, отставание в общем физическом развитии. Над пораженным легким может прослушиваться систолодиастолический шум, более звучный на выдохе. Изолированные формы аплазии долевых и сегментарных ветвей легочной артерии, как правило, не имеют клинических симптомов. При рентгенологическом исследовании могут быть отмечены зоны усиленной васкуляризации, иногда дополнительные тени в пораженной зоне легкого. Решающее значение в диагностике придается катетеризации полостей сердца с определением давления и газового состава крови (снижение содержания кислорода, как и в периферический крови, особенно выраженное при физической нагрузке, с последующей ангиопульмонографией).
Если величина артериовенозного сброса превышает 1/3 объема малого круга кровообращения, то развиваются выраженные симптомы кислородного голодания — одышка и сердцебиение, особенно при физической нагрузке, повышенная утомляемость, головные боли, могут быть кровохарканье и носовые кровотечения. Отмечается синюшность кожных покровов губ, усиливающаяся при физической нагрузке. Появляются деформация пальцев кисти в виде «барабанных палочек», телеангиэктазии, отставание в общем физическом развитии. Над пораженным легким может прослушиваться систолодиастолический шум, более звучный на выдохе. Изолированные формы аплазии долевых и сегментарных ветвей легочной артерии, как правило, не имеют клинических симптомов. При рентгенологическом исследовании могут быть отмечены зоны усиленной васкуляризации, иногда дополнительные тени в пораженной зоне легкого. Решающее значение в диагностике придается катетеризации полостей сердца с определением давления и газового состава крови (снижение содержания кислорода, как и в периферический крови, особенно выраженное при физической нагрузке, с последующей ангиопульмонографией).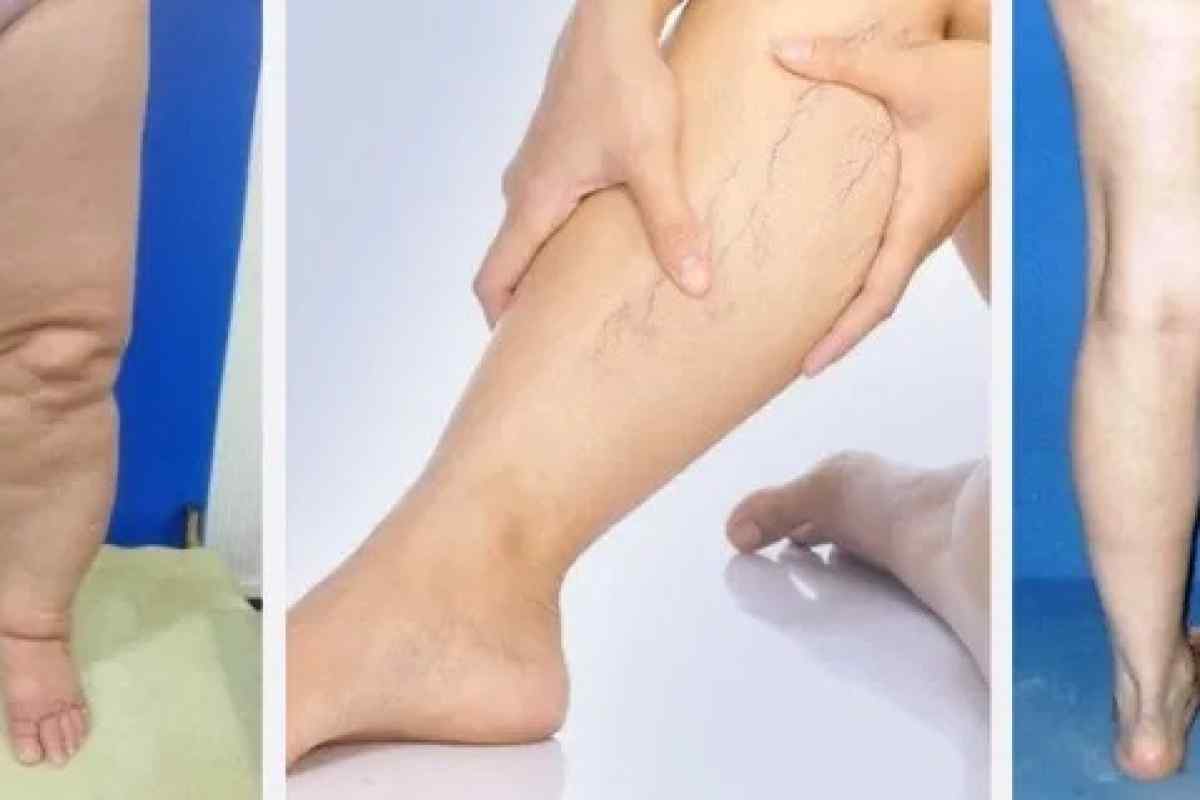 При аплазии или частичном сужении правой или левой легочной артерии при рентгенологическом исследовании иногда отмечается синдром «сверхпрозрачного легкого».
При аплазии или частичном сужении правой или левой легочной артерии при рентгенологическом исследовании иногда отмечается синдром «сверхпрозрачного легкого».
Дифференциальная диагностика проводится с пороками сердца «синего типа», первичной полицитемией, болезнью Вакеза (первичная эритремия), пороками развития легких. При локализации врожденных артериовенозных свищей в органах брюшной полости (печень, желудочно-кишечный тракт, селезенка) и значительном объеме артериовенозного сброса крови формируется синдром внепеченочной портальной гипертензии, проявляющейся спленомегалией, расширением вен пищевода и кардии, пищеводными и желудочно-кишечными кровотечениями.
Клиническая картина врожденных артериовенозных свищей периферических сосудов (конечности, плечевой и тазовый пояс, шея, голова) складывается из типичных признаков врожденного заболевания и трофических нарушений вследствие артериовенозного сброса крови. Первые признаки порока (гемангиомы, утолщение и удлинение конечности) замечаются при рождении ребенка или в ранние детские годы, и отмечается их прогрессирование в последующем. Для постановки предварительного клинического диагноза часто достаточно подробного анамнеза и физикального обследования. ВСМ могут появляться в любом участке тела и различаться числом, формами, степенью распространения и выраженности, а также сопутствующими симптомами.
Для постановки предварительного клинического диагноза часто достаточно подробного анамнеза и физикального обследования. ВСМ могут появляться в любом участке тела и различаться числом, формами, степенью распространения и выраженности, а также сопутствующими симптомами.
Клиническая картина заболевания зависит как от проявлений типичных врожденных его признаков, так и от степени выраженности вторичных изменений, возникающих в результате артериовенозного сброса.
Первые признаки заболевания отмечаются родителями большей частью со дня рождения или в ранние детские годы. Классическую триаду симптомов составляют: пигментные сосудистые пятна на коже от светло-коричневого до ярко-розового цвета по типу географической карты, варикозные вены, расположенные по наружной поверхности конечностей, и признаки частичного гигантизма конечности (рис. 8.1).
<img src=»/upload/medialibrary/89d/89d0cedcc3377135edccf8c41b7e6d76-253×400.jpg» title=»Рис. 8.1. Внешний вид больной сврожденными артериовенознымисвищами» border=»0″ align=»middle» alt=»Рис. 8.1. Внешний вид больной сврожденными артериовенознымисвищами»>
8.1. Внешний вид больной сврожденными артериовенознымисвищами»>Рис. 8.1. Внешний вид больной с врожденными артериовенозными свищами
В большинстве случаев присутствует один или два из вышеописанных симптомов. Увеличение пораженной конечности по длине и окружности, изменение окраски отдельных участков кожи (рис. 8.2) порождают чувство неполноценности и депрессии, что является одной из главных причин обращения за медицинской помощью.
<img src=»/upload/medialibrary/918/918b4c6b20205313ac8e4b14109c11ed-256×400.jpg» title=»Рис. 8.2. Врожденные ангиодисплазии артерий нижних конечностей. Артериовенозные свищиправой нижней конечности,микрофистулярная форма (больная П.)» border=»0″ align=»middle» alt=»Рис. 8.2. Врожденные ангиодисплазии артерий нижних конечностей. Артериовенозные свищиправой нижней конечности,микрофистулярная форма (больная П.)»>Рис. 8.2. Врожденные ангиодисплазии артерий нижних конечностей. Артериовенозные свищи правой нижней конечности, микрофистулярная форма (больная П. )
)
Почти у всех больных имеются жалобы на различной интенсивности болевые ощущения в измененной конечности. Боли носят самый разнообразный характер и обычно усиливаются при физической нагрузке. Кроме того, большинство больных беспокоят чувство жара, ощущение тяжести в пораженной конечности. Н. И. Краковский и соавт. (1978) обследовали 117 больных с врожденными артериовенозными свищами. По их данным, пигментация кожи разнообразных оттенков, протяженности и форм наблюдалась у всех пациентов. У 34 (29%) больных имелся выраженный гипертрихоз, у 65 (55%) были отмечены цианоз кожи и варикозное расширение подкожных вен, расположенных по наружной поверхности конечности. Наиболее характерным признаком заболевания был частичный гигантизм (рис. 8.3). Наиболее распространена и яркая по клиническим проявлениям венозная форма заболевания. Она характеризуется варикозом подкожных вен, гипергидрозом и гипертрихозом, индуративными изменениями кожи и подкожной клетчатки (рис. 8.4).
<img src=»/upload/medialibrary/e7e/e7e31035c476a349ae38393bdff94698-269×400. jpg» title=»Рис. 8.3. Больная Н., 17 лет. Болезнь Паркса—Вебера. Частичный гигантизм правой верхней конечности» border=»0″ align=»middle» alt=»Рис. 8.3. Больная Н., 17 лет. Болезнь Паркса—Вебера. Частичный гигантизм правой верхней конечности»><img src=»/upload/medialibrary/14b/14b40dc1a11a5e7fbefa707d530c79aa-268×400.jpg» title=»Рис. 8.3. Больная Н., 17 лет. Болезнь Паркса—Вебера. Частичный гигантизм правой верхней конечности» border=»0″ align=»middle» alt=»Рис. 8.3. Больная Н., 17 лет. Болезнь Паркса—Вебера. Частичный гигантизм правой верхней конечности»>
jpg» title=»Рис. 8.3. Больная Н., 17 лет. Болезнь Паркса—Вебера. Частичный гигантизм правой верхней конечности» border=»0″ align=»middle» alt=»Рис. 8.3. Больная Н., 17 лет. Болезнь Паркса—Вебера. Частичный гигантизм правой верхней конечности»><img src=»/upload/medialibrary/14b/14b40dc1a11a5e7fbefa707d530c79aa-268×400.jpg» title=»Рис. 8.3. Больная Н., 17 лет. Болезнь Паркса—Вебера. Частичный гигантизм правой верхней конечности» border=»0″ align=»middle» alt=»Рис. 8.3. Больная Н., 17 лет. Болезнь Паркса—Вебера. Частичный гигантизм правой верхней конечности»> Рис. 8.3. Больная Н., 17 лет. Болезнь Паркса—Вебера. Частичный гигантизм правой верхней конечности
<img src=»/upload/medialibrary/4f0/4f0825321fe9115d44305c50f7adbadb-277×400.png» title=»Рис. 8.4. Больной В., 21 год. Болезнь Паркса—Вебера» border=»0″ align=»middle» alt=»Рис. 8.4. Больной В., 21 год. Болезнь Паркса—Вебера»>Рис. 8.4. Больной В., 21 год. Болезнь Паркса—Вебера
Особенностями лимфатической формы заболевания являются гипертрофия подкожной клетчатки, отсутствие видимого расширения вен.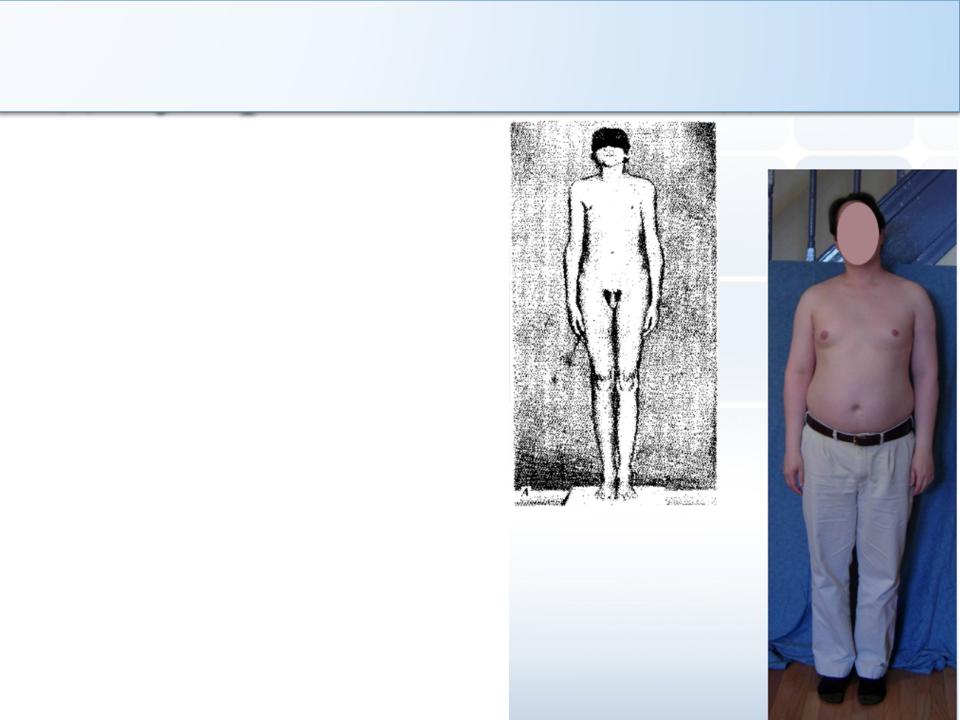 Реже и в меньшей степени выражены симптомы раздражения симпатической системы.
Реже и в меньшей степени выражены симптомы раздражения симпатической системы.
При артериальной форме заболевания, как правило, отсутствуют цианоз кожных покровов, варикоз подкожных вен и признаки нарушения лимфообращения. Наиболее характерным у таких больных был частичный гигантизм в сочетании с обширными буро-багровыми пигментными пятнами на коже.
Ангиографическое исследование необходимо выполнить в том случае, если диагноз требует уточнения, если решается вопрос об оперативном вмешательстве либо если симптомы требуют дальнейшего изучения. В случае наличия артериовенозной мальформации полное обследование необходимо провести как можно раньше, поскольку они могут угрожать целостности конечности или жизни пациента либо вызывают нарушение жизненноважных функций (зрения, дыхания, слуха, пищеварения и др.).
Для диагностики артериовенозной мальформации «золотым стандартом» остается магнитно-резонансная венография или артериография, а также компьютерная томография с контрастным усилением и трехмерной реконструкцией, применение которых в комбинации с дуплексным УЗИ в большинстве случаев позволяет провести дифференциальную диагностику.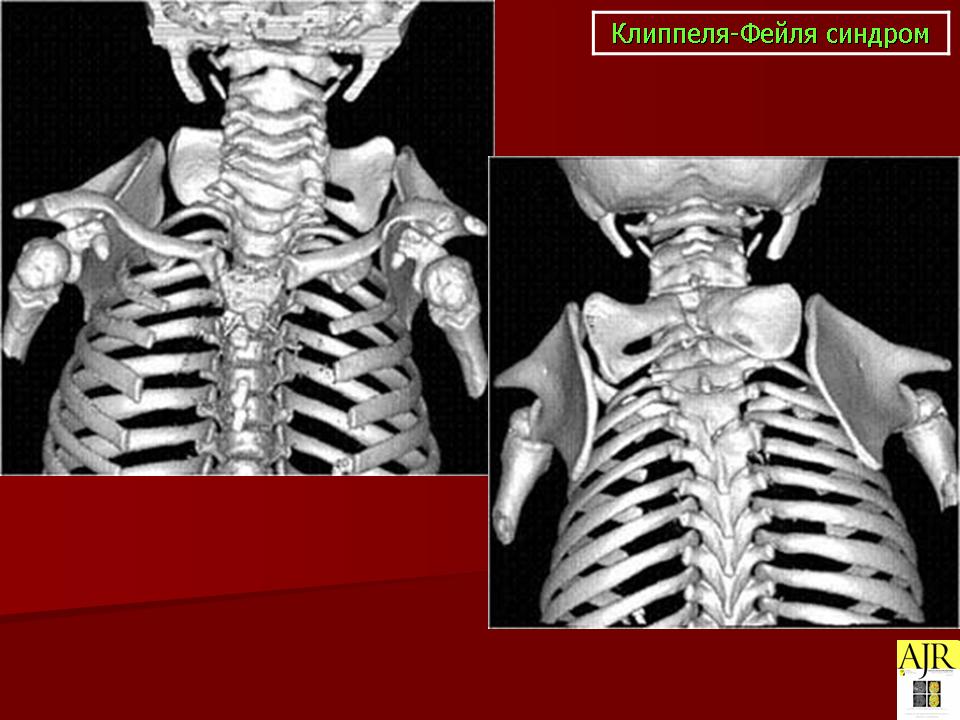
Стандартная или селективная артериография является обязательной при постановке окончательного диагноза ВСМ и помогает в принятии решения о проведении хирургического или эндоваскулярного вмешательства. Ангиографические признаки артериовенозных свищей складываются из ускорения кровотока по приводящей артерии на стороне поражения и быстрого перехода контрастного вещества в вену, расширения приводящей артерии и отводящей вены, обилия коллатеральных сосудов.
Сложность диагностики артериовенозной дисплазии иллюстрирует следующий клинический пример. Приводим краткую выписку из истории болезни.
Больная В., 18 лет, находилась на лечении в НМХЦ им. Н. И. Пирогова в 2006 г. Поступила в отделение сосудистой хирургии с жалобами на наличие варикознорасширенных вен левой нижней конечности, увеличение в окружности левой голени, пятен на коже голени светло-коричневого цвета и на наличие по внутренней поверхности голени вяло-гранулирующей раны.
Из анамнеза известно, что в 1998 г. впервые появились участки варикозного расширения на левой голени, преимущественно в нижней трети. В последующем отметила увеличение ее окружности. Пациентке в 2004 г. выполнена скелетизация поверхностной бедренной артерии. Прогрессирование заболевания послужило причиной госпитализации на обследование и лечение.
впервые появились участки варикозного расширения на левой голени, преимущественно в нижней трети. В последующем отметила увеличение ее окружности. Пациентке в 2004 г. выполнена скелетизация поверхностной бедренной артерии. Прогрессирование заболевания послужило причиной госпитализации на обследование и лечение.
Рис. 8.5. Артерии голени контрастируются на всем протяжении
<img src=»/upload/medialibrary/d00/d000528abdebdb602626d080273dadfb-214×400.jpg» title=»Рис. 8.6. На внутренней поверхности голени вялогранулирующаярана с источником кровоснабжения из тибиальных артерий» border=»0″ align=»middle» alt=»Рис. 8.6. На внутренней поверхности голени вялогранулирующаярана с источником кровоснабжения из тибиальных артерий»>Рис. 8.6. На внутренней поверхности голени вялогранулирующая рана с источником кровоснабжения из тибиальных артерий
8.6. На внутренней поверхности голени вялогранулирующая рана с источником кровоснабжения из тибиальных артерий
Здесь и на рис. 8.6—8.10: ангиограммы больной В., 18 лет. Синдром Паркса Вебера—Рубашова, макрофистулярная форма. Пациентке в 2004 г. выполнена скелетизация левой поверхностной бедренной артерии.
При поступлении состояние больной удовлетворительное. Кожные покровы обычного цвета. Пульс 76 в минуту, ритмичный. АД 110/65 мм рт. ст. Сердечные тоны ясные, ритмичные. В легких дыхание везикулярное, хрипов нет. При пальпации живот мягкий, безболезненный.
Левая голень в сравнении с правой увеличена. Окружность ее +2 см. На коже голени и нижней трети бедра определяются варикознорасширенные вены. Кожные покровы нижней трети левой голени с трофическими изменениями в виде наличия по внутренней поверхности голени вяло-гранулирующей раны размером 3х2 см. Пульсация тыльной артерии стопы и задней большеберцовой артерии определяется отчетливо.
Аортоангиография левой нижней конечности (рис. 8.5—8.7): на ангиограммах могут быть зоны скопления контрастного вещества. Весьма характерным осложнением врожденных артериовенозных свищей периферических сосудов являются обильные кровотечения из расширенных подкожных вен, возникающие даже после мелких, поверхностных ран (царапины, ссадины), а порой и вялогранулирующих ран голени с источником кровоснабжения из тибиальных артерий. Ниже щели коленного сустава определяется массивный сброс контрастированной крови в поверхностную и глубокую венозную систему левой нижней конечности. Артерии голени контрастируются на всем протяжении. На внутренней поверхности голени имеется вялогранулирующая рана с источником кровоснабжения из тибиальных артерий. Выполнена операция (рис. 8.8, 8.9) — эмболизация спиралями Gianturco артериовенозных фистул на уровне коленного сустава. Массивного сброса контрастной крови не отмечается.
8.5—8.7): на ангиограммах могут быть зоны скопления контрастного вещества. Весьма характерным осложнением врожденных артериовенозных свищей периферических сосудов являются обильные кровотечения из расширенных подкожных вен, возникающие даже после мелких, поверхностных ран (царапины, ссадины), а порой и вялогранулирующих ран голени с источником кровоснабжения из тибиальных артерий. Ниже щели коленного сустава определяется массивный сброс контрастированной крови в поверхностную и глубокую венозную систему левой нижней конечности. Артерии голени контрастируются на всем протяжении. На внутренней поверхности голени имеется вялогранулирующая рана с источником кровоснабжения из тибиальных артерий. Выполнена операция (рис. 8.8, 8.9) — эмболизация спиралями Gianturco артериовенозных фистул на уровне коленного сустава. Массивного сброса контрастной крови не отмечается.
Выписана домой под наблюдение хирурга по месту жительства. Осмотрена через 3 и 16 мес. Окружность левой голени равна окружности правой. Трофических изменений на коже левой голени не определяется. Трофическая язва нижней трети левой голени эпителизировалась.
Трофических изменений на коже левой голени не определяется. Трофическая язва нижней трети левой голени эпителизировалась.
Рис. 8.7. Массивный сброс крови в поверхностную и глубокую венозную систему левой нижней конечности
<img src=»/upload/medialibrary/fe2/fe2d9a46f92571af8524d59d23b5e148-238×400.png» title=»Рис. 8.8. Эмболизация спиралямиGianturco артериовенозных фистул» border=»0″ align=»middle» alt=»Рис. 8.8. Эмболизация спиралямиGianturco артериовенозных фистул»>Рис. 8.8. Эмболизация спиралями Gianturco артериовенозных фистул
<img src=»/upload/medialibrary/495/4950c26d673ecf235a904e0e115d5998-244×400.jpg» title=»Рис. 8.9. После эмболизации массивного сброса крови не отмечается» border=»0″ align=»middle» alt=»Рис. 8.9. После эмболизации массивного сброса крови не отмечается»>
8.9. После эмболизации массивного сброса крови не отмечается» border=»0″ align=»middle» alt=»Рис. 8.9. После эмболизации массивного сброса крови не отмечается»>Рис. 8.9. После эмболизации массивного сброса крови не отмечается
Лечение. План лечения должен быть разработан на основании проведения надлежащего диагностического обследования. Вопрос о лечении следует ставить лишь в том случае, если пациент или поражение отвечает одному или нескольким показаниям и предполагаемая польза от лечения перевешивает связанный с ним риск.
Консервативное лечение ангиодисплазий — лучевые воздействия, электрокоагуляция, криогенные методы терапии, введение склерозирующих веществ, воздействие лазера и др. — во многих случаях признают бесперспективными и применяют лишь для лечения некоторых видов поверхностных ангиодисплазий, главным образом у детей младшего возраста.
Все артериовенозные мальформации следует рассматривать как поражения, представляющие угрозу для жизни или для конечности и требующие раннего лечения. Напротив, венозные мальформации обычно подобного риска не представляют. Поэтому не все они требуют лечения. Раннее агрессивное лечение должно быть ограничено теми венозными мальформациями, которые угрожают жизненно важным функциям, или поражениями, вызывающими костно-сосудистый синдром, который приводит к нарушению роста длинных трубчатых костей и, тем самым, к разной длине ног, сколиозу или тромбоэмболии.
Напротив, венозные мальформации обычно подобного риска не представляют. Поэтому не все они требуют лечения. Раннее агрессивное лечение должно быть ограничено теми венозными мальформациями, которые угрожают жизненно важным функциям, или поражениями, вызывающими костно-сосудистый синдром, который приводит к нарушению роста длинных трубчатых костей и, тем самым, к разной длине ног, сколиозу или тромбоэмболии.
Хирургическое лечение состоит в устранении первичной мальформации (когда это анатомически возможно) и лишь затем — вторичных нарушений со стороны венозной или скелетно-мышечной системы. Лечение может включать реконструктивную операцию (например, замещение гипоплазированного или отсутствующего магистрального сосуда либо отдельного его участка путем алло- или аутотрансплантации, разъединения артериовенозных свищей при макрофистулярной форме этого порока, разъединения коммуникации между глубокими и поверхностными венами пораженной конечности и др.). В отдельных случаях применяется «скелетизация» магистральной артерии при артериовенозной дисплазии с артериовенозными свищами с перевязкой и разъединением всех отходящих от нее ветвей и дозированным сужением основного ствола на пораженной конечности с последующим иссечением артериовенозных гемангиом. Хотя некоторые сосудистые мальформации можно иссечь радикально, удаление всего поражения целиком обычно требует проведения обширной операции, связанной со значительной кровопотерей.
Хотя некоторые сосудистые мальформации можно иссечь радикально, удаление всего поражения целиком обычно требует проведения обширной операции, связанной со значительной кровопотерей.
В последние годы применяется сочетание хирургического и эндоваскулярного методов лечения. Эндоваскулярная терапия признана методом выбора для лечения мальформаций, не поддающихся хирургическому лечению. Этот вид лечения необходимо рассматривать как основной метод при диффузных поражениях, распространяющихся за глубокие фасции и затрагивающих мышцы, сухожилия и кости, а также для увеличения безопасности оперативного вмешательства. Эндоваскулярная окклюзия артерии в области артериовенозного свища осуществляется с помощью спиралей типа Гиантурко в сочетании с введением фрагментов спангогеля, спангостана и др. При четкой анатомической локализации порока иногда производится удаление органа или его части, несущей порок (ампутация пораженного сегмента или всей конечности, резекция или удаление легкого, спленэктомия или шунтирование портальной крови в кавальную систему при возникновении синдрома портальной гипертензии вследствие артериовенозных свищей в сосудах органов брюшной полости). Однако реальная возможность достичь клинического выздоровления или стойкого улучшения состояния здоровья имеется не более чем у половины больных, и при поражениях сосудов конечностей, особенно при возникших осложнениях (кровотечение), нередко возникают показания к ампутации.
Однако реальная возможность достичь клинического выздоровления или стойкого улучшения состояния здоровья имеется не более чем у половины больных, и при поражениях сосудов конечностей, особенно при возникших осложнениях (кровотечение), нередко возникают показания к ампутации.
Неутешительны и результаты лечения синдрома Клиппеля—Треноне, так как хирургическая коррекция венозного оттока (особенно при гипоплазии и аплазии магистральных вен) оказалась почти невозможной. У части пациентов с данным синдромом имеется либо атрезия, либо гипоплазия системы глубоких вен, поэтому иссечение поверхностных вен приносит больше вреда, чем пользы. В тех случаях, когда глубокие вены проходимы, иссечение подкожных вен приносит облегчение. В связи с наличием крупных прободающих вен, достигающих до 10 мм, предпочтительно проводить сегментарную резекцию через несколько разрезов.
Успех любого метода хирургического лечения ангиодисплазий находится в прямой связи со сроком выполнения оперативного вмешательства. Некоторые хирурги считают предпочтительным оперировать в старшем возрасте и лишь при наличии тяжелых осложнений или реальной опасности их возникновения. Другие хирурги более благополучным полагают возраст 10—13 лет, когда начинается усиленный рост и гормональная перестройка организма. Третьи весьма обоснованно утверждают, что наиболее благоприятным для операции является ранний возраст (от 3 до 7 лет), когда гемодинамические нарушения, вызванные ангиодисплазией, находятся в стадии компенсации и субкомпенсации, что позволяет получить положительный эффект у большинства оперированных детей [Исаков Ю. Ф., Тихонов Ю. А., 1974, 1978]. Перенос операции на более поздние сроки реально сопряжен с необходимостью расширения ее объема и возникновением трудноустраняемых осложнений в течении порока. Эти положения всегда должны учитываться при индивидуализации плана и содержания оперативного пособия.
Некоторые хирурги считают предпочтительным оперировать в старшем возрасте и лишь при наличии тяжелых осложнений или реальной опасности их возникновения. Другие хирурги более благополучным полагают возраст 10—13 лет, когда начинается усиленный рост и гормональная перестройка организма. Третьи весьма обоснованно утверждают, что наиболее благоприятным для операции является ранний возраст (от 3 до 7 лет), когда гемодинамические нарушения, вызванные ангиодисплазией, находятся в стадии компенсации и субкомпенсации, что позволяет получить положительный эффект у большинства оперированных детей [Исаков Ю. Ф., Тихонов Ю. А., 1974, 1978]. Перенос операции на более поздние сроки реально сопряжен с необходимостью расширения ее объема и возникновением трудноустраняемых осложнений в течении порока. Эти положения всегда должны учитываться при индивидуализации плана и содержания оперативного пособия.
Сложность диагностики и лечения артериовенозной дисплазии иллюстрирует следующий клинический пример. Приводим краткую выписку из истории болезни.
Приводим краткую выписку из истории болезни.
Больной Б., 24 лет, находился на лечении в НМХЦ им. Н. И. Пирогова в 2009 г. Поступил в отделение сосудистой хирургии с жалобами на наличие опухолевидного образования с болями тянущего характера по внутренней поверхности левого предплечья, ограничение разгибания в межфаланговых сочленениях левой кисти.
Из анамнеза известно, что в 1997 г. впервые отметил опухолевидное образование по внутренней поверхности левого предплечья, преимущественно в нижней трети. Образование увеличивалось как в длину, так и по окружности предплечья. В последующем отметил ограничение разгибания в пальцах левой кисти, которое в динамике нарастало. Рост опухоли левого предплечья и прогрессирование контрактуры в пальцах левой кисти послужили причиной госпитализации в НМХЦ им. Н. И. Пирогова на обследование и для решения вопроса о дальнейшей тактике лечения.
При поступлении состояние больного удовлетворительное. Кожные покровы обычного цвета. Пульс 76 в минуту, ритмичный. АД 120/70 мм рт. ст. Сердечные тоны ясные, ритмичные. В легких дыхание везикулярное, хрипов нет. При пальпации живот мягкий, безболезненный.
Пульс 76 в минуту, ритмичный. АД 120/70 мм рт. ст. Сердечные тоны ясные, ритмичные. В легких дыхание везикулярное, хрипов нет. При пальпации живот мягкий, безболезненный.
Левое предплечье в сравнении с правым асимметрично за счет плотного объемного образования, локализующегося по внутренней поверхности и занимающего всю длину предплечья — от локтевого сустава до лучезапястного (рис. 8.10). Кожные покровы без трофических изменений, венозный рисунок усилен. Активные движения в левом локтевом суставе в полном объеме, в левом лучезапястном ограничены. Ограничено разгибание в межфаланговых сочленениях левой кисти. Мышечной контрактуры нет. При пальпации определяется незначительная болезненность преимущественно в нижней трети предплечья. Пульсация лучевой и локтевой артерий определяется отчетливо.
Лабораторные показатели и ЭКГ в пределах нормы.
Клиппеля — Треноне синдром — это… Что такое Клиппеля — Треноне синдром?
- Клиппеля — Треноне синдром
-
аномалия развития глубоких магистральных вен нижней конечности с нарушением их проходимости, проявляющаяся гипертрофией конечности, варикозным расширением подкожных вен и наличием на коже гемангиом или пигментных пятен.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
- Кли́ппеля — Ве́йля симпто́м
- Кли́ппеля синдро́м
Смотреть что такое «Клиппеля — Треноне синдром» в других словарях:
Клиппеля-Треноне синдром
КЛИППЕЛЯ – ТРЕНОНЕ СИНДРОМ — (описан французскими неврологом М. Klippel, 1858–1942, и врачом P. Trenaunay, род. в 1875; синоним – невус варикозный остеогипертрофический) – аномалия развития глубоких магистральных вен нижней конечности с нарушением их проходимости.
 … … Энциклопедический словарь по психологии и педагогике
… … Энциклопедический словарь по психологии и педагогикеКлиппель, Морис — Морис Клиппель (30 мая 1858(18580530), Мюлуз 1942) французский врач, который описал синдром Клиппеля Фейля и синдром Клиппеля Треноне Вебера. Он родился в Мюлуз, Верхний Рейн и изучал медицину в Париже, получив докторскую степень … Википедия
невус варикозный остеогипертрофический — (naevus varicosus osteohypertrophicus) см. Клиппеля Треноне синдром … Большой медицинский словарь
Не́вус варико́зный остеогипертрофи́ческий — (naevus varicosus osteohypertrophicus) см. Клиппеля Треноне синдром … Медицинская энциклопедия
Компрессионный трикотаж VENOTEKS — Фармакологическая группа: Другие разные средства Нозологическая классификация (МКБ 10) ›› D68.9 Нарушение свертываемости неуточненное ›› E66 Ожирение ›› E66.9 Ожирение неуточненное ›› I78.9 Болезнь капилляров неуточненная ›› I80 Флебит и… … Словарь медицинских препаратов
Факомато́зы — (phacomatoses; греч.
 phakos чечевица, родимое пятно + ōma + ōsis) группа наследственных, прогрессирующих заболеваний, характеризующихся сочетанным поражением кожи, глаз, нервной системы и внутренних органов. Развиваются в раннем детском возрасте … Медицинская энциклопедия
phakos чечевица, родимое пятно + ōma + ōsis) группа наследственных, прогрессирующих заболеваний, характеризующихся сочетанным поражением кожи, глаз, нервной системы и внутренних органов. Развиваются в раннем детском возрасте … Медицинская энциклопедия
%d0%ba%d0%bb%d0%b8%d0%bf%d0%bf%d0%b5%d0%bb%d1%8f-%d1%82%d1%80%d0%b5%d0%bd%d0%be%d0%bd%d0%b5%20%d1%81%d0%b8%d0%bd%d0%b4%d1%80%d0%be%d0%bc — со всех языков на все языки
Все языкиАбхазскийАдыгейскийАфрикаансАйнский языкАлтайскийАрабскийАварскийАймараАзербайджанскийБашкирскийБелорусскийБолгарскийКаталанскийЧеченскийЧаморроШорскийЧерокиЧешскийКрымскотатарскийЦерковнославянский (Старославянский)ЧувашскийДатскийНемецкийГреческийАнглийскийЭсперантоИспанскийЭстонскийБаскскийЭвенкийскийПерсидскийФинскийФарерскийФранцузскийИрландскийГалисийскийКлингонскийЭльзасскийИвритХиндиХорватскийГаитянскийВенгерскийАрмянскийИндонезийскийИнгушскийИсландскийИтальянскийИжорскийЯпонскийЛожбанГрузинскийКарачаевскийКазахскийКхмерскийКорейскийКумыкскийКурдскийЛатинскийЛингалаЛитовскийЛатышскийМокшанскийМаориМарийскийМакедонскийМонгольскийМалайскийМальтийскийМайяЭрзянскийНидерландскийНорвежскийОсетинскийПенджабскийПалиПольскийПапьяментоДревнерусский языкПуштуПортугальскийКечуаКвеньяРумынский, МолдавскийРусскийЯкутскийСловацкийСловенскийАлбанскийСербскийШведскийСуахилиТамильскийТаджикскийТайскийТуркменскийТагальскийТурецкийТатарскийУдмурдскийУйгурскийУкраинскийУрдуУрумскийУзбекскийВодскийВьетнамскийВепсскийИдишЙорубаКитайский
Клиппеля-Треноне синдром: фото, симптомы, терапия
Множество болезней формируется ещё в зачаточном периоде. Поэтому повлиять на их развитие удаётся не всегда. Ведь большинство из подобных патологий диагностируется только после рождения ребёнка. А некоторые гораздо позднее. К одному из генетических недугов следует отнести болезнь Клиппеля-Треноне. Синдром был открыт в начале 20 века. Это связывают с появлением такой науки, как генетика. Зачастую данному заболеванию подвержены лица мужского пола. Однако оно встречается и среди женского населения. Патологию относят к врождённым сосудистым нарушениям.
Описание синдрома Клиппеля-Треноне
Синдром Клиппеля-Треноне считается редким генетическим дефектом. Предугадать развитие этой патологии практически невозможно, так как дефект встречается редко и его не диагностируют в период беременности. Однако в некоторых случаях можно заподозрить заболевание Клиппеля-Треноне. Синдром относится к наследственным недугам. Поэтому генетическому анализу должны подвергаться беременные женщины, в семье которых встречались случаи развития этой патологии. Другое название заболевания – гипертрофическая гемангиэктазия. Клиническая картина синдрома Клиппеля-Треноне включает 3 основным симптома:
- Варикозное расширение вен нижних конечностей.
- Появление пигментных пятен на коже.
- Изменение длины и ширины пораженной конечности.
В некоторых случаях поражения скелета и гипертрофии мягких тканей не наблюдается. Зачастую патология характеризуется прогрессирующим течением. Прогноз зависит от выраженности изменений сосудов. Несмотря на то что причину заболевания устранить нельзя, лечебные мероприятия помогают улучшить качество жизни пациента. Людям, страдающим от данной патологии, присваивается инвалидность.
Причины развития синдрома Клиппеля-Треноне
По какой причине возникает заболевание Клиппеля-Треноне? Синдром развивается вследствие генетического дефекта. Передаётся данная аномалия по аутосомно-доминантному типу наследования. Это означает, что при наличии подобного генетического дефекта у одного из родителей, есть вероятность развития синдрома у ребенка, составляющая 50%. Также болезнь может передаваться через одно поколение, то есть – от бабушек и дедушек. В этом случае вероятность составляет 25%.
Как и все генетические аномалии, сосудистые дефекты развиваются в период закладки тканей плода. На это могут повлиять повреждающие воздействия. К ним относят такие факторы, как:
- Психологический дискомфорт в первые недели беременности.
- Инфекционные заболевания. Большое значение имеют хронические вирусные поражения организма.
- Употребление лекарственных средств, обладающих тератогенным свойством.
- Приём наркотических веществ незадолго до зачатия и в период беременности.
- Курение и алкоголизм.
- Загрязнение воздуха токсическими веществами, радиационное излучение.
Все перечисленные факторы могут вызвать перестройку в организме женщины и будущего ребёнка. Особенно они опасны на начальных сроках беременности. Ведь в этот период могут сформироваться различные аномалии.
Механизм развития болезни
Почему происходят сосудистые изменения при болезни Клиппеля-Треноне? Синдром проявляется признаками венозных нарушений. Механизм развития патологии заключается в блокировании оттока крови от нижних конечностей. Это происходит вследствие того, что просвет вен сужается, возникает сдавление сосуда артериальной ветвью, гипертрофированными мышцами, остаточной эмбриональной тканью. Из-за нарушения оттока крови возникает гипертензия. Вены постепенно истончаются, подвергаются повреждениям. Кроме того, нарушается функционирование клапанного аппарата. Из-за стаза крови конечность начинает гипертрофироваться. Вследствие застоя страдает трофическая функция. Поэтому ткани подвергаются ишемии. Длительное нарушение кровоснабжения приводит к склерозированию. Мягкие ткани гипертрофируются, возникает полнокровие и отек. В некоторых случаях изменениям подвергаются и кости. Вследствие этого поражённая конечность может не только увеличиваться в ширину, но и удлиняться.
Синдром Клиппеля-Треноне: симптомы заболевания
К проявлениям синдрома Клиппеля-Треноне относят изменения не только со стороны венозной системы, но и другие дефекты. Несмотря на то что патология врождённая, первые симптомы могут обнаружиться в подростковом или взрослом возрасте. Итак, к клиническим проявлениям относят следующие нарушения:
- Расширение поверхностных вен нижних конечностей. Оно проявляется патологической извитостью и болезненностью по ходу видимого невооруженным глазом сосуда. Чаще всего расширенные вены располагаются по внешней поверхности ноги.
- Увеличение конечности в размере. Часто сопровождается явлениями воспаления. Из-за стаза крови больная нога может сильно отличаться от здоровой конечности. Зачастую она гиперемирована, кожный покров утолщен.
- Удлинение конечности. Гипертрофироваться могут как ноги, так и руки.
- Появление пигментных невусов на коже. По-другому эти образования называют «винные пятна».
Кроме того, при прогрессировании болезни появляются трофические изменения. На пораженных участках могут возникнуть язвенные дефекты, которые долго не заживают. Среди других аномалий, развивающихся при этой патологии, отмечается полидактилия, наличие сросшихся между собой пальцев рук или ног.
Как диагностируют заболевание Клиппеля-Треноне?
Диагностика синдрома Клиппеля-Треноне зачастую основывается на клинических проявлениях. Симптомы недуга появляются постепенно. Первым признаком может быть возникновение «винных пятен» или расширение вен. Если эти симптомы сочетаются с гипертрофией конечности, выставляется диагноз: синдром Клиппеля-Треноне. Фото людей, страдающих от этого заболевания, схожи между собой. Их можно увидеть в литературе, посвященной редким генетическим патологиям. Поэтому чаще всего диагностика не затруднена.
Помимо клинических данных, проводится флебография, УЗДГ нижних конечностей, рентген.
Синдром Клиппеля-Треноне: лечение патологии
Основным лечебным мероприятием считается операция. Объем вмешательства определяется в зависимости от степени поражения сосудов. Чтобы расширить просвет вены, выполняется стентирование. При большой площади поражения производят шунтирование сосуда – замену его участка на имплантат.
Для борьбы с варикозной болезнью назначается склеротеропия, лазерная коагуляция вен. Пациенты, страдающие этим заболеванием, должны носить компрессионное бельё.
Профилактика синдрома Клиппеля-Треноне
Синдром Клиппеля-Треноне у новорожденных диагностируется редко. Чаще его выявляют в первые месяцы или годы жизни. Чтобы предотвратить развитие недуга, необходимо беречь себя от вредных воздействий в период беременности. Ещё одним профилактическим мероприятием считается генетическое исследование плода при наличии случаев заболеваемости в семье.
%PDF-1.6 % 1 0 obj > >> /Pages 3 0 R /Type /Catalog >> endobj 4 0 obj /CreationDate (D:20161019170118+03’00’) /Keywords /ModDate (D:20161019170118+03’00’) /Subject >> endobj 2 0 obj > stream application/pdf
Что такое синдром Клиппеля-Треноне-Вебера?
Синдром Клиппеля-Треноне-Вебера — это врожденное состояние, которое диагностируется путем выявления трех характеристик: родинки или глубокого красного следа на коже; развитие очень мягкой кожи в одной или нескольких конечностях; и наличие варикозного расширения вен. Гипертрофия или значительное увеличение конечности возникает у пациентов по мере прогрессирования синдрома. Синдром Клиппеля-Треноне-Вебера был впервые признан врачами Морисом Клиппелем и Полом Треноне в 1900 году. Семь лет спустя доктор Фредерик Паркс-Вебер обнаружил сходные симптомы у некоторых из своих пациентов, а название синдрома Клиппеля-Треноне-Вебера было создано для дать название этим симптомам.
Синдром врожденный, что означает, что он проявляется при рождении. В отличие от других врожденных синдромов, он не избирателен ни к какому полу, ни к расе, хотя у женщин тахикардия или учащенное сердцебиение представляют повышенный риск. От синдрома Клиппеля-Треноне-Вебера не существует лекарства.
Из-за этого синдрома могут возникнуть серьезные, даже фатальные последствия. Сердечная недостаточность может иметь место, если состояние приводит к проблемам между артерией и веной. Такие случаи известны как вариант синдрома Паркса-Вебера синдрома Клиппеля-Треноне-Вебера.
Смертность от синдрома составляет около 1%, но уровень заболеваемости или возникновения проблем, вызванных синдромом, очень высок. Проблемы, с которыми сталкиваются пациенты Клиппеля-Треноне-Вебера, включают проблемы, связанные с кровотоком и лимфотоком. Поскольку кровь, лимфа или их комбинация не могут течь должным образом, они накапливаются в пораженной конечности. Создается давление, которое может причинить много боли. Часто происходит отек, и инфекция и язвы могут начаться, если опухоль не уменьшена.
Хотя нет никакого лечения для синдрома Клиппеля-Треноне-Вебера, есть некоторые доступные методы лечения. Поскольку тяжесть синдрома варьируется от одного пациента к другому, лечение проводится индивидуально и по мере необходимости. Хирургия является опцией для некоторых пациентов и называется опровержением. Обугливание — это удаление опухоли или язвы. Как правило, это временное решение проблем, вызванных синдромом Клиппеля-Треноне-Вебера.
Другие варианты лечения включают ампутацию пораженной конечности, хотя это не рекомендуемая процедура для большинства пациентов, так как она, кажется, не помогает с течением времени. Склеротерапия — это то, что работает для некоторых пациентов. Это лечение включает использование химических инъекций, а не хирургическое вмешательство. Химические вещества помогают создать кровоток между артериями и венами.
Подъем пораженной, отечной конечности может помочь облегчить некоторые боли, вызванные сбором крови и лимфатической жидкости. Компрессионная терапия также полезна. Это включает использование компрессионной одежды на опухших конечностях или конечностях.
ДРУГИЕ ЯЗЫКИ
Синдром Клиппеля-Тренауне — Симптомы и причины
Обзор
Синдром Клиппеля-Тренауна (klih-PEL tray-no-NAY) — также называемый KTS — это редкое заболевание, обнаруживаемое при рождении (врожденное), связанное с аномальным развитием кровеносных сосудов, мягких тканей (таких как кожа и мышцы), кости и лимфатическая система. Основные признаки включают красное родимое пятно (винное пятно), разрастание тканей и костей и пороки развития вен с лимфатическими аномалиями или без них.
Хотя KTS неизлечимо, цель состоит в том, чтобы управлять симптомами и предотвращать осложнения.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
Люди с синдромом Клиппеля-Тренауне могут иметь следующие признаки, которые могут варьироваться от легких до более выраженных:
- Портвейн. Это родимое пятно от розового до красновато-пурпурного цвета вызвано дополнительными крошечными кровеносными сосудами (капиллярами) в верхнем слое кожи.Родинка обычно покрывает часть одной ноги, но может затрагивать любую часть кожи и с возрастом может становиться темнее или светлее.
- Пороки развития вен. К ним относятся опухшие, перекрученные вены (варикозное расширение вен), обычно на поверхности ног. Могут возникнуть более глубокие аномальные вены на руках, ногах, животе и тазу. Может быть губчатая ткань, заполненная мелкими венами внутри или под кожей. Венозные аномалии могут стать более заметными с возрастом.
- Разрастание костей и мягких тканей. Это начинается в младенчестве и обычно ограничивается одной ногой, но может произойти в руке или, реже, в туловище или лице. Из-за разрастания костей и тканей конечности становятся больше и длиннее. Редко происходит сращение пальцев рук и ног или наличие лишних пальцев рук или ног.
- Нарушения лимфатической системы. Лимфатическая система — часть иммунной системы, которая защищает от инфекций и болезней и транспортирует лимфатическую жидкость — может быть ненормальной. Могут присутствовать дополнительные лимфатические сосуды, которые не работают должным образом и могут привести к утечке и отеку.
- Прочие условия. KTS также может включать катаракту, глаукому, вывих бедра при рождении и проблемы со свертываемостью крови.
Когда обращаться к врачу
Синдром Клиппеля-Тренауне обычно выявляется при рождении. Важно получить своевременный и точный диагноз и оказать соответствующую помощь для лечения симптомов и предотвращения осложнений.
Причины
Синдром Клиппеля-Тренауне является генетическим заболеванием.Это связано с генетическими изменениями (мутациями), чаще всего в гене PIK3CA. Эти генетические изменения ответственны за развитие тканей в организме, что приводит к их чрезмерному росту.
KTS обычно не передается по наследству. Генные мутации происходят случайным образом во время деления клеток на ранней стадии развития до рождения.
Факторы риска
Семейный анамнез не является фактором риска, поэтому маловероятно, что у родителей одного ребенка с синдромом Клиппеля-Треноне будет еще один ребенок с этим расстройством, даже если у одного из родителей есть KTS.
Осложнения
Осложнения синдрома Клиппеля-Тренауне могут быть результатом аномального развития кровеносных сосудов, мягких тканей, костей и лимфатической системы. Сюда могут входить:
- Осложнения с пятнами портвейна. Некоторые участки винного пятна со временем могут утолщаться и образовывать волдыри (пузырьки), которые склонны к кровотечению и инфекциям.
- Пороки развития вен. Варикозное расширение вен может вызывать сильную боль и язвы на коже из-за плохого кровообращения.Более глубокие аномальные вены могут увеличить риск образования тромбов (тромбоз глубоких вен) и вызвать опасное для жизни состояние, называемое тромбоэмболией легочной артерии, если они смещаются и попадают в легкие. Венозные мальформации в тазу и органах брюшной полости могут вызвать внутреннее кровотечение. В поверхностных венах могут образовываться менее серьезные, но болезненные сгустки и воспаление (поверхностный тромбофлебит).
- Разрастание костей и мягких тканей. Разрастание костей и тканей может вызвать боль, чувство тяжести, увеличение конечностей и проблемы с движением.Избыточный рост, из-за которого одна нога становится длиннее другой, может вызвать проблемы с ходьбой и может привести к проблемам с бедрами и спиной.
- Нарушения лимфатической системы. Патология может вызвать скопление жидкости и отек в тканях рук или ног (лимфедема), разрушение кожи и кожные язвы, развитие небольших образований (лимфатических кист) в селезенке, утечку лимфатической жидкости или инфицирование слоя. под кожей (целлюлит).
- Хроническая боль. Боль может быть распространенной проблемой, которая возникает в результате таких осложнений, как инфекции, отек или проблемы с венами.
Лечение синдрома Клиппеля-Треноне в клинике Мэйо
10 апреля 2021 г.
Показать ссылки- Национальная медицинская библиотека. Синдром Клиппеля-Тренауне. Домашний справочник по генетике. https://ghr.nlm.nih.gov/condition/klippel-trenaunay-syndrome.Доступ 28 августа 2017 г.
- Синдром Клиппеля-Тренауне. Информационный центр по генетическим и редким заболеваниям. https://rarediseases.info.nih.gov/diseases/3122/klippel-trenaunay-syndrome. По состоянию на 29 августа 2017 г.
- Синдром Клиппеля-Тренауне. Национальная организация по редким заболеваниям. https://rarediseases.org/rare-diseases/klippel-trenaunay-syndrome/. Доступ 28 августа 2017 г.
- Frieden IJ, et al. Синдром Клиппеля-Тренауне: клинические проявления, диагностика и лечение.https://www.uptodate.com/contents/search. По состоянию на 29 августа 2017 г.
- AskMayoExpert. Синдром Клиппеля-Тренауне. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2017.
- Wang SK, et al. Диагностика и лечение венозных пороков развития синдрома Клиппеля-Тренауне. Журнал сосудистой хирургии: заболевания вен и лимфатической системы. 2017; 5: 587.
- Информационная страница о синдроме Клиппеля-Треноне (KTS). Национальный институт неврологических расстройств и инсульта.https://www.ninds.nih.gov/Disorders/All-Disorders/Klippel-Trenaunay-Syndrome-KTS-Information-Page#disorders-r1. По состоянию на 31 августа 2017 г.
- Браун А. Allscripts EPSi. Клиника Мэйо, Рочестер, Миннесота, 31 августа 2017 г.
- Driscoll DJ (экспертное заключение). Клиника Мэйо, Рочестер, Миннесота, 11 октября 2017 г.
- Толлефсон М.М. (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 16 октября 2017 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicСиндром Клиппеля-Тренауне
Синдром Клиппеля-Тренауне: MedlinePlus Genetics
Синдром Клиппеля-Тренауне — это состояние, которое влияет на развитие кровеносных сосудов, мягких тканей (таких как кожа и мышцы) и костей.Заболевание имеет три характерных особенности: красное родимое пятно, называемое винным пятном, аномальное разрастание мягких тканей и костей и пороки развития вен.
Большинство людей с синдромом Клиппеля-Тренауне рождаются с винным пятном. Этот тип родинки возникает из-за набухания мелких кровеносных сосудов у поверхности кожи. Пятна от портвейна обычно плоские и могут варьироваться от бледно-розового до темно-бордового цвета. У людей с синдромом Клиппеля-Тренауне винное пятно обычно покрывает часть одной конечности.Пораженный участок может стать светлее или темнее с возрастом. Иногда на винных пятнах образуются маленькие красные волдыри, которые легко вскрываются и кровоточат.
Синдром Клиппеля-Тренауне также связан с чрезмерным разрастанием костей и мягких тканей, начиная с младенчества. Обычно этот аномальный рост ограничивается одной конечностью, чаще всего одной ногой. Однако чрезмерный рост может также повлиять на руки или, в редких случаях, на туловище. Аномальный рост может вызвать боль, чувство тяжести и снижение подвижности в пораженной области.Если из-за чрезмерного роста одна нога становится длиннее другой, это также может привести к проблемам с ходьбой.
Пороки развития вен — третья серьезная особенность синдрома Клиппеля-Тренауне. Эти аномалии включают варикозное расширение вен, которые представляют собой опухшие и перекрученные вены у поверхности кожи, которые часто вызывают боль. Варикозное расширение вен обычно возникает по бокам верхней части ног и икр. Глубокие вены конечностей также могут быть аномальными у людей с синдромом Клиппеля-Тренауне. Пороки развития глубоких вен увеличивают риск образования тромба, называемого тромбозом глубоких вен (ТГВ).Если ТГВ проходит через кровоток и застревает в легких, это может вызвать опасный для жизни сгусток крови, известный как тромбоэмболия легочной артерии (ТЭЛА).
Другие осложнения синдрома Клиппеля-Тренауне могут включать тип кожной инфекции, называемой целлюлитом, отек, вызванный скоплением жидкости (лимфедема), и внутреннее кровотечение из аномальных кровеносных сосудов. Реже это состояние также связано со сращением определенных пальцев рук или ног (синдактилия) или наличием дополнительных пальцев (полидактилия).
Синдром Клиппеля-Тренаунае (КТС); Управление и лечение
Обзор
Синдром Клиппеля-Тренауне (КТС) — редкое врожденное сосудистое заболевание, при котором конечность может быть поражена винными пятнами (красно-пурпурные родинки с вовлечением кровеносных сосудов), варикозным расширением вен и / или чрезмерным разрастанием костей и мягких тканей. Конечность может быть больше, длиннее и / или теплее, чем обычно. Причина неизвестна.
Когда мне следует обратиться за лечением от KTS?
Симптомы и тяжесть KTS различаются для каждого пациента.Симптомы могут включать кровотечение из пораженной конечности, кожную инфекцию, кровь в моче или ректальное / вагинальное кровотечение. Вы могли испытывать боли в конечностях, образование тромбов, анемию и судороги.
При необходимости обратитесь за лечением для облегчения боли и облегчения симптомов.
Какие варианты лечения KTS?
Цели лечения — уменьшить симптомы и снизить риск осложнений. Ваш лечащий врач порекомендует вам вариант лечения, который подходит вам.
В клинике Кливленда лечение KTS требует многопрофильных специалистов. Мы работаем с каждым пациентом, чтобы определить его / ее конкретные потребности и подобрать подходящую терапию. Примеры вариантов лечения подробно описаны ниже. Пожалуйста, поговорите со своим врачом о деталях вашего случая.
Могут быть прописаны лекарства и добавки железа, а также компрессионные чулки для облегчения боли и отека.
Хирургия и другие малоинвазивные методы лечения иногда необходимы для лечения KTS и его осложнений.
Когда необходимо хирургическое вмешательство или минимально инвазивная терапия при КТС?
Операция может потребоваться KTS для снижения угрозы серьезных осложнений. Хирургическое лечение проводится сосудистым хирургом в больнице или амбулаторно.
Перевязка и стриппинг
Перевязка означает хирургическое перевязывание вен через небольшой разрез на коже для предотвращения скопления крови. Перевязку можно использовать в сочетании с удалением вены или ее удалением.Во многих случаях вена удаляется с помощью минимально инвазивной хирургической процедуры, называемой венозной аблацией.
Склеротерапия
Может быть рекомендована склеротерапия. Склеротерапия включает инъекцию раствора непосредственно в варикозные вены, которые вызывают их схлопывание и исчезновение. Для достижения желаемых результатов обычно требуется несколько процедур склеротерапии. Пенная склеротерапия — это разновидность процедуры, выполняемой под ультразвуковым контролем, которая включает инъекцию пенообразователя, смешанного со склерозирующим агентом.Пенообразователь выводит кровь из вены, поэтому склерозирующий агент лучше контактирует со стенкой вены. Склеротерапия может устранить боль и дискомфорт при варикозном расширении вен и помогает предотвратить такие осложнения, как венозное кровотечение и изъязвление.
Лазерная терапия
Лазерная терапия доступна для осветления или удаления винных пятен. Лазерная и импульсная световая терапия также используются для нагрева кровеносного сосуда с целью его сокращения. Лазерная терапия наиболее эффективна при лечении варикозного расширения вен небольшого размера.Лазерная терапия может использоваться в качестве дополнительного лечения после склеротерапии, эндовенозных процедур или хирургии крупных вен. Лазеры также используются для эндовенозной абляции более крупных варикозных вен. Для правильного лечения вены может потребоваться несколько сеансов с интервалом в шесть недель.
Эндовенозная термическая абляция
Эндовенозная термическая абляция — это новая версия лигирования и стриппинга. Во время этой процедуры используются лазер или высокочастотные радиоволны для создания сильного локального тепла в варикозной вене.Технология различается для каждого типа источника энергии, но обе формы местного тепла закрывают целевой сосуд. Эта процедура закрывает проблемные вены, но оставляет их на месте, поэтому кровотечение и синяки минимальны. По сравнению с перевязкой и зачисткой эндовенозная термическая абляция приводит к уменьшению боли и более быстрому возвращению к нормальной деятельности с аналогичными косметическими результатами.
Каких результатов я могу ожидать от лечения?
В клинике Кливленда мы работаем с каждым пациентом, чтобы лечить определенные симптомы KTS.Результаты в целом очень хорошие; Ваш лечащий врач сможет предоставить более подробную информацию.
Ресурсы
Доктора различаются по качеству из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг. Чем сложнее ваша медицинская проблема, тем значительнее становятся эти различия в качестве и тем большее значение они имеют.
Очевидно, что врач и больница, которые вы выберете для комплексного специализированного медицинского обслуживания, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете.Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца и сосудов семьи Миллер.
Кливлендская клиника сердца и сосудов Института сосудистой медицины Специалисты и хирурги
Выбор врача для лечения сосудистого заболевания зависит от того, на каком этапе диагностики и лечения вы находитесь. Следующие секции и отделения Института сердца и сосудов лечат пациентов со всеми типами сосудистых заболеваний, включая нарушения свертываемости крови:
Секция сосудистой медицины: для оценки, лечения или интервенционных процедур для лечения сосудистых заболеваний.Кроме того, неинвазивная лаборатория включает в себя современное компьютерное оборудование для визуализации, которое помогает диагностировать сосудистые заболевания без дополнительного дискомфорта для пациента. Позвоните на прием в сосудистую медицину по бесплатному телефону 800-223-2273, добавочный 44420 или запишитесь на прием через Интернет.
Отделение сосудистой хирургии: хирургическая оценка хирургического лечения сосудистых заболеваний, в том числе заболеваний аорты, периферических артерий и вен. Позвоните на прием в сосудистую хирургию по бесплатному телефону 800-223-2273, добавочный 44508 или запишитесь на прием через Интернет.
Вы также можете воспользоваться консультацией MyConsult о втором мнении через Интернет.
Институт сердца и сосудов также имеет специализированные центры и клиники для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении сосудистых и артериальных заболеваний.
Контакты
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, поговорите в чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистых заболеваний семьи Миллер по номеру 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Варианты лечения
Дополнительную информацию о вариантах лечения сосудов можно найти по телефону:
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики аномального сердцебиения и определения наиболее эффективного метода лечения.
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Ссылки на ресурсы
* Откроется новое окно браузера с этой ссылкой.
Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя. Ознакомьтесь с нашими фактами и цифрами, и если у вас возникнут вопросы, не стесняйтесь их задавать.
Синдром Клиппеля-Треноне (KTS) Информационная страница
Определение
Лечение
Прогноз
Клинические испытания
Организации
Публикации
Определение
Синдром Клиппеля-Тренауне (КТС) — редкая врожденная аномалия, затрагивающая кровеносные и лимфатические сосуды, а также аномальный рост мягких и костных тканей.Типичные симптомы включают гемангиомы (ненормальные доброкачественные новообразования на коже, состоящие из масс кровеносных сосудов) и варикозное расширение вен. Могут присутствовать сросшиеся пальцы рук или ног, дополнительные пальцы рук или ног. В некоторых случаях внутреннее кровотечение может возникнуть в результате пороков развития кровеносных сосудов, затрагивающих такие органы, как желудок, прямая кишка, влагалище, печень, селезенка, мочевой пузырь, почки, легкие или сердце. Люди также подвержены риску образования тромбов. Причина расстройства неизвестна. Похожее заболевание с винными пятнами, при котором у людей наблюдаются сосудистые аномалии как на лице, так и в головном мозге, — это синдром Стерджа-Вебера.Эти люди могут испытывать судороги и умственную отсталость. В некоторых случаях признаки синдрома Клиппеля-Тренауне и синдрома Стерджа-Вебера совпадают. Другим частично совпадающим состоянием является синдром Паркса-Вебера, который характеризуется аномальной связью между артериальной и венозной системами (артериовенозные свищи).
×
Определение
Синдром Клиппеля-Тренауне (КТС) — редкая врожденная аномалия, затрагивающая кровеносные и лимфатические сосуды, а также аномальный рост мягких и костных тканей.Типичные симптомы включают гемангиомы (ненормальные доброкачественные новообразования на коже, состоящие из масс кровеносных сосудов) и варикозное расширение вен. Могут присутствовать сросшиеся пальцы рук или ног, дополнительные пальцы рук или ног. В некоторых случаях внутреннее кровотечение может возникнуть в результате пороков развития кровеносных сосудов, затрагивающих такие органы, как желудок, прямая кишка, влагалище, печень, селезенка, мочевой пузырь, почки, легкие или сердце. Люди также подвержены риску образования тромбов. Причина расстройства неизвестна. Похожее заболевание с винными пятнами, при котором у людей наблюдаются сосудистые аномалии как на лице, так и в головном мозге, — это синдром Стерджа-Вебера.Эти люди могут испытывать судороги и умственную отсталость. В некоторых случаях признаки синдрома Клиппеля-Тренауне и синдрома Стерджа-Вебера совпадают. Другим частично совпадающим состоянием является синдром Паркса-Вебера, который характеризуется аномальной связью между артериальной и венозной системами (артериовенозные свищи).
Лечение
От КТС нет лекарства.Лечение симптоматическое. Лазерная хирургия может уменьшить или стереть некоторые поражения кожи. Хирургия может исправить несоответствия в размерах конечностей, но ортопедические приспособления могут быть более подходящими.
×
Лечение
От КТС нет лекарства. Лечение симптоматическое. Лазерная хирургия может уменьшить или стереть некоторые поражения кожи.Хирургия может исправить несоответствия в размерах конечностей, но ортопедические приспособления могут быть более подходящими.
Определение
Синдром Клиппеля-Тренауне (КТС) — редкая врожденная аномалия, затрагивающая кровеносные и лимфатические сосуды, а также аномальный рост мягких и костных тканей. Типичные симптомы включают гемангиомы (ненормальные доброкачественные новообразования на коже, состоящие из масс кровеносных сосудов) и варикозное расширение вен.Могут присутствовать сросшиеся пальцы рук или ног, дополнительные пальцы рук или ног. В некоторых случаях внутреннее кровотечение может возникнуть в результате пороков развития кровеносных сосудов, затрагивающих такие органы, как желудок, прямая кишка, влагалище, печень, селезенка, мочевой пузырь, почки, легкие или сердце. Люди также подвержены риску образования тромбов. Причина расстройства неизвестна. Похожее заболевание с винными пятнами, при котором у людей наблюдаются сосудистые аномалии как на лице, так и в головном мозге, — это синдром Стерджа-Вебера. Эти люди могут испытывать судороги и умственную отсталость.В некоторых случаях признаки синдрома Клиппеля-Тренауне и синдрома Стерджа-Вебера совпадают. Другим частично совпадающим состоянием является синдром Паркса-Вебера, который характеризуется аномальной связью между артериальной и венозной системами (артериовенозные свищи).
Лечение
От КТС нет лекарства. Лечение симптоматическое. Лазерная хирургия может уменьшить или стереть некоторые поражения кожи.Хирургия может исправить несоответствия в размерах конечностей, но ортопедические приспособления могут быть более подходящими.
Прогноз
KTS часто является прогрессирующим заболеванием, и осложнения могут быть опасными для жизни. Однако многие люди могут жить хорошо, справляясь со своими симптомами.
х
Прогноз
KTS часто является прогрессирующим заболеванием, и осложнения могут быть опасными для жизни.Однако многие люди могут жить хорошо, справляясь со своими симптомами.
Прогноз
KTS часто является прогрессирующим заболеванием, и осложнения могут быть опасными для жизни. Однако многие люди могут жить хорошо, справляясь со своими симптомами.
Определение
Синдром Клиппеля-Тренауне (КТС) — редкая врожденная аномалия, затрагивающая кровеносные и лимфатические сосуды, а также аномальный рост мягких и костных тканей.Типичные симптомы включают гемангиомы (ненормальные доброкачественные новообразования на коже, состоящие из масс кровеносных сосудов) и варикозное расширение вен. Могут присутствовать сросшиеся пальцы рук или ног, дополнительные пальцы рук или ног. В некоторых случаях внутреннее кровотечение может возникнуть в результате пороков развития кровеносных сосудов, затрагивающих такие органы, как желудок, прямая кишка, влагалище, печень, селезенка, мочевой пузырь, почки, легкие или сердце. Люди также подвержены риску образования тромбов. Причина расстройства неизвестна. Похожее заболевание с винными пятнами, при котором у людей наблюдаются сосудистые аномалии как на лице, так и в головном мозге, — это синдром Стерджа-Вебера.Эти люди могут испытывать судороги и умственную отсталость. В некоторых случаях признаки синдрома Клиппеля-Тренауне и синдрома Стерджа-Вебера совпадают. Другим частично совпадающим состоянием является синдром Паркса-Вебера, который характеризуется аномальной связью между артериальной и венозной системами (артериовенозные свищи).
Лечение
От КТС нет лекарства. Лечение симптоматическое. Лазерная хирургия может уменьшить или стереть некоторые поражения кожи.Хирургия может исправить несоответствия в размерах конечностей, но ортопедические приспособления могут быть более подходящими.
Прогноз
KTS часто является прогрессирующим заболеванием, и осложнения могут быть опасными для жизни. Однако многие люди могут жить хорошо, справляясь со своими симптомами.
Какие исследования проводятся?
NINDS поддерживает исследования по врожденным заболеваниям, таким как KTS, с целью поиска новых средств их лечения и профилактики.
Информация из MedlinePlus Национальной медицинской библиотеки
Синдром Клиппеля-Тренауна
Организации пациентов
Национальная организация по редким заболеваниям (NORD)
55 Kenosia Avenue
Дэнбери
CT
Данбери, Коннектикут 06810-1968
Тел .: 203-744-0100; 800-999-6673; 844-259-7178 испанский
Фонд Стерджа-Вебера
12345 Джонс Роуд
Люкс 125
Хьюстон
TX
Хьюстон, Техас 77070
Тел .: 973-895-4445
Фонд сосудистых родинок
с.О. Box 106
Латам
NY
Latham, NY 12110
Тел .: 877-VBF-4646 (823-4646)
Организации пациентов
Национальная организация по редким заболеваниям (NORD)
55 Kenosia Avenue
Дэнбери
CT
Данбери, Коннектикут 06810-1968
Тел .: 203-744-0100; 800-999-6673; 844-259-7178 испанский
Фонд Стерджа-Вебера
12345 Джонс Роуд
Люкс 125
Хьюстон
TX
Хьюстон, Техас 77070
Тел .: 973-895-4445
Фонд сосудистых родинок
с.О. Box 106
Латам
NY
Latham, NY 12110
Тел .: 877-VBF-4646 (823-4646)
Синдром Клиппеля-Тренауне-Вебера: история вопроса, патофизиология, этиология
Bliznak J, Staple TW. Рентгенология ангиодисплазий конечностей. Радиология . 1974, январь 110 (1): 35-44. [Медлайн].
Сервель М.Синдром Клиппеля и Треноне. 768 прооперированных случаев. Энн Сург . 1985 Март 201 (3): 365-73. [Медлайн].
Baskerville PA, Ackroyd JS, Browse NL. Этиология синдрома Клиппеля-Тренауне. Энн Сург . 1985 ноябрь 202 (5): 624-7. [Медлайн].
McGrory BJ, Amadio PC. Синдром Клиппеля-Тренауне: ортопедические аспекты. Orthop Ред. . 1993 22 января (1): 41-50. [Медлайн].
Ceballos-Quintal JM, Pinto-Escalante D, Castillo-Zapata I.Новый случай синдрома Клиппеля-Тренауне-Вебера (KTW): доказательства аутосомно-доминантного наследования. Ам Дж. Мед Генет . 1996, 14 июня. 63 (3): 426-7. [Медлайн].
Hofer T, Frank J, Itin PH. Синдром Клиппеля-Тренауне у монозиготного мужчины-близнеца: подтверждающие доказательства концепции парадоминантного наследования. Eur J Dermatol . 2005 сентябрь-октябрь. 15 (5): 341-3. [Медлайн].
Hu Y, Li L, Seidelmann SB, et al. Выявление ассоциации распространенных вариантов AGGF1 с предрасположенностью к синдрому Клиппеля-Тренауне с использованием программы структурной ассоциации. Энн Хам Генет . 2008 сентябрь 72: 636-43. [Медлайн]. [Полный текст].
Kihiczak GG, Meine JG, Schwartz RA, Janniger CK. Синдром Клиппеля-Тренауне: мультисистемное заболевание, возможно, вызванное патогенным геном чрезмерного роста сосудов и тканей. Инт Дж Дерматол . 2006 Август 45 (8): 883-90. [Медлайн].
Sung HM, Chung HY, Lee SJ, Lee JM, Huh S, Lee JW и др. Клинический опыт синдрома Клиппеля-Тренаунае. Арч Пласт Сург .2015 Сентябрь 42 (5): 552-8. [Медлайн].
Редондо П., Бастаррика Г., Агуадо Л. и др. Пороки развития стопы или кисти, связанные с аномалиями глубокой венозной системы нижней конечности при синдроме Клиппеля-Тренауне. J Am Acad Dermatol . 2009 Октябрь 61 (4): 621-8. [Медлайн].
Акчали С., Иналоз С., Киртак Н., Озкур А., Иналоз С. Случай синдрома Клиппеля-Тренаунай, затрагивающий только верхние конечности. G Итал Дерматол Венереол . 2008 авг. 143 (4): 267-9.[Медлайн].
Funayama E, Sasaki S, Oyama A, Furukawa H, Hayashi T., Yamamoto Y. Как тип и расположение сосудистой мальформации влияют на рост при синдроме Клиппеля-Тренаунай ?. Пласт Реконстр Сург . 2011 Январь 127 (1): 340-6. [Медлайн].
Renard D, Larue A, Taieb G, Jeanjean L, Labauge P. Рецидивирующий инфаркт головного мозга при синдроме Клиппеля-Тренауне-Вебера. Clin Neurol Neurosurg . 2012 17 февраля [Medline].
Упадхьяй Х., Шерани К., Вакил А., Бабури М. Случай рецидивирующей массивной тромбоэмболии легочной артерии при синдроме Клиппеля-Тренауне-Вебера, леченный тромболитиками. Respir Med Case Rep . 2016. 17: 68-70. [Медлайн].
Chenbhanich J, Leelayuwatanakul N, Phowthongkum P. Синдром Клиппеля-Тренаунай-Вебера как причина хронической тромбоэмболической легочной гипертензии. BMJ Case Rep . 2018 22 марта 2018: [Medline].
Йылмаз Т., Цикла У, Кирст А, Башская МК.Мультиформная глиобластома при синдроме Клиппеля-Тренауне-Вебера: клинический случай. J Медицинский чемоданчик . 2015 17 апреля, 9:83. [Медлайн].
Бхат Л., Бишт С., Ханиджо К. Синдром Клиппеля-Тренаунай-Вебера с коагулопатией Касабаха-Мерритта и гидронефрозом. Индийский педиатр . 2015 Ноябрь 52 (11): 987-8. [Медлайн].
van der Loo LE, Beckervordersandforth J, Colon AJ, Schijns OE. Растущая гемангиома черепа: первое и уникальное описание у пациента с синдромом Клиппеля-Тренауне-Вебера. Acta Neurochir (Вена) . 2017 Февраль 159 (2): 397-400. [Медлайн].
Opdenakker O, Renson T, Walle JV. Пузырная гемангиома у пациента с синдромом Клиппеля-Тренауне-Вебера. Дж. Педиатр . 2019 май. 208: 293-293.e2. [Медлайн].
Furness PD 3rd, Barqawi AZ, Bisignani G, Decter RM. Синдром Клиппеля-Тренауне: 2 отчета о случаях и обзор мочеполовых проявлений. Дж Урол . 2001 Октябрь 166 (4): 1418-20.[Медлайн].
Ploegmakers MJ, Pruszczynski M, De Rooy J, Kusters B., Veth RP. Ангиосаркома со злокачественной опухолью оболочки периферических нервов, развивающаяся у пациента с синдромом клиппеля-Тренауне-Вебера. Саркома . 2005. 9 (3-4): 137-40. [Медлайн]. [Полный текст].
Факир Э., Робертс Т., Стивен Л., Бейтон П. Синдром Клиппеля-Тренауне-Вебера: ородентальные проявления и соображения управления. Oral Surg Oral Med Oral Pathol Oral Radiol Endod .2009 июнь 107 (6): 754-8. [Медлайн].
Лю Н.Ф., Лю Цюй, Ян ZX. Лимфатическая мальформация — частый компонент синдрома Клиппеля-Тренауне. J Vasc Surg . 2010 декабрь 52 (6): 1557-63. [Медлайн].
Уиллис-Оуэн, Калифорния, Кобб, JP. Тотальное эндопротезирование тазобедренного сустава при синдроме Клиппеля-Тренауне. Ann R Coll Surg Engl . 2008 ноябрь 90 (8): W6-8. [Медлайн]. [Полный текст].
Yaqub Y, Suarez J, Perez-Verdia A, Arvandi A, Nugent KM.Синдром Клиппеля-Треноне и спазм коронарного трансплантата лучевой артерии. J Coll Врачи Surg Pak . 2009 октября 19 (10): 658-60. [Медлайн].
Karunamurthy A, Pantanowitz L, Lepe JG, Reyes-Múgica M. Летальные исходы при синдроме Клиппеля-Тренауне-Вебера (KTS). Педиатр Дев Патол . 2013 5 августа [Medline].
Рейес-Капо Д., Кавуото, КМ, Чанг, ТЦ. Результаты инфантильной глаукомы, связанной с родинками портвейна и другими периокулярными кожными сосудистыми пороками. Азия Пак Дж. Офтальмол (Фила) . 2018 март-апрель. 7 (2): 95-98. [Медлайн].
Гарг А., Трент МЭ, Строус Дж. Дж., Митчелл С.Е., Роу, ПК. Поздняя диагностика тромба подвздошной вены у сексуально активного подростка с синдромом Клиппеля-Тренауне. Дж. Педиатр, Подростковый гинеколь . 2009, 22 июня (3): e29-32. [Медлайн].
Бушар-Фортье Г., Эль-Чаар Д., Гаврилишин П., Королевство Дж., Лион Э. Артериальные и венозные мальформации в нижнем сегменте матки, связанные с синдромом Клиппеля-Тренауне-Вебера. Банка J Obstet Gynaecol . 2014 августа 36 (8): 665-6. [Медлайн].
Родригес Пенья М., Овандо Э. [Синдром Клиппеля-Тренаунай-Вебера с поражением мочевого пузыря и матки, лечение эндоскопическим и эндоваскулярным путями]. Медицина (Б-Айрес) . 2020. 80 (1): 84-86. [Медлайн].
Чжан Дж., Ван К., Мэй Дж. Позднее послеродовое кровотечение у пациента с синдромом Клиппеля-Тренаунай: отчет о клиническом случае. Медицина (Балтимор) .2019 декабрь 98 (50): e18378. [Медлайн].
Пуркаит Р., Саманта Т., Синхамахапатра Т., Чаттерджи М. Пересечение синдрома Стерджа-Вебера и синдрома клиппеля-Тренаунае. Индиан Дж. Дерматол . 2011 ноябрь 56 (6): 755-7. [Медлайн]. [Полный текст].
Сфайхи Л., Айсса К., Фурати Х., Камун Ф., Мниф З., Камун Т. и др. Синдром Клиппеля-Треноне в сочетании с синдромом Стерджа Вебера, примерно в одном случае. Тунис Мед . 2014 Февраль 92 (2): 173-4.[Медлайн].
Qi HT, Wang XM, Zhang XD, Zhang MH, Li CM, Bao SG, et al. Роль цветной допплерографии в диагностике синдрома Клиппеля-Тренауне нижних конечностей. Клин Радиол . 2013 июл.68 (7): 716-20. [Медлайн].
Li X, Tian J. Многодетекторная компьютерная томография артериографии в предоперационной оценке пациентов с синдромом Клиппеля-Треноне. J Am Acad Dermatol . 2009 г., 60 (2): 345-6; ответ автора 346.[Медлайн].
Вен З, Тонг Дж., Лю Ю. Потенциальное использование лимфосцинтиграфии у пациентов с синдромом Клиппеля-Тренаунай. Клин Нукл Мед . 2021, 46 января (1): 25-30. [Медлайн].
Ли А., Дрисколл Д., Гловички П., Клэй Р., Шонесси В., Станс А. Оценка и лечение боли у пациентов с синдромом Клиппеля-Тренауне: обзор. Педиатрия . 2005 Март 115 (3): 744-9. [Медлайн].
Андреасен К.Р., Табор А, Вебер Т.Синдром Клиппеля-Тренауне-Вебера при беременности и родах. J Obstet Gynaecol . 1999 января 19 (1): 78-9. [Медлайн].
Hergesell K, Kroger K, Petruschkat S, Santosa F, Herborn C, Rudofsky G. Синдром Клиппеля-Тренауне и беременность. Инт Ангиол . 2003 июн. 22 (2): 194-8. [Медлайн].
Spicer MS, Goldberg DJ, Janniger CK. Лазеры в детской дерматологии. Кутис . 1995 Май. 55 (5): 270-2, 278-80. [Медлайн].
Онода С., Комагое С. Лимфатико-венулярный анастомоз при синдроме Клиппеля-Тренаунай-Вебера. Int J Surg Case Rep . 2019 16 апреля. 58: 67-69. [Медлайн].
Йылдыз Ф., Йилмаз М., Дженгиз М. и др. Лучевая терапия в лечении синдрома Клиппеля-Тренауне-Вебера: отчет о двух случаях. Энн Васк Сург . 2005 июля 19 (4): 566-71. [Медлайн].
Huang Y, Jiang M, Li W, Lu X, Huang X, Lu M. Эндовенозное лазерное лечение в сочетании с хирургической стратегией лечения венозной недостаточности нижних конечностей: отчет о 208 случаях. J Vasc Surg . 2005 Sep, 42 (3): 494-501; обсуждение 501. [Medline].
Ламберт Г., Теплиски Д., Кабезас М., Шафир И., Сильва М., Гаррига М. и др. Механохимическая эндовенозная абляция варикозного расширения вен у педиатрических пациентов с синдромом Клиппеля-Тренауна: осуществимость, безопасность и первые результаты. J Vasc Interv Radiol . 2021, 32 января (1): 80-86. [Медлайн].
Meine JG, Schwartz RA, Janniger CK. Синдром Клиппеля-Тренауне-Вебера. Кутис . 1997 Сентябрь 60 (3): 127-32. [Медлайн].
Spicer MS, Schwartz RA, Janniger CK. Nevus flammeus. Кутис . 1994 Ноябрь 54 (5): 315-20. [Медлайн].
Синдром Клиппеля-Тренауне | Бостонская детская больница
Что такое синдром Клиппеля-Тренауне?
Синдром Клиппеля-Тренауна (KTS) — это редкая врожденная (присутствующая при рождении) сосудистая аномалия, которая приводит к появлению у вашего ребенка большого количества аномальных кровеносных сосудов.Иногда врачи могут увидеть признаки KTS на пренатальном УЗИ, а капиллярная деформация (в виде «винного пятна») почти всегда проявляется при рождении ребенка. КТС одинаково часто встречается у мальчиков и девочек.
Как мы лечим синдром Клиппеля-Тренауне
Центр сосудистых аномалий (VAC) в Boston Children’s специализируется на инновационной, ориентированной на семью помощи детям с KTS. С самого первого визита вы будете работать с командой профессионалов, которые будут поддерживать все физические и психосоциальные потребности вашей семьи.KTS — это прогрессирующее заболевание, что означает, что оно будет расти вместе с вашим ребенком. Тем не менее, многие дети, особенно с легкими формами KTS, продолжают жить нормальной и здоровой жизнью. Лечение симптомов вашего ребенка — самый эффективный способ справиться с болезнью.
У детей с КТС ноги иногда настолько большие, что это становится изнурительным, заставляя их передвигаться в инвалидной коляске. Хирурги Boston Children’s занимаются удалением лишней ткани, которая растет в результате KTS.Во время так называемой процедуры удаления массы тела наши хирурги удаляют большое количество лишних тканей, что может позволить вашему ребенку восстановить функцию ног.
Наши инновации в лечении синдрома Клиппеля-Тренауне
KTS возникает из-за ошибок, возникающих при формировании кровеносных и лимфатических сосудов. Центр сосудистых аномалий проводит исследования, которые могут привести к разработке новых, более эффективных методов лечения и, возможно, в конечном итоге привести к способам предотвращения сингапурского синдрома.
Наши исследователи в настоящее время исследуют гены и молекулы, которые регулируют образование и рост кровеносных и лимфатических сосудов.Мы надеемся, что понимание генов, контролирующих эти молекулярные процессы, приведет к новым методам лечения сосудистых мальформаций.
Синдром Клиппеля – Тренауне | DermNet NZ
Автор: Владимир Попа-Нимиджин, студент-медик, Школа клинической медицины, Кембриджский университет, Кембридж, Великобритания. Главный редактор DermNet NZ: адъюнкт A / профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Гасом Митчеллом / Марией МакГиверн. Октябрь 2018.
Что такое синдром Клиппеля – Тренауне?
Синдром Клиппеля – Тренауне (KTS) — редкий врожденный синдром сосудистой кости, характеризующийся триадой признаков; это:
Синдром также называется синдромом Клиппеля – Тренауне – Вебера или синдромом ангио-остеогипертрофии и является примером гемангиэктатической гипертрофии.
Синдром Клиппеля – Тренауне
Кто заболевает синдромом Клиппеля-Тренауне?
Синдром Клиппеля – Тренауне — редкое заболевание, которым страдает один из 20 000–40 000 детей.Он одинаково влияет на оба пола и наблюдается у всех рас [1]. Хотя в основном это происходит спорадически, о некоторых случаях было зарегистрировано по наследству [3].
Что вызывает синдром Клиппеля – Тренауне?
Хотя точная причина синдрома Клиппеля-Тренауне не ясна, в его патогенезе было идентифицировано несколько генов и путей. Примечательно, что мутации гена PIK3CA были обнаружены в некоторых случаях синдрома Клиппеля-Тренауне. PIK3CA кодирует субъединицу фермента фосфоинозитид-3-киназы, которая участвует в пролиферации и миграции клеток.Мутации, связанные с повышением функции, могут привести к гипертрофии тканей в костях, мягких тканях и кровеносных сосудах [2,4].
Ангиогенный ген VG5Q также вовлечен в синдром Клиппеля-Тренауне [5].
Каковы клинические признаки синдрома Клиппеля – Тренауне?
Капиллярно-сосудистый невус
Одна или несколько пороков развития капиллярных сосудов (винные пятна) присутствуют у подавляющего большинства пациентов с синдромом Клиппеля-Тренауне, и это обычно первая заметная особенность [1,2,6].Обычно капиллярная мальформация возникает над пораженной гипертрофированной конечностью, но может присутствовать и на других участках. В редких случаях пораженный участок может покрыться волдырями и кровоточить [2].
Венозные мальформации
Варикозное расширение вен — частый признак синдрома Клиппеля – Тренауне. Они, как правило, больше, чем при варикозном расширении вен, и могут вызывать болезненные ощущения. Первоначально варикозное расширение вен может отсутствовать. Обычно они становятся заметными в позднем младенчестве, детстве или подростковом возрасте. Также могут быть поражены глубокие вены, что увеличивает риск развития тромбоза глубоких вен (ТГВ) [1–3,6].
Устойчивые эмбриональные вены могут привести к образованию латеральной маргинальной вены или стойкой седалищной вены. Также может возникнуть кровотечение, которое может привести к кровотечению из прямой кишки или крови в моче [6–9].
Пороки развития при синдроме Клиппеля-Тренауне связаны с медленными венозными сосудами. Артериовенозные мальформации с быстрым течением (скопления кровеносных сосудов, которые соединяют артерии и вены), наблюдаемые при синдроме Паркса-Вебера, отсутствуют. Язвы (шумы, вызванные сужением артерий) при осмотре обычно отсутствуют [8].
Гипертрофия конечностей
Гипертрофия конечностей в большинстве случаев поражает нижнюю конечность (до 95%), но гипертрофия также может затрагивать туловище, голову и шею. Увеличение конечности непропорционально, обхват конечности превышает длину. Увеличение обхвата происходит из-за гипертрофии кожи и мышц, тогда как увеличение длины конечностей происходит из-за чрезмерного роста костей. Средняя разница в длине конечностей составляет около 2 см. Несоответствие длины может вызвать неравномерную ходьбу, неустойчивую походку или боль.У ребенка может появиться сколиоз [1–3,6,9].
Сообщалось о многих других пороках развития при синдроме Клиппеля-Тренауне, включая лимфангиому околоскриптума и синдактилию (слияние пальцев рук или ног) или полидактилию (лишние пальцы рук или ног).
Каковы осложнения синдрома Клиппеля – Тренауне?
Возможные осложнения синдрома Клиппеля-Тренауне включают [1,2]:
Как диагностируется синдром Клиппеля-Тренауне?
Диагноз синдрома Клиппеля-Тренауне ставится клинически, когда присутствуют два из трех классических признаков винного пятна, варикозного расширения вен и гипертрофии конечностей.Хотя диагноз синдрома Клиппеля-Тренауне можно заподозрить у новорожденного при наличии винного пятна, подтверждение приходит позже, когда другие симптомы становятся более очевидными [1–3].
Диагностические тесты, которые могут потребоваться, включают:
- Магнитно-резонансная томография
- Магнитно-резонансная ангиография
- Компьютерная томография (КТ) или КТ венография
- Цветное дуплексное ультразвуковое исследование
- УЗИ при беременности [3,10].
Какой дифференциальный диагноз для синдрома Клиппеля – Тренауне?
Состояния, которые могут быть ошибочно приняты за синдром Клиппеля-Тренауне, включают:
- Синдром Паркеса Вебера — он характеризуется быстротечными артериовенозными мальформациями и свищами [8]
- Синдром Протея — при котором обычно нет явных деформаций / особенностей при рождении; Синдром Протея позже проявляется прогрессирующими и более генерализованными деформациями опорно-двигательного аппарата [11].
- Macrodystrophia lipomatosa — при этой форме гипертрофии конечностей наблюдается отсутствие сосудистых мальформаций мягких тканей и несоответствие длины конечностей [12].
Как лечить синдром Клиппеля – Тренауне?
Специфического лечения синдрома Клиппеля – Тренауне не существует, и, как правило, у большинства пациентов можно лечить консервативно. Для уменьшения симптомов и предотвращения осложнений также можно использовать специальные методы лечения и процедуры [1,6,10].
Консервативное лечение
Компрессионные чулки часто используются для контроля симптомов варикозного расширения вен, облегчения боли и отека и предотвращения таких осложнений, как кровотечение.При кровотечении необходимы повязки, приподнятие ног и отдых [1,10].
Если разница в длине ног небольшая (<2 см), можно порекомендовать подъемники для обуви, чтобы облегчить ребенку ходьбу и предотвратить компенсаторный сколиоз. Физиотерапия также может помочь уменьшить отек пораженной конечности [1,10].
Перевязка и зачистка
Перевязка вен (хирургическая перевязка вен) может использоваться для лечения варикозного расширения вен в сочетании с удалением вен после подтверждения адекватного состояния глубоких вен.систему (См. страницу DermNet NZ, посвященную терапии вен ног). Это лечение не рекомендуется детям [1,7,10].
Склеротерапия
Склеротерапия — это инъекция склерозирующего агента в вены для их коллапса. Он используется для лечения осложнений, связанных с варикозным расширением вен, поэтому они больше не заметны на поверхности кожи. Его можно использовать у детей после детального сканирования вен на ноге. Обычно требуется несколько сеансов склеротерапии с интервалом в несколько месяцев [1,7,10].
Разновидностью этой процедуры является пенная склеротерапия, при которой в вены вводят пенообразователь (помимо склерозирующего) [7].
Лазерная терапия
Лазерная терапия может использоваться для лечения или устранения винных пятен, хотя и в ограниченной степени. Он также используется для лечения небольшого варикозного расширения вен и в качестве вспомогательного средства при склеротерапии или эндоваскулярной абляции (см. Ниже) [7,10].
Эндоваскулярная термическая абляция
Проблемные варикозные вены могут быть закрыты с помощью высокочастотных радиоволн для создания локального тепла в пораженной вене.Обычно это связано с меньшим риском и более быстрым восстановлением по сравнению с лигированием и удалением [7].
Эпифизиодез
Если прогнозируется, что асимметрия между пораженной и непораженной ногами превышает 2 см, можно выполнить эпифизиодез для замедления роста более длинной ноги. Эта процедура включает в себя преждевременное сращение пластинки роста кости и ее необходимо правильно рассчитать по времени, чтобы соответствовать длине ног к концу фазы роста [6,7].
В качестве альтернативы нормальная нога также может быть удлинена хирургическим путем для достижения подходящего размера [1].
Каковы исходы синдрома Клиппеля – Тренауне?
Пациенты с синдромом Клиппеля – Тренауне, как правило, очень хорошо себя чувствуют. Хотя это не опасное для жизни состояние и большинство пациентов в конечном итоге ведут нормальную жизнь, необходим постоянный уход. Лучше всего это обеспечивается многопрофильной командой дерматологов, сосудистых и ортопедических хирургов и хирургов общего профиля [1,10].
