Деформация грудной клетки — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Деформация грудной клетки: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Под деформацией грудной клетки понимают различные по степени выраженности изменения формы ее костных структур, в некоторых случаях проявляющиеся не только косметическим дефектом, но и приводящие к функциональным нарушениям со стороны дыхательной и сердечно-сосудистой систем за счет сдавления и смещения органов грудной полости. Грудная клетка – часть туловища, образованная соединенными между собой с помощью суставов грудиной, ребрами, позвонками, а также мышцами.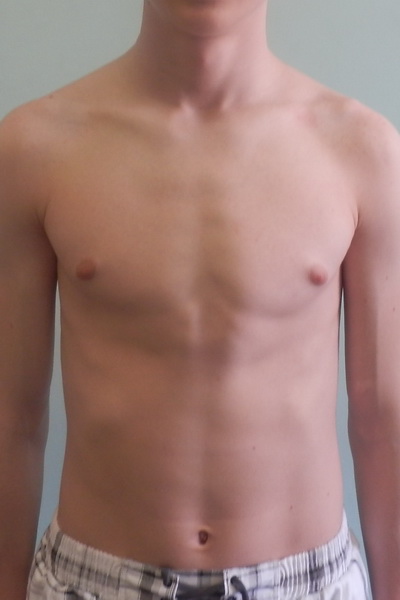
Иными словами, грудная клетка представляет собой костно-мышечный каркас, защищающий жизненно важные органы от внешних воздействий.
Грудная клетка меняется по мере роста и развития человека, а у взрослых людей ее форма и величина зависят от пола, развития мускулатуры и органов дыхания, рода деятельности, образа жизни. Форма грудной клетки имеет несколько вариантов нормы: плоская, цилиндрическая и коническая.Разновидности деформаций грудной клетки
Все деформации грудной клетки делят по происхождению на врожденные и приобретенные. К врожденным дефектам относят воронкообразную, килевидную, комбинированную деформации грудной клетки и более редкие дефекты развития.

Воронкообразная грудная клетка
Килевидная грудная клетка увеличена в переднезадней своей части, грудина выступает вперед в виде киля. Встречается с частотой от 6 до 20%, чаще у представителей мужского пола.
Приобретенной деформацией грудной клетки может быть ладьевидная, эмфизематозная, или бочкообразная, паралитическая, кифосколиотическая, а также килевидная грудная клетка (рахитическая).
По форме деформации подразделяют на симметричные и асимметричные.
Для определения степени выраженности деформации проводят рентгенографию грудной клетки или компьютерную томографию (КТ).
На рентгенограмме вычисляют отношение наименьшего размера между грудиной и телом позвонка к наибольшему, что является индексом Гижицкой. В зависимости от полученного значения выделяют четыре степени деформации. При проведении компьютерной томографии определяется индекс Галлера (компьютерно-томографический индекс), который равен отношению горизонтального расстояния между внутренней частью ребер к расстоянию между грудиной и телом позвонка в месте наибольшего западения грудины.
По стадии деформации бывают компенсированными, субкомпенсированными и декомпенсированными. При компенсированной деформации косметический дефект незначителен, одышки и учащенного сердцебиения не наблюдается. При субкомпенсированной деформации косметический дефект выраженный, есть одышка и тахикардия при физической нагрузке. При декомпенсированной деформации косметический дефект обезображивающий, одышка и тахикардия присутствуют в покое.
Возможные причины деформации грудной клетки
Врожденные деформации грудной клетки связаны с генетической аномалией развития хрящевой и костной ткани, а также нередко сочетаются с дефектами соединительной ткани (при наследственных заболеваниях: синдромах Марфана, Элерса–Данло и др.). Одни виды деформаций можно диагностировать в грудном или раннем детском возрасте (реберно-мышечный дефект, расщелина грудины). Другие дебютируют и прогрессируют в периоды ускоренного роста организма, в основном такие скачки происходят в возрасте 5–6, 8–10, 13–15 лет.
Приобретенные деформации грудной клетки возникают в результате внешних воздействий (травм, ожогов, оперативных вмешательств, например, по поводу кардиологической патологии) или перенесенных заболеваний (чаще воспалительного характера или инфекционных, связанных с нарушением обмена кальция).
Заболевания, при которых возникает деформация грудной клетки
К заболеваниям, вызывающим деформацию грудной клетки и связанным с нарушением кальциевого обмена, относят рахит.
Рахит – заболевание детского возраста, при котором вследствие различных причин у интенсивно растущего организма возникает полигиповитаминоз с преимущественным снижением уровня витамина D — кости теряют минеральную плотность и деформируются в процессе роста ребенка, грудная клетка приобретает килевидную форму. В настоящее время деформации встречаются реже, т.к. рахит распознается на ранних стадиях.
 Заболевание может возникнуть из-за нарушения развития эмбриона, в связи с родовой травмой, травмой спинного мозга, препятствием оттока спинномозговой жидкости. Стенки полости оттесняют окружающие ткани, которые состоят из нервных клеток и проводящих путей нервной системы. Вследствие этого нарушается иннервация мышц, в том числе образующих каркас грудной клетки. На поздних стадиях это может привести к искривлению позвоночника и формированию ладьевидного вдавления на передней поверхности грудной клетки.
Заболевание может возникнуть из-за нарушения развития эмбриона, в связи с родовой травмой, травмой спинного мозга, препятствием оттока спинномозговой жидкости. Стенки полости оттесняют окружающие ткани, которые состоят из нервных клеток и проводящих путей нервной системы. Вследствие этого нарушается иннервация мышц, в том числе образующих каркас грудной клетки. На поздних стадиях это может привести к искривлению позвоночника и формированию ладьевидного вдавления на передней поверхности грудной клетки.Остеомиелит ребер возникает крайне редко, чаще является посттравматическим, реже – бактериальным, когда бактерии попадают в костную ткань с током крови или распространяются контактно (например, при гнойном поражении оболочки легких).
В остром периоде на первый план выступают такие симптомы, как повышение температуры тела до 39–40°C, боль, покраснение, отек в области пораженного ребра.
Среди инфекционных заболеваний особое значение имеет туберкулез. К деформациям грудной клетки может привести не только туберкулез легких (на поздних стадиях), но и туберкулез костей (грудины, ребер, позвонков). Процесс протекает по типу остеомиелита, но вызывает его специфический возбудитель — палочка Коха. При туберкулезе ребер или грудины внешне определяется припухлость и болезненность в области поражения. При туберкулезе позвоночника поражаются и разрушаются тела позвонков, что проявляется болью, на поздних стадиях деформируется позвоночный столб. Заболевание сопровождается повышением температуры тела до 37,2–37,6°С, общим недомоганием, ночной потливостью, отсутствием аппетита, потерей веса.
Эмфизема легких – заболевание, при котором необратимо разрушаются и теряют эластичность стенки альвеол, структурных элементов легочной ткани, нарушается газообмен и возникает повышенная воздушность легких. Эмфизема может возникнуть самостоятельно или на фоне обструктивных болезней легких.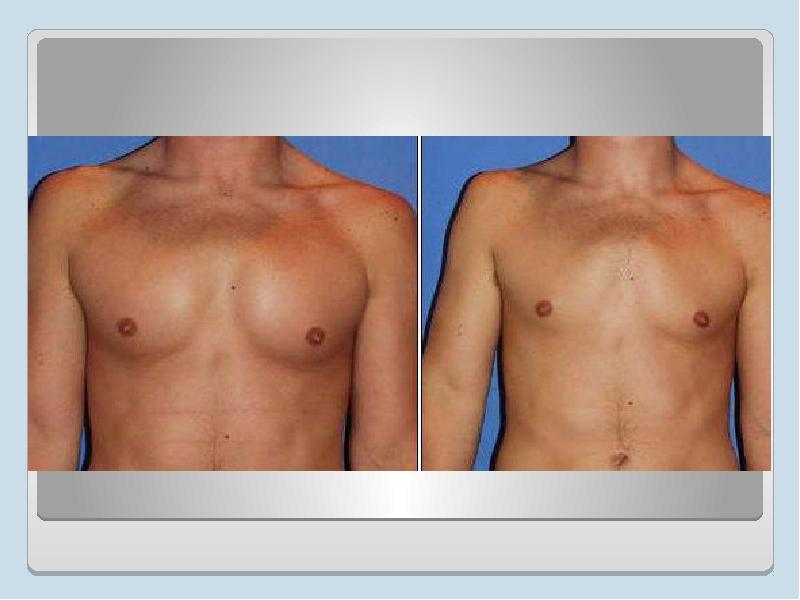
Из-за повышенной воздушности легочной ткани грудная клетка увеличивается в объеме, как бы застывая на вдохе (становится бочкообразной).
К каким врачам обращаться при деформации грудной клетки
Первичную оценку состояния может провести терапевт, врач общей практики, педиатр. При наличии показаний пациента направляют к узким специалистам, таким как хирург, травматолог-ортопед, фтизиатр, онколог, кардиолог, психолог, генетик, эндокринолог, отоларинголог и др.
Диагностика и обследования при деформации грудной клетки
До назначения лечения врачу необходимо оценить вид и форму косметического дефекта, выяснить, когда и при каких обстоятельствах он возник.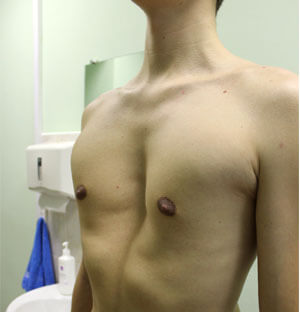
Следует обязательно сообщить врачу о других симптомах, если таковые имеются: общей слабости и утомляемости, эпизодах повышения температуры тела, одышке, учащенном сердцебиении.
При необходимости для оценки состояния внутренних органов или уточнения показаний для хирургического лечения специалист назначит дополнительные методы обследования: рентгенографию грудной клетки в двух проекциях с расчетом индексов, общий анализ крови с лейкоцитарной формулой и СОЭ, общий анализ мочи, спирографию, электрокардиографию, эхокардиографию (ЭхоКГ) компьютерную томографию органов грудной клетки и средостения, магнитно-резонансную томографию грудной клетки.Воронкообразная и килевидная деформация грудной клетки у детей: диагностика и лечение
Деформации грудной клетки у детей, характеризуются нарушением ее нормальной формы и являются достаточно распространённым явлением.
Воронкообразная и килевидная деформация грудной клетки
Наиболее часто встречаются две формы – воронкообразная и килевидная грудная клетка.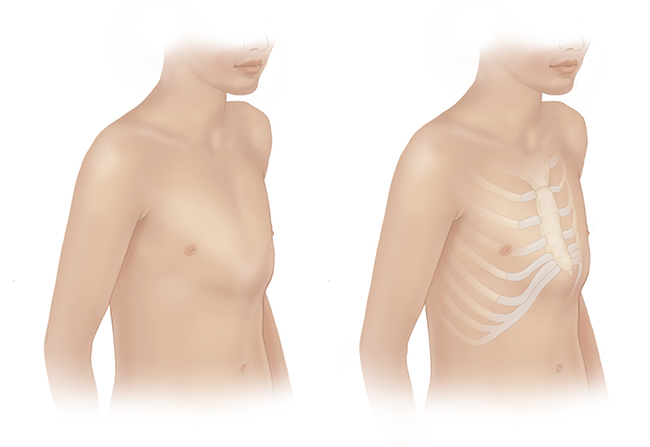
Воронкообразная грудная клетка — встречается у 1 на 400 новорожденных, мальчики болеют в 3 раза чаще девочек.
Килевидная грудная клетка встречается в 5 раз реже, занимая второе место среди деформаций грудой клетки
Последствия воронкообразной и килевидной деформации грудной клетки для ребёнка
1. Воронкообразная деформация ведет к уменьшению объема грудной клетки и смещению органов средостения (сердце, крупные сосуды), что в тяжелых случаях сопровождается развитием функциональных нарушений
2. Килевидная деформация грудной клетки, является, преимущественно, косметическим дефектом
3. При любой деформации грудной клетки у ребенка формируются нарушения психо-эмоциональной сфере, трудно поддающиеся оценке, однако значительно влияющие на его последующее развитие
Диагностика
Для диагностики деформаций грудной клетки достаточно клинического осмотра. При необходимости назначается рентгенография грудной клетки в 2 проекциях, КТ
Новой методикой диагностики и контроля за последующим процессом лечения является использование 3D-сканера, который не несет рентгеновской лучевой нагрузки.
Консервативное лечение деформаций грудной клетки у детей
Консервативное лечение деформаций грудной клетки проводится с использованием различных ортопедических изделий
Воронкообразная деформация грудной клетки
Для консервативного данной патологи используется vacuum bell («вакуумный колокол»). Устройство изобретено инженером E.Klobe (Germany) и представляет собой силиконовую чашу с прозрачным пластиковым корпусом, которая позволяет создавать вакуум до 15 % ниже нормального атмосферного давления благодаря наличию ручного насоса. Имеются 5 различных типоразмеров, которые подбираются индивидуально с учетом размера и формы грудной клетки.
Устройство Vacuum bell для лечения воронкообразной деформации грудной клетки
Данное устройство можно приобрести на официальном сайте https://www.trichterbrust.de/ или на Ebay (запрос: vacuum bell for pectus excavatum)Обратите внимание! Подбор размера, а также контроль за режимом и результатами использования устройства Vacuum Bell у ребенка должен проводить врач.

Эффективность консервативного лечения воронкообразной деформации грудной клетки с использованием Vacuum, Bell у детей показана целым рядом исследований. Важным фактором успеха является ранее начало консервативного лечения, когда грудная клетка ребенка эластичная и легко поддаётся коррекции в процессе роста
Килевидная деформация грудной клетки
Консервативное лечение килевидной грудной клетки проводят с использование компрессирующих (сдавливающих) устройств. Существует несколько типов устройств (с динамической или постоянной компрессией). Время ношения компрессирующего устройства в течении дня составляет 16-18 часов, длительность лечения определяется индивидуально, с учетом исходной выраженности деформации и скорости коррекции в процессе роста.
Обратите внимание! На сегодняшний день общепринято, что первой линией в лечении килевидной грудной клетки у детей является консервативное лечение с использованием компрессирующих устройств (т.н. брейсов)
Устройства для лечения килевидной грудной клетки
По данной ссылке Вы сможете найти руководство по лечению килевидной деформации грудной клетки Американского общества детских хирургов (American Pediatric Surgical Association) за 2012 г. переведенное на русский язык ссылка, исходный файл находится на официальном сайте.
переведенное на русский язык ссылка, исходный файл находится на официальном сайте.Еще одним способом консервативного лечения деформаций грудной клетки является лечебная физкультура. На Youtube можно найти большое количество роликов с физическими упражнениями для коррекции деформаций грудной клетки. (запросы: pectus excavatum/carinatum exercises). Упражнения направлены на развитие мышц передней поверхности грудной клетки, что ведет к косметической коррекции деформации. Такая лечебная физкультура может использоваться как самостоятельный метод при наличии деформаций легкой степени тяжести.
Хирургическое лечение
Техника хирургического лечения воронкообразной и килевидной деформации грудной клетки претерпела значительных изменений. На сегодняшний день это малоинвазивные вмешательства, проводимые под эндоскопическим контролем с высокой эффективностью, и низким процентом осложнений. Показаниями к хирургическому лечению являются тяжелые, не поддающиеся консервативному лечению деформации грудной клетки. По этическим соображениям схемы и картинки не прилагаются.
По этическим соображениям схемы и картинки не прилагаются.
Для тех, кто желает больше узнать о современной хирургической технике лечения воронкообразной деформации грудной клетки по методике Nuss предлагаю посмотреть анимацию по ссылке (https://youtu.be/e2XYHhd7ciA)
Малоинвазивная техника лечения килевидной деформации — Abramson technique (для просмотра – открыть Youtube, сделать запрос: Abramson Procedure for Pectus Carinatum) (внимание, материал 14 +)
Мы приглашаем на диагностику и лечение пациентов с врожденными деформациями грудной клетки. Приходите на консультацию в ДСКМЦ матери и ребенка им проф М.Ф. Руднева.
Здоровье наших детей – в наших руках!
Будьте здоровы!
Консервативное лечение килевидной деформации грудной клетки у детей с использованием Vacuum Bell (без стоимости аппарата)
ЗАПИСАТЬСЯ НА ПРИЕМ:
Неинвазивное (консервативное) лечение врожденной воронкообразной деформации грудной клетки у детей..jpg) Перед проведением лечения необходимо провести обследование для исключения противопоказаний: время свертывания, длительность кровотечения, тромбоциты; боковая рентгенография органов грудной клетки, ЭКГ, ЭхоКС. Врач проводит индивидуальный подбор размера Вакуумного Колокола; определяет уровень отрицательного давления в устройстве; учит правилам и навыкам пользования и ухода за Вакуумным Колоколом. На повторных осмотрах врач корректирует место аппликации Вакуумного Колокола и степень разрежения в нем.
Перед проведением лечения необходимо провести обследование для исключения противопоказаний: время свертывания, длительность кровотечения, тромбоциты; боковая рентгенография органов грудной клетки, ЭКГ, ЭхоКС. Врач проводит индивидуальный подбор размера Вакуумного Колокола; определяет уровень отрицательного давления в устройстве; учит правилам и навыкам пользования и ухода за Вакуумным Колоколом. На повторных осмотрах врач корректирует место аппликации Вакуумного Колокола и степень разрежения в нем.
Показания: врожденная воронкообразная деформация грудной клетки I-II у ребенка.
Продолжительность услуги (ориентировочно): два года; ребенок нуждается в присмотре хирурга раз в месяц первые три месяца, далее — раз в три месяца; через год — раз в 6 месяцев. Всего — ориентировочно 8-10 раз.
Условия предоставления услуги
Возрастные ограничения: возраст ребенка от 4 лет до 14 лет.
Противопоказания для проведения: пороки сердца, которые требуют хирургическую коррекцию, нарушения свертываемости крови; несовершенный остеогенез и другие болезни с патологической ломкостью костей, ригидные формы деформации..jpg)
Хотите получить онлайн разъяснение от врача МС “Добробут”?
Скачивайте наше приложение Google Play и App Store
Деформации грудной клетки у детей
Деформации грудной клетки у детей – врожденное или рано приобретенное искривление грудины и сочленяющихся с ней ребер. Деформации грудной клетки у детей проявляются видимым косметическим дефектом, нарушениями со стороны деятельности дыхательной и сердечно-сосудистой систем (одышкой, частыми респираторными заболеваниями, быстрой утомляемостью). Диагностика деформации грудной клетки у детей предполагает проведение торакометрии, рентгенографии (КТ, МРТ) органов грудной клетки, позвоночника, грудины, ребер; функциональных исследований (ФВД, ЭхоКГ, ЭКГ). Лечение деформации грудной клетки у детей может быть консервативным (ЛФК, массаж, ношение наружного корсета) или хирургическим.
Диагностика деформации грудной клетки у детей предполагает проведение торакометрии, рентгенографии (КТ, МРТ) органов грудной клетки, позвоночника, грудины, ребер; функциональных исследований (ФВД, ЭхоКГ, ЭКГ). Лечение деформации грудной клетки у детей может быть консервативным (ЛФК, массаж, ношение наружного корсета) или хирургическим.
Общие сведения
Деформации грудной клетки у детей – патологическое изменение формы, объема, размеров грудной клетки, приводящее к уменьшению грудино-позвоночного расстояния и нарушению положения внутренних органов. Деформации грудной клетки встречаются у 14% населения; при этом у детей (преимущественно у мальчиков) врожденные аномалии диагностируются с частотой 0,6-2,3%. Деформации грудной клетки у детей представляют собой косметический дефект, могут вызывать функциональные проблемы со стороны дыхания и сердечной деятельности, причинять психологический дискомфорт ребенку. Эти обстоятельства неблагоприятно сказываются на гармоничном развитии детей и их социальной адаптации. Проблема деформаций грудной клетки у детей является актуальной для торакальной хирургии, детской травматологии и ортопедии, детской кардиологии, детской психологии.
Проблема деформаций грудной клетки у детей является актуальной для торакальной хирургии, детской травматологии и ортопедии, детской кардиологии, детской психологии.
Деформации грудной клетки у детей
Причины деформаций грудной клетки у детей
По времени развития и воздействующим причинным факторам различают врожденные и приобретенные деформации грудной клетки у детей. Врожденные деформации могут быть обусловлены генетическими причинами или возникать в результате нарушения развития скелета (грудины, ребер, позвоночника, лопаток) во внутриутробном периоде.
Наследственные деформации грудной клетки в определенных семьях возникают у детей в 20-65% случаев. В настоящее время известно множество синдромов, одним из компонентов которых служат пороки грудино-реберного комплекса. Наиболее распространенным среди них является синдром Марфана, характеризующийся астеническим телосложением, арахнодактилией, воронкообразной и килевидной деформацией грудной клетки, расслаивающейся аневризмой аорты, подвывихом и вывихом хрусталиков, биохимическими изменениями обмена гликозаминогликанов и коллагена. В основе формирования наследственных деформаций грудной клетки у детей лежит дисплазия хрящевой и соединительной ткани, развивающаяся в результате различного рода ферментативных нарушений.
В основе формирования наследственных деформаций грудной клетки у детей лежит дисплазия хрящевой и соединительной ткани, развивающаяся в результате различного рода ферментативных нарушений.
Причины возникновения ненаследственных (спорадических форм) пороков передней грудной стенки неизвестны. К этому могут приводить любые тератогенные факторы, действующие на развивающийся плод. Наиболее часто врожденные деформации грудной клетки у детей обусловлены неравномерным ростом грудины и реберных хрящей, патологией диафрагмы (короткие мышечные волокна могут втягивать грудину внутрь), патологией развития хрящей и соединительной ткани.
Приобретенные деформации грудной клетки у детей, как правило, развиваются в результате перенесенных заболеваний костно-мышечной системы – рахита, туберкулеза, сколиоза, системных заболеваний, опухолей ребер (хондром, остеом, экзостозов), остеомиелита ребер и др. В ряде случаев приобретенная деформация грудной клетки вызывается гнойно-воспалительными заболеваниями мягких тканей грудной стенки (флегмоной) и плевры (хронической эмпиемой), опухолями средостения (тератомой, нейрофиброматозом и т.
Классификация деформаций грудной клетки у детей
По виду деформации грудной клетки у детей могут быть симметричными и асимметричными (правосторонними, левосторонними). Среди врожденных деформаций грудной клетки у детей в педиатрии чаще встречаются воронкообразная грудь (pectus excavatum) и килевидная грудь (pectus carinatum). К редким врожденным деформациям грудной клетки (около 2%) относятся синдром Поланда, расщелина грудины и др.
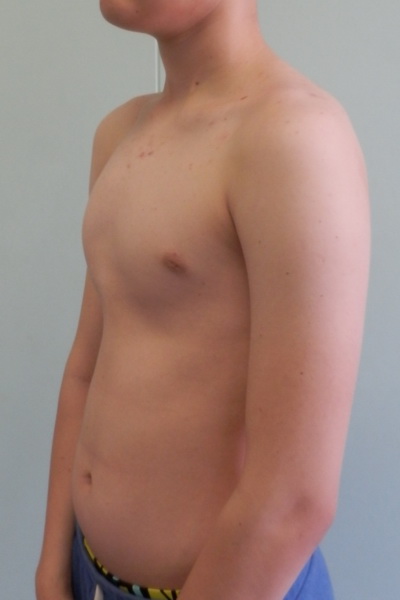
Воронкообразная деформация грудной клетки у детей («грудь сапожника») составляет порядка 85-90% врожденных пороков развития грудной стенки. Ее характерным признаком служит различное по форме и глубине западение грудины и передних отделов ребер, сопровождающееся уменьшением объема грудной полости, смещением и ротацией сердца, искривлением позвоночника.
Выраженность воронкообразной деформации грудной клетки у детей может носить 3 степени:
- I – вдавление грудины до 2 см; сердце не смещено;
- II – вдавление грудины 2-4 см; смещение сердца менее 3 см;
- III – вдавление грудины более 4см; смещение сердца более 3 см.
Килевидная деформация грудной клетки («голубиная», «куриная» грудь) у детей встречается реже, чем воронкообразная; при этом 3 из 4-х случаев аномалии приходятся на мальчиков. При килевидной грудной клетке ребра присоединяются к грудине под прямым углом, «выталкивая» ее вперед, увеличивая передне-задний размер грудной клетки и придавая ей форму киля.
Степени килевидной деформации грудной клетки у детей включают:
- I – выпячивание грудины до 2 см над нормальной поверхностью грудной клетки;
- II – выпячивание грудины от 2-х до 4 см.;
- III – выпячивание грудины от 4-х до 6 см.
Приобретенная деформация грудной клетки у детей подразделяется на кифосколиотическую, эмфизематозную, ладьевидную и паралитическую.
Симптомы деформаций грудной клетки у детей
Клинические проявления воронкообразной деформации грудной клетки различаются в зависимости от возраста ребенка. У грудничков вдавление грудины обычно малозаметно, однако отмечается «парадокс вдоха» — грудина и ребра западают при вдохе, при крике и плаче ребенка. У детей младшего возраста воронка становится более заметной; отмечается склонность к частым респираторным инфекциям (трахеитам, бронхитам, рецидивирующим пневмониям), быстрая утомляемость в играх со сверстниками.
Своей наибольшей выраженности воронкообразная деформация грудной клетки достигает у детей школьного возраста. При осмотре определяется уплощенная грудная клетка с приподнятыми краями ребер, опущенные надплечья, выпяченный живот, грудной кифоз, боковые искривления позвоночника. «Парадокс вдоха» заметен при глубоком дыхании. Дети с воронкообразной деформацией грудной клетки имеют пониженную массу тела, бледные кожные покровы. Характерны низкая физическая выносливость, одышка, потливость, тахикардия, болевые ощущения в области сердца, артериальная гипертензия. Вследствие частых бронхитов у детей нередко развивается бронхоэктатическая болезнь.
«Парадокс вдоха» заметен при глубоком дыхании. Дети с воронкообразной деформацией грудной клетки имеют пониженную массу тела, бледные кожные покровы. Характерны низкая физическая выносливость, одышка, потливость, тахикардия, болевые ощущения в области сердца, артериальная гипертензия. Вследствие частых бронхитов у детей нередко развивается бронхоэктатическая болезнь.
Килевидная деформация грудной клетки у детей обычно не сопровождается серьезными функциональными нарушениями, поэтому основным проявлением патологии служит косметический дефект — выпячивание грудины вперед. Степень деформации грудной клетки у детей может прогрессировать с возрастом. При изменении положения и формы сердца могут иметь место жалобы на быструю утомляемость, сердцебиение и одышку.
Дети-школьники с деформацией грудной клетки осознают свой физический недостаток, стараются скрыть его, что может привести к вторичным психическим наслоениям и потребовать помощи со стороны детского психолога.
Синдром Поланда или реберно-мышечный дефект включает комплекс пороков, среди которых отсутствие грудных мышц, брахидактилия, синдактилия, амастия или ателия, деформация ребер, отсутствие подмышечного оволосения, уменьшение подкожно-жирового слоя.
Расщелина грудины характеризуется ее частичным (в области рукоятки, тела, мечевидного отростка) или тотальным расщеплением; при этом перикард и покрывающая грудину кожа интактны.
Диагностика
Физикальное обследование ребенка педиатром позволяет выявить видимое изменение формы, размеров, симметричности грудной клетки; обнаружить функциональные шумы в сердце, тахикардию, хрипы в легких и т. д. Нередко при осмотре детей с деформацией грудной клетки выявляются различные дизэмбриогенетические стигмы: гипермобильность суставов, нистагм, готическое небо и др. Наличие объективных признаков деформации грудной клетки требует углубленного инструментального обследования детей под руководством торакального хирурга или детского травматолога-ортопеда.
Степень и характер деформации грудной клетки у детей определяется с помощью торакометрии, дающей представление о глубине и ширине грудной клетки, ее косых размерах, торакальном индексе, а также позволяющей проследить эти показатели в динамике. Более точные сведения получают после проведения рентгенографии и КТ грудной клетки, грудины, ребер, позвоночника. Эти исследования позволяют оценить костную структуру грудной клетки, изменения в легких, степень смещения органов средостения.
Для определения тяжести вторичных изменений со стороны сердечно-легочной системы проводится электрокардиография, ЭхоКГ, МРТ сердца, спирометрия, консультации детского пульмонолога и детского кардиолога.
Лечение деформаций грудной клетки у детей
Лечение килевидной деформации грудной клетки у детей начинают с консервативных мероприятий: проведения ЛФК, массажа, лечебного плавания, ношения специальных компрессионных систем и детских ортезов. Хирургическая коррекция килевидной грудной клетки показана при выраженном косметическом дефекте и прогрессировании степени деформации у детей старше 5 лет. Различные способы торакопластики предусматривают субперихондральную резекцию парастернальных частей ребер, поперечную стернотомию, перемещение мечевидного отростка и последующую фиксацию грудины в нормальном положении путем ее сшивания с надхрящницей и концами ребер.
Хирургическая коррекция килевидной грудной клетки показана при выраженном косметическом дефекте и прогрессировании степени деформации у детей старше 5 лет. Различные способы торакопластики предусматривают субперихондральную резекцию парастернальных частей ребер, поперечную стернотомию, перемещение мечевидного отростка и последующую фиксацию грудины в нормальном положении путем ее сшивания с надхрящницей и концами ребер.
При воронкообразной грудной клетки консервативные мероприятия показаны только при I степени деформации; при II и III степени необходимо хирургическое лечение. Оптимальным периодом для хирургической коррекции воронкообразной грудной клетки считается возраст детей от 12 до 15 лет. При этом фиксация корригированного положения переднего отдела грудной клетки может осуществляться с помощью наружных швов из металлических или синтетических нитей; металлических фиксаторов; костных ауто- или аллотрансплантатов, оставленных в грудной полости, или без их использования.
Специальные методики торакопластики предложены для хирургической коррекции расщелины грудины и реберно-мышечных дефектов.
Результаты реконструкции грудной клетки у детей при ее врожденной деформации хорошие в 80-95% случаев. Рецидивы отмечаются при неадекватной фиксации грудины, чаще у детей с диспластическими синдромами.
Деформация грудной клетки. Лечение деформации грудной клетки в Киеве
У нас самый большой опыт лечения деформаций грудной клетки в Украине. Мы широко применяем как консервативные, так и передовые минимально инвазивные хирургические методы лечения
Врожденные деформации грудной клетки встречаются у 2% населения. В зависимости от степени своей выраженности, многие виды деформации грудины и ребер вызывают у пациентов функциональные нарушения со стороны сердечно-сосудистой и дыхательной систем. Косметические недостатки приводят к развитию выраженных психологических расстройств: дети становятся замкнуты в себе, сторонятся сверстников. Эти обстоятельства отрицательно сказываются на гармоничном развитии детского организма и социальной адаптации больных.
Эти обстоятельства отрицательно сказываются на гармоничном развитии детского организма и социальной адаптации больных.
Причина
Деформации грудной клетки – врождённые заболевания, а проявление и прогрессирование, чаще всего, отмечается в период роста детского организма в возрасте 11-15 лет.
Симптомы
- Симметричное или асимметричное западение грудины и рёбер – Воронкообразная деформация
- Симметричное или асимметричное выпирание грудины и рёбер – Килевидная деформация
Деформация грудной клетки и функция внутренних органов
Деформации грудной клетки являются причиной трудно поддающегося медикаментозного лечения гипертонической болезни, стенокардии, аритмии.
Лечение
Консервативное лечение
Среди наиболее часто рекомендуемых методов консервативного лечения воронкообразной деформации грудной клетки следует выделить следующие: физкультура (спорт) и назначение внешних корсетов (ортезирование).
- ЛФК. К сожалению, физические упражнения, плавание, специальные программы лечебной физкультуры (ЛФК) никак не влияют на регресс деформации. Однако они необходимы для поддержания адекватного функционирования сердечно-сосудистой системы и легких.
- Вакуумный колокол (Vacuum Bell). Достаточно широкое распространение в мире получил метод, предложенный немецким инженером Эскартом Клобе – вакуумный колокол (Vacuum Bell). Суть метода в том, что над деформацией устанавливается вакуумная присоска, которая постепенно делает грудную клетку более подвижной и, со временем, деформация уменьшается. Метод более эффективен у детей и подростков с неригидными (мягкими) деформациями.
Хирургическое лечение
Наличие выраженных дефектов грудной стенки при первичном обращении к врачу или прогрессирование деформации является показанием к хирургической коррекции. Мы в своей практике первые в Украине начали применять операции по Нассу. Элевационная торакопластика по Нассу при воронкообразной увеличивают объём плевральных полостей и легких. У растущих детей увеличение объёмов плевральных полостей после операции приводит к регрессу дыхательных нарушений.
Элевационная торакопластика по Нассу при воронкообразной увеличивают объём плевральных полостей и легких. У растущих детей увеличение объёмов плевральных полостей после операции приводит к регрессу дыхательных нарушений.
Средний период госпитализации больного в стационаре составляет 8-9 дней. В послеоперационном периоде рекомендуется ограничение физических нагрузок в течении 4-6 месяцев. В клинике Института травматологии и ортопедии НАМН Украины ежегодно оперируется более 100 пациентов с тяжелыми деформациями грудной клетки в возрасте от 10 до 45 лет. Суммарный опыт более 1,000 операций.
Преимущества минимально инвазивной операции по Насс у нас:
1. Минимальная травматизация окружающих тканей
2. Быстрое восстановление с минимальной реабилитацией, скорый возврат к привычному образу жизни
3. Маленькие разрезы (3-4 см)
4. Низкий процент рецидивов
5. Лучше функциональный и косметический результат
Фото больного до операции и через 3 месяца после
Фото больного до операции и через 3 месяца после
Фото больного до операции и через 3 месяца после
Фото больного до операции и через 3 месяца после
Фото больного до операции и через 3 месяца после
Фото больного до операции и через 3 месяца после
Фото больного до операции и через 1 год после
Фото больного до операции и через 3 месяца после
Фото больного до операции и через 3 месяца после
Фото больного до операции и через 3 месяца после
Фото больного до операции и через 3 месяца после
Фото больного до операции и через 3 месяца после
Фото больного до операции и через 3 месяца после
Фото больного до операции и через 3 месяца после
Наш новый ресурс посвященный деформациям грудной клетки www. voronka.in.ua. Здесь вы найдете более подробную информацию о диагностике, методах лечения и послеоперационной реабилитации >>>
voronka.in.ua. Здесь вы найдете более подробную информацию о диагностике, методах лечения и послеоперационной реабилитации >>>
Видео хирургического лечения деформации >>>
Обращайтесь к нам за консультацией по указанным телефонам и мы поможем решить Ваши проблемы с деформацией грудной клетки за счёт самых современных и эффективных методов лечения, которые применяются в передовых клиниках Америки и Европы
К какому врачу обратиться при деформации грудной клетки
Хирурги Москвы — последние отзывы
Врач деликатнейшая, просто замечательная. Я так нервничала, но все было максимально комфортно. Сразу же начали манипуляции. В клинике конечно не дёшево, но все прозрачно и сервис соответствует. В другой более популярной клинике было дешевле, но лечение более болезненное и консервативное и много надо ещё потратить времени и денег сверху на анализы и наверняка последующие приемы. А тут курсом.
В другой более популярной клинике было дешевле, но лечение более болезненное и консервативное и много надо ещё потратить времени и денег сверху на анализы и наверняка последующие приемы. А тут курсом.
Аноним, 06 октября 2021
Приём прошёл хорошо, никаких замечаний к врачу у меня нет. Мне всё понравилось. Андрей Ильич очень внимателен, понятно объяснял свои рекомендации. На приёме он провел осмотр, назначил анализы, выписал лекарства. Его назначения мне существенно помогли. Я планирую пойти к нему на повторный прием.
На модерации, 10 октября 2021
Приём прошёл чудесно. Мне все понравилось. Василий Викторович внимательный, вдумчивый врач. Доктор прекрасно общался. Он очень внимательно просмотрел ребёнка, все показывал и рассказывал, назначил обследование. Прием продлился достаточно долго, около 30 минут, мне этого времени вполне хватило.
Мне все понравилось. Василий Викторович внимательный, вдумчивый врач. Доктор прекрасно общался. Он очень внимательно просмотрел ребёнка, все показывал и рассказывал, назначил обследование. Прием продлился достаточно долго, около 30 минут, мне этого времени вполне хватило.
Валентина, 06 октября 2021
Очень хороший доктор, рекомендую его всем! Шахобиддин Нариманович поставил мне верный диагноз, провёл консультацию. Хороший, доброжелательный врач, все рассказал и объяснил.
Санжар, 03 октября 2021
Все было хорошо. Доктор тут же решил мою проблему, четко и быстро. Надежда Владимировна провела осмотр, порекомендовала удалить образование. Она мне понравилась, все понятно объясняет, хороший доктор, понимающий, отзывчивый.
Юлия, 06 октября 2021
У данного специалиста я уже во второй раз. На приёме доктор провёл обследование и назначил мне мазь (на всякий случай). Врач внимательный, отзывчивый, аккуратный, всё понятно и доступно объясняет. Могу рекомендовать данного специалиста своим знакомым, если потребуется и в случае необходимости могу обратиться повторно. Качеством приёма я остался доволен.
Качеством приёма я остался доволен.
Александр, 04 октября 2021
Я очень долго ждала и меня приняли на 40 минут позже. Врач меня осматривала без перчаток, хотя рана у меня зарубцевалась — это было достаточно неприятно. Вежливый и приятный доктор. Она достаточно уделила времени моей проблеме. В случае необходимости, я бы обратилась к ней повторно.
Ирина, 06 октября 2021
Врач все подробно объяснил так, что стало все понятно. Он также назначил мне лечение, которое помогло. Мне все понравилось! Я осталась всем довольна. Хороший специалист. Мне все было понятно. Доктор помог решить проблему с которой я обратилась. Мне нужно было пропить курс таблеток и мазей. Врач после курса еще раз все осмотрел и сказал, что все заросло. Рекомендую специалиста, если у кого — нибудь будут проблемы из этой сферы!
Он также назначил мне лечение, которое помогло. Мне все понравилось! Я осталась всем довольна. Хороший специалист. Мне все было понятно. Доктор помог решить проблему с которой я обратилась. Мне нужно было пропить курс таблеток и мазей. Врач после курса еще раз все осмотрел и сказал, что все заросло. Рекомендую специалиста, если у кого — нибудь будут проблемы из этой сферы!
Анастасия, 07 октября 2021
Все понравилось на приеме. Ребенку даже сразу же сделали операцию, ноготь вскрыли и обезболили. Доктор понравился, видно, что человек опытный. Придем на повторный прием снять швы. Георгий Леванович нашел общий язык с ребёнком. Врач подробно объяснил с чем связана наша проблема. Я бы рекомендовала к нему обращаться.
Придем на повторный прием снять швы. Георгий Леванович нашел общий язык с ребёнком. Врач подробно объяснил с чем связана наша проблема. Я бы рекомендовала к нему обращаться.
На модерации, 10 октября 2021
Не рекомендую, у меня случилась не приятная ситуация, вылез геморой, первый раз в жизни, обратилась к данному врачу, он поставил диагноз геморой 3 степени в стадии обострения и предложил подрезать узел, я отказалась и слава богу! На следующей день поехала в больницу, там все вправил назначили грамотное лечение и на следующей день я спокойно могла шевелится. Если вам дороги ваши ж..пы не ходите к нему
Если вам дороги ваши ж..пы не ходите к нему
Аноним, 03 октября 2021
Показать 10 отзывов из 14415Медицинский вестник Северного Кавказа :: Научно-практический журнал
[Хирургия]
Захариу Захария ;
Килевидная деформация грудной клетки (КДГК) является самостоятельной нозологией или встречается в сочетании с другими врожденными нарушениями и синдромами. У пациентов с КДГК, как правило, заболевание протекает бессимптомно, однако могут отмечаться нарушения со стороны легких и сердца. КДГК также оказывает влияние на самооценку ребенка. В этой статье мы даем обзор патофизиологии, эпидемиологии, клинических проявлений, а также лечение и тактику ведения этого врожденного порока. В исследовании представлены результаты применения ортопедической компрессионной терапии у 65 детей, в том числе определение качества жизни пациентов и/или их родителей. Наши результаты являются весьма многообещающими, поскольку проведенное лечение улучшает качество жизни пациентов с КДГК и, возможно, обеспечивает профилактику ортопедических проблем, в том числе и сколиоза в будущем.
Наши результаты являются весьма многообещающими, поскольку проведенное лечение улучшает качество жизни пациентов с КДГК и, возможно, обеспечивает профилактику ортопедических проблем, в том числе и сколиоза в будущем.
Скачать
Список литературы:
1. Steinmann C., Krille S., Mueller A., Weber P., Reingruber B. Pectus excavatum and pectus carinatum patients suffer from lower quality of life and impaired body image: a control group comparison of psychological characteristics prior to surgical correction. Eur J Cardiothorac Surg. 2011;40(5):1138-1145.
2. Mielke C. H., Winter R. B. Pectus carinatum successfully treated with bracing. A case report. Int Orthop. 1993;17(6):350-352.
3. Martinez-Ferro M., Fraire C., Bernard S. Dynamic compression system for the correction of pectus carinatum. Semin Pediatr Surg. 2008;17(3):194-200.
4. Obermeyer R. J., Goretsky M. J. Chest wall deformities in pediatric surgery. Surg Clin North Am. 2012;92(3):669-684, ix.
5. Fonkalsrud E.W. Surgical correction of pectus carinatum: lessons learned from 260 patients. J Pediatr Surg. 2008;43(7):1235-1243.
6. Heithaus J. L., Davenport S., Twyman K. A., Torti E. E., Batanian J. R. An intragenic deletion of the gene MNAT1 in a family with pectus deformities. Am J Med Genet A. 2014;164A(5):1293-1297.
7. Calloway E. H., Chhotani A. N., Lee Y. Z., Phillips J. D. Three-dimensional computed tomography for evaluation and management of children with complex chest wall anomalies: useful information or just pretty pictures?. J Pediatr Surg. 2011;46(4):640-647.
8. Castile R. G., Staats B. A., Westbrook P. R. Symptomatic pectus deformities of the chest. Am Rev Respir Dis. 1982;126(3):564-658.
9. Frey A. S., Garcia V. F., Brown R. L. et al. Nonoperative management of pectus carinatum. J Pediatr Surg. 2006;41(1):40-45.
10. Lee R. T., Moorman S., Schneider M., Sigalet D. L. Bracing is an effective therapy for pectus carinatum: interim results.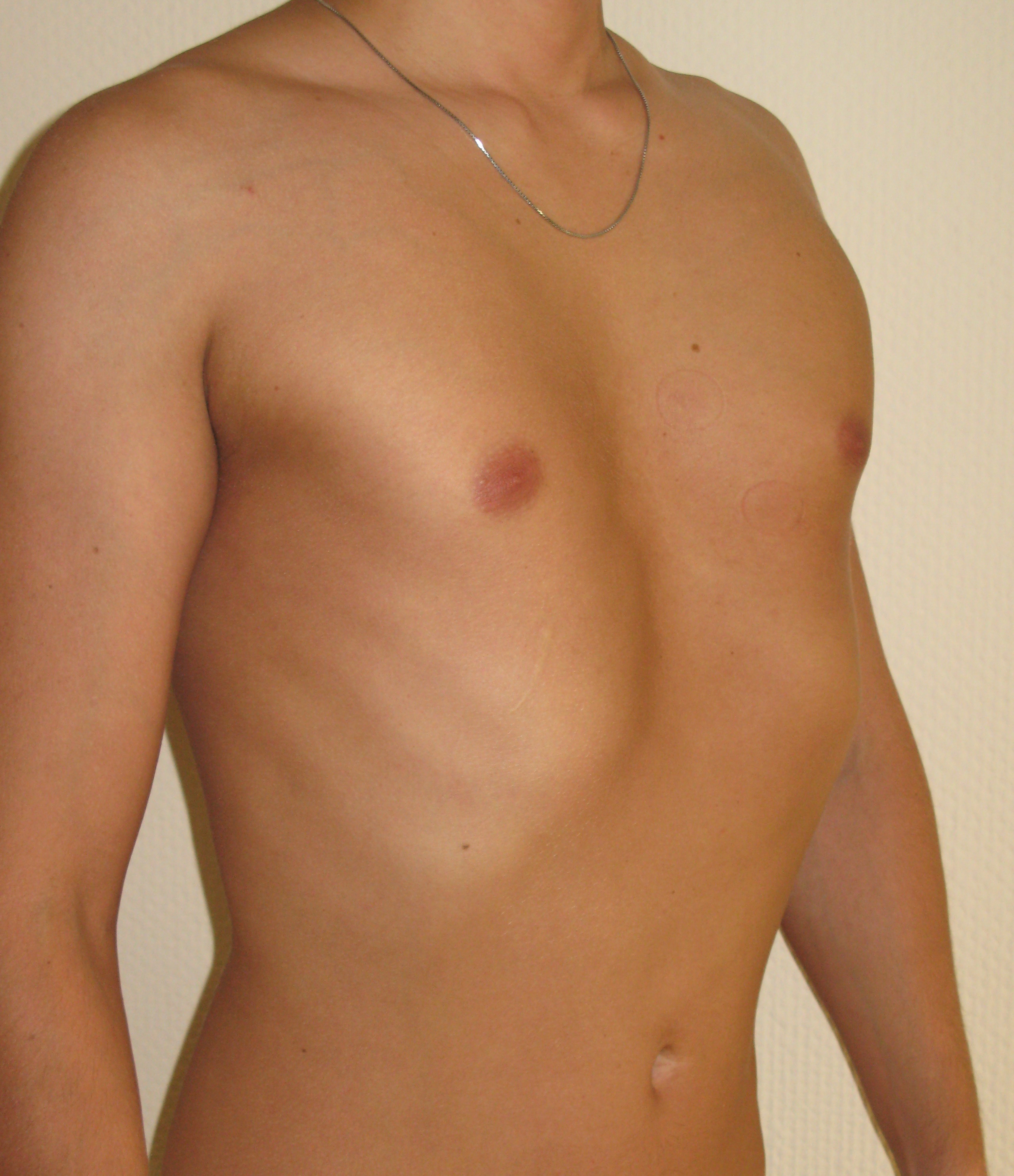 J Pediatr Surg. 2013;48(1):184-190.
J Pediatr Surg. 2013;48(1):184-190.
11. Wong K. E., Gorton G. E. 3rd, Tashjian D. B., Tirabassi M. V., Moriarty K. P. Evaluation of the treatment of pectus carinatum with compressive orthotic bracing using three dimensional body scans. J Pediatr Surg. 2014;49 (6):924-927.
12. Kobayashi S., Yoza S., Komuro Y., Sakai Y., Ohmori K. Correction of pectus excavatum and pectus carinatum assisted by the endoscope. Plast Reconstr Surg. 1997;99(4):1037-1045.
13. de Matos A. C., Bernardo J. E., Fernandes L. E., Antunes M. J. Surgery of chest wall deformities. Eur J Cardiothorac Surg. 1997;12(3):345-350.
14. Shamberger R. C., Welch K. J. Surgical correction of pectus carinatum. J Pediatr Surg. 1987;22(1):48-53.
15. Del Frari B., Schwabegger A. H. Ten-year experience with the muscle split technique, bioabsorbable plates, and postoperative bracing for correction of pectus carinatum: the Innsbruck protocol. J Thorac Cardiovasc Surg. 2011;141(6):1403-1409.
16. Cohee A. S., Lin J. R., Frantz F. W., Kelly R. E. Staged management of pectus carinatum. J Pediatr Surg. 2013;48(2):315-320.
17. Cano I., Anton-Pacheco J. L., Garcia A., Rothenberg S. Video-assisted thoracoscopic lobectomy in infants. Eur J Cardiothorac Surg. 2006;29(6):997-1000.
Ключевые слова: килевидная деформация грудной клетки, ортопедическая компрессионная терапия, дети
деформаций грудной стенки | Бостонская детская больница
Что такое деформации грудной клетки?
Деформация грудной стенки — это структурная аномалия грудной клетки, которая может варьироваться от легкой до тяжелой. Деформации грудной стенки возникают, когда хрящ, соединяющий ребра, разрастается неравномерно. Непонятно, почему это происходит, но это заболевание, как правило, передается по наследству.
Двумя наиболее распространенными типами деформации грудной стенки являются:
- Pectus excatum, также известный как воронкообразная или вогнутая грудная клетка, возникает, когда грудина толкается внутрь.
 У детей с этим типом деформации грудная клетка запала. Экскаваторная грудная клетка — наиболее распространенный тип деформации грудной клетки, поражающий 1 ребенка из 300–400 и в три раза чаще мальчиков, чем девочек.
У детей с этим типом деформации грудная клетка запала. Экскаваторная грудная клетка — наиболее распространенный тип деформации грудной клетки, поражающий 1 ребенка из 300–400 и в три раза чаще мальчиков, чем девочек. - Pectus carinatum, также известный как голубиная грудь или приподнятая грудь, — это состояние, при котором грудная кость и ребра выступают вперед. У некоторых детей обе стороны груди выступают, но у других одна сторона груди может выступать больше, чем другая. Заболевание поражает примерно 1 из 1500 детей и чаще встречается у мальчиков, чем у девочек.
Деформации грудной стенки часто впервые становятся заметными в раннем возрасте, в возрасте 1-2 лет. Вначале деформация может быть легкой, а в период полового созревания, когда у ребенка быстро растут кости и хрящи, усугубляется.
Дети с деформацией грудной клетки могут не иметь никаких симптомов, кроме стеснения по поводу своей внешности. Однако некоторые дети испытывают затрудненное дыхание во время упражнений и склонны к респираторным инфекциям и астме.
Дети с любым типом деформации грудной стенки подвержены повышенному риску развития сколиоза.
В зависимости от типа и тяжести деформации, деформации грудной стенки часто лечат хирургическим путем, наложением корсета или вообще без лечения.
Раньше хирурги рекомендовали операцию детям в возрасте от 4 лет — возраста, когда кости мягче и их легче репозиционировать. Но слишком часто это состояние возвращалось, особенно во время скачков роста. Сейчас врачи часто рекомендуют подождать или вообще не проводить операцию.Если они все же оперируют, хирурги обычно предпочитают подождать, пока ребенок не достигнет подросткового возраста, после того, как произойдет большая часть его скачков роста.
Как мы лечим деформации грудной клетки
Программа общей хирургии Бостонской детской больницы — одна из крупнейших программ детской хирургии в мире. Ежегодно мы проводим более 4000 хирургических процедур и лечим в среднем 8600 детей.
Мы тесно сотрудничаем с Отделением легочных и респираторных заболеваний, чтобы обследовать и лечить детей с деформациями грудной клетки, которые мешают дыханию.
Pectus Carinatum | Бостонская детская больница
Что такое pectus carinatum?
Pectus carinatum, также известный как «голубиная грудь», представляет собой деформацию грудной клетки, при которой грудина и ребра выталкиваются наружу. Заболевание встречается примерно у 1 из 1500 детей и чаще у мальчиков. Часто он бывает асимметричным, когда одна сторона грудной клетки поражается больше, чем другая. Кроме того, у некоторых детей есть грудная клетка на одной стороне грудной клетки и углубление, называемое грудной клеткой, на другой стороне грудной клетки.
Pectus carinatum часто ухудшается по мере роста ребенка, особенно когда ребенок достигает половой зрелости. Приблизительно у 15 процентов детей с пектусом carinatum развивается сколиоз.
Существует два основных типа pectus carinatum:
- хондрогладиолярная выпуклость, также известная как куриная грудка, составляет почти 95 процентов случаев pectus carinatum.
- хондроманубриальный выступ, , также известный как надутая голубиная грудка, редкий тип грудной клетки, лечение которой может быть сложнее
Каковы симптомы грудной клетки?
Симптомы pectus carinatum меняются по мере взросления и взросления ребенка.В младенчестве симптомы могут включать:
- Полое углубление в груди, которое может быть широким и неглубоким, глубоким и узким или неправильной формы
- дыхание учащенное, чем обычно
У детей старшего возраста симптомы могут включать:
- одышка при физической нагрузке
- боль в груди
- Боковое искривление позвоночника
- отсутствие изгиба верхней части спины
- крючковые плечи
- широкая тонкая грудь
Что вызывает pectus carinatum?
Причина pectus carinatum неизвестна.Некоторые исследования, изучающие генетический компонент, продолжаются. Хотя у большинства детей с «голубиной грудью» нет семейного анамнеза этого заболевания, этого достаточно, чтобы подозревать, что гены могут играть важную роль.
Как мы ухаживаем за грудной клеткой
Программа лечения грудной клетки и грудной клетки в Бостонской детской больнице оценивает и лечит младенцев, детей и молодых людей с использованием самых современных оперативных методов, чтобы улучшить качество жизни каждого ребенка, которому мы доверяем.В основе нашего лечения грудной клетки и других деформаций грудной клетки лежит тяжесть заболевания. В легких случаях pectus carinatum мы рекомендуем ничего не предпринимать, чтобы попытаться исправить это. Если состояние вашего ребенка немного тяжелее, мы можем лечить его с помощью специальной скобки, которая постепенно меняет форму груди. В редких случаях врач вашего ребенка может порекомендовать операцию.
Если у вашего ребенка развивается сколиоз, отделение позвоночника Boston Children’s является одним из ведущих педиатрических лечебных и исследовательских центров страны.
Pectus Excavatum | Бостонская детская больница
Что такое экскаваторная грудная клетка?
Pectus excatum, также известная как вогнутая грудная клетка или воронкообразная грудь, является деформацией грудной стенки вашего ребенка. Грудина или грудина, а также некоторые ребра ненормально растут, вызывая углубление в середине грудной клетки. Это состояние не всегда заметно при рождении, но часто проявляется к тому времени, когда ребенку исполняется 2–3 года. В некоторых случаях состояние проявляется только по мере роста ребенка.
Уровень тяжести варьируется от легкой до тяжелой, но состояние имеет тенденцию ухудшаться во время скачков роста. В то время как многие дети с pectus excatum вообще не нуждаются в лечении, потому что их состояние очень легкое, более тяжелый случай может оказать давление на сердце и легкие. Однако воздействие на сердце и легкие обычно незначительно и обычно возникает только при экстремальных физических нагрузках.
Кроме того, примерно у 15 процентов детей с грудной клеткой развивается состояние, называемое сколиозом (искривление позвоночника).
Каковы симптомы экскаваторной мышцы грудной клетки?
Симптомы pectus excatum зависят от того, когда поставлен диагноз. В младенчестве симптомы экскаваторной мышцы грудной клетки могут включать:
- Полое углубление в груди, которое может быть широким и неглубоким, глубоким и узким или неправильной формы
- дыхание учащенное, чем обычно
У детей старшего возраста симптомы экскаваторной мышцы грудной клетки могут включать:
- одышка при физической нагрузке
- боль в груди
- Боковое искривление позвоночника, отсутствие изгиба верхней части спины, крючковатые плечи и широкая тонкая грудь
Что вызывает pectus excatum?
Причина pectus excatum неизвестна.Некоторые исследования, изучающие генетический компонент, продолжаются. Хотя в большинстве случаев семейный анамнез не связан с семейным анамнезом, во многих случаях это так — достаточно, чтобы возникло подозрение, что гены могут играть важную роль.
Как мы ухаживаем за грудной клеткой
Программа лечения грудной клетки и грудной клетки в Бостонской детской больнице оценивает и лечит младенцев, детей и молодых людей с использованием самых современных оперативных методов, чтобы улучшить качество жизни каждого ребенка, которому мы доверяем.
Наши хирурги предпочитают оперировать детей с открытой грудной клеткой — если они вообще оперируют — в подростковом возрасте. К тому времени дети проходят через большую часть скачков роста и имеют гораздо меньший риск рецидива.
Если у вашего ребенка развивается сколиоз, отделение позвоночника Boston Children’s является одним из ведущих педиатрических лечебных и исследовательских центров страны.
Сколиоз | Бостонская детская больница
Сколиоз варьируется от легкой до тяжелой в зависимости от степени искривления.Лечение зависит от того, является ли кривая стабильной или растущей, легкой, средней или тяжелой.
- Легкий сколиоз: Искривление позвоночника, которое составляет от 10 до 25 градусов, часто не требует какого-либо медицинского вмешательства, кроме регулярных посещений врача, чтобы убедиться, что искривление не ухудшается.
- Умеренный сколиоз : Изгиб от 25 до 45 градусов считается умеренным. Детей и подростков со сколиозом средней степени можно лечить с помощью корсета.
- Тяжелый сколиоз : искривление под углом 45 градусов и более является серьезным заболеванием и может нарушить способность легких и других внутренних органов функционировать. Детям с тяжелым сколиозом обычно требуется операция на позвоночнике.
Степень кривой со временем может увеличиваться, особенно во время скачков роста. При раннем обнаружении у многих детей со сколиозом можно вылечить без хирургического вмешательства, но только если лечение начнется до того, как их искривление станет серьезным.
Есть ли у детей и подростков разные типы сколиоза?
Существует несколько различных типов сколиоза.Некоторые присутствуют при рождении, в то время как другие развиваются в детстве или в подростковом возрасте:
- Идиопатический сколиоз — наиболее распространенный вид сколиоза. Хотя у девочек и мальчиков любого возраста может развиться идиопатический сколиоз, в основном он поражает девочек-подростков. У маленьких детей этот тип сколиоза иногда называют инфантильным сколиозом или «сколиозом с ранним началом».
- Нервно-мышечный сколиоз — это побочный эффект состояний, поражающих мышцы, таких как церебральный паралич, миопатия или расщепление позвоночника.Этот тип сколиоза развивается из-за того, что мышцы слишком слабы, чтобы поддерживать позвоночник.
- Врожденный сколиоз возникает из-за неправильного формирования позвонков во время развития ребенка до рождения. Это наименее распространенная форма сколиоза и часто является частью широкого набора проблем, связанных с развитием.
Каковы симптомы сколиоза у детей и подростков?
Поскольку позвоночник может искривляться по-разному, симптомы сколиоза различаются у разных детей.Общие признаки и симптомы сколиоза включают:
- неровная высота уступов
- голова не по центру остальной части тела
- неравномерная высота или положение лопаток
- одна лопатка выступает вперед, чем другая
- в положении стоя одна рука длиннее другой
- неравномерная высота или положение бедер
- однобокий вид спины при наклоне вперед
В большинстве случаев сколиоз не вызывает боли в спине или других проблем со здоровьем.
Что вызывает сколиоз у детей и подростков?
У разных типов сколиоза разные причины.
Идиопатический сколиоз не имеет известной причины, но, как правило, передается в семье.
Врожденный сколиоз развивается на ранних сроках беременности, когда некоторые позвонки в позвоночнике не сформировались полностью или неправильно отделились. В некоторых случаях это вызвано сочетанием обеих этих проблем.
Нервно-мышечный сколиоз — частый побочный эффект таких состояний, как церебральный паралич, расщепление позвоночника или мышечная дистрофия.У детей с этими состояниями часто недоразвиты мышцы. Из-за этого их шипы могут искривляться из стороны в сторону, особенно во время скачков роста. Синдромы, влияющие на развитие мышц вокруг позвоночника, такие как синдром Марфана и синдром Дауна, аналогичным образом могут привести к синдромному сколиозу .
Другие причины сколиоза у детей и подростков
Сколиоз возникает не из-за неправильной осанки или ношения тяжелого рюкзака.
Как мы лечим сколиоз у детей и подростков
TheSpine Division Бостонской детской больницы — крупнейший и самый загруженный детский центр позвоночника в Соединенных Штатах.Наши специалисты по позвоночнику ежегодно принимают тысячи пациентов с позвоночником и проводят сотни операций на позвоночнике. Мы лечим все виды сколиоза и другие заболевания позвоночника, от самых распространенных до самых сложных.
При раннем вмешательстве большинство наших пациентов успешно лечатся с помощью фиксации и других неинвазивных методов лечения, таких как физиотерапия и терапия Шрота. Наиболее широко используемый бандаж при сколиозе, Boston Brace, был разработан в Детском центре Бостона более 40 лет назад.Сегодня мы продолжаем неустанно работать над дальнейшим совершенствованием безоперационных методов лечения сколиоза и других заболеваний позвоночника.
Для детей, которым требуется операция, в нашу хирургическую бригаду входят хирурги, анестезиологи и медсестры, обладающие особыми навыками и опытом в области хирургического сращения позвоночника. Каждый член команды играет важную роль в обеспечении качества и безопасности до, во время и после операции.
Ресурсы для пациентов
Руководство по сколиозу для пациентов и семей
Эта электронная книга для пациентов и их семей содержит информацию о диагностике и лечении сколиоза, а также дает советы о том, как жить с этим заболеванием.
Цифровое слайд-шоу Embrace the Brace
Пациенты и медицинские работники дают советы, как помочь другим людям со сколиозом выздоравливать при ношении корсета.
Как поддержать ребенка, которому приходится носить бандаж
Эксперты Boston Children’s отвечают на вопросы о том, каково носить корсет и как родители могут поддержать своего ребенка, когда им приходится носить его.
Pectus Carinatum — StatPearls — Книжная полка NCBI
Непрерывное обучение
Pectus carinatum — структурная деформация грудной стенки, которая поражает почти 1 из 1000 подростков, и раннее выявление позволяет использовать больше вариантов неинвазивного лечения.В этом упражнении рассматриваются этиология, эпидемиология и оценка pectus carinatum, а также подчеркивается роль межпрофессиональной группы в лечении пациентов с этим заболеванием.
Целей:
-
Определите этиологию pectus carinatum.
-
Просмотрите анамнез и ожидаемые результаты физикального обследования pectus carinatum.
-
Обобщите доступные варианты лечения и лечения pectus carinatum.
-
Объяснить стратегии межпрофессиональной группы для улучшения координации помощи и улучшения результатов лечения пациентов с pectus carinatum.
Введение
Pectus carinatum или «килевая грудная клетка», как и его родственное заболевание pectus excatum, является врожденной деформацией передней стенки грудной клетки. Состояние проявляется выпячиванием наружу грудины или грудной клетки. [1] Когда грудина выступает вперед, деформацию часто называют «голубиной грудью», в то время как более распространенный хондрогладиолярный выступ, в котором выступает тело грудины, называют «куриной грудкой».[2] Деформация может быть симметричной или односторонней, при этом наклон грудины вправо является более распространенным односторонним заболеванием. [3] В отличие от pectus excatum, pectus carinatum обычно выявляется не вскоре после рождения, а в подростковом возрасте, когда рост ускоряется. Его можно почувствовать уже в возрасте 10 лет, с пиком в 16 и 18 лет у женщин и мужчин соответственно [4]. Состояние часто протекает бессимптомно, пациенты обращаются за лечением по косметическим причинам. Когда симптомы присутствуют, они обычно проявляются только в виде болезненности в месте выпячивания.[2] Другие симптомы, связанные со снижением эластичности грудной клетки, наблюдаемые в более выраженных случаях, включают одышку, тахипноэ при физической нагрузке и снижение выносливости. [5]
Этиология
Точная этиология pectus carinatum неизвестна, хотя большинство полагает, что и pectus carinatum, и pectus excatum связаны с дефектным удлиненным ростом реберного хряща [3]. Дополнительные исследования показали взаимосвязь между ростом грудины и pectus carinatum, причем более значительная связь наблюдалась при деформациях верхних хондроманубриалов.[6] Генетический компонент предполагается значительной частью пациентов с семейным анамнезом дефекта или деформации грудной стенки, с оценками от 25 до 33%. [2] [3]
Эпидемиология
Pectus carinatum, по оценкам, встречается у 0,06% всех живорождений, с частотой около 1 случая на 1000, наблюдаемых среди подростков. Имея более подробные рентгенографические данные, полученные с помощью компьютерной томографии (КТ), есть предположения, что более легкие формы pectus carinatum могут встречаться у 5% населения.[3] Чаще поражаются мужчины, в соотношении почти четыре к одному. [2]
Анамнез и физика
Пациенты с грудной клеткой проявляют выпячивание грудины и ребер, часто бессимптомно, но иногда с болезненностью в месте выпячивания, снижением легочной выносливости или тахипноэ при физической нагрузке. Респираторные симптомы, такие как одышка и снижение выносливости, чаще встречаются у хондроманубриальной разновидности, поскольку гибкость грудной клетки снижена по сравнению с хондрогладиолярной деформацией.[7] Выступ может быть двусторонним или односторонним. В семейном анамнезе имеется деформация грудной клетки примерно у одной трети пациентов [3]. Состояние коррелирует со сколиозом, синдромом Марфана, пролапсом митрального клапана, гомоцистинурией, синдромом Моркио, синдромом Нунана и несовершенным остеогенезом, хотя часто встречается изолированно [2] [3]. Некоторые исследования показали связь с астмой или хроническим бронхитом у 16,4% пациентов. [4]
Оценка
Диагноз pectus carinatum проводится клинически при визуальном осмотре, а дополнительные подробности можно получить с помощью боковой рентгенограммы грудной клетки или компьютерной томографии (КТ).Оценка степени деформации проводится рентгенологически с использованием индекса Галлера — отношения поперечного диаметра грудной стенки к наибольшему переднезаднему диаметру. Исследования показывают, что рентгенограммы грудной клетки столь же эффективны, как и КТ в определении индекса Галлера, с дополнительным преимуществом в виде снижения радиационного облучения пациента. [8] [9] Помимо оценки степени тяжести, индекс Халлера также измеряет прогресс лечения.
Лечение / менеджмент
Лечение pectus carinatum обычно подразделяется на одну из трех категорий: безоперационная фиксация, хирургическая коррекция или косметическое маскирование.Ортопедические скобки — это первый вариант лечения, так как часто достижимы приемлемые результаты, а использование внешнего корсета не исключает хирургического вмешательства, если оно безуспешно. [10] Подтяжки носят под одеждой пациента или поверх нее от 14 до 24 часов в день, в зависимости от производителя и степени выступа грудной стенки. Безоперационная коррекция наиболее эффективна при применении до скачка роста пациента и менее эффективна после 19 лет из-за изменений гибкости грудной стенки.[11] Однако из-за длительного периода лечения (часто от месяцев до лет) и медленного продвижения коррекции многие пациенты не считают это приемлемым вариантом.
Хирургическое вмешательство традиционно выполнялось с использованием техники, разработанной Равичем в 1949 году. [12] Эта инвазивная процедура включает разрез передней грудной стенки и подъем большой грудной мышцы с последующей резекцией деформированного реберного хряща. Далее следует поперечная стернотомия с фиксацией исправленной формы грудной стенки.[13] В настоящее время этот метод используется нечасто, поскольку были разработаны менее инвазивные методы. В минимально инвазивном методе, разработанном Абрамсоном, используется модифицированная планка Нусса, используемая для коррекции геканной кости, и широко используется с 2006 года [14]. Металлический стержень вводится в грудное пространство через разрез на боковой стенке грудной клетки и прикрепляется к двусторонним ребрам металлическими пластинами. Балку оставляют на месте примерно на 2 года, а затем снимают. Хотя в настоящее время эта модифицированная процедура Нусса является предпочтительным хирургическим вариантом, она используется в основном с хондрогладиолярным типом грудной клетки из-за снижения гибкости грудной стенки при хондроманубриальной вариации.[7]
Некоторые пациенты, не обращающиеся за медицинской помощью для коррекции, обращаются к бодибилдингу, чтобы сформировать мускулатуру вокруг деформации грудной стенки таким образом, чтобы минимизировать появление выпячивания. Хотя это не исправляет аномалию, это может повысить самооценку и уверенность в себе. У пациенток увеличение груди также использовалось для изменения внешнего вида грудной клетки, чтобы сделать грудную клетку менее заметной.
Дифференциальный диагноз
Диагноз pectus carinatum ставится при визуальном осмотре с рентгенологической поддержкой или без нее.Большинство случаев происходит изолированно, хотя существует тесная связь с несколькими состояниями, при которых пациенту может потребоваться обследование. Синдром Марфана, заболевание соединительной ткани, которым страдает до 0,3% населения в целом [15], часто проявляется деформацией грудной клетки. Две трети пациентов с синдромом Марфана имеют деформацию грудной клетки, причем у 12% из них имеется грудная клетка. Уместно направлять пациентов с деформацией грудной клетки для обследования, так как более 5% пациентов с pectus carinatum или pectus excatum также будут иметь синдром Марфана.[15]
Другой синдром, тесно связанный с pectus carinatum, — это синдром Моркио или мукополисахаридоз типа IVA. [16] Это редкое генетическое заболевание дисфункционального катаболизма гликозаминогликанов встречается примерно у 1 из 200000 новорожденных и проявляется сколиозом, низким ростом, гипермобильными суставами, колоколообразной грудной клеткой и сердечными аномалиями. Тяжелая форма этого заболевания проявляется в раннем возрасте с поражением коленей и грудиной, тогда как более медленно прогрессирующая разновидность может проявиться только в подростковом возрасте.
Прогноз
Прогноз для пациентов с диагнозом pectus carinatum отличный. Даже без лечения у пациентов могут отсутствовать симптомы и долгосрочные неблагоприятные последствия для здоровья. Лечение обычно проводится по косметическим причинам, и как внешние фиксаторы, так и малоинвазивные хирургические методы продемонстрировали способность добиться улучшения внешнего вида грудной стенки.
Осложнения
Часто упускаемый из виду аспект pectus carinatum — психологическое воздействие, которое деформация оказывает на пациента.Проявление состояния происходит в подростковом возрасте, когда происходит формирование образа тела. Могут развиться стратегии преодоления, такие как ношение одежды, минимизирующей появление грудной клетки, или отказ от групповых занятий и командных видов спорта, чтобы избежать нежелательного внимания со стороны сверстников. Тем, кто занимается косметическим бодибилдингом, следует знать, что Американская академия педиатрии не поддерживает такой уровень напряженной деятельности у детей, чьи скелеты все еще созревают.[17]
Сдерживание и обучение пациентов
Письменные материалы, касающиеся pectus carinatum, должны предоставляться пациенту их лечащим врачом, и их следует поощрять задавать любые вопросы и опасения по поводу их состояния и возможных вариантов лечения. При необходимости пациентов следует направлять к специалисту, который сможет лучше оказать поддержку, лечение или дальнейшую оценку.
Улучшение результатов команды здравоохранения
Pectus carinatum — это диагноз, который может быть поставлен при визуальном осмотре специалистами здравоохранения любого уровня.Педиатры, поставщики первичной медико-санитарной помощи и практикующие медсестры часто первыми оценивают этих пациентов и определяют необходимость дальнейшего обследования или лечения. Координация с членами бригады в радиологии, хирургии, сестринском деле и психиатрии может предоставить пациентам средства для лечения, наблюдения и преодоления состояния.
Лучше всего лечить pectus carinatum с помощью межпрофессиональной команды, состоящей из врачей, хирургов, медсестер, прошедших специальную подготовку, и терапевтов, которые работают и общаются друг с другом для достижения наилучших результатов для пациентов.{уровень V]
Рисунок
Pectus carinatum, мужчина 17 лет. Предоставлено Брюсом Макхэмом, MD
Рисунок
Pectus carinatum, 12-летний мальчик. Предоставлено Брюсом Макхэмом, MD
Ссылки
- 1.
- Park CH, Kim TH, Haam SJ, Lee S. Вызывает ли разрастание реберного хряща pectus carinatum? Трехмерная компьютерная томография для оценки длины ребра и длины реберного хряща у пациентов с асимметричной грудной клеткой.Взаимодействовать Cardiovasc Thorac Surg. 2013 ноя; 17 (5): 757-63. [Бесплатная статья PMC: PMC3805208] [PubMed: 23868604]
- 2.
- Горецкий М.Дж., Келли Р.Э., Кроитору Д., Нусс Д. Аномалии грудной клетки: pectus excatum и pectus carinatum. Adolesc Med Clin. 2004 Октябрь; 15 (3): 455-71. [PubMed: 15625987]
- 3.
- Robicsek F, Watts LT. Pectus carinatum. Thorac Surg Clin. 2010 ноябрь; 20 (4): 563-74. [PubMed: 20974441]
- 4.
- Coelho Mde S, Guimarães Pde S. Pectus carinatum.J Bras Pneumol. 2007 июль-август; 33 (4): 463-74. [PubMed: 17982540]
- 5.
- Fonkalsrud EW. Хирургическая коррекция pectus carinatum: уроки 260 пациентов. J Pediatr Surg. Июль 2008; 43 (7): 1235-43. [PubMed: 18639675]
- 6.
- Haje SA, Harcke HT, Bowen JR. Нарушение роста грудины и деформации грудной клетки: визуализирующие исследования и клиническая корреляция. Pediatr Radiol. 1999 Май; 29 (5): 334-41. [PubMed: 10382210]
- 7.
- Katrancioglu O, Akkas Y, Karadayi S, Sahin E, Kaptanoğlu M.Эффективна ли методика Абрамсона при восстановлении грудной клетки? Азиатский J Surg. 2018 Янв; 41 (1): 73-76. [PubMed: 27825548]
- 8.
- Постон П.М., МакХью М.А., Росси Н.О., Патель С.С., Раджпут М., Турек Дж. У. Случай использования корректирующего индекса, полученного при рентгенографии грудной клетки, для оценки экскаваторной мышцы грудной клетки. J Pediatr Surg. 2015 ноя; 50 (11): 1940-4. [PubMed: 26235532]
- 9.
- Кханна Г., Джаджу А., Дон С., Киз Т, Хильдебольт С.Ф. Сравнение значений индекса Галлера, рассчитанных на рентгенограммах грудной клетки, с компьютерной томографией для оценки pectus excatum.Pediatr Radiol. 2010 ноя; 40 (11): 1763-7. [PubMed: 20473605]
- 10.
- Cohee AS, Lin JR, Frantz FW, Kelly RE. Поэтапное лечение pectus carinatum. J Pediatr Surg. 2013 Февраль; 48 (2): 315-20. [PubMed: 23414858]
- 11.
- Jung J, Chung SH, Cho JK, Park SJ, Choi H, Lee S. Сжатие брекетов для лечения pectus carinatum. Корейский J Thorac Cardiovasc Surg. 2012 декабрь; 45 (6): 396-400. [Бесплатная статья PMC: PMC3530724] [PubMed: 23275922]
- 12.
- RAVITCH MM.Необычная деформация грудины с оперативной коррекцией сердечных симптомов. J Thorac Surg. 1952 Февраль; 23 (2): 138-44. [PubMed: 14909306]
- 13.
- Kálmán A. Первые результаты с минимально инвазивным восстановлением pectus carinatum. J Thorac Cardiovasc Surg. 2009 август; 138 (2): 434-8. [PubMed: 19619792]
- 14.
- Абрамсон Х. [Минимально инвазивная методика восстановления грудной клетки. Предварительный отчет]. Arch Bronconeumol. 2005 июн; 41 (6): 349-51. [PubMed: 15989893]
- 15.
- Behr CA, Denning NL, Kallis MP, Maloney C, Soffer SZ, Romano-Adesman A, Hong AR. Заболеваемость синдромом Марфана и сердечными аномалиями у пациентов с деформациями грудной клетки. J Pediatr Surg. 2019 сентябрь; 54 (9): 1926-1928. [PubMed: 30686517]
- 16.
- Tomatsu S, Mackenzie WG, Theroux MC, Mason RW, Thacker MM, Shaffer TH, Montaño AM, Rowan D, Sly W, Alméciga-Díaz CJ, Barrera LA, Chinen Y, Yasuda E, Ruhnke K, Suzuki Y, Orii T. Текущие и новые методы лечения и хирургические вмешательства для синдрома Моркио A: обзор.Res Rep Endocr Disord. 2012 декабрь; 2012 (2): 65-77. [Бесплатная статья PMC: PMC4020877] [PubMed: 24839594]
- 17.
- Совет Американской академии педиатрии по спортивной медицине и фитнесу. McCambridge TM, Stricker PR. Силовые тренировки детей и подростков. Педиатрия. 2008 Апрель; 121 (4): 835-40. [PubMed: 18381549]
Заболевание грудной стенки: Pectus Excavatum (для родителей)
Что такое Pectus Excavatum?
Pectus excatum — это
врожденная деформация грудной стенки, из-за которой несколько ребер и грудина разрастаются во внутреннем направлении.Обычно ребра и грудина выходят наружу в передней части грудной клетки. При pectus excatum грудина уходит внутрь, образуя углубление в груди. Это придает грудной клетке вогнутый (прогнутый) вид, поэтому это состояние также называется воронкообразной или утопленной грудью. Иногда могут вспыхнуть нижние ребра.
Причины возникновения Pectus Excavatum?
Врачи точно не знают, что вызывает pectus excatum (ПЭК-тус экс-кух-ВАЙ-тум).В некоторых случаях это происходит в семьях.
Дети, у которых он есть, также могут иметь другое заболевание, например:
- Синдром Марфана: заболевание, влияющее на соединительная ткань
- Синдром Поланда: редкий врожденный дефект, характеризующийся отсутствием или недоразвитостью мышц на одной стороне тела, особенно заметным в большой грудной мышце
- рахит: заболевание, вызванное недостатком витамина D, кальция или фосфата, которое приводит к размягчению и ослаблению костей
- сколиоз: заболевание, при котором позвоночник неправильно искривлен
Неясно, как эти нарушения связаны с pectus excatum.
Каковы признаки и симптомы Pectus Excavatum?
Основным признаком pectus excatum является грудь, которая выглядит вдавленной. Даже если дети, у которых есть pectus excatum, рождаются с ней, ее можно не заметить в первые несколько лет жизни. Многие случаи обнаруживаются в раннем подростковом возрасте.
Легкие случаи могут быть едва заметны.Но тяжелая форма pectus excatum может вызвать глубокую ямку в груди, которая может оказывать давление на легкие и сердце, вызывая:
- Проблемы с переносимостью упражнений
- ограничения по некоторым видам физических нагрузок
- усталость
- боль в груди
- учащенное сердцебиение или учащенное сердцебиение
- частые респираторные инфекции
- кашель или хрип
Состояние обычно ухудшается по мере взросления детей и чаще поражает мальчиков, чем девочек.Когда ребенок вырастет, его грудная клетка не станет ни лучше, ни хуже.
Как диагностируется Pectus Excavatum?
Поставщики медицинских услуг ставят диагноз pectus excatum на основании медицинского осмотра и истории болезни ребенка. При необходимости они могут также заказать такие тесты, как:
- компьютерная томография (КТ) и / или МРТ грудной клетки для определения тяжести и степени сжатия сердца и легких
- эхокардиограмма для проверки функции сердца
- функциональные легочные пробы для проверки объема легких
- нагрузочное тестирование с физической нагрузкой для измерения толерантности к физической нагрузке
Как лечится Pectus Excavatum?
Дети с умеренной грудной клеткой, которых не беспокоит их внешний вид и у которых нет проблем с дыханием, обычно не нуждаются в лечении.
В некоторых случаях экскаваторная грудная клетка может лечить хирургическим путем. Используются два типа операций:
- открытая (или модифицированная) процедура Равича
- малоинвазивная пластика (или процедура Нусса)
В процедуре Ravitch хирург удаляет аномальный хрящ и ребра, ломает грудину и помещает опорную систему в грудную клетку, чтобы удерживать ее в нужном положении. По мере заживления грудины и ребер грудная клетка и ребра остаются в более плоском, более нормальном положении.Эта операция обычно используется для пациентов в возрасте от 14 до 21 года.
Процедура Nuss — более новая, менее инвазивная методика. Используя небольшие разрезы, хирург вставляет изогнутую металлическую планку, чтобы выдвинуть грудину и ребра, помогая им изменить форму. Добавлен стабилизатор поперечной устойчивости, чтобы удерживать его на месте. Форма груди навсегда изменилась за 3 года, и обе планки были удалены хирургическим путем. Процедуру Nuss можно использовать с пациентами от 8 лет и старше.
Врачи также могут порекомендовать физиотерапию и упражнения для укрепления мышц груди, улучшения осанки.
У маленьких пациентов с легкой грудной клеткой можно лечить в домашних условиях с помощью вакуумного звонка. В этом нехирургическом подходе устройство звонка размещается на груди. Он подключен к насосу, который всасывает воздух из устройства, создавая вакуум, который толкает грудную клетку вперед. Со временем стенка грудной клетки сама по себе остается вперед.
Взгляд вперед
Мягкая грудная клетка земной коры не требует лечения, если она не влияет на работу легких или сердца. Но когда это состояние очень заметно или вызывает проблемы со здоровьем, может пострадать самооценка человека.Это также может затруднить выполнение упражнений или занятия спортом. В таких случаях лечение может улучшить физическое и эмоциональное благополучие ребенка.
Большинство детей и подростков, перенесших операцию, очень хорошо себя чувствуют и довольны результатами.
Информация о деформации груди. Что такое деформация грудной клетки. Пациент
В этой статье рассматриваются две из трех наиболее распространенных деформаций грудной клетки: pectus excatum (воронкообразная грудь) и pectus carinatum (голубиная грудь). Третья распространенная деформация грудной клетки возникает из-за сколиоза.См. Отдельную статью о сколиозе и кифозе.
Pectus excatum (воронкообразная грудная клетка)
Считается, что это вызвано аномалией соединительной ткани, которая приводит к депрессии грудины. Иногда это связано с синдромом Марфана и синдромом Элерса-Данлоса. Большинство случаев распознается при рождении или в течение первых двух лет жизни.
Эпидемиология
[1]Pectus excatum — врожденная аномалия. Это наиболее распространенная деформация передней части грудной клетки у детей, которая встречается у 1 из 300-400 живорождений.Соотношение мужчин и женщин составляет 3: 1. Считается, что это наследственное заболевание.
Исследования
[2]- Радиовидение с помощью рентгеновского рентгеновского излучения — это первое расследование.
- Здесь также были разработаны два клинических метода для оценки степени тяжести копытной грудной клетки: [3]
- Цитометрия грудной клетки включает измерение окружности грудной клетки в области дистальной трети грудины или в месте наибольшего поражения. деформация с пациентом в ортостатическом положении и глубоким вдохом.
- Расчет антропоморфного индекса — это два измерения. Во-первых, оценивается максимальное переднезаднее измерение в области наибольшей деформации или дистальной трети грудины (A). Во-вторых, наибольшая глубина дефекта измеряется с использованием в качестве ориентира самой высокой точки передней реберной стенки и самой нижней точки предгрудинной области в месте наибольшей деформации (B). Индекс рассчитывается как B / A.
- Стандартизированные сердечно-легочные функциональные тесты могут быть полезны, особенно при оценке пользы для пациентов от операции.
- КТ-сканирование грудной клетки может быть показано для оценки степени деформации грудины, тяжести компрессии легких и наличия смещения средостения.
- Методика МРТ была разработана из-за опасений по поводу дозы облучения, полученной при компьютерной томографии. [4]
- Эхокардиография может быть клинически показана пациентам с одышкой для оценки компрессии сердца. У 20-60% пациентов наблюдается пролапс митрального клапана. Часто наблюдается компрессия предсердий и смещение сердца.
- Для оценки емкости легких могут потребоваться легочные функциональные пробы. [5]
Ведение
[2]- В легких случаях лечение может не потребоваться, поскольку деформация может быть скрыта под одеждой.
- Лечение функциональной инвалидности на протяжении многих лет представляет собой операцию Равича, при которой обнажается передняя грудная стенка, создаются кожные и мышечные лоскуты, иссекаются пораженные хрящи и выполняется остеотомия грудины.
- Была разработана новая минимально инвазивная процедура, называемая техникой Nuss, которая включает введение загрудинного металлического стержня через два разреза с помощью тораскопа. Планку снимают спустя 2-3 года. [6] Он в основном используется в возрасте 12–14 лет, но может проводиться и у детей младшего возраста, и у взрослых, которым могут потребоваться две планки. [7] Этот метод может снизить порог хирургического лечения, которому ранее препятствовала высокая частота келоидных образований передней грудной стенки, затруднявшая процедуру Равича.Кажется, есть небольшая разница между процедурой Nuss и процедурой Ravitch в отношении общих осложнений, продолжительности пребывания в больнице и времени, необходимого для передвижения. Однако частота повторных операций, послеоперационного гемоторакса и пневмоторакса после процедуры Nuss может быть выше по сравнению с процедурой Ravitch. [8]
- Сообщалось о трансплантации аутологичного жира, а также о полиэтиленовых имплантатах для пациентов с легкой деформацией, которым требовалось эстетическое улучшение. [9, 10]
- Обследование пациентов, перенесших операцию, показало значительное улучшение внешнего вида и функций тела. [11]
Pectus carinatum (голубиная грудь)
[12]В этом состоянии грудина приподнята (киль = киль). Раньше это ассоциировалось с рахитом. В настоящее время в детском возрасте обычно ассоциируется тяжелая форма астмы, иногда с дефектом межжелудочковой перегородки (VSD). У 20% пациентов имеется ассоциированный сколиоз.Сообщалось о Pectus carinatum, осложняющем хирургическое лечение по поводу pectus excatum. [13]
Были идентифицированы два основных типа — хондрогладиолярный (90%, килевидная грудь, выступающая средняя и нижняя грудина) и хондроманубриальный (грудка голубя, выступающая верхняя часть грудины). Некоторые авторитеты также выделяют боковой тип.
Большие силы, необходимые для вдоха, приводят к вытяжке нижней части ребер, образуя борозду Харрисона.
Считалось, что большинство случаев протекает бессимптомно.Однако недавние исследования показывают, что у некоторых пациентов развивается жесткая стенка грудной клетки, что приводит к снижению жизненной емкости легких и симптомам одышки, тахипноэ при физической нагрузке и снижению выносливости.
Эпидемиология
[1]Это гораздо реже, чем pectus excatum. Распространенность в США оценивается в 0,06%, при этом одна треть пациентов имеет положительный семейный анамнез. Сопутствующие заболевания — синдром Марфана и врожденный порок сердца. Пациент или его родители часто знают об этом заболевании с раннего детства, но обычно обращаются к медицинским работникам в возрасте от 11 до 15 лет.
Исследования
- При подозрении на снижение жизненной емкости легких следует провести функциональные пробы легких.
- Электрокардиография и эхокардиография могут потребоваться для исключения сердечных аномалий и оценки сердечной функции.
- Следует провести рентгенографию грудной клетки; КТ-сканирование может быть полезным.
- При подозрении на это заболевание следует назначить серию сколиозов.
Ведение
[12]- Многие пациенты имеют легкую деформацию без сопутствующих заболеваний, требующих лечения.
- Были опробованы различные физические методы исправления деформации, в том числе литье, фиксация и грудные компрессоры.
- Эндоскопическая резекция реберного хряща и остеотомия грудины доступны для пациентов, которым требуется косметическая коррекция, но эта процедура не помогает исправить какие-либо функциональные нарушения.
