«Черный кал у взрослого: причины» – Яндекс.Кью
Содержание:
Консистенция, цвет и даже запах кала могут многое сказать о состоянии здоровья человека. Этот факт учитывался еще древними лекарями. Поэтому если вдруг стул у взрослого человека внезапно почернел — это повод серьезно задуматься о причинах таких изменений. Возможно, все объясняется вполне рядовыми и безобидными вещами — например, употреблением в пищу определенных продуктов. Но иногда черный кал свидетельствует о серьезных заболеваниях, требующих немедленного медицинского вмешательства. Кроме того, существует целый ряд хронических недугов и состояний, при которых почерневший стул в любом случае является опасным и весьма подозрительным симптомом.
Нормальный цвет кала у взрослого
Нормальный оттенок кала варьируется от желтовато-коричневого до темно-коричневого и может слегка меняться в зависимости от характера питания человека и личных особенностей его организма. Такой цвет обеспечивается наличием в структуре кала переработанной кишечником желчи и не переваренными частичками пищи, составлявшей рацион питания конкретного индивидуума последние несколько дней.
Как правило, каждый сам знает о том, какой цвет каловых масс является нормальным именно для него, и поэтому когда он становится необычным, не заметить этого практически невозможно.
Безобидные причины
Часто кал становится черным после употребления в пищу некоторых продуктов питания, которые и придают ему такой необычный окрас. Красная столовая свекла, гранат, чернослив, черная смородина, красный виноград, черника — все эти и многие другие фрукты, овощи и ягоды способны изменить цвет кала. Такой же эффект имеет и употребление в пищу, например, колбасы-кровянки.
Если, проанализировав после обнаружения черного кала свой рацион питания, человек приходит к выводу, что причиной всему отдельные продукты, и при этом он чувствует себя здоровым, а стул оформлен, то беспокоиться не о чем. Достаточно перестать употреблять в пищу эти фрукты и ягоды, и максимум через пару дней кал приобретет свой нормальный привычный оттенок.
Не стоит волноваться и в случае наличия в кале обычного цвета черных вкраплений — это всего лишь не переваренные частички продуктов питания, которые изменили свой оттенок в ЖКТ.
Частой причиной серьезных опасений становится наличие в каловых массах вкраплений, которые внешне очень напоминают маленьких черных червячков. Их обычно принимают за глистов и обращаются к врачам, чтобы сдать анализы и начать лечение. Однако, скорее всего, это не что иное, как волокна банана, съеденного накануне. А настоящие острицы и гельминты, как и большинство других паразитов, имеют совсем другой окрас: белый или желтоватый.
Влияние лекарственных препаратов на цвет кала
Кал может внезапно почернеть после приема некоторых фармацевтических препаратов. Например, средства, применяемые для лечения и профилактики анемии, содержат железо, которое и придает стулу такую окраску. Такой же эффект могут иметь многие витаминные комплексы, медикаменты, содержащие висмут, а так же активированный уголь.
Если человек, обнаруживший потемнение кала, принимал накануне какие-либо лекарства, необходимо тщательно изучить инструкцию к ним. Удостоверившись, что все дело в препаратах, можно успокоиться — никакого вреда для организма в этом случае нет.
Стоит отметить, что медикаменты, содержащие ацетилсалициловую кислоту (тот же Аспирин), а также некоторые препараты противовоспалительного действия (Ибупрофен, Диклофинак, Индометацин и др.) и лекарства, которые снижают свертываемость крови, сами по себе окрашивать каловые массы не могут. Однако их прием иногда становится причиной внутренних кровотечений. Поэтому, если пациент обнаружил черный стул (особенно в виде поноса) на фоне лечения указанными средствами, необходимо сразу же обратиться за медицинской помощью.
Симптомы болезней
Внезапно почерневший кал у взрослых достаточно часто является клиническим симптомом внутренних кровотечений. В большинстве случаев все объясняется эррозией кровеносного сосуда в месте образования язвы (чаще всего «виновата» язва желудка, намного реже — язва двенадцатиперстной кишки).
Наряду с почернением стула у пациентов, страдающих внутренним кровотечением, наблюдаются и другие проявления опасного для жизни состояния: рвота кофейного или алого цвета и симптомы кровопотери, интенсивность которых зависит от ее массивности (головокружение, бледность, слабость, учащение пульса, понижение уровня гемоглобина и артериального давления).
Помимо кровоточащих язв, причиной черного стула могут стать различные заболевания кишечника, опухоли в желудке, варикозное расширение вен пищевода. Бывает, что всему виной являются и другие опасные болезни:
- острая форма лимфобластного лейкоза;
- эзофагит;
- гастрит;
- болезнь Крона;
- анкилостомидоз;
- чума;
- гистоплазмоз.
Черный кал у детей
К счастью, у детей причины черного кала в подавляющем большинстве случаев вполне безобидны. У них крайне редко встречаются те серьезные и угрожающие жизни состояния, которые окрашивают в черный цвет стул взрослых.
У них крайне редко встречаются те серьезные и угрожающие жизни состояния, которые окрашивают в черный цвет стул взрослых.
Новоиспеченных родителей часто пугает цвет и консистенция кала крохи, который выделяется во время первых дней жизни малыша. Почти абсолютно черный и вязкий стул у новорожденных называется меконий, и он является нормой. Окраска так называемого первородного кала объясняется его структурой: он состоит из желчи, волос, переваренных клеток эпителия, слизи, околоплодной жидкости и воды. Пройдет совсем немного времени, и стул ребенка приобретет естественный для таких малышей светло-желтый или горчичный цвет.
Если кал приобрел черный цвет у детей более старшего возраста, это является поводом для их родителей проанализировать состав всех продуктов питания и медикаментов, которые ребенок принимал накануне. Если он ел чернику, бананы, ежевику и некоторые другие фрукты, овощи и ягоды, в его рацион была введена новая смесь, ребенка лечили некоторыми препаратами (в этом случае обязательно нужно тщательно ознакомиться с их инструкциями) или малышу давали активированный уголь, то, скорее всего, бить тревогу не стоит.
В случае же когда появление черного кала сопровождается общим ухудшением состояния ребенка и налицо тревожные симптомы (боль в животе, тошнота, слабость, головокружение, запор или понос, рвота и т. д.), то необходимо срочно вызывать врача. У детей, особенно совсем маленьких, все опасные состояния могут развиваться с гораздо более высокой скоростью, чем у взрослых.
Симптом у беременных
Черный кал у беременных – явление достаточно распространенное. При этом беременность и роды не являются сами по себе причиной потемнения стула. Как правило, такие изменения очень пугают будущих мам. Действительно, во время вынашивания ребенка так нежелательно переносить какие бы то ни было болезни и принимать лишние лекарства – ведь все это может отрицательно сказаться на состоянии плода.
Не стоит впадать в панику – обычно, причина черного кала у беременных кроется в том, что они принимают витаминные комплексы, обогащенные железом.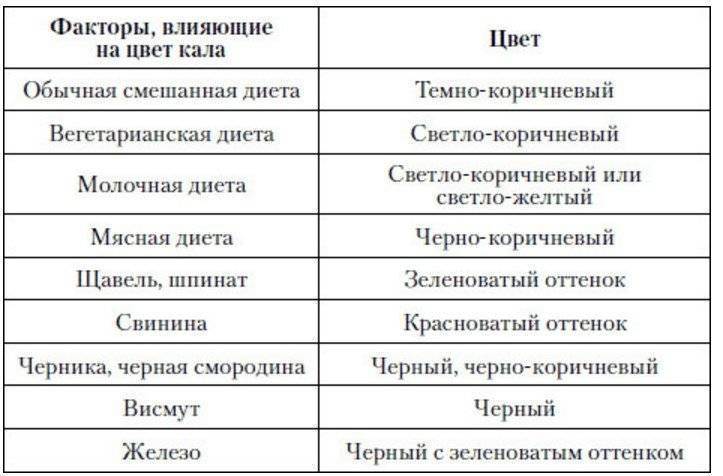
Поэтому, если появление стула черного цвета не сопровождается общим ухудшением самочувствия и тревожными симптомами, беспокоиться не о чем. Но при наличии в анамнезе беременной язвенной болезни или какого-либо хронического заболевания ЖКТ стоит насторожиться и пройти дополнительное обследование.
Что предпринять?
Каждый человек, обнаруживший черный кал, так или иначе начинает беспокоиться о том, что является причиной таких изменений. В любом случае, не стоит паниковать раньше времени и, тем более, пускать все на самотек. Необходимо предпринять следующие действия:
-
Досконально изучить рацион своего питания за последние несколько дней. Если в нем присутствовали продукты питания, о которых речь шла выше (свекла, смородина, кровяная колбаса, гранат и т.
 д.), то, скорее всего, именно они и окрасили стул в необычный черный цвет. Причиной может быть и прием некоторых медицинский препаратов (о них тоже говорилось раньше). В случае, когда в последнее время человек ел обычную пищу и не принимал никаких лекарств, внезапное почернение стула может свидетельствовать о развитии опасных для жизни состояний. И в этом случае визит к доктору откладывать ни в коем случае нельзя.
д.), то, скорее всего, именно они и окрасили стул в необычный черный цвет. Причиной может быть и прием некоторых медицинский препаратов (о них тоже говорилось раньше). В случае, когда в последнее время человек ел обычную пищу и не принимал никаких лекарств, внезапное почернение стула может свидетельствовать о развитии опасных для жизни состояний. И в этом случае визит к доктору откладывать ни в коем случае нельзя.
- Наблюдайте за консистенцией и цветом каловых масс в течение нескольких дней. Если причины безобидны и неопасны (употребление в пищу определенных продуктов и прием медикаментов), то стул нормализуется самое большее через пару дней после их устранения. В случае же, когда кал чернеет из-за серьезных заболеваний, этого не произойдет. Особенно должен насторожить время от времени повторяющийся черный понос.
- Обратите пристальное внимание на самочувствие человека, кал которого внезапно стал черным. Выглядит ли он больным? Каким было состояние его здоровья в последние недели и месяцы, предшествующие резкому почернению стула? Страдает ли он хроническими заболеваниями?
Если причины изменения цвета кала безобидны, то самочувствие человека остается неизменным: он ощущает себя здоровым и полным сил. В случаях, когда появлению черного стула сопутствуют запоры, вздутие живота, анемия, рвота, изжога, тошнота, боли в животе и другие тревожные болезненные симптомы, интенсивность которых со временем еще и нарастает, речь уже, скорее всего, идет о серьезных заболеваниях или их осложнениях.
В случаях, когда появлению черного стула сопутствуют запоры, вздутие живота, анемия, рвота, изжога, тошнота, боли в животе и другие тревожные болезненные симптомы, интенсивность которых со временем еще и нарастает, речь уже, скорее всего, идет о серьезных заболеваниях или их осложнениях.
Когда нужно бить тревогу?
Существуют такие ситуации, когда при появлении черного кала откладывать визит к врачу в любом случае опасно для жизни. Для людей, страдающих некоторыми заболеваниями (или имеющих к ним наследственную предрасположенность), а так же при наличии отдельных подозрительных симптомов, черный стул является показанием к немедленной госпитализации для тщательного обследования, выявления причин изменений и их устранения.
Так, почерневшие каловые массы должны сразу же насторожить человека, болеющего раком кишечника. В любом случае стоит обратиться за помощью даже тем, чьи родственники страдали этим онкологическим заболеванием.
Наличие в анамнезе цирроза печени или хронического гепатита также является поводом для немедленного визита к доктору при обнаружении черного стула. То же относится и к пациентам, страдающим язвенной болезнью.
То же относится и к пациентам, страдающим язвенной болезнью.
Если анализ крови конкретного человека регулярно показывает анемию, и вдруг его стул приобрел черный окрас, ему так же сразу стоит сообщить об этом лечащему врачу, который и составит план дальнейших действий.
При внезапном почернении кала немедленно нужно обращаться за квалифицированной помощью и в случае наличия следующих симптомов:
- тошнота;
- рвота;
- повышение температуры;
- массивная рвота накануне обнаружения черного стула, особенно возникшая на фоне употребления алкоголя.
Итак, сам по себе черный кал не опасен. Но он может сигнализировать о серьезных проблемах в организме, вплоть до состояний, способных при отсутствии своевременной помощи привести к летальному исходу. С другой стороны, часто все объясняется банальным приемом в пищу некоторых продуктов, которые и окрашивают кал в необычный цвет. В любом случае, не стоить «брезговать» изучением состояния собственного стула и уж тем более нельзя не обращать внимание на его изменения. Природа мудра — она предусмотрела целую систему сигналов и маркеров, которые должны заставить человека задуматься о том, все ли с ним в порядке.
«Почему кал черного цвета?» – Яндекс.Кью
У здорового взрослого человека цвет кала коричневый, с вариацией оттенков. Цвет обусловлен наличием в составе пигмента стеркоблина, в зависимости от его концентрации окраска может быть темнее или светлее.
Большое влияние на этот показатель оказывает рацион, а также прием некоторых медикаментов, особенно тех, в состав которых входит железо. Неестественный зеленовато-черный, красный, серый и иные оттенки являются признаками наличия язв, панкреатита, гепатита и других болезней.
При обнаружении темного кала необходимо тщательным образом проанализировать свой рацион питания за последние несколько дней. Чёрный цвет кала, образовавшийся в результате употребления лекарственных препаратов и пищевых продуктов, никакого вреда здоровью не несёт и назначения лечебных процедур не требует.
В течение нескольких дней цвет стула должен нормализоваться при условии исключения из рациона провоцирующих продуктов. В этой статье мы размерем явялется ли черный кал признаком чего то опасного у взрослого или нет.
Почему возникает черный кал: опасные причины
Что это значит? Стул черного цвета характерный симптом кровотечения из верхних отделов желудочно-кишечного тракта.
Гемоглобин подвергается действию кислот и бактерий, что окрашивает стул в черный цвет. Если у вас есть диагностированное заболевание ЖКТ или нет других причин для окрашивания стула в черный цвет ─ срочно вызывайте «скорую помощь».
В следствие чего у взрослых бывает кал черного цвета?
У здорового человека кал черного цвета может появиться из-за того, что он употребил в пищу в большом количестве продукты, которые содержат красящее жирорастворимое вещество. К ним относятся:
- кровяная колбаса;
- печень;
- красная свекла;
- мясные изделия, в составе которых есть примесь крови животных;
- томаты;
- черная смородина;
- чернослив.
У взрослых такое явление может наблюдаться и после употребления:
- черноплодной рябины;
- ягод черники;
- красного винограда;
- граната;
- красного вина с добавлением красителей.
Влияние медикаментов
Постоянный прием нестероидных противовоспалительных препаратов («Аспирин», «Ибупрофен» и др.), которые назначают при заболеваниях суставов, при несоблюдении условий приема часто вызывают микроэрозии слизистой желудка, которые кровоточат, окрашивая стул в темный цвет.
Также кал может стать черным при употребление лекарств, которые содержат много железа. В основном их используют для
лечения анемии
. Сюда же входят препараты, в состав которых входит висмут или активированный уголь. И в первом, и во втором случае, прибегать к лечению не стоит. Просто исключите из рациона продукты и препараты, которые могут вызывать необычный цвет стула.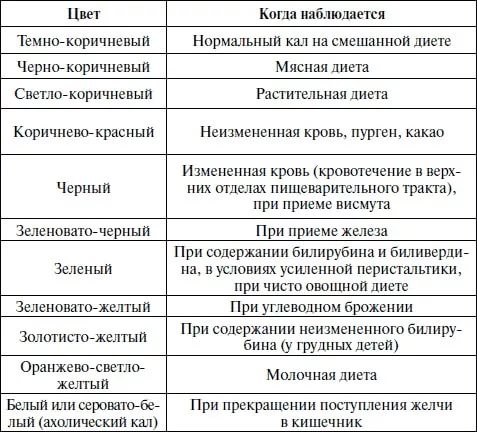
Чёрный кал как признак заболеваний у взрослых
Если чёрный стул появился внезапно, следует поискать причины этого явления в работе желудочно-кишечного тракта.
Такой клинический симптом может указывать на желудочно-кишечное кровотечение из верхних отделов пищеварительного тракта, например, при язвенной болезни в острой стадии, новообразованиях в желудке или циррозе , сопровождаемом варикозным расширением вен пищевода .
Не следует думать, что в этом случае кал должен содержать кровь: в пищеварительном тракте кровь перерабатывается ферментами и бактериями наряду с пищей, коагулирует и меняет цвет с красного на черный.
Обычно такая причина появления черного стула не сопровождается одним лишь этим симптомом. О внутренних проблемах может также говорить одно из сопутствующих состояний человека:
- температура;
- тошнота;
- рвота;
- бледность кожных покровов;
- холодный обильный пот;
- увеличение и болезненность печени;
- боли в желудке.
Также на внутренние кровотечения может указывать низкий уровень гемоглобина при общем анализе крови или выявление скрытой крови при анализе кала. При любом из этих симптомов в комплексе с появлением черного стула следует незамедлительно обратиться к врачу.
Черный кал при беременности, почему?
Что же касается беременных, то все поливитаминные комплексы для беременных содержат железо, которое и окрашивает стул. Это считается нормальным и не требует дополнительных мер.
При этом врачи уверяют, что так из организма выходит лишнее железо, поэтому не стоит прекращать принимать витамины. Просто организм усваивает то количество, которое нужно матери и ребенку, а лишнее отправляет в отходы. Из следующей статьи вы узнаете почему появляется недержание. Поэтому, если других симптомов не наблюдается, то волноваться не стоит, а для того, чтобы себя успокоить, достаточно просто перестать принимать витамины на пару дней и убедиться в том, что стул нормализуется.
Другое дело, если черный кал при беременности не связан с витаминами. В этом случае нужно срочно обратиться к врачу, чтобы сдать все необходимые анализы.
Что делать при такой проблеме?
Конечно же, перед началом проведения любых терапевтических мер, следует выяснить, почему кал стал черным.
Если темный цвет каловых масс связан с характером питания или приемом лекарственных препаратов, то в проведении лечебных мероприятий нет необходимости. Также не следует прекращать лечение медикаментами и исключать красящие продукты, ведь изменение цвета стула в этой ситуации не приводит к какому-либо отрицательному влиянию на организм.
Сам по себе черный кал не опасен. Но он может сигнализировать о серьезных проблемах в организме, вплоть до состояний, способных при отсутствии своевременной помощи привести к летальному исходу.
С другой стороны, часто все объясняется банальным приемом в пищу некоторых продуктов, которые и окрашивают кал в необычный цвет.
В любом случае, не стоить «брезговать» изучением состояния собственного стула и уж тем более нельзя не обращать внимание на его изменения.
Природа мудра — она предусмотрела целую систему сигналов и маркеров, которые должны заставить человека задуматься о том, все ли с ним в порядке.
Что означает кал черно зеленого цвета?
Черно-зеленый кал всегда свидетельствует о неблагополучии в организме человека. Так, жидкий кал черно-зеленого цвета (понос) чаще всего указывает на кишечную инфекцию или другое инфекционное заболевание. Очень часто черно-зеленым поносом начинается дизентерия.
Такой черно-зеленый понос в самом начале развития заболевания может не сочетаться с подъемом температуры, болями в животе, тошнотой и другими симптомами инфекции. Но постепенно к жидкому стулу, окрашенному в черно-зеленый цвет, присоединятся и перечисленные клинические симптомы инфекции.
Поэтому, как только человек отметил выделение черно-зеленого жидкого стула, необходимо срочно обратиться за медицинской помощью и не ждать появления температуры, поскольку в дальнейшем состояние будет ухудшаться, а инфекционное заболевание все равно потребует лечения.
Что означают черные точки в кале?
Черные точки в кале имеют вид вкраплений, крупинок, тонких ниточек, зернышек или песчинок. Все эти варианты принято называть черными точками. Такие четкие черные включения в кале практически всегда являются частично переваренными или вовсе непереваренными твердыми частичками пищи или лекарственных препаратов.
Так, черными точками в кале могут смотреться семена киви, малины, смородины, кусочки виноградных косточек, частички шелухи от семечек, маковые зернышки и т.д.
Наиболее часто к появлению черных точек в кале у детей и взрослых ведут следующие продукты питания:
- хурма;
- банан;
- яблоко;
- киви.
Например, при употреблении бананов в кале могут появляться маленькие черные ниточки, которые похожи на червячков, особенно часто это проявляется у ребенка.
Материал предоставлен simptomy-lechenie.netНаиболее частые желудочные заболевания
2020. 12.26
12.26
За окном пандемия, карантин, многие сидят дома в самоизоляции. Погода прохладная, дни короткие, темные и пасмурные. Наступил праздничный период. Даже в узком кругу мы будем сидеть, и не раз, за сильно загруженными столами. К сожалению, праздничные блюда для желудка могут оказаться губительными. Тем более, что многие сейчас испытывают сильное напряжение, стрессы, замедление пищеварения. Расстройство желудка может быть вызвано множеством факторов и заболеваний, не обязательно напрямую связанных с деятельностью желудка, но в любом случае не теряйте бдительность. Если вы испытываете боли в верхней части живота, при необычных жалобах со стороны пищеварительной системы не медлите и обратитесь к опытным специалистам — гастроэнтерологам, у которых будут возможность, средства и опыт для решения этих проблем.
Итак о желудке:
Желудок — важный пищеварительный орган, расположенный в левом верхнем углу живота. Это первая часть желудочно-кишечного тракта. Желудок состоит из слизистой оболочки, производящей пищеварительный сок, нескольких мышц, внешнего слоя, который позволяет желудку изменять свою форму, размер и объем во время еды или изменения положения тела. Желудок играет важную роль в процессе пищеварения.
Желудок состоит из слизистой оболочки, производящей пищеварительный сок, нескольких мышц, внешнего слоя, который позволяет желудку изменять свою форму, размер и объем во время еды или изменения положения тела. Желудок играет важную роль в процессе пищеварения.
Роль желудка в пищеварительном процессе
После приема пищи пища спускается по желудку в желудок, проходит через нижний сфинктер пищевода (морщину) и попадает в желудок. Желудок выполняет три функции: временно накапливает и сохраняет проглоченную пищу и жидкости производит пищеварительные соки вытесняет переваренную смесь в двенадцатиперстную кишку Продолжительность этого процесса зависит от функции съеденной и обработанной пищи и мышц живота. Определенные продукты, например, продукты, богатые углеводами, проходят дальше быстрее, а белковые продукты дольше остаются в желудке. Жир перерабатывается большую часть времени. Какие наиболее частые желудочные заболевания встречаются чаще всего?
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Это состояние, при котором желудочный рефлюкс (то есть попадание в пищевод) повреждает слизистую оболочку пищевода и / или других органов (например, горла, бронхов) и / или ухудшает качество жизни из-за симптомов, вызванных этим рефлюксом.
Симптомы:
- жжение за грудиной,
- рвота кислым содержимым желудка,
- чувство дискомфорта боль в верхней части живота
Факторы риска ГЭРБ включают:
- ожирение
- курение
- беременность
- астма
- диабет
- диафрагмальная грыжа
- замедленное опорожнение желудка
- склеродермия
Обычно это лечится лекарствами, отпускаемыми без рецепта, и изменением диеты. В тяжелых случаях назначают лекарства по рецепту или рекомендуется хирургическое лечение.
Гастрит (воспаление желудка)
Гастрит — это воспаление слизистой оболочки желудка. Острый гастрит может возникнуть внезапно. Хронический гастрит развивается медленно и длится долго. Статистика показывает, что 8 из 1000 человек страдают острым гастритом, а 2 из 10 000 — хроническим гастритом.
Симптомы гастрита включают:
- икота
- тошнота
- рвота
- несварение желудка
- вздутие живота
- потеря аппетита
- черный стул из-за кровотечения из желудка
Причины:
- стресс
- желчный рефлюкс из тонкой кишки
- чрезмерное употребление алкоголя
- частая повторяющаяся рвота
- прием аспирина или нестероидных противовоспалительных препаратов (НПВП)
- бактериальные или вирусные инфекции
- злокачественная анемия
- аутоиммунные заболевания
Лечение обычно заключается в приеме лекарств. Лекарства снижают повышенную кислотность желудка и воспаление. Вам следует избегать продуктов и напитков, вызывающих симптомы. Суть в том, чтобы изменить свои пищевые привычки в соответствии с рекомендациями врача.
Лекарства снижают повышенную кислотность желудка и воспаление. Вам следует избегать продуктов и напитков, вызывающих симптомы. Суть в том, чтобы изменить свои пищевые привычки в соответствии с рекомендациями врача.
Язвенная болезнь (язва желудка)
Язва — хроническое рецидивирующее заболевание, которое прогрессирует до язвы двенадцатиперстной кишки или желудка. Поверхностные раны слизистой оболочки желудка или двенадцатиперстной кишки называют эрозиями. Если поражение более глубокое, образуется рана слизистой — язва. Если целостность слизистой оболочки желудка в слизистой оболочке желудка нарушена, может развиться язвенная болезнь. Большинство из них находится в поверхностном слое слизистой оболочки. Язвочка, которая проходит глубоко во всех слоях стенки желудка, называется прободной язвой и требует неотложной медицинской помощи.
Симптомы язвы желудка:
- боль в верхней части живота
- тошнота
- рвота
- неспособность пить жидкости
- сразу после еды он снова чувствует голод
- усталость
- потеря веса
- черные табуреты
Факторы риска включают:
- Бактерии Helicobacter pylori
- чрезмерное употребление алкоголя
- чрезмерное употребление аспирина или НПВП
- табак
- лучевая терапия
Только эндоскопическое исследование желудка (гастроскопия) помогает поставить точный диагноз. Лечение зависит от причины. Это может быть как медикаментозное, так и хирургическое лечение.
Лечение зависит от причины. Это может быть как медикаментозное, так и хирургическое лечение.
Вирусный гастроэнтерит (вирусное воспаление желудка и тонкой кишки)
Вирусный гастрит возникает, когда вирус вызывает воспаление в желудке и тонком кишечнике.
Основные симптомы
- рвота и диарея
- судороги
- головныe боли
- лихорадкa
Многие люди выздоравливают в считанные дни. Очень маленькие дети, пожилые люди и люди с сопутствующими заболеваниями подвержены более высокому риску обезвоживания (обезвоживания). Вирусный гастроэнтерит распространяется через тесный контакт или зараженную пищу и напитки. Вспышки чаще происходят в закрытых помещениях, таких как школы и дома престарелых.
Диафрагмальная грыжа
Выпячивание верхней части желудка в грудную клетку через щель или щелчок в диафрагме.
Симптомы диафрагмальной грыжи включают:
- вздутие живота
- отрыжка
- боль
- чувство горечи в горле
Причина не всегда известна, но может быть связана с травмой или напряжением.
Риск увеличивается, если:
- у тебя избыточный вес
- старше 50 лет
- ты курильщик.
Первоначально назначают симптоматические лекарства. В более тяжелых случаях может потребоваться операция. Ваш врач может порекомендовать: поддерживать рекомендуемый вес ограничить жирную и кислую пищу поднять изголовье кровати
Гастропарез (замедление переваривания переваренной пищи из желудка)
Гастропарез — это состояние, при котором опорожнение желудка длится слишком долго.
Симптомы включают:
- тошнота
- рвота
- потеря веса
- вздутие живота
- изжога
Причины:
- диабет
- лекарства, влияют на кишечник
- хирургия желудокa или блуждающего нерва
- анорексия
- поствирусные синдромы
- расстройства мышц, нервной системы или обмена веществ
Медикаментозное лечение и коррекция пищевых привычек. В тяжелых случаях может потребоваться операция.
В тяжелых случаях может потребоваться операция.
Рак желудка.
Рак желудка развивается медленно и, как правило, вначале бессимптомно. В большинстве случаев процесс начинается во внутреннем слое слизистой оболочки желудка в виде эрозии, язвы или полипа. При отсутствии лечения рак желудка распространяется на стенку желудка и распространяется на соседние органы.
Лечение обычно хирургическое или комплексное. Чем раньше будет диагностирован и вылечен рак желудка, тем больше шансов.
Анализ кала на скрытую кровь
Анализ кала на скрытую кровь – анализ кала, проводимый в целях выявления скрытого кровотечения из различных отделов желудочно-кишечного тракта. Он позволяет обнаружить измененный гемоглобин эритроцитов даже в том случае, когда сами эритроциты при микроскопическом исследовании кала не определяются.
Синонимы русские
Исследование кала на скрытую кровь.
Синонимы английские
Occult blood test, fecal occult blood test.
Метод исследования
Проба Грегерсена (бензидиновая проба).
Какой биоматериал можно использовать для исследования?
Кал.
Как правильно подготовиться к исследованию?
- Исключить из рациона мясо, рыбу, зеленые овощи, томаты в течение 72 часов до исследования.
- Исключить прием слабительных препаратов, введение ректальных свечей, масел, ограничить прием медикаментов, влияющих на перистальтику кишечника (белладонны, пилокарпина и др.) и на окраску кала (железа, висмута, сернокислого бария), в течение 72 часов до сбора кала.
- Исследование проводить до выполнения ректороманоскопии и других диагностических манипуляций в области кишечника и желудка.
Общая информация об исследовании
Анализ кала на скрытую кровь является крайне важным лабораторным исследованием при диагностике именно скрытых кровотечений из различных отделов ЖКТ. Такие кровотечения – один из ранних симптомов целого ряда тяжелых заболеваний ЖКТ, в том числе онкологических. При скрытом кровотечении, даже длительно существующем, определить наличие крови в кале как визуально, так и микроскопически очень трудно, а чаще всего просто невозможно.
При скрытом кровотечении, даже длительно существующем, определить наличие крови в кале как визуально, так и микроскопически очень трудно, а чаще всего просто невозможно.
При обильных кровотечениях из различных отделов ЖКТ кровь настолько изменяет внешний вид кала, что ее наличие часто можно определить визуально. Если кровотечение из нижних отделов кишечника (толстая кишка, прямая кишка), то кровь будет алого цвета, возможно, в виде сгустков или примесей. Если же источник кровотечения – в верхних отделах ЖКТ (часть тонкого кишечника, пищевод, желудок), то кал превращается в черный, «дегтеобразный» за счет взаимодействия крови и особых ферментов, продуцируемых в данных отделах ЖКТ. Как правило, если имеются визуальные признаки ЖКТ-кровотечения, то ситуация острая и требует экстренных мер (неотложной помощи). Однако при менее выраженных нарушениях целостности слизистой оболочки ЖКТ, с вовлечением в процесс малого количества сосудов, цвет и консистенция кала не меняются, но эритроциты в кале будут видны при микроскопическом исследовании. Если же микроскопически эритроциты не видны, а подозрение на скрытое кровотечение есть, в таком случае и требуется анализ кала на скрытую кровь. Данное исследование осуществляется с помощью измерения количества измененного гемоглобина (а не самих эритроцитов).
Если же микроскопически эритроциты не видны, а подозрение на скрытое кровотечение есть, в таком случае и требуется анализ кала на скрытую кровь. Данное исследование осуществляется с помощью измерения количества измененного гемоглобина (а не самих эритроцитов).
Положительная реакция кала на скрытую кровь означает, что у человека имеются болезни желудочно-кишечного тракта, вызывающие нарушение целостности слизистой, когда в просвет желудка или кишки выделяется небольшое количество крови. Это может происходить при язве желудка или двенадцатиперстной кишки, неспецифическом язвенном колите, болезни Крона, полипах, инвазиях гельминтами. Так как опухоли, первичные и метастатические, вызывают поражения слизистой ЖКТ даже при незначительных размерах, исследование используется на первом этапе выявления опухолей ЖКТ. Особенно важно определение скрытой крови при диагностике рака толстой кишки, поскольку именно при опухолях в данном отделе кишечника скрытое кровотечение начинается на самых ранних стадиях.
Кровь в кале может обнаруживаться и при носовых кровотечениях, кровотечениях из десен и глотки, у больных с варикозно-расширенными венами пищевода, эрозивным эзофагитом, при геморрое и других заболеваниях, так что необходимо обязательно учитывать это при оценке результатов анализа.
Достоверность анализа наиболее высока при его повторном проведении. Отрицательные результаты теста не исключают возможного наличия у пациента эрозивно-язвенного или опухолевого поражения ЖКТ. Важно, что результаты должны оцениваться в комплексе с другими инструментальными и лабораторными исследованиями, так как сами по себе не могут быть единственным критерием для постановки диагноза.
Иногда все исследования кала на скрытую кровь ошибочно называют пробой или реакцией Грегерсена, ошибочно – потому что реакция Грегерсена (бензидиновая проба) – это самый распространенный, но не единственный метод обнаружения скрытой крови в кале, моче, рвотных массах и т. д.
Для чего используется исследование?
- Для диагностики заболеваний ЖКТ, сопровождающихся нарушениями целостности слизистой оболочки (язвенная болезнь желудка и двенадцатиперстной кишки, первичные и метастатические опухоли пищевода, желудка, толстого и тонкого кишечника, дуоденального сосочка, туберкулез кишечника, неспецифический язвенный колит, гельминтозы).

- Чтобы оценить степень повреждения слизистой оболочки ЖКТ.
- Чтобы оценить адекватность терапии язвенной болезни желудка, НЯК, болезни Крона, туберкулеза кишечника.
- Чтобы оценить тяжесть заболевания ЖКТ и дать его прогноз.
Когда назначается исследование?
- При болях в животе, изжоге, тошноте, рвоте.
- При частом кашицеобразном стуле, ложных позывах к дефекации, запорах, болях в животе, потере веса, потере аппетита, повышении температуры тела.
- При выявленных опухолях ЖКТ (инструментальными методами) для исключения скрытых кровотечений ЖКТ.
- При обнаружении гельминтов – для оценки повреждения слизистых ЖКТ.
- Если у пациента ранее была диагностирована язва желудка (неспецифический язвенный колит, болезнь Крона, полипоз, туберкулез кишечника).
Что означают результаты?
Референсные значения: отрицательно.
Причины положительного результата:
- колоректальный рак,
- первичные и метастатические опухоли пищевода, желудка, кишечника, дуоденального сосочка,
- язвенная болезнь желудка и двенадцатиперстной кишки,
- неспецифический язвенный колит,
- туберкулез кишечника,
- гельминтозы, травмирующие стенку кишечника,
- расширение вен пищевода при циррозе печени и тромбофлебите селезеночной вены,
- болезнь Рандю – Ослера,
- эрозивный эзофагит,
- носовые кровотечения,
- стоматиты, пародонтоз,
- геморрой.
Отрицательный результат не является диагностически значимым.
Что может влиять на результат?
- При некоторых методах определения скрытой крови употребление в пищу определенных продуктов и препаратов, окрашивающих стул, дает ложноположительную реакцию.
Диагностика нарушений билирубинового обмена — сдать анализы в СЗЦДМ
Нарушение билирубинового обмена или гипербилирубинемия ― это врожденное состояние, вызванное нарушением баланса между образованием и выделением билирубина.
При повышении его содержания в крови возникает желтуха ― изменение пигментации кожи и оболочек глаз, потемнении мочи. В норме билирубин в крови содержится в пределах 8,5-20,5 мкмоль/л. При гипербилирубинемии его концентрация может достигать и превышать показатель в 34,2 мкмоль/л.
Нарушения билирубинового обмена
В эритроцитах ― красных клетках крови содержится сложный белок гемоглобин. Он необходим для переноса кислорода по тканям человека. Отработав свой срок, он попадает в печень, селезенку, костной мозг, где и разрушается. Среди продуктов распада ― непрямой билирубин, который патогенен для организма. Поэтому под воздействием других компонентов он проходит очередную стадию преобразования, и выделяясь вместе с желчью печени, выходит из организма естественным путем.
Он необходим для переноса кислорода по тканям человека. Отработав свой срок, он попадает в печень, селезенку, костной мозг, где и разрушается. Среди продуктов распада ― непрямой билирубин, который патогенен для организма. Поэтому под воздействием других компонентов он проходит очередную стадию преобразования, и выделяясь вместе с желчью печени, выходит из организма естественным путем.
Если обезвреживания билирубина не происходит, либо процесс не затрагивает большую часть вещества, он превращается в биливердин ― продукт окисления. Повышенное содержание приводит к желтушности. В некоторых случаях кожа может приобрести зеленоватую окраску. Это обусловлено высокой концентрацией прямого билирубина в крови, поскольку в этом виде он окисляется быстрее.
Причины возникновения гипербилирубинемии
-
Ускоренный распад и/или сокращение жизни эритроцитов.
-
Нарушение выработки веществ, необходимых для распада билирубина.

-
Снижение поглощения билирубина клетками печени.
-
Снижение экскреции пигмента из печени в желчь.
-
Затрудненный отток желчи и ее проникновение в кровь.
Причин нарушений билирубинового обмена много, среди них желчнокаменная болезнь, заболевания печени, включая цирроз, опухоль и хронические гепатиты. Вызвать гипербилирубинемию также могут паразиты, снижающие способность организма выводить билирубин, воздействие токсичных веществ, анемия и иное.
В зависимости от стадии нарушения процесса преобразования и вывода, в крови диагностируется повышение уровня одной из фракций. Если высок общий билирубин, это свидетельствует о заболевании печени. Рост непрямого билирубина означает избыточное разрушение эритроцитов или нарушение транспортировки билирубина. Высок уровень прямого ― проблемы с оттоком желчи.
Наследственные нарушения
Синдром Жильбера. Неопасная форма с благоприятным течением. Причина ― нарушение захвата и транспортировка билирубина клетками печени. В крови повышается неконъюгированный (несвязанный) билирубин.
Синдром Ротора. Выражается в нарушении захвата билирубина и, как следствие, его выведения из организма. Проявляется в раннем возрасте, не приводит к серьезным последствиям.
Синдром Дабина-Джонсона. Редкая форма конъюгированной гипербилирубинемии. Нарушена система транспортировки, что вызывает трудности выведения связанного билирубина. Синдром не приводит к опасным состояниям, прогноз благоприятен.
Синдром Криглера-Найяра. Тяжелая форма неконъюгированной гипербилирубинемии. Причина ― недостаток или полное отсутствие глюкуронилтрансферазы, вещества необходимого для конъюгации билирубина в печени. Вызывает поражения нервной системы, может привести к преждевременной смерти.
Своевременная диагностика, патогенетическая терапия, соблюдение правильного питания, режима работы и отдыха позволяют качественно улучшить жизнь большинства больных с наследственной гипербилирубинемией.
Норма билирубина в крови
Уровень билирубина зависит от возраста и состояния человека.
У новорожденных детей максимальный уровень билирубина достигает на 3 — 5 сутки жизни, так называемая физиологическая желтуха. Иногда он доходит до 256 мкмоль/л. Уровень должен самостоятельно нормализоваться ко 2 неделе жизни. Превышения показателя в 256 мкмоль/л требуется немедленного обследования ребенка. Это состояние способное привести к поражению головного мозга.
Не менее опасно повышений уровня билирубина во время беременности. Это может стать причиной преждевременных родов, анемии и гипоксии плода.
Симптомы
Нарушение химических реакций билирубина выявляют путем определения его уровня в крови..gif) Если концентрация больше нормы, но не превышает 85 мкмоль/л ― это легкая форма гипербилирубинемии, до 170 мкмоль/л ― среднетяжелая, от 170 мкмоль/л ― тяжелая форма заболевания. Внешние признаки проявляются по разному, в зависимости от причины повышения концентрации билирубина.
Если концентрация больше нормы, но не превышает 85 мкмоль/л ― это легкая форма гипербилирубинемии, до 170 мкмоль/л ― среднетяжелая, от 170 мкмоль/л ― тяжелая форма заболевания. Внешние признаки проявляются по разному, в зависимости от причины повышения концентрации билирубина.
-
Проблемы с печенью выражается в следующей симптоматике:
-
Дискомфорт и тяжесть из-за увеличения печени.
-
Изменение цвета мочи (она становится как темное пиво), осветление кала.
-
Тяжесть после еды, приема алкоголя, частая отрыжка.
-
Периодически возникающие головокружения, общая слабость, апатия.
Если причиной патологического состояния является вирусный гепатит, то к симптомам добавляется повышенная температура тела.
-
Нарушение оттока желчи:
-
Желтушность кожи и склер.

-
Зуд кожи.
-
Интенсивная боль в правом подреберье.
-
Метеоризм, запор или диарея.
-
Темная моча, светлый кал.
Частая причина ― желчнокаменная болезнь. Перечень функционирует нормально, обезвреживает поступающий билирубин, но его выделение из организма затруднено.
Надпеченочная желтуха ― состояние вызванное быстрым разрушением эритроцитов. Выражается следующими симптомами:
-
Анемия.
-
Темный стул при обычном цвете мочи.
-
Обширные гематомы, образующиеся без внешних причин.
-
Кожный зуд, усиливающийся в состоянии покоя и после согревания.

-
Желтоватый цвет кожи.
Также иногда вне зависимости от причины могут отмечаться такие симптомы, как горечь во рту, изменение вкусовых ощущений, слабость, нарушение памяти и интеллекта.
Диагностика
Перед врачами стоит задача по снижению уровня билирубина до нормальных пределов, а сделать это можно только зная причину его повышения. Поэтому после анализа крови на определение концентрации билирубина проводят также тесты:
-
на уровень щелочной фосфатазы;
-
активность аланинаминотрансферазы;
-
наличие глюкуронилтрансферазы и другие исследования.
Назначают также УЗИ печени для определения ее состояния. Среди лабораторных тестов: общий анализ крови и мочи, уровень общего копропорфирина в суточной моче, проба с фенобарбиталом, бромсульфалеиновая проба, тест на маркеры вирусов гепатита.
Цель диагностирования не только определить уровень билирубина, но и его форму. Например, увеличение прямого билирубина возникает при нарушении отхода желчи (дискинезия). Концентрация непрямого билирубина растет из-за проблем с печенью и при избыточном разрушении эритроцитов. Установив форму билирубина, необходимо дифференцировать конкретное заболевание (патологию).
Повышенного прямого билирубина
Прямой фермент начинает накапливаться в крови из-за нарушения процесса оттока желчи. Вместо того, чтобы попадать в желудок, она проникает в кровоток. Такое состояние возникает при гепатитах бактериальной и вирусной этиологии, хронических, аутоиммунных, медикаментозных гепатитах. Может возникнуть при желчекаменной болезни, циррозе, онкологических изменениях в печени, раке желчного пузыря или поджелудочной железы. Стать следствием врожденного синдромы Ротора (более легкая форма дефекта экскреции билирубина) или синдрома Дабина-Джонсона (более тяжелая форма).
Повышенного непрямого билирубина
Причина ― быстрый распад эритроцитарных клеток. Может возникнуть как осложнение при сепсисе, острой кишечной инфекции, при анемии врожденной, токсической, приобретенной аутоиммунной.
Повышение непрямой формы билирубина также возникает при синдроме Жильбера. Это доброкачественная, хроническая болезнь, вызванная нарушением внутриклеточной транспортировки билирубин. Среди причин гипербилирубинемии синдром Криглера-Найяра ― нарушение процесса соединения билирубина с глюкуроновой кислотой, образующейся при окислении D-глюкозы.
Необычен симптом Люси-Дрискола. Он возникает исключительно у младенцев из-за грудного вскармливания. С материнским молоком поступает фермент, приводящий к нарушению конъюгации билирубина. С переходом на искусственное вскармливание болезнь проходит. Однако, непрямой билирубин весьма опасен, поэтому возникновение желтушности после 3-5 дня жизни требует срочного медицинского обследования.
Диагностирование младенцев
Если у взрослых желтуха означает наличие болезней, то у детей гипербилирубинемия может быть физиологической или патологической. В первом случае она отмечается к 4 дню жизни, у азиатских детей к 7-му, проходит самостоятельно, не достигая критических значений уровня билирубина.
Патология может явиться следствием дисфункции печени, большой концентрации бета-глюкуронидазы в грудном молоке, возникнуть при низкокалорийном питании или обезвоживании. Обследованию подлежит как сам младенец, так и его мать.
Изучается анамнез, внешние признаки. Важно как можно скорее исключить или диагностировать ядерную желтуху. К тревожным признакам относятся: желтушность в первый день жизни и после 2 недель, повышение общего билирубина и скорость его подъема, расстройство дыхания, наличие синяков или геморрагической сыпи. У ребенка измеряют уровень билирубина, посев крови, мочи и спинномозговой жидкости. Необходимо исключить наличие TORCH-инфекций у матери.
ЛечениеТерапия гипербилирубинемии зависит от причин ее вызвавших, т. е. лечение этиотропное, направленное на основное заболевание.
Нарушение прохода желчевыводящих путей. Проводится удаление камней и мешающих проходимости опухолей. В некоторых ситуациях проводят стентирование желчных протоков ― устанавливают каркас, сохраняющий просвет.
Гемолиз эритроцитов. Назначают фототерапию, инфузионную терапию с целью предотвращения или коррекции патологических потерь. В состав инфузионных растворов входит глюкоза и альбумин. Это методы лечения способствуют преобразованию токсичного билирубина в форму, выводимую из организма.
Ядерная желтуха (билирубиновая энцефалопатия) у новорожденных детей
Патология возникает на первую неделю жизни. Сначала выражается следующей симптоматикой: угнетение сосательного рефлекса, рвота, вялость, монотонный крик. Если не признаки будут слабовыраженными, если риск выписки из родильного отделения без оказания медицинской помощи. Обычно болезнь проявляет себя на 4 день жизни, требует срочного проведения обменного переливания крови. Это предотвращает развитие необратимых последствий.
Спустя несколько недель развития патологического состояния возникают такие симптомы, как ригидность затылочных мышц, «негнущиеся» конечности, судорожная поза с выгибанием спины, выбухание большого родничка, тремор рук, судороги, резкий мозговой крик.
Поскольку картина болезни формируется медленно от нескольких дней до недель, за это время часто возникают необратимые последствия в ЦНС. Заболевание окончательно проявляется к 3 – 5 месяцу жизни, приводит к параличам, ДЦП, глухоте, задержкам психического развития. Для предотвращения развития патологии необходимо отслеживать уровень билирубина. При необходимости сократить количество процедур грудного вскармливания. Провести фототерапию или обменное переливание.
Проверить уровни всех форм билирубина, а также выяснить причину нарушения билирубинового обмена можно в одной из лабораторий АО «СЗЦДМ». Это крупнейший центр, проводящий все виды лабораторных исследований, в котором также можно записаться на прием к узким специалистам.
Северо-Западный центр доказательной медицины выбирают потому, что при нем работает сеть собственных лабораторий с новейшим оборудование, а также:
-
трудятся квалифицированные медицинские и доброжелательные сотрудники;
-
гарантирована высокая точность и быстрая готовность результатов;
-
забор материалов можно провести на дому и в терминале, где созданы комфортные условия для анонимности;
-
забрать результаты можно несколькими способами.
Еще одно отличительное преимущество ― удобное расположение лабораторий в местах транспортной доступности.
Получить подробную информацию можно по телефону: 8 (800) 234-42-00.
Анализыперейти к анализам
Правила подготовки к диагностическим исследованиям
Анализ кровиДля исключения факторов, которые могут влиять на результаты исследования, необходимо придерживаться следующих правил подготовки:
важным условием для лабораторных исследований является сдача крови натощак — 6 -12 часовой период голодания. В день исследования допустимо употребление небольшого количества воды.
за 6 — 12 часов до исследования следует исключить прием алкоголя, курение, прием пищи, ограничить физическую активность.
исключить прием лекарств, если отменить прием лекарств невозможно, необходимо проинформировать об этом лабораторию.
детей до 5 лет, перед сдачей крови, желательно поить кипяченной водой (порциями до 150–200 мл., на протяжении 30 минут).
для грудных детей — перед сдачей крови выдержать максимально возможную паузу между кормлениями.
Дополнительные рекомендации по подготовке:+
Пролактин
• После сна должно пройти не менее 2 часов, кровь сдавать утром в состоянии покоя, перед исследованием исключит пальпацию молочных желез.
Тестостерон, Альдостерон, АКТГ
• Забор крови желательно осуществлять до 10 часов утра — в связи с суточным биоритмом. ПСА.
• рекомендуется воздержаться от половых контактов в течение 5-7 дней до исследования;
• после механических воздействий на простату до сдачи анализа крови на ПСА желательно выждать не менее 2-х недель, а после биопсии простаты — не менее месяца.
ПТИ
• Повторную сдачу крови на исследование ПТИ, желательно проводить в одно и то же время;
• Пациенты, принимающие гормональные препараты, не должны нарушать график приема в день сдачи, если нет специальных рекомендаций лечащего врача.
Подготовка
Тщательный туалет внешних половых органов:
Женщины перед забором мочи вводят гинекологический тампон во влагалище.
Для мужчин — тщательный туалет внешних половых органов с открытием головки полового члена.
Для грудных детей — после тщательного туалета половых органов, желательно собирать мочу в мочеприемники. Моча, выжатая из памперса, исследованию не подлежит. Мочу собирают в специальный контейнер или чисто вымытую стеклянную посуду.
Для повышения достоверности результатов не рекомендовано сдавать в один день несколько анализов по материалу моча
Правила забора материала для исследований:
Общий анализ мочи+
Используется вся порция утренней мочи.
Утренняя моча собирается в сухую, чистую, хорошо вымытую от чистящих и дезинфицирующих средств пластиковую или стеклянную емкость (стерильный одноразовый контейнер для мочи), не меньше 10 мл, в которой она будет доставлена в лабораторию.
Емкость с мочой плотно закрывается крышкой, помещается в чистый одноразовый пакет и доставляется в лабораторный центр.
Моча по Нечипоренко+
Используется средняя утренняя порция.
Моча собирается в чистую, сухую пластиковую или стеклянную емкость в количестве 15–25 мл.
Емкость с мочой плотно закрывается крышкой, помещается в чистый одноразовый пакет и доставляется в лабораторный центр.
Моча по Зимницкому+
Собирается в течение суток порционно в отдельную посуду с указанием времени забора каждой порции.
Проба по Зимницкому производится в восьми отдельных порциях мочи, собранных в течение суток, через каждые три часа.
Перед началом сбора мочи в 6:00 с утра необходимо опорожнить мочевой пузырь (эту мочу выливают). Сбор мочи начинают после 6:00 утра и производят каждые три часа:
I порция с 6:15 до 9:00;
II порция с 9:00 до 12:00;
III порция с 12:00 до 15:00;
IV порция с 15:00 до 18:00;
V порция с 18:00 до 21:00;
VI порция с 21:00 до 24:00;
VII порция с 24:00 до 3:00;
VIII порция с 3:00 до 6:00.
На все емкости наклеивают этикетки с указанием номера и интервала времени, когда была получена данная порция.
Для сбора мочи необходимо использовать сухие, чистые емкости. При этом емкости с мочой необходимо сохранять в прохладном месте (оптимально в холодильнике на нижней полке при t = +4–8 °С), не допуская замораживания.
В случае, если в каком-то интервале времени мочеиспускание не производилось, то данная емкость остается пустой. При этом пустая подписанная емкость обязательно транспортируется в лабораторию.
Каждая емкость с мочой плотно закрывается крышкой, помещается в чистые одноразовые пакеты, и все восемь емкостей с мочой доставляются в лабораторный центр.
Анализ мочи на глюкозу+
Используется суточная порция мочи.
Для сбора суточной мочи необходимо использовать сухую, чистую емкость желательно из темного стекла, или после сбора материала поместить в темный пакет. При этом емкость с мочой необходимо сохранять в прохладном месте (оптимально в холодильнике на нижней полке при t = +4–8 °С), не допуская ее замораживания.
После сбора суточной мочи, предварительно максимально точно измеряется суточный объем мочи, тщательно перемешивается и отливается 100–150 мл от общего объема в чистую, сухую емкость (стерильный одноразовый контейнер для мочи). Емкость с мочой плотно закрывается крышкой, помещается в чистый одноразовый пакет и доставляется в лабораторный центр.
Обязательно написать на контейнере объем мочи, собранной за сутки (суточный диурез)!
Подготовка
На исследование нельзя направлять кал после клизмы, введения свечей, приема касторового или вазелинового масла.
При показаниях врачом назначается пробная диета, которой пациент придерживается 4–5 дней.
Кал для исследования не должен содержать посторонних примесей, например, мочи.
При взятии кала одновременно на яйца глистов и копрограмму возможен забор материала в одну емкость.
Правила забора материала для исследований:
Копрограмма
Для копрологического исследования свежевыделенный кал собирают в сухую, чистую пластиковую или стеклянную емкость (стерильный одноразовый контейнер для кала) в количестве 10–15 г.
Емкость с калом плотно закрывается крышкой, помещается в чистый одноразовый пакет и доставляется в лабораторный центр.
Анализ кала на яйца глистов и цисты простейших
Необходимо собирать материал из последней порции испражнений.
Для этого анализа из разных участков последней порции отбирают 10–15 г кала. Кал не должен содержать посторонних примесей, например, мочи.
С целью повышения выявляемости, желательно исследование на яйца глистов проводить трехкратно.
Собирают свежевыделенный кал в чистую, сухую пластиковую или стеклянную емкость (стерильный одноразовый контейнер для кала).
Емкость с калом плотно закрывается крышкой, помещается в чистый одноразовый пакет и доставляется в лабораторный центр.
Для анализа кала на скрытую кровь
Для проведения исследования необходимо собирать кал, собранный после самопроизвольной дефекации.
за три дня до сдачи анализа исключить из рациона питания мясо, печень и все продукты, содержащие железо;
прекратить прием лекарственных средств (железосодержащих, аскорбиновую кислоту, аспирин и другие НСПВ).
Исследование не рекомендуется проводить:
в течение 2 недель после проведения инструментальных исследований желудочно-кишечного тракта или медицинских процедур (колоноскопия, ректороманоскопия, очищение кишечника с помощью клизм и пр.).
во время менструаций
при кровотечении из геморроидальных узлов, гематурии или после чрезмерного натуживания во время дефекации
если имеются примесь мочи или отделяемое половых органов
Рекомендуется исследовать кал трехкратно, при этом каждый раз пробы следует брать из двух разных мест каловой массы.
Кал собирается в количестве не более 1/3 объёма контейнера.
Доставить контейнер с калом необходимо в течение 2 часов с момента взятия биоматериала.
Соскоб на энтеробиоз
Забор материала для исследования проводят утром, не вставая с постели, до проведения гигиенических процедур и испражнения.
Для забора материала необходимо взять прозрачную липкую ленту размера предметного стекла (узенький скотч), которую приклеивают к перианальным складкам липкой стороной, потом этой же стороной с исследуемым материалом приклеивают на чистое, сухое предметное стекло. Не использовать для забора материала матовую или цветную липкую ленту!
Предметное стекло помещается в чистый одноразовый пакет и доставляется в лабораторный центр
Анализы на Общий анализ кала (копрограмма), цены в лаборатории KDL
Копрограмма – это комплексное исследование кала, которое применяется в диагностике различных заболеваний органов желудочно-кишечного тракта (ЖКТ) и для наблюдения пациента при проведении терапии.
Кал представляет собой конечный продукт пищеварения, который выводится из организма через кишечник. В его состав входит 70-80% воды и 20-30% сухого вещества, которое включает до 50% живых кишечных бактерий, остальное приходится на долю остатков переваренной пищи. Состав кала и его свойства изменчивы и во многом зависят от характера питания, потребления жидкости и образа жизни пациента в целом. При различных заболеваниях желудочно- кишечного тракта наблюдаются те или иные изменения в кале, многие из которых являются диагностическими маркерами заболеваний.
В каких случаях обычно назначают исследование?
Анализ назначают при наличии симптомов заболеваний органов ЖКТ:
- Боли в животе
- Метеоризм
- Тошнота
- Рвота
- Диарея
- Запор
- Кровь в кале
- Изменение цвета
- Потеря аппетита
- Потеря массы тела
- Ухудшение внешнего состояния пациента
Также регулярные исследования на копрограмму целесообразны во время наблюдения пациента при лечении заболеваний ЖКТ.
Что именно определяется в процессе анализа?
В лаборатории оцениваются следующие показатели:
- Консистенция
- Форма
- Цвет
- Реакция Ph
- Наличие крови и слизи
- Наличие остатков непереваренной пищи
- Наличие лейкоцитов, эритроцитов
- Наличие клеток эпителия
- Наличие кристаллов
- Наличие простейших, яиц гельминтов
- Микробиологическое исследование
Что означают результаты теста?
Жидкий неоформленный стул – признак диареи, имеющей множество причин и требующей консультации врача. Твердый обезвоженный кал наблюдается при запорах. Обесцвечивание кала может наблюдаться при обструкции желчных путей или нарушениях выработки желчи, очень темный цвет кала – при кровотечении в просвет кишки, и усиленном разрушении эритроцитов. При кровотечении из верхних отделов ЖКТ кал становится черным, а при кровотечениях из нижних отделов – можно увидеть свежую кровь. Кислая реакция кала – следствие усиленного брожения.
Слизь, клетки эпителия и лейкоциты — признаки воспалительных процессов в кишечнике. Наличие крови, эритроцитов характерно при кровотечениях в ЖКТ.
Обнаружение мышечных волокон может быть вызвано недостаточностью ферментов или желудочного сока, нарушением расщепления белка или ускоренным продвижением пищи по ЖКТ. Нейтральный жир может говорить о недостаточности функции печени, поджелудочной железы или нарушениях выделения желчи, жирные кислоты – о нарушении всасывания стенки кишечника, например, вследствие воспаления, или усилении перистальтики. Появление крахмала и клетчатки может указывать на дефицит пищеварительных ферментов.
Наличие йодофильных бактерий указывает на усиление брожения в кишечнике, дрожжеподобных грибов – на дисбактериоз и снижение иммунитета.
Сроки выполнения теста.
Обычно результат можно получить уже на следующий день.
Как подготовиться к анализу?
С подробной информацией можно ознакомиться в соответствующем разделе статьи.
Причин неплотного темного стула
Цвет и консистенция стула могут дать важные подсказки о здоровье.
Кредит изображения: gpointstudio / iStock / GettyImages
Может быть неудобно говорить о привычках к кишечнику, но стул дает важные подсказки для здоровья — и ваш врач должен знать, если что-то не так. Как правило, стул должен быть от среднего до темно-коричневого цвета, от мягкой до твердой. На это важно обратить внимание, когда стул становится темным и жидким.Хотя в этом могут быть виноваты определенные диетические привычки или лекарства, эти отклонения стула могут указывать на что-то более серьезное.
Опорожнение кишечника — это совершенно нормальная функция организма, а стул является полезным индикатором здоровья пищеварительной системы. Частота испражнений, а также консистенция и текстура стула могут меняться в зависимости от количества потребляемой клетчатки и жидкости. Кроме того, на цвет стула могут влиять пигменты фруктов, овощей и красители, добавленные в продукты.
То, что считается нормальным, варьируется от человека к человеку, но в целом стул должен состоять примерно на 75 процентов из воды, а остальные 25 процентов — из смеси бактерий, непереваренной пищи, слизи и желчи.Больше воды в стуле делает его слишком жидким, а меньшее количество воды может привести к твердому и сухому стулу.
Цвет нормального стула коричневый, на цвет стула могут влиять факторы питания и проблемы со здоровьем. Например, бледный или желтый стул может быть связан с заболеванием или инфекциями печени, а черный или красный стул указывает на кровь в стуле.
Факторы питания
Пищевые волокна увеличивают объем содержимого кишечника и заставляют фекалии быстрее перемещаться по кишечнику.Поэтому употребление большого количества фруктов, овощей или других продуктов с высоким содержанием клетчатки может вызвать жидкий стул, но не обязательно темный стул.
Стул может потемнеть, если его обесцветили синие или черные пищевые пигменты. К распространенным продуктам, вызывающим темный стул, относятся черника, черная солодка или конфеты синего или черного цвета.
Лекарства
Некоторые лекарства также могут вызывать потемнение стула. Железные добавки печально известны тем, что вызывают темный или черный стул, хотя эти добавки с большей вероятностью вызывают запор, чем жидкий стул.
Другие лекарства, которые могут вызвать темный стул, хотя и не обязательно жидкий, — это те, которые содержат висмут, такие как Пепто-Бисмол и Каопектат. Висмут взаимодействует с серой, которая естественным образом содержится в желудочно-кишечном тракте, и образует сульфид висмута, который имеет черный цвет. Это изменение цвета стула безвредно и временно и проходит через несколько дней после прекращения приема лекарства.
GI кровотечение
Жидкий стул темно-бордового или черного цвета свидетельствует о кровотечении в желудочно-кишечном тракте.Если стул очень темный или черный, это может указывать на кровотечение в пищеводе и желудке, а ярко-красный или темно-бордовый стул указывает на кровотечение в прямой или толстой кишке.
Разнообразные состояния и некоторые инфекции могут вызывать кровотечение из ЖКТ, включая заболевания печени, разрыв кровеносных сосудов, язвы, воспалительные заболевания кишечника, рак и инфекции E. coli. Поэтому при подозрении на желудочно-кишечное кровотечение важно немедленно обратиться к врачу.
Когда обратиться к врачу
Важно обращать внимание на цвет и консистенцию стула и сообщать своему врачу, если ваш стул изменится с вашего обычного, нормального рисунка и внешнего вида.Темный жидкий стул может быть вызван кровотечением в желудочно-кишечном тракте, поэтому, если изменение цвета и консистенции стула не может быть объяснено диетической причиной, поговорите со своим врачом.
Немедленно обратитесь за медицинской помощью, если у вас много крови в стуле или если темный стул сопровождается рвотой, диареей, сильной болью, слабостью или головокружением.
Отзыв Кей Пек, MPH RD
Что означают все эти цвета?
Выберите автора: Аарон Барбер, AT, ATC, PESAbbie Roth, MWC, Адам Остендорф, MD, Адриан Бейлис, PhD, CCC-SLP, Adrienne M.Flood, CPNP-AC Advanced Healthcare Provider Council, Aila Co, MDAlaina White, AT, ATCAlana Milton, MDAlana Milton, MDAlecia Jayne, AuDAlessandra Gasior, DOAlex Kemper, MD, Александра Фанк, PharmD, DABATA ДеПойЭллисон Роуленд, AT, ATCAllison Strouse, MS, AT, ATCAmanda E. Graf, MDAmanda Smith, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MDAmber Patterson, MDAmberle Prater, PhD, LPCCAmy Coleman, LISWAmy E. , MScAmy Fanning, PT, DPTAmy Garee, CPNP-PCAmy Hahn, PhDAmy HessAmy Leber, PhDAmy LeRoy, CCLSAmy Moffett, CPNP-PCAmy Randall-McSorley, MMC, EdD Candidate, Анастасия Фишер, MD, FACSMAndrea-HardyBoerger, MEd, CCC-SLP, Андреа Саттлер, MD, Эндрю Аксельсон, Эндрю Крогер, MD, MPA, Эндрю Швадерер, Анджела Абенайм, Анджела Биллингсли, LISW-SAnn Pakalnis, MD, Анна Лиллис, MD, PhDAnnette Haban-Bartz, MD, Анна Лиллис, MD, PhDAnnette Haban-BartzAnt, MD Патель, Мэри Рабкин, ФДАриана Хоэт, ФДАриэль Шефталл, доктор философии Арлин Карчевски, Эшли Холл, Эшли Куссман, Л Эшли Экстайн, Эшли Крун Ван Дист, Эшли М. Дэвидсон, AT, ATC, MSAshley Minnick, MSAHshley, AT, ATC, MSAshley Minnick, MSAHshley, ATC, ATC -SAshley Parker, LISW-SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MDBailey Young, DOBecky Corbitt, RNBelinda Mills, MDBenjamin Fields, PhD, MEdBenjamin Kopp, MDBettBett Burke, ATD, ATC, MSTRN / LBethany Uhl, MD Бетани Уолкер, PhDBhuvana Setty, MDBill Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BSBrandi Cogdill, RN, BSN, CFRN, EMT-PBrandon MorganBreanne L.Бауэрс, PT, DPT, CHT, CFST Брендан Бойл, MD, MPH Брайан Бо, MD Брайан К. Каспар, доктор философии Брайан Келлог, MD Бриана Кроу, PT, DPT, OCS ATRCагри Торунер, MDCaitlin TullyCaleb MosleyCallista DammannCallista PoppCami Winkelspecht, PhDCanice Crerand, PhDCara Inglis, PsyDCarl H. Backes, MDКарло Ди Лоренцо, MD Earlenbaugh, RNCatherine Sinclair, MD Кэтрин Тримбл, NPCatrina Litzenburg, PhDCharae Keys, MSW, LISW-SCharles Elmaraghy, MDChelsie Doster, BSCheryl Boop, MS, OTR / LCheryl G.Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, MDChristine PrusaChristopher Goettee, PTSC, DPChristopher Goettee, PTSC, DPC PT, DPT, OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop. PA-CC Кортни Холл, CPNP-PC, Кортни Портер, RN, MSCrystal Milner, Курт Дэниелс, доктор медицины Синтия Холланд-Холл, доктор медицинских наук, MPHDana Lenobel, FNP, Дана Ноффсингер, CPNP-AC, Дейн Снайдер, MD Дэниел Кури, MD Дэниел Пи Джуста, MD Дэниел, Дэниел Wessells, PT, MHAD, Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, NPDeborah Hill, LSWDeborah Zerkle, LMTDeena Chisolm, PhDDeipanjan NandiDS, MDDenisomanll, MDDennisham, MDDennisham, MDDenisomin, D.Williams, MD, MPH, FAAP, Dipl ABOMDonna M. Trentel, MSA, CCLSDonna Ruch, PhDDonna TeachDoug Wolf, Дуглас Маклафлин, MDDrew Duerson, MDEd Miner, Эдвард Оберл, MD, RhMSUS, Эдвард Шеперд, MDEileen Chaves, MD Элизабет Чавес, Элизабет Дэлизон, Ф. , LPCC-SE, Элизабет Змуда, DOEllyn Hamm, MM, MT-BCE, Эмили А. Стюарт, MD, Эмили Декер, MD, Эмили Гетчман, Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domricrose, RD, LDgro Робертс Эрин Гейтс, PT, DPTErin Johnson, M.Ed., CSCSErin Shann, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Besner, MDGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina Mcregotory Paul Д. Пирсон, MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPHanna MathessHeather Battles, MDHeather ClarkHeather Yardley, PhD, Генри Спиллер, Генри Сян, MD, MPH, PhDHerman Hundley, MS, ATH, MDH, DHerman Hundley, MS, ATH, MD, CSC MPH, MSHoward Jacobs, MDHunter Wernick, DOIbrahim Khansa, MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, BC, CWOCNJacqueline-DJ, PhacquelineD WynnD, PhDJacquelineD WynnD, PhDJacqueline-DJ Доктор медицины Джеймс Мураками, доктор медицины Джеймс Попп, доктор медицины Джеймс Руда, доктор медицины Джеймсон Маттингли, доктор медицины Джейми Маклин, доктор медицины Джейн Абель, Джанель Хьюфнер, Массачусетс, CCC-SLP, Дженис М.Moreland, CPNP-PC, DNP, Дженис Таунсенд, DDS, MSJared Sylvester, Jaysson EicholtzJean Hruschak, MA, CCC / SLPJeff Sydes, CSCSJeffery Auletta, MDJeffrey Bennett, MD, PhDJeffrey Hoffman, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord, MDJeffrey Phord , DPTJennifer HofherrJennifer LockerJennifer PrinzJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJenny Worthington, PT, DPTJerry R. Mendell, MDJessalyn Mayer, MSOT, BC / LJessica Bailey, BogDJessica, MSOT Bullock, MA / CCC-SLP Джессика Бушманн, RD Джессика Шерр, PhD Джим О’Ши OT, MOT, CHT Джоан Фрейзер, MSW, LISW-S, Джон Акерман, PhD, Джон Кабальеро, PT, DPT, CSCS, Джон Ковальчин, MD, Джонатан Д.Теккерей, доктор медицинских наук, Джонатан Финлей, магистр медицины, магистр медицины, бакалавриат, магистр гуманитарных наук, доктор медицинских наук, Джонатан М. Гришкан, доктор медицинских наук, Джонатан Наполитано, доктор медицинских наук, Джошуа Прудент, доктор медицинских наук, Джошуа Уотсон, доктор медицинских наук, Джули Эйнг, CRA, RT (R) Джулия Колман, MOT, OTR / L, Джули Апторп, Джули Леонард, доктор медицинских наук, Джули Леонард, Джули Леонард, доктор медицинских наук Джастин Индик, доктор медицинских наук, Кэди Лейси, Кейли Хейг, магистр медицины, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, OTR / LKaren Allen, MDKaren Days, MBAKaren Rachuba, RD, LD, CLCKari A. Dubro, MS , RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L.Кассис, доктор медицины, магистр здравоохранения, Кейси Стротман, доктор медицинских наук Кэтрин Динс, доктор медицины Кэтрин Маккракен, доктор медицины Кэтлин (Кэти) Руш, Кэтрин Блохер, CPNP-PC, Кэтрин Дж. Джунге, доктор медицины, BSN, Кэтрин Обринба, доктор медицины, Кэти Бринд’Амур, М.К. Скатья Харфманн, доктор медицинских наук, Кайла Зимпфер, PCCКели Янг, Келли Свуп, Келли Дилвер, PT, DPT, Келли Абрамс, Келли Бун, Келли Хьюстон, Келли Дж. Келлехер, доктор медицины, Келли МакНалли, доктор философии, Келли Н. Дэй, CPNP-PC, Келли Пак, LISW-SK, Келли Тэннер, доктор философии, Уильямс , MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, SCSKimberly Van Camp, PT, DPT, SCSKirk SabalkaKris Jatristana, MD, FAAPK , LISW-SKristen Cannon, MDKristen Martin, OTR / LKristi Roberts, MS MPHKristina Booth, MSN, CFNPKristina Reber, MDKristol Das, MDKyle DavisLance Governale, MDLara McKenzie, PhD, MALaura Brubaker, BSN, RnerLaura D, Laura Brubaker, BSN, RNLaura D cz, PhD Лаурен Джастис, OTR / L, MOTLauren Madhoun, MS, CCC-SLPLauryn RozumLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BCLeslie Appiah, MDLinda Stoverock, DNP, RNTartz-BCLindsay Kneen, MDLindsay Kneen, MDLindsay Kneen, MDLindsay Kneen, MDLindsay Kneen , PsyDLisa GoldenLisa M.Хамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S Любна Мазин, PharmDLuke Tipple, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, MS , Доктор медицины Манмохан К. Камбодж, доктор медицины Марк Левит, доктор медицины Марк П. Михальский, доктор медицины Марсель Дж. Казавант, доктор медицины Марси Джонсон, LISW-SM, Марси Рехмар, Марко Коридор, доктор медицины Маргарет Басси, OTR / LMaria HaghnazereMaria Vegh, MSN, Galissan, Marissan, Marissan, Narissan, Marissan Марни Вагнер, доктор медицины Мэри Энн Абрамс, доктор медицины, магистр здравоохранения Мэри Фристад, доктор медицинских наук, доктор медицины, Мэри Кей Шаррет, Мэри Шулл, доктор медицины, Мэтью Уошам, доктор медицины, магистр медицины, магистр медицины, Мэган Хорн, Мэгэн Брундретт, доктор медицины Меган Лиган, Меган, Меган, Меган, Меган, Меган, , Д.м.н., М.Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa и Микаэль Макларен Мелисса МакМиллен, CTRS Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael T. DPTMitch Ellinger, CPNP-PCMolly Gardner, PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDMurugu Manickam, MDNancy AuerNancy Cunningham, MD PsyDNancy Wright, BS, RRT, RCP, AE-C, Naomi-C. , LICDC-CS Натали Роуз, BSN, RN Натали Мейтр, доктор медицины, доктор медицинских наук, Общенациональная детская больница, Национальная детская больница, Эксперты по поведенческому здоровью Ниту Бали, доктор медицины, магистр здравоохранения Нехал Парих, DO, MS Николь Майер, OTR / L, MOTNicole Caldwell, MDNicole LSNicole, доктор Николь Демпстер, PhD Пауэлл, PsyD, BCBA-DNina WestNkeiruka Orajiaka, MBBSOctavio Ramilo, MDOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige , CTRSP, Паркер Хьюстон, доктор философии Патрик К.Уолц, доктор медицины Патрик Куин, BSN, RNПедро Вайследер, доктор медицины Миннечи, доктор медицины Питер Уайт, доктор философии Прити Джагги, доктор медицины Рэйчел Марокко-Занотти, Дорчел Д’Амико, доктор медицины Рэйчел Шрейдер, доктор медицины Рэйчел Д’Амико, доктор медицины Рэйчел Шрейдер, CPNP-ПК CCLSRebecca Lewis, AuD, CCC-ARebecca Romero ShakReggie Ash Jr. Рено Равиндран, MD Ричард Киршнер, MD Ричард Вуд, MD Роберт А. Ковач, MD, Ph.D. Рошель Крауз, CTRSRohan Henry, MD, MS Роуз Айробмари, MDRose Доктор Росс Мальц, доктор медицинских наук Райан Ингли, ATC, Саманта Боддапати, доктор медицинских наук, Саманта Мэлоун, Сэмми Сигнор, Сандра К.Ким, доктор медицины Сара Бентли, MT-BC Сара Боде, доктор Сара Брейдиган, магистр медицины, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара Шредер, доктор медицины Сара А. Денни, доктор медицины Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN Сара Гринберг Сара Хасти, BSN, RNC-NIC Сара Кейм, доктор медицины Сара Майерс, Сара О’Брайен, доктор медицинских наук, Сара Саксбе, Сара Шмидт, доктор медицинских наук, доктор медицинских наук, Сара Скотт, Сара Трейси, доктор медицинских наук, Сара Верли, доктор медицинских наук, Скотт, Великобритания. Ковен, доктор медицины, магистр здравоохранения Скотт Хики, доктор медицинских наук, Шон Эйнг, Шон Роуз, доктор медицины Сет Альперт, доктор медицинских наук, Шана Мур, Массачусетс, Массачусетс, CCC-А, Шаннон Рейнхарт, LISW-SShari Uncapher, Шарон Врона, DNP, PNP, PMHSS, Шон Питчер, BS, РД, USAW, Шоу Нейсион Whiteside APRN, MS, CPNP-AC / PC, CPON Стефани Бестер, MD Стефани Хирота, OTR / LS Стефани Буркхардт, MPH, CCRCStephanie CannonStephanie Santoro, MDМатсон, доктор медицины Стивен Чичора, доктор медицины Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицины Сьюзан Крири, доктор медицинских наук, Свароп Пинто, доктор медицины Табата Баллард, Таббета Греко, Таби Эванс, психиатр, Табита Джонс-Макнайт, доктор медицинских наук, доктор Табита Джонс-Макнайт, доктор медицинских наук, Тэмбер, Мохамедри, Барон Лаурила, MS, RPhТереза Миллер, BA, RRT, RCP, AE-C, CPFT, Томас Поммеринг, ДОТомас Сэвидж, Тиаша Летостак, доктор философии, Тиффани Райан, BCBA Тим Робинсон, Тимоти Крайп, доктор медицины, доктор философии, Трейси Л. Сиск, RN, BSNhal, RDcy, LDcy Roberts Механ, MATravis Gallagher, ATTrevor MillerTyanna Snider, PsyDTyler Congrove, ATVanessa Shanks, MD, FAAP Венката Рама Джаянти, MDVidu Garg, MDVidya Raman, MDW.Гаррет Хант, доктор медицинских наук Уолтер Самора, доктор медицинских наук Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицинских наук Венди Кливленд, Массачусетс, LPCC-SW, Хитни Маккормик, CTRSУитни Рэглин Биньял, доктор медицинских наук Уильям Коттон, доктор медицинских наук Уильям Дж. Барсон, доктор медицинских наук Уильям Рэй, доктор медицинских наук, Уильям
Как на самом деле выглядит кровь в ваших фекалиях?
Вопрос: Я видел плакат, посвященный осведомленности о колоректальном раке, на котором говорилось, что нужно следить за кровью в моем стуле. Что именно я ищу?
A: Стул человека — это окно в его здоровье и бесценный предупреждающий знак проблемы, поэтому посмотрите на него, прежде чем смывать.Следить за своим стулом — важный шаг в понимании колоректального рака и выявлении ранних признаков заболевания.
Тема того, что стул говорит об их здоровье, очень обширна, и я не буду здесь вдаваться в подробности, но давайте поговорим о наблюдении за кровью.
Во-первых, кровь в корме — это ненормально. Вся кровь, выходящая со стулом, вокруг стула или после стула, является ненормальной и представляет собой проблему разной степени тяжести.
Итак, чтобы ответить на вопрос, вы просто ищете кровь.И если вы видите это, вам нужно сообщить об этом своему семейному врачу для расследования. Это так просто. При этом, безусловно, существуют более тревожные характеристики крови в стуле и некоторые особенности, о которых вам следует знать, чтобы сообщить о них своему врачу. Чтобы понять эти характеристики, нужно представить себе, откуда эта кровь.
Колоректальный рак — это заболевание клеток внутренней оболочки толстой или прямой кишки. Клетки начинают бесконтрольно расти, сначала образуя кластер клеток, называемый полипом, и в конечном итоге превращаясь в рак, поскольку клетки зарываются глубже в стенку.Поскольку эти полипы и возможные раковые образования растут на внутренней оболочке кишечника, они сочатся или кровоточат в кишечнике, и эта кровь затем попадает в стул по мере прохождения через него.
Исходя из этого, можно представить себе, как могла бы выглядеть кровь в стуле, если она происходит от колоректального рака. Если рак находится в правой части толстой кишки (в начале толстой кишки и дальше всего от заднего прохода), кровь может быть не обнаружена глазом к тому времени, когда она достигнет туалета.Если от рака правой толстой кишки идет много крови, она может больше не выглядеть как красная кровь к тому времени, когда она достигает туалета, а скорее как черная смола, смешанная со стулом.
Если рак продвигается дальше в толстой или даже прямой кишке, кровь все равно будет красной, размазанной по стулу при попадании в унитаз, или кровь будет смешиваться со стулом, но по-прежнему ярко-красного цвета.
Наконец, если рак, который кровоточит, находится в прямой кишке, непосредственно перед выходом, вы можете увидеть только кровь, поступающую в унитаз до или после стула, поскольку она вытекает непосредственно из ануса, а не смешивается со стулом.
Итак, понимая , как кровь в стуле может быть предупреждающим признаком рака, также становится понятнее, почему мы используем иммунохимический тест кала (FIT) для микроскопического исследования стула (и почему это так важно!) проверяет наличие скрытой (скрытой) крови в стуле в качестве скринингового теста на колоректальный рак — он может обнаружить кровь, невидимую для глаза, когда вы смотрите в туалет.
Тест не является специфическим — многие другие факторы могут привести к появлению скрытой крови в стуле, и тест не может определить, что именно вызывает кровь.Но он очень чувствителен, а это означает, что почти все пациенты с колоректальным раком были бы положительными, если бы тест был проведен. Это означает очень мало ложных отрицательных результатов, что идеально подходит для скринингового теста.
Очевидно, очень важно понимать, что многие различные колоректальные проблемы могут привести к появлению крови в стуле, а не только к раку. Но помните, что независимо от причины, кровь в фекалиях — это ненормально и требует обсуждения и исследования вашим лечащим врачом. Характеристики крови дадут ключ к разгадке, но ни в коем случае не позволят поставить диагноз, и почти наверняка следующим шагом будет колоноскопия, чтобы окончательно разобраться в том, что происходит.
Проще говоря, сделайте это для меня: повернитесь и посмотрите на свой стул перед тем, как смыться. Это могло спасти тебе жизнь.
(Этот пост был обновлен в августе 2020 года, чтобы отразить изменение в колоректальном скрининговом тесте Онтарио с анализа кала на скрытую кровь на FIT)
Беременность: изменение привычек кишечника
Обзор темы
Запор
Запор — распространенная проблема во время беременности. Задержка кишечного содержимого (медленный транзит) — наиболее частая причина запоров во время беременности.
У вас также может быть запор или дискомфорт при дефекации в течение нескольких дней после родов. Первое испражнение может быть болезненным, если у вас была эпизиотомия или разрыв влагалища.
Запор может быть вызван:
- Недостатком клетчатки в рационе.
- Лекарства, такие как антациды, добавки железа или опиоидные обезболивающие, которые давались во время родов.
- Недостаточно жидкости.
Пейте много воды и соков, чтобы снизить риск запора.Поговорите со своим врачом, прежде чем принимать любые другие лекарства, отпускаемые без рецепта, например, смягчители стула, для лечения запора. Некоторые лекарства могут быть небезопасными для приема во время беременности.
У вас может быть геморрой, который причиняет вам боль во время беременности и после родов. Используйте домашние средства лечения или поговорите со своим врачом о лечении геморроя.
Кровь в стуле
Небольшое количество ярко-красной крови на поверхности стула или на туалетной бумаге часто возникает из-за небольшого разрыва (трещины) прямой кишки или геморроя.Геморрой часто встречается во время беременности и после родов, потому что:
- Более крупная матка оказывает большее давление на кровеносные сосуды в нижней части живота.
- Запор вызывает учащенное опорожнение кишечника и его нарушение.
Кровотечение, вызванное геморроем, часто вызывает боль при дефекации и может привести к появлению крови в туалетной воде. Это несерьезно, если крови мало и кровотечение прекращается при прекращении диареи или запора.Может быть, все, что вам нужно, — это домашнее лечение.
Кровотечение может возникнуть в любом месте пищеварительного тракта. Кровь переваривается по мере продвижения по пищеварительному тракту. Чем дольше кровь движется по пищеварительному тракту, тем меньше она будет похожа на кровь. Часто кровь от кровотечения в желудке выглядит черной и дегтеобразной. Кровь, которая быстро перемещается по пищеварительному тракту или начинается около прямой кишки, может казаться красной или темно-красной.
Поговорите со своим врачом, если ваш стул черный, дегтеобразный или смешанный с яркой или темно-красной кровью.Ярко-красная кровь в унитазе после дефекации также должна быть проверена врачом. Ваш врач может провести несколько простых тестов, чтобы проверить наличие даже очень небольшого количества крови в стуле.
Некоторые продукты и лекарства также могут изменить внешний вид стула. Прием лекарств с субсалицилатом висмута, таких как пепто-бисмол, или таблеток железа, может сделать стул черным, а употребление большого количества свеклы может сделать стул красным. Некоторые пищевые красители также могут изменить цвет стула.Употребление продуктов с черным или темно-синим пищевым красителем может сделать стул черным.
Кредиты
Текущий по состоянию на: 11 февраля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Уильям Х. Блахд-младший, доктор медицины, FACEP — неотложная медицина
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Х. Майкл О’Коннор, доктор медицины, неотложная помощь
Киртли Джонс, доктор медицины — Акушерство и гинекология
По состоянию на 11 февраля 2020 г.
Автор: Healthwise Staff
Медицинский обзор: Уильям Х.Блахд младший, доктор медицины, FACEP — неотложная медицина и Адам Хусни, доктор медицины, семейная медицина, Кэтлин Ромито, доктор медицины, семейная медицина, и Х. Майкл О’Коннор, доктор медицины, неотложная медицинская помощь, Киртли Джонс, доктор медицины, акушерство и гинекология
Все какают. Но вот 9 удивительных фактов о фекалиях, которых вы, возможно, не знали.
Все какают.
Но это не значит, что все знают об этом все.
Какашки — это не просто повод для смеха. Ученые и врачи, изучающие фекалии, обнаружили, что это побочный продукт разнообразного сообщества бактерий в кишечнике, который влияет на ваше здоровье самыми разными способами.Более пристальное внимание к своему стулу может рассказать вам о состоянии этих жизненно важных бактерий и о вашем здоровье в целом.
Имея это в виду, я поговорил с Робинн Чуткан, гастроэнтерологом из Джорджтаунской больницы и автором книги Gutbliss и готовящейся к выходу книги The Microbiome Solution : пары книг о желудочно-кишечном тракте и микробах, которые в нем живут. , и стул, который выходит из него.
Вот несколько фактов о фекалиях, которые вам могут быть интересны.
1) Фекалии в основном состоят из бактерий, а не из старых продуктов
Lactobacillus johnsonii , полезный вид кишечных бактерий. (Кэтрин Кросс, IFR)
Заманчиво думать о фекалиях как о просто израсходованных остатках пищи, которую вы съели, — о том, что остается после переваривания.
На самом деле, это вещество присутствует, но от 50 до 80 процентов ваших фекалий (исключая воду) на самом деле представляют собой бактерии, которые жили в вашем кишечнике и затем были выброшены через проход пищи.Многие из бактерий в фекалиях все еще живы, но некоторые из них мертвы — туши видов, которые цвели, питаясь неудобоваримым растительным веществом, которое вы потребляли, а затем умерли вскоре после этого.
Но это еще не все бактерии. В ваших фекалиях также есть некоторые неперевариваемые растительные вещества — например, клетчатка в овощах — в точных пропорциях, зависящих от вашего рациона. В ваших фекалиях также содержится небольшое количество вашей собственной ткани: клеток слизистой оболочки кишечника, которые были отделены во время пищеварения.И, конечно же, вода.
2) Какашки коричневые из-за мертвых эритроцитов и желчи
(Нина Хелмер)
Цвет ваших фекалий является результатом действия химического вещества под названием стеркобилин. Это химическое вещество попадает в фекалии двумя способами: оно является побочным продуктом гемоглобина в разрушенных эритроцитах, а также поступает из желчи — жидкости, выделяемой в ваш кишечник для переваривания жира.
Чуткан говорит, что у человека с оптимально функционирующей пищеварительной системой «идеальный стул — это насыщенный шоколадный цвет, как растопленный шоколад.«
Без стеркобилина фекалии были бы бледно-серого или беловатого цвета. Мы знаем это, потому что у людей с заболеванием печени или закупоркой желчных протоков (из-за чего желчь почти не попадает в кишечник) выделяются светлые фекалии — состояние, известное как ахолический стул.
Другой цвет фекалий может быть признаком других заболеваний. Желтый стул может быть результатом паразитарной инфекции или рака поджелудочной железы. Черный или темно-красный фекалии могут указывать на кровотечение из верхних отделов желудочно-кишечного тракта или на употребление свеклы.Зеленый кал также может быть признаком инфекции. Если ваши фекалии синие, вероятно, это из-за синего пищевого красителя.
3) Мужчины и женщины какают по-разному
(Привет, Пол Studios)
Из-за анатомических различий желудочно-кишечные тракты мужчин и женщин работают по-разному. Эти различия настолько значительны, что Чуткан говорит, что могла бы выполнить колоноскопию и правильно угадать пол пациента, даже не зная об этом заранее.
Во-первых, у женщин таз шире, чем у мужчин, а также дополнительные внутренние органы (например, матка и яичники) в этом регионе. В результате их толстая кишка висит немного ниже, чем у мужчин, и немного длиннее: в среднем на десять сантиметров. Наконец, у мужчин более жесткие брюшные стенки, которые помогают более эффективно проталкивать пищу через желудочно-кишечный тракт.
Все это, по словам Чуткана, «затрудняет отхождение стула у женщин». По ее словам, пища проходит через большинство женщин дольше, что делает их более склонными к вздутию живота.С другой стороны, мужчины обычно более регулярны.
4) Идеальные фекалии — это «сплошное бревно», опускающееся на дно унитаза.
Хотя Чуткан предупреждает, что не существует единой «идеальной фекалии», она отмечает, что есть некоторые характеристики, которые являются признаком здоровой пищеварительной системы и микробиома.
Некоторые врачи говорят, что достаточно три раза в неделю какать, но Чуткан говорит, что вам, вероятно, следует опорожнять кишечник каждый день — при условии, что вы едите пищу каждый день.(В некоторых случаях нарушения могут быть вызваны сильным стрессом, так как гормоны, такие как адреналин и кортизол, могут замедлить процесс пищеварения.)
В идеальных условиях, по ее словам, «пройти должно быть очень легко — почти без усилий». И он должен иметь форму одного или двух сплошных бревен с диаметром, аналогичным диаметру круга, который вы можете сделать указательным и большим пальцами.
Наконец, фекалии должны тонуть, а не плавать. Плавучий стул обычно является признаком плохого усвоения питательных веществ или чрезмерного газообразования.
Конечно, какашки бывают всех форм и размеров — как показано на бристольской шкале табуретов, созданной Кеном Хитоном из Бристольского университета, справа — но Чуткан говорит, что идеальные какашки — это три или четыре по шкале.
Если ваш какашек не является идеальным, легким и непрерывным журналом, это не обязательно признак того, что вы заболели. Но это может быть признаком того, что вы не едите достаточно клетчатки или что микробиом кишечника не в хорошей форме.
5) Кишечные бактерии и растительная клетчатка необходимы для хорошего фекалий
Столько клетчатки.(Shutterstock.com)
По словам Чуткана, ключ к хорошему стулу прост: «Что действительно делает хороший стул, так это большое количество неперевариваемых растительных веществ, которые питают кишечные бактерии». Это растительное волокно — в основном целлюлоза — также напрямую увеличивает объем каловых масс, поэтому диета, богатая растениями, имеет решающее значение для хорошего и твердого испражнения.
Но наличие разнообразного и здорового сообщества кишечных бактерий также важно — и для многих людей злоупотребление антибиотиками является проблемой. Исследования показали, что один курс ципрофлаксина, например, может уничтожить треть видов микробов, естественным образом присутствующих в нашем кишечнике, а другие исследования показали, что у некоторых людей микробиом может никогда не восстановиться.Между тем, безрецептурные пробиотические продукты обычно содержат только один вид бактерий и не могут заменить множество утраченных микробов.
Убийство кишечных бактерий может привести к множеству проблем, в некоторых случаях давая вредным бактериям, таким как C. difficile , больше места для размножения. Но это также может привести к появлению слишком мягкого неприятного запаха. По этим причинам Чуткан рекомендует хорошенько подумать, прежде чем просить (или соглашаться) на прием антибиотиков, и убедиться, что инфекция, которую вы пытаетесь лечить, действительно в этом нуждается.
6) В фекалиях видна кукуруза из-за целлюлозы
(Shutterstock.com)
Объяснение широко наблюдаемого феномена кукурузного зерна в фекалиях довольно простое: внешняя часть кукурузного зерна сделана из целлюлозы, неперевариваемого растительного волокна. Мы можем переварить ядро изнутри, но оболочка проходит через нас целыми и невредимыми.
Это также верно для многих других частей растений, таких как, например, стебли капусты, но ярко-желтый цвет кукурузы выделяется, что позволяет легко обнаружить.
В этом явлении есть свои преимущества. Если вы заинтересованы в отслеживании того, как долго пища проходит через ваше тело — будь то для оценки состояния вашей пищеварительной системы или просто для удовлетворения вашего любопытства — вы можете использовать кукурузные зерна в качестве трекера.
7) У людей, живущих в разных частях света, разные корма
Shutterstock
(Shutterstock.com)
Это не будет большим сюрпризом, потому что разные диеты приводят к разным типам фекалий. Но Чуткан говорит, что фекалии большинства людей в развивающемся мире заметно отличаются от фекалий людей, придерживающихся западной диеты, в основном потому, что последняя содержит гораздо меньше клетчатки.
Диета, богатая клетчаткой — которую едят многие люди в развивающихся странах и некоторые вегетарианцы в США — приводит к образованию более плотных и объемных фекалий. «Это более крупные движения, которые легче выходить», — говорит она.«И в протирании очень мало нужды — это гораздо более чистая эвакуация».
Табуреты в западном стиле, напротив, намного мягче, и толстой кишке приходится толкать сильнее, чтобы их вытащить.
8) Детские какашки действительно очень странные
Постмекониевое блаженство. (Shutterstock.com)
Первые несколько испражнений новорожденного называются меконием — и если вы никогда не видели его раньше, это довольно странно.
Это результат того, что младенец потребляет питательные вещества в утробе матери, и представляет собой темно-зеленую смолистую субстанцию.Он так отличается от обычных фекалий из-за того, что ребенок потреблял в матке: околоплодные воды, кровь и клетки кожи, а также слизь.
Как ни странно, меконий обычно не имеет запаха. Какашки ребенка не останутся такими.
9) Пересадка фекалий может быть эффективным лечением
Врач готовится к пересадке фекалий в больнице Северной Каролины. (Тодд Самлин / Шарлотта Обсервер / MCT через Getty Images)
Это может показаться безумием, но исследования все чаще говорят нам, что C.diff — вредные бактерии, которые могут размножаться в вашем кишечнике, если уничтожить полезные бактерии — заключается в том, чтобы взять фекалии здорового человека и поместить их в свой собственный желудочно-кишечный тракт. Официальное название этого — фекальная трансплантация.
Это не значит, что вам следует попробовать его дома. Но контролируемые исследования показали, что эффективность трансплантации фекалий составляет около 90 процентов, что выше, чем у любого антибиотика. В этом есть смысл: инфекция C. diff часто вызывается антибиотиком, который без разбора убивает полезные бактерии в чьем-то кишечнике, поэтому повторное заселение их здоровыми бактериями является средством скопления C.diff выход.
Эта процедура становится все более распространенной, и в настоящее время исследователи работают над альтернативными средствами доставки фекальных трансплантатов, такими как замороженные фекалии или таблетки, которые можно принимать перорально.
Дополнительная литература: Все пукают. Но вот 9 удивительных фактов о метеоризме, о которых вы, возможно, не знали.
ЧАСЫ: «Захватывающий процесс разложения человека»
Синдром аспирации мекония (MAS) (для родителей)
Что такое меконий?
Меконий — первые фекалии новорожденных.Эти липкие, толстые, темно-зеленые фекалии состоят из клеток, белков, жиров и кишечных выделений, таких как желчь. У младенцев обычно выделяется меконий (mih-KOH-nee-em) в первые несколько часов и дней после рождения. Но у некоторых младенцев меконий выделяется еще в утробе матери на поздних сроках беременности.
Что такое синдром аспирации мекония?
Синдром аспирации мекония (MAS) возникает, когда у новорожденного возникают проблемы с дыханием из-за попадания мекония в легкие.
Меконий затрудняет дыхание, потому что он может:
- забивают дыхательные пути
- раздражает дыхательные пути и повреждает легочную ткань
- блокирует сурфактант, жирное вещество, которое помогает открывать легкие после рождения
При лечении большинство детей с синдромом аспирации мекония поправляются без проблем.
Что вызывает синдром аспирации мекония?
Аспирация мекония происходит, когда ребенок находится в состоянии стресса и задыхается, еще находясь в утробе матери, или вскоре после родов при первых вдохах воздуха. Задыхаясь, ребенок может вдохнуть околоплодные воды и содержащийся в них меконий.
Вероятность выделения мекония у младенцев выше, когда:
У младенцев, которые испытывают стресс из-за низкого уровня кислорода или инфекций, также может выделяться меконий до рождения. Когда меконий попадает в околоплодные воды, есть вероятность, что ребенок вдохнет (аспирирует) его в легкие до, во время или после рождения.Но большинство младенцев с меконием в околоплодных водах не заболеют МАС.
Каковы признаки и симптомы синдрома аспирации мекония?
До или во время рождения ребенка врачи заметят один или несколько из следующих признаков:
- Околоплодные воды окрашены меконием (зеленый цвет).
- У ребенка пятна мекония.
- У ребенка проблемы с дыханием или медленное сердцебиение.
- Ребенок вялый.
Как диагностируется синдром аспирации мекония?
Врачи диагностируют МАС у любого ребенка с проблемами дыхания, рожденного через жидкость, окрашенную меконием, и не имеющего другой причины для проблем с дыханием.Рентген грудной клетки может подтвердить диагноз. Врачи могут провести другие анализы, чтобы убедиться, что никакие другие симптомы не вызывают, например проблемы с сердцем или пневмония.
Как лечится синдром аспирации мекония?
Большинство младенцев с MAS получают медицинскую помощь в отделениях интенсивной терапии для новорожденных или в отделении интенсивной терапии новорожденных (NICU) и получают кислород, если это необходимо.
Ребенку, который получает дополнительный кислород, но все еще пытается дышать, поможет дыхательный аппарат (вентилятор). Младенцу с тяжелым MAS может потребоваться дополнительное лечение, например:
- сурфактант для открытия легких
- вдыхал оксид азота.Этот газ добавляется к кислороду, чтобы открыть кровеносные сосуды и улучшить доставку кислорода.
- экстракорпоральная мембранная оксигенация. Аппарат ЭКМО, используя насос, который работает как сердце, перекачивает кровь из организма через искусственное легкое. Как и нормальное легкое, оно добавляет в кровь кислород и удаляет углекислый газ. Затем машина отправляет кровь обратно ребенку.
Большинство детей с МАС поправляются в течение нескольких дней или недель, в зависимости от того, сколько мекония они вдохнули.
Можно ли предотвратить синдром аспирации мекония?
Если у женщины истек срок родов, ее врач может порекомендовать стимулирование родов, чтобы предотвратить МАС.Если у беременной женщины вырвется вода и она увидит темно-зеленые пятна или полосы в жидкости, ей следует немедленно сообщить об этом своему врачу. Это признак того, что меконий находится в околоплодных водах.
В прошлом врачи иногда проводили амниоинфузию (используя физиологический раствор для разбавления мекония в околоплодных водах) или отсасывали меконий изо рта и горла ребенка при рождении. Но не было обнаружено, что эти методы лечения предотвращают МАС, поэтому обычно не проводятся.
Что еще мне нужно знать?
Большинство младенцев с синдромом аспирации мекония полностью выздоравливают.Некоторые дети могут иметь более высокий риск инфекций легких и одышки, особенно в первый год жизни.
Почему у моего новорожденного черные какашки?
Первый стул у вашего ребенка должен быть густым, черным, липким налетом, называемым меконием. Хотя это далеко не так, как «какашки», которые последуют за этим, а иногда сложно очистить нежную кожу вашего ребенка, роль мекония в очистке от билирубина делает его долгожданным признаком благополучия вашего ребенка.
Меконий наполняет нижнюю часть кишечника всех новорожденных.Он получает свой отчетливый цвет от желчи — жидкости, вырабатываемой в печени, которая помогает пищеварению. Помимо желчи, меконий содержит околоплодные воды, лануго (тонкие волосы, покрывающие тело ребенка внутри матки), омертвевшие клетки кожи, слизь и билирубин. Большинство этих ингредиентов безвредны, но слишком много билирубина в крови может привести к желтухе. Желтуха — обычное заболевание новорожденных, но может иметь серьезные последствия, если уровень билирубина превышает определенные пределы.
Печень фильтрует билирубин из крови и выводит его в кишечник (кишечник), где он выводится из организма через стул (другими словами, он выходит наружу).Поскольку меконий полон билирубина, его раннее выведение жизненно важно для предотвращения серьезной желтухи.
Обычно для изгнания мекония требуется день или два — при условии, что ваш ребенок хорошо кормит. Когда младенцы недоедают, они перестают какать. Это позволяет билирубину реабсорбироваться из стула и обратно в кровь и увеличивает риск желтухи у вашего ребенка.
Количество и цвет одинаково важны, когда дело касается табуретов. Вы можете быть уверены, что ваш ребенок ест достаточно, если у него три или более стула в день к третьему дню.Ее фекалии должны превратиться из черных в зеленые к 3 дню и из желтых (ребенок на грудном вскармливании) или коричневого цвета (ребенок на искусственном вскармливании) к 5 дню. роль в очистке от билирубина делает его полезным для благополучия вашего ребенка!
Чтобы узнать больше о какашках, посмотрите наше слайд-шоу.
