Достучаться до сердца. Как корректировать пульс в домашних условиях? | Здоровая жизнь | Здоровье
Изменение сердцебиения — нередко крайне неприятное состояние, когда сердце либо буквально заходится, либо начинает работать заметно медленнее. Многих, кто не страдает от аритмии, этот факт беспокоит. И они, естественно, пытаются разобраться в причинах этой патологии и задаются вопросом: как можно быстро помочь себе в домашних условиях?
Корректировать сердцебиение, конечно же, должен врач. Но иногда оказать себе первую помощь можно и подручными средствами.
Повышенный пульс — что делать?
Повышенным считается пульс более 90 ударов в минуту — это правило актуально для всех, кроме детей. Когда сердце постоянно бьется ускоренно, говорят о тахикардии. Особенно должен насторожить пульс в 120 ударов и выше — тут требуется немедленное обращение к специалисту. Стоит помнить, что тахикардия — состояние, при котором сердечная мышца не может осуществлять нормальную циркуляцию крови, а значит, сердце не получает нужного ей кислорода.
Есть несколько различных рецептов народной медицины, которые предлагаются в качестве первой помощи. Первый — использовать холодную воду для освежения и урежения пульса. Так, например, существует рекомендация ополоснуть лицо прохладной водой или брызнуть пульверизатором. Как вариант, можно использовать кубик льда. Принцип построен на том, что организм испытывает определенный шок от такого воздействия и нормализует свою деятельность.
Еще один вариант — использовать дыхательную гимнастику. Она позволяет правильно распределить дыхание, способствует насыщению организма кислородом и дает успокоение нервной системе, нормализует все импульсы. Вариантов упражнений в Сети достаточно много, но надо внимательно ознакомиться с противопоказаниями к каждому из них, чтобы не навредить себе еще больше.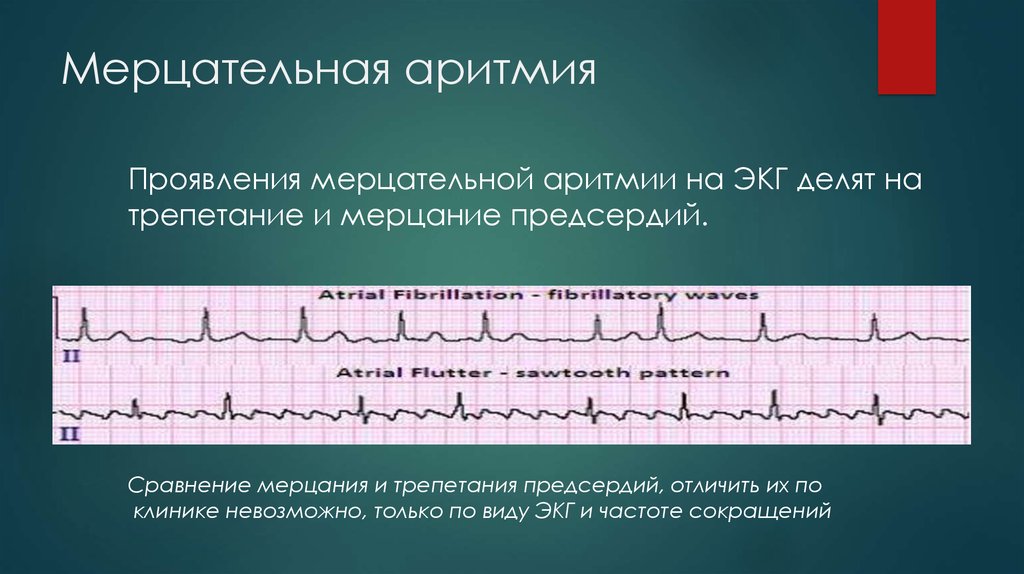
Аккуратный массаж — буквально легкие поглаживания по шее — помогут успокоиться. При этом стоит понимать, что врачи не рекомендуют никаких надавливание — ни на область глаз, ни на область солнечного сплетения. Ведь таким образом можно только резко замедлить пульс, что не несет за собой ничего хорошего. Исключительно аккуратные и плавные поглаживающие движения.
Еще один вариант, который предлагает народная медицина, — лечь на кровать или диван на живот и полежать так некоторое время.
«В первую очередь необходимо выяснить причину повышенного пульса. Ведь их может быть много — от внешних воздействий, например погоды, психосоматических нарушений и стрессов, до внутренних проявлений разнообразных заболеваний — аллергии, сердечных патологий, инфекций, воспалений и т. д. При тахикардии можно сделать дыхательную гимнастику и массаж глаз, без энтузиазма. Также можно использовать успокоительные лекарственные травы», — говорит 
Пониженный пульс — как справляться?
Бывает и так, что пульс находится заметно ниже среднего. Обычно нормой называют частоту ударов 60. Если же показатель снижается, и заметно, говорят о брадикардии. Причинами снижения частоты сердечных сокращения являются у женщин изменения гормонального фона во время беременности, вегетососудистая дистония, последствия воспаления щитовидной железы. У мужчин пульс может замедляться при профессиональном отравлении химическими веществами на вредном производстве, из-за ношения тугого воротничка, курения и переохлаждения.
В Сети также есть несколько народных советов, которые рекомендуют для повышения сокращения сердца. Первый — прием натуральных энергетиков, например кофе или чая, особенно хорош зеленый. Традиционно они содержат вещества, активизирующие работу сердца и сосудов. Но тут стоит быть поаккуратнее — не надо в стремлении восстановить пульс пить их литрами. Это приведет к противоположному результату и ухудшению самочувствия.
Иногда предлагают использовать еще и компрессы из горчицы, которые должны простимулировать процесс ускорения пульса.
«При пониженном пульсе принимаются так называемые биостимуляторы, а именно черный шоколад и кофе. Кроме того, практикуют и процедуры для увеличения притока крови к жизненно важным органам. Это могут быть компрессы разного рода и такое упражнение, как поднятие вверх ног. А вот совет из Сети про теплую ванну опасен — она не рекомендуется во избежание неожиданных последствий», — отмечает кардиолог.
Но вообще, замечает врач, при наличии каких-либо проблем с пульсом лучше не экспериментировать. Пульс надо держать под контролем, и сегодня для этого есть немало специальных лекарственных препаратов.
Врачи объяснили влияние малого количества алкоголя на сердце
Даже небольшие порции алкоголя могут стать вероятной причиной развития мерцательной аритмии, свидетельствуют результаты исследования, опубликованного на днях в журнале EP Europace.
Мерцательная аритмия является наиболее распространенным нарушением ритма сердца. Основные ее осложнения — инсульт и сердечная недостаточность. Коварство этого заболевания заключается в том, что больной либо не ощущает ее, либо просто чувствует учащенное сердцебиение, не связывая это с проблемами сердца.
При этом сопутствующие аритмии симптомы: усталость, головокружение, боли в груди и одышку — часто списывают на обычное недомогание. Между тем, мерцательная аритмия увеличивает риск инсульта в пять раз.
Каковы причины развития мерцательной аритмии? Среди факторов риска не только болезни сердца, высокое давление, ожирение и заболевания щитовидной железы. Похоже, недавнее открытие южнокорейских ученых пополнит этот список. Оказалось, что на нарушение сердечного ритма влияют даже малые дозы алкоголя.
Это выяснилось в ходе масштабной долгосрочной национальной программы проверки здоровья в Южной Корее. Ученым удалось не только оценить, насколько распространены сердечные заболевания среди населения, но и понять причины их возникновения. В том числе врачам удалось установить, насколько серьезно алкоголь влияет на сердечный ритм.
Тот факт, что риск возникновения мерцательной аритмии связан с количеством выпитого алкоголя, давно известен. Врачам известна «линейная корреляция между алкоголем и мерцательной аритмией: каждые 12 г алкоголя в неделю (один напиток) повышают вероятность развития болезни на 8%. Но было неясно, что больше влияет — общее количество выпитого алкоголя или частота употребления.
Исследование дало ответ на этот вопрос: рискуют больше те, кто пьет мало, но регулярно.
Ученые проанализировали данные 9 776 956 человек, у которых на начало наблюдений аритмии не было. Восемь лет они наблюдались у кардиолога — до повторного прохождения программы в 2017 году.
Основываясь в том числе на данных опросника, авторы работы подсчитали, сколько раз в неделю пациенты употребляли алкоголь, какой была средняя доза алкоголя в день и за неделю.
«Наше исследование показывает, что более опасно частое употребление алкоголя, — сказал доктор Чен Ир Чой из медицинского колледжа университета Корё в Сеуле. — Чтобы защитить себя от мерцательной аритмии, важно пить как можно реже. Кроме того, употребление алкоголя может спровоцировать нарушение сна, которое является известным фактором риска фибрилляции предсердий».
Ученые отметили: у тех, кто выпивал понемногу, но ежедневно, мерцательная аритмия встречалась в 1,41 раза чаще, чем у тех, кто пил два раза в неделю (возраст и пол значения не имели).
Таким образом, лучшая защита от аритмии, убежден доктор Чой, редкое употребление алкоголя: «Мерцательная аритмия связана с ухудшением качества жизни и может привести к различным осложнениям. Поэтому лучше предотвратить болезнь, чем впоследствии лечить. Алкоголь — один из факторов риска, который легко устранить, причем важно не только уменьшить общую дозу алкоголя, но и снизить частоту его употребления».
Лечение аритмии сердца — симптомы, диагностика и лечение
Сердце состоит из четырех камер — двух верхних камер (предсердий) и двух нижних камер (желудочков). Сердечный ритм контролируется естественным водителем ритма (синусовым узлом), расположенным в правом предсердии. Синусовый узел производит электрические импульсы, которые запускают каждое биение сердца. Эти импульсы заставляют мышцы предсердий сокращаться и качать кровь в желудочки. Затем электрические импульсы достигают скопления клеток, называемого атриовентрикулярным (AV) узлом.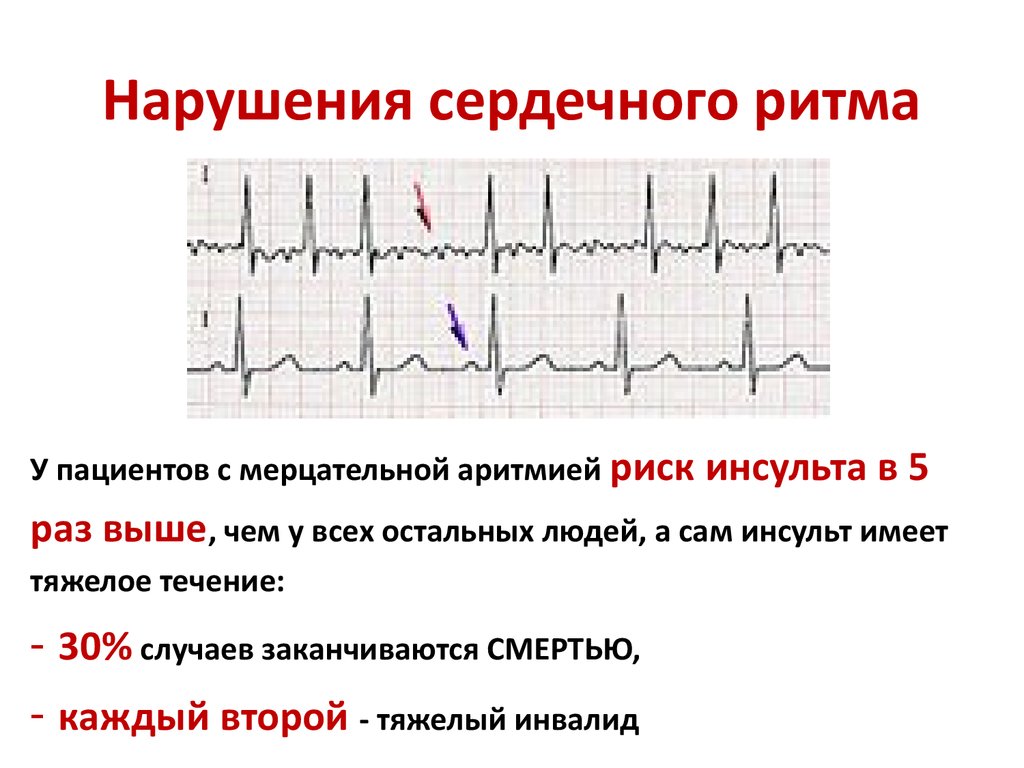
Для человека со здоровым сердцем частота сердечных сокращений должна составлять 60-100 ударов в минуту во время отдыха. Чем более тренирован человек, тем ниже частота его сердечных сокращений. Например, у олимпийских спортсменов частота сердечных сокращений в покое нередко составляет менее 50 ударов в минуту, это является совершенно нормальным состоянием.
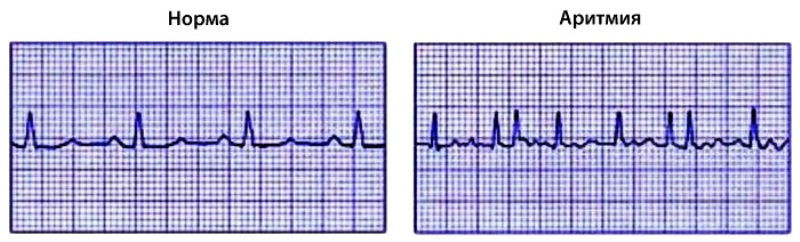
Аритмии сердца
Нарушения ритма сердца возникают когда электрические импульсы, задающие ритмичное сердцебиение, не работают должным образом, заставляя ваше сердце биться или слишком быстро или очень медленно или нерегулярно. Некоторые аритмии настолько короткие (например, временная пауза или преждевременное сокращение), что на общую частоту сердечных сокращений или ритм не влияют.
Факты об аритмии
- Часто аритмии протекают скрыто, долгое время никак себя не проявляя.
- Симптомами аритмии обычно бывают головокружение, одышка, сердцебиение, обморок.
- Причины нарушений сердечного ритма включают повышенное артериальное давление, сахарный диабет, психическое напряжение, курение.
- Большинство аритмий несерьезны, но некоторые могут привести к инсульту или остановке сердца.
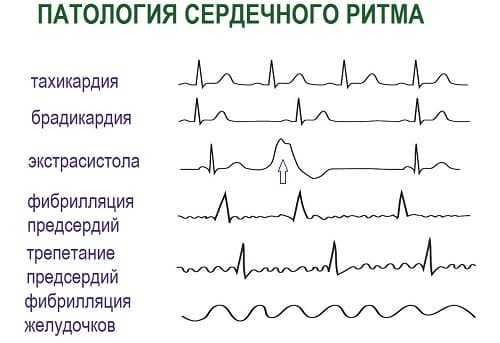
Виды аритмий
Выделяют:
- Медленное сердцебиение: брадикардия, когда частота сердечных сокращений в покое менее 60 ударов в минуту
- Быстрое сердцебиение: тахикардия, когда частота сердечных сокращений в покое превышает 100 ударов в минуту
- Нерегулярное сердцебиение: трепетание или фибрилляция
- Преждевременное сокращение сердца: экстрасистолия
- Паузы в сокращении сердца: блокады
Не все тахикардии или брадикардии означают, что у вас есть заболевание сердца. Например, во время тренировок сердцебиение может ускоряться до 200 ударов в минуту, так как сердце ускоряется, чтобы обеспечить ваши ткани кровью, богатой кислородом. Во время сна сердцебиение нередко замедляется менее 40 ударов в минуту.
Например, во время тренировок сердцебиение может ускоряться до 200 ударов в минуту, так как сердце ускоряется, чтобы обеспечить ваши ткани кровью, богатой кислородом. Во время сна сердцебиение нередко замедляется менее 40 ударов в минуту.
Существует несколько видов аритмии:
Фибрилляция предсердий (мерцательная аритмия)
Это очень частое неритмичное сокращение предсердных камер, которое приводит к нерегулярному ритму сердца. Мерцательная аритмия является распространенным явлением, в основном встречается у пожилых пациентов. Данный вид аритмии при отсутствии лечения рано или поздно осложняется инсультом.
Трепетание предсердий
В то время как фибрилляция предсердий представляет собой множество случайных электрических импульсов, зарождающихся в предсердиях, трепетание предсердий обычно происходит из одной области в предсердии. Как и в случае фибрилляции предсердий, при трепетании миокард сокращается неритмично, что приводит к сгущению крови в предсердиях и образованию тромбов.
Суправентрикулярная тахикардия (СВТ)
Регулярное аномально быстрое сердцебиение. Пациент испытывает всплеск ускоренного сердцебиения в течение нескольких секунд и до нескольких часов. Как правило, у пациента с СВТ частота сердечных сокращений составляет 160-200 ударов в минуту.
Желудочковая тахикардия
Желудочковая тахикардия это ≥ 3 последовательных желудочковых комплексов с частотой ≥ 120 ударов в минуту. Данная аритмия часто возникает, если в сердечной мышце есть «рубец» от перенесённого инфаркта миокарда. Симптомы зависят от длительности, это может быть как их полное отсутствие, так и ощущение сердцебиения, коллапс гемодинамики и смерть.
Фибрилляция желудочков
Нерегулярный сердечный ритм, состоящий из очень быстрых, нескоординированных сокращений желудочков.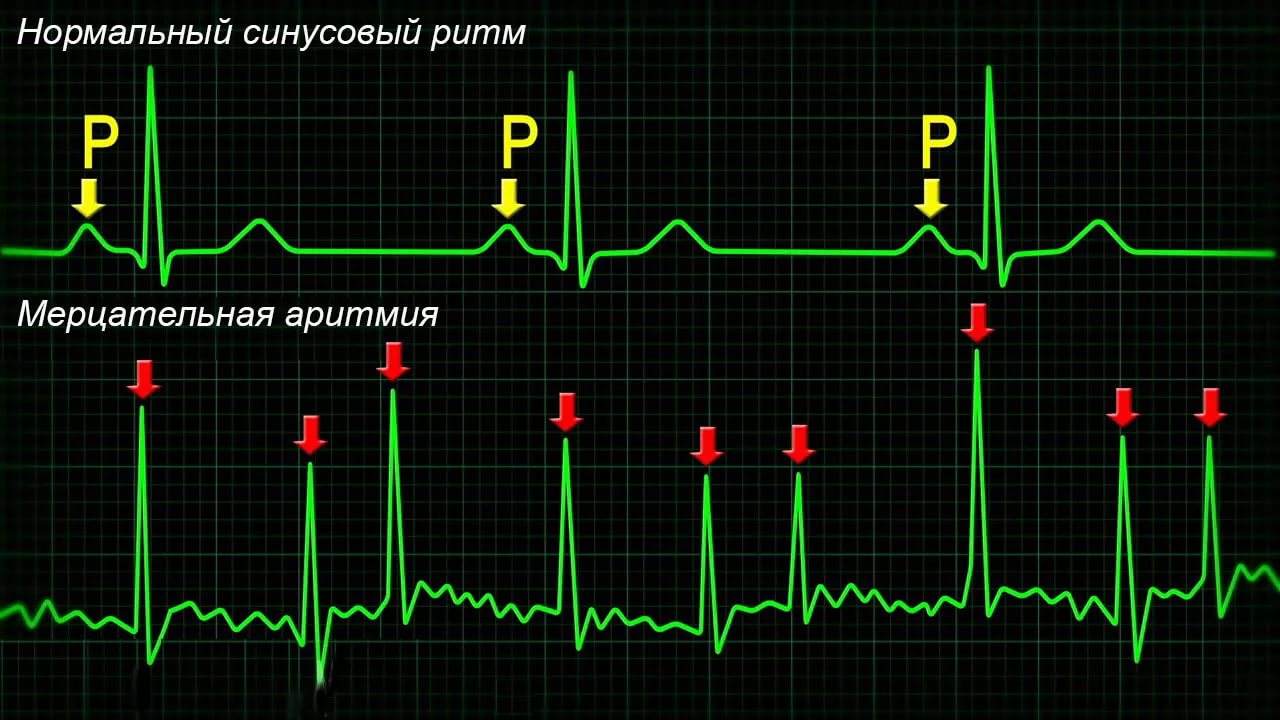 Желудочки не прокачивают кровь должным образом, они просто «мерцают». Фибрилляция желудочков всегда опасна для жизни, обычно связана с сердечным заболеванием.
Желудочки не прокачивают кровь должным образом, они просто «мерцают». Фибрилляция желудочков всегда опасна для жизни, обычно связана с сердечным заболеванием.
Синдром длинного интервала QT
Нарушение сердечного ритма, которое вызывает быстрые, несогласованные сердцебиения. Это может привести к обмороку, внезапной смерти. Часто синдром удлиненного интервала QT вызван или генетическими аномалиями или определенными лекарствами.
Причины аритмии
К неправильной работе сердца приводят:
- высокое артериальное давление
- заболевания щитовидной железы
- апноэ сна, храп
- стресс
- курение
- злоупотребление алкоголем
- сахарный диабет
- электролитный дисбаланс
- некоторые лекарства
- чрезмерное потребление кофе
- некоторые пищевые добавки
- лечение некоторыми травами
- структурные изменения сердца
Симптомы нарушений сердечного ритма
Аритмия может ощущаться как учащенное неритмичное сердцебиение, а может не иметь проявлений. Вы можете почувствовать медленное или нерегулярное сердцебиение или заметить паузы между сердцебиениями. Если у вас учащенное сердцебиение, вы можете почувствовать, что ваше сердце пропустило удар или как оно «колотится» или стучит.
Более серьезные признаки и симптомы включают:
- затуманенное зрение
- боль за грудиной
- затрудненное дыхание, одышку
- обморок
- быструю утомляемость
- слабость и головокружение
- тревогу
Многие аритмии безвредны и протекают без ярких симптомов. Однако, если они являются следствием заболевания сердца, то могут вызывать опасные проявления — обморок, головокружение, одышку. Следите за тем, когда и как часто возникает аритмия, что вы чувствуете, меняются ли ваши ощущения с течением времени. Все они — важные подсказки, которые может использовать ваш доктор для назначения лечения.
Аритмии, которые не распознаются или остаются без лечения, могут вызывать опасные для жизни осложнения, затрагивающие сердце и мозг.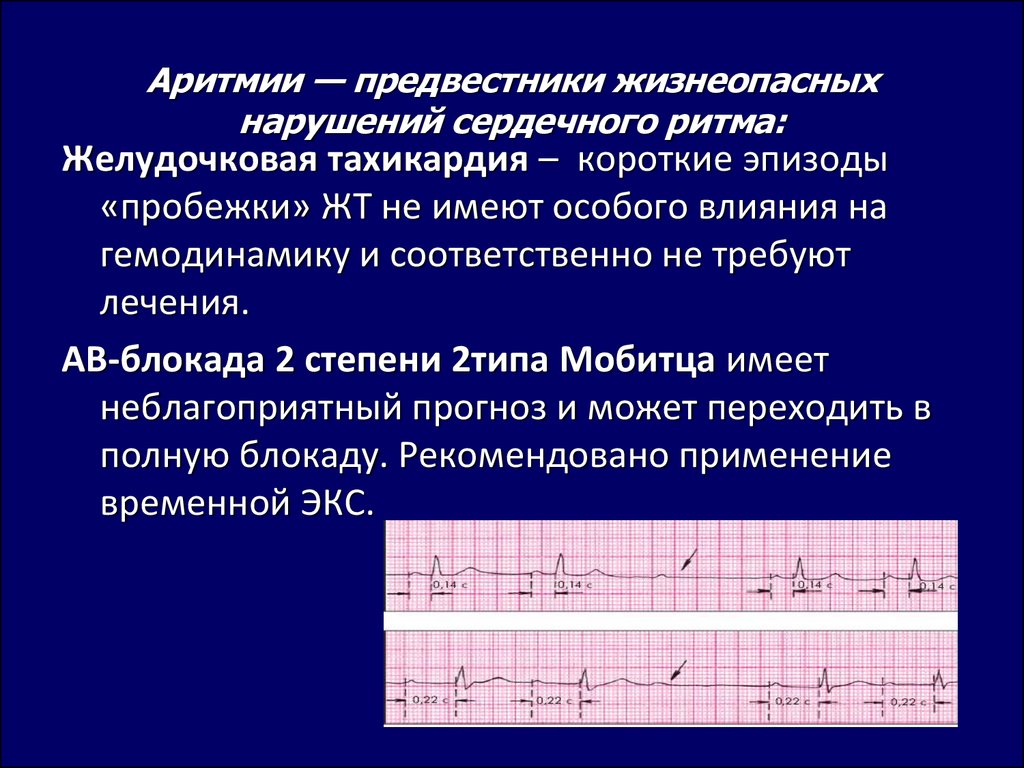
- Инсульт. Часто развивается у пациентов с мерцательной аритмией. При фибрилляции предсердий кровь может сгущаться в ушке левого предсердия, вызывая образование тромбов. Если тромб оторвется и попадет в артерии мозга, это всегда приводит к инсульту.
- Деменция. Болезнь Альцгеймера и сосудистая деменция чаще встречаются у людей с аритмией. Это может быть связано с уменьшением притока крови к мозгу с течением времени.
- Сердечная недостаточность. Повторные аритмии могут привести к быстрому снижению способности сердца перекачивать кровь. Сердечная недостаточность особенно часто возникает на фоне аритмии, когда у вас уже есть заболевание сердца.
- Внезапная остановка сердца. Сердце может внезапно и неожиданно перестать биться в результате фибрилляции желудочков.
- Синдром внезапной детской смерти. Данный синдром можно отнести к наследственному нарушению проводимости, которое вызывает остановку сердца.
Как проходит лечение аритмии сердца у врача?
Диагностика аритмии
Для диагностики аритмии ваш врач спросит вас о симптомах, истории болезни, образе жизни и любых признаках аритмии в вашей семье. Для уточнения диагноза врач может назначить некоторые из следующих тестов:
- ЭКГ – это наиболее распространенный тест, позволяющий выявить основные нарушения ритма и проводимости
- Анализы крови, чтобы проверить уровень электролитов крови (калий, натрий), гормонов щитовидной железы, оценить функцию почек.
- Эхокардиографию, чтобы получить информацию о размере и форме вашего сердца и о том, насколько хорошо оно работает.
- Холтеровское мониторирование ЭКГ для записи электрической активности вашего сердца в течение долгого времени, пока вы занимаетесь своей обычной деятельностью. Это исследование может продолжаться от 1 до 7 суток.
- Стресс-тест для выявления аритмий, возникающих в то время, когда сердце напряженно работает и бьется быстро. Если вы не можете заниматься физическими упражнениями, вам могут дать лекарство, чтобы заставить ваше сердце работать быстрее.
- Имплантируемый петлевой регистратор.
 Это устройство находится под кожей и непрерывно регистрирует электрическую активность вашего сердца. Регистратор может удаленно передавать данные в кабинет врача. Имплантируемый монитор помогает врачам диагностировать аритмию в случае очень редких приступов нарушений сердечного ритма.
Это устройство находится под кожей и непрерывно регистрирует электрическую активность вашего сердца. Регистратор может удаленно передавать данные в кабинет врача. Имплантируемый монитор помогает врачам диагностировать аритмию в случае очень редких приступов нарушений сердечного ритма. - Исследование сна (полисомнография) для диагностики апноэ сна – частой причины нарушений ритма и проводимости сердца.
- Электрофизиологическое исследование (ЭФИ). Во время ЭФИ проводится электростимуляция различных отделов сердца и регистрация электрокардиограмм. Выделяют неинвазивное и инвазивное ЭФИ сердца. Чреспищеводное электрофизиологическое исследование – неинвазивный метод электрофизиологического исследования сердца, посредством введения диагностического пищеводного электрода через нос или рот на глубину 40-50 см и регистрации ЭКГ. Исследование выполняется в амбулаторных условиях и обычно занимает не более 20 минут. При внутрисердечном ЭФИ через кровеносный сосуд в паху вводится тонкий катетер, который может подавать электрические импульсы в сердце, чтобы оно билось с разной скоростью, и одновременно регистрировать ЭКГ внутри сердца.
 После того, как источник нарушения точно определен, можно назначить лечение.
После того, как источник нарушения точно определен, можно назначить лечение. - Тилт-тест используется для того, чтобы помочь найти причину обмороков. Вы лежите на столе, который перемещается из горизонтального в вертикальное положение. Изменение положения тела может привести к обмороку. Врач следит за вашими симптомами, частотой сердечных сокращений, показаниями ЭКГ и артериальным давлением на протяжении всего теста.
- Коронароангиография – это диагностическая инвазивная процедура, которая необходима для определения состояния сосудов, несущих кровь к сердцу. Исследование позволяет выяснить степень сужения артерий сердца. При неблагоприятном развитии событий эти артерии по разным причинам могут сужаться или закупориваться. Снабжение сердца кровью значительно ограничивается, что служит причиной ишемической болезни, часто проявляющейся разными нарушениями ритма сердца.
Лечение аритмии
Лечение аритмии требуется только в том случае, если нарушение ритма и проводимости сердца может угрожать жизни, приводить к тяжелым осложнениям или существенно влиять на качество вашей жизни.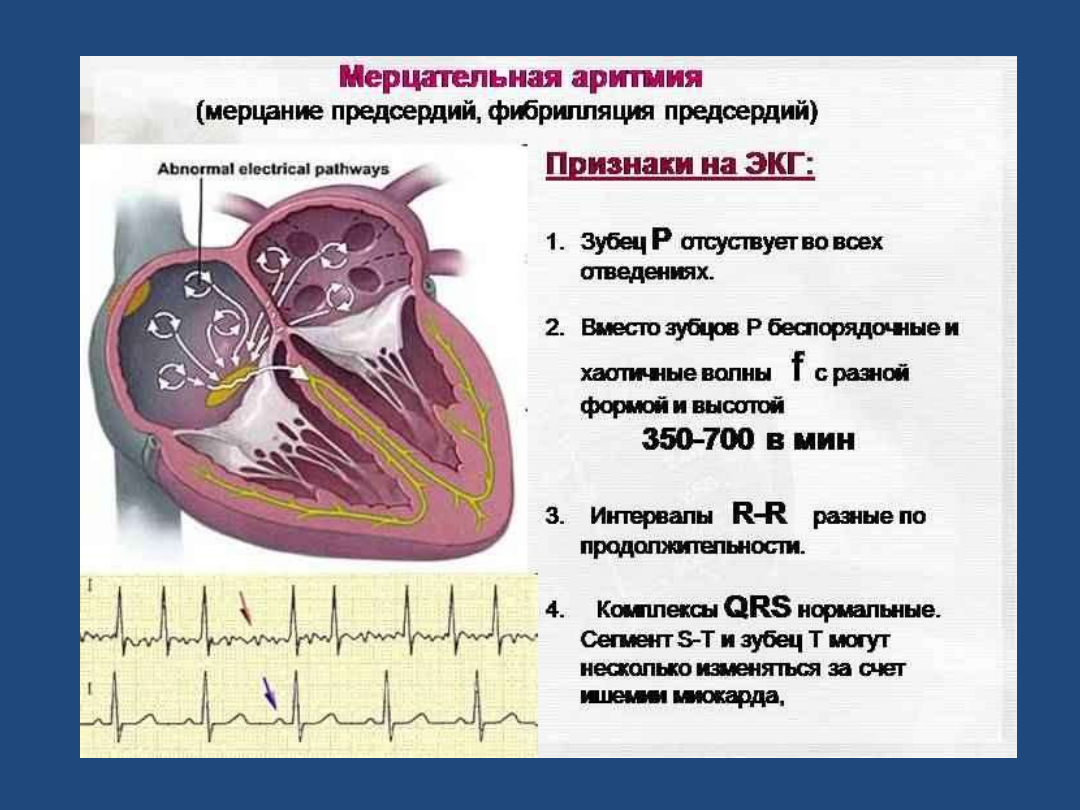 Один из принципов лечения аритмии — поиск основных причин ее развития и их устранение.
Один из принципов лечения аритмии — поиск основных причин ее развития и их устранение.
Лечение брадикардии
Если брадикардия хорошо переносится и не угрожает остановкой сердца доктор может предложить наблюдать за вашим состоянием, а также проводить активный поиск возможных причин медленного сердцебиения (заболевания щитовидной железы, почек, электролитный дисбаланс). Если причин брадикардии не обнаружено, а также в случае угрозы для вашей жизни, врач может посоветовать имплантировать кардиостимулятор. Кардиостимулятор – это небольшое устройство, которое помещается под кожу груди, чтобы помочь контролировать аномальные сердечные ритмы. Кардиостимуляторы используют электрические импульсы, чтобы побудить сердце биться с нормальной частотой.
Лечение тахикардии
Вагусные приемы являются первой линией медицинской помощи при купировании приступов суправентрикулярной тахикардии у детей и взрослых, что связано с простотой их выполнения, относительной безопасностью и возможностью избежать введения антиаритмических препаратов.
Антиаритмические препараты. Нормализующее влияние на нарушенный ритм сердечных сокращений могут оказывать вещества, относящиеся к разным классам химических соединений. Эти препараты не излечат пациента, но, как правило, они эффективны в уменьшении количества приступов тахикардии.
Кардиоверсия. Восстановление синусового ритма сердца возможно двумя путями – с использованием электрического тока или лекарств. Электрическая кардиоверсия – купирование приступа аритмии разрядом дефибриллятора, синхронизированной с ЭКГ. Медикаментозная кардиоверсия — купирование приступа аритмии введением антиаритмических препаратов.
Аблация — это направление хирургического лечения нарушений ритма. Сюда относят ряд методов, при которых очаг аритмии разрушают нагреванием с помощью воздействия электрическим током или холодом (криоаблация).
ИКД (имплантируемый кардиовертер-дефибриллятор) — прибор, предназначенный для устранения угрожающих жизни аритмий и предотвращения остановки сердца. Устройство имплантируется около левой ключицы и контролирует сердечный ритм; если устройство обнаруживает аномально быстрый ритм, он стимулирует сердце вернуться к нормальному ритму.
Устройство имплантируется около левой ключицы и контролирует сердечный ритм; если устройство обнаруживает аномально быстрый ритм, он стимулирует сердце вернуться к нормальному ритму.
Как жить с аритмией?
Следуйте рекомендациям своего врача по коррекции образа жизни. Старайтесь правильно питаться и использовать здоровую еду, регулярно занимайтесь спортом, откажитесь от курения, минимизируйте стресс, а также нормализуйте свой вес. Ваш врач также может порекомендовать вам уменьшить или прекратить употребление алкоголя и кофе, чая, шоколада или других источников кофеина, чтобы избежать возникновения аритмии.
Помните о важности регулярных визитов к врачу. Напишите список всех лекарств, которые вы принимаете, и показывайте его каждому врачу во время консультаций или в отделении неотложной помощи. Это поможет вашим врачам точно знать, какие лекарства вы принимаете, и снизит риск нежелательных лекарственных комбинаций.
Спросите своего врача, можете ли вы продолжить свою повседневную деятельность без каких-либо изменений. Ваш доктор может порекомендовать низкую или умеренную активность; избегать соревновательных видов спорта; устранение действий, которые могут вызвать аритмию, таких как плавание или дайвинг.
Ваш доктор может порекомендовать низкую или умеренную активность; избегать соревновательных видов спорта; устранение действий, которые могут вызвать аритмию, таких как плавание или дайвинг.
Ваш врач может порекомендовать вам антикоагулянты для предотвращения инсульта, даже если ваш сердечный ритм нормализовался. Вам, возможно, потребуются регулярные анализы крови, чтобы проверить эффективность и безопасность антикоагулянтной терапии.
Регулярно делайте прививки, включая прививку от гриппа и пневмококка, в возрасте старше 65 лет. Не забывайте принимать лекарства. Высокая приверженность к лечению существенно улучшает прогноз заболевания. Сообщите своему врачу если у вас есть побочные эффекты от лекарств. Некоторые из лекарств могут вызывать снижение артериального давления, замедление сердечного ритма, депрессию или усугубить сердечную недостаточность.
Сообщите врачу, если ваши симптомы ухудшаются или у вас появились новые симптомы. Со временем некоторые аритмии могут стать более тяжелыми, длиться дольше или провоцировать развитие новых нарушений ритма. Лягте, если вы чувствуете головокружение или обморок или учащенное сердцебиение. Не пытайтесь ходить или водить машину. Сообщите своему врачу об этих симптомах.
Лягте, если вы чувствуете головокружение или обморок или учащенное сердцебиение. Не пытайтесь ходить или водить машину. Сообщите своему врачу об этих симптомах.
Носите идентификационную карту медицинского устройства с информацией о вашем дефибрилляторе или кардиостимуляторе и контактную информацию лечебного учреждения, в котором вы наблюдаетесь. Медицинские браслеты с информацией о лечении антикоагулянтом также могут быть полезны в случае чрезвычайной ситуации.
Проконсультируйтесь с врачом, прежде чем принимать лекарства, отпускаемые без рецепта, пищевые добавки или лекарства от простуды и аллергии. Некоторые из этих продуктов могут вызывать учащенное сердцебиение или плохо взаимодействовать с антиаритмическими препаратами.
Лечение нарушений ритма и проводимости в Европейском медицинском центре
Лечение нарушений ритма в нашей клинике начинается после комплексного обследования и для каждого пациента подбирается индивидуально. Диагностику и лечение аритмий и нарушений проводимости сердца в EMC проводят ведущие кардиологи-аритмологи под руководством профессора Фархада Рзаева. Все врачи отделения — высококлассные специалисты, доктора наук, профессора, врачи высшей категории, которые прошли стажировку в лучших клиниках мира. Основная цель аритмологов ЕМС — определить вид нарушения сердечного ритма, степень риска для пациента, а также выбрать оптимальную терапевтическую тактику. Клиника Сердца и сосудов ЕМС лицензирована JCI, что делает пребывание в ней комфортным и безопасным для пациента. Электрофизиологическая лаборатория EMC оснащена новейшим оборудованием, позволяющим проводить весь спектр малоинвазивных операций по лечению мерцательной аритмии, включая радиочастотную и криоабляцию. В EMC установлена единственная в России новейшая система SmartAblate для проведения радиочастотной и криоаблации.
Диагностику и лечение аритмий и нарушений проводимости сердца в EMC проводят ведущие кардиологи-аритмологи под руководством профессора Фархада Рзаева. Все врачи отделения — высококлассные специалисты, доктора наук, профессора, врачи высшей категории, которые прошли стажировку в лучших клиниках мира. Основная цель аритмологов ЕМС — определить вид нарушения сердечного ритма, степень риска для пациента, а также выбрать оптимальную терапевтическую тактику. Клиника Сердца и сосудов ЕМС лицензирована JCI, что делает пребывание в ней комфортным и безопасным для пациента. Электрофизиологическая лаборатория EMC оснащена новейшим оборудованием, позволяющим проводить весь спектр малоинвазивных операций по лечению мерцательной аритмии, включая радиочастотную и криоабляцию. В EMC установлена единственная в России новейшая система SmartAblate для проведения радиочастотной и криоаблации.
причины и что делать в домашних условиях?
Сильное сердцебиение может наблюдаться в разных случаях, в том числе при серьезных болезнях сердца или других внутренних органов и систем.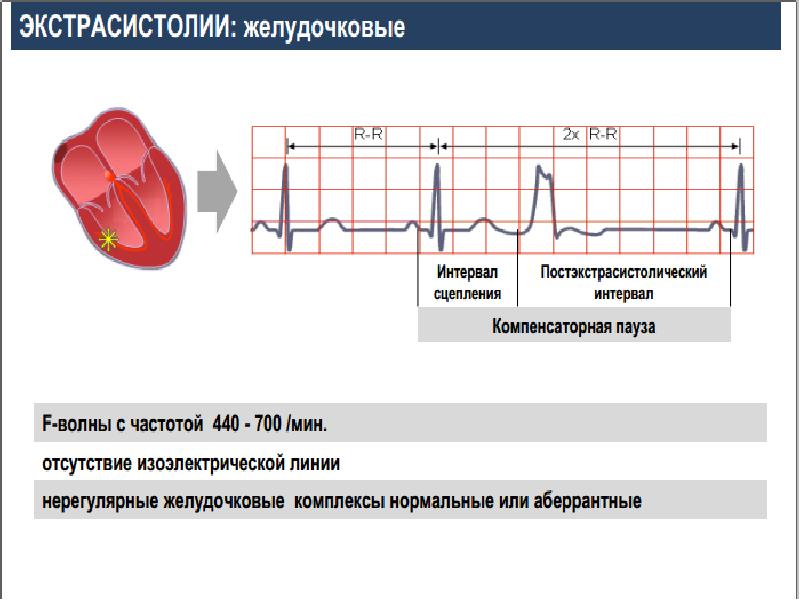
Внимание! Если повышение частоты сокращения сердечной мышцы связано с волнением или стрессом, то ее «поведение» считается нормальным и не должно вызывать беспокойства. Но если частота биений превышает 90 ударов в минуту, возможно, у человека развивается тахикардия.
Сильное сердцебиение может также возникнуть в результате:
- приема некоторых лекарств в виде их побочного действия;
- болезней сердца: ишемия, миокардит, порок;
- нарушений в деятельности вегетативной нервной системы;
- гипертонии или гипотонии;
- проблем со сном;
- интоксикации;
- нарушения нормального функционирования надпочечников;
- резкого повышения температуры тела;
- аллергии;
- острых гнойных инфекций;
- употребления наркотиков;
- анемии;
- вредных привычек и употребления чрезмерного количества кофе;
- ожирения;
- пожилого возраста.

Комплексно поддержать сердечно-сосудистую систему вам поможет витаминно-органический комплекс с омега-3 кислотами и ликопином — Pulse Box / Пульс бокс — Набор Daily Box , который благодаря своему уникальному составу обеспечивает три уровня защиты сердца и сосудов: борется с преждевременным старением, избавляет организм от вредного холестерина и укрепляет слабые сосуды.
Внимание! При первых ярко выраженных симптомах тахикардии следует проконсультироваться с доктором для установления конкретной причины и назначения лечения.
Учащенное сердцебиение при гипертонии
Достаточно частой причиной тахикардии является повышенное давление. Причина часто кроется в нехватке макроэлементов, прежде всего, магния и кальция. В этом случае может помочь прием добавок с магнием, например, капсулы Органический магний — Essential Minerals, которые содержат органический магний в форме цитрата, экстракты боярышника, валерианы и шлемника байкальского.
Если у вас сильное сердцебиение на фоне повышенного давления, то необходимо:
- принять комфортную позу и расслабиться;
- сделать медленный и глубокий вдох и выдох;
- медленными глотками выпить полстакана холодной воды, которая окажет давление на сердечную мышцу, нормализуя ее работу, или сполоснуть лицо холодной водой;
- принять рекомендованную врачом дозу «Валидола» или настойку пустырника.
Для кардинального решения проблемы следует пересмотреть рацион, включив в него продукты, в которых много омега-3 жирных кислот. При тахикардии, вызванной нехваткой макроэлементов, рекомендуется принимать витаминные комплексы.
Тахикардия при низком давлении
Учащенное сердцебиение может также наблюдаться при низком давлении из-за большой кровопотери или при анафилактическом шоке. Частый пульс на фоне гипотонии может быть следствием вегетососудистой дистонии.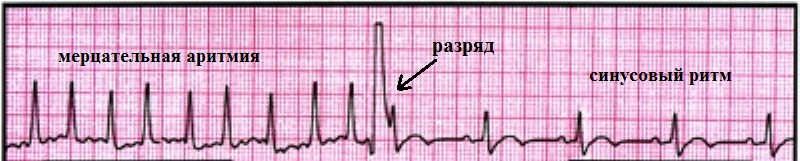 При пониженном давлении наблюдаются:
При пониженном давлении наблюдаются:
- бледность слизистых оболочек и кожного покрова;
- головокружение;
- головная боль;
- тошнота;
- приступы страха и тревоги.
При нормальном давлении
При нормальном давлении тахикардия может стать следствием:
- стресса;
- сильных физических нагрузок;
- переедания перед сном;
- гормональных нарушений;
- проблем со щитовидной железой;
- заболеваний органов дыхания;
- инфекционных заболеваний с нагноением;
- болезней сердца.
Поддержите сердце с помощью сибирских трав и насладитесь мягким вкусом натурального чайного напитка из серии Baikal Tea Collection — Фиточай из диких трав № 8 (Сердечный комфорт). Сбор на основе листьев смородины, плодов боярышника и травы пустырника помогает нормализовать тонус сосудов и справиться со стрессом.
Для тех, кто знаком с «вредным» холестерином и избыточным весом — натуральный напиток с биоактивными бета-глюканами овса SweOat — Pure Heart (Чистое сердце) — Yoo Gо — вкусный источник клетчатки и пищевых волокон для здорового сердца и чистых сосудов. Напиток не содержит сахара, снижает уровень холестерина, регулирует уровень глюкозы в крови и улучшает работу ЖКТ.
Учащенное сердцебиение у беременных
Учащенный пульс у беременных (до 100 ударов в минуту: на 5-7 ударов в минуту выше в начале беременности и на 15-20 ударов в минуту выше в III триместре беременности) считается нормальным явлением, так как организм вынужден работать в более напряженном режиме. Из-за работы системы кровотока плода объем крови, циркулирующей в организме женщины, увеличивается, и повышается нагрузка на сердце.
Внимание! Сильное сердцебиение у беременных наблюдается при дефиците магния и железа, а также при резком увеличении веса.
При учащенном сердцебиении будущая мама должна расслабиться, пить больше воды и не нервничать. В любом случае, потребуется консультация врача.
Лечение
Внимание! Лечить тахикардию можно только после того, как выяснится ее причина. Обычно от этой проблемы избавляются с помощью медикаментов или средств народной медицины, а также изменения питания и образа жизни
Медикаментозное лечение предполагает прием таблеток, уколы или введение препаратов посредством капельницы. Строго запрещается заниматься самодеятельностью и принимать лекарства без назначения врача.
Лекарства, используемые при тахикардии, бывают двух типов: успокоительные и антиаритмические. Успокоительные (таблетки на основе сухих экстрактов валерианы и пустырника) хорошо успокаивают ЦНС, нормализуя работу сердца. Антиаритмические оказывают влияние на саму сердечную мышцу и нормализуют ее ритм. В некоторых случаях назначают бета-блокаторы. В любом случае требуется консультация кардиолога, потому что кроме тахикардии встречаются еще много различных нарушений ритма, правильно определить которые сможет только врач. Часть из этих нарушений ритма опасна для здоровья, а часть не поддается лечению обычными антиаритмическими препаратами.
В некоторых случаях назначают бета-блокаторы. В любом случае требуется консультация кардиолога, потому что кроме тахикардии встречаются еще много различных нарушений ритма, правильно определить которые сможет только врач. Часть из этих нарушений ритма опасна для здоровья, а часть не поддается лечению обычными антиаритмическими препаратами.
Помните, что лечение тахикардии должно быть комплексным, включающим переход на диетическое питание. Также важно избегать стрессовых ситуаций.
Если сердце сбилось с ритма – витебские медики о причинах и лечении мерцательной аритмии
Витебские медики рассказали о причинах и лечении этого «проблемного» сердечно-сосудистого заболевания.
{wbamp-show start}
{wbamp-show end}
{wbamp-hide start}
{wbamp-hide end}
Мерцательная аритмия – одна из сложно поддающихся лечению болезней системы кровообращения (БСК). Последнее время ей уделяется все больше внимания.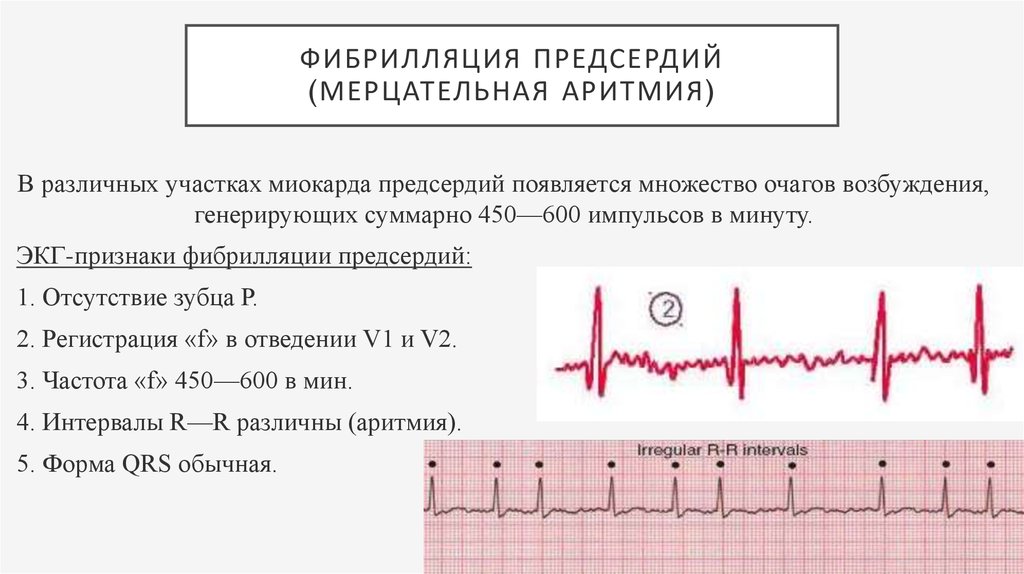 А вызвано это тем, что отмечается рост инсультов, спровоцированных зачастую именно данной патологией, хотя ее распространенность среди взрослого населения региона всего 2-5%. Мерцательная аритмия и другие нарушения ритма сердца могут приводить к развитию хронической сердечной недостаточности. К слову, заболевания системы кровообращения, в том числе и аритмии, имеет каждый третий житель Витебщины.
А вызвано это тем, что отмечается рост инсультов, спровоцированных зачастую именно данной патологией, хотя ее распространенность среди взрослого населения региона всего 2-5%. Мерцательная аритмия и другие нарушения ритма сердца могут приводить к развитию хронической сердечной недостаточности. К слову, заболевания системы кровообращения, в том числе и аритмии, имеет каждый третий житель Витебщины.
Чем вызвана аритмия? Кто находится в группе риска и как не пропустить первые признаки недуга? Какие возможности его лечения имеются в области? Ответы на эти вопросы корреспондент «Витебских вестей» искала у специалистов областного центра.
От щитовидки до надпочечников
– Аритмия может развиться на фоне артериальной гипертензии, ишемической болезни сердца. Способствуют ей и физические перегрузки, патологии щитовидной железы, болезни надпочечников, гормональные расстройства в климактерическом периоде у женщин, сахарный диабет, нарушение липидного обмена, анемия, дефицит калия и магния в крови, ожирение, хронический алкоголизм, – поясняет заведующая кардиологическим диспансерным отделением областного кардиологического центра Надежда Селезнева.
Отдельная тема – стресс. Он способен спровоцировать мерцательную аритмию даже на фоне общего благополучия и отсутствия предрасполагающих заболеваний. Длительная работа без отдыха, эмоциональное напряжение могут настолько исчерпать резервы организма, что произойдет срыв сердечного ритма.
В возрасте до 55 лет аритмии подвержены больше мужчины, женщин защищает гормон эстроген. А после полувекового юбилея в группе риска оказываются и представительницы прекрасного пола. Также кардиолог отмечает, что к 70 годам процент страдающих аритмией возрастает.
Нарушение ритма может произойти и в 30 лет, особенно если имеются пороки сердца – врожденные или приобретенные (например, полученные в результате перенесенных «на ногах» тяжелых вирусных или бактериальных инфекций), а также если имеется нарушение функции щитовидной железы.
Проблема аритмии еще в том, что такую жизненно опасную ее разновидность, как желудочковая аритмия, с внезапной потерей сознания и остановкой сердца, редко удается своевременно диагностировать, поскольку человека, как правило, сердце не беспокоит и, соответственно, за кардиологической помощью он не обращается.
И все же Надежда Селезнева рассказала о некоторых признаках, которые должны насторожить каждого. Первым тревожным звонком являются утомляемость, одышка, предобморочные состояния с потемнением в глазах, сердце словно «кувыркается» в груди.
– Неприятные ощущения в области сердца чаще возникают в ночное время, в положении лежа на спине или левом боку. Это может сигнализировать о неправильной работе сердца. В норме мы его не должны слышать ни при физической нагрузке, ни в покое, – говорит медик. – Если впервые внезапно возникло учащенное сердцебиение с чувством нехватки воздуха, повышением или понижением давления, обморочным или предобморочным состоянием, следует вызвать «скорую» или обратиться к участковому терапевту, а при необходимости – к кардиологу.
Стимулятор жизни
Когда возможности медикаментозной терапии в лечении аритмии исчерпаны, приходится прибегать к хирургии.
В областной больнице таким пациентам имплантируются электрокардиостимуляторы, кардиовертеры-дефибрилляторы, проводятся операции радиочастотной аблации и прочее.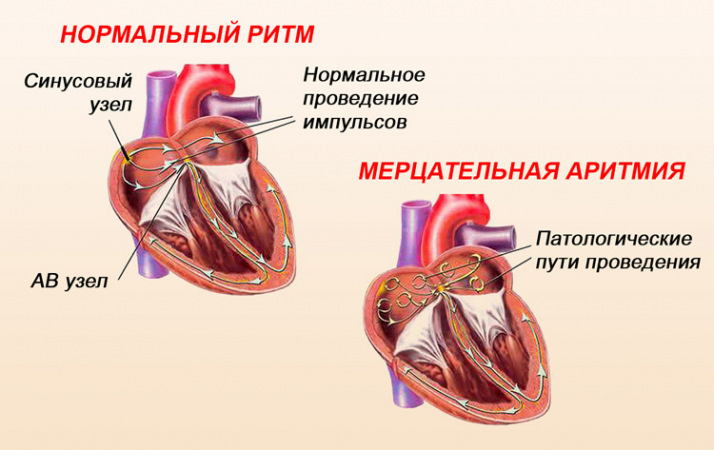 Здесь же год назад открыто первое в республике отделение хирургического лечения сложных нарушений ритма сердца, электрокардиостимуляции и рентгеноэндоваскулярной хирургии.
Здесь же год назад открыто первое в республике отделение хирургического лечения сложных нарушений ритма сердца, электрокардиостимуляции и рентгеноэндоваскулярной хирургии.
– Есть две большие группы аритмии, связанные с уменьшением (брадиаритмия) и увеличением (тахиаритмия) частоты сокращений сердца, при которых может зачастую помочь только рентгеноэндоваскулярная хирургия. В первом случае устанавливается электрокардиостимулятор, что позволяет продлить пациенту жизнь и обеспечить ее качество, во втором – кардиовертерный дефибриллятор, в целях профилактики внезапной смерти, – поясняет заведующий отделением и главный внештатный рентгеноэндоваскулярный хирург области Андрей Кутько. – Это мы делали и раньше, но с открытием отделения выработалась четкая последовательность действий, специализированная помощь стало более понятной и доступной для населения. Пациенты попадают к нам напрямую, по направлению кардиологов. Прежде они находились в разных отделениях больницы, а то и вовсе в других лечебных учреждениях города. Теперь же собственный коечный фонд позволил на месте наблюдать своих пациентов во время обследования, лечения и в послеоперационный период.
Теперь же собственный коечный фонд позволил на месте наблюдать своих пациентов во время обследования, лечения и в послеоперационный период.
Отделение рассчитано на 25 коек, из них 6 интенсивной терапии. В команду специалистов входят 12 рентгеноэндоваскулярных хирургов, врач-ангиохирург, кардиолог и невролог.
Как сообщил Андрей Кутько, в год службой имплантируется около 250 электрокардиостимуляторов пациентам со всей области. На сегодня около 3 тыс. жителей региона живут с искусственным водителем ритма.
Как правило, это женщины и мужчины старше 60-70 лет, у которых в силу возрастных изменений сердце не может само сокращаться с должной частотой. Но встречаются и более молодые, особенно после перенесенных операций на сердце и других патологий кардиологического спектра.
В 2019 году в отделении пролечено более 450 человек. Помимо хирургического лечения аритмии, большой пласт работы – помощь пациентам с острым коронарным синдромом. Современные технологии и созданные в регионе условия для доставки больного в течение «золотого часа» позволяют избежать инфаркта миокарда. В год около 300 человек минует сердечную катастрофу благодаря специалистам отделения. В основном на операционном столе оказываются мужчины около 50 лет, самому молодому пациенту – чуть более 20.
В год около 300 человек минует сердечную катастрофу благодаря специалистам отделения. В основном на операционном столе оказываются мужчины около 50 лет, самому молодому пациенту – чуть более 20.
– Эндоваскулярные операции по восстановлению кровотока сердца, имплантация кардиостимуляторов – это технологии, которые сегодня позволяют увеличивать продолжительность жизни населения, – резюмировал Андрей Кутько.
Правильно едим и дышим
Всем, кто страдает аритмией, независимо от того, перенес операцию или нет, имеет заболевание или входит в группу риска, медики рекомендуют соблюдать определенную диету. В рационе обязательно должны быть продукты, богатые калием и магнием, в том числе сухофрукты (особенно курага, изюм), бананы, яблоки, мед.
В принципе, подходы к питанию, которых кардиологи советуют придерживаться для профилактики всех сердечно-сосудистых заболеваний, уместны и для аритмии в частности. Это прежде всего отказ от животных масел и жиров, мучных, кондитерских изделий в пользу постного мяса птицы, телятины, кролика, рыбы, нежирных молочных продуктов, овощей и фруктов.
Важная составляющая здоровья сердца и сосудов – физическая активность. Однако для страдающих аритмией она должны быть умеренной: допускаются плавание, скандинавская ходьба, длительные прогулки.
Один из тех факторов риска нарушения сердечного ритма, с которым, пожалуй, сложнее всего бороться, – стресс. Конечно, исключить его из современной жизни практически невозможно, но, например, дыхательные техники помогут справиться с ним. Так, в кризисную минуту по возможности лучше сесть поудобнее, сделать несколько глубоких вдохов, причем дышать надо грудью и диафрагмой одновременно (при вдохе живот выпячивается, а не втягивается), медленно выдыхать воздух через нос. По мнению медиков, концентрация на процессе дыхания заставляет на время забыть об источнике стресса, появляется возможность спокойно оценить неприятную ситуацию и посмотреть на нее со стороны. А в принципе, лучше изначально правильно расставить приоритеты, где во главе угла должно быть собственное здоровье.
Фото Антона Степанищева
При использовании материалов vitvesti.by указание источника и размещение активной ссылки на публикацию обязательны
Экстрасистолия нарушение ритма сердца – причины и способы лечения, диагностика в СПб
Экстрасистолия – это внеочередное преждевременное возбуждение сердца или его отделов, возникающее в эктопическом (необычном) очаге под влиянием патологического импульса. Обычно экстрасистолы ощущаются пациентом как сильный сердечный толчок с «провалом» или «замиранием» после него. Некоторые экстрасистолы могут возникать незаметно для больного.
Экстрасистолия – это внеочередное преждевременное возбуждение сердца или его отделов, возникающее в эктопическом (необычном) очаге под влиянием патологического импульса. Обычно экстрасистолы ощущаются пациентом как сильный сердечный толчок с «провалом» или «замиранием» после него. Некоторые экстрасистолы могут возникать незаметно для больного.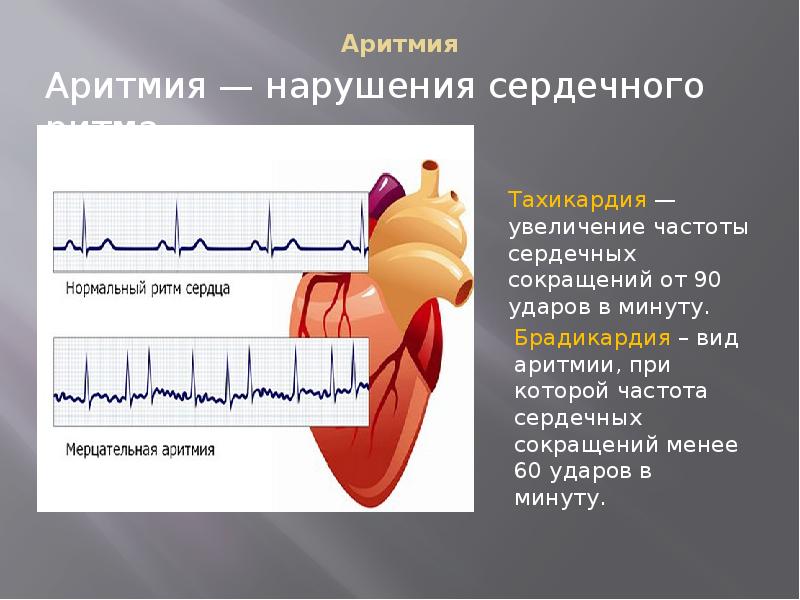 Экстрасистолы можно обнаружить более чем у 75% людей.
Экстрасистолы можно обнаружить более чем у 75% людей.
Экстрасистолия — причины развития
Причинами развития экстрасистолии могут быть как заболевания самого сердца: кардиосклероз, инфаркт миокарда, воспалительные заболевания сердечной мышцы, пороки сердца, так и болезни других органов и систем. Экстрасистолы могут возникать при заболеваниях желудочно-кишечного тракта, остеохондрозе позвоночника, эндокринных болезнях, артериальной гипертензии. Часто являются следствием чрезмерного употребления кофе, алкоголя, курения. Появление экстрасистол при приеме сердечных гликозидов — один из признаков передозировки принимаемого препарата. Заболевания нервной системы (нейроциркуляторные дистонии) также могут вносить свой вклад в возникновение этих нарушений ритма сердца. Экстрасистолы могут появиться и у здорового человека при чрезмерных физических и психических нагрузках.
Симптомы экстрасистолии
Пациент может предъявлять жалобы на «толчки» и сильные удары сердца, обусловленные энергичной внеочередной систолой желудочков после компенсаторной паузы, чувство «замирания» в груди, «кувыркания сердца», ощущение остановившегося сердца. Для пациентов, страдающих экстрасистолией функционального происхождения, более характерны симптомы невроза и дисфункции вегетативной нервной системы: тревога, бледность, потливость, страх, чувство нехватки воздуха. При органическом происхождении экстрасистол проявления обычно отсутствуют. Частые (особенно ранние и групповые) экстрасистолы приводят к снижению сердечного выброса, уменьшению мозгового, коронарного и почечного кровотока на 8—25 %. Из-за этого при стенозирующем атеросклерозецеребральных и коронарных сосудов могут возникать преходящие нарушения мозгового кровообращения, приступы стенокардии. Наличие желудочковых экстрасистол при сопутствующей кардиальной патологии может привести к желудочковой тахикардии и стать угрозой для жизни пациента.
Для пациентов, страдающих экстрасистолией функционального происхождения, более характерны симптомы невроза и дисфункции вегетативной нервной системы: тревога, бледность, потливость, страх, чувство нехватки воздуха. При органическом происхождении экстрасистол проявления обычно отсутствуют. Частые (особенно ранние и групповые) экстрасистолы приводят к снижению сердечного выброса, уменьшению мозгового, коронарного и почечного кровотока на 8—25 %. Из-за этого при стенозирующем атеросклерозецеребральных и коронарных сосудов могут возникать преходящие нарушения мозгового кровообращения, приступы стенокардии. Наличие желудочковых экстрасистол при сопутствующей кардиальной патологии может привести к желудочковой тахикардии и стать угрозой для жизни пациента.
Диагностика и виды экстрасистолии
• ЭКГ в 12 отведениях — позволяет выявить морфологию и возможную локализацию очага экстрасистолии.
• Суточное холтеровское мониторирование (ХМ -непрерывная запись ЭКГ) — наиболее достоверный метод диагностики преходящих нарушений ритма сердца за сутки наблюдения.
• ЭхоКГ (УЗИ сердца) – выявляет патологию миокарда, определяет состояние клапанного аппарата сердца.
При анализе ЭКГ возможно говорить о единичных и групповых экстрасистолах. Группу из 5 экстрасистол возможно расценивать как эктопическую тахикардию.
По локализации эктопического очага выделяют:
- предсердные,
- атриовентрикулярные,
- желудочковые экстрасистолы.
Экстрасистолия — лечение
Необходимо устранение провоцирующих факторов и лечение основного заболевания. Единичные экстрасистолы без клинических проявлений не лечат.
Нейрогенные экстрасистолы лечат налаживанием режима труда и отдыха, дают диетические рекомендации, полезны регулярные занятия спортом, применяется психотерапия, транквилизаторы или седативные средства (например, настойка валерианы). Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным, так как может быть жизнеугрожающим, если не определен характер, механизмы и причины экстрасистол.
Выбор способа лечения экстрасистолии осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и действующих Российских и Европейских рекомендаций.
С помощью приема антиаритмических препаратов можно устранить экстрасистолы, но после отмены препаратов экстрасистолия возобновляется. Кроме того, самое главное: у лиц с органическим поражением сердца на фоне эффективного лечения экстрасистолии антиаритмическими препаратами выявлено увеличение смертности более, чем в 3 раза! Только при лечении бета-блокаторами или амиодароном не было отмечено повышения риска смертности. Однако, у ряда больных наблюдались осложнения, включая опасные для жизни. Эффективность и безопасность применения препаратов калия и магния или т.н. «метаболических» препаратов окончательно не установлены.
Достаточно радикальным и эффективным методом лечения экстрасистолии является катетерная абляция («прижигание») очага экстрасистолии. Операция, в среднем, выполняется в течение 45-55 минут, и через сутки пациент может быть выписан из стационара.
Операция, в среднем, выполняется в течение 45-55 минут, и через сутки пациент может быть выписан из стационара.
В кабинете рентгенэндоваскулярной диагностики и лечения Клиники высоких медицинских технологий им. Н. И. Пирогова необходимо обращаться:
- Если при суточном холтеровском мониторировании количество экстрасистол превышает 1000 в сутки, у пациента имеются жалобы или присутствует заболевание сердца.
- Если экстрасистолы возникают на фоне лечения сердечными гликозидами.
- Если, несмотря на начатую терапию, эффект лечения не достигнут.
- Для подбора антиаритмических препаратов (производится после обследования индивидуально). После назначения препарата проводится контроль лечения при помощи холтеровского мониторирования, которое рекомендуется проводить при подборе терапии один раз в месяц.
Как замедлить сердцебиение без медикаментов?
Этот вопрос прислал наш читатель. Вы тоже можете задать свой вопрос Лайфхакеру — если он будет интересным, мы обязательно ответим.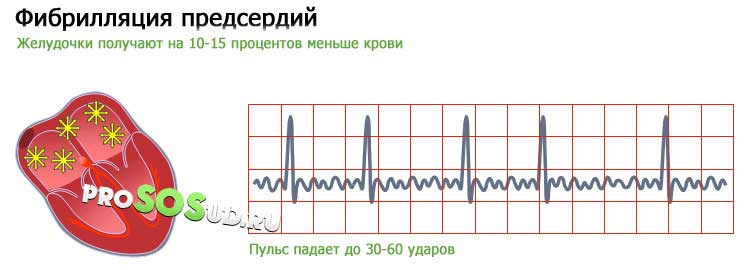
Как замедлить сердцебиение (частоту сердечных сокращений), не используя медикаменты?
Анонимно
Ольга Громова
Врач-кардиолог, кандидат медицинских наук, автор блога о кардиологии.Пациенты с жалобами на то, что «сердце вот-вот выпрыгнет из груди», у меня на приёме не редкость. Чаще всего это синусовая тахикардия. Она возникает у каждого из нас, когда мы занимаемся спортом или ссоримся с близким человеком. «Синусовая» означает, что ритм нормальный, здоровый. Но что, если вы спокойно сидите на диване, а сердце решило, что вы бежите марафон?
Как выяснить причину учащённого сердцебиения
Сначала следует обратиться к врачу. Я рекомендую начать с кардиолога, потому что учащённый пульс может быть симптомом серьёзного заболевания. Например, синусовая тахикардия может оказаться аритмией. Врач послушает вас, ваше сердце и снимет ЭКГ. При необходимости может на сутки повесить на вас портативный монитор ЭКГ (холтер), который позволит «поймать» нужный эпизод.
Если кардиолог не нашёл нарушений, дело может быть в анемии и/или железодефиците, дисфункции щитовидной железы, хроническом или остром воспалении.
Но чаще причина в образе жизни. На пульс влияют кофе, энергетики, алкоголь, курение, недостаток сна, хронический стресс, невроз и ожирение.
Ещё с синусовой тахикардией сталкиваются из-за детренированности — изменений в организме из-за прекращения или уменьшения объёма физических занятий. Сердце требует ежедневной нагрузки.
Что делать, если вы здоровы, но учащённый пульс всё равно беспокоит
Вы сходили к кардиологу, исключили опасные заболевания, но частый пульс не даёт покоя. Вот чем вы можете себе помочь.
- Добавьте больше физической нагрузки в распорядок дня. Например, быструю ходьбу. Занимайтесь 30–60 минут ежедневно и таким образом, чтобы через 5–10 минут нагрузки вы немного потели, пульс поднимался, а дыхание сбивалось.
- Будет идеально, если к обычной аэробной нагрузке вы добавите релаксирующие упражнения: дыхательные, йогу или растяжку 2–3 раза в неделю.
- Не пейте больше 1–2 чашек кофе в день и откажитесь от энергетиков.
- Нормализуйте сон. Иногда достаточно хотя бы за час до сна проститься с гаджетами и приглушить свет в спальне. Ничего не пейте перед сном, в том числе воду, и исключите жирную еду за 4 часа. А ещё вставайте и ложитесь в одно и то же время.
- Откажитесь от курения и алкоголя.
- Сходите к психотерапевту, чтобы выяснить, нет ли у вас тревожности, панического расстройства, депрессии или невроза.
А если снизить частоту сердечных сокращений нужно «прямо сейчас», то вам могут помочь дыхательные техники:
- Медленное глубокое дыхание: вдох и выдох на 4 счёта.
- Вдох и медленный (насколько можете) выдох через сжатые губы.
Читайте также 🧐
Этот простой экзамен с физической нагрузкой может дать вам представление о здоровье вашего сердца.
Достаточно ли здоров ваш бегунок, чтобы пройти тест? Болезни сердца — основная причина смертности в Америке.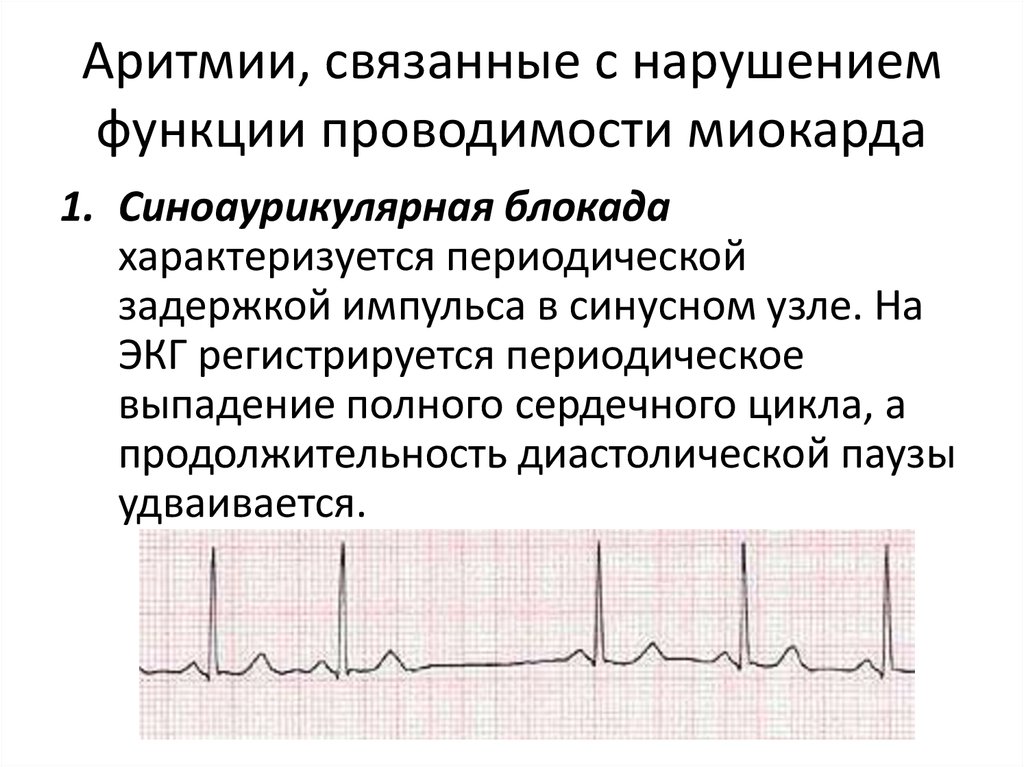 И все же многие из нас не задумываются о состоянии своего сердца до тех пор, пока не возникнет опасная для жизни проблема. Существует ряд факторов, повышающих вероятность развития этого смертельного заболевания, таких как неправильное питание, отсутствие физической активности, ожирение, стресс и возраст. К счастью, когда дело касается защиты вашего сердца, знания — это сила.
И все же многие из нас не задумываются о состоянии своего сердца до тех пор, пока не возникнет опасная для жизни проблема. Существует ряд факторов, повышающих вероятность развития этого смертельного заболевания, таких как неправильное питание, отсутствие физической активности, ожирение, стресс и возраст. К счастью, когда дело касается защиты вашего сердца, знания — это сила.
Поскольку узнать состояние наших внутренних органов сложно, важно проконсультироваться с врачом для получения информации и оценок, особенно если вы испытываете симптомы, если вы старше или у вас есть проблемы со здоровьем. Если у вас есть какие-либо сомнения, посоветуйтесь со своим врачом, прежде чем пробовать этот домашний тест на восстановление сердечного ритма.
Типичная частота пульса в состоянии покоя составляет от 60 до 100 ударов в минуту. Лучшее время дня для расчета частоты пульса в состоянии покоя — утром, перед физической активностью.Измерьте это, установив секундомер на 15 секунд, а затем измерьте пульс. Чтобы определить пульс, проведите пальцами вниз по внешнему большому пальцу, остановившись прямо под мясистой частью ладони. Умножьте это число на четыре, чтобы узнать частоту пульса в состоянии покоя. У спортсменов и тех, кто находится на пике физической формы, частота сердечных сокращений обычно ниже, поскольку их сердце настолько хорошо подготовлено, что ему не нужно работать так усердно, чтобы перекачивать кровь по всему телу.
Чтобы определить пульс, проведите пальцами вниз по внешнему большому пальцу, остановившись прямо под мясистой частью ладони. Умножьте это число на четыре, чтобы узнать частоту пульса в состоянии покоя. У спортсменов и тех, кто находится на пике физической формы, частота сердечных сокращений обычно ниже, поскольку их сердце настолько хорошо подготовлено, что ему не нужно работать так усердно, чтобы перекачивать кровь по всему телу.
Во время тренировки частота пульса должна выходить за пределы диапазона покоя.И хотя это число является ценным, гораздо важнее способность вашего сердца восстанавливаться после тренировки. Сильное сердце должно значительно снизить количество ударов в минуту в течение первой минуты восстановления. После этого идеальное снижение составляет около 20 ударов в минуту. В конечном итоге, чем быстрее восстанавливается сердце, тем оно в хорошей форме.
Вот как работает тест на восстановление сердечного ритма:
Если вы испытываете головокружение, усталость, одышку или нерегулярное сердцебиение во время выполнения этого упражнения, немедленно остановитесь и обратитесь к врачу.
Шаг 1. Измерьте частоту пульса в состоянии покоя. Его можно найти на запястье или ниже линии подбородка на шее.
Шаг 2. Установите секундомер на двухминутную быструю ходьбу, бег трусцой, эллиптическое вращение, прыжки со скакалкой — все, что заставит ваше сердце биться чаще. Цель состоит в том, чтобы добиться от 60% до 80% максимальной частоты пульса. Чтобы определить максимальную частоту пульса, просто вычтите свой возраст из 220. Старайтесь не снижать уровень интенсивности, пока не достигнете этого процента.
Шаг 3 . Как только вы достигнете этого диапазона, остановитесь. Слегка надавите двумя пальцами на свой пульс.
Шаг 4. Запишите частоту пульса сразу после нагрузки. В течение следующих пяти минут записывайте частоту пульса каждую минуту. Сравните, как восстанавливается ваш пульс в этот период времени. Если сердце не вернулось к исходной частоте покоя, продолжайте измерять его, пока оно не начнет выравниваться.
Первая минута после интенсивных упражнений должна представлять самое резкое снижение частоты пульса.После этого он медленно выровняется. Если вашему сердцу требуется время, чтобы вернуться к состоянию покоя, проконсультируйтесь с врачом.
Ваше сердце упорно работает, чтобы сохранить вам жизнь. Верните услугу, позаботившись о своем тикере. Здоровые привычки, такие как хорошее питание, крепкий сон, борьба со стрессом и физические упражнения, помогут укрепить и защитить ваш кровяной насос.
Эшли Блейк Гринблатт, ACE-CPT, является сертифицированным персональным тренером и тренером по здоровью. Чтобы узнать больше о ее программе виртуальных тренировок, посетите сайт ashleyblakefitness.com .
Электрическая кардиоверсия (дефибрилляция) для ускорения пульса | Детская больница CS Mott
Обзор лечения
Электрическая кардиоверсия — это процедура, при которой сердце подвергается кратковременному удару электрическим током, чтобы вернуть сердечный ритм к его нормальному, регулярному режиму (нормальный синусовый ритм). Электрошок производится через пластыри, нанесенные на внешнюю часть грудной стенки. В некоторых случаях может использоваться внешний дефибриллятор с лопастями.
Электрошок производится через пластыри, нанесенные на внешнюю часть грудной стенки. В некоторых случаях может использоваться внешний дефибриллятор с лопастями.
Обычно человек находится под действием седативных препаратов. Если человек находится в сознании, ему назначают лекарство, чтобы контролировать боль и заставить его расслабиться до такой степени, что он почти потеряет сознание во время процедуры.
Чего ожидать после лечения
После кардиоверсии отслеживают частоту сердечных сокращений и артериальное давление.
Дополнительные препараты для предотвращения повторения нарушений сердечного ритма (антиаритмические препараты) также могут быть назначены до и после процедуры. Если после кардиоверсии не применять антиаритмические препараты, сердце может подвергнуться большему риску возврата к учащенному сердцебиению.
После кардиоверсии вы можете в течение нескольких недель принимать разжижающие кровь лекарства, чтобы предотвратить образование опасных тромбов.
Как хорошо это работает
Электрическая кардиоверсия сердца очень эффективна. Большинство людей, получивших кардиоверсию, возвращаются к нормальному синусовому ритму сразу после процедуры. сноска 1
Риски
Риски процедуры включают следующее:
- Сгусток крови может оторваться от сердца и вызвать инсульт.Ваш врач попытается снизить этот риск с помощью антикоагулянтов или других мер.
- Процедура может не сработать. Может потребоваться дополнительная кардиоверсия или другое лечение.
- Антиаритмические препараты, применяемые до и после кардиоверсии или даже сама кардиоверсия, могут вызвать опасное для жизни нерегулярное сердцебиение.
- У вас может возникнуть реакция на седативное средство, введенное перед процедурой. Вредные реакции случаются редко.
- Вы можете получить небольшой ожог на коже в месте наложения лопаток или пластырей.
Что думать об этом
Кардиоверсия — это временное решение проблемы учащенного сердцебиения. Лекарства (такие как бета-блокаторы и блокаторы кальциевых каналов или другие антиаритмические препараты) могут использоваться для снижения частоты сердечных сокращений, когда у человека есть эпизод наджелудочковой тахикардии (СВТ). Для длительного лечения и уменьшения вероятности повторного эпизода СВТ или желудочковой тахикардии (ЖТ) можно использовать катетерную абляцию или лекарственные препараты.
Ссылки
Цитаты
- Page RL, et al.(2015). Руководство ACC / AHA / HRS 2015 г. по ведению взрослых пациентов с наджелудочковой тахикардией: отчет Американского колледжа кардиологов / Американской кардиологической ассоциации по клиническим практическим рекомендациям и Общества сердечного ритма. Тираж . DOI: 10.1161 / CIR.0000000000000311. По состоянию на 23 сентября 2015 г.
Кредиты
Текущий по состоянию на: 31 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Ракеш К.Пай, доктор медицины, FACC — кардиология, электрофизиология
E. Грегори Томпсон, доктор медицины — внутренние болезни
Мартин Дж. Габика, доктор медицины — семейная медицина
Адам Хусни, доктор медицины — семейная медицина
Джон М. Миллер, доктор медицины, FACC — кардиология, электрофизиология
Текущее состояние на : 31 августа 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Ракеш К. Пай, доктор медицины, FACC — кардиология, электрофизиология и Э. Грегори Томпсон, доктор медицины — внутренние болезни и Мартин Дж.Габица, доктор медицины — семейная медицина и Адам Хусни, доктор медицины, и доктор медицины Джон М. Миллер, FACC — кардиология, электрофизиология
Page RL, et al. (2015). Руководство ACC / AHA / HRS 2015 г. по ведению взрослых пациентов с наджелудочковой тахикардией: отчет Американского колледжа кардиологов / Американской кардиологической ассоциации по клиническим практическим рекомендациям и Общества сердечного ритма. Тираж . DOI: 10.1161 / CIR.0000000000000311. По состоянию на 23 сентября 2015 г.
Химическая кардиоверсия | Johns Hopkins Medicine
Что такое химическая кардиоверсия?
Кардиоверсия — это процедура, используемая для возврата ненормального сердцебиения к нормальному ритму. Эта процедура используется, когда сердце бьется очень быстро или нерегулярно. Это называется аритмией. При химической кардиоверсии используются лекарства, чтобы вернуть сердцу нормальный ритм. Он отличается от электрической кардиоверсии. Здесь энергетический шок используется для восстановления нормального сердечного ритма.
Обычно особая группа клеток посылает электрический сигнал, чтобы запустить ваше сердцебиение. Эти клетки находятся в синоатриальном (SA) узле. Этот узел находится в правом предсердии, верхней правой камере сердца. Сигнал быстро проходит по проводящей системе сердца к желудочкам, двум нижним камерам сердца. Во время движения сигнал заставляет близлежащие части сердца сокращаться. Это помогает сердцу скоординированно сокращаться.
Многие проблемы могут нарушить этот сигнальный путь и привести к нарушению сердечного ритма.Сердце может биться очень быстро, не оставляя времени для заполнения кровью между ударами. Это может помешать вашему сердцу перекачивать достаточно крови к телу. Некоторые нарушения сердечного ритма повышают риск инсульта. Некоторые также повышают риск возникновения опасных для жизни ритмов, которые могут привести к внезапной смерти. Кардиоверсия нарушает ненормальную сигнализацию. Это позволяет сердцу вернуться в нормальный ритм, например, когда вы перезагружаете компьютер, чтобы сбросить его.
Зачем мне нужна химическая кардиоверсия?
Химическая кардиоверсия может помочь в лечении ряда различных нарушений сердечного ритма.Его часто используют для лечения фибрилляции предсердий (AFib). При этом состоянии предсердия сердца дрожат, а не сокращаются должным образом. Люди с AFib могут иметь одышку, утомляемость и очень учащенное сердцебиение. Они также подвержены повышенному риску инсульта.
Ваш лечащий врач может предложить какой-либо тип кардиоверсии, если это ваш первый эпизод ФП. Он также может посоветовать это, если у вас постоянная ФП, особенно с тяжелыми симптомами. Ваш лечащий врач может сначала попробовать химическую кардиоверсию.Это потому, что он не требует седации и менее травматичен, чем электрическая кардиоверсия. Если это лечение не сработает, ваш лечащий врач может поразить вас электрическим током. Химическая кардиоверсия повышает вероятность того, что поражение электрическим током подействует.
Ваш лечащий врач может порекомендовать не проводить кардиоверсию, если у вас легкие симптомы. Он или она также может посоветовать вам не лечиться, если у вас длительное время фибрилляции предсердий. Его также можно не рекомендовать, если вы пожилой человек или имеете другие серьезные проблемы со здоровьем.Возможно, вам лучше подойдут другие методы лечения. К ним относится контроль сердечного ритма с помощью лекарств.
Химическая кардиоверсия также может помочь в лечении других нарушений сердечного ритма. К ним относятся трепетание предсердий, наджелудочковая тахикардия и желудочковая тахикардия (ЖТ). Все эти сердечные ритмы могут вызывать слишком высокую частоту сердечных сокращений. Это может помешать сердцу перекачивать достаточно крови.
Перед тем, как приступить к химической кардиоверсии, ваш лечащий врач может попытаться сбросить частоту пульса другими способами.Это может включать маневр Вальсальвы. Это метод, при котором вы задерживаете дыхание и увеличиваете давление в животе. Это может помочь снизить частоту сердечных сокращений. Затем ваш лечащий врач может использовать химическую кардиоверсию, чтобы изменить ваш ритм до нормального. Если это не помогает, следующим шагом часто является электрическая кардиоверсия.
Каковы риски химической кардиоверсии?
Хотя у многих людей есть успешная химическая кардиоверсия, процедура сопряжена с определенными рисками.Ваши собственные риски могут различаться в зависимости от вашего возраста, типа нарушения сердечного ритма и других ваших заболеваний. Спросите своего врача о рисках для вас.
В редких случаях химическая кардиоверсия может вызвать новый, более опасный сердечный ритм. Если это произойдет, вы получите лекарства или более сильный удар электрическим током, чтобы остановить этот ритм. Некоторые другие риски:
- Повышенная частота исходного аномального ритма
- Другие, более опасные нарушения сердечного ритма
- Вытесненный тромб (который может вызвать инсульт или другие проблемы)
Лекарство, называемое разжижителем крови, может быть дано до и после процедуры, чтобы снизить риск образования тромбов, особенно если у вас фибрилляция или трепетание предсердий.
Каждое лекарство, используемое при химической кардиоверсии, имеет риски и возможные побочные эффекты. Спросите своего лечащего врача о рисках, связанных с лекарствами, которые вы будете использовать.
В некоторых случаях кардиоверсия может не восстановить нормальный сердечный ритм. Или вы можете вернуться к своему ненормальному ритму вскоре после кардиоверсии.
Как мне подготовиться к химической кардиоверсии?
Поговорите со своим врачом о том, что вам следует делать, чтобы подготовиться к химической кардиоверсии.Перед началом кардиоверсии следуйте инструкциям вашего лечащего врача о том, какие лекарства принимать. Не прекращайте принимать какие-либо лекарства, если ваш лечащий врач не скажет вам об этом. Перед процедурой вам могут потребоваться анализы крови, чтобы убедиться, что процедура безопасна.
В зависимости от типа нерегулярного сердечного ритма у вас может быть более высокий риск образования тромбов. Ваш лечащий врач может попросить вас принимать лекарство, разжижающее кровь, в течение нескольких недель до и после кардиоверсии.Это поможет предотвратить образование тромбов. Ваш лечащий врач может захотеть пройти чреспищеводную эхокардиографию перед процедурой. Этот тест представляет собой особый вид ультразвукового исследования. Тонкая гибкая трубка вводится через горло в пищевод. Здесь трубка близка вашему сердцу. Он позволяет вашему лечащему врачу увидеть, есть ли у вас тромбы.
Ваша кардиоверсия может быть отложена на несколько недель, если ваш лечащий врач обнаружит сгусток. Вы будете принимать лекарство, разжижающее кровь, какое-то время, пока ваш лечащий врач не сочтет ваш риск образования тромбов низким.Важно принимать это лекарство (например, варфарин) в точном соответствии с указаниями вашего лечащего врача. Вам также может потребоваться лекарство, разжижающее кровь, если ваш ненормальный ритм длился более 48 часов. Это также верно, если у вас в прошлом был тромб.
Что происходит во время химической кардиоверсии?
Процедуру можно проводить в стационаре. Или это может быть сделано в офисе поставщика медицинских услуг или у вас дома. Ваш лечащий врач пропишет вам антиаритмическое лекарство.Это вводится перорально или через капельницу. Если вы лечитесь дома, вам потребуется тщательное наблюдение у кардиолога. Если у вас в больнице проводится химическая кардиоверсия, кто-нибудь проверит вашу частоту сердечных сокращений и ритм.
Тип используемого лекарства будет зависеть от вашего типа ненормального ритма и других ваших медицинских проблем. Ниже приведены некоторые примеры лекарств, которые может использовать ваш лечащий врач:
- Флекаинид, дофетилид, пропафенон, амиодарон или ибутилид, для AF
- Аденозин или верапамил для лечения суправентрикулярной тахикардии (СВТ)
Что происходит после химической кардиоверсии?
Иногда химическая кардиоверсия срабатывает очень быстро.В других случаях работа может занять несколько часов. В редких случаях это может занять до нескольких дней. В некоторых случаях может потребоваться электрическая кардиоверсия, если химическая кардиоверсия не сработала. Если это произойдет, ваша медицинская бригада создаст для вас новый план обслуживания. Ваш лечащий врач может захотеть проверить ваш сердечный ритм в течение определенного периода времени после того, как вам дали лекарство.
Спросите своего лечащего врача о возможных побочных эффектах лекарства, используемого при химической кардиоверсии.Обратите внимание на эти побочные эффекты. Немедленно сообщите врачу, если эти побочные эффекты серьезны. Немедленно позвоните врачу, если ваши симптомы ухудшатся.
Следующие шаги
Перед тем, как согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Какие результаты ожидать и что они означают
- Риски и преимущества теста или процедуры
- Какие возможные побочные эффекты или осложнения?
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека
- Что бы произошло, если бы вы не прошли тест или процедуру
- Любые альтернативные тесты или процедуры, о которых следует подумать
- Когда и как вы получите результаты
- Кому звонить после теста или процедуры, если у вас возникнут вопросы или проблемы
- Сколько вам придется заплатить за тест или процедуру
10 простых способов снизить кровяное давление
Высокое кровяное давление опасно.Это может привести ко многим проблемам со здоровьем, включая сердечный приступ, инсульт, сердечную недостаточность, стенокардию, ишемическую болезнь сердца, заболевание периферических артерий, заболевание почек, потерю зрения, сексуальную дисфункцию и многое другое.
К счастью, высокое кровяное давление часто можно предотвратить или контролировать.
Вот несколько простых вещей, которые вы можете сделать, чтобы снизить кровяное давление или в первую очередь помочь предотвратить высокое кровяное давление.
- Упражнение . Врачи рекомендуют заниматься физическими упражнениями не менее 150 минут в неделю, чтобы снизить артериальное давление.Быстрая ходьба отлично подходит для снижения артериального давления и улучшения общего состояния сердечно-сосудистой системы, но могут помочь и другие упражнения. Попробуйте бегать трусцой, кататься на велосипеде, плавать, танцевать или тренироваться по интервалам, чтобы заниматься аэробикой. Силовые тренировки также важны для здоровья сердца и помогают снизить кровяное давление.
- Придерживайтесь здоровой для сердца диеты . Сбалансированная диета с большим количеством фруктов, овощей, цельнозерновых, орехов и семян с низким содержанием натрия, насыщенных жиров, добавленного сахара и холестерина важна для вашего сердца.Существует диета, специально предназначенная для снижения артериального давления. Это называется диетой DASH, что означает диетические подходы к борьбе с гипертонией. Поговорите со своим врачом или запишитесь на прием к диетологу, если вам нужна помощь в изменении своего рациона.
- Ешьте продукты, богатые калием и магнием . Калий помогает регулировать частоту сердечных сокращений и может снизить влияние натрия на кровяное давление. Такие продукты, как бананы, дыни, апельсины, абрикосы, авокадо, молочные продукты, листовые зеленые овощи, помидоры, картофель, сладкий картофель, тунец, лосось, бобы, орехи и семена, содержат много калия.Считается, что магний помогает расслабиться кровеносным сосудам, облегчая прохождение крови. Продукты, богатые магнием, включают овощи, молочные продукты, курицу, бобовые и цельнозерновые. Лучше получать витамины и минералы из пищи, а здоровая для сердца диета, подобная той, которую мы описали выше, — хороший способ обеспечить вас достаточным количеством питательных веществ. Однако вы можете поговорить со своим врачом о том, может ли прием определенных добавок помочь вашему кровяному давлению.
- Уменьшите потребление натрия в рационе .Один из простых способов снизить потребление натрия — ограничить или избегать обработанных пищевых продуктов, таких как мясные обеды, хот-доги, бекон, замороженные обеды, консервированные овощи с добавлением соли и тому подобное. Большинство упакованных полуфабрикатов, таких как макароны и сыр, супы, гарниры, пицца и другие многокомпонентные продукты, содержат много добавленного натрия. Начните читать этикетки и обратите внимание на содержание натрия. Вы должны стремиться к 1500 мг или меньше каждый день.
- Ограничьте употребление алкоголя .Употребление алкоголя может повысить кровяное давление, а употребление более одного алкогольного напитка в день может поднять ваше кровяное давление и увеличить риск гипертонии.
- Уменьшите стресс в своей жизни . Длительный стресс может привести к повышению артериального давления. Вы можете внести небольшие изменения в образ жизни как для борьбы со стрессом, так и для оздоровления его последствий. Упражнения, здоровое питание, ограничение потребления алкоголя и кофеина, занятия йогой, медитацией или глубоким дыханием, медитация, молитва, ведение дневника, смех, прослушивание музыки, проведение времени с семьей и друзьями и игры с животными — все это может помочь уменьшить ваш стресс и снижение артериального давления.Узнайте больше о том, как снизить стресс.
- Съешьте темный шоколад . Темный шоколад и какао-порошок содержат полезные для сердца растительные соединения, называемые флавоноидами. Флавоноиды полезны для вас, потому что они вызывают расширение кровеносных сосудов, что может помочь снизить кровяное давление. Просто убедитесь, что в вашем шоколаде не слишком много сахара. Для достижения наилучших результатов выбирайте шоколад темнее не менее 70%. Вы можете купить кусочки шоколада идеального размера в индивидуальной упаковке.Ешьте один или два раза в день и наслаждайтесь восхитительным эффектом защиты сердца.
- Ешьте ягоды . Ягоды имеют много преимуществ для здоровья, и одна из них — повышение артериального давления и снижение риска других сердечных заболеваний. Ягоды, такие как клубника, малина, ежевика и черника, содержат много полифенолов, которые полезны для вашего сердца. К тому же они действительно вкусные. Итак, употребляйте ягоды для улучшения кровяного давления. Если вы не любите есть их все время, попробуйте добавить их в смузи, приготовленный из обезжиренного или обезжиренного йогурта без добавления сахара.Добавьте немного льда, бананов и нежирного молока, чтобы укрепить сердце.
- Уменьшить количество обработанного сахара и рафинированных углеводов . Многие исследования показали связь между высоким кровяным давлением и переработанным сахаром. Даже умеренное количество сахара может поднять кровяное давление. Например, во время исследования здоровья женщин во Фрамингеме у женщин, которые пили всего одну газировку в день, артериальное давление было выше, чем у женщин, которые пили меньше. Не только сладкий сахар повышает кровяное давление. Рафинированные углеводы, такие как белый хлеб и макароны, быстро превращаются в сахар, когда их едят, и они также могут вызывать повышение артериального давления.Существуют доказательства того, что сокращение потребления рафинированного сахара может снизить кровяное давление и улучшить здоровье сердца.
- Обнять людей — и домашних животных . Есть доказательства того, что объятия могут снизить кровяное давление. Похожий эффект может произойти от объятий с домашними животными или даже просто от их ласки.
Есть и другие важные вещи, которые вы можете сделать, чтобы снизить артериальное давление и улучшить свое здоровье, но они могут потребовать немного больше усилий, чем десять вещей, перечисленных выше.
Бросить курить и воздерживаться от пассивного курения жизненно важно для вашего здоровья, и это отличный способ снизить кровяное давление.Если вы курите, поговорите со своим врачом о том, как бросить курить. Тогда уходи. Это один из лучших способов стать здоровым и снизить риск серьезных проблем со здоровьем.
Еще один важный шаг — похудеть и поддерживать нормальный вес. Избыточный вес повышает риск высокого кровяного давления и многих других заболеваний и состояний. Потеря всего 5 процентов веса тела может оказать значительное положительное влияние на ваше кровяное давление. Исследования показали, что сочетание физических упражнений и похудания улучшает показатели артериального давления даже в большей степени, чем любой один из них по отдельности.Может показаться, что похудеть непросто, но это возможно. Поговорите со своим врачом о том, как это сделали другие люди. И подумайте также о посещении консультанта по снижению веса. Ты можешь сделать это! И после того, как вы похудеете всего на несколько фунтов, ваше кровяное давление должно снизиться.
Ставьте маленькие, легко достижимые цели, а когда вы их достигнете, ставьте большие. Шаг за шагом вы будете контролировать свое здоровье и свое кровяное давление.
Обзор аномальных сердечных ритмов — заболевания сердца и сосудов
Иногда поражение сердца электрическим током может остановить быструю аритмию и восстановить нормальный ритм.Использование электрического шока для этой цели называется кардиоверсией, дефибрилляцией или электроверсией, в зависимости от типа аномального ритма, для которого оно используется.
Можно разместить имплантируемый кардиовертер-дефибриллятор (ICD) , размером примерно половину колоды карт. Большинство устройств имплантируются через кровеносные сосуды так же, как и кардиостимулятор, что устраняет необходимость в операции на открытой грудной клетке. Другой тип ИКД вводится под кожу, а не через кровеносные сосуды.
Носимый дефибриллятор, похожий на жилет, иногда используется, если человеку не нужен ИКД в течение длительного времени.
ИКД постоянно контролируют частоту и ритм сердца, автоматически обнаруживают быстрые аритмии и проводят либо кардиостимуляцию, либо электрошок, чтобы преобразовать аритмию обратно в нормальный ритм. Чаще всего эти устройства используются у людей, которые в противном случае могли бы умереть от аритмии. ИКД также может действовать как кардиостимулятор, посылая электрические импульсы для преодоления медленной аритмии.Когда ИКД выдает разряд, это может ощущаться как легкий удар в грудь. При более сильном потрясении люди могут почувствовать, будто их пнули.
Люди, у которых есть ИКД, могут безопасно находиться рядом с большинством домашних электронных устройств, включая микроволновые печи и датчики безопасности в аэропортах. Однако некоторое оборудование с сильными магнитными полями или сильными электрическими полями может мешать работе ICD. Примерами являются устройства электрокаутеризации, используемые для остановки кровотечения во время операции, диатермия (физиотерапевтические процедуры, в которых используются радиоволны для нагрева мышц), а иногда и МРТ.
Поскольку ИКД не предотвращают аритмию, часто также необходимо принимать лекарства. Срок службы этих устройств составляет от 5 до 7 лет. Людям с ИКД, которые испытывают однократный разряд от устройства и которые в остальном чувствуют себя хорошо, следует обратиться в клинику ИКД или к специалисту в течение недели. Устройство регистрирует сердечный ритм человека, таким образом позволяя врачу понять, почему был нанесен электрошок. Люди, у которых были другие симптомы, такие как одышка, дискомфорт в груди или учащенное сердцебиение, непосредственно до или после разряда, или у которых было несколько разрядов, могут возникнуть более серьезные проблемы.Таким людям следует сразу же обращаться в отделение неотложной помощи.
Что делать после сердечного приступа — восстановление после сердечного приступа
Путь к улучшению здоровья
Как скоро я смогу вернуться к обычным занятиям?
После сердечного приступа вы захотите вернуться к обычной жизни. Это особенно актуально, если вы провели время в больнице. Однако ответ зависит от вашего обычного распорядка и состояния вашего сердца. Важно начать медленно, чтобы дать сердцу шанс зажить.Ваш врач расскажет вам, когда вы снова сможете вести активный образ жизни и что вам следует делать. Не возвращайтесь к каким-либо упражнениям, не посоветовавшись предварительно с врачом. Также важно записаться на программу кардиологической реабилитации. Он контролирует ваше кровяное давление, частоту сердечных сокращений и сердцебиение во время тренировки.
Когда я смогу вернуться на работу?
Продолжительность вашего отсутствия на работе варьируется. Это зависит от здоровья вашего сердца и от того, насколько активна и напряжена ваша работа. Возможно, вам придется внести некоторые изменения в свою работу.Или, если работа слишком тяжелая для вашего сердца, вам, возможно, придется сменить работу, по крайней мере, на короткое время.
Можно ли водить машину?
Большинство людей с сердечным приступом могут снова садиться за руль через 1 неделю. Поговорите со своим врачом о проблемах или о других условиях, которые могут помешать вам безопасно управлять автомобилем. Если вы коммерческий водитель, поговорите со своей компанией, прежде чем снова садиться за руль.
Можно ли заниматься сексом?
После сердечного приступа вам следует подождать 2–3 недели, прежде чем снова заняться сексом.Как и в случае с другими видами деятельности, вам, возможно, придется начинать медленно.
Советы для более здорового образа жизни
Есть шаги, которые вы можете предпринять, чтобы оправиться от сердечного приступа и предотвратить еще один в будущем. Это известно как «вторичная профилактика». Во-первых, убедитесь, что вы понимаете свой тип сердечного заболевания. Врач расскажет вам о факторах риска и расскажет, как предотвратить повреждение сердца в будущем. Затем следуйте приведенным ниже советам для здорового образа жизни.
- Бросить курить .Употребление табака — главный фактор риска сердечных заболеваний. Повреждает стенки кровеносных сосудов. Это может предотвратить попадание крови и кислорода в ваше сердце и другие органы. Это также может вызвать образование тромбов, что может привести к сердечным приступам. Никотин, основное химическое вещество табака, повышает кровяное давление. Если вы курите, попросите врача помочь вам составить план отказа от курения. Помимо отказа от курения, старайтесь избегать пассивного курения. Вы можете вдохнуть дым от горящей сигареты или когда кто-то выдыхает дым.
- Контролируйте артериальное давление. Высокое кровяное давление создает нагрузку на сердце и кровеносные сосуды. Поговорите со своим врачом о способах контроля артериального давления. Это включает в себя упражнения, соблюдение диеты с низким содержанием соли и снижение веса, если у вас избыточный вес. Ваш врач может также назначить лекарства, которые помогут контролировать ваше кровяное давление. При приеме всех лекарств важно соблюдать предписания врача.
- Контролируйте уровень холестерина. Есть два типа холестерина.Липопротеины высокой плотности (ЛПВП) «полезны» для вас. Липопротеины низкой плотности (ЛПНП) «вредны» для вас. Слишком много «плохого» холестерина в крови увеличивает риск сердечных заболеваний. Если у вас случился сердечный приступ, ваш врач пропишет лекарства, которые помогут контролировать уровень холестерина. Вам также следует придерживаться здоровой для сердца диеты и начать программу упражнений.
- Проверить на диабет. Диабет — это заболевание, связанное с уровнем гормона инсулина. У вас может быть диабет 1 типа, если ваш организм не вырабатывает инсулин.У вас может быть диабет 2 типа, если ваш организм не вырабатывает достаточно инсулина или неправильно его использует. Диабет увеличивает риск сердечного приступа и инсульта. Поговорите со своим врачом о проверке на диабет. Если у вас диабет, они могут помочь вам составить план управления вашим заболеванием.
- Упражнение. Регулярные кардио упражнения могут сделать ваше сердце сильнее. Примеры включают ходьбу, бег трусцой, бег, езду на велосипеде и плавание. Упражнения помогают сердцу перекачивать кровь и доставлять кислород в ваше тело.Это может снизить уровень холестерина и артериальное давление. Это также помогает снять стресс. Регулярные упражнения и здоровое питание могут помочь вам похудеть. Избыточный вес — фактор риска сердечных заболеваний. Потеря всего 10% веса тела может помочь снизить риск. Поговорите со своим врачом, прежде чем начинать или возобновлять упражнения после сердечного приступа. Они могут отслеживать вашу активность и держать вас в курсе.
- Придерживайтесь здоровой для сердца диеты. Пища, которую вы едите, влияет на кровоток. Диета с высоким содержанием «плохих» жиров (насыщенных и трансжиров) может вызвать образование бляшек в артериях.Зубной налет замедляет или препятствует притоку крови к сердцу. Со временем он может заблокировать ваши артерии и вызвать сердечный приступ или сердечную недостаточность. Добавьте в свой рацион продукты с низким содержанием холестерина и насыщенных жиров. Ешьте больше фруктов и овощей. Ешьте меньше красного мяса и больше белого мяса и рыбы. Употребляйте меньше жирных молочных продуктов. Уменьшите количество соли (натрия) и сахара. Избегайте жареных и полуфабрикатов.
- Контролируйте свой уровень стресса. Сердечные приступы могут пугать и расстраивать. Обратитесь к врачу за советом о том, как справиться со своими эмоциями.Депрессия и стресс могут увеличить риск сердечных заболеваний.
7 эффективных способов укрепить свое сердце | UCI Health
Приготовление пищи из продуктов, богатых питательными веществами, таких как лосось и авокадо, — один из нескольких простых способов улучшить здоровье сердца.Болезни сердца — причина смерти №1 во всем мире, и ее можно предотвратить, изменив свой образ жизни и управляя факторами риска.В честь Месяца сердца в Америке мы расскажем о семи способах предотвращения превращения в статистику.
1. Двигайтесь
Ваше сердце — это мышца, и, как и в случае с любой другой мышцей, упражнения — это то, что его укрепляет.
Первый шаг — определить вашу целевую частоту пульса, а затем найти занятие, которое вам нравится и которым можно заниматься в течение длительного времени.
2. Бросить курить
Бросить курить непросто. Но вы знаете, что бросить курить важно, и одна из главных причин заключается в том, что это связано с сердечными заболеваниями.
Вот несколько способов бросить курить и оставаться сильным.
3. Похудеть
Похудение — это больше, чем просто диета и упражнения. «Это личное путешествие, которое включает в себя поиск того, что вам нравится и что работает для вас», — говорит доктор Бавани Надесваран.
Прочтите эти долгосрочные советы по снижению веса и посмотрите, сможете ли вы придерживаться какого-либо из них.
4. Ешьте полезную для сердца пищу
Лосось и гуакамоле богаты полезными жирами, полезными для сердца.
5. Не забудьте шоколад
Хорошие новости: шоколад и вино способствуют здоровью сердца.
Плохая новость: только в меру.
Алкоголь и какао (ключевой ингредиент шоколада) содержат антиоксиданты, которые, как было доказано, повышают уровень хорошего холестерина, снижают уровень плохого холестерина и улучшают функцию свертывания крови.
Ура!
6. Не переедай
Хотя этот совет в первую очередь применим во время праздников, когда количество смертей от сердечных приступов резко возрастает из-за обильного количества еды и соблазнов, он действует круглый год.
Если сразу съесть много еды, получится:
- Перемещение крови из сердца в пищеварительную систему
- Более частые и нерегулярные сердечные ритмы, которые могут привести к сердечному приступу или сердечной недостаточности
