Инфаркт мышечной ткани — uzi-v-ufe.ru
Инфаркт обычно ассоциируется с сердцем, в меньшей степени с мозгом; однако на деле резкие сбои в кровоснабжении могут произойти в каком угодно органе, в том числе страдают иногда и мышцы. Что же можно сказать про этот недуг, чем он такой особенный?
Проявления мышечного инфаркта
Хотя смерть от инфаркта мышц вряд ли возможна, под удар попадают не только мускулы, но и нервы там, где произошло нарушение кровообращения. Уже через 360 минут (в среднем) реабилитация без специального лечения будет невозможна. Почти всегда клинические признаки настолько выраженны и в такой степени соответствуют учебникам, что сам факт инфаркта мышцы дополнительно подтверждать не потребуется. Скелетные мышцы предпочтительно проверять на МРТ, что позволяет как определить проблемный участок, так и измерить глубину нарушения в ткани его.
Клинические проявления мышечного инфаркта включают:
- острую боль в повреждённой мышце
- ещё большее усиление их, когда происходит сгибание и разгибание
- в случае больших мышц конечностей возможна иррадиация в другие органы, сохранение боли даже при тотальном покое
- при выраженной форме заболевания и отсутствии лечения — возможна даже болевая бессонница
- стремительная атрофия обескровленной мышцы
Все эти признаки могут быть спутаны с проявлениями коксартроза. Единственное клиническое отличие — моментальное, за считанные часы порой, развитие патологического состояния.
Единственное клиническое отличие — моментальное, за считанные часы порой, развитие патологического состояния.
Последствия мышечного инфаркта чрезвычайно серьёзны. Даже если не считать ограничения подвижности, мучительных болей, дальнейшая деградация мышечных тканей также весьма опасна. Кроме того, если развитие недуга зашло далеко, поможет только операция. Вот почему так важно поставить диагноз в кратчайший срок.
Между тем, рентгенография эффективна только на поздней стадии, когда уже эффективность терапевтических мер невелика. «Золотой тройкой» в данном случае следует назвать сочетание МРТ, КТ и общего анализа крови.
Роль ультразвука
Далеко зашедшие проявления заболевания (при которых возникла уже атрофия мышцы) имеют выраженную ультразвуковую картину. На сонограмме обнаруживается сниженный объём основной ткани, а жировая инфильтрация её приводит к увеличению интенсивности эха.
Норма
Если положение дел в мышце полностью нормально, если инфаркт не подтверждается — то не должно быть ничего, кроме одной лишь стандартной анатомической картины. Так, мышечные волокна сгруппированы в пучки, вокруг которых размещается так называемый перемизий (совокупность капилляров, соединительной ткани, жировой клетчатки и нервов. Сами волокна всегда гипоэхогенны, а прилегающий к ним эпимизий, нервные волокна и сухожилия дают более сильное эхо.
Следует иметь ввиду, что эхогенность даже одной и той же мышцы может существенно различаться, если она просвечивается под различным углом. Отображение мускулов у детей и подростков не отличается особенно от нормальной физиологической картины у взрослых. В любом случае следует изучать не только «подозреваемую» мышцу, но также и контрлатеральную. Только так можно чётко и убедительно выявить основные параметры, которые пригодны для постановки диагноза.
При наличии любых подозрений на инфаркт мышцы, будь то сокращение подвижности, боль или описанная выше картина в целом, немедленно должно быть произведено комплексное обследование.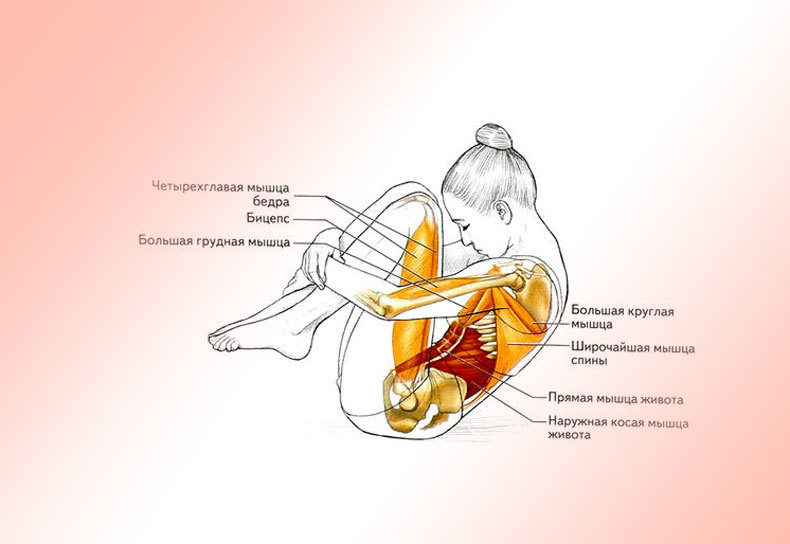
НАПИШИТЕ ВАШЕ ИМЯ И ТЕЛЕФОН, И МЫ ВАМ ПЕРЕЗВОНИМ И ЗАПИШЕМ НА УЗИ!
Также по этой теме:
Бывший игрок ЦСКА Марк Гонсалес где сейчас играет: странные легионеры РПЛ, трагическая судьба экс-легионера ЦСКА Марко Гонсалеса — в России он мог потерять ногу; Марк Гонсалес перенес инфаркт миокарда — 12 марта 2021
Летом 2009-го, в год продажи Юрия Жиркова в «Челси», ЦСКА взял у «Бетиса» замену на место уехавшего в Англию полузащитника. Марк Гонсалес заезжал даже в «Ливерпуль», где его называли чилийским Бекхэмом, и должен был стать новой звездой московского клуба — ЦСКА выложил солидные для конца нулевых 6,5 миллиона евро за трансфер (на тот момент это был новый рекорд в истории красно-синих).
Но в России Гонсалес толком не заиграл, хотя по способностям был одним из лучших во всем чемпионате. Карьеру Марко сломали травмы — при этом от некоторых из них в шоке были даже клубные врачи. Болельщики называли Гонсалеса хрустальным за его травматичность, но не критиковали игрока, как это было в случае, например, с Маркизио в «Зените».
Карьеру Марко сломали травмы — при этом от некоторых из них в шоке были даже клубные врачи. Болельщики называли Гонсалеса хрустальным за его травматичность, но не критиковали игрока, как это было в случае, например, с Маркизио в «Зените».
Все потому, что Марк действительно решал, если оказывался готовым выйти на поле.
Гонсалес дебютировал во втором тайме с «Локомотивом» — за несколько минут сделал голевую, а уже через две недели надолго вылетел. Из-за травм Марко пропустил 44% времени от общего пребывания в ЦСКА
Первый матч Марко в чемпионате России пришелся на дерби с «Локомотивом». Атакующий полузащитник вышел на левый фланг, когда ЦСКА проигрывал, и за пару минут сделал гол: удачно прострелил на Алана Дзагоева и оформил первое результативное действие в РПЛ.
РИА НовостиУдачный дебют Гонсалеса скрасил впечатления от поражения в дерби, но долго Марк радовать не смог — восстановившись от ушиба, полученного в первой же встрече за ЦСКА, чилиец получил первую серьезную травму через две недели и выпал уже на месяц.
Повреждение двуглавой мышцы бедра вызвало целый ряд более мелких последствий, а потом и проблемы с голеностопом. Марк выходил на матч после месячного отсутствия, проводил на поле две минуты и просил обратную замену. Время вынужденного лечения Гонсалеса в сумме составило примерно 718 тренировочных и игровых дней.
За пять лет пребывания в ЦСКА Гонсалес провел всего 49 матчей, но зато иногда исполнял красоту: его талант никуда не делся даже после всех проблем со здоровьем. Главный его момент в России — гол в ворота «Севильи» в 1/8 финала Лиги чемпионов.
Именно благодаря таким эпизодам болельщики больше расстраивались из-за проблем Марко со здоровьем, чем злились.
В России Гонсалес едва не потерял ногу. После ЦСКА он на какое-то время вернулся в сборную и даже выиграл Копа Америка
— Гонсалесу, увы, надо вешать бутсы на гвоздь. И работать тренером, менеджером или селекционером, — всего через три года после покупки игрока говорил про него президент ЦСКА Евгений Гинер. — Он очень хороший парень, с большим сердцем. Но, к сожалению, Господь отмерил Марку столько же испытаний, сколько иной команде.
— Он очень хороший парень, с большим сердцем. Но, к сожалению, Господь отмерил Марку столько же испытаний, сколько иной команде.
Проблема была даже не в том, что Гонсалес регулярно собирал новые повреждения и тяжело после них восстанавливался. В какой-то момент все стало совсем серьезно: после удара на одной из тренировок в бедро у футболиста началось кровоизлияние.
В результате воспалений в четырехглавой мышце бедра игроку пришлось делать еще одну операцию. Хирургическое вмешательство не должно было стать сложным — 98% таких процедур заканчиваются успешно. Гонсалесу не повезло и здесь — футболист едва не лишился ноги.
«После той травмы я подумывал о завершении карьеры футболиста. Мне сделали операцию, и все обошлось. Но я был в шаге от того, чтобы лишиться ноги или умереть», — рассказывал игрок, после этого еще не раз сыгравший за ЦСКА.
Работавший в те годы с ЦСКА Леонид Слуцкий признавался, что в шоке были даже врачи клуба: «Наши доктора, у которых огромный стаж работы, говорили, что таких случаев не то что не видели, даже не слышали о таком, они не были описаны». Вы представляете? Квалифицированные высококлассные специалисты впервые столкнулись с подобным исключительным по трагичности случаем».
Вы представляете? Квалифицированные высококлассные специалисты впервые столкнулись с подобным исключительным по трагичности случаем».
Зимой 2014-го ЦСКА отпустил Гонсалеса в его родной «Универсидад Католика» в аренду, но Марк так и не вернулся: в конце года игрок расторг контракт с московским клубом. На родине Гонсалес провел неплохой сезон и даже вернулся в состав сборной Чили, но ненадолго: мелькнул в Бразилии, паре чилийских клубов и завершил карьеру. Последней победой Гонсалеса стала Копа Америка в 2016 году.
Проблемы со здоровьем преследуют Гонсалеса и после завершения карьеры. Теперь он пережил инфаркт миокарда
После футбола Гонсалес занялся строительным бизнесом и воспитанием детей — в браке с чилийской танцовщицей Маурой Ривера у бывшего игрока ЦСКА родились мальчик и девочка.
Но проблемы со здоровьем не оставили Гонсалеса и после футбола: сегодня жена Марка объявила в социальных сетях о том, что ее муж перенес инфаркт миокарда:
— Любовь всей моей жизни, мой спутник, как же ты меня напугал. Последние ночи были действительно кошмарными, дни проходили в безызвестности, было очень страшно.
Последние ночи были действительно кошмарными, дни проходили в безызвестности, было очень страшно.
Ты еще здесь, с нами, и тебе уже немного лучше, и это дает нам возможность наслаждаться каждым мгновением вместе.
Удивительно, как в жизни все может измениться в один миг, она преподносит нам сюрпризы и испытания, может напугать, но вера, сила и надежда помогут нам все преодолеть.
Я хочу, чтобы ты всегда был рядом со мной, — написала Ривера.
Теперь бывшего футболиста ждет восстановление. Остается надеяться, что в этот раз обойдется без рецидивов, к которым так привыкли в России в случае с Гонсалесом.
Скачать приложение Sport24 для iOS
Скачать приложение Sport24 для Android
Специалисты
Должность
Врач травматолог-ортопед
Регалии
Доктор медицинских наук,профессор кафедры травматологии, ортопедии и военно-полевой хирургии Российского Национального Исследовательского Медицинского Университета им.
Специализация
Хирургическое и консервативное лечение повреждений и заболеваний коленных суставов. Используются самые современные инновационные технологии XXI века
Дополнительная информация
Членство:
- ESSKA — Европейское общество спортивной травматологии, артроскопии и хирургии коленного сустава;
- AAOS — Американская Академия Ортопедических хирургов;
- ASTAOR — Ассоциация спортивных травматологов, артроскопических и ортопедических хирургов, реабилитологов;
- РАО — Российское Артроскопическое Общество.
Специализация — хирургическое и консервативное лечение повреждений и заболеваний коленных суставов. Используются самые современные инновационные технологии XXI века.
- Артроскопические и открытые операции при повреждениях и заболеваниях коленных суставов;
- эндопротезирование коленного сустава;
- переломы надколенника, мыщелков бедренной и большеберцовой костей;
- повреждения передней и задней крестообразных связок;
- повреждения связки надколенника и четырехглавой мышцы бедра, повреждения менисков;
- параменисковые кисты;
- повреждения и заболевания хрящевой ткани;
- вывихи надколенника;
- спортивная травматология;
- пластика дефектов хрящевой ткани;
- био технологии и клеточные технологии при повреждениях хряща, мышц, сухожилий, связок;
- лечение различных стадий артроза;
- синдром медиопателлярной складки;
- многое другое.
Автор более 150 опубликованных научных работ, 6 монографий («Коленный сустав. Повреждения и болевые синдромы» 2007 г; «Деформирующий артроз коленного сустава» 2010 г; «Методы диагностики посттравматического гонартроза» 2011 г.; «Повреждения и заболевания мышц, сухожилий и связок» 2013 г; «Повреждения передней крестообразной связки коленного сустава: диагностика, лечение, реабилитация» 2013г, Современный остеосинтез в травматологии, 3-х томное руководство, 2016 г.)
Основные направления научной деятельности: регенерация сухожильных и хрящевых тканей, клеточные технологии, биотехнологии.
Клинико-диагностическая база: травматологические отделения городской клинической больницы № 1 им. Н. И. Пирогова (г. Москва).
Ежегодно выполняет более 300 операций, проводит более 1000 консультаций.
Срок действия сертификата до
16.04.2024
Three Stories (Доктор Хаус) — это.
 .. Что такое Three Stories (Доктор Хаус)?
.. Что такое Three Stories (Доктор Хаус)? «Три истории» (англ. Three Stories) — Двадцать первый эпизод американского телесериала «Доктор Хаус». Премьера серии состоялась 17 мая 2005 года на телеканале FOX. Премьера в России состоялась 25 сентября 2007 на телеканале Домашний. За этот эпизод Дэвид Шор выиграл премию «Эмми» в 2005 году за «Выдающийся сценарий драматического сериала».
Сюжет
Доктор Грегори Хаус (его роль исполняет Хью Лори) соглашается вести лекцию по диагностике у студентов вместо заболевшего доктора Райли в обмен на 2 часа, свободных от работы в клинике. По пути в лекционный зал он встречает свою бывшую подругу, Стейси Уорнер (её играет Сила Уорд), которую он несколько лет не видел. Она считает своего мужа больным и хочет, чтобы Хаус лечил его. Однако Хаус отказывается.
В ходе лекции Хаус вместе со студентами разбирает три медицинских случая, которые Хаус диагностировал раньше. Все 3 пациента жалуются на боль в ноге. Первый пациент — сорокалетний фермер, которого укусила гремучая змея за правую ногу. Однако, когда ему дают противоядие, он проявляет аллергические симптомы на него. Когда он стабилизируется, кожа с ноги начинает шелушиться и гнить. Хаус проводит тестирование яда. Результаты анализа яда дают Хаусу предположить, что это не мог быть укус змеи. Не имея других вариантов, Хаус информирует пациента о его скорой смерти. Фермер быстро меняет приоритет, беспокоясь о том, что случится с его собакой. Хаус делает вывод, что укус был не змеи, а собаки фермера, и уже не в первый раз. Доктор Эрик Форман (Омар Эппс) и доктор Роберт Чейз (Джесси Спенсер) идут на участок фермера и берут образец слюны собаки, в котором обнаруживается одна из форм стрептококковой инфекции, более известной как плотоядная бактерия. Фермеру ампутирует правую ногу, а собаку усыпляют. Тем не менее, он получает протез ноги и новую собаку.
Однако, когда ему дают противоядие, он проявляет аллергические симптомы на него. Когда он стабилизируется, кожа с ноги начинает шелушиться и гнить. Хаус проводит тестирование яда. Результаты анализа яда дают Хаусу предположить, что это не мог быть укус змеи. Не имея других вариантов, Хаус информирует пациента о его скорой смерти. Фермер быстро меняет приоритет, беспокоясь о том, что случится с его собакой. Хаус делает вывод, что укус был не змеи, а собаки фермера, и уже не в первый раз. Доктор Эрик Форман (Омар Эппс) и доктор Роберт Чейз (Джесси Спенсер) идут на участок фермера и берут образец слюны собаки, в котором обнаруживается одна из форм стрептококковой инфекции, более известной как плотоядная бактерия. Фермеру ампутирует правую ногу, а собаку усыпляют. Тем не менее, он получает протез ноги и новую собаку.
Второй пациент — шестнадцатилетняя волейболистка. Доктор Эллисон Кэмерон (Дженнифер Моррисон) считает, что пациент страдает от тендинита, судя по её щитовидной железе. А проблемы с парнем вызывают депрессивное психологическое состояние, влияющее на щитовидную железу.
Последний пациент изначально изображался Кармен Электрой, однако, когда Хаус продолжает лекцию, пациент оказывается мужчиной-гольфистом с крайне сильной болью в правой ноге (Электра была частью фантазии Хауса). Во время осмотра пациент хватает шприц с димиролом и самостоятельно впрыскивает себе его. Студенты предполагают, что пациент пришёл в клинику только ради наркотиков. Когда пациент возвращается в клинику с болью в ноге, Хаус делает тест мочи, чтобы проверить, есть ли у него наркотики в организме. Но пациент начинает мочиться кровью, что ставит студентов в тупик, за что Хаус злится на них. Кемерон появляется на лекции и диагностирует смерть мышцы. Как только приходят Эрик Форман и Чейз, Хаус проводит МРТ, чтобы подтвердить аневризму, которая свернулась и привела к инфаркту. Форман наконец понимает, что пациент в третьем сценарии с самого начала был Хаусом.
Когда пациент возвращается в клинику с болью в ноге, Хаус делает тест мочи, чтобы проверить, есть ли у него наркотики в организме. Но пациент начинает мочиться кровью, что ставит студентов в тупик, за что Хаус злится на них. Кемерон появляется на лекции и диагностирует смерть мышцы. Как только приходят Эрик Форман и Чейз, Хаус проводит МРТ, чтобы подтвердить аневризму, которая свернулась и привела к инфаркту. Форман наконец понимает, что пациент в третьем сценарии с самого начала был Хаусом.
Флэшбэк показывает Хауса, который уже диагностировал смерть мышцы в своей ноге. Стэйси, его девушка в то время, идет рядом с доктором Кадди (Лиза Эдельштейн), предлагая ампутировать ногу Хауса. Хаус отказывается и хочет восстановить циркуляцию крови, которая может спасти его ногу, но также проходит с сильной болью и серьёзными рисками. У Хауса возникает остановка сердца, и он рассказывает, что думал, что он умер и видел видения других двух пациентов. Доктор Джеймс Уилсон (Роберт Шон Леонард) входит в лекционный зал, и спрашивает Хауса о том, считает ли он, что его видения были реальными. Хаус заявляет, что он считает, что видения в момент смерти — это лишь химические реакции в мозгу. Хаус заставляет Кадди положить его в кому, во время которой Стэйси принимает всю ответственность решений за жизнь Хауса на себя и принимает решение (против его воли) удалить мёртвые ткани без ампутации ноги. Пока студенты спорят об этическах нормах этого решения, Кадди входит в лекционный зал, и Хаус замечает, что лекция уже 20 минут как закончилась. Хаус говорит Кадди, что доктор Райли заболел из-за употребления в пищу краски на основе свинца, которую он заметил, когда пил воду из чашки доктора Райли во время лекции. По возвращении в больницу, Хаус звонит Стэйси, чтобы сказать ей, что согласен на лечение её мужа.
Хаус заявляет, что он считает, что видения в момент смерти — это лишь химические реакции в мозгу. Хаус заставляет Кадди положить его в кому, во время которой Стэйси принимает всю ответственность решений за жизнь Хауса на себя и принимает решение (против его воли) удалить мёртвые ткани без ампутации ноги. Пока студенты спорят об этическах нормах этого решения, Кадди входит в лекционный зал, и Хаус замечает, что лекция уже 20 минут как закончилась. Хаус говорит Кадди, что доктор Райли заболел из-за употребления в пищу краски на основе свинца, которую он заметил, когда пил воду из чашки доктора Райли во время лекции. По возвращении в больницу, Хаус звонит Стэйси, чтобы сказать ей, что согласен на лечение её мужа.
Критика и рейтинги
Эпизод посмотрели 17.68 миллионов американских зрителей. Этот эпизод занял 14 место в списке самых просматриваемых программ в неделю.[1].
Критики положительно отреагировали на этот эпизод. Мэт Зойлер Сайтз поставил эпизод на второе место в его индивидуальном списке лучших эпизодов сериалов 2005 года. [2] Морин Раен из Чикаго Трибьюн назвал эпизод «Запутанной и умной историей» [3]
[2] Морин Раен из Чикаго Трибьюн назвал эпизод «Запутанной и умной историей» [3]
Награды
Примечания
Ссылки
Пилотная серия | Отцовство | Бритва Оккама | Материнство | Будь ты проклят, если сделаешь это | Метод Сократа | Честность | Яд | Отказ от реанимации | Истории | Детоксикация | Спортивная медицина | Проклятый | Контроль | Законы мафии | Бремя | Образец для подражания | Дети и вода в ванне | Детки | Любовь зла | Три истории | Медовый месяц
Everybody cries | Блогер Miracle на сайте SPLETNIK.RU 21 мая 2012
Опубликовано пользователем сайта
Про кино Miracle Сегодня выходит последний эпизод последнего сезона одного из самых грандиознейших сериалов, House M D
Это сериал о докторе Хаусе и его блестящей команде врачей, которые занимаются диагностикой сложных случаев. А случаи эти весьма захватывающие!
«Доктор Хаус — блестящий диагност со специализацией в двух основных областях: заболевания почек (нефрология) и инфекционные болезни, но из-за некоторых особенностей характера он не является любимцем пациентов и коллег: он замкнут, резок и циничен, склонен к бунтарству. Он не обременяет себя соблюдением правил хорошего тона, и временами кажется, что он полностью лишён чувства сострадания (что, однако, неверно). Лучше всего говорят о жизненной позиции Хауса слова доктора Формана: «Он не нарушает правила, он их игнорирует», его любимое утверждение — «Все лгут».
Фамилия «Хаус» придумана таким образом, что она похожа на фамилию «Холмс». Кроме того, лучший друг Шерлока Холмса — доктор Джон Уотсон, что созвучно имени лучшего друга Хауса, Джеймса Уилсона. Шерлок Холмс жил в доме № 221-B, Доктор Хаус живёт в доме № 221, в квартире под буквой «B». В 13 серии 7-го сезона можно увидеть водительские права Хауса, на которых указан адрес Baker Street (улица, на которой жил Шерлок Холмс).
А случаи эти весьма захватывающие!
«Доктор Хаус — блестящий диагност со специализацией в двух основных областях: заболевания почек (нефрология) и инфекционные болезни, но из-за некоторых особенностей характера он не является любимцем пациентов и коллег: он замкнут, резок и циничен, склонен к бунтарству. Он не обременяет себя соблюдением правил хорошего тона, и временами кажется, что он полностью лишён чувства сострадания (что, однако, неверно). Лучше всего говорят о жизненной позиции Хауса слова доктора Формана: «Он не нарушает правила, он их игнорирует», его любимое утверждение — «Все лгут».
Фамилия «Хаус» придумана таким образом, что она похожа на фамилию «Холмс». Кроме того, лучший друг Шерлока Холмса — доктор Джон Уотсон, что созвучно имени лучшего друга Хауса, Джеймса Уилсона. Шерлок Холмс жил в доме № 221-B, Доктор Хаус живёт в доме № 221, в квартире под буквой «B». В 13 серии 7-го сезона можно увидеть водительские права Хауса, на которых указан адрес Baker Street (улица, на которой жил Шерлок Холмс). В 11-м эпизоде пятого сезона доктор Уилсон рассказывает сотрудникам Хауса вымышленную историю про пациентку Хауса по имени Ирен Адлер, в которую он влюбился и которая его затем бросила.
Когда-то Хаус перенёс инфаркт четырёхглавой мышцы правого бедра, был прооперирован, и теперь испытывает постоянные сильные боли в ноге, от которых спасается, принимая викодин… «
Хаус научил нас многому. Медицине… цинизму, трезвому взгляду на вещи, научил на своём примере, как лучше не делать, например как не стоит поступать с людьми, которые являются тебе близкими. Ведь он делал всё наоборот. Не так «как надо», а совершенно отчаянно. И дал понять, что даже под маской такого жестокого гада есть любящее сердце, а значит не всё потеряно для таких как он.
Научил нас смеяться, даже когда больно.
Научил настоящим ценностям.
Но у него всегда была своя особенная философия
и непревзойдённая мимика))
Лекарственные средства вредны и вызывают зависимость))
Мы научились правильно диагностировать!!!))
У Хауса работали самые лучшие! Его команда!
Кэмерон, Форман, Чейз, Тринадцать, Катнер, Тауб, Мастерс, Адамс, Эмбер.
В 11-м эпизоде пятого сезона доктор Уилсон рассказывает сотрудникам Хауса вымышленную историю про пациентку Хауса по имени Ирен Адлер, в которую он влюбился и которая его затем бросила.
Когда-то Хаус перенёс инфаркт четырёхглавой мышцы правого бедра, был прооперирован, и теперь испытывает постоянные сильные боли в ноге, от которых спасается, принимая викодин… «
Хаус научил нас многому. Медицине… цинизму, трезвому взгляду на вещи, научил на своём примере, как лучше не делать, например как не стоит поступать с людьми, которые являются тебе близкими. Ведь он делал всё наоборот. Не так «как надо», а совершенно отчаянно. И дал понять, что даже под маской такого жестокого гада есть любящее сердце, а значит не всё потеряно для таких как он.
Научил нас смеяться, даже когда больно.
Научил настоящим ценностям.
Но у него всегда была своя особенная философия
и непревзойдённая мимика))
Лекарственные средства вредны и вызывают зависимость))
Мы научились правильно диагностировать!!!))
У Хауса работали самые лучшие! Его команда!
Кэмерон, Форман, Чейз, Тринадцать, Катнер, Тауб, Мастерс, Адамс, Эмбер. ..
Лиза Кадди и Уилсон.
Они уже как одна большая семья
У Хауса работали самые красивые девушки!
Грустно, что всё это уже подошло к концу. Один из лучших медицинских сериалов, который, на мой взгляд, из-за огромного количества интересных случаев не может надоесть. Это уже классика!
Но всё таки, отчего-то очень грустно…
Прощай, Хаус!
..
Лиза Кадди и Уилсон.
Они уже как одна большая семья
У Хауса работали самые красивые девушки!
Грустно, что всё это уже подошло к концу. Один из лучших медицинских сериалов, который, на мой взгляд, из-за огромного количества интересных случаев не может надоесть. Это уже классика!
Но всё таки, отчего-то очень грустно…
Прощай, Хаус!
Пациент Хаус (продолжение): greg_house_ru — LiveJournal
Начало здесь.
Ишемический инфаркт мышцы правого бедра.
Счёт идёт уже не на сутки, а на часы и минуты.
Самый простой и надёжный выход – ампутация конечности. Отсечь мёртвое, дабы спасти живое.
Пациент Хаус возражает. Он требует щадящей операции шунтирования, восстановления кровотока в обход поражённого участка. Это сохранит ногу. Но.
Останется мышца, которая разлагается и источает «трупный яд» (выражаясь метафорически). Токсины, метаболиты и сгустки
четверо суток накапливались в аневризме. Они хлынут в кровяное русло, когда хирурги вынут “пробку”. Продукты распада тканей наводнят организм, отравляя и повреждая всё на своём пути. Под угрозой деятельность почек, печени, мозга, сердца. Мелкие кусочки тромба могут закупорить лёгочную артерию, вероятность смертельного исхода при таком осложнении – 50%.
Хаус упорствует, и врачи вынуждены согласиться.
Перед операцией он пишет маркером на ноге: «не эту ногу». Стейси не была бы юристом, если б не написала на другой: «и не эту тоже» (что не запрещено, то разрешено, а бережёного бог бережёт).
Стейси не была бы юристом, если б не написала на другой: «и не эту тоже» (что не запрещено, то разрешено, а бережёного бог бережёт).
Мы видим, как в опер. зале хирург вводит в артерию зонд – тоненькую гибкую «проволочку» с захватом на конце.
Тромбэктомия:
Тромб извлечён, кровоток восстановлен.
Теперь главное – выжить.
Ночь в реанимации. Действие наркоза закончилось, Хаус мечется от невыносимой боли.
Стейси, не смыкая глаз, ухаживает за ним.
Время идёт, но больному не становится лучше. Патологические процессы развиваются в сердце. Оно бешено колотится и … срывается.
Перед провалом в небытиё Хаус успевает заметить тревожные изменения ЭКГ и позвать медсестру.
Его сердце остановилось.
«Фактически более 1 минуты пациент был мёртв».
Глазами души Хауса мы видим, что истории №1 и №2 имеют, в общем-то, счастливый конец. Девушка, которая, казалось, была обречена, снова играет в волейбол, а фермер на протезе гуляет с любимой собачкой. Смотри, Грег, и без ноги можно быть счастливым!…
Смотри, Грег, и без ноги можно быть счастливым!…
Свой трансперсональный полёт Хаус расценивает как иллюзию, биохимическую реакцию угасающего мозга. «Эта гипотеза меня устраивает, потому что сей опыт практически не влияет на мою жизнь».
Хауса откачали.
Всем уже ясно, что его решение ведёт в тупик.
Почему он так страшно рискует? Объяснений нет. Можно только догадываться.
Конфликтный пациент Хаус – на контроле у главврача Кадди.
Хирурги настаивают на незамедлительной ампутации.
Кадди готова одобрить компромиссное решение (между шунтированием и ампутацией):
удалить источник токсинов – загнивающую мёртвую мышцу.
Сохранить ногу и, возможно, жизнь.
«Хаус не приемлет компромиссов», — с горечью возражает Стейси.
Каков был бы исход такой операции?
Судя по локализации, произошёл тромбоз в бассейне правой боковой артерии, огибающей бедренную кость.
Нарушено кровоснабжение четырёхглавой мышцы бедра.
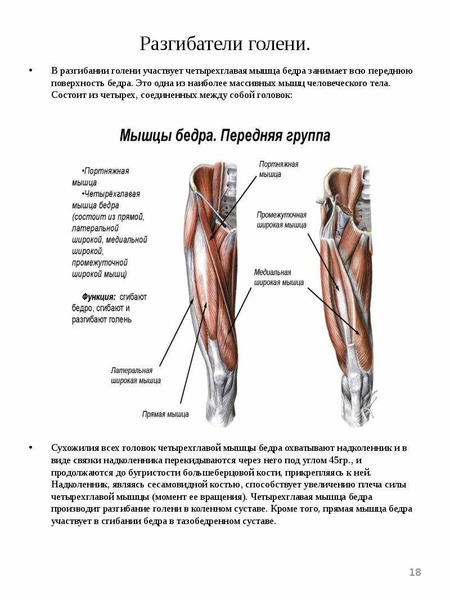
Это самый крупный и сильный скелетный мускул. Он обеспечивает сгибание бедра в тазобедренном суставе и разгибание голени в коленном суставе. Вероятно, затронута и мышца-напрягатель широкой фасции, она участвует в cгибании и отведении бедра. Оба сустава останутся подвижными, и можно будет ходить, опираясь на трость, а при необходимости, скажем, перекинуть ногу через седло мотоцикла – помочь себе руками.
Он обеспечивает сгибание бедра в тазобедренном суставе и разгибание голени в коленном суставе. Вероятно, затронута и мышца-напрягатель широкой фасции, она участвует в cгибании и отведении бедра. Оба сустава останутся подвижными, и можно будет ходить, опираясь на трость, а при необходимости, скажем, перекинуть ногу через седло мотоцикла – помочь себе руками.
Мелкая неприятность по сравнению с вечным покоем.
Однако, вопреки логике, Хаус неумолим.
«Я справлюсь с этим».
Если бы шунтирование помогло, ему уже стало бы легче. Но боль нарастает, состояние стремительно ухудшается.
«Эта боль убьёт тебя» — «Я знаю».
Почти в каждой серии мы наблюдаем, как Хаус игнорирует мнение пациентов и ломает их через колено, добиваясь своего. Выбор Хауса всегда базируется не на общественной морали, профессиональной этике или нравственных принципах конкретного человека, а исключительно на медико-биологической целесообразности. Мой больной должен жить. И точка.
И точка.
Ему плевать на мнение окружающих (в том числе и больного), он врёт или скрывает правду, шантажирует и маневрирует, нарушает всё и вся, потому что непоколебимо уверен в своей правоте.
Ну вот и аукнулось.
В Принстон-Плейнсборо не нашлось хирурга, равного Хаусу по силе характера.
Равной оказалась его женщина, Стейси.
Она нашла выход из безвыходной ситуации.
Окончание здесь: https://community.livejournal.com/greg_house_ru/33428.html
Кусок Медицинизма или Причем Здесь Туфли
yle=»mso-fareast-font-family:»Times New Roman»;mso-bidi-font-family:Calibri; mso-bidi-theme-font:minor-latin;color:black;mso-fareast-language:RU»>, например.
А именно – в 19 серии 1 сезона:
— Ты видел ее туфли?
— Причем здесь туфли? Прочел в гороскопе в журнале Вок, что нужно избегать женщин в зеленых туфлях?
— Глаза могут обмануть, улыбка солгать, но туфли всегда скажут правду.
— Туфли были Прада. У нее хороший вкус.
— Какая еще Прада! Ты не отличишь Прада, даже если ими наступить тебе на мошонку.
— Хорошо. Туфли были стильными, с острыми…
— Именно. Стильными. И их очень больно носить. Только крайне ограниченная и не уверенная в себе женщина никогда не наденет простые удобные туфли, а предпочтет весь день мучиться. Мне такой не нужно.
К этому искрометному диалогу от себя могу добавить только то, что туфли Лориблю тем и хороши, что их стиль не причиняет боли.
Итак, коллеги, как мы видим…
… Хаус – хамло. Но – очаровательнейшее. Он – Мужик. Бэтмен. Герой нашего безнадежно циничного времени. Мы хотим быть поставленными на место, уязвленными, втоптанными хоть во что-нибудь. Вы так не считаете?.. Что ж, доктор предупреждал меня, что все врут.
Но мы отвлеклись. Грегори Хаус превосходный психолог, причем действительно разбирающийся не только в обуви, но и в прочих «женских штучках». Детали! Вот что важно.
Смотрим 1 серию 8 сезона.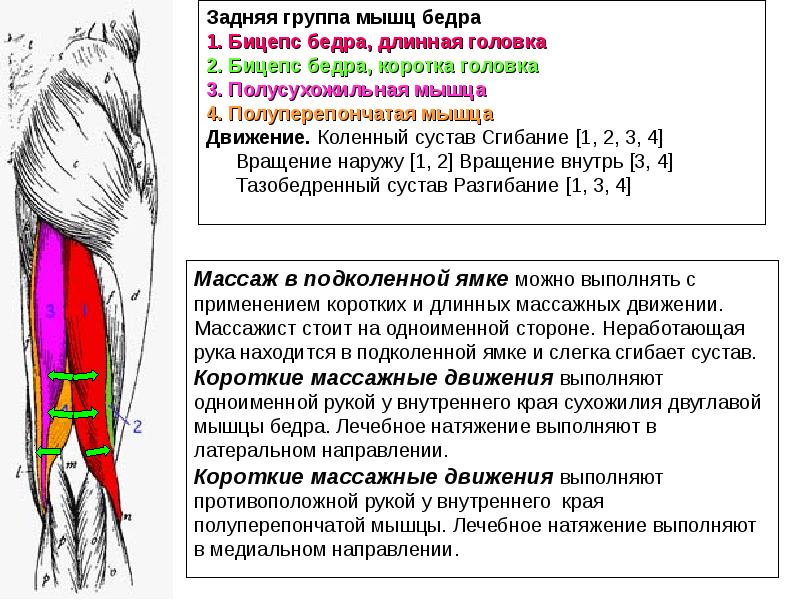
— Почему вы уверены, что я буду действовать по вашей указке?
— Потому что вы девушка умная, с родословной и капиталом, которую привел сюда либеральный позыв делать мир чище и лучше. Только вы уже заскучали. А тут – интересный случай.
— С чего вы все это взяли?
— Ваши туфли. Каждый день новая недешевая пара, но не кожаная, что означает – вы богаты, но либеральны. Старинный кулон нешлифованного золота – не хипстерская штучка, а настоящая фамильная драгоценность. Стало быть, не нувориши. Ослеровский шарф строго по пятницам – значит, стажировались в Хопкинсе, и значит, вы смышленее, чем могло показаться во время наших мимолетных встреч. А ваши глаза… Первый раз, когда в них не было скуки за три месяца что вы здесь – это когда мы обсуждали вот этот диагноз. Посему – да. Вы будете лечить его от волчанки.
Ммм, волчанка! Оу, викодин…
Одна из так называемых аутоиммунных болезней – волчанка – стала своего рода рефреном этого сериала. Практически в каждом из эпизодов о волчанке упоминают, как об одном из возможных диагнозов. Наверное, из-за множества противоречивых симптомов, касающихся этой болезни. В одной из серий становится ясно, что Хаус хранит резерв Викодина в книге о волчанке, оправдываясь непопулярностью книги. В серии «Лучше тебе не знать» вдруг появляется больной, страдающий волчанкой, и Хаус в сердцах воскликнул: «Неужели это волчанка?! Мои мечты сбылись!».
Практически в каждом из эпизодов о волчанке упоминают, как об одном из возможных диагнозов. Наверное, из-за множества противоречивых симптомов, касающихся этой болезни. В одной из серий становится ясно, что Хаус хранит резерв Викодина в книге о волчанке, оправдываясь непопулярностью книги. В серии «Лучше тебе не знать» вдруг появляется больной, страдающий волчанкой, и Хаус в сердцах воскликнул: «Неужели это волчанка?! Мои мечты сбылись!».
Справка из медицинской энциклопедии Принстона-Плейнсборо:
Викоди́н (гидрокодон, лортаб, туссионекс, гикодан) — сильнодействующее обезболивающее с наркотическим эффектом, применяющееся как противокашлевое средство. Содержит парацетамол (ацетаминофен) и гидрокодон. По риску привыкания сравним с кодеином. Продолжительный приём во внушительных дозах вызывает эйфорию, в дальнейшем — болезненную тягу. Симптомы передозировки: общая слабость, головная боль, сонливость, сухость во рту и смерть, как в случаях с Майклом Джексоном и Британни Мерфи.
Грегори Хаус, перенеся однажды инфаркт четырёхглавой мышцы правого бедра, испытывает сильные боли в ноге, из-за несвоевременно поставленного диагноза. Викодин спасает его от мучений. А он посильнее морфина будет (раза в четыре). Запасы препарата Хаус хранит даже в обуви.
— Ваша проблема не в ногах. Ваша проблема в том, что я не знаю, в чем ваша проблема (15 серия 4 сезона).
Туфли
yle=»mso-fareast-font-family:»Times New Roman»;mso-bidi-font-family:Calibri; mso-bidi-theme-font:minor-latin;color:black;mso-fareast-language:RU»>oriblu, конечно, тоже вызывают неизбежное привыкание, впрочем, безболезненное и даже весьма приятное. Побочных эффектов нашими экспертами не выявлено. Туфли разрешены к применению беременным и кормящим женщинам, а также лицам с заболеванием центральной нервной системы, почек, печени и других органов пищеварения.
Есть у меня друг
Он пятнадцать лет отпахал на «Скорой» фельдшером. Он – безумный тип с осунувшимся лицом, рыжей щетиной на голове и редкими зубами. Алкоголик и наркоман. Чем-то они похожи – мой друг и доктор Хаус. Возможно, своей любовью к цинизму и красивым женским туфлям. К Лориблю мой фельдшер питает особую слабость. Возможно, после того, как я откупорила их шпилькой бутылку Шато Петрюс.
Алкоголик и наркоман. Чем-то они похожи – мой друг и доктор Хаус. Возможно, своей любовью к цинизму и красивым женским туфлям. К Лориблю мой фельдшер питает особую слабость. Возможно, после того, как я откупорила их шпилькой бутылку Шато Петрюс.
Циники – это на самом деле самые добрые люди на планете. Честные. Хотя – и они врут.
Поверьте моим честным глазам.
Интересные факты:
·
yle=»font:7.0pt «Times New Roman»»> В 19 серии 3 сезона доктор хвастается тем, что его статью напечатали в Universal Report. Приглядевшись, в газете можно прочесть заголовки: «В мозге человека найдены сокровища» и «Арестован дантист-оборотень».
Хаус в цитатах:
— Eсли достaточно долго ждaть, кто-то обязaтeльно зaболeeт.
— Я буду у себя в кабинете. Наедине с самим собой. В интернете появилось куча новой порнографии, а сама по себе она скачиваться не может.
— Пациенты всегда хотят доказательств, мы здесь не автомобили делаем, мы не выдаем гарантий.
Наш интернет-магазин, конечно, тоже не завод автопрома, однако гарантии мы выдаем: наши Лориблю — настоящие. Об этом здесь.
2002-1020.jan
% PDF-1.4 % 64 0 объект > эндобдж 61 0 объект > эндобдж 122 0 объект > поток Acrobat Distiller 4.05 для Macintosh 3003-11-27T11: 04: 09Z2021-10-20T15: 53: 06-07: 00QuarkXPressª 4.11: AdobePS 8.8.0 (301) 2021-10-20T15: 53: 06-07: 00application / pdf
 м.
0 792 л
ж
q
-1 793 614 -794 рэ
W n
q
0 792.03 612-792 рэ
W n
0 0 0 1 тыс.
/ GS1 GS
54 54 кв.м.
558 54 л
S
BT
0 0 0 1 к
/ T1_0 1 Тс
-0,00011 Tc 0,02499 Tw 8 0 0 8 424,3613 35,9844 Tm
(Журнал ревматологии 2004; 31: 1) Tj
0 Tc 0 Tw -46,2952 -0,0313 Td
(194) Ти
ET
0 0 0 0 к
/ GS0 гс
109,25 59,09 396,47 -10,83 об.
е *
0,5 Вт
109,25 59,09 396,47 -10,83 об.
S
BT
0 0 0 1 к
/ GS1 GS
/ T1_1 1 Тс
-0,00011 Tc 0,02499 Tw 8 0 0 8 57 714,5293 Tm
[(33.) — 875,1 (Абулафия) 54,8 (AJ, Monson DK, Kennon RE. Клинические и радиологические)] TJ
2,175 -1,25 тд
(аспекты идиопатического диабетического инфаркта мышц.Рациональный подход) Tj
0 -1,25 TD
[(к диагностике и лечению. J Bone Joint Sur) 17,7 (g Br 1999; 81: 323-6.)] TJ
-2,175 -1,25 тд
[(34.) — 875,1 (Пенглис П.С., Скотт Г., Клеланд Л.Г. Диабетический мышечный инфаркт)] Т.Дж.
2,175 -1,25 тд
[(в виде коленного сустава) 17,7 (слияние семин) 54,8 (ревматоидный артрит)] TJ
0 Tc 0 Tw T *
(1999; 28: 421-2.) Tj
-0,00011 Tc 0,02499 Tw -2,175 -1,25 Td
[(35.) — 875,1 (Боднер Р.
м.
0 792 л
ж
q
-1 793 614 -794 рэ
W n
q
0 792.03 612-792 рэ
W n
0 0 0 1 тыс.
/ GS1 GS
54 54 кв.м.
558 54 л
S
BT
0 0 0 1 к
/ T1_0 1 Тс
-0,00011 Tc 0,02499 Tw 8 0 0 8 424,3613 35,9844 Tm
(Журнал ревматологии 2004; 31: 1) Tj
0 Tc 0 Tw -46,2952 -0,0313 Td
(194) Ти
ET
0 0 0 0 к
/ GS0 гс
109,25 59,09 396,47 -10,83 об.
е *
0,5 Вт
109,25 59,09 396,47 -10,83 об.
S
BT
0 0 0 1 к
/ GS1 GS
/ T1_1 1 Тс
-0,00011 Tc 0,02499 Tw 8 0 0 8 57 714,5293 Tm
[(33.) — 875,1 (Абулафия) 54,8 (AJ, Monson DK, Kennon RE. Клинические и радиологические)] TJ
2,175 -1,25 тд
(аспекты идиопатического диабетического инфаркта мышц.Рациональный подход) Tj
0 -1,25 TD
[(к диагностике и лечению. J Bone Joint Sur) 17,7 (g Br 1999; 81: 323-6.)] TJ
-2,175 -1,25 тд
[(34.) — 875,1 (Пенглис П.С., Скотт Г., Клеланд Л.Г. Диабетический мышечный инфаркт)] Т.Дж.
2,175 -1,25 тд
[(в виде коленного сустава) 17,7 (слияние семин) 54,8 (ревматоидный артрит)] TJ
0 Tc 0 Tw T *
(1999; 28: 421-2.) Tj
-0,00011 Tc 0,02499 Tw -2,175 -1,25 Td
[(35.) — 875,1 (Боднер Р. А.,) 36,8 (Y) 99,8 (Унгер Д.С., Росоклия Г. Диабетический мышечный инфаркт).] TJ
2,175 -1,25 тд
(Мышечный нерв 1994; 17: 949-50.) Tj
-2,175 -1,25 тд
[(36.) — 875,1 (Бартон К.Л., Палмер Б.Ф.) 79,7 (. Двусторонний инфаркт латеральной широкой мышцы бедра)] TJ
2,175 -1,25 тд
(мышца у пациента с диабетом: описание случая и обзор) Tj
Т *
(Литература. J. Осложнения диабета 1993; 7: 221-3).
-2,175 -1,25 тд
[(37.) — 875,1 (Hinton) 54,8 (A, Heinrich SD, Craver R. Идиопатический диабетический мышечный)] TJ
2,175 -1,25 тд
[(инфаркт: роль ультразвука, КТ) 73,9 (, МРТ и биопсия) 64,8 (.)] TJ
Т *
(Ортопедия 1993; 16: 623-5.) Tj
-2,175 -1,25 тд
[(38.) -875,1 (Barohn RJ, Bazan C,) 17,7 (T) 35 (Immon JH,) 17,7 (T) 69,9 (egeler C. Двусторонний диабет)] TJ
2,175 -1,25 тд
(Инфаркт мышцы бедра. J Neuroimaging 1994; 4: 43-4.) Tj
-2,175 -1,25 тд
[(39.) — 875,1 (Барон Р.Дж., Киссель) 17,7 (T) 74 (. Болезненная масса бедра у молодой женщины :)] TJ
2,175 -1,25 тд
(диабетический мышечный инфаркт. Muscle Nerve 1992; 15: 850-5.
А.,) 36,8 (Y) 99,8 (Унгер Д.С., Росоклия Г. Диабетический мышечный инфаркт).] TJ
2,175 -1,25 тд
(Мышечный нерв 1994; 17: 949-50.) Tj
-2,175 -1,25 тд
[(36.) — 875,1 (Бартон К.Л., Палмер Б.Ф.) 79,7 (. Двусторонний инфаркт латеральной широкой мышцы бедра)] TJ
2,175 -1,25 тд
(мышца у пациента с диабетом: описание случая и обзор) Tj
Т *
(Литература. J. Осложнения диабета 1993; 7: 221-3).
-2,175 -1,25 тд
[(37.) — 875,1 (Hinton) 54,8 (A, Heinrich SD, Craver R. Идиопатический диабетический мышечный)] TJ
2,175 -1,25 тд
[(инфаркт: роль ультразвука, КТ) 73,9 (, МРТ и биопсия) 64,8 (.)] TJ
Т *
(Ортопедия 1993; 16: 623-5.) Tj
-2,175 -1,25 тд
[(38.) -875,1 (Barohn RJ, Bazan C,) 17,7 (T) 35 (Immon JH,) 17,7 (T) 69,9 (egeler C. Двусторонний диабет)] TJ
2,175 -1,25 тд
(Инфаркт мышцы бедра. J Neuroimaging 1994; 4: 43-4.) Tj
-2,175 -1,25 тд
[(39.) — 875,1 (Барон Р.Дж., Киссель) 17,7 (T) 74 (. Болезненная масса бедра у молодой женщины :)] TJ
2,175 -1,25 тд
(диабетический мышечный инфаркт. Muscle Nerve 1992; 15: 850-5. ) Tj
-2,175 -1,25 тд
[(40.) — 875,1 (Лауро Г. Р., Киссель Дж. Т.) 73,9 (, Саймон С. Р. Идиопатический мышечный инфаркт в a)] TJ
2,175 -1,25 тд
[(пациент с диабетом. J Bone Joint Sur) 17.7 (g) 54,8 (Am 1991; 73: 301-4.)] TJ
-2,175 -1,25 тд
[(41.) — 875,1 (Рейх С.) 17,7 (Вт) 39,9 (Инер С. Н., Честер С., Руф) 17,7 (f Р. Клинические и радиологические)] TJ
2,175 -1,25 тд
(особенности спонтанного инфаркта мышц у диабетиков. Clin Nucl) Tj
0 Тс Т *
(Med 1985; 10: 876-9.) Tj
-0,00011 тс 30,825 27,5 тд
[(42.) — 875,1 (Eady JL, Cobbs KF) 79,7 (. Инфаркт диабетической мышцы. J South Orthop)] TJ
2,175 -1,25 тд
(Assoc 1997; 6: 250-5.) Tj
-2,175 -1,25 тд
[(43.) — 875,1 (Chason DP) 110,7 (, Fleckenstein JL, Burns DK, Rojas G.Диабетическая мышца)] TJ
2,175 -1,25 тд
(Инфаркт: радиологическая оценка. Skeletal Radiol 1996; 25: 127-32.) Tj
-2,175 -1,25 тд
[(44.) — 875,1 (Спенгос К.) 17,7 (Вт) 79,9 (Орле Дж. К., Биндер Дж., Шварц) 54,8 (А, Хеннеричи М.)] Т.Дж.
2,175 -1,25 тд
(Двусторонний диабетический инфаркт передней большеберцовой мышцы.
) Tj
-2,175 -1,25 тд
[(40.) — 875,1 (Лауро Г. Р., Киссель Дж. Т.) 73,9 (, Саймон С. Р. Идиопатический мышечный инфаркт в a)] TJ
2,175 -1,25 тд
[(пациент с диабетом. J Bone Joint Sur) 17.7 (g) 54,8 (Am 1991; 73: 301-4.)] TJ
-2,175 -1,25 тд
[(41.) — 875,1 (Рейх С.) 17,7 (Вт) 39,9 (Инер С. Н., Честер С., Руф) 17,7 (f Р. Клинические и радиологические)] TJ
2,175 -1,25 тд
(особенности спонтанного инфаркта мышц у диабетиков. Clin Nucl) Tj
0 Тс Т *
(Med 1985; 10: 876-9.) Tj
-0,00011 тс 30,825 27,5 тд
[(42.) — 875,1 (Eady JL, Cobbs KF) 79,7 (. Инфаркт диабетической мышцы. J South Orthop)] TJ
2,175 -1,25 тд
(Assoc 1997; 6: 250-5.) Tj
-2,175 -1,25 тд
[(43.) — 875,1 (Chason DP) 110,7 (, Fleckenstein JL, Burns DK, Rojas G.Диабетическая мышца)] TJ
2,175 -1,25 тд
(Инфаркт: радиологическая оценка. Skeletal Radiol 1996; 25: 127-32.) Tj
-2,175 -1,25 тд
[(44.) — 875,1 (Спенгос К.) 17,7 (Вт) 79,9 (Орле Дж. К., Биндер Дж., Шварц) 54,8 (А, Хеннеричи М.)] Т.Дж.
2,175 -1,25 тд
(Двусторонний диабетический инфаркт передней большеберцовой мышцы. Диабет) Tj
Т *
(Care 2000; 23: 699-701.) Tj
-2,175 -1,25 тд
[(45.) — 875,1 (Елинек Дж. С., Мерфи, доктор медицины) 54,8 (Абулафия) 54,8 (AJ, Дюссо Р. Дж., Каплан П.) 91,7 (A,)] TJ
2,175 -1,25 тд
[(Snearly) 17.7 (WN. Инфаркт мышцы у пациентов с сахарным диабетом :)] TJ
Т *
[(Результаты МРТ.Радиология 1999; 21) 36,8 (1: 241-7.)] TJ
-2,175 -1,25 тд
[(46.) — 875,1 (Делани-Сати Л.О., Фесселл Д.П.) 110,7 (, Джейкобсон Дж. А., Хейс К.В.) 91,7 (.)] Т.Дж.
2,175 -1,25 тд
[(Сонография инфаркта диабетической мышцы с МРТ, КТ) 73.9 (,)] TJ
Т *
[(и патологическая корреляция.) 54,8 (AJR) 54,8 (Am J Roentgenol 2000; 174: 165-9.)] TJ
-2,175 -1,25 тд
[(47.) — 875,1 (Ratlif) 17,7 (f JL, Matthews J, Blalock JC, Kasin JV) 128,8 (. Инфаркт)] TJ
2,175 -1,25 тд
[(четырехглавая мышца: осложнение диабетической васкулопатии) 64.8 (. Юг)] TJ
0 Тс Т *
(Med J 1986; 79: 1595.) Tj
-0,00011 Тс -2,175 -1,25 Тд
[(48.) — 875,1 (Бьорнсков Е.К., Керри М.Р., Кац Ф.Х., Лефковиц Дж., Рингель С.П.) 110,7 (.)] Т.Дж.
2,175 -1,25 тд
(Диабетический мышечный инфаркт: новый взгляд на патогенез и) Tj
Т *
(менеджмент.
Диабет) Tj
Т *
(Care 2000; 23: 699-701.) Tj
-2,175 -1,25 тд
[(45.) — 875,1 (Елинек Дж. С., Мерфи, доктор медицины) 54,8 (Абулафия) 54,8 (AJ, Дюссо Р. Дж., Каплан П.) 91,7 (A,)] TJ
2,175 -1,25 тд
[(Snearly) 17.7 (WN. Инфаркт мышцы у пациентов с сахарным диабетом :)] TJ
Т *
[(Результаты МРТ.Радиология 1999; 21) 36,8 (1: 241-7.)] TJ
-2,175 -1,25 тд
[(46.) — 875,1 (Делани-Сати Л.О., Фесселл Д.П.) 110,7 (, Джейкобсон Дж. А., Хейс К.В.) 91,7 (.)] Т.Дж.
2,175 -1,25 тд
[(Сонография инфаркта диабетической мышцы с МРТ, КТ) 73.9 (,)] TJ
Т *
[(и патологическая корреляция.) 54,8 (AJR) 54,8 (Am J Roentgenol 2000; 174: 165-9.)] TJ
-2,175 -1,25 тд
[(47.) — 875,1 (Ratlif) 17,7 (f JL, Matthews J, Blalock JC, Kasin JV) 128,8 (. Инфаркт)] TJ
2,175 -1,25 тд
[(четырехглавая мышца: осложнение диабетической васкулопатии) 64.8 (. Юг)] TJ
0 Тс Т *
(Med J 1986; 79: 1595.) Tj
-0,00011 Тс -2,175 -1,25 Тд
[(48.) — 875,1 (Бьорнсков Е.К., Керри М.Р., Кац Ф.Х., Лефковиц Дж., Рингель С.П.) 110,7 (.)] Т.Дж.
2,175 -1,25 тд
(Диабетический мышечный инфаркт: новый взгляд на патогенез и) Tj
Т *
(менеджмент.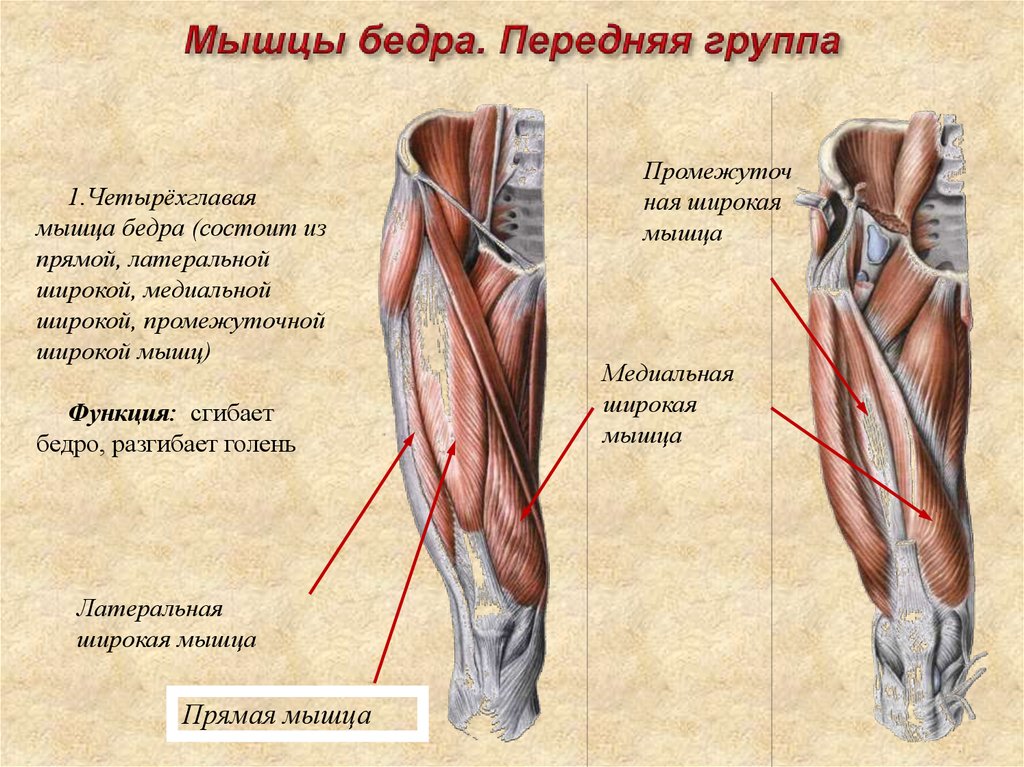 Neuromusc Disord 1995; 5: 39-45.) Tj
-2,175 -1,25 тд
[(49.) — 875,1 (V) 110,8 (ande Ber) 17,7 (g B, Malghem J, Puttemans) 17,7 (T) 74 (,) — 0,1 () 17,7 (V) 110,8 (andeleene B, Lagneau G,) ] TJ
2,175 -1,25 тд
(Малдаг Б. Идиопатический мышечный инфаркт у пациента с диабетом.) Tj
Т *
(Skeletal Radiol 1996; 25: 183-5.) Tj.
ET
Q
Q
q
0 0 612 792 пере
W n
BT
0 0 0 рг
/ GS2 GS
/ T1_2 8 Тс
117,48 51 тд
(Только для личного некоммерческого использования. Ревматологический журнал Copyrig \
ht \ 251 2004. Все права защищены.) Tj
ET
Q
BT
0 г
/ GS2 GS
/ T1_3 1 Тс
10 0 0 10 540 17 тм
() Tj
0 0,48627 0,77255 мкг
/ GS2 GS
-7.22298 0 Тд
(www.jrheum.org) Tj
0 г
/ GS2 GS
-17,50897 0 Тд
(Загружено 20 октября 2021 г.) Tj
ET
конечный поток
эндобдж
44 0 объект
> поток
8; Z \ 5M \: Uq%.! Rn @ «(UcCQl% ENt_0X) SE% G [NnKH-kq +; k # d’sO4O] F% h.S: 71 (MN] ZQX / + Cbu.lK «p74pe1T% s.DY% & \ 1TdJhr54.M9au6> 79n6`Q: 4
PbLSZTLEE (8E @ ‘* 1mg_ * eTnN *; *’ V3 + gm-EEetX%; Bo $ ur2ss * N` .- !. kG_q6GDD ‘
dKoL! 8Ka # EV, @ V! \ j8ZFbp6EE0nf; (&; QU6bUD ‘) c @ \
9-d \ DA = cZ0Q> gIM $$; cd2O @ & a; X, Nn_a
Neuromusc Disord 1995; 5: 39-45.) Tj
-2,175 -1,25 тд
[(49.) — 875,1 (V) 110,8 (ande Ber) 17,7 (g B, Malghem J, Puttemans) 17,7 (T) 74 (,) — 0,1 () 17,7 (V) 110,8 (andeleene B, Lagneau G,) ] TJ
2,175 -1,25 тд
(Малдаг Б. Идиопатический мышечный инфаркт у пациента с диабетом.) Tj
Т *
(Skeletal Radiol 1996; 25: 183-5.) Tj.
ET
Q
Q
q
0 0 612 792 пере
W n
BT
0 0 0 рг
/ GS2 GS
/ T1_2 8 Тс
117,48 51 тд
(Только для личного некоммерческого использования. Ревматологический журнал Copyrig \
ht \ 251 2004. Все права защищены.) Tj
ET
Q
BT
0 г
/ GS2 GS
/ T1_3 1 Тс
10 0 0 10 540 17 тм
() Tj
0 0,48627 0,77255 мкг
/ GS2 GS
-7.22298 0 Тд
(www.jrheum.org) Tj
0 г
/ GS2 GS
-17,50897 0 Тд
(Загружено 20 октября 2021 г.) Tj
ET
конечный поток
эндобдж
44 0 объект
> поток
8; Z \ 5M \: Uq%.! Rn @ «(UcCQl% ENt_0X) SE% G [NnKH-kq +; k # d’sO4O] F% h.S: 71 (MN] ZQX / + Cbu.lK «p74pe1T% s.DY% & \ 1TdJhr54.M9au6> 79n6`Q: 4
PbLSZTLEE (8E @ ‘* 1mg_ * eTnN *; *’ V3 + gm-EEetX%; Bo $ ur2ss * N` .- !. kG_q6GDD ‘
dKoL! 8Ka # EV, @ V! \ j8ZFbp6EE0nf; (&; QU6bUD ‘) c @ \
9-d \ DA = cZ0Q> gIM $$; cd2O @ & a; X, Nn_a |
Мужчина 50 лет поступил в отделение неотложной помощи с жалобами на боль, отек и покраснение в левом бедре в течение последних пяти дней. В анамнезе был неконтролируемый СД 2 типа, терминальные почечные заболевания (ТПН) на гемодиализе, хроническая анемия, гипотиреоз и депрессия. У него была история курения в течение 90 лет (бросил за семь месяцев до последней госпитализации) и история злоупотребления алкоголем. Его лекарства включали лизиноприл, метопролол, левотироксин, циталопрам, а также инсулин быстрого и длительного действия. При физикальном обследовании выявлено умеренно болезненное состояние левой передней части бедра, полнота и герметичность левых боковых отделов с эритемой и повышенным теплом по сравнению с правым бедром.Лабораторное исследование показало: гемоглобин 10,7 г / дл, гематокрит 32,3%, количество лейкоцитов 1,23×10 4 / мкл со сдвигом лейкоцитов влево, протромбиновое время 12 секунд, международное нормализованное отношение 1,2, щелочная фосфатаза 792 Ед / л, креатинин 5,94 мг / дл и глюкоза 455 мг / дл. Ультразвуковое исследование сосудов левой нижней конечности (LLE) при поступлении показало несжимаемый эхогенный очаг, наиболее соответствующий тромбоэмболии глубоких вен (ТГВ) в средней левой бедренной вене.(Рисунок 1) Пациент был госпитализирован с диагнозом ТГВ, начал лечение по протоколу антикоагуляции и был обследован службой интервенционной радиологии (IR) на предмет тромболизиса / тромбэктомии с использованием Trellis Device®. Венограмма LLE была отрицательной, поэтому вмешательство не потребовалось. (Рисунок 2) Антикоагулянтная терапия была продолжена, и пациент продолжал жаловаться на боль при LLE с увеличением отека. Была проведена консультация хирурга, и на основании клинической картины был поставлен диагноз компартмент-синдрома. Была проведена экстренная фасциотомия левого бедра и оценка фасции, однако мышца выглядела розовой и жизнеспособной.Была проведена биопсия и взят посев. Рана закрылась. В послеоперационные дни отмечалось усиление опухоли и отека с кровотечением из операционной раны, что сопровождалось значительным падением гематокрита и гемоглобина на 20,6% и 6,7 г / дл, что потребовало переливания крови соответственно. Мы получили его медицинские записи из предыдущей больницы, куда он неоднократно поступал повторно. Были рассмотрены результаты МРТ и биопсии мышц правого бедра, выполненных за шесть месяцев до госпитализации. Осевой T1 и изображения с подавленной жиром протонной плотности. МРТ-сканирование выявило скопления внутри правой большой мышцы латеральной мышцы и в группе отводящих мышц, с сигналом, совместимым с наличием крови и гемосидерина, что указывает на кровоизлияние.(Рисунок 3) (Рисунок 4) Удаление раны и биопсия были выполнены на правом бедре из-за этих «спонтанных гематом». При гистологическом исследовании выявлен очаг полного некроза мышечных волокон, грануляционной ткани и фагоцитоза. Отчет о биопсии, выполненный в нашем учреждении, также подтвердил некроз мышц.(Рисунок 5) В конце концов мы пришли к выводу, что это был случай диабетического мышечного инфаркта (ДМИ). У нашего пациента был длительный период выздоровления из-за рецидивирующих спонтанных гематом, которые потребовали многократных посещений операционной для хирургической обработки раны, установки вакуума на рану и оценки с помощью пластической хирургии на предмет возможного кожного трансплантата. |
Диабетический мышечный инфаркт или мионекроз — редкое осложнение длительного СД, чаще всего поражающее СД 1-го типа, но может наблюдаться и при СД 2-го типа.С 1965 года, когда Angervall et al. [2] впервые описали патологию как опухолевидную очаговую мышечную дегенерацию, было опубликовано несколько клинических случаев и серий. Подобно другим случаям, описанным в литературе, наш пациент был плохо контролируемым диабетиком с микрососудистыми осложнениями и ТПН на гемодиализе.[1] [5] [6] В серии исследований Lentine et al. Было замечено, что DMI чаще встречается у пациентов, находящихся на гемодиализе, чем у пациентов, находящихся на перитонеальном диализе, что может отражать запускающий эффект гемодиализа на инфаркт миокарда. [7] Что касается патогенеза, было предложено несколько гипотез. Инфаркт может быть вызван атеросклерозом и диабетической микроангиопатией. Преобразование нормального богатого коллатерального кровообращения в мышечный паттерн кровообращения в конце сосуда делает его особенно уязвимым для травм.[8] Возможно, что причина, по которой практикующие врачи часто избегают этого проявления диабета, может быть связана с плохим пониманием его патогенеза и значения. Симптомы были аналогичны тем, которые описаны в других отчетах: острое начало болезненного отека нижних конечностей, отсутствие предшествующей травмы, отсутствие лихорадки. Однако, в отличие от этого, в нашем случае было несколько госпитализаций в нашу больницу и другие учреждения с аналогичной картиной, и мы лечили его как случай целлюлита. За год до госпитализации была сделана МРТ, показавшая жидкость мягких тканей по отношению к разгибающим мышцам проксимального отдела бедра, в частности, вокруг прямой мышцы бедра в правой растягивающей широкой фасции. Для диагностики DMI клиницист должен поддерживать высокий уровень дифференциального диагноза, особенно у плохо контролируемых пациентов с DM с поздними осложнениями, такими как нефропатия, которые проявляются болью в нижних конечностях.Лабораторные тесты помогают исключить другой возможный дифференциальный диагноз. Во многих случаях сообщалось, что реагенты острой фазы имеют тенденцию быть повышенными, а креатинкиназа (КФК) может быть нормальной или умеренно повышенной. В нашем случае CPK был слегка повышен. МРТ — это предпочтительный диагностический тест, так как он может обнаруживать характерные изменения с высокой чувствительностью. Согласно обзорам, большинство случаев разрешаются спонтанно, требуя только симптоматического лечения, которое включает нестероидные противовоспалительные препараты, отдых, адекватный гликемический контроль и физиотерапию.Это признано стандартом лечения, хотя патология определенно может возникнуть повторно, как это наблюдается у нашего пациента. Хирургия и биопсия могут задержать выздоровление, как это произошло в нашем случае, что приведет к увеличению заболеваемости и снижению качества жизни. [10] |
Хотя DMI встречается редко, он является серьезным и потенциально инвалидизирующим осложнением неконтролируемого сахарного диабета, который по-прежнему остается недостаточно диагностированным. |
|
Диабетический инфаркт мышцы: часто неправильно диагностируется и неправильно проводится
1 Департамент медицины, Weill Cornell Medicine — Катар, Фонд Катара, Город образования, Доха, Катар; 2 Департамент педиатрии, Университет штата Юта, Солт-Лейк-Сити, штат Юта 84112, США; 3 Отделение радиологии Манчестерского университета, Манчестер M13 9PL, Великобритания; 4 Отделение радиологии, Медицинская корпорация Хамад, Доха, Катар; 5 Институт сердечно-сосудистой медицины, Манчестерский университет, Манчестер, M13 9PL, UK
Резюме: Пациент с диабетом 2 типа, ретинопатией, невропатией и нефропатией с сильной болью в правом дистальном отделе бедра, которая разбудила его от сна . Ему диагностировали скелетно-мышечную боль и выписали домой. Двумя днями позже у него усилилась боль в правом бедре, впоследствии у него появилась боль в проксимальной боковой части левого бедра, из-за чего он вернулся в больницу. У него был повышенный уровень креатинкиназы и миоглобина. Ультразвук правого бедра выявил потерю четкости нормальных мышечных полос и подкожный отек. На МРТ аксиальное изображение STIR продемонстрировало обширную гиперинтенсивность Т2 в правой широкой мышце бедра и левой широкой мышце бедра , что согласуется с диагнозом диабетического мышечного инфаркта (DMI).В этой презентации подчеркивается необходимость подробного анамнеза пациента и физического обследования, а также важность направленной визуализации для быстрой диагностики DMI.
Ему диагностировали скелетно-мышечную боль и выписали домой. Двумя днями позже у него усилилась боль в правом бедре, впоследствии у него появилась боль в проксимальной боковой части левого бедра, из-за чего он вернулся в больницу. У него был повышенный уровень креатинкиназы и миоглобина. Ультразвук правого бедра выявил потерю четкости нормальных мышечных полос и подкожный отек. На МРТ аксиальное изображение STIR продемонстрировало обширную гиперинтенсивность Т2 в правой широкой мышце бедра и левой широкой мышце бедра , что согласуется с диагнозом диабетического мышечного инфаркта (DMI).В этой презентации подчеркивается необходимость подробного анамнеза пациента и физического обследования, а также важность направленной визуализации для быстрой диагностики DMI.
Ключевые слова: инфаркт мышцы, отек, микрососудистая система, нефропатия, нейропатия, ретинопатия, полосатость
Предпосылки
Диабетический мышечный инфаркт (DMI) представляет собой диагностическую дилемму из-за его редких проявлений и большого дифференциального диагноза. Диабетическая нейропатия хорошо известна с типичными симптомами дистальной боли и парестезий в ступнях и голенях.Диабетическая пояснично-крестцовая радикулоплексическая нейропатия может проявляться острым началом сильной боли и слабости в проксимальном отделе бедра. 1 Общая проксимальная слабость также может возникать как часть моторных проявлений диабетической невропатии в сочетании с тяжелым дефицитом витамина D или гипотиреозом. Рабдомиолиз, особенно из-за статинов, следует рассматривать, когда слабость сопровождается сильной и постоянной болью.
Диабетическая нейропатия хорошо известна с типичными симптомами дистальной боли и парестезий в ступнях и голенях.Диабетическая пояснично-крестцовая радикулоплексическая нейропатия может проявляться острым началом сильной боли и слабости в проксимальном отделе бедра. 1 Общая проксимальная слабость также может возникать как часть моторных проявлений диабетической невропатии в сочетании с тяжелым дефицитом витамина D или гипотиреозом. Рабдомиолиз, особенно из-за статинов, следует рассматривать, когда слабость сопровождается сильной и постоянной болью.
Подача жалобы
50-летний мужчина с сахарным диабетом 2 типа обратился с жалобой на одностороннюю, а затем двустороннюю боль в бедре с локализованным отеком и болезненностью.
Жалобы в анамнезе
За четыре дня до госпитализации пациент очнулся от сна с острой сильной локализованной болью (ВАШ = 7/10) в дистальной и медиальной сторонах правого бедра. Боль усиливалась при движении ног и ходьбе. Связанных продромальных симптомов не было. Он отрицал наличие в анамнезе физических травм, чрезмерных нагрузок или напряженных спортивных занятий. Ему поставили диагноз «растяжение мышц», выписали домой с обезболивающим и посоветовали отдохнуть.Двумя днями позже возникла сильная боль в проксимальной боковой части его левого бедра, боль в правом бедре усилилась, у него появился локальный отек и эритема.
Он отрицал наличие в анамнезе физических травм, чрезмерных нагрузок или напряженных спортивных занятий. Ему поставили диагноз «растяжение мышц», выписали домой с обезболивающим и посоветовали отдохнуть.Двумя днями позже возникла сильная боль в проксимальной боковой части его левого бедра, боль в правом бедре усилилась, у него появился локальный отек и эритема.
История болезни
Пациент страдал сахарным диабетом 2 типа в течение 18 лет, гипертонией в течение 5 лет и имел значительную протеинурию с хронической болезнью почек (ХБП). Ему сделали лазерную фотокоагуляцию по поводу диабетической ретинопатии (ДР) на обоих глазах 12 лет назад, и у него развилась слепота на левый глаз из-за продвинутой пролиферативной ДР.У пациента была тяжелая невропатия, и ранее он перенес хирургический разрез для слива гноя из инфицированной язвы левой стопы с целью удаления стеклянных инородных тел.
Лекарство
- Смесь инсулина 30/70, 33 единицы в день и 30 единиц после полудня
- Амлодипин 5 мг один раз в день
- Омепразол 20 мг один раз в день
- Витамин D3, 50000 единиц (1,25 мг) два раза в неделю
- Бисакодил 5 мг один раз в сутки
- Слабительное слабительное в порошке 3,5 г один раз в сутки
Аллергия
Не выявлено.
Семейный анамнез
Материнский анамнез сахарного диабета и гипертонии.
Социальный анамнез
Больной был женат, пенсионер. Он не курил и не употреблял алкоголь.
Проверка систем при поступлении
Пациент испытывал дистресс из-за сильной двусторонней боли в бедре. В анамнезе не было лихорадки, ночного потоотделения или озноба, а также недавней потери веса. У него была потеря зрения на левый глаз из-за тяжелой ДР. Тошнота и рвота ранним утром возникали ежедневно за 1 неделю до госпитализации.Боль ограничивала его способность ходить, и он избегал подниматься по лестнице, поскольку это усиливало дискомфорт.
Медицинский осмотр
Жизненно важные признаки: температура 36,5 ° C, пульс 75 в минуту, частота дыхания 14 в минуту, артериальное давление в положении лежа 150/80, вес: 95 кг, рост: 182 см, ИМТ: 28,7 кг / м 2 .
Пациент бодрствовал, был внимателен и ориентировался на время, место и человека. Черепные нервы не были повреждены, и его левый глаз воспринимал только свет и темноту, а зрачки были равны и реагировали на свет и аккомодацию. Фундоскопия подтвердила наличие экссудата ваты в обоих глазах. Слух на оба уха был нормальным, рвотный рефлекс был нормальным.
Фундоскопия подтвердила наличие экссудата ваты в обоих глазах. Слух на оба уха был нормальным, рвотный рефлекс был нормальным.
Били, цианоза или отека стопы не было. У него была локализованная эритема и припухлость медиальной части правого дистального бедра и латеральной части левого проксимального отдела бедра с сильной болезненностью при пальпации опухших участков. Неврологическое обследование нижних конечностей показало снижение легкого прикосновения к обеим стопам с нормальной реакцией Бабинского.Сила мышц верхних конечностей была нормальной (шкала силы мышц Совета медицинских исследований = 5/5). Оценка силы мышц обеих ног была ограничена сильной болью в ноге, которая значительно уменьшила сгибание колена в обеих ногах. Его походку невозможно было оценить из-за сильной боли при стоянии.
Лабораторные исследования
Скорость оседания эритроцитов, уровни креатинкиназы и миоглобина были повышены, и были свидетельства хронической анемии и ХБП с плохим гликемическим контролем (Таблица 1).
| Таблица 1 Лабораторные исследования Примечание: a Ненормальные результаты. Сокращения: АЛТ, аланинаминотрансфераза; AST, аспартатаминотрансфераза; АМК — азот мочевины крови; СОЭ, скорость оседания эритроцитов; FENa, фракционное выведение натрия; HbA1c, гликированный гемоглобин; Hct, гематокрит; Hgb, гемоглобин; MCH, средний корпускулярный гемоглобин; MCV, средний корпускулярный объем; Эритроциты, эритроциты; TIBC, общая железосвязывающая способность; WBC, лейкоциты. |
Визуализация
Обычный рентгеновский снимок его бедер, чтобы исключить лежащий в основе перелом, продемонстрировал незначительное увеличение плотности в мягких тканях обоих, но в остальном не отличался. Прицельное ультразвуковое исследование обоих бедер (рис. 1) было предпринято для исключения мышечного разрыва или наличия инфекции с образованием абсцесса.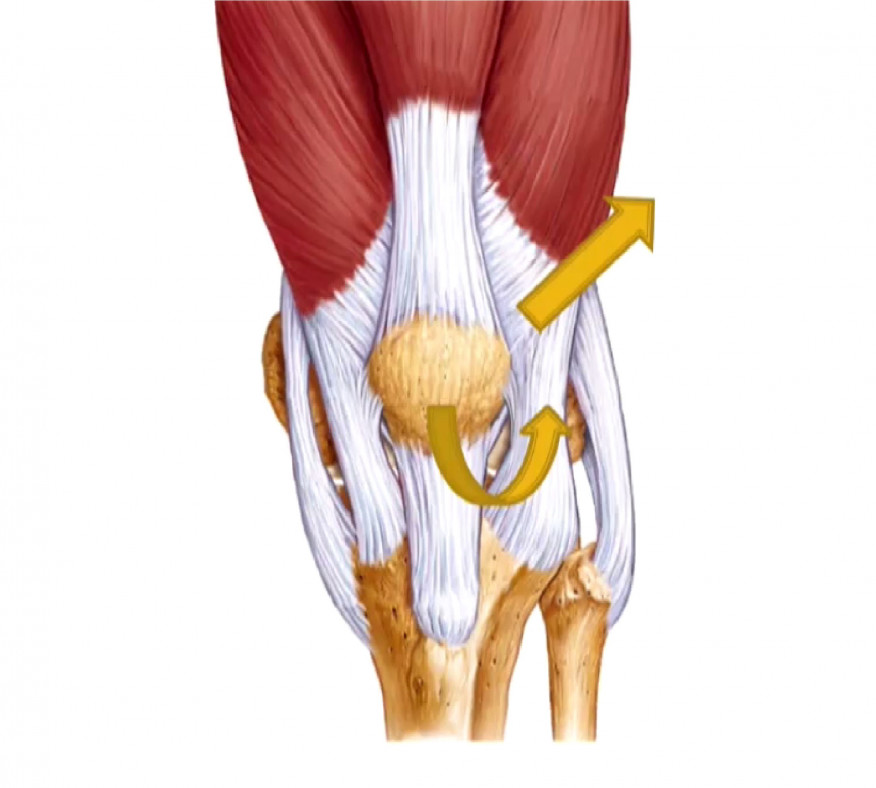 В скелетных мышцах правого бедра (красная стрелка) отсутствовала исчерченность, с генерализованным, особенно подкожным отеком (синяя стрелка).На левой стороне — нормальная линейная мышечная исчерченность.
В скелетных мышцах правого бедра (красная стрелка) отсутствовала исчерченность, с генерализованным, особенно подкожным отеком (синяя стрелка).На левой стороне — нормальная линейная мышечная исчерченность.
| Рисунок 1 Ультразвуковое сканирование, направленное на бедро, демонстрирует некоторую потерю четкости нормальных мышечных полос с правой стороны (красная стрелка) с увеличением генерализованного отека, особенно подкожного отека (синяя стрелка). ). Примечание: Левая сторона также была просканирована, которая демонстрирует нормальные линейные полосы, ожидаемые в скелетных мышцах (зеленая стрелка). |
Корональное сканирование T1 (ненасыщенное жиром) без контраста продемонстрировало правосторонний отек мышц в сочетании с незначительной потерей внутримышечных жировых полос (красная стрелка) по сравнению с контралатеральной стороной (синяя стрелка) ( Фигура 2). Осевая визуализация STIR продемонстрировала обширную гиперинтенсивность Т2 в мышцах правого бедра в сочетании с обширным отеком. Была поражена правая мышца broadus medialis (красная стрелка), а прилегающая правосторонняя мускулатура также была поражена в меньшей степени, с обширным подкожным отеком (синяя стрелка).Левая сторона в первую очередь затрагивала мышцу broadus lateralis (зеленая стрелка) и сопровождалась подкожным отеком (желтая стрелка) (рис. 3). Сагиттальное изображение STIR подтвердило отек в правой области broadus medialis (красная стрелка) (рис. 4).
| Рисунок 2 МРТ-сканирование Коронковой T1 (ненасыщенное жиром) демонстрирует правосторонний мышечный отек в сочетании с незначительной потерей внутримышечных жировых полос (красная стрелка) по сравнению с контралатеральной стороной (синяя стрелка) . Сокращение: МРТ, магнитно-резонансная томография. |
| Рис. 3 Осевое изображение STIR демонстрирует обширную гиперинтенсивность Т2 в мускулатуре правого бедра, сочетающуюся с обширным отеком. Примечания: Наиболее заметно поражена правая мышца broadus medialis (VM) (красная стрелка). Прилегающая мускулатура поражается в меньшей степени. Отмечен обширный подкожный отек (синяя стрелка).Левая сторона также поражена аналогичным отеком, хотя и в гораздо меньшей степени, в основном затрагивая боковую широкую мышцу бедра , (VL) (зеленая стрелка) и степень прилегающего подкожного отека (желтая стрелка). |
| Рис. 4 Sagittal STIR-изображение, демонстрирующее протяженность правого отека broadus medialis (красная стрелка). |
Допплерография верхних и нижних конечностей исключила тромбоз глубоких вен.Рентген грудной клетки показал нормальное кардиоторакальное соотношение, хотя и с легкими двусторонними легочными инфильтратами, но без признаков сердечной недостаточности. ЭКГ показала нормальный синусовый ритм без отклонения оси. Эхокардиография выявила умеренную гипокинезию нижней сердечной стенки, нормальную систолическую функцию левого желудочка с фракцией выброса 55%, диастолическую дисфункцию левого желудочка 2 степени, увеличение левого предсердия, легкую гипертрофию перегородки, систолическое давление в правом желудочке 26 мм рт. излияние.УЗИ почек показало нормальный размер почек без признаков гидронефротической обструкции.
Эхокардиография выявила умеренную гипокинезию нижней сердечной стенки, нормальную систолическую функцию левого желудочка с фракцией выброса 55%, диастолическую дисфункцию левого желудочка 2 степени, увеличение левого предсердия, легкую гипертрофию перегородки, систолическое давление в правом желудочке 26 мм рт. излияние.УЗИ почек показало нормальный размер почек без признаков гидронефротической обструкции.
Обсуждение
DMI обычно проявляется болью и отеком в проксимальных мускулах нижних конечностей из-за спонтанного инфаркта скелетных мышц, но не связан с артериальной окклюзией. 2–8 Он характерен для пациентов с длительным течением диабета 1 или 2 типа, часто сопровождающегося другими микрососудистыми осложнениями, особенно ХБП, хотя исходы не отличаются от исходов с нормальной функцией почек. 9 В редких случаях может быть безболезненным и может возникать в дистальном отделе нижней конечности. 10–12 Дифференциальный диагноз включает воспалительную миопатию; инфекционное заболевание; полимиозит; дерматомиозит; тромбоз глубоких вен; травма; кровоизлияние в мягкие ткани; некротический фасциит; и диабетическая пояснично-крестцовая радикулоплексопатия. 1,13 У нашего пациента был длительный период диабета 2 типа с плохим гликемическим контролем (HbA1c = 10,4%) и доказательства всех долгосрочных микрососудистых осложнений. Интересно, что у него был повышенный уровень креатинкиназы и сывороточного миоглобина, что указывает на значительную мышечную патологию, которая, как ранее было показано, была повышена лишь незначительно. 14 У него действительно было значительное нарушение функции почек, но он не принимал статины, за исключением связанного с ними рабдомиолиза.
1,13 У нашего пациента был длительный период диабета 2 типа с плохим гликемическим контролем (HbA1c = 10,4%) и доказательства всех долгосрочных микрососудистых осложнений. Интересно, что у него был повышенный уровень креатинкиназы и сывороточного миоглобина, что указывает на значительную мышечную патологию, которая, как ранее было показано, была повышена лишь незначительно. 14 У него действительно было значительное нарушение функции почек, но он не принимал статины, за исключением связанного с ними рабдомиолиза.
МРТ — это предпочтительный метод диагностики. 15–17 У пациента были типичные изменения на его МРТ, пораженная мышца имела неоднородный вид с гиперинтенсивными сигналами на T2-взвешенных последовательностях и STIR-последовательностях и гипоинтенсивный сигнал на T1-взвешенных изображениях с потерей нормальных жировых внутримышечных перегородок, и подкожный и перифасциальный отек. 5,15–18 Биопсия мышц не рекомендуется, но обычно выявляет некроз мышечных волокон, инфильтраты воспалительных клеток и гиалинизацию кровеносных сосудов с сужением просвета. 14
В настоящее время нет четких рекомендаций по ведению DMI из-за отсутствия проспективных исследований. Действительно, недавний систематический обзор пришел к выводу, что литература по DMI ограничена описаниями случаев и сериями случаев, с очень небольшим количеством проспективных исследований, касающихся ведения. 13 Авторы выявили 110 рецензируемых публикаций по « Диабетический инфаркт миокарда », опубликованных в период с 1972 по 2018 год. В предыдущих статьях описывались представления и осложнения DMI, но ни в одной из них не было представлено дерево решений или алгоритм лечения. DMI. Авторы разработали дерево решений, определяющее тех, кто подвергается наибольшему риску DMI, и указали соответствующие исследования и управление для DMI (рис. 5).
| Рисунок 5 Дерево решений для диагностики и лечения диабетического мышечного инфаркта. Сокращения: DMI, диабетический мышечный инфаркт; Дх, дифференциальная диагностика; ТГВ, тромбоз глубоких вен; ХПН, терминальная стадия почечной недостаточности; МРТ, магнитно-резонансная томография. |
Ограниченный ретроспективный анализ показал, что при сравнении хирургического вмешательства, физиотерапии и постельного режима среднее время выздоровления от диагностированного ДМИ составляло 149, 71 и 43 дня, а среднее время до рецидива — 30, 107 и 297 дней с частотой рецидивов 57%, 44% и 24% соответственно, что указывает на то, что постельный режим является лучшим вариантом лечения. 19 Следует избегать хирургического вмешательства, поскольку оно связано с повышенной заболеваемостью и задержкой выздоровления. 20 Оптимизация гликемического контроля и сосудистых факторов риска рекомендуется, но не подтверждена доказательствами.
Заключение
DMI у пациента с диабетом часто ошибочно диагностируется. Тщательный сбор анамнеза является обязательным, особенно когда боль возникает остро и тяжело, без сопутствующей травмы. МРТ — это исследование выбора, и в инвазивной биопсии мышц нет необходимости.
Взгляд пациента
Ни пациент, ни первые врачи отделения неотложной помощи не связывали боль в проксимальных конечностях с диабетом, поскольку диабетическая невропатия обычно проявляется дистальной симметричной дизестезией и парестезией. 1 Однако пациент усомнился в диагнозе «мышечное напряжение», особенно потому, что боль разбудила его ото сна, не купировалась обычным обезболиванием, а затем развивалась в другом бедре.
1 Однако пациент усомнился в диагнозе «мышечное напряжение», особенно потому, что боль разбудила его ото сна, не купировалась обычным обезболиванием, а затем развивалась в другом бедре.
Конфиденциальность
Пациент дал устное и письменное информированное согласие на использование медицинской информации для публикации.
Благодарность
Публикация этой статьи финансировалась Катарской национальной библиотекой.
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Ссылки
| 1. | Pop-Busui R, Boulton AJ, Feldman EL, et al. Диабетическая невропатия: заявление Американской диабетической ассоциации. Уход за диабетом . 2017; 40 (1): 136–154. | |
| 2. | История болезни Массачусетской больницы общего профиля. | |
| 3. | Али О., Нарши К., Кханна М., Ронкароли Ф., Абрахам С. Болезненное опухшее бедро у пациента с диабетом: диабетический мионекроз. Ланцет . 2014; 383 (9931): 1860. | |
| 4. | Arroyave JA, Aljure DC, Cañas CA, Vélez JD, Abadía FB. Инфаркт диабетической мышцы: два случая: один с рецидивирующим и двусторонним поражением, а другой — с обычным односторонним поражением. Дж. Клин Ревматол . 2013. 19 (3): 126–128. | |
| 5. | Chason DP, Fleckenstein JL, Burns DK, Rojas G. Диабетический мышечный инфаркт: рентгенологическая оценка. | |
| 6. | Chebbi W, Jerbi S, Klii R, Alaya W, Mestiri S, Zantour B, Sfar MH. Мультифокальный инфаркт диабетической мышцы: редкое осложнение плохо контролируемого сахарного диабета. Медицинский работник . 2014. 53 (18): 2091–2094. | |
| 7. | Камберледж Дж., Кумар Б., Руди Д., Лайф Р. Риск жизни и конечностей: случай спонтанного диабетического инфаркта мышц (диабетический мионекроз). J Gen Intern Med . 2016; 31 (6): 696–698. | |
| 8. | Deimel GW, Weroha JS, Rodriguez-Porcel M. 51-летний мужчина госпитализирован с болезненной ногой. Mayo Clin Proc . 2011. 86 (3): 241–244. | |
| 9. | Yong TY, Khow KSF. Диабетический мышечный инфаркт в терминальной стадии почечной недостаточности: обзорный обзор эпидемиологии, диагностики и лечения. Мир Дж. Нефрол . 2018; 7 (2): 58–64. | |
| 10. | Эргун Т., Лакадамяли Х. Диабетический мышечный инфаркт: необычная причина острой боли в икроножной мышце. Акта Клин Бельг . 2010; 65 (3): 204. | |
| 11. | Караллиедде Дж., Виджаянатан С., Томас С. Болезненное падение стопы; представление о диабетическом мышечном инфаркте. Диабет Мед . 2010. 27 (8): 958–959. | |
| 12. | Mimata Y, Sato K, Tokunaga K, Tsukimura I, Tada H, Doita M.Диабетический инфаркт передней большеберцовой мышцы и мышцы-разгибателя Hallucis longus, имитирующий злокачественную опухоль мягких тканей. | |
| 13. | Хортон В.Б., Тейлор Дж.С., Рагланд Т.Дж., Субауст АР. Инфаркт диабетической мышцы: систематический обзор. BMJ Open Diabetes Res Care . 2015; 3 (1): e000082. | |
| 14. | Мадхуван Х.С., Кришнамурти А., Пракаш П., Шарифф С.Диабетический мышечный инфаркт (мионекроз): недооцененный или недооцененный? Дж. Ассошиэйтед Врачи Индия . 2015; 63 (4): 71–73. | |
| 15. | Джавахар А., Баладжи Р. Магнитно-резонансная томография инфаркта диабетической мышцы: отчет о двух случаях. Айова Ортоп Дж. . 2014; 34: 74–77. | |
| 16. | Ван Слайк М. | |
| 17. | Нуньес-Ойо М., Гарднер К.Л., Мотта А.О., Эшмид Дж.В. Инфаркт скелетных мышц при диабете: выводы г-на. J Компьютер Ассистент Томограф . 1993. 17 (6): 986–988. | |
| 18. | Heureux F, Nisolle JF, Delgrange E, Donckier J. Диабетический мышечный инфаркт: сложный диагноз, предложенный с помощью магнитно-резонансной томографии. Диабет Мед . 1998. 15 (7): 621–622. | |
| 19. | Onyenemezu I, Capitle E. Ретроспективный анализ методов лечения диабетического мышечного инфаркта. Ревматол открытого доступа . 2014; 6: 1–6. | |
| 20. | Келлер Д.Р., Эрпельдинг М., Грист Т. Диабетический мышечный инфаркт. Предотвращение заболеваемости за счет исключения эксцизионной биопсии. Арк Интерн Мед. .1997; 157 (14): 1611. |
(PDF) Инфаркт диабетической мышцы: систематический обзор
субгималайский регион Индии. Indian J Endocrinol Metab 2013; 17
(Приложение 3): S667–9.
7. Литвинов И.В., Раду А., Гарфилд Н. Диабетический мышечный инфаркт у мужчины 57
лет: история болезни. Примечания BMC Res 2012; 5: 701.
8. Arroyave JA, Aljure DC, Canas CA, et al. Диабетический мышечный инфаркт
: два случая: один с рецидивирующим и двусторонним поражением и
один с обычным односторонним поражением.J Clin Rheumatol
2013; 19: 126–8.
9. Fatemi A, Samadi G, Hekmatnia A, et al. Женщина, страдающая диабетом, у которой
опухшее предплечье. J Res Med Sci 2012; 17: 892–3.
10. Шенаванде С., Ануширавани А, Назариния Массачусетс. Диабетическая мышца
Шенаванде С., Ануширавани А, Назариния Массачусетс. Диабетическая мышца
инфаркт и диабетическая дермопатия два проявления
неконтролируемый пролонгированный сахарный диабет, проявляющийся сильной болью в ногах
и поражениями кожи ног. J Диабетическое нарушение обмена веществ 2014; 13:38.
11. Huang E, Ho CF, Yip PK, et al.Инфаркт диабетической мышцы
у больного с острым эмболическим инсультом. Neurol Sci 2010; 31: 345–7.
12. Чоудхури Г.Д., Пракаш С., Мисра Р. и др. Необычный случай моноартрита коленного сустава
. Int J Rheum Dis 2009; 12: 158–60.
13. Караллиедде Дж., Виджаянатан С., Томас С. Болезненное падение ступни;
презентация диабетического инфаркта мышц. Диабет Мед
2010; 27: 958–9.
14. Уджан Х., Алемдароглу Э., Йолдас Т.К. и др. Диабетический мышечный инфаркт:
необычная причина боли в конечностях и дисфункции.Rheumatol Int
2012; 32: 525–8.
15. Даймель Г.В., Вероха Дж. С., Родригес-Порсель М. 51-летний мужчина
госпитализирован с болезнью в ноге. Mayo Clin Proc, 2011; 86: 241–4.
16. Касем А., Танха Ф., Бримберг Х. Случай диабетического мышечного инфаркта
. Can J Neurol Sci 2009; 36: 651–3.
17. Parmar MS. Инфаркт диабетической мышцы. BMJ 2009; 338: b2271.
18. Chang YH, Yen FC, Hsieh MC, et al. Инфаркт диабетической мышцы в ассоциации
с терапией терлипрессином: клинический случай.Kaohsiung J
Med Sci 2009; 25: 25–8.
19. Джоши Р., Рин Б., Шихан Х. Диабетическая мышца верхней конечности
инфаркт у трех пациентов с терминальной стадией почечной недостаточности: случай
Серияи обзор. J Clin Rheumatol 2009; 15: 81–4.
20. Шаттнер А., Зорницки Т., Ади М. и др. Болезненная припухлость бедра:
инфаркт диабетической мышцы. CMAJ 2009; 180: 72–4.
21. Надери А.С., Фарсиан Ф.Н., Палмер Б.Ф. Диабетический некроз мышц.
J Осложнения диабета 2008; 22: 150–2.
22. Macgregor JL, Chan P, Schneiderman PI, et al. Диабетическая мышца
инфаркт. Arch Dermatol 2007; 143: 1456–7.
23. Lim YW, Thamboo TP. Диабетический инфаркт малоберцовой мышцы
brevis: история болезни. J. Orthop Surg (Гонконг) 2005; 13: 314–16.
24. Сахин И., Таскапан С., Таскапан Х. и др. Диабетический мышечный инфаркт:
необычная причина мышечной боли у диабетического пациента, находящегося на гемодиализе
. Int Urol Nephrol 2005; 37: 629–32.
25. Михаил Н., Коп Д. Визуальная виньетка. Инфаркт диабетической мышцы.
Endocr Pract 2004; 10: 165.
26. Лентин К.Л., Гостевая СС. Диабетический мышечный инфаркт в терминальной стадии болезни почек
. Пересадка нефрола Dial 2004; 19: 664–9.
27. Джоши Р., Варгас Р. Диабетический мышечный инфаркт при трансплантации почек
. Трансплантация 2004; 77 (2): 321.
28. Капур С., Брюнет Дж. А., МакКендри Р. Дж.. Диабетический мышечный инфаркт: случай
, отчет и обзор. J Rheumatol 2004; 31: 190–4.
J Rheumatol 2004; 31: 190–4.
29. Джи Р., Мунк П.Л., О’Коннелл Дж. Х и др. Инфаркт диабетической мышцы: случай
. Can Assoc Radiol J 2003; 54: 296–8.
30. Ахмед Х.Н., Чхая С.К., Макдисси А. и др. Диабетический мышечный инфаркт
: случай редкого осложнения. Am J Med 2007; 120:
e3–5.
31. Мэтью А., Редди И.С., Арчибальд С. Диабетический мышечный инфаркт.
Emerg Med J 2007; 24: 513–14.
32. Глаузер С.Р., Глаузер Дж., Хатем С.Ф.Инфаркт диабетической мышцы:
редкое осложнение запущенного сахарного диабета. Emerg Radiol
2008; 15: 61–5.
33. Theodoropoulou E, Chelioti E, Revenas K, et al. Диабетический мышечный инфаркт
после трансплантации почки и поджелудочной железы: клинический случай
и обзор литературы. Transplant Proc 2006; 38: 3147–50.
34. Lin CS, Huang GS, Chen CC, et al. Инфаркт диабетической мышцы.
Intern Med J 2006; 36: 748–9.
35. Кермани Т., Баддур Л.М.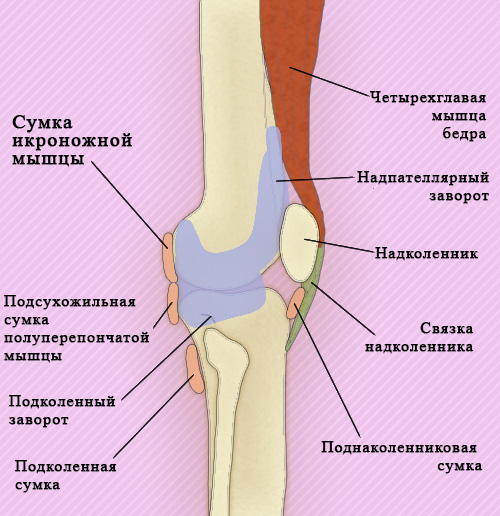 Инфаркт диабетической мышцы ошибочно принимают за целлюлит
Инфаркт диабетической мышцы ошибочно принимают за целлюлит
. Энн Интерн Мед 2006; 145: 555–6.
36. Cardillo S, Huse JT, Igbal N. Диабетический инфаркт мышцы предплечья
у пациента с давним диабетом 1 типа. Endocr
Pract 2006; 12: 188–92.
37. Woolley SL, Smith DR. Синдром острого компартмента, вторичный по отношению к
инфаркту диабетической мышцы: клинический случай и обзор литературы. Eur J
Emerg Med 2006; 13: 113–16.
38.Боулман Н., Шапира Д., Милитиану Д. и др. Диабетическая мышца
инфаркт. Isr Med Assoc J 2003; 5: 669–70.
39. Али А., Конти М., Массукко П. и др. Диабетический мышечный инфаркт
, связанный с множественными аутоиммунными нарушениями, дефицитом IgA и
катастрофически плохим гликемическим контролем: отчет о клиническом случае. Диабет
Nutr Metab 2003; 16: 134–7.
40. Хабиб Г.С., Нашашиби М., Салиба В. и др. Диабетический мышечный инфаркт
: акцент на патогенезе.Clin Rheumatol
2003; 22: 450–1.
41. Hachwi RN, Whitaker CH, Felice KJ. Множественные рецидивы диабетического инфаркта миокарда
: клинический случай и обзор литературы. J Clin
Neuromuscul Dis 2003; 5: 96–102.
42. Delis S, Ciancio G, Casillas J, et al. Инфаркт диабетической мышцы после
одновременной трансплантации почки и поджелудочной железы. Clin Transplant
2002; 16: 295–300.
43. Chow KM, Szeto CC, Griffith JF, et al. Необычная мышечная боль у двух
пациентов с диабетической почечной недостаточностью.Hong Kong Med J
2002; 8: 368–71.
44. Miller JW, Fleckenstein J, Nodera H, et al. МРТ при диабетической мышце
инфаркт. Неврология 2003; 60: 1019.
45. Меликян Н., Бингхэм Дж., Голдсмит Диджей. Инфаркт диабетической мышцы:
необычная причина острого отека конечностей у пациентов, находящихся на гемодиализе
. Am J Kidney Dis 2003; 41: 1322–6.
46. Sharma P, Mangwana S, Kapoor RK. Инфаркт диабетической мышцы:
атипичный вид MR.Скелетная радиология 2000; 29: 477–80.
47. Палмер Г.В., Греко ТП. Диабетический инфаркт мышцы бедра в ассоциации
с антифосфолипидными антителами. Semin Arthritis
Rheum 2001; 30: 272–80.
48. Silberstein L, Britton KE, Marsh FP, et al. Неожиданная причина
мышечной боли при диабете. Энн Рум Дис 2001; 60: 310–12.
49. Yoo WH, Kim CH, Park JH, et al. История болезни: диабетический мышечный инфаркт
, проявляющийся артралгией коленного сустава.Rheumatol Int
2001; 21: 36–9.
50. Педичелли А., Белли П., Фратино М. и др. Инфаркт диабетической мышцы.
Am J Med 2001; 111: 671–2.
51. MacIsaac J, Jerums G, Scurrah L. Диабетический мышечный инфаркт. Med
J Aust 2002; 177: 323–4.
52. Lafforgue P, Janand-Delenne B, Lassman-Vague V, et al. Болезненный
опухоль бедра у больного диабетом: инфаркт диабетической мышцы.
Diabetes Metab 1999; 25: 255–60.
53.Спенгос К., Ворле Дж. С., Биндер Дж. И др. Двусторонний диабетический инфаркт
передней большеберцовой мышцы. Уход за диабетом 2000; 23: 699–701.
54. Allali F., el Idrissi Lamghari A, el Hamani Z, et al. Мышечный инфаркт голени
у больного диабетом. Clin Exp Rheumatol 2000; 18: 540.
55. Певица С, Розенберг А.Е. История болезни Массачусетской больницы общего профиля
. Еженедельные клинико-патологические упражнения. Дело
29–1997. Женщина, страдающая диабетом 54 лет, с болью и отеком
голени.N Engl J Med 1997; 337: 839–45.
56. Heureux F, Nisolle JF, Delgrange E, et al. Диабетическая мышца
инфаркт: сложный диагноз, предложенный с помощью магнитно-резонансной томографии
. Диабет Мед 1998; 15: 621–2.
57. Bingham C, Hilton DA, Nicholls AJ. Инфаркт диабетической мышцы:
необычная причина опухания ног у диабетика, находящегося на постоянном амбулаторном перитонеальном диализе
. Трансплантат Nephrol Dial
1998; 13: 2377–9.
58.Тайра М., Комия И., Тайра Т. и др. Случай диабетического мышечного инфаркта
в Японии. Diabetic Med 1998; 15: 1065–7.
59. Сагар М., Bowerfind WM, Wigley FM. Мужчина с диабетом
иопухшая нога. Ланцет 1999; 353: 116.
60. Morcuende JA, Dobbs MB, Crawford H, et al. Диабетическая мышца
инфаркт. Iowa Orthop J, 2000; 20: 65–74.
61. Umpierrez GE, Stiles RG, Kleinbart J, et al. Диабетическая мышца
инфаркт. Am J Med 1996; 101: 245–50.
62. Chason DP, Fleckenstein JL, Burns DK, et al. Диабетическая мышца
инфаркт: рентгенологическая оценка. Скелетная радиология 1996; 25: 127–32.
63. Chester CS, Banker BQ. Очаговый инфаркт мышцы у диабетиков.
Уход за диабетом 1986; 9: 623–30.
64. Лауро Г.Р., Киссель Д.Т., Саймон С.Р. Идиопатический мышечный инфаркт у
больного сахарным диабетом. Отчет о случае. J Bone Joint Surg Am
1991; 73: 301–4.
65. Бартон К.Л., Палмер Б.Ф.Двусторонний инфаркт мышцы латеральной широкой мышцы бедра
у пациента с диабетом: описание случая и обзор литературы
. J. Осложнения диабета 1993; 7: 221–3.
66. Боднер Р.А., Младший Д.С., Росоклия Г. Диабетический мышечный инфаркт.
Muscle Nerve 1994; 17: 949–50.
67. Бьорнсков Е.К., Керри М.Р., Кац Ф.Х. и др. Диабетический мышечный инфаркт:
новый взгляд на патогенез и лечение.
Нервно-мышечное расстройство 1995; 5: 39–45.
68. Ван Слык М.А., Остров Б.Е. Оценка МРТ диабетической мышцы
инфаркт. Магнитно-резонансная визуализация 1995; 13: 325–9.
69. Vande Berg B., Malghem J, Puttemans T, et al. Идиопатический мышечный инфаркт
у больного диабетом. Скелетная радиология 1996; 25: 183–5.
70. Келлер Д.Р., Эрпельдинг М., Грист Т. Диабетический мышечный инфаркт.
Профилактика заболеваемости за счет исключения эксцизионной биопсии. Arch Intern Med
1997; 157: 1611.
BMJ Open Diabetes Research and Care 2015; 3: e000082.doi: 10.1136 / bmjdrc-2015-000082 7
Перспективы оказания помощи
Диабетический мышечный инфаркт (мионекроз): недостаточно диагностирован или не сообщается?
HS Madhuvan 1 , Ajoy Krishnamurthy 2 , P Prakash 3 , Shameem Shariff 4
1 PG, Общая медицина, 2 Профессор общей медицины, 3 Asst. Профессор радиологии, 4 Профессор патологии, Медицинский колледж и исследовательская больница MVJ, Хоскоте, сельский район Бангалора, Карнатака
Поступило: 12.04.2013; Принято: 24.07.2013
Диабетический мышечный инфаркт — редкое осложнение сахарного диабета. Он чаще встречается при СД 1-го типа, чем при СД 2-го типа, но в обоих случаях он связан с большей продолжительностью диабета, плохим гликемическим контролем с микрососудистыми осложнениями или без них. Мы представляем клинический случай 47-летнего мужчины с диабетом, у которого внезапно возникла болезненная опухоль мышц левого бедра (группа широкой мышцы бедра). У пациента были микрососудистые осложнения сахарного диабета. За исключением небольшого повышения КФК и ЛДГ, другие исследования были нормальными.Результаты МРТ левого бедра показали гиперинтенсивность Т2 в пораженных мышцах, что позволило установить диагноз. Биопсия мышц выявила некроз мышечных волокон, наличие инфильтратов воспалительных клеток и гиалинизацию кровеносных сосудов с сужением просвета, что характерно для диабетического инфаркта мышц. Пациент проходил лечение иммобилизацией, анальгетиками и адекватным контролем уровня сахара в крови. Этот случай подчеркивает редкость обнаружения сосудистых изменений, а также плохой прогноз и появление фатальных осложнений в ближайшем будущем.
Диабетический мышечный инфаркт — редкое осложнение диабета. Он чаще встречается при СД 1-го типа, чем при СД 2-го типа, но в обоих случаях он связан с большей продолжительностью диабета, плохим гликемическим контролем с микрососудистыми осложнениями или без них.
История болезни
Мужчина 42 лет, страдающий диабетом и гипертонией в течение 3 лет, обратился с жалобами на общую слабость. Другой значимой истории у него не было. Было обнаружено, что у него высокий уровень сахара в крови (440 мг / дл).
При осмотре жизненно важные органы стабильны, прощупываются все периферические пульсы. Системное обследование было в основном нормальным, и клинически не было никакого поражения других органов-мишеней. Пациент был помещен в палату и получил регулярное лечение инсулином и поддерживающую терапию.
Обследование (таблица 1) показало, что у пациента уже развились микрососудистые осложнения в виде диабетической нефропатии 2 степени, а фундоскопия выявила NPDR.
На 4-е сутки госпитализации обратился с жалобами на внезапное появление болей в левом бедре.Предыдущей травмы или лихорадки не было. При осмотре обнаружен локальный отек в области левого бедра, теплый и болезненный с уплотнением. Клинических данных о тромбозе глубоких вен не было.
Было проведено дополнительное исследование причины опухоли. КФК составлял 371 Ед / л (24–195), а ЛДГ — 384 Ед / л (90–200). УЗИ левого бедра выявило преимущественно гиперэхогенное скопление с повышенной периферической васкуляризацией в прямых и боковых мышцах бедра.
КЭКТ левого бедра (рис. 1) показала объемную левую большую латеральную мышцу, части прямой мышцы бедра и портняжную мышцу с центральными областями без усиления (открытая стрелка).Эти особенности соответствовали диабетическому мионекрозу.
МРТ левого бедра показала гиперинтенсивность на изображениях T2 и STIR, в основном в латеральной широкой мышце бедра, частях прямой мышцы бедра и портняжной мышце (рис. 2), которые стали гипоинтенсивными на T1 (рис. 3).
Биопсия портняжной мышцы подтвердила диагноз, она показала волокна скелетных мышц с очагами мионекроза, фагоцитоза макрофагов, инфильтрата воспалительных клеток и образования грануляционной ткани (рис. 4А).Кровеносный сосуд выглядел утолщенным и гиалинизированным с сужением просвета, что свидетельствует об артериосклеротических изменениях (рис. 4В).
Был поставлен диагноз диабетический мионекроз, пациенту рекомендованы анальгетики и адекватный постельный режим. Через четыре недели пациент сообщил о значительном уменьшении боли, отека и уплотнения.
Диабетический мышечный инфаркт (ДМИ) или диабетический мионекроз — редкое осложнение диабета или, возможно, недиагностированное осложнение. О первом случае сообщили Angervall и Stener в 1965 году.Точная распространенность заболевания неизвестна. В мировой литературе зарегистрировано менее 200 случаев заболевания, а из Индии зарегистрировано только 5 случаев1. Учитывая количество диабетиков в нашей стране, это чрезвычайно мало.
DMI описан у людей с давним диабетом с большей частотой диабета 1 типа (71%). Однако у пациентов с СД 2 типа также развивается это осложнение2.
Клиническая картина — острый атравматический болезненный отек пораженной мышцы и пальпируемое образование.Обычно поражаются мышцы бедра (квадрицепс (62%), приводящие мышцы бедра (13%), подколенные сухожилия (8%) и сгибатели бедра (2%) 3), но также могут быть задействованы икры. также сообщалось. Двустороннее поражение было зарегистрировано в 8,4% случаев.4
Дифференциальный диагноз, показанный в таблице 2, следует рассматривать, поскольку они имеют более серьезный характер, требующий активного вмешательства. Использование УЗИ и МРТ исключило эти проблемы , в нашем случае
Хотя точный патогенез мышечного инфаркта при диабете не установлен, тяжелая диабетическая микроангиопатия, приводящая к окклюзии кровеносных сосудов и ишемии, была предложена в качестве основного механизма, который приводит к спонтанному негангренозному и очаговому инфаркту мышц. .Другие предлагаемые теории включают нарушение коагуляции-фибринолиза, гипоксию-реперфузионные нарушения и, в последнее время, роль антифосфолипидных антител.5
Диабетический мионекроз — это спорадическое микрососудистое осложнение, обычно наблюдаемое у пациентов с плохим гликемическим контролем. У пациента неизменно будут микрососудистые осложнения сахарного диабета, такие как нефропатия (71%), ретинопатия (56%) и невропатия (54%).
Лабораторные исследования могут быть бесполезными.Уровни креатинфосфокиназы в норме или слегка повышены в 52%; лейкоцитоз встречается в 14% случаев. Уровни АСТ, АЛТ, ЛДГ и скорость оседания эритроцитов в большинстве случаев нормальны. В нашем случае наблюдалось незначительное повышение уровней как СРК, так и ЛДГ, в то время как количество лейкоцитов и СОЭ были повышены.
Сонография помогает обнаружить венозный тромбоз, если таковой имеется. При диабетическом инфаркте мышц видны внутренние линейные эхогенные структуры, проходящие через поражение; отсутствие внутреннего движения или завихрения жидкости с датчиком давления; и отсутствие преимущественно безэховых зон.
КТ показывает диффузное мышечное увеличение с уменьшенным ослаблением пораженной мышцы, повышенным ослаблением подкожно-жировой клетчатки и утолщением подкожных фасциальных плоскостей и кожи.4
МРТ — лучшее исследование для диагностики. диабетического мионекроза включают усиление сигнала от пораженной мышечной области на T2-взвешенных изображениях, изображениях с инверсией-восстановлением и с усилением гадолиния, а также изоинтенсивные или гипоинтенсивные области на T1-взвешенных изображениях.
Биопсия мышцы может точно установить диагноз, однако обычно не рекомендуется из-за постоперационных осложнений, замедляющих заживление ран. В нашем случае демонстрация артериосклеротических изменений при биопсии мышц показывает, что причиной является диабетическая микроангиопатия.
Руководство в основном консервативное. Должен быть достигнут хороший гликемический контроль, и пациенты обычно выздоравливают в течение нескольких недель с помощью поддерживающего лечения, такого как постельный режим и обезболивающие.
Долгосрочный прогноз этого осложнения плохой: большинство пациентов умирают в течение 5 лет после постановки диагноза.6 Основной основной проблемой является запущенная генерализованная микроваскулопатия, ведущая к опасным для жизни осложнениям. До 50% случаев могут иметь рецидивы, в большинстве случаев в ранее пораженной мышце. Почти половина этих повторяющихся событий происходит в течение двух месяцев.
Мы сообщили о случае диабетического инфаркта мышц с поражением левого бедра у пациента с диабетом 2 типа. Распознавание этого осложнения имеет важное значение, поскольку оно имеет неблагоприятный долгосрочный прогноз. Раннее вмешательство в контроль диабета, вероятно, может привести к лучшим результатам.Поэтому мы считаем, что DMI является недостаточно диагностируемой проблемой, и повышение осведомленности среди врачей, занимающихся диабетом, будет иметь большое значение для снижения заболеваемости и смертности, связанных с микрососудистыми осложнениями сахарного диабета.
Неожиданная причина мышечной боли при диабете
Диабетический мышечный инфаркт — редкая причина острой сильной мышечной боли у пациентов с сахарным диабетом. Дифференциальный диагноз включает очаговый или системный миозит, локализованный абсцесс, гематому, тромбоз глубоких вен, остеомиелит и мышечную опухоль (саркому или лимфому).Мы описываем двух иллюстративных пациентов и обсуждаем исследования и возможный патогенез этого состояния.
Случай 1
46-летняя женщина из Вест-Индии с 14-летним анамнезом сахарного диабета II типа, осложненного диабетической нефропатией и пролиферативной ретинопатией, обратилась в местную больницу с болезненной опухшей левой ногой после инъекции инсулина в левый бедренный канал. площадь. Тромбоз глубоких вен был исключен с помощью ультразвуковой допплерографии, а компьютерная томография (КТ) показала отек левой широкой мышцы бедра.Скорость оседания эритроцитов (СОЭ) повышалась до 130 мм / 1 час, антинейтрофильные цитоплазматические антитела (ANCA), антинуклеарные антитела (ANA) и ревматоидный фактор были отрицательными. Биопсия мышц показала хроническое воспаление. Она прошла курс лечения стероидами и противотуберкулезными препаратами, но состояние не улучшилось. Через шесть недель ее перевели в эту больницу для дальнейшего обследования.
Клинически отсутствовала лихорадка, была выражена перегрузка жидкостью. Отек и болезненность медиального отдела левой широкой мышцы бедра и проксимальная слабость левой ноги.Исследования показали отсутствие нейтрофилии, креатинкиназы (КК) 202 МЕ / л (референсный диапазон 0–170 МЕ / л), СОЭ 97 мм / 1 час и альбумина 16 г / л. Биопсия почек подтвердила диабетическую нефропатию. Ей внутривенно вводили альбумин и диуретики. Хотя никакого специального лечения отека ноги не было назначено, симптомы постепенно улучшились. Однако у нее развились контрактуры мышц бедра, что потребовало физиотерапии. На момент выписки она могла ходить с палкой.
Через пять месяцев она снова обратилась в больницу с болезненным отеком противоположного бедра в течение недели.На этот раз провоцирующих факторов не было. Медиальный отдел правого бедра был заметно опухшим. Не было ни нейтрофилии, ни повышения КК. КТ показала генерализованный отек передней и медиальной групп мышц и соединительной ткани от таза дистально.
Пациенту проведена хирургическая обработка новообразования. Портняжная мышца была некротизирована и иссечена. Отмечены опухшие, но жизнеспособные мышцы приводящей мышцы и четырехглавой мышцы. Гистологическое исследование показало обширный некроз.Сосуды имели стеноз просвета и кальцификацию, соответствующие давнему диабету.
В связи с обострением почечной недостаточности начат перитонеальный диализ. Следующие четыре года она оставалась здоровой, но позже ее состояние ухудшилось, и она умерла от осложнения после перитонеального диализа.
Случай 2
55-летний мужчина афро-карибского происхождения с 24-летней историей диабета II типа, осложненного периферической нейропатией, пролиферативной ретинопатией и нефропатией, требующей постоянного амбулаторного перитонеального диализа (CAPD), обратился в местную больницу с болезненным отеком. на левом верхнем боку бедра.Серийные культуры крови и грибов, криоглобулины, ANA, анти-дцДНК и ANCA были отрицательными. Биопсия показала поперечно-полосатую мышцу, демонстрирующую инфаркт и инфильтрацию нейтрофилами. Артерии показали тромбоз просвета и организацию, а небольшие артериолы показали фибриноидный некроз. Пятна на бактерии и грибки отрицательные. Пациенту дали фузидиевую кислоту и флуклоксациллин, и состояние постепенно улучшилось.
Два месяца спустя у него снова появилась болезненная припухлость на левом бедре.С-реактивный белок (СРБ) при поступлении составлял 60 мг / л (референтный диапазон 0–10 мг / л) и через неделю повысился до 105 мг / л. Ему внутривенно вводили флуклоксациллин и ципрофлоксацин в течение четырех недель, но состояние не улучшилось, и вся опухоль была удалена. Гистологические данные были аналогичны результатам предыдущей биопсии, но фибриноидный некроз артериол был более выраженным.
Десять месяцев спустя пациентка поступила с болью и отеком противоположного бедра, которые развились в течение нескольких недель. При осмотре у него была большая дискретная припухлость на боковой стороне правого бедра, теплая и необычайно нежная.У него была легкая нейтрофилия, заметно повышенный уровень СРБ до 132 мг / л, но нормальный уровень КК. Простое лучевое обследование правого бедра x было нормальным, за исключением широко распространенной кальцификации сосудов. Ультразвуковая допплерография не показала признаков тромбоза глубоких вен. Магнитно-резонансная томография (МРТ) бедер показала область повышенной плотности сигнала в правой большой мышце латеральной мышцы, соответствующую отеку мышцы (рис. 1). Его лечили внутривенными антибиотиками и обезболивающими. Его симптомы постепенно улучшились, он больше не нуждался в опиатах и мог ходить с палкой.Сканирование костей, меченное технецием (Tc), проведенное через две недели после выписки, показало усиление кровотока в пораженном участке мышцы со слегка повышенным поглощением метки в мягких тканях и нормальным поглощением в скелетной системе.
Рисунок 1T 2 взвешенное магнитно-резонансное изображение. Наблюдается повышенная плотность сигнала в правой большой мышце латеральной мышцы.
Пациент повторно госпитализирован через месяц с усилением боли в правом бедре. Последовательные измерения КК остались в норме.Ему дали небольшую дозу стероидов, и его состояние улучшилось. Сканирование 99m Tc-sestamibi показало повышенную васкуляризацию в очаге поражения на правом бедре, что видно на сканировании костей, и наличие живых мышц (рис. 2).
Рисунок 2Dynamic 99m Сканирование Tc-сестамиби. Наблюдается повышенное поглощение индикатора на участке поражения на правом бедре.
В течение следующих трех месяцев он несколько раз поступал с инфекцией фасциальных пространств кисти и перитонитом при ХПНП; он умер от осложнений диабета.
Обсуждение
Диабетический мышечный инфаркт — редкое осложнение диабета, которое следует заподозрить у любого диабетика с нетипичной тяжелой мышечной болью. Впервые он был описан в 1965 году Ангераллом и Стенером как «опухолевидная очаговая мышечная дегенерация» 1, и с тех пор он был зарегистрирован в общей сложности у 86 пациентов.1-33 Шестьдесят пять пациентов страдали диабетом I типа, 19 пациентов — диабетом II типа и у двух пациентов тип не уточнялся. Соотношение мужчин и женщин было почти одинаковым (44/42), в возрастном диапазоне от 19 до 81 года.У большинства пациентов был длительный диабет и обширное повреждение органов-мишеней из-за микрососудистых заболеваний.
Состояние представляет собой атравматический отек конечности, обычно бедра. Начало боли обычно постепенное, но может быть внезапным. Припухлость очень нежная. Он проходит в течение нескольких недель, но часто повторяется. Количество лейкоцитов и уровень КК в норме или слегка повышены. При биопсии мышц обычно выявляются большие сливающиеся области мышечного некроза и отека.2 Наилучшие результаты визуализации получены с помощью взвешенных МРТ T 2 , которые имеют довольно характерный, но неспецифический вид, показывающий отсутствие дискретной массы и усиление сигнала внутри пораженная мышца.3
Дифференциальный диагноз включает опухоль мышц (саркома или лимфома), локализованный абсцесс, гематома, очаговый или системный миозит, тромбоз глубоких вен и остеомиелит. Лечение должно включать постельный режим, обезболивание, строгий метаболический контроль и физиотерапию. , 4
Были предложены различные механизмы патогенеза. В более ранних сообщениях основное внимание уделялось диабетической микроангиопатии, атероматозу 1 и эмболизации атероматозного материала из язвенных бляшек аорты как причинам инфаркта мышц.5 При наличии диабетического микрососудистого заболевания тромбоэмболическое событие с большей вероятностью приведет к инфаркту из-за нарушения коллатерального кровообращения. 6 Однако более поздние отчеты показали, что только в меньшинстве случаев наблюдалась окклюзия сосудов, которая соответствовала бы степени некроза мышц. . Таким образом, вышеупомянутая концепция была изменена, предполагая, что исходное ишемическое событие само по себе не вызывает инфаркт, но приводит к нему, вызывая отек мышц, который увеличивает давление внутри фасциального компартмента и вызывает дальнейшую ишемию.7
Мы предполагаем, что гипоксия-реперфузионное повреждение может играть важную роль в патогенезе диабетического мышечного инфаркта. Вероятная последовательность событий, ведущих к некрозу мышц, следующая. Компартмент-синдром, спровоцированный небольшим тромботическим / эмболическим событием или внутримышечной инъекцией инсулина, вызывает ишемическое повреждение мышц. Это приводит к сильному воспалительному ответу, гиперемии и реперфузии с образованием активных форм кислорода, вызывающих дальнейшее повреждение мышц, как напрямую, так и за счет ухудшения синдрома компартмента из-за отека мышц.Таким образом, возникает «порочный круг», который в конечном итоге приводит к обширному некрозу мышц. Следует отметить, что сканирование костей с меткой Tc в случае 2 подтвердило наличие гиперемии, что согласуется с выводами других исследователей. , 9 Хотя сканирование 99m Tc-сестамиби показало наличие живой мышцы в месте повреждения, возможно, что «порочный круг» был разорван, и изображения были сделаны до того, как произошел значительный некроз мышц. Интересно, что Jawed и др. показали, что циклическое гипоксия-реперфузионное повреждение является ответственным за синовиальное повреждение при хронических воспалительных артропатиях, поскольку они характеризуются повышением внутрисуставного давления выше давления перфузии капилляров.10
Клинические особенности двух наших пациентов очень похожи на таковые в ранее описанных случаях. У обоих был давний диабет с ретинопатией, невропатией и нефропатией, требующей CAPD. У них обоих наблюдалась болезненная рецидивирующая опухоль, поражающая мышцы ног, и их состояние улучшилось после поддерживающего лечения, хотя стероиды, возможно, способствовали выздоровлению у второго пациента. Диагноз был подтвержден биопсией мышцы, за исключением последнего рецидива заболевания у второго пациента, когда процедура не проводилась ввиду аналогичной клинической картины и характерных результатов МРТ.
Диабетический мышечный инфаркт — редкое заболевание, которое в последние несколько лет стало обнаруживаться все чаще. Это следует подозревать у пациента с давним диабетом, у которого наблюдается болезненная опухшая конечность. МРТ — лучший метод визуализации, но ранняя игольчатая или открытая биопсия мышцы при первом обращении имеет важное значение для установления диагноза.
Первичный туберкулезный пиомиозит четырехглавой мышцы бедра у иммунокомпетентного человека
Первичный туберкулезный пиомиозит — редкое проявление туберкулеза опорно-двигательного аппарата, особенно у иммунокомпетентных людей, без очага туберкулеза тела и основного заболевания костей.Это может вызвать диагностическую дилемму для врача и хирурга из-за того, что оно похоже на саркомы мягких тканей, гематомы и миопатии. Мы представляем случай 45-летнего джентльмена с иммунодефицитом с опухолью бедра и сепсисом из-за пиомиозита четырехглавой мышцы, требующего мультимодального лечения абсцесса, санации омертвевших мышц, противотуберкулезных препаратов и физиотерапии. В стране, эндемичной по туберкулезу, требуется высокий индекс подозрительности для диагностики этого заболевания, которое можно полностью вылечить.
1. Введение
Туберкулез опорно-двигательного аппарата встречается только у 3% больных туберкулезом, в основном со спондилитом, остеомиелитом или артритом [1]. Первичный туберкулезный пиомиозит — редкое заболевание, составляющее менее 1% случаев туберкулеза скелета [2]. Это может имитировать воспалительный миозит или, в редких случаях, рак и может создать диагностическую путаницу для хирурга. Это всегда следует рассматривать как редкую, но возможную этиологию миозита [3]. Туберкулезный миозит у иммунокомпетентного пациента без основного поражения костной ткани является необычным проявлением, и его патогенез до сих пор не ясен [4, 5].Мы представляем случай первичного туберкулезного пиомиозита четырехглавой мышцы бедра.
2. Описание клинического случая
Пациент мужского пола 45 лет с 8-дневной историей болезненного прогрессирующего отека правого бедра в анамнезе. В анамнезе не было лихорадки, похудания и анорексии. В анамнезе не было никаких травм, диабета, иммуносупрессии, приема кортикостероидов или почечной недостаточности, а также туберкулеза или контактов в анамнезе. При осмотре — тахикардия.Правое бедро было диффузно опухшим, болезненным, твердым и теплым, без шрамов или пазух. Дистальный нервно-сосудистый статус в норме. Лимфаденопатии, болезненности позвоночника или параспинального отека не было. Движения в тазобедренном и коленном суставах были нормальными (рис. 1). Рентгенограммы грудной клетки, ипсилатеральной бедренной кости с тазобедренным суставом и коленного сустава были нормальными. Ультразвуковая допплерография показала нормальную глубокую венозную систему с подкожным отеком бедра, связанным с миозитом. Признаков скопления гноя как в подкожных, так и в субфасциальных отделах не обнаружено.Исследования крови, включая общий анализ крови и уровень сахара в крови, были нормальными. СОЭ повысилось до 96 мм / час. ELISA на ВИЧ был отрицательным. Креатининкиназа была немного повышена до 500 МЕ / л. Пациенту было проведено консервативное лечение внутривенными антибиотиками в отношении грамположительных и анаэробных организмов с воспалительным миозитом в качестве рабочего диагноза. Ввиду стойкой тахикардии подозревалось повышение показателей и лихорадочный пиомиозит. Выполнена МРТ правого бедра и подтвержден пиомиозит четырехглавой мышцы бедра (рисунки 2 и 3).Внутримышечный абсцесс дренирован, некротическая мышца удалена. Мазок из гноя показал наличие гнойных и кислотоустойчивых бацилл. ТБМ-ПЦР-ДНК гноя была положительной. Культура не могла изолировать какой-либо организм. Гистопатология пораженных мышц выявила воспалительные клетки и гранулематозные клетки, свидетельствующие о туберкулезе. Пациенту было начато лечение противотуберкулезными препаратами из четырех препаратов (2HREZ / 4HR) и регулярные перевязки. Общее состояние пациента улучшилось, и гранулированная рана со временем покрылась трансплантатом (рис. 4 и 5).Пациент завершил 6 месяцев противотуберкулезного лечения. При двухлетнем наблюдении у пациента нет симптомов с шрамом и сгибательной контрактурой колена как остатками болезни.
3. Обсуждение
На внелегочную инфекцию приходится 40% всех случаев туберкулеза [3]. Общие очаги внелегочного туберкулеза — лимфатические узлы и брюшная полость. Туберкулез опорно-двигательного аппарата встречается только в 3% случаев. Распространенными формами туберкулеза опорно-двигательного аппарата являются спондилит, остеомиелит или артрит [2].Туберкулезный миозит встречается крайне редко, с оценочной частотой 0,015–2% внелегочного поражения [6].
В литературе есть несколько сообщений о случаях туберкулезного пиомиозита у пациентов с иммунодефицитом, ВИЧ-инфекцией и почечной недостаточностью, а также у пациентов, принимающих кортикостероиды, иммунодепрессанты или химиотерапию [7–10]. Он также был описан у иммунокомпетентных пациентов в различных мышцах [11–14].
Самый распространенный путь заражения — заразное распространение (63% случаев).Гематогенное распространение составляет 29% случаев. В 8% случаев причина — прямая инокуляция. Наиболее частыми участками поражения являются параспинальные мышцы и мышцы грудной стенки при инфекционном распространении [2]. Вовлечение мышц бедра происходит редко и обычно ограничивается одной мышцей, в основном четырехглавой мышцей бедра, и распространение обычно гематогенно в случае первичного очага в другом месте [6, 15].
Туберкулезный пиомиозит при отсутствии прямого распространения от основного костного поражения или гематогенного распространения может возникнуть у пациента с ослабленным иммунитетом [16] при прямой инокуляции [17] или идиопатический, как в нашем случае.
Скелетные мышцы считаются «запрещенной тканью» для роста и размножения туберкулезных микобактерий [5] из-за низкого содержания кислорода, высокой концентрации молочной кислоты и недостатка ретикулоэндотелиальных клеток [18]. Туберкулезные палочки не продуцируют протеолитические ферменты; следовательно, он не вызывает гнойную инфекцию, но может вторично инфицироваться, что приведет к образованию абсцесса в окружающих тканях [19], что, по-видимому, имеет место у нашего пациента.
Клинические проявления обычно неспецифичны.Это может привести к диагностической дилемме. Туберкулезный пиомиозит часто ошибочно диагностируется как саркома мягких тканей, паразитарная инфекция, такая как цистицеркоз или эхинококкоз, а также воспалительный миозит или гематома с вторичной инфекцией из-за их клинического сходства [5]. Обычно диагноз ставится с опозданием из-за его атипичного проявления, незнания болезни, отсутствия ранних специфических признаков и большого количества различий. Высокий индекс клинической подозрительности — ключ к диагностике, особенно в эндемичных регионах [2].
Исследования крови обычно нормальны, за исключением повышенного СОЭ, который является постоянным признаком [5].
ДНК-ПЦР — это высокочувствительное исследование, особенно для дифференциации туберкулезных микобактерий от нетуберкулезных, вызывающих инфекцию мягких тканей. МРТ — это исследование выбора, благодаря возможности многоплоскостного исследования и контрастности мягких тканей. В большинстве случаев миозит, вызванный M. tuberculosis, первоначально диагностируется как бактериальный пиомиозит. Хотя отличить M.туберкулез и стафилококковый пиомиозит на ранней стадии заболевания, результаты МРТ могут помочь различить их. При МРТ миозит, вызванный M. tuberculosis, характеризуется низкой интенсивностью сигнала на T1WI и высокой интенсивностью сигнала на T2WI в одной мышце, с периферическими краями, показывающими небольшую гиперинтенсивность на T1WI и гипоинтенсивность на T2WI. После инфузии гадолиния во всех случаях наблюдается усиление периферического ободка [3]. В отличие от пиогенного миозита, пораженная мышца не окружена ни целлюлитом, ни венозным тромбозом [2].МРТ может быть полезна при лечении туберкулезного миозита для определения анатомической протяженности мышечных поражений и руководства хирургами при хирургической обработке раны. МРТ превосходит КТ или УЗИ в обнаружении и характеристике опухоли, чтобы отличить ее от злокачественной опухоли [2, 20].
Этот отчет уникален тем, что первичный туберкулезный пиомиозит четырехглавой мышцы был зарегистрирован только в трех случаях — Abdelwahab et al. [2], Саймон и др. [9], и Bhatty et al. [21]. В исследовании Саймонса у пациента был ослабленный иммунитет.Bhatty et al. отметили это явление у иммунокомпетентного пациента, который поступил с образованием в латеральной широкой мышце бедра, но не показал признаков сепсиса и был прооперирован с вероятным диагнозом саркома. Мы представляем этот случай первичного туберкулезного пиомиозита у иммунокомпетентного пациента без какого-либо видимого очага в другом месте тела в такой эндемичной по туберкулезу стране, как Индия. МРТ, напротив, является предпочтительным исследованием. Операция должна выполняться пациентам с пиомиозитом с признаками сепсиса, при этом должен быть высокий индекс подозрения на туберкулез.Результат был отличным при мультимодальном подходе к дренированию абсцесса, санации омертвевшей ткани и противотуберкулезному лечению.
Согласие
Письменное информированное согласие было получено от пациента на публикацию этой статьи и любых сопутствующих изображений. Копия письменного согласия доступна для ознакомления редактору журнала.
Конфликт интересов
Все авторы заявляют об отсутствии конфликта интересов.
Вклад авторов
M.А. Моди, А. Д. Мате и А. К. Гвалани участвовали в написании статьи и доработке проекта. Фотографии сделали М. А. Моди и А. М. Наста. Все авторы прочитали и одобрили итоговую статью.
Благодарность
Авторы хотели бы поблагодарить пациента за его письменное согласие и разрешение представить эту статью.
Авторские права
Авторские права © 2013 M. A. Modi et al. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.

 Травм в анамнезе не было, но похожие эпизоды боли в ногах имели место с 2007 года (дважды в правом бедре и один раз в левом бедре), что привело к множественным госпитализациям.Ультразвук сосудов не дал окончательного диагноза и был расценен как целлюлит.
Травм в анамнезе не было, но похожие эпизоды боли в ногах имели место с 2007 года (дважды в правом бедре и один раз в левом бедре), что привело к множественным госпитализациям.Ультразвук сосудов не дал окончательного диагноза и был расценен как целлюлит. 
 Пациент был доставлен обратно в операционную для исследования раны, где были обнаружены множественные гематомы в жизнеспособных мышцах. Пациенту потребовалось третье обследование раны из-за повторяющихся тромбов, и инфарктная мышца обрабатывалась до тех пор, пока не была отмечена жизнеспособная мышца с хорошей перфузией.Боковая фасция оказалась некротической, и ее также удалили.
Пациент был доставлен обратно в операционную для исследования раны, где были обнаружены множественные гематомы в жизнеспособных мышцах. Пациенту потребовалось третье обследование раны из-за повторяющихся тромбов, и инфарктная мышца обрабатывалась до тех пор, пока не была отмечена жизнеспособная мышца с хорошей перфузией.Боковая фасция оказалась некротической, и ее также удалили.  Согласно интерпретации патологоанатома, эти результаты соответствовали «инфаркту бедра, классическому патологическому процессу, который вызывает образование бедра, обычно обнаруживаемое при СД».
Согласно интерпретации патологоанатома, эти результаты соответствовали «инфаркту бедра, классическому патологическому процессу, который вызывает образование бедра, обычно обнаруживаемое при СД». 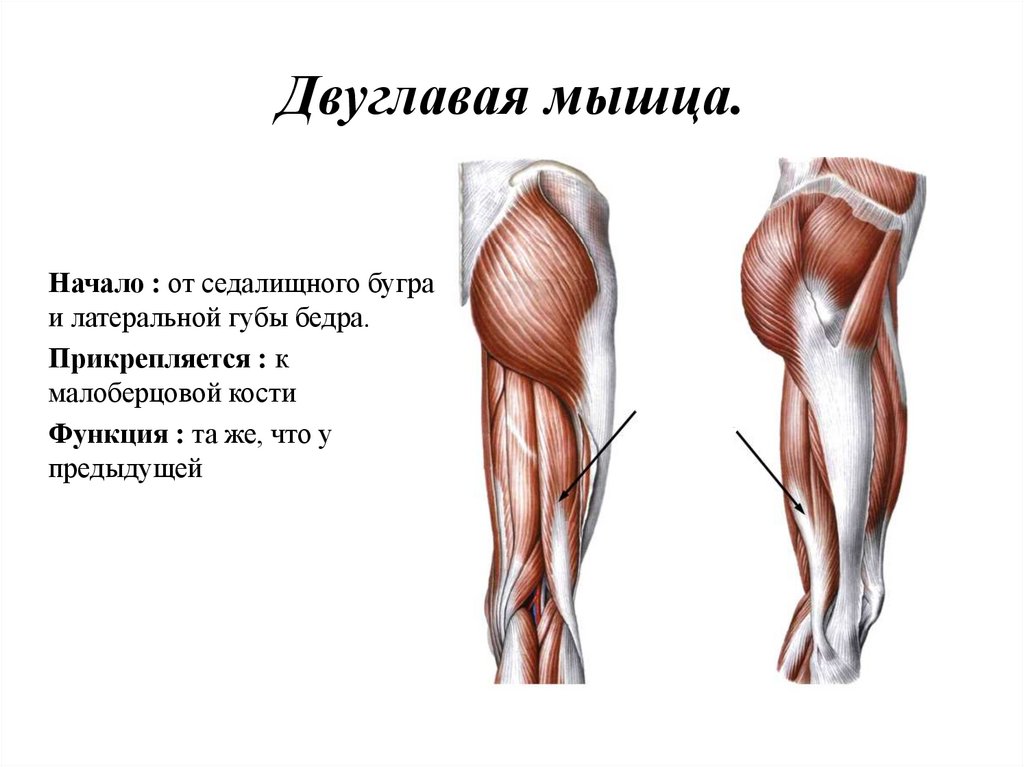 [3] [4] [5] ДМИ имеет тенденцию поражать мышцы нижних конечностей, особенно четырехглавую мышцу, приводящие мышцы бедра и икроножные мышцы. Наш пациент обратился с жалобами на боль и припухлость в левом бедре, с предыдущими аналогичными проявлениями на противоположной стороне.
[3] [4] [5] ДМИ имеет тенденцию поражать мышцы нижних конечностей, особенно четырехглавую мышцу, приводящие мышцы бедра и икроножные мышцы. Наш пациент обратился с жалобами на боль и припухлость в левом бедре, с предыдущими аналогичными проявлениями на противоположной стороне.  В исследовании Trujillo-Santos et al. Предлагается множество механизмов, включая изменение системы свертывания-фибринолиза и сосудистые заболевания. [5] Имеются данные об аномальной коагуляции и фибринолитических путях при DMI, а присутствие антифосфолипидных антител было описано в двух случаях. К сожалению, никаких проспективных исследований относительно использования антикоагулянтов не проводилось [9]. В нашем случае у пациента был повышенный уровень фактора VIII, что может способствовать теории гиперкоагуляции.[10]
В исследовании Trujillo-Santos et al. Предлагается множество механизмов, включая изменение системы свертывания-фибринолиза и сосудистые заболевания. [5] Имеются данные об аномальной коагуляции и фибринолитических путях при DMI, а присутствие антифосфолипидных антител было описано в двух случаях. К сожалению, никаких проспективных исследований относительно использования антикоагулянтов не проводилось [9]. В нашем случае у пациента был повышенный уровень фактора VIII, что может способствовать теории гиперкоагуляции.[10]  Окончательного диагноза тогда не было. При поступлении у пациента сначала предполагалось, что у пациента есть ТГВ, что является одним из дифференциальных диагнозов этой патологии наряду с пиомиозитом, оссифицирующим миозитом, травматическим разрывом мышц, мышечным кровоизлиянием, фасциитом, остеомиелитом, абсцессом и новообразованием мягких тканей. [5] Венограмма была отрицательной. Случай также осложнялся подозрением на синдром атравматического компартмента.
Окончательного диагноза тогда не было. При поступлении у пациента сначала предполагалось, что у пациента есть ТГВ, что является одним из дифференциальных диагнозов этой патологии наряду с пиомиозитом, оссифицирующим миозитом, травматическим разрывом мышц, мышечным кровоизлиянием, фасциитом, остеомиелитом, абсцессом и новообразованием мягких тканей. [5] Венограмма была отрицательной. Случай также осложнялся подозрением на синдром атравматического компартмента. 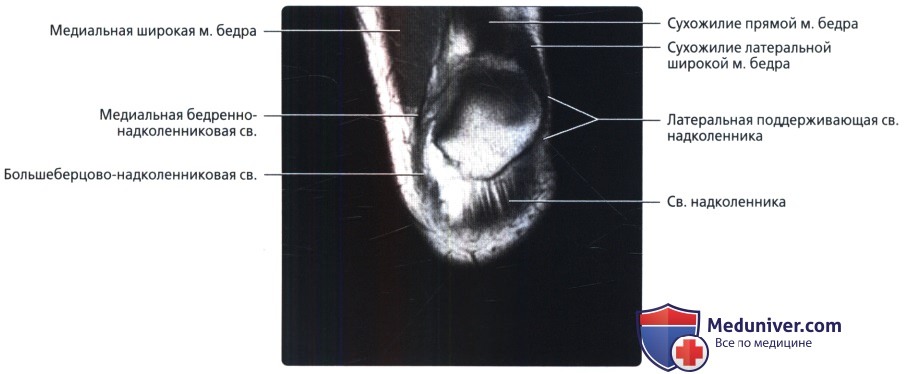 Чаще всего обнаруживается сверхинтенсивный мышечный сигнал, взвешенный по Т2, отражающий повышенное содержание воды в тканях.[7] Биопсия мышц может уточнить диагноз, если клинические данные подтверждают несколько этиологий. Гистопатологические изменения DMI зависят от времени получения биопсии, от острого коагуляционного некроза с воспалительными инфильтратами до атрофии и фиброза миофибрилл. Пациенту была сделана биопсия с положительным результатом.
Чаще всего обнаруживается сверхинтенсивный мышечный сигнал, взвешенный по Т2, отражающий повышенное содержание воды в тканях.[7] Биопсия мышц может уточнить диагноз, если клинические данные подтверждают несколько этиологий. Гистопатологические изменения DMI зависят от времени получения биопсии, от острого коагуляционного некроза с воспалительными инфильтратами до атрофии и фиброза миофибрилл. Пациенту была сделана биопсия с положительным результатом. 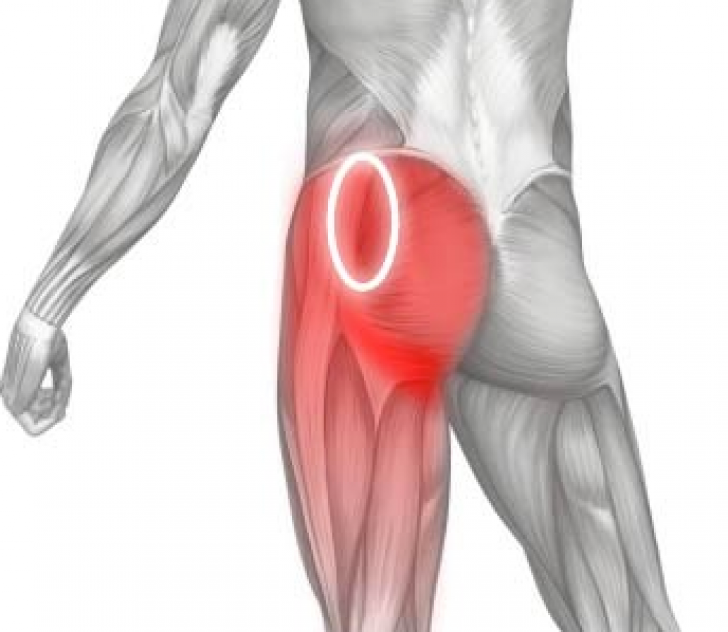 , Баквалтер Дж. А.. Инфаркт диабетической мышцы. Iowa Orthop Journal 2000; 20: 65–74.
[Pubmed]
, Баквалтер Дж. А.. Инфаркт диабетической мышцы. Iowa Orthop Journal 2000; 20: 65–74.
[Pubmed]
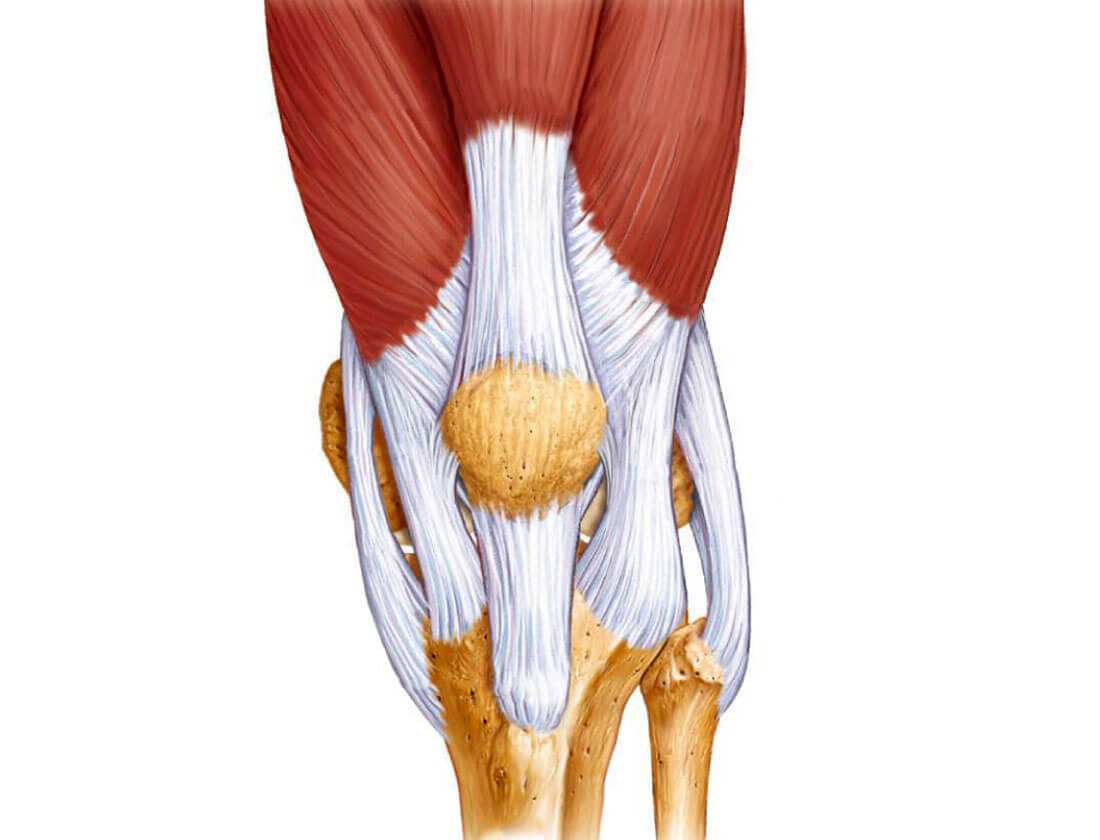 Пересадка нефрола Dial 2004 Mar; 19 (3): 664–9.
[CrossRef]
[Pubmed]
Пересадка нефрола Dial 2004 Mar; 19 (3): 664–9.
[CrossRef]
[Pubmed]
 Еженедельные клинико-патологические упражнения. Дело 29-1997. 54-летняя женщина, страдающая диабетом, с болью и отеком ноги. N Engl J Med . 1997. 337 (12): 839–845.
Еженедельные клинико-патологические упражнения. Дело 29-1997. 54-летняя женщина, страдающая диабетом, с болью и отеком ноги. N Engl J Med . 1997. 337 (12): 839–845.  Скелетная радиология . 1996. 25 (2): 127–132.
Скелетная радиология . 1996. 25 (2): 127–132. 
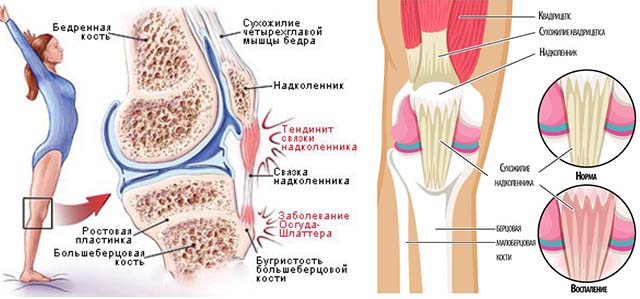 Корпус Rep Ortho . 2015; 2015: 656307.
Корпус Rep Ortho . 2015; 2015: 656307.  А., Остров Б.Е. МРТ-оценка инфаркта диабетической мышцы. Магнитно-резонансная томография . 1995. 13 (2): 325–329.
А., Остров Б.Е. МРТ-оценка инфаркта диабетической мышцы. Магнитно-резонансная томография . 1995. 13 (2): 325–329. 