Остеохондроз: причины, симптомы, профилактика — Официальный сайт ГБУЗ «Городская поликлиника №1 г. Сочи» МЗКК
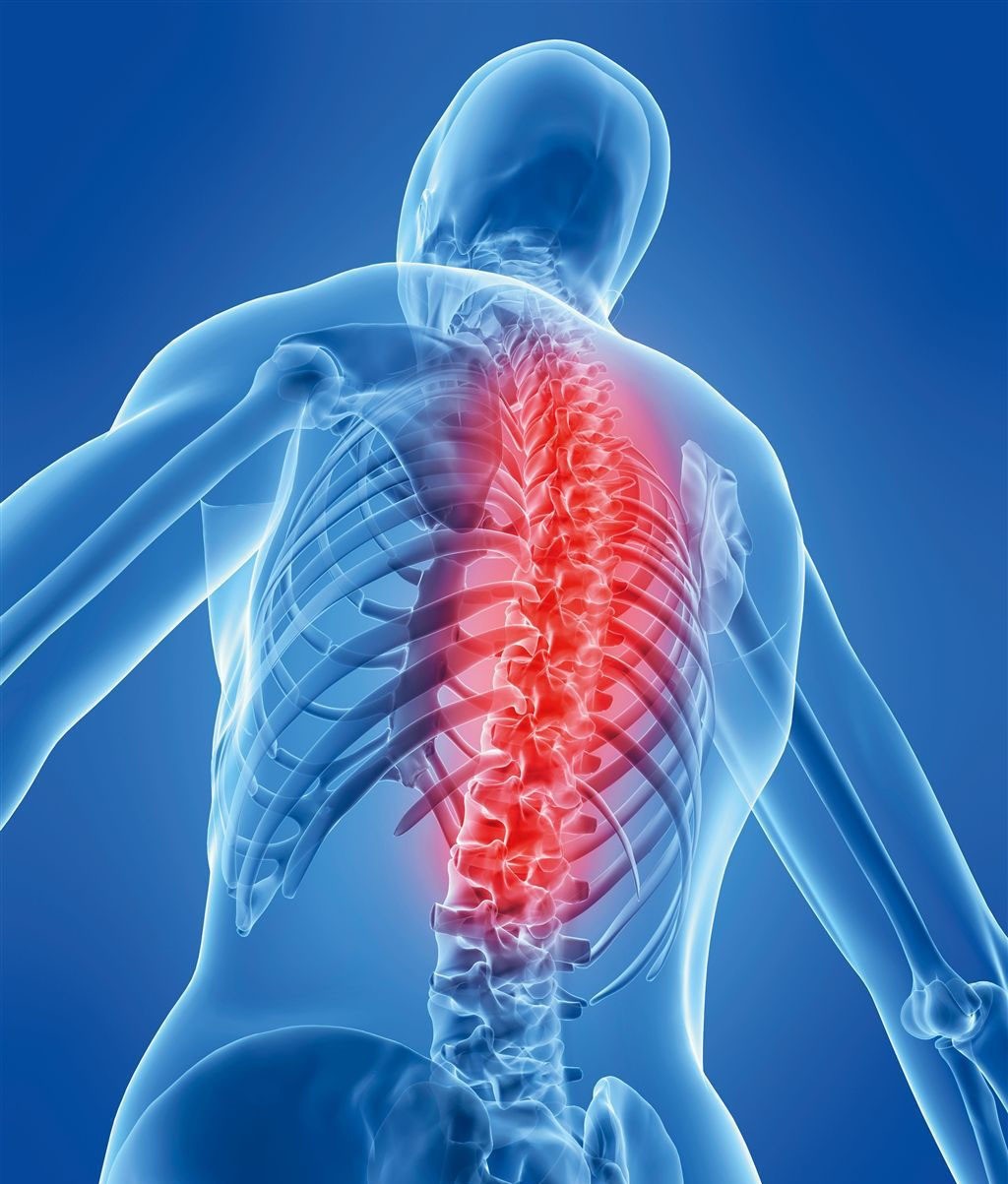
Суть заболевания сводится к нарушению структуры тканей позвонков и межпозвоночных дисков, что приводит к снижению их эластичности и изменению формы. Значительно уменьшается промежуток между позвонками, и в этом месте наблюдается потеря стабильности позвоночника. Патологическое разрушение тканей сопровождается защемлением нервных окончаний, идущих от спинного мозга, и приводит к постоянному напряжению спинных мышц. Наблюдается возникновение болей спины и прочей симптоматики, присущей остеохондрозу. Ослабление межпозвоночных дисков становится причиной развития такой патологии, как позвоночная грыжа, а дальнейшее течение заболевания приводит к деградации суставов позвоночного столба и межпозвоночных связок. Происходит формирования костных отростков — остеофитов.
Различают три формы остеохондроза — шейный, грудной и поясничный. Все присущие заболеванию остеохондроз симптомы часто наблюдаются у людей, предпочитающих активным физическим нагрузкам сидение за компьютером.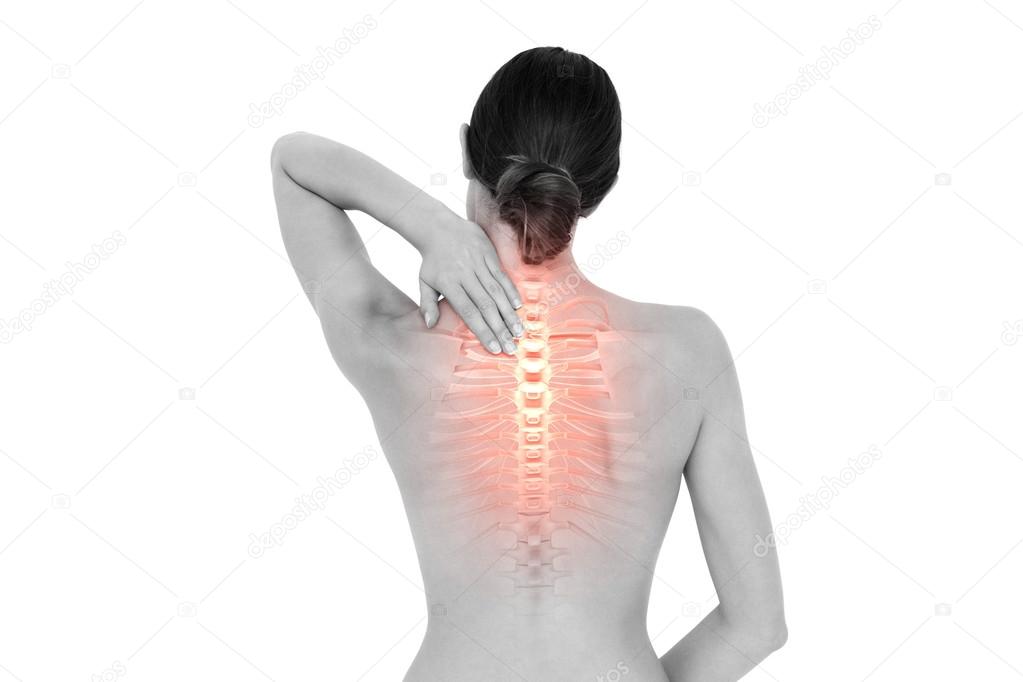
Симптоматика заболевания
Остеохондроз спины является хроническим заболеванием, отличается чередованием периодов обострения и ремиссии. Периоду обострения во многом способствуют многочисленные физические нагрузки.
Клиническая картина заболевания во многом зависит от локализации патологии, также различаются и синдромы остеохондроза:
- Шейный остеохондроз выражается болями в области шеи, руках, для него характерны приступы головной боли и онемения пальцев. В тяжёлых случаях происходит защемление позвоночной артерии, что становится причиной ещё большего ухудшения состояния больного;
- Признаки остеохондроза грудного выражаются в острой или ноющей боли в спине, затруднённом дыхании, болевых ощущениях в районе сердца;
- Поясничный остеохондроз начинается с болей в области поясницы и нижних конечностей, постепенно усиливающихся при движении.
 У больных часто наблюдаются расстройства мочеполовой системы, может появиться ослабление потенции у мужчин, и дисфункция яичников у женщин.
У больных часто наблюдаются расстройства мочеполовой системы, может появиться ослабление потенции у мужчин, и дисфункция яичников у женщин. - В ряде случаев встречается разновидность смешанного остеохондроза, относящегося к наиболее тяжёлой форме заболевания, и симптомы остеохондроза позвоночника в этом случае также смешанные.
Как проводится диагностика
Первичный диагноз остеохондроз межпозвонковых дисков устанавливают, принимая во внимание симптомы остеохондроза спины, указанные больным при обращении в клинику. Осмотр на спинной остеохондроз состоит из проверки позвоночника больного в различных положениях, при условии покоя и движения. После завершения процедур осмотра больной подвергается аппаратной диагностике, при помощи которой происходит подтверждение первоначального диагноза, его уточнение либо опровержение. Нередко результаты обследования выявляют ряд сопутствующих заболеваний, которые можно отнести к осложнениям — грыжа, радикулит и др.
Причины развития остехондроза
В медицине действует правило, согласно которому остеохондроз представляет собой совокупность нескольких факторов и начинает проявляться в следующих случаях:
- Проблемы с обменом веществ могут быть причиной заболевания позвоночника;
- Предрасположенность к патологии, закреплённая на генном уровне, является причиной болезни остеохондроз;
- Неполноценное физическое развитие. К нему относятся проблемы с осанкой, различные степени плоскостопия и прочие нарушения скелета;
- Токсическое отравление организма и некоторые инфекции бывает причиной заболевания остеохондроз;
- Приобретённые травмы опорно-двигательного аппарата, возрастная или профессиональная регрессия;
- Травмы и ушибы позвоночного столба;
- Лишний вес, отсутствие нормального питания и несоблюдение диеты, авитаминоз и дегидратация организма также приводят к остеохондрозу;
- Вредные привычки и периодические стрессы.

- Выделяются косвенные причины остеохондроза, но все их можно объединить в одну группу, относящуюся к неправильному образу жизни.
Принципы лечения остеохондроза
Лечение остеохондроза подразумевает под собой использование комплекса мероприятий, которые необходимо выполнять достаточно длительный период времени (от 1-3 месяцев + около 1 года на реабилитацию), на что многие пациенты реагируют весьма неоднозначно. Поэтому нужно отметить, что, выполняя косвенно рекомендации лечащего врача, прогноз на выздоровление больного минимальный. Дополнительной проблемой в лечении остеохондроза часто становится самолечение. Дело в том, что при данном заболевании клиническая картина достаточно неоднозначна и широка. Больной без диагностики начинает подбирать лекарства против того, что болит, и, устраняя боль, дальше занимается своей повседневной жизнью, в то время как болезнь продолжает прогрессировать.
Лечение остеохондроза проводится двумя основными методами: консервативное и хирургическое лечение.
Способы профилактики
Наиболее действенный способ, как бороться с остеохондрозом, заключается в соблюдении режима правильного питания и занятиях гимнастикой. При остеохондрозе позвоночника и лечения с помощью гимнастики наибольшую эффективность показали следующие:
- Массаж поясничной зоны, области спины и конечностей, проводимый по утрам;
- Прыжки на месте, упражнения на турнике;
- Периодические паузы для физкультуры во время работы, 7–9 упражнений вполне достаточно для профилактики заболевания;
- Посещение бассейна, особенно рекомендуется специалистами плавание на спине.

Большинство пациентов задумывается, как начать лечение остеохондроз спины, когда болезнь уже начинает прогрессировать. В этом случае к общим рекомендациям необходимо давать упражнения из комплекса лечебной физкультуры, направленные на растяжение позвоночного столба.
Когда появляется остеохондроз, необходимо придерживаться строго сбалансированного режима питания, преимущественно основанного на белковой пище, но максимально исключить из повседневного рациона грибы. Следует ограничиться от употребления солёной, жирной пищи, в том числе и домашних солений. Сахар, мучные и кондитерские изделия также противопоказаны. Вредные привычки придётся оставить, воздержаться от чрезмерного употребления кофе и основанных на нём продуктов. Суточный объем выпиваемой жидкости не должен превышать 1 литра, а количество приёмов пищи необходимо удерживать в значении 5–7 за день. Нехватка витаминов и полезных веществ, показываемая анализами, требует немедленного их восполнения.
Заболевание остеохондроз, его симптомы и лечение изучены досконально и борьба с ним вполне возможна. Своевременное обращение к врачу, тщательная диагностика здоровья и строгое соблюдение всех рекомендаций лечащего врача повышают положительный прогноз на выздоровление!
Своевременное обращение к врачу, тщательная диагностика здоровья и строгое соблюдение всех рекомендаций лечащего врача повышают положительный прогноз на выздоровление!
Хондроз шейного отдела позвоночника: симптомы, лечение
Хондроз шейного отдела позвоночника: симптомы, лечение
Хондроз – это заболевание хрящевого покрытия межпозвонковых дисков, вызванное нарушением их питания. Ввиду того, что через межпозвонковые диски не проходят кровеносные сосуды, поступление питательных веществ происходит через костные ткани. Даже при малейшем сбое поступления необходимых веществ, хрящевидные соединения позвонков лишаются влаги, постепенно происходит утеря ими своих качеств.
Хондроз шейного отдела позвонка – наиболее неблагоприятный вид недуга, которое способствует возникновению нежелательных осложнений. Прогрессирование болезни провоцирует защемление нервных корешков спинного мозга, ухудшая чувствительность, снижая двигательные функции шеи. Из-за сдавливания кровеносных сосудов в следствии хондроза, происходит сбой в стабильности мозгового кровообращения, что способствует различным расстройствам здоровья.
Симптомы
- ощущения скованности, дискомфорта в затылочной части шеи;
- сильные и частые головные боли, появляющиеся внезапно, сопровождающиеся головокружением, приступами тошноты;
- периодически появляющийся шум в ушах;
- болевые ощущения в грудной клетке, в области сердца, плеч;
- неприятный хруст в шейном отделе позвонка при наклоне, повороте головы;
- снижение концентрации внимания, скорости мышления, постоянное чувство усталости, ощущение общей слабости;
- онемение пальцев, снижение слуха и остроты зрения;
- беспричинные перепады давления;
- искривление осанки.
Возникновение этих симптом – подов провести комплексное обследование в лечебном учреждении, в том числе и магнитно-резонансную томографию позвоночного столба и окружающих его тканей.
Лечение
Деформация межпозвонковых дисков шеи может послужить причиной структурным изменениям позвоночника, расстройство его природного состояния.
Основные методы лечения начальной стадии хондроза шеи предусматривают:
- использование лекарственных препаратов с противовоспалительным эффектом, благоприятствующие восстановительному процессу хрящевых соединений, увеличению наличия влаги в межпозвоночном диске;
- лечебная гимнастика для восстановления потерянной пластичности и гибкости шейного отдела позвонка;
- массаж;
- различные физиотерапевтические процедуры, направленные на укрепление хрящевых соединений, улучшения снабжения питательными веществами.
Виды остеохондроза
Виды остеохондроза по локализации
Классификация остеохондроза по локализации включает в себя четыре вида:
При обширном остеохондрозе поражается более одного отдела позвоночника.
Один из самых распространенных видов остеохондроза – поясничный, в два раза реже встречается шейный.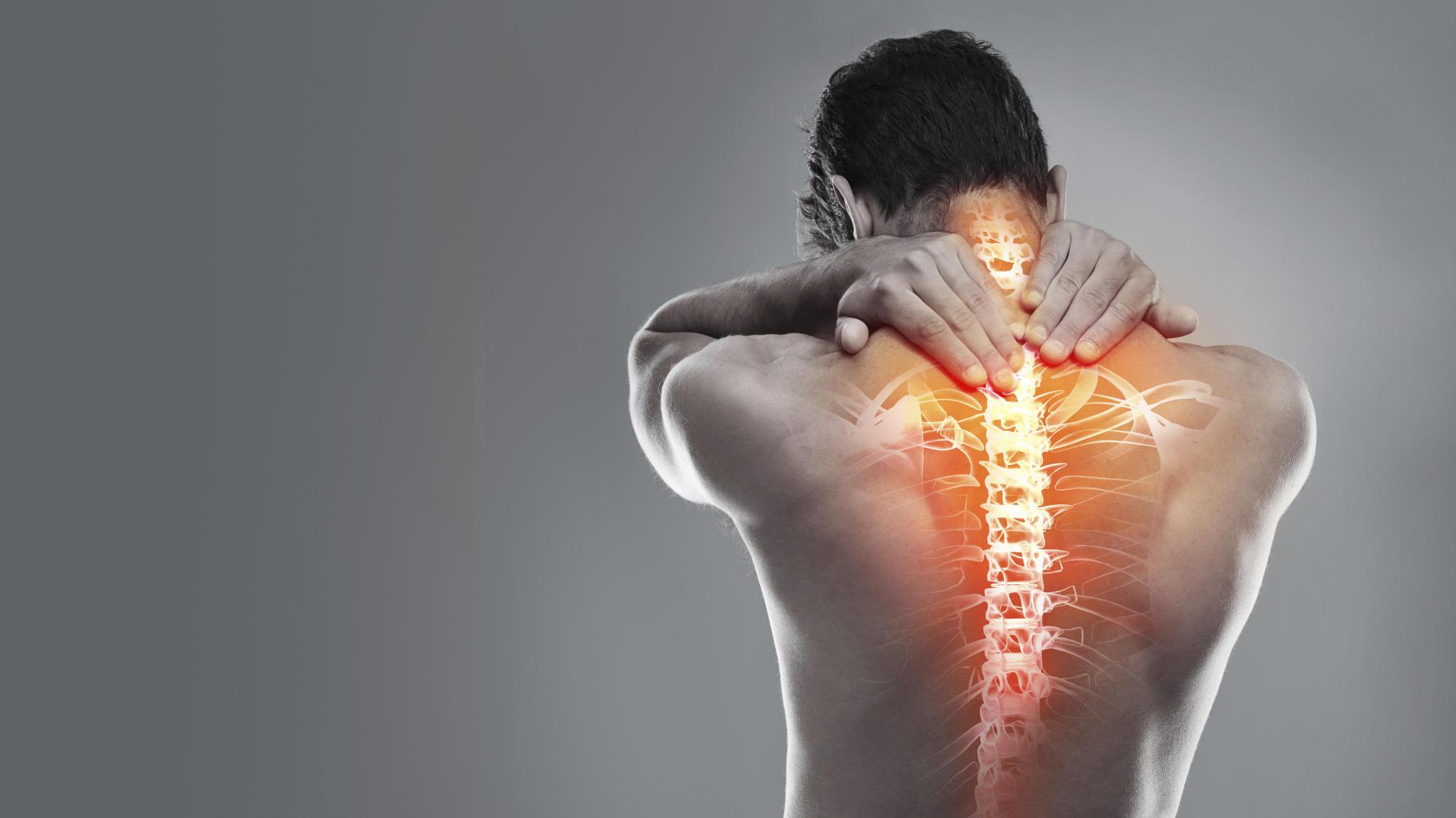
Классификация по степени изменения межпозвонковых дисков
По степени поражения межпозвоночных дисков различаются четыре стадии заболевания, которые основаны на рентгенографических исследованиях:
- Нулевая. При нулевой степени видимых поражений в позвоночном столбе не наблюдается.
- Первая. Внутренние разрывы дисков без внешних изменений.
- Вторая. Диск заметно изменяется без наружных повреждений.
- Третья. Межпозвоночный диск сильно поражается. При этом трещины распространяются на внутреннюю поверхность, а сам диск выдавливается из позвонков.
Классификация по клиническим проявлениям
Этот вид классификации основан на клинических исследованиях пациента. Он имеет четыре стадии:
- 1 стадия. Позвоночник продолжает функционировать, как обычно, однако человек чувствует незначительную боль в месте локализации заболевания.
- 2 стадия. Начинаются защемления нервов, протрузия, подвывих позвонков, при этом боль становится сильнее.
- 3 стадия. Боль усиливается, происходит деформация позвоночника, появляется грыжа позвонковых дисков.
- 4 стадия. Позвоночник теряет подвижность, боль возникает при любом движении, больной ходит с большим трудом.
После диагностирования четвертой стадии пациент получает инвалидность.
Методы лечения остеохондроза
От степени и от вида остеохондроза зависит, какие методы лечения выберет врач. В особо запущенных случаях понадобится вмешательство хирурга. Однако обычно с болезнью успешно справляются при помощи медикаментозного лечения. Дополнительно применяется магнитная и ультразвуковая физиотерапия, электрофорез, массажи, лечебная гимнастика и многое другое.
В нашей клинике вы можете пройти курс реабилитации при остеохондрозе под наблюдением опытных врачей. Мы сделаем все возможное, чтобы вылечить остеохондроз без операции.
Наши клиники в Санкт-Петербурге
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Ювенильный остеохондроз
Ювенильный остеохондроз (подростковый, юношеский — это заболевание, в основе которого лежат дегенеративно-дистрофические изменения межпозвонковых дисков в подростковом возрасте. Эти изменения обусловлены быстрым ростом подростков, возможными нарушениями процесса формирования скелета, а также неадекватными физическими нагрузками на растущий позвоночник. Остеохондроз может развиться, если ребенок часто носит тяжелую сумку или рюкзак на одном плече, а также, если он долго и неправильно сидит во время учебы в неестественной позе.
Ранее остеохондроз позвоночника было принято считать именно возрастным заболеванием. К неврологу по поводу болей в спине обращались люди старше 45 лет. Но в последние десятилетия заболевания позвоночника значительно «помолодели», и все больше детей и подростков на приеме у врача жалуются на боли в спине, а впоследствии оказывается, что виной всему именно остеохондроз.
К неврологу по поводу болей в спине обращались люди старше 45 лет. Но в последние десятилетия заболевания позвоночника значительно «помолодели», и все больше детей и подростков на приеме у врача жалуются на боли в спине, а впоследствии оказывается, что виной всему именно остеохондроз.
Ювенильный остеохондроз протекает несколько иначе, чем остеохондроз у взрослых людей. Основными жалобами при шейном остеохондрозе у детей являются частые головокружения, периодическая головная боль, сопровождающаяся тошнотой и рвотой, быстрая утомляемость от умственных и физических нагрузок, спонтанные обмороки, т.е. в клинической картине преобладают именно сосудистые нарушения, связанные с нарушением кровообращения в системе позвоночных артерий.
Изменения в шейном и поясничном отделах позвоночника, как правило, не сопровождаются острым болевым синдром. Дети жалуются на ноющую, слабо выраженную боль в области шеи или поясницы. Важным отличительным признаком является также тот факт, что у детей вследствие остеохондроза практически никогда не наблюдаются чувствительные и двигательные расстройства, а также нарушения функции органов малого таза.
Диагностика шейного ювенильного остеохондроза затрудняется тем, что первоначально у детей развиваются сосудистые расстройства, и только спустя некоторое время к ним присоединяется боль в шейном отделе позвоночника. Поэтому до постановки правильного диагноза ребенок уже успевает побывать у многих специалистов и безуспешно «полечиться». А остеохондроз тем временем продолжает развиваться, и очень часто у детей школьного возраста на МРТ уже диагностируются протрузии и грыжи межповонковых дисков. Поэтому если ребенок часто жалуется на головные боли, утомляемость, обмороки, головокружения, это должно насторожить родителей.
Для остеохондроза грудного отдела позвоночника характерны периодические боли в грудной клетке, в левом боку, в верхних отделах живота, которые могут симулировать заболевания внутренних органов. У таких детей гастроэнтерологи и педиатры ошибочно диагностируют гастрит, панкреатит, дискинезию желчно-выделительных путей. А такая жалоба как затруднение дыхания приводит таких детей к кардиологу, пульмонологу.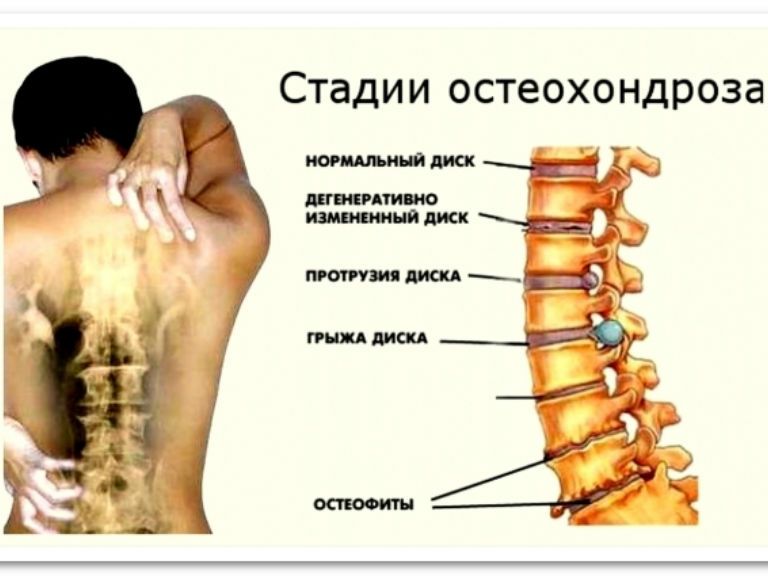
А вот поясничный ювенильный остеохондроз имеет схожую клиническую картину с заболеванием взрослых людей. Но все равно существуют некоторые особенности протекания, затрудняющие диагностику. Для болевых синдромов, возникающих на фоне остеохондроза, характерна смазанная клиническая картина и нечеткость симптоматики, что приводит к затруднениям в дифференциальной диагностике и к постановке неправильного диагноза.
Диагностика ювенильного остеохондроза
Важнейшим методом диагностики всегда остается тщательный осмотр пациента. Осмотр должен проводиться во всех положениях: стоя, лежа, сидя, при движениях и наклонах. Невролог обращает внимание на осанку ребенка, на положение лопаток, плеч, расположение срединной борозды спины. Во время осмотра также можно определить мышечное напряжение в определенных зонах и участки локальной болезненности.
Кроме этого, на помощь врачу-неврологу приходит рентгенологическое исследование позвоночника. Типичные для остеохондроза рентгенологические признаки (сужение межпозвонковых промежутков, наличие остеофитов) у детей выявляются значительно реже. Очень часто на снимке можно обнаружить грыжи Шморля (хрящевые узлы в телах позвонков), расположенные одиночно или группами.
Очень часто на снимке можно обнаружить грыжи Шморля (хрящевые узлы в телах позвонков), расположенные одиночно или группами.
Профилактика ювенильного остеохондроза позвоночника
Профилактика остеохондроза должна осуществляться уже с раннего возраста, учитывая малоподвижный образ жизни современных детей и их привязанность к компьютерам и планшетам. Особое значение стоит уделить профилактике при наличии у ребенка определенной предрасположенности к заболеваниям позвоночника. К таким факторам относятся аномалии развития позвоночного столба, дегенеративно-дистрофические заболевания опорно-двигательного аппарата у родителей, врожденная или приобретенная функциональная недостаточность хрящевой ткани. Желательно периодически проходить профилактические осмотры у врачей (2 раза в год).
Такие дети должны регулярно заниматься оздоровительной гимнастикой, умеренной лечебной физкультурой, плаванием, при этом большое внимание необходимо уделять укреплению мышечного корсета спины, что позволит позвоночнику находиться в правильном физиологическом положении, тем самым снимая с него излишнюю нагрузку.
Необходимо научить ребенка правильно поднимать тяжести, избегать переохлаждений, часто менять положение тела во время учебы, долго не сидеть в одной позе. Безусловно, ребенок сам не в силах контролировать выполнение всех этих рекомендаций, поэтому вся ответственность ложится на плечи родителей.
Также необходимо обратить внимание на питание ребенка — оно должно быть сбалансированно, разнообразно, богато белками, кальцием, витаминами и микроэлементами, необходимыми для правильного роста скелета.
Лечение ювенильного остеохондроза
Лечение остеохондроза обязательно должно быть комплексным и длительным, и его необходимо начинать, как можно раньше. Это трудоемкий и важный процесс, ведь от него напрямую зависит дальнейшее гармоничное развитие всего детского организма, осанка ребенка, его здоровье. Лечение в первую очередь должно начинаться с коррекции образа жизни ребенка и его массы тела.
В «Медицинском центре Берсенева» для лечения ювенильного остеохондроза применяются уникальные метамерные технологии. Специалистами клиники разрабатывается индивидуальная лечебная программа для каждого ребенка. Все процедуры проводятся в определенной последовательности и только по назначению лечащего врача.
Специалистами клиники разрабатывается индивидуальная лечебная программа для каждого ребенка. Все процедуры проводятся в определенной последовательности и только по назначению лечащего врача.
Сеансы метамерных инъекций, которые проводятся врачами-неврологами, представляют собой многократное обкалывание определенных зон лекарственными препаратами с нейротрофическими свойствами. В результате такого лечебного воздействия происходит нормализация сенсорных, рефлекторных и трофических расстройств в данном метамере. Тем самым осуществляется лечение остеохондроза и восстановление поврежденных межпозвонковых дисков.
В комплексную программу лечения входит также метамерный точечный массаж, оказывающий непосредственное воздействие на основные рефлексогенные зоны скомпрометированного метамера. Кроме этого, он положительно воздействует на функции различных органов и систем, находящихся «под контролем» определенного нейрометамера. Метамерный точечный массаж проводится в массажном кабинете специалистами нашей клиники, прошедшими специализированное обучение.
Необходимо помнить, что лечение ювенильного остеохондроза – это длительный процесс, так как сроки восстановления хрящевой ткани (межпозвонковых дисков) зависят от скорости биологических и физиологических процессов в организме. Остановить процесс остеохондроза и восстановить поврежденные диски реально с помощью метамерных технологий, применяемых в «Медицинском центре Берсенева». При рано начатом лечении удается приостановить развитие заболевания и образование деформаций позвоночника.
Записаться на диагностику и лечение ювенильного остеохондроза Вы можете по телефону детского отделения (044)272-11-82 или по телефону контакт-центра (044)238-22-31.
Остеохондроз позвоночника — Клиника «Ноосфера»
Остеохондроз – это опасное хроническое заболевание. Категория риска – люди старше 40 лет. Но болезнь может проявить себя раньше. В последнее время первые симптомы остеохондроза наблюдаются в возрасте от 20 до 30 лет. Бывают и более ранние случая проявления заболевания.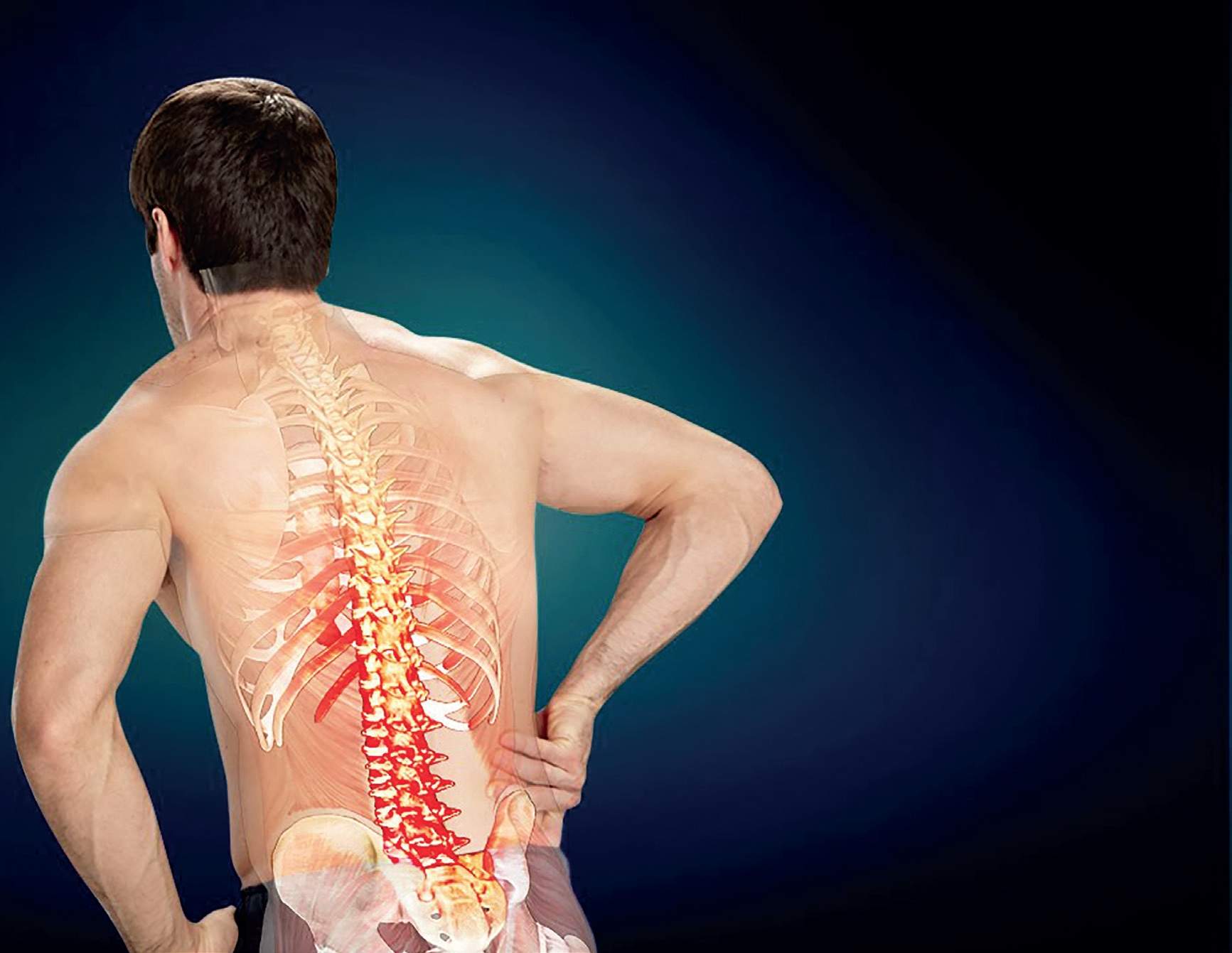
Как развивается остеохондроз
В зависимости от индивидуального развития, позвоночник человека имеет 33-34 позвонка. Особое строение (S-образная форма, разделение позвонков межпозвоночными дисками) делают позвоночный столб упругим и способным принимать разнообразное положение. Объединяют позвоночник межпозвоночные диски (21-25 штук). В центре диска – полужидкое ядро. Его окружает фиброзное кольцо. Над диском и под ним располагаются замыкающие хрящевые пластинки.
При развитии заболевания происходит нарушение обменных процессов. В результате нарушения кровообращения происходит усыхание межпозвоночных дисков. Это первая стадия болезни. При дальнейшем развитии патологии фиброзное кольцо не справляется с общей нагрузкой и деформируется. Далее может произойти его разрыв и образование межпозвоночной грыжи. В результате уменьшается подвижность позвоночного столба, может наблюдаться смещение дисков.
Причины остеохондроза
Для правильного функционирования позвоночный столб нуждается в постоянной умеренной нагрузке. Сильное перенапряжение или неправильное распределение давления могут нанести существенный вред позвоночнику. Причины развития остеохондроза условно можно разделить на внешние и внутренние.
Сильное перенапряжение или неправильное распределение давления могут нанести существенный вред позвоночнику. Причины развития остеохондроза условно можно разделить на внешние и внутренние.
Внутренние причины развития болезни:
- генетическая предрасположенность;
- нарушение обменных процессов в организме;
- лишний вес, ожирение;
- возрастные изменения;
- нарушение осанки, искривление позвоночного столба;
- плоскостопие.
К внешним факторам относят:
- малоподвижный образ жизни;
- резкие движения с большой амплитудой;
- неправильное положение тела при переносе и поднятии тяжелых предметов;
- высокая нагрузка на позвоночный столб при занятии спортом или определенном роде деятельности;
- травмы любого отдела позвоночника;
- неправильно организованное место для сна, в том числе сон на мягком матрасе и высокой подушке;
- хождение в обуви на высоком каблуке;
- курение;
- вибрационное воздействие на организм, например, водители тяжелой техники;
- переохлаждение.
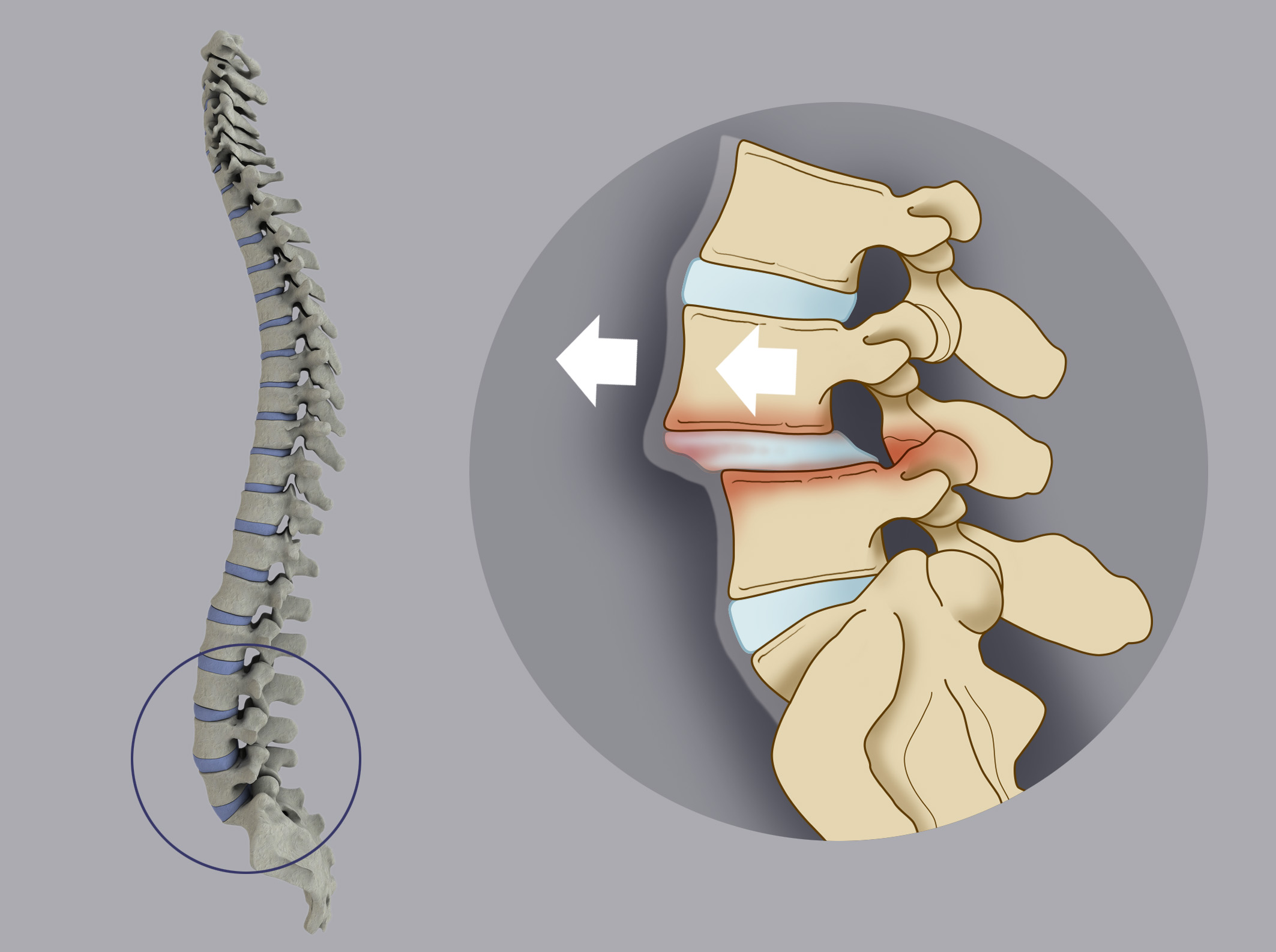
Активное занятие спортом не всегда способствует здоровью позвоночника. Часто заболевание развивается у гимнастов и тяжелоатлетов из-за чрезмерных нагрузок. Люди некоторых профессий относятся к группе риска – грузчики и строители.
Виды остеохондроза
В зависимости от того, какой участок позвоночника поражается, остеохондроз классифицируется по следующим видам:
- Остеохондроз поясничного отдела. Наиболее часто встречаемая патология. Причина – серьезные нагрузки на крестец и поясницу.
- Остеохондроз шейного отдела. Развивается из-за неправильной нагрузки на шейный отдел. Нарушается кровообращение мозга, работа щитовидной железы.
- Остеохондроз грудного отдела. Не так распространен, как первые два. В грудном отделе диски не так активны, а мышечный корсет крепче. Трудно диагностируется, так как признаки более походят на заболевания сердца.
- Распространенный остеохондроз. В этом случае патология затрагивает не один отдел позвоночного столба, а сразу несколько.
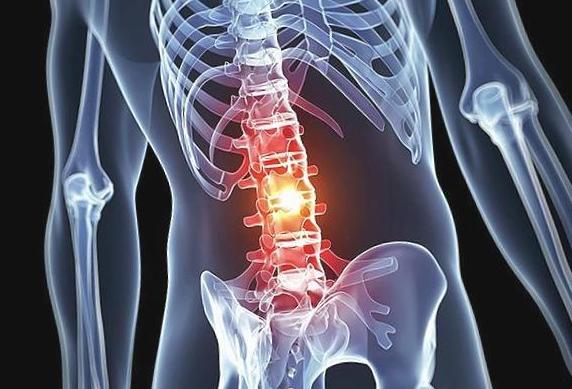
Симптомы остеохондроза
В зависимости от того в каком отделе позвоночника локализуется заболевание наблюдаются различные симптомы остеохондроза.
В случае с поясничным остеохондрозом пациент наблюдает следующие признаки болезни:
- боль разного характера в пояснице;
- пронизывающая боль, отдающая в ноги и ягодицы;
- двигательные расстройства. Изменение положения тела, наклоны или повороты вызывают сильную боль в поясничной области. Поэтому человек старается сохранять одинаковую позу;
- потеря чувствительности ног. Происходит это из-за защемления корешков и нервных окончаний.
Основные симптомы патологии шейного отдела:
- боли в области шеи, особенно к вечеру;
- хруст при движении шеей;
- головные боли, особенно в затылочной части;
- болевой синдром, чувство онемения в плечах и грудной клетке;
- нарушение зрения;
- шум, звон в ушах, ощущение заложенности;
- головокружение при резком изменении положения шеи.

- грудная невралгия, создается ощущение болей в сердце;
- сдавливающая боль в верхнем грудном отделе;
- затрудненность дыхания;
- рефлекторное напряжение спины и груди;
- ощущение холода в верхних конечностях, периодическое их онемение, начиная от плеч, заканчивая пальцами;
- нарастание болевых ощущений по ночам;
- усиление неприятных ощущений при переохлаждении и физической активности.
Стадии остеохондроза
На первоначальной стадии происходит потеря эластичности межпозвоночных дисков. Они сжимаются и выпячиваются. Пациент не чувствует особого дискомфорта, за исключением небольшой скованности позвоночника после сна.
О переходе на следующую стадию указывает появление боли. Разрушение дисков продолжается, деформируется и трескается фиброзное кольцо. Наблюдается скованность движений, острая боль при смене привычной позы.
При развитии третьей стадии фиброзное кольцо разрывается. Студенистое содержимое выходит наружу. Образуется межпозвоночная грыжа. Если на этом этапе не начать лечение, происходит защемление корешков и инвалидность.
Студенистое содержимое выходит наружу. Образуется межпозвоночная грыжа. Если на этом этапе не начать лечение, происходит защемление корешков и инвалидность.
Осложнения остеохондроза
Отсутствие лечения остеохондроза приводит к разному роду осложнениям – радикулит, протрузия. Наиболее опасное – образование межпозвоночной грыжи, которая может передавить нервные окончания и привести к параличу нижних конечностей или других частей тела.
Дальнейшее разрушение позвоночника может привести к развитию вегетососудистой дистонии и скачкам артериального давления. Больные остеохондрозом входят в группу риска по развитию инфаркта и инсульта.
Остеохондроз – коварная болезнь, оставляющая тяжелые последствия для всего организма: заболевания сердца, желудка и кишечника, развитие межреберной невралгии.
Опасен остеохондроз любого отдела. Поясничный может привести к заболеваниям органов малого таза, которые отразятся на репродуктивных способностях человека.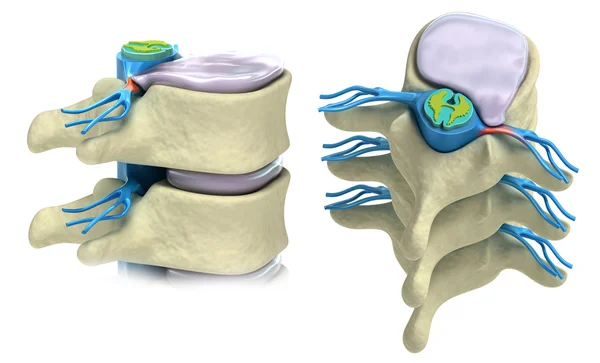 Развивается воспаление седалищного нерва.
Развивается воспаление седалищного нерва.
Выпадение межпозвоночной грыжи приводит к сдавливанию кровеносных сосудов. В результате нарушается общее кровообращение. Самый опасный момент – зажим позвоночной артерии.
Методы диагностики остеохондроза
Специалисты клиники «Ноосфера» определяют остеохондроз на ранней стадии с помощью следующих методов диагностики:
- МРТ. Магнитно-резонансная томография
- Ультразвуковое исследование (УЗИ)
- Электрокардиограмма (ЭКГ)
- Лабораторные исследования
Лечение остеохондроза в клинике «Ноосфера»
Врачебный персонал клиники «Ноосфера» более чем 14 лет занимается лечением остеохондроза консервативными методами. Лечение пациентов происходит без хирургического вмешательства. В арсенале врачей клиники более 20 прогрессивных способов, позволяющих справиться с развитием патологии.
Каждый пациент проходит терапию по индивидуальному курсу. При подборе схемы лечения врач учитывает степень разрушения межпозвоночных дисков, на каком участке позвоночного столба развивается патология, возраст пациента, наличие других сопутствующих заболеваний и прочее. Схема лечения рассчитана не более, чем на 1,5 месяца. Процедуры проводятся 2-3 раза в неделю. После первых 7 дней лечения блокируется болевой синдром. Курс терапии составляется из следующих процедур:
Схема лечения рассчитана не более, чем на 1,5 месяца. Процедуры проводятся 2-3 раза в неделю. После первых 7 дней лечения блокируется болевой синдром. Курс терапии составляется из следующих процедур:
- Резонансно-волновая ДМВ терапия
Резонансно-волновая терапия – метод лечебного воздействия на водную среду организма низкоинтенсивными высокочастотными электромагнитными волнами.
- Уколы ферматрона
Внутрисуставные уколы ферматрона — это эффективный метод лечения различных заболеваний опорно-двигательного аппарата посредством введения в пораженный сустав лекарственного препарата (хондропротектора).
- Реабилитация на тренажёре Thera-Band
Лечение позвоночника и суставов при помощи тренажёра Thera-Band вернет подвижность конечностей за короткий период времени без дорогостоящего лечения в специализированных санаториях.
- Блокада суставов и позвоночника
Блокада суставов – это вид медикаментозного лечения позвоночника и суставов, направленный на купирование острой боли, снятие воспалений и мышечных спазмов.
- Медикаментозное лечение
Медикаментозное лечение суставов и позвоночника в клинике «Ноосфера» применяется в широком спектре и в комплексе с физиотерапией. Внутрисуставные инъекции, блокады и капельницы.
Лечение остеохондроза в клинике «Ноосфера» в Санкт-Петербурге:
- позволяет снять боль и нейтрализовать воспаление;
- улучшает питание межпозвоночных дисков;
- останавливает разрушение дисков, восстанавливает их структуру;
- освобождает зажатые нервные корешки;
- расслабляет напряжённые мышцы;
- возвращает позвоночнику гибкость;
- предотвращает появление протрузий и грыжи;
- нормализует артериальное давление;
- корректирует и укрепляет мышечный корсет;
- выправляет осанку;
- нормализует обмен веществ.
После завершения курса терапии врач передает пациенту методичку с комплексом упражнений, которые следует выполнять дома самостоятельно. Специалист детально объяснит, как изменить привычный уклад жизни, чтобы не допустить возвращение болезни.
Профилактика
Для сохранения здоровья позвоночника следуйте правилам:
- занимайтесь плаванием, йогой, спортивной ходьбой, фитнесом;
- сидя за компьютером или столом, держите спину прямо, а плечи расслабленными;
- выбирайте стулья и кресла, которые поддерживают позвоночник;
- каждые 2 часа или чаще делайте перерывы в работе, ходите, сделайте наклоны головой и туловищем в разные стороны;
- при поднятии тяжестей держите спину прямо, присядьте, не совершайте резких рывков;
- не носите перед собой тяжёлые предметы;
- при занятии на новом тренажёре расспросите тренера, как правильно на нём заниматься;
- выбирайте для занятий спортом обувь с амортизирующей подошвой;
- спите на ортопедическом матрасе;
- делайте упражнения для брюшного пресса.
Питание при остеохондрозе
При остеохондрозе рекомендуется есть небольшими порциями 6 раз в день. В питании придерживайтесь следующих принципов:
- включите в рацион молочные продукты, нежирные сорта мяса — говядину, кролика, курятину;
- ограничьте употребление винограда, бобовых, гороха, фасоли, мясных бульонов;
- ешьте желе, холодец, заливную рыбу.
 С ними вы получаете хондопротекторы — вещества, которые участвуют в синтезе хрящевой ткани;
С ними вы получаете хондопротекторы — вещества, которые участвуют в синтезе хрящевой ткани; - пейте не меньше 1,5 литров воды в день;
- ешьте свежие фрукты и овощи: огурцы, помидоры, морковь, лук, свёклу, капусту, перец, брокколи, сельдерей;
- отдавайте предпочтение сваренным блюдам или приготовленным на пару;
- чаще ешьте семечки подсолнечника, орехи, авокадо, сырой шпинат;
- заправляйте салат оливковым маслом;
- готовьте блюда из омаров, устриц, крабов, грибов, круп;
- старайтесь реже употреблять солёные, копчёные продукты, мучные изделия, сахар, острые приправы.
Уйди, хондроз! | Магаданская правда
Как сохранить здоровье спины, если на работе приходится много сидеть или стоять?
Фото из личного архива Елены Скрипченко
По словам Елены Скрипченко, магаданского специалиста по реабилитационному фитнесу, проблема остеохондроза в последнее время крайне актуальна. От хронической боли в спине страдают все, особенно те, кому по роду профессиональной деятельности приходиться много сидеть или стоять.
От хронической боли в спине страдают все, особенно те, кому по роду профессиональной деятельности приходиться много сидеть или стоять.
Немного теории
— Остеохондроз сейчас развивается уже в 20-летнем возрасте и даже раньше. Причин появления этого недуга чрезвычайно много, начиная от длительного нахождения в неудобной позе до генетической предрасположенности, — говорит Елена. — Однажды появившись, остеохондроз будет стремительно прогрессировать, постепенно лишая человека красивой осанки, свободного движения и покоя. Поддерживающий комплекс физических упражнений в течение всей жизни действительно может существенно замедлить этот страшный процесс. Попробуем?
Если врач ставит диагноз остеохондроз, это означает, что есть изменения в межпозвонковых дисках, образуются наросты (остеофиты) на теле позвонков, происходит сужение отверстия для прохода нервных корешков спинного мозга.
Термин «остеохондроз» происходит от греческих слов «osteon» — кость, «chondros» — хрящ, что иными словами означает «окостенение хряща».
Симптомы
Обычно при остеохондрозе наблюдается несколько синдромов, возникающих одновременно или последовательно. Проявление шейного хондроза чаще всего сопровождается головокружениями и головными болями, ухудшением зрения, снижением слуха, шумом в ушах, хриплым голосом, храпом, онемением рук, хрустом при повороте шеи, постоянным чувством тяжести и ноющим болезненным ощущением в области шеи, покалыванием в руках.
Для остеохондроза грудного отдела позвоночника характерны боли в области сердца, болезненность при наклонах, во время вдоха и выдоха, затрудненность дыхания, ощущение тяжести в области груди и спины («нож в спине»).
Поясничный хондроз — это острая или тупая боль, «синдром холодных ног», судороги в стопах, нарушение мочеполовой системы у мужчин и женщин. Локализация болей при таком типе остеохондроза чаще происходит в пояснично-крестцовом отделе, в ягодичной области и по задней поверхности ноги.
Что делать?
Полностью остеохондроз вылечить нельзя, но можно снизить болевые ощущения и вернуть радость движения. Лучше раньше диагностировать данное заболевание, не доводя до острого периода, когда каждое движение будет причинять адскую боль.
Лучше раньше диагностировать данное заболевание, не доводя до острого периода, когда каждое движение будет причинять адскую боль.
При впервые возникшей острой боли в спине следует обязательно обратиться к врачу — не занимайтесь самолечением. Специалисты помогут купировать болевой синдром, проведут обезболивающую терапию и восстановят движения на первых этапах. В борьбе с остеохондрозом важна стратегия лечения — ее также выбирает врач. Я же, как специалист по восстановлению, подключаюсь после того, как проведены все необходимые врачебные процедуры.
Лечим физкультурой!
Когда же боль отступит, можно уверенно выполнять универсальный комплекс упражнений, чтобы дольше сохранять здоровье позвоночника. Лечебной гимнастикой следует заниматься ежедневно 1 — 2 раза в день по 25 — 35 мин. в легкой, не стесняющей движения одежде через 2 часа после приема пищи (и за 2 часа до сна).
В комплекс следует включать 15 — 20 упражнений (ориентируйтесь на свое самочувствие). Во время выполнения следите за дыханием. Обязательное условие: специальные упражнения следует выполнять небольшими сериями (по 10 повторений), в медленном и среднем темпе, с паузами для отдыха.
Обязательное условие: специальные упражнения следует выполнять небольшими сериями (по 10 повторений), в медленном и среднем темпе, с паузами для отдыха.
— Однако и в этой стадии не стоит переусердствовать, — советует Елена Скрипченко. — Занимаясь гимнастикой, всегда внимательно прислушивайтесь к своему телу. При появлении малейшей боли облегчите упражнение либо вовсе исключите его из комплекса.
Диафрагмальное дыхание
Исходное положение — лежа на спине. Поместите ладонь одной руки на грудь, второй — на живот. На вдохе толкайте руку, которая находится на животе, вперед, а на выдохе назад. Если вы лежите — затылок прижат к полу, под поясницей сохранен естественный прогиб. В этом упражнении учимся исключать движения грудной клетки.
Упражнение 1
Фото из личного архива Елены Скрипченко
Исходное положение — стоя в положении четырехугольника. Запястья расположите под плечами, ладони поставьте на ширину плечевого пояса, колени — прямо под тазобедренными суставами и на ширину бедер. На вдохе округлите спину, расширяя пространство между лопатками и направляя копчик в пол, на выдохе слегка прогнитесь и грудиной потянитесь вперед.
На вдохе округлите спину, расширяя пространство между лопатками и направляя копчик в пол, на выдохе слегка прогнитесь и грудиной потянитесь вперед.
Важно, чтобы в фазе прогиба вы не запрокидывали голову, а растягивали спину в противоположные стороны. Это упражнение в сопровождении с дыханием ослабляет мышечный спазм и сдавливание межпозвонковых дисков. Увеличивая межпозвонковое пространство и уменьшая давление на диски и корешки нервов, это упражнение снимает даже острый болевой приступ, осевую нагрузку на позвоночник и возвращает ему мобильность. Повторяем 10 — 15 раз.
Упражнение 2
Фото из личного архива Елены Скрипченко
Исходное положение — стоя в положении правильного функционального четырехугольника. Сохраняя отведенные плечи и подтянутый живот, вы выпрямляете противоположные руку и ногу, касаетесь ими пола.
На выдохе вы поднимаете ногу и руку вверх, удерживая их горизонтально над полом. Следите за тем, чтобы в момент выполнения упражнения спина не прогибалась, голова не падала вниз, плечи были оттянуты от ушей. Повторяем упражнение 15 раз на каждую сторону.
Повторяем упражнение 15 раз на каждую сторону.
Упражнение 3
Фото из личного архива Елены Скрипченко
Исходное положение — лежа на спине, ноги согнуты в коленях, под крестец поместите валик или сложенное полотенце. Выпрямляйте ноги вверх, попеременно правую, затем левую. Выполните 10 раз на каждую ногу.
Упражнение 4
Исходное положение — лежа на спине с подложенным под крестец свернутым полотенцем, руки вдоль туловища. Согните ноги в коленях, а потом поднимите вверх. Вначале потяните носочки от себя, потом на себя. Упражнение повторите 20 раз.
Упражнение 5
Исходное положение — лежа на спине, ноги прямые, руки вдоль туловища. Согните стопы, сжимая при этом кисти в кулак. Затем расслабьте стопы и кисти. Повторите 20 раз.
Упражнение 6
Исходное положение — лежа на спине, руки к плечам. Выполните по 5 круговых движений вперед и назад. Дыхание при этом свободное.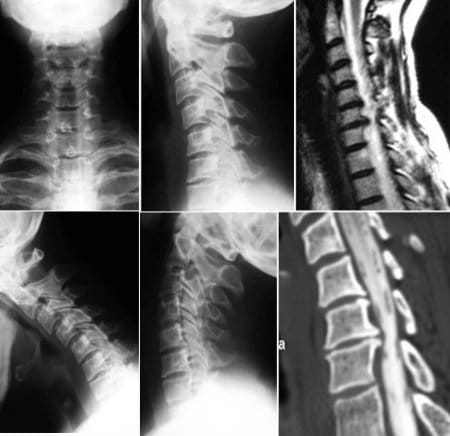
Упражнение 7
Исходное положение — лежа на спине, ноги согнуты в коленях, руки вдоль корпуса. Отведите колени в сторону, делая при этом вдох. Вернитесь в исходное положение — выдох. Стопы в процессе упражнения остаются прижатыми к полу, голова не запрокидывается. Выполните упражнение 15 — 20 раз.
Упражнение 8
Фото из личного архива Елены Скрипченко
Исходное положение — лежа на спине, ноги согнуты в коленях, под крестцом находится валик или сложенное полотенце. Подтяните согнутое колено к животу (можно помогать себе руками), сделайте вдох. Вернитесь в исходное положение, сделайте выдох. Упражнение выполняйте поочередно правой и левой ногой по 10 раз.
Внимание! Если во время выполнения этого упражнения появится боль, немедленно прекратите его.
Упражнение 9
Исходное положение — лежа на спине, ноги согнуты в коленях, руки вдоль туловища. Поднимите левую руку вверх — сделайте вдох. Поднимая голову и плечи, потянитесь левой рукой к правому колену — выдох. Спина при этом должна быть округлая. Затем выполните то же самое с другой рукой. Повторите упражнение 20 раз.
Поднимая голову и плечи, потянитесь левой рукой к правому колену — выдох. Спина при этом должна быть округлая. Затем выполните то же самое с другой рукой. Повторите упражнение 20 раз.
Упражнение 10
Исходное положение — стоя на коленях, кисти рук на полу. Обратите внимание на то, чтобы спина была прямая, без прогибов. Не отрывая рук от пола, сядьте на пятки — вдох. Вернитесь в исходное положение — выдох. Повторите упражнение 6 раз.
Упражнение 11
Фото из личного архива Елены Скрипченко
Исходное положение — лежа на животе, ноги прямые, через макушку вытягиваем позвоночник. Опираясь на ладони рук, медленно приподнимите голову и верхнюю часть туловища как можно дальше, не отрывая от коврика нижнюю часть живота, ту, что находится ниже пупка. Руки в локтях не выпрямляйте, смотрите вперед. Оставайтесь в таком положении 1 с., стараясь расслабить мышцы лица и тела, которые не принимают участие в упражнении.
Важно! В верхней точке вытягиваться в противоположные стороны.
Упорство необходимо, особенно в начале пути, для того, чтобы начать заниматься, сделать эти занятия регулярными и превратить их в привычку. По мере занятий и получения положительных результатов эта привычка перерастет в потребность к движениям. Ощущения, возникающие во время занятий, будут приятными.
На заметку
1. Звонок будильника — и сладкий крепкий сон ушел, вы проснулись. Но не спешите вскакивать с постели. Повернитесь на спину, расслабьтесь, подумайте о чем-нибудь приятном. Затем потянитесь, распрямляя суставы, выровняйте шею и поясницу. Подышите немного животом так, чтобы почувствовать мышцы. Медленно подтяните колени к груди, вернитесь в исходное положение. Повторите это упражнение 2 — 3 раза. Перевернитесь на живот и медленно, приподнимаясь на руках, прогнитесь, не отрывая таз от постели. После этого можно подтянуть ноги и сесть на корточки, еще раз прогнуться в талии и уже после этого вставать.
Много времени это не займет, но первый шаг профилактики остеохондроза вы уже сделали.
2. Остеохондроз и обувь. Носите удобную обувь. Обувь с высокими каблуками — самая вредная для вашей спины. Если каблуки на женских туфлях выше 3 см, то передняя часть стопы оказывается перегруженной, что может привести к развитию плоскостопия, страдают икроножные мышцы, стопа и голень, усиливается кривизна в поясничном отделе позвоночника. Однако вреден и очень низкий каблук, так как при этом увеличивается нагрузка на межпозвонковые диски. Обувь должна иметь низкий или средний устойчивый каблук, особенно если вам приходится много ходить. Старайтесь избегать ношения обуви со скользкой подошвой.
3. Остеохондроз и сидячая работа. Если вам приходится подолгу сидеть, каждые 10 — 15 мин. меняйте позу, двигайте руками, ногами, потягивайтесь, а через каждый час встаньте, походите, сделайте небольшую разминку, помассируйте мышцы поясницы. Длительное сидение — это большая нагрузка на позвоночник.
Все, кому приходится долго сидеть в одной и той же позе, должны стараться сохранять естественную осанку. Для этого надо выбрать стул с достаточно жестким сиденьем и подлокотниками. Хорошо, если он имеет регулируемую высоту и колесики. Верх спинки стула должен быть несколько выше нижних углов лопаток.
Для этого надо выбрать стул с достаточно жестким сиденьем и подлокотниками. Хорошо, если он имеет регулируемую высоту и колесики. Верх спинки стула должен быть несколько выше нижних углов лопаток.
4. Аппликации с димексидом. Диметилсульфоксид (димексид) — препарат, обладающий способностью проходить через кожные барьеры. Оказывает обезболивающее и противовоспалительное действие, усиливает проникновение через кожу многих лекарственных веществ.
Применяют в виде аппликаций в чистом виде (обычно 50 %-ный раствор) в смеси с анальгином или новокаином (1:1). В растворе смачивают салфетки, которые накладывают на 20 — 30 мин. ежедневно или через день в зависимости от чувствительности кожи. Салфетки накрывают полиэтиленовой пленкой и укутывают хлопчатобумажной или льняной тканью. Курс лечения — 10 — 15 ежедневных процедур.
Галина ШАЛАГИНА.
Лечение остеохондроза грудного отдела позвоночника (грудного остеохондроза)
Грудной остеохондроз – опасное заболевание позвоночника, которое приводит к сильным болям в спине и области грудной клетки. Мы проведем комплексное безоперационное лечение грудного остеохондроза с применением современных методов и оборудования. Наши врачи разработают лучшую тактику терапии, помогут подобрать оптимальную величину физических нагрузок.
Мы проведем комплексное безоперационное лечение грудного остеохондроза с применением современных методов и оборудования. Наши врачи разработают лучшую тактику терапии, помогут подобрать оптимальную величину физических нагрузок.
Особенности течения и лечения грудного остеохондроза
Заболевание сопровождается постепенно прогрессирующим разрушением хрящевой ткани межпозвоночных дисков грудного отдела позвоночника. В результате они постепенно теряют способность поддерживать спину в нормальном положении и возникают предпосылки для развития протрузий и грыж. Это становится следствием ведения малоподвижного образа жизни или чрезмерных физических нагрузок.
Характерными проявлениями заболевания выступают:
- боли в груди, между лопатками, подреберье, часто воспринимающиеся как боль в сердце;
- затруднение дыхания, усиление боли при глубоком вдохе и выдохе;
- диспепсические явления;
- нарушения сна.

У нас вы можете пройти лечение остеохондроза грудного отдела позвоночника с использованием самых эффективных методов. Пациентам предлагается курс сеансов мануальной терапии, которые в короткие сроки, без осложнений и тяжелого восстановительного периода приводят к нормализации мышечного тонуса, восстановлению анатомии грудного отдела позвоночника, устранению давления на нервы и кровеносные сосуды, а также стимулированию обменных процессов.
Чтобы усилить терапевтический эффект процедуры лечащий врач может дополнить сеансы мануальной терапии:
- вытяжением позвоночника – помогает восстановить естественное положение позвонков, увеличить расстояние между ними и быстро купировать болевой синдром;
- лечебным массажем – усиливает кровообращение в пораженном участке, а также оказывает расслабляющее действие на мышцы;
- рефлексотерапией – помогает устранить боли в грудине, ускорить обменные и регенеративные процессы.

Особенности мануальной терапии при остеохондрозе грудного отдела
Мануальный терапевт оказывает помощь пациенту с помощью таких техник, как:
- манипуляция – точно направленные воздействия со строго определенной силой позволяют вернуть позвонки грудного отдела в нормальное естественное положение;
- мобилизация – убирает блоки мышц, а также повышает подвижность пораженных межпозвоночных дисков благодаря осторожным вращательным движениям;
- постизометрическая релаксация (ПИР) – дает расслабляющий, а также обезболивающий эффект за счет мягких воздействий.
На первом сеансе врач оценивает состояние больного, а также определяет, нет ли противопоказаний к мануальному воздействию. Чтобы правильно выбрать методику воздействия, специалист должен провести мануальную и неврологическую диагностику, получить результаты МРТ. Это поможет дифференцировать заболевания позвоночника от проблем с сердечно-сосудистой системой, ЖКТ и пр.
Воздействие на область грудины требует высокой квалификации врача. У нас вы можете получить лечение у дипломированных мануальных терапевтов, владеющих всеми современными техниками и имеющих в своем распоряжении высококачественное оборудование (Lojer Manuthera 242E). Чтобы получить полноценную консультацию специалиста или записаться на прием – заполните форму на сайте либо свяжитесь с администратором. Не откладывайте решение проблем со здоровьем на потом.
Записывайтесь на прием по телефону +375 29 628 85 82
Связь состояния мениска, выравнивания нижних конечностей и индекса массы тела с хондрозом на момент ревизии Реконструкция передней крестообразной связки
Резюме
Предпосылки
Колени, подвергающиеся ревизионной реконструкции ПКС (rACLR), имеют высокую распространенность поражений суставного хряща .
Гипотеза
Целью этого исследования было проверить гипотезу о том, что распространенность хондроза во время rACLR связана со статусом мениска и выравниванием нижних конечностей.
Дизайн исследования
Поперечное исследование.
Методы
Данные когорты проспективного многоцентрового исследования ACL (MARS) были проанализированы для выявления пациентов с предоперационными пленками для выравнивания нижних конечностей. Выравнивание нижних конечностей определялось линией опоры веса (WBL) в процентах от ширины плато большеберцовой кости, в то время как хондральный и менисковый статус каждого отсека опоры веса регистрировался во время операции. Были построены многомерные модели пропорциональных шансов, скорректированные с учетом соответствующих факторов, чтобы изучить, какие факторы риска были независимо связаны со степенью хондроза медиального и латерального компартментов.
Результаты
Когорта включала 246 пациентов с пленками для выравнивания нижних конечностей во время rACLR. Средний возраст пациентов (SD) составлял 26,9 (9,5) лет с ИМТ 26,4 (4,6). В медиальном отделе было больше хондроза (степень 2/3: 42%, степень 4: 6,5%), чем в латеральном отделе (степень 2/3: 26%, степень 4: 6,5%). Нарушение мениска отмечалось у 35% пациентов с медиальной стороны и у 16% — с боковой. Среднее значение (SD) WBL составило 0,43 (0,13). Хондроз медиального отдела был связан с ИМТ (p = 0.025), выравнивание (p = 0,002) и состояние медиального мениска (p = 0,001). Ни одно из колен с латеральной WBL до 0,625 не имело хондроза 4 степени в медиальном отделе. Хондроз бокового отдела был достоверно связан с возрастом (p = 0,013) и статусом латерального мениска (p <0,001). Было обнаружено, что у субъектов с «неповрежденными» менисками вероятность развития хондроза снижается на 64–84%.
Нарушение мениска отмечалось у 35% пациентов с медиальной стороны и у 16% — с боковой. Среднее значение (SD) WBL составило 0,43 (0,13). Хондроз медиального отдела был связан с ИМТ (p = 0.025), выравнивание (p = 0,002) и состояние медиального мениска (p = 0,001). Ни одно из колен с латеральной WBL до 0,625 не имело хондроза 4 степени в медиальном отделе. Хондроз бокового отдела был достоверно связан с возрастом (p = 0,013) и статусом латерального мениска (p <0,001). Было обнаружено, что у субъектов с «неповрежденными» менисками вероятность развития хондроза снижается на 64–84%.
Выводы
Состояние суставного хряща в тибиофеморальных отделах во время rACLR связано со статусом мениска.Выравнивание нижних конечностей и ИМТ связаны с хондрозом медиального отдела.
Клиническая значимость
Медицинские работники и пациенты должны знать о связи целостности мениска, выравнивания и ИМТ с хондрозом на момент проведения rACLR. Необходимы дальнейшие исследования потенциальных преимуществ вмешательств по оптимизации этих параметров.
Ключевые слова: мениск, менискэктомия, варус, вальгус, остеоартрит, реконструкция ПКС
ВВЕДЕНИЕ
Известно, что результаты ревизионных реконструкций передней крестообразной связки (rACLR) менее благоприятны, чем после первичной реконструкции передней крестообразной связки (AC ). 21,29,43,46,47 .Эти исходы, вероятно, будут зависеть от состояния менисков и суставного хряща 2 . Колени, подвергнутые rACLR, имеют больше внутрисуставных повреждений, чем колени, подвергшиеся первичной реконструкции 12,20 , поскольку было обнаружено, что 90% коленей, подвергшихся rACLR, имели повреждение мениска или хряща, в то время как 57% имели и то, и другое на момент rACLR 24 . Было показано, что повреждение мениска 28,39,48 и количество мениска, удаленного при реконструкции ПКС 17 , связаны с последующим развитием артроза.В предыдущем исследовании когорты MARS было показано, что частичные менискэктомии, произошедшие до rACLR, связаны с более высокой частотой хондроза во время rACLR по сравнению с предыдущей реконструкцией мениска или отсутствием предыдущей операции на мениске 6 . Не было различий в распространенности хондроза коленного сустава между пациентами, которым в прошлом выполнялась пластика мениска, и пациентами, у которых ранее не проводилась операция на мениске. Однако состояние мениска во время rACLR в этом исследовании не оценивалось.
Не было различий в распространенности хондроза коленного сустава между пациентами, которым в прошлом выполнялась пластика мениска, и пациентами, у которых ранее не проводилась операция на мениске. Однако состояние мениска во время rACLR в этом исследовании не оценивалось.
Другой переменной, которая может повлиять на частоту хондроза, является выравнивание нижних конечностей, в частности, расположение оси несущей нагрузки в колене. Было показано, что смещение варуса предсказывает развитие остеоартрита медиального отдела 1,8,42 . Целостность менисков и выравнивание нижней конечности, вероятно, влияют на распространенность хондроза в большеберцовых отделах колена во время rACLR. Поскольку было показано, что ожирение связано с повышенным риском разрыва мениска, частичной менискэктомии 11,15,18 и остеоартрита колена 4,7,16 , индекс массы тела (ИМТ) является еще одной переменной, которая может быть важно в этой популяции.
Настоящее исследование было разработано, чтобы углубить наше понимание факторов, влияющих на распространенность хондроза в большеберцовых отделах коленного сустава во время rACLR. Целью этого исследования было проверить следующие гипотезы: (i) потеря мениска связана с преобладанием хондральных поражений в том же отделе колена во время rACLR, и (ii) выравнивание нижних конечностей связано с распространенностью хондральных поражений в большеберцовых отделах бедренной кости во время rACLR.
МЕТОДЫ
Популяция и исследуемая популяция
Пациенты в этом исследовании были включены в исследование MARS, многоцентровый консорциум академической и частной практики (83 хирурга в 52 центрах), финансируемый Национальным институтом здравоохранения, спонсируемый AOSSM, и проводящий текущее проспективное когортное исследование пациенты, перенесшие rACLR 24 . Все участвующие сайты получили одобрение местного институционального наблюдательного совета (IRB) до включения субъектов и соблюдали стандартное руководство по операциям.Участвующие хирурги должны были пройти тренинг, который включал изучение внутрисуставного согласия, обзор дизайна исследования и критерии включения. Они также заполнили практический лист внутрисуставной классификации и анкету хирурга-испытателя.
Период включения в текущее исследование был между 2006 и 2011 годами. Критерии включения субъектов включали всех пациентов, подвергшихся ревизии ранее неудачной реконструкции ПКС, которые согласились участвовать, подписали информированное согласие и заполнили ряд утвержденных инструментов результатов, о которых сообщают пациенты. .Показания для rACLR включали функциональную нестабильность, аномальную слабость или МРТ, показывающую разрыв трансплантата.
Источники данных и измерения
Пациенты с двусторонней нагрузкой и снимками для выравнивания длинных ног, снятыми непосредственно перед повторной операцией, могли быть включены в это исследование. Хотя эти фильмы были рекомендованы для всех пациентов, включенных в исследование MARS, они не требовались и собирались только в том случае, если хирурги использовали их в качестве стандарта лечения. В общей сложности 246 пациентов из 1200 имели пленки для выравнивания нижних конечностей (20.5%). Показания к получению снимков были незначительными, так как участвующие хирурги обычно получали эти снимки почти у всех своих пациентов (как стандарт лечения) или почти ни у одного.
Выравнивание конечностей измерялось на двустороннем рентгеновском снимке длинной ноги стоя 23 . Было рекомендовано, чтобы все центры использовали аналогичную технику с пленками полного разгибания на длинных ногах с нейтральным вращением. Проведена линия от центра головки бедренной кости до центра большеберцового плафона голеностопного сустава.Была отмечена точка пересечения большеберцового плато. Расстояние от этой точки до медиальной границы большеберцового плато, деленное на общую ширину большеберцового плато, выражали в процентах для обеих конечностей.
Во время каждой операции хирурги документировали все повреждения мениска и хряща и лечение, используя стандартизированную форму. Хондральный статус каждого отсека, несущего нагрузку, был определен как нормальный (отсутствие хондроза / степень 1 хондроза), промежуточный (хондроз степени 2/3 как минимум на 1 поверхности) или повышенный (степень 4 как минимум на 1 поверхности) с использованием модифицированной классификации Outerbridge. система 30,33 .Каждый мениск был определен как неповрежденный или разрушенный (разорванный или ранее удаленный) во время rACLR. Предыдущие исследования продемонстрировали способность спортивных хирургов, прошедших стажировку, прийти к согласию относительно поражений мениска 14 и хондральных поражений 30 .
Количественные переменные и статистические методы
Целью исследования было определить связь между хондрозом и менисковым статусом и выравниванием нижних конечностей во время rACLR. С этой целью, хондроз медиального и латерального отделов были двумя зависимыми переменными результата, и ассоциации факторов во время rACLR были исследованы с использованием порядковых логистических моделей пропорциональных шансов.Независимые ковариаты, учитываемые в модели, включали возраст на момент операции, пол, ИМТ, уровень активности, номер ревизии, предыдущий тип трансплантата, выравнивание нижних конечностей и статус мениска компартмента (). Оценки параметров были возведены в степень, чтобы получить отношения шансов вместе с соответствующими 95% доверительными интервалами. Все непрерывные ковариаты были смоделированы с использованием 3-узлового ограниченного кубического сплайна, чтобы учесть нелинейную связь с показателями результатов. Чтобы избежать удаления записей с пропущенными ковариатами по конкретному случаю, мы использовали множественные вменения с помощью сопоставления среднего прогнозируемого.P-значения сообщаются для каждого статистического контраста с использованием теста Краскела-Уоллиса (для непрерывных переменных) или теста Пирсона (для категориальных переменных). Статистический анализ проводился с помощью бесплатного статистического программного обеспечения R с открытым исходным кодом с использованием пакетов Hmisc и rms (https://www.r-project.org) 27 .
Таблица 1
Список переменных моделирования
| Категория | Переменная | Степени свободы (df) | Уровни |
|---|---|---|---|
|
| |||
| Демографические данные пациента | Возраст (лет) | 1 | непрерывно |
| Пол | 1 | мужчина, женщина | |
| Базовый уровень активности (Маркс) | 1 | непрерывный | |
|
| |||
| Хирургическая информация | Номер редакции | 1 | 1, 2 или более |
| Предыдущий тип трансплантата | 3 | аутотрансплантат (BTB), аутотрансплантат (мягкая ткань), другой неизвестно | |
| Выравнивание | 1 | непрерывное | |
| Патология мениска | |||
| * медиальный | 1 | интактный, нарушенный | латеральный|
| Патология суставного хряща | 2 | степени 0/1 («нормальный»), степени 2/3 («средний»), 4 степени («продвинутый») как минимум на одной поверхности | |
РЕЗУЛЬТАТЫ
Популяция исследования
Когорта включала всех пациентов с пленками для выравнивания нижних конечностей во время rACLR (246).Средний возраст пациентов (SD) составлял 26,9 (9,5) лет со средним ИМТ 26,4 (4,6) (). Сто сорок три пациента (58%) были мужчинами, а 213 (87%) подверглись ревизии впервые. В медиальном отделе было больше хондроза (промежуточный 42%, развитый 6,5%), чем в латеральном отделе (промежуточный 26%, развитый 6,5%). Нарушение мениска отмечалось у 35% пациентов с медиальной стороны и у 16% — с боковой. Среднее (SD) ось выравнивания нагрузки было измерено как 0,43 (0,13), по сравнению с 0.41 (0,13) в контралатеральных конечностях 23 .
Таблица 2
Исходные демографические и клинические характеристики на момент времени или rACLR
| Характеристика | % (n) |
|---|---|
| Возраст (лет) | 19: 25: 33 |
| Пол | |
| мужчины | 58% (143) |
| женщины | 42% (103) |
|
| |
| Индекс массы тела (ИМТ) | 22.7: 25,2: 28,7 |
|
| |
| Базовый уровень активности (Маркс) | 4: 11: 16 |
|
| |
| Номер редакции | |
| 1-й | 87% (213) |
| 2 или более | 13% (33) |
|
| |
| Предыдущий тип трансплантата | |
| Аутотрансплантат — BTB | 38% (93) |
| Аутотрансплантат — мягкие ткани | 32% (78) |
| Al ) | |
| Другое / неизвестно | 4% (10) |
|
| |
| Выравнивание | 0.35: 0,43: 0,50 |
|
| |
| Состояние медиального мениска | |
| интактное | 65% (161) |
| нарушено | 35% (85) |
|
| |
| Состояние бокового мениска | |
| нетронутым | 84% (207) |
| нарушено | 16% (39) |
|
| |
| Хондроз медиального отсека | |
| степень 0/1 («нормальный») | 51% (126) |
| степень 2/3 («средний») | 42% (104) |
| класс 4 («продвинутый») | 7% (16) |
|
| |
| Хондроз бокового отдела | |
| степени 0/1 («нормальный») | 67% (166) |
| степени 2/3 («средний») | 26% (64) |
| класс 4 («продвинутый») | 7% (16) |
|
| |
| Предыдущая остеотомия высокой большеберцовой кости (HTO) | |
| нет | 98% (242) |
| да | 2% (4) |
|
| |
| Предыдущая трансплантация медиального мениска | |
| нет | 100% (245) |
| да | 0% (1) |
|
| |
| Предыдущая трансплантация бокового мениска | |
| нет | 100% (246) |
| да | 0% (0) |
Медиальный отсек хондроза
Медиальный отсек хондроза с ИМТ (отношение шансов = 1.08; 95% ДИ = 1,01–1,15; p = 0,025), выравнивание (OR = 0,03; 95% CI = 0,0–0,3; p = 0,002) и статус медиального мениска (OR = 0,36; 95% CI = 0,20–0,66; p = 0,001) (). Риск хондроза медиального компартмента во время rACLR увеличивался на 8% с каждой единицей ИМТ. Неповрежденный медиальный мениск снижает риск хондроза медиального компартмента на 64%. На каждые десять процентов смещения WBL латерального на плато большеберцовой кости риск хондроза медиального компартмента снижался на 9,7%. Ни одно из колен с боковым WBL не на 0.625 человек имели хондроз 4 степени в медиальном отделе ().
Распределение хондроза в медиальном отделе по выравниванию нижних конечностей
Таблица 3
Хондроз медиального отсека (результаты логистической модели)
Вариабельный Отношение шансов 95% ДИ 902
Возраст (лет) 1,02 0,99 — 1,06 0,149 Пол (мужчины vs.женщины) 0,70 0,39 — 1,26 0,234 Индекс массы тела (ИМТ) 1,08 1,01 — 1,15 0,025 0,9 (уровень Marx6) Базовая активность 0,92 — 1,02 0,198 Номер версии (2 или больше вместо 1) 0,72 0,30 — 1,73 0,464 Предыдущий тип прививки аутотрансплантат (BTB) vs.аллотрансплантат 0,83 0,41 — 1,70 0,613 * аутотрансплантат (мягкая ткань) по сравнению с аллотрансплантатом 0,88 0,43 — 1,80 0,720 * другое неизвестно 0,29 — 5,05 0,793 Выравнивание 0,03 0,00 — 0,30 0,002 Состояние среднего мениска (неповрежденный или поврежденный) 0.36 0,20 — 0,66 0,001
Хондроз бокового отдела
Хондроз бокового отдела был достоверно связан с возрастом (OR = 1,04; 95% CI = 1,01–1,08; p = 0,013) и статусом латерального мениска (OR = 0,16; 95% ДИ = 0,08–0,32; p <0,001) (). Риск хондроза латерального компартмента увеличивается на 4% с каждым годом старения, в то время как неповрежденный латеральный мениск снижает риск хондроза латерального компартмента на 84%. ИМТ и выравнивание не были связаны с хондрозом в латеральном отделе.
Таблица 4
Хондроз бокового отдела (результаты логистической модели)
Переменная Отношение шансов 95% ДИ Значение P
Возраст (лет) 1,04 1,01 — 1,08 0,013 Пол (самцы по сравнению с самками) 0,79 0,42 — 1,504 0,42 — 1,50 Индекс (ИМТ) 1.02 0,96 — 1,09 0,500 Базовый уровень активности (Маркс) 1,04 0,99 — 1,10 0,137 Номер редакции (2 или более против 1) 0,47 1 — 2,99 0,688 Предыдущий тип трансплантата * аутотрансплантат (BTB) по сравнению с аллотрансплантатом 0,93 0,43 — 2,00 ) против.аллотрансплантат 1,54 0,72 — 3,29 0,264 * другой / неизвестный по сравнению с аллотрансплантатом 1,38 0,31 — 6,04 0,671 0,0117 0,0116 0,0117 Состояние бокового мениска (интактный или разорванный) 0,16 0,08 — 0,32 <0,001
Возраст, пол, уровень активности пациента, номер ревизии и предыдущий тип трансплантата ACL не были связанный с хондрозом.
ОБСУЖДЕНИЕ
Хондроз в большеберцовых отделах бедра во время rACLR связан со статусом мениска в этом отделе. Выравнивание и ИМТ в значительной степени связаны со статусом суставного хряща в медиальном отделе, но не в латеральном отделе. Уровень активности, количество ревизий и предыдущий тип трансплантата ACL не были связаны с изменениями хряща в большеберцовых отделах во время rACLR.
В предыдущем исследовании этой когорты было показано, что состояние суставного хряща во время rACLR связано с предыдущей операцией на мениске 6 .Пациенты с предыдущей частичной менискэктомией имели более высокий уровень хондроза, чем пациенты с предыдущей пластикой мениска или без предыдущей операции на мениске. Однако в этом исследовании не рассматривалось состояние мениска во время rACLR. Настоящее исследование подтверждает, что неповрежденный мениск во время rACLR снижает риск повреждения суставного хряща, что неудивительно, учитывая, что разрывы мениска связаны с хондрозом и остеоартритом в коленном суставе 5,25,31,36,38 . В то время как одно предыдущее исследование сообщало в шесть раз больше артроза коленных суставов с сопутствующей частичной менискэктомией во время реконструкции ПКС 28 , другое исследование не обнаружило никакой связи между развитием артроза и повреждением мениска во время реконструкции ПКС 12 .
Большее варусное выравнивание увеличивало частоту повреждения хондры в медиальном отделе, но выравнивание не было связано с частотой хондроза в латеральном отделе. Высокая остеотомия большеберцовой кости обычно считается эффективным средством лечения болезненного артрита варусного колена 19 . Недавнее биомеханическое исследование показало, что коррекция анатомической вальгуса между 6 ° и 10 ° полностью разгружает медиальный отсек. 32 . Хотя многие согласятся, что перенос несущей оси на 62.5% ширины большеберцовой кости (от медиального к латеральному) является целью для остеотомии большой большеберцовой кости в варусном колене 19 , есть ограниченные данные о дозовой реакции и оптимальной цели для коррекции выравнивания. Наши данные демонстрируют, что медиальный отсек подвержен риску повреждения хондры в варусных коленях, которые подверглись реконструкции ACL, но что колени с более вальгусным выравниванием, менее вероятно, будут иметь хондроз в медиальном отсеке. Эта ассоциация предполагает , что высокая остеотомия большеберцовой кости представляет собой вмешательство с потенциалом для хондропротекции у этих пациентов, особенно когда ось нагрузки находится медиальнее 50% ширины большеберцовой кости и, возможно, когда ось нагрузки находится медиальнее 62 .5% ширины большеберцовой кости. Однако в текущем исследовании не оценивался эффект хирургической коррекции, и необходимы дополнительные исследования для оценки этой возможной взаимосвязи. Наши результаты согласуются с недавним исследованием, в котором сообщается, что многие пациенты с rACLR являются хорошими кандидатами на высокую остеотомию большеберцовой кости 45 .
Повышенный ИМТ является потенциально изменяемым и даже предотвратимым фактором риска остеоартрита коленного сустава 9,16,37 . Ожирение, вероятно, имеет как биомеханические, так и биохимические связи с остеоартритом 35,44 .Недавнее исследование продемонстрировало модулируемые ожирением изменения в экспрессии генов разрыва мениска, что может быть особенно актуально у пациентов с rACLR с разрывами мениска 34 . Повышенный риск хондроза медиального компартмента во время rACLR с более высоким ИМТ может частично объяснить, почему было показано, что ИМТ во время реконструкции ПКС предсказывает более низкий уровень активности через 2 и 6 лет после операции 13,40 . Пациентов, перенесших ACLR, и особенно тех, кто прошел rACLR, следует проконсультировать о потенциальных преимуществах для их коленного хряща от поддержания нормального ИМТ.
Повреждение мениска и суставного хряща связано с худшими результатами после реконструкции ПКС 26,39,48 , а наличие хондрального повреждения во время rACLR было связано с худшими результатами у этих пациентов 3,10,22,41 . Учитывая повышенную частоту хондроза медиального компартмента во время rACLR у пациентов с варусным смещением и недостаточным медиальным мениском, колени с варусным смещением, подвергнутые частичной менискэктомии во время реконструкции ПКС, могут получить пользу от остеотомии большеберцовой кости для снижения риска. развития хондроза.Точное выравнивание, при котором следует рассматривать такую процедуру, то есть медиально до 50% или 62,5% ширины большеберцовой кости, не ясно из наших данных. Опять же, необходимо провести гораздо больше исследований, прежде чем можно будет рекомендовать такое вмешательство.
Хондроз латерального компартмента не был связан с ИМТ и выравниванием, тогда как хондроз медиального компартмента был связан с этими переменными. Дифференциальная ассоциация выравнивания может быть по крайней мере частично объяснена преобладанием варусного выравнивания в этой популяции.Однако отсутствие связи с ИМТ в латеральном отделе объяснить труднее. Возможно, если влияние ИМТ на хондроз усиливается недостаточностью мениска, важна большая распространенность разрывов медиального мениска (35% против 16%).
Также неясно, почему в медиальном отделе была более высокая распространенность разрывов мениска и хондроза в этой популяции. Роль медиального мениска как вторичного стабилизатора коленного сустава может иметь значение, особенно в тех коленях, которые испытали по крайней мере 2 эпизода дефицита ACL (после разрыва нативной ACL и по крайней мере одного разрыва реконструированной ACL).Как упоминалось выше, склонность к варусному выравниванию и ассоциация выравнивания и ИМТ с хондрозом медиального компартмента, но не хондрозом латерального компартмента, могут способствовать этому несоответствию.
Ограничения настоящего исследования включают потенциальные различия между наблюдателями в сообщаемых данных о хондрозе и менисковом статусе, и мы не оценивали степень потери мениска или хряща. Ряд потенциально смешанных переменных, включая предыдущее повреждение суставного хряща, статус повреждения суставного хряща во время предыдущей операции на колене и наличие / отсутствие ушиба субхондральной кости во время первоначального / вторичного повреждения ПКС, не всегда учитывались. доступны для этой когорты и поэтому не анализировались.Ассоциация не обязательно подразумевает причинную связь, например, возможно, что хондроз приводит к разрыву мениска, а не к обратной связи. Не было данных о временных интервалах между начальной травмой колена и первичной ACLR, предыдущей операцией на колене и текущим rACLR, или самой последней неудачей трансплантата и текущим rACLR, все из которых могли повлиять на результаты. Связь между потерей хряща и варусным выравниванием не поддерживает выводы о причинно-следственной связи. Хотя варусное смещение может предрасполагать к потере хряща в медиальном компартменте, также вероятно, что потеря хряща и / или дефицит мениска в медиальном компартменте способствуют смещению варуса.Мы не можем отличить пациентов с таким вторичным смещением варуса от пациентов с первичным смещением варуса. Кроме того, возможно, что существует систематическая ошибка отбора в отношении того, у каких пациентов были выравнивающие пленки, хотя они были собраны как стандарт лечения на основе практики хирурга. Наконец, в это исследование включены пациенты, перенесшие операцию у самых разных хирургов, что может быть ограничением или сильной стороной с точки зрения обобщаемости результатов.
Несмотря на эти ограничения, это большое проспективное исследование корреляции состояния мениска и его согласованности с внутрисуставными данными.Неповрежденный мениск ассоциируется с меньшим повреждением суставного хряща в связанном тибиофеморальном отделе во время rACLR. Большее варусное выравнивание и повышенный ИМТ связаны с ухудшением хондроза в медиальном отделе. Эти данные подчеркивают важность мениска и актуальность выравнивания и ИМТ для суставного хряща у этих пациентов. Необходимы дальнейшие исследования, чтобы понять потенциал хирургических вмешательств (например, восстановление или замена мениска, остеотомия с перестройкой), а также поддержание и / или потеря веса для уменьшения или отсрочки повреждения хряща.
MARS Group
Дэвид К. Харрис, бакалавр Вашингтонского университета, Сент-Луис
Кушал Патель, доктор медицины, Иллинойсский университет в Чикаго
Дэвид Пирсон, доктор медицины, Вашингтонский университет, Сент-Луис
Джейк Шутцман, Вашингтон Университет, Сент-Луис
Майд Тарабичи, Королевский колледж хирургов, Ирландия-Бахрейн
Дэвид Ин, доктор медицины, Вашингтонский университет, Сент-Луис, штат Миссури
Джон П. Олбрайт, доктор медицины, Больницы и клиники Университета Айовы
Кристина Р.Аллен, доктор медицины, Калифорнийский университет, Сан-Франциско
Аннунциато (Нед) Амендола, доктор медицины, Больницы и клиники Университета Айовы
Аллен Ф. Андерсон, доктор медицины, Теннесси Ортопедический альянс
Джек Т. Андриш, доктор медицины, Клиника Кливленда
Кристофер К. Аннунциата, доктор медицины, Commonwealth Orthopaedics & Rehab
Роберт А. Арчиеро, доктор медицины, Центр здоровья Университета Коннектикута
Бернард Р. Бах-младший, доктор медицины, Медицинский центр Университета Раша
Champ L.Бейкер, III, доктор медицины, Клиника Хьюстон
Артур Р. Бартолоцци, доктор медицины, 3B Ортопедия, Система здравоохранения Пенсильванского университета
Кейт М. Баумгартен, доктор медицины, Ортопедический институт
Джеффри Р. Бехлер, доктор медицины, University Orthopaedic Associates, LLC
Джеффри Х. Берг, доктор медицины, Town Center Orthopaedic Associates
Джеффри А. Бернас, доктор медицины, Государственный университет Нью-Йорка в Буффало
Стивен Ф. Брокмайер, доктор медицины, Университет Вирджинии
Чарльз А. Буш-Джозеф , MD, Медицинский центр Университета Раша
J.Брэд Батлер, V, доктор медицины, Клиника ортопедии и переломов
Джон Д. Кэмпбелл, доктор медицины, Бриджер, ортопедия и спортивная медицина
Джеймс Л. Кэри, доктор медицины, магистр здравоохранения, Пенсильванский университет
Джеймс Карпентер, доктор медицины, Университет Мичиган
Брайан Дж. Коул, доктор медицины, Медицинский центр Университета Раша
Дэниел Э. Купер, доктор медицины, Всемирный банк Carrell Memorial Clinic
Джонатан М. Купер, DO, специализированная клиника HealthPartners
Charles L. Cox, MD, MPH, Университет Вандербильта
R.Александр Крейтон, доктор медицины, Медицинский центр Университета Северной Каролины
Дайан Л. Дам, доктор медицины, клиника Мэйо, Рочестер
Тал С. Дэвид, доктор медицины, ассоциация артроскопической и ортопедической спортивной медицины
Томас М. ДеБерардино, доктор медицины, Университет Коннектикута Центр здоровья
Уоррен Р. Данн, доктор медицины, магистр здравоохранения, Университет Висконсина
Дэвид К. Фланиган, доктор медицины, Государственный университет Огайо
Роберт Фредерик, доктор медицины, Институт Ротмана / Университет Томаса Джефферсона
Теодор Дж.Гэнли, доктор медицины, Детская больница Филадельфии
Элизабет А. Гарофоли, Вашингтонский университет, Сент-Луис
Чарльз Дж. Гатт, младший, доктор медицины, University Orthopaedic Associates, LLC
Стивен Р. Гечи, доктор медицины, Princeton Orthopaedic Associates
Джеймс Роберт Гиффин, доктор медицины, Клиника спортивной медицины Фаулера Кеннеди — Университет Западного Онтарио
Шэрон Л. Хейм, доктор медицины, Медицинская школа Дэвида Геффена при Калифорнийском университете в Лос-Анджелесе
Джо А. Ханнафин, доктор медицинских наук, Госпиталь специальной хирургии
Кристофер Д.Харнер, доктор медицины, Медицинский центр Университета Питтсбурга
Норман Линдси Харрис, младший, доктор медицины, ортопедическая ассоциация Аспена и Гленвуда
Кейт С. Хехтман, доктор медицины, Институт спортивной медицины UHZ
Эллиот Б. Хершман, доктор медицины, Ленокс Хилл Госпиталь
Рудольф Г. Хеллрих, доктор медицины, Фонд исследований и образования Слокума
Тимоти М. Оси, доктор медицины, University Orthopaedic Associates, LLC
Дэвид К. Джонсон, доктор медицины, Национальный институт спортивной медицины
Тимоти С.Джонсон, доктор медицины, Национальный институт спортивной медицины
Морган Х. Джонс, доктор медицины, Клиника Кливленда
Кристофер К. Кейдинг, доктор медицины, Государственный университет Огайо
Ганеш В. Камат, доктор медицины, Медицинский центр Университета Северной Каролины
Томас Э. Клутвик, доктор медицины, методистский центр спортивной медицины — специалисты-ортопеды
Бретт (Брик) А. Ланц, доктор медицины, Фонд исследований и образования Слокума
Брюс А. Леви, доктор медицины, клиника Майо Рочестер
К. Бенджамин Ма, Доктор медицины, Калифорнийский университет, Сан-Франциско
G.Питер Майерс, II, доктор медицины, методистский центр спортивной медицины — специалисты-ортопеды
Роберт Г. Маркс, доктор медицины, больница специальной хирургии
Мэтью Дж. Матава, доктор медицины, Вашингтонский университет, Сент-Луис
Грегори М. Матиен, Доктор медицины, Ортопедическая клиника Ноксвилля
Дэвид Р. Макаллистер, доктор медицины, Медицинская школа Дэвида Геффена при Калифорнийском университете в Лос-Анджелесе
Эрик Маккарти, доктор медицины, Медицинская школа Денверского университета Колорадо
Роберт Г. МакКормак, доктор медицины, Университет Британской Колумбии
Брюс С.Миллер, доктор медицины, магистр медицины, Мичиганский университет
Карл В. Ниссен, доктор медицины, Детский медицинский центр Коннектикута
Дэниел Ф. О’Нил, доктор медицины, доктор медицинских наук, региональная больница Литтлтона
LTC Бретт Д. Оуэнс, доктор медицины, Коммунальный госпиталь Келлера — Военная академия США
Ричард Д. Паркер, доктор медицины, Клиника Кливленда
Марк Л. Пурнелл, доктор медицины, ортопедическая ассоциация Аспена и Гленвуда
Арун Дж. Рамаппа, доктор медицины, Медицинский центр диаконис Бет Исраэль
Майкл А.Раух, доктор медицины, Государственный университет Нью-Йорка в Буффало
Артур К. Реттиг, доктор медицины, Центр спортивной медицины методистов — специалисты-ортопеды
Джон К. Секия, доктор медицины, Мичиганский университет
Кевин Г. Ши, доктор медицины, Межгорье Ортопедия
Оррин Х. Шерман, доктор медицины, Больница заболеваний суставов Нью-Йоркского университета
Джеймс Р. Слаутербек, доктор медицины, Медицинский колледж Университета Вермонта
Мэтью В. Смит, доктор медицины, Вашингтонский университет, Сент-Луис
Джеффри Т. Спанг, доктор медицины, Медицинский центр Университета Северной Каролины
Курт П.Шпиндлер, доктор медицины, Университет Вандербильта
Майкл Дж. Стюарт, доктор медицины, клиника Мэйо, Рочестер
LTC. Стивен Дж. Свобода, доктор медицины, Общинный госпиталь армии Келлера — Военная академия США
Тимоти Н. Тафт, доктор медицины, Медицинский центр Университета Северной Каролины
Полковник Иоахим Дж. Тенута, доктор медицины, Общинный госпиталь армии Келлера — Военная академия США
Эдвин М. Тингстад, доктор медицины, Внутренняя ортопедия / Университет штата Вашингтон
Армандо Ф. Видал, доктор медицины, Медицинский факультет Денверского университета Колорадо
Дариус Г.Висконтас, доктор медицины, Королевская колумбийская больница
Ричард А. Уайт, доктор медицины, Университет Миссури-Колумбия
Джеймс С. Уильямс младший, доктор медицины, Клиника Кливленда
Мишель Л. Уолкотт, доктор медицины, Школа медицины Университета Колорадо в Денвере
Брайан Р. Вольф, доктор медицины, Больницы и клиники Университета Айовы
Джеймс Дж. Йорк, доктор медицины, Центр ортопедии и спортивной медицины Чесапика
Обширный хондроз (A) блока и (B) надколенника. (C) Трохлеар …
Контекст 1
… (PF) дефекты хряща являются обычным явлением. Отделение ПФ и медиальный мыщелок бедренной кости являются наиболее часто поражаемыми участками коленного сустава. Дефекты хряща в суставе ПФ многофакторны. 1-13 Они могут быть результатом нестабильности, несоответствия между надколенником и блокадой, повторяющейся перегрузки (микротравма) или прямого удара (макротравма). В целом 90% вывихов надколенника приводят к некоторому повреждению суставного хряща, от простых трещин до крупных костно-хрящевых переломов.4,6,9,12 Если исчерпывающее консервативное лечение не помогает устранить симптомы инвалидизирующей боли в передней части колена повседневной деятельностью, можно рассмотреть возможность хирургического лечения. Есть 3 основных показания: дефекты хряща, которые связаны с обширными аномалиями субхондральной кости, которые, как ожидается, могут нарушить поверхностные процедуры, такие как имплантация аутологичных хондроцитов; дефекты хряща, которые связаны с тяжелой дисплазией блока; и остеоартрит PF у молодых пациентов, которые не являются кандидатами на артропластику. Трансплантация костно-хрящевого аллотрансплантата выполняется одним из двух методов, в зависимости от локализации и степени повреждения хряща.14 В технике дюбеля или пресс-фитинга используется система цилиндрического расширителя и сверлильного станка (циркулярная пила) для изготовления дюбеля и приемной площадки диаметром от 15 до 35 мм. Дюбель обычно немного завышен, чтобы обеспечить надежную фиксацию без имплантата в области реципиента. Как правило, соответствующие инструменты для препарирования трансплантата предоставляются бесплатно в соответствующем банке тканей. Меньшие дюбели используются преимущественно для дефектов, которые не пересекают среднюю линию, то есть тех, которые полностью расположены на медиальной или латеральной стороне надколенника или блокады и, таким образом, в некоторой степени независимы от морфологии (например, тип надколенника или трохлеарной канавки по Вибергу). угол).Центральные дефекты также можно лечить, но технически сложнее подобрать идеальное сочетание из-за сложной геометрии бороздки блока и срединного гребня (рис. 1). ДеБерардино (личное сообщение) описал использование метода «мега-ОАТ (перенос костно-хрящевого аллотрансплантата)», при котором поверхность почти всей надколенника восстанавливается с помощью 1 очень большой пробки (рис. 2). Сделав еще один шаг вперед, можно сказать, что оболочка является альтернативой для устранения очень больших дефектов. В этой технике область хондрального дефекта удаляется вместе с костью с помощью пилы в той же плоскости, что и при шлифовке надколенника (тотальное артропластика коленного сустава или артропластика PF), оставляя однородную толщину 12-15 мм.Кость надколенника-хозяина тоньше 12 мм может увеличить риск перелома, а оставшаяся более толстая кость-хозяин может значительно увеличить конечную толщину композитного надколенника, что может увеличить контактные силы PF. Подходящий по размеру трансплантат создается с использованием аналогичного разреза с использованием техники свободной руки (в некоторых случаях для стабилизации трансплантата надколенника может быть полезен коммерческий зажим для надколенника «клешня лобстера»). Трансплантат фиксируется антеградными или ретроградными металлическими или рассасывающимися винтами (предпочтительнее штифтов). Особое внимание следует уделять фурнитуре с потайной головкой, чтобы гарантировать, что в будущем она не станет гордиться, что может привести к истиранию противоположной поверхности стыка.В дополнение к устранению дефекта хряща любого размера и формы, метод оболочки может также решить проблему дисплазии трохлеарной артерии, когда хондроз препятствует проведению трохлеопластики. Нативная диспластическая блокировка заменяется трансплантатом нормальной формы. Если надколенник также поражен обширным хондрозом или если естественная форма надколенника может привести к неоптимальной площади контакта из-за заметного несоответствия сочленения PF, можно рассмотреть вопрос о шлифовке биполярного аллотрансплантата. На Рисунке 3 показаны результаты восстановления хряща для техники скорлупы.Сопутствующие процедуры очень распространены при восстановлении хряща PF. Тщательная оценка кинематики и анатомии ПФ (или патокинематики и патологоанатомии) является ключом к оптимизации успеха этих процедур. Для оптимизации сил PF на единицу площади контакта следует учитывать деротацию бедренной и большеберцовой кости, перестройку тяжелой вальгусной деформации, латеральное удлинение ретинакуляра, деградацию четырехглавой мышцы или избирательное удлинение сухожилия четырехглавой мышцы, перенос бугристости большеберцовой кости и медиальную реконструкцию надколеночно-бедренной связки. отслеживание, стабильность и, следовательно, функция.Заказывается свежий костно-хрящевой аллотрансплантат соответствующего размера (30 дней после извлечения). Согласование формы суставной поверхности PF становится все более важным, чем больше ожидаемый размер дюбеля, и особенно с центральными дефектами, чтобы избежать несоответствия, которое могло бы усложнить или исключить фиксацию трансплантата по поверхности. Магнитно-резонансные изображения могут быть отправлены большинству поставщиков трансплантатов для внутреннего согласования размера и формы (например, типа Wiberg). После получения подходящего трансплантата пациенту назначают операцию.Окно для имплантации обычно составляет около 2 недель: для бактериального и вирусного тестирования обычно требуется 7-10 дней до высвобождения трансплантатов, а жизнеспособность хондроцитов значительно снижается после 4 недель. 15-17 Доступ к дефекту осуществляется через медиальный или латеральный парапателлярный разрез. Латеральный доступ предпочтительнее, чтобы избежать нарушения медиальной широкой косой мышцы бедра, за исключением случаев, когда имеется латеральная нестабильность и не планируется имбрикация медиальной пателлофеморальной связки или формальная реконструкция; в этих случаях используется медиальный доступ.Авторы предпочитают латеральное удлинение сетчатки глаза, а не латеральное высвобождение (для сохранения латерального «контроля»). При латеральном удлинении поверхностный косой слой разделяется на латеральной стороне надколенника, а затем отделяется от нижележащего глубокого поперечного слоя, который отделяется на 1-2 см кзади от разреза верхнего слоя. Это позволяет закрытие из стороны в сторону, которое удлиняет боковые ткани примерно на 1-2 см и, что важно, по-прежнему поддерживает латеральный ретинакулярный контроль над надколенником (избегая ятрогенных медиальных подвывихов надколенника).После достижения адекватного воздействия размер дефектов определяется с помощью цилиндрических направляющих, которые помогают просверлить штифт перпендикулярно суставной поверхности в центре поражения. Суставной хрящ обрабатывают пробойником того же диаметра (в диапазоне от 15 до 35 мм) и формируют лунку реципиента с помощью развертки при непрерывном орошении холодным физиологическим раствором. Общая глубина лунки составляет примерно 6-8 мм от суставной поверхности (не менее 3 мм кости), но может быть больше в центральных дефектах блока или надколенника из-за зачастую очень толстого хряща в этих местах.Теперь формируется трансплантат из соответствующего места на аллотрансплантате. В частности, с центральными трансплантатами PF ориентацию трансплантата (проксимальную или дистальную) следует проверять маркером. Имплантат для пробки получается с помощью сверлильного станка (циркулярной пилы), опять же при постоянном холодном орошении, чтобы избежать термического повреждения. Элементы костного мозга удаляются пульсирующим лаважем, а костная основа трансплантата скашивается губкой. Затем трансплантат вручную вставляется в реципиентный участок без использования молотка, поскольку многочисленные исследования продемонстрировали вредное воздействие чрезмерных усилий…
Контекст 2
… является альтернативой для устранения очень больших дефектов. В этой технике область хондрального дефекта удаляется вместе с костью с помощью пилы в той же плоскости, что и при шлифовке надколенника (тотальное артропластика коленного сустава или артропластика PF), оставляя однородную толщину 12-15 мм. Кость надколенника-хозяина тоньше 12 мм может увеличить риск перелома, а оставшаяся более толстая кость-хозяин может значительно увеличить конечную толщину композитного надколенника, что может увеличить контактные силы PF.Подходящий по размеру трансплантат создается с использованием аналогичного разреза с использованием техники свободной руки (в некоторых случаях для стабилизации трансплантата надколенника может быть полезен коммерческий зажим для надколенника «клешня лобстера»). Трансплантат фиксируется антеградными или ретроградными металлическими или рассасывающимися винтами (предпочтительнее штифтов). Особое внимание следует уделять фурнитуре с потайной головкой, чтобы гарантировать, что в будущем она не станет гордиться, что может привести к истиранию противоположной поверхности стыка. В дополнение к устранению дефекта хряща любого размера и формы, метод оболочки может также решить проблему дисплазии трохлеарной артерии, когда хондроз препятствует проведению трохлеопластики.Нативная диспластическая блокировка заменяется трансплантатом нормальной формы. Если надколенник также поражен обширным хондрозом или если естественная форма надколенника может привести к неоптимальной площади контакта из-за заметного несоответствия сочленения PF, можно рассмотреть вопрос о шлифовке биполярного аллотрансплантата. На Рисунке 3 показаны результаты восстановления хряща для техники скорлупы. Сопутствующие процедуры очень распространены при восстановлении хряща PF. Тщательная оценка кинематики и анатомии ПФ (или патокинематики и патологоанатомии) является ключом к оптимизации успеха этих процедур.Для оптимизации сил PF на единицу площади контакта следует учитывать деротацию бедренной и большеберцовой кости, перестройку тяжелой вальгусной деформации, латеральное удлинение ретинакуляра, деградацию четырехглавой мышцы или избирательное удлинение сухожилия четырехглавой мышцы, перенос бугристости большеберцовой кости и медиальную реконструкцию надколеночно-бедренной связки. отслеживание, стабильность и, следовательно, функция. Заказывается свежий костно-хрящевой аллотрансплантат соответствующего размера (30 дней после извлечения). Согласование формы суставной поверхности PF становится все более важным, чем больше ожидаемый размер дюбеля, и особенно с центральными дефектами, чтобы избежать несоответствия, которое могло бы усложнить или исключить фиксацию трансплантата по поверхности.Магнитно-резонансные изображения могут быть отправлены большинству поставщиков трансплантатов для внутреннего согласования размера и формы (например, типа Wiberg). После получения подходящего трансплантата пациенту назначают операцию. Окно для имплантации обычно составляет около 2 недель: для бактериального и вирусного тестирования обычно требуется 7-10 дней до высвобождения трансплантатов, а жизнеспособность хондроцитов значительно снижается после 4 недель. 15-17 Доступ к дефекту осуществляется через медиальный или латеральный парапателлярный разрез.Латеральный доступ предпочтительнее, чтобы избежать нарушения медиальной широкой косой мышцы бедра, за исключением случаев, когда имеется латеральная нестабильность и не планируется имбрикация медиальной пателлофеморальной связки или формальная реконструкция; в этих случаях используется медиальный доступ. Авторы предпочитают латеральное удлинение сетчатки глаза, а не латеральное высвобождение (для сохранения латерального «контроля»). При латеральном удлинении поверхностный косой слой разделяется на латеральной стороне надколенника, а затем отделяется от нижележащего глубокого поперечного слоя, который отделяется на 1-2 см кзади от разреза верхнего слоя.Это позволяет закрытие из стороны в сторону, которое удлиняет боковые ткани примерно на 1-2 см и, что важно, по-прежнему поддерживает латеральный ретинакулярный контроль над надколенником (избегая ятрогенных медиальных подвывихов надколенника). После достижения адекватного воздействия размер дефектов определяется с помощью цилиндрических направляющих, которые помогают просверлить штифт перпендикулярно суставной поверхности в центре поражения. Суставной хрящ обрабатывают пробойником того же диаметра (в диапазоне от 15 до 35 мм) и формируют лунку реципиента с помощью развертки при непрерывном орошении холодным физиологическим раствором.Общая глубина лунки составляет примерно 6-8 мм от суставной поверхности (не менее 3 мм кости), но может быть больше в центральных дефектах блока или надколенника из-за зачастую очень толстого хряща в этих местах. Теперь формируется трансплантат из соответствующего места на аллотрансплантате. В частности, с центральными трансплантатами PF ориентацию трансплантата (проксимальную или дистальную) следует проверять маркером. Имплантат для пробки получается с помощью сверлильного станка (циркулярной пилы), опять же при постоянном холодном орошении, чтобы избежать термического повреждения.Элементы костного мозга удаляются пульсирующим лаважем, а костная основа трансплантата скашивается губкой. Затем трансплантат вручную вставляется в реципиентный участок без использования молотка, поскольку многочисленные исследования продемонстрировали пагубные эффекты чрезмерных усилий во время введения трансплантата, то есть гибель хондроцитов (рис. 2). 18-20 Подобно методу дюбелей, получается трансплантат, соответствующий размеру, бокам и отсекам. Техника гильзы временами может быть более сложной с технической точки зрения и, следовательно, использоваться реже, чем метод установки дюбелей.Показанием являются дефекты хряща, которые не поддаются лечению методом дюбелей и не поддаются клеточной терапии. Трансплантаты скорлупы — это вариант спасения для молодых пациентов с артритом PF, часто из-за давней неправильной траектории надколенника и нестабильности, связанной с дисплазией блока (рис. 3A). В этих случаях биполярная шлифовка выполняется с использованием подобранных трансплантатов трохлеара и надколенника от одного и того же донора. Трансплантаты должны идеально подходить пациенту по размеру; более крупный трансплантат может быть приемлемым (он может быть обрезан до нужного размера), когда нет подходящего по размеру трансплантата.После облучения, как обсуждалось ранее, область дефекта очерчивается и сравнивается с донорским трансплантатом (рис. 3B). Блокированный пропил выполняется с помощью осциллирующей пилы. Первоначальный разрез начинается сразу над крышей межмыщелковой выемки и проходит перпендикулярно локальному суставному хрящу на 6-8 мм. Следующий разрез идет от медиального к латеральному или наоборот, в зависимости от экспозиции. Разрез планируется начинать в задней части первого разреза и простираться проксимально, чтобы выйти прямо проксимальнее проксимального выступа блока, в результате чего полностью удаляется нативный блок без «надреза» передней коры бедренной кости (рис.3С). Соответствующий разрез делается на донорском блоке, при этом отмечается, что толщина часто будет отличаться от толщины дегенеративного или искаженного оригинала. Толщина трансплантата подбирается таким образом, чтобы минимизировать количество костной ткани аллотрансплантата (минимум 3-4 мм, позволяя аппаратную фиксацию), в то же время совпадая с толщиной дистального композитного материала подготовленного хозяином «ложа» дистально и переднего отдела бедренной кости проксимально. Затем трансплантат промывают пульсом для удаления элементов костного мозга. Его кладут на реципиент, обрезают и обрезают, если он слишком большой, затем закрепляют несколькими компрессионными винтами (часто двухскатными винтами без головки) на краях суставной поверхности, зенковывая их, чтобы избежать повреждения противоположной суставной поверхности.Затем делается надколенник для удаления суставной поверхности в соответствии с техникой артропластики. Результирующая толщина не должна быть меньше 12 мм, чтобы минимизировать риск перелома надколенника, и не должна превышать 15 мм, поскольку это может увеличить контактные силы PF, если конечная толщина композитного надколенника намного больше стандартной толщины надколенника. 21-24 Затем донорскую надколенник разрезают композитной толщиной 6 мм по медиальному и латеральному краям, при этом следует отметить, что при стандартной надколеннике толщина срединного гребня, очевидно, будет больше.Затем трансплантат фиксируется ретроградными винтами от передней поверхности надколенника или винтами с потайной головкой без головки с двумя зубцами на краях суставной поверхности (рис. 3D). Фиксация должна быть точно рассчитана по размеру и утоплена, чтобы избежать потенциальной травмы противоположной суставной поверхности. Чтобы избежать осложнений, связанных с блокадой бедренного нерва, блокада приводящего канала (однократная или непрерывная) в сочетании с полевой блокадой (сейчас популярной в операциях по артропластике) обеспечивает превосходный контроль боли и функцию четырехглавой мышцы.Шлифовка изолированного ПФ обычно не требует длительных ограничений по нагрузке. Немедленное передвижение с заблокированным в полном разгибании коленом разрешено, если это допустимо. Пациентов отлучают от корсета, когда они имеют полный контроль над мышцами конечностей и могут ходить с нормальной походкой. Одновременный перенос бугристости большеберцовой кости, однако, требует защиты с 4-6 неделями несения нагрузки приземлением, чтобы минимизировать риск перелома большеберцовой кости26, с полными 6 неделями, если перенос представляет собой переднемедиализацию по Фулкерсону.Непрерывное пассивное движение помогает снизить риск ригидности и артрофиброза, одновременно способствуя питательному обмену хряща. Пациенты начинают с 0,1-40 л диапазона движений до 6 часов в день и должны быстро прогрессировать с целью достижения 90 л в течение первой недели. Изометрические упражнения на квадрицепс (электрическая стимуляция является полезным дополнением, пока не будет достигнута полная волевая активация) начинаются сразу после операции. Приводящая или отводящая мышца бедра и укрепление кора должны быть инициированы, если позволяют подвижность и боль.Укрепление кора и четырехглавой мышцы постепенно увеличивается, но более глубокие приседания и выпады откладываются до тех пор, пока не исчезнет возможность коллапса кости (т.е. несколько недель для небольших пробок и многие месяцы для трансплантатов оболочки, особенно биполярных). c к стыку PF ограничены. Результаты варьируются и во многом зависят от количества трансплантированной ткани. 27 В целом результаты более безопасны, чем мыщелки бедренной кости.Интересно, однако, что при биполярных процедурах трансплантаты PF имеют лучшую выживаемость (хотя и уступают монополярным), чем трансплантаты в …
Что такое хондроз?
Хондроз — это общий термин, обозначающий «разрушение хряща». Хрящ действует как подушка между суставами. По мере износа эта подушка начинает портиться и может перерасти в остеоартрит. Остеоартрит чаще всего встречается в коленях, руках, бедрах, шее и пояснице.
Считается ли хондромаляция артритом?
Проявления этой формы артрита варьируются от отсутствия симптомов до неопределенной боли в передней части колена до серьезных трудностей при подъеме по лестнице и передвижении.Термин хондромаляция используется для описания ранних изменений суставного хряща надколенника, которые в конечном итоге могут привести к пателлофеморальному артриту. 11 декабря 2019 г.
Как лечится хондроз?
Ношение обуви с мягкой подошвой. Артроскопическая операция по удалению поврежденных и воспаленных тканей. Может потребоваться хирургическая стабилизация дефекта хряща. Хирургическая стимуляция для замены утраченного хряща эффективна в тех случаях, когда окружающий хрящ здоров.
В чем разница между хондромаляцией и остеоартритом?
В то время как остеоартрит — это в основном пожизненная проблема, которую можно уменьшить с помощью надлежащего ухода, но нельзя полностью устранить.«В большинстве случаев хондромаляции боль является обычным симптомом, который вращается внутри и вокруг коленной чашечки. 7 февраля 2020 г.
Как я могу естественным образом нарастить хрящ в колене?
Продукты, которые помогают восстановить хрящ бобовых. Для оптимальной работы суставов важно по возможности бороться с воспалением — воспаление является основным источником коллагена и, как следствие, разрушением хряща. … Апельсины. … Гранаты. … Зеленый чай. … Коричневый рис. … Орехи. … Брюссельская капуста.
Что такое хондромаляция надколенника 4 степени?
Класс 4 — хондромаляция 4 степени указывает на полную потерю хряща с обнаженной субхондральной костью. Изменения 4 степени могут быть очаговыми (затрагивают небольшой участок хряща) или могут быть диффузными, если затрагивают большую площадь поверхности. 28 окт.2020 г.
Сколько времени нужно, чтобы хондромаляция зажила?
Безоперационное лечение — обычное лечение этой проблемы. Для лечения хондромаляции надколенника вам может потребоваться 4-6 недель физиотерапевтического лечения, а затем еще несколько месяцев домашней программы растяжки и укрепления.Первый шаг — это контроль над болью и воспалением.
Как вылечить хондромаляцию?
Варианты лечения хондромаляции надколенника Целью лечения является снижение давления на коленную чашечку и сустав. Отдых, стабилизация и обледенение сустава могут быть первой линией лечения. Повреждение хряща, вызванное повреждением колена бегуна, часто может восстанавливаться после отдыха.
Вам нужна операция по поводу хондромаляции?
Поскольку суставной хрящ плохо заживает, хондромаляция обычно является постоянной проблемой.Однако нехирургические методы лечения часто могут уменьшить боль в коленях в течение нескольких месяцев. Если консервативное лечение не поможет, ваш врач может провести операцию по удалению поврежденного хряща.
Можно ли отрастить хрящ в колене?
Поврежденный хрящ обычно не заживает сам по себе, поэтому врачи разработали несколько хирургических методов, которые пытаются восстановить, регенерировать и заменить хрящ. Эти операции можно проводить практически на любом суставе, но чаще всего они выполняются на коленях.
Полезна ли ходьба при боли в коленях?
Ходьба помогает облегчить боль в коленях и уменьшить инвалидность от остеоартрита (ОА). Вы можете беспокоиться о том, что прогулка окажет дополнительное давление на суставы и усугубит боль. Но это имеет обратный эффект. Во время ходьбы в коленные суставы поступает больше крови и питательных веществ. 19 апреля 2019 г.
Что такое хондромаляция 3 степени?
Система оценки хондромаляции надколенника Оценка 3 показывает истончение хряща наряду с активным разрушением ткани.4-я степень является наиболее тяжелой и указывает на полную деградацию хрящевой поверхности, обнажающую кость при трении кости.
Что такое тяжелый пателлофеморальный остеоартрит?
Описание. Пателлофеморальный артрит возникает, когда суставной хрящ вдоль трохлеарной борозды и на нижней стороне надколенника изнашивается и воспаляется. Когда хрящ изнашивается, он изнашивается, а при сильном износе нижележащая кость может обнажиться.
Пропадает ли хондромаляция?
Лечение.В отличие от повреждения хряща, вызванного артритом, повреждение, вызванное хондромаляцией, часто может зажить. Обычно в первую очередь рекомендуется консервативное лечение, поскольку покой и физиотерапия могут устранить симптомы. Во-первых, нужно дать утихнуть воспалению, вызванному хондромаляцией.
Является ли хондромаляция дегенеративной?
Хондромаляция надколенника — одна из наиболее частых причин хронической боли в коленях. Хондромаляция надколенника возникает в результате дегенерации хряща из-за плохого выравнивания коленной чашечки (надколенника), когда она скользит по нижнему концу бедренной кости (бедренной кости).Этот процесс иногда называют пателлофеморальным синдромом.
Можете ли вы ходить без хряща в колене?
Если не лечить, сустав, особенно если он несущий, например колено, может в конечном итоге стать настолько поврежденным, что человек не сможет ходить. Помимо неподвижности, боль может постепенно усиливаться. Все мелкие дефекты суставного хряща могут в конечном итоге прогрессировать до остеоартрита, если им уделить достаточно времени.
Какие упражнения нельзя делать с больными коленями?
Худшие упражнения для коленных суставов для людей с больными коленями включают разгибание колена по дуге, включая использование тренажера в тренажерном зале, глубокие выпады, глубокие приседания и растяжку с препятствиями, потому что эти упражнения создают чрезмерную нагрузку на коленные суставы. и может усилить боль и вызвать травму.
Какая инъекция лучше всего подходит для колен?
4 инъекции, которые могут облегчить боль в суставах Инъекции кортикостероидов. Использование: Эта инъекция является первой линией защиты от симптомов остеоартрита и других болей в суставах в плечах, коленях и бедрах, доктор … инъекции гиалуроновой кислоты. … Инъекции обогащенной тромбоцитами плазмы (PRP). … Инъекции матрикса плацентарной ткани (ПТМ). 3 янв.2018 г.
Можно ли заменить только надколенник?
В отличие от тотального эндопротезирования коленного сустава, при котором все три отдела колена (бедренная кость, большеберцовая кость и надколенник) заменяются протезом, замена пателлофеморального сустава является менее инвазивной операцией, которая включает шлифовку задней поверхности коленной чашечки и передняя часть бедренной кости.27 июня 2016 г.
Какие упражнения подходят при хондромаляции надколенника?
Подъем прямой ноги Подъем прямой ноги выполняется лежа на спине и поднятием одной ноги на угол примерно от 45 до 50 градусов. Противоположная нога должна быть согнута, поставив ступню на землю для поддержки во время подъема. Выполняйте это упражнение медленно, повторите и поменяйте ноги. 10 мая 2018 г.
Помогают ли наколенники при хондромаляции?
Хондромаляция возникает из-за раздражения нижней поверхности коленной чашечки…. Ношение коленного бандажа при хондромаляции выравнивает коленную чашечку, чтобы помочь облегчить боль в коленях.
Какое упражнение лучше всего при плохих коленях?
Подъемы прямой ноги. Если ваше колено не в лучшей форме, начните с простого упражнения на укрепление четырехглавой мышцы, мышц передней части бедра. … Сгибания подколенных сухожилий. Это мышцы задней поверхности бедра. … Подъем прямой ноги на животе. … Приседания со стеной. … Подъем на носки. … Step-Ups. … Подъем ног в стороны. … Жимы ногами.
Вредна ли хондромаляция надколенника ходьба?
Виды спорта, для которых легче всего стоять на коленях: плавание (особенно с флаттером), ходьба (избегайте подъемов и спусков) и беговые лыжи. Следующую программу упражнений следует выполнять в соответствии с указаниями врача или физиотерапевта.
Хондромаляция плохо протекает?
Если вы испытываете боль за коленной чашечкой, которая достигает 3 баллов по шкале боли от 0 до 10 (ноль означает отсутствие боли, а 10 — самая сильная боль, которую вы можете себе представить), то со мной все будет в порядке. продолжая бегать до тех пор, пока: Боль не будет усиливаться.Ваши симптомы быстро проходят после отдыха от …
Показывает ли МРТ хондромаляцию?
Магнитно-резонансная томография (МРТ) может показать признаки износа и растрескивания хряща на нижней поверхности надколенника. Как только хондромаляция достигает степени III — IV, МРТ может надежно диагностировать хондромаляцию надколенника примерно в девяти десятых случаях.
Помогают ли уколы кортизона при хондромаляции?
По мере обострения хондромаляции надколенника могут быть сделаны инъекции кортикостероидов в попытке облегчить болевые симптомы.17 февраля 2014 г.
Будет ли хуже ходить по разорванному мениску?
Люди обычно чувствуют боль, но все еще могут ходить. Иногда также возникает отек, который со временем может усилиться. Вы также можете почувствовать, как ваше колено становится жестким.
Что можно сделать с коленом, которое соприкасается с костью?
Упражнения с низкой нагрузкой, например плавание, йога или езда на велосипеде, для укрепления мышц и улучшения подвижности суставов. Вспомогательные приспособления, такие как скобы и шины. Отдыхать.Снижение веса: даже потеря всего на пять фунтов может помочь уменьшить симптомы остеоартрита, особенно в крупных суставах, таких как колени и бедра. 26 окт.2020 г.
Какая альтернатива операции по замене коленного сустава?
Артроскопическая хирургия — Артроскопическая хирургия — это малоинвазивная операция на колене, выполняемая с помощью камеры, вводимой через небольшие разрезы. Операция может быть использована для восстановления разрывов хряща или мениска внутри колена или для удаления фрагментов костей или хрящей.28 марта 2018 г.
Что произойдет, если вы слишком долго будете ждать замены коленного сустава?
У пациентов, которые слишком долго ждут, остеоартрит ухудшает их функции. Это означает, что они не могут заниматься спортом или вести активный образ жизни, что может привести к другим проблемам со здоровьем, включая депрессию. Кроме того, пациенты, которые слишком долго ждут, после операции не восстанавливают столько функций. 13 января 2020 г.
Полезна ли ходьба для косточки в коленях?
Почему ходьба полезна для суставов Упражнения с малой нагрузкой увеличивают приток крови к хрящам, что помогает хрящам получать питательные вещества, необходимые для смягчения и защиты концов костей в суставах.Кроме того, любое движение помогает смазывать суставы, что уменьшает боль и скованность, а также увеличивает диапазон движений. 15 нояб.2019 г.
Как смазать суставы?
К продуктам с высоким содержанием полезных жиров относятся лосось, форель, скумбрия, авокадо, оливковое масло, миндаль, грецкие орехи и семена чиа. Жирные кислоты омега-3 в этих продуктах помогают смазывать суставы. Вода может помочь в смазке суставов. Обязательно пейте много воды каждый день, чтобы смазывать суставы.
Какие 5 продуктов, которые лучше всего есть, если у вас артрит?
Продукты, избегающие трансжиров. Следует избегать трансжиров, поскольку они могут вызвать или усугубить воспаление и очень вредны для здоровья сердечно-сосудистой системы. … Глютен. Это больше, чем просто тенденция к здоровью, есть веские причины избегать глютена. … Рафинированные углеводы и белый сахар. … Обработанные и жареные продукты. … Орехи. … Чеснок и лук. … Бобы. … Цитрусовый фрукт. Другие элементы …
Вредно ли подъем по лестнице для колен?
Подъем и спуск по лестнице особенно трудны для людей с артритом коленного сустава.Артрит вызывает дегенерацию хряща, смягчающего коленный сустав. Без защитной амортизации подъем по лестнице становится неудобным. 26 января 2015 г.
Каковы 4 стадии остеоартрита?
Артрит коленного сустава: 4 стадии остеоартрита, стадия 0 — нормальная. Если на колене нет признаков остеоартрита, оно классифицируется как стадия 0, что соответствует нормальному состоянию колена без известных нарушений или признаков повреждения суставов. … Этап 1 — Малый. … 2 стадия — Легкая…. Этап 3 — Умеренный. … 4 стадия — тяжелая. 28 января, 2016
Считается ли остеоартрит инвалидностью?
SSA может рассматривать остеоартроз как инвалидность. Вы можете получить инвалидность по социальному обеспечению при остеоартрите. Когда вы подаете заявление на пособие по инвалидности, ваш диагноз и медицинские доказательства, подтверждающие ваш диагноз, должны соответствовать списку, приведенному в Синей книге SSA.
Что произойдет, если пателлофеморальный отдел не лечить?
При отсутствии лечения пателлофеморальный болевой синдром обычно со временем ухудшается.Если вы продолжите использовать пораженное колено без лечения, вы можете вызвать дальнейшую травму. 8 августа 2018 г.
Какое обезболивающее лучше всего при боли в коленях?
Лекарства, отпускаемые без рецепта, такие как ибупрофен (Advil, Motrin IB, другие) и напроксен натрия (Aleve), могут помочь облегчить боль в коленях. Некоторые люди находят облегчение, натирая пораженное колено кремом, содержащим обезболивающее, например лидокаин или капсаицин, вещество, которое делает перец чили острым. 7 марта 2019 г.
Подъем по лестнице полезен при артрите колен?
Лестница может повредить коленный сустав, но не повредит.Может оказаться полезным обращение к физиотерапии для повышения силы четырех ног и тренировки походки. 18 августа 2011 г.
Как проверить хондромаляцию надколенника?
Основным методом диагностики хондромаляции надколенника является рентгенография с дополнительной артрографией. Пинхол-сцинтиграфия, часть артрографии, также используется для диагностики этого состояния. МРТ — это эффективный неинвазивный метод, позволяющий повысить чувствительность и специфичность диагноза.
В каком возрасте лучше всего делать операцию по замене коленного сустава?
Абсолютных ограничений по возрасту или весу для операции по замене коленного сустава нет.Рекомендации по хирургическому вмешательству основаны на боли и инвалидности пациента, а не на возрасте. Возраст большинства пациентов, которым выполняется полная замена коленного сустава, составляет от 50 до 80 лет, но хирурги-ортопеды оценивают состояние пациентов индивидуально.
Каково это, когда в колене нет хряща?
Симптомы травмы коленного хряща Большинство травм приводит, по крайней мере, к некоторой степени отека и боли в суставе. Другие ощущения могут включать ощущение блокировки в колене, которое мешает стоять или ходить.23 сентября 2015 г.
Ухудшает ли ходьба остеоартрит?
С одной стороны, у вас остеоартрит спины и бедер, и ходьба по твердой поверхности может усугубить его. С другой стороны, у вас ранний остеопороз, и рекомендуется выполнять упражнения с отягощением, чтобы отсрочить дальнейшую потерю костной массы.
Вредна ли обшивка для коленей?
Планки важны для прочности ядра и общей устойчивости тела. Чтобы колени были здоровыми, они требуют, чтобы и другие звенья кинетической цепи были прочными.Всегда разумно добавлять их в тренировку, когда это возможно. 25 июня 2019 г.
Плохо ли приседание для коленей?
Приседания не вредят вашим коленям. На самом деле, если все сделано правильно, они действительно полезны для здоровья колен. Если вы новичок в приседаниях или ранее имели травмы, всегда полезно попросить эксперта проверить вашу технику. Чтобы найти ближайшего к вам специалиста по физическим упражнениям с университетской квалификацией, щелкните здесь. 16 сент.2019 г.
Какие продукты делают ваши колени сильнее?
Вот наш взгляд на 10 продуктов, которые могут помочь уменьшить боль и увеличить подвижность суставов: жирные кислоты омега-3 / рыбий жир…. Орехи и семена. … Brassica Vegetables. … Разноцветные фрукты. … Оливковое масло. … Чечевица и фасоль. … Чеснок и корнеплоды. … Цельнозерновые. Другие элементы … • 1 окт. 2020 г.
Каковы признаки необходимости замены коленного сустава?
Операция по замене коленного сустава Сильная боль в колене, которая ограничивает вашу повседневную деятельность. Умеренная или сильная боль в коленях во время отдыха днем или ночью. Длительное воспаление и отек колена, которое не проходит после отдыха или приема лекарств.Поклон в ноге или из нее. Нестероидные противовоспалительные препараты не обезболивают или не переносят их. 4 декабря 2020 г.
Какое новейшее средство от боли в коленях?
Лечение, недавно одобренное Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, называется «холодная радиочастотная абляция» и является менее радикальным вариантом для людей с умеренной и тяжелой болью при остеоартрите, которые не готовы к операции по замене коленного сустава или у которых есть состояния здоровья, которые не делают их хорошим кандидатом …12 июня 2017 г.
Болят ли инъекции геля в колено?
Хотя вы можете почувствовать некоторый дискомфорт, процедура редко бывает болезненной, если ваш врач имеет опыт применения этого типа инъекций. В некоторых случаях ваш лечащий врач может удалить небольшое количество суставной жидкости для снижения давления. 22 июня 2020 г.
Можно ли ходить без надколенника?
Можно ходить без коленной чашечки. Коленная чашечка, известная как надколенник, представляет собой небольшую кость, которая защищает коленный сустав.Если вам так не повезло, что вы достаточно сильно сломали или сломали коленную чашечку, ее, скорее всего, придется удалить хирургическим путем. 3 янв.2017 г.
Есть ли искусственная коленная чашечка?
Во время операции по замене коленного сустава поврежденная кость и хрящ заменяются металлическими и пластиковыми компонентами. Пателлофеморальное протезирование — это тип «частичного» протезирования коленного сустава, при котором восстанавливается только часть колена.
Сколько времени занимает операция по замене коленной чашечки?
При полной замене коленного сустава заменяются обе стороны коленного сустава.Процедура занимает от 1 до 3 часов: хирург делает разрез на передней части колена, чтобы обнажить коленную чашечку. Затем он перемещается в сторону, чтобы хирург мог добраться до коленного сустава позади него.
Часть 4: Нижняя конечность | Ключ радиологии
Субхондральный стресс-перелом: Стресс-переломы могут возникать во многих характерных участках скелета, включая субхондральную кость головки бедренной кости.
Могут возникать два типа стрессовых переломов: (1) усталостные переломы и (2) переломы недостаточности. Стресс-переломы усталостного типа возникают в здоровых костях с хроническими повторяющимися микротравмами (например, у спортсменов-выносливых спортсменов и новобранцев во время интенсивных тренировок). Стресс-переломы недостаточного типа обычно возникают при нормальной нагрузке на ослабленные кости. Переломы головки бедренной кости чаще всего диагностируются у пожилых женщин с остеопенией и острой сильной болью в бедре. Есть связь с переломами недостаточности в другом месте (например,г., компрессионный перелом тела позвонка).
Оба типа субхондральных переломов головки бедренной кости вызывают боль в бедре, они относительно небольшие и незаметны (или скрыты) при рентгенографии. Для обоих типов переломов может быть полезна ранняя диагностика с помощью МРТ с высоким пространственным разрешением, которая обеспечивает надлежащее раннее лечение (например, без нагрузки) и повышает вероятность предотвращения прогрессирования до субхондрального коллапса, вторичного остеонекроза и раннего остеоартрита.
На МРТ и субхондральные стрессовые переломы, и аваскулярный некроз (АВН) имеют некоторые перекрывающиеся черты, которые могут затруднить оценку, включая потенциально «серповидный знак», демаркационную полосу с низкой интенсивностью сигнала (соответствует остеосклерозу на КТ) и отек прилегающей кости.
Два результата МРТ могут помочь отличить субхондральный стресс-перелом головки бедренной кости от АВН. При субхондральном стрессовом переломе обычно наблюдается (1) змеевидная гипоинтенсивная линия перелома, которая параллельна суставной поверхности, и (2) гиперинтенсивный сигнал между линией перелома и субхондральной костной пластиной на насыщенных жиром Т2 и постконтрастных изображениях (другими словами ( по обе стороны линии перелома).
Для сравнения, с АВН часто наблюдается (1) непрерывная закругленная гипоинтенсивная линия, которая вогнута вверху, и (2) гипоинтенсивная некротическая кость полностью заполняет зону между гипоинтенсивной линией и субхондральной костью на насыщенном жиром Т2. и постконтрастные изображения (другими словами, отек и усиление кости возникают только на за пределами некротизированной кости).
При последующей МРТ субхондральных стрессовых переломов улучшение характеризуется заживлением перелома и уменьшением отека кости, в то время как ухудшение характеризуется прогрессированием до вторичной АВН с коллапсом головки бедренной кости.
Реактивный отек субхондральной кости: Картина отека костного мозга на МРТ — это неспецифическая находка, наблюдаемая в связи с широким спектром патологических состояний, включая посттравматические ушибы, субхондральные переломы, АВН, костно-хрящевые поражения и дегенерацию суставного хряща (гистологически истинный отек может не быть преобладающим явлением в костном мозге, и поэтому некоторые пуристы предпочитают такие термины, как «отек костного мозга» или «поражение костного мозга»).
Термин «реактивный отек кости» иногда используется для обозначения того, что подобный отеку образец сигнала в субхондральной кости является вторичным по отношению к такому процессу, как вышележащий хондроз. С помощью МРТ может быть трудно визуализировать дегенерацию суставного хряща бедра, но часто можно распознать реактивный отек кости и дегенеративные субхондральные кисты.
Примечательно, что термин «синдром идиопатического транзиторного отека костного мозга» в значительной степени не пользуется популярностью, поскольку клиническая корреляция или МРТ с высоким разрешением часто выявляют основную этиологию паттерна отека костей, такую как стрессовая реакция, стрессовый перелом или лежащие в основе хондроз.
Правильное лечение хондроза — залог здоровья позвоночника
Многие знают, что такое хондроз и как проявляются его симптомы. Заболевание вызывает боли в пояснице, шее, пояснице. Они мешают поворачиваться, наклоняться, ходить. В самом широком смысле термин «остеохондроз» получил распространение в странах бывшего Советского Союза, зарубежная медицина оперирует таким определением, как «хондропатия» — серьезное заболевание позвоночника.
Хондроз подразделяется на несколько типов, в зависимости от того, какая часть позвоночника поражена и почему: люмбаго, радикулопатия, спондилолистез, спондилез, торакалгия, цервикалгия, радикулит.Боль в спине является причиной временной нетрудоспособности, заставляет человека прекратить любую деятельность и занять первые позиции по количеству больничных дней.
Несмотря на множество различий в причинах заболевания и локализации, их традиционно объединяет общий термин остеохондроз. Лечение хондроза осуществляется по некоторым общим рекомендациям. Помимо традиционной медицины, есть еще эффективность использования национальных ресурсов, которая появилась задолго до современных способов борьбы с болезнями.
Основная цель любого лечения — обезболивание и предотвращение его рецидива.
Выполняю лечение хондроза народной медициной, советует применять компрессы, растирание, ванны с лечебными травами и мумие. Для лечения и профилактики заболеваний позвоночника врачи рекомендуют плавание и лечебную гимнастику (ходьба, йога, велоспорт).
К физиотерапии следует обращаться без усугубления инвалидных занятий при наличии боли. Массаж и водные процедуры позволяют снять напряжение и укрепить мышцы. Часто напряжение мышц воспринимается как боль, усиливает ее и приводит к непереносимым ощущениям в позвоночнике.
Рекомендуется
Что делать, если у вас потрескалась кожа на руках?
Каждый из нас хоть раз в жизни сталкивается с небольшой, но очень, когда трещина на коже на руках. В это время появляются раны разного размера, которые болят и доставляют неудобства, особенно при контакте с водой или моющими средствами. …
Использование народных средств лечения хондроза позволяет облегчить боль и надолго загнать болезнь в угол.
Несколько рецептов шлифовки, чтобы лечение хондроза было более эффективным.
Для местного применения приготовьте настойку из корня барбариса. На стакан спирта возьмите 100 грамм измельченного корня. Состав десять дней настаивать при комнатной температуре, ежедневно встряхивая. Готовую настойку используют для растирания спины при боли.
Также используются корни лапчатки болотной, которую измельчают на куски длиной не более 1 сантиметра. 50-граммовые корни берут на пол-литра спирта и настаивают не менее 12 дней. После отжимания от полученного раствора и компресса сделайте растирание спины до исчезновения боли.Настойку из лапчатки при заболеваниях опорно-двигательного аппарата также принимают внутрь ежедневно, запивая настоем или чаем из листьев клюквы. Курс лечения составляет 2,5-3 месяца.
Лечебная хокоса производится ваннами с травами и изготовлением обертываний. Контрастные души и ванны оказывают лечебное действие при применении вне острой стадии. Они обладают закаливающим действием и участвуют в повышении сопротивляемости организма обострениям остеоартроза. Контрастные травяные и солевые ванны имеют двойную пользу благодаря наличию в своем составе лечебных компонентов.
Хорошо действует горчичная ванна, которая устраняет резкие боли в шейном и поясничном отделах позвоночника. С помощью блендера или другим способом в теплой воде разводят 200 г горчичного порошка до однородной массы, в которую добавляют несколько капель эфирного масла мяты перечной, эвкалипта или соснового масла. Полученный состав выливается в горячую ванну, на это уходит около 15 минут. После завершения процедуры под душем смыть тело горчицей, вытереть кожу насухо полотенцем, надеть теплое белье и носки и лечь под теплое одеяло.Боль должна уйти.
Пателлофеморальные аспекты: боль, нестабильность, хондроз и выравнивание
- Джек Фарр
- Андреас Х. Гомолл
Глава Первый онлайн:
-
1
Цитаты
-
1,1 км
Загрузки
Abstract
Пателлофеморальный (PF) отсек рассматривается многими хирургами как чрезвычайно сложный для расшифровки, и поэтому они часто избегают пациентов с болью в передней части колена.Это прискорбно, поскольку во многих сериях случаев восстановления хряща отсек PF может составлять до 20–30% от общего хирургического объема. Таким образом, хирурги упускают возможность помочь многим пациентам, которые могут извлечь выгоду из целостного подхода к лечению, который будет включать подмножество восстановления хряща PF. Ключом к лечению дефектов хряща PF является понимание и лечение всех существующих сопутствующих заболеваний.
Ключевые слова
Пателлофеморальный вывих Надколенника Нестабильность надколенника Трохлеарная дисплазия TT-TG Patellar alta Это предварительный просмотр содержимого подписки,
войдите в , чтобы проверить доступ.
Ссылки
-
1.
Пауэрс К.М., Уорд С.Р., Фредериксон М. и др. Пателлофеморальная кинематика при разгибании колена с нагрузкой и без нагрузки у лиц с боковым подвывихом надколенника: предварительное исследование. J Orthop Sports Phys Ther. 2003. 33: 677–85.
PubMedCrossRefGoogle Scholar -
2.
Фарр Дж., Ковелл Д., Латтерманн К. Поражения хряща при вывихах надколенника: инциденты / места / когда лечить. Sports Med Arthrosc.2012; 20 (3): 181–6
PubMedCrossRefGoogle Scholar -
3.
Hauser E. Тотальная трансплантация сухожилия при смещении надколенника: новая операция при рецидивирующем вывихе надколенника. Surg Gynecol Obstet. 1938; 66: 199–214.
Google Scholar -
4.
Курода Р., Камбич Х., Валдевит А. и др. Контактное давление суставного хряща после переноса бугристости большеберцовой кости. Трупное исследование. Am J Sports Med. 2001; 29: 403–409.
PubMedGoogle Scholar -
5.
Dejour H, Walch G, Nove-Josserand L, et al. Факторы нестабильности надколенника: анатомическое рентгенографическое исследование. Коленная хирургия Sports Traumatol Arthrosc. 1994; 2: 19–26.
PubMedCrossRefGoogle Scholar -
6.
Pandit S, Frampton C, Stoddart J, et al. Оценка расстояния между бугристостью большеберцовой кости и блокаторной канавкой с помощью магнитно-резонансной томографии: нормальные значения для мужчин и женщин. Int Orthop. 2011; 35: 1799–803.
PubMedCrossRefGoogle Scholar -
7.
Деппен Р.От Ядра к взаимоотношениям полов. В: Донателли Р., Редакторы. Спортивная реабилитация. Сент-Луис: Эльзевьер; 2007.
Google Scholar -
8.
Кук Г. Движение: функциональные двигательные системы: скрининг, оценка и корректирующие стратегии. Aptos: Lotus Pub; 2011. с. 407.
Google Scholar -
9.
Stäubli HU, Dürrenmatt U, Porcellini B, et al. Анатомия и геометрия поверхности пателлофеморального сустава в аксиальной плоскости. J Bone Joint Surg Br.1999; 81: 452–8.
PubMedCrossRefGoogle Scholar -
10.
Pidoriano AJ, Weinstein RN, Buuck DA, et al. Корреляция поражений суставов надколенника с результатами переноса переднемедиального бугорка большеберцовой кости. Am J Sports Med. 1997; 25: 533–7.
PubMedCrossRefGoogle Scholar -
11.
Бриттберг М., Линдаль А., Нильссон А. и др. Лечение глубоких дефектов хряща коленного сустава с помощью трансплантации аутологичных хондроцитов. N Engl J Med. 1994; 331: 889–95.
PubMedCrossRefGoogle Scholar -
12.
Trillat A, Dejour H, Couette A. Диагностика и лечение рецидивирующих подвывихов. Преподобный Чир Ортоп. 1964; 50: 813–3.
PubMedGoogle Scholar -
13.
Fulkerson JP. Переднемедиализация бугристости большеберцовой кости при пателлофеморальном смещении. Clin Orthop Relat Res. 1983; 177: 176–81.
PubMedGoogle Scholar -
14.
Maquet P. Увеличение бугристости большеберцовой кости.Clin Orthop Relat Res. 1976; 115: 225–30.
PubMedGoogle Scholar -
15.
Ferrandez L, Usabiaga J, Yubero J, et al. Экспериментальное исследование перераспределения пателлофеморальных давлений при смещении кпереди переднего бугристости большеберцовой кости. Clin Orthop Relat Res. 1989; 238: 183–9.
PubMedGoogle Scholar -
16.
Ferguson AB, Brown TD, Fu FH, et al. Снятие контактного напряжения надколенника бедренной кости за счет смещения бугорка большеберцовой кости кпереди.J Bone Joint Surg Am. 1979; 61: 159–66.
PubMedGoogle Scholar -
17.
Cohen ZA, Henry JH, McCarthy DM, et al. Компьютерное моделирование хирургии пателлофеморального сустава. Модели переноса бугорка для конкретных пациентов. Am J Sports Med. 2003. 31: 87–98.
PubMedGoogle Scholar -
18.
Rue JPH, Colton A, Zare SM, et al. Контактное давление трохлеара после прямой передней бугристости большеберцовой кости. Am J Sports Med. 2008; 36: 1953–1959.
PubMedCrossRefGoogle Scholar -
19.
Мерикан А.М., Эмис А.А. Анатомия латерального удерживателя колена. J Bone Joint Surg Br. 2008; 90: 527–34.
PubMedGoogle Scholar -
20.
Fulkerson JP, Gossling HR. Анатомия латерального ретинакула коленного сустава. Clin Orthop Relat Res. 1980; 153: 183–8.
PubMedGoogle Scholar -
21.
Fox JM, Del Pizzo W. Пателлофеморальный сустав. Нью-Йорк: Макгроу-Хилл; 1993. стр. 399.
Google Scholar -
22.
Schöttle PB, Schmeling A, Rosenstiel N, et al.Рентгенологические ориентиры для установки бедренного туннеля при реконструкции медиальной надколенно-бедренной связки. Am J Sports Med. 2007; 35: 801–4.
PubMedCrossRefGoogle Scholar -
23.
Tateishi T, Tsuchiya M, Motosugi N, et al. Изменение длины трансплантата и рентгенологическая оценка положения бедренного сверла для реконструкции медиальной надколенниковой связки. Коленная хирургия Sports Traumatol Arthrosc. 2011; 19: 400–7.
PubMedCrossRefGoogle Scholar -
24.
Фарр Дж., Шепсис А.А.Реконструкция медиальной пателлофеморальной связки при рецидивирующей нестабильности надколенника. J Knee Surg. 2006; 19: 307–16.
PubMedCrossRefGoogle Scholar -
25.
Стедман Дж. Р., Бриггс К. К., Родриго Дж. Дж. И др. Исходы микропереломов при травматических хондральных дефектах коленного сустава: средний срок наблюдения 11 лет. Артроскопия. 2003. 19: 477–84.
PubMedCrossRefGoogle Scholar -
26.
Фулкерсон Дж. Принятие решений в отношении пациента с устойчивой пателлофеморальной болью.Колено. 1996; 3: 100–3.
CrossRefGoogle Scholar -
27.
Акгюн У., Нуран Р., Карахан М. Модифицированная остеотомия Фулкерсона при рецидивирующих вывихах надколенника бедра. Acta Orthop Traumatol Turc. 2010; 44: 27–35.
PubMedCrossRefGoogle Scholar -
28.
Bellemans J, Cauwenberghs F, Witvrouw E, et al. Перенос переднемедиального бугорка большеберцовой кости у пациентов с хронической болью в передней части колена и смещением надколенника по типу подвывиха. Am J Sports Med. 1997; 25: 375–81.
PubMedCrossRefGoogle Scholar -
29.
Buuck D, Fulkerson J. Антеромедиализация бугорка большеберцовой кости: наблюдение через 4–12 лет. Oper Tech Sports Med. 2000; 8: 131–7.
CrossRefGoogle Scholar -
30.
Cameron HU, Huffer B, Cameron GM. Переднемедиальное смещение бугорка большеберцовой кости при пателлофеморальной артралгии. Может J Surg. 1986; 29: 456–8.
PubMedGoogle Scholar -
31.
Carofino BC, Fulkerson JP. Антеромедиализация бугорка большеберцовой кости при пателлофеморальном артрите у пациентов старше 50 лет.J Knee Surg. 2008; 21: 101–5.
PubMedGoogle Scholar -
32.
Fulkerson JP, Shea KP. Нарушения пателлофеморального выравнивания. J Bone Joint Surg Am. 1990; 72: 1424–149.
PubMedGoogle Scholar -
33.
Karamehmetolu M, Oztürkmen Y, Azboy I, et al. Остеотомия Фулкерсона для лечения хронической пателлофеморальной деформации. Acta Orthop Traumatol Turc. 2007; 41: 21–30.
PubMedGoogle Scholar -
34.
Koëter S, Diks MJF, Anderson PG, et al.Модифицированная остеотомия бугорка большеберцовой кости для лечения надколенника: результаты через два года. J Bone Joint Surg Br. 2007; 89: 180–5.
PubMedGoogle Scholar -
35.
Сакаи Н., Кошино Т., Окамото Р. Уменьшение боли после переднемедиального смещения бугристости большеберцовой кости: 5-летнее наблюдение за 21 коленом с пателлофоморальным артрозом. Acta Orthop Scand. 1996; 67: 13–5.
PubMedCrossRefGoogle Scholar -
36.
Shen HC, Chao KH, Huang GS, et al. Комбинированные проксимальные и дистальные процедуры коррекции для лечения привычного вывиха надколенника у взрослых.Am J Sports Med. 2007; 35: 2101–8.
PubMedCrossRefGoogle Scholar -
37.
Tjoumakaris FP, Forsythe B, Bradley JP. Пателлофеморальная нестабильность у спортсменов: лечение с помощью модифицированной остеотомии Фулкерсона и латерального высвобождения. Am J Sports Med. 2010; 38: 992–9.
PubMedCrossRefGoogle Scholar -
38.
Blevins FT, Steadman JR, Rodrigo JJ, et al. Лечение дефектов суставного хряща у спортсменов: анализ функционального результата и внешнего вида поражения.Ортопедия. 1998; 21: 761–7; обсуждение 767.
Google Scholar -
39.
Kreuz PC, Steinwachs MR, Erggelet C, et al. Результаты после микропереломов полноразмерных хондральных дефектов в различных отделах коленного сустава. Хрящевой артроз. 2006; 14: 1119–25.
PubMedCrossRefGoogle Scholar -
40.
Miller BS, Steadman JR, Briggs KK, et al. Удовлетворенность пациентов и исход после микроперелома дегенеративного колена. J Knee Surg. 2004; 17: 13–7.
PubMedGoogle Scholar -
41.
Mithoefer K, Williams RJ, Warren RF, et al. Методика микропереломов при поражении суставного хряща коленного сустава. Проспективное когортное исследование. J Bone Joint Surg Am. 2005; 87: 1911–20.
PubMedCrossRefGoogle Scholar -
42.
Минас Т., Брайант Т. Роль имплантации аутологичных хондроцитов в пателлофеморальный сустав. Clin Orthop Relat Res. 2005; 436: 30–39.
PubMedCrossRefGoogle Scholar -
43.
Bentley G, Biant LC, Carrington RWJ и др. Проспективное рандомизированное сравнение имплантации аутологичных хондроцитов и мозаичной пластики при костно-хрящевых дефектах коленного сустава. J Bone Joint Surg Br. 2003. 85: 223–30.
PubMedCrossRefGoogle Scholar -
44.
Yates JW Jr. Эффективность имплантации аутологичных хондроцитов для лечения полнослойных поражений суставного хряща у пациентов, получающих компенсацию. Ортопедия. 2003. 26: 295–300.
PubMedGoogle Scholar -
45.
Hangody L, Füles P. Аутологичная костно-хрящевая мозаичная пластика для лечения полнослойных дефектов опорных суставов: десятилетний экспериментальный и клинический опыт. J Bone Joint Surg Am. 2003; 85 (Приложение 2): 25–32.
PubMedGoogle Scholar -
46.
Якоб Р.П., Франц Т., Готье Э. и др. Аутологичная костно-хрящевая пластика коленного сустава: показания, результаты и размышления. Clin Orthop Relat Res. 2002; 401: 170–84.
PubMedCrossRefGoogle Scholar -
47.
Джамали А.А., Эммерсон Б.К., Чунг С.и др. Свежие костно-хрящевые аллотрансплантаты: результат в пателлофеморальном суставе. Clin Orthop Relat Res. 2005. 437: 176–85.
PubMedCrossRefGoogle Scholar -
48.
Torga Spak R, Teitge RA. Свежие костно-хрящевые аллотрансплантаты при пателлофеморальном артрите: долгосрочное наблюдение. Clin Orthop Relat Res. 2006; 444: 193–200.
PubMedCrossRefGoogle Scholar -
49.
Shasha N, Krywulak S, Backstein D, et al. Долгосрочное наблюдение за свежими костно-хрящевыми аллотрансплантатами большеберцовой кости при неудачных переломах плато большеберцовой кости.J Bone Joint Surg Am. 2003; 85 (Дополнение 2): 33–9.
PubMedGoogle Scholar -
50.
Maldague B, Malghem J. Настоящий вид сбоку фасеток надколенника. Новый рентгенологический доступ бедренно-надколенникового сустава (пер. Автора). Анн Радиол (Париж). 1976; 19: 573–81.
Google Scholar
Информация об авторских правах
© Springer Science + Business Media New York 2014
Авторы и аффилированные лица
- 1. Отделение ортопедической хирургии Центр восстановления хряща в Индиане Гринвуд, США
- 2.Отделение ортопедической хирургии Бригама и женской больницы, Гарвардская медицинская школа Честнат-Хилл, США
- 3. Ортопедическая больница Орто-Инди и Индиана, Гринвуд, США
Часть I: Оперативная ортопедия фетлок-сустава лошади: травмы и пороки развития суставного фетлок-сустава лошади: травмы и пороки развития сустава. размер поражения, ограничение активности может быть
необходимости. Большие очаги поражения являются слабыми по сравнению с
нормальной костью и могут вызывать хромоту при физической нагрузке.
В редких случаях образуется настоящий десиканс, похожий на ap, и требуется его удаление
.Если это происходит в тыльном сочленении
с первой фалангой, это простая троскопическая процедура ar-
, если гребешок хряща небольшой.
Иногда развивается большая складка, охватывающая большую часть контура мыла; они ограничивают карьеру и вызывают серьезную озабоченность у
при обнаружении остео-
хондроза дистальной канавки. Поскольку эти поражения
настолько велики, что повреждение становится необратимым путем удаления
после того, как они разовьются, рекомендуется
ограниченные физические нагрузки до тех пор, пока не созреет дистальная пяточная кость.
Чаще всего утолщенная и ослабленная суставная поверхность
треснет, и образуется субхондральная костная киста
дистальной канавки. Если киста сохраняется, то ее необходимо лечить хирургическим путем.
Остеохондрозные поражения ладонной / подошвенной части
сочленение пястной кости с сесамовидными костями
обычно менее обширно и обычно разрешается
со временем, но те же проблемы с размером и возможностью отделения хряща
применимы и в этом месте. ; Итак, мониторинг размера поражения и
созревания в зависимости от количества физических упражнений
стресса является целесообразным.
Что сбивает с толку, в некоторых отчетах
поколение скаковых лошадей названо ОКР на дистальной части ладонной кости. Эта дегенерация является травматическим заболеванием, связанным со стрессом от высокоскоростных упражнений, а
не имеет отношения к заболеванию развития, которое мы
обычно называем ОКР. Предпочтительно, мы должны разделить
эти два состояния по терминологии, а
относится только к заболеванию развития как ОКР.
Дистальные кисты пястных / плюсневых костей
Кистозные поражения дистальной части пястной кости
начинаются с остеохондрозных повреждений мыщелков
дистальной пястной кости.Обычно они находятся в
пястной кости.
61 Эти кисты часто бывают двух-
аксиальными. Остеохондрозные поражения мыщелков
часто улучшаются со временем, становятся окостеневшими, а
заживают, перестраиваясь в исходную кость. Однако, пока сохраняется утолщенный суставной хрящ,
суставная поверхность уязвима для травм.
Если травма создает трещину в патологическом
хряще суставной поверхности,
синовиальную жидкость можно протолкнуть через щель в субхондральную кость.
Субхондральная кость начнет формировать кистозную полость
в ответ на циклическое повышение давления. Нагрузка Cyc-
вызывает периодическое повышение давления в кистозной полости
, при этом синовиальная жидкость проталкивается
в субхондральную кость с каждым несущим весом шага
, заставляя кость реабсорбироваться и формировать кисту
. Киста будет увеличиваться в размерах
до тех пор, пока не станет достаточно большой
, чтобы количество синовиальной жидкости, проталкиваемой через щель в суставной поверхности
, стало недостаточным
для повышения давления в кистозной полости
; затем вокруг
кисты образуется склеротическая граница, когда давление выравнивается, и кость пытается
реконструировать и нейтрализовать кисту и ее биом-
механическое воздействие на кость (рис.24).
Воспаление, связанное с активным образованием кисты
, часто вызывает боль и хромоту, поскольку
вызывает повышенное давление внутри кости, которое
возникает в результате проталкивания синовиальной жидкости в кисту
под действием веса. Дистальные кисты McIII часто со временем переходят
в устойчивое безболезненное состояние; при повышении уровня активности лошади
давление может возрасти, и киста может снова стать реактивной и
вызвать болезненные ощущения для лошади, вызывая хромоту.Следовательно,
, пока сохраняется щелевидный дефект суставной поверхности
, сохраняется опасность хромоты из-за кисты
.
Кисты почти всегда образуются на вогнутых / выпуклых ар-
тикулярных поверхностях, потому что форма суставной поверхности
облегчает давление на поверхность сустава
на нагрузку, заставляя синовиальную жидкость
проникать в субхондральную кость.
62 Следовательно, кисты
обычно находятся на мыщелках.
Лечение субхондральных кист требует
изменения биомеханики поверхности сустава, чтобы
прервать сжатие кисты.Наиболее эффективным методом лечения является удаление очага ОКР, который
предрасполагает суставную поверхность к образованию кисты.
902
1.
Пауэрс К.М., Уорд С.Р., Фредериксон М. и др. Пателлофеморальная кинематика при разгибании колена с нагрузкой и без нагрузки у лиц с боковым подвывихом надколенника: предварительное исследование. J Orthop Sports Phys Ther. 2003. 33: 677–85.
PubMedCrossRefGoogle Scholar2.
Фарр Дж., Ковелл Д., Латтерманн К. Поражения хряща при вывихах надколенника: инциденты / места / когда лечить. Sports Med Arthrosc.2012; 20 (3): 181–6
PubMedCrossRefGoogle Scholar3.
Hauser E. Тотальная трансплантация сухожилия при смещении надколенника: новая операция при рецидивирующем вывихе надколенника. Surg Gynecol Obstet. 1938; 66: 199–214.
Google Scholar4.
Курода Р., Камбич Х., Валдевит А. и др. Контактное давление суставного хряща после переноса бугристости большеберцовой кости. Трупное исследование. Am J Sports Med. 2001; 29: 403–409.
PubMedGoogle Scholar5.
Dejour H, Walch G, Nove-Josserand L, et al. Факторы нестабильности надколенника: анатомическое рентгенографическое исследование. Коленная хирургия Sports Traumatol Arthrosc. 1994; 2: 19–26.
PubMedCrossRefGoogle Scholar6.
Pandit S, Frampton C, Stoddart J, et al. Оценка расстояния между бугристостью большеберцовой кости и блокаторной канавкой с помощью магнитно-резонансной томографии: нормальные значения для мужчин и женщин. Int Orthop. 2011; 35: 1799–803.
PubMedCrossRefGoogle Scholar7.
Деппен Р.От Ядра к взаимоотношениям полов. В: Донателли Р., Редакторы. Спортивная реабилитация. Сент-Луис: Эльзевьер; 2007.
Google Scholar8.
Кук Г. Движение: функциональные двигательные системы: скрининг, оценка и корректирующие стратегии. Aptos: Lotus Pub; 2011. с. 407.
Google Scholar9.
Stäubli HU, Dürrenmatt U, Porcellini B, et al. Анатомия и геометрия поверхности пателлофеморального сустава в аксиальной плоскости. J Bone Joint Surg Br.1999; 81: 452–8.
PubMedCrossRefGoogle Scholar10.
Pidoriano AJ, Weinstein RN, Buuck DA, et al. Корреляция поражений суставов надколенника с результатами переноса переднемедиального бугорка большеберцовой кости. Am J Sports Med. 1997; 25: 533–7.
PubMedCrossRefGoogle Scholar11.
Бриттберг М., Линдаль А., Нильссон А. и др. Лечение глубоких дефектов хряща коленного сустава с помощью трансплантации аутологичных хондроцитов. N Engl J Med. 1994; 331: 889–95.
PubMedCrossRefGoogle Scholar12.
Trillat A, Dejour H, Couette A. Диагностика и лечение рецидивирующих подвывихов. Преподобный Чир Ортоп. 1964; 50: 813–3.
PubMedGoogle Scholar13.
Fulkerson JP. Переднемедиализация бугристости большеберцовой кости при пателлофеморальном смещении. Clin Orthop Relat Res. 1983; 177: 176–81.
PubMedGoogle Scholar14.
Maquet P. Увеличение бугристости большеберцовой кости.Clin Orthop Relat Res. 1976; 115: 225–30.
PubMedGoogle Scholar15.
Ferrandez L, Usabiaga J, Yubero J, et al. Экспериментальное исследование перераспределения пателлофеморальных давлений при смещении кпереди переднего бугристости большеберцовой кости. Clin Orthop Relat Res. 1989; 238: 183–9.
PubMedGoogle Scholar16.
Ferguson AB, Brown TD, Fu FH, et al. Снятие контактного напряжения надколенника бедренной кости за счет смещения бугорка большеберцовой кости кпереди.J Bone Joint Surg Am. 1979; 61: 159–66.
PubMedGoogle Scholar17.
Cohen ZA, Henry JH, McCarthy DM, et al. Компьютерное моделирование хирургии пателлофеморального сустава. Модели переноса бугорка для конкретных пациентов. Am J Sports Med. 2003. 31: 87–98.
PubMedGoogle Scholar18.
Rue JPH, Colton A, Zare SM, et al. Контактное давление трохлеара после прямой передней бугристости большеберцовой кости. Am J Sports Med. 2008; 36: 1953–1959.
PubMedCrossRefGoogle Scholar19.
Мерикан А.М., Эмис А.А. Анатомия латерального удерживателя колена. J Bone Joint Surg Br. 2008; 90: 527–34.
PubMedGoogle Scholar20.
Fulkerson JP, Gossling HR. Анатомия латерального ретинакула коленного сустава. Clin Orthop Relat Res. 1980; 153: 183–8.
PubMedGoogle Scholar21.
Fox JM, Del Pizzo W. Пателлофеморальный сустав. Нью-Йорк: Макгроу-Хилл; 1993. стр. 399.
Google Scholar22.
Schöttle PB, Schmeling A, Rosenstiel N, et al.Рентгенологические ориентиры для установки бедренного туннеля при реконструкции медиальной надколенно-бедренной связки. Am J Sports Med. 2007; 35: 801–4.
PubMedCrossRefGoogle Scholar23.
Tateishi T, Tsuchiya M, Motosugi N, et al. Изменение длины трансплантата и рентгенологическая оценка положения бедренного сверла для реконструкции медиальной надколенниковой связки. Коленная хирургия Sports Traumatol Arthrosc. 2011; 19: 400–7.
PubMedCrossRefGoogle Scholar24.
Фарр Дж., Шепсис А.А.Реконструкция медиальной пателлофеморальной связки при рецидивирующей нестабильности надколенника. J Knee Surg. 2006; 19: 307–16.
PubMedCrossRefGoogle Scholar25.
Стедман Дж. Р., Бриггс К. К., Родриго Дж. Дж. И др. Исходы микропереломов при травматических хондральных дефектах коленного сустава: средний срок наблюдения 11 лет. Артроскопия. 2003. 19: 477–84.
PubMedCrossRefGoogle Scholar26.
Фулкерсон Дж. Принятие решений в отношении пациента с устойчивой пателлофеморальной болью.Колено. 1996; 3: 100–3.
CrossRefGoogle Scholar27.
Акгюн У., Нуран Р., Карахан М. Модифицированная остеотомия Фулкерсона при рецидивирующих вывихах надколенника бедра. Acta Orthop Traumatol Turc. 2010; 44: 27–35.
PubMedCrossRefGoogle Scholar28.
Bellemans J, Cauwenberghs F, Witvrouw E, et al. Перенос переднемедиального бугорка большеберцовой кости у пациентов с хронической болью в передней части колена и смещением надколенника по типу подвывиха. Am J Sports Med. 1997; 25: 375–81.
PubMedCrossRefGoogle Scholar29.
Buuck D, Fulkerson J. Антеромедиализация бугорка большеберцовой кости: наблюдение через 4–12 лет. Oper Tech Sports Med. 2000; 8: 131–7.
CrossRefGoogle Scholar30.
Cameron HU, Huffer B, Cameron GM. Переднемедиальное смещение бугорка большеберцовой кости при пателлофеморальной артралгии. Может J Surg. 1986; 29: 456–8.
PubMedGoogle Scholar31.
Carofino BC, Fulkerson JP. Антеромедиализация бугорка большеберцовой кости при пателлофеморальном артрите у пациентов старше 50 лет.J Knee Surg. 2008; 21: 101–5.
PubMedGoogle Scholar32.
Fulkerson JP, Shea KP. Нарушения пателлофеморального выравнивания. J Bone Joint Surg Am. 1990; 72: 1424–149.
PubMedGoogle Scholar33.
Karamehmetolu M, Oztürkmen Y, Azboy I, et al. Остеотомия Фулкерсона для лечения хронической пателлофеморальной деформации. Acta Orthop Traumatol Turc. 2007; 41: 21–30.
PubMedGoogle Scholar34.
Koëter S, Diks MJF, Anderson PG, et al.Модифицированная остеотомия бугорка большеберцовой кости для лечения надколенника: результаты через два года. J Bone Joint Surg Br. 2007; 89: 180–5.
PubMedGoogle Scholar35.
Сакаи Н., Кошино Т., Окамото Р. Уменьшение боли после переднемедиального смещения бугристости большеберцовой кости: 5-летнее наблюдение за 21 коленом с пателлофоморальным артрозом. Acta Orthop Scand. 1996; 67: 13–5.
PubMedCrossRefGoogle Scholar36.
Shen HC, Chao KH, Huang GS, et al. Комбинированные проксимальные и дистальные процедуры коррекции для лечения привычного вывиха надколенника у взрослых.Am J Sports Med. 2007; 35: 2101–8.
PubMedCrossRefGoogle Scholar37.
Tjoumakaris FP, Forsythe B, Bradley JP. Пателлофеморальная нестабильность у спортсменов: лечение с помощью модифицированной остеотомии Фулкерсона и латерального высвобождения. Am J Sports Med. 2010; 38: 992–9.
PubMedCrossRefGoogle Scholar38.
Blevins FT, Steadman JR, Rodrigo JJ, et al. Лечение дефектов суставного хряща у спортсменов: анализ функционального результата и внешнего вида поражения.Ортопедия. 1998; 21: 761–7; обсуждение 767.
Google Scholar39.
Kreuz PC, Steinwachs MR, Erggelet C, et al. Результаты после микропереломов полноразмерных хондральных дефектов в различных отделах коленного сустава. Хрящевой артроз. 2006; 14: 1119–25.
PubMedCrossRefGoogle Scholar40.
Miller BS, Steadman JR, Briggs KK, et al. Удовлетворенность пациентов и исход после микроперелома дегенеративного колена. J Knee Surg. 2004; 17: 13–7.
PubMedGoogle Scholar41.
Mithoefer K, Williams RJ, Warren RF, et al. Методика микропереломов при поражении суставного хряща коленного сустава. Проспективное когортное исследование. J Bone Joint Surg Am. 2005; 87: 1911–20.
PubMedCrossRefGoogle Scholar42.
Минас Т., Брайант Т. Роль имплантации аутологичных хондроцитов в пателлофеморальный сустав. Clin Orthop Relat Res. 2005; 436: 30–39.
PubMedCrossRefGoogle Scholar43.
Bentley G, Biant LC, Carrington RWJ и др. Проспективное рандомизированное сравнение имплантации аутологичных хондроцитов и мозаичной пластики при костно-хрящевых дефектах коленного сустава. J Bone Joint Surg Br. 2003. 85: 223–30.
PubMedCrossRefGoogle Scholar44.
Yates JW Jr. Эффективность имплантации аутологичных хондроцитов для лечения полнослойных поражений суставного хряща у пациентов, получающих компенсацию. Ортопедия. 2003. 26: 295–300.
PubMedGoogle Scholar45.
Hangody L, Füles P. Аутологичная костно-хрящевая мозаичная пластика для лечения полнослойных дефектов опорных суставов: десятилетний экспериментальный и клинический опыт. J Bone Joint Surg Am. 2003; 85 (Приложение 2): 25–32.
PubMedGoogle Scholar46.
Якоб Р.П., Франц Т., Готье Э. и др. Аутологичная костно-хрящевая пластика коленного сустава: показания, результаты и размышления. Clin Orthop Relat Res. 2002; 401: 170–84.
PubMedCrossRefGoogle Scholar47.
Джамали А.А., Эммерсон Б.К., Чунг С.и др. Свежие костно-хрящевые аллотрансплантаты: результат в пателлофеморальном суставе. Clin Orthop Relat Res. 2005. 437: 176–85.
PubMedCrossRefGoogle Scholar48.
Torga Spak R, Teitge RA. Свежие костно-хрящевые аллотрансплантаты при пателлофеморальном артрите: долгосрочное наблюдение. Clin Orthop Relat Res. 2006; 444: 193–200.
PubMedCrossRefGoogle Scholar49.
Shasha N, Krywulak S, Backstein D, et al. Долгосрочное наблюдение за свежими костно-хрящевыми аллотрансплантатами большеберцовой кости при неудачных переломах плато большеберцовой кости.J Bone Joint Surg Am. 2003; 85 (Дополнение 2): 33–9.
PubMedGoogle Scholar50.
Maldague B, Malghem J. Настоящий вид сбоку фасеток надколенника. Новый рентгенологический доступ бедренно-надколенникового сустава (пер. Автора). Анн Радиол (Париж). 1976; 19: 573–81.
Google Scholar