Межпозвоночная грыжа грудного отдела позвоночника
Симптомы межпозвоночной грыжи грудного отдела
Основные симптомы грыжи грудного отдела позвоночника
- болезненность в области груди, верхней зоны поясницы;
- болезненные ощущения между ребер, в спине, в грудной клетке;
- слабость и быстрая утомляемость мышц рук.
Опасность межпозвонковой грыжи грудного отдела таится в возможности развития сопутствующих заболеваний сердца, желудочно-кишечного тракта, органов дыхания. Именно поэтому косвенным признаком грыжи грудного отдела (при наличии основных симптомов) часто становятся возникающие в этот период проблемы с кишечником и мочевым пузырем.
Боль усиливается при резких движениях, смене позы либо при длительном статическом положении тела.
Лечение грыжи грудного отдела позвоночника
Основные методы лечения при грыже грудного отдела – консервативные и пункционные.
На ранних стадиях заболевания при помощи консервативных методов лечения (массаж, лечебная физкультура, мануальная терапия, аппаратное вытяжение) можно снизить, а то и полностью убрать боль в спине.
Если состояние запущено и уже присутствует серьезный болевой синдром, от которого не избавиться терапевтическими средствами, применяются малоинвазивные пункционные методы лечения – гидропластика, лазерная вапоризация и другие. Серьезное хирургическое вмешательство проводится в тех случаях, когда пациент обратился очень поздно и у него фиксируется постоянная непереносимая боль, могут даже появиться неврологические нарушения.
Хирургические вмешательства в клинике «Союз» проводятся при помощи эндоскопических технологий, что делает операции максимально эффективными и безопасными. Малоинвазивность методик позволяет нашим пациентам быстро забыть о проведенной операции и вернуться к активной жизни.
Межпозвоночная грыжа грудного отдела позвоночника
Диагноз
Межпозвоночная грыжа грудного отдела позвоночника. Боли в поясничном и грудном отделе позвоночника.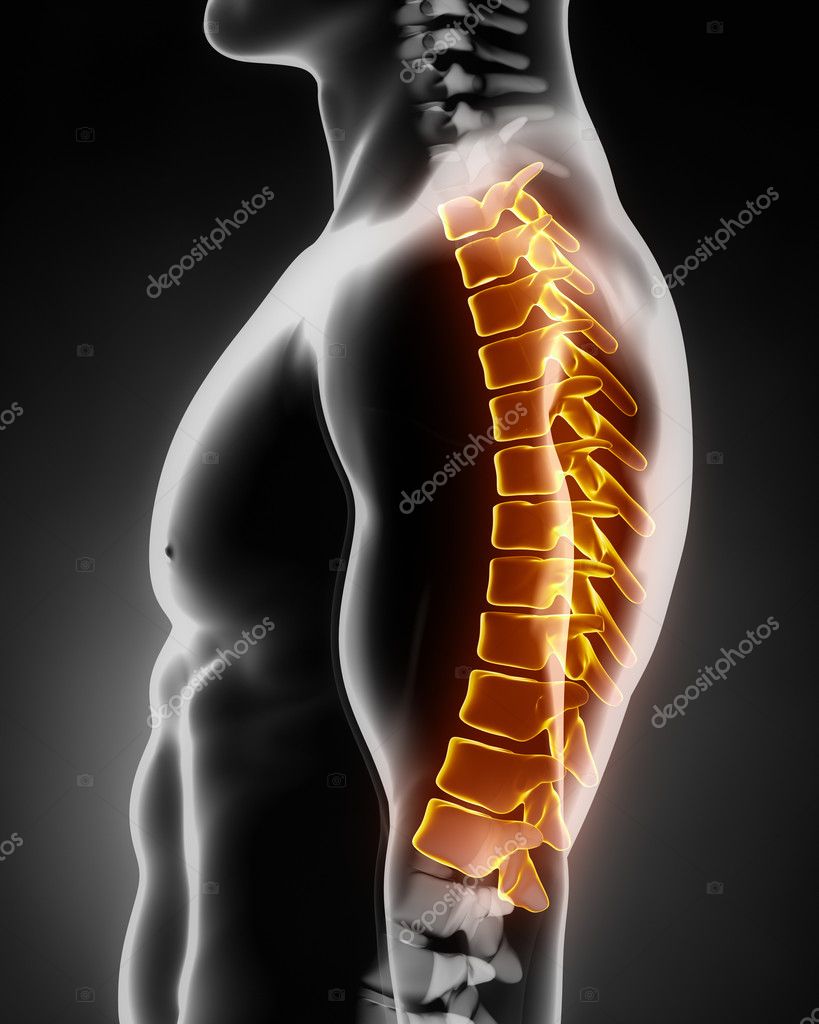 Протрузии межпозвоночных дисков.
Протрузии межпозвоночных дисков.
Пациент:
Мужчина, 38 лет, Казахстан
Врач:
Доктор Андрей Биттер, клиника Нойверк
Жалобы пациента
- Постоянная усталость в спине, чаще поясница и грудной отдел. Усталость в шее к концу дня. После ночного сна нет чувства восстановления, как-будто проснулся уже уставший и кажется, что не выспался, хотя длительность сна нормальная – 8-10 часов. Не получается найти удобное положение тела для сна, что-то постоянно где-то тянет и ноет.
- В течение последних полугода с некоторой периодичностью появляется резкая боль в пояснице. Бывает в положении стоя или при ходьбе, при повороте тела как-бы что-то стягивает и практически обездвиживает на месте, и потом постепенно отпускает.
- Недавно появлялась сильная слабость до онемения в левой ноге при нагрузке. Это состояние продолжалось в течение двух-трех недель и потом прошло.
- В начале октября появилась резкая боль в районе грудного отдела, в самом выпячивающемся месте спины.
 Боль была похожа на растяжение какой-то мышцы и практически не позволяла повернуться, не мог поднимать даже нетяжелые предметы. С этой болью проходил два-три дня, после чего она немного утихала, но болела постоянно. Потом перед сном, прощупывая пальцами позвоночник, обнаружил очаг боли и попробовал аккуратными движениями как-бы немного «раздвинуть» позвонки, между которыми болело. Это почти мгновенно помогло и боль сразу утихла и на следующий день все нормализовалось.
Боль была похожа на растяжение какой-то мышцы и практически не позволяла повернуться, не мог поднимать даже нетяжелые предметы. С этой болью проходил два-три дня, после чего она немного утихала, но болела постоянно. Потом перед сном, прощупывая пальцами позвоночник, обнаружил очаг боли и попробовал аккуратными движениями как-бы немного «раздвинуть» позвонки, между которыми болело. Это почти мгновенно помогло и боль сразу утихла и на следующий день все нормализовалось.
Ответ спинального хирурга доктора Андрея Биттер
На снимках МРТ позвоночника шея практически без патологических изменений. В грудном отделе самая значительная грыжа на уровне 7-8 позвонков, которая вполне может в будущем вызывать длительную и ноющую боль в этой области. В поясничной области остеохондроз в нижних двух сегментах поясничного-крестцового отдела.
Это, в сочетании с изменениями в межпозвонковых суставах и особенно в связке с подвздошно-крестцовым сочленением может давать боли в пояснице, отдающие в ногу, либо просто поясничные боли. Киста ведет себя обычно безобидно, но ее нужно каждые пару лет наблюдать при помощи МРТ.
Киста ведет себя обычно безобидно, но ее нужно каждые пару лет наблюдать при помощи МРТ.
Рекомендации
На данный момент хирургическое лечение не требуется. Удаление грыжи в грудном отделе, с подходом через торакс или ребро, это очень серьёзное и сложное вмешательство. Показаний к операции пока нет, но нужно быть осторожным, и не поднимать слишком тяжелые вещи, особенно без тренировки. Основной причиной вышеуказанных жалоб, как правило, является возрастной дисбаланс мышц и формирующийся артроз межпозвонковых суставов, что является следствием остеохондроза. Как правило регулярные физические упражнения если не полностью убирают болевой синдром, то сводят его к минимуму. Конечно же будут и непростые дни, когда возможно обострение боли.
Из консервативных рекомендаций — сохранять спортивную форму. Здесь важно найти свой вид спорта, который бы ежедневно доставлял удовольствие. Подходят бег, плавание, различные виды гимнастики, вплоть до различных комплексных упражнений (workout).
При обострении болей следует обратиться к специалисту по месту жительства.
Межпозвоночная грыжа грудного отдела – диагностика, симптомы и лечение
Что такое грыжа грудного отдела позвоночника
Грыжа в грудном отделе – это патологическое изменение, характеризующееся выпячиванием содержимого фиброзного кольца в полость межпозвоночного диска. Грыжа бывает внешней, внутренней, правосторонней или левосторонней и зависит от направления выпячивания. Основная проблема болезни – обнаружение на поздней стадии, из-за отсутствия своевременной диагностики.
Механизм развития патологического состояния прост, и проходит несколько стадий:
- Первая степень характеризуется возникновением метаболических нарушений в хрящевой ткани межпозвонкового диска. Обычно вызывают неблагоприятное состояние сопутствующие болезни – сколиоз или остеохондроз. В норме костная и хрящевая ткань с кровотоком получают минеральные вещества, поддерживающие прочность твердых тканевых структур.
 При нарушении этого процесса запускается развитие патологии. Латентная стадия может длиться бессимптомно много лет. Грыжа может выявиться случайно, при проведении планового обследования.
При нарушении этого процесса запускается развитие патологии. Латентная стадия может длиться бессимптомно много лет. Грыжа может выявиться случайно, при проведении планового обследования. - Вторая стадия – это протрузия. Характеризуется явным расширением и истончением фиброзного кольца. В фиброзном кольце находится пульпозное ядро – то, что в конечном итоге выпячивается при грыже, является содержимым межпозвоночного диска. При протрузии возникают трещины фиброзного кольца.
- Третья степень – это пролапс, характеризующийся частичным разрывом фиброзного кольца. Это промежуточная стадия, ведущая уже к грыже.
- Четвертая стадия – это грыжа межпозвоночного диска непосредственно. Во время диагностики выявляют полное выпячивание пульпозного ядра в межпозвоночное пространство спинномозгового канала.
Болезнь опасна, если ее диагностируют не поздно. Поэтому, при наличии факторов риска рекомендуется вести щадящий образ жизни, а в случае возникновения дискомфорта в спине, обращаться к специалисту. Грудные грыжи локализуются обычно в межлопаточной зоне, но иногда возникают образования в подлопаточной и надлопаточной области.
Грудные грыжи локализуются обычно в межлопаточной зоне, но иногда возникают образования в подлопаточной и надлопаточной области.
Почему возникает болезнь
Существует перечень факторов, способствующих возникновению ухудшений со стороны позвоночника:
- Профессиональные занятия спортом или тяжелый физический труд. В зоне риска спортсмены, поднимающие большой вес и работники на стройке. Избыточная нагрузка чревата преждевременным износом внутренних органов и возникновением патологий опорно-двигательного аппарата, включая грыжу межпозвоночного отдела спины.
- Наследственный фактор. Если в семье имеются родственники, страдающие от ревматоидных болезней спины, грыжи позвонков или протрузии, то нужно учитывать этот момент и вести осторожный образ жизни. Важно упомянуть такой диагноз, как грыжа Шморля, которая является исключительно генетически обусловленным фактором возникновения.
- Гиподинамия или ведение малоактивного образа жизни. Для позвоночника вредна как избыточная, так и недостаточная нагрузка.

- Ведение пагубного образа жизни. Доказано, что лица, злоупотребляющие алкоголем или табаком, чаще склонны к хроническим заболеваниям, включая расстройства опорно-двигательного аппарата. При неправильном образе жизни нарушаются обменные процессы, вымываются полезные вещества из организма, что чревато нарушением питания хрящевой ткани. Это приводит к развитию патологии в межпозвоночном пространстве.
- Наличие травм. Если человек попадал в автомобильные аварии или падал на спину, то у него повышен риск появления грыжи межпозвоночных дисков.
- Сопутствующие болезни в анамнезе.
 Предрасполагающий фактор – наличие врожденных аномалий в строении хребта, искривления в грудной области спины (кифоз или сколиоз), развитие остеохондроза.
Предрасполагающий фактор – наличие врожденных аномалий в строении хребта, искривления в грудной области спины (кифоз или сколиоз), развитие остеохондроза. - Возрастной фактор. У лиц преклонного возраста, ввиду замедления обмена веществ и снижения синтеза гормонов, усвоение кальция снижается. В результате костная ткань становится хрупкой, а хрящи изнашиваются.
Симптомы грыжи в грудном отделе
В грудном отделе есть 3 сегмента – верхний, нижний и срединный. У каждого из сегментов имеется специфическая, отдельная симптоматика, указывающая на развитие патологии. Также существует ряд общих симптомов, включающих:
- Скованность и ограничение движений в области грудной клетки, усиливающаяся в утреннее время.
- Слабость, онемение и покалывание в конечностях. Эти признаки указывают на задевание нервных корешков. В зависимости от локализации повреждений, отдача боли может возникать в ногах, руках, сердце, лопатке или ключице. Также наблюдаются парестезии – дрожание и ощущение мурашек в конечностях.

- Иногда наблюдают нарушение стула и признаки защемления седалищного нерва ниже поясницы, что больше характерно для поражения нижней части грудного отдела. Возможны неприятные, иррадиирующие боли в области половых органов, живота.
- Развитие болевого синдрома. Поначалу неприятные ощущения легкие, но со временем усиливаются. Характер боли – ноющий, с прострелами. Реже возникают опоясывающие боли с проявлением иррадиации в зону почек или нижней части туловища. При кашле неприятные симптомы на уровне лопаток могут усиливаться.
Если поражена верхняя часть грудного отделав области позвоночного столба, то болезненные ощущения возникают в верхней части спины, в области груди и руках. Может возникать иррадиация в сердечную мышцу, что проявляется кардиологическими признаками. Также в руках и пальцах возникает периодически онемение и ощущение ползанья мурашек.
Если грыжа возникает в среднем сегменте грудного отдела, то пациент часто жалуется на жжение в межлопаточной области.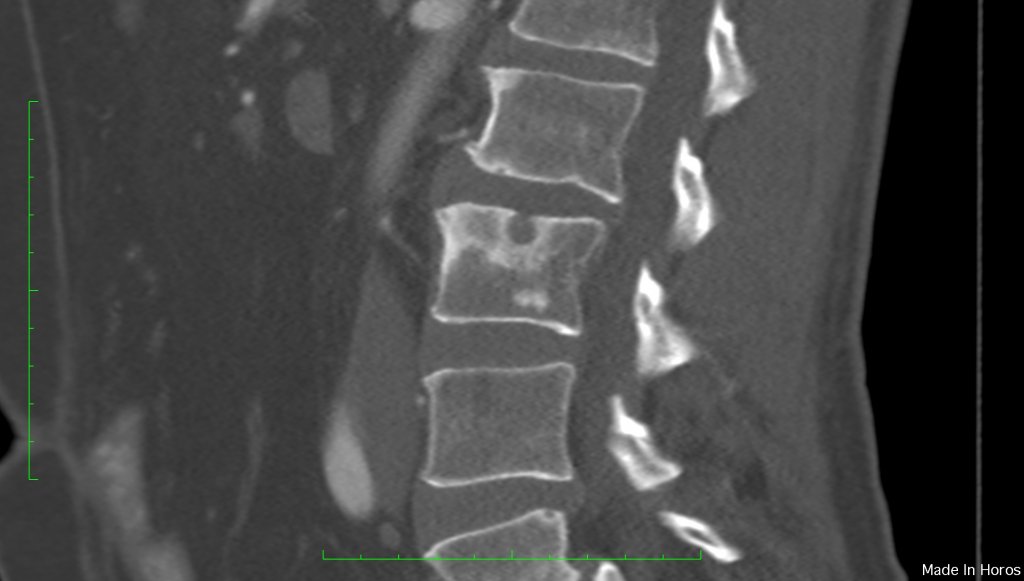 Боль часто усиливается на вдохе или при физических нагрузках. При поражении нижнего отдела неприятные ощущения и чувство жжения возникает под лопатками. Возможна иррадиация в область желудка, что вызывает признаки гастрита или язвы желудка.
Боль часто усиливается на вдохе или при физических нагрузках. При поражении нижнего отдела неприятные ощущения и чувство жжения возникает под лопатками. Возможна иррадиация в область желудка, что вызывает признаки гастрита или язвы желудка.
Как диагностируют патологию
Если пациент ощущает дискомфорт в грудном отделе, не связанный с мышечной перегрузкой или травмой более недели, ему следует обратиться к терапевту. Специалист проводит первичный осмотр, собирает жалобы, заполняя медицинскую карту, и направляет пациента к специалисту более узкого профиля – невропатологу или травматологу.
Профильный специалист, анализируя сказанное пациентом и записи из медицинской карты, проводит первичный осмотр и направляет больного для проведения таких диагностических мероприятий:
- Рентгенография. С помощью такого метода диагностики проводят осмотр костной ткани. Это обязательная, довольно информативная и быстрая диагностика, назначаемая большинству пациентов при подозрении болезни опорно-двигательного аппарата.
 Если у пациента имеется грыжа, то на рентгеновском снимке будут отчетливо видны неблагоприятные структурные изменения – сужение расстояния между межпозвоночными дисками, грубые признаки деформации. Рентген позволит оценить общее состояние позвоночника.
Если у пациента имеется грыжа, то на рентгеновском снимке будут отчетливо видны неблагоприятные структурные изменения – сужение расстояния между межпозвоночными дисками, грубые признаки деформации. Рентген позволит оценить общее состояние позвоночника. - Лабораторные анализы. Дополнительно назначают общий анализ крови и ревматологические пробы, если есть признаки воспаления, не связанные с травмой позвоночника. Эти показатели позволяют оценить общее состояние иммунной системы организма и наличие аутоиммунных отклонений.
- Магнитно-резонансная томография или МРТ. Это наиболее точный способ выявления грыжи. Метод диагностики нужен для окончательного подтверждения диагноза. МРТ определяет локализацию, размеры и степень выпячивания грыжи. Метод диагностики в точности рассматривает мягкие ткани и патологические процессы, происходящие в них.
- КТ или компьютерная томография. КТ – это альтернатива МРТ. Этот вид диагностики назначают в том случае, если у пациента имеются противопоказания к проведению МРТ.
 Примеры – наличие кардиостимулятора или металлических предметов в организме. КТ – это усовершенствованный вариант рентгенографии, позволяющий получить трехмерное изображение, как и при МРТ.
Примеры – наличие кардиостимулятора или металлических предметов в организме. КТ – это усовершенствованный вариант рентгенографии, позволяющий получить трехмерное изображение, как и при МРТ. - Миелография – это метод проведения контрастного исследования с введением вещества, которое подсвечивается при проведении рентгенографии. Вводят контрастное вещество с помощью тонкой иглы в участок, расположенный между нервными корешками и спинным мозгом.
- Электромиография – вспомогательный диагностический метод. С помощью воздействия электрических импульсов, выясняют, в каком состоянии находятся нервы. Определяют показатели по силе мышечного сокращения в ответ на раздражитель. Если нерв сильно зажат на фоне возникшего корешкового синдрома, то сила мышечных сокращений будет снижена.
Методы лечения межпозвоночной грыжи грудного отдела
Стоит отметить, что по статистическим данным этот вид грыжевого поражения встречается реже, чем поражение шейного и поясничного отделов.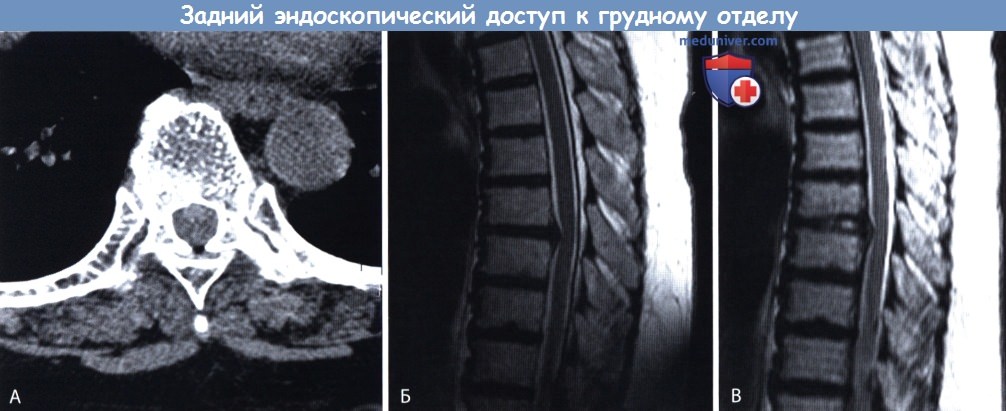 Такое явление связано с анатомической малоподвижностью грудного отдела. Проще говоря – поясничный прогиб и шея гибкие, поэтому на них ложится большая нагрузка вследствие повышенного риска травматизма, когда тугоподвижность грудного отдела снижена, поэтому травмы в этом отделе возникают реже.
Такое явление связано с анатомической малоподвижностью грудного отдела. Проще говоря – поясничный прогиб и шея гибкие, поэтому на них ложится большая нагрузка вследствие повышенного риска травматизма, когда тугоподвижность грудного отдела снижена, поэтому травмы в этом отделе возникают реже.
Остеохондроз и другие сопутствующие болезни с одинаковыми шансами могут поразить хребет в любом отделе. Обычно грыжа в межпозвоночном отделе тяжелее протекает, чем поражение шеи и поясницы, но методы терапии применяют одни и те же – консервативное лечение, включающее медикаментозную и немедикаментозную терапию, хирургическое лечение.
Заниматься самолечением после постановки такого диагноза категорически запрещено. Требуется помощь квалифицированного специалиста, работающего в сфере невропатологии, нейрохирургии или травматологии.
Как лечат с помощью лекарств
Медикаментозное лечение используют как в период обострения, так и после выхода из острого состояния. При возникновении корешкового синдрома уместно пользоваться такими медикаментозными средствами:
- Нестероидные противовоспалительные средства.
 Это обезболивающие препараты с выраженным противовоспалительным действием и умеренным жаропонижающим эффектом. Их действие направлено на снятие воспаления и купирование боли, если у пациента она имеет острое течение. НПВС обладают мощным терапевтическим действием, но не подходят для длительного применения. Неизбирательные препараты старого поколения по типу Диклофенака или Индометацина оказывают наиболее мощное влияние, но сильно повреждают слизистую оболочку желудка, поэтому их нельзя назначать лицам с диагнозом ГЭРБ или язвой желудка. Наиболее часто используют средства на основе Мелоксикама, которые имеют более мягкое действие и реже повреждают желудок. Длительность терапии инъекционными средствами не должна превышать 5 дней, затем можно перейти на таблетки, которые принимают не более двух недель. В дальнейшем переходят на наружные аналоги препаратов, в виде мазей или геля.
Это обезболивающие препараты с выраженным противовоспалительным действием и умеренным жаропонижающим эффектом. Их действие направлено на снятие воспаления и купирование боли, если у пациента она имеет острое течение. НПВС обладают мощным терапевтическим действием, но не подходят для длительного применения. Неизбирательные препараты старого поколения по типу Диклофенака или Индометацина оказывают наиболее мощное влияние, но сильно повреждают слизистую оболочку желудка, поэтому их нельзя назначать лицам с диагнозом ГЭРБ или язвой желудка. Наиболее часто используют средства на основе Мелоксикама, которые имеют более мягкое действие и реже повреждают желудок. Длительность терапии инъекционными средствами не должна превышать 5 дней, затем можно перейти на таблетки, которые принимают не более двух недель. В дальнейшем переходят на наружные аналоги препаратов, в виде мазей или геля. - Кортикостероиды. Этот вид препаратов используют в том случае, если терапия НПВС оказалась малоэффективной.
 Таблетки для купирования боли при грыже не назначаются, так как оказывают ряд побочных действий при длительном приеме. Врачи рекомендуют использовать препараты с пролонгированным действием. В травматологической практике или при поражениях опорно-двигательного аппарата уместно назначать Дипроспан. Средство вводят внутримышечно или внутрисуставно. В большинстве случаев достаточно использование одной инъекции. Медикамент имеет в составе короткий и длинный эфир синтетического кортикостероида. Короткий эфир включается быстро в работу, что обеспечивает практически мгновенное наступление противовоспалительного эффекта, когда длинный эфир действует в течение месяца.
Таблетки для купирования боли при грыже не назначаются, так как оказывают ряд побочных действий при длительном приеме. Врачи рекомендуют использовать препараты с пролонгированным действием. В травматологической практике или при поражениях опорно-двигательного аппарата уместно назначать Дипроспан. Средство вводят внутримышечно или внутрисуставно. В большинстве случаев достаточно использование одной инъекции. Медикамент имеет в составе короткий и длинный эфир синтетического кортикостероида. Короткий эфир включается быстро в работу, что обеспечивает практически мгновенное наступление противовоспалительного эффекта, когда длинный эфир действует в течение месяца. - Хондропротекторы – препараты, используемые длительными курсами, не менее полугода. Сначала в течение 1-2 месяцев пациент получает инъекционные растворы, после чего переходят на таблетки. Многие врачи уже отказываются от терапии хондропротекторами, так как эти медикаменты не проявляют клинического эффекта, более сильного, нежели плацебо.
 Принято использовать хондропротекторы для купирования боли и укрепления хрящевой ткани. Принимать или не принимать лекарства с недоказанной эффективностью, пациент должен решать самостоятельно, ведь эта группа препаратов стоит дорого.
Принято использовать хондропротекторы для купирования боли и укрепления хрящевой ткани. Принимать или не принимать лекарства с недоказанной эффективностью, пациент должен решать самостоятельно, ведь эта группа препаратов стоит дорого. - Витаминные комплексы. Доказано, что нейротропные витамины группы В обладают доказанной эффективностью, если их вводить в больших дозировках. Они снижают болевые ощущения и оказывают благотворное действие на нервную систему человека. Витаминные комплексы полезны при защемлении нервов, сниженном иммунитете и анемии. Примеры средств – Мильгамма, Нейрорубин. Сначала в течение 2-4 недель используют инъекционные формы, а затем переходят на таблетки, которые нужно пить в течение 1-2 месяцев.
- Миорелаксанты. Эти препараты оказывают расслабляющее действие на сегментированную мускулатуру тела. В результате грыжи или остеохондроза некоторые мышечные группы ослаблены, а некоторые пребывают в состоянии гипертонуса. Если боль вызвана мышечным спазмом, то миорелаксанты помогут справиться с проблемой.
 Стоит заметить, что НПВС в таком случае боль не уберут, ведь она не связана с течением воспалительного процесса. Примеры торговых названий – Мидокалм, Сирдалуд.
Стоит заметить, что НПВС в таком случае боль не уберут, ведь она не связана с течением воспалительного процесса. Примеры торговых названий – Мидокалм, Сирдалуд.
Реже назначают гомеопатические мази или спазмолитики.
Немедикаментозное решение проблем
Когда в пациента пройдет острый период, то ему нужно пройти реабилитационное лечение, направленное на восстановление мобильности или поддержание мышц в нужном тонусе, чтобы минимизировать риск рецидива.
Какие процедуры помогают:
- Лечебная физкультура. С помощью ЛФК подбирают специальный комплекс упражнений, направленный на улучшение гибкости в грудном отделе, укрепление слабых мышечных групп. Лечебная гимнастика полезна и при сколиозе, так как помогает улучшить осанку. Перед выполнением комплекса упражнений обязательно делают разминку, а в конце – заминку.
- Физиотерапевтические процедуры. Их назначают в большом количестве, ведь есть разные виды и типы воздействия на пораженный участок. Обычно подходит магнитная терапия, иглоукалывание, электрофорез.
- Массаж или мануальная терапия. Этот вид воздействия важен, так как позволяет расслабить зажатые мышцы, что часто возникает при грыжах, остеохондрозе. Массажи улучшают кровоток в пораженном месте, что полезно при таких заболеваниях. Необходимо курсовое лечение в несколько сеансов.
- Использование поддерживающего корсета. Носить такое приспособление нужно в том случае, если наблюдаются сильные боли при длительном сидении или стоянии. В особенности это актуально в той ситуации, когда работа пациента связана с долгой статической нагрузкой на спину. Рекомендуется подбирать модель корсета строго по рекомендации лечащего врача. Надевать вещь нужно аккуратно, чтобы не создавалось избыточное давление на внутренние органы и не нарушалось нормальное дыхание. Нельзя долго носить поддерживающий корсет, чтобы не спровоцировать развитие мышечной атонии.
Проведение операции в области грудной части позвоночника
Существуют абсолютные и относительные показания к проведению хирургического вмешательства. Абсолютные показания не требуют согласия пациента, так как обычно при таких состояниях пациент не в состоянии принимать решение самостоятельно. В каких случаях обязательно оперируют грыжевое образование:
Абсолютные показания не требуют согласия пациента, так как обычно при таких состояниях пациент не в состоянии принимать решение самостоятельно. В каких случаях обязательно оперируют грыжевое образование:
- Если выпячивание продолжает расти, и его размеры превышают 7 мм.
- Если у пациента нарушаются функции мочеиспускания или дефекации.
- При возникновении паралича или полной потере чувствительности в нижних или верхних конечностях.
С учетом современных возможностей нейрохирургии, не следует заострять внимание на возможных побочных эффектах от проведения хирургической манипуляции. Своевременное оказание помощи пациенту скажется лучше на состоянии здоровья, нежели игнорирование проблемы.
Относительные показания для проведения операции включают частичную потерю чувствительности, частые болевые ощущение, которые слабо купируются консервативной терапией, а также наличие парестезий.
Способы профилактики грыжи грудного отдела
Специфических способов избежать возникновения дегенеративного процесса в позвоночнике не существует.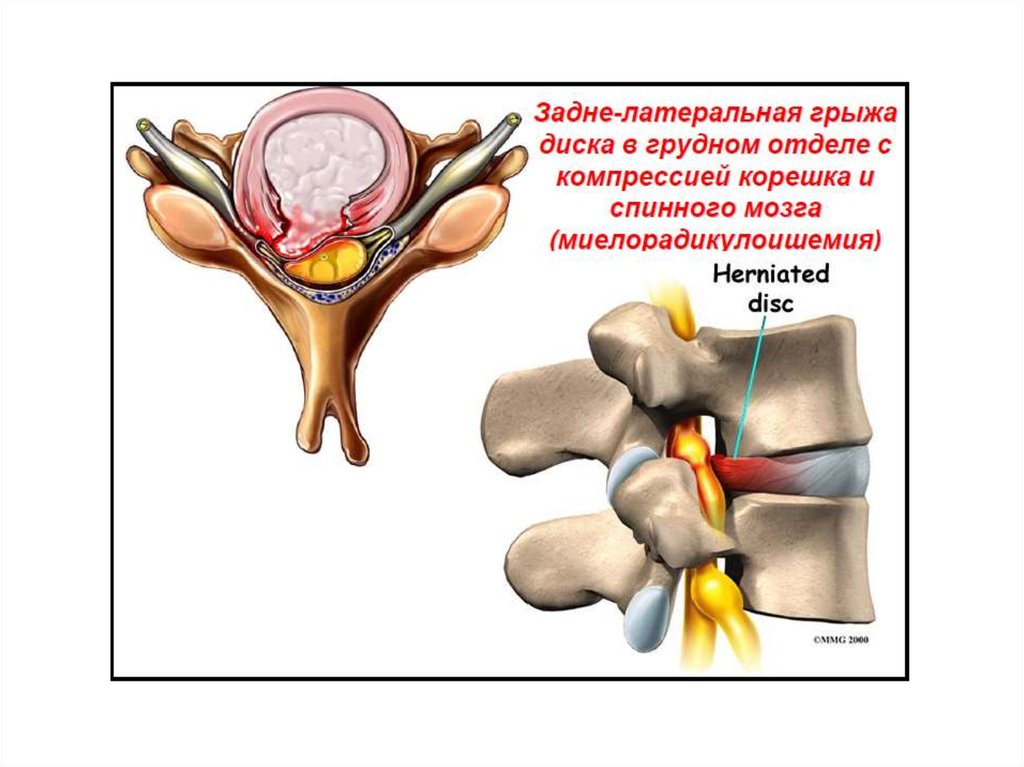 Чтобы обезопасить себя от возможных последствий, рекомендуется изучить статьи, содержащие проверенную информацию из медицинских источников достоверного уровня. Обычно рекомендуют вести здоровый образ жизни и следить за осанкой.
Чтобы обезопасить себя от возможных последствий, рекомендуется изучить статьи, содержащие проверенную информацию из медицинских источников достоверного уровня. Обычно рекомендуют вести здоровый образ жизни и следить за осанкой.
Более подробные рекомендации включают:
- Отказ от курения и частого употребления спиртных напитков. Лица, ведущие неправильный образ жизни, более подвержены заболеваниям опорно-двигательного аппарата. Это связано с тем, что спиртные напитки и курение вымывают витамины и минералы из организма. В результате костная ткань ослабевает. Также происходит нарушение и ухудшение общего кровотока, что негативно сказывается на регенерации тканей и хрящей в теле.
- Поддержание правильной осанки. Длительное нахождение в неудобной позе создает предпосылку к образованию искривления и мышечного дисбаланса. В результате некоторые мышцы берут на себя избыточную нагрузку, а другие ослабевают. Это негативно сказывается на осанке, что ведет к искривлению хребта.
 Сколиоз или кифоз являются факторами риска возникновения грыжи грудного отдела.
Сколиоз или кифоз являются факторами риска возникновения грыжи грудного отдела. - Ведение активного образа жизни. Жизнь в движении полезна в любом возрасте. Умеренные физические нагрузки улучшают кровоток и разгоняют обмен веществ, что положительно сказывается на общем самочувствии и состоянии опорно-двигательного аппарата. Главное не переусердствовать с подъемом тяжестей, чтобы не заработать травмы, которые могут спровоцировать возникновение патологического процесса в грудной области.
- Ношение ортопедической обуви и рюкзаков за спиной. Удобная обувь снимает нагрузку с опорно-двигательного аппарата, что положительно сказывается на здоровье спины. Отказ от ношения сумок на плече предупреждает возникновение искривления позвоночника.
Мнение редакции
Грыжа в грудном отделе чревата тяжелыми последствиями, если не начать вовремя лечение. При появлении подозрительных симптомов нужно сразу обращаться к врачу. Рекомендуется изучить статью внимательно, чтобы понять, какие признаки указывают на болезнь в грудной области спины.
Операция по удалению грыжи грудного отдела позвоночника в Москве
24 Сентябрь 2019 9290Грыжа грудного отдела позвоночника встречается значительно реже, чем шейного или поясничного, потому-что грудной отдел позвоночника заключен в жесткий реберный корсет. Тем не менее она способна провоцировать не меньший дискомфорт и приводить к не менее серьезным осложнениям. Изначально для лечения заболевания применяется консервативная терапия, которая включает прием индивидуально подобранных препаратов, физиопроцедуры и ЛФК.
Лишь при полной безрезультатности всего комплекса лечебных мероприятий повлиять на прогрессирование патологического процесса и постоянном сохранении болей больным рекомендуется хирургическое удаление межпозвоночной грыжи грудного отдела. Хотя в отдельных случаях, когда существует серьезная угроза здоровью, оно проводится в экстренном порядке.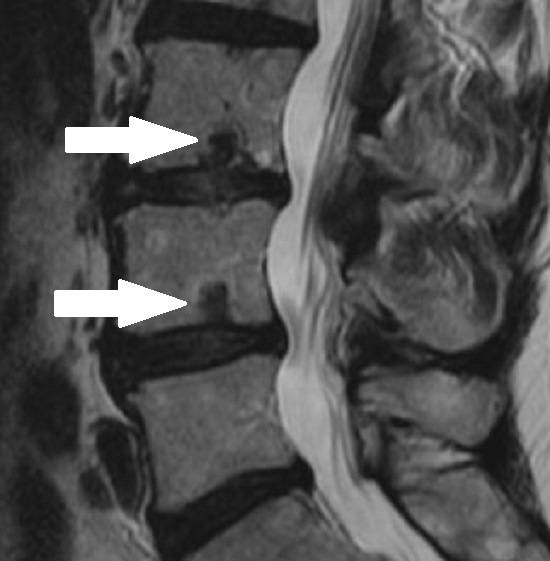
Сегодня существует методики, отличающиеся степенью инвазивности, перечнем показаний и противопоказаний, показателями эффективности и другими факторами. Чтобы выбрать оптимальный вариант хирургической помощи больному, спинальный хирург должен учитывать каждый из них. Специалисты «SL Клиниак» к каждому случаю подходят индивидуально и тщательно взвешивают возможные риски с вероятными положительными изменениями после операции, что позволяет нам рекомендовать пациенту наиболее эффективный метод решения проблемы межпозвонковой грыжи.
Виды операций по удалению грыжи грудного отдела позвоночника
В арсенале современной спинальной хирургии имеется множество вариантов удаления грыжевых образований разного размера и расположения. Наименее травматичными являются микрохирургические операции. После их проведения на коже остаются небольшие следы, а пациент может практически сразу же вернуться домой и даже выполнять нетяжелую работу.
Но и не забывается такое радикальное вмешательство, как дискэктомия со стабилизацией позвоночника. В запущенных случаях и при диагностировании определенных сопутствующих заболеваний применение только удаление грыжи диска невозможно. Поэтому открытая операция со стабилизацией становится единственным шансом больного на выздоровление.
В запущенных случаях и при диагностировании определенных сопутствующих заболеваний применение только удаление грыжи диска невозможно. Поэтому открытая операция со стабилизацией становится единственным шансом больного на выздоровление.
Микрохирургические операции
Малоинвазивные хирургические вмешательства такого рода вошли в медицинскую практику более 10 лет назад. С тех пор по всему миру проведены десятки тысяч подобных операций, более 98% которых оказались весьма результативными.
Суть метода заключается в открытом удалении грыжи диска через разрез на спине. Под общим наркозом производят линейный разрез кожи. Раздвигаются мышцы и ткани , обнажается позвоночник. На стороне грыжи с помощью специальных микрохирургических инструментов удаляются связки и обнажаются нервные структуры, которые сдавлены грыжей диска. Удаляется грыжа и под рентген контролем устанавливается специальная конструкция , которая удерживает позвоночник.
Далее послойно ушиваются ткани. Вставать, ходить, сидеть можно сразу после операции. Выписка на 5-7 сутки после операции.
Выписка на 5-7 сутки после операции.
В зависимости от размеров грыжи и степени плотности кости возможны методы :
- Задний доступ без протезирования межпозвонкового диска со стабилизацией позвоночника. Данная методика позволяет за короткий срок безопасно избавиться от грыж межпозвонкового диска грудного отдела позвоночника. Короткая реабилитация и возможность ранней активизации позволяет быстро восстановиться и вести привычный образ жизни без боли и угроз инвалидизации
- Заднебоковой торакальный доступ — метод который основан на разрезе в межреберье проекции грыжи диска , удаления межпозвонкового диска и протезирования его. После операции устанавливается специальный тоненький дренаж , который снимается на вторые сутки. Данная хирургия более травматична и нужна в случаях противопоказаний к заднему доступу.
- Эндоскопический метод удаления грыжи диска наименне травматичен, но не всегда эффективен при грыжи диска в грудном отделе. Если грыжа секвестрированная и смещена , или расположена срединно эффективность эндоскопического удаления резко снижается.

- Консервативное лечение грыжи диска проводится если нет неврологических осложнение и абсолютного стеноза позвоночного канала. В зависимости от его результата будет обсуждатся нужно ли проводить оперативное лечение.
Задний доступ со стабилизацией позвоночника позволяет избежать парализации конечностей и быстро вернуться к работе, восстановиться, устранить дискомфорт в спине или нарушения осанки. Эта операция не сопряжена с анестезиологическими рисками, так как выполняются опытными анестезиологами, но могут проводиться только у специалистов, которые занимаются только позвоночником . Поэтому в «SL Клиника» мы очень строго подходим к хирургии пациентов для проведения лечения и можем гарантировать отличный результат.
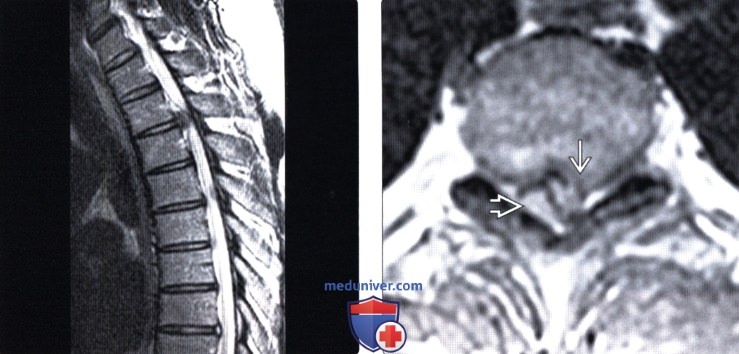
Эндоскопическое удаление межпозвонковой грыжи грудного отдела
Эндоскопическая операция – малоинвазивное вмешательство, чем открытая операция, но имеет значительно узкий спектр показаний. Она предполагает резекцию грыжи с помощью эндоскопа и специального хирургического инструментария.
Эндоскоп вводится в тело пациента через точечный разрез величиной 0,5–2 см. Он оснащен камерой и светодиодом, что позволяет хирургу точно контролировать каждое действие. Через имеющуюся в нем полость вводится специальный инструмент и осуществляется удаление межпозвонковой грыжи грудного отдела небольшими фрагментами.
Огромными достоинствами процедуры являются:
- возможность ее применения при несеквестрированных грыжевых образованиях;
- после него не остается крупных рубцов;
- благодаря постоянному визуальному контролю риск повреждения нервов сводится к минимуму;
- отсутствует необходимости удалять связки, что обеспечивает сохранение природной стабилизации позвоночника;
- реабилитация не требует существенных ограничений.
Недостаток этого метода в грудном отделе является ограниченные показания к процедуре, так как большие и секвестрированные грыжи лучше удалять открытым способом. Его применение противопоказано при выраженной нестабильности позвоночника, стенозе позвоночного канала и в некоторых других ситуациях.
Дискэктомия
В ряде ситуаций единственным способом для человека избавиться от болей является дискэктомия. Это открытое оперативное вмешательство, подразумевающее выполнение разреза длиной до 10 см из заднебокового доступа. В ходе него спинальный хирург зачастую полностью удаляет пораженный межпозвоночный диск, а также может выполнить резекцию позвоночных дуг или тел при наличии показаний.
Операция проводится под общим наркозом. При ее выборе мышцы и ребра аккуратно раздвигаются в стороны специальным ранорасширителем, после чего хирург производит удаление диска вместе с грыжей . После завершения всех необходимых манипуляций ткани ушиваются в обратном порядке, а послеоперационную рану закрывают стерильной повязкой.
Длительность открытой дискэктомии составляет около 2 часов. После нее пациент не менее суток остается лежа на спине под контролем медицинского персонала.
В определенных случаях удаление грыжи сочетают с установкой имплантатов, обеспечивающих стабильность позвоночника. Их изготавливают из титана или применяют искусственные материалы.
Их изготавливают из титана или применяют искусственные материалы.
Более щадящей разновидностью дискэктомии является микродискэктомия. Ее главное отличие состоит в выполнении всего объема запланированного вмешательства через разрез, величина которого не превышает 3 см. Контроль над ходом операции осуществляется посредством хирургического микроскопа.
Благодаря меньшему травмированию тканей микродискэктомия требует более короткой и легкой реабилитации. Но с ее помощью можно удалить выпячивание, размеры которого не превосходят 6 мм.
Подготовка к операции
Независимо от степени инвазивности операции, пациент вынужден пройти комплекс предоперационных исследований, включающих:
- общий анализ крови и мочи;
- биохимический анализ крови;
- коагулограмму;
- анализы крови на гепатиты А и В, ВИЧ, сифилис;
- ЭКГ;
- флюорограмму;
- МРТ позвоночника;
- дискографию (по показаниям).
Наибольшее внимание уделяется результатам МРТ исследования, которые и дают полную информацию о характере и расположении грыжи, а значит, и определяют оптимальную методику ее удаления.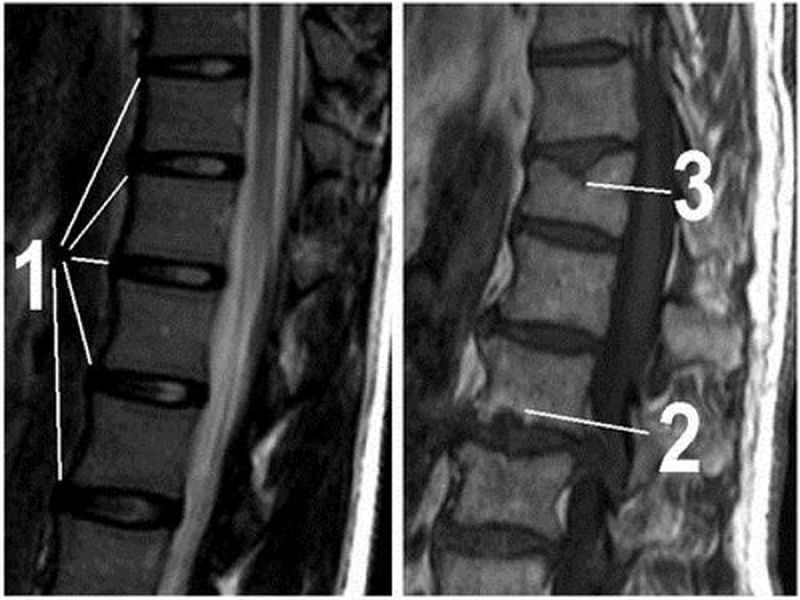 После завершения предоперационного обследования больной должен получить консультацию терапевта. Оценив полученные данные, он дает заключение об отсутствии или наличии противопоказаний к хирургическому вмешательству.
После завершения предоперационного обследования больной должен получить консультацию терапевта. Оценив полученные данные, он дает заключение об отсутствии или наличии противопоказаний к хирургическому вмешательству.
Больной обязательно должен перечислить терапевту все принимаемые им препараты, так как некоторые из них требуется отменить не позднее, чем за 2 недели до операции. При удалении грыжи под общим наркозом необходимо за 12 часов до этого полностью отказаться от пищи и напитков.
Реабилитация
Продолжительность и характер реабилитации во многом зависят от степени инвазивности оперативного вмешательства. Наиболее долго и сложно организм восстанавливается после открытой дискэктомии, быстрее всего – после нуклеопластики.
Также длительность реабилитации определяется:
- видом доступа;
- размерами грыжи;
- общим состоянием здоровья;
- полноты выполнения больным полученных рекомендаций.
В зависимости от сложности случая пациентам может назначаться антибиотикотерапия, прием препаратов группы НПВС и физиотерапия. Всем без исключения рекомендованы регулярные занятия ЛФК и ношение ортопедического корсета.
Всем без исключения рекомендованы регулярные занятия ЛФК и ношение ортопедического корсета.
После нуклеопластики пациенты практически сразу должны начинать ходить и выполнять рекомендованные специалистами упражнения для укрепления мышечного корсета. Но нельзя сидеть дольше 40 минут. После эндоскопической операции так же можно ходить и начинать заниматься лечебной физкультурой под руководством реабилитологов, но сидеть разрешается не сразу. После дискэктомии требуется долгое время придерживаться постельного режима, ходить можно не более 15 минут, после чего обязательно требуется отдых не менее часа. В среднем неделю пациент должен оставаться в стационаре, а швы снимаются не ранее, чем через 2 недели.
По мере восстановления упражнения ЛФК усложняются, а количество повторений увеличивается. Но подобное усиление физической нагрузки допускается только с разрешения специалиста по лечебной физкультуре.
Независимо от вида проведенной операции, пациентам запрещается на время:
- поднимать тяжести;
- совершать резкие движения;
- выполнять тяжелую физическую работу;
- посещать сеансы массажа.

Окончательные результаты хирургического лечения оцениваются в среднем через 2 месяца после его проведения. Чтобы они сохранились как можно дольше, и не возникло рецидива заболевания, пациентам стоит избавиться от лишнего веса, избегать поднятия больих тяжестей и поддерживать тонус мышц спины.
Операция по удалению грыжи грудного отдела позвоночника в Москве
«SL Клиника» приглашает вас пройти комплексное обследование и лечение грыжи грудного отдела позвоночника. Современное оборудование позволяет обнаружить малейшие отклонения от нормы и точно установить размеры грыжевого образования. На основании полученных данных наши нейрохирурги смогут подобрать оптимальную тактику лечения заболевания и при необходимости порекомендуют оперативное вмешательство, которое будет наиболее эффективно в конкретном случае.
Стоимость удаления грыжи грудного отдела позвоночника от 450 000 руб и зависит от:
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
— Анализов перед операции (если обследования проходить у нас)
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты
— Операцию;
— Наркоз;
— Послеоперационное наблюдение.
— Наблюдение и консультация на период реабилитации.
— Обследования перед операцией (если сдаете у нас)
Все услуги клиники и стоимость приведены в прайсе
Наши специалисты досконально владеют всеми современными методиками удаления грыжи и имеют большой практический опыт. Обращаясь к нам, вы минимизируете риск развития осложнений и отсутствия результата от проведенной процедуры. При этом стоимость удаления грыжи грудного отдела каждым из методов приведена в прайсе. Тут же вы можете ознакомиться с расценками на диагностические и другие процедуры.
С «SL Клиника» вам больше не нужно терпеть лишние издержки и ехать на лечение заграницу. Все последние достижения медицины доступны для вас в Москве. Наши показатели эффективности проведенных операций стабильно держаться на высоких позициях, что доказывает профессионализм наших хирургов и их искреннее стремление помочь каждому пациенту избавиться от болей и других нарушений, спровоцированных грыжей.
Боль в грудном отделе позвоночника
Анатомические особенности позвоночника таковы, что грудной отдел позвоночника является наименее подвижной, но более устойчивой к повреждениям и заболеваниям частью позвоночника. Действительно, в грудном отделе позвоночника боли встречаются намного реже, чем в поясничном или в шейном. Именно поэтому при появлении таких болей желательно не запускать их, не заниматься самолечением «остеохондроза». Ведь если страдает такой «надежный» отдел позвоночника, значит причина болей достаточно серьезная.
После приема обезболивающих препаратов, массажа, отдыха боли на некоторое время могут прекратиться, но никуда не денется причина их возникновения. Чаще к подобным болям приводят сколиотические деформации – кифоз, сколиоз, кифосколиоз, нередко причиной являются заболевания многочисленных суставов в этой области – спондилоартроз, остеоартроз. Причиной может быть и остеохондроз грудного отдела позвоночника, грыжа межпозвоночного диска в грудном отделе позвоночника, но гораздо реже, чем в шейном и поясничном отделах. Возрастные изменения в костной ткани позвонков вызывают остеопороз, который сопровождается изменением формы позвонка и также приводит к появлению боли в грудном отделе.
Возрастные изменения в костной ткани позвонков вызывают остеопороз, который сопровождается изменением формы позвонка и также приводит к появлению боли в грудном отделе.
Стенокардия, заболевания легких и плевры, туберкулез, межреберная невралгия, заболевания иных органов также могут вызывать боли в грудном отделе позвоночника – односторонние или двусторонние, зависящие от определенного положения тела или возникающие при движении, постоянные или периодические. И если сегодня Вы не находите времени для определения причин этих болей, упускаете возможность своевременно приступить к лечению, то рискуете потом существенно ограничить свою подвижность и трудоспособность на неопределенное время.
Клиника «Элеос» специализируется на выявлении, лечении и реабилитации заболеваний, связанных с болевыми синдромами различных отделов позвоночника. Невролог, травматолог, терапевт, кардиолог оценят Ваше состояние, после обследования определят причины дискомфорта и назначат лечение, а физиотерапевтические процедуры, лечебная физкультура, нетрадиционные методы лечения помогут Вам восстановить утраченную физическую форму.
Боль в грудном отделе позвоночника
Боль в грудном отделе позвоночника (вертеброгенная торакалгия) возникает остро или подостро, но чаще имеет хроническое течение и не связано с травмой. Грыжи дисков грудного отдела составляют менее 1% всех грыж межпозвонковых дисков. Чаще всего поражаются четыре нижних грудных диска, особенно Th21-Th22. Боль в спине в данном случае, может локализоваться в грудной и в поясничной области. Боль часто усиливается при кашле и чихании.
Особого внимания требует боль, имитирующая стенокардию (боль в сердце) и боли при заболеваниях в брюшной полости. Иногда, первое обращение к врачу происходит в связи с болью в сердце и обследование начинается с электрокардиограммы, измерения артериального давления и полного клинического обследования пациента. Болевой синдром у таких пациентов может быть незначительным и сопровождаться выраженными вегетативно-висцеральными расстройствами. Это могут быть чувство жара, приливы, учащенное сердцебиение, затрудненное дыхание.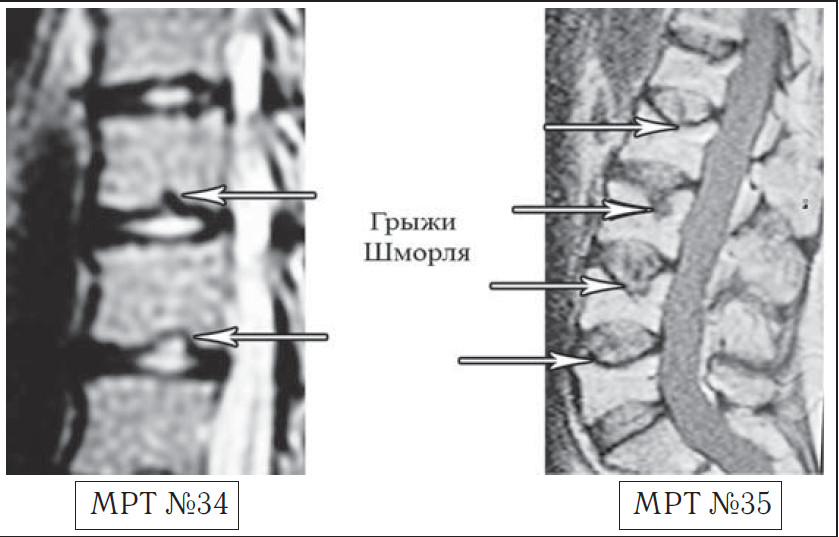 Такие жалобы требуют дифференциальной диагностики и обследования пациента.
Такие жалобы требуют дифференциальной диагностики и обследования пациента.
Боль в грудном отделе позвоночника, в грудной клетке, часто связана с поражением позвоночно-реберных суставов и патологией мышечных структур. Так различают, миофасциальный синдром с формированием болевых точек (триггерных зон) в мышце, поднимающей лопатку, в других мышцах грудной клетки, в нижней части грудино-ключично-сосцевидной мышце. При обследовании такого пациента, врач обнаруживает болевые точки или болезненные мышечные узелки, они могут быть величиной от просяного зерна до боба.
Лечение вертеброгенной торакалгии включает медикаментозное лечение, физиотерапевтическое, лечебный массаж, при необходимости мягкие мануальные техники, приёмы постизометрической релаксации (ПИР).
Положительный эффект медикаментозного лечения, физиотерапевтических методик, массажа, мануальной терапии, вытяжения позвоночника обеспечивает благоприятный прогноз и позволяет избежать операции при грыжах межпозвонковых дисков.
Грыжа в грудном отделе
Практически каждый человек сталкивается с этой проблемой, сейчас различные заболевания позвоночника крайне распространены. Межпозвонковая грыжа, как правило, встречается у людей трудоспособного возраста (25-45 лет). При этой патологии происходит деформация фиброзного кольца, в котором появляется разрыв — через образовавшийся дефект выпячивается некоторая часть студенистого ядра.
Симптомы, зависящие от локализации грыжи
От того, где развивается патологический процесс, зависят и признаки грыжи позвоночника. Так, если же заболевание развивается в грудном отделе, пациент будет страдать от постоянных болей в грудном отделе позвоночника и во внутренних органах — часто приходится исключать наличие у больного различных форм ИБС, пневмонии, плеврита, опухолей легких и средостения. При осмотре у таких больных часто обнаруживается кифосколиоз либо сколиоз.
Самостоятельно ставить себе диагноз, а также лечиться нельзя, ведь симптомы межпозвоночной грыжи совпадают с признаками некоторых других заболеваний. Если болезнь запустить, могут возникнуть серьезные последствия, вплоть до инвалидизации. Только опытный специалист, проведя необходимую диагностику, сможет назначить правильное лечение.
Лечение межпозвоночной грыжи без операции и продолжительного периода восстановления после нее – реальная задача. Перед разработкой схемы терапии обязательно уделяется внимание диагностике.
Какие исследования проходит пациент:
- Врач изучает симптомы обратившегося.
- Изучает анамнез.
- Проводит физикальное обследование позвоночника и определяет центр локализации болевого синдрома.
Также пациенту назначаются более точные методы диагностики, к примеру — МРТ.
На основе полученных результатов врач ставит диагноз и назначает схему лечения межпозвоночной грыжи. Мы предложим наиболее эффективные методы терапии, позволяющие избавиться от грыжи без хирургического вмешательства. Поспешите обратиться к специалистам, если обнаружили первые симптомы заболевания. Чем раньше пациент начнет лечение грыжи, тем быстрее удастся выздороветь и обрести легкость движений.
Запишитесь на консультацию к врачу-вертебрологу в Одессе
Принимает врач-вертебролог высшей категории
Мысливый Владимир Владимирович
Мануальный терапевт, ортопед, травматолог.
По предварительной записи у администратора по телефону: (098)-900-92-93
Визуализация грудных грыж: типы и осложнения
Грыжи на верхнем грудном отверстии
Верхнее грудное отверстие образовано рукояткой, первыми ребрами и первым грудным позвонком. Вершины легкого покрыты апикальной париетальной плеврой и фасцией Сибсона, которая простирается от C7 до первых ребер. Вершины легких выступают только примерно на 2,5–5 см выше верхней границы грудного конца первого ребра. Любое расширение грудного содержимого выше грудного входа представляет собой шейную или апикальную грыжу.
Грыжа шейного отдела легких
Грыжа легких в шейном отделе встречается редко и чаще всего описывается в клинических случаях. Грыжи легких могут быть шейными, грудными или диафрагмальными. Грыжи шейки матки могут наблюдаться у детей с астмой [5], у взрослых с обструктивным заболеванием легких и после операции [4] (рис. A, b) или травмы. Посттравматическая грыжа может образоваться как следствие разрыва фасции Сибсона с четко выраженным грыжевым мешком. Грыжа может быть вызвана хронически повышенным внутригрудным давлением, проявляющимся в виде дряблости надплевральной мембраны без грыжевого мешка [5].Они могут быть односторонними или двусторонними.
a, b 67-летняя женщина проходит обследование на предмет легочных узелков и недавнего обострения реактивного заболевания дыхательных путей. Осевая компьютерная томография ( a ) демонстрирует верхнезадний сегмент правой верхней доли (черная стрелка), простирающийся в шейный отдел. Объемное изображение ( b ) четко показывает грыжу легкого над ключицей и первым ребром (белая стрелка). Грыжа легкого создает гладкий отпечаток на трахее.Они могут вызвать отклонение или сдавление трахеи.
На рентгенограммах односторонняя шейная грыжа легких видна как одностороннее просветление на уровне входа в грудную клетку с контралатеральным отклонением трахеи [8]. Послеоперационная подкожная эмфизема может имитировать шейную грыжу легкого, но ее можно дифференцировать на КТ. Бессимптомные надключичные грыжи легких не требуют хирургического вмешательства [6], и большинство детских грыж разрешаются спонтанно. Хирургическое лечение грыж может потребоваться при наличии осложнений, таких как неврологическая боль из-за нервной компрессии [5].
Дуга шейного отдела аорты
Дуга шейного отдела аорты — редкая врожденная аномалия, при которой дуга аорты заходит в мягкие ткани шеи (рис. А, б). Дуга аорты обычно развивается из правой четвертой жаберной дуги. Однако в шейной дуге аорты он развивается из третьей дуги, при этом четвертая дуга является атретической [7]. Дуга шейного отдела аорты чаще встречается слева [8]. Дуга шейного отдела аорты может иметь вид пульсирующего надключичного образования. На КТ и МРТ дуга простирается над грудиной в шейный отдел.Это может расшириться и образовать аневризму. Расширение может быть вызвано аномальным развитием, аномальной соединительной тканью или измененной гемодинамикой с высоким напряжением стенки аорты и травмой [9]. Аневризмы дуги шейки аорты лечат эндоваскулярной реконструкцией или использованием промежуточного трансплантата после стернотомии.
a, b 69-летняя женщина с удаленным анамнезом пролеченной мелкоклеточной карциномы и установкой стент-графта нисходящей аорты с медленно прогрессирующей левой надключичной массой.Изображение КТ с усиленным аксиальным контрастом (КЭКТ) ( a ) над уровнем грудино-ключичного сустава и изображение с визуализацией объема ( b ) идентифицируют высокую, расширенную и удлиненную дугу аорты, простирающуюся в левую шейную область. Эти дуги аорты могут расширяться с образованием аневризмы, которая может оказывать массовое воздействие на окружающие структуры в грудном входе
Грыжа грудной стенки
Грудная стенка состоит из кожи, поверхностной фасции, глубокой фасции, мышц и грудного скелета ( ребра, грудина, ключица, лопатка и тела позвонков).В межреберье есть три межреберные мышцы (внешняя, внутренняя и самая внутренняя), которые тонкие или недостаточны, спереди около грудины и сзади около тел позвонков. Между внутренней поверхностью ребер и париетальной плеврой находится внеплевральная полость [10]. Грыжи грудной стенки могут быть межреберными, грудинными или спинномозговыми.
Межреберная грыжа легкого
Межреберная грыжа легкого — это выпячивание паренхимы легкого через дефект грудной стенки.В литературе описано лишь несколько случаев этих грыж [11]. Межреберная грыжа легких может быть врожденной (связанной с дефектом реберного хряща или гипоплазией ребер), спонтанной (внезапное повышение внутригрудного давления, например, во время кашля, чихания, игры на музыкальных инструментах и т. Д.) Или, что чаще, вторичной по причине травмы или недостаточного заживления. после торакальных операций (торакотомия, торакоскопия, малоинвазивные кардиохирургические вмешательства) [11–13]. Легкое является наиболее частым содержимым межреберного грыжевого мешка.Межреберная грыжа может протекать бессимптомно или проявляться локальной болью в груди у пациентов, перенесших торакотомию или установку дренажной трубки.
Межреберные грыжи можно не заметить на рентгенограммах [11]. На КТ и МРТ выпячивание легкого вместе с плеврой идентифицируется через дефект грудной стенки с тонким слоем фасции и кожи, покрывающими грыжу легкого. В грыже легкого может присутствовать ателектаз или рубец. Изображения с проекцией максимальной интенсивности (MIP) могут быть полезны для оценки компрессии сосудов, изображения с проекцией минимальной интенсивности (MinIP) могут быть полезны для оценки компрессии дыхательных путей, а визуализация объема может быть полезна при дооперационном планировании (рис.а, б). Биопротезные имплантаты предпочтительнее жестких медицинских имплантатов для закрытия таких грыж [14]. Грыжи, сопровождающиеся болью или ущемлением легкого, требуют реконструкции хирургическим сетчатым трансплантатом, чтобы закрыть дефект, поскольку ущемленное легкое может подвергнуться удушению и рецидивирующим инфекциям [12].
a, b Женщина 70 лет с анамнезом дренирования через межреберный дренаж грудной клетки по поводу плеврального выпота. Осевая компьютерная томография ( a ) и изображение с объемной визуализацией ( b ) у пациента с предыдущей клиновидной резекцией правой верхней доли по поводу рака легкого I стадии выявляют очаговую межреберную грыжу правой верхней доли (белая стрелка).Шейка грыжи узкая, что указывает на ущемление. Кроме того, наблюдается неправильная ориентация сосудистой ножки бронхов с сужением бронхиолы. Помутнения матового стекла в грыже легкого указывают на ателектаз (фильм 1). Для этих грыж рекомендуется плановое лечение, если только они не протекают бессимптомно.
Межреберная грыжа внутренних органов живота
Брюшная межреберная грыжа — это редкая приобретенная грыжа, возникающая из-за дефектов диафрагмы и прилегающих межреберных мышц [15].Это обычно вторично по отношению к проникающим или тупым травмам торакоабдоминальной области и может наблюдаться у пациентов с ХОБЛ, остеопорозом и мышечной слабостью. Это может произойти даже после незначительных событий, таких как кашель или поднятие тяжестей. Клинически эти грыжи можно легко идентифицировать из-за их поверхностного расположения в мягких тканях, но их можно не заметить при рентгенографии. Справа может образоваться грыжа печени (рис.), А слева — селезенка или брюшина (рис. А, б).
КТ коронарной артерии у пациента с отдаленной травмой в анамнезе демонстрирует межреберную грыжу печени
a, b Корональная MIP демонстрирует грыжу брыжеечного жира через левое 7-8 межреберное пространство ( a ) с объемом произведенная реконструкция ( b )
Расхождение грудины и грыжа
Расхождение грудины — редкое, но серьезное осложнение кардиохирургии.Он представляет собой отделение костной ткани грудины и может возникнуть у 0,2–5% пациентов после срединной стернотомии. Это может быть связано с первичным несращением, плохим заживлением ран или преждевременным перенапряжением [16] и может быть связано с инфекциями и медиастинитом. Раннее расхождение трудно выявить клинически. Сердечно-сосудистые структуры обычно грыжаются из-за расхождения. Сообщалось также о грыже желудка [22], особенно о средней стернотомии, которая распространяется в эпигастральную область и ослабляет верхнюю переднюю брюшную стенку [23].
При рентгенографии измененная конфигурация грудных проводов может указывать на надвигающееся расхождение [17]. Смещение спиц единым блоком указывает на грубое разделение краев грудины. Полоса середины грудины толще 3 мм на рентгенологическом исследовании также указывает на расхождение грудины [18]. Аорта, легочная артерия, правый желудочек или выводящий тракт правого желудочка могут образовывать грыжу через расхождение грудины (рис.) И могут быть идентифицированы на КТ или МРТ. Тонкий слой перикарда, подкожно-жировой клетчатки и кожи покрывает миокард, обеспечивая недостаточное покрытие, что создает риск повреждения миокарда даже при незначительной травме.Обработка грудины с закрытием лоскута составляет основу терапии [19].
55-летний мужчина с аневризмой восходящей аорты в анамнезе после протезирования восходящей аорты. Осевая КЭКТ демонстрирует разрыв грудины с грыжей правого желудочка через дефект грудины. Только тонкий слой перикарда (белая стрелка) отделяет кожу от миокарда.
Иммунологические и ангиогенные свойства большого сальникового трансплантата делают его полезным для лечения медиастинита и раневой инфекции.Размещение большого сальника в средостении представляет собой приобретенную грыжу, поскольку сальник извлекается из брюшной полости и перемещается в грудную клетку через хирургически созданное трансдиафрагмальное отверстие. Сальниковые трансплантаты иногда также используются для поддержки культи бронха после пневмонэктомии и для заполнения пространства после пневмонэктомии.
Грыжа перикарда
Дефекты перикарда могут быть врожденными или приобретенными после перикардиэктомии, трансплантации легкого или сердца или травмы. Он может быть как полным, так и частичным.Согласно данным аутопсии, частота врожденных пороков перикарда составляет <1 на 10 000 [20]. Врожденное отсутствие перикарда является следствием ненормальной ранней регрессии общей кардинальной вены, что приводит к неполному формированию плевроперикардиальной мембраны. Разрывы перикарда при тупой травме чаще всего возникают вдоль левого плевроперикарда параллельно месту расположения диафрагмального нерва [21]. Истинная частота дефектов перикарда, вероятно, занижена, так как многие случаи могут оставаться бессимптомными [22].Хотя врожденные полные левосторонние дефекты встречаются чаще, частичные дефекты обычно носят симптоматический характер и чаще вызывают осложнения. При частичном дефекте может быть грыжа паренхимы легкого в дефект перикарда. На изображениях можно выявить грыжу легкого (рис. А, б) между восходящей грудной аортой и главной легочной артерией [23]. Фокальные грыжи выпуклостей сердца (рис. А, б) также могут возникать через такие частичные дефекты. Наиболее частой причиной грыжи сердечной камеры является придаток левого предсердия.Грыжа более заметна во время систолы.
a, b 26-летний мужчина с комплексом Шона в анамнезе, посткоарктационным статусом, резекцией субаортальной мембраны и надклапанной резекцией митрального кольца. Проекционные осевые КЭКТ-изображения максимальной интенсивности в окнах легкого ( a ) и средостения ( b ) демонстрируют очаговую грыжу переднего сегмента правой верхней доли (белая стрелка) между восходящей аортой и главной легочной артерией.Эта грыжа легкого является результатом очагового отсутствия перикарда
a, b КТ ( a ) и МРТ ( b ) через сердце демонстрируют очаговую грыжу миокарда правого желудочка через врожденный передний дефект перикарда. (белая стрелка)
Спинальная грыжа: грудной менингоцеле
Содержимое позвоночного канала может попасть в грудную стенку, плевру или заднее средостение, образуя внутригрудной менингоцеле [24].Врожденный менингоцеле наблюдается у пациентов с нейрофиброматозом, тогда как приобретенный менингоцеле возникает после ламинэктомии или связан с деформациями опорно-двигательного аппарата [25]. Часто они протекают бессимптомно. CXR может идентифицировать поражение мягких тканей в заднем средостении. На КТ и МРТ можно идентифицировать грыжу мозговых оболочек и спинномозговой жидкости через межпозвонковое отверстие с образованием кисты [28]. МРТ превосходит КТ в идентификации нервной плакоды, которая присутствует в миеломенингоцеле, но не в менингоцеле (рис.).
Аксиальная Т2-взвешенная МРТ у месячного ребенка с правой задней паравертебральной массой. Неконтрастная аксиальная Т2-взвешенная МРТ идентифицирует правое латеральное миеломенингоцеле. Помимо грыжи мозговых оболочек, на МРТ также видна нейральная плакода (белая звезда), которая не была видна на КТ (не показана), что подтверждает, что это латеральный грудной миеломенингоцеле
Трансмедиастинальная грыжа
Трансмедиастинальная грыжа относится к грыжа плеврального мешка и его содержимого через средостение на противоположную сторону.Это заболевание отличается от смещения средостения, при котором все средостение смещается в сторону одного гемиторакса. Грыжа легкого может наблюдаться у пациентов с секвестрацией, синдромом ятагана или после пневмонэктомии и обычно возникает через переднее средостение, в то время как грыжа плеврального мешка и жидкости обычно происходит через заднее нижнее средостение [26]. Также описана трансмедиастинальная грыжа гигантского пузыря [27].
На CXR передняя линия соединения смещена.На боковой рентгенограмме грыжа видна как загрудинный просвет, который может имитировать передний пневмоторакс. КТ — это метод выбора, который определяет смещение передней или задней линии соединения без смещения средостения. После пневмонэктомии послеоперационное пространство постепенно наполняется жидкостью с замещением воздуха с течением времени (рис.). Облитерация пространства после пневмонэктомии и грыжа нормального легкого по средней линии обычно занимают от нескольких недель до месяцев [28].Постпневмонэктомический синдром описан у детей и молодых людей после правой пневмонэктомии. Это результат гиперинфляции левого легкого с грыжей по средней линии в правую сторону [29]. Эта грыжа приводит к растяжению и сжатию левого главного бронха с сужением трахеи и левого бронха между легочной артерией и нисходящей грудной аортой (рис. А). Тканевые расширители или силиконовые грудные имплантаты используются в пространстве после пневмонэктомии для предотвращения такой трансмедиастинальной грыжи.Со временем растущим детям для лечения этого заболевания могут потребоваться дополнительные или более крупные имплантаты (рис. B).
Женщина 55 лет с аденокарциномой правой верхней доли, распространяющейся до состояния хила после правой пневмонэктомии. Последующее наблюдение CECT демонстрирует смещение средостения с грыжей левого легкого в правое гемиторакс
a – d 5-летний ребенок с анамнезом правой пневмонэктомии по поводу гипоплазии правого легкого и синдрома ятагана в возрасте 1 года а теперь проявляется постепенно нарастающей одышкой.Осевая КЭКТ демонстрирует расширитель ткани в правом гемиотораксе, который был установлен во время первичной операции ( a, b ). Кроме того, также наблюдается сужение левого бронха, что, вероятно, является причиной постпневмонэктомического синдрома (белая стрелка). Последующая аксиальная КЭКТ ( c, d ) с увеличенным тканевым расширителем в правом гемитораксе демонстрирует уменьшение сужения левого бронха. У растущего ребенка может потребоваться увеличение размеров этих расширителей тканей со временем, чтобы предотвратить эти симптомы
Трансдиафрагмальная грыжа
Диафрагма представляет собой куполообразную структуру с центральным сухожилием и окружными мышечными волокнами, расположенными в трех группах: поясничная часть, часть costalis и pars sternalis.Промежутки между мышечными слоями закрыты только плеврой, брюшиной и фасциальными слоями, что приводит к потенциальной слабости [30]. Диафрагмальные грыжи могут быть средостенными или внутриплевральными [31]. Медиастинальные трансдиафрагмальные грыжи могут располагаться в предваскулярном пространстве (пространство Морганьи и Ларри) или во внутренних отделах (перикардиальная грыжа, грыжа пищеводного отверстия диафрагмы) [35]. Грыжа Бохдалека является примером внутриплевральной грыжи. Посттравматические грыжи могут не соответствовать этим строгим границам, поскольку они могут возникать в результате разрыва как средостенной, так и плевральной частей диафрагмы.
Грыжа Морганьи
Грыжа Морганьи характеризуется небольшим анатомическим дефектом в пространстве между pars costalis и pars sternalis на правой стороне диафрагмы. Это потенциальное пространство, также известное как грудинно-реберный треугольник, ограничено грудиной, диафрагмой и перикардом и содержит внутренние грудные сосуды и лимфатические сосуды (рис. А). Частота врожденных грыж Морганьи составляет <3% живорождений [32] и 12% дефектов диафрагмы, выявленных в младенчестве [33].Аналогичный зазор с левой стороны диафрагмы - это пространство Ларри (рис. Б, в). Независимо от латеральности их называют грыжами Морганьи.
a 46-летняя женщина проходит обследование на непрозрачность правого диафрагмального угла, выявленную на рентгенограмме грудной клетки, полученной во время обследования на пневмонию. Корональная КЭКТ грудной клетки выявляет грыжу сальника (пунктирный круг) через явный дефект в правой передне-медиальной диафрагме ( a ), соответствующий грыже Морганьи. b , c Больной 49 лет в отделении неотложной помощи после травмы. Рентгенограммы грудной клетки в положении лежа на спине подозрительны на расширение средостения. Осевая ( b ) и корональная ( c ) КТ четко демонстрирует очаговый дефект левой передне-медиальной диафрагмы (белая стрелка) с грыжей перитонеального жира в перикард
На рентгенограмме грыжа Морганьи представляет собой помутнение. в сердечно-диафрагмальном углу. Дифференциальный диагноз включает заметную жировую прослойку, лимфаденопатию и бронхогенную кисту или кисту перикарда.На КТ обычно выявляется дефект грудинно-реберного треугольника, содержащий сальник, у взрослых, но у детей он может содержать печень, петли кишечника или желудок. МРТ используется в сложных случаях и различает грыжевое содержимое: печень, опухоль или метастазы.
Интраперикардиальные диафрагмальные грыжи
Интраперикардиальные диафрагмальные грыжи встречаются редко и в основном являются последствиями непрямой тупой травмы [34]. Через такие разрывы содержимое брюшной полости может попасть в перикард.CXR может идентифицировать загрудинный воздух или петли кишечника. КТ может подтвердить грыжу желудка или других петель кишечника (рис. А). Печень может образовывать грыжу в перикард и имитировать образование перикарда на эхокардиографии. КТ с контрастированием может точно идентифицировать грыжу внутренних органов, например, печени (рис. B). МРТ имеет высокое пространственное и временное разрешение и может помочь не только в характеристике такой массы перикарда, но и в оценке любых связанных ограничений перикарда.
a Мужчина 44 лет с недавней историей тупой травмы живота, поступивший в отделение неотложной помощи с болью в верхней части живота.Осевая КТ с пероральным контрастированием выявляет грыжу желудка (белые стрелки) в перикард (острие стрелки) с легким массовым эффектом над правым желудочком. b 56-летний мужчина с давней историей тупой травмы живота и недавним диагнозом лимфома Ходжкина. На недавней эхокардиограмме было обнаружено новообразование в перикарде. Коронарная КЭКТ выявляет грыжу левой доли печени в перикарде (белые стрелки). Воздействие массы на правый желудочек минимально
Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы (HH) представляет собой грыжу желудка в грудную клетку через дефект пищеводного отверстия диафрагмы [35].Грыжи пищеводного отверстия диафрагмы — самые частые диафрагмальные грыжи у взрослых. Подсчитано, что эти грыжи есть у> 50% взрослого населения западных стран в возрасте старше 50 лет [36,]. Существует четыре типа грыж пищеводного отверстия диафрагмы; их можно идентифицировать на УГИ, КТ и МРТ. Тип I, или скользящая грыжа пищеводного отверстия диафрагмы, представляет собой наиболее распространенный тип, при котором наблюдается внутригрудная миграция желудочно-пищеводного перехода из-за слабости диафрагмально-пищеводной мембраны (рис. А). При ГГ типа II гастроэзофагеальный переход остается ниже диафрагмы, в то время как дно желудка грыжаются в грудную клетку из очагового дефекта диафрагмально-пищеводной мембраны.ПГ типа III представляют собой сложные грыжи, при которых диафрагмально-пищеводная мембрана не только ослаблена и растянута, но также имеется дефект в переднебоковой части этой мембраны. Это приводит к грыже желудочно-пищеводного перехода и дна желудка в грудную клетку (рис. B). Это наиболее распространенная форма параэзофагеальных грыж, которая может быть связана с вращением желудка. Грыжа IV типа характеризуется грыжей III типа наряду с грыжами других органов брюшной полости, которые могут включать поджелудочную железу, селезенку и печень (рис.в).
a 79-летняя женщина с изжогой в анамнезе, лежа после обеда. Левая передняя косая проекция на контрастной эзофагограмме выявляет грыжу желудочно-пищеводного перехода (белая стрелка) в грудную клетку; находка согласуется с типом I или скользящей грыжей пищеводного отверстия диафрагмы. b Мужчина 72 лет с патологическим ожирением и рецидивирующим рефлюксным пневмонитом. Боковая проекция бариевой эзофагограммы выявляет внутригрудную грыжу желудочно-пищеводного соединения с дном желудка, что соответствует типу III или смешанной параэзофагеальной грыже пищеводного отверстия диафрагмы. c Женщина 78 лет, проходящая предоперационное обследование на предмет транскатетерной замены аортального клапана. КТ с аксиальным контрастом определяет большую грыжу пищеводного отверстия диафрагмы, содержащую желудок, толстую кишку, селезеночные сосуды и поджелудочную железу в грыжевом мешке, совместимую с грыжей пищеводного отверстия диафрагмы IV типа (фильм 2)
Грыжа Бохдалека
Грыжа Бохдалека возникает из-за дефектов в поясничной части и pars costalis и чаще встречается с левой стороны. Это наиболее распространенные врожденные диафрагмальные грыжи, частота которых оценивается в 1 на 2000–5000 живорождений [33].У взрослых о грыжах Бохдалека часто не сообщают, и их можно выявить у 0,17% [37] до 6% [38] пациентов. Приобретенные грыжи представляют собой дефекты или разрывы диафрагмы. Диафрагмальные грыжи с более крупными дефектами с большей вероятностью могут быть приобретены после тупой травмы или сильного приступа кашля в парализованной или тонкой гемидиафрагме, а не являются врожденными дефектами диафрагмы.
Эти грыжи можно идентифицировать при обычном пренатальном УЗИ (рис. А), когда в грудной клетке видны петли желудка или кишечника.Пренатальная МРТ полезна для подтверждения дефектов и оценки зрелости легких (рис. B). Они могут быть связаны с ипсилатеральной гипоплазией легких. Обычно содержимое брюшной полости распространяется через диафрагму в грудную клетку из-за более высокого внутрибрюшного давления. Более крупные дефекты диафрагмы могут привести к грыже петель кишечника и сальника в средостение.
a Осевое ультразвуковое изображение 21-недельного плода идентифицирует желудок (звездочка) на уровне сердца (белая стрелка) в грудной клетке.Этот результат свидетельствует о врожденной диафрагмальной грыже. b Коронарные изображения, полученные на пренатальной МРТ ( b ), демонстрируют множественные петли заполненного жидкостью кишечника (белая стрелка), идущие к верхушке левой грудной клетки, совместимые с грыжей Бохдалека. Сопутствующая ипсилатеральная гипоплазия легких
Посттравматическая диафрагмальная грыжа
Диафрагмальная травма в результате тупой травмы может привести к сложным разрывам, которые могут быть в центральном сухожилии и / или мышечных волокнах.Это может привести к грыже содержимого брюшной полости в грудную клетку; это часто остается клинически скрытым, но случайно обнаруживается на КТ или МРТ. Признаки КТ для оценки повреждения диафрагмы могут быть прямыми или косвенными.
Указывает следующие признаки:
-
Сегментарный дефект диафрагмы: когда имеется очаговая потеря целостности диафрагмы.
-
Знак свисающей диафрагмы: загиб свободного края порванной диафрагмы вовнутрь. Это формирует криволинейную структуру ослабления мягких тканей.
-
Признак отсутствия диафрагмы: отсутствие гемидиафрагмы в области, где предполагается, что диафрагма будет четко идентифицирована.
Косвенные признаки:
-
Грыжа органов брюшной полости или перитонеального жира в плевральное или перикардиальное пространство.
-
Воротниковый признак: поясное сужение грыжевой структуры на месте диафрагмального дефекта. Разновидностью воротникового знака является знак горба, который относится к форме грыжи печени, расположенной выше уровня диафрагмы.На аксиальных КТ-изображениях можно увидеть знак полосы, который соответствует линейной гипоаттенуации, которая пересекает грыжу печени между краями диафрагмы.
-
Признак зависимых внутренних органов: представляет собой прямой контакт между грыжей органов брюшной полости и грудной стенкой без какого-либо вмешательства легких.
-
Признак приподнятых органов брюшной полости: возникает в результате смещения структур брюшной полости над уровнем гемидиафрагмы.Nchimi et al. [13, 23] предложили использовать возвышение правого полушария> 5 см над уровнем левой полушарии в качестве порога для правостороннего и левостороннего возвышения диафрагмы> 4 см над уровнем правого полушария в качестве порога для левостороннего разрыв диафрагмы.
Иногда может наблюдаться отсроченное проявление диафрагмальной грыжи, при которой небольшой начальный разрыв постепенно увеличивается со временем с последующей грыжей внутрибрюшного содержимого в грудную полость (рис.а, б) [39].
a, b 80-летний мужчина с тупой травмой грудной клетки и живота в результате автомобильной аварии. КТ с контрастированием коронки ( b ) выявляет множественные переломы левого ребра. Кроме того, имеется очаговый дефект на боковой стороне левой гемидиафрагмы (белая стрелка). Через 2 дня пациент поступил с нарастающей одышкой и новым помутнением на фронтальной рентгенограмме. Коронарное изображение с последующей компьютерной томографии ( b ) идентифицирует увеличение интервала левого бокового диафрагмального дефекта с новой грыжей желудка, изгибом селезенки и сальником в левую грудную клетку.Этой грыже было выполнено экстренное хирургическое лечение
Осложнения грудных грыж
Осложнения грудных грыж включают травмы, непроходимость, ущемление и ущемление. Грыжа грыжи грудной стенки также подвержена повышенному риску травмы в результате незначительной травмы. Обструкцию можно увидеть в грыже петли кишечника или желудка. Невправимая грыжа характеризуется невправимой грыжей из-за узкой шейки и указывает на то, что содержимое грыжевого мешка невправимо [40, 41].
Заключение предрасполагает к удушению и непроходимости в случаях грыжи кишечника. Первоначально наблюдается ангуляция и деформация лимфатических сосудов, за которыми следуют вены и артерии на уровне шейки грыжи, что может вызвать лимфатическую и венозную обструкцию. На КТ грыжа внутренних органов может казаться увеличенной, отечной, гиподенсированной и со сниженным контрастным усилением. Если не лечить, это может привести к полной артериальной окклюзии и удушению. Удушенная грыжа с окклюзией артерии требует неотложного лечения; в противном случае это приведет к ишемии и некрозу [41].
Осложнения грудных грыж лучше всего описать с точки зрения содержимого грыжи.
Легкое
Грыжа внутри легкого представляет собой невправимую хорошо ограниченную выпуклость. На КТ изменение калибра дыхательных путей (рис. А) или резкое сужение легочных сосудов указывает на надвигающееся ущемление грыжи легкого. Удушение паренхимы легких встречается редко, но описано в клинических случаях [42]. Резкое сужение бронхов или изменение калибра легочных сосудов в области шейки грыжи могут быть признаками, указывающими на надвигающееся ущемление на КТ.Тромб может присутствовать в ветвях легочной артерии (рис.), Что приводит к ущемлению сегмента легкого.
Пациент 48 лет с новой болью в левой грудной стенке после недавней трансплантации легкого. Левое ущемление межреберной грыжи легкого. Осевое КЭКТ-изображение пациента с трансплантатом левого легкого. Очаговая грыжа левой нижней боковой части легкого ущемлена (стрелки), что приводит к его неоднородному помутнению. Помутнение матового стекла в язычном и подсегментарном ателектазе в переднем сегменте левой нижней доли также может быть вторичным по отношению к тромбоэмболу левой нижней доли легочной артерии
Желудок
Осложнения грыжи желудка включают ущемление, ущемление и заворот желудка.Заворот желудка может быть органоаксиальным или мезентроаксиальным. В органоаксиальном завороте вращение происходит вдоль длинной оси желудка, тогда как в мезентроаксиальном завороте вращение происходит перпендикулярно длинной оси желудка, при этом смещенный антральный отдел располагается выше соединения GE. Поворот или перекручивание желудка> 180 ° может привести к удушению и обструкции [43]. Органоаксиальный заворот чаще встречается при грыже пищеводного отверстия диафрагмы и часто вызывает ущемление и некроз [44]. Органоаксиальное положение желудка относится к частичному вращению <180 ° без обструкции желудка.
На рентгенограмме можно увидеть два уровня ретрокардиальной жидкости в воздухе. На UGI результаты диагностики органоаксиального заворота включают внутригрудной желудок с нижним расположением соединения GE и направленный вниз привратник с обратным положением большой и малой кривизны. Кроме того, невозможность пройти через орогастральный зонд или невозможность прохождения перорального контрастного вещества за пределы желудка указывает на поворот> 180 ° и обструкцию желудка. Часто КТ выполняется перед UGI и может выявить грыжу внутригрудного желудка и пневматоз, а также определить точку перехода обструкции желудка.КТ с контрастным усилением также может выявить снижение усиления стенки желудка из-за гипоперфузии и удушения (рис. A, b).
a, b 92-летняя женщина с острым началом сильной боли в верхней части живота, рвоты и тошноты. Сагиттальная ( a ) и аксиальная ( b ) контрастная компьютерная томография грудной клетки (двойное исключение) продемонстрировала внутригрудной желудок с органоаксиальным заворотом и пневматозом желудка (фильм 3), требующим экстренного хирургического вмешательства
Кишечник
Грыжа кишечника может подвергаются препятствию замкнутого контура.В таких случаях КТ может выявить утолщение стенки кишечника, аномальное увеличение стенки, нагрубание сосудов и пневматоз. Наличие свободной жидкости, утолщение и вздутие стенки кишечника свидетельствует о затруднении удушения. У пациентов с хронической грыжей в грыжевом мешке могут образовываться спайки при фиброзе. Это может привести к медленно прогрессирующей обструкции грыжи желудка или петель кишечника, которая может проявляться как острая, так и хроническая непроходимость (рис. A, b).
a, b 86-летний мужчина с меланомой в анамнезе, в настоящее время поступает с хронической болью в правой верхней части живота.КТ с контрастированием коронарной артерии ( a ) выявляет правую загрудинную диафрагмальную грыжу. Обратите внимание на узкую шейку грыжевого мешка с грыжей желудка (тела, привратника и антрального отдела), толстой кишки и сальника в средостение. Это ущемленная грыжа. Пациенту было предложено плановое восстановление, которое было отклонено. У того же пациента через 2 месяца впервые появилась острая боль в правом подреберье. КТ с усилением коронарного контраста ( b ) демонстрирует серьезное расширение желудка с обструкцией выходного отверстия желудка (фильм 4).Грыжа изгиба печени не расширена. Спайки внутри грыжевого мешка могут привести к непроходимости и сужению кишечника. Это требует срочной декомпрессии растянутого желудка путем установки желудочного зонда с последующим хирургическим вмешательством.
Внутренние органы брюшной полости
Грыжа легких, почек, селезенки, кишечника и т. Д. Из-за небольших дефектов может привести к обструкции, сосудистому нарушению, удушению и т. Д. ишемия. Острая грыжа через узкую шейку увеличивает риск сдавления сосудов и ущемления грыжи органов брюшной полости и кишечника.В случаях висцеральной грыжи твердых органов, таких как почка или селезенка, венозная компрессия и непроходимость могут возникнуть до артериальной непроходимости (рис.). Возможен гидронефроз от грыжи мочеточника через врожденный или приобретенный дефект диафрагмы (рис. А, б).
Пациент 31 года, который находился на постельном режиме из-за перелома нижней конечности, теперь у него впервые появилась боль в груди после сильного приступа кашля. Корональная контрастная КТ демонстрирует большую левую диафрагмальную грыжу с левой почкой, желудком и сальником в левой грудной клетке.Обратите внимание на уменьшенное усиление левой почки (белая стрелка) по сравнению с правой почкой на этих изображениях артериальной фазы. Почечная артерия в норме; почечную вену невозможно оценить на этих изображениях артериальной фазы. Интраоперационные данные согласуются с этими данными, демонстрируя сужение левой почечной вены с венозным нагрубанием на уровне диафрагмального дефекта (Фильм 5)
a, b Корональная ( a ) венозная фаза и аксиальная задержка экскреторной фазы ( б ) КТ пациента с гидронепрозом выявляет очаговый дефект правой задней диафрагмы (белая стрелка) с грыжей правого мочеточника в грудную клетку.Обструкция мочеточника в области шейки грыжи с последующим гидронефрозом
Диафрагмальные грыжи | Отделение хирургии Колумбийского университета
Что такое диафрагмальные грыжи?
Диафрагмальные грыжи возникают при слабости или раскрытии диафрагмы, листовой мышцы, которая находится под легкими и обычно отделяет грудную полость (где находятся легкие и сердце) от брюшной полости. Если в диафрагме есть отверстие, содержимое брюшной полости — таких органов, как желудок, кишечник, селезенка или печень — может прорваться через отверстие и появиться в грудной полости, что требует неотложной хирургической помощи.
Диафрагмальные грыжи часто называют в честь их местоположения. Грыжа Морганьи расположена ближе к передней части, где толстая кишка или сальник наиболее подвержены риску продвижения через грыжу в грудную полость. В случае грыжи Бохдалека, расположенной ближе к спине, почка подвергается большему риску.
Каковы причины диафрагмальных грыж?
Обычно диафрагмальные грыжи присутствуют при рождении как порок развития, но могут возникнуть во взрослом возрасте из-за травмы или травмы.Врожденные диафрагмальные грыжи связаны с генетическими заболеваниями, такими как врожденные пороки сердца и синдром Дауна.
Каковы симптомы диафрагмальной грыжи?
Некоторые диафрагмальные грыжи могут протекать бессимптомно. Когда симптомы действительно возникают, они включают:
- Затрудненное дыхание
- Учащенное дыхание
- Гоночный пульс
- Пониженный аппетит
Как диагностировать диафрагмальные грыжи?
Диафрагмальные грыжи можно увидеть на обычных изображениях, таких как рентген, УЗИ, МРТ и компьютерная томография.Тесты, измеряющие газы крови, помогают дополнительно оценить, насколько хорошо функционируют легкие.
Как лечится диафрагмальная грыжа?
Хирургическое лечение грыжи является наиболее распространенным методом лечения, при котором грыжа закрывается швами для восстановления целостности диафрагмы и предотвращения попадания органов брюшной полости в грудную полость.
Следующие шаги
Если вам нужна помощь по поводу диафрагмы, мы готовы помочь. Позвоните по телефону (212) 305-3408 для существующих пациентов, (212) 304-7535 для новых пациентов или запросите онлайн-запись, чтобы начать работу сегодня.
Сопутствующие услуги
Связанные темы
Диафрагмальная грыжа — обзор
ДИАФРАГМАТИЧЕСКАЯ ГРЕНИЯ
Диафрагмальная грыжа встречается примерно у 1 на 4000 родов. Развитие диафрагмы обычно завершается к девятой неделе беременности. При наличии дефектной диафрагмы происходит грыжа внутренних органов брюшной полости в грудную клетку примерно через 10–12 недель, когда кишечник возвращается в брюшную полость из пуповины. Однако, по крайней мере, в некоторых случаях внутригрудная грыжа внутренних органов может быть отложена до второго или третьего триместра беременности.Диафрагмальная грыжа обычно является спорадическим заболеванием. Однако примерно у 50% пораженных плодов есть связанные хромосомные аномалии (в основном трисомия 18, трисомия 13 и синдром Паллистера-Киллиана — мозаицизм для тетрасомии 12p), другие дефекты (в основном краниоспинальные дефекты, включая расщелину позвоночника, гидроцефалию и редко встречающуюся инэнцефалию). и сердечные аномалии) и генетические синдромы (такие как синдромы Фринса, де Ланге и Марфана).
Пренатально диафрагма визуализируется ультразвуковым исследованием как свободное от эха пространство между грудной клеткой и брюшной полостью.Однако целостность диафрагмы обычно определяется нормальным расположением органов грудной клетки и брюшной полости. Диафрагмальную грыжу можно диагностировать с помощью ультразвукового исследования желудка, кишечника (90% случаев) или печени (50%) в грудной клетке и связанного с этим смещения средостения в противоположную сторону. Грыжа брюшного содержимого, связанная с левосторонней диафрагмальной грыжей, легко продемонстрировать, потому что желудок и тонкая кишка, заполненные жидкостью без эха, резко контрастируют с более эхогенными легкими плода.Напротив, правостороннюю грыжу труднее идентифицировать, поскольку эхогенность печени плода аналогична эхогенности легких, и визуализация желчного пузыря в правой части грудной клетки плода может быть единственным способом поставить диагноз. Полигидрамнион (обычно после 25 недель) обнаруживается примерно в 75% случаев, и это может быть следствием нарушения глотания плода из-за сдавления пищевода грыжей органов брюшной полости. Основной дифференциальный диагноз — от эхогенных / кистозных легких.
Антенатальное прогнозирование легочной гипоплазии остается одной из проблем пренатальной диагностики, потому что это было бы жизненно важно как для консультирующих родителей, так и для выбора тех случаев, в которых может быть полезна пренатальная хирургия. Плохими прогностическими признаками являются увеличение толщины воротниковой зоны через 10–14 недель, внутригрудная грыжа внутренних органов брюшной полости до 20 недель, тяжелая компрессия средостения, предполагаемая аномальным соотношением размеров сердечных желудочков и развитием многоводия.
У человека бронхиальное дерево полностью развивается к 16-й неделе беременности, когда устанавливается полное количество дыхательных путей взрослого человека. При диафрагмальной грыже уменьшенное грудное пространство, доступное для развивающегося легкого, приводит к сокращению дыхательных путей, альвеол и артерий. Таким образом, хотя изолированная диафрагмальная грыжа является анатомически простым дефектом, который легко корректируется, уровень смертности составляет около 50%. Основная причина смерти — гипоксемия, вызванная легочной гипертензией в результате аномального развития сосудистого русла легких.
В нескольких случаях диафрагмальной грыжи проводилась гистеротомия и операция на плоде, но теперь от этого вмешательства отказались в пользу малоинвазивной хирургии. Исследования на животных показали, что обструкция трахеи приводит к расширению легких плода за счет задержанных легочных выделений. Эндоскопическая окклюзия трахеи плода также проводилась у плодов человека с диафрагмальной грыжей, но количество случаев слишком мало, чтобы можно было сделать полезные выводы об эффективности такого лечения.
Грыжа легкого в шейном отделе
Два случая грыжи легкого в шейном отделе, непосредственно позади ключицы, наблюдавшиеся в течение последнего года, кажутся достойными сообщения, не только из-за редкости состоянии, но тем более из-за рентгена. Второй по частоте среди трех типов грыж легкого, этот тип составляет от 20 до 28 процентов от общего числа примерно 200 случаев, описанных в литературе (1, 2, 3). Чаще всего поражается грудная или межреберная область, количество таких случаев составляет от 72 до 80 процентов, в то время как был зарегистрирован только один случай (в 1882 году) грыжи через диафрагму (4).
Грыжа легкого чаще встречается у мужчин, чем у женщин, соотношение, основанное на консервативных оценках, составляет три к одному (1). Пациенты обычно старше 45 или младше 15 лет, и только 31 процент случаев приходится на этот возраст. Прогноз хороший. Хирургия — наиболее эффективная процедура, сочетающаяся с лечением основного заболевания и сменой профессии при необходимости.
Этиологически грыжи легких делятся на врожденные и приобретенные (2).К последним относятся те, которые возникают спонтанно, в результате травмы или в результате патологического состояния грудной стенки. Спонтанные грыжи, составляющие около 33% приобретенного типа (1), по-видимому, связаны со слабостью грудной стенки плюс повышенным внутригрудным давлением и могут развиваться после длительного кашля, после постоянного дуновения, как при игре на духовом инструменте. или при выдувании стекла после чрезмерного напряжения, такого как поднятие тяжелого предмета, после натуживания во время дефекации или после родов.В некотором смысле этот тип возникает из-за сочетания врожденных и спонтанных факторов. Недавнее сообщение Ван Везеля (5) о грыже шейки матки, возникшей у 39-летнего мужчины, кашлявшего несколько зим в связи с прогрессирующим бронхитом, является примером двойной роли врожденных и спонтанных причин. Автор объяснил возникновение грыжи недостаточностью позвоночно-плевральной связки, то есть фасции Сибсона.
Патологический и спонтанный типы также частично совпадают. Среди патологических причин, помимо бронхита, как в случае с Van WezeI, есть хронические бронхоэктазы и коклюш.Врожденное отсутствие мышц может быть причиной состояния у людей, подвергшихся чрезмерному увеличению давления воздуха в легких. Грыжа в шейной области обычно возникает между лестничной мышцами и грудинно-сосцевидными мышцами. Склонность к выпячиванию в этой области контролируется париетальной плеврой, мышцами шеи и шейной фасцией. Слабость или недостаток любого из этих факторов предрасполагает к грыже.
Выдающимся симптомом является образование опухоли, которое появляется при маневре Вальсальвы и стихает от вдохновения.Это редко бывает болезненным (3, 5), хотя Монтгомери и Лутц (1) обнаружили, что местная боль и кашель развиваются незаметно.
Визуализация грыжи пищеводного отверстия диафрагмы: обзор, рентгенография, компьютерная томография
Автор
Али Наваз Хан, MBBS, FRCS, FRCP, FRCR Консультант-радиолог и почетный профессор, North Manchester General Hospital Pennine Acute NHS Trust, UK
Али Наваз Хан, MBBS, FRCS, FRCP, FRCR является членом следующих медицинских общества: Американская ассоциация развития науки, Американский институт ультразвука в медицине, Британская медицинская ассоциация, Королевский колледж врачей и хирургов США, Британское общество интервенционной радиологии, Королевский колледж врачей, Королевский колледж радиологов, Королевский колледж of Surgeons of England
Раскрытие информации: Ничего не раскрывать.
Соавтор (ы)
Мутусами Чандрамохан, MBBS, DMRD, FRCR Консультант-радиолог, Брэдфордские учебные больницы, Великобритания
Раскрытие информации: не подлежит разглашению.
Сумаира Макдональд, MBChB, PhD, FRCP, FRCR, EBIR Главный врач, Silk Road Medical
Сумаира Макдональд, MBChB, PhD, FRCP, FRCR, EBIR является членом следующих медицинских обществ: Британской медицинской ассоциации, Британской Общество интервенционной радиологии, Британское общество эндоваскулярной терапии, Европейское сердечно-сосудистое и интервенционное радиологическое общество, Международное общество сосудистой хирургии, Королевский колледж врачей, Королевский колледж радиологов, Шотландское радиологическое общество, Сосудистое общество Великобритании и Ирландии
Раскрытие: Нечего раскрывать.
Специальная редакционная коллегия
Бернард Д. Кумбс, MB, ChB, PhD Консультант, Департамент специализированных реабилитационных услуг, Департамент здравоохранения округа Хатт-Вэлли, Новая Зеландия
Раскрытие информации: Ничего не разглашать.
Дэвид Эндрю Николсон, MBBS, FRCR Почетный лектор кафедры радиологии Медицинской школы Манчестерского университета; Консультант по радиологии желудочно-кишечного тракта, отделение радиологии, больница Хоуп, Солфордская королевская больница, NHS Trust, Великобритания
Раскрытие информации: раскрывать нечего.
Главный редактор
Eugene C Lin, MD Лечащий радиолог, координатор обучения кардиологической визуализации, программа резидентуры по радиологии, Медицинский центр Вирджинии Мейсон; Клинический доцент радиологии, Медицинский факультет Вашингтонского университета
Юджин Линь, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа ядерной медицины, Американского колледжа радиологии, Радиологического общества Северной Америки, Общества ядерной медицины и Molecular Imaging
Раскрытие: нечего раскрывать.
Дополнительные участники
Нила Ламки, доктор медицины, FACR, FRCPC Профессор, кафедра радиологии, Университет Султана Кабуса, Оман; Адъюнкт-профессор кафедры радиологии Медицинского колледжа Бейлора
Нила Ламки, доктор медицины, FACR, FRCPC является членом следующих медицинских обществ: Американского колледжа радиологии, Американского института ультразвука в медицине, Американского общества рентгеновских лучей, Ассоциации университетов Радиологи, Радиологическое общество Северной Америки, Королевский колледж врачей и хирургов Канады, Техасская медицинская ассоциация, Техасское радиологическое общество, Общество абдоминальной радиологии, Ассоциация директоров программ интервенционной радиологии
Раскрытие: Ничего не разглашать.
рентгенологических случаев месяца | Развитие ребенка | JAMA Педиатрия
Развязка и обсуждение: двусторонняя врожденная грыжа верхушечного легкого
Рис. 1. Младенец во время плача демонстрирует более низкую массу с облитерацией надключичной ямки.
Рисунок 1.
Рис. 2. Младенец в состоянии покоя с исчезновением образования на шее.
Рисунок 2.
Рис. 3. Рентгенограмма шеи и верхней части грудной клетки при рентгеноскопии во время плача младенца. Обе верхушки легких выступают в шею (справа больше, чем слева) (стрелки). Также заметно небольшое отклонение трахеи.
Рисунок 3.
Рис. 4. Рентгенограмма шеи и верхней части грудной клетки при рентгеноскопии, когда младенец находится в состоянии покоя.Вершины легких вернулись в нормальное положение в грудной клетке, и отклонение трахеи исчезло.
Рисунок 4.
Грыжа легкого — это выпячивание паренхимы легкого за пределы скелетно-мышечной грудной клетки. Первоначально он был описан Роландом в 1499 году, а затем Хильданом и Лойсаном в 1606 и 1617 годах соответственно. 1 , 2 В литературе описано менее 300 случаев.
Грыжи легких классифицируются по местоположению и этиологии. 1 , 2 Категории: межреберные, шейные и диафрагмальные. Шестьдесят пять процентов легочных грыж возникают через межреберные промежутки, 33% — шейные через грудной вход и 1% — диафрагмальные. 1 , 2 Грыжа 1 легкого через средостение возникает из-за чрезмерного раздувания ипсилатеральных легких и небольшого или отсутствующего контралатерального легкого. Легочные грыжи чаще всего возникают в результате проникающих ранений или тупой травмы грудной стенки, множественных переломов ребер и разрыва межреберных мышц.Только 18% грыж легких являются врожденными. Врожденная грыжа легкого возникает в основном в шейном отделе из-за слабости паратрахеальной фасции. Врожденная межреберная грыжа через дефекты передней грудной стенки связана с пороком развития реберного хряща. 3 Патологические грыжи могут возникать при злокачественных новообразованиях груди или грудной клетки, туберкулезном остите или эмпиеме, ослабляющих грудную стенку. 4
Врожденная шейная грыжа легких обычно проявляется в течение первого года жизни, но может не проявляться при рождении.Семейные случаи связаны с грыжами в других местах. 5 Грыжа шейного отдела легкого возникает через верхушку гемиторакса у входа в грудной отдел. Трахея, пищевод и сосудисто-нервные структуры окружены дорсально трапециевидной и 3 лестничными мышцами. Однако вентрально между передней лестничной клеткой и грудинно-ключично-сосцевидной мышцей существует щель, которая служит местом образования грыжи.
Подъем легкого за грудной вход предотвращается фасцией Сибсона, противоположной двухслойной фасцией на шее, париетальной плеврой и мышцами шеи.Грыжа шейного отдела легких возникает при частичном отсутствии, слабости или ослаблении фасции Сибсона или при увеличении пространства между грудинно-ключично-сосцевидной и передней лестничной мышцами.
Односторонняя или двусторонняя грыжа легкого обычно отмечается в течение первого года жизни в виде выпячивания в результате маневра Вальсальвы и повышения внутригрудного давления, которое проявляется во время плача. Грыжа верхушки легкого носит временный характер, и верхушки легкого самопроизвольно возвращаются в грудную полость.Грыжа шейки матки может вызывать охриплость голоса, хронический кашель или стридор из-за внешнего сдавливания трахеи 6 или временного нарушения оттока яремных вен. 7 Боль или болезненность в месте грыжи возникают редко. Верхушки легких кажутся эластичными, сжимаемыми массами с крепитацией, при пальпации можно вызвать кашель. В единичных случаях сообщалось об остром респираторном расстройстве из-за заключения с ишемическим или перфорированным легким. 1 , 2,8 , 9
Врожденные грыжи шейки матки видны на рентгенограммах груди и шеи.При сопутствующем отклонении трахеи 10 сканирований компьютерной томографии грудной клетки определяют расположение и размер дефекта шейки матки и исключают другие образования. Радиологический дифференциальный диагноз апикальных грыж легких включает фарингоцеле, ларингоцеле и дивертикул пищевода. Контрастная эзофагограмма помогает дифференцировать дивертикулы пищевода. Распознавание грыжи легкого помогает избежать случайной ятрогенной травмы легких при установке центрального венозного катетера. 11
Взрослые с шейной грыжей легких могут иметь хронический кашель или эмфизему.Сочетание повышенного внутригрудного давления и очагового ослабления грудной стенки приводит к образованию грыжи. 10
Апикальные грыжи у младенцев и детей обычно проходят спонтанно. Лечение необходимо, если происходит ущемление или значительное сжатие близлежащих структур. Могут быть выполнены хирургическая репозиция и восстановление с использованием таких тканей, как надкостница, мышцы или синтетические материалы. Сообщалось также о торакоскопическом лечении легочных грыж с помощью видео. 14
Принята к публикации 12 июля 2000 г.
Перепечатки: Нигхат Ф. Мехди, доктор медицины, отделение детской аллергии и легочных заболеваний, Медицинский колледж Университета Айовы, доктор Хокинс, 200, Айова-Сити, Айова 52242-1083 (электронная почта: [email protected]).
2.Минай OAHammond GCurtis Грыжа легкого: описание случая и обзор литературы. Conn Med. 1997; 6177-81Google Scholar3.Neilands П.С.Курчинский TWElShafie MAFUraizee F Краткое клиническое заключение: врожденная грыжа легкого. Am J Med Genet. 1991; 4097-99Google ScholarCrossref 4.Bhalla М.Лейтман BSForcade CStern Э.Найдич DPMcCauley Д.И. Грыжа легкого: рентгенологические особенности. AJR Am J Roentgenol. 1990; 15451-53Google ScholarCrossref 5.Chen RDLiu XDLiu LX Семейная шейная грыжа легких: отчет о 4 случаях в семье. Чунг Хуа Чиш Хо Хо Ху Си Ца Чжи. 1994; 17230-231255Google Scholar6.Gonzalez del Rey JCunha C Грыжа шейного отдела легких, связанная с обструкцией верхних дыхательных путей. Ann Emerg Med. 1990; 19935–937Google ScholarCrossref 7. Зигельман С.С.Шансер J-DAttai Л.А. Шейная грыжа легкого, связанная с преходящей венозной окклюзией: отчет о случае. Dis Chest. 1968; 53785-787Google ScholarCrossref 8. Grunebaum MGriscom NT Выпячивание верхушки легкого через фасцию Сибсона в младенчестве. Thorax. 1978; 33290-294Google ScholarCrossref 9.Bronsther BCoryllos Эпштейн B Грыжи легких у детей. J Pediatr Surg. 1968; 3544-550Google ScholarCrossref 10.McAdams HPGordon DSWhite CS Апикальная грыжа легкого: рентгенологические данные в 6 случаях. AJR Am J Roentgenol. 1996; 167927-930Google ScholarCrossref 11.Moncada RVade AGiminez C и другие. Врожденные и приобретенные грыжи легких. J Thorac Imaging. 1992; 1175-81Google ScholarCrossref 12.Aoki TTakagi HAndo Т и другие. Грыжа шейного отдела легких при тяжелой хронической астме и бронхите. Nihon Kyobu Shikkan Gakkai Zasshi. 1991; 29632-637Google Scholar13.Scullion Данегус RAL-Kutoubi Отчет о клиническом случае: внегрудная грыжа легкого с обзором литературы. Br J Radiol. 1994; 6794-96Google ScholarCrossref 14. Коричневый WTHauser MKeller FA Грыжа легкого, восстановленная с помощью VATS: описание случая. J Laparoendosc Surg. 1996; 6427-430Google ScholarCrossrefПеревернутая межреберная грыжа мягкой ткани грудной стенки: результаты мультидетекторной компьютерной томографии
Archivos de Bronconeumologia — это научный журнал, который преимущественно публикует перспективные оригинальные исследовательские статьи, содержание которых основано на результатах, касающихся нескольких аспектов респираторных заболеваний, таких как эпидемиология, патофизиология, клиники, хирургия и фундаментальные исследования.Другие типы статей, такие как обзоры, редакционные статьи, несколько специальных статей, представляющих интерес для общества и редколлегии, научные письма, письма в редакцию и клинические изображения, также публикуются в журнале. Это ежемесячный журнал, который публикует в общей сложности 12 выпусков и несколько приложений, которые содержат статьи, относящиеся к разным разделам.
Все рукописи, поступившие в Журнал, оцениваются редакторами и отправляются на экспертную рецензию, в то время как их обрабатывает редактор и / или заместитель редактора из группы.Журнал выходит ежемесячно на испанском и английском языках. Таким образом, приветствуется подача рукописей, написанных на испанском или английском языках. Переводчики, работающие в журнале, берут на себя соответствующие переводы.
Рукописи будут представлены в электронном виде с использованием следующего веб-сайта: https://www.editorialmanager.com/ARBR/, ссылка на который также доступна через главную веб-страницу Archivos de Bronconeumologia.
