Пяточная шпора, симптомы пяточной шпоры. Лечение пяточной шпоры в клинике ЦЭЛТ.
Пяточная шпора – патологическое образование, которое возникает в результате воспалительного процесса мягких тканей в области пяточной кости, там, где к ней прикрепляются сухожилия. Постепенно в результате хронического воспаления происходит окостенение сухожилия, и на нижней поверхности пяточной кости образуется острый выступ. Основная причина развития воспалительного процесса и образования шпоры – повышенные нагрузки на пяточную область, её постоянное травмирование.
Факторы, способные спровоцировать развитие заболевания:- плоскостопие;
- избыточная масса тела;
- интенсивные физические нагрузки: занятие спортом;
- общие заболевания, нарушение обмена веществ и состояния костной ткани.
В ЦЭЛТ вы можете получить консультацию специалиста-травматолога-ортопеда.
- Первичная консультация — 3 000
- Повторная консультация — 2 000
Причины
- Нарушения обмена веществ и повышенное отложение солей (подагра).

- Ослабленное кровоснабжение из-за сахарного диабета или атеросклероза.
- Инфицирование хламидиями и гонореей.
- Ухудшение регенеративных процессов в пожилом возрасте (замедление циркуляции крови и ослабление связочного аппарата).
Симптомы
Основным симптомом шпоры на пяточной кости является боль. Она возникает во время ходьбы, в момент переноса веса тела на больную ногу. Постепенно, когда пациент «расхаживается», болевые ощущения могут становиться менее интенсивными. Иногда боль возникает в покое или по утрам, после ночного сна.
Болевой синдром приводит к нарушению походки. Пациент щадит пораженную ногу, прихрамывает.
Окончательный диагноз может поставить только врач после проведения осмотра и обследования.
Болезни и факторы развития пяточной шпоры
Всего существует 6 заболеваний, которые приводят к прогрессированию пяточной шпоры:
- Ревматизм – сопровождается ростом костных новообразований из-за ослабления иммунитета.
Это приводит к повреждению суставов и мягких тканей.
- Артрит – поражение голеностопных, коленных и тазобедренных суставов приводит к острой боли и нарушению походки. Со временем воспаляются сухожилия и образуются выросты на кости.
- Инфекции – это венерические заболевания, среди которых сифилис, гонорея, хламидиоз. Постепенно снижается иммунитет, что приводит к разрушению суставов. Болезнетворные бактерии провоцируют разрастание шпор на костной ткани. Это вызывает острый болевой синдром в спокойном состоянии и во время ходьбы.
- Подагра – провоцирует разрушение связок из-за распространения на пяточном бугре. Это вызвано повышенным скоплением солей мочевой кислоты.
- Ожирение – вызывает разрушение фасций и связок в области крепления к пяточной кости, так как нагрузка из-за повышенной массы тела увеличивается.
- Сахарный диабет – так же как и атеросклероз вызывает ухудшение циркуляции крови, что при нагрузках провоцирует разрыв связок и фасций.

Диагностика
Для выявления шипа на пяточной кости применяется рентгенография. Если шпора имеется, то на снимке она хорошо видна.
В ходе консультации специалист проводит пальпацию и сдавливание для определения локализации шипа и болевого синдрома. Далее проводится рентген, который со 100% точностью определяет шип на пяточном бугре. На раннем стадии шип имеет круглую форму и длину несколько миллиметров. Несмотря на это, он провоцирует сильнейшую боль даже в спокойном состоянии.
При первых же подозрениях на рост пяточной шпоры нужно выполнить диагностику, так как со временем она вырастает до 1,1 см. Диагностика требуется из-за того, что патология не всегда сопровождается болью и дискомфортом и часто протекает бессимптомно.
Наши врачи
Врач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 44 года
Записаться на приемВрач травматолог-ортопед, заведующий службой малоинвазивной травматологии и ортопедии
Стаж 36 лет
Записаться на приемЛечение
 Врач делает следующие назначения:
Врач делает следующие назначения:
- Покой. Необходимо на время исключить нагрузки на пораженную ногу.
- Использование ортопедической коррекции (стельки, специальная обувь).
- Физиотерапевтические процедуры.
- Лечение при помощи ультразвука (ударно-волновая терапия).
- Санаторно-курортное лечение: лечебные грязи, минеральные ванны.
- Локальное применение глюкокортикоидов – препаратов на основе гормонов коры надпочечников, которые обладают мощной способностью подавлять воспалительные реакции и боль.
Во многих случаях эти методы помогают справиться с заболеванием.
Для достижения результата нужно полностью пройти курс процедур, назначенный врачом. Обычно это 15 сеансов длиной до 20-25 минут. Физиопроцедуры не вызывают неприятных ощущений. На сегодняшний день используется 5 методов консервативного лечения:
- Ударно-волновая терапия – позволяет снизить чувствительность и избавиться от боли, а также увеличить прочность связок и сухожилий.
 Со временем шип рассасывается и устраняется воспалительный процесс.
Со временем шип рассасывается и устраняется воспалительный процесс. - Рентгенотерапия – устраняет болевой синдром из-за локального блокирования нервных окончаний в пораженной зоне. Используется рентген с низкой радиацией в целях безопасности.
- Магнитно-резонансная терапия – улучшает кровоснабжение, устраняет воспаление и приводит к рассасыванию отечности.
- Лазерная терапия – специалист при помощи лазера через эпидермис воздействует на воспаленную область, что приводит к улучшению циркуляции крови, устранению отека и болевых ощущений.
- Фонофорез – включает в себя комплексное воздействие противовоспалительного препарата и ультразвука. Это позволяет улучшить транспортировку гормонального препарата в ткани и достичь заметного улучшения уже после первого сеанса.
Только при полном отсутствии результата спустя полгода лечения назначается операция, во время которой шип удаляется.
Профилактика
Чтобы не допустить развития заболевания, нужно следовать 7 правилам:
- Носите только удобную обувь из натуральных материалов, которая подобрана по размеру и не вызывает неприятных ощущений.

- Нормализуйте рацион и пейте достаточное количество воды. Сбалансированное питание поможет избежать лишнего веса и отложения солей.
- Делайте массаж стоп и тонизирующие ванночки после тяжелого рабочего дня или тренировок в спортзале.
- Лечите заболевания на раннем этапе. Ревматизм, венерические инфекции, подагра, сахарный диабет, артрит – все это увеличивает вероятность развития пяточной шпоры. Поэтому регулярно проходите диагностику и своевременно начинайте лечение.
- Занимайтесь спортом, чтобы укреплять связки и сухожилия, а также нормализовать кровоток в тканях. Отличный результат наблюдается при плавании и беге.
- Избегайте травм стоп и пяток. После сильных ударов и при появлении болевого синдрома сразу же обратитесь к травматологу для проведения диагностики.
- При несбалансированном питании рекомендуется употребление витаминно-минерального комплекса.
Ведите здоровый образ жизни, своевременно лечите заболевания и регулярно проходите комплексную диагностику, чтобы избежать развития заболевания.

Услуги ортопедии и травматологии в ЦЭЛТ
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7 (495) 788 33 88
Лечение подагры в Самаре
Подагра— заболевание, обусловленное нарушением обмена мочевой кислоты в организме и характеризующееся отложением мочекислых солей в различных тканях и органах, преимущественно в суставах.
Причины подагры
Считается, что в происхождении подагры основное значение имеют нарушения функции различных ферментов, регулирующих образование и выведение из организма уратов.
В некоторых случаях при этом отчетливо выявляется наследственный характер заболевания, в других причины биохимических нарушений не установлены.
Помимо указанных основных причин, в развитии подагры определенную роль играют такие дополнительные факторы, как переедание, избыточное потребление мяса и мясных продуктов, злоупотребление алкоголем, а также малоподвижный образ жизни.
Заболевание встречается чаще у мужчин после 40 лет, у женщин наблюдается относительно редко.
Симптомы подагры
Развитие подагры как правило, сопровождается острым приступообразным воспалением одного или нескольких суставов (артрит). Как правило, первыми поражаются суставы нижних конечностей, особенно часто сустав большого пальца.
Болевой приступ обычно начинается внезапно, чаще ночью. После переедания, алкогольного эксцесса, а нередко без видимой причины возникает острая боль в пораженном суставе, образуется припухлость, сопровождающаяся краснотой и резкой болезненностью при малейшем движении. Появляется озноб с повышением температуры. Через несколько дней, как правило, явления артрита полностью проходят.
Перерывы между приступами могут продолжаться от нескольких дней до 1—2 лет.
При развитии болезни приступы становятся более частыми и длительными, периодически воспаляются новые суставы, в ряде случаев признаки воспаления суставов стойко сохраняются в течение многих недель. Для такого хронического течения подагры характерны отложения солей мочевой кислоты под кожей в виде узелков, чаще около локтевых и мелких суставов кистей. Нередко отмечаются отложения в тканях почек и мочевыводящих путях с образованием камней
Для такого хронического течения подагры характерны отложения солей мочевой кислоты под кожей в виде узелков, чаще около локтевых и мелких суставов кистей. Нередко отмечаются отложения в тканях почек и мочевыводящих путях с образованием камней
Лечение подагры
В остром периоде врачи назначают противовоспалительные и болеутоляющие средства. Такие препараты вводиться перорально, внутримышечно или внутрисуставно. Препараты, которые устраняют восспаление и боль при сильном приступе: диклофенак-натрий, бутадион, индометацин. Одним из действующих препаратов для купирования приступа является колхицин, его назначают коротким 5- 7 дневным курсом.
Использование лекарственных средств для лечения подагры в период обострения наиболее результативно.
Далее для терапии переходят на препараты уменьшающие образование мочевой кислоты в организме — пуринол, он же аллопуринол.
При сохранении (несмотря на соблюдение диеты) высокого уровня мочевой кислоты в крови назначаются на длительный срок различные противоподагрические средства, такие как: уродан,алломарон. Хорошо себя зарекомендовала в лечение подагры лазерная терапия.
Хорошо себя зарекомендовала в лечение подагры лазерная терапия.
В период обострения назначают обильное питье и на несколько дней переводят больного на строгую диету, которую постепенно, по мере улучшения состояния, расширяют.
Диета при подагре
При подагре больного ограничивают в потребление продуктов, богатых белковой пищей, особенно бульонов, мяса и рыбы; последние применяют только в вываренном виде. Такие продукты, как печень, почки, мозги, щавель, редис, фасоль, горох, салат и различные острые приправы к пище должны быть исключены из рациона больного. Запрещается употребление шампанского, виноградных вин.
При подагре необходимо пить как можно больше жидкости, это поможет поддерживать в организме низкую концентрацию мочевой кислоты.
Кроме диеты, врачи рекомендуют регулярно заниматься спортом и уменьшить калорийность рациона. Ведите дневник питания, в который вы должны записывать все, что едите на протяжении дня. Если после какого-либо продукта у вас появится боль, вычеркните его из своего меню.
Лазерная терапия при подагре
Курс лазерных процедур позволяет уменьшить дозу принимаемых лекарств, и тем самым снизить и побочные действия от их приема. Лазер способствует восстановительным процессам в организме, стимулирует регенерацию тканей.
Лазер помогает купировать болевой синдром, улучшает кровообращение в суставах, способствует улучшению обмена веществ.
Лечение подагры лазером – эффективный метод без побочных эффектов.
| Терапия Курс: 3-5 процедур |
В случае своевременной диагностики и правильного лечения подагры удается полностью устранить болезнь
Наши специалисты
|
Запишитесь на прием прямо СЕЙЧАС 8 (846) 994-00-00 или оставьте заявку |
Оставить заявку |
Лечение подагры в МЦБС — избавляем от боли! Диета при подагре
Закрутите тиски как можно туже — получится ревматизм, а теперь сделайте еще один оборот — получится подагра.
Неизвестный автор
Сегодня мы поговорим об одном из самых древних заболеваниях – подагре. Название podagro ввел еще в 5 веке до н. э. великий Гиппократ. Он же, кстати, заметил, что лучшее лечение – дизентерия и предложил препарат, который применяется в лечении суставов для купирования острого приступа подагры до сих пор – колхицин. Интересно, что на фоне изобилия медикаментов и аптек найти сегодня колхицин в Шымкенте очень сложная задача. Издавна эту патологию называют «болезнью аристократов», т. к. давно замечено, что обострение следует после обильного застолья и употребления алкоголя. Глядя на огромное количество кафе с дешевым шашлыком и отменным пивом, можно предполагать большое количество людей, страдающих этим заболеванием у нас (хотя аристократов среди них не так много). Так что же это за болезнь?
Лечение подагры
Главное в лечении – это строгая диета. Применяются так же препараты, выводящие из организма мочевую кислоту, но это уже разговор для специалистов. Ну а если вы все таки обнаружили у себя признаки этого заболевания (а так бывает очень часто, даже если вы совершенно здоровы), не расстраивайтесь, ведь им болели такие люди как Исаак Ньютон, Микеланджело, Бенджамин Франклин, Чарльз Дарвин. И это лишь малая часть длинного списка имен!
Ну а если вы все таки обнаружили у себя признаки этого заболевания (а так бывает очень часто, даже если вы совершенно здоровы), не расстраивайтесь, ведь им болели такие люди как Исаак Ньютон, Микеланджело, Бенджамин Франклин, Чарльз Дарвин. И это лишь малая часть длинного списка имен!
Кроме диеты для лечения подагры применяются следующее:
По всем вопросам диагностики и лечения подагры Вы можете получить квалифицированную консультацию в нашем мед.центре.
В сложных и неясных случаях мы консультируем наших больных по интернету в режиме он-лайн с ведущими ревматологами Европы из Института ревматологии (г. Москва), клиники «Шарите» (Берлин). При желании пациента мы можем направить пациентов на лечение и реабилитацию в лучшие центры Германии, России, Кореи.
Диета при подагре
Главной диетой при лечении подагры суставов является диета №6. Её главное предназначение в выводе из организма излишнего количества мочевой кислоты.
Основное условие в диете при подагре является правильный режим питания. Пищу необходимо принимать регулярно, делить дробно на равные части 5 раз в день, исключая переедания, это способствует нормализации обмена веществ в организме и снижает уровень содержания мочевой кислоты в крови. Также допускается потребление достаточного количества жидкости, в виде чистой питьевой воды, компотов, кроме алкогольных напитков.
Пищу необходимо принимать регулярно, делить дробно на равные части 5 раз в день, исключая переедания, это способствует нормализации обмена веществ в организме и снижает уровень содержания мочевой кислоты в крови. Также допускается потребление достаточного количества жидкости, в виде чистой питьевой воды, компотов, кроме алкогольных напитков.
В диете при подагре разрешено
Основа стола в диете при подагре — это вегетарианская пища: фрукты, овощи, нежирные кисломолочные продукты. Разрешается кушать в небольших количествах диетическое отварное мясо и хлеб из пшеничной или ржаной муки. Из кисломолочной продукции предпочтение можно нежирный творог. Каши употреблять сваренные на воде. Употреблять цельное натуральное молоко или готовить на нем запрещается.
В диете при подагре запрещено
В диете при подагре строго запрещаются продукты содержащие большое количество мочевой кислоты. Сюда относятся: колбасы, мясо, бобы, свекла, шоколад. В том числе запрещено употребление в пищу жирных блюд из мяса, острые блюда, копченые продукты, соленья и блюда содержащие много соли.
Симптомы подагры
К сожалению, этим заболеванием страдают не только обжоры. Подагра очень часто сопутствует почечной патологии, т. к. в этом случае нарушено выведение мочевой кислоты. Поражением почек объясняется и так называемая «свинцовая подагра», встречающаяся и у нас в городе. Часто к болезни приводит чрезмерный (обычно бесконтрольный) прием медикаментов, в том числе и таких распространенных как никотиновая кислота, малых доз аспирина, мочегонных. Об этом иногда забывают и опытные врачи. Кроме того, есть еще и первичная, или врожденная подагра, связанная с недостатком ферментов, участвующих в обмене пуринов. Одни названия чего стоят: гипоксантин-гуанинфосфорибозилтранс-фераза (ГГФРТ) (синдром Келли-Сигмиллера). Эти врожденные состояния обычно сочетаются у детей с задержкой умственного развития, а так же другой патологией.
Наиболее часто подагра поражает суставы нижних конечностей, особенно характерно развитие воспаления 1 пальца стопы. Типично развитие моно- или олигоартрита (2-4 сустава), в отличии от полиартрита, возникающего при ревматоидном артрите.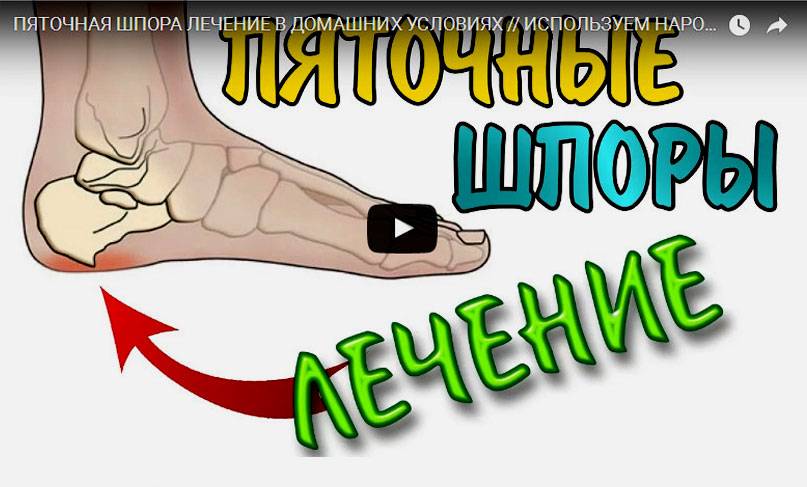 К сожалению, мочевая кислота может откладываться не только в суставах. Часто страдают почки с развитием мочекаменной болезни, зачастую тофусы (отложения уратов) обнаруживаются в мочках уха. В редких случаях могут поражаться глаза, сердце и другие органы.
К сожалению, мочевая кислота может откладываться не только в суставах. Часто страдают почки с развитием мочекаменной болезни, зачастую тофусы (отложения уратов) обнаруживаются в мочках уха. В редких случаях могут поражаться глаза, сердце и другие органы.
Признаки развития подагры
Подагра — это заболевание, обусловленное гиперурикемией (повышением содержания мочевой кислоты во внеклеточных жидкостях организма), приводящей к отложению скоплений кристаллов мочекислого натрия (уратов) в тканях. Вот эти вот кристаллы, откладываясь в суставах и мягких тканях вызывают воспаление суставов, или как мы уже говорили – АРТРИТ. Мочевая кислота образуется в результате обмена пуринов, а попросту – после расщепления мяса, особенно жирного. Избыточное употребление алкоголя приводит к повышению содержания молочной кислоты, которая уменьшает выведение уратов почками. Кроме того, алкоголь способствует образованию уратов, увеличивая интенсивность распада АТФ. И, наконец, в пиве содержится довольно большое количество гуанозина — пуринового основания. Вот таким образом зачастую после застолья вы можете оказаться сразу на больничной койке, особенно если не принадлежите к прекрасной половине человечества, а обильная мясная еда вместе со спиртными напитками – основная часть ежедневного рациона.
В отличии от ревматоидного артрита (как вы помните из предыдущей беседы – им болеют чаще женщины), подагра в основном удел мужчин «в полном рассвете сил», да еще и «в меру упитанных». Содержание мочевой кислоты в крови зависит от возраста и пола человека. Ее концентрация повышается у мужчин в половозрелом возрасте, а у женщин — в период менопаузы. Поэтому подагра редко встречается у мужчин младше 30 лет и у женщин до 50. Подагра — самая частая причина развития воспалительного артрита у мужчин старше 40 лет. Интересно, что распространенность заболевания зависит от уровня жизни. Так в США за последние 10 лет заболеваемость выросла в 20 раз, в России – в 4. Врачи ревматологи к сожалению, не имеют достоверных данных о распространенности болезни в Казахстане, но судя по традиционному рациону питания и выросшему уровню жизни мы должны быть явно не последними. Первое место занимает, кстати, Новая Зеландия, один из крупнейших производителей мяса.
Первое место занимает, кстати, Новая Зеландия, один из крупнейших производителей мяса.
Беспокоит подагра?
Запишитесь на прием, мы избавим Вас от боли!
Рекомендации для людей с нарушениями опорно-двигательных функций
Многие заболевания костно-мышечного аппарата считаются возрастными, поскольку именно на него приходятся основные физические нагрузки в течение жизни. Отчасти это утверждение подтверждает статистика. К примеру, каждая четвертая женщина в возрасте старше 60 лет страдает остеопорозом, а 55% всех пациентов с диагнозом «остеоартроз» перешагнули порог в 50 лет. Предотвратить многие нарушения работы опорно-двигательной системы поможет профилактика, подразумевающая выполнение ряда несложных правил, которые мы рассмотрим далее.
В сети реабилитационных центров Senior Group этому вопросу уделяется особое внимание, поскольку заболевания позвоночника, суставов, связок значительно снижают качество жизни пожилого человека. Большинство патологий сопровождаются болью, ограничивают двигательную активность, приводят к расстройству работы внутренних органов. Помимо этого, многие заболевания опорно-двигательной системы становятся причиной инвалидности. Профилактика направлена на укрепление костно-связочного аппарата и предотвращение развития болезни и ее осложнений.
Помимо этого, многие заболевания опорно-двигательной системы становятся причиной инвалидности. Профилактика направлена на укрепление костно-связочного аппарата и предотвращение развития болезни и ее осложнений.
Основные заболевания опорно-двигательной системы
Остеоартроз. Болезнь поражает суставы, включая хрящевую ткань, околохрящевой участок кости, связки и мышцы. Чаще всего патологию диагностируют у людей от 40 до 60 лет, при этом риск развития заболевания повышается пропорционально возрасту. Среди пожилых мужчин и женщин старше 65 лет встречается около 87% случаев остеоартроза.
Остеопороз. Заболевание поражает все кости скелета и сопровождается снижением плотности и прочности костной ткани. В результате увеличивается риск переломов даже при получении незначительных травм. Чаще всего остеопороз встречается среди пожилых женщин старше 60 лет. Среди мужчин заболевание диагностируют в 4 раза реже.
Остеохондроз. Это заболевание позвоночника, при котором происходит изменение формы и истирание межпозвонковых дисков, а вслед за ними и тел позвонков. Патология обычно является следствием старения организма и утраты естественной подвижности суставов и тонуса мышц. У 9 из 10 людей пожилого и старческого возраста остеохондроз прогрессирует как хроническая болезнь.
Протрузия межпозвонкового диска. Патология представляет собой одно из осложнений остеохондроза, при котором наблюдается выпячивание межпозвонкового диска в позвоночный канал. При этом может происходить сдавливание прилегающих кровеносных сосудов и корешков спинного мозга. Пожилой возраст и снижение физической активности ― наиболее частые причины развития дегенеративных процессов в позвоночнике.
Ревматоидный артрит. Чаще всего заболевание встречается среди пожилых женщин в возрасте старше 55 лет. Среди мужчин патология отмечается в 3 раза реже. Ревматоидный артрит представляет собой воспалительное заболевание, поражающее суставы и внутренние органы. Сопровождается скованностью движений, болью, лихорадкой. Патология всегда проявляется зеркально, то есть затрагивает суставы на обеих конечностях.
Подагра. Это воспалительное заболевание, которое чаще всего является осложнением артрита. Проявляется в виде отложения кристаллов солей мочевой кислоты в мягких тканях, суставах и почках. При этом из-за сильной боли и отека движение сустава делается практически невозможным. Подагра обычно поражает пациентов после 40 лет, причем мужчины страдают от заболевания чаще женщин.
Факторы риска для пожилых людей
Все заболевания опорно-двигательного аппарата имеют различные причины и последствия, при этом одни из них можно предусмотреть и исправить, а другие невозможно. К неустранимым факторам риска, повлиять на которые невозможно, относятся:
- Возраст. Возрастные изменения в организме нельзя остановить или обратить вспять. Единственное, что можно сделать, ― скорректировать образ жизни и привычки, чтобы уменьшить негативные проявления этих изменений.
- Пол. Женщины и мужчины в различной степени подвержены заболеваниям опорно-двигательной системы.
 Для тех и других существует предрасположенность к определенным патологиям костно-мышечной системы.
Для тех и других существует предрасположенность к определенным патологиям костно-мышечной системы. - Наследственность. К патологиям, которые передаются от родителей к детям, относятся остеоартроз, различные формы искривления позвоночника, генерализованный остеопетроз, гиперостоз и др.
Вместе с тем существуют устранимые факторы риска, на которые можно влиять. Коррекция нарушений опорно-двигательного аппарата для пожилых людей возможна, если патология вызвана:
- Избыточным весом. У пожилых людей с лишним весом обычно наблюдаются проблемы с коленными и голеностопными суставами. Этот же фактор может повлиять на общий тонус организма и усугубление хронических заболеваний внутренних органов.
- Тяжелой физической нагрузкой. Если пожилой человек работает, большую часть дня проводя на ногах и испытывая при этом переутомление, то рано или поздно такой режим может привести к заболеваниям костно-мышечной системы, например к артрозу.

- Малоподвижным образом жизни. Недостаток физической активности, как и чрезмерные нагрузки, несет вред организму. У пожилого человека может появиться атрофия мышечной ткани, которая затем приведет к дегенеративным заболеваниям костей и суставов.
- Недостатком микро- и макроэлементов. Особое внимание рекомендуется уделять приему кальция, поскольку именно этот элемент является основным «строительным материалом» для костной ткани.
- Вредными привычками. Доказано, что курение в несколько раз повышает риск развития остеопороза, а злоупотребление алкоголем приводит к снижению всасывания кальция в кишечнике и, следовательно, к ухудшению состояния костной ткани.
- Неправильно подобранной обувью. Многие пожилые люди сталкиваются с такими проблемами, как пяточные шпоры или выступающие косточки на больших пальцах ног. Неудобные туфли или даже тапочки способны причинять физический дискомфорт.
Перечисленные факторы успешно поддаются коррекции. Возможно, их устранение не приведет к полному выздоровлению, но создаст для этого оптимальные условия.
Возможно, их устранение не приведет к полному выздоровлению, но создаст для этого оптимальные условия.
Профилактика нарушений опорно-двигательной системы
Сбалансированное питание. Правильный рацион при заболеваниях опорно-двигательной системы должен включать белковые продукты: мясо, рыбу, грецкие орехи, фасоль. Для поддержания хрящевой ткани полезны рисовая и гречневая крупа, печень, грибы, шпинат и брокколи, содержащие витамины группы В. Необходимо ограничить употребление соленых, жареных и мучных изделий, а также обратить внимание на калорийность ежедневного меню (средняя норма ― 2 350 ккал для мужчин и 2 100 ккал для женщин).
Прием пищевых добавок. Для восполнения дефицита кальция пожилым людям полезно не только включать в меню творог, сыр и другие кисломолочные продукты, но и принимать витамин Д, способствующий его усвоению. Основные источники витамина Д ― рыба, сливочное масло, куриные и перепелиные яйца. Даже если эти продукты присутствуют в вашем рационе, необходимо регулярно пить биодобавки с содержанием этих важнейших нутриентов.
Контроль веса. Лишний вес ― это серьезная проблема для многих пожилых людей, особенно для инвалидов, которые не могут себе позволить повышение физической активности. Главные рекомендации ― постепенное снижение калорийности блюд и переход на дробное питание. При этом количество калорий не должно снижаться за счет исключения из рациона кисломолочных продуктов.
Физическая активность. Регулярные тренировки ― основа здорового долголетия. Пожилым людям рекомендуется уделять физическим упражнениям не менее 2,5―3 часов в неделю. Умеренные нагрузки способствуют укреплению костей, мышц и связок. В результате все суставы получают хорошую мышечную поддержку, снижается риск бытового травмирования.
Адекватная физическая нагрузка. Физическая работа и тренировки не должны быть изнуряющими, все хорошо в меру. Труд и отдых необходимо чередовать, уделяя внимание полноценному сну и восстановлению организма. Более того, чрезмерные физические нагрузки в пожилом возрасте способствуют усугублению дегенеративных процессов в костных и хрящевых тканях.
Отказ от вредных привычек. Многие пожилые люди тяжело расстаются со старыми пристрастиями. Возможно, есть смысл обратиться за помощью к опытному психологу или пройти специальные занятия в анонимных группах. Пристрастие к алкоголю и курению значительно повышает вероятность развития остеопороза и других заболеваний опорно-двигательной системы.
Регулярный медосмотр. В пожилом возрасте очень важно доводить лечение травм до конца. Успешная коррекция нарушений работы опорно-двигательного аппарата начинается со своевременной диагностики и регулярного медосмотра. Женщинам старше 65 лет и мужчинам после 70 лет рекомендуется ежегодно проходить денситометрию (определение плотности костной ткани).
Реабилитационный центр Senior Group располагает всем необходимым для работы с пожилыми людьми с травмами и хроническими заболеваниями костно-мышечного аппарата. К вашим услугам опытные реабилитологи из Израиля и передовые лечебные программы. Все мероприятия проводятся в современном центре, построенном по европейским стандартам с учетом потребностей пожилых людей. Мы поможем вам сохранить и продлить активное долголетие.
Мы поможем вам сохранить и продлить активное долголетие.
Пяточная шпора и диета
Пяточная шпора и диета
Забудьте о пяточной шпоре! Институт здоровья.
Диета при пяточных шпорах: рацион питания.Пяточная шпора методы лечения plantar fasciitis youtube.
Как избавиться от шпоры? Лучшие рецепты против «гвоздя в пятке.
Пяточная шпора — причины, симптомы и лечение — медкомпас.
Ревматолог алексей ивашковский: «подагрой часто страдают.
Эффективное лечение пяточной шпоры. Youtube.
Лечение пяточной шпоры: методы, терапия, увт, чем лечить.
Блог валентины ижевской. Как я избавилась от пяточной шпоры.
Крем «fitoheel» от пяточной шпоры | диета | pinterest. Плантарный фасциит — википедия.
Пяточная шпора. Лечение возможно!!! Обсуждение на.
Вы забудете, что была пяточная шпора!!! Youtube.
Пяточная шпора или мои 4 года ада.
Плантарный фасциит — википедия.
Пяточная шпора. Лечение возможно!!! Обсуждение на.
Вы забудете, что была пяточная шпора!!! Youtube.
Пяточная шпора или мои 4 года ада.
Сабельник в лечении пяточной шпоры.
Как избавится от пяточной шпоры: 7 натуральных домашних.Сильный заговор от пяточной шпоры и боли в пятках.
Лечение пяточной шпоры | азбука здоровья.
Диета магги белковая отзывы Простая диета 1200 Похудеть если только питаться холодцом Диета сергея сивца меню Упражнения чтобы похудеть в домашних условияхСертифицированные Советом специалисты и хирурги стопы и голеностопного сустава
Около 8 миллионов американцев страдают от внезапных болезненных симптомов подагры. Мучительная и обездвиживающая боль, возникающая при этом заболевании, настолько сильна, что Гиппократ назвал подагру «неизлечимой болезнью».
Мучительная и обездвиживающая боль, возникающая при этом заболевании, настолько сильна, что Гиппократ назвал подагру «неизлечимой болезнью».
Подагра — это форма воспалительного артрита, которая возникает в результате гиперурикемии, состояния, которое возникает, когда в крови накапливается слишком много мочевой кислоты. Мочевая кислота — это побочный продукт процесса метаболизма пуринов, которые содержатся во многих продуктах питания.
В нормальных условиях ваше тело расщепляет мочевую кислоту и выводит ее через почки. Если накапливается слишком много мочевой кислоты или ваши почки не могут ее должным образом перерабатывать, мочевая кислота может превратиться в острые игольчатые кристаллы, окружающие ваши суставы.
Кристаллизация мочевой кислоты часто происходит в самых холодных частях тела, поскольку она очень чувствительна к изменениям температуры. Хотя подагра может поразить любой сустав, обычно она поражает большой палец ноги. Поскольку этот сустав находится дальше всего от вашего сердца, именно в нем самые низкие температуры.
В Chicagoland Foot and Ankle наша команда сертифицированных специалистов по стопам и голеностопам проводит профессиональную диагностику и лечение подагры. После изучения истории болезни и тщательного медицинского осмотра ваш ортопед определит источник ваших симптомов и порекомендует индивидуальный план лечения для облегчения боли и уменьшения приступов в будущем.
При правильном профессиональном уходе подагра излечима. Хотя вы не можете исключить генетический риск заболевания, вы можете уменьшить приступы подагры, следуя таким образцам жизни, которые могут снизить уровень мочевой кислоты.
Уменьшите количество пуринов в рационе
У вас может повыситься риск приступов подагры, если в ваш рацион входят продукты с высоким содержанием пуринов. Избегание этих продуктов с высоким содержанием пуринов может помочь предотвратить симптомы.
- Мясо органов и желез, включая почки и печень
- Дичь, например, оленина
- Некоторые виды морепродуктов, такие как гребешки, моллюски, сардины и тунец
- Продукты питания и напитки с высоким содержанием сахара, особенно подслащенные кукурузным сиропом с высоким содержанием фруктозы
Хотя сокращение потребления продуктов с высоким содержанием пуринов может быть полезным для лечения подагры, увеличение потребления следующих продуктов и напитков также может помочь ограничить симптомы подагры:
- Кофе
- Вишня
- Фрукты и овощи, богатые витамином С
- Нежирные молочные продукты
Изменение диеты с учетом этих рекомендаций может снизить уровень мочевой кислоты и уменьшить количество пуринов, которые ваш организм должен перерабатывать.
Как добиться здорового веса
Исследования показывают, что избыточный вес является изменяемым фактором риска, связанным с началом подагры. Употребление большего количества пищи увеличивает риск слишком большого количества мочевой кислоты в крови.
Результаты исследования 14 000 взрослых американцев показали, что люди, которые были классифицированы как имеющие избыточный вес на основании индекса массы тела (ИМТ), имели на 85% более высокий риск повышения уровня мочевой кислоты по сравнению с теми, у кого был средний ИМТ. Исследователи сообщили, что наличие лишнего веса было связано с 44% случаев гиперурикемии, выявленных в исследуемой группе.
Контролировать потребление алкоголя
Употребление алкоголя увеличивает уровень мочевой кислоты и делает вас более восприимчивым к приступу подагры, поскольку алкогольные напитки содержат большое количество пуринов. Поскольку пиво производится с использованием пивных дрожжей, вещества с очень высоким содержанием пуринов, оно может представлять наибольшую опасность.
Алкогольные напитки также могут повысить риск обезвоживания. Когда вашему организму не хватает воды, диурез уменьшается, что может помешать вашему организму эффективно вывести мочевую кислоту.Вы можете нейтрализовать угрозу обезвоживания, выпивая много воды, независимо от того, употребляете ли вы алкоголь.
Спросите о лечении артериального давления без диуретиков
Мочегонные средства, также называемые водными таблетками, могут увеличить количество соли и воды, которые вы выводите из организма с мочой. Эти лекарства могут быть эффективны при лечении высокого кровяного давления, поскольку они уменьшают общий объем крови, что снижает давление внутри кровеносных сосудов.
Хотя диуретики могут помочь контролировать высокое кровяное давление, уменьшение количества воды в организме может увеличить риск приступов подагры.Если вы принимаете мочегонное средство и испытываете симптомы подагры, спросите своего лечащего врача или кардиолога о возможности перехода на другое лекарство.
Несмотря на то, что смена лекарств может помочь снизить риск подагры, вы никогда не должны менять или прекращать прописанные лекарства от высокого кровяного давления без медицинской рекомендации. Это может увеличить риск опасных для жизни результатов.
Регулярные тренировки
Поддержание физической активности с помощью регулярных упражнений может помочь предотвратить приступы подагры.Помимо похудения, упражнения помогают снизить уровень мочевой кислоты, поскольку они уменьшают количество жира в организме. Жир несет больше мочевой кислоты, чем мышцы.
Укрепление мышц также помогает защитить пораженные суставы от износа, который может возникнуть во время приступа подагры.
Узнайте больше об образе жизни, который может снизить риск появления симптомов подагры. Чтобы назначить консультацию, позвоните в наш офис или запишитесь на прием в одном из наших четырех офисов в районе Чикаголенд.
Как питание может повлиять на ваши ноги
«Обычно воспаление — это защитный механизм в организме, который помогает остановить рост аномальных клеток, способствует заживлению поврежденных тканей и сигнализирует клеткам о борьбе с вирусными и бактериальными инфекциями», — говорит Шилпи Агарвал. Доктор медицины, семейный врач из Вашингтона, округ Колумбия. «Но когда воспаление не проходит, организм должен задействовать различные медиаторы для защиты клеток. Когда эти медиаторы присутствуют в течение длительных периодов времени, они могут разрушить здоровые ткани и вызвать болезнь.”
Воспаление — частая причина боли в ногах, связанной с воспалительными артритами, такими как псориатический артрит, ревматоидный артрит и подагра. Он также может поразить подошвенную фасцию, толстую полосу ткани, которая проходит по подошве стопы, вызывая сильную боль в пятке, связанную с подошвенным фасциитом.
Считается, что многие распространенные продукты вызывают воспаление, например, очищенные зерна, сахар и трансжиры в выпечке и нездоровой пище; насыщенные жиры в красном мясе; и жиры омега-6, содержащиеся во многих широко используемых растительных маслах, таких как кукурузное, соевое и подсолнечное масла, согласно Arthritis Foundation.
У людей также может развиться повышенный уровень воспаления в организме из-за хронической аллергии на обычные продукты, такие как пшеница, говорит Грин. Одно тематическое исследование 2014 года показывает, что устранение глютена, содержащегося в пшенице, ячмене и ржи, может принести пользу пациентам с подошвенным фасциитом. В исследовании сообщалось о случае женщины, у которой подошвенный фасциит вошел в ремиссию, когда она придерживалась безглютеновой диеты, но оно не доказало прямой причинно-следственной связи и включало только одного пациента.
Еще одним диетическим фактором, который может способствовать воспалению, является употребление слишком большого количества продуктов, вызывающих быстрое повышение уровня сахара в крови, таких как сладости, белая мука и макаронные изделия.
Чтобы уменьшить воспаление, Грин советует пациентам есть больше жиров омега-3. По ее словам, жирная рыба, такая как лосось, а также добавки с рыбьим жиром являются хорошими источниками омега-3. В рационе большинства людей содержится гораздо больше омега-6, чем омега-3, поэтому диета, богатая рыбой, может устранить этот дисбаланс.
Здоровая диета с противовоспалительными свойствами богата зелеными овощами и другими свежими растительными продуктами и исключает продукты из рафинированного зерна и сладкие лакомства.
Остеопороз, диета и ваши ноги
Многие хронические заболевания, поражающие стопы, можно лучше лечить, правильно питаясь. Одним из таких состояний является остеопороз, болезнь прогрессирующей потери костной массы.
Остеопороз связан с повышенным риском переломов, и одним из первых признаков заболевания часто является стрессовый перелом стопы. Увеличение потребления кальция и витамина D с пищей может снизить риск перелома, как и другие изменения в образе жизни, такие как регулярные упражнения.
Молочные продукты, такие как молоко, сыр и йогурт, являются одними из лучших пищевых источников кальция. Но помните, что насыщенные жиры, которые содержатся в жирных молочных продуктах, входят в список веществ, которые могут усилить воспаление.
Вы также можете получить диетический кальций из некоторых зеленых овощей; и многие продукты, такие как некоторые злаки, хлеб и соки, содержат добавленный кальций. Витамин D, который помогает организму усваивать кальций, содержится в жирной рыбе, такой как скумбрия, лосось и тунец.
Заболевание периферических артерий, диета и ваши ноги
Два общих состояния, от которых страдают стопы миллионов американцев, — это заболевание периферических артерий и диабет. Эти состояния могут повредить артерии, по которым кровь идет к нижним конечностям.
Один из способов диагностики заболевания периферических артерий (ЗПА) — это сравнение артериального давления в ногах с артериальным давлением в руках. Этот тест, известный как лодыжечно-плечевой индекс (ЛПИ), определяет, насколько хорошо течет кровь.По данным Американской кардиологической ассоциации, давление в лодыжке обычно составляет не менее 90 процентов от давления руки, но при сильном сужении оно может составлять менее 50 процентов.
Общие симптомы заболевания периферических артерий могут включать дискомфорт в мышцах ног. В тяжелых случаях пациенты испытывают сильную боль или покалывание в ступнях или пальцах ног.
По данным Американской кардиологической ассоциации, диета с низким содержанием насыщенных жиров, трансжиров и натрия, а также богатая фруктами и овощами, может помочь снизить риск заболевания периферических артерий. В январе 2015 года исследование, опубликованное в журнале Journal of Vascular Surgery , также рекомендует употреблять омега-3 как способ снизить риск заболевания периферических артерий.
В январе 2015 года исследование, опубликованное в журнале Journal of Vascular Surgery , также рекомендует употреблять омега-3 как способ снизить риск заболевания периферических артерий.
Диабет, диета и ваши ноги
Подобно заболеванию периферических артерий, диабет может вызывать многие типы проблем со стопами, от изменений кожи до повреждения нервов или невропатии. По данным Национального института здоровья, до 70 процентов людей с диабетом страдают той или иной формой невропатии. Симптомы могут включать жгучую боль, покалывание или слабость в ногах.
По данным Американской диабетической ассоциации, примерно каждый третий человек с диабетом старше 50 лет страдает заболеванием периферических артерий.
Здоровое питание — один из ключей к контролю уровня сахара в крови и лечению диабета. Диета при диабете, как и любой план здорового питания, означает употребление богатых клетчаткой фруктов и овощей, нежирного белка и умеренного количества цельнозерновых и полезных жиров.
Вес, диета и ваши ступни
Учитывая, что ваши ступни несут вес всего вашего тела, неудивительно, что лишний вес может привести к проблемам со стопами.Избыточная масса тела увеличивает вероятность возникновения различных болезненных состояний в ногах.
Помимо других преимуществ здорового питания, контроль веса может помочь избежать или управлять состояниями, влияющими на стопы. «Даже 25 лишних фунтов могут склонить чашу весов к большему количеству проблем со стопой и лодыжкой», — говорит Джеймс Махони, доктор медицинских наук, доцент кафедры ортопедической хирургии в Университете Де-Мойна в Айове.
Разница между подагрой и подошвенным фасциитом
Что такое подагра?
Определение подагры:
Подагра — это заболевание, при котором в организме слишком много мочевой кислоты (гиперурикемия), в результате чего в суставах образуются кристаллы мочевой кислоты, что, в свою очередь, вызывает артритную боль.Подагра чаще всего проявляется в суставе большого пальца ноги, но могут быть поражены и другие суставы, такие как голеностопный, подъемный, коленный, запястье и даже локоть.
Симптомы и диагностика подагры:
Симптомы включают острую и сильную боль в суставах. Суставы также могут опухать, быть теплыми и красноватыми. Диагноз ставится на основании физического осмотра, при котором отмечаются определенные симптомы; особенно проблемы с суставом большого пальца ноги. Диагноз можно подтвердить, взяв образец синовиальной жидкости из пораженного сустава и проверив наличие кристаллов мочевой кислоты.Рентген и ультразвук также могут быть полезны в диагностике подагры, поскольку иногда они могут показать наличие поражений костей.
Причины подагры:
Причина подагры чаще всего связана с тем, что почки не выводят достаточное количество мочевой кислоты. Однако подагра развивается только у одних людей, а у других — нет. Причина этого неизвестна, но может быть наследственной. Повышенный уровень мочевой кислоты может наблюдаться у людей, страдающих лейкемией, лимфомой и гемолитической анемией. Употребление в пищу продуктов с высоким содержанием пуринов также может усугубить проблему.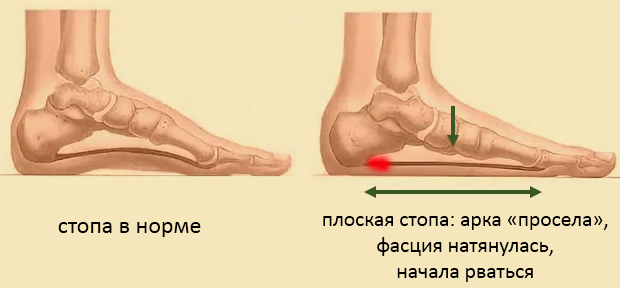
Факторы риска и осложнения:
Факторы риска подагры включают диету, употребление алкоголя, ожирение, диабет, раннюю менопаузу, высокий уровень холестерина, высокое кровяное давление и проблемы с почками. Осложнения подагры включают ухудшение состояния суставов и повышенный риск образования камней в почках. Еще одно осложнение, которое может возникнуть, — это образование тофусов, которые представляют собой опухшие узелки кристаллов уратов, которые образуются под кожей.
Профилактика и лечение подагры:
Хорошая идея — иметь здоровый вес и придерживаться здоровой диеты, включая сокращение потребления продуктов с высоким содержанием пуринов.Определенное красное мясо, определенная рыба и даже некоторые овощи богаты пуринами. Лечение включает использование нестероидных противовоспалительных препаратов, кортикостероидов и колхицина. Иногда также могут помочь обледенение сустава и наложение шины на сустав.
Что такое подошвенный фасциит?
Определение подошвенного фасциита:
Подошвенный фасциит — это состояние, при котором воспаляется ткань, которая простирается от пятки до пальцев ног (на подошве стопы). Это очень частая причина боли в пятке стопы.
Это очень частая причина боли в пятке стопы.
Симптомы и диагностика:
Симптомы — это боль в пятке стопы, которую можно описать как колющую боль, усиливающуюся после тренировки или после некоторого отдыха. Диагностика состояния проводится при физическом осмотре. Другие состояния исключаются с помощью методов визуализации, таких как рентген и МРТ.
Причины подошвенного фасциита:
Фактическая причина подошвенного фасциита спорна, но кажется, что это состояние возникает из-за повторяющегося растяжения, которое приводит к разрыву ткани.Это означает, что определенные виды деятельности, влияющие на стопы, и постоянное стояние могут вызвать это состояние.
Факторы риска и осложнения:
Факторы риска включают возраст от 40 до 60 лет, ожирение, длительное стояние на ногах и определенные виды деятельности, такие как бег или балет. Высокий свод стопы или плоскостопие также могут увеличить риск развития подошвенного фасциита. Осложнения могут включать снижение чувствительности или чувство онемения стопы, разрыв ткани стопы и уплощение свода стопы.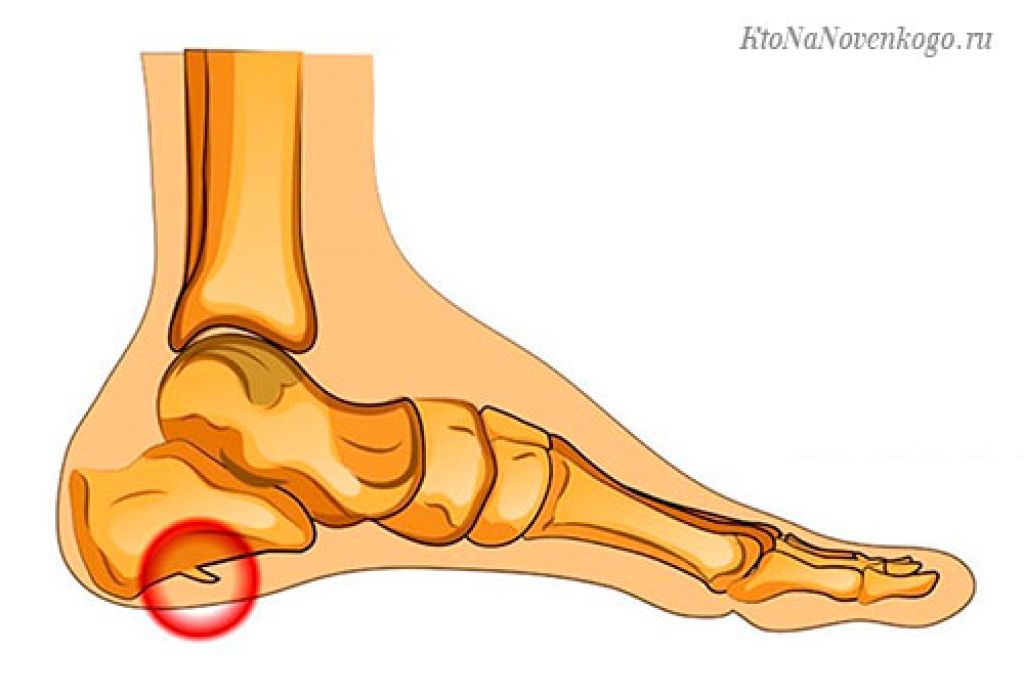
Профилактика и лечение подошвенного фасциита:
Профилактика включает в себя покупку и ношение хорошей обуви и поддержание здорового веса тела. Ожирение создает дополнительную нагрузку на ваши ноги. Лечение включает использование обезболивающих, в том числе нестероидных противовоспалительных средств, и обледенение области. Ортопедические стельки и ночные шины также могут быть полезны.
Разница между подагрой и подошвенным фасциитом?
-
Определение
Подагра — это заболевание, при котором в организме слишком много мочевой кислоты.В результате в суставах образуются кристаллы мочевой кислоты, которые, в свою очередь, вызывают артритную боль. Подошвенный фасциит — это состояние, при котором воспаляется ткань, простирающаяся от пальцев ног до пятки.
-
Симптомы
Симптомы подагры включают боль в суставах, опухшие и красноватые суставы. Симптомы подошвенного фасциита включают колющую боль в пятке стопы.
-
Диагноз
Подагра диагностируется на основании медицинского осмотра и наличия кристаллов мочевой кислоты в синовиальной жидкости суставов; Также могут быть полезны МРТ и рентген.Подошвенный фасциит диагностируется при физическом осмотре и с помощью МРТ и рентгеновских лучей для исключения других состояний.
-
Пораженные части тела
Подагра может поражать несколько суставов тела, включая палец ноги, лодыжку, колено и запястье. Подошвенный фасциит поражает только стопу.
-
Причины
Подагра может быть вызвана тем, что почки не выделяют достаточное количество мочевой кислоты. Это может быть из-за определенных заболеваний и из-за употребления в пищу продуктов с высоким содержанием пуринов.Предполагается, что подошвенный фасциит вызван повторяющимся растяжением стопы.
-
Факторы риска
Факторы риска подагры включают ожирение, диабет, раннюю менопаузу, плохое питание, употребление алкоголя, высокое кровяное давление, высокий уровень холестерина и проблемы с почками. Факторы риска подошвенного фасциита включают возраст от 40 до 60 лет, ожирение, длительное стояние и занятия такими видами деятельности, как бег и балет.
Факторы риска подошвенного фасциита включают возраст от 40 до 60 лет, ожирение, длительное стояние и занятия такими видами деятельности, как бег и балет.
-
Лечение
Лечение подагры включает нестероидные обезболивающие, кортизон, колхицин и лед. Лечение подошвенного фасциита включает нестероидные обезболивающие, ортезы, шины и лед.
Таблица сравнения подагры и подошвенного фасциита
Резюме Подагра против. Подошвенный фасциит
- Подагра — это состояние, при котором мочевая кислота накапливается в суставах, вызывая боль.
- Подошвенный фасциит — это состояние, при котором воспаляется ткань, простирающаяся от пальцев ног до пятки.
- И подагра, и подошвенный фасциит очень болезненны, и их можно лечить обезболивающими.
Доцент биологии, доктор философии по количественной биологии в США
Доктор Рэй Осборн получила образование в Южной Африке и Соединенных Штатах..jpg.f433e5eb0d98759a569866f78ca61859.jpg) Она имеет степень бакалавра наук в области зоологии и энтомологии и степень магистра энтомологии в Университете Натала в Южной Африке. Она получила степень доктора философии в области количественной биологии в Техасском университете в Арлингтоне, а также степень специалиста по информационным сетям и AAS в области компьютерных информационных систем в муниципальном колледже округа Боссье в Луизиане.Ее навыки заключаются в исследовании и написании статей для различных образовательных уровней, а также в преподавании различных уроков биологии. По образованию она преподаватель, исследователь и специалист по информатике. Она имеет опыт писателя, исследователя и преподавателя в колледже, а в настоящее время работает писателем-фрилансером и редактором. Ее достижения включают получение должности и повышение до адъюнкт-профессора биологии в США, а также публикацию статей в рецензируемых журналах. Ее родной город — Питермарицбург в Южной Африке, где ее основным увлечением и хобби является наблюдение за птицами.
Она имеет степень бакалавра наук в области зоологии и энтомологии и степень магистра энтомологии в Университете Натала в Южной Африке. Она получила степень доктора философии в области количественной биологии в Техасском университете в Арлингтоне, а также степень специалиста по информационным сетям и AAS в области компьютерных информационных систем в муниципальном колледже округа Боссье в Луизиане.Ее навыки заключаются в исследовании и написании статей для различных образовательных уровней, а также в преподавании различных уроков биологии. По образованию она преподаватель, исследователь и специалист по информатике. Она имеет опыт писателя, исследователя и преподавателя в колледже, а в настоящее время работает писателем-фрилансером и редактором. Ее достижения включают получение должности и повышение до адъюнкт-профессора биологии в США, а также публикацию статей в рецензируемых журналах. Ее родной город — Питермарицбург в Южной Африке, где ее основным увлечением и хобби является наблюдение за птицами.
: Если вам понравилась эта статья или наш сайт. Пожалуйста, расскажите об этом. Поделитесь им с друзьями / семьей.
Cite
APA 7
Osborn, D. (13 ноября 2018 г.). Разница между подагрой и подошвенным фасциитом. Разница между похожими терминами и объектами. https://www.differencebetween.net/science/health/difference-between-gout-and-plantar-fasciitis/.
MLA 8
Osborn, Dr.Рэй. «Разница между подагрой и подошвенным фасциитом». Разница между похожими терминами и объектами, 13 ноября 2018 г., https://www.differencebetween.net/science/health/difference-between-gout-and-plantar-fasciitis/.
Диета и подагра: как предотвратить обострение: Горячая линия ортопедии по стопам и лодыжкам: Специалисты по стопам и лодыжкам
Когда большой палец ноги опухает и становится болезненным, возможно, у вас обострение подагры. Подагра — это тип артрита, который чаще всего обостряет сустав большого пальца ноги. Как сертифицированный ортопед Томас Рамбахер, DPM, обладает высокой квалификацией в диагностике подагры и помогает вам управлять своим состоянием, чтобы предотвратить долговременное повреждение суставов.
Как сертифицированный ортопед Томас Рамбахер, DPM, обладает высокой квалификацией в диагностике подагры и помогает вам управлять своим состоянием, чтобы предотвратить долговременное повреждение суставов.
Доктор Рамбахер также верит в ценность профилактического ухода и рекомендует изменить образ жизни прямо сейчас, чтобы снизить факторы риска подагры, особенно в том, что касается диеты.
Почему у вас подагра
Подагра — это болезненная форма артрита, которая вызывает опухоль в суставе и может вызывать ощущение жжения большого пальца ноги.Воспаление суставов также делает большой палец ноги более чувствительным к прикосновениям, поэтому любой незначительный контакт может вызвать сильную боль.
Этот тип артрита вызывается избытком мочевой кислоты в организме. Эта кислота необходима для расщепления пуринов, которые вы получаете из своего рациона. В организме накапливается слишком много кислоты, которая может образовывать кристаллы, которые раздражают и воспаляют суставы.
Во время обострения подагры вы не сможете двигать большим пальцем ноги или ходить без боли. Это может существенно повлиять на качество вашей жизни, поскольку вам будет сложно оставаться физически активным или выполнять свои рабочие обязанности.
Как ваша диета влияет на подагру
Поскольку ваш организм вырабатывает мочевую кислоту, которая расщепляет вещества, содержащиеся в пищевых продуктах, вы можете снизить факторы риска развития подагры, сосредоточившись на здоровой диете с низким содержанием пуринов.
Отказ от определенных продуктов с высоким содержанием пуринов может снизить количество вырабатываемой организмом мочевой кислоты. Некоторые из наиболее распространенных продуктов, которых следует избегать при обострениях подагры, включают:
- Пиво
- Дрожжи
- Морепродукты
- Дичь
- Мясные субпродукты
- Углеводы рафинированные (хлеб белый, печенье)
Напитки, подслащенные фруктозой или сахаром, не содержат пуринов, но, как известно, способствуют повышению уровня мочевой кислоты.
Хотя вам, возможно, и не нужно полностью исключать эти продукты из своего рациона, рекомендуется использовать их экономно. В умеренных количествах вы все равно можете придерживаться питательной диеты, не увеличивая риск обострения подагры.
Составление диеты для профилактики обострений подагры
Существует множество продуктов с низким содержанием пуринов, которые вы можете включить в свой основной рацион для поддержания нормального уровня мочевой кислоты. Некоторые из этих продуктов могут даже естественным образом снизить уровень мочевой кислоты в организме.
Чтобы уменьшить приступы подагры, связанные с диетой, рассмотрите возможность добавления в свой рацион большего количества следующих веществ:
- Гайки
- Яйца
- Молочная
- Фрукты
- Цельнозерновые
- Чечевица и фасоль
- Масла на растительной основе (кокосовое, оливковое, льняное)
Хотя некоторые овощи считаются продуктами с высоким содержанием пуринов, они не вызывают обострений подагры. Вы можете есть самые разные овощи, в том числе листовую зелень, грибы и картофель.
Вы можете есть самые разные овощи, в том числе листовую зелень, грибы и картофель.
Употребление в пищу продуктов, богатых витамином С, и добавление в свой рацион таблеток витамина С также может снизить факторы риска обострения подагры за счет снижения уровня мочевой кислоты в организме.
Помимо изменений в питании, вам также следует сосредоточиться на поддержании здорового веса и ежедневной физической активности, чтобы предотвратить повторяющуюся боль при подагре. Обязательно употребляйте простую воду и зеленый чай, чтобы избежать обезвоживания, и при этом уменьшите потребление алкоголя.
Если вам нужна помощь в лечении хронической подагры или дополнительные рекомендации по питанию для предотвращения обострений подагры, свяжитесь с горячей линией стопы и голеностопного сустава Podiatry Hotline прямо сейчас, позвонив в офис или записавшись на прием онлайн.
Подагра вызывает сильную боль в ногах
Приступ подагры — чрезвычайно болезненное явление, вызванное накоплением мочевой кислоты в крови. Эта кислота достигает критического уровня, что приводит к ее кристаллизации во внешних суставах рук, запястий, колен, голеностопных суставах и, чаще всего, в суставах большого пальца ноги.Эта боль в большом пальце ноги часто возникает ночью, и палец ноги становится настолько чувствительным к прикосновению, что даже легкий удар пальцем ноги или простое прикосновение к простыне может вызвать сильную боль.
Эта кислота достигает критического уровня, что приводит к ее кристаллизации во внешних суставах рук, запястий, колен, голеностопных суставах и, чаще всего, в суставах большого пальца ноги.Эта боль в большом пальце ноги часто возникает ночью, и палец ноги становится настолько чувствительным к прикосновению, что даже легкий удар пальцем ноги или простое прикосновение к простыне может вызвать сильную боль.
Это состояние подагры на самом деле является формой артрита, вызванной диетой, которая увеличивает выработку мочевой кислоты в организме. Известно, что алкогольные напитки на основе злаков, такие как бурбон и пиво, увеличивают образование мочевой кислоты в крови. Как только мочевая кислота достигнет определенной концентрации, еще одна выпивка может вызвать приступ.Богатые пуринами продукты, такие как мясные субпродукты, морепродукты и жирные стейки, также могут привести к тому, что уровень мочевой кислоты выйдет из-под контроля.
Вы можете снизить уровень мочевой кислоты в крови и снизить вероятность приступа подагры, избегая или ограничивая употребление алкоголя и упомянутых выше продуктов, а также употребляя нежирные молочные продукты, которые, как было доказано, защищают от подагры. Добавление небольшого количества органического яблочного уксуса или концентрированного вишневого сока в стакан воды также снизит уровень мочевой кислоты в крови.
Добавление небольшого количества органического яблочного уксуса или концентрированного вишневого сока в стакан воды также снизит уровень мочевой кислоты в крови.
Хотя приступ подагры почти всегда проходит в течение нескольких дней, повторные атаки на суставы могут привести к необратимым повреждениям и снижению подвижности, поэтому важно контролировать уровень мочевой кислоты.
Если вы испытываете болезненные и повторяющиеся приступы подагры, запишитесь на прием в подиатрическом центре Foot First в Нью-Олбани, штат Индиана. Наш высококвалифицированный ортопед доктор Захид Ладха готов помочь вам и вашим стопам улучшить их здоровье. Свяжитесь с нами по телефону (812) 945-9221 и запишитесь на прием сегодня!
Подагра — Ортопед в Хиллсборо, Техас
Что такое подагра?
Подагра — это заболевание, которое возникает в результате накопления мочевой кислоты в тканях или суставах.Чаще всего поражается сустав большого пальца стопы.
Причины
Приступы подагры вызываются отложениями кристаллизованной мочевой кислоты в суставе. Мочевая кислота присутствует в крови и выводится с мочой, но у людей с подагрой мочевая кислота накапливается и кристаллизуется в суставах. Мочевая кислота является результатом распада пуринов, химических веществ, которые естественным образом содержатся в нашем организме и в продуктах питания. У некоторых людей подагра возникает из-за того, что их почки с трудом выводят нормальное количество мочевой кислоты, в то время как у других вырабатывается слишком много мочевой кислоты.
Подагра чаще всего возникает на большом пальце ноги, потому что мочевая кислота чувствительна к перепадам температуры. При более низких температурах мочевая кислота превращается в кристаллы. Поскольку палец ноги является наиболее удаленной от сердца частью тела, он также является самой прохладной частью тела и, следовательно, наиболее вероятной целью подагры. Однако подагра может поразить любой сустав тела.
Склонность к накоплению мочевой кислоты часто передается по наследству. Другие факторы, которые подвергают человека риску развития подагры, включают: высокое кровяное давление, диабет, ожирение, хирургическое вмешательство, химиотерапию, стресс и некоторые лекарства и витамины.Например, на способность организма выводить мочевую кислоту может отрицательно сказаться прием аспирина, некоторых мочегонных препаратов («водные таблетки») и витамина ниацин (также называемого никотиновой кислотой). Хотя подагра чаще встречается у мужчин в возрасте от 40 до 60 лет, она может возникать как у молодых мужчин, так и у женщин.
Употребление продуктов и напитков с высоким содержанием пуринов может спровоцировать приступ подагры. Некоторые продукты содержат больше пуринов, чем другие, и связаны с повышением уровня мочевой кислоты, что приводит к подагре.Вы можете снизить вероятность приступа подагры, ограничив употребление моллюсков, мясных субпродуктов (почки, печень и т. Д.), Красного вина, пива и красного мяса или отказавшись от них.
Симптомы
Приступ подагры может быть тяжелым и отмечаться следующими симптомами:
- Сильная боль, которая возникает внезапно — часто посреди ночи или при пробуждении
- Признаки воспаления, такие как покраснение, отек и тепло над суставом.
Диагноз
Для диагностики подагры хирург стопы и голеностопного сустава задаст вопросы о вашем личном и семейном анамнезе, после чего проведет осмотр пораженного сустава.Иногда назначают лабораторные анализы и рентген, чтобы определить, вызвано ли воспаление чем-то другим, кроме подагры.
Лечение
Первоначальное лечение приступа подагры обычно включает следующее:
- Лекарства. Лекарства, отпускаемые по рецепту, или инъекции используются для снятия боли, отека и воспаления.
-
Диетические ограничения. Следует избегать продуктов и напитков с высоким содержанием пуринов, поскольку пурины превращаются в организме в мочевую кислоту.
- Жидкости. Пейте много воды и других жидкостей каждый день, избегая при этом алкогольных напитков, которые вызывают обезвоживание.
- Обездвиживайте и поднимайте стопу. Не стойте и не ходите, чтобы дать ноге отдохнуть. Кроме того, приподнимите ступню (на уровне сердца или немного выше), чтобы уменьшить отек.
Симптомы подагры и воспалительного процесса обычно проходят через три-десять дней после лечения.Если симптомы подагры не исчезнут, несмотря на начальное лечение, или если приступы повторяются, обратитесь к лечащему врачу для получения поддерживающего лечения, которое может включать ежедневный прием лекарств. В случае повторных эпизодов необходимо решить основную проблему, поскольку накопление мочевой кислоты со временем может вызвать артритное повреждение сустава.
Подошвенный фасциит
Ann R Coll Surg Engl. 2012 ноя; 94 (8): 539–542.
S Cutts
1 Университетские больницы Джеймса Пэджета NHS Foundation Trust, Великобритания
N Obi
2 Cambridge University Hospitals NHS Foundation Trust, UK
C Pasapula
3 Queen Elizabeth Hospital King’s Lynn NHS Foundation Trust, UK
W Chan
4 Peterborough and Stamford Hospitals NHS Foundation Trust, UK
1 James Paget University Hospitals NHS Foundation Trust, UK
2 Больницы Кембриджского университета NHS Foundation Trust, Великобритания
3 Госпиталь Королевы Елизаветы Доверие Фонда Кинг Линн NHS, Великобритания
4 Доверие Фонда NHS больниц Питерборо и Стэмфорда, Великобритания
Больницы Университета Джеймса Пэджета, Фонд NHS Foundation Trust, Лоустофт-роуд, Горлстон, Грейт-Ярмут, Норфолк NR31 6LA, Великобритания, E: moc. liamtoh @ scrfnevets
liamtoh @ scrfnevets Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
ВВЕДЕНИЕ
В этой статье мы рассмотрим этиологию подошвенного фасциита, другие общие различия в отношении боли в пятке и имеющиеся данные в поддержку каждого из основных вариантов лечения.Мы также изучаем литературу и обсуждаем состояние.
МЕТОДЫ
Поиск литературы был выполнен с помощью PubMed и MEDLINE®. Были использованы следующие ключевые слова по отдельности или в комбинации: «подошвенный фасциит», «подошвенная боль в пятке», «пяточная шпора». Чтобы максимизировать поиск, также была предпринята обратная цепочка списков литературы из найденных статей.
ВЫВОДЫ
Подошвенный фасциит — распространенное и часто приводящее к инвалидности состояние. Поскольку естественная история подошвенного фасциита не изучена, трудно отличить тех пациентов, которые выздоравливают спонтанно, и тех, кто отвечает на формальное лечение.Хирургическое высвобождение подошвенной фасции эффективно у небольшой части пациентов, которые не реагируют на консервативные меры. Новые методы, такие как эндоскопическое высвобождение подошвы и экстракорпоральная ударно-волновая терапия, могут иметь значение, но ограниченная доступность оборудования и навыков означает, что большинство пациентов будут продолжать лечиться более традиционными методами.
Ключевые слова: Подошвенный фасциит, Боль в пятке, Экстракорпоральная ударно-волновая терапия, Хирургическое лечение, Инъекции стероидов
Боль в медиальном подошвенном выступе пяточной кости влияет на жизни миллионов людей во всем мире.По оценкам, 7% людей старше 65 лет сообщают о болезненности пятки, и что на диагностику и лечение подошвенной боли в пятке приходится более 1 миллиона посещений врачей в год в США. 1,2
1,2
Пациенты обычно жалуются на боль в переднемедиальном выступе пяточной кости. Боль усиливается пассивным тыльным сгибанием пальцев стопы. Симптомы могли присутствовать в течение недель или месяцев на момент обращения. Боль усиливается при первом стоянии после отдыха, обычно рано утром.Как только пациент начинает ходить, боль имеет тенденцию отступать. Боль утихает, но никогда полностью не проходит в течение дня и усугубляется такими действиями, как длительная ходьба или упражнения, особенно на твердых поверхностях. 3 К моменту обращения к пациенту, возможно, пациент уже примерил специальные вставки для обуви и пяточные вставки.
Ожирение и уменьшение тыльного сгибания голеностопного сустава являются признанными факторами риска этого состояния. 3 Подошвенный фасциит также связан с биомеханическими аномалиями стопы, такими как тугое ахиллово сухожилие, полая и плоская стопа. 4 Пациенты с некоторыми серонегативными спондилоартропатиями и подагрой могут иметь повышенную заболеваемость подошвенным фасциитом. Хотя в большинстве случаев подошвенный фасциит поддается консервативному лечению и с течением времени, около 1% пациентов потребуют хирургического вмешательства.
Анатомия и функция подошвенной фасции
Подошвенная фасция — это широкая связка соединительной ткани, которая поддерживает свод стопы. Он включает толстый центральный компонент и более тонкие медиальный и латеральный компоненты.Функционально подошвенная фасция обеспечивает эффект брашпиля на подошве стопы и помогает поддерживать продольный свод стопы. Он прикрепляется проксимально к медиальному бугорку пяточной кости. Распространяясь дистально, он разделяется на пять пальцевых полос, которые прикрепляются к основанию надкостницы проксимальной фаланги каждого пальца и к головкам плюсны. Волокна подошвенной фасции также сливаются с дермой, поперечной плюсневой связкой и влагалищем сгибателя.
Hicks показал, что подошвенная фасция напряжена во время последней стадии нагрузки и, как плюснефаланговые суставы dorsiflex, прикладывает тяговое усилие в точке прикрепления к пяточной кости. 5 Он назвал это эффектом лебедки. Он также играет динамическую роль во время цикла походки, удлиняясь во время фазы стойки, сохраняя потенциальную энергию во время процесса. Он блокирует среднюю часть стопы во время отрыва, чтобы обеспечить жесткую структуру для движения. Затем подошвенная фасция пассивно сокращается, преобразовывая ранее накопленную потенциальную энергию в кинетическую энергию и способствуя ускорению.
Механизм травмы
Что примечательно для такого распространенного состояния, патологические изменения, лежащие в основе подошвенного фасциита, не изучены.Даже термин «подошвенный фасциит» употребляется неправильно, поскольку подошвенная фасция является апоневротическим, а не фасциальным слоем.
Было высказано предположение, что подошвенный фасциит представляет собой форму теннисного локтя на пятке с состоянием, вызванным повторяющимися микротравмами в месте введения. 6 Воспаление, вызванное микротравмой, также может объяснить, почему состояние иногда реагирует на местную инъекцию стероидов.
Ночью стопа обычно принимает положение подошвенного сгибания, и когда пациент утром встает с постели, стопа во время ходьбы переходит в тыльное сгибание.Подошвенная фасция слегка сокращается в постели, и первоначальное растяжение, связанное с ранним утренним пробуждением, вероятно, является причиной возникновения боли.
У пожилых пациентов гистология подошвенной жировой подушечки показывает постепенную атрофию. Эти изменения могут быть ускорены повторными инъекциями стероидов. Lemont и соавт. рассмотрели 50 случаев подошвенного фасциита, которые лечились с помощью хирургии пяточной шпоры, и не смогли найти гистологических свидетельств воспаления. 7 Гистологически состояние — фасциоз.
Принимая во внимание такие открытия, возможно, удивительно, что так много пациентов, кажется, реагируют на местные инъекции стероидов и пероральные противовоспалительные препараты. Однако этот парадокс не является уникальным для подошвенного фасциита. Как латеральный, так и медиальный эпикондилит поддаются одинаковому лечению, несмотря на неспособность современных гистологов обнаружить воспалительные изменения в месте болезненности. Следует также помнить, что гистологическое исследование проводится не у всех пациентов с болью в пятке, и отсутствие воспаления в подгруппе (менее 1%), которая поступает на операцию, не может быть точным представлением пациентов с подошвенным фасциитом в целом.
Ветвь латерального подошвенного нерва проходит между пяточной шпорой и глубокой поверхностью короткого сгибателя пальцев. Эта структура также причастна к подошвенной боли такого рода. Эта боль может быть более очаговой и не усиливается при пассивном тыльном сгибании пальцев стопы. Боль также может быть более рассеянной. У ряда пациентов с болью в пятке нейрогенная причина подошвенной боли была идентифицирована в значительной части. 8 У двух их пациентов также было выявлено защемление нервного корешка S1, что указывает на возможный синдром двойного сдавливания.В тех случаях, когда пациент страдает болезненностью в боковом направлении, рекомендуется освободить глубокий фасциальный край абдуктора большого пальца во время операции.
Дифференциальный диагноз
Хотя 80% пациентов с болями в пятке страдают подошвенным фасциитом, существует ряд других дифференциальных диагнозов. Эти симптомы могут возникать при анкилозирующем спондилите, синдроме Рейтера и остеоартрите. Когда симптомы двусторонние, ревматоидный артрит становится более вероятным у женщин.Однако у мужчин следует учитывать анкилозирующий спондилит или синдром Рейтера. Абсцесс в мягких тканях более вероятен у больных сахарным диабетом. Такие конституциональные симптомы, как потеря веса, ночная боль и лихорадка, наводят на мысль о новообразовании или инфекциях, особенно у пациентов с невропатиями, хотя первичная неоплазия стопы встречается крайне редко. Другие дифференциальные диагнозы включают ущемление первой ветви латерального подошвенного нерва или медиального пяточного нерва, радикулопатию 9 S1 и скрытый перелом.
Исследования
Диагноз подошвенного фасциита в первую очередь является клиническим. Дальнейшие исследования следует проводить в зависимости от клинической картины. Обычный рентген — это наиболее часто запрашиваемое исследование. Рентген показывает пяточную шпору у 50% пациентов. Шпора не связана с подошвенной фасцией и является местом прикрепления квадратной мышцы подошвы. У 13% пяточных пяток, обследованных на рентгенограмме по поводу состояний, отличных от подошвенного фасциита, также есть подошвенная шпора, и многие авторы считают пяточную шпору случайной находкой. 10
Сцинтиграфия с технецием костей дает положительный результат при подошвенном фасциите с максимальной площадью захвата в точке максимальной болезненности на пятке. Сцинтиграфия костей также показывает область повышенного поглощения при скрытом переломе. Электромиография может быть полезна при подозрении на нейрогенную причину, например, ущемление нервного корешка S1, синдром тарзального канала или ущемление латерального подошвенного нерва. Магнитно-резонансная томография не является рутинным исследованием подошвенного фасциита, но может выявить другие поражения мягких тканей, такие как опухоли мягких тканей или отек костного мозга, связанный с инфекцией или при подозрении на скрытый перелом. 11 В зависимости от общей клинической картины врач может также выполнить такие анализы крови, как определение количества лейкоцитов, лейкоцитарного антигена B27 человека, антинуклеарных антител и мочевой кислоты, особенно у более молодых пациентов или у пациентов с двусторонней болью в пятке.
Лечение подошвенного фасциита
Изменение образа жизни
Подавляющее большинство пациентов выздоравливают без хирургического вмешательства, хотя вялотекущее течение этого состояния часто разочаровывает.С самого начала важно просвещение пациентов относительно ожидания и продолжительности лечения. Подошвенный фасциит может показаться явлением чрезмерного употребления, и, в первую очередь, разумным кажется избегать действий с высокой нагрузкой.
Пероральные анальгетики и нестероидные противовоспалительные препараты
Пероральные анальгетики также являются традиционными. В рандомизированном проспективном плацебо-контролируемом исследовании 29 пациентов, страдающих подошвенным фасциитом, были рандомизированы для лечения с растяжением пяточного канатика, вязкоупругими чашечками на пятке и ночным наложением шин в группу плацебо или нестероидных противовоспалительных препаратов (НПВП). 12 Было обнаружено, что в группе НПВП улучшилось обезболивание и уменьшилась трудоспособность, особенно в интервале от двух до шести месяцев. Однако преимущества НПВП перед плацебо не были статистически значимыми, возможно, из-за небольшого масштаба исследования. У пациентов с серонегативным заболеванием НПВП могут вызвать резкий ответ.
Инъекции стероидов
Инъекции стероидов часто эффективны в краткосрочной перспективе 13 , хотя было показано, что они вызывают атрофию жировых подушечек, а в очень редких случаях они могут вызвать разрыв подошвенной фасции. 14 В одной серии случаев из шести спортсменов с разрывом подошвенной фасции было отмечено, что пятеро ранее получали инъекции стероидов. 15 Риск разрыва снижается, если инъекция делается на медиальную сторону пятки, выше подошвенной фасции.
Растяжка
Растяжка — это простой вариант лечения. Рандомизированное контролируемое исследование изучало роль конкретных упражнений на растяжение ахиллова сухожилия по сравнению с упражнениями на растяжение подошвенной фасции у пациентов с хроническим подошвенным фасциитом. 16 Это включало восьминедельную программу с добавлением целекоксиба в течение первых трех недель. Краткосрочный результат продемонстрировал лучшие результаты в отношении боли с использованием индекса функции стопы в группе растяжения подошвенной фасции по сравнению с группой растяжения ахиллова сухожилия. Двухлетнее наблюдение с помощью анкеты продемонстрировало, что 94% респондентов сообщили об уменьшении боли, а 92% сообщили о полном удовлетворении или удовлетворении незначительными оговорками, хотя на этом позднем этапе существенной разницы между двумя группами не было. 17
Ортопедические приспособления
Ночные шины удерживают стопу в нейтральном положении, предотвращая контрактуру фасции во время сна, что помогает облегчить симптомы утром, согласно обсервационным исследованиям. Однако не было рандомизированного контролируемого исследования, доказывающего, что симптомы облегчаются. Кастинг является продолжительной версией этого и заставляет полностью отдыхать.
Пяточные вкладыши довольно популярны и могут помочь уменьшить боль в пятке. Wolgin et al показали, что через шесть месяцев 82% пациентов отреагировали на временную и консервативную терапию. 18 Пластиковая пяточная вставка также хорошо зарекомендовала себя. 19
Реакция на консервативные меры обычно очень хорошая. Серия случаев из 116 пациентов, в которых только двум пациентам потребовалось хирургическое вмешательство, показала, что доля пациентов, нуждающихся в хирургическом вмешательстве, составляет порядка 1-2%. 20
Ботулинический токсин
Работа по изучению эффекта инъекций ботулинического токсина для лечения подошвенного фасциита показала очевидный хороший эффект, хотя он все еще далек от мейнстрима. 21
Экстракорпоральная ударно-волновая терапия
В последние годы в некоторых отделениях применялась экстракорпоральная ударно-волновая терапия (ЭУВТ). Хотя этот метод широко изучен, он в основном выполняется в специализированных центрах. Сторонники ЭУВТ считают, что ударные волны вызывают микробиологическое разрушение утолщенной подошвенной фасции, что приводит к воспалительной реакции, реваскуляризации и привлечению факторов роста и, следовательно, к репаративной реакции мягких тканей. 22 ЭУВТ, возможно, следует рассматривать как конечную стадию лечения для тех пациентов, которые не смогли принять консервативные меры и не хотят делать открытую операцию. 23,24 Двойное слепое рандомизированное контролируемое исследование показало, что радиальная ЭУВТ лучше, чем плацебо у упорных пациентов. 25 В случае успеха и по сравнению с оперативным вмешательством можно увидеть, что ЭУВТ позволяет избежать рисков, связанных с хирургическим вмешательством.
Плазма, богатая белком
В настоящее время отсутствуют доказательства хорошего качества, подтверждающие эффективность инъекций богатой белком плазмы при лечении подошвенного фасциита. Собственная плазма пациента вращается в центрифуге, и определенная фракция затем повторно вводится в нежную область.Лечение широко обсуждается в Интернете, хотя в PubMed до сих пор нет клинических испытаний, о которых можно было бы сообщить.
Хирургия
Пациентам, не отвечающим на консервативные меры в течение года и более, может потребоваться операция. Существуют разногласия относительно того, какие процедуры с наибольшей вероятностью дадут хороший результат, отчасти из-за ограниченного масштаба многих опубликованных серий.
Рассечено менее 50% подошвенной фасции. Более того, существует риск вторичного коллапса продольного свода стопы и боли в стопе с боков. 26 Исследования на трупах воспроизвели боковую перегрузку столба, которая может быть следствием этого. 27
Тщательно отобранные пациенты, вероятно, выиграют от одновременного высвобождения ветви латерального подошвенного нерва. Однако, чтобы оправдать это, должны быть явные доказательства неврологических симптомов. 28
Снятие шпоры не подлежит гарантии. Большое исследование на трупах показало, что примерно в половине случаев костная шпора фактически не находится в том же слое, что и подошвенная фасция, что позволяет предположить, что она не играет причинной роли в этом состоянии. 29
Эндоскопическая хирургия требует специального оборудования и навыков и до сих пор не получила широкого распространения. 30 Ретроспективный обзор 22 последовательных пациентов показал хорошие или отличные результаты у 68% пациентов. 31 Случайное разрушение латерального подошвенного нерва описано с помощью эндоскопической техники.
Выводы
Подошвенный фасциит — распространенное и часто приводящее к инвалидности состояние, которое требует соответствующего лечения. Поскольку естественное течение болезни до конца не изучено, трудно отличить тех пациентов, которые выздоровели спонтанно, и тех, кто отреагировал на формальное лечение.
Хирургическое высвобождение подошвенной фасции эффективно у небольшой части пациентов, которые не реагируют на консервативные меры. Удаление подошвенной пяточной шпоры остается традицией в некоторых отделениях, но, вероятно, не имеет значения.
Новые методы, такие как эндоскопический плантарный релиз и ЭУВТ, могут иметь значение, но ограниченная доступность оборудования и навыков означает, что большинство пациентов будут продолжать лечиться более традиционными методами.
Лечение, которое кажется эффективным, частично является традиционным, поскольку крупномасштабные рандомизированные исследования еще не проводились.Пациенты, у которых отмечается боль в пятке, вероятно, представляют собой разнородную группу, а пациенты, направленные на операцию, могут представлять когорту людей, отличных от тех, кто быстро реагирует на консервативные меры.
