причины и лечение, что делать при ноющих болях в но
Боли в ногах – это очень общий симптом, который могут вызывать многие патологические процессы в сосудистой, нервной, мышечно-суставной системах и костях1.
Инфекционно-воспалительные причины
При развитии воспаления или инфекции появляется пульсирующая боль в ногах, кожа вокруг участка воспаления краснеет и отекает. Может появляться сыпь, повышается температура. Участок ноги с очагом воспаления увеличивается в размерах, что ограничивает движение2.
Такие проявления могут говорить о воспалительном процессе в органах малого таза (болит внутренняя поверхность бедер), подагре, ревматоидном и реактивном артрите, рожистом воспалении кожи бедер и голеней и других проблемах2.
Дегенеративо-дистрофические болезни суставов
В эту группу заболеваний входят остеоартрит, или остеоартроз. При этом, как правило, сильная боль в ногах возникает при движении. Подвижность сустава резко ограничивается, по утрам может беспокоить скованность. Симптомы обычно развиваются в течение нескольких лет: в это время развивается видоизменение хрящевой ткани и деформация суставов. Есть связь между появлением боли и сменой погоды2.
Подвижность сустава резко ограничивается, по утрам может беспокоить скованность. Симптомы обычно развиваются в течение нескольких лет: в это время развивается видоизменение хрящевой ткани и деформация суставов. Есть связь между появлением боли и сменой погоды2.
Невралгии и боли центрального происхождения
Если беспокоят острые, стреляющие, жгучие боли в ногах при отсутствии внешних повреждений – это признак заболеваний нервной системы, например, невралгии3.
При защемлении спинномозговых корешков пояснично-крестцового отдела боль в ногах может сопровождать слабость, вплоть до пареза4. Ощущения усиливаются при поднятии туловища в положении сидя и лежа5.
Сосудистые боли
Боли в ногах сосудистого происхождения чаще всего связаны с облитерирующим эндартериитом, варикозной болезнью вен нижних конечностей, тромбофлебитом.
При эндартериите боль возникает при нагрузке, проходит после отдыха или если ноги опустить вниз.
Тромбофлебит и варикозная болезнь часто сопровождают друг друга. Из-за слабости сосудистой стенки вены расширяются, деформируются, в них нарушается движение крови. Возникают боль, ощущения «гудения», тяжесть в ногах. К концу дня ноги отекают, но при подъеме их вверх становится легче7.
Тромбофлебит – это острое опасное состояние, при котором боль в ноге возникает резко и имеет яркий, жгучий, пульсирующий характер. На месте появления тромба внутри вены прощупывается плотное образование. Может повыситься температура, участок ноги краснеет. При таком состоянии нужно срочно обращаться к ангиохирургу
Мышечные боли
Боли в мышцах знакомы тем, кто интенсивно тренируется. Они могут возникать после переохлаждения, быть тянущими, дергающими, усиливаться при движении. Если такие боли связаны с избыточной нагрузкой и нет противопоказаний, например, заболеваний сосудов, то при таких болях можно использовать согревающие процедуры. И, конечно, в первое время необходим покой9.
Если такие боли связаны с избыточной нагрузкой и нет противопоказаний, например, заболеваний сосудов, то при таких болях можно использовать согревающие процедуры. И, конечно, в первое время необходим покой9.
Боли, вызванные нарушением обмена веществ
Боли могут возникать при остеопорозе (вымывании кальция из костей) – с судорогами и тянущим ощущением в икрах.
При сахарном диабете боли в ногах часто сопровождают отеки, сухость кожи, онемение2.
Посттравматические боли в ногах
Ноющие боли в ногах, возникающие при перемене погоды, на месте старых переломов.
Что делать при боли в ногах?
Поскольку причин болей в ногах очень много, для начала необходимо обратиться к терапевту. Он поможет сориентироваться в симптомах, проведет диагностику и направит к нужному специалисту.
Если врач установил, что боль связана с остеоартритом, он может назначить
Терафлекс
Препарат помогает уменьшать воспаление, а также
способствует обновлению хрящевой ткани благодаря наличию в составе
хондроитина и глюкозамина
Курс приема препарата Терафлекс в капсулах для достижения стойкого лечебного эффекта – от 3 до 6 месяцев.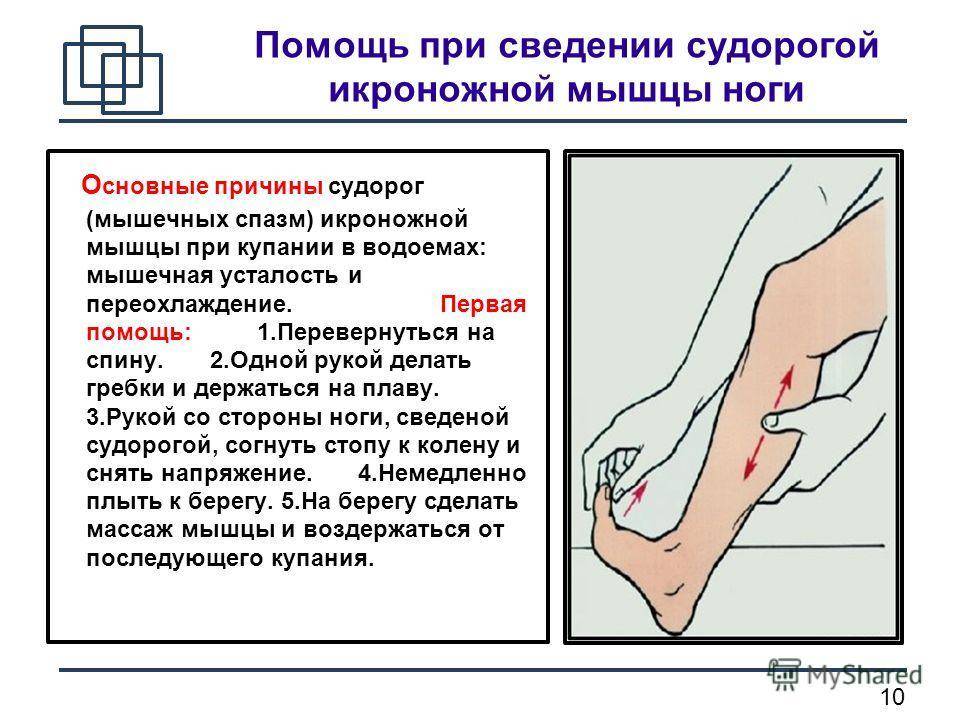
Для более оперативной помощи при боли в суставах создан
Терафлекс Хондрокрем Форте
Его специальный состав11 улучшает проникновение обезболивающего компонента Мелоксикама, что помогает уменьшать боль и воспаление в суставе. Терафлекс Хондрокрем Форте применяют при остеохондрозе, остеоартрозе и других заболеваниях суставов, которые сопровождает выраженный болевой синдром.
Синдром беспокойных ног: когда ночь превращается в пытку
- Салли Абрамс
- Корреспондент Би-би-си
Автор фото, Getty Images
Подпись к фото,С синдромом беспокойных ног ночи превращаются в пытку
Многие годы Мэри Роуз с трудом удавалось заснуть или спать, не просыпаясь, из-за боли в ногах, которая напоминала нападение насекомых.
«Представьте, что у вас под кожей рой пчел, которые летают и жалят вас.
У Мэри Роуз — так называемый синдром беспокойных ног, который мешает ей спать по ночам.
«Хочется почесать ноги, подняться с кровати и походить. Было невозможно прилечь и поспать, потому что ноги бесконтрольно дергались всю ночь», — объясняет она.
Симптомы были настолько болезненными, что по вечерам ей не хотелось ложиться спать.
Мэри Роуз не помнит, когда началась проблема, но врачи несколько лет не могли поставить ей диагноз.
«Люди говорили — у тебя просто спазмы. Тебе нужно принять хинин или положить в кровать древесную кору. Так я и делала», — вспоминает она.
Конечно, лучше не становилось. Она пробовала втирать мази в ноги, чтобы снизить колющее ощущение, но эффекта от этого не хватало на всю ночь. Врачи также не смогли помочь ей уменьшить боль.
Потребность не спать, а двигаться
Однажды ей посоветовали посетить клинику сна в Лондоне, где она сейчас проходит лечение под наблюдением врача Гая Лешцинера.
«Синдром беспокойных ног является распространенным нервным нарушением, из-за которого человек ощущает потребность двигаться, особенно ночью, и чаще всего оно сопровождается неприятными ощущениями в ногах», — рассказывает Лешцинер.
«Это состояние встречается примерно у каждого двадцатого человека. Оно может стать причиной серьезных недосыпаний», — объясняет он.
Иногда Мэри Роуз удавалось поспать лишь несколько часов, а иногда и того меньше.
«У меня были ночи, когда я не спала совсем. Если я сильно уставала, я могла поспать, затем просыпалась на час или два, а иногда вставала с кровати», — говорит она.
Часто синдром беспокойных ног бывает наследственным, но возникает он и по другим причинам. Это может быть, например, недостаток железа в организме или беременность, и, обычно, излечить заболевание бывает легко.
Некоторым людям достаточно бывает просто отказаться от кофе, алкоголя и некоторых медикаментов, а также выполнять легкие физические упражнения (растяжка мышц и массаж ног). Но в некоторых случаях требуется и медикаментозное лечение.
Но в некоторых случаях требуется и медикаментозное лечение.
Состояние Мэри Роуз требует лечения лекарственными средствами, поэтому Лешцинер прибег к варьированию медикаментов для контроля над симптомами. Похоже, что это приносит свои плоды, если только пациентка не будет снижать дозы.
«У меня больше нет беспокойных ног! — говорит она с радостью. — Правда иногда у меня случаются сильные приступы, когда мне приходится вставать с кровати и ходить. Но это моя вина, поскольку я забывают принять таблетку».
Стратегия отвлечения
Хотя лечение дает свои результаты, Мэри Роуз все же не удается поспать полностью всю ночь.
«С большим сожалением приходится признать, что хотя мои ноги и поддаются большему контролю, это не помогло режиму моего сна. Я так и просыпаюсь примерно в три утра», — говорит она.
По словам Лешцинера, это нормальное явление.
«То что вы описываете, — достаточно распространенное явление среди людей, которые жили с расстройством сна многие годы.
Ужас перед предстоящей ночью и постоянное прерывание сна могут продолжаться много лет.
Автор фото, Getty Images
Подпись к фото,Аудиокниги и музыка могут помочь снизить активность мозга и помочь человеку заснуть
Он рассказал, что иногда людям необходимо переучиться спать, чтобы понять, что кровать предназначена для сна, а не для мук, связанных с тяжелой ночью.
Мэри Роуз выработала собственную стратегию для борьбы с бессонницей.
«Слушая аудиокниги или музыку, мой мозг начинает замедлять активность, после чего я бываю готова спать. Но это не означает, что мне удается поспать более двух часов», — говорит она.
«По сути, это означает, что вы отвлекаете себя, — говорит Лешцинер. — Размышляя об истории или музыке, которую вы слушаете, вам более не нужно думать о процессе засыпания, и поэтому ваш мозг переключается в пассивный режим, а затем сон начинается как бы случайно».
Боль в ногах в Казани
Боли в ногах зачастую обусловлены ишемией нижних конечностей (ИНК).
Основные симптомы заболевания:
- «Перемежающаяся хромота»: боль в ногах возникает при ходьбе и проходит после прекращения движения;
- Кожа больной конечности в сравнении со здоровой имеет бледный цвет;
- Болезненные ощущения появляются также ночью, в состоянии покоя;
- Обезболивающие препараты не дают желаемого эффекта при появлении болей в покое;
- Время от времени чувствуется похолодание пораженной конечности;
- Наблюдается повышенная ломкость ногтей и/или замедление их роста;
- Волосяной покров на коже больной конечности практически отсутствует;
- Плохо заживают ссадины и раны.
Атеросклероз
Это заболевание, которое поражает артерии вследствие избыточного отложения в них холестерина, что приводит к нарушению кровоснабжения. Атеросклеротические бляшки сужают просвет сосудов, в результате мышцы ног снабжаются кислородом в недостаточном количестве.
Атеросклеротические бляшки сужают просвет сосудов, в результате мышцы ног снабжаются кислородом в недостаточном количестве.Атеросклероз, по данным специалистов, является причиной ишемии (ослабления кровообращения) нижних конечностей у 90% страдающих этим заболеванием.
Ишемия нижних конечностей
Структура сердечно-сосудистых патологий такова: на первом месте – ишемическая болезнь сердца, на втором – инсульт, на третьем — ишемические поражения нижних конечностей.Диагностика ИНК
Обнаружив у себя хотя бы одно из вышеперечисленных симптомов, не медлите! Как можно скорее обращайтесь к специалистам.
В Клинике МЕДЕЛ вначале Вас осмотрят и выслушают жалобы. Далее после инструментального обследования будет поставлен диагноз и определена стратегия лечения.
Для лечения ИНК в Клинике МЕДЕЛ в настоящее время применяют новейший безоперационный метод Терапевтический ангиогенез.
Инновационное лечение ИНК: терапевтический ангиогенез
Ангиогенез – процесс создания новых кровеносных сосудов в ткани или органе.
Терапевтический ангиогенез – лечебная безоперационная стратегия, основанная на медикаментозном усилении процесса естественного ангиогенеза (лечебный рост сосудов).
Неоваскулген
Реализует Терапевтический ангиогенез новейший инновационный отечественный препарат Неоваскулген, впервые в мире разработанный российскими учеными.
- Это инъекция, которая запускает механизм роста кровеносных сосудов в области введения;
- Он необходим, когда в связи с характером и распространенностью поражения невозможно проведение хирургической операции при лечении ИНК.
В результате терапии неоваскулгеном происходит стабилизация структуры новых сосудов, и состояние пациента улучшается:
- Возобновляется кровоснабжение и утилизация кислорода в тканях конечности;
- Исчезает ощущение зябкости ног;
- Состояние кожных покровов нормализуется;
-
Пациент может пройти большую дистанцию без боли.
После курса Неоваскулгена положительный эффект, согласно проведенным исследованиям, стабилен до 2-х лет.
Преимущества лечения препаратом Неоваскулген в Клинике МЕДЕЛ:
Применение Неоваскулгена в рамках комплексной консервативной терапии позволяет:- Значительно увеличить расстояние безболезненной ходьбы;
- Избежать ампутации, сохранить пациенту конечность и, возможно, жизнь;
- Исключить длительное лечение, многочисленные инъекции и восстановительный период;
- Повысить качество жизни пациентов.
Терапевтический ангиогенез – технически несложная процедура, которая хорошо переносится пациентами Клиники МЕДЕЛ. При этом, как показывает практика хирургического отделения Клиники, она более эффективна, чем стандартное консервативное лечение ИНК.
Противопоказаний мало: беременность, период лактации, индивидуальная непереносимость препарата.
Если у Вас стали болеть ноги, особенно при ходьбе, обратитесь к специалистам как можно скорее! Не теряйте драгоценного времени! Просто позвоните по тел. (843) 520-20-20 и запишитесь на прием к хирургу Многопрофильной Клиники МЕДЕЛ.
(843) 520-20-20 и запишитесь на прием к хирургу Многопрофильной Клиники МЕДЕЛ.
Колет, тянет и ноет. Что делать, если резко заболели мышцы? | Здоровая жизнь | Здоровье
Боли в мышцах мучительные и тянущие. Они способны приносить немалый дискомфорт человеку, лишая его возможности нормально двигаться, сидеть, лежать, стоять, поворачиваться. Нередко боли бывают острыми: они застают врасплох и меняют тем самым привычный ритм жизни. Почему они появляются и как оказать себе первую помощь, АиФ.ru рассказал врач-остеопат, краниопостуролог Владимир Животов.
Причины
Обычно мышцы болят из-за их резкого сокращения. Провоцировать его могут:
- Травмы и перенапряжение — тут болезненность является ответной реакцией;
- Неправильная осанка — когда тело долго находится в нефизиологичном положении, начинается усталость мышц;
- Длительное нахождение в неправильном фиксированном положении — ношение неудобной сумки, сидение за неудобным столом, работа в неудобной позе: мышцы настраиваются на такое положение тела, начинается нарушение метаболизма;
- Стресс.

Первая помощь
Самый правильный вариант — это обратиться к специалисту-остеопату, который поможет полностью избавиться от проблемы. Только профессионал сможет верно поставить диагноз, найти причину возникновения мышечных болей и предложить эффективное лечение. Однако по тем или иным причинам мы не всегда можем срочно попасть на прием к врачу. Поэтому каждому человеку важно знать ряд способов, которые помогут при необходимости облегчить боль самостоятельно до того момента, когда появится возможность получить консультацию специалиста и лечение. Для обострений, являющихся последствиями стресса, чрезмерных тренировок в спортзале, перенапряжения на работе, подойдет следующая методика.
Надо оставить в покое больное место. В течение трех дней исключите любые физические нагрузки через боль. В то же время не надо каждую минуту проверять, не появились ли улучшения. Есть у нас такая привычка: щупать больное место, надавливать на него, проверять, не прошла ли вдруг боль. А если не проходит, начинаем паниковать. Метод лечения «движение через боль» не подходит для данного случая. Резкая боль — признак того, что произошел мышечный спазм. Чтобы это устранить, необходимо выполнить комплекс мер, направленных на максимальное расслабление мышц. Наиболее простой и действенный способ — тепло. Мышцу необходимо согреть, чтобы вызвать ее расслабление. Холод же, наоборот, вызывает напряжение. Думаю, всем вам знаком «бабушкин» рецепт: поясница, закутанная в пуховый платок, грелка, растертые ноги в шерстяных носках. Это не пережиток прошлого, а эффективный способ, проверенный веками. Так вот, чтобы устранить боль, надо воздействовать не только на то место, где собственно возникли болевые ощущения, но и на весь организм. Баня или сауна — отличный метод борьбы со спазмами. Но исключите обливания ледяной водой или холодную купель. Как я уже сказал, холод провоцирует напряжение, резкое охлаждение организма после жаркой бани не позволит вам получить желаемый результат.
А если не проходит, начинаем паниковать. Метод лечения «движение через боль» не подходит для данного случая. Резкая боль — признак того, что произошел мышечный спазм. Чтобы это устранить, необходимо выполнить комплекс мер, направленных на максимальное расслабление мышц. Наиболее простой и действенный способ — тепло. Мышцу необходимо согреть, чтобы вызвать ее расслабление. Холод же, наоборот, вызывает напряжение. Думаю, всем вам знаком «бабушкин» рецепт: поясница, закутанная в пуховый платок, грелка, растертые ноги в шерстяных носках. Это не пережиток прошлого, а эффективный способ, проверенный веками. Так вот, чтобы устранить боль, надо воздействовать не только на то место, где собственно возникли болевые ощущения, но и на весь организм. Баня или сауна — отличный метод борьбы со спазмами. Но исключите обливания ледяной водой или холодную купель. Как я уже сказал, холод провоцирует напряжение, резкое охлаждение организма после жаркой бани не позволит вам получить желаемый результат.
Если нет возможности посетить баню, есть «домашняя» альтернатива: горячая ванна. Только не дожидайтесь, пока вода остынет: процедуру необходимо закончить, пока вода теплая. После принятия ванны тут же вытирайтесь, наденьте футболку, штаны (лучше всего — хлопчатобумажные), пижаму, сверху — костюм или что-то теплое. И в таком «обмундировании» проведите некоторое время под теплым одеялом. Вам необходимо как следует пропотеть. Не забудьте после этого сменить одежду. Данную процедуру стоит повторять в течение двух-трех дней. Если вы все сделаете правильно, обязательно будет эффект. Это не касается только тех случаев, когда причиной боли является ущемление корешка грыжи. Но в любом случае, если после одной горячей ванны вы не почувствуете изменений, не паникуйте.
Только не дожидайтесь, пока вода остынет: процедуру необходимо закончить, пока вода теплая. После принятия ванны тут же вытирайтесь, наденьте футболку, штаны (лучше всего — хлопчатобумажные), пижаму, сверху — костюм или что-то теплое. И в таком «обмундировании» проведите некоторое время под теплым одеялом. Вам необходимо как следует пропотеть. Не забудьте после этого сменить одежду. Данную процедуру стоит повторять в течение двух-трех дней. Если вы все сделаете правильно, обязательно будет эффект. Это не касается только тех случаев, когда причиной боли является ущемление корешка грыжи. Но в любом случае, если после одной горячей ванны вы не почувствуете изменений, не паникуйте.
 В комплексе все эти меры помогут вам расслабить мышцы и, соответственно, снять резкую боль.
В комплексе все эти меры помогут вам расслабить мышцы и, соответственно, снять резкую боль.
Если мышечная боль возникла из-за грубой травмы или ущемления нервного корешка и не снимается с помощью данных методов в течение нескольких дней, необходимо в срочном порядке обратиться к специалисту.
Смотрите также:
Почему болят ноги — Семейная клиника Арника, Красноярск
Очень многие люди испытывают боль в ногах. Некоторые терпят болевые симптомы достаточно долго. Однако чрезвычайно важно диагностировать причину боли.
В нашем центре работают профессионалы, которые проведут обследование, установят, почему возник дискомфорт или боль, чтобы далее назначить подходящее вашему случаю лечение. Не затягивайте с визитом к доктору, ведь во многих случаях причина болей может быть весьма серьезной. Не зря известная всем истина гласит, что вылечить начинающееся заболевание намного проще, чем запущенное.
Как устроена нога
Анатомически нога состоит из основных трех частей: это стопа, голень, бедро. Стопа включает множество небольших костей. Бедро состоит из наиболее массивной прочной кости в скелете: бедренной, а также из надколенника, который защищает наш коленный сустав. Две кости: большая и малая берцовые образуют голень. Место, в котором соединяются тазовая и бедренная кости, это тазобедренный сустав. Соединение бедренной и берцовых костей образует коленный сустав. Сочленение костей стопы и берцовых костей является голеностопным суставом. Серьезную опасность всегда представляют травмы голеностопного либо коленного суставов, поскольку вред, наносимый ими, часто необратим.
Стопа включает множество небольших костей. Бедро состоит из наиболее массивной прочной кости в скелете: бедренной, а также из надколенника, который защищает наш коленный сустав. Две кости: большая и малая берцовые образуют голень. Место, в котором соединяются тазовая и бедренная кости, это тазобедренный сустав. Соединение бедренной и берцовых костей образует коленный сустав. Сочленение костей стопы и берцовых костей является голеностопным суставом. Серьезную опасность всегда представляют травмы голеностопного либо коленного суставов, поскольку вред, наносимый ими, часто необратим.
Какие болезни могут спровоцировать боль в ногах
Боли в ногах, длящиеся более трех дней, являются серьезным поводом для обращения в наш центр для выяснения их причины. Основными причинами могут быть заболевания сосудов ног, болезни позвоночника, суставов, мышц.
Особенно часто встречаются болезненные ощущения из-за пораженных сосудов.
- Если нарушен отток венозной крови, давление в кровеносных сосудах повышается, кровь в венах застаивается, нервные окончания раздражаются, развивается болевой синдром.
 Чаще всего это тупые боли либо тяжесть в ногах, которые чреваты со временем варикозным расширением вен.
Чаще всего это тупые боли либо тяжесть в ногах, которые чреваты со временем варикозным расширением вен. - Заболевание тромбофлебит проявляется пульсирующей болью, переходящей в ощущение подкожного жжения. Эта боль постоянна, особенно часто бывает в икроножных мышцах.
- Стенки сосудов уплотняются при атеросклерозе артерий, что вызывает в икроножных мышцах сжимающие боли, возрастающие при ходьбе. Обычно холодные стопы летом и зимой, не прослушивается четкая пульсация в области больших пальцев ног.
Достаточно обширна группа заболеваний, которые связаны с позвоночником, но проявляются болями в ногах.
- Грыжи или протрузии приводят к болям, которые мы чувствуем в ногах (иррадиирующие боли). В самом позвоночнике боль может отсутствовать.
- Ишиас (или воспаление седалищного нерва) вызывает боль, которая от позвоночника отдается в ноги по направлению седалищного нерва.
Часто боли объясняются болезнями суставов, они характеризуются ощущением «выкручивания» ног. Синдром может обостриться при смене погоды. При запущенном заболевании боль может стать постоянной, порою просто мучительной.
Синдром может обостриться при смене погоды. При запущенном заболевании боль может стать постоянной, порою просто мучительной.
- Подагра как раз характеризуется такими приступами боли.
- Если болит коленный сустав, это может говорить о разрушении в нем хряща.
- Для плоскостопия характерны быстрая усталость при ходьбе, ощущение тяжести. Заболевание требует ежедневного выполнения специальных упражнений, которые разрабатываются специалистом. Облегчить боли можно применением ортопедических стелек.
Вызывать боли могут болезни периферических нервов.
- При невралгии бывают приступообразные боли по направлению нервных волокон. Боль между приступами отсутствует, приступы могут длиться до нескольких минут.
- Ишиас характеризуется болями высокой интенсивности, которые идут по задней поверхности бедра либо всей ноги.
Самая острая боль сопровождает мышечное воспаление. Миозит является достаточно опасным заболеванием, требующим лечения и наблюдения врачом.
Боли в ногах вызываются также инфекционным заболеванием костей (остеомиелитом). Обычно болезненные ощущения продолжительные и острые.
Иногда причиной боли является травма (перелом, ушиб, разрыв связок либо мышц).
При остеопорозе появляется весьма сильная боль в икрах, судороги ног. Причиной выступает недостаток кальция. В основном, это проблема женщин, которым больше 40 лет.
Случается и так, что болевые ощущения возникают не одномоментно, а развиваются постепенно, являясь результатом ношения неудобной обуви, чрезмерной нагрузки, недостаточной разминки перед тренировкой либо бега по твердой поверхности.
- Сильные боли в голени, повышение температуры, краснота кожи, скорее всего, сигнализируют о рожистом воспалении.
- Флегмона (воспалительный гнойный процесс), лимфатический отек, тромбоз могут характеризоваться пульсирующей и распирающей болью в голени, плотным отеком.
Если боль длится три дня, приходите за помощью в наш центр. Особенно следует обеспокоиться, если боль имеется во всех отделах ног, возникают ощущения их слабости, охлаждения, есть отек либо кожа приобретает синеватый оттенок.
Особенно следует обеспокоиться, если боль имеется во всех отделах ног, возникают ощущения их слабости, охлаждения, есть отек либо кожа приобретает синеватый оттенок.
Боли в ногах – Сеть клиник «ОСТЕОМЕД»
На тянущие боли в ногах нередко жалуются пациенты, имеющие проблемы с сердечнососудистой системой. Варикозное расширение вен — очень серьёзный диагноз, этим заболеванием в той или иной степени (специалисты различают четыре стадии) страдает почти каждый третий человек после 50 лет, причём особенно «любит» варикоз женщин. Генетическая предрасположенность, лишний вес и сидячая или стоячая работа создают все предпосылки для истончения венозных стенок. Это заболевание гораздо легче предупредить, чем лечить: периодически посещайте остеопата, который продиагностирует Ваш организм и проверит состояние всех систем и органов, а при необходимости проведёт эффективное лечение – особые мануальные приёмы + курс лечебной физкультуры.
Ноющая боль в ногах также часто отмечается после тяжёлого трудового дня, длительной ходьбы или физических упражнений. Чтобы привести мышцы в тонус, снять спазмы и убедиться в отсутствии каких-либо нарушений, не забывайте делать профилактику для своих ног-тружениц. ОСТЕОМЕД предлагает уникальные методики, позволяющие безболезненно и без применения специальных инструментов и медикаментозных препаратов восстановить естественную биомеханику внутренних органов, наладить обменные процессы и кровообращение. Основная цель остеопата – помочь организму самовосстановиться.
Чтобы привести мышцы в тонус, снять спазмы и убедиться в отсутствии каких-либо нарушений, не забывайте делать профилактику для своих ног-тружениц. ОСТЕОМЕД предлагает уникальные методики, позволяющие безболезненно и без применения специальных инструментов и медикаментозных препаратов восстановить естественную биомеханику внутренних органов, наладить обменные процессы и кровообращение. Основная цель остеопата – помочь организму самовосстановиться.
Из-за нарушения оттока венозной крови давление в сосудах повышается и происходит венозный застой. Он-то и вызывает ощущение тяжести в ногах, тянущие боли, усиливающиеся к концу дня.
Что делать:
- Посетить флеболога, сделать УЗИ вен. В зависимости от состояния сосудов врач назначит лечение.
- Для уменьшения болевых ощущений можно носить компрессионный трикотаж.
- По утрам в течение 5 минут делать вращательные движения стопой.
- После рабочего дня обливать ноги холодной водой, а летом ходить босиком.
Венозный застой может привести к образованию тромба в просвете вены. Тромбофлебит сопровождается острой пульсирующей болью и жжением в икроножных мышцах. Появляются покраснения и отеки. Вены уплотняются и настолько болезненны, что до них невозможно дотронуться. Может подняться температура до 38 градусов.
Что делать: Срочно идти на прием к сосудистому хирургу, сделать ангиосканирование и анализ крови. Эти процедуры позволят оценить степень закупорки вен и вероятность отрыва тромба.
Воспаление седалищного нерваСамые частые причины таких болей – грыжа межпозвоночных дисков и остеохондроз. В результате происходит защемление нервных корешков. Боль растекается по ходу седалищного нерва: от нижней части спины в ягодицу и дальше вниз по задней поверхности ноги до самой пятки. Боли сопровождаются ощущениями то жжения, то похолодания, то онемения.
Что делать: Пройти консультацию у невролога, при необходимости сделать МРТ.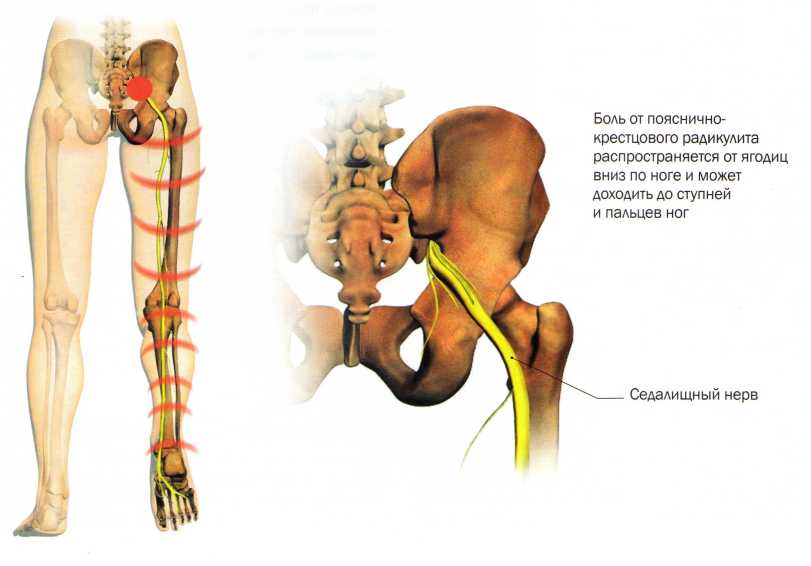 4-я причина.
4-я причина.
Остеопороз – это истончение костной ткани, которое возникает из-за дефицита кальция. Ноги сводит судорогой, сильные боли в икрах. В группе риска: женщины после 40 лет, особенно хрупкие и светловолосые, а также курильщики и кофеманы.
Что делать: Сделать денситометрию – исследование плотности костной ткани (рентгенологическое или ультразвуковое). На основе результатов врач назначит препараты кальция. Но и без этого исследования не стоит забывать о продуктах, содержащих этот микроэлемент.
Сахарный диабетПри этом заболевании боли и тяжесть в ногах часто сопровождаются судорогами по ночам. Ноги отекают, кажется, что по ним бегают мурашки, возникают ощущения онемения и покалывания. Кожа на голени становится сухой, шелушится.
Что делать: Необходимо сдать анализ крови на сахар и пройти консультацию врача-эндокринолога.
Плоскостопие
Оно может быть не только врожденным, но и приобретенным во взрослом возрасте. При плоскостопии мышцы и связки стопы ослабевают, а своды уплотняются. В итоге стопа утрачивает свою амортизирующую функцию, из-за чего страдают ноги. Они становятся свинцовыми, быстро устают при ходьбе, постоянно болят.
При плоскостопии мышцы и связки стопы ослабевают, а своды уплотняются. В итоге стопа утрачивает свою амортизирующую функцию, из-за чего страдают ноги. Они становятся свинцовыми, быстро устают при ходьбе, постоянно болят.
Что делать: Идти на прием к ортопеду, при необходимости носить ортопедическую обувь.
АртритВ стопе больше десятка суставов, которые из-за инфекций начинают разрушаться, возникает воспаление. Ноги при артрите болят целый день, боль то усиливается, то ослабевает. Характер боли разный: при ходьбе – острый, при долгом стоянии – словно выкручивает ноги. Сам сустав опухает, кожа вокруг него краснеет, становится огненной. Женщины страдают артритом в 3 раза чаще мужчин.
Что делать: Срочно идти на прием к ревматологу, сделать рентген суставов, сдать анализ крови. Если не начать лечение вовремя, стопа может так деформироваться, что потребуется хирургическое вмешательство.
ПРИЧИНЫ БОЛИ В СТОПЕ И СУСТАВЕ СТОПЫ
Воспаление ахиллова сухожилия (тендинит) может возникнуть:
- при перегрузках ног, если пройти или пробежать непривычно большое расстояние;
- делая это в некачественной или сношенной спортивной обуви;
- если человек начинает интенсивную физическую нагрузку, не разогрев мышцы ног.

Однако у воспаления ахиллова сухожилия могут быть и более неясные причины. Зачастую причина проблемы не в сухожилии, а, например, в образе жизни – в случае, если человек курит, усиленно употребляет алкоголь, при лишнем весе. Воспаление ахиллова сухожилия также может быть результатом неправильной осанки или различий в анатомии стопы, ноги или колена, в результате чего нагрузка на ноги распределяется неравномерно.
На воспаление ахиллова сухожилия указывают:
- боль и скованность, которые более выражены по утрам и на следующий день после физической активности;
- уплотнение в сухожилии;
- отек, который усиливается в течение дня при нагрузке на ногу.
Если симптомы воспаления не проходят в течение двух-трех дней, необходимо обратиться к травматологу-ортопеду.
Воспаление ахиллова сухожилия лечат с помощью нестероидных противовоспалительных препаратов, различных инъекций и физиотерапии. В отдельных случаях тендинит лечат хирургическим путем.
Если острый тендинит не лечить, воспаление может стать хроническим. При отсутствии лечения воспаления ахиллова сухожилия оно повторяется, что повышает вероятность разрыва сухожилия. Чем дольше не проходит хроническое воспаление ахиллова сухожилия, тем сложнее его лечить.
Разрыв ахиллова сухожилия могут вызвать те же причины, которые вызывают его воспаление. Для момента разрыва сухожилия характерны звук и ощущение, как будто лопнула широкая натянутая резинка. После разрыва ахиллова сухожилия невозможно встать на цыпочки, быстро образуется и усиливается отек, появляется сильная боль. Однако, хотя эти симптомы и являются крайне типичными, они могут указывать и на другие травмы, например, разрыв мышц.
Опыт врачей клиники ORTO свидетельствует о том, что наиболее эффективным и надежным решением в случае разрыва ахиллова сухожилия является его зашивание. Чем дольше откладывать этот процесс, тем больше становится расстояние между концами разорвавшегося сухожилия. Чтобы их соединить, возможно, будет необходимо сделать удлинение сухожилия. После своевременно сделанной операции – в течение первых пяти дней после разрыва – шрам ~ 5 см. При отдалении концов сухожилия нужно делать больший разрез и требуется пластика сухожилия.
Чтобы их соединить, возможно, будет необходимо сделать удлинение сухожилия. После своевременно сделанной операции – в течение первых пяти дней после разрыва – шрам ~ 5 см. При отдалении концов сухожилия нужно делать больший разрез и требуется пластика сухожилия.
Перелом лодыжки. Лодыжка может сломаться при ее неудачном повороте, при падении или ушибе. На перелом лодыжки указывает сразу возникшая острая боль, отек, кровоизлияние, боль усиливается, когда человек ставит ногу и пытается идти, стопа может быть под необычным углом, поскольку в результате травмы образовался вывих. Учитывая, что симптомы, вызванные повреждением связок (вывихом), могут не отличаться от признаков, указывающих на перелом кости, необходимо обратиться к ортопеду-травматологу.
В зависимости от специфики перелома его можно лечить с помощью фиксации гипсовой повязкой. Если перелом сложный и повреждены мягкие ткани, может потребоваться хирургическое лечение.
Вывих лодыжки. Когда человек неудачно ставит ногу, связки стопы неравномерно нагружены. В зависимости от силы, с которой мы выполняем неправильное движение, часть связок рвется. В быту эту травму называют вывихом, а в медицине – повреждением связок стопы. Первый симптом, свидетельствующий о вывихе — это боль, появляющаяся в момент травмы. Боль может сопровождаться отеком и кровоизлиянием. После легких вывихов лодыжки можно ходить, а после более серьезных поставить ногу на землю сложно из-за выраженной боли. Если боль сильная и не уменьшается в течение 48 часов после травмы, следует обратиться к травматологу-ортопеду.
Когда человек неудачно ставит ногу, связки стопы неравномерно нагружены. В зависимости от силы, с которой мы выполняем неправильное движение, часть связок рвется. В быту эту травму называют вывихом, а в медицине – повреждением связок стопы. Первый симптом, свидетельствующий о вывихе — это боль, появляющаяся в момент травмы. Боль может сопровождаться отеком и кровоизлиянием. После легких вывихов лодыжки можно ходить, а после более серьезных поставить ногу на землю сложно из-за выраженной боли. Если боль сильная и не уменьшается в течение 48 часов после травмы, следует обратиться к травматологу-ортопеду.
Первая помощь после вывиха: ограничить движения, зафиксировав стопу эластичным бинтом. В течение двух суток следует использовать ледяные компрессы, заворачивая кусочки льда и прикладывая их к опухшему месту на 10-15 минут. Эту процедуру необходимо повторять каждые 3-4 часа. После того, как с момента травмы прошло 48 часов, вместо холодных процедур нужно делать согревающие процедуры и компрессы. Это улучшает кровоснабжение и уменьшает воспаление.
Стопу желательно не нагружать, в случае необходимости принимать обезболивающие препараты. После серьезных растяжений (разрывов нескольких связок), последствия которых чувствуются в течение нескольких месяцев, после консультации с травматологом-ортопедом нужно начать курс физиотерапии для тренировки мышц стопы и восстановления эластичности связок. В домашних условиях нужно делать круговые движения стоп, а также упражнения на растяжение и расслабление.
Боль в пятке – плантарный фасцит вызывают разрывы и воспаление волокнистой ткани соединительной ткани пятки, вызванные перегрузкой соединительной ткани стопы. Воспаление приводит к появлению боли в районе пятки. Эта проблема чаще затрагивает женщин с лишним весом, а также людей, которые большую часть дня проводят стоя. Боль в пятке может появиться и у спортсменов – при нагрузке на ногу во время бега или длительной ходьбе.
Обычно плантарный фасцит развивается постепенно. Характерна боль утром, когда стопа после сна снова подвергается нагрузке. Боль также появляется при движении после долгого сидения.
Характерна боль утром, когда стопа после сна снова подвергается нагрузке. Боль также появляется при движении после долгого сидения.
Если плантарный фасцит не лечить, он может перейти в хроническую форму. У человека с постоянной болью обычно развивается неправильная походка, что в результате приводит к проблемам в коленях, бедрах и спине.
Для лечения плантарного фасцита травматологи-ортопеды обычно выписывают нестероидные противовоспалительные медикаменты и назначают курс физиотерапии. Цель физиотерапии – обучить пациента особым упражнениям на растяжение связок стопы. Боль в пятке можно уменьшить, сделав инъекцию стероидов. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с соединительной ткани стопы. Приблизительно в 90% случаев при таком лечении воспаления боль проходит в течение двух месяцев. В отдельных хронических случаях рекомендуется сделать операцию.
Боль в пятке может также быть вызвана компрессией нервов в области спины, лодыжки или стопы, переломом пяточной кости или хроническими заболеваниями, например, остеоартритом. Поэтому важно выяснить настоящую причину боли в пятке.
Поэтому важно выяснить настоящую причину боли в пятке.
Пяточные шпоры – это утолщение пяточной кости (увеличенная масса) в ее нижней части. Обычно такие выросты безболезненны, но в отдельных случаях они могут вызвать боль, особенно при ходьбе, прыжках или беге. Пяточные шпоры образуются в случае перегрузки связок, мышц и волокон стопы, например, если много бегать или прыгать.
Для болезни характерна боль утром, когда человек снова нагружает ногу после сна. Боль также появляется при движении после долгого сидения.
Для лечения пяточных шпор травматологи-ортопеды обычно выписывают нестероидные противовоспалительные медикаменты и назначают курс физиотерапии. Цель физиотерапии – обучить пациента особым упражнениям на растяжение связок стопы. Боль в пятке можно уменьшить, сделав инъекцию стероидов. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с соединительной ткани пятки.
Если эффективные результаты лечения не были достигнуты в течение 9-12 месяцев, рекомендуется сделать операцию.
Остеоартрит сустава стопы – это дегенеративное заболевание тазобедренного сустава, которое связано с общим старением организма и обычно наблюдается у людей после 50 лет. Остеоартрит может быть вызван ранее полученным переломом сустава стопы или другой травмой. При износе суставных хрящей уменьшается их способность эффективно защищать кости суставов от прямого соприкосновения друг с другом. В результате возникает боль и воспаление. Признаки, которые могут указывать на остеоартрит: отек, скованность, боль. Постепенно к этим симптомам присоединяется деформация сустава стопы, уменьшается подвижность сустава и возникают трудности при ходьбе.
Интенсивность симптомов может меняться, иногда возникает ощущение полного выздоровления, а временами — очень выраженные нарушения.
Остеоартрит не проходит, однако можно ограничить развитие этого заболевания и максимально улучшить качество жизни. Для этого необходимо заботиться о своем весе, под наблюдением физиотерапевта изучить и регулярно делать комплекс упражнений для укрепления связок и мышц лодыжки, беречь сустав стопы от большой нагрузки, а также принимать противовоспалительные и обезболивающие препараты после консультации врача. Остеоартрит лечат также хирургическим путем – круг возможностей включает в себя артроскопические операции (чтобы удалить части хряща сустава, воспалившиеся ткани и шпоры (остеофиты)), а также эндопротезирование сустава стопы.
Для этого необходимо заботиться о своем весе, под наблюдением физиотерапевта изучить и регулярно делать комплекс упражнений для укрепления связок и мышц лодыжки, беречь сустав стопы от большой нагрузки, а также принимать противовоспалительные и обезболивающие препараты после консультации врача. Остеоартрит лечат также хирургическим путем – круг возможностей включает в себя артроскопические операции (чтобы удалить части хряща сустава, воспалившиеся ткани и шпоры (остеофиты)), а также эндопротезирование сустава стопы.
Жесткий палец (hallux rigidus) – это последствия остеоартрита. Жесткий палец вызывает боль в суставе большого пальца ноги. Боль усиливается при ходьбе. Наблюдается скованность в суставе пальца и ограничения движения. Это заболевание чаще развивается у людей с деформированной анатомией стопы, а также после травм стопы.
Остеоартрит не проходит, однако можно ограничить развитие этого заболевания и максимально улучшить качество жизни.
Чтобы уменьшить нарушения, вызванные жестким пальцем, врачи обычно выписывают нестероидные противовоспалительные и обезболивающие препараты, а также предлагают сделать инъекцию стероидов в болезненный сустав пальца. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с сустава большого пальца.
Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с сустава большого пальца.
Жесткий палец лечат и хирургическим путем – круг возможностей включает в себя чистку сустава, эндопротезирование сустава большого пальца или закрытие сустава.
Неврому Мортона вызывает неправильная нагрузка стопы, например, длительное ношение туфлей с узким носом. Симптомы невромы Мортона: резкая, внезапная боль в подушечках стоп возле 3 и 4 или 4 и 5 пальцев. Симптомы вызваны утолщением нерва в районе 3 и 4 или 4 и 5 пальцев ноги в нижней части стопы. При увеличении объема нерва на него начинают давить расположенные рядом ткани. В результате может возникнуть боль и воспаление.
Чтобы уменьшить нарушения, вызванные невромой Мортона, врачи обычно выписывают нестероидные противовоспалительные и обезболивающие препараты, а также предлагают сделать инъекцию стероидов для быстрого снятия боли. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с подушечек стопы.
Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с подушечек стопы.
Неврому Мортона лечат и хирургическим путем, удаляя утолщенный нерв. В отдельных случаях неврому можно успешно лечить с помощью радиочастоты (сжигая утолщенный нерв с помощью специального инструмента).
Halux valgus или деформация первой плюсневой кости – внутренняя кость стопы (первая плюсневая кость) выдвигается наружу. Обычно ее называют ростом косточки и люди часто представляют себе этот процесс как увеличение кости. На самом деле кость не растет. Но вместо того, чтобы находиться вертикально по отношению к большому пальцу ноги, кость начинает двигаться наружу. Чем больше прогрессирует такое выдвижение кости, тем больше меняются соотношения с расположенными рядом костями, в результате чего второй палец стопы может находиться не рядом, а над большим пальцем.
Halux valgus провоцирует регулярное ношение туфель на высоком каблуке, а также естественный процесс старения человека. При выборе такой обуви стопа не нагружена равномерно, и пальцам стопы приходится выдерживать усиленную нагрузку. Это заболевание также часто развивается одновременно с плоскостопием. Выдвижение внутренней кости стопы наружу может также быть вызвано эндокринными заболеваниями, остеопорозом или генетической предрасположенностью.
При выборе такой обуви стопа не нагружена равномерно, и пальцам стопы приходится выдерживать усиленную нагрузку. Это заболевание также часто развивается одновременно с плоскостопием. Выдвижение внутренней кости стопы наружу может также быть вызвано эндокринными заболеваниями, остеопорозом или генетической предрасположенностью.
Деформация кости происходит медленно, и при этом заболевании нужно выбирать и носить удобную, подходящую обувь. Воспаление косточки лечат нестероидными противовоспалительными препаратами. Если деформация становится такой выраженной, что трудно носить обувь, а кость регулярно воспаляется и болит, решением станет операция.
Плоскостопие может появиться и прогрессировать как у детей, так и у взрослых. Главная задача подъема стопы (продольного свода стопы) – обеспечить равновесие тела и амортизацию при ходьбе. Чем меньше подъем, тем большую нагрузку приходится выдерживать нашему двигательному аппарату – ногам, суставам, позвоночнику. Последствием выраженного плоскостопия может быть боль в ногах, коленях, бедрах, крестце и спине.
Последствием выраженного плоскостопия может быть боль в ногах, коленях, бедрах, крестце и спине.
Признаки плоскостопия: увеличение размера стопы, как в ширину, так и в длину, стаптывание обуви вдоль всего внутреннего края, боль и усталость в стопах после долгой прогулки или физической нагрузки.
Если во время консультации травматолог-ортопед не обнаружил серьезной деформации, а у человека нет жалоб на частую, доставляющую неудобства боль, состояние стопы можно улучшить, если выбирать удобную и качественную обувь, изучить под руководством физиотерапевта и регулярно выполнять специальные упражнения, цель которых – укрепить связки и мышцы стопы.
Плоскостопие можно лечить хирургическим путем, имплантируя между костями стопы специальный винт, который в дальнейшем обеспечит правильный изгиб свода стопы. Главное показание для операции на костях стопы – боль и нарушения при ходьбе, а не эстетические соображения.
Вросшие ногти на ногах являются распространенной проблемой, когда края ногтей врастают в мягкие ткани. Это вызывает боль, покраснение, отек и воспаление. Эта проблема чаще всего затрагивает ноготь на большом пальце ноги. Рекомендуется обратиться к травматологу-ортопеду, если эта проблема повторяется и доставляет неудобства. Врастанию ногтей на пальцах ног способствует обувь с узким носом, привычка обрезать ногти слишком коротко, вырезая их уголки, а также травма ногтя.
Это вызывает боль, покраснение, отек и воспаление. Эта проблема чаще всего затрагивает ноготь на большом пальце ноги. Рекомендуется обратиться к травматологу-ортопеду, если эта проблема повторяется и доставляет неудобства. Врастанию ногтей на пальцах ног способствует обувь с узким носом, привычка обрезать ногти слишком коротко, вырезая их уголки, а также травма ногтя.
Воспаление, которое образуется при врастании ногтей на ногах в мягкие ткани, может вызвать воспаление кости большого пальца и привести к серьезной инфекции кости.
Для уменьшения вызванного вросшим ногтем дискомфорта врач может освободить часть вросшего ногтя, поместив между ногтем и кожей небольшую шину. Зафиксированный таким образом ноготь может изменить направление роста и перестать врастать в мягкие ткани. Для решения проблемы с врастанием ногтей иногда требуется частичное или полное хирургическое удаление ногтя на пальце ноги.
Травма ноги
Это симптом вашего ребенка?
- Травмы ноги (от бедра до стопы)
- Травмы костей, мышц, суставов или связок
- Боль в мышцах, вызванная чрезмерными упражнениями или работой (чрезмерная нагрузка).
 Чрезмерное использование описано в «Боли в ногах»
Чрезмерное использование описано в «Боли в ногах» - Исключено: только травма пальца ноги. См. Это руководство по уходу.
Типы травм ног
- Перелом. Это медицинское название сломанной кости.Самая частая сломанная кость в ноге — большеберцовая кость. Большеберцовая кость — самая большая кость в нижней части ноги. Дети с переломом не могут держать вес и ходить.
- Вывих. Это происходит, когда кость вырывается из сустава. Самая распространенная проблема в ноге — вывих коленной чашечки (надколенника).
- Растяжения. Растяжение связок — это растяжение и разрыв связок. Растяжение связок голеностопного сустава является наиболее частой травмой связок ноги. Обычно это вызвано поворотом лодыжки внутрь.Также называется «вывихнутой лодыжкой». Основные симптомы — боль и припухлость на внешней стороне лодыжки.
- Штаммы. Деформации — это растяжения и разрывы мышц (растянутые мышцы).

- Перегрузка мышц. Боль в мышцах может возникнуть без травм. Нет ни падения, ни прямого удара. Травмы, вызванные чрезмерной нагрузкой на мышцы, возникают в результате занятий спортом или физических упражнений. Шина голени голени часто возникает из-за бега в гору.
- Мышечный ушиб от прямого удара. Кровотечение в квадрицепс (мышцы бедра) очень болезненно.
- Ушиб кости от прямого удара (как в бедро). Называется «указатель бедра».
- Травма кожи. Примеры: порез, царапина, царапина или синяк. Все они типичны для травм ног.
Шкала боли
- Легкая: Ваш ребенок чувствует боль и рассказывает вам о ней. Но боль не мешает вашему ребенку заниматься нормальной деятельностью. Школа, игра и сон не меняются.
- Умеренно: Боль мешает вашему ребенку заниматься некоторыми обычными делами.Это может разбудить его или ее ото сна.

- Сильная: Боль очень сильная. Это мешает вашему ребенку заниматься всеми обычными делами.
Когда обращаться с травмой ноги
Позвоните в службу экстренной помощи
- Сильное кровотечение, которое невозможно остановить
- Серьезная травма со множеством переломов
- Кость протыкает кожу
- Похоже на вывих сустава (бедра, колена или лодыжки)
- Вы думаете, что ваш у ребенка возникла опасная для жизни ситуация
Позвоните врачу или обратитесь за помощью сейчас
- Кожа расколота или зияет, может потребоваться наложение швов
- Возраст менее 1 года
- Сильная боль, но не лучше через 2 часа после приема обезболивающего
- Не могу нормально двигать бедром, коленом или лодыжкой
- Травма колена с «щелчком» или «хлопком» во время удара
- Вы думаете, что ваш ребенок получил серьезную травму
- Вы думаете, что ваш ребенок должен быть виден, проблема актуальна
Обратиться к врачу в течение 24 часов
- Прихрамывает при ходьбе
- Очень большой синяк
- Присутствует большой отек
- Боль не проходит через 3 часа дней
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратиться к врачу в рабочее время
- Травма ограничивает занятия спортом или учебу
- Грязные порезы и отсутствие прививки от столбняка более 5 лет
- Чистый разрез и отсутствие прививки от столбняка более 10 лет
- Боль длится более 2 недель
- У вас есть другие вопросы или опасения
Самостоятельный уход на дому
- Ушиб мышцы или кости от прямого удара
- Боль в мышцах от малая растянутая мышца
- Боль вокруг сустава из-за незначительного растяжения связки
- Незначительный порез или царапина
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при легких травмах ног
- Что следует знать о легких травмах ног:
- Во время занятий спортом ушибают мышцы и кости.
- Мышцы растягиваются.
- Эти травмы можно лечить дома.
- Вот несколько советов по уходу, которые могут помочь.
- Лечение растянутой мышцы, ушиба мышцы или ушиба кости:
- Лекарство от боли. Чтобы облегчить боль, дайте ацетаминофен (например, тайленол). Другой вариант — продукт с ибупрофеном (например, Адвил). Используйте по мере необходимости. Ибупрофен лучше помогает при этом типе боли.
- Холодная упаковка. При боли или отеке используйте холодный компресс. Вы также можете использовать лед, завернутый во влажную ткань. Нанесите на больные мышцы на 20 минут. Повторите 4 раза в первый день, затем по мере необходимости. Причина: снимает боль и помогает остановить кровотечение.
 Осторожно: Избегайте обморожений.
Осторожно: Избегайте обморожений. - Тепловой пакет. Если боль длится более 2 дней, приложите тепло к больной мышце. Используйте грелку, грелку или теплую влажную мочалку. Делайте это в течение 10 минут, затем по мере необходимости. Осторожно: Избегайте ожогов. Чтобы снять жесткость по всему телу, используйте горячую ванну. Переместите больные мышцы ног под теплой водой.
- Остальное. Дайте травмированной части отдыхать как можно дольше в течение 48 часов.
- Растяжка. Если вы хотите растянуть мышцы, научите своего ребенка растяжке и силовым тренировкам.
- Легкое растяжение связок (растяжение связок) лодыжки или колена Лечение:
- Первая помощь: приложите лед, чтобы уменьшить кровотечение, отек и боль.Чем больше кровотечений и отеков, тем больше времени потребуется, чтобы выздороветь. Оберните эластичным бинтом.
- Обработайте R.I.C.E. (отдых, лед, сжатие и подъем) в течение первых 24-48 часов.

- Сожмите плотной эластичной повязкой на 48 часов. Онемение, покалывание или усиление боли означают, что повязка слишком тугая.
- Холодный компресс: При боли или отеке используйте холодный компресс. Вы также можете использовать лед, завернутый во влажную ткань. Положите его на щиколотку или колено на 20 минут.Повторите 4 раза в первый день, затем по мере необходимости. Причина: снимает боль и помогает остановить кровотечение. Осторожно: Избегайте обморожений.
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол). Другой вариант — продукт с ибупрофеном (например, Адвил). Используйте по мере необходимости. Продолжайте как минимум 48 часов.
- Держите поврежденную лодыжку или колено в приподнятом положении и в состоянии покоя в течение 24 часов.
- Через 24 часа разрешите любые действия, не вызывающие боли.
- Обработка небольших порезов или царапин
- Используйте прямое давление, чтобы остановить кровотечение.
 Делайте это в течение 10 минут или до остановки кровотечения.
Делайте это в течение 10 минут или до остановки кровотечения. - Промойте рану водой с мылом в течение 5 минут. Попробуйте промыть срез проточной водой.
- Осторожно сотрите грязь тряпкой для мытья посуды.
- Используйте мазь с антибиотиком (например, Полиспорин). Рецепт не требуется. Затем накройте повязкой. Менять ежедневно.
- Используйте прямое давление, чтобы остановить кровотечение.
- Чего ожидать:
- Пик боли и отека обычно приходится на 2 или 3 день.
- Чаще всего отек проходит через 7 дней.
- Боль может полностью исчезнуть через 2 недели.
- Позвоните своему врачу, если:
- Боль становится сильной
- Боль не уменьшается через 3 дня
- Боль длится более 2 недель
- Вы думаете, что вашего ребенка нужно осмотреть
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».

Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей.Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
3 идиомы о распространенных ногах — тянуть чьи-то ноги, нет ноги, на которой можно стоять, иметь ноги
Как и другие части тела, ноги присутствуют во многих распространенных английских выражениях. Любопытно, что в других языках тоже есть ряд идиом о ногах.Например, в переводе с японского «ноги змеи» означает «ненужные вещи». В Украине и Китае «вытянуть ноги» означает умереть. В Аргентине говорят, что «у лжи короткие ноги», что означает, что ложь может быть обнаружена в любой момент. Сегодня мы собираемся изучить 3 распространенных Идиомы ног, на английском языке, Вытяните чью-то ногу, Не за ногу, на которой можно стоять, Иметь ноги.
1. Потяните за чью-то ногу означает
Мы не дергаем вас за ногу.Мы имеем в виду бизнес
Когда вы дергаете кого-то за ногу , вы лжете кому-то по-дружески, чтобы заставить его поверить в то, что не соответствует действительности.
Происхождение
Эта идиома впервые появилась в конце 1800-х годов в Америке. Происхождение «Потяните за ногу» неясно, но есть две популярные теории.
- Воры дергали желаемых жертв за ноги, чтобы отвлечься, а затем грабили их.
- Во время публичных казней (повешения) в Англии члены семьи и друзья дергали жертву за ногу, чтобы она быстрее умерла и не страдала слишком долго.
Примеры предложений
- Вы не серьезно! Перестань дергать меня за ногу
- Я запаниковал, когда она сказала, что презентация будет завтра, но потом я понял, что она дергает меня за ногу
Вы ведь меня за ногу не дергаете?
Если у кого-то нет ноги, чтобы стоять на , это означает, что то, что они говорят, не может быть доказано или оправдано.
Происхождение
Британский английский язык конца 16 века. Похоже, что в этой идиоме сначала упоминались стулья и табуреты. Каждый раз, когда снимали ногу со стула, она оказывала меньше поддержки сидящему на ней.
Примеры предложений
- Вы думаете, что правы, но на самом деле у вас нет ноги, чтобы стоять на
- Мой юрисконсульт сказал, что я не должен подавать в суд на компанию, потому что у меня нет опоры на ногу.

У тебя нет ноги, чтобы стоять. Надеюсь, вы это знаете. О, я так не чувствую
3. Имеют ножки , что означает
Это просто заставляет меня задуматься, действительно ли у этой штуки ноги
1.Если у чего-то есть ноги, у него долгое будущее и успех
У этой стартап-компании есть ноги
2. Если история в новостях имеет обоснование, она будет в новостях долгое время.
У этого скандала с королевской семьей есть основания, и мы будем слышать о нем в следующем году.
История
Хотя нет четкого происхождения этой фразы, эта идиома существует с 1700-х годов.
Зарегистрированное использование «иметь ноги»
Посмотрим, есть ли у плана ножки
Есть ли на вашем языке выражения с Legs ? Пожалуйста, комментируйте и делитесь, чтобы у нашего блога были ноги еще много лет!
Что мне делать с растянутым пахом?
Независимо от того, какой у вас уровень спортсмена в настоящее время, вероятно, вы действительно испытали ужасную боль в паху.Вытянутый пах обычно относится к мышечному растяжению одной или нескольких мышц внутренней поверхности бедра.
Пять основных мышц внутренней поверхности бедра перемещают ноги медиально (по направлению к середине тела). Эта группа мышц важна при таких занятиях, как спринт, бег с барьерами, футбол, хоккей и даже верховая езда.
Растяжение (разрыв или разрыв) одной или нескольких из этих мышц может вызвать растяжение паха. Тяга в паху чаще всего происходит во время спринта, скручивания или ударов ногами.
Тяга в паху чаще всего происходит во время спринта, скручивания или ударов ногами.
Пах — это нижняя часть живота возле лобковой кости. Поскольку в этой области есть несколько мелких мышц, помимо костного соединения между бедренной костью и бедренной костью (кость длинной ноги), важно исключить, чем не является ваша боль в паху.
Помимо растяжения мышц, боль в нижней части живота / внутренней части бедра может быть вызвана грыжей, спортивной лобалгией, также известной как «спортивная грыжа», или лобковым оститом (подробнее об этом ниже).
Если ваше состояние вызывает небольшое напряжение, вы можете решить проблему с помощью упражнений на гибкость и укрепления.
Прочтите, чтобы узнать больше о травмах паха и попробуйте четыре упражнения на подвижность, чтобы предотвратить повреждение в будущем.
Как узнать, что я дернул за пах?
Если вам интересно, пять основных групп мышц внутренней части бедра — это короткая приводящая мышца, длинная приводящая мышца, большая приводящая мышца, тонкая мышца и пектинус.
МРТ может выявить любые разрывы этих приводящих мышц, которые перемещают ногу к середине тела (представьте себе тренажер для бедер в тренажерном зале).Симптомы тяги в паху могут быть внезапными или проявиться только на следующий день после травмы.
Они включают резкую боль в паховой области (внутренней части бедра), отек, синяк или невозможность сокращать мышцы. Растяжения мышц внутренней поверхности бедра подразделяются на первую, вторую или третью степень.
Деформация первой или второй степени — это частичный разрыв, тогда как разрыв третьей степени — это полный разрыв мышечной ткани и часто требует хирургического вмешательства. Слеза третьей степени часто сопровождается слышимым «хлопком» или «щелчком».
Будь то первая, вторая или третья степень, эти растяжения представляют собой острые травмы, вызванные внезапным ускорением, замедлением, изменением направления или сгибанием / разгибанием бедра. Даже если вы не разрывали мышцу, паховая область все равно может болеть, что мешает вам тренироваться или даже ходить. Вот что еще может происходить у вас в паху.
Растяжка иногда помогает облегчить боль в паху. Просматривайте тренировки Aaptiv на растяжку в приложении.
Другие проблемы паха
Если ваша травма паха ощущается немного по-другому или не заживает так же, как предыдущие травмы в этой области, возможно, у вас что-то еще.
Лобковый остит
Лобковый остит — болезненное хроническое заболевание костей, которое начинается в лонном симфизе — середине кости таза. Мышечный дисбаланс между мышцами живота и внутренней стороны бедра часто является причиной травмы. В сочетании с повторяющимися ударами ногами или бегом эти мышечные дисбалансы могут в конечном итоге вызвать разрыв между двумя половинами таза, что снижает стабильность и способствует боли. Рентген позволяет выявить любые повреждения лонного сочленения и таза.Лобковый остит обычно не требует хирургического вмешательства и поддается лечению с помощью покоя, физиотерапии и фармакологической терапии.
Грыжи
Настоящая грыжа возникает, когда орган или другая часть тела проталкивается через полость, в которой они обычно находятся, и вызывает видимую выпуклость или шишку. Паховая грыжа — это когда часть кишечника выступает через мышцы живота. Эта травма не связана с вытяжкой паха и должна быть осмотрена врачом. Существует еще один тип грыжи, называемый «спортивная грыжа» или «спортивная грыжа», — технически это не грыжа, поскольку вы не можете почувствовать ее на лобковой кости или где-либо еще.
Паховая грыжа — это когда часть кишечника выступает через мышцы живота. Эта травма не связана с вытяжкой паха и должна быть осмотрена врачом. Существует еще один тип грыжи, называемый «спортивная грыжа» или «спортивная грыжа», — технически это не грыжа, поскольку вы не можете почувствовать ее на лобковой кости или где-либо еще.
Атлетические грыжи — это хронические травмы, которые обнаруживаются после того, как вы испробовали практически все другие методы восстановления. Опять же, хоккей, футбол, футбол, бег и даже теннис (из-за его смены направления) могут вызвать это состояние. После того, как боль в паху сохраняется в течение шести-восьми недель во время физической активности, вам может быть поставлен диагноз спортивной грыжи. Ключ к выявлению спортивных грыж заключается в том, что боль присутствует только во время физической активности, а не в состоянии покоя, как при сильно разорванной мышце.Атлетические грыжи обычно описывают как более «глубокую диффузную» боль, чем резкую, жалящую боль. Еще одним признаком атлетической грыжи является боль во время приседаний с сопротивлением.
Еще одним признаком атлетической грыжи является боль во время приседаний с сопротивлением.
Чтобы выполнить приседание с сопротивлением, лягте на спину, согнув колени под углом 90 градусов. Скрестите руки на груди. Партнер будет нажимать одной рукой на плечо той стороны, на которой болит пах. Другой рукой партнер будет оказывать давление на бедро противоположной стороны (без боли).Если это приседание вызывает боль с обеих сторон около внутренней стороны бедра, возможно, у вас спортивная грыжа.
Как лечить травмы паха
Как и в случае с большинством травм, связанных с растяжением, лечение включает ЦЕНУ (защита, отдых, лед, сжатие и подъем). Защита и компрессия включают обертывание внутренней поверхности бедра бинтом и наложение кинезиологической ленты.
После того, как травма будет защищена от дальнейшего повреждения, следует немедленно приложить лед, а травмированную часть следует приподнять и дать отдыху.Если незначительная боль в паху длится более двух недель, проконсультируйтесь с врачом, чтобы определить, есть ли у вас деформация паха второй или третьей степени. Если у вас достаточно сильное напряжение третьего класса, вы, вероятно, узнаете об этом по синяку и почти полному отсутствию функции, что означает, что вы не сможете ходить, вращать ногу, отводить или приводить ногу, или по сочетанию всех этих факторов. эти.
Предотвратить растяжение мышц внутренней поверхности бедра, бедра и ног можно, выполняя динамические разминки / упражнения на подвижность перед тренировкой или занятиями спортом.Кроме того, правильная заминка со статической растяжкой может помочь уменьшить напряжение и болезненность после тренировки.
Растяжки Aaptiv могут помочь с любыми проблемами с подвижностью, которые могут у вас возникнуть. Загрузите приложение сегодня или попробуйте эти четыре динамических упражнения на разминку, чтобы навсегда сохранить здоровье бедер.
Махи ногой из стороны в сторону
Как это делать: Встаньте прямо лицом к стене на расстоянии вытянутой руки. Положите ладони на стену. Отведите правую ногу в сторону (держа ее прямо), затем поверните ее внутрь к левой ноге.Убедитесь, что мышцы живота задействованы, а спина прямая. Сделайте восемь повторений на правую ногу, затем поменяйте сторону и сделайте еще восемь повторений на левую ногу. Сделайте всего два-три подхода.
Грунер
Как это делать : Начните с планки на прямых руках (верхушка отжимания). Поставьте правую ногу наружу от правой руки так, чтобы пятка оказалась на земле. Выпрямите спину; вы должны почувствовать напряжение в сгибателях правого бедра и внутренних мышцах бедра. Задержитесь на две-три секунды, затем сделайте шаг назад и поменяйте ногу, ступив левой пяткой за пределы левой руки.Сделайте по пять шагов в каждую сторону в двух-трех подходах.
Приседания над головой
Как это делать: Встаньте, напрягите пресс, ноги на ширине плеч. Поднимите обе руки к потолку, пока они не станут полностью прямыми. Обе ладони должны быть обращены друг к другу. Согните бедра назад, опустите ягодицы к полу и согните колени. Старайтесь не наклонять руки или туловище вперед. Сделайте три подхода по десять повторений.
Выпад в сторону
Как это делать: Встаньте, расставив ноги на ширине плеч.Сделайте гигантский шаг вправо, подняв правую ногу, сделав шаг вправо и опуская ягодицы. Обе пятки должны стоять на полу носками вперед. Верните правую ногу на старт. Поменяйте ногу, шагнув левой ногой влево, а затем обратно внутрь. Сделайте по десять повторений на каждую сторону в двух-трех подходах.
Марк Баррозу — тренер NSCA CSCS, CPT и Spartan SGX.
Как избежать растяжения мышцы
Растяжение мышцы возникает, когда мышца слишком сильно напряжена или растягивается, вызывая небольшие разрывы внутри мышцы.Это вызывает боль, напряжение и напряжение в мышцах, что может быть чрезвычайно неудобным и болезненным. Подколенное сухожилие обычно напряжено, что может мешать спортсменам выполнять различные действия, включая бег, ходьбу и прыжки.
Растяжение мышц — распространенная травма среди спортсменов, которые тренируются в высокоскоростных упражнениях, таких как спринт, но ее можно предотвратить.
Есть несколько основных шагов, которым должны следовать спортсмены любого уровня, чтобы оставаться в безопасности и предотвращать такие травмы, как растяжение мышц.
Растяжения мышц обычно можно лечить, не обращаясь к врачу. Отдых и избегание физических нагрузок позволяет исцелить напряжение, в то время как обледенение помогает уменьшить боль и кровотечение в мышцах.
Чтобы помочь своим спортсменам избежать растяжения мышц, следуйте этим простым рекомендациям экспертов спортивной медицины из Южно-Калифорнийского ортопедического института:
- Силовые тренировки
Более слабые мышцы более восприимчивы к растяжению мышц, чем более сильные.Принятие программы силовых тренировок всего тела сделает мышцы ваших спортсменов более сильными и устойчивыми к растяжкам. - Разминка
Разминка перед тренировкой подготовит мышцы спортсменов к напряженной деятельности, которую им предстоит выдержать. Повышение температуры тела и мышц снижает вероятность напряжения мышц. Разминка может включать быструю прогулку или легкую гимнастику. - Stretch
Растяжка снижает напряжение в мышцах, обеспечивает лучший диапазон движений, способствует лучшему кровообращению, улучшает гибкость и может привести к увеличению уровня энергии.Медленное и преднамеренное растяжение каждой группы мышц поможет предотвратить растяжение мышц на протяжении всей тренировки или игры.
Если у вас есть дополнительные вопросы о том, как защитить своих спортсменов от травм в течение всего сезона, обратитесь к врачам спортивной медицины Ортопедического института Южной Калифорнии по телефону (877) 952-8484 сегодня.
Руководство по физиотерапии при деформации паха
Руководство по выбору PT
Растяжение паха — это травма паха — области тела, где живот встречается с ногой, а внутренние мышцы бедра прикрепляются к лобковой кости.Обычно деформации паха возникают в мышцах верхней внутренней части бедра возле лобковой кости или в передней части бедра. Эта травма чаще встречается у спортсменов и мужчин; однако некоторые виды деятельности могут повысить риск растяжения паха у любого человека. Деформации паха могут возникать во время спринта или любого вида деятельности, требующего сильных движений ногой, например прыжков, подъема ногой вверх или изменения направления во время бега. Деформации паха составляют 10% всех хоккейных травм и 5% всех футбольных травм.Физиотерапевты лечат растяжение паха, уменьшая боль и помогая пациентам улучшить мышечную силу и подвижность ног, а также ускорить выздоровление.
Вы можете напрямую связаться с физиотерапевтом для оценки. Чтобы найти физиотерапевта в вашем районе, посетите раздел «Поиск терапевта».
Найдите ПТ рядом с вами!
Что такое растяжение паха?
Растяжение паха — это чрезмерное растяжение или разрыв мышц внутренней поверхности бедра или передней части бедра.Растяжения в паху затрудняют ходьбу, поднимают колено или отводят ногу от тела или в сторону тела. Растяжение паха может возникнуть из-за чрезмерной нагрузки на мышцы или из-за внезапного сокращения мышц.
Травма возникает, когда мышцы либо слишком сильно сокращены, либо слишком сильно растянуты. Деформации паха классифицируются в зависимости от степени повреждения мышц:
- Степень 1: Легкое или частичное растяжение или разрыв нескольких мышечных волокон. Мышца нежная и болезненная, но сохраняет свою нормальную силу.Использование ноги не нарушается, и ходьба является нормальной.
- Уровень 2: Умеренное растяжение или разрыв большей части мышечных волокон. Появляется больше нежности и боли, заметная потеря сил, иногда синяки. Заметно ухудшается использование ноги, часто бывает хромота при ходьбе.
- Степень 3: Сильный разрыв мышечных волокон, иногда полный разрыв мышцы. При травме можно услышать или почувствовать «хлопающий» звук. Синяки очевидны, и иногда на месте разрыва под кожей можно увидеть «вмятину» на мышце.Использовать ногу очень сложно, а перенос веса на ногу очень болезнен.
Хотя деформации паха чаще всего возникают при занятиях спортом, таких как футбол, футбол и танцы, они также могут возникать во время повседневных действий, таких как поднятие тяжестей или скольжение во время ходьбы. другие клетки нарушены. Может возникнуть кровотечение, которое приведет к появлению синяков. В течение от нескольких минут до нескольких часов после травмы может возникнуть отек, в результате чего поврежденная область расширится и станет ощущаться напряженной и жесткой.
Каково это?
Растяжение паха вызывает резкую боль или спазмы в паховой области или нижней части живота. Боль может быстро исчезнуть или может продолжаться, перерастая в пульсирующую боль в состоянии покоя с острыми уколами, когда вы пытаетесь пошевелить ногой или ходить. Напряжение более низкого уровня может быть относительно безболезненным при повседневной деятельности и ходьбе, но усугубляться быстрыми движениями ног, такими как резание, удары ногами, выполнение приседаний или спринт / бег.При более высоком напряжении мышцы могут ощущаться напряженными или слабыми. Простые движения, связанные с попыткой поднять ногу или колено или свести колени вместе, могут спровоцировать боль и даже спазм мышц паха. Если растяжение паха связано с разрывом 3-й степени (полным), можно почувствовать или услышать «хлопок», когда мышца разрывается во время травмы, а использование ноги может быть чрезвычайно болезненным.
Признаки и симптомы
При растяжении паха вы можете испытывать один или несколько из следующих симптомов в области паха или нижней части живота:
- Боль, глубокая боль и / или судороги
- Вздутие
- Ушиб
- Герметичность
Вы также можете столкнуться с одним или несколькими из следующих симптомов:
- Слабость в ноге при попытке ходить, подниматься по лестнице или двигать ногой
- Прихрамывает при ходьбе
- Трудности при выполнении повседневных дел, требующих стояния и ходьбы
Как это диагностируется?
Если вы сначала обратитесь к физиотерапевту, ваш терапевт проведет тщательное обследование, которое включает сбор вашей истории болезни.Первая цель вашего физиотерапевта — исключить любые другие серьезные заболевания, вызывающие ваши симптомы, которые потребовали бы направления к другому поставщику медицинских услуг. Поскольку боль в паху может присутствовать при других диагнозах, связанных с вашим бедром, тазом или поясницей, ваш физиотерапевт может задать конкретные вопросы или использовать дополнительные тесты, чтобы оценить возможный вклад этих других регионов в вашу боль.
Ваш физиотерапевт может спросить вас:
- Что вы делали, когда впервые почувствовали боль?
- Где вы почувствовали боль?
- Вы слышали «хлопок», когда это произошло?
- Вы получили прямой удар по ноге или паху?
- Заметили ли вы отек в первые 2–3 часа после травмы?
- Чувствуете ли вы боль, когда поднимаете ногу, идете, отводите ногу от себя или сводите колени вместе?
Ваш физиотерапевт проведет специальные тесты, которые помогут определить диагноз растяжения паха, например:
- Плавно отводя ногу от тела
- Просить вас сопротивляться его руке, когда он или она пытается осторожно толкнуть вашу ногу наружу (тест на силу мышц)
- Осторожно ощупывая части мышцы, чтобы определить конкретное место повреждения (пальпация)
Чтобы поставить окончательный диагноз, ваш физиотерапевт может сотрудничать с ортопедом или другим поставщиком медицинских услуг.Ортопед может назначить дополнительные обследования, такие как рентген или магнитно-резонансная томография (МРТ), чтобы подтвердить диагноз и исключить другие потенциальные проблемы. Однако эти тесты обычно не требуются при растяжении паха.
Чем может помочь физиотерапевт?
Ваш физиотерапевт разработает специальную программу лечения, чтобы ускорить ваше выздоровление. Эта программа будет включать упражнения и процедуры, которые вы можете выполнять дома, чтобы помочь вам вернуться к своему обычному образу жизни и занятиям.
Первые 24–48 часов
Сразу после консультации физиотерапевт может посоветовать вам:
- Дайте покой в этом месте, избегая ходьбы или любой деятельности, вызывающей боль. Костыли могут быть рекомендованы для уменьшения дополнительной нагрузки на мышцы при ходьбе.
- Прикладывайте к пораженному участку пакеты со льдом на 15–20 минут каждые 2 часа.
- Сожмите эту область эластичной повязкой.
- Проконсультируйтесь с другим поставщиком медицинских услуг для получения дополнительных услуг, таких как лекарства или диагностические тесты.
Ваш физиотерапевт разработает для вас индивидуальный план лечения, основанный на вашем уникальном состоянии и целях. Ваш план может включать в себя лечение:
Уменьшить боль. Ваш физиотерапевт может использовать различные виды лечения и технологии для контроля и уменьшения боли, включая лед, тепло, ультразвук, электрическую стимуляцию (TENS), тейпирование, упражнения и практическую терапию, такую как массаж. Эти методы лечения могут уменьшить потребность в обезболивающих, включая опиоиды.
Улучшение движения. Ваш физиотерапевт выберет определенные занятия и процедуры, которые помогут восстановить нормальную подвижность ног и бедер. Они могут начинаться с «пассивных» движений, которые терапевт выполняет для вас, чтобы мягко двигать ногой и тазобедренным суставом, и переходить к активным упражнениям и растяжкам, которые вы выполняете сами.
Повышение прочности. Определенные упражнения принесут пользу исцелению на каждом этапе выздоровления; Ваш физиотерапевт подберет и научит вас подходящим упражнениям, чтобы постепенно восстановить вашу силу и ловкость.Они могут включать использование манжет, эластичных лент, оборудования для поднятия тяжестей и кардиотренажеров, таких как беговые дорожки или велотренажеры.
Время восстановления скорости. Ваш физиотерапевт обучен и имеет опыт в выборе правильных методов лечения и упражнений, которые помогут вам выздороветь, вернуться к обычному образу жизни и достичь своих целей быстрее, чем вы могли бы сделать самостоятельно.
Содействовать безопасному возвращению к деятельности. Ваш физиотерапевт будет сотрудничать с вами, чтобы определить ваши цели восстановления, включая ваше возвращение к работе или спорту, и разработает вашу программу лечения, которая поможет вам достичь этих целей наиболее безопасным, быстрым и эффективным способом.Ваш физиотерапевт будет применять практическую терапию, такую как массаж, и научит вас упражнениям и мероприятиям по переподготовке. Ваш терапевт также может научить вас спортивным приемам и упражнениям, которые помогут вам достичь любых спортивных целей.
Предотвратить повторные травмы в будущем. Ваш физиотерапевт может порекомендовать программу домашних упражнений для укрепления и растяжения мышц бедра, верхней части ноги и живота, чтобы предотвратить повторные травмы паха в будущем. Сюда могут входить упражнения на силу и гибкость для мышц ног, бедер и кора.
Если операция необходима
В случае перенапряжения паха хирургическое вмешательство требуется редко, но если паховая мышца полностью разорвана и требует хирургического вмешательства, ваш физиотерапевт поможет вам минимизировать боль, восстановить подвижность и силу и как можно быстрее вернуться к нормальной деятельности после операции. .
Можно ли предотвратить эту травму или состояние?
Следующие рекомендации помогут предотвратить растяжение паха:
- Увеличивайте интенсивность занятий или занятий спортом постепенно, а не внезапно.Не заставляйте себя слишком сильно, слишком быстро, слишком рано.
- Всегда разминайтесь перед началом занятий спортом или тяжелой физической нагрузкой.
- Выполняйте последовательную программу упражнений на силу и гибкость, чтобы поддерживать хорошую физическую форму даже в межсезонье.
- Укрепляет мышцы внутренней поверхности бедра и паха.
- Носите обувь в хорошем состоянии и по размеру.
- Используйте правильную технику подъема.
Ваш физиотерапевт может помочь вам узнать больше о любой из вышеперечисленных рекомендаций и предложить специальное обучение, которое поможет вам их достичь.
Какой физиотерапевт мне нужен?
Все физиотерапевты подготовлены на основе образования и опыта для лечения растяжений паха. Однако вы можете принять во внимание:
- Физиотерапевт, имеющий опыт лечения людей с растяжением паха.
- Физиотерапевт, специализирующийся на ортопедии или спортивной реабилитации.
- Физиотерапевт, сертифицированный клинический специалист или прошедший ординатуру или стажировку в области спортивной физиотерапии.Этот физиотерапевт обладает передовыми знаниями, опытом и навыками, которые могут применяться в вашем состоянии.
Вы можете найти физиотерапевтов, обладающих этими и другими полномочиями, с помощью Find a PT, онлайн-инструмента, созданного Американской ассоциацией физиотерапии, чтобы помочь вам найти физиотерапевтов с конкретным клиническим опытом в вашем географическом регионе.
Общие советы при поиске физиотерапевта (или любого другого поставщика медицинских услуг):
- Получите рекомендации от семьи, друзей или других поставщиков медицинских услуг.
- При обращении в клинику физиотерапии для записи на прием спросите об опыте физиотерапевтов в оказании помощи людям с растяжением паха.
- Во время вашего первого визита к физиотерапевту будьте готовы описать свои симптомы как можно подробнее и опишите, что их усугубляет.
Найдите ПТ рядом с вами!
Дальнейшее чтение
Американская ассоциация физиотерапии (APTA) считает, что потребители должны иметь доступ к информации, которая могла бы помочь им в принятии медицинских решений, а также подготовить их к посещению врача.
В следующих статьях представлены одни из лучших научных данных, касающихся физиотерапевтического лечения растяжения паха. В статьях сообщается о последних исследованиях и дается обзор стандартов практики как в Соединенных Штатах, так и за рубежом. Заголовки статей связаны либо с рефератом статьи в PubMed *, либо с бесплатным полным текстом, чтобы вы могли прочитать его или распечатать копию и принести с собой к своему врачу.
Эллсуорт А.А., Золанд М.П., Тайлер Т.Ф.Атлетическая лобалгия и сопутствующая реабилитация. Int J Sports Phys Ther . 2014; 9 (6): 774–784. Бесплатная статья.
Аткинс Дж. М., Тейлор Дж. С., Кейн С.Ф. Острые и чрезмерные травмы живота и паха у спортсменов. Curr Sports Med Rep . 2010. 9 (2): 115–120. Резюме статьи на PubMed.
Holmich P, Larsen K, Krogsgaard K, Gluud C. Программа упражнений для предотвращения боли в паху у футболистов: кластерно-рандомизированное исследование. Scand J Med Sci Sports .2010. 20 (6): 814–821. Резюме статьи на PubMed.
Hureibi KA, McLatchie GR. Боль в паху у спортсменов. Скотт Мед Дж. . 2010; 55 (2): 8–11. Резюме статьи на PubMed.
Engebretsen AH, Myklebust G, Holme I и др. Профилактика травм среди футболистов-мужчин: проспективное рандомизированное исследование с участием игроков с предыдущими травмами или нарушением функций. Am J Sports Med . 2008. 36 (6): 1052–1060. Резюме статьи на PubMed.
Маффи Л., Эмери К.Факторы риска деформации паха в спорте: систематический обзор литературы. Sports Med . 2007. 37 (10): 881–894. Резюме статьи на PubMed.
Николас SJ, Тайлер TF. Растяжения приводящих мышц в спорте. Sports Med . 2002. 32 (5): 339–344. Резюме статьи на PubMed.
Эмери CA, Meeuwisse WH. Факторы риска травм паха в хоккее. Медико-спортивные упражнения . 2001. 33 (9): 1423–1433. Резюме статьи на PubMed.
Гилмор Дж.Боль в паху у футболиста: факт, вымысел и лечение. Clin Sports Med . 1998; 17 (4): 787–793, vii. Резюме статьи на PubMed.
Джонсон Р. Хоккей. В: Mellion MB, Walsh WM, Shelton GL, eds. Справочник командного врача . 2-е изд. Филадельфия, Пенсильвания: Хэнли и Белфус; 1997: 851. Описание товара недоступно.
* PubMed — это бесплатный онлайн-ресурс, разработанный Национальным центром биотехнологической информации (NCBI). PubMed содержит миллионы ссылок на биомедицинскую литературу, включая ссылки из базы данных MEDLINE Национальной медицинской библиотеки.
Рассмотрено в 2018 году Эрикой Сигман, PT, DPT, сертифицированным клиническим специалистом по ортопедической физиотерапии. Автор: Андреа Аврускин, PT, DPT.
упражнений на вытягивание ног | Нанук Рекреэйшн
Расположитесь так, чтобы ваши ступни были примерно на ширине бедер и были на мяче для физиотерапии
Колени под углом 90 градусов во время движения
колени и пальцы ног должны быть направлены в одну сторону к потолку
Чем больше ваша нога находится на мяче, тем легче вам будет поднять себя
Бедра и плечи прижаты к полу
, вы по-прежнему можете скользить и держать руку за поясницу (это нейтральный позвоночник)
напрягите корпус (пресс, широчайшие, мышцы спины втягивают и стабилизируют позвоночник)
Руки в стороны, чем шире руки, тем легче балансировать
Надавите на мяч ногами, приподняв бедра над землей
Поднимите бедра так, чтобы тело выпрямилось, вы должны выглядеть как плоская доска Не как радуга
Сделайте паузу и снова вернитесь к земле
Информационный бюллетень о синдроме беспокойных ног
Что такое синдром беспокойных ног?
Синдром беспокойных ног (СБН), также называемый болезнью Уиллиса-Экбома, вызывает неприятные или дискомфортные ощущения в ногах и непреодолимое желание пошевелить ими.Симптомы обычно возникают ближе к вечеру или в вечерние часы, и часто наиболее серьезны ночью, когда человек отдыхает, например сидит или лежит в постели. Они также могут возникать, когда кто-то находится в неактивном состоянии и длительное время сидит (например, при поездке на самолете или просмотре фильма). Поскольку симптомы могут усиливаться в течение ночи, может быть трудно заснуть или вернуться в сон после пробуждения. Движение ног или ходьба обычно снимают дискомфорт, но ощущения часто возвращаются после прекращения движения.СБН классифицируется как нарушение сна, поскольку симптомы возникают при отдыхе и попытке уснуть, и как двигательное расстройство, поскольку люди вынуждены двигать ногами, чтобы облегчить симптомы. Однако его лучше всего охарактеризовать как неврологическое сенсорное расстройство с симптомами, возникающими изнутри самого мозга.
RLS — одно из нескольких расстройств, которые могут вызывать истощение и дневную сонливость, что может сильно повлиять на настроение, концентрацию, работу и успеваемость в школе, а также личные отношения.Многие люди с СБН сообщают, что они часто не могут сконцентрироваться, имеют ослабленную память или не могут выполнять повседневные задачи. Отсутствие лечения от умеренного до тяжелого RLS может привести к снижению производительности труда примерно на 20 процентов и может способствовать депрессии и тревоге. Это также может затруднить путешествие.
По оценкам, до 7-10 процентов населения США могут иметь СБН. СБН встречается как у мужчин, так и у женщин, хотя у женщин он встречается чаще, чем у мужчин. Это может начаться в любом возрасте.Многие люди, страдающие тяжелым заболеванием, — это люди среднего и старшего возраста, и с возрастом симптомы обычно учащаются и длятся дольше.
Более 80 процентов людей с RLS также испытывают периодические движения конечностей во сне (PLMS). PLMS характеризуется непроизвольными подергиваниями ног (а иногда и рук) во время сна, которые обычно происходят каждые 15-40 секунд, иногда в течение ночи. Хотя многие люди с RLS также разрабатывают PLMS, большинство людей с PLMS не испытывают RLS.
К счастью, в большинстве случаев RLS можно лечить немедикаментозными методами лечения и, если необходимо, лекарствами.
верх
Каковы общие признаки и симптомы беспокойных ног?
Люди с СБН испытывают непреодолимое желание двигаться, которое сопровождается дискомфортными ощущениями в нижних конечностях, которые не похожи на нормальные ощущения, которые испытывают люди без расстройства. Ощущения в ногах часто трудно определить, но их можно описать как ноющую пульсацию, тянущее усилие, зуд, ползание или ползание мурашек.Эти ощущения реже поражают руки и реже грудь или голову. Хотя ощущения могут возникать только на одной стороне тела, чаще всего они затрагивают обе стороны. Они также могут чередоваться с одной стороны. Ощущения варьируются по степени тяжести от неприятных до раздражающих и болезненных.
Поскольку движение ног (или других пораженных частей тела) снимает дискомфорт, люди с СБН часто держат ноги в движении, чтобы минимизировать или предотвратить эти ощущения. Они могут ходить по полу, постоянно двигать ногами во время сидения и ворочаться в постели.
Классическая особенность RLS состоит в том, что симптомы усиливаются ночью с отчетливым бессимптомным периодом ранним утром, что позволяет лучше уснуть в это время. Некоторым людям с СБН трудно засыпать и засыпать. Они также могут заметить ухудшение симптомов, если их сон ухудшается из-за событий или активности.
Симптомы RLS могут различаться изо дня в день, по степени тяжести и частоте и от человека к человеку. В умеренно тяжелых случаях симптомы возникают только один или два раза в неделю, но часто приводят к значительной задержке засыпания с некоторым нарушением дневной функции.В тяжелых случаях СБН симптомы возникают более двух раз в неделю и приводят к обременительному прерыванию сна и нарушению дневной функции.
Люди с СБН могут иногда испытывать ремиссии — спонтанное улучшение в течение недель или месяцев до повторного появления симптомов — обычно на ранних стадиях расстройства. Однако в целом симптомы со временем становятся более серьезными.
У людей, страдающих как СБН, так и связанным с ним заболеванием, как правило, быстро развиваются более серьезные симптомы.Напротив, те, у кого СБН не связан с каким-либо другим заболеванием, демонстрируют очень медленное прогрессирование расстройства, особенно если они начинают проявляться в раннем возрасте; может пройти много лет, прежде чем симптомы появятся регулярно.
верх
Что вызывает синдром беспокойных ног?
В большинстве случаев причина СБН неизвестна (так называемый первичный СБН). Тем не менее, RLS имеет генетический компонент и может быть обнаружен в семьях, где симптомы проявляются до 40 лет. Определенные варианты генов были связаны с RLS.Имеющиеся данные указывают на то, что низкий уровень железа в головном мозге также может быть причиной RLS.
Значительные доказательства также предполагают, что RLS связан с дисфункцией в одной из частей мозга, которые контролируют движения (называемые базальными ганглиями), которые используют химический мозг дофамин. Дофамин необходим для гладкой и целенаправленной мышечной активности и движения. Нарушение этих путей часто приводит к непроизвольным движениям. Лица с болезнью Паркинсона, другим заболеванием дофаминовых путей базальных ганглиев, имеют повышенный шанс развития СБН.
RLS также, по-видимому, связан со следующими факторами или основными состояниями или сопровождает их:
- терминальная стадия почечной недостаточности и гемодиализа
- дефицит железа
- определенных лекарств, которые могут усугубить симптомы RLS, например, противотаксантов (например, прохлорперазина или метоклопрамида), антипсихотических препаратов (например, производных галоперидола или фенотиазина), антидепрессантов, повышающих уровень серотонина (например, флуоксетина или сертралина), и некоторых лекарств от простуды и аллергии содержат старые антигистаминные препараты (например,g., дифенгидрамин)
- употребление алкоголя, никотина и кофеина
- беременность, особенно в последнем триместре; в большинстве случаев симптомы обычно исчезают в течение 4 недель после родов
- невропатия (поражение нервов).
Недостаток сна и другие состояния сна, такие как апноэ во сне, также могут усугублять или вызывать симптомы у некоторых людей. Уменьшение или полное устранение этих факторов может облегчить симптомы.
верх
Как диагностируется синдром беспокойных ног?
Поскольку специального теста на RLS не существует, это состояние диагностируется врачом.Пять основных критериев для клинической диагностики расстройства:
- Сильная и часто непреодолимая потребность или побуждение пошевелить ногами, часто связанное с ненормальными, неприятными или дискомфортными ощущениями.
- Позыв пошевелить ногами начинается или усиливается во время отдыха или бездействия.
- Желание пошевелить ногами хотя бы временно, частично или полностью снимается с помощью движений.
- Позыв пошевелить ногами начинается или усиливается вечером или ночью.
- Указанные выше четыре особенности не связаны с каким-либо другим медицинским или поведенческим заболеванием.
Врач будет в основном сосредоточен на описании симптомов, их триггерах и успокаивающих факторах, а также на наличии или отсутствии симптомов в течение дня. Может оказаться полезным неврологическое и физическое обследование, а также информация из истории болезни и семьи человека, а также список принимаемых в настоящее время лекарств. Людей могут спросить о частоте, продолжительности и интенсивности симптомов; если движение помогает облегчить симптомы; сколько времени нужно, чтобы заснуть; любая боль, связанная с симптомами; и любая тенденция к дневному сну и сонливости, нарушения сна или дневной функции.Лабораторные тесты могут исключить другие состояния, такие как почечная недостаточность, железодефицитная анемия (которая является отдельным заболеванием, связанным с дефицитом железа) или беременность, которые могут вызывать симптомы RLS. Анализы крови могут выявить дефицит железа, а также другие заболевания, связанные с СБН. В некоторых случаях исследования сна, такие как полисомнография (тест, который регистрирует мозговые волны, сердцебиение, дыхание и движения ног человека в течение всей ночи), могут выявить наличие других причин нарушения сна (например,g., апноэ во сне), что может повлиять на лечение расстройства. Периодические движения конечностей во время сна во время исследования сна могут подтвердить диагноз RLS, но, опять же, наблюдаются не только у людей с RLS.
Диагностика RLS у детей может быть особенно сложной, поскольку детям может быть трудно описать, что они испытывают, когда и как часто возникают симптомы и как долго длятся симптомы. Педиатрический СБН иногда ошибочно принимают за «боли роста» или синдром дефицита внимания.
верх
Как лечится синдром беспокойных ног?
RLS можно лечить с осторожностью, направленной на облегчение симптомов. Перемещение пораженной конечности (-ей) может обеспечить временное облегчение. Иногда симптомы RLS можно контролировать путем обнаружения и лечения связанного с ним заболевания, такого как периферическая невропатия, диабет или железодефицитная анемия.
Добавки железа или лекарства обычно полезны, но ни одно лекарство не помогает эффективно справиться с RLS для всех людей.Могут потребоваться испытания различных препаратов. Кроме того, лекарства, принимаемые регулярно, со временем могут потерять свое действие или даже ухудшить состояние, что приведет к необходимости смены лекарств.
Варианты лечения RLS включают:
Изменение образа жизни . Определенные изменения образа жизни и занятий могут принести некоторое облегчение людям с легкими или умеренными симптомами СБН. Эти шаги включают в себя отказ или сокращение употребления алкоголя и табака, изменение или поддержание регулярного режима сна, программу умеренных физических упражнений и массаж ног, принятие теплой ванны или использование грелки или пакета со льдом.Есть новые медицинские устройства, одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA), в том числе обертывание для ног, которое оказывает давление под стопу, и еще одно, которое представляет собой подушку, которая передает вибрацию на заднюю часть ног. Аэробные упражнения и упражнения на растяжку ног средней интенсивности также могут облегчить легкие симптомы.
Утюг . Для людей с низкими или низко-нормальными анализами крови, называемыми насыщением ферритина и трансферрина, в качестве первого лечения рекомендуется проба добавок железа.Добавки железа продаются без рецепта. Распространенным побочным эффектом является расстройство желудка, которое может улучшиться при приеме других препаратов железа. Поскольку железо плохо всасывается в организм кишечником, оно может вызвать запор, который можно лечить смягчителями стула, такими как полиэтиленгликоль. У некоторых людей добавки железа не улучшают уровень железа. Другим может потребоваться введение железа через капельницу, чтобы повысить уровень железа и облегчить симптомы.
Противосудорожные препараты . Противосудорожные препараты становятся препаратами первой линии, отпускаемыми по рецепту для людей с СБН. FDA одобрило габапентин энакарбил для лечения СБН от умеренной до тяжелой. Этот препарат, по-видимому, так же эффективен, как и дофаминергическое лечение (обсуждается ниже), и, по крайней мере, на сегодняшний день не было сообщений о проблемах с прогрессирующим ухудшением симптомов из-за к лекарствам (так называемое увеличение). Для облегчения некоторых симптомов расстройства могут быть прописаны другие лекарства «не по назначению».
Другие противосудорожные препараты, такие как стандартная форма габапентина и прегабалина, могут уменьшить такие сенсорные нарушения, как ползание и ползание, а также нервную боль. Среди возможных побочных эффектов — головокружение, усталость и сонливость. Недавние исследования показали, что прегабалин так же эффективен для лечения RLS, как и дофаминергический препарат прамипексол, что позволяет предположить, что этот класс препаратов предлагает аналогичные преимущества.
Допаминергические средства . Эти препараты, усиливающие действие дофамина, в основном используются для лечения болезни Паркинсона.Было показано, что они уменьшают симптомы СБН при приеме в ночное время. FDA одобрило ропинирол, прамипексол и ротиготин для лечения умеренного и тяжелого СБН. Эти препараты обычно хорошо переносятся, но могут вызывать тошноту, головокружение или другие краткосрочные побочные эффекты. Леводопа плюс карбидопа может быть эффективным при периодическом, но не ежедневном применении.
Хотя препараты, связанные с дофамином, эффективны при лечении симптомов СБН, длительное использование может привести к ухудшению симптомов у многих людей.При хроническом употреблении человек может начать испытывать симптомы раньше вечером или даже раньше, пока они не появятся круглосуточно. Со временем начальная доза вечером или перед сном может стать менее эффективной, симптомы ночью станут более интенсивными, и симптомы могут начать влиять на руки или туловище. К счастью, это очевидное прогрессирование можно обратить вспять, исключив человека из всех препаратов, связанных с дофамином.
Еще одним важным побочным эффектом от приема дофамина, который наблюдается у некоторых людей, является развитие импульсивного или навязчивого поведения, такого как навязчивые азартные игры или покупки.В случае их возникновения такое поведение можно улучшить или обратить вспять, прекратив прием лекарств.
Опиоиды . Лекарства, такие как метадон, кодеин, гидрокодон или оксикодон, иногда назначают для лечения людей с более тяжелыми симптомами RLS, которые плохо реагируют на другие лекарства. Побочные эффекты включают запор, головокружение, тошноту, обострение апноэ во сне и риск привыкания; однако очень низкие дозы часто эффективны для контроля симптомов СБН.
Бензодиазепины . Эти препараты могут помочь людям получить более спокойный сон. Однако, даже если их принимать только перед сном, они иногда могут вызывать дневную сонливость, снижать энергию и влиять на концентрацию. Бензодиазепины, такие как клоназепам и лоразепам, обычно назначают для лечения беспокойства, мышечных спазмов и бессонницы. Поскольку в некоторых случаях эти препараты могут вызывать или усугублять апноэ во сне, их не следует применять людям с этим заболеванием. Это препараты последней линии из-за их побочных эффектов.
верх
Каков прогноз для людей с синдромом беспокойных ног?
RLS — это обычно пожизненное состояние, от которого нет лечения. Однако современные методы лечения могут контролировать заболевание, минимизировать симптомы и увеличивать периоды спокойного сна. Симптомы могут постепенно ухудшаться с возрастом, хотя снижение может быть несколько быстрее у людей, которые также страдают от сопутствующего заболевания. Диагноз RLS не указывает на начало другого неврологического заболевания, такого как болезнь Паркинсона.Кроме того, у некоторых людей бывают ремиссии — периоды, в течение которых симптомы уменьшаются или исчезают на несколько дней, недель, месяцев или лет, хотя симптомы часто в конечном итоге появляются снова. Если симптомы RLS мягкие, не вызывают значительного дискомфорта в дневное время или не влияют на способность человека засыпать, лечение не требуется.
верх
Какие исследования проводятся?
Миссия Национального института неврологических расстройств и инсульта (NINDS) состоит в том, чтобы получить фундаментальные знания о мозге и нервной системе и использовать эти знания для уменьшения бремени неврологических заболеваний.NINDS является составной частью Национального института здоровья (NIH), ведущего сторонника биомедицинских исследований в мире.
Хотя прямая причина RLS часто неизвестна, изменения в сигнальных путях мозга, вероятно, будут способствовать заболеванию. В частности, исследователи подозревают, что определенную роль может иметь нарушение передачи дофаминовых сигналов в базальных ганглиях мозга. Есть связь между генетикой и СБН. Однако в настоящее время генетическое тестирование не проводится.При поддержке NINDS продолжаются исследования, которые помогают выявить генетические взаимосвязи и лучше понять, что вызывает болезнь.
NINDS также поддерживает исследования о том, почему использование дофаминовых агентов для лечения СБН, болезни Паркинсона и других двигательных расстройств может привести к нарушениям контроля над импульсами, с целью разработки новых или улучшенных методов лечения, позволяющих избежать этого неблагоприятного эффекта.
Системы возбуждения мозга при СБН проявляют повышенную активность и могут вызывать как потребность двигаться при попытке отдыха, так и неспособность поддерживать сон.Исследователи, финансируемые NINDS, используют расширенную магнитно-резонансную томографию (МРТ) для измерения химических изменений мозга у людей с СБН и оценки их связи с симптомами расстройства в надежде разработать новые исследовательские модели и способы коррекции процесса сверхактивного возбуждения. Поскольку в настоящее время ученые не до конца понимают механизмы, с помощью которых железо попадает в мозг и как эти механизмы регулируются, исследователи, финансируемые NINDS, изучают роль эндотелиальных клеток — части защитной оболочки, называемой гематоэнцефалическим барьером, разделяющим циркулирующие крови. кровь из жидкости, окружающей ткани мозга — в регуляции метаболизма церебрального железа.Результаты могут предложить новые взгляды на лечение когнитивных и двигательных симптомов, связанных с этими расстройствами.
Дополнительная информация об исследованиях RLS, поддерживаемых NINDS или другими компонентами NIH, доступна в NIH RePORTER ( https://projectreporter.nih.gov/reporter.cfm ), базе данных с возможностью поиска текущих и ранее финансируемых исследований. а также результаты исследований, такие как публикации.
верх
Где я могу получить дополнительную информацию?
Для получения дополнительной информации о неврологических расстройствах или исследовательских программах, финансируемых Национальным институтом неврологических расстройств и инсульта, свяжитесь с Институтом мозговых ресурсов и информационной сети (BRAIN) по телефону:
МОЗГ
П.О. Box 5801
Bethesda, MD 20824
800-352-9424
Информацию также можно получить в следующих организациях:
Фонд синдрома беспокойных ног
3006 Bee Caves Road, Suite D206
Austin, Texas 78746
512-366-9109
Национальная организация по редким заболеваниям (NORD)
55 Kenosia Avenue
Danbury, CT 06810
203-744-0100
Голосовая почта 800-999-NORD (6673)
Национальный фонд сна
1010 N.Glebe Road, Suite 310
Arlington, VA 22201
703-243-1697
Американская ассоциация сна
1002 Lititz Pike # 229
Lititz, PA 17543
Национальный институт сердца, легких и крови (NHLBI)
Национальные институты здравоохранения, DHHS
31 Center Drive, комната 4A21
Bethesda, MD 20892-2480
301-592-8573
«Информационный бюллетень о синдроме беспокойных ног», NINDS, дата публикации май 2017 г.
Публикация NIH No.17-4847
Назад к странице информации о синдроме беспокойных ног
См. Список всех расстройств NINDS
Publicaciones en Español
Síndrome de las Piernas Inquietas
Подготовлено:
Офис по связям с общественностью
Национальный институт неврологических расстройств и инсульта
Национальные институты здравоохранения
Бетесда, Мэриленд 20892
Материалы NINDS, связанные со здоровьем, предоставлены только в информационных целях и не обязательно представляют собой одобрение или официальную позицию Национального института неврологических расстройств и инсульта или любого другого федерального агентства.
