Полезно знать об ЭКЗЕМЕ (eksem)
Полезно знать об ЭКЗЕМЕ (eksem)
Полезная информация об экземе – Информационный лист Норвежского союза астматиков и аллергиков
Что такое экзема?
Экзема – это общее наименование различных кожных заболеваний, сопровождающихся зудом. Наиболее распространенными формами экземы являются атопическая, профессиональная (контактная), себорейная и детская . Атопия означает «различие». В данном случае это касается различий в свойствах кожи и описывает наследственную аллергическую экзему.
Экзема может быть хронической, т.е. с продолжительной, или острой формой протекания болезни и в большинстве случаев характеризуется улучшением состояния в летнее время и ухудшением зимой. Для хронической формы свойственно появление сыпи с зудом. Следствием чесания часто является образование утолщенных участков кожи, которые легко трескаются. Острая экзема характеризуется зудом, покраснением и отёком кожи с возможным образованием водянистых волдырей.
При экземе наблюдается ухудшение защитных функций организма против инфекций, что легко приводит к возникновению инфекционных воспалений, которые могут привести к ухудшению состояния экземы.
Симптомы экземы
Атопическая экзема приводит к зудящей, сухой коже.
Впервые возникшая или рецидивная контактная экзема характеризуется зудом, покраснением и отёком кожи с образованием маленьких и больших волдырей, а также мокрых ранок в местах прямого воздействия аллергена. При продолжительном протекании контактной экземы кожа становится всё более сухой и растрескивающейся. Обычным является наличие сильного зуда. В начальной стадии экзема наблюдается лишь на том участке кожи, который был подвержен воздействию аллергена, но затем сыпь может распространиться на другие участки.
При себорейной экземе у грудных детей наблюдается образование участков с жирной, красной кожей, покрытой жирными корками, на лбу, голове, лице, а также в складках кожи на шее и в промежности. У взрослых это проявляется в виде шелушащейся, красной, жирной кожи на центральных участках лица, на голове, за ушами и на груди.
У взрослых это проявляется в виде шелушащейся, красной, жирной кожи на центральных участках лица, на голове, за ушами и на груди.
Детская экзема сопровождается образованием красных, гладких, иногда мокрых участков кожи в местах ношения подгузников.
У кого может появиться экзема?
Атопической экземе прежде всего подвержены маленькие дети. Предполагается, что около 15% норвежских детей страдают экземой. Часто заболевание возникает у детей в первые месяцы жизни, у 60% из них оно пропадает по достижении четырёхлетнего возраста. Тем не менее, может возникнуть рецидив заболевания в подростковом или взрослом возрасте.
Контактная экзема у маленьких детей встречается редко, но случаи её появления отмечаются всё чаще, начиная со школьного возраста. Прокалывание ушей, пирсинг и контакт неблагородных металлов с кожей является причиной значительного роста случаев возникновения контактной аллергии на никель. Нанесение татуировки может привести к аллергической контактной экземе, которая может возникнуть через недели и даже месяцы после нанесения татуировки.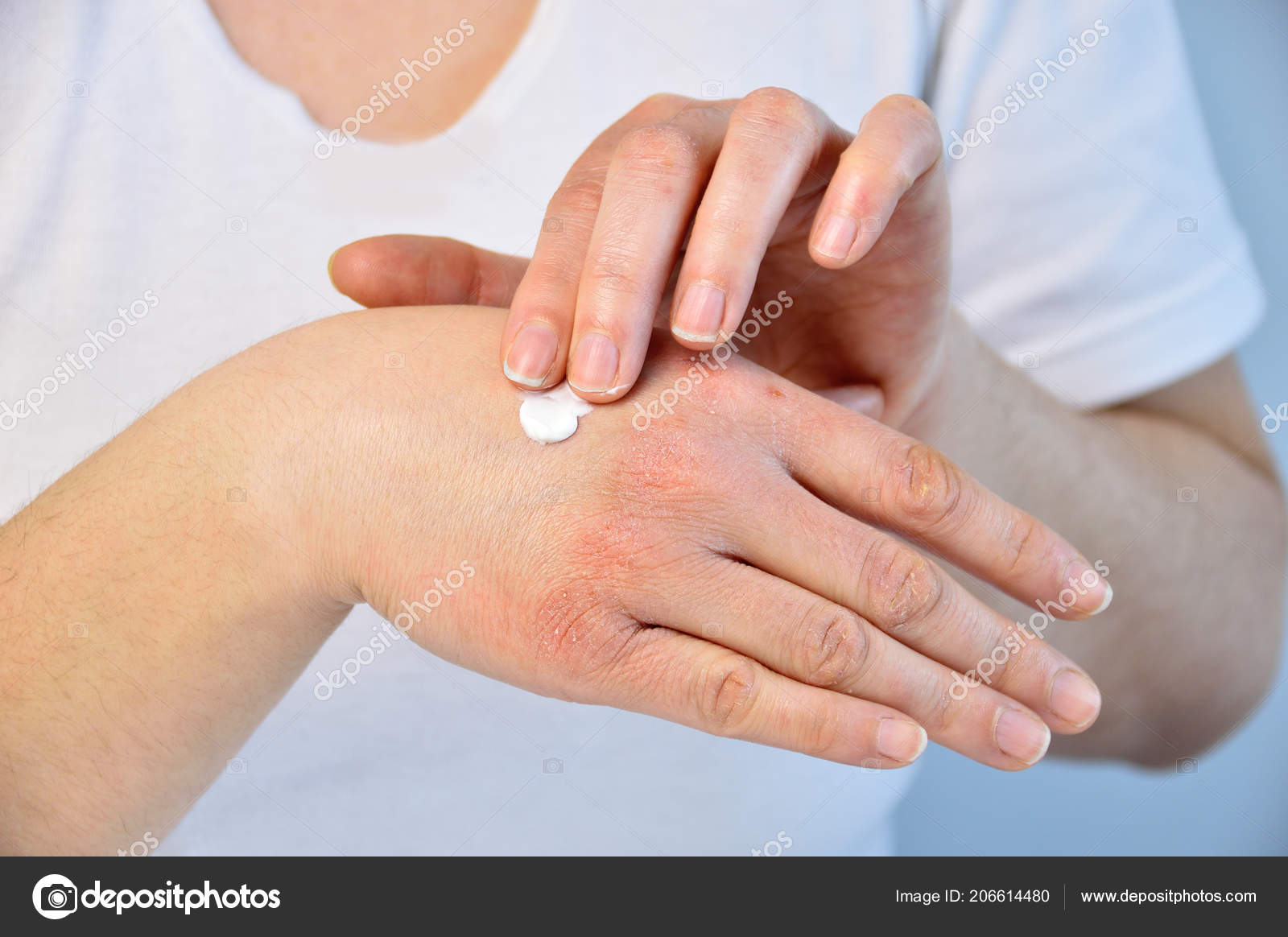
Себорейная экзема встречается относительно часто. Экзема может появиться уже в первые месяцы жизни, но обычно возникает у взрослых.
Причины возникновения экземы
Причина возникновения атопической экземы неизвестна. Аллергия может играть роль, но только в совокупности с другими факторами. Заболевание имеет связь с наследственностью и окружающей средой. Обычным является наличие атопических заболеваний у других членов семьи (астма, экзема или аллергический ринит). У 20-30% пациентов можно обнаружить аллергию, которая для некоторых из них может являться причиной возникновения экземы. Пищевая аллергия никогда не бывает единственой причиной возникновения экземы.
Причиной себорейной экземы является не сверхчувствительность, а болезненная реакция в сальных железах, которая возможно вызывается особыми дрожжевыми грибками, обычно имеющимися на поверхности кожи.
Контактная экзема возникает в том случае, когда кожа реагирует на контакт с определёнными веществами. Реакция может быть аллергической или неаллергической. Неаллергическая реакция возникает при прямом контакте с раздражающими кожу веществами как, например, моющими или дезинфицирующими средствами. Аллергическая реакция вызывается веществами-аллергенами как, например, никель, хром, резина, формальдегид и парфюмерные изделия. Парафенилэнедиамин (ППД) является одним из веществ, часто приводящим к возникновению аллергической контактной экземы. ППД содержится во многих видах краски для волос.
Причиной детской экземы являются раздражающие вещества, содержащиеся в моче и кале.
Лечение экземы
В лечении экземы важнейшим является соблюдение гигиены, систематическое применение кремов и мазей для предупреждения иссушения кожи, воздержание от чесания, уменьшение воздействия раздражителей и воздержание от употребления продуктов питания, известных своим аллергическим действием.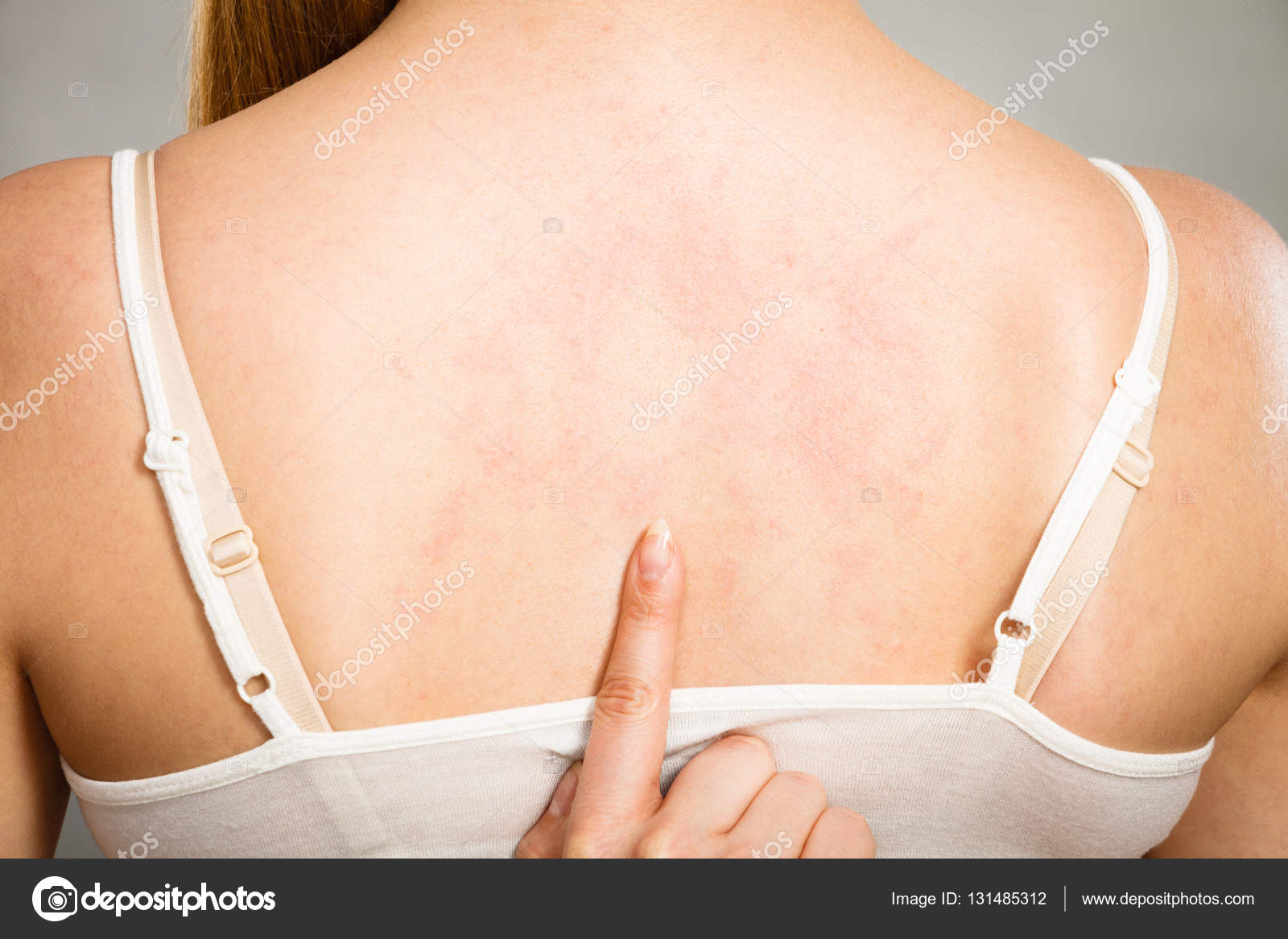 Солнечный свет и соляные ванны дают хороший эффект при слабой и умеренной формах экземы. Регулярное принятие ванн с перманганатов кальция даёт хороший профилактический эффект.
Солнечный свет и соляные ванны дают хороший эффект при слабой и умеренной формах экземы. Регулярное принятие ванн с перманганатов кальция даёт хороший профилактический эффект.
Тем не менее, в большинстве случаев необходимо применение кортизоновой мази. Указанное лечение даст нужный результат при условии применения правильного препарата на соответствующем участке тела с предписанной периодичностью. После того, как установится контроль над экземой, важно сократить концентрацию кортизоновой мази, а также, при необходимости, увеличить промежутки времени между нанесениями мази. Правильное использование кортизоновой мази не приводит к негативным эффектам. Лечащий врач даст Вам необходимые рекомендации по применению и сокращению концентрации препарата.
В общих чертах можно сказать, что необходимо применение сильнодействующих препаратов в течение достаточно продолжительного периода времени. Остановив выбор на более слабых препаратах, Вы не сможете взять экзему под контроль. В этом случае весь процесс лечения кортизоном может быть напрасным.
В случае новой вспышки экземы у ребенка, ранее страдавшего этим заболеванием, лечение можно начать с применения кортизона группы 2 или 3. После того, как состояние стабилизуется, нанесение препарата можно осуществлять реже (с интервалом в 2-3 дня). При дальнейшем улучшении состояния можно перейти на более слабую мазь, с тем, чтобы со временем перейти на нанесение препарата с интервалом в 2-3 дня.
После излечения экземы рекомендуется продолжать нанесение препарата 1-2 раза в неделю в течение не менее 2-4 недель, с целью достижения наилучшего результата. Также рекомендуется применение увлажняющего крема утром и вечером, а также каждый раз после принятия ванной или душа, даже в периоды отсутствия экземы.
Дети, страдающие от экземы, которая регулярно активизируется и ухудшается, получают позитивный эффект от ванн с перманганатом кальция даже в хорошие периоды.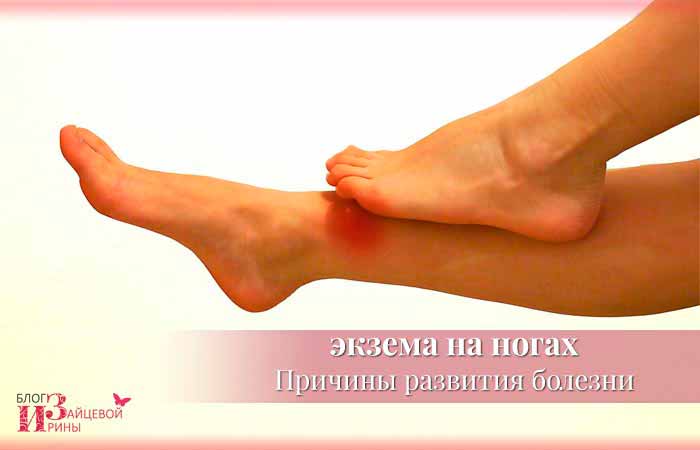
Противоэкземные мази без содержания кортизона (Elidel®, Protopic®) являются хорошими альтернативами, которые можно попробовать при хронической экземе. Данные мази наносятся ежедневно, два раза в день. Преимуществом этих мазей является то, что они не оказывают воздействия на толщину кожи даже при продолжительном применении, а также, что они могут использоваться в случаях, когда лечение кортизиновыми мазями не приводит к желаемому результату и контроль над экземой не устанавливается при лечении кортизоновыми мазями без риска побочных эффектов.
При кожных инфекциях сначала необходимо провести лечение самой инфекции, а уже затем применять вышеуказанные средства.
Медицинская световая или климатическая обработки экземы могут иметь эффект. Тем не менее, у некоторых пациенов может возникнуть временное усиление экземы, что, вероятно, объясняется потовым раздражением. Кроме того, такое лечение требует больших затрат средств и времени, что делает его мало приемлемым для детей школьного возраста. Данное лечение проводиться исключительно врачами-специалистами по кожным заболеваниям.
Данное лечение проводиться исключительно врачами-специалистами по кожным заболеваниям.
Достижение положительных результатов зависит от того, насколько хорошо пациент проинформирован о лечении. Экзема может быть весьма мучительной болезнью, но вовремя начатое лечение позволяет в большинстве случаев установить над ней контроль. К счастью, болезнь со временем сдаётся сама по себе, и 80% пациентов выздоравливают к 18-летнему возрасту. Есть основания предполагать, что качественное лечение экземы ведёт к улучшению прогноза.
Факторы, ухудшающие состояние
Грубая, обтягивающая одежда, грубые шерстяные изделия, полиэстер, сильно крашенные ткани, влажность, стресс, инфекции, продукты питания, хлорированная вода, табачный дым, парфюмерия, аллергия, алкалоидные мыла, жироудаляющие химикаты и воздействие тепла.
Ребенок сам знает, какая одежда вызывает зуд!
Предупреждение экземы
Предупреждение экземы с помощью контроля питания будущей матери во время беременности, или после рождения ребёнка, не имеют никакого эффекта на развитие атопической экземы у ребёнка.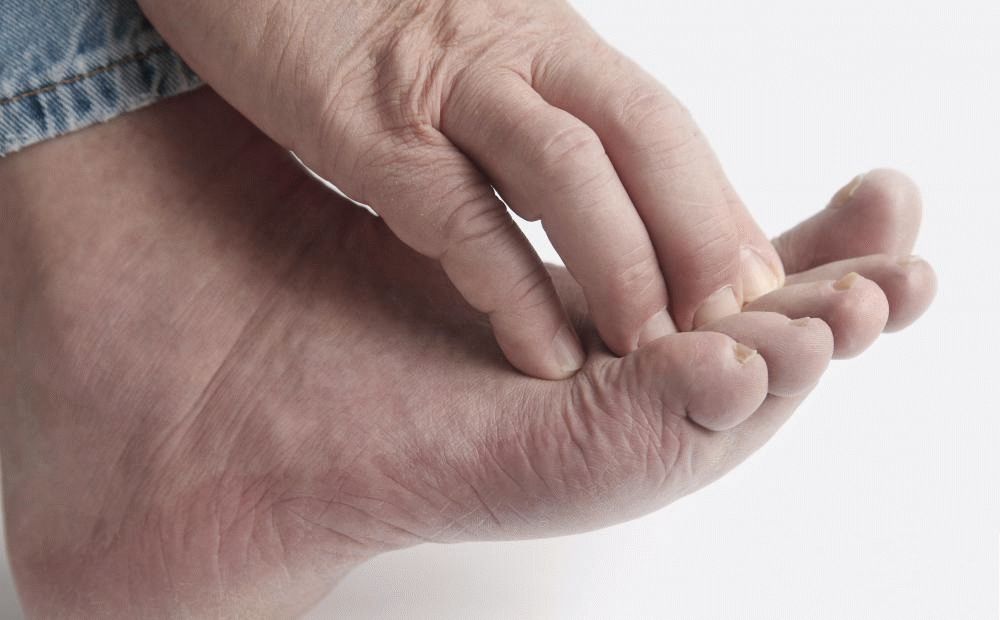 Исследования показывают, что симптомы атопической экземы могут быть в некоторых случаях отложены у детей, которых кормят грудью первые четыре-шесть месяцев жизни.
Исследования показывают, что симптомы атопической экземы могут быть в некоторых случаях отложены у детей, которых кормят грудью первые четыре-шесть месяцев жизни.
Где можно получить помощь
При легких формах спорадической экземы у детей может быть достаточным получение совета медсестры. В более сложных случаях следует обратиться к лечащему врачу, который при необходимости выпишет направление к специалисту. Система свободного выбора больницы в Норвегии даёт возможность выбора на основании полученной информации. На сайте в Интернете www.frittsykehusvalg.no и по бесплатному телефону 800 41 004, Вы можете получить информацию об имеющихся местах лечения экземы, и о Ваших правах относительно выбора больницы.
Люди, страдающие от экземы и других кожных заболеваний, а также люди, которые работают с данной группой пациентов, могут пообщаться со специалистами при поликлинике кожных болезней, Вилла Дерма, Университетский госпиталь Осло, обратившись по «кожному телефону» 23075803, открытому для звонков три часа в неделю по следующему графику: вторник и пятница с восьми до девяти часов утра, четверг с 12 до 13 часов (проверьте верность данного графика!).
Факты об экземе разработаны совместно с врачебный советом Норвежского союза астматиков и аллергиков.
Экзема: что это такое, симптомы, причины возникновения, виды, лечение и диета
Оглавление
Экзема является хроническим воспалительным кожным заболеванием, имеющим аллергическую природу. Причины возникновения и развития патологии до сих пор не изучены, но считается, что провоцирующими факторами являются аллергические заболевания и генетические предпосылки. Лечение экземы проводится сегодня успешно. Нужно лишь обратиться к опытным специалистам.
Что такое экзема?
Это заболевание, характеризующееся воспалительными процессами и отличающееся:
- Большим количеством провоцирующих факторов развития
- Множеством вариантов сыпи
- Тенденцией к рецидивам
- Высокой устойчивостью к лечению
Обычно сыпь при экземе концентрируется на таких участках, как:
- Шея
- Сгибы коленей
- Локти
- Лодыжки
Симптомы патологии периодически могут усиливаться. Такие приступы длятся от пары часов до нескольких дней.
Такие приступы длятся от пары часов до нескольких дней.
Классификация
В соответствии с особенностями течения патологического состояния выделяют:
- Острую экзему. Ее симптомы обычно сохраняются 1-2 месяца
- Подострую. Симптомы данной патологии являются менее выраженными. При этом патология может сопровождать больного до 6 месяцев
- Хроническую. В этом случае заболевание может протекать на протяжении нескольких лет. Периоды рецидивов сменяют ремиссии
Выделяют несколько разновидностей патологии:
- Истинная. Для такой экземы характерно хроническое течение. Обострения случаются часто и сопровождаются появлением симметричных очагов воспаления. Сначала участки кожи краснеют и отекают. После этого на них образуются небольшие пузырьки. Со временем они вскрываются с выделением экссудата (небольшого количества жидкости)
- Микробная. Для этой формы патологии характерны образования глубоких язв и свищей.
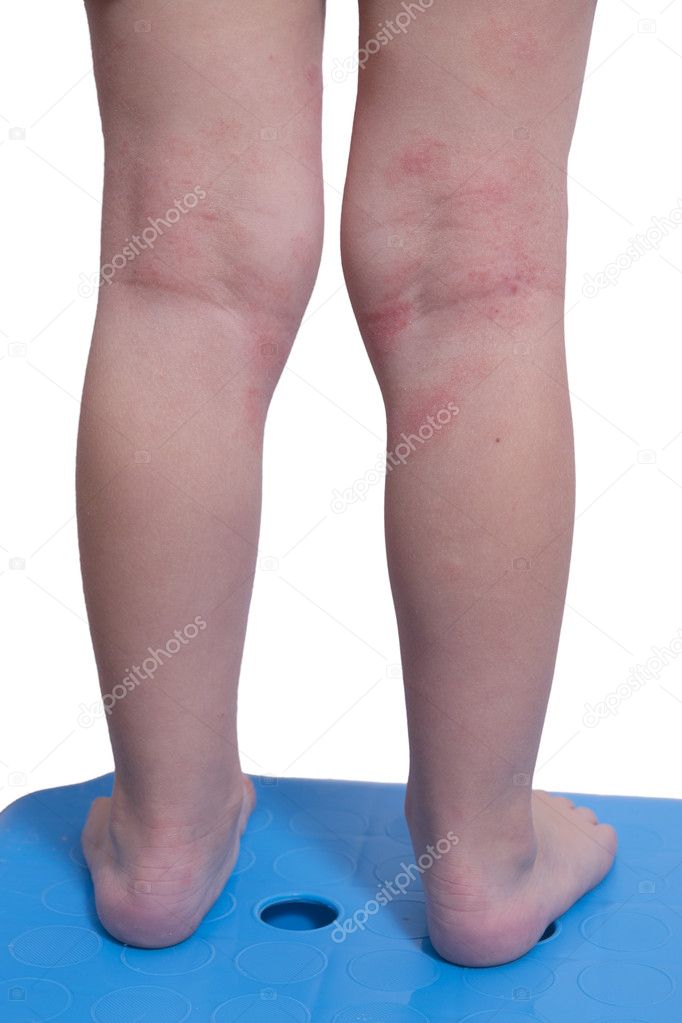 Патология сопровождается сильным зудом. При микробной форме очаги воспаления распространяются преимущественно на ноги
Патология сопровождается сильным зудом. При микробной форме очаги воспаления распространяются преимущественно на ноги - Себорейная. Для такой формы характерны высыпания на лице (на лбу, у бровей, за ушами) и волосистой части головы. Полное восстановление кожного покрова возможно только при корректной терапии
- Детская. Такая форма характеризуется большим количеством экссудата
- Профессиональная. Эта форма патологии характеризуется яркими проявлениями. Сыпь может появляться на различных участках кожи (обычно на тех, которые контактируют с раздражителями). Раздражители при профессиональной экземе могут быть как химическими, так и физическими или механическими. Обычно патология провоцируется постоянным воздействием косметических средств, активных химических веществ, различных растений, смол, металлов (преимущественно никеля и хрома)
Причины
Экзема, лечение которой должно проводиться только профессионалами, встречается достаточно часто.
К ее причинам относят ряд внутренних и внешних факторов.
Внутренние факторы развития экземы:
- Нарушения работы нервной системы
- Патологии внутренних органов
- Генетические факторы (наследственность)
Внешние факторы, провоцирующие патологию:
- Повышение или снижение температуры
- Воздействие агрессивных химических веществ
- Влияние экстрактов различных растений и др.
Зачастую патологию провоцирует сочетание внутренних и внешних факторов.
Экзема может стать ответной реакцией организма на:
- Контакт с пыльцой
- Избыточную потливость
- Нарушения в работе иммунной системы
- Стресс
- Прием лекарственных препаратов
- Прием определенных продуктов
Перед началом лечения экземы очень важно выявить причины, которые спровоцировали возникновение патологии. Только в этом случае терапия будет максимально эффективной и не затянется на длительное время.
Симптомы
Для всех видов экземы характерны следующие признаки:
- Возникновение на коже отдельных воспаленных участков
- Появление сыпи
- Зуд
- Вскрытие пузырьков
- Образование ранок и трещин, которые вызывают постоянный дискомфорт
- Повышение температуры тела в период обострений
- Общее недомогание и слабость
- Растрескивание кожного покрова, его выраженная сухость и утрата эластичности
Симптомы патологического состояния во многом зависят от стадии развития экземы.
На эритематозной стадии заболевание проявляется в виде воспаленных участков. Постепенно пятна могут сливаться в отдельную пораженную зону, отличающуюся внушительной площадью.
На папулезной стадии пораженная кожа становится неприятной на ощупь. На ней формируются мелкие узелки с четкими границами и ярко-красной окраской.
На везикулярной стадии узелки превращаются в пузырьки.
На стадии мокнутия пузырьки постепенно вскрываются, из них выделяется жидкость.
На корковатой стадии воспаленные участки подсыхают. На коже формируются желтоватые корочки.
На стадии сухой экземы кожа начинает шелушиться. Образованные корочки постепенно отпадают. Не следует пытаться сдирать их самостоятельно! Это может спровоцировать возобновление патологии.
Диагностика
Лечение экземы у взрослых возможно только после тщательной оценки ее симптомов и причин. Именно поэтому врачу очень важно провести качественную диагностику.
Начинается она со сбора анамнеза.
Врач выясняет:
- Первые случаи проявления признаков патологического процесса
- Наличие непереносимости отдельных продуктов и лекарственных препаратов
- Случаи аллергических реакций
На первом же приеме дерматолог осуществляет дерматоскопию. Данное исследование направлено на изучение состояния кожных покровов, слизистых оболочек и волосистой части головы.
Затем проводятся лабораторные исследования.
Для диагностики экземы назначаются:
- Анализ мочи
- Анализы крови
- Исследование уровня иммуноглобулина в сыворотке крови
Во время обследования специалист определяет общее состояние здоровья пациента, оценивает отдельные жизненно важные показатели. При необходимости проводится консультация у диетолога и иммунолога-аллерголога.
В запущенных ситуациях также назначается комплексное иммунологическое и аллергологическое обследование со взятием проб. В рамках такой диагностики врачам удается выявить раздражающие факторы, которые могут спровоцировать симптомы экземы и позволяют быстро приступить к лечению патологии.
Лечение
Основной задачей врача после постановки такого диагноза, как экзема, является снижение или полное устранение факторов, которые провоцируют возникновение симптомов.
Лечение патологии условно делят на несколько этапов:
- Прием общих лекарственных препаратов
- Коррекция рациона питания
- Использование местных средств в форме мазей, эмульсий, кремов и др.
- Физиотерапия
Для терапии применяются следующие группы лекарственных препаратов:
- Антигистаминные. Такие средства назначают при острой экземе
- Глюкокортикостероиды. Данные гормональные препараты снимают воспаление и препятствуют развитию аллергических реакций
- Диуретики. Такие средства рекомендованы при выраженных отеках
- Транквилизаторы. Эти препараты позволяют устранить зуд, обеспечить крепкий и здоровый сон пациента, его полноценный отдых даже при выраженном дискомфорте в острой стадии экземы
- Энтеросорбенты. Данные средства позволяют быстро вывести из кишечника все продукты интоксикации
- Витамины группы B, направленные на нормализацию работы нервной системы
- Антибиотики. Данные средства назначаются в случае, если в результате диагностики выяснилось, что экзема спровоцирована действием агрессивных микроорганизмов
Местно обычно назначаются аппликации с пастами и мазями, обладающими:
- Противозудным эффектом
- Противовоспалительным действием
- Антисептическими свойствами
Составы препаратов для наружного применения зачастую подбираются индивидуально. В некоторых случаях назначаются «болтушки», которые готовятся в аптеках по рецепту врача.
Важно! Категорически запрещено использовать для лечения экземы народные средства, различные масла, экстракты растений и прочее. Они способны не приостановить развитие патологического процесса, а спровоцировать его.
Что касается физиотерапии, пациентам обычно назначают:
- УФ-облучение
- Магнитотерапию
- Электрофорез
Лечение мокнущей экземы проводится с обязательным использованием препаратов, которые позволяют подсушить кожу и обеспечивать устранение внешних признаков патологии. Индивидуальную специфику имеет и терапия других форм заболевания. Обо всех тонкостях вам расскажет лечащий врач.
Существуют и общие рекомендации, которых следует придерживаться всем пациентам, страдающим от заболевания.
- Недопущение контакта кожи с веществами, вызывающими обострения (если такие вещества определены в результате тестов и проб)
- Соблюдение диеты. Из рациона следует полностью исключить какао, цитрусовые и шоколад
- Уход за кожей только с использованием средств, рекомендованных врачом
- Исключение нервных перегрузок и стрессовых ситуаций
Диета
Основой выздоровления пациентов с экземой зачастую является правильно подобранная диета. При подборе необходимых именно вам продуктов врач учитывает как общее состояние здоровья, так и стадию и форму патологии, а также наличие сопутствующих заболеваний.
Существуют и общие рекомендации, касающиеся питания.
Всем пациентам в период обострения следует:
- Исключить острую, соленую и копченую пищу
- Отказаться от сладостей
- Убрать из рациона цитрусовые, яйца, алкогольные напитки, молочные продукты и полуфабрикаты
В рацион необходимо включить:
- Зелень
- Постные каши
- Овощи
В периоды ремиссий желательно употреблять кабачки и тыкву, арбузы, крыжовник, бруснику, смородину и клюкву, орехи. Состояние пациентов, которые строго придерживаются диеты, обычно быстро улучшается. Уже через месяц рацион можно расширить.
При экземе категорически запрещены следующие продукты и напитки:
- Кофе и какао
- Сладости
- Жирное мясо
- Томаты
- Чеснок
- Булочки и другая сдоба
- Дыня
- Гранаты
- Свекла
- Клубника
- Мед
Желательно употреблять только те продукты, которые являются гипоаллергенными. Полный список вам выдаст лечащий врач.
Преимущества лечения в МЕДСИ
- Комплексная диагностика экземы. Обследование включает лабораторные анализы, дерматоскопию и видео-дерматоскопию. Диагностика проводится на современном оборудовании. Мы располагаем собственной лабораторией, что позволяет предоставлять пациентам результаты анализов в режиме CITO (срочно)
- Индивидуальный подбор методов лечения экземы у взрослых и детей. Терапия назначается с учетом стадии патологического процесса и особенностей его протекания
- Использование современных препаратов. Пациентам назначаются противовоспалительные, дезинфицирующие и другие средства, которые разработаны недавно, но уже отличаются доказанной эффективностью
- Проведение современных физиотерапевтических процедур. В наших клиниках проводятся UVA-терапия, озонотерапия, магнитотерапия. Сочетание современных методик позволяет достигать выраженных результатов лечения в кратчайшие сроки
- Лечение экземы с применением лазерных установок. В нашей клинике имеется система Excilite µ. Она относится к новейшему поколению эксимерных лазеров. Процедуры безболезненны и не вызывают у пациентов дискомфорта. При этом лечение признаков экземы с такой системой занимает минимум времени
Чтобы записаться к врачу, достаточно позвонить по номеру +7 (495) 7-800-500. Прием возможен в удобное для вас время в комфортной обстановке.
Экзема на руках, ногах и лице: лечение, причины, симптомы
Экзема – хроническая патология кожи, проявляющаяся в виде очагов воспаления на теле, руках, ногах и голове. Высыпания, формирующиеся на кожных покровах, проходят несколько стадий развития: первичное покраснение, плотные узелки, которые трансформируются в пузырьки, затем образуются мокнущие эрозии, которые в процессе заживления покрываются струпом (т.н. «корочкой»). Последняя стадия – шелушение. На фоне экземы часто развиваются вторичные гнойные инфекции. При длительном отсутствии лечения могут проявляться косметические дефекты кожных покровов у пациентов всех возрастов.
Причины и симптомы заболевания
Врачи не могут дать однозначный ответ на вопрос о том, каковы базовые условия развития патологии. Среди причин экземы у пациентов рассматриваются следующие факторы:
- генетическая обусловленность;
- хронические аллергии;
- патологии эндокринной системы;
- психоэмоциональные триггеры.
Врачи-дерматологи выделяют несколько видов экземы: истинную, микробную, профессиональную и себорейную. Клиническая картина в каждом случае оказывается уникальной, как и факторы, провоцирующие воспалительный процесс на поверхности кожи.
| Виды экземы | Симптоматика | Диагностика экземы |
|
Истинная |
Симметричные очаги воспаления на открытых участках кожи, гиперпигментация, мокнутие поверхности. Позднее формируются многочисленные везикулы, на место которых постепенно развиваются микроскопические эрозии. На них скапливается экссудат. Пациенты испытывают приступы зуда, по мере заживления везикул возникает шелушение кожных покровов |
Диагностика проводится врачом-дерматологом в ходе осмотра пациента. Симметричные высыпания на руках, ногах или лице свидетельствуют о том, что ребенок или взрослый столкнулся с истиной экземой. |
|
Микробная |
Развивается на фоне травматических повреждений кожи, грибковых, бактериальных или вирусных инфекций. Очаги ассиметричны, сосредоточены на нижних конечностях пациента. Фактором риска становится варикоз. Несоблюдение правил личной гигиены приводит к ускоренному развитию патологии. Под кожей, примыкающей к патологическому очагу, формируются скопления инфильтрата |
Диагноз устанавливается в ходе сбора анамнеза и визуального осмотра пациента. Врач обращает внимание на травматические повреждения кожных покровов нижних конечностей, микозы, варикозные изменения вен. Бактериологические исследования соскобов выполняются для выявления резистентности возбудителя экземы к антибиотикам |
|
Профессиональная |
Развивается на фоне профессиональной деятельности пациента из-за регулярного контакта кожных покровов с аллергенами: химическими веществами, пылью, чистящими средствами, воздухом с атипичной влажностью. Размер высыпаний вариативен. Очаги воспалений могут располагаться на любой части тела пациентов. Характерный симптом экземы – обилие мелких везикул |
Основной диагностический прием – исключение провоцирующего воспалительные процессы фактора. При подтверждении профессионального характера высыпаний дерматолог может назначить пациенту соответствующий курс лечения |
|
Себорейная |
Поражает кожные покровы волосистой части головы. Пораженные участки отличаются сухостью, обильным шелушением. Зуд усиливается после совершения гигиенических процедур. Зоны воспаления обладают выраженными границами. В некоторых случаях течение болезни осложняется формированием отечности и мокнущих трещин в поверхностных слоях кожи |
Некоторые дерматологи не соглашаются с тем, что себорейная экзема может считаться самостоятельным типом патологии (изменения кожных покровов рассматриваются как частный случай истинного вида заболевания). Основной диагностический прием – гистологическое исследование клеток для исключения из диагностического заключения микробной экземы |
У вас появились симптомы экземы?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Лечение и профилактика
Приведенная выше классификация экземы и описание симптомов болезни указывают на невозможность самостоятельного лечения. Консультация с дерматологом и последовательное соблюдение его рекомендаций остаются единственным способом для купирования сезонных обострений. Ключевой задачей врача становится выявление провоцирующих факторов. После этого формируется стратегия лечения – назначаются препараты для лечения экземы. Она может включать системную и местную терапию. Дополнительной опцией становятся физиотерапевтические процедуры.
Системная терапия
Основу медикаментозного лечения составляют антигистаминные препараты, которые призваны снизить риск развития острых аллергических реакций пациента на различные внутренние и внешние факторы. Седативные средства назначаются на фоне высоких психоэмоциональных нагрузок, которые переносят взрослые и дети. Плазмаферез и иные виды гемокоррекции применяются при тяжелом течении заболевания, осложненного системными патологиями.
При низкой эффективности проводимого лечения врач может назначить пациенту пероральный прием глюкокортикостероидов. На фоне улучшения состояния ребенка или взрослого доза гормональных препаратов снижается.
Местная терапия
На локальные очаги воспаление накладывается ретиноловая мазь. Альтернативой могут служить аппликации из паст с кератолитическими свойствами. Противовоспалительные и антисептические компоненты способствуют успешному устранению бактерий, вирусов или грибковых инфекций. При наличии значительного количества везикул пациенту назначаются препараты с индивидуально подобранными компонентами. Их сочетание базируется на клинической картине патологии и выявленной в ходе диагностики причине воспалительных процессов на кожных покровах.
Физиотерапия
Физиотерапевтические комплексы включают:
- озонотерапию;
- магнитотерапию;
- лазерную стимуляцию.
В сложных случаях дерматолог может настоять на лечении пораженных экземой участков кожи с помощью криотерапии. После преодоления острой фазы заболевания детям и взрослым показаны лечебные и грязевые ванны. В отдельных случаях назначается облучение поврежденных участков кожи лучами ультрафиолетового спектра. Для правильного подбора лечения дерматолог может направить пациента к физиотерапевту.
Профилактические меры
При обнаружении признаков экземы пациентам следует обратиться за консультацией к врачу-дерматологу. После подтверждения диагноза следует соблюдать диету – из рациона необходимо исключить блюда, которые могут спровоцировать аллергические реакции. Рекомендуется воздерживаться от употребления алкоголя и курения сигарет.
Правила личной гигиены при лечении экземы стоп, кистей, рук, ног или лица предполагают отказ от ароматизированного мыла. Для увлажнения кожи допустимо применять кремы на водной основе.
Статистика
Симптомы патологии обнаруживаются у 17-20% детей дошкольного и младшего школьного возраста. Ремиссия наступает у 68-69% пациентов, прошедших лечение. Заболеваемость среди взрослого населения не превышает 200 случаев на каждые 10000.
Вопросы и ответы
Существуют ли различия в причинах развития экземы на руках и экземы на ногах?
Появление очагов воспаления на конечностях в большинстве случаев связано с травматическими факторами или воздействием агрессивных химических веществ. Формирование везикул или мокнутий на теле часто становится результатом аллергических реакций и системных патологий, выявленных у пациентов.
Каковы основные клинические рекомендации при диагностированной экземе?
Пациенту с подтвержденным диагнозом «экзема» следует обсудить с дерматологом целесообразность консультаций с другими врачами: эндокринологом, аллергологом, гастроэнтерологом. Их назначения могут снизить частоту обострений заболевания и снизить интенсивность реакций на факторы, провоцирующие воспалительный процесс.
Требуется ли пациентам с хронической экземой регулярно употреблять какие-либо препараты?
Медикаментозное и аппаратное лечение вместе с курсами физиотерапии назначается в периоды обострений. После купирования острых симптомов заболевания пациент не нуждается в систематическом приеме лекарственных препаратов. Значимую роль в этот период играет соблюдение ребенком или взрослым рекомендаций лечащего врача и профилактических мер.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Дисгидротическая экзема — наиболее вероятные причины возникновения
Почему появляются зудящие пузырьки на ладонях и стопах?
Дисгидротическая экзема – разновидность экземы (дерматита), которая характеризуется зудящей сыпью в виде пузырьков на пальцах, ладонях и стопах. Она встречается у детей и взрослых и может быть острой, рецидивирующей или хронической. В англоязычной литературе для этого состояния используется термин «помфоликс», что означает «пузырь». Клиническое течение дисгидротической экземы может варьировать от легкого саморазрешающегося до тяжелого, хронического и изнуряющего, устойчивого к лечению. Невозможно выделить однозначную причину дисгидротической экземы. Считается, что помфоликс – реакция кожи, вызванная различными внешними и внутренними провоцирующими факторами.
Наиболее вероятные причины дисгидротической экземы следующие:
- Генетические факторы. Филаггрин — структурный белок рогового слоя кожи, играющий важную роль в ее барьерной функции. Мутации в гене филаггрина вызывают нарушение кожного барьера. Это приводит к повышенной проницаемости аллергенов в кожу.
- Атопия. По некоторым данным около половины пациентов с дисгидротической экземой имеют личную или семейную историю атопии (атопический дерматит, астму, аллергический ринит). Уровень сывороточного иммуноглобулина E (IgE) часто повышается даже у пациентов, не сообщающих об истории атопии.
- Повышенная чувствительность (аллергия) к никелю. Контактный дерматит на никель был зарегистрирован у 30% пациентов с дисгидротической экземой. Употребление никеля внутрь с продуктами питания также может быть причиной дисгидротической экземы у некоторых пациентов. Сообщалось о повышенном выделении никеля с мочой во время обострений помфоликса.
Предполагается, что обильное потоотделение приводит к локальной концентрации солей металлов, которые могут провоцировать пузырную реакцию.
Диета с низким содержанием никеля может уменьшить частоту и тяжесть вспышек помфоликса. - Повышенная чувствительность к кобальту. При употреблении кобальта с продуктами питания аллергический дерматит в виде дисгидротической экземы возникает реже, чем при пероральном прием никеля. Гораздо более распространенным является одновременное появление аллергии на никель и кобальт, наблюдаемое у 25% чувствительных к никелю пациентов, у которых развивается помфоликс. В этих случаях экзема обычно более тяжелая.
Предложена диета с низким содержанием кобальта, которая помогает пациентам ограничить его употребление и сохранить уровень кобальта в крови ниже порога развития вспышек помфоликса. Кроме того, эта диета уменьшает количество употребляемого никеля. - Контактное воздействие аллергенных химических веществ или металлов. Вспышки дисгидротической экземы иногда связаны с воздействием аллергенных химических веществ, входящих в состав металлов или косметических средств (например, хрома, ароматизаторов, красителей, консервантов и пр.)
В роли контактного аллергена зачастую выступают гель для душа, шампунь, краска для волос и пр. - Грибковая инфекция. У некоторых пациентов помфоликс развивается на фоне грибковой инфекции и разрешается в результате лечения противогрибковыми средствами.
- ID-реакция. Это реакция на отдаленные очаги грибковой или бактериальной инфекции. К примеру, при грибковом поражении стоп (или бактериальной межпальцевой опрелости) могут появляться зудящие пузырьки на кистях.
- Эмоциональный стресс. Это возможный фактор при дисгидротической экземе. Многие пациенты сообщают о рецидивах помфоликса во время стрессовых периодов.
- Гипергидроз — повышенная потливость. На сегодня доказано, что гипергидроз ладоней и стоп не является причиной помфоликса, но является отягощающим фактором у 40% пациентов с дисгидротической экземой. Уменьшение потливости ладоней после введения ботулотоксина способствует уменьшению/прекращению зуда и пузырьков.
- Климатические и сезонные факторы. Факторы окружающей среды (сезонное повышение температуры, повышенная влажность) усугубляют высыпания в виде пузырьков.
Несмотря на то, что фототерапия является известными эффективными методом лечения помфоликса, у некоторых пациентов воздействие ультрафиолетовых лучей спектра А может спровоцировать вспышку заболевания. Использование фотозащитных средств в таком случае приводит к уменьшению частоты и тяжести обострений. - Другие факторы. Результаты различных исследований описывают другие возможные причины развития помфоликса, такие как прием некоторых лекарств, пищевых продуктов, курение табака, заболевания внутренних органов.
Учитывая разнообразные причины дисгидротической экземы, подробное выяснение анамнеза и устранение провоцирующих факторов играют важную роль в лечении и профилактике этого заболевания.
Для предупреждения рецидивов помфоликса даже при отсутствии высыпаний следует избегать раздражителей кожи и регулярно использовать увлажняющий крем для восстановления кожного барьера.
Источники:
- https://emedicine.medscape.com/article/1122527-overview
Причины, симптомы и лечение экземы. Виды экземы, диета при дерматите
Причины, симптомы и лечение экземы у детей и взрослых
Экзема (дерматит) – группа хронических рецидивирующих заболеваний кожи, следствием которых является ее воспаление. Как выглядит начальная стадия экземы, зависит от формы болезни, но общими признаками являются покраснение и сыпь на участке кожи или по всему телу. Симптомы дерматита варьируются от мелких высыпаний до волдырей. Характерны покраснение кожи, отек, зуд.
Экзема – широко распространенная болезнь, составляющая 30–40% всех патологий кожи. В развитых странах ею страдает 10–20% населения.
Экзема обусловлена серозным воспалением эпидермиса и дермы. Вследствие различного генеза болезнь отличается вариабельностью клинического течения и полиморфизмом элементов сыпи. О причинах, симптомах и лечении экземы пойдет речь ниже.
Виды экземы
По классификации, основанной на клинических особенностях заболевания, выделяют истинную, микробную, себорейную, детскую и профессиональную разновидности экземы.
Основные виды экземы:
- Себорейная. Как правило, развивается постепенно и начинается с сухой или жирной себореи – шелушения кожи головы (перхоть). При отсутствии лечения может привести к потере волос. В тяжелых случаях высыпания появляются вдоль линии роста волос, за ушами, на бровях, на спинке и вокруг носа, на груди, на верхней части спины, в подмышечных и паховых складках.
- Атопическая (иногда называют нервная) экзема – распространенное аллергическое заболевание. Считается, что в возникновении атопической экземы превалирует наследственный компонент. Часто встречается в семьях, члены которых страдают астмой. Зудящая сыпь особенно заметна на лице, коже головы, шее, локтевых сгибах, ягодицах. Раздражающий контактный дерматит иногда неправильно диагностируют как атопический.
- Микробная (экссудативная) или монетовидная экзема. Для этой формы характерны округлые мокнущие пятна или сухая сыпь с четкими неровными границами. Чаще поражает верхние и нижние конечности. Как правило, обостряется в зимний период.
- Варикозная экзема встречается у людей с нарушениями кровообращения, варикозным расширением вен, отеками, особенно в области голеностопных суставов. Этот вид экземы предрасполагает к появлению язв. О том, как лечить варикоз, читайте на нашем сайте Добробут.ком.
- Ксеротическая экзема проявляется сухостью и растрескиванием кожи. Расстройство распространено среди пожилых людей.
- Дисгидротическая или везикулярная экзема (дисгидроз). Характерное проявление – мелкие непрозрачные бугорки (везикулы), трещины на ладонях и подошвах. Заболевание сопровождается зудом, который усиливается ночью. Обострение наблюдают в теплое время года.
- Гормональная экзема развивается вследствие бессистемного применения гормональных препаратов.
Как избавиться от экземы на ногтях, локтях, ладонях, кистях и пальцах рук
Учитывая полиэтиологичность заболевания, терапию экземы проводят комплексно. Врач разрабатывает персонализированный алгоритм лечения, принимая во внимание локализацию патологического процесса, возраст пациента, сопутствующие заболевания, эффективность предшествующей терапии.
Обязательная составляющая комплексного лечения – адекватная наружная терапия. Крем при экземе на теле у взрослых помогает снять зуд, устраняет сухость кожи, купирует аллергические воспалительные реакции, предупреждает вторичное инфицирование.
Системную терапию обычно подключают при обострении патологии. Чем лечить экзему на лице и голове зависит от формы заболевания и характера кожных повреждений.
Как правило, назначают препараты:
- антигистаминные;
- десенсибилизирующие;
- успокаивающие (транквилизаторы).
При необходимости проводят коррекцию сопутствующих патологий.
Как избавиться от экземы на ногтях, локтях, ладонях, кистях и пальцах рук? Следует регулярно увлажнять кожу и применять гормональные кремы строго по схеме, назначенной врачом. Экзема считается стероид-чувствительным заболеванием, поэтому при терапии топическими глюкокортикостероидами наблюдают высокий терапевтический эффект. Однако гормональные кремы следует использовать не более двух недель. При признаках инфекции кожи назначают мази с антибиотиками.
Лечение экземы у детей
Диета при экземе на руках и ногах у детей позволяет улучшить состояние кожи без применения сильнодействующих гормональных мазей. Родителям следует проследить, на какие продукты у ребенка проявляется аллергическая реакция и исключить их из рациона.
Как лечить экзему на коже у грудничка? Прежде всего следует исключить из рациона кормящей мамы продукты, после употребления которых у малыша наблюдается обострение атопического дерматита. Доказано, что диета матери во время беременности и при кормлении грудью снижает риск экземы у ребенка.
Второй важный момент – увлажнение/смягчение кожи. Рекомендуют купание один–два раза в день и регулярное использование увлажняющих средств. Гормональные мази при детской экземе на стопах или другой локализации назначают только в период обострений и строго дозировано. Длительное применение местных стероидов может привести к атрофии кожи, телеангиэктазии. Поэтому использовать их на нежной коже ребенка следует с осторожностью.
Что делать при появлении экземы у беременных? В связи с гормональной перестройкой и другими изменениями в организме женщины во время беременности зачастую появляется/обостряется экзема. Поскольку применение медикаментов в этот период нежелательно, следует сразу обратиться к врачу и четко следовать всем его предписаниям.
Связанные услуги:
Консультация дерматолога
Дерматовенерология
Виды дерматита, причины возникновения и общие симптомы
Наша кожа − индикатор общего состояния организма и самочувствия. Даже малейшие проявления, такие как шелушение или зуд, высыпания, жировики и гнойники, являются симптомами нарушения обмена веществ или режима питания, переутомления или нервного истощения.
Современный ритм жизни у большинства людей очень насыщенный и рано или поздно все мы сталкиваемся с проблемой возникновения всевозможных аллергий − это ряд воспалительных процессов проявляющихся на коже, и в подкожных покровах.Основные раздражители:
- физического характера – может проявиться под влиянием температурного (ожог, обморожение) и светового (солнечная энергия, электрический ток, рентгеновское и радиоактивное облучение) воздействия;
- химического характера – возникает после попадания на кожу едких веществ, кислот и щелочей, продуктов каких-либо видов кислот, а также медицинских дезинфицирующих средств, в очень высокой концентрации.
Разновидности дерматологического заболевания
В медицине выделяют больше десятка разновидностей этого заболевания, рассмотрим самые распространенные формы его проявления. К ним можно отнести: контактный, сухой, атопический (либо аллергический, токсикодермия, экзема, крапивница), себорейный дерматиты и цена на их лечение зависит от вида поражения.Сухой дерматит
Симптомы сухого дерматита проявляются только в холодное время года, вследствие длительного воздействия холодного либо наоборот, слишком сухого воздуха в закрытом помещении. Происходит снижение иммунитета и ухудшение общего состояния организма. Отличительная особенность − длительность протекания и сезонное проявление обострений.Контактный дерматит
Очаги простого контактного дерматита образуются на месте воздействия первичного раздражителя. Отличается отсутствием проявлений острой реакции и дальнейшим распространением процесса воспаления после исключения раздражающего элемента. Например, когда часто носят одежду, изготовленную из синтетических тканей, к волокнам которой проявляется высокая чувствительность организма.Атопический дерматит
Под атопическим дерматитом врачи клиники подразумевают хроническое, часто наследственное аллергическое заболевание с рецидивными периодами протекания и значительными осложнениями. На первых стадиях (у детей от 3 месяцев до 2 лет, и в 4-7 лет) развитие болезни проявляется в виде покраснений с обильными выделениями и образованием мелких пузырьков. А на последних стадиях преобладает выраженная сухость и бледность кожных покровов.Токсидермия
Токсикодермия сопровождается значительным повреждением кожи токсическими веществами. Отличается тем, что аллерген попадает в организм через кровь, органы дыхания и ротовую полость. Это очень серьезное и опасное заболевание и при первых проявлениях (отдышка, отеки слизистой, боли в желудке), надо срочно обратиться к специалистам, которые профессионально окажут первую медицинскую помощь. Самостоятельно вывести токсические вещества из организма невозможно.Способы заражения
Иногда мы сами того не замечая подвергаем себя опасности, не задумываясь о том, к каким последствиям может привести аллергический дерматит при откладывании визита в клинику . Способы контакта человека с аллергенами, которые могут спровоцировать заболевание:- медикаментозный – проявляется, после введения в организм лекарственных препаратов. Например, антибиотиков, витаминов, анальгезирующих веществ, гамма глобулинов;
- пищевой – аллергены попадают в наш организм вместе с продуктами питания;
- профессиональный – наблюдается у людей, постоянно контактирующих с аллергенами, например на производстве с высокой концентрацией кобальта, никеля, хрома;
- аутоинтоксикационный – отличается скоплением аутоаллергенов, например, у больных с патологиями желудочно-кишечного тракта.
Экзема
Экзема − тоже хроническое заболевание и проявляется в виде острого воспаления кожи и подкожных покровов под влиянием внутренних или внешних раздражителей. Такая аллергия проявляется участками сухой шелушащейся кожи, трещинами, покраснениями, отечностью и мокнущими повреждениями. В тяжелых случаях даже поражением всей поверхности эпителия. Чаще всего страдают работники металлургических заводов, предприятий фармацевтической и пищевой отраслей.Себорейный дерматит
Себорейный дерматит – заболевание, вызванное определенным грибком. Очень часто причинами его появления являются стрессовые состояния, гормональные нарушения и болезни нервной системы.Лечение дерматита
Лучшее лечение данных заболеваний – это профилактика, то есть предотвращение возникновения обострений. Не забывать посещать специалиста дерматолога, хотя бы раз в год и сдавать необходимые анализы. Вести здоровый образ жизни, правильно питаться, и не переутомляться. Если место работы подразумевает прямой контакт с токсическими и химическими веществами, важно не забывать правила безопасности, защищать кожу и дыхательные пути от их воздействия.Читайте также:
Экзема: описание болезни, причины, симптомы, стоимость лечения в Москве
Дерматологическим заболеванием, которое характеризуется наличием кожных высыпаний, является экзема. Такие высыпания – это папулы, которые имеют серозное содержимое, отекают и зудят. Это заболевание имеет сухую и мокнущую форму. Воспаление имеет аллергический характер, однако болезнь может появиться из-за длительного контакта кожных покровов с аллергенами, нарушенных обменных процессов, а также, если нервная эндокринная система перестала нормально функционировать. Отсюда следует, что лечение экземы подразумевает комплексный подход. Схему лечебных мероприятий может назначить только врач в индивидуальном порядке.
Заболевание может иметь острую и хроническую форму. Периоды обострения сменяются ремиссией. Наличие кожных высыпаний, которые провоцируют возникновение неприятных ощущений, способные как испортить внешний вид пациента, так и причинить вред психологическому состоянию. С учётом того, что заболевание отличается нервно аллергической природой, такое состояние пациента усугубит патологические процессы в организме, в результате чего замедлится процесс выздоровления.
Разновидности
При идиопатической экземе появляются спонтанные высыпания. В большинстве случаев, провоцирующим фактором является контактирование с аллергеном, химическим агрессивным веществом. Идиопатическая форма заболевания характеризуется наличием папул, которые имеют серозное содержимое, мокнущую эрозию, корочку, чешуйки. Это может находиться на кожных покровах одновременно, что является отличительным симптомом этой формы заболевания. Ещё одной особенностью является наличие симметричности высыпания. Если под поражение попала одна рука, то кожные высыпания появятся и на другой руке. Идиопатическая экзема обостряется осенью и зимой.
Еще одной разновидностью является детская экзема. Это заболевание проявляется у грудничков, характерные признаки сначала появляются на лице, затем на шее, груди, конечностях. Медицинской практике известны частые случаи, когда заболевание появлялось у детей, которых вскармливают искусственно, а не грудным молоком. Также, в зоне риска находятся дети с генетической предрасположенностью к возникновению бронхиальной астмы и другого атопического заболевания.
Провоцирующим фактором возникновения себорейной экземы является грибок. Локализацией поражающего действия является волосистая часть головы. Также, такая разновидность экземы поражает участок кожного покрова, на котором расположены сальные железы. К таким участкам относят подмышечную область, лицо, лопатку. Характерным признаком себорейной экземы является наличие узловидных высыпаний, которые шелушатся, покрываются корочкой или чешуйками.
При атопической экземе появляются пузырьки, отекает кожа, происходит покраснение при контакте с аллергенами. Такая форма заболевания появляется у тех, кто склонен к аллергической реакции.
Ещё к одному виду относят профессиональную экзему. Она проявляется у тех, чья профессиональная деятельность связана с химическим предприятием, а также у людей, которые регулярно контактируют с красящим веществом, бытовой химией, формальдегидом. Такая болезнь первоначально поражает руки, которые подвержены воздействию химического раздражителя. Далее экзема перейдет на другой участок тела.
При варикозной экземе нарушается кровообращение, наблюдается наличие венозного застоя, в результате чего нижние конечности покрываются высыпанием. В большинстве случаев, такому виду экземы подвергаются женщины, возраст которых превышает 45 лет, а также тех людей, у которых диагностирована сердечно сосудистая патология и избыточный вес. К признакам варикозной экземы относится потемневший эпидермис, наличие красных пятен и раздражение на кожном покрове в виде незаживающих ран.
Возникновение микробной экземы характеризуется воспалительным процессом, причиной которого стала микробная или грибковая инфекция. Основным очагом болезни являются атрофические язвы, свищи, на них происходит формирование зеленоватых или желтоватых корочек. При повреждении таких корочек произойдет открытие мокнущей поверхности, которая отличается красным цветом и разрастанием с периферии.
Ещё к одному виду заболевания относят дисгидротическую экзему. Она появляется, когда потовые железы и нейроэндокринная регуляция перестают нормально функционировать. В большинстве случаев развитие такой болезни наблюдается, когда у человека диагностирован гипергидроз ладоней и стоп. Первоначально поражаются руки, затем боковые поверхности пальцев. Заболевание перейдет на другой участок тела. Спонтанное возникновение дисгидротической экземы наблюдается после сильного стрессового состояния, перегрева организма.
Что вызывает заболевание
Так как экзему относят к адиабатическому заболеванию, точная причина её развития точно неизвестна. Но существуют некоторые предрасполагающие факторы. К ним относят:
-
Нарушенное пищеварение. Сюда относят наличие панкреатита, метеоризма, дисбактериоза, гепатита, запора, диареи.
-
Если на кожные покровы регулярно воздействуют аллергенные, синтетические и агрессивные химикаты. Сюда относят кислоту, спирт, фенол, нефтепродукты.
-
Нарушение функционирования почек, нефроз.
-
Пребывание под ультрафиолетовыми лучами, переохлаждение, перегрев, другие климатические изменения.
-
Наличие наследственной предрасположенности к атопическому заболеванию.
-
Ангиовегетативный невроз.
-
Если кожа, особенно периферические нервы, подверглись травмированию.
-
Нейроэндокринная патология.
-
Наличие аллергической реакции на фармацевтический препарат.
Наличие одного или нескольких вышеперечисленных факторов является причиной возникновения гиперчувствительности кожных покровов к физическому, химическому и другому раздражителя.
Существуют некоторые патологические состояния, которые также являются причиной возникновения экземы. А именно:
-
Если полиненасыщенные жирные кислоты находятся в недостаточном количестве в организме человека.
-
Почечная недостаточность.
-
Авитаминоз.
-
Глисты.
-
Желчный пузырь подвергся воспалительному заболеванию.
-
Нарушение иммунной системы врождённого или приобретенного характера.
В большинстве случаев появление экземы происходит с отсутствием видимых внешних причин. Это происходит из-за функциональной и метаболической связи кожных покровов и внутренних органов. Токсины способны проникать в организм с продуктами питания. Выведение таких токсинов происходит при опорожнении кишечника или с помощью печени. При нарушенной работе этого органа или других систем организма метаболиты выводятся при помощи кожи. Если яд регулярно проходит через кожу, происходит разрушение эпителия, в результате чего появляется экзема.
Как лечить
Устранение экземы является длительным процессом. Объясняется это тем, что острая форма сменяется хронической, и может произойти рецидив или обострение. Комплексная терапия основывается на индивидуальных особенностях пациента, а также на возрасте, эффекте от предыдущих лечебных мероприятий, типе заболевания.
Назначенное квалифицированным и опытным врачом лечение способно восстановить нормальную функцию поврежденного органа, повысить иммунитет, усилить устойчивость организма к внутренним и внешним негативным факторам. Также, пациенту назначается проведение лечебных процедур, при помощи которых понижается сенсибилизация организма. К таким процедурам относят гемотрансфузию, гирудотерапию, аутогемотерапию и т.д.
При тяжёлой форме заболевания пациенту назначается плазмаферез, гемосорбция и энтеросорбция. При сильно выраженной неврологической составляющей экземы, пациенту назначается использование препаратов, при помощи которых корректируется расстройство. Подразумевается использование персена, седасена, новопассита, валерианы, феназепама, хлозепида.
В комплексное лечение экземы входит прием энтеросорбентов. С помощью таких препаратов понижается интоксикация организма. Энтеросорбенты поглощают и связывают токсические вещества. Подразумевается прием полисорба, мультисорба, атоксила, энтеросгеля, полифепана. Курс лечения длится не более 7 дней.
При необходимости, пациенту назначают гормональную терапию. Запрещено принимать гормональные препараты без предварительной консультации с врачом. Это может стать причиной возникновения серьёзных осложнений (усугубиться воспалительный процесс, снизится иммунная защита, обостряться хронические заболевания). Если кожа подверглась незначительным поражениям, можно ограничиться гормональной мазью и другим местным средством. Генерализованный воспалительный процесс подразумевает прием пероральных средств на протяжении двух недель. Подразумевается использование дексаметазона, кортикотропина, триамцинолона, преднизолона.
Любой вид экземы характеризуется приемом витаминов. С их помощью затормаживается развитие аллергической реакции, уменьшается воспалительный процесс, ускоряются регенеративные процессы поврежденного участка кожи. Кроме этого, с помощью масляного раствора витамина е можно добиться антиоксидантного эффекта, улучшить усвоение жирной кислоты. В витаминотерапию входит прием фолиевой, аскорбиновой, никотиновой кислоты.
Использование антигистаминных препаратов назначается при любой форме заболевания. Острая стадия болезни характеризуется введением прометазина, хлоропирамина, дифенгидрамина. При уменьшении воспалительного процесса и переходе болезни в менее тяжёлую стадию, такие медикаменты принимаются в таблетках.
Если экзема приобрела хронический характер, пациенту, у которого нарушено функционирование иммунной системы, назначается прием иммуномодулирующих средств. Прием иммуномодуляторов должен контролироваться лечащим врачом. Осторожное применение таких препаратов избавит пациента от возможных осложнений.
Схема лечебных мероприятий может включать множественные виды физиотерапии. Сюда входит использование:
-
Парафиновых аппликаций.
-
Рефлексотерапии.
-
Лазерной коррекции.
-
Озонотерапии.
-
Грязевых ванн.
-
Солнечных ванн.
-
Ультразвуковой обработки.
-
Гальванизация.
-
Диадинамотерапии.
-
Радоновых и минеральных ванн.
-
Аэротерапия.
-
Димедроловых ингаляций.
Соблюдение диетического питания необходимо как в терапевтических целях, так и профилактических. Согласно медицинским исследованиям, доказана непосредственная связь между системой пищеварения и развитием экземы. Пациенту не рекомендуется употреблять жареную, пряную, копченую, острую пищу. А также те блюда, которые содержат большое количество белка. Кроме этого, необходимо исключить алкоголь, шоколад, кофе, колбасу, консервы. Если добросовестно придерживаться диеты, можно заметить, что симптомы экземы значительно ослабли.
Дисгидротическая экзема: симптомы, причины, диагностика, лечение
Что такое дисгидротическая экзема?
Дисгидротическая экзема — это внезапная сыпь в виде маленьких зудящих волдырей на ладонях и по бокам пальцев. Это заболевание кожи также может вызывать появление волдырей на подошвах ног или на пальцах ног.
Ваш врач может назвать это другим именем, включая дисгидроз, экзему стоп и кистей рук, помфоликс, везикулярную экзему или ладонно-подошвенную экзему.
Нет лекарства, поэтому волдыри со временем будут появляться и исчезать.Но вы можете справиться с ними с помощью лекарств, увлажняющих средств и соблюдения правил гигиены. Они могут начать сокращаться, когда вы достигнете среднего возраста. А если у вас легкий случай, он может пройти сам по себе.
Симптомы дисгидротической экземы
Маленькие зудящие волдыри являются наиболее заметным признаком дисгидротической экземы. Обычно они появляются группами. У вас также могут быть:
-
Зуд или жгучая боль перед появлением волдырей
-
Волдыри по краям пальцев рук, ног, ладоней и подошв ног
-
Красная, потрескавшаяся кожа
-
Потная кожа вокруг волдырей
-
Ногти, которые утолщаются и меняют цвет
Волдыри часто проходят через 2–3 недели.Но кожа под ним какое-то время может быть красной и нежной.
Дисгидротическая экзема может быть легкой или тяжелой. Если у вас тяжелый случай поражения ног, из-за волдырей вам будет трудно ходить. Волдыри на руках мешают готовить, печатать или мыть посуду.
Иногда волдыри могут инфицироваться, особенно если их сильно почесать. Признаки наличия инфекции включают:
-
Боль
-
Отек
-
Покрытие
-
Гной в волдырях
Причины дисгидротической экземы
Доктора не уверены, что вызывает дисгидротическую дисгидротику.В основном это поражает взрослых в возрасте от 20 до 40 лет, и это в два раза чаще встречается у женщин, чем у мужчин. У вас больше шансов получить его, если у вас есть аллергия, такая как сенная лихорадка, дисгидротическая экзема в семейном анамнезе или другие формы экземы.
Несколько факторов могут вызвать дисгидротическую экзему, в том числе:
-
Стресс
-
Контакт с металлами, такими как никель, кобальт или соли хрома, на работе или с такими вещами, как бижутерия
-
Потные или мокрые руки и ноги
-
Теплая влажная погода
-
ВИЧ-инфекция
-
Некоторые методы лечения слабой иммунной системы (иммуноглобулин)
-
Сезонная аллергия
Около половины всех людей с дисгидротической экземой также имеют другие виды экземы, такие как контактный и атопический дерматит.Это состояние не заразно. Вы не можете заразиться этим, если дотронетесь до того, у кого он есть.
Диагноз дисгидротической экземы
Ни один лабораторный анализ не может подтвердить, что у вас дисгидротическая экзема, но если вы заметили волдыри на руках и ногах, обратитесь к дерматологу (врачу, который специализируется на вашей коже). Они будут смотреть на ваши руки и ноги, а также на ваши ногти. Ваш врач также может предложить тесты, чтобы исключить другие состояния с похожими симптомами, например, стопу спортсмена.
Возможно, вам также потребуется обратиться к врачу-аллергологу (аллергологу).Патч-тесты могут показать, есть ли у вас аллергия на никель или другой металл. Во время этих тестов ваш врач наложит на вашу кожу пластыри с небольшим количеством различных металлов или других веществ, чтобы узнать, отреагируете ли вы на них.
Лечение дисгидротической экземы
Ваш врач может назначить мазь или крем со стероидом, чтобы уменьшить отек и помочь избавиться от волдырей. Ваша кожа будет лучше впитывать лекарство, если после использования крема вы положите на нее влажный компресс.Если у вас серьезное обострение, вам может потребоваться прием стероидных препаратов, таких как преднизон, в виде таблеток.
Антигистаминные препараты, такие как дифенгидрамин (Бенадрил) или лоратадин (Алаверт, Кларитин), также могут помочь при зуде. Или вы можете прикладывать холодный влажный компресс к волдырям по 15 минут несколько раз в день.
Если эти методы лечения вам не подходят, вы можете попробовать одно из следующих:
-
Световая терапия. Для очистки кожи используется ультрафиолетовый (УФ) свет.Вы можете сначала получить лекарство, которое поможет вашей коже лучше реагировать на свет.
-
Ботулинический токсин. Эти уколы предотвращают потоотделение рук и ног, что может вызвать появление волдырей.
-
Лекарства, замедляющие вашу иммунную систему. Мазь такролимуса (Протопик) или крем пимекролимуса (Элидел) могут уменьшить отек и раздражение. Эти препараты могут быть альтернативой, если вы не хотите принимать стероиды.
-
Слив пузырей. Ваш дерматолог может удалить жидкость из волдырей.Не пытайтесь сделать это самостоятельно. Вы можете усугубить экзему.
Для борьбы с волдырями в домашних условиях:
-
Мойте руки и ноги каждый день. Используйте теплую воду и мягкое мыло без запаха. После этого аккуратно промокните кожу насухо.
-
Снимите кольца перед тем, как мыть руки. Влага может попасть под кольца и вызвать появление новых волдырей.
-
Надевайте перчатки с хлопковой подкладкой, если руки находятся в воде, например, когда вы моете посуду.
-
Наносите густой увлажняющий крем на руки и ноги каждый раз, когда вы принимаете душ или умываете. Втирайте его, пока ваша кожа еще влажная, чтобы запечатать в воде. Вы также можете использовать крем с диметиконом для защиты кожи.
-
В сухую погоду включайте увлажнитель, чтобы кожа не потрескалась.
-
Если аллергия вызывает экзему, старайтесь держаться подальше от вещей, которые ее вызывают.
-
Не царапайте волдыри. Вы сделаете им хуже.
Если вы чувствительны к никелю или кобальту, ваш дерматолог может посоветовать вам не есть продукты с высоким содержанием этих металлов. Никель содержится в таких продуктах, как шоколад, брокколи, бобовые и орехи. Кобальт содержится в моллюсках, печени, орехах, свекле, капусте и шоколаде.
Экзема и угри: диагностика и лечение
Красную воспаленную кожу легко обнаружить. Что может быть трудно понять, так это причину вашего прорыва. Это могут быть прыщи, но также может быть экзема. Вот как узнать, какое у вас состояние кожи, чтобы вы могли его контролировать.
Чем они похожи?
Оба являются распространенными кожными проблемами, которые могут возникнуть в любом возрасте. Каждый может вспыхнуть, ненадолго уйти, а затем вернуться. И обе эти проблемы с кожей могут вызывать стресс и смущать.
Но акне и экзема во многом разные.
Экзема
Экзема, или то, что иногда называют атопическим дерматитом, является аутоиммунным заболеванием. Это означает, что это вызвано проблемой с вашей иммунной системой. Врачи не знают, почему это происходит, но ваша кожа не производит столько жиров и масел, сколько следовало бы, и с трудом удерживает влагу.
У вас больше шансов заразиться, если это происходит в вашей семье или у вас или у кого-либо из членов семьи есть аллергия, сенная лихорадка или астма.
Экзема может возникнуть на любом участке тела. Младенцы и дети чаще имеют это на лице. Это может выглядеть по-разному от человека к человеку. У некоторых людей кожа грубая, кожистая, у других — красные или коричневато-серые пятна или небольшие выпуклости на частях тела. Другими признаками являются отек, мокнутие и образование корок. Но самый частый симптом экземы — кожный зуд.
Угри
Угри поражают сальные железы под кожей. Когда туннели, соединяющие эти железы с небольшими отверстиями на поверхности кожи (порами), забиваются, растет прыщ. Иногда эти шишки покрыты гноем и причиняют боль.
Чаще всего высыпания прыщей возникают на лице, шее, спине и плечах.
У вас больше шансов получить прыщи, если:
- У ваших родителей были прыщи
- Вы принимаете определенные лекарства, в том числе стероиды (сильнодействующие препараты, снимающие воспаление)
- Вы наносите жирный макияж
- Вы находитесь в стрессе
- Ваши гормоны меняются (например, во время полового созревания, беременности и менопаузы)
Диагноз
Вам не понадобится лабораторный анализ, чтобы узнать, есть ли у вас прыщи или экзема.Дерматолог (кожный врач) сможет определить, что у вас есть, посмотрев на вашу кожу и спросив о вашем семейном анамнезе.
Лечение
Как это лечить, зависит от того, какая у вас проблема кожи:
Угри: Ваш врач попытается избавиться от прыщей и предотвратить образование других прыщей. Чем быстрее вы начнете лечение, тем меньше у вас шрамов.
Несколько различных лекарств могут помочь избавиться от прыщей. Вы наносите немного на кожу (это называется лекарством для местного применения), но вам может потребоваться более сильный препарат, если у вас серьезные прыщи.Это может быть антибиотик в течение нескольких месяцев, высокие дозы витамина А (изотретиноин), световая терапия (ваша кожа подвергается воздействию специального света) или химические пилинги или маски для лица для удаления прыщей.
Eczema: От экземы нет лекарства, но ваш врач постарается облегчить вашу боль и зуд и предотвратить ухудшение состояния вашей кожи.
Многие кремы, отпускаемые по рецепту, могут помочь с вашими симптомами. В одних есть стероиды, в других — лекарства, снимающие воспаление или влияющие на вашу иммунную систему.Если у вас сильный зуд, врач может прописать вам антигистаминный препарат (обычно применяемый для лечения аллергии).
Терапия «влажным обертыванием» также успокаивает кожу. На кожу накладывают влажные повязки, чтобы она оставалась влажной и лучше усваивала лекарство. Как и в случае с прыщами, световая терапия также может быть полезна для вашей кожи.
Уход на дому
Хороший уход за кожей может помочь справиться как с экземой, так и с прыщами. Вот эти вещи могут помочь:
Будьте нежны. Используйте мягкое мыло для мытья кожи два раза в день и после физических упражнений.Полегче. Очистка или использование жестких чистящих средств может усугубить ситуацию.
Старайтесь не касаться этой области. Если у вас зудящая экзема, постарайтесь не чесаться. Это может повредить кожу и привести к инфекциям. Если у вас есть прыщи, не выщипывайте и не выдавливайте их.
Оставайтесь в безопасности на солнце. Некоторые лекарства от экземы и прыщей ускоряют горение кожи. Старайтесь держаться подальше от солнца с 10 до 16 часов. когда палящие лучи UVB наиболее интенсивны.
Если у вас экзема, воспользуйтесь солнцезащитным кремом на минеральной основе с оксидом цинка или диоксидом титана.Людям с прыщами лучше всего подходят бренды, не содержащие масел или «некомедогенные», то есть они не будут блокировать ваши поры.
Расслабьтесь. Стресс и тревога могут вызвать обострение как прыщей, так и экземы. Попробуйте медитацию, займитесь йогой или тай-чи или найдите другие способы успокоиться.
Покажите свое лучшее лицо вперед. Если состояние вашей кожи заставляет вас стесняться, вы можете нанести макияж, чтобы скрыть его. Но нужно использовать правильные продукты. Некоторые виды макияжа помогают впитывать жир, другие скрывают покраснения и разглаживают кожу.Спросите своего врача о том, что подойдет вам лучше всего.
Экзема на стопах | Фонд Экзема
Между пальцами ног, на подошвах или на верхушке ступней …
Экзема — это воспаление кожи, характеризующееся в основном красными зудящими пятнами. Однако несколько различных типов экземы могут поражать стопы: атопическая экзема, контактная экзема или дисгидроз — особый аспект, наблюдаемый в этой области тела.
Аллергическая контактная экзема стоп
Ваша экзема может быть вызвана аллергической реакцией на продукт, которому подверглись ваши ноги. Ваша обувь или носки могут быть спусковым крючком (красители, средства для дубления кожи, клеи, пена).
Если триггерный агент неясен, вам нужно будет определить его с помощью врача, чтобы вы могли избежать его в будущем.Ваш врач задаст ряд подробных вопросов в дополнение к проведению тестов на аллергию для выявления аллергии.
Вы всегда следовали одному и тому же распорядку? Возможно развитие внезапной аллергии на продукт, который вы использовали ранее, без каких-либо проблем — до сих пор.
Атопическая экзема стоп
Атопическая экзема — это наследственное заболевание с чередованием периодов обострения экземы и ремиссии.Он связан с кожей, которая гиперчувствительна к окружающей среде. Несмотря на то, что заболевание является генетическим, оно может быть спровоцировано или усугублено различными факторами окружающей среды.
Этот тип экземы редко поражает стопы (чаще встречается на лодыжках и верхушках ступней, чем на подошвах). Лечение одинаково для всех типов атопической экземы: снимите зуд с помощью местных кортикостероидов и восстановите кожу с помощью смягчающих средств.
Дисгидротическая экзема
Дисгидроз уникален тем, что поражает руки и ноги и часто очень болезнен.Как и при всех типах экземы, симптомы включают покраснение и зуд, а также небольшие высыхающие волдыри, образующие небольшие корки.
Причины дисгидроза
Что вызывает этот тип экземы? Мало что известно о причинах, но существуют различные провоцирующие или усугубляющие факторы: стресс, пот, контактная аллергия (никель, кобальт) или даже микоз стопы.
Часто связанный с атопической кожей, он имеет тенденцию обостряться весной во время сезона аллергии и сенной лихорадки.Некоторые люди больше борются с этим летом из-за жары, особенно когда это связано с чрезмерным потоотделением.
Как получить успокаивающее средство
Этот тип экземы часто бывает хроническим (повторяется несколько раз в течение вашей жизни). Крем с кортизоном в качестве местного лечения может помочь успокоить обострения. Еще одна вещь, на которую следует обратить внимание, — это микоз между пальцами ног, лечение которого может вылечить дисгидроз.Часто рекомендуется профилактическое лечение, чтобы кожа оставалась увлажненной. Если симптомы не исчезнут, доступны и другие методы лечения.
Хорошие привычки
Какой бы ни была причина, дисгидроз усугубляется потом, поэтому мы рекомендуем носить хлопковые носки. Курение также может быть отягчающим фактором, как и очень пенистые очищающие средства.
«Ни атопическая экзема, ни контактная экзема не заразны: давайте распространим информацию!»
Контактный дерматит обуви | DermNet NZ
Автор: Ванесса Нган, штатный писатель. 2012.
Что такое контактный дерматит на обуви?
Контактный дерматит обуви можно определить как кожные проявления на ногах, вызванные ношением обуви, ботинок и сандалий. Это часто происходит из-за того, что кожа на ногах реагирует на определенные вещества (аллергены), содержащиеся в обуви.
Обувной дерматит
Что вызывает контактный дерматит в обуви?
Контактный аллергический дерматит
При производстве обуви используется множество различных продуктов и химикатов. Аллергия может быть вызвана химическими веществами, содержащимися в материале, из которого сделана обувь, например кожа или резина, от клея, используемого для скрепления обуви, или от украшений, нанесенных на обувь.
| Резина |
|---|
|
| Кожа |
|
| Прочие причины |
Каковы симптомы контактного дерматита на обуви?
Контактный дерматит обуви обычно начинается на верхней поверхности большого пальца ноги и распространяется на верхние поверхности стопы.Дерматит также может быть на подошве, на ступнях и пятках, а также на ногах.
Симптомы контактного аллергического дерматита могут включать отек, покраснение, волдыри или трещины на коже, жжение, зуд и боль. Аллергия может развиваться в течение длительного периода, так как кожа на ногах постоянно подвергается воздействию определенного аллергена, обнаруженного в обуви. Однако нет ничего необычного в том, чтобы внезапно вызвать аллергию на какое-либо вещество после месяцев или лет воздействия.
Как диагностируется контактный дерматит обуви?
Часто контактный дерматит обуви трудно диагностировать, так как есть и другие диагнозы, которые необходимо исключить.К ним относятся:
Диагностика с помощью специальных тестов на аллергию (патч-тестов) может включать тестирование на различные химические вещества из-за множества потенциальных аллергенов, которые могут присутствовать в обуви. Патч-тестирование с использованием частей обуви пациента, наряду с «лотком для проверки» обычных добавок и химикатов, имеет важное значение для постановки правильного диагноза.
См. Рекомендации по тестированию на отдельные контактные аллергены.
Как лечить контактный дерматит обуви?
Контактный дерматит обуви должен быстро исчезнуть после удаления вызывающего раздражение аллергена.Это будет означать, что вы больше никогда не сможете носить туфли, которые вызывают нарушение, если не удастся удалить аллерген. Например, аллергию на пряжку из никеля можно решить, заменив пряжку на пряжку без никеля. Избежать аллергии на хроматы в коже можно, выбрав изделия из кожи растительного дубления.
Безрецептурные кремы и мази, содержащие слабые местные стероиды, такие как гидрокортизон, могут использоваться для снятия зуда, отека и покраснения. В более тяжелых случаях может потребоваться рецептурный стероид для местного применения, а также антибиотики, если кожа покрывается волдырями, болезненностью и инфицированием.
Что мне делать, чтобы избежать контактного дерматита?
Если вы страдаете контактным дерматитом на обуви, лучший способ предотвратить любые проблемы — избегать любой обуви, содержащей аллерген, к которому вы чувствительны.
Некоторые шаги, которые вы можете предпринять для уменьшения реакций дерматита при контакте с обувью, включают:
- Контроль потоотделения стоп с помощью антиперспирантов
- Носить обувь растительного дубления
- Заменить резиновые стельки подошвой из пеноматериала, e.г. пенополиуретан
- Регулярно протирайте обувь и не храните ее в пакетах с ДМФА.
Ваш дерматолог может дать дополнительные рекомендации, особенно если вы очень чувствительны к определенным аллергенам.
Дисгидроз: симптомы, причины, методы лечения
Обзор
Что такое дисгидроз?
Дисгидроз — это кожное заболевание, при котором появляются маленькие волдыри и сухая, зудящая кожа. Обычно развивается на пальцах, кистях и стопах.Он также известен как дисгидротическая экзема (ДЭ), острая ладонно-подошвенная экзема или помфоликс.
Этот тип экземы является хроническим (длительным) заболеванием. С помощью лечения большинство людей могут контролировать свои симптомы. Дисгидроз не заразен (не может передаваться от человека к человеку).
Кто наиболее подвержен риску развития дисгидроза?
Дисгидроз может развиться у любого человека. Заболевание чаще всего встречается у взрослых в возрасте от 20 до 40 лет. В профессиональных или клинических условиях дисгидротическая экзема составляет от 5 до 20 процентов всех случаев дерматита рук.
У женщин чаще, чем у мужчин, развивается дисгидроз. Это гендерное различие может быть связано с тем, что женщины чаще подвергаются воздействию определенных раздражителей кожи, чем мужчины. Эти раздражители включают такие вещи, как никель или кобальт в украшениях.
У вас повышенный риск развития дисгидроза, если:
- Другие члены вашей семьи страдают этим заболеванием.
- У вас в анамнезе атопический или контактный дерматит.
- Вы получаете инфузию иммуноглобулина. Внутривенный иммуноглобулин (ВВИГ) — это инъекции антител людям с иммунодефицитом.
Симптомы и причины
Что вызывает дисгидроз?
Точная причина дисгидроза неизвестна. Это может произойти из-за триггеров, в том числе:
- Повышенное напряжение
- Аллергии, в том числе сенная лихорадка
- Часто влажные или потные руки и ноги
- Воздействие или контактная аллергия на определенные вещества, включая цемент, никель, кобальт или хром
Каковы симптомы дисгидроза?
Дисгидроз вызывает симптомы, которые приходят и уходят.Эти симптомы могут длиться по несколько недель. К наиболее частым симптомам дисгидроза относятся:
- Маленькие твердые волдыри по бокам пальцев, ладонях и подошвах стоп
- Зудящая, чешуйчатая кожа на волдырях или вокруг них
- Боль в волдырях или вокруг них
- Сильная потливость вокруг участков кожи, пораженных волдырями
- Сухая потрескавшаяся кожа в виде волдырей
- Утолщенная кожа с появлением зуда, волдырей
Кожа на пальцах, руках и ногах может утолщаться при частом расчесывании.Большие волдыри или большие участки волдырей могут инфицироваться и быть болезненными.
Ведение и лечение
Как лечится дисгидроз в домашних условиях?
Для многих эффективное лечение дисгидроза начинается с домашнего ухода за кожей. Уход на дому может включать:
- Использование теплой воды вместо горячей при мытье рук
- Смочите руки и ноги прохладной водой для облегчения симптомов
- Прикладывать прохладные компрессы 2–4 раза в день продолжительностью до 15 минут каждый раз, чтобы уменьшить дискомфорт или зуд
- Регулярное ежедневное применение увлажняющих кремов для улучшения состояния сухой кожи
Ваш врач может порекомендовать лекарства, такие как местные кортикостероиды или пероральные антигистаминные препараты.Эти антигистаминные препараты включают фексофенадин (Allegra®) или цетиризин (Zyrtec®). Эти лекарства помогают уменьшить воспаление и зуд.
Что делать, если домашнего лечения дисгидроза недостаточно?
Иногда врачи рекомендуют кремы, отпускаемые по рецепту, например клобетазол. Эти процедуры могут уменьшить боль и зуд.
В более тяжелых случаях обычного ухода за кожей и приема лекарств, таких как антигистаминные препараты, недостаточно для контроля симптомов. Если другие методы лечения не работают, ваш врач может порекомендовать дополнительные варианты лечения, в том числе:
- Общесистемные кортикостероиды: Иногда местных кортикостероидов недостаточно для облегчения симптомов.Ваш врач может назначить пероральный или инъекционный кортикостероид, например преднизон (Deltasone®).
- Общесистемное нестероидное подавление иммунитета : Не рекомендуется длительное использование пероральных стероидов. Лекарства, такие как метотрексат или микофенолят мофетил, могут использоваться при лечении хронических заболеваний.
- Фототерапия: Воздействие ультрафиолетового света на кожу может улучшить симптомы. Вы можете пройти курс фототерапии в кабинете врача или в больнице.
Чего мне следует ожидать после лечения дисгидроза?
Это состояние обычно проходит после лечения, но может вернуться позже.Возможно, вам придется соблюдать определенный режим ухода за кожей в домашних условиях или продолжать принимать лекарства для уменьшения симптомов.
Профилактика
Можно ли предотвратить дисгидроз?
Дисгидроз — это хроническое или пожизненное заболевание. Хотя предотвратить дисгидроз невозможно, вы можете принять меры, чтобы снизить вероятность дальнейших обострений.
Методы профилактики включают регулярный уход за кожей и лекарства, такие как антигистаминные препараты, для лечения симптомов.При необходимости могут помочь другие методы лечения, такие как фототерапия.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с дисгидрозом?
Нет лекарства от дисгидроза. У вас могут быть нечастые обострения на протяжении всей жизни. Однако вы можете вылечиться от легкого дисгидроза без лечения.
5 распространенных высыпаний на стопах — U.S. Dermatology Partners
Большинство людей слышали о спортивной стопе, и хотя это очень распространенный тип сыпи на ступнях, это не единственная форма высыпания, с которой может бороться ваш ученик-спортсмен.В этом блоге доктор Рассел Пекхэм из компании U.S. Dermatology Partners в Сидар-парке, штат Техас, рассказывает о пяти наиболее распространенных типах высыпаний на стопах у студентов-спортсменов и дает рекомендации по лечению. По словам доктора Пекхэма, «большая часть высыпаний на ногах, особенно у студентов, которые занимаются школьными видами спорта, — это стопы спортсмена, но прежде чем начинать лечение этого состояния, вы должны убедиться, что сыпь не имеет иной причины. причина, поскольку лучшие методы лечения этих состояний могут значительно отличаться.”
1 — Стопа спортсмена
Медицинское название спортивной стопы — tinea pedis. Этот тип сыпи на ногах является результатом заражения грибком Trichophyton, который поедает старые клетки кожи на поверхностях тела. Сыпь обычно начинается между пальцами ног и распространяется на ступни. По словам доктора Пекхэма, «стопа спортсмена получила свое название потому, что грибок, вызывающий это заболевание, процветает в теплых и влажных местах, где спортсмены часто ставят ноги, например в бассейны, общественные душевые, полы в спортзале и в потной обуви.
Как я могу получить стопу спортсмена?
Грибок обычно передается от человека к человеку в раздевалках и других местах, где несколько человек ходят босиком. При ходьбе в этих местах всегда лучше надевать шлепанцы или водонепроницаемую обувь, чтобы защитить ноги.
Помимо передачи от человека к человеку, грибок с большей вероятностью будет расти и распространяться, если спортсмены чрезмерно потеют без мытья ног, они держат ноги влажными или в потных носках в течение длительного времени или носят обувь или носки, которые не позволяют пот и влага отводятся от тела.
Каковы общие симптомы стопы спортсмена?
Общие симптомы микоза включают:
- Зуд, обычно поражающий подошвы стоп и пространство между пальцами ног. Этот симптом может быть наиболее серьезным сразу после снятия обуви и носков
- Красная сыпь в зудящих областях
- Вначале стопа спортсмена может вызывать болезненные волдыри.
- Хронические случаи микоза могут вызывать утолщение кожи (так называемое шелушение), которое можно принять за сухость или экзему.
- Могут возникнуть жжение и жжение, особенно в более запущенных случаях
- Хрупкие или обесцвеченные ногти на ногах
Как лечится стопа спортсмена?
Всегда лучше лечить ногу спортсмена при самых первых признаках, используя противогрибковый крем, порошок или спрей местного действия, отпускаемые без рецепта.При более раннем лечении дискомфорт сводится к минимуму, а сыпь обычно проходит очень быстро. Кремы с гидрокортизоном для местного применения можно использовать для снятия зуда и воспаления. В более тяжелых случаях или легких случаях, которые не проходят в течение нескольких недель, вам может потребоваться прием перорального противогрибкового средства по рецепту в дополнение к лекарствам, отпускаемым по рецепту или без рецепта.
Доктор Пекхэм говорит: «Важно избегать царапин на ступнях и соблюдать осторожность при применении лекарств, а также при чистке и сушке ступней, поскольку опоясывающий лишай стопы может распространиться на руки и ногти.Помимо распространения на руки, стопа спортсмена вызывается тем же грибком, который вызывает зуд спортсмена, поэтому не используйте одну и ту же мочалку или полотенце для мытья или сушки паха и ступней или позаботьтесь о том, чтобы вымыть и высушить ноги в последнюю очередь, прежде чем класть полотенце или полотенце. мочалку в белье ».
Людям, страдающим диабетом, важно обратиться за профессиональным лечением спортивной стопы. У диабетиков значительно выше риск развития вторичных бактериальных инфекций. Если вы заметили покраснение, воспаление, дренирование ран на ногах или жар, немедленно обратитесь за медицинской помощью.
Симптомы атрофической стопы обычно начинают быстро уменьшаться в течение нескольких дней после начала лечения, но они могут быть очень неприятными. Примите следующие меры, чтобы свести к минимуму побочные эффекты дерматофитии стопы:
- Тщательно высушите ступни после купания, душа или плавания, уделяя особое внимание сушке кожи между пальцами ног
- Дома по возможности ходите босиком, не подвергая других людей ноге спортсмена, чтобы кожа могла дышать и оставаться сухой
- Меняйте носки, когда они становятся влажными
- Носите легкую дышащую обувь.
- Не носите одну и ту же обувь каждый день.Альтернативно, чтобы обувь полностью высохла между использованиями
- Носите обувь, сандалии или водную обувь в общественных местах, чтобы защитить ноги от повторного воздействия и не передать ногу спортсмена другим людям.
- Не передавайте предметы, контактирующие с грибком (обувь, полотенца, носки и т. Д.).
2 — Экзема и дерматит
По словам доктора Пекхэма, «Экзема на самом деле является общим термином, используемым для описания ряда различных типов кожных заболеваний, вызывающих сыпь.Когда эта сыпь появляется на ступнях, скорее всего, это дисгидротическая экзема или контактный дерматит ».
Как мне заболеть дисгидротической экземой?
Это состояние вызывает зудящие волдыри, поражающие ладони рук и подошвы ног. Дисгидротическая экзема чаще встречается у женщин и обычно развивается в весенне-летние сезоны аллергии. Люди также могут подвергаться риску развития этого состояния, если они потребляют или контактируют с никелем, кобальтом или хромом.
Каковы общие симптомы дисгидротической экземы?
Симптомы дисгидротической экземы могут длиться несколько недель и включают:
- Большие глубокие волдыри на ладонях и подошвах стоп, а также между пальцами рук и ног
- Покраснение и зуд кожи вокруг волдырей
- Толстая, сухая, чешуйчатая кожа, которая может трескаться и отслаиваться по мере высыхания волдырей
- Воспаление и болезненность кожи на волдырях и вокруг них
Как лечится дисгидротическая экзема?
Как и в случае с другими формами экземы, дисгидротическая экзема неизлечима, но ваш дерматолог может помочь вам разработать план лечения и поддерживающей терапии для устранения наиболее распространенных симптомов.Некоторые варианты лечения могут включать:
- Стероиды для местного применения — препараты, отпускаемые по рецепту или без рецепта, могут применяться для облегчения зуда и воспаления.
- Увлажнение. Экзема — это состояние, которое вызывает повреждение защитного кожного барьера. Регулярное нанесение увлажняющего крема поможет восстановить эту поврежденную кожу.
- Замачивание ног. Использование прохладной воды и коллоидной овсянки может помочь уменьшить зуд.
- Лечение гипергидроза. Дисгидротическая экзема может усугубляться чрезмерным потоотделением, поэтому лечение антиперспирантами для местного применения или инъекциями ботокса может помочь.
- Ингибиторы кальциневрина — мазь для местного применения, подавляющая иммунный ответ для снятия воспаления и зуда.
- Фототерапия — для облегчения симптомов сыпи применяется контролируемое количество лучей UVA / B.
Как я могу заразиться контактным дерматитом?
Контактный дерматит — это аллергическая реакция. Определить аллерген, ответственный за реакцию, может быть сложно, поэтому дерматолог может провести пластырь.
Каковы симптомы контактного дерматита?
Симптомы контактного дерматита могут длиться несколько недель и включают:
- Чрезвычайно зудящая кожа на подушечках стоп, пятках и подошвах пальцев ног
- Красная сыпь и воспаление кожи
- Шишки или волдыри на пораженной коже
Как лечится контактный дерматит?
По словам доктораПекхэм: «Первый шаг лечения контактного дерматита, вероятно, наиболее очевиден. Пациентам следует избегать контакта с тем, что вызвало аллергическую реакцию, чтобы состояние не ухудшилось. В большинстве случаев, просто избегая того, что вызвало реакцию дерматита, вы сможете избавиться от сыпи в течение нескольких недель ». Когда красная сыпь исчезнет, вы можете использовать пероральные или местные антигистаминные препараты, а также кремы с кортикостероидами, чтобы облегчить зуд и уменьшить воспаление. Для облегчения симптомов также можно использовать холодные компрессы и прохладные ванны для ног.
3 — Болезни кистей, стопы и рта
Болезнь рук, ног и рта — это очень заразная инфекция, вызванная вирусом Коксаки и энтеровирусом, которая может вызывать сыпь на руках и ногах. Это заболевание чаще всего встречается у младенцев и детей, но им может заразиться кто угодно.
Как я могу получить заболевание рук, ног и рта?
Эта инфекция вызывается контактом с энтеровирусом или вирусом Коксаки, и она очень заразна. Эта инфекция часто развивается у родителей при уходе за детьми с заболеваниями рук, ног и рта.Вирус обнаружен в любых жидкостях организма инфицированного человека и может жить на одежде и других поверхностях, к которым прикасаются инфицированные люди. Это условие распространяется по:
- Тесный контакт или прикосновение к инфицированному человеку
- Касание поверхностей или предметов, на которых присутствует вирус
- Вдыхание воздуха при наличии аэрированных вирусных частиц
Каковы симптомы заболеваний рук, ног и рта?
Большинство людей, у которых развивается это состояние, сначала испытывают общие симптомы гриппа, включая потерю аппетита, лихорадку, боль в горле и усталость.Через несколько дней появится сыпь на ногах и руках. В некоторых случаях красная сыпь усиливается, вызывая болезненные волдыри на ногах и руках. Сыпь на стопах обычно болезненна и может ощущаться как жжение или покалывание, но обычно не зудит. Обычно эти нарастающие симптомы сопровождаются язвами во рту и языке, затруднением еды или глотания и общим дискомфортом во рту и горле. Важно отметить, что некоторые люди с заболеваниями рук, ног и рта являются бессимптомными носителями, но они все же могут передавать вирусную инфекцию другим.
Как лечатся заболевания рук, ног и рта?
Как и в случае со многими вирусными инфекциями, не существует одного специфического лечения для лечения заболеваний рук, ног и рта. Вместо этого варианты лечения будут касаться общих симптомов этого состояния в течение одной-двух недель, необходимых для очищения организма. Принятие безрецептурных болеутоляющих средств для уменьшения дискомфорта и контроля температуры, как правило, является лучшим лечением при заболеваниях рук, ног и рта. Вы можете пить прохладную воду, чтобы успокоить язвы в горле и во рту.Существуют также обезболивающие для полоскания рта и спреи, которые помогут, если язвы во рту станут очень болезненными.
4 — Целлюлит
Целлюлит — это бактериальная инфекция кожи. Фактически он может проникнуть в любую часть тела через разрыв защитного барьера кожи, но обычно поражает нижнюю часть ног и ступней.
Как мне заболеть целлюлитом?
Целлюлит — это инфекция, вызываемая стрептококковыми бактериями. Эти бактерии могут попасть в организм через порез, царапину, сломанную кутикулу или другие повреждения кожи, включая вросшие ногти на ногах.
Каковы симптомы целлюлита?
Есть многочисленные симптомы целлюлита, в том числе:
- Болезненная красная сыпь на месте заражения
- Опухшая или воспаленная кожа
- Лихорадка или тепло на ощупь кожа
- Чувствительная или болезненная кожа
- Ямочки или ямки на коже
- Волдыри или язвы на коже
- Общие симптомы инфекции — лихорадка, озноб, тошнота, рвота, увеличение лимфатических узлов, утомляемость и т. Д.
Как лечится целлюлит?
К сожалению, симптомы целлюлита могут развиваться очень быстро, и без надлежащего лечения это состояние может быть опасным для жизни. В большинстве случаев для лечения инфекции назначают пероральные антибиотики.
5 — чесотка
Чесотка — это клещи, которые зарываются под верхними слоями кожи, потребляют клетки кожи, чтобы выжить, и откладывают яйца, вызывая раздражение кожи и сыпь. Клещи чесотки микроскопические, поэтому вы не сможете увидеть их на своей коже.После контакта с этими клещами вы можете заметить развитие симптомов в течение восьми недель. По мере развития заражения чесотка становится заразной.
Как я могу заразиться чесоткой?
Вы можете заразиться чесоткой, вступив в контакт с больным чесоткой или прикоснувшись к их одежде, полотенцам, постельным бельям и даже мебели.
Каковы симптомы чесотки?
Самый заметный симптом чесотки — сильная зудящая красная сыпь. Дополнительные признаки того, что ваша сыпь является чесоткой, а не одним из других распространенных типов сыпи на стопах, включают:
- Маленькие пузыри, похожие на прыщики
- Чешуйчатая кожа с толстыми корками вокруг места заражения
- Сильный зуд, который может нарушать сон
Как лечится чесотка?
В отличие от других причин сыпи на ногах, чесотка не поддается лечению с помощью лекарств, отпускаемых без рецепта.Вам потребуется диагностика и лечение по рецепту от дерматолога. В большинстве случаев это начинается с мази для местного применения, которая убивает чесоточных клещей и их яйца. Помимо обработки пораженного участка, вам также необходимо продезинфицировать всю одежду, белье, постельные принадлежности, мебель или другие ткани, с которыми вы контактировали. Любой, кто живет в доме или иным образом находится в тесном контакте с больным чесоткой, должен также продезинфицировать свой дом и контролировать кожу на предмет признаков чесотки.
Bonus — Другие условия, вызывающие сыпь на ногах
Помимо этих пяти распространенных причин сыпи на стопах, к другим частым причинам сыпи на стопах относятся:
- Контакт с ядовитым плющом, дубом и сумахом — эти растения растут в различных средах на территории США.S., и они продуцируют урушиол. Этот сок является аллергеном, который может вызвать тяжелую аллергическую реакцию у 50–70% взрослых при контакте с любой частью тела, включая ступни.
- Синдром ладони-стопы — также называемый акральной эритемой или ладонно-подошвенной эритродизестезией, это состояние вызывает болезненные, зудящие, покалывающие высыпания на руках и / или ногах, которые обычно возникают как побочный эффект химиотерапевтических препаратов.
- Импетиго — инфекционная бактериальная инфекция кожи, которая почти всегда начинается с зудящей красной сыпи и болезненных язвочек, сочащихся вокруг рта, но легко распространяется на руки, ноги и другие части тела через прикосновение.
- Кольцевидная гранулема — это хроническое заболевание кожи, которое имеет несколько различных форм. Самый распространенный тип, локализованная кольцевидная гранулема, вызывает сыпь, которая поражает руки и ноги. Сыпь может быть красной, желтой или телесного цвета и обычно имеет форму кольца. В отличие от других видов сыпи на стопах, кольцевидная гранулема обычно не вызывает зуда. У большинства людей это состояние проходит само по себе.
- Болезнь Кавасаки — обычно это заболевание развивается у детей в возрасте до 5 лет и требует срочной медицинской помощи.Помимо множества других симптомов, у детей с болезнью Кавасаки обычно бывает красная опухшая кожа на руках и ногах.
Когда мне следует записаться на прием к партнерам по дерматологии из США по поводу сыпи на ногах?
Если сыпь на ногах не проходит в домашних условиях, если она серьезная или мешает вам ходить или заниматься повседневными делами, вам следует обратиться к дерматологу и записаться на прием. Если вы готовы записаться на прием в U.S. Dermatology Partners, чтобы решить проблемы со стопами спортсмена и другими распространенными типами высыпаний на стопах, вы можете заполнить нашу простую онлайн-форму запроса. Как только мы получим ваш запрос, член нашей команды свяжется с вами, чтобы согласовать детали.
или
ИСПОЛЬЗУЙТЕ МОЕ ТЕКУЩЕЕ МЕСТОПОЛОЖЕНИЕЭкзема стоп в отделении кожной аллергии: ретроспективное исследование 13 лет
Вступление: Экзема стопы — частая жалоба кожных аллергологов.
Задача: Изучить ряд пациентов с экземой стоп, прошедших пластырь, и описать их демографический профиль, диагнозы и основные участвующие аллергены.
Материал и методы: Поперечное обсервационное исследование всех пациентов, прошедших стандартную серию испанских пластырей в дерматологическом отделении в течение 13 лет (2004-2016).Мы изучили результаты патч-тестов и окончательные диагнозы, сравнивая различные подгруппы пациентов с экземой стопы.
Результаты: Из 3265 пациентов, включенных в исследование, у 308 (9,4%) была экзема стопы, у 176 (57,9%) была только экзема стопы, а у 132 (42,1%) была сопутствующая экзема стопы и рук. Положительные результаты пластырей чаще встречались только у пациентов с экземой стоп (показатель положительных результатов — 61.5% против 53,4% для экземы стоп и рук). В подгруппе пациентов с сопутствующим поражением стопы и кисти у пациентов в возрасте до 18 лет частота положительных результатов была ниже (51,3% против 64,6% для пациентов старше 18 лет). Дихромат калия был наиболее частым аллергеном, актуальным во всех подгруппах. Основным диагнозом у пациентов с поражением только стопы был аллергический контактный дерматит (49,1%). В подгруппе пациентов с сочетанной экземой кистей и стоп основным диагнозом был псориаз у взрослых (33.6%) и атопическим дерматитом у пациентов в возрасте до 18 лет (60,0%).
Вывод: Патч-тесты — очень полезный диагностический инструмент для пациентов с экземой стоп с сопутствующим поражением рук или без него.
Ключевые слова: Adultos; Взрослые люди; Дети; Контактный дерматит; Контактный дерматит; Ноги; Руки; Манос; Ниньос; Патч-тест; Пироги; Pruebas epicutáneas.
