Областной кожно-венерологический диспансер г. Липецка
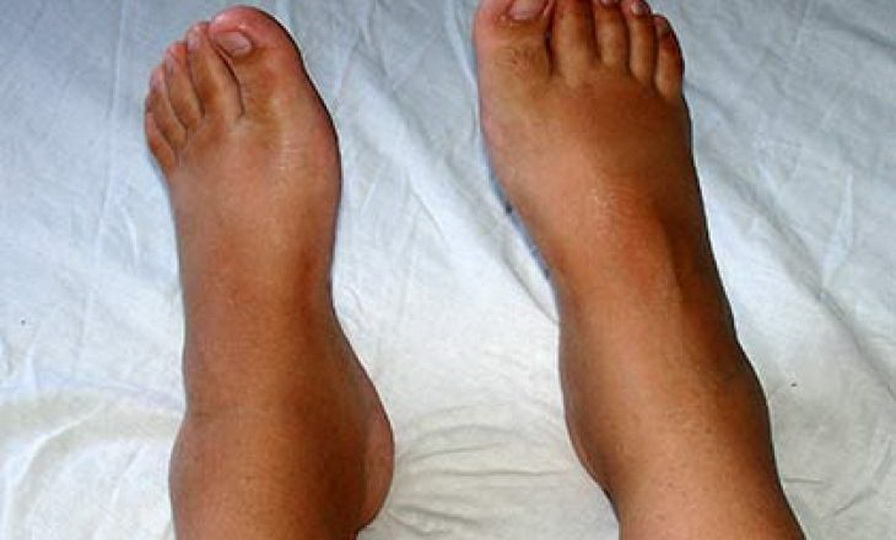
Припухлость утром верхних и особенно нижних век на лице, вечером трудно застегнуть сапоги, а туфли, прекрасно одетые утром, начинают невыносимо сдавливать ноги, на коже появляются глубокие отпечатки от резинки носков….
Причиной отеков может быть множество заболеваний Как часто нам приходится сталкиваться с подобными явлениями! А ведь эти симптомы не всегда безопасны, потому что это первые признаки отечного синдрома. Отеки, особенно явные, всегда являются проявлением заболевания какого-либо внутреннего органа или сосудов. Сами они не пройдут, а если не обращать на них внимания, то впоследствии могут возникнуть серьезные проблемы со здоровьем.
Итак, с чего же начать? Сначала необходимо выяснить причину, почему стали отекать ноги и/или лицо. Есть множество заболеваний и состояний, которые сопровождаются отеками, поэтому дифференциальную диагностику должен проводить специалист — врач.
Основные заболевания, сопровождающиеся отеками
- Варикозная болезнь нижних конечностей.

- Заболевания почек (пиелонефрит, гломерулонефрит и т.д.).
- Заболевания сердца (ишемическая болезнь сердца, пороки, кардиомиопатии и т.д.).
- Заболевания печени (цирроз).
- Аллергия.
- Заболевания эндокринной системы.
- Нарушения оттока лимфы, так называемая слоновость.
Варикозная болезнь
Одна из причин отечности ног — варикозная болезнь нижних конечностей Варикозная болезнь нижних конечностей – одна из главных причин, почему отекают ноги. Наиболее часто встречается у женщин. В норме вены участвуют в кровообращении, их стенки обладают некоторой «силой» — тонусом, благодаря которому кровь возвращается обратно к сердцу против гидростатического давления, на высоту человеческого роста. Клапаны внутри вен также не пускают кровь вниз. При варикозной болезни вены имеют несколько более слабые стенки, и при некоторых условиях (например, длительная работа стоя на ногах, беременность и пр.) не выдерживают давления и расширяются, приобретают вид «мешочков», узлов, жгутов.
Отеки при заболевании почек
Отеки при заболевании почек возможны даже на руках Отеки при почечных заболеваниях могут сначала появиться на лице, особенно веках, а затем на лодыжках, голенях и даже выше: руках, животе. Причем появляются и утром, к концу дня усиливаются на ногах. Кожа не изменена, теплая, может чуть бледноватая. Возникновение их связано с затруднением выделения больными почками солей и воды (лишняя вода остается в организме), а также потерями белка через почки (белок в норме удерживает воду в кровеносном русле, не дает ей просачиваться через сосудистую стенку в ткани). Довольно часто отеки — первый симптом заболевания почек, так как и пиелонефрит, и гломерулонефрит могут течь скрыто (латентно) несколько лет.
Причем появляются и утром, к концу дня усиливаются на ногах. Кожа не изменена, теплая, может чуть бледноватая. Возникновение их связано с затруднением выделения больными почками солей и воды (лишняя вода остается в организме), а также потерями белка через почки (белок в норме удерживает воду в кровеносном русле, не дает ей просачиваться через сосудистую стенку в ткани). Довольно часто отеки — первый симптом заболевания почек, так как и пиелонефрит, и гломерулонефрит могут течь скрыто (латентно) несколько лет.
Отеки при заболевании сердца
Артериальная гипертония и ишемическая болезнь (стенокардия) — бич нашего времени. Их распространенность — огромна. А еще есть пороки сердца, кардиомиопатии… Любая болезнь, повреждающая сердечную мышцу (миокард), вызывает уменьшение сократительной способности сердца, ослабляет его и через какое-то время способствует появлению сердечной недостаточности. Т.е. возникает ситуация, при которой сердцу становится тяжело перекачивать весь объем крови и часть ее остается, так сказать, на периферии (чаще в нижних конечностях).
Отеки при сердечной недостаточности нарастают в течение нескольких дней и недель, кожа обычно бледная, прохладная, иногда с синюшным оттеком. Сопутствуют им такие симптомы как слабость, сердцебиение при нагрузке, одышка, изменение давления, могут быть боли и перебои в работе сердца (неравномерный пульс).
Отеки при заболеваниях печени
Заболеваниям печени характерна отечность живота Сами по себе заболевания печени (гепатиты, гепатозы) не приводят к появлению отеков. Отеки появляются на стадии осложнений, если болезнь переходит в цирроз. При циррозе также задерживается вода в организме, к тому же страдающая печень производит недостаточно белка, падает так называемое онкотическое давление крови, жидкость не удерживается в кровеносном русле.
 Им сопутствуют желтушность кожи и глаз, синячки на коже, слабость, тяжесть в правом боку, похудание, иногда значительное увеличение печени.
Им сопутствуют желтушность кожи и глаз, синячки на коже, слабость, тяжесть в правом боку, похудание, иногда значительное увеличение печени.
Аллергические отеки
Эндокринные заболевания
Плотный отек микседема проявляется при гипотиреозе В первую очередь — это патология щитовидной железы с недостаточностью ее функции — гипотиреоз. Он может быть разного происхождения: аутоиммунный, послеоперационный, в результате дефицита йода в пище и т.д., но независимо от причины щитовидная железа вырабатывает мало гормонов. Одним из проявлений гипотиреоза является плотный отек — микседема.
Лимфостаз
Также является причиной возникновения отеков. Проявиться могут в принципе на любой части тела (лицо, молочная железа, рука), но чаще все-таки на нижних конечностях (или на одной ноге). Помимо вен и артерий у человека в организме есть лимфатические сосуды, по ним в частности, осуществляется обмен и отток жидкости из тканей. При нарушении этого оттока лимфа постепенно застаивается все больше, пораженная часть тела значительно увеличивается в объеме, контуры ее деформируются, затрудняется подвижность. Отек стойкий, после отдыха не проходит. Ранний характерный симптом лимфостаза — невозможность собрать в складку кожу над пораженной областью, когда отек еще небольшой.
Подведем итог
Перечисленные здесь состояния — далеко не полный перечень тех заболеваний, которые могут являться причинами отеков. Важно помнить, что отек всего лишь симптом нездоровья того или иного органа, и единого рецепта излечения их — не существует. Болезни почек, печени, сердца, щитовидной железы, сосудов — лечатся по-разному, и даже терапия одной и той же болезни у двух разных человек может отличаться.
• общий анализ крови,
• общий анализ мочи,
• биохимию: общий белок, мочевина, креатинин, АЛАТ, АСАТ, билирубин, сахар крови, холестерин;
• УЗИ внутренних органов.
Обратитесь к специалисту, он разберется и назначит правильное лечение. И помните: самостоятельный прием лекарственных средств может быть опасен. Например, неправильный прием в течение длительного времени мочегонных средств (некорректные дозировки, интервалы между приемами, длительность курса) подчас приводит к необратимой утрате функции почек.

Будьте здоровы!
Как быстро снять отек на лице: 6 способов
Отечность лица — одна из самых частых проблем, с которой нужно и можно быстро справиться. Она может возникать после бессонных ночей, быть последствием вечерних слез или аллергии. После ужина из соленых, острых или жирных блюд, употребления алкоголя или большого объема жидкости отражение в зеркале наутро не радует красотой.
Чтобы всегда иметь свежий вид, необходимо избегать стрессов, высыпаться, правильно питаться и не злоупотреблять спиртными напитками. Если соблюдать предписания не получается, то быстро убрать отеки помогут экспресс-методы, о которых мы расскажем ниже.
Ледяные ванночки
Один из самых популярных и моментальных способов борьбы с отеком лица — применение льда. От холода кровеносные сосуды расширяются и лишняя жидкость выводится из организма. Рецепт приготовления ванночки прост: налить холодной воды в широкую миску, добавить несколько кубиков льда и несколько раз окунуть лицо.
Второй способ — обтереть лицо кусочком льда для устранения отека под глазами. Замораживать можно не обычную воду, а отвары трав или чай. Однако важно знать реакцию организма на различные компоненты, чтобы не добавить еще и аллергический отек.
Маски, патчи и компрессы
Производители уходовых средств предлагают свой способ борьбы с отеками лица. В продаже имеется множество разновидностей патчей под глаза, масок или готовых компрессов, предотвращающих опухлость. Они удобны в применении и улучшают состояние кожи за 10-20 минут. А чтобы снять отек с лица эффективнее, рекомендуется предварительно охладить средства в холодильнике.
Самомассаж
Лимфодренаж помогает эффективно вывести лишнюю жидкость из организма. Снять отек с лица можно массажем гуаша, с помощью специальных приспособлений из кварца и нефрита. Если их нет, достаточно легкими круговыми движениями пройтись по линии роста волос и лимфоузлам. Затем отеки на лице устраняются разглаживающими симметричными движениями от центра к краям.
Контрастные процедуры
Не только резкий холод может тонизировать сосуды, но и контраст температур. Можно умываться сначала холодной, а потом горячей водой. Еще один вариант убрать отечность лица — использовать нагретое полотенце и контрастную воду.
Питьевой режим
Часто организм не получает достаточного количества воды. В тканях накапливается жидкость «про запас», а утром на лице появляется отек. Выход из ситуации — потреблять достаточно воды, чтобы организм не нуждался в ней. Также необходимо уменьшить количество потребляемого кофе. Кофеин обезвоживает ткани, поэтому после нескольких чашек возникает отек лица утром. При этом тот же кофеин наружно, в составе косметики, выводит лишнюю воду из клеток.
Мочегонные средства
Эффективные средства для вывода жидкости можно найти в аптеке и народной медицине. Однако перед их применением следует посетить врача. Специалист подскажет подходящие препараты, чтобы исключить гормональные отеки. Прежде чем переходить на лекарства, рекомендуется попробовать мочегонные продукты. Устранить отек на лице помогут арбузы, яблоки, огурцы, баклажаны, сухофрукты и т. д.
Прежде чем переходить на лекарства, рекомендуется попробовать мочегонные продукты. Устранить отек на лице помогут арбузы, яблоки, огурцы, баклажаны, сухофрукты и т. д.
Кроме того, избавиться от отеков поможет полноценный 8-часовой сон. При этом специалисты рекомендуют ограничить употребление соленой и острой пищи на ночь, а также сладкого.
Читайте также: Как вывести лишнюю жидкость из организма
Читайте также: Почему появляются мешки под глазами и как от них избавиться
Отеки на теле собаки: причины и лечение
Опухлость (т. е. отек) – неестественное, чрезмерное накапливание жидкости в соединительных тканях, находящейся вокруг клеток организма. Внешний отек – периферическая опухлость кожного покрова и подкожной жировой клетчатки. Нужно отличать его от опухлостей легких или головного мозга, других внутренних органов, а также сосредоточения жидкости в серозных полостях, а именно в грудной (гидроторакс) или брюшной (асцит).
Владельцы собак, как правило, не замечают отеки, которые только начались и слабо выражены, но ветеринар может обратить на них внимание, особенно, если питомец ему уже знаком. Прогрессирующий периферический отек больше всего заметен на конечностях и меньше – на брюхе и морде.
Откуда берутся отеки?
Периферическая опухлость – это не болезнь, а признак, который возникает, когда жидкость чрезмерно выходит из сосудов. Он может быть местным (ограниченным) или общим (на всем теле). В зависимости от выраженности различают пастозность (слабо выраженную опухлость), выраженную опухлость и анасарку (резко выраженную общую опухлость). Периферический отек может появиться из-за:
Чрезмерной проницаемости сосудистой стенки, вызванной реакцией на нее медиаторов воспаления и бактериальными ядовитыми веществами. Медиаторы воспаления – это такие вещества, которые выделяются из специальных клеток. Их называют тучными клетками или базофилами. Отек такого типа – неотъемлемая часть воспаления и возникает вокруг травмы кожи или другого воспалительного центра. Общая реакция тела на инфекцию (сепсис) также сопровождается численным выделением медиаторов воспаления и может быть причиной общих отеков. Ограниченный отек на шее и морде с краснотой кожного покрова и слизистых оболочек может иметь место из-за остро прогрессирующих аллергических реакций. Также такое может быть из-за укуса насекомого – осы, пчелы, слепня.
Отек такого типа – неотъемлемая часть воспаления и возникает вокруг травмы кожи или другого воспалительного центра. Общая реакция тела на инфекцию (сепсис) также сопровождается численным выделением медиаторов воспаления и может быть причиной общих отеков. Ограниченный отек на шее и морде с краснотой кожного покрова и слизистых оболочек может иметь место из-за остро прогрессирующих аллергических реакций. Также такое может быть из-за укуса насекомого – осы, пчелы, слепня.
Жидкая среда в сосудах сохраняется в основном из-за коллоидно-осмотического давления, которое создают белки крови, в особенности, альбумин. Периферический отек также может появиться вследствие существенного снижения альбумина в крови (меньше 20 г/л) и падении коллоидно-осмотического давления. Этот белок в крови может падать при недостатке его производства печенью: недостаточное питание на протяжении длительного времени или тяжелые заболевания печени: гепатит, опухоль, цирроз, жировая дистрофия печени и др. , либо при чрезмерной утрате белка через почки (когда острая почечная недостаточность (ОХН) и хронической почечной недостаточности (ХПН) или через пищеварительный тракт при продолжительной и явной диарее (поносе).
, либо при чрезмерной утрате белка через почки (когда острая почечная недостаточность (ОХН) и хронической почечной недостаточности (ХПН) или через пищеварительный тракт при продолжительной и явной диарее (поносе).
Жидкая среда также в большей степени проникает через стенку сосудов, когда повышается гидростатическое давление, которое появляется, как следствие приостановки натрия и жидкости в теле, или когда замедляется сосудистое кровотечение. Такие случаи бывают нечасто при условии непростой застоялой недостаточности сердца или почек.
Жидкость, которая находится в интерстициальной ткани, также движется и утекает через лимфатические сосуды, которые втекают в вены. Барьеры, из-за которых нарушается отток по сосудам лимфы, также могут быть причиной внешних отеков. Как пример: когда воспаляются лимфатические сосуды (лимфадените), они сдавливаются, или когда удаляют лимфатические узлы при операциях по поводу рака.
Выявление и терапия
Из вышесказанного ясно, что терапия опухлости – это изначально терапия болезни, которая стала причиной отека.
• Если опухлость связана с ограниченным воспалением или травмой, то ее распознать нетрудно. В такой ситуации нужно принять меры по терапии источника воспаления: в основном, это принятие антибиотиков и антисептиков. Постоянные повреждения суставов (артрозы) во время ощутимых нагрузок также могут быть причиной воспаления и опухлости суставных тканей и конечностей.
• Опухлость шеи или морды (ангионевротический отек) – признак аллергии, иногда угрожает существованию, и в таких ситуациях нужно срочно доставить питомца в клинику. Обратите внимание: антигистаминные средства, например, димедрол, супрастин и так далее, нечасто дают эффект у кошек и собак, и действие этих препаратов нельзя предусмотреть. По этой причине сразу при таком отеке (его еще называют отеком Квинке) нужно восстановить проходимость в дыхательных путях, если она прервана, ввести адреналин, чтобы он замедлил выход медиаторов воспаления из базофилов, и стероиды (преднизолон или дексаметазон), чтобы они уменьшили аллергические реакции организма на каждой стадии их прогресса. Ангионевротический отек нечасто прогрессирует из-за лекарств, которые принимают внутрь, в большинстве – на инъекции, т. е. лекарства, которые ввели парентерально.
Ангионевротический отек нечасто прогрессирует из-за лекарств, которые принимают внутрь, в большинстве – на инъекции, т. е. лекарства, которые ввели парентерально.
Лекарства, вызывающие аллергическую реакцию, запрещается принимать впоследствии. Следует рассказать об этих лекарствах каждому ветеринару, который будет лечить вашего питомца.
• Опухлость из-за недостаточности альбумина в крови выявляют, проверив уровень альбумина и общего белка (анализ крови). Чтобы исправить недостаточность альбумина, нужно ввести внутривенно человеческий альбумин и хорошо кормить животное. Также переливание лиозолей (рефортан, инфукол) и предусмотрительное введение диуретиков может помочь побороть внешние отеки.
Стоит помнить, что этот вид внешней опухлости тоже лишь признак, и если у питомца нет подоплеки потери белка (плохого кормления или поноса), нужно диагностировать органы внутри (печень, почки). Для этого используют биохимический анализ крови, ультразвуковое исследование, общий анализ мочи.
• Периферические опухлости как следствие постоянной сердечной недостаточности бывают нечасто, но когда ветеринар принимает животного с опухлостями, он должен при приеме животного с отеками, хотя бы на основе данных осмотра (проверка пульса, аускультация сердца, осмотр слизистых оболочек), сформировать точку зрения о работе сердца.
• Местные опухлости из-за сбоя венозного оттока и лимфооттока также бывают нечасто. Можно встретить такой вид оттека, например, когда в конечности питомца долгое время стоит внутривенный катетер. В таком случае, можно отпустить пластырь, фиксирующий катетер, или, с разрешения ветеринара, вовсе его убрать. Также довольно часто бывают опухлости конечностей после региональной или унилатеральной мастэктомии (а именно: удаление опухоли молочной железы), поскольку во время этих операций обязательно вырезают лимфоузлы в паху и/или под мышками с целью проверки в них присутствия метастазов.
Часто задаваемые вопросы:
В какой срок нужно отвезти питомца специалисту и по какой причине?
Лишь при ангионевротическом отеке нужна срочная профессиональная помощь. В случае, если после принятия какого-то лекарства у вашего питомца резко напухла морда, слизистые оболочки во рту покраснели или наоборот стали бледными, животное стало рвать и дышать часто и тяжело, иногда с хрипами, нужно срочно отвезти его к ветеринару.
В случае, если после принятия какого-то лекарства у вашего питомца резко напухла морда, слизистые оболочки во рту покраснели или наоборот стали бледными, животное стало рвать и дышать часто и тяжело, иногда с хрипами, нужно срочно отвезти его к ветеринару.
Когда внешний отек появляется поэтапно, следует разобраться в его причинах. Тогда нужно записаться на плановый прием у терапевта, но, естественно, затягивать с визитом к специалисту также не стоит.
Можно ли при ангионевротическом отеке оказать помощь питомцу дома?
Очевидно, нет. Как правило, ветеринар на приеме поступает так: если питомец задыхается, вероятно, нужно сделать интубацию трахеи – ввести трубку в трахею через рот в состоянии анестезии или выполнить трахеостомию. Нужно обеспечить животному кислород. Внутримышечно ввести адреналин 0,01 мг/кг; внутривенно или внутримышечно – преднизолон 2 мг/кг, поставить капельницу.
При других опухлостях врач должен наблюдать и планово выяснять причины их появления, потому что сами по себе они могут ничем не угрожать животному.
Возможно, собака много двигалась, и у нее просто затекли конечности и все наладится после того, как животное отдохнет?
Возможно, но у здоровой особи конечности просто так не затекают, даже если она нетренированная, и у нее была большая нагрузка. Плановый осмотр нужен для диагностики потенциальных заболеваний суставов или внутренних органов.
Возможно, просто стоит испробовать нестандартное лечение (обертывания, компрессы) или дать животному побегать, чтобы кровь стала циркулировать лучше?
Не стоит. До посещения ветеринара и диагностирования отеков следует избегать какой-либо терапии. Причину опухлости устранить вам не удастся, а ветеринару, возможно, придется устранять последствия вашего вмешательства. Когда воспаления кожного покрова явные, дерматолог, в дополнение к основной терапии, может назначить повязки с сульфатом магния (магнезией), удачно снимающие воспалительные опухлости, но не следует их делать до назначения ветеринара.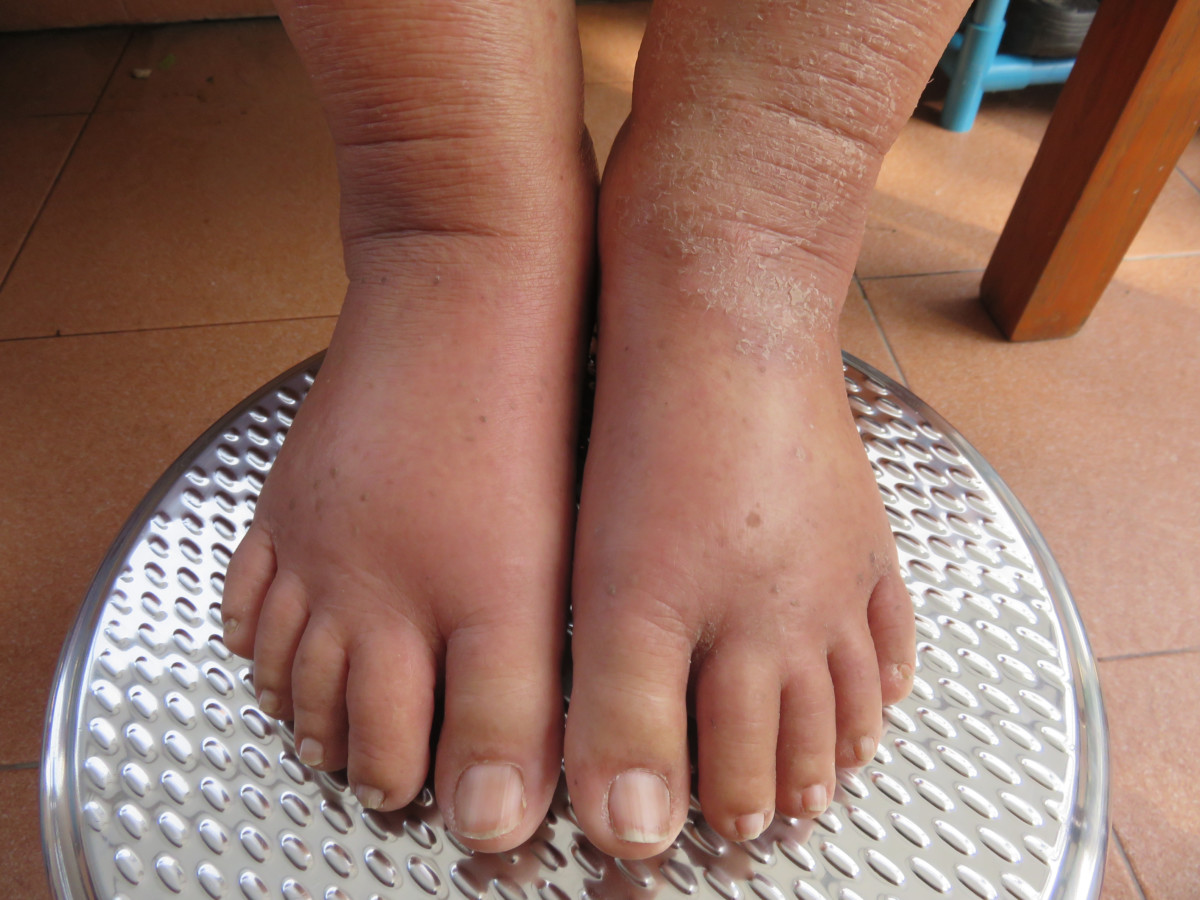
Как поступать, если укусило насекомое?
Когда после укуса животному не стало плохо и не возникло сильной опухлости, смотрите за его состоянием. Ничего не стоит предпринимать, просто можете обработать укус антисептиком (йодом или зеленкой).
Укус, после которого появилась заметная опухлость, раздражение, беспокойство, следует показать ветеринару. Одноразовый укол кортикостероидов быстрее уберет нежелательные симптомы, если они заметны. Ангионевротический отек или анафилаксия, появляющиеся после укуса, соответственно, требует срочной помощи врача.
Запишитесь в ветеринарную клинику “Ваш доктор” для квалифицированной консультации по телефонам:
(812) 607-68-62 , (931) 322-14-22.
Мы ждем вас с 10 до 21 часа в любой день недели!
Отек глаз
Это симптом вашего ребенка?
- Отек век или области вокруг глаза
- Отсутствие покраснения белой части глаза (склера)
- Отсутствие желтых или зеленых выделений (гноя)
- Отек не вызван травмой глаза.
 Если да, см. Это руководство.
Если да, см. Это руководство.
Шкала отека глаз
- Легкая: веко опухшее, но может открывать глаза как обычно
- Умеренное: больше, чем опухание, но глаза все еще открыты около
- Тяжелая: веки опухшие, закрытые или почти закрытые
Причины отека глаз с одной стороны
- Растирание глаза. От растираний по любой причине веки становятся опухшими. Часто это начинается с попадания раздражителя в глаза. Маленькие дети часто трогают глаза грязными руками. Они также могут получить пищу в глаза.
- Укус насекомого возле глаза. Реакция на плевок насекомого вызывает отек. Рыхлые ткани глаза легко отекают. Чаще всего укус комара.
- Контактный дерматит около глаза. Пример — ядовитый плющ.
- Травма около глаза.Может вызвать синяк и отек.
- ст. Незначительная инфекция ресницы.

- Дакриоцистит. Инфекция слезного мешка в углу глаза.
- Инфекция решетчатой пазухи (серьезная). Это вызывает отек и покраснение века. Решетчатая пазуха находится за глазом.
- Периорбитальный целлюлит (серьезный). Бактериальная инфекция века. Вызывается путем распространения из соседней инфицированной раны или укуса насекомого.Веко очень красное и обычно болезненное при прикосновении.
Причины двустороннего отека глаз
- Аллергический конъюнктивит. Зудящие розовые глаза от пыльцы или перхоти домашних животных.
- Вирусный конъюнктивит. Основной симптом — красные глаза при простуде.
- Бактериальный конъюнктивит. Основной симптом — желтый гной в глазу или глазах. Веки могут быть закрыты.
- Отеки (серьезные). Отек — это задержка жидкости в тканях тела.Отек жидкости сначала проявляется в виде отека стоп под действием силы тяжести.
 Отек жидкости также возникает вокруг обоих глаз после того, как он ложится. Это вызвано почечной, сердечной или печеночной недостаточностью.
Отек жидкости также возникает вокруг обоих глаз после того, как он ложится. Это вызвано почечной, сердечной или печеночной недостаточностью. - Анафилаксия (очень серьезная). Тяжелая опасная для жизни аллергическая реакция. Вызывается пищей, лекарствами и укусами пчел. Возникают серьезные симптомы, такие как затрудненное дыхание или глотание. Крапивница присутствует почти всегда.
Отек глаза: ключ к разгадке
- Отек одного глаза часто возникает из-за укуса насекомого.Укусы комаров — частая причина. Это также может быть вызвано раздражителем (например, пищей), попавшим в глаза руками.
- Можно подозревать укусы комаров, если есть укусы других частей тела. Укусы насекомых верхней части лица могут вызвать опухание века. Это может длиться несколько дней. При укусах насекомых припухлость может быть как розовой, так и большой. Большая опухоль характерна для детей от 1 до 5 лет.
- Опухание обоих глаз обычно происходит из-за переносимой по воздуху пыльцы.
 Это включает пыльцу деревьев, травы или сорняков.Эти пыльцы плавают в воздухе и могут преодолевать сотни миль. Зуд также усиливает опухоль.
Это включает пыльцу деревьев, травы или сорняков.Эти пыльцы плавают в воздухе и могут преодолевать сотни миль. Зуд также усиливает опухоль. - Отек лица обычно возникает из-за аллергических реакций на проглоченные вещества. Примеры — продукты питания или лекарства. Может быть частью тяжелой аллергической реакции.
- Аллергические реакции на глазные капли с антибиотиками могут вызвать сильный отек обоих глаз.
- Веки, опухшие от укусов насекомых, пыльцы или другой аллергии, вызывают зуд.
- Веки опухшие из-за инфекций век болезненны и нежны на ощупь.
Когда вызывать опухоль глаз
Позвоните 911 сейчас
- Вы считаете, что у вашего ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за помощью сейчас
- Сильный отек (закрытый или почти) обоих глаз
- Сильный отек (закрытый или почти) одного Глаз с лихорадкой
- Веко (внешнее) очень красное и опухшее с лихорадкой
- Потеря зрения или двоение в глазах
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашего ребенка нужно осматривать, и проблема носит неотложный характер
Обратиться к врачу в течение 24 часов
- Лихорадка
- Сильный отек (закрытый или почти) одного глаза без температуры
- Веко (внешнее) очень красное и опухшее без температуры
- Веки болезненные или очень болезненные
- Опухшие лодыжки или ступни
- Боль или давление в пазухах (около скул или глаз)
- Умеренный отек при открытом глазу.
 Исключение: из-за укуса комара.
Исключение: из-за укуса комара. - Вы думаете, что вашего ребенка нужно осмотреть, но проблема не является срочной
Обратиться к врачу в рабочее время
- Легкий отек (опухание глаз или глаз) длится более 3 дней
- Отек век — хроническая проблема и без объяснения
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Отек век из-за подозрения на укус насекомого
- Отек век без причины
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу
Лечение опухания век в результате подозрения на укус насекомого
- Что следует знать о опухании глаз в результате укуса насекомого:
- Укусы комаров очень распространены.
- Укусы лица могут вызвать сильную опухоль вокруг глаз. Причина: ткани вокруг глаза рыхлые.
- Размер больше у маленьких детей.
- Вздутие безвредно.
- Вот несколько советов по уходу, которые могут помочь.
- Укусы комаров очень распространены.
- Холодный компресс для набухания:
- Приложите лед, завернутый в влажную мочалку, к глазу на 20 минут.
- Лекарство от аллергии от отека и зуда:
- Дайте лекарство от аллергии внутрь. Это поможет уменьшить отек и зуд.
- Бенадрил каждые 6 часов лучше всего. Подростковая доза составляет 50 мг.
- Дайте 2 или 3 раза.
- Если у вас дома есть только другое лекарство от аллергии (но не Бенадрил), используйте его.Следуйте инструкциям на упаковке.
- Глазные капли:
- Отек век часто проходит после холодного компресса или применения Бенадрила.
- Возраст от 6 лет. При отеке век, который мешает зрению после холодных компрессов, используйте глазные капли.
 Используйте сосудосуживающие глазные капли длительного действия (например, Визин). Рецепт не требуется.
Используйте сосудосуживающие глазные капли длительного действия (например, Визин). Рецепт не требуется. - Доза: 1 капля каждые 8–12 часов по мере необходимости в течение 1 или 2 дней.
- Не использовать более 5 дней. Причина: вызовет покраснение глаз из-за эффекта отскока.
- Чего ожидать:
- Зуд может длиться 2 дня.
- Розоватость или покраснение держится около 3 дней.
- Глаз может опухать до 7 дней.
- Позвоните своему врачу, если:
- Отек длится более 7 дней
- Покраснение длится более 3 дней
- Становится болезненным при прикосновении
- Вы думаете, что вашему ребенку нужно осматривать
- Вашему ребенку становится хуже
Лечение беспричинного отека век
- Что следует знать о беспричинном отеке век:
- В большинстве случаев беспричинный отек глаз возникает из-за трения глаз.
- Ткани глаза рыхлые, легко отекают.
- Трение часто происходит из-за раздражения глаз. Это часто наблюдается у маленьких детей, которые трогают глаза грязными руками. Во время еды некоторым детям даже попадает еда в глаза.
- Этот тип опухоли от раздражителя можно лечить в домашних условиях.
- Вот несколько советов по уходу, которые могут помочь.
- Холодный компресс для набухания:
- Приложите лед, завернутый в влажную мочалку, к глазу на 20 минут.
- Лекарство от аллергии от отека и зуда:
- Дайте лекарство от аллергии внутрь. Это поможет уменьшить отек и зуд.
- Бенадрил каждые 6 часов лучше всего. Подростковая доза составляет 50 мг.
- Дайте 2 или 3 раза.
- Если у вас дома есть только другое лекарство от аллергии (но не Бенадрил), используйте его. Следуйте инструкциям на упаковке.
- Глазные капли:
- Отек век часто проходит после холодного компресса или применения Бенадрила.
- Возраст от 6 лет. При отеке век, который мешает зрению после холодных компрессов, используйте глазные капли. Используйте сосудосуживающие глазные капли длительного действия (например, Визин). Рецепт не требуется.
- Доза: 1 капля каждые 8–12 часов по мере необходимости в течение 1 или 2 дней.
- Не использовать более 5 дней. Причина: вызовет покраснение глаз из-за эффекта отскока.
- Чего ожидать:
- Зуд должен прекратиться после того, как раздражитель будет вымыт из глаза.Это может занять до нескольких часов.
- Отек исчезнет через 24 часа после того, как ребенок перестанет тереть глаз.
- Позвоните своему врачу, если:
- Отек длится более 3 дней
- Веки становятся красными и болезненными на ощупь
- Вы думаете, что вашему ребенку нужно быть на виду
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей.Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 25.11.2021
Последняя редакция: 21.10.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Отек коленного сустава: влияние упражнений на силу четырехглавой мышцы
Задача: Изучить влияние избытка жидкости в коленном суставе на работу четырехглавой мышцы и определить, можно ли изменить работу четырехглавой мышцы, тренируя опухший сустав.
Дизайн и настройка: Был использован дизайн исследования до и после, а процедуры выполнялись в лабораторных условиях.
Предметы: Случайная выборка из 27 взрослых мужчин без проблем с опорно-двигательным аппаратом была разделена на группы вмешательства и контрольные группы.
Вмешательство: Во-первых, во всех группах крутящий момент, создаваемый четырехглавой мышцей, исследовали с помощью изокинетического мышечного тестирования, проведенного при угловой скорости в суставе 120 градусов / сек в диапазоне движений от 5 градусов до 80 градусов сгибания. После этого начального теста в группе 1 в коленный сустав вводили 60 мл физиологического раствора и декстрозу, и испытуемые повторяли процедуру максимального усилия.Затем испытуемые выполняли субмаксимальные упражнения в течение 3-4 минут, после чего снова проводили тестирование максимального усилия. В группе 2 испытуемые не получали инъекций жидкости, прошли 2 теста на максимальное усилие, затем выполнили субмаксимальные упражнения в течение 3-4 минут, после чего снова было проведено тестирование на максимальное усилие. В группе 3 (контрольная группа) испытуемые прошли три теста на максимальное усилие в течение периода времени, аналогичного таковому для других групп.
Основной показатель результата: Крутящий момент четырехглавой мышцы создается под углом 60 градусов от полного разгибания колена.
Полученные результаты: Крутящий момент снизился (p <0,05) на 30% сразу после закачки жидкости. Однако после субмаксимальной нагрузки крутящий момент вернулся к уровню до инъекции (p> 0,05). Эти результаты были связаны с податливостью суставной капсулы и движением жидкости. Никаких значительных изменений (p> 0,05) крутящего момента в двух других группах не наблюдалось.
Заключение: Субмаксимальные упражнения для опухших коленных суставов могут уменьшить искусственно вызванное торможение четырехглавой мышцы.Эти результаты могут иметь значение для пациентов с хроническими излияниями, которые время от времени совершают походку.
У девочки опухоль на левой стороне лица, иногда повышенная температура
Источник / Раскрытие информацииРаскрытий: Раскрытие информации: Брайен не сообщает о раскрытии соответствующей финансовой информации.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей. Подписывайся Нам не удалось обработать ваш запрос.Пожалуйста, попробуйте позже. Если проблема не исчезнет, обратитесь по адресу [email protected]Вернуться к Healio
Джеймс Х. Брайен
10-летняя девочка привела к вам в клинику ее мать с жалобами на левосторонний отек лица с легкой или умеренной болью.
Жалоба подала жалоба примерно на 1 неделю раньше, с медленным прогрессированием, которое иногда включало субфебрильную лихорадку.
Других жалоб у нее нет, в остальном она здорова, других проблем со здоровьем в прошлом не выявлено.Однако во время анализа систем ее мать вспомнила еще два подобных эпизода отека лица за последние 2 года. Девочку осматривали в клинике неотложной помощи в связи с этими эпизодами, и каждый раз ее лечили антибиотиком, но мать не могла вспомнить имя. Когда были перечислены различные варианты, она подумала, что это мог быть клиндамицин. Однако они вспомнили, что девочке стало лучше в течение нескольких дней после начала приема лекарств. В последнее время у нее не было известных контактов с больными, и ее вакцинация актуальна, включая две дозы вакцины MMR, введенные в рекомендованное время.
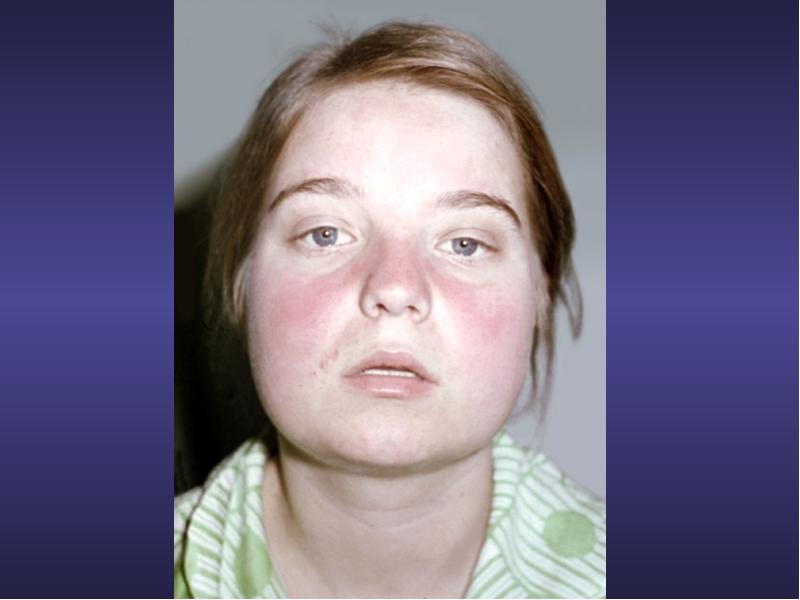
Рис. 1. Отек лица слева, скрывающий большую часть левого уха. Источник: Джеймс Х. Брайен, DO.
Рисунок 2. Отек слева с эритемой. Источник: Джеймс Х. Брайен, DO.
Обследование выявило здоровую на вид 10-летнюю женщину с температурой 100,9 ° F (38,3 ° C). Единственным положительным результатом была некоторая диффузная преаурикулярная припухлость на левой стороне лица, которая распространялась вокруг субаурикулярной области с румянцем эритемы, как показано на рисунках 1 и 2.Боль при пальпации была минимальной, подкожная клетчатка была гладкой, узелков и комочков не ощущалось. При легком надавливании на опухоль не было обнаружено выхода материала из протока Стенсена при осмотре полости рта.
Не были получены изображения или лабораторные тесты.
Резюме
- У ранее здоровой девочки 10 лет наблюдается острая слегка болезненная припухлость правой стороны лица и субфебрильная температура.
- За последние пару лет у нее было два предыдущих эпизода.
- Ее прививки, включая MMR, актуальны.
Какой у вас диагноз?
A. Острый шейный лимфаденит
B. Ювенильный рецидивирующий паротит
C. Паротит паротита
D. Синдром Шегрена
Ответ и обсуждение
Это ювенильный рецидивирующий паротит (вариант B), довольно редкое заболевание, которое, по-видимому, поражает детей и молодых людей в возрасте от 2 до 20 лет, причем пик приходится на период от полового созревания до среднего подросткового возраста.Считается, что это результат нечеткого аутоиммунного воспалительного состояния по сравнению с дисфункцией слюнных протоков по сравнению с рецидивирующим бактериальным паротитом из-за ретроградного движения микроорганизмов во рту (в основном Staphylococcus aureus ), что может объяснить, почему в некоторых случаях кажется, что противомикробные средства. Если пациент или родители могут ясно вспомнить прошлые эпизоды, подробный анамнез может быть всем, что необходимо для постановки этого диагноза. Однако, если требуется дальнейшая оценка, компьютерная томография может помочь обнаружить камень в системе околоушных протоков или, если гнойный материал может быть выделен из протока Стенсена, окраска по Граму и посев могут выявить диагноз.Я лично никогда не считал, что анализ крови в этих случаях приносит пользу, если был установлен рецидив. В таких случаях разумно прописать соответствующий противостарибозный / стрептококковый противомикробный препарат, особенно если в прошлых эпизодах подобное лечение было благоприятным. В случаях, которые повторяются каждые 1-2 месяца, необходимо направление к отоларингологу для более глубокой оценки анатомии и функции околоушной железы. Однако из-за риска повреждения лицевого нерва при этом самоограничивающем состоянии почти никогда не следует проводить хирургическое удаление.
Рисунок 3. Левошейный лимфаденит. Источник: Джеймс Х. Брайен, DO.
Острый шейный лимфаденит также может иметь схожие симптомы, но локализацию обычно легко определить. Как показано на Рисунке 1, левая сторона лица пациента опухла, из-за чего ухо едва видно при фронтальном просмотре, тогда как ухо хорошо видно у пациента с лимфаденитом на Рисунке 3. Кроме того, искажающее влияние массы на ухо, показанное на рисунке 4, не может возникнуть при паротите.
Рисунок 4. Шейный лимфаденит с деформацией уха. Источник: Джеймс Х. Брайен, DO.
Паротит, вызванный паротитом, может проявляться аналогичным образом, но обычно двусторонний. Кроме того, в условиях повторения подобных эпизодов и двух доз иммунизации MMR, а также отсутствия контактов с больными свинка становится очень маловероятной, но не невозможной. Есть множество примеров неудачной вакцины против эпидемического паротита, часто у пациентов, посещающих колледж.
Синдром Шегрена — это аутоиммунное заболевание экзокринных желез, которое наиболее заметно проявляется в клинических проявлениях сухости во рту и сухости глаз.С этим пациентом все было иначе. Тем не менее, чтобы немного «запутать» ситуацию, даже несмотря на то, что он очень редко встречается у детей, синдром Шегрена у ребенка может проявляться как рецидивирующий паротит. Но, опять же, у этих пациентов в конечном итоге также появляются данные о глазах и ротовой полости.
Комментарии обозревателя
Я представил аналогичный случай этого необычного состояния у 11-летнего пациента в майском выпуске IDC за 2010 год.Сравнительно недавнюю обзорную статью можно найти здесь .
Памяти
Два гиганта инфекционных заболеваний погибли в начале этого года.
Впервые я услышал о Jerome Klein, MD, , когда начал свою стипендию по педиатрическим инфекционным заболеваниям в 1982 году. Доктор Кляйн был редактором Красной книги 1982 года , которую все стипендиаты полностью потребляли за годы стипендии (и после ). Кроме того, он был членом комитета Красной книги с 1973 по 1980 год.Джерри умер 16 февраля 2021 года в возрасте 90 лет. Прекрасную дань уважения, написанную его друзьями и коллегами из Медицинской школы Бостонского университета, можно найти на веб-сайте Общества педиатрических инфекционных болезней (PIDS).
Помимо комитета Красной книги , доктор Кляйн выполнял многие другие руководящие должности, включая президента PIDS. Как указано ниже, он также был соредактором книги Remington and Klein Infectious Diseases of the Fetus and Newborn Infant , которая сейчас находится в восьмом издании.Будучи молодым членом педиатрического медицинского персонала военного медицинского корпуса, я еженедельно обращался к книгам и другим публикациям с именем доктора Кляйна. Когда мне посчастливилось начать выступать на национальных собраниях CME, доктор Кляйн часто участвовал в одной и той же программе, что заставляло меня чувствовать себя очень маленькой, но он всегда заставлял меня чувствовать, что я принадлежу к этой программе. Для молодого врача с хроническим комплексом неполноценности это было огромным укреплением уверенности. Затем, когда Джерри и Стивен Пелтон, доктор медицины, пригласили меня выступить на ежегодном ежегодном «Педиатрическом инфекционном заболевании в новостях» в 2009 году, я почувствовал особую честь.Казалось, что путь от нового товарища, читающего Красную книгу Джерри до презентации в Бостоне с ним в первом ряду 27 лет спустя, показался недолгим.
Менее чем через 2 месяца, 8 апреля 2021 года, Джек Ремингтон, доктор медицины, почетный профессор инфекционных болезней Стэнфорда, скончался — также в возрасте 90 лет. Доктор Ремингтон получил степень доктора медицины в Университете Иллинойса в 1956 году. Во время службы в армии он стал научным сотрудником Национального института аллергии и инфекционных заболеваний Национального института здоровья.Его интерес к токсоплазмозу вырос из этого опыта и сопровождал его на протяжении всей его карьеры, и он стал ведущим мировым экспертом в этой области. Как отмечалось ранее, доктор. Ремингтон и Кляйн объединили свои усилия для публикации полного учебника по инфекционным заболеваниям плода и новорожденного.
Я несколько раз встречался с доктором Ремингтоном на протяжении многих лет на зимнем курсе инфекционных болезней, который теперь носит его имя. Я всегда считал его очень приятным и приятным джентльменом.Подробный меморандум о его профессиональной и личной жизни можно найти здесь. Я бы посоветовал всем, кто занимается инфекционными заболеваниями, прочитать дань уважения по ссылкам выше. Мы в долгу перед самими собой и, прежде всего, перед нашими учениками, чтобы знать нашу историю и чьи плечи мы стоим.
Ссылки:
Американская академия педиатрии. Комитет по инфекционным болезням. Красная книга . Отчет комитета по инфекционным болезням. Академия педиатрии; 2021 г.По состоянию на 15 июня 2021 г. https://redbook.solutions.aap.org/redbook.aspx.
Wilson CB, Nizet V, Maldonado YA, Remington JS, Klein JO, ред. Инфекционные болезни Ремингтона и Кляйна плода и новорожденного. 8 изд. Elsevier / Sanders, 2015.
.Для получения дополнительной информации
Брайен является членом редакционной коллегии журнала Infectious Diseases in Children и Infectious Disease News , а также адъюнкт-профессором детских инфекционных заболеваний в детской больнице McLane Children’s Hospital, Baylor Scott & White Health, в Темпл, штат Техас.С ним можно связаться по адресу [email protected]
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей. Подписывайся Нам не удалось обработать ваш запрос.Пожалуйста, попробуйте позже. Если проблема не исчезнет, обратитесь по адресу [email protected]Вернуться к Healio
Произошла ошибка при настройке пользовательского файла cookie
Этот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки вашего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Распространенные причины отеков в полости рта
Вообще говоря, патология полости рта может проявляться в виде поражения слизистой оболочки (обсуждается в сопроводительной статье этих авторов), 1 опухоль присутствует на участке полости рта (губы / слизистая оболочка щек, язык, дно рта, нёбо и челюсти) или симптомы, связанные с зубами (боль, подвижность). Последняя из этих презентаций была исключена из этой статьи, поскольку предполагается, что пациенты с симптомами, связанными с зубами, чаще обращаются к своим стоматологам, чем к своим терапевтам.
Наиболее часто встречающиеся опухоли в полости рта либо подслизистые по своей природе, либо связаны с опухолью нижней челюсти (верхней или нижней челюсти).
Подслизистый отек
Мукоцеле
Мукоцеле представляет собой гладкую, заполненную жидкостью шишку в областях с небольшими слюнными железами, которые обычно подвержены травмам полости рта (например, губы, слизистая оболочка щек; рис. 1). Они возникают, когда слизь / слюна выходит в окружающие ткани после травмы протока и отгораживается грануляцией или соединительной тканью.Или же они могут возникать при непроходимости самого протока слюнной железы.
Несмотря на частоту появления мукоцеле, если они не проходят спонтанно в течение 2–3 недель, рекомендуется направить пациентов к челюстно-лицевому хирургу для обследования, поскольку иногда клинически трудно отличить мукоцеле от небольшой опухоли слюнной железы. . Любой мукоцеле следует удалить и отправить на патологическое исследование.
Ранула — это мукоцеле подъязычной железы (рис. 2).Термин «ранула» происходит от его сходства с «лягушачьим животом». Лечение включает удаление подъязычной железы, так как только марсупиализация или разрез и дренирование приводят к недопустимо высокой частоте рецидивов. 2
Рис. 1. Слизистая часть верхней губы с куполообразным отеком и голубоватым оттенком слюны, видимая под нормальной слизистой оболочкой
Рисунок 2. Ранула — мукоцеле подъязычной железы
Фиброэпителиальный полип
Фиброэпителиальный полип, как следует из названия, представляет собой полиповидный вырост ткани на поверхности слизистой оболочки, который состоит из волокнистой соединительной ткани, покрытой нормальным или гиперкератотическим эпителием.Это следствие интенсивного заживления после незначительной травмы ротовой полости и чаще всего обнаруживается в нижней губе или слизистой оболочке щек в ответ на окклюзионную травму (рис. 3). Фиброэпителиальные полипы также могут изъязвляться. Лечение предполагает хирургическое удаление.
Пиогенная гранулема
Пиогенная гранулема представляет собой выпуклое полиповидное образование красного цвета, которое легко кровоточит и вызвано чрезмерной реакцией соединительной ткани на незначительную травму. Чаще всего он обнаруживается на прикрепленной десне, затем следует латеральная часть языка, нижняя губа и слизистая оболочка щеки (рис. 4).При обнаружении у беременных женщин гнойные гранулемы называют «эпулисом беременности». Лечение включает хирургическое иссечение и удаление травмирующего раздражителя (например, поддесневого налета).
Рис. 3. Фиброэпителиальный полип в правой посткомиссуральной области слизистой оболочки щеки с нормальной покрывающей слизистой оболочкой
Рис. 4. Пиогенная гранулема, возникающая из прикрепленной язычной десны нижнего правого клыка
Нёбо
В этой статье причины припухлости неба отделены от других областей полости рта из-за немного других диагностических соображений.Мукоцеле, фиброэпителиальные полипы и пиогенные гранулемы на твердом небе встречаются редко, поскольку твердая ороговевшая слизистая неба относительно устойчива к травмам. Наиболее распространенным небным « набуханием » является небный тор (обсуждается в следующем разделе), но другие причины небного набухания — небный абсцесс или киста (связанные с нежизнеспособным верхним первым или вторым моляром), небольшая опухоль слюнной железы. (Рисунок 5), опухоль или лимфома гайморовой пазухи. В результате этих диагностических возможностей всем пациентам с отеком неба рекомендуется направление для дальнейшего обследования.
Челюстно-лицевой хирург часто выполняет визуализацию с помощью компьютерной томографии (КТ) и / или магнитно-резонансной томографии перед биопсией предполагаемой опухоли малой слюнной железы или верхнечелюстной пазухи, чтобы определить наличие и степень эрозии основной кости; синус, орбита или ретромаксиллярное расширение; и любые радиологические свидетельства регионарной лимфаденопатии (рис. 6).
Рис. 5. Отек правого неба на стыке твердого и мягкого неба.Поражение при пальпации плотное. Вышележащая слизистая не изъязвлена. Диагноз: мукоэпидермоидная карцинома правого неба, лечение включало хирургическое иссечение (челюстно-лицевую резекцию) и реконструкцию свободного лоскута.
Рис. 6. Коронарная компьютерная томография, показывающая распространение опухоли правого неба в правую верхнечелюстную пазуху, но не распространяется на правое дно орбиты
Набухание челюсти
Экзостозы и торы
Экзостозы и торцы представляют собой твердые костные выступы, покрытые нормальной слизистой оболочкой, и состоят из выростов нормальной зрелой кости.Небные торы присутствуют почти у 20% людей и представляют собой узловую массу кости по средней линии неба (рис. 7). Они протекают бессимптомно (если только слизистая оболочка не травмирована), но могут демонстрировать медленный рост. Ортопантомограмма (ОПГ) иногда может подтвердить наличие экзостозов и торов, но обычно только тогда, когда они имеют больший размер (> 1,5–2 см).
Торы нижней челюсти возникают на язычной поверхности нижней челюсти в области премоляров, выше подъязычно-подъязычного гребня.
Экзостозы — это костные выросты, которые возникают на щечной стороне нижней или верхней альвеолы (рис. 8).
Если есть какие-либо диагностические сомнения или пациент беспокоится о «поражении», подтверждение может быть получено радиологически с помощью компьютерной томографии с коническим лучом. Хирургическое лечение не показано, за исключением случаев, когда торс / экзостоз мешает установке съемного зубного протеза (зубного протеза) или растет, или покрывающая слизистая оболочка периодически изъязвляется.
Рис. 7. Torus palatinus — костный твердый выступ, обнаруженный по средней линии твердого неба
Рисунок 8. Костные экзостозы нижней правой щечной альвеолы
Кисты челюстей
Кисты челюстей часто представляют собой опухоль челюстей и подразделяются на одонтогенные кисты (возникающие из одонтогенного эпителия), неодонтогенные кисты и псевдокисты. Большинство кист челюсти выявляются случайно, когда пациенту проводят ОПГ в рамках регулярного стоматологического осмотра. Существует множество типов кист, которые могут поражать челюсти; авторы представляют здесь наиболее часто встречающиеся: периапикальную кисту, зубную кисту и одонтогенную кератоцисту.
Периапикальная (корешковая) киста
Периапикальные кисты являются наиболее распространенными кистами челюстей и представляют собой воспалительные кисты, которые развиваются на верхушке нежизнеспособного зуба (Рисунок 9). Зуб может оказаться нежизнеспособным из-за кариеса, перенесенной травмы или заболевания пародонта. Сам зуб при визуальном осмотре может не показаться нездоровым (например, вторичный кариес при наличии коронки), а киста не может быть пальпирована, если она не большого размера.
До образования кисты нежизнеспособный зуб может представлять собой пазуху, идущую от верхушки нежизнеспособного зуба к щечной или небной десне.Периапикальный абсцесс возникает при скоплении гноя на верхушке зуба.
Рис. 9. Ортопантомограмма, показывающая нижний правый второй премоляр с грубо кариозной коронкой и четко выраженной периапикальной рентгенопрозрачностью, характерной для периапикальной (корешковой) кисты, исходящей из нежизнеспособного зуба
Пациента следует направить к стоматологу для лечения нежизнеспособного зуба и периапикальной кисты.Варианты лечения включают терапию корневых каналов и сохранение зуба или удаление нежизнеспособного зуба и энуклеацию периапикальной кисты или разрез и дренирование абсцесса (рис. 10). Отсутствие адекватного лечения периапикальной инфекции может привести к инфекции фасциального пространства, требующей госпитализации и хирургического вмешательства.
Рис. 10. Дренажная пазуха, связанная с некрозом первичного моляра у ребенка в возрасте девяти лет
Киста зубочелюстной ткани
Зубная киста — одонтогенная киста, которая может развиваться вокруг коронки ретинированного (непрорезавшегося) зуба (Рисунки 11 и 12).Чаще всего они наблюдаются в сочетании с ретинированными третьими коренными зубами (зубами мудрости) или ретинированными клыками, и чаще всего их диагностируют случайно на рентгенограмме, когда выясняется, почему взрослый зуб не прорезался в надлежащее время.
Лечение зависит от пораженного зуба и может включать удаление только кисты с сохранением ретинированного зуба или удаление ретинированного зуба вместе с удалением кисты. Ткань всегда необходимо отправлять на гистопатологическое исследование для определения типа кисты, а также для исключения одонтогенных опухолей и злокачественных новообразований челюстей.
Рис. 11. Припухлость над альвеолой нижней челюсти с нормальным внешним видом слизистой оболочки. Голубоватый оттенок — это жидкость, видимая внутри кисты.
Рис. 12. Ортопантомограмма, показывающая классический вид зубной кисты с однокамерным, хорошо кортикальным просветом, прикрепленным к цементно-эмалевому соединению пораженного нижнего левого клыка.
Одонтогенная кератоциста
Одонтогенная кератоциста (OKC; ранее классифицированная Всемирной организацией здравоохранения как керато-кистозная одонтогенная опухоль) 3 рассматривается как киста, которая может проявлять местно агрессивное поведение и имеет относительно высокую частоту рецидивов после лечения.Возникает из остатков зубной пластинки на нижней и верхней челюсти. У пациента с множественными ОКК следует исключить связь с синдромом базальноклеточной карциномы.
ОКК возникают в любом возрасте, но имеют пик заболеваемости между 20–30 годами и имеют склонность 2: 1 к нижней челюсти над верхней челюстью. 4 Они могут проявляться как бессимптомное увеличение части челюсти или обнаруживаться случайно на OPG. Рентгенологически они представляют собой многокомпонентные или одноглазные просветы с четко определенными краями (Рисунки 13 и 14).
Хирургическое иссечение ОКК является основой лечения, и для снижения вероятности рецидива применялись различные дополнительные методы, включая периферическую остэктомию и нанесение раствора Карнуа. 5
Рис. 13. Ортопантомограмма одонтогенной кератоцисты, показывающая хорошо кортикальное мультилокулярное рентгенопрозрачное образование, простирающееся от левой ветви к правому телу нижней челюсти, вызывая смещение зубов и резорбцию корня
Рисунок 14. Срез аксиальной компьютерной томографии, показывающий расширение коры левой нижней челюсти от одонтогенной кератоцисты с небольшими участками коркового разрыва
Фиброзно-костные поражения челюстей
Термин «фиброзно-костные поражения челюстей» включает три различных вида: фиброзную дисплазию, оссифицирующую фиброму и цементно-костную дисплазию. Это разнообразная группа поражений, характеризующихся замещением нормальной кости аномальной фиброзной тканью, которая содержит трабекулы незрелой кости или цементоподобного материала.
Фиброзная дисплазия — это аномалия развития, характеризующаяся наличием нормальной губчатой кости, которая замещается аномальной волокнистой соединительной тканью, в которой образуется новая незрелая кость. Начало наиболее часто встречается во втором и третьем десятилетии жизни и проявляется в медленном бессимптомном увеличении части нижней или верхней челюсти. Моностотический вариант влияет только на одну кость, тогда как полиостотическая фиброзная дисплазия поражает несколько костей. Рентгенологический вид варьируется и зависит от стадии состояния, при этом начальная фаза губчатой кости заменяется фиброзной тканью, которая выглядит рентгенопрозрачной.Более поздняя фаза, на которой в фиброзной ткани формируется новая незрелая кость, выглядит как плохо очерченная смешанная прозрачно-непрозрачная область (рис. 15).
Рис. 15. Срез аксиальной компьютерной томографии, показывающий смешанное прозрачно-непрозрачное поражение фиброзной дисплазии левой задней нижней челюсти (правая часть изображения). Пациент обратился в суд после того, как через несколько месяцев заметил бессимптомный отек левой челюсти.
Небольшие участки фиброзной дисплазии могут не нуждаться в лечении, кроме подтверждения биопсии и наблюдения.Большие поражения, вызывающие функциональную или косметическую деформацию, можно лечить хирургическим вмешательством после стабилизации состояния. Сообщалось о лечении с помощью бисфосфонатов и моноклональных антител к RANKL (деносумаб) в случаях, которые являются симптоматическими и / или демонстрируют быстрый рост. 6 Хотя это и нечасто, злокачественная трансформация фиброзной дисплазии хорошо описана, и любое внезапное изменение размера поражения должно предупредить врача об этой возможности. 7
Оссифицирующая фиброма — это необычное поражение, которое имеет радиологические характеристики, сходные с таковыми при фиброзной дисплазии, за исключением того, что края хорошо очерчены.Более агрессивный вариант встречается у детей (ювенильная агрессивная оссифицирующая фиброма), и основным методом лечения всех форм оссифицирующей фибромы является хирургическое иссечение.
Цементно-костная дисплазия обычно ограничивается верхушками зубов (периапикальный вариант) и обычно не проявляется в виде отека челюсти. Чаще всего это обнаруживается случайно на рентгенограммах, таких как периапикальные рентгеновские снимки или OPG, и зубы в этой области сохраняют свою жизнеспособность.
Опухоли челюсти
Опухоли челюсти также могут проявляться в виде отека челюсти и могут быть доброкачественными или злокачественными.Наиболее частыми опухолями челюсти являются доброкачественные одонтогенные опухоли, например амелобластома. 8 Амелобластома может возникать во всех возрастных группах, но наиболее часто встречается в возрастной группе от позднего подросткового до тридцатилетнего возраста.
Пациенты часто описывают бессимптомное медленно растущее увеличение нижней или верхней челюсти. Наиболее часто встречается задняя нижняя челюсть в области третьего моляра (зуба мудрости). OPG покажет многокомпонентную рентгенопрозрачность в челюсти, которая может смещать или резорбировать зубы (Рисунок 16).
Рис. 16. Ортопантомограмма, показывающая многокомпонентную рентгенопрозрачность в левой ветви / углу нижней челюсти, связанную с резорбцией корня нижнего левого третьего моляра. Пациент обратился с отеком левой челюсти, а биопсия выявила солидную / поликистозную амелобластому. Это потребовало сегментарной резекции нижней челюсти и реконструкции свободного лоскута.
Лечащий врач часто оценивает полную степень опухоли с помощью компьютерной томографии и биопсии поражения, чтобы установить диагноз ткани.Лечение одонтогенных опухолей может варьироваться от энуклеации и выскабливания до иссечения поражения с хирургическим краем в зависимости от гистопатологического диагноза.
Злокачественные опухоли челюсти (например, остеосаркома) встречаются редко; однако любого пациента с отеком челюсти следует направить к челюстно-лицевому хирургу для дальнейшего обследования и лечения. Рентгенологический вид злокачественной опухоли челюсти может значительно варьироваться: от едва заметного на простом рентгеновском снимке до рентгенопрозрачного или рентгеноконтрастного поражения (или смешанного прозрачно-непрозрачного поражения; Рисунок 17).
Рис. 17. Ортопантомограмма, показывающая остеосаркому левой нижней челюсти — смешанное прозрачно-непрозрачное образование, простирающееся от нижнего левого первого премоляра до левой ветви нижней челюсти с классическим видом «солнечных лучей»
Лечение злокачественных опухолей челюсти почти всегда включает сегментарную резекцию челюсти и реконструкцию свободного лоскута с возможностью адъювантной лучевой терапии и химиотерапии в зависимости от типа опухоли, патологической стадии, поражения лимфатических узлов и хирургического края (рис. 18). ). 9
Рисунок 18. Ортопантомограмма после левой сегментарной мандибулэктомии и реконструкция костно-кожного лоскута без лоскута малоберцовой кости при остеосаркоме нижней челюсти
Заключение
В этой статье и в сопроводительной статье авторы попытались провести краткую «экскурсию Кука» по патологии ротовой полости. Многие условия были опущены из-за широты темы.Если читатели заинтересованы в более глубоких познаниях в области патологии полости рта, авторы могут направить их к превосходным книгам, опубликованным Regezi et al. 10 или Cawson and Odell 11 по патологии полости рта.
Ключевые моменты
- Подавляющее большинство подслизистых опухолей представляют собой воспалительные поражения, связанные с незначительной травмой полости рта; однако все подслизистые опухоли следует направлять на иссечение, чтобы не пропустить небольшую опухоль слюнной железы.
- Дифференциальный диагноз припухлости неба немного отличается от припухлости в других местах полости рта, и после исключения небного торса (средняя линия, твердый костный выступ с нормальной покрывающей слизистой оболочкой) следует направить на оценку все другие припухлости неба.
- OPG должен быть первым рентгеновским снимком, заказываемым при исследовании отека челюсти, поскольку он может показать патологию челюсти, связанную с зубами, одонтогенные кисты и опухоли, а также патологию костей.
- Любую ткань, иссеченную из полости рта, следует направлять на гистопатологическое исследование, поскольку одного клинического или рентгенологического исследования недостаточно для постановки правильного диагноза.
Конкурирующие интересы: Нет.
Провенанс и экспертная оценка: заказано, внешняя экспертная оценка.
Финансирование: Нет.
Отек правого уха — фото-викторина
1. Kopera D, Сойер HP, Смолле Дж, Керл Х.«Псевдокиста ушной раковины», отематома и отосерома: три лица одной медали? ». Eur J Dermatol . 2000; 10: 451–4 ….
2. Коэн П. Р., Гроссман М.Е. Псевдокиста ушной раковины. Отчет о клиническом случае и обзор мировой литературы. Arch Otolaryngol Head Neck Surg . 1990; 116: 1202–4.
3. Lim CM, Goh YH, Чао СС, Линн Л. Псевдокиста ушной раковины. Ларингоскоп . 2002; 112: 2033–6.
4. Ояма Н., Сато М, Ивацуки К., Канеко Ф. Лечение рецидивирующей псевдокисты предсердия инъекцией миноциклина в очаг поражения: сообщение о двух случаях. J Am Acad Dermatol . 2001; 45: 554–6.
5. Офир Д., Маршак Г. Аспирационная игла и наложение давления при псевдокисте предсердия. Пласт Реконстр Сург . 1991; 87: 783–4.
6. Чой С, Лам К.Х., Чан кВт, Гадиалли ФН, Ng AS.Эндохондральная псевдокиста ушной раковины по китайски. Арка Отоларингол . 1984; 110: 792–6.
7. Пол А.Ю., Пак ХС, Уэлч М.Л., Тонер CB, Йегер Дж. Псевдокиста ушной раковины: диагностика и лечение с помощью пункционной биопсии. J Am Acad Dermatol . 2001; 45: (6 доп.) S230–2.
8. Куначак С, Prakunhungsit S. Простое лечение эндохондральной псевдокисты ушной раковины. Дж Отоларингол .1992; 21: 139–41.
9. Миямото Х., Оида М, Онума С, Учияма М. Стероидная инъекционная терапия псевдокисты ушной раковины. Acta Derm Venereol . 1994; 74: 140–2.
10. Чжу LX, Ван XY. Новая методика лечения псевдокисты ушной раковины. Дж Ларингол Отол . 1990; 104: 31–2.
11. Gergely P Jr, Бедный Г. Рецидивирующий полихондрит. Best Practices Clin Rheumatol .2004. 18: 723–38.
Виды отеков и шишек на теле
Распространенные опухоли и опухоли необъяснимого типа
Шишка или припухлость необъяснимого характера под кожей чаще всего возникает на этих участках тела:
Отек и шишки на лице
Шишки или припухлости могут появиться на лице в результате травмы. В тех случаях, когда опухоль или опухоль не могут быть объяснены, это может быть прямым результатом другого состояния, инфекции или даже аллергической реакции.
Необъяснимый отек или уплотнения на лице могут быть признаком одного из следующих признаков:
- Свинка: Инфекционная вирусная инфекция, обычно поражающая детей. Свинка вызывает опухоль околоушных желез (сторона лица). Отек придает инфицированному человеку характерный вид «мордочки хомяка». Наряду с отеком человек может испытывать симптомы головной боли, боли в суставах и может подняться до высокой температуры за несколько дней до того, как заметит какие-либо изменения на лице.
- Аллергические реакции: Многие виды аллергии могут вызывать отек, например, ангионевротический отек в более глубоких слоях кожи. Например, аллергия на арахис или даже лекарства может вызвать отек под кожей. Ангионевротический отек обычно не слишком серьезен, но для некоторых может быть повторяющейся проблемой. (2) Если также отмечается затрудненное дыхание, этот тип аллергической реакции может быть опасен для жизни и требует немедленного обращения к медицинскому работнику.
- Зубной абсцесс: Когда скопление гноя, вызванное бактериальной инфекцией, образуется на внутренней стороне зубов, в деснах или даже в костной структуре, окружающей зубы, может возникнуть припухлость в боковой части рта. Абсцесс, который развивается на конце зуба, известен как периапикальный абсцесс. Абсцесс десны известен как пародонтальный абсцесс. Наряду с отеком оба типа абсцессов могут быть болезненными или нет. В любом случае их должен лечить стоматолог.
- Камень слюнной железы: Слюна постоянно течет из слюнных желез во рту. Когда химические вещества в слюне кристаллизуются, образуя камень (слюнные камни) в протоке (трубке), это вызывает блокировку потока в слюнной железе. Это приводит к опуханию около челюсти, часто сопровождающемуся болью.
Комки и припухлость на шее или горле
Распространенные типы опухолей или шишек:
- Увеличение лимфатических узлов: Увеличение лимфатических узлов обычно является признаком инфекции. Простуда, грипп или железистая лихорадка (также известный как инфекционный мононуклеоз или «мононуклеоз») — распространенные инфекции с симптомами отека. Опухшие железы имеют тенденцию исчезать, как только причина инфекции устранена. Лимфатические узлы (или лимфатические узлы) иногда могут иметь более серьезную причину и требуют медицинского осмотра и соответствующего лечения.
- Кисты: Киста — это уплотнение, заполненное жидкостью, которое часто безвредно и может зажить без какого-либо лечения. (3) Безвредные кисты при нажатии пальцем (пальпации) часто ощущаются как горошина под поверхностью кожи. Если это сопровождается болью или если опухоль становится твердой при надавливании, рекомендуется обратиться к врачу для оценки.
- Теги кожи: Это мягкие, похожие на бородавки наросты телесного цвета, которые свисают с кожи и кажутся бугорчатыми на ощупь. Как правило, бирки на коже чаще всего безвредны и могут различаться по цвету и размеру — от нескольких миллиметров до 5 сантиметров в ширину.Кожные пятна также могут возникать в подмышечных впадинах, вокруг паха, под грудью, в складках ягодиц и даже расти на веках.
- Зоб: Это аномальное опухание щитовидной железы (железы на шее в форме бабочки), которое приводит к образованию опухоли в передней части шеи. Этот комок будет двигаться вверх и вниз по шее, когда вы глотаете. Щитовидная железа, расположенная прямо перед дыхательным горлом (трахея), вырабатывает гормоны щитовидной железы, которые помогают регулировать обмен веществ в организме, а также другие химические процессы.Размер зоба варьируется от человека к человеку, но в большинстве случаев опухоль возникает незначительно и обычно не вызывает никаких других симптомов. Если возникают другие симптомы, такие как кашель, ощущение сдавления в горле, изменение голоса или трудности с глотанием или дыханием, лучше всего проконсультироваться с врачом.
Шишки на спине, плече, груди или руке и подмышке
Шишки и припухлости, которые чаще всего возникают на этих участках тела:
- Липома и киста: Кисты могут напоминать липому, поскольку обе содержат жидкость (обычно гной).Разница в том, что киста образуется ближе к поверхности кожи, чем липома (которая возникает глубже под кожей), и они твердые на ощупь.
- Увеличение лимфатических узлов: Шишки, возникающие в результате увеличения лимфатических узлов, обычно образуются в подмышечной впадине. Отек обычно является реакцией на какую-либо инфекцию в организме и часто сопровождается другими симптомами. Подмышечные железы могут увеличиваться в размере до нескольких сантиметров, но обычно опускаются, когда устраняется причина инфекции.Отек лимфатических узлов иногда может быть более серьезным, хотя довольно редко опухоль диагностируется как лимфома (форма рака).
- Теги кожи
Шишки на руке, запястье или пальцах
Общие шишки на руке, запястье или пальце включают:
- Ганглиозные кисты: Этот тип кисты образуется вокруг суставов и сухожилий и обычно может появляться на тыльной стороне запястья.Киста содержит густую желеобразную жидкость, которая ощущается под кожей гладкой и мягкой. Эти типы кист распространены среди людей, страдающих травмой сустава или сухожилия. Их можно оставить, если нет боли или дискомфорта, так как они часто исчезают без необходимости лечения. (4)
- Бородавки: Это небольшие шершавые образования на руках, часто в результате действия вируса папилломы человека (ВПЧ). Бородавки заразны, но обычно безвредны и проходят без лечения.
Шишки в груди
Шишки в груди становятся все более частыми, однако они имеют несколько причин (не только рак груди). Любые необычные изменения груди вызывают беспокойство и должны быть как можно скорее осмотрены врачом. Распространенные причины образования шишек в груди:
- Мастит: Ткань груди опухает и становится болезненной в результате воспаления. Иногда мастит вызывается инфекцией груди.Это также довольно распространено среди кормящих женщин в первые три месяца после рождения ребенка. Если установлено, что причиной является грудное вскармливание, этот тип опухоли или воспаления может называться лактационным маститом или послеродовым маститом. Если грудное вскармливание не является вероятной причиной, может быть диагностирован перидуктальный мастит.
- Молочные протоки увеличенные
- A фиброаденома (незлокачественное новообразование)
- Кисты
- Метки на коже: Они могут возникать на коже груди или сосках.
- Липома: Это мягкие жировые образования, образующиеся под кожей. Липомы образуются в результате чрезмерного роста жировых клеток в организме и на ощупь кажутся «рыхлыми». Маленькие и безболезненные образования, как правило, безвредны и доброкачественны (не злокачественные), и их можно оставить в покое. Липомы могут расти в любом месте тела, где есть жировые клетки, но чаще встречаются на плечах, шее, груди, руках, бедрах, спине и ягодицах. Липомы варьируются от размера горошины до нескольких сантиметров в ширину.Липомы, как правило, развиваются глубже внутри тела, делая их более незаметными.
Шишки в паховой области
Распространенные причины образования шишек в этой области тела:
- Кисты
- Увеличение лимфоузлов
- Грыжа: Это происходит, когда внутренняя часть тела между грудной клеткой и бедрами проталкивается через слабость в мышечной или окружающей тканевой стенке.Большинство из них испытывают очень мало симптомов, но частыми жалобами являются отек или уплотнения в области живота (желудка) или паха. Шишки часто смещаются, когда вы ложитесь, продвигаясь глубже в тело. (5)
- Увеличенная вена: Это называется варикозным расширением подкожной вены и обычно возникает из-за дефекта клапана внутри вены. Когда вы ложитесь, шишка имеет тенденцию «исчезать» (двигаться глубже в тело).
- Остроконечные кондиломы: Это мягкие мясистые наросты на или вокруг гениталий или анальной области, которые обычно возникают в результате инфекции, передающейся половым путем (ИППП).Остроконечные кондиломы — это вирусная кожная инфекция, вызываемая вирусом папилломы человека (ВПЧ). Обычно эти бородавки безболезненны, они не представляют серьезной опасности и вряд ли повлияют на вашу фертильность.
Шишки и припухлость в яичке
В целом, большинство опухолей, обнаруживаемых в яичках, не являются злокачественными или вредными. (6) Шишки и припухлости — довольно частый симптом для мальчиков и мужчин, и их причины могут быть разными. Однако лишь небольшой процент опухолей яичек приводит к раку яичек.Подавляющее большинство из них возникает в результате других доброкачественных (незлокачественных) состояний и может даже не требовать лечения. Однако любые отмеченные изменения должны быть проверены вашим врачом, особенно если возникает внезапный или очень болезненный отек.
Отек или уплотнения в яичке могут быть:
- Варикоцеле: Набухшие вены внутри мошонки.
- Гидроцеле: Накопление жидкости вокруг яичка.
- Кисты придатка яичка: Шишки возникают из-за скопления жидкости в придатке яичка (спиральная трубка за яичками).
- Эпидидимоорхит: Это воспаление придатка яичка и яичек.
- Паховые грыжи: Жировая ткань или часть кишечника проталкивается через пах, вызывая увеличение мошонки.
Шишки вокруг ануса
Отек или уплотнения вокруг ануса (внизу) обычно появляются по одной из следующих причин:
- Геморрой (геморрой): Это опухший кровеносный сосуд, который свисает с внешней стороны ануса.
- Теги кожи
- Абсцесс: Гной, вызванный бактериальной инфекцией, который может быть болезненным. Абсцессы могут развиваться на любом участке тела. Под кожей образуется кожный абсцесс. Внутренние абсцессы могут развиваться где угодно внутри тела, включая орган или пространство между органами.
- Выпадение прямой кишки: Происходит в конце кишечника, где часть прямой кишки выступает из заднего прохода.
- Остроконечные кондиломы
Артикул:
2.Государственные услуги niDirect. Январь 2018 г. Ангионевротический отек: https://www.nidirect.gov.uk/conditions/angioedema [Доступ 29.08.2018]
3. HealthDirect. Май 2017. Кисты: https://www.healthdirect.gov.au/cysts [Дата обращения 29.08.2018]
4. HealthDirect. Январь 2018 г. Киста ганглиона: https://www.healthdirect.gov.au/ganglion-cyst [дата обращения 29.08.2018]
5. Национальный институт диабета, болезней органов пищеварения и почек.Июнь 2014 г. Паховая грыжа: https://www.
