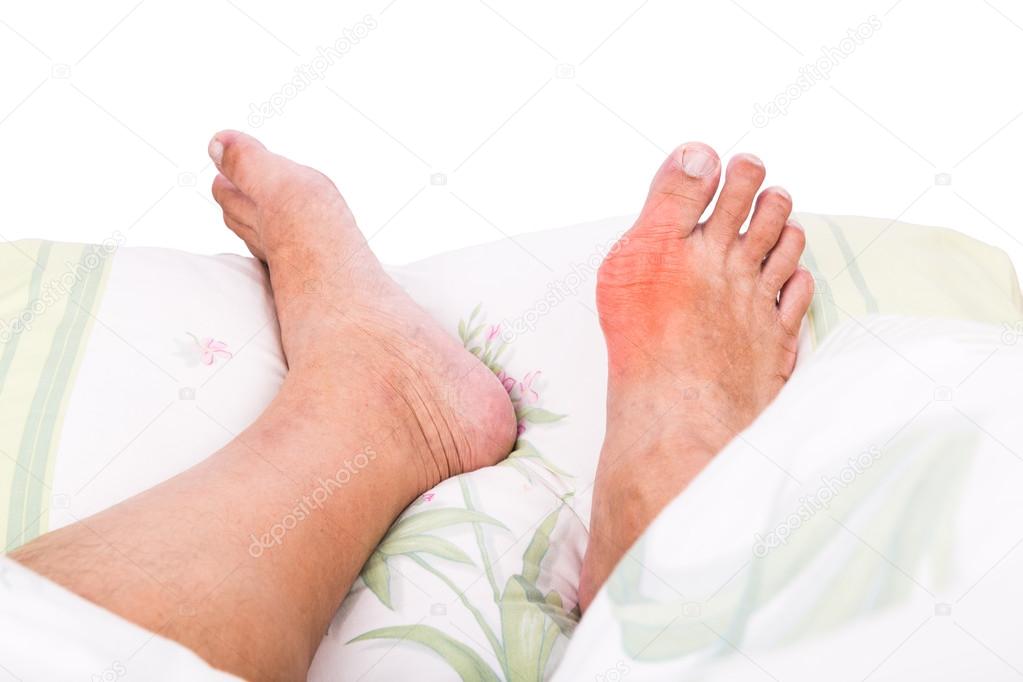
Причины онемения пяток (левой или правой ноги)
Онемение пятки – это, казалось бы, несерьёзный симптом, который не причиняет значительных неудобств и тем более страданий. Но всё же многих это сильно беспокоит, и не зря. Дело в том, что такое проявление может сигнализировать о довольно серьёзных заболеваниях и проблемах.
Проявления
С онемением всё понятно, распознать его лёгко. Пятка теряет чувствительность, прикосновения и даже более серьёзные воздействия могут оставаться незамеченными. Но могут проявляться и другие признаки:
- покалывание в данной области;
- чувство жжения;
- похолодание пятки;
- бегание мурашек по коже;
- иногда возникают и болевые ощущения, которые могут усиливаться при ходьбе или физических нагрузках;
- в редких случаях отмечается гипертермия зоны поражения (пятка становится горячей на ощупь).
Возможные причины
Давайте для начала немного вникнем в суть чувствительности как явления. Итак, вы дотронулись до кожи. Под ней располагается множество различных нервных окончаний. По ним сигнал о прикосновении должен устремиться в мозг, после чего вы получите информацию о том, что на кожу было осуществлено воздействие. Но, во-первых, нервы могут работать неправильно из-за сбоев и неполадок в нервной системе. Это может происходить по самым разным причинам. Во-вторых, чувствительность тканей возможна ещё и потому, что они снабжаются кислородом и необходимыми питательными веществами. Всё это поступает вместе с кровью. А это значит, что если кровоток нарушается, то и чувствительность тоже из-за этого может страдать.
Итак, вы дотронулись до кожи. Под ней располагается множество различных нервных окончаний. По ним сигнал о прикосновении должен устремиться в мозг, после чего вы получите информацию о том, что на кожу было осуществлено воздействие. Но, во-первых, нервы могут работать неправильно из-за сбоев и неполадок в нервной системе. Это может происходить по самым разным причинам. Во-вторых, чувствительность тканей возможна ещё и потому, что они снабжаются кислородом и необходимыми питательными веществами. Всё это поступает вместе с кровью. А это значит, что если кровоток нарушается, то и чувствительность тоже из-за этого может страдать.
Суть ясна, но теперь стоит перечислить некоторые конкретные причины онемения пяток ног.
Проблемы с суставами
Суставы обеспечивают ногам подвижность. Но чтобы они работали правильно, по ним проходят нервы. И если, например, сустав воспаляется, то он может деформироваться и увеличиваться в размерах, что приведёт к передавливанию или повреждению нервных окончаний.
Изменения в строении суставов могут наблюдаться при многих суставных заболеваниях воспалительного или дегенеративного характера. Например, это может быть артроз, артрит, остеохондроз и прочие. Лечение таких болезней должно назначаться врачом, но чаще всего оно подразумевает применение противовоспалительных средств, анальгетиков, а также хондропротекторов, благоприятно влияющих на суставные ткани.
Отдельно стоит сказать о пяточной шпоре. Это некий нарост на пяточной области, который нарушает подвижность и чувствительность этой зоны. Устранить эту проблему возможно, если обеспечить иммобилизацию конечности и принимать некоторые препараты по совету специалиста.
Заболевания нервной системы
Некоторые болезни нервной системы могут приводить к разрушениям или изменениям нервных тканей. Из-за этого чувствительность будет нарушаться. Возникает онемение пятки правой или левой ноги (а в некоторых случаях обеих сразу), покалывание, жжение, бегание мурашек, похолодание конечностей. Ниже приведём некоторые возможные болезни.
Ниже приведём некоторые возможные болезни.
- Невропатия. Данное заболевание характеризуется изменениями в строении нервной ткани, происходящими по различным причинам (повреждения и сдавливания нервов, инфекции и другие). Наряду с онемением могут возникать болезненные и неприятные ощущения, покалывания. Лечение подразумевает выявление и устранение проблемы, восстановление функция нерва и ускорение регенерации тканей (с помощью массажа или физиотерапии), а также устранение боли и улучшение прохождения импульсов по нервам в мозг.
- При невралгии онемение наряду с жжением, покалыванием и болями, усиливающимися при ходьбе, тоже вполне может возникать. Для лечения врач может назначить противовоспалительные средства, анальгетики и некоторые процедуры.
- Полиневрит – множественное поражение нервов, сопровождающееся снижением чувствительности, слабостью в конечностях и рядом прочих признаков. Лечение зависит от причины развития заболевания.
Нарушения кровообращения
Существует ряд заболеваний конечностей и всей сердечно-сосудистой системы в целом, которые сопровождаются нарушениями кровотока, приводящими к снижению чувствительности тканей. К болезням непосредственно ног, например, можно отнести варикозное расширение вен, тромбоз, тромбофлебит. Во всех этих случаях вены расширяются или воспаляются (это заметно внешне), из-за чего отток венозной крови по ним ухудшается. Начинается онемение, возникают покалывание, мурашки, иногда отмечаются неприятные или болезненные ощущения в пятках и стопах.
К болезням непосредственно ног, например, можно отнести варикозное расширение вен, тромбоз, тромбофлебит. Во всех этих случаях вены расширяются или воспаляются (это заметно внешне), из-за чего отток венозной крови по ним ухудшается. Начинается онемение, возникают покалывание, мурашки, иногда отмечаются неприятные или болезненные ощущения в пятках и стопах.
При сердечной недостаточности или проблемах с сосудами, при которых нарушается кровообращение (например, при атеросклерозе), также может наблюдаться нарушение чувствительности пяток и прочих частей тела.
Сахарный диабет
Такое заболевание вызывает ряд патологических изменений почти во всех тканях. Страдают кожные покровы, мышцы и даже суставы. Пятки могут неметь, кожа становится сухой и трескается. Это называется диабетической невропатией.
Нарушение лимфооттока
Если лимфа, которая очищает ткани, не поступает к ним, то они постепенно начинают атрофироваться. Чувствительность снижается, кожа становится грубой и сухой.
Вовремя обращайтесь к специалистам и внимательнее относитесь к своему здоровью!
Ишемия нижних конечностей — признаки, симптомы, причины, диагностика и способы лечения заболевания
Ишемическое поражение нижних конечностей характеризуется недостаточным поступлением крови к тканям ног в результате нарушения кровообращения. Наибольшая подверженность данным проявлениям характерна для более удаленных отделов нижних конечностей – голеней и стоп. В результате нарастающего дефицита кислорода и питательных веществ в тканях могут формироваться необратимые изменения.
Среди причин, вызывающих ишемию нижних конечностей, на первом месте стоит нарушение проходимости артерий. Вызываться это может несколькими причинами:
- атеросклеротическое поражение сосудов нижних конечностей;
- затяжной эндартериит;
- тромботическая закупорка сосудов;
- поражение диабетической природы;
- травматическое воздействие.

Ишемические поражения нижних конечностей занимают важное место в структуре сердечно-сосудистой заболеваемости. Распространенность ишемии нижних конечностей среди населения старше 50 лет составляет 5-8%, а при наличии таких факторов риска, как гиперлипидемия, курение, артериальная гипертония или сахарный диабет, достигает 30% Источник:
Hirsch A.T. ACC/AHA guidelines for the management of patients with peripherial arterial disease / A.T. Hirsch [et al.] // Am. Coll. Cardiol. — 2006. — № 47 (6). — P. 239-312. .
Опасность заболевания выражается в числе больших ампутаций конечностей в связи с критической ишемией нижних конечностей. По данным отечественных авторов число ампутаций у этой категории больных достигает 10-20%. После такой операции риск смертности достигает 15-30%, а ожидаемая 5-летняя выживаемость не превышает 30% Источник:
 — 2013. — № 3. — С. 33-44. .
— 2013. — № 3. — С. 33-44. .
Симптомы
Острая ишемия конечностей классифицируется по степеням:
Ишемия напряжения – проявление симптомов характерно только после длительной нагрузки на конечности, в покое больного ничего не беспокоит;
1 степень – степень первичных проявлений. Двигательная активность и чувствительность сохранены, однако появляются чувство онемения, похолодания, болезненные ощущения;
2 степень – происходит ограничение двигательной активности и чувствительности.
3 степень – появляются признаки трофических нарушений в тканях.
Самым главным симптомом данной патологии является перемежающаяся хромота. Она возникает при длительной ходьбе, нагрузке на ноги. Больной вынужден делать остановки для уменьшения болевого синдрома. Это сопровождается появлением отечности ног. С прогрессированием заболевания присоединяется чувство онемения и похолодания конечностей. Постепенно развиваются нарушения трофики: плохо растут ногти, выпадают волосы на конечностях, язвы и дефекты на коже./rubbing-foot-amana-productions-inc-amana-images-GettyImages-74066620-567fe3053df78ccc159843fd.jpg) Конечным итогом острой ишемии нижних конечностей являются либо гангрена, либо хронизация процесса.
Конечным итогом острой ишемии нижних конечностей являются либо гангрена, либо хронизация процесса.
Диагностика
Помимо объективного осмотра с проведением оценки чувствительности и двигательной активности проводятся дополнительные методы исследования. Наиболее информативным для постановки данного диагноза является УЗДГ. Она позволяет оценить степень пораженности сосуда, наличие препятствий для нормального кровотока в кровеносном русле. Помимо этого проводятся магнитно-резонансная ангиография, электротермометрия, артериальная осциллография. Они так же помогают определить степень заболевания.
Волков Антон Максимович
сердечно-сосудистый хирург, флеболог
Ишемия нижних конечностей – смертельно опасное заболевание, одна из наиболее частых причин ампутации ног. Эта болезнь без лечения постоянно прогрессирует. Даже хирургические методы восстановления кровообращения на поздних стадиях заболевания не всегда позволяют пациенту вернуться к привычной жизни.
Лечение
Лечение ишемического поражения начинается с корректировки образа жизни больного. Необходимо отказаться от вредных привычек, выполнять комплекс специальных физических упражнений.
Консервативная терапия заключается в приеме антиагрегантов, фибринолитиков, антиоксидантов, спазмолитиков и физиотерапевтического лечения для улучшения тока крови к тканям.
В случае запущенной стадии прибегают к хирургическому лечению, которое обеспечит восстановление проходимости сосуда и обеспечение адекватного движения крови по нему.
Инновационным и перспективным методом лечения пациентов с ишемией нижних конечностей является терапевтический ангиогенез — терапия, направленная на стимуляцию роста новых сосудов в ишемизированных тканях с помощью ангиогенных факторов роста, их генов или стволовых и прогениторных клеток.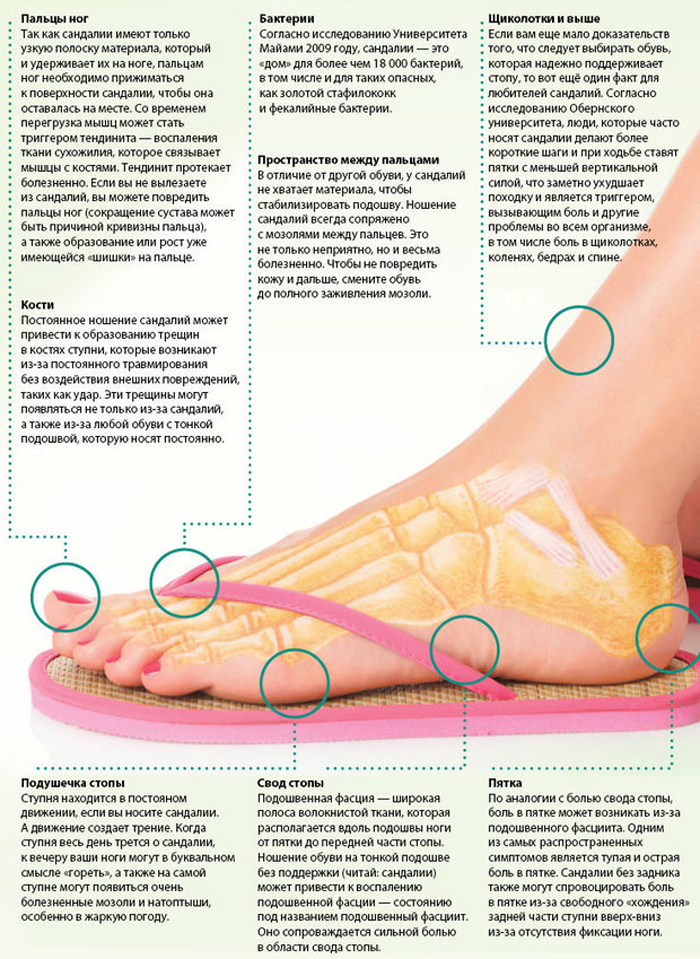 Методика позволяет улучшить перфузию тканей, уменьшить ишемические симптомы и в ряде случаев предотвратить ампутацию Источник:
Методика позволяет улучшить перфузию тканей, уменьшить ишемические симптомы и в ряде случаев предотвратить ампутацию Источник:
Талицкий К.А. Эффективность терапевтического ангиогенеза у больных с хронической ишемией нижних конечностей / К.А. Талицкий [и др.] // Клеточная трансплантология и тканевая инженерия. — 2011. — Т. 6. — № 3. — С. 89-98. .
Приём флеболога в наших клиниках
Часы работы:
Ежедневно
с 9.00 до 22.00
Проспект Ударников, д. 19 корп. 1 (м. Ладожская)
Часы работы:
Ежедневно
с 9. 00 до 22.00
00 до 22.00
Выборгское ш., д. 17 корп. 1 (м. Пр-т Просвещения)
Часы работы:
Ежедневно
с 9.00 до 22.00
Маршала Захарова, д. 20 (м. Ленинский пр-т)
Часы работы:
Ежедневно
с 9.00 до 22.00
Малая Балканская, д. 23 (м. Купчино)
23 (м. Купчино)
Часы работы:
Ежедневно
с 9.00 до 22.00
Популярные вопросы
Как заметить ишемию нижних конечностей на ранней стадии?На 1 стадии нет субъективных симптомов, которые может заметить пациент. Есть лишь симптомы объективные: систолический шум над артериями нижней конечности, слабая пульсация. В этот период понять, что проходимость артерий нарушена, можно при помощи физической нагрузки. При длительной ходьбе или беге (несколько километров) возникает боль в ноге, которая недостаточно кровоснабжается. Она полностью проходит после кратковременного отдыха. Боль связана с тем, что закупоренные кровеносные сосуды не способны пропустить столько крови, сколько требуется для обеспечения работающих мышц кислородом.
Что вызывает ишемию нижней конечности? Чаще всего ишемию нижней конечности вызывают атеросклеротические изменения кровеносных сосудов: на их стенках откладываются холестериновые бляшки, значительно сужающие просвет.
 В свою очередь атеросклероз развивается в силу огромного количества причин, которые действуют комплексно. Основные факторы риска этого заболевания, которые поддаются контролю при помощи коррекции образа жизни или приема препаратов:
В свою очередь атеросклероз развивается в силу огромного количества причин, которые действуют комплексно. Основные факторы риска этого заболевания, которые поддаются контролю при помощи коррекции образа жизни или приема препаратов:
- ожирение;
- артериальная гипертензия;
- повышенный уровень холестерина в крови;
- употребление большого количества продуктов животного происхождения;
- низкое потребление растительной клетчатки;
- низкая двигательная активность;
- курение.
Какие существуют методы лечения ишемии нижней конечности?
Хроническая ишемия нижней конечности лечится консервативными методами. Назначаются препараты, улучшающие трофику тканей, расширяющие сосуды, предотвращающие образование тромбов, нормализующие реологические свойства крови. Проводится нормализация показателей артериального давления и липидного профиля. Используются физиотерапевтические процедуры, внутривенное лазерное облучение крови, лечебная физкультура, контрастные водные процедуры, гипербарическая оксигенация. В тяжелых ситуациях прибегают к хирургическому лечению.
В тяжелых ситуациях прибегают к хирургическому лечению.
Источники:
- Hirsch A.T. ACC/AHA guidelines for the management of patients with peripherial arterial disease / A.T. Hirsch [et al.] // Am. Coll. Cardiol. — 2006. — № 47 (6). — P. 239-312.
- Лебедев С.В. Клеточная терапия критической ишемии нижних конечностей (проблемы и перспективы) / С.В. Лебедев [и др.] // Вестник РАМН. — 2013. — № 3. — С. 33-44.
- Талицкий К.А. Эффективность терапевтического ангиогенеза у больных с хронической ишемией нижних конечностей / К.А. Талицкий [и др.] // Клеточная трансплантология и тканевая инженерия. — 2011. — Т. 6. — № 3. — С. 89-98.
От онемения рук до инвалидности. К чему может привести остеохондроз | ЗДОРОВЬЕ: Здоровая жизнь | ЗДОРОВЬЕ
По статистике, у 70% людей после сорока лет есть шейный остеохондроз, который при определенном развитии может привести к инвалидности. От чего возникает эта болезнь, как ее лечат и к каким осложнениям она может привести, «АиФ-Воронеж» рассказала заведующая неврологическим отделением Воронежской областной клинической больницы №1, врач высшей категории Вера Севостьянова.
Без резких движений
Анастасия Ходыкина, «АиФ-Воронеж»: Вера Викторовна, при болят в шее часто можно услышать диагноз остеохондроз. Что это такое, и из-за чего он может возникнуть?
Вера Севостьянова: Двигательный сегмент состоит из двух позвонков и диска между ними, который выполняет функцию амортизатора, чтобы позвонки не стирались и не подвергались разрушению. Он дает возможность шее поворачиваться и наклоняться. При остеохондрозе этот диск изменяется и разрушается.
Остеохондроз может возникнуть вследствие травм. Шейный отдел – один из самых подвижных и подвержен травматизации. Причем травма может возникнуть не только вследствие удара, но и при резком движении. Например, при внезапном торможении автомобиля.
Мышцы вокруг диска него напрягаются, возникает острый болевой синдром. В этом остром периоде заболевания нужно снизить подвижность, для этого надевают ортопедический воротник.
Вторая, более частая причина – дегенеративные изменения. Возникают они из-за того, что нарушается обмен веществ в диске. Это может быть связано с общим нарушением обмена веществ, например, из-за сахарного диабета или заболеваний щитовидной железы или почек. Но чаще изменения происходят в связи с хронической гиподинамией — недостатком движения. Ведь чтобы питать диск, нужен «мышечный насос», который закачивает в него питательные вещества, то есть мышцы должны работать. Если же человек долгое время прибывает в одном положении, этого не происходит.
Возникают они из-за того, что нарушается обмен веществ в диске. Это может быть связано с общим нарушением обмена веществ, например, из-за сахарного диабета или заболеваний щитовидной железы или почек. Но чаще изменения происходят в связи с хронической гиподинамией — недостатком движения. Ведь чтобы питать диск, нужен «мышечный насос», который закачивает в него питательные вещества, то есть мышцы должны работать. Если же человек долгое время прибывает в одном положении, этого не происходит.
Из-за длительной неподвижности шейного отдела перенапрягаются мышцы, возникает болевой синдром, ухудшается кровообращение и нормальный обмен веществ в двигательных сегментах, это приводит к тому, что развиваются хронические дегенеративные изменения. Так как у хрящевого корсета нет хорошей прочной структуры, он может легко травмироваться. Например, резким подъемом головы или чиханием.
Мурашки, онемение, инвалидность
— Как человек может понять, что у него остеохондроз?
— Присутствует резкий или хронический болевой синдром, ощущается напряжение мышц шеи. Оно не всегда может быть болезненным, может выражаться в виде ограничения движения в позвоночнике.
Оно не всегда может быть болезненным, может выражаться в виде ограничения движения в позвоночнике.
Если процесс затрагивает неврологические структуры, то болезнь может проявляться онемением рук и кончиков пальцев. Если хрящевая основа позвонка разрывается, даже небольшое нажатие на эту область проявляется болями, покалываниями и мурашками, а в более сильной форме — слабостью в руке.
— Влияет ли болезнь на работу головной мозга?
— Многие ошибочно считают, что из-за остеохондроза шейного отдела может развиваться гипертония, происходить изменения с памятью. Но это не так.
Бывает, из-за перенапряжения мышц возникает головная боль. Это происходит из-за того, что человек длительное время находился в ограниченной позе, например, сидел за рулем. Когда он прекратил это занятие, почувствовал головную боль. Это связано не с повреждением сосудов, а с перенапряжением мышц. В этом случае помогает массаж этой зоны.
— Каковы осложнения от остеохондроза?
— Остеохондроз нарушает функцию самого позвоночника и верхних конечностей. Это проблема позвонков, дисков, связок, мелких суставчиков. В редких случаях он затрагивает верхние шейные отделы – там, головной мозг переходит в спинной. Одно из проявлений – вдавление спинного мозга грыжевым выпячиванием. Оно может проявляться слабостью в руках и ногах, нарушением мочеиспускания, а также, в зависимости от величины выпячивания, привести к обездвиженности человека. Это не жизнеугрожающая ситуация, но стать глубоким инвалидом можно. Но надо отметить, что неврологические осложнения остеохондроза появляются редко. При этом, по статистике, шейный остеохондроз встречается у 70% населения старше 40 лет. Часто человек живет и не знает о своем заболевании.
Это проблема позвонков, дисков, связок, мелких суставчиков. В редких случаях он затрагивает верхние шейные отделы – там, головной мозг переходит в спинной. Одно из проявлений – вдавление спинного мозга грыжевым выпячиванием. Оно может проявляться слабостью в руках и ногах, нарушением мочеиспускания, а также, в зависимости от величины выпячивания, привести к обездвиженности человека. Это не жизнеугрожающая ситуация, но стать глубоким инвалидом можно. Но надо отметить, что неврологические осложнения остеохондроза появляются редко. При этом, по статистике, шейный остеохондроз встречается у 70% населения старше 40 лет. Часто человек живет и не знает о своем заболевании.
Остеохондроз не вылечивается
— Как лечат шейный остеохондроз?
— Лечение остеохондроза проводят тогда, когда есть симптомы в виде болей, онемечения, слабости. Тогда назначают медицинские препараты, физиолечение, в какой-то степени помогает иглотерапия. Массаж проводится в только в периоды между острыми приступами — он улучшает кровообращение.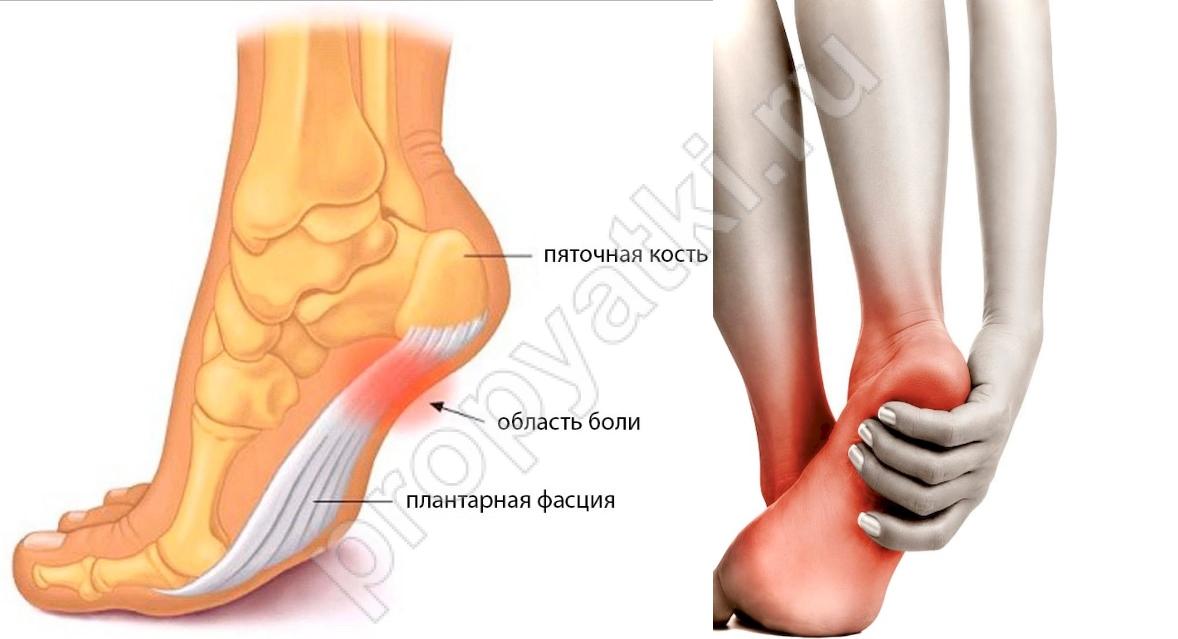 Сам остеохондроз не вылечивается, снимается лишь болевой синдром. Да, есть препараты, улучшающие обмен веществ в хрящевой ткани – хондропротекторы, но их применение не всегда помогает и не всегда нужно. Назначать ли их, решает врач.
Сам остеохондроз не вылечивается, снимается лишь болевой синдром. Да, есть препараты, улучшающие обмен веществ в хрящевой ткани – хондропротекторы, но их применение не всегда помогает и не всегда нужно. Назначать ли их, решает врач.
После снятия острой боли нужно заниматься укреплением мышечного корсета, чтобы заболевание не прогрессировало. Оперативное вмешательство проводится лишь тогда, когда есть серьезные осложнения, например, грыжа.
— Необходима ли специальная ортопедическая подушка?
— У кого-то болевые проявления возникают после ночного сна из-за того, что неправильно подобрана подушка. Но не всем подходят ортопедические подушки. Иногда бывает достаточно модернизировать свою подушку, чуть-чуть загнув края в виде валика под шею, чтобы было комфортно. Подушка должна немного приподнимать голову, не должна быть высокой, слишком мягкой или жесткой. И без подушки тоже спать не рекомендуется, так как нарушается венозный отток.
Больше двигайтесь
— Какую профилактику остеохондроза порекомендуете?
— Для профилактики обострений и развития заболевания важно выполнять определенные физические упражнения и бороться с гиподинамией.
Если человек посидел 20-30 минут в одном положении, он должен походить, размяться, чтобы привести в нормальное состояние мышцы, которые были напряжены. Например, можно отнести документы в другой кабинет.
Рабочее место должно быть правильно оборудовано. Обратите внимание на высоту стула: если голова слишком низко опущена, это уже неправильно. Правильнее сделать так: человек, сидя на рабочем месте, должен закрыть глаза, физиологически выбирать место, как бы было удобно его голове, открыть глаза. Как раз на этом уровне и должен быть ваш рабочий монитор. Вредно сидеть за рабочим местом вполоборота — это провоцирует перенапряженость мышц и болевой синдром. Компьютер должен стоят перед человеком, который за ним сидит, а не сбоку.
— Какие упражнения вы посоветуете выполнять тем, у кого сидячая работа?
— Физические упражнения для шеи нужно выполнять плавно и медленно и не круговыми движениями. Наклоните голову в сторону, потом в другую, затем немного вперед. Мышцы напрягаются, расслабляются и снова напрягаются. Затем добавьте ряд упражнений на растяжение: медленно разворачивайте голову с растяжением мышц шеи, потом затем повторите это в другую сторону. Встаньте у стены, приставив к ней плотно пятки, лопатки и затылок, и постойте так в течение пяти минут. Это разгрузочный маневр для позвоночника.
Мышцы напрягаются, расслабляются и снова напрягаются. Затем добавьте ряд упражнений на растяжение: медленно разворачивайте голову с растяжением мышц шеи, потом затем повторите это в другую сторону. Встаньте у стены, приставив к ней плотно пятки, лопатки и затылок, и постойте так в течение пяти минут. Это разгрузочный маневр для позвоночника.
Боль в пятке — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в пятке: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Боль в пяточной области не только вызывает дискомфорт, но и лишает человека возможности долго стоять и нормально передвигаться. Боль обычно возникает вследствие воспалительных изменений тканей, окружающих пяточную кость, и часто носит длительный и рецидивирующий характер. Пяточная кость – наиболее крупная из всех костей стопы, и на нее приходится наибольшая нагрузка при ходьбе.
Боль обычно возникает вследствие воспалительных изменений тканей, окружающих пяточную кость, и часто носит длительный и рецидивирующий характер. Пяточная кость – наиболее крупная из всех костей стопы, и на нее приходится наибольшая нагрузка при ходьбе.
Разновидности боли в пятке
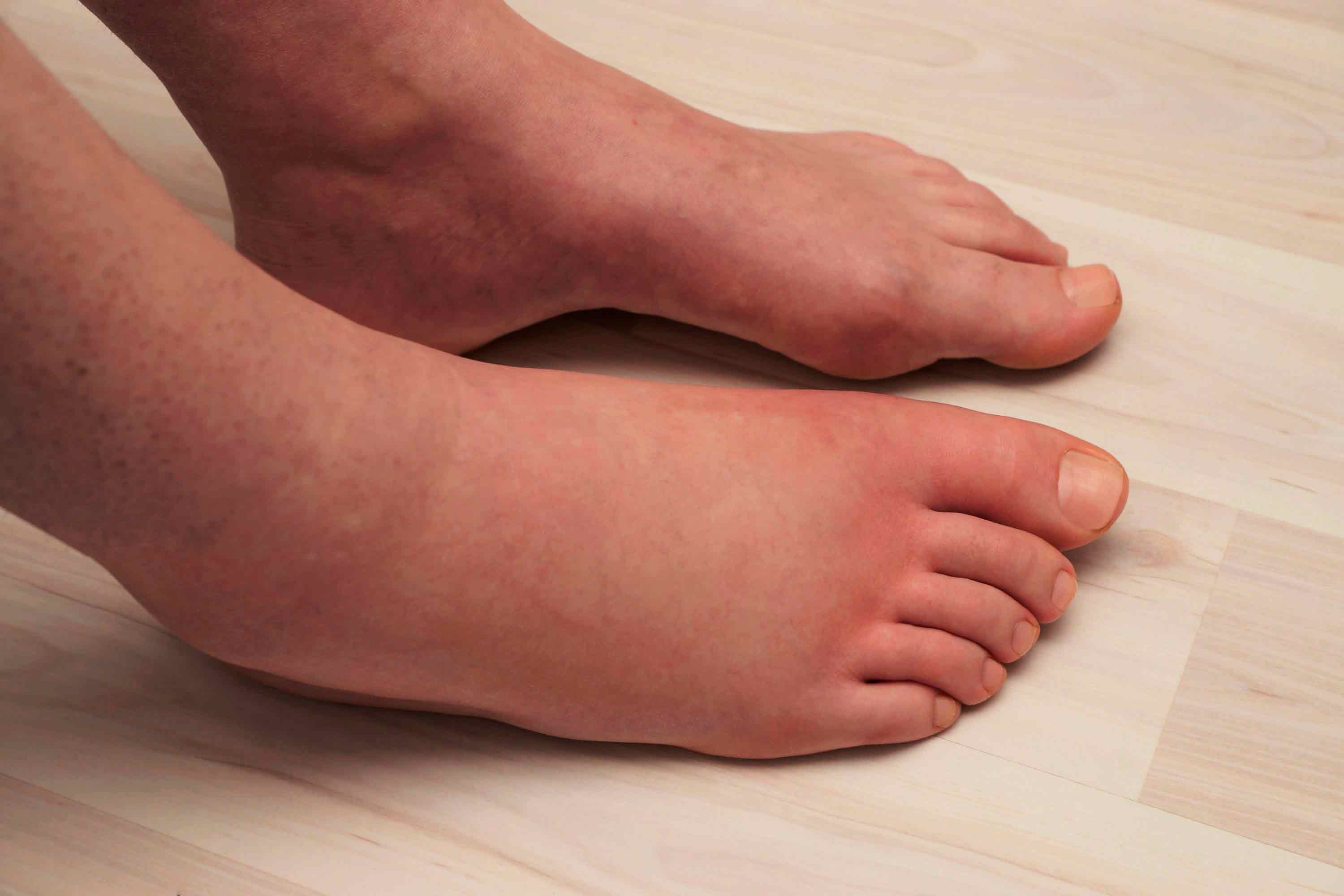
В зависимости от заболевания, которое сопровождается болью в пятке, характер болевого синдрома будет различаться. Возможна острая боль, возникающая при ходьбе и в положении стоя. Боль может появляться утром, когда человек встает после сна, затем она уменьшаться или проходить совсем. В других случаях боль в пятке носит ноющий характер и не связана с нагрузкой на ногу. При ряде заболеваний боль беспокоит не только при ходьбе, но и ночью, в покое. Иногда вместе с болью ощущается онемение, покалывания и «мурашки», кожа может краснеть, появляются отеки.
Боль может усиливаться при разгибании стопы, а в некоторых случаях вызывает ограничение подвижности в голеностопном суставе.
Причины боли в пятке можно разделить на физиологические и патологические. К первым относится перенапряжение стопы из-за ношения неудобной обуви или обуви с плоской подошвой и без супинатора, из-за длительного стояния, из-за повышенной нагрузки на стопу во время беременности или при быстром наборе веса.
Патологическими причинами служат различные заболевания и травмы.
Тендинит ахиллова сухожилия и подошвенный фасцит (пяточная шпора). При физических нагрузках и перерастяжении сухожилий, прикрепленных к пяточной кости, возникает их воспаление, которое проявляется болью в пятке и в области сухожилия при физических нагрузках, локальным отеком по задней стороне пятки, чувством слабости в голеностопном суставе. Сгибание и разгибание стопы болезненно. Тендинит ахиллова сухожилия (ахиллодиния) часто бывает следствием спондилоартрита (заболевания межпозвоночных дисков), гипермобильности суставов (наследственного заболевания или предрасположенности), плоскостопия, укорочения одной из нижних конечностей вследствие перекоса таза при межпозвоночных грыжах.
Подошвенный фасциит, или пяточная шпора, также характеризуется воспалением подошвенного связочного аппарата. Следствие этого процесса – формирование пяточной шпоры, то есть краевых костных разрастаний (остеофитов). Пациенты отмечают боль при ходьбе и стоянии по всей подошвенной поверхности стопы.
Чаще всего боль дает о себе знать при первых шагах после ночного сна или длительного сидения.
Тарзальный туннельный синдром характеризуется поражением волокон большеберцового нерва вследствие его сдавления между связками голеностопа при травмах, костных разрастаниях и опухолях мягких тканей. Синдром сопровождается жгучей болью и покалыванием в области пятки, а иногда и всей подошвы. Боль усиливается при разгибании стопы. Возможно изменение чувствительности кожи в области подошвы. При тарзальном туннельном синдроме часто нарушаются функции стопы и походка.Травматические повреждения пяточной кости (ушиб, трещина, перелом). Травма пяточной кости чаще возникает при падении или прыжка с высоты в вертикальном положении. Сильный удар приводит к ушибу или нарушению целостности кости (часто сочетается с переломами других костей нижних конечностей) и вызывает резкую боль, невозможность опоры на пятку, отек, который охватывает стопу и нижнюю часть голени.
Сильный удар приводит к ушибу или нарушению целостности кости (часто сочетается с переломами других костей нижних конечностей) и вызывает резкую боль, невозможность опоры на пятку, отек, который охватывает стопу и нижнюю часть голени.
Повреждение пяточной кости редко сопровождается внешним нарушением целостности мягких тканей, чаще отмечаются гематомы на боковых поверхностях стопы.
Ахиллобурсит — заболевание характеризуется воспалением синовиальной сумки, которая располагается между пяточным сухожилием и пяточной костью, и проявляется болью внизу и сзади пятки, в месте прикрепления ахиллова сухожилия к пяточному бугру, покраснением и отеком в области пяточного бугра, а также частичным ограничением подвижности стопы. Причинами ахиллобурсита могут быть травматические повреждения вследствие ношения тесной обуви, избыточные физические нагрузки на голеностопный сустав, деформация Хаглунда. Реже заболевание обусловливают метаболические и гормональные нарушения, аллергические реакции, аутоиммунные заболевания, инфекции.
Реактивный артрит — артрит суставов, частью которых является пяточная кость (сочленения пяточной кости с костями предплюсны – таранной и ладьевидной).
Болезнь развивается как следствие перенесенных инфекционных заболеваний (чаще всего – урогенитальных).
Болевой синдром появляется через две недели – месяц после перенесенной инфекции. Выраженная боль чувствуется не только при нагрузке, но и в покое. Могут поражаться обе пятки, отмечаются припухлость и покраснение.Инфекционные заболевания (туберкулез, гонококковая инфекция, остеомиелит пяточной кости) – довольно редкая причина возникновения боли в пятке. Микобактерии туберкулеза и гонококки могут развиваться в губчатых костях и эпифизах трубчатых костей, что приводит к их локальной деструкции. Процесс сопровождается болью, отеком в области голеностопного сустава и покраснением. Нарушается подвижность стопы.
Деформация Хаглунда — окостенение пяточной кости, при котором происходит костно- хрящевое разрастание в области пяточного бугра, сопровождающееся появлением нароста (остеофита) в области прикрепления ахиллова сухожилия. К такой патологии могут приводить высокий свод или плосковальгусная деформация стопы (сочетание плоскостопия и вальгусной деформации стопы – отклонения большого пальца в сторону остальных пальцев), снижение эластичности сухожилий.
К такой патологии могут приводить высокий свод или плосковальгусная деформация стопы (сочетание плоскостопия и вальгусной деформации стопы – отклонения большого пальца в сторону остальных пальцев), снижение эластичности сухожилий.
Вальгусная деформация обеих стоп
Постоянное трение ахиллова сухожилия приводит к развитию воспалительного процесса и изменению хряща, иногда с образованием острых шипов. Пациенты могут заметить твердый выступ на задней поверхности пятки. Функция стопы, как правило, не нарушается, но воспаление суставной сумки и оболочки сухожилия приводит к болевому синдрому при ходьбе, а иногда и в покое.
Заболевание чаще отмечается у женщин молодого возраста из-за ношения неудобной обуви на высоких каблуках.
Эпифизит пяточной кости — это заболевание развивается у детей в возрасте 8–15 лет из-за нарушения процессов оссификации (окостенения) пяточной кости. В норме пяточная кость формируется в результате деятельности двух центров окостенения. Один из них функционирует с рождения ребенка, другой – примерно с 8 лет. Между центрами окостенения располагается хрящевая ткань, которая со временем преобразуется в костную. В случае перегрузки хрящевой ткани между этими двумя участками возможна деградация хряща или частичный разрыв, что сопровождается воспалением и болью на задней и боковой поверхности пятки, усиливающейся при нагрузке. Наблюдается ограничение амплитуды движения, а при разрыве хряща – отек и покраснение.
Один из них функционирует с рождения ребенка, другой – примерно с 8 лет. Между центрами окостенения располагается хрящевая ткань, которая со временем преобразуется в костную. В случае перегрузки хрящевой ткани между этими двумя участками возможна деградация хряща или частичный разрыв, что сопровождается воспалением и болью на задней и боковой поверхности пятки, усиливающейся при нагрузке. Наблюдается ограничение амплитуды движения, а при разрыве хряща – отек и покраснение.Остеохондропатия апофиза бугра пяточной кости, или болезнь Хаглунда–Шинца — заболевание характеризуется асептическим (неинфекционным) омертвением бугра пяточной кости, которое возникает из-за ее травмы, ношения неудобной обуви, вследствие наследственной предрасположенности и нарушения гормонального баланса. Прикрепленные к бугру сухожилия при перенапряжении постоянно травмируют кость, что вызывает боль и отек, которые усиливаются после нагрузки и при разгибании стопы. Над пяточным бугром можно увидеть припухлость.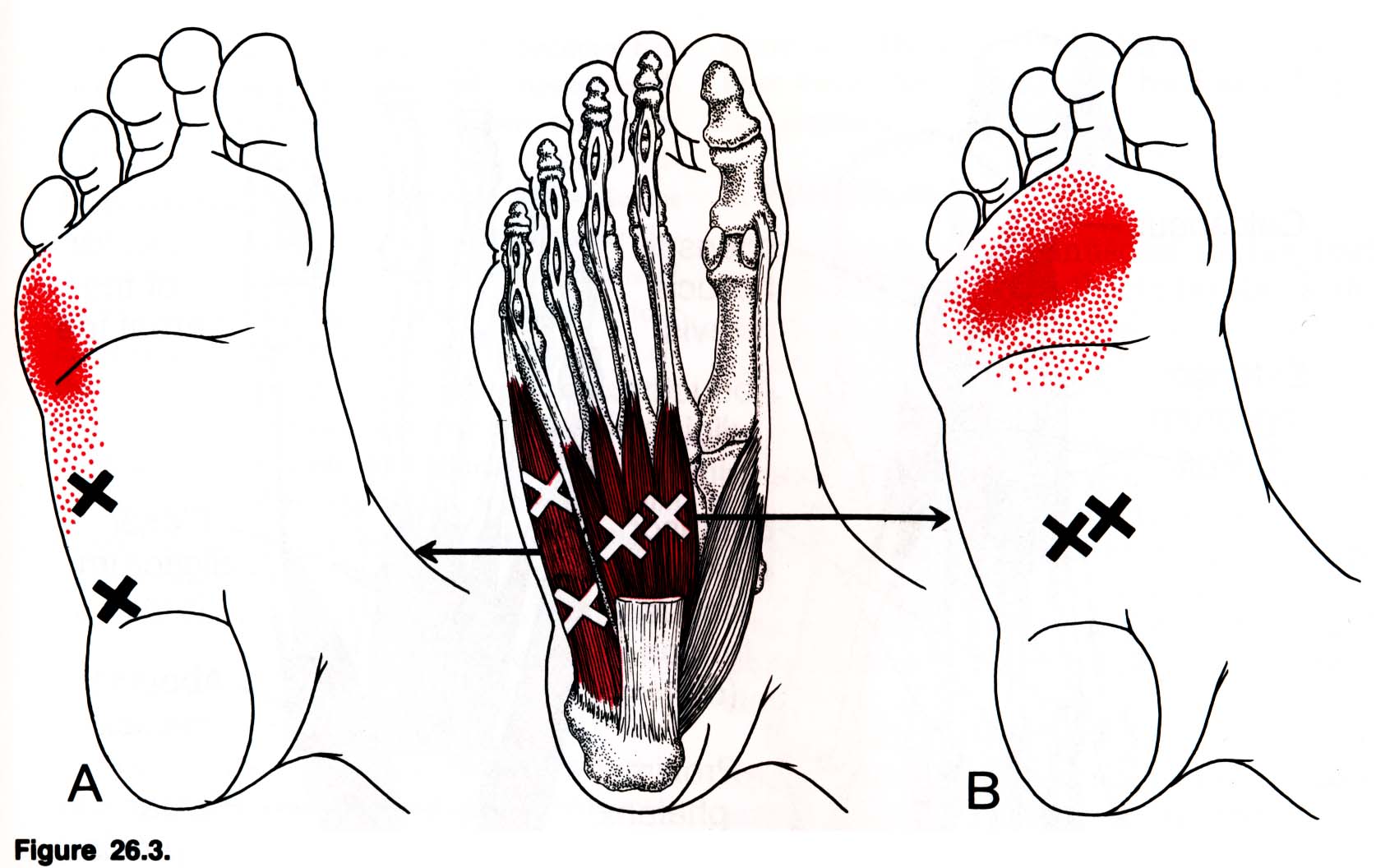 Замечено, что болезнь Хаглунда–Шинца чаще встречается у девочек в возрасте 12–16 лет.
Замечено, что болезнь Хаглунда–Шинца чаще встречается у девочек в возрасте 12–16 лет.
Чтобы уменьшить выраженность боли, пациенты при ходьбе опираются на носок.
Боль в пятке могут причинять дерматологические и сосудистые патологии, которые диагностируются у больных сахарным диабетом (трофические язвы при синдроме диабетической стопы), при варикозном расширении вен, тромбофлебите. Пациенты испытывают незначительную дергающую, тянущую боль, быструю утомляемость. Наблюдаются отеки стоп, перемежающаяся хромота.К каким врачам обращаться при боли в пятке
При боли в пятке, особенно в случае травмы, рекомендуется обратиться к травматологу-ортопеду. В некоторых случаях требуется консультация инфекциониста и других специалистов для определения заболеваний, которые вызвали появление боли.
Диагностика и обследования при боли в пятке
При появлении боли в области пятки необходимы тщательный сбор анамнеза и инструментальные исследования. В первую очередь назначают клинический анализ крови, а также анализы на инфекционные заболевания – хламидийную и гонококковую инфекции, туберкулез.
В первую очередь назначают клинический анализ крови, а также анализы на инфекционные заболевания – хламидийную и гонококковую инфекции, туберкулез.
От фасцита до меланомы: пять вещей, которые ноги могут рассказать о вашем здоровье
Ноги — это отличный инструмент диагностики, которым часто пользуются врачи для постановки более точного диагноза. Но не надо быть врачом, чтобы понимать, что ноги пытаются вам рассказать о возможных проблемах со здоровьем. Вот пять примеров того, что ноги способны «нашептать» своему владельцу.
1. Сухая, шелушащаяся кожа
Если кожа вокруг пятки сухая, растресканная или шелушащаяся, это может быть признаком проблем с щитовидной железой. Она «производит» гормоны, контролирующие метаболизм, давление крови, рост клеток и работу нервной системы. Сухая кожа — один из симптомов того, что с этим важным органом не все в порядке.
Конечно, сухая кожа — признак и куда менее серьезных проблем, включая даже просто смену погоды. Однако если шелушащаяся в районе пяток кожа сопровождается набором веса, онемением рук или проблемами со зрением — время записаться на прием к врачу.
Однако если шелушащаяся в районе пяток кожа сопровождается набором веса, онемением рук или проблемами со зрением — время записаться на прием к врачу.
2. Лысеющие пальцы
Foto: Shutterstock
У мужчин волос на пальцах ног больше и видны они лучше, но волоски есть и у женщин. Если они внезапно исчезли или находятся в процессе исчезновения, это может быть признаком плохого кровообращения. Одна из причин этого — периферическая артериальная болезнь. Если ее не лечить, она может стать причиной сердечного приступа и даже ампутации. Эта болезнь часто «сопровождает» диабет и гипертонию. Надо ли говорить, что оставлять это без внимания врача просто опасно?
3. Онемение ног
Онемение ног также является одним из симптомов периферической артериальной болезни. Оно также можно быть одним из неврологических симптомов диабета второго типа, а следствием этого может быть факт долгого незаживания ранок на ногах, что ведет к инфекциям.
Конечно, чаще всего оно возникает, если вы просидели на одном месте слишком долго или заснули в неудобной позе — что называется, «отсидели ногу». Кровоток обычно быстро восстанавливается и все нормально. Тревогу надо бить, если онемение возникает «на ровном месте». И немедленно обращаться к врачу.
Кровоток обычно быстро восстанавливается и все нормально. Тревогу надо бить, если онемение возникает «на ровном месте». И немедленно обращаться к врачу.
4. Черные точки или полосы под ногтями
Foto: Shutterstock
Если вам отдавили ногу, под ногтями может появиться затемнение — и это абсолютно нормально. Однако если такие затемнения появляются без причины, да еще и в количестве, большем, чем одно — необходимо идти к врачу.
Темные вертикальные линии — признак скрытой меланомы, рака кожи. А отдельные точечки — признак грибковой инфекции. Второе, конечно, не критичное для жизни состояние, но и ничего хорошего в грибке нет.
5. Боль в ногах по утрам
Если первыми по утру вас приветствуют жгучие или «стреляющие» боли в ногах, это может быть признаком сразу нескольких проблем. Например, ревматоидного артрита, который возникает в связках. Болезнь неприятная, но ее симптомы хорошо контролируются лекарствами — спросите любого врача.
Но причиной таких болей может быть и подошвенный фасцит, состояние, вызываемое воспалением в части ступни, соединяющей пятку с пальцами. Наконец, причиной может быть и мышечная судорога. Сама по себе она не опасна, но является явным признаком нехватки влаги в организме и несбалансированной диеты.
Онемение пяток — причины, лечение
Некоторые люди время от времени чувствуют онемение пяток. Этот неприятный симптом может возникать довольно неожиданно, и, как правило, проходит очень быстро. Однако иногда сниженная чувствительность пятки наблюдается в течение нескольких дней. Чтобы избавиться от патологии, нужно, в первую очередь выяснить причины ее развития. Лучше всего обратиться к врачу. Медик проведет тщательную диагностику и назначит максимально эффективное лечение.
Рассмотрим, как проявляется это состояние. Ведь пятка может неметь у каждого отдельного человека по-разному. Однако, у каждого патологического состояния есть характерная симптоматика, которая в большей, или меньшей степени, присутствует у всех больных.
Симптомы
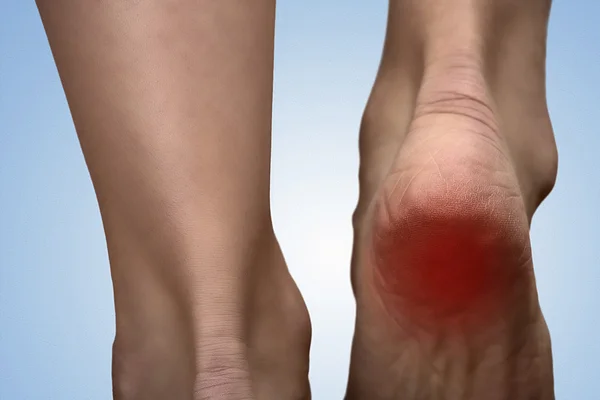
Пяточная шпора причиняет боль при ходьбе
Первыми признаками развития заболевания можно считать:
- В стопе чувствуется покалывание. Неприятные ощущения возникают не только при нагрузках на ногу, но и в спокойном положении.
- Пятка постоянно мерзнет.
- Когда человек занимается спортом – бегает, прыгает, катается на велосипеде, в задней части стопы возникает боль. При значительном развитии патологии женщина не может носить обувь на высоком каблуке, так как это доставляет ей массу дискомфорта.
- Время от времени в стопе и нижней части ноги возникают судороги.
Все эти признаки могут проявляться одновременно или по отдельности. Все зависит от причины развития патологии. В самом начале болезненные ощущения незначительные и практически не заметные. Однако постепенно дискомфорт усиливается, и мешает нормальной жизнедеятельности пациента.
Причины
Онемение пятки часто сопровождается покраснением
Причины онемения пятки могут быть разными. Доктора выделяют несколько наиболее распространенных. Рассмотрим их более подробно.
Доктора выделяют несколько наиболее распространенных. Рассмотрим их более подробно.
- Частый недосып, чрезмерная усталость на работе.
- Стресс.
- Недостаток в организме полезных витаминов и микроэлементов.
- Ослабление иммунитета после перенесенного заболевания.
- Частое злоупотребление алкогольными напитками.
- Сидячая работа, гиподинамия.
Эти причины онемения пяток, как правило, сопровождаются и другими признаками. Решить проблему можно очень просто – достаточно изменить образ жизни. Следите за тем, чтобы ваш режим сна и питания был правильным, больше занимайтесь спортом, гуляйте на свежем воздухе.
Заболевания
Если вышеперечисленные причины появления дискомфорта в ступне не подходят, нужно незамедлительно обратиться к врачу и пройти профессиональное медицинское обследование. Все дело в том, что тревожный симптом может сигнализировать о развитии таких заболеваний как:
Как видите, перечень заболеваний, которые сопровождаются онемением одной или обоих пяток очень обширный. Без профессиональной медицинской диагностики выяснить причину развития патологии практически невозможно.
Патологии
Причиной потери чувствительности стопы может быть неудобная обувь
Медики выделяют несколько наиболее распространенных заболеваний стопы, которые могут вызвать онемение пятки. К ним относятся:
- Парез стопы. При такой патологии поражается один из отделов головного мозга, что приводит к ослаблению мышц нижних конечностей. Пациенту сложно сгибать стопу и поднимать ее вверх. Постоянно возрастающая нагрузка на пятку приводит к потере чувствительности.
- Патология латерального подошвенного нерва. При таком заболевании нерв, который расположен в непосредственной близости к пятке, слегка пережимается. Это сопровождается сильной болью и постепенным онемением стопы.
- Пяточная шпора. Патология приводит к значительному разрастанию пяточной кости. При ходьбе пациент чувствует сильную боль и жжение в области пятки.
- Бурсит – воспалительное заболевание, которое возникает из-за ношения неудобной тесной обуви, не продезинфицированных ранок, чрезмерного увлечения бегом или прыжками.

Если вы чувствуете, что пятка начала неметь, не спешите паниковать. Часто этот дискомфорт проходит без какого-либо лечения. Однако, если потерянная чувствительность не восстанавливается в течение нескольких дней, обязательно обратитесь к врачу.
Восстановление
До проведения тщательной медицинской диагностики и установления причины онемения пятки лечить патологию практически бесполезно. Если неприятные ощущения возникли у вас впервые, попробуйте скорректировать свой привычный образ жизни. Откажитесь от курения и приема алкогольных напитков, совершайте пешие прогулки, употребляйте в пищу только полезные продукты.
Существует несколько популярных методик, которые позволяют быстро и эффективно восстановить чувствительность стопы и пятки. Выполнять такие процедуры нужно только после исследования медиком результатов УЗИ, анализа крови и МРТ. К наиболее востребованным методам лечения патологии можно отнести:
- Прием медикаментов, способных устранить воспаление и эффективно бороться с заболеванием, которое стало причиной появления онемения пятки.

- Курс физиотерапии.
- Обработка пораженного участка стопы лазером или специальным криогенным лучом.
- Лечебная физкультура и диета.
- Прием витаминов.
Чтобы лечение оказалось максимально эффективным, нужно вовремя распознать проблему и выявить причину ее возникновения. Если наблюдается сильная и продолжительная потеря чувствительности, срочно обратитесь к врачу. Самолечение может только усугубить ситуацию.
Профилактика
Каждый человек обязательно должен заботиться о своем здоровье. Защитить себя от такого неприятного симптома как онемение пятки можно без особых усилий.
- Здоровый образ жизни, активные занятия спортом и отказ от вредных привычек защитит вас от развития множества патологий.
- Старайтесь избегать стрессовых ситуаций. Чрезмерное нервное напряжение негативно влияет на состояние сердечно-сосудистой системы и обменные процессы.
- Обогатите свой рацион питания продуктами, содержащими все необходимые витамины и микроэлементы.
- Периодически посещайте массажный кабинет или делайте массаж стоп самостоятельно.
- Своевременно обрабатывайте дезинфицирующими средствами любые ранки или порезы на стопе.
- Носите удобную обувь подходящего размера.
Если вы обнаружили какие-либо неприятные симптомы снижения чувствительности пятки и стопы, незамедлительно обратитесь к врачу. Правильное и своевременное лечение позволит быстро избавиться от дискомфорта и убережет от развития серьезных заболеваний.
Упражнения (видео)
Поделиться:
Заболевания периферических нервов и сплетений
Периферическая нервная система – условно выделяемая часть нервной системы, находящаяся за пределами головного и спинного мозга, состоит из черепных и спинальных нервов, образующих шейно-плечевое и пояснично-крестцовое сплетения, а также нервов и сплетений вегетативной нервной системы, соединяющих центральную нервную систему со скелетной мускулатурой и внутренними органами.
Большинство неврологических заболеваний, связанных с периферической нервной системой, включают в себя нарушение работы периферических нервов и связанных с ними мышц. Соответственно, при патологии нерва могут страдать все его функции: во-первых, чувствительность, которая необходима для передачи информации из разных участков тела в головной мозг, во-вторых, двигательная функция, осуществляемая за счет сокращения скелетных мышц и, в-третьих, трофическая функция нерва, при поражении которой возникают так называемые «трофические изменения» тех или иных участков тела. Кроме этого, повреждение нерва может приводить к выраженному болевому синдрому, который часто требует специального лечения.
Безусловно, симптомы, характерные для заболеваний периферической нервной системы, такие как онемение, мышечная слабость и боль могут иметь другой генез и причину развития, которые врач должен определить для выработки правильной тактики лечения.
Для точной постановки диагноза врач может назначить обследование, включающее нейрофизиологические методы (cтимуляционная электронейромиография, игольчатая электромиография, вызванные потенциалы головного мозга) и методы нейровизуализации (МРТ, КТ, УЗИ).
Онемение
Cнижение чувствительности приводит к онемению какого-то участка тела, снижению контроля функции конечности, которое может восприниматься как неловкость руки или ноги и мешать пациенту выполнять привычные действия, особенно связанные с мелкими и точными движениями, так называемой мелкой моторикой. Длительное постоянное онемение лица, руки или ноги нередко изнуряет пациентов, переносится ими весьма болезненно и может сопровождаться страхом скрытой прогрессирующей болезни. Поэтому даже изолированное онемение требует быстрого и правильного лечения. Также снижение чувствительности может приводить к нарушению ходьбы, неустойчивости походки, когда пациент жалуется на то, что перестал ощущать опору и вынужден «штамповать» каждый свой шаг, а также на сложности в поддержании равновесия.
Мышечная слабость
Снижение мышечной силы приводит к слабости как отдельных, так и нескольких мышц, а также целых мышечных групп. Пациент может жаловаться на двоение в глазах, изменение голоса, ухудшение артикуляции, нарушение глотания, дыхания. Также могут иметь место жалобы на слабость в руках, когда человеку, к примеру, сложно выполнять привычные действия по застегиванию пуговиц на рубашке, поворачивать ключ в замке или владеть более профессиональными навыками: работа иголкой с ниткой, игра на музыкальном инструменте. Слабость в ногах может приводить к сложностям сесть/встать с низкого стула, и пациент вынужден опираться на руки при вставании или «плюхаться» в кресло при приседании. Нередко мышечная слабость может быть незаметна для пациента, например, так называемая «конская стопа» проявляется затруднением разгибания стопы, приводит к невозможности сделать полноценный шаг с опорой на пятку и не позволяет человеку бегать. Часто такая проблема не сопровождается болью и значимым онемением и выявляется родственниками пациента или при попытке перейти с шага на бег.
Пациент может жаловаться на двоение в глазах, изменение голоса, ухудшение артикуляции, нарушение глотания, дыхания. Также могут иметь место жалобы на слабость в руках, когда человеку, к примеру, сложно выполнять привычные действия по застегиванию пуговиц на рубашке, поворачивать ключ в замке или владеть более профессиональными навыками: работа иголкой с ниткой, игра на музыкальном инструменте. Слабость в ногах может приводить к сложностям сесть/встать с низкого стула, и пациент вынужден опираться на руки при вставании или «плюхаться» в кресло при приседании. Нередко мышечная слабость может быть незаметна для пациента, например, так называемая «конская стопа» проявляется затруднением разгибания стопы, приводит к невозможности сделать полноценный шаг с опорой на пятку и не позволяет человеку бегать. Часто такая проблема не сопровождается болью и значимым онемением и выявляется родственниками пациента или при попытке перейти с шага на бег.
Трофические изменения
Трофическими изменениями называют изменения определенной части тела, возникшие в результате разрыва связи нерва с ограниченным участком тканей или органа. В результате возникают изменения на коже, волосяном покрове, ногтях, подкожно-жировой клетчатке и даже костях. При некоторых хронических болевых синдромах (синдром Зудека) кожа в соответствующей области истончается, мышцы атрофируются, изменяется сосудистая сеть, волосы и ноги становятся хрупкими, кости уменьшаются и истончаются.
В результате возникают изменения на коже, волосяном покрове, ногтях, подкожно-жировой клетчатке и даже костях. При некоторых хронических болевых синдромах (синдром Зудека) кожа в соответствующей области истончается, мышцы атрофируются, изменяется сосудистая сеть, волосы и ноги становятся хрупкими, кости уменьшаются и истончаются.
Боль
Боль с точки зрения медицины – это неприятное сенсорное и эмоциональное переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения (определение международной ассоциации по изучению боли IASP). Таким образом, боль является сложным чувством, связанным с существующим или возможным органическим повреждением, поскольку обычно сопровождается эмоциональным переживанием. Болевой синдром значительно снижает качество жизни пациентов и требует регулярного приема обезболивающих препаратов или ограничений в движениях и повседневной деятельности человека. Порой боль беспокоит ночью и мешает полноценному сну и отдыху. Чтобы выявить причину боли, необходимо рассматривать множество факторов и уровней поражения, начиная с конечной веточки определенного нерва и продолжая поиск на более высоких уровнях плечевого или пояснично-крестцового сплетений, спинного мозга и иногда головного мозга.
Чтобы выявить причину боли, необходимо рассматривать множество факторов и уровней поражения, начиная с конечной веточки определенного нерва и продолжая поиск на более высоких уровнях плечевого или пояснично-крестцового сплетений, спинного мозга и иногда головного мозга.
Наиболее распространенные заболевания периферической нервной системы:
-
Поражение спинальных нервов (радикулопатия). Чаще всего поражение спинальных нервов происходит межпозвонковыми грыжами, которые обычно встречаются в пояснично-крестцовом и реже в шейном отделе позвоночника. Проявляются болью в пояснице, шее с распространением боли в руку или ногу.
-
Стеноз (сужение) позвоночного канала, развивающийся обычно в пояснично-крестцовом отделе позвоночника, проявляется слабостью и болью в ногах, связанной с пребыванием в вертикальном положении или ходьбой на относительно небольшие расстояния.
-
Синдром лестничной мышцы со сдавлением пучков плечевого сплетения развивается в швейно-плечевой области.
 Проявляется болью, онемением в различных областях руки, плеча, реже груди и лопатки, также может возникать слабость и неловкость кисти. Синдром грушевидной мышцы — сильный спазм данной мышцы, расположенной рядом с седалищным нервом глубоко в ягодичной области, чаще встречается у людей с развитой мускулатурой, водителей. Проявляется болью по задней поверхности ноги до пятки, онемением.
Проявляется болью, онемением в различных областях руки, плеча, реже груди и лопатки, также может возникать слабость и неловкость кисти. Синдром грушевидной мышцы — сильный спазм данной мышцы, расположенной рядом с седалищным нервом глубоко в ягодичной области, чаще встречается у людей с развитой мускулатурой, водителей. Проявляется болью по задней поверхности ноги до пятки, онемением. -
Туннельные невропатии чаще возникают в области запястного, локтевого, голеностопного суставов, проявляются жжением, болью онемением в пальцах рук и реже ног, слабостью, неловкостью при выполнении мелкой моторики.
-
Синдром карпального канала является самым распространенным туннельным синдромом, при этом происходит сдавление срединного нерва в области запястья связками и сухожилиями. Проявляется жжением, болью, позже онемением во всех пальцах, кроме мизинца, симптомы усиливаются ночью и под утро.
-
Невропатия локтевого нерва происходит из-за сдавления локтевого нерва в области локтевого сустава.
 Проявляется онемением в мизинце и безымянном пальце, слабостью сгибания пальцев, гипотрофией некоторых мышц кисти. Чаще возникает у мужчин, бывает связана с хронической травмой локтя у спортсменов, вынужденным положением левой руки у водителей.
Проявляется онемением в мизинце и безымянном пальце, слабостью сгибания пальцев, гипотрофией некоторых мышц кисти. Чаще возникает у мужчин, бывает связана с хронической травмой локтя у спортсменов, вынужденным положением левой руки у водителей. -
Невропатия малоберцового нерва (синдром конской стопы) проявляется слабостью разгибания стопы или повисшей стопой, обычно не сопровождается болью. Страдают чаще мужчины после 40 лет.
-
Невропатия лучевого нерва возникает после сна в неудобной позе, хирургического лечения перелома плечевой кости, так как нерв имеет множество изгибов на руке и отличается повышенной чувствительностью к сдавлениям.
-
Невропатия седалищного нерва возникает чаще у женщин после 50. Проявляется болью, онемением и слабостью в ноге, симптомы начинаются от ягодичной или поясничной области и спускаются далее по задней поверхности бедра и вниз до стопы.
 Причина может быть в хронических воспалительных изменениях сочленений тазовых костей, органов малого таза.
Причина может быть в хронических воспалительных изменениях сочленений тазовых костей, органов малого таза. -
Плечевой плексит (воспаление плечевого сплетения, невралгическая амиотрофия) проявляется сильной и изматывающей болью, слабостью и онемением в плече и верхних отделах руки. Возникает после переохлаждения или недавно перенесенной вирусной инфекции, протекавшей с подъемом температуры. Боль беспокоит днем и ночью и обычно заставляет пациентов сразу обратиться к врачу.
-
Синдром Гийена-Барре (острая воспалительная демиелинизирующая полирадикулоневропатия) проявляется быстрым развитием слабости мускулатуры, онемением и восходящим характером симптомов. Заболевание обычно начинается симметрично со стоп ног и кистей рук, далее распространяется вверх по направлению к туловищу, и нередко приводит к развитию слабости дыхательной мускулатуры и остановке дыхания при отсутствии своевременного лечения.
 Прогноз обычно благоприятный при быстро назначенном и правильном лечении.
Прогноз обычно благоприятный при быстро назначенном и правильном лечении.
Оценить
Средняя: 4,00 (3 оценки)
Ваша оценка:
ОтменитьДиагностика боли в пятке у взрослых
ТРЕЙСИ ОЛДРИДЖ Доктор медицины, Школа медицины Университета Южного Иллинойса, Спрингфилд, Иллинойс.
Am Fam, врач. , 15 июля 2004 г .; 70 (2): 332-338.
Боль в пятке — обычное заболевание у взрослых, которое может вызывать значительный дискомфорт и инвалидность. Боль в пятке может быть вызвана различными заболеваниями мягких тканей, костной ткани и системных заболеваний. Сужение дифференциального диагноза начинается с анамнеза и физического осмотра нижней конечности, чтобы точно определить анатомическое происхождение боли в пятке.Наиболее частой причиной боли в пятке у взрослых является подошвенный фасциит. Пациенты с подошвенным фасциитом сообщают об усилении боли в пятке при первых шагах по утрам или при вставании после длительного сидения. Болезненность пяточного бугорка обычно очевидна при осмотре и усиливается при пассивном тыльном сгибании пальцев стопы. Тендинит также может вызывать боль в пятке. Тендинит ахиллова сухожилия связан с болью в задней части пятки. Бурсы, прилегающие к месту прикрепления ахиллова сухожилия, могут воспаляться и вызывать боль.Стрессовые переломы пяточной кости чаще возникают у спортсменов, которые занимаются спортом, требующим бега и прыжков. У пациентов с болью в подошвенной пятке, сопровождающейся покалыванием, жжением или онемением, может наблюдаться синдром тарзального канала. Атрофия пяточной подушечки может проявляться диффузной болью в подошвенной пятке, особенно у пожилых пациентов с ожирением. Менее распространенные причины боли в пятке, которые следует учитывать при длительных или необъяснимых симптомах, включают остеомиелит, костные аномалии (например, стрессовый перелом пяточной кости) или опухоль.Боль в пятке редко бывает симптомом у пациентов с системными заболеваниями, но последнее может быть фактором у людей с двусторонней болью в пятке, болью в других суставах или известным воспалительным артритом.
Болезненность пяточного бугорка обычно очевидна при осмотре и усиливается при пассивном тыльном сгибании пальцев стопы. Тендинит также может вызывать боль в пятке. Тендинит ахиллова сухожилия связан с болью в задней части пятки. Бурсы, прилегающие к месту прикрепления ахиллова сухожилия, могут воспаляться и вызывать боль.Стрессовые переломы пяточной кости чаще возникают у спортсменов, которые занимаются спортом, требующим бега и прыжков. У пациентов с болью в подошвенной пятке, сопровождающейся покалыванием, жжением или онемением, может наблюдаться синдром тарзального канала. Атрофия пяточной подушечки может проявляться диффузной болью в подошвенной пятке, особенно у пожилых пациентов с ожирением. Менее распространенные причины боли в пятке, которые следует учитывать при длительных или необъяснимых симптомах, включают остеомиелит, костные аномалии (например, стрессовый перелом пяточной кости) или опухоль.Боль в пятке редко бывает симптомом у пациентов с системными заболеваниями, но последнее может быть фактором у людей с двусторонней болью в пятке, болью в других суставах или известным воспалительным артритом.
Посмотреть / распечатать таблицу
Сила рекомендаций
| Ключевые клинические рекомендации | Этикетки | Ссылки |
|---|---|---|
| Радионуклидное сканирование костей и магнитно-резонансная томография более чувствительны и специфичны, чем рентгенограммы с простой пленкой в диагностике остеомиелита. | B | 20, 21 |
Сила рекомендаций
| Ключевые клинические рекомендации | Этикетки | Ссылки |
|---|---|---|
| Радионуклидное сканирование костей и магнитно-резонансная томография более чувствительны и специфичны, чем рентгенограммы с простой пленкой, в диагностике остеомиелита. | B | 20, 21 |
Боль в пятке у взрослых может быть вызвана различными заболеваниями мягких тканей, костной ткани и системными заболеваниями.Необходимо провести тщательный сбор анамнеза и физикальное обследование нижней конечности, чтобы определить местонахождение боли, определить ее признаки и сузить дифференциальный диагноз (таблицы 11 и 2). Визуализирующие исследования могут быть показаны при подозрении на инфекцию, стрессовый перелом или травму.
Посмотреть / распечатать таблицу
ТАБЛИЦА 1Причина боли в пятке в зависимости от анатомического расположения
| Боль в средней части стопы |
| Боковая |
| Тендонит малоберцовой мышцы | 31 Тендонит длинной малоберцовой мышцы |
| Медиальный |
| Тендинит длинного сгибателя пальцев |
| Тендонит длинного сгибателя большого пальца |
| Боль в задней части пятки |
| Тендинит ахиллова сухожилия |
| Ретроахилловый бурсит |
| Ретро-пяточный бурсит |
| Боль в подошве пятки
|
| Подошвенный фасциит |
| Разрыв подошвенной фасции |
| Атрофия пяточной подушечки |
| Синдром тарзального канала |
| Невром |
| Остеомиелит |
| Перелом |
| Опухоль |
Причина боли в пятке по анатомическому расположению
| Боль в средней части стопы |
| Тендинит длинной малоберцовой мышцы |
| Тендинит длинной малоберцовой мышцы |
| Медиальный |
| Тендинит длинного сгибателя пальца |
| Тендинит задней большеберцовой мышцы |
| Боль в задней части пятки |
| Тендинит ахиллова сухожилия |
|
03бурсит |
| Боль в подошвенной части пятки |
| Подошвенный фасциит |
| Разрыв подошвенной фасции |
| Атрофия пяточной подушечки |
| 5 Тарзальный туннельный синдром |
| Неврома |
| Костная киста |
| Остеомиелит |
| Перелом |
| Опухоль |
Просмотр ТАБЛИЦА 2 Подошвенный фасциит Утро боль или боль при стоянии после длительного сидения Болезненность над пяточной костью Повышенная боль при пассивном тыльном сгибании пальцев стопы Анальгетики, растяжка, упражнения, ортопедические средства, ночная шина Ахилловы сухожилия Боль бег, прыжки или быстрые повороты Боль и болезненность при прикреплении ахиллова сухожилия к пяточной кости Боль может усиливаться при тыльном сгибании Отдых, анальгетики, упражнения на растяжку и укрепление Ретрокальканальный бурсит Жесткий задний край обуви Боль и болезненность в задней части пяточной кости Анальгетики, правильная обувь с ахиллесовой выемкой и прокладкой над задней пяткой Синдром тарзального канала Боль или онемение в пятка иррадирует в подошву и пальцы ног Воспроизведение симптомов при перкуссии тарзального канала или тыльного сгибания и выворота стопы Анальгетики, корректирующие осанку стопы с помощью ортопедических протезов Подошвенный фасциит Утренняя боль или боль при стоянии после длительного сидения Болезненность над пяточной костью Повышенная боль при пассивном тыльном сгибании пальцев стопы Анальгетики, растяжка, упражнения, ортопедия, ночная шина Тендинит ахиллова сухожилия Боль при беге, прыжках или быстрых поворотах Боль и болезненность при прикреплении ахиллова сухожилия к пяточной кости Боль может усиливаться при тыльном сгибании Отдых, анальгетики, упражнения на растяжку и укрепляющие упражнения Ретрокалканоальный бурсит Жесткий задний край обуви Анальгетики, подходящая обувь с ахиллесовой выемкой и набивкой над задней пяткой Синдром тарзального канала Боль или онемение в пятке с иррадиацией в подошву и пальцы ног Reproducti Симптомы перкуссии тарзального канала или тыльного сгибания и выворота стопы Анальгетики, корректирующие осанку стопы ортопедическими средствами В анамнезе необходимо описать боль и связанные с ней состояния и обстоятельства. необычные причины боли в пятке; однако наличие в анамнезе диабета, ревматологических заболеваний или злокачественных новообразований должно побудить к рассмотрению системной причины боли в пятке, особенно при отсутствии очевидной местной этиологии. Медицинский осмотр должен включать осмотр стопы пациента в состоянии покоя и в положении с опорой на вес. Визуальный осмотр стопы может выявить отек, костные деформации, синяки или разрывы кожи. Врач должен пальпировать костные выступы и прикрепления сухожилий около пятки и средней части стопы, обращая внимание на болезненность или пальпируемые дефекты. Подошвенная фасция представляет собой многослойный фиброзный апоневроз с тремя частями: медиальной, центральной и латеральной. Эта фасция прикрепляется к трем основным точкам опоры стопы (т.e., пяточная кость, первая и пятая пястные головки), чтобы сформировать продольную дугу, которая является неотъемлемой частью правильной биомеханики стопы во время удара пяткой, стопы и отталкивания. Подошвенный фасциит, наиболее частая причина боли в пятке у взрослых, обычно возникает в результате многократного использования или чрезмерной нагрузки на фасцию.4 Хотя слово «фасциит» подразумевает воспаление, недавние исследования показывают, что это, скорее всего, невоспалительное заболевание. дегенеративный процесс, который правильнее было бы назвать подошвенным фасциозом.5 Типичное проявление — постепенное начало боли в подошвенной пятке, которая усиливается при первых шагах утром или при вставании после длительного сидения. Обычно проявляется болезненность в медиальной части пяточного бугорка, и боль усиливается, когда подошвенная фасция растягивается пассивным тыльным сгибанием пальцев стопы. Острое начало сильной подошвенной боли в пятке после травмы или интенсивных занятий спортом может указывать на разрыв подошвенной фасции. Если консервативное лечение подошвенного фасциита не помогает облегчить симптомы, рекомендуется сделать рентгенограммы для проверки других причин боли в пятке, таких как стрессовые переломы, артрит или аномалии скелета. Рентгенограммы могут выявить обызвествление проксимальной подошвенной фасции, известной как пяточная шпора. Однако эти шпоры часто присутствуют у бессимптомных людей, являются неспецифическими и не должны рассматриваться как объяснение боли в пятке.1 Пациенты с тендинитом обычно проявляются болью и отеком в месте прикрепления сухожилия.Пассивное тыльное сгибание стопы и пальпация в месте введения могут усилить болезненность.2 В анамнезе могут быть выявлены трудности при выполнении напряженных действий, таких как бег, прыжки или быстрые повороты.2 Ахиллово сухожилие образовано сращением сухожилия сухожилия икроножных и камбаловидных мышц и их прикрепления на задней поверхности пяточной кости. Сухожилия задней большеберцовой мышцы, длинного сгибателя пальцев и длинного сгибателя большого пальца стопы проходят через удерживатель медиального сгибателя и вставляются на медиальной стороне средней части стопы (рис. 1). Вставка малоберцовых сухожилий на боковой стороне средней части стопы. Тендинит, затрагивающий эти структуры, является менее частой причиной боли в пятке, но может быть важным, когда пациент локализует боль в пятке медиально или латерально. Просмотр / печать Рисунок Рисунок 1 Медиальный вид голеностопного сустава, иллюстрирующий сухожилия, бурсу и нервы, которые могут быть источниками боли в пятке. Рис. 1 Медиальный вид голеностопного сустава, иллюстрирующий сухожилия, сумку и нервы, которые могут быть источниками боли в пятке. Задняя часть пятки включает заднюю пяточную сумку, которая расположена между пяточной костью и местом прикрепления ахиллова сухожилия, и ретроахилловую сумку, которая расположена между ахилловым сухожилием и кожей.Каждая бурса является потенциальным местом воспаления. Наиболее частой причиной бурсита задней пятки является неподходящая обувь с жестким задним краем, который истирает область прикрепления ахиллова сухожилия. Воспаление ретрокальцина также может быть связано с тендинитом ахиллова сухожилия и болезнью Хаглунда (костная шпора на верхней стороне задней части пяточной кости) 7 и, иногда, может быть вызвано системным воспалительным артритом, таким как ревматоидный артрит. У пациентов с задним пяточным бурситом наблюдается покраснение и припухлость пораженной сумки, болезненность при прямой пальпации. После плюсневых костей пяточная кость является наиболее частым местом стрессовых переломов стопы.8 Стрессовые переломы пяточной кости чаще возникают у спортсменов, занимающихся спортом, требующих бега и прыжков, или у людей с остеопенией. Рефрактерная боль в пятке, которая сохраняется, несмотря на консервативное лечение, может потребовать дополнительных диагностических процедур для исключения костной патологии.Радионуклидное сканирование костей и магнитно-резонансная томография (МРТ) более эффективны, чем простая рентгенограмма, для подтверждения стрессового перелома пяточной кости. Оба метода выявляют стрессовые переломы на несколько недель раньше, чем рентгенограммы, а МРТ позволяет визуализировать аномальные структуры мягких тканей, которые могут указывать на другие причины боли в пятке.9,10 Стресс-переломы пяточной кости лечат путем сокращения количества и интенсивности ходьбы и занятий спортом. В некоторых рефрактерных случаях может потребоваться отсутствие веса с костылями или иммобилизация гипсовой повязкой.9 Простые костные кисты в пяточной кости обычно не вызывают боли, хотя они могут ослабить структуру пяточной кости. Хотя саркома Юинга встречается редко, она является наиболее частой первичной костной опухолью пяточной кости.11 Зарегистрированные метастатические опухоли в пяточную кость включают аденокарциному эндометрия, бронхогенную карциному, переходно-клеточную карциному мочевого пузыря и рак желудка. 12–14 Пациенты с болью в пятке неясная этиология и известные злокачественные новообразования в анамнезе должны пройти рентгенологическое исследование или радионуклидное сканирование костей. Тарзальный канал, расположенный на медиальной стороне задней части пятки, ограничен удерживателем сгибателя и медиальными поверхностями таранной и пяточной костей. Задний большеберцовый нерв проходит через этот туннель и делится на его концевые ветви, медиальный и латеральный подошвенные нервы (рис. 2). Боль в пятке, сопровождающаяся невропатическими признаками, такими как покалывание, жжение или онемение, может указывать на синдром тарзального канала, компрессионную невропатию, вызванную ущемлением ветвей заднего большеберцового нерва в туннеле. Просмотр / печать Рисунок Рисунок 2 Медиальный вид голеностопного сустава, иллюстрирующий ход заднего большеберцового нерва через тарзальный канал. Рис. 2 Медиальный вид голеностопного сустава, иллюстрирующий ход заднего большеберцового нерва через тарзальный канал. Клиническое обследование включает перкуссию нерва в предплюсневом канале.Одновременное тыльное сгибание и выворот стопы может воспроизводить симптомы, так как задний большеберцовый нерв растягивается и сдавливается (рис. 3). Pes planus вызывает повышенное отведение переднего отдела стопы и вальгусное отклонение заднего отдела стопы (рис. 4), тем самым увеличивая напряжение большеберцового нерва2,15,16 Pes planus является частой причиной синдрома тарзального канала. Просмотр / печать Рисунок Рисунок 3 Тест на тыльное сгибание-выворот, используемый при физикальном обследовании для воспроизведения симптомов синдрома тарзального канала. Рисунок 3 Тест на тыльное сгибание-выворот, используемый при физикальном обследовании для воспроизведения симптомов синдрома тарзального канала. Рисунок 4 Вид сзади позы стопы у пациентов с плоской стопой. В некоторых случаях скорость нервной проводимости и электромиография могут использоваться для подтверждения диагноза, если лечение предполагаемой нейропатической боли в пятке не помогает улучшить симптомы. Боль в пятке, вызванная невромой медиального пяточного нерва, встречается редко и может проявляться симптомами, весьма сходными с симптомами подошвенного фасциита.Пальпация подошвы над пяткой и проксимальным отделом средней части стопы может выявить болезненную опухоль (известную как знак «ламповый шнур», потому что опухоль ощущается как ламповый шнур под ковриком) 17, которую легко ошибочно принять за воспаленную подошвенную фасцию. Если консервативное лечение подошвенного фасциита не помогает облегчить симптомы, врач должен проверить наличие невромы. Пяточная подушечка состоит из столбов жировой ткани, разделенных фиброзными перегородками. Он расположен непосредственно под пяточной костью и действует как гидравлический амортизирующий слой.У пожилых людей и пациентов с ожирением, у которых возникает боль в подошвенной пятке, симптомы могут быть вызваны повреждением пяточной подушки или атрофией. Воспаление пяточной подушки также может присутствовать у молодых людей с травмами, связанными со спортом. Хотя симптомы заболеваний пяточных подушечек в значительной степени совпадают с симптомами подошвенного фасциита, боль в пяточных подушечках обычно более диффузная. Боль в пяточной подушечке затрагивает большую часть опорной части пяточной кости, тогда как боль при подошвенном фасциите сосредоточена по большей части около бугристости пяточной кости.В отличие от боли, вызванной подошвенным фасциитом, боль в пяточной подушечке обычно не распространяется вперед, а тыльное сгибание пальцев стопы не усиливает боль. Хотя остеомиелит пяточной кости редко является причиной боли в пятке, он обычно возникает в результате непрерывного инфицирования окружающих мягких тканей.18 Во время визуального осмотра стопы признаки, которые должны усилить подозрение на возможную инфекционную причину боли в пятке включают колотые раны, открытые поражения кожи, локализованное тепло, эритему или явный целлюлит.Серьезные инфекции стопы чаще возникают у пациентов с сахарным диабетом или сосудистой недостаточностью. Радионуклидное сканирование костей и МРТ более чувствительны и специфичны при диагностике остеомиелита, чем простая рентгенограмма19–21 (таблица 3) .20,21 Просмотр / печать таблицы Магнитный резонанс * 20 88 93 Сканирование костей 21 99 Обычные рентгенограммы21 24 79 Магнитный резонанс * 20 88 93 Сканирование костей21 76 99 Обычные рентгенограммы 21 Пациенты с известным системным артритом, двусторонней болью в пятке или симптомами, затрагивающими суставы за пределами пятки, должны пройти тщательный анализ симптомов, чтобы оценить системное заболевание как возможную причину боли в пятке.Серонегативные спондилоартропатии (т. Е. Анкилозирующий спондилит, псориатический артрит, реактивный артрит и артрит, связанный с воспалительным заболеванием кишечника) могут вызывать боль в пятке. Ревматоидный артрит может поражать пяточную кость и другие прилегающие структуры; тем не менее, изолированная боль в пятке в качестве жалобы может быть необычной, поскольку поражение задней части стопы обычно возникает при запущенном заболевании.22 Case Rep Neurol.2015 январь-апрель; 7 (1): 15–17. a Отделение неврологии, Hagaziekenhuis, Гаага, Нидерланды c Отделение Медицинского центра Лейденского университета, Лейден, Нидерланды b Отделение акушерства и гинекологии, Hagaziekenhuis, Гаага, Нидерланды a Отделение неврологии, Hagaziekenhuis, Гаага, Отделение Hagaziekenhuis, Нидерланды Распространенные причины боли в пятке: анамнез, результаты физикального обследования и варианты лечения
ТАБЛИЦА 2 Клиническая форма * История болезни Физикальное обследование Консервативное лечение Распространенные причины боли в пятке: история , Результаты физикального обследования и варианты лечения
Клиническая организация * История болезни Физикальное обследование Консервативное лечение 90 028 Боль и болезненность в задней части пяточной кости  Местоположение и начало боли в пятке, ее вариация по характеру и степени тяжести в течение дня, а также облегчающие и отягчающие факторы — все это дает важные диагностические ключи. Повышенный уровень активности или физических упражнений может указывать на травму опорно-двигательного аппарата, вызванную чрезмерным использованием2. Если пациент описывает ощущение как «жжение», «покалывание» или «онемение», причиной может быть защемление периферического нерва3.
Местоположение и начало боли в пятке, ее вариация по характеру и степени тяжести в течение дня, а также облегчающие и отягчающие факторы — все это дает важные диагностические ключи. Повышенный уровень активности или физических упражнений может указывать на травму опорно-двигательного аппарата, вызванную чрезмерным использованием2. Если пациент описывает ощущение как «жжение», «покалывание» или «онемение», причиной может быть защемление периферического нерва3.  Пассивный диапазон движений стопы и голеностопных суставов следует оценивать на предмет признаков ограничения движения. Положение стопы и формирование свода следует проверять визуально, пока пациент несет вес; врач ищет аномальную пронацию или другие биомеханические нарушения.Наблюдение за стопой во время ходьбы пациента может позволить врачу выявить аномалии походки, которые предоставят дополнительные диагностические ключи. В этой статье подробно описаны конкретные приемы, которые могут воспроизвести симптомы боли и помочь врачам определить конкретные причины боли в пятке.
Пассивный диапазон движений стопы и голеностопных суставов следует оценивать на предмет признаков ограничения движения. Положение стопы и формирование свода следует проверять визуально, пока пациент несет вес; врач ищет аномальную пронацию или другие биомеханические нарушения.Наблюдение за стопой во время ходьбы пациента может позволить врачу выявить аномалии походки, которые предоставят дополнительные диагностические ключи. В этой статье подробно описаны конкретные приемы, которые могут воспроизвести симптомы боли и помочь врачам определить конкретные причины боли в пятке. Поражения подошвенной фасции
 Состояния, которые увеличивают напряжение подошвенной фасции и могут вызывать боль, включают плоскую стопу, полую стопу, снижение подвижности подтаранного сустава и тугое ахиллово сухожилие.
Состояния, которые увеличивают напряжение подошвенной фасции и могут вызывать боль, включают плоскую стопу, полую стопу, снижение подвижности подтаранного сустава и тугое ахиллово сухожилие.  Признаки разрыва включают пальпируемый дефект бугристости пяточной кости, сопровождающийся локализованным отеком и экхимозом.6
Признаки разрыва включают пальпируемый дефект бугристости пяточной кости, сопровождающийся локализованным отеком и экхимозом.6 Сухожильные поражения
 Тендинит ахиллова сухожилия — еще одна частая причина боли в задней части пятки. Обычно это происходит из-за чрезмерного использования икроножных мышц (например,g., бег, прыжки) или аномальная биомеханическая нагрузка на стопу и лодыжку.
Тендинит ахиллова сухожилия — еще одна частая причина боли в задней части пятки. Обычно это происходит из-за чрезмерного использования икроножных мышц (например,g., бег, прыжки) или аномальная биомеханическая нагрузка на стопу и лодыжку.
Поражения пяточной кости
Костные поражения
 пяточная кость. Пациенты жалуются на диффузную боль в пятке и болезненность при медиальном и латеральном сдавливании пяточной кости.
пяточная кость. Пациенты жалуются на диффузную боль в пятке и болезненность при медиальном и латеральном сдавливании пяточной кости.  Патологический перелом, распространяющийся на стенку костной кисты, может вызвать боль в пятке.
Патологический перелом, распространяющийся на стенку костной кисты, может вызвать боль в пятке. Заболевания периферических нервов
 Боль и онемение часто распространяются на подошвенную пятку, а в некоторых случаях распространяются даже на дистальную часть подошвы и пальцев ног.
Боль и онемение часто распространяются на подошвенную пятку, а в некоторых случаях распространяются даже на дистальную часть подошвы и пальцев ног.
Заболевания пяточной подушки
Инфекционная этиология
Сравнение методов визуализации при диагностике остеомиелита
ТАБЛИЦА 3 Виды изображения Чувствительность (%) Специфичность (%) Сравнение методов визуализации при диагностике остеомиелита
19 Чувствительность 900% )
Специфичность (%) 02
0
Системное заболевание
Двустороннее онемение пятки из-за внешнего сжатия во время акушерской эпидуральной анальгезии
Vivian P. Kamphuis
Marie P.A. Zegers
Hille Koppen
2
b Департамент акушерства и гинекологии, Hagaziekenhuis, Гаага, Нидерланды
c Департамент Медицинского центра Лейденского университета, Лейден, Нидерланды
Это статья открытого доступа под лицензией Условия лицензии Creative Commons Attribution-NonCommercial 3.0 Непортированная лицензия (CC BY-NC) (www.karger.com/OA-license), применима только к онлайн-версии статьи. Пользователи могут загружать, распечатывать и публиковать эту работу в Интернете только в некоммерческих целях при условии, что оригинальная работа правильно процитирована, и есть ссылка на оригинальную работу на https://www.karger.com и условия этой лицензии. в любых расшаренных версиях.
Abstract
Мы описываем случай 32-летней женщины, у которой после акушерской эпидуральной анальгезии развилось двустороннее онемение пятки.Мы диагностировали у нее двустороннюю невропатию медиального пяточного нерва, скорее всего, из-за длительного давления на обе пятки. Факторами риска развития этой невропатии были длительные роды с обезболиванием позвоночника и продолжение обезболивания во время эпизиотомии. Мягкие подножки снижают давление и могут предотвратить нейропатию.
Ключевые слова: Невропатия, Онемение пятки, Спинальная анальгезия, Роды через естественные родовые пути
Введение
При уровне заболеваемости 0.В 92% случаев послеродовые травмы нерва нижних конечностей у матери встречаются редко. Боковая кожная нейропатия бедра (параестетическая мералгия) является наиболее распространенной, за ней следует бедренная нейропатия [1]. Повреждения нервов чаще возникают у первородящих, при длительных периодах родов и вспомогательных родах через естественные родовые пути [1].
Представленный случай касался 32-летней женщины с двусторонним онемением пятки из-за двусторонней невропатии медиального пяточного нерва из-за внешней компрессии во время родов через естественные родовые пути.Применялась эпидуральная анальгезия.
История болезни
32-летняя женщина обратилась в нашу неврологическую амбулаторию с покалыванием и онемением обеих пяток. Она постоянно жаловалась на эти ощущения с тех пор, как за 3 месяца до этого родила своего первого ребенка в больнице естественным путем. Во время родов применялась спинальная анальгезия (на уровне поясницы, болюс бупивакаин / суфентанил с последующим непрерывным введением 8 мл / ч). Процедура спинальной анальгезии прошла без осложнений.Первый период родов был продлен, и из-за компрометации плода во время фазы изгнания для извлечения плода была использована вакуумная система доставки (Palmpump Kiwi ® ) вместе с эпизиотомией. После родов эпидуральная анальгезия была продолжена во время закрытия эпизиотомии швами. Пациент не принимал никаких других лекарств и не имел в анамнезе неврологических расстройств или факторов риска нейропатии (диабет, гипотиреоз или наследственная предрасположенность к параличу нервного давления).При осмотре обнаружена гипестезия в области обеих пяток. Сила мышц ног и стопы была нормальной, как и глубокие сухожильные рефлексы. Тест на поднятие прямой ноги был отрицательным. Других неврологических нарушений не было. МРТ поясничного отдела позвоночника не показала признаков компрессии корешка поясницы. Электромиография показала нормальную сенсорную нервную проводимость икроножного нерва. Из-за его инвазивности исследование медиального пяточного нерва с помощью иглы около нерва не проводилось.Был поставлен диагноз двусторонней невропатии медиального пяточного нерва, скорее всего, из-за длительного давления на обе пятки с эпидуральной анальгезией в качестве предрасполагающего фактора. Эпидуральная анальгезия была предрасполагающим фактором, маскировавшим признаки нервного повреждения. Через три месяца после обращения (через 6 месяцев после родов) онемение уменьшилось, но полностью не исчезло.
Обсуждение
Двусторонняя невропатия медиального пяточного нерва из-за внешнего сдавления во время родов с использованием эпидуральной анальгезии встречается очень редко.Только 1 пациент с онемением пяток был описан в большом исследовании [2], в котором было описано 2615 женщин, которым была проведена эпидуральная анестезия во время родов. Однако никаких подробностей о родах или обезболивании у этого пациента не упоминалось. При эпидуральной анальгезии во время родов моторный блок нежелателен, и, следовательно, возможны произвольные мышечные движения, что делает длительное внешнее сжатие нервов необычным. У нашего пациента длительные роды с обезболиванием позвоночника и продолжение обезболивания во время эпизиотомии, вероятно, замаскировали признаки внешнего сдавления на обеих пятках.
Медиальный пяточный нерв отходит от большеберцового нерва на медиальной стороне лодыжки, прободит лациниарную связку, проходит вниз, проходя костный выступ ниже на внутренней стороне лодыжки, и снабжает кожу над медиальной стороной голеностопного сустава. пятка. Однако описаны значительные анатомические вариации происхождения и течения [3]. Пациенты с факторами риска, такими как диабет, подвергаются большему риску развития нейропатии во время эпидуральной анестезии [4].Однако, несмотря на отсутствие каких-либо факторов риска, клиницист должен знать об отсутствии нормальной реакции на длительное давление на нерв во время эпидуральной аналгезии [5]. Профилактические меры, такие как мягкие гелевые подушечки или периодические изменения позы, могут предотвратить невропатию медиального пяточного нерва при длительной эпидуральной анальгезии.
Заключение
Двусторонняя нейропатия медиального пяточного нерва в результате внешнего сдавления является редким осложнением эпидуральной акушерской анальгезии.
Заявление о раскрытии информации
Этот документ не содержит клинических исследований или узнаваемых данных о пациентах. Авторы заявляют об отсутствии конфликта интересов.
Ссылки
1. Вонг К.А., Скавон Б.М., Дуган С., Смит Дж. К., Пратер Х., Ганчифф Дж. Н., Маккарти Р. Дж.. Частота послеродовых травм пояснично-крестцового отдела позвоночника и нервов нижних конечностей. Obstet Gynecol. 2003. 101: 279–288. [PubMed] [Google Scholar] 2. Dar AQ, Robinson AP, Lyons G. Послеродовые неврологические симптомы после региональной блокады: проспективное исследование с контролем случая.Int J Obstet Anesth. 2002; 11: 85–90. [PubMed] [Google Scholar] 3. Торрес А.Л., Феррейра М.С. Изучение анатомии большеберцового нерва и его ветвей в дистальном отделе медиальной ножки. Бюстгальтеры Acta Ortop. 2012; 20: 157–164. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Hebl JR, Kopp SL, Schroeder DR, Horlocker TT. Неврологические осложнения после нейроаксиальной анестезии или анальгезии у пациентов с ранее существовавшей периферической сенсомоторной нейропатией или диабетической полинейропатией. Anesth Analg. 2006; 103: 1294–1299. [PubMed] [Google Scholar] 5.Кляйн А. Заболевания периферических нервов при беременности. Clin Obstet Gynecol. 2013; 56: 382–388. [PubMed] [Google Scholar]Невропатия и ущемление нерва | TriHealth
Невропатия — это повреждение нерва. Когда повреждение нерва стопы приводит к невропатии, симптомы могут варьироваться от легкого дискомфорта до изнуряющей боли. Специалисты Института ортопедии и спорта TriHealth предлагают квалифицированное лечение нейропатии стопы и голеностопного сустава и защемления нерва, чтобы помочь заживить нерв и облегчить симптомы.
Невропатия стопы и голеностопного сустава и ущемление нерва
Зажатие нерва происходит, когда нерв находится под постоянным давлением в течение длительного времени.В конце концов, покрытие нерва начинает разрушаться, и жидкость просачивается в нерв, вызывая отек и воспаление. Зажатие нерва, также известное как сдавление нерва или защемление нерва, может привести к долгосрочным травмам и рубцеванию нерва, если давление не снимается.
Невропатия стопы и голеностопного сустава и защемление нерва
Заболевания нервов стопы и голеностопного сустава могут возникать из-за травм, нагрузки на стопу или лодыжку, диабета и аутоиммунных заболеваний. Вот некоторые из наиболее распространенных типов нервных расстройств.
- Неврома Мортона — Ткань вокруг нервов, ведущих к пальцам ног, утолщается, вызывая постоянное жжение или боль в подушечке стопы.
- Синдром тарзального канала — Тарзальный туннель — это проход, который содержит сухожилия и нервы, позволяющие стопе сгибаться и двигаться, включая большеберцовый нерв. Если сдавлен большеберцовый нерв, может возникнуть онемение, жжение или резкие стреляющие боли.
- ущемление нерва Бакстера — Боковой подошвенный нерв проходит через нижнюю часть стопы от внутренней стороны щиколотки до мизинца.Если нерв сжимается в пятке, результатом может быть онемение и боль в пятке и подошве.
- Малоберцовая невропатия (опущение стопы) — Малоберцовый нерв находится в ноге ниже колена. Повреждение малоберцового нерва может вызвать боль, покалывание или онемение в верхней части стопы. Может стать трудно поднять пальцы ног, пальцы ног или лодыжка могут почувствовать слабость, или ваша ступня может почувствовать, как будто она опускается при ходьбе. В тяжелых случаях вы можете быть совершенно не в состоянии поднять пальцы ног или стопу или повернуть лодыжку.
Невропатия стопы и голеностопного сустава и симптомы ущемления нерва
Симптомы нейропатии стопы и голеностопного сустава и защемления нерва зависят от причины, но наиболее частыми симптомами являются:
- Онемение
- Острая или жгучая боль
- Ощущение покалывания или ощущение, что ваша ступня «заснула»
- Слабость в стопе, пальцах ног или лодыжке
Лечение нейропатии стопы и голеностопного сустава и ущемления нерва
В зависимости от причины невропатии специалисты разработают индивидуальное лечение, которое поможет облегчить симптомы и восстановить движение.Мы можем лечить большинство невропатий стопы и голеностопного сустава, а также защемлений нерва без хирургического вмешательства. Хотя в тяжелых случаях может потребоваться операция. Процедуры могут включать:
- Обледенение — Обледенение снимает отек и воспаление и способствует заживлению нерва.
- Массаж — Массаж может уменьшить сдавление нерва и облегчить боль.
- Противовоспалительные препараты — Лекарства, отпускаемые без рецепта или по рецепту, могут уменьшить воспаление и боль.Если пероральные препараты неэффективны, могут быть рекомендованы инъекции кортизона в пораженный нерв.
- Физиотерапия — Физиотерапевт может помочь укрепить и растянуть мышцы стопы и лодыжки. Это может помочь уменьшить жесткость и повысить гибкость.
- Ортопедия — Размещение нестандартных вкладышей или подушечек внутри обуви может облегчить боль и помочь с подвижностью.
- Хирургия —Если нехирургические методы лечения не облегчают симптомы, ваш врач может порекомендовать операцию по декомпрессии нерва и восстановлению или удалению поврежденного участка.Специалисты проводят множество операций на стопе и голеностопном суставе с использованием малоинвазивных методов. Это включает в себя меньшие разрезы, меньшее кровотечение и часто более быстрое время восстановления.
Факторы риска нейропатии стопы и голеностопного сустава и защемления нерва
Факторы, которые могут увеличить риск развития нейропатии и защемления нерва стопы или лодыжки, включают:
- Злоупотребление алкоголем
- Аутоиммунные заболевания, такие как ревматоидный артрит или волчанка
- Химиотерапия
- Диабет
- Воздействие токсинов
- Семейный анамнез невропатии
- Инфекции, такие как болезнь Лайма или опоясывающий лишай
- Травма стопы, голеностопного сустава или голени
- Повторяющиеся движения ступней и лодыжек
- Недостаток витаминов, особенно некоторых витаминов группы B
Профилактика нейропатии стопы и голеностопного сустава и защемления нерва
Вы можете снизить риск развития нейропатии стопы или голеностопного сустава и защемления нерва, приняв следующие меры предосторожности:
- Избегайте повторяющихся движений или чрезмерной нагрузки на ступни и лодыжки.
- Если у вас есть заболевание, повышающее риск, обратитесь за лечением.
- Если у вас есть факторы риска, примите меры по их устранению.
Записаться на прием
Узнайте больше о нейропатии стопы и голеностопного сустава и ущемлении нерва или запишитесь на прием к ортопеду TriHealth. Звоните 513 246 7846 .
6 причин онемения и покалывания стопы — Медицинский центр стопы и голеностопного сустава
Когда вы теряете чувство чувствительности в ступнях и пальцах ног, это может быть очень тревожным и тревожным переживанием, которое часто вызывается невриномами.Потеря чувствительности может затруднить выполнение упражнений, ходьбу и просто стоять. Ощущение покалывания или онемения в стопах и лодыжках может быть признаком более серьезного заболевания, которое должен диагностировать и квалифицированно лечить врач-педиатр в клинике Foot and Ankle Medical Clinic.
Факторы, которые могут вызвать онемение или покалывание, часто связаны с кровеносными сосудами, артериями и нервами, ведущими к ступням и лодыжкам.
Некоторые причины онемения и покалывания в пальцах ног и ног включают следующие:
- Неврома стопы — Аномальное расширение тканей вокруг нервов и чувствительных тканей между третьим и четвертым пальцами ног может вызвать состояние, называемое невромой Мортона.
- Сидячий образ жизни — Часовое нахождение в одном положении может вызвать сужение нервов в ногах и ступнях.
- Периферическая невропатия — Повреждение нервов конечностей, часто вызываемое диабетом.
- Травма стопы или лодыжки— Травма пальцев ног или ступней также может привести к онемению.
- Плоскостопие— Вес и давление из-за плохого лечения плоскостопия может давить на нервы.
- Травма позвоночника — Вывихнутый диск может выступать в область спинного мозга, вызывая ощущение онемения и покалывания в ступнях и пальцах ног.
Если вы испытываете раздражающее онемение и покалывание в ногах, обратитесь к педиатру. Доктор Скотт Нельсон из Медицинской клиники стопы и голеностопного сустава в Гарленде, штат Техас, является сертифицированным врачом-ортопедом, который помогает людям, страдающим от всех типов травм и деформаций стопы и голеностопного сустава. От бурситов до проблем с диабетической стопой, спортивных травм и грибковых ногтей — вы можете быть уверены в том, что Dr.Нельсон и его сотрудники искренне заботятся о здоровье ваших ног. Пожалуйста, свяжитесь с нашим офисом, если у вас возникнут какие-либо вопросы, или назначьте встречу по телефону 972-414-9800.
Распространенные причины онемения ступней или пальцев ног
Большинство людей испытывали ощущение «засыпания» конечности — ощущение онемения, вызванное снижением кровотока или давлением на нервы. Временное онемение в ступнях и ногах может быть вызвано слишком долгим сидением, длительным скрещиванием ног или пребыванием в неудобной позе в течение нескольких минут.Хотя чувство обычно восстанавливается, когда человек меняет положение, длительное или необъяснимое онемение ног может быть связано с основным заболеванием.
Заболевания, которые могут вызвать онемение в ступнях и пальцах ног
Нижние конечности имеют обширную сеть нервов, передающих информацию в мозг, а также многочисленные кровеносные сосуды, обеспечивающие циркуляцию кислорода по ступням и ногам. Нарушения в одной (или обеих) из этих систем являются наиболее частой причиной хронического покалывания, жжения, зуда, онемения или ощущения «иголок» под кожей.
Неспособность чувствовать ступню или пальцы ног обычно вызывается:
- Травмы. Любая травма, которая нарушает нервные связи между ступнями и мозгом, может повлиять на чувствительность в ногах. Травма спинного мозга может вызвать неспособность чувствовать любую часть тела ниже талии, а травма седалищного нерва (в задней части ноги) может вызвать онемение или покалывание в ногах или ступнях.
- Синдром тарзального канала. Первичный нерв стопы проходит через узкий туннель между костью лодыжки и твердой фиброзной тканью.Если стопа повреждена в результате чрезмерного использования, у пациента может развиться синдром тарзального канала — сдавление нерва, которое приводит к онемению, покалыванию или стреляющей боли в пятках и стопах.
- Диабет. У людей, страдающих диабетом, может развиться состояние, известное как диабетическая периферическая невропатия, онемение или жалящая боль в ногах из-за снижения кровообращения в конечностях.
Если вы чувствуете онемение стоп и пальцев ног, специалисты по стопам и лодыжкам из отделения подиатрии Большого Вашингтона вам помогут.Позвоните в наш офис сегодня по телефону (301) 515-3338 или заполните контактную форму, чтобы начать работу.
12. Нервные боли и онемение | CATIE
12. Нервные боли и онемение
Выяснение причины
Периферическая невропатия может вызывать онемение, покалывание, жжение, а иногда и сильную боль. Чаще всего возникает в пальцах ног, ступнях и голенях, но также может возникать в кистях и предплечьях. Обычно поражаются обе стороны тела.Важно определить причину, чтобы ее можно было устранить, и ваш врач может назначить несколько анализов.
Если кажется, что нервные симптомы вызваны лекарством, его следует прекратить как можно скорее. Задержка может привести к необратимым проблемам. Когда лекарства, вызывающие проблему, прекращаются вскоре после появления симптомов, боль и онемение обычно проходят со временем. Слишком много людей в конечном итоге страдают постоянной болью, онемением и жжением, потому что симптомы периферической невропатии не были идентифицированы достаточно быстро или они слишком долго продолжали принимать лекарства после того, как боль началась.
Антиретровирусные препараты и другие препараты
Антиретровирусные препараты , которые когда-то были наиболее частой причиной невропатии у людей с ВИЧ — d4T (Zerit), ddC (Hivid) и ddI (Videx EC) — больше не используются в Канаде. Гораздо реже невропатия может быть вызвана 3ТС (ламивудин и Комбивир, Кивекса и Тризивир) и Т-20 (энфувиртид, Фузеон). Многие другие лекарства также могут вызывать это состояние, поэтому, если у вас начинают развиваться симптомы периферической невропатии, важно обсудить со своим врачом и фармацевтом возможность того, что лекарство способствует возникновению проблемы.
Есть и другие факторы, которые также могут вызывать или способствовать периферической невропатии. К ним относятся диабет, гипотиреоз, употребление алкоголя, кокаина или амфетамина, дефицит витамина B 12 и сам ВИЧ.
Пищевые добавки
Неофициальные отчеты и клинические испытания с участием людей с диабетом и людей с ВИЧ показали, что следующие пищевые добавки полезны для предотвращения или обращения вспять периферической нейропатии:
- альфа-липоевая кислота (в дозах 300 мг один-два раза в день; предпочтительно использовать форму с пролонгированным высвобождением)
- гамма-линоленовая кислота (в дозах 240 мг два раза в сутки)
- ацетил-L-карнитин (в дозах 500 мг трижды в день во время еды).
Антиретровирусные препараты, особенно старые аналоги нуклеозидов, перечисленные выше, могут повреждать митохондрии, энергетические установки клеток. Считается, что это способствует развитию невропатии и других проблем со здоровьем. К счастью, новые ядерные боеприпасы, по-видимому, не вызывают таких повреждений митохондрий, которые наблюдались при применении старых препаратов.
Из-за связи между повреждением митохондрий и невропатией, некоторые люди стремятся предотвратить или устранить обратное повреждение митохондрий , принимая комбинацию антиоксидантов, витаминов группы B и аминокислоты ацетил-L-карнитина.Один из способов получить эту комбинацию питательных веществ — принять:
- мощный поливитамин, который включает весь комплекс витаминов B и широкий спектр антиоксидантов (витамин C, каротиноиды, селен и другие)
- добавка ацетил-L-карнитина (500 мг, три раза в день во время еды).
Когда было установлено, что витаминов комплекса B слишком мало, некоторые люди сообщали о целесообразности приема добавок, особенно витамина B 6 (от 25 до 50 мг в день как часть добавки комплекса B) и витамина B 12 (дополнительную информацию об этом витамине см. В приложении).Прием очень большого количества витамина B 6 связан с нервными проблемами. Рекомендуемая максимальная суточная доза составляет 100 мг. Витамин B 12 в целом безопасен даже в высоких дозах.
Некоторые люди также принимают магний, минерал, необходимый для нервной системы. Рекомендуемая максимальная суточная доза магния составляет 350 мг в день, хотя некоторым людям могут потребоваться дозы от 500 до 600 мг в день, чтобы увидеть пользу. Дозы выше 350 мг магния в день могут вызвать диарею. Глицинат магния может переноситься лучше, чем другие формы.
Витамин D также может быть полезным. Многочисленные исследования показали, что дефицит витамина D часто встречается у людей с ВИЧ. Исследование, проведенное на людях с диабетом, показало, что боль при периферической невропатии уменьшилась почти вдвое после трех месяцев приема витамина D. Дополнительную информацию см. В приложении о витамине D.
Снижение давления на стопы или руки
Все, что успокаивает и снижает давление на гиперчувствительные ноги или руки, может помочь уменьшить боль, вызванную периферической невропатией.Сюда входят:
- ограничение ходьбы
- избегать ношения тесной обуви и носков
- избегать длительного простоя
- избегая повторяющегося давления на руки
- регулярно замачивать ноги или руки в ледяной воде
- приподнимите пятки или руки с матраса с помощью небольшой подушки, чтобы предотвратить усиление боли во время сна
- не закрывать болезненные участки тяжелым одеялом
- регулярно занимаюсь спортом
- иглоукалывание или точечный массаж.
Если вы чувствуете онемение или потерю чувствительности в ногах, рекомендуется взять за правило проверять свои ноги каждый день, когда вы снимаете обувь и носки. Иногда невропатия мешает вам чувствовать трещины и язвы на ногах. Визуальный осмотр может помочь вам выявить любые проблемы на ранней стадии и предотвратить их ухудшение.
Медикаменты и альтернативные методы лечения
Хотя в основном они изучались при диабетической нейропатии, следующие лекарства и методы лечения могут помочь некоторым людям с ВИЧ уменьшить боль при периферической невропатии, хотя и не устранят онемение:
- Антидепрессанты , такие как амитриптилин (элавил) и нортриптилин (авентил), могут быть полезны.Побочные эффекты могут включать сонливость, сухость во рту, запор, отсутствие мочеиспускания и низкое кровяное давление при внезапном вставании или вставании. Нортриптилин, как правило, вызывает меньшую сонливость, чем амитриптилин, и может быть полезен для снятия боли в дневное время, в то время как амитриптилин может быть полезен при боли, которая усиливается ночью. Дулоксетин (Цимбалта) — новый антидепрессант, применяемый при нервной боли; поначалу он также может вызвать тошноту и нарушение сна.
-
Противосудорожные препараты , такие как габапентин (нейронтин) и прегабалин (Lyrica), также могут быть полезны при нервной боли.Эти лекарства могут вызывать у некоторых людей сонливость, головокружение и увеличение веса. Другие противосудорожные препараты, такие как карбамазепин (Тегретол) и фенитоин (Дилантин), часто используются для лечения нервной боли, но они значительно взаимодействуют с антиретровирусными препаратами, в том числе неядерными препаратами и ингибиторами протеазы, и их не следует принимать, если вы используете эти лекарства.
Все эти лекарства обычно начинают с низких доз и постепенно увеличивают, чтобы минимизировать побочные эффекты, особенно седативный эффект и головокружение.Важно отметить, что эти лекарства не снимают боль сразу; может пройти от шести до восьми недель, прежде чем вы почувствуете полную эффективность антидепрессантов или противосудорожных препаратов, поэтому постарайтесь набраться терпения и не сдавайтесь слишком рано.
- Противовоспалительные препараты , такие как ибупрофен (Адвил, Мотрин), могут помочь при легких невропатических симптомах. Опиоидные обезболивающие можно использовать для облегчения более сильной боли, не поддающейся лечению другими лекарствами.
- Капсаицин , полученный из перца чили, наносимый в виде крема или пластыря непосредственно на болезненные участки, помогает уменьшить невропатическую боль.Крем с капсаицином приведет только к временному уменьшению боли, поэтому его следует использовать регулярно, чтобы обеспечить длительное облегчение боли. Некоторые люди ощущают сильное жжение на коже при нанесении крема, поэтому не все могут это переносить.
- Марихуана и ее синтетическая версия набилон (цезамет) иногда помогают при лечении боли, связанной с невропатией. Полное обсуждение подходов к использованию этих препаратов см. В разделе «Тошнота, рвота и потеря аппетита».
- Некоторые люди сообщают, что масло герани помогает при втирании в кожу болезненной области.
Причины и лечение боли в пятке — Болезни и состояния
Лечение боли в пятке обычно включает использование комбинации методов, таких как растяжка и обезболивающие, чтобы облегчить боль и ускорить выздоровление.
Обратитесь к своему терапевту или другому квалифицированному специалисту в области здравоохранения, например к ортопеду, если у вас в течение нескольких недель не проходит постоянная боль в пятке, которая не проходит.Они смогут диагностировать проблему и дать вам конкретный совет о подходящей программе упражнений.
В большинстве случаев боль в пятке проходит в течение 12 месяцев. В качестве крайней меры может быть рекомендовано хирургическое вмешательство, если ваши симптомы не улучшатся по прошествии этого времени. Только одному из 20 человек с болью в пятке потребуется операция.
Остальное
По возможности оставьте пораженную ногу опорой. Избегайте ходьбы на большие расстояния и длительного стояния. Однако вам следует регулярно растягивать ступни и икры, используя упражнения, подобные описанным ниже.
Обезболивающее
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, можно использовать для облегчения боли.
Некоторые люди также считают, что прикладывание пакета со льдом к пораженной пятке на 5–10 минут может помочь уменьшить боль и воспаление.
Однако не прикладывайте пакет со льдом непосредственно к коже. Вместо этого заверните его в полотенце. Если у вас нет пакета со льдом, вы можете использовать пакет замороженных овощей.
Упражнение
Упражнения, предназначенные для растяжения как икроножных мышц, так и подошвенной фасции (полосы ткани, проходящей под подошвой стопы), должны помочь облегчить боль и улучшить гибкость пораженной стопы.
Ряд упражнений на растяжку описаны ниже. Обычно рекомендуется выполнять упражнения на обеих ногах, даже если от боли страдает только одна из пяток. Это улучшит ваш баланс и стабильность, а также уменьшит боль в пятке.
Растяжка для полотенец
Держите рядом с кроватью длинное полотенце. Перед тем, как встать с постели утром, оберните полотенце вокруг стопы и потяните им пальцы ног к телу, держа колено прямо.Повторите три раза для каждой стопы.
Стенка
Положите обе руки на стену на уровне плеч, поставив одну ногу перед другой. Передняя ножка должна находиться на расстоянии около 30 см (12 дюймов) от стены.
Согнув переднее колено и выпрямив заднюю ногу, наклонитесь к стене, пока не почувствуете напряжение в икроножных мышцах задней ноги. Тогда расслабься.
Повторите это упражнение 10 раз, прежде чем сменить ногу и повторить цикл. Вы должны практиковать растяжку у стен два раза в день.
Подъем лестницы
Встаньте на ступеньку лестницы лицом наверх, используя перила в качестве опоры. Ноги должны быть немного расставлены, пятки свисают с задней части ступеньки.
Опускайте пятки, пока не почувствуете напряжение в икрах. Задержитесь в этом положении около 40 секунд, прежде чем снова поднять пятки в исходное положение. Повторяйте эту процедуру шесть раз, по крайней мере, два раза в день.
Тяга стула
Сядьте на стул, согнув колени под прямым углом.Поверните ступни в стороны так, чтобы пятки соприкасались, а пальцы ног указывали в противоположных направлениях. Поднимите пальцы ноги пораженной стопы вверх, при этом пятка плотно прижата к полу.
Вы должны почувствовать, как ваши икроножные мышцы и ахиллово сухожилие (полоса ткани, соединяющая пяточную кость и икроножную мышцу) сжимаются. Задержитесь в этом положении на несколько секунд, а затем расслабьтесь. Повторяйте эту процедуру 10 раз, пять или шесть раз в день.
Динамическая растяжка
Сидя, катите свод стопы (изогнутая нижняя часть стопы между пальцами ног и пяткой) по круглому объекту, например, скалке, теннисному мячу или банке для напитков.Некоторые люди считают, что использование охлажденной банки из холодильника помогает облегчить боль.
Перемещайте ногу и лодыжку над объектом во всех направлениях в течение нескольких минут. Повторяйте упражнение дважды в день.
Обувь
Ваш терапевт или ортопед может посоветовать вам сменить обувь.
Следует избегать ношения обуви на плоской подошве, поскольку она не обеспечивает поддержку пятки и может усилить боль в пятке.
В идеале вы должны носить обувь, которая смягчает пятки и обеспечивает хороший уровень поддержки сводов стопы.
Для женщин, носящих высокие каблуки, и мужчин, носящих ботинки на каблуке или броги, может обеспечить краткосрочное и среднесрочное облегчение боли. Это потому, что они помогают снизить давление на пятки.
Однако эти типы обуви могут не подходить в долгосрочной перспективе, поскольку они могут привести к новым приступам боли в пятке. Ваш терапевт или ортопед посоветует вам подходящую обувь.
Ортезы
Ортезы — это стельки, которые помещаются внутрь обуви для поддержки стопы и восстановления пятки.Вы можете купить ортезы в магазинах в спортивных магазинах и крупных аптеках. Кроме того, ваш ортопед может порекомендовать поставщика.
Если ваша боль не поддается лечению и продолжает повторяться, или если у вас аномальная форма или структура стопы, доступны ортезы на заказ. Они специально созданы по форме вашей стопы.
Однако в настоящее время нет никаких доказательств того, что изготовленные на заказ ортезы более эффективны, чем те, что покупаются в магазинах.
Обвязка и шинирование
Альтернативой ортезу является обвязка пятки спортивной лентой (оксид цинка), которая помогает уменьшить давление на пятку. Ваш терапевт или ортопед может научить вас самостоятельно наклеивать ленту.
В некоторых случаях также могут быть полезны ночные шины. Большинство людей спят пальцами ног вниз, что означает, что ткани внутри пятки сжимаются.
Ночные шины, похожие на ботинки, предназначены для того, чтобы пальцы ног и ступни были направлены вверх, пока вы спите.Это позволит растянуть ахиллово сухожилие и подошвенную фасцию, что поможет ускорить восстановление.
Ночные шины обычно доступны только в специализированных магазинах и интернет-магазинах. Опять же, ваш ортопед должен порекомендовать поставщика.
Инъекции кортикостероидов
Если лечение не помогло облегчить болезненные симптомы, ваш терапевт может порекомендовать инъекции кортикостероидов.
Кортикостероиды — это лекарство, обладающее мощным противовоспалительным действием.Их следует использовать с осторожностью, поскольку чрезмерное употребление может вызвать серьезные побочные эффекты, такие как увеличение веса и высокое кровяное давление (гипертония).
В результате обычно рекомендуется делать не более трех инъекций кортикостероидов в течение года в любую часть тела.
Перед инъекцией кортикостероидов можно использовать местный анестетик, чтобы обезболить ногу, чтобы вы не чувствовали боли.
Хирургия
Если лечение не помогло и через год у вас все еще сохраняются болезненные симптомы, ваш терапевт может направить вас к одному из следующих пунктов:
- хирург-ортопед — хирург, специализирующийся на хирургии костей, мышц и суставов
- хирург-ортопед — ортопед, специализирующийся на хирургии стопы
Хирургическое вмешательство иногда рекомендуется профессиональным спортсменам и другим спортсменам, у которых боль в пятке отрицательно сказывается на их карьере.
Хирургия подошвенного высвобождения
Хирургия подошвенного высвобождения — наиболее широко используемый вид хирургии боли в пятке. Хирург разрезает фасцию, чтобы освободить ее от пяточной кости и уменьшить напряжение в подошвенной фасции. Это должно уменьшить воспаление и облегчить болезненные симптомы.
Операцию можно проводить как:
- открытая операция — освобождение части подошвенной фасции путем надреза пятки
- эндоскопическая хирургия или операция с минимальным разрезом — делается меньший разрез и через него вводятся специальные инструменты для доступа к подошвенной фасции
Эндоскопическая хирургия или операция с минимальным разрезом требует более быстрого восстановления, поэтому вы сможете ходить в обычном режиме гораздо раньше (почти сразу) по сравнению с двумя-тремя неделями для открытой операции.
Недостатком эндоскопической хирургии является то, что для нее требуется специально обученная хирургическая бригада и специализированное оборудование, поэтому вам, возможно, придется ждать лечения дольше, чем если бы вы выбрали открытую операцию.
Эндоскопическая хирургия также сопряжена с более высоким риском повреждения близлежащих нервов, что может привести к таким симптомам, как онемение, покалывание или некоторая потеря подвижности стопы.
Как и все операции, подошвенное высвобождение несет риск возникновения таких осложнений, как инфекция, повреждение нервов и ухудшение симптомов после операции (хотя это бывает редко).
Вам следует обсудить преимущества и недостатки обоих методов со своей хирургической бригадой.
Экстракорпоральная ударно-волновая терапия (EST)
Экстракорпоральная ударно-волновая терапия (EST) — довольно новый вид неинвазивного лечения. Неинвазивный означает, что он не предполагает надрезов на теле.
EST предполагает использование устройства для передачи высокоэнергетических звуковых волн в пятку. Звуковые волны иногда могут вызывать боль, поэтому для обезболивания пятки можно использовать местный анестетик.
Утверждается, что EST работает двумя способами. Считается:
- оказывают «ошеломляющее» действие на нервы, передающие сигналы боли в мозг
- помогает стимулировать и ускорять процесс заживления
Однако эти утверждения окончательно не доказаны.
Национальный институт здравоохранения и повышения квалификации (NICE) выпустил руководство по использованию EST для лечения подошвенного фасциита.
NICE заявляет, что нет никаких опасений по поводу безопасности EST, но есть сомнения относительно эффективности процедуры для лечения боли в пятке.
В некоторых исследованиях сообщалось, что EST более эффективен, чем хирургическое вмешательство и другие нехирургические методы лечения, в то время как другие исследования показали, что процедура не лучше, чем плацебо (фиктивное лечение).
Для получения дополнительной информации вы можете прочитать руководство NICE по использованию EST для лечения подошвенного фасциита (PDF, 96,4 КБ).
.