Ахиллобурсит — лечение, симптомы, причины
Ахиллобурсит с успехом поддается лечению методиками, применяемыми в нашей клинике.
Если же это заболевание не лечить, оно не только значительно ухудшает качество жизни и физическую активность, но и может привести к разрыву пяточного сухожилия. Это осложнение требует хирургического лечения, предупредить которое помогают методы физио- и рефлексотерапии.
Как лечить ахиллобурсит?
Для того чтобы вылечить ахиллобурсит, необходимо не только устранить боль и снять воспаление, но и стимулировать процессы восстановления тканей. При ахиллобурсите, как и при других видах бурсита, воспалительный процесс и скопление экссудата (жидкости) в околосуставной сумке возникает, как правило, на фоне дегенеративно-дистрофических изменений.
Одним из основных методов, входящих в комплексный курс лечения ахиллобурсита в нашей клинике, является ударно-волновая терапия. Преимуществом этого метода является то, что акустические волны, с помощью которых достигается терапевтический эффект, свободно проникают сквозь мягкие ткани и действуют непосредственно на границе сухожилие-кость. Именно в этом месте локализуется воспалительный процесс, называемый ахиллобурситом.
Импульсное действие акустических волн создает эффект интенсивного внутреннего массажа, который многократно усиливает местное кровообращение. Благодаря этому снимается боль, улучшается кровоснабжение и питание тканей, повышается местный иммунитет, мобилизуются естественные восстановительные процессы. Одновременно эта процедура оказывает противоотечное действие, стимулируя отток скопившегося экссудата.
Наилучшие результаты ударно-волновой терапии достигаются
благодаря ее комбинации с иглорефлексотерапией,
и физиотерапии в нашей клинике.
В частности, электропунктура и лазеротерапия оказывают выраженное противовоспалительное действие, а прогревание моксами (сигарами, конусами) биоактивных точек улучшает обменные процессы и способствует лучшему оттоку экссудата. Это позволяет не только значительно облегчить состояние, но и избежать проколов для эвакуации скопившейся жидкости и устранения отека.
В нашей клинике лечение ахиллобурсита проводят опытные врачи, имеющие большой опыт устранения как симптомов, так и причин этого заболевания с помощью физио- и рефлексотерапии. Это гарантирует максимально быстрые и стойкие результаты лечения, без побочных эффектов и применения нестероидных противовоспалительных средств (НПВС).
Причины ахиллобурсита?
Как и многие другие заболевания сустава, ахиллобурсит обычно возникает на фоне чрезмерных нагрузок, в первую очередь, связанных с избыточным весом. Другими факторами развития заболевания являются ношение неудобной обуви, профессиональный спорт, травмы и множественные микротравмы.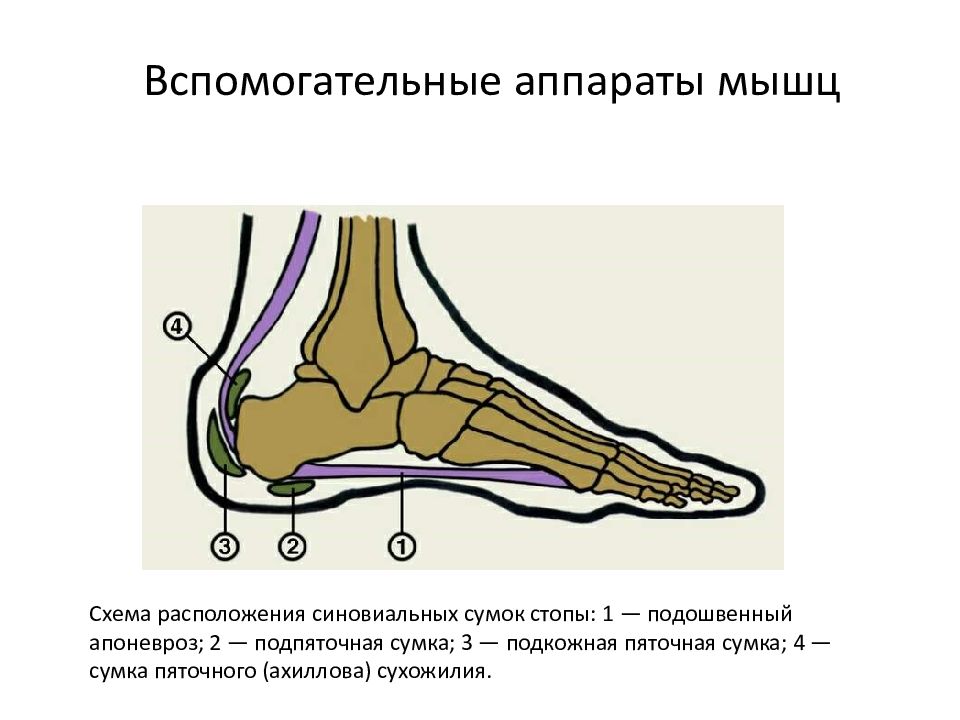
Воспаление околосуставной синовиальной сумки может возникнуть также в результате инфицирования из очага хронического воспаления в организме с кровью или лимфой.
Симптомы ахиллобурсита
Боли в области пятки при ахиллобурсите сопровождаются покраснением и отечностью (опуханием), ограниченной подвижностью лодыжки. Боль при ахиллобурсите обычно усиливается утром, при опоре на носки или на пятки. В случае обострения ахиллобурсита боль в области пятки становится постоянной, пульсирующей и может сопровождаться повышением температуры тела.
На каком оборудовании проводятся процедуры УВТ
В нашей клинике процедуры ударно-волновой терапии (УВТ) проводятся на аппарате новейшего поколения MASTERPULS MP100 (Швейцария).Акустические волны генерируются различными насадками, которые подбираются исходя из конкретного случая заболевания. Также, исходя из индивидуального случая, определяется глубина проникновения, которая может быть малой (до 40 мм), средней (50 мм) или большой (60 мм) и частота инфразвуковых волн в пределах от 1 до 15 Гц.
Лечение тендинита или бурсита ахиллова сухожилия
О заболевании
Бурсит пяточного сухожилия представляет собой воспалительный процесс в ахилловом сухожилии в задней части пятки. Процесс чаще всего выражен отеком и чувствительностью в этой области, что ограничивает ходу человека. Чувствительное место проявляется также покраснением и очень сильной болезненностью, поэтому здесь нет проблем с диагностикой и постановкой диагноза.
В общей сложности, ахиллово сухожилие соединяет заднюю часть голени с пяточной мышцей. Это сухожилие также отвечает за нормальную подвижность ноги и способность человека бежать, прыгать в высоту и ходить пешком длинные дистанции. Тендинит развивается, когда наполненный жидкостью мешочек в ахилловом сухожилии воспаляется и как следствие, трение в сухожилии сокращается. Возникает трение сухожилия с костями и мышцами, из-за чего человек страдает от боли.
Эта болезнь присуща женщинам, нежели мужчинам. Еще воспаление способно появляться после длительных прогулок или после присутствия какого-либо давления на место сухожилия. Высокие каблуки и обувь с ничтожной поддержкой пятки также способствует развитию тендинита у женщин к нему предрасположенных. Перенесенные травмы или операции являются одним из мотиваторов заболевания в будущем. Но, все-таки, воспаление вызвано постоянным давлением на пятку в 70% случаев.
Симптомы
- Боль в пятке
- Покраснение
- Болезненность
- Отек области
- Непривычное тепло в области пятки
- Неспособность ходить пешком на длинные дистанции
- Жар (в некоторых случаях)
Диагностика
- Во время общего осмотра врач исследует пятку пациента на признаки воспаления, а также покраснения и скованности.

- Рентген ахиллова сухожилия может также определить, есть ли у человека бурсит, так как он определяет присутствие воспаление сухожилия.
- Специальные методы визуализации иногда используются для людей, которые имеют воспалительный процесс других суставов или костей, чтобы проверить, не затронуло ли воспаление мышцы и ткани.
Виды лечения
- Консервативное лечение включает назначение специальных кортикостероидных препаратов для уменьшения боли в голеностопном суставе и других симптомов. Эти медикаменты предназначены для лечения бурсита средней тяжкости, но они редко помогают полностью избавиться от воспаления. Также, назначают ношение специальной обуви, что позволяет поддерживать стопы в правильном положении, чтобы давление на них было минимальным.
- Минимально инвазивная хирургия голеностопного сустава используется для резекции части пятки, воспаленной и не поддающейся лечению обычными лекарствами. Во время операции удаляют наполненный жидкостью мешок, который вызывает боль и воспаление.

Автор: Доктор Надежда Иванисова
Лечение ахиллова сухожилия в Германии
Наиболее большое и крепкое сухожилие в человеческом теле – ахиллово, образовавшееся за счет слияния плоских сухожилий икроножной мышцы с камбаловидной. Находится оно на задней поверхности голени и отвечает за сгибание голеностопного сустава. Между самим сухожилием и поверхностью пяточной кости находится слизистая сумка, которая уменьшает трение между ними. После разнообразных травм в этой сумке начинается воспалительный процесс, перерастающий в бурсит ахиллова сухожилия, лечение которого откладывать не стоит. Любые замедления с лечением могут привести к разрыву сухожилия и даже полному обездвиживанию сустава.
От травм ахилла в большинстве страдают люди 30 — 50-тилетнего возраста. Разрыв сухожилия происходит обычно на расстоянии 4-5 см от места его крепления к пяточной кости, так как именно в этом участке понижен уровень кровообращения.
Травмы ахиллова сухожилия: причины возникновения
Лечение ахиллова сухожилия может понадобиться по разным причинам.
- прямыми, к примеру, удар острым или тяжелым тупым предметом;
- непрямыми, вызванными внезапным сокращением мышц вследствие неудачного падения, резкого прыжка и других неудачных движений.
Нередко причиной разрыва и необходимостью операции на ахиллесовом сухожилии является его дегенерация, возникшая в результате длительного воспаления или лечения кортикостероидами.
Симптомы повреждений ахилла
Первое, что чувствует человек при повреждении ахиллова сухожилия – это острая боль. Момент травмы может иногда сопровождаться неприятным хрустом или треском, в результате чего функциональность пострадавшей ноги заметно понижается. В месте повреждения возникает отек, который спустя несколько дней превращается в большую гематому, захватывая при этом всю нижнюю часть ноги. Если своевременно не провести лечение ахиллова сухожилия, то риски хромоты или полной утраты работоспособности ноги максимальны.
Постановка диагноза
Чтобы определить тип лечения – консервативное или операция ахиллесова сухожилия, необходимо правильно установить причину боли. В связи с тем, что рентгеновские лучи в тканях сухожилия не задерживаются, установить вероятность разрыва с помощью рентгенографии невозможно. Для диагностирования разрыва специалисты используют магнитно-резонансные исследования и ультразвуковую диагностику.
Независимо от установленного диагноза, частичное повреждение, разрыв или бурсит ахиллова сухожилия, лечение в любом случае должно быть своевременным.
Травмы ахилла: лечение ортопедами Германии
В зависимости от тяжести повреждения лечение ахиллесова сухожилия осуществляется двумя основными методами:
- консервативная терапия;
- операция на ахиллесовом сухожилии.
Сущность консервативного состоит в обеспечении срастания тканей путем иммобилизации ноги с использованием специальных брейсов, гипосвой лонгеты и отрезов. Длительность такого лечения составляет от 6 до 8 недель и показано оно в основном людям, двигательная активность которых понижена. А когда человеку, ведущему активный образ жизни или профессиональному спортсмену поставлен диагноз разрыв ахилла, операция является наиболее эффективным способом восстановления полноценности функций конечности.
Длительность такого лечения составляет от 6 до 8 недель и показано оно в основном людям, двигательная активность которых понижена. А когда человеку, ведущему активный образ жизни или профессиональному спортсмену поставлен диагноз разрыв ахилла, операция является наиболее эффективным способом восстановления полноценности функций конечности.
Хирургическое лечение травм ахилла
Наиболее надежный и эффективный способ после травмы восстановить ахилл – операция. И чем быстрее ее провести, тем удовлетворительнее будет результат. Проводится операция ахиллесова сухожилия под спинальной или местной анестезией и под общим наркозом.
Учитывая давность получения и характер травмы, а также физиологические особенности больного, хирургические манипуляции могут быть следующими:
- подкожный шов. Применяют данный способ в случаях, когда от момента повреждения прошло не более недели и возможно полностью сопоставить разорванные концы ахилла;
- открытый шов, при котором выполняется пластика сухожилия подошвенной мышцы.
 Используют метод в случаях, когда при разрыве произошло смещение и концы поврежденного ахилла не сопоставляются;
Используют метод в случаях, когда при разрыве произошло смещение и концы поврежденного ахилла не сопоставляются; - пластика ахилла посредством фасции икроножной мышцы эффективна, когда концы сухожилия подверглись чрезмерному разволокнению, вызванного давностью травмы 3 недели и более.
Независимо от сложности разрыва ахилла, операции на высоком профессиональном уровне проводят специалисты германских клиник с использованием малоинвазивных методик. Хирурги осуществляют сшивание путем эндоскопического доступа или с помощью отдельных проколов кожи.
Послеоперационная реабилитация
Ахилл после операции требует длительной реабилитации. Первые несколько дней после проведения операции пациент наблюдается в стационаре. При необходимости проводится лечение антибиотиками и анальгетиками.
После выписки домой больному назначают массаж и лечебную физкультуру. Примерно за 2,5 месяца работоспособность ахиллова сухожилия восстанавливается.
Что такое Бурсит. Опасная патология у взрослых и детей | Пяткин А
Бурсит пятки – наличие какого-либо воспалительного развития в суставном мешке. Зачастую его развитие можно наблюдать в области присоединения ахиллова сухожилия к пятке. Зачастую встретить бурсит можно у спортивных людей, а также тех, кто занят тяжелым физическим трудом.
Ранняя стадия ахиллобурсита отлично поддается лечению, но если пренебречь вовремя начатой терапией, то и дальнейшие нагрузки на ступню только ухудшат течение. Если знать причины бурсита, учитывать его симптомы, то можно отследить начало патологического развития.
Что такое пяточный бурсит
Бурсит пятки, что же это такое? Подпяточный бурсит –нечто похожее на пяточную шпору. При обнаружении воспаления пяточной кости следует осуществить компетентное и вовремя начатое лечение.
Подошвенный бурсит может хронизироваться и осложниться инвалидизированием. При возникновении воспаления не следует лечиться самостоятельно, нужно незамедлительно обратиться к врачу для установления точного диагноза. Врачевание способами народной медицины может дать положительный результат только с методиками лечения, которые назначит врач.
Врачевание способами народной медицины может дать положительный результат только с методиками лечения, которые назначит врач.
Пяточный бурсит захватывает в воспаление синовиальную сумку и вызывает тендинит. Размещена она по обратной части пятки там, где прикреплено ахиллово сухожилие.
Бурсит ахиллова сухожилия зарождается у людей с излишним весом, спортсменов, как результат получения каких-либо травм.
Вслед за тем образуется экссудат в полости сустава пятки, который насыщает клетки.
Поверхность становится уязвимой для попадания каких-либо инфекций, возможно даже образование гнойной полости.
Инфекция стрептококка или стафилококка, и кроме того другие болезни нередко являются возбудителем гнойного ахиллобурсита.
Специфический бурсит один из вариаций бурсита стопы, его могут вызывать гонококки, пневмококки и даже туберкулезная палочка.
Хронический бурсит может явиться итогом механического раздражителя или спортивных травмирований.
Причины возникновения ахиллобурсита
Основные поводы для появления воспалительной реакции сумки пяточного сустава – различные повреждения.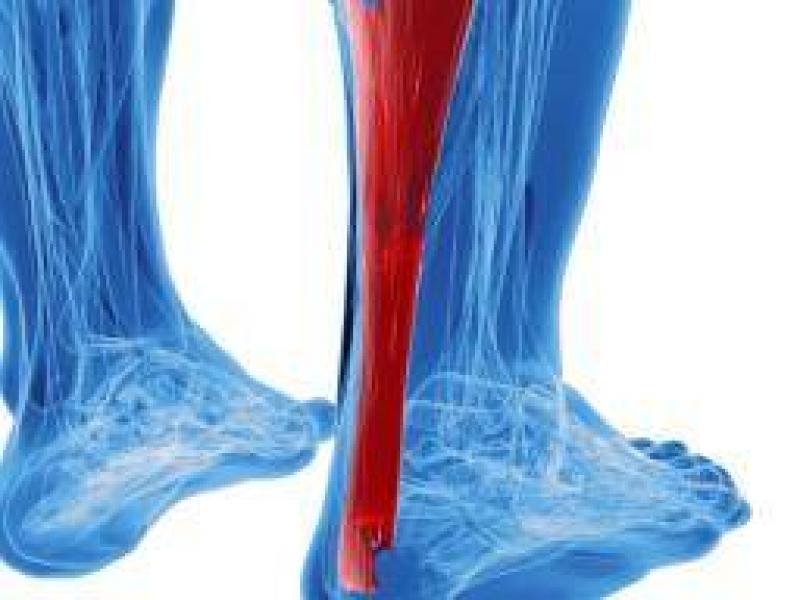 Также они являются причиной образования жидкости, пропитывающей мягкие ткани.
Также они являются причиной образования жидкости, пропитывающей мягкие ткани.
А само возникновение пяточного бурсита вызывает объединение выброса фибрина и экссудативного выпота в синовиальную щель, особенно после травм, с добавлением крови в ткани.
Дефект подкожной суставной сумки влечет за собой бурсит ахиллова сухожилия. Согласно исследованиям и статистическим данным, ахиллобурсит и его причинами являются:
- Повреждения и разрывы в месте синовиальной сумки из-за поднятия тяжестей у спортсменов
- Неудобная узкая неортопедическая обувь
- Наличие хронических патологий в районе голеностопа
- Наличие полиартрита туберкулеза
Патогенные микроорганизмы, а также бруцеллезная палочка могут быть основанием для развития воспалительной области, а также инфекции вирусного происхождения.
Симптомы пяточного бурсита
Характеристика признаков бурсита пяточной кости:
- Опухлая отечная область рядом с ахиллом
- Болезненность в синовиальной сумке которая расположена в толще пятки при нажатии на нее
- Наличие болевых ощущений при различных движениях также может сильно болеть по утрам
- Ярко выраженное течение заболевания заметное проявление симптомов — высокой температуры, гнойного выпота
- Краснота пораженной области
Ахиллов бурсит по своим симптомам легко спутать с пяточной шпорой. Только врач в силах установить точный диагноз.
Только врач в силах установить точный диагноз.
Поход к врачу откладывать нельзя: болезнь опасна, ее несвоевременное или неправильное лечение несет за собой инвалидность.
В случае выявления ахиллобурсита и симптомов необходимо незамедлительное обращение к специалисту, чтобы не усугублять состояние и провести правильное своевременное лечение.
Воспаление суставной сумки пятки у детей
Воспалительный процесс в околосуставной сумке в маленьком возрасте можно заметить крайне редко. Но все же, случаи встречаются, и их причиной могут быть травмы, такие как ушибы и вывихи.
Подбор и покупка обуви важны для здоровья стопы. Если все же ортопедическую обувь купить не хочется или не удается, можно приобрести специальные стельки. Детей нужно контролировать и напоминать о безопасных играх, чтобы не запустить процесс в околосуставной сумке.
У маленьких детей переизбыток веса наблюдается крайне редко. Но в случае генетических и гормональных срывов может быть ожирение, и он разовьет бурсит на пятке, который поначалу краснеет и воспаляется, а после приносит массу неудобств ребенку.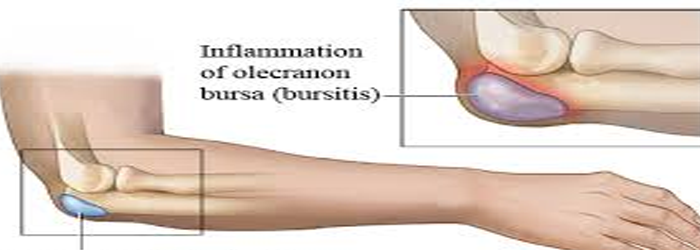
У маленьких детей переизбыток веса наблюдается крайне редко. Но в случае генетических и гормональных срывов может быть ожирение, и он разовьет бурсит на пятке, который поначалу краснеет и воспаляется, а после приносит массу неудобств ребенку.
Диагностика бурсита
Для точного определения диагноза нужно пройти ряд исследований:
- Утверждение возбудителя (различных бактерий) а также стадию болезни. Это можно понять, взяв пробу жидкости, которая образовалась в ходе болезни.
- Делается рентген пятки. Это необходимо чтобы проверить есть ли нарост.
- У больного берется анализ крови и мочи проводится общая проверка состояния здоровья, ведь врачам нужно найти причину появления недуга.
После прохождения всех методов диагностики пяточного бурсита больной узнает о точном диагнозе, а врач начинает работать над составлением лечения.
Как лечить ахиллобурсит
Пациент проходит комбинированную терапию. Ахиллобурсит лечение, которого избавляет от отека, помогает безболезненно самостоятельно передвигаться.
Главные методики как лечить бурсит пятки: больному предлагается ношение ортезов; лечение с помощью принятия таблеток; проверенные рецепты из народной медицины; различные методы физиотерапии.
Лечение бурсита ахиллова сухожилия повлияет на обычную жизнь человека.
Врачи рекомендуют:
- Понизить вес
- На время ограничить занятия спортом
- Выполнять фиксацию стопы в одном положении бинтом или гипсом
- Подлечить новые патологии стоп и суставов
- Пролечить старые болезни (если такие имеются)
Медикаментозная терапия
Лечение пяточного бурсита в первую очередь должно устранить наличие деструктивного очага.
В этих случаях применяют противовоспалительные препараты, такие как Димексид. Также назначаются гели для снятия отечности, покраснения и болевых ощущений. Врач помимо этого делает внутрисуставные инъекции для остановки разрушения хрящевых тканей.
Хондропротекторы и миорелаксанты принимаются больным для того, чтобы скорее убрать жидкость, нормализировать кровообращение, предотвратить разрушение хрящевой ткани. Для принятия показаны группы препаратов, при которых рассасываются спайки и тяжи.
Для принятия показаны группы препаратов, при которых рассасываются спайки и тяжи.
Физиотерапия
Бурсита ахиллова сухожилия и его лечение, проводится тогда, когда воспаление немного утихнет. Врач может порекомендовать пройти физиопроцедуры различного характера. Количество сеансов и название методов терапии заболевания составляет врач, когда поймет, в каком состоянии находится его пациент.
Эффективны при данном заболевании:
- Грязелечения
- Магнит-терапия
- Аппликации парафином
- Электрофорез с лекарственными средствами
- Различные массажи
- Прогревание УВЧ
- ЛФК
Оперативное вмешательство
В этих случаях часты инвалидности. В случае если бурсит на пятке есть, а лечение невозможно, а также воспаление связано с образованием гнойного экссудата – без операции не обойтись.
В тяжелейших случаях невозможно не прибегнуть к иссечению части сумки и удалению кальциевых отложений при их наличии. После чего в полость бурсы вводят антибактериальные препараты и отправляют пациента долечиваться амбулаторно.
Лечение ахиллобурсита народными средствами
Чем и каким образом лечить бурсит пятки дома? Народные средства помогут лишь вначале бурсита. Его категорически запрещается пробовать лечить без наставлений врача. Гнойный пяточный бурсит и народное лечение несовместимы. Перед лечением пятки нужно обязательно посетить врача. Лечение народными средствами включает компрессы, домашние мази, травяные примочки.
Как вылечить бурсит – достаточно взять свежий лист капустного кочана или лопуха, которые вначале промывают и немного мнут, смазывают медом и накладывают на поврежденное место. Поверху кладут целлофан и утепляют, перевязывают теплым шарфом.
Компресс из листьев каланхоэ также популярен как лечебное средство. Берутся стебли алоэ, спирт и мед. Спирт разбавляют водой, к этому добавляют мякоть алоэ и мед. После перемешивания дают настояться одну ночь, затем наносят на какую-нибудь ткань и прикладывают к пятке, обернув целлофаном, закрепляют и утепляют (можно так же шарфом). Делать этот компресс нужно ежедневно.
Еще один компресс — черная редька, накладывается на пятку, заворачивается в полиэтилен, фиксируется бинтом и утепляется, продолжать до тех пор, пока боль не стихнет. Для достижения максимального эффекта советуют применять разные компрессы или чередовать их.
Вот примерные способы как лечить пяточный бурсит в домашних условиях.
Профилактические мероприятия
Специалисты, знающие свое дело, обязательно проконсультируют по любому вопросу. Знание вещей, провоцирующих заболевание – основа профилактики.
Советы врачей для здоровья стопы таковы: необходимо перейти на ПП (правильное питание), отказаться от продуктов, содержащих повышенную концентрацию пуринов. Запрещается употреблять в пищу жирное мясо, океанскую сельдь и шпроты в больших количествах. Залогом здоровья для человека является хороший вес, ведение активного образа жизни.
Нагрузки на ноги не должны быть изнуряющими, необходимо их снижать. Прием витаминов, выполнение разминок, массаж ног – все это положительно влияет на стопы.
Использование охлаждающего крема после трудного дня поможет снять усталость и напряжение. Качественная и удобная обувь из дышащих материалов, а лучше ортопедической подошвой должна стать приоритетом.
Если часто носить обувь на плоской подошве может образоваться ахиллобурсит. Если каждый день носить обувь на высоком каблуке, может развиться бурсит большого пальца стопы. При каждодневном хождении в неудобной обуви происходит деформация стопы. Во избежание различных заболеваний нужно покупать ортопедическую обувь, либо к обычной докупать ортопедические стельки. Все для здоровья ног!
Состояние суставов ухудшается, если человек болен туберкулёзом, бруцеллёзом. Бурсит в области стопы – опаснейшее последствие после простудных заболеваний.
Забытые травмы также провоцирует деформацию стопы, появление бурсита стопы. Острый ахиллобурсит в начальных стадиях легко излечим. Но в случае перехода болезни в хроническую форму, то хирургического вмешательства не избежать, а это самая частая причина рецидивов.
Во избежание плохих последствий и врач, и пациент должны относиться к лечению с надлежащей серьезностью. При правильном, своевременном лечении возможно выздоровление без плохих последствий.
Современные подходы к лечению бурсита (рекомендации хирургу амбулаторного звена) | Ахтямова Н.Е.
В статье приведены рекомендации хирургу амбулаторного звена по проблеме лечения бурсита
Для цитирования. Ахтямова Н.Е. Современные подходы к лечению бурсита (рекомендации хирургу амбулаторного звена) // РМЖ. 2016. № 3. С. 193–196. Патологические процессы во внесуставных мягких тканях (скелетных мышцах, сухожилиях и их синовиальных влагалищах, фасциях, апоневрозах, синовиальных сумках) составляют большую группу болевых синдромов опорно-двигательного аппарата и объединены под названием «заболевания мягких околосуставных тканей» [1–4].
Заболевания мягких околосуставных тканей весьма распространены, и в настоящее время отмечается тенденция к дальнейшему росту заболеваемости данной нозологией. Согласно литературным данным, при обследовании 6000 населения поражения околосуставных мягких тканей выявляются у 8% лиц. Не менее 25–30% пациентов, обращающихся амбулаторно за медицинской помощью к хирургам, травматологам, невропатологам, ревматологам, составляют больные с поражением мягких околосуставных тканей [3, 4].
Согласно литературным данным, при обследовании 6000 населения поражения околосуставных мягких тканей выявляются у 8% лиц. Не менее 25–30% пациентов, обращающихся амбулаторно за медицинской помощью к хирургам, травматологам, невропатологам, ревматологам, составляют больные с поражением мягких околосуставных тканей [3, 4].
Патологические изменения в околосуставных мягких тканях могут быть проявлением как локального, так и системного заболевания. Чаще всего поражение внесуставных тканей носит местный характер в виде бурсита, тендинита, теносиновита, тендовагинита, энтезита, фасцита – вследствие локальных перегрузок, микротравм и перенапряжения, особенно на фоне врожденных или приобретенных аномалий скелета, таких как сколиоз и кифоз позвоночника, гипермобильный синдром, осевые деформации костей и др. [3, 4].
С другой стороны, внесуставные поражения могут быть одним из проявлений системных заболеваний, в том числе воспалительных (ревматоидный артрит, серонегативные спондилоартриты), эндокринных (сахарный диабет, гипотиреоз), метаболических (подагра, гиперлипидемия и др. ) [1].
) [1].
Структура заболеваний внесуставных мягких тканей представлена более чем 50 самостоятельными нозологическими формами, среди которых превалируют поражения сухожильно-связочного аппарата, именуемые болезнями околосуставных мягких тканей: периартриты, энтезопатии, тендиниты, тендовагиниты, лигаментиты, бурситы и др. [1]. Несмотря на высокую распространенность и многообразие форм поражения, до сих пор отсутствует единство в терминологии, методике обследования больных и критериях диагностики заболеваний мягких тканей. Предлагались различные варианты систематизации поражений внесуставных мягких тканей: болезни группировали по анатомическому, этиопатогенетическому принципу, по клиническим проявлениям и пр. Классификация и систематизация нозологий необходима в целях улучшения диагностики.
Наиболее обоснованным представляется систематизация поражений околосуставных мягких тканей по анатомо-функциональному принципу. Согласно данному принципу все поражения околосуставных мягких тканей можно объединить в 4 группы [2].
I. Болезни мышц
1.1. Воспалительные заболевания мышц – миозиты
1.2. Невоспалительные заболеваний мышц – миопатии
1.2.1. Реактивные
1.2.2. Метаболические
1.2.3. Эндокринные
1.2.4. Сосудистые
1.2.5. Токсические
II. Поражения фиброзных и синовиальных образований
2.1. Тендиниты
2.2. Тендовагиниты и теносиновиты
2.3. Бурситы
2.4. Лигаментиты – туннельные синдромы
2.5. Фасциты и апоневрозиты
2.6. Комбинированные формы поражения – периартриты
2.7. Сочетанные формы поражения
III. Болезни подкожной жировой клетчатки
3.1. Узловатая эритема
3.2. Болезненный липоматоз – синдром Деркума
3.3. Панникулиты
IV. Первичная фибромиалгия
Несмотря на высокую распространенность заболевания, многообразие нозологических форм и высокий уровень нетрудоспособности, обусловленный патологией внесуставных мягких тканей, до настоящего времени данной проблеме уделяется незаслуженно мало внимания.
Одной из наиболее часто встречающихся нозологических форм поражения околосуставных мягких тканей являются бурситы. Удельный вес этой патологии в общей структуре болезней опорно-двигательного аппарата весьма высок, поэтому данная патология привлекает к себе пристальное внимание специалистов. Представления о ней изменились и дополнились в результате исследований последнего времени. Зачастую бурситы справедливо считались типичной патологией представителей определенных профессий, которые и обусловливают локализацию процесса: локтевые суставы чаще поражаются у кожевников, граверов, полировщиков, чеканщиков; коленные – у плиточников, паркетчиков, шахтеров; плечевые – у кузнецов, грузчиков; бурсит передней поверхности лопатки – у землекопов и пильщиков; пяточной бурсит – у продавцов и балерин [5–7]. Однако профессиональные бурситы – это только часть проблемы патологических процессов, с которыми сталкиваются врачи как амбулаторной, так и стационарной практики.
Согласно современным представлениям, ключевым фактором в развитии бурсита является механическое повреждение околосуставной сумки, реже – инфекция, нарушения обмена веществ, интоксикация, аллергические реакции, аутоиммунные процессы.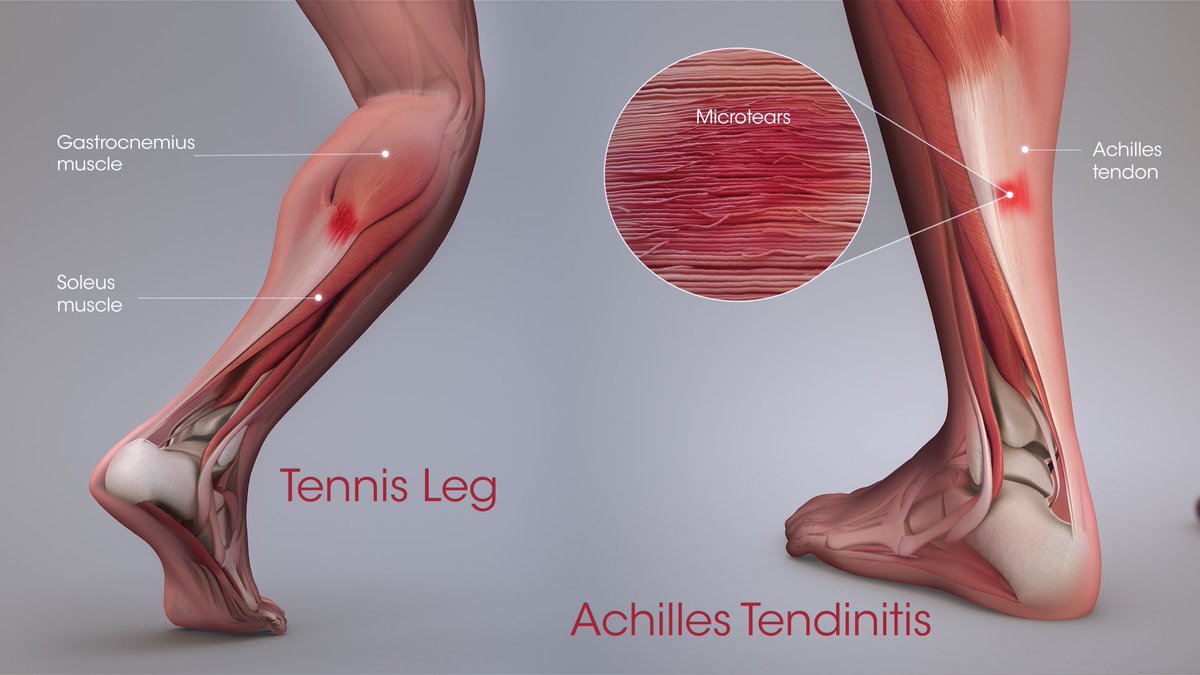 Механическое повреждение может быть связано с действием чрезмерной нагрузки или снижением толерантности к прежней нагрузке при возрастных изменениях [8]. Механическая нагрузка на синовиальную сумку приводит к увеличению продукции синовиальной жидкости, обеспечивая тем самым необходимую амортизацию структурных элементов.
Механическое повреждение может быть связано с действием чрезмерной нагрузки или снижением толерантности к прежней нагрузке при возрастных изменениях [8]. Механическая нагрузка на синовиальную сумку приводит к увеличению продукции синовиальной жидкости, обеспечивая тем самым необходимую амортизацию структурных элементов.
Структура синовиальной сумки благоприятна для развития воспаления. Она представляет собой узкую щелевидную полость, выстланную синовиальной оболочкой, отграниченную от окружающих тканей капсулой и заполненную синовиальной жидкостью. Такие особенности обеспечивают присоединение инфекционного компонента и формирование воспалительных инфильтратов. Синовиальные макрофаги играют ключевую роль в формировании иммунного ответа и могут быть активированы посредством самых разных провоспалительных факторов, поэтому постоянная антигенная стимуляция синовиальной оболочки может способствовать развитию хронического бурсита [5, 8, 9].
В клинической практике существуют классификации бурсита разной обусловленности [5]:
• с учетом локализации (локтевого, коленного, плечевого сустава и т. д.) и названия пораженной бурсы;
д.) и названия пораженной бурсы;
• в зависимости от клинического течения: острый, подострый, хронический бурсит;
• асептический (неинфицированный) и инфицированный бурсит;
• с учетом возбудителя: специфический (при сифилисе, туберкулезе, бруцеллезе, гонорее) и неспецифический бурсит;
• по характеру экссудата: серозный (плазма с примесью небольшого количества форменных элементов крови), гнойный (микроорганизмы, разрушенные клетки, распавшиеся лейкоциты), геморрагический (жидкость с большим количеством эритроцитов) и фибринозный (с высоким содержанием фибрина) бурсит.
Клинические проявления бурситов обусловлены особенностями строения и функции сустава, вокруг которого расположены синовиальные сумки. Ведущим симптомом бурсита является возникшая в месте поражения округлая флюктуирующая припухлость, болезненная при пальпации, с явлениями локальной гипертермии. Кроме этого, клинически бурситы характеризуются наличием болевого синдрома, заметно снижающего качество жизни пациентов.
В большинстве случаев длительность заболевания ограничивается одной-двумя неделями и серьезной опасности для здоровья человека не представляет. Однако при присоединении микробной флоры и дальнейшем развитии воспалительного процесса серозное воспаление быстро переходит в гнойную форму. Распространение гнойного процесса на окружающие ткани может протекать по типу флегмонозного воспаления с некрозом стенки сумки и образованием подкожных и межмышечных флегмон. В запущенных случаях образуются длительно незаживающие свищи. Прорыв гноя в полость сустава приводит к развитию гнойного артрита.
Наиболее часто встречается бурсит локтевых синовиальных сумок и синовиальных сумок плечевого, тазобедренного и коленного суставов, а также области ахиллова сухожилия. Бурсит локтевого сустава в большинстве случаев представляет следствие хронической травмы при занятиях спортом или в процессе профессиональной деятельности. При этом поражается в основном подкожная синовиальная сумка локтевого отростка, реже – лучеплечевая синовиальная сумка латерального надмыщелка [7, 8].
В области плечевого сустава наиболее часто поражаются сумки, не сообщающиеся с полостью сустава, – подкожная акромиальная, поддельтовидная и субакромиальная. Жалобы сводятся к болям при отведении и вращении верхней конечности. Особенно болезненно протекает бурсит поддельтовидной сумки [7, 10].
Бурсит в области тазобедренного сустава отличается тяжестью течения. Чаще подвергается воспалению глубоко расположенная подвздошно-гребешковая сумка, находящаяся между мышцами и суставной капсулой, а также поверхностная или глубокая синовиальные сумки в области большого вертела бедренной кости. Бурситы данных локализаций сопровождаются болями в области тазобедренного сустава, усиливающимися при ходьбе, особенно в начале движения, локальной болезненностью при пальпации в области большого вертела. Активные движения, особенно наружная ротация и отведение, остро болезненны.
Подвздошно-поясничный бурсит связан с воспалением синовиальной сумки, расположенной между подвздошно-поясничной мышцей и передней поверхностью тазобедренного сустава. Сумка имеет большие размеры и в ряде случаев сообщается с полостью сустава. При накоплении в ней значительного количества экссудата она может определяться в паху в виде опухолевидного образования. Бурсит сопровождается болями в области тазобедренного сустава. Сдавление растянутой сумкой бедренного нерва может приводить к появлению болей и парестезий в бедре [8, 11].
Появление ограниченной припухлости в области коленного сустава отмечается при поражении синовиальных сумок. Так, в подколенной области может быть обнаружено ограниченное эластичное образование, связанное с воспалением полуперепончато-икроножной сумки (киста Бейкера). У некоторых больных она достигает больших размеров и может распространяться на голень. Ограниченная припухлость в области надколенника характерна для препателлярного бурсита. Развитие инфрапателлярного бурсита приводит к формированию кистовидного образования, которое выпячивается по обе стороны от собственной связки надколенника. Бурсит «гусиной лапки» представляет собой воспаление синовиальных сумок, расположенных в области прикрепления к большеберцовой кости сухожилий полусухожильной, портняжной и стройной мышц. Обычно он не сопровождается значительной припухлостью, но вызывает боли при нагрузке и локальную болезненность при пальпации в зоне поражения [6, 8, 11, 12].
Следствием большой физической нагрузки может быть бурсит в зоне ахиллова сухожилия. Бурсит данной локализации сопровождается болью вблизи места прикрепления ахиллова сухожилия к пяточной кости. Объективно в данной области определяются припухлость, гиперемия кожи, локальная болезненность при пальпации [11].
Особое внимание следует уделить своевременному лечению бурситов, поскольку недостаточная эффективность лечебных мероприятий ведет к длительным срокам нетрудоспособности, а у 35–50% больных, согласно литературным данным, – к частому развитию рецидивирующих и хронических форм [1, 4, 5, 8, 9]. Следствием этого может быть возникновение стойких функциональных нарушений, которые в значительной мере ограничивают физическую активность, в том числе трудоспособность, оказывают негативное влияние на качество жизни пациентов.
Обязательным условием эффективного лечения бурсита является устранение нагрузки на пораженную зону. Характер ограничения нагрузки зависит от тяжести заболевания и локализации пораженного очага.
Традиционно лечение бурсита начинается с назначения нестероидных противовоспалительных средств (НПВС) (рис. 1). НПВС включены в программу патогенетической терапии бурситов как один из основных компонентов.
Механизм противовоспалительного действия нестероидных средств – единый для всех препаратов этой группы, основан на торможении синтеза медиаторов воспаления – простагландинов за счет угнетения активности фермента циклооксигеназы (ЦОГ) [2, 8, 9].
Учитывая многообразие существующих препаратов, выбор одного из них может представлять трудности, требует внимания к каждому отдельному случаю. Подбор НПВС осуществляется эмпирически, с учетом выраженности анальгетического и противовоспалительного эффекта, длительности действия, индивидуальной переносимости препарата. При отсутствии эффекта в течение 5–7 дней препарат следует заменить нестероидным средством другой химической группы (табл. 1) [2].
Несмотря на многообразие препаратов, идеального нестероидного противовоспалительного лекарственного средства не существует. Тем не менее результаты проведенных исследований, а также оценка динамики применения НПВС позволяют выделить определенных лидеров. Один из таких препаратов группы НПВС – нимесулид (Найз®). В отличие от большинства НПВС нимесулид селективно ингибирует провоспалительную изоформу ЦОГ-2 и не влияет на физиологическую ЦОГ-1 [13], он является первым из синтезированных селективных ингибиторов ЦОГ-2 [14]. Еще одно преимущество при назначении нимесулида – его некислотное происхождение (в молекуле нимесулида карбоксильная группа заменена сульфонанилидом), что обеспечивает дополнительную защиту слизистой оболочки ЖКТ [14, 15]. Анальгетическая активность нимесулида близка к таковой у индометацина, диклофенака, пироксикама. Нимесулид также обладает рядом фармакологических эффектов, не зависимых от блокады ЦОГ-2. В частности, он подавляет гиперпродукцию главных провоспалительных цитокинов (интерлейкин-6, ФНО-), фермент фосфодиэстеразу-4 и тем самым снижает активность макрофагов и нейтрофилов, играющих принципиальную роль в патогенезе острой воспалительной реакции [14, 15].
Согласно высказыванию британского профессора К. Рейнсфорда, «нимесулид является НПВС, оказывающим обезболивающее, противовоспалительное и жаропонижающее действие благодаря уникальным химическим и фармакокинетическим свойствам и обладающим многофакторным механизмом действия, который выходит за пределы его селективной ингибиторной активности в отношении фермента ЦОГ-2» [16].
Для усиления терапевтического эффекта и быстрого купирования воспалительного и болевого синдрома важно использовать комплексный подход в лечении. Доказано, что совместное применение Найза – таблеток и Найз геля усиливает лечебный эффект и способствует быстрому купированию боли и воспаления [17]. Основа Найз геля представлена изопропиловым спиртом, который позволяет действующему веществу быстро проникать глубоко в ткани, непосредственно к очагу воспаления. И уже через 15 мин лекарство практически полностью всасывается с поверхности кожи и концентрируется в месте воспаления.
Препарат Найз® (нимесулид) выпускается в двух формах – в форме таблеток 100 мг для перорального применения и в виде 1% геля для наружного локального применения [18].
Таким образом, многообразие форм поражения внесуставных мягких тканей, их высокая распространенность и социальная значимость обусловливают актуальность проблемы диагностики и лечения бурситов. Своевременность и полноценность лечения позволяют избежать развития затяжных и рецидивирующих форм заболевания.
Среди многообразия НПВС, являющихся препаратами выбора в лечении бурситов, нимесулид претендует на одно из первых мест по эффективности лечения.
Сочетанное применение пероральных и локальных форм НПВС улучшает результаты лечения при упорно и тяжело протекающем заболевании.
.
Бурсит — лечение, симптомы, причины, диагностика
Везде, где кости, сухожилия, или связки движутся и трутся друг о друга особенно в области суставов, точки контакта смягчаются маленькими заполненными жидкостью мешочками, называемые бурса. Сумки выстланы специальными клетками, называемые синовиальными клетками которые вырабатывают жидкость богатую коллагеном и белком. Уменьшая трение, каждая из таких сумок (в организме их около 150) помогает суставам работать, гладко обеспечивая необходимый объем движений. Бурса позволяет обеспечить движения разно-векторные движения в таких суставах как плечевой, локтевой, коленный, бедренный, голеностопный. Воспаление и отечность бурсы называется бурситом.
Причины бурсита
Избыточные нагрузки на сустав или травма, а также длительная нагрузка может быть причиной воспаления околосуставной сумки. Сумка наполняется избыточным количеством жидкости, которая вызывает давление на окружающие ткани. Непосредственно первым сигналом бурсита является боль, часто сопровождаемая покраснением отечностью и болезненностью. Это отличительная особенность бурсита в отличие от тендинита, который является воспалением сухожилия в месте прикрепления сухожилия мышцы к кости. Определенное значение в возникновение бурсита имеет возраст и наиболее часто в старшем возрасте подвержено бурситу плечевой сустав, который имеет наибольший диапазон движений среди всех суставов. Как правило, боль при бурсите в плече возникает после сна и регрессирует постепенно в течение дня (боль, как правило, локализуется в верхней части плеча). Другими областями, где наиболее часто бывают бурситы это область локтевых суставов бедренных коленных и область большого пальца руки.
Основными причинами развития бурсита являются травма, инфекции и ревматологические заболевания.
Травма
Травма может быть как провоцирующим фактором, так и непосредственно приводить к развитию бурсита.
Бурсит часто развивается из-за особенностей работы человека. Тяжелая физическая работа, связанная с необходимостью выполнять длительные повторяющиеся и тяжелые нагрузки.Наиболее распространенная причина хронического бурсита — незначительная травма, которая может произойти, например, в плече при резком броске мячом. Или, к примеру, бурсит препателлярный возникает от длительного стояния на коленях при мытье полов.
Возможно также развитие острого бурсита от удара, например по колену, что приводит к накоплению крови в бурсе.
Инфекции
Сумки находятся близко к поверхности кожи и нередко подвержены инфицированию вследствие этого – такой бурсит называют инфицированным. Наиболее частым микроорганизмом вызывающими бурсит являются стафилококк. Наиболее подвержены инфицированному бурситу люди с ослабленной иммунной системой (больные диабетом, хронические алкоголики, пациенты длительно принимающие кортикостероиды). В 85 % случае инфицированные бурситы встречаются у мужчин. Ревматологические состояния.
Ревматологические заболевания
При различных ревматологических состояниях возможно вторичное воспаление сумок. Кроме того такие заболевания как подагра или псевдоподагра из-за отложения солей в сумке могут вызвать развитие бурсита.
Симптомы
Общие симптомы бурсита включают:
- Боль, воспаление и отечность в плече, локте, бедре, или колене, особенно заметные при разгибании суставов.
- Скованность или снижение диапазона движений в суставе с или без боли.
- Слабость в мышцах из-за боли. Бурсит может быть причиной боли и болезненности в области заинтересованной кости или сухожилия. Сумки могут увеличиваться в размерах что может быть причиной затруднения движения. Как правило, бурситы бывают в области плеча локтя колена и бедра.
Плечо
В плече субакромиальная сумка (поддельтовидная сумка) отделяет сухожилие supraspinatus от подлежащей кости и дельтовидной мышцы. Воспаление этой сумки обычно — результат травмы окружающих структур, обычно вращающей манжеты. Это состояние ограничивает диапазон движения плеча, приводящего к «импиджмент синдрому» и характеризуется болью в передней и боковой части плеча. Дискомфорт вызывает заведение руки над головой и нагрузки на плечо.
Боль ночью усиливается, объем движений в плече уменьшается и появляется болезненность в определенных зонах.
Локоть
Бурсит кончика локтя(olecranon), является наиболее распространенной формой бурсита.
- Боль может увеличиваться в локте в согнутом состоянии, так как увеличивается давление на сумку.
- Этот вид бурсита чаще всего имеет посттравматический характер и может быть связан как с прямой травмой так же и при избыточной ротации и сгибании в локте (например, при покраске).
- Инфицирование также довольно часто происходит при этом виде бурсита.
Колено
- Препателллярный бурсит передней коленной чашечки. Опухоль на передней части коленной чашечки может быть вызвана хронической травмой (как от стояния на коленях) или последствием удара по колену. Опухоль может появиться в течение 7-10 дней после единственного удара по этой области, обычно от падения. Препателлярный бурсит также называют коленом священника или коленом уборщика ковров.
- Подколенный бурсит располагается в области расположения трех главных сухожилий внутренней части колена. Этот вид бурсита бывает чаще всего у пациентов с наличием артрита и это, как правило, женщины средних лет с избыточным весом. Подколенный бурсит проявляется болями при сгибании колена и в ночное время. Причем боли по ночам вынуждают пациентов спать в определенных позах при которых боли становятся меньше. Кроме того для этого бурсита характерно увеличение боли при подъеме по лестнице, возможно с иррадиацией по внутренней поверхности бедра. Подколенный бурсит нередко встречается также у спортсменов особенно у бегунов на большие дистанции.
Лодыжка
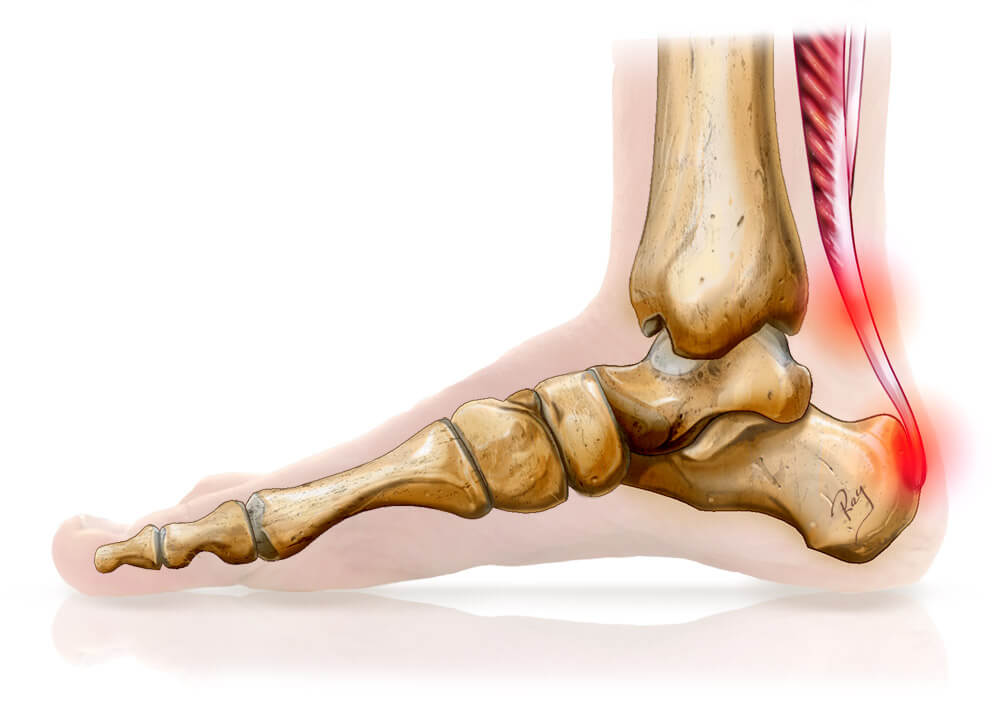
Бурсит лодыжки возникает, когда происходит воспаление сумки под ахилловым сухожилием позади пятки. Чаще всего вызывается местной травмой, связанной с ношением плохо подобранной обуви (часто высокие каблуки), или при длительной ходьбе
Также этот бурсит может быть следствием ахиллова тендонита.
Бурсит в этой части тела часто происходит как последствие избыточных нагрузок у молодых легкоатлетов, конькобежцев, и у подростков женского пола начинающих носить туфли на каблуках. Боль обычно локализуется в конце пятки и увеличивается при движении стопы.
Ягодицы
Бурсит седалищно-ягодичный (Ischiogluteal) вызывается воспалением седалищной сумки, которая находится между основанием тазовой кости и, большой мышцей ягодицы (musculus gluteus maximus). Воспаление может быть вследствие длительного сидения на твердой поверхности или занятий велосипедным спортом. Бурсит Ischiogluteal также называют болезнью ткача. Боль возникает при сидении и при ходьбе.
- Возможно, болезненность в области лобковой кости, которая усиливается при сгибании и вытягивании ноги.
- Боль может иррадиировать по задней поверхности бедра.
- При надавливании в области воспаленной сумки появляется острая боль.
- Боль усиливается в положении лежа с пассивно согнутыми бедрами.
- Возможно затруднение при вставании на цыпочки с больной стороны.
Бедро
Бурсит подвздошно-поясничной мышцы. Эта сумка является самой большой и находится глубоко в тканях бедра около сустава. Бурсит этой локализации как правило связан с проблемами в бедре такими как артрит или травма бедра
Боль при подвздошно-поясничном бурсите локализуется в передней части бедра с иррадиацией в колено и увеличивается при разгибании бедра и ротации. ?Экстензия бедра во время ходьбы причиняет боль так, что приходится укорачивать шаг и ограничивать нагрузку на ногу. Возможна болезненность в области паха. Иногда увеличенная сумка может напоминать грыжу. Возможны также такие ощущения как покалывание или онемение если происходит компрессия чувствительных нервов увеличенной сумкой
Вертлужный бурсит (bursitis trochanteric) располагается в верхней части бедренной кости возникает, как правило, у грузных женщин средних лет. Вертлужный бурсит проявляется болями в боковой части бедра с иррадиацией в ягодицы или в колено. Боль усиливается при движении местном давлении или вытяжении ноги. Боль усиливается в ночное время и не позволяет спать на пораженной стороне. Учитывая, что бурсит может быть инфекционного характера и будет необходимо лечение антибиотиками или же пункция сумки необходимо обратиться за лечебной помощью в следующих случаях.
- Наличие болей в суставе более нескольких дней.
- Ограничение подвижности в уставе.
- Наличие отечности, которая не исчезает после приема НПВС.
- Повышение температуры при наличии болей в суставе.
- Более горячие на ощупь участки в области сустава или покраснение.
- Участки болезненности в области сустава.
Диагностика
Диагноз бурсит выставляется на основании совокупности симптомов, клинических проявлений, истории заболевания и инструментальных методах диагностики. История болезни позволяет выяснить наличие сопутствующей соматической патологии.
Некоторые диагностические процедуры могут быть назначены, для того чтобы исключить другие причины болевых проявлений. Они включают следующие диагностические процедуры:
- Рентгенография позволяет визуализировать наличие остеофитов или артритов.
- Анализ пунктата (микроскопия), который был получен в результате пункции увеличенной сумки, позволяет исключить подагру и наличии инфекции. Бурсит в колене и локте наиболее часто подвержен инфицированию.
- Анализы крови позволяют исключить ревматологические заболевания (например, ревматоидный артрит) и метаболические заболевания (сахарный диабет).
- МРТ может быть назначено при необходимости детальной визуализации морфологической картины.
Лечение
Хотя бурсит, как правило, излечивается самостоятельно и исчезает через несколько дней или недель, необходимо принимать меры, направленные на уменьшение нагрузки или травматизации. Есть пациенты, которые предпочитают перетерпеть болевые проявления, но это может привести к развитию хронического бурсита формированию депозитов кальция в мягких тканях, что в итоге приведет ограничению подвижности в суставе.
В первую очередь обычно проводится медикаментозное лечение. Препараты НПВС позволяют уменьшить боль воспаление. Возможно также применение стероидов коротким курсом (с учетом наличия соматических заболеваний).При инфицированных бурситах обязательно назначается курс антибиотиков.
Пункция воспаленной бурсы позволяет аспирировать избыточную жидкость и уменьшить давление на окружающие ткани. Инъекции анестетиков вместе со стероидами в воспаленную сумку помогают уменьшить воспалительный процесс.
Физиотерапия (ультразвук или диатермия) не только может уменьшить дискомфорт и воспаление при бурсите, но также и может расслабить спазмированные мышцы и снять воздействие на, нервы, и сухожилия. Кроме того возможно применение местного воздействия холодом или современной методики криотерапии.
Иногда при стойком бурсите и наличии болевых появлений рекомендуется хирургическое удаление воспаленной бурсы.
Профилактикой бурсита является исключение нагрузок приведших к развитию бурсита. Нередко рекомендуется ношение ортопедических приспособлений, особенно если работа связана с определенным риском травмирующих движений. ЛФК тоже позволяет оптимизировать работу мышц и связок.
Ахилодиния: от этиологии до лечения
Ахиллодиния – это заболевание, которое сопровождается воспалением сумки, локализованной около ахиллова сухожилия. Иначе называется ахиллобурсит. Встречается часто наряду с воспалениями крупных суставов преимущественно у мужчин среднего возраста.
Причины Основная причина связана с чрезмерной нагрузкой на сухожилие, стопу. Реже заболевание возникает на почве других патологий.
К предрасполагающим факторам относятся:
- повышенная нагрузка на голеностопный сустав, сухожилие. Она возникает у спортсменов, танцоров, артистов, продавцов, в случае, если приходится долго стоять;
- неудобная обувь, например, на высоком каблуке или с твердым задником – оказывает травмирующее влияние на сухожилие и ткани, окружающие его;
- закрытые или открытые механические травмы, которые сопровождаются кровоподтеками, сдавлением, разрывом тканей, а также проникновением инфекции через раны;
- гнойные воспаления в тканях, локализованных около сухожилия, например, при остеомиелите и др.
Отягощают анамнез: ожирение, сахарный диабет, вредные привычки, снижение иммунитета, длительное употребление стероидных препаратов.
Анатомические особенности и патогенезАхиллово сухожилие прикрепляется к пяточной кости. Оно самое толстое и крепкое из всех сухожилий. В месте крепления имеются две сумки – передняя и задняя. В норме в них содержится жидкость, благодаря которой обеспечивается комфортное движение. Асептическое воспаление способствует увеличению жидкости. Ею пропитываются стенки сумок. Состав жидкости зависит от воздействия этиологического фактора. Изменения, возникшие на фоне воспаления, приводят к образованию рубцовых сращений и развитию рецидивов.
СимптомыНезависимо от этиологического фактора, одним из распространенных симптомов является боль в ахилловом сухожилии. Двухстороннее поражение отмечается при ревматизме, одностороннее – при травмах. Боль в ахиле усиливается во время движения, а также, если оказывает давление обувь. При осмотре заметна припухлость и покраснение. При инфицировании может повышаться температура тела, боль в ахиле при ходьбе становится отчетливее, а также беспокоит ночью, что лишает человека сна.
ДиагностикаДиагностирует и лечит заболевание врач-ортопед. Если необходимо проводят консультацию и терапевтические мероприятия хирург, ревматолог.
Во время опроса врач уточняет динамику развития патологии, предшествующие обстоятельства появлению признаков. Осмотр позволяет оценить выраженность боли, отека. На наличие заболевания указывают максимальное ощущение боли при прощупывании мягких тканей, а не костных структур.
Комплексная диагностика патологий стоп и ног не обходится без инструментальных методов исследования. С этой целью врач назначает УЗИ, с помощью которого можно диагностировать свежие изменения, а также известковые включения, дегенеративные процессы, свидетельствующие о переходе заболевания в хроническую форму. В редких случаях, с целью уточнения диагноза требуется проведение МРТ сустава. Рентген назначается для исключения травм костей.
Лабораторная диагностика помогает уточнить воспаление по повышенному СОЭ и лейкоцитозу. Другие показатели (например, С-реактивный белок и др.) помогают уточнить этиологический фактор и определиться с лечением.
ЛечениеКвалифицированные врачи ортопеды клиники проводят комплексное лечение. Это означает, что назначаются не только медикаментозные средства, но и проводится физиотерапия, а если консервативное лечение не эффективно – назначается хирургическое вмешательство.
Консервативная терапия подразумевает:
- покой – конечность должна быть временно обездвижена посредством наложения гипсовой лангеты;
- медикаментозные препараты – назначаются противовоспалительные, обезболивающие, гормональные средства, антибиотики;
- прекрасные результаты лечения ахиллодинии за короткие сроки дают физиотерапевтические мероприятия. С этой целью назначается: ударно-волновая терапия, лазер высокой интенсивности, электротерапия, TR-терапия, фонофорез, магнитотерапия. Лечение ахиллодинии с помощью УВТ помогает скорее восстановиться, избавиться от патологического очага, предупредить развитие осложнений и рецидивов.
Профилактика заболевания подразумевает ношение удобной обуви, раннее обращение к специалисту за помощью, исключение самолечения. Забудьте о боли уже сегодня, ждем Вас на прием и дальнейшее лечение по предварительной записи – верните свое здоровье!
Была ли эта информация полезна для Вас? Оцените информацию на странице, нам важно Ваше мнение!
Рейтинг: 4.1/5 — 670 голосов
Лечение бурсита ахиллова сухожилия Charleston, WV
Бурсит ахиллова сухожилия или ретрокалканоальный бурсит — заболевание, которое обычно встречается у спортсменов. Это болезненное состояние, вызванное набуханием бурсы, наполненного жидкостью мешка, расположенного в задней части пятки под ахилловым сухожилием. Эта ретро-пяточная сумка содержит смазывающую жидкость, которая действует как подушка, уменьшая трение между мышцами и костями. Ахиллово сухожилие — это большое сухожилие, которое соединяет икроножные мышцы с пяточной костью (пяточной) и используется при ходьбе, беге и прыжках.
Бурсит ахиллова сухожилия возникает в результате чрезмерной нагрузки на лодыжку, которая приводит к раздражению и воспалению бурсы. Распространенные причины включают чрезмерную ходьбу, прыжки или бег. Бурсит ахиллова сухожилия также может возникать в сочетании с тендинитом ахиллова сухожилия, воспалением ахиллова сухожилия.
Дети, у которых внезапно повышается уровень физической активности, подвергаются более высокому риску развития бурсита ахиллова сухожилия.
Наиболее частый симптом — боль и болезненность в задней части пятки, особенно при ходьбе или беге.Боль усиливается при вставании на цыпочки. В некоторых случаях кожа на задней части пятки может стать теплой и красной.
Ваш врач может диагностировать заболевание на основании симптомов и физического осмотра лодыжки. Диагностические тесты, такие как рентген и МРТ, могут потребоваться позже, если лечение не улучшит симптомы.
Лечение
Первичное лечение бурсита ахиллова сухожилия включает
- Ограничьте действия, вызывающие боль.
- Приложите лед к поврежденному месту, чтобы уменьшить отек. Лед следует обернуть тканью и прикладывать, а не непосредственно.
- Могут быть назначены нестероидные противовоспалительные препараты для уменьшения воспаления и боли.
- Специальные каблуки-клинья можно использовать для уменьшения нагрузки на пятку.
- Может быть рекомендована физиотерапия, которая поможет восстановить и улучшить гибкость и силу мышц, сухожилий и суставов вокруг лодыжки.
- Можно вводить инъекции кортикостероидов в бурсу для уменьшения отека и боли. Вы должны следить за тем, чтобы ваш ребенок не растягивал сухожилие слишком сильно после инъекции, так как это может привести к разрыву ахиллова сухожилия.
- Если ретрокальканеальный бурсит связан с ахилловым тендинитом, может потребоваться иммобилизация голеностопного сустава на несколько недель, пока не наступит заживление. Это можно сделать, наложив на лодыжку гипсовую повязку, которая ограничивает подвижность лодыжки и позволяет сухожилию отдыхать.
Операция рассматривается только в том случае, если все нехирургические методы лечения не помогают устранить боль и воспаление.
Бурсэктомия — это хирургическая процедура, проводимая для удаления воспаленной или инфицированной бурсы.
Бурсит ахиллова сухожилия можно предотвратить, поддерживая правильную форму во время упражнений. Убедитесь, что ваш ребенок выполняет несколько разогревающих упражнений перед началом любых занятий спортом, которые могут помочь предотвратить травму ахиллова сухожилия.
Лечение пяточного бурсита
Многие случаи ретрокалканического бурсита можно вылечить с помощью домашнего ухода, направленного на уменьшение воспаления.Более серьезные или хронические случаи требуют медицинского вмешательства. В редких случаях требуется хирургическое вмешательство.
Домашнее лечение пяточного бурсита
В большинстве случаев пяточный бурсит можно лечить в домашних условиях. Изменение всего нескольких привычек может уменьшить воспаление и позволить заживлению бурсы. Домашние препараты для лечения пяточного бурсита включают:
Остальное
Перерыв от ежедневных прогулок или физических упражнений может дать время для уменьшения воспаления и для заживления бурсы.
Холодный компресс
Нанесение льда на тыльную сторону лодыжки в течение примерно 20 минут 2 или 3 раза в день может помочь уменьшить воспаление, боль и отек.Оберните лед полотенцем, чтобы не повредить кожу.
Обувь поддерживающая
Избегайте обуви с жесткой конструкцией каблука и щиколотки и вместо этого носите более поддерживающую и удобную обувь.
Людям с ретрокалканическим бурситом может быть полезно носить обувь с ахиллесовой выемкой — выемкой в воротнике на задней части обуви для защиты ахиллова сухожилия. (Большинство кроссовок имеют ахиллово выемку.) Кроме того, обувь, обеспечивающая поддержку свода стопы, может снимать нагрузку с ахиллова сухожилия, что снижает вероятность его неприятного трения о ретрокалканеальную сумку. 1
Люди с пяточным бурситом, который обычно возникает из-за неудобной обуви, могут попробовать носить обувь с открытым каблуком.
объявление
Вкладыши в пяточный бурсит
Ношение вставок для обуви, таких как каблук-танкетка, может улучшить механику стопы и уменьшить раздражение ретрокалканеальной сумки. 1 Вкладыши в обувь могут быть куплены в магазине, по рецепту врача и изготовлены на заказ.
Пяточный бурсит растягивается
Растяжка тугого ахиллова сухожилия снимает давление на ретрокалканеальную сумку.Растяжки должны быть мягкими и избегать подпрыгивания.
Растяжение не является стандартным методом лечения пяточного бурсита, который с меньшей вероятностью может быть спровоцирован натянутым ахилловым сухожилием.
Медицинские вмешательства при пяточном бурсите
Если симптомы не исчезнут после 2 или 3 недель домашнего лечения, врач может порекомендовать попробовать дополнительные стратегии лечения. Эти стратегии могут включать:
Физиотерапия
Растяжка и упражнения могут улучшить здоровье ахиллова сухожилия и снять напряжение с бурсы.Чтобы предотвратить обострения бурсита в будущем, пациентам рекомендуется продолжать эти растяжки и упражнения дома даже после того, как боль в пятке пройдет.
Ультразвук терапевтический
Используя звуковые волны, терапевтический ультразвук производит вибрацию через кожу, которая может стимулировать кровоток и заживление. Это лечение пяточного бурсита обычно безболезненно, и большинство пациентов его не чувствуют. Ультразвуковое лечение может проводиться врачом, ортопедом или физиотерапевтом. 1
В этой статье:
Стремление
Удаление жидкости из бурсы может снизить давление на заднюю часть пятки и уменьшить боль.Жидкость удаляется из набухшей сумки с помощью иглы и шприца. Эта процедура называется бурсальной аспирацией.
Бурсальную аспирацию можно сделать под местной анестезией в кабинете врача или в больнице. Ультразвуковая визуализация (отличная от терапевтического ультразвука) может использоваться для точного ввода иглы в опухшую сумку пятки.
См. Что такое артроцентез (совместная аспирация)?
Кортизон для инъекций
Искусственный гормон кортизон может уменьшить воспаление в организме.Инъекция кортизона в пятку может быстро уменьшить воспаление, связанное с ретрокалканальным бурситом.
Хотя инъекции кортизона могут эффективно устранить болезненные симптомы, некоторые исследования показывают, что они связаны с дегенерацией ахиллова сухожилия. 2 — 4 Чтобы снизить риск травмы сухожилия, пациентам рекомендуется временно избегать растяжек, приседаний и бега. Некоторые врачи могут порекомендовать носить гипс для временной иммобилизации пятки и обеспечения защиты ахиллова сухожилия и его энтезиса.
См. Инъекции кортизона (инъекции стероидов)
Поскольку кортизон может вызывать повреждение тканей, иногда рекомендуются новые методы лечения, включая обогащенную тромбоцитами плазму и другие методы регенеративной медицины. Исследования эффективности этих методов лечения продолжаются.
Кроме того, многие эксперты советуют с осторожностью подходить к инъекциям кортикостероидов, поскольку они несут небольшой риск занесения бактерий, которые могут привести к септическому бурситу. 5
См. Риски и побочные эффекты инъекций кортизона
Антибиотики (при септическом пяточном бурсите)
Септический бурсит требует лечения антибиотиками.Обычно эффективны пероральные антибиотики. В более сложных случаях может потребоваться госпитализация и внутривенное введение антибиотиков.
объявление
Хирургия пяточного (ретрокалканеального) бурсита
В особо тяжелых случаях ретрокалканоального бурсита можно провести хирургическое вмешательство по удалению проблемной сумки. Эта операция, называемая бурсэктомией, требуется редко.
После операции может развиться новая ретро-пяточная сумка. Есть надежда, что новая бурса менее подвержена воспалениям.
Хирургическое вмешательство может быть эффективным, но операция на этой костной области сопряжена с трудностями. Потенциальные риски включают медленное заживление, инфекцию, повреждение ахиллова сухожилия и продолжающуюся боль в пятке. 6
Другие хирургические процедуры
Бурсэктомия может выполняться одновременно с другими хирургическими вмешательствами. Например, хирург может удалить кусочек кости с тыльной стороны пятки (деформация Хаглунда), чтобы изменить механику стопы и уменьшить трение в будущем. Костные шпоры также могут быть удалены.
Независимо от того, какой вид лечения используется, важно подождать, пока не исчезнут вся боль и отек в области задней части пятки, прежде чем возобновлять занятия. Это может занять несколько недель.
Приветствуется осторожное постепенное возвращение к нормальной деятельности. Слишком быстрое возвращение к занятиям может привести к повторному обострению симптомов пяточного бурсита.
Список литературы
- 1.Ma, CB. Бурсит пятки. MedlinePlus, Национальная медицинская библиотека США. Обновлено 15 августа 2018 г.Доступ 25 января 2021 г. свойства ахиллова сухожилия кролика. J Bone Joint Surg Am. 2004 апр; 86 (4): 794-801. PMID: 15069146 DOI: 10.2106 / 00004623-200404000-00019
- 3.Чечик А., Амит Y, Исраэль А., Хорошовски Х. Рецидивирующий разрыв ахиллова сухожилия, вызванный инъекцией кортикостероидов.Br J Sports Med. 1982 июн; 16 (2): 89-90. PubMed PMID: 7104562 DOI: 10.1136 / bjsm.16.2.89
- 4.Jones JG. Разрыв ахиллова сухожилия после инъекции стероидов. J Bone Joint Surg Am. 1985 Янв; 67 (1): 170. PubMed PMID: 3968099.
- 5. Труонг Дж., Мабрук А., Ашурст СП. Септический бурсит. [Обновлено 13 сентября 2020 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2020 Янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK470331/
- 6. Wiegerinck JI, Kok AC, van Dijk CN.Хирургическое лечение хронического ретрокалканического бурсита. Артроскопия. 2012 Февраль; 28 (2): 283-93. PMID: 22244103. DOI: 10.1016 / j.arthro.2011.09.019
Программа реабилитации, медицинские проблемы / осложнения, хирургическое вмешательство
Автор
Патрик М. Фой, доктор медицины Директор Центра копчиковой боли, профессор физической медицины и реабилитации, Медицинская школа Рутгерса, Нью-Джерси; Со-директор Общества опорно-двигательного аппарата, содиректор клиники боли в спине Университетской больницы
Патрик М. Фой, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия физической медицины и реабилитации
Раскрытие информации: не раскрывать.
Соавтор (ы)
Гурбинд Джусса Сингх Сидху, доктор медицины Предварительный стажер, отделение физической медицины и реабилитации, Медицинская школа Рутгерса, Нью-Джерси
Гурбинд Джусса Сингх Сидху, доктор медицины, является членом следующих медицинских обществ: Американская академия семейных врачей
Раскрытие информации : Нечего раскрывать.
Тодд П. Ститик, доктор медицины Профессор, кафедра физической медицины и реабилитации, директор амбулаторной профессиональной / костно-мышечной медицины, Медицинская школа Рутгерса, Нью-Джерси
Тодд П. Ститик, доктор медицины, является членом следующих медицинских обществ: Американская академия физической Медицина и реабилитация, Ассоциация академических физиотерапевтов, Phi Beta Kappa, Физиатрическая ассоциация позвоночника, спорта и профессиональной реабилитации
Раскрытие информации: выступать (d) в качестве докладчика или члена бюро докладчиков для: Ossur, Fidia.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу. для: Medscape.
Майкл Т. Андэри, доктор медицины, магистр медицины Профессор, директор программы резидентуры, факультет физической медицины и реабилитации, Колледж остеопатической медицины Мичиганского государственного университета
Майкл Т. Андари, доктор медицины, магистр медицины, является членом следующих медицинских обществ: Американская академия физиотерапии и реабилитации, Американская ассоциация нервно-мышечной и электродиагностической медицины, Американская медицинская ассоциация, Ассоциация академических физиотерапевтов
Раскрытие: Ничего не разглашать.
Главный редактор
Консуэло Т. Лоренцо, доктор медицины Медицинский директор, старший отдел продуктов, Центральный северный регион, Humana, Inc
Консуэло Т. Лоренцо, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия физической медицины и реабилитации
Раскрытие информации: Ничего для раскрыть.
Дополнительные участники
Дэниел Д. Скотт, доктор медицины, магистр медицины Доцент кафедры физической медицины и реабилитации Медицинской школы Университета Колорадо; Лечащий врач отделения физической медицины и реабилитации, Денверский медицинский центр по делам ветеранов, Система здравоохранения Восточного Колорадо
Дэниел Д. Скотт, доктор медицины, магистр медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия физической медицины и реабилитации , Академия специалистов по травмам спинного мозга, Национальное общество рассеянного склероза, Физиатрическая ассоциация позвоночника, спорта и профессиональной реабилитации, Американская ассоциация нервно-мышечной и электродиагностической медицины, Ассоциация академических физиотерапевтов
Раскрытие: Ничего не разглашать.
Джерард Дж. Д’Онофрио, MBA Медицинская школа Рутгерса, Нью-Джерси
Джерард Дж. Д’Онофрио, степень магистра делового администрирования, является членом следующих медицинских обществ: Американской академии физической медицины и реабилитации, Американской ассоциации руководителей врачей, Американского колледжа Врачи, Американская медицинская ассоциация, Beta Gamma Sigma, Biomedical Entrepreneurship Network
Раскрытие информации: раскрывать нечего.
Christopher A Varghese, MD Pre-Intern, Департамент физической медицины и реабилитации, Медицинская школа Рутгерса, Нью-Джерси
Раскрытие информации: Ничего не разглашать.
Благодарности
Дебра Ибрагим Нью-Йоркский колледж остеопатической медицины
Раскрытие информации: не подлежит раскрытию.
Evish Kamrava Медицинский факультет Университета Святого Георгия
Раскрытие информации: не подлежит раскрытию.
Джейсон Ли Медицинский факультет Университета Святого Георгия
Раскрытие информации: не подлежит раскрытию.
Элион Обамедо Медицинская школа Рутгерса, Нью-Джерси,
Раскрытие информации: не подлежит раскрытию.
Дев Синха, доктор медицины Школа медицины и медицинских наук Американского университета Антигуа
Раскрытие информации: не подлежит раскрытию.
Craig Van Dien Медицинская школа Рутгерса, Нью-Джерси,
Раскрытие информации: не подлежит раскрытию.
Поверхностный пяточный бурсит | Сассексская клиника стопы и голеностопного сустава
Причины
Основная прямая причина поверхностного пяточного бурсита — слишком сильное трение или трение о кожу, лежащую над ахилловым сухожилием.Причины этого трения могут включать; прямая травма или повреждение бурсы; слишком много бега, ходьбы или другого вида физической активности; ношение неподходящей обуви, особенно на высоком каблуке; регулярное занятие деятельностью, связанной с повторяющимися противоречиями между икроножными мышцами, например, танцами, лазанием или греблей.
Симптомы
Двумя основными симптомами поверхностного пяточного бурсита являются боль и отек. Если у вас поверхностный пяточный бурсит, вы можете испытывать усиление боли после физической активности или утром после физической активности.Это состояние может приводить к затруднению движений в повседневной жизни и хромоте. Наибольшая боль может ощущаться в области непосредственно над бурсой.
Поверхностный пяточный бурсит может вызывать сильное опухание и покраснение пятки. В свою очередь, это может привести к большему количеству проблем с посадкой в обувь и дискомфорту при ее ношении.
Лечение
Для диагностики поверхностного пяточного бурсита может проводиться ряд тестов. К ним относятся рентген, УЗИ и МРТ.
В первую очередь при лечении поверхностного пяточного бурсита рассматриваются нехирургические методы лечения. К ним относятся; непрямое лечение льдом с использованием мешка или полотенца при обострении болезненных симптомов поверхностного пяточного бурсита; отдых, в том числе отказ от занятий спортом с высокой нагрузкой и других видов деятельности, которые, как известно, вызывают болезненные симптомы поверхностного пяточного бурсита, и переключение на виды спорта с меньшим воздействием на пятку, такие как плавание; избегание обуви, которая вызывает симптомы, например высоких каблуков; модифицированная обувь, которая может иметь более мягкую набивку на пятке для облегчения боли; упражнения на растяжку в домашних условиях, которые могут служить для увеличения амплитуды движений пятки и стопы; и программы физиотерапии, которые включают упражнения для достижения биомеханической коррекции и укрепления мышц вокруг пятки, а также улучшения гибкости и диапазона движений.
Лекарства, которые могут быть назначены при поверхностном пяточном бурсите, включают анальгетики, такие как парацетамол, а также нестероидные противовоспалительные препараты, такие как ибупрофен.
Противовоспалительные гели можно использовать для лечения поверхностного пяточного бурсита. При нанесении на кожу они могут уменьшить воспаление.
Иногда для лечения поверхностного пяточного бурсита рекомендуется хирургическое вмешательство. В этих случаях хирургическим вмешательством может быть процедура, направленная на удаление воспаленной сумки.
Как и во всех операциях на стопах, опухоль сохраняется в течение нескольких месяцев после операции и является совершенно нормальным явлением. Этот отек со временем полностью исчезнет и может занять до 12 месяцев, но часто проходит намного раньше.
Бурсит. Что это, есть ли у меня и что с этим делать?
Что это, есть ли у меня и что с этим делать?
Что такое бурсит?
Бурса — это пространство между двумя соседними анатомическими структурами, обеспечивающее движение без трения при скольжении друг над другом.Вокруг ахилла две сумки; глубокая или ретро-пяточная сумка и подкожная или поверхностная сумка (см. изображение ниже). Когда бурса воспаляется и становится болезненной, с медицинской точки зрения это называется бурситом. Ретрокалканеальный бурсит встречается чаще, чем подкожный бурсит.
По нашему опыту, бурсит является одной из основных причин, по которым проблемы с ахилловым сухожилием не могут исчезнуть или полностью разрешиться.
Что такое ретрокалканеальный бурсит?
Ретро-пяточная сумка — это небольшое пространство, расположенное между ахилловым сухожилием и верхней частью пяточной кости (также известной как пяточная кость).Он разработан для уменьшения трения между сухожилием и костью, создаваемого повторяющимися движениями вашего сухожилия, когда оно движется по пяточной кости.
Нормальная бурса имеет внутри тонкий слой синовиальной жидкости. Если бурса подвергается многократному сжатию или трению, выстилка бурсальной сумки воспаляется. Это вызывает увеличение количества синовиальной жидкости в бурсе. Если эта область болезненна на ощупь и опухает на УЗИ, это называется ретрокалканическим бурситом (Wilson et al, 2014).Ретро-пяточный бурсит часто встречается у бегунов и футболистов, но также встречается в возрасте старше 40 лет у менее активных людей.
Что вызывает ретрокалканеальный бурсит?
Ретрокалканеальный бурсит часто связан с повышенным, несоответствующим или неожиданным механическим стрессом (Buda et al, 2013). Как уже говорилось ранее, из-за этого стресса бурса воспаляется и становится болезненной.
Боль обычно начинается внезапно по разным причинам:
- после выполнения нового вида физических упражнений, например похода или бега
- слишком быстро увеличивает тренировочную нагрузку
- в новой паре обуви.
Травма обычно не связана с возникновением ретрокалканоального бурсита, вы просто замечаете внезапное начало резкой / жгучей или иногда ноющей боли чуть выше пятки. Некоторые люди сообщают об ощущении писка, сопровождающем эту боль, при подъеме и спуске по лестнице.
Ретро-пяточный бурсит часто встречается у бегунов, которые готовятся к марафону или слишком быстро увеличили свои тренировочные мили. Мы всегда советуем не увеличивать пробег слишком быстро.Помните правило 10%; не увеличивайте пробег более чем на 10% за неделю.
Что такое подкожный бурсит?
Подкожная сумка расположена более поверхностно (ближе к коже) между ахилловым сухожилием и кожей. Это известно как поверхностная или подкожная сумка. Это также может воспалиться. Если он нежный на ощупь и на УЗИ наблюдается припухлость бурсы, это называется подкожным бурситом. Точно так же это может происходить с бегунами и людьми старше 40 лет.
Что вызывает подкожный бурсит?
Подкожная сумка, более поверхностная (ближе к коже) и обычно начинается после тупой травмы. Классическая причина — это удар ногой или «заклепки» в пятку противником во время игры в футбол или регби, или попадание тележки для покупок в пятку.
Это очень болезненное состояние, которое часто требует длительного времени для устранения или требует инъекции стероидов под контролем ультразвука для уменьшения боли.
Как диагностируется бурсит?
Получение точного диагноза имеет решающее значение.Клиническая оценка не может точно диагностировать бурсит. Если вы хотите узнать, есть ли у вас бурсит, вам необходимо пройти диагностическое ультразвуковое исследование. МРТ также может диагностировать бурсу, но эту область лучше всего визуализировать на УЗИ.
В Complete у нас есть команда высококвалифицированных физиотерапевтов, которые являются высококвалифицированными специалистами по ультразвуковой сонографии опорно-двигательного аппарата. Ваша оценка будет включать полное клиническое обследование, а также ультразвуковое сканирование.
Ультразвуковая визуализация — это эффективный инструмент для оценки вашей сумки, а также связок, мышц и костных поверхностей.В Complete мы не берем плату за ультразвуковое исследование. Он проводится как часть вашей оценки, чтобы убедиться, что мы поставим правильный диагноз, прежде чем приступить к плану лечения.
Бурсит часто можно неправильно диагностировать или упустить из виду при наличии тендинопатии ахиллова сухожилия или тендинита. Это часто сосуществует с проблемами ахиллова сухожилия и является частой причиной, по которой симптомы ахиллова сухожилия не исчезают с помощью одних упражнений.
Что еще это могло быть?
Другие состояния, которые могут иметь сходство с бурситом:
- Напряженный перелом пятки
- Вставная тендинопатия ахиллова сухожилия
- Задний удар голеностопного сустава
- Разрыв или тенодинопатия малоберцового сухожилия
- Приведенная боль в пояснице (поясничном отделе)
Клиническая оценка и ультразвуковое исследование позволят исключить или исключить другие диагнозы боли в пятке.
Стоит отметить, что ретрокалканеальный бурсит также может быть ранним признаком системного воспаления, такого как ревматоидный артрит (Suzuki et al, 2018). Если ваш врач подозревает это, вас могут попросить сдать анализ крови у терапевта или обратиться к ревматологу. Это редко, но если вы страдаете какими-либо другими симптомами из списка ниже, вам следует пройти обследование у вашего терапевта.
- Опухшие, болезненные суставы, особенно если поражаются обе стороны тела, например, оба запястья
- Инфекции глаз, мочевого пузыря или кишечника
- Сыпь на коже
- В семейном анамнезе ревматоидный артрит или анкилозирующий спондилит
- Если вы чувствуете себя плохо или постоянно устаете
Как лечить бурсит?
Бурсит обычно хорошо поддается консервативному лечению.Физиотерапевтическое лечение будет зависеть от результатов вашей индивидуальной оценки, но может включать методы мягких тканей и мобилизацию суставов. Мы также можем посоветовать вам приобрести каблук для ношения в обуви или готовые ортопедические приспособления.
Мы также можем изменить вашу программу тренировок, чтобы вы больше не вызывали раздражение. Если у вас плохая осанка, мы можем порекомендовать вам обратиться к ортопеду для более подробного обследования и рассмотреть возможность изготовления ортопедических изделий на заказ.
Ваш физиотерапевт также назначит индивидуальную программу упражнений, которая может включать некоторые укрепляющие упражнения.Мы часто обнаруживаем, что растяжка может еще больше раздражать эту область.
Вот несколько важных советов, которые вы можете попробовать;
- Стандартные ортопедические приспособления / опоры для стопы ИЛИ приподнятие пятки в обуви, чтобы снять давление и позволить воспалению в бурсе утихнуть.
- Уменьшите беговую и / или тренировочную нагрузку.
- Носите поддерживающую обувь — тесные кожаные туфли без шнуровки или туфли на плоской подошве, особенно туфли с плохой поддержкой, например Кроссовки Nike Free или Converse All-Stars могут усугубить эти условия.
- Упражнения для укрепления икр, например подъем пяток.
- Противовоспалительные кремы или пластыри для местного применения, однако, сначала проконсультируйтесь с фармацевтом, поскольку у некоторых людей на них есть аллергия.
Что делать, если консервативное лечение не помогает?
Если консервативные варианты оказались безуспешными, вам доступны несколько других методов лечения.
Если на УЗИ выявляется явный бурсит и боль не проходит, может быть предложена инъекция под контролем УЗИ.У нас были хорошие успехи инъекции стероидов при хроническом упорном ретропяточном и подкожном ахилловом бурсите. Это необходимо тщательно обсудить с вашим врачом, прежде чем начинать, так как существует небольшой риск разрыва сухожилия. Это крайне редкий побочный эффект (1 из 10 000), но его необходимо учитывать перед тем, как делать бурсальную инъекцию.
Инъекция под контролем ультразвука состоит из смеси местного анестетика и кортикостероида (сильнодействующего противовоспалительного средства).Он вводится под контролем ультразвукового сканирования в реальном времени, чтобы гарантировать, что мы нацелены именно на бурсу. Инъекция стероидов может быстро облегчить боль и дать вам возможность продолжить реабилитацию. Наша цель — как можно быстрее и безопаснее вернуть вас к полноценной работе, будь то просто ходьба на работу или марафон.
Complete работает команда высококвалифицированных физиотерапевтов, которые используют диагностический ультразвук как часть своей оценки для диагностики травм и проводят наши инъекции под контролем ультразвука.Для получения дополнительной информации свяжитесь с нами по телефону 020 7482 3875 или по электронной почте [email protected]
Общие состояния ахиллова сухожилия
МАЙКЛ Ф. МАЗЗОН, доктор медицины, и ТИМОТИ МАККЮ, доктор медицины, Медицинский колледж Висконсина, Вокеша, Висконсин
Am Fam Physician. 2002 1 мая; 65 (9): 1805-1811.
Ахиллово сухожилие, самое большое сухожилие в организме, уязвимо для травм из-за ограниченного кровоснабжения и сочетания сил, которым оно подвергается.Старение и повышенная активность (особенно скоростные виды спорта) увеличивают вероятность травмы ахиллова сухожилия. Хотя состояния ахиллова сухожилия возникают все чаще, поскольку стареющее население США остается активным, примерно в четверти случаев диагноз упускается. Начало травмы может быть постепенным или внезапным, а курс заживления часто бывает длительным. Тщательный сбор анамнеза и конкретное физическое обследование необходимы для постановки правильного диагноза и составления конкретного плана лечения.Основой лечения тендинита, перитендонита, тендиноза и ретрокальканеобурсита является лед, покой и нестероидные противовоспалительные препараты, но в упорных случаях могут потребоваться физиотерапия, ортопедические изделия и хирургическое вмешательство. Пациентам с разрывом сухожилия требуется гипсовая повязка или операция. Соответствующее лечение часто приводит к полному выздоровлению.
Ахиллово сухожилие охватывает два сустава и соединяет пяточную кость с икроножной и камбаловидной мышцами, составляя самый большой и сильный комплекс мышц голени (рис. 1).Сухожилие уязвимо для травм из-за ограниченного кровоснабжения, особенно когда оно подвергается сильным нагрузкам.
РИСУНОК 1.
Анатомия ахиллова сухожилия.
Кровоснабжение сухожилия обеспечивается продольными артериями, которые проходят по всей длине мышечного комплекса. Область сухожилия с наихудшим кровоснабжением находится примерно на 2-6 см выше места прикрепления к пяточной кости.1 Кровоснабжение ухудшается с возрастом, что предрасполагает эту область сухожилия к хроническому воспалению и возможному разрыву.
Ахиллово сухожилие не имеет истинной синовиальной оболочки, но вместо этого имеет паратенон. Паратенон представляет собой оболочку из соединительной ткани, которая окружает все сухожилие и может растягиваться на 2–3 см при движении, что обеспечивает максимальное скольжение. Было показано, что ахиллово сухожилие утолщается в ответ на повышенную активность. Морфологические изменения, такие как снижение плотности клеток, уменьшение плотности коллагеновых фибрилл и потеря волнистости волокон, которые происходят с возрастом, предрасполагают сухожилие к травмам.2
Обычный цикл походки требует экстремальных движений в области лодыжки. При каждом шаге подтаранный сустав обычно перемещается на 30 градусов (переворачивается на 20 градусов, разворачивается на 10 градусов) .3 Это движение приводит к повторяющемуся удлинению и укорочению комплекса ахиллова сухожилия. Бег и прыжки дополнительно увеличивают нагрузку на ахиллово сухожилие. Сухожилия, передающие большие нагрузки в этих условиях, могут быть травмированы. Считается, что экстремальные поперечные силы в комплексе сухожилий вызывают длительную нагрузку на сухожилие, что приводит к микротравмам и воспалениям.4
Общие состояния ахиллова сухожилия включают тендинит, перитендонит, тендиноз, разрыв и ретрокальканеобурсит. Эти состояния обычно вызваны чрезмерным употреблением и могут возникать у подростков и взрослых (Таблица 1). Распространенность травм ахиллова сухожилия растет по мере того, как физическая активность становится более распространенной, особенно у пожилых пациентов. Мужчины старше 30 лет особенно уязвимы к травмам ахиллова сухожилия, но риску также подвержены люди, начинающие заниматься спортом или повышающие уровень активности.
Просмотр / печать таблицы
ТАБЛИЦА 1Сводка по травмам ахиллова сухожилия
| Травма | Предрасполагающие факторы | Скорость начала | Возраст начала | Время начала | 9047 | ||
|---|---|---|---|---|---|---|---|
| Тендинит | Повышенная активность, неподходящая обувь, чрезмерная пронация, плохая гибкость | Постепенно | Любая | Боль в области пятки | Болезненность при пальпации; утолщение сухожилий; боль с диапазоном движений НПВП, лед, покой, усиленная разминка / растяжка, подъем пяток | От недель до месяцев | |
| Разрыв | Взрывные склонности при длительном течении
| Внезапно | Поздние 20-е годы | Ощущение удара ногой при «хлопке»; легкая или умеренная боль; невозможность продолжать деятельность | Отек, невозможность пальпировать заднюю часть голеностопного сустава; чувство или дефект; узелок или выпуклость в проксимальной части ахилла; невозможность поднять на одной ноге носок на пораженной стороне; аномальный тест Томпсона * | Хирургия или ахиллово сухожилие или пальпируемая иммобилизация | От 6 до 12 месяцев |
| Бурсит |
| Low-ride | Боль в задней части пятки, усиливающаяся при начале физической активности, улучшающаяся в покое; боль при ношении обуви; хромота развивается с течением времени | Нежная, пальпируемая бурса кзади от пяточной кости | Лед, растяжение, НПВП, пяточные чашки | недель |
470 909 Injiluries
Тендонит, плохое прилегание стопы
Постепенно
Любая
Боль над сухожилием, боль в пятке, скованность
Болезненность при пальпации; утолщение сухожилий; боль с диапазоном движений
НПВП, лед, покой, усиленная разминка / растяжка, подъем пяток
От недель до месяцев
Разрыв
Взрывные склонности при длительном течении
Внезапно
Поздние 20-е годы
Ощущение удара ногой при «хлопке»; легкая или умеренная боль; невозможность продолжать деятельность
Отек, невозможность пальпировать заднюю часть голеностопного сустава; чувство или дефект; узелок или выпуклость в проксимальной части ахилла; невозможность поднять на одной ноге носок на пораженной стороне; аномальный тест Томпсона *
Хирургия или ахиллово сухожилие или пальпируемая иммобилизация
От 6 до 12 месяцев
Бурсит
Low-ride
Боль в задней части пятки, усиливающаяся при начале физической активности, улучшающаяся в покое; боль при ношении обуви; хромота развивается с течением времени
Нежная, пальпируемая бурса кзади от пяточной кости
Лед, растяжение, НПВП, пяточные чашечки
недель
ONE Achilles Tendonitis
905ONE Achilles Tendonitis -летний мужчина жалуется на боль и «узел» на правой пятке после увеличения частоты бега, времени тренировки и расстояния при подготовке к марафону.
ЗАБОЛЕВАЕМОСТЬ
Ахилловый тендинит встречается примерно у 10 процентов бегунов, но это состояние также встречается у танцоров, гимнастов и теннисистов.3,4 Бег создает силы, в восемь раз превышающие вес тела, вызывая значительную повторяющуюся нагрузку на сухожилия. в течение длительных периодов.5 Тендинит у спортсменов обычно вызывается тренировочными ошибками, такими как неправильная техника бега или ношение неправильно подобранной обуви; однако это также связано с гиперпронацией стопы и контрактурой икроножно-камбаловидного комплекса.6 Считается, что симптомы вызывают аномальная биомеханика и трение от внешнего или внешнего давления.7 Тендинит ахиллова сухожилия является обычным явлением, когда люди впервые начинают заниматься спортом.
Тендинит ахиллова сухожилия часто мешает физической активности. Одно исследование8 показало, что 56 процентов легкоатлетов с ахилловым тендинитом прекратили все спортивные занятия как минимум на четыре недели, чтобы способствовать заживлению. Задержанный или пропущенный диагноз разрыва ахиллова сухожилия также является обычным явлением: 23 процентам пациентов изначально ставится неправильный диагноз.9 Дефект сухожилия может быть замаскирован гематомой. Сила подошвенного сгибания (от внешних сгибателей стопы) может сохраняться, и тест Томпсона может быть ложно нормальным, если дополнительные сгибатели голеностопного сустава сжимаются во время физического обследования.2 Следовательно, всех пациентов с болью в пятке следует обследовать на предмет тендинита ахиллова сухожилия.
ДИАГНОСТИКА
Необходим подробный анамнез, включая уровень подготовки, технику, обувь, предыдущую травму и лечение. Травмы обычно возникают у людей, которые физически активны и подвергают сухожилие повторяющимся силам, не способным к заживлению.10 Типичный симптом тендинита — боль или болезненность проксимальнее или в месте прикрепления к пяточной кости. Перитендонит, воспаление оболочки сухожилия, обычно приводит к локализованной болезненности и жжению, которые в конечном итоге перерастают в боль примерно на 2-6 см выше места прикрепления сухожилия. Эта боль связана с упражнениями. При тендините и перитендоните симптомы обычно развиваются постепенно, и пациент обычно проявляет боль и скованность в области ахиллова сухожилия. Боль может уменьшаться при ходьбе или при воздействии тепла на эту область и усиливаться при более интенсивной деятельности.
Тщательное физикальное обследование очень важно для постановки диагноза, и его следует проводить, когда пациент лежит на животе, ноги свисают со стола для осмотра. При пальпации ахиллова сухожилия часто выявляется болезненность вдоль сухожилия. Активный диапазон движений также может вызывать дискомфорт. Важно оценить толщину и плотность сухожилия и прощупать разницу в толщине между правой и левой ногами. Также следует оценить диапазон движений голеностопного сустава.Боль, вызванная растиранием сухожилия между пальцами, является признаком перитендонита. Крепитация часто присутствует в ахилловом сухожилии, и может ощущаться небольшое утолщение паратенона. Во время обследования следует учитывать более серьезные травмы сухожилия, такие как разрывы и разрывы.
ЛЕЧЕНИЕ
Важно сообщить пациентам, что симптомы могут сохраняться в течение нескольких месяцев. На ранней стадии лечения особое внимание уделяется контролю воспаления и боли с помощью льда, покоя и нестероидных противовоспалительных препаратов (рис. 2).Контроль биомеханических факторов путем исправления неправильного положения с помощью подходящей обуви, использования соответствующих методов тренировок и снижения веса важен для уменьшения дальнейшего воспаления сухожилия. Медленная, мягкая разминка перед тренировкой и ледяной покров после тренировки помогут пациентам, которые хотят продолжить спортивные тренировки. Если консервативные меры не помогают, к протоколу лечения могут быть добавлены физические методы, такие как ультразвуковая терапия и тренировка гибкости. Растяжка может стимулировать реакцию заживления, и одно исследование11 показало, что тренировка икроножных мышц связана с более быстрым временем восстановления.Если после шести месяцев безоперационного лечения улучшение не наступит, необходимо направить к специалисту для возможного хирургического вмешательства.
Правообладатель не предоставлял права на воспроизведение данного объекта на электронных носителях. Сведения об отсутствующем элементе см. В исходной печатной версии этой публикации.
РИСУНОК 2.
Тендиноз
Тендиноз — это диффузное утолщение сухожилия без гистологических признаков воспаления, вызванное межсухожильной дегенерацией.Это состояние часто встречается у людей старше 35 лет и может постепенно развиваться в результате продолжающейся микротравмы, старения, сосудистой недостаточности или комбинации этих факторов.12 Чистый тендиноз может не вызывать клинических симптомов или проявляться в виде безболезненного пальпируемого узелка на поверхности тела. ахиллово сухожилие.
Цикл тендиноза начинается с повышенной нагрузки на ахиллово сухожилие. Такие факторы, как сосудистая недостаточность и старение, приводят к неадекватному восстановлению матрикса сухожилия и гибели теноцитов.6 Цикл приводит к дальнейшему нарушению выработки матрикса, вызывая повышенную предрасположенность к травмам и микротрещинам в сухожилиях. 2 Цикл в конечном итоге приводит к дегенерации коллагена, фиброзу и кальцификации в сухожилиях. Диагноз тендиноза ставится при физикальном обследовании при наличии толстого одностороннего или двустороннего узлового канатика. Лечение тендиноза такое же, как и при тендините.
Разрыв ахиллова сухожилия
ИЛЛЮСТРАТИВНЫЙ СЛУЧАЙ ВТОРОЙ
Во время баскетбольного матча здоровый 37-летний мужчина подставил правую ногу, двигаясь к корзине.Позже он описал чувство, как будто кто-то наступил на его ботинок, когда он услышал слабый хлопок и упал на землю. Он мог удерживать вес на правой ноге, но не мог оттолкнуться от нее. При физикальном обследовании у пациента была обнаружена некоторая сила в подошвенном сгибании, но он не мог поднять палец на ноге, и у него был ненормальный тест Томпсона (описанный ниже).
ЗАБОЛЕВАЕМОСТЬ
Разрыв ахиллова сухожилия чаще всего встречается у мужчин от 30 до 50 лет, и его частота увеличивается по мере того, как все больше людей тренируются.Большинство разрывов возникает во время тяжелых физических нагрузок, особенно в баскетболе, теннисе, футболе и софтболе13 (Таблица 2). Самопроизвольный разрыв может произойти у пожилых людей. Диагноз может быть неуловимым, потому что часто остается какая-то функция. Одно исследование14 показало, что от 20 до 30 процентов разрывов ахиллова сухожилия не диагностируются при первом посещении врача.
Посмотреть / распечатать таблицу
ТАБЛИЦА 2Действия, связанные с травмами ахиллова сухожилия
| Тендонит | |||
| Бег по пересеченной местности | |||
| Ходьба
| |||
| Велоспорт | |||
| Строительные работы | |||
| Разрыв ахиллова сухожилия | |||
| Футбол | Бейсбол | ||
| Теннис | |||
| Ракетбол |
Действия, связанные с травмами ахиллова сухожилия
| Бег с тендонитом 9462 3 | Легкая атлетика |
| Пешие прогулки | |
| Велоспорт | |
| Строительные работы | |
|
3 | 9048 |
| Баскетбол | |
| Софтбол | |
| Теннис | |
| Ракетбол |
