К какому врачу обратиться при боли в икроножной мышце
Хирурги Москвы — последние отзывы
Я осталась полностью довольна! Доктор удалил мне бородавку на ноге. Георгий Леванович хороший, приятный, вежливый и аккуратный. Я всем порекомендую этого специалиста.
Алина, 09 июля 2021
Профессионал с большой буквы! Очень внимательный, отзывчивый специалист. Она ответила все мои вопросы, терпеливо выслушала. Врач дала соответствующие рекомендации, которым я сейчас следую и вижу значительные улучшения в состоянии здоровья. Все замечательно. Прием меня устроил. Порекомендовала бы данного доктора.
Она ответила все мои вопросы, терпеливо выслушала. Врач дала соответствующие рекомендации, которым я сейчас следую и вижу значительные улучшения в состоянии здоровья. Все замечательно. Прием меня устроил. Порекомендовала бы данного доктора.
На модерации, 19 июля 2021
Профессиональный, компетентный, вежливый, аккуратный, доброжелательный, внимательный специалист. Доктор снял швы. Объяснил все доходчиво. Все прекрасно, великолепно. Порекомендовал бы данного врача.
На модерации, 19 июля 2021
Юлия Борисовна хороший, корректный, внимательный и грамотный врач. Она показала на снимках МРТ какие у меня сложности, всё объяснила, поставила диагноз, провела блокаду и прописала назначения. На все свои вопросы я получила ответы. С удовольствием я бы порекомендовала данного специалиста своим знакомым!
Она показала на снимках МРТ какие у меня сложности, всё объяснила, поставила диагноз, провела блокаду и прописала назначения. На все свои вопросы я получила ответы. С удовольствием я бы порекомендовала данного специалиста своим знакомым!
Светлана, 11 июля 2021
У данного специалиста я наблюдаюсь уже давно. Я делал у него операцию ещё в другой клинике. На приёме он мне всё рассказал, объяснил дальнейшие действия, чтобы избежать дальнейшего распространения данной проблемы. Врач внимателен, имеет индивидуальный, грамотный подход к пациенту. Мастер своего дела. Качеством приёма я доволен.
Мастер своего дела. Качеством приёма я доволен.
Михаил, 13 июля 2021
Талантливый доктор. Делает всё чётко, не терпит лжи, хороший, правдивый подход к пациенту. На приёме врач мне выпрямил полностью пальцы. Очень внимательный врач, можно сказать ‘энергия из него бьёт ключом’, знает свою профессию на 100%.
Евгений, 13 июля 2021
 Профессионал высочайшего уровня. В случает необходимости, я бы порекомендовал данного специалиста. Мы остались довольны качеством приема. Все прошло очень хорошо.
Профессионал высочайшего уровня. В случает необходимости, я бы порекомендовал данного специалиста. Мы остались довольны качеством приема. Все прошло очень хорошо.
Роберт, 13 июля 2021
Наталья, 11 июля 2021
Хороший, грамотный, вежливый и умный врач. Он всё мне рассказал, показал и назначил лечение. Вопрос не осталось после приема. Я буду обращаться к этому специалисту повторно. Я всем довольна!
Он всё мне рассказал, показал и назначил лечение. Вопрос не осталось после приема. Я буду обращаться к этому специалисту повторно. Я всем довольна!
На модерации, 19 июля 2021
Лучший врач в моей жизни, профессионал с большой буквы и просто очень приятный человек!!! Рекомендую всем!! Ещё раз спасибо доктору!!!!
Анастасия, 14 июля 2021
Мышечные боли лечение в Москве, лечим боли в икроножных мышцах в клинике Доктор Длин
Обычно боль от перенапряжения или длительной нагрузки проходит в течение 36 часов, при более серьезных причинах она остается, что требует от пациента немедленного обращения к врачу. Не игнорируйте длительный дискомфорт, обратитесь за помощью к опытному специалисту. В клинике доктора Длина вам окажут первую помощь, а индивидуально составленная программа терапии позволит забыть о неприятном симптоме.
Не игнорируйте длительный дискомфорт, обратитесь за помощью к опытному специалисту. В клинике доктора Длина вам окажут первую помощь, а индивидуально составленная программа терапии позволит забыть о неприятном симптоме.
Чувство дискомфорта появляется на задней стороне голени от голеностопа ввысь до колена. Икроножная мышца возвышается над камбаловидной мышцей, фиксируясь в области пятки плотным ахилловым сухожилием. Состоит она из двух мясистых головок ― латеральной и медиальной. В состав икроножной мышцы входят мышечные волокна, сухожилия, связки, нервы и кровеносные сосуды.
Любая из этих структур подвержена травмам, инфекциям и другим нарушениям. Многие из этих состояний сопровождаются болью. Дискомфорт в икре бывает постоянным и временным, болевая волна может захватывать всю икроножную мышцу или локализоваться в отдельной области. Она бывает монотонной, пульсирующей и стреляющей, колющей и нарастающей.
Боли в икроножной мышце можно назвать покалывающими, жгущими, приводящими к онемению конечности./cramp-in-leg-while-exercising--sports-injury-concept-578565472-5ad795f8875db90036db9c0f.jpg)
Болезненность в икрах возникает по разным причинам. Виной тому может стать случайная травма, мышечный спазм, неврологические нарушения. Однако существуют и серьезные состояния, которые свидетельствуют о развивающейся патологии периферических артерий.
Боль в икре может провоцироваться тромбозом глубоких вен (образование кровяного сгустка). Это опасное для жизни состояние, так как сгусток крови может оторваться и вызвать легочную эмболию, сердечный приступ. Терпеть непрекращающуюся боль в икроножной мышце нельзя. Нужно сразу обратиться к врачу, пройти диагностику и лечение нарушений.
Некоторые боли свидетельствуют о развитии состояний, способных стать причиной инвалидности и летального исхода. Спровоцировать их могут следующие состояния:
Спровоцировать их могут следующие состояния:
- Варикозное расширение вен с осложнением в виде тромбофлебита ― несвоевременная помощь врача может стоить пациенту жизни. Оторвавшийся тромб перекроет артерию и заблокирует ток крови.
- Диабетическая ангиопатия и нейропатия ― часто становится предвестником сахарного диабета, о котором пациент еще не подозревает. Патологию выявляют с помощью анализа крови на сахар.
- Атеросклероз артерий нижних конечностей ― создает благоприятную среду для развития инфаркта за счет закрытия или тотального сужения просвета артерий холестериновыми образованиями (бляшками).
- Облитерирующий эндартериит ― серьезная патология сосудов, которая часто встречается у курильщиков со стажем. Тяжелое последствие этого состояния ― ампутация ног.
Важно не перепутать серьезное отклонение от нормы от легко корректируемой патологии. Часто встречаются такие причины боли в икроножной мышце, как остеохондроз поясничной зоны и сдавливание седалищного нерва, повреждение пучка нервных волокон в области спинного мозга, нарушения суставных соединений таза и колена, синдром грушевидной мышцы, туннельный синдром, рубцовая деформация сухожилий и связок.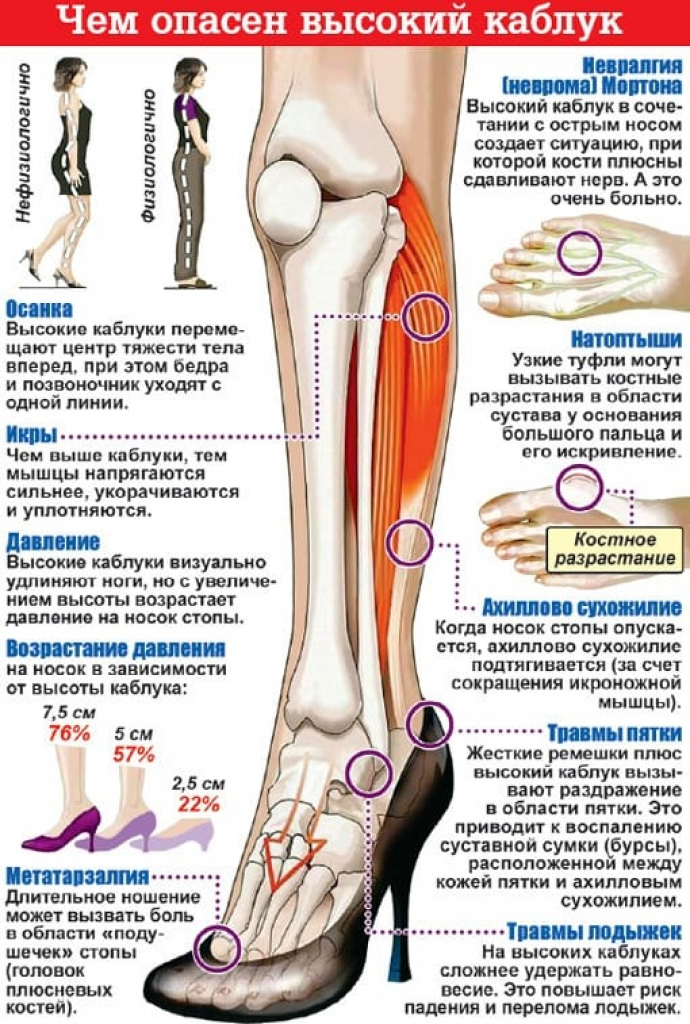 Вызывают болевые ощущения лишний вес, неудобная обувь, нарушения в развитии стопы, нехватка полезных микро- и макроэлементов в организме.
Вызывают болевые ощущения лишний вес, неудобная обувь, нарушения в развитии стопы, нехватка полезных микро- и макроэлементов в организме.
Распознать развитие патологии можно не только по болевому симптому. Есть и другие признаки нарушений:
- Судороги икроножных мышц чрезвычайно болезненны. Возникают в результате нехватки витаминов и минералов, из-за повышенной мышечной усталости, несбалансированной диеты. Вызывают сложности при ходьбе, длятся от нескольких секунд до нескольких дней.
- Киста Бейкера (грыжа в области колена) вызывается сбором избыточной жидкости в подколенной бурсе. При разрыве оболочки жидкость вытекает наружу. Сопровождается отеком коленного сустава, ухудшением физической активности, синяками вокруг лодыжки.
- Воспаление ахиллова сухожилия (тендинит) вызывают боль в ногах, скованность голеностопного сустава. Становится невозможно встать на цыпочки.
Тромбоз глубоких вен нижних конечностей ― серьезная причина для возникновения болей в икроножной мышце. Тромб может образоваться в области икры или бедра. В этом случае нужна немедленная помощь врача. Общие признаки этого состояния ― покраснение, голени, ощущение разливающегося внутри жара, припухлость. Боль усиливается при дорсифлексии (изгибе стопы вверх). Тромбоз глубоких вен часто развивается после операции или периодов бездействия (длительные перелеты, переезды на автомобиле, вынужденное нахождение в одной позе).
Тромб может образоваться в области икры или бедра. В этом случае нужна немедленная помощь врача. Общие признаки этого состояния ― покраснение, голени, ощущение разливающегося внутри жара, припухлость. Боль усиливается при дорсифлексии (изгибе стопы вверх). Тромбоз глубоких вен часто развивается после операции или периодов бездействия (длительные перелеты, переезды на автомобиле, вынужденное нахождение в одной позе).
Лучший курс лечения боли в икрах зависит от правильной диагностики и определения причины дискомфорта. При слабости икроножных мышц важно развивать силу и выносливость. В этой части помогут справиться специальные упражнения на растяжку. При мышечной травме рекомендуется сочетание упражнений с физиотерапевтическими техниками. Операция проводится только в сложных случаях, если есть риск развития опасных для жизни осложнений или нет эффекта от других методов лечения.
Первое, чему стоит уделить внимание при появлении болей в икрах:
- Прекращение любых упражнений и физических нагрузок.

- До выяснения причины нарушений заниматься спортом и перенапрягаться категорически запрещено.
- Дома и на работе нужно стараться держать ноги в приподнятом состоянии для лучшего оттока крови.
Не нужно сгибать ноги в коленях, лучше всего положить их горизонтально или приподнять на уровень выше таза. Если боль в икроножной мышце не проходит, нужно вызвать врача. Если становится менее интенсивной, следует самостоятельно записаться на прием к специалисту.
ДиагностикаВ клинике доктора Длина пациента тщательно обследуют для дифференцирования заболеваний позвоночника, суставных патологий, нарушений кровотока и эндокринного дисбаланса. Доктор выписывает направления на прохождение инструментальных анализов и лабораторной диагностики.
Рекомендовано проведение следующих процедур:
- УЗИ болезненной области и близлежащих участков для исключения вероятности развития опухоли, воздействующей на нервные окончания и сдавливающей кровеносные сосуды.
- Анализы крови (общий клинический, биохимия, на глюкозу).
- Рентген суставов, который при необходимости можно заменить другими визуализирующими методиками (КТ, МРТ).
Опытный врач использует функциональные тесты для определения патологии. В результате полученных данных ставится диагноз и назначаются наиболее подходящие методы лечения нарушений.
ЛечениеЗачастую боль в икроножных мышцах ― сопутствующий признак других заболеваний. Это своеобразный индикатор, клинический симптом. После постановки диагноза врач с уверенностью определяет линию первой помощи. Всего несколько сеансов мануальной терапии помогают справиться с дискомфортом. Эта практика применяется при остеохондрозе, нарушениях суставов, диабетической ангиопатии и нейропатии, варикозе. Таким способом эффективно лечить миофасциальный синдром и иные патологии.
При нарушениях витаминно-минерального баланса назначается витаминотерапия. Восполняются недостаток железа и магния в организме. При этом очень важно на первом этапе обследования исключить внутренние кровотечения и онкологию. Мануальная терапия и остеопатия улучшают баланс между органами и внутренними структурами. Эти методы благоприятно сказываются на состоянии кровеносных сосудов, мышечных тканях. Опытный мануальный терапевт или остеопат за курс процедур способен устранить многие негативные факторы в позвоночном столбе, суставах.
При этом очень важно на первом этапе обследования исключить внутренние кровотечения и онкологию. Мануальная терапия и остеопатия улучшают баланс между органами и внутренними структурами. Эти методы благоприятно сказываются на состоянии кровеносных сосудов, мышечных тканях. Опытный мануальный терапевт или остеопат за курс процедур способен устранить многие негативные факторы в позвоночном столбе, суставах.
Вместе с мануальной терапией в клинике доктора Длина применяются физиотерапия, лечебно-профилактический массаж, рефлексотерапия, кинезиотейпирование. Хорошие результаты дает авторская методика Ди-Тазин терапия и УВТ. Записаться на прием вы можете по телефону +7(499)116-54-52. Наши врачи избавят вас от болей и помогут восстановить утраченный баланс движений.
Сильная боль в икре правой ноги
Спровоцировать боль в икре правой ноги может нехватка некоторых минералов в организме. У многих синдром наблюдается на фоне воспалительных процессов, а у других сопровождает избыточные нагрузки. Факторов, способных вызвать боль, очень много, и определить, что стало первопричиной, исходя лишь из симптома, невозможно. Если болит нога, следует обратиться за помощью к доктору.
Факторов, способных вызвать боль, очень много, и определить, что стало первопричиной, исходя лишь из симптома, невозможно. Если болит нога, следует обратиться за помощью к доктору.
Общая информация
Не стоит недооценивать боль в икре правой ноги: явление может указывать на серьезное заболевание. Икроножная мышца относится к классу двуглавых. Она находится во фронтальной голенной плоскости. Во многом именно эта мышца обеспечивает возможность двигаться, приседать, вставать на носочки. Болезненность этого участка хотя бы раз в жизни беспокоила практически любого человека. Иногда причина банальна – человек сильно устал. В некоторых случаях боли формируются из-за неудачно выбранного рациона или каких-то болезней. На практике, однако, чаще всего люди отмечают синдром из-за избыточной нагрузки. Такое нередко сопровождает профессиональные занятия спортом. Когда организм привыкает к новому уровню физического напряжения, болезненность постепенно уходит.
Хорошо знакома боль в икре правой ноги людям, ведущим слишком стационарный образ жизни. Нехватка движений, сменяющаяся резкой активностью, обязательно приводит к формированию болезненного очага, так как мышечные волокна не получают необходимого питания, кислородных молекул. Наблюдается сосудистая недостаточность, сопровождающаяся накоплением отравляющих веществ.
Нехватка движений, сменяющаяся резкой активностью, обязательно приводит к формированию болезненного очага, так как мышечные волокна не получают необходимого питания, кислородных молекул. Наблюдается сосудистая недостаточность, сопровождающаяся накоплением отравляющих веществ.
Причины и последствия
Иногда боль в икре правой ноги возникает из-за варикозного расширения вен. При таком патологическом состоянии нарушается венозный отток, кровь застаивается в сосудистой системе, вызывая повышенное давление на стенки. Из-за него страдают нервные окончания, локализованные в окружающих мышечных тканях, инициируется болевой синдром. Варикозное расширение вен провоцирует постоянные, хронические боли.
У некоторых болезненность обусловлена атеросклерозом. Термином обозначают воспалительный процесс, при котором сосудистые стенки становятся толще. При атеросклерозе вены могут закупориться. Следствием такого осложнения может стать летальный исход. Заподозрить атеросклероз можно, если ноги постоянно холодные, не прогреваются, а в период движения возникают ноющие боли в мышцах.
Иногда сводит икры у людей, страдающих воспалением седалищного нерва. Болезненность, обусловленная патологическим процессом, может распространиться на ножные мышечные ткани. Не менее вероятна и невралгия, охватывающая разные мышцы организма. Обычно боль приходит после некоторого провокатора – неосторожного движения, дуновения ветра, перенесенного заболевания. Ощущения беспокоят некоторый период, затем затухают.
Что еще бывает?
Иногда сводит икры, возникает болезненность в нижних конечностях, потому что развился миозит. Термином обозначают патологию, охватывающую мышечные ткани. Миозит – это следствие паразитарной инвазии или иного заболевания, перенесенного раньше. Отличительная особенность – сильная болезненность, сопровождающаяся риском абсолютной мышечной атрофии.
Боли могут беспокоить из-за остеомиелита. Такая болезнь обычно появляется в несовершеннолетнем возрасте. Термином обозначают инфекционное поражение костной системы. Хроническая судорожность может возникнуть на фоне частого избыточного утомления тканей.
Перечисленные состояния проявляют себя сходными симптомами, поэтому дифференцировать заболевание своими силами вряд ли получится. Рекомендовано прийти на прием к доктору, который направит на анализы и инструментальные обследования. По их итогам станет ясно, что нужно лечить.
И отекает, и болит: все и сразу
Если онемение икры правой ноги сопровождается отеком конечности, причиной может быть неправильный рацион. Вероятно, человек слишком обильно солит пищу, после чего пьет много жидкости. Соль провоцирует накопление жидкости в тканях, в силу чего тело отекает. Не менее вероятно нарушение водно-солевого баланса. Оно сопровождается возникновением отеков из-за недостатка жидкости на клеточном уровне. Отеки ног беспокоят беременных женщин.
Известно, что отекают и болят ноги, беспокоят судорожными явлениями, если человек страдает недостаточностью работы сердца. Отличительная особенность – формирование набухания в области щиколотки с последующим распространением вверх. Иногда синдром наблюдается на обеих конечностях. Если надавить на ногу, можно увидеть медленно восстанавливающуюся ямку. Симптоматика активизируется в вечернее время.
Иногда синдром наблюдается на обеих конечностях. Если надавить на ногу, можно увидеть медленно восстанавливающуюся ямку. Симптоматика активизируется в вечернее время.
Внутренние системы и проблемы их работы
Лимфадрема – одна из возможных причин того, почему болит правая нога в районе икры. Термином обозначают такое патологическое состояние, когда жидкость накапливается в лимфатической системе. Сопровождающие явления – тяжесть конечностей, ощущение распирания. Первоначально отмечается отек в области голеностопа, постепенно распространяющийся выше. Симптомы выражены вечером, пропадают за время ночного отдыха.
Нагрузки и их последствия
Очень часто судороги в икроножной мышце ночью возникают у людей, занимающихся спортом. В равной степени это касается как профессионалов, так и любителей. Болезненность сопровождает период восстановления после тренировки, если во время занятий была некорректно и неудачно задана нагрузка. Обычно специфическая болезненность появляется на вторые сутки после последней тренировки. Симптом указывает на восстановление клеток мышечной ткани.
Симптом указывает на восстановление клеток мышечной ткани.
Сила болезненности, интенсивность синдрома зависят от нагрузок на тренировке. Чем чаще человек будет заниматься, тем меньше будут последствия каждой новой практики. Со временем, вероятно, неприятные ощущения полностью пропадут. В период активного роста мышц болезненности почти нет, поэтому тренировки бодибилдеров не сопровождаются таким побочным явлением.
Как помочь себе?
Чтобы судороги в икроножных мышцах ночами беспокоили меньше, болезненность не мешала в повседневности, перед тренировкой необходимо делать разминку. Для нее подбирают комплекс упражнений, оптимизирующих ток крови в мышечных тканях. Это обеспечит во время занятий спортом адекватное питание всех нуждающихся в этом внутренних структур.
После тренировки рекомендовано принять контрастный душ. Он стимулирует ток крови, как следствие, мышцы быстрее восстановятся. Спортсменам (и любителям, и профессионалам) рекомендовано регулярно делать массажные процедуры. Во время мануального воздействия мышцы расслабляются, а кровоток стабилизируется.
Во время мануального воздействия мышцы расслабляются, а кровоток стабилизируется.
Очень простое и удивительно эффектное средство – дневной сон. Ученые считают, что он положительно влияет на протекающие в организме процессы, стимулирует регенерацию клеток.
Ночные судороги: особенности
Если уж такой синдром начинает беспокоить, невозможно не думать, почему сводит икры ног по ночам, ведь это мешает спать, да и пробуждение в страхе – не самое приятное, что человек может пережить. Медики говорят, что судорожность, чаще всего, беспокоит именно в период ночного отдыха. У некоторых это указывает на недостаточность витаминов в организме, у других выступает симптомом тяжелого заболевания. Обычно длительность судорожного периода – от пары секунд до четверти часа. Ощущения приходят непредсказуемо, внезапно. Во время судороги мышечные ткани напряжены, нога на ощупь твердая – многие сравнивают ощущение с прикосновением к камню.
Если в ночное время возникла судорога, она, зачастую, сперва охватывает икру, затем распространяется на ступню. Врачи, объясняя, почему сводит икры ног по ночам, обращают внимание: причиной может быть избыточное напряжение, но это касается тех, кто бодрствует и чем-то активно занимается. Если человек спал, такого контекста нет, поэтому необходимо искать другие факторы. Врачи установили, что частота ночных ножных судорог повышается с возрастом. При возникновении явления персона сразу пробуждается и неосознанно хватается за беспокоящее место, в надежде избавиться от неприятных ощущений.
Врачи, объясняя, почему сводит икры ног по ночам, обращают внимание: причиной может быть избыточное напряжение, но это касается тех, кто бодрствует и чем-то активно занимается. Если человек спал, такого контекста нет, поэтому необходимо искать другие факторы. Врачи установили, что частота ночных ножных судорог повышается с возрастом. При возникновении явления персона сразу пробуждается и неосознанно хватается за беспокоящее место, в надежде избавиться от неприятных ощущений.
Что инициирует?
Возможно, ночные судороги – симптом неврологического нарушения. Таким явлением себя может проявить и судорожность днем. Еще одно возможное объяснение – недостаточность минеральных соединений в организме. Судороги могут появляться, если слишком мало фосфора, кальция. Сон сопровождается замедлением обменных процессов и кровотока, поэтому мышцы не получают необходимого питания. У лиц преклонного возраста судорожность может проявить себя в непредсказуемое время суток. Она объясняется плохим качеством кровотока. Известно, что в некоторых случаях состояние ассоциировано с приемом медикаментов, отрицательно сказывающихся на кровообращении. Если нарушен метаболизм, персона вынуждена употреблять диуретики, если незадолго до сна человек сталкивается с повышенными физическими нагрузками, высока вероятность пробуждения от судорожности ног. Нередки такие явления у беременных женщин.
Известно, что в некоторых случаях состояние ассоциировано с приемом медикаментов, отрицательно сказывающихся на кровообращении. Если нарушен метаболизм, персона вынуждена употреблять диуретики, если незадолго до сна человек сталкивается с повышенными физическими нагрузками, высока вероятность пробуждения от судорожности ног. Нередки такие явления у беременных женщин.
Диагнозы и симптомы: особенности
Известно, что болезненность ног нередко сопровождает тромбофлебит. При этом патологическом процессе воспаляются вены голени, отекают ноги, а болезненность формируется отдельными участками, точками. Флеботромбоз можно заметить по внешнему виду ног: кожные покровы краснеют, вблизи вен ощущается тепло, время от времени приходят спазмы, сопровождающиеся болью.
Иногда боль в ногах сигнализирует о межпозвоночной грыже. Она может указывать на искривление позвоночника или остеохондроз. Ноги – часть организма, на которую приходится особенно сильная нагрузка, поэтому повышается опасность воспалительного процесса. А вот острая, резкая боль чаще беспокоит при неврологических причинах явления. Симптоматика продолжительная, больной отмечает жар, ноги немеют. Спазм приходит внезапно, столь же непредсказуемо заканчивается.
А вот острая, резкая боль чаще беспокоит при неврологических причинах явления. Симптоматика продолжительная, больной отмечает жар, ноги немеют. Спазм приходит внезапно, столь же непредсказуемо заканчивается.
Иногда боль указывает на нарушение кровотока. При этом ноги затекают, мышцы не получают необходимого кислорода. Ночью это может стать причиной судорожности, во время бодрствования – сильной болезненности. Чтобы скорректировать состояние, нужно выявить, что препятствует току крови, отчего возник спазм.
Болезненность в икрах при беременности
Боль, отеки, покалывание в икре правой ноги – довольно частые явления у ожидающих ребенка женщин. Они становятся более выраженными по мере приближения момента разрешения от бремени. Причин этому есть несколько. Плод растет, одновременно увеличивается давление на материнский организм, прибавляется вес и объем. Все это повышает нагрузку на нижние конечности. Поскольку прибавка довольно быстрая, тело не может под нее подстроиться и давление становится причиной отеков и болезненности. Одновременно с изменением веса смещается центр тяжести, что добавляет нагрузку.
Одновременно с изменением веса смещается центр тяжести, что добавляет нагрузку.
Во время вынашивания чада естественная эластичность связочных элементов снижается, отчего икры болят сильнее. У многих во время вынашивания плода развивается варикозное заболевание, один из симптомов которого – боль. Растущий плод сдавливает полую вену, отчего ноги болят сильнее. У некоторых, из-за увеличения плода и матки, защемляет седалищный нерв. Практически каждая беременная сталкивается с проблемами баланса солей и жидкости в организме, у многих наблюдается недостаточность фосфора, кальция. Одновременно сильно корректируется гормональный фон, отчего ткани недополучают необходимые для нормального функционирования вещества.
Чем помочь?
Если наблюдаются проблемы на фоне беременности, необходимо подбирать методы коррекции лишь после выяснения причин боли в икроножных мышцах. Лечение должно быть безопасным и для матери, и для плода. Сначала формируют комплекс корректирующих мер без включения медикаментов. Рекомендовано пересмотреть обувь в наличии, сменить ее на более удобную. Для ожидающих ребенка женщин разработаны бандажи, бинты и компрессы из эластичных материалов. Не стоит ими пренебрегать.
Врачи рекомендуют больше находиться в горизонтальном положении. Необходимо избегать продолжительного стояния. Следует чаще принимать контрастный душ, делать ножные ванны. По утрам практикуют зарядку, а вечером – легкие гимнастические упражнения, стимулирующие ток крови. На пользу пойдет плавание или другие спортивные спокойные занятия. В рацион рекомендовано включить больше продуктов, богатых фосфором, кальцием.
Сильные боли: чем себе помочь?
Методы коррекции следует выбирать, предварительно узнав причины боли в икроножных мышцах. Лечение зависит от диагноза. Выше были описаны некоторые патологии, провоцирующие болезненность, все они требуют разных терапевтических курсов. Лучше доверить разработку программы опытному врачу. Если болезненность беспокоит продолжительный срок, не получается ее устранить, необходимо срочно попасть к специалисту. Доктор оценит состояние и порекомендует, какие крема и иные лекарства дадут выраженный результат. Могут посоветовать согласиться на операцию.
Доктор оценит состояние и порекомендует, какие крема и иные лекарства дадут выраженный результат. Могут посоветовать согласиться на операцию.
Чтобы боль в икре правой ноги ночью приходила реже, следует использовать гольфы, чулки из специальных материалов – они называются компрессионными. Лучше носить такие изделия регулярно, а если возможности нет, то надевать на время ночного отдыха. Из гардероба следует полностью исключить изделия на высоком каблуке, платформе. Полезным будет массаж. Можно записаться на сеанс из нескольких процедур для большей результативности. В домашних условиях следует делать ванны для ног, обливания, принимать контрастный душ. Если рабочий процесс вынуждает продолжительное время сидеть, необходимо регулярно гулять и разминаться. Врачи советуют пересмотреть рацион и включить больше продукции, обогащенной кальцием, фосфором, токоферолом.
Особенный случай: болеет чадо
Если ребенок жалуется на то, что тянет икру правой ноги при ходьбе, необходимо показать его педиатру. Зачастую причин волноваться нет: ощущения связаны с активным ростом. Скелет может увеличиваться в размере быстрее, чем мышечные ткани, процесс роста становится неравномерным и сопровождается дискомфортом, который со временем пройдет. По такой же причине у некоторых детей конечности болят только во время ночного отдыха. Днем ток крови в мышцах активен, а ночью замедляется, в то время как повышенная нужда в активных компонентах сохраняется. Чтобы улучшить состояние, необходимо слегка погладить больную конечность. Можно мягко массажировать беспокоящие участки.
Зачастую причин волноваться нет: ощущения связаны с активным ростом. Скелет может увеличиваться в размере быстрее, чем мышечные ткани, процесс роста становится неравномерным и сопровождается дискомфортом, который со временем пройдет. По такой же причине у некоторых детей конечности болят только во время ночного отдыха. Днем ток крови в мышцах активен, а ночью замедляется, в то время как повышенная нужда в активных компонентах сохраняется. Чтобы улучшить состояние, необходимо слегка погладить больную конечность. Можно мягко массажировать беспокоящие участки.
Иногда, тянущая боль в икре правой ноги указывает на какую-то болезнь. Нередко дети страдают сколиозом. Есть вероятность остеохондроза. При болезненности в ногах необходимо проверить ребенка на плоскостопие. При подобных патологических состояниях смещается центр тяжести человека, вес распределяется неправильно, неравномерно. Как следствие, конечности откликаются болью. Сходными проявлениями могут указать на себя патологии эндокринной системы. Здесь синдром связан с неправильной работой щитовидной железы. Есть риск сахарного диабета. Под влиянием заболеваний нарушается минерализация крови, питающей мышечные ткани, клетки не получают столь необходимых микроэлементов.
Здесь синдром связан с неправильной работой щитовидной железы. Есть риск сахарного диабета. Под влиянием заболеваний нарушается минерализация крови, питающей мышечные ткани, клетки не получают столь необходимых микроэлементов.
Факторы: какие еще?
Иногда пульсирующая боль в икре правой ноги может сформироваться из-за нейроциркуляторной дистонии. Это патологическое состояние не позволяет чаду активно двигаться, как следствие, мышечные ткани растут очень слабыми, не справляются с нагрузкой тела. Сходные проблемы могут наблюдаться при врожденных заболеваниях сердца или сосудистой системы. При этих патологиях сильно страдает качество кровотока. У многих детей проблемы с конечностями связаны с неправильно подобранным, неудачно сбалансированным рационом питания. Причиной могут быть избыточные физические нагрузки.
Что принять?
Если беспокоят резкие боли в икре правой ноги, может помочь «Панангин». Аналогичным эффектом обладает препарат «Аспаркам». Эти лекарственные средства обеспечивают поступление в организм калия, магния. Минералы необходимы для работы сердца и сосудов. Терапевтический курс помогает предупредить появление судорожности, избавляет от боли.
Минералы необходимы для работы сердца и сосудов. Терапевтический курс помогает предупредить появление судорожности, избавляет от боли.
Врачи советуют принимать витаминные комплексы, содержащие магний, кальциферол, витамин В6. Можно употреблять эти полезные вещества по отдельности. Продукты помогают предупредить отрицательные процессы в мышцах, тканях опорной системы. Их корректное использование позволяет исключить приступы боли.
Ноги – одна из самых уязвимых частей нашего тела: мы, сами того не замечая, ежедневно перегружаем их. Поэтому самые распространенные причины боли в икрах ног напрямую связаны с образом жизни: например сильное переутомление, продолжительная физическая активность, неудобная обувь. Однако такая боль может быть и симптомом заболеваний, особенно когда беспокоит только икра на левой ноге или икра на правой ноге: икры – парная часть тела, поэтому от физических нагрузок они страдают одинаково.
1. Спазмы
Спазмы – довольно распространенная проблема, из-за которой болят икры ног. Обычно боль появлятся при интенсивных физических нагрузках, а также после занятий спортом, особенно если вводились новые, непривычные упражнения. Также такая боль может быть вызвана сильным обезвоживанием или, в более редких случаях, нехваткой некоторых минеральных веществ.
Обычно боль появлятся при интенсивных физических нагрузках, а также после занятий спортом, особенно если вводились новые, непривычные упражнения. Также такая боль может быть вызвана сильным обезвоживанием или, в более редких случаях, нехваткой некоторых минеральных веществ.
Особенности симптомов
Спазмы представляют собой резкие и сильные мышечные сокращения. При этом икры ног как каменные и болят очень сильно, “стреляют”, но довольно быстро проходят. Обычно такой приступ длится несколько минут и периодически повторяется. Спазмы нередко возникают, когда икры расслаблены. К примеру, ночью боль в икрах может мешать уснуть.
Методы лечения
Если спазм длятся недолго и возникает после интенсивной физической нагрузки, то лечения он не требует. В такой ситуации боль проходит и мышцы икр восстанавливаются самостоятельно после продолжительного отдыха. Чтобы избавиться от боли, применяйте методы самомассажа: разомните икры руками или специальным массажным валиком.
Если же спазмы появляются без видимой причины и очень часто, нужно показаться врачу. Боль может быть вызвана одним из серьезных заболеваний, к примеру:
- неправильной работой почек;
- гипотериозом;
- диабетом;
- болезнями переферческих сосудов.
2. Растяжения
Еще одна возможная причина боли в икрах – растяжения мышц. Они могут быть различной степени силы, боль возникает при чрезмерной физической активности или из-за несоблюдения техники безопасности при занятиях спортом. Не зря любую тренировку следует начинать с разогревающей 10-15 минутной разминки, иначе мышцы не будут достаточно эластичными и травмируются.
Особенности симптомов
Главный признак растяжения – резкая боль в икре, которая возникает при всякой попытке напрячь икроножную мышцу. Получивший такую травму человек не может продолжать тренировку, а в серьезных случаях – даже самостоятельно ходить.
Методы лечения
При слабых растяжениях можно обойтись без лечения, главное – обеспечить поврежденной ноге покой и не подвергать ее физическим нагрузкам в течение нескольких дней. Также можно использовать противовоспалительные.
Также можно использовать противовоспалительные.
При сильных растяжениях вплоть до разрыва мышц нужно посетить специалиста – чем скорее, тем лучше. В такой ситуации стоит идти не в больницу или поликлинику, а в ближайший травмпункт.
3. Ушибы
Ушибы – последствия травмы, приводящей к тому, что под кожей лопаются капилляры, и образуется синяк. Чаще всего такие повреждения можно получить при ударах. Ушибы ног особенно распространены среди спортсменов: футболистов, баскетболистов, хоккеистов.
Особенности симптомов
Отличительной особенностью ушиба является внешний вид – на поврежденном месте появляется синяк. Боль обычно не резкая, а ноющая, усиливающаяся при напряжении икры.
Методы лечения
Ушибы не требуют лечения и проходят самостоятельно. Если травма получена недавно, к поврежденному месту нужно приложить лед или холодный предмет – это снимет боль и сделает синяк менее заметным. Если после травмы прошло уже несколько часов, чтобы избавиться от боли и синяка можно использовать специальные мази, а также массировать ушибленное место.
Однако в том случае если след от ушиба возникает без видимых причин, а не вследствие травмы, стоит показаться специалисту. Такая ситуация может говорить о проблемах в работе кровеносной системы и быть симптомом заболевания.
4. Воспаление сухожилия
Ахиллово сухожилие – место соединения икры со стопой. К его воспалению могут привести различные факторы: от обычного перенапряжения вследствие интенсивных занятий спортом до травм ноги и стопы. Боль локализуется в нижней части ноги, но может ощущаться не только там: обычно болит в икрах, а иногда даже под коленом.
Особенности симптомов
Помимо боли, ноющей и усиливающейся при физических нагрузках, воспаление ахиллова сухожилия сопровождается и внешними признаками – оно заметно опухает. Еще одна особенность – боль, возникающая при попытке вращать стопой.
Методы лечения
Лечить воспаление ахиллова сухожилия можно в домашних условиях. Эффективны следующие средства:
- компрессы;
- наложение повязки;
- отсутствие физических нагрузок.

Однако в том случае, если после нескольких дней самолечения боль не становится слабее, а опухоль не начинает спадать, нужно обращаться за квалифицированной медицинской помощью.
5. Ишиас
Ишиас – общее название целого комплекса симптомов, в который, кроме прочих, входит и боль в икрах. Проблема бывает вызвана заболеваниями или травмами седалищного нерва. Она представляет собой опасную патологию, так как этот нерв, расположенный в нижней части позвоночника, отвечает за работоспособность нижних конечностей в целом.
Проблема может возникнуть на фоне следующих болезней:
Особенности симптомов
При ишиасе больные ощущают целый спектр симптомов – икры очень болят, также боль может локализовываться в пояснице и ощущаться на всей задней поверхности ног. Нередко икры ног болят под коленом. Болевые ощущения могут сопровождаться онемением и покалыванием.
Методы лечения
Данная проблема требует медицинского лечения. Методы напрямую зависят от причин возникновения этого состояния. Только после диагностики, которая обычно проводится при помощи КТ и МРТ, врач может назначить подходящее лечение.
Методы напрямую зависят от причин возникновения этого состояния. Только после диагностики, которая обычно проводится при помощи КТ и МРТ, врач может назначить подходящее лечение.
6. Нейропатия
Нейропатия – распространенный симптом диабета. Боль локализуется не только в икрах, но и в других мышцах тела. Ее вызывает повреждение нервных клеток и тканей вследствие осложнения заболевания: возникновения воспаления в тканях или избыточного содержания сахара в крови, что является характерным для диабета. Также к нейропатии могут привести некоторые факторы, связанные с наследственностью и влияющие на протекание этого заболевания.
Особенности симптомов
Помимо острых болевых ощущений данная проблема сопровождается:
- ослабленностью мышц;
- ощущением онемения;
- потерей восприимчивости к внешним воздействиям и температуре.
Методы лечения
Нейропатия обязательно требует медицинского лечения, при возникновении ее симптомов срочно посетите специалиста. Методы, в первую очередь, будут заключаться в регуляции содержания сахара в крови и выработке правильной диеты.
Методы, в первую очередь, будут заключаться в регуляции содержания сахара в крови и выработке правильной диеты.
К какому врачу обращаться
Если болят ноги в икрах, но объективных причин для этого нет, нужно обязательно посетить врача. Выбирать специалиста следует, ориентируясь на основные симптомы:
- Если икры покрыты сеточкой капилляров и вен, хорошо заметных невооруженным взглядом, а кроме боли часто возникает ощущение тяжести в ногах, усталости, отека или судорог, возможен варикоз. Особенно часто от этого заболевания страдают женщины. Нужно обратиться к флебологу.
- Если при физической активности постоянно возникают “стреляющие” боли в икрах, то нужно обратиться к ангиологу.
- Если болит не вся икра, а только определенные зоны, и боль усиливается при воздействии на эти области, нужно обратиться к неврологу.
- Если боль в икрах возникает внезапно и сопровождается повышением температуры, рвотой, поносом, нужно обратиться к инфекционисту или вызвать бригаду “Скорой помощи”.
- Если болезней обнаружено не было, рекомендуется посетить ортопеда и подобрать более подходящую обувь. Также поможет мануальный терапевт или остеопат.
Менее популярные причины боли в икрах
Боль в икрах ног может являться симптомом и менее популярных заболеваний. Например, она может быть вызвана:
- Трихинеллезом – заболеванием, возникающим при употреблении в пищу мяса, не прошедшего должной тепловой обработки. Оно возникает при попадании инфекции в организм человека и требует срочного промывания желудка, а в серьезных случаях – госпитализации.
- Тромбозом глубоких вен – застревание сгустка крови в венах ноги. В зоне риска люди, ведущие малоактивный образ жизни, курящие и употребляющие спиртные напитки. Также причиной может стать побочное действие медицинских препаратов – внимательно читайте инструкцию перед применением лекарств. Сопровождается тромбоз вздутием вен, опуханием конечности. Требует срочного медицинского вмешательства.
- Компартмент-синдромом – это очень опасная патология, возникающая при повышении давления внутри миофасциального пространства. Миофасции – совокупность тканей, сосудов и мышц. Если внутри таких фасций изменяется давление, это препятствует нормальному кровообращению, и, как следствие, затрудняет приток крови к той или иной конечности. Вскоре это вызывает отмирание тканей из-за недостаточного снабжения их клеток кислородом. Поэтому при подозрении на эту патологию – если икры болят и немеют, а конечность – бледнеет или синеет – нужно срочно обратиться к врачу. В этом случае лучше сразу вызвать “Скорую помощь” или поехать в ближайший травмпункт, иначе возможны негативные последствия вплоть до ампутации конечности.
Заключение
Таким образом, имея представление, о чем могут свидетельствовать те или иные симптомы, можно сразу понять, что делать, если икры ног болят. Важно отличать простые последствия усталости и чрезмерной физической нагрузки от симптомов опасных заболеваний, требующих оперативного медицинского вмешательства.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Краткое содержание: Боль в икрах ног является очень частым симптомом, который может быть вызван, как обычным перенапряжением мышц, так и очень серьезными причинами. Если боль не проходит в течение 24 часов- лучше обратиться к врачу.
боль в икрах, боль в ногах
Икру составляют две мышцы – икроножная и камбаловидная. Икроножная и камбаловидная мышцы пересекаются у ахиллова сухожилия, которое присоединяется непосредственно к пятке. Эти мышцы используются при любом движении ноги и стопы.
Симптомы
Выраженность и характер боли и икрах ног различается у разных людей, но, как правило, она ощущается как ноющая, тупая или острая боль по задней поверхности ноги, иногда сочетающаяся со скованностью. Симптомы, которые могут указывать на более серьезное заболевание, включают:
- опухание;
- непривычно холодную или бледную кожу в этой области;
- покалывание или онемение в икре и ноге;
- слабость в ноге;
- задержку жидкости;
- покраснение, излишнюю теплоту кожи или болезненность в икре.
Если у Вас имеется хотя бы один из вышеперечисленных симптомов, Вам необходимо обратиться к врачу.
Причины
8 причин боли в икрах ног
Боль в икре может быть следствием ряда причин, включая перенапряжение мышц, спазмы и проблемы со стопой. Хотя, в большинстве случаев, боль в икрах ног можно лечить дома, некоторые ситуации могут, наоборот, потребовать немедленного медицинского вмешательства.
1. Спазмы мышц
Спазмы мышц – это резкие, болезненные сокращения мышц. Спазм может пройти быстро или длиться несколько минут. Спазмы – распространенное явление, они обычно вызваны слишком упорными упражнениями или включением новых упражнений в программу тренировок. Спазмы также могут быть следствием обезвоживания, травмы мышц или нехватки минеральных веществ в организме. Более тяжелые причины спазмов мышц включают:
- почечную недостаточность;
- гипотиреоз;
- алкоголизм;
- диабет;
- выраженное заболевание периферических сосудов.
В некоторых тяжелых случаях ограничение притока крови к частям тела и другие серьезные состояния и заболевания могут также вызывать спазмы мышц.
2. Растяжение мышц
Растяжение мышц обычно является результатом усталости мышц, а также излишней или неправильной нагрузки на мышцы. Например, начало новой программы тренировок или включение в программу упражнений, при которых серьезно задействованы мышцы ног, таких как бег, плавание, катание на велосипеде или пауэрлифтинг, могут привести к растяжению мышц икры. Как правило, человек сразу понимает, что растянул мышцу из-за резкой боли и ограничения подвижности. Легкие и умеренные растяжения можно успешно лечить дома при помощи терапии холодом и теплом и приема противовоспалительных препаратов. Сильное растяжение и разрыв мышц требуют обращения за квалифицированной помощью.
3. Воспаление ахиллова сухожилия
Воспаление ахиллова сухожилия может быть результатом излишней нагрузки на сухожилие, его растяжения или перенапряжения. Распространенные симптомы включают воспаление сухожилия, боль по задней части ноги, опухание и ограничение подвижности при сгибании стопы. Обычно при воспалении ахиллова сухожилия помогают простые методы типа терапии холодом и теплом, наложения эластичного бинта, постельного режима и приема безрецептурных обезболивающих и противовоспалительных препаратов. Тем не менее, если лечение в домашних условиях не приносит результатов или боль становится сильнее, важно быстро обратиться к врачу.
4. Ишиас
Ишиас – это комплекс симптомов, которые являются следствием проблем с седалищным нервом – нервом, контролирующим мышцы ноги и стопы. Ишиас может вызывать боль, онемение и покалывание в пояснице, которые могут распространяться на бедро, ягодицу и спускаться вниз по задней поверхности ноги, затрагивая также икру, лодыжку и стопу. Иногда при серьезных повреждениях седалищного нерва может наблюдаться слабость мышц ноги и стопы. В тяжелых случаях ишиаса проводится оперативное вмешательство.
Ишиас может быть вызван рядом состояний и заболеваний, которые связаны с позвоночником и могут затрагивать спинномозговые нервы. Кроме того, ишиас может быть вызван травмой, например, вследствие падения, а также опухолью в позвоночнике. Самые распространенные проблемы с позвоночником, которые могут вызвать ишиас:
Межпозвонковая грыжа
Наши позвонки отделены друг от друга небольшими хрящами. Эти хрящи наполнены гелеобразным веществом, обеспечивая подвижность позвоночника и амортизацию при движении. Межпозвонковая грыжа возникает в том случае, когда наружная твердая оболочка диска разрывается. Часть внутренней субстанции диска, таким образом, выдавливается наружу и может сдавить корешок седалищного нерва, что приведет к боли и онемению в нижней конечности. Наиболее часто боль в икрах ног сочетается с болью в пояснице, ягодице, бедре и стопе, но в своей практике мы видели случаи изолированной боли в икре ноги, МРТ подтвердило наличие большой межпозвонковой грыжи. Также в случае боли в икре, связанной с наличием межпозвонковой грыжи, действует правило: «Чем ниже боль по ноге, тем больше размер межпозвонковой грыжи», поэтому обычно боль в икре ноги с однрой стороны или в голенях с двух сторон вызывает грыжа диска большого размера, что диктует необходимость ранней диагностики. Сделайте МРТ поясничного отдела позвоночника, если боль в голени беспокоит с одной стороны и сочетается или раньше были такие симптомы, как боль или онемение в пояснице, ягодице, бедре и стопе до пальцев. Все эти симптомы говорят о защемлении седалищного нерва.
Стеноз позвоночного канала
Стеноз позвоночного канала – это аномальное сужение позвоночного канала (полой вертикальной трубки в центре позвоночника, где располагаются спинной мозг и отходящие от него корешки спинномозговых нервов). Из-за сужения позвоночного канала происходит сдавление спинного мозга и корешков седалищного нерва.
Спондилолистез
Спондилолистез – это одно из состояний, ассоциирующихся с дегенерацией межпозвонковых дисков. Когда один из позвонков смещается вперед по отношению к соседнему нижнему, первый может сдавить корешок седалищного нерва.
Синдром грушевидной мышцы
Синдром грушевидной мышцы – это редкое нейромышечное расстройство, при котором грушевидная мышца непреднамеренно сокращается или сжимается, что вызывает ишиас. Грушевидная мышца – это мышца, соединяющая нижнюю часть позвоночника и бедренные кости. Когда мышца сжимается и уплотняется, она может оказывать давление на седалищный нерв, приводя к ишиасу. Синдром грушевидной мышцы может усугубляться, если человек долгое время находится в сидячем положении, после падения или автомобильной аварии. Однако, данный синдром существует лишь в теории и скорее всего связан с недостаточно проведенной диагностикой пациента. За всю нашу практику (более 20 лет работы) боль в грушевидной мышце всегда была связана с межпозвонковой грыжей поясничного отдела позвоночника и полностью исчезала на фоне лечения грыжи диска.
Синдром конского хвоста
В редких случаях межпозвонковая грыжа может так сдавить нервы, что это вызовет у человека потерю контроля за мочевым пузырем и/или кишечником. Такое состояние называют синдромом конского хвоста. Синдром конского хвоста также может вызывать онемение и покалывание в паховой области, снижение чувствительности в эрогенных зонах и даже паралич, если оставить этот синдром без лечения.
Синдром конского хвоста обычно развивается постепенно. Важно немедленно обратиться за медицинской помощью при следующих симптомах:
- потеря контроля над мочеиспусканием и/или дефекацией, что может привести к недержанию или, наоборот, задержке мочи и запорам;
- боль в одной или обеих ногах;
- онемение в одной или обеих ногах;
- слабость в одной или обеих ногах, из-за чего бывает сложно встать из положения сидя;
- частые спотыкания, когда человек пытается встать;
- заметно прогрессирующая или резкая и выраженная потеря чувствительности в нижней части тела, что включает область между ног, ягодицы, внутреннюю поверхность бедер, пятки и всю стопу.
Диагностика и лечение
Диагностика причины ишиаса начинается с медицинского осмотра. В дальнейшем врач направляет пациента на обследование. Наиболее распространенными вариантами такого обследования являются радиографические методы, такие как МРТ и КТ.
Ренгенография не может показать повреждение седалищного нерва. МРТ использует мощные магниты и радиоволны для создания детальных изображений позвоночных структур и является основным методом диагностики ишиаса. КТ используется в тех ситуациях, когда проведение МРТ затруднено или невозможно. Скорее всего, в таком случае пациенту назначат КТ-миелограмму, что подразумевает введение в позвоночник специального красителя, чтобы получить более четкие снимки спинного мозга и нервов.
Лечение ишиаса напрямую связано с причинами этого состояния. Если ишиас вызван опухолью в просвете позвоночного канала, то требуется немедленная консультация нейрохирурга и онколога при необходимости. Если ишиас вызван осложнениями остеохондроза- грыжей межпозвонковго диска, спондилезом, спондилоартрозом, спондилолистезом или вторичным спинальным стенозом, то требуется комплексное консервативное лечение, которое включяет методы вытяжения позвоночника (мы рекомендуем безнагрузочное вытяжение, как наиболее эффективный и безопасный вид вытяжения позвоночника),противовоспалительное лечение (мы рекомендуем гирудотерапию), различные методы массажа, лечебную физкультуру, кинезиотейпирование и так далее.
Хирургическое вмешательство может потребоваться при сильной боли или в ситуациях, когда происходит потеря контроля за мочеиспусканием и/или дефекацией. Также операция необходима, если у пациента развилась слабость в определенных группах мышц ноги. Двумя самыми популярными вариантами операций являются дискэктомия, при которой удаляется часть межпозвонкового диска, оказывающая давление на нерв, и микродискэктомия, во время которой часть межпозвонкового диска удаляется через маленький надрез, а хирург при этом использует микроскоп. Хирургическое лечение не приводит к выздоровлению, оно позволяет лишь избежать осложнений грыжи диска, при этом может вызвать еще более грозные осложнения.
5. Ушиб
Ушиб является результатом травмы, такой как падение или удар. В результате травмы капилляры под кожей лопаются, что вызывает изменение цвета кожи (синяк). Ушибы, как правило, проходят сами собой. Тем не менее, необходимо показаться врачу, если у Вас появляются синяки просто так, без травмы, или если синяки появляются повторно в том же самом месте, опять же, без каких-либо внешних воздействий.
6. Нейропатия периферических нервов при диабете
Диабетическая нейропатия периферических нервов – это повреждение нервов, затрагивающее ноги, стопы, руки и кисти. Это состояние является распространенным осложнением диабета и вызвано повышенным содержанием сахара в крови, генетическими факторами и воспалением нервов. Другие симптомы нейропатии включают:
- острую боль;
- мышечные спазмы;
- слабость мышц;
- потерю координации;
- онемение;
- снижение восприимчивости к боли и изменениям температуры.
7. Тромбоз глубоких вен
Тромбоз глубоких вен является следствием формирования кровяного сгустка в глубоких венах руки или ноги, включая икру. Существует ряд факторов и состояний, которые могут вызывать тромбоз глубоких вен, включая длительное пребывание в положении сидя, побочные эффекты от приема некоторых препаратов и курение. Симптомы тромбоза глубоких вен включают:
- визуально заметные вены в пораженной области;
- опухание;
- болезненность в ногах;
- изменение цвета кожи;
- повышенную теплоту кожи икры.
Если у Вас развиваются симптомы тромбоза глубоких вен, необходимо сразу обратиться к врачу.
8. Компартмент-синдром
Компартмент-синдром – это серьезное состояние, которое возникает при повышении давления внутри миофасциального пространства. Миофасциальное пространство – это группа мышечных тканей, кровеносных сосудов и нервов в руках и ногах, окруженная очень плотной мембраной – фасцией. Фасция не растягивается, поэтому воспаление и опухание в миофасциальном пространстве может привести к значительному повышению давления, что приводит к повреждению мышц, кровеносных сосудов и нервов, располагающихся в миофасциальном пространстве.
Повышение давления также может привести к блокировке притока крови к миофасциальному пространству. Это приводит к кислородному голоданию тканей и клеток впоследствии к их отмиранию. Если компартмент-синдром не лечить, результатом может стать ампутация.
Статья добавлена в Яндекс Вебмастер 2018-03-30 , 12:31.
Причины боли в мышцах
Боль в мышцах – это неспецифический болевой синдром, который в медицине называется миалгией (myos – мышца, algos – боль). Боль может возникать самостоятельно, спонтанно, так и при объективных обстоятельствах — пальпации, физическом перенапряжении.
Этиология и патогенез миалгии до сих пор является сферой изучения, единой, общепринятой гипотезы на сегодняшний день не существует.
Однако, некоторые виды и локализации мышечных болей достаточно хорошо изучены и патогенетически объяснимы недостаточной проницаемостью клеточных мембран мышечной ткани, а также воспалительными процессами в ней. Боль в мышцах может развиться у людей, независимо от возраста и пола, ее клинические проявления связаны с этиологическим фактором и зоной локализации. Существует три вида миалгии, которые определены как самостоятельные нозологии и зафиксированы в классификации:
- Fibromyalgia – фибромиалгия. Это хронический синдром, когда поражаются внесуставные мышечные ткани, боль носит диффузный разлитый характер и локализуется по триггерным точкам. Диагностика такой мышечной боли крайне трудна в силу неспецифичности симптоматики, фибромиалгия дифференцируется от других болевых синдромов, если признаки не стихает в течение 3-х месяцев, а сегментарная пальпация определяет не менее 11 болевых триггерных зон из 18-ти типичных, установленных как параметры диагностики
- Myositis – миозит. Это боль в мышцах воспалительного характера, она также может возникнуть в результате травмы или интоксикации организма. Воспаление ткани скелетной мускулатуры различно по симптоматике, однако есть специфические отличия – усиление боли в движении, постепенное ограничение суставной активности и атрофия мышечной ткани
- Dermatomyositis – ДМ или дерматомиозит, реже – полимиозит. Заболевание связано с системными патологиями мышечной, соединительной ткани, относится к группе воспалительных миозитов, характерно лимфоцитарной инфильтрацией и чаще всего сопровождается очаговыми высыпаниями на коже. Хроническое течение дерматомиозита, полимиозита приводит к тотальному нарушению движений, поражению внутренних органов (сердце, легкие)
Мышечная боль также может быть симптомом эпидемической миалгии – болезни Борнхольма, заболевании вирусной этиологии (вирус Коксаки). Существуют и такие формы миалгии, которые не сопровождаются органическими изменениями в мышечной ткани и дисфункциями в суставах, носят летучий, преходящий характер и не имеют видимых объективных симптомов, проявленных клинически. Эти неопределенные миофасциальные проявления пока остаются малоизученным феноменом, чаще всего их связывают с психогенными факторами.
В международном классификаторе болезней, МКБ-10 миалгия зафиксирована в рамках класса XIII (болезни мышечной системы и соединительной ткани) и группы М70-М79.
Причины боли в мышцах
Этиология мышечных болей давно является предметом изучения многих специалистов, обзоры по данному дискуссионному вопросу публикуются уже два столетия, однако проблема единой этиологической базы миалгии до сих пор остается неразрешенной. Более того, кроме неуточненного этиопатогенеза, нет единого мнения относительно терминологии и классификации, соответственно, затруднена и диагностика.
Типичным примером является фибромиалгия и МФБС – миофасциальный болевой синдром, которые часто путают друг с другом в силу неясной этиологической причины заболевания. Симптоматика мышечной боли поливариантна, определять нозологическую принадлежность синдрома крайне сложно, поскольку он характерен для целого списка системных, неврологических, эндокринных, инфекционных, ревматических и прочих патологий. Следует отметить, что согласно последним научным исследовательским работам были установлены взаимосвязи мышечной боли и соматической нервной и вегетативной систем, которые формируют болевое раздражение.
Если принимать за основу те версии, которыми пользуются практикующие врачи, то причины боли в мышцах провоцируются следующими состояниями, заболеваниями и объективными факторами:
- Инфекционные заболевания организма.
- Системные, аутоиммунные заболевания, особенно выделяется в этом ряду ревматизм.
- Нарушение различных уровней метаболизма.
- Профессиональные факторы (статические позы, механические ритмические движения, спортивные тренировки и так далее).
Более конкретный перечень причин миалгии, предложенный международной ассоциацией ревматологов, выглядит таким образом:
- Неврогенные миопатии, когда мышечная боль является симптомом невралгии и может считаться вторичной.
- Чрезмерное напряжение скелетных мышц — СОМБ (синдром отсроченной мышечной боли), крепатура. Синдром связан с интенсивной физической нагрузкой.
- Растяжение связок, мышц, сухожилий.
- Травма ( закрытая, открытая).
- Действие интоксикации, в том числе лекарственной. Лекарства, провоцирующие боль в мышцах – наркотические препараты, лекарства, понижающие артериальное давление, статины, регулирующие уровень холестерина.
- Сосудистая патология.
- Идиопатическая воспалительная миопатия.
- Врожденное нарушение метаболизма.
- Хронические инфекционные заболевания.
- Врожденные анатомические деформации.
Инфекционные патологии, инфекционный миозит, провоцируемый такими патологиями:
- Малярия.
- Грипп.
- Болезнь Лайма.
- Лихорадка Денге.
- Инфекционный абсцесс мышц.
- Геморрагическая лихорадка.
- Полиомиелит.
- Трихинеллез.
- Менингит.
- Эндокринные патологии.
- Некроз скелетных мышц.
- Нарушение водно-электролитного обмена.
- Дисфункции вегетативной нервной системы.
- Ревматические патологии – системная красная волчанка, полиартериит, болезнь Стилла, гранулематоз Вегенера.
- Паразитарная инвазия мышц.
- СХУ – синдром хронической усталости.
- Фибромиалгия.
- Постоперационные мышечные боли (рубцовые стягивания).
Кроме того, причины боли в мышцах могут быть обусловлены рядом психогенных факторов, которые считаются самыми проблемными в диагностическом смысле.
Боль в мышцах при беременности
Весь период беременности не только мышцы, но и другие системы, органы будущей матери подвергаются изменениям, вполне объяснимым с точки зрения физиологии процесса вынашивания. Одной из причин болевых ощущений, помимо сугубо анатомической (в связи с растяжением), является влияние прогестерона на клеточные мембраны скелетной мускулатуры. Концентрация прогестерона снижается после 20-й недели беременности, тогда боль в мышцах немного стихает, а остаточные явления связаны с подготовкой тела к родовой деятельности.
Боль в мышцах при беременности в первую очередь касается абдоминальной области, мышц живота и мускулатуры таза. Прямые мышцы, мышцы, удерживающие брюшной пресс, меняют свою задачу, теперь они должны поддерживать растущую матку. Скелетная мускулатура также подвергается изменениям, поскольку увеличивается не только вес женщины, но и меняется ее осанка. Спина прогибается вперед, болят мышцы ног, особенно в икрах. В процесс трансформации вовлечены практически вся гладкая мускулатура, поэтому значительно легче переносят период вынашивания плода те, кто имеет предварительную подготовку, тренировку, те, кто раньше занимался спортом или фитнесом.
Врачи не случайно рекомендуют будущим мамам выполнять ежедневные упражнения на укрепление мышц, особенно полезны тренировки, помогающие увеличить эластичность связок (растяжки), также важно укреплять мышцы таза, которые принимают непосредственное участие в родах и часто травмируются, если не были подготовлены должным образом. Для профилактики болей в икроножных мышцах, столь характерных для периода беременности, следует регулярно принимать специальные витаминные комплексы, содержащие кальций, магний, калий, витамины Е, D, А, К. Боль в спине предотвращает гимнастика, укрепляющая мышцы этой зоны (мышечный корсет). Также следует тренировать и мышцы влагалища, паховые мышцы, так как роды могут спровоцировать их травматическое растяжение, ведущее к осложнениям, вплоть до ситуативного энуреза (при кашле, смехе). Профилактика болей в мышцах груди поможет избежать растяжек, минимизировать риск потери формы молочных желез. В настоящее время существует множество специальных курсов, помогающих беременным женщинам научиться управлять своим мышечным тонусом во избежание болей в процессе беременности, а также для подготовки всего тела к безболезненным родам.
У ребенка боль в мышцах
Чаще всего у ребенка боль в мышцах связана с так называемой «болезнью» роста, то есть симптом обусловлен вполне нормальным, естественным процессом взросления. Некоторые дети вообще не ощущают дискомфорта, связанного с ростом, другие реагируют довольно болезненно. Этиология миалгии у детей до конца не выяснена, однако общепринятой версией является несоответствие темпов растущей костной и мышечно-связочной систем. Скелет растет быстрее, сухожилия и мышечная ткань не успевают адаптироваться к скорости и интенсивности роста.
Разумеется, это объяснение предельно упрощено, на самом деле в детском организме все протекает сложнее. Есть мнение, что боль в мышцах у ребенка связана со скрытыми врожденными или приобретенными хроническими патологиями. Наиболее распространен болевой мышечный симптом у детей в возрасте от 3,5-10 лет, подростки также страдают от миалгии, но она имеет более точную этиологическую причину.
Боль в мышцах может быть симптомом основного заболевания, реже она является самостоятельным состоянием.
Перечень факторов, состояний, вызывающих у ребенка обратимую боль в мышцах:
- Судороги, которые могут быть следствием «болезни роста» или вызваны спортивной травмой, ушибом, разрывом связок.
- Воспалительный процесс в мышечной ткани – миозит, спровоцированный вирусными патологиями (гриппом, ОРЗ), бактериальном инфицировании, в том числе паразитарном. Боль локализована в крупных мышцах тела – в спине, в плечах, в шее, в мышцах рук.
- Обезвоживание при активной физической нагрузке, что характерно для детей, увлекающимися спортивными играми в жаркое время года. Потеря жидкости с потом приводит к дефициту магния, калия, а гипервентиляции при быстром беге сожжет привести к судорогам икроножных мышц.
Кроме того, существует ряд серьезных патологий, для которых характерна мышечная боль у детей:
- Миопатия Дюшенна. Это патология, диагностируемая у мальчиков в раннем детстве. Болезнь имеет генетическую причину – аномалию Х-хромосомы. Следствием является мутация гена и дефицит белка дистрофина. Псевдогипертрофия развивается медленно и постепенно поражает все мышцы скелета, реже — миокард. Клиническая картина определяется в возрасте 3-4-х лет, когда малыш с трудом поднимается по лестнице, не может бегать. Прогноз заболевания неблагоприятный.
- Псевдогипертрофия Беккера – заболевание, схожее с миопатией Дюшенна, но слабее по клиническим проявлениям и более благоприятно по течению и прогнозу.
- Болезнь Борнхольма иди эпидемическая миалгия. Заболевание имеет вирусную природу (вирус Коксаки), развивается стремительно, сопровождаясь сильными мышечными болями в груди, реже в животе, спине, руках или ногах. Заболевание диагностируется по специфическим симптомам – лихорадочному состоянию, миалгии, рвоте. Боль приступообразная, стихает в покое и усиливается в движении. Эпидемическая миалгия довольно часто соседствует с энтеровирусными инфекциями, герпесом, серозным менингитом.
Фибромиалгия, полимиозит (дерматомиозит) у детей не встречается, единичные случаи настолько редки, что их считают диагностическим феноменом либо ошибкой.
Таким образом, в отличие от взрослых, у ребенка боль в мышцах в 85-90% обусловлена физиологическими или ситуативным и факторами. Подобную боль, можно определить как курабельный, обратимый симптом. Однако, если болевые ощущения мешают ребенку нормально двигаться, сопровождаются гипертермией, видимыми телесными дефектами (искривление, выпячивание, впадина), родителям необходимо срочно обратиться к врачу, чтобы обследовать ребенка и начать адекватное лечение.
Боль в мышцах ног
От эластичности мышечной ткани, связочного аппарата нижних конечностей зависит нормальная двигательная активность человеческого организма. Мышечный аппарат ног можно условно разделить на мышцы конечностей и мышцы таза. Тазобедренный сустав двигается благодаря грушевидной, подвздошно-поясничной, близнецовой, запирательной, большой, малой и средней ягодичной мышце, квадратной, а также напрягающей бедро мышце. Нижние конечности двигаются благодаря мышцам голени, бедра, стопы.
Ткань мышц постоянно нуждается в кровоснабжении, в том числе в кислородном питании, особенно это касается ног, поскольку именно они принимают всю нагрузку эволюционного навыка – прямохождения. Самыми «безопасными» причинами, вызывающими боль в мышцах ног, являются физическое переутомление, интенсивные спортивные нагрузки либо же вынужденное статическое напряжение (однообразная поза, монотонные движения). Такие виды болей довольно легко снимаются релаксирующими массажами, теплыми ваннами, растираниями и просто отдыхом. Однако существуют и более серьезные факторы, провоцирующие боль в мышцах ног:
- Сосудистые патологии – нарушение оттока крови, в основном венозной, провоцирует нагрузку на сосудистую стенку, раздражение нервных окончаний, в результате чего развивается боль. Артериальная недостаточность (claudicatio intermittens) чаще всего локализуется в икрах ног и выражена в преходящих болях, стихающих в покое или при охлаждении, легком массаже. Собственно, именно так и развивается варикоз. Боль в мышцах носит тупой, ноющий характер, человек постоянно жалуется на «тяжелые» ноги. Точно также болевой симптом в ногах может быть спровоцирован и атеросклерозом, тромбофлебитом. Боль при таких патологиях усиливается в движении, чаще локализуется в икроножных мышцах. Тромбофлебит характерен пульсирующей, постоянной болью, которая переходит в ощущение жжения.
- Боль в ногах, в том числе и в мышцах, может ощущаться при различных заболеваниях позвоночного столба. Характер симптома – приступообразные, стреляющие, иррадиирующие боли, первоисточник которых находится в пояснично-крестцовой зоне.
- Суставные патологии, казалось бы, не имеют отношение к мышечной ткани, однако и они являются частой причиной дискомфорта в мышцах ног. Боль, как правило, мучительная, «выкручивающая», боль в коленной зоне может свидетельствовать о повреждении хряща и околосуставных мышц.
- Миозит, который является самостоятельным воспалительным процессом или следствием паразитарной инвазии. Мышцы ног болят постоянно, ноющие ощущения усиливаются при ходьбе, физической нагрузке. В икроножных мышцах отчетливо пальпируются специфические воспалительные узелки.
- Судороги, крампи, причиной которых может быть как элементарное переохлаждение, так и венозный застой ситуативного характера (длительная неудобная поза, поза – нога на ногу). Однако чаще всего судорожный синдром, боль в ногах провоцируется авитаминозом, недостаточностью микроэлементов, либо основным хроническим заболеванием.
- Плоскостопие также может вызвать постоянную, тупую боль в мышцах ног, ощущение тяжести в стопах.
- Избыточная масса тела, ожирение.
- Фибромиалгия, которая имеет определенные болевые точки-триггеры, важные для дифференциальной диагностики. Часть триггерных точек расположена в области бедра и колена.
Мышечными болями в ногах занимаются травматолог, хирург, флеболог, ангиохирург, ревматолог.
Боль в мышцах бедра
Бедренные мышцы – это вид мышечной ткани, который с одной стороны отличается повышенной эластичностью, крепким строением, с другой стороны боль в мышцах бедра – это прямое свидетельство повышенной нагрузки на эту зону тела. Наиболее распространенной причиной болей в бедренных мышцах считается элементарная физическая перегрузка, боль может быть преходящей, ноющей и даже частично ограничивать движение ног. Иррадиирующие боли в пах, вниз ноги — это уже симптом другого патологического фактора, например, остеохондроза пояснично-крестовой области, ущемления нервных окончаний, радикулопатии.
Непосредственно к миалгии относятся следующие провоцирующие факторы:
- Нарушение водно-электролитного баланса, которое может быть вызвано обезвоживанием или длительным приемом диуретиков. Развивающаяся недостаточность кальция (гипокальциемия), калия (гипокалиемия), повышенный уровень натрия (гипернатриемия), ацидоз провоцируют характерные боли спастического характера (судороги), в том числе и в бедренных мышцах.
- Миозит – воспалительный процесс в мышечной ткани, вызванный инфекциями – вирусом, бактерией, паразитами. Спровоцировать воспаление мышц бедра может диабет, туберкулез, венерические заболевания (сифилис). Также миозит может быть следствием переохлаждения, тупой или проникающей травмы. Миозит бедра может протекать в острой, подострой или хронической форме и выражаться в болевом симптоме, отечности мышцы, редко – гиперемии кожных покровов в пораженной зоне.
- Фибромиалгия редко проявляется как боль в мышцах бедра, однако среди диагностически важных триггерных точек есть и зоны, расположенные на бедре.
- Крепатура или боль, вызванная тренировками. Если человек интенсивно выполняет определенные виды упражнений, направленных на увеличение или наоборот «подсушивание» мышц бедра, у него могут возникнуть посттренировочные боли. Связано это с недостаточной подготовкой к тренировке, плохим разогревом мышц или же чрезмерной нагрузкой на них.
Кроме физиологических, ситуативных причин, факторами, провоцирующими боль в бедренных мышцах, могут быть и такие патологии:
- Коксартроз тазобедренных суставов, когда дегенерации, изнашиванию подвергается суставный хрящ, снижается амортизационные функции сустава, ущемляются нервные окончания, развивается боль, в том числе и в мышцах. Боль усиливается при движении, при ходьбе, любой резкий поворот, наклон причиняет дискомфорт, часто коксартроз приводит к перемежающейся хромоте.
- Остеохондроз пояснично-крестцового отдела. Это дегенеративное, системное заболевание часто проявляется иррадиирующими в переднюю часть бедра, в ягодицу болями.
- Ревматизм. Казалось бы ревматическое поражение совершенно не касается мышечной ткани бедра, однако анатомически многие отдаленные друг от друга зоны взаимосвязаны за счет связочного аппарата и нервной системы. Кроме характерных суставных болей ревматизм может клинически проявляться и в болевых ощущениях в области бедра, в мышцах.
Боль в икроножной мышце
Мышца задней нижней области ноги (икры) состоит из икроножной, двуглавой и камбаловидной мышц. Икроножная расположена ближе к поверхности, камбаловидная намного глубже, но обе они выполняют единые задачи – обеспечивают возможность движения голеностопного сустава, помогают контролировать равновесие, и обеспечивают амортизацию в движении.
Кровоснабжение икроножной мышцы обеспечивает система артерий, начинающихся в подколенной области, также мышца содержит множество нервных окончаний, отходящих от большеберцового нерва. Столь богатое питание мышечной ткани с одной стороны помогает выполнять свои функции, с другой — делает заднюю поверхность ноги уязвимой для факторов, провоцирующих боль в икроножной мышце.
Причины, вызывающие болевой симптом в musculus gastrocnemius – икроножной мышце:
- Хроническая венозная недостаточность, застой кровотока в синусах мышечной ткани голени. Причины могут быть обусловлены нарушением помповой функции вен голени (флебопатия), а также клапанной недостаточностью глубоких вен (тромбоз, варикоз вен). Сильную боль в икроножной мышце провоцирует и ишемия стенок сосудов из-за избыточного кровотока при истонченных венозных стенках. Боль носит тупой, распирающий икры характер, стихает при отдыхе, смене положения, при поднятии ног вверх. Хроническая венозная недостаточность сопровождается отечностью голени, стопы, что усиливает боль в икрах ног и даже провоцирует судороги.
- Острая венозная недостаточность, вызванная тромбозом глубоких вен. Тромбоз, локализованный в голени, сопровождается сильными распирающими болями в икрах ног, боль стихает при вертикальном положении ног (отток крови). Боль возникает точно в том месте, где находится тромб, от того насколько тромбоз распространен, сколько вен он поражает, зависит острота и интенсивность болевого симптома.
- Хроническая артериальная недостаточность или воспалительная окклюзия (закупорка) артерий атеросклеротической этиологии. Мышцы икр испытывают недостаток кровоснабжения, следовательно, и кислорода. Как следствие в мышечной ткани накапливается лактат – молочная кислота, развивается ощущение жжения, сильная боль и судороги. Также артериальная недостаточность часто ведет к перемежающейся хромоте, онемению, шелушению, кератозу и некрозу кожи стоп.
- Острая артериальная недостаточность – прямая окклюзия тромбом или эмболом артерии, провоцирующая ишемию конечности. Боль не стихает даже в покое, она может усиливаться без видимых причин. Как следствие – потеря чувствительности ноги, паралич икроножной мышцы, контрактура.
- Остеохондроз пояснично-крестцового отдела позвоночника, ишиас, люмбаго, ущемление нерва – это одна из самых типичных причин, провоцирующих боль в икроножной мышце. Боль носит иррадиирующий характер в силу компрессии нервных окончаний. Как следствие – потенциальная угроза дистрофии мышцы с образованием фиброзных наростов. Боль поддается лечению массажем, теплом, растиранием.
- Неврит nervus tibialis – воспаление нерва крестцового сплетения (большеберцового нерва). Боль приступообразная, растекающаяся по ходу нервного пути.
- Периферическая диабетическая полинейропатия, реже нейропатия вызывается интоксикацией (яды, этиловый спирт). Боль развивается в ночное время, в состоянии покоя, локализуется в икрах ног, в руках, сопровождается сенестопатией, онемением, мышечной слабостью. При поражении вегетативных нервных окончаний боль в икрах ног может усиливаться, развивается некроз тканей, трофические язвы.
- Остеоартроз коленного сустава, который сопровождается характерной болью в икроножных мышцах. Боль усиливается в движении, ходьбе, в статической длительной позиции, при подъеме вверх по лестнице. Воспаление развивается быстро и приводит к скованности сустава и всей ноги. Мышца икры очень напряжена, при пальпации плотная, твердая.
- Полимиозит, дерматомиозит – воспалительный аутоиммунный процесс, следствие которого мучительные, упорные боли в икрах ног. Ноги могут отекать, причем при пальпации отечных конечностей боль усиливается, затем мышечная ткань уплотняется, трансформируется в фиброзную ткань.
- Остеомиелит, сопровождающийся очень сильными болями как в костной ткани, так и в мышцах, в том числе икроножных.
- Фибромиалгия – системное заболевание неясной этиологии, для которой определены диагностические критерии – 18 триггерных точек, в число которых входит и икроножная зона. В области концентрации боли можно прощупать плотный узелок, мышцы ног часто слабеют, человек описывает ощущения как «деревянные ноги».
- Судороги, крампи, которые типичны для икроножных мышц. Спазм может развиться внезапно, без объективных причин, но также судорога может быть следствием определенной патологии или провоцирующего фактора (переохлаждение, физическая перегрузка) Крампи отличаются от метаболических судорог, развивающихся в силу дефицита микроэлементов или нарушения водно-солевого баланса. Факторами, провоцирующими судорожную, спонтанную боль в икроножной мышце, крампи, могут быть миодистрофия, гипотиреоз, уремия, лекарственная интоксикация.
- Боль в икрах ног может быть осложнением после инфекционных воспалительных патологий, то есть, вызвана миозитом. Следует отметить, что миозит бывает и самостоятельным заболеванием, когда воспаление мышечной ткани развивается в силу паразитарной инвазии, травмы или перегрузки икроножной мышцы.
Боль в мышцах после тренировки
Посттренировочные боли типичны для новичков, опытные спортсмены, бодибилдеры не позволяют своему телу испытывать дополнительный дискомфорт. Хотя в любом спорте существует негласное правило «no pain — no gain», что означает без боли нет роста, в данном случае мышечной массы, мускулатуры. Однако практически все специалисты перефразируют это выражение таким образом – «нет головы на плечах, будет боль без роста» и это соответствует действительности.
Некоторая закрепощенность, крепатура и соответственно, боль в мышцах после тренировки допустима даже для тех, кто давно занимается спортом, особенно после интенсивных нагрузок. Боль является следствием микротравм мышечной ткани, фасции и, как правило, стихает спустя 2-3 дня. Это считается допустимым симптомом, который не является патологическим.
Причины, которые провоцируют «нормальную» боль в мышцах после тренировки, до конца не уточнены, но существуют следующие версии:
- Микроповреждения мышечных волокон, которое сопровождается повышенным уровнем клеточных элементов в крови. Микротравмы регенерируются в течение 1-3-х дней.
- Скопление в мышечных тканях молочной кислоты. Эта гипотеза ранее была чрезвычайно популярна, но последние исследования доказали, что метаболические нарушения в виде лактат-ацидоза сохраняются в мышцах не более получаса, следовательно просто не могут провоцировать отсроченные боли спустя сутки и более. Молочный ацидоз может спровоцировать ощущение жжения, но не ОМБ – отсроченную мышечную боль.
- Теория о воспалительном процессе в мышечной ткани, который развивается в результате микроповреждений волокон. Согласно этой версии, микротравмы провоцируют скопление экссудата, раздражение нервных окончаний и боль.
- Теория ишемии мышечных волокон. Действительно, интенсивные тренировки могут нарушить режим кровоснабжения мышц, но то, что они способны спровоцировать ишемию тканей, маловероятно.
- Реальная причина, которая способствует болевым симптомам после тренировки, это настоящая травма – растяжение, разрыв сухожилий, связок. Если боль в мышцах сохраняется более трех суток, есть гематомы, отеки, опухоли, болевые прострелы, гиперемия кожных покровов, необходимо не только прекратить истязать тело нагрузками, но и срочно обратиться за медицинской помощью.
Что необходимо знать и делать, чтобы боль после тренировки была в пределах нормы?
- Обязательно проводить разогревающую разминку.
- Составлять программу нагрузок с помощью специалиста согласно антропометрическим данным и состоянию здоровья.
- Заниматься в режиме постепенного увеличения нагрузки, от минимума к идеальному максимуму.
- Обязательно делать перерывы и пить жидкость.
- Полноценно питаться.
- Применять релаксирующие приемы массажа.
Боль в мышцах при ходьбе
Мышечная боль, усиливающаяся при ходьбе, может быть сигналом многих хронических или острых заболеваний, среди которых наиболее распространены следующие:
- Боль в мышцах при ходьбе – это прямое указание на развивающийся облитерирующий атеросклероз. Это заболевание характерно не только болевым симптомом при движении, но и утомлением, постоянной слабостью мышц, если его не лечить, то появляются признаки вазогенной перемежающейся хромоты. Чаще всего облитерирующим атеросклерозом страдают мужчины, у женщин это состояние диагностируется реже. Те, кто сохраняет вредные привычки – курение, злоупотребление спиртными напитками, заболевают атеросклерозом в 2 раза чаще. Недостаточное кровоснабжение ног, стеноз и закупорка (окклюзия) артерий, вен приводит к полной преграде кровотока. Болезнь быстро прогрессирует, боль локализуется в ягодице при поражении аорты подвздошной области, в бедре при закупорке бедренной артерии, в стопе при поражении подколенной артерии, в икроножных мышцах при диффузной окклюзии глубоких вен и магистральных артерий. Также симптомами облитерирующего атеросклероза могут быть парестезии, онемение, боль в покое.
- Остеохондроз пояснично-крестцового отдела позвоночника, сопровождающийся радикулопатией. Воспаление нервных корешков, провоцируемое компрессионным сдавлением, вызывает сильную боль в мышцах при ходьбе.
- Воспаление седалищного нерва, ишиас. Воспалительный процесс в самом крупном нерве организма может быть вызван диабетом, артритом, травмой, дегенеративным изменением межпозвоночного диска, чрезмерной нагрузкой на позвоночник. Боль усиливается не только при ходьбе, но при рефлекторных движениях – кашле, чихании, смехе.
- Поражение бедренного нерва, люмбаго. Боль, как правило, острая, простреливающая, локализующаяся на передней части бедра, реже в паху или внутри голени. Боль нарастает в движении, при ходьбе, в положении сидя.
- Гонартроз коленного сустава, чаще вторичное заболевание. Боль при ходьбе усиливается при подъеме вверх, также болевой симптом нарастает при сгибании колен (приседания, стоя на коленях).
- Аномалии развития или травмы переднего отдела стопы – остеоартроз плюснефалангового сустава большого пальца. Боль при ходьбе ощущается в костной ткани, а также и в мышцах, симптом может стихать в покое или горизонтальном положении ноги.
- Полинейропатия, когда боль ощущается как жгучая, тянущая, локализуется в стопах. Боль может сопровождаться судорогами, особенно после ходьбы.
Боли в мышцах и суставах
Боли в мышцах и суставах – это скелетно-мышечные боли или дорсалгии (боли в спине), торакалгии (боли в грудной клетке), цервикалгия (боль в шее) и прочие «алгии» Следует отметить, что терминология, определяющая боль в мышцах и суставах периодически изменяется пропорционально появлению новых результатов научных исследований.
В МКБ-10 болезни мышечно-скелетной системы относятся к XIII классу, кроме того там же существует раздел, описывающий неспецифическую мышечно-скелетную боль как
неприятное, эмоционально-сенсорное ощущение. Согласно классификатору это ощущение обусловлено реальным или потенциально развивающимся травмированием, повреждением мышечной или костной ткани.
Характер и типы болевых симптомов, относящихся к мышцам и суставам:
- Нооцептивная (автономная боль, не поддающаяся контролю сознания).
- Невропатическая боль.
- Психогенная боль.
Очевидно, что наиболее реальна в диагностическом плане нооцептивная боль, которая объясняется стимуляцией ноцицептеров, расположенных в тканях (висцеральных и соматических). Наиболее «эфемерна» психогенная боль в мышцах и суставах, так как она не имеет реальной физической основы.
Что провоцирует неспецифическую скелетно-мышечную боль?
- Микродеструкция, повреждение мышц, фасций, сухожилий, связок, суставов, костной ткани и надкостницы, а также межпозвоночного диска. Повреждения связаны с обыденными занятиями, спортом и так далее не обусловлены нарушениями функций органов и систем.
- Спастическое мышечное напряжение, спазм как патофизиологический способ защиты от деструкций.
- Обратимые дисфункции – вывихи, растяжения, разрывы в результате производственной или бытовой деятельности.
- Дистрофические процессы, связанные с возрастом
В диагностическом смысле неспецифичная боль в мышцах и суставах представляет собой трудноразрешимую задачу, так как необходимо дифференцировать соматически локализованный симптом, отраженный (висцеральный), проекционный (невропатический) и другие виды клинических проявлений. Кроме того боли в мышцах и суставах часто диагностируются как миофасциальный синдром – МБС, который представляет собой разновидность соматогенных болевых симптомов, источником которых считаются не столько суставы, сколько скелетная мышечная ткань и прилегающие к ней фасции.
Все новости Предыдущая Следующая
Скованность в ногах
В возрасте люди обнаруживают, что появляется скованность в ногах после трудового дня или продолжительных прогулок. Сначала нет никаких внешних проявлений – просто нижние конечности становятся тяжелыми и неподвижными.
Постепенно даже минимальные физические нагрузки в виде плавания или пробежки усиливают симптоматику, что свидетельствует о развитии патологических процессов.
Кровообращение в организме представляет собой сложный процесс, в котором участвует сердце, артерии, клапаны и т.д. Кровь проходит через силу гравитации, в чем ей помогают клапаны. Если происходят сбои в системе, то она уже не может возвращаться с оптимальной скоростью. Это приводит к застою, что и вызывает скованность в ногах. Постепенно проявляются и визуальные симптомы в виде отечности, расширенных вен и изменения цвета эпидермиса.
Из-за чего снижается подвижность?
- Лишний вес.
- Отсутствие или переизбыток нагрузки на ноги.
- Заболевания сердечно-сосудистой системы.
- Проблемы с суставами.
- Сахарный диабет.
- Прием сильнодействующих препаратов.
- Гормональные изменения.
- Повышенная свертываемость крови.
Главной причиной являются заболевания вен нижних конечностей. Скованность в ногах появляется из-за тромбоза, хронической венозной недостаточности или варикоза. При этом на начальной стадии невозможно увидеть внешние проявления в виде посинения или побледнения кожных покровов, отечности, снижения температуры, расширенных вен или сосудистых звездочек.
Высокие физические нагрузки
Физкультура еще никому не навредила. Даже интенсивные поездки на велосипеде или заплывы в бассейне не могут отрицательно влиять на состояние здоровья. Наоборот, адекватная физическая нагрузка разгоняет кровь и улучшает циркуляцию, что очень полезно для здоровья.
Отсутствие нагрузки приводит к застою крови. Причем некоторые люди не могут избежать отрицательного воздействия, потому что оно связано с профессиональной деятельностью. Водители, программисты, парикмахеры, продавцы, охранники или хирурги подвержены варикозному заболеванию. Скованность в ногах появляется при статических и динамических нагрузках (весь день за компьютером или стоя за кассой).
Тяжелые виды спорта могут отрицательно сказаться на состоянии вен и клапанов. Сюда стоит отнести тяжелую атлетику и пауэрлифтинг. Спортсмены работают с огромными весами, поэтому им в обязательном порядке нужно периодически посещать флеболога. Подробнее о консультации врача флеболога
Беременность и контрацептивы
По статистике гораздо чаще скованность в ногах встречается у женщин. Это не всегда обусловлено генетикой и связано с образом жизни.
Проблемы появляются из-за ношения неудобной обуви на высоких каблуках. Но основной причиной является смещение гормонального баланса. Это происходит как во время менструального цикла, так и при беременности. На изменения гормонального баланса может повлиять прием противозачаточных средств. Если вы попадаете в группу риска, то периодически сдавайте анализы, проводите УЗИ и посещайте флеболога.
Адаптация к окружающей среде
Появиться скованность в ногах может во время отдыха в южных странах. Многие любят отправляться в Египет или Таиланд в период суровых морозов и берут отпуск в январе или феврале. Резкая смена климата шокирует организм, поэтому меняется метаболизм и ускоряется задержка или сжигание жидкости. Все это приводит к временным патологическим процессам в венах нижних конечностей.
Этому подвержены не только любители путешествий, но и все люди. Организм перестраивается в летнее время года. Это можно заметить по отсутствию голода и усилению жажды (нехватка воды). Нарушения кровообращения обратимы и прием разжижающих кровь препаратов нецелесообразен (достаточно проконсультироваться у флеболога).
Лишний вес
При избыточном весе увеличивается нагрузка на ноги, но это не основной фактор. Скованность в ногах появляется из-за увеличения межтканевой жидкости и объема крови в целом. К тому же, затрудняется передвижение крови из-за слоя жира, который создает лишнюю нагрузку на вены. Решение проблемы элементарное – нужно избавиться от вредных привычек, сбалансировать рацион и заниматься спортом.
Чтобы исключить сердечно-сосудистые и венозные заболевания, нужно пройти комплексное медицинское обследование. В противном случае, вы будете бороться с симптоматикой, а не с корнем проблемы.
Заболевания сердца
К отечности и снижению подвижности может привести кардиомиопатия. Существует рестриктивная, дилатационная и гипертрофическая кардиомиопатия. Каждый тип заболевания имеет свою симптоматику:
- Гипертрофическая приводит к обморокам, одышке болям и ускоренному сердцебиению. Со временем вызывает скованность в ногах.
- Рестриктивная вызывает одышку и сильную отечность нижних конечностей. На начальных этапах протекает без выраженных симптомов.
- Дилатационная приводит к повышенной утомляемости, отечности посинению и побледнению эпидермиса.
Привести к снижению подвижности может и хроническая сердечная недостаточность. Она имеет целый спектр симптомов:
- Быстрая утомляемость.
- Отечность.
- Изменение цвета кожи.
- Выпадение волос и изменение формы ногтей.
- Одышка.
- Сухой кашель.
- Скованность в ногах.
Заболевания вен и артерий
Вредные привычки и нездоровый рацион приводят к повышению плохого холестерина и образованию бляшек внутри артерий. Из-за повышения твердости и толщины сосудистых стенок человек начинает ощущать болевые ощущения в икрах. Они проявляются даже при минимальной физической нагрузке (во время ходьбы). Основной признак – снижение температуры конечностей без видимых причин (даже летом).
Вызвать скованность в ногах может эндартериит, который приводит к воспалительным процессам в тканях. Человек ощущает сковывание и болевые ощущения. Основным признаком заболевания является нестабильность. Человек может пройти 50 метров, но после этого появляется зуд, боль, сковывание и т.д. После отдыха он вновь может пройти аналогичное расстояние, но симптомы снова возвращаются.
Самым распространенным венозным заболеванием является варикоз, с которым чаще всего сталкиваются женщины. Расширение вен не сразу видно невооруженным глазом, но человек начинает ощущать:
- Отечность, боль и скованность в ногах.
- Жжение.
- Ночные судороги.
- Снижение физической активности (слабость в нижних конечностях).
Точно выявить стадию варикозного расширения вен можно лишь на дуплексном сканировании или УЗИ. Заболевание может никак не проявляться в течение долгих лет. Ускорить его развитие может генетическая предрасположенность, лишний вес, гормональные изменения, отсутствие или переизбыток физической нагрузки и другие факторы.
Скованность в ногах – опасный признак
Чтобы защитить свое здоровье и узнать причину проблемы, посетите специалиста. Центр флебологии «Первый Флебологический Центр» выполняет комплексный медицинский осмотр. Проверяется состояние вен, сосудов и клапанов. Для вас мы подберем оптимальную схему лечения, которая гарантированно даст положительный результат. Запишитесь на прием по телефону прямо сейчас.
О болезни расскажут ноги — Газета Йошкар-Ола
Симптомы. Тянущая боль усиливается к концу дня. Ноги гудят, хочется лечь и закинуть их повыше. Что делать. Носить компрессионный трикотаж — он снимет боль и затормозит развитие болезни, но проблему он не решит. При первых симптомах идите к сосудистому хирургу
Чаще всего боль в ногах возникает от банальной усталости и проходит сама собой. Но возможны и более серьезные варианты.
ВАРИКОЗНОЕ РАСШИРЕНИЕ ВЕН
Симптомы. Тянущая боль усиливается к концу дня. Ноги гудят, хочется лечь и закинуть их повыше.
Что делать. Носить компрессионный трикотаж — он снимет боль и затормозит развитие болезни, но проблему он не решит. При первых симптомах идите к сосудистому хирургу, ангиологу, и сделайте УЗИ-сканирование вен (доплерографию). Лечение назначит врач. На ранних этапах — консервативное.
ПЛОСКОСТОПИЕ
Симптомы. К вечеру ноют стопы и голени, нарастает усталость при ходьбе.
Что делать. Обратиться к ортопеду. Носить удобную обувь на небольшом каблуке. Ежедневно выполнять специальные упражнения, использовать супинаторы.
ЭНДАРТЕРИИТ
Симптомы. Острая боль в голенях возникает при ходьбе. Первые 50 — 70 м даются легко, затем появляются боль и онемение. После короткого отдыха все проходит, поэтому человек вынужден периодически делать остановки в пути (так называемая перемежающаяся хромота). Даже в положении лежа может беспокоить боль в стопе или икре, если опустить ногу вниз, неприятные ощущения уменьшаются.
Что делать. Бросить курить (никотин — главный фактор риска ишемии сосудов) и обратиться к сосудистому хирургу. Врач назначит МРТ, ангиографию, УЗИ сосудов, различные исследования крови. При сильной внезапной боли лучше вызвать скорую — это может быть признаком закупорки крупной артерии, и тогда есть всего несколько часов, когда еще можно спасти ногу. Хирургический способ лечения — пластика сосудов.
АТЕРОСКЛЕРОЗ АРТЕРИЙ
Симптомы. Сжимающая икры боль и судороги усиливаются при ходьбе, беге, подъеме по лестнице, могут беспокоить по ночам. Холодные стопы и зимой, и летом. Отсутствие четкой пульсации на большом пальце. У мужчин исчезают волосы на пальцах ног, возникают проблемы с потенцией.
Что делать. Бросить курить и обратиться к сосудистому хирургу. Для диагностики применяются УЗИ, магнитно-резонансная контрастная ангиография.
ПОЯСНИЧНО-КРЕСТЦОВЫЙ ОСТЕОХОНДРОЗ
Симптомы. Простреливающая боль в ногах может беспокоить и в состоянии покоя, усиливается при резких движениях и увеличении нагрузки. Отдых не дает облегчения. Если болит еще и задняя или боковая поверхность ноги от пятки до ягодицы — это признак воспаления седалищного нерва (ишиас).
Что делать. Обратиться к неврологу или вертебрологу (специалисту по проблемам с позвоночником). Ущемленную межпозвонковую грыжу поможет обнаружить МРТ. Лечение выберет врач.
ТРОМБОФЛЕБИТ
Симптомы. В икроножных мышцах постоянная пульсирующая боль, переходящая в жжение. Покраснение и отек, болезненные уплотнения по ходу вен.
Что делать. Идти к сосудистому хирургу, сделать ангиосканирование, чтобы оценить состояние поверхностных и глубоких вен. Сдать кровь на неспецифические факторы воспаления. Можно лечиться амбулаторно. Если угрозы отрыва тромба нет, назначают препараты, понижающие свертываемость крови, укрепляющие стенки сосудов, способствующие растворению тромба. Иногда может понадобиться операция или установка в нижней полой вене специальной ловушки для тромбов.
РОЖИСТОЕ ВОСПАЛЕНИЕ
Симптомы. Сильная боль в голени в состоянии покоя, резкое покраснение кожи на голени, повышенная температура тела, озноб.
Что делать. Идти к инфекционисту. Лечат рожу антибиотиками, легкую форму — амбулаторно, среднюю и тяжелую — в стационаре. Также применяется физиотерапия: УФО, УВЧ (ток высокой частоты), магниты, лазер.
АРТРОЗ И АРТРИТ
Симптомы. Острая выкручивающая боль в суставах при ходьбе или долгом стоянии, суставы деформируются, щелкают. Болит сильнее при смене погоды. Область сустава припухшая, покрасневшая, горячая.
Что делать. Как можно скорее посетить ревматолога, сделать рентген суставов (обязательно на обеих ногах) и сдать кровь на общий анализ. Если у врача есть сомнения в диагнозе, назначит артроскопию. Лечение только комплексное: помимо приема медикаментов, понадобятся специальные ортопедические приспособления, физиотерапия, диета, ЛФК.
САХАРНЫЙ ДИАБЕТ
Симптомы. Судороги в ногах (особенно по ночам), отеки, боль, кожа на голенях сухая, шелушится и зудит. Ноги немеют. Ощущение мурашек, покалывания.
Что делать. Сдать кровь на сахар. Лечиться придется у эндокринолога. Обязательна диета, при диабете 1-го типа — инъекции инсулина, при диабете 2-го типа — сахароснижающие препараты.
ОСТЕОПОРОЗ
Симптомы. Судороги, сильная боль в икрах. Проблема характерна для женщин старше 40 лет. В группе особого риска голубоглазые блондинки.
Что делать. Пройти денситометрию — исследование плотности костной ткани. При ее дефиците врач назначит препараты кальция.
ПОДАГРА
Симптомы. Резкая, пульсирующая боль в большом пальце ноги независимо от нагрузки. Он распухает, краснеет, становится горячим и очень чувствительным.
Что делать. Идти к ревматологу и сдать кровь из вены. Подагру лечат нестероидными противовоспалительными препаратами (НПВП) и средствами, тормозящими образование мочевой кислоты. Придется изменить диету: ограничить алкоголь, мясные и рыбные блюда, бульоны, острые закуски, грибы, бобовые, помидоры, шпинат, кофе, какао, шоколад.
По материалам российской медицинской литературы
Просмотров: 5 934
Ногу свело: спазм икроножных мышц | EXO-YKT
Сокращаются мышцы непроизвольно, возникает резкая боль. Мышца затвердевает, изменяет свою форму, уплотняется, в некоторых ситуациях подергивается. После сильных мышечных судорог боль может продолжаться еще некоторое время. Мы с вами чаще испытываем это состояние редко, не более нескольких раз в год.
Консультирует врач Борис Черемицын.
Группы риска
В группу риска по возникновению судорог в первую очередь входят маленькие дети, пожилые люди, беременные женщины, спортсмены, а также люди, принимающие некоторые лекарственные средства. Спазмы у маленьких детей особенно легко развиваются на фоне интоксикаций, инфекционных заболеваний, травм, при воздействии психогенных факторов. Это связано с анатомическими и физиологическими особенностями организма ребенка.
Судороги при нагрузках
Нередко икроножные мышцы сводит во время нахождения в холодной воде. Действительно, перепад температур, воздействие низкой температуры, сопровождающееся сильным напряжением мускулатуры, способно привести к спазму, сильной острой боли вследствие сужения кровеносных сосудов и недостаточного кровоснабжения. Данный фактор нередко становится причиной гибели людей в водоемах, поэтому следует внимательно относиться к подобному явлению, особенно если у вас имеется склонность к возникновению спазмов мышц нижних конечностей, а также при заболеваниях позвоночника и нехватки кальция в организме.
Помимо этого, спазм икроножных мышц часто возникает при чрезмерных физических нагрузках, например, при занятиях спортом. Это происходит вследствие потери минеральных солей в связи с повышенным потоотделением, при обезвоживании организма. К спазмам может привести недостаточная разминка перед спортивными упражнениями, слишком сильная нагрузка на одну и ту же группу мышц, чрезмерный объем тренировок.
Причины спазмов
Недостаточная растяжка.
Усталость в мышцах.
Обезвоживание организма.
Дефицит магния, натрия, кальция, витаминов группы В, калия.
Сердечнососудистые патологии.
Неврологические нарушения.
Гормональные сбои, заболевания эндокринной системы.
Прием медикаментозных препаратов, мочегонных лекарств.
Злоупотребление алкогольными напитками.
Переохлаждение
Кроме этого, судороги в ногах беспокоят при нехватке определенных витаминов, микроэлементов, при воспалительном процессе, скрытой травме, варикозном расширении вен, нарушенном кровообращении.
Когда стоит обратиться к врачу?
Незначительные и редкие судороги зачастую не являются симптомами серьезных заболеваний, ведь это, в основном, следствие нарушения водно-электролитного баланса. Довольно редко наличие судорог икроножной мышцы указывают на тяжелое основное заболевание. Большинство судорог – это следствие их длительного перенапряжения.
Однако если к судороге в икроножной мышце присоединяются такие симптомы, как, например, онемение, покалывание, ограничение движения, вы должны незамедлительно обращаться за помощью к специалисту.
Кроме того, вы также должны обратиться к врачу, если судороги появляются часто, нарушают качество жизни, не проходят при массаже или растяжении мышц, очень долго сохраняются болезненными.
Диагностика
Важным может быть семейный анамнез и прием некоторых лекарственных препаратов.
Электромиография. Это важный диагностический метод, направленный на изучение способности мышц к проведению электрического импульса. Благодаря данному методу можно обнаружить локализацию поражения.
В диагностике судорог икроножных мышц также применяются и лабораторные методики такие, как общий и биохимический анализ крови.
При этом важно найти указание на наличие воспалительного процесса, а также исследовать электролиты крови (магний, кальций, натрий). Биохимический анализ крови может указать на нарушение со стороны почек и печени. Исследование гормональной функции – важная составляющая диагностики.
Дополнительными методами исследования становятся методы визуализации. Допплерография может указать на наличие тромбоза или другого заболевания вен. Боль в спине косвенно указывает на причину возникновения судорог, поэтому рациональным будет применение компьютерной томографии и магнитно-резонансной томографии.
Лечение мышечных судорог
Курс терапии будет зависеть от того, из-за чего возникли судороги. Если причиной является повышенная физическая нагрузка, нужно отказаться от них, ноги должны отдохнуть, человек должен придерживаться полноценного рациона питания.
В том случае, если мышечные судороги спровоцированы дефицитом витаминов, минеральных веществ, нужно обратить внимание на свой рацион питания, в нем должны быть кальций, магний, витамин группы В, D, калий. Большое количество магния входит в состав гречки, цельных злаков, укропа, сои, свежих фруктов, морской капусты, фиников, чернослива.
Достаточно калия содержится в изюме, кураге, отрубях, орехах. Обязательно в рационе питания должно быть мясо, бананы, печень, рыба, грецкие орехи. Кальция много в молочной продукции, кунжуте.
Во время беременности часто женщину беспокоят судороги, поэтому важно внимательно следить за своим питанием, интенсивно заниматься спортом, принимать определенные лекарственные препараты. Когда судороги возникают из-за патологических процессов во внутренних органах, нужно диагностировать заболевание, излечить его. Дополнительно советуют пройти курс массажа.
Когда судороги возникают из-за варикозного расширения ног, массаж нельзя проводить. На ночь нужно немного забинтовать.
Первая помощь при мышечных судорогах
1. Сядьте в постели, ноги опустите на пол, поднимайтесь аккуратно. Стойте прямо, так вы сможете восстановить тонус в мышцах, кровообращение в ногах.
2. Сделайте глубокий вдох, пальцы ног нужно обхватить руками, со всей силы потяните вверх, так вы сможете избавиться от спазма и растянуть мышцы. Выполняйте раскачивание. После того, как спазм пройдет, выполните легкий массаж ног. Если судорога является сильной, нужно ущипнуть мышцы, которые свело.
3. Мышечный спазм можно снять с помощью согревающей мази, водки, уксуса, сделайте теплый влажный компресс.
Таким образом, опасны мышечные судороги, если начинают сокращаться все мышцы сразу, в данной ситуации человек может потерять сознание. Спазм возникает из-за тяжелого заболевания, его нужно срочно лечить. Чаще всего симптоматика беспокоит, когда человеку не хватает магния, кальция, такое происходит во время беременности, если человек злоупотребляет протеинами, при дефиците витамина D, переохлаждении, при чрезмерных физических нагрузках, заболеваниях щитовидной железы, при плоскостопии, радикулите. Чтобы облегчить состояние, избавиться от боли, выполняется специальный массаж.
Профилактические мероприятия
Носить удобную обувь с каблуком не более 5 см.
Выполнять упражнения при вынужденном долгом стоянии. Например, несколько раз поочередно подниматься на носки и опускать обратно стопу или поочередно перекатывать стопу с носка на пятку.
Отдыхать с приподнятыми ногами.
Делать массаж ног с легким поглаживанием от стоп к бедру.
Делать массаж стоп с использованием специальных массажных ковриков (рекомендуется в течение 7-10 минут 3 раза в день ходить по коврику).
Носить специальные компрессионные чулки при варикозном расширении вен нижних конечностей.
Регулярно делать ванночки для ног. Хороший эффект дают ножные ванночки с морской солью (на 5 литров воды комнатной температуры 3 столовые ложки соли). Ванны делают перед сном.
Принимать контрастный душ не менее одного раза в день.
10 причин, лечение и растяжения
Боль в икроножной мышце может быть незначительной неприятностью или быть достаточно сильной, чтобы человек не мог ходить.
Есть множество состояний, которые могут повлиять на икроножные мышцы, а также на кровеносные сосуды и другие структуры вокруг них. К счастью, многие причины боли в икроножной мышце легко поддаются лечению.
Боль в икре может быть вызвана множеством состояний и ситуаций, в том числе:
1. Мышечная судорога
Мышечные судороги в икроножной мышце — обычная жалоба тех, кто часто тренируется.
Судороги икроножных мышц обычно временны, но могут вызывать значительную боль и дискомфорт.
Причины судорог икроножных мышц включают:
- обезвоживание
- потерю электролитов из-за потоотделения
- недостаток растяжения
- длительная физическая активность
- слабые мышцы
2. Растяжение мышц
Растяжение мышц голени возникает, когда мышечные волокна голени частично или полностью разрываются.
Симптомы будут различаться в зависимости от тяжести напряжения, но большинство людей будут испытывать внезапную острую боль и болезненность в области икроножной мышцы.
3. Артериальная хромота
Человек может испытывать боль в икроножных мышцах из-за сужения или закупорки артерий, обеспечивающих кровоток к ногам. Это называется артериальной хромотой.
Артериальная хромота может вызывать боль при ходьбе, так как это движение требует притока крови к голеням.
Если кровь не движется из-за сужения (хромоты), человек может испытывать боль в икре.
Человек с артериальной хромотой не будет испытывать дискомфорта в покое, но почувствует боль через несколько минут ходьбы.
4. Нейрогенная хромота
Нейрогенная хромота возникает, когда нервы, идущие к ногам, защемляются, что влияет на их способность общаться с голенями.
Нейрогенная хромота часто возникает из-за состояния, называемого стенозом позвоночника. Это состояние возникает, когда кости позвоночного столба сужаются, оказывая дополнительное давление на нервы. Ишиас — один из примеров нейрогенной хромоты.
Помимо боли в икроножной мышце, симптомы нейрогенной хромоты включают:
- боль при ходьбе
- боль после длительного стояния
- боль, которая также возникает в бедрах, пояснице или ягодицах
- боль, которая обычно уменьшается, когда человек наклоняется вперед в области талии
Человек может также испытывать боль в икроножных мышцах из-за нейрогенной хромоты в состоянии покоя.
5. Тендинит ахиллова сухожилия
Ахиллово сухожилие представляет собой прочную фиброзную ленту, которая соединяет икроножную мышцу с пяточной костью.
Если у человека особенно напряжены икроножные мышцы, это может оказать дополнительное давление на ахиллово сухожилие. В результате человек может испытывать боль в икре.
Люди с большей вероятностью заболеют тендинитом ахиллова сухожилия, если они недавно начали выполнять программу упражнений или выполняют повторяющиеся упражнения.
Частое растяжение часто помогает уменьшить симптомы.
6. Компартмент-синдром
При стойких болях в голени следует обратиться к врачу.
Синдром компартмента — это болезненное состояние, которое может возникнуть в икроножной мышце или обеих ногах, обычно после того, как человек пережил травму или серьезную травму.
Это происходит, когда избыток крови или жидкости скапливается под полосой жестких тканей тела, которые не могут хорошо растягиваться. Эта жидкость оказывает дополнительное давление на нервы и кровеносные сосуды голени, вызывая боль, отек, онемение и покалывание.
Другой формой компартмент-синдрома является хронический или компартмент-синдром. Этот тип возникает, когда человек испытывает боль во время тренировки.
Симптомы, связанные с синдромом хронического компартмента, включают онемение, видимую выпуклость или увеличение мышц или затруднения при движении стопы.
7. Диабетическая невропатия
Диабетическая невропатия — это состояние, которое возникает, когда человек испытывает повреждение нервов, связанное с диабетом.
Часто повышенный уровень сахара в крови может повредить нервы тела, обычно начиная с рук и ног.
Иногда покалывание и онемение могут вызывать стреляющую боль и дискомфорт, распространяющиеся на икроножные мышцы.
8. Подошвенный фасциит
Подошвенный фасциит — это заболевание, при котором поражается ткань подошвенной фасции, расположенная в нижней части стопы.
Если икроножные мышцы слишком напряжены, у человека может быть больше шансов получить подошвенную фасцию, потому что икроножные мышцы не могут поддерживать стопу.
Наиболее частыми симптомами подошвенного фасциита являются боль в стопе при пробуждении и трудности с сгибанием стопы.
9. Варикозное расширение вен
Варикозное расширение вен — это расширенные вены, которые часто выступают из-под ног и могут выглядеть как шнуры. Они развиваются, когда поврежденные клапаны в венах человека позволяют крови возвращаться обратно.
Факторы, способствующие варикозному расширению вен, включают:
- возраст
- семейный анамнез варикозного расширения вен
- колебания гормонов
- беременность
- ожирение
- недостаток физической активности
Варикозное расширение чаще всего возникает в ногах и может вызывают боль, пульсацию, спазмы и боли.
10. Тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) — это результат образования тромба в одной из вен на ноге. Это состояние может вызвать сильную боль и повлиять на приток крови к ногам.
Вероятность развития ТГВ выше у людей, если они длительное время сидят, например, в полете, или если у них высокое кровяное давление или нарушения свертываемости крови.
Симптомы ТГВ включают боль в икроножных мышцах, которая обычно усиливается при стоянии или ходьбе.Нога человека также может опухать и иметь покраснение или воспаление из-за проблем с кровотоком.
10 причин, лечение и растяжения
Боль в икроножной мышце может быть незначительной неприятностью или быть достаточно сильной, чтобы человек не мог ходить.
Есть множество состояний, которые могут повлиять на икроножные мышцы, а также на кровеносные сосуды и другие структуры вокруг них. К счастью, многие причины боли в икроножной мышце легко поддаются лечению.
Различные состояния и ситуации могут вызывать боль в икроножных мышцах, в том числе:
1.Мышечные судороги
Мышечные судороги в икроножной мышце — частая жалоба тех, кто часто тренируется.
Судороги икроножных мышц обычно временны, но могут вызывать значительную боль и дискомфорт.
Причины судорог икроножных мышц включают:
- обезвоживание
- потерю электролитов из-за потоотделения
- недостаток растяжения
- длительная физическая активность
- слабые мышцы
2. Растяжение мышц
Растяжение мышц голени возникает, когда мышечные волокна голени частично или полностью разрываются.
Симптомы будут различаться в зависимости от тяжести напряжения, но большинство людей будут испытывать внезапную острую боль и болезненность в области икроножной мышцы.
3. Артериальная хромота
Человек может испытывать боль в икроножных мышцах из-за сужения или закупорки артерий, обеспечивающих кровоток к ногам. Это называется артериальной хромотой.
Артериальная хромота может вызывать боль при ходьбе, так как это движение требует притока крови к голеням.
Если кровь не движется из-за сужения (хромоты), человек может испытывать боль в икре.
Человек с артериальной хромотой не будет испытывать дискомфорта в покое, но почувствует боль через несколько минут ходьбы.
4. Нейрогенная хромота
Нейрогенная хромота возникает, когда нервы, идущие к ногам, защемляются, что влияет на их способность общаться с голенями.
Нейрогенная хромота часто возникает из-за состояния, называемого стенозом позвоночника. Это состояние возникает, когда кости позвоночного столба сужаются, оказывая дополнительное давление на нервы.Ишиас — один из примеров нейрогенной хромоты.
Помимо боли в икроножной мышце, симптомы нейрогенной хромоты включают:
- боль при ходьбе
- боль после длительного стояния
- боль, которая также возникает в бедрах, пояснице или ягодицах
- боль, которая обычно уменьшается, когда человек наклоняется вперед в области талии
Человек может также испытывать боль в икроножных мышцах из-за нейрогенной хромоты в состоянии покоя.
5. Тендинит ахиллова сухожилия
Ахиллово сухожилие представляет собой прочную фиброзную ленту, которая соединяет икроножную мышцу с пяточной костью.
Если у человека особенно напряжены икроножные мышцы, это может оказать дополнительное давление на ахиллово сухожилие. В результате человек может испытывать боль в икре.
Люди с большей вероятностью заболеют тендинитом ахиллова сухожилия, если они недавно начали выполнять программу упражнений или выполняют повторяющиеся упражнения.
Частое растяжение часто помогает уменьшить симптомы.
6. Компартмент-синдром
При стойких болях в голени следует обратиться к врачу.
Синдром компартмента — это болезненное состояние, которое может возникнуть в икроножной мышце или обеих ногах, обычно после того, как человек пережил травму или серьезную травму.
Это происходит, когда избыток крови или жидкости скапливается под полосой жестких тканей тела, которые не могут хорошо растягиваться. Эта жидкость оказывает дополнительное давление на нервы и кровеносные сосуды голени, вызывая боль, отек, онемение и покалывание.
Другой формой компартмент-синдрома является хронический или компартмент-синдром.Этот тип возникает, когда человек испытывает боль во время тренировки.
Симптомы, связанные с синдромом хронического компартмента, включают онемение, видимую выпуклость или увеличение мышц или затруднения при движении стопы.
7. Диабетическая невропатия
Диабетическая невропатия — это состояние, которое возникает, когда человек испытывает повреждение нервов, связанное с диабетом.
Часто повышенный уровень сахара в крови может повредить нервы тела, обычно начиная с рук и ног.
Иногда покалывание и онемение могут вызывать стреляющую боль и дискомфорт, распространяющиеся на икроножные мышцы.
8. Подошвенный фасциит
Подошвенный фасциит — это заболевание, при котором поражается ткань подошвенной фасции, расположенная в нижней части стопы.
Если икроножные мышцы слишком напряжены, у человека может быть больше шансов получить подошвенную фасцию, потому что икроножные мышцы не могут поддерживать стопу.
Наиболее частыми симптомами подошвенного фасциита являются боль в стопе при пробуждении и трудности с сгибанием стопы.
9. Варикозное расширение вен
Варикозное расширение вен — это расширенные вены, которые часто выступают из-под ног и могут выглядеть как шнуры.Они развиваются, когда поврежденные клапаны в венах человека позволяют крови возвращаться обратно.
Факторы, способствующие варикозному расширению вен, включают:
- возраст
- семейный анамнез варикозного расширения вен
- колебания гормонов
- беременность
- ожирение
- недостаток физической активности
Варикозное расширение чаще всего возникает в ногах и может вызывают боль, пульсацию, спазмы и боли.
10. Тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) — это результат образования тромба в одной из вен на ноге.Это состояние может вызвать сильную боль и повлиять на приток крови к ногам.
Вероятность развития ТГВ выше у людей, если они длительное время сидят, например, в полете, или если у них высокое кровяное давление или нарушения свертываемости крови.
Симптомы ТГВ включают боль в икроножных мышцах, которая обычно усиливается при стоянии или ходьбе. Нога человека также может опухать и иметь покраснение или воспаление из-за проблем с кровотоком.
Боль в ногах и голенях — симптомы, причины и лечение
Как хиропрактики, остеопаты и спортивные терапевты, команда ProBack отвечает не только за боль в спине, но и за механические компоненты всего тела; то, как они выравниваются и взаимодействуют, является ключом к пониманию того, как развивается любая боль, включая боль в ноге и боль в икре.
Мы видим многих пациентов, у которых боль в ногах и икроножных мышцах является прямым результатом компрессии нерва в спине, известной как ишиас, чаще всего включает стреляющую боль в ноге, часто распространяющуюся на икры, однако иногда боль возникает как просто боль в икре. без дополнительных симптомов. Часто это возникает как внезапная боль в икре или может быть описана как стреляющая боль в икре.
Альтернативные причины боли в ноге или икре могут быть вызваны разными причинами, с симптомами от легких до тяжелых.Часто боль в ногах и голенях вызвана определенной деятельностью или результатом прямой травмы без очевидных причин, но может возникнуть более сложная проблема, связанная с биомеханической проблемой, в результате стрессов и напряжений на теле.
Причины боли в ногах и икрах
Многие причины боли в ногах и икроножных мышцах возникают из-за локализованного воспаления; если на эти ткани не была оказана большая и необычная сила, то вполне вероятно, что причиной проблемы является повторяющееся напряжение.В этих случаях, вероятно, есть одна или несколько дополнительных механических проблем в цепи от поясницы до стопы, которые вызывают дисфункцию мышечных тканей. Причины боли в ноге или икре могут включать:
Падение или дисфункция сводов стопы (плоскостопие) может возникнуть в результате неправильного формирования сводов или их жесткости из-за чрезмерного напряжения, вызванного ходьбой по твердым поверхностям, например по бетону. Местное воспаление тканей стопы часто известно как подошвенный фасциит, который мы можем лечить, мобилизуя суставы стопы и давая правильные советы по поводу обуви и, возможно, ортопедии.
Растяжения мышц очень часто поражают ноги или икры, обычно в результате чрезмерной силы, повреждающей сухожилия вокруг суставов. Если у вас растяжение мышц, у вас может появиться отек или боль в области сустава и вокруг нее, где мышцы соединяются с костями; Вы сами испытываете скованность в ноге при попытке переместить область.
Это состояние особенно часто встречается у спортсменов, поскольку лодыжки и колени постоянно поглощают силу во время напряженной деятельности. Вы можете получить тендинит голеностопного или коленного сустава в результате ослабления мышц ног, например, подколенных сухожилий или мышц бедра, поскольку это создает большую нагрузку и нагрузку на колено и лодыжку.
Кисты Бейкера обычно возникают из-за артрита колена или спортивной травмы, это форма опухоли за коленом. Первоначально это может вызвать боль в колене, но если киста Бейкера разрывается, это вызывает отек и острую боль в икре.
Это состояние может повлиять на «отделы» тела, например, ногу или руку, и обычно возникает из-за внезапной травмы, такой как дорожно-транспортное происшествие. Травма может привести к кровотечению и отеку в мышцах и вызвать такие симптомы, как сильная боль, болезненность или стеснение.В то время как синдром острого компартмента может нуждаться в хирургическом вмешательстве, синдром хронического компартмента может вызывать спазмы или отек во время упражнений, которые могут улучшиться после отдыха.
Шина на голени, опять же, может возникнуть в результате травмы в результате физических упражнений в результате более интенсивной нагрузки на ноги. Примеры интенсивной нагрузки: бег по твердой поверхности или быстрое увеличение тренировочной дистанции за короткий промежуток времени. Боль может варьироваться по степени тяжести от тупой до более сильной во время упражнений и возникает в области большеберцовой кости.
- Смещение нижней части спины или шеи
Смещение нижней части спины или шеи может вызвать отраженную боль в ногах, это может быть результатом чрезмерной компенсации ног во время нагрузки или травмы диска, которая может вызывать такие симптомы, как ишиас. Это может вызвать такие ощущения, как боль в задней части одной или обеих ног, слабость, покалывание или иголки.
Что такое боль в ноге? Симптомы, причины, диагностика, лечение и профилактика
Если боль в ноге сильная или мешает повседневной жизни, важно обратиться к врачу для диагностики и лечения.Ваш врач спросит вас о ваших симптомах и проведет физический осмотр.
Ваш врач может также назначить визуализацию и другие тесты, в том числе следующие:
Рентген Этот тест создает изображения плотных структур, таких как кости.
Магнитно-резонансная томография (МРТ) В этом тесте используются магнитное поле и радиоволны для создания подробных изображений участков вашего тела. Они часто необходимы, когда требуются подробные изображения мягких тканей и связок вокруг суставов ног или спины.
Ультразвук Этот тест использует звуковые волны для получения изображений структур вашего тела и может быть полезен для диагностики состояний, поражающих мягкие ткани, таких как тендинит ахиллова сухожилия.
Компьютерная томография (КТ) Этот тест объединяет множество рентгеновских изображений для создания очень подробного поперечного сечения структур. Этот тест подходит для более крупных обследований тела, он дешевле и часто быстрее, чем МРТ. В отличие от МРТ, при КТ используется небольшое количество радиации.
Венография Этот тест включает инъекцию красителя в вену на ноге и использование рентгеновских снимков для обнаружения сгустков крови.
Электромиография (ЭМГ) Этот тест включает введение игольчатого электрода в мышцы для измерения их электрической активности, что может помочь обнаружить повреждение нервов, ведущих к мышцам.
Анализы крови Ваш врач может захотеть найти маркеры воспаления, свертывания крови, дефицита питательных веществ, нарушений иммунной системы, диабета, холестерина и других факторов, которые могут вызывать боль в ногах.
Прогноз боли в ногах
Насколько сильно боль в ноге мешает вашей жизни и как долго она длится, зависит от основного заболевания.
Некоторые виды боли в ногах, особенно если они вызваны растяжением мышц или другой менее серьезной травмой, могут хорошо поддаваться самопомощи и не требуют обширного лечения.
Но боль в ноге, вызванная более серьезной травмой, повреждением нервов или тканей, может потребовать постоянного лечения или хирургического вмешательства для устранения.
Проблемы с икроножными мышцами — травмы мышц, костей и суставов
Проблемы с теленком могут вызывать ряд симптомов, включая боль, синяки, стеснение и скованность.
Во многих случаях новые или вспышки давних проблем с икроножными мышцами должны начать исчезать в течение 6 недель без необходимости посещения врача.
Когда обращаться за помощью
Как можно скорее обратитесь к врачу, если:
- ваша икра горячая, опухшая или болезненная и напряженная на ощупь, особенно если вы не можете вспомнить травму
- Вы не можете перенести вес через ногу
- пятку нельзя оторвать от пола
Что вызывает проблемы с икроножными мышцами?
Проблемы с икроножными мышцами обычно возникают в результате травм, таких как спотыкание, прямое попадание или занятия спортом.
Есть и другие, менее распространенные причины проблем с икроножными мышцами, например, проблемы со спиной или нарушения кровообращения.
Может ли это вызвать проблемы где-нибудь еще?
Вы можете почувствовать некоторую боль в мышцах колена, лодыжки или стопы. Это должно улучшиться, когда ваша проблема с икрой станет лучше.
Иногда проблемы в икре могут быть вызваны проблемами со спиной, даже если вы не чувствуете боли в спине. Люди с такого рода проблемами часто описывают боль как острую, горячую или жгучую боль, обычно в задней части голени.
Если вы испытываете эти симптомы дольше 6 недель, возможно, вам придется поговорить с врачом.
Самопомощь
Поддержание активности — важная часть вашего лечения и выздоровления, а также лучшее, что вы можете сделать для своего здоровья.
Быть физически активным может:
- Поддерживайте ваш текущий уровень физической подготовки — даже если вам придется изменить то, что вы обычно делаете, любая активность лучше, чем никакая
- сохраняет силы и гибкость других мышц и суставов
- предотвратить повторение проблемы
- поможет вам достичь здоровой массы тела
Избегайте занятий спортом или подъема тяжестей, пока вы не почувствуете меньше дискомфорта и не сможете нормально двигаться.Не забудьте полностью разогреться, прежде чем приступить к занятиям спортом.
Упражнения при проблемах с коленями
Отдыхаете или двигаетесь?
В течение первых 24-48 часов после травмы икры вы должны попытаться:
- отдыхайте теленку, но избегайте длительных периодов бездействия
- осторожно двигайте лодыжкой и коленом в течение 10-20 секунд каждый час, когда вы бодрствуете
Через 48 часов:
- Постарайтесь больше использовать ногу — упражнения действительно помогают теленку и могут облегчить боль
- делайте то, что обычно, и оставайтесь на работе или возвращайтесь к работе — это важно и это лучший способ поправиться
- Ведите здоровую ногу при подъеме по лестнице, чтобы снизить нагрузку на икры
- ведите проблемную ногу при спуске по лестнице, чтобы снизить нагрузку на икры
- используйте поручень (если есть), когда поднимаетесь и спускаетесь по лестнице
Обезболивающие
Обезболивающее может помочь уменьшить боль и помочь вам двигаться более комфортно, что может помочь вашему выздоровлению.
Поговорите со своим местным фармацевтом или другим медицинским работником о приеме лекарств или других методах обезболивания. Важно регулярно принимать лекарства.
Подробнее о обезболивающих
Работа
Во время выздоровления рекомендуется оставаться на работе или возвращаться к ней как можно быстрее. Чтобы вернуться к работе, вам не нужно избавляться от боли и симптомов.
Справка и поддержка
Если после выполнения вышеприведенного совета проблема с икроножными мышцами не улучшилась в течение 6 недель, может оказаться полезным направление от местного врача к физиотерапевту или ортопеду.
Нервная боль в ноге
Нервы в ногах могут воспаляться, сдавливаться или дегенерировать в результате механических или химических раздражителей. Нервы также могут быть повреждены из-за сопутствующих заболеваний, таких как диабет или недостаток питательных веществ. В зависимости от причины повреждения нерва симптомы со стороны ног могут различаться.
Нервную боль обычно описывают как острую, стреляющую, электрическую или жгучую. Также может возникнуть ощущение, что по бедру и / или ноге течет горячая или теплая вода.У некоторых людей может возникнуть тупая боль. Боль может быть периодической или постоянной.
См. Анатомию нервной боли
Ниже описаны наиболее распространенные типы нервной боли в ноге.
Что нужно знать о радикулите СохранитьИшиас — это боль в корешковом нерве, возникающая при раздражении или сдавливании корешков седалищного нерва в нижней части спины. Подробнее: Что нужно знать о радикулите
Радикулопатия
Медицинский термин, обозначающий боль в ногах, которая возникает из-за проблемы в нервных корешках поясничного и / или крестцового отделов позвоночника, называется радикулопатией (простонародный термин — ишиас).Эта боль может быть вызвана воспалением, раздражением или сдавливанием нервных корешков. 1 Характеристики этой боли зависят от конкретного пораженного нервного корешка (ов).
См. Поясничную радикулопатию
объявление
Исследования показывают, что 95% радикулопатии в пояснично-крестцовом отделе позвоночника возникает на уровнях L4-L5 и L5-S1. Боль от этих нервных корешков характеризуется 2 :
- Боль , которая возникает в пояснице или ягодицах и распространяется вниз по бедру, икре и стопе.
- Онемение в икре, стопе и / или пальцах ног.
- Слабость в мышцах бедра, бедра и / или стопы.
В зависимости от человека могут возникать дополнительные ощущения, такие как ощущение покалывания в ноге, струи теплой воды по бедру или погружения ступни в горячую воду. Радикулопатия обычно поражает одну ногу.
В этой статье:
Периферическая невропатия
Повреждение одного или нескольких нервов в периферической нервной системе (за пределами головного и спинного мозга) называется периферической невропатией.Эта форма нейропатии ног чаще всего возникает из-за диабета. 3 , 4 Диабетическая периферическая нейропатия обычно вызывает:
- Боль , которая возникает в пальцах ног и постепенно распространяется по направлению к колену (также называется моделью чулок и перчаток; действие надевания чулок)
- Онемение в голенях и стопах
- Слабость в пальцах ног и лодыжках на более поздних стадиях заболевания
Боль при периферической невропатии обычно поражает обе ноги.
Все о невропатии и хронической боли в спине
Нейропатия пояснично-крестцового радикулоплексуса
Это состояние возникает из-за воспаления мелких кровеносных сосудов ног, которое приводит к снижению кровоснабжения нервов, что приводит к их повреждению. Это состояние обычно наблюдается у людей с диабетом, а также может быть вызвано другими проблемами. Общие симптомы включают 5 :
- Боль , которая обычно начинается в определенном месте, например, в ягодице, бедре, бедре, ноге или ступне, и постепенно распространяется на другие области ноги
- Онемение и ощущение покалывания в пораженных местах
- Слабость в мышцах ног
- Потеря равновесия, , которая может привести к падению
Обычно поражаются несколько нервов одновременно.Заболевание может развиться в одной ноге и со временем затронуть обе ноги. 5
Малоберцовая невропатия
Сдавление малоберцового нерва около колена может вызвать симптомы в ноге. Типичные симптомы включают 6 :
- Падение стопы, , характеризующееся невозможностью поднять стопу или защемлением пальцев ног при ходьбе
- Онемение по бокам ноги, верхней части стопы и / или перепонке первого пальца ноги
Боль не является типичным признаком этого состояния, но может присутствовать, когда малоберцовая невропатия возникает в результате травма.
Посмотрите, что такое Foot Drop?
объявление
Мералгия Парестетика
Компрессия латерального кожного нерва бедра в бедре может вызвать состояние, называемое парестетической мералгией. Симптомы обычно включают 7 :
- Жгучая или ноющая боль на внешней стороне и / или передней части бедра
- Холод в пораженных местах
- Жужжание или вибрация (например, от мобильного телефона) в области бедра
Парестетическая мералгия Боль обычно усиливается в положении стоя или при ходьбе и облегчается в положении сидя.
Синдром тарзального туннеля
Дисфункция большеберцового нерва из-за сдавления нерва в тарзальном туннеле стопы вызывает этот синдром. Общие симптомы включают 8 :
- Острая стреляющая боль во внутреннем голеностопном суставе и по подошве стопы
- Онемение подошвы стопы
- Покалывание и / или ощущение жжения в стопе
Симптомы обычно ухудшаются ночью, при ходьбе или стоянии и / или после физической активности; и поправляйся с отдыхом.
Нейрогенная хромота
Этот тип боли в ногах возникает из-за сужения позвоночного канала (стеноз позвоночного канала), вызывающего сдавление спинного мозга. Это сжатие может происходить из-за костных шпор (аномальный рост костей), грыжи поясничного диска или спондилолистеза (смещение позвонка вперед).
Симптомы нейрогенной хромоты обычно возникают на обеих ногах и включают 9 :
- Боль и онемение при ходьбе, стоянии или выполнении вертикальных упражнений
- Слабость при движениях ног
Боль при нейрогенной хромоте обычно усиливается при сгибании позвоночника назад и уменьшается при наклонах вперед в пояснице, сидя или лежа.
Квалифицированный медицинский работник может помочь диагностировать точную причину нервной боли в ноге на основе типа имеющихся симптомов, истории болезни и путем выполнения определенных клинических тестов.
См. Точная диагностика боли в ногах
Список литературы
- 1.Александр CE, Варакалло М. Пояснично-крестцовая радикулопатия. [Обновлено 23 марта 2019 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2019 Янв. Доступно по адресу: https: // www.ncbi.nlm.nih.gov/books/NBK430837/
- 2. Райт Р., Inbody SB. Радикулопатия и дегенеративное заболевание позвоночника. В кн .: Секреты неврологии. Эльзевир; 2010: 121–130. DOI: 10.1016 / b978-0-323-05712-7.00007-6
- 3. Харати Ю., Кван Дж., Смит С. Периферические невропатии и болезни двигательных нейронов. В кн .: Секреты неврологии. Эльзевир; 2010: 97-120. DOI: 10.1016 / b978-0-323-05712-7.00006-4
- 4.Callaghan BC, Price RS, Feldman EL. Дистальная симметричная полинейропатия: обзор. ДЖАМА. 2015; 314 (20): 2172–2181.DOI: 10.1001 / jama.2015.13611
- 5.Ng PS, Dyck PJ, Laughlin RS, Thapa P, Pinto MV, Dyck PJB. Пояснично-крестцовая нейропатия радикулоплексуса. Неврология. Февраль 2019: 10.1212 / WNL.0000000000007020. DOI: 10.1212 / wnl.0000000000007020
- 6.Poage C, Roth C, Scott B. Паралич малоберцового нерва. Журнал Американской академии хирургов-ортопедов. 2016; 24 (1): 1-10. DOI: 10.5435 / jaaos-d-14-00420
- 7. Cheatham SW, Kolber MJ, Salamh PA. Парестетическая мералгия: обзор литературы. Int J Sports Phys Ther.2013; 8 (6): 883-93.
- 8. Киль Дж., Кайзер К. Синдром тарзального туннеля. [Обновлено 4 февраля 2019 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; Январь 2019 г. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK513273/
- 9. Мунакоми С., Форис Л.А., Варакалло М. Спинальный стеноз и нейрогенная хромота. [Обновлено 4 июня 2019 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2019 Янв. Доступно по ссылке: https://www.ncbi.nlm.nih.gov/books/NBK430872/
Боль в голени у спортсменов: узнайте разницу
Боль в икроножной мышце у спортсменов — обычное явление, но ее сложно диагностировать. Пэт Гилхэм рассматривает различные вызывающие их заболевания и то, что в литературе говорится об эффективном диагнозе.
Лондонский марафон — Лондон, Великобритания — 22 апреля 2018 г.
Травмы, вызванные растяжением икроножных мышц, распространены в спорте, включающем бег на высоких скоростях или большие объемы беговой нагрузки, ускорения и замедления, а также в утомляющих условиях игры или производительности (1) . Заболеваемость в матчах в футболе составляет 0,84 травмы икр на 100 часов, в то время как коэффициенты риска для регби колеблются от 0.От 98 до 5,85 за 100 часов на разных игровых позициях (1) .
Мышечные деформации обычно возникают в медиальной головке икроножной мышцы или около сухожильно-мышечного соединения (см. Рисунок 1). Однако медиальная треть волокон камбаловидной мышцы (а также ее апоневроз) в равной степени подвержены травмам, что, как полагают, происходит из-за чрезмерной подтаранной пронации (2) . Наибольшие факторы риска травм включают возраст спортсмена (с возрастом он увеличивается), а также любые предыдущие травмы в этой области (1) .Также существуют риски, связанные с соответствующими травмами мягких тканей нижних конечностей или суставов, а также с предсезонным периодом или с игроком, имеющим повышенный ИМТ (1) .
Рисунок 1: Анатомия основных мышц голени
Острая травма связана с внезапной локализованной болью со случайным ощущением «слезотечения». Как правило, степень инвалидности является показателем степени тяжести испытываемой боли. При этом типе травмы исследования обычно не требуются, хотя УЗИ и МРТ могут быть полезны для дифференциации растяжения мышц от ушиба, если это не является клинически очевидным (3) .В этом случае для обеспечения ясности диагностики в спорте была разработана комплексная система оценок, основанная на визуализации (см. Таблицу 1) (4) . Стоит подчеркнуть, что наличие в анамнезе стойких симптомов у теленка без специфического проявления должно предупредить врача о других возможных причинах.
Таблица 1: Система классификации травм теленка
| Оценка | Признак | Участок |
|---|---|---|
| 1 | Боль во время или после активности ROM в норме через 24 часа Нормальная мощность и начало Боль при сокращении | Миофасциальная — повреждение периферической части мышцы |
| 2 | Боль во время активности и ограничение участия Ограничение ROM Боль при сокращении Снижение мощности при тестировании | Musculotendinous — Травма живота мышцы, чаще всего в области сухожильно-мышечного соединения (MTJ) |
| 3 | Обширный разрыв Внезапное возникновение боли Значительно уменьшилось ROM Боль при ходьбе Очевидная слабость при тестировании | Intratendinous — Травма, распространяющаяся на сухожилие |
| 4 | Внезапное начало боли Значительное ограничение активности Пальпируемый разрыв в мышце Может быть менее болезненным, чем у 3 степени | Полный разрыв мышцы или сухожилия |
Возможные причины боли в икроножной мышце
Синдром биомеханической перегрузки (ранее — синдром хронической нагрузки)
Синдром хронического отдела напряжения был впервые описан в 1956 г. и считался следствием повышенного субфасциального или внутримышечного давления во время упражнений, вызывая гипоксию и последующую ишемическую боль из-за снижения кровотока (5) .
Однако новая концепция опровергает это утверждение, констатируя множество недостатков в доказательствах, а также ненадежность метода, используемого для измерения внутрикамерного давления (6) . Вместо этого фраза «синдром биомеханической перегрузки» является предпочтительной и предлагает сочетание мышечной усталости с плохой биомеханикой бега как причину быстрой перегрузки тканей и, следовательно, боли. Это похоже на синдром профессионального перенапряжения верхних конечностей, обнаруживаемый у музыкантов и офисных работников (6) .
Боль обычно возникает незаметно при беге и обычно проходит, когда бег прекращается. МРТ и УЗИ ничем не примечательны. Факторы риска включают изменение тренировочной нагрузки или переключение техники бега на бег на переднюю часть стопы. Отсутствие периодов отдыха в программах тренировок, а также плохая проверка работоспособности икроножной и камбаловидной мышц также являются серьезными показаниями к патологии. Тестирование емкости камбаловидной мышцы лучше всего проводить в положении сидя с углом в коленях 90 градусов и сравнивая справа налево.Специфическое исследование Gastrocnemius следует проводить вне ступеньки, чтобы обеспечить максимальное эксцентрическое и концентрическое сокращение.
Судороги
Причина мышечных спазмов в икроножной мышце остается довольно неясной, хотя она, как правило, возникает у менее хорошо акклиматизированных и подготовленных спортсменов (2) . Считается, что спазмы возникают в результате изменений спинномозговой нервно-рефлекторной активности, активируемых усталостью (2) ; Однако вопреки распространенному мнению, это не имеет никакого отношения к гидратации (3) .Судороги также могут возникать при патологиях, включая гипотиреоз, цирроз печени, радикулопатии и периферические невропатии. Он также имеет сильную связь с ингаляционными препаратами b2-агонистов длительного действия и некоторыми диуретиками, а также более слабую связь со статинами (3) .
Напряжение костей
Напряжение костей малоберцовой кости и задней коры большеберцовой кости может проявляться в виде боли в икре (2) . Стресс-переломы следует подозревать у людей с резким недавним резким увеличением физической активности или неоднократными чрезмерными нагрузками, с ограниченным отдыхом и без известных травм (7) .При оценке пациенты обычно демонстрируют очаговую болезненность. Однако это может быть сложно при стрессовом переломе задней коры большеберцовой кости из-за окружающей мышечной массы.
Положительный прыгающий тест на провокацию боли может быть полезен в качестве диагностического инструмента в сочетании с субъективным анамнезом, хотя его точность не была недавно подтверждена (7) . Точно так же применение камертона к очагу боли имело 75% чувствительность и 67% специфичность в небольшом исследовании (8) , но его также трудно использовать при подозрении на стрессовый перелом задней коры большеберцовой кости.МРТ остается золотым стандартом диагностики патологии костного стресса благодаря своей высокой чувствительности и специфичности (9) .
Факторы риска патологий костного стресса (9)
|
|
Дополнительные мышцы
Наличие дополнительных мышц следует учитывать при дифференциальной диагностике стойкой боли в икроножных мышцах, если исключены другие более распространенные этиологии. (10) .Более конкретно, добавочная камбаловидная мышца может возникать из малоберцовой кости или глубокой поверхности камбаловидной мышцы, прикрепляясь к ахиллову сухожилию или пяточной кости. Он может поражать задний большеберцовый нерв и сосудисто-нервный пучок, приводя к отеку со сдавлением и боли в задне-медиальном отделе лодыжки. Он имеет распространенность 0,7-5,5% и обычно односторонний у мужчин чаще, чем у женщин (10). Как показано на рисунках 2a и 2b, добавочная мышца может представлять собой массу мягких тканей или опухоль, и ее можно визуализировать на МРТ.
Рисунки 2a и 2b: Добавочная мышца
Патологии кисты Бейкера
Кисты Бейкера или подколенные кисты, которые нарушают динамику синовиальной жидкости и являются относительно частой находкой у спортсменов с внутрисуставной патологией коленного сустава (11) . Обычно они развиваются в задне-медиальной подколенной ямке из-за отсутствия анатомической поддержки в этой области синовиальной капсулы (см. Рисунок 3).Однако если он рассекает латерально, это может вызвать сдавление подколенного сосудисто-нервного пучка.
В результате у спортсменов с ущемлением большеберцового нерва (самая медиальная структура в сосудисто-нервном пучке) будет наблюдаться мышечная атрофия икроножной мышцы, парестезия и боль. Пациенты с компрессией подколенной вены испытывают отек, боль и, в редких случаях, венозную тромбоэмболию (11) . В редких случаях, когда подколенная артерия сдавливается, спортсмен сообщает о хромоте нижней конечности из-за перемежающейся ишемии конечности.
Киста Бейкера может иногда разорваться, что приводит к отеку голени и голени, имитирующему венозный тромбоз. Обычно это проявляется экхимотической или ушибленной областью вокруг лодыжек (2) . МРТ и ультразвуковая допплерография наиболее часто используются для диагностики патологии кисты Бейкера (11) .
Рисунок 3: Патология кисты Бейкера
Нервная патология
Боль в икроножных мышцах может иметь невропатическое происхождение, особенно если причиной является компрессионная невропатия или сенсибилизация периферических нервов (12) .Компрессионная невропатия связана с повреждением аксонов и демиелинизацией, что считается результатом длительного нарушения микроциркуляции нервов в нервных корешках. Это может быть вызвано посягательством костной или мягкой ткани на нервный корешок в отверстии или, чаще, в латеральном углублении позвоночного канала. Дерматомная боль — обычное явление; тем не менее, диагноз является окончательным, когда у спортсмена наблюдается снижение по крайней мере двух из четырех различных областей: рефлексов, мышечной силы, укола булавкой и легкого прикосновения (12) .
Сенсибилизация периферических нервов, с другой стороны, связана с аксональным невритом, а не с повреждением. Воспаление может быть вызвано, например, острым повреждением ткани диска, а иногда даже прямой травмой самого интерфейса периферических нервов. В результате возникает механическая чувствительность аксонов к волокнам C и Aδ при воздействии давления — т.е. во время нейродинамического тестирования (13) . Если у спортсмена возникает боль в икроножных мышцах, связанная с сенсибилизацией большеберцового нерва, у него будет положительный результат теста на опущение или пассивное поднятие прямой ноги, а также положительная провокация боли при пальпации нервных стволов седалищного и большеберцового нервов ( см. Рисунок 4 ). ).
Рисунок 4: Пальпация нервного ствола
Пальпация седалищной выемки
Пальпация большеберцового нерва в области подколенной ямки
Заболевание периферических артерий (ЗПА)
Атеросклероз артерий, кровоснабжающих ноги, встречается у 3–10% взрослых, даже у здоровых молодых спортсменов (хотя и реже) (3) .Боль или хромота в икроножных мышцах могут быть признаком окклюзии бедренной или подколенной артерии или стеноза и обычно выражаются в мышечной усталости, болях, спазмах, онемении или тяжести при физической нагрузке, которые облегчаются отдыхом в течение 10 минут.
Следует пальпировать пульс на тыльной стороне стопы и задней большеберцовой кости. Отсутствие обоих импульсов однозначно указывает на ЗПА, в то время как наличие любого из них снижает вероятность ЗПА (что в любом случае может быть нормальным для здоровых взрослых) (3) . Положительный результат теста Бюргера на ишемической ноге вызывает бледность на 15-30 градусов в положении лежа на спине и удерживается в течение 30-60 секунд.Затем, когда вы вернетесь в нормальное положение сидя из лежа на спине, цвет ног будет возвращаться в ЗПА гораздо медленнее, чем при нормальной васкулярности (3)
Еще один полезный метод диагностики, который можно легко использовать в клинике, — это лодыжечно-плечевой указатель (см. Рисунок 5) (3) . Систолическое давление измеряется с помощью манжеты для измерения давления на руках и ногах индивидуально, а затем делится, чтобы получить цифру, где нормальная оценка составляет 1,0–1,4. Значение ниже 0,9 указывает на PAD (3) .Допплерография, а также КТ-ангиограммы рекомендуются при подозрении на ЗПА (2) .
Рисунок 5: Расчет лодыжечно-плечевого индекса
Цифры в рамках даны для примера. Рассчитайте, используя как давление PT, так и DP, и используйте наименьшее полученное значение в качестве общего плечевого индекса.
ущемление подколенной артерии (PAE)
PAE — это необычная травма, вызванная чрезмерным перенапряжением, часто вызываемая компрессией подколенной артерии окружающими мышечно-сухожильными структурами, когда она выходит из подколенной ямки (14) .Чаще всего возникает добавочная медиальная головка икроножной мышцы, проходящая кзади от подколенной артерии. Однако компрессия также может происходить в результате образования фиброзных связок икроножной или подколенной мышцы (14) .
Симптомы будут аналогичны симптомам BOS, например, напряженность икры или спазмы, которые проходят в покое. Однако отличить эти два состояния от них сложно, так как отягчающие факторы могут различаться. PAE будет усугубляться безударной деятельностью, такой как езда на велосипеде, плавание или ходьба, тогда как BOS обычно усугубляется только бегом (6) .Подробное обсуждение PAE см. В статье Криса Маллака в выпуске 160.
Тромбоз глубоких вен (ТГВ)
ТГВ — еще одна потенциальная сосудистая причина боли в икроножных мышцах, которую нельзя упускать. Симптомы в икрах будут красными, горячими, твердыми, опухшими и нежными на ощупь (3) . Обычно это происходит после хирургического вмешательства или после периода иммобилизации, но также может проявляться в связи с травмами голени. Это происходит из-за сочетания отсутствия движений, неиспользования мышечного насоса и сдавливающего эффекта отека после травмы — все это может привести к расширению вен, скоплению крови и снижению скорости кровотока.Поэтому спортсменам, получившим травмы икр, не рекомендуется совершать длительные перелеты на самолетах в первые дни после травмы. (2) . Диагностика должна сочетать экстренное ультразвуковое исследование, а также использование шкалы Уэллса в качестве инструмента стратификации риска (см. Таблицу 2) (3) .
Таблица 2: Стратификация риска ТГВ с использованием оценки Уэллса
Медикаментозная патология
Стоит упомянуть, что статины могут вызывать миалгию или мышечную боль, особенно у телят у 5-10% пользователей (3) .Это интересно, если принять во внимание недавние открытия, которые показывают, что профессиональные спортсмены на выносливость, особенно женщины, не защищены от развития атеросклероза (15) . Симптомы появляются в среднем через 1 месяц после начала приема статинов, но могут быть отложены на период от 6 до 12 месяцев (3) .
Фторхинолоновые антибиотики, такие как пефлоксацин и ципрофлоксацин, связаны с предрасположенностью людей, занимающихся спортом, к тендинопатии и, в крайних случаях, к разрыву сухожилий.Это наиболее вероятно у людей старше 60 лет. Однако фторхинолоны часто назначают при более серьезных инфекциях дыхательных путей, поэтому этот фактор следует учитывать, если спортсмену были прописаны такие лекарства (16) .
Список литературы
- Br J Sports Med 2017; 51: 1189-1194
- Brukner, P. in: Khan K. 2007 (3 rd ed). Клиническая спортивная медицина. Сидней. ПА: Компании McGraw-Hill.
- Med Clin N Am 2014; 98: 429-444
- руб. J Sports Med 2012; 46: 112-17
- Scand J Med Sci Sports 2004; 14: 215-20
- руб. J Sports Med 2012; 0: 1-3
- Am Fam Phys 2011; 83 (1): 39-46
- Mil Med 1997; 162 (12): 802-803
- Arthrosc Orthop Sports Med 2015; 2 (2): 95-102
- The Foot 2013; 23: 154-161
- J Vasc Surg 2011; 54: 1821-1829
- Eur Spine J 2011; 20: 482-490
- Pain 2005; 117 (3): 462-472
- Sports Health 2012; 4 (2): 121-127
- Plos one 2016; 11 (11): 1-10
- BMJ Case Rep 2009; 1-4
.
