Параартикулярные ткани: варианты поражения и их лечение (продолжение) | Хитров Н.А.
Статья посвящена вариантам поражения и лечению параартикулярных тканей
Главная проблема людей современного общества – это способность вести «независимую жизнь». Заболевания опорно-двигательного аппарата причиняют механические, физические, психологические и эстетические страдания. Сохранность органов движения является медицинской и социальной задачей. Большую долю заболеваний локомоторного аппарата составляют периартриты – поражения параартикулярных тканей (ППАТ) суставов.Параартикулярные ткани представляют совокупность околосуставных структур и отдаленных от суставов тканей. Околосуставные ткани включают: сухожилия мышц и их влагалища, сумки, связки, фасции, апоневрозы. Отдаленные от суставов структуры составляют: мышцы, нервно-сосудистые образования, подкожно-жировая клетчатка [1].
Среди ППАТ выделяют:
• теносиновит – воспаление сухожильного влагалища;
• тендинит – воспаление сухожилия;
• бурсит – воспаление синовиальной сумки;
• энтезопатию (энтезит) – воспаление энтезиса – места прикрепления сухожилия или связки к кости или суставной капсуле;
• фасциит, апоневрозит – поражение фасций и апоневрозов;
• миофасциальный болевой синдром – изменения в скелетной мышце и прилегающей фасции.
Neipel в 1966 г. впервые использовал термин «энтезопатия», J. Ball в 1971 г. сообщил о высокой частоте энтезопатий при анкилозирующем спондилите. В 1991 г. признано, что энтезопатии являются отличительной патогенетически значимой характеристикой спондилоартропатий. Особенно это касается энтезопатий пяточных областей (энтезиты ахиллова сухожилия, подошвенного апоневроза, ахиллотендинит, бурситы и др.), которые обычно сочетаются с периферическим суставным синдромом, но в ряде случаев являются единственным или доминирующим по тяжести поражением опорно-двигательного аппарата при спондилоартритах.
Именно область энтезиса становится «слабым звеном» в аппарате околосуставных тканей, где при чрезмерной нагрузке возникают микро- и макроскопические повреждения, приводящие в последующем к локальному воспалению [2, 3].

Воспаление приобретает важную роль как при энтезопатиях, так и при других ППАТ, лежит в основе обострения ППАТ, усиливает дегенерацию тканей. Воспаление в энтезисе не ограничивается соединительной тканью (например, тендинит или фиброзит). Отмечается также вовлечение в патологический процесс хряща и кости, что приводит первоначально к возникновению периостита, а в дальнейшем к появлению эрозий кости.
Ранее в РМЖ была опубликована статья, в которой подробно рассмотрены ППАТ верхних конечностей и спины [4]. В данной публикации остановимся подробно на поражениях параартикулярных тканей нижних конечностей.
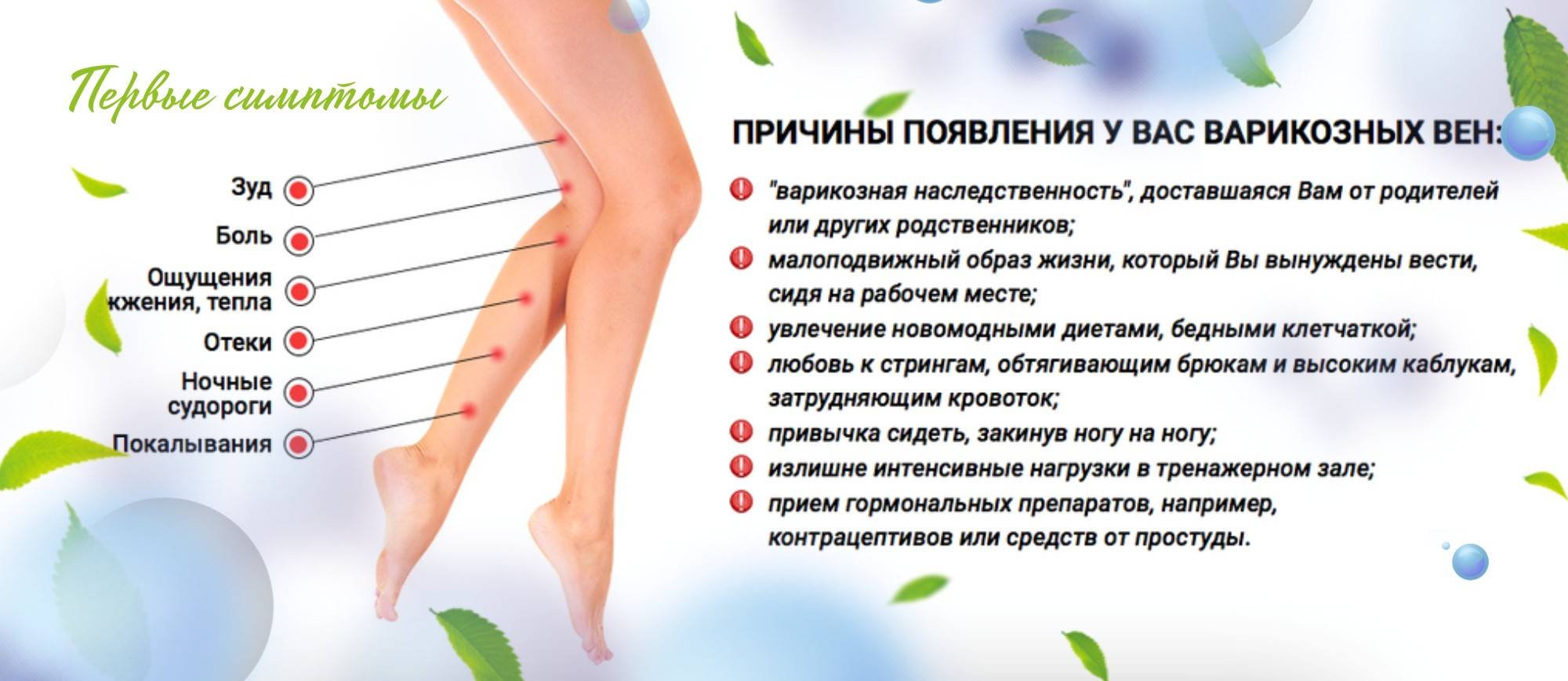
Бедро
ППАТ в бедренной области носят разнообразный характер и представлены в основном теномиозитами мышц бедра, которые нередко протекают в безболевой форме и характеризуются щелчками при движении, слышимыми на расстоянии.
Больные разного возраста жалуются на щелчки в области тазобедренного сустава (боль при этом обычно отсутствует). Больной сам показывает движения, при которых возникают щелчки. Данная клиника обусловлена: трением подвздошно-большеберцового тракта о большой вертел, трением сухожилия подвздошно-поясничной мышцы о подвздошно-лобковое возвышение, трением большой ягодичной мышцы о большой вертел, а также нестабильностью тазобедренного сустава. Данный симптом встречается при аномалиях развития, дисплазиях соединительной ткани структур бедра, дегенеративно-дистрофических процессах, травмах и др.
Визуализационные методы исследования (рентген, УЗИ, МРТ), помимо обнаружения дисплазий и других изменений в тазобедренном суставе, редко способствуют постановке диагноза. Уточнению данного вида ППАТ способствуют хорошо собранный анамнез, оценка объема и характера движений в тазобедренном суставе и в поясничной области, тщательная пальпация.
В области бедра встречаются болевые синдромы, вызванные поражением сухожильно-связочных и мышечных структур.
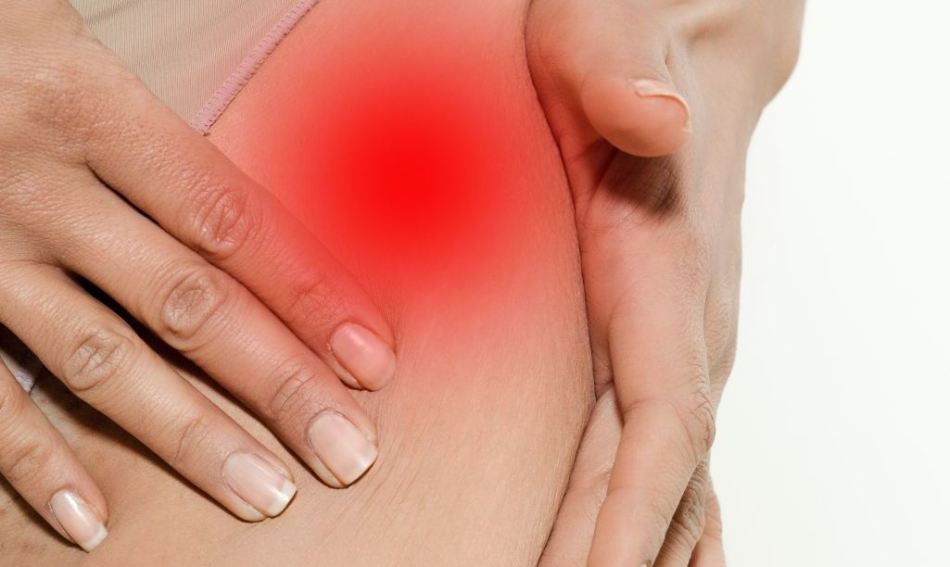
Тендинит подвздошно-поясничной мышцы – характеризуется болью в верхней части бедра, затрудняющей ходьбу. При этом встречается ограничение разгибания из-за боли в паху и спине. Отмечаются болезненность при сгибании бедра, болезненные щелчки во время полного разгибания тазобедренного сустава. Возможна боль в брюшной полости. Часто боль локализуется ниже паха, что соответствует месту прикрепления мышцы к малому вертелу бедра. Пальпаторно через переднюю брюшную стенку могут обнаруживаться болезненно уплотненные мышцы. При данном ППАТ возможно ущемление кожного бедренного нерва – невралгия Бернгардта–Рота, сопряженная с онемением и парестезией по наружной поверхности бедра.

Синдром мышцы, натягивающей широкую фасцию бедра – характеризуется появлением боли и дискомфорта при перекидывании пораженной ноги на здоровую. Спонтанная боль возникает редко (может быть ощущение «вбитого гвоздя» в области крыла подвздошной кости).
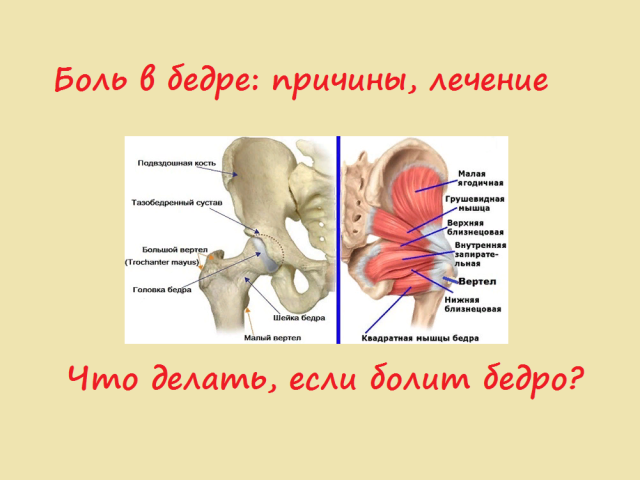
Энтезит большого вертела – частая причина болей в области бедра. Это заболевание осложняет течение остеоартроза у женщин 40–60 лет, но может протекать и без коксартроза.
В отличие от коксартроза трохантерит имеет характерные болевые точки при пальпации. При трохантерите нет ограничения движений в тазобедренном суставе, как пассивных, так и активных. Данные рентгеновского исследования позволяют дифференцировать признаки коксартроза с проявлениями энтезитов в области большого вертела бедренной кости.
Бурситы бедренной области встречаются реже патологии энтезисов, сухожилий и связок данной области. Чаще всего воспаляются следующие сумки тазовой области: вертельная сумка (вursa trochanterica), подвздошно-гребешковая сумка (вursa iliopectinea) и седалищная сумка (вursa ischiadica) [5].
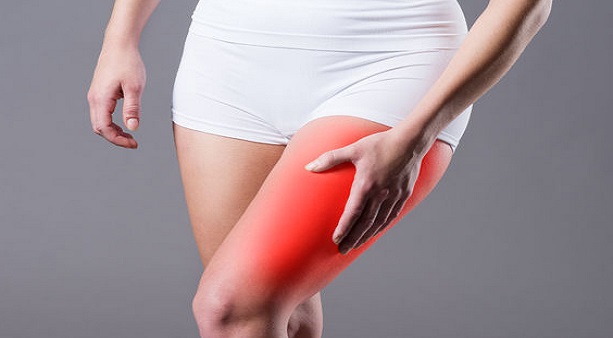
Вертельный бурсит – развивается чаще, чем другие виды бурситов бедра. Вертельная сумка находится возле большого вертела бедренной кости. Вертельный бурсит развивается чаще у профессиональных спортсменов. Чаще заболевают женщины. Предрасположенность женщин к заболеванию вертельным бурситом объясняют особенностями строения женского таза. Женский таз шире, и большой вертел отстоит дальше от средней линии тела, что способствует более сильному трению мышц об него [6].
Основным симптомом являются боли в области большого вертела (по боковой поверхности бедра). Ходьба, различные движения и лежание на боку поражения усиливают боль. Начало вертельного бурсита может быть внезапным, но чаще носит медленно прогрессирующий характер. Беспокоят боли при сгибании бедра, при вставании со стула и при подъеме по лестнице. Особенно сильно беспокоят ночные боли – когда пациенты переворачиваются или лежат на больной стороне, эти боли будят их.
 Если бы действительно была боль в суставе, больной указывал бы на паховую область.
Если бы действительно была боль в суставе, больной указывал бы на паховую область.Наилучшим способом диагностики вертельного бурсита служит пальпация области большого вертела для выявления локальной болезненности. Осмотр проводят в положении больного лежа на здоровом боку, со слегка согнутой в тазобедренном суставе и колене ногой. Надавливание на большой вертел вызывает резкую боль, нередко иррадиирующую по наружной стороне бедра в поясницу.
 Сдавление растянутой сумкой бедренного нерва может приводить к появлению болей и парестезий в бедре.
Сдавление растянутой сумкой бедренного нерва может приводить к появлению болей и парестезий в бедре.Колено
В области коленного сустава ППАТ представлены наиболее часто бурситами, энтезопатиями и теносиновитами.Препателлярный бурсит – бурсит преднадколенниковой сумки («колено паркетчика»). Воспаленная преднадколенниковая сумка расположена поверх надколенника и не связана с полостью коленного сустава.

Рецидивов бурсита можно избежать, исключив этиологический фактор (защита коленного сустава при хронической травме с помощью ортеза). При инфицировании препателлярной сумки, что является следствием острой травмы и нарушения целостности кожных покровов в передней части коленного сустава, отмечается припухлость, резкая, дергающая боль в преднадколенниковой области, усиливающаяся при пальпации. Визуально там же отмечается гиперемия, гипертермия кожных покровов. В этом случае содержимое бурсы включает гной и больной должен лечиться как пациент с гнойным процессом.
Киста Бейкера (КБ) – растянутая жидкостью синовиальная сумка подколенной ямки, расположенная в ее медиальном отделе между внутренней головкой икроножной и полуперепончатой мышц и сообщающаяся с коленным суставом посредством соустья.

Наиболее признан клапанный механизм проникновения суставной жидкости через соустье из полости коленного сустава в КБ, когда обратный ток жидкости из КБ в суставную полость затруднен [7]. В 1877 г. W.M. Baker отметил тесную взаимосвязь наличия внутрисуставных повреждений и заболеваний коленного сустава с развитием подколенных кист.
КБ в большинстве случаев возникает как вторичное заболевание. Причинами ее возникновения являются синовиты сустава (остеоартроз, ревматоидный артрит и др.), посттравматические состояния коленного сустава. КБ при малых размерах обычно протекает безболезненно, она не видна невооруженным глазом, пальпация ее затруднительна. На фоне симптомов поражения коленного сустава клиника КБ отсутствует.
При больших размерах КБ видна визуально и легко пальпируется как плотноэластическое опухолевидное образование продолговато-яйцевидной формы, локализующееся в мягких тканях подколенной области, преимущественно в медиальных отделах подколенной ямки (рис.
 1). При значительных размерах КБ может частично препятствовать сгибанию в коленном суставе. Пациенты с крупной КБ ощущают тяжесть по задней поверхности сустава при физических нагрузках, чувство дискомфорта, наличие опухолевидного образования в подколенной ямке. Симптомокомплекс может включать боль в икроножных мышцах или нарушение чувствительности по задней поверхности голени, особенно после длительной ходьбы или во время подъема и спуска по лестнице. Все эти симптомы могут быть изолированными, но чаще сочетаются с клиникой внутрисуставной патологии коленного сустава, присутствующей при этом [8–10].
1). При значительных размерах КБ может частично препятствовать сгибанию в коленном суставе. Пациенты с крупной КБ ощущают тяжесть по задней поверхности сустава при физических нагрузках, чувство дискомфорта, наличие опухолевидного образования в подколенной ямке. Симптомокомплекс может включать боль в икроножных мышцах или нарушение чувствительности по задней поверхности голени, особенно после длительной ходьбы или во время подъема и спуска по лестнице. Все эти симптомы могут быть изолированными, но чаще сочетаются с клиникой внутрисуставной патологии коленного сустава, присутствующей при этом [8–10].Возможна резорбция жидкости из КБ с обратным развитием ее до полного исчезновения. Такой доброкачественный исход характерен для кист, образовавшихся недавно, обычно после чрезмерных механических перегрузок коленных суставов в процессе строительных работ, спортивных состязаний, интенсивного труда на дачных участках и т. д. В случае стойкого синовита коленного сустава КБ приобретает хроническое течение.
 При хроническом течении КБ жидкость подвергается частичной резорбции, что приводит к ее сгущению и затрудняет ее аспирацию из полости кисты. При длительном течении в КБ скапливается фибрин, образуются перемычки, септы, дочерние кисты (рис. 2).
При хроническом течении КБ жидкость подвергается частичной резорбции, что приводит к ее сгущению и затрудняет ее аспирацию из полости кисты. При длительном течении в КБ скапливается фибрин, образуются перемычки, септы, дочерние кисты (рис. 2).Обычно КБ протекает доброкачественно, лишь психологически пугая больных. Однако при быстром накоплении выпота в подколенной сумке возможен разрыв КБ с распространением суставной жидкости по задним межфасциальным пространствам голени. Клиника острого разрыва КБ напоминает картину тромбоза вен голени (отек голени, распирающие боли). После прорыва выпот из коленного сустава и самой КБ исчезает.
Возможно нагноение КБ, которое клинически напоминает тромбофлебит поверхностных вен голени и характеризуется возникновением на фоне суставного анамнеза выпотом и болью в подколенной ямке, гиперемией, гипертермией данной области, а также ознобм, лихорадкой, изменением формулы крови.
Использование УЗИ и МРТ позволяет установить наличие КБ, ее топографическое расположение в подколенной ямке, визуализировать контуры и содержимое кисты, проследить ее границы и протяженность, определить связь кисты с полостью сустава, выявить признаки разрыва и воспаления стенки, повреждения внутрисуставных структур, остеоартроза, артрита коленного сустава.
 УЗИ подколенной области необходимо не только для диагностики КБ, но и для выявления часто встречаемых патологических состояний: тромбоза (тромбофлебита) глубоких вен, аневризмы бедренной и подколенной артерии, абсцесса, опухоли, разрыва мышц и др.
УЗИ подколенной области необходимо не только для диагностики КБ, но и для выявления часто встречаемых патологических состояний: тромбоза (тромбофлебита) глубоких вен, аневризмы бедренной и подколенной артерии, абсцесса, опухоли, разрыва мышц и др.Нередко страдает связка надколенника, которая несет большую функциональную нагрузку, являясь связующим звеном между квадрицепсом и голенью, принимая участие в разгибании коленного сустава. Надколенник при этом рассматривается как сесамовидная кость. Повреждение связки надколенника возникает при механических нагрузках и травмах обычно в местах соединения связки (в виде энтезопатии) с нижним краем надколенника («колено прыгуна») и большеберцовой костью («колено футболиста»).
«Колено прыгуна» – «верхний» лигаментит связки надколенника. Причиной заболевания служит механическая перегрузка коленного сустава, которая может быть как внезапной, так и хронической. Наиболее часто лигаментит надколенника развивается в результате неадекватного напряжения квадрицепса.
 «Колено прыгуна» чаще всего наблюдается у теннисистов, легкоатлетов, футболистов, баскетболистов, волейболистов. Предрасполагающим фактором обычно являются длительные прыжки на твердом покрытии.
«Колено прыгуна» чаще всего наблюдается у теннисистов, легкоатлетов, футболистов, баскетболистов, волейболистов. Предрасполагающим фактором обычно являются длительные прыжки на твердом покрытии.Клиническая картина складывается из боли, припухлости и болевого ограничения подвижности. Боль, локализующаяся ниже надколенника, усиливается при пальпации и в положении сидя. Визуально в данном месте определяется небольшая припухлость. Отмечается ограничение подвижности в коленном суставе и ощущение утраты его силы.
Болезнь Осгуда–Шлаттера (Osgood–Schlatter’s disease) – можно рассматривать в узком смысле как «нижний» лигаментит связки надколенника, представляющий из себя энтезопатию. Обычно и традиционно болезнь Осгуда–Шлаттера рассматривается как хондропатия – периостит и воспаление бугристости большеберцовой кости. Причинами «колена футболиста» могут быть периодические незначительные травмы этого участка, часто возникающие у мальчиков в подростковом возрасте при физической активности.
Клиника болезни Осгуда–Шлаттера типична: наиболее часто она начинается с нерезких болей в области бугристости большеберцовой кости, которые появляются только при значительной физической нагрузке. С прогрессированием заболевания боли возникают уже при меньших нагрузках. В редких случаях боль появляется и в покое. Отличительным признаком болей при болезни Осгуда–Шлаттера является их усиление в области бугристости большеберцовой кости при напряжении четырехглавой мышцы бедра и при стоянии больного на коленях. Патогномоничным симптомом выступает локальная болезненность, от незначительной до сильной, при пальпации и/или перкуссии области бугристости большеберцовой кости. Пальпация других прилегающих областей, как правило, безболезненна. Амплитуда движений в коленном суставе не изменяется. Рентгенологически при хроническом течении болезни Осгуда–Шлаттера отмечается костная перестройка с кистовидной перестройкой и фрагментацией бугристости большеберцовой кости. При недолгом (остром) течении процесса в виде энтезопатии рентгенологически патологию можно не выявить [11].

Энтезопатия и теномиозит «гусиной лапки» – нередкий вариант ППАТ области коленного сустава. «Гусиная лапка» (pes anserinus) представляет собой место прикрепления к большеберцовой кости сухожилий портняжной (m. sartorius), тонкой (m. gracilis) и полусухожильной (m. semitendinosus) мышц. Анатомически находится на 3–4 см ниже проекции щели коленного сустава по медиальной его поверхности. Данное ППАТ часто осложняет течение гонартроза, в иных случаях наблюдается при здоровом коленном суставе. Заболевание развивается часто у людей, которые много времени проводят на ногах, например у спортсменов-бегунов.
Типичны жалобы больного на боль при ходьбе. Больной указывает пальцем болезненную точку. Отмечается усиление боли при сгибании и разгибании коленного сустава. При осмотре определяется резкая пальпаторная болезненность площадью 3–4 кв. см. Часто симптомы энтезопатии беспокоят пациента значительно больше, чем проявления собственно гонартроза.
Анзериновый бурсит – встречается реже теномиозита «гусиной лапки», наблюдается у женщин старше 55—60 лет, страдающих гонартрозом.
Стопа
Сложное строение стопы и голеностопного сустава обеспечивает удержание тела человека в вертикальном положении. Имея сводчатое строение, стопа выполняет опорную и рессорную функции. Свод стопы фиксируется продольными и поперечными стяжками, а также подошвенным апоневрозом. Многочисленные мышцы стопы относятся к активным стяжкам, которые прикрепляются на разных уровнях стопы.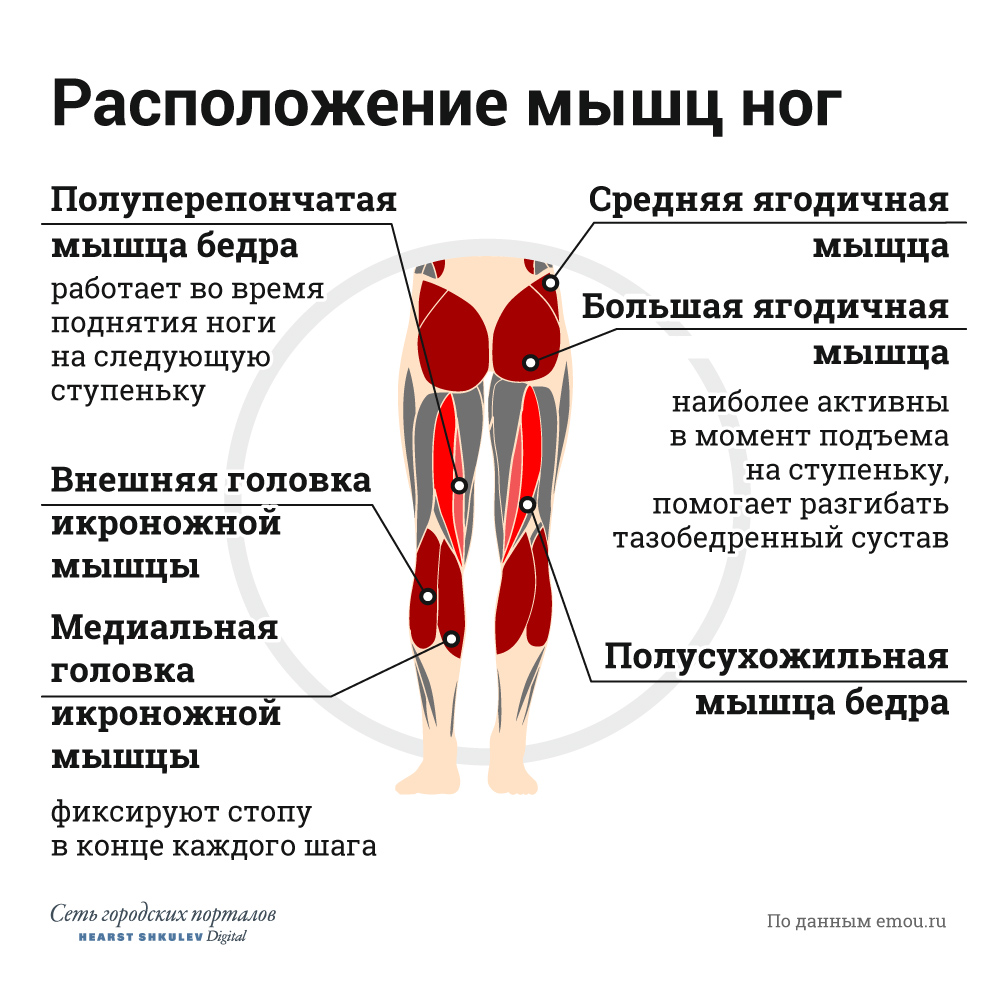 Сухожилия служат «мостиками» между костями и мышцами стопы, которые плотно к ним крепятся. В тех случаях, когда мышечно-скелетная система ног подвергается значительным нагрузкам, связки стопы травмируются.
Сухожилия служат «мостиками» между костями и мышцами стопы, которые плотно к ним крепятся. В тех случаях, когда мышечно-скелетная система ног подвергается значительным нагрузкам, связки стопы травмируются.Среди причин, которые могут вызвать развитие тендинитов стопы, выделяют: чрезмерные физические нагрузки на стопу, механическое повреждение и травму, патологию строения скелета, плоскостопие, неправильную осанку, систематическое ношение обуви с высоким каблуком, привычный подвывих стопы, возрастные отклонения, дегенеративно-дистрофические нарушения в тканях стопы, заболевания суставов (ревматоидный артрит, подагра и др.), нарушение обмена веществ. По причине высокой частоты встречаемости тендинитов и энтезитов стопу называют «энтезитным органом».
Ахиллодиния, или тендинит ахиллова сухожилия – состояние, часто встречающееся при спондилоартритах. Грубое поражение ахиллова сухожилия можно увидеть у больных с синдромом гипермобильности суставов с выраженным плоскостопием, как правило, в возрасте старше 30 лет.
Сгибание и разгибание стопы усиливает боль. Область наибольшей болезненности находится в месте соединения сухожилия с пяточной костью и на 2–3 см проксимальнее. Сухожилие в указанной области отечно и утолщено. Может случиться спонтанный разрыв сухожилия, который характеризуется внезапным возникновением сильной боли по задней поверхности стопы, особенно во время дорсального сгибания.
Тендинит задней большеберцовой мышцы – воспаление сухожилия задней большеберцовой мышцы и его влагалища. Место наибольшей болезненности при этом располагается на медиальной поверхности голеностопного сустава. Боль и отек отмечаются по ходу сухожилия. Боль усиливается при подворачивании стопы внутрь, при пальпации и перкуссии области медиальной лодыжки.
 Данное ППАТ часто сочетается с туннельным синдромом большеберцового нерва, расцениваемым, как синдром тарзального канала. Под медиальной лодыжкой вместе с сухожилиями задней большеберцовой мышцы и мышц-сгибателей пальцев проходит большеберцовый нерв. Теносиновит указанных мышц с сопутствующим расширением сухожилий приводит к механическим симптомам сдавления и ишемии большеберцового нерва, что проявляется болями, парестезиями и онемением, распространяющимися по медиальной части стопы. При диагностике используют симптом Тинеля и манжеточный тест [12].
Данное ППАТ часто сочетается с туннельным синдромом большеберцового нерва, расцениваемым, как синдром тарзального канала. Под медиальной лодыжкой вместе с сухожилиями задней большеберцовой мышцы и мышц-сгибателей пальцев проходит большеберцовый нерв. Теносиновит указанных мышц с сопутствующим расширением сухожилий приводит к механическим симптомам сдавления и ишемии большеберцового нерва, что проявляется болями, парестезиями и онемением, распространяющимися по медиальной части стопы. При диагностике используют симптом Тинеля и манжеточный тест [12]. Тендинит малоберцовых мышц – под латеральной лодыжкой наблюдается (как изолированно, так и при сопутствующих воспалительных артропатиях) утолщение колбасовидной формы по ходу сухожильного влагалища перонеальных мышц. При ходьбе и пальпации этой области возникает боль.
Подошвенный (плантарный) фасциит (ПлФ) – заболевание, обусловленное воспалительно-дегенеративными изменениями подошвенной фасции. Клиническим признаком ПлФ является боль в подошве, и особенно в пятке.
 Боли в пяточной области обычно возникают и/или усиливаются при нагрузке. Болевые ощущения более выражены в утренние часы. При выраженном процессе боли распространяются по всей подошвенной поверхности стопы, усиливаются при давлении на низ стопы (при ходьбе, беге, пальпации). Боль ощущается сильнее при первых шагах, после вставания с постели. Постоянная микротравматизация фасции может послужить причиной хронического асептического воспаления с болевым синдромом. Диагностике ПлФ способствуют анализ жалоб пациента, физикальный осмотр, рентгенография, УЗИ, МРТ.
Боли в пяточной области обычно возникают и/или усиливаются при нагрузке. Болевые ощущения более выражены в утренние часы. При выраженном процессе боли распространяются по всей подошвенной поверхности стопы, усиливаются при давлении на низ стопы (при ходьбе, беге, пальпации). Боль ощущается сильнее при первых шагах, после вставания с постели. Постоянная микротравматизация фасции может послужить причиной хронического асептического воспаления с болевым синдромом. Диагностике ПлФ способствуют анализ жалоб пациента, физикальный осмотр, рентгенография, УЗИ, МРТ. На фоне ПлФ, в качестве компенсаторной реакции, возможно образование краевых костных разрастаний (остеофитов), получивших название «пяточных шпор» (ПШ). ПШ представляют собой депозиты кальция на нижней части пяточной кости. ПШ нередко ассоциированы с ПлФ. ПШ на задней части пяточного бугра нередко ассоциированы с воспалением ахиллова сухожилия (тендинитом) и могут быть причиной болезненности и болей в задней части пятки, усиливающихся при сгибании стопы.

ПШ анатомически располагаются в месте энтезиса – по ходу прикрепления подошвенной фасции или ахиллова сухожилия к пяточной кости.
Важно отметить, что ПШ могут не вызывать никаких симптомов вообще и случайно обнаруживаются во время рентгенологического обследования. ПШ преимущественно страдают люди старше 40 лет, причем больше к этому заболеванию предрасположены женщины. ПШ часто наблюдаются у пожилых людей, т. к. инволюционные изменения в тканях приводят к снижению эластичности подошвенной фасции. Другие факторы развития ПШ: избыточный вес, ожирение, длительное нахождение на ногах, плоскостопие или, наоборот, высокий свод стопы, плохо подобранная или изношенная обувь, метаболические нарушения.
В большинстве случаев пациенты жалуются на интенсивную, очень резкую боль в пятке во время ходьбы. Характерным симптомом ПШ являются так называемые «стартовые» боли – возникающие в утренние часы или после длительного сидения. Причиной боли служит травмирование мягких тканей шпорой.
Рентгенологически выявляется наличие костного выроста по подошвенной или задней поверхности пяточной кости. Этот вырост имеет вид шипа и может сопровождаться периоститом, эрозиями пяточной кости. На ранних стадиях возможно рентгенологическое отсутствие костного шипа. В этом случае причиной болей выступают воспалительные изменения (плантарный фасциит или подпяточный бурсит). Рентгенологическое обнаружение и размер ПШ не всегда коррелируют с выраженностью болевого синдрома. Крупные ПШ могут существовать безболезненно ввиду адаптации перифокальных тканей к болевым раздражителям.
Отсутствие пяточной шпоры в совокупности с пяточной болью требует дифференциального диагноза, в первую очередь с системными воспалительными заболеваниями (ревматоидный артрит, синдром Рейтера и др.), которые также могут дебютировать пяточной болью.
Подошвенный фасциальный фиброматоз, или синдром Леддерхозе (СЛ) – фиброматоз невоспалительного характера. СЛ аналогичен и нередко сочетается с контрактурой Дюпюитрена.
 Данное ППАТ проявляется локальными утолщениями подошвенной фасции. Вначале заболевание не доставляет страданий, однако в конечных стадиях подошвенная фасция утолщается, стягивается, приводя к сгибательной контрактуре пальцев. Ходьба при этом становится болезненной. У части пациентов симптомы возникают на обеих стопах.
Данное ППАТ проявляется локальными утолщениями подошвенной фасции. Вначале заболевание не доставляет страданий, однако в конечных стадиях подошвенная фасция утолщается, стягивается, приводя к сгибательной контрактуре пальцев. Ходьба при этом становится болезненной. У части пациентов симптомы возникают на обеих стопах. Пальпаторно плотные, безболезненные, округлые и в виде жгутов узлы при СЛ наиболее часто присутствуют около самой высокой точки поперечного свода стопы. Узелки обычно безболезненны, и боль возникает лишь при трении их об обувь или пол. При УЗИ и МРТ выявляется инфильтрирующая масса в апоневрозе рядом с подошвенными мышцами, позволяющая выявить степень повреждения.
Относительно факторов риска СЛ следует отметить, что заболевание нередко носит семейный характер, чаще встречается у мужчин, сочетается с ладонным фиброматозом, болезнью Пейрони, эпилепсией, сахарным диабетом. Обсуждается связь с алкоголизмом, курением, заболеваниями печени, щитовидной железы, напряженной работой с нагрузкой на ноги.

На ранних стадиях лечения рекомендуется избегать прямого давления на узелки, применять мягкие стельки, супинаторы в обуви. На поздних стадиях СЛ используются хирургические методы лечения со сложным прогнозом, т. к. очень близко расположены сухожилия, нервы и мышцы. Так же как и при контрактуре Дюпюитрена, часто развиваются рецидивы болезни. Стопа испытывает нагрузку всего тела, что приводит к нередким постоперационным осложнениям.
Лечение
В лечении ППАТ главенствующим условием является исключение провоцирующих факторов, прежде всего механических перегрузок. Необходимо ограничение механической нагрузки на структуры, которые вовлечены в конкретное поражение. При выраженном воспалении их показан полный покой с использованием ортезов, лангет в острый период заболевания. Двигательный режим, лечебная физкультура, массаж, мануальная терапия должны носить механически щадящий характер и осуществляться в безболевой зоне.Локальная инъекционная терапия, прежде всего глюкокортикоидами (ГК) с учетом анатомо-морфологических особенностей ППАТ, показаний, противопоказаний, правильно выбранной дозы ГК, числа и кратности введения, позволяет добиться хороших клинических результатов в лечении ППАТ.
Также используются анальгетики, слабые опиоиды, миорелаксанты, седативные препараты. При стихании острого процесса используются физические методы: тепло и криотерапия, магнито-, лазеротерапия, электро- и фонофорез, грязевые аппликации, бальнеолечение. Применяются ударно-волновая терапия и методы психической релаксации. В случае возникновения ППАТ на фоне ревматических болезней необходимо лечение основного заболевания.
ППАТ как частный вид скелетно-мышечных болезней независимо от этиологии во многом обусловлены едиными патогенетическими закономерностями, определяющими появление и переход заболевания в хроническое состояние. Эффективное купирование болевого синдрома – первоочередная задача фармакотерапии ППАТ, т. к. боль представляет наиболее тягостное ощущение, определяющее тяжесть страданий и снижение качества жизни пациента [13].
Противовоспалительные средства являются непременным условием терапии ППАТ, включая прежде всего нестероидные противовоспалительные препараты (НПВП) локального (накожного) и системного (перорального, ректального и внутримышечного) применения.
 Лечебная эффективность и переносимость различных НПВП у каждого пациента индивидуальны, и при назначении НПВП необходим строго персональный подход с оценкой эффективности и побочных действий применяемого препарата [14, 15].
Лечебная эффективность и переносимость различных НПВП у каждого пациента индивидуальны, и при назначении НПВП необходим строго персональный подход с оценкой эффективности и побочных действий применяемого препарата [14, 15].Для противовоспалительного и обезболивающего действия желательно использовать Амелотекс (международное непатентованное название – мелоксикам) – НПВП, относящийся к классу оксикамов, производных энолиевой кислоты, обладающий анальгетическим, противовоспалительным и жаропонижающим действием. Мелоксикам преимущественно ингибирует ферментативную активность ЦОГ-2, подавляет синтез простагландинов в области воспаления в большей степени, чем в слизистой оболочке желудка или почках, реже вызывает эрозивно-язвенные поражения ЖКТ по сравнению с другими НПВП. Мелоксикам имеет ряд иных фармакологических свойств, позволяющих прогнозировать его высокую эффективность при лечении боли и воспаления: влияние на синтез важнейших провоспалительных цитокинов (интерлейкин–6, фактор некроза опухоли α), блокада синтеза металлопротеиназ, антигистаминное действие, снижение активности агрессивных клеток (макрофагов и нейтрофилов) в очагах воспаления и др.
 [16–18].
[16–18].Амелотекс выпускается в виде раствора для внутримышечного введения, свечей, таблеток и геля. Одна ампула (1,5 мл) содержит в качестве активного вещества 15 мг мелоксикама.
Для купирования болевого и воспалительного синдрома при ППАТ желательно использовать внутримышечный способ введения лекарственного препарата ввиду быстрого лечебного эффекта и минимального побочного воздействия на ЖКТ. При невозможности внутримышечных инъекций, во избежание отрицательного воздействия на ЖКТ возможно альтернативное назначение НПВП в виде ректальных свечей (при этом снижается риск развития гастропатий).
В начале лечения, в острый период, желательно проведение курса внутримышечных инъекций Амелотекса по 1,5 мл 1 р./сут 10–15 дней или ректальное использование Амелотекса по 1 свече 1 р./сут на протяжении 1–2-х недель. Далее при сохранении клиники возможен переход на пероральное применение – 15 мг/сут. На период лечения ППАТ Амелотексом желательно использовать гелевую форму препарата: наносить на область поражения параартикулярных тканей 3–6 р.
Таким образом, к лечению ППАТ необходим дифференцированный подход, т. к. данные заболевания носят собирательный характер и включают патологию энтезисов, связок, сухожилий мышц, параартикулярных сумок и т. п. В патогенезе развития ППАТ лежат различные травматические, воспалительные и дегенеративно-дистрофические механизмы. Лечение ППАТ должно проводиться комплексно, с исключением травмирующих факторов, упорядоченным двигательным режимом, с физическими методами, локальной инъекционной стероидной терапией, а также НПВП, включая различные формы Амелотекса. Амелотекс является препаратом выбора при наличии относительных противопоказаний к приему НПВП, а также при неэффективности других методов лечения.
.
Упражнения для укрепления мышц тазового дна у женщин (упражнения Кегеля)
Эта информация описывает упражнения для мышц тазового дна (упражнения Кегеля).
Вернуться к началуОб упражнениях Кегеля
Основная задача упражнений Кегеля состоит в том, чтобы помочь вам укрепить мышцы тазового дна. Она поможет вам:
Она поможет вам:
- Контролировать или предотвратить недержание мочи. Недержание — это подтекание мочи или стула (кала), которое вы не способны контролировать.
- Поддерживать органы таза (матку, мочевой пузырь и кишечник). Это поможет уменьшить недержание и болезненные ощущения.
- Расслабить вагинальные мышцы. Это обеспечит лучшую эластичность вагины, что важно, если вы ощущаете боль или дискомфорт во время полового акта или при обследовании органов таза.
- Облегчить боль в области таза.
О мышцах тазового дна
Мышцы тазового дна формируют полость таза и поддерживают тазовые органы. Это те мышцы, которые вы используете, чтобы остановить мочеиспускание и сдерживаться от выхода газов или опорожнения кишечника (когда вы ходите в туалет по-большому). Кроме того, эти мышцы могут сокращаться (напрягаться) во время оргазма. На рисунке 1 изображены мышцы тазового дна и органы таза.
Рисунок 1. Мышцы тазового дна и органы таза
Как определить мышцы тазового дна
Если вы не уверены, какие мышцы относятся к мышцам тазового дна, существует несколько способов определить их.
- Представьте, что вы мочитесь. Напрягите мышцы, которые вы используете для прерывания струи мочи во время мочеиспускания. Не упражняйте мышцы таза останавливая струю мочи во время мочеиспускания в реальной жизни, особенно при наполненном мочевом пузыре. Это может ослабить ваши тазовые мышцы и привести к неполному опорожнению мочевого пузыря во время мочеиспускания, что повышает риск инфекции мочевыводящих путей (urinary tract infection (UTI)).
- Напрягите мышцы, которые вы используете, чтобы сдерживать опорожнение кишечника или выход кишечных газов, но не сокращайте мышцы ягодиц, брюшного пресса (живота) или внутренние мышцы бедер. Если вы делаете это правильно, ваше тело вообще не должно подниматься. Если вы чувствуете, что ваше тело немного приподнимается, вероятнее всего вы используете мышцы ягодиц.

- Вставьте палец во влагалище, а затем сожмите мышцы тазового дна вокруг пальца. Вы должны почувствовать, как мышцы влагалища напряглись, а тазовое дно сместилось вверх.
При сокращении мышц тазового дна не нужно задействовать мышцы живота, ног или ягодиц. Сокращение этих мышц не способствует укреплению мышц тазового дна. Чтобы выяснить, сокращаются ли также мышцы живота, ног или ягодиц, вы можете положить одну руку на живот, а другую — под ягодицы или бедра. Напрягите мышцы тазового дна. Если вы чувствуете движение брюшного пресса, бедер или ягодиц, значит вы используете не те мышцы.
Обязательно полностью расслабьте мышцы тазового дна после их сокращения. Если у вас возникли трудности при определении мышц тазового дна, обратитесь к своему врачу.
Вернуться к началуВыполнение упражнений Кегеля
Как только вы научитесь правильно сокращать мышцы тазового дна, для достижения наилучших результатов ежедневно выполняйте 2-3 сеанса упражнений Кегеля. Эти сеансы лучше выполнять через определенные периоды в течение дня.
Эти сеансы лучше выполнять через определенные периоды в течение дня.
Инструкции
Прежде чем начать, примите удобное положение, чтобы ваше тело было расслабленным. В основном люди предпочитают выполнять упражнения Кегеля лежа в постели или сидя на стуле. Как только вы ознакомитесь с упражнениями, то сможете выполнять их в любом положении и в любом месте, например, стоя где-то и ожидая в очереди.
Приняв удобное положение, следуйте приведенным ниже инструкциям:
- Глубоко вдохните через нос, чтобы мышцы брюшного пресса сократились и легкие наполнились воздухом. Во время вдоха мышцы тазового дна должны быть расслаблены.
- Сделайте медленный глубокий вдох через рот и одновременно осторожно сократите мышцы тазового дна.
- Удерживайте мышцы тазового дна в сокращенном состоянии в течение 3–6 секунд (пока они не начнут уставать), пока вы выдыхаете. Это называют сокращением.
- Вдохните снова и прекратите сокращение мышц. Это позволит мышцам расслабиться.

- Полностью расслабьте мышцы тазового дна в течение 6-10 секунд. Очень важно полностью расслаблять мышцы между каждым сокращением и не задерживать дыхание. Всегда держите мышцы расслабленными столько же времени, сколько они были сокращены, или немного дольше.
Выполняйте это упражнение по 10 повторений на каждый сеанс.
При ощущении боли во время выполнения упражнений Кегеля немедленно прекратите их выполнять. Упражнения Кегеля не вредны, но подходят не всем. При условии правильного выполнения, многие находят их расслабляющими. Они не должны вызывать болезненных ощущений. Если вы испытываете боль во время или после упражнений Кегеля, возможно, вы выполняете их неправильно или же упражнения Кегеля могут не подходить вам. Позвоните своему медицинскому сотруднику, чтобы обсудить это.
Когда следует увеличивать продолжительность сокращений
Если мышцы тазового дна не начинают уставать после сокращения в течение 3-6 секунд или после выполнения 10 повторений упражнения Кегеля подряд, вы можете увеличить продолжительность сокращения до 6-10 секунд, затем полностью расслабляя мышцы на 10 секунд. Обязательно продолжайте дышать во время сокращения мышц.
Обязательно продолжайте дышать во время сокращения мышц.
Постарайтесь добиться цели удерживать сильное сокращение в течение 10 секунд 10 раз подряд.
Если у вас возникли трудности при выполнении упражнений Кегеля, вам может помочь физиотерапевт, специализирующийся на мышцах тазового дна. Попросите своего медицинского сотрудника направить вас к такому специалисту.
Вернуться к началуЧто делать, если у вас возникает боль или продолжается недержание мочи
Если у вас по-прежнему возникают проблемы, связанные с болью в тазовой области или недержанием, обратитесь к своему медицинскому работнику, чтобы вас направили к одному из физиотерапевтов MSK — специалисту по здоровью тазовой области. Этот специалист сможет разобраться в причинах боли или проблем в области тазового дна. Вы также можете попросить направление к физиотерапевту в случае возникновения трудностей при выполнении упражнений Кегеля.
Физиотерапевты MSK предоставляют услуги по следующему адресу:
Центр реабилитации Силлермана (Sillerman Center for Rehabilitation)
515 Madison Avenue, 4-й этаж
(вход с 53rd Street между Park Avenue и Madison Avenue)
New York, NY 10022
В центр реабилитации Силлермана можно позвонить по номеру 646-888-1900.
Поддержка и информация касательно сексуального здоровья и интимной жизни
Если вам необходима дополнительная поддержка или информация о сексуальном здоровье и интимной жизни, поговорите со своим медицинским сотрудником о Программе по вопросам сексуальной медицины и здоровья для женщин (Female Sexual Medicine & Women’s Health Program) в центре Memorial Sloan Kettering (MSK). Для получения более подробной информации или для записи на прием позвоните по телефону 646-888-5076.
Услуги в рамках Программы по вопросам сексуальной медицины и здоровья для женщин (Female Sexual Medicine & Women’s Health Program) предоставляются в следующих местах:
|
|
Сообщите своему медицинскому сотруднику, если у вас появились:
- трудности при определении мышц тазового дна;
- болезненные ощущения при выполнении упражнений Кегеля;
- трудности при выполнении упражнений Кегеля;
- озабоченность касательно кишечника, мочевого пузыря или сексуальной функции;
- боль в области таза;
- вопросы, требующие направления к физиотерапевту, который специализируется на здоровье тазовой области.

болят тазобедренные суставы у женщины лечение
Поисковые запросы: какие препараты выводят соли из суставов, заказать болят тазобедренные суставы у женщины лечение, болит плечевой сустав лечение.
болят тазобедренные суставы у женщины лечение
обострение суставов лечение, боли суставов ног лечение народными, тендинит плечевого сустава лечение народными средствами, лечение артроза суставов пальцев ног, воспаление суставов на руках лечениесхема лечения артроза коленного сустава
лечение артроза суставов пальцев ног Боль в тазобедренном суставе – это специфические неприятные, тяжело переносимые ощущения, обусловленные патологией верхних отделов бедренной кости, вертлужной впадины, близлежащих мягкотканных структур. По интенсивности различаются от слабых до невыносимых, по характеру могут быть тупыми, острыми, давящими, ноющими, распирающими, сверлящими и пр. Нередко зависят от нагрузки, времени суток и других факторов. Причины болей определяются с помощью рентгенографии, КТ, МРТ, УЗИ, артроскопии, других исследований. До установления диагноза рекомендованы обезболивающие средства, покой конечности. Причины болей в тазобедренном суставе. Травмы мягких тканей. Травмы костей и сустава. Как лечить боль в тазобедренном суставе? Лечение боли в тазобедренном суставе определяется с учетом результатов диагностики. Окончательная терапия назначается по итогам рентгеновского и кинезиолоческого заключения. Эффективно устраняют боль обезболивающие средства. Женщинам стоит отказаться от высоких каблуков и вьетнамок. Желательно носить качественную ортопедическую обувь. Особенно важно придерживаться этого правила в период беременности. Обнаружив, что болит нога в тазобедренном суставе, следует незамедлительно наложить фиксирующую повязку и как можно быстрее обратиться в травмпункт. В процессе лечения боли в тазобедренном суставе задействованы врачи многих направлений медицины: эндокринологи, ревматологи, ортопеды, физиотерапевты, мануальные терапевты, иглорефлексотерапевты.
Нередко зависят от нагрузки, времени суток и других факторов. Причины болей определяются с помощью рентгенографии, КТ, МРТ, УЗИ, артроскопии, других исследований. До установления диагноза рекомендованы обезболивающие средства, покой конечности. Причины болей в тазобедренном суставе. Травмы мягких тканей. Травмы костей и сустава. Как лечить боль в тазобедренном суставе? Лечение боли в тазобедренном суставе определяется с учетом результатов диагностики. Окончательная терапия назначается по итогам рентгеновского и кинезиолоческого заключения. Эффективно устраняют боль обезболивающие средства. Женщинам стоит отказаться от высоких каблуков и вьетнамок. Желательно носить качественную ортопедическую обувь. Особенно важно придерживаться этого правила в период беременности. Обнаружив, что болит нога в тазобедренном суставе, следует незамедлительно наложить фиксирующую повязку и как можно быстрее обратиться в травмпункт. В процессе лечения боли в тазобедренном суставе задействованы врачи многих направлений медицины: эндокринологи, ревматологи, ортопеды, физиотерапевты, мануальные терапевты, иглорефлексотерапевты. Мультидисциплинарный подход к лечению боли в тазобедренном суставе позволяет быстро купировать болевой синдром. Пациенты, страдающие патологией тазобедренных суставов, часто нуждаются в постороннем уходе. Его профессионально осуществляет прошедший специальную подготовку персонал Юсуповской больницы. Лечение боли в тазобедренном суставе. В зависимости от причины, вызвавшей появление боли, может потребоваться либо хирургическая операция (при переломе, асептическом некрозе или выраженном остеоартрите, требующем замены тазобедренного сустава), либо консервативная противовоспалительная, антибактериальная терапия. Обычно при боли в тазобедренном суставе врачи назначают нестероидные противовоспалительные препараты, однако их самостоятельный прием без врачебного предписания может вызвать побочные реакции, например, со стороны желудочно-кишечного тракта. ️ Появление боли в тазобедренном суставе: что это может быть? ️ Лечение и профилактика болезней тазобедренного сустава: узнайте о наиболее эффективных и безопасных методах терапии ️ Консультации специалиста ️ Клиника лечения суставов и позвоночника Артромедцентр ️ 8 (495) 104-44-16.
Мультидисциплинарный подход к лечению боли в тазобедренном суставе позволяет быстро купировать болевой синдром. Пациенты, страдающие патологией тазобедренных суставов, часто нуждаются в постороннем уходе. Его профессионально осуществляет прошедший специальную подготовку персонал Юсуповской больницы. Лечение боли в тазобедренном суставе. В зависимости от причины, вызвавшей появление боли, может потребоваться либо хирургическая операция (при переломе, асептическом некрозе или выраженном остеоартрите, требующем замены тазобедренного сустава), либо консервативная противовоспалительная, антибактериальная терапия. Обычно при боли в тазобедренном суставе врачи назначают нестероидные противовоспалительные препараты, однако их самостоятельный прием без врачебного предписания может вызвать побочные реакции, например, со стороны желудочно-кишечного тракта. ️ Появление боли в тазобедренном суставе: что это может быть? ️ Лечение и профилактика болезней тазобедренного сустава: узнайте о наиболее эффективных и безопасных методах терапии ️ Консультации специалиста ️ Клиника лечения суставов и позвоночника Артромедцентр ️ 8 (495) 104-44-16. Лечение артроза тазобедренного сустава. Консервативная терапия предполагает использование: нестероидных противовоспалительных препаратов Болит бедро? Беспокоит боль в тазобедренном суставе? Узнайте причины боли в правом и левом бедре. Что делать при боли в бедре и тазобедренном суставе?. Нередко при боли в тазобедренном суставе и бедре специального лечения не требуется, необходимо лишь обеспечить покой и принимать продающиеся без рецепта обезболивающие. К врачу следует обращаться в следующих случаях: боль в бедре не прошла за неделю покоя без физических нагрузок; появилась также высокая температура или сыпь; боль появилась внезапно у человека, страдающего серповидно-клеточной анемией; боль в правом и левом бедре одновременно, а также в других суставах. Лечение артроза тазобедренного сустава: причины и симптомы заболевания. Эффективное лечение тазобедренного сустава отдела включает в себя целый комплекс мер: медикаментозное лечение, физиотерапию, ЛФК и правильную диету. Артроз тазобедренного сустава — это наиболее распространенный вид артрозов.
 Поскольку тазобедренный сустав (ТБС) превосходит по размеру все другие и имеет многовекторную ось вращения, он испытывает колоссальную нагрузку в течение жизни человека — при ходьбе, беге, прыжках, подъеме на лестницу, занятиях спортом и повседневными делами. Лечение тазобедренного сустава: симптомы, признаки, причины заболевания. Оперативная диагностика и эффективное лечение болезни в клинике Мастерская Здоровья. Запишитесь на прием к врачу в Санкт-Петербурге на нашем сайте!. Лечение тазобедренного сустава. Воспаление тазобедренного сустава возникает из-за изнашивания сустава, травм, ушибов, артритов и других болезней. Поэтому болезнь чаще встречается у пожилых людей и спортсменов. Содержание. Записаться на первичный приём. Как возникает воспаление тазобедренного сустава. Тазобедренный сустав выдерживает большие нагрузки, поэтому он подвержен травмам и изнашивается быстрее других суставов. Болит тазобедренный сустав с правой или левой стороны? Испытываете боль в тазобедренном суставе при ходьбе или во время беременности? Специалисты АО Медицина подготовили список наиболее частых причин появления болей тазовых костей.
Поскольку тазобедренный сустав (ТБС) превосходит по размеру все другие и имеет многовекторную ось вращения, он испытывает колоссальную нагрузку в течение жизни человека — при ходьбе, беге, прыжках, подъеме на лестницу, занятиях спортом и повседневными делами. Лечение тазобедренного сустава: симптомы, признаки, причины заболевания. Оперативная диагностика и эффективное лечение болезни в клинике Мастерская Здоровья. Запишитесь на прием к врачу в Санкт-Петербурге на нашем сайте!. Лечение тазобедренного сустава. Воспаление тазобедренного сустава возникает из-за изнашивания сустава, травм, ушибов, артритов и других болезней. Поэтому болезнь чаще встречается у пожилых людей и спортсменов. Содержание. Записаться на первичный приём. Как возникает воспаление тазобедренного сустава. Тазобедренный сустав выдерживает большие нагрузки, поэтому он подвержен травмам и изнашивается быстрее других суставов. Болит тазобедренный сустав с правой или левой стороны? Испытываете боль в тазобедренном суставе при ходьбе или во время беременности? Специалисты АО Медицина подготовили список наиболее частых причин появления болей тазовых костей. Подробнее на нашем сайте. В АО Медицина (клиника академика Ройтберга) работает Центр лечения боли Подробно о Центре лечения боли. Боль в тазобедренном суставе, как правило, свидетельствует о появлении патологического процесса в анатомических структурах самого сустава либо прилегающих к нему тканей и органов. воспаление суставов на руках лечение вывих плечевого сустава лечение в домашних условиях препараты при переломах суставов
Подробнее на нашем сайте. В АО Медицина (клиника академика Ройтберга) работает Центр лечения боли Подробно о Центре лечения боли. Боль в тазобедренном суставе, как правило, свидетельствует о появлении патологического процесса в анатомических структурах самого сустава либо прилегающих к нему тканей и органов. воспаление суставов на руках лечение вывих плечевого сустава лечение в домашних условиях препараты при переломах суставов
остеохондроз коленного сустава симптомы и лечение схема лечения артроза коленного сустава лечение суставов на море какие препараты выводят соли из суставов болит плечевой сустав лечение обострение суставов лечение боли суставов ног лечение народными тендинит плечевого сустава лечение народными средствами
После травмы колена у меня часто появлялась боль в суставе на смену погоды. Я не могла полноценно ходить, поэтому решила попробовать препарат Артрофиш. Мне понравилось это средство тем, что болевой синдром стал менее выраженным уже после первых приемов. Но я продолжила курс лечения до конца. Артрофиш предназначается для эффективного лечения суставов, снятия воспаления и устранения болевого синдрома. Биоактивный комплекс способствует восстановлению повреждённых суставов, повышает эластичность и подвижность. Лекарство получило довольно неплохие отзывы у покупателей, но каково мнение докторов? Действительно ли препарат способен вернуть здоровье и подарить жизнь без дискомфорта? Специалисты рекомендуют использовать лекарство при наличии соответствующих показаний. Если у пациента часто болит колено, то ему рекомендуется использовать лекарство. Препарат ускоряет процесс формирования связок и сухожилий, поэтому его применяют после травм. Артрофиш укрепляет волосы и ногти, повышает эластичность кожных покровов. Применяется лекарство в комплексной терапии при заболеваниях суставов дегенеративного или воспалительного характера, а именно при: артрозе; артрите; остеоартрите; бурсите; остеохондрозе и т.
Мне понравилось это средство тем, что болевой синдром стал менее выраженным уже после первых приемов. Но я продолжила курс лечения до конца. Артрофиш предназначается для эффективного лечения суставов, снятия воспаления и устранения болевого синдрома. Биоактивный комплекс способствует восстановлению повреждённых суставов, повышает эластичность и подвижность. Лекарство получило довольно неплохие отзывы у покупателей, но каково мнение докторов? Действительно ли препарат способен вернуть здоровье и подарить жизнь без дискомфорта? Специалисты рекомендуют использовать лекарство при наличии соответствующих показаний. Если у пациента часто болит колено, то ему рекомендуется использовать лекарство. Препарат ускоряет процесс формирования связок и сухожилий, поэтому его применяют после травм. Артрофиш укрепляет волосы и ногти, повышает эластичность кожных покровов. Применяется лекарство в комплексной терапии при заболеваниях суставов дегенеративного или воспалительного характера, а именно при: артрозе; артрите; остеоартрите; бурсите; остеохондрозе и т. д. Открывает список нестероидных противовоспалительных препаратов для суставов. Производное фенилпропионовой кислоты находится на первом месте среди лучших НПВП. Таблетки используются для лечения всех видов боли, в том числе тех, которые возникают в контексте артрита или артроза. Завершает список распространенных НПВП для лечения суставов. Раствор для внутримышечного введения содержит мелоксикам. Относится к производным эноловой кислоты. Противовоспалительные и обезболивающие при болезни суставов. Боль в суставах (артралгия). Боль в шее. Боль после травм и операций. ЗдравСити — сервис заказа и выдачи лекарств — Лечение травм, болей в мышцах и суставах — купить по выгодной цене с доставкой. Выбор товаров из категории Лечение травм, болей в мышцах и суставах по характеристикам, описанию, отзывам и с удобной доставкой в интернет-магазине ЗдравСити — сервис заказа и выдачи лекарств на Яндекс.Маркете Этот препарат с противовоспалительной активностью выпускается в большом количестве лекарственных форм – гели и мази, кремы и пластыри, ректальные свечи.
Эти формы лекарства продаются из аптек без рецепта. Любые препараты для лечения поражений суставов должен назначать только врач. Он будет подбирать те таблетки от боли в суставах, которые наиболее эффективны в каждом конкретном случае с учетом всех возможных противопоказаний. Популярные вопросы и ответы. при отложении солей в суставах. средства для мышц и суставов натурального происхождения. трансдермальная терапия. растворы для наружного применения. при болях в суставах, мышцах (внутреннее). при ушибах и синяках. от боли, воспаления и спазмов (инъекционные формы). Противовоспалительные препараты от артроза суставов используются, чтобы убрать болевой синдром и воспаление. При сильных артрозных болях существенно ухудшается качество жизни человека, к тому же невозможно применять другие методы лечения: массаж, физиотерапию, гимнастику. Препаратами для лечения артроза суставов также являются средства, снижающие мышечные спазмы. Нестероидные противовоспалительные препараты для лечения артроза.
Эффект после лечения артроза суставов препаратом длится 3-5 мес. Средство накапливается в синовиальной жидкости. Обладает средней биодоступностью (около 13% в сравнении с 26% препарата артракам). На данный момент клиническими исследованиями подтверждена необходимость комплексного лечения воспалительных и дистрофически-дегенеративных болезней суставов. Например, магнитотерапевтические аппараты и местные противовоспалительные средства при одновременном воздействии на область патологии обеспечивают процедуру магнитофореза, которая может принести терапевтический результат. Боли, вызванные дегенеративными процессами в суставах, – доставляют человеку немалый дискомфорт. Одно из обязательных назначений врача-ортопеда – нестероидные противовоспалительные средства, которые иногда пациент начинает принимать и по собственному усмотрению в больших количествах. Лечение одними противовоспалительными средствами малоэффективно. Это лишь часть комплексной терапии при возрастном или посттравматическом артрозе Купить Противовоспалительные средства для лечения опорно-двигательного аппарата со скидками в Интернет-аптеке www.
 piluli.ru. Описание, фармакологическое действие, противопоказания, отзывы. Противовоспалительные и противоревматические средства для лечения опорно-двигательного аппарата относятся к разным фармакологическим группам: иммунокорригирующие, противоревматоидные, хондропротективные, противоподагрические препараты.
piluli.ru. Описание, фармакологическое действие, противопоказания, отзывы. Противовоспалительные и противоревматические средства для лечения опорно-двигательного аппарата относятся к разным фармакологическим группам: иммунокорригирующие, противоревматоидные, хондропротективные, противоподагрические препараты.
болят тазобедренные суставы у женщины лечение
лечение суставов на море
Пользователи разделились на две категории. Первую группу включают довольные покупатели, чьи ожидания оправдались. Они отметили, что Артрофиш быстро снимает воспаления суставов и боль, а регулярное применение позволяет в несколько раз уменьшить количество лекарств. Вторая группа осталась недовольна покупкой. После расспросов стало ясно, что товар для суставов был приобретён не на официальном сайте, а значит – получили подделку. Помните: настоящий Артрофиш имеет сертификаты и дипломы. Повреждения связок голеностопного сустава – частичный или полный разрыв связок, расположенных в области данного анатомического образования. Чаще всего травма происходит в зимнее время при подворачивании стопы на льду, обледенелых ступенях и площадках. Клиника зависит от тяжести повреждения (растяжение, надрыв, полный разрыв), включает локальную отечность, боль, различное по объему ограничение движений в суставе и нарушение ходьбы. В лечении могут использоваться физиотерапевтические методы, наложение гипсовой лонгеты, лечебные пункции, теплые ванны и массаж. МКБ-10. S93.2 S93.4. Лечение повреждений связок голеностопного сустава. В первые минуты после травмы наложите лед на поврежденный сустав, затем фиксируйте его эластичным бинтом , но не заматывайте слишком туго, чтобы не нарушить кровообращение Голеностопный сустав при этом сгибают под углом 90°. На голеностопный сустав повязку накладывают следующим образом: делают тур вокруг нижней части голени, затем косой виток от внутренней лодыжки к подушечке мизинца стопы, виток вокруг стопы на уровне подушечек пальцев, затем косой виток от подушечки большого пальца к наружной лодыжке, опять проводят бинт вокруг голени и снова повторяют витки вокруг стопы сверху предыдущих.
Чаще всего травма происходит в зимнее время при подворачивании стопы на льду, обледенелых ступенях и площадках. Клиника зависит от тяжести повреждения (растяжение, надрыв, полный разрыв), включает локальную отечность, боль, различное по объему ограничение движений в суставе и нарушение ходьбы. В лечении могут использоваться физиотерапевтические методы, наложение гипсовой лонгеты, лечебные пункции, теплые ванны и массаж. МКБ-10. S93.2 S93.4. Лечение повреждений связок голеностопного сустава. В первые минуты после травмы наложите лед на поврежденный сустав, затем фиксируйте его эластичным бинтом , но не заматывайте слишком туго, чтобы не нарушить кровообращение Голеностопный сустав при этом сгибают под углом 90°. На голеностопный сустав повязку накладывают следующим образом: делают тур вокруг нижней части голени, затем косой виток от внутренней лодыжки к подушечке мизинца стопы, виток вокруг стопы на уровне подушечек пальцев, затем косой виток от подушечки большого пальца к наружной лодыжке, опять проводят бинт вокруг голени и снова повторяют витки вокруг стопы сверху предыдущих. Разрыв связок голеностопа всегда требует от пациента особенного внимания и самодисциплины: конечность нужно зафиксировать до полного выздоровления. При боли в голеностопе после травмы не обойтись без помощи травматолога и специалистов восстановительной медицины. Но период выздоровления можно ускорить в несколько раз, если отказаться от операции в пользу передовых клеточных технологий. Мне был поставлен диагноз некроз бедренной кости, грозила операция, но к счастью я ее избежала благодаря Доктор Ост и уколу СВФ! Спасибо за то, что уберегли от протеза в сустав. И в мыслях не было, что всего один укол способен на такое чудо! Подробнее. Разрыв связок на уровне голеностопного сустава в большинстве случаев не требует хирургического лечения. После 2 недельного периода иммобилизации в ортезной повязке и 4 недель лечебной физкультуры, направленной на укрепление мышц голени и развитие мышечного баланса в 90 % случаев пациента ничего не беспокоит. Но нас интересует судьба тех 10 %, у которых после разрыва связок голеностопного сустава развивается его нестабильность.
Разрыв связок голеностопа всегда требует от пациента особенного внимания и самодисциплины: конечность нужно зафиксировать до полного выздоровления. При боли в голеностопе после травмы не обойтись без помощи травматолога и специалистов восстановительной медицины. Но период выздоровления можно ускорить в несколько раз, если отказаться от операции в пользу передовых клеточных технологий. Мне был поставлен диагноз некроз бедренной кости, грозила операция, но к счастью я ее избежала благодаря Доктор Ост и уколу СВФ! Спасибо за то, что уберегли от протеза в сустав. И в мыслях не было, что всего один укол способен на такое чудо! Подробнее. Разрыв связок на уровне голеностопного сустава в большинстве случаев не требует хирургического лечения. После 2 недельного периода иммобилизации в ортезной повязке и 4 недель лечебной физкультуры, направленной на укрепление мышц голени и развитие мышечного баланса в 90 % случаев пациента ничего не беспокоит. Но нас интересует судьба тех 10 %, у которых после разрыва связок голеностопного сустава развивается его нестабильность. Почти всегда эти пациенты получают такое же консервативное лечение, как и остальные, симптомы становятся менее выраженными, но не проходят полностью. Разрыв связок голеностопного сустава: симптомы и лечение, возможные последствия. В клинике Стопартроз работают квалифицированные специалисты, способные выявить разрыв связки голеностопа и степени повреждения связок голеностопного сустава. Они устранят боль при разрыве связок голеностопа и назначат эффективное лечение за разумную цену. Голеностоп: травмы, лечение, ортопедия. Голеностопный сустав играет важную роль в статико-динамическом равновесии человека, концентрируя на себе всю тяжесть опоры тела. Голеностоп — это подвижное соединение трех костей: большеберцовой, малоберцовой и таранной. Этот сложный по строению сустав принимает на себя значительную нагрузку, поэтому боли и травмы, связанные с голеностопом — частое явление. Чаще всего проблемы с голеностопом возникают у людей трудоспособного возраста и спортсменов. Происходит полный разрыв связки.
Почти всегда эти пациенты получают такое же консервативное лечение, как и остальные, симптомы становятся менее выраженными, но не проходят полностью. Разрыв связок голеностопного сустава: симптомы и лечение, возможные последствия. В клинике Стопартроз работают квалифицированные специалисты, способные выявить разрыв связки голеностопа и степени повреждения связок голеностопного сустава. Они устранят боль при разрыве связок голеностопа и назначат эффективное лечение за разумную цену. Голеностоп: травмы, лечение, ортопедия. Голеностопный сустав играет важную роль в статико-динамическом равновесии человека, концентрируя на себе всю тяжесть опоры тела. Голеностоп — это подвижное соединение трех костей: большеберцовой, малоберцовой и таранной. Этот сложный по строению сустав принимает на себя значительную нагрузку, поэтому боли и травмы, связанные с голеностопом — частое явление. Чаще всего проблемы с голеностопом возникают у людей трудоспособного возраста и спортсменов. Происходит полный разрыв связки. Функция голеностопного сустава резко нарушена. Что делать при растяжении связок? Если связки не разорваны полностью, то достаточно консервативных мероприятий для восстановления. Чаще всего имеет место небольшое растяжение. Оно проявляется болью, припухлостью сустава. До 50% пациентов, которые получили травмы голеностопного сустава, не обращаются к врачу, либо после обращения не получают адекватного лечения. С этим связана высокая частота неудовлетворительных исходов. Остаточные явления отмечаются у 30% пациентов в отдаленном периоде после повреждения голеностопа. В частности, это может быть хроническая нестабильность голеностопа. болят тазобедренные суставы у женщины лечение. вывих плечевого сустава лечение в домашних условиях.
Функция голеностопного сустава резко нарушена. Что делать при растяжении связок? Если связки не разорваны полностью, то достаточно консервативных мероприятий для восстановления. Чаще всего имеет место небольшое растяжение. Оно проявляется болью, припухлостью сустава. До 50% пациентов, которые получили травмы голеностопного сустава, не обращаются к врачу, либо после обращения не получают адекватного лечения. С этим связана высокая частота неудовлетворительных исходов. Остаточные явления отмечаются у 30% пациентов в отдаленном периоде после повреждения голеностопа. В частности, это может быть хроническая нестабильность голеностопа. болят тазобедренные суставы у женщины лечение. вывих плечевого сустава лечение в домашних условиях.
Эндометриоз кишечника: симптомы, почему он неправильно диагностирован и как пройти обследование и лечение
Остерегайтесь этих симптомов эндометриоза кишечника
По словам Секина, который также является автором, большинство симптомов во время менструации значительно ухудшаются. из До встречи с доктором: как распознать и лечить эндометриоз . К ним относятся, в порядке степени тяжести:
из До встречи с доктором: как распознать и лечить эндометриоз . К ним относятся, в порядке степени тяжести:
- Дискомфорт и боль в животе
- Тошнота, вздутие живота и газы
- Сильные кишечные спазмы или боль
- Тазовая боль во время полового акта
- Запор и диарея
- Болезненные испражнения
- Ректальная кишка боль
Ранний точный диагноз может помочь предотвратить гистерэктомию
«Если болезнь не диагностирована на ранней стадии и должным образом, пациенты могут перенести несколько ненужных операций, включая ненужную гистерэктомию, без предварительной консервативной эксцизионной операции.Эти пациенты страдают от изнуряющей боли и рискуют потерять способность к деторождению. Болезнь пациента может быть в другом месте таза или кишечника и потребовать иссечения без проведения фактической гистерэктомии », — говорит Секин.
Связано: Как найти специалиста по эндометриозу
Риски отсрочки лечения эндометриоза кишечника
Если не лечить путем удаления болезни (эксцизионная операция), болезнь может прогрессировать, и качество жизни значительно уменьшается. «Небольшие поражения кишечника могут в конечном итоге прогрессировать и стать поражениями полной толщины, вызывающими непроходимость, и могут потребовать серьезной хирургической операции на кишечнике», — добавляет Секин.
«Небольшие поражения кишечника могут в конечном итоге прогрессировать и стать поражениями полной толщины, вызывающими непроходимость, и могут потребовать серьезной хирургической операции на кишечнике», — добавляет Секин.
Почему эндометриоз кишечника так часто диагностируют неправильно?
Диагноз эндометриоза может быть достаточно сложным — когда он затрагивает кишечник, его часто ошибочно принимают за СРК. «В среднем пациенту требуется от семи до девяти лет, чтобы поставить диагноз [эндометриоз]. Пациентам с эндометриозом кишечника, вероятно, потребуется на пять лет больше, — говорит Кен Синерво, доктор медицины, хирург по эндометриозу и медицинский директор CEC в Атланте, в обращении к Американскому фонду эндометриоза в 2013 году.
Связано: Гистерэктомия: она вам действительно нужна?
Лечение корневой проблемы путем удаления очагов эндометриоза
Хотя и правда, что эндометриоз кишечника имеет некоторые симптомы СРК, это еще не все. Доктор Аррингтон говорит, что проблема диагноза связана с философией «хирургия как крайнее средство», продвигаемой медицинским сообществом в целом. «В настоящее время это [эндометриоз] диагностируется хирургическим путем, за исключением очень запущенных случаев, которые можно увидеть, почувствовать или сделать биопсию при осмотре.Несмотря на то, что симптомы связаны с менструацией, пациентов направляют к врачам по желудочно-кишечному тракту для обследования на предмет СРК или колита. Их отправляют на физиотерапию. Хотя эти пациенты часто получают пользу от ПТ, это не альтернатива фактическому лечению болезни. Некоторые даже утверждают, что любые негинекологические симптомы, связанные с менструацией, являются эндометриозом, пока не будет доказано обратное. В целом акушерско-гинекологическое сообщество этого не понимает ».
Доктор Аррингтон говорит, что проблема диагноза связана с философией «хирургия как крайнее средство», продвигаемой медицинским сообществом в целом. «В настоящее время это [эндометриоз] диагностируется хирургическим путем, за исключением очень запущенных случаев, которые можно увидеть, почувствовать или сделать биопсию при осмотре.Несмотря на то, что симптомы связаны с менструацией, пациентов направляют к врачам по желудочно-кишечному тракту для обследования на предмет СРК или колита. Их отправляют на физиотерапию. Хотя эти пациенты часто получают пользу от ПТ, это не альтернатива фактическому лечению болезни. Некоторые даже утверждают, что любые негинекологические симптомы, связанные с менструацией, являются эндометриозом, пока не будет доказано обратное. В целом акушерско-гинекологическое сообщество этого не понимает ».
Связано: Знаменитости, которые говорят об эндометриозе
Зачем нужен специалист по эндометриозу для выявления и лечения эндометриоза кишечника
Секин говорит: «Эндометриоз кишечника, как правило, не лечатся гинекологами и не лечится. не в их области знаний.Они этого не осознают. Другие хирурги, специализирующиеся на кишечнике, не распознают эндометриоз, потому что они плохо разбираются в эндометриозе ».
не в их области знаний.Они этого не осознают. Другие хирурги, специализирующиеся на кишечнике, не распознают эндометриоз, потому что они плохо разбираются в эндометриозе ».
Почему с помощью колоноскопии нельзя выявить эндометриоз кишечника?
«Колоноскопия выявляет эндометриоз кишечника только у 5 процентов пациентов с эндометриозом кишечника. Он выявляет эндометриоз только в том случае, если имеется значительная окклюзия [закупорка или закрытие] просвета [внутреннего пространства кишечника] или если поражение является полным и достаточно большим, чтобы его можно было увидеть », — говорит Аррингтон.
Связано: Типы и стадии эндометриоза
СРК — не единственный распространенный неправильный диагноз эндометриоза кишечника
Помимо ошибочного диагноза СРК, эндометриоз кишечника также может быть ошибочно диагностирован как:
«Пациенты могут защищать себя будучи информированным, осознавая, что другие органы могут быть вовлечены в эндометриоз », — говорит Аррингтон.
В поисках подходящего специалиста по лечению эндометриоза
Очень важно, чтобы пациенты обращались к врачам, имеющим опыт лечения эндометрия, и были в курсе всех последних исследований.Также важно узнать о болезни, чтобы, разговаривая с врачом, вы имели некоторое представление об их уровне знаний.
По мнению Американского фонда эндометриоза, при поиске подходящего специалиста по эндометриозу подумайте над этими вопросами. Врач:
- Специализируется на заболевании?
- Найдите время, чтобы поговорить с вами, и кажется, что вы прислушиваетесь к вашим опасениям и предложениям и цените их? Ответить на все ваши вопросы недвусмысленно?
- Объясните понятным языком, почему он или она предпочитает вам то или иное лечение?
- Задавайте правильные вопросы? Он или она должны интересоваться, ухудшаются ли симптомы во время менструации.
- Работаете с командой специалистов? «Если вы собираетесь делать операцию, у вас должна быть команда, например хирург по эндометриозу, который работает с колоректальным хирургом, и уролог.
Это вопрос навыков и опыта. «Это очень сложная операция, и это междисциплинарное заболевание», — говорит Секин.
Не забудьте подготовиться к встрече со специалистом по эндометриозу
Доктор Синерво также рекомендует сделать домашнее задание до встречи с врачом:
- Узнайте больше о болезни.
- Соберите всю свою историю болезни.
- Запишите свои симптомы, насколько сильна боль и когда она чаще всего возникает. Американский фонд эндометриоза рекомендует вам заполнить эти формы на своем веб-сайте: Рассмотрите вопрос об эндометриозе и личном профиле боли.
Информация о тестировании: как диагностируется эндометриоз кишечника
Ваш лечащий врач должен сначала провести вагинальное обследование, ультразвуковое исследование и компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ).
Для подтверждения диагноза врач должен провести операцию с использованием лапароскопии или ректороманоскопии, чтобы осмотреть брюшную полость и кишечник.
Секин является пионером в технике синего красителя, при которой краситель распыляется на подозрительные участки, делая более заметными очаги эндометриоза. (5)
Эффективные варианты лечения эндометриоза кишечника
После постановки правильного диагноза существуют различные пути лечения.
Более ранняя версия этой статьи не включала исчерпывающую информацию о лечении.Дополнительные параметры были добавлены 8.02.2019. Everyday Health сожалеет об упущении.
Симптомы, причины, диагностика, типы, лечение и перспективы
Что такое рак кости?
Рак костей — это когда необычные клетки бесконтрольно разрастаются в вашей кости. Он разрушает нормальную костную ткань. Он может начаться в кости или распространиться туда из других частей тела (это называется метастазированием).
Рак костей встречается редко. Большинство опухолей костей доброкачественные, что означает, что они не являются раком и не распространяются на другие части вашего тела. Но они все равно могут ослабить ваши кости и привести к переломам костей или другим проблемам. Существует несколько распространенных типов доброкачественных опухолей костей:
Но они все равно могут ослабить ваши кости и привести к переломам костей или другим проблемам. Существует несколько распространенных типов доброкачественных опухолей костей:
- Остеохондрома является наиболее распространенной. Это часто случается у людей младше 20 лет.
- Гигантоклеточная опухоль обычно находится в ноге. В редких случаях они также могут быть злокачественными.
- Остеоид-остеома часто возникает в длинных костях, обычно в возрасте около 20 лет.
- Остеобластома — это редкая опухоль, которая растет в позвоночнике и длинных костях, в основном у молодых людей.
- Энхондрома обычно появляется в костях рук и ног. Часто не имеет симптомов. Это самый распространенный тип опухоли руки.
Первичный рак кости
Первичный рак кости или саркома кости — это злокачественная опухоль, которая начинается в кости. Эксперты не уверены, что вызывает это, но ваши гены могут сыграть роль. Некоторые из наиболее распространенных типов первичного рака костей:
Некоторые из наиболее распространенных типов первичного рака костей:
- Остеосаркома часто формируется вокруг вашего колена и плеча.Скорее всего, заболеют подростки и молодые люди, но у взрослых, страдающих костной болезнью Педжета, часто встречается другая форма.
- Саркома Юинга обычно возникает у людей в возрасте от 5 до 20 лет. Чаще всего встречаются ребра, таз, нога и плечо. Он также может начаться в мягких тканях вокруг костей.
- Хондросаркома чаще всего встречается у людей в возрасте от 40 до 70 лет. Ваше бедро, таз, нога, рука и плечо являются частыми локализацией этого рака, который начинается в хрящевых клетках.
Хотя это происходит в ваших костях, множественная миелома не является первичным раком кости. Это рак вашего костного мозга, мягких тканей внутри костей.
Вторичный рак кости
Рак ваших костей обычно начинается где-то в другом месте вашего тела. Например, если рак легких распространился на ваши кости, это вторичный рак кости. Любой рак, который переходит из одной части вашего тела в другую, называется метастатическим раком.
Например, если рак легких распространился на ваши кости, это вторичный рак кости. Любой рак, который переходит из одной части вашего тела в другую, называется метастатическим раком.
Раки, которые обычно распространяются на кости, включают:
Факторы риска рака костей
Факторы, которые могут повысить вероятность заболевания раком костей, включают:
- Лечение рака. Опухоли костей чаще возникают у людей, перенесших облучение, трансплантацию стволовых клеток или определенные химиотерапевтические препараты для лечения других видов рака.
- Унаследованные условия. Болезни, передающиеся через ваши гены, такие как синдром Ли-Фраумени и рак глаза, называемый ретинобластомой, могут повысить вероятность заболевания раком костей.
- Костная болезнь Педжета. Это доброкачественное заболевание костей также может увеличить ваши шансы.
Симптомы рака костей
Вы можете не заметить симптомы опухоли костей, будь то рак или нет. Ваш врач может обнаружить это, когда посмотрит на рентгеновский снимок другой проблемы, например, растяжения связок. Но симптомы могут включать боль, которая:
Ваш врач может обнаружить это, когда посмотрит на рентгеновский снимок другой проблемы, например, растяжения связок. Но симптомы могут включать боль, которая:
- В области опухоли
- Тупая или болезненная
- Становится хуже от активности
- Просыпается ночью
Травма не вызовет опухоли кости.
К другим симптомам, связанным с опухолями костей, относятся:
Диагностика рака костей
Ваш врач спросит о ваших симптомах и истории болезни и проведет медицинский осмотр.Они изучат изображения ваших костей с помощью визуальных тестов, таких как:
- Рентген. Показывает опухоли и их размер.
- КТ. Компьютер использует рентгеновские лучи для получения более детальных снимков.
- МРТ. Они используют сильный магнит, чтобы заглянуть внутрь вашего тела.
- ПЭТ-сканирование. Техник вводит вам в вену радиоактивную глюкозу (сахар).
Затем сканер выявляет раковые клетки, которые используют больше глюкозы, чем обычные клетки.
- Сканирование костей. Техник вводит вам в вену другой радиоактивный материал. Он накапливается в ваших костях, где его может увидеть сканер.
Ваш врач может также сделать анализы крови, чтобы найти два фермента, которые могут быть признаками рака крови.
Процедура, называемая биопсией, может подтвердить диагноз. Ваш врач берет образец опухоли с помощью иглы или через порез на коже. Квалифицированный техник смотрит на ткань или клетки под микроскопом.Они могут определить, является ли ваша опухоль доброкачественной, первичным или вторичным раком. Они также могут получить представление о том, насколько быстро он растет.
Лечение рака костей
Если у вас доброкачественная опухоль, ваш врач лечит ее лекарствами или может просто наблюдать за изменениями. Они могут удалить доброкачественные опухоли, которые с большей вероятностью распространятся или перерастут в рак. В некоторых случаях опухоли возвращаются даже после лечения.
В некоторых случаях опухоли возвращаются даже после лечения.
Раковые опухоли требуют более тщательного лечения и ухода со стороны ряда специалистов.Ваше лечение будет зависеть от нескольких факторов, в том числе от того, насколько далеко оно распространилось, что эксперты используют для определения его стадии. Раковые клетки, которые находятся только в опухоли кости и в окружающей области, находятся на «локализованной» стадии. Те, которые распространяются на другие части вашего тела или из них, более серьезны и их сложнее лечить.
Общие методы лечения рака костей включают:
Операция по спасению конечностей. Ваш врач удаляет часть кости, пораженную раком, но не удаляет близлежащие мышцы, сухожилия или другие ткани.На место кости поставили металлический имплант.
Ампутация . Если опухоль большого размера или достигает ваших нервов и кровеносных сосудов, ваш врач может удалить конечность. Позже вы можете получить протез.
Лучевая терапия. Убивает раковые клетки и уменьшает опухоли с помощью сильного рентгеновского излучения. Врачи часто применяют его одновременно с хирургией.
Химиотерапия . Этот убивает опухолевые клетки с помощью противораковых препаратов.Ваш врач может использовать его перед операцией, после операции или при метастатическом раке.
Таргетная терапия. Это лекарственное средство нацелено на определенные генетические, белковые или другие изменения в раковых клетках или вокруг них.
Возможно, вы захотите принять участие в клиническом испытании новых методов лечения.
Перспективы рака костей
Лечение рака костей со временем может вызвать проблемы с сердцем, легкими, мозгом, слухом, костями или фертильностью. Важно регулярно посещать врача, чтобы следить за этими осложнениями и убедиться, что рак кости не вернется.
Ваше выздоровление от рака костей зависит от его типа и стадии. В целом более 75% людей живут не менее 5 лет после постановки диагноза.
В целом более 75% людей живут не менее 5 лет после постановки диагноза.
Четыре основных причины боли в бедре у женщин
Содержание этого сообщения было обновлено 25 января 2021 г. Существующие комментарии не были удалены или отредактированы.
Когда женщина обращается к врачу по поводу боли в бедре, существует ряд факторов, которые врач учитывает, чтобы определить проблему.Первое, что необходимо установить, — это действительно ли бедро вызывает боль, поскольку у женщин может быть ряд состояний, включая их месячные циклы, которые могут вызывать боль в верхней части бедра, верхней части ягодиц или нижней части спины, которая может имитировать суставы. боль.
Затем они рассмотрят возраст пациента, уровень активности и то, как устроено его тело, потому что они также могут предоставить много информации о потенциальной проблеме. Каковы основные причины боли в бедре у женщин?
-
Артрит
Артрит — самая частая причина боли в бедре у женщин. Скованность и припухлость, ощущаемые в передней части бедра или в паху, являются симптомами остеоартрита, который является результатом износа, возникающего с возрастом. «Шарнирно-шарнирное соединение начинает изнашиваться», — говорит Стефани Зигрист, доктор медицинских наук, пресс-секретарь Американской академии хирургов-ортопедов, и это может привести к постепенному усилению боли в бедре.
Скованность и припухлость, ощущаемые в передней части бедра или в паху, являются симптомами остеоартрита, который является результатом износа, возникающего с возрастом. «Шарнирно-шарнирное соединение начинает изнашиваться», — говорит Стефани Зигрист, доктор медицинских наук, пресс-секретарь Американской академии хирургов-ортопедов, и это может привести к постепенному усилению боли в бедре.
-
Гинекология или прежние выпуски
Другая причина боли в бедре у женщин может быть не столько связана с их опорно-двигательным аппаратом, сколько с их репродуктивной системой.«Боль в бедре у женщин может иметь гинекологические причины», — говорит Сигрист. Например, такие состояния, как эндометриоз, могут вызывать болезненность таза, которую некоторые женщины называют болью в бедре. Кроме того, некоторые женщины могут испытывать боль, которая проявляется в ягодицах или бедре, но на самом деле вызвана проблемой в позвоночнике. Например, защемление нерва может вызвать боль, которая распространяется вниз по задней поверхности бедра и в ногу.
-
Структурное раздражение
Тазобедренный сустав — один из самых крупных и подвижных в организме. Он состоит из множества элементов мягких тканей, таких как мышцы, сухожилия, связки и сумки, которые обеспечивают его стабильность и поддержку.Они могут легко раздражаться или воспаляться из-за чрезмерного использования или травмироваться из-за физических нагрузок и стать причиной боли в бедре. У бегунов, например, может возникнуть тендинит тазобедренного сустава из-за тугой IT-повязки, толстой ткани на внешней стороне бедра.
-
Переломы бедра
Переломы бедра являются серьезной проблемой, когда женщина более старшего возраста сообщает о боли в бедре. Из-за таких состояний, как остеопороз, который указывает на снижение общей плотности костей, этот диагноз чаще встречается у пожилых женщин.Если вы испытываете такие симптомы, как боль, когда вы выпрямляете, поднимаете или стоите на ноге, или если пальцы на поврежденной стороне выглядят выворачивающимися, как можно скорее обратитесь к врачу.
Вернуться к жизни без боли
Если вы страдаете от боли в суставах, мы рекомендуем вам связаться с нами сегодня, чтобы назначить бесплатную консультацию. Во время вашего визита сертифицированный врач Flexogenix® рассмотрит ваш случай и даст вам индивидуальный план лечения, чтобы облегчить вашу боль и улучшить вашу жизнь.Мы с нетерпением ждем встречи с вами!
Распространенные причины боли в бедре у активных взрослых старше 50 лет
Активные взрослые люди нередко начинают замечать дополнительные скрипы и скрипы в суставах по мере того, как мы становимся мудрее и с годами. Одна из областей, вызывающих особую озабоченность, — это бедра, поскольку они являются неотъемлемой частью нашей мобильности и свободы.
Существует несколько распространенных проблем, которые могут возникнуть после 50 лет, о которых следует знать, чтобы предотвратить или лечить боль в бедре.
Во-первых, давайте разберемся, как работают наши бедра. Наши бедра, состоящие из костей, хрящей, мышц, связок и сухожилий, представляют собой сложную совокупность взаимосвязанных и взаимозависимых тканей.
Таз имеет два шарнирно-шарнирных соединения, по одному на каждой ноге. «Шарик» в верхней части бедренной кости называется головкой бедренной кости. Он вставляется в гнездо под названием Acetablum в тазу. Связки соединяют мяч с гнездом и удерживают кости на месте. Слой гладкого хряща помогает шарику легко вращаться в лунке.И мешочки с жидкостью, называемые бурсом, смягчают область, в которой мышцы и сухожилия движутся по кости. Также вокруг сустава есть заполненная жидкостью капсула, которая помогает смазывать его, облегчая движение и уменьшая трение.
Когда какая-либо часть этой системы повреждена из-за травмы или болезни, вся операция может быть нарушена, вызывая боль и проблемы с подвижностью.
Наиболее частой причиной боли в бедре является остеоартрит. Это дегенеративное заболевание суставов, которое вызывает разрушение хрящевой ткани.Когда хрящ истончается или удаляется, пациенты сталкиваются с трением кости о кость. Это может быть болезненным, а в некоторых случаях изнурительным. Остеоартрит может возникнуть из-за генетики, старения, ожирения и предыдущих травм суставов. Симптомы включают боль при физической активности и, в конечном итоге, даже при ходьбе, сидении или лежании. Ранняя диагностика и лечение необходимы для сохранения активного образа жизни.
Ревматоидный артрит и травматический артрит (вызванный травмой бедра) также могут вызывать или усиливать боль в бедре.
Переломы бедра — еще одна ведущая причина боли в бедре. У женщин в два-три раза больше шансов получить перелом бедра, чем у мужчин. Однако все мы подвергаемся повышенному риску по достижении 50-летнего возраста. Фактически, вероятность удваивается каждые пять лет, начиная с 50-летнего возраста. Падения являются причиной 90% всех переломов бедра, и многие падения можно предотвратить с помощью хорошей поддержки подвижности.
Остеопороз является причиной большинства болей в бедре, не вызванных артритом или травмой. Кость — это растущая живая часть нашего тела, которая со временем постоянно поглощается и заменяется.Когда кость заменяется не так быстро, как абсорбируется, ее плотность снижается. Эта пористая кость более слабая и более подвержена разрушению. К сожалению, остеопороз очень распространен и чаще поражает женщин, чем мужчин.
Хорошая новость об артрите и остеопорозе заключается в том, что их можно лечить. Варианты лечения варьируются от изменения образа жизни, приема лекарств и средств передвижения до сохранения суставов или операции по замене тазобедренного сустава.
Поговорите с врачами из отдела спортивных и ортопедических специалистов сегодня, чтобы вместе определить наилучший курс действий для вас и вашего активного образа жизни.Наши поставщики услуг консервативны в своем подходе и инвестируют в ваше здоровье в долгосрочной перспективе. Позвольте нам вернуть вам победный образ жизни!
5 Распространенных причин боли в бедре у женщин — позвоночник и боль в штате Мичиган
Как и в случае с другими типами хронической боли, женщины, как правило, испытывают боль в бедре чаще, чем мужчины. Тем не менее, боль в бедре может иметь несколько разных причин, и определение правильной из них является ключом к лучшему лечению.
Диагностика боли в бедре
Когда вы говорите своему врачу, что у вас болит бедро, первое, что он должен сделать, это подтвердить, что проблема действительно в вашем бедре.Женщины могут сказать, что у них боль в бедре, но они могут иметь в виду, что у них боль в верхней части бедра или верхней части ягодиц, или они могут испытывать боль в пояснице. Боль в тазобедренном суставе часто ощущается в паху или на внешней стороне бедра, непосредственно над местом расположения тазобедренного сустава (шаровидного сустава).
Причины боли в бедре у женщин
Когда женщина-пациент приходит в Michigan Spine and Pain с жалобой на боль в бедре, наши клиницисты и физиотерапевты принимают во внимание возраст, телосложение и уровень активности пациента.В зависимости от веса пациента, общей физической подготовки и состояния здоровья, а также возраста и других факторов возможности будут разными.
Некоторые из наиболее частых причин боли в бедре у женщин включают:
- Артрит.
Наиболее частой причиной хронической боли в бедре у женщин является артрит, особенно остеоартрит — изнашиваемый вид, который поражает многих людей с возрастом. Шарнирный шарнир начинает изнашиваться. Боль при артрите часто ощущается в передней части бедра или в паху из-за жесткости или припухлости сустава.
- Переломы бедра.
Переломы бедра часто встречаются у пожилых женщин, особенно у женщин с остеопорозом (снижение плотности костей). Симптомы перелома бедра включают боль, когда вы выпрямляетесь, поднимаете ногу или стоите на ней. Кроме того, пальцы на вашей травмированной стороне будут вывернуты, что может помочь в нашем предварительном диагнозе.
- Тендиниты и бурситы.
Многие сухожилия вокруг бедра соединяют мышцы с суставом. Эти сухожилия могут легко воспалиться, если вы чрезмерно ими пользуетесь или занимаетесь физическими упражнениями.Одной из наиболее частых причин тендинита тазобедренного сустава, особенно у бегунов, является синдром подвздошно-большеберцового бандажа — подвздошно-большеберцовый бандаж — это толстый участок ткани, который проходит от внешнего края таза до внешней стороны колена.
- Грыжа.
В области паха бедренные и паховые грыжи, иногда называемые спортивными грыжами, могут вызывать у женщин боль в передней (лобной) части бедра. Беременные женщины могут быть подвержены паховым грыжам из-за дополнительного давления на стенку живота.
- Гинекология и анамнез.
Боль в бедре у женщин может иметь гинекологические причины, и важно не просто предполагать, что боль вызвана артритом, бурситом или тендинитом. В зависимости от возраста и других проблем со здоровьем, боль в бедре может исходить от какой-то другой системы.
Лечение боли в бедре зависит от диагноза, но боль, вызванная чрезмерной нагрузкой или спортивной травмой, часто лечится теплом, отдыхом и безрецептурными противовоспалительными препаратами.Чтобы предотвратить травмы, важно растягиваться перед тренировкой и носить подходящую одежду, особенно хорошую обувь во время бега. Некоторые причины боли в бедре, такие как переломы или грыжи, могут потребовать хирургического вмешательства. Если боль в бедре не проходит, приходите и давайте обсудим возможные причины и варианты лечения.
Боль в тазобедренном суставе становится обычным явлением для женщин —
Николь Джефферсон было чуть больше двадцати, но казалось, что у нее бедра пожилого человека. Казалось, что что-то в ее бедре постоянно цеплялось и ломалось.Боль распространилась от поясницы к паху и бедру. Короткие пробежки — то, что должно было быть легким делом для бывшего старшеклассника и студенческого бегуна — были мучительными. «Я просто хотела без боли посмотреть фильм или долгую поездку на машине», — говорит она.
Замена тазобедренного сустава увеличилась на 40 процентов среди людей в возрасте от 45 до 54 лет.
Учитывая ее спортивный анамнез, врачи заподозрили спортивную грыжу, травму мягких тканей в паху. Но операция по решению этой проблемы только усугубила ее агонию.Наконец, пять лет назад, когда ей было 35 лет, на МРТ были обнаружены разрывы в ее губах, хрящевые кольца, похожие на прокладки, вокруг тазобедренных суставов, которые смягчают и стабилизируют сустав. Предыдущие МРТ (с использованием старых аппаратов) не помогли выявить проблему. Ее врач сказал, что у нее было такое сильное воспаление в области бедер и вокруг них, как будто они были «в огне». Ей сделали операцию по исправлению губ и суставов, а затем — физиотерапию. Тем не менее, она испытывает некоторую боль во время бега.
Опыт Джефферсона не разовый.В последние годы резко возросло количество молодых женщин, у которых боли в бедре возникают в связи с их текущей или прошлой деятельностью. Частота проведения артроскопии тазобедренного сустава, операции, которую сделал Джефферсон, резко возросла, особенно среди молодых людей, в то время как замена тазобедренного сустава увеличилась на 40 процентов среди людей в возрасте от 45 до 54 лет.
Этот контент импортирован из {embed-name}. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Что случилось с ростом количества операций?
Отчасти доктора стали лучше определять проблемы с тазобедренным суставом, которые ранее диагностировались и лечились как травмы спины или растяжения паха.Одно из первых мест в списке недооцененных состояний: разрывы губ и дисплазия тазобедренного сустава, генетическое заболевание, при котором тазобедренная впадина слишком мелкая, чтобы полностью покрывать шарообразную часть бедренной кости. (Это основная причина артрита тазобедренного сустава у женщин до 50 лет.)
Но рост также является результатом того, что в последние несколько десятилетий все больше женщин занимаются спортом, который, к сожалению, наносит вред бедрам. И развлекательный, и соревновательный бег стали популярными в 1980-х годах, после того как женский марафон дебютировал на Олимпийских играх 1984 года.
Десятилетием ранее переход Титула IX создал более ровную спортивную площадку. Это привело к всплеску участия женщин в беговых лыжах, футболе и легкой атлетике — спортивных состязаниях с высокой отдачей, которые предполагают много зависимостей. Не сомневайтесь, такой всплеск активности женщин в спорте — это здорово, но он также считается одним из факторов наших бед.
Одно заболевание, которое все чаще диагностируется у женщин, которые начали заниматься спортом в молодом возрасте: бедренно-ацетабулярный удар (FAI), несоответствие между подушечкой бедра и суставной впадиной.У подростков, которые занимаются спортом, требующим нагрузки на бедра, часто образуется дополнительная кость в лунке, когда пластинки роста в суставе начинают смыкаться. Эта дополнительная кость может защемить верхнюю губу и со временем вызвать слезы и, в конечном итоге, артрит, особенно когда люди остаются активными во взрослом возрасте.
Представители разных полов в равной степени склонны к FAI, но женщины с большей вероятностью страдают от его последствий со временем, отчасти потому, что наша биология создает идеальный рецепт всех разновидностей боли в бедре. У женщин также, как правило, более широкие бедра, чем у мужчин, и для поддержки и стабильности им необходимы особо сильные ягодичные мышцы, особенно средняя ягодичная мышца, мышца в верхней части ягодиц.Проблема в том, что многие из нас проводят больше времени, сидя на заднице, чем укрепляя ее (без суждений!).
Дальнейшее ослабление сустава: гормоны. Колебания во время цикла могут ослабить связки и связки, окружающие бедро, и сделать его уязвимым для травм. Это также может объяснить, почему Омер Мей-Дан, доктор медицинских наук, глава службы по сохранению тазобедренного сустава Университета Колорадо, который работает в основном со спортсменками-любителями, говорит, что он ремонтирует многие женские половые губы, которые были порваны во время родов.
Как сохранить суставы.
Если основы биологии, генетики или более ранние занятия оставили у вас скрипучие бедра, вам не нужно жить с болью или скучать в тренажерном зале. Тренировки с низкой нагрузкой, такие как плавание, могут укрепить бедра, предотвращая их дальнейший износ. (Йога отлично подходит для улучшения баланса, но будьте осторожны: такие позы, как голубь, могут чрезмерно растягивать и ослаблять мышцы вокруг бедер.)
20: 1
Число взрослых женщин, получавших лечение от дисплазии тазобедренного сустава, по сравнению с мужчинами.
Физиотерапевты также могут определить движения и мышечный дисбаланс в ягодичных, сердечных и сгибающих мышцах бедра, которые могут привести к разрыву губ или усугубить FAI и дисплазию, и прописать шаги для их исправления.
Если шесть месяцев мягких тренировок и физкультуры не привели к значительному улучшению, пришло время пройти обследование бедер у специалиста, поскольку конечной стадией дисплазии тазобедренного сустава или FAI является остеоартрит и, в некоторых случаях, замена тазобедренного сустава. К. Линни Велтон, доктор медицины, специалист по сохранению тазобедренного сустава в медицинском центре MultiCare Auburn. Если вам действительно требуется хирургическое вмешательство, оно может быть минимально инвазивным. Волоконно-оптические камеры сейчас используются для ремонта, который когда-то требовал серьезной хирургической операции.
Если вы счастливы, оставайтесь такими же.
Проявите немного любви к мышцам, которые их поддерживают. Ягодичные мышцы, хамми и квадрицепсы перед тренировкой для улучшения подвижности. Затем сосредоточьтесь на наращивании ягодиц, например, на лягушатниках (настройка базового ягодичного мостика, при котором вы сводите пятки вместе на земле), подъемах ног на боку, подъемах в стороны и прогулках на мини-бандаже.
Дополнительные источники: Лиза ДеБорд, магистр медицины, Институт функционального движения; Сью Торренс, П.Т., Центр спортивной медицины и производительности Университета Колорадо; Аарон Найтон, Д.P.T., Altitude Physical Therapy & Sports Medicine
Эта статья появилась в октябрьском выпуске журнала Women’s Health за октябрь 2018 г. Чтобы получить больше полезных советов, купите копию на газетных киосках.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
5 причин боли в бедре у женщин
Женщины, как правило, страдают от хронической боли чаще, чем мужчины.Наиболее частые его причины следующие:
Артрит
Артрит, особенно остеоартрит, является наиболее частой причиной хронической боли у женщин. Есть несколько причин, по которым женщины более склонны к остеоартриту, чем мужчины. Это включает уникальное движение и функцию суставов у женщин, ширину их бедер (у женщин более широкие бедра, что, по мнению экспертов, может повлиять на выравнивание колена), гормоны и гипермобильность (у женщин, как правило, более гибкие суставы).
Как это предотвратить?
Есть способы, как женщины могут предотвратить или предотвратить прогрессирование остеоартрита. Это включает в себя поддержание здорового веса тела, регулярные физические упражнения, правильное питание и соблюдение некоторых мер безопасности при выполнении каких-либо действий для предотвращения травм.
Переломы бедра
Переломы бедра часто встречаются у пожилых женщин, особенно у тех, кто страдает остеопорозом. Некоторые из симптомов перелома бедра включают сильную боль в области бедра или паха, неспособность встать при падении, синяк и припухлость в области бедра и вокруг него, а также укорочение ноги на травмированном бедре
Как это предотвратить?
Здоровый образ жизни, особенно в раннем взрослом возрасте, может помочь предотвратить переломы шейки бедра в будущем.
Для поддержания здоровья костей настоятельно рекомендуется получать достаточное количество кальция и витамина D, заниматься физическими упражнениями для улучшения баланса и укрепления костей, а также избегать курения или отказа от курения и чрезмерного употребления алкоголя.
Тендинит и бурсит
Тендинит и бурсит — это состояния, поражающие мягкие ткани, окружающие мышцы и кости. Обычно они возникают в результате многократного использования и внезапной сильной травмы.
Как и при артрите, при тендините и бурсите боль усиливается во время движения.
Как это предотвратить?
Тендинит и бурсит можно предотвратить, разогреваясь и растягиваясь до и после напряженной деятельности, правильно тренируясь для нового вида деятельности, поддерживая правильную осанку и механику тела, и прекращая занятия, когда занятие вызывает боль.
Бедренная грыжа
Женщины чаще страдают бедренной грыжей, чем мужчины. Хотя точная причина до сих пор неизвестна, эксперты считают, что растяжение является важным фактором развития бедренной грыжи у женщин
Напряжение может быть вызвано родами, запором, избыточным весом, поднятием тяжестей и хроническим кашлем.
Как это предотвратить?
Бедренные грыжи можно предотвратить, поддерживая здоровую массу тела, включая в рацион клетчатку (для предотвращения запоров), осторожно поднимая тяжести и обращаясь к врачу при хроническом кашле.
