Что еще может болеть в груди, кроме сердца
Что еще может болеть в груди, кроме сердцаФото: GLOBAL LOOK PRESSГруппа в Фейсбуке «Сердце, артерии, вены» опубликовала интересную графику и рассказ о том, почему возникают боли в груди. Если боль не связана с заболеванием сердца, то она может иметь следующие проявления:
Кислый привкус во рту или ощущение того, что пища попала в полость рта второй раз;
Боль, которая усиливается или ослабевает при смене положения тела;
Боль, которая усиливается при глубоком дыхании или кашле;
Повышенная чувствительность при надавливании на грудную клетку.
И связано это может быть вот с чем:
1. Нарушение функций пищеварительной системы, в том числе:
Изжога. Это болезненное ощущение жжения за грудиной возникает при попадании желудочного сока (кислоты) из желудка в пищевод – трубчатый орган, соединяющий глотку с желудком.
Расстройства глотания. Некоторые заболевания пищевода могут сделать акт глотания затруднительным и даже болезненным.
Заболевания желчного пузыря и поджелудочной железы. Камни желчного пузыря, воспаление желчного пузыря или поджелудочной железы приводят к развитию боли в животе, которая распространяется на грудную клетку.
2. Травмы или состояния, при которых поражаются структуры, входящие в состав грудной клетки, например:
Костохондрит. Это воспаление хрящевой части ребер, особенно в области прикрепления ребра к грудине. Возникающая при этом боль усиливается при движениях ребер, например, при переходе в положение лежа, поворотах, кашле или чихании.
Боль в мышцах. Хронический болевой синдром, например при фибромиалгиях, проявляются стойкими мышечными болями в грудной клетке.
Травмы ребер. Ушибы и переломы ребер могут быть причиной болей в грудной клетке.
3. Заболевания легких. В том числе:
Тромбоэмболия легочных артерий. Это состояние, при котором тромбы (сгустки крови) попадают в легочные артерии, препятствуя притоку крови к легочной ткани, что вызывает боль в груди.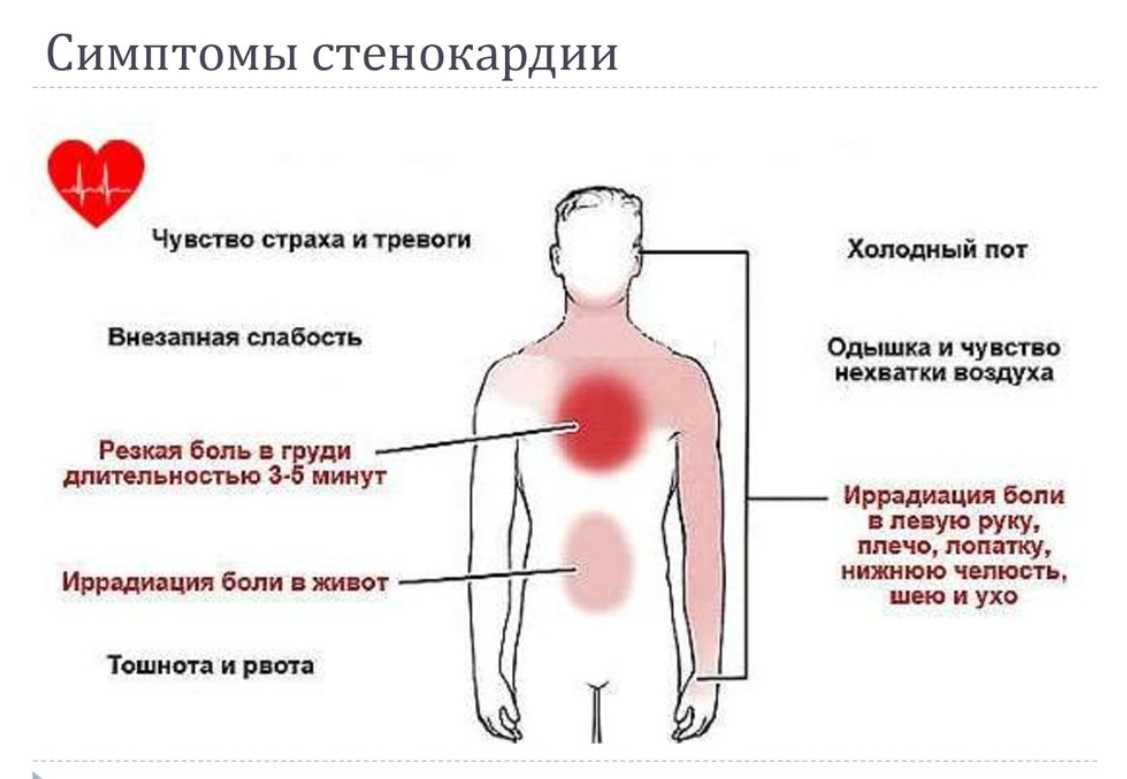
Плеврит. При воспалении оболочки (плевра), покрывающей легкие и стенки грудной полости изнутри, возникает боль в грудной клетке, которая усиливается при вдохе и кашле.
Коллапс легкого. Боли в грудной клетке, обусловленные коллапсом легкого, обычно начинаются внезапно и могут продолжать в течение нескольких часов. Коллапс легкого – пневмоторакс, возникает, когда в пространстве между легкими и грудной клеткой (плевральной полости) появляется воздух.
Легочная гипертензия. Высокое кровяное давление в артериях, несущих кровь в легкие (легочная гипертензия) также может привести к развитию болей в груди.
4. Другие причины:
Приступ паники. При возникновении эпизодов сильного страха, сопровождающихся болью в груди, учащенным сердцебиением и дыханием, обильным потоотделением, одышкой, это может быть проявлением приступа паники.
КОММЕНТАРИЙ ЭКСПЕРТА
Болеть может даже из-за климакса
— Все перечисленное – верно, — говорит наш эксперт, к. м.н.. врач-невролог Виктор Косс. – Кроме того, отдаваться болью в груди может остеохондроз, смещение позвонков, воспаление суставов, например, плечевого. Очень часто болью в груди отдается скрытое онкозаболевания. Особенно трудноопределимые, например, рак желудка, желчного пузыря. А также грыжа пищевода. Но последнее, как правило, связано еще и с трудностью глотания. Даже климакс у женщин может отдаваться в груди неприятным «эхом» — из-за нарушения функции яичников, гормональном сбое. И еще стоит помнить – если боль появилась первый раз, она довольно резкая, это может говорить о каком-то начавшемся воспалительном процессе. Если она не первый раз вас мучает, длится дольше 5-10 минут, то речь может идти о уже затянувшемся заболевании и стоит сделать диагностику организму, чтобы не упустить серьезную болезнь.
м.н.. врач-невролог Виктор Косс. – Кроме того, отдаваться болью в груди может остеохондроз, смещение позвонков, воспаление суставов, например, плечевого. Очень часто болью в груди отдается скрытое онкозаболевания. Особенно трудноопределимые, например, рак желудка, желчного пузыря. А также грыжа пищевода. Но последнее, как правило, связано еще и с трудностью глотания. Даже климакс у женщин может отдаваться в груди неприятным «эхом» — из-за нарушения функции яичников, гормональном сбое. И еще стоит помнить – если боль появилась первый раз, она довольно резкая, это может говорить о каком-то начавшемся воспалительном процессе. Если она не первый раз вас мучает, длится дольше 5-10 минут, то речь может идти о уже затянувшемся заболевании и стоит сделать диагностику организму, чтобы не упустить серьезную болезнь.
Боль в груди: в чем причина и что делать? | Здоровая жизнь | Здоровье
Холод сужает сосуды, и если с сосудами, снабжающими кровью сердце, есть проблемы, то на холоде они проявятся. Плюс этой ситуации в том, что первые симптомы, проявившиеся на холоде, могут стать причиной для похода к врачу и поводом к своевременному лечению.
Плюс этой ситуации в том, что первые симптомы, проявившиеся на холоде, могут стать причиной для похода к врачу и поводом к своевременному лечению.
Как холод в норме действует на наш организм? Ящерицы, например, для поддержания температуры тела, вынуждены неподвижно подогреваться на солнце. Мы же можем сохранять температуру тела неизменной вне зависимости от состояния окружающей среды. Делаем мы это не только с помощью теплой одежды, но и благодаря пластичной сердечно-сосудистой системе: на холоде сердце начинает работать интенсивнее, быстрее разгоняя кровь по телу и обогревая его. При этом сосуды на морозе сужаются, чтобы «напор» и скорость кровотока усилились.
У здоровых людей все эти процессы происходят незаметно. Человек же с не очень здоровой сердечно-сосудистой системой может испытать при резкой смене температур не особо приятные симптомы.
Сердце переворачивается
Спазм сосудов, снабжающих сердце, может привести к нарушению ритма сердца. Возможен как приступ тахикардии (резкое учащение сердечного ритма до 120–140 уд. / мин.), так и брадикардии (замедление сердечного ритма). Этот сбой может сопровождаться резким, сильным ударом или как бы пропуском сердечного сокращения, ощущением «как будто сердце переворачивается». Такие приступы, возникшие впервые, могут не на шутку испугать владельца неспокойного сердца. И это, конечно же, повод зайти к врачу. Глубинных причин нарушения ритма, спровоцированного холодом, может быть множество: от зарождающейся ишемической болезни сердца до сбоев в работе щитовидной железы.
Комментарий специалиста
Евгений Тарасов, психолог, психотерапевт высшей категории:
— Люди, которые давно «знакомы» со своей стенокардией, могут предпринимать профилактические меры, чтобы предотвратить «холодовой» приступ. Главное правило — не выскакивать сразу же из теплого помещения на мороз. Выйдите в прохладный подъезд, потратьте пару минут на ознакомление с содержимым почтового ящика — так вы сможете адаптироваться к понижению температуры. Кроме того, желательно защищать рот и нос теплым шарфом. На улице же в холодное время нужно дышать через нос — так воздух будет лучше согреваться и тем самым снижать риск приступа холодовой стенокардии.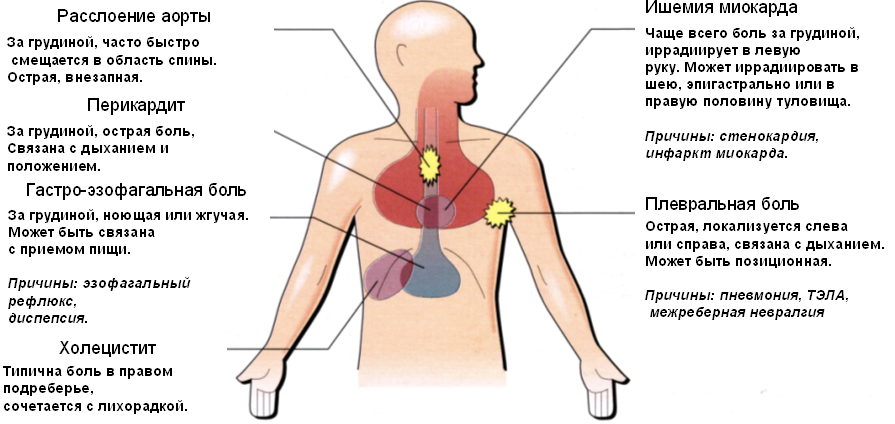
Кроме того, беспокойство, тревога и даже паника, чаще всего возникающие при появлении на холоде болей в области сердца, обычно достаточно быстро проходят, если, накапав на носовой платок несколько капель лавандового эфирного масла, глубоко вдыхать его аромат в течение 15–20 секунд.
Ишемия — голод сердца
Намного более специфическими «холодовыми» симптомами проявляет себя хроническая ишемическая болезнь сердца (ИБС). Суть этого заболевания в том, что холестериновые бляшки, откладывающиеся на артериях, сужают их просвет — и крови к сердцу поступает меньше. Сердечная мышца недополучает питание, и рано или поздно, если суженный просвет артерии «забьется» тромбом, ситуация выльется в инфаркт миокарда.
Однако на первых порах ИБС особенно не проявляет себя. Одним из первых симптомов этого заболевания может стать приступ стенокардии на холоде. Как говорилось раньше, при резком понижении температуры сосуды сужаются. «Замусоренная» холестерином артерия также сужается — и объем крови, поступающий через нее к сердцу, резко сокращается.
Как говорилось раньше, при резком понижении температуры сосуды сужаются. «Замусоренная» холестерином артерия также сужается — и объем крови, поступающий через нее к сердцу, резко сокращается.
На приступ стенокардии трудно не обратить внимания. При нем возникает резкая боль, которая охватывает всю грудную клетку, может отдавать в левую лопатку и левую руку. Длится эта неприятность от нескольких секунд до получаса. В течение приступа человека может бросать в жар, ощущаться нехватка воздуха. Неудивительно, что при таких сильных болевых ощущениях возникает страх смерти — переживание, которое только усиливает приступ.
Хорошая новость в том, что такой приступ стенокардии, возникший впервые, может подвигнуть человека на обследование и лечение, которое, по сути, спасет его жизнь. Плохая новость в том, что первый же приступ может оказаться не безобидной стенокардией, а инфарктом миокарда. Поэтому, если приступ случился впервые, рекомендуется вызывать «Скорую помощь» и не отказываться от госпитализации, даже если приступ миновал и хорошее самочувствие восстановилось.
Комментарий специалиста
Елена Каварнали, врач-невролог, заведующая неврологическим отделением Центральной поликлиники ОАО «РЖД»:
— Если, исходя из жалоб, врач заподозрит межреберную невралгию, пациент в ходе обследования будет направлен в лабораторию на анализ крови, в кабинет ЭКГ (чтобы исключить патологию сердца) и на рентген. При необходимости будет сделана компьютерная томография. Основываясь на результатах этих исследований, врач поставит точный диагноз и назначит соответствующее лечение. В чем заключается лечение межреберной невралгии? В остром периоде заболевания пациенту рекомендуется постельный режим в течение 1–3 дней. Лежать желательно на твердой и ровной поверхности, для чего можно подложить под матрас деревянный щит. Неплохо действует при невралгии сухое тепло. С этой целью можно перевязать грудную клетку шерстяным платком. Из лекарств назначаются болеутоляющие и противовоспалительные препараты и мази.
А если дело не в сердце?
Есть одно коварное заболевание, которое можно с легкостью перепутать с приступом стенокардии и даже с инфарктом. Это межреберная невралгия. Первый и единственный симптом этой болезни — острая боль в грудной клетке. По шкале болевых ощущений она занимает почетное третье место после зубной и головной боли.
Причина боли в том, что межреберные нервы, выходящие из позвоночного столба, сдавливаются или раздражаются позвонками. Конечно же, в здоровом, идеально ровном позвоночнике такое невозможно. Но у кого из нас никогда не болела спина? Болезни, которые могут привести к межреберной невралгии, — это остеохондроз, сколиоз, протрузия или грыжа межпозвоночного диска. Также причиной невралгии может стать травма в области груди и спины, героическая попытка поднять пианино, длительное пребывание в неудобной позе. Один из факторов, запускающих межреберную невралгию, — это холод, который может привести к воспалению и без того страдающих, сдавленных корешков нервов.
Проблема в сердце или в позвоночнике?
| Приступ стенокардии | Межреберная невралгия |
| Боль разлита по всей грудной клетке. В ответ на вопрос «Где болит?» человек указывает источник боли ладонью, а не пальцем. | Боль локализуется между ребрами, и человек может точно указать место, где болит. |
| Боль не изменяется при движении, вдохе и выдохе. Если прилечь и изменить положение, интенсивность и локализация боли не изменятся. | Боль становится нестерпимой на вдохе, при кашле или чиханье. Если найти удобное положение (как правило, лежа), интенсивность боли снижается. |
Боль в груди отступает самостоятельно в среднем в течение 10–15 минут или утихает после приема нитроглицерина. Однако следует помнить, что лекарства от стенокардии не помогают при инфаркте миокарда. |
Боль при невралгии не отступает ни днем, ни ночью. Часто больному требуется вызов «Скорой», чтобы вколоть обезболивающее. Чтобы снизить интенсивность боли, надо обеспечить больному покой и сухое тепло. |
при глубоком вдохе, причины, резкая, острая боль
Болит сердце: виды боли
Болевые ощущения в области сердца не всегда одинаковы. Они зависят от причины, которая их вызывает, а также от индивидуальных особенностей человека.
Согласно статистике, за 2017 год в РФ было зафиксировано более 11,4 тыс новых случаев только кардиологических причин боли в груди, не считая заболеваний других органов и систем.
Как понять, чем вызвана боль в груди
Характер симптомов иногда может указывать на причину боли. Тем не менее, всегда лучше проконсультироваться с лечащим врачом. Вы также можете пройти короткий тест, который поможет вам лучше разобраться в проблеме.
Резкая боль
Резкая, внезапная боль в сердце чаще всего возникает после воздействия триггера, например — физической активности или эмоционального потрясения. Ее длительность зависит от провоцирующего фактора и может варьировать от 5-15 минут при приступе стенокардии, до нескольких часов — при межреберной невралгии. Как правило, затем такая боль полностью исчезает.
Ее длительность зависит от провоцирующего фактора и может варьировать от 5-15 минут при приступе стенокардии, до нескольких часов — при межреберной невралгии. Как правило, затем такая боль полностью исчезает.
Острая боль
К острой боли в сердце относят сильные, жгучие болевые ощущения, возникающие в состоянии покоя или после воздействия триггера. Как правило, человек становиться беспокойным, возникает ощущение страха. Наиболее распространенные причины острой боли в области сердца — инфаркт миокарда и тромбоэмболия легочной артерии.
Колющая боль
Колющая боль за грудиной, в отличие от резкой и острой, реже сопровождается значительным нарушением общего состояния человека. Однако, чаще всего, она также является признаком поражения сердечно-сосудистой системы, в том числе: приступов стабильной стенокардии, воспалений сердца и его оболочек (миокардит, перикардит, эндокардит), пороков клапанов, а также психогенной кардиалгии.
Тупая боль
Тупая боль в кардиальной области сохраняется продолжительное время и позволяет выполнять повседневные действия. При воздействии физической нагрузки она может обостряться, становиться резкой или колющей. Основными причинами являются хронические заболевания сердца (например — кардиомиопатии и сердечная недостаточность, возникающие на фоне артериальной гипертензии), поражения межреберных нервов и позвоночного столба в грудном отделе.
При воздействии физической нагрузки она может обостряться, становиться резкой или колющей. Основными причинами являются хронические заболевания сердца (например — кардиомиопатии и сердечная недостаточность, возникающие на фоне артериальной гипертензии), поражения межреберных нервов и позвоночного столба в грудном отделе.
Боль при движении
Отдельным вариантом является боль, которая возникает при движении (например — наклонах туловища в стороны или поднятии тяжести) и исчезает в состоянии покоя. Как правило, она редко связана с другими симптомами и указывает на патологию опорно-двигательного аппарата в грудном отделе.
Боль при глубоком вдохе
Разновидность болевого синдрома, при котором дискомфорт и боль возникают или обостряются в момент глубокого вдоха. Чаще всего она связана с поражениями костного каркаса грудной клетки и периферических нервов этой области (например — переломами ребер и травматизацией межреберных нервов), а также заболеваниями дыхательной системы, в том числе — ТЭЛА (тромбоэмболия легочной артерии).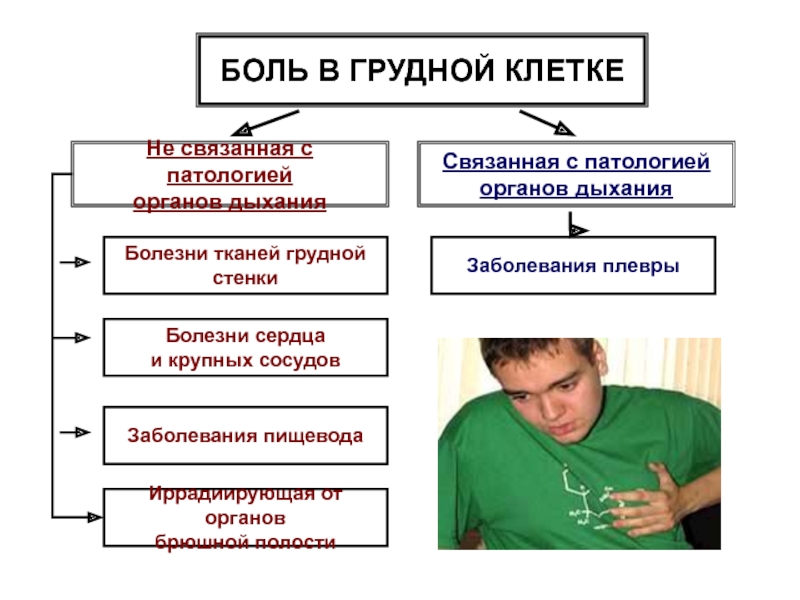
Как проявляется боль при вдохе?
Это может быть как легкий дискомфорт, так и сильная боль, локализующаяся за грудиной (рис. 1). Как сопутствующий симптом часто появляется одышка — невозможность сделать нормальный вдох и/или выдох. Усугубить боль и одышку, спровоцировав ощущение нехватки воздуха, могут горизонтальное положение тела, занятия спортом или эмоциональное перенапряжение.
Рисунок 1. Боли в груди при вдохе. Источник: МедПорталПричины боли при вдохе
В норме в момент вдоха объем грудной полости увеличивается за счет расслабления диафрагмы и сокращения межреберных мышц, которые поднимают ребра вверх. Таким образом снижается давление в легких и они наполняются воздухом.
Поэтому зачастую появление боли в области сердце при вдохе может быть никоим образом не связано с кардиологическими проблемами и требует тщательной диагностики костного каркаса грудной клетки и дыхательной системы.
Кардиальные причины боли в области сердца при вдохе также нельзя исключать, поскольку они чрезвычайно распространены среди населения.
Согласно статистике, порядка 57% от общего числа всех смертей связано с заболеваниями сердечно-сосудистой системы, а суммарное число смертей из-за проблем с сердцем достигает 17,5 млн случаев ежегодно.
Нельзя игнорировать боли в области сердца, какими бы они ни были. Особенно, если последний профилактический визит к семейному доктору или терапевту был очень давно, а также если имеются другие сердечно-сосудистые факторы риска.
Важно! К состояниям, которые повышают риск развития инфаркта миокарда и других сердечно-сосудистых заболеваний, относятся:
- Артериальная гипертензия.
- Избыточная масса тела и ожирение.
- Высокий уровень липидов и триглицеридов в крови.
- Гиподинамия — недостаточность физической активности.
- Курение и злоупотребление алкогольными напитками.
- Сахарный диабет.
- Хронические стрессы и недосыпание.
- Наличие инфарктов миокарда в молодом возрасте у близких кровных родственников.
В клинической практике для расчета риска сердечно-сосудистых патологий также используется шкала SCORE. Чтобы быстро рассчитать свой риск сердечно-сосудистых заболеваний через 10 лет, обратитесь к калькулятору.
Причины болей в зависимости от ощущений
Заболевания редко сопровождаются только одним симптомом. Чаще также возникают и другие признаки и ощущения (табл. 1), потенциально указывающие на поражение того или иного органа.
| Ощущения | Заболевание |
| Ощущение острой, жгучей боли в области сердца, которое длиться от 5 до 15 минут и снимается приемом нитроглицерина под язык. Может сопровождаться страхом смерти. | Стенокардия |
| Симптомы, схожи со стенокардией. Но, в отличии от предыдущего состояния, боль в области сердца сохраняется более 15 минут, а прием нитроглицерина никак не влияет на нее. | Инфаркт миокарда |
| К незначительно выраженной боли присоединяется ощущение сильного, учащенного сердцебиения. Пульс при этом может составлять более 100 уд/мин и не соответствовать частоте ударов сердца. Также возникает головокружение, общая слабость, предобморочное состояние | Аритмии |
| Острая или тупая боль, возникающая сразу после травмы или спустя короткое время после нее. Усиливается при движении, глубоком дыхании. В состоянии покоя может ослабевать или вовсе исчезать | Повреждение межреберных мышц, ребер |
| Дискомфорт или боль, которая начинает «колоть» в груди, во время стрессовой ситуации или при эмоциональном потрясении. Сопутствующие явления — учащенное сердцебиение, усиленное потоотделение, ощущение страха или тревоги | Тревога или паническая атака |
| Усиление болевых ощущений при глубоком дыхании, кашель со слизистой или гнойной мокротой, повышение температуры тела до 38-39℃ | Пневмония и другие инфекционные заболевания дыхательной системы |
| Боль в груди, усиливающаяся в момент вдоха. Вдох сильно осложнен. Состояние часто провоцируется вдыханием пыли, пыльцы растений или пропуском очередного приема препарата, который используется для предотвращения приступов | Приступ бронхиальной астмы |
| Появлению боли предшествует покалывание, зуд. Вскоре после появления боли на коже вдоль реберной дуги появляются высыпания в виде пятен, а затем — волдырей, которые вскрываются и оставляют после себя корочки | Опоясывающий герпес |
| Колющая боль за грудиной, усиливающаяся при вдохе. Сопровождается одышкой, кашлем, падением артериального давления, учащением сердцебиения, страхом | Тромбоэмболия легочной артерии |
Ощущения, связанные с сердечными заболеваниями
Чаще других боль, возникающую в области сердца при вдохе, провоцируют следующие заболевания сердечно-сосудистой системы:
- Стенокардия.
- Инфаркт миокарда.
- Тромбоэмболия легочной артерии.
Кардиологические причины боли в сердце чрезвычайно разнообразны и довольно часто неспецифичны. Однако существует ряд особенностей, указывающих на связь с сердечными заболеваниями.
К примеру, при инфаркте миокарда (рис. 2) и стенокардии боль часто иррадиирует («отдает») в область левого плеча и лопатки, шею и нижнюю челюсть. Как правило, она связана с воздействием триггеров — физической нагрузки, курения, погрешностей в приеме необходимых медикаментов. При этом связи с дыхательными движениями зачастую не наблюдается.
Также при инфаркте возникает сильная слабость, одышка, характерный «страх смерти», на лбу выступает холодный, липкий пот. Другими возможными признаками этой патологии являются: нарушения сердечного ритма, головокружение, тошнота.
Рисунок 2. Симптомы инфаркта миокарда. Источник: МедПорталВ целом кардиологические боли часто сопровождаются колебаниями артериального давления, как в сторону гипертензии (выше 140/90 мм.рт.ст), так и гипотензии (ниже 90/60 мм.рт.ст). Также четким маркером боли сердечного происхождения является нарушение ритмичности сокращений сердца и «дефицит пульса» — явление, при котором частота сердечных сокращений не соответствует частоте пульса на периферических артериях.
Кардиологические проблемы часто сочетаются с сердечной недостаточностью, которая сопровождается симметричными отеками конечностей и акроцианозом — синюшностью кожи на участках тела, отдаленных от сердца: пальцах рук и ног, губах, ушных раковинах и т.д.
Важно понимать, что кардиальные заболевания могут «маскироваться» под другие патологии, из-за чего распознать их бывает довольно сложно. Например, при инфаркте миокарда с очагом ишемии в области задне-нижней части сердца боли могут возникать в центре верхней части живота.
Сложности в диагностике добавляют сопутствующие заболевания, например — неконтролируемый сахарный диабет, при котором боль в сердце даже все при том же инфаркте миокарда может отсутствовать вследствие диабетической полиневропатии (осложнение сахарного диабета, при котором происходит поражение периферических нервов и может сопровождаться как болью, так и утратой чувствительности).
Ощущения, не связанные с патологиями сердца
Наиболее распространенными причинами боли в области сердца при вдохе, не связанными с кардиологическими заболеваниями, являются:
- Пневмонии — воспаления легких.
- Плевриты — воспаления листков плевры, которое также может приводит к накоплению жидкости в грудной полости (гидроторакс).
- Повреждения ребер.
- Травмы межреберных нервов.
- Гастроэзофагеальная рефлюксная болезнь и другие поражения пищевода или верхних отделов желудка.
- Психосоматические реакции.
Патологии легких и дыхательных путей (рис.3) сопровождаются распространением боли по всей поверхности грудной клетки, ее усилением при вдохе и/или выдохе. Кашель, возникающий при этом, чаще влажный и приводит к отхаркиванию слизистой или гнойной мокроты. Также характерно повышение температуры тела до 39℃.
Рисунок 3. Причины плевральных болей в груди. Источник: МедПорталПоражения ребер всегда ассоциированы с предшествовавшими травмами грудной клетки. Боль при этом прямо связана с дыхательным актом и его глубиной. На коже может наблюдаться отек и кровоизлияния в месте повреждения ребра.
Патологии нервной системы, в частности — межреберных нервов и спинномозговых корешков, всегда связаны с движениями грудной клетки и физическими нагрузками. При этом болевые ощущения часто носят «опоясывающий характер» и ограничиваются 1-3 межреберными промежутками. При инфекционных поражениях нервных стволов наблюдается повышение температуры тела, а на коже возникает сыпь.
Боли за грудиной, обусловленные заболеваниями желудочно-кишечного тракта, напрямую связаны с приемами пищи. Часто они сопровождаются отрыжкой «кислым» или «тухлым», диареями или запорами.
При психогенном происхождении болей в груди провоцирующим фактором всегда является стресс или эмоциональная нагрузка, а какие-либо объективные изменения, как правило, отсутствуют. При этом стабилизация эмоционального состояния, в том числе — с помощью успокоительных средств, приносит облегчение.
Когда необходимо обратиться к врачу?
Боль в области сердца — опасный симптом, который всегда требует дополнительной диагностики и поиска ее причин. Важно понимать, что заболевания всех органов и систем требуют соответствующего внимания и лечения. Но в некоторых случаях можно самостоятельно определить опасность развивающегося состояния.
Впервые в жизни остро возникший приступ боли в области сердца всегда требует обращения в службу экстренной медицинской помощи. Это же касается людей с ранее диагностированной стенокардией напряжения (форма стенокардии, при которой боль возникает только на фоне воздействия триггера и устраняется приемом нитроглицерина) в случае, если прием ранее эффективной дозы нитратов не снял боль за 15 минут с момента приема препарата.
Об отсутствии серьезной опасности может свидетельствовать боль или дискомфорт за грудиной, которые возникают сразу же после резкого поворота или наклона туловища, приема пищи и принятия горизонтального положения после еды. Сюда же можно отнести кратковременные приступы несильной боли, возникающие на фоне сильных переживаний или стрессовых ситуаций. В таких случаях рекомендован плановый визит к доктору.
Важно! Независимо от характеристик боли, наличия или отсутствия иррадиации, других симптомов или провоцирующих факторов — диагностика необходима. Только осмотр доктора, лабораторные тесты, ЭКГ и другие исследования способны помочь точно установить происхождение боли и исключить угрожающие жизни состояния.
Что делать до приезда «скорой»?
При развитии инфаркта миокарда или тромбоэмболии легочной артерии правильное лечение может проводиться только в условиях стационара.
Еще до приезда «скорой помощи» следует:
- Принять одну таблетку аспирина, нитроглицерина. Аспирин позволяет снизить свертываемость крови, нитроглицерин — улучшить кровоснабжение миокарда.
- Максимально облегчить процесс дыхания. Важно обеспечить поступление свежего воздуха. Для этого нужно открыть окно в помещении и снять стесняющую грудь одежду, например — расстегнуть пуговицы рубашки.
- Занять удобное положение. Облегчить дыхание может полусидячая поза, принять которую можно, подложив несколько подушек под голову и плечи. Другим вариантом является сидячая поза с упором локтями на колени или стол с небольшим наклоном туловища вперед. (рис. 4).
- Постараться успокоиться и не паниковать. Во время стресса возрастает частота сердечных сокращений, дыхательных движений и потребность сердца в кислороде. Все это усугубляет течение инфаркта миокарда и ТЭЛА и ухудшает прогноз.
Лечение
Поскольку боль в груди на вдохе могут спровоцировать патологии разных органов и систем, тактика их лечения будет существенно варьировать.
Инфаркт миокарда и тромбоэмболия легочной артерии поддаются лечению при помощи тромболизиса — внутривенного введения препаратов, которые могут «растворить» тромбы. Однако такие процедуры эффективны в первые 4-6 часов с момента проявления боли. В более поздние сроки применяют другие методы лечения.
Другие кардиологические причины могут требовать нормализации артериального давления, сердечного ритма при помощи соответствующих медикаментов, восстановления функции клапанов сердца путем их протезирования и т.д.
Инфекционные поражения легких, сопровождающиеся болью в области сердца, могут потребовать использования антибактериальных или противовирусных средств. При бронхиальной астме в схему лечения входят β2—агонисты, глюкокортикостероиды и т.д.
Патологии ЖКТ беруться под контроль путем нормализации питания и физической активности, врачи советуют бороться с ожирением и принимать препараты, влияющие на уровень рН полости желудка.
Межреберная невралгия лечится при помощи анальгетиков, нестероидных противовоспалительных препаратов, витаминов группы В и миорелаксантов.
При психогенной кардиалгии рекомендуется консультация медицинского психолога или психиатра с решением вопроса о необходимости использования успокоительных средств.
Профилактика
Профилактика болей в области сердца при вдохе комплексная и направлена на укрепление всего организма в целом и сердечно-сосудистой системы в частности. В первую очередь это здоровый образ жизни: рациональное составление режима работы и отдыха, правильное питание и умеренные физические нагрузки. Контролировать дыхание и укрепить сердечную мышцу помогают кардио тренировки и занятия йогой.
Однако, при наличии сопутствующих заболеваний, важно согласовывать все свои действия с врачом. Например, доктор поможет контролировать уровень потребляемых жиров и холестерина. Это важно, поскольку они входят в состав клеточных мембран, и полный отказ от их потребления может навредить.
Заключение
Нельзя игнорировать боль в области сердца, какими бы характеристиками она ни обладала. Без прохождения обследования человек никогда не может быть полностью уверен в том, почему он испытывает боль. Не стоит пренебрегать собственным здоровьем — лучше обратиться за консультацией к специалисту как можно скорее.
Источники
- Трухан Д.И., Давыдов Е.Л. «Боль в грудной клетке: актуальные вопросы клинической диагностики и лечения стенокардии» // Consilium Medicum – №17(10) – 2015.
- Ю. В. Васильев «Боль за грудиной: дифференциальная диагностика, лечение» // Кардиология – 2006.
- Ruigomez A., Rodriguez L.A., Wallander M.A. et al «Chest pain in general practice: incidence, comorbidity and mortality» // Fam. Pract. – Vol. 23 – 2006
- А.Н. Беловол, И.И. Князькова «Клинические подходы к диагностике боли в груди» // Сучасні препарати та технології – No2 (78) – 2011 р.
- Nilsson S., Scheike M., Engblom D. et al. «Chest pain and ischaemic heart disease in primary care» // Br. J. Gen. Pract. – Vol. 53 – 2003.
Жжение в грудной клетке у женщин
В области грудины располагается больше число органов и систем, по анатомическому строению и локализации не отличающихся как у мужчин, так и у женщин. Жжение в грудной клетке сигнализирует о развитии целого комплекса патологических состояний, причиной которого могут быть различные заболевания. Избавиться от неприятного симптома можно только после обнаружения первоисточника болезни и правильного ее лечения.
К какому врачу обратиться?
Если дискомфорт и жгучее чувство в грудной клетке повторяется систематически, необходимо проконсультироваться с терапевтом. На основе описания состояния со слов пациента и первичных исследований происходит сбор анамнеза. Далее назначается лечение или рекомендуется обращение к другим узкопрофильным специалистам:
- невролог;
- кардиолог;
- ортопед;
- гастроэнтеролог;
- пульмонолог.
Каждый врач по своему направлению пользуется специализированным перечнем диагностических манипуляций для обнаружения патологии. Только после прицельного обследования устанавливается итоговый диагноз и разрабатывается персональная стратегия лечения.
Причины жжения в грудной клетке у женщин
Самым распространенным фактором, вызывающим описанную симптоматику, является неправильное питание. Острые, жирные, чрезмерно горячие, сладкие продукты раздражают желудок, что влияет на пищеварение в целом. Содержимое ЖКТ попадает в верхние отделы (пищевод), вызывая жгучее ощущение, тошноту, вздутие, отрыжку. Грудная клетка испещрена нервными путями, поэтому дискомфорт в пищеварительной системе иррадиирует на данный отдел целиком.
Похожие признаки появляются, если длительное время злоупотреблять табакокурением и алкогольными напитками. Переедание и плотные ужины перед сном также влияют на общее самочувствие. Нормализация режима питания часто ведет к самостоятельному исчезновению неприятной симптоматики.
Второй по распространенности причиной патологии является нарушение в работе сердечно-сосудистой системы. В ряде случаев кровеносные каналы, проходящие к сердцу, закупориваются или сужаются, что частично останавливает кровоток и снабжение органа кислородом. Анемия в данной области вызывает жгучее ощущение. То же самое проявляется в результате компрессии нерва. Грудная клетка со стороны позвоночника наделена нервными окончаниями, при воспалении которых появляется дискомфорт.
Другими факторами аномальных ощущений в груди служат следующие заболевания:
- стенокардия, инфаркт, миокардит;
- гепатоз, цирроз, печеночная недостаточность;
- эзофагит, кишечная колика, язвенная болезнь, гастрит;
- межреберная невралгия, сколиоз;
- пневмония.
Точную причину способен выявить только специалист-медик на основании проведенного исследования.
Методы диагностики
На начальном этапе проводится забор крови и урины на лабораторные анализы, исследуется гормональный фон пациента. Далее назначаются аппаратные манипуляции, которые включают рентгенографическое сканирование, УЗИ, ЭКГ, гастроскопию. При недостатке информации от стандартных методов диагностики прибегают к расширенному скринингу посредством МРТ или КТ. Самой эффективной в плане обследования считается магнитная томография, которая выявляет патологические изменения в любых тканях и органах.
Где проводят исследования?
Записаться на томографическое сканирование можно на сайте Единого центра записи. Выберите услугу, воспользуйтесь детальными фильтрами, сравните предложения клиник и отметьте лучшие из них. Позвоните в консультационную службу по номеру на странице, забронируйте удобную дату исследования и получите дополнительную скидку от сервиса.
Не хватает воздуха при дыхании зевота – какие причины и что нужно делать 2021
Когда дышится легко, мы этого процесса даже не замечаем. Это нормально, поскольку дыхание – рефлекторный акт, который контролируется вегетативной нервной системой. Природой задумано так не зря. Благодаря этому дышать мы можем даже в бессознательном состоянии. Такая способность в некоторых случаях сохраняет нам жизнь. Но если с дыханием появляются хоть малейшие затруднения – мы ощущаем это сразу же. Почему возникает постоянная зевота и нехватка воздуха, и что с этим делать? Вот что рассказали нам врачи.
Опасные симптомы
Иногда затрудненное дыхание возникает по физиологическим причинам, которые достаточно легко устранимы. Но если вам постоянно хочется зевать и глубоко вздохнуть, то это может быть симптомом серьезного заболевания. Еще хуже, когда на этом фоне часто возникает одышка (диспноэ), появляющаяся даже при минимальных физических нагрузках. Это уже повод для беспокойства и обращения к врачу.
Немедленно отправляться в больницу надо, если затруднение с дыханием сопровождается:
- болью в загрудинной области;
- изменением цвета кожных покровов;
- тошнотой и головокружением;
- сильными приступами кашля;
- повышением температуры тела;
- отеками и судорогами конечностей;
- чувством страха и внутренней напряженности.
Эти симптомы обычно четко сигналят о патологиях в организме, выявить и устранить которые нужно как можно скорее.
Причины
Возникает нехватка кислорода и частая зевота под воздействием различных факторов. Спровоцировать подобные изменения могут физиологические и психологические причины. Также симптоматика проявляется при развитии ряда болезней.
Физиологические
Существует целый ряд физиологических причин, провоцирующих нехватку воздуха при дыхании, сопровождающуюся приступами зевоты. Среди них выделяют следующие:
- Дефицит кислорода. Он особо остро ощущается в горной местности.
- Помещение достаточно душное. Чаще всего такие симптомы проявляются в том случае, если в одной комнате находится много людей. Нехватка кислорода при этом сопровождается избыточным количеством углекислого газа.
- Тесная одежда. Корсеты, чрезмерно облегающие боди, сдавливающие грудную клетку, провоцируют появление подобной симптоматики.
- Малоподвижный образ жизни.
- Чрезмерная масса тела.
Кроме того, трудности с дыханием возникают в жаркую погоду, когда организм сильно обезвоживается.
Кровь приобретает более густую консистенцию и появляются трудности с ее передвижением по сосудам.
Медицинские
Причиной, по которой человек не может глубоко вдохнуть и часто зевает, нередко оказывается патология. Спровоцировать подобные нарушения способны следующие болезни:
- Вегетососудистая дистония.
- Анемия. Поверхностное дыхание наблюдается при нехватке железа.
- Заболевания бронхов и легких. Плеврит, астма, бронхит в острой или хронической форме способны привести к тому, что наблюдается удушье с появлением кашля.
- Простудные болезни.
- Сердечные заболевания. Симптоматика может указывать на такие патологии, как сердечная недостаточность, ишемия и инфаркт.
Психогенные
Постоянно хочется зевать и сложно дышать при стрессе. В результате психоэмоционального перенапряжения отмечается спазм капилляров и учащенное сердцебиение, спровоцированное выбросом адреналина. По этой причине отмечается повышение уровня кровяного давления. При глубоком вдохе, который сопровождается зевотой, выполняется компенсаторная функция и мозг оказывается защищен от разрушения.
Дыхательный центр не может должным образом функционировать при сильном испуге. При этом происходит мышечный спазм. Как результат – человеку сложно сделать вдох.
Причины нехватки воздуха
Все причины, по которым человек может обратиться к доктору с жалобой: «Не могу вздохнуть полностью и постоянно зеваю», можно условно разделить на психологические, физиологические и патологические. Условно – потому, что все в нашем организме тесно взаимосвязано, и сбой одной системы влечет за собой нарушение нормальной работы других органов.
Так, длительный стресс, который относят к психологическим причинам, может спровоцировать гормональный дисбаланс и сердечно-сосудистые проблемы.
Физиологические
Самыми безобидными являются физиологические причины, которые могут вызвать затрудненное дыхание:
- Недостаток кислорода. Сильно ощущается в горах, где воздух разрежен. Так что если вы недавно сменили свое географическое положение и теперь находитесь значительно выше уровня моря, то это нормально, что в первое время вам трудно дышать. Ну и – почаще проветривайте квартиру.
- Душное помещение. Здесь играют роль сразу два фактора – нехватка кислорода и избыток углекислого газа, особенно если в комнате много людей.
- Тесная одежда. Многие даже об этом не задумываются, но в погоне за красотой, жертвуя удобствами, они лишают себя значительной порции кислорода. Особенно опасна одежда, сильно сдавливающая грудную клетку и диафрагму: корсеты, тесные бюстгальтеры, облегающие боди.
- Плохая физическая форма. Нехватку воздуха и одышку при малейших нагрузках испытывают те, кто ведет малоподвижный образ жизни или из-за болезни провел много времени в постели.
- Избыточный вес. Он становится причиной целого букета проблем, в котором зевота и одышка еще не самые серьезные. Но будьте внимательны – при значительном превышении нормального веса быстро развиваются сердечные патологии.
Трудно дышать в жару, особенно при сильном обезвоживании. Кровь становится гуще, и сердцу тяжелее протолкнуть ее по сосудам. В результате тело недополучает кислород. Человек начинает зевать и пытаться дышать глубже.
Медицинские
Одышку, зевоту и регулярно ощущаемую нехватку воздуха могут спровоцировать серьезные заболевания. Причем часто эти признаки являются из первыми симптомами, позволяющими диагностировать болезнь на ранней стадии.
Поэтому если вам постоянно трудно дышать, обязательно отправляйтесь к врачу. Среди возможных диагнозов чаще всего встречаются следующие:
- ВСД – вегето-сосудистая дистония. Это заболевание – бич современности, и запускается оно обычно сильным или хроническим нервным перенапряжением. Человек ощущает постоянную тревожность, страхи, развиваются приступы панической атаки, возникает страх замкнутого пространства. Затрудненное дыхание и зевота – предвестники таких приступов.
- Анемия. Острый дефицит железа в организме. Оно необходимо для переноски кислорода. Когда его не хватает, даже при нормальном дыхании кажется, что воздуха мало. Человек начинает постоянно зевать и делать глубокие вдохи.
- Бронхолегочные заболевания: бронхиальная астма, плевриты, пневмония, острый и хронический бронхит, муковисцидоз. Все они так или иначе приводят к тому, что полный вдох сделать становится практически невозможно.
- Респираторные заболевания, острые и хронические. Из-за отека и пересыхания слизистых носа и гортани становится трудно дышать. Часто нос и горло бывают забиты слизью. При зевании гортань максимально раскрывается, поэтому при гриппе и ОРВИ мы не только кашляем, но и зеваем.
- Болезни сердца: ишемия, острая сердечная недостаточность, сердечная астма. Их трудно диагностировать на раннем этапе. Часто одышка вкупе с затрудненным дыханием и болью за грудиной является признаком инфаркта. Если такое состояние наступило внезапно – лучше сразу вызвать скорую.
- Легочная тромбоэмболия. Серьезному риску подвержены люди, страдающие тромбофлебитом. Оторвавшийся тромб может перекрыть легочную артерию и стать причиной отмирания части легкого. Но сначала становится трудно дышать, возникает постоянная зевота и чувство острой нехватки воздуха.
Как видите, большинство заболеваний не просто серьезно – они представляют угрозу для жизни пациента. Поэтому если нехватку воздуха вы ощущаете часто, то лучше не затягивать с визитом к врачу.
Психогенные
И снова нельзя не вспомнить о стрессе, который является сегодня одной из главных причин развития множества заболеваний.
Зевание при стрессе – безусловный рефлекс, заложенный в нас природой. Если понаблюдать за животными, можно заметить, что когда они нервничают, они постоянно зевают. И мы в этом смысле от них ничем не отличаемся.
При стрессе возникает спазм капилляров, а сердце начинает учащенно биться через выброс адреналина. Из-за этого повышается кровяное давление. Глубокий вдох и зевота выполняют в этом случае компенсаторную функцию и предохраняют мозг от разрушения.
При сильном испуге часто бывает мышечный спазм, из-за которого становится невозможным сделать полный вдох. Не зря же существует выражение «перехватило дыхание».
Нервные причины
На фоне тревоги, волнения, беспокойства развивается гипервентиляция, ибо организм готовится к «борьбе и бегству» и должен в таких условиях максимально полно насытить кровь кислородом. Но поскольку никакого реального бегства и настоящей борьбы не происходит, дополнительный кислород не находит себе применения. И приводит к гипервентиляции – физиологическому состоянию, которое отвечает за множество телесных проявлений волнения.
В состоянии гипервентиляции организм человека не понимает, что он дышит «полной грудью». Все время присутствует ощущение нехватки воздуха.
Поскольку процесс зевания связан со значительным расширением грудной клетки, он дает понять мозгу, который получает информацию об этом расширении, что дыхание происходит нормально. Это успокаивает мозг, а вслед за ним и самого паникера.
По средствам зевоты обеспокоенный мозг общается с телом.
«Ты там дышишь?» — спрашивает мозг у тела.
«Дышу, дышу», — отвечает тело, зевая.
«Ну и хорошо», — реагирует мозг. И немного успокаивается.
Человеку становится легче. Панический приступ или просто острое волнение ослабевают.
Что делать
Если вы оказались в ситуации, при которой возникла частая зевота и нехватка воздуха, не вздумайте паниковать – это только усугубит проблему. Первое, что нужно сделать – это обеспечить дополнительный приток кислорода: откройте окно или форточку, если есть такая возможность – выходите на улицу.
Постарайтесь максимально ослабить одежду, которая мешает полному вдоху: снять галстук, расстегнуть воротник, корсет или бюстгальтер. Чтобы не закружилась голова, лучше принять сидячее или лежачее положение. Теперь надо сделать очень глубокий вдох через нос и удлиненный выдох через рот.
После нескольких таких вдохов состояние обычно заметно улучшается. Если этого не произошло, и к нехватке воздуха добавились перечисленные выше опасные симптомы – немедленно вызывайте скорую.
До приезда медработников не принимайте самостоятельно лекарственные препараты, если они не прописаны лечащим врачом – они могут исказить клиническую картину и затруднить постановку диагноза.
Как избавиться?
Избавиться от зевоты нельзя, так как это нормальная реакция организма на гипервентиляцию, вызванную стрессом, паникой, постоянной тревогой.
Поэтому бороться надо не с желанием зевать, а со своим тревожным состоянием. То есть лечить невротическое расстройство. Однако на такое лечение могут уйти годы. Поэтому если вы по каким-то причинам хотите сделать зевоту не такой частой, надо снизить уровень гипервентиляции.
Для этого можно выполнять специальную дыхательную гимнастику. Или подышать в подушку или в бумажный пакет (в ладони, если приступ случился в общественном месте). Можно умыться холодной водой. Подышать на счет 4 (вдох – считаете до 4-х, выдох – считаете до 4-х, вдох – считаете до 4-х…).
А самое главное, надо перестать думать о том, что говорит частая зевота о вашем здоровье, симптомом какого заболевания она является, и как от нее надо избавляться. Ни о чем она не говорит. Лишь о том, что вы нервничаете. И чем больше вы думаете о том, что, раз вы зеваете, то причина в тяжелой болезни, чем чаще вы зеваете, а, следовательно, нервничаете еще сильнее, зевая еще чаще… И так до бесконечности.
Отличная статья 4
Диагностика
Врачи скорой помощи обычно достаточно быстро определяют причину резкого затруднения дыхания и необходимость госпитализации. Если серьезных опасений нет, и приступ вызван физиологическими причинами или сильным стрессом и больше не повторяется, то можно спать спокойно.
Но при подозрении на болезни сердца или легких лучше пройти обследование, которое может включать в себя:
- общий анализ крови и мочи;
- рентгенограмму легких;
- электрокардиограмму;
- УЗИ сердца;
- бронхоскопию;
- компьютерную томограмму.
Какие виды исследования необходимы в вашем случае, определит врач на первичном осмотре.
Если нехватка воздуха и постоянная зевота вызваны стрессом, то может понадобиться консультация психолога или невропатолога, которые подскажут, как снять нервное напряжение или назначат лекарственные препараты: седативные или антидепрессанты.
Побочное влияние
Зевота, в то числе и частая, – это нормальная физиологическая реакция на тревогу. Не является симптомом никакого заболевания, кроме самого тревожного расстройства. Не может причинить подлинного вреда организму. Призвана успокаивать тело и разум.
Однако в некоторых случаях реакция на зевание противоположна ожидаемой. Этот физиологический механизм не успокаивает человека, а наоборот усиливает волнение, выступает триггером начала паники или продлевает уже начавшийся панический приступ.
Так происходит в двух случаях.
- Зевок – это принудительный глубокий вдох, выполняемый на фоне нервного возбуждения, которое сопровождается напряжением мышц тела, в том числе и дыхательной мускулатуры. Поскольку вдох форсированный и выполняют его излишне напряженные мышцы, он может ощущаться как неполный. Если человек при этом фиксирован именно на своем дыхании, постоянно думает о нехватке воздуха и одышке, он может испугаться того, что вдохнул «не полностью». И вместо того, чтобы успокоиться, начать паниковать еще сильнее.
- Большинство тревожных личностей ощущают, что, зевая, они успокаиваться. Так как расслабление приятно, зевота становится постоянной. Человек намерено заставляет себя зевать, дабы расслабиться. Но зевая, он делает глубокий вдох, то есть увеличивает гипервентиляцию, которая усиливает тревогу и может привести к развернутой панической атаки. Один-два зевка успокаивают. Но если зевать часто, да еще и произвольно, можно запаниковать сильнее.
Топ-7 причин боли в грудины | Как получить облегчение
3. Растяжение мышц
Симптомы
- Острая или ноющая боль в грудины
- Усиливающаяся боль при движении
- Мышечный спазм
- Ушиб или болезненность мышцы грудной стенки
Напряжение или растяжение мышца грудной стенки может вызвать боль в грудных костях. Эта травма вызвана чрезмерным использованием или повторяющимися движениями, повышением уровня активности или внезапным неправильным движением. Растяжение мышц также может произойти во время болезни, вызывающей кашель или рвоту.
Отдых, лед и безрецептурные обезболивающие могут уменьшить мышечное напряжение. Но в более тяжелых случаях может потребоваться физиотерапия или операция.
4. Изжога и кислотный рефлюкс
Симптомы
- Жгучая боль в груди, животе или горле после еды
- Боль в грудины
- Неприятный запах изо рта или неприятный привкус во рту
Изжога — это кратковременное жжение боль в горле, груди или животе, вызванная кислотой желудка.Когда это случается часто, это может быть признаком кислотного рефлюкса.
И изжога, и рефлюкс вызваны проблемами со сфинктером (мышечным кольцом), отделяющим пищевод от желудка. Когда сфинктер не закрывается плотно или открывается слишком часто, желудочная кислота или пища могут перемещаться из желудка обратно в пищевод.
Изжога также может быть вызвана грыжей пищеводного отверстия диафрагмы, которая возникает, когда часть желудка проходит через отверстие в диафрагме (мышца, отделяющая грудную клетку от брюшной полости).
Определенные продукты и напитки, включая острую или жирную пищу, алкоголь и кофе, могут вызвать изжогу. Люди с избыточным весом и беременные женщины имеют более высокий риск развития рефлюкса.
Ваш врач может прописать вам изменения в вашем образе жизни и диете, лекарства, а иногда и операцию.
5. Плеврит
Симптомы
Легкие и внутренняя часть грудной клетки покрыты тонкой защитной тканью, называемой плеврой. Плеврит — это воспаление и отек этой ткани.Вирусная или бактериальная инфекция легких, аутоиммунное заболевание или другие состояния легких или грудной клетки могут вызвать плеврит.
Отдых, безрецептурные противовоспалительные препараты (ибупрофен), а иногда и антибиотики могут помочь вам поправиться.
6. Сердечный приступ
Симптомы
- Боль или давление под грудиной
- Боль иррадиирующая в руку или челюсть
- Одышка
- Тошнота
- Потоотделение
Некоторые люди, страдающие сердечным приступом, испытывают боль в груди в или под грудиной.Сердечный приступ — это закупорка артерии сердца, которая не позволяет крови и кислороду достичь этой области. Это вызвано сгустком крови, который перемещается из жировых отложений (бляшек) внутри артерии.
Сердечный приступ может быть опасным для жизни и требует немедленного лечения. Когда вы пойдете в отделение неотложной помощи по поводу боли в груди, вам, скорее всего, сдадут такие анализы, как ЭКГ, анализ крови и рентген грудной клетки.
Лечение следует начинать как можно скорее после появления симптомов, поэтому звоните 9-1-1, если ваша боль может быть связана с сердцем.Вы можете принимать лекарства или пройти такую процедуру, как катетеризация сердца с использованием баллона или стента, чтобы открыть артерии. В тяжелых случаях может потребоваться операция по созданию обходного анастомоза вокруг заблокированной артерии.
7. Перелом грудины
Симптомы
- Боль в грудины
- Усиливающаяся боль при дыхании, кашле или движении
- Отек и болезненность грудины
Перелом грудины — это перелом грудины. Обычно это случается только при серьезной травме, например, в автомобильной аварии или падении с большой высоты.Ремни безопасности спасают жизни в автомобильных авариях, но они пересекают грудину, что может привести к ее перелому в случае аварии с сильным ударом.
Поскольку перелом кости требует такой силы, врачи назначают дополнительное сканирование компьютерной томографии, чтобы проверить наличие повреждений жизненно важных органов за грудиной, включая сердце, легкие и основные кровеносные сосуды.
Лед, безрецептурные обезболивающие, а иногда и рецептурные обезболивающие могут облегчить боль в грудины. Вам может потребоваться операция, чтобы исправить разрыв или вылечить другие травмы внутри грудной клетки.
Ряд упомянутых здесь состояний (например, костохондрит, растяжение мышц и плеврит) врачи называют «диагнозом исключения». Это означает, что не существует одного конкретного теста для постановки диагноза и что симптомы могут имитировать симптомы других серьезных заболеваний. Как только мы исключаем что-либо серьезное, мы решаем наиболее вероятную несерьезную проблему. — Д-р. Jacobsen
Другие возможные причины
К другим состояниям, которые могут вызывать боль в области грудины, относятся:
- Пневмония или бронхит
- Сгусток крови в легком (тромбоэмболия легочной артерии)
- Тревога
- Опухоли
- Пациенты, у которых были открытые Операция на сердце может вызвать хроническую боль в грудины, потому что врачи должны разделить эту кость пополам для выполнения процедуры.
- У некоторых людей есть генетические заболевания, из-за которых грудина погружается в грудную клетку или выступает вперед, и это может вызывать боль.
Это почему у меня болит грудь или у меня сердечный приступ?
Если у вас возникла внезапная боль в груди, всегда обращайтесь к врачу, чтобы убедиться, что ваше сердце в порядке.
Боль в груди не всегда бывает серьезной. Это может быть вызвано в основном безвредным заболеванием, называемым костохондритом, воспалением хряща, соединяющего ребра с грудиной.Если вы надавите на верхние ребра, и оно станет болезненным, возможно, оно у вас. Одно исследование показало, что 30% тех, кто жалуется на боль в груди, страдали реберным хондритом.
Хотя костохондрит является частой причиной боли в груди, травм, физического напряжения, респираторных инфекций, ревматоидного артрита или псориатического артрита, инфекций грудной стенки, опухолей или редких состояний, таких как рецидивирующий полихондрит, также может вызывать боль в груди.
Костохондрит поражает как детей, так и взрослых, чаще встречается у женщин и выходцев из Латинской Америки.
Причины
Не существует одной известной причины костохондрита. Часто это вызвано физическими нагрузками или сильным кашлем. Это также может быть вызвано инфекцией в результате операции на грудной клетке или внутривенного или внутривенного употребления наркотиков.
Симптомы
Боль в грудной стенке является основным симптомом. Большинство людей описывают боль как острую, ноющую и похожую на давление. Обычно становится хуже, если вы глубоко дышите или двигаете верхней частью тела.
Когда вы надавливаете на грудь, она становится болезненной и болезненной.
Боль обычно длится несколько недель или месяцев, но примерно у трети пациентов с реберно-хондритом она сохраняется около года.
Диагноз
Ваш врач проведет физический осмотр, надавив на вашу грудь, чтобы проверить наличие болезненных участков. Они также будут следить за диапазоном ваших движений и слушать ваше дыхание. Если вам больше 35 лет, есть риск ишемической болезни сердца, тромба или вы недавно перенесли респираторную инфекцию, ваш врач может назначить дополнительные тесты, такие как рентген грудной клетки и ЭКГ, чтобы исключить более серьезные проблемы.
Как с этим обращаются?
Ваш врач сосредоточится на обезболивании и, вероятно, порекомендует одно или несколько из следующих:
- Обезболивающие, такие как аспирин или ибупрофен
- Горячие компрессы или грелка
- Никаких физических нагрузок, вызывающих боль стать хуже
Ваш врач также может дать вам информацию о том, как улучшить осанку и исправить любой мышечный дисбаланс.
Если боль не проходит, врач может дать вам укол противовоспалительного лекарства или кортикостероида в область, которая болит.
Боль в груди | Причины, симптомы и лечение
Важно серьезно относиться к боли в груди, потому что иногда она может указывать на серьезную основную проблему. Любую новую, сильную или постоянную боль в груди следует обсудить с врачом. Это особенно важно, если вы взрослый и имеете в анамнезе болезни сердца или легких. Если боль в груди особенно сильна, особенно если она распространяется на руки или челюсть, вы чувствуете тошноту, потливость или одышку, вам следует вызвать скорую помощь по телефону 999/112/911.Это могут быть симптомы сердечного приступа.
Причины боли в груди
Доктор Сара Джарвис MBE
Есть много возможных причин боли в груди. Ниже приведен краткий обзор некоторых наиболее распространенных причин.
Стенокардия
Стенокардия — это боль, исходящая от сердца. Обычно это вызвано сужением коронарных артерий, кровоснабжающих сердечную мышцу.
На ранних стадиях кровоснабжение может быть достаточным, когда вы отдыхаете.Однако, когда вы тренируетесь, вашей сердечной мышце требуется больше крови и кислорода, и если кровь не может пройти через суженные коронарные артерии, ваше сердце реагирует болью.
Боль в груди, вызванная стенокардией, может ощущаться как боль, дискомфорт или стеснение в передней части груди.
Стенокардия также может возникать при спазме коронарной артерии или сердечном синдроме X.
Сердечный приступ
Во время сердечного приступа (инфаркта миокарда) коронарная артерия или одна из ее меньших ветвей внезапно блокируется.Это полностью перекрывает кровоснабжение части сердечной мышцы.
Самый частый симптом сердечного приступа — сильная боль в груди в состоянии покоя. Если блокировка не будет быстро устранена, эта часть сердечной мышцы находится под угрозой смерти. Чтобы узнать больше о симптомах и лечении сердечного приступа, см. Отдельную брошюру «Сердечный приступ (инфаркт миокарда)».
Гастроэзофагеальная рефлюксная болезнь
Это общий термин, который описывает ряд ситуаций, включая кислотный рефлюкс и эзофагит (воспаление слизистой оболочки пищевода или пищевода).
Изжога — обычно жжение в нижней части грудной клетки и верхней части живота — является основным симптомом гастроэзофагеальной рефлюксной болезни. В некоторых случаях может развиться сильная боль в груди, которую можно принять за сердечный приступ. Чтобы узнать больше о симптомах и лечении, см. Отдельную брошюру «Кислотный рефлюкс и эзофагит (изжога)».
Костохондрит
Грудная клетка — это костная структура, которая защищает легкие. Более мягкий и гибкий хрящ прикрепляет ребра к грудины (грудины), а грудину — к ключицам (ключицам) в суставах.При реберно-хондрите возникает воспаление в одном или нескольких из этих суставов.
Костохондрит вызывает боль в груди, ощущаемую в передней части грудной клетки. Обычно это острая колющая боль в груди, которая усиливается при движении, напряжении и глубоком дыхании.
Напряженная мышца грудной стенки
Есть различные мышцы, которые бегают вокруг ребер и между ними, чтобы помочь грудной клетке двигаться во время дыхания. Эти мышцы иногда могут быть напряжены, что может вызвать боль в груди в этой области.Если мышца растянута, произошло растяжение или разрыв мышечных волокон, часто из-за того, что мышца была растянута сверх своих пределов. Например, напряженная мышца грудной стенки может иногда развиваться после подъема тяжестей, растяжения, резкого движения или продолжительного (продолжительного) кашля. Боль в груди обычно усиливается при движении и вдохе.
Беспокойство
Беспокойство — довольно частая причина боли в груди. У некоторых людей боль в груди может быть настолько сильной, что ее принимают за стенокардию.Боль в груди из-за беспокойства известна как синдром Да Косты. Синдром да Косты может чаще встречаться у людей, у которых недавно были диагностированы проблемы с сердцем у родственников или друзей, или у людей, которые сами недавно перенесли сердечный приступ. Исследования показывают, что коронарные артерии в норме, без сужений.
Менее распространенные причины боли в груди
Некоторые из менее распространенных причин боли в груди включают следующее.
Плеврит
Плеврит возникает из-за воспаления плевры, тонкой мембраны с двумя слоями: один выстилает внутреннюю часть мышцы и ребра грудной стенки, а другой окружает легкие.Это может вызвать «плевритную» боль в груди. Это острая колющая боль в груди, обычно усиливающаяся при вдохе или кашле.
Менее распространенные, но более серьезные причины плевритной боли включают пневмонию или сгусток крови в легком (тромбоэмболия легочной артерии — см. Ниже) или коллапс легкого (пневмоторакс — см. Ниже).
Тромбоэмболия легочной артерии (ТЭЛА)
ТЭЛА возникает, когда имеется закупорка одного из кровеносных сосудов артерии легких — обычно из-за тромба (тромба), который образовался в другой части кровообращения.ПЭ обычно вызывает резкую боль в груди, ощущаемую при вдохе (плевритная боль в груди). Другие симптомы включают кровохарканье (кровохарканье), умеренную температуру и учащенное сердцебиение.
См. Отдельную брошюру «Легочная эмболия» для получения более подробной информации об этой неотложной медицинской помощи.
Пневмоторакс
Пневмоторакс — это воздух, застрявший между легким и грудной стенкой. Воздух попадает сюда либо из легких, либо из-за травмы грудной клетки извне.
Пневмоторакс обычно вызывает внезапную острую колющую боль в груди с одной стороны.Боль обычно усиливается при вдохе, и у вас может возникнуть одышка. Обычно чем больше пневмоторакс, тем сильнее запыхивается.
Язвенная болезнь
Язвенная болезнь — это язва на внутренней поверхности верхнего отдела кишечника, вызванная кислотой желудка.
Распространенным симптомом язвенной болезни является боль в верхней части живота (брюшная полость) чуть ниже грудины (грудины). Осложнения пептических язв, которые могут быть серьезными, включают кровотечение из язвы и перфорацию, при которой язва проходит через стенку кишечника (перфорирует).
Существуют отдельные брошюры под названием «Язва желудка (язва желудка)» и «Язва двенадцатиперстной кишки».
Опоясывающий лишай
Опоясывающий лишай — это инфекция нерва и участка кожи, снабжаемого нервом. Это вызвано тем же вирусом, который вызывает ветряную оспу. У любого, кто болел ветряной оспой в прошлом, может развиться опоясывающий лишай.
Обычные симптомы — боль и сыпь на полоске кожи, проходящей через один нерв, иногда на грудной стенке. Боль часто начинается до появления сыпи.
Моя боль в груди серьезна?
Обратитесь за медицинской помощью. оба плеча или руки.
Вы должны позвонить 999/112/911, чтобы вызвать скорую помощь .
Есть много разных причин боли в груди. Некоторые из них более серьезны, чем другие. Любую новую, сильную или постоянную боль в груди следует обсудить с врачом. Это особенно важно, если вы взрослый и имеете в анамнезе болезни сердца или легких.
Какие исследования можно посоветовать?
Ваш врач обычно задает вам несколько вопросов, чтобы попытаться определить причину боли в груди.Он или она также может осмотреть вас. Основываясь на том, что они обнаружат, он или она может посоветовать вам провести некоторые исследования, в зависимости от того, какую причину вашей боли в груди они подозревают. Обследование боли в груди может включать:
«Отслеживание сердца»
Обычно при сердечном приступе наблюдаются типичные изменения нормальной картины «сердечного ритма» (электрокардиограммы или ЭКГ).
Анализы крови
Анализ крови, в котором измеряется химическое вещество, называемое тропонином, является обычным тестом, подтверждающим сердечный приступ.При повреждении клеток сердечной мышцы тропонин попадает в кровоток. Другой анализ крови, который может быть предложен, — это тест на D-димер. Это обнаруживает фрагменты продуктов распада сгустка крови. Положительный тест на D-димер может вызвать подозрение на тромбоз глубоких вен (ТГВ) или ТЭЛА.
Рентген грудной клетки
Рентген грудной клетки может выявить пневмонию, коллапс легкого (пневмоторакс) и другие заболевания грудной клетки.
Другое сканирование и визуализация
- Сканирование перфузии миокарда — часто выполняется для подтверждения диагноза боли в сердце (стенокардия) в груди.
- Кардиомагнитно-резонансная томография — также для подтверждения боли в сердце и груди, это вид магнитно-резонансной томографии (МРТ).
- КТ-коронарная ангиограмма — более быстрая альтернатива МРТ-сканированию, при котором компьютерная томография используется для детального изучения коронарных артерий.
- Коронарная ангиография — в этом тесте используется специальное рентгеновское оборудование и краситель, вводимый в коронарные артерии, чтобы показать расположение и степень сужения артерий.
- Изотопное сканирование и сканирование CTPA позволяют исследовать кровообращение в легких.CTPA расшифровывается как «компьютерная томография легочной ангиограммы». Они могут достаточно точно показать, присутствует ли ПЭ.
- Эндоскопия — при помощи тонкого гибкого телескопа, проходящего по пищеводу (пищеводу), исследуется слизистая оболочка желудка. Это может быть рекомендовано, если ваша команда считает, что ваша боль в груди может быть вызвана гастроэзофагеальной рефлюксной болезнью или язвенной болезнью.
Что можно посоветовать для решения проблемы?
Это будет зависеть от причины боли в груди.Перейдите по ссылкам выше к отдельным буклетам для получения дополнительной информации о лечении различных причин.
Если проблема не является неотложной, ваш врач может направить вас к консультанту для дальнейшего специализированного обследования, как описано выше.
Ревматоидный артрит, боль в груди и ребрах: что такое костохондрит? EverydayHealth
Костохондрит вызывается воспалением хряща, соединяющего грудину, также известную как грудина, с ребрами.Боль, связанная с этим заболеванием, может имитировать сердечный приступ или другие сердечные проблемы, но исследование, опубликованное в немецком журнале Der Internist , предполагает, что до 50 процентов всех болей в груди вызваны нарушениями опорно-двигательного аппарата.
СВЯЗАННЫЙ: Что такое боль при артрите?
Распространенные причины костохондрита
Есть эластичные сегменты хряща, называемые реберно-грудными суставами, которые прикрепляют ребра к грудине, и при воспалении хряща в этих суставах может возникнуть боль в груди.«Костохондрит обычно является результатом какого-то механического стресса, например, вы слишком сильно кашляете или слишком далеко зашли и что-то потянули», — говорит Гарри Л. Гевантер, доктор медицины, детский ревматолог из Ричмонда, штат Вирджиния. Например, симптомы боли в груди могут появиться после того, как вы физически перетянете себя, передвигая мебель. Хотя эти симптомы могут быть чрезвычайно болезненными, это состояние не опасно для жизни.
Острая боль и давление: костохондрит Симптомы могут быть страшными
Отличительным признаком реберно-хондрита является боль в грудной стенке различной интенсивности, которую обычно называют «острой», «ноющей» или «ноющей». похоже на давление », — говорится в исследовании, опубликованном в журнале American Family Physician .Боль может усиливаться при движении верхней части тела или при глубоком дыхании, так как суставы сгибаются при вдохе. Хотя наиболее часто поражаются со второго по пятый реберно-хрящевые суставы ребер, особенно с третьего и четвертого, это может повлиять на любое из семи реберных сочленений. Боль может проявляться в нескольких местах, но чаще всего односторонняя, что означает, что она возникает только на одной стороне тела. «Может показаться, что кто-то воткнул в вас нож, и от этого перехватывает дыхание», — говорит доктор.Гевантер.
СВЯЗАННЫЕ: У вас болят грудь и ребра? Причиной может быть псориатический артрит. Это особенно актуально, если вы не понимаете причины или не сталкивались с ней раньше. Но есть большая вероятность, что причина боли не серьезна.
Распознавание и Диагностика костохондрита
Рентген плохо показывает мягкие ткани, и анализ крови на него не проводится, поэтому обычно врач диагностирует костохондрит при медосмотре.Пожилым людям, испытывающим эти симптомы, возможно, потребуется сделать ЭКГ, чтобы исключить возможность сердечных проблем.
СВЯЗАННЫЕ С: Загадочные симптомы, которые могут быть ревматоидным артритом
Согласно Costochondriti s в книге по медицинскому образованию StatPearls, опубликованной в январе 2021 года, «Самая важная часть диагностики реберно-хондрита — это выявление других, более смертоносных причин. боль в груди исключена ». Они могут включать острый коронарный синдром, пневмоторакс, пневмонию, расслоение аорты, тромбоэмболию легочной артерии или перфорацию пищевода.
Связь между костохондритом и ревматоидным артритом
Костохондрит не имеет прямого отношения к РА, но воспаление от РА может быть причиной повреждения реберного хряща. «Костохондрит также встречается у людей с ревматическими заболеваниями, потому что их суставы не работают должным образом, поэтому они могут двигаться в неправильном направлении и еще больше настраивать свое тело», — говорит Гевантер. «Это биомеханическая проблема, и она может стать карточным домиком. . »
Хотя боль в груди может быть связана с воспалительным заболеванием, таким как ревматоидный артрит или анкилозирующий спондилит, она также может быть частично вызвана невоспалительными состояниями, такими как фибромиалгия.
Костохондрит — это не то же самое, что синдром Титце
Костохондрит часто путают с синдромом Титце, похожим, но менее распространенным заболеванием, которое обычно включает отек второго или третьего ребра, который может длиться месяцами. Согласно обзору American Family Physican , синдром Титце обычно поражает людей моложе 40 лет и считается редким, в то время как костохондрит встречается чаще и может поражать детей, подростков и взрослых, говорит Гевантер.На самом деле, говорит он, «грудная клетка у детей очень гибкая, поэтому увеличивается вероятность раздражения реберно-хрящевых соединений». Местный отек обычно присутствует при болезни Титце, но не при реберохондрите, хотя защитница РА О’Нил отмечает незаметную припухлость при реберно-хондрите. «В действительности, как бы вы это ни называли, оба состояния лечатся по существу одинаково», — говорит Гевантер. Синдром Титце может исчезнуть без лечения, но можно использовать безрецептурные обезболивающие.
Как лечится костохондрозная боль в груди
Лечение обычно принимает форму пероральных обезболивающих — обычно тайленол (ацетаминофен) или нестероидные противовоспалительные препараты (НПВП), такие как Адвил или Мотрин (ибупрофен). Гевантер говорит, что могут помочь лед или грелки, а также свести к минимуму действия, провоцирующие симптомы. Средства от кашля также могут помочь уменьшить дискомфорт, а иногда для уменьшения болезненности используется физиотерапия.
Ослабление боли и других симптомов костохондрита
Некоторые люди находят облегчение, накладывая шины на грудную клетку с помощью бинта Ace или чего-то подобного, чтобы попытаться свести к минимуму движение грудной клетки, говорит он.«Но на самом деле нет отличного способа лечить это вне времени», — говорит Гевантер.
СВЯЗАННЫЕ С: Домашние средства и альтернативные методы лечения ревматоидного артрита
Также нет реального способа узнать, как долго будет длиться боль, хотя в отчете Американского семейного врача говорится, что она может длиться от недель до месяцев, хотя для у некоторых это может длиться год. «Пациенты с костохондритом должны быть обучены и убеждены, что это доброкачественное заболевание, которое в конечном итоге разрешится само», — говорится в журнале, иногда даже без какого-либо лечения.
Боль в груди у детей и подростков
Боль в груди у ребенка или подростка может быть вызвана множеством факторов. В большинстве случаев боль в груди у детей и подростков не вызвана проблемами с сердцем.
Самая частая причина боли в груди у детей и подростков — боль в грудной клетке. «Стенка грудной клетки» — это термин, обозначающий структуры, которые окружают и защищают легкие, включая ребра и грудину.
Мы не всегда знаем, что вызывает боль в грудной стенке, но обычно она связана с кратковременной острой болью, которая усиливается при вдохе.Травма ребер, грудины или других костей груди и спины также может вызвать боль в грудной стенке. В области груди также есть множество мышц и суставов, которые могут быть болезненными, воспаленными или напряженными. Причины могут включать инфекцию или травму, например, в результате занятий спортом или падения.
Когда обращаться к кардиологу
Типичная боль в грудной стенке не лечится лекарствами, хотя травмы и воспаление грудной стенки могут поддаваться лечению нестероидными противовоспалительными препаратами, такими как ибупрофен.В противном случае лечение боли в груди будет зависеть от основной причины боли.
Иногда простуда (инфекция верхних дыхательных путей) или постоянный кашель могут вызывать болезненные ощущения в области груди. Некоторые дети описывают кислотный рефлюкс («изжогу») как боль в груди. Стресс или беспокойство также могут вызывать чувство боли в груди.
К сердечным заболеваниям, которые могут вызвать боль в груди у ребенка, относятся:
- Перикардит: воспаление мешка, окружающего сердце
- Миокардит: вирусная инфекция сердца
- Аритмии: аномальные учащенные сердечные ритмы
- Закупорка или другие проблемы с коронарными артериями (крошечные сосуды, которые переносят насыщенную кислородом кровь к ткани сердца)
- Расслоение или разрыв аорты, главной артерии, по которой кровь от сердца к телу
Если ваш ребенок жалуется на боль в груди, и также имеют лихорадку, потливость или затрудненное дыхание, очень учащенное сердцебиение, бледность или сильная боль, похожая на ощущение разрыва, не ждите — обратитесь за помощью немедленно! Кроме того, если в семейном анамнезе имеется «расслоение аорты», разрыв аорты или синдром Марфана, немедленно требуется экстренное обследование.
Понятно, что когда ваш ребенок жалуется на боль в груди, вы можете беспокоиться, что у него проблемы с сердцем. Однако у детей маловероятно, что боль в груди вызвана проблемами с сердцем.
Однако не игнорируйте боль в груди вашего ребенка. Запишитесь на прием к своему педиатру и объясните, что испытывает ваш ребенок. Врач решит, нужны ли дальнейшие анализы.
Ваш общий педиатр может направить вас к детскому кардиологу, врачу, который специализируется на проблемах с сердцем у детей.Детский кардиолог выслушает сердце вашего ребенка и задаст вопросы об обстоятельствах, которые привели к боли в груди, истории болезни вашего ребенка и семейной истории болезни. Врач прочитает электрокардиограмму (ЭКГ или ЭКГ), запись электрической активности сердца вашего ребенка, чтобы определить, может ли проблема с сердцем быть причиной симптомов вашего ребенка.
Врач может назначить другие тесты, такие как тест с физической нагрузкой, эхокардиограмма или рентген грудной клетки, или может отправить вашего ребенка домой с транстелефонным монитором или холтеровским монитором, чтобы непрерывно регистрировать сердечный ритм вашего ребенка, когда он идет в нормальном режиме. виды деятельности.Однако подавляющее большинство детей не нуждаются в дальнейшем обследовании и, скорее всего, у них будет нормальное сердце.
Травма грудины | Клиника травм ребер
Боль: Немедленная (острая), может быть сильной по всей области, болезненна при прикосновении и усиливается при определенных движениях. В большинстве случаев боль проходит, однако иногда она может сохраняться и становиться хронической, вызывая серьезные проблемы. Основная причина этого — неспособность правильно лечить после первоначальной травмы (обезболивающие, отдых, ограничения активности и индивидуальный возврат к нормальной деятельности).
Переломы грудины обычно заживают даже при смещении, но у пациента может остаться постоянная шишка и болезненность.
Деформация: Иногда, если грудина сильно смещена, на месте перелома может образоваться болезненная припухлость.
Одышка: Острая одышка обычно вызывается болью в грудной стенке, не позволяющей сделать глубокий вдох, иногда это может быть связано с коллапсом легкого после травмы; скопление жидкости в грудной полости (выпот) или даже развивающаяся инфекция грудной клетки (пневмония).Хронически продолжающаяся одышка может быть вызвана хронической болью, а иногда и осложнениями, связанными с задержкой крови или жидкости в грудной полости, которые могут задерживать легкое.
Внутренние травмы: Очень редко, если повреждение грудины серьезное, внутренние повреждения могут привести к зловещим симптомам тяжелой одышки и даже коллапсу из-за скопления крови вокруг сердца (тампонада) или кровоподтеков (ушибов) самого сердца. . Для диагностики требуется ультразвуковое исследование сердца или компьютерная томография грудной клетки.
Xiphersternal травма: Боль в нижней части грудины в области «солнечного сплетения» может возникать даже после незначительных травм и может быть вызвана травмой мечевидного отростка грудины или самой мечевидной грудной клетки. Мечевидная грудина на самом деле состоит из хряща и подвержена травмам и воспалениям, которые вызывают длительную боль и дискомфорт. Для получения дополнительной информации см. Сложные травмы грудной клетки.
Pectus Carinatum; Симптомы, причины, лечение и лечение
Обзор
Факты о Pectus CarinatumЧто такое Pectus Carinatum?
Pectus carinatum — это состояние, при котором грудина выступает или выступает вперед больше, чем обычно.Это противоположность pectus excatum, при которой грудина вдавлена внутрь и придает грудной клетке вид впалой.
Кто поражен грудной клеткой?
Pectus carinatum чаще встречается у мальчиков. Хотя дети рождаются с этим заболеванием, его часто не замечают, пока ребенок не достигнет половой зрелости (подросткового возраста).
Симптомы и причины
Что вызывает pectus carinatum?
Хотя точные причины возникновения pectus carinatum неизвестны, считается, что это заболевание хряща, соединяющего ребра с грудиной.
Pectus carinatum иногда может быть наследственным (передается в семье). У некоторых пациентов pectus carinatum может быть связан с синдромом Марфана, заболеванием соединительной ткани, которое имеет следующие симптомы:
- Длинные конечности и пальцы
- Патологии грудной клетки
- Искривление позвоночника
- Определенные черты лица
- Специфические изменения клапанов сердца и аорты; и,
- Смещение (движение) хрусталиков глаза.
Каковы симптомы pectus carinatum?
Симптомы могут быть более серьезными у одних пациентов, чем у других, и могут включать любые из следующих:
- Усталость (чувство усталости и слабости)
- Одышка
- Боль в груди
- Тахикардия (учащенное сердцебиение)
Диагностика и тесты
Как диагностируется pectus carinatum?
Врач изучит историю болезни пациента и проведет медицинский осмотр.Основной тест для диагностики pectus carinatum — это рентген грудной клетки спереди и сбоку. В некоторых случаях пациенту может пройти компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
Кроме того, пациенты с учащенным сердцебиением могут пройти электрокардиограмму (ЭКГ) или эхокардиограмму (изображение сердца). Врач также может проверить, есть ли у пациента сколиоз (искривление позвоночника).
Ведение и лечение
Как лечится pectus carinatum?
Если pectus carinatum вызывает симптомы, существует два варианта лечения: фиксация и хирургическое вмешательство.
- Ортез на грудную клетку действует аналогично тому, как брекеты воздействуют на зубы. Ортез надевается на грудь и оказывает давление как спереди, так и сзади, чтобы вернуть грудину в обычное положение. Ребенок носит бандаж до 24 часов в сутки от месяцев до лет. Корсет можно снимать для душа, занятий спортом и других занятий.
- Хирургия грудной клетки carinatum включает методику, называемую процедурой Равитча. Эта процедура завершается разрезом (разрезом) в средней части грудной клетки для удаления переднего (переднего) хряща.Стойки из нержавеющей стали помещаются поперек передней части грудной клетки для поддержки грудины, что позволяет ей приподниматься. Стойки не видны снаружи и позже удаляются во время хирургической процедуры.
Каковы риски коррекции грудной клетки?
Бодрящая терапия для pectus carinatum очень безопасна. У небольшого количества пациентов может возникнуть раздражение или повреждение кожи в месте соприкосновения корсета. Пациентов учат прекращать использование корсета при первых признаках раздражения.Затем их просят вернуться в офис, чтобы можно было отрегулировать скобу.
Хирургическое лечение грудной клетки, как и другие обширные операции, сопряжено с определенными рисками. Хотя процедура Равитча также безопасна и эффективна, могут возникнуть осложнения, в том числе:
- Пневмоторакс (скопление воздуха или газа в плевральной полости вокруг легкого)
- Кровотечение
- Плевральный выпот (жидкость вокруг легкого)
- Перикардит (воспаление вокруг сердца)
- Инфекция
- Перемещение (перемещение) стержня
- Рецидив (возврат) состояния pectus carinatum
Перспективы / Прогноз
Каков прогноз (перспективы) для пациентов с пектусом carinatum?
Перспективы пациентов с каринной грудной клеткой в целом очень хорошие.Пациенты, которые носят корсет или перенесли операцию, обычно очень довольны результатами и своим внешним видом.
