травмы, растяжения, разрывы – Лечение и восстановление – Отделение травматологии – Государственная больница ЦКБ РАНмптомы, диагностика, лечение в ЦКБ РАН
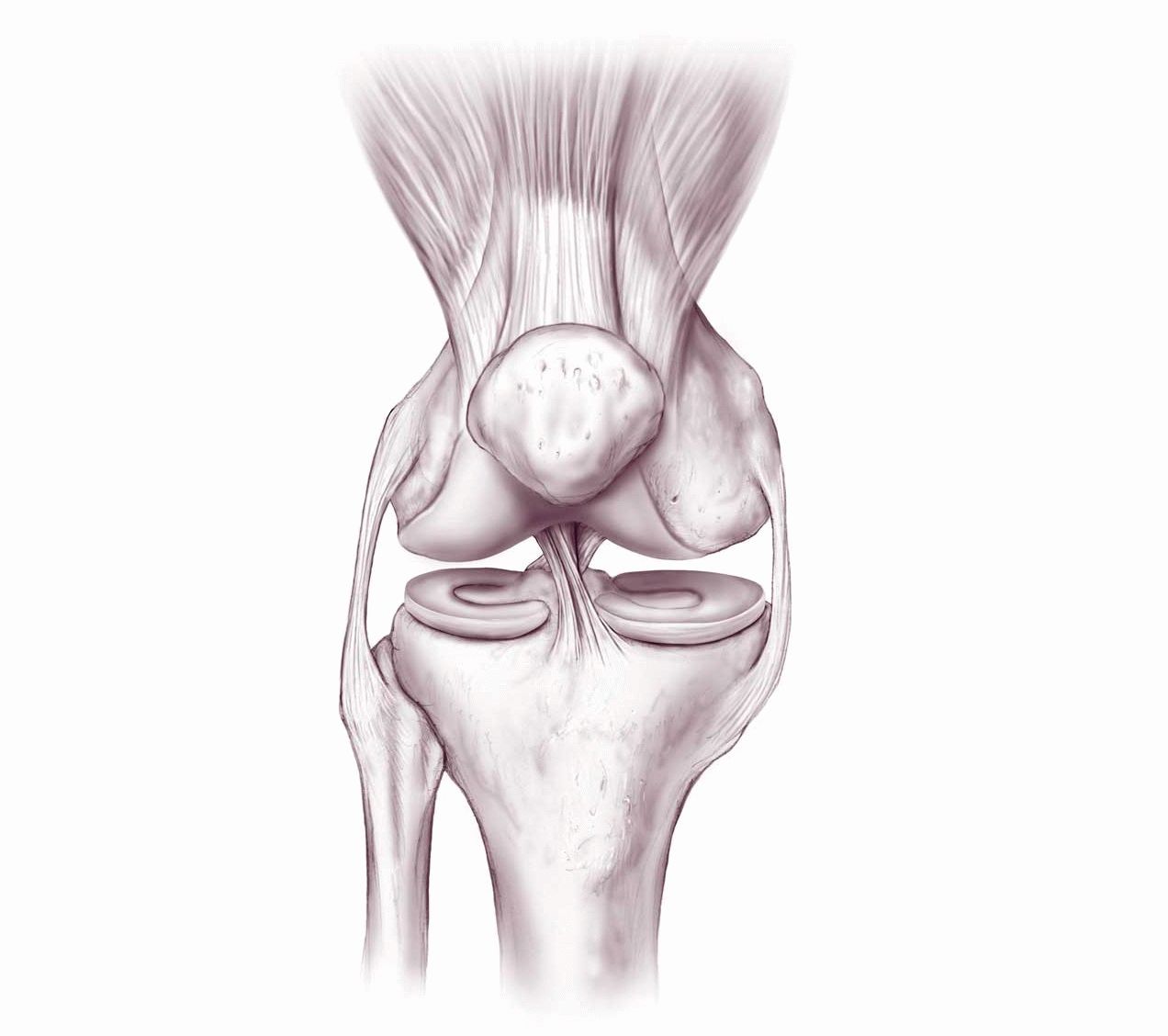
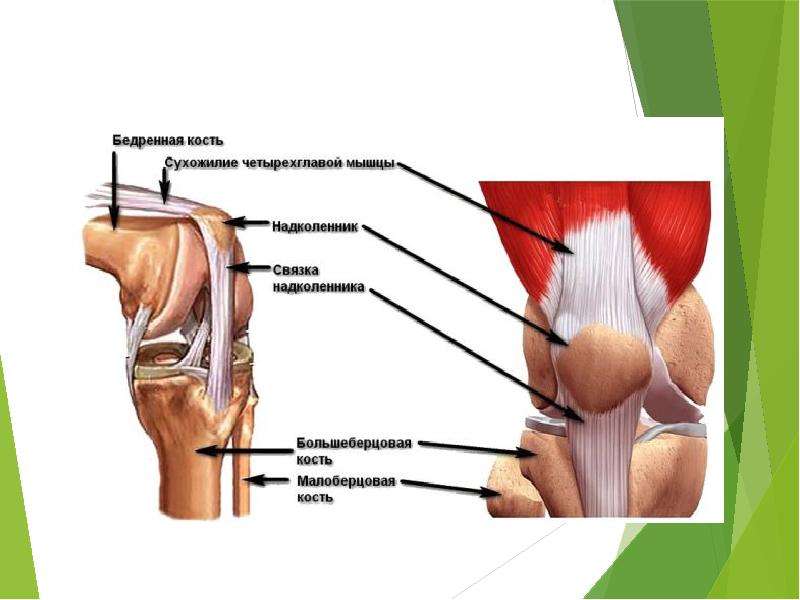
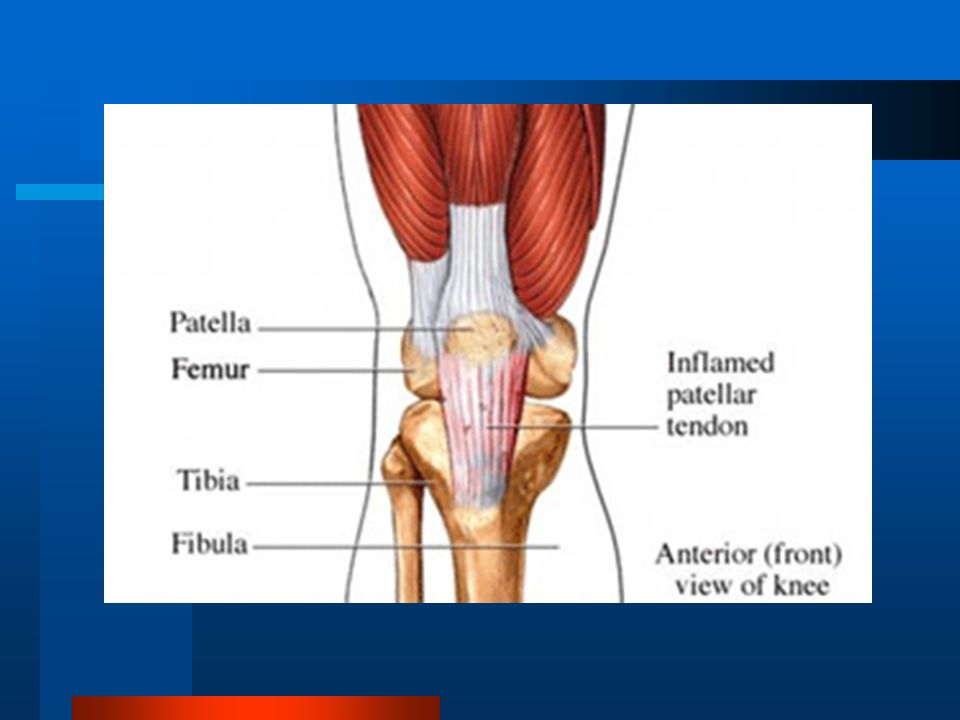
Связки гарантируют стабильность костей коленного сустава и предусматривают нормальную работу колена (разгибание, сгибание и вращение). Связка надколенника (надколенной чашечки) охватывает надколенник и прикрепляется к бугристости большеберцовой кости ниже уровня надколенника. Эта связка удерживает надколенник на своем месте и обеспечивает ему возможность смещения во время движений в коленном суставе.
Виды травм: повреждение, растяжение, разрыв связки надколенника
К травмам связок надколенника относятся:
- Частичное повреждение связки надколенника, при котором частично нарушается целостность мягких тканей
- Полный разрыв связки надколенника, встречается довольно редко и представляет собой полный отрыв связки надколенника от кости
Основные причины травматизации
- Травмы (спортивные или прямые травмы коленного сустава: при падении, прыжках, ударе и пр.

- Слабость связочного аппарата, котораяможет быть спровоцирована: тендинитом (воспаление связок надколенника), хроническими заболеваниями (сахарный диабет, ревматоидный артрит, инфекционные заболевания и др.), прием стероидных гормонов
- Многочисленные микротравмы связки
- Предшествующие хирургические вмешательства в районе колена
Признаки травматизации
- Щелчок и хруст в суставе, сопровождающиеся сильной болью в области надколенника
- Кровоизлияние и отек в верхней передней области голени
- Смещение надколенника кверху, к бедренной кости
- Мышечные судороги
- «Провалы» колена при ходьбе
- Обостренная чувствительность в области коленного сустава
- Неспособность разогнуть колено
Диагностика
Диагностические меры травматизации связок надколенника включают:
За оказанием квалифицированной медицинской помощи следует обращаться к специалистам:
Лечение и восстановление
При частичном повреждении связок надколенника возможно консервативное лечение, которое заключается в обезболивании места травмы с помощью анестетиков с дальнейшим наложением гипсовой повязки.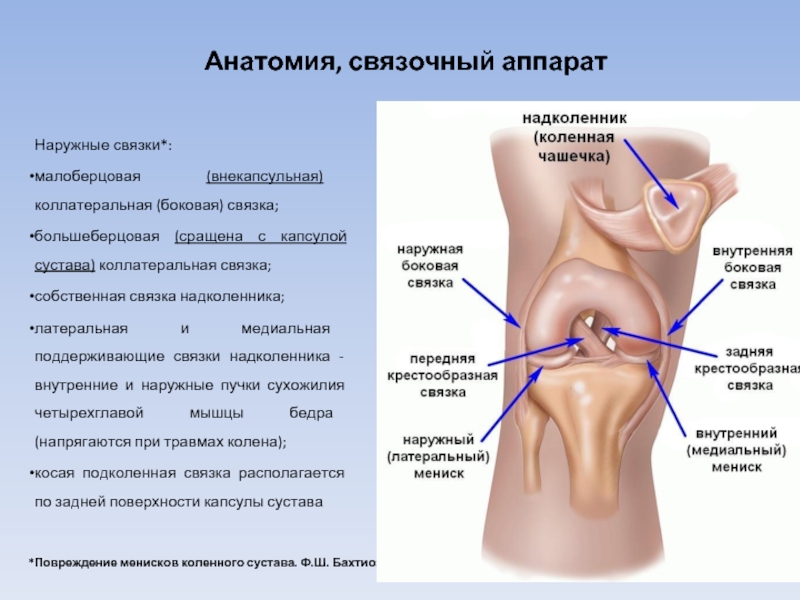 Для восстановления двигательной способности после снятия гипса назначают ЛФК, физиотерапию, грязелечение и др. Чаще всего при разрыве связок надколенной чашечки необходимо хирургическое вмешательство. В ходе операции разорванная связка подшивается к вершине надколенникас помощью швов, проведенных через отверстия в кости. После операции пациенту назначают обезболивающие препараты, конечность фиксируется с помощью фиксатора или гипсовой лонгеты (для обеспечения неподвижности). Перемещение больного возможно с помощью костылей. Через определенное время фиксатор или гипсовую повязку снимают и пациенту назначают курс восстанавливающих процедур: лечебную гимнастику, лазеротерапию, массаж, ультразвук и пр.
Для восстановления двигательной способности после снятия гипса назначают ЛФК, физиотерапию, грязелечение и др. Чаще всего при разрыве связок надколенной чашечки необходимо хирургическое вмешательство. В ходе операции разорванная связка подшивается к вершине надколенникас помощью швов, проведенных через отверстия в кости. После операции пациенту назначают обезболивающие препараты, конечность фиксируется с помощью фиксатора или гипсовой лонгеты (для обеспечения неподвижности). Перемещение больного возможно с помощью костылей. Через определенное время фиксатор или гипсовую повязку снимают и пациенту назначают курс восстанавливающих процедур: лечебную гимнастику, лазеротерапию, массаж, ультразвук и пр.
Стоимость приема
//Разместить стоимости приема травматолога-ортопеда, ревматолога, хирурга
За квалифицированной врачебной помощью в Москве Вы можете обратиться в ЦКБ РАН.
Тендинопатия собственной связки надколенника | Воспаление сухожилия четырехглавой мышцы бедра
Что такое тендинопатия собственной связки надколенника и почему она возникает
Тендинопатия собственной связки надколенника (синдром верхушки надколенника, колено прыгуна, воспаление собственной связки надколенники) характеризуется болью вокруг надколенника.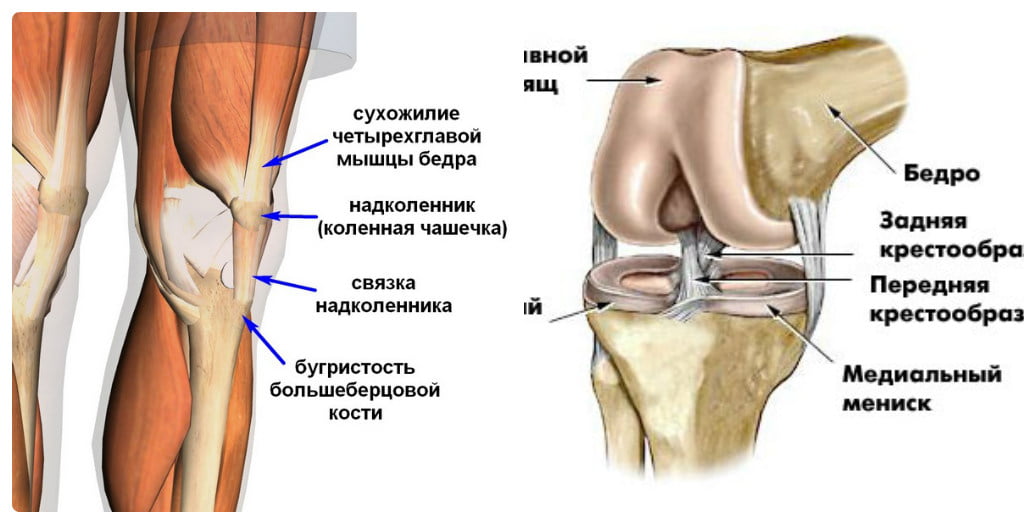 Состояние возникает после непривычной или избыточной нагрузки для собственной связки надколенника. Примерами таких нагрузок являются интенсивные прыжки (баскетбол, волейбол), и активность, сопровождающаяся большим числом резких движений и остановок (теннис, бадминтон) или быстрых смен направления движения (футбол).
Состояние возникает после непривычной или избыточной нагрузки для собственной связки надколенника. Примерами таких нагрузок являются интенсивные прыжки (баскетбол, волейбол), и активность, сопровождающаяся большим числом резких движений и остановок (теннис, бадминтон) или быстрых смен направления движения (футбол).
Также заболевание распространено среди бегунов. Отсюда еще одно название — колено бегуна1.
Синонимы
Следующие синонимы используются для обозначения тендинопатии собственной связки надколенника:
- Синдром верхушки надколенника
- Колено бегуна
- Колено прыгуна
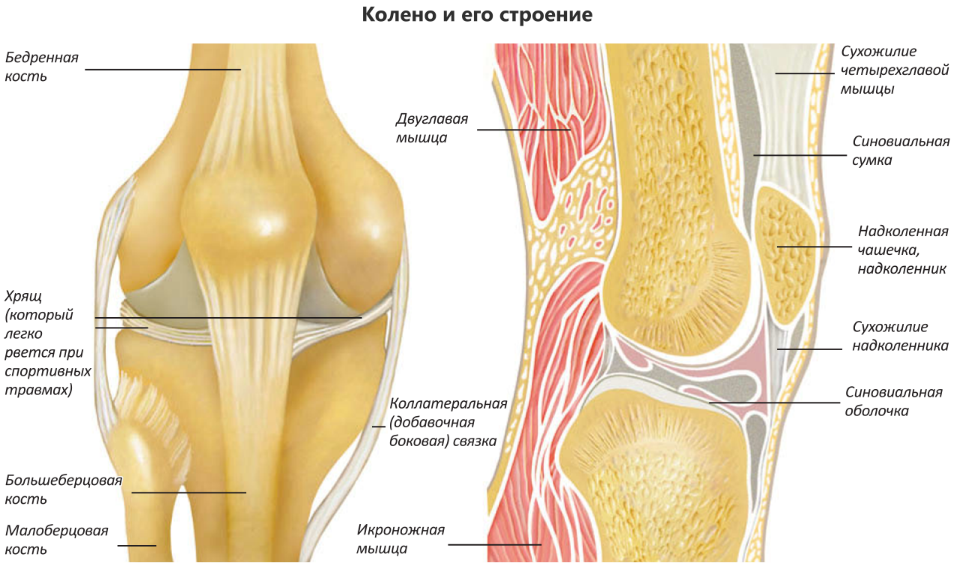
Анатомия коленного сустава
Коленный сустав
 femur), большеберцовой кости (лат. tibia) и надколенника (лат. patella).
femur), большеберцовой кости (лат. tibia) и надколенника (лат. patella).
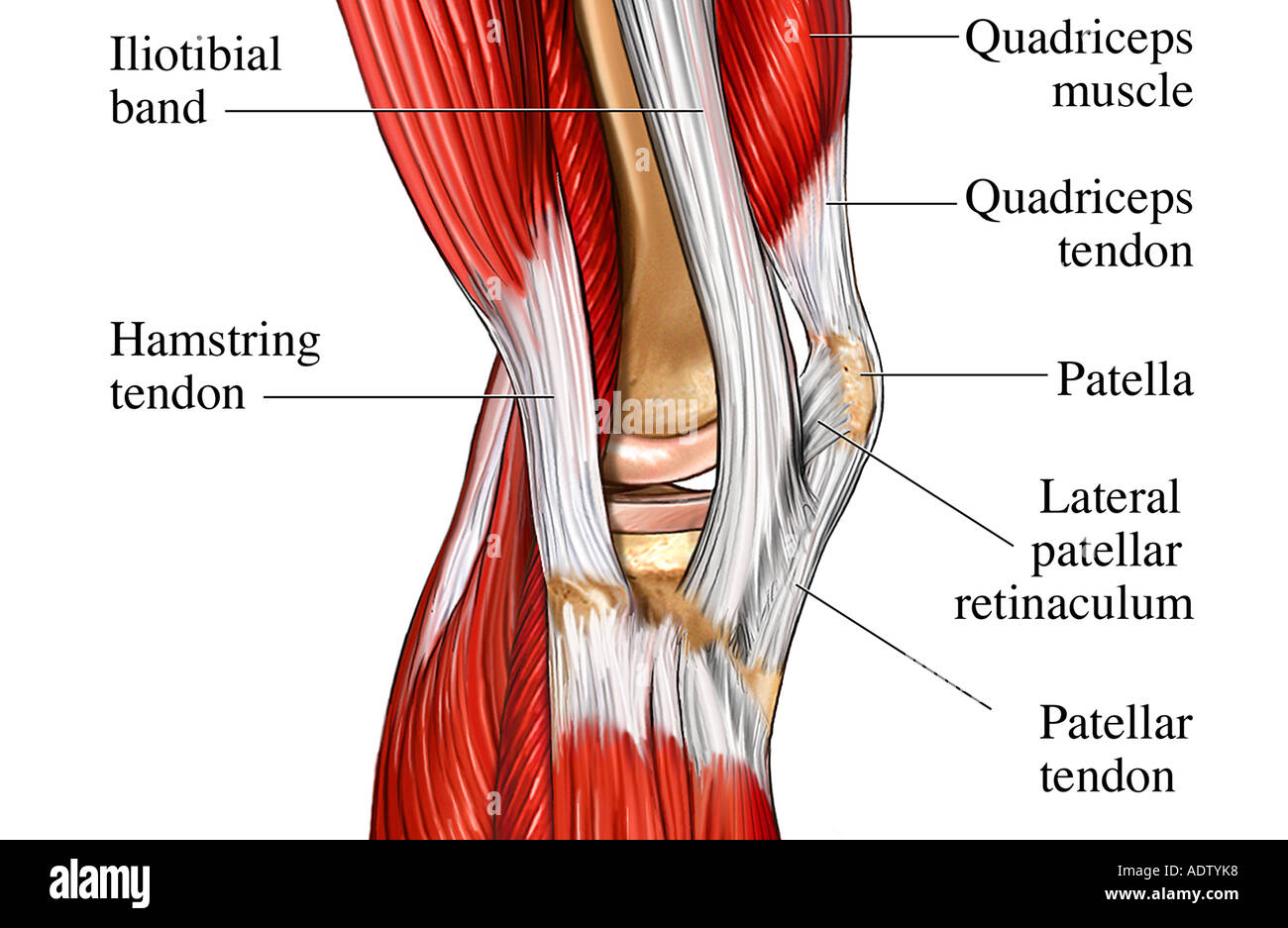
К надколеннику сверху прикрепляется мощное сухожилие четырехглавой мышцы бедра, а снизу оно продолжается в виде собственной связки надколенника, которая прикрепляется к большеберцовой кости. Основная функция сухожилия заключается в передаче усилия от мышц разгибателей на голень, поэтому оно подвергается постоянной нагрузке во время занятий спортом.
Факторы риска и причины
Анатомические факторы
- Качество соединительной ткани сухожилия постепенно ухудшается с возрастом
- Нарушение оси коленного сустава
- Деформации стопы
- Укорочение сухожилий и мышц
- Аномалии строения, например, варус / вальгус коленных суставов
- Врожденная слабость связочного аппарата
- Болезнь Осгуд-Шляттера
Внешние факторы
- Неподходящая обувь
- Нарушение техники выполнения упражнений при занятиях спортом
- Ходьба по твердой поверхности, например, асфальт
- Чрезмерная длительность тренировок
- Непривычные нагрузки, например, слишком интенсивно начало занятий спортом
Спорт
- Виды спорта, связанные с частыми прыжками – волейбол, баскетбол, некоторые дисциплины легкой атлетики, например прыжки в длину и прыжки в высоту; отсюда название «колено прыгуна»
- Бег – отсюда название «колено бегуна»1
- Виды спорта, связанные с частыми сменами направления движения – футбол, гандбол
- Виды спорта, связанные с резкими остановками и стартами – теннис, сквош, бадминтон
Стадии синдрома верхушки надколенника
 2
2
Вначале боль ощущается только после занятий спортом. В дальнейшем появляется «стартовая» боль во время занятий спортом или при выполнении обычных движений, например, подъем по лестнице или подъем после длительного нахождения в положении сидя. Типично длительное волнообразное присутствие симптомов, в течение многих месяцев или даже лет.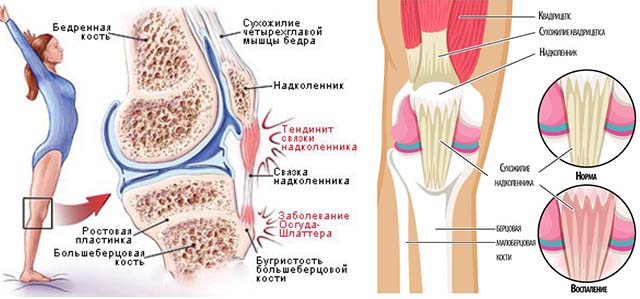 Периоды слабой боли сменяются интенсивной болью после нагрузок. Сразу два коленных сустава поражаются у 20-30% пациентов. Для обследования используются ультразвуковое исследование кровеносных сосудов, магнитно-резонансная томография (МРТ) и рентгенография коленного сустава.
Периоды слабой боли сменяются интенсивной болью после нагрузок. Сразу два коленных сустава поражаются у 20-30% пациентов. Для обследования используются ультразвуковое исследование кровеносных сосудов, магнитно-резонансная томография (МРТ) и рентгенография коленного сустава.
Лечение
Воспаление обычно лечат консервативно, не прибегая к хирургическому вмешательству. Операция необходима только в случае разрыва связки.
Лечебная физкультура
С помощью упражнений можно тренировать мышцы и увеличивать подвижность сустава. Упражнения могут ускорить лечебный процесс, если выполняются регулярно.
Растяжение
Регулярные упражнения на растяжение мышц уменьшают напряжение в сухожилии.
Бандажи
Специально разработанные бандажи стабилизируют коленный сустав. Бандажи с ремнями, например Genumedi PSS, особенно эффективны, поскольку ремни фиксируют сухожилие и тем самым уменьшают напряжение его волокон.
Охлаждение
Холодные компрессы и пакеты с охлаждающей жидкостью уменьшают боль (их температура должна быть около 7°).
Тепло
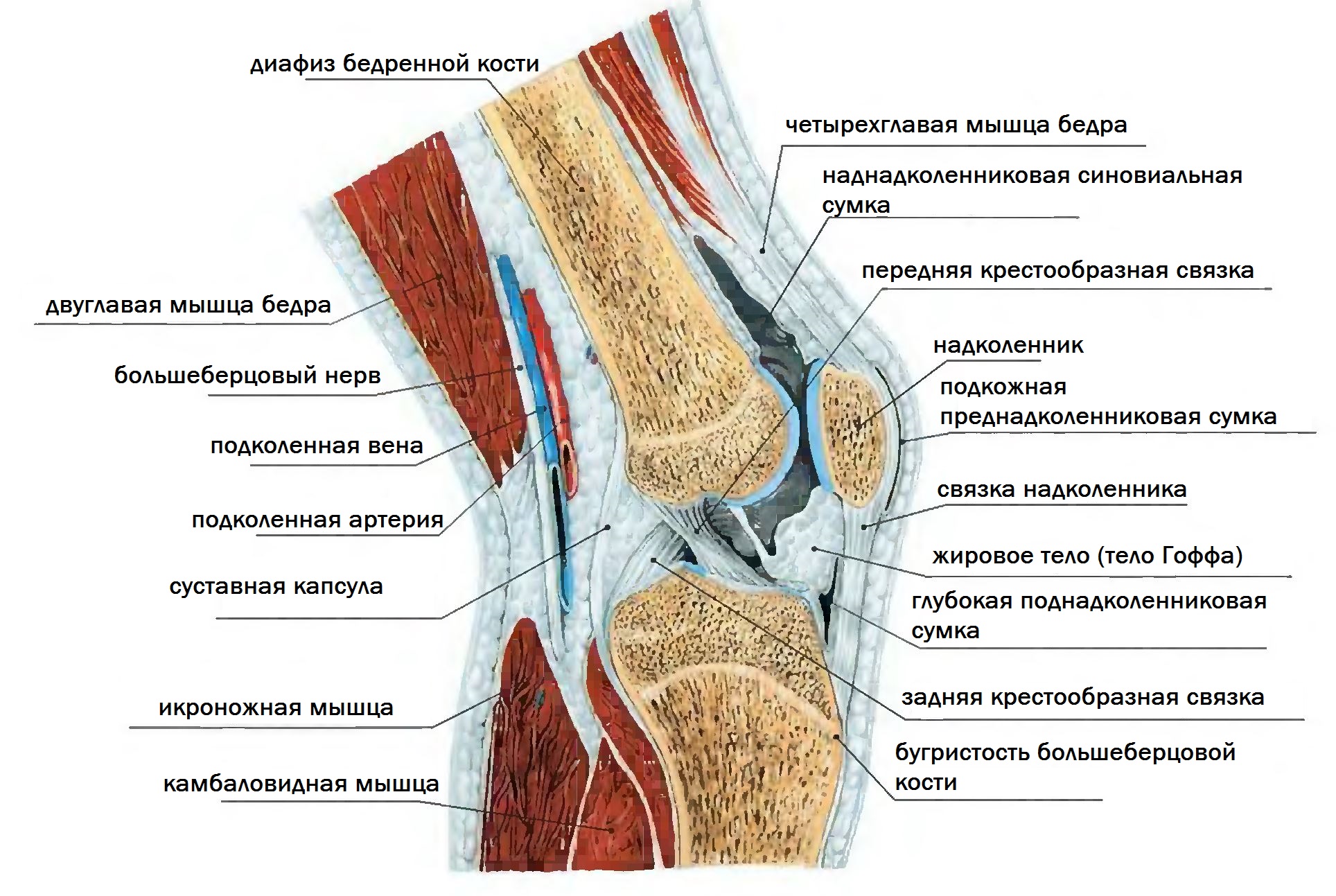
Согревание и массаж теплым полотенцем улучшают кровообращение в области прикрепления сухожилия.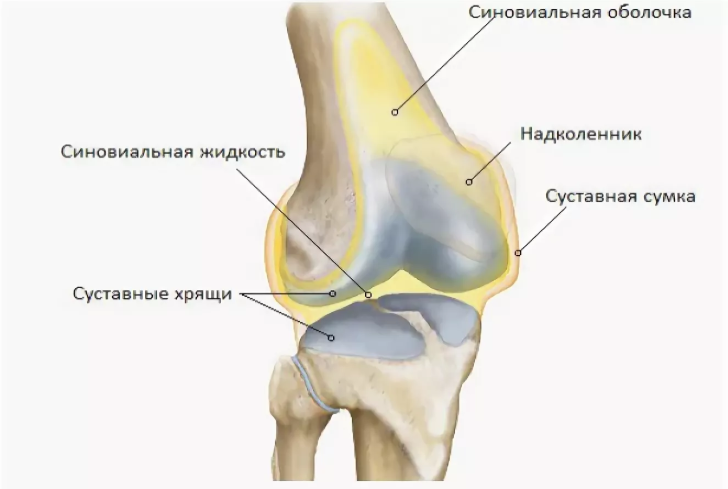
Медикаментозная терапия
При необходимости врач назначает противовоспалительные препараты, например ибупрофен или диклофенак, в течение 1-2 недель.
Местное лечение
Противовоспалительные мази и гели можно использовать местно несколько раз в день. Это ускоряет выздоровление.
Стельки
Ортопедические стельки, например igli Allround, оптимизируют биомеханику коленного сустава.
Массаж
Массаж уменьшает болевые ощущения. Опытный массажист может расслабить мышцы и улучшить кровообращение в области воспаления за несколько сеансов.
Лечение подбирается индивидуально в соответствии с особенностями клинической картины и индивидуальными потребностями пациента.
Комплекс упражнений при тендинопатии собственной связки надколенника
Рекомендуется делать упражнения для стабилизации коленного сустава и укрепления собственной связки надколенника. Компания medi совместно с доктором Матиасом Марквардтом (Matthias Marquardt), спортивным врачом и активным спортсменом, составила программу тренировок. Программа содержит одиннадцать упражнений, которые можно выполнять дома. В видеороликах доктор Матиас Марквардт вместе с профессиональным триатлетом и специалистом по лечебной физкультуре Лаурой Филипп демонстрируют, как правильно выполнять упражнения. В идеале, упражнения нужно выполнять три раза в неделю.
Перед выполнением упражнений необходимо проконсультироваться с Вашим врачом и узнать, подходят ли они Вам.
Тренировка силы
Координация
Упражнения на стабилизирующей площадке идеально подходят для развития навыков баланса и координации. Делайте упражнения босиком. Благодаря мягкому вспененному материалу Вы немного погружаетесь в мат и должны компенсировать искусственно созданную неустойчивость. Это улучшает проприоцептивные навыки (проприоцепция — ощущение тела в пространстве) и увеличивает силу мышцы.
Стойка на одной ноге
Тренировка мышц стопы и бедра
Оборудование:
Толстый коврик (альтернатива: сложенное полотенце или сложенный мат)
Исходное положение:
- Поставьте босую ногу на коврик
- Колено должно быть немного согнуто
- Поднимите вторую ногу (рис.
 1)
1)
Упражнение:
- Необходимо постоянно компенсировать нестабильность, возникающую в результате нахождения на мягкой поверхности
- Следите, чтобы мышцы туловища были напряжены и удерживали тело в вертикальном положении
- Держите спину ровно, чтобы сделать свой рост максимально возможным
Варианты выполнения:
- Можно облегчить упражнение, выполняя его стоя на твердой поверхности
- Можно усложнить упражнение, рисуя восьмерки поднятой ногой (рис. 2)
- Можно усложнить упражнение, согнув ногу в тазобедренном суставе (рис. 3)
- Можно усложнить упражнение, закрыв глаза
Режим выполнения:
- Удерживайте положение в течение 30 секунд
- Повторите упражнение на другой ноге
- Между упражнениями делайте 15-секундный перерыв
Марионетка
Тренировка мышц стопы и туловища
Оборудование:
Толстый коврик (альтернатива: сложенное полотенце или сложенный мат)
Исходное положение:
- Поставьте босую ногу на коврик
- Колено должно быть немного согнуто
- Поднимите вторую ногу (рис.
 1)
1)
Упражнение:
- Поднимите вторую ногу и обе руки (рис. 2)
- Медленно разведите конечности в стороны
- Необходимо постоянно компенсировать нестабильность, возникающую в результате нахождения на мягкой поверхности
- Следите, чтобы мышцы туловища были напряжены и удерживали тело в вертикальном положении
- Держите спину ровно, чтобы сделать свой рост максимально возможным
Варианты:
- Можно облегчить упражнение, выполняя его стоя на жесткой поверхности
Режим выполнения:
- Сделайте 3 подхода по 10 повторов каждой ногой
- Между подходами делайте 15-секундные перерывы
Частичное сгибание колена
Тренировка мышцы стопы и бедра
Оборудование:
Толстый коврик (альтернатива: сложенное полотенце или сложенный мат)
Исходное положение:
- Поставьте босую ногу на коврик
- Колено должно быть немного согнуто
- Поднимите вторую ногу
- Вытяните руки вверх, а вторую ногу назад, наклонив туловище вперед приблизительно на 20° (рис.
 1).
1).
Упражнение:
- Выполняйте мини-приседания за счет сгибания коленного сустава до приблизительно 30° (рис. 2)
- Необходимо постоянно компенсировать нестабильность, возникающую в результате нахождения на мягкой поверхности
- Руки, туловище и поднятая нога должны быть составлять одну линию
- Следите, чтобы мышцы туловища были напряжены
- Следите, чтобы поднятая нога была прямой
- Не подворачивайте колено внутрь
Варианты:
- Можно облегчить упражнение, выполняя его стоя на твердой поверхности
Режим выполнения:
- Сделайте 3 подхода по 10 повторов каждой ногой
- Между подходами делайте 15-секундные перерывы
Тренировка силы
При выполнении динамических упражнений происходит чередование двух типов сокращения мышечных волокон: эксцентрического и концентрического.
Во время концентрической фазы (фаза отрыва, позитивная фаза) преодолевается сопротивление. В случае приседаний на одной ноге это выпрямление ноги, когда мышечное сокращение преодолевает вес тела. В концентрическую фазу мышца укорачивается. Результирующее движение часто называют положительным.
Во время эксцентрической фазы (негативная фаза) мышца противодействует инерции или силе гравитации. В случае приседания сгибание колена происходит в эксцентрическую фазу. При этом мышца контролирует движение тела под действием внешней силы. Длина мышцы во время эксцентрической фазы растягивается.
Выполнение эксцентрических упражнений особенно эффективно при лечении синдрома верхушки надколенника.
Приседания на одной ноге
Тренировка разгибателей бедра
Исходное положение:
- Встаньте на одну ногу на ровной твердой поверхности (рис.
 1)
1) - Немного согните опорную ногу в колене
Упражнение:
- Выполняйте приседания на одной ноге, сгибая колено приблизительно до 60°
- Следите, чтобы мышцы туловища были напряжены
- Следите, чтобы колено не оказалось впереди пальцев стопы
- Следите, чтобы колено не отклонялось наружу или внутрь
- Выполняйте упражнение медленно
Варианты:
- Можно облегчить упражнение, держась за поручень или иную опору
- Можно усложнить упражнение, встав на наклонную поверхность (25°)
Режим выполнения:
- 3 подхода по 15 повторов каждой ногой
- делайте 30-секундные перерывы между подходами
Когда Вы научитесь правильно и безопасно выполнять упражнение на горизонтальной плоскости, его можно усложнить, выполняя на наклонной плоскости (25°).
Приседания на одной ноге на наклонной плоскости
Тренировка разгибателей бедра и мобилизация собственной связки надколенника
Оборудование:
Наклонная под углом 25° поверхность
Исходное положение:
- Стоя ровно на одной ноге на наклонной поверхности
- Немного согните в колене опорную ногу
- Согните неопорную ногу (рис.
 1)
1)
Упражнение:
- Согните опорную ногу приблизительно до 60° (рис. 2)
- Следите, чтобы мышцы туловища были напряжены
- Следите, чтобы колено не оказалось впереди пальцев стопы
- Следите, чтобы колено не отклонялось наружу или внутрь
- Выполняйте упражнение медленно
Варианты выполнения:
- Можно облегчить упражнение, выполняя его на твердой ровной поверхности
- Можно облегчить упражнение, держась за поручень или иную опору
- Можно усложнить упражнение, выполняя его с отягощением (например, с рюкзаком)
Режим выполнения:
- 3 подхода по 15 повторов каждой ногой
- делайте 30-секундные перерывы между подходами
Выпад
Тренировка задней группы мышц бедра
Исходное положение:
- Стоя, ноги на ширине плеч
- Сделайте широкий выпад вперед, чтобы пятка сзади стоящей ноги оторвалась от пола
- Держите спину ровно (рис.
 1)
1)
Упражнение:
- Опустите колено сзади расположенной ноги к полу и переместите вес на впереди расположенную ногу, одновременно сгибая ее в колене (рис. 2)
- Держите спину ровно
- Немного приподнимитесь
- Затем снова опустите колено сзади расположенной ноги к полу и нагрузите впереди расположенную ногу
- Чтобы сделать тренировку более интенсивной, смещайте колено так, чтобы оно оказалось впереди пальцев стопы
- Все движения необходимо выполнять медленно и контролируемо
Вариант выполнения:
- Можно усложнить упражнение, встав на наклонную поверхность (25°)
Режим выполнения:
- 3 подхода по 15 повторов каждой ногой
- делайте 30-секундные перерывы между подходами
Когда Вы научитесь правильно и безопасно выполнять упражнение на горизонтальной плоскости, его можно усложнить, выполняя на наклонной плоскости (25°).
Выпад на наклонной плоскости
Тренировка задней группы мышц бедра
Оборудование:
Наклонная поверхность (под углом 25°)
Исходное положение:
- Стоя, ноги на ширине плеч, одна нога на наклонной плоскости
- Сделайте широкий шаг назад, чтобы пятка сзади стоящей ноги не касалась пола
- Держите спину ровно (рис.
 1)
1)
Упражнение:
- Опустите колено сзади расположенной ноги к полу и переместите вес на впереди расположенную ногу, одновременно сгибая ее в колене (рис. 2)
- Держите спину ровно
- Немного приподнимитесь
- Затем снова опустите колено сзади расположенной ноги к полу и нагрузите впереди расположенную ногу
- Чтобы сделать тренировку более интенсивной, смещайте колено так, чтобы оно оказалось впереди пальцев стопы
- Все движения необходимо выполнять медленно и контролируемо
Вариант выполнения:
- Можно облегчить упражнение, выполняя его на ровной твердой поверхности
Режим выполнения:
- 3 подхода по 15 повторов каждой ногой
- делайте 30-секундные перерывы между подходами
Мостик
Тренировка задней группы мышц бедра
Оборудование:
Коврик для гимнастики (альтернатива: полотенце)
Исходное положение:
- Лежа на спине
- Пятки упираются в пол (рис.
 1)
1)
Упражнение:
- Поднимите таз
- Напрягите ягодицы и втяните живот (рис. 2)
- Медленно опустите таз
- Затем медленно поднимите таз
- При поднятом тазе колени должны быть согнуты под прямым углом
Вариант выполнения:
- Можно усложнить упражнение, выполняя его с опорой только на одну ногу (вторую согнуть в бедре и колене)
Режим выполнения:
- 3 подхода по 10 повторов (на каждой ноге при выполнении усложненного варианта)
- делайте 30-секундные перерывы между подходами
Подъем на носках
Тренировка икроножной мышцы
Оборудование:
Гимнастическая ступенька (опционально: поручень для опоры)
Исходное положение:
- Встаньте на край ступеньки передней частью стопы
- Немного согните ноги в коленях
Упражнение:
- Встаньте на цыпочки (рис.
 1)
1) - Затем опустите пятки, чтобы в голени возникло ощущение натяжения (рис. 2)
- Снова встаньте на цыпочки
- Поверхность опоры не должна быть скользкой
- Во избежание падения следует держаться руками за неподвижную опору
Режим выполнения:
- 3 подхода по 10 повторов
- делайте 30-секундные перерывы между подходами
Растяжение мышц и фасций
Растяжение фасций помогает ослабить напряжение. Фасции — это своеобразные чехлы для мышц из соединительной ткани, которые окружают и стабилизируют мышцы. Упражнения с валиком стимулируют кровообращение и положительно влияют на состояние фасций.
Подвздошно-поясничная мышца
Растяжение подвздошно-поясничной мышцы
Оборудование:
Коврик для гимнастики (альтернатива: полотенце)
Исходное положение:
- Положение выпада вперед
- Опустите колено сзади расположенной ноги на пол
- Держите спину ровно (рис.
 1)
1) - Положите руки на ягодицы
Упражнение:
- Усилием рук толкайте бедра вперед, пока не почувствуете натяжение в паху (рис. 2)
- Не наклоняйте колено так, чтобы оно оказалось впереди пальцев стопы
- Если Вы ощущаете дискомфорт в области колена сзади расположенной ноги, выполняйте упражнение на более мягкой поверхности
Режим выполнения:
- Удерживайте положение в течение 20 секунд
- Повторите три раза для каждой стороны
- Делайте 30-секундные перерывы между повторами
Передняя группа мышц бедра
Растяжение передней группы мышц бедра
Оборудование:
Коврик для гимнастики (альтернатива: полотенце)
Исходное положение:
- Лежа на боку
- Согните ниже расположенную ногу в колене и тазобедренном суставе под прямым углом (рис.
 1)
1)
Упражнение:
- Согните выше расположенную ногу, захватите ее за лодыжку и тяните, пока не почувствуете натяжение спереди от бедра
- Следите, чтобы бедро располагалось параллельно полу
- Мышцы брюшной стенки должны быть постоянно напряжены
- Не прогибайтесь вперед
Режим выполнения:
- Удерживайте положение в течение 20 секунд
- Повторите три раза для каждой стороны
- Делайте 30-секундные перерывы между повторами
Передняя группа мышц бедра (на валике)
Растяжение передней группы мышц бедра
Оборудование:
Гимнастический валик (опционально: гимнастический коврик)
Исходное положение:
- Лежа на животе
- Расположите валик под мышцами бедра
- Поднимите туловище и удерживайте его, упираясь в пол предплечьями обеих рук (рис.
 1)
1)
Упражнение:
- Медленно сделайте перекат на валике назад и вперед (от бедра до колена и обратно; рис. 2)
- Держите спину прямой, а мышцы бедра расслабленными, насколько это возможно
- Вначале упражнение может быть болезненно, но боль не должна быть нестерпимой
Режим выполнения:
- 3 подхода по 10 перекатов вперед и назад
- делайте 30-секундные перерывы между подходами
Задняя группа мышц голени (на валике)
Растяжение задней группы мышц голени
Оборудование:
- Гимнастический валик
- Опционально: гимнастический коврик
Исходное положение:
- Сидя на полу
- Поставьте стопу одной ноги на пол, а голень другой положите на валик
- Руки упираются в пол позади туловища (рис.
1)
Упражнение:
- Поднимите ягодицы над полом
- Медленно выполните перекат на валике вперед и назад (от ахиллова сухожилия до подколенной ямки и назад)
- Помогайте себе сокращением мышц туловища (рис. 2)
- Тяните пальцы стопы от себя — это расслабит заднюю группу мышцы голени
- Вначале упражнение может быть болезненным, но боль не должна быть нестерпимой
Варианты выполнения:
- Усложнить упражнение можно, положив на валик сразу обе ноги
- Усложнить упражнение можно, скрестив ноги
Режим выполнения:
- 3 подхода по 10 перекатов вперед и назад каждой ногой
- делайте 30-секундные перерывы между подходами
Бандажи medi
Genumedi PSS
Компания medi разработала коленный бандаж Genumedi PSS для консервативного лечения тендинопатии собственной связки надколенника. Бандаж сочетает в себе проверенные временем свойства компрессионной манжеты с дополнительным ремнем для стабилизации собственной связки надколенника.
Бандаж сочетает в себе проверенные временем свойства компрессионной манжеты с дополнительным ремнем для стабилизации собственной связки надколенника.
Узнать больше о бандаже Genumedi PSS.
Узнать больше о диагностике и лечении
Источники
1 Термин «колено бегуна» часто используется для обозначения синдрома подвздошно-большеберцового (илиотибиального) тракта (СПБТ). СПБТ является наиболее частой причиной боли по наружному краю бедра и колена. Синдром часто развивается у бегунов на длинные дистанции. Подвздошно-большеберцовый тракт — это полоса соединительной ткани, которая идет от передней верхней ости подвздошной кости через наружную часть коленного сустава к наружному краю большеберцовой кости. Из-за многократных сгибаний и разгибаний коленного сустава тракт трется о мыщелок бедра — как веревка трется о камень. В результате развивается воспаление.
Подвздошно-большеберцовый тракт — это полоса соединительной ткани, которая идет от передней верхней ости подвздошной кости через наружную часть коленного сустава к наружному краю большеберцовой кости. Из-за многократных сгибаний и разгибаний коленного сустава тракт трется о мыщелок бедра — как веревка трется о камень. В результате развивается воспаление.
2 Roels et al., 1978
3 Eccentric training means loading a muscle or a tendon by slowing down a weight or a resistance.
Пателлофеморальный артроз и эндопротезирование надколенника | [Пателлофеморальный артрозПателлофеморальный артроз и эндопротезирование надколенника
Пателлофеморальный артроз коленного сустава
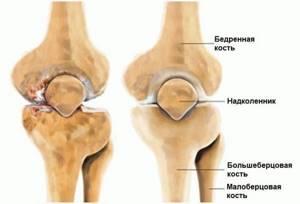
Помимо бедренной и большеберцовой костей, коленная чашечка (пателла) является еще одним составляющим звеном коленного сустава. Она выполняет основную функцию в сгибании и разгибании ноги. При сгибании ноги коленная чашечка смещается вверх и вниз, как желобок в кости верхней части ноги между двумя мыщелками.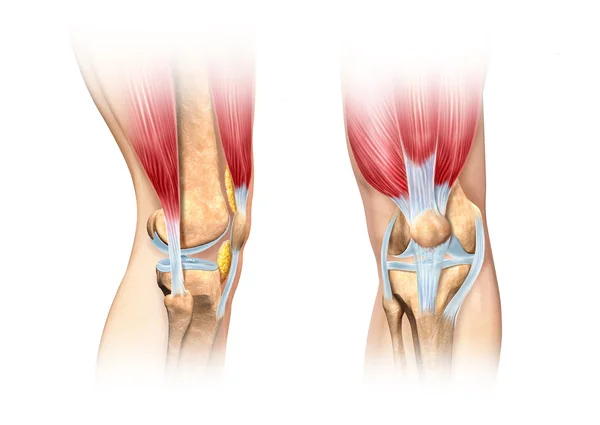 © Istockphoto.com / MedicalArtInc
© Istockphoto.com / MedicalArtInc
Пателлофеморальный артроз коленного сустава вызывают дегенеративные изменения задней части надколенника (коленная чашечка). Вследствие ретропателлярного артроза, артрозные боли проявляются, прежде всего, когда человек спускается с лестницы либо с гористой поверхности.
Помимо бедренной (Femur) и большеберцовой (Tibia) костей, коленная чашечка является еще одним составляющим звеном сложного по строению коленного сустава. Функциональность коленного сустава так же зависит от состояния надколенника. Ретропателлярный артроз проявляется чаще всего у каменщиков, плиточников — людей, выполняющих свою работу в основном на коленях, либо у людей, работа которых связана с физическими нагрузками. Пателлофеморальный артроз может возникнуть так же и по причине неудачной операции либо деформации коленной чашечки (дисплазия коленного сустава). Пателлофеморальный артроз коленного сустава наблюдается и у бегунов. Женщины страдают данным заболеванием чаще, чем мужчины.
При артрозе суставный хрящ между коленной чашечкой и бедренной костью изнашивается вследствие давления и воспалительных процессов (износ суставного хряща).
Состояние надколенника имеет большое значение для экстензорного движения коленного сустава во время ходьбы либо положении «стоя». Когда человек сгибает ногу надколенник скользит по надколенниковой борозде бедренной кости, а когда разгибает, она смещается вперед. В этот момент больными ощущается «провал» в суставе, но на самом деле вывих происходит редко. Полная функциональность надколенника очень важна и после оперативного лечения коленного сустава. Сразу после операции наши специалисты по лечению колена рекомендуют восстановление движений в суставе и стопе, так как это улучшает кровоснабжение мышц нижней конечности и обеспечивает профилактику отека и тромбообразование. При сгибании либо разгибании ноги коленная чашечка, смещается вверх и вниз по желобкам большеберцовой и бедренной костей, предотвращая их смещение. Дополнительную фиксацию обеспечивает пателлярно-менисковая связка и сухожилие четырехглавой мышцы бедра.
 Вышеуказанные факторы могут вызвать ретропателлярный артроз. © Istockphoto.com/MedicalArtInc
Вышеуказанные факторы могут вызвать ретропателлярный артроз. © Istockphoto.com/MedicalArtInc
Начало дегенеративных изменений пателлофеморального сустава отмечается смягчением суставного хряща. Данная патология называется «Хондромаляция», во время которой наблюдаются морфологические изменения в хряще надколенника. Началом заболевания могут послужить острые травмы колена, но чаще всего в основе заболевания лежит хроническая перегрузка пателлофеморального сустава.
Пателлофеморальный артроз часто сопровождается тибиофеморальным (большеберцово-бедренным) артрозом коленного сустава. Зачастую артроз повреждает и латеральный (внешний) отдел коленного сустава. Таким образом, пателлофеморальный артроз чаще сопровождается X-образной (вальгусной) деформацией внешнего тибиофеморального отдела коленного сустава.
У 5-10% пациентов артроз за надколенником появляется в изолированной форме, не поражая важные компоненты коленного сустава. В данном случае пателлофеморальный артроз необходимо лечить с особым вниманием, чтобы предотвратить поражение всего коленного сустава.
Пателлофеморальный артроз: причины
Причины пателлофеморального артроза- Дисплазия надколенника и надколенной поверхности бедренной кости (47%)
- Травмы: Переломы, остеохондральные повреждения (8%)
- Идиопатические факторы: Лишний вес, чрезмерные нагрузки (41%)
- Гиперподвижность коленной чашечки, мышечный дисбаланс (4%)
Очень часто пателлофеморальный артроз возникает вследствие нестабильности надколенника, которое вызывает недостаточное напряжение связок фиксирующих и поддерживающих его. Нарушение природных функций и форм коленной чашечки также является причиной данного недуга. Изменения формы надколенника могут привести к тому, что он сойдет со своего обычного положения и вытеснится со своей скользящей опоры. Подобные нарушения нередко сопровождаются нестабильностью и вывихом надколенника.
Артроз коленного сустава: внутренние и внешние повреждения. Надколенник с явным повреждением хряща феморопателлярного сустава. Характерно на прогрессирующей стадии артроза образование костных наростов (остеофиты). © Viewmedica
Характерно на прогрессирующей стадии артроза образование костных наростов (остеофиты). © Viewmedica
Такие общеизвестные факторы, как лишний вес оказывают нагрузку на пателлофеморальный сустав, особенно у людей более старшего возраста.
У более молодых пациентов пателлофеморальный артроз вызывается в основном деформацией коленного сустава либо деформацией надколенниковой поверхности, перенагрузками и деформацией надколенника. Еще одной причиной этого заболевания являются травмы.
Реконструкция передних крестообразных связок после перелома путем использования части сухожилия пателлы также может вызвать пателлофеморальный артроз коленного сустава.
Изолированная пателлофеморальная патология без нарушения форм и функций других отделов коленного сустава очень часто сопровождается О-образным искривлением голеней (варусная деформация).
Пателлофеморальный артроз: Симптомы
Симптомы пателлофеморального артроза- Боль в передней части колена.

- Боли при подъеме по лестнице.
- Боли при подъеме со стула после длительного положения «сидя».
- Отечность и гипертермия.
- Боли в положении приседа.
- Хрустящие звуки в суставах.
У пациентов с пателлофеморальным синдромом, как правило, отмечаются боли в передней части колена, возникающие, прежде всего после того как они спускаются по лестнице, встают со стула, сгибают колени либо приседают. Нередко пациенты ощущают некий хруст в суставе за надколенником или онемение. Иногда, кажется, что колено совсем неподвижно, особенно при трении кости о кость в суставе между пателлой и бедренной костью. Воспалительные заболевания вызывают повышение температуры в области пателлофеморального сустава и выпот коленного сустава.
Стадии пателлофеморального артроза
- 1-ая стадия: Легкая форма артроза, более 3 мм. хрящевого слоя.
-
2-ая стадия: Умеренная форма артроза, расстояние между пателлой и надколенниковой поверхностью бедренной кости менее 3 мм.

- 3-я стадия: Тяжелая форма артроза, соприкасание пателлы и бедренной кости.
- 4-ая стадия: Очень тяжелая форма артроза, непрерывный костный контакт, отсутствие хряща.
Как ставится диагноз пателлофеморальный артроз коленного сустава?
Анамнез заболевания- Существует ли двусторонняя боль в колене?
- Присутствуют ли травмы колена?
- Имеется ли отек колена?
- Болит ли колено при начале движения ноги?
- Присутствует ли чувство скованности колена утром?
- Усиливаются ли боли в колене при ходьбе?
- Присутствует ли общая слабость в колене?
- Сокращается ли максимально возможная дистанция ходьбы из-за болей в колене?
- Наблюдаются ли ограничения в движении колена?
При составлении анамнеза заболевания пациент рассказывает врачу о своих болях и симптомах. Для эффективности обследования и правильного постановления диагноза врач устанавливает, не наблюдались ли у пациента повторные боли в передней части колена и вывихи надколенника.
Для эффективности обследования и правильного постановления диагноза врач устанавливает, не наблюдались ли у пациента повторные боли в передней части колена и вывихи надколенника.
Так же пациенту задаются вопросы касательно аварий, при которых мог произойти ушиб надколенника. Кроме того, важную роль в постановление диагноза играют такие факторы как физические нагрузки во время работы и подвывих надколенника. Сначала проводится клиническое обследование, во время которого специалист проверяет подвижность и стабильность коленного сустава и наблюдает за походкой пациента. При этом, особое внимание врач обращает на подвижность надколенника при сгибании. Так же, квалифицированный ортопед нашей клиники Геленк-Клиник в г. Фрайбур определяет степень отечности колена и проверяет, не повысилась ли температура колена вследствие артроза, вызванного воспалительным процессом.
Диагностика пателлофеморального артроза зависит от симптомов болезни. Во время профилактических медицинских осмотров пациентов без каких-либо жалоб на боли в надколеннике специалисты все-таки отмечают хрустящий звук либо чрезмерную подвижность пателлы. Эти пациенты никогда не обращались к врачу с болями в колене и, поэтому не нуждались в медицинском вмешательстве.
Эти пациенты никогда не обращались к врачу с болями в колене и, поэтому не нуждались в медицинском вмешательстве.
Рентген пателлофеморального сустава
Пателлофеморальный артроз вызывает несоответствие формы надколенника по отношению к надколенниковой поверхности бедренной кости. Путем обследования модели движения надколенника при сгибании и разгибании ноги, специалист может сузить круг возможных причин заболевания. © Prof. Dr. Sven Ostermeier Рентгенография коленного сустава в прямой проекции является одним из важнейших методов диагностики суставной щели в пателлофеморальном суставе. Во время данного обследования ноги пациента согнуты. Таким образом, можно определить более точное расстояние пателлы к надколенниковой поверхности бедренной кости. Кроме того, специалисты клиники Геленк-Клиник в г. Фрайбург в Германии проводят рентген колена в боковой проекции: Если снимок показывает сужение суставной щели, это указывает на постепенный износ хряща вследствие воспалительного процесса.
Магнитно резонансная томография (МРТ)
МР-томограмма имеет смысл при подозрении на деформации либо на несоответствие формы надколенника по отношению к надколенниковой поверхности бедренной кости. Помимо деформаций, данное обследование показывает и консистенцию хрящевого слоя.
Пателлофеморальный артроз коленного сустава: Консервативное лечение
Большинство повреждений задней поверхности надколенника лечатся консервативными методами. Например, такая временная патология как «колено бегуна» встречается у пациентов более молодого возраста и лечится путем подбора правильных нагрузок и физиотерапии. При диагностике данной травмы стоит избегать лишних тренировочных нагрузок, так как боли с передней стороны колена могут возникнуть снова.
Физиотерапия и адаптация образа жизни
Симптомы заболевания пателлофеморальный артроз стабилизируются путем укрепления мышц бедра, а так же потери лишнего веса. Боли в надколеннике можно сократить, если избегать такие нагрузки как положение приседа и поднятие по лестнице.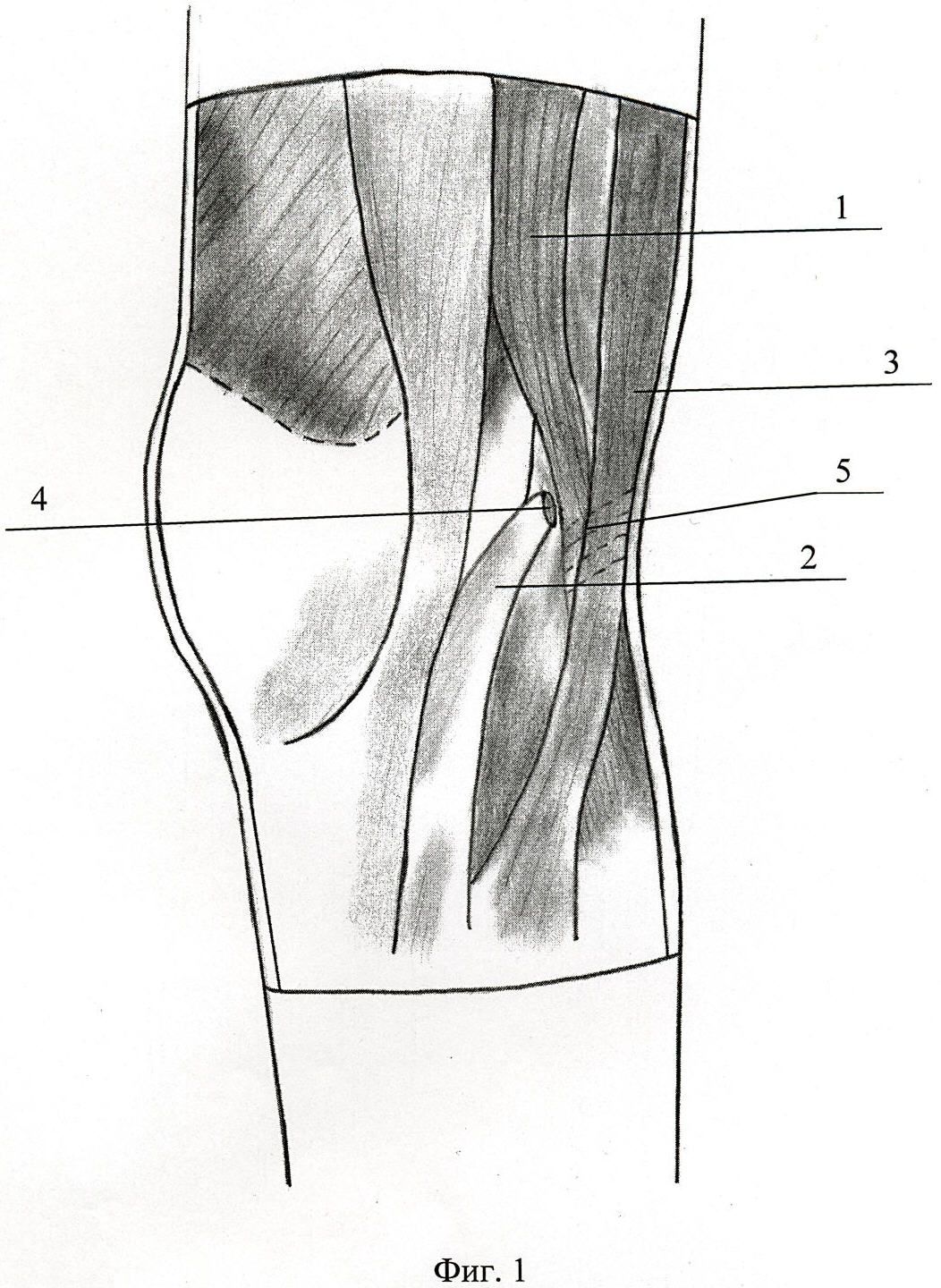 Упражнения на растяжение мышц улучшают латеральную (боковую) подвижность и ход надколенника в надколенниковой поверхности бедренной кости.
Упражнения на растяжение мышц улучшают латеральную (боковую) подвижность и ход надколенника в надколенниковой поверхности бедренной кости.
Ортопедические протезы
При сильных болях в надколеннике помогают ортопедические протезы (ортезы), которые на время ограничивают подвижность пателлы и освобождают ее от нагрузок. Специалисты нашей клиники окажут Вам квалифицированную помощь при выборе данного вида лечения болевого синдрома.
Болевая терапия и медикаменты
При помощи болеутоляющих и противовоспалительных медикаментов (нестероидные противовоспалительные препараты) контролируют ход заболевания.
Инъекционное лечение
При сложных воспалениях помогает инъекция кортизона. Однако данный метод не рекомендуется использовать постоянно. Инъекции внутрисуставной смазки (гиалуроновая кислота) улучшают способность скольжения коленного сустава, но не используются как форма этиотропной терапии ретропателлярного артроза. Успешной данная форма лечения может быть только при наличии определенного количества суставной поверхности, а так же при долгосрочном положительном результате.
Границы консервативного лечения
Когда отсутствует хрящевая поверхность и происходит трение костей друг о друга, консервативное лечение почти бессильно. Высококвалифицированные ортопеды-хирурги клиники Геленк-Клиник рассмотрят каждый случай в индивидуальном порядке и постараются помочь пациенту консервативными методами. Если же врач установит, что консервативное лечение не принесет желаемого результата, пациенту будут предложены другие формы лечения пателофеморальной патологии.
Пателлофеморальный артроз коленного сустава: Оперативное лечение
Операции на мягких тканях
Операции на мягких тканях при болях в передней части колена- Мобилизация латерально-пателлярной связки поддерживающей надколенник
- Реконструкция медиально-пателлофеморальной связки
- Операция медиальной широкой мышцы бедра
Пателофеморальный артроз и его симптоматика на ранних стадиях улучшается при помощи оперативного изменения силы и направления тяги различных связок, ведущих надколенник. Выбор метода операции зависит от пораженной области за надколенником. Путем сокращения либо удлинения сухожилий достигается адаптация пателлы в надколенниковой поверхности бедренной кости.
Выбор метода операции зависит от пораженной области за надколенником. Путем сокращения либо удлинения сухожилий достигается адаптация пателлы в надколенниковой поверхности бедренной кости.
Трансплантация аутологичных клеток хряща
Трансплантация аутологичных клеток хряща подразумевает трансплантацию аутогенного суставного хряща пациента в поврежденную область за надколеником. Этот метод имеет смысл лишь тогда, когда повреждена только одна суставная поверхность. Если повреждены обе суставные поверхность, данный метод оперативного лечения не проводится.
При незначительных повреждениях хряща существует возможность нарастить его заново. Во время артроскопического вмешательства от менее перегруженного ретропателлярного хряща отделяется небольшая часть размером рисового зерна. При помощи полученной хрящевой массы в специальной лаборатории образуется большое количество хрящевых клеток. Спустя 6-8 недель эти клетки пересаживаются на пораженные места за надколенником. Примерно через 3 месяца из хрящевых клеток образуются крепкая хрящевая ткань с устойчивой гидравлической проницаемостью. Трансплантация аутологичных клеток хряща подходит более молодым пациентам. Регенерация хрящевой поверхности предотвращает артрозные заболевания, а так же имплантацию пателлофеморального протеза.
Трансплантация аутологичных клеток хряща подходит более молодым пациентам. Регенерация хрящевой поверхности предотвращает артрозные заболевания, а так же имплантацию пателлофеморального протеза.
Частичный пателлофеморальный протез коленного сустава
Причины имплантации протеза- Изолированный артроз пателлофеморального сустава.
- Неудачное консервативное лечение.
- Неудачное оперативное лечение на связках.
- Боли и ограничения в повседневной жизни.
- Хорошее состояние менисков
- Хорошее состояние крестообразных связок
- Стабильность суставов и радиус движений в норме.

Прогресс медицинских технологий в изготовлении протезов, а так же современное понимание о том, как устроен пателлофморальный сустав способствуют улучшению результатов лечения.
Результаты операции по имплантации частичного пателллофеморального протеза полностью зависят от качества обследования, медицинских показаний, а так же от точного размещения компонентов. Ключ к успеху в данном случае — это опыт.
Вес пациента играет немаловажную роль в сохранении протеза: Чем больше весит человек, тем меньше сохраняется ретропателлярный протез.
Когда имплантируют частичный пателлофеморальный протез?
Если суставный хрящ и пателла находятся в стадии разрушения либо изношены полностью, проводить суставосохраняющее лечение уже не имеет смысла. Однако если не повреждена другая часть коленного сустава — внутренний и внешний тибиофеморальные суставы между бедренной костью и костью голени — частичное протезирование надколенника является очень хорошей альтернативой.
Преимущества частичного пателлофеморального протезирования
Чтобы пателлофемморальный артроз не затронул главные компоненты коленного сустава, необходимо своевременное проведение операции. При помощи данного вмешательства наши специалисты сохраняют природное строение коленного сустава и заменяют только поврежденную область. Вовремя проведенная операция по частичному пателлофеморальному протезированию предотвращает полное эндопротезирование на долгие годы.
Когда запрещается проводить частичное пателлофеморальное протезирование?
Противопоказания- Ревматические воспаления
- Остеопороз в продвинутой стадии
- Бактериальные инфекции
- Нестабильность мягких тканей и сухожилий
Если артроз затрагивает и другие отделы коленного сустава, изолированная операция по протезированию надколенника уже не имеет смысла.
Для того, чтобы пателлофемморальный протез продержался много лет, на коленом суставе не должны были проводиться операции по коррекции его нестабильности и формы. Продольная ось коленного сустава должна быть выпрямлена. Вальгусная либо варусная деформация нежелательна. Однако если пациенты обращаются с подобной патологией ног, врачи проводят такое сопровождающее вмешательство как остеотомия большеберцовой кости для выпрямления оси.
Продольная ось коленного сустава должна быть выпрямлена. Вальгусная либо варусная деформация нежелательна. Однако если пациенты обращаются с подобной патологией ног, врачи проводят такое сопровождающее вмешательство как остеотомия большеберцовой кости для выпрямления оси.
Для более точного разъяснения причин и противопоказаний частичного пателлофеморального протезирования пациенту необходимо обратиться к опытным специалистам.
Тотальное эндопротезирование является хорошим методом лечения артроза коленного сустава. Однако однополюсное/частичное протезирование позволяет сохранить связки и части хрящевой костной ткани в здоровых отделах колена, а так же способствует улучшению сгибательных функций.
Надколеннико-бедренный протез HEMICAP®
За последние годы развития эндопротетики надколеннико-бедренный протез HEMICAP® зарекомендовал себя с хорошей стороны. Имплантация этого вида протеза проводится без использования цемента. Задняя часть протеза имеет костесохраняющую шероховатую структуру. Через небольшой разрез под контролем артроскопа в большеберцовую ость вставляют винт. Благодаря специальной структуре, аналогичной настоящей, компенсируется локальное повреждение хряща и восстанавливается исходное положение сустава. Прочное соединение поверхности протеза и костей позволяет пациентам заниматься спортом без боли.
Через небольшой разрез под контролем артроскопа в большеберцовую ость вставляют винт. Благодаря специальной структуре, аналогичной настоящей, компенсируется локальное повреждение хряща и восстанавливается исходное положение сустава. Прочное соединение поверхности протеза и костей позволяет пациентам заниматься спортом без боли.
Имплантация других протезов подразумевает использование цемента, но крепление кости с протезом HemiCAP® обеспечивает длительную стабильность имплантата и без цементной массы. В отличие от других цементированных протезов пателлофеморального сустава, имплантация протеза HemiCAP® не подразумевает отделения костного вещества. Современная медицина предлагает различные виды таких протезов, для того, чтобы восстановить форму любой надколенниковой поверхности бедренной кости.
Задняя поверхность коленной чашечки не всегда покрывают полиэтиленовым имплантатом: Если хрящевая поверхность еще интактна, ее сохраняют и используют для скольжения протеза.
Если структура хряща за надколенником сильно повреждена, для достижения максимального скольжения используют полиэтиленовый имплантат. С двух сторон надколенника вставляется скользящий пластиковый «вкладыш» из прочного высокосшитого полиэтилена..
Локальный артроз может быть остановлен при помощи надколеннико-бедренного протеза HEMICAP без использования цементного вещества и необходимости отделения костного вещества феморопателлярного сустава.
Такая замена в коленном суставе позволяет сохранить исходные функции в колена. Опытные специалисты нашей клиники соблюдают анатомическую форму коленного сустава и таким образом сохраняют скольжение суставных поверхностей без боли. Зачастую данная операция проводится в малоинвазивной форме, что сокращает послеоперационный период и намного легче переносится больным.
Имплатация цементированного пателлофеморального протеза
Во время данного вмешательства суставная поверхность освобождается от оставшегося хряща и затем выравнивается. Для укрепления скользящих поверхностей, от хрящевой поверхности осторожно отделяется небольшая частица. При имплантации пателлофеморального протеза обратная сторона коленной чашечки покрывается подходящим по форме полиэтиленовым «вкладышем». При замене изношенного сустава часть большеберцовой и бедренной кости иссекается и заменяется на компонент из металла. Компоненты пателлофеморального протеза фиксируются прочным костным цементом.
Тендинит надколенника
«Колено прыгуна» или тендинит связки надколенника – распространенное заболевание у спортсменов. Встречается в тех видах спорта, которые связаны с прыжками. Обычно тендинит надколенника возникает в связи с неадекватным и длительным растяжением или напряжением сухожилия надколенника. Причинами этих пергрузок являются прыжки, падениями, травматичные приземлениия на ноги. Чаще всего такие перегрузки бывают у спортсменов, у волейболистов, баскетболистов, тенисистов, прыгунов, футболистов и атлетов. Иногда подобные симптомы возникают у нетренерованных людей после интенсивной нагрузки на мышцы бедра в виде интенсивных прыжков, бега. Также тендинит надколенника может возникать у молодых людей страдавших в детстве синдромом Шлаттера.
Анатомия связок коленного сустава.
Причины боли.
Длительные неоднократно повторяющиеся нагрузки приводят к дегенеративным изменениям в области нижнего края надколенника, а также в месте прикрепления связки к большеберцовой кости и на всем протяжении надколенника. В некоторых случаях в связке наблюдаются кальцинаты из-за пониженной васкуляризации. Разрывы и частичные надрывы сухожилия надколенника наблюдаются на финальной стадии тендинита надколенника.
Чем проявляется тендинит собственной связки надколенника.
У спортсменов возникает боль в колене, по передней поверхности колена в области под надколенником. Это область болезненна при пальпации , иногда здесь возникает припухлость. Вначале эти симпотомы появляются сразу после или после физической нагрузки, спортсмен ощущает боль и слабость в колене. Если не обращать внимания на симптомы, то боль в дальнейшем появляется при обычных нарузках и в покое.
Лечение.
Стандартные методы лечения, которые вам предложат в обычной поликлинике или стационаре – нестероидные противовоспалительные препараты, которые имеют временный эффект и противопоказаны для длительного приема;
Введение стероидных гормонов в проблемное место, одно из осложнений таких препаратов – дегенеративные изменения в сухожилиях и связках. Оперативное лечение – иссечение проблемного участка сухожилия, рубца. Имеет длительный восстановительный период и после операций все равно затруднен возврат к максимальным нагрузкам, которые очень важны для спортсменов.
Радиальная ударно-волновая терапия решает эти проблемы:
РУВТ является хорошим и быстрым обезбаливающим средством при тендените надколенника без применения таблеток и иньекций;
Альтернатива хирургическим вмешательчтвам;
Снимает болевой синдром и позволяет вернуть спортсмена к пиковым нагрузкам.
В терминальной стадии тендинита надколенника, когда имеются надрывы сухожилия УВТ не применяется.
Перед применением УВТ мы всегда проводим объективные обследования, такие как:
Рентгенографию области коленного сустава и сухожилия (изменения кости, наличие оссификатов)
Узи сухожилия, сонография рассматривается как золотой стандарт диагностики заболеваний сухожилия.
МРТ области коленного сустава рекомендуется в случаях затрудненной диагностики.
Для дифференциальной диагностики с внутрисуставными травмами колена, нестабильностью надколенника, застарелой болезнью Осгуд-Шлаттера, болезнью Ларсена-Йохансона, подпателлярным бурситом и.тд.
Кроме этого для постановки диагноза учитываются:
провокационные тесты (выпрямления из положения на корточках), подняться/спуститься по лестнице;
пальпация сухожилия и мест прикрепления его;
Болезненность при пальпации мышц в расслабленном и напряженном состоянии
Результаты лечения тендинита надколенника при помощи радиальной ударно-волновой терапии.
При лечениии «колена прыгуна» используем увт в сочетании с технологией V-actor (Ви-актор)
Более половины пациентов (спортсменов), которые лечились у нас в Клинике отмечают значительное уменьшение боли уже спустя две недели (2 сеанса УВТ) после начала лечения, около 80 % пациентов спустя 2,5 -3 месяца после начала лечения полностью избавились от боли, около 10% всех пациентов – удовлетворены лечением спустя это время и лишь 5% не были удовлетворены лечением (отмечалось уменьшение боли, но это не позволяло им возобновить тренировки). У остальных 4% пациентов результаты лечения не были отслежены из-за неявки пациентов на повторные обследования.
Латеральная гиперпрессия надколенника
Из всех суставов нашего организма именно коленный сустав чаще всего подвержен различным заболеваниям. Одной из причин боли в колене может являться – латеральная гиперпрессия надколенника – состояние, при котором во время сгибания в коленном суставе надколенник не скользит в межмыщелковой борозде, а смещается кнаружи колена. Это приводит к перераспределению нагрузок, воздействующих на хрящ бедренно – надколенникового сустава. Происходит сдавливание хряща надколенника, что и вызывает боль при повышенных нагрузках или травмах. Возможно повреждение структуры хряща!
Снимок МРТ до операции
Ось надколенника и бедра не совпадают
Снимок камеры артроскопа
Повреждение хряща наружной поверхности надколенника III-IV степени (латеральной фасетки)
Снимок камеры артроскопа
Лечение
Консервативная терапия дает положительный результат при лечении молодых пациентов без повреждения суставного хряща и хронической боли (боль беспокоит только при повышенных нагрузках, отсутствует в быту и длится это состояние менее 6 месяцев).
При наличии постоянных болевых ощущений (боль беспокоит даже при бытовых нагрузках – ходьбе, приседании), «грубого» хруста, щелчков – рекомендовано оперативное лечение!
В клинике МИК мы успешно проводим оперативное лечение данной проблемы с использованием новейшего оборудования для артроскопии коленного сустава, что позволяет провести операцию эндоскопически – через два маленьких прокола!!!
После операции полностью восстановлен баланс в пателлофеморальном суставе
Результат после восстановления баланса надколенника и обработки поврежденного хряща (термоабляция).
Снимок МРТ через месяц после проведенной операции
Преимущество данной методики перед обычной операцией с разрезом и вскрытием сустава:
- два маленьких прокола – нет разреза в области колена
- быстрая реабилитация- пациент ходит на следующий день после операции
- пребывание в стационаре менее 1 суток
- не требуется гипсовая повязка
- выход на работу не связанную с физическим трудом возможен через 7-10 дней
- занятия спортом через 2-3 месяца после операции
Оперативное лечение позволяет не только восстановить правильную биомеханику в колене и предотвратить повреждение хряща надколенника, а также уменьшить уже нанесённую травму хрящу. Это уменьшит или полностью исключит “хруст” и боль в колене. При правильной хирургической тактике лечения возможно полноценное восстановление и даже возвращение к спортивным занятиям. Реабилитационный курс подбирается в соответствии с проведенной операцией.
Титарчук Ростислав Вадимович, ортопед – травматолог Международной Инновационной Клиники
Узнать больше об артроскопии
Узнать больше об уникальном лечении заболеваний и травм опорно-двигательного аппарата PRP клетками
Боль над коленной чашечкой: разбираемся в причинах возникновения
Коленная чашечка – небольшая, но значимая кость. Защищает сустав от повреждений и принимает на себя удар при падении на колени. Во время движения надколенник препятствует боковому смещению бедренной и большой берцовой кости, образующих сустав. Не стоит откладывать визит к врачу, если болит коленная чашечка.
Причины боли
Ежедневно колени испытывают колоссальную нагрузку. Коленные чашечки болят по нескольким причинам: лишний вес, недостаточные или чрезмерные физические нагрузки, перенесенные травмы, возрастные изменения, неправильное питание.Боль может возникать не только при движении или при нажатии, но и в условиях полного покоя. Такое состояние может быть спровоцировано тендинитом или повреждением мениска.
Тендинит — воспалительное заболевание сухожилий надколенника. Поражает связки, которые принимают участие в разгибании колена.
Причины:
- чрезмерные нагрузки на сустав;
- возрастные изменения;
- инфекционные заболевания.
Неприятные ощущения наблюдаются сначала во время и после физических нагрузок на колени, позже боль в нижней части надколенника появляется в состоянии покоя. Потом человек ощущает нарастающую тупую боль под коленной чашечкой или рядом с ней, которая усиливается при нажатии на надколенник или разгибании ноги.
Мениск – это хрящевая ткань коленного сустава, которая выполняет функции амортизатора.
Степени тяжести повреждения:
- Полный разрыв мениска. Сопровождается острой болью, к которой со временем добавляется отечность сустава и ограничение подвижности травмированной ноги.
- Частичный разрыв. Опасен тем, что не доставляет человеку значительных неудобств, а гематома от удара проходит в течение недели. Позже трещина в мениске увеличивается, провоцируя ноющую боль под коленной чашечкой и дальнейшее разрушение хрящевой ткани.
Причиной повреждения мениска может стать падение, удар или любое резкое движение.
Если боль в колене усиливается при сгибании и разгибании или при приседании, поводом для этого может стать развитие хронических заболеваний. В этом случае рекомендуется обратиться к врачу, который выяснит причину боли в колене, и разъяснит, что делать в этой ситуации.
При смещении коленной чашечки затрудняется сгибание и разгибание конечности, появляется выраженный отек колена из-за перпендикулярного смещения надколенника к наружной стороне сочленения.
При развитии бурсита ощущается острая боль при сгибании или разгибании ноги, которая усиливается при нажатии. Визуально заметно, что колено опухает и отекает.Область надколенника может покраснеть, если причиной заболевания стала инфекция. Этот процесс сопровождается повышением температуры тела.
Болезнь Осгуда-Шлаттера развивается при растяжении связок надколенника и во время формирования скелета у детей 8-15 лет, активно занимающихся спортом.
Нарушение кровообращения приводит к разрушению костной ткани и хрящей. Пациентов тревожит боль под коленной чашечкой, усиливающаяся при физических нагрузках. Над коленом образуется болезненная шишка.
Дегенеративный и воспалительный артроз сопровождается болью именно под чашечкой, постепенно охватывающей весь сустав. Связан с постепенным разрушением мягких суставных структур и костей. Колено сильно болит после продолжительного отдыха. Первые движения должны быть острожными, тогда сустав наполнится необходимым количеством смазки и перестанет болеть.
Синдром повздошно-большеберцового тракта возникает из-завоспаления места соединения с большеберцовой костью, выполняющего функцию предотвращения ротации коленной чашечки внутрь. Беспокоит боль сверху колена и усиливается при сгибании ног.
Если колено болит постоянно и не утихает даже в состоянии полного покоя, причиной могут быть хронические заболевания, травмы или обменные нарушения в тканях.
Виды переломов коленной чашечки
Перелом – достаточно распространенное повреждение коленной чашечки. Он возникает при падении на согнутое колено.
Симптомы:
- тревожит боль спереди колена;
- появляется отек и гематома;
- чашечка западает при надавливании.
Колено болит как при движении, так и в состоянии покоя. При переломе со смещением осколки кости передвигаются выше и ниже надколенника.
Причиной растяжения или разрыва связок становится падение, резкие движения или чрезмерные физические нагрузки. Повреждение связок сопровождается такой симптоматикой:
- беспокоит боль над коленом, под ним или в центре сустава;
- снижается подвижность ноги;
- появляются отеки и гематомы.
В случае полного разрыва связок колено находится в неестественном положении и на ногу невозможно опереться.
Причиной остеопороза становится нарушение обмена веществ, малоподвижный образ жизни и недостаток витаминов. Кости коленного сустава становятся хрупкими и пористыми. Хруст и тупая ноющая боль сопровождает пациентов постоянно: в движении и во время отдыха.
Артрит — хроническое воспаление сустава, которое сопровождает постоянная боль, отек коленного сустава и повышение температуры тела. Подвижность конечности существенно ухудшается. Болезненные ощущения усиливаются при движении по лестнице или любой другой активности.
Причина подагры — нарушение обменных процессов с повышением мочевой кислоты в крови. Характеризуется внезапным усилением боли, гиперемией, отеком с покраснением кожи над коленом. Болевые ощущения зачастую невыносимы при сгибании и любом прикосновении.
Хондромаляция коленной чашечки происходит из-за нарушения структуры хряща вследствие потери им физиологической упругости. Это состояние часто возникает у профессиональных спортсменов. Причиной могут быть врожденные особенности организма – высокое положение надколенника и слабость связок. Хондромаляцию сопровождает боль в центре колена, справа или слева от него.
Патологии коленного сустава сопровождаются болью в центре колена, вверху, внизу или сбоку от него. Локализация отеков и покраснений зависит от разновидности заболевания.
В зависимости от патологии боль может быть:
- тянущей, ноющей – при развитии воспалительного процесса;
- резкой, сильной – при травмах, повреждениях, переломах и разрыве связок;
- острой внизу колена – при повреждении мениска.
Заболевания сопровождаются ограничением подвижности, скованностью сустава, отеком и покраснением тканей.
Что влияет на возникновение болей в коленной чашечке
Основные факторы риска, влияющие на появление боли в коленном суставе:
- Возраст. Каждая возрастная категория людей характеризуется возникновением определенных патологий колена: подросткам свойственен тендинит и болезнь Осгуда-Шлаттера, старшему поколению – подагра и остеопороз.
- Лишний вес тела повышает нагрузку на коленный сустав во время движения, что приводит к проблемам хрящевой ткани и различным деформациям справа и слева от надколенника.
- Чрезмерные нагрузки становятся причиной боли в колене при отсутствии достаточного отдыха.
- Малоподвижный образ жизни приводит к застойным явлениям в сочленении, ослаблению связок и мышц, повышает риск травматизма.
- Заболевания позвоночника провоцируют изменение осанки и походки, из-за которых повышается нагрузка на коленные суставы.
Старые травмы колена также повышают риск возникновения боли.
Методы диагностики
УЗИ коленного сустава помогает оценить состояние костей и мышцЧтобы поставить точный диагноз при боли в колене, врачу понадобятся данные следующих исследований:
- УЗИ;
- МРТ;
- рентгенографии;
- пункция содержимого бурсы;
- анализы крови и мочи.
Говорить о выборе метода лечения можно только после полного исследования пациента.
Способы лечения
Какой бы ни была причина боли в колене, прежде всего необходимо уменьшить на него нагрузку. Лечение зависит от степени повреждения сустава. Специалисты рекомендуют постельный режим, при ходьбе использовать трость, костыли и ортопедическую обувь.
Купирование боли
Чтобы облегчить боль в коленном суставе необходимо:
- минимизировать нагрузку на ноги;
- обездвижить колено;
- наложить на него тугую повязку;
Греть поврежденный сустав и использовать нестероидные противовоспалительные препараты можно только по назначению врача.
Медикаментозные препараты
Хондропротекторы в уколах для суставовНа основании результатов исследований назначают медикаментозную терапию:
- антибиотики – применяются при инфекционном бурсите, артрите и артрозе;
- нестероидные противовоспалительные и обезболивающие препараты;
- хондропротекторы – используются для прекращения разрушительного процесса костной и хрящевой ткани при хондромаляции и разрыве сухожилий.
Зачастую дополнительно назначаются витаминные комплексы и препараты, улучшающие кровообращение.
Массаж
При массаже колено согревается, улучшается кровоснабжение, увеличивается объем синовиальной жидкости, повышается подвижность и эластичность коленного сустава.
Массаж полезен абсолютно всем, но есть некоторые противопоказания, потому делать его должен специалист.
Физиопроцедуры
Способствует закреплению медикаментозного лечения.
Используются:
- магнитотерапия;
- ультразвук;
- электрофорез;
- парафинотерапия;
- грязевое лечение.
Физиопроцедуры помогают снять боль и улучшают циркуляцию крови в проблемной зоне.
Хирургическое вмешательство
Операции на колене проводятся достаточно редко, только в крайних случаях, когда остальное лечение не приносит положительного результата. Хирург оперативным путем устранит воспаленный участок бурсы, заменит имплантом надколенник или полностью весь сустав (эндопротезирование).
Меры профилактики
Чтобы долгое время не сталкиваться с болезнями колена нужно соблюдать простые правила:
- избегать травм;
- правильно и сбалансировано питаться;
- чаще гулять на свежем воздухе;
- заниматься спортом.
Перед тренировкой важно провести качественную разминку. К суставам нужно относиться очень бережно и при малейшем беспокойстве обращаться к врачу.
Боль под и над коленной чашечкой: возможные причины и что делать
Возникновение боли под или же над коленной чашечкой может быть спровоцировано переутомлением, серьезными физическими нагрузками, незначительной травмой, а может быть симптомом серьезной патологии. Все дело в том, что в данной области расположено значительное количество лимфоузлов, связок, сосудов и артерий.
Если дискомфорт локализуется над коленом, скорее всего речь идет о повреждении связок или же процессе воспаления, а также о нарушении состояния хрящевой ткани.
Если ощущения локализуются под коленом, то скорее всего речь идет о нарушении работы мениска, а также о суставной патологии. Установить причину можно исключительно посредством внимательной диагностики.
Чаще всего возникновение неприятных ощущений является признаком развития артроза.
Болевой эффект при нажатии
Если эффект проявляется именно при нажатии, то речь идет о серьезном воспалительном процессе, например, бурсите. Такой же симптом характерен для травм. Нередко именно при надавливании начинает возникает тупая боль, такое проявление говорит о проблемах с мениском, а значит, нужно сразу же обратиться к специалисту за консультацией и проведением диагностики.
Бурсит
При подагре также дискомфорт ярко проявляется именно при нажатии, в состоянии покоя его практически нет.
Подагра
Причины и последствия
- Тендинит. Заболевание поражает сухожилия, возникает в результате серьезной нагрузки физического плана, при инфекциях и травмах, а также из-за некоторых особенностей анатомического характера. Последствием считается поражение окружающих тканей, развитие артрита и артроза, серьезные процессы воспаления.
- Повреждение мениска.
Заболевание диагностируется трудно. Нередко сочетается с серьезными повреждениями ткани хряща. Отсутствует возможность разогнуть и согнуть ногу. Отсутствие лечения приводит к инвалидности. Лечение достаточно сложное, требует оперативного вмешательства.
- Бурсит. Это процесс воспалительного характера, поражает сумку составного типа.
Хроническая форма данного заболевания опасна тем, что могут образовываться спайки, а удалить их можно только посредством операции.
- Болезнь Осгуда-Шлаттера формируется на основании повышенной нагрузки и характеризуется поражением связок. Чаще всего она проявляется в подростковом возрасте (у спортсменов).
Отсутствие лечения становится основой различных патологий суставов.
- Артрит. Предполагает поражение, а также дальнейшую деформацию суставов. Отсутствие лечения приводит к поражению сустава, окружающих тканей, постепенному разрушению ткани хряща.
- Остеопороз. Заболевание поражающее хрящевую ткань, как правило считается возрастным.
Последствием его развития считается ограничение нормальной работы сустава, разрастание остеофитов, полное разрушение ткани хряща.
- Подагра. Болезнь воспалительного типа, может в дальнейшем вызывать серьезные нарушения процессов обмена, посредством чего формируются иные патологии, причем не только суставов, но даже внутренних органов.
- При тендините наблюдаются боли в области колена (над и под чашечкой). Эффект длительный, проявляется внезапно, при серьезных нагрузках, область поражения воспаляется, замечается незначительная хромота.
- При разрыве мениска наблюдается сильный дискомфорт тянущего характера, сконцентрирован он под коленом, возникает незначительный отек. Нередко бывает так, что отечность в течение недели спадает, после чего начинает формироваться артроз деформирующего типа.
- При бурсите эффект сконцентрирован над и под коленной чашечкой, формируется ограничение при сгибании, создается повышенная чувствительность при надавливании, в области поражения – покраснение.
- При заболевании Осгуда-Шлаттера дискомфорт незначительный, образуется небольшая припухлость, которая не болит при пальпации.
- Для артрита характерны значительные боли в колени со всех сторон, особенно в движении и при сгибании. Нередко формируется повышение температуры и лихорадочное состояние.
- Для остеопороза характерным является постепенное развитие с нарастающим дискомфортом, ограничением подвижности, возникновением хромоты.
- При подагре неприятные ощущения концентрируются в колене, невероятно усиливаются при сгибании и при любом прикосновении. Яркая симптоматика сохраняется в течение 5-10 дней. В области поражения возникает гиперемия, отек, изменение цвета кожи.
Диагностика
При возникновении боли над и под коленной чашечкой проводят такие исследования:
- Визуальный осмотр.
- Оценка симптомов.
- Рентгенография.
- Анализы лабораторного типа.
- Исследования ультразвуком.
Описание лечения
Независимо от причин возникновения болей в колени (под и над коленной чашечкой) нужно в первую очередь осуществить снижение нагрузки. При острых ощущениях рекомендуется полный постельный режим. При передвижении нужно использовать специальную трость или же костыли.
Консервативные методы лечения:
- Средства противовоспалительного характера и анальгетики – Ибупрофен, Нимесулид (снижение воспаления и устранение дискомфорта), если неприятные ощущения слишком сильные, то вместе с данными препаратами применяются местные средства в виде аппликаций, гелей, мазей и кремов.
- Хондропротекторы – Дона, Глюкозамин, они вводятся непосредственно внутрь сустава, способствуют восстановлению целостности хрящевых тканей.
- Применяется физиотерапия: фонофорез, лазерное воздействие, магнитотерапия.
- В определенных случаях, когда большая часть ткани хряща разрушена, или же в случае отсутствия эффекта от консервативной терапии применяется хирургическое вмешательство.
Почему болят колени и что с этим делать
Если внезапно появилась боль выше колена спереди, в первую очередь нужно выяснить, какова природа появления неприятных ощущений, и уже затем попытаться их устранить. При появлении симптомов быстрое определение причин патологии играет первостепенную роль, поскольку от этого зависит характер терапии и ее результаты.
Зачастую боли в ногах сзади появляются вследствие не только местных нарушений, но и патологии общего характера. Поэтому требуется досконально обследовать пациента на предмет наличия других заболеваний, которые, как может показаться, никак не связаны с опорно-двигательным аппаратом. Диагностические мероприятия позволят точно определить, почему болят ноги.
Неприятные ощущения спереди над коленом или сзади могут возникнуть, прежде всего, из-за нарушений в мышцах бедра и таза. Но кроме местных изменений, причиной могут быть различные воспалительные, метаболические, дегенеративные и другие процессы.
Боль спереди бедра может беспокоить в следующих случаях:
- избыточные физические нагрузки;
- травмы;
- воспаление;
- остеоартроз;
- болезни позвоночника;
- сосудистые патологии.
В каждом конкретном случае ощущение может быть разным: острое или ноющее, сильное и резкое или умеренное. Если болит нога выше колена спереди или сзади, дискомфорт может возникать при движении или сохраняться в состоянии покоя.
Многие люди страдают от различных проблем с нижними конечностями. Это доставляет массу неприятностей в повседневной жизни, поскольку ограничивает способность человека к активной жизни.
Подобная ситуация наблюдается и тогда, когда беспокоит боль выше колена. Почему она возникает, чем сопровождается и что нужно делать для устранения неприятных ощущений – основные вопросы, которыми задаются пациенты.
А ответы на них можно получить после консультации врача.
При болевых ощущениях в надколеннике, даже если болит не явно, необходимо обратиться к специалисту, что делать, решит он. Часто заболевания носят хронический характер и могут постепенно, без особенных признаков, разрушать сустав.
Врачу для постановки диагноза и более обширной картины патологии понадобятся результаты:
- УЗИ;
- МРТ;
- рентген;
- пункция содержимого бурсы;
- анализы крови, мочи.
Только после полного исследования пациента можно будет говорить о выборе терапии.
Изначально для предотвращения болей больной сустав обездвиживают – накладывают гипс, ортез или давящую повязку.
Затем, исходя из данных обследования, назначают медикаментозное лечение:
- Антибиотические средства. Их используют при инфекционных бурситах, артритах, артрозах. Перед назначением лекарств проводят тест на переносимость препарата и его эффективность.
- Противовоспалительные. Первые дни используют стероидные препараты, возможно инъекции или таблетки, затем применяют нестероидные противовоспалительные препараты.
- Препараты, улучшающие кровообращение, витамины. Их применяют для ускорения восстановления сустава.
- Хондропротекторы. Препараты для остановки регресса в костной и хрящевой ткани применяют довольно часто при хондропатии, разрывах сухожилий.
Такие патологии как нестабильность надколенника обычно не лечат медикаментами, используют ЛФК, массажи для укрепления мышечного корсета, который не позволит нарушить целостность сустава.
В некоторых случаях прибегают к услугам мануального терапевта, который поможет вправить составляющие сустава на место.
Физиотерапевт поспособствует укреплению медикаментозного результата. Применяют, например, такие методы:
- ультразвук;
- парафинотерапия;
- магнитотерапия;
- лечение грязями.
- Такие методы снизят боли, улучшат микроциркуляцию крови в проблемной области.
- О мазях для суставов узнайте тут.
- В крайних случаях, при разрыве связок, не действенности лечения, необходима помощь хирурга, который проведет операции по устранению воспаленного участка бурсы, заменит надколенник на имплант или полностью заменит сустав.
Надколенник несет важную функцию для опорно-двигательного аппарата, на коленный сустав постоянно приходятся большие нагрузки.
Более в 50% случаев заболеваний коленного сустава страдает коленная чашечка. Важно сохранить здоровье всех составляющих колена. Тем более это так просто при своевременном обращении к ревматологу и его грамотному подходу к терапии.
Что делать если болит колено под и над коленной чашечкой
Коленный сустав наиболее уязвим в области коленной чашечки. Именно ее легче всего повредить или травмировать. Это может произойти как с человеком, активно занимающимся спортом, так и с тем, кому физические нагрузки чужды. Причины, по которым возникает боль в колене, довольно многочисленны. Чтобы успешно вылечить ее, нужно разобраться, в каком конкретно месте и как болит.
Этиология [причины]
Боль в области коленной чашечки может быть как постоянной, так и периодической, например, при ходьбе. Рассмотрим все возможные варианты.
Если боли не проходят, когда колено неподвижно, а концентрация боли либо в области самой чашечки, либо под или над ней, можно подозревать у человека тендинит или травму мениска.
- Тендинит – это воспаление сухожилий. Эти боли возникают, когда колено испытывает перегрузки, а также после травм. Тендинит может быть спровоцирован инфекцией, ревматизмом, а также аллергическими или лекарственными реакциями. Бывает, что надколенная область болит в силу анатомических причин – врожденных патологий сухожилия. Тогда характер боли сильный, возникает неожиданно, нарастает по мере того, как развивается воспаление.
- Травма мениска. Диагностировать разрыв мениска затруднительно, если колено полностью не блокировано, то есть человек не может выпрямить ногу, которую ранее согнул. Мениск может разорваться частично или полностью вследствие любого травматического воздействия на колено. Часто сопровождается кровоизлиянием в полость сустава. Очень часто пациенты избегают обращений к докторам, тогда начинается рост трещины. В этом случае наблюдается ноющая боль под коленной чашечкой. Если ее не лечить, то хрящ продолжает разрушаться вплоть до артроза. Сильная боль становится постоянной.
Если коленная чашечка болит при движении, то это может свидетельствовать о патологических процессах, речь о которых пойдет ниже.
- Бурсит – это скопление жидкости в воспаленной сумке сустава над чашечкой колена. Причиной его может быть как травма, так и длительная нагрузка. Одновременно наблюдаются покраснение области над коленом и опухание. Ногу становится тяжело согнуть. Если бурсит запустить, он перерастет в хроническую форму. Возможно образование спаек, удаление их происходит хирургически.
- Начальная стадия артроза. Если в суставе идет дегенеративный процесс, боли начинаются строго под коленной чашечкой. Болит колено в период совершения начальных шагов после покоя. Потом, когда сустав «расходится», боль прекращается. С развитием артроза боль становится постоянным спутником человека.
- Болезнь Осгуда-Шлаттера. Она настигает по большей части детей и подростков до 15-ти лет. Область большеберцовой кости припухает из-за натяжения связок в чашечке колена.
Кроме перечисленных, болевые ощущения бывают перманентными – и в период неподвижности сустава, и во время ходьбы. Рассмотрим подробнее, что может быть причиной подобного.
- Травмированная коленная чашечка означает, что надколенник треснул либо сломан. Это может произойти из-за неудачного падения на колено или удара. При переломе характер боли резкий, непрекращающийся. Отек возникает моментально, колено воспаляется, очевиден гемартроз. В случае трещины боль слабее, как и все остальные симптомы.
Повреждение связок может выражаться как в их разрыве или надрыве, так и в растяжении. Характер боли жгучий, терпеть ее невозможно. Отек очень сильный, двигать ногой почти не получается. Когда связка порвана целиком, колено выглядит не так, как должно, за счет потери устойчивости. Такой тип травмы может сочетаться с вывихом и травмой мениска.
- Остеопороз – хрупкие и пористые кости. Чаще всего это происходит из-за возраста, однако есть и другие причины – наркомания, некоторые хронические заболевания, а также малоподвижность (гиподинамия) и авитаминоз. Колено ноет, происходит это перманентно.
- Артрит – воспаление, по большей части хронической формы. Острая боль в чашечке колена не прекращается и изнуряет человека. Самые болезненные — ревматический и септический виды артроза. Сустав малоподвижен, колено отекает.
- Подагрой называют одну из разновидностей артрита. Ее особенность в том, что наступление рецидива невозможно предугадать. Боль очень сильная, не проходит, даже когда нога полностью неподвижна, сопровождается покраснением кожи. Бывают приступы продолжительностью до 10 дней. Лечением не всегда можно добиться уменьшения боли. Поскольку при подагре нарушаются обменные процессы, и в суставе скапливается мочевая кислота, обезболивающие тут не помогут.
Бывают случаи, когда болит не сама коленная чашечка, а область около нее. Скорее всего, в этой ситуации диагнозом будет ее смещение или хондромаляция.
Смещение может быть следствием как врожденных особенностей анатомии, так и травм. Коленная болтающаяся чашечка занимает неправильное положение, поэтому у человека ощущение, что болит не колено, а область рядом. Это происходит потому, что связки все-таки удерживают надколенник от окончательного «выскакивания». Ни в коем случае нельзя пытаться самостоятельно поставить колено на место.
При хондромаляции хрящевая ткань внутри надколенника теряет свои упругие качества и становится мягче. Болеть при этом может и коленная чашечка, и область вокруг нее.
Симптоматика
Как только появились следующие симптомы:
- острая боль в колене при попытках согнуть или встать на больную конечность;
- опухание колена;
- деформированный сустав;
- непроходящая боль, даже когда нога неподвижна;
- покраснение, отек и повышение температуры в области надколенника –
нужно как можно скорее обратиться к доктору, поскольку все они свидетельствуют о наличии патологии или травматическом повреждении сустава.
Врачи
Часто пациенты задаются вопросом, к кому обратиться, если болит колено. На самом деле, нет разницы, к какому доктору пойти в первую очередь – если он сочтет необходимым направить на консультацию (или пригласить для этого) иного врача, он это сделает после осмотра. Причины боли в коленях могут установить врачи: ортопед, ревматолог, хирург-травматолог, ревматолог.
Не исключено, что при жалобе на боль в надколеннике могут быть выдвинуты и рассмотрены диагнозы: варикоз, плоскостопие или грыжа в межпозвонковых дисках.
Диагностика
С учетом многообразия причин боли в коленных чашечках ясно, что как только неприятные ощущения появились, следует немедленно обратиться к врачу. Ведь чем раньше установлен диагноз, тем легче и проще пройдет лечение. В запущенных же случаях очень велика вероятность хирургического решения проблемы.
После осмотра пациенту могут быть назначены такие диагностические меры:
- рентгенография – основной метод, применяющийся для установления того, почему болят коленные суставы. Посредством рентгена можно выявить наличие деформаций, переломов, трещин, вывихов, разрывов и поврежденных связок, кисты, артритов и артрозов, остеопороза и многого другого.
- КТ – выявляет, есть ли онкология, устанавливает особенности травм.
- МРТ (магнитно-резонансная терапия) – с максимальным разрешением отображает состояние костной ткани, наличие на ней опухолей, трещин и переломов. Показывает, деформированы ли хрящи, повреждены ли связки и сухожилия.
- Анализы крови: общий и биохимия. Посредством первого устанавливается количество лейкоцитов и СОЭ, а также наличие анемии. Второй показывает уровень мочевой кислоты, чтобы исключить или подтвердить подагру.
- Пункция. В полость сустава вводится игла, извлекающая экссудат для исследования.
Лечение
Самое первое мероприятие, когда болит колено в чашечке – снизить нагрузку. Это делается вне зависимости от того, почему оно болит. Чаще всего при наличии острой боли ногу нужно положить и обеспечить неподвижность. Если понадобится пойти, используется трость или костыль. После того как отек снят, а болевой приступ купирован, восстанавливают функции сустава.
Методы лечения делятся на консервативные и оперативные. Первые состоят из таких как:
- Медикаментозные – противовоспалительные средства, не содержащие в составе стероидов, и анальгетики; а также хондропротекторы. Их вводят прямо в колено, где они и восстанавливают эластичность и целостность мениска.
- Физиотерапия, включающая в себя УВЧ-терапию, электрофорез, магнитную терапию, лазер и магнитолазер, ДМВ. Все эти виды обеспечивают регенерацию, снятие воспаления, обезболивание в определенной степени, а также улучшение кровообращения в очаге боли.
Оперативные меры. Применяются для устранения последствий травм, лечения остеоартроза 3-й стадии, онкологии и многих других случаев, когда консервативные способы не помогли.
Профилактика
- Профилактической мерой болезней колен станет равномерная нагрузка ног, а также регулярный отдых.
- Кроме того, если человек занимается активными видами спорта, для предотвращения травм нужно носить защиту – наколенники.
- Если есть заболевание, связанное с суставами, профилактикой станет посещение лечащего врача с назначенной периодичностью, чтобы не было рецидивов.
- Источник: //simptom.guru/koleni/bolit-kolennaya-chashechka
Что делать если болит коленная чашечка: причины и лечение
Многим знакома боль над коленной чашечкой. Пациентами патологии могут быть дети раннего возраста, подростки, взрослые люди. С первых дней жизни и до старости мышечные структуры человеческого организма испытывают физические нагрузки. Болевые ощущения возникают при ходьбе, сгибании или разгибании коленного сустава.
Причины, которые провоцируют боли коленной чашечки разнообразные. Чаще всего она возникает от механических повреждений колена. Суставы колена выдерживают человеческую массу, в период активностей на них действуют нагрузки.
Образование болевых ощущений над коленной чашечкой без особых на то причин, или периодически возникающих, сигнализируют о проявлении патологических процессов. Чтобы устранить не только боль, но и причину ее образования, следует обратиться к квалифицированному специалисту, который после полной диагностики назначает грамотные меры терапии.
Если дискомфорт появляется над чашечкой в состоянии покоя, провокаторами могут быть:
- длительная физическая нагрузка;
- травмы коленных суставов;
- перенесенные инфекционные заболевания;
- ревматические недуги;
- аллергические проявления на прием ряда медикаментозных препаратов.
Патология дает о себе знать, когда повреждены сухожилия. Симптоматика проявляется продолжительными болями. Иногда они появляются внезапно, хотя чаще всего имеют нарастающий характер, вместе с воспалительным процессом.
Поврежденный мениск провоцирует боль над чашечкой колена. Травмирование проходит в сочетании с гемартрозом:
- становится сложно сгибать ногу, невозможно выпрямить ее с согнутого состояния;
- появляется небольшая отечность пораженного места;
- бывают случаи, когда гемартроз по истечении семи дней пропадает рассасываясь;
- пациент не требует традиционных методов терапии;
- повторные ущемления приводят к деформирующему артрозу.
Если болит колено в период активных движений причины следующие:
- Бурсит. Образование данной патологии возможно при воспалительном процессе суставной сумки. Появляется отек, боль обостряется при сгибании и разгибании колена, наблюдается его покраснение. Хроническая форма заболевания образовывает спайки, избавиться от которых можно только с помощью хирургической операции.
- Болезнь Осгуда-Шлаттера. Причина заболевания заключается в поврежденном наколеннике, большой нагрузке. Пациентами чаще всего становятся подростки, которые занимаются спортом. Появляются болевые ощущения, и припухлости бугристой большой берцовой кости.
- Синдром воздушно-большеберцового тракта. Болит внешняя верхняя часть колена. Воспаляется большеберцовая кость. Тракт страдает при сгибании ноги. Выполняет функцию стабилизатора для устранения ротации конечности внутрь.
Если боль на постоянной основе специалисты диагностируют:
- Повреждение коленных связок, которые появляются в результате травм и падений. Страдает одно колено. Симптомы ярко выраженные: отечность пораженного места, хруст, ограничения при движении. Полный разрыв связок приводит к потере устойчивости. Колено не удерживает вес тела, что заставляет его принимать необычное состояние.
- Когда расширяется коленный сустав, пациенты жалуются на отечность. Процесс опасен из-за возможного разрыва связок. Колено расширяется и сгибается в обратную сторону.
- Артрит септического или ревматического характера становится провокатором деформации сустава. У пациентов возникает общее недомогание, лихорадка, скованность при активных движениях.
- С возрастом люди жалуются на болевые синдромы разной интенсивности над коленной чашечкой. Диагностируя патологический процесс, специалисты устанавливают диагноз остеопороз. Он возникает из-за потери эластичности хряща. Суставы отказываются нормально функционировать.
- Еще одной причиной дискомфорта в коленке является заболевание подагра. Появляется отек, кожные покровы становятся ярко-красного цвета. Во время сгибания болевые ощущения очень сильные. Симптомы утихают после активного протекания болезни от нескольких часов до десяти дней.
- Смещение коленной чашки вызывает трудности в момент разгибании ноги, пораженное патологическим процессом место отекает.
- Хондромаляция коленной чашечки характеризуется болевым синдромом в центре колена, слева, справа от него вследствие поражения структуры хряща. Заболевание диагностируют у профессиональных спортсменов, при врожденных особенностях организма.
Независимо от многообразных причин болевых синдромов над коленной чашечкой они в большинстве случаев возникают из-за травмирования сухожилий.
Традиционные методы
Традиционные методы включают в себя терапию медикаментами. В сустав вводят нестероидные противовоспалительные лекарства. Часто практикуют введение анальгетиков, которые избавляют от физического дискомфорта. Когда болит больше спереди на чашечке, применяют аппликации. Чтобы восстановить эластичность, привести к целостности мениска внутрь коленного сустава вводят хондропротекторы.
Физиотерапию применяют в сочетании с иными методами лечения. Она обязательно проводится независимо от проявления боли слева или справа. Физиотерапия эффективно влияет на обезболивание. Она улучшает и нормализует кровоток пораженной зоны, устраняет противовоспалительный процесс.
Важно понимать, что сочетание процедур приводит к эффективному решению при избавлении от патологии. Специалистами назначаются процедуры исходя из результатов анализов, исследований. При этом обязательно учитывается возраст пациента.
Народные средства
Бывают случаи, когда пациенты самостоятельно пытаются справиться с болью над коленной чашечкой, что делать категорически запрещено. Народная медицина полезно воздействует на патологию в сочетании с медикаментозным лечением. Перед применением народных средств нужна консультация квалифицированного специалиста, чтобы лечение не усугубило уже действующий патологический процесс.
- Для устранения боли рекомендуют использовать сок лопуха, смешанного с водкой 1:1. Таким настоем натирают больное колено. На ночь можно приложить компресс.
- Снимают боль, отечность листья березы. Их следует промыть под проточной водой, приложить к колену и укутать теплым полотенцем. Компресс кладут в период отдыха.
- Народная медицина имеет множество рецептов. Но важно помнить, что организм человека индивидуален, и то, что помогает родным, знакомым, может навредить вашему состоянию здоровью.
Боль над коленной чашечкой: разбираемся в причинах возникновения
Когда появляется тянущая, ноющая боль над коленной чашечкой, причин тому может быть множество. В этом месте расположены различные связки и лимфоузлы. Разобраться в этом поможет опытный врач.
Появившаяся боль выше области колена может говорить о поврежденных связках или о нарушении суставного хряща, воспалении сухожилий. Если болевое ощущение, больше похоже на отдающую боль, то – возможно, нарушение менисков.
Установить точную причину сможет травматолог, ревматолог или хирург, проведя дополнительное обследование. Причину возникновения устанавливают по характеру боли, если боль острая – говорит о воспалениях, а возможно и инфекционных заражениях.
Частая причина такой боли это артроз.
Поврежденные связки
Распространенной причиной повреждения связок являются травмы, вызванные физическим напряжением. Такие проблемы наблюдаются в основном у спортсменов или у людей с активным образом жизни.
Продолжительные нагрузки могут вызвать воспаление связок, а если вовремя не дать им отдых, то, как следствие повреждения, могут произойти разрывы связок. Боль может появиться сразу после физических нагрузок или на следующий день.
Затрудняется движение ног, если произошел разрыв, то появляется отек и синюшность.
Хорошим лечением на ранних стадиях будет отдых, возможно фиксирующие накладки для связок и прописанные врачом специальные мази. Когда последствия более серьезные, то врач может назначать противовоспалительные и обезболивающие препараты, специальное бинтование ноги, если необходимо даже оперативное вмешательство.
Нарушение суставного хряща
Причины такого нарушения могут быть различные: физические нагрузки, недостаток важных витаминов и минеральных веществ, малоподвижный образ жизни, склонность к полноте, артроз, плохое кровообращение, различные перенесенные травмы.
Боль имеет характер ноющей, механической, проявляется во время движения и при этом может ощущаться странный хруст, треск. В зависимости от причин будет назначена терапия: физиопроцедуры, специальные массажи, лечебные грязи, примочки, усиленное питание, отмена физических нагрузок.
В сложных запущенных ситуациях, возможно, вмешательство хирурга.
Тенденит или воспаление сухожилий
Боль над коленной чашечкой может возникнуть по причине воспаления сухожилия. Слишком активный образ жизни: интенсивные тренировки, чересчур активный бег, езда на велосипеде может привести к воспалительным процессам.
Такими проблемами страдают спортсмены: лыжники, бегуны, велосипедисты.
Травмы, различные инфекции, заболевания ревматического характера, личные особенности организма человека или аномальное развитие – все это возможные причины воспаления сухожилий.
Боль сразу легкая, незначительная, со временем проявляется даже просто при сгибании колена и без особых нагрузок. В проблемном месте при прикосновении болезненные ощущения, возможны покраснения и при движении слышится скрипящий звук.
Эффективным лечением является ввод инъекций в непосредственное место воспаления, физиотерапевтические процедуры, прием антибиотиков, мази с обезболивающим действием, обездвиживание больной ноги. В очень крайних ситуациях – оперативные меры.
Повреждение мениска
Если говорить простыми словами, мениск – защитная прослойка между хрящами в коленном суставе. Это природный амортизатор, помогающий переносить нагрузки на ногах, и участвующий в процессе бега, прыжков, танцев. При повреждении мениска появляется тупая боль, ощущение, что происходит трение.
Если же произошел разрыв, то боль перерастает в острую, нестерпимую, появляется отек и возможное кровоизлияние в суставе, соответственно над коленом образуется припухлость. При разрыве теряется способность к движению, бывает, что двигаться можно, но слышен нехарактерный щелчок при ходьбе.
Определить характер повреждений можно, только сделав рентген или томографическое обследование.
Сейчас существует несколько способов лечения подобных разрывов. Артроскопия – современная операция при помощи эндоскопа, который вводят непосредственно в сам сустав. Хирургический путь – сшивание место разрыва. Эндопротезирование – замена сустава искусственным трансплантатом. После любой процедуры необходимо пройти реабилитационный курс и специальную терапию.
Основные профилактические меры – здоровое питание, постепенное увеличение нагрузок при занятии спортом, контроль веса. Если произошли какие-либо травмы обязательно следует выполнять все рекомендации специалистов, проходить реабилитационный курс, тщательно следить за изменениями своего здоровья и общим самочувствием.
Никто не застрахован от возрастных изменений и травм, но снизить риски возможно, если не пренебрегать общими рекомендациями специалистов как медицинского, так и спортивного профиля.
Вывих надколенника. Диагностика и лечение. СпортКлиника СПб.
Строение и функции надколенника.
Надколенник – крупная сесамовидная (расположенная в толще сухожилия) кость, которая находится в переднем отделе коленного сустава. Иначе его именуют «коленная чашечка». Он покрыт хрящевой тканью с внутренней стороны, обращенной к суставной полости. К нему прикреплены сухожилия мышц, надколенные связки, а также кнутри от него отходит связка, которая крепится к бедренной кости. Основная функция – защитная (закрывает собой структуры сустава с передней поверхности), а также стабилизирующая (предотвращает смещение большеберцовой и бедренной кости относительно друг друга).
Особенности вывиха надколенника
Вывих надколенника – это довольно распространенное повреждение, возникающее в результате падения на колено или при ударе, как правило, при наличии соответствующих анатомических особенностей. Обычно происходит в наружную (латеральную) сторону. При этом может случиться разрыв собственной связки надколенника, нарушение хрящевых структур. Факторы, которые располагают к возникновению патологии, довольно часто остаются незамеченными до непосредственно самого инцидента, и никоим образом не проявляют себя. Наиболее часто травмы происходят в молодом возрасте, преимущественно у представительниц женского пола. Это связано с особенностями коленного сустава. Больше подвержены вывиху люди с имеющейся вальгусной деформацией нижних конечностей (х-образные) или дисплазией соединительной ткани.
Причины.
Среди наиболее подверженных травме – те, кто ведет активный образ жизни, занимается спортом и испытывает серьезные физические нагрузки. Самыми распространенными механизмами является падение на колени, боковой удар в область сустава и резкое разгибание голени.
К располагающим причинам такого вида травмирования относят:
- Разрыв мениска.
- Аномалии в развитии надколенной впадины.
- Слабые связки и мышцы в данной зоне.
- Слишком высокое положение надколенника.
- Дисплазия.
- Артроз суставной части колена.
- Вальгусная деформация.
- Перенесенные травмы.
- Кровоизлияние в суставную полость.
Основные разновидности смещения надколенника
В медицине известны такие типы как травматический и врожденный вывих, кроме того, принято выделять острую и хроническую (застарелую) формы. При периодическом повторении такой травмы говорят о привычном типе повреждения.
Кроме того, различия есть и в зависимости от направления смещения:
- Вертикальный – разворот происходит вокруг своей оси по горизонтали и сопровождается вхождением в суставную щель.
- Ротационный, когда «чаша» разворачивается по вертикальной оси.
- Боковой – случается при падении и сильном ударе по боковой поверхности колена, сопровождается смещением надколенника в сторону (наиболее распространенный).
Симптомы
Симптоматика представлена следующими проявлениями:
- Острые болезненные ощущения.
- Деформация колена в результате смещения.
- Отечность, наличие гематомы.
- Тугоподвижность, ограниченность амплитуды при совершении сгибания/разгибания конечности или полная утрата способности к движению в суставе (колено находится при этом в согнутом положении).
- Аномальное расположение надколенника, которое ощущается при пальпации.
Транспортировку такого пациента в лечебное учреждение лучше осуществлять с иммобилизацией ноги том положении, в котором она находится, и с наложением холода для обезболивания и уменьшения отека.
Лечение вывиха надколенника
Существует несколько методов лечения.
Консервативное лечение
Консервативное лечение применяются в случае однократного травматического вывиха без значительных повреждений:
- Руками врач производит вправление и выравнивание надколенника с применением анестезии.
- Производится посредством пункции устранение кровоизлияния, при необходимости процедуру повторяют.
- Во избежание нарастания отека и с целью обезболивания после вправления некоторое время рекомендуют приложить холод, при необходимости – пероральный прием противовоспалительных препаратов.
- В ранний период восстановления после травмы рекомендовано ношение ортеза либо лонгеты.
- Кинезиотерапия, механотерапия.
- Физиотерапевтические процедуры.
Динамические нагрузки назначают и увеличивают по мере уменьшения отечности.
Артроскопия коленного сустава
Операция выполняется по показаниям. Это может быть повторный вывих, повреждение связок и хряща, влияющие на функции сустава. Операция является щадящей, при ней не осуществляется большого разреза, доступ обеспечивается небольшими входными отверстиями для артроскопа и хирургических инструментов. Изображение с камеры артроскопа выводится на экран, производится обследование поврежденных участков специалистом. После чего выполняются все необходимые хирургические манипуляции. Производят фиксацию надколенника, устраняют оторвавшиеся частицы хряща, выравнивают внутреннюю поверхность надколенника, выполняют санацию суставной полости и устранение гематом.
Реабилитация после вывихов коленной чашки
Восстановление после артроскопической операции ввиду ее малоинвазивности происходит достаточно быстро. Однако и в этом случае необходимо строгое соблюдение рекомендаций врача. Первое время после операции может быть рекомендовано использование ортезов или фиксаторов. Может быть рекомендован курс внутрисуставных инъекций гиалуроновой кислоты. Физиотерапия способствует скорейшему восстановлению тканей сустава и мышц. По мере снижения отека сустава постепенно увеличивают его двигательную активность. Назначают кинезиотерапию и механотерапию. Пациенты после курса реабилитационных мероприятий довольно быстро возвращаются к привычной жизни, а спортсмены – к тренировкам.
Для диагностики и эффективного лечения вывихов и других травм обращайтесь в нашу клинику!
Боль в колене (хондромаляция надколенника): причины, симптомы и лечение
Обзор
Что такое хондромаляция надколенника?
Хондромаляция надколенника (боль в колене) — это размягчение и разрушение ткани (хряща) на нижней стороне коленной чашечки (надколенника). Боль возникает, когда колено и бедро трутся друг о друга.
Кто подвержен риску хондромаляции надколенника?
В группу риска по развитию хондромаляции надколенника входят:
- Полные
- Люди с травмой, переломом или вывихом коленной чашечки
- Бегуны, футболисты, велосипедисты и другие люди, часто занимающиеся спортом
- Подростки и здоровые молодые люди, чаще женщины
Симптомы и причины
Что вызывает хондромаляцию надколенника?
Хондромаляция надколенника часто возникает, когда нижняя поверхность коленной чашечки соприкасается с бедренной костью, вызывая отек и боль.Неправильное положение коленной чашечки, сжатие или слабость мышц, связанных с коленом, слишком большая активность, связанная с коленом, и плоскостопие могут увеличить вероятность хондромаляции надколенника.
Каковы симптомы хондромаляции надколенника?
Ощущается тупая, ноющая боль:
- За коленной чашечкой
- Ниже коленной чашечки
- По бокам коленной чашечки
Может возникнуть ощущение скрежета при сгибании колена.Такое может случиться:
- Приседания
- Спуск по лестнице
- Бег по склону
- Вставание после некоторого сидения
Диагностика и тесты
Как диагностируется хондромаляция надколенника?
Врач проведет физический осмотр колена, чтобы определить причину боли.Если диагноз не ясен или симптомы не улучшаются, врач может назначить одно из следующего:
- Анализы крови и / или стандартный рентгеновский снимок коленного сустава — это может помочь исключить некоторые типы артрита или воспаления.
- МРТ — обследование, которое показывает детали коленного сустава и может выявить многие случаи хондромаляции надколенника.
- Артроскопия — крошечная гибкая камера вставляется в колено, чтобы точно увидеть, как выглядит хрящ.
Ведение и лечение
Как лечится хондромаляция надколенника?
Самый распространенный способ лечения симптомов хондромаляции надколенника — дать колену отдых.Другие способы лечения симптомов включают:
- Прикладывать к пораженному участку пакет со льдом или холодом на 15-20 минут четыре раза в день в течение нескольких дней. Не прикладывайте лед непосредственно к коже. Оберните ледяной или холодный компресс полотенцем.
- Нестероидные противовоспалительные препараты (НПВП) для снятия боли — к ним относятся ибупрофен, напроксен и аспирин.
- Обезболивающие для местного применения. К ним относятся кремы или пластыри, которые наносятся на кожу, чтобы облегчить боль в мягких тканях.
- Рецептурные обезболивающие.
Другие виды лечения или ухода за собой включают:
- Изменение образа жизни
- Выполнение упражнений на растяжку и укрепление четырехглавой мышцы и подколенного сухожилия
- Похудание (при необходимости)
- Использование специальных башмаков и опорных приспособлений
- Тесьма для выравнивания коленной чашечки
- Правильная спортивная обувь или обувь для бега
Перспективы / Прогноз
Каков прогноз (перспективы) хондромаляции надколенника?
Люди, страдающие от боли в коленях, вызванной хондромаляцией надколенника, часто полностью выздоравливают.Выздоровление может длиться от месяца до нескольких лет, в зависимости от ситуации. Многие из них выздоравливают в долгосрочной перспективе, потому что их кости все еще растут. Симптомы обычно исчезают по достижении взрослого возраста.
Острые травмы надколенника (коленной чашечки): обзор и многое другое
Острая травма надколенника (коленной чашечки) может произойти в результате удара по колену или падения. Возможно повреждение мягких тканей, например разрыв сухожилия надколенника или перелом кости.
Симптомы могут включать боль, отек, чувство нестабильности или блокировку сустава. Некоторые виды травм можно лечить с помощью укрепляющих и реабилитационных упражнений, но другие могут потребовать хирургического вмешательства.
Жанно Оливет / Getty ImagesТипы острых травм надколенника
Надколенник является частью коленного сустава вместе с большеберцовой костью (голени) и бедренной костью (бедренной костью). Он обернут в сухожилие надколенника, которое соединяет четырехглавую мышцу бедра с большеберцовой костью ниже коленного сустава.
Находясь в передней части коленного сустава, надколенник проходит в бороздке на конце бедренной кости (надколенно-бедренный сустав) и усиливает разгибание колена.
К наиболее распространенным типам острых травм надколенника относятся следующие.
- Разрыв сухожилия надколенника : Разрыв может быть небольшим, частичным или полным. Полный разрыв может быть серьезной травмой, которая часто требует хирургического вмешательства и восстановления в течение как минимум четырех-шести месяцев.
- Вывих коленной чашечки : Это происходит, когда коленная чашечка полностью выходит из бороздки на бедре, обычно в сторону.Обычно ее необходимо вернуть на место, что называется репозиция. Хотя это болезненно, это не так серьезно, как вывих колена, при котором бедренная кость и кость голени теряют контакт друг с другом.
- Подвывих надколенника (нестабильная коленная чашечка) : Это состояние связано с вывихом коленной чашечки и относится к тому, что надколенник не остается в бороздке на бедре. Оно может включать частичный или полный вывих и может вызывать боль и дискомфорт при физической активности. .
- Перелом (перелом коленной чашечки) : Кость надколенника может сломаться при падении или ударе.Это может быть сложный перелом, требующий хирургического вмешательства.
Симптомы
Острые травмы коленной чашечки вызывают симптомы, характерные для других травм мягких тканей и костей, такие как боль, отек и деформация. У вас также часто будут функциональные симптомы.
Общие симптомы включают следующее.
- Боль : Большинство острых травм надколенника очень болезненны. Боль в коленях может быть более заметной при определенных действиях, например, при ходьбе по лестнице (особенно при спуске) или при стоянии на коленях.Но он может быть настолько серьезным, что на ногу нельзя будет возложить никакой вес.
- Отек : При острых травмах опухоль часто возникает из-за воспаления.
- Шумы: Вы можете услышать хлопок или почувствовать щелчок во время травмы, особенно при разрыве или вывихе сухожилия надколенника. В некоторых случаях вы можете услышать скрип или почувствовать скрежет (крепитацию), хотя это также может происходить и в нормальных коленях.
- Нестабильность : После травмы вы не сможете удерживать свой вес на ноге.Он может сгибаться, когда вы пытаетесь встать или ходить.
- Заблокированный сустав : вы можете обнаружить, что сустав заблокирован, и вы не сможете согнуть или выпрямить колено.
- Деформация : Ваш коленный сустав может выглядеть деформированным, особенно при переломе или вывихе.
- Синяк : может быть значительный синяк при переломе или разрыве сухожилия, а также при любой травме коленной чашечки.
Травмы надколенника обычно приводят к затруднениям при движении колена, ходьбе или беге.Надколенник важен функционально, потому что он увеличивает нагрузку на коленный сустав и силу разгибания ноги.
Вывихнувшая коленная чашечка может самопроизвольно вернуться на место. Это может вызвать синяки и повреждение мягких тканей. Вам следует как можно скорее обратиться к врачу для дальнейшего обследования, даже если повреждений нет.
Препателлярный бурсит (воспаление и опухание мешка вокруг колена) может быть осложнением травматических повреждений надколенника, вызванных либо самой травмой, либо инфекцией, возникшей в результате травмы.Помимо припухлости в передней части коленной чашечки, эта область может быть болезненной и теплой. Если бурсит вызван инфекцией, также может быть жар и озноб.
Причины
Острые травмы надколенника могут возникнуть в результате травмы, занятий спортом или анатомических проблем в коленном суставе.
Несчастные случаи и травмы
Расположение надколенника в передней части колена делает его уязвимым для переломов, вывихов или разрывов сухожилий во время падений, ударов по колену или резких ударов, например о приборную панель в автомобильной аварии.
Дорожно-транспортные происшествия являются причиной 78,3% переломов надколенника. Несчастные случаи на производстве и бытовые происшествия составляют 13,7% и 11,4% соответственно.
Если у человека остеопороз, слабость кости может увеличить риск перелома надколенника в результате незначительного падения или удара по колену. Патологические переломы надколенника также могут наблюдаться в случае костной инфекции или опухоли кости.
Спортивные травмы
Острые травмы надколенника также могут произойти во время резких движений, таких как те, которые могут быть сделаны во время занятий спортом, например, когда ступня стоит на ногах, а туловище быстро вращается во время взмаха бейсбольной битой.Взаимодействие с другими людьми
Вы также можете порвать сухожилие надколенника при приземлении в прыжке с согнутым коленом и поставленной стопой. Вы можете быть предрасположены к разрыву сухожилия надколенника, если у вас уже есть тендинит надколенника (колено прыгуна), который представляет собой воспаление, вызванное чрезмерной нагрузкой на коленный сустав. Это наблюдается у людей, которые прыгают по твердым покрытиям, например, баскетболистам или волейболистам.
Внезапное сокращение четырехглавой мышцы может привести к перелому надколенника. Это может произойти, когда вы совершаете прыжок с высоты, хотя это случается редко.
Анатомические различия
Изменения в анатомии колена могут способствовать риску травмы, особенно когда речь идет о нестабильности или вывихе.
Некоторые люди рождаются с неровной или неглубокой бедренной бороздкой. Это ставит под угрозу стабильность пателлофеморального сустава и может привести к смещению коленной чашечки из-за, казалось бы, нормальной деятельности, а не только из-за удара или падения.
Некоторые люди могут быть более подвержены вывихам коленной чашечки из-за ослабления связок.Вывихи коленной чашечки чаще всего встречаются у девочек-подростков.
Диагностика
В зависимости от обстоятельств вы можете обратиться к лечащему врачу или обратиться за неотложной помощью. Срочное обследование лучше всего, если травма колена была получена при падении или несчастном случае, или если вывих коленной чашечки не вернулся на место.
Поставщик медицинских услуг изучит вашу историю болезни и сообщит о том, что привело к боли в колене, о симптомах в тот момент (например, как звук хлопка) и о ваших текущих симптомах.
Экзамен
Во время медицинского осмотра врач определит, можете ли вы ходить, сгибать или разгибать колено. Они будут прощупывать колено, чтобы увидеть, есть ли участки, на которых видны дефекты, смещение или локальная боль. Визуальный осмотр колена позволяет определить, есть ли опухоль, деформация или явное смещение.
Ручные тесты и маневры используются для оценки повреждения коленной чашечки или сухожилий, включая попытки разогнуть колено против силы тяжести.Тест с подъемом прямой ноги может выявить нарушение разгибательного механизма, который включает сухожилие четырехглавой мышцы, надколенник и сухожилие надколенника.
Изображения и лаборатории
Рентген часто является первым методом визуализации, поскольку он может показать, есть ли перелом, который важно обнаружить или исключить на ранней стадии.
Это может быть единственная визуализация, или врач может заказать магнитно-резонансную томографию (МРТ) для дальнейшей оценки повреждения связок, сухожилий или хрящей.
Анализы крови обычно не проводятся при травмах колена, но их можно назначить специально для поиска признаков воспаления, если есть подозрение на инфекцию. Если имеется значительный отек, в некоторых случаях может быть проведен артроцентез для извлечения жидкости из колена для исследования в лаборатории на предмет инфекции или крови из травмы.
Дифференциальный диагноз может включать артрит и хондромаляцию надколенника (колено бегуна). Они могут быть источником боли в колене без травм или присутствовать в дополнение к другим травмам надколенника.
Лечение
Лечение этих различных острых состояний коленной чашечки зависит от диагноза. Однако есть несколько общих рекомендаций, которым можно следовать. Ваш врач проконсультирует вас на основании вашего диагноза.
Домашние средства
Острые травмы коленной чашечки требуют ухода за собой, которым вы можете заниматься до получения медицинской помощи, а затем в соответствии с рекомендациями врача:
- Обеспечьте отдых травмированному колену, чтобы предотвратить дальнейшую травму и дать время, чтобы воспаление спало.
- Приложите лед к колену, чтобы уменьшить воспаление. Чтобы избежать травм кожи, убедитесь, что между пакетом со льдом и кожей есть тканевый барьер, и избегайте обледенения травмы более 15 минут за раз.
- Принимайте нестероидные противовоспалительные препараты (НПВП), такие как Адвил (ибупрофен) и Алив (напроксен), чтобы уменьшить воспаление и частично облегчить боль.
Редукция
Вывих коленной чашечки необходимо уменьшить (процедура, при которой коленная чашечка возвращается в бедренную канавку).Если это не произошло спонтанно, врач проведет репозицию как можно скорее.
Для уменьшения может потребоваться обезболивающее, чтобы врач мог вытянуть ногу и манипулировать коленной чашечкой. Часто он возвращается на место с легким надавливанием, когда нога вытягивается.
Иммобилизация
При любой острой травме надколенника может потребоваться иммобилизация гипсом, шиной или фиксатором, чтобы обеспечить заживление кости, сухожилия или других мягких тканей.Ваш врач порекомендует, какой из них подходит, если таковой имеется.
Ваш врач может порекомендовать вам не переносить нагрузку на пораженную ногу в период иммобилизации. Возможно, вам придется пользоваться костылями или другими вспомогательными средствами передвижения до завершения этого периода.
Хирургические процедуры
При переломе коленной чашечки может потребоваться хирургическое вмешательство, если какие-либо части кости находятся не на своем месте. Это часто означает установку проволоки, винтов, пластин или штифтов, чтобы соединить части кости и удерживать их на месте во время заживления.
Полные разрывы сухожилия надколенника часто требуют хирургического вмешательства. Швы накладываются на сухожилие и прикрепляются к отверстиям или хирургическим анкерам на надколеннике. Это может быть выполнено амбулаторно.
Существует несколько хирургических процедур стабилизации коленной чашечки, которые могут быть выполнены при повторяющихся вывихах или подвывихах надколенника. Повторяющиеся частичные и полные вывихи связаны с повреждением медиальной пателлофеморальной связки, которая удерживает коленную чашечку на месте.Операция может быть выполнена для восстановления или реконструкции связки.
Физиотерапия
При любом остром повреждении надколенника физиотерапия, вероятно, будет рекомендована после того, как начальное воспаление утихнет и иммобилизация больше не потребуется. Сама по себе иммобилизация приведет к скованности и потере мышечной силы. Ваш физиотерапевт восстановит диапазон движений и мышечную силу колена.
Если весовая нагрузка была запрещена, вы постепенно научитесь удерживать вес на травмированной ноге.Это начинается с опоры на пальцы ног в течение нескольких недель, затем переходит к нагрузке на 50% и, наконец, через четыре-шесть недель, в зависимости от типа травмы, в полной нагрузке.
Функция коленного сустава требует уравновешивания силы мышц коленного сустава. Самое главное, чтобы группы четырехглавых мышц и подколенного сухожилия были гибкими и сбалансированными. Ваш физиотерапевт порекомендует конкретные упражнения в зависимости от вашего состояния.
Слово от Verywell
Острая травма коленной чашечки часто бывает не только болезненной, но и неприятной, так как будет означать ограничения в вашей деятельности на время выздоровления.Поговорите со своим врачом и физиотерапевтом, чтобы понять, что вы можете сделать для полного выздоровления. Большинство людей часто могут вернуться к своей прежней деятельности после лечения перелома, разрыва сухожилия или вывиха.
Симптомы, боль, причины и лечение
Во-первых, это не только для бегунов. Кроме того, это не конкретная травма. Колено бегуна — это широкий термин, используемый для описания боли, которую вы чувствуете при одной из нескольких проблем с коленом. Вы могли слышать, как врач называет это пателлофеморальным болевым синдромом.
Это может вызвать несколько факторов:
- Чрезмерное использование. Снова и снова сгибание колена или выполнение большого количества упражнений с высокой нагрузкой, таких как выпады и плиометрика (тренировка, которая использует способ удлинения и укорачивания ваших мышц для увеличения их силы), могут раздражать ткани в коленной чашечке и вокруг нее.
- Прямое попадание в колено , как при падении или ударе
- Ваши кости не выровнены (ваш врач назовет это смещением). Если какая-либо из костей от бедер до лодыжек смещена в правильное положение, включая коленную чашечку, это может оказать слишком сильное давление на определенные места.Тогда ваша коленная чашечка не сможет плавно проходить через бороздку, что может вызвать боль.
- Проблемы со стопами, такие как гипермобильные стопы (когда суставы внутри и вокруг них двигаются больше, чем должны), выпадение сводов стопы (плоскостопие) или гиперпронация (что означает, что ваша ступня скатывается вниз и внутрь, когда вы шагаете). Они часто меняют вашу походку, что может привести к боли в коленях.
- Слабые или несбалансированные мышцы бедра. Четырехглавая мышца, эти большие мышцы передней части бедра, удерживают коленную чашечку на месте, когда вы сгибаете или растягиваете сустав.Если они слабые или тугие, ваша коленная чашечка может не оставаться в нужном месте.
- Хондромаляция надколенника , состояние, при котором разрушается хрящ под коленной чашечкой
Каковы симптомы?
Главное — боль. Вы можете заметить это:
- Обычно перед коленной чашечкой, хотя может быть вокруг или позади нее
- Когда вы сгибаете колено, чтобы ходить, приседать, становиться на колени, бегать или даже вставать со стула
- Ухудшение когда вы идете вниз или вниз по лестнице
Область вокруг вашего колена может опухать, или вы можете услышать хлопки или ощущение скрежета в колене.
Как это диагностируется?
Врач проведет тщательный медицинский осмотр. Они также могут провести тесты, которые позволят им лучше изучить ваш сустав, например, рентгеновские лучи.
Как с этим обращаются?
У большинства людей колено бегуна улучшается само по себе со временем и лечением для решения проблемы, которая вызывает у вас боль. Чтобы облегчить боль и ускорить выздоровление, вы можете:
- дать отдых колену. По возможности старайтесь избегать вещей, которые усугубляют боль, например бега, приседаний, выпадов или сидения и стоя в течение длительного времени.
- Заморозьте колено , чтобы облегчить боль и отек. Делайте это по 20-30 минут каждые 3-4 часа в течение 2-3 дней или до тех пор, пока боль не исчезнет.
- Оберните колено. Используйте эластичный бинт, ремни для надколенника или рукава, чтобы придать ему дополнительную поддержку.
- Поднимайте ногу на подушке, когда сидите или ложитесь.
- При необходимости примите НПВП , например ибупрофен или напроксен. Эти препараты помогают при боли и отеках. Но они могут иметь побочные эффекты, такие как повышенный риск кровотечений и язв.Используйте, как указано на этикетке, если ваш врач не сказал иначе.
- Выполняйте растяжку и укрепляющие упражнения, специально для четырехглавых мышц. Ваш врач может порекомендовать физиотерапевта, который научит вас, что делать.
- Попробуйте использовать опоры для свода стопы или ортопедические стельки для своей обуви. Они могут помочь с положением ваших ног. Вы можете купить их в магазине или сделать на заказ.
- Если вы попробуете эти методы, но ваше колено все еще болит, спросите своего врача, нужно ли вам обратиться к специалисту, например, к хирургу-ортопеду.Это редко, но вам может потребоваться операция в тяжелых случаях колена бегуна. Хирург-ортопед может удалить или заменить поврежденный хрящ и, в крайних случаях, исправить положение вашей коленной чашечки, чтобы нагрузка на сустав была более равномерной.
Когда мое колено станет лучше?
Люди лечат с разной скоростью. Время вашего восстановления зависит от вашего тела и вашей травмы.
Пока вы поправляетесь, вам нужно расслабиться на коленях. Это не значит, что вам нужно отказываться от упражнений.Просто попробуйте что-нибудь новое, что не повредит вашему суставу. Если вы бегаете трусцой, вместо этого плавайте в бассейне.
Что бы вы ни делали, не торопитесь. Если вы попытаетесь вернуться к тренировкам до того, как выздоровеете, вы можете навсегда повредить сустав. Не возвращайтесь к своему прежнему уровню физической активности до тех пор, пока:
- Вы сможете полностью согнуть и выпрямить колено без боли.
- Вы не чувствуете боли в колене при ходьбе, беге трусцой, спринте или прыжке.
- Ваше колено такое же крепкое, как и ваше неповрежденное колено.
Боль в колене и коленной чашечке (пателлофеморальная боль) | Симптомы и лечение
Пателлофеморальный болевой синдром
Пателлофеморальная боль — это медицинский термин, используемый, когда боль возникает в передней части колена, вокруг коленной чашечки (надколенника) без признаков каких-либо повреждений или других проблем в коленном суставе.
Колено в разрезе с надколенником
Надколенник — это кость надколенника. Он находится внутри сухожилия четырехглавой мышцы. Это большое сухожилие мощных мышц бедра (четырехглавой мышцы) обвивает надколенник и прикрепляется к верхней части кости голени (большеберцовой кости).Четырехглавая мышца разгибает колено.
Тыльная сторона надколенника покрыта гладким хрящом. Это помогает надколеннику плавно скользить по нижней части бедренной кости (бедренной кости), когда вы выпрямляете ногу.
Пателлофеморальная боль — это общий термин, используемый для обозначения боли в передней (передней) части колена. Однако вы также можете встретить некоторые термины, относящиеся к определенным состояниям, вызывающим боль в передней части колена. К ним относятся:
Другие причины боли в коленях могут включать:
Боль в коленях также может быть вызвана проблемами с тазобедренным суставом.
Каковы симптомы пателлофеморальной боли?
- Боль в области колена. Боль ощущается в передней части колена, вокруг или за коленной чашечкой (надколенником). Часто невозможно определить точное место боли; вместо этого боль нечетко ощущается в передней части колена.
- Боль приходит и уходит.
- Часто поражаются оба колена одновременно, но одно обычно хуже другого.
- Боль обычно усиливается при подъеме или, особенно, при спуске по лестнице.
- Бег, особенно спуск с горы, приседания и некоторые виды спорта могут спровоцировать его — все, что приводит к сдавливанию надколенника к нижней части бедренной кости.
- Боль может быть вызвана длительным сидением без движения. Например, после похода в кино или долгой поездки, когда будет хуже, когда снова начнешь двигаться.
- При сгибании и выпрямлении колена может возникнуть ощущение скрежета, скрежета или шума. Это называется крепитацией.
- Иногда возникает отечность или припухлость в области коленной чашечки.
Как диагностируется пателлофеморальная боль?
Диагноз ставится на основании ваших симптомов, истории проблемы и обследования вашего колена.
Тесты, такие как рентген или сканирование, не могут диагностировать пателлофеморальную боль и часто бесполезны. Однако иногда их может потребоваться провести для диагностики неправильного отслеживания или поиска других состояний. Это может быть так, если у вас необычные симптомы.Или они могут понадобиться, если вы повредили колено. Очень редко проводятся какие-либо другие тесты на пателлофеморальную боль.
Что вызывает пателлофеморальную боль?
Вероятно, это связано с комбинацией различных факторов, которые увеличивают давление между коленной чашечкой (надколенником) и нижней частью бедренной кости (бедренной костью). Это может произойти во время бега, езды на велосипеде, приседания и подъема и спуска по лестнице. Вероятно, что причина не у всех одинакова.
Ситуации, в которых это может произойти, включают:
- Чрезмерное использование колена, например, в определенных видах спорта, особенно во время усиленных тренировок.
- Цикл, когда седло слишком низко или слишком далеко вперед.
- У некоторых людей может быть небольшая проблема с выравниванием надколенника, когда она перемещается по нижней части бедра. Это может привести к тому, что надколенник будет тереться о нижнюю часть бедренной кости, а не скользить по ней (это называется неправильным отслеживанием). Это может быть связано с особенностями развития колена. Или это может быть из-за дисбаланса мышц вокруг колена и бедра — например, большой четырехглавой мышцы выше колена и мышц, которые не позволяют бедрам наклоняться, когда вы стоите на одной ноге.
- Слабые мышцы бедра могут вызвать пателлофеморальную боль из-за того, что бедренная кость слегка повернута внутрь, что приводит к небольшому отклонению надколенника в сторону.
- Проблемы со стопами также могут иметь значение — например, когда ступни не имеют сильного свода стопы (плоскостопие). Это заставляет стопу катиться внутрь (проната), что означает, что колено должно компенсировать движение внутрь. Однако неясно, вызывает ли этот проблемы с коленом или может быть вызван проблемами с коленом.
- Травма колена, включая повторные небольшие травмы или стрессы, вызванные спортом, или из-за слабости связок (гипермобильные суставы).
Наиболее частой причиной болей в пателлофеморальной области считается сочетание проблемы с выравниванием (см. Выше) и чрезмерного использования в спорте.
Что вызывает боль в передней части колена?
Доктор Сара Джарвис MBE
Как лечится пателлофеморальная боль?
В краткосрочной перспективе
- Избегайте чрезмерных нагрузок на колено — до тех пор, пока боль не утихнет.Симптомы обычно улучшаются со временем, если не злоупотреблять коленом. Стремитесь поддерживать форму, но уменьшайте активность, вызывающую боль.
- Обезболивающие — парацетамол и / или противовоспалительные обезболивающие, такие как ибупрофен.
- Физиотерапия:
- Повышение силы мышц колена и бедра снизит нагрузку на колено.
- Специальные упражнения могут помочь исправить проблемы с выравниванием и балансом мышц в области колена. Например, вас могут научить делать упражнения, укрепляющие мышцы бедра и ягодиц.
- Физиотерапевт может дать совет с учетом вашей индивидуальной ситуации.
- Тейпирование коленной чашечки (надколенника) — это лечение, которое может уменьшить боль, но не имеет долгосрочных преимуществ. Он включает в себя клейкую ленту, накладываемую на надколенник, чтобы изменить выравнивание или способ движения надколенника. Некоторым это помогает. Некоторые физиотерапевты могут предложить лечение тейпом надколенника.
В долгосрочной перспективе
- Лечение направлено на лечение некоторых основных причин — например, путем укрепления мышц бедра и помощи при проблемах со стопами:
- Физиотерапия — долгосрочная программа домашних упражнений, по крайней мере, год.
- Подходящая обувь — например, упоры для стопы при плоскостопии; подходящая обувь, если вы бегаете.
Хирургическое вмешательство больше не рекомендуется в качестве лечения первой линии при пателлофеморальном синдроме, поскольку данные свидетельствуют о том, что большинству людей не хуже — если не лучше — нехирургическое (консервативное) лечение. Тем не менее, хирургическое вмешательство все еще иногда рассматривается для людей с болью в передней части колена, которые не поддаются консервативному лечению, в зависимости от диагноза.
Каковы перспективы?
Перспективы (прогноз) считались хорошими, и большинство людей поправлялись через 4-6 месяцев с помощью простых процедур, таких как физиотерапия. Однако недавние исследования показывают, что более 50% людей все еще сообщали о боли и трудностях с их колено через 5-8 лет после физиотерапевтического лечения. Постоянные исследования направлены на то, чтобы выяснить, как можно улучшить эту картину.
Пателлофеморальный болевой синдром (колено бегуна)
Что такое колено бегуна?
Колено бегуна означает, что у вас тупая боль в области передней части колена (надколенника).Здесь колено соединяется с нижним концом бедренной кости (бедра).
Что вызывает колено бегуна?
Колено бегуна может быть вызвано структурным дефектом или определенным способом ходьбы или бега. Другие причины могут включать:
-
Коленная чашечка, расположенная слишком высоко в коленном суставе
-
Слабые мышцы бедра
-
Подколенные сухожилия
-
Плотно ахиллово сухожилие
-
Плохая опора для стопы
-
Ходьба или бег с перекатом ступней, когда мышцы бедра тянут коленную чашечку наружу
-
Чрезмерное обучение или чрезмерное использование
-
Травма
Каковы симптомы колена бегуна?
Это наиболее распространенные симптомы коленного сустава бегуна:
-
Боль в коленной чашечке и вокруг нее, возникающая при физической активности.Или боль после долгого сидения с согнутыми коленями. Иногда это вызывает слабость или чувство нестабильности.
-
Звук трения, скрежета или щелчка коленной чашечки, который вы слышите, когда сгибаете и выпрямляете колено
-
Нежная на ощупь коленная чашечка
Симптомы колена бегуна могут быть похожи на другие заболевания и проблемы со здоровьем. Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется колено бегуна?
Ваш лечащий врач может диагностировать колено бегуна, просмотрев историю вашего здоровья и выполнив физический осмотр. Для оценки состояния колена может потребоваться рентген.
Как лечится колено бегуна?
Ваш лечащий врач подберет лучшее лечение на основании:
-
Сколько вам лет
-
Общее состояние вашего здоровья и история болезни
-
Сколько у вас боли
-
Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами или терапией
-
Ожидаемый срок действия состояния
-
Ваше мнение или предпочтение
Лучший курс лечения колена бегуна — это прекратить бегать до тех пор, пока вы снова не сможете бегать без боли.Другое лечение может включать:
Можно ли предотвратить колено бегуна?
Предотвращение появления колен бегуна включает в себя не чрезмерную нагрузку на колени. Вы можете сделать это по:
-
Похудание при необходимости
-
Растяжка перед бегом
-
Постепенно увеличивайте свою активность
-
Ношение хорошей обуви для бега
-
Бег с наклоном вперед и согнутыми коленями
Основные сведения о колене бегуна
-
Колено бегуна — тупая боль в передней части колена.
-
Это может быть вызвано дефектом конструкции или определенным способом ходьбы или бега.
-
Симптомы включают боль и звук трения, скрежета или щелчка коленной чашечки.
-
Лечение включает в себя отказ от бега до тех пор, пока боль не исчезнет. Также могут помочь холодные компрессы, компрессия и подъем. Такие лекарства, как ибупрофен, могут уменьшить боль и уменьшить воспаление. Упражнения на растяжку и укрепление могут помочь предотвратить повреждение колена бегуна.
Тендинит надколенника (колено прыгуна) | Johns Hopkins Medicine
Что такое колено прыгуна?
Колено прыгуна, также известное как тендинит надколенника, — это заболевание, характеризующееся воспалением сухожилия надколенника. Это соединяет коленную чашечку (надколенник) с большой берцовой костью. Колено прыгуна ослабляет ваше сухожилие и, если его не лечить, может привести к разрыву сухожилия.
Что вызывает колено прыгуна?
Колено прыгуна вызвано чрезмерной нагрузкой на коленный сустав, например частыми прыжками на твердых поверхностях.
Обычно это спортивная травма, связанная с сокращением мышц ног и силой удара о землю. Это напрягает ваше сухожилие. При повторяющихся нагрузках может воспалиться сухожилие.
Каковы симптомы колена прыгуна?
Ниже приведены наиболее распространенные симптомы колена прыгуна. Однако вы можете испытывать симптомы по-другому. Симптомы могут включать:
- Боль и болезненность вокруг сухожилия надколенника
- Вздутие
- Боль при прыжках, беге или ходьбе
- Боль при сгибании или разгибании ноги
- Болезненность за нижней частью коленной чашечки
Симптомы колена прыгуна могут напоминать другие состояния или проблемы со здоровьем.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется колено прыгуна?
В дополнение к полной истории болезни и физическому осмотру ваш лечащий врач может использовать рентгеновский снимок для диагностики колена прыгуна.
Как лечится колено прыгуна?
Лучшее лечение колена прыгуна — прекратить любую деятельность, которая вызывает проблему, до тех пор, пока травма не заживет. Другое лечение может включать:
- Нестероидные противовоспалительные препараты (НПВП, такие как ибупрофен или напроксен)
- Остальное
- Подъем колена
- Пакеты со льдом для колена (для уменьшения отека)
- Упражнения на растяжку и укрепление
Ключевые моменты
- Колено прыгуна — это воспаление сухожилия надколенника, сухожилия, соединяющего коленную чашечку (надколенник) с большой берцовой костью.
- Колено прыгуна — спортивная травма, вызванная чрезмерной нагрузкой на коленный сустав.
- Распространенные признаки колена прыгуна:
- Боль и болезненность вокруг сухожилия надколенника
- Вздутие
- Боль при прыжках, беге или ходьбе
- Боль при сгибании или разгибании ноги
- Болезненность за нижней частью коленной чашечки
- Колено прыгуна диагностируется на основании анамнеза и медицинского осмотра.Иногда может потребоваться рентген.
- Лучшее лечение колена прыгуна — прекратить любую деятельность, которая вызывает проблему, до тех пор, пока травма не заживет. Другое лечение может включать:
- Нестероидные противовоспалительные средства
- Остальное
- Подъем колена
- Пакеты со льдом до колена (для уменьшения отека)
- Упражнения на растяжку и укрепление
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться со своим провайдером, если у вас есть вопросы.
Пателлофеморальный синдром | Пиннакл Ортопедикс
Боль в коленях — один из наиболее частых симптомов, с которыми сталкиваются спортсмены.Исследования показали, что пателлофеморальный болевой синдром составляет до 50% травм от чрезмерной нагрузки. Этот синдром вызван раздражением нижней поверхности надколенника (надколенника), которая в нормальном состоянии гладкая. Раздражение может привести к огрубению нижней поверхности надколенника — состоянию, называемому хондромаляцией.
Надколенник — это подвижная часть, скользящая вверх и вниз в бороздке бедренной кости (бедренной кости). Боль вызвана давлением между надколенником и бороздкой на бедре.Когда вы сгибаете колено, вы постепенно увеличиваете давление и напряжение между надколенником и бедренной костью. Раздражение и огрубление надколенника вызывает воспаление, которое вызывает боль. Пателлофеморальный болевой синдром и хондромаляция не являются артритом. Дети и подростки почти всегда вырастают из этой проблемы.
Предрасполагающие факторы
- Когда надколенник не симметричен в бедренной борозде, возникает дисбаланс, приводящий к износу. Это состояние можно определить на рентгеновских снимках.
- Чрезмерное использование (особенно на спусках)
- Широкие бедра
- Стук коленями
-
Увеличенный угол Q: создается путем проведения линии от передней подвздошной ости (части таза) до центра надколенника, а затем до центра большеберцового бугорка (кости ноги). Более 21 градуса у женщин и 18 градусов у мужчин — это ненормально.
- Торсия большеберцовой кости (вращение голени)
- Плоские ножки
- Слабые мышцы внутренней поверхности бедра
- Предыдущая травма колена
Лечение
Это основано на двух принципах: уменьшение воспаления и улучшение динамики взаимоотношений надколенника и бедра.
Остальное
Если колено болит и опухло, вы должны дать ему отдых. Пусть боль будет вашим проводником. Состояние усугубляется, если вы продолжаете заниматься спортом, испытывая боль. Легкий дискомфорт или боль не являются проблемой, но явная боль вызывает беспокойство.
Лед
Прикладывайте к колену пакет со льдом (замороженный горошек) на 15 минут 2–3 раза в день и после любых занятий спортом. Это уменьшает воспаление и боль.
Лекарство
Ваш врач может назначить противовоспалительные таблетки для уменьшения воспаления.Это может быть очень важно.
Физиотерапия
Для уменьшения воспаления можно использовать различные методы. Упражнения можно использовать для растяжки и укрепления мышц бедра. Эти мышцы контролируют надколенник в бороздке. Когда мышцы бедра сильны, надколенник будет двигаться по бороздке с меньшим давлением.
Хирургия
В некоторых случаях может быть показано хирургическое вмешательство. Это артроскопическое обследование (осмотр с оптоволоконным светом).В некоторых случаях требуется репозиция надколенника.
Корректировки
Строение стопы также может влиять на соотношение надколенника и бедра. Некоторые врачи могут назначить специальную обувь или иногда ортопедические стельки (стельки для обуви), чтобы решить вашу проблему.
Спорт
Когда нога прямая или слегка согнута, давление между коленной чашечкой и бедром очень мало. Лучшие упражнения — это те, которые ограничивают колено диапазоном от 135 градусов (1/4 приседания) до 180 градусов (прямое).
Спорт с низким уровнем риска
Эти виды спорта будут проще всего на коленях:
- Плавание (флаттер, колени прямые)
- Медленная пробежка, ходьба
- Катание на коньках
- Лыжные гонки
Спорт с умеренным риском
Эти виды спорта могут быть у одних, но могут вызвать проблемы у других:
- Велоспорт (сидите высоко и избегайте холмов)
- Футбол
- Бейсбол
- Хоккей
- Лыжи (скоростной спуск)
- Теннис
Спорт высокого риска
Эти виды спорта тяжелы для колен, поскольку они включают в себя глубокие сгибания в коленях.Эти виды спорта могут усугубить ваше состояние:
- Волейбол
- Баскетбол
- Бег (спринт, скоростной спуск)
- Футбол
- Ракетбол
- Кабачок
Используйте свое суждение. Если у вас болят колени, избегайте всех видов спорта, кроме хороших. Может потребоваться полный отдых. Когда после лечения вашим коленям станет лучше, вы сможете заниматься всеми видами спорта.
Упражнение
Выполнение упражнений укрепит мышцы, контролирующие коленную чашечку.Делайте их ежедневно, так как они определенно помогут улучшить ваше состояние.
Растяжки
Всегда растягивайтесь медленно, не подпрыгивая, пока не почувствуете, что мышцы растягиваются. Вы не должны чувствовать боли.
Растяжка одного квадрицепса (A)
Стоя с прямой спиной, отведите ногу назад, пока не почувствуете растяжение мышц бедра. Толкайтесь коленом вниз и назад. Задержитесь 15 секунд и расслабьтесь. Повторить 3 раза. Если это растяжение вызывает боль, остановитесь.
Растяжка подколенного сухожилия (B)
Сядьте на пол, выпрямите травмированную ногу, зафиксируйте колено и согните вторую ногу.С прямой спиной согнитесь в бедрах и потянитесь за ногу, пока не почувствуете, что мышцы растягиваются. Задержитесь 10 секунд и расслабьтесь. Повторить 3 раза.
Укрепляющие упражнения
Важно воздерживаться от упражнений, которые могут усугубить ваше состояние. Вот два, которые не требуют сгибания колена.
Статические квадроциклы (C)
Сядьте на пол, подложив под колено подушки. Прижмите бедро к полу, поднимите пятку, согните ногу к себе и удерживайте 5 секунд.Поменяйте ноги или сделайте и то, и другое одновременно. Повторить 15 раз.
Упражнения «Т» (Д)
Сядьте на пол, положив груз на ногу (комплект 2–5 фунтов или сумочка). Заблокируйте колено и поднимите ногу. Нарисуйте ногой букву «Т». Повторите то же самое с другой ногой. Сделайте 3 подхода по 10. Увеличивайте вес еженедельно по мере роста вашей силы.
.