Боль в сердце
Боль в сердце
Здоровое сердце – это залог хорошего самочувствия. Если утренний подъем начинается с таблетки от боли, то пора задуматься о своем здоровье. Но, что здесь важно – не всегда мы можем понять, что у нас болит. Иногда неприятные ощущения присутствуют в области желудка, печени, половых органов, спины. В лучшем случае – нужно обратиться к врачу, если же такой возможности нет, то придется искать причину сердечной боли самостоятельно.
Что такое «боль в сердце»?
Сердце находится у нас в области грудной клетки, немного выше ребер и ниже грудины. Как правило, человек говорит, что у него сердечные боли при возникновении любых дискомфортных ощущений в области грудины. Как же отличить – болит сердце или же другой орган?
Врачи-кардиологи утверждают: сердечные боли отличаются от всех остальных тем, что они отдают в лопатку (слева), в левую руку – под нею и по всей площади. Иногда больной чувствует неприятные ощущения в области нижней челюсти.
Если вы на первом этапе возникновения болей человек обращается к врачу-кардиологу, то специалист задаст такие вопросы:
Когда возникают неприятные ощущения в области грудины – в состоянии покоя, после физической нагрузки, после употребления пищи, днем или утром?
Сильно болит, слабо, колет, сжимает, режет, ноет, давит?
Как долго длятся боли?
Если неприятные ощущения прекращаются, то при каких условиях? После выпитой таблетки или же через определенное время?
Причины боли в сердце
— Перечислим основные причины неприятных ощущений в области сердца:
— Ишемическая болезнь сердца;
— Перикардит;
— Механические повреждения тканей сердца;
— Злокачественные опухоли;
— Миокардиодистрофия;
— Перегрузка сердца;
— Медиастинит;
— Заболевания желудка и легких, отдающие на область сердца;
— Токсическое воздействие наркотиков, алкоголя, никотина;
— Химическое воздействие лекарств;
— Патологии кровеносных сосудов, вен, аорт.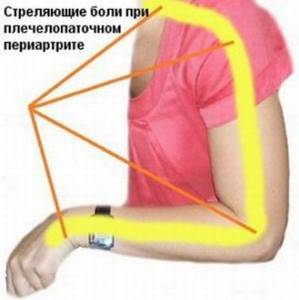
Если сжимает в сердце
Неприятные ощущения сжимающего характера являются типичной в кардиалгии. Первое, о чем она сигнализирует, это о дефиците кислорода в организме. Такие ощущения свойственны для ишемического поражения мышцы сердца. Больной ощущает давление в области грудины, под лопаткой и в области левой руки. Провоцирующим фактором возникновения резкой боли является физическая нагрузка или длительное пребывание человека в душном помещении.
Часто давление на грудину возникает при тахикардии, аритмии, блокады сердца, фибрилляции предсердий. Во время болевого приступа человеку кажется, что это признак приближающего летального исхода.
Резкая боль в сердце
Сильные болезненные ощущения в области грудины — сигнал к экстренному оказанию первой помощи. Ниже указаны причины резкой боли в области грудины:
— Стенокардия – признак образования тромбов в кровеносных сосудах, поступающих к сердцу. Первая помощь – одна таблетка нитроглицерина под язык, через 5 минут — повторно. Если после этих действий неприятные болезненные ощущения не проходят, нужно обращаться в скорую помощь.
Если после этих действий неприятные болезненные ощущения не проходят, нужно обращаться в скорую помощь.
— Инфаркт миокарда – при этом состоянии ткани сердца не получают кислород и начинают стремительно погибать. Человек испытывает острую нехватку кислорода, он начинает задыхаться, паниковать. Ощущения при инфаркте миокарда такие: что-то резкое острое отдает в живот, имитирую приступ. Больному кажется, что его тошнит и вот-вот вырвет. Начинается неконтролируемое мочеиспускание, судороги, обморок. Первая помощь заключается в применении нейролептоанельгизии.
— Патологии пищевода и желудка – при перфорации язвы человек ощущает острые невыносимые ощущения. После нее возникает потеря сознания. Состояние больного может характеризоваться приступами частой рвоты.
— Расслоение аневризмы аорты – заболевание, свойственное пожилым людям. Провоцирующим фактором становятся оперативные вмешательства на сердце и сосудах.
Давление, тяжесть в грудине возникает после интенсивных физических нагрузок, а колющая – указывает на нейроциркуляторную дистонию (кровеносные сосуды не «успевают» вовремя сужаться и расширяться).
Сильная боль в области грудины возникает при приближающемся инфаркте миокарда и патологическом расслаивании аневризмы аорты. Ощущения такого характера всегда сопровождается страхом смерти и паникой.
Ноющая боль
Неприятные боли ноющего характера сигналиризуют об остром недостатке как физического, так и умственного отдыха. Такой вид боли свойственен для современного человека. Желательно уже на этом этапе обратиться к врачу-кардиологу и устранить последствия кардионевроза. Или же можете помочь себе самостоятельно – на некоторое время взять отпуск на работе и отдохнуть. Не исключены ситуации, когда человек многократно обращается за консультацией к кардиологу с жалобами на боли в сердце, а на самом деле – направляться нужно к психологу или к терапевту. Не всегда сердечные боли имеют патологическую природу, связанную с заболеваниями сердечно-сосудистой системы.
Для того, чтобы понять – сердечная у вас боль или же какая-то другая, нужно:
— Сдать общий анализ мочи и крови;
— Сделать флюорографию;
— Сделать ЭКГ с расшифровкой;
— Если необходимо, то провести процедуру ЭХО-кардиоскопии.
Такая методика действий поможет вовремя отреагировать на болезнь, если она имеется и предотвратить возможную патологию, если состояние пациента ухудшается.
Боли в плече необходимо лечить
Длительные боли в плече существенно портят качество жизни и ставят под угрозу здоровье плечевого сустава в будущем, поэтому необходимо обратиться за помощью к опытному врачу, чтобы устранить причину болей, – поясняет травматолог-ортопед Медицинского центра ARS д-р Янис Добелниекс.
Плечо – это сложный биомеханизм. Объем движений плечевого сустава обеспечивает множество анатомических структур. Как только в этом механизме что-то идет не так, а это может произойти из-за, казалось бы, несущественной травмы, плечо начинает бастовать.
Не подстраивайся под боли, потому что плечо будет становиться все
менее подвижным, со временем могут развиться повреждения плечевого сустава, что
может закончится его протезированием и инвалидностью. При помощи обезболивающих
медикаментов можно уменьшить воспаление и боли, но повреждение анатомических
структур устранить невозможно.
При помощи обезболивающих
медикаментов можно уменьшить воспаление и боли, но повреждение анатомических
структур устранить невозможно.
Если резко заболело плечо, рекомендуется снизить нагрузку и позволить плечу отдохнуть. Если боли не проходят в течение 2 недель, рекомендуется сразу отправиться на визит к травматологу-ортопеду, чтобы провести детализированное обследование плечевого сустава и начать профессиональное лечение.
Почему болит плечо? Часто
причину болей нужно искать не в плечевом суставе, а в шейном отделе
позвоночника, где межпозвоночные диски защемляют нервные окончания. Боли
отдаются по всей руке вплоть до кончиков пальцев. Если появляется чувство
покалывания, и боли не зависят от нагрузки и присутствуют и в спокойном
положении, желательно обратиться к неврологу. Если боли в плече исходят от самого сустава, и их создает
повреждение/воспаление анатомических структур, они не опускаются ниже
средней трети предплечья.
Обследование плечевого сустава. Для определения повреждений костей используется рентгенография. Для определения повреждений мягкий тканей используется –ультрасонография (УСГ),
Артроскопическая операция. Через небольшие 4-5 мм разрезы на коже в плечевой сустав вводится
миниатюрная камера и тонкие инструменты, при помощи которых за один раз можно
оценить и устранить все повреждения сустава, восстановить поврежденные связки и
сухожилия мышц, очистить отложения утолщенных тканей и солей. Этот метод мало
травматичен, и места разрезов быстро заживают. Операция проводится амбулаторно
в Дневном стационаре ARS, и на следующее утро пациент может отправляться
домой.
Реабилитация. Руку необходимо носить в бандаже 4-6 недель. Затем под присмотром физиотерапевта необходимо начинать лечебную гимнастику. Реабилитация длиться 3 месяца. Чтобы полностью вернуть форму потребуется 5-6 месяцев.
Медицинский центр ARS
Ул. Сколас 5, Рига, Латвия
Телефон: +67 201 007
www.ars-med.lv
ИБС (ишемическая болезнь сердца) — недостаточность кровоснабжения сердца.: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Патологическое нарушение кровоснабжения сердечной мышцы, сопровождается приступами загрудинной боли, усиливающейся после стресса и физической нагрузки, одышкой, головокружением, слабостью.
Ишемическая болезнь сердца (ИБС) — самая частая причина смерти людей в развитых странах.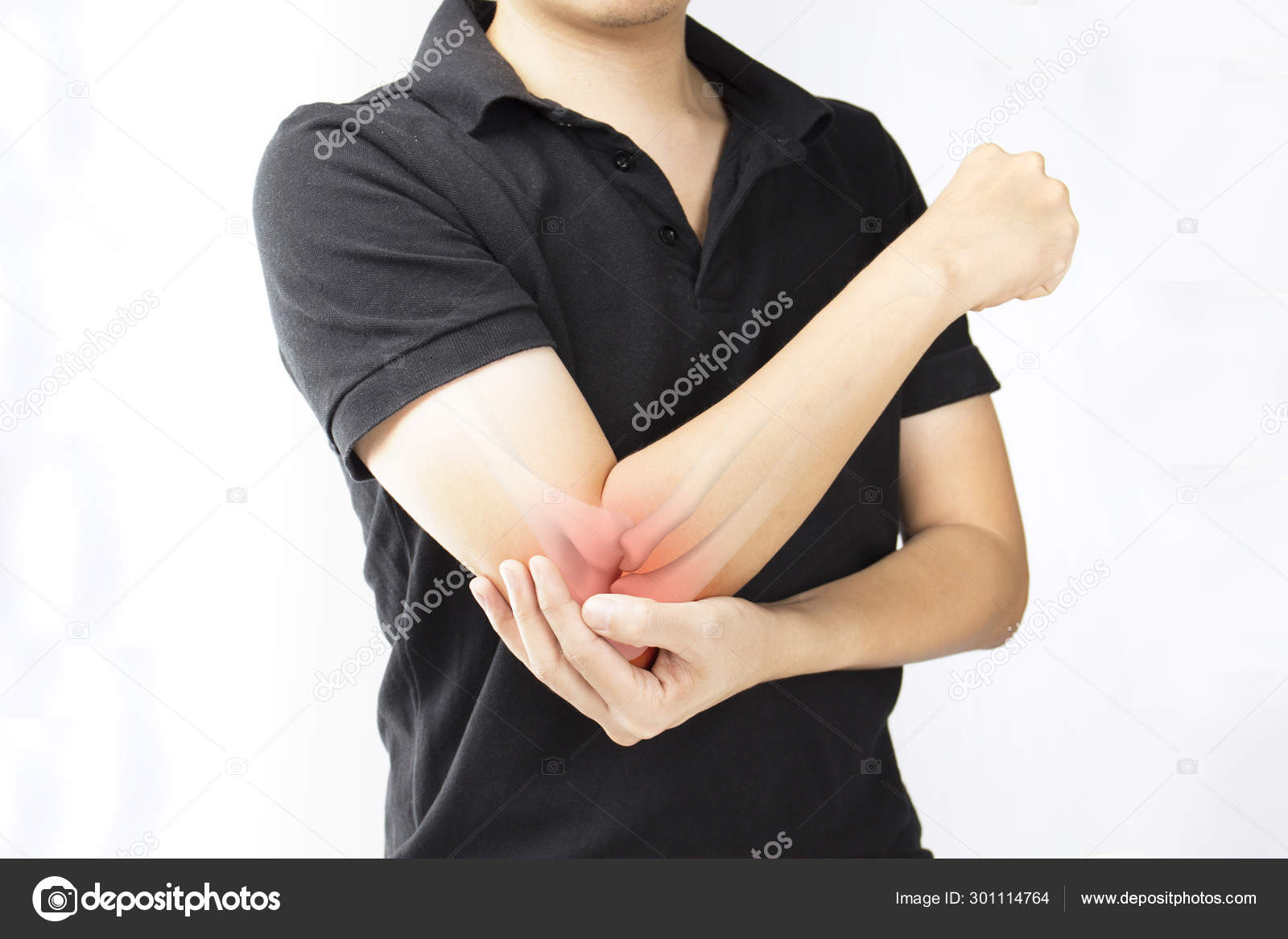 Россия не является здесь исключением. Причина ИБС — коронарный атеросклероз, то есть частичная или полная закупорка одной или нескольких коронарных артерий (артерий, обеспечивающих кровью само сердце) атеросклеротическими бляшками. Однако ИБС и коронарный атеросклероз — не синонимы. Для того, чтобы поставить диагноз ИБС необходимо доказать наличие ишемии миокарда с помощью методов функциональной диагностики.
Россия не является здесь исключением. Причина ИБС — коронарный атеросклероз, то есть частичная или полная закупорка одной или нескольких коронарных артерий (артерий, обеспечивающих кровью само сердце) атеросклеротическими бляшками. Однако ИБС и коронарный атеросклероз — не синонимы. Для того, чтобы поставить диагноз ИБС необходимо доказать наличие ишемии миокарда с помощью методов функциональной диагностики.
Часто диагноз ИБС ставят необоснованно, особенно в пожилом возрасте. ИБС и пожилой возраст — это тоже не синонимы.
Существует несколько форм ИБС. Ниже будут рассмотрены самые частые из них — стенокардия напряжения, нестабильная стенокардия, инфаркт миокарда. К другим формам ИБС относятся ишемическая кардиомиопатия, безболевая ишемия миокарда, микроциркуляторная стенокардия (кардиальный синдром X).
Факторы риска ИБС
Факторы риска ИБС — те же, что и вообще для атеросклероза. К ним относят артериальную гипертонию (стойкое повышение уровня артериального давления выше 140/90), сахарный диабет, курение, наследственность (инфаркт миокарда или внезапная смерть одного или обоих родителей в возрасте до 55 лет), малоподвижный образ жизни, ожирение, избыточный уровень холестерина крови.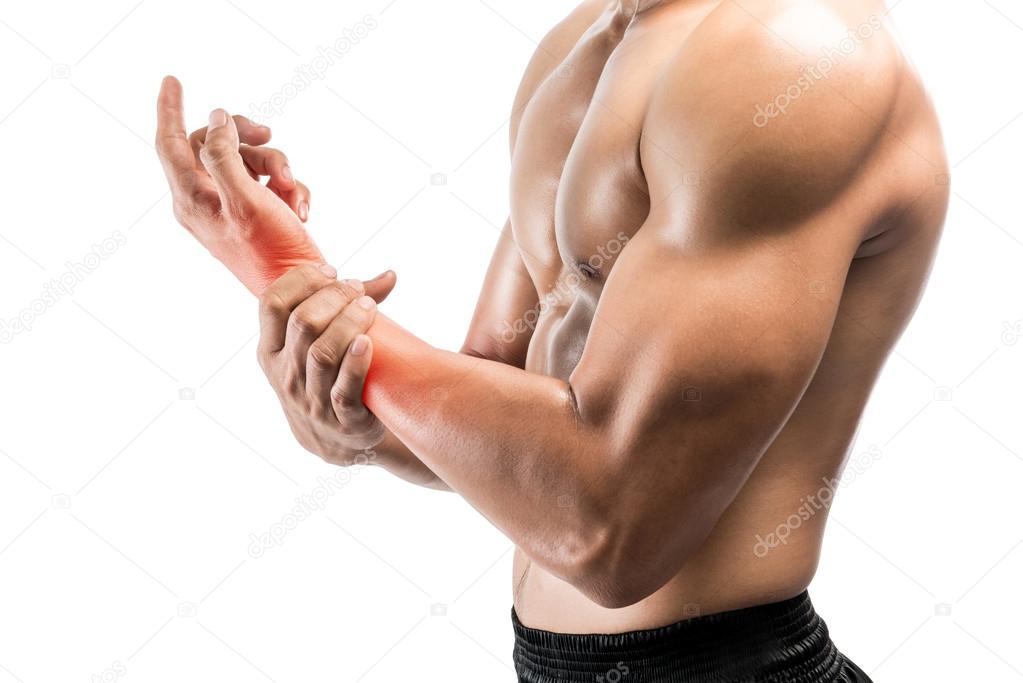 Важнейшая часть профилактики и лечения ИБС — воздействие на факторы риска.
Важнейшая часть профилактики и лечения ИБС — воздействие на факторы риска.
Симптомы
Основное проявление ишемии миокарда — боль в груди. Выраженность боли может быть разной — от легкого дискомфорта, чувства давления, жжения в груди до сильнейшей боли при инфаркте миокарда. Боль или дискомфорт чаще всего возникают за грудиной, посередине грудной клетки, внутри нее. Боль нередко отдает в левую руку, под лопатку или вниз, в область солнечного сплетения. Могут болеть нижняя челюсть, плечо. В типичном случае приступ стенокардии вызывается физической (реже эмоциональной) нагрузкой, холодом, обильной едой — всем, что вызывает увеличение работы сердца. Боль служит проявлением того, что сердечной мышце не хватает кислорода: того кровотока, который обеспечивает суженная коронарная артерия, при нагрузке становится недостаточно.
В типичных случаях приступ устраняется (купируется) в покое сам по себе либо после приема нитроглицерина (или иных быстродействующих нитратов — в виде таблеток под язык или спрея). Надо иметь в виду, что нитроглицерин может вызывать головную боль и снижение артериального давления — это непосредственные проявления его действия. Самостоятельно более двух таблеток нитроглицерина принимать не следует: это чревато осложнениями.
Надо иметь в виду, что нитроглицерин может вызывать головную боль и снижение артериального давления — это непосредственные проявления его действия. Самостоятельно более двух таблеток нитроглицерина принимать не следует: это чревато осложнениями.
Жалобы могут и отсутствовать (это так называемая безболевая ишемия миокарда), иногда первым проявлением ИБС становится инфаркт миокарда или внезапная смерть. В этой связи всем, у кого есть факторы риска атеросклероза и кто собирается заниматься физкультурой, необходимо пройти нагрузочный тест (см. ниже) — убедиться в том, что при нагрузке не возникает ишемии миокарда.
Перебои в работе сердца (экстрасистолы) сами по себе не являются признаком ИБС. Причина экстрасистол чаще всего так и остается невыясненной, и лечения экстрасистолия сама по себе не требует. Тем не менее у больных ИБС нередко встречается экстрасистолия при физической нагрузке: если провести нагрузочный тест, и убедиться, что при нагрузке экстрасистолия исчезает, то это говорит о доброкачественном ее характере, о том, что она не опасна для жизни.
Жалобы при ишемической кардиомиопатии характерны для сердечной недостаточности любого иного происхождения. Прежде всего это одышка, то есть чувство нехватки воздуха при нагрузке, а в тяжелых случаях и в покое.
Стенокардия напряжения
Стенокардию напряжения иначе называют стабильной стенокардией. Стенокардия считается стабильной, если в течение нескольких недель ее тяжесть остается постоянной. Тяжесть стабильной стенокардии может несколько меняться в зависимости от уровня активности пациента, от температуры окружающей среды.
Впервые возникшей называют стенокардию, возникшую несколько недель назад. Это пограничное состояние между стабильной и нестабильной стенокардией.
Тяжесть стенокардии напряжения характеризует ее функциональный класс: от первого (самого легкого), когда приступы возникают лишь на фоне выполнения тяжелой физической работы, до четвертого, самого тяжелого (приступы при незначительной физической нагрузки и даже в покое).
Диагностика
Электрокардиограмма (или эхокардиография) в покое НЕ ЯВЛЯЮТСЯ методами диагностики ИБС.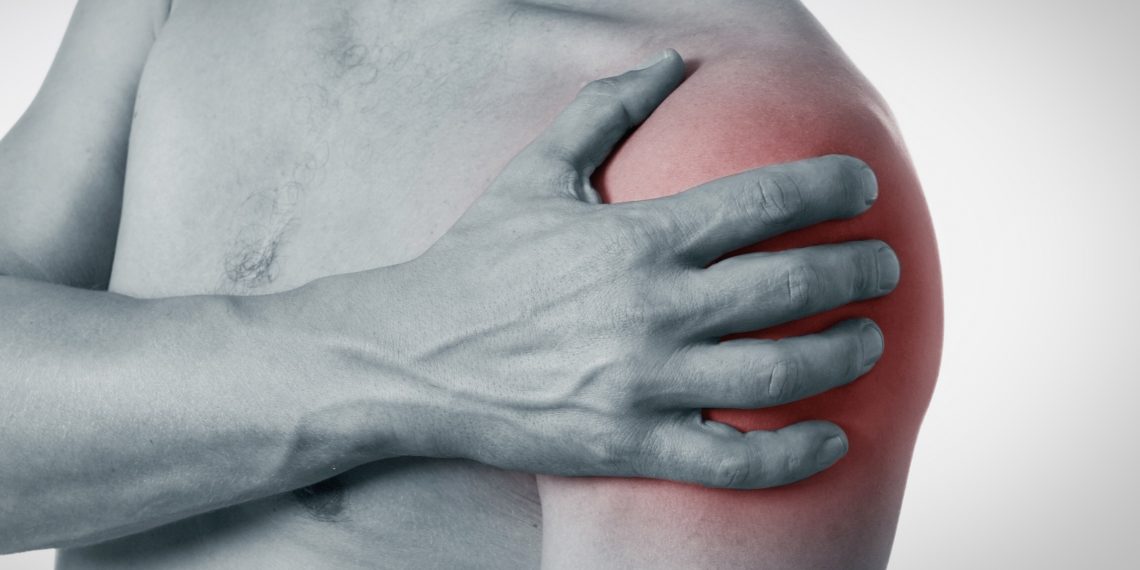 Иногда эти методы, однако, позволяют диагностировать или выявить ИБС, например если удается обнаружить признаки перенесенного инфаркта миокарда, или если выполнять их на фоне болей в грудной клетки.
Иногда эти методы, однако, позволяют диагностировать или выявить ИБС, например если удается обнаружить признаки перенесенного инфаркта миокарда, или если выполнять их на фоне болей в грудной клетки.
Также не служит методом диагностики ИБС холтеровский мониторинг (мониторирование ЭКГ), хотя этот метод и применяется с этой целью неоправданно широко. Депрессии сегмента ST, которые выявляют при холтеровском мониторинге ЭКГ, часто неспецифичны (то есть носят ложный характер), особенно у женщин. Холтеровский мониторинг лишь позволяет выявить
Главным методом диагностики ИБС являются нагрузочные пробы. Основные виды нагрузочных проб: ЭКГ-пробы с физической нагрузкой и стресс-эхокардиография, то есть проведение эхокардиографии во время физической нагрузки (или сразу после ее окончания) либо на фоне введения препаратов, повышающих работу сердца (например, добутамина). Сцинтиграфия миокарда (изотопное исследование сердца с нагрузкой) в России выполняется всего в нескольких центрах и практически малодоступна.
По результатам нагрузочных проб принимается решение, направлять ли пациента на коронарную ангиографию. Почти никогда не надо начинать обследование с коронарной ангиографии. Это лучший метод визуализировать (рассмотреть) поражения коронарных артерий (атеросклеротические бляшки), но оценить их функциональную значимость (вызывают ли они ишемию миокарда или нет) коронарная ангиография зачастую не может.
Лечение
Существует три главные возможности лечения стенокардии напряжения: медикаментозное, коронарное стентирование (ангиопластика с установкой стентов) и коронарное шунтирование. В любом случае лечение начинается с активного воздействия на факторы риска: с низкохолестериновой диеты, с отказа от курения, с нормализации артериального давления и т. д.
Каждый пациент, которому поставлен диагноз ИБС, должен в отсутствие противопоказаний принимать как минимум три препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин) и статин (например, аторвастатин, розувастатин).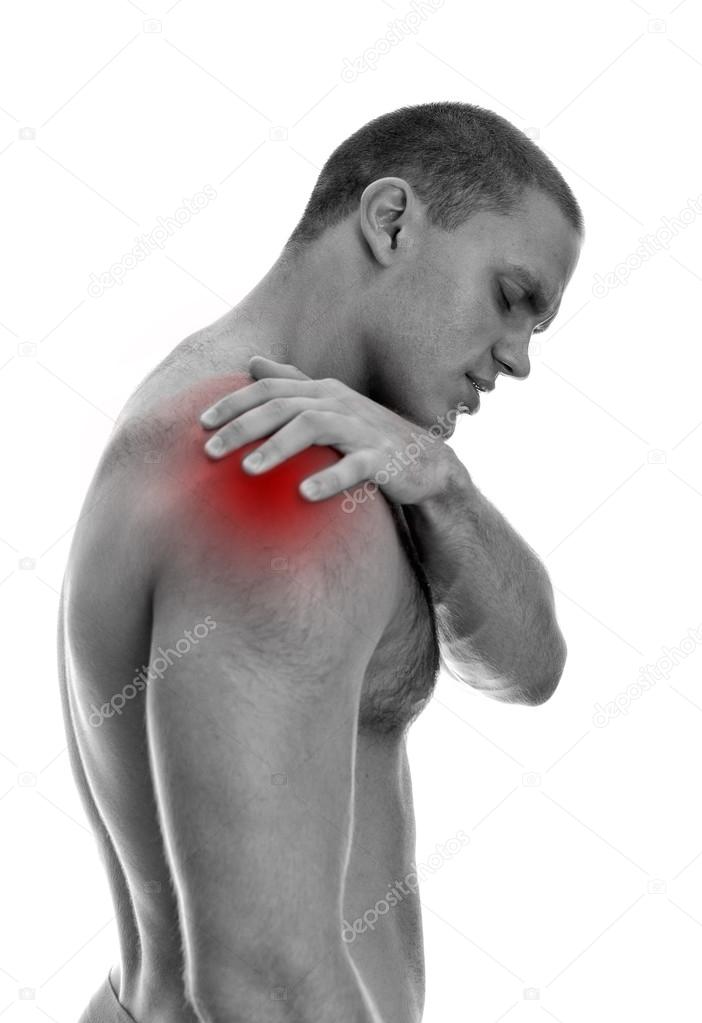
Надо иметь в виду, что ни коронарное стентирование, ни коронарное шунтирование в целом не удлиняет жизнь. Есть лишь избранные группы пациентов, для которых это не верно. Так, шунтирование удлиняет жизнь у больных с поражением нескольких сосудов в сочетании с сахарным диабетом, при сильно сниженной общей сократительной функции сердца, при поражении проксимальных (начальных) отделов левой коронарной артерии.
Стентирование при стабильной стенокардии тоже имеет ограниченный набор жизненных показаний, и в целом служит улучшению качества жизни (то есть устранению симптомов), а не ее продолжительности. Надо иметь в виду, что стентированная артерия хоть и выглядит на снимках, как нормальная, на деле таковой не является. Стенты (расправленные металлические пружины) подвержены тромбозу и другим осложнениям. Поэтому после стентирования в течение длительного времени необходимо принимать не только аспирин, но и другой антиагрегант — клопидогрел, а это, в свою очередь, увеличивает риск кровотечений.
В любом случае решение о методе лечения надо принимать вместе с лечащим врачом, терапевтом или кардиологом, а не с ангиографистом и не с кардиохирургом — теми, кто выполняет стентирование или шунтирование.
Нестабильная стенокардия и инфаркт миокарда
Эти два угрожающих жизни состояния вызваны тем, что в какой-то момент атеросклеротическая бляшка в коронарной артерии становится нестабильной (нарушается ее оболочка, она изъязвляется). Нестабильная стенокардия и инфаркт миокарда составляют так называемый острый коронарный синдром, он требует немедленной госпитализации. Почти в половине случаев острому коронарному синдрому не предшествует стенокардия, то есть он развивается на фоне видимого здоровья.
Симптомы
Чаще всего острый коронарный синдром проявляется сильной нестерпимой болью в груди (за грудиной или ниже — в области солнечного сплетения, «под ложечкой»).
Диагностика и лечение
Современная тактика лечения таких больных состоит в немедленной доставке в больницу, где есть возможность выполнить экстренное стентирование коронарной артерии, в которой произошла катастрофа. Действовать надо немедленно: около половины тех, кто умирает от инфаркта миокарда, умирает в первый час после появления первых его признаков.
Действовать надо немедленно: около половины тех, кто умирает от инфаркта миокарда, умирает в первый час после появления первых его признаков.
Нестабильную стенокардию отличает от инфаркта миокарда обратимость поражения миокарда: при инфаркте часть миокарда, снабжаемого кровью из пораженной артерии отмирает и замещается рубцовой тканью, при нестабильной стенокардии этого не происходит.
При инфаркте миокарда имеются характерные изменения электрокардиограммы, рост, а затем снижение уровня нескольких белков — маркеров некроза миокарда, нарушения сократимости нескольких сегментов левого желудочка по данным эхокардиографии.
Для переднего инфаркта миокарда свойственны свои осложнения, для нижнего — свои. Так, при переднем инфаркте миокарда существенно чаще встречается кардиогенный шок, перикардит (так называемый эпистенокардитический перикардит), разрыв левого желудочка, ложные и истинные аневризмы левого желудочка, динамическая обструкция левого желудочка, блокада левой ножки пучка Гиса. Для нижнего инфаркта свойственны преходящие нарушения атриовентрикулярной проводимости, митральная недостаточность, разрыв межжелудочковой перегородки, поражение правого желудочка.
Для нижнего инфаркта свойственны преходящие нарушения атриовентрикулярной проводимости, митральная недостаточность, разрыв межжелудочковой перегородки, поражение правого желудочка.
После периода госпитализации проводится реабилитация: вырабатывается режим физических нагрузок, назначаются препараты для постоянного приема. Все, кто перенес инфаркт миокарда, должны в отсутствие противопоказаний постоянно принимать минимум четыре препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин), статин (например, аторвастатин, розувастатин) и ингибитор АПФ (эналаприл, лизиноприл и другие). Перед выпиской из стационара или сразу после нее необходимо провести нагрузочный тест (желательно — стресс-эхокардиографию) и решить вопрос о целесообразности коронарной ангиографии.
Если болит живот: 7 тревожных сигналов
«Жизнь» и «живот» у древних славян обозначались, одним словом. И в этом была своя логика: все самое важное для жизни действительно хранится в животе… Ну, не считая, пожалуй, мозгов: они бы не выдержали той нагрузки, которая обычно приходится на пищеварительную систему.
Славяне (равно как и прочие народы, обитающие в нашем климате) любят поесть. Всегда любили и, по большому счету, были правы: работать приходилось тяжело и много, калорий расходовалось столько же – естественно, затраты нужно было восполнять. Для обогрева собственного тела тоже требовались дополнительные калории и защитные жировые прослойки. Поэтому обильное питание было едва ли не основным условием выживания.
Но если в древние времена этот здоровый аппетит как-то сдерживался зоной рискованного земледелия, налогами, оброками и набегами кочевников, то в эпоху ВТО нагрузка на живот существенно увеличилась. Здоровый аппетит остался, а сдерживающих факторов (ну, кроме совести) – уже никаких. Так что нет ничего странного, если каждый день в каком-нибудь месте живота что-нибудь бурчит, распирает и болит от перегрузок. Не факт, что болит именно орган пищеварения. Не мозг – это уж точно. Но в остальном нельзя быть стопроцентно уверенным. Кто-то там подает сигналы, пытаясь напомнить, что, не щадя живота своего, ты – в буквальном смысле – рискуешь жизнью. Расшифровать эти послания нам помогла Марина Якушева, врач-терапевт сети медицинских клиник «Семейная».
Болит под ложечкой, в самом верху по центру (1)
СИГНАЛ: Колющая, режущая острая боль, иногда отдает в область груди. Ей сопутствуют ощущение распирания в животе, метеоризм.
Скорее всего, это…
…гастрит. Если, конечно, исключить вероятность, что тебя кто-то бил кулаком под дых. Самая распространенная причина болезни – микроорганизмы Helicobacter pylori. Они терзают слизистую желудка похлеще, чем жгучий перец или алкоголь (кстати, тоже провокаторы гастрита). Гормоны стресса стимулируют избыточное выделение соляной кислоты в желудке – и вот тебе еще один фактор для развития воспаления. Потому в народе и бытует убеждение, что «язва – от нервов». При сильной и долгой боли действительно можно заподозрить уже не просто гастрит, а язву желудка или двенадцатиперстной кишки.
ПРИЧИНЫ ГАСТРИТА
Гастрит возможен при повышенной кислотности (гиперацидный) – с ним все ясно: кислота раздражает стенки желудка, и получается воспаление. А возможен и при пониженной (гипоацидный). Дело в том, что низкий уровень кислотности, во-первых, способствует благоденствию бактерий Helicobacter pylori, а во-вторых, не обеспечивает нормального переваривания пищи, допуская ее гниение.
А возможен и при пониженной (гипоацидный). Дело в том, что низкий уровень кислотности, во-первых, способствует благоденствию бактерий Helicobacter pylori, а во-вторых, не обеспечивает нормального переваривания пищи, допуская ее гниение.
Но, может, это и…
…инфаркт миокарда. Эта болезнь часто маскируется под «что-то с животом». Если боль к тому же отдает в левую руку, незамедлительно вызывай скорую!
…аппендицит. Он часто начинается с невнятной боли под ложечкой, а уже потом болевой сигнал переходит в правый бок и становится очень даже внятным. Вот почему при дискомфорте в животе обычно не рекомендуют принимать обезболивающие: это затруднит постановку диагноза. Может, все-таки скорую?
ЧТО ДЕЛАТЬ?
Ну, если обошлось без экстренной госпитализации, все равно как можно скорее запишись на прием к гастроэнтерологу или терапевту. И не отказывайся от гастроскопии: только эта процедура позволит поставить четкий диагноз и назначить лечение.
Болит правое подреберье (2)
СИГНАЛ: Резкая, острая боль, возникающая внезапно, сопровождающаяся чувством тяжести, тошнотой, рвотой, вздутием живота. Отдает в правое плечо. Длится в течение часа.
Отдает в правое плечо. Длится в течение часа.
Скорее всего, это…
…желчная (печеночная) колика. Причиной тому камни, которые приводят к застою желчи. Спровоцировать приступ могут сильный стресс, праздничное застолье (пряное, жирное, спиртное), дальняя поездка на автомобиле по разбитой дороге и поза в наклоне (при мытье полов, сексе или упражнениях на растяжку).
Но, может, это и…
…инфаркт миокарда, особенно при наличии сердечно-сосудистых патологий.
ЧТО ДЕЛАТЬ? Вызови врача, не отказывайся от госпитализации (медики, скорее всего, будут на ней настаивать). Тебе нужно пройти обследование у хирурга, гастроэнтеролога, уролога. Обязательно сообщи врачу, если принимаешь противозачаточные таблетки – они могут стать причиной повторного приступа. Исключи из рациона жирную, соленую пищу и выпечку. Не ешь в течение 12 часов после приступа. Старайся контролировать свой вес – если есть лишние килограммы, начни от них избавляться.
СИГНАЛ: Ощутимый дискомфорт или тупая боль, потеря аппетита.
Скорее всего, это…
…Дискинезия желчевыводящих путей. То есть нарушение их моторики. Из-за этого возникают проблемы с поступлением желчи в двенадцатиперстную кишку, вследствие чего сбивается весь процесс пищеварения (в первую очередь – переваривание жиров).
Но, может, это и…
…острый гепатит А или В, обострение хронического гепатита С, а то и цирроз печени. Особенно стоит об этом подумать, если один из симптомов – светлый стул.
ЧТО ДЕЛАТЬ? Незамедлительно направляйся к гепатологу и гастроэнтерологу. Даже если самые страшные подозрения не подтвердятся, все равно тебе категорически запрещено переедать (даже по большим праздникам), диета должна быть дробной: пять-шесть раз в день, маленькими порциями, без жирного, копченого и острого. И, естественно, без алкоголя.
Болит правый бок на уровне талии (3)
СИГНАЛ: Сильная режущая боль, отдающая в низ живота, область половых органов. Она имеет волнообразное течение, то затухает, то обостряется.
Скорее всего, это…
…почечные колики. Причиной тому могут быть мочекаменная болезнь, перегиб мочеточника, воспаление. Будь аккуратна в стремлении похудеть. Излишняя худоба – один из провокаторов опущения почек у нерожавших женщин. Возникает недостаток забрюшинного жира, помогающего органам оставаться на своих местах.
Но, может, это и…
…воспаление яичников (аднексит).
…остеохондроз (особенно если боль отдает в поясницу).
…аппендицит.
ЧТО ДЕЛАТЬ? Если ты уже сталкивалась с похожей ситуацией, то прими обезболивающее или препарат, снимающий спазмы. Обязательно запланируй на следующий день визит к урологу. Боль появилась впервые? Стиснув зубы, без приема лекарств, дождись приезда скорой помощи. Чтобы точно поставить диагноз, запишись на консультацию к гинекологу, неврологу и хирургу.
Болит левое подреберье (4)
СИГНАЛ: Ноющая боль, набирающая интенсивность с течением времени.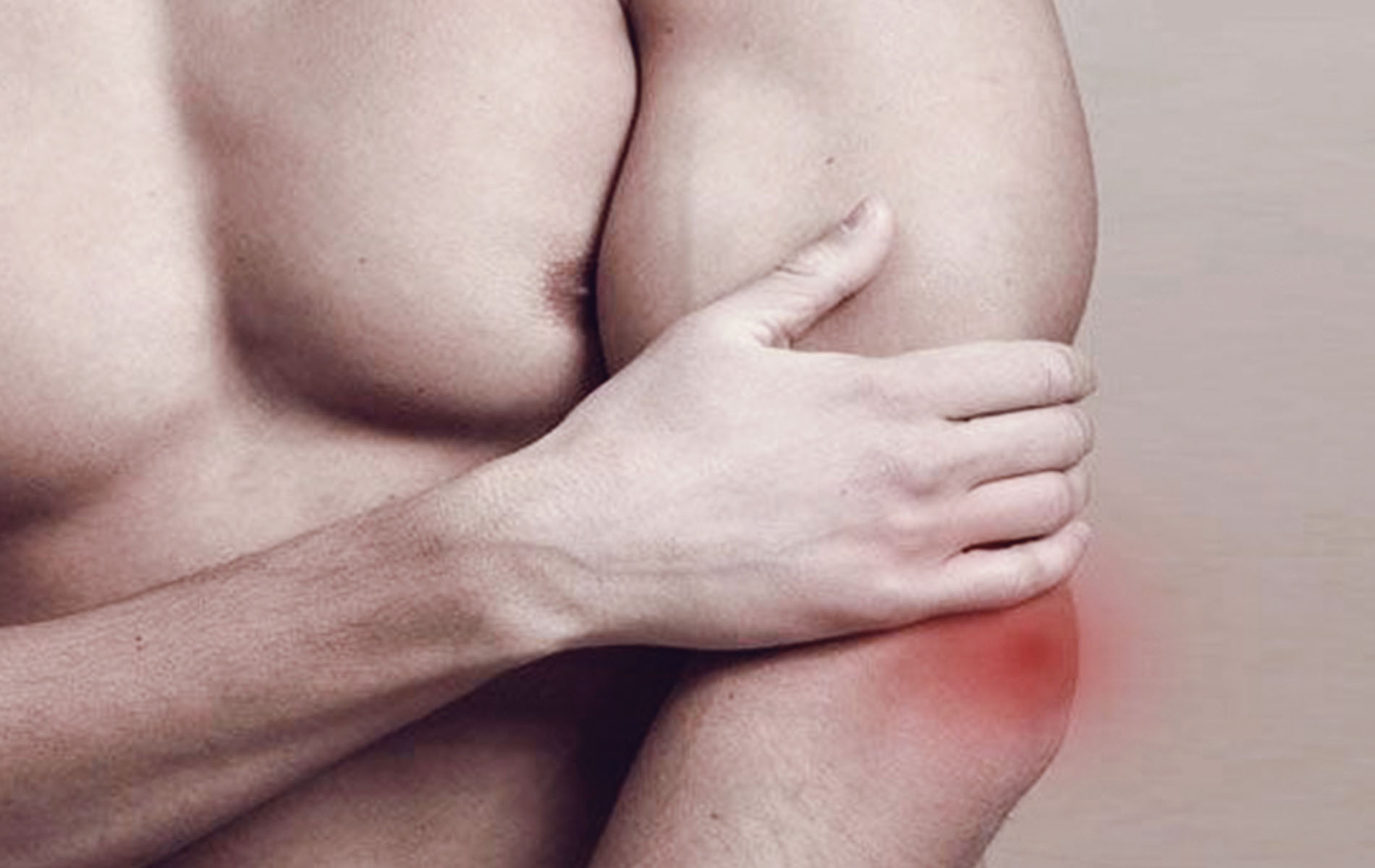 Иногда она как будто опоясывает туловище. Ей сопутствуют тошнота, диспепсия, вздутие живота. Особенно плохо бывает после приема жирной пищи, крепкого алкоголя.
Иногда она как будто опоясывает туловище. Ей сопутствуют тошнота, диспепсия, вздутие живота. Особенно плохо бывает после приема жирной пищи, крепкого алкоголя.
Скорее всего, это…
…панкреатит – острый или хронический. Страдает поджелудочная железа. Из нее нарушается отток соков, содержащих пищеварительные ферменты. Они начинают воздействовать не на пищу, а на сам орган, приводя к его разрушению.
Но, может, это и…
…кровотечение при язве желудка и/или двенадцатиперстной кишки.
ЧТО ДЕЛАТЬ? Начни придерживаться диеты. Ешь маленькими порциями пять-шесть раз в день. Алкоголь под строгим запретом, никакого сливочного масла и наваристых бульонов. Если симптомы нарастают быстро, хуже становится с каждой минутой – позвони в скорую, требуется экстренная помощь хирурга.
Болит самая середина живота (5)
СИГНАЛ: Метеоризм, вздутие, бурление в животе, кратковременная ноющая боль.
Скорее всего, это…
…ты переела. Желудок, печень, кишечник и поджелудочная железа просто не справились с загруженным объемом – и теперь газы перемещаются по кишечнику, вызывая дискомфорт.
Желудок, печень, кишечник и поджелудочная железа просто не справились с загруженным объемом – и теперь газы перемещаются по кишечнику, вызывая дискомфорт.
Но, может, это и…
…дисбактериоз. Жди, если ты болела и принимала антибиотики.
…лактазная недостаточность. Обрати внимание, не связаны ли описанные симптомы с употреблением молочных продуктов.
ЧТО ДЕЛАТЬ? Дойди до ближайшей аптеки и купи препараты, устраняющие метеоризм, ферменты, помогающие пищеварению.
Болит прямо под пупком (6)
СИГНАЛ: Бродячая боль «где-то тут». Сопровождается вздутием живота и расстройствами стула (чередование поноса и запора).
Скорее всего, это…
…синдром раздраженного кишечника. Такая увлекательная тема, что мы готовы посвятить ей отдельную страничку!
Но, может, это и…
…вирусные инфекции;
…гастродуоденит.
ЧТО ДЕЛАТЬ? Если поднимается температура, начинается рвота, срочно звони 03, прими энтеросорбенты, которые помогают вывести ядовитые вещества из организма, больше пей. А если рвоты и температуры нет, читай информацию на следующей странице.
А если рвоты и температуры нет, читай информацию на следующей странице.
Болит самый низ живота – посередине, слева или справа (7)
СИГНАЛ: Тянущая боль.
Скорее всего, это…
…воспаление придатков.
Но, может, это и…
…эндометриоз.
…цистит.
…внематочная беременность.
…просто запор на фоне синдрома раздраженного кишечника.
ЧТО ДЕЛАТЬ? Смело начинай с визита к гинекологу. И – в любом случае – никогда, ни в коем случае, не занимайся самолечением.
Для чего нужны ферменты
Ферменты (они же энзимы, они же закваска – это если с латыни перейти на греческий или на русский) – белки, ускоряющие протекание биохимических реакций в организме. Последние, с участием ферментов, обеспечивают нас энергией для жизни и для синтеза клеток. Без этого жизнь в принципе невозможна. А пищеварение – в особенности.
Энзимы производятся как самим организмом – например желудком, поджелудочной железой или клетками тонкого кишечника, – так и микроорганизмами, населяющими кишечник и другие органы. Всего в процессе пищеварения участвуют более 20 ферментов. Многие из них начинают работать только в присутствии партнеров – коферментов (обычно это витамины и минеральные вещества, поступающие с пищей).
Всего в процессе пищеварения участвуют более 20 ферментов. Многие из них начинают работать только в присутствии партнеров – коферментов (обычно это витамины и минеральные вещества, поступающие с пищей).
Энзимы – очень неустойчивые вещества: чуть что, распадаются. Поэтому им важны определенная кислотность и температура (вот почему, кстати, у большинства людей при высокой температуре падает аппетит). Когда ты ешь много жирного, острого, копченого, соленого – ты изменяешь кислотность. А если ты потребляешь здоровую пищу, но в нездоровых количествах, то стандартной дозы ферментов не хватает для ее переваривания.
Реклама на этот случай предлагает получать дополнительные энзимы из таблеток. Но доктор Якушева предупреждает: «Регулярно принимать ферменты необходимо, если есть хронические заболевания поджелудочной железы. Время от времени можно принимать их, чтобы помочь пищеварению при острой кишечной инфекции или переедании… Но, если у тебя есть потребность в таблетках постоянно, значит, твоя диета значительно нарушена, и в организме уже есть какой-то сбой. То есть пора к доктору».
То есть пора к доктору».
Источни
Защемленный нерв в локте или рядом с ним
Обзор темы
Защемленный нерв (защемление нерва) в локте или рядом с ним может вызвать боль в локте, онемение, покалывание или слабость руки, запястья или кисти. Нерв, который чаще всего защемляется в локтевом суставе или около него, — это локтевой нерв. Он расположен в области локтя, со стороны мизинца, когда ладонь обращена вверх. Реже может защемиться средний или задний межкостный нерв, ветвь лучевого нерва рядом с областью локтя на стороне большого пальца, когда ладонь обращена вверх.
Примеры синдромов защемления нерва, которые влияют на локоть, включают:
-
Синдром кубитального канала , затрагивающий локтевой нерв. Повторная травма локтя может привести к образованию рубцовой ткани над локтевым нервом, когда он проходит через бороздку в середине локтя. Рубцовая ткань защемляет нерв, вызывая боль в локте, онемение и покалывание, которые могут возникать в безымянном пальце и мизинце вместе с потерей силы в пальцах.
 Этот синдром похож на синдром запястного канала запястья.
Этот синдром похож на синдром запястного канала запястья. - Синдром круглого пронатора , который затрагивает срединный нерв, проходящий под мышцами предплечья в области локтя. Предплечье имеет тенденцию болеть, и боль распространяется вниз по предплечью к области запястья, кисти и большого пальца.
- Синдром заднего межкостного нерва , при котором происходит сдавление ветви лучевого нерва. Синдром заднего межкостного нерва не связан с потерей чувствительности, такой как онемение или покалывание, но может вызывать слабость запястья и пальцев.Этот синдром может быть ошибочно принят за «теннисный локоть», потому что в обоих случаях боль ощущается во внешней (боковой) части локтя.
Лечение этих синдромов защемления нерва включает отдых, растяжку, прием противовоспалительных препаратов и иногда хирургическое вмешательство.
Кредиты
Текущий по состоянию на:
26 февраля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Уильям Х.Блахд-младший, доктор медицины, FACEP — неотложная медицина
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
По состоянию на 26 февраля 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Уильям Х. Блахд младший, доктор медицины, FACEP — неотложная медицина и Адам Хусни, доктор медицины — семейная медицина и Кэтлин Ромито, доктор медицины — семейная медицина
Блог | Почему болит левая рука?
Если у вас болит рука, ваша первая мысль может быть, что вы повредили руку.Боль в одной части тела иногда может возникать в другом месте. Боль в левой руке может означать, что у вас травма кости или сустава, защемление нерва или проблемы с сердцем.
Читайте дальше, чтобы узнать больше о причинах боли в левой руке и о том, какие симптомы могут указывать на серьезную проблему.
Есть много причин, по которым у вас может быть боль в левой руке, включая осложнения от артрита и других хронических заболеваний. Вот несколько возможных причин: от простого перенапряжения до проблем с сердцем:
СЕРДЕЧНАЯ АТАКА
Сгусток крови или разрыв коронарной артерии могут остановить приток крови к части сердца.Когда это происходит, мышца может быстро повредиться. Без лечения сердечная мышца начинает умирать.
Дополнительные симптомы сердечного приступа включают:
- Боль или давление в груди
- Боль в спине, шее, плече или челюсти
- Тошнота или рвота
- Одышка
- Головокружение или обморок
- Холодный пот
- Усталость
У некоторых людей сильные симптомы.У других есть симптомы, которые приходят и уходят или могут быть такими же легкими, как несварение желудка.
АНГИНА
Стенокардия — симптом ишемической болезни сердца. Это означает, что ваши сердечные мышцы не получают достаточно богатой кислородом крови.
Это означает, что ваши сердечные мышцы не получают достаточно богатой кислородом крови.
Стенокардия вызывает симптомы, подобные сердечному приступу, но обычно длится всего несколько минут. Обычно становится хуже, когда вы активны, и лучше, когда вы отдыхаете.
БУРСИТ
Бурса — это заполненный жидкостью мешок между костью и подвижными частями сустава.
Когда бурса воспаляется, это называется бурситом. Бурсит плеча часто является результатом повторяющихся движений. Риск бурсита увеличивается с возрастом.
Боль обычно усиливается, когда вы двигаетесь или ложитесь на руку или плечо. Возможно, вы не сможете полностью повернуть плечо. Другие симптомы включают жжение и покалывание.
ПЕРЕЛОМАННАЯ ИЛИ СЛОМАННАЯ КОСТЬ
Несмотря на боль, иногда нет никаких внешних признаков того, что вы сломали или сломали кость в руке или запястье.
Сломанная кость в руке, запястье или кисти может вызвать боль, усиливающуюся при движении. Другие симптомы включают отек и онемение. У вас может быть перелом костей или перелом руки или запястья, даже если ваша рука выглядит нормальной.
Другие симптомы включают отек и онемение. У вас может быть перелом костей или перелом руки или запястья, даже если ваша рука выглядит нормальной.
ГЕРНИРОВАННЫЙ ДИСК
Диски — это подушечки между костями позвоночника. Они амортизаторы вашего позвоночника. Грыжа межпозвоночного диска на шее — это диск, который разорвался и давит на нервы.
Боль может начаться в шее. Затем он может переместиться к вашему плечу и вниз по руке. Вы также можете почувствовать онемение, покалывание или жжение в руке. Боль может усиливаться при движении.
ЗАЩИЩЕННЫЙ НЕРВ ИЛИ ШЕЙНАЯ РАДИКУЛОПАТИЯ
Защемленный нерв — это сдавленный или воспаленный нерв. Это может быть результатом грыжи межпозвоночного диска из-за травмы или травмы, вызванной износом.
Симптомы защемления нерва аналогичны симптомам грыжи межпозвоночного диска.Они могут включать онемение, покалывание или жжение в руке. Вы можете почувствовать усиление боли при движении.
СЛЕЗА ВРАЩАЮЩЕЙ МАНЖЕТЫ
Поднятие тяжелого предмета или выполнение повторяющихся движений может привести к разрыву сухожилия вращательной манжеты плеча. Это значительно ослабляет плечо и затрудняет выполнение повседневных задач.
Это значительно ослабляет плечо и затрудняет выполнение повседневных задач.
Травмы вращательной манжеты обычно причиняют больше боли, если вы ложитесь на бок. Боль в руке усиливается, когда вы двигаете рукой определенным образом.Это также может значительно ослабить вашу руку. Также это влияет на диапазон движений в плече.
Растяжения и деформации
Растяжение связок — это растяжение или разрыв связки. Растяжение связок руки может произойти, когда вы начинаете падать и напрягаетесь руками. Напряжение — это когда вы скручиваете или тянете сухожилие или мышцу. Это может произойти, когда вы поднимаете что-то неправильно или перенапрягаете мышцы.
Синяки, отек и слабость — частые симптомы.
ТЕНДИНИТ
Сухожилия — это гибкие ткани, соединяющие кости и мышцы.Воспаление сухожилий называется тендинитом. Тендинит плеча или локтя может вызвать боль в руке. Риск тендинита увеличивается с возрастом.
Симптомы тендинита аналогичны симптомам бурсита.
СОСУДИСТЫЙ СИНДРОМ ТОРАКАЛЬНОГО ВЫХОДА
Это состояние, при котором кровеносные сосуды под ключицей сдавлены из-за травмы или повторяющейся травмы. Если не лечить, это может привести к прогрессирующему повреждению нервов.
Синдром сосудистого выхода из грудной клетки может вызвать онемение, покалывание и слабость в руке.В некоторых случаях рука может опухать. Другие признаки включают изменение цвета кисти, холодную кисть или руку и слабый пульс на руке.
Сердечные приступы могут начаться внезапно или медленно. Наиболее частый симптом — дискомфорт или боль в груди.
Если вы подозреваете, что у вас сердечный приступ, немедленно наберите 911 или позвоните в местную службу экстренной помощи. Персонал скорой помощи может начать оказывать помощь сразу же по прибытии. Когда дело доходит до повреждения сердечной мышцы, на счету каждая секунда.
Вот еще несколько вещей, о которых следует помнить:
- Если у вас ранее была диагностирована болезнь сердца, всегда следует исследовать боль в левой руке.

- Кость, которая не заживает должным образом, в конечном итоге доставит вам больше проблем. Если есть вероятность, что вы сломали кость, немедленно обратитесь к врачу.
- Без лечения бурсит, тендинит и разрывы вращательной манжеты плеча могут привести к таким осложнениям, как замерзание плеча, которые гораздо труднее поддаются лечению. Если вы не можете полностью повернуть плечо, локоть или запястье, обратитесь к врачу. Раннее лечение может предотвратить ухудшение состояния.
- При растяжении и растяжении связок попробуйте дать руке отдохнуть и по возможности держать ее в приподнятом положении.Прикладывайте лед на 20 минут несколько раз в день. Используйте безрецептурные обезболивающие.
Хотя некоторые из этих состояний не являются серьезными, они могут стать серьезными без надлежащего ухода. Позвоните своему врачу, если домашние средства не помогают, проблема усугубляется или начинает влиять на качество вашей жизни.
Precision Pain Care and Rehabilitation имеет два удобных места в Ричмонд-Хилле — Куинс и Нью-Гайд-парк — Лонг-Айленд. Позвоните в офис Ричмонд-Хилла по телефону (718) 215-1888 или (516) 419-4480 для офиса на Лонг-Айленде, чтобы договориться о встрече с нашим специалистом по интервенционному лечению боли, доктором.Джеффри Чако.
Позвоните в офис Ричмонд-Хилла по телефону (718) 215-1888 или (516) 419-4480 для офиса на Лонг-Айленде, чтобы договориться о встрече с нашим специалистом по интервенционному лечению боли, доктором.Джеффри Чако.
травм и переломов предплечья | Пациент
Какие кости предплечья?
Предплечье довольно простое, в нем всего две кости: лучевая и локтевая.
Радиус находится на той же стороне, что и большой палец, локтевая кость находится на стороне мизинца. Кости фактически касаются друг друга около вашего запястья, а также около вашего локтя. Они могут скользить друг по другу, так что ваше запястье может поворачиваться из стороны вверх в сторону вниз (например, когда вы открываете дверную ручку).
В зависимости от того, как вы повредили предплечье, вы можете сломать локтевую кость (довольно необычно), обе кости (что более вероятно) или только лучевую кость (наиболее вероятный способ сломать кость в предплечье).
Какие мягкие ткани есть в предплечье?
Мягкие ткани обычно означают сухожилия и связки, хотя довольно необычно повредить связку предплечья. Но проблемы с сухожилиями встречаются довольно часто. Сухожилия немного похожи на белые резинки. В предплечье они заставляют ваше запястье двигаться вверх или вниз (подобно движению, которое вы сделали бы, если бы отскочили от мяча о землю).Они также заставляют ваши пальцы двигаться.
Как ломаются кости предплечья?
Обычно лучевая или локтевая кости ломаются при падении и попытке остановить падение рукой.
Если ваша ладонь обращена к земле, обычно лучевая кость ломается, и ближайшая к вашему запястью насадка будет вытолкнута вверх. Это называется «перелом Коллеса» в честь доктора Коллеса, который впервые описал его в 1814 году. На этих фотографиях показано, как выглядит перелом Коллеса снаружи:
Перелом Коллеса
Dsprenkels, CC BY-SA 4.0, через Wikimedia CommonsАвтор: Dsprenkels, CC BY-SA 4.0, через Wikimedia Commons
Перелом Коллеса не обязательно требует операции. Его можно вернуть в исходное положение под местной анестезией (врач может ввести обезболивающее лекарство в руку, чтобы не было боли, а затем переместить кости в исходное положение), а затем наложить гипсовую повязку на шесть недель.
Противоположно этому, если вы падаете, но ваше запястье согнуто (или «согнуто»), и вы приземляетесь на тыльную сторону ладони.Это называется перелом Смита (названный в честь доктора Смита, также датируемого 1800-ми годами). Это обычно более серьезно, чем перелом Коллеса, и часто требуется операция, чтобы исправить это с помощью металла. Это не так часто, как перелом Коллеса.
Также можно сломать меньшую кость предплечья, локтевую кость. Если он сломается, то обычно он падает, когда ломается и радиус. Самостоятельно сломать локтевую кость — это необычно, например, подняв руку для защиты, если кто-то ударит вас чем-то.
Если вы находитесь в позднем среднем возрасте или старше, и у вас сломана одна из этих костей, иногда стоит проверить, есть ли у вас «истончение» костей (остеопороз).
А как насчет переломов предплечья у детей?
Дети обычно ломают кость в предплечье, падая и высовывая руку, чтобы остановить себя. Поэтому у детей обычно бывает перелом Коллеса. К счастью, детские кости предплечья заживают намного лучше, чем кости взрослых, поэтому операция требуется редко. Скорее, кости можно вернуть на место, пока ребенок находится под наркозом (это называется манипуляцией под наркозом (MUA).
Часто кость предплечья ребенка не ломается полностью, а просто деформируется на поверхности.Это называется «зеленоватым» переломом и не требует операции: он заживает в гипсовой повязке. Этот рентгеновский снимок показывает перелом зеленой палочки у белой стрелки: просто небольшая выпуклость края кости, а не разрыв на всем протяжении:
Перелом зеленой палочки
Люсьен Монфилс, CC BY-SA 3.0, через Wikimedia CommonsЛюсьен Монфилс (собственная работа), CC BY-SA 3.0, через Wikimedia Commons
Как долго заживают переломы предплечья?
Обычно кости заживают три месяца, но 90% этого заживления происходит в первые шесть недель.Поэтому обычно при переломе предплечья шесть недель лежат в гипсовой повязке. У детей кости заживают еще быстрее.
Могу ли я сделать что-нибудь, чтобы ускорить заживление перелома предплечья?
- Не кури! Или, если вы курите, попробуйте бросить курить, даже если это временно. Курение останавливает заживление костей.
- Ешьте здоровую пищу: ваши кости нуждаются в питательных веществах для заживления.
- Старайтесь не принимать слишком много ибупрофена или других нестероидных противовоспалительных средств: они могут замедлить процесс заживления костей.
Какие повреждения мягких тканей могут произойти в предплечье?
Обычно проблемы с мягкими тканями (не костью) связаны с сухожилиями предплечья. Обычно они возникают в результате чрезмерного использования запястья или локтя. «Теннисный локоть» (медицинский термин — латеральный эпикондилит) возникает, когда сухожилия на внешней поверхности локтя воспаляются и болят. Точно так же могут болеть сухожилия на внутренней поверхности локтя: это называется «локтем гольфиста» (или медиальным эпикондилитом в медицинских терминах).
Обычно лечение проблем с сухожилиями заключается в том, чтобы дать отдых запястьям и предплечьям и попытаться прекратить делать то движение, которое в первую очередь вызывает проблему. Может помочь физиотерапия или ношение опор для запястий или локтей.
На этом изображении показано место, где ощущается боль, на внешней стороне локтя, в теннисном локте:
Теннисный локоть
БрюсБлаус, CC BY-SA 4.0, через Wikimedia CommonsБрюсБлаус, CC BY-SA 4.0, через Wikimedia Commons
На следующем рисунке показано место, где чувствуется боль, на внутренней стороне локтя, в локте гольфиста:
Изображение локтя игрока в гольф
www.Scientificanimations.com, CC BY-SA 4.0, через Wikimedia CommonsBy www.scientificanimations.com, CC BY-SA 4.0, через Wikimedia Commons
Поскольку сухожилия в предплечье также двигают ваши пальцы, вы можете получить тендинопатию в предплечье, если вы чрезмерно используете пальцы. Например, если вы много печатаете, но не держите руки в правильном положении, вы можете почувствовать боль в предплечьях (а не в пальцах).
Боль в большом пальце, запястье и запястье у геймера
Заядлые геймеры могут сказать вам, что мир киберспорта не всегда прост и безболезнен.Узнайте о 3 наиболее распространенных травмах в видеоиграх и о том, как лечить и, что более важно, предотвращать эти травмы, чтобы ваши игровые руки были сильными.
Хотя мы не так часто говорим о них, травмы в киберспорте встречаются довольно часто. Я разговаривал с сертифицированным ручным терапевтом Дугом Ричем в нашей клинике Red Mountain, который видел и лечил широкий спектр травм в видеоиграх.
Дуг может похвастаться впечатляющим резюме с 25-летним опытом работы физиотерапевтом, 15-летним сертифицированным ручным терапевтом и сертификатом в области сухого иглоукалывания триггерных точек, что делает его одним из немногих ручных терапевтов в долине, которые могут выполнять сухие иглоукалывание.
Я спросил Дуга о наиболее распространенных игровых травмах, причинах, симптомах, профилактике и лечении.
Каковы наиболее частые травмы при видеоиграх?
Наиболее распространенные травмы в видеоиграх, которые мы наблюдаем, — это большого пальца игрока, синдром запястного канала и теннисный локоть . Однако мир видеоигр шире, чем просто консольных игр. Дуг разбил типичные травмы в видеоиграх на 4 основные категории:
- Травмы в консольных видеоиграх.Это самые частые травмы, с которыми геймеры попадают в клинику. Чаще всего встречаются травмы большого пальца и теннисного локтя игрока.
- Травмы в компьютерных видеоиграх . Эти травмы соответствуют травмам на рабочем месте, причем наиболее распространенным является синдром запястного канала.
- Wii, спортивные травмы и травмы в активных видеоиграх . Это правда; вы можете получить те же травмы, что и теннис, футбол, боулинг и т. д., играя в эквивалент киберспорта. Мы призываем активных игроков следовать тем же методам профилактики, что и спортсменам, занимающимся этим видом спорта.Убедитесь, что вы правильно разминаетесь, поддерживаете хорошую форму (да, действительно!) И продолжайте работать над силой и подвижностью. И не забудьте сделать перерыв, так как вы не будете так задыхаться и не будете играть так долго, как если бы вы действительно занимались спортом.
- Травмы в видеоиграх виртуальной реальности . Виртуальная реальность открыла совершенно новый мир видеоигр, в котором игроки полностью погружаются в игру. При этом лица и глаза закрыты, и игроки не могут видеть, что их окружает. С тех пор в наших клиниках наблюдается всплеск падений и острых травм игроков в виртуальной реальности.
Поскольку большой палец игрока, синдром запястного канала и теннисный локоть являются наиболее распространенными травмами, связанными с игрой , мы немного углубимся в них, чтобы научить вас, что вы можете сделать, чтобы облегчить боль, не сдаваясь. ваше хобби (или карьера — Twitch и YouTube действительно изменили правила игры, превратив видеоигры из личного хобби в платформы социальных сетей, а иногда и в карьеру).
Большой палец или запястье геймера
Наиболее частые и широко известные травмы, которые испытывают игроки в видеоиграх, — это большой палец игрока .Как и колено бегуна, это одна из тех досадных травм, связанных с чрезмерным перенапряжением, которые возникают при изучении ограничений своего тела в новой деятельности.
Что такое большой палец или запястье игрока?
Теносиновит первого отдела запястья, более известный как большой палец игрока, запястье игрока или синдром де Кервена. Это состояние характеризуется воспалением сухожилий запястья и большого пальца, которое обычно проявляется болью в большом пальце или запястье .
Это вызвано многократным использованием, и в данном случае повторяющимся воспроизведением видеоигр.Это также особенно характерно для молодых мам из-за повторяющихся действий по поднятию новорожденного.
Альтернативные названия для большого пальца игрока
Вы можете слышать, как эту распространенную травму называют многими именами. Технический диагноз — тендовагинит первого отдела запястья. Да, это полный рот! Вот почему у большого пальца геймера много прозвищ, в том числе:
- синдром де Кервена
- теносиновит де Кервена
- запястье геймера
- болезнь де Кервена
- тендинит де Кервена
Что вызывает геймер или запястье?
Специально для видеоигр, наиболее частой причиной является повторяющееся движение консоли или клавиатуры.Эти повторяющиеся движения в течение длительного периода времени практически без перерывов — наиболее частая причина, которую мы видим.
По данным Mayo Clinic, существует несколько факторов риска и групп людей, более подверженных влиянию большого пальца игрока. Факторы риска включают:
- Возраст. Чаще всего 30-50 лет.
- Пол . Женщины чаще страдают синдромом де Кервена. Однако неясно, является ли это генетической предрасположенностью или основной причиной является повторяющееся движение, когда вы берете на руки нового ребенка.Нет никаких доказательств того, что женщины чаще, чем мужчины получают травму из-за видеоигр.
- Беременность . Некоторые данные свидетельствуют о корреляции между беременностью и синдромом де Кервена.
Симптомы большого пальца или запястья геймера
Если вы большой поклонник киберспорта, довольно легко определить, когда у вас появился большой палец игрока. Обратите внимание на эти 3 симптома:
- Боль в большом пальце, особенно во время / после игры
- Боль в запястье, особенно во время / после игры
- Боль, особенно при повороте большого пальца и запястья вниз от предплечья
Если у вас у вас возникли какие-либо из этих симптомов, вы можете провести этот быстрый домашний тест, чтобы узнать, не страдает ли вы от большого пальца игрока:
Если вы испытываете боль при выполнении вышеуказанного теста, мы рекомендуем записаться на прием для проверки сертифицированный ручной терапевт *.
* Примечание. Знаете ли вы, что во многих штатах, включая Аризону, вам не нужно направление для посещения физиотерапевта? В состоянии прямого доступа вы можете пропустить общее и перейти сразу к физиотерапевтическому лечению.
РАСПИСАНИЕ С DOUG
Лечение и восстановление боли в большом пальце или запястье геймера
Хорошие новости! Геймерам, как правило, не нужно много свободного времени, чтобы потрудиться. Только в тяжелых случаях, когда боль становится неоправданной и вы больше не можете заниматься повседневными делами, Дуг рекомендует сделать длительный перерыв в игре.
Физическая терапия оказалась чрезвычайно успешной в лечении большого пальца руки игрока и других травм, связанных с игрой.
Обычно ваше лечение начинается с оценки травмы. Ваш терапевт поработает с вами над некоторыми упражнениями на растяжку и укрепление. Они также могут включать в ваш план лечения лед и электронную стимуляцию.
Ниже вы увидите некоторые упражнения для рук для геймеров, растяжки для рук и большого пальца, а также другие процедуры, которые мы проводим для наших пациентов, страдающих от большого пальца.
Кроме того, Дуг упомянул, что он наблюдал увеличение выздоровления пациентов с до 50% за счет включения в их терапию сухого иглоукалывания по триггерной точке. Сухая игла использует крошечную иглу, чтобы быстро снять мышечное напряжение; Дуг называет это «30 массажей за 30 секунд».
Очень немногие ручные терапевты также сертифицированы по этой технике. Дуг — один из немногих в районе Феникса, который может использовать сухие иглы в лечебных процедурах для рук.
Связанное содержание >> Терапия руками: артрит большого пальца и сухая игла триггерной точки
Синдром канала запястья из игр
Синдром канала запястья наиболее известен как травма на рабочем месте. Было проведено множество исследований и литературы о том, как правильно настроить стол и использовать правильную настройку клавиатуры, чтобы избежать этой травмы.
Однако информации о запястном туннеле от игр меньше. Синдром запястного канала — одна из самых распространенных травм в киберспорте , которая может поражать всех игроков.
Что такое синдром запястного канала?
Запястный канал — это узкий проход, идущий от запястья к руке. Через него проходит нерв, называемый срединным нервом. Срединный нерв может сдавливаться из-за чрезмерного использования и / или неправильной настройки, вызывая онемение, покалывание и слабость в руке.
Что вызывает синдром запястного канала?
Кистевой туннель у геймеров возникает из-за повторяющихся захватов вытянутым запястьем. Это распространено как в консольных, так и в компьютерных видеоиграх, а также при традиционном повседневном использовании компьютера.
По данным Mayo Clinic, существует несколько факторов риска и групп людей, более склонных к синдрому запястного канала. Факторы риска включают:
- Пол. Женщины чаще страдают синдромом запястного канала. Вероятно, это связано с тем, что канал запястья более узкий у женщин, чем у мужчин, что повышает вероятность сдавления срединного нерва.
- Анатомия . Хотя женщины, как правило, имеют более узкий запястный канал, это может быть фактором риска как для мужчин, так и для женщин.Кроме того, острые травмы и артрит могут изменить канал запястья, сделав его более узким и с большей вероятностью сдавив срединный нерв.
- Состояние здоровья . Факторами риска являются диабет, ревматоидный артрит, менопауза, заболевания щитовидной железы, почечная недостаточность и лимфедема.
- Беременность / задержка жидкости . Задержка жидкости может вызвать давление в вашем теле, которое может раздражать или инициировать сжатие срединного нерва, вызывая или усугубляя синдром запястного канала.
- Ожирение . Ожирение также связано с повышенным риском синдрома запястного канала.
Симптомы синдрома запястного канала
Если вы считаете, что можете страдать от синдрома запястного канала из-за игр или по какой-либо другой причине, есть несколько характерных симптомов, на которые следует обратить внимание:
- Онемение рук, особенно большого пальца и первые 2 пальца
- Онемение большого пальца при игре в видеоигры
- Ощущение покалывания или покалывания в руках, особенно в большом и первых 2 пальцах
- Слабость в руке, из-за которой вы роняете предметы или теряете хватку
Если Если вы испытываете указанные выше симптомы, мы рекомендуем обратиться за медицинской помощью.
Лечение и восстановление при синдроме запястного канала
Вот реальная проблема: как компания, занимающаяся физиотерапией, мы чрезвычайно уверены в преимуществах и положительных результатах, связанных с физиотерапией. Мы обнаружили, что в большинстве случаев физиотерапия может устранить необходимость в инвазивных операциях и чрезмерном приеме лекарств.
Вот почему я был удивлен, услышав, что Дуг сказал мне, что, хотя физиотерапия, безусловно, может помочь пациентам с запястным туннелем увеличить силу и устранить симптомы, это долгий и трудоемкий путь с непостоянным успехом.
Профилактика — лучшая цель . Вы можете уменьшить давление на срединный нерв, вызывающее синдром запястного канала, исправив положение головы и плеч. Это избавляет от необходимости чрезмерно сгибать запястье, сжимая пульт.
Простое сидение в вертикальном положении обычно исправляет неправильное положение головы и плеч. . Если передняя часть плеч слишком тугая, попробуйте растяжку в углу грудных мышц, чтобы расслабить эти мышцы и улучшить осанку.
По словам Дуга, операция по поводу синдрома запястного канала является относительно быстрой и простой, и пациенты обычно видят немедленный успех. На самом деле, хирургические пациенты обычно полностью выздоравливают.
Однако физиотерапия и корректировка вашей настройки для киберспорта и / или других видов деятельности всегда являются отличным местом для начала , чтобы определить степень повреждения и можно ли исправить это с помощью мануальной терапии и шинирования.
Связанные материалы >> Как лучшая осанка может улучшить синдром запястного канала
Tennis Elbow from Gaming
Не позволяйте этому имени вводить вас в заблуждение; Игроки довольно часто страдают от «теннисного локтя», и не только из-за того, что слишком много времени играют в Wii Tennis.
На самом деле, теннисный локоть — это обычная травма, возникающая в результате любых повторяющихся движений запястья и руки, а также действий, которые задействуют ваш захват , например, тяжелая атлетика, гимнастика и, как вы уже догадались, киберспорт.
Что такое теннисный локоть?
Теннисный локоть, технически называемый латеральным эпикондилитом, представляет собой тип тендинита, при котором сухожилия, идущие от локтя вниз по предплечью, воспаляются, как правило, из-за чрезмерного использования.
Причины возникновения теннисного локтя?
Помимо традиционного повторяющегося использования, продолжительный захват игровой консоли без правильной осанки и, в частности, без регулируемых разрывов может вызвать воспаление этих сухожилий , вызывая боль в локте.Это наиболее типичная причина, которую мы видим у энтузиастов киберспорта.
Хотя мы узнали, что существует несколько факторов риска для других травм, связанных с видеоиграми, теннисный локоть обычно не связан с какими-либо конкретными факторами риска, помимо деятельности или карьеры, связанной с повторяющимися движениями рук.
Обычно это сводится к повторяющимся захватам и сгибанию запястья вверх или вниз . Это усугубляется, если плечи не втягиваются (отводятся назад) и не двигаются, чтобы помочь этому движению.
Чтобы уменьшить нагрузку на локоть, не двигайте только запястье ; вместо этого втяните плечи, чтобы снять часть давления с локтя.
По данным Mayo Clinic, большинство случаев встречается у взрослых в возрасте 30-50 лет.
Сопутствующие материалы >> Что делать с теннисным локтем
Симптомы теннисного локтя
Если вы испытываете боль в локте и предплечьях из-за длительного использования видеоигры или любого другого повторяющегося движения, это возможно у вас теннисный локоть. Теннисный локоть обычно вызывает боль и слабость во время предпочитаемого вами занятия , а также при выполнении следующих повседневных задач:
- Рукопожатие
- Поворот дверной ручки
- Держа чашку кофе
Дуг показывает быструю оценку, которую он проводит, чтобы определить, есть ли пациент страдает от теннисного локтя:
Если вы испытываете какие-либо из этих симптомов, мы рекомендуем записаться на прием к сертифицированному физиотерапевту (при проблемах с локтем вам не нужно специально обращаться к руке терапевт), чтобы оценить вашу травму.
Лечение и восстановление теннисного локтя
При острых симптомах Дуг рекомендует сделать небольшой перерыв в игровой деятельности, чтобы дать возможность воспаленной ткани зажить. Только в тяжелых случаях, когда боль становится неоправданной и вы больше не можете заниматься повседневными делами, Дуг рекомендует сделать длительный перерыв в игре.
Физиотерапия оказалась чрезвычайно успешной в лечении теннисного локтя в результате игр.
Обычно ваше лечение начинается с оценки травмы.Ваш терапевт сначала будет работать с вами, чтобы улучшить вашу осанку и растянуть переднюю часть груди, что позволит вам играть с меньшим давлением на руки.
Ваш терапевт также будет работать с вами, чтобы растянуть область вокруг сухожилий, которая проходит через локоть и воспаляется от теннисного локтя. Кроме того, они будут выполнять эксцентрические упражнения для укрепления руки и утолщения сухожилий, чтобы избежать повторных травм. Они также могут включать в ваш план лечения лед и электронную стимуляцию.
Как большой палец геймера, Дуг упомянул, что он наблюдал больших улучшений у пациентов, включив в их терапию теннисного локтя сухое иглоукалывание триггерной точки . Мы рекомендуем обратиться к физиотерапевту, сертифицированному в области сухого иглоукалывания, когда вы будете оценивать варианты лечения.
Сопутствующие материалы >> Tennis Elbow: не только для теннисистов
Как предотвратить травмы большого пальца руки игрока и другие травмы в видеоиграх
Два лучших способа предотвратить травмы в видеоиграх — это перерывы и создание правильного набора план, позволяющий играть в хорошей форме и осанке.
Сопутствующие материалы >> Советы по предотвращению травм на рабочем месте
Сделайте перерыв, чтобы предотвратить травмы в видеоиграх
Лучший способ предотвратить травмы большого пальца руки игрока и другие травмы, связанные с видеоиграми, — это взять перерыв каждый час. Вставайте и прогуляйтесь всего несколько минут. Это помогает установить таймер или оповещение на вашем телефоне, чтобы вы не отвлекались и не оставались неподвижными слишком долго.
Самое важное, что я слышал, как Дуг сказал в нашем интервью, — это важность перерывов во время марафонских игровых сессий.На самом деле, когда я спросил Дуга : «Что бы вы хотели, чтобы заядлые геймеры узнали?», Он сказал только одно: Take. A. Перерыв .
Все мы знаем, что продолжительное сидение и повторяющиеся движения могут негативно сказаться на нашем здоровье. Вот почему эти умные часы кричат вам каждый час, чтобы вы встали, даже если в тот день вы уже пробежали марафон.
Легко (или хотя бы eas ier ) заставить себя встать посреди рабочего дня. Я имею в виду, кому не нравится отрываться от своего стола на несколько минут? Но геймеры увлечены своей игрой.Может быть трудно захотеть отойти даже на несколько минут.
Многие игроки потратят около 30 секунд, пожмут руки и вернутся к игре. Дуг предупреждает, что этого недостаточно . Длительное сидение вызывает нагрузку на сухожилия, идущие вплоть до рук. Единственный способ правильно ухаживать за своим телом и предотвратить эти травмы — это встать, положить консоль и пройтись несколько минут, прежде чем вернуться к игре.
Эти несколько минут могут предотвратить болезненные травмы в дороге.Всегда лучше пожертвовать несколькими минутами вперед, чтобы не пришлось жертвовать несколькими неделями позже из-за травмы.
Настройтесь на успех
Кроме того, очень важно поддерживать хорошую настройку вашего компьютера или игровой системы .
Если вы используете клавиатуру, купите такую, которая идеально подходит для длительного использования. Также убедитесь, что ваши запястья находятся над пальцами. Рассмотрите возможность установки игровой консоли стоя и убедитесь, что вы используете элементы управления, рассчитанные на длительное использование.
Испытывали ли вы боль во время игры или после нее? Запланируйте бесплатную 15-минутную оценку травм, чтобы определить, страдаете ли вы большим пальцем руки игрока, синдромом запястного канала или теннисным локтем.
ПОЛУЧИТЬ БЕСПЛАТНУЮ ОЦЕНКУ
Источники: Doug Rich; PT, OCS, CHT | Клиника Мэйо
Синдром кубитального туннеля | TriHealth
Если вы ударились о свою забавную кость, то вы знаете, какую колющую и острую боль она может вызвать. Но знаете ли вы, что ваша забавная кость вовсе не кость? На самом деле это нерв, который называется локтевым нервом.Когда этот нерв воспаляется или травмируется, это может вызвать синдром локтевого канала. Команда TriHealth Orthopaedics & Sports Institute предлагает комплексное лечение синдрома локтевого канала, включая диагностику серьезности повреждения нервов, чтобы помочь вам встать на путь выздоровления с помощью плана, который подходит именно вам.
Синдром кубитального туннеля
Синдром кубитального канала возникает при повреждении, воспалении или защемлении локтевого нерва. Локтевой нерв проходит от шеи до кончиков пальцев и проходит через туннель из мышц, связок и костей, называемый локтевым туннелем.Когда его ущемляют или травмируют, это вызывает боль, как будто вы ударились о свою забавную кость.
Синдром кубитального канала
К наиболее частым причинам синдрома кубитального канала относятся:
- Сдавление нерва структурами, близкими к нерву
- Чрезмерное использование или повторное сгибание локтя
- Артрит
- Костные шпоры
- Предыдущие травмы, включая переломы или вывихи
Симптомы синдрома кубитального канала
Симптомы синдрома кубитального канала включают:
- Ноющая или жгучая боль во внутренней части локтя, идущая вниз по руке
- Покалывание или онемение обычно в безымянном пальце и мизинце
- Неуклюжесть и потеря силы захвата
- Когтеобразная деформация кисти
- Затруднение при защемлении большого и мизинца
- Боль в руке
- Мышечное истощение в руке
Диагностика и лечение синдрома кубитального канала:
Синдром кубитального канала обычно можно диагностировать после тщательного анализа симптомов и проведения целевого медицинского осмотра.Иногда ваш врач может назначить нервный тест, чтобы оценить серьезность проблемы локтевого нерва.
Если вам диагностировали синдром кубитального канала, во многих случаях его можно лечить консервативно. Процедуры могут включать:
- Шинирование ночью — Ваш врач подберет вам ортез, который поможет уменьшить воспаление и облегчить боль. Вам будет предложено носить шину каждую ночь.
- Измените занятия — Вы можете уменьшить боль, избегая занятий, которые сгибают локоть.
- Налокотник — Налокотник помогает защитить локоть от контакта с твердыми поверхностями.
- Противовоспалительное средство — Иногда с болью можно справиться с помощью противовоспалительных препаратов.
- Инъекции — Инъекции кортикостероидов и другие инъекции могут помочь уменьшить воспаление и облегчить боль, вызванную синдромом кубитального канала.
- Физиотерапия — Сертифицированный физиотерапевт научит вас упражнениям для уменьшения боли и укрепления мышц предплечья, запястья и кисти.
Если консервативный подход не устраняет боль или симптомы, ваш врач может порекомендовать либо хирургическую декомпрессию нерва, либо транспозицию нерва. Институт ортопедии и спорта TriHealth предлагает различные хирургические подходы для лечения синдрома кубитального канала, включая минимально инвазивные процедуры. Мы будем работать с вами, чтобы порекомендовать вам процедуру.
Факторы риска синдрома кубитального канала
У вас может быть повышенный риск развития синдрома кубитального канала, если вам поставлен диагноз любого из следующих состояний локтя:
Профилактика синдрома кубитального канала
Вы можете помочь предотвратить синдром кубитального канала, уменьшив факторы риска.Важно, чтобы вы:
- Не опирайтесь на локти
- Ешьте здоровую пищу
- Лечение хронических заболеваний
- Оставайся активным
- Руки укрепить и растянуть
- Разминка перед тренировкой или многократное движение / сгибание локтей
Назначить встречу
Специалисты TriHealth Orthopaedics & Sports Institute готовы помочь вам вернуться к повседневной деятельности без боли.Позвоните нам сегодня по телефону 513246 7846 .
Боль в предплечье при захвате | Livestrong.com
Человек размахивая гольф-клуб
Кредит изображения: Сири Стаффорд / Фотодиск / Getty Images
Хотя ваши сухожилия и мышцы созданы, чтобы быть сильными и выдерживать вес, у них также есть свои пределы. Чрезмерное использование захватных инструментов, спортивного инвентаря, набор текста или другие действия, связанные с руками, могут способствовать возникновению боли в предплечье. Хотя первые признаки боли обычно не сигнализируют о более серьезном заболевании, отказ от отдыха и лечения причин боли может привести к необратимому повреждению нервов.
Синдром запястного канала
Синдром запястного канала может вызвать боль в предплечье при захвате. Это состояние часто встречается у тех, кто использует клавиатуру или ручные инструменты для работы или кто занимается спортом, требующим захвата объекта, например теннисной ракеткой или клюшкой для гольфа. Источником боли является постоянное давление на нерв, проходящий через запястье, что дает ощущение руки. Синдром запястного канала обычно начинается с боли или онемения кисти или запястья, которые затем перерастают в боль в предплечье, которая становится более заметной при захвате.
Теннисный локоть
Теннисный локоть — еще одно воспалительное заболевание, связанное с захватом теннисной ракетки, клюшки для гольфа или инструмента, например отвертки или кисти. В то время как запястный канал начинается в запястье, теннисный локоть начинается в локте с сухожилиями, которые соединяются с локтем. Они воспаляются и могут образовывать небольшие разрывы из-за повторяющихся движений и нагрузки на локтевой сустав. Симптомы включают боль и слабость, особенно на внешней стороне предплечья.Вы также можете испытывать боль в запястье. Боль часто усиливается при хватании и скручивании предметов, например, при рукопожатии или повороте дверной ручки.
Уход
Когда вы впервые заметите боль в предплечье при захвате, следуйте методу обработки RICE. Положите ладонь и предплечье на место, заморозьте болезненный участок, наденьте компрессионную повязку или скобу на пораженный участок и приподнимите локоть, чтобы минимизировать отек. Вы также можете принимать ибупрофен или другие противовоспалительные препараты, которые помогают облегчить боль.Если вы подозреваете, что виноват канал запястья, может помочь ношение запястья.
Соображения
В некоторых случаях нервы или ткани локтя могут быть повреждены настолько, что домашние процедуры могут не облегчить боль в предплечье. Обычно это происходит, если вы безуспешно пробовали консервативные методы лечения предплечья более года. Ваш врач может порекомендовать следующий курс лечения, который может включать в себя операцию по восстановлению поврежденных тканей, нервов или сухожилий предплечья и запястья.
Боль в запястье и руке
Поражение нервного корня из шеи
Типичные симптомы: D Боль во всем, боль и покалывание в шее, плече, плече, предплечье и кисти.
Эти нервы могут быть защемлены по разным причинам и относятся к руке (включая кисть) и плечу.
Области, иннервируемые одним нервом в руке и плече, называются дерматомом, и каждый конкретный нерв отвечает за сенсорное восприятие в различных областях (температура, прикосновение, вибрация, давление и боль).Следовательно, если нерв поражен в шее, боль и булавки и иглы (или парестезия) будут относиться к любому данному дерматому.
Наиболее частыми причинами защемления нервов являются грыжа и выпуклость межпозвоночного диска, стеноз позвоночного канала, артропатия фасеточных суставов и дегенеративные диски.
Наша новая программа терапии IDD эффективна при лечении защемленных нервов, неинвазивна (в отличие от хирургии) и безболезненна. IDD-терапия устраняет разрыв между тем, чего не может достичь мануальная терапия, и хирургией.Эта терапия является наиболее быстрорастущей терапией при защемлении нервов и дегенеративных дисках в Великобритании.
Нервы также могут быть защемлены, поскольку они прослеживают свой путь вниз по руке через различные анатомические структуры, особенно в локтевой и ладони кисти (как при синдроме запястного канала).
Локоть теннисный
Типичные симптомы: захват вызывает боль с внешней стороны локтя, предплечья и кисти.
Теннисный локоть правильно именуется «боковым эпикондилитом».Боковой надмыщелок — это небольшая костная выпуклость на внешней стороне предплечья, где находится одно из важнейших мышечных сухожилий, которое помогает заблокировать вставки запястья (это разгибатели предплечья).
Повреждение является следствием чрезмерной травмы или повторяющейся активности, которая приводит к небольшим разрывам сухожилия. Это происходит, когда сухожилие входит в поверхность кости (или надкостницу), когда оно прикрепляется к латеральному надмыщелку в локтевом суставе.
Домашние занятия, такие как работа по дому или садоводство, могут вызвать проблему, поскольку сила захвата требуется для работы с большинством инструментов (неудивительно, что это часто встречается у большинства ремесленников, таких как строители и плотники). Возникающая в результате боль может стать очевидной даже при выполнении самых простых задач, таких как поворот дверной ручки или открытие банки.
Локоть гольфиста
Локоть игрока в гольф — это заболевание, при котором возникает боль внутри локтя.Здесь сухожилия сгибателей запястья прикрепляются к костной выпуклости, называемой медиальным надмыщелком, на внутренней стороне локтя. Это сухожилие, отвечающее за сгибание и фиксацию запястья в прямом или согнутом положении.
Это заболевание распространяется не только на игроков в гольф, но и на людей, которые постоянно используют запястья в любой деятельности, связанной с постоянным сгибанием запястья. Это чрезмерная травма, и повторяющиеся действия приведут к небольшим разрывам сухожилия, поскольку оно входит в надкостницу (или поверхность) кости на медиальном надмыщелке на внутренней стороне локтя.
Мы используем методы мягких тканей и ультразвук для облегчения боли. Мы также выполняем базовые упражнения на растяжку и рекомендуем ремешок для эпикондилита, чтобы уменьшить напряжение в сухожилиях. Для большинства людей это все, что им потребуется, и боль будет длиться от 12 до 12 недель.
Мы также предлагаем ударно-волновую терапию, которая является одним из самых передовых нехирургических и неинвазивных методов лечения широкого спектра сложных состояний, которые трудно вылечить с помощью обычных методов лечения (включая теннис и локоть игрока в гольф, который может быть очень сложно лечить).Ударно-волновая терапия устранит необходимость в инъекциях стероидов и инвазивных операциях и позволит быстро избавиться от боли.
Синдром грудного выхода
Синдром грудного выхода (TOS) — это сдавление нервов и кровеносных сосудов в плече и может вызывать широкий набор симптомов, которые обычно ухудшаются при поднятии руки.
TOS возникает, когда кровеносные сосуды или нервы в пространстве между ключицей и первым ребром (это называется грудным выходом) сдавливаются.Это анатомическое пространство можно увидеть на схеме ниже.
